Как лечить пролежни дома: Советы по уходу за собой для людей пожилого возраста
Как лечить пролежни и рану от гемотомы дома? — Хирургия — 18.05.2013
/
анонимно
Здравствуйте. Очень прошу помочь в нашей беде. Моей бабушке 87 лет. Всегда была активна. Но болели ноги. В марте 2013 г. она потеряла сознание и упала. Сильно ушибла место в районе кобчика. В месте удара образовалась гнойная гемотома. Ее лечили, промывали. Гной вышел. На месте образовалась маленькая дырочка и рядом большая (3см примерно) и между ними как бы полость образовалась. Сейчас ее сын делает ЧЕРЕЗ ДЕНЬ такие процедуры: промывает рану внутри и снаружи раствором фурацилина, затем шприцом промывает Диоксином (впрыскивает в саму рану), затем в полость закладывает тампон смоченный в растворе диоксина. Иногда закладывает в рану левомиколь. Из-за постоянного лежания (нет сил вставать, ходить) рядом начал образовываться пролежень, который он промывает фурацилином, смазывает марганцовкой и сверху зеленкой. Все это накрывает марлевой стерильной салфеткой, приклеивает пластырем, а сверху ватный кусок и также приклеивает. Рана уже без гноя так лечится приблизительно 1мес. Пока никаких изменений в плане заживления, затягивания этого отверстия. Внутри отверстия рядом с возможным пролежнем (ткань не повреждена) виднеется что-то коричневое, как масса. По бокам в районе бедер образовались по одному пролежню, которое обрабатывали фурацилином, марганцовкой и зеленкой и сверху накладываем марлевую салфетку и ватный слой. В итоге образовалась черная корка, а по краям розовая ткань. Узнала что корка это плохо. Недавно корка пролежня на фото была немного повреждена и из нее стала сквозь повязку вытекать какая-то жидкость. Что это? Температура в основном в норме. Изредка повышается до 37. Аппетит хороший. Вот беда с пролежнями и раной. Правильно ли мы лечим рану и пролежень рядом? Как правильно лечить, чем промывать, какие мази использовать? фото прилагаю. Надеюсь на ответ.
Рана уже без гноя так лечится приблизительно 1мес. Пока никаких изменений в плане заживления, затягивания этого отверстия. Внутри отверстия рядом с возможным пролежнем (ткань не повреждена) виднеется что-то коричневое, как масса. По бокам в районе бедер образовались по одному пролежню, которое обрабатывали фурацилином, марганцовкой и зеленкой и сверху накладываем марлевую салфетку и ватный слой. В итоге образовалась черная корка, а по краям розовая ткань. Узнала что корка это плохо. Недавно корка пролежня на фото была немного повреждена и из нее стала сквозь повязку вытекать какая-то жидкость. Что это? Температура в основном в норме. Изредка повышается до 37. Аппетит хороший. Вот беда с пролежнями и раной. Правильно ли мы лечим рану и пролежень рядом? Как правильно лечить, чем промывать, какие мази использовать? фото прилагаю. Надеюсь на ответ.
К вопросу приложено фото
Отвечает Мосин Сергей Валерьевич
хирург
Здравствуйте.
1. Обращались ли вы к хирургу? Если нет, то почему? Если да, то не предлагали ли вам госпитализацию?
2.
анонимно
Спасибо за ответ. К хирургу не обращались. Дело в том, что больница далеко, а родственник, который занимается лечение не имеет возможности и времени искать и вызывать хирурга, да и не знает как это делать. Никогда с этим не сталкивался. Все делает своими силами. Сами узнаем информацию. да и бабушка в больницу ни за что не хочет ехать. Даже если бы и предложили госпитализацию, то нужен свой человек, который все время должен быть рядом, так как никто другой не позаботится так как родной человек.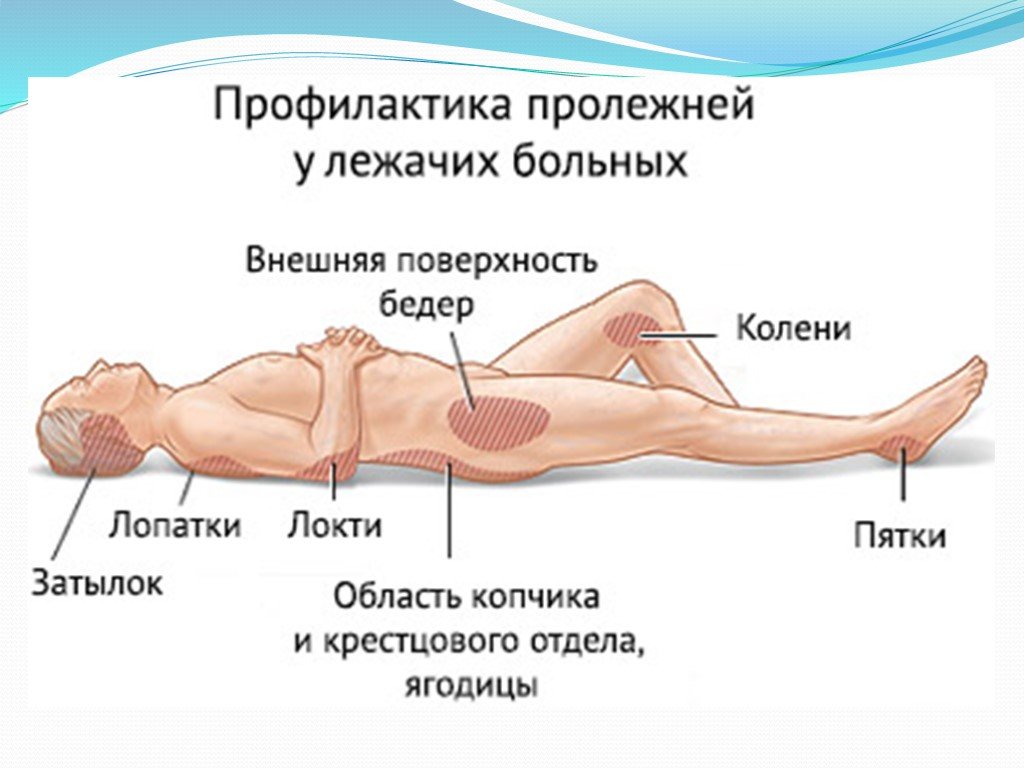
Мосин Сергей Валерьевич
Шанс точно есть, но лучше вызвать хирурга чтобы он хотя бы оценил всё происходящее на месте. Чёрная корка может отвалиться сама, и рана постепенно начнёт затягиваться (в лучшем случае). Мазями можно и не обрабатывать, а можно — мазью «левомеколь», но повторяю, лучше — посмотреть хирургу.
Как и чем лечить пролежни? Методы лечения в стационаре и в домашних условиях.
Те люди, чьи родственники длительное время «прикованы» к постели ввиду тяжелого состояния здоровья, а также сами больные, вынужденные недели и месяцы соблюдать постельный режим, хорошо знают, что такое пролежни. Эти раны на теле пациентов, и без того ослабленных болезнью или перенесших серьезную операцию, доставляют немало неприятных ощущений.
Если на них вовремя не обратить внимания и не принять меры, они могут распространиться вглубь эпидермиса, затронуть дерму, даже обнажить костные ткани. Чем лечить пролежни на начальной стадии их появления, чтобы не усугубить проблему? Как облегчить страдания больного, если момент упущен, и патологические деформации уже затронули мышечные ткани? Чем это грозит пациенту? Как лечить пролежни в домашних условиях? На все эти вопросы мы ответим в нашей статье.
Общие сведения о пролежнях
Вкратце повторим устройство покровных тканей человека. Всем известно, что кожа призвана защищать внутренние органы от воздействий окружающей среды. У каждого человека независимо от того, взрослый он или только родился, кожа состоит из многих слоев. Самый верхний – это эпидермис. Именно на нем мы наблюдаем первые признаки пролежней. Чем лечить их, будет рассказано немного ниже. Пока отметим, что толщина эпидермиса очень небольшая — всего от 0,05 мм (на веках) до 1,5 мм (на ступнях).
У каждого человека независимо от того, взрослый он или только родился, кожа состоит из многих слоев. Самый верхний – это эпидермис. Именно на нем мы наблюдаем первые признаки пролежней. Чем лечить их, будет рассказано немного ниже. Пока отметим, что толщина эпидермиса очень небольшая — всего от 0,05 мм (на веках) до 1,5 мм (на ступнях).
Под ним находится дерма. На нее приходится около 90% нашей кожи. Она состоит из двух слоев – сосочкового и сетчатого. В дерме располагаются волосяные сумки, кровеносные и лимфатические сосуды, сальные железы, нервные окончания, коллагеновые волокна, потовые железы.
Гиподерма (по-другому, подкожная жировая клетчатка) располагается под дермой. Толщина этого слоя может варьироваться в зависимости от тучности людей. Гиподерма в составе имеет соединительную ткань, нервные окончания и множество жировых клеток, между которыми также расположены кровеносные и лимфатические сосуды.
Далее располагаются фасция (оболочка из соединительной ткани), мышечные волокна, кости.
Согласно медицинской статистике, в России у 90% лежачих пациентов появляются пролежни. Чем лечить на ягодицах, копчике и других частях тела такие раны? Методики давно разработаны и постоянно совершенствуются, но проблема остается острой. Главная причина – слабая оснащенность медоборудованием российских стационаров, а также недостаточная ответственность медработников, обязанных следить за состоянием кожных покровов лежачих больных. Для сравнения скажем, что в европейских странах только у 30% пациентов появляются пролежни.
По своему размеру такие раны могут быть разными — от очень малых (всего несколько мм в диаметре) до гигантских (диаметром более 20 см).
Где и почему возникают пролежни
Из приведенной выше информации ясно, что в дерме и гиподерме кожи постоянно циркулируют лимфа и кровь, а эпидермис защищает эти слои от любых негативных внешних воздействий. При сдавливании кожи движение жидкостей в этих участках прекращается. Если такая компрессия длится более 2 часов, начинаются некротические изменения в тканях, называющиеся пролежнями. Чем лечить их на самом первом этапе развития? В большинстве случаев человеку бывает достаточно регулярно делать легкий массаж кожи (растирания) и почаще менять положение его тела. В противном случае начавшийся в этих местах некроз распространяется на все слои эпидермиса, а следом за ним и на клетки дермы.
Чем лечить их на самом первом этапе развития? В большинстве случаев человеку бывает достаточно регулярно делать легкий массаж кожи (растирания) и почаще менять положение его тела. В противном случае начавшийся в этих местах некроз распространяется на все слои эпидермиса, а следом за ним и на клетки дермы.
Чаще всего такие раны образуются на выпирающих участках тела, наиболее контактирующих с поверхностью кровати:
- Ягодицы.
- Пятки.
- Лопатки.
- Затылок.
- Крестец.
- Локтевые суставы.
В зависимости от положения человека в постели пролежни могут наблюдаться на таких участках тела:
- Колени.
- Пальцы ног.
- Ребра.
- Область седалищных костей.
- Большие вертела бедренной кости.
- Область подвздошной кости.
- Голова и уши (в редких случаях).
Как лечить пролежни у лежачих больных, находящихся в стационаре, в каждом конкретном случае должны решать медицинские работники.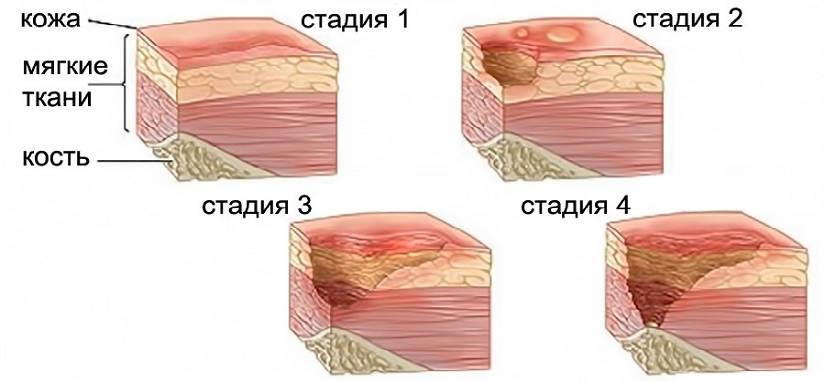 Они же обязаны выполнять основные терапевтические манипуляции. Родственники могут принять участие в лечебном процессе, выполняя переворачивания пациента, усаживая его на кровати (если позволяет его состояние здоровья), поглаживая и разминая проблемные участки его кожи (на начальной стадии) для увеличения циркуляции в них крови и лимфы.
Они же обязаны выполнять основные терапевтические манипуляции. Родственники могут принять участие в лечебном процессе, выполняя переворачивания пациента, усаживая его на кровати (если позволяет его состояние здоровья), поглаживая и разминая проблемные участки его кожи (на начальной стадии) для увеличения циркуляции в них крови и лимфы.
Этимология слова «пролежень» основана на том, что дефект образуется при длительном лежачем положении. Однако такая патология может возникать и у людей, активно двигающихся. Речь идет о пролежнях во рту, появляющихся от натирания слизистых плохо подогнанными протезами.
Кроме того, подобные раны часто появляются у людей с переломами конечностей — из-за натирания и сдавливания кожи гипсовыми повязками.
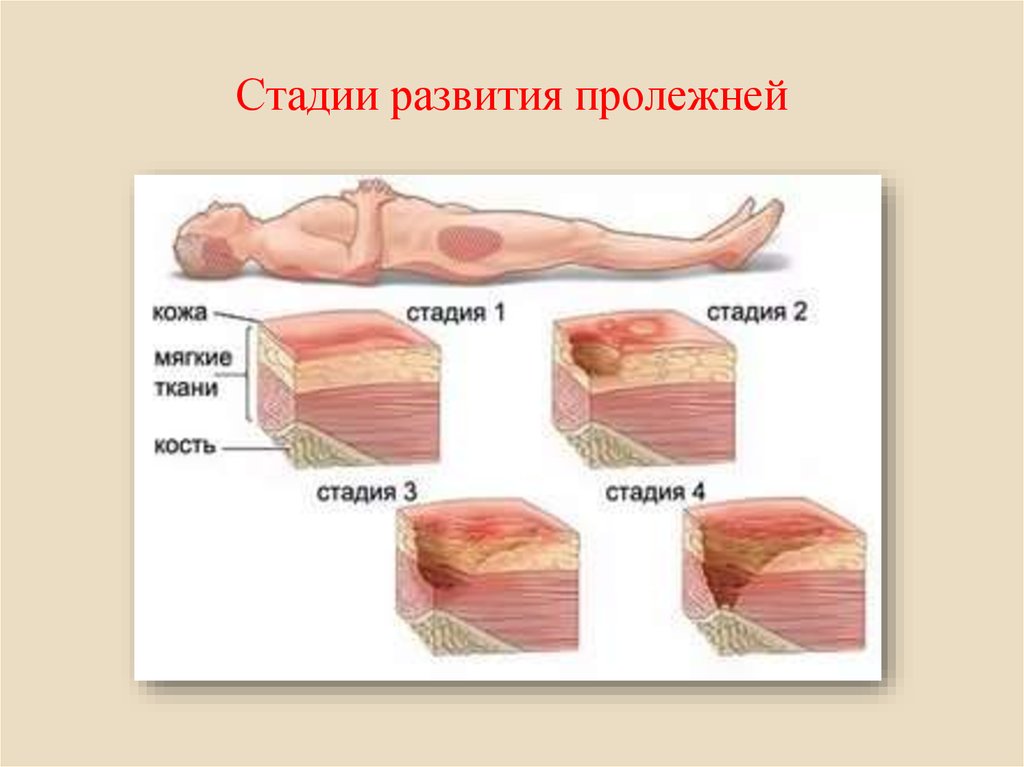
Классификация
В зависимости от того, как далеко зашел некротический процесс кожного покрова, различают 4 стадии пролежней.
I – это самое начало патологии. Пока можно видеть на коже только устойчивую гиперемию, но эпидермис не нарушен. Одних больных ничего в этих местах не беспокоит, другие испытывают дискомфорт, иногда жгучую боль и/или зуд. По тому признаку, что краснота не проходит после исключения компрессии (кожу уже ничего не сдавливает, но ее нормальный цвет не возвращается), можно диагностировать пролежень. Чем лечить такую патологию? Пока особых трудностей терапия не вызывает. Выполнить ее по силам людям, даже очень далеким от медицины.
Одних больных ничего в этих местах не беспокоит, другие испытывают дискомфорт, иногда жгучую боль и/или зуд. По тому признаку, что краснота не проходит после исключения компрессии (кожу уже ничего не сдавливает, но ее нормальный цвет не возвращается), можно диагностировать пролежень. Чем лечить такую патологию? Пока особых трудностей терапия не вызывает. Выполнить ее по силам людям, даже очень далеким от медицины.
II – это продолжение развития I стадии пролежней. Лечить такую рану все еще можно консервативными методами. При II стадии наблюдается нарушение целостности и расслоение эпидермиса, проникновение патологии в слои дермы, но гиподерма еще не затронута. В месте пролежня можно видеть гиперемированную кожу и пузырь, наполненный жидким экссудатом. При движениях больного или неосторожных манипуляциях медперсонала он лопается, обнажая весьма болезненный ярко-красный участок дермы. На этой стадии без лечения в рану легко попадает любая инфекция, что вызовет нагноение и ухудшение состояния пациента.
III – эта стадия характерна продолжением распространения некроза клеток вглубь кожи больного. Патология распространяется на гиподерму, однако мышечный слой и фасция пока не задеты. Зрительно пролежень на III стадии выглядит, как глубокая рана с широкими краями и сужающимся дном, где заметен слой желтой мертвой ткани. Как и чем лечить пролежни у больного на этой стадии? В большинстве случаев врачи стараются применять консервативные методы. Согласно медицинской статистике, только в 25% случаев проводится хирургическое вмешательство.
IV – самая тяжелая и опасная стадия. Некроз распространяется не только на ткани кожи и мышц, но и на сухожилия, кости. В некоторых случаях они просматриваются в особенно глубоких ранах, но чаще на их дне видна омертвевшая ткань темного цвета. На этой стадии пролежни как лечить? В домашних условиях терапия невозможна, так как больному требуется хирургическое вмешательство. Рассмотрим его особенности.
Лечение с помощью операции
Врачи даже при наличии у пациента пролежней IV стадии сначала пытаются проводить консервативную терапию, потому что она обходится в пять раз дешевле (по подсчетам американских медиков). Другие причины отказа от хирургического вмешательства:
Другие причины отказа от хирургического вмешательства:
- Длительный (до 3 месяцев) этап подготовки.
- Очень долгий период реабилитации.
- Технические сложности (а порой и невозможность) выполнить хирургическое лечение.
- Слабый эффект или его полное отсутствие после первой операции (часто требуется несколько раз повторять такое воздействие).
Рассказывая, как и чем лечить пролежни у больного, поясним, что входит в подготовку к операции. В любой некротической язве обязательно собираются всевозможные патогенные микроорганизмы, способные вызвать нагноение, интоксикацию, тяжелое септическое состояние. Именно из-за этого погибает примерно 20% пациентов, у которых появились пролежни.
Подготовка к операции включает:
- Антибактериальную терапию.
- Восстановление электролитного баланса.
- Приведение в норму белкового баланса.
- Детоксикацию.
- Восстановление водного баланса.
- Санацию раны.
- Полное удаление омертвевших тканей.

- Дальнейшую работу с пролежнем до появления в нем васкуляризованных грануляций. Если этого не происходит, операцию не делают.
Понятно, что не может быть и речи о выполнении таких манипуляций в домашних условиях. Как лечить пролежни в предоперационный период? На современном этапе развития медицины применяются:
- Наложение на рану повязок с антисептиками и ферментами.
- Стимуляция тканей к регенерации с помощью магнито- и электротерапии.
- Воздействие на рану расфокусированным лазерным лучом.
Последняя инновация позволила сократить период подготовки в 3 раза.
Хирургическое вмешательство проводится по таким методикам:
- Кожная пластика (на рану нашивается лоскут кожи, взятой с тела самого больного).
- Иссечение пролежня и дальнейшая пластика с использованием соседних участков кожи (совмещение краев раны).
- Иссечение с дальнейшим использованием лоскутов, взятых с других частей тела.
После хирургического вмешательства часто наблюдаются осложнения, связанные с недостаточной подготовкой к ней пролежня, плохим уходом за пациентом, инфицированием раны, натяжением ее краев, отторжением имплантированного фрагмента кожи.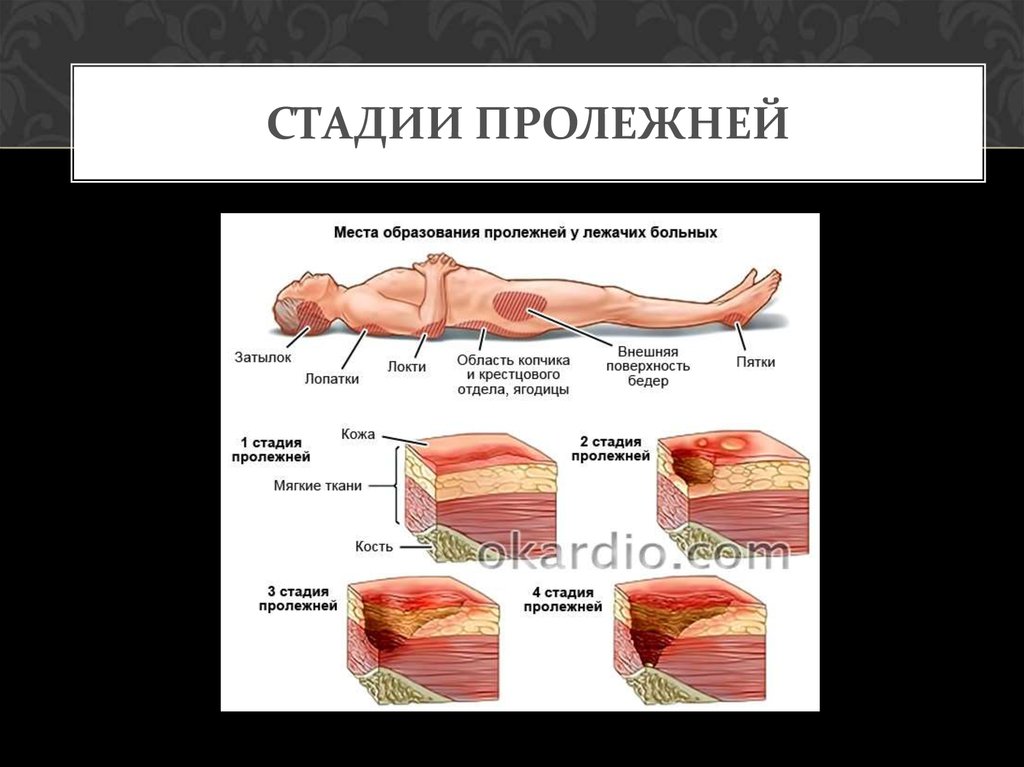
Если пролежни III и II степеней длительно не заживают или часто рецидивируют, их лечение также проводят хирургическим методом.
Консервативная терапия пролежней III и IV степеней
Независимо от тяжести патологии и места ее локализации, первое, что нужно сделать – убрать или хотя бы максимально ослабить компрессию. Труднее всего этого удается достичь у больных с травмами позвоночника и спинного мозга. Проще решается данный вопрос, если у человека появились раны от долгого лежания на конечностях. Например, перед тем как лечить пролежень на пятке, под ногу пациента в области икры или голени подкладывают подушку, сложенное одеяло или любой другой подобный предмет. Его нужно разместить так, чтобы пятка не касалась поверхности кровати. При пролежнях на копчике или ягодицах применяют другой метод декомпрессии, используя надувные подушечки.
Терапия пролежней III и IV степеней проводится исключительно в стационаре. Рана в обязательном порядке очищается от гноя (если он присутствует) и от омертвевших тканей.
Далее накладываются стерильные повязки с использованием мазей:
- «Тиотриазолин».
- «Бепантен».
- «Альгофин».
- «Ируксол».
- «Солкосерил».
Медикаментозная терапия проводится с помощью препаратов:
- Антибиотики.
- Некролитические средства, в составе которых имеются трипсин, коллагеназа, террилитин, дезокси-рибонуклеаза.
- Гиперосмолярные препараты наружно в виде мазей и линиментов, вытягивающих из раны гной, а также продукты некроза.
- Ангиопротекторы (улучшают микроциркуляцию биологических жидкостей в тканях).
- Противовоспалительные препараты («Преднизолон», «Гидрокортизон»,
- «Дексаметазон»).
- Средства, стимулирующие регенерацию («Винилин», «Метилурацил», «Стелланин»).
- Препараты, содержащие серебро («Аргокрем», «Дермазин», «Арговит» и аналоги).
Кроме медикаментозной терапии больным назначается физиотерапия: УВЧ, электрофорез, ультразвук, электролечение.
Терапия пролежней II степени
Напомним, что при такой патологии некроз тканей уже имеет место, но распространен он пока лишь на эпидермис и дерму. Эти структуры имеют свойство быстро восстанавливаться. Поэтому можно, не прибегая к экстренным мерам, такие пролежни лечить в домашних условиях. Как это нужно осуществлять? Основные и непреложные критерии терапии:
Эти структуры имеют свойство быстро восстанавливаться. Поэтому можно, не прибегая к экстренным мерам, такие пролежни лечить в домашних условиях. Как это нужно осуществлять? Основные и непреложные критерии терапии:
1. Идеальная чистота одежды больного и его постельных принадлежностей.
2. Обеспечение снятия компрессии. Например, как лечить пролежень на копчике? Эта часть скелета является нижним отделом позвоночника и представлена несколькими рудиментными сросшимися позвонками. По сути, это видоизмененный хвост. Копчик играет важную роль, так как к нему прикреплены многие связки и мышцы, участвующие в работе кишечника и мочеполовой системы. Находится он над ягодицами.
У больных, постоянно лежащих на спине, происходит сдавливание слоев кожи, мышц и связок. Поскольку гиподермы в этом отделе человеческого тела почти нет, пролежни здесь развиваются очень быстро. Усугубляет ситуацию и то, что участок копчика часто находится в условиях высокой влажности, так как больной совершает под себя акты мочеиспускания и дефекации.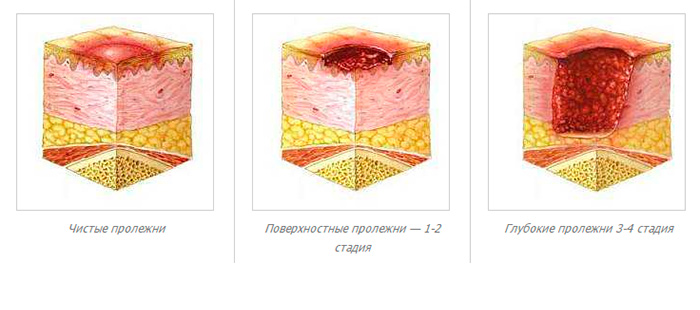 Такая же картина наблюдается и с пролежнями на ягодицах. Эта часть тела наиболее страдает от влажности и загрязнений каловыми массами, поэтому требует очень тщательной гигиены.
Такая же картина наблюдается и с пролежнями на ягодицах. Эта часть тела наиболее страдает от влажности и загрязнений каловыми массами, поэтому требует очень тщательной гигиены.
Чтобы не было пролежней, а также в случае их появления, больного нужно каждые 1,5-2 часа переворачивать со спины на правый либо левый бок. Если ему трудно удерживать такое положение, требуется подкладывать под спину свернутое в рулон одеяло. Оптимальный вариант – купить специальную медицинскую кровать и противопролежневый матрас (он оснащается ячейками, в которые нагнетается воздух).
В вопросе, как лечить пролежни на ягодицах в домашних условиях, декомпрессия с помощью такого матраса также очень актуальна. Если его нет, можно воспользоваться советом народных знахарей и сшить маленькую подушечку (по размеру ягодиц), которую требуется наполнить просом, рисом, чечевицей либо пшеницей.
Обеспечить декомпрессию можно и с помощью специальных надувных резиновых подушечек с отверстием в центре, которые нужно подкладывать под спину в область копчика так, чтобы он не касался кровати.
3. Массаж. Его нужно выполнять легкими поглаживающими движениями, почти не оказывая давления. Саму рану разминать нельзя, лишь участки кожи вокруг нее. Массаж нужен для того, чтобы улучшить циркуляцию крови и лимфы.
4. Санобработка раны. Это один из основных моментов в вопросе о том, как лечить пролежни в домашних условиях. Любая санобработка травмированных поверхностей должна проводиться в стерильных перчатках. Если таковых в доме не имеется, тому лицу, кто выполняет процедуры, необходимо тщательно вымыть руки, а после обработать их спиртовым раствором. При пролежнях II степени появляются волдыри с экссудатом внутри или открытая рана, если кожа волдыря лопается. Санобработку нужно выполнять по следующей схеме:
- Снять предыдущую повязку.
- Дезинфицирующим раствором (можно использовать «Хлоргексидин») омыть раневую поверхность, при этом нужно удалить остатки крема или мази, а также шелушащуюся или отслаивающуюся кожу.
- Дезинфицирующее вещество смыть физраствором.

- Рану осторожно (не вытирая) просушить стерильными салфетками.
- Нанести бактерицидный заживляющий спрей либо крем.
- Закрыть пролежень стерильной повязкой.
Проводить весь алгоритм данной процедуры нужно всякий раз после загрязнения повязки в процессе актов мочеиспускания или дефекации больного либо планово раз в сутки.
В качестве лечебных средств, накладывающихся на рану, могут использоваться кремы и мази «Винин», «Левосин», «Левомиколь», «Дермазин» и их аналоги.
5. Обеспечить больного качественным питанием.
Терапия пролежней I степени
Это самый благоприятный (если можно так выразиться) вид пролежней, так как в данном случае поверхность кожи не нарушена. На первой стадии в месте будущей раны может появиться болезненное покраснение. Иногда оно чешется, очень редко шелушится. У некоторых людей гиперемии не наблюдается. Они ощущают только жжение или любой другой дискомфорт в том месте. Эти безобидные симптомы требуют повышенного внимания и принятия срочных мер.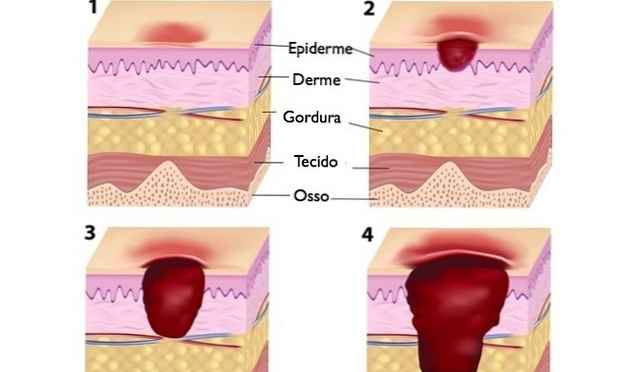
Например, как лечить пролежни пяток? Кожа на них у большинства людей практически не имеет гиподермы, поэтому амортизация между костями и поверхностью кровати очень слабая. Больные, постоянно лежащие на спине, начинают ощущать в пятках жжение, но гиперемия имеет место у небольшой части больных. Выше уже говорилось, что пациенту нужно обеспечить такое положение ног, чтобы его пятки не касались кровати.
Кроме того, человека нужно переворачивать со спины на бок, а если позволяет здоровье, то усаживать так, чтобы он опускал ноги на пол.
Очень важно регулярно разминать ему пятки, после чего смазывать их камфорным или салициловым спиртом, а далее накладывать ангиопротекторные (улучшают микроциркуляцию) и противовоспалительные средства. Для этих целей используют «Дексаметазон», «Пентоксифиллин», «Троксевазин» и другие.
Народная медицина
Знахари накопили богатый опыт и хорошо знают, чем лечить пролежни. Фото ниже демонстрирует процесс приготовления одного из снадобий.
Самый простой и общедоступный способ, который можно применять при пролежнях II и даже III степени – это прикладывание к ране разрезанного вдоль листа алоэ (внутренней стороной к ране) или измельченного листа каланхоэ.
Некоторые лекари советуют прикреплять повязкой к воспаленной ране на всю ночь чистый капустный лист.
В качестве бактерицидного средства для обработки ран и для компрессов используют пихтовое масло. Нужно добавить несколько его капель в кипяченую воду.
Всем известная календула (ноготки) также обладает высоким противовоспалительным и антибактерицидным эффектами. Мазь из нее готовят так: измельченные сухие листья без соблюдения строгих пропорций добавляют в вазелин и хорошо перемешивают. Полученным средством смазывают раны несколько раз в день. Кроме того, можно ежедневно пить чай из календулы и ромашки, добавляя по вкусу мед.
Давно с самой лучшей стороны зарекомендовало себя мумие. Купить его раствор можно в любой аптеке. Мумие нужно наносить на салфетку и прикладывать к поврежденной поверхности.
Чем опасны пролежни
Появление подобных ран на коже нарушают иммунный статус и значительно снижает способность организма больного противостоять основной болезни. Главная опасность пролежней состоит в возможности их инфицирования, что приводит к развитию сепсиса. Любая инфекция неизбежно влечет за собой интоксикацию организма. Также у больных часто наблюдается анемия, гипопротеинемия (снижение количества белка в плазме), амилоидоз внутренних органов, приводящий к почечной и печеночной недостаточности.
Особенно опасны пролежни у пожилых. Как лечить таких людей? Нужно обязательно учитывать такие возрастные изменения:
- Уменьшение количества жировой клетчатки, что отрицательно сказывается на ее функции амортизации.
- Снижение активности иммунной защиты, вследствие чего они чаще молодых подвержены различным заболеваниям.
- Ослабление активности регенерации тканей, то есть травмы у них появляются чаще, чем у людей других возрастных категорий, а лечение проходит тяжелее и длительнее.

- Многие пожилые люди страдают различными заболеваниями внутренних органов. У них часто наблюдаются проблемы с работой кишечника и желудка, с сердцем и давлением.
Эти причины могут явиться противопоказанием для проведения хирургического лечения, поэтому вся надежда только на консервативную терапию.
Правила ее проведения у пожилых не отличаются от тех, что изложены выше. Важно обязательно обеспечивать этим людям питание, богатое витаминами, белками, микроэлементами. Также нужно поддерживать в их организме водный баланс. Пожилым нужно выпивать в день не менее 1,5 литра минеральной негазированной воды.
Разумеется, требуется обязательно соблюдать их гигиену, часто менять впитывающие подгузники, при этом обмывая мочеполовые органы, следить, чтобы на одежде и простынях не было складок, не оставалось крошек от еды.
Профилактика
Медики считают, что появление пролежней у тяжелобольных – это неизбежное осложнение. Особенно печальная картина наблюдается в нашей стране.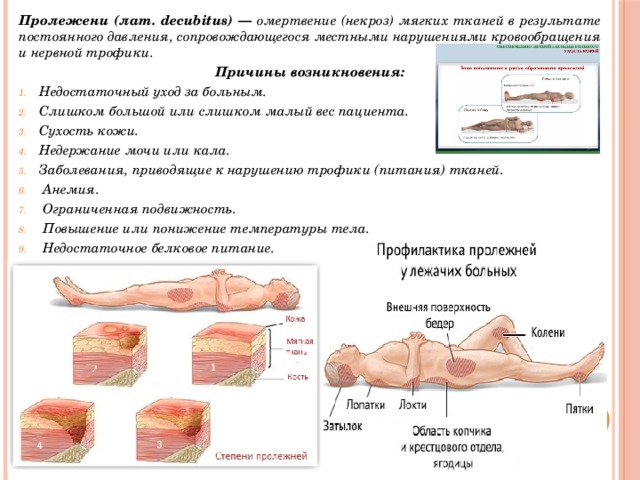 Во многих российских стационарах даже кровати с автоматически поднимающимися спинками – большая редкость, а о противопролежневых матрасах и говорить не приходится. Поэтому вся ответственность за состояние кожи больного ложится на медперсонал и родственников.
Во многих российских стационарах даже кровати с автоматически поднимающимися спинками – большая редкость, а о противопролежневых матрасах и говорить не приходится. Поэтому вся ответственность за состояние кожи больного ложится на медперсонал и родственников.
Пациентам необходимо обеспечивать гигиену, вовремя менять загрязнившееся постельное белье, одежду, предоставлять им требуемое количество впитывающих влагу подгузников и полноценное питание.
Хорошей профилактикой пролежней является частое и регулярное изменение положения тела больного (переворачивание) и легкий массаж.
Эти меры помогут снизить риск возникновения пролежней.
Что такое пролежни и как их лечить в домашних условиях?
Уход за пролежнями может быть сложным, но соблюдение правильного режима ухода является ключом к предотвращению развития более серьезных заболеваний. Для определения пролежней используется несколько различных терминов (пролежни, пролежни и т. д.), но каждый из них определяет одно и то же основное состояние.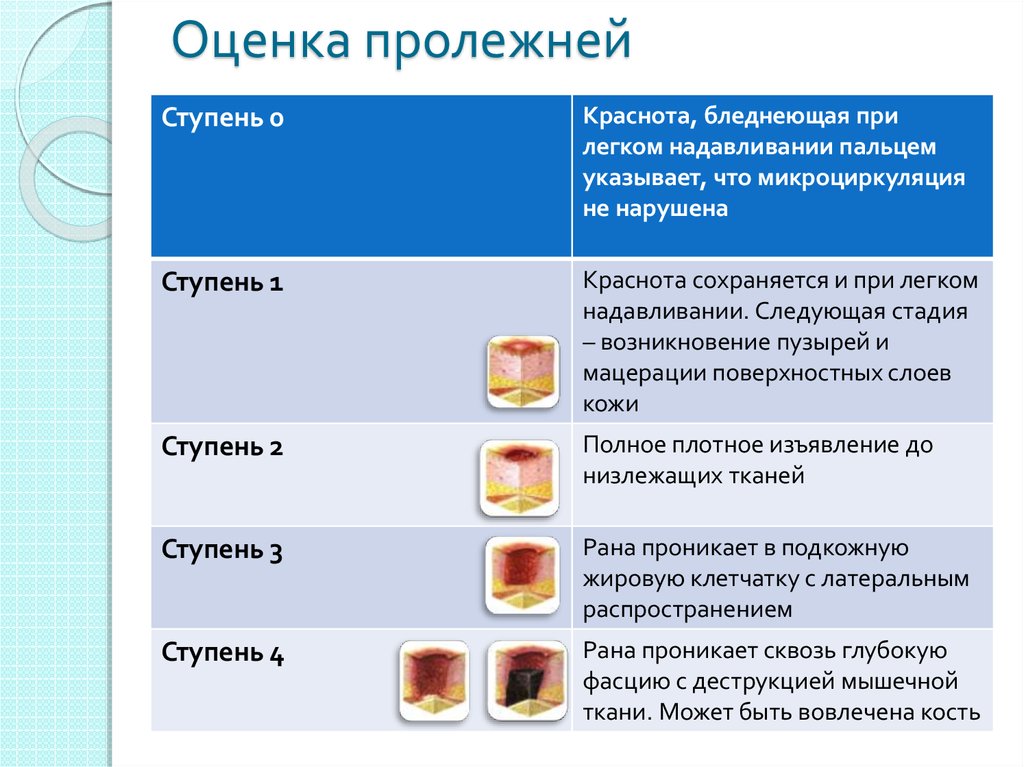 Они относятся к области кожи, которая была ослаблена или сломана в результате сочетания трения и постоянного давления. Таким образом, самый простой способ снизить риск развития пролежней — осторожно и часто двигаться, чтобы защитить уязвимые места от таких условий. Однако самый простой способ не всегда самый простой.
Они относятся к области кожи, которая была ослаблена или сломана в результате сочетания трения и постоянного давления. Таким образом, самый простой способ снизить риск развития пролежней — осторожно и часто двигаться, чтобы защитить уязвимые места от таких условий. Однако самый простой способ не всегда самый простой.
В этом сообщении блога Parafricta рассказывает, как часто лечат пролежни в домашних условиях. Имейте в виду, что эта информация предназначена только в качестве общего совета и не должна мешать вам обращаться за советом к проверенным медицинским работникам, если вас беспокоят пролежни.
Пролежни, пролежни, пролежни: что это такое на самом деле?
Если множество терминов, используемых для описания пролежней, кажется запутанным, будьте уверены, что в медицинском сообществе также не используется единого определения. Эти термины часто используются взаимозаменяемо, что может быть неточным по нескольким причинам.
- Термин «пролежень» может вводить в заблуждение, поскольку это состояние не ограничивается теми, кто прикован к постели или проводит длительное время в лежачем положении.

- Между тем, термин «пролежневая язва» уделяет чрезмерное внимание роли длительного давления на уязвимые участки кожи, не признавая роль трения и сдвига в деградации раны.
- Наконец, несколько архаичный термин «пролежневая язва» ограничен, как фраза «пролежень», поскольку он происходит от латинской фразы, означающей «лежать».
Хотя термин «пролежень» наиболее знаком населению в целом, медицинское сообщество в основном приняло термин «пролежневая язва», поскольку он не исключает ран, вызванных контактом с различными поверхностями (например, сиденьем инвалидной коляски). Если вам нужна дополнительная информация о причинах, стадиях и осложнениях пролежней, прочитайте нашу предыдущую запись в блоге: Что такое пролежни?
Лечение пролежней в домашних условиях
Как уже упоминалось, уход за пролежнями в домашних условиях требует строгого режима регулярных и контролируемых движений, чтобы уменьшить давление на пораженные или подверженные риску участки. Лучше всего использовать мягкие ткани с низким коэффициентом трения, чтобы смягчить трение и сдвиг, вызванные этими движениями. Различные продукты доступны, чтобы помочь в этом, где бы ни находились пораженные участки. Например, постельное белье Parafricta позволяет пользователям легко и удобно поворачиваться в постели, не травмируя уязвимые участки тела (бедра, туловище и т. д.).
Лучше всего использовать мягкие ткани с низким коэффициентом трения, чтобы смягчить трение и сдвиг, вызванные этими движениями. Различные продукты доступны, чтобы помочь в этом, где бы ни находились пораженные участки. Например, постельное белье Parafricta позволяет пользователям легко и удобно поворачиваться в постели, не травмируя уязвимые участки тела (бедра, туловище и т. д.).
Соблюдение тщательного графика движений с использованием тканей с низким коэффициентом трения является основой любого плана лечения пролежней. Хотя скорость и частота движений должны определяться индивидуально для каждого пациента, общее эмпирическое правило предполагает, что пациенты из группы риска в постели должны двигаться не реже одного раза каждые два часа. Людям, которые сидят длительное время, рекомендуется двигаться раз в пятнадцать минут.
С большинством пролежней первой и второй стадий можно успешно справиться в домашних условиях, сочетая осторожное изменение положения с тканевыми изделиями с низким коэффициентом трения и строгие режимы гигиены. Более серьезные пролежни могут потребовать лечения в больнице или доме престарелых.
Более серьезные пролежни могут потребовать лечения в больнице или доме престарелых.
Если вы хотите узнать больше, вас может заинтересовать наша недавняя статья о продуктах для лечения пролежней: облегчение дискомфорта в домашних условиях
Лечение пролежней с помощью Parafricta — фрикционная ткань, известная своими свойствами шелка. Он продемонстрировал уникальный потенциал в лечении пролежней и снижении риска их образования у лиц из групп риска. Если вам нужна дополнительная информация об использовании тканей Parafricta для лечения пролежней в домашних условиях, просто 9 0007 свяжитесь с
Пролежни – Пренебрежение домом престарелых Attorney Springfield, IL
Статистика, связанная с пролежнями как симптомами жестокого обращения в доме престарелых язвы. Жители старше 64 лет чаще имели пролежни, а те, кто недавно потерял вес, имели на значительно больше шансов иметь пролежни. Жители с высокой неподвижностью, те, кто принимает более восьми лекарств, и те, у кого недавно было недержание кишечника или мочевого пузыря, также были более склонны к развитию пролежней. К сожалению, пролежни иногда могут быть признаком жестокого обращения или пренебрежения в доме престарелых. Каковы основные причины пролежней?
К сожалению, пролежни иногда могут быть признаком жестокого обращения или пренебрежения в доме престарелых. Каковы основные причины пролежней? Пролежни возникают после того, как постоянное давление на кожу ограничивает кровоток. Пожилые пациенты в домах престарелых подвержены высокому риску пролежней, потому что они могут иметь ограниченную подвижность, часто нуждаются в дополнительном белке в своем рационе и из-за возраста и других состояний обычно имеют чрезвычайно хрупкую кожу, которую легко повредить. Это требует от сотрудников следить за тем, чтобы они не оставались в одном и том же положении в течение длительного периода времени, будь то в постели или в инвалидном кресле. Области, которые недостаточно покрыты жиром или мышцами, или области, которые лежат непосредственно над костью (крестец, пятки, плечи и т. д.), более склонны к развитию пролежней. Трение между кожей и другими поверхностями может привести к повреждению кожи, поэтому к перемещению резидента могут предъявляться особые требования. Плохое питание, а также заболевания, влияющие на кровоток, также могут способствовать развитию пролежней.
Плохое питание, а также заболевания, влияющие на кровоток, также могут способствовать развитию пролежней.
Существует четыре стадии пролежней, которые различаются по степени тяжести. В конце концов, пролежни могут стать нестадийными. Пролежни 1-й стадии несколько незначительны, тогда как пролежни 4-й стадии невероятно опасны. Существуют специальные диагностические методы, которые сотрудники домов престарелых должны использовать при оценке пролежней. Национальный консультативный совет по пролежневым травмам опубликовал специальные рекомендации, касающиеся пролежней, а в 2016 году изменил определение пролежневых травм, предоставив более четкие рекомендации практикующим врачам и неспециалистам по профилактике и оценке пролежней. С технической точки зрения их примерно 19.«стадии» пролежневой раны, которые могут существовать, но большинство практикующих врачей перечисляют четыре основных стадии, которые были определены Национальным консультативным советом по пролежням следующим образом: Неповрежденная кожа с локальным участком небледной эритемы, которая может проявляться по-разному на темной пигментированной коже.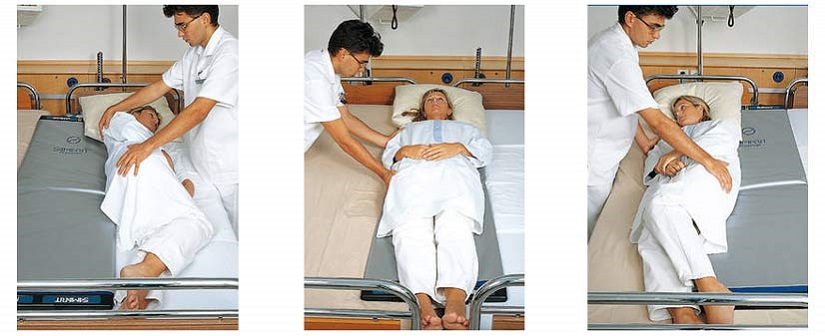

Поскольку пожилые люди часто имеют тонкую кожу, меньшую подвижность, а также могут иметь другие сопутствующие проблемы со здоровьем, пролежневые осложнения могут быть серьезными и даже смертельными. Работники дома престарелых должны быть не только обучены принимать соответствующие меры для предотвращения пролежней, но и своевременно выявлять эти травмы и лечить их надлежащим образом, чтобы предотвратить дальнейшие осложнения. Они должны уведомить медицинских работников, прошедших углубленную подготовку по уходу за ранами, таких как медсестры по уходу за ранами и врачи по уходу за ранами, для получения рекомендаций по лечению ран.
Они должны уведомить медицинских работников, прошедших углубленную подготовку по уходу за ранами, таких как медсестры по уходу за ранами и врачи по уходу за ранами, для получения рекомендаций по лечению ран.
Инфекция может быть чрезвычайно серьезной, у пациентов развиваются инфекции костей (остеомиелит), сепсис и другие опасные для жизни состояния. Качество жизни таких пациентов может стать крайне низким из-за боли, вызванной распространенными пролежневыми ранами, что приводит к депрессии и длительному пребыванию в больнице.
Лечение пролежней
Существуют различные формы лечения в зависимости от стадии раны. Они варьируются от достаточно консервативного лечения до хирургического вмешательства. Ниже мы расскажем о некоторых формах лечения, рекомендованных клиникой Майо.
Уменьшение давления
Первым шагом в лечении пролежня является уменьшение давления и трения, которые его вызвали. Стратегии включают:
- Репозиционирование.
 Если у вас пролежни, чаще поворачивайтесь и меняйте положение. Как часто вы меняете положение, зависит от вашего состояния и качества поверхности, на которой вы находитесь. Как правило, если вы пользуетесь инвалидной коляской, старайтесь переносить вес каждые 15 минут или около того и менять положение каждый час. Если вы находитесь в постели, меняйте положение каждые два часа.
Если у вас пролежни, чаще поворачивайтесь и меняйте положение. Как часто вы меняете положение, зависит от вашего состояния и качества поверхности, на которой вы находитесь. Как правило, если вы пользуетесь инвалидной коляской, старайтесь переносить вес каждые 15 минут или около того и менять положение каждый час. Если вы находитесь в постели, меняйте положение каждые два часа. - Использование опорных поверхностей. Используйте матрас, кровать и специальные подушки, которые помогут вам сидеть или лежать таким образом, чтобы защитить уязвимую кожу.
Очистка и перевязка ран
Уход за пролежнями зависит от глубины раны. Как правило, очистка и перевязка ран включают следующее:
- Очистка. Если пораженная кожа не повреждена, промойте ее мягким моющим средством и высушите. Очищайте открытые язвы водой или солевым раствором каждый раз при смене повязки.
- Наложение повязки. Повязка ускоряет заживление, сохраняя рану влажной.
 Это создает барьер против инфекции и сохраняет окружающую кожу сухой. Выбор повязок включает пленки, марлю, гели, пены и обработанные покрытия. Вам может понадобиться сочетание повязок.
Это создает барьер против инфекции и сохраняет окружающую кожу сухой. Выбор повязок включает пленки, марлю, гели, пены и обработанные покрытия. Вам может понадобиться сочетание повязок.
Удаление поврежденной ткани
Для правильного заживления в ранах не должно быть поврежденных, мертвых или инфицированных тканей. Удаление этой ткани (дебридмент) осуществляется несколькими способами, такими как осторожное промывание раны водой или вырезание поврежденной ткани.
Другие вмешательства
Другие вмешательства включают:
- Препараты для снятия боли. Нестероидные противовоспалительные препараты, такие как ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve), могут уменьшить боль. Они могут быть очень полезны до или после изменения положения и ухода за раной. Местные обезболивающие также могут быть полезны при уходе за раной.
- Препараты для борьбы с инфекциями. Инфицированные пролежни, которые не реагируют на другие вмешательства, можно лечить местными или пероральными антибиотиками.

- Здоровое питание. Хорошее питание способствует заживлению ран.
- Терапия отрицательным давлением. В этом методе, также называемом вакуумным закрытием (VAC), используется устройство для очистки раны отсасыванием.
Хирургия
Большой пролежень, который не заживает, может потребовать хирургического вмешательства. Одним из методов хирургического лечения является использование подушечки из мышц, кожи или другой ткани, чтобы покрыть рану и смягчить пораженную кость (реконструкция лоскутом).
Существуют ли другие травмы, связанные с пролежнями в доме престарелых?Может быть. Любой житель, у которого появляются пролежни, должен быть немедленно осмотрен компетентным врачом и медсестрой. Следует разработать план лечения для лечения существующих ран и предотвращения образования новых ран.
Что делать, если близкий человек проявляет симптомы жестокого обращения или пренебрежения в доме престарелых? Если у вас есть основания подозревать насилие в доме престарелых, вы должны принять немедленные меры.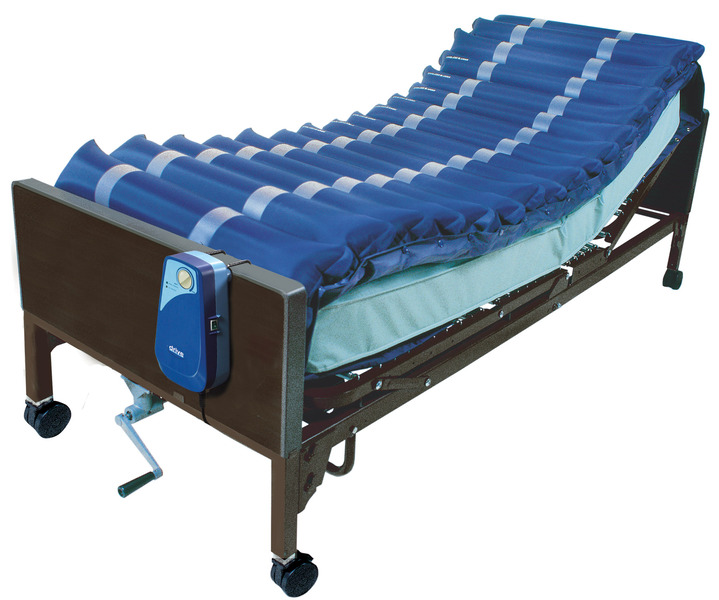 Если вы считаете, что вашему близкому угрожает неминуемая опасность, позвоните по номеру 911. Но если вы не уверены, имеет ли место вообще жестокое обращение или пренебрежение в доме престарелых, сохраняйте спокойствие, расспрашивая персонал и администрацию дома престарелых о признаках предполагаемого жестокого обращения. Свяжитесь с Департаментом общественного здравоохранения штата Иллинойс и подайте жалобу. Сотрудники IDPH могут опросить персонал дома престарелых, просмотреть медицинские записи и провести всестороннее расследование на предмет того, имело ли место жестокое обращение и пренебрежение.
Если вы считаете, что вашему близкому угрожает неминуемая опасность, позвоните по номеру 911. Но если вы не уверены, имеет ли место вообще жестокое обращение или пренебрежение в доме престарелых, сохраняйте спокойствие, расспрашивая персонал и администрацию дома престарелых о признаках предполагаемого жестокого обращения. Свяжитесь с Департаментом общественного здравоохранения штата Иллинойс и подайте жалобу. Сотрудники IDPH могут опросить персонал дома престарелых, просмотреть медицинские записи и провести всестороннее расследование на предмет того, имело ли место жестокое обращение и пренебрежение.
Поговорите с любимым человеком наедине. Часто деменция и другие заболевания мешают обитателям дома престарелых объяснить травмы, в том числе пролежневые раны. Если сотрудники каким-либо образом пытаются ограничить ваш личный разговор, это тревожный сигнал.
Сфотографируйте любые травмы или раны. Таким образом, если медицинский документ изменен персоналом дома престарелых, чтобы свести рану к минимуму, у вас будет точное отражение того, как на самом деле выглядела рана. Запросите копию медицинской документации резидента, чтобы в случае ее последующего изменения персоналом дома престарелых у вас была копия того, что изначально содержалось в документации.
Запросите копию медицинской документации резидента, чтобы в случае ее последующего изменения персоналом дома престарелых у вас была копия того, что изначально содержалось в документации.
Проще говоря, ваши близкие имеют право на защиту. Если вы подозреваете жестокое обращение или халатное отношение, юристы Noll Law Office будут рады встретиться с вами и предоставить бесплатную первичную консультацию. У местных адвокатов центрального штата Иллинойс есть офис в Спрингфилде, штат Иллинойс, прямо через дорогу от здания суда. Адвокаты Noll Law Office имеют большой опыт и не будут передавать ваше дело для обработки только что получившему диплом младшего юриста или помощника юриста. Юридическая фирма из сообщества, для сообщества. Проконсультируйтесь с опытным адвокатом по жестокому обращению в домах престарелых из Noll Law Office, если вы считаете, что ваш любимый человек является жертвой. Фирма не взимает плату, если она не может успешно добиться урегулирования или вердикта присяжных в отношении дома престарелых.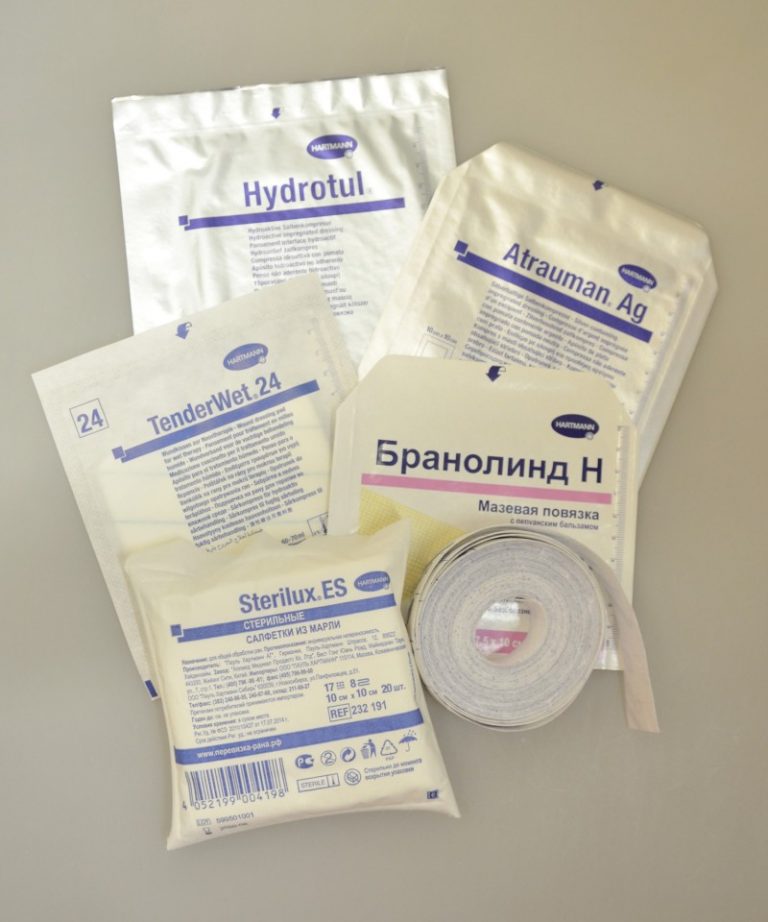
Вам нужен адвокат, который не только разбирается в Законе штата Иллинойс о домах престарелых, но и имеет большой опыт ведения таких дел. Жертвам жестокого обращения в домах престарелых и их близким может потребоваться поделиться конфиденциальной информацией со своим адвокатом, и они должны чувствовать себя комфортно, делая это. Выберите адвоката, который может дать вам сострадательный совет, одновременно обеспечивая агрессивное представительство. Вам нужен адвокат, который добивается справедливости для жертв жестокого обращения и пренебрежения.
Адвокаты Сара Нолл и Дэниел Нолл — адвокаты Спрингфилда в пятом поколении, которые твердо верят в то, что к своим соседям нужно относиться как к соседям. Вы будете работать с опытными адвокатами по травмам непосредственно на протяжении всего судебного процесса. Они имеют опыт просмотра медицинских записей и политик дома престарелых, чтобы использовать собственную практику и процедуры дома престарелых, чтобы проверить, следует ли учреждение даже своим собственным внутренним практикам при оказании помощи вашему близкому человеку.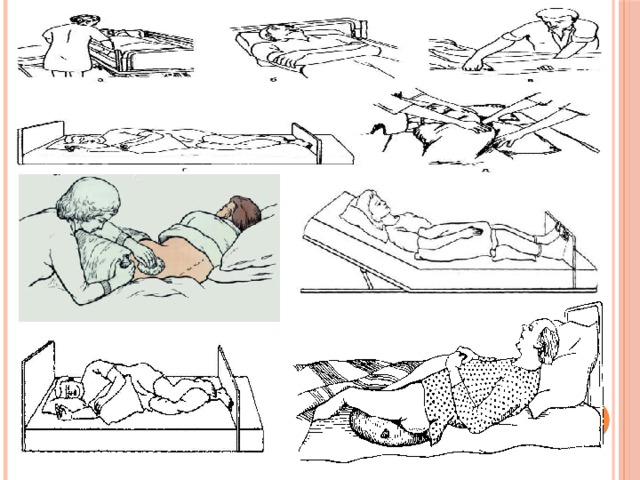
Иногда да. Иногда нет. Возможно, самая утешительная вещь в найме адвоката дома престарелых заключается в том, что вы часто можете получить ответы на свои вопросы, которые в противном случае остались бы без ответа. Иногда травмы в доме престарелых — это просто несчастный случай с травмами. В других случаях речь идет о жестоком обращении или пренебрежении. Обращение к опытному адвокату дома престарелых поможет вам разобраться в медицинских записях, отчетах агентства о расследованиях и применимом законодательстве, чтобы, как минимум, вы могли принимать обоснованные решения о продвижении потенциального дела и принятии решения о том, подавать ли иск злоупотребление и пренебрежение. Дела в домах престарелых могут включать в себя жестокое обращение с пожилыми людьми, финансовую эксплуатацию, халатность при приеме на работу, нарушения Закона о домах престарелых, врачебную халатность, нарушение контракта или неправомерные действия, связанные со смертью и выживанием, в зависимости от фактов и обстоятельств дела вашего близкого.





 Если у вас пролежни, чаще поворачивайтесь и меняйте положение. Как часто вы меняете положение, зависит от вашего состояния и качества поверхности, на которой вы находитесь. Как правило, если вы пользуетесь инвалидной коляской, старайтесь переносить вес каждые 15 минут или около того и менять положение каждый час. Если вы находитесь в постели, меняйте положение каждые два часа.
Если у вас пролежни, чаще поворачивайтесь и меняйте положение. Как часто вы меняете положение, зависит от вашего состояния и качества поверхности, на которой вы находитесь. Как правило, если вы пользуетесь инвалидной коляской, старайтесь переносить вес каждые 15 минут или около того и менять положение каждый час. Если вы находитесь в постели, меняйте положение каждые два часа. Это создает барьер против инфекции и сохраняет окружающую кожу сухой. Выбор повязок включает пленки, марлю, гели, пены и обработанные покрытия. Вам может понадобиться сочетание повязок.
Это создает барьер против инфекции и сохраняет окружающую кожу сухой. Выбор повязок включает пленки, марлю, гели, пены и обработанные покрытия. Вам может понадобиться сочетание повязок.