Ишемической болезни сердца осложнения: Ишемическая болезнь сердца
Ишемическая болезнь сердца
Кардиологическое отделение медицинских клиник IMMA предлагает воспользоваться услугой по лечению ишемической болезни сердца. Ведущие специалисты отрасли, современное оборудование, собственная лаборатория – важные составляющие своевременной диагностики и лечения. Уже на профилактическом осмотре кардиолог сможет безошибочно определить наличие или отсутствие патологических изменений миокарда и абсолютных факторов риска. Ранняя постановка диагноза – залог здорового сердца и долголетия.
В наших клиниках вы можете:- Получить консультацию врача — кардиолога;
- Снять ЭКГ и получить профессиональную расшифровку результатов;
- Пройти процедуру СМАД;
- Пройти холтеровское мониторирование;
- Воспользоваться другими услугами наших клиник.
Для уточнения подробностей и по любым вопросам обращайтесь по номеру, указанному на сайте
Основное понятие ИБС
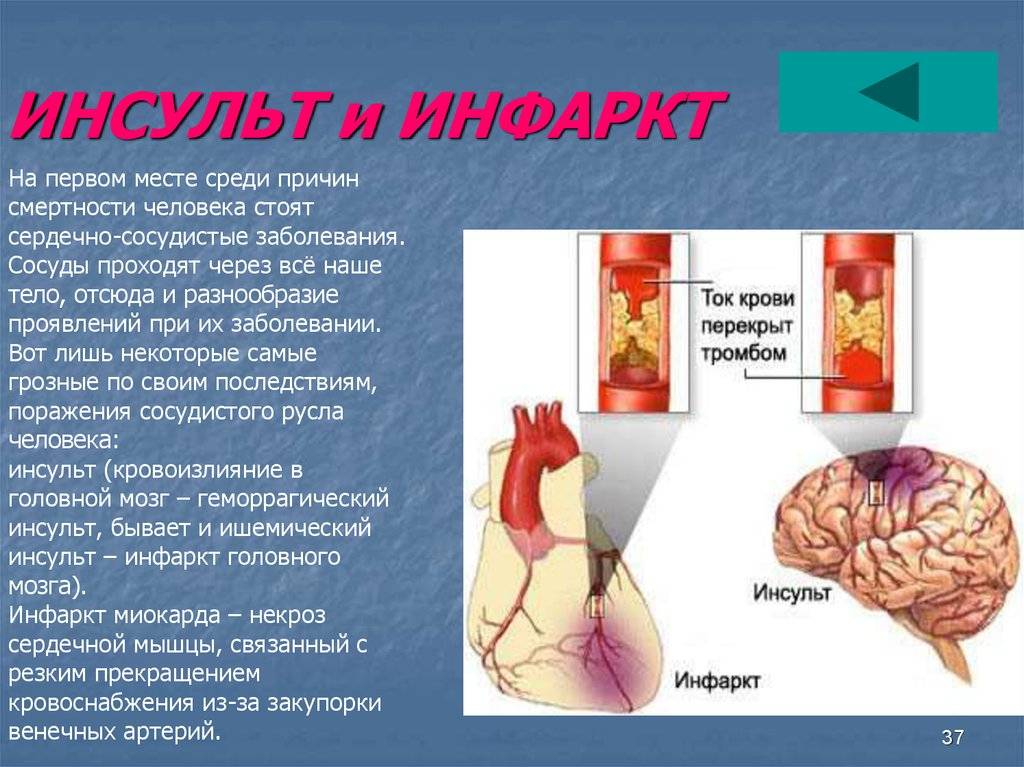
Патология представляет собой поражение сердечной мышцы — миокарда.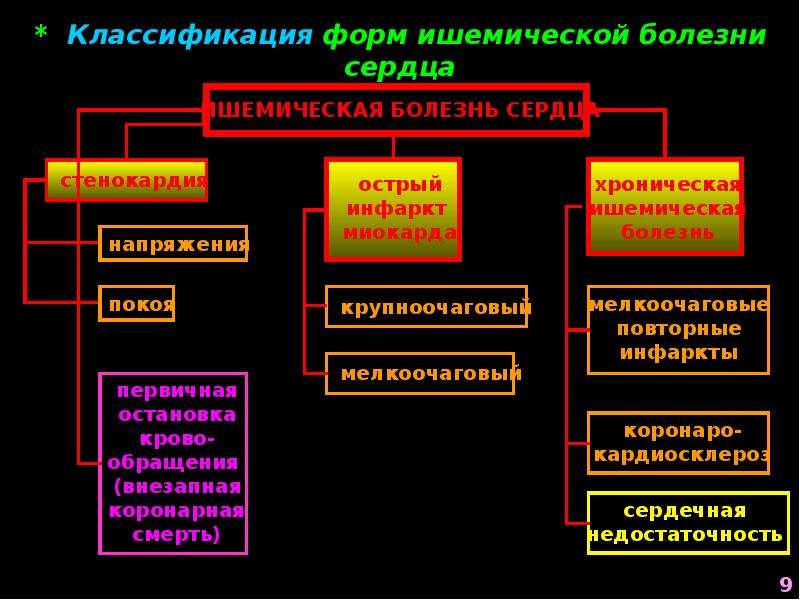
Согласно данным медицинской статистики, 67% смертей приходится на острую форму ИБС. Именно поэтому профилактический осмотр и ранняя диагностика не только сохранят здоровье, но и спасут жизнь.
Причины возникновения
Сердце, как и все органы человеческого организма, не может работать без достаточного количества кислорода, переносимого кровяным потоком. Основополагающей причиной развития заболевания является непроходимость сосудов, при которой артерии сужаются или полностью перекрываются жировым налетом. Существует несколько патологий обуславливающих негативные процессы:
- Атеросклероз. Хроническая болезнь, при которой на внутренних стенках кровеносных сосудов образуется холестериновая кашица и налет из других жиров.
 В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами.
В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами. - Ангиоспазм. Кратковременное сокращение стенок кровеносных артерий, обусловленное сужением свободного пространства в мышечной полости. Возникает на фоне глубокого стресса или курения. Сосуды перестают нормально функционировать, образуется застой и сбой в системе кровообращения.
- Гипертония. Высокое давление вынуждает сердце биться в несколько раз быстрее, для предупреждения гипоксии. Очень часто это становится причиной инфаркта миокарда, стенокардии, инсульта – болезней, чаще всего сопровождающих ИБС.
- Тромбоз сердца. Осложнение атеросклероза характеризуется естественным распадом жирового налета на стенках сосудов. Но суженные артерии не дают выйти веществам естественным путем, через лимфу. Формируется тромб, полностью закупоривающий сосуд.
- Пороки сердца. Врожденные или приобретенные аномалии, которые нарушают естественную циркуляцию крови по внутренней сердечной системе.
 Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Все перечисленные патологии являются главными причинами ишемической болезни сердца.
Важно! Наличие одного или нескольких заболеваний в истории болезни пациента ставят автоматически его в группу абсолютного риска.
Формы ишемической болезни сердца
Международная классификация болезней (МБК) выделяет отдельные формы ИБС, в зависимости от причин, симптоматики, степени ишемической болезни сердца и прогноза. Клинические проявления заболевания следующие:
- Стенокардия. Нестабильная или с подтвержденным спазмом;
- Острый инфаркт миокарда. Имеет подгруппы, в зависимости от уточненной локализации;
- Повторный инфаркт миокарда. Рецидивирующий инфаркт миокарда в зависимости от локализации;
- Некоторые текущие осложнения острого инфаркта миокарда. Гемоперикард, тромбоз предсердия, разрыв сердечной стенки и др.;
- Другие формы острой ишемической болезни сердца.
 Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;
Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть; - Хроническая ишемическая болезнь сердца. Аневризма сердца и коронарной артерии, атеросклеротическая болезнь сердца, перенесенный в прошлом инфаркт миокарда.
Важно! Чаще всего пациентам диагностируется стенокардия, инфаркт миокарда и быстрая коронарная смерть.
Симптоматика

Следующая ИБС характеризуется полным закрытием просвета аорты распадающейся жировой бляшкой. Может наступить инфаркт миокарда или полное прекращение работы сердца – коронарная смерть. Жизнь пациента находится в зависимости от места локализации поражения. Если в патологическом процессе находится крупная аорта, то летальный исход практически неизбежен.
Симптоматика ИБС обширна и определяется клинической формой. Но все виды патологии связывают единые признаки:
- Сильный болевой синдром с левой стороны за грудной клеткой;
- Ощущение скованности, тяжести в плече и руке;
- Прострелы под левой лопаткой;
- Одышка и сухой кашель;
- Вялость, апатия, быстрая утомляемость.
Если у человека наблюдается хотя бы один из перечисленных факторов, то риск развития ИБС увеличивается. Для исключения или подтверждения диагноза необходим профилактический осмотр. В ходе консультации кардиолог выяснит все симптомы, условия при которых они возникают, интенсивность боли, продолжительность приступов и другие важные сведения для осуществления первичной диагностики.
Лечение ИБС
Обобщенная картина лечения выглядит следующим образом:
- Назначение диеты. Это первое, что делает большинство кардиологов. Пересмотр питания необходим для консервации патологических процессов, выведении из организма вредных жиров и токсических продуктов клеточного распада.
- Медикаментозная терапия. Индивидуальная схема лечения лекарственными препаратами разрабатывается для каждого пациента отдельно.
- Ангиопластика. Суть метода заключается в увеличении просвета аорты через микроскопические надрезы, при помощи специального оборудования.
- Хирургическое вмешательство. Коронарное шунтирование направлено на улучшение кровоснабжения сердца путем соединения поврежденных сосудов с главными артериями.

Немедикаментозные терапевтические методы. Воздействие акустической волны на пораженные артерии, повышение давления в кровеносных сосудах, введение стволовых клеток, лазерная терапия – достаточно инновационные способы лечения, ещё не получившие убедительную доказательную базу эффективности.
Важно! Не бывает двух одинаковых случаев ИБС. Наличие хронических заболеваний, генетическая предрасположенность, половая принадлежность и даже вес играют существенную роль в назначении медикаментозных средств.
Осложнения ишемической болезни сердца
Нарушение естественного функционала в сердечной мышце вызывает множество опасных для жизни изменений в организме. Прежде всего они касаются общей работы сердечно-сосудистой системы. Результатом разрушительного действия ИБС становятся:
- недостаточность метаболических процессов в клетках миокарда;
- постоянный тонус сердечных желудочков;
- рубцевание мышечной ткани;
- нарушение главной сердечной функции — перекачивание крови.

Все перечисленные осложнения приводят к единому знаменателю — сердечной недостаточности. Которая, в свою очередь, оказывает необратимое негативное воздействие на все внутренние органы. У больного появляется постоянная одышка, зябкость, отечность. Снижается двигательная активность из-за постоянного болевого синдрома и невозможности полноценно дышать. Человек становится инвалидом.
В начальной стадии ИБС поддается лечению. В острой форме патологические процессы можно только стабилизировать. Несвоевременное или неправильное лечение резко сокращают шансы больного на выздоровление.
Важно! Если сердечная недостаточность приобретает хроническую форму, то прогноз ИБС — неизбежный летальный исход.
Кто находится в группе риска
Риск ишемической болезни сердца определяется рядом обстоятельств, которые создают благоприятные условия для развития патологии. Поскольку основной причиной является нарушение функционала коронарных кровеносных сосудов, для классификации групп используются следующие показатели:
Биологические факторы
- Возраст.
 Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.
Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр. - Половая принадлежность. У мужчин заболевание диагностируется гораздо чаще.
- Наследственность. Если у кровных родственников была ИБС, то риск увеличивается вдвое.
Физиологическая предрасположенность
- Неправильное питание. Употребление большого количества жареной, копченной, маринованной, острой пищи, фаст-фуда, полуфабрикатов, колбасных изделий и др. приводит к повышению уровня холестерина и появлению на стенках сосудов бляшек.
- Сахарный диабет. Клиническая картина заболевания, прежде всего, характеризуется нарушенной проходимостью кровеносных сосудов.
- Заболевания крови. Показатели свертываемости имеют большое значение. Это влияет на возможность образования тромбов в сосудах.
- Повышенное давление в хронической форме. Кровоток в сосудах нарушается, сердце начинает работать нестабильно, как итог – ишемическая болезнь сердца.

Образ жизни и социальные риски
- Ожирение. Избыточная масса тела, более чем на 15% превышающая норму, приводит к покрытию миокарда толстым слоем жирового налета. Это крайне негативно отражается на работе сердца.
- Статический образ жизни. Недостаточная активность, офисная работа, постоянное нахождение за компьютером не лучшим образом сказываются на сердечно-сосудистой системе.
- Вредные привычки. Курение, злоупотребление алкогольными напитками и другие антисоциальные пристрастия приводят к развитию ИБС.
- Психологические факторы. Стрессы, синдром хронической усталости, депрессии очень часто заканчиваются диагнозом ишемическая болезнь сердца.
Каждый фактор или совокупность нескольких, создают благоприятную среду для развития заболевания. Список затрагивает практически любого человека, независимо от пола и возраста. Поэтому крайне важно проходить регулярные обследования и полностью исключить, или свести к минимуму, все негативные составляющие.
Как записаться на консультацию к кардиологу
Не стоит игнорировать первичные симптомы, какими бы незначительными они не казались. Предупредить ИБС гораздо легче, чем лечить. Записавшись на консультацию уже сегодня, вы обеспечите себе долголетие и уверенность в завтрашнем дне.
Позвонив по указанным на сайте телефонам, Вы сможете узнать график приёма кардиолога, стоимость услуг и месторасположение ближайшей клиники IMMA. Заботливый персонал поможет успокоиться перед важным обследованием и предоставит всю необходимую информацию о методах диагностики.
В клинике существует возможность вызвать кардиолога на дом, для оказания экстренной помощи.
Высокое качество обслуживания, конкурентная стоимость, лучшие специалисты и высококвалифицированный персонал выгодно отличают клиники IMMA от аналогичных медицинских учреждений. Доверьте своё здоровье профессионалам!
Ишемическая болезнь сердца: острая, хроническая
Ишемическая болезнь сердца (сокращенно ИБС) и ее осложнения являются наиболее частой причиной инвалидизации и смертности среди населения всего мира. Ишемия в переводе с греческого означает «недостаточное кровоснабжение» (ἰσχαιμία, от ἴσχω — «задерживаю, останавливаю» и αἷμα — кровь).
Ишемия в переводе с греческого означает «недостаточное кровоснабжение» (ἰσχαιμία, от ἴσχω — «задерживаю, останавливаю» и αἷμα — кровь).
Это патологическое состояние, характеризующееся абсолютным или относительным нарушением кровообращения миокарда, вследствие поражения коронарных артерий сердца. Кровоснабжение сердечной мышцы обеспечивается несколькими крупными артериями, которые называются коронарными. Из-за недостаточности кровотока по этим артериями в сердечной мышце развиваются необратимые изменения, связанные с отсутствием поступления питательных веществ, и в первую очередь — кислорода, необходимого для жизнедеятельности мышечных волокон.
Причины ишемической болезни сердца
Основной причиной нарушенного потока крови в коронарных артериях является системный атеросклероз, заболевание при котором холестерин накапливается в стенках артерий с формированием бляшек. Атеросклеротические бляшки сужают просвет коронарной артерии и иногда полностью перекрывают просвет сосуда, что приводит к кислородному голоданию сердечной мышцы и запускается механизм ишемической болезни сердца.
Симптомы ИБС
Клинические формы ишемической болезни сердца разнообразны: от бессимптомного варианта, до внезапной коронарной смерти. Промежуточные и наиболее часто встречающиеся формы включают в себя: стенокардию, инфаркт миокарда, постинфарктный кардиосклероз, нарушения сердечного ритма.
Симптоматика ишемической болезни сердца связана в первую очередь с недостаточным поступлением кислорода к сердечной мышце тогда, когда она в нем нуждается больше, чем обычно — например при физической или эмоциональной нагрузке. В таком случае развивается приступ характерных болей в грудной клетке — стенокардия. Состояние часто повторяющихся приступов болей или длительно не проходящего приступа называют нестабильной стенокардией, при которой существует высокий риск развития инфаркта миокарда, если не оказывается экстренная медицинская помощь. Инфаркт миокарда — тяжелое состояние с высокой смертностью, требующее незамедлительных лечебных мероприятий, включающих также и хирургическое лечение. При инфаркте миокарда происходит острая закупорка коронарной артерии и омертвение той части мышечной стенки сердца, которая кровоснабжалась этой артерией. Омертвевшая стенка сердца перестает сжиматься, нарушается сердечный выброс крови в общий кровоток — развивается острая сердечная недостаточность, приводящая к смертельному исходу в половине случаев заболевания.
При инфаркте миокарда происходит острая закупорка коронарной артерии и омертвение той части мышечной стенки сердца, которая кровоснабжалась этой артерией. Омертвевшая стенка сердца перестает сжиматься, нарушается сердечный выброс крови в общий кровоток — развивается острая сердечная недостаточность, приводящая к смертельному исходу в половине случаев заболевания.
По данным ВОЗ в 2012 году от сердечно-сосудистых заболеваний умерли 17,5 миллиона человек, то есть 3 из каждых 10. Из этого числа 7,4 миллиона человек умерли от ишемической болезни сердца и 6,7 миллиона людей от инсульта.
Выжившие пациенты, перенесшие инфаркт миокарда без лечения, имеют высокий риск его повторения и, как правило, становятся неспособными выполнять повседневные дела, связанные с физической нагрузкой из-за развития постинфарктного кардиосклероза и хронической сердечной недостаточности, которые проявляются быстрой утомляемостью, одышкой, повторяющимися болями в грудной клетке. Среди других осложнений ишемической болезни можно выделить формирование постинфарктной аневризмы (выпячивания) желудочков сердца, тромбов в сердечных полостях, нарушения сердечного ритма.
Среди других осложнений ишемической болезни можно выделить формирование постинфарктной аневризмы (выпячивания) желудочков сердца, тромбов в сердечных полостях, нарушения сердечного ритма.
Стенокардия (грудная жаба) — это боль, возникающая за грудиной при физической нагрузке и прекращающаяся при прекращении нагрузки или приеме нитроглицерина.
Боль может распространяться на левую руку, между лопаток, в нижнюю челюсть, верхнюю часть живота. Чаще её описывают как «жгущую», «давящую», «ломящую», «саднящую». Интенсивность её может варьировать от едва ощутимой до сильнейшей, перехватывающей дыхание. Часто эти болевые ощущения могут сопровождаться чувством нехватки воздуха.
Основные методы диагностики ИБС:
- электрокардиография в 12-ти отведениях;
- суточный мониторинг ЭКГ по Холтеру;
- эхокардиография;
- велоэргометрия;
- стресс-эхокардиография;
- прямая контрастная коронарография;
- мультиспиральная компьютерная томография;
- коронарография.

Выявление ишемической болезни сердца происходит на этапе общения пациента с кардиологом, который может заподозрить наличие данной патологии и направить на необходимые диагностические процедуры (ЭКГ, суточный мониторинг — ЭКГ по Холтеру, эхокардиография, тредмилл-тест, велоэргометрия и пр.). Обнаружение характерных признаков ИБС определяет необходимость инвазивного исследования —прямой контрастной коронарографии, которая является «золотым стандартом» для выявления количества и характера атеросклеротических бляшек в коронарных артериях.
Лечение ишемической болезни сердца
При выявлении заболевания на ранних стадиях требуется индивидуальный подбор оптимального комплексного медикаментозного лечения ИБС, направленного на остановку дальнейшего прогрессирования атеросклероза, ишемических изменений миокарда, коррекцию проявлений сердечной недостаточности, снижение способности крови к тромбообразованию, исключение факторов риска.
Когда ИБС выявляется, необходимо определить возможность хирургического лечения ишемической болезни сердца, направленного на механическое улучшение кровотока по коронарным артериям:
- Чрезкожная транслюминарная коронарная ангиопластика со стентированием. Внутрисосудистая малотравматичная операция, заключающаяся в устранении сужения коронарной артерии путем раздувания в месте сужения специального баллончика под очень большим давлением (8-12 атмосфер) и армировании этого участка надетым на баллон металлическим микрокаркасом (стент)
- Коронарное шунтирование в различных модификациях. Создание обходного пути кровотока помимо суженных сосудов, что позволяет обеспечить сердечную кислородом и восстановить его функцию. В качестве нового пути кровотока — шунта — используются собственные сосуды пациента, которые перемещаются к сердцу и подшиваются выше и ниже места сужения коронарной артерии. Для этого используются лучевая артерия (на предплечье), внутренняя грудная артерия (маммарокоронарное шунтирование) или большая подкожная вена нижней конечности (аутовенозное аортокоронарное шунтирование).

- в условиях искусственного кровообращения с кардиоплегией;
- на работающем сердце без искусственного кровообращения;
- на работающем сердце с искусственным кровообращением.
Выполнение операции коронарного шунтирования также возможно при наличии осложненных форм ИБС:
- со сниженной фракцией выброса левого желудочка;
- с митральной недостаточностью;
- с аневризмой левого желудочка;
- с фибрилляцией предсердий.
Данная операция избавляет пациента от приступов стенокардии, восстанавливает переносимость физической нагрузки, снижает риск внезапной сердечной смерти и развития инфаркта миокарда.
Важно своевременно обращаться к врачам при появлении первых признаков стенокардии, когда остановить развитие заболевания и снизить риск инфаркта можно без хирургического вмешательства.
Ишемическая болезнь сердца: причины, симптомы, диагностика и лечение у опытного кардиолога
Оглавление
Ишемическая болезнь сердца – серьезное заболевание, которое входит в список наиболее частых причин смерти. ИБС особенно распространена в развитых странах, жители которых ведут малоподвижный образ жизни и не придерживаются здорового питания. Почти половина всех смертельных исходов, вызванных заболеваниями сердца и сосудов, приходится на данную патологию. Такая статистика заставляет врачей и пациентов с большим вниманием относиться к терапии и профилактике этого заболевания.
Что такое ИБС
Ишемическая болезнь сердца – это патология миокарда, которая развивается на фоне сокращения или прекращения поступления в ткани сердца артериальной крови. Данное заболевание может носить острый или хронический характер, а основные причины, приводящие к ишемии сердца, связаны с патологическими процессами, происходящими в коронарных артериях. На первых стадиях болезнь развивается практически бессимптомно, поэтому большое значение приобретают профилактические осмотры у специалистов и внимательное отношение к собственному здоровью. Это удобно делать с помощью программ check-up – комплексного обследования состояния здоровья. За один день с помощью экспресс-программ, разработанных в МЕДСИ совместно с ведущими диагностическими Центрами мира, пациент может пройти check-up и получить «Паспорт здоровья» – подробное резюме с заключениями врачей и результатами анализов и обследований.
Причины и факторы риска ИБС
Выделяют три основные причины развития болезни:
- Атеросклероз коронарных артерий. Патология заключается в образовании бляшек на внутренних стенках сосудов, которые могут как немного сужать просвет артерии, так и полностью ее перекрывать
- Тромбоэмболия. Представляет собой закупорку артерии внезапно оторвавшимся тромбом, в результате чего кровь перестает поступать в сердечную мышцу
- Спазм венечных артерий. Внезапное спазмирование возникает у пациентов с уже имеющимися поражениями венечных артерий
В основном клинические случаи ИБС связаны именно с атеросклерозом. Но вне зависимости от причины возникновению заболевания способствуют следующие факторы:
- Гиперлипидемия. Повышение уровня холестерина в 2-5 раз увеличивает риск развития атеросклероза и, как следствие, ишемии сердца
- Артериальная гипертензия. Пациенты с систолическим давлением 180 мм. рт. ст. и более имеют повышенный риск возникновения болезни по сравнению с людьми с нормальным давлением
- Сахарный диабет. Данное заболевание также относится к факторам, провоцирующим возникновение ишемической болезни, и способствует увеличению риска в 2-4 раза
- Малоподвижный образ жизни. Низкая двигательная активность увеличивает в три раза риск развития этой сердечной патологии для человека. При наличии лишнего веса данный риск еще более возрастает
- Зависимость от табака. Курение ухудшает состояние сосудов и увеличивает риск развития ИБС, который у курильщиков выше в 1,5-6 раз по сравнению с теми, кто не имеет такой привычки
Дополнительные факторы, влияющие на возникновение болезни – это наследственность, пожилой возраст и мужской пол. Чем больше факторов актуально для одного человека, тем более вероятно развитие у него ишемии сердца, и тем выше его личный риск.
Классификация ишемической болезни сердца
Для классификации болезни кардиологи используют рекомендации ВОЗ и устанавливают форму согласно следующей систематизации:
- Внезапная коронарная смерть. Состояние, которое развивается внезапно и не подлежит прогнозированию
- Стенокардия. Данную форму разделяют на основные подформы, которые отличаются симптомами и прогнозами дальнейшего развития
- Инфаркт миокарда. Острое состояние, которое может привести к остановке сердца
- Бессимптомная форма ишемии миокарда. Временное нарушение функциональности сердца, которое может не сопровождаться болью и одышкой
- Нарушения сердечного ритма и проводимости. Вызываются нарушениями основных функций миокарда
- Ишемическая кардиомиопатия. Патологическое состояние миокарда, возникающее в результате недостаточного снабжения кровью сердечной мышцы
- Сердечная недостаточность. Характеризуется неспособностью сердца полноценно перекачивать кровь
Симптомы ишемической болезни сердца
Чаще всего на ранних стадиях развития патология остается незамеченной пациентом или дает слабую симптоматику, на которую человек мало обращает внимания. Однако одышка, повышенное сердцебиение, нарушения ритма сердца обязательно будут зафиксированы во время профилактических осмотров у кардиолога и терапевта.
К первым признакам развития ишемии сердца относят следующие:
- Одышка
- Аритмия
- Подъем давления или его скачки
- Давящие боли за грудиной
- Инфаркт миокарда
- Сильная сердечная боль
Если по результатам анализов уровень сахара или холестерина в крови повышен, данное отклонение нельзя оставлять без внимания, так как оно может служить признаком сужения коронарных сосудов. Для человека, который не имеет факторов риска данного заболевания, ишемия миокарда также не исключена.
Осложнения ишемической болезни сердца
По мере развития патологических изменений в сердечной мышце возникают нарушения, которые становятся причиной осложнений данного заболевания.
- Нарушение функций миокарда
- Развитие кардиосклероза, при котором количество клеток миокарда сокращается и замещается соединительной тканью
- Нарушение энергетического обмена в клетках миокарда
- Преходящие нарушения сократимости левого желудочка сердца
Все эти изменения ухудшают коронарное кровообращение и приводят к развитию сердечной недостаточности. При этом способность миокарда сокращаться ослабевает, и сердце не может полноценно обеспечивать потребности организма в перекачивании крови. Человек ощущает слабость, быструю утомляемость. Риск смертельного исхода возрастает.
Диагностика ишемической болезни сердца
Для установления диагноза требуется провести ряд лабораторных и инструментальных исследований:
- Измерение артериального давления. Пациент ведет обычный образ жизни, а специальный прибор с определенной частотой замеряет и фиксирует артериальное давление
- Электрокардиограмма. Снимается в покое, а также может сниматься на протяжении суток и долее
- Анализ крови и мочи
- УЗИ сердца. Данный метод позволяет оценить состояние сердечной мышцы
- Тест с нагрузкой. Пациенту предлагают покрутить педали велотренажера или получить другую физическую нагрузку, и при этом замеряют показатели работы сердечной мышцы
- Коронарная ангиография. На сегодняшний день это наиболее точный диагностический метод, при котором в кровь пациента вводится контрастное вещество и выполняется рентген-снимок
Эти и другие исследования помогут врачу получить информацию о состоянии сердца и сосудов и назначить эффективную терапию.
Лечение ишемической болезни сердца
Лечение ИБС имеет свои особенности. В первую очередь врач порекомендует скорректировать образ жизни, важными компонентами которого должны стать следующие моменты:
- Больше движения. Регулярная двигательная активность должна стать нормой жизни. Полезны кардионагрузки – плаванье, ходьба, гимнастика, упражнения на тренажерах. Интенсивность нагрузок следует согласовывать со своим лечащим врачом
- Соблюдение диеты. Из меню стоит исключить жирную и соленую пищу, а вот количество овощей, рыбы, фруктов, зелени, зерновых – увеличить
- Питьевой режим. Врач может порекомендовать уменьшить употребление воды до 1,2 л в сутки, чтобы снизить нагрузку на сердце при сердечной недостаточности
- Психологический покой. Важно избегать стрессов, нервного напряжения, поддерживать свое эмоциональное здоровье
В отношении такого заболевания, как ишемическая болезнь сердца, диагностика, лечение должны проводиться неотлагательно и комплексно. Одних лишь здоровых привычек недостаточно, чтобы справиться с недугом. Лечение хронической ишемической болезни сердца, согласно современным протоколам, может включать прием следующих лекарственных препаратов.
- Антиагреганты. Эти препараты уменьшают вязкость крови, благодаря чему сердцу становится проще ее перекачивать
- Антиишемические препараты. Лекарства данной группы улучшают доступ кислорода к сердечной мышце
- Бета-блокаторы. Задача этих препаратов – снять сердечную боль, расширить сосуды, уменьшить сердцебиение
- Антагонисты кальция. Уменьшают сердцебиение, препятствуют проникновению кальция в мышечную ткань сердца и сосуды
- Препараты, снижающие уровень холестерина в крови. Положительно влияют на липидный обмен
- Ингибиторы ангиотензинпревращающего фермента. Эта группа препаратов способствует уменьшению артериального давления
При диагнозе ИБС сердца лечение может включать также антиаритмические препараты, которые способствуют нормализации сердечного ритма, и диуретики – препараты, выводящие лишнюю жидкость из организма.
Если лекарственная терапия не эффективна, а у пациента имеется поражение главной коронарной артерии, или множественные поражения коронарных сосудов, или такие заболевания, как сахарный диабет, может возникнуть необходимость в проведении ангиопластики. Это малоинвазивная операция, в ходе которой в суженный сосуд вставляют стент – металлическую трубочку из проволочных ячеек. Стент расширяет суженный просвет сосуда и поддерживает нормальные условия для тока крови.
Прогноз и профилактика ишемической болезни сердца
К сожалению, даже при комплексной терапии невозможно полностью снять диагноз ИБС – лечение пациенту понадобится практически пожизненное. Однако современные методики лечения позволят улучшить состояние человека и качество его жизни.
Наиболее действенной профилактикой развития ишемической болезни сердца является сведение к минимуму факторов, провоцирующих данную болезнь. Снизить факторы угрозы можно, если следовать простым правилам.
- Отказаться от курения. Это вредная привычка, которая ухудшает состояние сосудов
- Избегать спиртных напитков или минимизировать их количество в рационе. Предельно допустимая доза алкоголя – 20 г спирта в день для женщин, 30 г – для мужчин
- Справляться со стрессами. Важно освоить методики психологической разгрузки
- Поддерживать нормальный вес тела
- Больше двигаться. Обязательны ежедневные двигательные нагрузки – плаванье, ходьба, бег, велоспорт, ходьба на лыжах и многое другое
- Контролировать артериальное давление. Для этого полезно знать свои возрастные нормы и вести дневник давления в случае отклонения от нормы
- Контролировать уровень холестерина в крови
- Правильно питаться. Основу рациона должны составлять продукты с большим содержанием клетчатки – овощи, фрукты, зелень, полезные углеводы
Преимущества проведения процедуры в МЕДСИ
Клиники МЕДСИ предлагают лечение ИБС по современным медицинским протоколам. Наши пациенты получают ряд весомых преимуществ, обращаясь в МЕДСИ:
- Помощь квалифицированных кардиологов. Наши специалисты имеют самый продолжительный опыт в мире в лечении нарушений липидного обмена – одной из основных причин развития ишемических патологий сердца
- Диагностика на современном оборудовании. Благодаря инновационным технологиям диагностика является эффективной даже в отношении ранних стадий болезни
- Лечение амбулаторно и в стационаре. Пациенты могут получить экстренную помощь, а также индивидуальный подход к решению проблем своего здоровья
В клиниках МЕДСИ оказываются различные медицинские услуги пациентам с кардиологическими болезнями. Такое грозное состояние, как ишемическая болезнь сердца, лечение этой болезни и профилактика находятся под контролем опытных специалистов МЕДСИ.
Услуги Кардиология Хроническая ишемическая болезнь сердца в Екатеринбурге
Хроническая ишемическая болезнь сердца (или ХИБС) – одно из самых опасных сердечно-сосудистых заболеваний, имеющих высокие показатели смертности во всем мире. Это заболевание, вызванное постоянным недостатком кровоснабжения того или иного участка сердца. Чаще всего ему подвержены жители крупных городов, испытывающие множество стрессов, ведущие «нездоровый» образ жизни – вредные привычки, неправильное питание, недостаток физических нагрузок и т.д.
Очевидно, что и в Свердловской области, и в Екатеринбурге пациенты с хронической ишемической болезнью сердца, к сожалению, встречаются нередко, отмечают в медицинском центре «ОЛМЕД». За 15 лет врачебной практики здесь применялись самые различные передовые технологии в лечении болезни, однако ведущую роль в успешном лечении специалисты клиники склонны отдавать ранней диагностике заболевания. Чтобы понять — почему, нужно представлять механизм возникновения болезни и основные факторы риска, а также осознавать, какие последствия может иметь ХИБС.
Причины:
Хроническую ишемическую болезнь сердца еще называют «коронарной» болезнью сердца, поскольку возникает она, в основном, вследствие атеросклероза коронарных артерий (сосудов, доставляющих к сердцу насыщенную кислородом кровь), реже – в результате спазма коронарных артерий.
Атеросклероз, а, следственно, и ХИБС, развивается главным образом из-за нарушения обмена липидов (жироподобных веществ) в организме, приводящим к появлению атеросклеротических бляшек – отложений холестерина и других веществ на внутренних стенках сосудов. Такие бляшки перекрывают просвет сосуда, блокируя нормальный кровоток, в результате чего к сердцу перестает поступать необходимое количество крови. Из-за отсутствия кровоснабжения у человека развивается ишемия миокарда, то есть обескровливание сердечной мышцы или некоторых ее участков. Ишемия может быть острой и хронической – острая ее форма может привести к инфаркту миокарда (омертвение ткани сердечной мышцы) или даже внезапной смерти. Хроническая ишемия проявляется стенокардией («сердечной» болью), нарушением ритма сердца и проводимости, хронической сердечной недостаточностью.
Факторы риска ХИБС:
К основным факторам риска развития хронической ишемической болезни сердца помимо нарушения липидного обмена относят наследственность и артериальную гипертензию. Также среди факторов риска развития ХИБС относят:
- сахарный диабет
- курение
- низкая физическая активность
- стрессы
- лишний вес
Факторы риска развития ХИБС во многом схожи с факторами риска развития атеросклероза, поэтому специалисты МЦ «ОЛМЕД» рекомендуют регулярный осмотр у врача-кардиолога, чтобы диагностировать заболевание на раннем этапе и предотвратить его осложнения.
Симптомы хронической ишемической болезни:
Несмотря на то, что ХИБС — очень опасное и тяжелое заболевание, симптомы его могут далеко не всегда проявлять себя. Речь идет о так называемой «безболевой» ишемии миокарда, не вызывающей никаких беспокойств больного, что в значительной степени повышает опасность заболевания. Среди традиционных же признаков развития хронической ишемии миокарда выделяют такие симптомы как:
- Аритмия
- Боль за грудиной и в области сердца
- Атипичные боли (в спине и животе)
- Постоянная усталость, быстрая утомляемость
- Снижение переносимости к физическим нагрузкам
- Одышка
- Отеки нижних конечностей
- Слабость в ногах
- Приступы тревоги и беспричинные страхи
Симптомы могут появляться и довольно быстро проходить, однако по мере развития ишемической болезни частота их проявлений будет возрастать. Поэтому, если вы отмечаете у себя лишь один или два симптома из этого списка, не откладывайте визит к врачу.
Диагностика и лечение хронической ишемической болезни сердца:
Сегодня в МЦ «ОЛМЕД» выявить заболевание на ранней стадии возможно не только благодаря обширному опыту специалистов, но и современных методов диагностики: электрокардиограмма, УЗИ сердца, биохимические лабораторные исследования крови, холтеровское мониторирование ЭКГ и другие.
После проведения всех необходимых диагностических процедур врачи «ОЛМЕДА» составят индивидуальную программу профилактики и лечения хронической ишемической болезни сердца. Основные принципы в лечении ХИБС – коррекция образа жизни пациента и устранение факторов риска.
Немедикаментозные методы лечения предполагают соблюдение диеты, отказ от вредных привычек, увеличение двигательной активности.
Что касается лекарственной терапии, то медикаменты подбирает врач с учетом возраста, пола, диагноза, сопутствующей патологии. Ни в коем случае не занимайтесь самолечением!
Самые тяжелые случаи ХИБС лечатся хирургическими методами – например, аортокоронарным шунтированием, внутрисосудистой хирургией.
Ишемическая болезнь сердца: советы врача
«Недавно мне поставили диагноз: ишемическая болезнь сердца (ИБС). С этого момента постоянно испытываю тревогу, страх „быть обузой“, пропало настроение жить. Не понимаю, за что мне все это и как жить привычной жизнью?..»
Александра С., г. Северск.
На вопрос отвечает врач-психотерапевт, к.м.н., Елена Владимировна Лебедева.
ИБС обычно возникает у человека трудоспособного возраста, когда уже имеется семья, работа, когда еще много планов на будущее.
Ваша жизнь, возможно, никогда не будет прежней. Придется очень многое поменять: отношение, планы, образ жизни, ритм… И еще: придется много учиться жить в новом состоянии. Также поменялась ваша жизнь, когда вы закончили школу, родили ребенка, приобрели/потеряли семью, сменили место жительства или работу. Это будет непросто. Построить новые планы и новое будущее можно, и это подтвердят многие, кто побывал на вашем месте, и их близкие, и врачи, которые сопровождали их в этом пути.
Чтобы вернуть ощущение контроля над своей жизнью, первое, что необходимо сделать — разобраться в том, что происходит. Вы можете получить информацию об ИБС в интернете, на «Школах здоровья», у знакомых медиков, друзей с заболеваниями сердца. Важно понимать, какая информация является достоверной. Стюардесса часто бывает в кабине пилотов и видит, как они управляют самолетом, может быть, даже «знает какие-то кнопки». Но доверите ли вы ей управлять самолетом?
Общие сведения об ИБС
ИБС (стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда) — следствие сужения и закрытия артерий сердца атеросклеротическими бляшками с затруднением тока крови и дефицитом кровоснабжения, обычно проявляющееся стенокардией (болью, сдавлением, тяжестью за грудиной или одышкой, возникающие на фоне физической нагрузки, стресса, при вдыхании холодного воздуха, реже в покое). Приступы стенокардии могут усиливаться при повышении артериального давления (АД), курении, несвоевременном приеме или отмене лекарств, через несколько часов после употребления алкоголя. Вероятность болезни повышают некоторые факторы (так называемые факторы риска): мужской пол, возраст, раннее развитие ИБС у близких родственников (у мужчин до 55 лет, — у женщин до 65 лет), повышенное АД, курение, повышенный уровень холестерина в крови, повышенный уровень глюкозы в крови (диабет), избыточное потребление алкоголя, малоподвижный образ жизни, избыточный вес, стресс, депрессия.
Какие из данных факторов вы выявили у себя?
Взаимосвязь тревожно-депрессивных расстройств и ИБС.
В норме в покое мы не ощущаем работу сердца. Наше тело так устроено, что когда мы волнуемся (вспомните, вам предстоит выступление перед аудиторией или экзамен…), возникает сердцебиение и другие знаки напряженной работы сердечно-сосудистой системы. Каждый в течение жизни сталкивается с разными стрессорами (травмирующими событиями), которые могут привести к дисбалансу в работе нервной системы и срыву адаптации (стрессу).
Люди используют обычно одну из четырех стратегий, чтобы справиться с проблемной ситуацией: выйти из ситуации, изменить ее, принять или приспособиться к ситуации. Какие стратегии управления проблемой обычно используете вы?
Факт внезапного появления заболевания сердца, воспринимается как стрессор, как утрата (утрата здоровья). И переживается она как утрата, через стадии (отрицание, гнев, вина, депрессия, принятие), которые могут проходить последовательно или накладываться друг на друга (как цветение синяка-ссадины). Помимо этого необходимо примириться с необходимостью и обоснованностью нового диагностического или лечебного вмешательства, что может вызвать сильную эмоциональную реакцию.
Пациенты с ИБС и депрессивными расстройствами отличаются низкой стрессоустойчивостью. Одним из пусковых механизмов развития как депрессии, так и ИБС, обычно является стрессовое событие, индивидуально значимое, достаточно сильное, чтобы привести в напряжение нервную регуляцию сердечно-сосудистой системы. Затем возникают патологические изменения в гиппокампе (отдел мозга, отвечающий за эмоции, память), повышение активности свертывающей системы, увеличение холестерина, нарушение ритма сердца.
Считается, что эти заболевания связаны на биологическом уровне (выявлены гены, общие для развития ИБС и депрессии, имеются также исследования близнецов, подтверждающие взаимосвязь их происхождения). Депрессия часто сочетается с тревогой и может выявляться у половины больных хронической ИБС, а выраженные депрессивные расстройства, которые требуют назначения антидепрессивной терапии, обнаруживаются у каждого четвертого пациента с ИБС. Тогда необходима консультация психотерапевта или психиатра.
Вы должны знать, что ощущения, испытываемые вами в настоящее время, закончатся. Они есть проявление тревожного или депрессивного состояния, а не сердечного заболевания. Можно научиться слушать сигналы тела, контролировать самочувствие и симптомы. Необходимо некоторое время и определенные усилия для того, чтобы почувствовать улучшение.
Будьте здоровы и счастливы!
Ишемическая болезнь сердца лечение в Израиле, цены и отзывы в Ассуте
Ишемическая болезнь сердцаИшемическая болезнь сердца, лечение в Израиле в медицинском центре ASSUTA Express Medical: лучшие врачи, инновационная аппаратура, цены без посредников.
Врачи-кардиологи в течение длительного времени исследуют, почему появляется заболевание – ишемическая болезнь сердца. Основными факторами, которые влияют на образование данной болезни, считаются склерозные проявления коронарных сосудов (сужение в результате возникновения бляшек в артериальных стенках) и этому заболеванию в основном подвержены пожилые пациенты. Развитие кардиологии в Израиле протекает очень динамично и успешно, это подтверждается безусловной репутацией, потому что после излечения многочисленные пациенты продолжают жить полноценной продолжительной жизнью, а также при осуществлении операций в клиниках самая низкая смертность.
На нынешний момент, данное серьезное нарушение в сердечной работе связывают с сосудистыми повреждениями, недостаточностью нормального кровоснабжения, а также при поражениях сердечных коронарных артерий. Сердечная мышца постоянно нуждается в кислороде и потребности зависят от текущего состояния человеческого организма. Поэтому, если коронарным артериям не поставляется достаточное количество кислорода, они начинают плохо работать, и вследствие этого сердце истончается (дистрофия миокарда) и появляется ишемическая болезнь сердца (инфаркт миокарда, стенокардия, аритмия и прочее).
План лечения бесплатно
Методы лечения ишемической болезни сердца в Израиле
Для лечения кардиологи Израиля используют такие методы, как:
Если ИБС имеет ранние стадии, то осуществляется консервативными методиками, при этом проводятся консультации с врачом-диетологом, составляется специальное меню, чтобы пища содержались углеводы и жиры животного происхождения в самых минимальных количествах, а также в состав входили продукты с повышенным содержанием клетчатки и витамины.
К подобранной схеме лечения подключают и иных специалистов: эндокринологи, физиотерапевты, психотерапевты.
В ситуации, когда такие методики не приносят ощутимых результатов, пациентам предлагают оперативное вмешательство. От того, какая стадия болезни, общее состояние пациента и прочих конкретных особенностей подбирается технология выполнения операции.
Причины и симптомы ИБС
Основаниями для образования данного заболевания являются:- Протекание воспалительных и атеросклеротических процессов в коронарных сосудах.
- При образовании спазмов, возникающих неожиданно, либо при эмоциональных стрессах и тяжелых физических нагрузках.
- Нарушается структура и функции миокарда (кардиомиопатия, миокардит, клапанные пороки).
- Любые стадии ожирения, постоянное принятие в пищу продуктов животного происхождения и богатых на холестерин.
- Употребление алкогольных напитков и табакокурение.
- При сопутствующих болезнях, когда в организм не поступает необходимая величина кислорода (анемия, тиреотоксикоз, хронические обструктивные заболевания лёгких, лихорадка).
- При процессах, когда повышается свертываемость крови, что в свою очередь является предпосылками образования тромбов, и ткани организма «голодают» без кислорода.
Признаками ишемической болезни сердца могут выступать:
- Образование сжимающей и давящей боли за грудной клеткой (физическая нагрузка, стрессы, повышение давления), которая распространяется с левой стороны верхней части тела.
- Сердце начинает учащенно биться, наблюдаются перебои.
- Появление отдышки.
- Повышается утомляемость.
- При приступах проявляется психическое возбуждение.
- Отекают нижние конечности, особенно ближе к вечеру.
При начальных осмотрах у врача-кардиолога определяются стадии данной сердечной болезни, и они подразделяются на три вида:
- При динамических сердечных нагрузках, давящая боль прекращается примерно через 30 минут
- Болевые ощущения при спокойных состояниях, ослабевающие в результате употребления кардиологических лекарств, при данном виде сердце работает с перебоями, появляется тахикардия, опухают ноги по вечерам
- Появление дистрофии миокарда, сердечные ритмы нарушаются, отечность постоянная, образуется жидкость в брюшной полости (асцит), повреждаются легкие, развиваются цианозы на губах, на носу и на фалангах пальцев
Лучшие врачи- Кардиологи Израиля
Диагностика ИБС в клинике
При диагностических обследованиях такого заболевания применяются различные методики (лабораторные, инструментальные):
Цены на лечение ишемической болезни сердца в Израиле
Чтобы узнать подробнее о лечении ИБС в Израиле и получить медицинскую программу достаточно указать контактные данные в форме на сайте или через чат онлайн. Пришлите нам описание состояния пациента и контактные данные. Врачи международного отдела составят индивидуальную программу лечения ишемической болезни сердца в клинике «Ассута» с указанием стоимости. Координатор позвонит в течение 6 часов. Звонок бесплатный.
Как приехать к нам на лечение в Израиль
1
Подать заявку на сайте или связаться с нами любым удобным для Вас способом
Подать заявку2
Медицинский координатор свяжется с Вами для сбора анамнеза и уточнения деталей приезда
3
Врач клиники составит для вас индивидуальную медицинскую программу
4
Координатор сообщает стоимость лечения в клинике и помогаем с заказом билетов и арендой апартаментов
5
Высылаем приглашение из клиники «Ассута» и расписание прохождения консультаций и процедур
Обзорная экскурсия по ТЕЛЬ-АВИВУВ подарок
Отзывы о лечении в клинике ассута
Валентина Л.Пациент:Валентина Л.
Возраст:69
Страна:Россия
Я, Л. Валентина, пройдя курс обследования в клинике «Ассута» выражаю благодарность коллективу клиники за хорошее обслуживание, в целом высокое качество консультаций, профессиональное проведение исследований.
Более детальную оценку медицинского обслуживания готова предоставить после получения окончательных заключений по результатам исследований.
СЕРДЕЧНО-СОСУДИСТЫЕ ОСЛОЖНЕНИЯ И СОСТОЯНИЕ УГЛЕВОДНОГО ОБМЕНА ПРИ КОРОНАРНОМ ШУНТИРОВАНИИ НА “РАБОТАЮЩЕМ СЕРДЦЕ” В ЗАВИСИМОСТИ ОТ РЕЖИМА САХАРОСНИЖАЮЩЕЙ ТЕРАПИИ У БОЛЬНЫХ ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА И САХАРНЫМ ДИАБЕТОМ 2 ТИПА | Бородашкина
1. The BARI 2D Study Group: A randomized trial of therapies for type 2 diabetes and coronary artery disease. N. Engl J Med. 2009; 360: 2503-15.
2. Bansilal S, Farkouh ME, Hueb W. The Future REvascularization Evaluation in patients with Diabetes mellitus: optimal management of Multivessel disease (FREEDOM) trial: clinical and an-giographic profile at study entry. Am Heart J. 2012; 164 (4): 591-9.
3. Dedov II, Shestakova MV. Algorithms of specialized medical care by sick diabetes», 7th re-lease. Diabetes mellitus. 2015; 18 (1S): 1-112. (Дедов И. И., Шестакова М. В. Алгоритмы спе-циализированной медицинской помощи больным сахарным диабетом», 7 выпуск. Сахарный диабет. 2015; 18 (1S): 1-112.)
4. Duckworth W, Abraira C, Moritz T, et al. Glucose control and vascular complications in veter-ans with type 2 diabetes. N Engl J Med. 2009; 360 (2): 129-39.
5. Skyler JS, Bergenstal R, Bonow BO, et al. Intensive glycemic control and the prevention of cardiovascular events: implications of the ACCORD, ADVANCE, and VA diabetes trials: a position statement of the American Diabetes Association and a scientific statement of the American College of Cardiology Foundation and the American Heart Association. Diabetes Care. 2009; 32: 187-92.
6. Marik PE, Preiser JC. Toward understanding tight glycemic control in the ICU: a systematic review and metaanalysis. Chest. 2010; 137: 544-51.
7. Jacobi J, Bircher N, Krinsley J, et al. Guidelines for the use of an insulin infusion for the management of hyperglycemia in critically ill patients. Crit Care Med. 2012; 40: 3251-76.
8. 2014 ACC/AHA Guideline on Perioperative Cardiovascular Evaluation and Management of Patients Undergoing Noncardiac Surgery. J Am Coll Cardiol. 2014; 64 (22): 77-137.
9. Guidelines on myocardial revascularization. Eur Heart J. 2010; 31: 2501-55.
10. Dedov II, Shestakova MV, Maksimova MA. Federal target program «Diabetes». Methodical recommendations. 2002. (Дедов И. И., Шестакова М. В., Максимова М. А. Федеральная целевая программа «Сахарный диабет». Методические рекомендации. 2002).
11. Roques F, Michel P, Goldstone A, et al. Risk factors and outcome in European cardiac surgery: analysis of the EuroSCORE multinational database of 19030 patients. Eur Heart J. 2003; 24: 882-3.
12. ESC Third Universal Definition of Myocardial Infarction. Eur Heart J. 2012; 33: 2551-67.
13. U.K. Hypoglycaemia Study Group: Risk of hypoglycaemia in types 1 and 2 diabetes: effects of treatment modalities and their duration. Diabetologia. 2007; 50: 1140-7.
14. Komissarovа ES. Selection of the optimal level of glycemia in surgical patients with type 2 diabetes who are in the ICU and intensive therapy. Abstract. 2014; 1-26. (Комиссарова Е.С. Выбор оптимального уровня гликемии у больных хирургического профиля с сахарным диабетом 2 типа, находящихся в отделении реанимации и интенсивной терапии. Автореф. дисс. канд. мед. наук. 2014; 1-26.)
15. Subramaniam B, Lerner A, Novack V, et al. Increased Glycemic Variability in Patients with Elevated Preoperative HbA1c Predicts Adverse Outcomes Following Coronary Artery Bypass Grafting Surgery. Anesth Analg. 2014; 118 (2): 277-87.
Болезни сердца — Диагностика и лечение
Диагноз
Ваш врач проведет медицинский осмотр и спросит о вашей личной и семейной истории болезни. Тесты, которые вам понадобятся для диагностики сердечного заболевания, зависят от того, какое у вас заболевание, по мнению врача. Помимо анализов крови и рентгена грудной клетки, тесты для диагностики сердечных заболеваний могут включать:
- Электрокардиограмма (ЭКГ или ЭКГ). ЭКГ — это быстрый и безболезненный тест, который регистрирует электрические сигналы в вашем сердце.Он может определять нарушения сердечного ритма. У вас может быть ЭКГ в состоянии покоя или во время тренировки (стрессовая электрокардиограмма).
- Холтеровское мониторирование. Монитор Холтера — это портативное устройство ЭКГ , которое вы носите для непрерывной записи сердечного ритма, обычно в течение 24–72 часов. Холтеровское мониторирование используется для выявления нарушений сердечного ритма, которые не обнаруживаются во время обычного исследования ЭКГ .
- Эхокардиограмма. В этом неинвазивном исследовании используются звуковые волны для получения подробных изображений структуры вашего сердца.Он показывает, как ваше сердце бьется и качает кровь.
- Стресс-тест. Этот тип теста включает повышение частоты сердечных сокращений с помощью упражнений или лекарств при выполнении сердечных тестов и визуализации, чтобы проверить реакцию вашего сердца.
Катетеризация сердца. В этом тесте короткая трубка (интродьюсер) вводится в вену или артерию ноги (паха) или руки. Затем в оболочку вводится полая, гибкая и более длинная трубка (направляющий катетер). Используя рентгеновские изображения на мониторе в качестве ориентира, врач осторожно продвигает катетер через артерию, пока он не достигнет сердца.
Во время катетеризации сердца можно измерить давление в камерах сердца и ввести краситель. Краситель можно увидеть на рентгеновском снимке, который поможет вашему врачу увидеть кровоток в вашем сердце, кровеносных сосудах и клапанах, чтобы проверить наличие проблем.
- Компьютерная томография сердца (КТ). При сканировании сердца CT вы лежите на столе внутри устройства в форме пончика. Рентгеновская трубка внутри аппарата вращается вокруг вашего тела и собирает изображения вашего сердца и груди.
- Магнитно-резонансная томография сердца (МРТ). Сердечный MRI использует магнитное поле и генерируемые компьютером радиоволны для создания детальных изображений вашего сердца.
Дополнительная информация
Показать дополнительную информациюЛечение
Тип лечения, который вы получаете, зависит от типа вашего сердечного заболевания. В общем, лечение порока сердца обычно включает:
- Изменение образа жизни. Вы можете снизить риск сердечных заболеваний, придерживаясь диеты с низким содержанием жиров и натрия, занимаясь умеренными физическими упражнениями не менее 30 минут большую часть дней недели, бросив курить и ограничив потребление алкоголя.
- Лекарства. Если одного изменения образа жизни недостаточно, врач может прописать лекарства для контроля сердечных заболеваний. Тип принимаемых вами лекарств будет зависеть от типа сердечного заболевания.
- Медицинские процедуры или хирургия. Если лекарств недостаточно, возможно, ваш врач порекомендует определенные процедуры или операции.Тип процедуры или операции будет зависеть от типа сердечного заболевания и степени повреждения вашего сердца.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Сердечные заболевания можно вылечить — или даже предотвратить — путем определенных изменений в образе жизни.Следующие изменения могут помочь всем, кто хочет улучшить здоровье сердца:
- Бросьте курить. Курение — главный фактор риска сердечных заболеваний, особенно атеросклероза. Отказ от курения — лучший способ снизить риск сердечных заболеваний и их осложнений.
- Контролируйте артериальное давление. Попросите своего врача измерять артериальное давление не реже одного раза в два года. Он или она может порекомендовать более частые измерения, если ваше кровяное давление выше нормы или у вас в анамнезе есть сердечные заболевания.Оптимальное артериальное давление составляет менее 120 систолических и 80 диастолических, измеряемых в миллиметрах ртутного столба (мм рт. Ст.).
Проверьте свой холестерин. Попросите своего врача сделать базовый тест на холестерин, когда вам будет 20 лет, а затем не реже одного раза в пять лет. Возможно, вам придется начать тестирование раньше, если в вашей семье высокий уровень холестерина. Если результаты ваших анализов не находятся в желаемых пределах, ваш врач может порекомендовать более частые измерения.
Большинство людей должны стремиться к уровню липопротеинов низкой плотности (ЛПНП) ниже 130 миллиграммов на децилитр (мг / дл), или 3.4 миллимоля на литр (ммоль / л). Если у вас есть другие факторы риска сердечных заболеваний, вам следует стремиться к уровню ЛПНП и ниже 100 мг / дл (2,6 ммоль / л). Если у вас очень высокий риск сердечных заболеваний — например, если у вас уже был сердечный приступ или диабет — стремитесь к уровню ЛПНП и ниже 70 мг / дл (1,8 ммоль / л).
- Держите диабет под контролем. Если у вас диабет, строгий контроль уровня сахара в крови может помочь снизить риск сердечных заболеваний.
- Упражнение. Физическая активность помогает достичь и поддерживать здоровый вес, а также контролировать диабет, высокий уровень холестерина и высокое кровяное давление — все это факторы риска сердечных заболеваний. Если у вас сердечная аритмия или порок сердца, могут быть некоторые ограничения на действия, которые вы можете выполнять, поэтому поговорите со своим врачом. С согласия врача старайтесь заниматься физической активностью от 30 до 60 минут большую часть дней в неделю.
- Ешьте здоровую пищу. Здоровая для сердца диета, основанная на фруктах, овощах и цельнозерновых, с низким содержанием насыщенных жиров, холестерина, натрия и добавленного сахара, может помочь вам контролировать свой вес, кровяное давление и уровень холестерина.
- Поддерживайте здоровый вес. Избыточный вес увеличивает риск сердечных заболеваний. Индекс массы тела (ИМТ) менее 25 и окружность талии не более 35 дюймов (88,9 см) являются целью профилактики и лечения сердечных заболеваний.
- Управляйте стрессом. Максимально уменьшите стресс. Практикуйте методы управления стрессом, такие как расслабление мышц и глубокое дыхание.
- Пройдите курс лечения депрессии. Депрессия может значительно увеличить риск сердечных заболеваний.Поговорите со своим врачом, если вы чувствуете себя безнадежным или незаинтересованным в своей жизни.
- Соблюдайте правила гигиены. Регулярно мойте руки, чистите зубы зубной нитью, чтобы поддерживать себя в хорошем состоянии.
Также регулярно проходите медицинские осмотры. Раннее выявление и лечение могут заложить основу для улучшения здоровья сердца на всю жизнь.
Дополнительная информация
Показать дополнительную информациюПомощь и поддержка
Вы можете почувствовать разочарование, огорчение или подавленность, узнав, что у вас или вашего близкого есть болезнь сердца.Вот несколько способов помочь справиться с болезнью сердца или улучшить свое состояние:
- Кардиологическая реабилитация. Людям, страдающим сердечно-сосудистым заболеванием, вызванным сердечным приступом или нуждающимся в хирургическом вмешательстве, часто рекомендуется кардиологическая реабилитация как способ улучшить лечение и ускорить выздоровление. Кардиологическая реабилитация включает в себя контролируемые упражнения, консультации по питанию, эмоциональную поддержку, а также поддержку и просвещение по вопросам изменения образа жизни, чтобы снизить риск сердечных заболеваний.
- Группы поддержки. Обращение к друзьям и семье за поддержкой очень важно, но если вам нужна дополнительная помощь, поговорите со своим врачом о присоединении к группе поддержки. Вы можете обнаружить, что обсуждение ваших проблем с другими в аналогичных ситуациях может помочь.
- Продолжение медицинских осмотров. Если у вас рецидивирующее или длительное (хроническое) заболевание сердца, регулярно консультируйтесь с врачом, чтобы убедиться, что вы правильно справляетесь с сердечным заболеванием.
Подготовка к приему
Некоторые типы сердечных заболеваний могут быть обнаружены без предварительной записи — например, если у ребенка родился серьезный порок сердца, он будет обнаружен вскоре после рождения.В других случаях болезнь сердца может быть диагностирована в экстренной ситуации, например, при сердечном приступе.
Если вы считаете, что страдаете сердечным заболеванием или беспокоитесь о риске сердечных заболеваний из-за семейного анамнеза, обратитесь к семейному врачу. Вас могут направить к кардиологу (кардиологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
- Помните об ограничениях до записи .Когда вы записываетесь на прием, спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион. Вам может потребоваться воздержаться от еды и питья (пост), например, перед тестом на холестерин.
- Запишите симптомы, которые вы испытываете, включая те, которые кажутся не связанными с сердечными заболеваниями.
- Запишите ключевую личную информацию , включая семейный анамнез сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также серьезных стрессов или недавних изменений в жизни.
- Составьте список лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите кого-нибудь с собой, , если возможно. Тот, кто идет с вами, может помочь вам запомнить информацию, которую вы получили.
- Будьте готовы обсудить свою диету, курение и физические упражнения. Если вы еще не соблюдаете диету или режим упражнений, поговорите со своим врачом о том, чтобы начать.
- Запишите вопросы, которые можно задать своему врачу.
При сердечных заболеваниях вам следует задать врачу следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы или состояние?
- Каковы другие возможные причины моих симптомов или состояния?
- Какие тесты мне понадобятся?
- Какое лечение лучше всего?
- Есть ли альтернатива лекарству, которое вы прописываете?
- Какие альтернативы основному подходу вы предлагаете?
- Какие продукты мне следует есть или избегать?
- Какой уместный уровень физической активности?
- Как часто я должен проходить скрининг на сердечные заболевания? Например, как часто мне нужен тест на холестерин?
- У меня другие проблемы со здоровьем.Как мне управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Могу ли я получить брошюры или другие материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Когда у вас появились симптомы?
- Ваши симптомы продолжаются или они приходят и уходят?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
- Есть ли у вас в семейном анамнезе сердечные заболевания, диабет, высокое кровяное давление или другие серьезные заболевания?
Что вы можете сделать за это время
Никогда не рано вносить изменения в здоровый образ жизни, например, бросить курить, есть здоровую пищу и стать более физически активными.Здоровый образ жизни — главная защита от болезней сердца и их осложнений.
09 февраля 2021 г.
Болезни сердца — Уход в клинике Мэйо
Уход за сердечно-сосудистыми заболеваниями в клинике Мэйо
Команда по уходу в клинике Мэйо
Чем отличается порок сердца у женщин?
Нажмите здесь, чтобы увидеть инфографику, чтобы узнать большеВ клинике Майо многопрофильная команда кардиологов, врачей, прошедших подготовку в области кардиохирургии (кардиохирурги), и других врачей сотрудничает, чтобы оценить вас и предоставить наиболее подходящее лечение для вашего состояния.
Наличие всего этого опыта в одном месте означает, что ваша медицинская помощь обсуждается командой, результаты анализов доступны быстро, встречи назначаются согласованно, а самые узкоспециализированные кардиологи в мире все вместе работают над вашим здоровьем.
Передовое лечение
Хирурги клиники Мэйо имеют опыт проведения сердечно-сосудистых и кардиоторакальных процедур с использованием самых современных методов лечения и хирургических вмешательств.
Хирурги имеют опыт и знания в выполнении минимально инвазивных операций на сердце, таких как роботизированная кардиохирургия, имплантация вспомогательного желудочкового устройства, транскатетерная замена аортального клапана, операции по лечению врожденных пороков сердца у детей и взрослых, операции на сердечном клапане и многие другие сложные процедуры.
Педиатрический опыт
Врачи, получившие образование в области детской кардиологии и детской кардиохирургии, лечат детей с сердечными заболеваниями в кампусе клиники Майо в Миннесоте.Дети, нуждающиеся в госпитализации, получают помощь в детской больнице Mayo Eugenio Litta в кампусе Mayo Clinic в Миннесоте. В больнице есть сердечно-сосудистое отделение, предназначенное для до- и послеоперационной помощи детям с сердечными заболеваниями.
В отделении работаютмедицинских сестер, прошедших подготовку по лечению детей и подростков с врожденными пороками сердца. Специалисты по детскому образу жизни помогают вам и вашему ребенку справиться с естественными опасениями по поводу болезни, медицинских процедур и лечения в больнице.
Опыт и рейтинги
Опыт
Врачи клиники Майо, прошедшие подготовку в области сердечно-сосудистых заболеваний (кардиологи), ежегодно принимают более 200 000 человек с сердечно-сосудистыми заболеваниями.
Национально признанный опыт
КлиникаMayo в Рочестере, штат Миннесота, и клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, вошли в число лучших больниц для кардиохирургии по версии U.S. News & World Report. Детский центр клиники Мэйо в Рочестере, штат Миннесота, вошел в число лучших детских больниц по кардиохирургии по версии U.S. News & World Report.
Узнайте больше об опыте и рейтингах отделений сердечно-сосудистой медицины и сердечно-сосудистой хирургии Mayo Clinic.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, штат Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
09 февраля 2021 г.
7. Основные сложности
CADИшемия ИБС может привести к серьезному повреждению сердца. Острая ишемия может вызвать смерть сердечной мышцы, тем самым ослабляя сердце и снижая его эффективность. Острая ишемия также может вызвать фатальную аритмию и внезапную сердечную смерть. Хроническая ишемия с накоплением повреждений даже от небольших эпизодов ишемии может привести к сердечной недостаточности.
Острые коронарные синдромы
Острые коронарные синдромы — это эпизоды ишемии, вызванные внезапным обострением атеросклероза коронарных артерий. Все острые коронарные синдромы следует обследовать в отделении неотложной помощи.
Острые коронарные синдромы охватывают весь спектр от самоограничивающихся эпизодов ишемии, вызывающих небольшую гибель мышц, до инфарктов миокарда, вызывающих некроз сердечных мышц.
Некоторые инфаркты миокарда угрожают настолько серьезным поражением сердца, что пациенту может потребоваться немедленная реперфузионная терапия. Необходимость немедленной реперфузии лучше всего диагностировать в подготовленном отделении неотложной помощи, которое прикреплено к центру кардиореперфузии.
Всегда отправляйте пациентов с острым дискомфортом в груди в отделение неотложной помощи!
Практикующим врачам часто звонят по телефону пациенты или члены их семей, друзья или опекуны, которые обеспокоены тем, что их симптомы могут быть вызваны сердечным приступом.
Вместо того, чтобы игнорировать такие симптомы по телефону, поставщики медицинских услуг, диспетчеры скорой помощи и персонал, ответственный за эти звонки, должны посоветовать пациентам прийти для обследования и тестирования. Только после полного физического обследования, ЭКГ и соответствующих анализов крови для измерения сердечных биомаркеров можно поставить правильный диагноз и назначить соответствующие вмешательства (Andersen et al., 2007).
За последние 25 лет ведение пациентов с острым инфарктом миокарда претерпело множество изменений.До 1984 года лечение ограничивалось облегчением симптомов и лечением таких осложнений, как аритмия, острая сердечная недостаточность или постинфарктная стенокардия. В 1980-х годах внедрение антитромботической терапии аспирином и внутривенного (или интракоронарного) фибринолиза привело к значительному снижению смертности пациентов с ИМпST. В 1990-х годах врачи в некоторых странах ввели немедленное (догоспитальное) начало тромболитического лечения после догоспитальной сортировки пациентов с острым ИМ и показаний для реперфузионной терапии (Nauta et al., 2011).
Хотя стали доступны более эффективные тромболитические средства, реперфузия инфаркта сосуда часто терпела неудачу, и осложнения, связанные с кровотечением, были ограничивающим фактором. Постепенно механические чрескожные техники совершенствовались, и за последние два десятилетия ЧКВ стало методом выбора у пациентов с ИМпST (Nauta et al., 2011).
За тот же период пациенты с ИМбпST получили улучшенную антитромботическую и антикоагулянтную терапию, лучшую стратификацию риска и индивидуализированное лечение с селективной коронарной реваскуляризацией у пациентов с высоким риском.Кроме того, была введена эффективная вторичная профилактика с помощью аспирина, бета-блокаторов, статинов и ингибиторов АПФ у субъектов с дисфункцией левого желудочка, а затем и у лиц, переживших инфаркт миокарда высокого риска. В совокупности все эти разработки изменили схему лечения пациента с инфарктом миокарда (Nauta et al., 2011).
Во время обследования пациентам с нестабильной стенокардией или ИМбпST необходимо постоянно контролировать ЭКГ. Им также необходимо находиться рядом с оборудованием для экстренной реанимации, включая дефибриллятор, поскольку возможна внезапная сердечная смерть (Andersen et al., 2007). Этим пациентам обычно назначают антитромбоцитарную / антикоагулянтную терапию (аспирин, клопидогрель или прасугрел с гепарином или без него), кислород при необходимости, нитроглицерин, дополнительное обезболивание (например, морфин), бета-блокаторы и постельный режим (Becker et al., 2008; Hirsh et al., 2008; Bashore et al., 2009; Smith, 2012). Некоторым пациентам с нестабильной стенокардией или ИМбпST рекомендуется коронарная ангиография в течение 24 часов.
Руководящие принципы NSTEMI от Американской кардиологической ассоциации и Американского колледжа кардиологов 2012 года рекомендуют антиагрегантный препарат тикагрелор в качестве альтернативы прасугрелу и клопидогрелу.Тикагрелор «значительно снизил уровень смертности от сосудистых причин, инфаркта миокарда или инсульта по сравнению с клопидогрелом, хотя тикагрелор был связан с более высоким риском кровотечения» (Smith, 2012).
ИМпST
Когда острый коронарный синдром сопровождается повышением сердечных биомаркеров и подъемом сегмента ST на кривой ЭКГ, событие называется инфарктом миокарда с подъемом сегмента ST () (ИМпST). ИМпST — это инфаркты миокарда, поражающие большие участки сердечной мышцы и вызывающие трансмуральную ишемию , приводящую к снижению оксигенации по всей толщине сердечной стенки.Пациентов с ИМпST следует выявлять на ранней стадии сортировки по боли в груди, поскольку они являются кандидатами на немедленную реперфузионную терапию.
Двумя типами острой реперфузионной терапии являются чрескожное коронарное вмешательство и внутривенный фибринолиз. В целом чрескожные вмешательства более эффективны, чем фибринолитическая терапия. Однако, если нет катетерной лаборатории, способной выполнять чрескожное коронарное вмешательство, «правильное и своевременное использование той или иной формы реперфузионной терапии, вероятно, более важно, чем выбор терапии» (Levine, 2012).
Скорость важна. Для чрескожных коронарных вмешательств цель по времени — реканализация закупоренной артерии менее чем через 90 минут после того, как пациент попадет в отделение неотложной помощи. Для тромболизиса целью времени является введение фибринолитических агентов не позднее, чем через 30 минут после того, как пациент попал в отделение неотложной помощи.
Наиболее часто используемыми фибринолитическими агентами являются ретеплаза, альтеплаза и тенектеплаза. Быстрое введение этих препаратов имеет решающее значение, поскольку они наиболее эффективны при лечении новых сгустков.Внутривенные инъекции фибринолитического агента достигают наилучших результатов при введении в течение 1-2 часов после появления симптомов. Польза от этой терапии заметно снижается через 6 часов после появления симптомов, и почти нет пользы от тромболитиков через 12 часов (AHRQ, 2012).
Фибринолитическая терапия может вызвать кровотечение. Внутричерепное кровотечение — серьезное осложнение, которое возникает примерно в 1-2% случаев (AHRQ, 2012).
Рекомендации по ИМпST
Чрескожное коронарное вмешательство, часто со стентированием, выполняется экстренно пациентам с ИМпST.Тромболитики также используются при ИМпST, когда ЧКВ недоступно.
Согласно рекомендациям Американской кардиологической ассоциации по ИМпST от 2013 г., ЧКВ является лучшим лечением для пациентов с ИМпST, если оно может быть выполнено своевременно и опытными клиницистами. Предыдущие руководящие принципы рекомендовали «время от двери до шара» или «от двери до иглы» не более 90 минут. Это означает, что пациенту, имеющему право на ЧКВ, должна быть проведена катетеризация сердца в течение 90 минут после прибытия в отделение неотложной помощи (Husten, 2012).
В рекомендациях 2013 г. теперь рекомендуется «время первого медицинского контакта (FMC) с устройством» не более 120 минут (Levine, 2012). Многие поставщики неотложной помощи имеют возможность предварительно уведомить больницу с лабораторией сердечного катетера, отправив ЭКГ в электронном виде в отделение неотложной помощи. Если ЭКГ определяется как ИМпST или новая блокада левой ножки пучка Гиса (БЛНПГ) диагностом ЭД, катетерная лаборатория извещается о готовности к процедуре. По прибытии пациента быстро помещают в отделение неотложной помощи и отправляют на ЧКВ.Цель состоит в том, чтобы как можно скорее довести пациента до ангиографии, потому что с каждым моментом без кислорода умирает все больше сердечной мышцы.
Исследования показывают, что у большинства пациентов с БЛНПГ при катетеризации сердца нет окклюзии артерии, и поэтому они без необходимости подвергаются риску фибринолитической терапии (NIH, 2016a).
Лечебная гипотермия
В рекомендациях Американской кардиологической ассоциации 2013 года по ИМпST подчеркивается важность терапевтической гипотермии для выживших после остановки сердца в бессознательном состоянии.Во время остановки сердца мозг лишается кислорода, что приводит к необратимому повреждению мозга. Если кровоток восстанавливается, отек мозга, вызванный повреждением тканей или нарушением гематоэнцефалического барьера, может вызвать еще большее повреждение головного мозга. Было обнаружено, что эти пациенты, вероятно, будут иметь лучший неврологический исход, если будет индуцирована легкая гипотермия.
Для внебольничной остановки сердца, вызванной фибрилляцией желудочков, рекомендация Американской кардиологической ассоциации класса I заключается в индукции гипотермии при температурах от 32 ° C до 34 ° C в течение 12-24 часов у пациента без сознания, у которого возврат спонтанного кровообращения (ROSC). Индукция гипотермии — это рекомендация класса IIB для других случаев остановки сердца, когда ROSC у пациента без сознания возникает как в больнице, так и вне ее (Erb & Hravnak, 2012).
Аортокоронарное шунтирование (АКШ)
В недавнем исследовании, спонсируемом Национальным институтом сердца, легких и крови, результаты ЧКВ сравнивали с сердечным шунтированием у пациентов с диабетом. У диабетиков с ишемической болезнью сердца было существенное преимущество аортокоронарного шунтирования (АКШ) перед ЧКВ (JournalWatch, 2012).
Новое исследование, проведенное при поддержке Национальных институтов здравоохранения (NIH), показало, что пожилые люди со стабильной ишемической болезнью сердца, перенесшие операцию шунтирования, имеют более высокие показатели долгосрочной выживаемости, чем те, кто прошел ЧКВ для улучшения кровотока в сердечной мышце. Хотя через год не было различий в выживаемости между двумя группами, через четыре года в группе АКШ уровень смертности был на 21% ниже (NHLBI, 2016g).
Проверьте свои знания
Фибринолитическая терапия, используемая для повторного открытия артерий после определенных инфарктов миокарда:
- Состоит из трех внутримышечных инъекций тканевого активатора плазминогена.
- Наиболее эффективен при введении> 3 часов после инфаркта миокарда, чтобы избежать чрезмерного кровотечения.
- Несет от 1% до 2% риска серьезного кровотечения, такого как внутричерепные кровоизлияния.
- Использует чрескожный катетер с баллончиком для повторного расширения забитых коронарных артерий.
Ответ: C
Внезапная остановка сердца
Ежегодно около 400 000 американцев неожиданно умирают от острого сердечного приступа.Как правило, эти внезапные сердечные смерти (ВСС) происходят из-за летальной аритмии, такой как фибрилляция желудочков. Риск внезапной остановки сердца (ВСС) увеличивается с возрастом или наличием в анамнезе основного заболевания сердца. Мужчины в 2–3 раза чаще болеют СКА, чем женщины (NHLBI, 2016c).
Рубцовая ткань заменяет мертвые клетки сердечной мышцы после сердечного приступа. Рубцовая ткань может нарушить и повредить электрическую систему сердца и вызвать неправильное распространение электрических сигналов по всему сердцу.Эти изменения в сердце повышают риск опасных аритмий и ВСА (NHLBI, 2016c).
Острый коронарный синдром, по-видимому, является причиной большинства случаев ВКА у взрослых. Однако у многих из этих взрослых не было никаких признаков или симптомов ИБС до ВКА. Самый высокий риск SCA — в течение первых 6 месяцев после сердечного приступа (NHLBI, 2016c).
Примерно 65% смертей от инфаркта миокарда происходят в первый час. Внезапная сердечная смерть может поразить человека без предшествующих сердечных симптомов, но у 80–90% жертв внезапной сердечной смерти обнаруживается значительный стеноз по крайней мере одной основной ветви коронарных артерий (Schoen & Mitchell, 2009; Zafari, 2013).
Ишемическая сердечная недостаточность
Сердце терпит неудачу, когда оно не может перекачивать кровь, достаточную для насыщения организма кислородом. Ишемическая болезнь сердца вызывает сердечную недостаточность из-за инфаркта миокарда. У пациента может быть единичный инфаркт, повреждающий большую область сердечной мышцы, или серия небольших инфарктов, совокупно повреждающих значительную часть сердечной мышцы.
Ишемическая сердечная недостаточность, вызванная ИБС, характеризуется расширением и гипертрофией левого желудочка, а также рубцами и фиброзом сердечной мышцы.Ишемическая сердечная недостаточность является наиболее распространенной формой застойной сердечной недостаточности, и на нее приходится около половины всех сердец, заменяемых трансплантатами (Schoen & Mitchell, 2009).
Сердечная недостаточность увеличивает потребность сердца в кислороде. Лекарства назначаются в зависимости от степени тяжести сердечной недостаточности, типа сердечной недостаточности и реакции пациента на лекарства (NHLBI, 2016h). Пациентам с ИБС и сердечной недостаточностью обычно назначают ингибитор ангиотензинпревращающего фермента (АПФ), диуретик и дигоксин.Вместе эти препараты уменьшают размер, натяжение стенок и потребность сердца в кислороде. Если ингибитор АПФ не снижает продолжающуюся гипертензию, добавляют диуретик (Rosendorff et al., 2007). Иногда можно назначать бета-блокаторы, но блокаторы кальциевых каналов противопоказаны.
Для лечения сердечной недостаточности обычно используются следующие препараты:
- Диуретики (вода или таблетки с жидкостью) помогают уменьшить скопление жидкости в легких и уменьшить отек стоп и лодыжек.
- Ингибиторы АПФ снижают артериальное давление и уменьшают нагрузку на сердце.Они также могут снизить риск сердечного приступа в будущем.
- Антагонисты альдостерона заставляют организм избавляться от соли и воды через мочу. Это снижает объем крови, который должно перекачивать сердце, уменьшая рабочую нагрузку на сердце.
- Блокаторы рецепторов ангиотензина расслабляют кровеносные сосуды и снижают кровяное давление, уменьшая нагрузку на сердце.
- Бета-блокаторы замедляют частоту сердечных сокращений и снижают артериальное давление, чтобы уменьшить нагрузку на сердце.
- Изосорбид динитрат / гидралазина гидрохлорид помогает расслабить кровеносные сосуды, поэтому сердце не работает так, чтобы перекачивать кровь.
- Дигоксин заставляет сердце биться сильнее и перекачивать больше крови. (НХЛБИ, 2016х)
Пациенты с ИБС и сердечной недостаточностью имеют относительно плохой прогноз. Даже когда ИБС принимает форму стабильной стенокардии, реперфузионная терапия рассматривается как попытка улучшить оксигенацию больного сердца (Antman et al., 2008).
7 Осложнений сердечных заболеваний
Осложнения сердечных заболеваний развиваются, когда сердце получает меньше крови, чем ему необходимо.Это часто происходит, когда налет блокирует кровеносные сосуды. Вот некоторые из проблем, которые могут возникнуть:
Стенокардия — это боль в груди, вызванная болезнью сердца. Это не то же самое, что сердечный приступ, но это может быть предупреждающим знаком. Это также может ограничить вашу деятельность и изменить ваш образ жизни. Стенокардия ощущается как сдавливающее давление в груди. Вы также можете почувствовать боль в шее, плече или челюсти. Стабильная стенокардия — самый распространенный тип. Это происходит, когда ваше сердце работает больше, чем обычно.Стресс или физическая активность могут вызвать стабильную стенокардию.
Фибрилляция предсердий — это аномальное сердцебиение. Это может прийти и уйти. Ваше сердце может быстро биться. Он также может биться неравномерно. Симптомы могут включать:
- Одышку
- Учащенное сердцебиение, при котором сердце колотится или учащенно учащается
- Слабость
Фибрилляция предсердий увеличивает вероятность инсульта.Это потому, что во время фибрилляции предсердий в сердце чаще образуются тромбы. Затем сгустки могут покинуть сердце и заблокировать приток крови к мозгу. Лечение может включать прием лекарств, аортокоронарное шунтирование и другие операции, которые помогают контролировать частоту сердечных сокращений и ритм.
Остановка сердца — это не то же самое, что сердечный приступ. Ваше сердце перестает биться во время остановки сердца. У тебя не будет пульса. Это означает, что кровь не будет поступать в ваш мозг и другие органы.При остановке сердца человек теряет сознание в течение нескольких секунд. Если вы считаете, что у кого-то остановка сердца, немедленно позвоните в службу экстренной помощи. Затем начните СЛР только руками. Это может остановить остановку сердца, если ее начать сразу же. Также используйте автоматический внешний дефибриллятор, если он доступен.
Сердечный приступ происходит, когда коронарная артерия закупоривается настолько, что кровь не может достичь части сердечной мышцы. У вас могут быть сильные боли в груди, холодный пот и затрудненное дыхание. Сердечный приступ может возникнуть внезапно или постепенно ухудшаться в течение многих часов.Ваше сердце не перестает биться во время сердечного приступа. Раннее неотложное лечение является ключом к предотвращению серьезного повреждения сердца. Немедленно позвоните в службу 911, если вы думаете, что у вас или у кого-то из ваших близких случился сердечный приступ.
Болезнь сердца может привести к постепенному ослаблению вашего сердца. Это сердечная недостаточность. Когда ваше сердце слабеет, ему все труднее перекачивать кровь в ваше тело. Это заставляет кровь возвращаться в легкие. Кроме того, жидкость начнет накапливаться в других частях вашего тела.Сердечная недостаточность — одна из основных причин госпитализации. Это также основная причина смерти людей старше 60 лет. Симптомы могут включать:
Когда начинается сердечная недостаточность, она необратима. Однако лечение лекарствами и изменение образа жизни могут помочь. Операция по пересадке сердца может быть вариантом, если лечение не работает.
При отеке легких жидкость заполняет легкие. Сердечная недостаточность — самая частая причина. Ваше сердце слабое и не может перекачивать кровь должным образом.Итак, кровь возвращается в кровеносные сосуды легких. Это вызывает утечку жидкости. Симптомы могут включать:
Отек легких требует неотложной медицинской помощи. Лечение включает прием лекарств для снижения артериального давления и уменьшения количества жидкости.
Тип инсульта, вызванного болезнью сердца, — ишемический инсульт. Другое название этому — эмболия головного мозга. Это означает, что сгусток крови сформировался в вашем сердце, затем вырвался на свободу и отправился в ваш мозг. Как только сгусток застревает в вашем мозгу, он прекращает кровоснабжение.Это вызывает инсульт. Распространенными признаками являются внезапная слабость на одной стороне тела, опущенное лицо и затрудненная речь. Инсульт — это неотложная медицинская помощь. Немедленно позвоните в службу 911.
Заболевание коронарной артерии | cdc.gov
Ишемическая болезнь сердца возникает из-за накопления бляшек на стенках артерий, кровоснабжающих сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина. Накопление зубного налета приводит к сужению внутренней части артерий со временем. Этот процесс называется атеросклерозом.
CloseИшемическая болезнь сердца возникает из-за накопления бляшек на стенках артерий, кровоснабжающих сердце (называемых коронарными артериями). Зубной налет состоит из отложений холестерина. Накопление зубного налета приводит к сужению внутренней части артерий со временем. Этот процесс называется атеросклерозом.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (ИБС) — наиболее распространенный тип сердечных заболеваний в США. Иногда его называют ишемической болезнью сердца или ишемической болезнью сердца.
Для некоторых людей первым признаком ИБС является сердечный приступ. Вы и ваша медицинская бригада можете помочь снизить риск ИБС.
Что вызывает ишемическую болезнь сердца?
ИБС вызывается накоплением бляшек на стенках артерий, снабжающих кровью сердце (называемых коронарными артериями) и других частей тела.
Зубной налет состоит из отложений холестерина и других веществ в артерии. Накопление зубного налета вызывает со временем сужение внутренней части артерий, что может частично или полностью блокировать кровоток.Этот процесс называется атеросклерозом.
Каковы симптомы ишемической болезни сердца?
Стенокардия , или боль и дискомфорт в груди, является наиболее частым симптомом ИБС. Стенокардия может возникнуть, когда внутри артерий накапливается слишком много бляшек, что приводит к их сужению. Суженные артерии могут вызывать боль в груди, потому что они могут блокировать кровоток к сердечной мышце и остальному телу.
Для многих людей первым признаком того, что у них есть CAD, является сердечный приступ .Симптомы сердечного приступа включают
- Боль или дискомфорт в груди (стенокардия)
- Слабость, головокружение, тошнота (тошнота) или холодный пот
- Боль или дискомфорт в руках или плече
- Одышка
Со временем ИБС может ослабить сердечную мышцу. Это может привести к сердечной недостаточности — серьезному заболеванию, при котором сердце не может перекачивать кровь должным образом.
Каковы риски ишемической болезни сердца?
Избыточный вес, отсутствие физической активности, нездоровое питание и курение табака являются факторами риска ИБС.Семейный анамнез сердечных заболеваний также увеличивает риск ИБС, особенно семейный анамнез сердечных заболеваний в раннем возрасте (50 или моложе).
Чтобы определить ваш риск ИБС, ваша медицинская бригада может измерить ваше кровяное давление, уровень холестерина в крови и уровень сахара в крови.
Узнайте больше о факторах риска сердечных заболеваний.
Как диагностируется ишемическая болезнь сердца?
Если у вас высокий риск сердечных заболеваний или у вас уже есть симптомы, ваш врач может использовать несколько тестов для диагностики ИБС.
| Тест | Что он делает |
|---|---|
| ЭКГ или ЭКГ (электрокардиограмма) | Измеряет электрическую активность, частоту и регулярность вашего сердцебиения. |
| Эхокардиограмма | Использует ультразвук (специальную звуковую волну) для создания изображения сердца. |
| Тест с физической нагрузкой | Измеряет частоту сердечных сокращений при ходьбе по беговой дорожке.Это помогает определить, насколько хорошо работает ваше сердце, когда ему нужно перекачивать больше крови. |
| Рентген грудной клетки | Использует рентгеновские лучи для создания изображения сердца, легких и других органов грудной клетки. |
| Катетеризация сердца | Проверяет внутреннюю часть артерий на предмет закупорки, вводя тонкую гибкую трубку через артерию в паху, руке или шее, чтобы добраться до сердца. Медицинские работники могут измерять кровяное давление в сердце и силу кровотока через камеры сердца, а также собирать образцы крови из сердца или вводить краситель в артерии сердца (коронарные артерии). |
| Коронарная ангиограмма | Контролирует закупорку и кровоток в коронарных артериях. Использует рентгеновские лучи для обнаружения красителя, вводимого через катетеризацию сердца. |
| Исследование кальция коронарной артерии | Компьютерная томография (КТ), которая исследует коронарные артерии на предмет накопления кальция и бляшек. |
Что такое кардиологическая реабилитация и восстановление?
Кардиологическая реабилитация (реабилитация) — важная программа для всех, кто выздоравливает после сердечного приступа, сердечной недостаточности или других сердечных заболеваний, которые потребовали хирургического вмешательства или медицинской помощи.У таких людей кардиологическая реабилитация может помочь улучшить качество жизни и предотвратить другое сердечное событие. Кардиологическая реабилитация — это контролируемая программа, включающая
- Физическая активность
- Просвещение по вопросам здорового образа жизни, включая здоровое питание, прием лекарств по назначению и способы помочь вам бросить курить
- Консультации по поиску способов снятия стресса и улучшения психического здоровья
Команда людей может помочь вам пройти кардиологическую реабилитацию, включая вашу медицинскую бригаду, специалистов по упражнениям и питанию, физиотерапевтов, консультантов или специалистов в области психического здоровья.
Как я могу стать здоровее, если у меня ишемическая болезнь сердца?
Если у вас ИБС, ваша медицинская бригада может посоветовать следующие шаги, которые помогут снизить риск сердечного приступа или обострения сердечных заболеваний:
- Изменения образа жизни, такие как более здоровая диета (с меньшим содержанием натрия и меньшим содержанием жиров), увеличение физической активности, достижение здорового веса и отказ от курения
- Лекарства для лечения факторов риска ИБС, таких как высокий уровень холестерина, высокое кровяное давление или нерегулярное сердцебиение
- Хирургические процедуры для восстановления кровотока к сердцу
Заболевание коронарной артерии: признаки, симптомы и осложнения
Ишемическая болезнь сердца (ИБС) обычно не вызывает симптомов, пока не станет прогрессирующей.Незначительные симптомы могут включать головокружение, ощущение несварения желудка, усталость и недостаток энергии. Более заметные симптомы ИБС включают одышку и боль в груди. Все это предупреждающие признаки сердечного приступа, и вам следует обратиться за медицинской помощью, если у вас есть какие-либо признаки или симптомы ИБС.
Иллюстрация VerywellЧастые симптомы
В целом симптомы ИБС связаны с сужением кровеносных сосудов сердца, что может периодически препятствовать оптимальному кровоснабжению сердечной мышцы.Важно помнить, что, хотя симптомы ИБС не характерны, они могут возникать.
Наиболее частые симптомы ИБС:
- Одышка: Если у вас недостаточный кровоток в коронарных сосудах, вы можете почувствовать, что не можете отдышаться, не можете получить достаточно воздуха или не можете дышать. Это ощущение часто называют одышкой. Более вероятно, что это произойдет или ухудшится при физических нагрузках или эмоциональном стрессе. Иногда одышка может быть не такой очевидной, и вы можете почувствовать, что у вас нет энергии или выносливости.
- Дискомфорт в груди: Часто недостаточный приток крови к коронарным артериям может проявляться в виде дискомфорта в груди, похожего на несварение желудка. Как правило, истинное несварение желудка (не вызванное ИБС) должно возникать вскоре после еды и может ухудшиться, когда вы находитесь в положении лежа.
Дискомфорт в груди, вызванный ишемической болезнью сердца, с большей вероятностью возникнет при высоких физических нагрузках и улучшится, когда вы снизите физическую активность.
- Головокружение / дурноту: Вы можете испытывать периодическую дурноту или головокружение, если у вас есть ИБС.Скорее всего, это будет сопровождать физические нагрузки, но это может произойти в любой момент.
- Недостаток энергии: Чувство упадка энергии и частая или неожиданная усталость может возникнуть при ИБС. Это особенно тревожный предупреждающий знак, если у вас есть и другие симптомы ИБС, но он может быть единственным признаком.
- Стенокардия: Стабильная стенокардия определяется стеснением и давлением, которое наиболее интенсивно на левой стороне груди или за грудиной и может затрагивать челюсть и левое плечо.При ИБС стенокардия может возникнуть в течение нескольких минут и разрешиться сама по себе или может ухудшиться в течение нескольких минут, что является признаком инфаркта миокарда (сердечного приступа). Многие люди, перенесшие сердечный приступ как осложнение ИБС, вспоминают, что в предыдущие месяцы у них были короткие эпизоды боли в груди. Продвинутая ИБС может вызвать стенокардию, если ваша сердечная мышца временно не получает достаточного кровотока через коронарные артерии. Стабильная стенокардия возникает почти предсказуемым образом, например, при физической нагрузке или во время сильного стресса, и обычно означает, что бляшка стала достаточно большой, чтобы вызвать частичную обструкцию коронарной артерии.
Редкие симптомы
Атипичные симптомы ИБС не так широко распознать. Люди, испытывающие эти симптомы, могут даже не упоминать о них врачу даже при регулярном плановом осмотре. Это может привести к пропущенному диагнозу, неадекватной терапии и худшим результатам.
К атипичным симптомам ИБС относятся:
- Нестабильная стенокардия: Нестабильная стенокардия — это любая новая стенокардия, стенокардия, возникающая в состоянии покоя, или стенокардия, возникающая при меньших физических нагрузках, чем предшествующая стенокардия (например,грамм. Возможно, вы могли пройти пять кварталов до того, как у вас появилась боль в груди, а теперь она появляется после того, как вы прошли два квартала). Если у вас нестабильная стенокардия, у вас высокий риск развития полной окклюзии коронарной артерии, что приведет к сердечному приступу.
- Атипичная боль в груди: Боль при стенокардии обычно описывается как давление или ощущение сжатия и сжатия. Но это также может проявляться как ощущение жара или жжения, и может располагаться в спине, плечах, руках или челюсти.Женщины, в частности, более склонны испытывать атипичную боль в груди в результате ИБС, а некоторые женщины могут вообще не испытывать дискомфорта в груди. Вместо этого они могут испытывать покалывание или онемение левой стороны груди или руки; Боль в горле также является потенциальным атипичным проявлением, особенно у женщин.
- Сердцебиение: Учащенное или нерегулярное сердцебиение может ощущаться как тряска или дрожь и часто сопровождается головокружением или дурнотой.
- Тихие сердечные приступы: Обычно сердечные приступы характеризуются мучительной болью в груди и одышкой.
Осложнения
Есть несколько серьезных осложнений ИБС. Это может произойти после многих лет отсутствия лечения ИБС, когда артерии становятся настолько тяжелыми, что возникает полная блокировка кровотока через коронарные артерии. Это вызывает недостаточную доставку кислорода и питательных веществ к сердечным мышцам, потенциально вызывая гибель клеток сердечной мышцы и последующую дисфункцию самой части сердечной мышцы.
- Инфаркт миокарда (сердечные приступы): Инфаркт — это недостаточный приток крови к миокарду (сердечной мышце).Обычно он характеризуется сокрушительной болью в груди и одышкой. Симптомы также могут включать тошноту; рвота; несварение желудка; одышка; крайняя утомляемость; потливость; или онемение или покалывание левой стороны груди, левой руки, плеча или челюсти.
- Аритмия: Нерегулярное сердцебиение может начаться после сердечного приступа. Если сердечный приступ влияет на кардиостимулятор сердца, это может привести к нарушению сердечного ритма. Это может вызвать усталость, головокружение, учащенное сердцебиение или обморок.
- Сердечная недостаточность: Если часть сердечной мышцы становится слабой после сердечного приступа, это может привести к сердечной недостаточности (слабому сердцу). Сердечная недостаточность проявляется утомляемостью, одышкой и отеками ног.
Когда обращаться к врачу
Если вы испытываете периодические симптомы ИБС, сообщите об этом своему врачу. Многие люди избегают говорить о симптомах или игнорируют их из страха или отрицания. Без лечения ИБС будет ухудшаться и может внезапно вызвать смертельный сердечный приступ или может вызвать сердечный приступ, который приводит к пожизненным осложнениям и снижению качества жизни.
Если вы испытываете стенокардию или симптомы сердечного приступа, вам необходимо обратиться за неотложной медицинской помощью.
Когда поговорить с врачом
Если у вас есть симптомы, которые могут быть ИБС, такие как усталость, тошнота, изжога, боль в груди, одышка или снижение физической выносливости, вам следует позвонить своему врачу, чтобы описать, как вы себя чувствуете, и следовать рекомендациям по записи на прием или диагностическому обследованию. .
При посещении врача обязательно опишите время, частоту и продолжительность ваших симптомов.Включите такие подробности, как то, что вы делали, когда они возникли, и что заставило симптомы исчезнуть. Наше руководство, приведенное ниже, поможет вам понять терминологию, которую может использовать ваш врач, а также задать вам вопросы, чтобы лучше понять ваше состояние.
Дискуссионное руководство для врачей по ишемической болезни сердца
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Когда обращаться за неотложной медицинской помощью
Если ваши симптомы ухудшаются или учащаются, вам следует немедленно обратиться за медицинской помощью. Если вы испытываете боль в груди, одышку или необычные левосторонние симптомы с триггером или без него, обратитесь за неотложной помощью. Сердечный приступ может привести к летальному исходу, и своевременное лечение приводит к лучшим результатам.
Часто задаваемые вопросы
Какой самый распространенный признак ишемической болезни сердца?
Стенокардия — обычно самый частый симптом.Обычно он ощущается в груди, но также может ощущаться в левом плече, шее, руках, спине или челюсти. Вызовите скорую помощь, если симптомы стенокардии продолжаются более пяти минут.
Каковы симптомы ишемической болезни сердца у женщин?
У женщин могут быть симптомы, которые с меньшей вероятностью будут идентифицированы как сердечные. Наиболее частыми признаками у женщин являются стенокардия, боль в челюсти или горле, боль в верхней части живота или спины, одышка, головокружение, тошнота, рвота и утомляемость.
Ишемическая болезнь сердца Информация | Гора Синай
Арнетт Д.К., Блюменталь Р.С., Альберт М.А. и др. Руководство ACC / AHA по первичной профилактике сердечно-сосудистых заболеваний, 2019 г. Тираж. 2019 [Epub перед печатью] PMID: 30879355 pubmed.ncbi.nlm.nih.gov/30879355/.
Boden WE. Стенокардия и стабильная ишемическая болезнь сердца. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine. 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 62.
Fihn SD, Blankenship JC, Александр К.П. и др. 2014 ACC / AHA / AATS / PCNA / SCAI / STS обновленное руководство по диагностике и ведению пациентов со стабильной ишемической болезнью сердца: доклад Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Американская ассоциация торакальной хирургии, Ассоциация профилактических сердечно-сосудистых медсестер, Общество сердечно-сосудистой ангиографии и вмешательств и Общество торакальных хирургов. Тираж. 2014; 130 (19): 1749-1767.PMID: 25070666 pubmed.ncbi.nlm.nih.gov/25070666/.
Марки АР. Сердечная и сердечно-сосудистая функции. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine. 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 47.
Morrow DA, de Lemos JA. Стабильная ишемическая болезнь сердца. В: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, ред. Болезнь Браунвальда: Учебник сердечно-сосудистой медицины. 11-е изд.Филадельфия, Пенсильвания: Эльзевьер; 2019: глава 61.
Велтон П.К., Кэри Р.М., Ароноу В.С. и др. 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA Руководство по профилактике, обнаружению, оценке и лечению высокого кровяного давления у взрослых: отчет Американского колледжа кардиологов / American Рабочая группа Heart Association по клиническим рекомендациям [опубликованное исправление появляется в J Am Coll Cardiol. 2018; 71 (19): 2275-2279]. J Am Coll Cardiol. 2018; 71 (19): e127-e248. PMID: 29146535 pubmed.ncbi.nlm.nih.gov/29146535/.
Последнее обновление: 27.01.2020
Рецензент: Майкл А. Чен, доктор медицинских наук, адъюнкт-профессор медицины, отделение кардиологии, Медицинский центр Харборвью, Медицинская школа Вашингтонского университета, Сиэтл, Вашингтон.

 В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами.
В результате стенки уплотняются, теряют упругость и начинают покрываться микротрещинами. Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС.
Приводят к постоянному недостатку кислорода, тем самым способствуют развитию ИБС. Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;
Коронарный тромбоз, синдром Дресслера (постинфарктный), коронарная смерть;

 Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.
Чем старше человек, тем выше риск ИБС. Естественное старение обуславливает износ сосудов, приобретение побочных заболеваний и пр.