Ишемического инсульта: Лечение ишемического инсульта в Екатеринбурге
Метаболические и реологические нарушения в остром периоде ишемического инсульта | Устьянцева
1. Гусев Е. И., Скворцова В. И. Ишемия головного мозга. М.: Медицина; 2001.
2. Федин А. И., Румянцева С. А., Пирадов М. А. и др. Эффективность нейрометаболического протектора цитофлавина при инфарктахмозга. Вестн. Санкт-Петербургской гос. медицинской академии им. И. И. Мечникова. Инсульт 2005; 1: 13—19.
3. Фейгин В. Л., Пилипенко П. И. Диагностика и лечение больных с цереброваскулярными заболеваниями. Краткое руководство для врачей. Новосибирск; 2003.
4. Шевченко О. П. Гомоцистеин — новый фактор риска атеросклероза и тромбоза. Клинич. лаб. диагностика 2004; 10: 25—31.
5. Homocysteine studies collabration. Homocystein and risk of ishemic heart disease and stroke: a meta-analysis. J. Am.Med. Ass. 2002; 288: 2015—2022.
6. Mahoney F. I., Barthel D. W. Functional evaluation: The Barthel index. Md. State Med. J. 1965; 14: 61—65.
7. Selhub S., Jacques P. F., Bostom A. G. et al. Association between plasma homocysteine concentrations and extracranial carotid-artery stenosis N. Engl. J. Med. 1995; 332: 86—91.
8. Верещагин Н. В., Моргунов В. А., Гулевская Т. С. Патология головного мозга при атеросклерозе и артериальной гипертонии. М.: Медицина; 1997.
9. Bowman T. S., Sesso H.
10. Gusev E., Haas A., Schimrigk K., Guekht A. Russian-German stroke data bank: 3-yer follow-up of the Russian part. Europ. J. Neurol. 2000; 7 (Suppl. 3): 21.
Лечение ишемического инсульта в Краснодаре
Оплата приема происходит в клинике. Запись к врачу без комиссий и переплат.
Невролог
Стаж 22 года
В клинике
от 1 500₽
Запись на приём:
(861) 205-10-34
«ТС клиника»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Есть противопоказания. Посоветуйтесь с врачом.
Посоветуйтесь с врачом.
Невролог
Стаж 27 лет
Высшая категория
В клинике
от 1 500₽
В клинике
от 1 500₽
Запись на приём:
(861) 205-07-26
Медицинский центр «Формула Жизни» Клиника «ЛАЙФ»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 24 года
Высшая категория
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-07
«Клиницист» на Монтажников
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог, рефлексотерапевт
Стаж 47 лет
Высшая категория
В клинике
от 1 000₽
Запись на приём:
(861) 205-15-03
«Клиницист» на Благоева
Запись к врачу недоступна
Как клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 22 года
Высшая категория
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-02
Только пациенты старше 18 лет!
«Клиницист» на Ставропольской
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 29 лет
Высшая категория
В клинике
от 1 600₽
Запись на приём:
(861) 206-03-49
«Клиника Екатерининская» на Кубанонабережной
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Невролог, функциональный диагност
Стаж 24 года
Высшая категория,
к.
В клинике
от 2 200₽
Запись на приём:
(861) 206-03-49
«Клиника Екатерининская» на Кубанонабережной
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог
Стаж 24 года
Высшая категория,
к. м.н.
м.н.
В клинике
от 3 900₽
Запись на приём:
(861) 205-19-35
В клинике
от 2 000₽
Запись на приём:
(861) 207-07-63
Медицинский центр «G8» «Клиника малоинвазивной хирургии»
Как клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог
Стаж 14 лет
Высшая категория
Онлайн
от 1 200₽
Медицинский центр «Формула Жизни»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Запись к врачу недоступна
Как клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 22 года
Высшая категория
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-07
«Клиницист» на Монтажников
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог
Стаж 15 лет
Высшая категория
В клинике
от 2 000₽
Запись на приём:
(861) 205-09-14
«Клиника Екатерининская» на Героя Яцкова
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог
Стаж 23 года
Высшая категория,
к. м.н.
м.н.
В клинике
от 2 200₽
Запись на приём:
(861) 206-03-49
«Клиника Екатерининская» на Кубанонабережной
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 29 лет
Высшая категория
В клинике
от 1 800₽
Запись на приём:
(861) 206-03-49
«Клиника Екатерининская» на Кубанонабережной
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Детский невролог, невролог
Стаж 25 лет
Высшая категория,
к. м.н.
м.н.
В клинике
от 1 300₽
Запись на приём:
(861) 201-84-19
В клинике
от 1 500₽
Запись на приём:
(861) 205-07-26
«Медскан Клиник» Клиника «ЛАЙФ»
Запись на приёмЗапись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Детский невролог, невролог
Стаж 9 лет
1 категория,
к.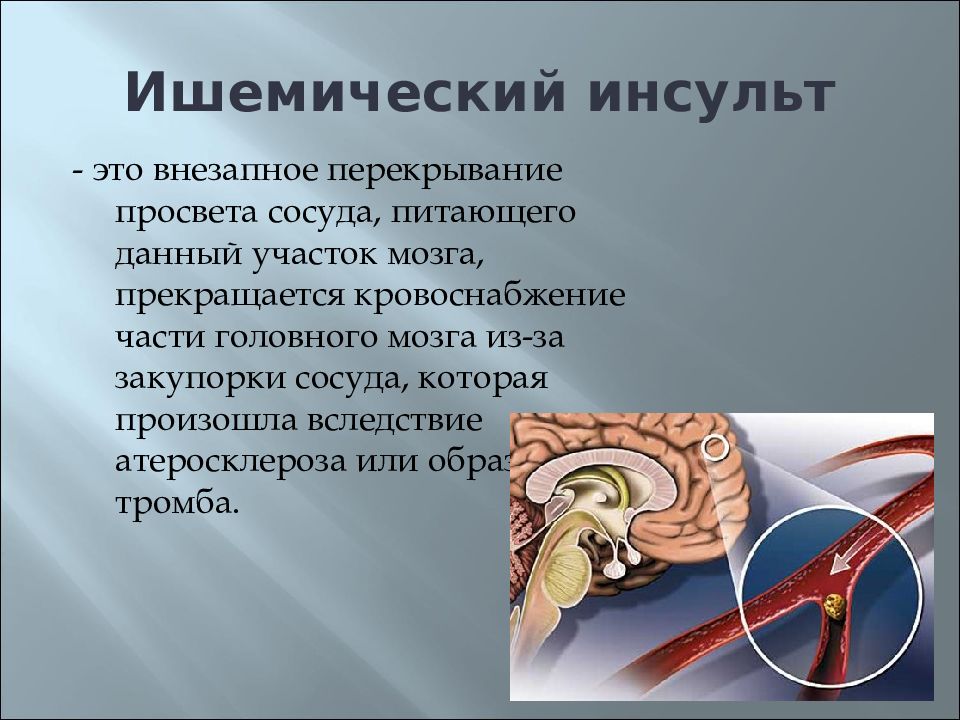 м.н.
м.н.
В клинике
от 1 500₽
Запись на приём:
(861) 201-82-76
В клинике
от 1 500₽
Запись на приём:
(861) 205-24-52
В клинике
от 1 600₽
«ID Clinic» Медицинский центр «Ситилаб» на 3-м Звенигородском Клиника «В надежных руках»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись на приёмЗапись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог
Стаж 12 лет
1 категория
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-02
«Клиницист» на Ставропольской
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Детский невролог, невролог
Стаж 11 лет
1 категория
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-02
В клинике
от 1 300₽
Запись на приём:
(861) 205-15-58
«Клиницист» на Ставропольской
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Как клиника работает в условиях эпидемии COVID-19?
Невролог, рефлексотерапевт
Стаж 29 лет
В клинике
от 1 300₽
Запись на приём:
(861) 205-14-31
Клиника №1
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Мануальный терапевт, невролог
Стаж 28 лет
В клинике
от 1 500₽
Запись на приём:
(861) 20-50-861
Клиника «ЕВВРО ЛПС»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Невролог
Стаж 22 года
В клинике
от 1 500₽
Запись на приём:
(861) 205-10-34
«ТС клиника»
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись к врачу недоступна
Невролог, рефлексотерапевт
Стаж 20 лет
В клинике
от 1 600₽
Запись на приём:
(861) 205-09-14
В клинике
от 600₽
Запись на приём:
(861) 206-03-46
«Клиника Екатерининская» на Героя Яцкова «Клиника Екатерининская» на Одесской
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Запись на приёмКак клиника работает в условиях эпидемии COVID-19?
Диагностика и лечение артериального ишемического инсульта у детей в остром периоде | Зыков
1. Зыков В.П., Черкасов В.Г., Степанищев И.Л. и др. Популяционное исследование церебрального инсульта у детей в Москве. Альманах клинической медицины. 2005; 8 (3): 5–9.
Зыков В.П., Черкасов В.Г., Степанищев И.Л. и др. Популяционное исследование церебрального инсульта у детей в Москве. Альманах клинической медицины. 2005; 8 (3): 5–9.
2. Зыков В.П., Ширеторова Д.Ч., Чучин М.Ю. и др. Диагностика и лечение инсульта у детей. Учебное пособие. М.: Соверо-пресс. 2006. 64 с.
3. Зыков В.П., Комарова И.Б., Чучин М.Ю. и др. Диагностика ишемического инсульта у детей (обзор литературы, анализ клинических случаев). Журнал неврологии и психиатрии им. С.С. Корсакова. 2008; 22.
4. Braun K.P., Rafay M.F., Uiterwaal C.S. et al. Mode of onset predicts etiological diagnosis of arterial ischemic stroke in children. Stroke. 2007; 38: 298–302.
5. Lanthier S., Carmant L.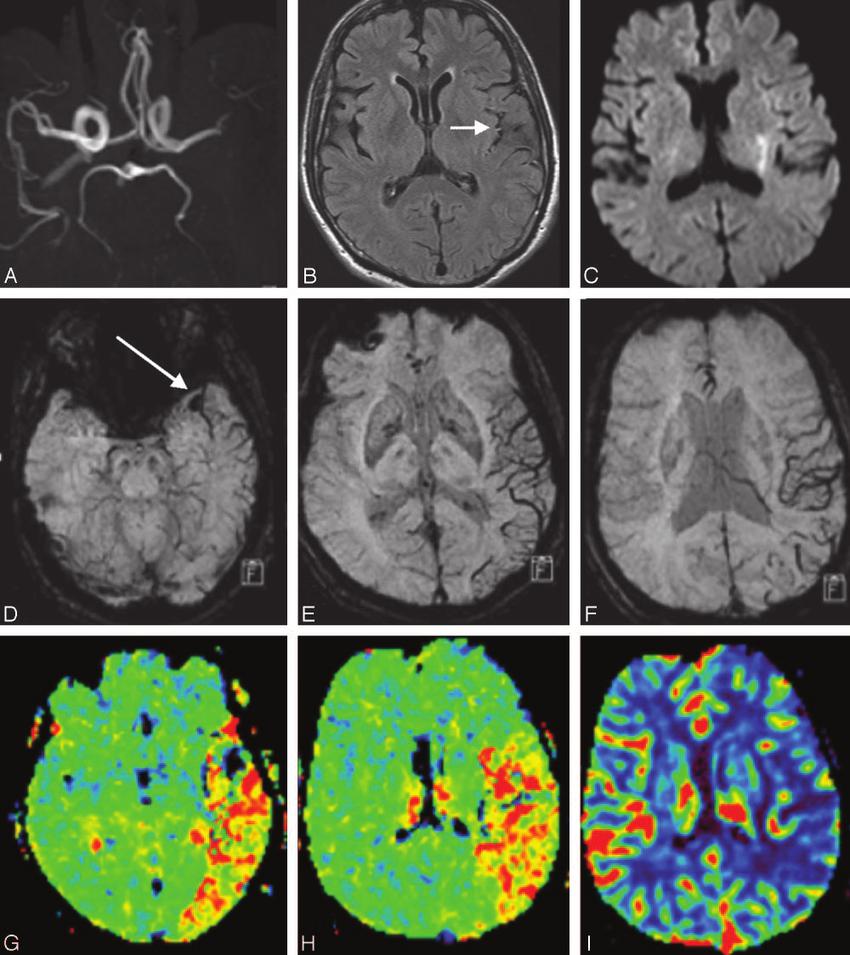 , David M. et al. Stroke in children: the coexistence of multiple risk factjrs predicts poor outcome. Neurology. 2000; 54: 371–378.
, David M. et al. Stroke in children: the coexistence of multiple risk factjrs predicts poor outcome. Neurology. 2000; 54: 371–378.
6. Adams H.P., Bendixen B.H., Kappelle L.J. et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke. 1993; 24 (1): 35–41.
7. Козловская Н.Л. Тромбофилические состояния. Клин. фармакология и терапия. 2003; 12 (1): 74–80.
8. Зорилова И.В., Иллариошкин С.Н., Реброва О.Ю. и др. Генетически обусловленные тромбофилические состояния как фактор риска ишемических нарушений мозгового кровообращения у пациентов молодого возраста. Журнал неврологии и психиатрии им. С.С. Корсакова. 2006; 18: 17–25.
9. Шевченко О.Р., Олефиренко Г.А., Червякова Н.В. Гомоцистеин. М. 2002. 48 с.
Шевченко О.Р., Олефиренко Г.А., Червякова Н.В. Гомоцистеин. М. 2002. 48 с.
10. Lynch J.K. Cerebrovascular disorders in children. Curr. Neurol. Neurosci. Rep. 2004; 4 (2): 129–138.
11. Carvalho K.S., Garg B.P. Arterial stroke in children. Neurol. Clin. 2002; 20: 1079–10100.
12. Amlie-Lefond C., Bernard T.J., Sébire G. et al. Predictors of cerebral arteriopathy in children with arterial ischemic stroke. Results of the international pediatric stroke study. Circulation. 2009; 119: 1417–1423.
13. Seґbire G. Transient cerebral arteriopathy in childhood. Lancet. 2006; 368: 8–10.
14. Fullerton H.J., Wu Y.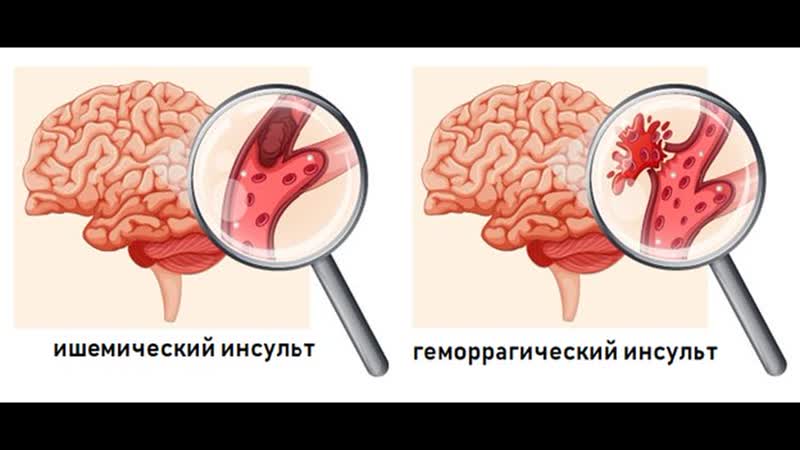 W., Zhao S., Johnston S.C. Risk of stroke in children: ethnic and gender disparities. Neurology. 2003; 61: 189–194.
W., Zhao S., Johnston S.C. Risk of stroke in children: ethnic and gender disparities. Neurology. 2003; 61: 189–194.
15. Калашникова Л.А., Коновалов Р.Н., Кротенкова М.В. Спонтанное интрамуральное кровоизлияние (диссекция) в интракраниальных артериях и ишемические нарушения мозгового кровообращения. Журнал неврологии и психиатрии им. С.С. Корсакова. 2006; 17: 4–14.
16. Fullerton H.J., Johnston S.C., Smith W.S. Arterial dissection and stroke in children. Neurology. 2001; 57 (7): 1155–1160.
17. Shcievink W.I., Mokri B., Piepgras D.G. Spontaneous dissection of cervicocefalic arteries in childhood and adolescence. Neurology. 1994; 44: 1607–1612.
18. Kirkham F.J. Stroke in childhood. Arch. Dis. Child. 1999; 81: 85–89.
Arch. Dis. Child. 1999; 81: 85–89.
19. Aviv R.I., Benseler S.M., Silverman E.D. et al. MR imaging and angiography of primary CNS vasculitis of childhood. Am. J. Neuroradiol. 2006; 27: 192–199.
20. Cox M.G., Wolfs T.F., Lo T.H. et al. Neuroborreliosis causing focal cerebral arteriopathy in a child. Neuropediatrics. 2005; 36: 104–179.
21. Leeuwis J.W., Wolfs T.F., Braun K.P. A child with HIV-associated transient cerebral arteriopathy. AIDS. 2007; 21: 1383–1384.
22. Ribai P., Liesnard C., Rodesch G. et al. Transient cerebral arteriopathy in infancy associated with enteroviral infection. Eur. J. Paediatr. Neurol. 2003; 7: 73–75.
23. Tiah A.L., Phelan E., McMenamin J., Webb D. Childhood stroke following varicella infection. Irish Med. J. 2004; 97 (4).
Tiah A.L., Phelan E., McMenamin J., Webb D. Childhood stroke following varicella infection. Irish Med. J. 2004; 97 (4).
24. Management of stroke in infants and children. A scientific statement from a special writing group of the American heart association stroke council and the council on cardiovascular disease in the young. Stroke. 2008; 39: 2644–2691.
25. Earley C.J., Kittner S.J., Feeser B.R. et al. Stroke in children and sickle cell disease: Baltimore Washington cooperative young stroke study. Neurology. 1998; 51:169–176.
26. Гусев Е.И., Скворцова В.И., Чекнева Н.С. и др. Лечение острого церебрального инсульта (на CD). Национальная Ассоциация по Борьбе с Инсультом. М. 1999.
27. Werring D.J., Coward L.J., Losseff N.A. Cerebral micro bleeds are common in ischemic stroke but rare in TIA. Neurology. 2005; 65 (12): 1914–1918.
Werring D.J., Coward L.J., Losseff N.A. Cerebral micro bleeds are common in ischemic stroke but rare in TIA. Neurology. 2005; 65 (12): 1914–1918.
28. Ovbiagele B., Saver J.L., Sanossian N. et al. Predictors of cerebral micro bleeds in acute ischemic stroke and TIA patients. Cerebrovasc Dis. 2006; 22 (5–6): 378–383.
29. Abram H.S. Childhood Strokes: evaluation and management. November, 1998/ Jacksonville Medicine.
30. URL: http://www.dcmsonline.org/jax-medicine/1998journals/november98/childhoodstrokes.htm
31. Monagle P., Chan A., Massicotte M.P. et al. Antithrombotic therapy in children. Chest. 2004; 126 (3): 645–687.
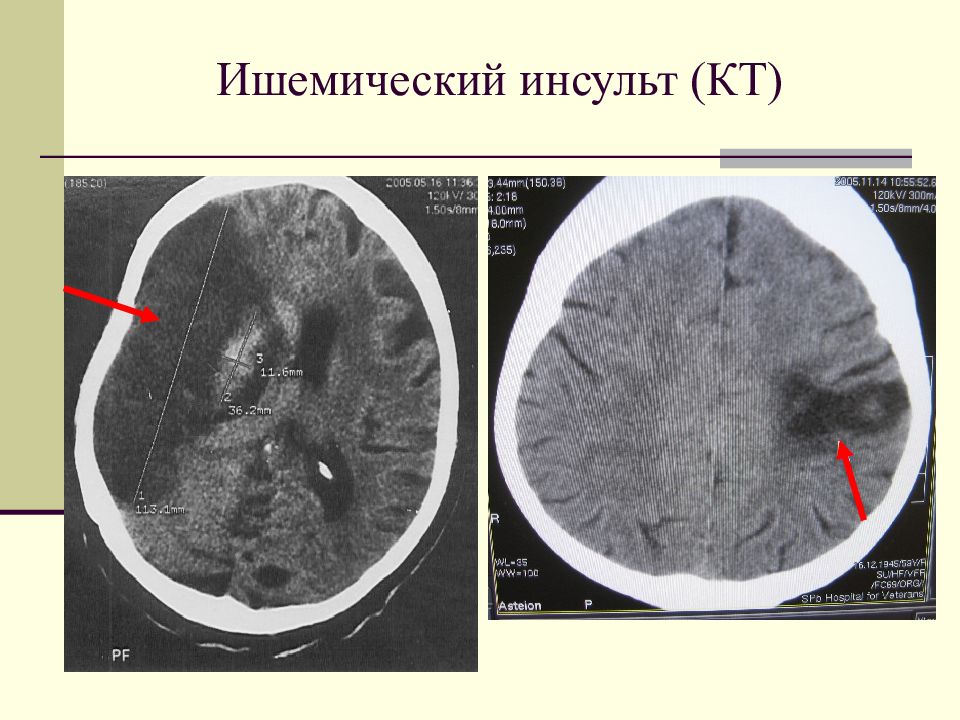
ПОКАЗАТЕЛИ ЭЭГ У ЛИЦ С РИСКОМ ИШЕМИЧЕСКОГО ИНСУЛЬТА КАК ПРЕДИКТОРЫ НАЧАЛЬНОЙ НЕДОСТАТОЧНОСТИ МОЗГОВОГО КРОВООБРАЩЕНИЯ | Исаева
1. Биоэлектрическая активность головного мозга у работников Билибинской атомной электростанции, имеющих риск развития ишемического инсульта / Н.А. Исаева, Ф.С. Торубаров, З.Ф. Зверева, С.Н. Лукьянова // Мед. радиол. и радиац. безопасность. — 2013. — № 4. — С. 48 — 54.
Биоэлектрическая активность головного мозга у работников Билибинской атомной электростанции, имеющих риск развития ишемического инсульта / Н.А. Исаева, Ф.С. Торубаров, З.Ф. Зверева, С.Н. Лукьянова // Мед. радиол. и радиац. безопасность. — 2013. — № 4. — С. 48 — 54.
2. Болдырева Г.Н. Электрическая активность мозга при поражении диэнцефальных и лимбических структур. — М.: Наука, 2000. — 181 с.
3. Борисов А.В., Семак А.Е. Инсульт: современные представления о факторах риска, лечении и профилактике // Мед. новости. — 2005. — № 1. — С. 4-7.
4. Виленский Б.С. Инсульт. — СПб.: Ленато 1995. — 287 с.
5. Гусев Е.И. Проблема инсульта в России // Журнал неврол. и психиатрии им. С. С. Корсакова (ИНСУЛЬТ: прил.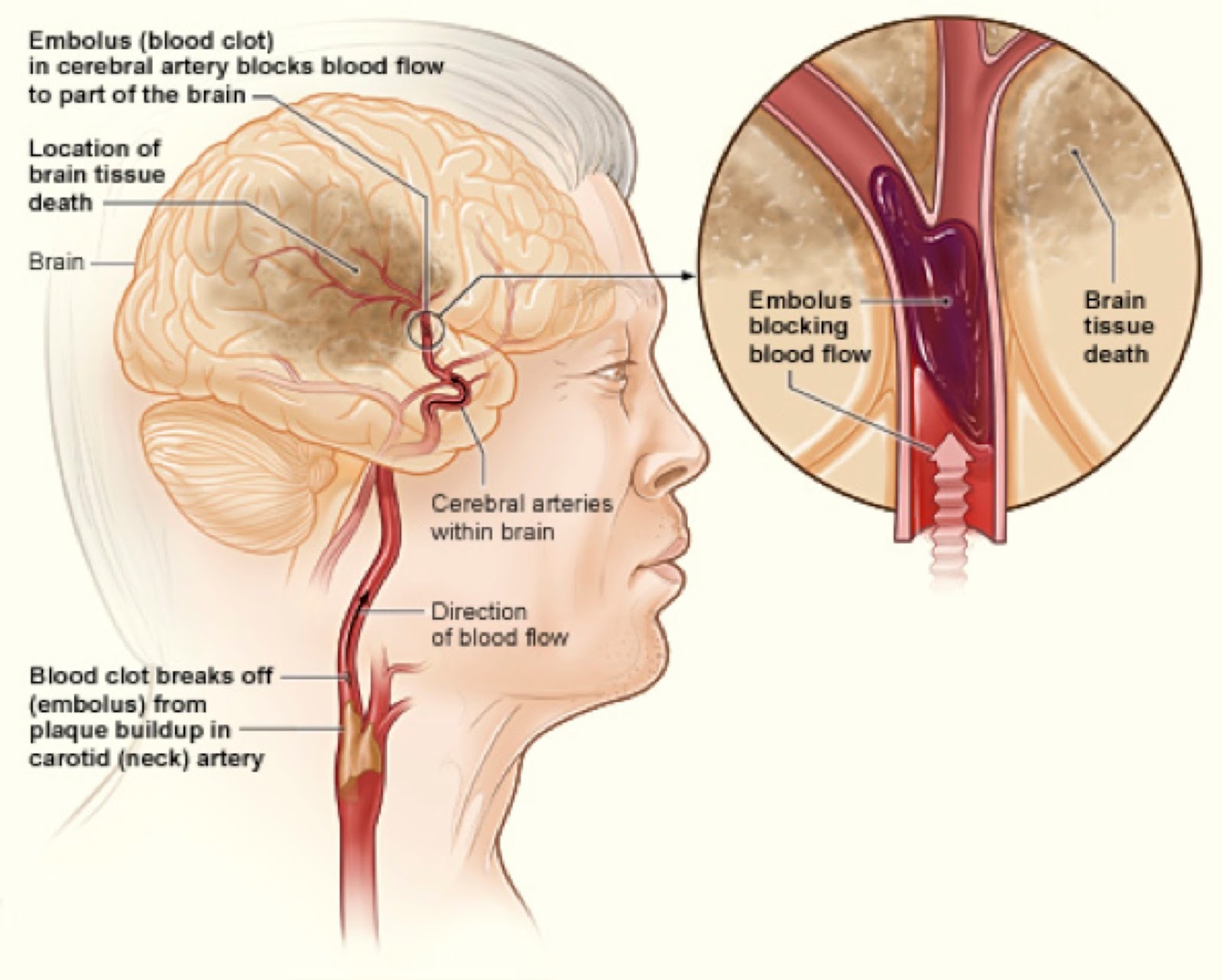 к журн). — 2003. — № 9. — С. 3 — 7.
к журн). — 2003. — № 9. — С. 3 — 7.
6. Гусева О.И., Пряникова Н.А., Скворцова В.И. и др. Первичная профилактика инсульта // Инсульт. — 2006. — № 2.
7. Жирмунская Е.А. Электроэнцефалографическая характеристика дисциркуляторной энцефалопатии // Невропатол. и психиатрия им. С.С. Корсакова. — 1991. — Т. 91. — № 1. — С. 35 — 41.
8. Жирмунская Е.А. Клиническая электроэнцефалография. — М.: Мэйби, 1991. — 77 с.
9. Зенков Л.Р. Клиническая электроэнцефалография. — Таганрог: Таганрог. ун-т, 1996. — 358 с.
10. Изучение и сравнительная оценка риска ишемического инсульта головного мозга у персонала атомных электростанций, разработка комплекса лечебно-оздоровительных мероприятий и создание базы данных: отчет о НИР (промежуточный): инсульт / ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России; рук.: Торубаров Ф.С.; исполн.: Исаева Н.А., Зверева З.Ф., Сергеенко А.В. — М., 2010. — 122 с. — Библиогр.: с. 118-120. — Инв. № Ц — 211.
А.И. Бурназяна ФМБА России; рук.: Торубаров Ф.С.; исполн.: Исаева Н.А., Зверева З.Ф., Сергеенко А.В. — М., 2010. — 122 с. — Библиогр.: с. 118-120. — Инв. № Ц — 211.
11. Изучение и сравнительная оценка функциональных резервов персонала атомных электростанций с риском ишемического инсульта и разработка рекомендаций по раннему выявлению дезадаптационных нарушений: отчет о НИР (промежуточный): инсульт — 1 / ФГБУ ГНЦ ФМБЦ им. А.И. Бурназяна ФМБА России; рук.: Торубаров Ф.С.; исполн.: Исаева Н.А., Зверева З.Ф., Сергеенко А.В., Трифонов Д.В., Метляева Н.А. — М., 2012. — 101 с. — Библиогр.: с. 97 — 99. — Инв. № Ц — 411.
12. Исаева Н.А., Торубаров Ф.С., Зверева З.Ф. Оценка риска сосудистых заболеваний головного мозга у работников Билибинской АЭС // Мед. радиол. и радиац. безопасность. — 2013. — № 2. — С. 39-45.
13. Кузьменко В.М. Распространенность и некоторые особенности профилактики цереброваскулярных заболеваний у лиц разного возраста // Проблемы старения и долголетия. — 2001. — Т. 10. — № 4. — С. 401-409.
Кузьменко В.М. Распространенность и некоторые особенности профилактики цереброваскулярных заболеваний у лиц разного возраста // Проблемы старения и долголетия. — 2001. — Т. 10. — № 4. — С. 401-409.
14. Латаш Л.П. Гипоталамус: приспособительная активность и электроэнцефалограмма. — М.: Наука, 1978. — С. 295.
15. Лукьянова С.Н. Биоэлектрическая активность коры и некоторых подкорковых образований при экспериментальном неврозе // ЖВНД. — 1976. — Вып. 3. — Т. XXVI. — C. 539-547.
16. Рухманов А.А. Дисциркуляторная энцефалопатия при гипертонической болезни и атеросклерозе (клинические, электроэнцефалографические и компьютерно-томографические исследования): дис.. д-ра мед. наук. — М., 1991. — 42 с.
17. Суслина З.А., Варакин Ю.Я. и др. Сосудистые заболевания головного мозга: Эпидемиология. Основы профилактики. — М.: МЕДпресс-информ, 2006. — 256 с.
Суслина З.А., Варакин Ю.Я. и др. Сосудистые заболевания головного мозга: Эпидемиология. Основы профилактики. — М.: МЕДпресс-информ, 2006. — 256 с.
18. A cross-validation of risk — scores for coronary heart disease mortality based on data from the Glostrup Population Studies and Framingham Heart Study / T.F. Thomsen, D. McGee, M. Davidsen, T. Jorgensen // Int. J. Epidemiol. — 2002. — № 31. — Р. 817-822.
19. CHD Risk Prediction Group. Validation of the Framingham coronary heart disease prediction scores: results of a multiple ethnic groups investigation / R.B. D’Agostino, S. Grundy, L.M. Sullivan, P. Wilson // JAMA. — 2001. — № 286. — Р. 180-187.
20. Probability of stroke: a risk profile from the Framingham Study / P.A. Wolf, R.B. D’Agostino, A.J. Balander, W. B. Kannel // Stroke. — 1991. — № 22. — Р. 312-318.
B. Kannel // Stroke. — 1991. — № 22. — Р. 312-318.
Диагностика и лечение транзиторной ишемической атаки и острого ишемического инсульта: обзор | Цереброваскулярные заболевания | JAMA
Важность Инсульт — пятая по значимости причина смерти и ведущая причина инвалидности в Соединенных Штатах, от которой ежегодно страдают около 800000 человек.
Наблюдения Внезапная неврологическая дисфункция, вызванная очаговой ишемией головного мозга с визуализацией, свидетельствующей об остром инфаркте, определяет острый ишемический инсульт (AIS), в то время как ишемический эпизод с неврологическим дефицитом, но без острого инфаркта, определяет транзиторную ишемическую атаку (TIA).По оценкам, от 7,5% до 17,4% пациентов с ТИА будут иметь инсульт в течение следующих 3 месяцев. Пациенты с не инвалидизирующим AIS или TIA высокого риска (определяется как балл ≥4 по возрасту, артериальному давлению, клиническим симптомам, продолжительности, диабету [ABCD2] инструмент; диапазон 0-7 [7 указывает на наивысший риск инсульта]), которые не страдаете тяжелым стенозом сонной артерии или фибрилляцией предсердий, должны получить двойную антитромбоцитарную терапию с аспирином и клопидигрелом в течение 24 часов с момента обращения. Впоследствии комбинированный прием аспирина и клопидигрела в течение 3 недель с последующей антиагрегантной терапией снижает риск инсульта с 7.От 8% до 5,2% (отношение рисков 0,66 [95% ДИ 0,56-0,77]). Пациенты с симптоматическим стенозом сонной артерии должны получать реваскуляризацию сонной артерии и однократную антиагрегантную терапию, а пациенты с фибрилляцией предсердий должны получать антикоагулянты. У пациентов с AIS и инвалидизацией, мешающей повседневной деятельности, внутривенное введение альтеплазы повышает вероятность минимальной инвалидности или ее отсутствия на 39% при внутривенном введении рекомбинантного тканевого активатора плазминогена (IV rtPA) по сравнению с 26% при плацебо (отношение шансов [OR] 1.6 [95% ДИ, 1,1–2,6]) при введении в течение 3 часов с момента обращения и на 35,3% при внутривенном введении rtPA по сравнению с 30,1% при применении плацебо (ОШ 1,3 [95% ДИ 1,1–1,5]) при введении в пределах от 3 до 4,5. часы презентации. Пациенты с инвалидизирующим ИИС из-за окклюзии крупных сосудов в переднем отделе кровообращения с большей вероятностью будут функционально независимыми при механической тромбэктомии в течение 6 часов после обращения по сравнению с одной медикаментозной терапией (46,0% против 26,5%; OR 2,49 [95% ДИ 1,76– 3.
Впоследствии комбинированный прием аспирина и клопидигрела в течение 3 недель с последующей антиагрегантной терапией снижает риск инсульта с 7.От 8% до 5,2% (отношение рисков 0,66 [95% ДИ 0,56-0,77]). Пациенты с симптоматическим стенозом сонной артерии должны получать реваскуляризацию сонной артерии и однократную антиагрегантную терапию, а пациенты с фибрилляцией предсердий должны получать антикоагулянты. У пациентов с AIS и инвалидизацией, мешающей повседневной деятельности, внутривенное введение альтеплазы повышает вероятность минимальной инвалидности или ее отсутствия на 39% при внутривенном введении рекомбинантного тканевого активатора плазминогена (IV rtPA) по сравнению с 26% при плацебо (отношение шансов [OR] 1.6 [95% ДИ, 1,1–2,6]) при введении в течение 3 часов с момента обращения и на 35,3% при внутривенном введении rtPA по сравнению с 30,1% при применении плацебо (ОШ 1,3 [95% ДИ 1,1–1,5]) при введении в пределах от 3 до 4,5. часы презентации. Пациенты с инвалидизирующим ИИС из-за окклюзии крупных сосудов в переднем отделе кровообращения с большей вероятностью будут функционально независимыми при механической тромбэктомии в течение 6 часов после обращения по сравнению с одной медикаментозной терапией (46,0% против 26,5%; OR 2,49 [95% ДИ 1,76– 3. 53]) или при лечении в течение 6–24 часов после появления симптомов, если они имеют большое соотношение ишемической ткани к инфаркту при магнитно-резонансной диффузии головного мозга или перфузионной визуализации компьютерной томографии (оценка по модифицированной шкале Рэнкина 0–2: 53% против 18%; ИЛИ, 4.92 [95% ДИ, 2,87-8,44]).
53]) или при лечении в течение 6–24 часов после появления симптомов, если они имеют большое соотношение ишемической ткани к инфаркту при магнитно-резонансной диффузии головного мозга или перфузионной визуализации компьютерной томографии (оценка по модифицированной шкале Рэнкина 0–2: 53% против 18%; ИЛИ, 4.92 [95% ДИ, 2,87-8,44]).
Выводы и значимость Двойная антитромбоцитарная терапия, начатая в течение 24 часов после появления симптомов и продолжающаяся в течение 3 недель, снижает риск инсульта у отдельных пациентов с ТИА высокого риска и легким инсультом. Для отдельных пациентов с инвалидизирующим AIS тромболизис в течение 4,5 часов и механическая тромбэктомия в течение 24 часов после появления симптомов улучшают функциональные результаты.
Отсроченная помощь после ишемического инсульта приводит к «значительным потерям в годах здоровой жизни»
Источник / Раскрытие информации Раскрытий: Альмехлафи входит в состав научно-консультативного совета Palmera Medical.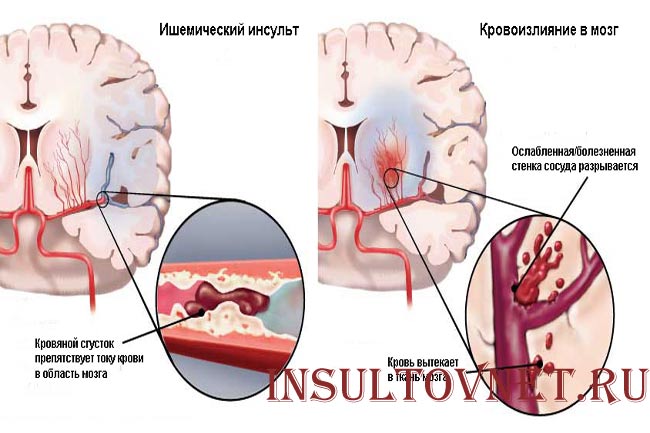 Пожалуйста, просмотрите исследование для раскрытия финансовой информации всех других авторов.
Пожалуйста, просмотрите исследование для раскрытия финансовой информации всех других авторов.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписаться Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
Согласно результатам, опубликованным в JAMA Neurology , задержки в оказании помощи после острого ишемического инсульта коррелировали с потерей количества лет здоровой жизни среди пациентов, получавших эндоваскулярную тромбэктомию, особенно в период после прибытия.
В частности, исследователи обнаружили, что каждая 1 секунда задержки оказания помощи была связана с потерей двух человек.2 часа здоровой жизни — открытие, которое, как они надеются, «может способствовать постоянному улучшению качества времени, необходимого для лечения от двери до врача».
Ссылка: Almekhlafi MA, et al. JAMA Neurol . 2021; DOI: 10.1001 / jamaneurol.2021.1055.«Одним из наиболее важных факторов, определяющих исход острого ишемического инсульта, является быстрая реперфузия с помощью внутривенного тромболизиса, [эндоваскулярной тромбэктомии] или того и другого, что сокращает общее время ишемии мозга», — пишут исследователи. «Предыдущие анализы связи более быстрого предоставления лечения с улучшенными результатами для пациентов были ограничены.”
Причины этих ограничений включают акцент на «бинарных функциональных результатах» в исследованиях по времени и выгоде и акцент на временном интервале от начала / последней известной скважины до последней известной скважины / начала и времени пункции, согласно Мохаммед Альмехлафи , доктор медицины, магистр наук, FRCPC, , доцент кафедры клинической нейробиологии, радиологии и общественных наук о здоровье, а также действительный член Института мозга Хотчкисса в Университете Калгари и его коллеги. Анализ ассоциаций «время-выгода» с использованием последнего известного скважины / начала для исключения времени «неточен и систематически смещен в сторону нуля», — пишут Альмехалфи и его коллеги.
Анализ ассоциаций «время-выгода» с использованием последнего известного скважины / начала для исключения времени «неточен и систематически смещен в сторону нуля», — пишут Альмехалфи и его коллеги.
Исследователи стремились «устранить эти ограничения» с помощью серии анализов, которые уменьшили «эти источники неточности и предвзятости в сторону нуля, в том числе путем оценки результатов по всему диапазону качества жизни, связанного со здоровьем, с анализом свинца, сосредоточенным на начальном этапе время до лечения у пациентов, прибывающих рано, среди которых пациенты с быстрым прогрессированием, вероятно, будут полностью представлены, и время от двери до лечения, поскольку их интервалы начинаются с точно известного времени прибытия в отделение неотложной помощи, а не с неточно известного последнего известного хорошо известного времени .”
Almekhlafi и его коллеги включили все исследования из поиска в базе данных для рандомизированных клинических испытаний устройств для тромбэктомии со стент-ретривером в сравнении с медикаментозной терапией у пациентов с окклюзией большого сосуда переднего кровообращения в течение 12 часов после последнего известного периода времени. Исследователи также потребовали, чтобы исследования были рецензированы, полные первичные результаты были опубликованы к 1 августа 2020 г.
Исследователи также потребовали, чтобы исследования были рецензированы, полные первичные результаты были опубликованы к 1 августа 2020 г.
Исследователи собрали данные на уровне пациентов о клинических характеристиках и визуализирующих характеристиках, а также о функциональных результатах семи испытаний, включенных в анализ, и изучили «подробные временные метрики», включая последнее известное время до двери (LKWTD), время последней известной скважины / начала пункции (LKWTP), время последней известной скважины до реперфузии (LKWR), время от двери до пункции (DTP) и время от двери до реперфузии (DTR).Изменение количества лет здоровой жизни, измеряемых количеством лет жизни с поправкой на инвалидность, служило критерием оценки и рассчитывалось как сумма лет жизни, потерянных из-за преждевременной смертности, и лет здоровой жизни, потерянных из-за инвалидности.
В исследование был включен 781 пациент, перенесший ишемический инсульт, которым была проведена эндоваскулярная тромбэктомия. Более половины этих пациентов (n = 406; 52%) получали лечение на ранней стадии (LKWTP, 4 часа), в то время как остальные (n = 375; 48%) получали лечение позже (LKWTP,> 4–12 часов).В популяции, получавшей раннее лечение, средний возраст составлял 66,2 года, 46,6% составляли женщины, а средний балл по шкале инсульта NIH перед лечением составлял 18 (межквартильный размах [IQR], 14–21). Пациенты в группе, получавшей позднее лечение, в целом были сопоставимы, хотя значительная реперфузия чаще достигалась у пациентов, получавших лечение на ранней стадии, по сравнению с пациентами, получавшими позднее лечение (298 из 380 [78,4%] против 238 из 348 [68,4%]).
Более половины этих пациентов (n = 406; 52%) получали лечение на ранней стадии (LKWTP, 4 часа), в то время как остальные (n = 375; 48%) получали лечение позже (LKWTP,> 4–12 часов).В популяции, получавшей раннее лечение, средний возраст составлял 66,2 года, 46,6% составляли женщины, а средний балл по шкале инсульта NIH перед лечением составлял 18 (межквартильный размах [IQR], 14–21). Пациенты в группе, получавшей позднее лечение, в целом были сопоставимы, хотя значительная реперфузия чаще достигалась у пациентов, получавших лечение на ранней стадии, по сравнению с пациентами, получавшими позднее лечение (298 из 380 [78,4%] против 238 из 348 [68,4%]).
Среди пациентов, получавших раннее лечение, LKWTD составляла 188 минут (IQR = 151,3–214,8 минут), а DTP составляла 105 минут (IQR = 76–135 минут).Согласно результатам исследования, для 78,4% пациентов со значительной реперфузией (298/380) среднее время DTR составило 145 минут (IQR = 111,5–185,5 минут).
Almekhlafi и его коллеги обнаружили, что задержки в оказании помощи коррелировали с худшими клиническими исходами в отношении интервалов LKW до вмешательства среди пациентов, получавших раннее лечение, и в интервалах от двери до вмешательства как у пациентов, получавших лечение на ранней стадии, так и у пациентов, получавших позднее лечение. Они не наблюдали взаимосвязи между задержками в оказании помощи и интервалами LKWTD; например, среди пациентов, получивших лечение на раннем этапе лечения, на каждые 10 минут задержки потерянный год здоровой жизни составлял 1 год.8 месяцев для АКДС против 0 месяцев для LKWTD ( P <0,001).
Они не наблюдали взаимосвязи между задержками в оказании помощи и интервалами LKWTD; например, среди пациентов, получивших лечение на раннем этапе лечения, на каждые 10 минут задержки потерянный год здоровой жизни составлял 1 год.8 месяцев для АКДС против 0 месяцев для LKWTD ( P <0,001).
Когда исследователи рассмотрели «постепенное увеличение времени», они обнаружили, что количество потерянного времени здоровой жизни, коррелированное с каждой секундой задержки, составило 2,2 часа для DTP и 2,4 часа для DTR.
И наоборот, исследование не продемонстрировало взаимосвязи между задержкой лечения и результатами «для нескольких интервалов процесса оказания помощи, которые имеют меньшую точность временного измерения, меньшее представление быстрых и медленных прогрессирующих, или и то, и другое», — пишут исследователи.По словам Альмехлафи и его коллег, неточность в регистрации времени начала инсульта, вероятно, является самым важным фактором.
«То, что временные задержки в интервале LKW-to-door не были связаны со снижением пользы у пациентов, получавших позднее лечение, а у пациентов, получавших лечение на ранней стадии, согласуется с клиническим признанием того, что время начала инсульта, вызванного историей, неточно даже у пациентов, которые рано пришли пациенты, у которых снижено количество случаев пробуждения и инсультов, начавшихся незамеченными », — пишут исследователи. «И наоборот, временные задержки в интервале от двери до вмешательства были связаны со снижением пользы у пациентов, получавших лечение на ранней стадии, а у пациентов, получивших позднее лечение, указывает на то, что, когда временные меры полностью надежны, как в случае с прибытием в отделение неотложной помощи, есть существенное преимущество. уменьшение будет связано с течением времени даже довольно поздно после начала инсульта ».
«И наоборот, временные задержки в интервале от двери до вмешательства были связаны со снижением пользы у пациентов, получавших лечение на ранней стадии, а у пациентов, получивших позднее лечение, указывает на то, что, когда временные меры полностью надежны, как в случае с прибытием в отделение неотложной помощи, есть существенное преимущество. уменьшение будет связано с течением времени даже довольно поздно после начала инсульта ».
Результаты показывают, что своевременная успешная реперфузия представляет собой «важный фактор», который коррелирует с результатами эндоваскулярной тромбэктомии, продолжили они.
«Задержки, особенно после прибытия в больницу, до достижения реперфузии, могут привести к значительным потерям в годах здоровой жизни для пациентов», — писали Альмехлафи и его коллеги. «Усилия по оптимизации рабочего процесса и устранению препятствий, мешающих своевременной оценке и лечению пациентов в рамках систем здравоохранения, являются оправданными».
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.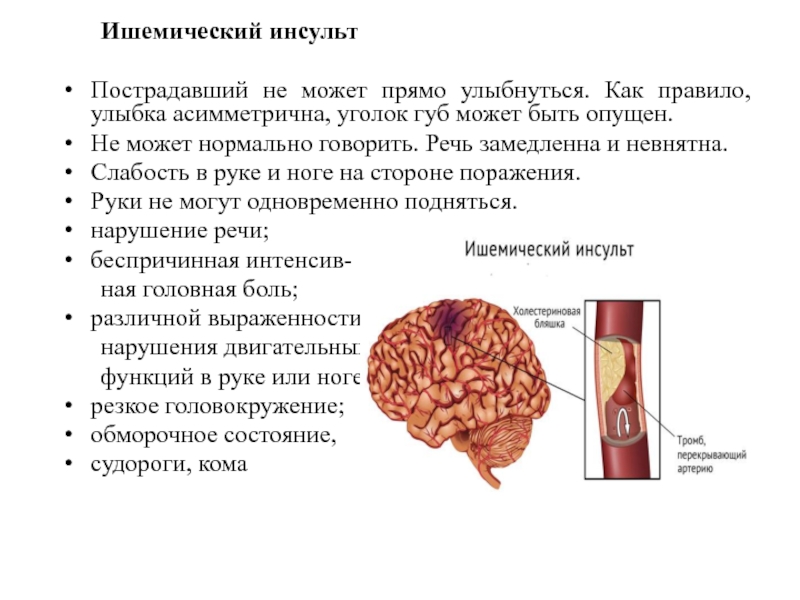 Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected]. Вернуться в Healio
Руководство по восстановлению после ишемического инсульта | Saebo
Генри Хоффман
Вторник, 7 августа 2018 г.
Инсульт может стать разрушительным переживанием для любого, кто в нем участвует.Выжившему предстоит столкнуться не только с первоначальной атакой, но и с серьезными изменениями в жизни, которые обязательно последуют. В процессе выздоровления переживший ишемический инсульт наверняка столкнется с множеством проблем, но это руководство предназначено для того, чтобы вы, как близкий человек, были готовы оказать наилучшую поддержку в будущем.
Понимание проблемПо данным Центров по контролю и профилактике заболеваний (CDC), существует три основных типа инсульта:
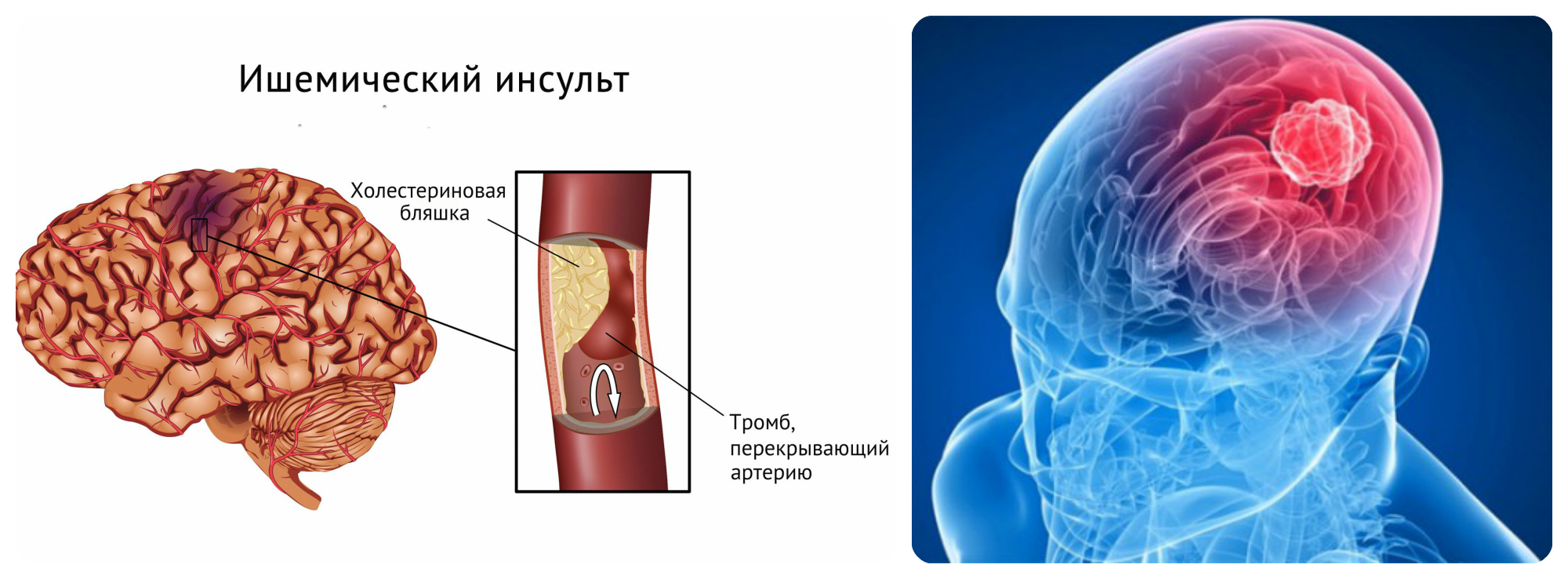
- Ишемический инсульт: результат тромба, препятствующего притоку крови к мозгу в течение длительного периода времени
- Геморрагический инсульт: результат разрыва кровеносного сосуда в головном мозге, вызывающего внутреннее кровотечение
- Транзиторная ишемическая атака (ТИА) или мини-инсульт: результат кратковременного сгустка крови, нарушающего приток крови к мозгу на короткий период времени (не более 5 минут)
Согласно данным Американской кардиологической ассоциации (AHA), наиболее распространенный тип инсульта, почти 87% инсультов являются ишемическими.Они возникают из-за того, что жировое вещество, называемое бляшкой, собирается в артериях и сужает их. Это называется атеросклерозом, и он замедляет кровоток. По мере накопления кровь может скапливаться и образовывать сгустки, в результате чего артерия блокируется. Ишемические инсульты могут быть эмболическими или тромботическими;
- Тромботический: внутри одной из артерий головного мозга образуется сгусток крови, который затем блокирует кровоток в этой части мозга.
- Эмболия: сгусток крови образуется в другом месте, отрывается и попадает в мозг через кровоток.Попав в артерию, он блокирует кровоток к мозгу.
Понимание причин, по которым происходит инсульт, важно, но выживший будет восприимчив ко многим другим трудностям после того, как приступ утихнет.
С какими основными видами инвалидности сталкиваются выжившие после ишемического инсульта?Важно помнить, что инсульт может нанести вред объекту несколькими способами. Мало того, что существует множество возможных физических побочных эффектов, из-за приступа могут возникнуть психические и эмоциональные осложнения.Однако серьезность этих проблем определяется тяжестью самого инсульта, и характер проблем может варьироваться в зависимости от того, какие части мозга поражены.
Вот некоторые общие нарушения, с которыми можно столкнуться:
- Паралич или моторный контроль: после инсульта выжившие могут обнаружить, что сторона тела, противоположная поврежденной стороне мозга, серьезно поражена. Это может произойти с рукой, ногой, соответствующей стороной лица или всей стороной тела.Слабость на одной стороне тела называется гемипарезом, а паралич одной стороны тела — гемиплегией. Выжившие после инсульта, страдающие гемипарезом или гемиплегией, часто испытывают трудности при выполнении повседневных функций с комфортом.
- Сенсорные расстройства: После инсульта у людей, переживших инсульт, может возникнуть значительный сенсорный дефицит. Способность чувствовать прикосновение, боль, температуру или положение может быть затруднена, из-за чего выжившие будут бороться с распознаванием объектов, которых они держат или к которым прикасаются.
- Афазия: определяется как способность говорить или понимать речь, по крайней мере, одна четверть всех выживших после инсульта испытывает лингвистические нарушения. Два основных типа афазии — восприимчивый и экспрессивный. Рецептивная афазия — это когда человек не понимает, что говорится, а экспрессивная афазия — это когда человеку трудно выразить то, что он хочет сказать.
- Проблемы с мышлением и памятью: инсульт травмирует мозг, и после этого часто возникают серьезные проблемы с памятью и познанием.Проблемы с решением проблем или увеличением концентрации внимания являются общими, в зависимости от того, были ли затронуты возможности краткосрочной или долгосрочной памяти.
- Эмоциональные расстройства: Многие пережившие инсульт борются со значительными эмоциональными изменениями после инсульта. Страх, тревога, разочарование, гнев и депрессия — все это понятные реакции на инсульт для выжившего. Для выживших важно обращаться за помощью с неуправляемыми негативными чувствами к своей системе поддержки и медицинским работникам.
Имейте в виду, что люди, пережившие инсульт, также подвержены психическим и эмоциональным расстройствам — депрессии, потере памяти, псевдобульбарному аффекту (ПБА), слабоумию — которые могут подавлять их на всех этапах выздоровления. Однако есть много вещей, которые вы можете сделать, чтобы помочь.
Обеспечение успеха выжившим после ишемического инсульта — способы оказания помощиКак член семьи, опекун или пациент, перенесший инсульт, вы должны быть готовы справиться со всеми возможными последствиями приступа.Вот несколько вещей, которые следует учитывать, чтобы гарантировать, что успешное восстановление будет в пределах досягаемости:
1. Распознавание симптомов инсульта и предотвращение второго инсультаДо 25% выживших после инсульта могут испытать второй инсульт в процессе выздоровления, поэтому обязательно распознавать предупреждающие признаки надвигающегося приступа. В конце концов, немедленное обращение за лечением — лучший способ повысить шансы на полное выздоровление в будущем. Если вы подозреваете, что у вашего любимого человека инсульт, пора действовать БЫСТРО:
F: Обвисание лица
A: Слабость руки
S: Сложность речи
T: Пора звонить 911
Эта аббревиатура — отличный инструмент для определения атаки, и она может помочь предотвратить дальнейшее повреждение близкого человека в его развитии.
2. Восстановление подвижности и борьба с падением ногиВо многих случаях человек, перенесший инсульт, будет сражаться с ограниченной подвижностью. По сути, это означает, что у них будут проблемы с ходьбой или могут быть случаи провисания стопы. Отвисание стопы — это состояние, вызванное слабостью или параличом мышц, участвующих в сгибании голеностопного сустава и пальцев ног. Это состояние заставляет человека волочиться носком обуви по земле или хлопать ногой по полу во время ходьбы. Как бы то ни было, выжившие, которые носят бандажи, такие как SaeboStep или ортезы голеностопного сустава (AFO), продемонстрировали огромные улучшения в своей мобильности.Кроме того, регулярные упражнения для ног могут укрепить конечности и предотвратить проблемы со спастичностью и скрученными пальцами ног.
3. Противодействие выученному неиспользованиюКогда недостаток подвижности возникает из-за слабости конечностей, эффект иногда может быть самовоспроизводящимся. Выученное неиспользование относится к процессу, при котором пациент может полагаться на более сильную конечность для выполнения задач, в результате чего более слабая конечность теряет мышечную массу. Примеры этого можно увидеть, когда выживший испытывает паралич руки или нарушение функции руки.Чтобы бороться с этой проблемой, нужно найти способ поддерживать пораженные конечности в движении ежедневно. Один из методов, который оказался успешным, — это лечение, известное как терапия движений, вызванных ограничениями (CIMT). В CIMT предотвращается движение здоровой конечности, пока пациент пытается тренировать поврежденную. Хотя результаты могут быть успешными, у CIMT есть ограничения. Чтобы участвовать в CIMT, переживший инсульт должен иметь некоторые движения в пораженной конечности, а это требует значительных временных затрат, иногда до 7 часов в день.
4. Пропаганда здорового образа жизниОдин из лучших способов способствовать скорейшему и полному выздоровлению вашего близкого — побудить его сделать выбор в пользу здорового образа жизни. Помимо того, что вы будете приводить их на прием и следить за тем, чтобы они завершили курс лечения, вы также можете помочь им оставаться активными дома, поощряя физическую активность в течение как минимум 30 минут каждый день и предлагая варианты здорового питания для обеспечения полноценного питания. Если ваш любимый человек курит, вы можете помочь ему бросить эту привычку, чтобы снизить вероятность повторного инсульта.То же самое относится и к ограничению употребления алкогольных напитков.
В целом, у пациентов, которые принимают более здоровые решения, больше шансов на восстановление независимости. Однако эти шансы становятся еще больше, когда процесс реабилитации проходит немедленно.
5. Выбор наиболее эффективных настроек для выжившего после инсультаОбращение за реабилитационным лечением — жизненно важный шаг к выздоровлению пострадавшего, потому что он свидетельствует о прогрессе. Он представляет собой первый шаг, который задаст темп всем остальным, поэтому при выборе настройки реабилитации после инсульта важно учитывать потребности, страхование и удобство.
Варианты реабилитации после инсульта включают:
- Стационарные отделения реабилитации: Эти отделения могут быть независимыми или входить в состав более крупной больницы или клиники. Интенсивные программы в этих учреждениях могут потребовать двух или трех недель пребывания в стационаре.
- Амбулаторные отделения: часто являются частью больницы или клиники, поэтому требуется посещение учреждения по предварительной записи несколько дней в неделю.
- Учреждения квалифицированного сестринского ухода: Типы ухода, предлагаемые в учреждениях сестринского ухода, сильно различаются; одни специализируются на реабилитации, другие предлагают менее интенсивные программы.
- Программы на дому: страхование может усложнить программы на дому, поскольку они строго определяют, кто имеет право на них. Кроме того, более сложное (и дорогое) реабилитационное оборудование часто можно найти только в специализированных реабилитационных центрах. Здесь, в Saebo, мы гордимся тем, что предлагаем доступные и современные продукты для реабилитации после инсульта, которые можно использовать в реабилитационных центрах или дома, с терапевтом или без него.
Не забудьте проконсультироваться со своей медицинской бригадой и со службой поддержки при выборе плана реабилитации.
6. Постановка целей выздоровления вместе с терапевтомТрудно чего-либо добиться без плана, поэтому постановка целей восстановления может иметь огромное значение при оценке прогресса выжившего. Работая с терапевтом и устанавливая реалистичные контрольные точки, можно почувствовать большее чувство выполненного долга в процессе выздоровления. Кроме того, небольшие достижения в конечном итоге приведут к крупным прорывам.
7. Поддерживать мотивацию выжившего после инсультаВаш любимый человек ведет тяжелую битву; так что не позволяйте им забыть, что они не одни! На протяжении всего процесса реабилитации вы можете найти забавные и интересные способы включить личную мотивацию в распорядок дня любимого человека.Это может быть что-то столь же простое, как предоставление им особого снимка, которое они могут взять с собой каждое утро, или планирование веселой поездки после того, как они завершат важную веху. Поддержка их любовью и пониманием будет иметь большое значение, поэтому сделайте все возможное, чтобы помочь им преодолеть дистанцию.
Другие меры, которые следует подготовить после ишемического инсультаЧтобы убедиться, что вас не удивят никакие сюрпризы, вот еще несколько вещей, на которые стоит обратить внимание, пока ваш любимый выздоравливает:
Затруднения при разговоре и общенииОбычно известный как афазия — неспособность произносить или понимать речь — этот побочный эффект наблюдается примерно у 25-40% пациентов, перенесших инсульт.
Возможны две формы афазии: рецептивная и экспрессивная. Рецептивная афазия означает, что выживший не может понять, что ему говорят, в то время как экспрессивная афазия означает, что выживший не может передать то, что он хочет сказать.
Чтобы решить этот вопрос между вами и любимым человеком, обязательно используйте простые слова и фразы, сохраняя при этом терпение. Если вы нервничаете или нервничаете во время разговора, это может только ухудшить положение обеих сторон.
Если речевое общение не работает, вы также можете попробовать использовать различные инструменты для передачи идей, например фотографии, словарики и символы.
Как справиться с посттравматическим стрессовым расстройством после инсультаПосттравматическое стрессовое расстройство (ПТСР) обычно ассоциируется с ветеранами и пережившими нападение, но исследования показали, что почти 25% выживших после инсульта также будут испытывать посттравматическое стрессовое расстройство в какой-то момент во время выздоровления. Эти эпизоды могут проявляться в нескольких формах, например, выживший многократно воспроизводит момент своей атаки в своих мыслях или в повторяющемся кошмаре.
Причины этого часто можно проследить до подавляющего беспокойства или неуместного чувства вины, связанного с их состоянием, но, к счастью, существуют варианты лечения, которые могут помочь с эпизодами. Наиболее распространенные варианты лечения посттравматического стрессового расстройства включают прием лекарств, в том числе антидепрессантов или успокаивающих средств, или психотерапии. Выживший должен поговорить со своим врачом и службой поддержки о лучших вариантах.
Работа с усталостьюОт 40 до 70% людей, переживших инсульт, испытывают усталость, что может усложнить процесс восстановления для всех участников.
Если ваш близкий человек страдает приступами сильной слабости или вялости, рекомендуется проконсультироваться с врачом, чтобы убедиться, что нет никаких проблем, вызывающих сбои. Кроме того, противодействие усталости с помощью системы позитивной поддержки может помочь любимому человеку вернуться к нормальной деятельности.
Сражение на стадии плато восстановления после завершения реабилитацииКак только выживший начинает видеть замедление своего восстановления, он может достичь состояния, называемого этапом плато восстановления.Это означает, что пациент может начать терять интерес к своим программам лечения, потому что получить результаты будет труднее.
Лучшее, что вы можете сделать для близкого человека, который достиг этого этапа реабилитации, — это обеспечить постоянную мотивацию и поддержку. Хотя на этом этапе это может быть незаметно, но если пациент продолжает выполнять свой распорядок дня, дальнейшее выздоровление весьма вероятно. Если прошло какое-то время и изменилась способность выживать после инсульта, хорошая или плохая, может быть целесообразно обсудить с врачом возможность возобновления терапии.Есть также много устройств, которые могут облегчить более прогрессивную домашнюю программу.
Восстановитесь после инсульта с Saebo | Saebo
Помощь выжившим после инсультаНезависимо от того, где находится любимый человек в процессе реабилитации, справиться с последствиями ишемического инсульта всегда будет сложно. Независимо от того, стоит ли задача найти надежного терапевта или попытаться одеться по утрам, проблемы обязательно последуют, но негатив не может победить.
Хотя это может быть очень неприятно и сложно, поддержание позитивного взгляда имеет решающее значение. Ваша поддержка и понимание будут значить мир для выжившего, поэтому будьте в курсе и будьте готовы — ваша роль в их выздоровлении жизненно важна.
Здесь, в Saebo, мы стремимся оказывать поддержку и восстановление после инсульта всем выжившим и их семьям. Saebo предлагает широкий ассортимент товаров, в которых передовые технологии сочетаются с научно обоснованными методами реабилитации. Наши предложения и сеть терапевтов, обученных Saebo, могут помочь вам или вашим близким получить все необходимые инструменты для максимального восстановления после инсульта.
Весь контент, представленный в этом блоге, предназначен только для информационных целей и не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. Вы полагаетесь на любую информацию, предоставленную сайтом Saebo, исключительно на свой страх и риск.
Снимок инсульта: управление артериальным давлением после острого ишемического инсульта
Введение
На момент обращения 60–80% пациентов с острым ишемическим инсультом (AIS) имеют систолическое артериальное давление (САД) более 140 мм рт. 1-3 Пациенты с ранее существовавшей гипертензией могут иметь более высокие значения САД. 4,5 Обычно этот острый гипертонический ответ ослабевает в течение 24 часов, возвращаясь к предыдущему исходному уровню пациента в течение нескольких дней. 6 Возвращение к исходному уровню и быстрая нормализация АД после артериальной реканализации 7,8 подчеркивают физиологическую роль острой гипертонической реакции.
Несмотря на эту естественную реакцию восстановления, AIS нарушает центральные вегетативные пути и снижает рефлекторную чувствительность барорецепторов.Эти нарушения усугубляются сопутствующими эпифеноменами (например, обезвоживанием, болью, задержкой мочи, психологическим стрессом или инфекцией), которые могут повышать уровень циркулирующих катехоламинов и воспалительных цитокинов, что приводит к повышению АД. 6,9,10
Управление АД у пациентов с АИС требует понимания:
1. Регуляция мозгового кровотока (CBF),
2. взаимосвязь между системным АД и CBF в нормальных и ишемических условиях,
3.доказательства связи системного АД с клиническими исходами у пациентов с АИС,
4. клинические признаки пациента, влияющие на физиологию АД, и
5. Контекстные преимущества и недостатки доступных фармакологических методов лечения АД.
Неврологические исходы у пациентов с АИС зависят от количества тканей, необратимо поврежденных ишемическим процессом. Таким образом, уменьшение объема инфаркта за счет сохранения полутени является терапевтическим приоритетом. 11 Считается, что полутень является результатом компетентного коллатерального кровообращения и может быть восстановлена реперфузией (т. Е. Реканализацией с помощью внутривенного [IV] тромболизиса или эндоваскулярной тромбэктомии). 11-13
Регуляция церебрального кровотока
Адаптивная авторегулировка
Прекапиллярные вазомоторные артериолы (<400 мкм) демонстрируют быструю адаптацию за счет изменения диаметра в ответ на различные стимулы (например, церебральное перфузионное давление [CPP], сывороточный CO 2 и pH, а также церебральные метаболические потребности), тем самым поддерживая CBF относительно постоянный. 14-20 Этот механизм ауторегуляции головного мозга увеличивает или снижает цереброваскулярное сопротивление, если CPP поднимается выше ~ 150 мм рт.ст. или становится меньше ~ 60 мм рт.ст.Из-за этой ауторегуляции CBF в некоторой степени «не зависит от давления» и относительно постоянен (~ 60 мл / 100 г / мин). 21,22 Однако выше или ниже этих пороговых значений изменения CPP приводят к линейным и пропорциональным изменениям CBF, что делает его зависимым от давления. 20-22 Ниже нижнего предела (~ 60 мм рт. Ст.) Ткань становится ишемической по мере снижения CBF. Эффекты выше верхнего предела более сложные; максимальная вазодилатация увеличивает проницаемость эндотелия с последующим отеком и даже кровотечением, повышением внутричерепного давления (ВЧД), снижением отскока ЦПД и ишемией от тампонады.Это еще больше усложняет то, что пороги меняются в разных условиях. 20-23
- Активация симпатической нервной системы и хроническая гипертензия вызывают сдвиг ауторегуляторной кривой вправо. 23,24
- Хроническая гиперкапния поднимает искривление, сужает плато. 16
- Ауторегуляция, кажется, больше изменяется в ответ на увеличение CPP по сравнению с уменьшением. 17,25
Адаптивная ауторегуляция, по-видимому, зависит от миогенных и химических (например, изменений давления и метаболизма) и, в меньшей степени, вегетативной стимуляции. 26 Считается, что в покое сосудорасширяющие и сосудосуживающие эффекты уравновешиваются, создавая вазоактивный тонус. 27 Региональные различия в артериальной и артериолярной иннервации, наложенные на исходный тонус, приводят к адаптивным вариациям CBF для удовлетворения различных метаболических потребностей конкретных территорий; это называется нейрогенным сцеплением. 26,28,29
Лечебные цели
Ишемия не только делает CBF зависимым от давления, но также влияет на доставку кислорода тканями (DO 2 ) и поглощение (VO 2 ) с пропорциональным снижением DO 2 . 20,21,30 Нервная ткань компенсирует это за счет увеличения фракции экстракции кислорода (OEF) для поддержания уровней VO 2 и жизнеспособности тканей. 30 Однако существует верхний предел OEF, и за его пределами снижение CBF и DO 2 приводит к недостаточному VO 2 и ишемическому повреждению ткани. 30
Поскольку CBF зависит от давления при ишемии, а VO 2 зависит от CBF, VO 2 также зависит от давления во время ишемии.Чтобы улучшить перфузию тканей, необходимо воздействовать на CBF путем нацеливания на CPP. Это может быть сделано путем нацеливания на компонент среднего артериального АД (САД) системного АД, потому что:
CPP = MABP — ICP.
У пациентов с АИС снижение риска геморрагических осложнений также должно быть приоритетом, а повышенное системное АД связано с плохими результатами. 31-33 При принятии решения о лечении всегда необходимо учитывать системное АД, которое определяет риск потери целостности эндотелия и разрыва сосудов.Вместе МАВР и системное АД могут быть комбинированной терапевтической мишенью. Частично, несмотря на то, что это рассматривается в руководствах, относительная важность диастолического АД (ДАД), вероятно, незначительна и связана только с расчетом МАД и пульсового давления. 32-35
Терапевтический континуум
Реперфузия — важная часть стандарта помощи пациентам с AIS и наиболее прямой подход к улучшению CBF, VO 2 и DO 2 . 35 Однако реперфузия — это только веха в терапевтическом континууме.Преобладающие обстоятельства в каждой точке этого континуума определяют, как лучше всего управлять АД.
Мозг любого человека с AIS можно рассматривать как 2 отдельных отдела, каждый с различной физиологией потока, требованиями и характеристиками. Ишемический компартмент, основная терапевтическая мишень, не имеет ауторегуляции, зависит от давления CBF и имеет риск истощения OEF. 36-38 Неишемический компартмент, непораженная ткань головного мозга, сохранил ауторегуляцию и независимый от давления поток.На протяжении всего терапевтического континуума необходимо учитывать одновременное влияние управления АД на оба компартмента.
Перед реперфузией
Во время предварительной реперфузии (от начала ишемического процесса до достижения реперфузии ткани) лечение должно быть сосредоточено на сохранении жизнеспособности полутени, в первую очередь за счет оптимизации коллатерального кровотока. 12,13 Агрессивные попытки снизить АД усугубляют ишемию, и их следует избегать. Внутрисосудистый объем необходимо поддерживать, поскольку обезвоживание присутствует у 30–60% пациентов с АИС и связано с худшими исходами. 39-42 Текущие рекомендации рекомендуют коррекцию гипотонии и гиповолемии (доказательства класса I). Однако гипотензия четко не определена, и снижение САД (<185 мм рт. Ст.) Также рекомендуется пациентам, получающим внутривенный тромболизис (класс I) или которым планируется эндоваскулярная реканализация (класс IIa). 35
После реперфузии
Постреперфузионный интервал более сложен с менее предсказуемыми и менее однородными физиологическими паттернами, в основном из-за вариабельности сроков и успеха реваскуляризации и ее последствий для целостности ткани.Полная реперфузия (т. Е. Оценка тромболизиса при инфаркте мозга [TICI] = 3) имеет другие последствия, чем частичная реперфузия (т. Е. TICI = 1 или 2a), и оба показателя зависят от времени реваскуляризации.
В постреперфузионном интервале приоритет смещается с улучшения коллатеральной перфузии за счет повышения МАВР на предотвращение дальнейшего повреждения поврежденного сосудистого русла из-за повышенного САД. Стратегии лечения должны быть адаптированы к индивидуальным цереброваскулярным сценариям и тому, как они развиваются с течением времени.При обзоре литературы эти соображения также должны быть приняты во внимание, поскольку в большинстве исследований четко не определяется, какими были пререперфузионные и постреперфузионные интервалы во время выполнения протокола, что делает выводы несколько искусственными и непрактичными.
Эмпирические данные и терапевтические приоритеты
Единственная оптимальная терапевтическая цель для АД — это, вероятно, чрезмерное упрощение; этим могут быть объяснены отрицательные результаты клинических исследований по снижению АД у пациентов с ОИС и вредные эффекты раннего назначения гипотензивных средств (таблица).3 исследования снижения АД 43-45 были сосредоточены на безопасности и предотвращении осложнений, а не на эффективности. Два других исследования, 46,47 , были сосредоточены на защите полутени от притока внутриклеточного кальция с помощью агента с мощным антигипертензивным действием. Во всех 5 исследованиях терапевтические интервалы значительно различались и считались однородными для каждого исследования. Уровни АД, позволяющие включить пациентов в первые 3 исследования, различались. В 2 исследования были включены пациенты с САД 140 мм рт. Ст. (Которые не получали лечения в клинической практике). 43,44 В двух нейропротекторных исследованиях, 46,47 сообщалось, что исходное АД обычно не приводит к активному лечению АД, а о влиянии лечения на АД в остром периоде не сообщалось. Таким образом, существующие данные об активном лечении повышенного АД у пациентов с ОИС имеют низкое качество и их трудно применить на практике.
Эуволемия, простая и эффективная терапевтическая цель
Как уже отмечалось, обезвоживание присутствует у 30–60% пациентов с АИС и явно связано с худшими исходами. 39-42 Обезвоживание также относительно легко лечить с потенциально высокой отдачей, учитывая, что введение изотонического кристаллоида внутривенно безопасно и относительно легко для большинства пациентов. Восстановление внутрисосудистого объема следует проводить независимо от АД, поскольку гипертонический ответ может частично быть результатом обезвоживания. 48,49 Перед реперфузией регидратация принесет пользу коллатеральной поддержке кровообращения ишемической полутени. После реперфузии, вероятно, необходимо поддержание внутрисосудистого объема, поскольку другие аспекты лечения (например, осмотический диурез, вызванный большинством контрастных веществ) уменьшают внутрисосудистый объем.
Избегайте экстремальных значений артериального давления
Хотя агрессивное снижение АД после АИС обычно не рекомендуется, игнорирование чрезмерно высокого АД также контрпродуктивно. Существующая литература поддерживает U-образную зависимость между АД при поступлении и неблагоприятными исходами, включая смертность. 2,31,32,34,50 Поскольку информация о том, как увеличивалось АД, лечилось или влияло на лечение в этих исследованиях, недоступна, тем не менее, остается неясным, какой именно диапазон АД является безопасным и эффективным.
Несколько опубликованных серий предоставляют разнородное объединение данных о различных аспектах повышенного АД у пациентов с ОИС, при этом в большинстве исследований выясняется, коррелирует ли АД при поступлении с неврологическим исходом и / или смертностью. 2,31-34,50,51 Несколько исследований 2,31,32,34,50 документально подтверждают негативные эффекты чрезмерно высокого 33 или низкого 51 САД. Несмотря на отсутствие пользы от активного лечения АД в клинических испытаниях (таблица), можно сделать вывод, что испытания демонстрируют безопасность лечения повышенного АД после того, как острая ишемия прошла. 43-45 В 2 сериях, которые включают достаточно информации, чтобы сделать вывод об оптимальном диапазоне АД при поступлении, САД от 100 до 140 мм рт. Ст. И САД от 150 до 200 мм рт. Ст., Скорее всего, были связаны с выживаемостью. 32,34
Развитие требований к артериальному давлению
Как обсуждалось, требования к CPP меняются и развиваются, при этом умеренно повышенные системные измерения АД в некоторой степени необходимы во время предреперфузионного интервала, 2,31,32,34,50,51 , что приводит к популяризации термина разрешающая гипертензия , что плохо определены и недостаточно изучены.Допущение АД в оптимальном диапазоне, определенном ранее (САД 100–140 мм рт. Ст.; САД 150–200 мм рт. Ст.) Для пациентов с АИС, должно обеспечить наилучшие шансы на хороший результат.
После начала артериальной реканализации и первичной реперфузии ткани головного мозга потребность в более высоком, чем обычно, АД исчезает, и избыток, вероятно, приведет к увеличению проницаемости капилляров и экстравазации жидкости (например, отек) и / или продуктов крови (например, кровотечение ). Во время постреперфузионного интервала повышенное САД в течение 24 часов после внутривенного тромболизиса связано с плохим исходом, 52 , особенно при симптоматических внутримозговых кровоизлияниях. 53 Сообщаемое оптимальное САД в этих исследованиях составляет примерно от 140 мм рт. Ст. До 150 мм рт. Ст., Что ниже, чем указано в исследованиях АД при поступлении, и подтверждает постулируемую пользу снижения АД после реперфузии.
В ENCHANTED испытание раннее и интенсивное снижение САД до 130–140 мм рт. Ст. После внутривенного тромболизиса сравнивается со стандартным терапевтическим целевым показателем 180 мм рт. 54 Очевидное ограничение ENCHANTED состоит в том, что невозможно предсказать, будет ли реперфузия достигнута с помощью внутривенного тромболизиса, и когда это произойдет, агрессивное снижение АД, но потенциально до того, как реперфузия рискует усугубить ишемию, поскольку CBF зависит от давления до реперфузии.Теоретически контролировать АД должно быть проще у пациентов, получающих эндоваскулярное лечение, поскольку точное время и степень реперфузии известны. К сожалению, ни одно крупное клиническое исследование эндоваскулярного лечения систематически не касалось управления АД или определенного целевого SPB после реперфузии, хотя АД более 180/110 мм рт.ст. использовалось в качестве критерия исключения, 55-61 в соответствии с существующими руководящими принципами по внутривенному тромболизису в то время испытаний. 55-61 Ни в одном из этих исследований не были исключены пациенты из-за их АД при поступлении, а в 4, в которых указывалось систолическое давление, которое регистрировалось по прибытии в больницу, были указаны лишь незначительно повышенные значения. 55-61
Практический подход
Хотя рекомендации экспертов 62 и опубликованные руководства 63 содержат мало практических указаний по управлению АД в AIS, можно построить протокол управления, используя обсуждаемые концепции (рисунок).
Рисунок. Протокол управления основан на обсужденных принципах, доступных доказательствах и рекомендациях экспертов.Сокращения: ЦПД — церебральное перфузионное давление; ЭВТ, эндоваскулярное лечение; ВЧД, внутричерепное артериальное давление; MABP — среднее артериальное давление; СПБ, систолическое артериальное давление.
Интервал до реперфузии
Наиболее разумная стратегия управления АД, от прибытия пациента до фактической реперфузии, сродни так называемой «разрешительной гипертензии» .
1. Обеспечьте эуволемию с помощью изотонических кристаллоидов.
2.Не применяйте гипотензивные средства, если САД не превышает 200 мм рт. Ст. (185 мм рт. Ст., Если предполагается внутривенный тромболизис)
3. Убедиться, что МАВД остается выше 100 мм рт.
Эти 3 шага увеличивают шансы поддержания ЦПД для защиты ишемической полутени, снижая при этом риск излишне повышенного САД, который явно связан с худшими исходами. 32,34 Хотя может существовать соблазн снизить САД ниже 185 мм рт. Ст. У пациентов, которым будет проводиться эндоваскулярное лечение (без одновременного или предварительного внутривенного тромболизиса), существующая литература не поддерживает это. 64 В качестве терапевтического порога САД у тех, кто проходит эндоваскулярные процедуры, 200 мм рт. Ст. Может быть более разумным, поскольку это повышает вероятность САД выше 100 мм рт. Ст. (Желаемый нижний порог) и потому, что АД, вероятно, будет снижено во время процедуры. лекарствами, используемыми для седативного эффекта. Кроме того, как только реперфузия будет достигнута, АД будет снижаться спонтанно 7,8 или может быть выполнено быстро с более широким запасом прочности.
Когда перед реперфузией требуются антигипертензивные средства, лекарства следует легко титровать, вводить парентерально, с коротким периодом полувыведения и без неврологических побочных эффектов.Рекомендуются лабеталол, никардипин, клевидипин, гидралазин и эналаприлат. 35 Лабеталол и дигидропиридиновые блокаторы кальциевых каналов обладают важным преимуществом непрерывной инфузии, которая способствует достижению устойчивого состояния, потенциально избегая повреждающих эффектов чрезмерной вариабельности АД. 65,66 Независимо от используемого агента, важность тщательного и постоянного мониторинга АД у пациентов с ОИС, принимающих гипотензивные препараты, невозможно переоценить, особенно во время перехода лечения (например, из отделения неотложной помощи в лабораторию катетеризации в отделение нейроинтенсивной терапии). 35,62,63
Интервал после реперфузии
Почти навязчивое внимание к эуволемии должно продолжаться после реперфузии, возможно, даже в большей степени, потому что пациенты часто страдают от осмотического диуретического эффекта контрастных веществ, используемых в диагностических процедурах.
Самые последние рекомендации6 7,68 для пациентов, получавших внутривенный тромболизис от Национального института неврологических расстройств и инсульта (NINDS) и Европейского совместного исследования острого инсульта (ECASS-III), рекомендуют осторожное снижение АД (185/110 мм рт. перед началом внутривенного тромболизиса и поддержанием системного АД ниже 180/105 мм рт. ст. в течение 24 часов после приема (Класс I). 35 Практический недостаток отмечен в исследовании ENCHANTED; невозможно узнать, была ли достигнута реперфузия, когда и сколько. Это делает практически невозможным судить, какое САД будет слишком низким для защиты ишемической полутени до реперфузии, или какое САД будет достаточно высоким для риска кровотечения после реперфузии. Рекомендуемый верхний порог (т.е. 180/105 мм рт. Ст.) Можно оценить только в свете существующей литературы. 32,34,53 Самые последние данные о том, как АД в течение 24 часов после в / в тромболизиса влияет на риск геморрагической трансформации, позволяют предположить, что 180/105 мм рт. Ст. И результирующее МАД (130 мм рт. Ст.), Вероятно, слишком высоки. 53 Напротив, верхний порог САД 170 мм рт. Ст. Относительно согласуется с имеющимися данными о САД при поступлении и исходах для пациентов с ОИС, 32,34 , что делает наиболее разумным поддерживать САД на уровне от 160 до 170 мм рт. Hg (приблизительное значение MABP до 115 мм рт. Ст.) После в / в тромболизиса. Более высокое САД не является необходимым и безопасным 53 и увеличивает риск кровотечения примерно на 12–14% на каждые 10 мм рт. 53
Хотя этот диапазон полностью совместим с текущими рекомендациями 35 в соответствии с понятными ограничениями этого подхода, тщательный мониторинг для определения того, будет ли и когда достигнута реперфузия, должен быть неотъемлемым компонентом любого протокола лечения.Это сложная и важная задача, потому что после достижения реперфузии преимущество повышенного САД и МАВР значительно снижается, и терапевтическая стратегия должна быть переключена на предотвращение экстравазии жидкости и продуктов крови и лечение любого возникающего кровотечения.
После эндоваскулярной реперфузии ведение АД, хотя и не принципиально отличается в принципе, упрощается благодаря знанию результатов процедуры. Пациенты, перенесшие тромбэктомию, имеют более высокий уровень геморрагических осложнений, когда максимальное зарегистрированное САД повышается после процедуры. 69 Как и ожидалось, это более выражено у пациентов с успешной реканализацией (т. Е. TICI = 2b-3), вероятно потому, что им больше не требуется коллатеральная поддержка кровообращения полутени, обусловленная высоким АД. Имеющиеся данные показывают, что в случае успешной реканализации (т. Е. TICI = 2b – 3) уровни САД должны поддерживаться ниже 160 мм рт. 69 Пациенты, у которых процедура была менее успешной (т. Е. TICI = 0–2а), способны выдерживать САД аналогично тому, которое предлагается для пациентов после тромболизиса (т. Е. 170 мм рт. Ст.). 69 Эти значения соответствуют действующим нормативам 35 и рекомендациям экспертов. 62
Среднее артериальное кровяное давление в протоколах управления
Мы сконцентрировались в первую очередь на лечении САД, поскольку оно является основным определяющим фактором положительных результатов и безопасность пациента должна быть на первом месте, а также потому, что большая часть литературы по лечению АД в AIS сосредоточена на САД. Тем не менее, SBP не существует изолированно, и основной детерминантой CPP (и, следовательно, CBF и перфузии) является MABP.Как обсуждалось, перфузия головного мозга становится зависимой от давления и склонна к ишемии, если CPP падает ниже 60 мм рт. Таким образом, уровни ЦПД выше 60–80 мм рт. Ст. Кажутся разумными у пациентов с АИС. Возможен простой подход, потому что у большинства пациентов с ОИС в остром периоде ВЧД нормальное, и
CPP + ICP = MABP
Таким образом, оптимальное МАД составляет 85 мм рт. Ст. (70 + 15) для перфузии при определенных условиях (70 мм рт. Ст. = Среднее минимальное CPP при диапазоне = 60-80 мм рт. Ст. И 15 мм рт. мм рт. ст.]. 20 Этот подход также позволяет пересчитывать потребности пациентов в различных условиях. Излишне говорить, что такие расчеты должны сопровождаться тщательным рассмотрением того, произошла ли реперфузия, была ли она полной и успешной, а также безопасные и допустимые уровни САД, описанные ранее.
End-Game: снижение артериального давления для профилактики
Как часть непрерывного лечения, управление АД в конечном итоге переходит от восстановления после ишемии к профилактике вторичного инсульта с модификацией факторов риска.За некоторыми исключениями, после 48 часов лечения снижение системного АД до индивидуального исходного уровня и постепенное снижение его до нормального улучшает долгосрочные исходы в виде смертности и общего состояния сердечно-сосудистой системы. 43-45 Подход, адаптированный к каждой клинической ситуации, с учетом всех переменных, обсуждаемых в этой статье, кажется, представляет собой наиболее разумный путь.
Особые соображения
Транслезионные градиенты. Пациенты с AIS также могут иметь сопутствующую патологию (например, стеноз высокой степени перед атеротромбоэмболическим инфарктом), который может отображать градиенты транслезионного давления от 30 мм рт. Ст. До 40 мм рт. Ст. может привести к чрезмерному нарушению ЦПД и ухудшить ишемический процесс.В применимых сценариях необходимо учитывать транслезионные градиенты давления. Это одна из причин, почему сверхострая нейроваскулярная визуализация важна для пациентов с АИС. Хотя не существует простого метода оценки градиентов поперечного давления, несколько групп работают над определением того, как они могут повлиять на лечение. 70,71
Псевдогипертония. У пациентов со значительным атеросклерозом жесткость артериальной стенки, которую можно определить у постели больного, может привести к ошибочно завышенным измерениям АД. 72 Хотя в более ранних публикациях ретроспективно оценивалась распространенность псевдогипертонии от 5% до 7% среди взрослых старше 60 лет, 72,73 , более поздние отчеты предполагают, что распространенность может достигать 50%. 74 Следует проявлять осторожность при измерении АД у пациентов с тяжелым атеросклерозом, поскольку полученные значения могут быть ошибочно завышены, что подвергает таких пациентов риску чрезмерного лечения.
Выводы
Управление системным АД во время AIS — серьезной неврологической ситуации — представляет собой важный, сложный и трудный аспект лечения.Глубокое понимание физиологии сосудов головного мозга и того, как она нарушается в условиях ишемии, имеет решающее значение для процесса принятия клинических решений. Для защиты и сохранения полутеневой ткани путем оптимизации коллатерального кровотока перед терапевтической реперфузией требуется достаточно повышенное МАВД, достигаемое за счет более высокого, чем нормальное, САД. В течение терапевтического временного континуума после успешной реперфузии снижение САД до диапазона, связанного с улучшенными результатами, становится основной целью лечения.
.