Ишемический инсульт головного мозга лечение прогноз: Ишемический инсульт: прогнозы, последствия и реабилитация
Инсульт. Прогноз и профилактика инсульта.
Инсульт
Инсульт — острое нарушение мозгового кровообращения, проводящее к стойкому очаговому поражению головного мозга. Может носить ишемический или геморрагический характер. Наиболее часто инсульт проявляется внезапной слабостью в конечностях по гемитипу, асимметрией лица, расстройством сознания, нарушением речи и зрения, головокружением, атаксией. Диагностировать инсульт можно по совокупности данных клинических, лабораторных, томографических и сосудистых исследований. Лечение состоит в поддержании жизнедеятельности организма, коррекции сердечных, дыхательных и метаболических нарушений, борьбе с церебральным отеком, специфической патогенетической, нейропротекторной и симптоматической терапии, предупреждений осложнений.
Общие сведения.
Инсульт — острая сосудистая катастрофа, возникшая вследствие сосудистых заболеваний или аномалий сосудов головного мозга.
До 80% перенесших инсульт пациентов имеют стойкие неврологические нарушения, обуславливающих инвалидность. Около четверти из этих случаев составляет глубокая инвалидность с потерей возможности самообслуживания.
Существует 2 основных вида инсульта: ишемический и геморрагический. Они занимают соответственно 80%и 20% от общей совокупности инсультов. Ишемический инсульт (инфаркт мозга) обусловлен нарушением проходимости церебральных артерий, приводящим к длительной ишемии и необратимым изменениям мозговых тканей в зоне кровоснабжения пораженной артерии. Геморрагический инсульт вызван патологическим (атравматическим) разрывом мозгового сосуда с кровоизлиянием в церебральные ткани. Ишемический инсульт чаще наблюдается у лиц старше 55-60летнего возраста, а геморрагический характерен для более молодой категории населения (чаще 45-55лет).
Причины инсульта.
Наиболее весомыми факторами возникновения инсульта выступает артериальная гипертензия, ИБС и атеросклероз.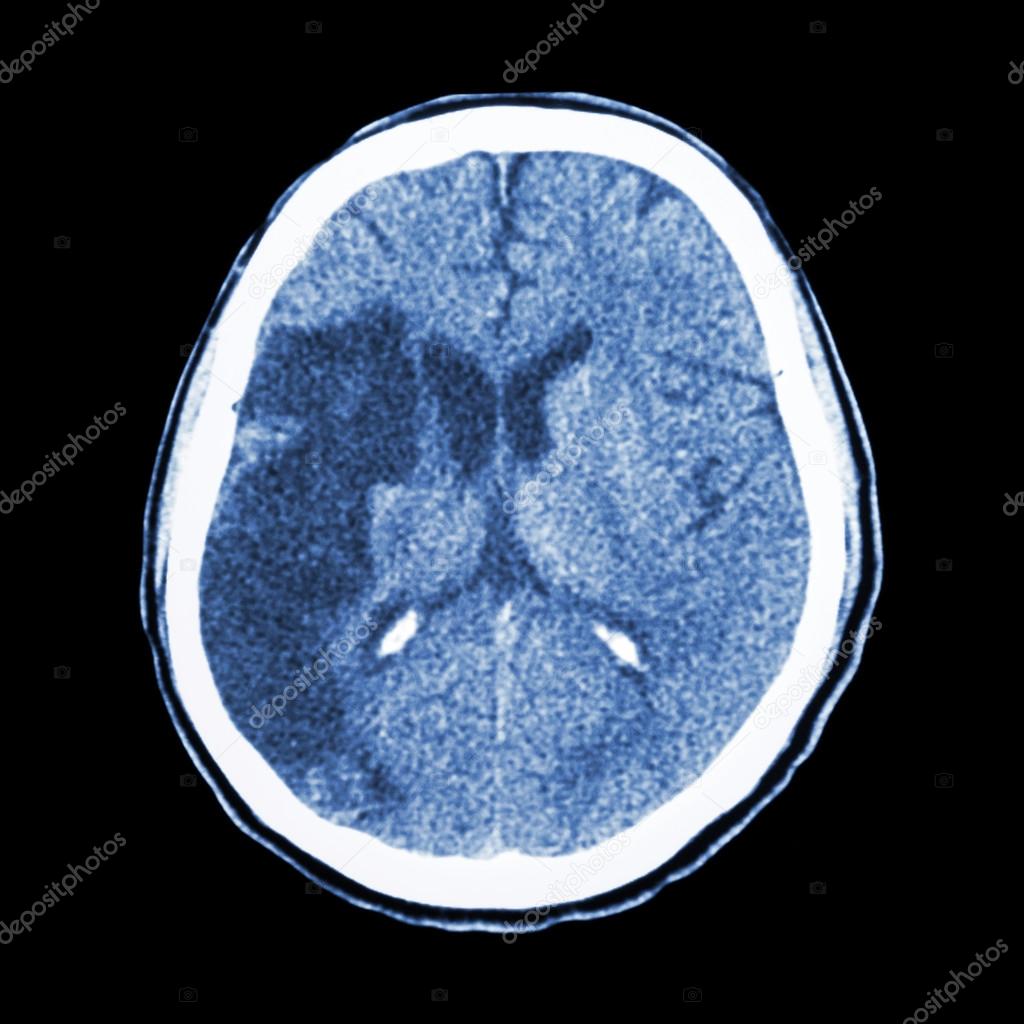
Ишемический инсульт развивается вследствие нарушения прохождения крови по одному из кровоснабжающих мозг кровеносных сосудов. Причем речь идет не только о интракраниальных, но также и об экстракраниальных сосудах. Например, окклюзия сонных артерий обуславливает около 30% случаев ишемического инсульта. Причиной резкого ухудшения церебрального кровоснабжения может выступать сосудистый спазм или тромбоэмболия. Образование тромбоэмболов происходит при сердечной патологии: после перенесенного инфаркта миокарда, при мерцательной аритмии, клапанных приобретенных пороках сердца (например, при ревматизме). Сформировавшиеся в полости сердца тромбы с током крови перемещаются в церебральные сосуды, вызывая их закупорку. Эмболом может являться оторвавшаяся от сосудистой стенки часть атеросклеротической бляшки, которая попадая в более мелкий церебральный сосуд, приводит к его полной окклюзии.
Возникновение геморрагического инсульта связано в основном с диффузной или изолированной церебральной патологией сосудов, вследствие которой сосудистая стенка утрачивает свою эластичность и истончается. Подобными сосудистыми заболеваниями являются: атеросклероз сосудов головного мозга, системные васкулиты и коллагенозы (гранулематоз Вегенера, СКВ, узелковый периартериит, наличием артериовенозной мальформации головного мозга). Изменение участка сосудистой стенки с потерей эластичности зачастую приводит к образованию аневризмы — выпячивание стенки артерии. В области аневризмы стенка сосуда очень истончена и легко разрывается. Разрыву способствует подъем артериального давления. В редких случаях геморрагический инсульт связан с нарушением свертывания крови при гематологических заболеваниях (гемофилии, тромбоцитопении) или неадекватной терапии антикоагулянтами и фибринолитиками.
Прогноз и профилактика инсульта.
Летальный исход в 1-ый месяц при ишемическом инсульте варьирует от 15до 25%, при геморрагическом инеульте-от 40до 60%. Его основными причинами выступают отек и дислокация мозга, развитие осложнений (ТЭЛА, острой сердечной недостаточности, пневмонии). Наибольший регресс неврологического дефицита происходит в первые 3 месяца инсульта. Зачастую наблюдается худшее восстановление движений в руке, чем в ноге. Степень восстановления утраченных функций зависит от вида и тяжести инсульта, своевременности и адекватности оказания медпомощи, возраста, сопутствующих заболеваний. Спустя год от момента инсульта вероятность дальнейшего восстановления минимальна, через такой длительный период обычно регрессу поддается лишь афазия.
Первичной профилактикой инсульта является здоровое питание с минимальным количеством животных жиров и соли, подвижный образ жизни, уравновешенный и спокойный характер, позволяющий избегать острых стрессовых ситуаций, отсутствие вредных привычек. Предупреждению как первичного, так и повторного инсульта способствует эффективное лечение сердечнососудистой патологии (коррекция АД, терапия ИБС и т.д.), дислипидемии (ирием статинов), уменьшение избыточной массы тела. В некоторых случаях профилактикой инсульта выступают хирургические вмешательства-каротидная эндартерэктомия, реконструкция позвоночной артерии, формирование экстраинтракраниального анастомоза.
Врач-невролог Шота М. С.
Ишемический церебральный инсульт (инфаркт головного мозга)
Ишемический инсульт (инфаркт головного мозга)
— это острое нарушение мозгового кровообращения, при котором, в отличие от преходящего нарушения мозгового кровообращения, симптомы поражения нервной системы сохраняются более суток.Клиническая картина.
Условно выделяют малые инсульты с лёгким течением и обратимым неврологическим дефицитом (неврологические симптомы исчезают в сроки до трех недель) и большие, протекающие значительно тяжелее, с грубыми и необратимыми неврологическими проявлениями.
 Общемозговые симптомы бывают ярко выражены в основном при остром развитии инсульта.
Общемозговые симптомы бывают ярко выражены в основном при остром развитии инсульта.
Как правило, такое развитие инсульта наступает после эмоциональных переживаний. При подостром и хроническом развитии ишемического инсульта часто бывают «предвестники» в виде приступов головной боли; чувства онемения щеки, руки, ноги; затруднения речи; приступов головокружения, потемнения в глазах; снижения остроты зрения; сердцебиения. Эти проявления носят кратковременный характер. При таком развитии заболевания очаговые симптомы преобладают над общемозговыми. Вариант очаговых симптомов зависит от локализации инсульта. Например, при тромбозе внутренней сонной артерии развиваются гемипарез и парез нижней мимической мускулатуры, интеллектуально-мнестические расстройства, нарушения речи, оптико-пирамидный синдром или гомонимная гемианопсия, а также нарушения чувствительности. В 25% случаев можно выслушать систолический шум над областью стеноза, в 17% — пальпаторно обнаружить снижение пульсации сонной артерии и её болезненность. У 20% больных возникают эпилептические припадки. Нередко больные жалуются на приступы брадиили тахикардии, которые обусловлены вовлечением в атеросклеротический процесс сонного синуса. При исследовании глазного дна на пораженной стороне обнаруживают простую атрофию диска зрительного нерва. При тромбозе внутренней сонной артерии через некоторое время после развития инсульта может произойти быстрое восстановление неврологических расстройств, связанное с реканализацией тромба. Однако в дальнейшем нередко наступает повторная окклюзия сосуда с увеличением тромба и распространением его на сосуды виллизиева круга. При этом снова ухудшается состояние больного и возможен даже летальный исход.
Методы исследования. Основным инструментальным методом диагностики ишемических поражений головного мозга служит ангиография сосудов головного мозга, позволяющая диагностировать состояние вне- и внутричерепных сосудов, уровень их окклюзии, а также развитие коллатерального кровотока.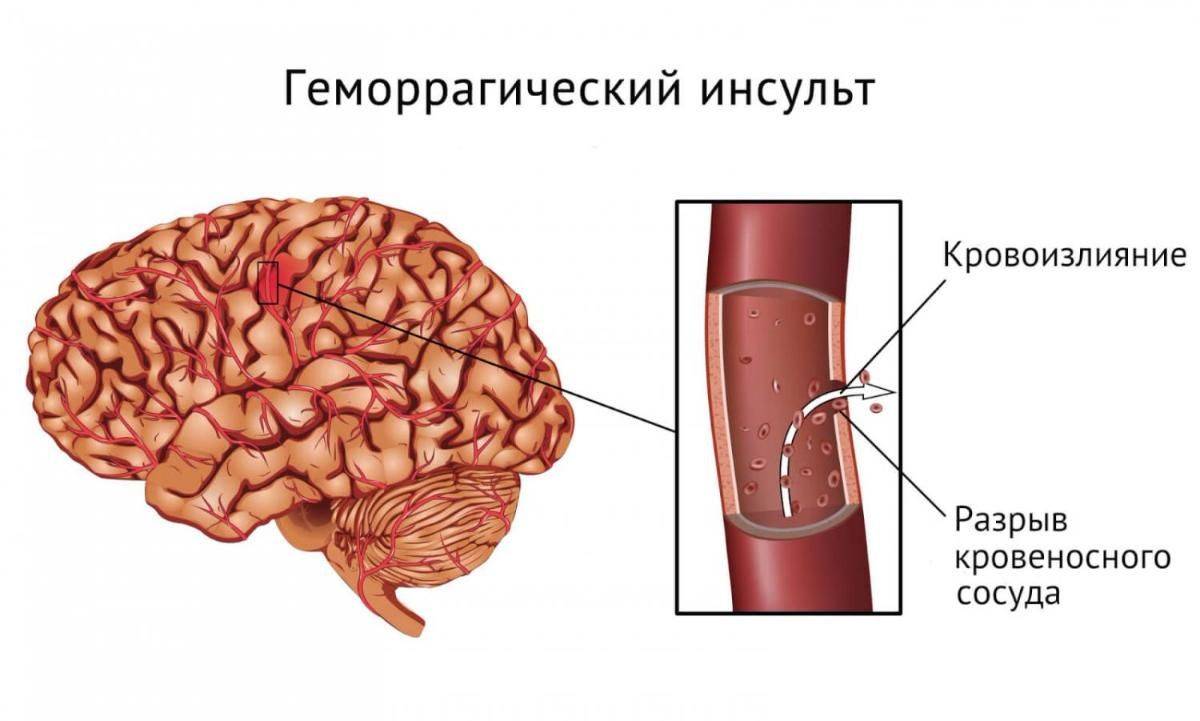 Для визуализации головного мозга применяют КТ и МРТ. Эти методы исследования позволяют выявить зоны ишемии мозговой ткани уже через 6-7 ч после развития инсульта. МРТ с сосудистой программой, которая позволяет устанавливать не только наличие ишемического инсульта, но и выявлять сосуд, подвергшийся закупорке.
Для визуализации головного мозга применяют КТ и МРТ. Эти методы исследования позволяют выявить зоны ишемии мозговой ткани уже через 6-7 ч после развития инсульта. МРТ с сосудистой программой, которая позволяет устанавливать не только наличие ишемического инсульта, но и выявлять сосуд, подвергшийся закупорке.
Лечение.
При развитии церебрального инсульта больного следует срочно госпитализировать. Важно помнить, что медикаментозное лечение наиболее эффективно в первые 2-4 ч с момента возникновения инсульта. Это так называемое терапевтическое окно, когда можно эффективно воздействовать на микроциркуляторные, молекулярно-генетические и энергетические нарушения в ишемизированной зоне мозга.
Медикаментозное лечение ишемического инсульта включает коррекцию АД и реологических свойств крови, борьбу с гипоксией и перекисным окислением липидов, устранение отёка мозга и антикоагулянтную терапию.
Хирургическое лечение ишемического церебрального инсульта
Хирургическое вмешательство на экстра- и интракраниальных сосудах. Наиболее распространена операция эндартериоэктомии подключичной, позвоночной, общей и внутренней сонных артерий . Во время этой операции удаляют стенозирующую или окклюзирующую сосуд атероматозную бляшку. Проводят также шунтирующие операции — это аортоподключичное и подключично-каротидное шунтирование, а также реконструктивные операции на позвоночной и сонной артериях. Хирургическое вмешательство при ишемических заболеваниях головного мозга позволяет уменьшить летальность до 11% и улучшить прогноз, поскольку снижает частоту повторных церебральных инсультов и повышает степень социальной и трудовой адаптации больных.

Лечение и диагностика геморрагическиого инсульта в Санкт-Петербурге. Симптомы, причины.
Как любая сложно функционирующая система, наш организм требует постоянной диагностики его состояния. Давно уже стало нормой проходить осмотры в медицинских центрах несколько раз в год, дабы избежать возникновения различных заболеваний. Сейчас большое количество клиник предлагают свои услуги. Важно выбрать такой медицинский центр, специалистам которого можно всецело доверять, ведь речь идет о самом ценном, что есть у каждого из нас — о здоровье.
Важным направлением деятельности Центра клинической неврологии ЦМРТ является диагностика геморрагического инсульта. Специально для решения этой задачи мы собрали лучший штат высококвалифицированных специалистов.
Причины геморрагического инсульта
Самая, пожалуй, тяжелая мозговая катастрофа, которая может случиться, это геморрагический инсульт мозга — острое нарушение мозгового кровообращения, сопровождающееся прорывом сосудов, кровоизлиянием в мозг.
История болезни, которая провоцирует геморрагический инсульт, может быть совершенно различной. Среди особенно нежелательных факторов выделяют:
- атеросклероз
- гипертоническая болезнь
- артериальная гипотензия
- заболевания крови
- воспалительные изменения мозговых сосудов
Стресс, травма, сверхнормативная физическая нагрузка, гипертонический криз, инсоляция готовы стать причинами кровоизлияния, которое протекает очень тяжело и имеет летальный исход в 70% случаев.
Симптоматика
Необходимо обращать внимание на имеющиеся постоянные головные боли, поскольку они могут быть предвестниками проблем в организме. Геморрагический инсульт имеет свой сценарий развития: быстро нарастающая головная боль невероятной силы, как правило с тошнотой и рвотой, резкая боль в глазах, нарушение дыхания, сердцебиения, также паралич конечностей. В большинстве случаев страдает левая сторона, но повреждения с правой стороны также возможны.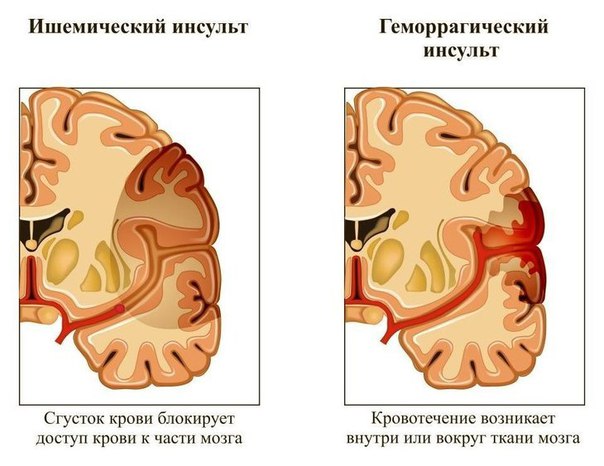 Наступает нарушение сознания разной степени выраженности: стопор, оглушение, кома. Порой геморрагический инсульт может начаться с эпилептического приступа. Есть случаи, когда человек, находясь под сильными эмоциями, внезапно падает, запрокидывает голову, при этом бьется в судорогах и хрипло тяжело дышит, а изо рта идет пена. 60% кровоизлияний заканчиваются прорывом крови в желудочки мозга, состояние больного резко ухудшается, развивается кома. Появление этих симптомов имеет неблагоприятный прогноз.
Наступает нарушение сознания разной степени выраженности: стопор, оглушение, кома. Порой геморрагический инсульт может начаться с эпилептического приступа. Есть случаи, когда человек, находясь под сильными эмоциями, внезапно падает, запрокидывает голову, при этом бьется в судорогах и хрипло тяжело дышит, а изо рта идет пена. 60% кровоизлияний заканчиваются прорывом крови в желудочки мозга, состояние больного резко ухудшается, развивается кома. Появление этих симптомов имеет неблагоприятный прогноз.
Инсульт требует незамедлительной помощи, иначе последствия будут трагичными.Плановые обследования снижают риск инсульта
Частые головные боли, в особенности имеющие однотипную локализацию, должны вас настораживать и заставлять проводить обследование и лечение у невролога. Часто в таких случают назначают МРТ. Не лишними будут и консультации других специалистов. К примеру ревматолога, эндокринолога, окулиста, кардиолога, а также можно сдать анализ крови. Все эти меры эффективны для желающих предотвратить геморрагический инсульт.
Последствия геморрагического инсульта
Инсульт требует незамедлительной госпитализации в реанимацию. Чем раньше принять данное решение, тем больше шансов на восстановление и хороший прогноз после геморрагического инсульта. Смертность от геморрагического инсульта в первые сутки максимальна. Происходит разрушение, отек мозга, сдавливание жизненно важных центров в стволе мозга.
Реабилитация после инсульта занимает длительный период. Первый год характеризуется максимальным уменьшением неврологического дефицита. Через три года интенсивность восстановления снижается, наступает период остаточных явлений.
Все эти факторы говорят нам о том, как важно проводить профилактику в специальных медицинских центрах, контролировать свое артериальное давление и массу тела. Следует отказаться от курения и алкоголя, прекратить избыточное потребление соли, и конечно, вести спокойный образ жизни.
Специалисты нашего Центра работают каждый день для вас.
Записаться на прием в Центр клинической неврологии ЦМРТ можно на сайте или по телефону +7 (812) 600-70-17. Часы работы c 9.00 до 22.00. Наш адрес: Санкт-Петербург, ул. Ленская, д.19.
Мы ждем вас!
Инсульт
Инсульт – острое нарушение кровоснабжения головного мозга, которое возникает в результате разрыва или закупорки сосуда головного мозга. При этом поступление крови к определенной части мозга значительно снижается либо прекращается.
Кровь приносит к нервным клеткам головного мозга кислород и питательные вещества, которые необходимы для нормальной жизнедеятельности. При инсульте поступление в клетки мозга кислорода и питательных веществ прекращается, что в течение нескольких минут приводит к их гибели.
Инсульт характеризуется потерей сознания, нарушениями движений, речи, потерей чувствительности в определенной части тела. Раннее начало лечения позволяет снизить повреждение головного мозга и улучшить прогноз заболевания. Большое значение в профилактике инсульта имеет контроль артериального давления, уровня холестерина, отказ от курения и злоупотребления алкоголем.
Синонимы русские
Острое нарушение мозгового кровообращения, апоплексический удар.
Синонимы английские
Сerebrovascular accident, stroke.
Симптомы
- Интенсивная головная боль, которая может сопровождаться тошнотой, рвотой.
- Потеря сознания.
- Внезапное чувство онемения кожи на лице, туловище, в руке или ноге на одной стороне.
- Внезапная слабость в мышцах руки, ноги, туловища преимущественно на одной стороне.
- Нарушение речи. Могут возникать трудности при произношении слов или звуков, в понимании речи.
- Нарушения зрения: двоение в глазах, снижение остроты зрения.
- Судороги – в редких случаях.
Общая информация о заболевании
Существует два основных вида инсульта: ишемический и геморрагический. Наиболее часто встречается ишемический – около 80 % случаев. Он возникает в результате закупорки артерии (например, тромбом) и прекращения или резкого снижения кровотока по этой артерии. При отсутствии кровоснабжения в той области мозга, которая получает кровь из данной артерии, гибнут нервные клетки.
Наиболее часто встречается ишемический – около 80 % случаев. Он возникает в результате закупорки артерии (например, тромбом) и прекращения или резкого снижения кровотока по этой артерии. При отсутствии кровоснабжения в той области мозга, которая получает кровь из данной артерии, гибнут нервные клетки.
Второй вид инсульта – геморрагический. Он развивается при разрыве сосуда головного мозга, в результате чего происходит кровоизлияние в головной мозг.
В зависимости от причины возникновения ишемический инсульт классифицируют на следующие типы.
- Тромботический инсульт – когда закупорка артерии происходит из-за формирования тромба (кровяного сгустка) в одной из артерий, снабжающих кровью головной мозг. Тромб образуется на стенках артерий, на которых есть атеросклеротические бляшки (отложения холестерина и других жиров). Бляшка сужает просвет сосуда, и вокруг нее формируется тромб. Сужение просвета сосуда приводит к уменьшению или прекращению кровоснабжения участка головного мозга, что и вызывает инсульт.
- Эмболический инсульт – развивается при формировании эмболов (кровяных сгустков, частиц жира, воздуха) на отдалении от головного мозга, которые с током крови попадают в более узкие сосуды головного мозга, вызывая их полную или частичную закупорку. Эмболы часто образуются при нарушениях сердечного ритма, пороках сердца и других заболеваниях.
Геморрагический инсульт возникает по многим причинам, в основном из-за высокого артериального давления и слабых мест в сосудах головного мозга (аневризм и мальформации).
- Разрыв аневризмы. Аневризма сосуда головного мозга – расширение сосуда с истончением его стенок. При повышении артериального давления сосуд в этом месте повреждается и происходит кровоизлияние в головной мозг.
- Разрыв артериовенозной мальформации. Артериовенозная мальформация – клубок истонченных сосудов, которые в норме отсутствуют. Эта патология повышает риск кровоизлияния в головной мозг.

В зависимости от местонахождения сосуда, кровоизлияние может произойти в вещество головного мозга или между головным мозгом и его оболочками. Если разорвавшийся сосуд расположен в веществе головного мозга, происходит внутримозговое кровоизлияние, если ближе к поверхности мозга – субарахноидальное кровоизлияние (между головным мозгом и его оболочками). В обоих случаях возникает сильно выраженное повреждение и нарушение деятельности головного мозга, что обуславливает тяжелое состояние пациентов.
Иногда появляются симптомы инсульта. Отличие состоит в том, что они достаточно быстро проходят (иногда в течение нескольких минут). Это может происходить в результате временного снижения кровотока в сосуде головного мозга, и называется данное состояние транзиторной ишемической атакой. Механизм развития такой же, как при ишемическом инсульте, но при транзиторной ишемической атаке не происходит значительного повреждения головного мозга, так как нарушения кровообращения временные. Несмотря на полное исчезновение симптомов, транзиторная ишемическая атака требует обследования и лечения, так как она может быть предвестником инсульта.
Пациенты, перенесшие инсульт, могут иметь серьезные нарушения, которые требуют длительной реабилитации. К ним относятся:
- снижение силы или полное отсутствие движений (паралич) в мышцах на одной стороне тела;
- нарушение памяти;
- нарушения речи;
- нарушение жевания, глотания пищи;
- изменение поведения.
Данные расстройства возникают при поражении определенных областей мозга при инсульте, которые отвечают за эти функции. Выраженность данных нарушений и возможность восстановления утраченных функций зависят от степени повреждения головного мозга.
Кто в группе риска?
- Лица старше 55 лет.
- Те, чьи родственники перенесли инсульт.
- Люди с повышенным артериальным давлением.
- Люди с высоким уровнем холестерина.

- Больные диабетом.
- Злоупотребляющие алкоголем, курящие.
- Страдающие ожирением.
- Ведущие малоподвижный образ жизни.
- Принимающие противозачаточные или гормональные препараты, содержащие эстрогены.
Диагностика
Диагностика инсульта заключается в исследованиях головного мозга (компьютерной томографии, ультразвуковой доплерографии и др.), направленных на установление вида инсульта, объема, области поражения головного мозга. Тяжелое состояние больных при инсульте требует тщательного контроля за многими лабораторными показателями крови, мочи.
Чтобы оценить риск возникновения инсульта, применяют следующие анализы.
- Общий анализ крови. Позволяет определить количество эритроцитов, тромбоцитов, лейкоцитов, содержание гемоглобина в эритроцитах. Оценка данных показателей важна для выявления возможных причин инсульта. Уменьшение количества эритроцитов, гемоглобина (анемия) препятствует доставке кислорода к способствует кровоизлиянию.
- Скорость оседания эритроцитов (СОЭ). Повышение СОЭ может указывать на воспалительные процессы в организме, в том числе на воспалительные изменения стенки сосудов (артериит), которые способны играть роль в возникновении инсульта.
- Общий анализ мочи с микроскопией осадка. Позволяет охарактеризовать различные свойства мочи (цвет, плотность, содержание белка, глюкозы, билирубина), выявить воспалительные изменения в органах мочевыделительной системы. Глюкоза может появляться в моче при сахарном диабете, а одной из причин повышения в ней уровня белка бывает гипертоническая болезнь. Данные заболевания – факторы риска возникновения инсульта.
- Глюкоза крови. Глюкоза – основной вид углеводов, который используется в качестве источника энергии в организме. Ее концентрация часто увеличена при сахарном диабете.
- Холестерол – липопротеины низкой плотности. Они доставляют холестерин в органы и ткани организма.
 Увеличение их количества способствует развитию атеросклероза (отложению атеросклеротических бляшек на стенках сосудов).
Увеличение их количества способствует развитию атеросклероза (отложению атеросклеротических бляшек на стенках сосудов). - Коагулограмма – анализ свертывающей системы крови. Среди параметров свертывания – показатели МНО (международное нормализованное отношение), АЧТВ (активированное частичное тромбопластиновое время) и др. Повышение МНО и АЧТВ свидетельствует о гипокоагуляции, то есть снижении способности крови к свертыванию (склонности к кровотечению), снижение данных показателей указывает на повышенный риск тромбообразования. Учёт коагулограммы важен для профилактики инсульта и для оценки эффективности приема антикоагулянтов (препаратов, предотвращающих образование тромбов).
Исследования головного мозга
- Компьютерная томография играет ведущую роль в диагностике инсульта головного мозга. Метод основан на изменении интенсивности рентгеновского излучения при прохождении через различные по плотности среды. Специальные датчики фиксируют данные изменения, и после компьютерной обработки формируются послойные изображения структур организма. При внутривенном введении специального контрастного вещества можно исследовать сосуды головного мозга. Данное исследование позволяет выявить вид инсульта, объем и область поражения головного мозга, а также изменения в сосудах.
- Магнитно-резонансная томография основана на действии сильного магнитного поля на ткани человека. В результате после компьютерной обработки получаются послойные изображения внутренних органов, так что можно определить объем поврежденной ткани мозга при ишемическом инсульте.
- Ангиография позволяет увидеть сосуды головного мозга. Через небольшой разрез в бедренную артерию вводится специальный катетер, который затем проводится через крупные сосуды в сонную или позвоночную артерию и далее из этих артерий в сосуды головного мозга. В ходе манипуляции по катетеру пропускается контрастное вещество, видимое в рентгеновском излучении. После введения в сосуды контрастного вещества получается их изображение на серии снимков.

- Ультразвуковая доплерография основана на применении ультразвука. С ее помощью выявляют сужения просвета сосудов, атеросклеротические бляшки, определяют скорость кровотока в сосудах и другие важные показатели.
Дополнительные исследования
- Эхокардиография – ультразвуковой метод исследования сердца. Позволяет получить изображение сердца и выявить эмболы, которые могут с током крови попасть в головной мозг и вызвать инсульт.
Лечение
Подход к лечению зависит от вида инсульта. При ишемическом инсульте главная задача – восстановить кровоснабжение пострадавшего участка головного мозга. Для этого используются препараты, разжижающие кровь, способствующие растворению кровяных сгустков. В целях предупреждения ишемического инсульта в последующем могут быть проведены следующие операции:
- каротидная эндартерэктомия – операция, направленная на извлечение атеросклеротических бляшек, которые сужают сонные артерии, снабжающие головной мозг кровью;
- стентирование и ангиопластика – операции, направленные на расширение просвета суженных артерий. В просвет суженной артерии вводят баллон, который раздувается и увеличивает объем артерии. Затем в артерию помещаются специальные сетчатые трубочки – стенты, которые препятствуют уменьшению просвета сосуда в дальнейшем.
При геморрагическом инсульте лечение направлено на контроль кровотечения из разорвавшегося сосуда, обеспечение нормального кровоснабжения головного мозга. Хирургическое лечение применяется для удаления внутричерепных кровоизлияний и для предотвращения повторных кровотечений.
- Клипирование аневризм головного мозга – операция, направленная на изоляцию из кровотока расширенной части артериального сосуда (аневризмы). Тем самым устраняется источник кровотечения. На основание аневризмы накладывается клипс (специальный зажим), и кровь перестает поступать в аневризму.
- Эмболизация аневризм – введение спиралей в просвет аневризмы специальным катетером.
 Кровоток в аневризме значительно снижается, и аневризма тромбируется (закупоривается кровяными сгустками) – этим предупреждается ее разрыв.
Кровоток в аневризме значительно снижается, и аневризма тромбируется (закупоривается кровяными сгустками) – этим предупреждается ее разрыв. - Удаление артериовенозных мальформаций – извлечение клубка расширенных и истонченных сосудов, которые могут являться источником кровотечения.
Профилактика
- Контроль за уровнем артериального давления.
- Контроль за уровнем холестерина.
- Контроль за уровнем сахара крови.
- Поддержание нормального веса.
- Употребление большого количества овощей и фруктов.
- Регулярные физические нагрузки.
- Отказ от курения, злоупотребления алкоголем.
Рекомендуемые анализы
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией осадка
- Глюкоза в плазме
- Холестерол – липопротеины низкой плотности (ЛПНП)
- Коагулограмма № 3 (протромбин (по Квику, МНО, фибриноген, АТIII, АЧТВ, D-димер)
Сдержать удар: оборонные технологии против инсульта
Ежегодно 29 октября отмечается Всемирный день борьбы с инсультом (World Stroke Day). Согласно статистике, это заболевание остается одной из главных причин смерти и инвалидности в мире – только пятая часть пациентов после инсульта возвращаются к привычному образу жизни. Прогноз по-прежнему зависит от скорости оказания первой помощи и последующей реабилитации.
Предприятия Ростеха производят современную медицинскую технику и препараты для лечения пациентов, перенесших инсульт. О последних новинках в данной области – в нашем материале.
Инсульт: «сосудистая катастрофа»
Инсульт – это состояние, при котором в результате прекращения поступления крови в головной мозг происходит повреждение или гибель нервных клеток.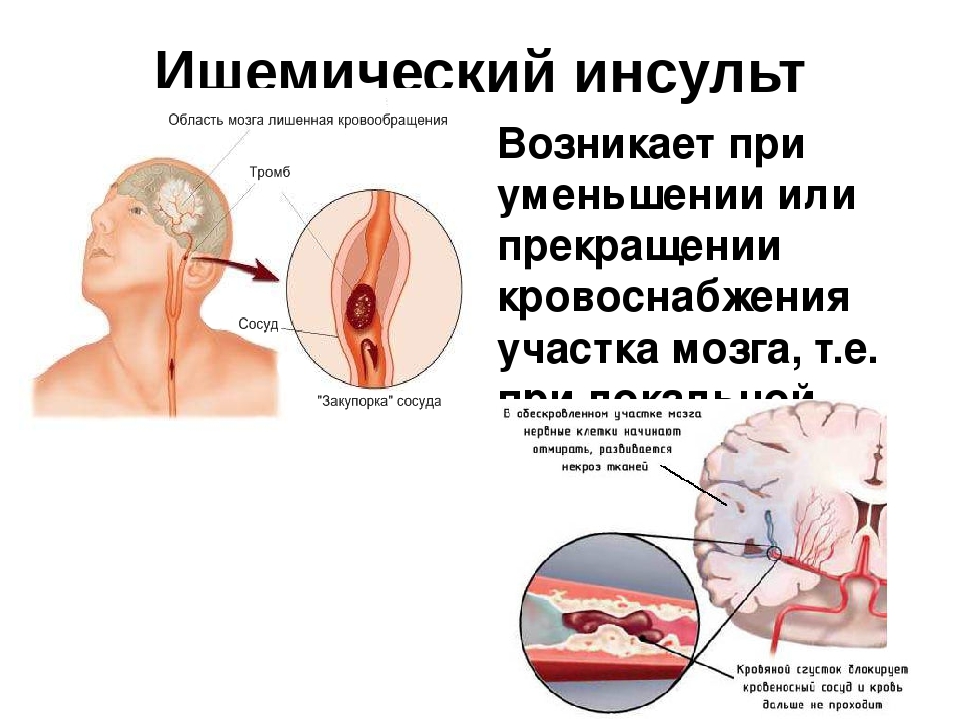 Инсульт часто называют «сосудистой катастрофой» – случается заболевание внезапно, а последствия его разрушительны: не получающий питания участок мозга погибает и уже не может выполнять свои функции. В зависимости от того, какой участок мозга пострадал и насколько быстро была оказана медпомощь, у пациента могут наблюдаться нарушения речи, сознания, координации движений, зрения, чувствительности, а также параличи.
Инсульт часто называют «сосудистой катастрофой» – случается заболевание внезапно, а последствия его разрушительны: не получающий питания участок мозга погибает и уже не может выполнять свои функции. В зависимости от того, какой участок мозга пострадал и насколько быстро была оказана медпомощь, у пациента могут наблюдаться нарушения речи, сознания, координации движений, зрения, чувствительности, а также параличи.
Сегодня «сосудистая катастрофа» настигает не только людей пенсионного возраста – ее жертвами все чаще становятся молодые люди. Если недавно инсульт встречался в основном у пациентов старше 60 лет, то в настоящее время около трети случаев приходится на людей в возрасте до 40 лет.
Среди причин большую роль играет наследственность – различные заболевания, связанные с нарушением свертываемости крови, обмена холестерина, сердечные заболевания. В числе факторов, которые могут привести к инсульту, – повышенное артериальное давление, сахарный диабет, повышенный уровень холестерина, ожирение, курение и избыточное употребление алкоголя. Спровоцировать инсульт могут также некоторые инфекционные заболевания, например грипп или COVID-19. Причем согласно последнему исследованию неврологов, риск развития ишемического инсульта при коронавирусе в семь раз выше, чем при обычном гриппе.
Как объясняют врачи, одно из осложнений коронавируса – тромбообразование. Чем тяжелее протекает COVID-19, тем выше риск возникновения тромбов в головном мозге. Тромб в кровеносном сосуде блокирует подачу крови к определенному участку головного мозга, и возникает ишемический инсульт. Таким образом, коронавирус особо опасен для людей, склонных к инсультам.
Врачи постоянно напоминают, что при инсульте каждый час на счету и действовать нужно очень быстро – требуются срочная госпитализация и экстренное лечение. Сегодня инновационные технологии, роботизированные системы и новые препараты позволяют успешно проводить реабилитацию пациентов после инсульта и возвращать их к прежней жизни.
Лечение холодом:
аппарат терапевтической гипотермии VIRSAR АТГ-01
Считается, что понижение температуры мозга способно ограничить повреждение нервных клеток. Известно, что в области травмы коры мозга температура нейронов повышается на 1,5 °С и выше. Давно врачи пришли к выводу, что даже легкая гипотермия (понижение температуры мозга до +32 °С) может предупредить развитие деструктивных процессов в центральной нервной системе. Более 30 лет назад в СССР были разработаны и успешно применялись первые аппараты терапевтической гипотермии – «Холод-2Ф» и «Флюидкраниотерм». Одна из последних новинок в данной области – аппарат терапевтической гипотермии VIRSAR АТГ-01, серийное производство которого организовано на Ижевском механическом заводе Группы компаний «Калашников».
VIRSAR АТГ-01 охлаждает головной мозг до температуры не ниже 29 °С без развития общего охлаждения тела. Аппарату нужен всего лишь час, чтобы понизить температуру коры больших полушарий на 1,5-2 °С, а при работе более восьми часов – на 4-6 °С. Снижается метаболизм нейронов и их потребность в кислороде – это благоприятно влияет на жизнеспособность нервных клеток, а значит и снижает уровень постинсультных последствий.
Внешне работа такого аппарата выглядит довольно просто: на пациента надевают специальный шлем, который содержит каналы, по которым циркулирует хладоноситель. Охлажденная венозная кровь кожи головы постепенно проникает ко всей поверхности мозга и снижает его температуру. За движение жидкости, ее температуру и длительность самой процедуры отвечает современная электроника, которая также контролирует общую температуру пациента и не допускает его переохлаждения.
В мае прошлого года VIRSAR АТГ-01 прошел тестирование в рамках исследования Федерального научно-клинического центра реаниматологии и реабилитологии. Собирались данные 620 пациентов с различными патологиями головного мозга. Исследование показало, что среди пациентов с ишемическим инсультом произошло уменьшение летальности в группе крайне тяжелых пациентов на 48%, при этом 18% пациентов смогли полноценно вернуться к повседневной жизни.
Исследование показало, что среди пациентов с ишемическим инсультом произошло уменьшение летальности в группе крайне тяжелых пациентов на 48%, при этом 18% пациентов смогли полноценно вернуться к повседневной жизни.
Смертельный яд в помощь:
препарат «Релатокс» на основе ботулотоксина
В 2013 году на российском рынке появился первый отечественный ботулотоксин типа А – препарат «Релатокс». Разработчиком выступило НПО «Микроген» (входит в холдинг «Нацимбио» Госкорпорации Ростех).
Как и следовало ожидать, впервые новинка была применена в косметологии – для коррекции мимических морщин. Сегодня «Релатокс» составляет вполне заслуженную конкуренцию зарубежным аналогам. Новинка нашла свое применение и в других областях медицины: с сентября 2016 года «Релатокс» разрешено применять и по неврологическим показателям ‒ пациентам со спастичностью после инсульта. Спастичность развивается почти у трети таких больных, перенесших инсульт, и задача врачей свести эти последствия к минимуму. Во многих европейских странах, где ботулинотерапия уже давно является обязательной составляющей реабилитации после инсульта, уровень инвалидизации не превышает 30%.
В России данный метод применяется во многих учреждениях, но до 2016 года использовались только четыре импортных препарата ботулинического токсина. Появление российского «Релатокса» сделало данное лечение последствий инсульта более доступным для населения. В связи с этим «Микроген» реализовал первый в России масштабный обучающий проект по применению отечественных ботулинических токсинов для постинсультной реабилитации. Всероссийские мастер-классы по ботулинотерапии прошли в восьми регионах страны, участие в них приняли более 500 специалистов.
Работа по расширению показаний «Релатокса» продолжается. Сегодня, кроме лечения спастичности мышц верхних конечностей после инсульта, препарат применяется при лечении блефароспазма, при гипергидрозе, а также в лечении спастических форм детского церебрального паралича (ДЦП).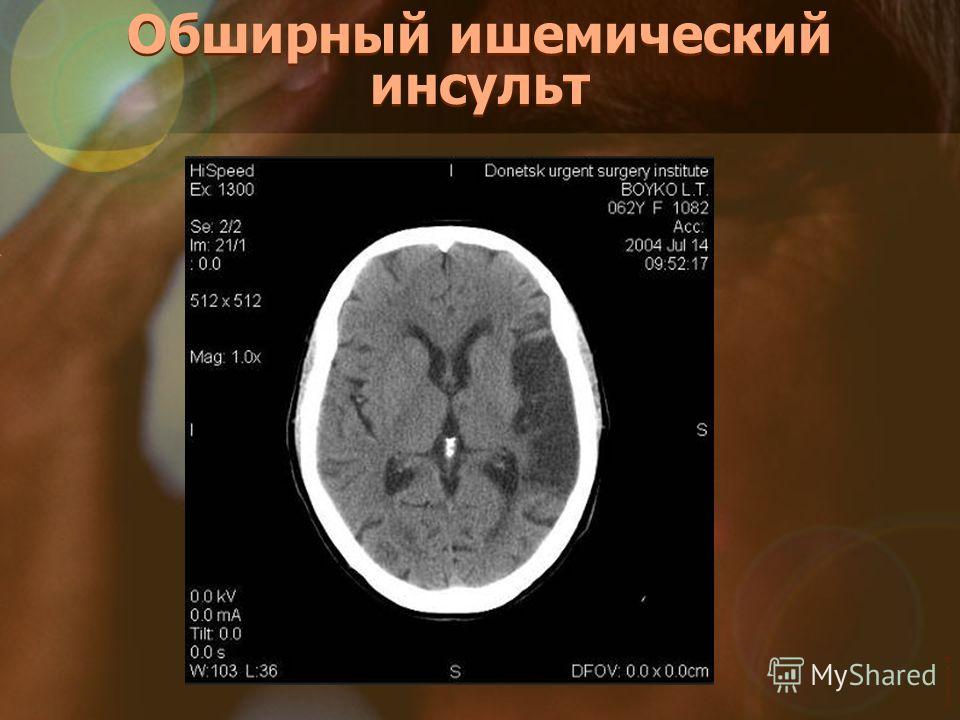
Реабилитация силой мысли:
«Экзокисть», управляемая с помощью нейроинтерфейса
Год назад холдинг «Швабе» совместно с Российским национальным исследовательским медицинским университетом им. Н.И. Пирогова впервые представили медицинский комплекс «Экзокисть» для восстановления моторики рук у пациентов после инсульта и ДЦП. Презентация прошла в Германии на известной выставке Medica.
Комплекс состоит из экзокистей левой и правой рук, кресла пациента, энцефалографа, компьютера и монитора. Сама экзокисть представляет собой перчатку, управляемую с помощью нейроинтерфейса (мысленными командами). Происходит это следующим образом. На голове пациента крепится энцефалограф, на руки надеваются экзокисти. Пациент дает себе мысленную команду, например сжать кулак или пошевелить пальцами. Этот сигнал моментально считывается энцефалографом и передается на компьютер, где с помощью специального программного обеспечения интерпретируется в механическое действие.
Фото: «Швабе»
Так постепенно восстанавливается связь между мозгом и мышцами. Клинические испытания показали, что всего 10-12 таких процедур увеличивают до 30% скорость восстановления двигательных функций. То есть при сохранном интеллекте пациент имеет шансы на восстановление даже после тяжелого инсульта, когда, например, полностью обездвижена рука.
Новинка уже запущена в производство. По сравнению с иностранными аналогами, российская «Экзокисть» стоит вдвое дешевле, а значит станет более доступной для пациентов.
Инсульт
Инсульт — острое нарушение мозгового кровообращения, приводящее к стойкому очаговому поражению головного мозга. Может носить ишемический или геморрагический характер. Наиболее часто инсульт проявляется внезапной слабостью в конечностях по гемитипу, асимметрией лица, расстройством сознания, нарушением речи и зрения, головокружением, атаксией. Диагностировать инсульт можно по совокупности данных клинических, лабораторных, томографических и сосудистых исследований. Лечение состоит в поддержании жизнедеятельности организма, коррекции сердечных, дыхательных и метаболических нарушений, борьбе с церебральным отеком, специфической патогенетической, нейропротекторной и симптоматической терапии, предупреждении осложнений.
Диагностировать инсульт можно по совокупности данных клинических, лабораторных, томографических и сосудистых исследований. Лечение состоит в поддержании жизнедеятельности организма, коррекции сердечных, дыхательных и метаболических нарушений, борьбе с церебральным отеком, специфической патогенетической, нейропротекторной и симптоматической терапии, предупреждении осложнений.
Инсульт — острая сосудистая катастрофа, возникающая вследствие сосудистых заболеваний или аномалий сосудов головного мозга. В России заболеваемость достигает 3 случая на 1 тыс. населения. На долю инсультов приходится 23,5% общей смертности населения России и почти 40% смертности от заболеваний системы кровообращения. До 80% перенесших инсульт пациентов имеют стойкие неврологические нарушения, обуславливающих инвалидность. Около четверти из этих случаев составляет глубокая инвалидность с потерей возможности самообслуживания. В связи с этим своевременное оказание адекватной экстренной медицинской помощи при инсульте и полноценная реабилитация относятся к важнейшим задачам системы здравоохранения, клинической неврологии и нейрохирургии.
Существует 2 основных вида инсульта: ишемический и геморрагический. Они имеют принципиально разный механизм развития и нуждаются в кардинально отличающихся подходах к лечению. Ишемический и геморрагический инсульт занимают соответственно 80% и 20% от общей совокупности инсультов. Ишемический инсульт (инфаркт мозга) обусловлен нарушением проходимости церебральных артерий, приводящим к длительной ишемии и необратимым изменениям мозговых тканей в зоне кровоснабжения пораженной артерии. Геморрагический инсульт вызван патологическим (атравматическим) разрывом мозгового сосуда с кровоизлиянием в церебральные ткани. Ишемический инсульт чаще наблюдается у лиц старше 55-60-летнего возраста, а геморрагический характерен для более молодой категории населения (чаще 45-55 лет).
Причины инсульта
Наиболее весомыми факторами возникновения инсульта выступают артериальная гипертензия, ИБС и атеросклероз. Способствуют развитию обоих типов инсульта неправильное питание, дислипидемия, никотиновая зависимость, алкоголизм, острый стресс, адинамия, прием пероральных контрацептивов. При этом нарушение питания, дислипидемия, артериальная гипертензия и адинамия не имеют гендерных различий. Фактором риска, встречающемся преимущественно у женщин, выступает ожирение, у мужчин — алкоголизм. Повышен риск развития инсульта у тех лиц, родственники которых перенесли в прошлом сосудистую катастрофу.
Ишемический инсульт развивается вследствие нарушения прохождения крови по одному из кровоснабжающих мозг кровеносных сосудов. Причем речь идет не только о интракраниальных, но также и об экстракраниальных сосудах. Например, окклюзия сонных артерий обуславливает около 30% случаев ишемического инсульта. Причиной резкого ухудшения церебрального кровоснабжения может выступать сосудистый спазм или тромбоэмболия. Образование тромбоэмболов происходит при сердечной патологии: после перенесенного инфаркта миокарда, при мерцательной аритмии, клапанных приобретенных пороках сердца (например, при ревматизме). Сформировавшиеся в полости сердца тромбы с током крови перемещаются в церебральные сосуды, вызывая их закупорку. Эмболом может являться оторвавшаяся от сосудистой стенки часть атеросклеротической бляшки, которая попадая в более мелкий церебральный сосуд, приводит к его полной окклюзии.
Возникновение геморрагического инсульта связано в основном с диффузной или изолированной церебральной патологией сосудов, вследствие которой сосудистая стенка утрачивает свою эластичность и истончается. Подобными сосудистыми заболеваниями являются: атеросклероз сосудов головного мозга, системные васкулиты и коллагенозы (гранулематоз Вегенера, СКВ, узелковый периартериит, геморрагический васкулит), амилоидоз сосудов, ангиит при кокаиномании и др. видах наркомании. Кровоизлияние может быть обусловлено аномалией развития с наличием артериовенозной мальформации головного мозга. Изменение участка сосудистой стенки с потерей эластичности зачастую приводит к образованию аневризмы — выпячивания стенки артерии. В области аневризмы стенка сосуда очень истончена и легко разрывается. Разрыву способствует подъем артериального давления. В редких случаях геморрагический инсульт связан с нарушением свертывания крови при гематологических заболеваниях (гемофилии, тромбоцитопении) или неадекватной терапии антикоагулянтами и фибринолитиками.
Классификация инсульта
Инсульты делятся на 2 большие группы: ишемические и геморрагические. В зависимости от этиологии первые могут быть кардиоэмболическими (окклюзия обусловлена образовавшимся в сердце тромбом), атеротромботическими (окклюзия вызвана элементами атеросклеротической бляшки) и гемодинамическими (вызванными сосудистым спазмом). Кроме того, выделяют лакунарный инфаркт мозга, вызванный закупоркой церебральной артерии небольшого калибра, и малый инсульт с полным регрессом возникшей неврологической симптоматики в период до 21 дня с момента сосудистой катастрофы.
Геморрагический инсульт классифицируют на паренхиматозное кровоизлияние (кровотечение в вещество головного мозга), субарахноидальное кровоизлияние(кровотечение в подпаутинное пространство церебральных оболочек), кровоизлияние в желудочки головного мозга и смешанное (паренхиматозно-вентрикулярное, субарахноидально-паренхиматозное). Наиболее тяжелое течение имеет геморрагический инсульт с прорывом крови в желудочки.
В течении инсульта выделяют несколько этапов: острейший период (первые 3-5 сут.), острый период (первый месяц), восстановительный период: ранний — до 6 мес. и поздний — от 6 до 24 мес. Неврологические симптомы, не подвергшиеся регрессу в течение 24 мес. с начала инсульта являются резидуальными (стойко сохранившимися). Если симптомы инсульта полностью исчезают в период до 24 ч с момента начала его клинических проявлений, то речь идет не об инсульте, а о преходящем нарушении мозгового кровообращения (транзиторной ишемической атаке или гипертензивном церебральном кризе).
Симптомы инсульта
Клиника инсульта складывается из общемозговых, менингеальных (оболочечных) и очаговых симптомов. Характерна острая манифестация и быстрое прогрессирование клиники. Обычно ишемический инсульт имеет более медленное развитие, чем геморрагический. На первый план с начала заболевания выходят очаговые проявления, общемозговые симптомы, как правило, слабо или умеренно выражены, менингеальные — зачастую отсутствуют. Геморрагический инсульт развивается более стремительно, дебютирует общемозговыми проявлениями, на фоне которых появляется и прогрессивно нарастает очаговая симптоматика. В случае субарахноидального кровоизлияния типичен менингеальный синдром.
Общемозговые симптомы представлены головной болью, рвотой и тошнотой, расстройством сознания (оглушенность, сопор, кома). Примерно у 1 из 10 пациентов с геморрагическим инсультом наблюдается эпиприступ. Нарастание отека головного мозгаили объема излившейся при геморрагическом инсульте крови приводит к резкой внутричерепной гипертензии, масс-эффекту и угрожает развитием дислокационного синдрома со сдавлением мозгового ствола.
Очаговые проявления зависят от местоположения инсульта. При инсульте в бассейне сонных артерий возникает центральный гемипарез/гемиплегия — снижение/полная утрата мышечной силы конечностей одной стороны тела, сопровождающееся повышением мышечного тонуса и появлением патологических стопных знаков. В ипсилатеральной конечностям половине лица развивается парез мимических мышц, что проявляется перекосом лица, опущением уголка рта, сглаживанием носогубной складки, логофтальмом; при попытке улыбнуться или поднять брови пораженная сторона лица отстает от здоровой или вовсе остается неподвижной. Указанные двигательные изменения происходят в конечностях и половине лица контрлатеральной очагу поражения стороны. В этих же конечностях снижается/выпадает чувствительность. Возможна гомонимная гемианопсия — выпадение одноименных половин зрительных полей обоих глаз. В ряде случаев отмечаются фотопсии и зрительные галлюцинации. Зачастую наблюдается афазия, апраксия, снижение критики, зрительно-пространственная агнозия.
При инсульте в вертебробазилярном бассейне отмечается головокружение, вестибулярная атаксия, диплопия, дефекты зрительных полей, дизартрия, мозжечковая атаксия, расстройства слуха, глазодвигательные нарушения, дисфагия. Достаточно часто появляются альтернирующие синдромы — сочетание ипсилатерального инсульту периферического пареза черепно-мозговых нервов и контрлатерального центрального гемипареза. При лакунарном инсульте гемипарез или гемигипестезия могут наблюдаться изолированно.
Диагностика инсульта
Дифференциальная диагностика инсульта
Первоочередной задачей диагностики является дифференцировка инсульта от других заболеваний, которые могут иметь сходную симптоматику. Исключить закрытую черепно-мозговую травму позволяет отсутствие травматического анамнеза и внешних повреждений. Инфаркт миокарда с потерей сознания возникает также внезапно, как инсульт, но при этом отсутствуют очаговые и общемозговые симптомы, характерна артериальная гипотония. Инсульт, манифестирующий утратой сознания и эпиприступом, можно ошибочно принять за эпилепсию. В пользу инсульта говорит наличие неврологического дефицита, нарастающего после пароксизма, отсутствие эпиприступов в анамнезе.
На первый взгляд схожи с инсультом токсические энцефалопатии при острых интоксикациях (отравлении угарным газом, печеночной недостаточности, гипер- и гипогликемической коме, уремии). Их отличительной особенностью является отсутствие или слабое проявление очаговой симптоматики, зачастую наличие полиневропатии, соответствующее характеру интоксикации изменение биохимического состава крови. Инсультоподобными проявлениями может характеризоваться кровоизлияние в опухоль головного мозга. Без наличия онкологического анамнеза отличить его от геморрагического инсульта клинически не представляется возможным. Интенсивная головная боль, менингеальные симптомы, тошнота и рвота при менингите могут напоминать картину субарахноидального кровоизлияния. В пользу последнего может свидетельствовать отсутствие выраженной гипертермии. Схожую с субарахноидальным кровоизлиянием картину может иметь пароксизм мигрени, однако он протекает без оболочечных симптомов.
Диагноз ишемического и геморрагического инсульта
Следующим этапом дифференциальной диагностики после установления диагноза является определение вида инсульта, что имеет первостепенное значение для проведения дифференцированной терапии. В классическом варианте ишемический инсульт отличается постепенным прогрессированием без нарушений сознания в дебюте, а геморрагический — апоплектиформным развитием с ранним возникновением расстройства сознания. Однако в ряде случаев ишемический инсульт может иметь нетипичное начало. Поэтому в ходе диагностики следует опираться на совокупность различных признаков, свидетельствующих в пользу того или иного вида инсульта.
Так, для геморрагического инсульта более типично наличие в анамнезе гипертонической болезни с гипертоническими кризами, а для ишемического — аритмии, клапанного порока, инфаркта миокарда. Имеет значение также возраст пациента. В пользу ишемического инсульта говорит манифестация клиники в период сна или отдыха, в пользу геморрагического — начало в период активной деятельности. Ишемический вид инсульта в большинстве случаев возникает на фоне нормального АД, на первый план выходит очаговый неврологический дефицит, нередко отмечается аритмия, глухость сердечных тонов. Геморрагический инсульт, как правило, дебютирует при повышенном АД с общемозговых симптомов, часто выражен оболочечный синдром и вегетативные проявления, в последующем характерно присоединение стволовых симптомов.
Инструментальная диагностика инсульта
Клиническая диагностика позволяет неврологу определить бассейн, в котором произошла сосудистая катастрофа, локализовать очаг церебрального инсульта, определить его характер (ишемический/геморрагический). Однако клиническая дифференциация типа инсульта в 15-20% случаев является ошибочной. Установить более точный диагноз позволяют инструментальные обследования. Оптимальным является ургентное проведение МРТ или КТ головного мозга. Томография позволяет точно установить вид инсульта, уточнить локализацию и размеры гематомы или очага ишемии, оценить степень отека мозга и смещения его структур, выявить субарахноидальное кровоизлияние или прорыв крови в желудочки, диагностировать стеноз, окклюзию и аневризму сосудов головного мозга.
Поскольку не всегда имеется возможность неотложного проведения нейровизуализации, прибегают к выполнению люмбальной пункции. Предварительно проводят Эхо-ЭГ для определения/исключения смещения срединных структур. Наличие смещения является противопоказанием для люмбальной пункции, угрожающей в таких случаях развитием дислокационного синдрома. Пункция может потребоваться, когда клинические данные говорят о субарахноидальном кровоизлиянии, а томографические методы не обнаруживают скопления крови в подпаутинном пространстве. При ишемическом инсульте давление ликвора нормальное или незначительно повышено, исследование цереброспинальной жидкости не выявляет существенных изменений, может определяться незначительное повышение белка и лимфоцитоз, в отдельных случаях — небольшая примесь крови. При геморрагическом инсульте наблюдается повышение ликворного давления, кровянистый цвет ликвора, значительное увеличение концентрации белка; в начальном периоде определяются неизмененные эритроциты, позже — ксантохромные.
УЗДГ экстракраниальных сосудов и транскраниальная УЗДГ дают возможность диагностировать ангиоспазм и окклюзию, определить степень стеноза и оценить коллатеральное кровообращение. Экстренная ангиография головного мозга необходима для решения вопроса о целесообразности тромболитической терапии, а также для диагностики аневризм. Предпочтение отдается МРТ ангиографии или КТ сосудовголовного мозга. С целью выявления причины инсульта проводится ЭКГ, ЭхоКГ, клинический анализ крови с определением количества тромбоцитов, коагулограмма, биохимический анализ крови (в т. ч. сахар крови), анализ мочи, анализ газового состава крови.
Лечение инсульта
Оптимальными сроками госпитализации и начала терапии считаются первые 3 ч от дебюта клинических проявлений. Лечение в острейшем периоде проводится в палатах интенсивной терапии специализированных неврологических отделений, затем пациент переводится в блок ранней реабилитации. До установления вида инсульта осуществляется базисная недифференцированная терапия, после постановки точного диагноза — специализированное лечение, а затем длительная реабилитация.
Недифференцированное лечение инсульта включает коррекцию дыхательной функции с пульсоксиметрическим мониторингом, нормализацию АД и сердечной деятельности с суточным мониторингом ЭКГ и АД (совместно с кардиологом), регуляцию гомеостатических показателей (электролиты и рН крови, уровень глюкозы), борьбу с церебральным отеком (осмодиуретики, кортикостероиды, гипервентиляция, барбитуратная кома, церебральная гипотермия, декомпрессивная трепанация черепа, наружное вентрикулярное дренирование).
Параллельно осуществляется симптоматическая терапия, которая может состоять из гипотермических средств (парацетамол, напроксен, диклофенак), антиконвульсантов (диазепам, лоразепам, вальпроаты, тиопентал натрия, гексенал), противорвотных препаратов (метоклопрамид, перфеназин). При психомоторном возбуждении показаны сульфат магния, галоперидол, барбитураты. Базисная терапия инсульта также включает нейропротекторную терапию (тиотриазолин, пирацетам, холина альфосцерат, глицин) и профилактику осложнений: аспирационной пневмонии, респираторного дистресс-синдрома, пролежней, уроинфекции (цистита, пиелонефрита), ТЭЛА, тромбофлебита, стрессовых язв.
Дифференцированное лечение инсульта соответствует его патогенетическим механизмам. При ишемическом инсульте основным является скорейшее восстановление кровотока ишемизированной зоны. С этой целью применяется медикаментозный и внутриартериальный тромболизис при помощи тканевого активатора плазминогена (rt-PA), механическая тромболитическая терапия (ультразвуковая деструкция тромба, аспирация тромба под томографическим контролем). При доказанном кардиоэмболическом генезе инсульта проводится антикоагулянтная терапия гепарином или надропарином. Если не показан или не может быть осуществлен тромболизис, то назначаются антиагрегантные препараты (ацетилсалициловая к-та). Параллельно применяются вазоактивные средства (винпоцетин, ницерголин).
Приоритетным в терапии геморрагического инсульта является остановка кровотечения. Гемостатическое лечение может проводиться препаратами кальция, викасолом, аминокапроновой к-той, этамзилатом, апротинином. Совместно с нейрохирургомпринимается решение о целесообразности хирургического лечения. Выбор хирургической тактики зависит от локализации и размеров гематомы, а также от состояния пациента. Возможна стереотаксическая аспирация гематомы или ее открытое удаление путем трепанации черепа.
Реабилитация осуществляется при помощи регулярных курсов ноотропной терапии (ницерголин, пиритинол, пирацетам, гинкго билоба и пр.), ЛФК и механотерапии, рефлексотерапии, электромиостимуляции, массажа, физиотерапии. Зачастую пациентам приходится заново восстанавливать двигательные навыки и учиться самообслуживанию. При необходимости специалистами в области психиатрии и психологами проводится психокоррекция. Коррекция нарушений речи осуществляется логопедом.
Прогноз и профилактика инсульта
Летальный исход в 1-й месяц при ишемическом инсульте варьирует от 15 до 25%, при геморрагическом инсульте — от 40 до 60%. Его основными причинами выступают отек и дислокация мозга, развитие осложнений (ТЭЛА, острой сердечной недостаточности, пневмонии). Наибольший регресс неврологического дефицита происходит в первые 3 мес. инсульта. Зачастую наблюдается худшее восстановление движений в руке, чем в ноге. Степень восстановления утраченных функций зависит от вида и тяжести инсульта, своевременности и адекватности оказания медпомощи, возраста, сопутствующих заболеваний. Спустя год от момента инсульта вероятность дальнейшего восстановления минимальна, через такой длительный период обычно регрессу поддается лишь афазия.
Первичной профилактикой инсульта является здоровое питание с минимальным количеством животных жиров и соли, подвижный образ жизни, уравновешенный и спокойный характер, позволяющий избегать острых стрессовых ситуаций, отсутствие вредных привычек. Предупреждению как первичного, так и повторного инсульта способствует эффективное лечение сердечно-сосудистой патологии (коррекция АД, терапия ИБС и т. п.), дислипидемии (прием статинов), уменьшение избыточной массы тела. В некоторых случаях профилактикой инсульта выступают хирургические вмешательства — каротидная эндартерэктомия, реконструкция позвоночной артерии, формирование экстра-интракраниального анастомоза, оперативное лечение АВМ.
«На нашем этапе лечение инсульта не заканчивается». Заведующая неврологическим отделением БСМП о помощи больным инсультом
Для жителей нашей страны инсульт – это настоящая трагедия. Каждый год инсульты случаются более чем у 30 тысяч белорусов. Согласно общемировой статистике, около 30% перенесших инсульт возвращается к обычной жизни. Остальные пациенты остаются инвалидами или погибают. Среди белорусов такой процент еще меньше…
В лечении инсульта очень важно, когда будет оказана экстренная медицинская помощь. Городская клиническая больница скорой медицинской помощи в Минске – одна из немногих в Беларуси, где есть отделение инсультных больных. Вместе со Светланой Свиридович, заведующей неврологическим отделением № 1, разбирались, почему пока не получается победить инсульт, какую помощь люди получают в больнице скорой помощи и почему такой большой процент в Беларуси людей, которые не восстанавливаются после инсульта.
Всего в больнице скорой медицинской помощи три неврологических отделения. Неврологическое отделение № 1 – это отделение, куда попадают больные с нарушением мозгового кровообращения.
«Острое нарушение кровообращения – это катастрофа, – говорит Светлана Свиридович. – Пациент осознает, что его жизнь после поступления в отделение разделится на «до» болезни и «после».
А нам нужно срочно принять верное решение, оказать экстренную медицинскую помощь и поддержать родственников, потому что для них это шок. Они не готовы получить обратно близкого человека парализованного, прикованного к постели, с нарушением функции дыхания».
Инсульт бывает геморрагический и ишемический. Подтипов ишемического инсульта, или инфаркта головного мозга, много. Геморрагический инсульт – это разрыв сосуда. «Не дай Бог, если он порвется повторно. Когда это в первый раз, то у поступающего в отделение больного сразу же делаем диагностику и дальше уже решаем: или вмешательство осуществляется эндоваскулярно (не вскрывается черепная коробка) или с помощью открытого метода (трепанация черепа). Повторный разрыв может произойти во время операции, потому что происходит истончение сосудистой стенки. Важно распознать геморрагический инсульт сразу. Для этого обычно прибегают к компьютерной томографии. Если диагностика проведена быстро, в дело вступает нейрохирург».
Смертность от внутримозгового кровотечения – самая высокая среди всех инсультов. Поэтому сам факт инсульта важно распознать сразу, чтобы начать точную диагностику его причины. Основные же причины инсульта – это запущенные артериальные гипертензии: сосуд при этом то сужается, то расширяется. «Если уже вам поставили гипертензию, то понимайте, что она будет вашей подругой на всю жизнь. С подругой же нужно найти общий язык. Поэтому и препараты нужно принимать регулярно».
/«У каждой семьи должен быть тонометр, – говорит Светлана. – Видите, что голова болит, – первым делом померяйте давление. Во всем мире так. От давления можно пропить таблетки. Только надо принять, что у вас гипертензия. Есть и другие причины инсультов, конечно, например, нарушение сердечного ритма, сахарный диабет, аритмия…».
Восстановление больного
Всего в отделении 40 коек. На 10-12 человек, которые находятся в неврологическом отделении № 1, приходится только одна сиделка. «Понятно, что уход ложится на плечи родственников, – говорит Светлана. – Нужно же обработать полость рта, перевернуть больного, почистить кожные покровы…».
– А если нет родственников? – напрашивается вопрос.
– Если нет родственников, то делаем все своими силами. Стараемся не обижать пациентов. Никто ж не знает, что будет с нами. Если есть недобросовестные моменты со стороны персонала, тогда начинаю «жестить» уже я. Нужно по-человечески к людям относиться, попить лишний раз дать. Есть у нас ноу-хау: в большие шприцы набираем воду и даем пациенту, тот ее всасывает. Часто же после инсультов парализована мимическая мускулатура».
Светлана Яковлевна говорит, что пролежни, оказывается, могут появляться на второй день сами, даже когда оказывается надлежащий уход. Такое происходит, если повреждено полушарие мозга, которое отвечает за ткани.
Реабилитация начинается уже в отделении
Светлана Яковлевна говорит, что правильный уход за больным – один из важных компонентов восстановления больного. «Лечение – это лечение. А уход – обязательный. Мы рады видеть родственников в отделении с 8 утра и до 8 вечера. Ведь на нашем этапе лечение инсульта не заканчивается. Дальше пациенты с хорошим реабилитационным потенциалом могут направляться или во 2-ю, 11-ю больницы, или в реабилитационный центр в Аксаковщину. Люди с признаками инвалидизации идут по амбулаторно-клиническому пути. И уход там осуществляется руками родственников. Конечно, в такой ситуации должна помогать и социальная служба. Но большой помощи я от них не вижу, честно говоря…»
Сегодня после приступа инсульта больной может лежать в отделении 13 дней: «Когда я начинала работать, то больные после инсульта лежали 30 дней. Тогда мы реально видели результат. Парализованный начал восстанавливаться. Через 30 дней он будет более готовым на стационарный этап реабилитации. За 13 дней можем скоординировать давление, дыхание, и то не сразу, мы же не с первых дней начинаем реабилитацию. Сначала – на уровне постели: пациент лежит, реабилитологи делают с ним дыхательную и зрительную гимнастику, по том уже начинаем пересаживать».
Светлана говорит, что они входят в положение пациентов. И если кому-то некуда идти, чтобы заниматься реабилитацией после лечения, они ищут возможности оставить их в отделении «У нас вот лежит молодая женщина уже около трех месяцев. У нее муж – пьющий человек, социально не адаптирован. В квартире у них по сути притон. Ее привезли вообще в коме. А сейчас мы уже начали оформлять группу инвалидности, стоим на очереди в интернат. Хотя вы же понимаете, что медицина – это лечение, а экспертными вопросами занимаются другие. Но мы не можем ее отправить обратно, потому как все лечение пойдет насмарку. Зачем спасать человека, если он вернется к тому, с чем к нам и поступил?».
И хоть ишемическая болезнь сердца и инсульт уносят больше всего человеческих жизней на всей планете, Светлана говорит, что у них в отделении летальность минимальная: стараются делать все, что возможно. А проблема современного инсульта в том, что те, кто им страдает, – люди все более молодого возраста. «Средний возраст мужчин, у которых случается инсульт, – 50-52 года, а у женщин – 65-70 лет. Инсульт молодеет, на самом деле. Сегодня его можно получить и в 23 года, и в 30, и в 35…», – говорит Светлана.
«Работаю я уже 30 лет. И скажу честно: с каждым годом работать становится все сложнее, при том не только физически. Идет большой психоэмоциональный износ. Есть люди, которые отказываются от своих близких. Продолжительность жизни увеличивается, поэтому деменция – обычное дело, только выражена в разной степени. Нужен уход и забота о своих родственниках. Мы должны работать вместе. А у нас социальная служба и медицина работают не сообща. Люди почему-то не понимают, что мы делаем общее дело. Человек – это же самая главная ценность. Не будет человека – ничего не будет нужно: ни машин, ни производства.
«Для меня работа – это кайф. После рабочего дня, когда я сажусь в машину, я выдыхаю, потому что сделала все, что от меня зависело».
wmeste.by/Виктория Чаплева
Долгосрочный прогноз ишемического инсульта у молодых людей
Лечение инсульта. 2011; 2011: 879817.
Хосе Ф. Варона
Отделение внутренней медицины университетской больницы «Мадрид Монтепринсипи», Медицинская школа Университета Сан-Пабло и Институт прикладной молекулярной медицины (IMMA), Авенида Монтепринсипе 25, Боадилья-дель-Монте 28660 Мадрид, Испания
Отделение внутренней медицины, Университетская больница «Мадрид Монтепринсипи», Медицинский факультет Университета Сан-Пабло и Институт прикладной молекулярной медицины (IMMA), Avenida Montepríncipe 25, Boadilla del Monte, 28660 Мадрид, Испания
Научный редактор: Яника Кырв
Поступила 19 августа 2010 г .; Пересмотрено 7 октября 2010 г .; Принята в печать 8 ноября 2010 г.
Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Имеется ограниченная информация о отдаленном прогнозе ишемического инсульта у молодых людей. Оказание потенциально негативного воздействия на физические, социальные и эмоциональные аспекты ишемического инсульта у молодых людей и своевременное предоставление точной долгосрочной прогностической информации очень важно в этих клинических условиях.Более того, выявление факторов, связанных с плохими исходами (смерть, рецидив, умеренная и тяжелая инвалидность), помогает врачам оптимизировать стратегии вторичной профилактики. В данной статье приводится обзор наиболее актуальной опубликованной информации, касающейся долгосрочного прогноза и предикторов неблагоприятных исходов ишемического инсульта у молодых людей. Подводя итог, можно сделать вывод, что в долгосрочной перспективе инсульт у молодых людей немного увеличивает риск смерти, подразумевает более высокий риск сердечно-сосудистых событий в будущем и определяет функциональные ограничения у значительного процента пациентов.Тем не менее, в каждом отдельном случае прогноз необходимо учитывать в зависимости от нескольких факторов (подтип инсульта, исходная тяжесть, факторы риска сердечно-сосудистых заболеваний), которые определяют долгосрочные результаты.
1. Введение
Ишемический инсульт у молодых людей (15–45 лет) не является исключением и составляет до 12% всех первых ишемических инсультов с широким разнообразием этиологии [1–8]. Более того, влияние на потенциальные потерянные годы жизни и на социально-экономические издержки очень важно в этом диапазоне возрастов.
Во многих исследованиях сообщалось о благоприятном прогнозе, но только краткосрочный прогноз получил широкую оценку, и существует мало исследований о долгосрочном функциональном восстановлении молодых людей с первым в истории ишемическим инсультом.
Большинство исследований по долгосрочному прогнозу описывают хорошее функциональное восстановление у молодых людей с ишемическим инсультом, поскольку большинство пациентов независимы и по крайней мере 50% возвращаются к работе [8–12]. Более того, были выявлены некоторые прогностические факторы смертности, рецидивов и хорошего / плохого функционального восстановления [12].
В основной серии средний период наблюдения после первого эпизода колеблется от 1 до 16 лет () [9–33]. Наиболее важными методологическими ограничениями в большинстве этих исследований является ретроспективный дизайн, но не так важно оценивать долгосрочные последствия инсульта, поскольку такие события, как рецидивы, смерть и инвалидность, можно легко и точно оценить с помощью этой методологии. Обзор историй болезни (включая периодические амбулаторные обзоры), дополненный телефонными интервью, является основным инструментом для получения информации о функциональном состоянии пациентов после инсульта в основных исследованиях последствий инсульта у молодежи [9–14], в том числе перспективная серия [10, 11].
Таблица 1
Серия долгосрочных наблюдений у молодых людей с ишемическим инсультом.
| Количество пациентов | Среднее время наблюдения [лет] | Тип исследования | |
|---|---|---|---|
| Varona et al. [12] | 272 | 11,7 | Ретроспектива |
| Putaala et al. [31] | 731 | 5 | Перспективный |
| Хиндфельт и Нильссон [13] | 74 | 16 | Перспективный |
| Marini et al.[10] | 330 | 8 | Перспективный |
| Kappelle et al. [9] | 296 | 6 | Ретроспектива |
| Lanzino et al. [20] | 155 | 5,8 | Перспективный |
| Camerlingo et al. [21] | 135 | 5,7 | Перспективы |
| Богуславский и Регли [18] | 38 | 3,8 | Последовательные дела |
| Ферро и Креспо [14] | 215 | 3.5 | Перспективный |
| Leys et al. [11] | 287 | 3 | Перспективный |
| Chancellor et al. [29] | 59 | 3 | Ретроспектива |
| Matias-Guiu et al. [22] | 386 | 2,8 | Перспективный |
| Grindal et al. [26] | 34 | 2,7 | Ретроспектива |
| Снайдер и Рамирес-Лассепас [27] | 52 | 2.4 | Ретроспектива |
| Шринивасан [28] | 46 | 2 | Ретроспектива |
| Недельчев и др. [32] | 136 | 2,1 | Перспективный |
| Musolino et al. [30] | 60 | 6,1 | Перспективный |
| Naess et al. [33] | 232 | 5,7 | Ретроспектива |
Прогноз ишемического инсульта у молодых намного лучше, чем у пожилых, с более низкой смертностью и рецидивами и лучшим функциональным восстановлением [12].Таким образом, прогноз инсульта у молодых людей в целом был описан как благоприятный в большинстве исследований [12, 17–21], но долгосрочный прогноз заметно хуже по сравнению с общей популяцией того же возраста, с более высокими показателями. уровень смертности, более высокий риск сердечно-сосудистых событий и значительные ограничения качества жизни [12]. Более того, в нашей серии (со средним периодом наблюдения почти 12 лет и средним возрастом 36 лет) только 57% пациентов, наблюдаемых более 3 лет, живы, не имеют значительной инвалидности, рецидивов инсульта или других сосудистых событий [ 12].
2. Смертность
Общий риск долгосрочной смерти после острого ишемического инсульта у молодых людей низок. Сообщаемый совокупный риск смертности составляет около 2% (95% доверительный интервал [ДИ], от 1,5% до 3,9%) через 1 месяц, около 5% (от 3,1% до 6,5%) через 1 год, 9% -10% (8,5%). % до 11,5%) через 5 лет и 12% (от 11,2% до 13,0%) через 10 лет [12, 31] ().
Таблица 2
Годовые и совокупные показатели смертности и повторного инсульта у молодых людей после первого в истории ишемического инсульта, основанные на данных исследования Varona et al.[12].
| 0–1 год | 2–5 лет | 2–10 лет | 2–20 лет | |
|---|---|---|---|---|
| Среднегодовая смертность (%) | 4,9 | 1 | 0,8 | 0,9 |
| Кумулятивная смертность (%) | 4,9 | 9 | 12,1 | 21,7 |
| Среднее годовое повторение (%) | 3,6 | 3 | 2,3 | 1.7 |
| Кумулятивный рецидив (%) | 3,6 | 15,4 | 24,2 | 36,4 |
Уровень смертности выше в первый год (около 4-5%; 95% ДИ: 1,8% до 6,0%) и снижается в последующие годы (около 1,0% ежегодно; 95% ДИ: от 0,3% до 1,7%) [10–12, 21, 34]. Кроме того, риск сосудистой смертности выше в первый год после инсульта, а затем снижается до более низкого уровня в последующие годы. Таким образом, чем дольше период наблюдения, тем ниже средний уровень смертности от сосудов.
Совокупный риск смертности в возрасте 10 лет у молодых людей с ишемическим инсультом почти в 10 раз выше, чем в общей популяции того же возраста [12, 34], как показано в, где сравнивается выживаемость молодых пациентов с ишемическим инсультом. инсульт в нашей серии исследований о выживаемости людей в возрасте от 15 до 45 лет в Мадридском сообществе [35, 36], что указывает на негативное влияние на выживаемость людей, страдающих ишемическим инсультом у молодых [12].
График, показывающий сравнительную аппроксимацию различных вероятностей выживания через 10 лет у молодых взрослых пациентов (15–45 лет) с ишемическим инсультом и населения в целом в возрасте 15–45 лет.(по данным исследования Варона и др. [12]).
Однако смертность молодых людей с ишемическим инсультом намного ниже, чем у пожилых пациентов, поскольку пятилетняя выживаемость составляет более 90% у молодых и только 40% у пожилых [37].
Среди выживших после первого в истории ишемического инсульта основными причинами смерти являются рецидив инсульта (20–30%), другие сердечно-сосудистые события (20–50%), злокачественные новообразования (15–35%) и инфекции (10%) [9, 12, 31].
2.1. Факторы риска смертности
Помимо пациентов со злокачественными новообразованиями, несколько подгрупп пациентов и некоторые факторы были идентифицированы как связанные со значительно более высоким риском смерти: увеличение возраста (старше 35 лет; относительный риск [ОР] 2.0 и отношение рисков [HR] 2,5), мужской пол (RR 1,9; HR 2,1), наличие факторов риска сердечно-сосудистых заболеваний, в частности артериальной гипертензии (HR 1,3), завершенный инсульт с общим поражением переднего кровообращения (HR: 3.3), сердечная недостаточность (HR: 5.2), сердечные и / или сосудистые заболевания (HR: 1.7), пьянство (HR: 2.8), атеросклероз крупных артерий (HR: 4.4), курение (HR: 1.4) и тяжелые неврологические заболевания. дефицит на момент обращения (ОР 5,1) был связан со смертностью молодых людей от ишемического инсульта [10, 12, 31, 33].Большинство этих факторов связано с профилем риска атеросклероза, который присутствует у пожилых людей и пациентов мужского пола, у которых преждевременный атеросклероз гораздо более распространен [38], а прогноз хуже.
В качестве «защитных» факторов сообщалось, что следующие факторы связаны с более низкой долгосрочной смертностью: инсульт из-за рассечения экстракраниальных артерий, инсульт, связанный с мигренью, постоянная постинсультная антикоагулянтная терапия (у пациентов с кардиоэмболическим инсультом или потенциальными сердечными источниками инфекции). эмболы и пациенты с состояниями гиперкоагуляции) (RR 0.3) и гиперхолестеринемия (ОР 0,3). О защитной роли терапии гиперхолестеринемии сообщалось как у молодых [10, 12], так и у пожилых [39]. Это связано с нейропротекторным действием таких препаратов, как статины или фибраты, которые назначают молодым людям с инсультом и гиперхолестеринемией.
Ишемический инсульт в связи с атеротромботическими (HR: 4,4) и кардиоэмболическими (HR: 2,8) причинами в некоторых исследованиях был связан с плохим прогнозом. И наоборот, несколько этиологий были связаны с лучшим прогнозом и более низким процентом смертности: лакунарный инфаркт, неатеросклеротическая васкулопатия, состояние гиперкоагуляции и неопределенная / неизвестная этиология [9, 10, 31, 40].
3. Долгосрочный функциональный дефицит
Что касается функционального восстановления, прогноз для молодых людей с инсультом хороший, особенно по сравнению с пожилыми людьми. В некоторых исследованиях сообщается, что до 90% пациентов с долгосрочным наблюдением не зависят от всех видов повседневной жизни, а 95% могут ходить без посторонней помощи, несмотря на перенесенный ранее инсульт (9–12).
Функциональный исход после длительного наблюдения молодых людей с ишемическим инсультом (количество пациентов: 240; среднее время наблюдения: 11.7 лет), по данным исследования Varona et al. [12].
Исходы функционального восстановления и остаточной нетрудоспособности часто оцениваются с помощью модифицированной шкалы Рэнкина (MRS), индекса Бартеля (BI) и шкалы результатов Глазго (GOS). Согласно этим шкалам, при долгосрочном наблюдении даже более 70–80% пациентов не сообщают о серьезных проблемах в повседневной деятельности (MRS = 0–2; IB = 100), около 10–20% сообщают об умеренных нарушениях. (MRS = 3), и только около 10% сообщают о серьезных нарушениях и остаточной зависимости после ишемического инсульта (оценка MRS более 3 и / или оценка BI менее 90) [12, 30, 41].
Эти цифры контрастируют с цифрами у пожилых людей, у которых 35–40% пациентов с инсультом зависят от других людей после инсульта [42, 43].
Сообщенными прогностическими факторами для лучшего долгосрочного функционального восстановления были: возраст до 35 лет, преходящий ишемический инсульт, благоприятное начальное течение без серьезных нарушений при выписке и инсульт, связанный с мигренью и / или пероральными контрацептивами [11, 12]. Никакая этиология не была достоверно связана с лучшим или худшим функциональным восстановлением, но лакунарный инфаркт и неизвестная этиология были связаны с немного лучшим прогнозом.
4. Профессиональный статус
Ишемический инсульт у молодых порождает ограничения в качестве жизни и профессиональном статусе [9, 12, 20, 21, 40, 44]. В ряде исследований сообщалось, что от 50% до 70% молодых людей, перенесших инсульт, возвращаются к работе в течение периода времени от нескольких дней после инсульта до 40 месяцев, в среднем 8 месяцев. Однако около 25% из них нуждаются в корректировке [другой работы или неполной занятости] в своей профессии из-за их неспособности после инсульта выполнять предыдущую деятельность, поэтому менее половины пациентов возвращаются к своей предыдущей работе () [9, 10, 12, 30, 40, 45].
Преходящая ишемия (71%), неустановленный инсульт (69%) и неатеросклеротическая васкулопатия (64%) были связаны с более высокой вероятностью возвращения к работе [12].
5. Другие последствия
В опубликованной серии от 20% до 50% пациентов страдают депрессией после инсульта (с использованием критериев DSM-IIIR и / или шкалы оценки депрессии Монтгомери-Асберга). Большинство этих пациентов нуждаются в специальной психиатрической помощи. Сообщалось, что локализация инсульта на территории сонной артерии, тяжелая инвалидность и отсутствие возможности вернуться к работе связаны с постинсультной депрессией [12, 41].
О постинсультных головных болях сообщалось примерно в 15–20% случаев, а о постинсультных припадках — примерно в 10% [12, 33, 41].
6. Качество жизни
В нескольких исследованиях конкретно оценивали качество жизни молодых людей после ишемического инсульта. В норвежском отчете инсульт оказал лишь умеренное влияние на самооценку качества жизни, связанного со здоровьем (HRQoL) среди молодых людей с ишемическим инсультом в целом (наиболее затронутой областью было физическое функционирование), хотя некоторые факторы были связаны с заметным снижением в HRQoL: функционально зависимый статус, утомляемость, депрессия, незамужний статус и безработица [46].В других сериях делается вывод о том, что помимо остаточной инвалидности (в основном оцениваемой по шкале MRS и BI), другими факторами, влияющими на качество жизни, являются безработица, двигательные нарушения, афазия, дизартрия и дисфагия [47].
Таким образом, раннее выявление и улучшенная терапия таких состояний, как депрессия, усталость и физическая инвалидность, могут улучшить качество жизни молодых людей с ишемическим инсультом [46].
7. Рецидив
Рецидив инсульта часто встречается у молодых, но ниже по сравнению с пациентами старшего возраста, поэтому кумулятивная частота рецидивов через 5 лет почти в 2 раза ниже у молодых (15%), чем у пожилых (29.5%) пациентов () [12, 48].
Частота рецидивов выше в первый год (3–5%) и снижается в последующие годы (2–5%). Таким образом, ежегодная частота рецидивов между вторым и двадцатым годом после инсульта составляет менее 2% [10–12, 21, 33, 49] ().
Рецидивы чаще встречаются у пациентов с атеротромботическим инсультом (около 5% ежегодно), чем у пациентов с инсультом из-за неатеросклеротической васкулопатии (около 2%) [12].
Рецидив инсульта может привести к серьезному ограничению жизненного и функционального прогноза, поэтому около 15–20% пациентов умерли в результате рецидива, 30–40% имели тяжелые нарушения с остаточным зависимым статусом и более 50 % получают пенсию по постоянной инвалидности в результате повторного инсульта.Эти данные подчеркивают важность правильной вторичной профилактической терапии во избежание рецидива.
Прогностическими факторами рецидива в большинстве исследований являются возраст старше 35 лет (ОР: 1,7), наличие факторов риска сердечно-сосудистых заболеваний (особенно сахарного диабета, ОР: 2,5), перенесенная преходящая ишемическая атака (ОР: 1,5), и атеротромботический инсульт в области сонных артерий (ОР: 1,7). Инсульт, связанный с мигренью, инсульт из-за расслоения экстракраниальной артерии и пациенты с неизвестной этиологией были связаны с более низким риском рецидива [2, 12, 13, 20, 32, 33].
8. Выводы
Хотя глобальный риск долгосрочной смерти низок, первый в истории ишемический инсульт у молодых людей имеет серьезные прогностические последствия. Риск смертности выше, чем у населения в целом, риск повторных сосудистых событий значительный, и только около 50% пациентов полностью выздоравливают (без значительной инвалидности) и возвращаются к работе после первого в истории ишемического инсульта. Некоторые подгруппы заметно увеличили риск неблагоприятных исходов в долгосрочной перспективе и поэтому требуют особого внимания.Таким образом, в то время как профиль риска атеросклероза связан с самым высоким риском повторного инсульта и смертности, возраст до 35 лет и инсульт, связанный с расслоением, мигренью и / или противозачаточными средствами, связаны с хорошим долгосрочным результатом. Что касается молодых людей с большой ожидаемой продолжительностью жизни, выявление факторов, связанных с более высокой смертностью, имеет важное значение, потому что мы можем изменить некоторые из этих факторов с помощью строгого фармакологического контроля и / или инвазивных сердечно-сосудистых процедур у отдельных пациентов.
Ссылки
1. Варона Дж. Ф., Герра Дж. М., Бермеджо Ф. Инсульт у молодых людей. Медицинская клиника . 2004. 122 (2): 70–74. [PubMed] [Google Scholar] 2. Bogousslavsky J, Pierre P. Ишемический инсульт у пациентов в возрасте до 45 лет. Неврологическая клиника . 1992. 10 (1): 113–124. [PubMed] [Google Scholar] 3. Варона Дж. Ф., Герра Дж. М., Бермехо Ф., Молина Дж. А., Гомес Де ла Камара А. Причины ишемического инсульта у молодых людей и эволюция этиологического диагноза в долгосрочной перспективе. Европейская неврология .2007. 57 (4): 212–218. [PubMed] [Google Scholar] 4. Шрайвер М.Э., Прокоп Л.Д. Экономический подход к проработке инсульта. Текущее мнение в неврологии и нейрохирургии . 1993. 6 (1): 74–77. [PubMed] [Google Scholar] 5. Харт Р.Г., Миллер В.Т. Инфаркт мозга у молодых людей: практический подход. Ход . 1983. 14 (1): 110–114. [PubMed] [Google Scholar] 6. Lidegaard O, Soe M, Andersen MVN. Церебральная тромбоэмболия среди молодых женщин и мужчин в Дании 1977–1982 гг. Ход .1986. 17 (4): 670–675. [PubMed] [Google Scholar] 7. Ненсини П., Инзитари Д., Баруффи М.С. и др. Заболеваемость инсультом у молодых людей во Флоренции, Италия. Ход . 1988; 19 (8): 977–981. [PubMed] [Google Scholar] 8. Марини С., Тотаро Р., Де Сантис Ф., Чианкарелли И., Бальдассарре М., Каролей А. Инсульт у молодых людей в реестре местных сообществ Аквилы: заболеваемость и прогноз. Ход . 2001. 32 (1): 52–56. [PubMed] [Google Scholar] 9. Каппелле Л.Дж., Адамс Х.П., Хеффнер М.Л., Торнер Дж.С., Гомес Ф., Биллер Дж.Прогноз для молодых людей с ишемическим инсультом: долгосрочное последующее исследование, оценивающее повторяющиеся сосудистые события и функциональные результаты в Регистре инсульта у молодых взрослых Айовы. Ход . 1994. 25 (7): 1360–1365. [PubMed] [Google Scholar] 10. Марини С., Тотаро Р., Каролей А. Долгосрочный прогноз ишемии головного мозга у молодых людей. Ход . 1999. 30 (11): 2320–2325. [PubMed] [Google Scholar] 11. Лейс Д., Банду Л., Хенон Х. и др. Клинические результаты у 287 последовательных молодых людей (от 15 до 45 лет) с ишемическим инсультом. Неврология . 2002. 59 (1): 26–33. [PubMed] [Google Scholar] 12. Варона Дж. Ф., Бермеджо Ф., Герра Дж. М., Молина Дж. А. Долгосрочный прогноз ишемического инсульта у молодых людей: исследование 272 случаев. Журнал неврологии . 2004. 251 (12): 1507–1514. [PubMed] [Google Scholar] 13. Hindfelt B, Nilsson O. Прогноз ишемического инсульта у молодых людей. Acta Neurologica Scandinavica . 1977; 55 (2): 123–130. [PubMed] [Google Scholar] 14. Ферро Дж. М., Креспо М. Прогноз после транзиторной ишемической атаки и ишемического инсульта у молодых людей. Ход . 1994. 25 (8): 1611–1616. [PubMed] [Google Scholar] 15. Лено С., Берчиано Дж., Комбаррос О. и др. Проспективное исследование инсульта у молодых людей в Кантабрии, Испания. Ход . 1993. 24 (6): 792–795. [PubMed] [Google Scholar] 16. Розентхул-Сорокин Н., Ронен Р., Тамир А., Гева Х., Эльдар Р. Инсульт у молодых в Израиле: заболеваемость и исходы. Ход . 1996. 27 (5): 838–841. [PubMed] [Google Scholar] 17. Куреши А.И., Сафдар К., Патель М., Янссен Р.С., Франкель М.Р. Инсульт у молодых чернокожих пациентов: факторы риска, подтипы и прогноз. Ход . 1995; 26 (11): 1995–1998. [PubMed] [Google Scholar] 18. Bogousslavsky J, Regli F. Ишемический инсульт у взрослых моложе 30 лет. Причина и прогноз. Архив неврологии . 1987. 44 (5): 479–482. [PubMed] [Google Scholar] 19. Маршалл Дж. Причина и прогноз инсульта у людей до 50 лет. Журнал неврологических наук . 1982; 53 (3): 473–488. [PubMed] [Google Scholar] 20. Ланцино Дж., Андреоли А., Ди Паскуале Дж. И др. Этиопатогенез и прогноз ишемии головного мозга у молодых людей.Обследование 155 пролеченных пациентов. Acta Neurologica Scandinavica . 1991. 84 (4): 321–325. [PubMed] [Google Scholar] 21. Камерлинго М., Касто Л., Цензори Б. и др. Рецидив после первого инфаркта мозга у молодых людей. Acta Neurologica Scandinavica . 2000. 102 (2): 87–93. [PubMed] [Google Scholar] 22. Матиас-Гиу Дж., Альварес-Сабин Дж., Фалип Р. и др. Прогноз ишемического инсульта у молодых людей. В: Труды совещания коллабораторов ECST; Сентябрь 1991 г .; Эдимбург, Шотландия.[Google Scholar] 23. Абрахам Дж., Шити Дж., Хосе С.Дж. Инсульты у молодых. Ход . 1971. 2 (3): 258–267. [PubMed] [Google Scholar] 24. Херер А.Ф., Смит Р.Р. Цереброваскулярное заболевание молодых людей в учебном госпитале Миссисипи. Ход . 1970. 1 (6): 466–476. [PubMed] [Google Scholar] 25. Wells CE, Timberger RJ. Церебральный тромбоз у пациентов до пятидесяти лет. Архив неврологии . 1961; 4: 268–271. [PubMed] [Google Scholar] 26. Гриндал А.Б., Коэн Р.Дж., Саул Р.Ф., Тейлор-младший.Инфаркт мозга у молодых людей. Ход . 1978; 9 (1): 39–42. [PubMed] [Google Scholar] 27. Снайдер Б.Д., Рамирес Лассепас М. Инфаркт мозга у молодых людей. Долгосрочный прогноз. Ход . 1980. 11 (2): 149–153. [Google Scholar] 28. Сринивасан К. Ишемическая цереброваскулярная болезнь у молодых. Две распространенные причины в Индии. Ход . 1984. 15 (4): 733–735. [PubMed] [Google Scholar] 29. Chancellor AM, Glasgow GL, Ockelford PA, Johns A, Smith J. Этиология, прогноз и гемостатическая функция после инфаркта головного мозга у молодых людей. Ход . 1989. 20 (4): 477–482. [PubMed] [Google Scholar] 30. Мусолино Р., Ла Спина П., Граната А. и др. Ишемический инсульт у молодых людей: проспективное и долгосрочное катамнестическое исследование. Цереброваскулярные заболевания . 2003. 15 (1-2): 121–128. [PubMed] [Google Scholar] 31. Путаала Дж., Куртце С., Хилтунен С., Толппанен Х., Касте М., Татлисумак Т. Причины смерти и предикторы 5-летней смертности молодых людей после первого ишемического инсульта: регистр молодых инсультов Хельсинки. Ход .2009. 40 (8): 2698–2703. [PubMed] [Google Scholar] 32. Недельчев К., Дер Мор Т.А., Георгиадис Д. и др. Ишемический инсульт у молодых людей: предикторы исхода и рецидива. Журнал неврологии, нейрохирургии и психиатрии . 2005. 76 (2): 191–195. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Нейсс Х., Ниланд Х.И., Томассен Л, Аарсет Дж., Мир К.М. Отдаленный исход инфаркта мозга у молодых людей. Acta Neurologica Scandinavica . 2004. 110 (2): 107–112. [PubMed] [Google Scholar] 34.Waje-Andreassen U, Naess H, Thomassen L, Eide GE, Vedeler CA. Долгосрочная смертность среди молодых пациентов с ишемическим инсультом в западной Норвегии. Acta Neurologica Scandinavica . 2007. 116 (3): 150–156. [PubMed] [Google Scholar]35. Instituto de Estadística. Consejería de Economía e Innovación Tecnológica. Comunidad de Madrid. Estadísticas del movimiento natural de la población de la Comunidad de Madrid, 1999. III. Defunciones. 3, 3105, 178 с.
37. Hankey GJ, Jamrozik K, Broadhurst RJ, et al.Пятилетняя выживаемость после первого инсульта и связанные с этим прогностические факторы в исследовании инсульта в Перте. Ход . 2000. 31 (9): 2080–2086. [PubMed] [Google Scholar] 38. Каролей А., Канделиз Л., Фиорелли М. и др. Долгосрочный прогноз транзиторных ишемических атак и обратимого ишемического неврологического дефицита: исследование на базе стационара. Цереброваскулярные заболевания . 1992; 2: 266–272. [Google Scholar] 39. Vauthey C, De Freitas GR, Van Melle G, Devuyst G, Bogousslavsky J. Улучшение исхода после инсульта с более высоким уровнем холестерина в сыворотке. Неврология . 2000. 54 (10): 1944–1948. [PubMed] [Google Scholar] 40. Биллер Дж., Адамс ХП, Бруно А, Лав BB, Марш Э. Смертность от острого инфаркта мозга у молодых людей — десятилетний опыт. Ангиология . 1991. 42 (3): 224–230. [PubMed] [Google Scholar] 41. Neau JP, Ingrand P, Mouille-Brachet C, et al. Функциональное восстановление и социальный исход после инфаркта головного мозга у молодых людей. Цереброваскулярные заболевания . 1998. 8 (5): 296–302. [PubMed] [Google Scholar] 42. Dewey HM, Sturm J, Donnan GA, Macdonell RAL, McNeil JJ, Thrift AG.Заболеваемость и исход подтипов ишемического инсульта: первоначальные результаты исследования заболеваемости инсультом в Северо-Восточном Мельбурне (NEMESIS) Цереброваскулярные заболевания . 2003. 15 (1-2): 133–139. [PubMed] [Google Scholar] 44. Адунский А., Гершковиц М., Раввин Р., Ашер-Сиврон Л., Охри А. Функциональное восстановление у молодых пациентов, перенесших инсульт. Архив физической медицины и реабилитации . 1992. 73 (9): 859–862. [PubMed] [Google Scholar] 45. Родрикес Гарсия Дж., Экспосито Тирадо Дж. А., Камачо Дж. С., Ферран Ферри П., Перес Эррера Дж. С., Дель Пино Альгаррада Р.Функциональное восстановление и возвращение к работе молодого пациента после инсульта. Неврология . 2004. 19 (4): 160–167. [PubMed] [Google Scholar] 46. Нэсс Х., Вайе-Андреассен У., Томассен Л, Ниланд Х., Мир К.М. Связанное со здоровьем качество жизни молодых людей с ишемическим инсультом при долгосрочном наблюдении. Ход . 2006. 37 (5): 1232–1236. [PubMed] [Google Scholar] 47. Ким Дж. С., Чой-Квон С., Квон СУ и др. Факторы, влияющие на качество жизни после ишемического инсульта: молодые пациенты по сравнению с пожилыми. Журнал клинической неврологии . 2005; 1: 59–68. [Бесплатная статья PMC] [PubMed] [Google Scholar] 48. Burn J, Dennis M, Bamford J, Sandercock P, Wade D, Warlow C. Долгосрочный риск повторного инсульта после первого инсульта: проект по инсульту в Оксфордшире. Ход . 1994. 25 (2): 333–337. [PubMed] [Google Scholar] 49. Rettig TCD, Bouma BJ, Van Den Brink RBA. Влияние чреспищеводной эхокардиографии на терапию и прогноз у молодых пациентов с ТИА или ишемическим инсультом. Нидерландский кардиологический журнал . 2009. 17 (10): 373–377. [Бесплатная статья PMC] [PubMed] [Google Scholar]Лечение ишемического инсульта — Emory Healthcare
Лечение ишемического инсульта
Тип назначаемой терапии зависит от многих факторов, включая возраст и общее физическое состояние, а также тяжесть и локализацию инсульта. Основная цель лечения ишемического инсульта — устранить закупорку головного мозга.
Неотложная терапия
Тромболитическое средство
- Это лекарство, разрушающее сгустки крови, помогает растворить сгусток крови, блокирующий сосуды головного мозга.Это поможет восстановить кровоток в головном мозге.
- Он также известен как тканевой активатор плазминогена (t-PA).
- t-PA не безопасен для всех, и его следует вводить как можно скорее после появления симптомов инсульта.
Нейрозащитные средства
- Эти лекарства сводят к минимуму ущерб, причиненный гибелью клеток мозга, связанной с инсультом.
Профилактические и / или поддерживающие лекарства
Антикоагулянты / антиагреганты
- Антикоагулянты (например,ж., варфарин) и антиагреганты (например, аспирин) могут быть назначены.
- Эти лекарства препятствуют свертыванию крови.
- Другие лекарства могут быть назначены для облегчения боли, увеличения кровотока, контроля судорог и снижения температуры и уровня сахара в крови.
Хирургические методы лечения
Тип операции, рекомендованный вашим врачом, зависит от различных факторов. Некоторые хирургические методики включают:
Каротидная эндартерэктомия
- Эта операция включает удаление зубного налета из сонной артерии, который обеспечивает кровоток в головном мозге.
- Это может снизить риск ишемического инсульта.
Микрохирургические методы: операция мозгового шунтирования
- Эта микрохирургия создает новый путь для кровотока через мозг, особенно в тех областях, которые были истощены кровью.
- Другой сосуд обычно пересаживают к мозговой артерии, чтобы создать этот новый путь.
- Микрохирургические методы позволяют опытным нейрохирургам Эмори работать с оптимальной точностью, что снижает риск и улучшает результаты для пациента.
Эндоваскулярные процедуры (интервенционная нейрорадиология)
- Интервенционные нейрорадиологические процедуры являются менее инвазивным методом лечения сосудисто-нервных расстройств.
- Они используют очень маленькие катетеры, называемые микрокатетерами, для лечения проблем внутри кровеносных сосудов.
- Микрокатетер вводится в сосуды через крошечный прокол в паховой области, через который интервенционный нейрорадиолог может дотянуться почти до любого сосуда в головном или спинном мозге.
- Эти эндоваскулярные подходы могут использоваться для открытия суженных или закупоренных артерий, растворения сгустков в артериях головного мозга, восстановления определенных аневризм и закрытия аномальных кровеносных сосудов, подверженных риску кровотечения.
- Эти методы часто позволяют избежать более инвазивной хирургии.
Эндоваскулярный тромболизис
- В этой процедуре нейро-интервенционист протягивает микрокатетер от артерии в паху до заблокированной артерии в головном мозге.
- Препараты, разрушающие сгустки крови, вводятся в артерию для растворения сгустка и восстановления кровотока в головном мозге быстрее, чем многие другие лекарства.
Церебральная ангиопластика и стентирование
- Эта процедура помогает расширить закупоренную артерию.
- Катетер с баллоном на конце вводится в закупоренную артерию, и баллон надувается, прижимая бляшку к стенкам.
- Затем вставляется стент или сетчатая стальная скоба, чтобы предотвратить засорение сосуда жировыми отложениями.
Продолжение ухода
После неотложной помощи при геморрагическом инсульте ваш врач, скорее всего, порекомендует:
Терапия, чувствительная ко времени
При лечении в течение трех часов препараты для разрушения тромбов могут снизить риск длительной нетрудоспособности.
Подкасты Stroke
Узнайте больше об интервенционной нейрорадиологии и всемирно известной нейронауке Эмори. Загрузите подкаст здесь, чтобы смотреть и учиться.
Время и опыт
Центр лечения инсульта Эмори включает трех самых опытных интервенционных нейрорадиологов региона. Вместе они проводят больше нейрорадиологических процедур, чем любая другая команда на Юго-Востоке. Узнайте больше о них здесь.
Прогноз инсульта
Инсульт вызывается сниженным или затрудненным кровотоком в части мозга.Мозгу для нормальной работы требуется постоянный приток кислорода и питательных веществ. Ограничение кровоснабжения какой-либо области может вызвать внезапное и серьезное повреждение мозга. Снижение притока крови к мозгу может быть вызвано закупоркой сосуда, снабжающего мозг, или кровотечением в головном мозге.
С возрастом артерии сужаются и затвердевают, но наличие определенных заболеваний и некоторых факторов образа жизни может ускорить этот процесс и повысить риск инсульта.Примеры этих состояний здоровья включают диабет, гипертонию и высокий уровень холестерина, а примерами факторов образа жизни являются потребление алкоголя, злоупотребление наркотиками, плохое питание, курение и низкий уровень физической активности. Многие случаи инсульта вызваны сгустками крови, которые образуются в артериях, которые образуются в артериях. стали суженными из-за наличия жировых отложений, состояние, называемое атеросклерозом.
Повреждение области мозга во время инсульта может повлиять на части тела, контролируемые этой областью мозга.Например, это может быть слабость или паралич конечностей или потеря речи и движения лицевых мышц. По некоторым оценкам, 75% выживших после инсульта страдают инвалидностью, которая снижает их шансы получить или остаться полностью занятыми. Кроме того, инсульт серьезно влияет на качество жизни человека, поскольку многие не могут заниматься повседневными делами. Инсульт также может оказывать эмоциональное воздействие, вызывая такие трудности, как депрессия, беспокойство и изменения личности.
Две основные формы инсульта — это ишемический инсульт и геморрагический инсульт.Ишемический инсульт вызывается закупоркой артерии (например, тромбом), по которой кровь попадает в мозг. При геморрагическом инсульте происходит разрыв кровеносного сосуда и утечка крови в мозг, вызывая повреждение мозга и уменьшая количество крови и кислорода, которые достигают некоторых частей мозга. Другой формой инсульта является транзиторная ишемическая атака или мини-инсульт, который описывает временную закупорку кровеносного сосуда, ведущего к мозгу. Эта форма инсульта не вызывает необратимых повреждений, и симптомы обычно проходят в течение 24 часов.
Люди, выздоравливающие после инсульта, часто сталкиваются с рядом проблем после выписки из больницы. Некоторые из последствий инсульта описаны ниже.
Физические проблемы
Некоторые из физических проблем, с которыми сталкивается человек, страдающий инсультом, включают:
Слабость и паралич — Слабость в конечностях — наиболее широко известный результат инсульта. Эта слабость различается по степени тяжести: некоторые люди страдают только очень легкой слабостью, а другие обнаруживают, что поражена одна сторона их тела.Также может возникнуть паралич, означающий, что человек полностью теряет способность двигать частью тела.
Spacticity — Мышцы могут оставаться жесткими, напряженными и болезненными при использовании после инсульта.
Затруднения при ходьбе — Пациент, страдающий инсультом, может легко обнаружить, что его пальцы ног касаются земли во время ходьбы, состояние, известное как «опущенная ступня».
Изменения ощущений — У человека может снизиться осязание, а чувствительность к боли может повыситься.Также могут возникать аномальные или неприятные ощущения, такие как жжение, покалывание, покалывание или онемение.
Когнитивные проблемы
Эксперты считают, что когнитивная потеря в той или иной степени происходит у всех выживших после инсульта. Считается, что наиболее распространенные когнитивные функции включают память, внимание и восприятие.
Память — Обычно возникают проблемы с кратковременной памятью, и выжившим может потребоваться больше времени для запоминания новой информации.
Внимание — Выжившим может быть трудно выбрать, когда им нужно уделять внимание, а когда нет. Сосредоточиться на задаче может быть сложно, и может стать труднее сконцентрироваться, особенно на нескольких задачах одновременно.
Восприятие — После удара может стать трудно обрабатывать информацию или получить доступ к памяти, связанной с информацией. Это может повлиять на способность человека систематизировать информацию так, чтобы он мог ее понять.
Депрессия
Примерно у 50% выживших после инсульта развивается депрессия. Симптомы депрессии различаются по степени тяжести и продолжительности. Некоторые из этих симптомов включают чувство грусти, трудности с концентрацией внимания или принятия решений, потерю интереса к повседневной деятельности и / или вещам, которые раньше представляли интерес, беспокойство, нарушения сна, потерю аппетита, суицидальные мысли, самоповреждение, потерю либидо, потеря уверенности и склонность избегать людей.
Проблемы со связью
Если инсульт вызвал повреждение участков мозга, которые используются для речи, это может повлиять на общение.На это также может повлиять повреждение мышц лица или горла. Около трети выживших находят способность общаться после перенесенного инсульта. Основными состояниями, вызывающими трудности в общении после инсульта, являются афазия, дизартрия и диспраксия.
Афазия влияет на то, как человек говорит, а также на его понимание, навыки чтения и письма. Дизартрия вызывает слабость мышц, необходимых для речи, что может изменить звук голоса и вызвать невнятность.Диспраксия описывает, когда мышцы не могут двигаться в том порядке, в котором они должны издавать звуки, необходимые для речи.
Эмоциональные проблемы
Если части мозга, ответственные за эмоции, повреждены инсультом, то поведение, мыслительные процессы и эмоции могут измениться. Выжившие после инсульта могут испытывать такие эмоции, как гнев, беспокойство, замешательство и разочарование.
Усталость
Усталость является обычным явлением после инсульта, и выжившие могут испытывать недостаток энергии, силы и чувствовать постоянную усталость.Испытываемая усталость отличается от обычной, потому что она не обязательно снимается отдыхом и не связана с недавней активностью.
Проблемы со зрением
Проблемы со зрением также часто возникают после инсульта, хотя часто они разрешаются самостоятельно, когда мозг начинает восстанавливаться. В случаях, когда мозг не восстанавливается, к этим проблемам бывает довольно сложно привыкнуть. Возникающие проблемы со зрением зависят от того, какие части мозга поражены.
Потеря центрального зрения относится к частичной или полной потере зрения на оба глаза, в то время как потеря поля зрения относится к неспособности правильно видеть либо слева, либо справа от центрального поля зрения.Также могут быть проблемы с движением глаз, а трудности с обработкой визуальной информации могут ухудшить способность распознавать лица или объекты. Физические упражнения иногда могут улучшить проблемы с движением глаз, а иногда может быть полезна повязка на глаз.
Выживание
Инсульт — вторая по значимости причина смерти во всем мире, хотя уровень смертности начинает снижаться. Более трех четвертей людей, перенесших инсульт, выживают в течение года, а более половины — более пяти лет.
Прогноз для пациентов после ишемического инсульта намного лучше, чем после геморрагического инсульта. Геморрагический инсульт не только убивает клетки мозга, но и увеличивает риск опасных осложнений, таких как повышение внутричерепного давления или спазмы сосудов головного мозга.
Многие люди, пережившие инсульт, восстанавливают свою независимость, хотя около четверти остаются с незначительной инвалидностью, а около 40% имеют более тяжелые формы инвалидности. Исход инсульта можно рассчитать с использованием шкалы инсульта Национального института здоровья, которая включает 11 факторов, от движения лица до уровня сознания, чтобы предсказать и оценить, насколько благоприятным является прогноз пациента.Если пациенты набирают менее 10 баллов, прогноз обычно благоприятный через год, тогда как балл более 20 предполагает менее положительный прогноз.
Дополнительная литература
Ишемический инсульт | Интернет-инсультный центр
Ишемический инсульт возникает, когда закупоривается артерия в головном мозге.
Ишемический инсульт возникает при закупорке мозговой артерии. Мозг зависит от своих артерий, доставляющих свежую кровь из сердца и легких. Кровь переносит в мозг кислород и питательные вещества, а также выводит углекислый газ и клеточные отходы.Если артерия заблокирована, клетки мозга (нейроны) не могут производить достаточно энергии и в конечном итоге перестают работать. Если артерия остается заблокированной более нескольких минут, клетки мозга могут погибнуть. Вот почему критически важно немедленное лечение.
Что вызывает это?
Ишемический инсульт может быть вызван несколькими заболеваниями. Наиболее частая проблема — сужение артерий шеи или головы. Чаще всего это вызвано атеросклерозом или постепенным отложением холестерина.Если артерии становятся слишком узкими, клетки крови могут собираться и образовывать тромбы. Эти сгустки крови могут блокировать артерию, в которой они образовались (тромбоз), или могут сместиться и попасть в артерии, расположенные ближе к мозгу (эмболия). Другой причиной инсульта являются тромбы в сердце, которые могут возникать в результате нерегулярного сердцебиения (например, фибрилляции предсердий), сердечного приступа или аномалий сердечных клапанов. Хотя это наиболее частые причины ишемического инсульта, существует множество других возможных причин.Примеры включают употребление уличных наркотиков, травмы кровеносных сосудов шеи или нарушения свертывания крови.
Типы ишемического инсульта?
Ишемический инсульт можно разделить на два основных типа: тромботический и эмболический .
Мозг, лишенный кислорода и других питательных веществ, страдает от инсульта.
Тромботический инсульт возникает, когда больные или поврежденные церебральные артерии блокируются образованием сгустка крови в головном мозге.Клинически называемый церебральным тромбозом или инфарктом головного мозга, этот тип событий является причиной почти 50 процентов всех инсультов. Церебральный тромбоз также можно разделить на две дополнительные категории, которые коррелируют с локализацией закупорки в головном мозге: тромбоз крупных сосудов и тромбоз мелких сосудов. Тромбоз крупных сосудов — это термин, используемый, когда закупорка происходит в одной из крупных кровоснабжающих артерий головного мозга, таких как сонная или средняя мозговая артерия, в то время как тромбоз мелких сосудов включает одну (или несколько) меньших, но более глубоких проникающих артерий головного мозга. артерии.Этот последний тип удара также называется лакунером.
Эмболический инсульт также вызывается сгустком внутри артерии, но в этом случае сгусток (или эмбол) образуется где-то в другом месте, а не в самом головном мозге. Часто из сердца эти эмболы попадают в кровоток, пока не застревают и не могут двигаться дальше. Это естественным образом ограничивает приток крови к мозгу и приводит к почти немедленным физическим и неврологическим нарушениям.
Кто это получит?
Ишемический инсульт — это наиболее распространенный вид инсульта, на который приходится около 88 процентов всех инсультов.Инсульт может поражать людей любого возраста, в том числе детей. Многие люди с ишемическим инсультом старше (60 лет и более), и риск инсульта увеличивается с возрастом. Ежегодно инсульт страдает примерно на 55 000 женщин больше, чем мужчин, и он чаще встречается среди афроамериканцев, чем среди представителей других этнических групп. Многие люди, перенесшие инсульт, имеют другие проблемы или состояния, которые повышают риск инсульта, например высокое кровяное давление (гипертония), сердечные заболевания, курение или диабет. Узнайте больше о факторах риска инсульта и о том, как снизить риск.
Инсульт — Лечение — NHS
Лечение ишемического инсульта
Если у вас был ишемический инсульт, обычно рекомендуется комбинация лекарств для лечения этого состояния и предотвращения его повторения.
Некоторые из этих лекарств необходимо принимать немедленно и только в течение короткого времени, в то время как другие можно начинать только после лечения инсульта, и, возможно, потребуется длительный прием.
Тромболизис — лекарство, разрушающее тромбы
Ишемический инсульт часто можно лечить с помощью инъекций лекарства под названием альтеплаза, которое растворяет сгустки крови и восстанавливает приток крови к мозгу.
Это применение лекарства, разрушающего тромбы, известно как тромболизис.
Alteplase наиболее эффективен, если начать лечение как можно скорее после инсульта — и уж точно в течение 4,5 часов.
Обычно не рекомендуется, если прошло более 4,5 часов, поскольку неясно, насколько это полезно при использовании по истечении этого времени.
Перед использованием альтеплазы очень важно провести сканирование мозга для подтверждения диагноза ишемического инсульта.
Это потому, что лекарство может усугубить кровотечение при геморрагическом инсульте.
Тромбэктомия
Небольшое количество тяжелых ишемических инсультов можно лечить с помощью экстренной процедуры, называемой тромбэктомией.
Удаляет тромбы и помогает восстановить приток крови к мозгу.
Тромбэктомия эффективна только при лечении ишемических инсультов, вызванных сгустком крови в большой артерии головного мозга.
Это наиболее эффективно, если начать как можно скорее после инсульта.
Процедура включает введение катетера в артерию, часто в паху.Через катетер в мозговую артерию вводится небольшое устройство.
Затем сгусток крови можно удалить с помощью устройства или путем отсасывания. Процедура может проводиться под местной или общей анестезией.
Аспирин и другие антиагреганты
Большинству людей будет предложена регулярная доза аспирина. Аспирин является не только болеутоляющим, но и антиагрегантом, который снижает вероятность образования нового сгустка.
Могут использоваться другие антитромбоцитарные препараты, такие как клопидогрель и дипиридамол.
Антикоагулянты
Некоторым людям могут предложить антикоагулянты, чтобы снизить риск образования новых тромбов в будущем.
Антикоагулянты предотвращают образование тромбов, изменяя химический состав крови таким образом, чтобы предотвратить образование сгустков.
Варфарин, апиксабан, дабигатран, эдоксабан и ривароксабан являются примерами антикоагулянтов для длительного применения.
Существует также ряд антикоагулянтов, называемых гепаринами, которые можно вводить только в виде инъекций и которые используются кратковременно.
Антикоагулянты могут быть предложены, если вы:
- имеете тип нерегулярного сердцебиения, называемый фибрилляцией предсердий, который может вызывать образование тромбов
- имеют в анамнезе тромбы
- развивают тромб в венах ног (тромбоз глубоких вен ТГВ)), потому что в результате инсульта вы не можете двигать одной из ног
Лекарства от кровяного давления
Если у вас слишком высокое кровяное давление, вам могут предложить лекарства для его снижения.
К наиболее часто используемым лекарствам относятся:
- тиазидные диуретики
- ингибиторы ангиотензинпревращающего фермента (АПФ)
- блокаторы кальциевых каналов
- бета-блокаторы
- альфа-блокаторы
Узнайте больше о лечении высокого кровяного давления
Статины
Если уровень холестерина в крови слишком высок, вам будет рекомендовано принять лекарство, известное как статин.
Статины снижают уровень холестерина в крови, блокируя химическое вещество (фермент) в печени, вырабатывающее холестерин.
Вам могут предложить статины, даже если ваш уровень холестерина не особенно высок, поскольку это может помочь снизить риск инсульта, независимо от вашего уровня холестерина.
Каротидная эндартерэктомия
Некоторые ишемические инсульты вызываются сужением шейной артерии, называемой сонной артерией, которая переносит кровь в мозг.
Сужение, известное как стеноз сонной артерии, вызвано скоплением жировых бляшек.
Если стеноз сонной артерии очень тяжелый, можно использовать хирургическое вмешательство, чтобы разблокировать артерию. Это называется каротидной эндартерэктомией.
При этом хирург делает разрез (разрез) на шее, чтобы открыть сонную артерию и удалить жировые отложения.
Лечение геморрагических инсультов
Как и в случае ишемических инсультов, некоторым людям, перенесшим геморрагический инсульт, также будут предложены лекарства для снижения кровяного давления и предотвращения дальнейших инсультов.
Если вы принимали антикоагулянты до инсульта, вам также может потребоваться лечение, чтобы обратить вспять действие лекарства и снизить риск дальнейшего кровотечения.
Хирургия
Иногда может потребоваться экстренная операция, чтобы удалить кровь из мозга и восстановить поврежденные кровеносные сосуды. Обычно это делается с помощью хирургической процедуры, известной как трепанация черепа.
Во время трепанации черепа удаляется часть черепа, чтобы хирург мог добраться до источника кровотечения.
Хирург отремонтирует поврежденные кровеносные сосуды и убедится, что в нем нет тромбов, которые могут ограничить приток крови к мозгу.
После остановки кровотечения кусок кости, удаленный из черепа, заменяют, часто искусственной металлической пластиной.
Операция при гидроцефалии
Операция также может проводиться для лечения осложнения геморрагического инсульта, называемого гидроцефалией.
Здесь повреждение в результате инсульта вызывает накопление спинномозговой жидкости в полостях (желудочках) мозга, вызывая такие симптомы, как головные боли, тошнота, сонливость, рвота и потеря равновесия.
Гидроцефалию можно лечить, вставив в мозг трубку, называемую шунтом, для отвода жидкости.
Узнайте больше о лечении гидроцефалии
Инсульт — Физиопедия
Введение
По данным Всемирной организации здравоохранения, инсульт определяется как поражение головного мозга с «быстро развивающимися клиническими признаками очагового или глобального нарушения церебральной функции, с симптомами, длящимися 24 часа или дольше, или ведущими к смерти без видимой причины. кроме сосудистого происхождения, и включает инфаркт головного мозга, внутримозговое кровоизлияние и субарахноидальное кровоизлияние «.
Острый инсульт также часто называют цереброваскулярным нарушением, что не является термином, предпочитаемым большинством неврологов, специализирующихся на инсульте. Инсульт — это НЕ случайность. Лучшим и более значимым термином является «мозговой приступ», близкий по значению к «сердечному приступу». [1]
Есть два основных типа штрихов [1] .
- Более распространенный тип — ишемический инсульт, вызванный прерыванием кровотока в определенной области мозга. Ишемический инсульт составляет 85% всех острых инсультов.Согласно классификации TOAST, существует четыре основных типа ишемических инсультов. Это атеросклероз крупных сосудов, заболевания мелких сосудов (лакунарные инфаркты), кардиоэмболические инсульты и криптогенные инсульты (см. Изображение слева на изображении).
- 15% острых инсультов — это геморрагические инсульты, которые вызваны разрывом кровеносного сосуда, т. Е. Острым кровотечением. Существует два основных типа геморрагических инсультов: внутримозговое кровоизлияние (ICH) и субарахноидальное кровоизлияние, на которое приходится около 5% всех инсультов (см. Изображение руки R на изображении)
Независимо от типа инсульта важно знать, что с каждой минутой отсутствия лечения ишемического инсульта крупных сосудов умирает около двух миллионов нейронов.Это наиболее важная концепция «время — мозг» для понимания острого инсульта и его лечения.
Эпидемиология / Этиология
По данным Всемирной организации здравоохранения (ВОЗ), 15 миллионов человек во всем мире ежегодно страдают от инсульта. Из них 5 миллионов умирают, а еще 5 миллионов остаются инвалидами. [2] Исследование глобального бремени болезней 2010 г. показало, что инсульт является второй ведущей причиной смерти в мире и третьей ведущей причиной преждевременной смерти и инвалидности, измеряемой в годах жизни с поправкой на инвалидность (DALY).Цереброваскулярные заболевания являются крупнейшим неврологическим фактором и составляют 4,1% от общего глобального DALY.
В США ежегодно происходит 800 000 новых инсультов. Каждые 40 секунд происходит один новый ход. Инсульт является 5-й по значимости причиной смерти и первой по значимости причиной инвалидности. [1]
От инсульта ежегодно умирает более 49 000 человек в Великобритании, почти каждый 10. В 2010 году инсульт был четвертой по величине причиной смерти в Великобритании после рака, болезней сердца и респираторных заболеваний. [3]
Инсульт может привести к инсульту по разным причинам. Некоторые из наиболее распространенных факторов риска включают [1]
- Гипертония, сахарный диабет, гиперхолестеринемия, недостаточная физическая активность, ожирение, генетика и курение.
- Церебральные эмболы обычно происходят из сердца, особенно у пациентов с ранее существовавшими аритмиями сердца (фибрилляция предсердий), пороком клапанов, структурными дефектами (дефекты межпредсердной и межжелудочковой перегородок) и хронической ревматической болезнью сердца.
- Эмболы могут застревать в областях ранее существовавшего стеноза.
- Потребление алкоголя имеет J-образную связь с ишемическим инсультом. От легкого до умеренного употребления алкоголя немного ниже риск ишемического инсульта, однако употребление алкоголя в больших количествах резко увеличивает риск. Прием алкоголя почти линейно увеличивает риск геморрагического инсульта.
Подробнее об эпидемиологии, заболеваемости и глобальном бремени инсульта
Клинически значимая анатомия
В основании мозга сонная и вертебробазилярная артерии образуют круг сообщающихся артерий, известный как Виллисовский круг (см. Изображение ниже).Из этого круга берут начало другие артерии — передняя мозговая артерия (ACA), средняя мозговая артерия (MCA) и задняя мозговая артерия (PCA) — и проходят во все части мозга. На изображении ниже четко показаны функциональные области коры головного мозга, которые могут быть затронуты из-за недостаточности кровоснабжения.Механизм повреждения / патологического процесса
Инсульт возникает, когда нарушается кровоснабжение определенной области мозга, что в конечном итоге приводит к повреждению и гибели клеток.
Штрихи можно классифицировать двумя способами:
Ишемический
Ишемические инсульты являются наиболее распространенными, составляя до 80% инсультов, и возникают при закупорке кровеносного сосуда, нарушающем приток крови к мозгу.
Ишемические инсульты делятся на:
- Тромботический — образование тромба в основной мозговой артерии или в мелких кровеносных сосудах глубоко внутри мозга. Сгусток обычно образуется вокруг атеросклеротических бляшек.
- Эмболия — Сгусток крови, воздушный пузырь или жировой шарик образуется в кровеносном сосуде в другом месте тела и переносится в мозг.
- Системная гипоперфузия — Общее снижение кровоснабжения, например. 1. в шоке 2. возникновение в мелких сосудах (лакунарные инфаркты), вызванные хронической неконтролируемой гипертензией, приводящей к патологическому состоянию липогиалиноза и артериолосклероза. Эти удары происходят в базальных ганглиях, внутренней капсуле, таламусе и мосту [1] .3 штриха водораздела см. Ссылку.
- Венозный тромбоз
Согласно классификации TOAST [5] , существует четыре основных типа ишемических инсультов.
- атеросклероз крупных сосудов,
- Болезни мелких сосудов (лакунарные инфаркты),
- Кардиоэмболический инсульт
- Криптогенные инсульты
Геморрагические
Геморрагические инсульты возникают, когда кровеносный сосуд в головном мозге разрывается и кровоточит.
- Внутримозговый геморрагический инсульт — кровотечение из кровеносного сосуда головного мозга. Высокое кровяное давление — основная причина внутримозгового геморрагического инсульта.
- Субарахноидальный геморрагический инсульт — кровотечение из кровеносного сосуда между поверхностью мозга и паутинными тканями, покрывающими мозг.
Nb. Некоторые эксперты не классифицируют субарахноидальное кровотечение как инсульт, поскольку субарахноидальные кровотечения проявляются иначе, чем ишемические инсульты и внутримозговые геморрагические инсульты.
Клиническая презентация
Инсульты могут присутствовать в заранее определенных синдромах из-за эффекта снижения кровотока в определенных областях мозга, которые коррелируют с результатами обследования. Это позволяет клиницистам предсказать область сосудистой сети головного мозга, которая может быть затронута.
Кортикальные области и их сосудистое снабжение:
Расположение инфаркта и выявленного дефицита
Левый MCA Поверхностный дивизион
Слабость верхней моторной части правого лица и руки из-за повреждения моторной коры головного мозга, нефлюальная афазия (Брока) из-за повреждения области Брока.Также может наблюдаться потеря чувствительности по корковому типу правого лица и руки, если инфаркт затрагивает сенсорную кору. Другие недостатки включают в себя плавную афазию (вернике) из-за повреждения области Вернике. [Афазия: нарушение понимания и выражения языка]
Правый MCA Поверхностный дивизион
Левого лица и верхней моторной слабости руки из-за повреждения моторной коры. Левый геминеглект (переменный) из-за повреждения недоминантных ассоциативных областей. Также может наблюдаться потеря чувствительности по корковому типу левого лица и руки, если инфаркт затрагивает сенсорную кору.
Левая лентикулостриатная ветвь MCA
Чистый верхнемоторный гемипарез справа вследствие повреждения базальных ганглиев (бледный шар и полосатое тело) и колена внутренней капсулы слева. Более крупные инфаркты, распространяющиеся на кору, могут вызывать корковый дефицит, например афазию.
Правые лентикулостриатные ветви MCA
Чистый верхне-моторный гемипарез слева из-за повреждения базальных ганглиев (бледный шар и полосатое тело) и колена внутренней капсулы справа.Более крупные инфаркты, распространяющиеся на кору, могут вызывать корковый дефицит, например афазию.
Левая плата
Правая гомонимная гемианопсия вследствие повреждения левого зрительного коры в затылочной доле. Распространение на colusom corpus препятствует коммуникации между двумя областями визуальных ассоциаций, поэтому может вызвать алексию без аграфии. Более крупные инфаркты, вовлекающие внутреннюю капсулу и таламус, могут вызвать потерю правого полусенсора и правый гемипарез из-за нарушения восходящей и нисходящей информации, проходящей через эти структуры.[Гемоанопия: потеря зрения в половине поля зрения]
Правый PCA
Левая гомонимная гемианопсия вследствие повреждения правой зрительной коры в затылочной доле. Более крупные инфаркты, вовлекающие внутреннюю капсулу и таламус, могут вызвать потерю левого полусенсора и левый гемипарез из-за нарушения восходящей и нисходящей информации, проходящей через эти структуры.
Левый ACA
Слабость верхних мотонейронов правой ноги из-за повреждения моторной коры и потеря чувствительности коры правой ноги из-за повреждения сенсорной коры.Хватательный рефлекс, поведенческие аномалии лобных долей и транскортикальная афазия также могут быть замечены, если задействованы префронтальная кора и дополнительные двигательные области.
Правый ACA
Слабость верхних мотонейронов левой ноги из-за повреждения моторной коры и потеря чувствительности коркового типа левой ноги из-за повреждения сенсорной коры. Хватательный рефлекс, поведенческие аномалии лобных долей и левый геминеглект также могут быть замечены, если задействованы префронтальная кора и недоминантная ассоциативная кора.
Показатели результата
Шкала инсульта NIH
Dynamic Gait Index, Dynamic Gait Index из 4 пунктов и Оценка функциональной походки демонстрируют достаточную валидность, отзывчивость и надежность для оценки функции ходьбы у пациентов с инсультом, проходящих реабилитацию, но оценка функциональной походки рекомендуется для ее психометрических показателей. свойства [9] .
Оценка инсульта по шкале Чедока-Макмастера
Инвентаризация рук и кистей рук чедока
Пересмотренная шкала восстановления комы CRS-R используется для оценки пациентов с расстройством сознания, обычно комой.
Для получения дополнительной информации ознакомьтесь с нашим обзором показателей исхода инсульта.
Дифференциальная диагностика
Дифференциальный диагноз широк и может включать в себя имитирующие инсульт, такие как ТИА, нарушение обмена веществ (другими словами, гипогликемия, гипонатриемия), гемиплегическая мигрень, инфекция, опухоль головного мозга, обморок и конверсионное расстройство. [1]
Менеджмент / Вмешательства
Раннее ведение острого инсульта
Целью неотложной помощи пациентам с инсультом является стабилизация состояния пациента и завершение первоначальной оценки, включая визуализацию и лабораторные исследования, в короткие сроки.Важнейшие решения касаются необходимости интубации, контроля артериального давления и определения соотношения риск / польза от тромболитического вмешательства. [10]
Пациентам, у которых по шкале комы Глазго 8 или меньше баллов или по быстро уменьшающимся баллам по шкале комы Глазго, требуется экстренный контроль дыхательных путей с помощью интубации.
Недавнее исследование показало улучшение походки с помощью интервальных тренировок высокой интенсивности и непрерывных тренировок средней интенсивности у амбулаторных пациентов с хроническим инсультом.Согласно рекомендациям после инсульта, непрерывная аэробная тренировка умеренной интенсивности (MCT) улучшает аэробную способность и подвижность после инсульта. Было показано, что высокоинтенсивные интервальные тренировки (HIT) более эффективны, чем MCT среди здоровых взрослых и людей с сердечными заболеваниями.
Физиотерапия
Физиотерапевты должны быть привлечены на раннем этапе и должны сами оценить, насколько много они могут работать с пациентом. Ранняя мобилизация связана с лучшими результатами — даже с учетом потенциального мешающего влияния тяжести заболевания.Если реабилитация будет проходить в отделении, отличном от отделения неотложной помощи, получаемая помощь должна быть максимально органичной. Тип и интенсивность терапии должны определяться потребностями пациента, а не местонахождением. [11] Обзор Харутоши Сакакима и др. предполагает, что физические упражнения действуют как прототипные предварительные стимулы, которые обеспечивают эффекты защиты мозга и являются безопасными и действенными вариантами лечения для обеспечения эндогенной нейропротекции у пациентов с острым и хроническим инсультом [12] .
Исследование Carina U Persson et al. обнаружили, что возраст, парез руки, афазия и паралич лицевого нерва при индексном инсульте были предикторами повышения мышечного тонуса через семь лет после ишемического инсульта [13] . Рандомизированное исследование, посвященное изучению эффектов тренировки равновесия с функциональной электрической стимуляцией, запускаемой электромиограммой (ФЭС, запускаемой электромиограммой), на улучшение статического баланса, динамического баланса и активации мышц голеностопного сустава, предполагает положительные результаты у пациентов с инсультом [14] .
Однократное слепое рандомизированное контролируемое испытание, сравнивающее эффективность самостоятельной тренировки сидя-стоя, со вспомогательным устройством с ручным обучением сидя-стоячим в реабилитационной больнице Гонконга, предлагает положительные результаты при самостоятельной тренировке сидя-стоя. тренировка стоя по ускорению восстановления независимости положения сидя и стоя у лиц, переживших подострый инсульт [15] .Систематический обзор показывает, что только вмешательства в образ жизни, которые включают конкретные стратегии, нацеленные на физическую активность, дают положительный результат в отношении уровней физической активности по сравнению с вмешательствами в общий образ жизни [16] .
Основные цели реабилитации
- Предотвратить осложнения
- Свести к минимуму обесценение
- Максимальная функция
Оптимизация реабилитации после инсульта
- Ранняя оценка с использованием стандартизированных оценок и проверенных инструментов оценки
- Раннее применение научно обоснованных вмешательств, соответствующих индивидуальным потребностям пациента
- Доступ пациентов к опытной многопрофильной реабилитационной бригаде
- текущее медицинское лечение факторов риска и сопутствующих заболеваний
Рандомизированное контролируемое исследование предполагает, что программа CARE4STROKE дала положительный результат в отношении тревожности и депрессии у пациентов [17] .
Верхняя конечность
Поражения верхних конечностей:
- Подвывих
- Изменения в ощущениях
- Контрактура
- Отек
- Проблемы координации
- Слабость
- Измененная сила мышц
- Изменения мышечного тонуса
- Дисфункция кисти
Цели лечения:
- Предотвратите боль в плече, а если вы не можете этого сделать, эффективно купите боль.
- Будьте избирательны при выборе компенсаторных или лечебных методов вмешательства для лечения клиентов, у которых прогнозируется низкий уровень восстановления двигательной функции и плохое функциональное использование руки и кисти.
- Обеспечить реабилитацию, ориентированную на лечение, клиентам, у которых прогнозируется изменение функции руки и кисти.
- Используйте меры известной надежности и достоверности для планирования лечения и прогнозирования результатов.
В верхней конечности с тяжелым поражением и / или плохим прогнозом выздоровления (оценка инсульта по шкале Chedoke McMaster (CMSA) руки и кисти <стадия 4) лечение должно быть сосредоточено на поддержании комфортной, безболезненной, подвижной руки и кисти [18] [19] .
- Сосредоточьтесь на правильном положении, чтобы обеспечить поддержку в состоянии покоя и осторожном обращении во время функциональной активности
- Участвуйте в занятиях под руководством профессиональных реабилитологов в учреждениях или общинах, которые учат клиента и опекуна выполнять упражнения на самостоятельный диапазон движений.
- Избегайте использования верхних шкивов (риск травмы плечевой ткани)
- Используйте некоторые средства внешней поддержки верхних конечностей 1 или 2 стадии во время перемещений и подвижности
- Поместите руку и кисть в различные положения, в том числе в пределах поля зрения клиента
- Используйте некоторые средства внешней поддержки для защиты верхней конечности во время использования инвалидной коляски
В верхней конечности с умеренными нарушениями, которые демонстрируют высокую мотивацию и потенциал для функционального моторного развития (CMSA => стадия 4) [18] [19 ]
- Участвуйте в повторяющихся и интенсивных новых задачах, которые побуждают пережившего инсульт приобрести необходимые двигательные навыки для использования пораженной верхней конечности во время функциональных задач и действий
- Примите участие в обучении моторики, включая использование образов.
Методы лечения:
- Силовая тренировка — Существуют доказательства того, что силовая тренировка может улучшить силу и функцию верхних конечностей без повышения тонуса или боли у людей с инсультом [20] [21] . Рандомизированное исследование, изучающее влияние тренировки равновесия с функциональной электрической стимуляцией, запускаемой электромиограммой (ФЭС, запускаемой ЭМГ), для улучшения статического баланса, динамического баланса и активации мышц голеностопного сустава, предполагает положительные результаты у пациентов с инсультом.Рандомизированное контролируемое исследование показало улучшение силы и двигательной функции у пациентов после подострого инсульта при высокоинтенсивных и низкоинтенсивных тренировках с отягощениями рук [22] .
- Модифицированная двигательная терапия, вызванная ограничениями (mCIMT) и CIMT направлена на выявление неиспользования и снижение двигательной функции в верхней конечности, пострадавшей в результате инсульта [23] Некоторые исследования показывают, что выполнение аэробных упражнений до m-CIMT улучшает результаты [24] .
- Ортопедия — терапия, включающая динамический ортез на запястье, может быть не лучше мануальной терапии [25] . Длительное использование статических ортезов требует дополнительных соответствующих возможностей лечения, чтобы предотвратить сжатие кулака, проблемы с ADL и поддержание гигиены. [26]
- Игры — компьютерные игры, ориентированные на достижение цели, доказали, что они значительно уменьшают поражение верхних конечностей у лиц, переживших инсульт [27] [28]
- Виртуальная реальность — тренировки в виртуальной реальности показали свою эффективность в восстановлении двигательных нарушений верхних конечностей и связанных с ними функциональных способностей [29] [30]
- Зеркальная терапия — Зеркальная терапия оказывает положительное влияние на моторный контроль и функции по сравнению с традиционной терапией [31] [32] [33]
- Роботизированная терапия — было показано, что он оказывает положительное влияние на восстановление моторики и функции [34] [35] [36]
Клинические рекомендации
Общее руководство: Национальные клинические рекомендации по инсульту, Королевский колледж врачей, сентябрь 2012 г.
Неотложная помощь
Реабилитация
Улучшение результатов команды здравоохранения
- Профилактика и лечение инсульта лучше всего проводить с помощью межпрофессионального командного подхода.
- Просвещение населения и службы неотложной медицинской помощи (СМП) чрезвычайно важны для улучшения результатов лечения инсульта.
- Во время зависящей от времени фазы раннего инсульта и реабилитации в лечении инсульта участвует межпрофессиональная команда для лечения болезни. Фактические данные свидетельствуют о том, что в больницах, где работают бригады по инсульту, которые продемонстрировали знания в области инсульта и сократили время до иглы, снизилась смертность и улучшились результаты.
- После постановки диагноза инсульта и оказания неотложной помощи пациенту может потребоваться обширная физическая реабилитация, логопедия и / или консультация по питанию.
- Для тех, у кого функция восстанавливается в течение 3 месяцев, прогноз хороший, но для тех, у кого есть остаточный неврологический дефицит, результат остается осторожным.
- Медсестры и физиотерапевты на этом этапе сыграли решающую роль в обучении членов семьи и пациентов, поскольку повседневная деятельность часто может быть проблемой.
- Вторичная профилактика после острого инсульта зависит от основного механизма инсульта.
- Ведение инсульта — одна из самых сложных и сложных проблем для медицинских работников.Только через межпрофессиональный подход можно достичь наилучших результатов. [1]
Ресурсы
Презентации
Список литературы
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 Тади П., Луи Ф. Острый инсульт (нарушение мозгового кровообращения). Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK535369/ (по состоянию на 28 декабря 2019 г.)
- ↑ Глобальное бремя инсульта.Атлас болезней сердца и инсульта. MacKay J, Mensah GA. Всемирная организация здоровья.
- ↑ Таунсенд Н., Викрамасингх К., Бхатнагар П., Смолина К., Николс М., Лил Дж., Луенго-Фернандес Р., Райнер М. (2012). Статистика ишемической болезни сердца, издание 2012 г. Британский фонд сердца: Лондон. P21
- ↑ Кэл Шипли, доктор медицины Что такое инсульт? — Повествование и анимация Кэла Шипли, доктора медицины. Доступно по адресу: http://www.youtube.com/watch?v=uLJewzJcCZ0 [последний доступ 10.10.14]
- ↑ Зафар Ф., Тарик В., Шоаиб РФ, Шах А., Сиддик М., Заки А., Асад С.Частота подтипов ишемического инсульта на основе классификации тостов в центре третичной медицинской помощи в Пакистане. Азиатский журнал нейрохирургии. Октябрь 2018; 13 (4): 984. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6208235/ (дата обращения: 28 декабря 2019 г.)
- ↑ USMLEFastTrack. Последствия инсульта — Средняя мозговая артерия. Доступно по адресу: http://www.youtube.com/watch?v=6sk7AXNw9Ns [последний доступ 10.10.14]
- ↑ USMLEFastTrack. Последствия инсульта — задняя мозговая артерия. Доступно по адресу: http: // www.youtube.com/watch?v=OFlL9Dm8qCM [последний доступ 10.10.14]
- ↑ USMLEFastTrack. Последствия инсультов — передняя мозговая и боковая полосатая артерия. Доступно по адресу: http://www.youtube.com/watch?v=NSWnNnfDt70 [последний доступ 10.10.14]
- ↑ Lin JH, Hsu MJ, Hsu HW, Wu HC, Hsieh CL. Психометрические сравнения 3-х функциональных методов передвижения для пациентов с инсультом. Гладить. 29 июля 2010 г .; онлайн-статья перед печатью
- ↑ Адамс Х., Адамс Р., Дель Зоппо Дж., Гольдштейн Л.Б. Рекомендации по раннему ведению пациентов с ишемическим инсультом: в рекомендациях 2005 г. обновлено научное заявление Совета по инсульту Американской кардиологической ассоциации / Американской ассоциации по инсульту.Гладить. Апрель 2005; 36 (4): 916-23.
- ↑ Harwood R, Huwez F, Good D. Stroke Care: Практическое руководство. Нью-Йорк: Оксфорд, 2011.
- ↑ Мацуда Ф., Сакакима Х., Йошида Й. Влияние ранних упражнений на повреждение мозга и восстановление после очагового инфаркта мозга у крыс. Acta Physiologica. 2010 июл: нет-.
- ↑ Wissel J, Verrier M, Simpson DM, Charles D, Guinto P, Papapetropoulos S, Sunnerhagen KS. Постинсультная спастичность: предикторы раннего развития и рекомендации по терапевтическому вмешательству.PM&R. 2015 1 января; 7 (1): 60-7.
- ↑ Ли К. Тренировка равновесия с запускаемой электромиограммой функциональной электрической стимуляции в реабилитации пациентов с инсультом. Науки о мозге. 2020 Февраль; 10 (2): 80.
- ↑ Joey NC, Ho Marc WK. Восстанавливает ли самостоятельная тренировка сидячего положения стоя с помощью вспомогательного устройства независимость сидячего положения стоя у пациента, перенесшего инсульт? Одно слепое рандомизированное контролируемое исследование. Журнал реабилитации и инженерных вспомогательных технологий. 2020 Янв; 7: 2055668319866053.
- ↑ Hendrickx W, Vlietstra L, Valkenet K, Wondergem R, Veenhof C, English C, Pisters MF. Само по себе вмешательство в общий образ жизни кажется недостаточным для повышения уровня физической активности после инсульта или ТИА: систематический обзор. BMC неврология. 2020 Декабрь; 20: 1-3.
- ↑ Vloothuis JD, Mulder M, Nijland RH, Goedhart QS, Konijnenbelt M, Mulder H, Hertogh CM, Van Tulder M, Van Wegen EE, Kwakkel G. Упражнения с участием опекуна с поддержкой электронного здоровья для ранней поддерживаемой разрядки после инсульта ( CARE4STROKE): рандомизированное контролируемое исследование.PloS один. 2019 8 апреля; 14 (4): e0214241.
- ↑ 18,0 18,1 Норин Фоли, Свати Мета, Джеффри Джутаи, Элизабет Стейнс, Роберт Тизелл. Вмешательства на верхних конечностях. EBRSR, 2013 г.
- ↑ 19,0 19,1 Susan Barreca et al. Ведение руки и кисти после инсульта с гемиплегией: лечение: рекомендации группы консенсуса 2001 г. Фонд сердца и инсульта Онтарио, 2001 г.
- ↑ Кэролинн Паттен, Элизабет Дж. Кондлифф, Кристин А. Дайраги5 и Питер С. Лам.Сопутствующие нейромеханические и функциональные улучшения после силовой тренировки верхних конечностей после инсульта. Журнал нейроинжиниринга и реабилитации 2013, 10: 1
- ↑ Harris JE, Eng JJ. Силовые тренировки улучшают функцию верхних конечностей у людей с инсультом: метаанализ. Гладить. 2010 Янв; 41 (1): 136-40.
- ↑ Högg S, Holzgraefe M, Drüge C, Hauschild F, Herrmann C, Obermann M, Mehrholz J. Высокоинтенсивные тренировки с отягощениями рук не приводят к лучшим результатам, чем низкоинтенсивные тренировки с отягощениями у пациентов после подострого инсульта: рандомизированный контролируемый пробный.Журнал восстановительной медицины. 2020 5 мая.
- ↑ Barzel A, Ketels G, Stark A, Tetzlaff B, Daubmann A, Wegscheider K, van den Bussche H, Scherer M. Домашняя двигательная терапия, вызванная ограничениями, для пациентов с дисфункцией верхних конечностей после инсульта (HOMECIMT): кластер -рандомизированное контролируемое исследование. Ланцетная неврология. 2015 1 сентября; 14 (9): 893-902.
- ↑ да Силва, E.S.M., Сантос, Г.Л., Катай, А.М., Борстад, А., Фуртадо, Н.П.Д., Анисето, I.A.V. и Руссо, Т.Л., 2019. Влияние аэробных упражнений на исходы модифицированной двигательной терапии, вызванной ограничениями, у лиц с хроническим гемипарезом: протокол рандомизированного клинического исследования. BMC Neurology , 19 (1), с.196.
- ↑ Barry JG1, Ross SA, Woehrle J. Терапия, включающая динамический ортез запястья и руки, по сравнению с ручной помощью при хроническом инсульте: пилотное исследование. J Neurol Phys Ther. 2012 Март; 36 (1): 17-24.
- ↑ Аукье Андринга, Ингрид ван де Порт и Ян-Виллем Мейер. Долгосрочное использование статических ортезов кисти и запястья у пациентов с хроническим инсультом: пилотное исследование. Исследование и лечение инсульта, 2013.
- ↑ Энн Рейнталь, Кэти Сирони, Синди Кларк, Джеффри Свиерс, Мишель Келликер и Сьюзен Линдер.ВЗАИМОДЕЙСТВИЕ: Управляемая игра на основе активности в нейрореабилитации после инсульта: пилотное исследование. Troke Research and Treatment, Volume 2012 (2012), ID статьи 784232, 10 страниц
- ↑ Иордания, Кимберли; Сэмпсон, Майкл; Король, Маркус. ; atlitid = 212008 Table-Top Exergaming улучшает функцию руки при хроническом инсульте. Общество реабилитационной инженерии и вспомогательных технологий Северной Америки, 2013 г.
- ↑ Андреа Туролла1, Мауро Дам1, Лаура Вентура, Паоло Тонин, Микела Агостини, Карла Цуккони, Паве Кипер, Аннакиара Каньин и Ламберто Пирон.Виртуальная реальность для восстановления двигательной функции верхней конечности после инсульта: проспективное контролируемое исследование. Журнал нейроинжиниринга и реабилитации 2013, 10:85
- ↑ S Bermúdez i Badia, E Lewis, S Bleakley. Сочетание виртуальной реальности и миоэлектрического ортеза на конечность для восстановления активного движения после инсульта: пилотное исследование. Proc. 9-я Международная конференция Инвалидность, технологии, связанные с виртуальной реальностью Лаваль, Франция, 10–12 сентября 2012 г.
- ↑ Thieme H, Mehrholz J, Pohl M, Behrens J, Dohle C.Зеркальная терапия для улучшения двигательной функции после инсульта. Кокрановский обзор, 2012 г.
- ↑ Чинг-И Ву, Пай-Чуань Хуан, Ю-Тин Чен, Кех-Чунг Линь, Сю-Вэнь Ян. Влияние зеркальной терапии на моторное и сенсорное восстановление при хроническом инсульте: рандомизированное контролируемое исследование. Архивы физической медицины и реабилитации, Американский конгресс реабилитационной медицины, 2013 г.
- ↑ Ли, Мён Мо; Чо, Хви-молодой; Сон, Чанг Хо. Программа зеркальной терапии улучшает восстановление моторики верхних конечностей и моторную функцию у пациентов с острым инсультом.Американский журнал физической медицины и реабилитации: август 2012 г. — том 91 — выпуск 8 — стр. 689–700
- ↑ Нахид Норузи-Гейдари, Филипп С. Аршамбо, Джойс Фанг. Влияние роботизированной терапии на реабилитацию после инсульта в верхних конечностях: систематический обзор и метаанализ литературы. JRRD, 2012, 49 (4), 479–496
- ↑ Патрицио Сале1, Марко Франческини1, Стефано Маццолени, Энцо Пальма1, Маурицио Агости и Федерико Постераро. Влияние роботизированной терапии верхних конечностей на восстановление моторики у пациентов с подострым инсультом.Журнал нейроинжиниринга и реабилитации 2014, 11: 104
- ↑ Kwakkel G, Kollen BJ, Krebs HI. Влияние роботизированной терапии на восстановление верхних конечностей после инсульта: систематический обзор. Neurorehabil Neural Repair. Март 2008 г. — апрель; 22 (2): 111-21. Epub 2007 17 сентября.
Диагностика острого инсульта — Американский семейный врач
1. Go AS, Мозаффарян Д., Роджер В.Л., и другие.; Статистический комитет Американской кардиологической ассоциации и Подкомитет по статистике инсульта.Статистика сердечных заболеваний и инсульта — обновление 2014 г .: отчет Американской кардиологической ассоциации. Тираж . 2014; 129 (3): e28 – e292 ….
2. Adams HP Jr, Bendixen BH, Каппелле ЖЖ, и другие. Классификация подтипа острого ишемического инсульта. Определения для использования в многоцелевом клиническом исследовании. ТОСТ. Испытание Org 10172 в лечении острого инсульта. Инсульт . 1993. 24 (1): 35–41.
3. Morgenstern LB, Лизабет Л.Д., Mecozzi AC, и другие.Популяционное исследование острого инсульта и диагностики ТИА. Неврология . 2004. 62 (6): 895–900.
4. Рука PJ, Haisma JA, Кван Дж, и другие. Соглашение между наблюдателями относительно клинической оценки подозрения на инсульт у постели больного. Инсульт . 2006. 37 (3): 776–780.
5. Нор А.М., Дэвис Дж, Сен Б, и другие. Шкала распознавания инсульта в отделении неотложной помощи (ROSIER): разработка и проверка инструмента для распознавания инсульта. Ланцет Нейрол . 2005; 4 (11): 727–734.
6. Гольдштейн Л. Б., Симел ДЛ. У этого пациента инсульт? JAMA . 2005; 293 (19): 2391–2402.
7. Тис К.С., Ченг Э. Диагностика острого инсульта. Ам Фам Врач . 2009. 80 (1): 33–40.
8. Searls DE, Паздера Л, Корбель Э, Высата О, Caplan LR. Симптомы и признаки ишемии заднего кровообращения в Регистре заднего кровообращения Медицинского центра Новой Англии. Arch Neurol . 2012. 69 (3): 346–351.
9. Jauch EC, Saver JL, Адамс HP младший, и другие.; Совет Американской кардиологической ассоциации по инсульту; Совет по уходу за сердечно-сосудистыми заболеваниями; Совет по заболеваниям периферических сосудов; Совет по клинической кардиологии. Рекомендации по раннему ведению пациентов с острым ишемическим инсультом: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Инсульт . 2013. 44 (3): 870–947.
10. Рука PJ, Кван Дж, Линдли Р.И., Деннис М.С., Wardlaw JM. Различие между инсультом и мимикой у постели больного: исследование мозговой атаки. Инсульт . 2006. 37 (3): 769–775.
11. Schmülling S, Гронд М, Рудольф Дж, Кинке П. Обучение как предпосылка для надежного использования шкалы NIH Stroke Scale. Инсульт . 1998. 29 (6): 1258–1259.
12. Джозефсон С.А., Холмы НК, Johnston SC. Надежность шкалы инсульта NIH в рейтингах большой выборки врачей. Цереброваск Дис . 2006. 22 (5–6): 389–395.
13. Национальная ассоциация инсульта. Шкала инсульта NIH. 2014; Онлайн-образование NIHSS. http://www.stroke.org/site/PageServer?pagename=nihss. По состоянию на 21 октября 2014 г.
14. Lever NM, Нюстрём К.В., Шиндлер Ю.Л., Халлидей Дж. Wira C III, Функ М.Упущенные возможности распознать ишемический инсульт в отделении неотложной помощи. J Emerg Nurs . 2013. 39 (5): 434–439.
15. Дюпре С.М., Либман Р, Дюпре С.И., Кац Дж. М., Рыбинник I, Квятковски Т. Обводите хамелеонов. J Stroke Cerebrovasc Dis . 2014. 23 (2): 374–378.
16. Кербер К.А., Браун DL, Лизабет Л.Д., Смит М.А., Моргенштерн LB. Инсульт среди пациентов с головокружением, головокружением и дисбалансом в отделении неотложной помощи: популяционное исследование. Инсульт . 2006. 37 (10): 2484–2487.
17. Хотсон-младший, Балох RW. Острый вестибулярный синдром. N Engl J Med . 1998. 339 (10): 680–685.
18. Newman-Toker DE, Кербер К.А., Хси ЙХ, и другие. HINTS превосходит ABCD2 для скрининга инсульта при остром постоянном головокружении и головокружении. Acad Emerg Med . 2013. 20 (10): 986–996.
19. Тарнутзер А.А., Берковиц А.Л., Робинсон К.А., Хси ЙХ, Newman-Toker DE.У моего пациента с головокружением случился инсульт? Систематический обзор прикроватной диагностики острого вестибулярного синдрома. CMAJ . 2011; 183 (9): E571 – E592.
20. Newman-Toker DE. 3-компонентный H.I.N.T.S. аккумулятор. http://content.lib.utah.edu/cdm/singleitem/collection/ehsl-dent/id/6/rec/5. По состоянию на 20 июля 2014 г.
21. Runchey S, Макги С. Есть ли у этого пациента геморрагический инсульт ?: клинические данные, позволяющие отличить геморрагический инсульт от ишемического инсульта. JAMA . 2010. 303 (22): 2280–2286.
22. Connolly ES Jr, Рабинштейн А.А., Каруапома-младший, и другие.; Американский кардиологический совет по инсульту; Совет по сердечно-сосудистой радиологии и интервенции; Совет по уходу за сердечно-сосудистыми заболеваниями; Совет по сердечно-сосудистой хирургии и анестезии; Совет по клинической кардиологии. Рекомендации по лечению аневризматического субарахноидального кровоизлияния: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Инсульт . 2012. 43 (6): 1711–1737.
23. Moore SA, Рабинштейн А.А., Стюарт М.В., Freeman WD. Распознавание признаков и симптомов аневризматического субарахноидального кровоизлияния. Эксперт Rev Neurother . 2014. 14 (7): 757–768.
24. van Gijn J, Керр Р.С., Rinkel GJ. Субарахноидальное кровоизлияние. Ланцет . 2007. 369 (9558): 306–318.
25. Хеммен ТМ, Мейер BC, МакКлин Т.Л., Lyden PD.Идентификация имитаторов неишемического инсульта среди 411 кодовых штрихов в Центре инсульта Калифорнийского университета в Сан-Диего. J Stroke Cerebrovasc Dis . 2008. 17 (1): 23–25.
26. Förster A, Грибе М, Волк МЕНЯ, Сабо К, Хеннеричи М.Г., Керн Р. Как определить имитаторов инсульта у пациентов, которым назначен внутривенный тромболизис? Дж. Neurol . 2012. 259 (7): 1347–1353.
27. Artto V, Путаала Дж, Strbian D, и другие.; Хельсинкская группа регистра тромболизиса инсульта. Имитация инсульта и внутривенный тромболизис. Энн Эмерг Мед . 2012. 59 (1): 27–32.
28. Цивгулис Г, Александров А.В., Чанг Дж, и другие. Безопасность и исходы внутривенного тромболизиса при имитации инсульта: 6-летнее исследование в одном центре и объединенный анализ опубликованных серий. Инсульт . 2011. 42 (6): 1771–1774.
29. Вромен ПК, Буддинг МК, Luijckx GJ, Де Кейзер Дж.Распространенность мимиков инсульта среди госпитализированных в инсультное отделение в зависимости от возрастной группы. J Stroke Cerebrovasc Dis . 2008. 17 (6): 418–422.
30. Mehta S, Вора Н, Эджелл Р.С., и другие. Инсульт имитирует парадигму капельницы. J Stroke Cerebrovasc Dis . 2014; 23 (5): 844–849.
31. Guillan M, Алонсо-Кановас А, Гонсалес-Валькарсель Дж., и другие. Имитаторы инсульта, леченные тромболизисом: дополнительные доказательства безопасности и отличительные клинические признаки. Цереброваск Дис . 2012. 34 (2): 115–120.
32. Куреши А.И., Эззеддин М.А., Насар А, и другие. Распространенность повышенного артериального давления у 563 704 взрослых пациентов с инсультом, поступивших в отделение неотложной помощи в США. Am J Emerg Med . 2007. 25 (1): 32–38.
33. Подкомитет по классификации головной боли Международного общества головной боли. Международная классификация головных болей. 2-е издание. Цефалгия . 2004; 24 (приложение 1): 9–160.
34. Liou KC, Чен Л.А., Lin YJ. Эпидуральная гематома шейного отдела позвоночника имитирует острый ишемический инсульт. Am J Emerg Med . 2012; 30 (7): 1322.e1 – e3.
35. Merino JG, Любы М, Бенсон RT, и другие. Предикторы имитации острого инсульта у 8187 пациентов обратились в службу поддержки инсульта. J Stroke Cerebrovasc Dis . 2013; 22 (8): e397 – e403.
36. An SA, Ким Дж, Ким О.Дж., и другие. Ограниченная клиническая ценность множественных маркеров крови в диагностике ишемического инсульта. Clin Biochem . 2013. 46 (9): 710–715.
37. Винтермарк М, Санелли ПК, Альберс GW, и другие. Рекомендации по визуализации для пациентов с острым инсультом и транзиторной ишемической атакой: совместное заявление Американского общества нейрорадиологов, Американского колледжа радиологии и Общества нейроинтервенционной хирургии. AJNR Am J Neuroradiol . 2013; 34 (11): E117 – E127.
38. Latchaw RE, Альбертс MJ, Лев МХ, и другие.; Совет Американской кардиологической ассоциации по сердечно-сосудистой радиологии и вмешательству, Совет по инсульту и Междисциплинарный совет по заболеваниям периферических сосудов. Рекомендации по визуализации острого ишемического инсульта: научное заявление Американской кардиологической ассоциации. Инсульт . 2009. 40 (11): 3646–3678.
39. Ферро Дж. М., Массаро АР, Mas JL. Этиологический диагноз ишемического инсульта у молодых людей. Ланцет Нейрол . 2010. 9 (11): 1085–1096.
40. Бхаттачарья П., Нагараджа N, Раджамани К., Мадхаван Р, Santhakumar S, Чатурведи С. Раннее использование МРТ повышает точность диагностики у молодых людей с инсультом. J Neurol Sci . 2013. 324 (1–2): 62–64.
41. Cruickshank A, Auld P, Beetham R, и другие.; Консультативная группа специалистов UK NEQAS по внешнему контролю качества белков и биохимии спинномозговой жидкости. Пересмотренные национальные рекомендации по анализу спинномозговой жидкости на билирубин при подозрении на субарахноидальное кровоизлияние. Энн Клин Биохим . 2008; 45 (пт 3): 238–244.
42. Кляйндорфер Д, Хури Дж, Бродерик JP, и другие. Временные тенденции в осведомленности общественности об инсульте: предупреждающие знаки, факторы риска и лечение.

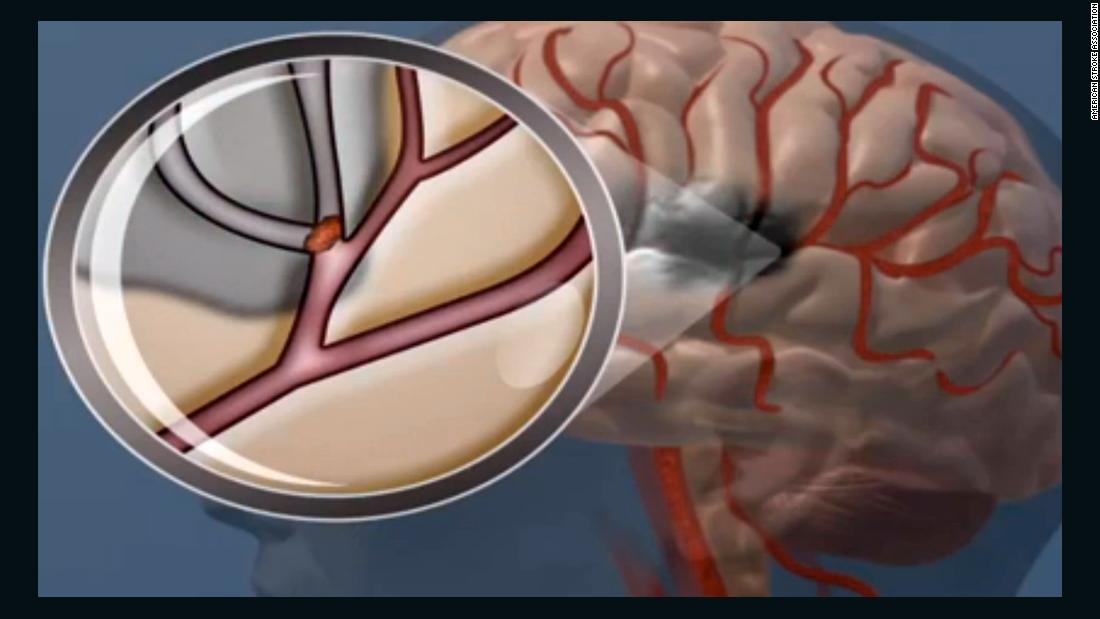
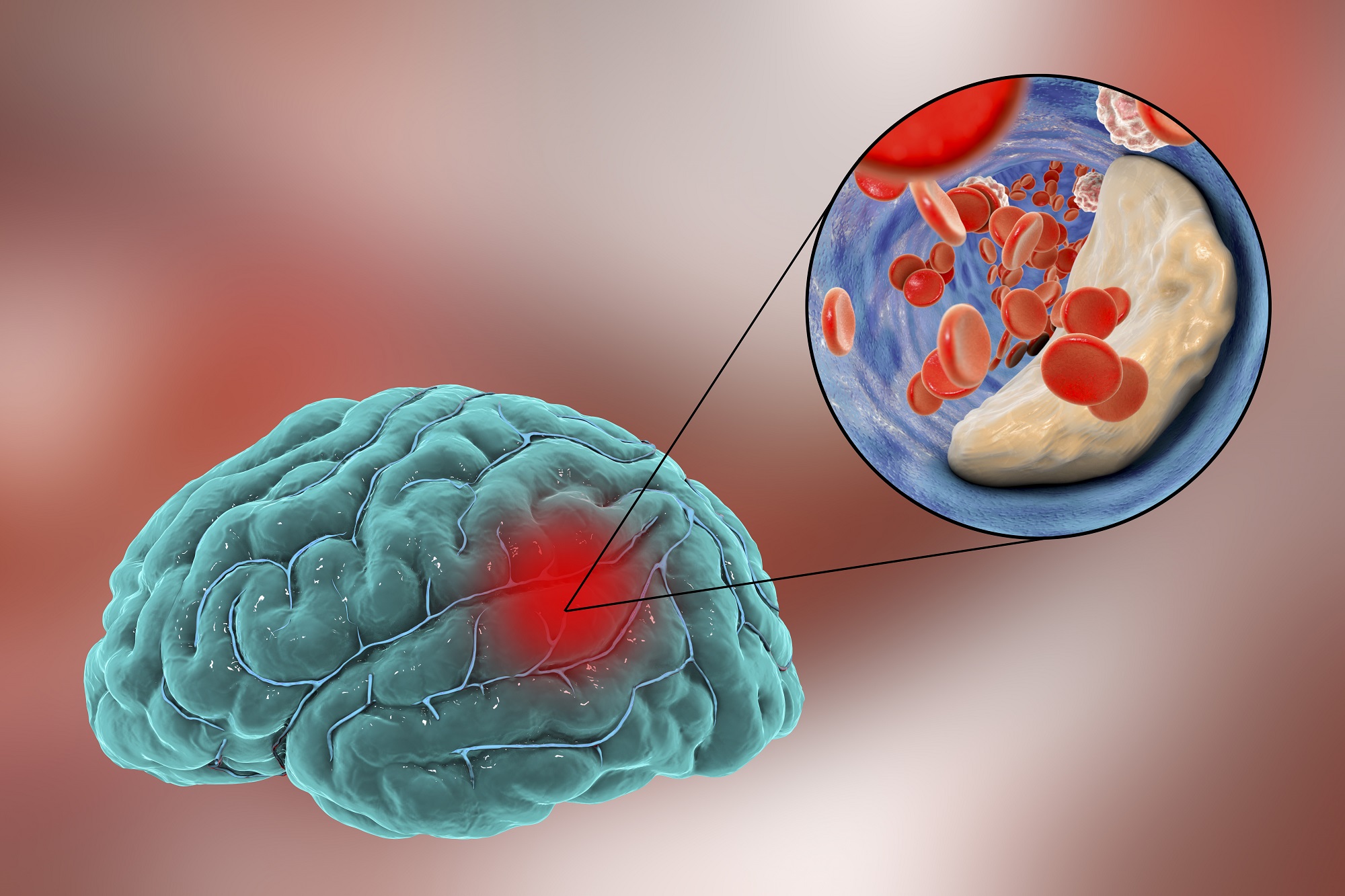
 Увеличение их количества способствует развитию атеросклероза (отложению атеросклеротических бляшек на стенках сосудов).
Увеличение их количества способствует развитию атеросклероза (отложению атеросклеротических бляшек на стенках сосудов).
 Кровоток в аневризме значительно снижается, и аневризма тромбируется (закупоривается кровяными сгустками) – этим предупреждается ее разрыв.
Кровоток в аневризме значительно снижается, и аневризма тромбируется (закупоривается кровяными сгустками) – этим предупреждается ее разрыв.