Инсульт и его последствия лечение и сколько может продлится: Ишемический инсульт: прогнозы, последствия и реабилитация
Госпитализация при инсульте | Скорая помощь в СПб и ЛО
Скорая помощь для взрослых
Детская скорая помощь
Транспортировка лежачих больных
Медицинская эвакуация
Госпитализация в стационары
Дежурство на мероприятиях
Медбезопасность на объектах и предприятиях
Анализ на COVID-19 или антитела к COVID-19 для корпоративных клиентов
Забор анализа на антитела к COVID-19
Вызов скорой при аппендиците в Санкт-Петербурге
Вызов скорой помощи при высоком давлении в Санкт-Петербурге
Вызов скорой с ОРВИ
Вызов скорой при сотрясении мозга в Санкт-Петербурге
Вызов скорой при эпилепсии в Санкт-Петербурге
Взрослая неотложная медицинская помощь
Cовременный сервис обработки вызовов скорой помощи
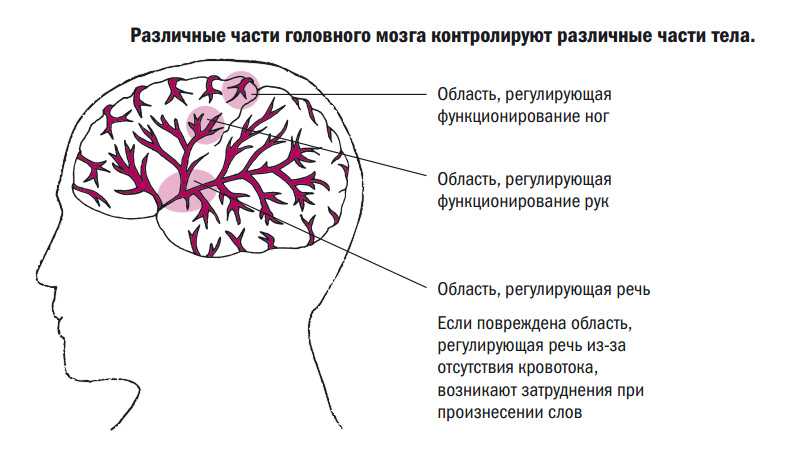
Инсультом называют острую патологию кровообращения в мозге, вызываемую разрывом сосуда, либо его закупоркой. При инсульте пострадавшему необходимо в кратчайшие сроки оказать профессиональную медицинскую помощь и провести экстренную госпитализацию.
Больных с таким диагнозом госпитализируют в ближайшее неврологическое отделение, где специалисты проводят неотложную терапию. При этом важно начать лечение как можно раньше, что позволит максимально повысить вероятность полного восстановления нарушенных функций организма после инсульта.
Проконсультироваться по вопросам срочной госпитализации или вызвать платную скорую помощь «Приоритет» вы можете по телефону +7 (812) 313-21-21.
- У пострадавшего наблюдаются проблемы с произнесением простых фраз, отдельных слов и прочие дефекты речи, которых не было ранее.
- Головокружение, сопровождающееся сильной головной болью.
- Резкое и значительное ухудшение зрительной функции.
- Нарушенная координация, неуверенная походка.
-
Онемение и слабость правой либо левой стороны тела, в некоторых случаях вплоть до паралича.

- Кривая улыбка.
Обнаружение любого из этих симптомов является сигналом для незамедлительного вызова скорой помощи.
Порядок и сроки госпитализации больных с инсультами: прогноз максимально благоприятен, если пациент доставлен в стационар в течение часа с момента начала развития симптомов. В стационаре больной проходит следующие диагностические мероприятия: КТ, МРТ, УЗИ, также проводится диагностика сердца и берется анализ крови. После того как врач поставит точный диагноз, назначается лечение, при этом учитывается текущее состояние человека, а также наличие и специфика сопутствующих заболеваний. Параллельно с процессом лечения проводится восстановительная терапия, позволяющая быстрее вернуться к привычной жизни. Если пациент госпитализирован с инсультом, срок его пребывания в стационаре составит не менее 3 недель.
Врачи считают важнейшей составляющей успешного лечения максимально быструю госпитализацию при ишемическом и геморрагическом инсульте.
Служба скорой помощи «Приоритет» помогает в кратчайшие сроки организовать транспортировку и госпитализацию пострадавших от инсульта в стационары СПб и области. Наши специалисты подготовят все необходимые документы, помогут выбрать подходящую клинику и доставят в нее пациента на специализированном транспорте, оснащенном новейшим оборудованием. Подробную информацию по всем интересующим вопросам можно получить, позвонив по телефону +7 (812) 313-21-21.
Хотите задать вопрос?
Заполните форму заявки и в течение 5 минут Вам перезвонят
Отправляя заявку вы соглашаетесь с условиями нашей политики безопасности
Медсовет для врачей | Remedium.ru
21.12.2022
Постковидный синдром: в фокусе психоневрологические нарушения
А.В. Васильева1,2; 1 НМИЦ ПН им. В.М. Бехтерева, 2 СЗГМУ им. И.И. Мечникова
И.И. Мечникова
Пандемия новой коронавирусной инфекции с 2020 г. охватила весь мир, миллионы людей переболели COVID-19, что определяет актуальность изучения состояния здоровья пациентов после окончания острого периода инфекции. Имеющиеся данные…
Подробнее
14.12.2022
Тетрациклиновые зубы
Тетрациклины были разработаны в 1948 году как антибиотики широкого спектра действия, которые можно использовать для лечения распространенных инфекций у детей и взрослых. Одним из побочных эффектов этой группы веществ является их встраивание в ткани с образованием кальцинатов. Первое упоминание об…
Подробнее
09.12.2022
Онлайн-спецпроект «Вместе – против ОРВИ!»
Уважаемые коллеги! В холодное время года традиционно увеличивается заболеваемость респираторными инфекциями, поэтому нагрузка на врачей также возрастает.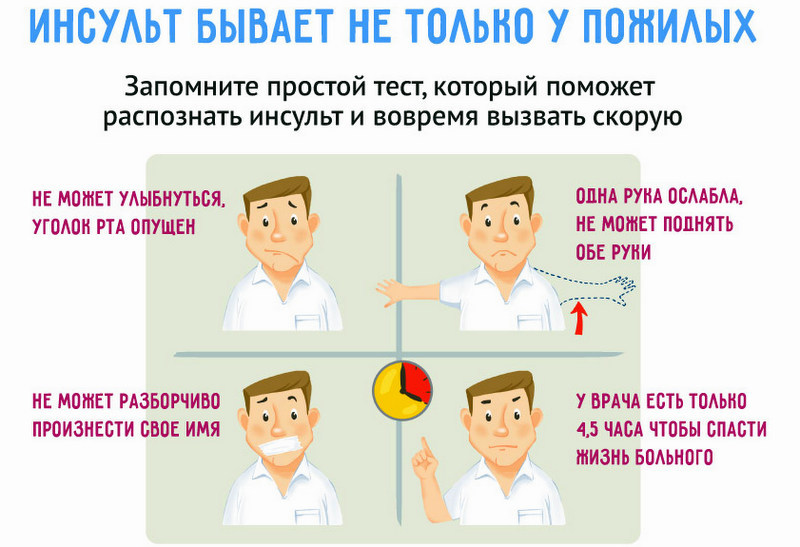 Чтобы помочь вам в разгар эпидемиологического сезона, мы подготовили онлайн-проект для медицинских специалистов «Вместе – против ОРВИ!». Его цель…
Чтобы помочь вам в разгар эпидемиологического сезона, мы подготовили онлайн-проект для медицинских специалистов «Вместе – против ОРВИ!». Его цель…
Подробнее
06.12.2022Характеристика профиля личности и приверженность к терапии как факторы прогноза компенсации сахарного диабета 1-го типа у подростков
И.Л. Никитина, А.О. Плаксина, А.С. Пирожкова, И.А. Кельмансон; Национальный медицинский исследовательский центр имени В.А. Алмазова
Введение. Сахарный диабет 1-го типа (СД1) у детей и подростков занимает ведущее место в структуре хронических заболеваний детского возраста. Несмотря…
Подробнее
02.12.2022
Топическая антибактериальная терапия перфоративных отитов в пандемию COVID-19
С.
Развивающаяся резистентность микроорганизмов к воздействию…
Подробнее
01.12.2022
Лекция: Нереспираторные осложнения COVID у детей
Представляем вашему вниманию лекцию для врачей-педиатров «Нереспираторные осложнения COVID у детей»
Подробнее
01.12.2022
Факторы риска развития асфиксии при рождении
Т. Е. Таранушенко1,2, Н.А. Паршин1,2, А.А. Ваганов1,2, Т.В. Овчинникова2; 1 КрасГМУ им. проф. В.Ф. Войно-Ясенецкого, 2 КККЦОМД
Е. Таранушенко1,2, Н.А. Паршин1,2, А.А. Ваганов1,2, Т.В. Овчинникова2; 1 КрасГМУ им. проф. В.Ф. Войно-Ясенецкого, 2 КККЦОМД
Введение. Внутриутробная гипоксия и асфиксия при родах являются ведущими причинами младенческой смертности в структуре отдельных состояний, возникающих в перинатальном периоде….
Подробнее
29.11.2022
Алгоритмы диагностики и лечения хронического тонзиллита
Т.Ю. Владимирова1, Н.Ю. Леньшина2; 1 СамГМУ,
Введение. Особенности течения хронического тонзиллита могут варьировать с учетом возраста пациента, его коморбидного статуса и тяжести заболевания. Одним из характерных проявлений заболевания являются местные признаки хронического. ..
..
Подробнее
28.11.2022
Обеспеченность витамином D и уровень провоспалительных цитокинов у новорожденных от матерей с эндокринными заболеваниями
Н.Е. Верисокина1,2, Л.Я. Климов1, И.Н. Захарова3, А.Л. Заплатников3, В.В. Зубков4, А.А. Момотова1, В.А. Курьянинова
1,5, Р.А. Атанесян1, Т.В. Железнякова2, М.А. Петросян1,2, Д.В. Бобрышев1, Д.А. Волков1, З.А. Магомадова1; Ставропольский государственный…Подробнее
24. 11.2022
11.2022
Лекция: Траектория кашля
Представляем вашему вниманию лекцию для врачей-педиатров и оториноларингологов «Траектория кашля»
Подробнее
Загрузить еще
Информация об инсульте и лечении инсульта
Пропустить оглавление
Содержание
Вы пропустили раздел оглавления.
Что такое острый инсульт?
Под острым инсультом понимается текущая закупорка сосуда, ведущего к головному мозгу или в нем, которая только что произошла (в течение нескольких часов после ее начала). Своевременное лечение повышает шансы на выживание и снижает ожидаемую инвалидность. Человек, который, возможно, перенес инсульт, должен быть немедленно доставлен в отделение неотложной помощи больницы. Если ввести в течение трех часов после того, как в последний раз было известно, что человек здоров, препарат для разрушения тромбов, называемый внутривенным активатором плазминогена (IV-tPA), может уменьшить длительную нетрудоспособность при ишемическом инсульте — наиболее распространенном типе инсульта. IV-tPA — единственный препарат, одобренный для лечения острого инсульта.
Человек, который, возможно, перенес инсульт, должен быть немедленно доставлен в отделение неотложной помощи больницы. Если ввести в течение трех часов после того, как в последний раз было известно, что человек здоров, препарат для разрушения тромбов, называемый внутривенным активатором плазминогена (IV-tPA), может уменьшить длительную нетрудоспособность при ишемическом инсульте — наиболее распространенном типе инсульта. IV-tPA — единственный препарат, одобренный для лечения острого инсульта.
В чем разница между ишемическим и геморрагическим инсультом?
Ишемический инсульт возникает при закупорке артерии, вызывающей недостаточное кровоснабжение головного мозга. Ишемический инсульт является наиболее распространенным типом инсульта. Геморрагический инсульт возникает, когда кровь из артерии попадает в мозг или лопается.
Что такое IV-tPA?
Внутривенный тканевый активатор плазминогена (также известный как IV-tPA или Alteplase) представляет собой тромболитический агент (препарат, разрушающий тромбы). Он одобрен для использования у некоторых пациентов с сердечным приступом или инсультом. Препарат может растворять тромбы, которые вызывают большинство сердечных приступов и инсультов. IV-tPA — единственный препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для экстренного неотложного лечения ишемического инсульта.
Он одобрен для использования у некоторых пациентов с сердечным приступом или инсультом. Препарат может растворять тромбы, которые вызывают большинство сердечных приступов и инсультов. IV-tPA — единственный препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для экстренного неотложного лечения ишемического инсульта.
Как IV-tPA/Алтеплаза помогает людям, перенесшим инсульт?
Было показано, что IV-tPA (или Альтеплаза) эффективен при лечении ишемического инсульта, типа инсульта, вызванного тромбами, которые блокируют приток крови к мозгу. В 1996 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило использование внутривенного введения tPA для лечения ишемического инсульта в первые три часа после появления симптомов у подходящих пациентов. (Примечание: не все пациенты подходят для IV-tPA. Лучший способ определить, соответствуете ли вы требованиям, — пройти обследование как можно скорее). Людям, которые думают, что у них инсульт, очень важно немедленно обратиться за помощью и позвонить по номеру 9.-1-1. При своевременном введении внутривенно tPA может значительно уменьшить последствия инсульта и снизить постоянную инвалидность. IV-tPA одобрен FDA только для введения человеку в течение первых трех часов после появления симптомов инсульта, поэтому для пациентов с инсультом так важно быстро добраться до больницы.
Людям, которые думают, что у них инсульт, очень важно немедленно обратиться за помощью и позвонить по номеру 9.-1-1. При своевременном введении внутривенно tPA может значительно уменьшить последствия инсульта и снизить постоянную инвалидность. IV-tPA одобрен FDA только для введения человеку в течение первых трех часов после появления симптомов инсульта, поэтому для пациентов с инсультом так важно быстро добраться до больницы.
Что означает «время последнего хорошо известно»?
Иногда легко определить, когда появились симптомы инсульта, особенно если их видел другой человек. Однако в других случаях может быть трудно установить, когда начались симптомы инсульта. В этих обстоятельствах важно знать, когда в последний раз было известно, что пациент нормально функционирует (до того, как у него появились симптомы инсульта), чтобы определить лечение и снизить риск осложнений при внутривенном введении tPA. Это известно как время «последнего хорошо известного», и это самое раннее возможное время, когда мог начаться инсульт.
Что такое транзиторная ишемическая атака или ТИА?
Транзиторная ишемическая атака, также называемая ТИА или «мини-инсульт», возникает при временном прекращении кровоснабжения головного мозга. ТИА вызывает симптомы, сходные с инсультом, но может не привести к необратимому повреждению. ТИА может быть предупреждающим признаком того, что в будущем может произойти инсульт.
Почему важно звонить по номеру 911 при инсульте?
Инсульт — это неотложное состояние, требующее немедленной медицинской помощи, которая начинается сразу после прибытия скорой помощи. Техники скорой медицинской помощи (EMT) экономят время, начиная лечение в машине скорой помощи и предупреждая больницу, чтобы подготовиться к их прибытию. Время имеет решающее значение при лечении инсульта, поэтому позвоните по номеру 911 в любой признак инсульта.
Что происходит в больнице?
Медицинские работники спросят о вашей истории болезни и о том, когда у вас появились симптомы. С помощью таких тестов, как сканирование мозга, бригада неотложной помощи определит тип инсульта, который у вас был. В зависимости от типа инсульта существуют разные методы лечения. Чтобы узнать больше о лечении и восстановлении после инсульта, посетите клинику Майо: диагностика и лечение инсульта.
С помощью таких тестов, как сканирование мозга, бригада неотложной помощи определит тип инсульта, который у вас был. В зависимости от типа инсульта существуют разные методы лечения. Чтобы узнать больше о лечении и восстановлении после инсульта, посетите клинику Майо: диагностика и лечение инсульта.
Обратная связь
Спасибо, ваше сообщение отправлено в Департамент здравоохранения!
Присоединиться к панели пользователяВлияние прекращения терапии аспирином на риск ишемического инсульта головного мозга | Цереброваскулярная болезнь | JAMA Неврология
Абстрактный
Фон Аспирин, или ацетилсалициловая кислота, широко используется для профилактики ишемической болезни сосудов. Клинические и экспериментальные данные свидетельствуют о том, что рикошетный эффект возникает через 4 или менее недель после прекращения терапии аспирином.
Цель Изучить прекращение терапии аспирином как фактор риска ишемического инсульта (ИИ).
Дизайн Исследование случай-контроль.
Настройка Инсультный блок.
Участники 309 пациентов с ИИ или транзиторной ишемической атакой, получавших длительную терапию аспирином до исходного события, и 309 пациентов, соответствующих возрасту, полу и антитромбоцитарной терапии, у которых не было ИИ в течение предыдущих 6 месяцев.
Методы Мы сравнили частоту прекращения терапии аспирином в течение 4 недель до ишемического церебрального события у пациентов и за 4 недели до интервью у контрольной группы.
Результаты В 2 группах была одинаковая частота факторов риска, за исключением ишемической болезни сердца, которая встречалась у пациентов чаще (36% против 18%; P <0,001). Использование аспирина было прекращено у 13 пациентов и 4 контрольных пациентов. При прерывании приема аспирина отношение шансов ИИ/транзиторной ишемической атаки составило 3,4 (95% доверительный интервал, 1,08-10,63; P <0,005) после уравнивания в многомерной модели.
При прерывании приема аспирина отношение шансов ИИ/транзиторной ишемической атаки составило 3,4 (95% доверительный интервал, 1,08-10,63; P <0,005) после уравнивания в многомерной модели.
Выводы Эти результаты подчеркивают важность соблюдения терапии аспирином и дают оценку риска, связанного с прекращением терапии аспирином у пациентов с риском развития ИИ, особенно у пациентов с ишемической болезнью сердца.
Защитное действие антитромбоцитарных средств против атеротромботического заболевания хорошо задокументировано, и использование таких средств приводит к снижению атеротромботического заболевания примерно на 25% у пациентов с высоким риском. 1 Однако о ранних тромбоэмболических осложнениях после прекращения лечения аспирином сообщалось в экспериментальных исследованиях 2 -4 и в описаниях случаев 5 -7 , а также в неконтролируемых исследованиях. 8 -11 Острый артериальный тромбоз связан с гипертриглицеридемией, 12 низкий уровень холестерина липопротеинов высокой плотности, 12 активность катехоламинов, 13 гиперфибриногемия, 14 гипергликемия, 15 нефротический синдром, 16 воспаление, 17 послеродовой период, 18 и инфекции. 19 Однако прекращение приема антиагрегантов как фактор риска острой ишемической болезни упоминается редко, и какая-либо связь не ясна. С другой стороны, многие клинические ситуации связаны с прекращением терапии аспирином: перед хирургическими вмешательствами, геморрагическими нарушениями, взаимодействием с другими лекарственными средствами, небрежностью пациента, деменцией, непереносимостью препарата. Учитывая широкое применение аспирина и практику прекращения антитромбоцитарной терапии по ранее указанным причинам, наличие протромботического эффекта после прекращения терапии аспирином может играть важную роль в провоцировании ишемической цереброваскулярной болезни.
19 Однако прекращение приема антиагрегантов как фактор риска острой ишемической болезни упоминается редко, и какая-либо связь не ясна. С другой стороны, многие клинические ситуации связаны с прекращением терапии аспирином: перед хирургическими вмешательствами, геморрагическими нарушениями, взаимодействием с другими лекарственными средствами, небрежностью пациента, деменцией, непереносимостью препарата. Учитывая широкое применение аспирина и практику прекращения антитромбоцитарной терапии по ранее указанным причинам, наличие протромботического эффекта после прекращения терапии аспирином может играть важную роль в провоцировании ишемической цереброваскулярной болезни.
Методы
Были проанализированы медицинские карты всех пациентов, поступивших в инсультное отделение Университетского госпитального центра Водуа в период с 1 января 2002 г. по 30 апреля 2004 г. с инсультом или транзиторной ишемической атакой, а также пациентов, получавших аспирин либо в виде монотерапии, либо в комбинации с другими антитромботическими препаратами до того, как были выбраны эти события. Пациенты, принимавшие другие антитромбоцитарные препараты (клопидогрель бисульфат, тиклопидина гидрохлорид или дипиридамол) в качестве монотерапии, были исключены, поскольку, насколько нам известно, экспериментальные исследования не предполагали протромботического эффекта после их отмены. Пациенты с предшествующими цереброваскулярными факторами риска и плохой комплаентностью также были исключены, потому что во всех контрольных группах медикаментозное лечение контролировалось регулярным медицинским наблюдением. Собиралась следующая информация: пол, возраст, цереброваскулярные факторы риска, причина ишемического инсульта (ИИ), тип и дозировка антитромбоцитарной медикаментозной терапии. Артериальная гипертензия определялась как артериальное давление выше 140/9.0 мм рт.ст. Участники классифицировались как страдающие сахарным диабетом, если у них 2 или более уровня глюкозы в крови натощак превышали 108 мг/дл (> 6,0 ммоль/л). История курения была закодирована как никогда, предыдущая или текущая.
Пациенты, принимавшие другие антитромбоцитарные препараты (клопидогрель бисульфат, тиклопидина гидрохлорид или дипиридамол) в качестве монотерапии, были исключены, поскольку, насколько нам известно, экспериментальные исследования не предполагали протромботического эффекта после их отмены. Пациенты с предшествующими цереброваскулярными факторами риска и плохой комплаентностью также были исключены, потому что во всех контрольных группах медикаментозное лечение контролировалось регулярным медицинским наблюдением. Собиралась следующая информация: пол, возраст, цереброваскулярные факторы риска, причина ишемического инсульта (ИИ), тип и дозировка антитромбоцитарной медикаментозной терапии. Артериальная гипертензия определялась как артериальное давление выше 140/9.0 мм рт.ст. Участники классифицировались как страдающие сахарным диабетом, если у них 2 или более уровня глюкозы в крови натощак превышали 108 мг/дл (> 6,0 ммоль/л). История курения была закодирована как никогда, предыдущая или текущая.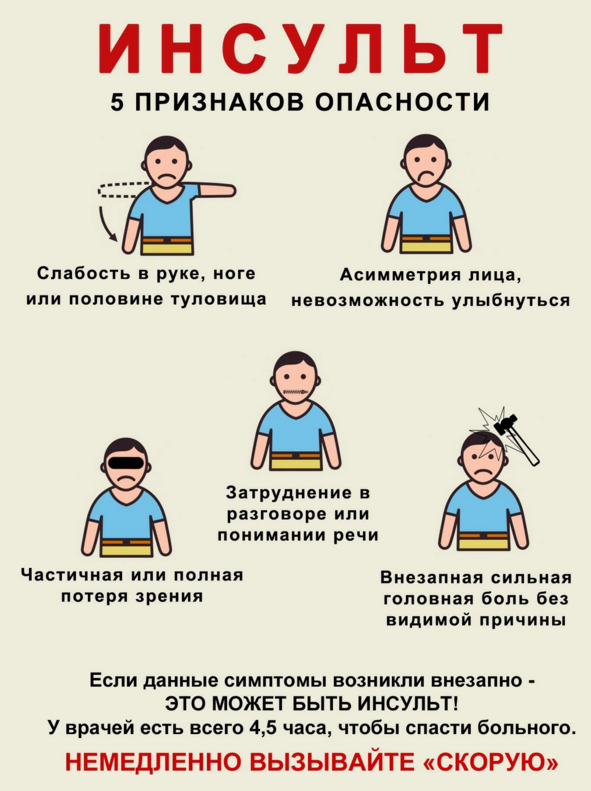 Гиперхолестеринемия определялась как уровень холестерина натощак выше 251 мг/дл (>6,5 ммоль/л). Положительный сердечно-сосудистый анамнез определялся как наличие одного или более из следующих признаков: инфаркт миокарда, коронарная ангиопластика, аортокоронарное шунтирование или заболевание артерий нижних конечностей. Когда антитромбоцитарная лекарственная терапия была прекращена, мы записывали причину прекращения и задержку между прекращением и началом ишемического события. 4 недели до индексного события были выбраны потому, что на основе экспериментального опроса предполагалось, что это вероятный интервал, в течение которого произойдет эффект отскока. 3 Контрольная группа, отобранная из амбулаторных больных с инсультом в анамнезе, у которых не было инсульта или транзиторной ишемической атаки в предшествующие 6 мес и которые длительно принимали аспирин для вторичной цереброваскулярной профилактики, прошла перекрестное исследование распространенности по телефону о наличии цереброваскулярных факторов риска и прекращении лечения антитромбоцитарными препаратами в течение предшествующих 4 недель.
Гиперхолестеринемия определялась как уровень холестерина натощак выше 251 мг/дл (>6,5 ммоль/л). Положительный сердечно-сосудистый анамнез определялся как наличие одного или более из следующих признаков: инфаркт миокарда, коронарная ангиопластика, аортокоронарное шунтирование или заболевание артерий нижних конечностей. Когда антитромбоцитарная лекарственная терапия была прекращена, мы записывали причину прекращения и задержку между прекращением и началом ишемического события. 4 недели до индексного события были выбраны потому, что на основе экспериментального опроса предполагалось, что это вероятный интервал, в течение которого произойдет эффект отскока. 3 Контрольная группа, отобранная из амбулаторных больных с инсультом в анамнезе, у которых не было инсульта или транзиторной ишемической атаки в предшествующие 6 мес и которые длительно принимали аспирин для вторичной цереброваскулярной профилактики, прошла перекрестное исследование распространенности по телефону о наличии цереброваскулярных факторов риска и прекращении лечения антитромбоцитарными препаратами в течение предшествующих 4 недель. Для каждого пациента, получавшего аспирин отдельно или в комбинации с другими антитромботическими средствами, мы выбрали 1 контрольную группу, соответствующую возрасту, полу и лечению.
Для каждого пациента, получавшего аспирин отдельно или в комбинации с другими антитромботическими средствами, мы выбрали 1 контрольную группу, соответствующую возрасту, полу и лечению.
Статистический анализ проводили с использованием программного обеспечения (SPSS 12.0 для Windows; SPSS Inc, Чикаго, Иллинойс). Критерий Манна-Уитни использовался для расчета среднего значения непараметрических переменных, а непарный критерий t с поправкой Уэлча — для нормальных переменных. Критерий χ 2 был выполнен для переменной отмены аспирина, и было рассчитано отношение шансов. Переменные вводились в многомерную модель, если они были значимы в одномерном анализе (9).0081 P <.05).
Результаты
Девятьсот семьдесят восемь пациентов с ИИ или транзиторными ишемическими атаками были госпитализированы в инсультное отделение в течение периода исследования. На основании критериев исключения мы исключили 669 пациентов (513, не получавших антитромботическую терапию, 86, принимавших только пероральные антикоагулянты, 34, получавших только клопидогрель, 31 с плохим соблюдением режима лечения по поводу предшествующих сердечно-сосудистых и цереброваскулярных факторов риска и 5, получавших терапию гепарином). в одиночку), оставив 309для анализа. Распределение клинических признаков представлено в Таблице 1. Тринадцать пациентов прекратили терапию аспирином за 4 недели до ИИ, тогда как только 4 контрольных пациента прекратили прием аспирина за 4 недели до интервью. Это соответствует частоте прекращения лечения 4,2% у всех пациентов, госпитализированных по поводу ишемических событий, при длительном лечении аспирином и 1,3% в контрольной группе.
в одиночку), оставив 309для анализа. Распределение клинических признаков представлено в Таблице 1. Тринадцать пациентов прекратили терапию аспирином за 4 недели до ИИ, тогда как только 4 контрольных пациента прекратили прием аспирина за 4 недели до интервью. Это соответствует частоте прекращения лечения 4,2% у всех пациентов, госпитализированных по поводу ишемических событий, при длительном лечении аспирином и 1,3% в контрольной группе.
Прекращение приема аспирина ( P = .03) и ишемическая болезнь сердца (ИБС) ( P = 0,001) были единственными значимыми переменными. После поправки на ИБС в многофакторной модели прекращение терапии аспирином оставалось значимой переменной ( P = 0,04). Кроме того, мы проанализировали частоту ИБС конкретно в 2 группах пациентов, прекративших прием аспирина, и обнаружили, что разница была незначительной (46% в группе пациентов и 25% в контрольной группе; P = 0,56). .
Демографические данные, причина инсульта, дозировка аспирина, задержка между отменой аспирина и церебральной ишемией, а также причина прекращения приема аспирина перечислены в таблице 2. У 7 пациентов прием аспирина был прекращен по совету лечащего врача либо до хирургическая процедура или потому, что врач решил, что нет клинических показаний для терапии аспирином. У 5 больных пациенты сами приняли решение о прекращении лечения из-за геморрагических осложнений, а у остальных 5 причиной была халатность или деменция. Средний возраст ± стандартное отклонение пациентов, прекративших прием аспирина, составлял 69 лет.± 13 лет в группе пациентов и 62 ± 19 лет в контрольной группе ( P = 0,41). Частота мужчин составляла 85% в группе пациентов и только 25% в контрольной группе ( P = 0,05). Средний интервал ± SD между прерыванием лечения и инфарктом мозга в группе пациентов составил 9,5 ± 7 дней. Средняя доза аспирина у пациентов и контрольной группы составляла 200 и 212 мг соответственно ( P = 0,75). Наиболее частой причиной инсульта, связанного с прекращением приема аспирина, была кардиоэмболия (46%).
У 7 пациентов прием аспирина был прекращен по совету лечащего врача либо до хирургическая процедура или потому, что врач решил, что нет клинических показаний для терапии аспирином. У 5 больных пациенты сами приняли решение о прекращении лечения из-за геморрагических осложнений, а у остальных 5 причиной была халатность или деменция. Средний возраст ± стандартное отклонение пациентов, прекративших прием аспирина, составлял 69 лет.± 13 лет в группе пациентов и 62 ± 19 лет в контрольной группе ( P = 0,41). Частота мужчин составляла 85% в группе пациентов и только 25% в контрольной группе ( P = 0,05). Средний интервал ± SD между прерыванием лечения и инфарктом мозга в группе пациентов составил 9,5 ± 7 дней. Средняя доза аспирина у пациентов и контрольной группы составляла 200 и 212 мг соответственно ( P = 0,75). Наиболее частой причиной инсульта, связанного с прекращением приема аспирина, была кардиоэмболия (46%).
Комментарий
Фармакологически аспирин действует как неконкурентный ингибитор тромбоцитарной и эндотелиальной циклооксигеназы и влияет на баланс между тромбоксаном A 2 , высвобождаемым из тромбоцитов, и простациклином, продуцируемым эндотелием. 20 Простациклин вызывает расширение сосудов и ингибирует агрегацию тромбоцитов, тогда как тромбоксан A 2 является мощным вазоконстриктором и стимулятором агрегации тромбоцитов. Дозозависимая селективность аспирина связана со способностью эндотелиальных клеток непрерывно синтезировать новый фермент, поскольку они восстанавливают способность синтезировать циклооксигеназу в течение нескольких часов, тогда как тромбоциты не могут синтезировать свежую циклооксигеназу, пока не будут заменены. Дозозависимая избирательность действия аспирина на тромбоцитарную и сосудистую циклооксигеназу ставит вопрос о дозе, вызывающей наиболее благоприятный терапевтический эффект. Протромбогенные эффекты, наблюдаемые после лечения аспирином, могут иметь практическое значение в клинической практике, когда концентрация аспирина в микроциркуляторном русле чрезвычайно низка, и могут быть объяснены присутствием небольших остаточных количеств аспирина в эндотелии, которые все еще ингибируют продукцию простациклина.
20 Простациклин вызывает расширение сосудов и ингибирует агрегацию тромбоцитов, тогда как тромбоксан A 2 является мощным вазоконстриктором и стимулятором агрегации тромбоцитов. Дозозависимая селективность аспирина связана со способностью эндотелиальных клеток непрерывно синтезировать новый фермент, поскольку они восстанавливают способность синтезировать циклооксигеназу в течение нескольких часов, тогда как тромбоциты не могут синтезировать свежую циклооксигеназу, пока не будут заменены. Дозозависимая избирательность действия аспирина на тромбоцитарную и сосудистую циклооксигеназу ставит вопрос о дозе, вызывающей наиболее благоприятный терапевтический эффект. Протромбогенные эффекты, наблюдаемые после лечения аспирином, могут иметь практическое значение в клинической практике, когда концентрация аспирина в микроциркуляторном русле чрезвычайно низка, и могут быть объяснены присутствием небольших остаточных количеств аспирина в эндотелии, которые все еще ингибируют продукцию простациклина. 2 Aguejouf et al. 2 экспериментально продемонстрировали, что антитромботический эффект наблюдается через 3 дня после введения разовой дозы аспирина, тогда как протромботический эффект проявляется через 8-10 дней. Beving et al. 3 сообщили о стимулирующем воздействии на базальную продукцию метаболитов арахидоновой кислоты тромбоцитами при измерении через 3 недели после прекращения терапии аспирином и предположили индукцию новой популяции тромбоцитов с более высокой циклооксигеназной активностью. Муса и др. 4 обнаружили некоторое рикошетное увеличение связывания фибриногена с тромбоцитами после введения разовой дозы аспирина. Возможные протромботические рикошетные эффекты, наблюдаемые после прекращения приема аспирина, могут ограничивать его терапевтическую пользу и объяснять некоторые тромбоэмболические осложнения, наблюдавшиеся в ранее упомянутых исследованиях.
2 Aguejouf et al. 2 экспериментально продемонстрировали, что антитромботический эффект наблюдается через 3 дня после введения разовой дозы аспирина, тогда как протромботический эффект проявляется через 8-10 дней. Beving et al. 3 сообщили о стимулирующем воздействии на базальную продукцию метаболитов арахидоновой кислоты тромбоцитами при измерении через 3 недели после прекращения терапии аспирином и предположили индукцию новой популяции тромбоцитов с более высокой циклооксигеназной активностью. Муса и др. 4 обнаружили некоторое рикошетное увеличение связывания фибриногена с тромбоцитами после введения разовой дозы аспирина. Возможные протромботические рикошетные эффекты, наблюдаемые после прекращения приема аспирина, могут ограничивать его терапевтическую пользу и объяснять некоторые тромбоэмболические осложнения, наблюдавшиеся в ранее упомянутых исследованиях.
Используя ретроспективный перекрестный дизайн случай-контроль, мы обнаружили повышенный риск ИИ через 4 недели после прекращения приема аспирина у пациентов с множественными факторами риска цереброваскулярных заболеваний (отношение шансов 3,34; 9).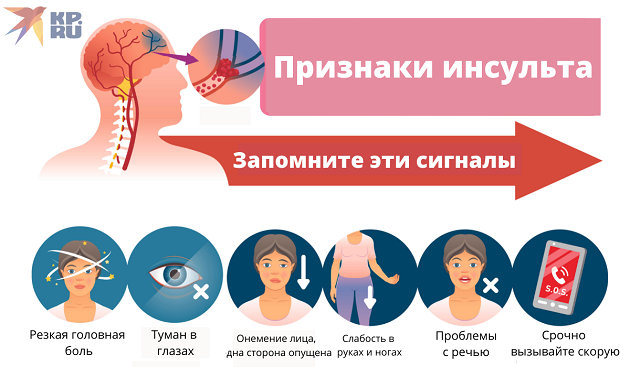 5% доверительный интервал, 1,07-10,39). Этот результат сохранялся после поправки на повышенную частоту ИБС (отношение шансов 3,4; 95% доверительный интервал 1,08–10,63). Наличие ИБС также было статистически значимым, и этот фактор может быть ответственным за более высокую частоту ишемических событий, наблюдаемых в группе пациентов. Хотя отдельный анализ частоты ИБС в 2 группах показал, что разница не была статистически значимой, эти данные могут быть неверными из-за ограниченного числа пациентов, прекративших прием аспирина в обеих группах. С другой стороны, ИБС может быть независимым фактором риска развития ИИ после прекращения лечения аспирином. Основной причиной инсульта у лиц, прекративших прием аспирина, была кардиоэмболия. Это удивительно, поскольку у большинства пациентов антитромбоцитарные препараты не являются препаратами первого выбора для вторичной профилактики кардиоэмболических инсультов. Однако доказана эффективность аспирина в профилактике кардиоэмболических инсультов [9].
5% доверительный интервал, 1,07-10,39). Этот результат сохранялся после поправки на повышенную частоту ИБС (отношение шансов 3,4; 95% доверительный интервал 1,08–10,63). Наличие ИБС также было статистически значимым, и этот фактор может быть ответственным за более высокую частоту ишемических событий, наблюдаемых в группе пациентов. Хотя отдельный анализ частоты ИБС в 2 группах показал, что разница не была статистически значимой, эти данные могут быть неверными из-за ограниченного числа пациентов, прекративших прием аспирина в обеих группах. С другой стороны, ИБС может быть независимым фактором риска развития ИИ после прекращения лечения аспирином. Основной причиной инсульта у лиц, прекративших прием аспирина, была кардиоэмболия. Это удивительно, поскольку у большинства пациентов антитромбоцитарные препараты не являются препаратами первого выбора для вторичной профилактики кардиоэмболических инсультов. Однако доказана эффективность аспирина в профилактике кардиоэмболических инсультов [9]. 0091 1 и отмена терапии аспирином могут спровоцировать острые коронарные события и, как следствие, кардиоэмболические инсульты. Семьдесят процентов ИИ возникали менее чем через 10 дней после прекращения приема (среднее ± стандартное отклонение, 9 ± 7 дней). Эта задержка соответствует фармакологическому исследованию 2 , предполагающему протромботические эффекты после прекращения приема аспирина. Хотя Beving et al. 3 предположили, что феномен рикошета может быть связан с более высокими дозами, мы не обнаружили статистически значимой разницы в дозировке аспирина между двумя группами.
0091 1 и отмена терапии аспирином могут спровоцировать острые коронарные события и, как следствие, кардиоэмболические инсульты. Семьдесят процентов ИИ возникали менее чем через 10 дней после прекращения приема (среднее ± стандартное отклонение, 9 ± 7 дней). Эта задержка соответствует фармакологическому исследованию 2 , предполагающему протромботические эффекты после прекращения приема аспирина. Хотя Beving et al. 3 предположили, что феномен рикошета может быть связан с более высокими дозами, мы не обнаружили статистически значимой разницы в дозировке аспирина между двумя группами.
Результаты этого исследования случай-контроль подтверждают результаты предыдущих исследований 2 -11 , в которых сообщалось об обратном эффекте после отмены аспирина. Однако, насколько нам известно, это единственное контролируемое исследование, позволяющее измерить величину связи между прекращением терапии аспирином и риском развития ИИ. Sibon и Orgogozo 8 сообщили о частоте 4,49% инсультов, связанных с недавним прекращением антитромбоцитарной терапии, а Bachman 11 описал 13 пациентов с цереброваскулярными событиями, возникшими в течение 4 недель после прекращения длительного приема аспирина. В кардиологических исследованиях 9 ,10 острые ишемические коронарные события после отмены аспирина были отмечены в 2,3–4,1% случаев. Однако ни одно из этих исследований не дало количественной оценки этой проблемы. Общепринятая практика отмены антитромбоцитарных препаратов в настоящее время подвергается сомнению, поскольку сообщалось об увеличении частоты инфарктов миокарда у пациентов, лечение которых было прервано. Последние рекомендации 21 рекомендуют не отменять аспирин для большинства операций на сосудах и в некоторых других случаях. Collet et al. 10 показали, что прекращение длительной терапии аспирином у пациентов со стабильной ИБС, особенно перед операцией, может быть связано со значительным риском острого инфаркта миокарда. Другие исследования 6 ,22 предполагают продолжение лечения аспирином перед дерматологическими и офтальмологическими процедурами.
В кардиологических исследованиях 9 ,10 острые ишемические коронарные события после отмены аспирина были отмечены в 2,3–4,1% случаев. Однако ни одно из этих исследований не дало количественной оценки этой проблемы. Общепринятая практика отмены антитромбоцитарных препаратов в настоящее время подвергается сомнению, поскольку сообщалось об увеличении частоты инфарктов миокарда у пациентов, лечение которых было прервано. Последние рекомендации 21 рекомендуют не отменять аспирин для большинства операций на сосудах и в некоторых других случаях. Collet et al. 10 показали, что прекращение длительной терапии аспирином у пациентов со стабильной ИБС, особенно перед операцией, может быть связано со значительным риском острого инфаркта миокарда. Другие исследования 6 ,22 предполагают продолжение лечения аспирином перед дерматологическими и офтальмологическими процедурами.
У этого исследования есть ограничения, некоторые из которых присущи дизайну случай-контроль, в котором трудно избежать дифференциальных ошибок, поскольку информация для пациентов и контрольной группы получена при разных обстоятельствах. Таким образом, первым ограничением этого исследования может быть риск смещения отбора в сторону контрольной группы с более высоким уровнем осведомленности о здоровье. Однако, за исключением ИБС, две группы были сопоставимы. Второе ограничение заключается в том, что частота прекращения терапии аспирином у пациентов могла быть недооценена, поскольку некоторые пациенты с острым инсультом, приводящим к афазии, спутанности сознания и ухудшению сознания, могут неправильно сообщать о соблюдении режима лечения, а лица с несоблюдением режима лечения или деменцией могут не сообщать об этом. прекращение приема препарата. Задержка между прекращением лечения и инфарктом мозга может быть недооценена по тем же причинам. Из-за небольшого числа пациентов, прекративших прием аспирина в обеих группах, мы не можем исключить возможность того, что доза аспирина может быть важна для развития феномена рикошета. Еще одним ограничением является исходное показание к приему аспирина. Несмотря на то, что группы имели схожие факторы сердечно-сосудистого риска, все пациенты контрольной группы принимали аспирин для вторичной профилактики инсульта, а пациенты принимали аспирин по разным причинам.
Таким образом, первым ограничением этого исследования может быть риск смещения отбора в сторону контрольной группы с более высоким уровнем осведомленности о здоровье. Однако, за исключением ИБС, две группы были сопоставимы. Второе ограничение заключается в том, что частота прекращения терапии аспирином у пациентов могла быть недооценена, поскольку некоторые пациенты с острым инсультом, приводящим к афазии, спутанности сознания и ухудшению сознания, могут неправильно сообщать о соблюдении режима лечения, а лица с несоблюдением режима лечения или деменцией могут не сообщать об этом. прекращение приема препарата. Задержка между прекращением лечения и инфарктом мозга может быть недооценена по тем же причинам. Из-за небольшого числа пациентов, прекративших прием аспирина в обеих группах, мы не можем исключить возможность того, что доза аспирина может быть важна для развития феномена рикошета. Еще одним ограничением является исходное показание к приему аспирина. Несмотря на то, что группы имели схожие факторы сердечно-сосудистого риска, все пациенты контрольной группы принимали аспирин для вторичной профилактики инсульта, а пациенты принимали аспирин по разным причинам.
В заключение, прекращение терапии аспирином может увеличить риск ИИ у пациентов с множественными сердечно-сосудистыми факторами риска, в основном у пациентов с ИБС, и мы должны знать о показаниях, побочных эффектах и потенциальных осложнениях прекращения использования аспирина. Предоперационное прекращение антитромбоцитарной терапии у пациентов с ишемической болезнью сердца не всегда может быть лучшим решением и требует дальнейшего изучения.
Наверх
Информация о статье
Для корреспонденции: Жюльен Богуславский, доктор медицинских наук, отделение неврологии, Университетский госпиталь Водуа, rue du Bugnon 46, 1011 Лозанна, Швейцария ([email protected]).
Принято к публикации: 25 февраля 2005 г.
Вклад авторов: Концепция и дизайн исследования : Маулаз, Безерра и Богуславский. Сбор данных : Маулаз и Мишель. Анализ и интерпретация данных : Маулаз, Безерра и Мишель. Составление рукописи : Маулаз и Безерра. Критическая проверка рукописи на наличие важного интеллектуального содержания : Молаз, Мишель и Богуславский. Статистический анализ : Маулаз и Безерра. Получено финансирование : Маулаз. Административная, техническая и материальная поддержка : Безерра, Мишель и Богуславский. Учебный надзор : Мишель и Богуславский.
Анализ и интерпретация данных : Маулаз, Безерра и Мишель. Составление рукописи : Маулаз и Безерра. Критическая проверка рукописи на наличие важного интеллектуального содержания : Молаз, Мишель и Богуславский. Статистический анализ : Маулаз и Безерра. Получено финансирование : Маулаз. Административная, техническая и материальная поддержка : Безерра, Мишель и Богуславский. Учебный надзор : Мишель и Богуславский.
Финансирование/Поддержка: Это исследование было частично поддержано грантами Федеральной комиссии Швейцарии по стипендиям для иностранных студентов (д-р Маулаз).
использованная литература
1.
Antithrombotic Trialists’ Collaboration, Совместный метаанализ рандомизированных исследований антитромбоцитарной терапии для предотвращения смерти, инфаркта миокарда и инсульта у пациентов с высоким риском. BMJ 2002;32471- 86PubMedGoogle ScholarCrossref
2.
Агежуф OBelougne-Malfatti EDoutremepuich ФБелон PDoutremepuich C Тромбоэмболические осложнения через несколько дней после однократного приема аспирина. Thromb Res 1998; 89123-127PubMedGoogle ScholarCrossref
3.
Beving Хексборг С. Мальмгрен RSNordlander Райден Лолссон P Индивидуальные вариации влияния режима низких доз аспирина на активность циклооксигеназы тромбоцитов. Thromb Res 1994; 7439- 51PubMedGoogle ScholarCrossref
4.
Муса SAForsythe М.С.Бозарт Дж. М. Рейли TM Влияние однократной пероральной дозы аспирина на функции тромбоцитов человека и ингибитор активатора плазминогена-1 в плазме. Кардиология 1993;83367- 373PubMedGoogle ScholarCrossref
5.
Ангиолилло DJSabate МФернандес-Ортис AMacaya C Острый тромбоз стента после ранней отмены антагонистов тромбоцитарного гликопротеина IIb/IIIa: потенциальный рикошетный протромботический эффект? Катетер Cardiovasc Interv 2003;58481-484PubMedGoogle ScholarCrossref
6.
Alam М.Гольдберг LH Серьезные неблагоприятные сосудистые события, связанные с периоперационным прерыванием антитромбоцитарной и антикоагулянтной терапии. Dermatol Surg 2002;28992- 998PubMedGoogle Scholar
7.
Тимуркайнак ТГоксен Энгель АДортлемез O Дополнительная терапия в рентгеноперационной: подострый тромбоз стента, развивающийся через двенадцать дней после прекращения лечения тиклопидином. J Invasive Cardiol 2001;13640- 643PubMedGoogle Scholar
8.
Sibon IОргогозо Прекращение приема антитромбоцитарных препаратов JM является фактором риска ишемического инсульта. Неврология 2004;621187-1189PubMedGoogle ScholarCrossref
9.
Ferrari Чербони П. Бодуи M Коронарные синдромы после отмены аспирина [аннотация]. Ларец 2003;125(приложение)148SGoogle Scholar
10.
Цанга JPHimbet ФСтег PG Инфаркт миокарда после прекращения приема аспирина у пациентов со стабильной ишемической болезнью сердца. Int J Cardiol 2000;76257–258PubMedGoogle ScholarCrossref
11.
Бахман DS Прекращение хронической терапии аспирином: еще один фактор риска инсульта? Ann Neurol 2002; 51137-138PubMedGoogle ScholarCrossref
12.
Puccetti ЛБруни Ф. Паски АЛ и другие. Дислипидемии и фибринолиз. Ital Heart J 2002;3579- 586PubMedGoogle Scholar
13.
фон Канель РМиллс PJZiegler М.Г.Димсдейл JE Влияние функционирования β 2 -адренергических рецепторов и повышенного уровня норадреналина на состояние гиперкоагуляции при психическом стрессе. Am Heart J 2002;14468-72PubMedGoogle ScholarCrossref
14.
Керлин Б. Кули BCIsermann ЧД и другие. Причинно-следственная связь между гиперфибриногенемией и сосудистыми заболеваниями. Blood 2004;1031728- 1734PubMedGoogle ScholarCrossref
15.
Пандольфи
Айаковьелло
Капани
ФВитаколонна
Эдонати
MBConsoli
Глюкоза и инсулин независимо друг от друга снижают фибринолитический потенциал гладкомышечных клеток сосудов человека в культуре.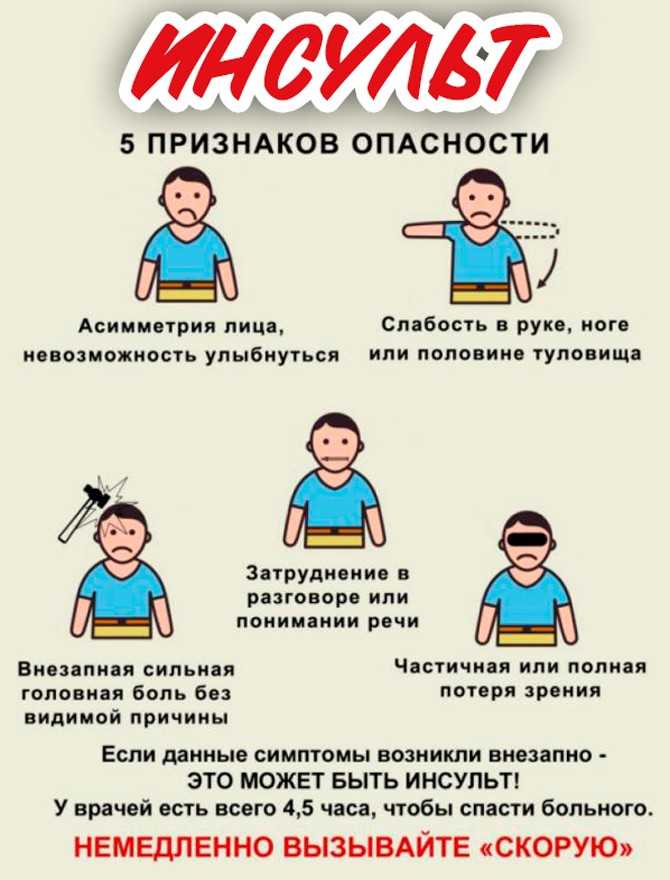 Diabetologia 1996;391425-1431PubMedGoogle ScholarCrossref
Diabetologia 1996;391425-1431PubMedGoogle ScholarCrossref
16.
Fahal IHMcClelland PHay CRBell GM Артериальный тромбоз при нефротическом синдроме. Postgrad Med J 1994;70905-909PubMedGoogle ScholarCrossref
17.
Chamorro Роль воспаления при инсульте и атеротромбозе. Cerebrovasc Dis 2004;17(дополнение 3)1- 5Google ScholarCrossref
18.
Салонен Рос Х.Лихтенштейн Пбеллокко Р.Петерссон Наттингиус S Повышенный риск заболеваний системы кровообращения на поздних сроках беременности и в послеродовом периоде. Эпидемиология 2001;12456- 460PubMedGoogle ScholarCrossref
19.