Инсульт диагноз: лечение и диагностика причин, симптомов в Москве
404 Cтраница не найдена
Размер:
A
A
A
Цвет: CCC
Изображения Вкл.Выкл.
Обычная версия сайта
RU EN
Башкирский государственный медицинский университет
- Университет
- Руководство
- Ректорат
- Обращение к ректору
- Ученый совет
- Университету 90 лет
- Телефонный справочник
- Документы
- Структура
- СМИ о вузе
- Символика БГМУ
- Электронный ящик доверия
- Комплексная программа развития БГМУ
- Антитеррор
- Сведения об образовательной организации
- Абитуриенту
- Обращение граждан
- Фотогалерея
- Карта сайта
- Видеогалерея
- Доступная среда
- Оплата банковской картой
- Реорганизация вуза
- Календарь мероприятий
- Образование
- Учебно-методическое управление
- Организация учебного процесса в условиях предупреждения Covid-19
- Центр практических навыков
- Факультеты
- Кафедры
- Институт дополнительного профессионального образования
- Приемная комиссия
- Деканат по работе с иностранными обучающимися
- Управление международной деятельности
- Отдел ординатуры
- Расписание
- Менеджмент качества
- Федеральный аккредитационный центр
- Научно-образовательный медицинский кластер «Нижневолжский»
- Государственная итоговая аттестация
- Первичная аккредитация
- Первичная специализированная аккредитация
- Внутренняя оценка качества образования
- Информация для инвалидов и лиц с ограниченными возможностями здоровья
- Информация для студентов
- Я-профессионал
- Всероссийская студенческая олимпиада по хирургии с международным участием
- Медицинский инспектор
- Онлайн обучение
- Социальная работа в системе здравоохранения
- Новые образовательные программы
- Электронная учебная библиотека
- Периодическая аккредитация
- Наука и инновации
- Структура и документы
- Указ Президента Российской Федерации «О стратегии научно-технологического развития Российской Федерации»
- Стратегия развития медицинской науки до 2025 года
- Научно-исследовательские подразделения
- Клинические исследования и испытания, ЛЭК
- Диссертационные советы
- Докторантура
- Аспирантура
- Грантовая политика БГМУ
- Актуальные гранты, стипендии, конкурсы
- Конференции и форумы
- Гранты, премии, конкурсы, конференции для молодых ученых
- Полезные интернет-ссылки
- Научные издания
- Проблемные научные комиссии
- Патентная деятельность
- БГМУ в рейтингах университетов
- Публикационная активность
- НИИ кардиологии
- Биобанк
- Евразийский НОЦ
- МЕЖДУНАРОДНАЯ НАУЧНО-ПРАКТИЧЕСКАЯ КОНФЕРЕНЦИЯ ”НОВОЕ В ДИАГНОСТИКЕ, ЛЕЧЕНИИ И ПРОФИЛАКТИКЕ СОЦИАЛЬНО ЗНАЧИМЫХ ИНФЕКЦИЙ”
- Лечебная работа
- Клиника БГМУ
- Всероссийский центр глазной и пластической хирургии
- Клиническая стоматологическая поликлиника
- Клинические базы
- Отчеты по лечебной работе
- Договорная работа с клиническими базами
- Отделения клиники БГМУ
- Лицензии
- Санаторий-профилакторий БГМУ
- Жизнь БГМУ
- Воспитательная и социальная работа
- Отдел по культурно-массовой работе
- Отдел по связям с общественностью
- Общественные объединения и органы самоуправления
- Отдел по воспитательной и социальной работе
- Творческая жизнь
- Спортивная жизнь
- Совет кураторов
- Ассоциация выпускников
- Работа музеев на кафедрах
- Выпускники БГМУ – ветераны ВОВ
- Золотой фонд БГМУ
- Медиа центр
- БГМУ — ВУЗ здорового образа жизни
- Юбиляры
- Жизнь иностранных студентов БГМУ
- Университету 90 лет
- Университету 85 лет
- Празднование 75-летия Победы в Великой Отечественной войне
- Научная библиотека
- Приоритет 2030
- О программе
- Проектный офис
- Направления реализации
- Стратегические проекты
- Миссия и стратегия
- Цифровая кафедра
- Конкурсы для студентов
- Отчетность
- Публикации в СМИ
- Программа развития
- Научные семинары для студентов и ученых БГМУ
- Главная
Определение патогенетического подтипа геморрагического инсульта — Геморрагический инсульт — Справочник нозологий — Перечень нозологий
К настоящему времени не существует общепринятой классификации этиопатогенетических подтипов ГИ. Одним из вариантов систематизации ГИ является патогенетическая классификация геморрагического инсульта H-ATOMIC.
Одним из вариантов систематизации ГИ является патогенетическая классификация геморрагического инсульта H-ATOMIC.
- H — гипертония
- A — амилоидная ангиопатия
- T — опухоли
- O — приём пероральных антикоагулянтов
- M — сосудистые мальформации
- I — редкие причины
- C — криптогенные инсульты
Указанная классификация предполагает возможность наличия одновременно у одного пациента более 1 патогенетического подтипа ГИ.
Описание патогенетических подтипов геморрагического инсульта
При лобарных или атипично расположенных кровоизлияниях, наиболее вероятной причиной ГИ является церебральная амилоидная ангиопатия, лобарное распространение гипертензивного путаменального кровоизлияния, кровоизлияние в опухоль, кровоизлияние на фоне сосудистой мальформации, геморрагическая трансформация инфаркта мозга и кровоизлияние, связанное с венозным тромбозом (т. е. геморрагический венозный инфаркт или небольшие юкстакортикальные кровоизлияния).
е. геморрагический венозный инфаркт или небольшие юкстакортикальные кровоизлияния).
Возможными факторами риска наличия сосудистых аномалий у пациентов с ВМК является возраст <65 лет, женский пол, лобарные ВМК, внутрижелудочковое распространение крови и отсутствие в анамнезе артериальной гипертонии, нарушений свёртываемости крови и табакокурения.
Инструментами для скриниговой оценки внутримозгового кровотока для выявления сосудистых мальформаций, аневризм и признаков болезни Моя-моя, являются КТ-ангиография или МР-ангиография. Контрастная МРТ, наряду с МРА и магнитно-резонансной венографией также эффективно выявляют сопутствующие структурные поражения, включая тромбоз вен головного мозга. Селективная ангиография церебральных артерий может быть целесообразной у пациентов, у которых КТА или МРА выявили сосудистые мальформации.
Выявление церебральных микрокровоизлияний или маркеров поражения белого вещества головного мозга на МРТ (т. е. расширенных периваскулярных пространств) в определённых анатомических областях, помогает отличить гипертензивную артериопатию от церебральной амилоидной ангиопатии.
е. расширенных периваскулярных пространств) в определённых анатомических областях, помогает отличить гипертензивную артериопатию от церебральной амилоидной ангиопатии.
Церебральные микрокровоизлияния в глубоких отделах серого вещества и инфратенториальных отделах головного мозга, таких как мост, таламус или подкорковые узлы, характерны для ангиопатии со склонностью к развитию гипертензивных кровоизлияний. В противоположность этому, микрокровоизлияния в области кортикально-субкортикального соединения (на границе серого и белого вещества) характерны для церебральной амилоидной ангиопатии. Кроме этого, выявляемые на МРТ расширенные периваскулярные пространства, преимущественно локализованые в области подкорковых ядер, ассоциируются с ВМК на фоне гипертензивной артериопатии, в то время, как расширенные периваскулярные пространства, локализованные преимущественно в области семиовального центра, ассоциируются с ВМК на фоне церебральной амилоидной ангиопатии.
Характерные черты определенных этиологических форм ВМК приведены ниже.
Гипертензивное ВМК
Наблюдается при развитии кровоизлияния у пациента, страдающего тяжёлой артериальной гипертензией с однородным кровоизлиянием, локализованным в типичном для гипертензивного ВМК месте (в области скорлупы или внутренней капсулы, хвостатого ядра, таламуса, моста или мозжечка). Дополнительных исследований как правило не требуется. Реже гипертензивное ВМК может иметь лобарную локализацию. Исключение другой природы кровоизлияния целесообразно пациентам с лобарной локализацией ВМК, включая лиц < 55 лет, особенно тех у кого повышение артериального давления недостаточно высоко для того, чтобы установить диагноз гипертензивного лобарного кровоизлияния. Повторные МРТ после лизирования крови (обычно в срок от четырёх до восьми недель), могут выявить резидуальные сосудистые мальформации или опухоли головного мозга.
Травматическое ВМК
Травматическое ВМК может быть установлено у пациентов с анамнезом недавно перенесённой травмы и соответствующими клиническим проявлениями при осмотре, а также контузионными очагами или травматическими кровоизлияниями по данным нейровизуализации.
ВМК у пациентов, принимающих антикоагулянты и ассоциированное с нарушением свёртываемости крови
Количество тромбоцитов, протромбиновое время и активированное частичное тромбопластиновое время должно исследоваться у каждого пациента с ВМК. Приём антикоагулянтов является наиболее частой причиной нарушения свёртываемости крови, приводящий к развитию внутримозговых кровоизлияний. ВМК, связанные с приёмом антикоагулянтов, чаще являются лобарными, нежели глубинными. Доля пациентов с лобарными кровоизлияниями повышается с усилением медикаментозного угнетения свёртываемости крови. Кровоизлияния на фоне приёма антикоагулянтов часто развиваются постепенно и могут увеличиваться в течение нескольких часов или нескольких дней. Как и другие расстройства коагуляции, приём антикоагулянтов может спровоцировать или повысить риск развития ВМК, вызванных другими причинами.
ВМК, ассоциированные с церебральной амилоидной ангиопатией
Кровоизлияния, связанные с церебральной амилоидной ангиопатией (ЦАА) обычно являются лобарными. В редких случаях располагаются в мозжечке. Они вовлекают преимущественно задние отделы полушарий: теменные и височные доли. ЦАА может предполагаться на основании клинических данных, если возраст больного с лобарным кровоизлиянием старше 55 лет, особенно, если ГИ развивается у пациента, не страдающего артериальной гипертензией. Повторные лобарные кровоизлияния у пожилых являются особенно характерными для ЦАА. В то время как, достоверный диагноз ЦАА может быть установлен только при гистологическом исследовании, вероятный диагноз может быть сформулирован при выявлении на МРТ множественных кровоизлияний (ВМК или церебральных микрокровоизлияний) в пределах долей больших полушарий, корковых и корково-подкорковых областей и кортикального поверхностного сидероза (фокального или диссеминированного).
В редких случаях располагаются в мозжечке. Они вовлекают преимущественно задние отделы полушарий: теменные и височные доли. ЦАА может предполагаться на основании клинических данных, если возраст больного с лобарным кровоизлиянием старше 55 лет, особенно, если ГИ развивается у пациента, не страдающего артериальной гипертензией. Повторные лобарные кровоизлияния у пожилых являются особенно характерными для ЦАА. В то время как, достоверный диагноз ЦАА может быть установлен только при гистологическом исследовании, вероятный диагноз может быть сформулирован при выявлении на МРТ множественных кровоизлияний (ВМК или церебральных микрокровоизлияний) в пределах долей больших полушарий, корковых и корково-подкорковых областей и кортикального поверхностного сидероза (фокального или диссеминированного).
Геморрагическая трансформация ишемического инфаркта
Необходимо различать ВМК и геморрагическую трансформацию инфаркта. Это особенно важно у пациентов, которым исследование выполнено отсрочено, когда нет очевидной клинической симптоматики или время её развития точно не установлено. В то время как, не существует радиологических критериев для того, чтобы различить эти состояния, важным признаком является появление очагов повышенной плотности в пределах более крупной области пониженной плотности, которая имеет клиновидную форму, и ширина которой увеличивается к коре мозга. Отсроченное проведение КТ может быть причиной трудностей интерпретации результатов исследования.
В то время как, не существует радиологических критериев для того, чтобы различить эти состояния, важным признаком является появление очагов повышенной плотности в пределах более крупной области пониженной плотности, которая имеет клиновидную форму, и ширина которой увеличивается к коре мозга. Отсроченное проведение КТ может быть причиной трудностей интерпретации результатов исследования.
Церебральный венозный тромбоз
Церебральный венозный тромбоз (ЦВТ) иногда может сопровождаться геморрагической трансформацией венозного инфаркта или появлением мелких юкстакортикальных кровоизлияний. Несмотря на то, что клинические проявления ЦВТ очень разнообразны, заподозрить это состояние можно у пациентов с факторами риска — протромботическими состояниями (повышенный тромбогенный потенциал крови), приёмом пероральных контрацептивов, беременностью и послеродовым периодом, злокачественными новообразованиями, инфекциями, черепно-мозговыми травмами и механическими факторами, провоцирующими тромбообразование. Подтверждением диагноза служит сочетание патологического сигнала от венозных синусов на МРТ головного мозга и отсутствие признаков кровотока по данным МР-венографии. Однако, эти изменения не всегда хорошо заметны на снимках, и диагноз может быть основан только на отсутствии признаков кровотока по синусам или корковым венам.
Подтверждением диагноза служит сочетание патологического сигнала от венозных синусов на МРТ головного мозга и отсутствие признаков кровотока по данным МР-венографии. Однако, эти изменения не всегда хорошо заметны на снимках, и диагноз может быть основан только на отсутствии признаков кровотока по синусам или корковым венам.
Болезнь Моя-моя
Клинические проявления болезни Моя-моя разнообразны и включают транзиторные ишемические атаки, ишемический инсульт, геморрагический инсульт и эпилепсию. У пациентов с болезнью Моя-моя или синдромом моя-моя, у которых развивается ВМК, наиболее частой локализацией ВМК являются базальные ядра, таламус или вентрикулярная система, в то время, как кортикальные или субкортикальные области вовлекаются реже. Диагноз болезни Моя-моя основан на характерных изменениях, выявляемых при ангиографии: двусторонние стенозы дистальных отделов внутренних сонных артерий и проксимальных сосудов Виллизиева круга в сочетании с выраженным развитием коллатеральных сосудов в базальных отделах мозга.
Употребление наркотиков
Употребление наркотиков, таких как кокаин и других симпатомиметические средств, ассоциируется с повышенным риском ВМК.
Ход | Условия | UCSF Health
- Обзор
- Признаки и симптомы
- Диагностика
- Лечение
- Рекомендуемое чтение
- Где получить помощь
- Полезные ресурсы
- Вспомогательные услуги
Обзор
Инсульт является четвертой по значимости причиной смерти и основной причиной инвалидности в Соединенных Штатах. Когда происходит инсульт, кровеносный сосуд в головном мозге блокируется или разрывается, что иногда приводит к необратимому повреждению головного мозга или даже к смерти. Однако своевременное лечение и последующий уход могут защитить клетки головного мозга и помочь пациентам вести здоровую и продуктивную жизнь.
Существует два основных типа инсульта:
- Ишемический инсульт На этот тип инсульта приходится от 80 до 85 процентов всех инсультов в Соединенных Штатах.
 При ишемическом инсульте блокируется кровоснабжение части головного мозга. Это предотвращает попадание кислорода и питательных веществ в клетки мозга. В течение нескольких минут эти клетки могут начать умирать.
При ишемическом инсульте блокируется кровоснабжение части головного мозга. Это предотвращает попадание кислорода и питательных веществ в клетки мозга. В течение нескольких минут эти клетки могут начать умирать.Основной причиной этого типа обструкции обычно является атеросклероз, состояние, при котором бляшки или жировые отложения в стенке артерий головного мозга и шеи могут привести к обструкции или сужению. Эти жировые отложения могут вызвать церебральный тромбоз или церебральную эмболию. При церебральном тромбозе в кровеносном сосуде образуется тромб. Церебральные эмболии — это тромбы, которые могут образовываться в другом месте системы кровообращения, отрываться от стенки артерии или внутренней оболочки сердца, проходить через кровеносные сосуды головного мозга и могут застрять в артерии головного мозга.
- Герморрагический инсульт При геморрагическом инсульте происходит протекание или разрыв кровеносного сосуда в головном мозге и кровоизлияние в окружающую мозговую ткань.
 Это называется внутримозговым кровоизлиянием. Кровь может накапливаться и оказывать давление на окружающие ткани. Высокое кровяное давление является частой причиной внутримозгового кровоизлияния. При субарахноидальном кровоизлиянии кровь просачивается под оболочку головного мозга. Это часто вызвано небольшим пузырем на артерии, известным как аневризма.
Это называется внутримозговым кровоизлиянием. Кровь может накапливаться и оказывать давление на окружающие ткани. Высокое кровяное давление является частой причиной внутримозгового кровоизлияния. При субарахноидальном кровоизлиянии кровь просачивается под оболочку головного мозга. Это часто вызвано небольшим пузырем на артерии, известным как аневризма.
Факторы риска инсульта
Факторы риска инсульта, которые нельзя изменить:
- Семейный анамнез Риск инсульта выше у людей, чьи родители или братья и сестры перенесли инсульт.
- Возраст Риск инсульта увеличивается с возрастом — удваивается каждые 10 лет после 55 лет.
- Пол До 55 лет у мужчин чаще, чем у женщин, случаются инсульты. После 55 лет риск одинаков для мужчин и женщин. Однако женщины чаще, чем мужчины, умирают от инсульта.
- История предшествующего инсульта, ТИА или сердечного приступа Человек, перенесший инсульт в прошлом, подвергается гораздо большему риску повторного инсульта.
 Риск инсульта после ТИА наиболее высок в течение первых 48–72 часов. Поэтому вам следует немедленно обратиться за медицинской помощью при всех острых неврологических изменениях, даже если они разрешились.
Риск инсульта после ТИА наиболее высок в течение первых 48–72 часов. Поэтому вам следует немедленно обратиться за медицинской помощью при всех острых неврологических изменениях, даже если они разрешились. - Раса У афроамериканцев более высокая частота инсульта и более высокий риск смерти от инсульта, чем у представителей европеоидной расы. У американцев азиатского происхождения частота геморрагического инсульта выше, чем у представителей других этнических групп.
Модифицируемые факторы риска инсульта:
- Высокое кровяное давление Вероятно, это самый важный модифицируемый фактор риска инсульта. Контроль высокого кровяного давления значительно снизит риск инсульта и сердечного приступа.
- Сердечно-сосудистые заболевания Застойная сердечная недостаточность, перенесенный сердечный приступ, заболевание аортального клапана и мерцательная аритмия могут повысить риск инсульта.
- Курение сигарет Риск инсульта у курильщиков в два-три раза выше, чем у некурящих.
 Использование оральных контрацептивов при курении сигарет значительно увеличивает риск инсульта.
Использование оральных контрацептивов при курении сигарет значительно увеличивает риск инсульта. - Болезнь сонных артерий Жировые отложения вследствие атеросклероза могут вызывать значительное сужение сонных артерий. Это может ограничить приток крови к мозгу, а также стать потенциальным источником церебральных эмболов.
- Диабет Диабет удваивает риск инсульта. Многие люди с диабетом также имеют высокое кровяное давление, ожирение и высокий уровень холестерина, что еще больше увеличивает риск инсульта.
- Нежелательный уровень холестерина в крови Высокий уровень холестерина липопротеинов низкой плотности (ЛПНП) в крови и низкий уровень холестерина липопротеинов высокой плотности (ЛПВП) повышают риск инсульта.
- Ожирение Избыточный вес может удвоить риск ишемического инсульта.
- Отсутствие физических упражнений и физической активности И то, и другое увеличивает риск высокого кровяного давления и, следовательно, риск инсульта.
 Подъем по лестнице, быстрая прогулка, выполнение каких-либо действий не менее 30 минут каждый день помогут снизить риск инсульта.
Подъем по лестнице, быстрая прогулка, выполнение каких-либо действий не менее 30 минут каждый день помогут снизить риск инсульта. - Использование противозачаточных средств и гормональной терапии Женщины, принимающие противозачаточные таблетки, особенно если они курят и старше 35 лет, имеют более высокий риск инсульта. Существует также более высокий риск инсульта среди женщин, использующих гормональную терапию в период менопаузы.
Наш подход к инсульту
UCSF предлагает профилактику и скрининг пациентам с высоким риском инсульта, а также новейшие методы лечения и инструменты для пациентов, перенесших инсульт. Наша нейроваскулярная команда работает с лечащими врачами пациентов, чтобы адаптировать планы лечения к уникальному случаю каждого человека и общему состоянию здоровья.
Являясь программой исследования инсульта мирового класса, мы также применяем новейшие достижения науки и техники для тестирования новых методов лечения, которые могут улучшить восстановление после инсульта и его результаты. Заинтересованные пациенты могут иметь возможность участвовать в клинических испытаниях.
Заинтересованные пациенты могут иметь возможность участвовать в клинических испытаниях.
Награды и признание
Признаки и симптомы
Если у вас появились какие-либо симптомы инсульта, вам следует немедленно обратиться к врачу или в больницу, желательно по телефону 911.
Общие симптомы инсульта включают:
- Внезапный паралич ноги, руки или одной стороны лица
- Внезапные проблемы с речью или пониманием речи
- Внезапные проблемы со зрением, такие как нечеткость или двоение в глазах
- Внезапная потеря координации или проблемы с балансом
- Сильная внезапная головная боль без видимой причины
- Внезапное онемение, слабость или головокружение
Транзиторная ишемическая атака (ТИА)
Транзиторные ишемические атаки иногда называют «мини-инсультами». Хотя инсульты обычно происходят без предупреждения, некоторые люди могут ощущать временное онемение, слабость или покалывание в одной руке или ноге или проблемы с речью, зрением или равновесием до фактического начала инсульта.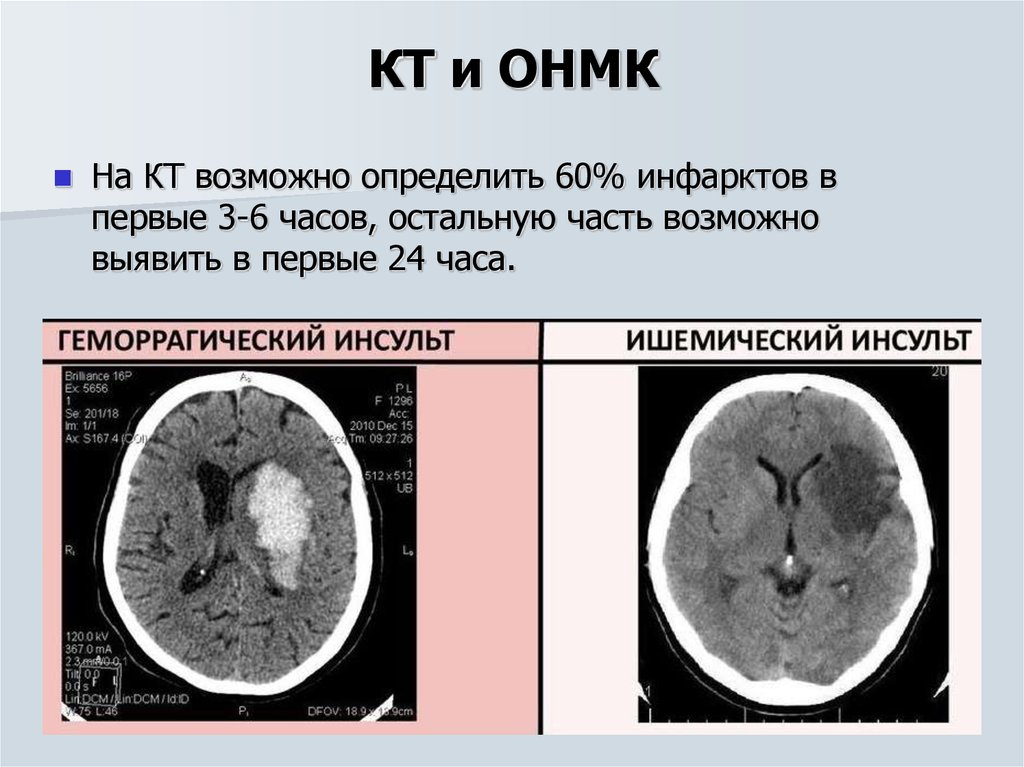 Это происходит из-за того, что приток крови к мозгу временно снижается, что называется транзиторной ишемической атакой (ТИА).
Это происходит из-за того, что приток крови к мозгу временно снижается, что называется транзиторной ишемической атакой (ТИА).
ТИА обычно длятся от нескольких минут до нескольких часов и могут не вызывать немедленного необратимого повреждения головного мозга. Однако ТИА является признаком того, что риск необратимого инсульта велик. ТИА – это экстренная ситуация. Пациентов с ТИА следует немедленно осмотреть, как и тех, у кого симптомы инсульта не проходят.
Диагностика
Ваш невролог проведет медицинский осмотр, чтобы определить, был ли у вас инсульт. Ваше обследование может включать анализы крови или мочи, электрокардиограмму (ЭКГ или ЭКГ), электроэнцефалограмму (ЭЭГ) или визуализирующие тесты.
Визуализирующие исследования могут включать:
- Артериографию Это показывает артерии в головном мозге, которые не видны на обычном рентгеновском снимке. Артериограмма может быть выполнена, если другие тесты не выявляют причину инсульта.
 Ваш врач сделает небольшой разрез, обычно в паху, затем аккуратно введет катетер, представляющий собой гибкую тонкую трубку, через ваши артерии в сонную или позвоночную артерию. Затем врач введет в катетер красящее вещество, благодаря которому ваши черепные артерии будут более четко видны на рентгеновском снимке.
Ваш врач сделает небольшой разрез, обычно в паху, затем аккуратно введет катетер, представляющий собой гибкую тонкую трубку, через ваши артерии в сонную или позвоночную артерию. Затем врач введет в катетер красящее вещество, благодаря которому ваши черепные артерии будут более четко видны на рентгеновском снимке. - Ультрасонография сонных артерий Этот аппарат посылает звуковые волны в ткани шеи, которые создают изображения на экране. Эти изображения могут выявить сужение сонных артерий.
- Компьютерная томография (КТ) В этом тесте рентгеновские лучи используются для создания трехмерного изображения головного мозга, кровеносных сосудов головного мозга и основного кровотока.
- Магнитно-резонансная ангиография (МРА) В этой процедуре используется сильное магнитное поле для визуализации артерий шеи и головного мозга.
- Магнитно-резонансная томография (МРТ) Используя сильное магнитное поле, МРТ может создать трехмерное изображение головного мозга.
 МРТ часто используется для определения области мозга, которая была повреждена в результате ишемического инсульта.
МРТ часто используется для определения области мозга, которая была повреждена в результате ишемического инсульта.
Лечение
Специалисты по нейроваскулярным заболеваниям Медицинского центра UCSF вместе с вашим лечащим врачом разработают план лечения с учетом вашего состояния здоровья и индивидуальных потребностей. Вам может потребоваться более одного вида лечения, и вам может потребоваться несколько посещений UCSF. Вас могут направить к другим врачам или другим медицинским работникам.
Крайне важно немедленно обратиться в больницу, если у вас случился инсульт, потому что лечение может уменьшить или полностью обратить вспять повреждение головного мозга в результате инсульта. Эти процедуры должны быть назначены в течение первых нескольких часов после появления симптомов инсульта, поэтому позвоните по номеру 911, чтобы быстро доставить пациента в отделение неотложной помощи. Эти методы лечения включают введение t-PA — препарата, который открывает заблокированные кровеносные сосуды — или устройства для удаления тромба из мозга с помощью катетера.
Следующим шагом в лечении инсульта является тщательный контроль и мониторинг артериального давления. Как только ваше кровяное давление находится под контролем, мы сосредоточимся на холестерине, прекращении курения, контроле диабета и анализе любых сердечных заболеваний, которые у вас могут быть.
Ишемический инсульт
- Каротидная эндартерэктомия Эта операция используется для удаления бляшек из сонных артерий с целью предотвращения инсульта. Хирург делает надрез, чтобы открыть артерию, затем удаляет бляшку и закрывает артерию.
- Ангиопластика и стентирование Во время этой процедуры хирург вводит небольшую проволочную трубку в суженную артерию. Затем надувается баллон, прикрепленный к трубке, что расширяет артерию. Небольшую трубку, называемую стентом, можно оставить внутри расширенной артерии, чтобы предотвратить ее закупорку в будущем.
Геморрагический инсульт
Лечение геморрагического инсульта предназначено для безопасного заживления головного мозга и предотвращения дальнейшего кровоизлияния. Это включает в себя использование лекарств для уменьшения отека тканей головного мозга. Иногда операция может помочь удалить свернувшуюся кровь вокруг поврежденной ткани головного мозга. Если у вас есть аневризма, ее можно восстановить либо с помощью открытой операции, либо с помощью техники, которая удаляет аневризму изнутри сосуда с помощью артериографии. Медицинский центр UCSF является одним из ведущих учреждений для лечения пациентов с церебральными аневризмами и субарахноидальным кровоизлиянием.
Это включает в себя использование лекарств для уменьшения отека тканей головного мозга. Иногда операция может помочь удалить свернувшуюся кровь вокруг поврежденной ткани головного мозга. Если у вас есть аневризма, ее можно восстановить либо с помощью открытой операции, либо с помощью техники, которая удаляет аневризму изнутри сосуда с помощью артериографии. Медицинский центр UCSF является одним из ведущих учреждений для лечения пациентов с церебральными аневризмами и субарахноидальным кровоизлиянием.
Эндоваскулярные процедуры
Медицинский центр UCSF сыграл важную роль в разработке экспериментальных методов безопасного удаления тромбов у пациентов, перенесших инсульт. Например, врачи Калифорнийского университета в Сан-Франциско участвовали в разработке крошечного устройства, которое помещается в катетер и проходит через артерию для достижения и удаления тромбов.
Медицинские специалисты UCSF Health изучили эту информацию. Он предназначен только для образовательных целей и не предназначен для замены рекомендаций вашего врача или другого поставщика медицинских услуг.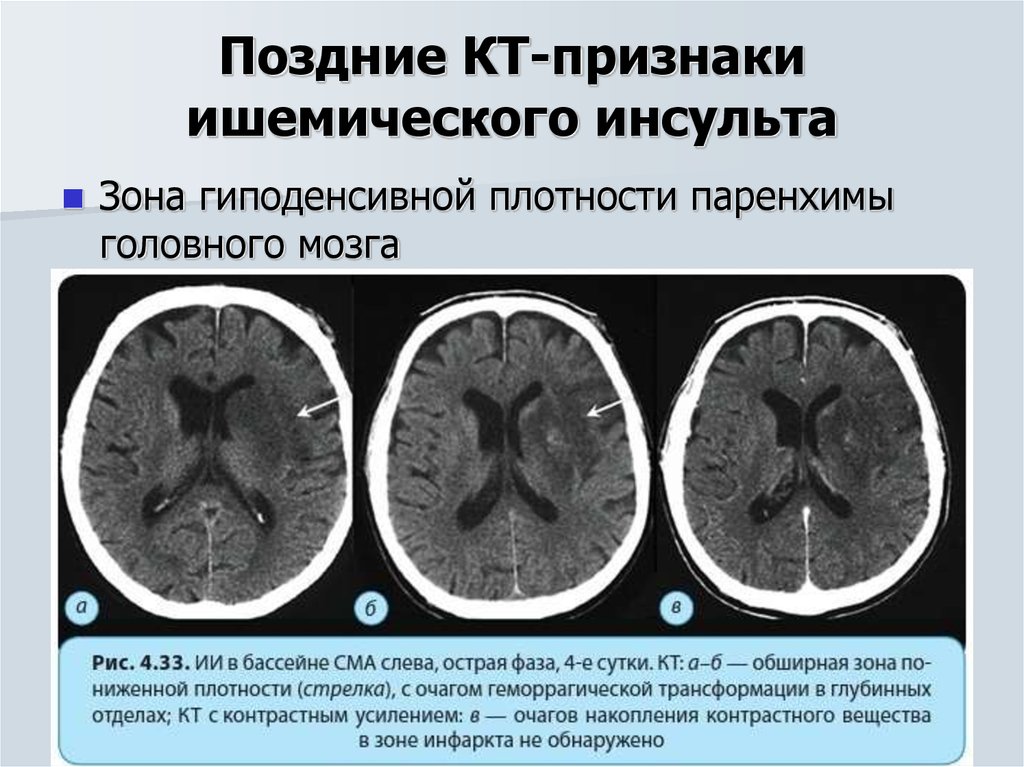 Мы рекомендуем вам обсудить любые вопросы или опасения, которые могут у вас возникнуть, с вашим поставщиком медицинских услуг.
Мы рекомендуем вам обсудить любые вопросы или опасения, которые могут у вас возникнуть, с вашим поставщиком медицинских услуг.
Рекомендуемое чтение
Руководство по нейровосстановлению
Найдите информацию и услуги для пациентов, их семей и лиц, осуществляющих уход, сталкивающихся с неврологическими проблемами, такими как инсульт и черепно-мозговая травма.
Где получить помощь (4)
Ресурс для пациентов
Управление делами и социальная работа
Свяжитесь с командой, которая поможет вам найти ресурсы, решить проблемы и защитить вас во время лечения в UCSF.
Класс снижения стресса на основе осознанности
Этот восьминедельный курс обучает практикам осознанности, которые могут уменьшить стресс и улучшить общее состояние здоровья, таким как медитация и осознание тела.
Ресурс для пациентов
Отношения с пациентами
Мы приветствуем отзывы о вашем опыте работы в UCSF Health. Узнайте, как связаться с нами с комментариями, вопросами или проблемами.
Ресурс для пациентов
Услуги духовной помощи
Священники, представляющие многие конфессии, доступны круглосуточно, чтобы оказать поддержку, утешение и дать совет пациентам, семьям и лицам, осуществляющим уход.
Диагностика острого инсульта | ААФП
ЭДВИН Ю. ЧОЙ, MD, MS, ДЖИЛБЕРТО А. НЬЕВЕС, MD, И ДАРРЕЛ ЭДВАРД ДЖОНС, DO
Am Семейный врач. 2022;105(6):616-624
Это клиническое содержание соответствует критериям AAFP для CME.Раскрытие автора: Нет соответствующих финансовых отношений.
На инсульт приходится значительная заболеваемость и смертность, он является пятой по значимости причиной смерти в Соединенных Штатах, с прямыми и косвенными затратами, превышающими 100 миллиардов долларов в год.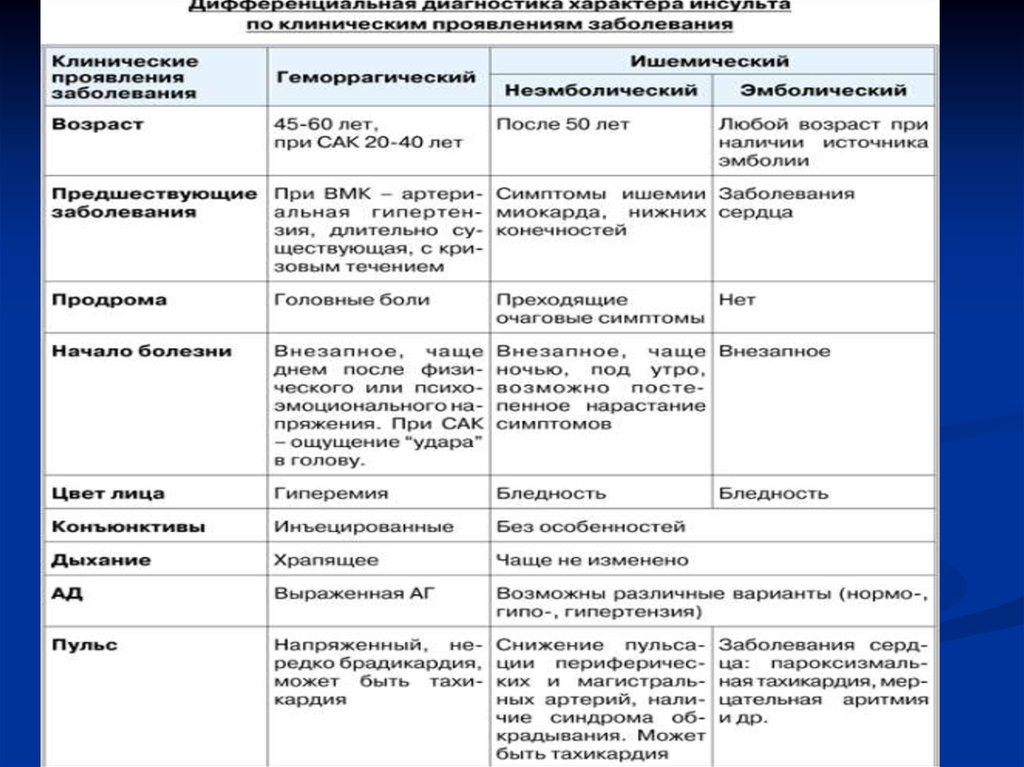 Своевременное распознавание острого неврологического дефицита с соответствующим анамнезом, физикальным обследованием и тестами на глюкозу поможет диагностировать инсульт и исключить имитирующие проявления. Шкала инсульта Национального института здравоохранения должна использоваться для определения тяжести инсульта и мониторинга развивающихся изменений в клинической картине. Начальная нейровизуализация используется для дифференциации ишемического и геморрагического инсульта или других патологических процессов. Если инсульт определяется как ишемический в течение четырех с половиной часов после последнего известного состояния здоровья или исходного состояния, определение пригодности пациента для введения внутривенного рекомбинантного тканевого активатора плазминогена необходимо для принятия информированного решения о диагностическом обследовании и соответствующем лечении. параметры. Дополнительная оценка с помощью специализированных исследований магнитно-резонансной томографии может помочь определить, могут ли пациенты получать рекомбинантный тканевый активатор плазминогена в течение девяти часов после последней известной лунки.
Своевременное распознавание острого неврологического дефицита с соответствующим анамнезом, физикальным обследованием и тестами на глюкозу поможет диагностировать инсульт и исключить имитирующие проявления. Шкала инсульта Национального института здравоохранения должна использоваться для определения тяжести инсульта и мониторинга развивающихся изменений в клинической картине. Начальная нейровизуализация используется для дифференциации ишемического и геморрагического инсульта или других патологических процессов. Если инсульт определяется как ишемический в течение четырех с половиной часов после последнего известного состояния здоровья или исходного состояния, определение пригодности пациента для введения внутривенного рекомбинантного тканевого активатора плазминогена необходимо для принятия информированного решения о диагностическом обследовании и соответствующем лечении. параметры. Дополнительная оценка с помощью специализированных исследований магнитно-резонансной томографии может помочь определить, могут ли пациенты получать рекомбинантный тканевый активатор плазминогена в течение девяти часов после последней известной лунки. Субарахноидальное кровоизлияние следует учитывать при дифференциальной диагностике, если у пациента быстро начинается сильная головная боль. Если рентгенологическое исследование дает отрицательные результаты кровоизлияния при высоком подозрении на отсроченное начало инсульта, для дальнейшего обследования следует рассмотреть возможность проведения люмбальной пункции. Пациентов с мозжечковыми симптомами следует обследовать с помощью обследования HINTS (импульс головы, нистагм, тест перекоса), поскольку оно более чувствительно для выявления мозжечкового инсульта, чем ранняя магнитно-резонансная томография. Дополнительную визуализацию сосудов головного мозга следует рассматривать у пациентов с окклюзией крупных сосудов в течение 24 часов после последней известной лунки, чтобы оценить преимущества эндоваскулярных вмешательств. После проведения первоначальных вмешательств постинсультные обследования, такие как телеметрия, эхокардиография и визуализация сонных артерий, должны выполняться в соответствии с клиническими показаниями для определения этиологии инсульта.
Субарахноидальное кровоизлияние следует учитывать при дифференциальной диагностике, если у пациента быстро начинается сильная головная боль. Если рентгенологическое исследование дает отрицательные результаты кровоизлияния при высоком подозрении на отсроченное начало инсульта, для дальнейшего обследования следует рассмотреть возможность проведения люмбальной пункции. Пациентов с мозжечковыми симптомами следует обследовать с помощью обследования HINTS (импульс головы, нистагм, тест перекоса), поскольку оно более чувствительно для выявления мозжечкового инсульта, чем ранняя магнитно-резонансная томография. Дополнительную визуализацию сосудов головного мозга следует рассматривать у пациентов с окклюзией крупных сосудов в течение 24 часов после последней известной лунки, чтобы оценить преимущества эндоваскулярных вмешательств. После проведения первоначальных вмешательств постинсультные обследования, такие как телеметрия, эхокардиография и визуализация сонных артерий, должны выполняться в соответствии с клиническими показаниями для определения этиологии инсульта.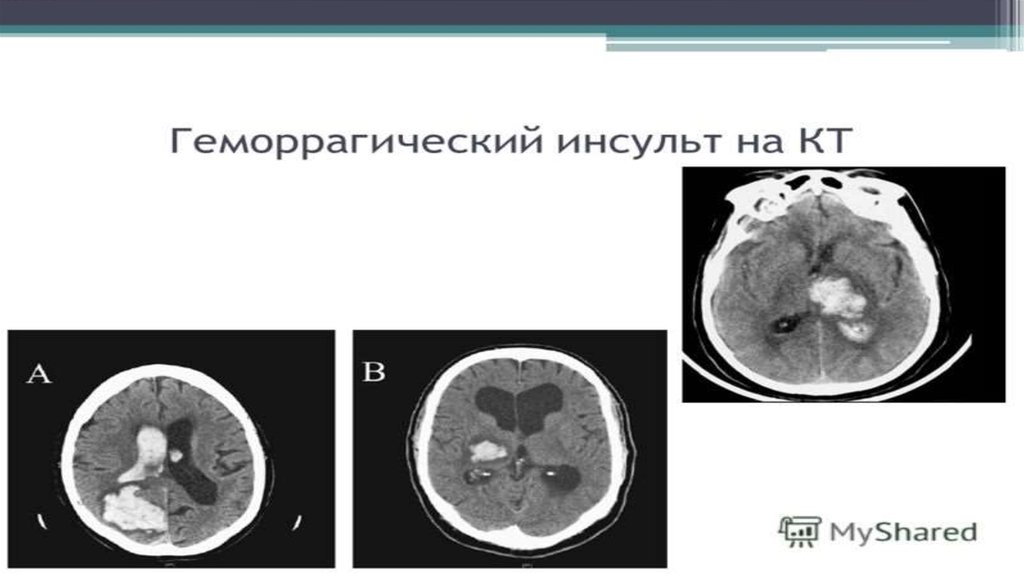
Инсульт занимает пятое место среди всех причин смерти в Соединенных Штатах, составляя одну из каждых 19 смертей, с ежегодными затратами более 100 миллиардов долларов. Совокупная смертность от всех причин после инсульта оценивается в 10,5% через 30 дней и 21,2% через год. По оценкам, 7,6 миллиона американцев перенесли транзиторную ишемическую атаку (ТИА) или инсульт, а к 2030 году число таких случаев увеличится еще на 3,4 миллиона. Заболеваемость инсультом составляет примерно 795000 человек в год, и 25% этих случаев являются повторяющимися эпизодами. 1 Традиционно инсульт определяли как очаговое поражение центральной нервной системы (ЦНС), вызванное сосудистой этиологией, длящееся более 24 часов, что в первую очередь сделало это заболевание клиническим диагнозом. Учитывая прогресс в понимании цереброваскулярных заболеваний как процесса и широкую доступность быстрой визуализации, появилось более универсальное определение, определяющее инсульт в широком смысле как понятие, охватывающее инфаркты ЦНС и кровоизлияния, основанные на визуализации, патологических и клинических данных. 2 Клинические симптомы неврологической дисфункции, сопровождающиеся признаками инфаркта при визуализации головного мозга, классифицируются как ишемический инсульт, тогда как преходящие симптомы без признаков инфаркта классифицируются как ТИА.
2 Клинические симптомы неврологической дисфункции, сопровождающиеся признаками инфаркта при визуализации головного мозга, классифицируются как ишемический инсульт, тогда как преходящие симптомы без признаков инфаркта классифицируются как ТИА.
| Клиническая рекомендация | Рейтинг доказательств | Комментарии |
|---|---|---|
| У пациентов, которым показано лечение rtPA, его следует начинать как можно раньше и не откладывать для дальнейшего диагностического обследования. 8,9 | С | Практические рекомендации, основанные на доказательствах среднего качества из одного или нескольких хорошо спланированных, хорошо выполненных, нерандомизированных, обсервационных или зарегистрированных исследований |
Всех пациентов с симптомами инсульта необходимо срочно направить на нейровизуализацию с бесконтрастной компьютерной томографией головного мозга. 8,16,17 8,16,17 | С | Мнение экспертов и консенсусное руководство в отсутствие клинических испытаний |
| Пациенты, которым показано внутривенное введение rtPA, должны получать лечение, даже если рассматривается возможность механической тромбэктомии. 9,18 | С | Практическое руководство, основанное на доказательствах среднего качества, полученных в одном или нескольких хорошо спланированных, хорошо выполненных, нерандомизированных, обсервационных или зарегистрированных исследованиях |
У пациентов, у которых через шесть часов появляются признаки или симптомы субарахноидального кровоизлияния, люмбальная пункция должна быть выполнена, если результаты компьютерной томографии или МРТ отрицательны или сомнительны, а подозрение на субарахноидальное кровоизлияние является высоким на основании Оттавского правила субарахноидального кровоизлияния для головной боли Оценка. 19–21 19–21 | С | Мнение экспертов и консенсусное руководство в отсутствие клинических испытаний |
| Пациентов с мозжечковыми симптомами следует обследовать с помощью обследования HINTS и диффузионно-взвешенной магнитно-резонансной томографии. Отрицательный результат магнитно-резонансной томографии на ранней стадии может потребоваться повторно через три-семь дней или последующее обследование HINTS у постели больного. 5,17,22 | С | Мнение экспертов и консенсусное руководство в отсутствие клинических испытаний |
Пациенты, у которых в течение 24 часов развился тяжелый неврологический дефицит, возможно, вызванный окклюзией крупных сосудов внутренних сонных артерий или проксимальных отделов средних мозговых артерий, должны пройти неинвазивную визуализацию сосудов головного мозга для оценки возможности проведения механической тромбэктомии.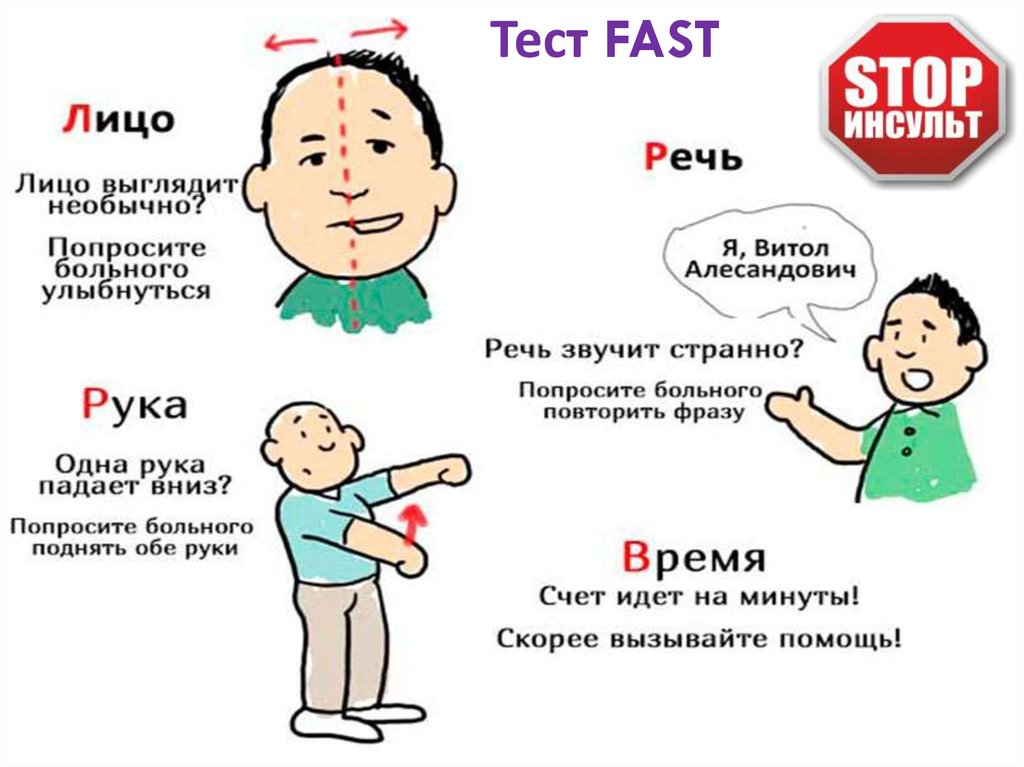 9,18 9,18 | С | Практическое руководство и клинический обзор, основанные на последовательных, качественных, ориентированных на пациента фактических данных |
Быстрая диагностика и своевременное лечение инсульта с учетом применения рекомбинантного тканевого активатора плазминогена (rtPA) позволяет значительно снизить смертность и заболеваемость; модификация факторов риска может уменьшить рецидив.
Факторы риска
Многочисленные факторы риска способствуют развитию инсульта. Приблизительно 87% риска инсульта связаны с модифицируемыми факторами риска, такими как ожирение, сахарный диабет, гипертония и дислипидемия. Поведенческие факторы, такие как курение, малоподвижный образ жизни и нездоровый рацион питания, составляют около 47% этих модифицируемых факторов риска.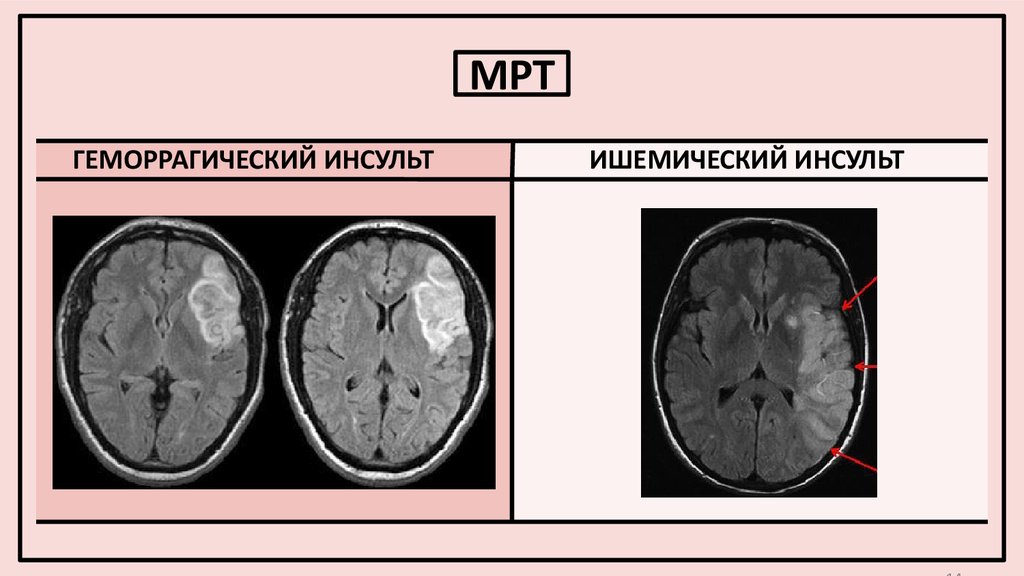 1 В зависимости от типа инсульта факторы риска имеют различные ассоциации. Диабет увеличивает риск ишемического инсульта, но снижает риск субарахноидального кровоизлияния. Ожирение увеличивает риск ишемического инсульта; однако его связь с геморрагическим инсультом неясна. Артериальная гипертензия увеличивает риск всех типов инсульта, но риск, как правило, выше при геморрагическом ишемическом инсульте. 3 Рентгенологические признаки предыдущего инсульта являются лучшим предиктором будущего инсульта. 4
1 В зависимости от типа инсульта факторы риска имеют различные ассоциации. Диабет увеличивает риск ишемического инсульта, но снижает риск субарахноидального кровоизлияния. Ожирение увеличивает риск ишемического инсульта; однако его связь с геморрагическим инсультом неясна. Артериальная гипертензия увеличивает риск всех типов инсульта, но риск, как правило, выше при геморрагическом ишемическом инсульте. 3 Рентгенологические признаки предыдущего инсульта являются лучшим предиктором будущего инсульта. 4
Классификация ударов
Классификация инсульта основана на основном патологическом процессе и распределении сосудов. Надлежащая классификация инсульта помогает сформулировать окончательные решения о лечении и сообщить потенциальные краткосрочные и долгосрочные прогнозы. В США примерно 87 % всех инсультов являются ишемическими, 10 % — внутримозговыми кровоизлияниями и 3 % — субарахноидальными кровоизлияниями. 1
1
Ишемический инсульт определяется как эпизод неврологической дисфункции, вторичный по отношению к очаговому инфаркту ЦНС. Бессимптомный ишемический инфаркт определяется как визуализирующие или нейропатологические признаки инфаркта без неврологической дисфункции.
Внутримозговые и спонтанные субарахноидальные кровоизлияния определяются как быстро развивающаяся неврологическая дисфункция, вторичная по отношению к очаговому скоплению крови в паренхиме головного мозга и в субарахноидальном пространстве, соответственно, и не провоцируются травмой. Бессимптомное кровоизлияние в мозг похоже на бессимптомный ишемический инсульт в том смысле, что оба они протекают без клинических симптомов. Визуализация показывает очаговое скопление крови в паренхиме головного мозга или желудочковой системе, часто проявляющееся в виде микрогеморрагий. 2
Инсульт, вызванный церебральным венозным тромбозом, представляет собой инфаркт или кровоизлияние в головной, спинной мозг или сетчатку из-за тромбоза церебральных венозных структур и составляет от 0,5% до 1% всех инсультов. Инсульт, классифицированный как «не уточненный иначе», определяется как острая неврологическая дисфункция, предположительно вызванная ишемией или кровоизлиянием, которая сохраняется в течение более 24 часов или до смерти, но с неопределенными признаками, позволяющими классифицировать его как любой другой тип инсульта. 2 Попытки локализовать сосудистое распределение инсульта на основе клинической оценки традиционно использовались для помощи в диагностике и лечении, а также в целях реабилитации.
Инсульт, классифицированный как «не уточненный иначе», определяется как острая неврологическая дисфункция, предположительно вызванная ишемией или кровоизлиянием, которая сохраняется в течение более 24 часов или до смерти, но с неопределенными признаками, позволяющими классифицировать его как любой другой тип инсульта. 2 Попытки локализовать сосудистое распределение инсульта на основе клинической оценки традиционно использовались для помощи в диагностике и лечении, а также в целях реабилитации.
Клинический диагноз
Анамнез играет ключевую роль в начальной оценке инсульта и должен быть сосредоточен на симптомах и признаках очагового неврологического повреждения, таких как односторонняя слабость или дефицит чувствительности, опущение лица, дизартрия или афазия (Таблица 1) . 5 Пациенты обычно обращаются с внезапным и максимальным очаговым неврологическим дефицитом, который соответствует сосудистой территории.

 При ишемическом инсульте блокируется кровоснабжение части головного мозга. Это предотвращает попадание кислорода и питательных веществ в клетки мозга. В течение нескольких минут эти клетки могут начать умирать.
При ишемическом инсульте блокируется кровоснабжение части головного мозга. Это предотвращает попадание кислорода и питательных веществ в клетки мозга. В течение нескольких минут эти клетки могут начать умирать. Это называется внутримозговым кровоизлиянием. Кровь может накапливаться и оказывать давление на окружающие ткани. Высокое кровяное давление является частой причиной внутримозгового кровоизлияния. При субарахноидальном кровоизлиянии кровь просачивается под оболочку головного мозга. Это часто вызвано небольшим пузырем на артерии, известным как аневризма.
Это называется внутримозговым кровоизлиянием. Кровь может накапливаться и оказывать давление на окружающие ткани. Высокое кровяное давление является частой причиной внутримозгового кровоизлияния. При субарахноидальном кровоизлиянии кровь просачивается под оболочку головного мозга. Это часто вызвано небольшим пузырем на артерии, известным как аневризма. Риск инсульта после ТИА наиболее высок в течение первых 48–72 часов. Поэтому вам следует немедленно обратиться за медицинской помощью при всех острых неврологических изменениях, даже если они разрешились.
Риск инсульта после ТИА наиболее высок в течение первых 48–72 часов. Поэтому вам следует немедленно обратиться за медицинской помощью при всех острых неврологических изменениях, даже если они разрешились. Использование оральных контрацептивов при курении сигарет значительно увеличивает риск инсульта.
Использование оральных контрацептивов при курении сигарет значительно увеличивает риск инсульта.2008/123/13.png) Подъем по лестнице, быстрая прогулка, выполнение каких-либо действий не менее 30 минут каждый день помогут снизить риск инсульта.
Подъем по лестнице, быстрая прогулка, выполнение каких-либо действий не менее 30 минут каждый день помогут снизить риск инсульта.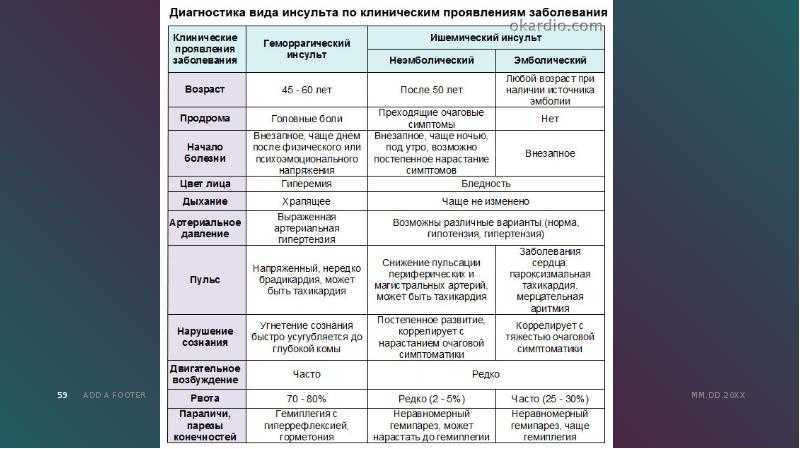 Ваш врач сделает небольшой разрез, обычно в паху, затем аккуратно введет катетер, представляющий собой гибкую тонкую трубку, через ваши артерии в сонную или позвоночную артерию. Затем врач введет в катетер красящее вещество, благодаря которому ваши черепные артерии будут более четко видны на рентгеновском снимке.
Ваш врач сделает небольшой разрез, обычно в паху, затем аккуратно введет катетер, представляющий собой гибкую тонкую трубку, через ваши артерии в сонную или позвоночную артерию. Затем врач введет в катетер красящее вещество, благодаря которому ваши черепные артерии будут более четко видны на рентгеновском снимке.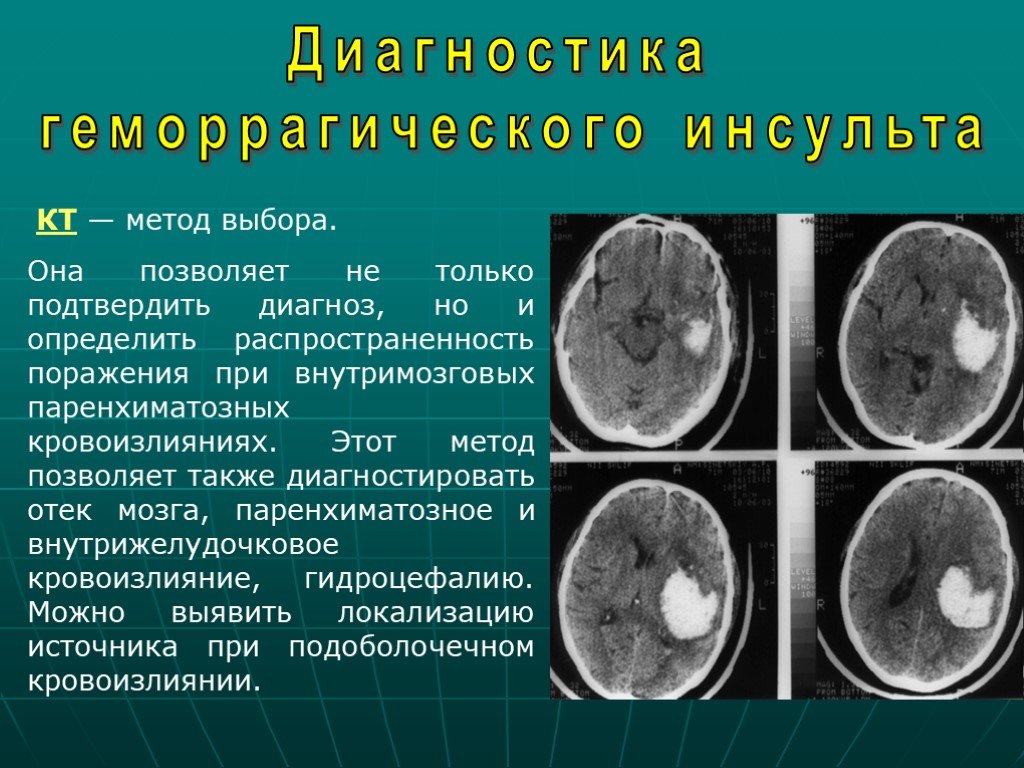 МРТ часто используется для определения области мозга, которая была повреждена в результате ишемического инсульта.
МРТ часто используется для определения области мозга, которая была повреждена в результате ишемического инсульта.