Характеристики боли: Виды боли – классификация, описание
Виды боли – классификация, описание
Количество просмотров: 12 263
Дата последнего обновления: 30.04.2021 г.
Среднее время прочтения: 5 минут
Содержание:
Какие бывают виды боли
Какая еще бывает боль
Как снять боль
Боль знакома практически каждому. Исключение составляют люди с редкими недугами, при которых нервная система не реагирует на болевые импульсы, возникающие при повреждении тканей1. И это очень опасно, так как эти ощущения – важные сигналы о неполадках в нашем организме.
Боль – это комплексная реакция, которую формируют биологическая, эмоциональная, психологическая и социальная составляющие2.
При этом часто сила болевых ощущений не соответствует тяжести патологических изменений. Это связано с индивидуальным восприятием боли, на которое влияют возраст, пол, этнические и другие особенности3.
Какие бывают виды боли
Виды боли различают по механизмам развития, длительности и другим характеристикам.
- Кратковременную (транзиторную), которая появляется внезапно на короткий промежуток времени, проходит самостоятельно и обычно не требует лечения.
- Острую, обусловленную чаще всего повреждением тканей. Это нормальный ответ на чрезмерное механическое (давление, сжатие, удар), термическое (очень высокая или низкая температура) или химическое воздействие. При этом виде боли причину можно обнаружить достаточно быстро. Основное лечение направлено на устранение последствий повреждения, а обезболивание является дополнительным методом.
- Подострую, которую диагностируют в тех случаях, когда она длится от 2 до 6 месяцев. При этом виде болевой синдром в большей мере обусловлен психологическим компонентом.
- Хроническую, возникающую в ответ на тяжелое поражение или при вовлечении в процесс определенных структур нервной системы. От острой боли отличается не только длительностью более 6 месяцев, но и тем, что организм не может самостоятельно восстановить свои функции.
 К ней относят невралгии, головные, мышечные, тазовые и другие боли3. Степень выраженности болевых ощущений со временем все меньше зависит от силы повреждающего фактора, установить органическую причину становится все сложнее, и часто даже углубленное обследование не дает результатов. Возникают дополнительные симптомы: нарушения сна, аппетита, депрессивные переживания, расстройства внимания, памяти и т.д.Пациенты часто меняют обезболивающие препараты, которые перестают помогать. А болевой синдром превращается в самостоятельную болезнь, лечение которой зависит от вида боли.
К ней относят невралгии, головные, мышечные, тазовые и другие боли3. Степень выраженности болевых ощущений со временем все меньше зависит от силы повреждающего фактора, установить органическую причину становится все сложнее, и часто даже углубленное обследование не дает результатов. Возникают дополнительные симптомы: нарушения сна, аппетита, депрессивные переживания, расстройства внимания, памяти и т.д.Пациенты часто меняют обезболивающие препараты, которые перестают помогать. А болевой синдром превращается в самостоятельную болезнь, лечение которой зависит от вида боли.
Наверх к содержанию
Какая еще бывает боль
Для видов острой боли существует отдельная классификация по локализации (месту происхождения)3:
- Поверхностная – возникает при повреждении кожи, слизистых, обычно интенсивная, колющая, жгучая, пульсирующая.
- Глубокая – говорит о поражении костно-мышечного аппарата, чаще ноющая, сложнее определяется ее локализация.

- Висцеральная – связана с патологическими процессами во внутренних органах, часто неясного характера, тупая, может сопровождаться такими проявлениями, как тошнота, рвота, падение артериального давления, выраженная потливость и т.д.
- Отраженная – представляет из себя проекцию болевых ощущений на определенные участки кожи, которые связаны с теми или иными органами.
Международная ассоциация по изучению боли выделяет еще один специфический вид – психогенную боль3. Она может быть связана с эмоциональным или мышечным перенапряжением, психозами и другими психическими расстройствами, а также депрессией.
Возможные причины боли
Болевой синдром может сопровождать огромное число заболеваний. Только среди причин головной боли (цефалгии) называют не менее 150 диагнозов.
К врачу чаще всего приходят, когда болевые ощущения беспокоят при4:
- мигрени и других цефалгиях,
- болезнях зубов,
- простуде и гриппе,
- ревматических и других артритах,
- заболеваниях желудка и кишечника,
- болезнях органов малого таза,
- беременности,
- невралгиях, а также при болях в спине и мышцах.

Наверх к содержанию
Как снять боль
Для эффективного лечения боли, особенно острой, необходимо выявить причину и воздействовать на нее. Для того, чтобы уменьшить выраженность различных видов боли, назначают обезболивающие препараты.
При костно-мышечной, зубной, послеоперационной боли и при инфекционно-воспалительных процессах особенно эффективны нестероидные противовоспалительные средства (НПВС). При легкой и умеренной степени их применяют самостоятельно, а в тяжелых случаях комбинируют с наркотическими обезболивающими.
Одним из препаратов из группы НПВС, который используют для уменьшения болей при воспалительных процессах, травмах, различных острых заболеваниях, является Мотрин®. Он выпускается в виде таблеток для приема внутрь.
Средство обладает выраженным обезболивающим, противовоспалительным и жаропонижающим действием, которое может продолжаться до 12 часов5,6. Принимать Мотрин® для обезболивания можно по следующей схеме: 2 таблетки как старт обезболивание и затем по 2 таблетки каждые 12 часов или по 1 таблетке каждые 8 часов.
Не игнорируйте боль. Чем раньше вы обратитесь к специалисту, который поставит точный диагноз, тем выше шансы на успешное излечение.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Боль и ее основные характеристики. Первостольник. 2014; 02: 17
- И.В.Дамулин1, А.А.Струценко2. Боль: патогенетические, клинические и терапевтические аспекты. Трудный пациент. 2018; 11: 40-44
- О.А.Лесная. Боль в практике врача: сложный феномен и непростые пути решения. Трудный пациент. 2019; 03: 21-26
- Помощь при различных видах боли. Участковый терапевт. 2017; 03: 8-9
- Инструкция по применению Мотрин®.

- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):619-627.
Послеоперационные боли: как уменьшить, применение нестероидных противовоспалительных препаратов
Количество просмотров: 29 801
Дата последнего обновления: 30.04.2021 г.
Среднее время прочтения: 9 минут
Содержание:
Количество хирургических вмешательств растет1, совершенствуются техники операций и методики обезболивания. Однако послеоперационные боли остаются ожидаемым явлением и все так же требуют внимания врачей. Интенсивный болевой синдром, который наблюдается минимум у 40% пациентов1, утяжеляет течение восстановительного периода, способствует развитию осложнений2, увеличивает сроки выздоровления, может перейти в хронический процесс 3.
Международная ассоциация по изучению боли (IASP) в 2010 году приняла декларацию, которая признала адекватное лечение боли одним из главных прав человека3.
По данным крупных исследований4 высокая интенсивность послеоперационных болевых ощущений отмечается пациентами после акушерских, гинекологических, ортопедических и абдоминальных (на органах брюшной полости) хирургических вмешательств, с которыми связаны послеоперационные боли в животе, грудной клетке, суставах. Очень важны характеристики боли в первые сутки, именно она определяет то, как будет в дальнейшем развиваться болевой синдром и станет ли он хроническим4.
Наверх к содержанию
Почему возникают послеоперационные боли
Послеоперационная боль по МКБ-10 (Международной классификации болезней) относится к неуточненным видам боли и не несет никакой сигнальной информации ни для пациента, ни для врача, так как понятны причины и механизмы ее возникновения. Поэтому современные принципы ведения больных после операций предусматривают максимальное избавление их от неприятных болевых ощущений. Тем более, что боль оказывает негативное влияние не только на заживление, но и на жизненно важные процессы в организме: работу сердечно-сосудистой, дыхательной, пищеварительной, центральной нервной системы, а также на свертывание крови
Формирование болезненных ощущений обеспечивается многоуровневой реакцией, которая связывает непосредственную зону повреждения (раневую поверхность) и центральную нервную систему. Начинается она с механических стимулов в области разреза и выделения биологически активных веществ (простагландинов, брадикининов и других)4, а заканчивается обработкой информации в коре головного мозга и подключением эмоционального и психологического компонентов.
Болевой синдром развивается в результате возникновения зон повышенной болевой чувствительности (гипералгезий). Первичная гипералгезия связана непосредственно с повреждением и формируется вблизи раны. Область вторичной гипералгезии захватывает более обширный участок и возникает позже, в течение следующих 12-18 часов4, так как связана со стимуляцией других видов рецепторов. Именно она и отвечает за сохранение и усиление болевых ощущений на вторые-третьи сутки после операции, а в последующем, за развитие хронического болевого синдрома7.
Наверх к содержанию
Как уменьшить послеоперациооную боль
К задачам послеоперационного обезболивания специалисты относят4:
- качественный период восстановления,
- ускорение реабилитации и выписки из стационара,
- уменьшение числа осложнений, в том числе развития хронической послеоперационной боли.
Наиболее эффективной считается так называемая мультимодальная схема4 послеоперационного обезболивания, концепция которой предполагает использование оптимальной комбинации лекарственных средств из разных групп в минимальных дозах4.
Группы препаратов, которые используются как обезболивающие после операции:
- Опиоидные анальгетики. Традиционно считались основой для операционного обезболивания, однако их изолированное применение дает ожидаемый результат всего в 25-30% случаев4, а введение максимально эффективной дозы связано с высоким риском побочных эффектов4, в том числе угнетение дыхания.
 Также после их отмены часто возникает еще большая болевая чувствительность.
Также после их отмены часто возникает еще большая болевая чувствительность. - Нестероидные противовоспалительные средства (НПВС). Формирование послеоперационного болевого синдрома напрямую связано с травмой тканей и воспалением. Поэтому назначение НПВС, как препаратов, обладающих мощным противовоспалительным и обезболивающим эффектом, показано с первых минут после операции, а иногда во время хирургического вмешательства.
Они действуют непосредственно на причину развития повышенной чувствительности, а именно – на выработку простагландинов и других биологически активных веществ, участвующих в воспалительном процессе. Есть методики, которые предлагают использовать НПВС еще за 20-30 минут до разреза, что позволяет снизить интенсивность боли в области послеоперационных швов.4
При назначении с препаратами из предыдущей группы, НПВС дают возможность уменьшить дозу и усилить эффект опиоидов и предупредить их побочные эффекты4.
- Неопиоидные обезболивающие средства центрального действия.
 Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании.
Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании. - Средства, влияющие на восприятие боли. Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4.
- Регионарное обезболивание (анальгезия). Применение метода основано на прерывании потока болевых импульсов от зоны повреждения к спинному и головному мозгу4.
Для каждого пациента комплексная схема обезболивания подбирается индивидуально. Во внимание принимаются такие факторы, как возраст, пол, объем хирургического вмешательства, сопутствующая патология, психические особенности, чувствительность к боли и ее наличие до операции.
Наверх к содержанию
Сколько длится послеоперационная боль
На этот вопрос однозначно ответить нельзя, но острая боль исчезает полностью, когда сформирована рубцовая ткань и больше нет оснований для возникновения болевых импульсов. Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Если боли в области послеоперационных швов длятся более 3 месяцев, с перерывами или без, и не связаны с процессом заживления, то это признаки развития хронического болевого синдрома. В его основе лежит повреждение нервов или формирование патологических импульсов6. Частота его развития колеблется от 5 до 50% (в среднем у каждого пятого пациента6) и является одним из показателей успешности хирургического лечения7. Такая разница объясняется различием в методиках вмешательства и их травматичности7.
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются6:
- женский пол;
- возраст до 35 лет6;
- стресс, тревога перед операцией, предоперационная боль;
- вид вмешательства – если оперативное лечение связано с высокой вероятностью повреждения крупных нервов (ампутации конечностей, операции на органах грудной клетки, удаление молочных желез), то риск хронизации боли намного выше;
- продолжительность операции;
- течение послеоперационного периода – интенсивная острая боль, большие дозы анальгетиков, применение лучевой и химиотерапии;
- чрезмерная опека и поддержка со стороны близких в восстановительном периоде,
- длительный постельный режим.

Профилактика развития хронического болевого синдрома проводится в несколько этапов:
- Первичная – связана с самим хирургическим вмешательством: по возможности, выбор нехирургического метода лечения, выполнение операции наименее травматичным способом, например, использование эндоскопической техники.
- Вторичная – интенсивное обезболивание после операции. Это наиболее перспективный метод, который можно дополнить предоперационным введением анальгетиков, способствующим ослаблению болевой импульсации после вмешательства. В качестве обезболивающих после операции применяют различные анальгетики, НПВС, регионарную анестезию, седативные средства7.
Одним из препаратов группы , который помогает бороться с острой и хронической послеоперационной болью, является Мотрин®. Выпускается в таблетках по 250 мг. Он обладает выраженным противовоспалительным и обезболивающим действием, которое может длиться до 12 часов9. В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
Если вы точно не знаете причин боли в послеоперационной ране, но обратиться к врачу быстро нет возможности, то самостоятельно принимать Мотрин® можно не более 5 дней9. Обязательно нужно связаться с доктором и выяснить причину болей.
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- В.Д.Слепушкин, Г.В.Цориев, А.Б.Плиева. Хронобиологическая характеристика послеоперационной боли и механизм ее возникновения. Известия Самарского научного центра РАМ, том 16, №5(4), 2014, с. 1418-1422.
- А.А.Антипов, К.А.Линев, В.С.Пеляшов, Г.А.Яковлева. Аудит послеоперационной боли. Решионарная анестезия и лечение острой боли. Том VIII, №2, 2014.
- Е.Ю.Халикова. Нейропатическая боль как компонент острой и хронической постоперационной и посттравматической боли: от диагностики к рациональной фармакотерапии. Регулярные выпуски «РМЖ», №0 от 10.12.2014, с. 38.
- А.М.Овечкин. Послеоперационная боль: состояние проблемы и современные тенденции послеоперационного обезболивания. Регионарная анестезия и лечение острой боли, том IX, №2, 2015, с. 29-40.
- Терапия послеоперационной боли у взрослых (по материалам заседания Совета экспертов). Consilium Medicum. Хирургия. (Прил.) 2016; 02: с. 32-39.
- А.М.Овечкин. Хроническая послеоперационная боль – масштаб проблемы и способы профилактики.
 Российский журнал боли, 2016, №1, с. 3-14.
Российский журнал боли, 2016, №1, с. 3-14. - Л.А.Медведева, О.И.Загорулько, Ю.В.Белов. Хроническая послеоперационная боль: современное состояние проблемы и этапы профилактики. 2017, №62(4), с. 305-309.
- Инструкция по применению Мотрин®.
- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):с. 619-627.
Диагностика и лечение боли
Боль является защитной реакцией организма на возникшее патологическое состояние (повреждение, воспаление, гипоксию). Большинство пациентов, обращающихся на прием к неврологу, предъявляют жалобы на наличие боли. В своей практике чаще всего невролог сталкивается с головной болью и болью в спине, однако существует множество других состояний, сопровождающихся болевыми синдромами. Не всегда наличие болевого синдрома связано с неврологическим заболеванием. Так, например, боль в плечевом суставе при движении и в покое может быть не проявлением грыжи межпозвонкового диска, а следствием повреждения вращательной манжеты плеча, связанного с ранее выполненным неловким движением или подъемом тяжестей.2007/ST75/Untitled-1.gif) И наоборот, наличие, к примеру, болей в области передней грудной стенки слева часто связывают с ишемией миокарда, хотя это может быть связано с вертеброгенной торакалгией на фоне остеохондроза грудного отдела позвоночника.
И наоборот, наличие, к примеру, болей в области передней грудной стенки слева часто связывают с ишемией миокарда, хотя это может быть связано с вертеброгенной торакалгией на фоне остеохондроза грудного отдела позвоночника.
Для того, чтобы разобраться в причинах возникшего состояния, врач должен собрать жалобы пациента, уточнить характеристики боли (интенсивность, остроту, продолжительность болей), а также выяснить, что может провоцировать или усиливать боль. Чем больше характеристик боли сможет дать пациент, тем проще поставить диагноз. Существует более 50 характеристик дескрипторов боли.
Следующим этапом врач выясняет: как давно возникло данное состояние, с какими состояниями пациент наблюдался неврологом или врачами других специальностей. Если пациент уже ранее обследовался и лечился у невролога, необходимо ознакомиться с выполненными исследованиями. Для того, чтобы иметь полное представление о состоянии здоровья пациента, необходимо собрать информацию о ранее перенесенных заболеваниях (в том числе инфекционных), принимаемых лекарствах, выполненных операциях, наличии аллергических реакций на препараты и продукты питания. И многое, многое другое… Опытные врачи говорят: «хорошо собранный анамнез — это 70% диагноза!».
И многое, многое другое… Опытные врачи говорят: «хорошо собранный анамнез — это 70% диагноза!».
Далее врач производит осмотр пациента, при этом в некоторых случаях требуется не просто выполнение неврологического осмотра, но и глубокое нейроортопедическое исследование, позволяющее отличить ортопедические, ревматологические проблемы от чисто неврологических.
Выполнив вышеперечисленные действия, врач устанавливает предварительный диагноз, составляет план лечения и обследования. План лечения включает в себя рекомендуемые врачом методы лечения (консервативное лечение, методики купирования болевых синдромов, физиолечение). В большинстве случаев для оценки состояния пациента и установления правильного диагноза требуется дополнительное обследование. Врач составляет план обследования, включающий в себя необходимые методы обследования (лабораторной диагностики, лучевой диагностики (УЗИ, МРТ, КТ), инструментальных методов обследования (ЭЭГ, электронейромиография), консультации врачей других специальностей (терапевта, офтальмолога, оториноларинглога и пр. ). Дополнительно могут быть даны рекомендации по образу жизни (например, ортопедический режим с ограничением определенного типа движений, лечебная физкультура), диете.
). Дополнительно могут быть даны рекомендации по образу жизни (например, ортопедический режим с ограничением определенного типа движений, лечебная физкультура), диете.
Таким образом, сформулировав диагноз, врач определяется с методами лечения, которые можно использовать у данного пациента. В нашей клинике мы используем не только доказавшие свою эффективность «старые» методы лечения, но и такие высокоэффективные методы как:
- Внутрикостная блокада, позволяющая купировать выраженную боль как при мигренозном статусе, так и при «выпавшей» грыже диска;
- Паравертебральные блокады;
- Эпидуральные сакральные блокады;
- Локальная инъекционная терапия;
- Кинезиотейпирование;
- Иглорефлексотерапия;
- Плазмолифтинг.
Все это требует времени, поскольку прием в «телеграфном стиле» не позволяет не только разобраться в причинах возникшей боли, но и выбрать эффективный метод лечения. В нашей клинике первичный неврологический прием продолжается не менее 30 минут, а в случае обращения пациентов старшей возрастной группы или с множественными сопутствующими заболеваниями – требуется не менее 1 часа.
В нашей клинике первичный неврологический прием продолжается не менее 30 минут, а в случае обращения пациентов старшей возрастной группы или с множественными сопутствующими заболеваниями – требуется не менее 1 часа.
Имея за плечами 18-летний опыт работы в нейрохирургии, считаю, что лучшая операция — та, которая не выполнена. Поэтому в лечении болевых синдромов основной девиз: «лучше семь раз отмерить, чем один раз отрезать!». Однако, при неэффективности консервативного лечения невролог может принять решение о необходимости выполнения нейрохирургической операции.
Как не существует «панацеи», так и нет универсального рецепта или метода лечения. У пациента могут быть ограничения или противопоказания. Кроме того, пациент вправе отказаться от выполнения манипуляции. Считаю, что всегда необходимо руководствоваться принципами безопасности для пациента. Именно поэтому в нашей клинике манипуляции осуществляются в специально оборудованном помещении, соответствующим все необходимым требованиям.
Боль в груди
Боль в груди – любые болезненные проявления или дискомфорт в области грудной клетки. Она может быть вызвана различными заболеваниями, в том числе патологией сердца, сосудов, перикарда, легких, плевры, трахеи, пищевода, мышц, ребер, нервов. В некоторых случаях боль в груди является признаком повреждения органов, находящихся за пределами грудной клетки, например желудка, желчного пузыря, поджелудочной железы.
Грудные боли очень разнообразны: острые, тупые, ноющие, режущие, колющие, тянущие, распирающие, жжение или давление. Болезненные ощущения отличаются при различных заболеваниях, однако боль не является специфическим симптомом конкретной болезни. Характеристики болей могут варьироваться в зависимости от возраста, пола пациента, сопутствующих заболеваний, психологических особенностей. Выявление непосредственной причины боли в груди зачастую представляет сложную задачу и требует ряда диагностических процедур.
Она является одним из наиболее тревожных симптомов, так как может быть проявлением тяжелых, жизнеугрожающих состояний, требующих экстренной медицинской помощи, в частности инфаркта миокарда.
Синонимы русские
Торакалгия, грудная боль, боль в грудной клетке
Синонимы английские
Chest pain, pain in the chest, thoracalgia.
Симптомы
Боль в груди может носить различный характер. Иногда она отдается в руку, плечо, лопатку, спину, шею. Пациент может жаловаться не только на боль, но и на стеснение, жжение, дискомфорт в области груди.
Неприятные ощущения могут усиливаться при кашле, глубоком дыхании, глотании, надавливании на грудь, изменении положения тела (постоянные или периодические). Боль и дискомфорт в груди могут сопровождаться и рядом дополнительных симптомов, в зависимости от основного заболевания: отрыжкой или горечью во рту, тошнотой, рвотой, затруднением глотания.
Общая информация о заболевании
Боль в груди бывает проявлением различных заболеваний, каждое из которых требует определенного врачебного подхода.
- Острый инфаркт миокарда (сердечный приступ).
 Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
- Стенокардия. Состояние, при котором в результате атеросклероза и сужения коронарных сосудов нарушается кровоснабжение сердечной мышцы. Боли при стенокардии напоминают таковые при инфаркте миокарда, однако возникают при физической нагрузке, уменьшаются в покое и купируются нитроглицерином.
- Расслаивающая аневризма аорты. Аорта – это крупный сосуд, несущий кровь от левого желудочка сердца к органам и тканям.
 При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
Расслаивающая аневризма аорты чаще всего является следствием длительно протекающей артериальной гипертензии, а также может возникать при синдроме Марфана, в результате травмы грудной клетки, при беременности или как позднее осложнение операций на сердце.
Боль при расслаивающей аневризме аорты сходна с болями при инфаркте миокарда и стенокардии, может продолжаться в течение нескольких часов или суток, не уменьшается в состоянии покоя или при приеме нитроглицерина.
- Тромбоэмболия легочной артерии. Закупорка тромбом легочной артерии или ее ветвей, по которым венозная кровь поступает из правого желудочка в легкие для насыщения кислородом.
 В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
- Пневмоторакс. Скопление воздуха или другого газа в плевральной полости – щелевидном пространстве между оболочками, выстилающими поверхность легких и внутреннюю поверхность грудной клетки. Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.
- Перикардит. Воспаление сердечной сумки (перикарда), то есть серозной оболочки сердца. Боль возникает за счет трения воспаленных листков перикарда. Перикардит может быть следствием вирусной инфекции, ревматоидного артрита, системной красной волчанки, почечной недостаточности.
 Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием. - Пролапс митрального клапана. Патология клапана, который находится между левым предсердием и левым желудочком сердца. У некоторых людей митральный клапан при сокращении левого желудочка прогибается в предсердие и часть крови из левого желудочка поступает обратно в левое предсердие. У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии.
- Пневмония. Воспаление легочной ткани. Боль в груди при пневмонии, как правило, односторонняя, усиливается при кашле, сопровождается лихорадкой, недомоганием, кашлем.
- Эзофагит. Воспаление пищевода. Сопровождается болью в груди, нарушением глотания. Симптомыне уменьшаются при приеме антацидов.

- Гастроэзофагеальная рефлюксная болезнь. Хроническое заболевание, при котором происходит заброс кислого содержимого желудка в пищевод, что приводит к повреждению нижних отделов пищевода. При этом может возникать острая, режущая боль в груди по ходу пищевода, тяжесть, дискомфорт в груди, отрыжка, горечь во рту, нарушение глотания, сухой кашель.
- Плеврит. Воспаление листков плевры. Трение воспаленных листков плевры вызывает болевые ощущения. Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита.
- Перелом ребер. В этом случае боль усиливается при глубоком дыхании и при движении.
- Другие причины: панкреатит, желчнокаменная болезнь, депрессия.
Кто в группе риска?
- Люди старше 40 лет.
- Страдающие ожирением.
- Больные артериальной гипертензией.
- Люди с повышенным уровнем холестерола в крови.

- Недавно перенесшие хирургические операции.
- Страдающие алкоголизмом.
- Курящие.
- Беременные.
- Страдающие сердечной аритмией.
- Люди с онкологическими заболеваниями.
- Принимающие определенные лекарственные препараты.
- Люди с хроническими заболеваниями легких.
Диагностика
Боль в груди не является специфическим симптомом и может однозначно свидетельствовать о том или ином заболевании. Однако при появлении это признака врач должен прежде всего исключить ряд жизнеугрожающих состояний, требующих незамедлительной помощи. Иногда только дополнительные лабораторные и инструментальные исследования позволяют точно установить причину боли в груди.
Лабораторные исследования
- Общий анализ крови. Может быть выявлен лейкоцитоз (при плеврите, пневмонии), анемия (при расслаивающей аневризме аорты), тромбоцитоз и эритремия (при тромбоэмболии легочной артерии).

- Скорость оседания эритроцитов (СОЭ). Неспецифический показатель воспаления. СОЭ может быть увеличена при плеврите, перикардите, пневмонии и других заболеваниях.
- С-реактивный белок. Увеличен при воспалительных заболеваниях, а также при инфаркте миокарда. При стенокардии уровень С-реактивного белка не меняется.
- NT-proBNP (натрий-уретический мозговой пропептид). Белок, основная часть которого содержится в клетках миокарда. Он является предшественником натрий-уретического пептида, ответственного за выведения натрия с мочой. Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда.
- Тропонин I. Тропонин – это белок, участвующий в мышечном сокращении. Кардиальная форма тропонина содержится в сердечной мышце и высвобождается при повреждении миокарда. Может быть повышен при инфаркте миокарда и других заболеваниях, сопровождающихся разрушением кардиомиоцитов.

- Миоглобин. Белок, похожий по своему строению на гемоглобин и ответственный за депонирование кислорода в мышечной ткани, в том числе в сердечной мышце. Повышается при повреждении мышечной ткани, в первые часы после инфаркта миокарда.
- Аланинаминотрансфераза (АЛТ). Фермент, который содержится преимущественно в печени, а также в скелетных мышцах, почках и миокарде. Увеличение АЛТ указывает на поражение печени, но может также свидетельствовать об инфаркте миокарда и служит показателем обширности поражения сердечной мышцы.
- Аспартатаминотрансфераза (АСТ). Этот фермент содержится преимущественно в миокарде, скелетной мускулатуре, печени. Повышение уровня АСТ является признаком инфаркта миокарда. Величина АСТ соответствует степени повреждения сердечной мышцы.
- Креатинкиназа общая. Фермент, участвующий в реакциях энергетического обмена. Различные его изоформы содержатся в разных тканях организма человека. Увеличение уровня общей креатинкиназы наблюдается при инфаркте миокарда и миопатиях.

- Креатинкиназа MB. Изоформа креатинкиназы, которая содержится в основном в миокарде и тканях нервной системы. Ее уровень соответствует обширности поражения миокарда.
- Лактатдегидрогеназа (ЛДГ) общая. Фермент, который участвует в энергетическом обмене и содержится практически во всех тканях организма. Различные типы ЛДГ присутствуют в разных органах. Общая лактатдегидрогеназа может быть повышена при инфаркте миокарда и заболеваниях печени.
- Лактатдегидрогеназа 1, 2 (ЛДГ 1, 2 фракции). Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек.
- Липаза. Фермент поджелудочной железы. Повышение уровня липазы специфично для заболеваний поджелудочной железы.
- Холестерол общий. Это основной показатель жирового обмена в организме. Используется для диагностики атеросклероза и заболеваний печени.
- D-димер. Продукт расщепления фибрина. Является показателем фибринолитической активности крови.
 Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты. - Основные электролиты крови – калий, натрий, хлор, кальций. Изменение уровня электролитов крови может указывать на патологию почек, надпочечников, эндокринные заболевания, злокачественные новообразования.
- Мочевина, креатинин сыворотки. Это конечные продукты азотистого обмена, которые выводятся из организма почками. Их увеличение может говорить о патологии почек.
Инструментальные методы исследования
- Электрокардиография (ЭКГ). Изменения на ЭКГ выявляются при инфаркте миокарда, стенокардии, перикардите. Помогает определить локализацию и степень поражения миокарда.
- Рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ) органов грудной клетки. Это методы визуализации, позволяющие оценить состояние органов грудной клетки, выявить травмы, новообразования, признаки внутреннего кровотечения и другие патологические изменения.

- Трансэзофагеальная эхокардиография. Ультразвуковое исследование, при котором датчик вводится в пищевод. С его помощью оценивают состояние сердца, его клапанов, крупных сосудов. Имеет большое диагностическое значение при тромбоэмболии легочной артерии, аневризме аорты.
- Ангиография. Рентгенологическое исследование сосудов с использованием нетоксичного контрастного вещества, хорошо видимого на снимках. Позволяет оценить состояние и проходимость кровеносных сосудов, в том числе и коронарных.
Лечение
Лечение зависит от основного заболевания, симптомом которого является боль в груди. Терапия может заключаться как в применении соответствующих лекарственных препаратов, так и в хирургических манипуляциях.
Профилактика
Специфической профилактики большинства заболеваний, сопровождающихся болью в груди, нет. Однако для снижения риска их развития полезны отказ от курения и алкоголя, достаточная двигательная активность, здоровое питание, своевременные профилактические медицинские осмотры.
Рекомендуемые анализы
Острая и хроническая боль
Боль не нуждается в представлении. Что такое боль, знают все люди. Её на протяжении жизни испытывает каждый человек.
С точки зрения медицины боль — это вид чувства, своеобразное неприятное ощущение. К понятию «боль» также относят эмоциональные и рефлекторные реакции, которые возникают в ответ на раздражающий фактор.
Международная ассоциация по изучению боли (IASP) дает следующее определение боли: это «неприятное сенсорное и эмоциональное переживание, связанное с истинным или потенциальным повреждением ткани или описываемое в терминах такого повреждения». Боль является важнейшим компонентом защитной системы организма. Она подает сигнал о повреждении ткани, развитии патологического процесса, воспаления.
Характеристики боли:
- Колющая.
- Режущая.
- Стреляющая.
- Тупая.
- Ноющая.
- Распирающая.
- Тянущая.
- И другие.

Острая боль возникает внезапно, резко. Как правило пациент может четко указать на причину такой боли.
Под хронической болью обычно понимают боль, которая продолжается более 3-4 месяцев. С такой болью бывает труднее справиться, чем с острой болью, так как в развитии и поддержании боли начинает участвовать центральная нервная система. Хронические боли часто предшествуют и сопровождают депрессию.
Причинами хронической боли могут быть:
- Травмы и операции.
- Перенесенный инфаркт или инсульт.
- Серьезные стрессовые ситуации.
Соматическая боль возникает при повреждении связок, мышц, костей, сосудах и других тканях человеческого организма. Часто такая боль воспринимается как тупые, не точно локализованные ощущения.
Висцеральная (внутренняя) боль возникает во внутренних органах.
Психогенную боль диагностируют в отсутствие органического заболевания или, когда оно не может объяснить характер и выраженность болевого синдрома. Возможно возникновение психогенных болей при психических заболеваниях, фобиях, истериях, тревогах, депрессии. Важную роль играют психосоциальные факторы — стремление получить какую-либо материальную или моральную выгоду, неудовлетворенность жизнью, отношениями, работой и т. д.
Возможно возникновение психогенных болей при психических заболеваниях, фобиях, истериях, тревогах, депрессии. Важную роль играют психосоциальные факторы — стремление получить какую-либо материальную или моральную выгоду, неудовлетворенность жизнью, отношениями, работой и т. д.
Невропатическая боль возникает в том случае, когда имеет место не раздражение рецепторов, а непосредственное повреждение или развитие патологического процесса в самой нервной ткани (ганглии, нервы и т. д.). Импульсы от поврежденных нервных волокон неправильно интерпретируются таламусом и другими структурами ЦНС, что приводит к возникновению болевых ощущений, часто имеющих достаточно выраженный и стойкий характер.
Фантомная боль — это ощущение боли, локализующейся в отсутствующей конечности или в зоне тела, где отсутствует поверхностная и/или глубокая чувствительность. Чаще всего фантомные боли возникают после ампутации конечности, при параличе конечностей.
Патологические виды боли проявляются при патологии в корковых и подкорковых отделах центральной нервной системы. К ним относится, например, гиперпатия — извращенная чувствительность, проявляющаяся повышением порога восприятия, затруднено определение точной локализации раздражителя, возможен период последействия (ощущения сохраняются после прекращения действия раздражителя).
К ним относится, например, гиперпатия — извращенная чувствительность, проявляющаяся повышением порога восприятия, затруднено определение точной локализации раздражителя, возможен период последействия (ощущения сохраняются после прекращения действия раздражителя).
Интересен факт, что при возникновении болевых ощущений и зависти участвуют одни и те же анатомические образования головного мозга.
В нашей клинике применяется индивидуальный подход в лечении любого болевого синдрома. Наша задача — разобраться в причинах конфликта в теле, который вызывает боль и сформировать программу лечения и дальнейшей реабилитации. Часто мы используем комплексный подход в лечении для достижения максимального результата.
| Название услуги | Цена |
| Консультация невролога | от 700 ₽ |
Подробнее о методах и видах лечения смотрите здесь.
Когнитивный аспект хронической боли | «НейроNEWS: психоневрологія та нейропсихіатрія»
Клиницисты, работающие с пациентами с хронической болью, знают, что представления о боли у лиц со сходной этиологией заболевания могут значительно отличаться. Некоторые представления приводят к неадекватной психофизиологической адаптации, обострению боли, усилению страданий и нетрудоспособности. Например, если боль интерпретируется как сигнал о стойком повреждении ткани, а не как результат реальной проблемы, которую можно решить, это приводит к большим страданиям и нарушению поведения при той же ноцицептивной стимуляции [42]. Если человек считает, что его боль непреодолима, он не прилагает усилий к адаптации и не использует когнитивные и поведенческие приемы, позволяющие справляться с болью. Люди, расценивающие свою боль как необъяснимую тайну, сводят к минимуму собственные возможности по ее контролю и уменьшению. Более того, представления страдающих болью пациентов о болезни могут влиять на восприятие симптомов. Например, E. Cassell приводит случай, когда пациент мог легко контролировать свою боль с помощью кодеина, но при этом считал, что применяет кодеин против ишиаса [10]. Однако когда он узнал, что боль связана с метастазами рака, дозу кодеина пришлось значительно увеличить.
Некоторые представления приводят к неадекватной психофизиологической адаптации, обострению боли, усилению страданий и нетрудоспособности. Например, если боль интерпретируется как сигнал о стойком повреждении ткани, а не как результат реальной проблемы, которую можно решить, это приводит к большим страданиям и нарушению поведения при той же ноцицептивной стимуляции [42]. Если человек считает, что его боль непреодолима, он не прилагает усилий к адаптации и не использует когнитивные и поведенческие приемы, позволяющие справляться с болью. Люди, расценивающие свою боль как необъяснимую тайну, сводят к минимуму собственные возможности по ее контролю и уменьшению. Более того, представления страдающих болью пациентов о болезни могут влиять на восприятие симптомов. Например, E. Cassell приводит случай, когда пациент мог легко контролировать свою боль с помощью кодеина, но при этом считал, что применяет кодеин против ишиаса [10]. Однако когда он узнал, что боль связана с метастазами рака, дозу кодеина пришлось значительно увеличить. D. Spiegel и J. Bloom обнаружили, что выраженность боли у онкологических больных можно предсказать по количеству используемых анальгетиков, эмоциональному состоянию и интерпретации боли [42]. Пациенты, которые связывали боль с прогрессированием заболевания, страдали больше, чем таковые с более благоприятной интерпретацией, несмотря на одинаковую степень прогрессирования заболевания.
Боль может изменять способ восприятия информации, как относящейся к боли, так и любой другой. Например, хроническая боль может привести к концентрации внимания на всех афферентных сигналах организма. Arntz и Schmidt предположили, что обработка внутренней информации у пациентов с хронической болью может носить тревожный характер [4]. Возможно, такие пациенты слишком озабочены болью, акцентируются на физических симптомах и интерпретируют их как болезненную стимуляцию. Действительно, результаты обследования лиц с различной патологией подтверждают наличие гиперчувствительности, которая характеризуется снижением порога идентификации опасных раздражителей.
D. Spiegel и J. Bloom обнаружили, что выраженность боли у онкологических больных можно предсказать по количеству используемых анальгетиков, эмоциональному состоянию и интерпретации боли [42]. Пациенты, которые связывали боль с прогрессированием заболевания, страдали больше, чем таковые с более благоприятной интерпретацией, несмотря на одинаковую степень прогрессирования заболевания.
Боль может изменять способ восприятия информации, как относящейся к боли, так и любой другой. Например, хроническая боль может привести к концентрации внимания на всех афферентных сигналах организма. Arntz и Schmidt предположили, что обработка внутренней информации у пациентов с хронической болью может носить тревожный характер [4]. Возможно, такие пациенты слишком озабочены болью, акцентируются на физических симптомах и интерпретируют их как болезненную стимуляцию. Действительно, результаты обследования лиц с различной патологией подтверждают наличие гиперчувствительности, которая характеризуется снижением порога идентификации опасных раздражителей. Пациенты интерпретируют даже незначительные афферентные сигналы как указание на болезнь и предпринимают различные усилия с целью избежать усиления боли; чаще всего это отказ от физической активности [35]. Например, при острой боли в спине часто назначается постельный режим для снижения нагрузки на позвоночник. Такие пациенты затем могут прийти к выводу о том, что любая нагрузка на спину может ухудшить их состояние; они даже могут распространить это мнение и на другие виды хронической боли, когда неподвижность не только не обязательна, но даже вредна.
В своих исследованиях A. Schmidt обнаружил, что при боли в пояснице действия пациентов не зависят от степени физического усилия, необходимого для выполнения движения, или от представления о боли в настоящий момент [38]. Поведение таких пациентов при физической нагрузке в большей степени связано с их предшествующими переживаниями боли. Негативное мнение о собственных возможностях и ожидание усиления боли влияют на поведение больше, чем реальные события или ощущения.
Пациенты интерпретируют даже незначительные афферентные сигналы как указание на болезнь и предпринимают различные усилия с целью избежать усиления боли; чаще всего это отказ от физической активности [35]. Например, при острой боли в спине часто назначается постельный режим для снижения нагрузки на позвоночник. Такие пациенты затем могут прийти к выводу о том, что любая нагрузка на спину может ухудшить их состояние; они даже могут распространить это мнение и на другие виды хронической боли, когда неподвижность не только не обязательна, но даже вредна.
В своих исследованиях A. Schmidt обнаружил, что при боли в пояснице действия пациентов не зависят от степени физического усилия, необходимого для выполнения движения, или от представления о боли в настоящий момент [38]. Поведение таких пациентов при физической нагрузке в большей степени связано с их предшествующими переживаниями боли. Негативное мнение о собственных возможностях и ожидание усиления боли влияют на поведение больше, чем реальные события или ощущения. В другом исследовании E. Council et al. [12] отметили, что 83% лиц с болью в области поясницы сообщили, что не в состоянии выполнять ряд движений, включая поднятие ноги и боковые наклоны из-за ожидаемой боли; и только
5% пациентов были действительно не в состоянии выполнить упражнения из-за отсутствия физической возможности. Избегание физической нагрузки было связано не с наличием боли, а с усвоенным ожиданием ее усиления в связи с увеличением физической нагрузки и мнением пациентов о степени собственной нетрудоспособности [46]. Эти результаты согласуются с механизмом выработки условного рефлекса, описанного И.П. Павловым. Негативное восприятие пациентами своей способности к физической нагрузке образует порочный круг, который препятствует физической активности, усиливая ощущение беспомощности и нетрудоспособности [38].
На формирование установок и ожиданий большое влияние оказывает гендерная характеристика пациента. В работе А.Б. Данилова было показано, что женщины, страдающие мигренью, чаще обращаются к врачу, предъявляют больше жалоб, обнаруживают большее количество провоцирующих факторов, что, вероятно, связано с их большей склонностью интерпретировать афферентные сигналы как «боль», «патологию», в то время как мужчины чаще интерпретируют идентичные афферентные стимулы как «дискомфорт» [2].
В другом исследовании E. Council et al. [12] отметили, что 83% лиц с болью в области поясницы сообщили, что не в состоянии выполнять ряд движений, включая поднятие ноги и боковые наклоны из-за ожидаемой боли; и только
5% пациентов были действительно не в состоянии выполнить упражнения из-за отсутствия физической возможности. Избегание физической нагрузки было связано не с наличием боли, а с усвоенным ожиданием ее усиления в связи с увеличением физической нагрузки и мнением пациентов о степени собственной нетрудоспособности [46]. Эти результаты согласуются с механизмом выработки условного рефлекса, описанного И.П. Павловым. Негативное восприятие пациентами своей способности к физической нагрузке образует порочный круг, который препятствует физической активности, усиливая ощущение беспомощности и нетрудоспособности [38].
На формирование установок и ожиданий большое влияние оказывает гендерная характеристика пациента. В работе А.Б. Данилова было показано, что женщины, страдающие мигренью, чаще обращаются к врачу, предъявляют больше жалоб, обнаруживают большее количество провоцирующих факторов, что, вероятно, связано с их большей склонностью интерпретировать афферентные сигналы как «боль», «патологию», в то время как мужчины чаще интерпретируют идентичные афферентные стимулы как «дискомфорт» [2]. Социальная приемлемость головной боли для женщин играет благоприятную роль, позволяя раньше обнаружить заболевание и начать лечение, однако приводит к более частому развитию болевого поведения в виде демонстрации симптомов и более частому злоупотреблению лекарствами. M. Jensen et al. продемонстрировали, что мнение пациентов о том, что эмоции влияют на их боль, что близкие должны проявлять заботу, когда они испытывают боль, и что они нетрудоспособны из-за боли сочетается с психосоциальной дезадаптацией [23]. Например, больные, считающие, что они нетрудоспособны из-за боли, и что им следует избегать физической активности, поскольку боль означает повреждение, в большей степени страдали физической нетрудоспособностью, чем пациенты с другими представлениями.
Как только когнитивные схемы болезни сформировались, они становятся стабильными и с трудом поддаются модификации. Пациенты стремятся избегать переживаний, которые могут обесценить их представления, и руководствуются ими в своем поведении даже в ситуациях, когда эти представления уже бессмысленны.
Социальная приемлемость головной боли для женщин играет благоприятную роль, позволяя раньше обнаружить заболевание и начать лечение, однако приводит к более частому развитию болевого поведения в виде демонстрации симптомов и более частому злоупотреблению лекарствами. M. Jensen et al. продемонстрировали, что мнение пациентов о том, что эмоции влияют на их боль, что близкие должны проявлять заботу, когда они испытывают боль, и что они нетрудоспособны из-за боли сочетается с психосоциальной дезадаптацией [23]. Например, больные, считающие, что они нетрудоспособны из-за боли, и что им следует избегать физической активности, поскольку боль означает повреждение, в большей степени страдали физической нетрудоспособностью, чем пациенты с другими представлениями.
Как только когнитивные схемы болезни сформировались, они становятся стабильными и с трудом поддаются модификации. Пациенты стремятся избегать переживаний, которые могут обесценить их представления, и руководствуются ими в своем поведении даже в ситуациях, когда эти представления уже бессмысленны. Таким образом, при выработке условного рефлекса такие больные не получают корректирующей обратной связи.
Результаты нескольких исследований позволяют предположить, что при успешном ходе реабилитации происходит значительный когнитивный сдвиг от представлений о беспомощности и пассивности к представлениям о необходимости активных дейс-твий и способности функционировать, несмотря на боль. Например, в некоторых исследованиях было обнаружено, что лица с хронической болью, которые считают свою боль «необъяснимой тайной», демонстрируют более высокий уровень психологического стресса и боли, а также более низкую приверженность лечению, чем пациенты, которые считают, что понимают причины своей боли.
Результаты исследования C. Newton и H. Barbaree подтверждают предположение о том, что изменения представлений о головной боли могут способствовать ее облегчению [33]. Многие другие исследования лечения головной боли свидетельствуют о том, что сокращение негативных оценок является одним из способов облегчить боль и связанные с ней страдания.
Таким образом, при выработке условного рефлекса такие больные не получают корректирующей обратной связи.
Результаты нескольких исследований позволяют предположить, что при успешном ходе реабилитации происходит значительный когнитивный сдвиг от представлений о беспомощности и пассивности к представлениям о необходимости активных дейс-твий и способности функционировать, несмотря на боль. Например, в некоторых исследованиях было обнаружено, что лица с хронической болью, которые считают свою боль «необъяснимой тайной», демонстрируют более высокий уровень психологического стресса и боли, а также более низкую приверженность лечению, чем пациенты, которые считают, что понимают причины своей боли.
Результаты исследования C. Newton и H. Barbaree подтверждают предположение о том, что изменения представлений о головной боли могут способствовать ее облегчению [33]. Многие другие исследования лечения головной боли свидетельствуют о том, что сокращение негативных оценок является одним из способов облегчить боль и связанные с ней страдания. Рассматривая эффективность метода биологической обратной связи для пациентов с болью в спине, A. Nouwen и J. Solinger пришли к следующему заключению: «… одновременное снижение мышечного напряжения и сокращение сообщений о боли убеждают пациентов в том, что мышечное напряжение и связанную с ним боль можно контролировать» [34]. Поскольку большинство пациентов не могли использовать самоконтроль, вполне вероятно, что именно ощущение самоконтроля, а не реальный контроль над физиологическими функциями или событиями, является ключевым моментом для дальнейшего снижения боли. Создается впечатление, что мнение пациентов о том, в какой степени достигнут произвольный контроль над мышцами, определяет результат, даже когда их представления не сопровождаются устойчивым снижением мышечной реактивности. Это подтверждает исследование E. Blanchard [7], в котором было показано, что снижение частоты и интенсивности головной боли отмечалось не только у лиц, прошедших курс биологической обратной связи, но и у таковых с имитацией данного метода.
Рассматривая эффективность метода биологической обратной связи для пациентов с болью в спине, A. Nouwen и J. Solinger пришли к следующему заключению: «… одновременное снижение мышечного напряжения и сокращение сообщений о боли убеждают пациентов в том, что мышечное напряжение и связанную с ним боль можно контролировать» [34]. Поскольку большинство пациентов не могли использовать самоконтроль, вполне вероятно, что именно ощущение самоконтроля, а не реальный контроль над физиологическими функциями или событиями, является ключевым моментом для дальнейшего снижения боли. Создается впечатление, что мнение пациентов о том, в какой степени достигнут произвольный контроль над мышцами, определяет результат, даже когда их представления не сопровождаются устойчивым снижением мышечной реактивности. Это подтверждает исследование E. Blanchard [7], в котором было показано, что снижение частоты и интенсивности головной боли отмечалось не только у лиц, прошедших курс биологической обратной связи, но и у таковых с имитацией данного метода. Эти примеры свидетельствуют, что эффект лечения может быть связан не с физиологическим механизмом, на котором оно основано, а с ощущением контроля над болью.
Очевидно, что для людей с хронической головной болью очень важно развить адаптивные представления о взаимосвязи между повреждающим воздействием, болью, страданием и нетрудоспособностью, чтобы снизить роль боли в выполнении различных функций. Результаты многочисленных исследований исходов лечения показали, что изменение уровня боли не происходит параллельно изменениями других важных переменных, включая уровень двигательной активности, применение лекарственных средств, возобновление работы, ожидаемой способности справляться с болью и продолжение лечения [18]. Представление об управляемости Исследования показывают, что управляемость аверсивной стимуляцией, то есть способность контролировать, преодолевать неблагоприятные воздействия, снижает ее влияние на индивидуума [23]. Наоборот, упорное ожидание может привести к более острому восприятию последующей ноцицептивной стимуляции [28].
Эти примеры свидетельствуют, что эффект лечения может быть связан не с физиологическим механизмом, на котором оно основано, а с ощущением контроля над болью.
Очевидно, что для людей с хронической головной болью очень важно развить адаптивные представления о взаимосвязи между повреждающим воздействием, болью, страданием и нетрудоспособностью, чтобы снизить роль боли в выполнении различных функций. Результаты многочисленных исследований исходов лечения показали, что изменение уровня боли не происходит параллельно изменениями других важных переменных, включая уровень двигательной активности, применение лекарственных средств, возобновление работы, ожидаемой способности справляться с болью и продолжение лечения [18]. Представление об управляемости Исследования показывают, что управляемость аверсивной стимуляцией, то есть способность контролировать, преодолевать неблагоприятные воздействия, снижает ее влияние на индивидуума [23]. Наоборот, упорное ожидание может привести к более острому восприятию последующей ноцицептивной стимуляции [28]. Поскольку люди, связывающие физическую активность с болью, ожидают усиления боли при попытке чем-то заняться, они могут реально испытывать усиление боли, когда начинают что-либо делать. Либо такие пациенты вообще стараются избегать физической активности. Пациенты с хронической болью обычно обладают недостаточным самоконтролем. Возможно, это связано с образом жизни, причем их усилия повлиять на боль оказываются безуспешными. Большая часть лиц с хронической болью считают, что их возможности контролировать собственную боль незначительны [47]. Подобные негативно окрашенные неадекватные суждения о ситуации и собственной эффективности часто усугубляют деморализацию, пассивность и гиперреакцию на ноцицептивную стимуляцию (обычно у пациентов, страдающих хронической болью).
Взаимосвязь между ощущением способности контролировать боль и самой болью была продемонстрирована при различных болевых синдромах.
D. Mizener et al. показали, что успешное лечение пациентов с мигренью сопровождалось повышением ощущения контроля над физиологической активностью и над своим здоровьем в целом, что в значительной мере коррелировало со снижением выраженности головной боли [32].
Поскольку люди, связывающие физическую активность с болью, ожидают усиления боли при попытке чем-то заняться, они могут реально испытывать усиление боли, когда начинают что-либо делать. Либо такие пациенты вообще стараются избегать физической активности. Пациенты с хронической болью обычно обладают недостаточным самоконтролем. Возможно, это связано с образом жизни, причем их усилия повлиять на боль оказываются безуспешными. Большая часть лиц с хронической болью считают, что их возможности контролировать собственную боль незначительны [47]. Подобные негативно окрашенные неадекватные суждения о ситуации и собственной эффективности часто усугубляют деморализацию, пассивность и гиперреакцию на ноцицептивную стимуляцию (обычно у пациентов, страдающих хронической болью).
Взаимосвязь между ощущением способности контролировать боль и самой болью была продемонстрирована при различных болевых синдромах.
D. Mizener et al. показали, что успешное лечение пациентов с мигренью сопровождалось повышением ощущения контроля над физиологической активностью и над своим здоровьем в целом, что в значительной мере коррелировало со снижением выраженности головной боли [32]. H. Flor и D. Turk исследовали соотношение общих представлений людей и представлений о возникновении боли, с одной стороны, и понятий о самоконтроле, выраженности боли и уровне нетрудоспособности – с другой, у пациентов, страдающих болью в спине и ревматоидным артритом [19]. Общие и ситуационно-обусловленные представления о невозможности контроля боли и беспомощности в обеих выборках были в большей степени связаны с болью и нетрудоспособностью, чем биологические параметры заболевания. Представления людей о степени контролируемости собственной боли связаны и с другими показателями, например с применением препаратов, уровнем активности и физиологическим функционированием. Когнитивные ошибки В дополнение к специфическим представлениям о самоэффективности многие исследователи выдвигали предположения о том, что часто встречающийся набор «когнитивных ошибок» усиливает восприятие боли, эмоциональный стресс и нетрудоспособность [38]. Когнитивная ошибка является негативным искажением представления о себе или о ситуации.
H. Flor и D. Turk исследовали соотношение общих представлений людей и представлений о возникновении боли, с одной стороны, и понятий о самоконтроле, выраженности боли и уровне нетрудоспособности – с другой, у пациентов, страдающих болью в спине и ревматоидным артритом [19]. Общие и ситуационно-обусловленные представления о невозможности контроля боли и беспомощности в обеих выборках были в большей степени связаны с болью и нетрудоспособностью, чем биологические параметры заболевания. Представления людей о степени контролируемости собственной боли связаны и с другими показателями, например с применением препаратов, уровнем активности и физиологическим функционированием. Когнитивные ошибки В дополнение к специфическим представлениям о самоэффективности многие исследователи выдвигали предположения о том, что часто встречающийся набор «когнитивных ошибок» усиливает восприятие боли, эмоциональный стресс и нетрудоспособность [38]. Когнитивная ошибка является негативным искажением представления о себе или о ситуации. С целью оценки когнитивных искажений был разработан вопросник для выявления когнитивных ошибок [27]. Он позволяет выявить, что пациенты с хронической болью (в частности, с болью в области поясницы) особенно склонны к таким когнитивным ошибкам, как придание событиям катастрофичности (самоубеждение, размышления и картины, предвещающие отрицательные результаты, или ошибочная крайне негативная интерпретация результата события), чрезмерное обобщение (предположение, что негативный результат одного события обязательно применим к результату будущего или аналогичного события), персонализация («я виноват, что это случилось»), селективное выделение (ожидание только негативных последствий события). B. Dufton сообщил, что лица, испытывающие хроническую боль, имеют тенденцию к когнитивным ошибкам [16]. Эти ошибки связаны скорее с эмоциональными трудностями жизни с болью, чем непосредственно с интенсивностью боли. Кроме того, склонность к таким ошибкам наблюдалась у людей в состоянии более выраженной депрессии.
С целью оценки когнитивных искажений был разработан вопросник для выявления когнитивных ошибок [27]. Он позволяет выявить, что пациенты с хронической болью (в частности, с болью в области поясницы) особенно склонны к таким когнитивным ошибкам, как придание событиям катастрофичности (самоубеждение, размышления и картины, предвещающие отрицательные результаты, или ошибочная крайне негативная интерпретация результата события), чрезмерное обобщение (предположение, что негативный результат одного события обязательно применим к результату будущего или аналогичного события), персонализация («я виноват, что это случилось»), селективное выделение (ожидание только негативных последствий события). B. Dufton сообщил, что лица, испытывающие хроническую боль, имеют тенденцию к когнитивным ошибкам [16]. Эти ошибки связаны скорее с эмоциональными трудностями жизни с болью, чем непосредственно с интенсивностью боли. Кроме того, склонность к таким ошибкам наблюдалась у людей в состоянии более выраженной депрессии. Как и в случае самоэффективности, конкретные когнитивные ошибки и искажения у пациентов с хронической болью связаны с депрессией, самоотчетом о выраженности боли и нетрудоспособностью [19, 21].
Подобные негативные суждения предсказывают адаптивность к продолжительной хронической боли, в определенной мере могут служить связующим звеном между тяжестью заболевания и адаптивностью и являются уникальным вкладом в прогнозирование адаптивности (в дополнение к другим когнитивным факторам) [40].
Катастрофичность является наиболее важной когнитивной ошибкой, которая больше всего влияет на боль и нетрудоспособность [25]. Ряд работ, включая лабораторные исследования острой боли на здоровых добровольцах и исследования в естественных условиях пациентов, страдающих болью, показали, что катастрофичность и стратегии психофизиологической адаптации важны для определения реакции на боль. Люди, использовавшие менее катастрофичные утверждения и более адаптивные стратегии психофизиологической адаптации, расценивали искусственно вызванную боль как менее интенсивную и переносили болезненное раздражение дольше, чем те, кто высказывал более катастрофичные суждения.
Как и в случае самоэффективности, конкретные когнитивные ошибки и искажения у пациентов с хронической болью связаны с депрессией, самоотчетом о выраженности боли и нетрудоспособностью [19, 21].
Подобные негативные суждения предсказывают адаптивность к продолжительной хронической боли, в определенной мере могут служить связующим звеном между тяжестью заболевания и адаптивностью и являются уникальным вкладом в прогнозирование адаптивности (в дополнение к другим когнитивным факторам) [40].
Катастрофичность является наиболее важной когнитивной ошибкой, которая больше всего влияет на боль и нетрудоспособность [25]. Ряд работ, включая лабораторные исследования острой боли на здоровых добровольцах и исследования в естественных условиях пациентов, страдающих болью, показали, что катастрофичность и стратегии психофизиологической адаптации важны для определения реакции на боль. Люди, использовавшие менее катастрофичные утверждения и более адаптивные стратегии психофизиологической адаптации, расценивали искусственно вызванную боль как менее интенсивную и переносили болезненное раздражение дольше, чем те, кто высказывал более катастрофичные суждения. В нескольких исследованиях острой и хронической боли люди с катастрофичным настроем сообщали о более выраженной боли, стрессе и нетрудоспособности [30].
При послеоперационной боли когнитивные стратегии психофизиологической адаптации и катастрофичные суждения в значительной степени коррелируют с применением лекарственных средств, сообщениями о боли и суждениями медицинских сестер о переносимости боли пациентами [9]. В процессе проведения когнитивно-поведенческой терапии снижение катастрофичности было в значительной мере связано с повышением переносимости боли и улучшением физического и психологического состояния. По завершении лечения снижение катастрофичности определялось затиханием боли и улучшением физического состояния. У лиц с болью в пояснице и ревматоидным артритом выраженная вариабельность боли и нетрудоспособности объяснялась когнитивными факторами, такими как катастрофичность, беспомощность, психофизиологическая адаптация и наличие ресурсов для адаптации [19]. В обеих группах когнитивные переменные — катастрофичность и психофизиологическая адаптация – обладали гораздо большей объяснительной силой, чем параметры, связанные с заболеванием или ухудшением состояния.
В нескольких исследованиях острой и хронической боли люди с катастрофичным настроем сообщали о более выраженной боли, стрессе и нетрудоспособности [30].
При послеоперационной боли когнитивные стратегии психофизиологической адаптации и катастрофичные суждения в значительной степени коррелируют с применением лекарственных средств, сообщениями о боли и суждениями медицинских сестер о переносимости боли пациентами [9]. В процессе проведения когнитивно-поведенческой терапии снижение катастрофичности было в значительной мере связано с повышением переносимости боли и улучшением физического и психологического состояния. По завершении лечения снижение катастрофичности определялось затиханием боли и улучшением физического состояния. У лиц с болью в пояснице и ревматоидным артритом выраженная вариабельность боли и нетрудоспособности объяснялась когнитивными факторами, такими как катастрофичность, беспомощность, психофизиологическая адаптация и наличие ресурсов для адаптации [19]. В обеих группах когнитивные переменные — катастрофичность и психофизиологическая адаптация – обладали гораздо большей объяснительной силой, чем параметры, связанные с заболеванием или ухудшением состояния. Наконец, E. Keefe et al. обнаружили, что пациенты с ревматоидным артритом, сообщавшие о высокой интенсивности боли, физической нетрудоспособности и депрессии, демонстрировали повышенную катастрофичность суждений при заполнении опросника в предшествующие 6 месяцев [24]. Психофизиологическая адаптация Саморегуляция боли и ее влияние на поведение зависят от того, как именно люди справляются с болью, адаптируются к ней и минимизируют стресс, обусловленный болью, – иными словами, от стратегий психофизиологической адаптации. Психофизиологическая адаптация предполагает спонтанно предпринимаемые целенаправленные и преднамеренные действия; она оценивается в терминах внешнего и скрытого поведения. Внешние поведенческие стратегии адаптации включают отдых, использование техник релаксации или применение лекарственных средств. К скрытым стратегиям психофизиологической адаптации относятся различные способы самоотвлечения от боли: самовнушение, поиск информации и решение проблемы. Стратегии психофизиологической адаптации предназначены для воздействия на восприятие интенсивности боли и способность справляться с болью или переносить ее, продолжая выполнять повседневные обязанности [13].
Наконец, E. Keefe et al. обнаружили, что пациенты с ревматоидным артритом, сообщавшие о высокой интенсивности боли, физической нетрудоспособности и депрессии, демонстрировали повышенную катастрофичность суждений при заполнении опросника в предшествующие 6 месяцев [24]. Психофизиологическая адаптация Саморегуляция боли и ее влияние на поведение зависят от того, как именно люди справляются с болью, адаптируются к ней и минимизируют стресс, обусловленный болью, – иными словами, от стратегий психофизиологической адаптации. Психофизиологическая адаптация предполагает спонтанно предпринимаемые целенаправленные и преднамеренные действия; она оценивается в терминах внешнего и скрытого поведения. Внешние поведенческие стратегии адаптации включают отдых, использование техник релаксации или применение лекарственных средств. К скрытым стратегиям психофизиологической адаптации относятся различные способы самоотвлечения от боли: самовнушение, поиск информации и решение проблемы. Стратегии психофизиологической адаптации предназначены для воздействия на восприятие интенсивности боли и способность справляться с болью или переносить ее, продолжая выполнять повседневные обязанности [13]. Обнаружено, что стратегии активной психофизиологической адаптации (усилия для продолжения функционирования, несмотря на боль, или самоотвлечение от боли, например погружение в работу или игнорирование боли) связаны с адаптивным функционированием, в то время как стратегиями пассивной психофизиологической адаптации (зависимость от других людей, которые помогают контролировать боль, и снижение собственной активности) приводят к усилению боли и депрессии [26].
Однако доказательств преимущества какой-либо одной стратегии активной психофизиологической адаптации по сравнению с другими не существует. Вероятно, различные стратегии будут наиболее эффективными для определенных людей в определенное время, но не всегда и не для всех. Ряд исследований показал, что если люди обучены применению методов психофизиологической адаптации, их восприятие интенсивности боли снижается, а ее переносимость возрастает [17]. Наиболее важным фактором плохой психофизиологической адаптации является катас-трофичность ситуации в представлении больного, а не различия в происхождении конкретных стратегий психофизиологической адаптации [22].
Обнаружено, что стратегии активной психофизиологической адаптации (усилия для продолжения функционирования, несмотря на боль, или самоотвлечение от боли, например погружение в работу или игнорирование боли) связаны с адаптивным функционированием, в то время как стратегиями пассивной психофизиологической адаптации (зависимость от других людей, которые помогают контролировать боль, и снижение собственной активности) приводят к усилению боли и депрессии [26].
Однако доказательств преимущества какой-либо одной стратегии активной психофизиологической адаптации по сравнению с другими не существует. Вероятно, различные стратегии будут наиболее эффективными для определенных людей в определенное время, но не всегда и не для всех. Ряд исследований показал, что если люди обучены применению методов психофизиологической адаптации, их восприятие интенсивности боли снижается, а ее переносимость возрастает [17]. Наиболее важным фактором плохой психофизиологической адаптации является катас-трофичность ситуации в представлении больного, а не различия в происхождении конкретных стратегий психофизиологической адаптации [22]. D. Turk et al. пришли к следующему заключению: «… что отличает индивидуумов с низкой переносимостью боли от лиц с высокой переносимостью боли, так это особенности когнитивных процессов, катастрофичность мышления и ощущения, которые предшествуют, сопровождают и следуют за аверсивной стимуляцией» [45]. Выводы Разнообразные реакции пациентов на ноцицептивную стимуляцию и лечение становятся понятнее, если рассматривать боль как личностное переживание, возникающее под влиянием разной степени внимания к ситуации, ее смыслу и предшествующему опыту, а не только физической патологии. В большинстве случаев биомедицинские факторы провоцируют изначальное сообщение о боли. Однако с течением времени возникают вторичные проблемы, связанные с нарушением адаптации, что может усиливать и удерживать ситуацию. Пассивность приводит к повышению концентрации внимания на боли и к поглощенности своим организмом и болью. Эти изменения в поведении повышают вероятность неправильного понимания симптомов, придания им особого значения и ощущения собственной нетрудоспособности.
D. Turk et al. пришли к следующему заключению: «… что отличает индивидуумов с низкой переносимостью боли от лиц с высокой переносимостью боли, так это особенности когнитивных процессов, катастрофичность мышления и ощущения, которые предшествуют, сопровождают и следуют за аверсивной стимуляцией» [45]. Выводы Разнообразные реакции пациентов на ноцицептивную стимуляцию и лечение становятся понятнее, если рассматривать боль как личностное переживание, возникающее под влиянием разной степени внимания к ситуации, ее смыслу и предшествующему опыту, а не только физической патологии. В большинстве случаев биомедицинские факторы провоцируют изначальное сообщение о боли. Однако с течением времени возникают вторичные проблемы, связанные с нарушением адаптации, что может усиливать и удерживать ситуацию. Пассивность приводит к повышению концентрации внимания на боли и к поглощенности своим организмом и болью. Эти изменения в поведении повышают вероятность неправильного понимания симптомов, придания им особого значения и ощущения собственной нетрудоспособности. Снижение физической активности, раздражительность, боязнь повторного повреждения, боль и окружение, которое, возможно, невольно поддерживает пациента в роли больного, может препятствовать облегчению боли, успешной реабилитации, снижению нетрудоспособности и повышению адаптации. В этом отношении чрезвычайно важна роль интерпретации больным своих симптомов и ситуации. В то же время боль, которая со временем не исчезает, не следует рассматривать как исключительно физическую или исключительно психологическую реакцию. Скорее, переживание боли – это сложное сочетание ряда взаимозависимых биомедицинских, психологических и поведенческих факторов, отношения между которыми динамичны и изменяются с течением времени. Разнообразное взаимодействие факторов, влияющих на человека, страдающего хронической болью, свидетельс-твует о сложности феномена и о том, что лечение должно проводиться с учетом всех составляющих боли.
Снижение физической активности, раздражительность, боязнь повторного повреждения, боль и окружение, которое, возможно, невольно поддерживает пациента в роли больного, может препятствовать облегчению боли, успешной реабилитации, снижению нетрудоспособности и повышению адаптации. В этом отношении чрезвычайно важна роль интерпретации больным своих симптомов и ситуации. В то же время боль, которая со временем не исчезает, не следует рассматривать как исключительно физическую или исключительно психологическую реакцию. Скорее, переживание боли – это сложное сочетание ряда взаимозависимых биомедицинских, психологических и поведенческих факторов, отношения между которыми динамичны и изменяются с течением времени. Разнообразное взаимодействие факторов, влияющих на человека, страдающего хронической болью, свидетельс-твует о сложности феномена и о том, что лечение должно проводиться с учетом всех составляющих боли.Список литературы находится в редакции.
Статья печатается в сокращении.
Журнал неврологии и психиатрии имени С.С. Корсакова. – 2010. – № 4. – С. 113-118.
Абдоминальная боль
00:00
Александр Сергеевич Трухманов, доктор медицинских наук, профессор:
— Разрешите перейти к следующему докладу и с удовольствием предоставить слово Александру Станиславовичу Воротынцеву, который сделает сообщение на глобальную тему: «Абдоминальная боль».
Пожалуйста.
Александр Станиславович Воротынцев, кандидат медицинских наук, доцент:
— Глубокоуважаемые коллеги!
Мне хочется представить проблему абдоминальной боли с точки зрения хирурга, с точки зрения терапевта. Осветить эту проблему, потому что проблема является очень актуальной.
Во-первых, количество больных с патологией пищеварительной системы прогрессивно увеличивается и занимает первое место среди других заболеваний, даже опережая темпы роста таких важных и опасных для здоровья как сердечно-сосудистые заболевания.
При анализе статистических исследований из разных регионов процент встречаемости таких заболеваний желудочно-кишечного тракта, пищеварительной системы составляет от 40% до 60%. По анализу заболеваемости по городу Москве в 2008-2010-м годах он составил 4000 на 100 тысяч населения, что говорит о большом количестве пациентов с данной патологией.
Боль в животе – это наиболее яркий и частый симптом, с которым больной обычно обращается к врачу-терапевту, врачу «Скорой медицинской помощи», а впоследствии уже к хирургу. Этот симптом указывает часто на развитие острого заболевания органов брюшной полости, которое может быть опасным для жизни. Наиболее частая жалоба, с которой больной обращается и так далее.
Еще актуальностью проблемы является то, что абдоминальная боль сопровождает различные по природе и тяжести острые и хронические заболевания, хронические процессы, что может затруднять диагностику.
(Демонстрация слайда).
По определению боль – это особый вид чувствительности, который формируется под действием патогенного раздражителя. Она обычно характеризуется субъективно неприятным ощущением, физическим, душевным страданием, эмоциональным переживанием. А также существенными изменениями в организме вплоть до серьезных нарушений его жизнедеятельности.
02:33
(Демонстрация слайда).
Боль имеет положительное сигнальное и патогенетическое значение. В первую очередь, ощущение боли – это сигнал реальной или потенциальной опасности повреждения организма, конкретного органа. Он обеспечит мобилизацию организма для защиты от патогенного фактора, а также выработку какого-то охранительного режима организмом, чтобы уменьшить действие этого фактора.
Патогенное значение боли заключается в том, что боль является причиной или компонентом различных патогенетических механизмов, которые сопутствуют данному заболеванию. Боль может вызвать шок, потенцировать его развитие и таким образом еще более ухудшать состояние пациента. Значительно нарушать жизненно важные функции, приводить к таким общим реакциям как снижение/повышение артериального давления и нарушение функции сердечной деятельности.
Хочется остановиться на основных компонентах боли. Во-первых, это осознаваемое ощущение боли, которое позволяет определить локализацию, интенсивность, характер повреждения, а также формирование специфического неприятного психоэмоционального ощущения. Боль всегда воспринимается пациентом как неприятные ощущения и страдания.
Также активизируются центральные и периферические звенья автономной нервной системы, в основном симпатического отдела. Активизируется эндокринная система, особенно за счет гипоталамо-гипофизарно-надпочечникового комплекса. При этом возникает значительное изменение реакции метаболических, физиологических процессов, что также участвует в патогенетическом механизме.
Угнетение центральных и периферических звеньев иммунной системы также имеет существенное патогенетическое значение. При этом организм и данный орган становится менее устойчивым к различным воздействиям, в том числе и к инфекциям.
Активизируется также катаболические процессы в организме. Активизация поведения, направленного на устранение причины и последствий повреждения. В конечном итоге на основании распознания боли человек формирует свое отношение к повреждению и, как минимум, обращается за медицинской помощью.
04:58
(Демонстрация слайда).
Какие же существуют механизмы возникновения боли. Хочется выделить следующие механизмы.
Это спастическая боль или колика, которая возникает в результате спазма гладкой мускулатуры желудочно-кишечного тракта. Чаще всего такая боль характеризуется резкими спазмами сфинктеров, гладкой мускулатуры, характерных для полых органов, таких как желчный пузырь, желчные протоки. Сфинктеры – допустим, сфинктер Одди. А также тонкий и толстый кишечник.
Дистензионная боль возникает вследствие растяжения полых органов брюшной полости.
Часто возникает сочетание спастического и дистензионного механизма, когда возникает спазм сфинктера. Допустим, сфинктера Люткенса, находящегося в шейке в пузырном протока, или сфинктера Одди при гиперкинетическом типе дискинезии желчного пузыря и желчных протоков. В результате возникает растяжение вышенаходящихся участков желчевыделительной системы с формированием определенного болевого синдрома.
Следующий вид боли – это боль вследствие структурных изменений и повреждений, которые в основном вызваны воспалением, некрозом и язвообразованием.
Наиболее тяжелой и серьезной является перитонеальная боль. Она обусловлена патологическим процессом в брюшине, в основном в париетальной брюшине, вследствие распространения воспалительного процесса при воспалении внутренних органов (желчного пузыря, червеобразного отростка, поджелудочной железы) на париетальную брюшину. А также при пенетрации, перфорации полого органа – перфоративная язва желудка, двенадцатиперстной кишки и развитие распространенного перитонита.
А также сосудистая, связанная в основном с ишемией органов брюшной полости вследствие тромбоза или эмболии магистральных артерий.
(Демонстрация слайда).
Для клинической практики наиболее целесообразно выделение таких видов боли как париетальная боль и висцеральная боль. Париетальная боль в основном возникает при вовлечении в патологический процесс брюшинного покрова, брюшной стенки, которая иннервируется спинальными нервами.
Боль обычно эта четко локализуется и может определяться строго в определенном квадранте живота. Она соответствует патологически измененному органу и связывается с этим органом. Также происходит усиление боли при изменении положения тела, при кашле.
При вовлечении в патологический процесс брюшинного покрова часто отмечается диффузное отсутствие дыхательных движений или ограничение передней брюшной стенки в дыхании. Пальпаторно определяется локальная или распространенная болезненность из защитного напряжения мышц передней брюшной стенки, а также симптома раздражения брюшины.
08:00
(Демонстрация слайда).
Висцеральная боль. Источником ее в основном являются полые органы желудочно-кишечного тракта. Висцеральные болевые волокна главным образом чувствительны к механическим стимулам, таким как выраженный спазм, натяжение, растяжение висцеральной брюшины.
Таким образом, спазм и нарушение моторики выступают, в основном, в качестве универсального патофизиологического механизма и мало отличаются при локализации органов, в которых возникают эти процессы.
Боль обычно бывает плохо локализованной, диффузной, ощущается преимущественно в области средней линии живота. По сравнению с париетальной болью, живот в акте дыхания обычно участвует. Пальпаторная болезненность в месте локализации умеренная и не сопровождается симптомами раздражения брюшины.
(Демонстрация слайда).
Какие же причины болей в животе существуют. Самая основная причина, конечно, это заболевания органов брюшной полости. Хочется выделить следующие заболевания, варианты:
1. острые хирургические заболевания, которые требуют неотложной операции или срочной или отсроченной операции. К таким больным необходимо относиться наиболее серьезно. Это основной контингент больных, которые поступают в хирургические стационары;
2. больные, требующие плановой операции. Допустим, желчнокаменная болезнь, калькулезный холецистит после купирования приступа желчной колики;
3. заболевания, не требующие операции. Это язвенная болезнь желудка, двенадцатиперстной кишки при обострении без наличия осложнений. А также гастрит и колиты, энтероколиты и так далее, и функциональные расстройства кишечника;
4. следующую группу составляют заболевания органов, расположенных вне брюшной полости,
5. системные заболевания.
09:58
(Демонстрация слайда).
На следующем слайде хочется представить основные причины экстраабдоминальных болей. Таким образом, видно, что такие опасные для жизни заболевания как инфаркт миокарда, пневмония, плеврит, перикардит могут вызывать иррадиацию болей в область живота, которая является основным, наиболее существенным симптомом. Об этом нужно помнить, чтобы не совершить диагностическую ошибку.
Основные клинические характеристики абдоминальной боли:
1. локализация;
2. иррадиация;
3. характер;
4. продолжительность;
5. интенсивность;
6. время возникновения;
7. симптомы, сопровождающие боль;
8. провоцирующие факторы.
Наиболее важным является локализация, по нашему мнению. Часто при анализе локализации боли удается поставить уже предварительный диагноз.
(Демонстрация слайда).
Для более точной локализации болей в животе передняя брюшная стенка делится на четыре квадранта живота. При этом обычно боли, которые вызываются воспалительными заболеваниями органов брюшной полости (а тем более при воспалении париетальной брюшины) четко локализуются в конкретном квадранте живота и связаны с теми органами, которые в этой области находятся. Заболевания, которые сопровождаются висцеральной болью, чаще всего имеют нечеткую локализацию в основном в средней части живота, в эпигастральной области, вокруг пупка и в гипогастральной области.
(Демонстрация слайда).
А теперь позвольте остановиться на конкретных локализациях болей, связанных с наиболее часто встречающимися заболеваниями органов брюшной полости.
Правый верхний квадрант. В основном боли в правом верхнем квадранте возникают при желчнокаменной болезни, желчной колике, остром холецистите. При обострении язвы желудка и двенадцатиперстной кишки. При перфоративной язве, при остром панкреатите.
12:03
(Демонстрация слайда).
Обычно больной жалуется на боли в эпигастральной области при таких заболеваниях как гастроэзофагеальная рефлюксная болезнь, обострение язвенной болезни (в том числе и при таком осложнении как перфорация язвы), острый панкреатит.
(Демонстрация слайда).
В левом верхнем квадранте живота обычно боль ассоциируется с заболеванием селезенки, с язвенной болезнью, с гастритом, с воспалением поджелудочной железы, с формированием кисты поджелудочной железы, при осложненном хроническом панкреатите.
Боль в околопупочной области обычно возникает при механичной острой кишечной непроходимости, при остром аппендиците в начальной стадии или при атипических формах, при остром нарушении мезентериального кровообращения, при функциональных расстройствах кишечника.
В правом нижнем квадранте наиболее часто боли возникают при остром аппендиците, при воспалении дивертикула Меккеля, при правосторонней почечной колике и при заболевании женских половых органов.
В левом нижнем квадранте в основном при дивертикулезе и раке сигмовидной кишки, при заболевании женских половых органов, при ущемлении паховой грыжи.
По характеру следует выделить постоянную и схваткообразную боль.
Постоянная боль усиливается, ослабевает, но никогда полностью не проходит. Она в основном характерна для острых воспалительных заболеваний органов брюшной полости: аппендицит, холецистит, панкреатит.
Схваткообразная боль обычно сопровождается приступами, которые могут многократно повторяться и быть одинаково независимы от локализации поражения. В основном характерны для желчной колики, кишечной непроходимости, почечной колики.
13:53
(Демонстрация слайда).
Такие субъективные характеристики боли как жгучая, тупая, ноющая часто не играют большого значения. Они имеют субъективную психоэмоциональную окраску и не могут точно охарактеризовать интенсивность боли и степень повреждения.
А вот такие показатели как продолжительность боли в животе (от нескольких часов до нескольких суток) характерны для острой боли при острых воспалительных заболеваниях органов брюшной полости. Эпизодические кратковременные боли характерны для функциональных нарушений. А умеренные боли, которые продолжаются более трех месяцев, характерны для хронической боли при хронических заболеваниях.
(Демонстрация слайда).
Выделяют четыре степени интенсивности боли. Наиболее сильной является боль 4-й степени, которая относится к непереносимой. Возникает чаще всего при перфорации полого органа, при перитоните, остром расстройстве мезентериального кровообращения.
Но при этом следует серьезно относиться к болям не очень интенсивным. Часто они являются признаками начинающегося тяжелого хирургического заболевания, требующего неотложной хирургической операции.
(Демонстрация слайда).
Большое значение в диагностике имеет иррадиация боли или отраженная боль. Она играет большую роль в дифференциальной диагностике. Примером может служить иррадиация боли в правую половину шеи, в правое надплечье, в правую лопатку при желчной колике, при остром холецистите. А также иррадиация боли в спину может быть характеристикой острого панкреатита.
(Демонстрация слайда).
Боль является субъективным ощущением. Необходимо все-таки получить объективную информацию. Для этого проводится всестороннее физикальное обследование.
Часто внешний вид является показательным для определения интенсивности боли: допустим, страдающий внешний вид. Или определенная поза – неподвижное положение больного, допустим, при остром перитоните.
Но наиболее эффективным, рациональным и объективным методом физикального обследования является, конечно, пальпация. Она позволяет установить степень болезненности, локализацию и распространенность боли, а также напряжение мышц передней брюшной стенки и симптомы раздражения брюшины.
16:25
(Демонстрация слайда).
Боли в животе обычно вызываются совершенно различными по тяжести, по опасности для пациента, по природе заболеваниями. Эти боли могу быть идентичны по локализации, по интенсивности, по характеру, особенно в начальной стадии исследования.
Для того чтобы не пропустить тяжелые неотложные заболевания органов брюшной полости, требующие неотложной операции, необходимо проводить за короткое время в экстренном или срочном порядке весь арсенал инструментальных методов исследований, которые являются высокоинформативными. Они представлены:
1. обзорная рентгенография органов брюшной полости;
2. электрокардиограмма;
3. общий анализ крови;
4. эхография;
5. гастроскопия;
6. ректоколоноскопия.
Эти методы позволяют провести дифдиагностику и отдифферинцировать заболевания, требующие неотложной хирургической помощи от заболеваний, которые могут лечиться медикаментозно и амбулаторно.
Хочется дополнить, что, естественно, каждая боль нуждается в ее ликвидации, купировании. Но до исключения острых хирургических заболеваний нецелесообразно назначать препараты, такие как спазмолитики, обезболивающие.
Они могут купировать боль, изменить ее характер и таким образом стереть клиническую картину и привести к постановке запоздалого диагноза. После исключения острого хирургического заболевания, естественно, назначаются препараты спазмолитического ряда, которые являются высокоэффективными для купирования боли.
Одним из таких препаратов является «Но-шпа». Высокоэффективный препарат для купирования спазмов и острых болей в животе. Он по своим характеристикам превышает другие препараты. Может использоваться как парентерально в хирургии, внутривенно и в таблетированной форме амбулаторно.
Имеет он широкое распространение в нашей стране. В течение более 50-ти лет отсутствуют различные серьезные побочные эффекты, а также цена/качество. Таким образом, этот препарат может широко применяться в амбулаторной и стационарной практике.
Благодарю за внимание.
Оксана Драпкина: Спасибо большое, Александр Станиславович.
Типы боли: определения и характеристики — Видео и стенограмма урока
Острая боль
Острая боль напрямую связана с тяжестью повреждения тканей. Длится он не дольше трех-шести месяцев. Это тип боли, который возникает, чтобы предупредить вас о том, что вы получили травму или находитесь в опасности. Например, если вы прикоснетесь к раскаленной тарелке, острая боль заставит вашу руку быстро отодвинуться от нее. Это был бы пример острой ноцицептивной боли.Хирургическое вмешательство — известная причина острой невропатической боли из-за повреждения нервов.
Острая боль обычно начинается внезапно и непродолжительна, обычно уменьшаясь по мере заживления травмы. Если вы сломаете ногу, сначала боль может быть сильной, но как только травма заживет, боль исчезнет. Лечение острой боли включает лечение источника боли, например, обожженной руки или сломанной ноги. Лекарства, такие как наркотики и противовоспалительные средства, также используются для снятия боли.
Хроническая боль
Хроническая боль может длиться недели, месяцы или даже годы.Как и острая боль, она может быть ноцицептивной или невропатической. Диагноз ставится, когда боль длится более трех-шести месяцев. Обычно это связано с изменением нервной системы, в результате чего человек испытывает боль дольше или становится более чувствительным к ней. Обычно его описывают как стреляющий, жгучий, ноющий или электрический. Она может варьироваться от легкой до тяжелой.
Причину хронической боли бывает трудно определить; некоторые люди страдают от хронической боли без перенесенных травм или болезней. Примеры заболеваний, которые могут вызывать этот тип боли, включают рак, фибромиалгию, диабет и артрит.Управление хронической болью очень сложно. В общем, лечение включает в себя лекарства, физиотерапию и техники тела и разума.
Важно отметить, что травма, которая изначально вызывает острую боль, может в конечном итоге вызвать хроническую боль. При острой боли боль является признаком травмированной или больной ткани. Когда травма закончится, соответствующая боль прекратится. Если боль продолжается более разумного периода времени или без причины, она будет считаться хронической. Примером этого является травма спины в результате падения или автомобильной аварии.Первоначальная травма вызывает острую боль, но если боль не проходит, это может привести к хронической боли.
Боль прорыва
Боль прорыва — это острая боль, которая нарушает нормальное лечение боли. Это возникает внезапно и обычно возникает у онкологических больных. В большинстве случаев с болью хорошо справляются лекарства, но иногда бывают приступы сильной и острой боли. При лечении прорывной боли в дополнение к обычным обезболивающим обычно используются наркотики.
Призрачная боль
Призрачная боль кажется, что она исходит от удаленной части тела. Раньше считалось, что это психологическая проблема, но теперь известно, что настоящие болевые ощущения возникают в спинном и головном мозге. Фантомная боль чаще всего возникает у людей, которым ампутировали руку или ногу, но это заболевание может возникать и с другими частями тела, такими как грудь, глаза или язык.
Фантомная боль обычно ощущается в самой дальней части удаленной конечности, например в стопе ноги.Он описывается как стреляющий, колющий, сверлящий, сжимающий, пульсирующий или жгучий. Обычно это происходит в течение нескольких дней после ампутации.
Психогенная боль
Психогенная боль , также известная как психалгия, — это физическая боль, вызванная умственными, эмоциональными или поведенческими факторами. Это может произойти у людей с психическими расстройствами, но чаще возникает после эмоционального события. Такие явления, как социальное неприятие, разрыв отношений, потеря работы, горе или стресс, могут вызывать психогенную боль.Примеры этого типа боли могут включать головные боли, боли в спине или желудке.
Психогенная боль — это форма хронической боли. В здравоохранении это иногда называют стойким соматоформным болевым расстройством или функциональным болевым синдромом. Некоторые специалисты считают, что это расстройство может помочь пациенту подавить опасные эмоции, такие как гнев и ярость. Лечение включает психотерапию, антидепрессанты, анальгетики и другие методы лечения хронической боли.
Краткое содержание урока
Боль — это физическое ощущение, которое испытывает человек, вызванное болезнью, травмой или чем-то, что повреждает тело. Ноцицептивная боль возникает при повреждении или травме тканей. Примеры этого типа боли включают порезы или разрывы и переломы костей. Невропатическая боль вызвана повреждением нервов. Это происходит при поражении или заболевании нервной системы. Примеры этого типа боли включают опоясывающий лишай и диабетическую невропатию.
Острая боль напрямую связана с тяжестью повреждения тканей. Длится он не дольше трех-шести месяцев. Это тип боли, который возникает, чтобы предупредить вас о том, что вы получили травму или находитесь в опасности. Хроническая боль может длиться недели, месяцы или даже годы. Как и острая боль, она может быть ноцицептивной или невропатической. Диагноз ставится, когда боль длится более трех-шести месяцев. Обычно это связано с изменением нервной системы, в результате чего человек испытывает боль дольше или становится более чувствительным к ней.
Прорывная боль — это острая боль, которая нарушает обычное обезболивание человека. Это возникает внезапно и обычно возникает у онкологических больных.
Призрачная боль кажется, что она исходит от удаленной части тела.Раньше считалось, что это психологическая проблема, но теперь известно, что настоящие болевые ощущения возникают в спинном и головном мозге. Фантомная боль чаще всего возникает у людей, которым ампутировали руку или ногу, но это заболевание может возникать и с другими частями тела, такими как грудь, глаза или язык.
Психогенная боль , также известная как психалгия, — это физическая боль, вызванная психическими, эмоциональными или поведенческими факторами. Это может произойти у людей с психическими расстройствами, но чаще возникает после эмоционального события.Такие явления, как социальное неприятие, разрыв отношений, потеря работы, горе или стресс, могут вызывать психогенную боль.
Результаты обучения
После просмотра этого урока вы должны уметь:
- Определить боль и две основные группы (ноцицептивную и невропатическую)
- Выявить и описать различные типы боли от острой до психогенной
Классификация и характеристики боли, связанной с болезнью Паркинсона
Психоневрологические симптомы и боль являются одними из наиболее распространенных немоторных симптомов болезни Паркинсона (БП).Корреляция между болью и БП была признана с момента ее классических описаний. Боль возникает примерно у 60% пациентов с БП, в два-три раза чаще в этой популяции, чем у здоровых людей того же возраста. Это ранний и потенциально инвалидизирующий симптом, который может предшествовать двигательным симптомам на несколько лет. Чаще всего поражаются нижняя часть спины и нижние конечности. Наиболее часто используемая классификация боли при БП включает скелетно-мышечные, дистонические, центральные или нейропатические / корешковые формы.Его различные клинические характеристики, различная связь с двигательными симптомами и непоследовательная реакция на дофаминергические препараты предполагают, что механизм, лежащий в основе боли при БП, сложен и многогранен, включая периферическую нервную систему, генерацию и усиление боли двигательными симптомами и нейродегенерацию связанных областей модуляции боли. Хотя боль при ДП является распространенным явлением и является значительным источником инвалидности, ее клинические характеристики, патофизиология, классификация и лечение еще предстоит определить.
1. Введение
Хотя наиболее общепринятые критерии диагностики болезни Паркинсона (БП) зависят от двигательных симптомов, другие признаки и жалобы, связанные с болезнью, такие как потеря обоняния, запор, депрессия, измененные режим сна и необъяснимая боль могут быть обнаружены за годы до появления любого из основных моторных признаков [1]. Одно знаменательное исследование показало, что практически все пациенты с БП сообщают по крайней мере об одном немоторном симптоме (НМС), когда эти проявления активно преследуются с помощью специальных вопросников, достигая в среднем восьми различных симптомов на каждого пациента.В этом же исследовании наиболее частыми НМС были психоневрологические, желудочно-кишечные и болевые симптомы [2]. На ранних стадиях заболевания наиболее частыми НМС являются гипосмия, боль и нарушения сна [3]. Кроме того, боль, депрессия и беспокойство связаны с худшим качеством жизни [3–5]. Хотя корреляция между болью и БП была признана с момента ее первых описаний, включая цитату Джеймса Паркинсона о «ревматической боли, распространяющейся от рук до пальцев» [6], проблема боли при БП только недавно привлекла заслуженное внимание в обеих странах. клинические и исследовательские установки.
Боль присутствует примерно у 60% пациентов с БП и встречается в этой популяции в два-три раза чаще, чем у лиц соответствующего возраста без БП [7–9]. Это ранний симптом, который может предшествовать двигательным симптомам на несколько лет [1, 10, 11]. У людей, которые болеют этим заболеванием менее шести лет, это может быть наиболее тревожным ЗНС, особенно когда оно имеет скелетно-мышечное или висцеральное происхождение [12]. Хотя это часто встречается на любой стадии заболевания [12], около 40% пациентов могут не сообщать об этой жалобе во время обычных визитов к врачу [13].
Боль не зависит от пола, возраста или географических / культурных переменных [14]. Хотя некоторые авторы сообщают о более высокой частоте у женщин [2, 7], это не подтверждается большинством исследований [8, 15–17]. Аналогичным образом, хотя в некоторых исследованиях сообщалось о более низком среднем возрасте пациентов с болью [9, 15], а в других даже предполагалось, что начало болезни Паркинсона в возрасте до 65 лет является фактором риска боли [9], большинство авторов [8, 17] –19] не удалось найти существенных различий. Также следует ожидать увеличения распространенности боли на протяжении клинического и нейродегенеративного прогрессирования заболевания; однако большинство исследований не показало корреляции между наличием или интенсивностью боли и клинической стадией или длительностью заболевания [7, 19–21].
Боль обычно возникает на той стороне, на которой двигательные симптомы появляются впервые или являются более серьезными [22]. Хотя основными факторами риска развития спонтанной боли при БП являются наличие двигательных колебаний и выраженность двигательных симптомов [9, 16], это не всегда так [23], поскольку некоторые пациенты с болью и двигательными осложнениями проявляют боль. на стороне, не пораженной заболеванием [16]. В исследовании влияния лечения леводопой и глубокой стимуляции мозга (DBS) на период «выключения» при БП оба вмешательства улучшили соматические болевые пороги независимо от какого-либо улучшения двигательных симптомов [24].С точки зрения локализации боли, хотя она может быть весьма различной, наиболее часто поражаются поясница и ноги [14]. Боль в плече, о которой обычно сообщают пациенты с БП [2, 16], может быть первым симптомом БП у 2-8% пациентов и даже может предшествовать появлению двигательных симптомов [25]. Считается, что это связано с двумя различными механизмами: один, непосредственно связанный с неврологическим симптомом, является ревматическим и чувствительным к дофамину; другой, как полагают, связан с дегенеративными поражениями, которые могут ухудшаться по мере прогрессирования БП [18].
Поскольку депрессия и боль являются преобладающими НМС при БП, а хроническая боль является известным фактором риска депрессии [39], следует ожидать связи между этими двумя симптомами [40]. Действительно, люди с болью и БП имеют более высокие баллы по шкале оценки депрессии [41]. Хотя в некоторых исследованиях не удалось найти какой-либо связи [16, 17], текущие данные свидетельствуют о том, что наличие депрессии является важной переменной, которую следует принимать во внимание при исследованиях боли при БП, особенно из-за частоты, с которой она обнаруживается и тот факт, что он может изменить восприятие боли.Кроме того, это потенциально излечимо [40].
Системные заболевания, такие как сахарный диабет, остеопороз и ревматические заболевания, также связаны с большей распространенностью боли при БП [42]. Наконец, есть доказательства связи между генетическими факторами и мышечно-скелетной болью, подтипом боли при БП. Например, мутации в генах SCN9A (натриевой канал Nav1.7) и FAAH (амидгидролаза жирных кислот, ключевой фермент метаболизма каннабиноидов) были связаны с более высокой восприимчивостью к этому симптому при БП [43, 44].
2. Оценка и классификация боли при БП
Распространенность боли при БП может варьироваться от 34% [45] до 83% [7] в зависимости от методологических оценок. Возможные объяснения этого большого диапазона включают инструменты и критерии, используемые для диагностики и профиля изучаемой популяции. Например, в то время как в некоторых исследованиях этот симптом считался присутствующим только тогда, когда он длился более трех месяцев [8, 9, 17, 46], в других не указывались какие-либо временные критерии [18, 19, 47]. Среди диагностических инструментов для оценки боли при БП наиболее широко используется Краткий перечень боли [5, 7, 9, 19–21]; однако, поскольку он анализирует боль только за предыдущие 24 часа, он может недооценить ее распространенность.Поскольку боль — это неприятное сенсорное и эмоциональное переживание [48], рекомендуется использовать многомерную шкалу для ее оценки [49]. Широко используемый опросник McGill Pain Questionnaire [9, 18, 47, 50] является примером шкалы этого типа, оценивающей сенсорно-дискриминационную и аффективно-мотивационную области [51].
Тем не менее, нет единого мнения относительно оценки и классификации боли у пациентов с БП. Первая классификация, опубликованная Фордом [52], является наиболее часто используемой, но другие предложения были выдвинуты в результате растущего интереса к предмету [9, 25, 53, 54].
2.1. Классификация Форда
Классификация Форда [52] основана на исследованиях Гетца и Куинна [15, 55] и использует подход, который включает этиологию боли и ее связь с двигательными симптомами (Таблица 1). Он классифицирует боль, связанную с БП, на пять групп: скелетно-мышечная, дистоническая, нейропатическая / корешковая, центральная или первичная и акатизия.
| ||||||||||||||||||||||||||
Костно-мышечная боль — наиболее распространенный и легко определяемый тип боли [11].Это связано с ригидностью мышц и брадикинезией, а также с недостатком подвижности, нарушениями осанки и дисбалансом походки [56]. Боль в пояснице — обычно самая частая жалоба, но также бывают боли в шее и ногах. Боль в суставах чаще всего встречается в плечах, бедрах, коленях и лодыжках [56]. В случае боли, связанной с ригидностью, рекомендуется коррекция дофаминергической терапии вместе с физиотерапией и физическими упражнениями для облегчения симптомов. Нестероидные противовоспалительные препараты и анальгетики могут помочь при ортопедических и ревматологических заболеваниях.
Дистония — это двигательное расстройство, характеризующееся устойчивыми или прерывистыми мышечными сокращениями, которые приводят к ненормальным, часто повторяющимся движениям и / или позам [57]. Эти сокращения могут вызывать самые сильные боли, которые испытывают пациенты с БП, и могут быть облегчены внутримышечными инъекциями ботулинического токсина, а также корректировкой дофаминергической терапии [58]. Важно попытаться соотнести время дофаминергической терапии с возникновением боли, поскольку она может наблюдаться как раннее утро или как феномен истощения (WO), указывающий на дофаминергический дефицит [56].Лечение DBS субталамического ядра или бледного внутреннего шара может положительно повлиять на этот симптом [59, 60].
Очень локализованная боль с невропатическими характеристиками (жжение, поражение электрическим током и парестезия), ограниченная нервом или территорией нервного корешка, была классифицирована Фордом как невропатическая / корешковая и также может быть названа периферической невропатической болью. От него страдают от 5% до 14% больных БП с болью [9, 15, 19]. Насколько нам известно, нет исследований, в которых оценивалась бы только периферическая нейропатическая боль при БП; однако считается, что у большинства пациентов с БП этот тип боли связан с очаговой компрессией, связанной с дегенеративным заболеванием суставов [56, 61], и может потребоваться обследование с помощью электронейромиографии и нейровизуализации.Лекарствами первой линии для лечения нейропатической боли являются амитриптилин, дулоксетин и прегабалин [62].
Центральная или первичная боль проявляется невропатическими характеристиками и, по-видимому, связана с нарушением центральной модуляции боли, вызванной дофаминергической недостаточностью в базальных ганглиях. От него страдают от 4% до 10% больных БП с болью [7, 8]. Обычно он не ограничивается нервной территорией и, как было описано, влияет на атипичные участки тела, такие как лицо, голова, глотка, эпигастрий, живот, таз, прямая кишка и гениталии [63].Этот тип боли может быть связан с вегетативными проявлениями, с висцеральными ощущениями и может уменьшиться после приема леводопы [52]. Поскольку его нельзя отнести к какой-либо другой группе, это считается диагнозом исключения.
Акатизия определяется как чувство внутреннего беспокойства и неспособности оставаться неподвижным, проявляющееся как постоянная потребность в движении или изменении положения. Хотя это иногда описывается как болезненное ощущение, обычно это не так, и его не следует рассматривать как сенсорное нарушение [7].Javoy-Agid и Agid [64] предполагают, что акатизия является результатом дисфункции дофамина в дофаминергическом мезокортиколимбическом пути, который берет начало в вентральной тегментальной области и нарушается при БП. Синдром беспокойных ног также вызывается аналогичной дисфункцией дофамина в этой области, и оба состояния реагируют на дофаминергическую терапию [65].
2.2. Другие инструменты оценки
Исследование DoPaMiP ( Douleur et maladie de Parkinson en Midi-Pyrénées ) предполагает, что первоначальное различие может быть сделано между болью, связанной с БП (PRPD), и болью, не связанной с PD (PUPD).Это различие было проведено группой экспертов, которая основывала свои выводы на взаимосвязи между болью и БП, о которой сообщил пациент, клинических характеристиках боли (таких как локализация, продолжительность и частота), отягчающих факторах и связи между болью и болезнью. симптомы болезни, двигательные осложнения и лекарства от паркинсонизма. PRPD можно далее разделить на (1) боль, непосредственно связанную с БП, когда ее нельзя отнести к какой-либо другой проблеме со здоровьем, и (2) боль, косвенно связанную с БП, когда она вызвана другим заболеванием (например,g., остеоартрит), но он усугубляется БП из-за ригидности и неправильной позы или движений. Следовательно, чтобы считаться PRPD, боль должна быть вызвана или усилена PD, в то время как для того, чтобы считаться PUPD, она должна быть связана с другими причинами, а не усугубляться PD [9].
Анкета Марбург / Сан-Паулу / Кретей использует трехэтапный подход. Они состоят из (1) установления временной связи между болью и симптомами БП; (2) определение того, связана ли боль с двигательными колебаниями; и (3) определение того, связана ли боль с лечением против паркинсонизма.Если ответ в любом из этих трех случаев утвердительный, боль классифицируется как PRPD; в противном случае он классифицируется как PUPD. В первом случае его можно дополнительно классифицировать как скелетно-мышечное, невропатическое или связанное с психомоторным возбуждением.
В некоторых случаях связь между болью и БП трудно определить. Несмотря на очевидную травму при визуализирующих исследованиях, причинно-следственную связь нелегко наблюдать (например, грыжа диска и боль в пояснице). Например, в исследовании DoPaMiP пациенты с остеоартритом были классифицированы как PRPD или PUPD.Авторы согласны с тем, что при таком подходе могла иметь место ошибка отбора [9]. У этого подхода есть два недостатка: он не определяет какой-либо подтип боли и не дает индивидуального ответа на дофаминергическую терапию [66]. Восприятие боли и других сенсорных модальностей явно изменено у людей с БП [67], поэтому нет необходимости разделять боль, связанную или не связанную с заболеванием.
«Шкала боли при болезни Паркинсона Кинга», предложенная многоцентровой группой, в которую входила больница Кингс-Колледжа в Лондоне, официально поддерживается «Международной группой по изучению немоторной болезни Паркинсона и двигательных расстройств» для оценки боли при болезни Паркинсона.Это анкета с четырнадцатью вопросами, охватывающими семь областей: (1) скелетно-мышечная боль; (2) хроническая боль; (3) боль, связанная с флуктуациями; (4) ночная боль; (5) орофациальная боль; (6) изменение цвета и отек / припухлость; и (7) корешковая боль. Для каждого вопроса присваиваются баллы от 0 до 3 и от 0 до 4 в зависимости от интенсивности и частоты симптома, соответственно. Оценки серьезности и частоты умножаются, и результат добавляется к результату других пунктов, чтобы получить оценку для каждой области и, таким же образом, общую оценку для семи областей (0–168).В ходе валидационного исследования была обнаружена сильная корреляция между оценками по этой шкале и оценками по шкалам оценки тяжести болезни Паркинсона и качества жизни. По мнению авторов, оценка в каждой области должна использоваться для определения типа боли, которую испытывает пациент, в то время как общая оценка дает представление о влиянии боли на жизнь человека [53]. Это новый подход к боли при БП; Несмотря на то, что это может оказаться слишком долгим для выполнения в повседневной клинической практике, это позволит провести дальнейшие углубленные испытания в клинических испытаниях для лечения этого специфического аспекта БП.
3. Патофизиология боли при болезни Паркинсона
Двигательные симптомы при БП в основном являются результатом дегенерации дофаминергических нейронов в компактной части черной субстанции, влияющей на нигростриатальный путь и снижающей стимуляцию моторной коры базальными ядрами и таламусом. (Фигура 1). Патологическим признаком заболевания является наличие телец Леви, которые представляют собой сферические эозинофильные цитоплазматические включения в дегенерированных нейронах, содержащие в основном α, -синуклеин и убиквитин.Однако изменения не ограничиваются этой областью мозга и могут быть обнаружены в других ядрах ствола и коры головного мозга и даже в периферических нейронах, например, в миэнтериальном сплетении [68]. Анализ распределения этих патологических маркеров при БП Braak et al. [68] позволили понять как моторную, так и NMS болезни посредством логического шестиэтапного восходящего прогрессирования в каудоростральном направлении. Согласно этой гипотезе, дегенеративный процесс начинается в каудальных областях ствола мозга, таких как дорсальные двигательные ядра языкоглоточного и блуждающего нервов и переднее обонятельное ядро, проходя через голубое пятно и базальное ядро Мейнерта, ядра дорсального шва, миндалины, гипоталамуса и распространяется практически по всей коре головного мозга [68–70].Двигательные симптомы проявляются на 3 стадии после поражения среднего мозга. До этой стадии дегенерация дорсального моторного ядра блуждающего нерва (стадия 1) может помочь объяснить некоторые вегетативные жалобы, такие как запор и гипотензия, в то время как серотонинергическая и норадренергическая дисфункция ядер шва и голубого пятна, соответственно (стадия 2), может объяснить часть симптомов, связанных с болью, которые возникают на ранних стадиях болезни Паркинсона [26, 27]. Точный механизм, с помощью которого происходит дегенерация клеток, еще не выяснен, но считается, что он включает каскад событий, включая взаимодействие между генетическими факторами и факторами окружающей среды, нарушение обработки белка, окислительный стресс, митохондриальную дисфункцию, эксайтотоксичность, нарушение иммунной регуляции и воспалительные реакции [ 28].
Базальные ядра играют центральную роль в модуляции различных путей и функционируют как компоненты серии параллельных цепей, связанных с моторной, лимбической и ассоциативной системами (рис. 1). Нейроны полосатого тела могут реагировать на различные сенсорные стимулы, прикладываемые к различным частям тела [29]. Из четырех основных дофаминергических путей два производят большую часть дофамина в головном мозге: нигростриатальный путь, который непосредственно участвует в БП, и мезолимбический путь, который связан с системой вознаграждения и центральной модуляцией боли.Последний соединяет вентральную тегментальную область среднего мозга с подкорковыми структурами, такими как прилежащее ядро, таламус и миндалевидное тело. Третий путь, мезокортикальный путь, связан с аффективными и мотивационными измерениями восприятия боли и позволяет вентральной тегментальной области сообщаться с префронтальной корой и передней поясной корой [30]. Поражение вентральной тегментальной области может повысить чувствительность к боли, тогда как электрическая стимуляция той же области может иметь обезболивающий эффект [31].Исследование с использованием позитронно-эмиссионной томографии обнаружило повышенную активацию островка, префронтальной коры и передней поясной извилины в период «выключения» [32]. Все это области лимбической системы, связанные с аффективно-мотивационным аспектом боли [33]. Поскольку дофаминергические пути и сеть обработки боли перекрываются, гипофункция дофаминергической системы полосатого тела может приводить к усилению сенсорных стимулов, что приводит к спонтанному болевому ощущению при низком уровне дофамина [29].
Хотя участие дофамина в центральной модуляции боли хорошо известно, его роль в передаче ноцицептивных стимулов от периферии к мозгу остается спорной [24]. В различных исследованиях изучалась взаимосвязь между порогом боли, вызванной тепловыми или электрическими раздражителями, и лечением леводопой или DBS [34–37]. Как правило, болевой порог ниже, когда уровни леводопы ниже, и имеет тенденцию возвращаться к норме после введения леводопы или после DBS даже без связанного улучшения моторики.Другими словами, боль у этих пациентов нельзя объяснить только следствием двигательных симптомов, таких как ригидность, тремор и дистония [24].
Conte et al. [67] предлагают два механизма в дополнение к гипофункции полосатого тела для объяснения различных результатов своих исследований: дегенерация норадренергических и серотонинергических нейронов в ядрах голубого пятна и шва, соответственно, что может быть даже более выраженным, чем в черной субстанции [38]. и потеря нервных волокон и тельцов Мейснера в эпидермисе [71].Вместе с голубым пятном, гигантоцеллюлярным ядром и ядрами бульбарного шва периакведуктальное серое вещество и парабрахиальные ядра играют важную роль в модуляции ноцицептивной передачи спинного мозга, например, в подавлении ноцицептивных стимулов, исходящих от дорсальной части тела. рог нейрон. Нарушение в этой области подавления боли может вызвать усиление болевых ощущений [72]. Дегенерация периферических ноцицепторов также встречается при других синдромах хронической боли, таких как фибромиалгия [73, 74].
Его различные клинические характеристики, различная взаимосвязь с двигательными симптомами и вариабельный ответ на дофаминергические препараты предполагают, что боль при БП имеет сложный механизм, который включает периферическую нервную систему, генерацию и усиление боли двигательными симптомами и дофаминергическую дегенерацию нейронов области, отвечающие за центральные механизмы.
4. Связь между лечением леводопой и болью при болезни Паркинсона
Леводопа является наиболее широко используемым и эффективным лекарством при лечении моторных признаков болезни Паркинсона.Однако при использовании в течение нескольких лет практически у всех типичных пациентов будут возникать осложнения, связанные с фармакокинетическими и фармакодинамическими характеристиками. К наиболее известным из них относятся двигательные флуктуации, такие как WO, при которых терапевтические эффекты леводопы длятся не так долго, как раньше, и дискинезии [75]. Хотя это было обнаружено только недавно, немоторные колебания происходят аналогичным образом почти у всех пациентов и могут быть основными детерминантами инвалидности и худшего качества жизни [76].НМС можно разделить на три категории: психоневрологические, вегетативные и сенсорные. Хотя большинство из них проявляется в периоды «выключения» и ОВ, некоторые из них, такие как возбуждение, психоз, потоотделение и боль, могут проявляться, когда уровни леводопы находятся на пике. В этой ситуации боль, по-видимому, больше связана с непроизвольными движениями (дискинезиями или дистонией), чем с уровнем дофамина как таковым. Колебания сенсорных симптомов могут быть следствием отказа первичных соматосенсорных механизмов [77].
Боль может быть одной из основных жалоб, сообщаемых во время WO, и возникает примерно у 50% пациентов [78–80].О хронической боли (то есть боли, продолжающейся более трех месяцев) сообщают более 70% пациентов с WO, что позволяет предположить, что WO является фактором риска развития хронической боли (неопубликованные личные данные). Боль в животе, которая не поддается применению анальгетиков и может быть облегчена только новой дозой леводопы, может считаться признаком WO [81, 82]. Боль, возникающая только во время WO, может рассматриваться как центральная по происхождению, тогда как, если она обостряется в этот период, она может быть центральной, скелетно-мышечной, дистонической или нейропатической / корешковой [83].
Клинические характеристики боли во время WO и периодов «выключения» установлены недостаточно. Насколько нам известно, только два исследования в литературе анализировали боль в периоды «выключения» и представляли собой лишь частичный анализ [18, 50]. Недавнее исследование (неопубликованные личные данные) с использованием опросника McGill Pain Questionnaire показало, что пациенты с болью во время WO имели более высокий балл по аффективно-мотивационному измерению. В исследовании DoPaMiP группа с болью, связанной с болезнью Паркинсона, также имела более высокий балл по этому параметру, чем группа боли, не связанной с болезнью Паркинсона [9].Это открытие может быть связано с гипотезой о дофаминергической дисфункции мезокортиколимбического пути, которая связана с аффективным / мотивационным аспектом боли [84]. Другими словами, дегенерация дофаминергических нейронов вентральной тегментальной области может снизить болевой порог и одновременно активировать структуры лимбической системы, связанные с неприятным восприятием боли.
5. Заключительные выводы
В последние годы НМС ПД привлекают все большее внимание врачей и исследователей.Боль присутствует на доклинической и начальной стадиях заболевания и существенно влияет на качество жизни. Его клинические характеристики различаются и могут быть связаны с периодами «выключения» или WO леводопы. Хотя боль при БП широко распространена и приводит к инвалидности, ее клинические характеристики, патофизиология и даже лучший способ ее классификации и лечения еще предстоит определить. Необходимы дальнейшие исследования, чтобы прояснить эти моменты и выяснить роль дофаминергических и недопаминергических путей в ноцицепции, центральной модуляции боли и аффективных / мотивационных аспектах восприятия боли.
Конкурирующие интересы
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Характеристики нейропатической боли и ее взаимосвязь с качеством жизни у 72 пациентов с травмой спинного мозга
Это исследование было проведено для выяснения взаимосвязи между нейропатической болью и клиническими проявлениями, включая качество жизни, после травмы спинного мозга. Используя систему баллов NPSI, мы обнаружили, что парестезия / дизестезия была наиболее частой жалобой на невропатическую боль после травмы спинного мозга.Невропатическая боль была значительно связана с локализацией боли, продолжительностью после травмы и факторами качества жизни. Простой проверенный самоанализ NPSI оказался эффективным для детальной оценки характеристик невропатической боли, связанной с травмой спинного мозга.
Из пяти подтипов нейропатической боли по NPSI пациенты с ТСМ чаще всего сообщали о парестезии / дизестезии. Это согласуется с предыдущим отчетом о том, что распространенность дизестезии после травмы спинного мозга составляет ~ 80%. 18 Аналогичным образом, исследования с использованием вопросника NPSI сообщают, что парестезия / дизестезия является наиболее частым и интенсивным типом нейропатической боли у пациентов с синдромом запястного канала 12 и послеоперационной интрамедуллярной опухолью спинного мозга. 13 Напротив, преобладающим типом невропатической боли, связанной с опоясывающим герпесом, является спонтанная жгучая боль. 11 Эти данные показывают, что NPSI эффективен для уточнения и различения различных характеристик невропатической боли при различных заболеваниях и патологических состояниях.
Мы обнаружили, что, хотя статистическая значимость не была достигнута, невропатическая боль ниже уровня была более интенсивной, чем боль на уровне в общих баллах NPSI. Точно так же проспективное исследование Siddall et al. 19 показали, что через 6 месяцев после ТСМ пациенты с невропатической болью ниже уровня с большей вероятностью сообщали о своей боли как о сильной или мучительной, чем пациенты с болью на уровне. При изучении разбивки характеристик боли в нашем исследовании, спонтанная жгучая боль была значительно более интенсивной у пациентов с болью ниже уровня, чем у пациентов с болью на уровне. Считается, что боль ниже уровня отражает серьезное повреждение и дегенерацию спиноталамического тракта. 13 Таким образом, наши результаты показывают, что невропатическая боль, происходящая из поврежденного спиноталамического тракта, может ощущаться в основном как поверхностная спонтанная боль пациентами с травмой спинного мозга.
Наше исследование показало, что пациенты со степенью AIS B проявляли тенденцию к более интенсивной нейропатической боли, чем пациенты с другими степенями AIS. Хотя ранее сообщалось о взаимосвязи между полнотой травмы и распространенностью боли, 1, 20 наше исследование является первым исследованием, проясняющим связь полноты травмы с интенсивностью невропатической боли. Анализ доли пациентов с болью ниже уровня в каждой степени показал, что пациенты со степенью B имели самую высокую частоту боли ниже уровня (80%), что отражает наиболее интенсивную боль в этой группе.
Причина, по которой пациенты со степенью B по AIS испытывали наибольшую боль, остается неясной. Предыдущие отчеты не дают большого понимания, потому что очень немногие исследовали взаимосвязь между оценкой SCI и болью. Однако Siddall et al. 19 аналогичным образом сообщили, что распространенность аллодинии была значительно выше у пациентов с неполной ТСМ, чем у пациентов с полной ТСМ. Правдоподобное объяснение состоит в том, что, хотя нервные пути в случаях полной ТСМ прерываются в месте повреждения, в случаях неполной ТСМ имеются щадящие тракты, которые позволяют передавать болевые ощущения через поражение. 21 Возможно, соотношение поврежденных и сохранившихся трактов определяет интенсивность невропатической боли, приводящей к самой сильной нейропатической боли у пациентов степени B, тогда как пациенты с оценками C и D по шкале AIS имеют больше ощущений от сохраненных трактов.
Предыдущее исследование изучало связь невропатической боли с хирургическим вмешательством и пришло к выводу, что не было значительных различий в распространенности невропатической боли в хирургической и нехирургической группах. 22 Однако в этом исследовании был проведен только качественный анализ, чтобы выяснить, присутствует ли нейропатическая боль у пациентов с травмой спинного мозга или отсутствует.Напротив, наш количественный анализ нейропатической боли SCI показал, что пациенты, перенесшие операцию, показали значительно менее выраженную вызванную боль по сравнению с пациентами, у которых не было операции. Хотя показания к хирургическому вмешательству и подход были оставлены на усмотрение хирурга в каждом институте, результаты нашего исследования показывают, что хирургическое вмешательство может способствовать уменьшению невропатической боли после ТСМ.
Наши результаты также показали, что пациенты, заполнившие анкету NPSI> 1 год после травмы, сообщили о более интенсивной нейропатической боли, чем пациенты, ответившие в течение года после травмы.Предыдущее исследование показало, что невропатическая боль на низком уровне возникает раньше, чем на низком уровне. 1 В соответствии с этими выводами, наши данные показали, что более высокая доля пациентов, ответивших> 1 год после ТСМ, имела боль ниже уровня, чем пациентов, ответивших в течение года, что позволяет предположить, что более позднее начало интенсивной боли ниже уровня более высокий балл NPSI.
Наше исследование обнаружило значительную корреляцию между невропатической болью и суб-баллами SF-36 для телесной боли, общего состояния здоровья и психического здоровья; предыдущее исследование также обнаружило сильную корреляцию между настроением или депрессией и невропатической болью. 23 Однако невропатическая боль не коррелировала с какими-либо другими подпунктами SF-36. Разумно, что невропатическая боль не коррелировала со всеми факторами качества жизни, поскольку на пациентов с ТСМ влияет не только боль, но и ограничения в движении, ходьбе и контроле за пищеварением и сексуальной функцией. 1 Таким образом, невропатическая боль является одним из нескольких факторов, которые следует учитывать и лечить комплексно для улучшения качества жизни у пациентов с ТСМ.
В нашем исследовании невропатическая боль была диагностирована с использованием определений Международной ассоциации изучения боли. 4 В других исследованиях нейропатическая боль была диагностирована с использованием таких инструментов скрининга, как «Оценка нейропатических симптомов и признаков» Лидса или Анкета по невропатической боли. 7, 8, 9 Хотя эти диагностические инструменты различаются по надежности и достоверности, 24 их использование вместе с балльной системой NPSI может выявить более точные характеристики нейропатической боли при травме спинного мозга.
Ограничения исследования
У этого исследования есть несколько ограничений. Во-первых, количество пациентов было небольшим, что уменьшало статистическую мощность.В частности, хотя пациенты со степенью B по AIS имели наиболее сильную невропатическую боль, в этой степени было всего пять пациентов. Поскольку SCI имеет неоднородные клинические характеристики, необходимо провести дальнейшие исследования с большим размером выборки, чтобы подтвердить наши результаты. Во-вторых, поскольку это не было рандомизированным исследованием или последовательной серией случаев, нельзя исключать возможность выбора и смещения информации. Наконец, мы не смогли оценить изменения боли у отдельных пациентов в этом поперечном исследовании.Для получения более полной оценки невропатической боли при травме спинного мозга необходимо провести многоцентровое проспективное когортное исследование с использованием баллов NPSI.
Нервная боль, мышечная боль и многое другое
Можно с уверенностью сказать, что большинство из нас не большие поклонники боли. Тем не менее, это один из важнейших средств коммуникации организма. Представьте себе, например, что бы произошло, если бы вы ничего не почувствовали, положив руку на раскаленную плиту. Боль — это один из способов, с помощью которого тело сообщает вам, что что-то не так, и требует внимания.
Но боль — будь то укус пчелы, сломанная кость или длительная болезнь — также является неприятным сенсорным и эмоциональным переживанием. У него несколько причин, и люди реагируют на него по-разному. Боль, которую вы переживаете, может вывести из строя кого-то другого.
Несмотря на то, что переживание боли варьируется от одного человека к другому, можно разделить различные типы боли на категории. Вот обзор различных типов боли и их отличий друг от друга.
Острая боль и хроническая боль
Есть несколько способов классифицировать боль. Один состоит в том, чтобы разделить ее на острую боль и хроническую боль. Острая боль обычно возникает внезапно и длится ограниченное время. Это часто вызвано повреждением тканей, таких как кости, мышцы или органы, и начало часто сопровождается тревогой или эмоциональным расстройством.
Продолжение
Хроническая боль длится дольше, чем острая боль, и, как правило, не поддается лечению.Обычно это связано с длительным заболеванием, таким как остеоартрит. В некоторых случаях, например, при фибромиалгии, это одна из определяющих характеристик заболевания. Хроническая боль может быть результатом повреждения ткани, но очень часто — повреждением нервов.
И острая, и хроническая боль могут быть изнурительными, и обе могут влиять на душевное состояние человека и зависеть от него. Но характер хронической боли — тот факт, что она продолжается и в некоторых случаях кажется почти постоянной — делает человека, у которого она есть, более восприимчивым к психологическим последствиям, таким как депрессия и тревога.В то же время психологический стресс может усилить боль.
Около 70% людей с хронической болью, получающих обезболивающие, испытывают эпизоды так называемой прорывной боли. Прорывная боль — это вспышки боли, которые возникают даже при регулярном применении обезболивающих. Иногда это может быть спонтанным или вызванным, казалось бы, незначительным событием, например, переворачиванием в постели. А иногда это может быть результатом того, что действие обезболивающего прекратилось до того, как пришло время для следующей дозы.
Другие способы классификации боли
Боль чаще всего классифицируется по типу повреждений, которые ее вызывают. Две основные категории — это боль, вызванная повреждением тканей, также называемая ноцицептивной болью, и боль, вызванная повреждением нервов, также называемая невропатической болью. Третья категория — это психогенная боль, то есть боль, на которую влияют психологические факторы. Психогенная боль чаще всего имеет физическое происхождение либо из-за повреждения тканей, либо из-за повреждения нервов, но боль, вызванная этим повреждением, усиливается или затягивается такими факторами, как страх, депрессия, стресс или беспокойство.В некоторых случаях боль возникает из-за психологического состояния.
Боль также классифицируется по типу пораженной ткани или пораженной части тела. Например, боль может быть обозначена как мышечная боль или боль в суставах. Или врач может спросить вас о боли в груди или спине.
Определенные типы боли называются синдромами. Например, миофасциальный болевой синдром относится к боли, которая вызывается триггерными точками, расположенными в мышцах тела. Фибромиалгия является примером.
Боль, вызванная повреждением тканей
Большая часть боли возникает из-за повреждения тканей. Боль возникает из-за травмы тканей тела. Повреждение может касаться костей, мягких тканей или органов. Повреждение тканей тела может быть вызвано таким заболеванием, как рак. Или это может быть физическая травма, такая как порез или сломанная кость.
Боль, которую вы испытываете, может быть болью, острым ножом или пульсацией. Оно могло приходить и уходить, а могло быть постоянным. Вы можете почувствовать, как боль усиливается, когда вы двигаетесь или смеетесь.Иногда глубокое дыхание может усилить его.
Боль от повреждения тканей может быть острой. Например, спортивные травмы, такие как растяжение лодыжки или зацепа ног, часто являются результатом повреждения мягких тканей. Или это может быть хроническое заболевание, такое как артрит или хронические головные боли. И некоторые медицинские методы лечения, такие как облучение при раке, также могут вызывать повреждение тканей, что приводит к боли.
Боль, вызванная повреждением нерва
Нервы действуют как электрические кабели, передающие сигналы, включая болевые сигналы, в мозг и из него.Повреждение нервов может мешать передаче этих сигналов и вызывать аномальные болевые сигналы. Например, вы можете почувствовать жжение, даже если на обожженную область не нагревается.
Продолжение
Нервы могут быть повреждены такими заболеваниями, как диабет, или они могут быть повреждены травмой. Некоторые химиотерапевтические препараты могут вызывать повреждение нервов. Нервы также могут быть повреждены в результате инсульта или ВИЧ-инфекции, среди других причин. Боль, возникающая при повреждении нервов, может быть результатом повреждения центральной нервной системы (ЦНС), включая головной и спинной мозг.Или это может быть результатом повреждения периферических нервов, тех нервов в остальной части тела, которые посылают сигналы в ЦНС.
Боль, вызванная повреждением нервов, невропатическая боль, часто описывается как жжение или покалывание. Некоторые люди описывают это как поражение электрическим током. Другие описывают это как иголки или как колющие ощущения. Некоторые люди с повреждением нервов часто сверхчувствительны к температуре и прикосновениям. Легкое прикосновение, например прикосновение к простыне, может вызвать боль.
Большая часть невропатической боли носит хронический характер. Примеры боли, вызванной повреждением нервов, включают:
Продолжение
Центральный болевой синдром. Этот синдром характеризуется хронической болью, которая возникает в результате поражения центральной нервной системы. Повреждение может быть вызвано инсультом, рассеянным склерозом, опухолями и рядом других состояний. Боль, которая обычно постоянная и может быть сильной, может поражать большую часть тела или ограничиваться меньшими участками, такими как руки или ноги. Боль часто усугубляется движением, прикосновением, эмоциями и изменениями температуры.
Комплексный регионарный болевой синдром. Это хронический болевой синдром, который может возникнуть после серьезной травмы. Это описывается как стойкое горение. В области боли могут наблюдаться определенные отклонения, такие как повышенное потоотделение, изменение цвета кожи или отек.
Диабетическая периферическая невропатическая боль . Эта боль возникает из-за повреждения нервов стоп, ног, кистей или рук, вызванного диабетом. Люди с диабетической невропатией испытывают различные виды боли, включая жжение, колющие боли и покалывание.
Опоясывающий лишай и постгерпетическая невралгия. Опоясывающий лишай — это локализованная инфекция, вызываемая тем же вирусом, который вызывает ветряную оспу. Сыпь и связанная с ней боль, которые могут быть изнуряющими, возникают на одной стороне тела вдоль пути нерва. Постгерпетическая невралгия — частое осложнение, при котором боль от опоясывающего лишая длится более месяца.
Невралгия тройничного нерва. Это состояние вызывает боль в результате воспаления лицевого нерва. Боль описывается как интенсивная и похожая на молнию, и она может возникать в губах, волосистой части головы, лбу, глазах, носу, деснах, щеке и подбородке на одной стороне лица.Боль можно вызвать прикосновением к области триггера или легким движением.
Реальные характеристики женщин с болью, связанной с эндометриозом, участвующих в мультидисциплинарной программе лечения эндометриоза | BMC Women’s Health
В этом перекрестном анализе мы изучили реальные демографические данные, клинические характеристики и симптомы тазовой боли у женщин, получавших лечение в рамках модели оказания помощи одним поставщиком. Эти данные будут использоваться не только для ознакомления с текущим лечением эндометриоза, но и для определения исходных данных для сравнения результатов у этих женщин, проходящих лечение в рамках многопрофильной программы лечения.Этот набор данных уникален тем, что, хотя он взят из реальной популяции пациентов и клинической практики, объем собранных данных является значительным и обычно недоступен в реальных наборах данных наблюдений. Наши данные этого ретроспективного исследования показывают, что сильная боль является обычным явлением среди женщин с дисменореей, NMPP и диспареунией, и что тяжесть боли может быть значительно больше у молодых женщин. В среднем между появлением тазовой боли и обращением в клинику CERT наблюдалось 10 лет, независимо от предыдущего диагноза и вмешательства.
Важно отметить, что наши данные показывают, что, хотя дисменорея была наиболее сильным болевым симптомом, именно NMPP был болевым симптомом, наиболее сильно связанным с увеличением числа ранее проконсультированных врачей. Предполагается, что NMPP может быть наиболее тревожным болевым симптомом для пациентов с эндометриозом и может быть главным стимулом для инициированного пациентом поиска и направления от основных врачей к другим поставщикам для диагностики и облегчения боли. Возможно, что это несоответствие между дисменореей и NMPP можно объяснить тем фактом, что, хотя дисменорея является наиболее сильным болевым симптомом, она обычно предсказуема по времени и поэтому в некоторой степени может быть ожидаема.И наоборот, хотя NMPP может быть менее интенсивным, он может быть непредсказуемым и сложным в управлении, что приводит к большей проблеме для пациентов.
Наши результаты относительно выраженности боли у женщин с дисменореей, NMPP и диспареунией в целом совпадают с результатами, опубликованными в предыдущих исследованиях [22,23,24]. В исследовании 90 женщин, перенесших лапароскопию по поводу тазовой боли, о сильной боли сообщили пациенты с дисменореей (24%), хронической тазовой болью (21%) и диспареунией (3%) [22]. Данные исследования ENDO (эндометриоз, естественная история, диагностика и исходы), в котором пациенты, набранные из 14 хирургических центров в двух штатах, оценивали интенсивность тазовой боли по 11-балльной визуальной аналоговой шкале, показали, что интенсивность боли при диспареунии и дисменорее различалась. по конкретному симптому со средними показателями диспареунии от 2.От 9 ± 3,3 (глубокая боль при половом акте) до 0,5 ± 1,6 (постоянная жгучая вагинальная боль). Средние показатели боли при дисменорее варьировались от 6,5 ± 3,2 (уровень спазмов во время менструации) до 1,9 ± 2,9 (боль после окончания менструации) [23]. В исследовании с участием 656 женщин, получающих помощь в специализированном специализированном центре, специализирующемся на междисциплинарном лечении хронической тазовой боли и эндометриоза, средняя тяжесть (SD) хронической тазовой боли по 11-балльной шкале составила 5,8 (3,2) [24]. ]. Хотя наша оценка оценивала общую тазовую боль по шкале от 0 до 9 и включала боль, связанную с дисменореей, NMPP и диспареунией, средняя общая оценка тяжести, которую мы наблюдали (5.22) был аналогичен по величине.
Была изучена взаимосвязь между клиническими переменными, включая оценку боли, употребление опиоидов и количество операций по поводу эндометриоза в нашей исследуемой популяции. В медицинском сообществе и в соответствии с текущими рекомендациями Американского общества репродуктивной медицины [25] и Американского колледжа акушеров и гинекологов [26] существует общее желание снизить частоту инвазивных процедур, выполняемых при эндометриозе. Текущие руководства Центров по контролю за заболеваниями также рекомендуют сократить использование сильнодействующих опиоидных препаратов для лечения хронической боли [27].Действительно, было высказано предположение, что о медицинских моделях лечения эндометриоза можно судить по клиническим конечным точкам, таким как долгосрочная боль и улучшение качества жизни в течение как минимум 2 лет, вместе с уменьшением посещений отделений неотложной помощи и употребления опиоидов [10] . Снижение количества инвазивных процедур также будет соответствовать этим целям. В этом анализе мы обнаружили, что общая оценка боли, отдельные типы боли, количество предыдущих операций и количество предыдущих медицинских работников были связаны с употреблением опиоидов, что, возможно, свидетельствует о неадекватном лечении боли у пациентов с сильной болью, которые обращались за помощью последовательно. от нескольких провайдеров.Результаты недавних исследований показали, что женщины с эндометриозом имеют почти в три раза больший риск использования опиоидов для снятия боли по сравнению с женщинами без эндометриоза [28], и что употребление опиоидов среди женщин с эндометриозом связано с увеличением экономического бремени [29 ]. Учитывая значительный вред, связанный с употреблением опиоидов, внедрение модели многопрофильной помощи, которая включает дополнительные, но эффективные стратегии лечения боли, ориентированные на пациента и симптомы (например,g., программы психического здоровья; программы разум – тело; оптимизация продолжительности, удержания и прекращения лечения) может иметь решающее значение для этой уязвимой группы пациентов.
Принимая во внимание хроническую природу эндометриоза, неоптимальное лечение тазовой боли и количество операций по лечению эндометриоза в моделях с одним поставщиком медицинских услуг, наши результаты подчеркивают необходимость мультидисциплинарной модели лечения, в которой используется команда, ориентированная на пациента. практикующих врачей, которые обладают глубокими знаниями в области эндометриоза, а также обладают рядом навыков и знаний в различных дисциплинах.Цели мультидисциплинарной модели лечения — обеспечить долгосрочную, комплексную и индивидуальную помощь скоординированным и систематическим образом, что приведет к более эффективному ведению этого хронического состояния. В клинике CERT пациентов с эндометриозом лечит команда врачей, хирургов и других медицинских работников, имеющих опыт репродуктивной эндокринологии, бесплодия, гинекологии, обезболивания, гастроэнтерологии, урогинекологии, общей хирургии и психического здоровья.Учитывая, что некоторая тазовая боль может возникать не из-за эндометриоидных поражений, а как следствие самого заболевания (например, невропатическая боль, боль при дисфункции тазового дна, вульводиния и т. Д.), Скоординированный мультидисциплинарный центр эндометриоза также может управлять этими другими типами боли предоставляя комплексные услуги, включая физиотерапию, иглоукалывание и питание. Кроме того, пациенты получают пользу от сотрудников, которые легко доступны для координации помощи между членами группы врачей, что ускоряет своевременное направление к специалистам и обеспечивает обмен клиническими данными и ведение пациентов между ведущим врачом и другими членами команды.Хотя лечение эндометриоза в большом, опытном центре является предпочтительным, некоторые специализированные услуги по лечению эндометриоза могут потребовать создания клиник сателлитного эндометриоза, где могут быть предложены дополнительные междисциплинарные или междисциплинарные услуги для обеспечения оптимального ухода за всем пациентом для пациентов, которые проживают дальше от большого центр.
Была проведена оценка использования мультидисциплинарной парадигмы лечения глубокой диспареунии и хронической тазовой боли. Используя 11-балльную шкалу, Yong et al.оценили тяжесть глубокой диспареунии у 278 женщин (84,9% с эндометриозом или с подозрением на него), лечившихся в многопрофильном центре [30]. Они обнаружили, что через 1 год тяжесть глубокой диспареунии уменьшилась со снижением в тяжелой категории (55,0% на исходном уровне до 30,4% при последующем наблюдении) и увеличением в категории отсутствующей-легкой степени (с 27,3% на исходном уровне до 44,6%). % при последующем наблюдении). Allaire et al. продемонстрировали улучшение функционального качества жизни и среднее двухточечное снижение тяжести хронической тазовой боли от исходного уровня до последующего наблюдения в проспективном исследовании 296 женщин, пролеченных в течение 1 года в многопрофильном центре [31].Эти данные показывают, что мультидисциплинарный подход может улучшить результаты у женщин с симптомами эндометриоза. Однако ограничение этих исследований заключается в том, что в исследуемую популяцию были включены женщины с эндометриозом и без него, поскольку как глубокая диспареуния, так и хроническая тазовая боль могут возникать в результате множества состояний, и результаты не могут быть полностью обобщены на клинические условия эндометриоза.
Женщины с эндометриозом, которые лечатся по модели оказания помощи одним поставщиком, сталкиваются со значительными препятствиями в получении эффективного лечения, включая длительные задержки в диагностике, неразрешенную боль, многократные консультации врачей в поисках диагноза, отсутствие своевременных направлений к специалистам и отсутствие мультимодальные и / или холистические методы лечения.Предполагается, что мультидисциплинарная помощь улучшит уход за пациентами и результаты за счет устранения некоторых из этих препятствий. Наш анализ предоставляет исходные данные из реальной клинической популяции женщин с эндометриозом, ранее лечившихся одним или несколькими поставщиками медицинских услуг, которые могут быть использованы в будущих исследованиях для оценки эффективности многопрофильного подхода к лечению в улучшении результатов лечения пациентов с эндометриозом. .
Ограничения нашего исследования включают перекрестный, ретроспективный и описательный характер анализа.Поскольку наши данные были собраны в один момент времени, мы не могли оценить изменения тяжести боли с прогрессированием заболевания или корректировкой обезболивающих. Пациентов просили сообщить о своей истории болезни и болевых симптомах, что могло привести к неправильной классификации из-за неточного воспоминания. В реальных данных, используемых для этого анализа, постоянно не хватало информации об использовании магнитно-резонансной томографии для диагностики аденомиоза, таким образом, некоторые сообщения о дисменорее могли быть связаны с аденомиозом.Поскольку сбор данных ограничивался клинически значимыми переменными, необходимыми для ведения пациента, могут быть другие важные переменные, влияющие на тяжесть боли, которые мы не измеряли. Наконец, наши данные были взяты из популяции женщин, которые самостоятельно или врачом направлялись в один специализированный центр для лечения эндометриоза и у которых, возможно, были более серьезные симптомы, чем у всех женщин с эндометриозом. Таким образом, наши результаты не могут быть обобщены на все другие клинические условия.
Сильные стороны этого исследования включают подробную оценку боли и других клинических характеристик в большой реальной клинической популяции. Важно отметить, что были доступны подробные и последовательно применяемые оценки степени тяжести боли на основе модифицированной шкалы Бибероглу и Бермана. Анкеты истории болезни и оценки боли также собирались у одного и того же врача при входе в клинику CERT, что снижает вероятность ошибочной классификации из-за межэкспертной вариабельности.
Характеристики боли при болезни Фабри
Olivier Lidove 1 , Esther Noel 2 , Eric Hachulla 3 , Francis Gaches 4 , Claire Douillard 5 , Bernadette Darne 6 , Kim Heang Ly 7 , Агате Массо 9 , Лоран Аарон 10 , Борис Бьенвеню 11 , Тьерри Зенон 12 , Филипп Витиелли 6 , Ванесса Леги-Сегин 13 и Жан 1 Médecine interne, Hôpital Croix-Saint-Simon, PARIS, France, 2 CHU de Strasbourg — Hopital Civil, Strasbourg, France, 3 Faculté de Médecine Henri Warembourg, Université Lille Nord de France, Лилль, Франция, 4 Hopital Joseph Ducuing, Тулуза, Франция, 5 CHU Lille, Lille, France, 6 Monitoring Force, Maisons-Laffitte, France, 7 CHU Dupuytren, Лимож, Лимож, Франция, 8 CHU d’Angers, Анже, пт ance, 9 Отделение внутренней медицины, Университетская больница Нанта, Нант, Франция, 10 Внутренняя медицина, Больница Жака Кера, Бурж, Бурж, Франция, 11 Медицинский интерн, CHU Côte de Nacre, CAEN, Франция, 12 CH de Valence, Valence, France, 13 CHU Dijon, Dijon, France, 14 Hopital Croix-Saint-Simon, Paris Cedex 20, France
Встреча : Ежегодное собрание ACR / ARHP, 2014 г.
Ключевые слова: диагностика, генетические нарушения и боль
Информация о сеансе
Тип сессии: Прием тезисов (ACR)
Предпосылки / цель
Болезнь Фабри (БФ) представляет собой Х-сцепленное заболевание, вызванное дефицитом лизосомальной альфа-галактозидазы А, приводящим к накоплению гликосфинголипидов.Клинические проявления включают невропатию мелких волокон, связанную с изнуряющей болью. Поскольку ферментная терапия доступна, ранняя диагностика ФД имеет решающее значение. Цель этого исследования — охарактеризовать боль у мужчин (M) и женщин (F) с FD.
Методы
Наблюдательное, невмешательское, ретроспективное, многоцентровое, национальное исследование было проведено во Франции в период с января 2013 года по апрель 2014 года. Это исследование было одобрено этическим комитетом (утверждение CNIL: 1588616).Все пациенты с FD соответствовали критериям. FD был подтвержден во всех случаях анализом активности фермента альфа-галактозидазы A и / или генных мутаций. Пациент и лечащий врач в каждом случае сообщали о характеристиках боли. Перечень симптомов нейропатической боли (NPSI) оценивался во время оценки и в тот момент жизни, когда «боль была наихудшей».
Результаты
Всего было проанализировано 79 пациентов, средний возраст 43 + 14 лет.
Таблица 1: Сводка результатов
Мужчины | Самки | p значение | ||||
N (%) | 33 (42) | 46 (58) | ||||
Индексный шкаф | 21 | 7 | ||||
Возраст начала боли | 10.9 + 8.3 | 19,3 + 15,4 | ||||
Максимальная интенсивность | Медиана 7 (квартили 5,9) | Медиана 6 (квартили 5,8) | NS | |||
Частота кризисов > 10 / год | 54.5% | 34,8% | NS | |||
Сопутствующие симптомы: (боли в суставах, лихорадка, боли в животе) | 18, 16, 9 | 21, 15, 9 | ||||
Отягчающие факторы (изменение температуры / влажность, физическая нагрузка / спорт, инфекционные эпизоды) | 22, 19, 20 | 33, 25, 20 | ||||
Постоянная жгучая боль | 18 | 15 | ||||
Сильная боль | 8.2 + 2.2 | 7,4 + 2,5 | NS | |||
Постоянная жгучая боль | Медиана 3 (квартили 0,5) | Медиана 5 (квартили 2,6) | 0,04 | |||
Постоянная боль в зрелом возрасте | 22 | 34 | NS | |||
Предыдущее или текущее ERT | 91% | 50% | ||||
Возраст при первом введении | 31 + 11.1 | 42,1 + 15 | ||||
Эффективность карбамазепина (криз боли) | 21 | 10 | ||||
Эффективность физиотерапии (боль) | 6 | 7 | ||||
Депрессия | 11 | 18 | ||||
Посещаемость школы | 66.7% | 82,6% | ||||
Подработка | 3% | 23,9% | ||||
Экспертиза инвалидов | 51,5% | 21,7% | ||||
Перед установлением диагноза FD были рассмотрены другие причины боли (M: n = 15; F: n = 8): тревога (n = 25), боль нарастания (n = 17), ревматическая лихорадка (n = 7). ), ревматоидный артрит (n = 1), болезнь Стилла (n = 1).Феномен Рейно присутствовал у 25 пациентов (30%). По словам врача, только 18% пациентов M и 15% пациентов F не испытывали боли. Связь криза и постоянной боли была наиболее частым фенотипом (M: 51%, F: 43%). Болевой криз соответствовал ощущению жжения (M = F), покалывания (M = F), электрического разряда (только M). Продолжительность болевого криза колебалась от нескольких минут (одна треть) до нескольких дней (M: 18,2%, F: 11%). Другие симптомы были более частыми у M, чем у F: нарушения потоотделения (p = 0,02), лимфедема (p = 0.02), высокий уровень креатинина (p = 0,04). Были обнаружены внутрисемейные другие случаи боли в конечностях с различиями между полами: боль отца только в F (p = 0,002), боль детей и двоюродных братьев чаще обнаруживалась в F (p = 0,003 и p = 0,002, соответственно). Анкетирование NPSI выполнено в 75 случаях. Согласие между пациентом и врачом было хорошим (каппа 0,73, доверительный интервал 95% 0,57–0,90). Пациентов с болью лечили с помощью ФЗТ в 69,4% случаев, тогда как пациентов без боли лечили с помощью ФЗТ в 61.5%. ФЗТ оказалась наиболее эффективной терапией боли только у двух мужчин.
Заключение
Диагностика и лечение невропатической боли имеют важное значение при ФБ. Жгучая боль в конечностях и частые боли у родственников могут быть инструментом для ранней диагностики. Более высокая частота хронической боли у женщин может указывать на клинические, психологические и социальные компоненты боли. Лечение боли у пациентов с БФ не должно ограничиваться фармакологической терапией, а должно включать личное и семейное лечение для улучшения психосоциального функционирования.
Раскрытие информации:
О. Лидове ,
Нет;
Э. Ноэль ,
Нет;
Э. Хачулла ,
Нет;
F. Gaches ,
Нет;
C. Douillard ,
Нет;
Б. Дарн ,
Нет;
K. H. Ly ,
Нет;
К. Лавин ,
Нет;
А.Массо ,
Нет;
Л. Аарон ,
Нет;
B. Bienvenu ,
Нет;
Т. Зенон ,
ШИРЕ,
6;
П. Витиелли ,
Нет;
V. Leguy-Seguin ,
ШИРЕ,
6,
Genzyme Corporation,
6;
Дж. М. Зиза ,
Нет.
«Назад к годовому собранию ACR / ARHP 2014 г.
Тезисы собраний ACR — https: // acrabstracts.org / abstract / features-of-pain-in-fabry-болезнь /
видов боли | Острый, хронический, корешковый и многое другое | Beaumont
С медицинской точки зрения боль — это неприятное ощущение, которое обычно сигнализирует о травме или болезни. Вообще говоря, боль — это способ тела сказать вам, что что-то не так. Это цель боли. Это сделано для того, чтобы вы чувствовали себя некомфортно, поэтому, если вы ранены или заболели, вы будете знать, что вам нужно что-то делать (или перестать что-то делать).
Когда вы делаете что-то, что вредит вашему телу, ваш мозг обычно вызывает болевую реакцию.Если вы дотронетесь до чего-то горячего, боль, которую вы чувствуете, — это способ вашего тела сказать вам, что вам следует перестать прикасаться к горячему предмету и принять меры для охлаждения кожи. Если вы ходите по травмированной лодыжке, и она болит, это тоже ваше тело говорит вам остановиться.
Восприятие боли варьируется от человека к человеку. Один человек может сломать кость и даже не осознавать этого, в то время как другой может чувствовать сильную боль от той же травмы. Это потому, что боль передается нервными волокнами в вашем теле, и эти нервные волокна выполняют функцию посылки сигналов боли в мозг (что происходит очень быстро).Как только они попадают в мозг, мозг заставляет вас осознавать боль. Поскольку тело каждого человека индивидуально, нервные волокна и мозг могут по-разному реагировать на одни и те же раздражители. Это помогает объяснить, почему восприятие боли и толерантность к боли могут так сильно отличаться от одного человека к другому.
Типы боли
Мы постоянно слышим этот вопрос: «Какие бывают типы боли?»
Это и простой, и сложный ответ. Существует пять распространенных типов боли, но некоторая боль может относиться к более чем одной категории, и именно здесь возникает осложнение.
Пять наиболее распространенных типов боли:
- Острая боль
- Хроническая боль
- Невропатическая боль
- Ноцицептивная боль
- Корешковая боль
Острая боль
Острая боль означает, что боль непродолжительна (относительно говоря), продолжительностью от минут до примерно трех месяцев (иногда до шести месяцев). Острая боль также может быть связана с травмой мягких тканей или временным заболеванием, поэтому она обычно проходит после заживления травмы или исчезновения болезни.Острая боль в результате травмы может перерасти в хроническую, если травма не заживает правильно или если боль сигнализирует о неисправности.
Хроническая боль
Хроническая боль длится дольше. Он может быть постоянным или прерывистым. Например, головные боли можно считать хроническими, если они продолжаются в течение многих месяцев или лет, даже если боль присутствует не всегда. Хроническая боль часто возникает из-за состояния здоровья, например артрита, фибромиалгии или состояния позвоночника.
Невропатическая боль
Невропатическая боль возникает из-за повреждения нервов или других частей нервной системы.Его часто описывают как стреляющую, колющую или жгучую боль или ощущение, будто оно уколов иглами. Это также может повлиять на чувствительность к прикосновениям и может вызвать затруднения при ощущении жара или холода. Невропатическая боль — распространенный тип хронической боли. Он может быть прерывистым (то есть он приходит и уходит) и может быть настолько серьезным, что затрудняет выполнение повседневных задач. Поскольку боль может мешать нормальному движению, она также может привести к проблемам с подвижностью.
Ноцицептивная боль
Ноцицептивная боль — это тип боли, вызванный повреждением тканей тела.Люди часто описывают это как острую, ноющую или пульсирующую боль. Часто это вызвано внешней травмой. Например, если вы ударились локтем, ушиблись пальцем ноги, подвернули лодыжку или упали и поцарапали колено, вы можете почувствовать ноцицептивную боль. Этот тип боли часто возникает в суставах, мышцах, коже, сухожилиях и костях. Он может быть как острым, так и хроническим.
Корешковая боль
Корешковая боль — это очень специфический тип боли, который может возникать при сдавливании или воспалении спинномозгового нерва.Он излучается от спины и бедра к ноге (ногам) через позвоночник и корешок спинномозгового нерва. Люди, страдающие корешковой болью, могут испытывать покалывание, онемение и мышечную слабость. Боль, которая распространяется от спины к ноге, называется радикулопатией. Он широко известен как ишиас, потому что боль возникает из-за поражения седалищного нерва. Этот тип боли часто бывает постоянным, и люди могут чувствовать ее глубоко в ноге. Ходьба, сидение и некоторые другие действия могут ухудшить ишиас. Это одна из самых распространенных форм корешковой боли.
Как узнать, нормальна ли моя боль, и нужно ли мне обратиться к врачу?
Большая часть боли является нормальной реакцией на травму или болезнь и не требует обращения к врачу. Но как узнать, является ли ваша боль признаком чего-то серьезного? Если вы засыпаете в неудобном положении и просыпаетесь с болью в шее или спине, это, скорее всего, нормально. Если вы получили легкий ожог (первой степени), связанная с ним боль является нормальным явлением и, вероятно, не требует внимания врача. Если ударили ногой или коленом, кратковременная боль — это нормально.
Как правило, если ваша боль длится столько времени, сколько вы ожидаете, и вы знаете причину, это, вероятно, нормально. Но если ваша боль сильная, длится дольше, чем вы думаете из-за травмы или болезни, или вы не знаете, что ее вызывает, вы можете позвонить своему врачу.
Вот несколько примеров нормальной боли и боли, требующей медицинской помощи.
Некоторые причины нормальной боли
- Кожный локоть или колено
- Небольшой ожог
- Растянутые или растянутые мышцы
- Головная боль напряжения
- Послеоперационная боль в месте разреза
- Сломанная кость
- A Незначительное растяжение связок голеностопного сустава
- Травма мышц, сухожилий, кожи или костей
- Роды и родоразрешение
Иногда нормальная боль все же требует посещения врача или даже отделения неотложной помощи.Если у вас серьезная травма, независимо от тяжести или переносимости боли, вам следует обратиться к врачу. Если у вас есть другие симптомы, помимо боли, такие как сильное кровотечение, деформация суставов или костей, отек или трудности с выполнением обычных повседневных задач, обратитесь за медицинской помощью. В случае сомнений позвоните своему врачу. Всегда лучше проявить осторожность, чем рисковать, что ваша травма или болезнь усугубятся.
Некоторые причины боли, которые могут потребовать медицинской помощи
- Артрит
- Фибромиалгия
- Диабет
- Грыжа межпозвоночного диска на шее или спине
- Рак
- Хронические мигренозные головные боли
- Сдавленный или защемленный нерв
- Ишиас
- Синдром хронической усталости
- Сердечный приступ
- Инсульт
Обезболивание в Бомонте
В Центрах обезболивания Бомонта и других местах Бомонт использует новейшие технологии и процедуры обезболивания, чтобы помочь пациентам со всеми формами боли.

 К ней относят невралгии, головные, мышечные, тазовые и другие боли3. Степень выраженности болевых ощущений со временем все меньше зависит от силы повреждающего фактора, установить органическую причину становится все сложнее, и часто даже углубленное обследование не дает результатов. Возникают дополнительные симптомы: нарушения сна, аппетита, депрессивные переживания, расстройства внимания, памяти и т.д.Пациенты часто меняют обезболивающие препараты, которые перестают помогать. А болевой синдром превращается в самостоятельную болезнь, лечение которой зависит от вида боли.
К ней относят невралгии, головные, мышечные, тазовые и другие боли3. Степень выраженности болевых ощущений со временем все меньше зависит от силы повреждающего фактора, установить органическую причину становится все сложнее, и часто даже углубленное обследование не дает результатов. Возникают дополнительные симптомы: нарушения сна, аппетита, депрессивные переживания, расстройства внимания, памяти и т.д.Пациенты часто меняют обезболивающие препараты, которые перестают помогать. А болевой синдром превращается в самостоятельную болезнь, лечение которой зависит от вида боли.


 Также после их отмены часто возникает еще большая болевая чувствительность.
Также после их отмены часто возникает еще большая болевая чувствительность. Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании.
Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании.
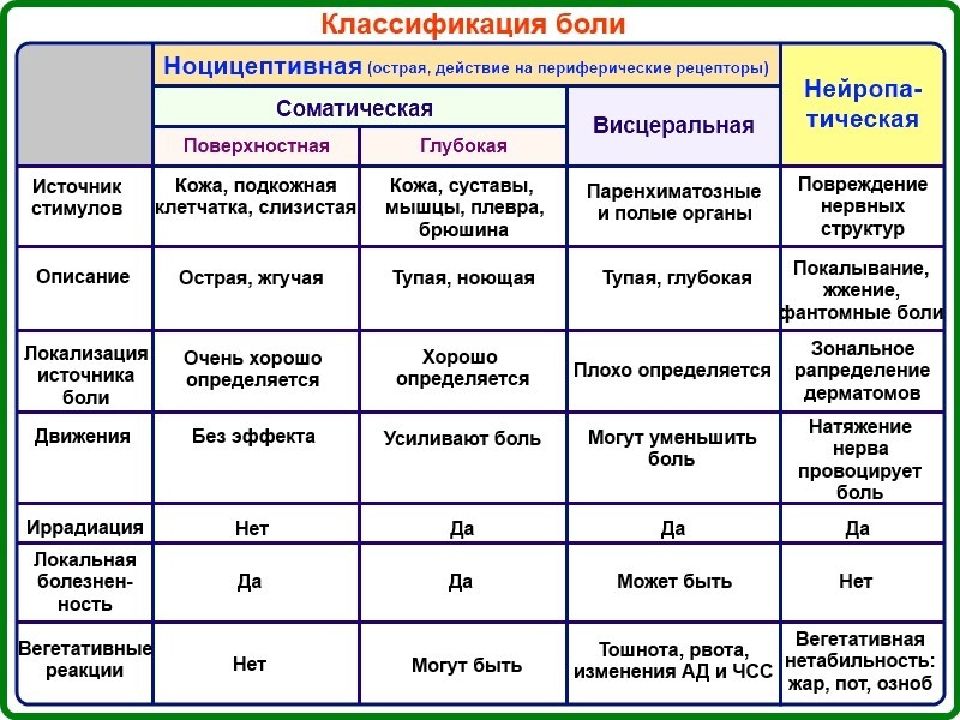 Российский журнал боли, 2016, №1, с. 3-14.
Российский журнал боли, 2016, №1, с. 3-14. Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе. При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении. В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях. Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.




 Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
