Глубокие пролежни чем лечить: Лечение глубоких пролежней — Про Паллиатив
Правила ухода за пролежнями
Как правильно ухаживать за пролежнями
Правила ухода за пролежнями
Как правильно ухаживать за пролежнями
Что такое пролежни
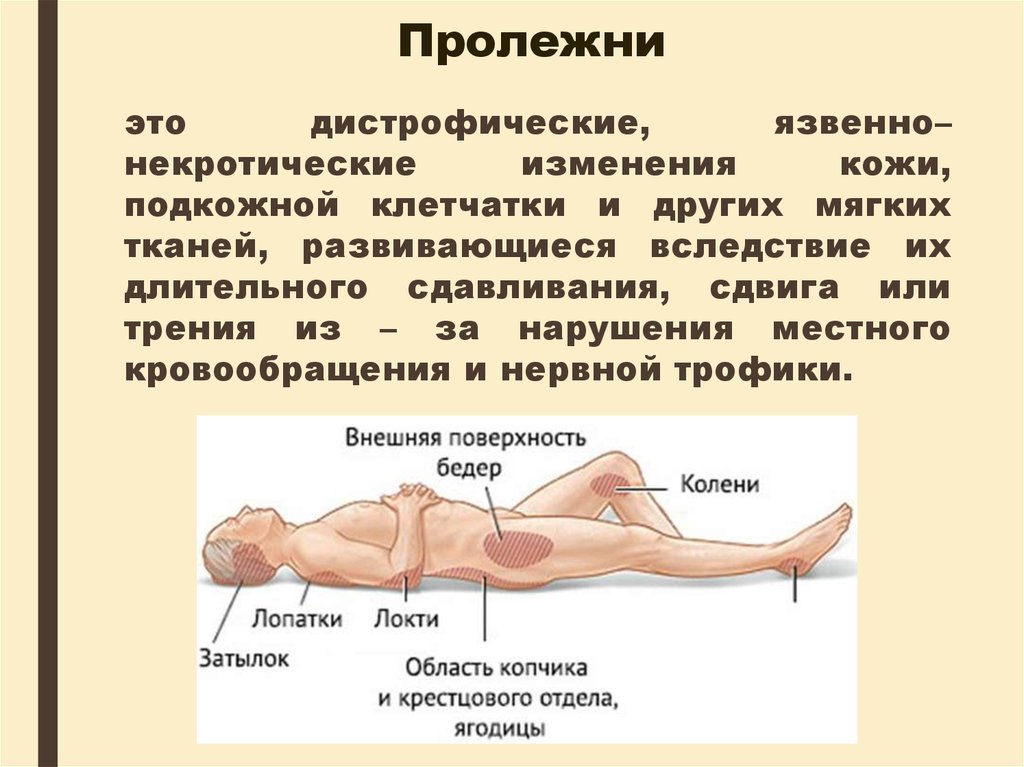
Про такое явление, как пролежни, слышали многие. И в сознании большинства это просто большие «синяки», которые возникают, если долго лежать на одном месте без движения. Но в реальности все несколько сложнее. Пролежни – это не просто синяки, а серьезная рана, которая может опухать и даже мокнуть, быстро поражая ткани вокруг. Но причина возникновения пролежней действительно проста – постоянное сдавливание тканей. Поэтому, пролежни и возникают там, где у лежачего больного самый сильный контакт тела с поверхностью: на пятках, коленях, локтях, копчике, ягодицах и т.д.
Как и практически любая проблема со здоровьем, пролежни появляются не сразу.
Выделяют 4 стадии их развития:
1 стадия
Бледнеющее покраснение: бледный синяк красноватого цвета, который не пропадает, если прекратить давление на участок; если же пальцем нажать на зону покраснения, появится побледневший участок кожи; кожа при этом не повреждена.
2 стадия
Не бледнеющее покраснение: цвет кожи становится уже более похожим на классический синяк – покраснение темно-красное, постепенно переходящее в синий; поверхность кожи может быть нарушена, появляются потёртости, пузыри или кратер; на этой стадии пролежни уже начинают болеть.
3 стадия
Повреждение затрагивает уже не только кожу, но и мышцы. Края раны хорошо отграничены, вокруг есть явный отек; на дне раны может появиться жёлтое некротическое пятно или красная грануляция, кратер становится глубоким. На этой стадии пролежни могут становиться еще более похожими на рану, иметь жидкие выделения и причинять явную боль.
4 стадия
Глубоко повреждены все мягкие ткани, могут быть даже видны сухожилия и кости; на поверхности пролежня образуется много ям, которые могут соединяться; дно раны заполняется чёрным некрозом и черно-коричневыми массами разлагающихся тканей.
Почему они появляются
Врачи делят причины развития пролежней на две группы – обратимые и необратимые.
Обратимые причины
Внутренние причины: истощение или ожирение, которые не дают человеку быть активным, общее ограничение подвижности, анемия, обезвоживание, сердечная недостаточность, гипотензия, боли.
Внешние причины: плохой уход за неподвижным больным, неправильно подобранные средства и методы ухода, нарушение правил расположения больного в кровати или на кресле, несоблюдение техники перемещения, недостаток в рационе белка и витамина-С, недостаточное питание на фоне снижения или отсутствия аппетита, приём некоторых лекарственных препаратов (цитостатики, НПВС, гормоны), изменение микроклимата кожи (перегрев, переохлаждение, избыточное увлажнение, сухость).
Необратимые причины
Внутренние причины: старческий возраст, терминальное состояние, неврологические нарушения (чувствительные, двигательные), изменение сознания (спутанность или выключение сознания).
Внешние причины: проведенное обширное хирургическое вмешательство продолжительностью более 2 часов, травмы.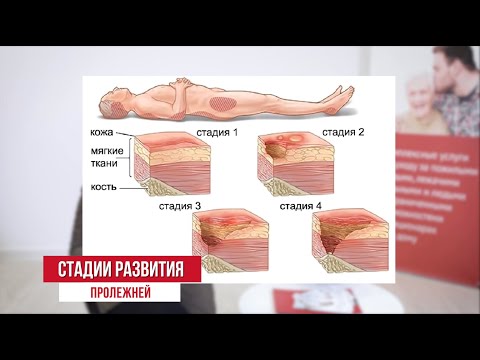
Правила ухода за пролежнями
Избавиться от пролежней – значит восстановить состояние кожи. В зависимости от того, на какой стадии находится пролежень, применяются свои методы лечения.
1 стадия
На 1 стадии самым важным является не допустить дальнейшего развития пролежня в худшую сторону. Особое внимание нужно уделить уходу за пациентом, использовать защитные плёночные дышащие повязки и противопролежневые системы, которые будут распределять давление на поврежденный участок. Некоторую пользу принесет аккуратный массаж здоровой ткани вокруг зоны покраснения. Можно даже применять специальные средства, улучшающие микроциркуляцию крови, на основе камфоры или гуараны, но ни в коем случае не камфорный спирт и ему подобные средства.
2 стадия
На 2 стадии особую важность приобретает профилактика инфицирования раны. Ее стоит промывать стерильным физиологическим раствором комнатной температуры, накладывать прозрачные полупроницаемые плёнки, гидроколлоидные и пенистые повязки. При этом, сам переход состояния пролежня с первой стадии на вторую означает регресс ситуации. Поэтому, максимальную важность приобретает предупреждение распространения процесса. Для этого пациенту обеспечивается особо тщательный уход, и используются противопролежневые системы, распределяющие давление на поврежденные участки.
При этом, сам переход состояния пролежня с первой стадии на вторую означает регресс ситуации. Поэтому, максимальную важность приобретает предупреждение распространения процесса. Для этого пациенту обеспечивается особо тщательный уход, и используются противопролежневые системы, распределяющие давление на поврежденные участки.
Когда проблема стала серьезной – время для раствора и мази Бетадин
3 стадия
На 3 стадии проблема уже прибрела действительно серьезный характер. Рана требует постоянно очищения от выделений и некротических масс хирургическим путем или специальными средствами. Также, важно обеспечить впитывание появляющихся из раны выделений и защитить рану от пересыхания и инфицирования. Поэтому, для лечения пролежней на этой стадии хорошо подойдет комплекс Бетадин раствор + Бетадин мазь. Перед нанесением мази следует осторожно очистить поверхность раны от возможных загрязнений, гноя и омертвевшей кожи. После этого – осторожно обработать рану раствором Бетадин. Он оказывает антисептическое действием и помогает защитить рану от развития инфекции. Затем используйте мазь Бетадин. Она обладает двойным действием для залечивания пролежней. Повидон-йод в составе обеспечивает пролонгированную защиту от бактерий, грибков и других патогенов. А макрогол активно «вытягивает» выходящий из раны гной, который мешает ей заживать. Раствор и мазь Бетадин при нанесении на рану не вызывают чувства жжения* и неприятных ощущений.
Он оказывает антисептическое действием и помогает защитить рану от развития инфекции. Затем используйте мазь Бетадин. Она обладает двойным действием для залечивания пролежней. Повидон-йод в составе обеспечивает пролонгированную защиту от бактерий, грибков и других патогенов. А макрогол активно «вытягивает» выходящий из раны гной, который мешает ей заживать. Раствор и мазь Бетадин при нанесении на рану не вызывают чувства жжения* и неприятных ощущений.
4 стадия
На 4 стадии стоит продолжить применение рекомендаций для стадии 3, в том числе обработку раны комплексом Бетадин раствор + Бетадин мазь. Раствор и мазь Бетадин при нанесении на рану не вызывают чувства жжения* и неприятных ощущений. Однако специфика 4-й стадии такова, что может потребоваться также тщательная остановка возникающих кровотечений. Для этого рекомендуется применять специальные атравматичные повязки, которые не будут наносить повреждения и без того сильно пострадавшим участкам.
Частые ошибки при уходе за пролежнями
Потеря времени
Пролежни могут образоваться в течение всего нескольких часов и также быстро прогрессировать, если не принимать меры.
Непринятие мер, когда пролежни уже есть.
Если не поменять положение человека, то пролежни не заживут, даже если использовать самые эффективные препараты для борьбы с ними.
Использование неправильных средств для обработки раны
На ранних стадиях рану нельзя обрабатывать некоторыми видами антисептических средств. А на более поздних стадиях их важно использовать правильно. Также, частой ошибкой является применение антисептических мазей и повязок на неочищенных ранах. В таких условиях антисептики работают плохо или не работают вовсе. Сначала нужно очистить рану специальными средствами.
Применение подсушивающих средств
Раны быстро и эффективно заживают только во влажной среде.
Травмирование раны неправильными повязками
Часто для закрытия пролежней пользуются обычными перевязочными средствами. Но они не предназначены для использования с пролежнями. Поэтому, она прилипает к ране и, когда настает время снимать повязку, она сильно травмирует живые ткани. Каждая такая процедура отодвигает уход далеко назад.
Каждая такая процедура отодвигает уход далеко назад.
* 1. М.Н. Кудыкин, «Повидон-йод в основе лечения инфицированных ран». РМЖ, № 34, 2013 с.1755-1756.
2. А.К. Ершова, «О применении препарата «Бетадин» в хирургической практике». РМЖ, том 19, № 16, 2011, с.999-1000.
Дэнко.РФ — выбор повязок
У тяжелых больных, чья двигательная активность ограничена (лежачие больные с травмами позвоночника, переломами шейки бедра и пр.) очень часто образуются пролежни как результат длительного сдавления мягких тканей в районе костных выступов. Каждый шестой пациент, прикованный к постели, имеет пролежни либо подвергается риску их развития в ближайшем будущем. К группе повышенного риска можно отнести пациентов со следующими состояниями:
- Преклонный возраст.
- Ограниченная подвижность.
- Травмы костей таза или позвоночника.
- Нарушение периферического кровообращения.
- Недержание кала и мочи.

- Неврологические расстройства.
- Гипопротеинемия.
- Анемия.
- Обезвоживание организма.
- Лечение цитостатиками.
Своевременная и грамотная профилактика пролежней способна предотвратить их развитие. Она заключается в периодическом изменении позы пациента (время от времени его следует поворачивать на другой бок или укладывать на спину, если это позволяет сделать характер травмы), использовании ортопедических подушек и обработке участков локализации пролежней специальными средствами. Отличные результаты дляпрофилактики пролежней в составе комплексных противопролежневых мероприятий дает применение защитной пены (протектора) для кожи Меналинд профэшнл (Menalind® professional Hautprotektor) или защитного крема с оксидом цинка Меналинд профэшнл (Menalind® professional Hautschutzcreme). Средства образуют на поверхности кожи защитный слой, который эффективно предохраняет кожу от раздражения мочой и калом. Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины.
Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины.
Если же предотвратить появление пролежней у больных не удалось, следует начинать лечение, чтобы не допустить некроза кожи и подлежащих тканей, который наступает в третьей стадии развития пролежней. Обязательно следует довести до сведения родственников пациента, у которогопоявились пролежни, как лечить их правильно и эффективно.
Пролежни у больных в первой стадии выглядят как воспаленные отечные гиперемированные (покрасневшие) участки кожи, иногда вместо гиперемии наблюдается ярко выраженный цианоз (синюшность). На этой стадии хорошее средство от пролежней – повязки TenderWet 24 и TenderWet 24 active, которые оптимально подходят для лечения хронических ран, в том числе и с некротическими изменениями тканей.
При переходе во вторую стадию пролежни выглядят как множественные пузыри с геморрагическим либо серозным содержимым. При вскрытии таких пузырей остаются небольшие плохо заживающие ранки, в дальнейшем кожа и подкожные ткани начинают отмирать (развивается некроз тканей). На этих стадиях эффективнее будет применять мазь от пролежней, точнее, современные и удобные мазевые повязки. Оптимальным выбором станут мазевые повязки Hydrotul , Atrauman Ag, Branolind N. Их применение позволяет предотвратить развитие некротического процесса.
В том случае, если некротические изменения тканей уже проявились и начали появляться глубокие пролежни, лечение должно быть комплексным – хирургическим и медикаментозным. Хирургическое лечение будет заключаться в неоднократном иссечении омертвевших тканей (некрэктомии), медикаментозное – в применении современных повязок TenderWet active cavity, Hydrosorb gel, PermaFoam cavity, которые значительно ускоряют процесс очищения ран и их заживления.
Образуются в результате ишемии при длительном сдавлении тканей. Чаще всего пролежни образуются у тяжелых больных с низкой двигательной активностью: при острых нарушениях мозгового кровообращения, переломах шейки бедра и, особенно, при травмах позвоночника, сопровождающиеся полной обездвиженностью пациента в сочетании с нарушением трофической иннервации. По статистическим данным каждый шестой госпитализированный пациент находится в группе риска по развитию пролежней или уже имеет их.
К факторам риска развития пролежней следует отнести:
- старческий возраст пациента
- ограничение подвижности
- недержание мочи и кала
- травмы позвоночника и костей таза
- сенсорные и двигательные неврологические расстройства
- нарушение периферического кровообращения
- анемия
- гипопротеинемия
- обезвоживание
- применение цитостатиков
Пролежни локализуются в областях сдавления мягких тканей между костными выступами и поверхностью постели. Если больной лежит на спине, характерная локализация пролежней — на крестце, пятках, лопатках, реже на затылке, локтях. В положении на боку часто поражаются ушные раковины, область большого вертела бедренной кости. Пролежни в местах костных выступов развиваются так же при наложении гипсовых повязок и шин.
Если больной лежит на спине, характерная локализация пролежней — на крестце, пятках, лопатках, реже на затылке, локтях. В положении на боку часто поражаются ушные раковины, область большого вертела бедренной кости. Пролежни в местах костных выступов развиваются так же при наложении гипсовых повязок и шин.
При развитии пролежня мягких тканей сначала появляется стойкая гиперемия или цианоз кожи и отечность данной области, затем пузыри с серозным и геморрагическим содержимым, после вскрытия которых остаются небольшие ранки, затем развивается некроз (омертвение) кожи и подлежащих тканей.
В тяжелых случаях некроз распространяется до кости, развивается сухая или влажная гангрена.
После отторжения хронических некрозов образуется хроническая рана, плохо поддающаяся лечению.
При инфицировании пролежня появляется гнойное отделяемое, гиперемия, отек и болезненность тканей, окружающих рану.
При образовании пролежней лечение включает многократные хирургические обработки с выполнением некрэктомии, местное лечение, направленное на ускорение процессов очищения и заживления, общее лечение, направленное на мобилизацию защитных сил организма.
АЛГОРИТ ВЫБОРА ПОВЯЗКИ
I и II стадии
Фаза воспаления
- Наличие некрозов
- TenderWet 24 active, TenderWet 24
- Инфекция
- выраженная экссудация – Atrauman Ag, PermaFoam, Sorbalgon.
- умеренная экссудация — Atrauman Ag, TenderWet 24 active, TenderWet 24
- Наличие фибрина
- выраженная экссудация
- нормальная кожа – PermaFoam comfort, PermaFoam sasral, PermaFoam concave
- чувствительная кожа – PermaFoam
- умеренная экссудация — TenderWet 24 active, TenderWet 24, Hydrosorb gel
- выраженная экссудация
Фаза грануляции
- выраженная экссудация
- Нормальная кожа — PermaFoam comfort, PermaFoam sasral, PermaFoam
- Чувствительная кожа – PermaFoam, Hydrotul
- умеренная экссудация
- Нормальная кожа – Hydrocoll, Hydrocoll sasral, Hydrocoll concave
- Чувствительная кожа – Hydrosorb, Hydrotul
Фаза эпителизации
- нормальная кожа – Hydrocoll thin, Hydrosorb comfort, Hydrofilm
- чувствительная кожа – Hydrosorb, Hydrotul
III и IV стадии
Фаза воспаления
- Наличие некрозов
- Инфекция
- выраженная экссудация — Atrauman Ag, PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация — Atrauman Ag, TenderWet active cavity
- Наличие фибрина
- выраженная экссудация — PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация — TenderWet active cavity, Hydrosorb gel
Фаза грануляции
- выраженная экссудация — PermaFoam cavity, Sorbalgon/Sorbalgon T
- умеренная экссудация — TenderWet active cavity, Hydrosorb gel
Фаза эпителизации
- нормальная кожа — Hydrocoll thin, Hydrosorb comfort, Hydrofilm
- чувствительная кожа — Hydrosorb, Hydrotul
Пролежни (пролежни): стадии, причины и прочее
Пролежни также известны как пролежни, пролежни или пролежни. Это открытая рана на коже, вызванная длительным постоянным давлением на определенный участок тела. Снижение притока крови к этим областям приводит к повреждению тканей и смерти.
Это открытая рана на коже, вызванная длительным постоянным давлением на определенный участок тела. Снижение притока крови к этим областям приводит к повреждению тканей и смерти.
Пролежни часто возникают на коже, покрывающей участки костей. Наиболее частые места возникновения пролежней:
- бедра
- спина
- лодыжки
- ягодицы
Это состояние распространено среди пожилых людей и людей с ограниченной подвижностью. При отсутствии лечения инфекции могут распространиться на кровь, сердце и кости и стать опасными для жизни.
Но важно знать, что пролежни поддаются лечению. Перспективы человека зависят от нескольких факторов, включая основные заболевания, а также стадию язвы.
Пролежни возникают поэтапно. Существует поэтапный процесс, который поможет вашему медицинскому работнику диагностировать и лечить вас.
Язвы 1 и 2 стадии обычно не требуют хирургического вмешательства, но язвы 3 и 4 стадии могут.
Стадия 1
Кожа не повреждена, но обесцвечена. Область может казаться красной, если у вас светлый цвет лица. Изменение цвета может варьироваться от синего до фиолетового, если у вас более темный цвет лица.
Область может казаться красной, если у вас светлый цвет лица. Изменение цвета может варьироваться от синего до фиолетового, если у вас более темный цвет лица.
Например, если у вас более светлый цвет лица, рана может стать красной, а не светлеть при нажатии на нее. Язва будет оставаться красной в течение как минимум 30 минут.
Также может:
- ощущение тепла на ощупь
- ощущение отека
- болезненность
- зуд
- ожог
стадия 2 Язва также может выглядеть как волдырь, наполненный жидкостью. Поражает первый (эпидермис) и, возможно, второй (дерма) слои кожи.
Язва болит, а окружающая кожа может изменить цвет.
Стадия 3
Язва находится намного глубже в коже, поражая жировой слой. Вы не должны видеть кости или сухожилия.
Язва выглядит как кратер и может иметь неприятный запах.
Стадия 4
Эта язва очень глубокая и поражает многие слои ткани, возможно, включая кость. Много омертвевших тканей и гноя. На этой стадии возможно заражение.
На этой стадии возможно заражение.
Вы можете увидеть:
- мышцы
- кости
- сухожилия
- суставы
нестадийный
Иногда невозможно измерить глубину повреждения или глубину повреждения ткани. Это затрудняет полную оценку и определение стадии язвы.
Это может быть связано с наличием твердого налета, называемого струпом, внутри язвы. Болит может посмотреть:
- Tan
- Brown
- Black
Язвы также могут содержать обесцвеченный мусор, известный как Slough, который может появиться:
- Yellow
- Tan
- Green
- Brown
Каждая стадия пролежня имеет разные симптомы. В зависимости от стадии у вас может быть любое из следующего:
- изменение цвета кожи
- боль, зуд или жжение в пораженной области
- открытая кожа
- кожа, которая не светлеет на ощупь
- кожа более мягкая или более плотная, чем окружающая кожа
- некроз или мертвая ткань, которая выглядит черной
Язва также может быть инфицирована.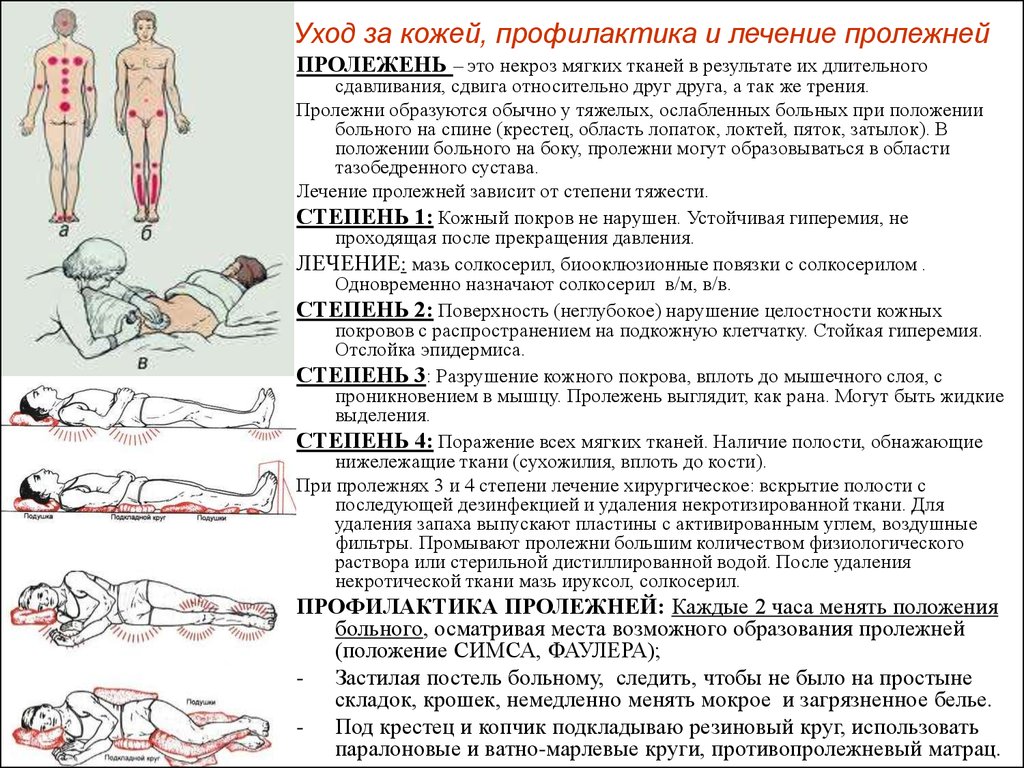 Симптомы инфекции включают:
Симптомы инфекции включают:
- покраснение или изменение цвета вокруг язвы
- гной или выделения зеленого цвета
- неприятный запах
- лихорадка
Длительное давление является основной причиной пролежней. Длительное лежание на определенной части тела приводит к разрушению кожи. Области вокруг бедер, пяток и копчика особенно уязвимы для этих типов язв.
Другие факторы, повышающие вероятность возникновения пролежня, включают:
- плохое кровообращение
- чрезмерная влажность
- кожные раздражители, такие как моча и фекалии
- трение, например, когда человек, прикованный к постели, вытаскивает из-под себя простыни
Вы можете подвергаться большему риску пролежней, если вы:
- прикованы к постели после операции или болезни
- не можете двигаться или менять положение самостоятельно, лежа в постели или сидя в инвалидном кресле
- вам больше 70 лет, так как пожилые люди более склонны к хрупкости проблемы с кожей и подвижностью
- курить
- иметь ожирение
- не получать достаточно питательных веществ с пищей, что может повлиять на состояние кожи
- иметь недержание мочи или кишечника например:
- диабет
- атеросклероз (уплотнение артерий)
- сердечная недостаточность
- почечная недостаточность
- болезнь Паркинсона
- рассеянный склероз
Ваш лечащий врач может направить вас к группе врачей, специалистов и медсестер, имеющих опыт лечения пролежней.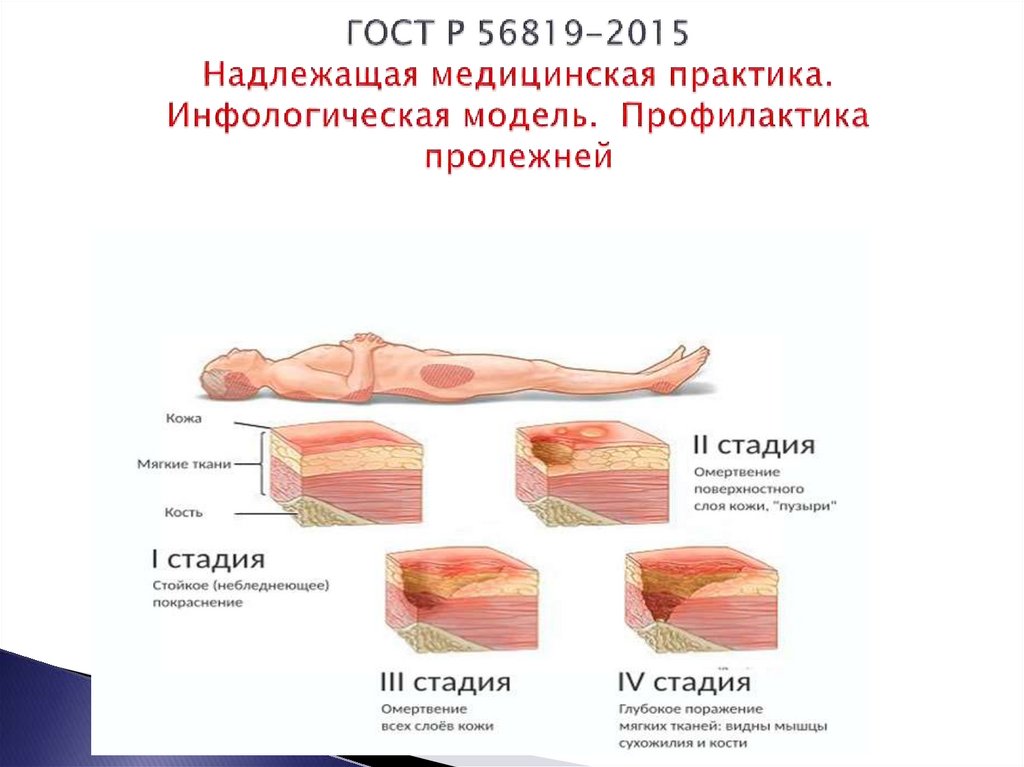 Врач может оценить вашу язву на основе нескольких факторов, включая:
Врач может оценить вашу язву на основе нескольких факторов, включая:
- размер и глубину вашей язвы
- тип ткани, непосредственно пораженной вашей язвой, такой как кожа, мышцы или кости
- цвет кожи пострадавших от вашей язвы
- степень отмирания тканей, происходящая из-за вашей язвы
- состояние вашей язвы, например наличие инфекции, сильный запах или кровотечение
Ваш лечащий врач может взять биопсию или образец жидкости и ткани из вашей пролежневой язвы и отправить его в лабораторию для анализа .
Ваше лечение будет зависеть от стадии и состояния язвы. Частое изменение положения и поддержание места в чистоте, сухости и отсутствии раздражающих факторов важно для ускорения заживления.
Лечение может включать:
- лечение любой имеющейся инфекции, которое может включать:
- антибиотический крем
- пероральные антибиотики
- внутривенные (в/в) антибиотики
- местный уход за раной, включая специальные рекомендации по очистке и перевязке
- использование специальных повязок, помогающих удалить омертвевшие ткани
- лекарства для облегчения или уменьшения любого дискомфорта
- санация, при которой удаляются омертвевшие или инфицированные ткани
- частое изменение положения
- уменьшение трения и влаги в области поражения
- использование специальных разгрузочных подушек для уменьшения давления на рану
- хирургическое вмешательство
Язвы 3 и 4 стадии, скорее всего, потребуют хирургической обработки раны и лечения ран отрицательным давлением. Хронические глубокие язвы трудно поддаются лечению.
Хронические глубокие язвы трудно поддаются лечению.
Ваша стратегия лечения зависит от нескольких факторов. Ваш врач обсудит наилучшие варианты для вашей конкретной язвы.
Поделиться на PinterestPS3000/Getty Images
Поделиться на PinterestAnukool Manoton/Shutterstock
Ваш врач или физиотерапевт может дать рекомендации по снижению вероятности возникновения пролежней. Они могут порекомендовать:
- менять положение в постели не реже чем каждые 2 часа
- если вы пользуетесь инвалидной коляской, стремясь:
- сидеть прямо
- менять положение сидя каждые 15 минут
- использовать подушку, которая перераспределяет ваше положение вес
- регулярно проверять кожу на наличие признаков пролежней, если вы госпитализированы или иным образом иммобилизованы
- использование подушек или матраца, уменьшающего давление, для предотвращения образования новых ран в уязвимых местах
- ношение одежды, которая не является слишком узкой или свободной или которая не сбивается под вами
- ношение специальных прокладок в точках давления, включая локти и пятки
- отказ от курения, если вы в настоящее время курите
- диетические изменения для адекватного питания и, возможно, работа с зарегистрированным диетологом
- предотвращение обезвоживания
- как можно больше физических упражнений, таких как короткие прогулки пару раз в день или сидение и растяжка
Процесс заживления зависит от стадии язвы.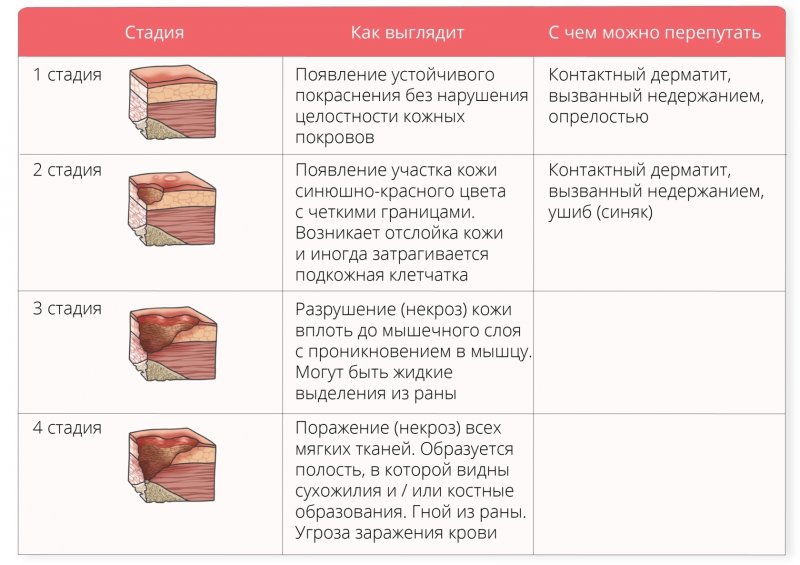 Чем раньше он будет диагностирован, тем раньше вы сможете начать лечение и восстановление.
Чем раньше он будет диагностирован, тем раньше вы сможете начать лечение и восстановление.
Раннее начало лечения снижает вероятность развития опасных для жизни осложнений, включая инфекцию. Более поздние стадии часто требуют более агрессивного лечения и более длительного времени восстановления.
Ваш лечащий врач может порекомендовать вам изменить диету и режим физических упражнений, чтобы снизить риск рецидива. Это может включать в себя сбалансированную диету и регулярные физические упражнения.
Пролежни — Стадии пролежней
Что такое пролежни?
Пролежни — это язвы на коже. Они вызваны тем, что человек почти все время находится в постели или инвалидном кресле. Иногда их называют пролежнями или пролежнями. Язвы обычно развиваются на костных частях тела. Это места с небольшой прокладкой из-за жира. Язвы распространены на пятках и бедрах. Другие области включают основание позвоночника (копчик), лопатки, заднюю и боковые стороны коленей и затылок.
Люди, которым необходимо оставаться в постели или в инвалидном кресле в течение длительного времени, подвергаются большему риску развития пролежней. Это могут быть люди, которые парализованы, и те, кто не может встать самостоятельно. Но даже у некоторых людей с кратковременными заболеваниями и травмами могут появиться пролежни. Язвы могут возникнуть, если им придется оставаться в постели или инвалидном кресле, пока они заживают. Наконец, некоторые хронические (длительные) заболевания затрудняют заживление пролежней. К ним относятся диабет и затвердевание артерий.
Симптомы пролежней
Пролежни проходят 4 стадии.
- Стадия 1. На этой стадии язва выглядит красной. На ощупь он может быть теплым. Он может гореть, болеть или чесаться. Пролежень может выглядеть синим или фиолетовым у людей с темной кожей.
- Этап 2. На этом этапе область более повреждена. Язва может быть открытой. Это может выглядеть как порез или волдырь.
 Кожа вокруг язвы может быть обесцвеченной. Болячка болезненная.
Кожа вокруг язвы может быть обесцвеченной. Болячка болезненная. - Этап 3. На этом этапе рана будет иметь вид кратера. Это связано с увеличением повреждений под поверхностью. Это делает рану глубже.
- Этап 4. Это самый серьезный этап. Кожа и ткани сильно повреждены. Язва становится большой раной. Возможно заражение. Скорее всего, вы сможете увидеть мышцы, кости, сухожилия и суставы.
Зараженные пролежни долго заживают. Кроме того, инфекция может распространиться на остальные части тела. Признаки инфекции на месте включают:
- Густой, желтый или зеленый гной
- Плохой запах из раны
- Покраснение или кожа теплая на ощупь
- Отек вокруг язвы
- Нежность вокруг болячки
Признаки распространения инфекции включают:
- Лихорадку
- Озноб
- Спутанность сознания или трудности с концентрацией внимания
- Учащенное сердцебиение
- Слабость
Что вызывает пролежни?
Пролежни возникают в результате слишком долгого сидения или лежания в одном положении. Важно знать, что пролежни могут начаться быстро. На самом деле, рана первой степени может возникнуть, если вы остаетесь в одном и том же положении всего 2 часа. Это оказывает давление на определенные области вашего тела. Он уменьшает кровоснабжение кожи и тканей под кожей. Если вы не будете часто менять положение, кровоснабжение упадет. Разовьется язва.
Важно знать, что пролежни могут начаться быстро. На самом деле, рана первой степени может возникнуть, если вы остаетесь в одном и том же положении всего 2 часа. Это оказывает давление на определенные области вашего тела. Он уменьшает кровоснабжение кожи и тканей под кожей. Если вы не будете часто менять положение, кровоснабжение упадет. Разовьется язва.
Как диагностируются пролежни?
Ваш врач проведет медицинский осмотр, чтобы посмотреть на язвы. Они изучат размер и глубину язвы и посмотрят, не сочится ли из язвы кровь или жидкость. Ваш врач проверит, есть ли у вашей язвы неприятный запах. Они также проверят наличие дополнительных болячек.
Тестирование может помочь диагностировать пролежни или их осложнения. Эти тесты могут включать анализ крови. Еще одним тестом будет взятие образца ткани из язвы. Это делается путем соскоба или вырезания его из язвы. Этот образец отправляется в лабораторию для исследования.
Можно ли предотвратить или избежать пролежней?
Лучший способ предотвратить появление пролежней — не проводить длительное время в кресле, инвалидной коляске или на кровати. Если вы не можете передвигаться самостоятельно, попросите кого-нибудь, например члена семьи, друга или опекуна, помочь вам переехать.
Если вы не можете передвигаться самостоятельно, попросите кого-нибудь, например члена семьи, друга или опекуна, помочь вам переехать.
Если вам приходится проводить много времени в кресле, инвалидной коляске или на кровати, ежедневно проверяйте все свое тело. Ищите пятна, изменения цвета или другие признаки язв. Обратите внимание на точки давления, где наиболее вероятно возникновение болячек. Опять же, если вы не можете смотреть самостоятельно, попросите кого-нибудь помочь вам.
Еще один способ избежать пролежней — поддерживать здоровье кожи. Это включает в себя поддержание его в чистоте и сухости. Вымойте его мягким мылом и теплой водой. Не используйте горячую воду. Часто наносите лосьон.
Даже небольшое количество упражнений может помочь предотвратить появление пролежней. Это потому, что упражнения улучшают кровоток, укрепляют мышцы и улучшают общее состояние здоровья. Поговорите со своим врачом, если физическая активность затруднена. Они могут предложить определенные упражнения.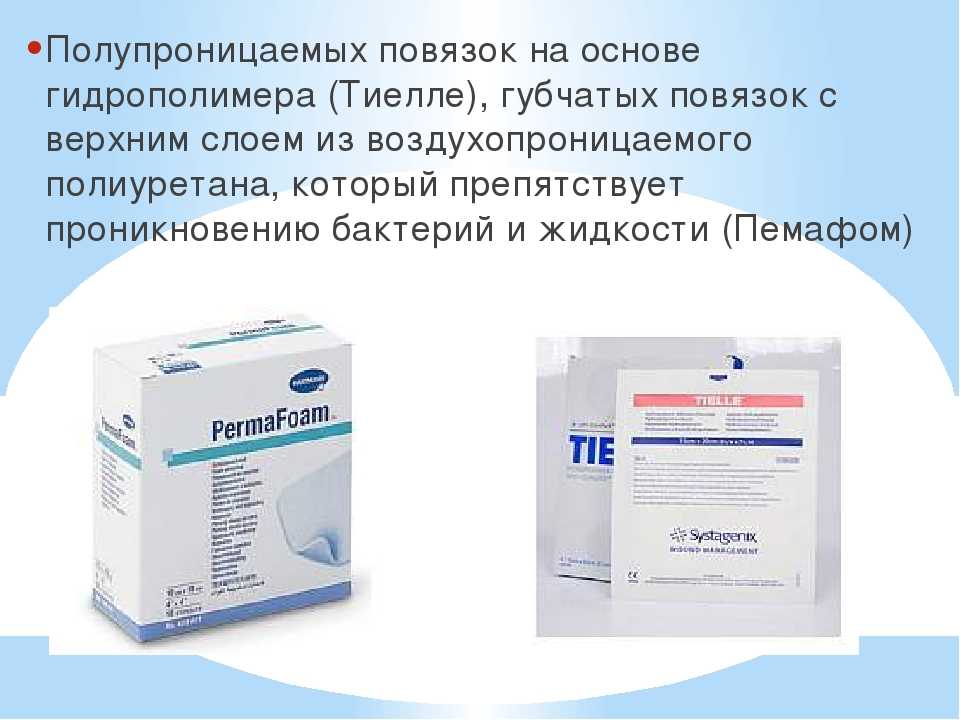 Ваш врач также может направить вас к физиотерапевту. Они могут показать вам, как выполнять упражнения, соответствующие вашему текущему состоянию здоровья.
Ваш врач также может направить вас к физиотерапевту. Они могут показать вам, как выполнять упражнения, соответствующие вашему текущему состоянию здоровья.
Наконец, если вы курите, бросьте. Курение увеличивает риск появления пролежней.
Лечение пролежней
Лечение зависит от тяжести пролежня. Если язва инфицирована, вы можете вылечить ее, нанеся на область крем с антибиотиком. Если кости или более глубокие ткани инфицированы, вам могут потребоваться антибиотики. Их можно принимать внутрь (перорально), уколом или внутривенно (инъекция).
Другие вещи, которые могут помочь, включают:
- Часто передвигайтесь. В постели меняйте положение не реже чем каждые 2 часа. Если вы сидите, меняйте положение каждые 15 минут. Попросите о помощи, если это необходимо.
- Используйте пенопластовые прокладки или подушки, чтобы уменьшить давление на язву. Специальные матрасы, наматрасники, пенопластовые клинья или подушки для сидений обеспечивают поддержку в постели или на стуле.
 Когда вы лежите в постели, не ложитесь прямо на тазовую кость, когда вы лежите на боку. Может помочь использование подушек под одной стороной, чтобы ваш вес приходился на жировую часть ягодиц, а не на бедренную кость. Если вы лежите на спине, подложите под икры подушку, чтобы немного приподнять лодыжки над кроватью.
Когда вы лежите в постели, не ложитесь прямо на тазовую кость, когда вы лежите на боку. Может помочь использование подушек под одной стороной, чтобы ваш вес приходился на жировую часть ягодиц, а не на бедренную кость. Если вы лежите на спине, подложите под икры подушку, чтобы немного приподнять лодыжки над кроватью. - Сидите прямо и прямо, когда сидите на стуле или в инвалидной коляске. Это позволяет вам легче двигаться и предотвращает появление новых язв.
- Улучшите свое питание. Помогает залечить язвы.
- Соблюдайте правила гигиены. Стадия 1 язвы можно очистить с помощью мягкого мыла и воды. Очистите язвы 2 стадии раствором соли и воды. Соленая вода удаляет лишнюю жидкость и рыхлый материал. Ваш врач или медсестра могут показать вам, как очищать пролежни 1 и 2 стадии. Вашему врачу или медсестре, скорее всего, потребуется очистить пролежни 3-й и 4-й стадии из-за их серьезности.
Жизнь с пролежнями
Жизнь с пролежнями требует плана, чтобы часто двигаться и поворачиваться. Всегда будет требоваться хорошая гигиена. Пролежни должны быть покрыты повязкой или повязкой. Иногда используется марля. Марлю необходимо менять один раз в день. Новые материалы включают прозрачную пленку и гидроколлоидную повязку. Гидроколлоидная повязка представляет собой повязку из геля. Он формирует пролежни и способствует заживлению и росту кожи. Эти повязки могут оставаться на коже в течение нескольких дней.
Всегда будет требоваться хорошая гигиена. Пролежни должны быть покрыты повязкой или повязкой. Иногда используется марля. Марлю необходимо менять один раз в день. Новые материалы включают прозрачную пленку и гидроколлоидную повязку. Гидроколлоидная повязка представляет собой повязку из геля. Он формирует пролежни и способствует заживлению и росту кожи. Эти повязки могут оставаться на коже в течение нескольких дней.
Омертвевшие ткани язвы могут помешать заживлению и привести к инфекции. Омертвевшая ткань выглядит как струп. Чтобы удалить омертвевшие ткани, промывайте рану каждый раз, когда меняете повязку. Специальные повязки могут помочь вашему телу растворить мертвую ткань самостоятельно. Повязку необходимо оставить на несколько дней. Еще один способ удалить омертвевшие ткани – наложить на рану влажные марлевые повязки. Дайте им высохнуть. Мертвая ткань прилипает к марле до тех пор, пока ее не удалят. При тяжелых пролежнях врач должен удалить мертвую ткань хирургическим путем.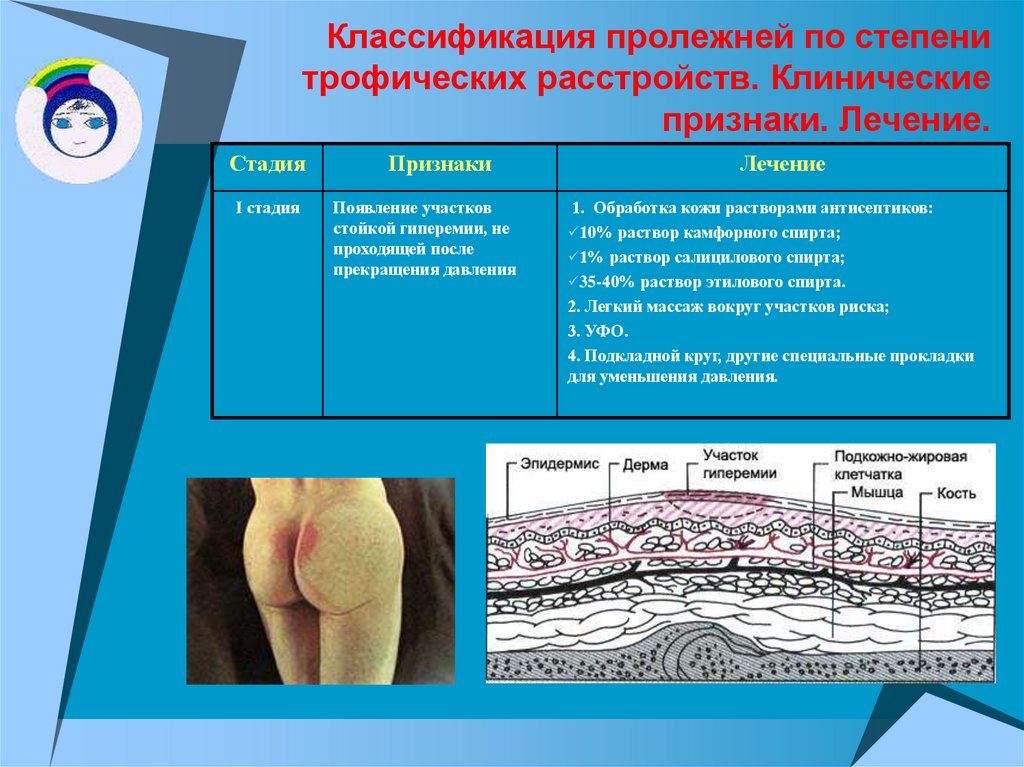


 Кожа вокруг язвы может быть обесцвеченной. Болячка болезненная.
Кожа вокруг язвы может быть обесцвеченной. Болячка болезненная. Когда вы лежите в постели, не ложитесь прямо на тазовую кость, когда вы лежите на боку. Может помочь использование подушек под одной стороной, чтобы ваш вес приходился на жировую часть ягодиц, а не на бедренную кость. Если вы лежите на спине, подложите под икры подушку, чтобы немного приподнять лодыжки над кроватью.
Когда вы лежите в постели, не ложитесь прямо на тазовую кость, когда вы лежите на боку. Может помочь использование подушек под одной стороной, чтобы ваш вес приходился на жировую часть ягодиц, а не на бедренную кость. Если вы лежите на спине, подложите под икры подушку, чтобы немного приподнять лодыжки над кроватью.