Где находится шейка бедра у женщины фото: Лечение болей в тазобедренном суставе
Лечение болей в тазобедренном суставе
Боли в тазобедренном суставе это повод для того, чтобы обратиться к врачу травматологу-ортопеду или ревматологу. Разобраться с характером боли пациентам самостоятельно бывает сложно, потому что причины могут быть совершенно разные, или вовсе их быть несколько.
Давайте для начала обратимся к болевому синдрому, связанному с самим тазобедренным суставом.
Артроз тазобедренного сустава (или, как его еще называют, коксартроз) – это серьезное заболевание, которое при отсутствии лечения приводит к инвалидности. Развивается оно на протяжении нескольких лет и начинается с перегрузки или воспаления в суставе. Пациенты замечают дискомфорт, но не обращают на него особого внимания, пока не перерастет в боль. В результате в тазобедренном суставе уменьшается объем жидкости, которая «смазывает» сустав и подпитывает гиалиновый хрящ. Постепенно хрящ становится тоньше и повреждается, что и является причиной боли и ограничения объема движений в суставе.
Дисплазия тазобедренных суставов — это врожденное недоразвитие вертлужных впадин. К счастью, сейчас пациентов с этим диагнозом становится все меньше, в связи с введением УЗИ-скринингов в детском возрасте. Это позволило выявлять пациентов раньше, а значит и помогать им в самом начале заболевания. Дисплазия может быть причиной вывихов и артроза, даже у пациентов в солидном возрасте. В этом случае говорят о диспластическом коксартрозе.
Асептический или аваскулярный некроз головки бедренной кости встречается при закупорке (тромбоз) или сдавливании сосудистого пучка, который снабжает головку бедренной кости кровью. В результате обескровливания, головка бедренной кости начинает постепенно терять кальций, образуются полости (кисты).
Перелом шейки бедра часто встречается при таком состоянии, как остеопороз (потеря кальция костями). Шейка бедра – имеет особую костную структуру – она позволяет в молодом возрасте выдерживать серьезные нагрузки, а при развитии остеопороза одной из первых становится мишенью заболевания. Казалось бы, перелом… По логике, он происходит после травмы, но что характерно для переломов шейки бедра у пожилых людей- травма может быть совершенно незначительной. Например, падение с высоты собственного роста или ушиб о дверной косяк. Заподозрить перелом можно если появляется резкая боль, нарушаются движения в суставе, нога укорачивается и лежит в неестественном положении. Если диагноз подтверждается на рентгеновском обследовании, то перелом надо оперировать, если нет серьезных противопоказаний со стороны сердечной или дыхательной систем.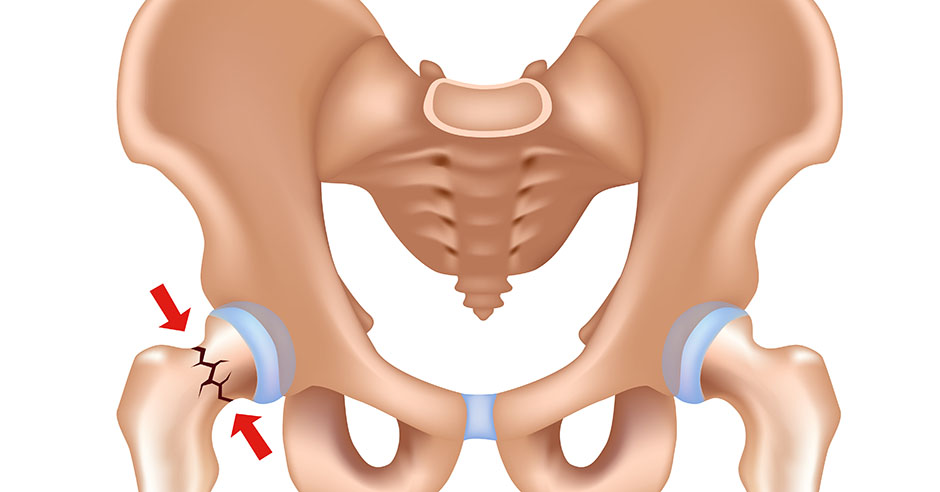
Воспаление тазобедренного сустава (коксит, коксоартрит) – еще одна причина проблем в тазобедренном суставе. Воспаление может сопровождаться повышением температуры, изменением общего состояния организма в худшую сторону. Такой вид поражения сустава встречается при достаточно серьезных ревматических болезнях, как болезнь Бехтерева, подагрический артрит, псориаз с поражением суставов, ревматоидный артрит, Системная красная волчанка.
Теперь следует сказать несколько слов о причинах боли в тазобедренном суставе, которые непосредственно к нему не относятся. Их можно объединить в 2 большие группы:
- «Причины сверху» — это нарушения в структурах, которые соседствуют с тазобедренным суставом, но находятся выше от него. Например, такие заболевания, как межпозвонковая грыжа поясничного отдела позвоночника, сакроилеит (воспаление крестцово-подвздошного сочленения), травмы и поражения копчика и крестца. Все эти состояния могут проявляться болями в тазобедренном суставе.

- «Причины снизу». Сосед снизу, который проявляется болями в бедре – это коленный сустав, а точнее его артроз (гонартроз). Справедливости ради стоит заметить, что тазобедренный сустав часто «отвечает взаимностью». То есть, при болях в коленях, обследуя пациентов, находят изменения в тазобедренных суставах.
Именно из-за такого многообразия причин разобраться с болями в бедре не всегда просто даже опытным врачам. В клинике «Артус» помогут не только понять «Почему болит тазобедренный сустав», но и быстро и эффективно справиться с этой неприятностью.
Где находится шейка бедра у человека фото
Помним ли мы о том, что нам рассказывали учителя на уроках анатомии в школе? Скорее всего нет, потому что в столь юном возрасте строение человека нас интересовало очень поверхностно. Становясь же старше, каждый человек старается больше узнать о своем организме. Сказывается желание, чтобы в случае непредвиденной ситуации в виде болезни или травмы, быть хоть немного подкованным в области анатомии.
Сейчас вы узнаете, где находится шейка бедра у человека, фото которой может наглядно это показать. Это знание возможно кому-то поможет предотвратить такую распространенную проблему, как перелом шейки бедра.
Местонахождение бедра у человека
Бедро — это та часть ноги человека, которая находится между коленом и паховой областью. Состоит бедро из бедренной кости, окруженной мышцам и сухожилиями, защищенными сверху кожным покровом.
Бедренная кость — это самая длинная трубчатая кость в организме. В нижней части она прикрепляется к коленной чашечке, в верхней — к костям таза.
Местонахождение шейки бедра
Бедренная кость состоит из нескольких отделов. Шейка бедра находится в верхней части кости — между округлой головкой и длинным телом кости. Шейка расположена под углом к основной кости и к месту прикрепления последней к костям таза.
Из-за того, что шейка бедра имеет наклонную форму, она при неловких движениях или падениях может легко поломаться.
Перелом шейки бедра
Обычно происходит у людей пожилого возраста и из-за того, что кости у них очень хрупкие.
Переломы шеек бедра делятся на три вида:
- Возле головки бедренной части. Называется эта травма субкапитальный перелом.
- Ровно посередине шейки бедра. Трансцервикальный перелом — это его название.
- Ближе к месту, где основная длинная кость переходит в шейку. Эта травма имеет название базисцервикальный перелом.
Предотвращение переломов шейки бедра у пожилых людей
- Правильное сбалансированное питание с достаточным количеством молочных продуктов. Именно в них больше всего кальция, который отвечает за крепость костей.
- Доступная физическая активность. Это могут быть пешие прогулки, несложная зарядка, плавание, занятия йогой. Доказано, что у пассивных людей кости становятся хрупкими намного быстрее чем у тех, кто не ленится двигаться.
- Грамотный прием лекарственных средств. Имеется в виду не заниматься самолечением, а пить таблетки от любых других заболеваний только по назначению врача.
 Именно доктор учтет все риски того или иного препарата, которые могут стать причиной хрупкости костей.
Именно доктор учтет все риски того или иного препарата, которые могут стать причиной хрупкости костей.
Где находится шейка бедра у человека фото вы увидели. Теперь посмотрите это полезное видео о переломе шейки бедра.
Видео по теме
Подпишитесь на наши интересные статьи в соцетях!
Или подпишитесь на рассылку
Сохрани статью себе в соцсеть!
Врожденный вывих бедра
Врожденный вывих бедра является тяжелым врожденным дефектом. Данное заболевание встречается у девочек в 5–10 раз чаще, чем у мальчиков. Двустороннее поражение встречается в 1,5–2 раза реже одностороннего.
Многочисленные современные исследования показали, что в основе врожденного вывиха бедра лежит дисплазия (т. е. нарушение нормального развития элементов тазобедренного сустава) в период внутриутробного развития. Эти первичные нарушения вызывают вторичные — недоразвитие костей таза, полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх, замедление окостенения (оссификации) костных элементов сустава и др.
Дисплазия тазобедренных суставов бывает в трех вариантах:
1. Дисплазия тазобедренных суставов в виде неправильной формы суставной впадины, головки и шейки бедра, без нарушения соотношения суставных поверхностей.
2. Врожденный подвывих головки бедра, когда наряду с неправильной формой суставной впадины, головки и шейки бедра, но здесь уже нарушаются соотношения суставных поверхностей, головка бедра смещается кнаружи и может находиться на самом краю сустава.
3. Врожденный вывих бедра – самая тяжелая форма дисплазии тазобедренных суставов. При нем кроме неправильной формы элементов сустава возникает полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх.
Причины
Заболевания матери в первую половину беременности, интоксикации, травмы и т.д.
Неблагоприятная экологическая обстановка в месте постоянного проживания или работы матери.
Клиника врожденного предвывиха, подвывиха и вывиха бедра у детей
После рождения ребенка дисплазию тазобедренных суставов можно обнаружить в ходе ортопедического осмотра в родильном доме или в поликлинике сразу же после рождения ребенка по основным симптомам:
- Ограничение отведения одного или обоих бедер ребенка.
 Этот симптом определяется следующим образом: ножки ребенка сгибают под прямым углом в тазобедренных и коленных суставах и разводят в стороны до упора. В норме угол отведения бедер 160 – 180°. При дисплазии тазобедренных суставов он уменьшается.
Этот симптом определяется следующим образом: ножки ребенка сгибают под прямым углом в тазобедренных и коленных суставах и разводят в стороны до упора. В норме угол отведения бедер 160 – 180°. При дисплазии тазобедренных суставов он уменьшается. - Симптом Маркса — Ортолани или симптом «щелчка». Этот симптом можно определить у ребенка только до 3 месяцев, затем он исчезает. Определяется он следующим образом: ножки ребенка сгибаются под прямым углом в коленных и тазобедренных суставах, затем они приводятся к средней линии и медленно разводятся в стороны, при этом со стороны вывиха слышен щелчок, при котором вздрагивает ножка ребенка, иногда он слышен на расстоянии.
- Укорочение ножки ребенка – определяет таким образом: ножки ребенка сгибаются в коленных и тазобедренных суставах и прижимаются к животу симметрично и по уровню стояния коленного сустава определяют укорочение соответствующего бедра.
- Асимметрия кожных складок определяется у ребенка с выпрямленными ногами спереди и сзади.
 Спереди у здорового ребенка пазовые складки должны быть симметричными, сзади ягодичные и подколенные складки тоже симметричные. Асимметрия их является симптомом дисплазии тазобедренных суставов. Этот симптом непостоянный и имеет второстепенное значение.
Спереди у здорового ребенка пазовые складки должны быть симметричными, сзади ягодичные и подколенные складки тоже симметричные. Асимметрия их является симптомом дисплазии тазобедренных суставов. Этот симптом непостоянный и имеет второстепенное значение.
У детей старше года существуют дополнительные симптомы данного заболевания, такие как нарушение походки, симптом Дюшена-Тренделенбурга (симптом недостаточности ягодичных мышц), высокое стояние большого вертела (выше линии Розера-Нелатона), симптом неисчезающего пульса.
Решающее значение в диагностике имеет УЗИ–диагностика и рентгенография тазобедренного сустава.
Если Вы обнаружили эти симптомы у своего ребенка, то следует срочно обратиться к детскому ортопеду. Диагностика и лечение детей с предвывихом, подпывихом и вывихом бедра должна производиться в первые 3 месяца жизни, более поздние сроки принято считать запоздалыми.
Осложнения врожденного вывиха бедра
Ребенок с врожденным вывихом бедра чаще всего поздно начинает ходить. У таких детей нарушается походка. Ребенок хромает на ножку с больной стороны, туловище его наклоняется в эту же сторону. Это приводит к развитию искривления позвоночника – сколиоза.
У таких детей нарушается походка. Ребенок хромает на ножку с больной стороны, туловище его наклоняется в эту же сторону. Это приводит к развитию искривления позвоночника – сколиоза.
При двустороннем вывихе бедра у ребенка наблюдается «утиная» походка. Но на боли в суставах дети не жалуются.
Не леченная дисплазия тазобедренного сустава у детей, может привести к развитию диспластического коксартроза (смещение головки бедренной кости наружу, уплощение суставных поверхностей и сужение суставной щели, остеофиты по краям вертлужной впадины, остеосклероз, множественные кистовидные образования в наружном отделе крыши вертлужной впадины и головке бедренной кости) у взрослых. Лечение этой патологии у взрослых очень часто возможно только проведением операции эндопротезирования сустава, т.е. замена больного сустава металлическим.
Лечение
Существуют два основных метода лечения данной патологии: консервативное и оперативное (т.е. хирургическое). Если вовремя и правильно поставлен диагноз, то применяются консервативные методы лечения. В таком случае ребенку индивидуально подбирается шина, которая позволяет удерживать ножки ребенка в положении сгибания в тазобедренных и коленных суставах под прямым углом и отведения в тазобедренных суставах, что способствует правильному их развитию и формированию.
В таком случае ребенку индивидуально подбирается шина, которая позволяет удерживать ножки ребенка в положении сгибания в тазобедренных и коленных суставах под прямым углом и отведения в тазобедренных суставах, что способствует правильному их развитию и формированию.
Вправление головки бедра должно происходить медленно, постепенно, атравматично. Всякое насилие при этом недопустимо, так как легко повреждает головку бедра и другие ткани сустава.
Консервативное лечение детей с врожденным предвывихом, подвывихом и вывихом бедра является ведущим методом. Чем раньше удается добиться сопоставления вертлужной впадины и головки бедра, тем лучшие условия создаются для правильного дальнейшего развития тазобедренного сустава. Идеальным сроком для начала лечения следует считать первые дни жизни ребенка, т. е. тогда, когда вторичные изменения впадины и проксимального конца бедренной кости минимальны. Однако консервативное лечение применимо и в случае запоздалой диагностики у детей более старшего возраста, даже старше 1 года, т. е. тогда, когда имеется сформированный вывих бедра.
е. тогда, когда имеется сформированный вывих бедра.
В настоящее время не рекомендуется закручивать деток «солдатиком», для того, что бы «ножки росли ровными». Ножки от этого расти ровнее не начнут, а вот тазобедренные суставы развиваться будут хуже. Лучше, ребенка пеленать широко, так что бы ножки были разведены в стороны, и ими можно было шевелить, как малышу вздумается. Для этого как нельзя лучше подходят одноразовые подгузники в сочетании с костюмчиками. Если же вы пользуетесь марлевыми подгузниками и пеленками, тогда марлю следует сложить в четыре или более слоев, а пеленки не стягивать туго. Метод широкого пеленания позволяет всем элементам тазобедренного сустава замечательно развиваться. При отсутствии противопоказаний также рекомендуются курсы массажа и гимнастика.
Оперативные вмешательства выполняются, как правило, при застарелых вывихах.
фото у женщин и мужчин
На чтение 5 мин. Просмотров 23 Опубликовано Обновлено
Пожилые люди более других рискуют получить перелом бедра. Это серьезная травма, поскольку шейка бедра у женщины в постменопаузе не кровоснабжается достаточным образом, в результате чего консолидация повреждения затягивается. Элементарные знания про анатомические и функциональные особенности тазобедренного сустава и шейки бедренной кости как его составного элемента должны быть у каждого.
Анатомия ТБС
Шейка бедра человека — узкая часть, соединяющая головку и тело кости. У женщин с широким тазом шейка бедра находится практически под прямым углом к оси туловища. Уменьшение угла приводит к увеличению нагрузки на сочленение. Дополнительную тяжесть создает лишний вес, беременность, работа, связанная с ношением грузов.
Самым мощным и нагруженным суставом тела является тазобедренный. В молодом возрасте его довольно трудно повредить. По своей форме относится к чашеобразным.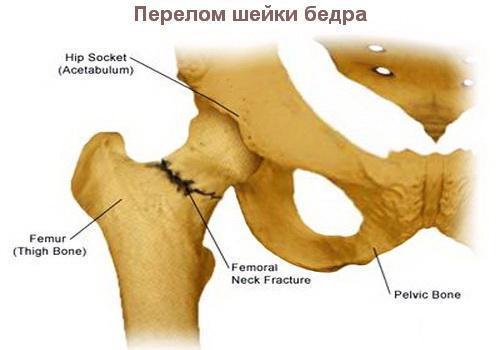 Тазобедренный сустав имеет сложное анатомическое строение:
Тазобедренный сустав имеет сложное анатомическое строение:
- головка бедренной кости;
- вертлужная впадина;
- шейка бедренной кости;
- хрящ в местах трения;
- внутренние и внешние связки сустава.
Суставные поверхности
ТБС образуется 2 суставными поверхностями. Первая сформирована соединением трех костных частей таза – подвздошной, вертлужной, лонной – и называется вертлужной впадиной. Она имеет углубление для сочленения с бедром, которое устлано хрящевой тканью. По ее краям хрящ переходит в суставную губу, что придает дополнительную площадь соприкосновения с головкой бедренной кости, делает более прочным сочленение. Губа переходит в поперечную связку.
Вторая суставная поверхность образована головкой бедра. Она представляет собой сферу, которая укрыта толстым хрящом, при этом толщина его увеличивается в местах повышенной нагрузки. Тонкий слой хряща на головке имеется только в области ее ямки, куда крепится собственная связка.
Благодаря своему строению тазобедренный сустав обладает значительной конгруэнтностью (соответствию элементов друг другу), прочностью, большим объемом движения.
Капсула и связки
Любой сустав – структура герметичная, чего удается достигнуть с помощью капсулы. Она представляет собой наружный фиброзный слой и тонкий, обращенный в полость сустава, синовиальный.
Со всех сторон капсула уплотняется связками спиралевидно. Основными связками ТБС являются:
- Подвздошно-бедренная, самая крепкая, не дает переразогнуться суставу в положении стоя. Берет начало от нижней передней ости подвздошной кости и крепится к межвертельной линии бедра.
- Лонно-бедренная отходит от запирательного гребня и вплетается в нижнюю часть капсулы. Ее функция – препятствие чрезмерному отведению и переразгибанию.
- Седалищно-бедренная размещается позади сочленения, начинается от седалищной кости, крепится к большому вертелу. Спирально огибает сустав.

- Собственная связка головки не играет укрепительной роли, ее функция – защита артерии, проходящей внутри. Начинается от ямки головки бедра, крепится к вертлужной вырезке.
Мышцы
Дополнительный каркас прочности для сустава создает массив мышечной ткани.
- Впереди от суставной капсулы прикрепляется подвздошно-поясничная мышца. Она довольно массивная, но несмотря на это часто образуются выпячивания суставной капсулы, поскольку в этой области оболочка сустава тоньше. Начало – от 12 грудного, поясничных, крестцовых позвонков, прикрепление – малый вертел. Выполняет функцию сгибания бедра.
- Грушевидная начинается сбоку от 2-4 крестцовых отверстий, направляется к большому вертелу. Помогает в ротации, сгибании, отведении.
- Тонкая обеспечивает приведение, сгибание в ТБС. Начинается от лобковой кости, крепится верхней части бедра.
- Большая ягодичная мышца начинается от задней поверхности подвздошной кости, крестца, копчика, крепится к ягодичной шероховатости бедра.
 Выполняет отведение, ротацию нижней конечности.
Выполняет отведение, ротацию нижней конечности. - Средняя ягодичная отходит от наружной поверхности подвздошного гребня, а крепится к большому вертелу. Отводит, сгибает, ротирует бедро.
- Малая ягодичная начинается от наружной поверхности подвздошного гребня, крепится к большому вертелу. Отводит, ротирует бедро.
Шейка бедра
Следующие особенности анатомии шейки указывают на уязвимость:
- расположена внутри сустава, что при переломе нарушает его целостность;
- не имеет надкостницы;
- угол, под которым располагается анатомическая шейка бедренной кости по отношению к телу, – 115-135 градусов, что создает повышенную нагрузку на эту часть сустава;
- головка бедра имеет собственную связку, где находится артерия, питающая сустав, с возрастом сосуд облитерирует и кровоснабжение суставной поверхности нарушается.
В постменопаузе из-за снижения половых гормонов, развития остеопороза, шейка бедра у женщин подвергается повышенному риску перелома.
Кровоснабжение и иннервация ТБС
Питание тазобедренного сустава осуществляется из системы бедренной артерии. Она отдает следующие ветви:
- вертлужная;
- латеральная огибающая бедро;
- медиальная огибающая бедро.
В кровоснабжении ТБС принимают участие ветви ягодичных артерий, наружной подвздошной и нижней подчревной.
Оттекает кровь от ТБС по сопутствующим артерии венам, которые являются притоками бедренной, подчревной и подвздошной вены.
Регионарными лимфатическими узлами для ТБС является группа глубоких паховых.
К тазобедренному суставу подходят веточки крупных нервов:
- седалищного;
- бедренного;
- верхнего и нижнего ягодичного;
- срамного;
- запирательного.
Хорошо иннервирована надкостница, суставная сумка.
Функции тазобедренного сустава
Главная функция ТБС – опорная. Вес всего тела распределяется равномерно на два сочленения. Сустав может в достаточном объеме осуществлять следующие движения: сгибание-разгибание, отведение и приведение, наружную и внутреннюю ротацию. Благодаря ТБС человек может совершать следующие действия:
Благодаря ТБС человек может совершать следующие действия:
- ходьба;
- бег;
- приседания;
- прыжки;
- отведение ноги в сторону;
- поворот стопы;
- наклоны.
Нарушение целостности любого суставного элемента приводит к ограничению подвижности конечности.
Люди пожилого возраста находятся в группе риска перелома шейки бедра при падении на прямую или согнутую конечность. Необходимо знать и применять следующие этапы профилактики травмирования шейки бедренной кости:
- достаточная физическая активность;
- при необходимости заместительная гормональная терапия для лечения остеопороза;
- устранение лишнего веса;
- питание с достаточным количеством белка, микроэлементов, витаминов, ограничение быстрых углеводов;
- регулярное обследование и диспансеризация;
- лечение хронических патологий: сахарный диабет, ревматизм, артроз, радикулит и прочие;
- коррекция зрения в качестве профилактики падений.

Для снижения вероятности падения следует носить удобную обувь с нескользящей подошвой, при необходимости пользоваться вспомогательными средствами передвижения, например, тростью.
как определить в домашних условиях
27 ноября 2019
Бдительность пострадавшего и его окружения необходима при уже случившейся травме, поскольку от своевременной диагностики вида травматического повреждения зависят исход лечения, последующая реабилитация и возвращение к привычной жизни. Эта статья посвящена признакам переломов, при наличии которых необходимо срочное обращение за медицинской помощью. Рассмотрим общие и специфические признаки переломов костей нижних конечностей.
Виды и симптомы переломов
К общим симптомам относят постоянную ноющую или тупую боль в месте перелома, усиливающуюся и принимающую характер резкой, пульсирующей при попытке наступить на ногу; ограничение подвижности конечности; припухлость; посинение кожных покровов; крепитация трущихся отломков кости и патологическая подвижность в месте перелома, неестественное положение конечности и укорочение ее длины по сравнению со здоровой; повышение температуры тела. В момент получения перелома характерен резкий звук, похожий на хруст.
Как узнать в домашних условиях сломали ли вы бедро? К специфическим признакам перелома малого вертела бедра относят невозможность поднять выпрямленную ногу в положении сидя. Диафизарные переломы бедра сопровождаются значительным повреждением мягких тканей, сосудисто-нервного пучка, кровопотерей, выраженным болевым синдромом и опасны развитием травматического шока, жировой эмболии. При этом характерно укорочение и нарушение оси конечности, нарушение гемодинамики, возможное отсутствие пульса на периферических артериях конечности, нарушение чувствительности. При переломе мыщелков бедра беспокоят боли в области коленного сустава и в нижней трети бедра. Контуры коленного сустава сглажены, надколенник баллотирует. Смещение наружного мыщелка кверху приводит в вальгусному отклонению голени, внутреннего – к варусному. Движения в коленном суставе ограничены.
При переломе мыщелков бедра беспокоят боли в области коленного сустава и в нижней трети бедра. Контуры коленного сустава сглажены, надколенник баллотирует. Смещение наружного мыщелка кверху приводит в вальгусному отклонению голени, внутреннего – к варусному. Движения в коленном суставе ограничены.
Внесуставной перелом шейки бедра возникает при падении на вертельную область. Такой перелом чаще бывает у пожилых людей. Из-за обильной васкуляризации проксимального метафиза такие переломы сопровождаются значительными кровоизлияниями, распространяющимися на верхнюю треть бедра, промежность. При этом бедро ротировано кнаружи, конечность укорочена, верхушка большого вертела смещена выше линии Розера-Нелатона, активные движения невозможны.
При внутрисуставных переломах шейки бедра (капитальных, субкапитальных, трансцервикальных, базальных) боли неинтенсивные, особенно при вколоченных переломах. Имеет место наружная ротация и укорочение конечности до 2-4 см (при абдукционных переломах – незначительное удлинение).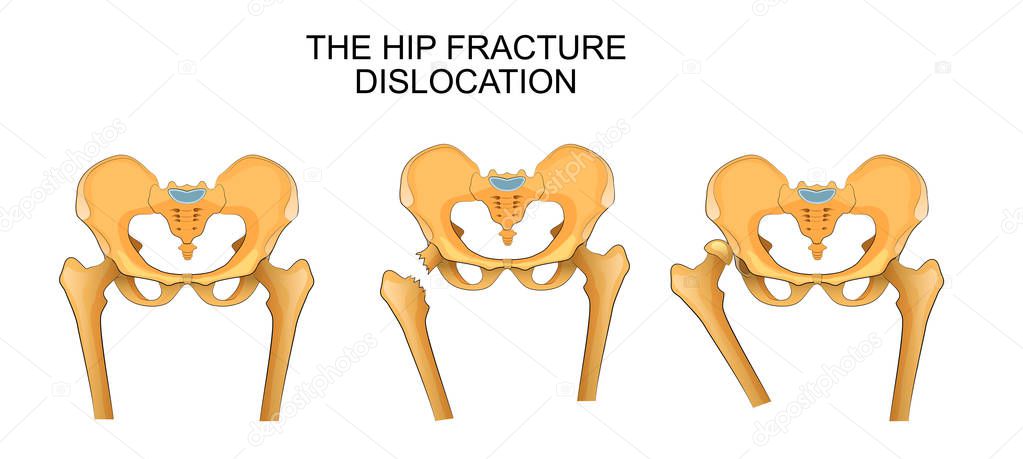 Поднять поврежденную конечность обычно не удается. Отмечается положительный симптом Гирголава – усиленная пульсация бедренной артерии под пупартовой связкой вследствие околосуставной гематомы. Отсутствие надкостницы, проникновение синовиальной жидкости между отломками, недостаточное кровоснабжение в пожилом возрасте затрудняет сращение.
Поднять поврежденную конечность обычно не удается. Отмечается положительный симптом Гирголава – усиленная пульсация бедренной артерии под пупартовой связкой вследствие околосуставной гематомы. Отсутствие надкостницы, проникновение синовиальной жидкости между отломками, недостаточное кровоснабжение в пожилом возрасте затрудняет сращение.
Отрывной перелом бугристости большеберцовой кости возникает при чрезмерном сокращении четырехглавой мышцы бедра. При этом разгибательная функция голени не нарушена из-за сохранности боковых порций сухожилия вышеназванной мышцы.
Чем опасны переломы коленных суставов, голени или лодыжек?
При диафизарных переломах костей голени нарушается опорная функция. Помимо общих признаков для изолированного перелома малоберцовой кости характерно повреждение малоберцового нерва.
Пронационно-абдукционные переломы лодыжек (Дюпюитрена) возникают при чрезмерной наружной ротации и отведении стопы. При этом разрывается дельтовидная связка или ломается медиальная лодыжка. Продолжающееся силовое воздействие вызывает перелом наружной лодыжки или малоберцовой кости на 5 см выше линии сустава.
Продолжающееся силовое воздействие вызывает перелом наружной лодыжки или малоберцовой кости на 5 см выше линии сустава.
Супинационно-аддукционные переломы Мальгеня возникают при форсированной внутренней ротации и приведении стопы. Вначале повреждаются таранно-малоберцовые связки (передняя и задняя), пяточно-малоберцовые связки голеностопного сустава. При дальнейшем силовом воздействии таранная кость смещается кнутри и приводит к перелому медиальной лодыжки и эпиметафиза большеберцовой кости.
Для разрывов менисков коленного сустава в остром периоде характерно увеличение его в объеме, сглаженность контуров, невозможность активного разгибания конечности, вынужденное согнутое положение, блокада из-за ущемления разорванного мениска. После устранения блокады функция конечности восстанавливается, усиливается боль при ходьбе по лестнице вниз (симптом лестницы Перельмана), ощущение в суставе мешающего предмета (симптом зацепки Краснова). Характерны перемежающиеся блокады суставов и усиление болей при пассивном разгибании голени (симптом Байкова). Усиление болей при ротации согнутой под острым углом голени кнаружи или кнутри свидетельствует о повреждении соответствующего мениска (симптом Мак-Марррея). Также отмечается неполное разгибание голени (симптом «ладони» Ланда). Одним из наиболее распространенных видов повреждения считается триада Турнера («несчастная триада»): разрыв коллатеральной большеберцовой связки, передней крестообразной связки и медиального мениска. Разрыв коллатеральной малоберцовой связки сочетается с повреждением передней крестообразной и латерального мениска. Тяжелыми повреждениями считаются разрыв обеих крестообразных и обеих коллатеральных связок, что приводит к разболтанности сустава и делает конечность неопорной. В остром периоде болевой синдром выражен. Имеет место гемартроз и реактивный синовит со сглаженностью контуров сустава и баллотированием надколенника. Для полного разрыва коллатеральных связок характерен симптом «бокового качания» («маятника»). Ведущим симптомом повреждения крестообразных связок является симптом «выдвижного ящика»: смещение голени кпереди и кзади в зависимости от разрыва передней или задней связки.
Усиление болей при ротации согнутой под острым углом голени кнаружи или кнутри свидетельствует о повреждении соответствующего мениска (симптом Мак-Марррея). Также отмечается неполное разгибание голени (симптом «ладони» Ланда). Одним из наиболее распространенных видов повреждения считается триада Турнера («несчастная триада»): разрыв коллатеральной большеберцовой связки, передней крестообразной связки и медиального мениска. Разрыв коллатеральной малоберцовой связки сочетается с повреждением передней крестообразной и латерального мениска. Тяжелыми повреждениями считаются разрыв обеих крестообразных и обеих коллатеральных связок, что приводит к разболтанности сустава и делает конечность неопорной. В остром периоде болевой синдром выражен. Имеет место гемартроз и реактивный синовит со сглаженностью контуров сустава и баллотированием надколенника. Для полного разрыва коллатеральных связок характерен симптом «бокового качания» («маятника»). Ведущим симптомом повреждения крестообразных связок является симптом «выдвижного ящика»: смещение голени кпереди и кзади в зависимости от разрыва передней или задней связки.
Если вы ощущаете резкую боль, возник сильный отёк на месте удара или повреждения, невозможно изменить положение сустава или это действие сопровождается болевым синдромом – срочно обратитесь к специалисту! Своевременное выявление переломов или повреждений связок и тканей – единственный способ избежать неприятных последствий травм и сократить время терапии и реабилитации.
Имплантат для предотвращения перелома шейки бедра разрабатывают ученые БГУ
Фото из архива
13 октября, Минск /Корр. БЕЛТА/. Компьютерную модель бедренной кости и имплантат по предотвращению перелома шейки бедра разрабатывают ученые БГУ, сообщили БЕЛТА в пресс-службе вуза.
БЕЛТА/. Компьютерную модель бедренной кости и имплантат по предотвращению перелома шейки бедра разрабатывают ученые БГУ, сообщили БЕЛТА в пресс-службе вуза.
Руководителем коллектива выступает декан механико-математического факультета БГУ Сергей Босяков. Актуальность разработки заключается в решении часто встречающейся у пожилых людей проблемы. В зоне риска также многие женщины, у которых вывод кальция из организма и перестройка костной ткани происходит быстрее. Разрабатываемый имплантат позволяет увеличить прочность проксимального отдела бедренной кости и предотвратить перелом шейки бедра.
Фото БГУ
«Идея принадлежит практикующему травматологу-ортопеду Новокуйбышевской центральной городской больницы кандидату медицинских наук Анатолию Матвееву. Он прописывает техническую документацию, геометрические параметры имплантатов. С учетом этих показателей ученые БГУ уже разработали компьютерную модель бедренной кости и конструкцию имплантата, провели математические расчеты и прогнозы по увеличению прочности кости после установки имплантата», — рассказали в пресс-службе.
В настоящее время ученые БГУ рассчитывают максимально допустимую нагрузку, соответствующую трещинообразованию кости. Это необходимо, чтобы учесть все возможные нетипичные ситуации и движения пациента, которые могут вызвать разрушение кости после установки имплантата. Обрабатывается большое количество комбинаций, анализируется и прогнозируется состояние кости при одновременном повороте, сгибании, разгибании, подъеме, ударе ноги. Полученные данные будут использоваться при разработке рекомендаций для пациента во избежание травмы и дальнейшей реабилитации.
Также ученые БГУ продолжают оптимизировать математические расчеты по эффективности установки имплантата для дальнейшего внедрения его в медицинскую практику.-0-
Эта страшная гинекология: картинки с выставки «Скитания матки»
Новая выставка «Скитания матки» (Wandering Womb), открывшаяся в Королевском колледже медсестер, рассказывает и показывает набор странных, порой даже неприятных на вид предметов, которые использовались в гинекологии на протяжении веков — от розовых таблеток, призванных помочь в лечении так называемой «истерии», до вагинальных спринцовок для поддержания внутренней чистоты. В общем медицина вперемешку с предрассудками и невежеством.
В общем медицина вперемешку с предрассудками и невежеством.
Вагинальная спринцовка Marvel, начало 1900-х гг.
В начале XIX века вагинальные спринцовки были очень популярны. Они позволяли орошать влагалище с помощью различных растворов, иногда содержавших антисептик, иногда отдушки или слабый раствор уксуса.
Этот примитивный прибор продавался вкупе с буклетом, в котором, в частности, советовали замужним женщинам спринцеваться чаще, чем незамужним.
Там также говорилось, что спринцевание очень важно, а незнание этой простой процедуры может привести к «несчастью, горю и безысходности».
В наше время спринцевание считается нежелательным и даже опасным. Врачи говорят, что орошение влагалища водой может нарушить нормальный бактериальный фон и вызвать раздражение и даже занести инфекцию.
Современные гинекологи советуют женщинам просто подмываться с помощью непарфюмированного мыла.
Несмотря на это в некоторых частях света спринцевание по-прежнему в ходу, например в США.
«Спринцевание считается пережитком прошлого, но это по-прежнему распространено, и в основе этого — чувство стыда и стигма, связанная с женским телом», — поясняет профессор Трейси Лохран из британского Эссекского университета, являющаяся руководителем исследования проблем женского здоровья для медицинского благотворительного фонда Wellcome Trust.
Розовые таблетки доктора Вильямса, 1850-1920 гг
Эти таблетки рекламировались как насыщенные железом витамины, помогающие поддержать уровень гемоглобина в крови и как рукой снимающие целый ряд недугов, таких как анемию и особенно истерию.
Диагноз «истерия» [от греческого hystera — матка] или «бешенство матки» в те годы ставили женщинам с повышенным половым влечением и эмоциональной возбудимостью, а иногда и просто тем, кто был неудовлетворен ролью бессловесной домохозяйки.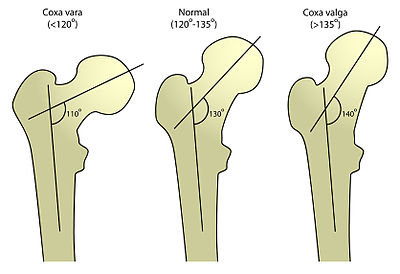
К симптомам относились такие, как говорили, «сугубо женские проблемы», как нервозность, вспышки гнева и галлюцинации. Женщины климактерического возраста считались особо неустойчивыми в эмоциональном плане.
К счастью, концепция истерии была развенчана.
Гигиенические салфетки, XIX век
До того как были изобретены одноразовые гигиенические прокладки, большинство женщин пользовались многоразовыми полотенцами или просто тряпками. Они были громоздкими и с помощью крючков крепились к нижнему белью или одежде.
Их можно было купить, но этот товар считался слишком позорным, поэтому вместо того, чтобы попросить у продавца прокладки, женщины просто вручали особый, «сигнальный», талон.
На выставке эти допотопные прокладки соседствуют рядом с современными гигиеническими товарами для женщин.
«Есть описание относящееся к 1930-м году, где говорится о том, какой ужас испытывали девочки от этих застиранных тряпок, потому что они были очень жесткими и натирали нежную кожу бедер, — поясняет профессор Лохран.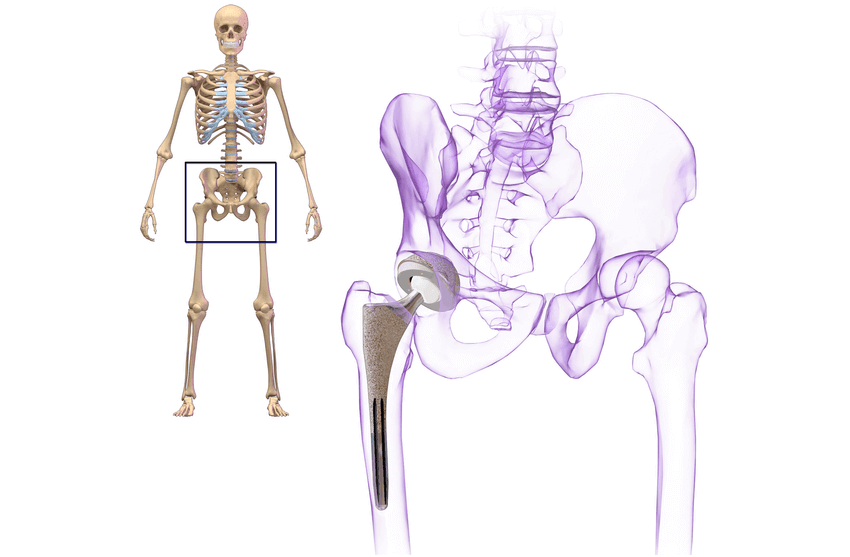 — Сейчас ситуация, конечно, изменилась, хотя проблемы все равно есть, но теперь они связаны с нищетой, потому что женщины [во многих странах мира] не могут позволить себе купить санитарно-гигиенические изделия».
— Сейчас ситуация, конечно, изменилась, хотя проблемы все равно есть, но теперь они связаны с нищетой, потому что женщины [во многих странах мира] не могут позволить себе купить санитарно-гигиенические изделия».
А что по этому поводу говорил Аристотель?
За потрепанным корешком этой книги «Труды Аристотеля» скрываются различные советы касательно женского здоровья: что такое внутриматочные капли, роды и каковы «яички» у женщин.
Сегодня в отношении женского здоровья уже нет такой секретности и неудобства.
В Британии о менструации рассказывают на уроках сексуального воспитания; существуют даже организации, такие как Girlguiding UK, которые поощряют девочек на то, чтобы они не стеснялись говорить о своих месячных и возникающих у них в связи с этим проблемах.
Влагалищное зеркало, XIX-XX вв.
Влагалищное зеркало — это диагностическкий инструмент, используемый для внутреннего осмотра стенок влагалища, шейки матки и взятия мазка на анализ микрофлоры. Такие зеркала, которые вы видите на фотографии, начали входить в медицинский обиход в позапрошлом веке. Они были многоразовыми и требовали стерилизации.
Такие зеркала, которые вы видите на фотографии, начали входить в медицинский обиход в позапрошлом веке. Они были многоразовыми и требовали стерилизации.
В наши дни в основном используются одноразовые зеркала, сделанные из пластика. Однако до сих пор многие женщины избегают гинекологического скрининга, который в Британии проводится в рамках Национальной службы здравоохранения в обязательном порядке каждые 3-5 лет — в зависимости от района проживания и возраста женщины.
Железный амулет (ок. XIX в.) и орлиный камень (XVIII в.)
Поскольку гинекологическая сфера была мало изучена, то вокруг женского здоровья существовала масса суеверий и предрассудков. Например, долгое время выкидыш считался результатом изъяна каждой конкретной женщины.
В XVIII веке знахари рекомендовали женщинам минерал «орлиный глаз»: привязанный на руку он якобы помогал предотвратить выкидыш, а привязанный на бедро во время родовых схваток — «облегчал роды».
То же самое призвано было исполнить железное кольцо-амулет — и оградить беременность, и облегчить роды.
Вестник «Группа радикальных медсестёр», 1988 г.
Поскольку на протяжении веков уход за больными считался женским делом, то именно на этой почве в Британии зародилась борьба женщин за свои права.
В этом вестнике конца XIX века рассказывается о кампании, которую вели сестры милосердия, чтобы спасти больницу акушерства имени Элизабет Гаррет Андерсон в центре Лондона в качестве лечебного заведения, управляемого женщинами для женщин.
Элизабет Гаррет Андерсон была суфражисткой и первой в Англии женщиной, получившей диплом врача-хирурга.
Сегодня на месте этой больницы находится больница Лондонского университетского колледжа (UCL), а именем Элизабет Андерсон названо одно ее лечебное крыло.
Выставка «Подвижная матка» проводится как часть набирающей силу кампании, целью которой является снять завесу секретности и ложной стыдливости со всего, что касается женского здоровья.
«Десять-пятнадцать лет назад, если вдруг что-то говорилось о климаксе, то только в контексте ужасов заместительной гормональной терапии (ЗГТ) или же того, как женщины с ума сходят в этом возрасте, а теперь предпринимаются попытки представить это как нормальный, позитивный этап жизни», — говорит Трейси Лохран.
«У нас впервые недавно пошла реклама гигиенических прокладок, где использовались красные чернила, а не как раньше — жеманные синие», — указывает врач.
Aвтор фотографий Фил Кумс.
Бедренный сустав — обзор
Тазобедренный сустав
В то время как плечевой сустав функционирует в основном в положении открытой кинетической цепи, тазобедренный (тазобедренный) сустав функционирует в основном в положении закрытой цепи. По этой причине его структура является стабильной для несения веса. Однако в положении стоя сустав не полностью конгруэнтен, обнажается передневерхняя часть хряща головы. Максимальный суставной контакт головы с вертлужной впадиной достигается только тогда, когда сустав принимает положение, эквивалентное положению четвероногого (сгибание на 90 °, отведение на 5 ° и боковое вращение на 10 °) (Palastanga, Field and Soames, 1994).
Шейка бедренной кости образует угол (угол наклона) со стержнем 120–130 ° у взрослого, что представляет собой адаптацию бедренной кости к параллельному положению ног при походке (рис. 8.1A). Это значение изменяется со 150 ° у новорожденных до 142 ° к 5 годам, 133 ° к 15 годам и 125 ° у взрослых (Reid, 1992; Palastanga, Field and Soames, 1994). Углы большие, чем эти, называются coxa valga, меньшие — coxa vara.
Определение
В coxa vara угол между шейкой и стержнем бедренной кости уменьшен (), что приводит к положению коленного сустава.В coxa valga угол увеличен на на , и в результате получается изогнутое положение.
Точно так же оси головки и шейки бедренной кости составляют угол с осью мыщелков бедренной кости (рис. 8.1B). Этот угол (угол кручения или угол антеверсии) обычно составляет 10 ° у взрослого человека, а у младенца он уменьшился с 25 °. Повышенная антеверсия связана с косоглазием или поцелуями надколенников, и это состояние в два раза чаще встречается у девочек, чем у мальчиков.
Тест Крейга можно использовать для оценки угла антеверсии; он сравнивает угол шейки бедренной кости с углом мыщелков бедренной кости в колене.Пациент лежит на кушетке с согнутым коленом до 90 °. Терапевт пальпирует большой вертел (задний аспект), и бедро поворачивается медиально и латерально до тех пор, пока вертел не станет параллельным горизонтальной плоскости. Угол антеверсии оценивается по углу голени к вертикали, а углы более 15 ° считаются ненормальными (Sahrmann, 2002). Интересно, что этот тест оказался более надежным, чем радиологическая оценка (Ruwe et al., 1992).
Keypoint
Тест Крейга позволяет оценить угол антеверсии при пальпации большого вертела при повороте бедренной кости.
Грузоподъемность
В положении стоя на каждое бедро приходится примерно в 0,3 раза больше веса тела, а при стоянии на одной ноге вес тела увеличивается в 2,4 раза. Во время бега на бедро могут воздействовать опорные силы, в 4,5 раза превышающие вес тела (Magee, 2002). Чтобы максимально эффективно переносить вес, костные трабекулы выстраиваются в направлении приложенного напряжения.Внутри бедренной кости существуют две основные системы (рис. 8.2). Медиальная трабекулярная система проходит от медиальной коры верхнего диафиза бедренной кости до верхней части головы. Эта система воспринимает выровненные по вертикали силы, создаваемые нагрузкой, и выровнена с верхней частью вертлужной впадины, основной зоной нагрузки. Латеральная трабекулярная система начинается от латеральной коры верхнего диафиза бедренной кости, пересекает медиальную систему и заканчивается кортикальной костью в нижней части головы.Боковая система выровнена, чтобы воспринимать наклонные силы, создаваемые сокращением абдукторов бедра во время ходьбы.
Чтобы максимально эффективно переносить вес, костные трабекулы выстраиваются в направлении приложенного напряжения.Внутри бедренной кости существуют две основные системы (рис. 8.2). Медиальная трабекулярная система проходит от медиальной коры верхнего диафиза бедренной кости до верхней части головы. Эта система воспринимает выровненные по вертикали силы, создаваемые нагрузкой, и выровнена с верхней частью вертлужной впадины, основной зоной нагрузки. Латеральная трабекулярная система начинается от латеральной коры верхнего диафиза бедренной кости, пересекает медиальную систему и заканчивается кортикальной костью в нижней части головы.Боковая система выровнена, чтобы воспринимать наклонные силы, создаваемые сокращением абдукторов бедра во время ходьбы.
В дополнение к медиальной и латеральной трабекулярной системам верхняя часть бедра усилена медиальной и латеральной вспомогательными системами, которые воспринимают силы, создаваемые вокруг вертелов. Внутри шейки бедра остается зона слабости, которая подвержена изгибающим силам и является местом перелома шейки бедра (Norkin and Levangie, 1992).
Тазобедренные связки
Тазобедренный сустав укреплен тремя капсульными связками: подвздошно-бедренная связка и лобково-бедренная связка находятся на передней поверхности сустава, а седалищно-бедренная связка — на задней (рис.8.3). Когда бедро согнуто, все три связки расслабляются. Однако при разгибании все три связки тугие, а нижняя связка подвздошно-бедренной связки находится под наибольшим натяжением, поскольку проходит почти вертикально. Именно эта связочная полоса ограничивает наклон таза кзади (Palastanga, Field and Soames, 1994).
Keypoint
Нижняя (нижняя) связка подвздошно-бедренной связки проходит почти вертикально. При разгибании бедра он испытывает наибольшее напряжение и ограничивает наклон таза назад.
Во время аддукции наступает черед уплотнения верхней связки подвздошно-бедренной связки, в то время как лонно-бедренная связка и седалищно-бедренная связки расслабляются. При похищении происходит обратное. При латеральной ротации и подвздошно-бедренная связка, и лонно-бедренная связка натянуты, в то время как при медиальной ротации сужается ишиофеморальная связка.
Фиксация переломов бедра
Существует три широких категории переломов бедра в зависимости от локализации перелома: переломы шейки бедра, межвертельные переломы и подвертельные переломы.
Переломы шейки бедра
Шейка бедра является наиболее частым местом перелома бедра, на долю которого приходится от 45% до 53% переломов бедра. На 100 000 человеко-лет приходится примерно 27,7 переломов шейки бедра у мужчин и 63,3 у женщин. Шейка бедра — это область бедренной кости, ограниченная головкой бедренной кости проксимально и большим и малым вертелами дистально ( показано ниже, ). Перелом шейки бедра бывает внутрикапсулярным, то есть внутри тазобедренного сустава и под капсулой фиброзного сустава.
Хотя существуют другие, более подробные системы классификации, в целом трещины классифицируются как стабильные и нестабильные. Каждая категория имеет разные варианты оперативного управления.
Лечение стабильных переломов
Устойчивые переломы не смещены, не деформируются или имеют вальгусную форму. Стабильные переломы могут не обнаруживаться на простых рентгенограммах, и может потребоваться МРТ.
Стабильные переломы могут не обнаруживаться на простых рентгенограммах, и может потребоваться МРТ.
Поскольку при консервативном лечении частота вторичного смещения составляет 40%, стабильные переломы шейки бедренной кости обычно лучше всего лечить с помощью хирургической стабилизации и немедленной мобилизации.Лечение заключается в оперативной фиксации тремя параллельными канюлированными винтами, расположенными рядом с корой шейки бедра.
Лечение нестабильных переломов
Нестабильные переломы шейки бедренной кости смещены и видны на простых рентгенограммах.
При физикальном осмотре нога пораженной стороны повернута наружу и укорачивается; степень вращения и укорочения зависит от степени смещения. Переломы со смещением у молодых пациентов обычно лечатся булавкой.Снижение выбрано, потому что риски артропластики, включая износ и расшатывание протезов, высоки для молодых пациентов, а их скорость выздоровления высока из-за отсутствия остеопороза.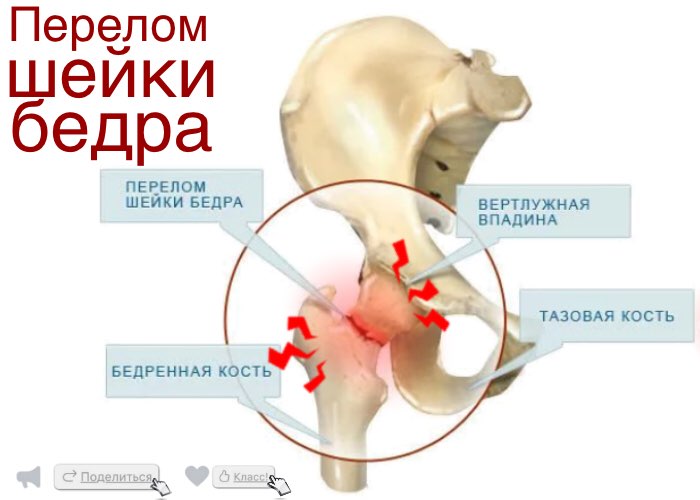 С возрастом и увеличением остеопороза частота неудач (несращение, вторичное смещение, аваскулярный некроз) увеличивается.
С возрастом и увеличением остеопороза частота неудач (несращение, вторичное смещение, аваскулярный некроз) увеличивается.
Геми- или тотальное эндопротезирование сустава связано с более низкой частотой повторных операций, чем внутренняя фиксация, и часто является лучшим вариантом для пожилых пациентов. Более молодые пациенты могут выбрать фиксацию винтами и восстановление бедра.При гемиартропластике вертлужный хрящ остается нетронутым, а имплантат сочленяется с вертлужной впадиной.
Гемиартропластика требует меньше хирургического вмешательства, чем полная замена сустава, поскольку поверхность вертлужной впадины не восстанавливается. При гемиартопластике меньше риск вывиха, потому что при этом используется голова большего размера, чем при тотальном артропластике бедра. У более активных пациентов гемиартропластика также сопряжена с риском износа вертлужного хряща и ревизии до тотального эндопротезирования бедра.
Бедренные имплантаты могут быть цементированными или бесцементными, и существует множество конструкций каждого типа.Фиксация имплантата может быть достигнута инъекцией костного цемента вокруг протеза или костным врастанием в протез. Биполярный имплант имеет две головки, поэтому движение может происходить между одной головкой и вертлужным хрящом, а также между двумя головками.
Теоретически такое расположение помогает уменьшить износ вертлужной впадины и обеспечить более подвижные движения. У униполярного имплантата есть только одна большая головка, которая сочленяется с вертлужным хрящом.
По всей видимости, клинических различий между исходами пациентов с биполярными или униполярными имплантатами с точки зрения износа вертлужной впадины и движения бедра не наблюдается.По сравнению с униполярными имплантатами, биполярные имплантаты дороже и имеют дополнительный интерфейс для протезирования. Таким образом, по-видимому, нет веских причин рекомендовать более дорогой биполярный имплант по сравнению с униполярным для пожилого пациента с переломом бедра. Если ножка плохо закреплена в проксимальном отделе бедра, любой из этих типов быстро выйдет из строя.
Полная замена сустава обычно выполняется активному пациенту или пациенту с уже существующим артритом. Во время тотальной замены сустава поверхность вертлужной впадины заменяется и внутри фиксируется металлическая чашка с полиэтиленовым вкладышем.Сочленение в области бедра происходит между головкой имплантата и полиэтиленовым вкладышем.
Решение лечить переломы шейки бедренной кости штифтом или артропластикой является спорным. Преимущества закрепления включают менее инвазивную операцию, меньшую кровопотерю и меньшую послеоперационную заболеваемость. Однако лечение булавками сопряжено с более высоким риском повторного хирургического вмешательства в будущем. Подразумевается, что артропластика приводит к более острой послеоперационной заболеваемости, но предлагает меньше повторных операций по поводу несращения, аппаратной неисправности и остеонекроза.
Мой протокол делит пациентов на три категории: пациенты с переломами без смещения, пациенты с «низкой» активностью со смещенными переломами и пациенты с «высокой» активностью со смещенными переломами. Переломы без смещения лечатся штифтом. Смещенные переломы у неактивных пациентов лечат униполярной гемиартропластикой. Смещенные переломы у высокоактивных пациентов лечат полной заменой тазобедренного сустава.
Неудачное лечение
Неудачное лечение винтами — несращение и поздний аваскулярный некроз.Несращение возникает в первую очередь из-за невозможности достичь адекватной механической стабилизации перелома. Если кость не заживает, винты соскользнут и откатятся, когда перелом разрушится.
Несращение обычно проявляется усилением боли в паху или ягодицах. Поздний аваскулярный некроз возникает в результате повреждения кровеносных сосудов, кровоснабжающих шейку и голову бедренной кости. Рентгенологический контроль до 3 лет должен выявить большинство случаев аваскулярного некроза. Лечением аваскулярного некроза или несращения является замена тазобедренного сустава.
Неудача гемиартропластики приводит к боли и эрозии вертлужной впадины. Другие осложнения включают вывих, перелом и инфекцию. Лечение неудачной гемиартропластики — это полная замена тазобедренного сустава.
Неудачи при полной замене тазобедренного сустава аналогичны неудачам при гемиартропластике: расшатывание, износ имплантата, инфекция, перелом и вывих. Лечение неудачной тотальной замены тазобедренного сустава — это ревизионная артропластика.
(вверху раздела)
(вверху страницы)
Межвертельные переломы
Межвертельные переломы — это переломы бедренной кости между большим и малым вертелами.Это экстракапсулярные переломы, то есть вне фиброзной капсулы тазобедренного сустава.
Эпидемиология межвертельных переломов аналогична эпидемиологии переломов шейки бедра. На 100 000 человеко-лет межвертельные разрывы встречаются у 34 мужчин и 63 женщин. Межвертельные переломы составляют от 38% до 50% всех переломов бедра.
Многие системы классификации, такие как система Эванса, использовались для описания межвертельных переломов бедра. Однако большинству систем недостает надежности, и в целом межвертельные переломы можно разделить на две категории: стабильные и нестабильные.Стабильные переломы — это переломы, при которых бедренная кость сломана на две или три части. Нестабильные переломы — это переломы, при которых бедренная кость сломана на четыре части или перелом имеет обратный косой характер. Обратно-косые переломы нестабильны из-за тенденции бедренной кости смещаться кнутри. Этот метод классификации помогает определить, какой метод будет использоваться для фиксации.
Двухкомпонентные переломы имеют одну линию перелома через межвертельную область.
При оценке стабильности перелома наиболее важными моментами, которые следует учитывать, являются кость латеральной опоры и большого вертела, а также кость на медиальной стороне проксимального отдела бедренной кости, называемая калькаром.
Лечение стабильных переломов
Если перелом стабильный, лечение проводится с помощью скользящего бедренного винта, прикрепленного к боковой пластине, которая навинчивается на диафиз бедренной кости. ( показан ниже ) Винт обеспечивает проксимальную фиксацию фрагмента. Он установлен внутри телескопического ствола, который позволяет защемить кость, что способствует сращиванию перелома. Боковой контрфорс должен быть целым, чтобы винт не переставал скользить.
Четырехчастная трещина имеет несколько линий перелома.Части сломанной кости включают: 1) головку бедренной кости, 2) малый вертел, 3) большой вертел и 4) оставшуюся бедренную кость. Трещины, состоящие из нескольких частей и линий излома, называются «оскольчатыми». Чем больше кусков, тем менее стабильна картина излома. Измельчение может сделать фиксацию скользящим бедренным винтом и боковой пластиной с большей вероятностью.
Лечение нестабильных переломов
Примерно 5% переломов крайне нестабильны, и направление перелома параллельно шейке бедренной кости.Такой тип перелома называется обратным косым. Высокий процент неудач возникает, если перелом лечить с помощью скользящего бедренного винта и боковой пластины. Из-за угла перелома сбоку отсутствует кость, препятствующая скольжению винта.
При нестабильных межвертельных переломах, в том числе обратных косых переломах и с подвертельным расширением, показан интрамедуллярный бедренный винт. Это устройство сочетает в себе скользящий бедренный винт и интрамедуллярный стержень.Существует множество запатентованных разновидностей, в том числе Gamma Nail (Stryker, Mahwah, NJ), Trigen Trochanteric Entry Nail, (TAN nail, Smith and Nephew, Memphis TN) и Proximal Femoral Nail (Synthes, West Chester, PA). Интрамедуллярные бедренные винты можно вводить через небольшие разрезы, а кровопотеря может быть меньше, чем при использовании бедренного винта и боковой пластины. Гвоздь действует как металлический упор, предотвращая скольжение и обеспечивая лучшую фиксацию в нестабильных местах перелома. При стабильных переломах различий между двумя устройствами не обнаружено.
При использовании короткого интрамедуллярного бедренного винта гвоздь не проходит вниз по всему стержню бедренной кости. Поперечная фиксация стержня осуществляется с помощью зажимного приспособления, предотвращающего вращение стержня внутри бедренной кости. Короткие интрамедуллярные бедренные винты могут создавать подъемник напряжения в кости у дистального винта.
При использовании длинного интрамедуллярного бедренного винта перекрестная фиксация не может быть выполнена с помощью приспособления и должна выполняться от руки под рентгеноскопией. Следовательно, перекрестная блокировка сложнее. Гвоздь проходит по всему стержню, защищая остальную часть кости от перелома в будущем.
Бедренный винт должен располагаться по центру головки бедренной кости в прочной подкорковой кости. Оценка установки бедренного винта производится путем определения расстояния между кончиком и вершиной при рентгеноскопии. Расстояние от кончика до вершины — это сумма расстояний от кончика бедренного винта до вершины головки бедренной кости, измеренных на передних и боковых рентгенограммах.
Baumgaertner et al. показали, что ни один из переломов не имел потери фиксации из-за выреза винта, когда расстояние кончик-вершина было меньше 24 мм.Когда расстояние кончик-вершина было больше 45 мм, степень выреза винта увеличивалась до 60%.
Механизмы отказа бедренного винта включают несращение, вырезание винта, поломку ногтя, неправильное сращение и хромоту. Хотя перемещение бедренного винта позволяет сжать кость и дает надежду на заживление, оно укорачивает конечность и вызывает абдукционную слабость. Большинство осложнений лечат с помощью тотального эндопротезирования тазобедренного сустава.
Подвертельные переломы
Подвертельные переломы расположены между малым вертелом и бедренным перешейком, то есть в проксимальной части диафиза бедренной кости.
Они встречаются реже, чем переломы шейки бедра и межвертельные переломы, составляя примерно от 5% до 15% переломов бедра. Подвертельные переломы менее стабильны, чем два других типа переломов бедра, и, следовательно, их сложнее исправить.
Спонтанные двусторонние переломы шейки бедра у молодого взрослого мужчины: клинический случай и обзор литературы | BMC Musculoskeletal Disorders
Пациент 33-х лет начал испытывать дискомфорт в паховой области с обеих сторон без каких-либо травм и посетил нашу амбулаторную клинику через 2 недели после начала.Месяцем ранее он начал бегать трусцой со скоростью 2 км в неделю. Медицинское интервью показало, что он стал социально замкнутым и не выходил днем в течение 3 лет, а бегал трусцой только после сумерек. Таким образом, он не получал солнечного света в течение 3 лет. Мы посчитали, что у него не было явных факторов риска, связанных с хрупкостью костей, таких как диабет II типа, хроническое заболевание почек, ревматоидный артрит, употребление алкоголя или кортикостероидов, антикоагулянтов или антипсихотических препаратов [7], на основании результатов лабораторных тестов. или медицинское собеседование.Его индекс массы тела составлял 18,2 кг / м 2 (нормальный диапазон: 18,5–25,0 кг / м 2 ) [8]. Минеральная плотность костной ткани, измеренная с помощью двойной рентгеновской абсорбциометрии в поясничном отделе позвоночника и в шейке левой бедренной кости, составила 0,639 г / см 2 (T-балл: — стандартное отклонение 3,4 [SD]) и 0,512 г / см 2 (T оценка: — 2,8 стандартное отклонение), соответственно, что считалось показателем тяжелого остеопороза. Пациент мог ходить, но с дискомфортом, и наблюдалась неанталгическая походка. Диапазон движения обоих бедер: сгибание 120 °, разгибание 0 °, отведение 30 °, приведение 20 °, внешнее вращение 30 ° и внутреннее вращение 30 °, что было в пределах нормы.
Результаты лабораторных исследований, которые были проведены во время его первого визита в нашу больницу, приведены в таблице 1. Исследование костного метаболизма пациента показало снижение уровня 25-гидроксивитамина D [25 (OH) D] (19 нг / мл). [9,10,11] и повышенный уровень P1NP (84,8 нг / мл), но уровни кальция и фосфора были в пределах нормы. Ревматоидный фактор пациента и антитела к циклическому цитруллинированному пептиду также находились в пределах нормы. Что касается статуса питания, то общий белок (7.2 г / дл) и альбумина (4,4 г / дл) также были в пределах нормы. Хотя уровень плоскоклеточного рака в его сыворотке (3,0 нг / мл) был немного повышен, при компьютерной томографии (КТ) грудной клетки не было обнаружено никаких отклонений от нормы.
Таблица 1 Лабораторные данные при первом посещении пациентаПервоначальная рентгенограмма показала двусторонние переломы шейки бедра (справа: Garden II, перелом без смещения; слева: Garden III, перелом со смещением) (рис. 1a) [12]. Что касается анатомии, то дисплазия развития не наблюдалась ни в одном из тазобедренных суставов, но в левом бедре наблюдался перекрестный знак, который является радиологическим признаком ретроверсии вертлужной впадины, связанной с бедренно-ацетабулярным соударением (рис.1а) [13]. На магнитно-резонансных изображениях отек костного мозга наблюдался на двусторонней шейке бедра и вертлужной впадине (рис. 1b и c). На насыщенном жиром изображении коронарной артерии Т2 была обнаружена линия перелома в двусторонней шейке бедренной кости и в правой субхондральной области вертлужной впадины (рис. 1c).
Рис. 1a Первоначальная рентгенограмма, показывающая двусторонний перелом шейки бедра (стрелки). Остеосклеротическое поражение наблюдалось в правой вертлужной впадине (стрелки). На левом бедре был виден знак перекрещивания (пунктирные линии).Корональное T1-взвешенное изображение (время повторения / время эха [TR / TE] = 474/14 мсек), показывающее диффузную слабую интенсивность сигнала в головке бедренной кости и нижней части шеи ( b ) и соответствующую высокую интенсивность сигнала на T2 жиронасыщенное изображение (TR / TE = 3500/87) ( c ). На изображениях коронарного отдела T1 ( b ) и T2, насыщенных жиром ( c ), была обнаружена линия перелома в двусторонней шейке бедренной кости (стрелки) и в правой субхондральной области вертлужной впадины ( c ) (наконечники стрелок). d Одновременно выполнены двусторонние остеосинтеза методом множественной фиксации в области тазобедренных суставов
Пациенту диагностирован одновременный нетравматический двусторонний перелом шейки бедра. Хотя подходящее время для остеосинтеза давно прошло (т.е. в течение 24 часов после начала) [14], двусторонний остеосинтез с использованием метода множественного закрепления был выполнен одновременно (рис. 1d), потому что пациент был молод. В послеоперационном периоде вскоре после операции были начаты ходьба с полной нагрузкой и ежедневные подкожные инъекции ацетата терипаратида (20 мкг / день).Альфакальцидол перорально (1,0 мкг / день) вводили одновременно в соответствии с информацией о безопасности [15]. Костное сращение двусторонней шейки бедренной кости и отсутствие остеонекроза головок бедренной кости были подтверждены с помощью рентгенографии и магнитно-резонансной томографии через 8 месяцев после операции, отек костного мозга на вертлужной впадине исчез (рис. 2a-c). Симптомы у пациента также исчезли.
Рис. 2a Костное сращение двусторонней шейки бедра подтверждено рентгенографией через 8 месяцев после операции.Никаких отклонений от нормы не наблюдалось ни на коронарных T1 (TR / TE = 430/14) ( b ), ни на насыщенных жиром T2 (TR / TE = 4000/84) ( c ) изображениях магнитного резонанса. Исчез отек костного мозга в области двусторонней бедренной кости и вертлужной впадины
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Сравнение минеральной плотности костной ткани головки бедренной кости на стороне без перелома бедра и на стороне перелома бедра
Остеопороз — это метаболическое заболевание со сниженной прочностью костей, которое характеризуется уменьшением костной массы, повышенной хрупкостью скелета и ухудшением структуры костной ткани. Остеопороз — наиболее частая причина переломов костей у пожилых людей. Несущая способность бедренной кости связана со многими факторами, такими как внутренние (в основном это относится к МПК и структуре кости) и внешними факторами.DXA — это метод, основанный на рентгеновских лучах, который используется для измерения aBMD поясничного отдела позвоночника или тазобедренного сустава. Однако применение DXA в клинической работе имеет следующие недостатки: (1) при измерении aBMD с помощью DXA испытуемые размещаются в определенном положении. Пациентам с переломами бедра или поясничного отдела позвоночника часто бывает трудно сидеть в таком положении; (2) DXA — это двухмерное измерение, которое предоставляет результаты измерения BMD. Он не позволяет точно измерить vBMD в конкретной области, и по-прежнему трудно идентифицировать тех пациентов, у которых наблюдается усиленный остеопороз aBMD из-за дегенеративных поражений; (3) из-за перекрытия вертлужной впадины с головкой бедренной кости текущая ROI DXA бедра не включает головку бедра.QCT — это трехмерная непроекционная техника, которая вычисляет определенные параметры, такие как объем и плотность, и данные компьютерной томографии для количественной оценки vBMD позвоночника, проксимального отдела бедренной кости, предплечья и большеберцовой кости. QCT — мощный инструмент для измерения количества и качества кости, и он имеет преимущества перед другими методами измерения плотности: (1) он может четко различать кортикальную кость и губчатую кость; (2) плотность губчатой кости в ROI менее подвержена дегенеративным изменениям; (3) он может предоставить такую информацию, как трехмерная анатомическая структура и объемная плотность.Согласно Руководству по диагностике и лечению первичного остеопороза в Китае: обновление 2017 г., для измерения vBMD поясничного отдела с целью прогнозирования риска переломов позвонков у женщин в постменопаузе и для анализа эффекта медикаментозной терапии рекомендуется использовать QCT. Точно так же для измерения vBMD бедра важно предсказать риск перелома бедра и влияние лекарственной терапии на бедро. Было высказано предположение, что МПК поясницы менее точна, чем МПК бедра, поскольку МПК поясницы может быть выше фактической МПК из-за дегенеративных изменений или кальцификации сосудов, а МПК шейки бедра или общая МПК тазобедренного сустава действуют как фактор риска переломов более непосредственно, чем МПК поясничного отдела позвоночника при переломе бедра 2 .Появляется все больше свидетельств того, что головка бедренной кости, хотя и не является местом остеопоротического перелома, является мощным дискриминатором риска перелома бедра, и этот вывод был подтвержден Valérie Danielle Bousson et al. 8 . В настоящее время QCT считается лучшим способом оценки vBMD головки бедренной кости. Однако из-за ограничений программного обеспечения ROI измерений vBMD головки бедренной кости оставалась в основном перпендикулярной длинной оси шейки бедренной кости 10 , , в то время как большинство исследований, использованных на головке бедренной кости, проводились in vitro.Но эти исследования показали ограниченное значение для клинического руководства. Модуль «3D-анализ позвоночника» в программном обеспечении QCT Pro имеет более высокое пространство для работы. Поэтому для измерения трабекулярной vBMD в различных слоях, параллельных оси шейки бедренной кости головки бедренной кости, использовался модуль «3D-анализ позвоночника». Процедура операции аналогична процедуре измерения поясничной vBMD.
В этом исследовании 2 оператора измерили vBMD губчатой кости головок бедренной кости у 149 случайно выбранных пациентов.Значения ICC для верхнего, среднего и нижнего уровней были превосходными. Это доказало, что модуль «3D-анализ позвоночника» в программном обеспечении QCT Pro обеспечивает высокую воспроизводимость при измерении головки бедренной кости. Хотя результаты нестабильны из-за ручного размещения областей интереса, после обучения не было значительных различий в измерениях между разными операторами. Это дало новый метод будущих исследований головки бедренной кости.
Трабекулярная кость примерно в 8 раз метаболически активнее кортикальной кости.Возраст считается одним из наиболее важных факторов, влияющих на плотность губчатой кости 2,12 . Как правило, женщины страдают от остеопороза чаще, чем мужчины, но все еще существуют разногласия относительно влияния гендерных различий на МПК 13,14,15 . Согласно исследованию, в котором оценивалась взаимосвязь между менопаузальным статусом, заместительной гормональной терапией, индексом массы тела, процентом жира в организме и упражнениями с остеопорозом и МПК у сингапурских женщин, результаты ускоренной потери костной массы не были очевидны у женщин в постменопаузе, и что потеря костной массы у женщин в постменопаузе можно отнести только к возрасту 6 .Фьола Йоханнесдоттир продемонстрировала, что потеря трабекулярной МПК была одинаковой у мужчин и женщин, но женщины теряли больше корковой vBMD, чем мужчины 5 . В нашем исследовании было обнаружено, что трабекулярная vBMD головки бедренной кости отрицательно коррелировала с возрастом (стандартизованные бета-коэффициенты возраста для верхнего, среднего и нижнего слоев составляли -0,579, -0,582 и -0,514 соответственно), и корреляция была статистически значимой ( P <0,05). Коэффициент гендерной регрессии был больше 0, другими словами, трабекулярная vBMD у мужчин была выше, чем у женщин, но эта корреляция не была статистически значимой ( P > 0.05). Причина этого может быть связана с тем, что исходные уровни МПК у женщин были ниже, чем у мужчин. В этом исследовании изменения трабекулярной vBMD в головке бедренной кости отрицательно коррелировали с возрастом, и аналогичным образом не наблюдалось значительной корреляции с полом. Был сделан вывод о том, что изменение трабекулярной vBMD головки бедренной кости в основном зависело от возраста, а не пола.
Существует противоречивая информация о том, является ли скорость потери МПК независимым фактором риска остеопоротических переломов и следует ли это включать в системы прогнозирования переломов 16 .Однако большинство исследований по-прежнему подтверждают, что изменение МПК шейки бедра или всего тазобедренного сустава считается важным фактором риска переломов бедра у пожилых людей 17,18 . В настоящее время из-за различных ограничений проведено мало исследований, посвященных сравнению МПК на стороне без перелома и на стороне перелома у одних и тех же пациентов с низкоэнергетическими переломами бедра 9 . В последние годы QCT позволил точно измерить структуру бедра неинвазивно in vivo.В нашем исследовании было обнаружено, что трабекулярная vBMD головки бедренной кости на стороне перелома была меньше, чем на стороне без перелома, но разница была статистически значимой только в среднем слое. В одном исследовании Chen Yi et al. количественно оценили различия в трабекулярной МПК головки бедренной кости между пациентами с переломами проксимального отдела бедренной кости и здоровыми субъектами в контрольной группе с помощью ККТ. В их исследовании было обнаружено, что для контрольной группы результаты не показали заметной разницы МПК между левой и правой головками бедренной кости ( P > 0.05). При этом МПК головки бедренной кости в группе перелома была явно ниже, чем в контрольной группе ( P <0,05) 10 . Следовательно, измерение трабекулярной vBMD в среднем слое головки бедренной кости у пожилых людей может быть полезно для прогнозирования, на какой стороне произошел первоначальный низкоэнергетический перелом бедра. Это может помочь предотвратить одновременное возникновение переломов бедра. В настоящее время DXA широко используется для диагностики остеопороза, но в Китае обычно измеряется только одна сторона бедер пациента 19 .Согласно этому исследованию, мы полагали, что измерение только одной стороны бедра с помощью DXA для диагностики остеопороза имеет серьезный недостаток.
В нашем исследовании есть некоторые ограничения, которые заключались в следующем: (1) размер выборки и количество впервые включенных в анализ низкоэнергетических переломов бедра недостаточны. Следовательно, необходимо еще больше увеличить размер выборки и улучшить репрезентативность выборки, чтобы проверить вывод этого исследования. (2) Произошли некоторые ошибки из-за ручного управления, выполняемого во время операции.Следовательно, техническим специалистам необходимо оптимизировать программное обеспечение, чтобы уменьшить количество ошибок.
В заключение, трабекулярная vBMD головки бедренной кости, измеренная модулем «3D Spine Exam Analysis» в программе QCT Pro, показала хорошую воспроизводимость. Трабекулярная vBMD в головке бедренной кости отрицательно коррелировала с возрастом, но не показала значимой корреляции с полом. Первые переломы бедра с низкой энергией более вероятны в области бедра с низкой трабекулярной vBMD. Измерение среднего слоя головки бедренной кости с помощью программного обеспечения QCT Pro может быть мощным инструментом для прогнозирования, на какой стороне может произойти первый низкоэнергетический перелом бедра.
Ранжирование остеогенного потенциала физических упражнений у женщин в постменопаузе на основе деформации шейки бедра
Abstract
Настоящее исследование направлено на оценку потенциала различных упражнений, вызывающих остеогенный ответ шейки бедренной кости в группе женщин в постменопаузе. Остеогенный потенциал был определен путем ранжирования пиковых контактных сил бедра (HCF) и соответствующих пиковых деформаций растяжения и сжатия в верхней верхней и нижней части шейки бедренной кости во время таких действий, как (быстрая) ходьба, бег и упражнения с отягощениями. .Результаты показывают, что быстрая ходьба (5–6 км / ч), бег и прыжки вызывают значительно более высокую нагрузку на шейку бедренной кости, чем ходьба со скоростью 4 км / ч, которая считается базовым упражнением для сохранения кости. Упражнения с высоким риском переломов, такие как прыжки, следует тщательно продумывать, особенно для ослабленных пожилых людей, и поэтому они могут не подходить в качестве тренировочного упражнения. Поскольку superior хрупкость шейки бедра связана с повышенным риском перелома бедра, такие упражнения, как быстрая ходьба (выше 5 км / ч) и бег, могут быть настоятельно рекомендованы для стимуляции этой конкретной области.Наши результаты показывают, что программа тренировок, включающая быструю ходьбу (выше 5 км / ч) и беговые упражнения, может увеличить или сохранить минеральную плотность костной ткани (МПК) в шейке бедра.
Образец цитирования: Pellikaan P, Giarmatzis G, Vander Sloten J, Verschueren S, Jonkers I (2018) Ранжирование остеогенного потенциала физических упражнений у женщин в постменопаузе на основе деформации шейки бедра. PLoS ONE 13 (4): e0195463. https://doi.org/10.1371/journal.pone.0195463
Редактор: Хосе Мануэль Гарсия Аснар, Университет Сарагосы, ИСПАНИЯ
Поступила: 6 декабря 2017 г .; Одобрена: 22 марта 2018 г .; Опубликован: 4 апреля 2018 г.
Авторские права: © 2018 Pellikaan et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в документе и его файле вспомогательной информации.
Финансирование: Это исследование было поддержано грантом G0526512 Фонда научных исследований (FWO-Vlaanderen www.fwo.be) S.Verschueren и за счет финансирования Materialise NV через кафедру Materialise по биомеханике для конкретных пациентов (www.materialise.com). Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Остеопороз представляет собой серьезную угрозу общественному здоровью, от которой в 2010 году страдали 27,6 миллиона мужчин и женщин в 27 странах ЕС [1], проявляющейся переломами костей с оценочной стоимостью лечения до 37 миллиардов евро.Переломы бедра являются наиболее распространенными среди всех переломов, связанных с остеопорозом, с самыми высокими показателями заболеваемости [2] среди пожилого населения. Переломы шейки бедра составляют примерно 40-50% всех переломов бедра и примерно в три раза чаще встречаются у женщин, что подчеркивает чувствительность этой специфической области. Известно, что такие упражнения, как (быстрая) ходьба, увеличивают плотность и прочность костей шейки бедра, однако остеогенный потенциал этой конкретной области во время упражнений еще предстоит определить.
Хорошо установлено и впервые описано Юлиусом Вольфом в 1892 году [3], что кость адаптирует свою микроструктуру к внешней механической среде. Основываясь на этой гипотезе, Фрост [4] разработал математическое описание адаптации костей, известное также как теория механостата. В этой теории утверждается, что кость деформируется в результате механической нагрузки, выражающейся в деформациях сжатия или растяжения, вызывая остеогенную реакцию кости, которая регулируется электрохимическими сигналами в сети остеоцитов и внеклеточной жидкости при достижении определенного порога [5]. .Хотя это пороговое значение предлагается на уровне около 1500 με [4], оно применимо только к длинным костям млекопитающих и варьируется в зависимости от конкретных участков кости, и на него влияет как история нагрузки на конкретном участке, так и такие характеристики, как скорость, объем и частота [6, 7]. И растягивающие, и компрессионные деформации считались одинаково остеогенными, так как они оба активируют остеогенные стволовые клетки в костном матриксе [8]. В последние десятилетия были разработаны различные теоретические и численные подходы для моделирования этого процесса ремоделирования кости, вызываемого механическими стимулами, такими как напряжение, деформация и плотность энергии деформации [9–11].Считается, что микроповреждения костного матрикса, неиспользование и перегрузка кости также играют важную роль в ее адаптивной реакции [4].
Таким образом, дальнейшие исследования должны быть направлены на определение оптимальной механической нагрузки на кость во время общих или специальных упражнений, учитывая различную контактную нагрузку и действующие на нее мышечные силы. В этом отношении было обнаружено, что определенные упражнения влияют на распределение минеральной плотности костной ткани (МПК), нагружая определенные участки кости. Было обнаружено, что благодаря высокому профилю воздействия такие упражнения с весовой нагрузкой, как быстрая ходьба (5–6 км / ч), бег и прыжки, увеличивают МПК шейки бедренной кости у женщин в постменопаузе [12,13].Вместо этого обычная ходьба (~ 4 км / ч [14]) не связана с изменениями МПК в шейке бедренной кости у пожилых людей [15] и поэтому может рассматриваться как базовое упражнение для сохранения кости [11,15,16]. Более того, упражнения с отягощениями, по-видимому, умеренно улучшают МПК бедра, когда они нацелены на бедра и имеют высокую интенсивность [17,18], например, 75–80% веса, который можно поднять за один раз (максимум 1 повторение). Основной движущей силой изменений МПК являются различия в деформации шейки бедренной кости во время нагрузки, запускающие локальные процессы адаптации костей.Однако эти штаммы нельзя измерить напрямую из-за инвазивности доступных методов.
Анализ методом конечных элементов (FE) в сочетании с условиями нагрузки, рассчитанными с использованием моделей опорно-двигательного аппарата, представляет собой неинвазивный метод расчета распределения деформации в определенных областях кости при различных условиях нагрузки во время нескольких упражнений. В настоящее время ни одно исследование не оценивало максимальную деформацию шейки бедренной кости во время определенных физических упражнений, чтобы оценить их потенциал ремоделирования кости.Между тем, критерий энергии деформации, введенный Huiskes et al [11], был использован Martelli et al [16], чтобы проверить, могут ли нормальная ходьба, упражнения с отягощениями и упражнениями с отягощениями вызвать остеогенный эффект в шейке бедра. Однако все упражнения с весовой нагрузкой, включенные в это исследование, выполнялись только двумя молодыми женщинами, а не группой пожилых людей, и литературные данные использовались для моделирования упражнений с отягощениями на основе данных крутящего момента суставов под определенными углами.
Целью этого исследования было оценить потенциал ремоделирования кости шейки бедренной кости во время выполнения различных упражнений у пожилых исследуемых людей. Пиковые деформации растяжения и сжатия сравнивали и относили к деформациям, наблюдаемым при обычной ходьбе со скоростью 4 км / ч, что считается базовым упражнением для сохранения костей [11,15,16].
Методы
Данные 14 пожилых женщин в постменопаузе (63,9 ± 7 лет), набранных из местного сообщества, были собраны во время нескольких физических нагрузок на трех отдельных занятиях, как это было одобрено местным комитетом по этике UZ / KU Leuven (OG032 / ML10444 (s56405)).Женщины в постменопаузе — основная целевая группа для большинства программ обучения остеопорозу. Участники с предшествующими состояниями, которые могут ограничивать их функциональное состояние, такими как боль, переломы нижних конечностей или переломы, были исключены из исследования. Письменное информированное согласие было дано всеми участниками. Сначала участников просили ходить и бегать на беговой дорожке с разрезным ремнем (Forcelink, Culemborg, Нидерланды) от 3 км / ч до максимальной достижимой скорости с самостоятельно выбранной скоростью перехода от ходьбы к бегу.В то время как все 14 испытуемых шли со скоростью 3–4 км / ч, только 7 испытуемых достигли скорости ходьбы 6 км / ч. Бег был более требовательным; 4 испытуемых бежали со скоростью 5 км / ч, 8 испытуемых — 7 км / ч и только 5 достигли максимальной скорости бега 9 км / ч. Силы реакции опоры регистрировались с помощью встроенных силовых пластин в беговой дорожке с частотой 1000 Гц и фильтровались с частотой 6 Гц. Более подробную информацию можно найти в Giarmatzis et al. 2017 [19].
Во-вторых, участников попросили выполнить прыжковое упражнение, состоящее из трех последовательных односторонних прыжков на силовой пластине (серия AMTI OR6, Уотертаун, Массачусетс, США), разделенных на фазы приземления и движения.Силы реакции земли регистрировались с частотой 1000 Гц и фильтровались с частотой 100 Гц. В обоих экспериментах была предоставлена стандартная спортивная обувь.
В-третьих, 12 из 14 испытуемых выполняли упражнения на динамическое отведение бедра (HABD) / приведение (HADD) и сгибание (HF) / разгибание (HE) в положении стоя, при этом правая нога оставалась прямой, против внешнего веса, равного 40. 60 и 80% от 1-го максимума повторения (ПМ) максимального поднимаемого веса в соответствии с рекомендациями Брауна и Вейра [20].
Во время всех упражнений кинематика была захвачена с помощью системы VICON с десятью камерами (система камер 10–15 MX, VICON, Oxford Metrics, Oxford, UK) с выборкой 100 Гц с идентичным набором маркеров [21] (Рис. 1).
Рис. 1. Набор маркеров.
Светоотражающие маркеры были размещены на костных анатомических ориентирах тела. Кластерные маркеры были размещены на верхней и нижней части ноги для лучшего отслеживания движения для этих конкретных сегментов тела. Во время ходьбы, бега и прыжков медиальные маркеры колена и лодыжки были удалены, чтобы избежать любой адаптации естественного движения в случае контакта маркера.
https://doi.org/10.1371/journal.pone.0195463.g001
Моделирование опорно-двигательного аппарата
Использовалась общая модель опорно-двигательного аппарата, разработанная Хамнером и др. [22], состоящая из 12 сегментов, 29 степеней свободы (DOF) и 92 приводов опорно-двигательного аппарата типа Хилла.Колено моделировалось как шарнир скольжения, а голеностопный сустав — как поворотный, оба имели одну степень свободы, тогда как бедро моделировалось как шарнирное соединение с тремя степенями свободы. Каждая модель была масштабирована для соответствия антропометрическим характеристикам субъекта на основе данных маркеров анатомических ориентиров на бедре, колене и лодыжке во время статического испытания. Углы суставов рассчитывались с использованием алгоритма сглаживания Калмана [23], а мышечные силы — путем статической оптимизации, минимизируя квадрат суммы всех активаций мышц.Используя анализ совместных реакций, были рассчитаны контактные силы бедра и колена (HCF и KCF), которые были выражены в местной системе координат бедра [24]. Места прикрепления мышц и направления силы определялись с помощью специального плагина Opensim [25].
Анализ методом конечных элементов (МКЭ)
Конечно-элементная модель бедренной кости была построена в Abaqus (Abaqus 6.14–1, Dassault Systèmes Corp., Провиденс, Род-Айленд, США), идентичная геометрии, используемой в модели опорно-двигательного аппарата.Геометрия бедренной кости была изменена для создания объемной сетки из 353111 тетраэдрических элементов C3D4 с общей длиной ребра 1,5 мм с использованием Mimics Innovation Suite (Materialise NV, Лёвен, Бельгия) и Patran (программное обеспечение MSC, Ньюпорт-Бич, Калифорния, США). ). Длина края была установлена на основе анализа чувствительности сетки к максимальному напряжению, деформации и плотности энергии деформации в области шейки бедра. Единицы Хаунсфилда (HU) были определены на основании компьютерной томографии бедренной кости здорового 60-летнего мужчины с толщиной среза 1.5 мм и разрешением 512 на 512 пикселей (пикс.) С размером 0,98 мм, сегментированными с помощью Mimics Innovation Suite (Materialise NV, Левен, Бельгия). КТ бедренной кости были использованы в качестве шаблона и разделены на 20 зон материала. Линейная зависимость между HU и плотностью кости, предложенная Bitsakos et al. [26] и Вахдати и др. [27] Предполагалось, что свойства материала были присвоены геометрии скелетно-мышечной модели с использованием методов деформации, которые деформировали объемную сетку геометрии скелетно-мышечной бедренной кости в соответствии с геометрией шаблона КТ перед назначением свойств материала.Материальные отношения, определенные Morgan et al. [28] использовался, чтобы связать минеральную плотность кости каждой зоны материала с их модулем Юнга (1400–17500 МПа). Коэффициент Пуассона был установлен на 0,32 для плотности костей выше 1,2 г / см3 и 0,2 для плотности костей ниже 1,2 г / см3 [29].
Расположение 26 мест прикрепления мышц из типовой модели опорно-двигательного аппарата было спроецировано к их ближайшей узловой точке (2,8 ± 1,6 мм) на поверхностной сетке бедренной кости FE. Предварительно определенный масштабный коэффициент OpenSim использовался для равномерного масштабирования объемной сетки в соответствии с антропометрией каждого субъекта с головкой бедренной кости в качестве исходной.Части мышц (#), включенные в модель: Gluteus Minimus (3), Medius (3) и Maximus (3), Biceps Femoris Short Head (1), Adductor Longus (1), Brevis (1) и Magnus (3). ), Pectineus (1), Iliacus (1), Psoas (1), Quadriceps Femoris (1), Gemellus (1), Periformis (1), Vastus Lateralis (1), Medialis (1) и Intermedius (1), а также Gastrocnemius Medialis (1) и Lateralis (1).
Физиологические граничные условия были применены в центре головки бедренной кости и оси колена и связаны с поверхностными узлами на головке бедренной кости, а также латеральными и медиальными мыщелками соответственно, аналогично Speirs et al.[30]: Граничные условия были ограничены таким образом, что центр головки бедренной кости мог отклоняться только в направлении центра оси колена без ограничения вращательных степеней свободы. Ось колена была ограничена во всех направлениях.
В случае ходьбы, условия нагрузки в 5 последовательных случаях времени, включая первый и второй пик HCF, были определены во время цикла походки и применены к модели FE, включая вычисленные силы контакта мышц и суставов.Пик HCF во время начальной и конечной фаз двойной опоры называется первым и вторым пиками ходьбы. В случае бега, условия нагрузки в 3 последовательных временных периодах, включая пик HCF, были определены для адекватного представления полного цикла походки. Репрезентативный цикл походки или бега был выбран с использованием наименьшей среднеквадратичной ошибки между кривой HCF каждого цикла и средней кривой HCF всех циклов для каждого предмета и скорости. Во время прыжков и тренировок с отягощениями в качестве единственного условия нагрузки был выбран случай пика HCF для конкретного субъекта.Для каждого условия нагрузки рассчитанные мышечные силы прикладывались к предполагаемой точке прикрепления мышц и распределялись по ближайшим соседним узловым точкам. Контактные силы бедра прикладывались к центру головки бедренной кости и распределялись по головке бедренной кости, как это было сделано для граничных условий.
Верхняя и нижняя части шейки бедренной кости были проанализированы отдельно, поскольку обе части имеют разное распределение плотности кости и подверженность переломам, причем верхняя часть более хрупкая [31,32].Таким образом, максимальное значение логарифмической деформации при растяжении (максимальное) и сжатии (минимальное) было рассчитано для верхней и нижней части шейки бедра, чтобы определить упражнения, которые особенно нагружают эти области шейки бедра. Для этого шейка бедренной кости была разделена на верхнюю и нижнюю части вдоль оси шейки бедра путем определения передней / задней оси с использованием поперечного произведения между шейкой бедра и осью Y, определенной локальной системой координат ISB бедра. [33], а верхняя / нижняя ось определяется поперечным произведением передней / задней оси и оси шейки бедра.При отсутствии измерений деформации шейки бедренной кости in vivo, средние смещения головки бедренной кости приводятся для сравнения с данными Taylor et al. [34], что позволяет косвенно проверить реакцию модели.
Статистика
Пиковая сила контакта бедра и напряжение в нижней и верхней части шейки бедра были рассчитаны и усреднены для каждого субъекта и упражнения (таблица S1). Стабилизирующее преобразование дисперсии Анскомба применялось для преобразования данных в приблизительно стандартное распределение Гаусса.Были построены линейные смешанные модели с упражнением как фиксированным эффектом и изменчивостью как случайным перехватом для учета различий между испытуемыми. Эти модели использовались для сравнения пикового усилия контакта бедра и деформации нижней и верхней части шейки бедра для всех упражнений. Для каждой линейной смешанной модели был проведен предельный дисперсионный анализ, чтобы проверить общее влияние упражнений на пиковую силу контакта бедра и основные деформации.
Ходьба со скоростью 7 км / ч была исключена из анализа, так как испытуемая выборка для этой скорости была ограничена до 2.
Результаты
Упражнения были ранжированы по усредненным пиковым значениям HCF (Рис. 2) и результирующему смещению головки бедренной кости (Рис. 3), пиковым основным деформациям при растяжении и сжатии, рассчитанным для нижней части и верхней части шейка бедра (рис. 4–7 соответственно). Упражнения со значительной разницей (p <0,05) по сравнению с обычной ходьбой со скоростью 4 км / ч (первый пик) были отмечены звездочкой. Были представлены оценки, нижние / верхние пределы и p-значения, а также результаты теста ANOVA для каждой линейной смешанной модели [Таблица S1].
Рис. 2. Ранжирование контактных сил бедра.
Средние пиковые значения HCF, выраженные в массе тела каждого субъекта [BW], ранжированные слева направо от самого высокого (синий) до самого низкого HCF (красный). Звездочки обозначают упражнения со значительно отличающимися пиковыми значениями HCF по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ), обозначенными горизонтальной линией.
https://doi.org/10.1371/journal.pone.0195463.g002
Рис. 5. Ранжирование деформаций растяжения нижней части.
Средняя пиковая деформация растяжения в μ деформации (εμ) в нижней части шейки бедренной кости, ранжированная слева направо от самой высокой (синий) до самой низкой (красный) деформации. Звездочки обозначают упражнения со значительно отличающимися пиковыми значениями деформации растяжения по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ), обозначенными горизонтальной линией.
https://doi.org/10.1371/journal.pone.0195463.g005
Рис. 6. Ранжирование деформаций растяжения верхней части.
Средняя пиковая деформация растяжения в μ деформации (εμ) в верхней части шейки бедренной кости, ранжированная слева направо от самой высокой (синий) до самой низкой (красный) деформации.Звездочки обозначают упражнения со значительно отличающимися пиковыми значениями деформации растяжения по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ), обозначенными горизонтальной линией.
https://doi.org/10.1371/journal.pone.0195463.g006
Рис. 7. Деформации сжатия.
Компрессионные напряжения в проксимальном отделе бедренной кости для (A) прыжков (толчка), (B) ходьбы 6 км / ч (второй пик), (C) ходьбы 4 км / ч (первый пик) и (D) отведения бедра при 80 % RM.
https: // doi.org / 10.1371 / journal.pone.0195463.g007
Контактная сила бедра
Прыжковая фаза прыжка установила самые высокие пиковые значения HCF (7,57 массы тела (BW)) среди всех упражнений, за ней следовали бег 7 км / ч (6,18 BW), фаза прыжковой приземления (6,13 BW), бег (8-9 км / ч, 5,80 и 6,02 BW соответственно) и быстрой ходьбой (5–6 км / ч, 4,55 и 5,38 BW, соответственно). По сравнению с обычной ходьбой со скоростью 4–5 км / ч (3.82 BW и 4.54BW соответственно) упражнения с отягощениями нагружали бедро меньше, за исключением отведения бедра на 60% (3.55 BW) и 80% (4,18 BW) РМ, где УВФ были аналогичными. Общие пиковые значения HCF варьировались от 1 BW (приведение бедра при 40% 1RM) до 7,57 BW (прыжковая тяга) (рис. 2).
Смещение головки бедренной кости
Смещение головки бедренной кости при пиковой нагрузке колебалось от 1,51 до 2,92 мм при ходьбе и от 2,57 до 4,36 мм при беге (рис. 3). Наибольший прогиб был обнаружен во время прыжка со смещением, равным 3,78 и 6,29 мм во время приземления и движения соответственно. Среднее смещение для упражнений с сопротивлением было 0.10, 0,74, 1,38 и 1,60 мм для приведения, сгибания, разгибания и отведения бедра соответственно.
Пиковая деформация растяжения
В нижней части шейки бедренной кости () прыжки вызывали самые высокие напряжения растяжения во время движения (10373 με) и приземления (9517 με) (рис. 4). Также бег и быстрая ходьба вызывали более высокие деформации растяжения в диапазоне от 1616 мкс для первого пика ходьбы со скоростью 5 км / ч до 3089 мкс для второго пика ходьбы со скоростью 6 км / ч по сравнению с первым пиком ходьбы со скоростью 4 км / ч. (1474 мкс).Все упражнения с отягощениями, за исключением отведения бедра при 80% RM (1480 με), вызывают более низкие значения напряжения. В целом, пиковая деформация растяжения в нижней части шейки бедренной кости варьировала от 284 με (приведение бедра при 40% RM) до 10373 με (прыжковое движение) (Рис. 5). Для верхней части шейки бедренной кости наибольшая деформация растяжения была обнаружена при ходьбе со скоростью 6 км / ч (второй пик — 5885 мкс) с последующим бегом со скоростью 9, 7 и 8 км / ч (5415, 4717 и 4673 мкс соответственно. ) (Рис 6). Примечательно, что все упражнения с сопротивлением вызывали более низкие величины деформации растяжения по сравнению с обычной ходьбой со скоростью 4 км / ч.В целом, пиковые основные деформации при растяжении в верхней части шейки бедра варьировались от 450 με (приведение бедра при 40% RM) до 5885 με (ходьба 6 км / ч — второй пик). В большинстве упражнений растягивающие напряжения в верхней части были выше, чем в нижней, за исключением прыжкового приземления и толчка (239% и 230%).
Пиковая деформация сжатия
В нижней части шейки бедренной кости () фаза прыжка (-10304 με) вызывала самые высокие сжимающие деформации, за которыми последовал второй пик во время ходьбы со скоростью 6 км / ч (-8644 με) (рис. 7).Величины сжимающей деформации для всех упражнений с отягощениями ниже по сравнению с обычной ходьбой со скоростью 4 км / ч. В целом, пиковая сжимающая деформация в нижней части шейки бедренной кости колеблется от -887 με (приведение бедра при 40% RM) до -10304 (прыжок-толчок) (Рис. 8). Следовательно, верхняя часть шейки бедренной кости () в основном сжимается при быстрой ходьбе (второй пик) и прыжках. Наибольшая сжимающая деформация была вызвана вторым пиком во время ходьбы со скоростью 6 км / ч (-3602 мкс), за которым следовали прыжковые движения (-3458 мкс), второй пик ходьбы со скоростью 5 км / ч (-2906 мкс) и бег на скорости 9 км / ч (-2552 мкс) (рис.9).В целом, пиковые основные деформации сжатия в верхней части шейки бедра колеблются от -377 με (приведение бедра при 40% RM) до -3602 με. Для всех упражнений сжимающие нагрузки в нижней части были выше, чем в верхней.
Рис. 8. Распределение деформаций сжатия нижней части.
Средние пики компрессионных деформаций в μ деформации (εμ) в нижней части шейки бедренной кости, ранжированные слева направо от самой высокой (синий) до самой низкой (красный) деформации. Звездочки обозначают упражнения со значительно отличающимися пиковыми значениями деформации сжатия по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ), обозначенными горизонтальной линией.
https://doi.org/10.1371/journal.pone.0195463.g008
Рис. 9. Ранжирование деформаций сжатия верхней части.
Средние пики компрессионных деформаций в μ деформации (εμ) в s-части шейки бедренной кости, ранжированные слева направо от самой высокой (синий) до самой низкой (красный) деформации. Звездочки обозначают упражнения со значительно отличающимися пиковыми значениями деформации сжатия по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ), обозначенными горизонтальной линией.
https: // doi.org / 10.1371 / journal.pone.0195463.g009
Обсуждение
Настоящее исследование было направлено на оценку остеогенного потенциала шейки бедренной кости для различных упражнений путем расчета и сравнения пиковых деформаций сжатия и растяжения, возникающих в нижней и верхней части шейки бедра в группе женщин в постменопаузе. Прыжки, бег и быстрая ходьба на большинстве скоростей приводят к значительно более высоким деформациям сжатия и растяжения в шейке бедренной кости по сравнению с ходьбой со скоростью 4 км / ч, что, возможно, вызывает остеогенный эффект в этой конкретной области (Таблица 1).
Таблица 1. Упражнения, которые вызвали значительно больший (●) или меньший (●●) (p <0,05) контакт бедра или напряжение, чем ходьба 4 км / ч (пик 1 st ) в шейке бедра (нижний и верхний часть).
https://doi.org/10.1371/journal.pone.0195463.t001
Отсутствие данных о деформации шейки бедра in vivo во время упражнений не позволяет проводить прямое сравнение с полученными результатами деформации. Однако рассчитанные смещения головки бедра при максимальной нагрузке на бедро во время ходьбы достаточно малы (<3 мм), чтобы считаться физиологическими [34,35] и, следовательно, могут служить косвенным подтверждением деформаций, рассчитанных в нашем исследовании [30].
Не все упражнения требовали значительно более высоких нагрузок на шейку бедренной кости, чем ходьба со скоростью 4 км / ч (Таблица 1), в результате чего в большинстве случаев упражнения с отягощениями получали более низкие оценки. Из всех упражнений, протестированных в исследовании, прыжки (приземление и толчок) привели к самым высоким сжимающим и растягивающим напряжениям в нижней части шейки бедра. Быстрая ходьба (5–6 км / ч, 2 nd пик) привела к более высоким деформациям сжатия в нижней и верхней части и более высокой деформации растяжения в верхней шейке бедра по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ). ).Однако только упражнения с отягощениями при 80% RM вызывали аналогичные деформации шейки бедра. При более низкой интенсивности, чем 80% RM, упражнения с отягощениями вызывают значительно меньшую нагрузку на шейку бедра по сравнению с ходьбой со скоростью 4 км / ч (пик 1 st ). Эти результаты частично согласуются с результатами нескольких клинических испытаний, которые предполагают, что программа интервенции быстрой ходьбой [13,36,37] и прыжки (вертикальные / разнонаправленные) [38-40] могут вызвать повышение МПК шейки бедренной кости у пожилых людей. .Следовательно, в противоречие с предыдущими исследованиями [41,42], наши результаты предполагают отсутствие или даже отрицательное влияние упражнений с отягощениями на бедра на МПК шейки бедра, за исключением интенсивностей выше 80% RM. Поэтому сами по себе эти упражнения кажутся неподходящими для увеличения или поддержания МПК шейки бедренной кости у людей с высоким риском остеопоротического перелома.
Результаты показывают, что наибольшие напряжения возникают при упражнениях с нагрузкой, таких как ходьба, бег и прыжки. Интересно, что наши результаты показывают, что некоторые упражнения со схожими ВЧС, такие как ходьба со скоростью 4 км / ч (второй пик) и HABD с 60% RM, могут вызывать различное распределение деформации в шейке бедра.В то время как для прыжков HCF и рейтинг деформации высоки в обеих областях шейки бедренной кости, это не относится ко второму пику ходьбы, который вызывает более высокие растягивающие деформации как в нижней, так и в верхней части и более высокие компрессионные деформации в верхней части бедренной кости. шеи по сравнению с их соответствующим ранжированием ЛПУ (рис. 2–7). Напротив, упражнения с одной только мышечной активностью, похоже, не приводят к подобным напряжениям. Большинство упражнений с отягощениями требуют значительно меньших нагрузок и нагрузок, чем ходьба со скоростью 4 км / ч (Таблица 1).Следует отметить, что распределение деформации из-за контактных сил бедра, растяжения в верхней и сжимающей в нижней части, также модулируется стратегией набора мышц. Большие мышцы, такие как ягодичные мышцы, становятся активными во время цикла походки, чтобы противодействовать моменту сустава и влиять на локальное распределение деформации в шейке бедренной кости, создавая сжимающие деформации в верхней и растягивающие деформации в нижней части. Таким образом, в целом уменьшается нагрузка при ходьбе и беге.Это может объяснить разницу между первым и вторым пиками ходьбы, поскольку ягодичные мышцы просто активны во время первого пика. В результате деформации сжатия и растяжения для второго пика всегда выше по сравнению с первым пиком ходьбы. Таким образом, наши результаты предполагают, что высокие значения HCF тесно связаны с распределением деформации в проксимальной части бедренной кости и зависят от изгиба и скручивания в результате локального действия мышц, а также от HCF. Последнее может объяснить более низкую деформацию растяжения при сгибании / разгибании бедра и отведении / приведении бедра при 80% RM в верхней части шейки бедра в нашем исследовании по сравнению со значениями, указанными Martelli et al.
Однако остеогенный потенциал упражнения зависит не только от степени деформации, но и от риска перелома, который необходимо учитывать при выборе тренировочных упражнений. В линейной FEA фракция костной ткани, превышающая определенный порог, часто используется как определение отказа. Критерий Пистойи утверждает, что если 2% ткани превышает эффективную деформацию в 7000 μ деформаций (43), вероятно, произойдет перелом. Используя этот критерий, прыжки будут рассматриваться как упражнение с высоким риском переломов у пожилых людей и поэтому могут не подходить в качестве тренировочного упражнения.
Ограничения
В этом исследовании использовался рабочий процесс, сочетающий моделирование опорно-двигательного аппарата и FEA, чтобы адекватно представить механическую среду, включая все мышцы и силы реакции, действующие на бедренную кость во время различных физических упражнений. Однако этому подходу присущи ограничения. Расчет мышечных сил и, следовательно, суставных сил зависит от используемой модели и техники оптимизации. Было обнаружено, что статическая оптимизация удовлетворительно воспроизводит паттерны мышечной активации во время ходьбы [43,44] и прыжков [45], хотя величины создаваемой силы все еще остаются недействительными из-за невозможности получения данных in vivo.
Другие факторы, такие как граничные условия модели, свойства материала и геометрия, могут в определенной степени повлиять на наши результаты. КТ бедренной кости здорового 60-летнего мужчины было выбрано в качестве шаблона для оценки материальных свойств пожилого женского населения, учитывая, что шаблон HU был близок к среднему нормированному распределению HU для 9 пожилых людей в постменопаузе. по их диапазону HU. Однако различия в свойствах материалов, например более низкая МПК, присутствующая в популяции остеопорозов, будет демонстрировать более высокие напряжения из-за более низкого модуля упругости по сравнению со здоровой популяцией и, следовательно, может изменить наши результаты.В качестве альтернативы можно было использовать BMD образцов трупа [16,35,46]. Однако, учитывая хрупкость этих доноров, свойства материала не были бы репрезентативными для более активного пожилого населения, которое, вероятно, будет влиять на BMD и свойства материала из-за более частой механической нагрузки.
В текущем исследовании бедренная кость с идентичной геометрией общей модели опорно-двигательного аппарата, равномерно масштабированной для представления антропометрии субъекта, использовалась для всех субъектов в FEA.В результате геометрические вариации проксимального отдела бедренной кости, которые по своей сути влияют на расчетные деформации для каждого пациента, не были учтены в текущем исследовании. Однако этот подход гарантирует динамическое соответствие между геометрией опорно-двигательного аппарата и модели FE. Поэтому дальнейшие исследования будут сосредоточены на включении геометрии, зависящей от предмета, как в модели опорно-двигательного аппарата, так и в модели FE, а также на свойствах материала, нагрузке и граничных условиях для конкретного предмета, чтобы получить больше оценок физиологического напряжения в этой конкретной группе.
Если применить критерий неудачи, прыжки будут рассматриваться как упражнение с высоким риском перелома. Однако такие критерии зависят от геометрии кости, сетки, свойств материала и условий нагрузки, и их следует интерпретировать с осторожностью, учитывая худшее физическое состояние пожилых людей [47]. Тем не менее, мы считаем, что выводы, основанные на относительном сравнении величин деформации, остаются в силе до тех пор, пока объем, частота и продолжительность каждого упражнения и программа тренировок являются адекватными.Это также указывает на необходимость проведения дополнительных клинических исследований влияния деформации на МПК в проксимальном отделе бедренной кости для определения остеогенного потенциала конкретных тренировочных упражнений.
Заключение
Настоящее исследование представляет собой сравнительный анализ данных о деформации верхней и нижней части шейки бедра во время потенциально остеогенных упражнений, выполняемых здоровыми женщинами в постменопаузе. Сравнение величин деформации и пиковых значений HCF для различных упражнений показало, что такие факторы, как стратегия набора мышц, влияют на распределение деформации, особенно в верхней части шейки бедра.Поскольку хрупкость верхней части шейки бедра связана с повышенным риском перелома шейки бедра [32,48–52], такие упражнения, как быстрая ходьба и бег, могут быть настоятельно рекомендованы для стимуляции этой конкретной области с целью устранения хрупкости шейки бедра. Следует с осторожностью подходить к использованию прыжков, поскольку сообщается о высоких деформациях и риске переломов. В заключение, наши результаты показывают, что программа тренировок, включающая быструю ходьбу (выше 5 км / ч) и беговые упражнения, может увеличить или сохранить МПК шейки бедра.Дальнейшая работа будет направлена на включение более конкретных деталей в модели опорно-двигательного аппарата и модели FE. В конечном итоге, модель адаптации плотности костной ткани может быть реализована для оценки остеогенного ответа с течением времени и эффективности конкретной программы тренировок в предотвращении потери костной массы в шейке бедренной кости.
Благодарности
Авторы хотели бы поблагодарить всех участников этого исследования за их выдающееся сотрудничество.
Список литературы
- 1.Hernlund E, Svedbom A, Ivergård M, Compston J, Cooper C, Stenmark J, et al. Остеопороз в Европейском Союзе: медицинское лечение, эпидемиология и экономическое бремя. Арка Остеопорос. 2013 январь; 8 (1-2): 136.
- 2. Boonen S, Dejaeger E, Vanderschueren D, Venken K, Bogaerts A, Verschueren S и др. Возникновение и профилактика остеопороза и остеопоротических переломов у пожилых людей: гериатрическая перспектива. Лучшая практика Res Clin Endocrinol Metab. Elsevier Ltd; 2008. 22 (5): 765–85.pmid: 156
- 3. Frost HM. От закона Вольфа к парадигме Юты: понимание физиологии костей и ее клинического применения. Vol. 262, Анатомическая запись. 2001. с. 398–419.
- 4. Frost HM. Костный механостат: обновление 2003 года. Анат Рек. Интернет-библиотека Wiley; 2003. 275А (2): 1081–101.
- 5. Бассет КАЛ, Беккер РО. Генерация электрического потенциала костью в ответ на механическое воздействие. Наука (80-). Американская ассоциация развития науки; 1962. 137 (3535): 1063–4.
- 6. Kemmler W, Stengel S Von. Физические упражнения и переломы, связанные с остеопорозом: перспективы и рекомендации ученых в области спорта и физических упражнений. Phys Sportsmed. 2011. 39 (1): 142–57. pmid: 21378497
- 7. Бивенер А. Факторы безопасности в прочности костей. Calc Tiss Int. 1993; 53: S68–74.
- 8. Чен JC, Джейкобс CR. Механически индуцированная фиксация стволовых клеток по остеогенному клону. Stem Cell Res Ther. 2013 Сен; 4 (5): 107. pmid: 24004875
- 9.Картер ДР. Истории механической нагрузки и ремоделирование кортикальной кости. Calcif Tissue Int. Springer; 1984. 36 (1): S19–24.
- 10. Cowin SC. Механическое моделирование процесса адаптации к стрессу в кости. Calcif Tissue Int. Springer; 1984. 36 (1): S98–103.
- 11. Хуэйскес Р., Вайнанс Х., Груотенбоер Х. Дж., Далстра М., Фудала Б. и TJS. Прикладной анализ теории адаптивного ремоделирования костей. J Biomech. 1987; 20: 1135–50. pmid: 3429459
- 12. Мартин-Сент-Джеймс М., Кэрролл С.Метаанализ воздействия упражнений на потерю костной массы в постменопаузе: случай программ упражнений со смешанной нагрузкой. Br J Sports Med. 2009 декабрь; 43 (12): 898–908. pmid: 18981037
- 13. Мартин-Сент-Джеймс М., Кэрролл С. Мета-анализ ходьбы для сохранения минеральной плотности костей у женщин в постменопаузе. Кость. 2008 сентябрь; 43 (3): 521–31. pmid: 18602880
- 14. Ким WS, Ким EY. Сравнение самостоятельно выбранной скорости ходьбы пожилых людей с самостоятельно выбранной медленной, умеренной и быстрой ходьбой молодых людей.Ann Rehabil Med. 2014. 38 (1): 101–8. pmid: 24639933
- 15. Никандер Р., Сиеванен Х., Хейнонен А., Дали Р.М., Ууси-Раси К., Каннус П. Целевые упражнения против остеопороза: систематический обзор и метаанализ для оптимизации прочности костей на протяжении всей жизни. BMC Med. 2010; 8: 47. pmid: 20663158
- 16. Martelli S, Kersh ME, Schache AG, Pandy MG. Напрягайте энергию шейки бедра во время упражнений. J Biomech. Эльзевир; 2014; 47 (8): 1784–91. pmid: 24746018
- 17.Мартин-Сент-Джеймс М., Кэрролл С. Тренировка с отягощениями высокой интенсивности и потеря костной массы в постменопаузе: метаанализ. Osteoporos Int. 2006 Янв; 17 (8): 1225–40. pmid: 16823548
- 18. Гомес-Кабельо А., Ара И., Гонсалес-Агуэро А., Касахус Дж. А., Висенте-Родригес Г. Влияние тренировок на костную массу у пожилых людей: систематический обзор. Sports Med. 2012. 42 (4): 301–25. pmid: 22376192
- 19. Giarmatzis G, Jonkers I, Baggen R, Verschueren S. У пожилых людей меньшая нагрузка на тазобедренный сустав только во время бега, чем при ходьбе, по сравнению с молодыми людьми.Поза походки. Elsevier B.V .; 2017; 53: 155–61. pmid: 28161687
- 20. Браун LE, Weir JP. Рекомендация I по процедурам ASEP: Точная оценка мышечной силы и мощности. An Int Electron J. 2001; 4 (3): 1–21.
- 21. Джарматцис Г., Йонкерс И., Весселинг М., Ван Россом С., Вершуерен С. Нагрузка на бедро, измеренная по силе контакта бедра при разных скоростях ходьбы и бега. J Bone Miner Res. 2015; 31 (4): 1431–40.
- 22. Хамнер С.Р., Сет А., Дельп С.Л.Вклад мышц в толчок и поддержку во время бега. J Biomech. Октябрь 2010 г.; 43 (14): 2709–16. pmid: 20691972
- 23. Де Гроот Ф., Де Лает Т., Йонкерс И., Де Шуттер Дж. Сглаживание Калмана улучшает оценку кинематики и кинетики суставов при анализе походки человека на основе маркеров. J Biomech. 2008 декабрь; 41 (16): 3390–8. pmid: 114
- 24. Стил К.М., ДеМерс М.С., Шварц М.Х., Delp SL. Сжимающая тибио-бедренная сила во время походки приседая. Поза походки. Эльзевьер Б.V .; 2012. 35 (4): 556–60. pmid: 22206783
- 25. ван Аркель Р.Дж., Моденезе Л., Филлипс Банкомат, Джефферс Дж.Р. Отведение бедра может предотвратить нагрузку на задний край при замене бедра. J Orthop Res. 2013 август; 31 (8): 1172–9. pmid: 23575923
- 26. Бицакос С., Кернер Дж., Фишер И., Эмис А.А. Влияние мышечной нагрузки на симуляцию костного ремоделирования проксимального отдела бедренной кости. J Biomech. 2005. 38 (1): 133–9. pmid: 15519348
- 27. Вахдати А., Уолшартс С., Йонкерс И., Гарсия-азнар Дж. М. М., Слотен Дж. Вандер, Ленте Г. Х. Ван и др.Роль индивидуальной костно-мышечной нагрузки в прогнозировании распределения плотности костной ткани в проксимальном отделе бедренной кости. J Mech Behav Biomed Mater. Эльзевир; 2013 декабрь; 30: 244–52. pmid: 24342624
- 28. Морган Э. Ф., Байрактар Х. Х., Кивени TM. Отношения модуля упругости губчатой кости к плотности зависят от анатомической области. J Biomech. Июль 2003; 36 (7): 897–904. pmid: 12757797
- 29. Гарсия Дж. М., Мартинес М. А., Добларе М. Анизотропная модель адаптации внутренней и внешней кости, основанная на сочетании технологий CAO и механики сплошных повреждений.Вычислительные методы Biomech Biomed Engin. 2001 Янв; 4 (4): 355–77. pmid: 11328645
- 30. Спейрс А.Д., Хеллер М.О., Дуда Г.Н., Тейлор В.Р. Физиологически обоснованные граничные условия в моделировании методом конечных элементов. J Biomech. 2007. 40 (10): 2318–23. pmid: 17166504
- 31. Милованович П., Джонич Д., Маршалл Р.П., Хан М., Николич С., Живкович В. и др. Микроструктурные основы особой уязвимости надбоковой губчатой кости шеи у женщин в постменопаузе с переломами бедра.Кость. Elsevier Inc .; 2012; 50 (1): 63–8. pmid: 21964412
- 32. Johannesdottir F, Poole KES, Reeve J, Siggeirsdottir K, Aspelund T, Mogensen B, et al. Распределение кортикальной кости в шейке бедренной кости и переломе бедра: проспективный анализ методом случай-контроль 143 случайных переломов бедра; Исследование AGES-REYKJAVIK. Кость. Elsevier Inc .; 2011. 48 (6): 1268–76. pmid: 21473947
- 33. Бейкер Р. Рекомендация ISB по определению систем координат суставов для сообщения о движении суставов человека — часть I: голеностопный сустав, бедро и позвоночник.J Biomech. Эльзевир; 2003. 36 (2): 300–2. pmid: 12547371
- 34. Тейлор М.Э., Таннер К.Е., Фриман МАР, Йеттрам А.Л. Распределение напряжения и деформации в интактной бедренной кости: сжатие или изгиб? Med Eng Phys. 1996. 18 (2): 122–31. pmid: 8673318
- 35. Андерсон Д.Е., Мэдиган М.Л. Влияние возрастных различий в нагрузке на бедренную кость и минеральной плотности костной ткани на деформации проксимального отдела бедренной кости во время контролируемой ходьбы. J Appl Biomech. Общественный доступ NIH; 2013; 29 (5): 505.pmid: 23185080
- 36. Хоу Т.Э., Ши Б., Доусон Л.Дж., Дауни Ф., Мюррей А., Росс С. и др. Упражнения для профилактики и лечения остеопороза у женщин в постменопаузе. Кокрановская база данных Syst Преподобный Чичестер, Великобритания: John Wiley & Sons, Ltd; 6 июля 2011 г .; (7): CD000333. pmid: 21735380
- 37. Ма Д., Ву Л., Хе З. Влияние ходьбы на сохранение минеральной плотности костей у женщин в перименопаузе и постменопаузе: систематический обзор и метаанализ. Менопауза. 2013. 20 (11): 1216–26.pmid: 24149921
- 38. Бейли Ча, Брук-Уэйвелл К. Оптимальная частота упражнений для здоровья костей: рандомизированное контролируемое испытание высокоэффективного одностороннего вмешательства. Кость. Elsevier Inc .; 2010 Апрель; 46 (4): 1043–9. pmid: 20004758
- 39. Эллисон С.Дж., Фолланд Дж. П., Ренни В. Дж., Саммерс Г. Д., Брук-Уэйвелл К. Упражнения с высокой ударной нагрузкой увеличивают минеральную плотность кости шейки бедра у пожилых мужчин: рандомизированное одностороннее вмешательство. Кость. Elsevier Inc .; 2013 Апрель; 53 (2): 321–8.pmid: 23291565
- 40. Allison SJ, Poole KES, Treece GM, Gee AH, Tonkin C, Rennie WJ и др. Влияние высокоэффективных упражнений на содержание минералов в кортикальных и трабекулярных костях и трехмерное распределение в проксимальном отделе бедренной кости у пожилых мужчин: рандомизированное контролируемое одностороннее вмешательство. J Bone Miner Res. 2015; 30 (9): 1709–16. pmid: 25753495
- 41. Келли Г.А., Келли К.С., Тран З. В. Тренировки с отягощениями и минеральная плотность костей у женщин: метаанализ контролируемых испытаний.Am J Phys Med Rehabil. 2001 Янв; 80 (1): 65–77. pmid: 11138958
- 42. Керр Д., Экланд Т., Маслен Б., Мортон А., Принц Р. Тренировки с отягощениями в течение 2 лет увеличивают костную массу у женщин в постменопаузе с высоким содержанием кальция. J Bone Miner Res. 2001 Янв; 16 (1): 175–81. pmid: 11149482
- 43. Андерсон ФК, Панди МГ. Решения по статической и динамической оптимизации походки практически эквивалентны. J Biomech. 2001 февраль; 34 (2): 153–61. pmid: 11165278
- 44. Modenese L, банкомат Phillips.Прогнозирование контактных сил бедра и активации мышц при ходьбе с разной скоростью. Multibody Syst Dyn. 2011 ноябрь; 28 (1-2): 157–68.
- 45. Мохтарзаде Х., Перратон Л., Фок Л., Муньос М.А., Кларк Р., Пивонка П. и др. Сравнение методов оптимизации и степеней свободы коленного сустава при прогнозировании мышечной силы при приземлении на одной ноге. J Biomech. Эльзевир; 2014 авг .; 1–6.
- 46. Эдвардс В.Б., Миллер Р.Х., Деррик Т.Р. Деформация бедренной кости во время ходьбы, рассчитанная на основе мышечных сил на основе статической и динамической оптимизации.J Biomech. Эльзевир; 2016; 49 (7): 1206–13. pmid: 26994784
- 47. Энгельке К., ван Ритберген Б., Циссет П. FEA для измерения прочности костей: обзор. Vol. 14, Клинические обзоры костного и минерального метаболизма. Springer US; 2016. с. 26–37.
- 48. Белл К.Л., Ловеридж Н., Пауэр Дж., Гаррахан Н., Стэнтон М., Лант М. и др. Структура шейки бедра при переломе бедра: потеря кортикальной кости в нижне-переднем и верхнезаднем отделах. J Bone Miner Res. 1999. 14 (1): 111–9. pmid: 9893072
- 49.Thomas CDL, Mayhew PM, Power J, Poole KES, Loveridge N, Clement JG и др. Трабекулярная кость шейки бедра: потеря с возрастом и роль в предотвращении переломов. 2009. 24 (11): 1808–18. pmid: 19419312
- 50. Пул КЕС, Мэйхью П.М., Роуз С.М., Браун Дж. К., Биркрофт П. Дж., Ловеридж Н. и др. Изменение структуры шейки бедра на протяжении жизни взрослой женщины. J Bone Miner Res. 2010. 25 (3): 482–91. pmid: 19594320
- 51. Ловеридж Н., Пауэр Дж., Рив Дж., Бойд А.Плотность минерализации костной ткани и хрупкость шейки бедра. Кость. 2004. 35 (4): 929–41. pmid: 15454100
- 52. Мэйхью П.М., Томас С.Д., Клемент Дж. Г., Ловеридж Н., Бек Т. Дж., Бонфилд В. и др. Связь между возрастом, корковой стабильностью шейки бедра и риском перелома бедра. Ланцет. 2005. 366 (9480): 129–35. pmid: 16005335
Остеотомия бедренной кости: обзор
Остеотомия бедра — это хирургическая процедура, выполняемая для исправления определенных деформаций бедренной кости — длинной кости в верхней части голени — и тазобедренного сустава.Хирурги-ортопеды выполняют операцию, которая включает разрезание кости, чтобы выровнять ее и восстановить более нормальную анатомию, тем самым решая или предотвращая проблемы, связанные с деформацией. Эти проблемы могут включать повреждение суставного хряща в тазобедренном суставе, разрывы верхней губы (структура хряща в форме полумесяца, которая проходит по краю тазобедренной впадины) и различные формы соударения бедра — ненормальный контакт между двумя костями, которые встречаются в суставе. тазобедренный сустав.
Чтобы лучше понять эти деформации, полезно рассмотреть нормальное бедро.Этот шарнирный сустав расположен там, где бедренная кость (бедренная кость) встречается с тазовой костью. Бедренная кость является самой большой костью в теле и обеспечивает необходимое соединение суставов с телом, а также поддержку и выравнивание ноги. Верхний сегмент бедра, шейка бедра, изгибается и наклоняется вперед по направлению к тазу. В верхней части бедренной кости находится головка бедренной кости, которая входит в полость тазовой кости, которая образует впадину, также известную как вертлужная впадина; вместе образуют тазобедренный сустав.Поверхности сустава покрыты гладким амортизирующим слоем, называемым суставным хрящом. Суставной хрящ поглощает нагрузку и позволяет костям плавно скользить. Как показано, в здоровом бедре имеется идеальная посадка, а головка бедра надежно располагается в вертлужной впадине [Рисунок 1].
Рис. 1. Нормальная анатомия бедренной кости и тазобедренного сустава.
Угол шейки бедра к диафизу бедренной кости называется версией.Это можно рассматривать как «скручивание» или «перекрут» бедренной кости. Нормальный вариант — это угол наклона вперед 12-15 градусов. У людей с версией деформации шейка бедра может быть повернута либо слишком далеко вперед — состояние, называемое чрезмерной антеверсией, либо слишком далеко назад, что называется ретроверсией. Оба эти условия приводят к тому, что шаровидная часть тазобедренного сустава расположена под нездоровым углом к чашечной части гнезда, и могут привести к повреждению поверхностей тазобедренного сустава и окружающих структур [Фиг.2].
Рисунок 2: Бедренная шейка Версия:Рисунок 2A *: Левое бедро, вид сверху. Нормальный антеверсион бедренной кости примерно 15 °.
Рисунок 2B *: Чрезмерная антеверсия бедренной кости;
Слева; положение головки бедренной кости вперед с прямой стопой.
В этом положении головка подвывихивается из передней части сустава.
Справа; Большинство пациентов с антеверсией тазобедренного сустава компенсируют это ходьбой носками, чтобы лучше удерживать головку бедренной кости внутри вертлужной впадины и минимизировать боль.
Рисунок 2C *: Чрезмерная ретроверсия бедренной кости;
Слева; положение отведенной назад головки бедренной кости с прямой стопой.
В этом положении шейка бедра упирается в переднюю часть вертлужной впадины.
Справа; Большинство пациентов с ретроверсией тазобедренного сустава компенсируют это ходьбой, используя походку с разложенными носками
, чтобы избежать соударения бедра и боли.
Человек с чрезмерной антеверсией тазобедренного сустава, чтобы поддерживать более стабильное положение тазобедренного сустава, будет инстинктивно иметь тенденцию ходить с носками, направленными к середине тела («пальцы ног»).Люди с чрезмерной антеверсией бедра не только испытывают дискомфорт в бедре, но и подвержены риску разрыва верхней губы и развития артрита, поскольку хрящ, выстилающий сустав, поврежден.
Люди с ретровертированными бедрами склонны ходить с вывернутыми ногами («расставленные носки»). В результате неправильного совмещения головки бедренной кости в вертлужной впадине увеличивается удар по краям сустава во время движения бедра. В некоторых случаях может присутствовать выступ или выступ дополнительной кости, который ограничивает или блокирует нормальное движение тазобедренного сустава.Когда это состояние — также известное как удар бедра, бедренно-ацетабулярный удар или FAI — возникает из-за гребня избыточной кости на шейке бедра, оно известно как удар кулачка ; если гребешок кости развивается вдоль края лунки или вертлужной впадины, состояние называется соударение клещей .
«В некоторых случаях у пациента также может быть аномалия в тазобедренном суставе или вертлужной впадине», — объясняет Роберт Л. Були, доктор медицины, младший лечащий хирург-ортопед и член Службы сохранения тазобедренного сустава.«Вертлужная впадина также может быть чрезмерно антевертирована, состояние, при котором бедро становится весьма нестабильным и подвержено риску вывиха или ретроверта, вызывающего удар».
Аномалии угла между шейкой бедренной кости и диафрагмой бедренной кости также могут потребовать хирургической коррекции. Уменьшение угла шейки и вала называется тазиком или варусным выравниванием. Увеличенный угол шейки и диафиза называется вальгусным тазом или вальгусным выравниванием [Рисунок 3] . Эти аберрации также могут вызывать боль в бедре и дегенерацию.
Рис. 3. Угол между шейкой и стержнем бедренной кости;
3A: Нормальный угол шейки / диафиза бедренной кости;
3B: Coxa Valga: Увеличенный угол шейки / диафиза бедренной кости;
3C: Coxa Vara: Уменьшение угла шейки / вала.
Нарушения вращения или версии, а также coxa vara и coxa valga чаще встречаются у женщин, чем у мужчин, и могут присутствовать при рождении или могут развиться к моменту созревания скелета. Часто эти деформации присутствуют на обеих ногах. Однако они также могут возникнуть в результате травмы или перелома бедренной кости, например, в результате автомобильной аварии.Для пациентов, родившихся с этими состояниями, симптомы обычно становятся более заметными, когда им исполняется 20 лет. Диагностика может быть сложной, поскольку источник проблемы — вызывающая боль или затруднения при ходьбе, сидении или стоянии — может быть не сразу очевиден. Однако при отсутствии лечения эти аномалии могут привести к развитию разрывов губ, импинджмента и / или прогрессирующего артрита тазобедренного сустава.
«Важно отметить, что у маленьких детей движение пальцев ног или наружу является нормальным паттерном походки во время развития скелета, который разрешится сам по себе», — сказал доктор.Булы добавляет. «Однако такие модели походки, которые сохраняются в подростковом возрасте, могут быть признаком того, что молодой человек должен быть обследован на предмет аномалий выравнивания бедра и ноги».
Версия для диагностики и отклонения от нормы угла вала
Многие пациенты сначала обращаются за медицинской помощью, потому что они испытывают боль или ограничивают подвижность. При любом типе боли в бедре ортопеды тщательно исследуют анамнез пациента и проводят физический осмотр. Во многих случаях будет заказана специальная визуализация, такая как МРТ и / или компьютерная томография.
«Если мы подозреваем, что у пациента аномалия бедренной версии или аномальный угол шейки и диафиза бедренной кости, мы обращаем особое внимание на степень этих углов», — говорит д-р Були. «КТ дает нам лучший обзор костной ткани. анатомия и совмещение, а современные технологии позволяют нам получать эти изображения с минимальным облучением пациента ». Если операция становится необходимой, эти изображения предоставляют хирургу важную информацию, которая помогает исправить угол. Кроме того, если состояние пациента особенно сложное, хирург-ортопед может попросить создать трехмерную пластиковую модель бедра пациента на основе сканированных изображений, которая также служит хирургическим ориентиром [Рисунки 4 и 5].
Рис. 4A: Слева: обычный рентгеновский снимок таза, показывающий оба бедра;
4B: Справа: 3D-модель бедра пациента, созданная из изображений компьютерной томографии.
Это изображение ясно показывает чрезмерное антеверсии и «незакрытие» головки бедренной кости.
Рис. 5A: Слева: одно из нескольких изображений, полученных во время компьютерной томографии, показывающих анатомию и выравнивание костей;
5B: Справа: 3D-модель бедра пациента, созданная из изображений компьютерной томографии, которая демонстрирует удар
, возникающий при сгибании бедра.
Лечение
В некоторых случаях пациенты с деформацией тазобедренного сустава являются кандидатами на артроскопические процедуры, минимально инвазивные операции, при которых хирург использует миниатюрную камеру и инструменты для решения таких проблем, как ослабление или повреждение ткани или удаление костных гребней, вызывающих соударение. Остеотомия бедренной кости рекомендуется тем пациентам с разновидностями деформации и угловыми отклонениями, которые нельзя исправить другими способами, тем, кто испытывает боль и ограничение движений из-за своего состояния, а также тем, у кого повреждение хряща может прогрессировать или ухудшаться.
Если угол шейки и вала слишком крутой (coxa valga) или слишком плоский (coxa vara), его можно исправить, приложив пластину к верхней части бедра после разрезания кости. Часто вращение (версия) бедренной кости также является ненормальным, и это одновременно исправляется. Эта процедура требует разреза, достаточно длинного, чтобы положить пластину на бедренную кость. Во время процедуры хирург-ортопед разрезает бедренную кость и корректирует угол и / или версию кости. Когда желаемое положение достигнуто, в кость помещается металлическая фиксация (штифты, пластины или стержни) для стабилизации места остеотомии во время заживления кости [Рисунок 6] .
Рис. 6. Остеотомия с удалением варуса
Слева; бедро с Coxa Valga, угол шеи 140 °. Предлагаемая операция с пластиной лезвия 90 °.
Справа; после коррекции угол шейки и диафиза был скорректирован до 127 °, при этом головка бедра помещалась глубже в лунку.
«Хотя остеотомия бедренной кости может быть сложной операцией, ее можно выполнить минимально инвазивным способом», — поясняет д-р Були. «Это означает, что хирург может щадить мышцы и другие важные структуры, окружающие бедро.«Если угол между шейкой и стержнем нормальный, а деформация чисто ротационная (аномальная версия), операция менее инвазивна. Поскольку пластина не накладывается на бедренную кость, разрез может быть намного меньше. Разрез должен быть только длинным. достаточно, чтобы вставить стержень в бедренную кость сверху. Тот же разрез используется для разрезания бедренной кости изнутри, не обнажая место остеотомии (разреза кости). Таким образом, мышцы не нужно поднимать из верхней части бедренная кость. [Рисунок 7]
Рис. 7. Техника деротационной остеотомии бедренной кости для левой ноги;
Рис. 7A (слева): бедро подготовлено для интрамедуллярного стержня и вставлена интрамедуллярная пила.
Рис. 7B (справа): Перед выполнением остеотомии штифты Штейнмана устанавливаются для контроля вращения с желаемой степенью коррекции.
Рис. 7. Техника деротационной остеотомии бедренной кости для левой ноги;
Рис. 7C (слева): После выполнения остеотомии бедро поворачивают для достижения желаемой коррекции.
Рис. 7D (справа): Остеотомия затем стабилизируется интрамедуллярным стержнем для поддержания коррекции во время заживления кости.
Пациенты, выздоравливающие после остеотомии бедренной кости и операции на тазобедренном суставе, подвергаются тщательному наблюдению во время реабилитации с тщательным наблюдением за движением суставов, нагрузкой на мышцы, укреплением мышц и развитием активности.
Результаты в HSS:
Пациенты могут иметь очень сложные состояния, включая множественные деформации, в том числе те, которые затрагивают бедро и тазобедренный сустав, а также большеберцовую кость (большую из двух костей голени). В таких случаях Dr.Були и другие хирургические специалисты HSS сотрудничают для выполнения процедур, необходимых для успешного лечения всех аспектов состояния пациента.
Превосходные результаты, достигнутые с помощью остеотомии бедренной кости и новых процедур коррекции деформаций бедренной кости и тазобедренного сустава и связанных с ними состояний, отражают значительный прогресс, достигнутый в понимании, диагностике и лечении этих состояний. Тем не менее раннее распознавание остается очень важным, и нельзя игнорировать боль в бедре у молодого человека.«Всегда рекомендуется обращаться за помощью к специалистам, таким как сотрудники Центра HSS по сохранению тазобедренного сустава, где многие из этих операций проводятся на регулярной основе», — отмечает доктор Були.
* Рис. 2A, B, C Фото предоставлено: иллюстрация основана на Джейке Петте, B.F.A. и Стюарт Петт, доктор медицины, иллюстрация для Международной ассоциации танцевальной медицины и науки, 2011 г.
Резюме подготовила Нэнси Новик
Добавлено: 01.01.2015
Авторы
Роберт Л.Булы, MDПочетный главный врач службы сохранения тазобедренного сустава, Госпиталь специальной хирургии
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии .


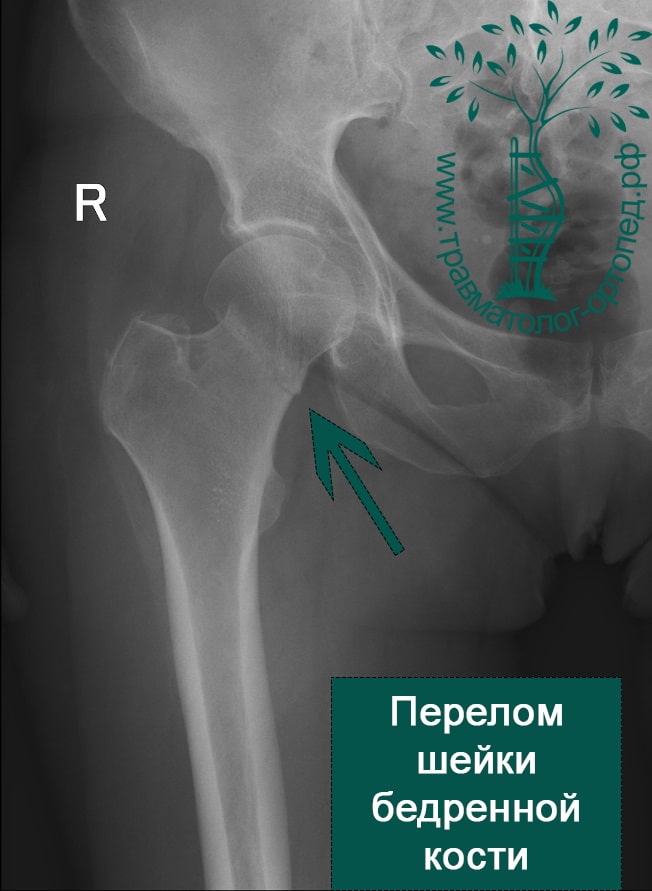 Этот симптом определяется следующим образом: ножки ребенка сгибают под прямым углом в тазобедренных и коленных суставах и разводят в стороны до упора. В норме угол отведения бедер 160 – 180°. При дисплазии тазобедренных суставов он уменьшается.
Этот симптом определяется следующим образом: ножки ребенка сгибают под прямым углом в тазобедренных и коленных суставах и разводят в стороны до упора. В норме угол отведения бедер 160 – 180°. При дисплазии тазобедренных суставов он уменьшается. Спереди у здорового ребенка пазовые складки должны быть симметричными, сзади ягодичные и подколенные складки тоже симметричные. Асимметрия их является симптомом дисплазии тазобедренных суставов. Этот симптом непостоянный и имеет второстепенное значение.
Спереди у здорового ребенка пазовые складки должны быть симметричными, сзади ягодичные и подколенные складки тоже симметричные. Асимметрия их является симптомом дисплазии тазобедренных суставов. Этот симптом непостоянный и имеет второстепенное значение.
 Выполняет отведение, ротацию нижней конечности.
Выполняет отведение, ротацию нижней конечности.