Если аритмия сердца что делать: Аритмия — причины, симптомы, диагностика и лечение аритмии
ОГБУЗ Братская городская больница № 2
По наблюдениям врачей, сердечные заболевания активно молодеют, нередко можно встретить юношу или девушку с различными заболеваниями сердца. Что уже говорить о старшем поколении, для которых аритмия — это обычное дело. Но этим симптомом нельзя пренебрегать. Аритмия не только сигнализирует о серьезных сбоях в работе организма, она может привести к кратковременной или полной остановке сердца. Аритмия — это нарушения в работе сердечной мышцы. При аритмии сердце бьется по-разному, нет строгого ритма и определенной частоты. В норме здоровое сердце бьется в определенной последовательности, соблюдается временной интервал между ударами сердца. Если сердце бьется хаотично, значит, у вас аритмия.
Первая помощь при аритмии в домашних условиях
Приступы нестабильной работы сердца характеризуются внезапностью. Пациент может предъявлять жалобы на состояние общей слабости, тошноту, учащенное сердцебиение и головокружение.
При появлении первичных симптоматических проявлений необходимо вызвать бригаду скорой помощи. Снять приступ аритмии в домашних условиях поможет выполнение ряда поэтапных действий:
- помочь пострадавшему найти удобное для него положение — полусидя или лежа, в случае если у больного возникает выраженная одышка, ему разрешается полусидеть — в горизонтальном положении его состояние значительно ухудшиться;
- обеспечить приток свежего воздуха — открыть окна или поставить их на проветривание;
- снять мешающую одежду, расстегнуть воротник, ослабить галстук;
- попытаться уговорить больного принять одно из успокоительных средств — «Валокордин», «Корвалол», настойку корня валерианы или пустырника;
- попросить пострадавшего провести серию глубоких вдохов, а после паузы — медленных выдохов;
- параллельно постараться успокоить пациента — излишняя нервозность спровоцирует резкий выброс адреналина — гормона, отвечающего за ускорение сокращений сердечной мышцы;
- постараться вызвать у него рвоту — для облегчения общего самочувствия.

Как предотвратить приступы аритмии
Если вы пережили один приступ, не нужно ждать следующего — срочно обратитесь к врачу! Вам назначат диагностические мероприятия, которые помогут выявить причину аритмии. Зачастую это заболевания сердца, хотя иногда аритмия может быть вариантом нормы. Нарушение сердцебиения может возникнуть вследствие сильных переживаний, стрессов, страха, тревог. Такая аритмия обычно быстро проходит сама или на фоне приема легких успокоительных.
Кроме адекватного лечения поспособствовать профилактике приступов аритмии может изменение образа жизни. Нужно отказаться от алкоголя и сигарет — эти токсические яды ухудшают нормальную работу сердца. Важно убрать из жизни стрессы и сильные переживания. Улучшить работу сердца помогут умеренные физические нагрузки. Очень полезны прогулки на свежем воздухе.
Нередко приступ аритмии возникает вследствие дефицита таких витаминов, как кальций, магний, калий. Если вы не принимаете кардиопрепараты с их содержанием, нужно есть мед, свеклу, кукурузу, семечки, картофель, петрушку, капусту. В этих продуктах большое содержание витаминов для сердца. Очень важно исключить животные жиры и вообще, все жирные и соленые продукты, способствуют развитию атеросклероза и образованию тромбов. Если у вас частые приступы аритмии, следует отказаться от употребления кофе и шоколада — кофеин усиливает сердцебиение.
В этих продуктах большое содержание витаминов для сердца. Очень важно исключить животные жиры и вообще, все жирные и соленые продукты, способствуют развитию атеросклероза и образованию тромбов. Если у вас частые приступы аритмии, следует отказаться от употребления кофе и шоколада — кофеин усиливает сердцебиение.
Существует несколько способов лечения аритмии. Выбор метода осуществляет врач-кардиолог после тщательного изучения результатов пройденных исследований, но в первую очередь пациент должен обратиться к врачу-терапевту.
Аритмия. Как обнаружить и предупредить болезнь
Рекомендации заведующего отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции НИИ-ККБ № 1, к. м. н. Максима Кандинского
Аритмия – это нарушение ритма сокращения сердца. Оно возникает из-за каких-либо болезней или сбоев организма. Аритмия может случиться и у здоровых людей как следствие простуды, переутомления, а также излишнего употребления спиртного, курения или приема наркотиков.
Виды и симптомы заболевания:
Брадикардия – это ослабление сердечного ритма менее 60 ударов в минуту в покое.
Симптомы:
-
общая слабость и быстрая утомляемость,
-
головокружение,
-
одышка,
-
потемнение в глазах.
-
иногда – предобморочное состояние, а также чувство «прилива жара к голове» и непродолжительные приступы потери сознания.
Тахикардия – учащение сердечных биений до 100 ударов в минуту в покое.
Симптомы:
-
одышка (признак жизнеугрожающей аритмии),
-
чувство учащенного сердцебиения,
-
быстрая утомляемость,
-
общая слабость.

Нерегулярное биение сердца
Симптомы:
- ощутимое ускоренное сердцебиение, которое чередуется с еле слышными ударами сердца, причем характер ритма биения можно назвать хаотичным.
Для того чтобы избежать проблем с сердцем, вовремя обратите внимание на указанные симптомы и пройдите обследование у терапевта и кардиолога.
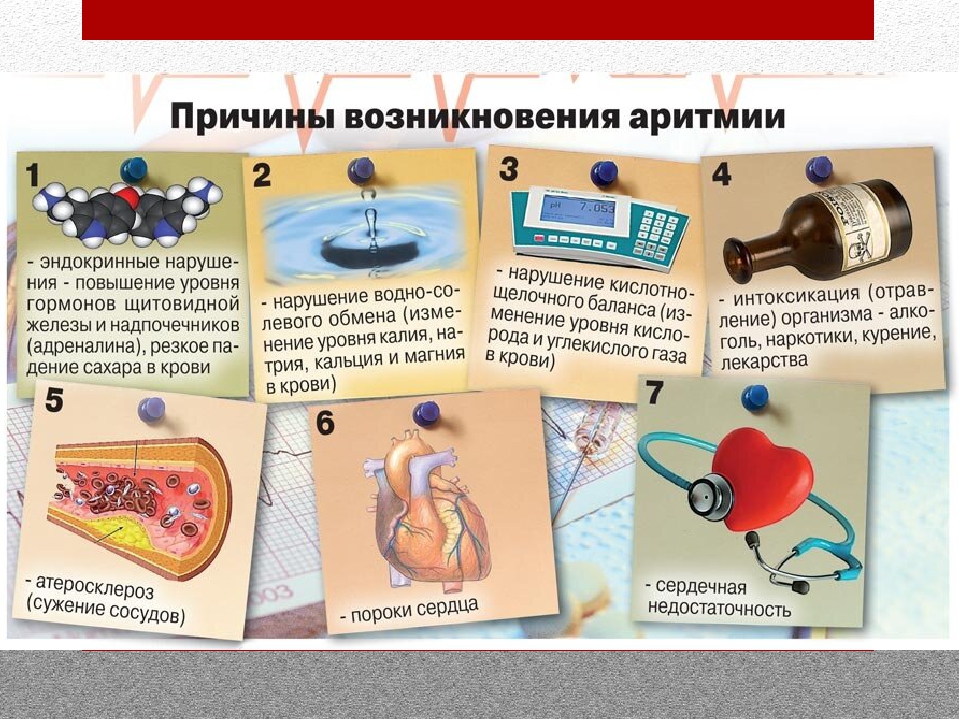
В чем опасность аритмии?
-
Остановка сердца. Из-за редкого или очень частого ритма может произойти сбой в системе кровообращения, вследствие чего кровь не будет поступать к сердцу.
-
Инфаркт. Если у человека уже имеются сердечные заболевания, то аритмия может усугубить их течение и привести к отмиранию части сердечной мышцы.
-
Инсульт. Нарушение ритма сердцебиения может привести к образованию тромбов, которые имеют свойство отрываться и поступать в мозг.
 Спасти человека могут активные профилактические действия в этом направлении.
Спасти человека могут активные профилактические действия в этом направлении.
Диагностика и лечение
Первоначальную диагностику аритмии проводит терапевт или кардиолог. Затем настает очередь инструментальных методов исследования, в них входят:
-
Электрокардиография (ЭКГ)
-
Эхокардиография, дополнительно эхокардиографию проводят с нагрузкой
-
Суточное мониторирование ЭКГ по Холтеру
-
Чрезпищеводная электрокардиостимуляция (ЧПЭС)
-
Пассивная ортостатическая проба
Выбор метода лечения аритмии зависит от причин возникновения заболевания, вида нарушения ритма, общего состояния пациента и т. д. В некоторых случаях достаточно наблюдения врача. В других – может потребоваться медикаментозное или хирургическое лечение.
Как предотвратить аритмию?
Основа основ – умеренность в жизни! Уважительно относитесь к своему здоровью! Любые излишества перегружают наш организм, они крайне вредны для него. Начните с ваших вредных привычек: избавьтесь от них!
Научитесь вырабатывать и поддерживать позитивный настрой. Контролируйте свое эмоциональное состояние.
Крайне полезны для профилактики сердечных заболеваний регулярные физические упражнения. Ежедневно гуляйте на свежем воздухе: проходите пешком не менее пяти километров. Займитесь плаванием – и избежите множества проблем со здоровьем!
Пересмотрите свой режим питания:
-
Откажитесь или ограничьте потребление жирной, жареной, очень соленой и острой пищи.
-
Включите в меню как можно больше растительных компонентов.
-
 В них – калий, один из важнейших составляющих, которые влияют на ритмичное сокращение сердца.
В них – калий, один из важнейших составляющих, которые влияют на ритмичное сокращение сердца.
-
Включите в рацион гречневую кашу, бобовые, орехи. Эти продукты содержат магний, кальций и цинк. Не повредит дополнительный курс витаминов с магнием и кальцием (предварительно проконсультируйтесь с лечащим врачом).
-
Что касается кальция, то это, прежде всего, молочные продукты – кефир, творог, молоко, сметана.
-
Свекла и кукуруза – еще одна важнейшая часть здорового питания для нормализации сердечного ритма.
-
Ешьте за 3–4 часа до сна.
-
Не злоупотребляйте алкоголем и кофе.
Помните: здоровый сон – одна из важнейших ваших жизненных потребностей! Он крайне необходим для здоровья, хорошего самочувствия и работоспособности.
Лечение аритмии в Минске — Аритмия сердца
13.11.2018Аритмия сердца – нарушение сердечного ритма, в результате которого сердце бьется слишком быстро (тахикардия), слишком медленно (брадикардия), или неритмично.
Причины возникновения аритмии сердца
Причины возникновения аритмии сердца достаточно разнообразны, но в основе их возникновения лежат патологические процессы, приводящие к повреждению проводящей системы сердца и непосредственно сердечной мышцы. В связи с этим, в большинстве случаев причины возникновения аритмии сердца заключаются в обычных нарушениях правил здорового образа жизни (гиподинамия, приводящая к избыточной массе тела и сопутствующей патологии (артериальная гипертензия, ишемическая болезнь сердца, сахарный диабет и др.), чрезмерное употребление алкоголя и напитков с высоким содержанием кофеина, курение и бесконтрольное употребление лекарственных препаратов, приводящее к интоксикации организма, а также нахождение в условиях стресса).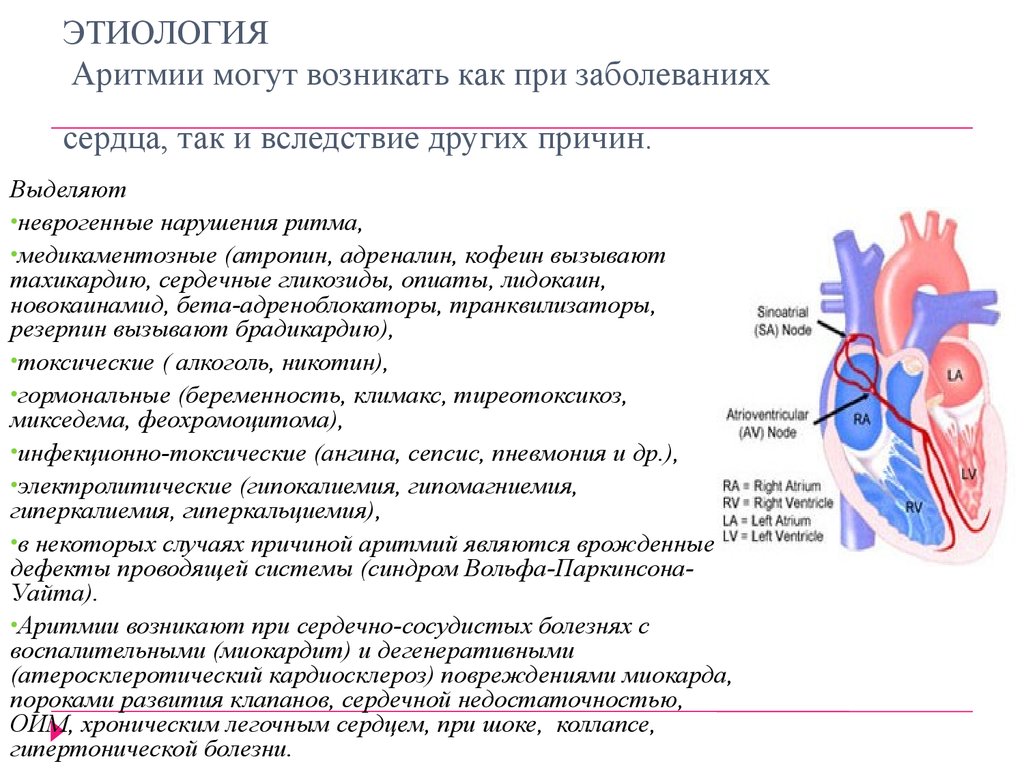
Диагностика аритмии
Диагностика аритмии заключается в регулярном проведении электрокардиографии сердца (ЭКГ).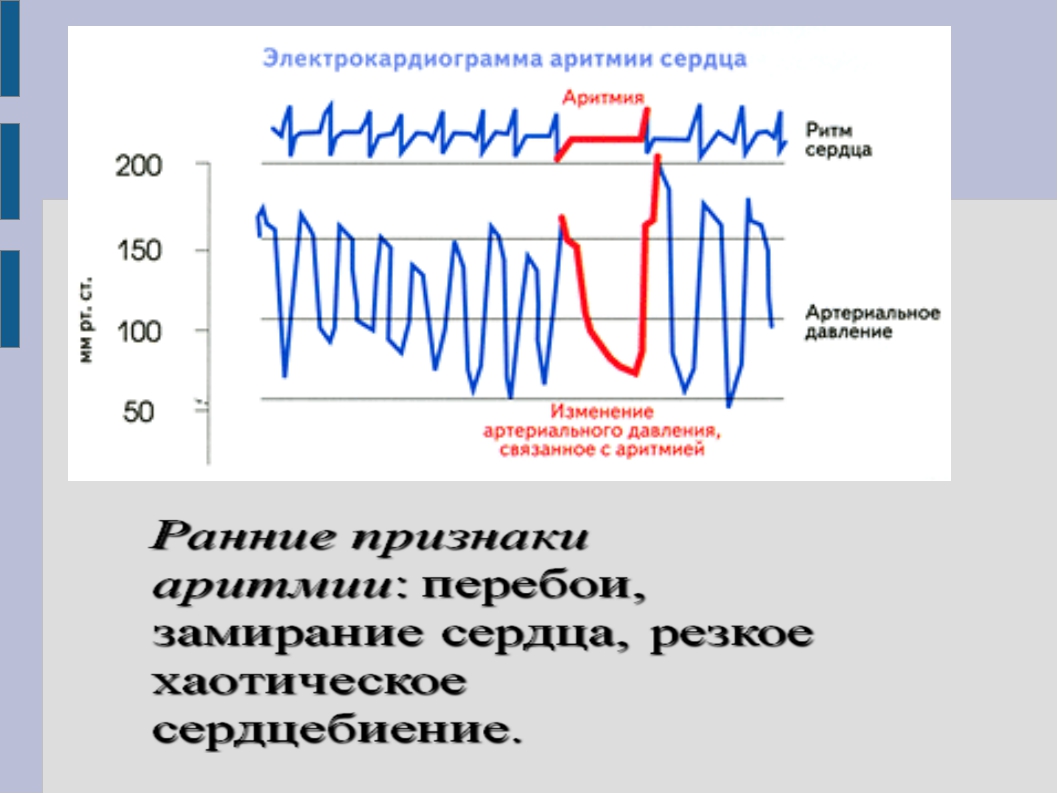
Частота проведения ЭКГ определяется врачом индивидуально для каждого пациента и зависит от множества факторов (возраст, предрасположенность, наличие ряда сопутствующих заболеваний, контроль эффективности проводимого лечения и др.). В отдельных случаях для установления аритмии однократного проведения ЭКГ недостаточно, в связи с чем более информативным является проведение суточного мониторирования ЭКГ по методу Холтера, который позволяет регистрировать ЭКГ на протяжении суток и более в процессе выполнения человеком его обычной дневной активности, а также во время сна. В настоящее время широкое распространение получили методы исследования индуцирующие аритмию (пробы с физической нагрузкой, тест с наклонным столом, а также электрофизиологические исследования (ЭФИ).
ЭФИ в настоящее время является самым информативным и точным метод диагностики большинства аритмий. Следует отметить, что при проведении ЭФИ можно не только выявить, но и устранить аритмогенный очаг при помощи специального теплового воздействия, называемого радиочастотным.
 Таким способом устраняют большинство наджелудочковых и некоторые виды желудочковых тахикардий. В настоящее время этот метод используется и при фибрилляции предсердий.
Таким способом устраняют большинство наджелудочковых и некоторые виды желудочковых тахикардий. В настоящее время этот метод используется и при фибрилляции предсердий.Как лечить аритмию???
Лечение аритмии крайне сложный процесс, включающий в себя комплекс диагностических исследований, позволяющих установить наличие конкретной патологии лежащей в основе развития аритмии сердца, анализ причин и наличия сопутствующих заболеваний, усугубляющих процесс развития аритмии и несомненно выбор тактики лечения и профилактики индивидуально в отношении каждого пациента. Если аритмия развивается как осложнение другого заболевания, она может пройти после устранения основной болезни, послужившей ее причиной, хотя иногда требуется дополнительное назначение антиаритмических препаратов. Когда аритмия является самостоятельным заболеванием, лекарства, нормализующие ритм, становятся основным способом лечения. В некоторых случаях по направлению аритмолога или кардиолога для восстановления сердечного ритма проводят чреспищеводную электростимуляцию сердца.
Если аритмия является постоянным симптомом и не может быть вылечена лекарственным путем, то человеку вживляют кардиостимулятор — искусственный водитель ритма. Для аритмий, связанных с анатомическими аномалиями проводящей системы, существуют хирургические способы лечения. Попытка самостоятельного лечения аритмии сердца — необоснованная и опасная практика!
Чем опасна аритмия сердца?
Аритмии сердца у людей встречаются достаточно часто и в ряде случаев, как правило, неопасны. В большинстве случаев человек ощущает выпадение одного или нескольких сокращений, перебои в работе сердца — «то бьется, то не бьется», или очень частое сердцебиение. Однако, существуют аритмии, симптомы которых — опасны, вплоть до угрозы жизни. Особую угрозу аритмии представляют в плане развития заболеваний, связанных с нарушение кровоснабжения особо чувствительных к гипоксии органов в результате чего, развиваются инсульт, инфаркт миокарда, сердечно-сосудистая недостаточность и многие другие осложнения.
Что делать при обнаружении аритмии сердца? Ответ на этот вопрос очевиден – обращение к высококвалифицированному специалисту – врачу-кардиологу (аритмологу), строгое соблюдение его рекомендаций
Мерцательная аритмия сердца: лечение, симптомы
Мерцательную аритмию диагностируют у пациентов, страдающих гипертонией, а также заболеваниями щитовидной железы, болезнями почек, легких.
Лечение мерцательной аритмии
Метод лечения мерцательной аритмии подбирается врачом для каждого пациента в индивидуальном порядке и будет во многом зависеть от формы заболевания. Иногда для эффективного лечения достаточно приема лекарств. Правильно подобранная терапия дает хорошие результаты. При неэффективности медикаментозного лечения рассматривается проведение катетерного лечения аритмии (радиочастотная или криоаблация).
Симптомы мерцательной аритмии
Мерцательная аритмия сопровождается болевыми ощущениями в области сердца, одышкой, повышенным давлением, слабостью и чрезмерным потоотделением.
Неприятные ощущения могут усиливаться при физической нагрузке и длительной активности. Мерцательная аритмия сопровождается учащенным сердцебиением (тахикардия) или замедленным (брадикардия).
В легкой форме мерцательная аритмия не обладает ярко выраженной симптоматикой. Человек может долгие годы не догадываться о заболевании.
Всем пациентам с приступами нерегулярного сердечного ритма, внезапного учащенного сердцебиения, синкопальными (обморочными) состояниями, перенесенным ишемическим инсультом (особенно атеротромботическим типом ом), с врожденными и приобретенными пороками сердца показан диагностический поиск аритмии.
Способы диагностики мерцательной аритмии
Чтобы точно определить природу и вид аритмии, врач оценивает общее состояние пациента и назначает дополнительные обследования. Для диагностики мерцательной аритмии используют электрокардиограмму (ЭКГ), суточное мониторирование, ЭКГ-холтер в течение 24 или 48 часов, эхокардиографию. В дальнейшем диагностический поиск заключается в выявлении причины мерцательной аритмии.
В дальнейшем диагностический поиск заключается в выявлении причины мерцательной аритмии.
При аритмии частота сокращений сердца не соответствует частоте пульса, пульс хаотичный, присутствуют аномальные шумы.
После проведения диагностики и получения результатов всех исследований специалист определит дальнейшую тактику лечения мерцательной аритмии.
Профилактика мерцательной аритмии
Для профилактики заболеваний сердечно-сосудистой системы рекомендуется отказаться от вредных привычек, следить за питанием, вести активный образ жизни, а также ежегодно проходить диспансеризацию для выявления и лечения хронических заболеваний.
Изнурять себя тренировками ни в коем случае нельзя, нагрузка должна быть равномерной. Отлично подойдут прогулки на свежем воздухе, скандинавская ходьба, катание на лыжах и просто зарядка по утрам (отжимания, приседания, растяжка и пр.).
Важно исключить жирную и очень соленую, копченую пищу. Жирное мясо заменить на диетическое (курица, индейка, кролик) и рыбу. Ограничить употребление легкоусвояемых углеводов (выпечка, кондитерские изделия). Предпочтение стоит отдавать свежим овощам и фруктам, кашам из цельнозерновых круп. Полезно включать в рацион продукты, богатые необходимыми сердцу микроэлементами – калием и магнием.
Жирное мясо заменить на диетическое (курица, индейка, кролик) и рыбу. Ограничить употребление легкоусвояемых углеводов (выпечка, кондитерские изделия). Предпочтение стоит отдавать свежим овощам и фруктам, кашам из цельнозерновых круп. Полезно включать в рацион продукты, богатые необходимыми сердцу микроэлементами – калием и магнием.
При появлении симптомов следует обращаться к врачу-кардиологу и следовать его рекомендациям. Специалисты Скандинавского Центра Здоровья готовы оказать квалифицированную помощь. Если диагноз «мерцательная аритмия» поставлен вовремя – лечение будет успешным и эффективным.
Мерцательная аритмия лечение
Здоровье – неоценимое богатство, дарованное человеку. Каждому из нас важно знать, какую помощь мы можем оказать себе в случае болезни.
Особенности мерцательной аритмии
Одно из часто встречающихся нарушений ритма сердца – мерцательная аритмия. От этого заболевания страдает до 0,4% всего населения земли. Количество больных с таким диагнозом увеличивается с возрастом. Та или иная его форма встречается у 4-6% пациентов, которым исполнилось 60 лет.
Количество больных с таким диагнозом увеличивается с возрастом. Та или иная его форма встречается у 4-6% пациентов, которым исполнилось 60 лет.
Нормальная работа сердца обеспечивается только в том случае, если каждый его удар сопровождается последовательным сокращением предсердий и желудочков. Определить состояние больного, поставить точный диагноз поможет врач функциональной диагностики.
При заболевании сердечный цикл нарушается по причине отсутствия одной из фаз. Это происходит в результате неспособности мышц предсердий работать синхронно. Они перестают сокращаться, начинают хаотично подергиваться – мерцать. Сокращение желудочков также происходит неритмично.
Причин, приводящих к аритмии, множество. К ним относятся болезни сердца: гипертония, пороки, сердечная недостаточность, инфекции, ишемия и ее тяжелое осложнение, приводящее к инфаркту.
Аритмия по причине пролапса митрального клапана, наличия провисающей створки встречается и у людей в молодом возрасте. Заболевание обычно имеет скрытый характер и обнаруживается случайно. Первым его проявлением становится аритмия.
Заболевание обычно имеет скрытый характер и обнаруживается случайно. Первым его проявлением становится аритмия.
Течение заболевания
Есть несколько разновидностей мерцательной аритмии. Ее подразделяют на постоянную, устойчивую и пароксизмальную. Постоянная полностью не излечивается. Другие два типа протекают приступообразно.
При пароксизмальной аритмии приступы повторяются с разной частотой. Длиться они могут от нескольких минут до семи суток. Главным отличием этого типа аритмии является то, что восстановление ритма происходит самопроизвольно. Продолжительность устойчивой аритмии превышает семь дней и не проходит без врачебного вмешательства.
Приступы аритмии провоцируются разными причинами:
- злоупотреблением больших доз алкоголя;
- заболеваниями, связанными с работой щитовидной железы и гормональными нарушениями;
- хирургическими операциями;
- стрессовыми ситуациями;
- запорами;
- инсультом и состоянием после него;
- обильной пищей;
- некоторыми лекарственными препаратами;
- сахарным диабетом, особенно в сочетании с гипертонией и лишним весом.

Аритмия может протекать скрыто. Обнаруживается при прощупывании пульса или обследовании на ЭКГ.
Но чаще ее симптомы проявляются в виде внезапного неритмичного и учащенного сокращения сердечной мышцы. Больному не хватает воздуха, он ощущает слабость, сердечные боли, у него кружится голова.
Опасность аритмии в том, что ее спутницей является тахикардия, повышающая частоту сокращений сердечной мышцы. Сердце при этом испытывает сильнейшую нагрузку, провоцирующую боль за грудиной – один из признаков инфаркта миокарда и стенокардии.
Аритмия способствует снижению эффективности работы сердца. При этом возникает еще одно осложнение – сердечная недостаточность. У больного появляется удушье, он ощущает нехватку воздуха.
Что делать, если случился приступ?
При первом приступе необходимо безотлагательно вызвать скорую помощь или врача. Каким бы не было самочувствие, необходимо сделать ЭКГ, чтобы зафиксировать нарушения сердечного ритма. Приступ может прекратиться сам по себе, а может длиться долго. Его необходимо купировать в первые двое суток. Чем он короче, тем легче это сделать.
Приступ может прекратиться сам по себе, а может длиться долго. Его необходимо купировать в первые двое суток. Чем он короче, тем легче это сделать.
Если приступ затянулся и длится уже больше двух суток, для его устранения понадобится до четырех недель подготовки.
Если приступы возникали неоднократно, потребуется консультация с лечащим врачом, который назначит лекарства и даст рекомендации, как себя вести.
Если приступы кратковременные, легко переносятся, постоянное медикаментозное лечение не назначается. Достаточно принять лекарство, чтобы снять пароксизм аритмии.
Для лечения устойчивой аритмии, продолжительность которой превышает семь суток, врач выбирает тактику на сохранение под контролем частоты ритма.
Главная задача при устойчивой форме – не восстановление ритма, а его дальнейшее эффективное удержание. При оценке шансов на сохранение ритма функциональный диагност учитывает ряд факторов: причину заболевания, его длительность, характер, сопутствующие болезни и насколько эффективным было ранее проводимое лечение. Если шансы велики, ритм восстанавливают. При их отсутствии этого не делают.
Если шансы велики, ритм восстанавливают. При их отсутствии этого не делают.
Как лечить постоянную аритмию?
При лечении решаются две главные задачи:
- Под воздействием препаратов нормализуется частота сердечных сокращений. Ритм в состоянии покоя доводится до 60 – 80 ударов за минуту и не больше 120 при повышении физических нагрузок.
- Предупреждение тромбов и тромбоэмболических осложнений.
Частоту сокращений контролируют антиаритмическими препаратами. Во избежание тромбоэмболических осложнений пациенту назначают антикоагулянты. Препараты принимаются под контролем показателя МНО, значение которого должно быть в диапазоне от 2,0 до 3,0 единиц.
Врач: Непосредственный виновник любой смерти
Чаще всего жалобы на сердечные неприятности связаны с нарушением ритма сердца. Почему они возникают? Почему их становится все больше? Как с ними бороться? Можно ли предотвратить аритмию? Об этом обозреватель «РГ» беседует с руководителем отделения аритмологии Центра сердечно-сосудистой хирургии имени Бакулева академиком Еленой Голуховой.
Елена Зеликовна, в вашем отделении невольно возникает ощущение, что нарушением ритма сердца страдает чуть ли не каждый. Одни при этом чувствуют себя почти нормально. У других — одышки, обмороки, учащенное сердцебиение…
Елена Голухова: Действительно, у аритмии огромный спектр: от простых единичных перебоев в работе сердца до тяжелейших приступов, порой, опасных для жизни больного, приводящих к развитию инсультов, глубокой инвалидности.
Но человек не рождается с аритмией?
Елена Голухова: К сожалению, аритмия может быть и врожденной. Это относительно редкий вариант: примерно, один случай на сто тысяч рожденных детей. Обычно это связано с врожденными аномалиями проводящей системы сердца. Чаще же всего это результат генетических сбоев. Данные изменения иногда приводят к преждевременной смерти.
Вот родился такой человек. И что дальше? Он обречен?
Елена Голухова: Если диагноз поставлен вовремя, то есть способы, которые предотвращают развитие смертельной аритмии.
Где поставят диагноз? Кто?
Елена Голухова: Как правило, такой диагноз ставят кардиологи ребенку в 3-5 лет и старше. И врачи должны дать рекомендации по образу жизни ребенка: какая у него может быть физическая нагрузка, каким видом спорта ему можно заниматься. Врач должен назначить препараты.
Для этого ребенок должен попасть к знающему, современному кардиологу. Они есть не только в Москве, но и в глубинке?
Елена Голухова: У нас улучшилась система подготовки кардиологов. Более того, если у кардиологов в глубинке возникают вопросы, то у него есть возможности телемедицины, консультаций по Интернету. И в типичных случаях диагностировать врожденный аритмогенный синдром достаточно просто, даже с использованием обычного ЭКГ. Кстати, сегодня это особо актуально. Объясню почему: в арсенале методов лечения специальные устройства: имплантируемые кардиовертеры-дефибрилляторы, которые «отслеживают» ритм сердца, а при возникновении аритмии наносят спасительный разряд.
Люди не обращают внимания на симптомы. И ничего не делают, чтобы от этих симптомов избавиться
Такие устройства доступны всем нуждающимся россиянам?
Елена Голухова: Они уже установлены сотням жителей страны. Чаще всего причина таких аритмий не врожденные аномалии, а приобретенные в результате разных видов тахикардии.
Во всем мире сердечно-сосудистые заболевания и летальные исходы от них лидируют. Это не зависит от качества жизни?
Елена Голухова: Зависит. Известно, что социально-демографические факторы влияют на частоту сердечно-сосудистых заболеваний и смертности от них. И хотя нельзя не отметить заметные успехи, связанные со снижением летальности, в частности, от острых инфарктов миокарда и увеличением продолжительности жизни, в России высок процент сердечно-сосудистых катастроф как причины летальных исходов. Причем большая часть этих смертей происходит внезапно. С моей точки зрения, это связано с высокой распространенностью ишемической болезни сердца в стране. Люди не обращают внимания на симптомы. И ничего не делают, чтобы от этих симптомов избавиться.
Люди не обращают внимания на симптомы. И ничего не делают, чтобы от этих симптомов избавиться.
Какая аритмия чаще всего мучает взрослых?
Елена Голухова: Выделю два основных вида. Первый: фибрилляция предсердий — неравномерная, хаотическая деятельность предсердий. Проявляется неравномерным учащенным пульсом: более 120 ударов в минуту. Хотя бывают варианты и с нормальной частотой пульса. Второй вид — менее распространенный, но возможно более опасный — желудочковая тахикардия у пациентов, страдающих ишемической болезнью сердца.
Но трудно найти человека в пожилом, тем более преклонном возрасте, у кого бы не было ИБС?
Елена Голухова: Это напоминает мне известную шутку: нет людей здоровых, а есть недостаточно обследованные. В действительности, у кардиологов арсенал диагностических методик, позволяющих поставить диагноз ИБС, оценить, насколько серьезно болен наш пациент. В случае необходимости, помимо контроля артериальной гипертонии, холестерина, сахарного диабета, отказа от курения, надо своевременно использовать немедикаментозные методы лечения. В том числе, ангиопластику, стентирование сосудов сердца, а при необходимости — аортокоронарное шунтирование. Для таких больных при сохранении тяжелых желудочковых тахикардий доступна имплантация кардиовертеров-дефибрилляторов.
В том числе, ангиопластику, стентирование сосудов сердца, а при необходимости — аортокоронарное шунтирование. Для таких больных при сохранении тяжелых желудочковых тахикардий доступна имплантация кардиовертеров-дефибрилляторов.
Мерцательная аритмия мучает людей самого разного возраста. Почему сердце так часто сбивается с ритма?
Елена Голухова: Для европейцев риск развития фибрилляции предсердий, или мерцательная аритмия составляет около 25 процентов. Значит, что каждый четвертый страдает ею. Каждый год в Америке фибрилляция предсердий — причина госпитализаций около 460 тысяч больных. Любая причина, приводящая к изменению и увеличению предсердий, потенциально способна вызвать этот вид нарушений ритма. Среди них артериальная гипертония, ишемическая болезнь сердца, патология митрального клапана, нарушение функций щитовидной железы и многое другое.
Самая большая опасность связана с угрозой развития инсульта. В результате аритмичного сердцебиения нарушается свертываемость крови, возникает ее застой в предсердиях. Это приводит к образованию тромба со всеми последствиями. Мерцательная аритмия — одна из частых причин так называемых ишемических инсультов. Систематический мониторинг ЭКГ позволяет выявлять мерцательную аритмию у каждого 20 пациента с острым инсультом. Поэтому важно вовремя выявлять этот вид аритмии и определять риск развития тромбоэмболии и инсульта. Если такой риск обнаружен, то пациенты нуждаются в назначении препаратов, разжижающих кровь, — антикоагулянтов.
Факторы риска: какие?
Елена Голухова: Это возраст — старше 65 и тем более 75 лет. Это сердечная недостаточность, артериальная гипертония, сахарный диабет, ранее перенесенный инсульт и другие сосудистые заболевания. Женщины более мужчин подвержены аритмиям.
Антикоагулянты есть для всех, кто в них нуждается?
Елена Голухова: Самое важное: назначить эти препараты тем, кому они реально нужны. И не назначать тем, кто в них не нуждается. Потому что, как у любых препаратов, у них есть побочные действия, связанные с риском кровотечений. В России зарегистрированы практически все существующие классы антикоагулянтов. Наряду с препаратами, требующими лабораторного контроля свертываемости крови, существуют препараты, которые не требуют лабораторных анализов.
Стенты, шунтирование… Это серьезно. Вы в этом году стали академиком, сочетаете научную работу с клинической деятельностью. Скажите, а перспективы более радужные в борьбе с сердечными заболеваниями есть?
Елена Голухова: Мы же не зря получили правительственные гранты. Как и кардиологи всего мира, мы ищем более доступные и более эффективные пути профилактики и лечения. Только здесь нам необходим союз с пациентами. Чтобы множились ряды людей, ведущих здоровый образ жизни.
У человека аритмия. Он может рассчитывать на лечение и тем более на излечение от этого недуга? И что вы ему посоветуете? Тем более что вы — обладатель правительственного гранта по фибрилляции предсердий
Елена Голухова: Россия обладает практически всем арсеналом средств лечения этого недуга. Как правило, помимо названной антикоагулянтной терапии, лечение начинают с назначения специальных антиаритмических препаратов. Их эффективность около 50-55 процентов. Поэтому при выборе препарата руководствуются не его антиаритмическим эффектом, а больше безопасностью. Поскольку у антиаритмических средств немало тяжелых побочных эффектов. Их польза иногда сопоставима с их вредом. А мы должны действовать по главному принципу: не навреди. Вот почему используется радиочастотная аблация (разрушение) аритмогенных зон в предсердиях — очаге аритмии.
Но для этого требуется специальное оборудование?
Елена Голухова: Да. И эта процедура становится все более доступной в стационарах страны. Она требует минимальных сроков госпитализации. И выполняется по ОМС. Иногда пациенты нуждаются в повторных процедурах, что увеличивает успех лечения.
В центре, где вы трудитесь, такое лечение может пройти любой россиянин или только жители Москвы и Московской области?
Елена Голухова: Любой россиянин. Отмечу, что высокая распространенность аритмии и ограниченность эффективности лечения становятся причиной хирургических вмешательств. Особенно при сочетании аритмии с пороками клапанов и другими заболеваниями сердца. Мерцательная аритмия — это системное заболевание сердца. Окончательные точки в решении данной проблемы не поставлены. И в рамках предоставленного гранта мы как раз и занимаемся ее изучением.
Визитная карточка
Фото: Аркадий Колыбалов/РГ
Голухова Елена Зеликовна родилась в Москве.
Ученый-медик, кардиолог, заслуженный деятель науки РФ, академик РАН (2016).
Окончила с отличием Второй Московский медицинский институт.
Автор 650 научных работ.
С 1983 года — работает в Научном центре сердечно-сосудистой хирургии имени А.Н. Бакулева, где прошла путь от младшего научного сотрудника до главного научного сотрудника и руководителя отделением.
В 1988 году — защитила кандидатскую, а в 1995 году — докторскую диссертацию.
Доктор медицинских наук, действительный член Европейского общества кардиологов.
Заслуженный деятель науки. Председатель экспертного Совета ВАК Министерства образования и науки РФ.
Мерцательная аритмия
Лечение
Терапевтическое, безоперационное лечение является наименее эффективным методом лечения. В данном случае идет речь не о излечении, а о «усыплении» аритмии. Длительный прием подобных препаратов часто приводит к поражению щитовидной железы, а прием препаратов направленных на профилактику инсульта к наиболее опасному осложнению — кровотечениям.
Малоинвазивные хирургические методы лечения мерцательной аритмии относятся к высокоэффективным и безопасным с минимальным операционным риском. При приступообразной (пароксизмальной) форме и даже если приступ затяжной, но длится менее одного года – в этом случае показано выполнение внутрисердечного РЧА. Операция проводится как под общей анестезией (наркозом), так и под местной анестезией. В этом случае лечебным инструментом является тонкий электрод, который подводят к сердцу через прокол в бедре.
Эффективность лечения таких форм мерцательной аритмии этим способом достигает 65%. Если мерцательная аритмия существует более года и лечащим врачом поставлен диагноз «Постоянная форма мерцательной аритмии» это не значит, что заболевание перешло в неизлечимую фазу.
Это значит, что необходимо выполнить оракоскопическую аблацию через три прокола в подмышечных областях. Операция выполняется под общей анестезией и является эндоскопической, хирург контролирует свои действия через камеру.
Для этого метода лечения не важна длительность аритмии, год или 15 лет – эффективность лечения одинакова и составляет около 85%.
Торакоскопическая аблация позволяет снять с человека диагноз «неизлечимая форма мерцательной аритмии» и сразу получить большой шанс на успех.
Операция
Длительность операции торакоскопической аблации 2,5-3 часа.
Торакоскопическая аблация состоит из двух этапов:
1. Нанесение линий высокочастотного воздействия, что приводит прерыванию
аритмии и восстановления нормального синусового ритма.
2. Перевязка (исключение) ушка левого предсердия. Выполнение этой процедуры
приводит к снижению риска развития ишемического инсульта на 95%.
Нахождение в стационаре
Как правило, предоперационный период длится от одного до 4-5 дней. Всё зависит от исходного состояния и от необходимости дополнительных методов обследования. Перед операцией каждый пациент проходит компьютерную томографию (КТ) сердца. Это исследование даёт точные данные об анатомии и ставит окончательное заключение о наличии или отсутствии тромба в ушке левого предсердия.
Третьи сутки после операции
Анестезия
Операция выполняется под общей анестезией. Наша команда анестезиологов имеет значительный опыт ведения данного вида операций. После операции пациент переводится в отделение реанимации и интенсивной терапии. На следующее утро лечащий хирург удаляет дренажные трубки поставленные во время операции и осуществляется перевод в профильное отделение.
Активизация и возвращение к обычной жизни
В день перевода из реанимации пациент начинает самостоятельно ходить. Удовлетворительное самочувствие наступает, как правило, на третий день. После операции время нахождения в стационаре составляет 6-10 дней. Обычно, к 15 дню после операции можно вернутся к трудовой деятельности если не требуется большая физическая нагрузка.
Симптомы, типы, причины, диагностика и лечение
ИСТОЧНИКИ:
FDA.
Национальный институт сердца, легких и крови: «Аритмия», «Кому нужен имплантируемый кардиовертер-дефибриллятор?» «Как работает ICD?» «Как имплантируемый кардиовертер-дефибриллятор повлияет на мой образ жизни?» «Жизнь с аритмией».
Американская академия семейных врачей: «Аритмия».
Кливлендская клиника: «Аритмия», «Что можно и нельзя: жизнь с ИКД», «Не позволяйте болезни сердца сорвать ваши планы путешествий.»
Harvard Health Publishing:« Сердечные аритмии ».
Американская кардиологическая ассоциация: «Аритмия», «Холтеровский монитор», «Электрокардиограмма (ЭКГ или ЭКГ)», «Часто задаваемые вопросы о фибрилляции предсердий», «Профилактика и лечение аритмии», «Часто задаваемые вопросы о фибрилляции предсердий (AFib или AF)», «Об аритмии», «Предупреждающие признаки сердечного приступа», «Жизнь со своим имплантируемым кардиовертерным дефибриллятором», «Электрофизиологические исследования (EPS)».
Справочная версия для потребителейMerck: «Дисфункция синусового узла.”
Университет Джона Хопкинса:» Холтер-монитор «.
NIH: «Кому нужен холтер или монитор событий?»
Zimetbaum, P. Circulation , 19 октября 2010 г.
Кардиоваскулярный центр Франкеля Мичиганского университета: «Часто задаваемые вопросы: имплантируемый кардиодефибриллятор (ICD)».
Техасский институт сердца: «Имплантируемый кардиовертер-дефибриллятор (ICD)».
Международное общество сексуальной медицины: «Может ли человек с имплантированным кардиовертер-дефибриллятором (ИКД) регулярно заниматься сексом?» «Каким образом имплантируемый кардиовертер-дефибриллятор (ИКД) может повлиять на сексуальную жизнь человека?»
Управление транспортной безопасности: «Советы путешественникам TSA. Вторник: Путешествие с личными медицинскими электронными устройствами.«
Актуально:« Обучение пациентов: имплантируемые кардиовертер-дефибрилляторы (помимо основ) ».
European Heart Journal :« Вождение автомобиля и аритмия: обзор научных оснований для международных руководств ».
Департамент автотранспортных средств штата Мэн: «Сердечно-сосудистые заболевания».
Американский колледж кардиологии: «Когда безопасно возобновить вождение после имплантации ИКД».
Национальная администрация безопасности дорожного движения: «Руководство для врачей по оценке и консультированию пожилых водителей.»
BMJ :« Вождение автомобиля и аритмии ».
Клиника Майо: «Синдром Бругада».
NHS Choices: «Синдром Бругада».
Национальная медицинская библиотека США: «Синдром Бругада».
Симптомы, типы, причины, диагностика и лечение
ИСТОЧНИКИ:
FDA.
Национальный институт сердца, легких и крови: «Аритмия», «Кому нужен имплантируемый кардиовертер-дефибриллятор?» «Как работает ICD?» «Как имплантируемый кардиовертер-дефибриллятор повлияет на мой образ жизни?» «Жить с аритмией.»
Американская академия семейных врачей:« Аритмия ».
Кливлендская клиника: «Аритмия», «Что можно и нельзя: жизнь с ИКД», «Не позволяйте болезни сердца сорвать ваши планы поездок».
Harvard Health Publishing: «Сердечные аритмии».
Американская кардиологическая ассоциация: «Аритмия», «Холтеровский монитор», «Электрокардиограмма (ЭКГ или ЭКГ)», «Часто задаваемые вопросы о фибрилляции предсердий», «Профилактика и лечение аритмии», «Часто задаваемые вопросы о фибрилляции предсердий (AFib или AF)», «Об аритмии», «Предупреждающие признаки сердечного приступа», «Жизнь с имплантируемым кардиовертерным дефибриллятором», «Исследования электрофизиологии (EPS).»
Merck Версия для потребителей, руководство пользователя:« Дисфункция синусового узла ».
Университет Джона Хопкинса: «Холтер-монитор».
NIH: «Кому нужен холтер или монитор событий?»
Zimetbaum, P. Circulation , 19 октября 2010 г.
Центр сердечно-сосудистой системы им. Френкеля Мичиганского университета: «Часто задаваемые вопросы: имплантируемый дефибриллятор сердца (ICD)».
Техасский институт сердца: «Имплантируемый кардиовертер-дефибриллятор (ICD)».
Международное общество сексуальной медицины: «Может ли человек с имплантированным кардиовертер-дефибриллятором (ICD) заниматься сексом Регулярно? »« Как имплантируемый кардиовертер-дефибриллятор (ICD) может повлиять на сексуальную жизнь человека? »
Управление транспортной безопасности:« Советы TSA для путешественников Вторник: Путешествие с личными медицинскими электронными устройствами.«
Актуально:« Обучение пациентов: имплантируемые кардиовертер-дефибрилляторы (помимо основ) ».
European Heart Journal :« Вождение автомобиля и аритмия: обзор научных оснований для международных руководств ».
Департамент автотранспортных средств штата Мэн: «Сердечно-сосудистые заболевания».
Американский колледж кардиологии: «Когда безопасно возобновить вождение после имплантации ИКД».
Национальная администрация безопасности дорожного движения: «Руководство для врачей по оценке и консультированию пожилых водителей.»
BMJ :« Вождение автомобиля и аритмии ».
Клиника Майо: «Синдром Бругада».
NHS Choices: «Синдром Бругада».
Национальная медицинская библиотека США: «Синдром Бругада».
Симптомы, типы, причины, диагностика и лечение
ИСТОЧНИКИ:
FDA.
Национальный институт сердца, легких и крови: «Аритмия», «Кому нужен имплантируемый кардиовертер-дефибриллятор?» «Как работает ICD?» «Как имплантируемый кардиовертер-дефибриллятор повлияет на мой образ жизни?» «Жить с аритмией.»
Американская академия семейных врачей:« Аритмия ».
Кливлендская клиника: «Аритмия», «Что можно и нельзя: жизнь с ИКД», «Не позволяйте болезни сердца сорвать ваши планы поездок».
Harvard Health Publishing: «Сердечные аритмии».
Американская кардиологическая ассоциация: «Аритмия», «Холтеровский монитор», «Электрокардиограмма (ЭКГ или ЭКГ)», «Часто задаваемые вопросы о фибрилляции предсердий», «Профилактика и лечение аритмии», «Часто задаваемые вопросы о фибрилляции предсердий (AFib или AF)», «Об аритмии», «Предупреждающие признаки сердечного приступа», «Жизнь с имплантируемым кардиовертерным дефибриллятором», «Исследования электрофизиологии (EPS).»
Merck Версия для потребителей, руководство пользователя:« Дисфункция синусового узла ».
Университет Джона Хопкинса: «Холтер-монитор».
NIH: «Кому нужен холтер или монитор событий?»
Zimetbaum, P. Circulation , 19 октября 2010 г.
Центр сердечно-сосудистой системы им. Френкеля Мичиганского университета: «Часто задаваемые вопросы: имплантируемый дефибриллятор сердца (ICD)».
Техасский институт сердца: «Имплантируемый кардиовертер-дефибриллятор (ICD)».
Международное общество сексуальной медицины: «Может ли человек с имплантированным кардиовертер-дефибриллятором (ICD) заниматься сексом Регулярно? »« Как имплантируемый кардиовертер-дефибриллятор (ICD) может повлиять на сексуальную жизнь человека? »
Управление транспортной безопасности:« Советы TSA для путешественников Вторник: Путешествие с личными медицинскими электронными устройствами.«
Актуально:« Обучение пациентов: имплантируемые кардиовертер-дефибрилляторы (помимо основ) ».
European Heart Journal :« Вождение автомобиля и аритмия: обзор научных оснований для международных руководств ».
Департамент автотранспортных средств штата Мэн: «Сердечно-сосудистые заболевания».
Американский колледж кардиологии: «Когда безопасно возобновить вождение после имплантации ИКД».
Национальная администрация безопасности дорожного движения: «Руководство для врачей по оценке и консультированию пожилых водителей.»
BMJ :« Вождение автомобиля и аритмии ».
Клиника Майо: «Синдром Бругада».
NHS Choices: «Синдром Бругада».
Национальная медицинская библиотека США: «Синдром Бругада».
Симптомы, диагностика и мониторинг аритмии
Аритмии должны быть тщательно обследованы врачом, который может спросить о различных симптомах и вашей истории болезни.
Много разных симптомов
Аритмия может вызывать широкий спектр симптомов и результатов.Ваш опыт с аритмией также может различаться в зависимости от типа. Например, одиночный преждевременный удар может ощущаться как «сердцебиение» или «пропущенный удар». Преждевременные удары, которые происходят часто или в быстрой последовательности, могут усилить осознание учащенного сердцебиения или ощущения «трепетания» в груди или шее.
То же «трепетание» или «дрожь» связано с фибрилляцией предсердий (AFib или AF), которая является особым типом аритмии.
Просмотр анимации аритмии.
Когда аритмии (включая AFib) длятся достаточно долго, чтобы повлиять на работу сердца, могут развиться более серьезные симптомы:
- Усталость или слабость
- Головокружение или дурноту
- Приступы обморока или почти обморока
- Учащенное сердцебиение или стук в груди
- Одышка и беспокойство
- Боль или давление в груди
- В крайних случаях коллапс и внезапная остановка сердца
Важное примечание : Если у вас боль или давление в груди, у вас может быть сердечный приступ.Немедленно позвоните в службу 911.
Чем отличаются симптомы сердечного приступа?
Трепетание и учащенное сердцебиение — явные признаки аритмии, в том числе AFib. Другие серьезные проблемы с сердцем, такие как сердечный приступ, имеют аналогичные предупреждающие знаки.
Сердечный приступ возникает, когда кровоток к сердцу блокируется. Это лишает сердечную мышцу кислорода, что может привести к повреждению или разрушению тканей органа.
Симптомы сердечного приступа могут сильно различаться, как и симптомы аритмии.
Некоторые сердечные приступы бывают внезапными и интенсивными. Но большинство сердечных приступов начинаются медленно, с легкой болью или дискомфортом. Другие симптомы могут включать:
- Дискомфорт в груди или давление, которое может приходить и уходить
- Дискомфорт в верхней части тела, включая обе руки, спину, живот, шею и челюсть
- Одышка с дискомфортом в груди или без него
- Холодный пот, тошнота или головокружение
Симптомы сердечного приступа у женщин могут быть еще более незаметными.Часто пострадавшие от сердечного приступа — как мужчины, так и женщины — не понимают, что случилось, и слишком долго ждут, прежде чем обратиться за помощью.
Если вы думаете, что у вас сердечный приступ, не откладывайте. Получите экстренную помощь, немедленно позвонив в службу 911.
Симптомы аритмии и инсульта
У людей с ФП в пять раз больше шансов получить инсульт, чем у людей без ФП. Поэтому очень важно знать симптомы инсульта.
Немедленно позвоните в службу 911, если вы заметили один или несколько из этих симптомов, даже если они временные или кажутся исчезающими.
Вы подозреваете, что у вас или вашего близкого может быть аритмия? Обратитесь к врачу. Несколько тестов могут диагностировать и контролировать аритмию.
Кардиология | Аритмия (нерегулярное сердцебиение)
Аритмия, обычно известная как нерегулярное сердцебиение, представляет собой проблему, связанную с частотой биений сердца, его ритмом или и тем, и другим.
Большинство аритмий не опасны, и беспокоиться о них не о чем. Они могут раздражать и могут застать вас врасплох, но они не должны причинять вам вреда или вызывать какие-либо долгосрочные последствия для здоровья.Но некоторые из них могут быть очень серьезными и даже могут привести к тому, что ваше сердце перестанет эффективно перекачивать кровь или полностью перестанет биться.
Если ваше сердце не перекачивает кровь по всему телу эффективно, вы можете пострадать от повреждения мозга и других органов. Узнайте о различных типах аритмий.
Почему возникают аритмии?
Сердце бьется, потому что нервные клетки в организме посылают электрические сигналы в камеры сердца, заставляя их сокращаться. Если электрические сигналы не работают должным образом или не могут добраться до нужного места, может возникнуть аритмия.
Когда возникают аритмии?
Аритмия может случиться с кем угодно, но есть некоторые вещи, которые могут ее вызвать. Например:
- Сердечный приступ
- Медицинские состояния, в том числе:
- Высокое кровяное давление
- Ишемическая болезнь сердца (болезнь сердца)
- Сердечная недостаточность
- Заболевание щитовидной железы (как гипотиреоз, так и гипертиреоз)
- Ревматическая лихорадка
- Генетические пороки сердца, такие как:
- Синдром Вольфа-Паркинсона-Уайта (также известный как WPW)
- Стресс
- Выбор образа жизни, например:
- Курение
- Чрезмерное употребление алкоголя
- Некоторые виды наркотиков , например, амфетамины или кокаин
- Избыточный кофеин или другие стимуляторы
- Лекарства, отпускаемые по рецепту и без рецепта
Причины некоторых аритмий неизвестны.
Как определить, что у вас аритмия?
Не все аритмии вызывают заметные симптомы. Те, которые действительно часто вызывают у людей переживания:
- Чувство, будто ваше сердце не бьется нормально; может казаться:
- Слишком быстро
- Слишком медленно
- Слишком сложно
- Как будто ритм нерегулярный
- Как трепет в груди
- Как пропущенный ритм
- Некоторые люди также испытывают:
- Головокружение, головокружение или обморок
- Одышка
- Усталость или недостаток энергии
- Потоотделение
- Приливы
- Боль в груди, давление, стеснение или дискомфорт в груди
- Беспокойство
- Проблемы с повседневной деятельностью или упражнениями
- Учащенное мочеиспускание (чаще пользоваться туалетом)
Что делать, если вы считаете, что испытываете аритмии
Многие аритмии не опасны, но вам все равно следует обращаться к врачу, который сможет диагностировать ваши аритмии и лечить если необходимо.Поговорите со своим врачом и попросите направление к электрофизиологу (врачу, который специализируется на нарушениях сердечного ритма). Он или она расскажет вам о ваших симптомах, изучит медицинский анамнез, расскажет о сердечных заболеваниях и аритмии в вашей семье, а также проведет медицинский осмотр. Ваш врач также может сделать ЭКГ и назначить другие тесты или кардиомониторы.
Если у вас есть признаки или симптомы сердечного приступа, немедленно звоните 911 или обратитесь за медицинской помощью. Не у всех, кто страдает сердечным приступом, есть эти симптомы, и у большинства людей они не все, поэтому, если вы когда-либо сомневаетесь, немедленно обратитесь за медицинской помощью.Некоторые из признаков и симптомов сердечного приступа:
- Боль в груди, давление или дискомфорт, обычно в центре груди
- Боль или дискомфорт в одной или обеих руках, спине, шее, челюсти, или в области живота
- Одышка (даже без боли в груди)
- Тошнота
- Холодный пот
- Головокружение
Тесты для диагностики аритмий
Аритмии трудно диагностировать, потому что они часто проходят быстро, поэтому некоторые тесты и физические экзамены могут не поймать их.
Вот некоторые из тестов, используемых для диагностики аритмий:
- Электрокардиограмма (ЭКГ или ЭКГ): снимок электрической активности вашего сердца. Электроды прикрепляются к груди, рукам и ногам. Эти электроды измеряют частоту и ритм вашего сердца.
- Портативные мониторы:
- Монитор Холтера: портативный ЭКГ, который крепится к груди и может носить в течение дня или до двух недель одновременно
- Монитор событий: портативные мониторы ритма для пациентов с нерегулярным сердечным ритмом менее часто.Вы можете носить монитор всегда и активировать его, когда чувствуете симптомы, или можете подключиться к монитору, когда почувствуете симптомы.
- Мобильный кардиомонитор: носится до 30 дней, регистрирует сердцебиение как в нормальном, так и в ненормальном ритме; результаты автоматически отправляются вашему врачу.
- Вставной петлевой регистратор: вводится под кожу и может автоматически записывать паттерны аномального ритма в течение трех лет
- Рентген грудной клетки: делает снимки грудной клетки, чтобы узнать, увеличено ли ваше сердце
- Эхокардиограмма: использует звуковые волны для создания изображений вашего сердца.Этот тест позволяет вашему врачу увидеть, как ваша сердечная мышца движется и качает кровь. У вас может быть один из нескольких типов эхокардиограммы:
- Трансторакальная эхокардиограмма, TTE: неинвазивная эхокардиограмма, которая дает вашему врачу изображение вашего сердцебиения; техник использует устройство для визуализации звуковых волн вашего сердца
- Чреспищеводная эхокардиограмма, TEE: неинвазивная эхокардиограмма, которая помогает получить хорошее изображение задней части сердца; Техник использует устройство для визуализации и помещает его в пищевод, потому что пищевод проходит за вашим сердцем.
- Компьютерная томография сердца (КТ) или магнитно-резонансная томография (МРТ) : позволяет техническим специалистам получить трехмерное изображение сердца и грудной клетки, когда они бьются.
- Электрофизиологические исследования (EPS): измеряет электрическая активность в сердце. Они используются для диагностики основной причины аритмий. Во время теста крошечные катетеры вводятся в вену или артерию. Эти катетеры представляют собой электроды, которые могут стимулировать сердце и регистрировать электрическую активность.Если врач обнаруживает дополнительный путь, вызывающий аритмию, он или она может одновременно выполнить абляцию сердца.
- Проверка наклона стола : тест, используемый для определения причин обморока (падение артериального давления или временная потеря сознания)
Вы можете помочь своему врачу, отслеживая свою диету и режим упражнений, а также когда у вас есть аритмия. Если у вас периодические аритмии, анализ этой информации поможет вам и вашему врачу понять, что может вызвать вашу аритмию.
Типы аритмий — Сердце горы Синай | Гора Синай
В Mount Sinai Heart мы лечим многие виды нерегулярных сердечных сокращений или аритмий. Эти нарушения нормального сердечного ритма могут привести к учащенному сердцебиению, замедлению сердечного ритма или нерегулярной частоте сердечных сокращений. Вы можете испытывать трепетание сердца, учащенное сердцебиение, потерю толерантности к физическим нагрузкам, одышку или обмороки. Некоторые аритмии не опасны, но другие требуют немедленного лечения. На горе Синай-Сердце мы чаще всего сталкиваемся с проблемами:
Мерцание предсердий
Фибрилляция предсердий, также называемая AFib, является наиболее распространенной формой аритмии и возникает чаще с возрастом.Это случается, когда верхние камеры дрожат, а не бьются регулярно и эффективно. Люди с AFib часто испытывают учащенное сердцебиение, усталость, дискомфорт в груди или одышку. Однако некоторые люди могут не ощущать никаких симптомов, и мы часто обнаруживаем это во время планового осмотра.
При отсутствии лечения фибрилляция предсердий является основной причиной инсульта и может ослабить сердце и вызвать сердечную недостаточность. Лечение включает лекарства, кардиохирургию, абляцию и имплантацию устройств. Женщины могут реагировать иначе или иметь другие побочные эффекты от препаратов, которые используются для лечения аритмий.
Эпизоды фибрилляции предсердий могут приходить и уходить (так называемая пароксизмальная фибрилляция предсердий) или они могут продолжаться в течение более длительных периодов времени (стойкая фибрилляция предсердий). Как правило, AFib длится до 24 часов; когда эпизод длится более 7 дней, мы называем это состоянием стойкой мерцательной аритмией.
Трепетание предсердий
Трепетание предсердий похоже на фибрилляцию предсердий, хотя учащенное сердцебиение может быть более регулярным. У многих людей с трепетанием предсердий со временем развивается фибрилляция предсердий.Трепетание предсердий также может затруднить попадание крови в желудочки сердца, которые являются нижними камерами вашего сердца. Это, в свою очередь, означает, что ваше сердце отправляет меньше крови по всему телу. Симптомы включают ощущение трепетания в груди, сердцебиение, давление в груди, одышку, беспокойство, головокружение и обмороки. Это состояние увеличивает риск инсульта и сердечной недостаточности.
Трепетание предсердий может быть хроническим или приходить и уходить. Мы лечим это, замедляя электрические импульсы, идущие от верхних камер сердца к нижним.Для этого мы назначаем лекарства и используем внешний дефибриллятор для воздействия электрического разряда. В большинстве случаев мы проводим катетерную абляцию — нехирургическую катетерную процедуру, которая может вылечить пациента с этим ритмом.
Брадикардия
Брадикардия, также известная как медленное сердцебиение, может быть результатом проблем с электрической системой сердца. Это может быть вызвано старением, электролитными нарушениями, приемом лекарств и нарушением функции щитовидной железы. Иногда это состояние возникает у спортсменов или у лиц, принимающих лекарства.Низкая частота сердечных сокращений может вызвать усталость, головокружение и обмороки. Обычно мы лечим симптоматическую брадикардию с помощью имплантации кардиостимулятора.
Тахикардия
Тахикардия или учащенное сердцебиение может иметь множество причин. Сердце обычно бьется быстрее при физической активности или эмоциональном стрессе, но если сердце учащается в другое время или в течение длительного периода, вам следует его проверить. Тахикардии сгруппированы по камере, из которой они происходят. Наджелудочковые аритмии, например, начинаются в верхних камерах сердца (предсердиях) и включают фибрилляцию предсердий (A-fib), трепетание предсердий, суправентрикулярную тахикардию (SVT) и синдром Вольфа-Паркинсона-Уайта (WPW).
Наджелудочковая тахикардия
Наджелудочковая тахикардия, также называемая СВТ, обычно вызывается либо ненормальной электрической цепью, либо быстрым возбуждением клеток в верхних камерах сердца. СВТ может длиться от нескольких секунд до нескольких часов. Симптомы могут включать учащенное сердцебиение, головокружение, стук в груди и одышку, особенно во время физических упражнений. Эпизоды обычно не опасны для жизни, но могут быть надоедливыми и изнурительными. Мы часто лечим СВТ с помощью процедуры абляции.
Желудочковые аритмии
Желудочковая аритмия — это заболевание, которое возникает в нижних камерах сердца (желудочках). Обычно проблема возникает, когда мы слышим подряд три или более ударов, исходящих от одного из желудочков. Считаем аритмию устойчивой, если она длится более 30 секунд. Устойчивая желудочковая аритмия мешает нижним камерам сердца поддерживать надлежащий кровоток по всему телу. Это состояние может снизить кровяное давление и вызвать сердечную недостаточность.
Желудочковая аритмия может вызывать учащенное сердцебиение, одышку, обмороки, головокружение, дискомфорт в груди и бледность кожи. Это состояние может быть сложно диагностировать, поскольку оно часто возникает в экстренных ситуациях. Варианты лечения включают сердечно-легочную реанимацию, дефибрилляторы, лекарства, процедуры катетерной абляции и операцию на открытом сердце. Иногда мы устанавливаем автоматический дефибриллятор в ваше сердце, чтобы при необходимости проводить разряды и поддерживать стабильное сердцебиение.
Синдром Вольфа-Паркинсона-Уайта
Некоторые люди рождаются с дополнительными электрическими путями между верхней и нижней камерами сердца, которые мы называем синдромом Вольфа-Паркинсона-Уайта (WPW). Это состояние вызывает формирование аномальных цепей и приводит к учащенному сердечному ритму. Обычно мы обнаруживаем этот синдром во время обычной электрокардиограммы. Это может быть опасно, даже если у вас нет симптомов. Мы часто лечим WPW с помощью процедуры абляции.
Желудочковые аритмии
Существует два типа желудочковых аритмий, которые представляют собой аномальные сердцебиения в нижних камерах сердца (называемых желудочками).Первый тип, желудочковая тахикардия , — это учащенный сердечный ритм, который может вызывать головокружение, сердцебиение и обмороки. Желудочковая тахикардия часто связана с ишемической болезнью сердца и другими проблемами с сердцем и требует немедленной медицинской помощи.
Второй тип желудочковой аритмии, называемый фибрилляцией желудочков (ФЖ), требует неотложной медицинской помощи. Электрические сигналы в нижних камерах становятся беспорядочными, и сердце перестает биться. Если немедленно не начать лечение, ФЖ может привести к внезапной смерти.
Преждевременные сердечные сокращения
Преждевременные удары — это ранние дополнительные удары сердца, часто называемые «пропущенными ударами». Преждевременные сокращения могут возникать в верхних или нижних камерах сердца. Хотя обычно они не опасны, они могут быть связаны с другими сердечными заболеваниями или предсказывать сердечные проблемы или аритмию в будущем. Состояние может усугубиться курением или избыточным количеством кофеина. Лечение может потребоваться, если вы часто испытываете преждевременные удары или если они вызывают симптомы.
Желудочковые преждевременные комплексы
Желудочковые преждевременные комплексы (VPC) — это одиночные сокращения, которые нарушают обычную последовательность сердечных сокращений. Частота VPC может происходить очень редко или тысячи раз в день. Независимо от триггера, VPC могут указывать на возможную дисфункцию сердца, и вам следует оценить это состояние. Хотя большинство людей не ощущают VPC, некоторые испытывают учащенное сердцебиение или трепетание в груди, особенно в состоянии покоя и лежа на спине.
Предсердные преждевременные комплексы
Подобно VPC, преждевременные комплексы предсердий включают в себя дополнительные сердечные сокращения, которые происходят отдельно или последовательно. Симптомы также похожи на желудочковые преждевременные комплексы.
Синдром слабости носовых пазух
Синдром слабости синусового узла возникает, когда «естественный кардиостимулятор» сердца, называемый синусовым узлом, не работает. В результате частота сердечных сокращений замедляется, что может привести к усталости, головокружению и обморокам. Это состояние обычно поражает людей старше 65 лет.
Аритмии — нарушение сердечного ритма
Что такое аритмия?
Аритмия — это нарушение сердечного ритма. Ваше сердце контролируется проводящей системой, которая посылает электрические импульсы. Это вызывает сердцебиение.
Аритмия вызвана проблемой в этой проводящей системе, которая может вызвать слишком медленное, слишком быстрое или нерегулярное сердцебиение.
Существуют разные виды аритмии, самые распространенные:
- Фибрилляция предсердий — наиболее распространенный нерегулярный, часто учащенный сердечный ритм.
- Наджелудочковая тахикардия (СВТ) — это очень частый сердечный ритм. Большинство СВТ возникает из-за одного или нескольких дополнительных электрических путей между предсердиями и желудочками.
- Трепетание предсердий — это обычно учащенный сердечный ритм, при котором предсердия сокращаются с очень высокой скоростью по сравнению с желудочками. Это может привести к чрезвычайно быстрому сокращению предсердий, иногда до 300 ударов в минуту.
- Синдром тахибрадии (синдром слабости синусового узла) вызывает периоды очень быстрых или медленных сердечных сокращений.
- Блокады сердца вызваны задержкой или закупоркой проводящей системы между верхней и нижней камерами сердца, что может вызвать замедление сердечного ритма.
- Синусовая тахикардия — это когда ваше сердце бьется равномерно и быстрее 90 ударов в минуту.
- Синусовая брадикардия — это когда ваше сердце бьется регулярно и со скоростью 60 ударов в минуту или ниже.
У вас быстрый или медленный пульс?
Если у вас синусовая тахикардия или синусовая брадикардия, это не значит, что с вашим сердцем что-то не так и вам может не потребоваться лечение.Иногда это может быть связано с основным заболеванием, от которого вам может потребоваться лечение, поэтому ваш врач может отправить вас на дополнительные анализы, чтобы узнать больше.
Каковы симптомы аритмии?
Симптомы зависят от типа аритмии. К наиболее частым симптомам относятся:
- сердцебиение (ощущение тряски или трепета в груди)
- головокружение
- ощущение, будто можно «отключиться»
- одышка
- дискомфорт в груди
- чувство усталости.
Когда мне следует обратиться к терапевту?
Вам следует поговорить со своим терапевтом о своих симптомах, если:
- учащенное сердцебиение длится долго, не улучшается и не ухудшается
- у вас были проблемы с сердцем
- вас беспокоит сердцебиение.
Вам следует набрать 999, чтобы вызвать скорую помощь, если:
- Наряду с учащенным сердцебиением вы начинаете чувствовать одышку, боль в груди, слабость или головокружение.
Что вызывает аритмию?
Некоторые основные состояния, которые могут вызвать аритмию:
Некоторые нарушения сердечного ритма могут быть вызваны наследственными заболеваниями, такими как синдром удлиненного интервала QT, синдром Бругада, CPVT и PCCD.
Если это ваш случай, ваш врач поговорит с вами о тестировании членов вашей семьи. Хотя это может быть страшно, это может помочь им понять, нужно ли им лечение сейчас или в будущем.
Как диагностируется аритмия?
Ваш терапевт может направить вас на следующие тесты:
Как лечить аритмию?
Ваше лечение будет зависеть от вашего типа аритмии. Общие процедуры включают:
Жизнь с аритмией
Большинство аритмий поддается лечению.Это означает, что при правильном лечении вы сможете продолжать жить так, как жили до того, как вам поставили диагноз.
Жизнь с ненормальным сердечным ритмом может быть эмоционально сложной для вас и вашей семьи. Важно справиться с тревогой и стрессом и при необходимости заручиться поддержкой вашего терапевта или близких.
Возможно, вам придется подумать о практических вещах, таких как вождение автомобиля, поездка в отпуск и возвращение на работу после того, как вам поставили диагноз аритмия.
Если ваша способность водить автомобиль будет нарушена, вы должны сообщить об этом своей страховой компании и DVLA.Ваш терапевт может посоветовать вам, нужно ли вам это делать.
Если на вашей работе есть отдел гигиены труда, поговорите с ними, если вы считаете, что вашу должность, возможно, придется изменить, чтобы она лучше вам подходила.
.

 Спасти человека могут активные профилактические действия в этом направлении.
Спасти человека могут активные профилактические действия в этом направлении.
 В них – калий, один из важнейших составляющих, которые влияют на ритмичное сокращение сердца.
В них – калий, один из важнейших составляющих, которые влияют на ритмичное сокращение сердца.
