Диета при запорах у пожилых: Диета при запорах у пожилых людей и правильное питание
Питание при запоре у пожилых людей. Какую диету соблюдать
Согласно данным статистики, 6 из 10 пожилых людей страдают проблемами с опорожнением кишечника. Запоры могут быть периодическими, но чаще всего они носят хронический характер, доставляя человеку существенный дискомфорт. Основной способ избавиться от проблемы заключается в нормализации образа жизни и приобретении правильных пищевых привычек. Об этом и расскажем далее.
Почему пожилые люди часто страдают от запора?
Причины делятся на две большие группы: патологические и физиологические.
Первые могут быть связаны с наличием целого ряда заболеваний, оказывающих негативное влияние на моторику кишечника. Это: эндокринные и психические расстройства, атеросклероз, патологии органов ЖКТ, сахарный диабет и некоторые другие.
Физиологические причины запоров:
- низкий уровень физической активности у пожилых приводит к снижению тонуса в кишечнике и застою каловых масс;
- неправильные пищевые привычки, которых люди придерживаются годами, с наступлением пожилого возраста часто приводят к серьезным проблемам, в том числе, запорам;
- из-за потери чувствительности специальных кишечных рецепторов, люди в возрасте гораздо слабее ощущают позывы к походу в туалет;
- мышцы прямой кишки у пожилых слабые, поэтому не всегда очищение происходит в полной мере;
- органы брюшной полости и малого таза часто страдают от нехватки кровоснабжения, вызванной неправильной работой сердечно-сосудистой системы, что также отрицательно сказывается на работе ЖКТ.

Важно: несмотря на обилие медикаментозных средств для лечения запоров, врачи рекомендуют пациентам повысить уровень физической активности и изменить диету, а только потом прибегать к аптечным средствам.
Питание при запорах у пожилых: основные принципы
Существует ряд эффективных рекомендаций от диетологов, которые помогают людям, страдающих от проблем с опорожнением кишечника:
- В ежедневном рационе должно быть много свежих овощей и фруктов.
- Следует забыть о таком способе приготовления, как жарка. Правильно: варить, тушить, готовить на пару.
- Лучше поесть шесть раз в день по чуть-чуть, чем тот же объем «уместить» в три трапезы.
- Холодное и горячее лучше исключить — пища должна быть теплой.
- Чистая негазированная вода в объеме 1,5-2,5 литров (чем теплее на улице и выше вес человека, тем больше нужно пить) — важная часть рациона.
- Обязательно употреблять клетчатку. Поскольку в продуктах ее немного, можно приобретать отруби в аптеке.

Полезно знать: избавление от запоров при помощи диеты занимает определенное время. Однако, этот способ является самым эффективным и безопасным.
Какие продукты можно есть?
Список разрешенных продуктов обширен, поэтому меню получается полезным, разнообразным и вкусным.
Можно употреблять:
- почти все виды круп. Каши рекомендуется готовить на воде;
- ягоды и фрукты. Свежие, запеченные, в виде моно- и многокомпонентных соков;
- кисломолочные продукты: ряженка, йогурт, кефир, простокваша. Прекрасно, если приготовлены они будут в домашних условиях;
- овощи. Особенно полезны кабачки, свекла, морковь, тыква, томаты, квашеная капуста, огурцы;
- нежирные морепродукты;
- любая зелень;
- мясо: кролик, индейка, курица, телятина;
- растительное и сливочное масла. Особенно при запорах полезно льняное;
- яйца всмятку;
- сладости: мёд, сухофрукты, пастила, мармелад, фруктовое желе;
- хлеб с отрубями, цельнозерновой;
- семена льна;
- репчатый лук в любом виде;
- напитки: отвар шиповника, травяной чай.

Что под запретом:
- рисовая и манная крупы;
- майонез и другие магазинные соусы;
- некоторые виды фруктов и ягод: груша, черника, брусника, гранаты, кизил;
- копченые продукты;
- грибы;
- яйца вкрутую;
- жирные сорта рыбы и мяса;
- бобовые;
- редька, репа;
- вредные углеводы: выпечка, белый хлеб, торты, шоколад;
- какао, кофе, крепкий чай;
- алкоголь;
- кисель;
- консервированные продукты и магазинные полуфабрикаты.
Полезный совет: макаронные изделия должны быть из твердых сортов пшеницы, но даже их не стоит употреблять чаще 2 раз в неделю. Картофель лучше есть отварной, чем в виде пюре. Бананы должны быть спелыми — зеленые только усугубят проблему.
Примерное меню при запоре
При запорах у пожилых рекомендуется придерживаться диеты №3 (стол №3).
Утро рекомендуется начинать с фреша, отвара шиповника, ягодного компота (на выбор). Напитки должны быть прохладными, чтобы процесс пищеварения запускался быстрее.
Пример рациона на один день (два варианта на выбор):
- Омлет на пару, салат из фруктов или овощная запеканка, овсяное печенье.
- Йогурт или кефир.
- Свекольник, кусок парового мяса или постный суп с крупой, кусочек запеченной рыбы.
- Печеное яблоко или кисломолочный продукт.
- Тушеные овощи или творожная/овощная запеканка.
- Фрукты или сухофрукты.
Такая диета насыщает организм витаминами и минералами, восстанавливает активность кишечника, выводит все вредное из организма, нормализует обмен веществ и нейтрализует гнилостные процессы в ЖКТ.
В нашем пансионате для пожилых ЯЛТА предусмотрено специальное сбалансированное питание для пожилых людей и людей с ограниченными возможностями. Мы составили специальное меню, рассчитанное для получения организмом пожилого человека всех необходимых элементов и витаминов. Питание для пожилых людей должно быть полноценным, и в то же время, легким.
Диета при запорах | CardioNeurology.
 ru
ruПоказания:
хронические заболевания кишечника с запорами при нерезком и затухающем обострении и вне обострения.
Цель диеты № 3: нормализация нарушенных функций кишечника и связанных с этими нарушениями обменных процессов в организме.
Общая характеристика диеты № 3: физиологически полноценная диета с включением продуктов и блюд, усиливающих двигательную функцию и опорожнение кишечника (овощей, свежих и сушеных плодов, хлебопродуктов, круп, кисломолочных напитков и др. ). Исключение продуктов и блюд, усиливающих брожение и гниение в кишечнике и отрицательно влияющих на другие органы пищеварения (богатые эфирными маслами, жареные изделия и др. ). Пищу готовят в основном неизмельченной, варят в воде или на пару, запекают. Овощи и плоды в сыром и вареном виде. В диету включают холодные первые и сладкие блюда, напитки.
Химический состав и калорийность диетического стола № 3: белки — 90-100 г (55% животные), жиры — 90-100 г (30% растительные), углеводы — 400-420 г, калории — 2800—3000 ккал, натрия хлорид — 15 г, свободная жидкость — 1, 5 л.
Режим питания при диете № 3: 4-6 раз в день. По утрам желательны холодная вода с медом или соки плодов и овощей; па ночь: кефир, компоты из свежих или сухих фруктов, свежие фрукты, чернослив.
Рекомендуемые и исключаемые продукты и блюда:
— супы. На некрепком обезжиренном мясном, рыбном бульоне, овощном отваре. Преимущественно овощные (борщи, щи, свекольники), с перловой крупой, фруктовые;
— хлеб и мучные изделия. Хлеб пшеничный из муки 2-го сорта, зерновой барвихинский, докторский; при переносимости — ржаной. Все — вчерашней выпечки. Печенье несдобное, сухой бисквит. Несдобные выпеченные изделия с фруктами и ягодами — ограниченно. И с к л ю ч а ю т: хлеб из муки высших сортов, слоеное и сдобное тесто;
— мясо и птица. Нежирные сорта различных видов мяса, курица, индейка — вареные, запеченные, в основном куском, иногда рубленые. Сосиски молочные. И с к л ю ч а ю т: жирные сорта, утку, гуся, копчености, консервы;
— рыба. Нежирные виды. Куском — отварная, запеченная. Блюда из морепродуктов. И с к л ю ч а ю т: жирные виды, копченую рыбу, консервы;
Нежирные виды. Куском — отварная, запеченная. Блюда из морепродуктов. И с к л ю ч а ю т: жирные виды, копченую рыбу, консервы;
— молочные продукты. Молоко в блюдах. Различные кисломолочные напитки. Творог свежий, некислый и блюда из него: пудинги, ленивые вареники, ватрушки, в сочетании с крупами. Сливки. Неострый сыр. Сметана в блюда;
— яйца. До 2 штук в день. Всмятку, паровые омлеты, белковые омлеты, в блюда. И с к л ю ч а ю т: вкрутую, жареные;
— крупы. В основном в виде рассыпчатых каш и запеканок из гречневой, пшенной, пшеничной, ячневой круп, сваренных в воде с добавлением молока. И с к л ю ч а ю т или ограничивают: рис, манную крупу, саго, вермишель, бобовые;
— овощи. Свекла, морковь, томаты, салат, огурцы, кабачки, тыква. цветная капуста -сырые и вареные на гарниры, в виде запеканок. Капуста белокочанная, зеленый горошек — в вареном виде и при переносимости. Ограничивают картофель. И с к л ю ч а ю т: редьку, редис, чеснок, лук, репу, грибы;
— закуски. Салаты из сырых овощей и винегреты с растительным маслом, икра овощная, фруктовые салаты. Сыр неострый, ветчина нежирная, сельдь вымоченная, мясо и рыба заливные. И с к л ю ч а ю т: жирные и острые блюда, копчености;
Салаты из сырых овощей и винегреты с растительным маслом, икра овощная, фруктовые салаты. Сыр неострый, ветчина нежирная, сельдь вымоченная, мясо и рыба заливные. И с к л ю ч а ю т: жирные и острые блюда, копчености;
— плоды, сладкие блюда, сладости. Свежие, спелые, сладкие фрукты и ягоды сырые и в блюдах в повышенном количестве. Сушеные фрукты в размоченном виде и в различных блюдах (чернослив, курага, урюк, инжир). Мед, варенье, мармелад, пастила, молочная карамель. И с к л ю ч а ю т: кисель, чернику, айву, кизил, шоколад, изделия с кремом;
— соусы и пряности. На некрепком мясном или рыбном бульоне, томатный, молочный бешамель, реже — сметанный, фруктовые. Укроп, петрушка, сельдерей, лавровый лист. И с к л ю ч а ю т: острые и жирные соусы, хрен, горчицу, перец;
— напитки. Чай, кофе из заменителей. Отвар шиповника и пшеничных отрубей, соки фруктовые и овощные (из слив, абрикосов, моркови, томатов и др. ). И с к л ю ч а ю т: какао, натуральный кофе, крепкий чай;
— жиры. Масло сливочное. Растительные масла — в блюда. И с к л ю ч а ю т: животные и кулинарные жиры.
Масло сливочное. Растительные масла — в блюда. И с к л ю ч а ю т: животные и кулинарные жиры.
Примерное меню диеты № 3.
Первый завтрак: салат овощной с растительным маслом, омлет паровой, чай.
Второй завтрак: яблоко свежее.
Обед: щи вегетарианские со сметаной, мясо отварное с тушеной свеклой, компот из сухофруктов.
Ужин: голубцы овощные, крупеник из гречневой крупы с творогом, чай.
На ночь: кефир.
P.S. Перед переходом на лечебную диету обязательно проконсультируйтесь с врачом!
Вконтакте
Одноклассники
Диета при запорах у взрослых, пожилых и детей. меню питания при кишечной непроходимости
Диета 4 при заболеваниях кишечника показана не только больным людям, но и тем, кто перенес операцию на кишечном тракте и проходит курс реабилитации.
Когда назначают?
Стол №4 показан людям:
- Имеющим расстройство кишечника, сопровождающееся поносом.
- При болезнях желудка (гастрите).
- При расстройстве кишечника, вызванном инфекционными заболеваниями.
- Имеющим заболевания желудочно-кишечного тракта (колиты, энтериты, дуодениты и т.д.).
- С запорами на фоне перенесенных болезней кишечника, после устранения патологии медикаментозно.
- После лечения заболеваний кишечника любой этиологии.
- В период обострения хронических болезней ЖКТ. Лечебная диета показана и при болях в кишечнике при хронических болезнях, даже если это не обострение, просто такое питание помогает поддерживать организм.
- При лечении кишечника хирургическим путем в послеоперационном периоде.
У взрослых и детей болезни кишечника наиболее частая патология.
Кишечная непроходимость, воспаление толстого или тонкого кишечника, воспаление стенки желудка, нарушение работы поджелудочной железы – при всех этих патологиях показано соблюдение диеты.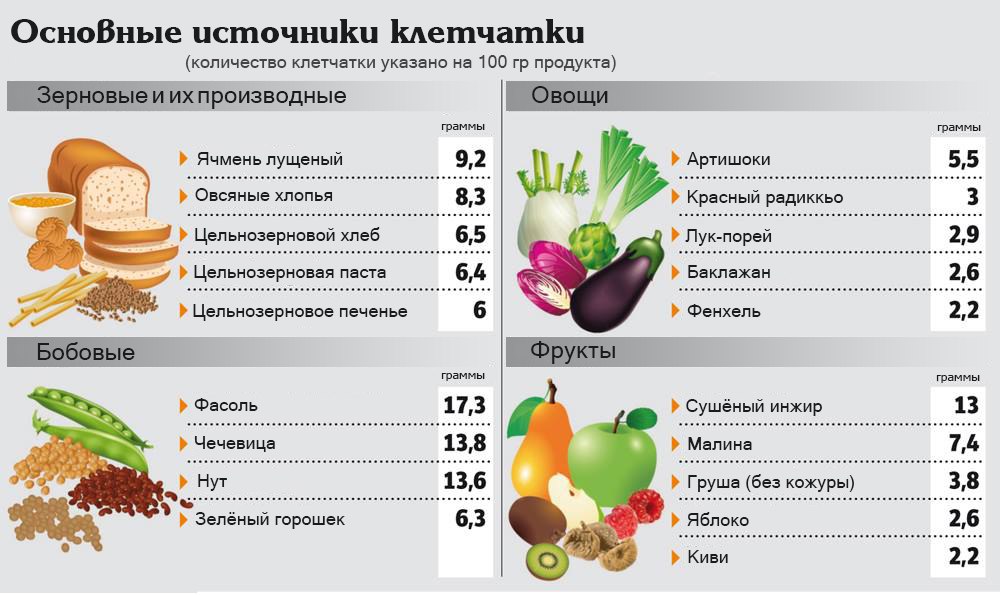
При проблемах с кишечником и желудком очень важно подобрать правильный вариант питания и оптимальным будет стол номер 4.
Используют его для облегчения состояния больного и нормализации регулярного стула при больном кишечнике.
Особенности диетического стола №4
Больной кишечник это серьезная проблема и только лекарства не помогут ее решить полностью. Правильное питание и лечение медикаментами только в сумме дадут хороший результат. При кишечных патологиях показана щадящая диета, позволяющая разгрузить кишечник и дать ему возможность начать самому активно работать.
Диетический стол №4 имеет такие особенности:
- Питание больного должно осуществляться маленькими порциями по 400 г примерно.
- Кушать нужно не менее пяти раз в сутки, допускается шесть приемов пищи. Три приема это всегда основные блюда и еще парочку — это перекусы.
- Еда должна всегда быть чуть теплее комнатной температуры, то же самое касается и всех напитков.
 Слишком горячая или холодная еда способна нарушить процесс пищеварения, что может негативно сказаться на работе желудка и кишечника, если у человека имеется заболевание данной группы органов.
Слишком горячая или холодная еда способна нарушить процесс пищеварения, что может негативно сказаться на работе желудка и кишечника, если у человека имеется заболевание данной группы органов. - При запорах такая диета может не особо быстро помочь, а потому следует сначала медикаментозно устранить запоры и только потом налаживать работу кишечника правильным питанием.
- Все блюда при заболевании кишечника не должны готовиться путем жарки. Допускается варка продуктов, приготовление блюд на пару, а также запекание.
- Все продукты обязательно должны перетираться или измельчаться, а также проходить термическую обработку.
- Питание при столе №4 более сбалансированно на употребление меньшего количества жиров и углеводов, а большего белков. Калорийность за счет этого будет снижена.
- Выпивать в день нужно два литра чистой воды без газа, чтобы улучшить и ускорить процесс пищеварения.
При болезнях кишечника людям приходится себе во многом отказывать, но это не означает, что человек будет голодать и получать только невкусную пищу. Рассмотрим, что можно есть при диете №4.
Рассмотрим, что можно есть при диете №4.
Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку…
Читать далее…
Рекомендованные и запрещенные блюда
Для стола №4 характерен большой список не рекомендованных блюд, а также продуктов, которые должны употребляться согласно определенным требованиям. В таблице показано, какие ингредиенты и как могут применяться человеком с больным кишечником для приготовления пищи.
| Хлеб и изделия из муки | Пшеничный хлеб в виде сухариков домашнего приготовления слабой поджарки | Все остальные мучные изделия, сдобное и слоеное тесто |
| Супы | Только на слабом бульоне, с диетическим мясом и слизистыми отварами из круп | Жирные бульоны с добавлением овощей, зажарки, жирных сортов рыбы и мяса, макарон |
| Мясо и птица | Курица, кролик, индейка, телятина, говядина в отварном или запечённом виде | Жирные сорта мяса, колбасные изделия |
| Рыба | Кусочками и рубленая нежирная рыба | Соленая, жирная рыба, икра, а также консервы |
| Яйца | 1 яйцо всмятку в день, паровой омлет из белков | Сырое яйцо или вкрутую, омлет с добавлением желтков |
| Молочные и кисломолочные продукты | Творог с наименьшим процентом жирности хорошо протертый | Йогурты, сметана, цельное молоко, жирный творог, сырки и сырковая масса |
| Крупы | Рисовая, гречневая, манная, овсяная | Пшенная, ячневая, перловая |
Людям с больным кишечником, придерживающимся диеты №4 противопоказано употребление:
- Пряностей.

- Всех видов сладостей (мед, варенье, конфеты, желе пакетированное и т.д.).
- Продукты с добавлением консервантов и красителей.
- Газированная вода, кофе, крепкий чай, неразбавленные соки, алкогольные напитки.
- Маринады и соленья.
- Фрукты и ягоды.
- Овощи.
- Твердый сыр и плавленый.
При столе №4 больным будет полезно включить в рацион такие продукты:
- Отвары из овощей.
- Кисели, разбавленные соки, чистая вода.
- Рисовый отвар.
- Слизистые каши.
- Чаи и травяные сборы.
- Яблочное пюре из некислых яблок.
Продукты должны хорошо сочетаться между собой и постоянно сменять другу друга, чтобы рацион больного был сбалансированным, а не однообразным.
Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …
Подробнее…
Рецепты для стола №4
- Многие считают, что людям с больным кишечником очень трудно приготовить блюдо согласно указанной диете, но это не так.

- Есть несколько простых рецептов, которые будут полезны при диете №4:
- Перловый суп. 40 г перловки предварительно хорошо промытой следует кинуть в 600 мл мясного нежирного бульона. На плите суп кипятят на маленьком огне, всё время помешивая, пока перловка хорошо не разварится. Суп остужают до температуры чуть выше комнатной и дают больному.
- Фрикадельки из мяса и рыбы. Мясо хорошенько перемалывается на мясорубке и смешивается с отваренной рисовой крупой. Для приготовления фрикаделек нужно брать фарш, где пять частей составляется мясо и 1 часть рис. Фрикадельки лепят и готовят на пару.
- Манная каша. На 50 грамм манки берут по 5 грамм сахара и коровьего масла. В кипящую воду (один стакан) с солью и сахаром засыпают манку и помешивают ее. Огонь прикручивается, и каша готовится 25 минут. После добавляется кусочек масла.
- Черничный компот. Подходят только высушенные ягоды. 20 грамм черники заливают кипятком (1 стакан) и добавляют сахар по желанию.
 Ставят на огонь на 25 минут и кипятят все это время. Убирают компот с плиты и дают настояться три часа.
Ставят на огонь на 25 минут и кипятят все это время. Убирают компот с плиты и дают настояться три часа.
Эти блюда готовятся очень быстро, а ингредиентов нужно не много. Зато такие блюда очень полезны для людей с больным кишечником, помогают не только облегчить употребление пищи, но и питают организм, давая возможность кишечнику самостоятельно наладить процесс пищеварения.
Видео
Меню на неделю при заболеваниях кишечника
- Стол на неделю для больного должен быть разнообразным, так как однотипное питание не даст организму все необходимые витамины и минералы, которые так нужны кишечнику после болезни.
- Примерное меню для стола №4:
- Понедельник:
- На Завтрак: рисовая каша, сухарики или галетное печенье, кисель.
- Второй завтрак: протертый творог, некрепкий чай.
- В обеденное время: перловый суп, рубленое мясо, яблочный разбавленный сок.
- Полдник: стакан киселя или компота, домашние сухарики.

- Ужин: омлет на пару, рисовая каша, чай.
Вторник:
- Утром: овсяная каша, немного протертого творога, кисель.
- Второй завтрак: яйцо всмятку.
- Обед: гречневая каша с рыбой, чай или травяной отвар.
- Перекус: сухарики с киселем.
- Ужин: рыбные или мясные кнели, компот.
Среда:
- На завтрак: рисовая каша, протертое яблоко, чай.
- Перекус: желе.
- Обед: суп с добавлением манки, мясные котлетки, компот.
- Второй перекус: черничный компот и галетное печенье.
- Ужин: гречневая каша с кусочками мяса.
Четверг:
- Завтрак: рисовая каша, какао, галетное печенье.
- Второй завтрак: смородиновое желе.
- Еда в обед: гречневый суп, тефтельки, чай.
- На полдник: кисель с сухариками.
- Поужинать: овощной бульон, рыбные кнели, кисель.
Пятница:
- Завтрак: паровой омлет, куриные котлетки на пару, чай.

- Перекусить: сухарики, кисель.
- В обеденное время: суп перловый, кусочки курицы рубленой, чай.
- Полдник: протертый творог, кисель.
- На ужин: манная каша, галетное печенье, чай.
Суббота:
- С утра на завтрак: творожный пудинг, компот.
- Второй завтрак: яблочное пюре.
- В обед: фрикадельки из курицы, суп гречневый.
- Перекус перед ужином: яйцо всмятку, чай.
- Ужин: овсяная каша, тертое яблоко, кисель.
Воскресенье:
- Завтрак: гречневая каша, кисель с сухариками.
- На второй завтрак: несдобное печенье, чай.
- Обед: мясной бульон, гречневая каша, компот.
- Полдник: печеное яблоко.
- На ужин: картофельный салат с кусочками мяса куриного, кисель.
Такой рацион питания является приблизительным и человек с болезнями кишечника может самостоятельно подбирать блюда из разрешенных продуктов.
Диета должна быть сбалансированной, больному важно кушать не более 3 кг готовых блюд в день.
Какое питье полезно при патологии кишечника
Людям с больным кишечником необходимо не только есть правильную пищу, но и пить травяные настои и сборы.
Очень хорошо помогает снять воспаление с кишечника и наладить работу ЖКТ помогает:
- Ромашковый чай из натуральных трав.
- Настой зверобоя для тех, у кого нормальное, а не повышенное давление.
- Отвар мелисы.
- Отвар черники.
- Отвар фенхеля.
Эти травы прекрасно помогают в борьбе с болезнями кишечника. Стоит пить разные отвары каждый день и тогда болезнь быстро отступит, а реабилитационный период пройдет незаметно и легко.
Зачем необходимо соблюдать диету?
Диета при болезнях кишечника важная часть лечения. Без нее медикаменты хоть и справятся с самим недугом (устранят бактерии, вирусы, наладят состояние микрофлоры кишечника), но сам кишечник будет долго и болезненно воспринимать пищу, так как стенки слизистой повреждены, также может быть нарушена перистальтика.
https://www.youtube.com/watch?v=J-E6T6s8ExM
Диета нужна для того, чтобы кишечник больного смог постепенно включиться в работу, а не испытывать большую нагрузку каждый раз при приеме пищи.
Диета №4 как раз помогает больному это сделать легко и без особых усилий, все продукты быстро усваиваются организмом и легко выводятся кишечником, так как не формируют плотные каловые массы.
Со временем кишечник полностью включается в работу и можно будет перейти на нормальное питание.
Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом…
Читать далее…
Как перейти на нормальное питание?
Диета №4 должна поддерживаться больным в течение 5-7 дней. Дольше соблюдать ее не рекомендуют, так как однообразие продуктов не позволит организму получать все необходимые витамины и минералы.
Вводить новую пищу нужно постепенно каждый день, добавляя пару новых продуктов в небольшом количестве. Если кишечник плохо работает после какой-то еды, то стоит ее временно исключить из рациона и проверить, как организм стал реагировать.
Если все наладилось, и кишечник заработал, то нужно просто отказаться от этого продукта. Полный переход на нормальное питание можно будет полностью осуществить за две недели, но можно и растянуть на месяц, если кишечник все еще слаб.
Стол №4 часто назначается врачами при заболеваниях кишечника и других органов ЖКТ. Соблюдать диету показано и людям после операции на кишечнике. Если не выполнять этого требования, то процесс реабилитации будет долгим, а могут еще и осложнения появиться.
Поэтому лучше несколько дней питаться так, как велит врач, чтобы потом не было проблем с кишечником.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …
Подробнее…
Видео: советы специалиста
Как нужно питаться при непроходимости кишечника — основные диеты
Непроходимость кишечника – закупоривание просвета, которое приводит к застою каловых масс, нарушению перистальтики.
Лечение заболевания подразумевает прием медикаментозных препаратов, проведение вмешательства во время обострения патологии.
Диетотерапия в дооперационный и реабилитационный период при непроходимости позволяет нормализовать естественное функционирование желудочно-кишечного тракта.
Особенности заболевания
Основными причинами возникновения кишечной непроходимости являются:
- несбалансированный рацион питания;
- попадание ядовитых химических веществ;
- проглатывание инородного предмета;
- инвагинация;
- перенесенные инфекционные, вирусные заболевания;
- патологии брюшной полости: полипы, спайки, грыжи, опухоли;
- наличие камней в желчном пузыре;
- размножение патогенных паразитов: глистов, аскарид;
- заворот кишок;
- опухоли злокачественного характера.
Заболевание кишечника имеет выраженные симптоматические признаки: схваткообразные, распирающие спазмы живота, вздутие, обтурация с запором, увеличение части брюшной полости, тошнота, выделение рвоты, снижение тяги к еде, появление кровяных сгустков из анального отверстия после дефекации. Диагностирование непроходимости осуществляется в ходе лабораторных анализов, рентгенографии, ирригоскопии, ультразвукового исследования, компьютерной томографии.
Принципы диетотерапии
Организация правильного питания – залог быстрого восстановления организма при непроходимости кишечника.
Общими правилами диетотерапии для беспрепятственного прохождения каловых масс являются:
- постоянный прием продуктов через одинаковые временные промежутки – не более 4 часов;
- дробное питание, исключающее переедание, быстрые перекусы;
- размер порции не превышает 0,2 кг;
- исключение ингредиентов, приводящих к метеоризму, вздутию живота;
- употребление вареных, запеченных, паров продуктов, предварительно перетертых до слизистого состояния.
Диета при острой или хронической кишечной непроходимости исключает твердые ингредиенты, жирные, соленые, копченые, твердые блюда, полуфабрикаты и фаст-фуд во избежание прогрессирования внутреннего воспалительного процесса. Особенность правильного рациона – употребление продуктов питания, оказывающих обволакивающее, защитное действие на раздраженные стенки органа системы пищеварения.
Виды диетотерапии
При непроходимости кишечника составляется меню исходя из особенностей протекания заболевания: формы развития патологии, проведение операции по удалению поврежденных участков слизистой. Соблюдать диету нужно в период лечения и реабилитационного восстановления организма.
Обострение кишечной непроходимости
Задача диетотерапии при обострении – препятствовать образованию, распространению патогенных микроорганизмов. В первый день появления симптоматических признаков непроходимости рекомендуется отказаться от пищи на протяжении суток. Для купирования проявлений патологии в первые 24 часа следует соблюдать только питьевой режим.
Во время диеты при обострении кишечной непроходимости нужно исключить:
- жирные сорта мяса, рыбы;
- свежие овощи;
- крупа:
- перловка;
- ячмень;
- пшено;
- кисломолочные ингредиенты;
- свежий хлеб, булки;
- сухофрукты;
- чай, кофе с добавлением молока, сливок;
- пряности, специи, соль, соусы;
- сладкие газированные напитки;
- алкоголь.
Диета при непроходимости предусматривает исключение ингредиентов, способствующих повышению газообразования, возникновению бродильного процесса, раздражению поврежденной слизистой кишечника.
Разрешенные продукты щадящего режима питания – нежирный творог, яйца, супы, сваренные на основе овощей и вторичном мясном бульоне, жидкие каши, сливочное масло, сухари, измельченные сладкие ягоды, отвары шиповника, разбавленный сок моркови. Норма съеденных калорий не должна превышать 1800 единиц.
Хроническая непроходимость
Задача диетотерапии при хроническом течении заболевания – препятствовать прогрессированию патологии, наблюдению рецидива обострения.
К особенностям леченого питания кишечной непроходимости относят употребление продуктов, нормализующих кишечную моторику, перистальтику, частый прием еды маленькими порциями, объем которых не превышает 200-250 г, принятие не менее 1,5-2 литров фильтрованной воды за сутки. Дневная норма калорий – не более 2500 единиц.
Основа рациона при хронической форме непроходимости соответствует лечебному столу № 3, включающему разрешенные продукты:
- постные мясные, рыбные сорта;
- морепродукты: кальмары, креветки, осьминоги, мидии;
- кисломолочные ингредиенты, сыр;
- жидкие супы;
- крупы;
- сливочное масло;
- запеченные овощи, фрукты;
- галеты;
- мед;
- сухофрукты: курага, слива, инжир;
- отвар из льна.
Регулярное употребление запеченных яблок без кожуры, богатых клетчаткой, снимает мышечные спазмы брюшной полости во время непроходимости каловых масс. Морепродукты, состоящие из полезных соединений, обогащают организм белком. Сухофрукты нормализуют стул при регулярных проблемах во время акта дефекации: чередование поноса и запоров.
Во время диеты полный отказ от запрещенных продуктов:
- жирные, соленые, копченые, острые блюда;
- полуфабрикаты, фаст-фуд;
- бульоны на основе рыбы, морепродуктов;
- бобовые культуры;
- овощи: капуста, свекла;
- чай, кофе, какао.
Ежедневное меню диеты при хронической непроходимости кишечника включает ингредиенты, богатые витаминами, минералами, содержащие достаточное количество быстроусвояемых углеводов и белков.
Минимальное потребление жиров способствует разжижению каловых масс. Здоровое питание при хронической патологии необходимо соблюдать на протяжении жизни до полного избавления от кишечной непроходимости.
Послеоперационная диета
Устранить кишечную непроходимость у взрослых можно хирургическим методом, подразумевающим удаление воспаленных участков слизистой оболочки. Особенности реабилитационного периода – соблюдение максимально щадящей диеты.
Через 24 часа после хирургического вмешательства запрещено употребление еды и воды. Диета после проведения операции по устранению непроходимости кишечника подразумевает прием пищи только на 3 сутки.
Во избежание закупорки канала твердыми каловыми массами можно есть только жидкие, перетертые, измельченные продукты, кисломолочные ингредиенты, сушеный хлеб.
Расширение рациона питания происходит через несколько дней после заметных улучшений. Основа диетотерапии – белковая, углеводная пища, богатая клетчаткой.
Время соблюдения щадящего питания составляет не менее двух месяца для полного восстановления перистальтики кишечника.
В течение курса диетотерапии после хирургической процедуры запрещено употребление копченых, маринованных, соленых блюд, полуфабрикатов, бобовых культур, орехов во избежание нагрузки на желудочный тракт, раздражения воспаленной слизистой органа пищеварения.
По истечении реабилитационного периода необходимо придерживаться лечебного питания № 4. Правила диеты подразумевают постепенное разнообразие рациона. Основа меню – вареные, паровые, запеченные блюда. После приема еды необходимо выждать время, чтобы оценить, как организмом усваивается продукт.
Нулевая диета
После операции по рассасыванию непроходимости кишечника должно быть организовано соблюдение правильного питания. Нулевая диета подразумевает отказ от соли, дробный прием еды (не менее 6 раз в сутки по 200-граммовым порциям).
Соблюдение питьевого режима – основа питания, предусматривающего исключение ингредиентов, механически и химически воздействующих на воспаленные стенки слизистой оболочки кишечника.
Полезными блюдами являются травяные отвары, настои, постные бульоны, соки из овощей и фруктов, каши слизистого характера.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Рекомендуем: Эффективные народные средства при лечении язвенного колита
Питание при непроходимости кишечника у пожилых людей что делать
Непроходимость кишечника – заболевание, которое сопровождается частичной или полной закупоркой просвета этого органа содержимым пищеварительного тракта. Зачастую это возникает по причине нарушения моторики кишечника, формирования различных новообразований или нерационального режима питания. Диета при непроходимости кишечника будет отличаться в зависимости от характера протекания заболевания и общего состояния пациента. Кроме этого, есть несколько разновидностей щадящего питания – до и после проведения хирургического вмешательства.
В большинстве случаев непроходимость кишечника можно устранить при помощи приёма лекарственных препаратов – при хронической форме, проведением хирургической операции – при остром. Но для закрепления положительного эффекта от таких видов терапии рекомендуется придерживаться специально составленной щадящей диеты при кишечной непроходимости.
Питание после операбельного лечения
Хирургическое вмешательство направлено на устранение факторов формирования недуга. По этой причине кишечник не может нормально выполнять свои функции.
В таких случаях, первые несколько дней после врачебного вмешательства рекомендуется придерживаться правил лечебного голодания, которое подразумевает отказ от какой-либо пищи.
Единственное, что разрешается пациентам – это пить немного очищенной воды без газа или некрепкий чай.
На протяжении нескольких дней питание пациента осуществляется через специальный зонд, тем самым минуя желудочно-кишечный тракт. Примерно пять дней после осуществления вмешательства происходит введение питательных смесей. В случаях, когда состояние человека стабилизируется, врач принимает решение о том, что пациент может самостоятельно питаться.
К основной диете обращаются через несколько дней, зачастую через неделю после проведения операции. Сколько должно пройти времени решает лечащий врач индивидуально для каждого пациента. В большинстве случаев показано соблюдение нулевой диеты. Она разработана таким способом, чтобы снять как можно больше нагрузки с ЖКТ.
Такой рацион питания подразумевает потребление жидких блюд, без добавления масла и соли. Рекомендуется потреблять пищу комнатной температуры небольшими порциями, примерно через каждые два часа.
Когда после оперативного вмешательства прошло больше недели, пациенту показан диетический стол №4. Такое питание подразумевает жёсткое соблюдение правил приготовления и выбора химического состава блюд.
Основными принципами диеты при непроходимости кишечника после проведения хирургической процедуры являются:
- объёмы употребляемой за один раз пищи не должен превышать сто грамм;
- перерывы между потреблением блюд составляют два или три часа;
- меню необходимо обогатить белками, а блюда должны быть приготовленными на пару или в отварном виде;
- основа рациона — молочные и кисломолочные продукты пониженной жирности. Они являются очень полезными в послеоперационный период и не способствуют секреции желчи в больших количествах;
- хлеб лучше всего есть вчерашний или немного подсушенный;
- в любых количествах можно употреблять сладкие сорта фруктов и ягод. Под запретом цитрусовые и виноград;
- овощи можно есть отварными и перетёртыми.
Такой диетический стол подразумевает полный отказ от таких продуктов, как:
Именно вышеуказанные ингредиенты вызывают интенсивный процесс брожения в кишечнике. Если их съесть даже через месяц после операбельного лечения, они могут стать причиной расхождения послеоперационных швов. Из-за этого может потребоваться повторное хирургическое вмешательство.
Подобный режим питания необходимо соблюдать на протяжении трёх месяцев. После истечения этого периода времени переходят на диетический стол №4в. Он как нельзя лучше подходит для пациентов на стадии выздоровления после врачебного вмешательства.
Диета №4в направлена на максимальное механическое и химическое щажение прооперированного органа. Рацион пациента становится более разнообразным, пищу можно есть в не протёртом виде. Но блюда по-прежнему необходимо готовить на пару или варить.
Диета при хроническом течении недуга
При хронических расстройствах кишечника, к которым также относят непроходимость этого органа, лечащие врачи предписывают своим пациентам соблюдение щадящей диеты №3. Основная суть такой диеты заключается в том, чтобы нормализовать процесс дефекации, поскольку такое заболевание сопровождается чередованием запоров с диареей.
По причине того, что такая диета постоянная и её необходимо придерживаться на протяжении долгого периода времени, то она должна в полной мере обеспечивать поступление в организм питательных элементов.
Особенностями диеты номер три являются:
- сроки соблюдения такого питания устанавливает лечащий врач индивидуально для каждого пациента. В некоторых случаях она является пожизненной;
- основу меню должны составлять блюда, которые способствуют ускорению моторики поражённого органа;
- под полным запретом находятся такие продукты питания, которые вызывают процессы брожения и гниения в кишечнике;
- суточная калорийность пищи не должна превышать двух с половиной тысяч килокалорий;
- потреблять пищу необходимо только комнатной температуры, небольшими порциями, по шесть раз в день;
- количество жидкости, которая должна поступать в организм, не должна быть менее 1.5 литра. Сюда относят некрепкие чаи, кисели, компоты и очищенную воду без газа.
Где находится поджелудочная железа у человека фото
Такая диета также предусматривает полный отказ от полуфабрикатов, копчёностей, жирных сортов мяса и рыбы, а также жареных блюд. Кроме этого, стоит отказаться от первых блюд, приготовленных на основе жирных бульонов, кофе и напитков с содержанием какао. Именно эти продукты замедляют движение кала по кишечнику.
Также нельзя употреблять те продукты, которые вызывают повышенное образование и выделение газов. К ним можно отнести – капусту белокочанную, горох и бобовые культуры.
Несмотря на то что под запретом находится большое количество продуктов питания, организм будет получать питательные вещества из:
- молока и кисломолочных продуктов. Стоит помнить, что кефир трёхдневной давности может повлечь за собой запоры;
- мяса в виде паровых котлет, фрикаделек или тефтелей;
- отварной рыбы, только обезжиренных сортов;
- сливочного масла;
- печенья;
- морепродуктов;
- фруктов, в частности яблок. Но при их употреблении необходимо срезать кожуру и есть их в небольшом количестве. Это обусловлено тем, что при значительном потреблении клетчатки велика вероятность развития вздутия живота;
- сухофруктов – в особенности их рекомендуется есть при запорах.
Для хронического протекания любого заболевания, в частности непроходимости кишечника, характерным признаком является смена стадии ремиссии периодами обострениями. Именно в это время необходимо придерживаться максимально щадящего режима питания. В таких случаях происходит смена диетического стола на диету №4, как после проведения хирургических процедур, или №4б.
После устранения проявления клинической картины периода обострения, диета постепенно расширяется. В итоге пациент переходит к щадящему режиму питания номер три.
Примерное меню
Примерное меню диеты при хроническом протекании непроходимости кишечника будет состоять из:
- завтрак – любая каша, приготовленная на воде или с добавлением небольшого количества молока, суфле из творога и чай;
- второй завтрак – сухофрукты;
- обед – мясной бульон низкой жирности, рисовая каша с тефтелями, приготовленными на пару и кисель;
- полдник – яблоки и кефир;
- ужин – паровой омлет, гречневая каша и чай;
- перед сном – кисель или стакан кефира.
Более чёткий и подробный план питания составляет лечащий врач-гастроэнтеролог в индивидуальном порядке для каждого пациента. За основу берутся результаты обследований и общее состояние пациента.
- Диетическое питание при хроническом течении непроходимости кишечника не только может предупредить наступление периода обострения, но ещё является отличным профилактическим средством от ухудшения состояния пациента.
- Кишечная непроходимость является одной из серьезных патологий, которая требует от пациента соблюдения строгих правил.
Заболевание бывает частичного и полного типа. Поэтому и лечение подбирается в индивидуальном порядке.
Одной из мер лечения является строгая диета при непроходимости кишечника.
Общие советы при соблюдении правильного рациона
Непроходимость кишечника характеризуется затруднением перемещения каловых масс по пищеварительному тракту. Патологический процесс может возникнуть по разным причинам.
Но вне зависимости от причины существуют общие правила по соблюдении правильного питания:
- Питаться надо постоянно. Промежутки между приемами пищи должны быть одинаковыми. Оптимальным временем является через каждые два-три часа.
- Категорически запрещается переедать. Если не придерживаться данного правила, то возможно обострение симптоматики.
- Исключить из меню ту пищу, которая доводит до повышенного газообразования.
- Кушать в день надо не меньше пяти раз. Никаких перекусов быть не должно. Объем порций за один раз не должен превышать 150 грамм.
При частичной и полной закупорке кишок пациенту прописывают нулевую и четвертую диету.
Самой щадящей является нулевая. Из меню следует убрать пищу твердого и жирного характера. Это позволит слизистой оболочке быстрее восстановиться. Питание при непроходимости кишечника должно состоять из жидких и слизистых блюд. Они помогут покрыть кишечный канал и создать защитную оболочку, что позволяет предотвратить дальнейшее раздражение.
Меню при патологии острого типа
Если возникло острое заболевание кишечника, диета должна направляться на минимизацию вероятности возникновения бродильных и гнилостных явлений в пищеварительном тракте.
Под запретом является та еда, которая доводит до раздраженности слизистой оболочки желудочно-кишечного канала. В сутки калорийность не должна превышать двух тысяч. Объем соли не должен превышать 6 грамм в день.
Меню при таком патологическом процессе должно состоять из:
- сухарей на основе белого хлеба;
- овощных напитков;
- творога с низкой жирностью;
- сливочного масла в небольшом количестве;
- разваристых каш на воде;
- яиц всмятку или омлета;
- нежирных супов;
- напитков на основе шиповника и смородины;
- некислых ягод и фруктов.
Рецепты диетических блюд в мультиварке при гастрите
Под запретом считаются блюда в виде:
- свежей выпечки;
- молочной продукции;
- компотов на основе сухофруктов;
- овощей сырого типа;
- рыбных и мясных блюд жирного типа;
- газированных и спиртных напитков;
- чая и кофе с молоком;
- перловой, ячневой и пшенной крупы.
В первые дни при острой патологии врачи советуют вообще отказаться от приема пищи.
В первые сутки надо пить только фильтрованную воду. После того как неприятные ощущения стихнут, можно постепенно начинать кушать.
Диета при запорах у пожилых людей: меню и правила питания
Согласно медицинской статистике пожилые люди страдают обстипацией в два раза больше чем другие возрастные группы. Причина или причины, приведшие к образованию запоров, разные, но при лечении все должны придерживаться диеты.
Важно знать, что констипация не появляется самостоятельно. Она является сигналом серьезных заболеваний пищеварительной системы. Основные факторы возникновения дисфункции кишечника: геморрой, сахарный диабет, атеросклероз, патологии ЖКТ, стрессы, неправильное питание, малоподвижный образ жизни, наличие опухолей в прямой или толстой кишке.
Различают два вида отсутствия опорожнения: острый и хронический. При первом недуге наблюдается резкая задержка дефекации как редкий случай. Это может связываться с быстрым изменением рациона, режима питания, патологическим развитием кишечника, нарушением. При втором хроническом запоре проблема длится долго, сопровождается отравлением организма скопившимися каловыми массами.
Особенности лечения обстипации у пожилых людей
Люди в возрасте чаще других склонны к нарушениям в работе желудочно-кишечного тракта. Проводить лечение необходимо постепенно.
Для профилактики застоя в прямой кишке необходимо принимать ежедневно овощи, фрукты, зелень, масло, семечки, каши и зерновой хлеб.
В рационе каждого пожилого человека должны присутствовать продукты питания с содержанием пищевой клетчатки, помогающей организму в процессе самостоятельной очистки. Из меню необходимо убрать пищу, вызывающую запоры.
Медикаментозное лечение применяют только в случае, когда диета не помогла справиться с нарушением естественного опорожнения.
Фармакологическая промышленность выпускает слабительные лекарства в разных формах: порошки, свечи, таблетки, капельки. Назначает препараты врач-проктолог.
Особенности слабительного препарата
Лекарства, призванные помогать при запорах, подразделяются на 4 вида воздействия на кишечник. Первый вид медицинских препаратов от запора – осмолитики, находясь внутри прямой кишки, способствуют размягчению твердых каловых масс. Не вредят человеку, не остаются в организме, а выводятся вместе с фекалиями в течение 6 часов.
Фитомуцил – идет как добавка к пище, в составе: семена подорожника (шелуха) и слива домашняя. При приеме средства моторика прямой кишки приходит в норму.
Шелуха семян подорожника содержит гидрофильные волокна, удерживающие влагу внутри кишечника, увеличивают его объем, разрыхляют содержимое и способствуют естественному выведению каловых масс. Плоды сливы домашней, содержащие фитонциды и ферменты в большом количестве, обладают мягким слабительным средством.
Это натуральный препарат, не раздражающий ЖКТ и не вызывающий привыкания. Дезинфицирует, улучшает переваривание пищи и двигательную функцию прямой кишки.
Раздражители стенок кишки, наполнители и пробиотики
Лекарства действуют на нервные рецепторы кишечника и заставляют его двигаться, тем самым продвигая каловые массы к анальному выходу. Такими свойствами обладают: натрия пикосульфат и лист сенны Александрийской.
На сегодняшний день выпускают чаи с содержанием экстракта сенны. Принимать их надо в ограниченном количестве, передозировка грозит нарушением водно-электролитного баланса.
Вместо запора можно получить понос и боли в области живота. Вызывает такие неприятные ощущения и последствия содержащийся в траве гликозид.
Многие пожилые люди вынуждены отказаться от этого препарата и перейти на синтетические лекарственные препараты из-за непереносимости сенны.
В качестве альтернативной замены травы на прилавках аптек представлены лекарства, содержащие натрия пикосульфат: гутталакс, верилакс, пикобакс, лаксидогол, эвакуол и др. Такие средства используются как первая помощь при отсутствии дефекации. При более длительном использовании нарушается нормальный ритм переваривания пищи, появляется тяжесть в животе, боли.
Существующие наполнители – увеличивают в объеме содержимое прямой кишки за счет втягиваемой извне жидкости. Средства долго остаются внутри органа и помогают процессу дефекации. Обладают такими свойствами: микрокристаллическая целлюлоза, отруби, льняное семя, агар-агар.
Микрокристаллическую целлюлозу нежелательно принимать людям в возрасте, страдающим геморроем, существует опасность обострения.
Препараты, содержащие живые микрокультуры, называются пробиотиками. Они нормализуют пищеварение. Линекс – содержит бактерии, которые помогают пожилым людям справиться с дисбактериозом и нормализуют процесс опорожнения. Дисбактериоз развивается после лечения антибиотиками, вызывает вздутие живота, повышенное газообразование, высыпания на коже. Курс лечении пробиотиками – 10 дней.
Слабительные свечи от запоров
Людям в возрасте предлагается лечить запор с помощью свечей. Лекарство применяют после завтрака (через 20 мин). Свечи содержат глицерин, который попадая внутрь кишечника, раздражает его слизистую и стимулирует двигательную функцию органа. Применение данного средства не должно носить постоянного характера, могут появиться аллергические реакции.
Запрещено использование препаратов на глицериновой основе при заболеваниях геморроем, колитах, при трещинах в анальном проходе, при онкологических заболеваниях.
Бисакодил – слабительное средство в форме свечей. Его применяют в комплексе с другими препаратами. Не помогает при хронических нарушениях функций ЖКТ.
На полках аптек продаются свечи с эффектом газообразования. При попадании в прямую кишку вызывают образование углекислого газа, который раздражает стенки органа и заставляет двигать каловые массы к выходу.
Правильное питание при нарушении стула
Меню человека в пожилом возрасте, страдающего запором, не требует особых финансовых вложений. Главное нужно иметь на своем столе продукт, способствующий нормальному функционированию желудочно-кишечного тракта и естественному опорожнению.
Разрешенные продукты
Продукты, которые разрешены для употребления в период нарушения дефекации:
- Злаки. Употребление овсяной, гречневой, пшеничной каши будет способствовать нормализации работы прямой кишки.
- Кисломолочные продукты. Кефир, простокваша, натуральные йогурты содержат бактерии, которые положительно влияют на микрофлору пищеварительной системы.
- Нежирное мясо птицы и рыбы.
- Овощи. Кабачки, морковь, свекла, тыква, огурцы.
- Фрукты. Бананы, абрикос, персики, сливы, яблоки содержат натуральные пищевые волокна и клетчатку, способствующие нормальной перистальтике.
- Сухофрукты. Изюм, курага, чернослив. С давних времен славились своими слабительными свойствами.
- Сладости. Мармелад, пастила, фруктовое желе.
Пищу необходимо есть приготовленную на пару, без добавления жиров. Уменьшить употребление сливочного масла, сметаны. Для приготовления мяса использовать духовку и запекать его цельным куском. Приготовленные каши должны быть рассыпчатыми. Салат, состоящий из отрубей и кисломолочных продуктов, также будет способствовать нормальной работе всего организма.
Запрещенные продукты
Пожилым людям, страдающим от обстипацией, противопоказана еда, вызывающая повышенное газообразование. Такие симптомы вызывают продукты, содержащие грубые волокна. В период лечения снижают потребление бобовых продуктов, щавеля и капусты, яблочного и виноградного сока.
Исключению из рациона питания подлежат:
- изделия из дрожжевого теста, белый хлеб, макароны;
- копчености;
- шоколад;
- черника;
- брусника;
- горох, фасоль, картофельное пюре;
- кисель, каши с вязкой консистенцией;
- чай, кофе, какао.
Бананы заслуживают особого внимания. Важный момент: при запоре нельзя употреблять неспелые продукты, содержащиеся в них дубильные вещества будут способствовать ухудшению состоянии больного. Созревшие фрукты можно кушать. Они оказывают обратное воздействие на организм и благоприятствуют его нормальному функционированию.
Лечение констипации с помощью диеты – процесс долгий, но эффект от лечения более длительный и происходит он естественным образом.
Правила при диете
Должный результат при нахождении на диетическом питании наступит через несколько дней, но пожилым людям лучше придерживаться диеты и дальше для закрепления успеха и не повторения неприятных симптомов. Главное выполнять правила.
Правило 1
Каждодневное употребление свежих овощей и фруктов будет способствовать нахождению в кишечнике необходимых пищевых волокон и витаминов. Помогает организму не только справиться с запором, но и улучшит иммунную систему. При необходимости овощи и фрукты можно натереть на терке или мелко порезать.
Правило 2
Правильный прием пищи разбивается на несколько подходов. Питаться минимум четыре раза. Не передать. Питание должно быть в определенное время, тогда организм включает регулирующие внутренние механизмы, и процесс дефекации нормализуется.
Правило 3
Соблюдение питьевого режима. 1,5-2 литра чистой негазированной воды в сутки. Для напоминания можно набрать бутылку и держать возле себя и пить по одному – два глотка.
Правило 4
Рацион не должен содержать одни и те же продукты. Разнообразие в меню позволит быстрее избавиться от обстипации, стимулирует аппетит и появляется интерес к приготовлению новых блюд.
Народные рецепты:
- Сухофрукты. Чернослив, курага, изюм, другие сухофрукты. Обладают мягким слабительным эффектом. Для употребления их моют и измельчают, добавляют сенну и мед. Перемешивают до состояния однородной массы, в банку и в холодильник. Для вкуса добавляют тертые грецкие орехи. Столовая ложка этой смеси утром или вечером обеспечит быстрый приход в норму работу ЖКТ. Изюм принимают в виде отвара. На ночь залить пять столовых ложек изюма кипятком. В течение суток выпить один-два стакана.
- Льняное масло. Это отличное средство в борьбе с застоями в прямой кишке у пожилых людей. Наличие неприятного вкуса и послевкусия отбивает желание принимать такое лекарство. Избежать этого помогает коктейль из йогурта и льняного масла. Вкус приятный и запаха не ощущается. Принимать утром и вечером.
Меню для пожилых людей
Примерный набор блюд для страдающих недугом:
- Завтрак: каша из овсянки, гречки, пшенки. Разбавить молоком. По желанию добавить изюм или другие сухофрукты, заранее намоченные в воде. Запивать травяным чаем или компотом, сваренным на сухофруктах.
- Второй завтрак: любой кисломолочный продукт из разрешенных (кефир, простокваша). Бутерброд: черный или отрубной хлеб и нежирный творог.
- Обед: Овощной, рыбный или куриный суп. Черный хлеб. На второе голубцы или тушеная капуста. Чай с мармеладом или компот.
- Полдник: чай с размоченными сухариками. Смесь из сухофруктов, яблоки запеченные.
- Ужин: гречневая каша с рыбой, запеченной в духовке, или котлеты на пару. Голубцы. Овощной салат или свекольный салат с постным маслом.
Придерживаясь меню и правил диеты, это улучшит состояние пожилых людей, приведет в тонус организм. Они смогут вести полноценный образ жизни и радоваться приходящему дню.
Питание при геморрое. Как диета может облегчить ваше состояние
Одним из важных этиологических факторов развития геморроя является неправильное питание, которое способствует нарушению стула и частым запорам. Неграмотно подобранная диета может привести к усугублению процесса, травмированию слизистой твердыми каловыми массами и развитию осложнений в виде инфекции или кровотечения. Любой врач начинает лечение геморроя с разъяснений принципов нового меню для пациента.
Правильное питание помогает достигнуть следующих целей:
- Нормализация стула. Эта мера является одной из важнейших в лечении геморроя. Регулярный стул мягкой консистенции способствует уменьшению проявлений заболевания (на начальных стадиях) за счет уменьшения напряжения мышц промежности во время акта дефекации и давления на стенку прямой кишки.
- Устранение проблемы лишнего веса и ожирения. Слишком большое количество жировых отложений давит на кишечник, ухудшая его кровообращение и замедляя пассаж каловых масс.
- Поддержание хорошей работы иммунной системы, что достигается оптимальным содержанием витаминов и микроэлементов в потребляемой пище. При осложнениях геморроя, таких как трещины в анусе, кровотечении и других, необходима достаточная активность компенсаторных систем организма, которые как можно скорее устранят проявления анемии и воспаления.
Таким образом, грамотно подобранная диета помогает не только компенсировать заболевание, а иногда и вовсе устранить проявления болезни.
Основные принципы питания
Важным условием при составлении диеты является не только ее рацион, но и особенности употребления пищи в течение дня. Рекомендуется руководствоваться следующими принципами.
- Дробное питание 5-6 раз в день небольшими порциями с приблизительно равными перерывами между приемами пищи. Такой режим поможет избежать перенапряжения желудочно-кишечного тракта от больших порций 3 раза в день.
- Ужин должен быть не позднее, чем за 2-3 часа до сна.
- Потребляемая пища должна иметь температуру 37-40 градусов, чтобы не раздражать стенки желудочно-кишечного тракта.
- Нужно стараться делить блюда на небольшие кусочки, есть не спеша и тщательно пережевывать пищу. Это облегчает работу кишечника и способствует нормализации стула.
- Очень важным условием правильного рациона при геморрое является употребление достаточного количества воды (2 литра в день). Это помогает придать каловым массам нужную мягкую консистенцию и, соответственно, облегчить их отхождение. Предпочтение следует отдавать чистой минеральной негазированной воде. Это условие должно с осторожностью соблюдаться людьми, которые имеют заболевания сердечно-сосудистой системы и почек.
- Не следует при готовке добавлять в пищу слишком большое количество соли и специй. При движении по желудочно-кишечному тракту такой пищевой комок будет вызывать раздражение его стенок, что может привести к их воспалению.
- Диета должна быть сбалансированной, содержать достаточное количество основных питательных веществ, а также витаминов и микроэлементов для поддержания тонуса организма в целом.
Какие продукты употреблять в пищу нельзя
Некоторые продукты находятся под запретом в меню пациента, страдающего от геморроя.
- Алкоголь и газированные напитки — они раздражают стенку кишки, усиливая воспаление.
- Крахмал и простые углеводы (кондитерские изделия, выпечка) — эти продукты могут вызвать брожение в кишечнике.
- Молоко. С возрастом у человека снижается активность фермента лактозы, который способен его створаживать, поэтому предпочтение при геморрое следует отдавать кисломолочным продуктам.
- Крепкий черный чай и кофе из-за слишком большого содержания в них кофеина.
- Продукты семейства бобовых (чечевица, фасоль, горох) могут вызвать слишком большое газообразование в кишечнике, что провоцирует метеоризм и вздутие живота.
- Грибы слишком тяжело и длительно перевариваются в желудочно-кишечном тракте, в связи с чем их употребление также рекомендуется ограничить.
- Также с осторожностью следует употреблять цитрусовые, груши и виноград, а также большинство ягод.
Несмотря на кажущийся строгим перечень ограничений, пациенту с геморроем иногда (не чаще одного раза в неделю) можно включать в рацион и «запрещенные» продукты (например, съесть одну булочку или употребить в качестве гарнира картофель).
Что можно есть при геморрое
Список разрешенных продуктов достаточно богат и разнообразен. В него могут быть включены следующие продукты питания:
- Отруби. Содержат огромное количество естественной клетчатки, которая помогает пассажу пищи и формированию каловых масс необходимой консистенции. Но важно помнить, что избыток этого продукта также может вызвать брожение, в связи с чем его следует употреблять в небольших количествах (примерно 30г в сутки).
- Свежие овощи, которые также включают много клетчатки, но следует избегать острого перца и щавеля, т.к. большое количество содержащихся в них эфирных масел и кислот может оказать раздражающее действие на стенку кишки.
- Супы без картофеля на нежирном рыбном или мясном бульоне.
- Фрукты. Предпочтение нужно отдавать в меру зрелым плодам, потому как перезрелые или кислые фрукты могут вызывать диарею. Умеренным послабляющим действием обладают сухофрукты, хурма, киви, персики.
- Нежирные сорта мяса и рыбы – ценный источник белка. Лучше всего их приготовить на пару или запечь в духовке, жарить не рекомендуется.
- Яйца. Лучше всего употреблять в виде омлета или вареными.
- Растительные масла (добавлять в салаты, каши). Присутствие этого важного компонента питания помогает формированию мягкого кала.
- Кисломолочные продукты. Помогают поддерживать необходимый баланс кишечной микрофлоры и не вызывают при этом брожения.
Таким образом, список разрешенных продуктов достаточно объемен, и пациент сможет подобрать для себя оптимальный рацион, не чувствуя каких-либо ограничений в питании.
Необходимо понимать, что даже строгое соблюдение диеты не может устранить патологические изменения, которые характерны для геморроя. Все пациенты должны регулярно наблюдаться у врача, проходить обследование, которое назначает специалист, и строго следовать всем врачебным рекомендациям.
Питание (диета) при дисбактериозе кишечника
Дисбактериоз кишечника проявляется в тот или иной момент у большинства взрослых людей и практически у всех детей. Причин, вызывающих это состояние может быть множество и, конечно, уберечь себя от всех причин развития дисбактериоза просто невозможно. На состоянии кишечной микрофлоры может отразиться и экология, и хронический стресс, и различные заболевания и даже эмоциональное состояние. Однако здоровье человека, и особенно состояние пищеварительной системы, во многом зависит от того, что он ест. Лучшим способом профилактики дисбактериоза является полноценное, сбалансированное питание.
Но что делать, если дисбактериоз уже развился? Как восстановить баланс микрофлоры? Лечение дисбактериоза должно быть комплексным и рекомендованным гастроэнтерологом индивидуально в каждом случае. Однако можно и самостоятельно помочь своему организму, изменив стиль питания. Питание при дисбактериозе кишечника не должно содержать продуктов, раздражающих слизистую оболочку желудка и кишечника или способствующих процессам гниения и гиперсекреции желчи и желудочного сока. Другими словами, питание при дисбактериозе должно помочь восстановлению нормальной микрофлоры и облегчить работу желудочно-кишечного тракта.
Диета при дисбактериозе кишечника предполагает ограничение употребления острых и соленых блюд, специй и маринадов. Из рациона следует исключить кондитерские изделия, содержащие большое количество сахара, т.к. они усиливают нежелательные процессы брожения в кишечнике. Поэтому от конфет, шоколада, пирожных и тортов придется отказаться. Хлеб и сдобу лучше заменить сухариками. О любых консервированных продуктах, соленых и маринованных заготовках, тоже лучше забыть на время лечения от дисбактериоза. Также не стоит нагружать желудок и кишечник жирным мясом и рыбой, грибами, колбасами, копчениями и бобовыми. Оптимально диета при дисбактериозе кишечника должна состоять из нежирных продуктов, приготовленных на пару с ограниченным применением специй. Полезно готовить супы и каши (кроме перловой и пшеной).
Что касается напитков, то диета при дисбактериозе кишечника не должна включать кофе с молоком, и конечно, алкоголь. Особенно вредны при этом заболевании слабоалкогольные напитки, такие как пиво и вино, способные вызвать обострение. Лучше всего в период лечения пить несладкие компоты, воду и чай. Кроме того, стоит помнить, что напитки разжижают желудочный сок, что затрудняет процессы переваривания. Поэтому старайтесь пить как минимум за двадцать минут до еды и через час после, а не вовремя приема пищи.
Ещё статьи:
Питание при запорах — Др. Татьяна Синичкина Перчикова
диетолог в Израиле
Израильский врач- диетолог Татьяна Синичкин о вреде и лечении запоров.
Запор (констипация) — замедленная, затрудненная или систематически недостаточная дефекация (опорожнение кишечника, калоизвержение).
Типы стула
Запор характеризуется первым и вторым типами.
В кишечнике периодически возникают электрические импульсы, приводящие к сокращениям гладкой мускулатуры кишки. Перистальтические сокращения способствуют перемещению содержимого по кишке, его перемешиванию и сгущению.
Недостаточная физическая активность (гиподинамия) способствует торможению двигательной функции кишечника и появлению запоров, особенно у пожилых и старых людей.
На объём кишечного содержимого влияют характер питания человека, содержание в пище трудно перевариваемых продуктов, прохождение через стенку кишки воды и солей.
Употребление в пищу продуктов, богатых пищевыми волокнами, способствует увеличению количества каловых масс и стимулирует деятельность кишечника.
Пищевыми волокнами называют ту часть растительных компонентов пищи, которая устойчива к действию пищеварительных соков. Различают пищевые волокна углеводной и не углеводной структуры. К первым относятся целлюлоза (клетчатка), ко вторым — пектиновые вещества и природный полимер лигнин. Важно, что пищевые волокна не являются существенным источником энергии. Даже при частичном переваривании 25 г. волокон выделяется энергия в количестве всего 418 Дж (100 калорий).
Учащение запоров объясняется изменениями в характере питания современного человека, увеличением потребления рафинированной пищи.
Частота дефекаций может быть различной: от одного раза в 2—3 дня до одного раза в неделю и реже. Кал обычно уплотнён, сухой, имеет вид сухих тёмных шариков или комков, напоминает овечий; иногда кал может быть бобовидным, лентовидным, шнурообразным.
Иногда больных беспокоят боли и чувство распирания в животе; облегчение наступает после дефекации или отхождения газов.
Безвредными являются препараты из естественных или полусинтетических углеводов и производных целлюлозы (клетчатки). Их принимают со значительным количеством жидкости.
Ещё одним безопасным слабительным является синтетический препарат на основе полиэтиленгликоля .Действие основано на удержании воды в просвете кишечника и стимуляции естественного рефлекса опорожнения при попадании большего объёма кала в прямую кишку. Препарат хорошо переносится и сохраняет эффективность при длительном приёме.
При лечении запоров не следует пренебрегать лекарственными травами. Так как при запорах часто наблюдается вздутие живота, то полезен приём ветрогонных трав. Этим свойством обладают цветочные корзинки ромашки аптечной, трава укропа.
Острые запоры нередко появляются при острых инфекционных заболеваниях. Длительные перерывы в приёме пищи могут вызывать нарушения в регулярном ритме эвакуации кишечного содержимого.
Довольно тягостным симптомом может стать вздутие живота (метеоризм), которое обусловлено медленным продвижением кала по толстой кишке и повышенным образованием газа в результате деятельности бактерий в кишечнике. Вздутие живота, помимо собственно кишечных симптомов, может сопровождаться рефлекторными реакциями других органов, болями в сердце, сердцебиением и др.
У больных при запорах может снижаться аппетит, появляются отрыжка воздухом, дурной вкус во рту. Нередко снижается трудоспособность, возникают головные боли, боли в мышцах тела, появляются общая нервозность, подавленное настроение, расстраивается сон.
Упорные запоры могут сопровождаться изменениями кожи. Она становится бледной, часто с желтоватым оттенком, дряблой, теряет эластичность.
Длительно существующий запор может вызывать различные осложнения. Могут возникнуть вторичный колит, проктосигмоидит (воспаление сигмовидной и прямой кишки).
При длительном застое содержимого в слепой кишке возможно обратное его забрасывание в тонкую кишку с развитием энтерита. Запоры могут осложняться заболеваниями желчевыводящих путей, гепатитом.
Чаще всего возникает геморрой. При запорах могут возникнуть также трещины прямой кишки, воспаление околопрямокишечной клетчатки (парапроктит).
Длительные запоры иногда становятся причиной расширения и удлинения толстой кишки (приобретённый мегаколон), что делает запоры ещё более упорными.
Большую роль в профилактике и лечении запоров играет соблюдение активного двигательного режима. Физические упражнения стимулируют двигательную активность кишечника.
Больным с запорами показаны минеральные воды.
Довольно сложной проблемой при лечении запоров является применение слабительных средств. Они весьма эффективны на первых порах, однако при длительном употреблении возможно привыкание к ним, сопровождающееся полной потерей самостоятельных позывов на дефекацию.
Слабительные совершенно противопоказаны при запорах алиментарного происхождения, то есть обусловленных особенностями питания. Они не показаны при так называемых дискинетических запорах, вызванных усилением или ослаблением двигательной активности кишечника в результате психогенных или других нервных воздействий.
К побочным эффектам слабительных средств относятся следующие:
- аллергические реакции (лекарственные сыпи, лекарственный шок, синдром, напоминающий красную волчанку),
- лекарственный понос с различными расстройствами обмена веществ (потеря калия, натрия, поражение почек, изменения электрокардиограммы),
- нарушения функций тонкой кишки с расстройствами процессов всасывания, колит, меланоз толстой кишки (отложение пигмента меланина в толстой кишке с расстройствами её функции),
- кишечная непроходимость,
- рвота,
- рак различных отделов желудочно-кишечного тракта (при многолетнем употреблении вазелинового масла внутрь),
- зуд в области заднего прохода.
безвредными являются препараты из естественных или полусинтетических углеводов и производных целлюлозы (клетчатки). Их принимают со значительным количеством жидкости. Ещё одним безопасным слабительным является синтетический препарат на основе полиэтиленгликоля .Действие основано на удержании воды в просвете кишечника и стимуляции естественного рефлекса.
При лечении запоров не следует пренебрегать лекарственными травами. Так как при запорах часто наблюдается вздутие живота, полезен приём ветрогонных трав. Этим свойством обладают цветочные корзинки ромашки аптечной, трава укропа.
Острые запоры нередко появляются при острых инфекционных заболеваниях.
Длительные перерывы в приёме пищи могут вызывать нарушения в регулярном ритме эвакуации кишечного содержимого.
{jcomments on}
Уход за пожилыми людьми при запорах
Престарелый возраст зачастую сопровождается проблемами в здоровье, одна из которых – запор, что может проявлять себя изредка или перейти в хроническую форму, а также может сопровождаться острыми проявлениями. Наступает данная патология вследствие употребления продуктов или медикаментозных средств, что носят скрепляющий характер. Запор также может иметь причину переживаний при стрессовых ситуациях или переживаниях.
Стоимость проживания
Причины возникновения
Запоры имеют свои причины возникновения, которые не всегда зависят от пенсионера.
- Ухудшение тонуса кишечника вследствие отсутствия или недостаточной активной деятельности.
- Присутствие заболеваний щитовидной железы, наличие диабета, периода климакса у женщин и многие другие патологии, что приходят в зрелом возрасте.
- Не сбалансированное питание и потребность в специально назначенной диете опытным диетологом.
- Наличие геморроя, трещин и опухолей в кишечнике, что приводит к трудностям при опорожнении.
Дополнительные услуги
Диета при запорах
Во избежание запоров, их профилактики или лечения необходимо, в первую очередь, соблюдать диету, которую выпишет врач диетолог. Правильный режим питания и прием продуктов согласно диете, станут спасением в данном случае. В приготовлении еды, необходимо использовать много фруктов и овощей, молочку и крупы, а также мясо и рыба, что принесут благоприятное воздействие на кишечник человека.
В питании необходимо придерживаться основных правил:
- Регулярное дробное питание небольшими порциями.
- Употребление не твердой и жидкой пищи.
- Отсутствие спешки при потреблении.
- Приемы пищи должны проходить в комфортной и благоприятной обстановке.
Стоит отказаться от жирной и жареной еды, мучного, сладостей, газированных напитков, чая и кофеина, острого и копченого.
Лечение запоров
Питание – не все, что поможет исправить ситуацию и помочь с опорожнением. Медикаментозный подход и назначение лекарственных средств врачом-гастроэнтерологом, который примет в подборе все особенности в здоровье пациента, а при необходимости скорректирует процесс лечения, что поспособствует усилению эффекта. Лечение начинается с диагностирования и обследования, что поможет точно установит диагноз.
Стоит помнить, что самостоятельный прием слабительных без назначения и контроля врача, не принесет результата. Единственное, что может помочь в домашних условиях – небольшая лечебная клизма, которой может воспользоваться пенсионер.
Профилактические действия при запоре
Для предотвращения затруднений при опорожнении необходимо придерживаться нескольких аспектов.
- Соблюдение режима питания.
- Употребление чистой негазированной воды.
- Занятие активными упражнениями и лечебной гимнастикой.
- Массаж живота и посещение ЛФК.
Параллельно с профилактическими мерами, необходимо начать лечение гормонального дисбаланса, нормализацию давления и работы сердца, искоренить проявления геморроя или грыж.
Лечение и профилактика в «Близкие Люди»
Дом престарелых «Близкие Люди» в Симферополе – высококлассное учреждение, которое оборудовано современной аппаратурой и комфортабельными условиями для жизни пациентов. Это благоприятно влияет на самочувствия пенсионеров и их эмоциональное состояние. Опытный мед персонал круглосуточно контролирует выполнение всех назначений докторов престарелыми людьми.
Наш пансионат – лучшее решение, которое обеспечит вас не только квалифицированным уходом, но и организацией лечения запоров у людей зрелого возраста.
Назад к разделу «Медицинский уход»
Советы по здоровому питанию, чтобы избежать запора
Никто не любит думать — не говоря уже о разговорах — о запоре, но почти у всех они случаются в тот или иной момент. Более 40 миллионов человек в США болеют им довольно часто. Так что если у вас проблемы с животиком, вы не одиноки. В большинстве случаев это длится недолго, и простые изменения могут помочь вашей пищеварительной системе снова работать гладко.
Распространенные причины запора
Чтобы понять, как предотвратить запор, полезно узнать, что его вызывает.Когда пища проходит через толстую кишку, ваше тело поглощает из нее воду, а остатки превращаются в стул. Ваши мышцы перемещают его через толстую кишку в прямую кишку, где вы его проводите. Когда это движение замедляется, ваша толстая кишка потребляет слишком много воды. Стул становится сухим и трудно выводимым, что вызывает запор.
Проблема часто возникает из-за диеты с низким содержанием клетчатки или с высоким содержанием жиров, отсутствия физических упражнений и недостаточного потребления жидкости. Некоторые лекарства, не принимаемые при позывах, злоупотребление слабительными или беременность, также могут привести к запору.
Клетчатка помогает избавиться от запора
Если ваш кишечник становится вялым, вам не нужно спешить, чтобы купить слабительное. Большинству людей они не нужны при легком запоре. Вместо этого посмотрите на свою диету. Вы получаете достаточно клетчатки?
Клетчатка — это часть растительной пищи, которую организм не может расщепить. Когда вы едите продукты, в которых его много, дополнительная масса помогает сохранить мягкий стул и ускоряет пищеварение.
Все растительные продукты, включая фрукты, овощи, цельнозерновые и бобы, содержат клетчатку.Академия питания и диетологии рекомендует 25 граммов в день для женщин и до 38 граммов для мужчин. После 50 лет нам нужно меньше клетчатки — около 21 грамма для женщин и 30 граммов для мужчин. К сожалению, большинство из нас получают всего около 15 граммов в день, что может помочь объяснить, почему так много людей страдают запорами.
Примеры продуктов с высоким содержанием клетчатки:
- 1/2 стакана темно-синей фасоли: 9,5 грамма
- 1 маленькая груша: 4,4 грамма
- Финики на 1/4 стакана: 3,6 грамма
- 1 среднее яблоко: 3.3 грамма
- 1 средний сладкий картофель: 4,8 грамма
Советы по диете для здоровья пищеварительной системы
Простые изменения могут улучшить вашу диету и помочь облегчить запор:
- Добавьте овощи. Не нужно считать граммы клетчатки, чтобы получить необходимое количество. Вместо этого старайтесь есть 2 чашки фруктов и 2 1/2 чашки овощей каждый день. Сделайте бутерброды с жареными овощами, добавьте салат вместо картофеля фри в еду, купите предварительно нарезанные овощи, чтобы перекусить нежирным соусом, держите вазу с фруктами полной, чтобы получилась удобная и полезная закуска, и добавьте измельченные сушеные фрукты в овсянку. и крупы.
- Зерно. Замените белый хлеб, белый рис и обычные макароны цельнозерновым хлебом, макаронами из цельной пшеницы и коричневым рисом. Ешьте больше цельного овса, мультизерновых злаков и крекеров из цельной пшеницы, но обязательно выбирайте продукты с низким содержанием жира и сахара. Перекусывайте воздушным попкорном вместо чипсов. Покупая крупы, выбирайте бренды, в каждой порции которых содержится не менее 5 граммов клетчатки.
- Наращивайте бобы. Заменяйте мясо блюдом из фасоли или бобовых хотя бы один или два раза в неделю.Добавляйте вареную фасоль в салаты и попробуйте фасолевые супы и рагу в качестве основных блюд.
- Добавляйте клетчатку постепенно. Вносите изменения медленно в течение недели или около того — если вы слишком быстро накапливаете клетчатку, вы можете почувствовать вздутие живота и газы. Наберитесь терпения — вашему организму может потребоваться время, чтобы приспособиться.
- Подумайте о добавке клетчатки. Если у вас есть проблемы с получением достаточного количества клетчатки в вашем рационе, вам может помочь добавка. Также они называются слабительными, формирующими объем, и в целом они безопасны.Просто не забудьте поговорить со своим врачом, прежде чем использовать их, так как они могут заставить некоторые лекарства не работать.
- Избегайте обезвоживания. Если вы добавляете больше клетчатки в свой рацион с едой или добавками, не забудьте также пить больше жидкости. Выбирайте низкокалорийные или низкокалорийные напитки — сладкие газированные и морсы добавят лишних калорий, которые вам не нужны.
Упростите запор с помощью упражнений
Упражнения не только поддерживают вашу форму, но и могут помочь вам оставаться регулярными. Это может помочь пище быстрее проходить через толстую кишку.Не всегда легко найти время для активности, но попробуйте следующие советы:
- Начните тренироваться примерно по 20 минут 3 дня в неделю и увеличивайте как минимум до 30 минут пять или более дней в неделю. Всегда посоветуйтесь со своим врачом, прежде чем начинать какой-либо фитнес-план.
- Не хватает времени? Разделите активность в течение дня — три 10-минутных прогулки считаются одной 30-минутной тренировкой.
Запор: когда обращаться к врачу
В большинстве случаев здоровые изменения в вашем рационе питания и физических упражнениях сгладят любые проблемы с пищеварением.Но если вы пробовали эти советы в течение 3 недель и не заметили изменений, поговорите со своим врачом. Они могут посоветовать вам принять слабительное в течение нескольких дней, чтобы переобучить ваш организм. Вам также следует сразу же позвонить своему врачу, если вы заметили кровь в стуле, почувствуете боль в животе или похудеете без особых усилий.
Советы по питанию для облегчения запора
мэрилина / iStock / Getty Images Plus
Это табуированная тема, но от нее страдают многие.Запор, иногда называемый нерегулярностью, является проблемой опорожнения кишечника. Симптомы могут включать затрудненное прохождение стула и ощущение, что стул прошел не полностью. Стул может быть твердым, сухим или комковатым и реже. Если у вас меньше трех дефекаций в неделю, врач может диагностировать у вас запор.
Хорошие новости: разумный выбор продуктов питания и выработка хороших привычек могут иметь значение. Продукты с высоким содержанием клетчатки могут помочь вашему кишечнику работать регулярно.
Выбирайте разнообразные продукты с диетической клетчаткой
Пищевые волокна могут способствовать укреплению здоровья различными способами. Клетчатка может помочь контролировать уровень холестерина и глюкозы в крови. Клетчатка также может ускорить прохождение стула через пищеварительную систему, что поможет вам оставаться в норме.
Рекомендуемая дневная норма пищевых волокон составляет 14 граммов на каждые 1000 калорий, что составляет около 25 граммов для женщин и 31 грамм для мужчин в день.
Источники пищевых волокон:
- Фрукты, такие как черника, малина, клубника, груши, яблоки с кожурой, чернослив (сушеный или тушеный) и изюм.
- Несоленые орехи и семена, такие как миндаль, арахис, орехи пекан и грецкие орехи, а также семена тыквы, подсолнечника, льна и чиа.
- Овощи, такие как зеленый горошек, брокколи, сладкий картофель, тыква и тыква.
- Цельнозерновые продукты, такие как коричневый рис, цельнозерновой хлеб и булочки, цельнозерновые макаронные изделия, пшеничные отруби и крупы с отрубями.
Напротив, рацион с низким содержанием клетчатки может способствовать запору. К продуктам с низким содержанием пищевых волокон относятся очищенные зерна, такие как белый хлеб и булочки, белый рис, спагетти и другие макаронные изделия, крупы и выпечка из белой муки.
Станьте читателем этикеток
Количество клетчатки в пищевых продуктах указано на этикетке продукта под заголовком «Углеводы». Ваша цель — съесть 100% рекомендуемой дневной нормы клетчатки. При выборе товаров:
- Стремитесь к продуктам с более чем 5% дневной нормы пищевых волокон на порцию.
- Продукты с высоким содержанием клетчатки содержат 20% или более пищевых волокон на порцию.
Узнайте больше о том, как читать этикетки на пищевых продуктах.
Медленно увеличивайте потребление клетчатки
Слишком быстрое добавление клетчатки может вызвать дискомфорт в животе.Если вы не ели продукты с высоким содержанием клетчатки, постепенно увеличивайте потребление клетчатки.
Медленно увеличивайте потребление клетчатки в течение пяти дней. Будьте осторожны, не увеличивайте его более чем на 5 граммов каждый день. Следуйте этой практике, пока не достигнете желаемого количества.
Сочетайте продукты с высоким содержанием клетчатки с жидкостями
Пейте много воды или других несладких напитков в течение дня. Жидкости делают стул мягким, что облегчает его отхождение. Включение сока чернослива в свой ежедневный план питания также может помочь вам в регулярном питании.Также может быть полезно начать день с теплого напитка.
Если вы не потребляете достаточно жидкости, продукты с высоким содержанием клетчатки могут увеличить риск запора. Сколько жидкости вам нужно, зависит от многих факторов, включая ваш возраст, пол, уровень активности и климат, в котором вы живете.
Двигайтесь
Активный образ жизни также помогает поддерживать регулярность дефекации. Люди, которые не занимаются регулярной физической активностью, могут с большей вероятностью заболеть запором. Короткие прогулки по 10-15 минут после каждого приема пищи могут помочь вашему кишечнику нормально работать.
Обратитесь за помощью, если запор не исчезнет
Запор может вызвать дискомфортное вздутие живота и снизить аппетит. Если запор не проходит, обратитесь к врачу. Спросите, могут ли вам помочь безрецептурные лекарства, такие как смягчитель стула или слабительное.
Если ваш лечащий врач считает, что ваш запор связан с вашим стилем питания, попросите направление к зарегистрированному диетологу-диетологу (RDN). RDN может помочь вам определить способы увеличения потребления клетчатки и разработать план питания, отвечающий вашим индивидуальным потребностям.
Чтобы найти RDN, воспользуйтесь онлайн-инструментом Академии «Найти эксперта».
5 способов помочь пожилым людям с хроническим запором
Запор может вызывать проблемы у людей любого возраста. Однако это может быть особенно опасно для пожилых людей. Хронический запор может привести к сильной боли в животе, потере аппетита и потере веса. Вот пять способов помочь пожилому близкому человеку преодолеть хронический запор.1. Продвигайте упражнение
С возрастом перистальтика кишечника может замедляться.Упражнения способствуют перистальтике, способствуя эффективному устранению. Когда сокращение толстой кишки замедляется в результате процесса старения или побочных эффектов лекарств, может развиться запор. Если ваш старший близкий не может заниматься энергичными аэробными упражнениями, простая неторопливая прогулка может улучшить работу кишечника и избавить от хронического запора. Хотя ходьба может установить здоровую схему выведения, посоветуйтесь с врачом, прежде чем предлагать любимому человеку заняться новым упражнением или ходьбой. Если вы обычно помогаете любимому человеку заниматься спортом, но время от времени вам нужен перерыв, подумайте о том, чтобы за вас взялся профессиональный опекун. Специалисты по временному уходу в Палм-Бич могут помочь пожилым людям с широким спектром повседневных задач, предлагая членам семьи возможность сосредоточиться на других личных обязанностях или сделать перерыв, чтобы предотвратить выгорание. Будь то несколько часов в день или несколько дней в неделю, временный уход — идеальное решение для членов семьи, которые чувствуют себя перегруженными.2.Поощряйте пить много жидкости
Если ваш любимый человек хронически обезвожен, у него могут быть частые запоры. Предлагайте воду в течение дня, потому что она способствует перистальтике и смягчает стул, чтобы облегчить отхождение. Если ваш близкий человек сидит на диете с ограничением жидкости из-за застойной сердечной недостаточности или другого состояния здоровья, спросите врача, сколько воды разрешено пить вашему близкому в день.3. Наблюдать за побочными эффектами лекарств
Некоторые лекарства могут замедлить сокращение кишечника.Если ваш близкий принимает рецептурные обезболивающие, психотропные препараты, антигистаминные препараты или лекарства, используемые для лечения диареи, может развиться хронический запор. Чтобы облегчить запор, связанный с наркотиками, убедитесь, что ваш близкий пьет много воды. Если дополнительная гидратация не приносит облегчения, поговорите с врачом о снижении дозировки лекарственного средства и, при необходимости, о прекращении его приема и назначении другого препарата, который с меньшей вероятностью приведет к запору.4. Предлагайте фрукты и овощи
Если ваш любимый человек испытывает затруднения при отхождении твердого стула или боится опорожнения кишечника из-за болезненных ощущений, может помочь употребление большего количества фруктов и овощей.Содержащиеся во фруктах и овощах вода и клетчатка могут смягчить стул, что облегчит его отхождение, что снижает риск хронических запоров и непроходимости кишечника из-за затрудненного стула. Если вашему близкому нужна помощь в принятии и соблюдении диеты, предотвращающей запоры, подумайте о том, чтобы заручиться помощью профессионального сиделки. При рассмотрении вопроса об уходе на дому, Палм-Бич, Флорида, семьи должны убедиться, что у их старших близких есть ресурсы, необходимые для поддержания своей независимости и здоровья.Надежные специалисты по уходу на дому могут помочь пожилым людям с повседневными задачами, такими как приготовление пищи, купание и упражнения, а также могут побудить их сосредоточиться на более здоровых привычках образа жизни.5. Добавьте больше волокон
Многие пожилые люди не потребляют достаточное количество клетчатки и рискуют заболеть хроническим запором. Диета, богатая клетчаткой, может увеличить объем стула и обеспечить оптимальный режим его выведения. Если у вашего любимого человека появляется вздутие живота или возникает боль в животе из-за употребления клетчатки, его или ее врач может порекомендовать мягкое средство для размягчения стула или слабительное, чтобы способствовать опорожнению кишечника, или лекарство от запора, которое оказывает щадящее воздействие на желудочно-кишечную систему, чтобы ваш любимый человек не испытывал болезненных спазмов. это может произойти как побочный эффект сильнодействующих слабительных.Некоторым стареющим взрослым может потребоваться помощь в изменении образа жизни, чтобы их пищеварительная система оставалась здоровой. В Палм-Бич агентства по уходу на дому могут быть большим подспорьем для пожилых людей. С помощью специалистов по уходу на дому ваш стареющий близкий может вести более счастливую и здоровую жизнь. Мы предлагаем революционную программу под названием «Метод сбалансированного ухода», которая побуждает пожилых людей есть питательную пищу, заниматься спортом и регулярно общаться, а также уделять внимание другим факторам образа жизни, которые увеличивают продолжительность жизни.Чтобы получить дополнительную информацию о наших гибких, настраиваемых планах ухода на дому, позвоните одному из наших сострадательных менеджеров по уходу сегодня по телефону (561) 429-8292.Диетическое лечение запора у пожилых людей — правильно питайтесь, питание
Термин «запор» относится к затруднениям во время дефекации и нечастым испражнениям в течение длительного периода времени. Симптомы включают твердый / сухой стул, вздутие живота и боль в животе. Определения нормальной функции кишечника различаются, но частота может варьироваться от трех раз в неделю до трех раз в день.Пожилые люди склонны определять запор на основании таких симптомов, как боль, твердость стула или напряжение, а не только по частоте. Запор может быть распространенной проблемой среди престарелых, есть связь между старением и вероятностью запора для тех, кто старше 70 лет. Проблемы, связанные с образом жизни, также могут способствовать возникновению запоров, в частности:
Факторы риска
Диета с низким содержанием клетчатки — поскольку клетчатка не переваривается, она увеличивает объем фекалий, облегчая их продвижение по пищеварительному тракту.Есть два основных типа волокна; растворимые и нерастворимые. Растворимая клетчатка помогает смягчить фекалии. Хорошие источники растворимой клетчатки включают бобовые, фрукты и овощи. Нерастворимая клетчатка увеличивает объем фекалий, помогая им быстрее продвигаться по кишечнику. Хорошими источниками нерастворимой клетчатки являются пшеничные отруби, цельнозерновой хлеб и крупы. Недостаток клетчатки увеличивает риск запора.
Недостаточно жидкости — фекалии будут только набухать и размягчаться водой.Запор может возникнуть из-за диеты с высоким содержанием клетчатки, если потребляется недостаточное количество воды.
Отсутствие регулярных физических упражнений — малоподвижный образ жизни или ограничение движений из-за инвалидности или физического нарушения являются частыми причинами запора.
Склонность «откладывать» посещение туалета — игнорирование позывов к нему означает, что из стула будет извлекаться больше воды, что затрудняет их прохождение. Регулярное игнорирование этого побуждения может сделать организм менее чувствительным к обычным сигналам о необходимости сходить в туалет.
Известно, что некоторые лекарства, такие как наркотики (особенно кодеин), антидепрессанты, препараты железа, блокаторы кальциевых каналов (гипотензивные средства, особенно верапамил) и немагниевые антациды, замедляют стул.
Болезнь — период болезни, в частности болезни, приводящей к госпитализации и постельному режиму, обычно приводящей к запорам. Факторы включают изменение распорядка дня, уменьшение количества потребляемой пищи, боль (особенно после абдоминальной хирургии) и обезболивающие, такие как морфин.
Медицинские причины запора
Основные медицинские проблемы могут вызвать запор, например:
«Медленный транзит»
Анальная трещина
Непроходимость
22 Грыжа или гинекологической хирургии
Синдром раздраженного кишечника
Проблемы эндокринной системы
Опухоль
Заболевания центральной нервной системы
Осложнения при хронических запорах, недержании мочи могут быть серьезными, такими как хроническое недержание мочи. , пролапс или геморрой.Поэтому важно, насколько это возможно, снизить риски, связанные с образом жизни.
Рекомендации по питанию при лечении запора
Лечение запора должно быть индивидуальным в соответствии с потребностями каждого человека. Лечение будет зависеть от причины, но стратегии питания могут включать:
Увеличение потребления клетчатки — общая рекомендация для людей старше 70 лет — 25–30 г клетчатки каждый день. Хорошие источники клетчатки — это цельнозерновые злаки, фрукты, овощи и бобовые.У некоторых людей такие продукты, как молоко, сыр, белый рис, белая мука и красное мясо, могут способствовать запору, поэтому их потребление следует контролировать.
Советы по увеличению потребления клетчатки при уходе за престарелыми:
Поощряйте цельнозерновой или цельнозерновой хлеб во время еды
Поощряйте зерновые с высоким содержанием клетчатки, такие как каши, цельнотрубные, Weetbix или мюсли.
Убедитесь, что жители съедают не менее 2 порций фруктов каждый день.Его можно употреблять с завтраком, в качестве десерта или закуски в середине приема пищи.
Закажите дополнительные овощи или салат во время основного приема пищи
Поощряйте закуски с высоким содержанием клетчатки в середине приема пищи, такие как фрукты, цельнозерновые тосты с арахисовым маслом, фрукты. и кексы с отрубями и т. д.
Чтобы увеличить потребление клетчатки — добавьте к завтраку смесь с высоким содержанием клетчатки. См. Ниже пример рецепта —
Смесь с высоким содержанием клетчатки
Соедините ¼ стакана необработанных отрубей с ½ стакана тушеного чернослива и ½ стакана протертого яблочного пюре.
На 10 порций по 2 столовых ложки.
Поощряйте жителей употреблять 2 столовые ложки в день
Увеличивайте потребление жидкости — Поощряйте жителей пить регулярно не только во время еды, но и между приемами пищи. Персоналу следует предлагать жидкости всякий раз, когда они входят в комнату жильца. Для жителей, подверженных риску низкого потребления жидкости, контролируйте потребление с помощью диаграммы баланса жидкости.
Добавки с клетчаткой — они могут быть полезны, если человек неохотно или не может есть больше цельнозерновых продуктов, свежих фруктов или овощей.Поскольку пищевые добавки с клетчаткой могут усугубить или вызвать запор, всегда проконсультируйтесь с врачом или диетологом при их применении.
Физические упражнения — одно из многих преимуществ регулярных упражнений — улучшение перистальтики кишечника. В идеале упражнения следует выполнять каждый день в течение примерно 30 минут. Людям с заболеваниями, влияющими на подвижность, необходимо быть как можно более активными каждый день, так как помогает каждое небольшое регулярное упражнение. Проконсультируйтесь с физиотерапевтом вашего учреждения относительно стратегий, которые помогут людям повысить активность.
Другие важные соображения должны включать:
Лечение основного заболевания
Слабительные
Удаление поврежденных фекалий
Регулярное пользование туалетом и обучение
Во многих случаях может возникнуть запор предотвращается с помощью образования, изменений в питании и изменениях образа жизни. Поэтому для всех пациентов, находящихся в группе риска, важно иметь план управления кишечником, в котором медицинский персонал, медперсонал, диетологи и служба питания работают вместе, чтобы обеспечить питание, образ жизни и медицинские вмешательства для поддержания здоровья кишечника.
Ссылки
Лучший канал здоровья — http://www.betterhealth.vic.gov.au/
Руководство для лиц, осуществляющих уход: проблемы с запорами | HealthInAging.org
На раннем этапе, прежде чем дискомфорт от запора станет серьезным, попробуйте следующее:
- Подавать свежие фрукты и овощи.
- Подавайте сушеные фрукты, такие как абрикосы, чернослив и инжир, которые могут вызвать опорожнение кишечника. Это также может помочь приготовить пасту из продуктов, способствующих опорожнению кишечника.Смешайте в равных количествах сливовый сок, нарезанный чернослив, яблочное пюре и пшеничные отруби и смешайте их вместе. Вы должны давать пожилому человеку по 1 столовой ложке в день. Ее можно увеличивать на 1 столовую ложку через день до максимум 4 столовых ложек. Эта смесь хорошо хранится в холодильнике.
- Убедитесь, что пожилой человек пьет достаточно жидкости.
Для немедленного облегчения запора попробуйте следующее:
Суппозитории ректальные
Если пожилому человеку требуется немедленное облегчение запора, подумайте об использовании ректальных суппозиториев.Суппозиторий — это мягкая капсула, которая вводится в прямую кишку, что способствует движению нижней части кишечника. Часто простое введение суппозитория может вызвать дефекацию.
Глицериновые свечи очень безопасны. Вы можете купить свечи Дульколакс ™ без рецепта. При необходимости нанесите немного смазки на палец (например, K-Y Jelly ™ или минеральное масло), чтобы облегчить введение суппозитория. Обязательно разверните суппозиторий перед тем, как ввести его в прямую кишку. Поощряйте пожилого человека подержать суппозиторий от двух до пяти минут или до тех пор, пока не появится сильное желание сходить в ванную.
Клизмы
Если суппозиторий не подействует, попробуйте поставить клизму. Для немедленного облегчения используйте клизмы Fleet ™ или водопроводную воду. Очень эффективна простая водопроводная клизма. Налейте теплую воду в пластиковый пакет для клизмы. Смажьте конец пакета маслом или вазелином ™ и введите его в прямую кишку. Убедитесь, что человек лежит на левом боку возле ванной. Дайте жидкости стечь в течение пяти минут.
Для облегчения запора потребуется всего одна или две клизмы. Если клизмы не работают, позвоните врачу.Не используйте клизмы с мыльной пеной. Они могут вызвать сильное раздражение и вызвать инфекцию кишечника. Как правило, клизмы следует использовать только для эпизодического облегчения. Если клизмы используются слишком часто, нормальная способность кишечника двигаться может быть ослаблена еще больше.
Слабительные пероральные
Рассмотрите возможность использования мягкого слабительного, такого как молоко магнезии, вместе со смягчителем стула. Слабительное помогает кишечнику выводить стул из организма. Смягчитель стула втягивает воду в кишечник, делая стул более мягким и легким для его прохождения.Оба можно купить без рецепта.
Помните, что некоторые слабительные средства могут вызывать привыкание и даже вызывать проблемы с кишечником при постоянном применении. Слабительные следует использовать только при временном запоре и обсудить с врачом при следующем посещении. Некоторые слабительные лучше, чем другие, если требуются в течение длительного времени. Избегайте ежедневного использования слабительных средств, содержащих ингредиенты сенны или фенолфталеина.
Профилактика запоров
Поощряйте пожилого человека сходить в туалет при появлении позывов
Некоторые люди откладывают опорожнение кишечника, потому что не хотят пользоваться туалетом вне дома.Другие игнорируют побуждение пойти из-за эмоционального стресса или из-за того, что они слишком заняты. Однако люди, игнорирующие позывы к дефекации, могут в конечном итоге перестать чувствовать позывы, что может привести к запору. Сходить в туалет, когда они почувствуют позыв, поможет предотвратить запор.
Волокно и другие волокна
Наиболее частой причиной запора является диета с низким содержанием клетчатки (содержится в овощах, фруктах и цельнозерновых) и с высоким содержанием жиров (содержится в сыре, яйцах и мясе).Люди, которые едят много продуктов с высоким содержанием клетчатки, менее подвержены запорам.
В среднем американцы съедают от пяти до 20 граммов клетчатки в день, меньше 20-35 граммов, рекомендованных Американской диетической ассоциацией. Диета с низким содержанием клетчатки играет ключевую роль в возникновении запоров у пожилых людей. Они часто теряют интерес к еде и могут выбирать фаст-фуд с низким содержанием клетчатки. Кроме того, потеря зубов может вынудить пожилых людей есть мягкие продукты с низким содержанием клетчатки. Вот некоторые продукты с клетчаткой, которые следует включить в рацион пожилых людей:
- Цельнозерновые крупы и хлеб
- Сухофрукты (вымоченные и приготовленные), чернослив и изюм
- Попкорн, орехи и семена
- Фасоль, бобовые, сырые фрукты и овощи.(Если сырые фрукты и овощи трудно пережевывать, слегка приготовьте их или натрите на терке.)
- Отруби. Посыпьте им крупу. Попробуйте 2 чайные ложки в день и увеличьте количество до 2 столовых ложек в день. Каши с высоким содержанием клетчатки могут помочь при запоре. Будьте осторожны, так как слишком большое количество отрубей, съеденных слишком быстро, может вызвать диарею, желудочные спазмы и затруднить усвоение организмом определенных витаминов.
Вода, вода, вода
Жидкости, такие как вода и сок, добавляют жидкости в толстую кишку и увеличивают объем стула.Это делает опорожнение кишечника более мягким и легким. Людям, страдающим запорами, следует пить достаточное количество этих жидкостей каждый день, около восьми стаканов по 8 унций. Следует избегать таких жидкостей, как кофе и безалкогольные напитки, содержащих кофеин, поскольку они могут подсушивать кожу.
Пожилые люди иногда сокращают потребление жидкости, особенно если они не едят регулярную или сбалансированную пищу. Поэтому поощряйте пожилых людей пить жидкость. Тем не менее, поговорите с врачом о том, сколько жидкости следует пить пожилому человеку.В некоторых случаях людям с определенными заболеваниями или принимающим такие лекарства, как диуретики (для снижения артериального давления или уменьшения отеков), следует пить меньше жидкости.
Поощрять занятия спортом каждый день
Поощряйте пожилых людей заниматься спортом каждый день. Прогулка или растяжка очень полезны. Лучше любое движение, чем ничего, даже если это просто хождение по дому. Если пожилой человек не может много двигаться, физиотерапевт может порекомендовать упражнения, которые можно выполнять в постели или со стула.
Соблюдайте график
Человек, за которым вы ухаживаете, должен соблюдать график регулярного посещения туалета, диеты, физических упражнений и приема лекарств для предотвращения запоров. Пожилым людям следует уделять внимание регулярному употреблению пищевых продуктов, содержащих клетчатку, питью жидкости и принимать профилактические лекарства, такие как размягчители стула, для предотвращения запоров. Люди часто испытывают запор, когда меняется их распорядок дня. Например, путешествие может увеличить риск запора. Это может быть связано с изменениями в образе жизни, расписании, диете и питьевой воде.
Обзор лекарств
Вам следует пересмотреть все лекарства, которые принимает пожилой человек, вместе с медицинским работником, чтобы узнать, может ли какое-либо из них вызывать запор. Обязательно укажите все лекарства — рецептурные и безрецептурные, а также травяные или другие лечебные средства.
Многие лекарства могут вызывать запор. К ним относятся обезболивающие (особенно наркотические), антациды, содержащие алюминий, спазмолитические препараты, антидепрессанты, транквилизаторы, добавки железа, противосудорожные препараты при эпилепсии, препараты от болезни Паркинсона и блокаторы кальциевых каналов при высоком кровяном давлении.
Спросите эксперта: запор | Сеть обучения здоровью населения
В: Как вы справляетесь с запорами в условиях длительного ухода?
A: Клинического определения запора нет. Врачи описывают запор как менее трех испражнений в неделю, в то время как пациенты описывают запор как отхождение твердого стула или напряжение, необходимое для дефекации. Таким образом, между пациентом и врачом нет согласия.Из-за этого спора по поводу определения, существует небольшая корреляция между самооценкой запора и количеством дефекаций в эпидемиологических исследованиях. Римские критерии определяют запор, как указано в Таблице I , согласованном определении, используемом экспертами для основной цели использования в клинических испытаниях.
Распространенность запоров и употребления слабительных средств по самооценке увеличивается с возрастом, в то время как частота стула не меняется с возрастом. 1,2 Запор чаще встречается у пожилых людей, афроамериканцев, женщин и лиц из более низкого социально-экономического класса.
У ослабленных пожилых людей до 45% сообщили о запоре как о проблеме со здоровьем. Распространенность запоров выше у жителей домов престарелых, что не совсем объясняется повышенным использованием слабительных, но может быть объяснено более частым употреблением лекарств и другими сопутствующими заболеваниями. 3
Факторы, связанные с развитием запоров в домах престарелых, включают: расовую принадлежность, снижение потребления жидкости, пневмонию, болезнь Паркинсона и наличие аллергии. 4 Застойная сердечная недостаточность и использование зонда для кормления были двумя факторами, обладающими защитным действием. 4
Средняя стоимость лечения запора на одного пациента, находящегося на длительном лечении, составляет 2253 доллара США. 5 Качество жизни, связанное со здоровьем, снижается у пациентов с хроническим запором. 6 Предполагается, что наличие запора усиливает симптомы со стороны мочевыводящих путей, недержание кала, закупорку кала и изъязвление кораллов. 7-9
ПРИЧИНЫ ЗАРАЖЕНИЯ
Причины запора можно разделить на основные и второстепенные.
Основные причины запора можно разделить на три группы: (1) нормальный транзитный запор, (2) медленный транзитный запор и (3) аноректальная дисфункция. Вторичные причины указаны в Таблица II . Наиболее распространенными из них являются лекарства и сопутствующие заболевания.
ОЦЕНКА ЗАРАЖЕНИЯ
Согласно нормативным требованиям, комплексная оценка пациента, минимальный набор данных (MDS), должна быть завершена в течение 14 дней с момента поступления в дом престарелых.В MDS рассматривается, как пациент пользуется туалетом, как переходить в туалет и выходить из него, а также устранение дефекации. Важно с самого начала бороться с запором, так как он может привести к закупорке, снижению повседневной активности, недержанию кишечника и мочевого пузыря, а иногда и делирию, что может привести к срабатыванию протокола обследования у врача. Удаление кишечника продолжает оставаться важным показателем MDS в формах ежеквартальной / годовой оценки.
Этапы оценки запора описаны в , Таблица III .При остром или подостром начале важно исключить структурные поражения, такие как новообразование или заворот. Наличие потери веса наряду с ректальным кровотечением и / или железодефицитной анемией также требует обследования толстой кишки для исключения рака.
Дополнительные тесты, которые используются для оценки запора, но редко требуются пациентам домов престарелых, включают измерения транзита через толстую кишку, манометрию толстой кишки, аноректальную манометрию, тестирование изгнания баллона и дефекографию. Из пациентов, подвергающихся обширным исчерпывающим исследованиям, причина запора определяется только примерно у 50%. 10
ЛЕЧЕНИЕ ЗАПАРА
Лучшая стратегия лечения запора — разделить симптомы по степени тяжести. Первый шаг — тщательно составить анамнез, помня, что пациент часто говорит о совершенно другом симптомокомплексе. Пациенты могут сообщать, что у них запор, но при формальной оценке ежедневного дневника в течение 4-недельного периода только 45% этих пациентов испражнялись менее трех раз в неделю. 11 Восприятие твердого стула или чрезмерного натуживания труднее оценить объективно, а необходимость в клизмах или удалении пальцев рук может быть более клинически полезными маркерами, подтверждающими восприятие пациентом затрудненного дефекации. Тщательный сбор анамнеза должен изучить симптомы пациента и подтвердить, действительно ли у него или нее запор, на основе частоты (например, менее трех испражнений в неделю), консистенции (бугорчатой или твердой) или чрезмерного натуживания, о чем свидетельствует продолжительное время дефекации или цифровая эвакуация прямой кишки.Конечно, нельзя игнорировать жалобы пациента, но необходимо установить реалистичные цели лечения.
Для оценки и лечения запора необходим мультидисциплинарный подход: врач оценивает предрасполагающие к заболеванию состояния и лекарства; медсестры и помощники, тратящие достаточно времени на помощь пациентам с туалетом и гидратацией, надлежащее использование слабительных средств по мере необходимости и адекватное описание дефекации; фармацевты-консультанты, оценивающие препараты, предрасполагающие к лечению, и дающие рекомендации по снижению дозировки или смене агентов, в зависимости от ситуации; и диетологи, помогающие с жидкостью в рационе.
Лечение запора можно разделить на немедикаментозное и фармакологическое. Нефармакологический подход включает в себя рекомендации пациенту по поводу регулярного опорожнения кишечника, физических упражнений и адекватного потребления клетчатки вместе с водой. Пациентам, находящимся под длительным уходом, может быть трудно следовать этим рекомендациям. Персонал дома престарелых должен поощрять их испражняться утром или через 30 минут после еды, когда активность толстой кишки наиболее высока, и использовать в своих интересах желудочно-ободочный рефлекс.
Клетчатку следует поощрять в рационе всех обитателей домов престарелых. Рекомендуемая дневная доза клетчатки составляет 2035 граммов. Клетчатка, как правило, является безопасным, недорогим методом первой линии, улучшающим консистенцию стула и ускоряющим прохождение через толстую кишку. В некоторых исследованиях было показано, что диета с высоким содержанием клетчатки связана с меньшим употреблением слабительных; 12 Однако другие исследования не показывают положительного эффекта от клетчатки. 4 Другой фактор — адекватная гидратация; Хотя общая гидратация и низкое потребление калорий считались важными факторами риска запора у пожилых людей, это не было подтверждено исследованиями. 13,14 Увеличение потребления жидкости может быть полезным для пациентов с обезвоживанием, но редко может улучшить симптомы запора у тех, кто страдает хроническим запором. 15 Хотя неподвижность, пониженное потребление жидкости и пониженное потребление клетчатки часто связаны с развитием запора, существует мало доказательств, подтверждающих эти мифы. Уменьшение потребления жидкости, по-видимому, не вызывает запора, 10 , и, аналогично, повышенная физическая активность не устраняет запор. 16 Пониженное потребление калорий 17 и усиление психологического стресса 10 хорошо коррелируют с запорами у пожилых людей, хотя механизм последнего остается неизвестным.
Фармакологический подход — следующий шаг в случае неудачи нефармакологического вмешательства. Фармакологические средства, используемые при лечении запоров, перечислены в , Таблица IV . Систематический обзор показал, что увеличение потребления клетчатки и использование слабительных улучшают частоту кишечника по сравнению с плацебо.Данные о превосходстве лиц, прошедших лечение, неубедительны; Кроме того, имеются ограниченные данные о риске применения слабительных препаратов клетчатки. Нет никаких основанных на доказательствах рекомендаций относительно предпочтительного порядка использования различных типов слабительных. 18
Исследования с псиллиумом обычно показывают улучшение формы и частоты стула. 19,20 Хотя смягчители стула обычно назначают, их эффективность не доказана, 21,22 и не превосходит псиллиум. 23-25
Осмотические слабительные средства включают полиэтиленгликоль (ПЭГ), лактулозу, сорбит, соли магния и физиологические соли. Физиологический раствор и соли магния следует применять с осторожностью пациентам с почечной, печеночной или сердечной недостаточностью. Хотя исследований с участием пожилых людей, непосредственно оценивающих ПЭГ, у молодых людей, по сравнению с лактулозой, не было, он показал эффективность, безопасность и меньшее количество побочных эффектов в течение 6-месячного периода. 26 Лактулоза улучшила частоту стула, уменьшила потребность в клизмах и уменьшила фекальную закупорку в течение 12-недельного периода. 27 Рандомизированное контролируемое исследование лактулозы и сорбита у пожилых людей не выявило различий в слабительном действии и сильного предпочтения одного слабительного по сравнению с другим испытуемыми. 28 Абдоминальные симптомы были сходными между двумя группами, за исключением более серьезных жалоб на тошноту в группе, получавшей лактулозу. Стоимость сорбита, как правило, ниже, что делает его предпочтительным средством для многих пациентов. Vanderdonckt et al. 29 обнаружили в ходе 4-недельного исследования, что жители домов престарелых (средний возраст 84 года), получавшие осмотическое слабительное, показали значительное улучшение количества испражнений и консистенции.
Стимулирующие слабительные при использовании в рекомендуемых дозах и в течение короткого времени вряд ли повредят толстую кишку. Однако у некоторых пациентов стимулирующие слабительные действительно вызывают электролитный дисбаланс или боль в животе. Концентрат, содержащий сенну, как часть программы, включающей смягчитель стула и повышенное содержание клетчатки, привел к улучшению опорожнения кишечника и предотвращению фекальных пробок у обитателей домов престарелых. 30 Marchesi et al. 31 обнаружили в ходе 3-недельного испытания стимуляторов у госпитализированных пациентов (средний возраст 71 год) значительное улучшение консистенции стула в группе лечения.
Роль клизмы при лечении запора ограничивается острыми ситуациями. Любую клизму следует использовать с осторожностью из-за риска перфорации толстой кишки. Мыльные клизмы применять нельзя. Клизмы с небольшим объемом водопроводной воды могут быть полезны при опорожнении прямой кишки; также можно использовать большой объем, но это может привести к гипонатриемии. Было описано, что клизмы, содержащие фосфат, вызывают гиперфосфатемию, особенно у пациентов с почечной недостаточностью.
Прокинетические агенты стимулируют продвижение по желудочно-кишечному тракту.Тегасерод, агонист 5HT4, улучшает симптомы запора у взрослых, но не одобрен для людей старше 65 лет. 32
Любипростон — последний препарат, получивший одобрение FDA для лечения хронических идиопатических запоров. Он активирует определенные хлоридные каналы (CIC-2) в слизистой оболочке тонкой кишки после перорального приема, тем самым увеличивая кишечную жидкость. Lubiprostone 24 мкг два раза в день вызывает спонтанное опорожнение кишечника в 57% случаев в течение 24 часов по сравнению с 37% для плацебо. 33 Основными побочными эффектами любипростона являются тошнота, диарея, головная боль, боль в животе, метеоризм и рвота. В клинических испытаниях lubiprostone 24 мкг два раза в день вводили перорально с пищей и водой. Любипростон одобрен для использования у пожилых людей и жителей домов престарелых для лечения хронических идиопатических запоров. По моему опыту, любипростон следует использовать, когда объемные, осмотические и стимулирующие средства неэффективны при лечении хронического запора.
ЗАКЛЮЧЕНИЕ
Запор — серьезная проблема при длительном лечении, и большая часть данных о запоре была получена из других групп населения. Тем не менее, запор может иметь значительные последствия для пациентов, находящихся на длительном лечении. В эту группу входят люди с самой высокой частотой факторов риска, включая неподвижность, полипрагмазию и хронические заболевания. Запор оказывает большое влияние на качество жизни пожилых людей и может приводить к медицинским осложнениям, таким как закупорка каловых масс и недержание мочи.Тщательный сбор анамнеза и структурированный дифференциальный диагноз могут привести к значительному улучшению лечения запоров у пациентов, находящихся на длительном лечении.
В 2006 г. автор входил в состав консультативной группы Sucampo Pharmaceuticals, Inc.
Какие пищевые добавки и пищевые продукты лучше всего подходят для пожилых людей?
С возрастом наше тело меняется. Наша система пищеварения не работает так быстро, как раньше.Наш организм также не усваивает питательные вещества. В результате замедление роста вызывает дефицит питательных веществ и запор. Для пожилых людей, страдающих проблемами пищеварения, доступна помощь. Вам не нужно искать больше, чем пищевые волокна, которые вы едите.
Добавление пищевых волокон в ежедневное меню имеет много преимуществ, помимо пищеварения. Клетчатка помогает избавить организм от холестерина и токсинов. Увеличение количества клетчатки в вашем рационе также регулирует уровень глюкозы в крови, снижает риск сердечных осложнений, диабета, рака толстой кишки, дивертикулита и даже может помочь вам похудеть.
Рекомендации по оптоволокну для пожилых людей
Министерство сельского хозяйства США рекомендует женщинам старше 50 лет потреблять 21 грамм пищевых волокон в день; мужчинам старше 50 нужно 30 граммов. Избыток или недостаток клетчатки со временем вызовет неприятные проблемы. Чтобы понять почему, полезно знать, как работает клетчатка.
Растворимая клетчатка , содержащаяся во фруктах, овощах и овсе, абсорбирует воду в кишечнике и превращается в гель. Проходя через пищеварительный тракт, этот гель вытягивает токсины, желчь и мусор из вашего тела. Нерастворимая клетчатка , содержащаяся в пшеничных отрубях, орехах, бобах и картофеле, не растворяется в воде. Вместо этого он действует как чистящая щетка, очищая кишечник и стимулируя движения по пищеварительному тракту.
Слишком много клетчатки в вашем рационе (и недостаток воды) приведет к замедлению работы пищеварительной системы и может вызвать запор, вздутие живота, газы и боль в животе. Слишком мало клетчатки в вашем рационе препятствует перемещению токсинов, холестерина или других веществ через тело, что приводит к запорам и вздутию живота.Без достаточного количества клетчатки для регулирования пищеварения вы можете испытать повышенный уровень сахара, за которым последует значительный сбой, увеличение веса и частые приступы голода — даже после еды.Список продуктов с высоким содержанием клетчатки для пожилых людей
Вы можете спросить: «Что является хорошим источником клетчатки для пожилых людей?» Вам следует искать комбинацию растворимых и нерастворимых волокон. Этот список поможет вам сделать выбор. Эти вкусные продукты в указанных размерах порции помогут вам получить идеальное количество клетчатки, необходимое вашему организму.
Растворимая клетчатка
- Яблоки (3–4 г)
- Бананы (3,1 г)
- Ячмень (32 г / чашка
- Цитрусовые (3–4 г)
- Чечевица (8 г / полстакана)
- Овсяные отруби (14 г / чашка)
- Горох (3-4 г / полстакана)
- Фисташки (6,5 г / полстакана)
- Малина (8 г / чашка)
- Клубника (3-4 г / чашка)
- Семечки подсолнечника (6 г / полстакана)
Нерастворимое волокно
- Фасоль (7–8 г / полстакана)
- Брюссельская капуста (3.3г / чашка)
- Морковь (3-4 г / стакан)
- Цветная капуста (3-4 г / полстакана)
- Кукуруза (2,4 г / ухо)
- Льняное семя (2 г / столовая ложка)
- Кале (2,6 г / чашка)
- Шпинат, приготовленный (2,4 г / полстакана)
- Сквош (3-4 г / полстакана)
- Сладкий картофель (3-4 г / средний картофель)
- Пшеничные отруби (12,5 г / полстакана)
Добавки клетчатки
Некоторые люди могут быть заинтересованы в лучшей добавке клетчатки для пожилых людей.Прежде чем рассматривать пищевые добавки с клетчаткой, имейте в виду, что добавки не обладают такими преимуществами, как получение клетчатки из естественных источников. Это потому, что цельные продукты содержат витамины, которых может не хватать многим добавкам. Если вы хотите временно избавиться от запора, вам могут помочь добавки с клетчаткой. В долгосрочной перспективе, возможно, будет лучше увеличить в своем рационе продукты, богатые клетчаткой. Ваш врач поможет вам принять оптимальное решение с учетом ваших индивидуальных потребностей.Добавьте больше клетчатки в свой рацион
С некоторыми простыми добавками в меню и заменами продуктов вы обнаружите, что добавить больше клетчатки в свой рацион несложно.Попробуйте одну из этих идей:
- Добавить в печенье измельченные сухофрукты.
- Выбирайте цельнозерновой хлеб.
- Ешьте целые фрукты вместо того, чтобы пить сок.
- Поэкспериментируйте с богатыми клетчаткой блюдами на основе средиземноморской диеты.
- Нарежьте фрукты поверх йогурта или хлопьев.
- Посыпьте хлопья, суп, салат или йогурт семенами льна.
- Замените в выпечке цельнозерновую муку.
- Замените обычные закуски на крекеры из цельной пшеницы
- Перейти на коричневый рис вместо белого.
- Добавьте фасоль и тертую морковь в салаты.
Готовы включить в свое меню больше продуктов с высоким содержанием клетчатки? Эти рецепты помогут вам начать работу.



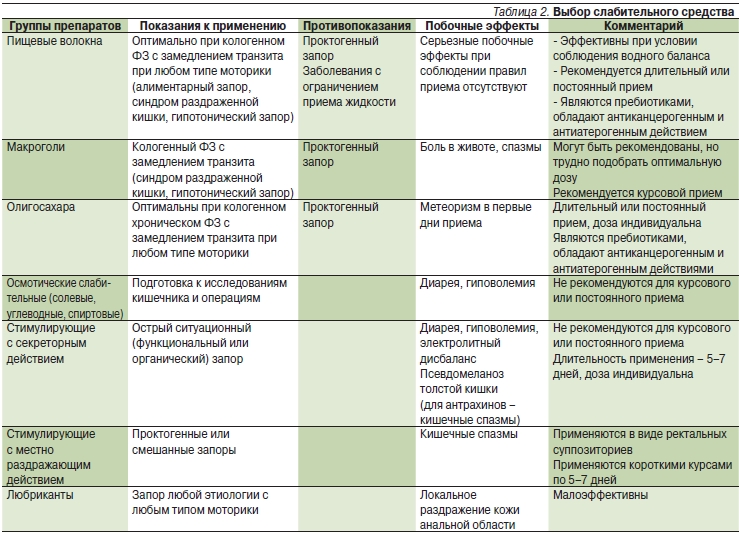
 Слишком горячая или холодная еда способна нарушить процесс пищеварения, что может негативно сказаться на работе желудка и кишечника, если у человека имеется заболевание данной группы органов.
Слишком горячая или холодная еда способна нарушить процесс пищеварения, что может негативно сказаться на работе желудка и кишечника, если у человека имеется заболевание данной группы органов.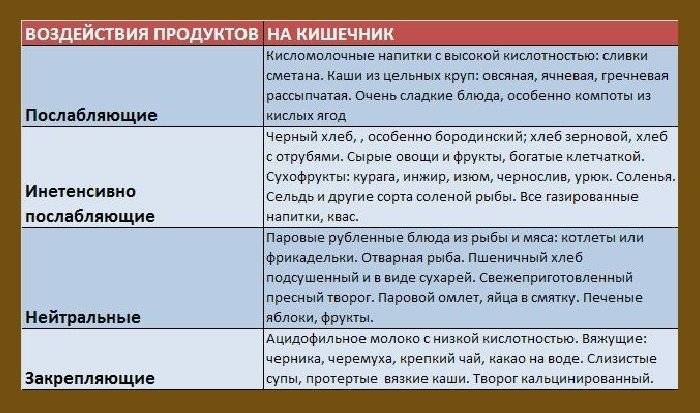

 Ставят на огонь на 25 минут и кипятят все это время. Убирают компот с плиты и дают настояться три часа.
Ставят на огонь на 25 минут и кипятят все это время. Убирают компот с плиты и дают настояться три часа.
