Давление у больного падает давление: Снижение артериального давления
Низкое кровяное давление — Гипотония
Перейти к содержимому- Посмотреть увеличенное изображение
Dewayne Hasten, посол DPC по работе с пациентами, пациент, работающий на гемодиализе, и инженер-биомедик . Вы прибываете в клинику для лечения и подходите прямо к весам, взвешиваетесь и направляетесь к своему креслу. Есть обычные любезности, вопросы о вашем здоровье с момента вашего последнего лечения, и проверяются ваши жизненные показатели.
Затем медсестра или техник надевает манжету для измерения артериального давления на вашу руку, и вы слышите, как включается монитор. Вы чувствуете, как манжета вокруг вашей руки начинает надуваться. Вы думаете про себя: «Ну вот опять», готовясь к другому сеансу лечения, который будет включать в себя более 10 или 12 измерений артериального давления в течение следующих нескольких часов. Всегда одна и та же рука — ваша закрытая рука; единственная рука, которую вы можете свободно использовать, чтобы держать книгу или газету, рука, которая потом болит от стольких сжатий.
Ответ на тот же вопрос о руке прост: это защита вашего доступа. Свищ или трансплантат могут быть повреждены сдавливанием манжеты (а мы этого не хотим). Итак, персонал использует вашу другую руку для всех измерений артериального давления. Ответить на вопрос, почему так много чтений, немного сложнее. Вы знаете процесс измерения артериального давления в положении стоя, сидя, до и после лечения. Но иногда вы можете задаться вопросом, почему так много внимания уделяется артериальному давлению во время диализа. Что ж, вся эта суета вокруг кровяного давления в значительной степени связана с тем, чтобы наблюдать за проблемой, называемой гипотонией или низким кровяным давлением.
На что следует обратить внимание при низком артериальном давлении
Артериальное давление является одним из наиболее часто проверяемых жизненно важных показателей во всех медицинских учреждениях, но для вас, как для человека, находящегося на диализе, оно имеет еще большее значение.
Низкое кровяное давление, гипотензия, довольно частое явление у диализных пациентов. Хотя у некоторых пациентов проблема возникает редко, другим требуется постоянное внимание к этому опасному для жизни состоянию. Я хотел бы поделиться некоторой информацией о гипотонии со своими коллегами-пациентами по двум причинам. Во-первых, очень важно понять состояние, его причины и способы его предотвращения. И, что более важно, для вас крайне важно знать симптомы, чтобы вы могли заранее предупредить персонал и быстро получить лечение.
Симптомы низкого кровяного давления могут быть разными. Некоторыми из наиболее распространенных признаков являются головокружение, тошнота, головные боли, мышечные спазмы и, в более тяжелых случаях, отсутствие реакции, боль в груди и потеря сознания.
У вас может быть падение артериального давления в самом начале лечения или внезапное падение позже во время процедуры. Причина может быть та же: уменьшение объема жидкости в кровотоке. Этот уменьшенный объем (называемый гиповолемией) связан с удалением жидкости, что нарушило лечение.
Проблема возникает из-за того, что ваше тело пытается поддерживать баланс жидкости между кровотоком и другими тканями. Хотя этот процесс очень сложен (включая электролитный баланс и химию), его можно упростить для наших целей. По мере того, как жидкость вытягивается из вашей крови через диализатор, объем жидкости в кровотоке начинает падать. Ваше тело начинает переносить жидкость из тканевого пространства в кровоток. Во время этого процесса вы можете столкнуться с падением артериального давления, если у вас недостаточно жидкости в тканях для переноса или если перенос не может произойти достаточно быстро.
Немедленное лечение низкого кровяного давления обычно включает в себя поднятие ног выше головы и введение физиологического раствора. Поднятие ног над головой обеспечивает приток крови к сердцу и мозгу. Введение физиологического раствора увеличивает объем жидкости и электролит, чтобы компенсировать происходящее смещение жидкости. Добавление жидкости и электролита повысит кровяное давление и уменьшит симптомы гипотонии. В большинстве случаев этих мер достаточно для устранения проблемы; в некоторых случаях может потребоваться поездка в больницу.
Поднятие ног над головой обеспечивает приток крови к сердцу и мозгу. Введение физиологического раствора увеличивает объем жидкости и электролит, чтобы компенсировать происходящее смещение жидкости. Добавление жидкости и электролита повысит кровяное давление и уменьшит симптомы гипотонии. В большинстве случаев этих мер достаточно для устранения проблемы; в некоторых случаях может потребоваться поездка в больницу.
Гиповолемия и гипотония являются серьезными осложнениями, которые могут возникнуть во время диализа, и вы должны знать об этих состояниях, а также о симптомах, которые предполагают, что ваше кровяное давление может падать во время лечения.
Советы, как избежать падения артериального давления
Вот несколько основных рекомендаций по минимизации риска гипотонии во время лечения:
- Соблюдайте диету. Ваше лечение диализом. Ваша диета помогает вам контролировать натрий, калий и другие важные электролиты, которые ваше тело использует для поддержания водного баланса.
 Тщательное соблюдение диеты поможет вам снизить вероятность гипотонии во время лечения.
Тщательное соблюдение диеты поможет вам снизить вероятность гипотонии во время лечения. - Следите за потреблением жидкости: очень важно поддерживать потребление жидкости между процедурами на уровне, предписанном вашим врачом. Добавление слишком большого количества жидкости между процедурами означает, что во время каждой процедуры необходимо удалять больше жидкости, чтобы достичь вашего сухого веса. Удаление большего количества жидкости увеличивает скорость, с которой жидкость вытягивается из вашего кровотока (скорость ультрафильтрации или UFR), что может увеличить риск гиповолемии и гипотензии во время лечения.
- Проконсультируйтесь с врачом по поводу графика приема лекарств. Многие пациенты, находящиеся на диализе, принимают рецептурные препараты для контроля артериального давления. Вы должны всегда тщательно следовать графику приема лекарств, который прописывает ваш врач. Также; Это хорошая идея, чтобы поговорить со своим врачом о том, когда принимать лекарства в дни диализа, а когда нет.

Хотя это довольно ограниченное обсуждение сложного вопроса, я надеюсь, что донес до вас важность гипотонии. Знание того, что такое гипотония, почему она возникает, как ее лечить, как минимизировать риск гипотонии и, самое главное, как узнать, когда это может произойти, являются ключевыми. Мониторы артериального давления в диализных клиниках — отличные инструменты, но они проверяют ваше давление только через регулярные промежутки времени или когда персонал активирует их вручную. Знание того, как распознать симптомы и предупредить персонал, может помочь уменьшить последствия гипотонии и, возможно, даже предотвратить падение вашего давления до опасно низкого уровня. Я также воспользовался этой возможностью, чтобы дать вам несколько очень простых рекомендаций по снижению риска низкого кровяного давления во время лечения в надежде, что ваша осведомленность поможет вам избежать этого потенциально опасного для жизни состояния.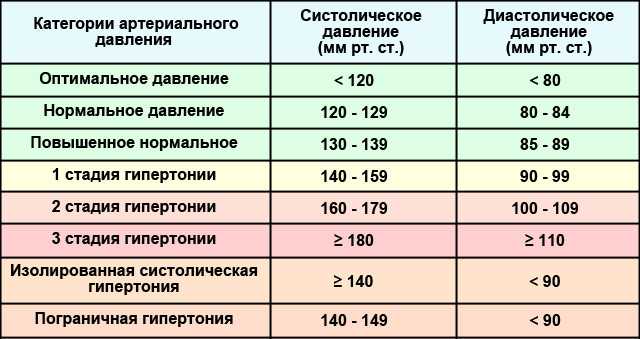
Скачать PDF версию
Поиск:
Последний твит
твитов от DPCedCenter
Свяжитесь с нами
Ваше имя (обязательно)
E-mail (обязательно)
Сообщение (обязательно)
Область скользящей панели переключения
Ссылка для загрузки страницы Перейти к началуИнструмент 3F: Ортостатическое измерение показателей жизнедеятельности
Предыдущая страница
Следующая страница
Содержание
- Предотвращение падений в больницах
- Дорожная карта
- Благодарности
- Обзор
- Иконки
- 1. Готовы ли вы к этому изменению?
- 2. Как вы будете управлять изменениями?
- 3. Какие методы предотвращения падений вы хотите использовать?
- 4.
 Как вы реализуете программу предотвращения падений в вашей организации?
Как вы реализуете программу предотвращения падений в вашей организации? - 5. Как вы измеряете частоту падений и методы предотвращения падений?
- 6. Как вы поддерживаете эффективную программу предотвращения падений?
- 7. Инструменты и ресурсы
- Приложение: Библиография исследований по внедрению методов предотвращения падений
- Ссылки
Версия Word [ — 32,37 КБ]
История вопроса: Этот инструмент можно использовать для выявления ортостатической гипотензии, фактора риска падений у госпитализированных пациентов.
Ссылка: Адаптировано из: Клинического руководства по сестринскому делу отделения больницы Джона Демпси/Руководства по сестринской практике (доступно по адресу: http://nursing.uchc.edu/nursing_standards/docs/Orthostatic%20(Posural)%20Vital%20Sign% 20Measurement.pdf) с информацией от MaineHealth Cardiovassal Health (доступно по адресу: http://www.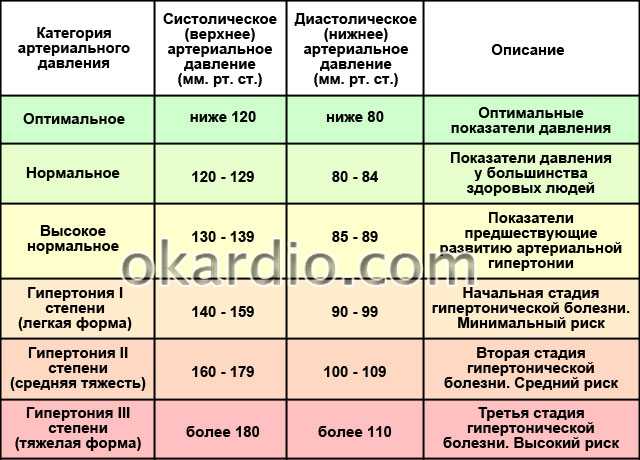 mainehealth.org/workfiles/mh_healthinformation/Measuring_Orthostatic_Vital_Signs.pdf)
mainehealth.org/workfiles/mh_healthinformation/Measuring_Orthostatic_Vital_Signs.pdf)
Как пользоваться этим инструментом: Штатные медсестры и помощники медсестер обычно заполняют этот протокол. Обо всех результатах следует сообщать лечащему врачу. Решение о том, следует ли использовать этот протокол для всех пациентов (например, при поступлении) или по мере необходимости, будет зависеть от конкретного отделения. Однако рассмотрите возможность проверки ортостатических показателей жизнедеятельности:
- После падения.
- Когда пациент жалуется на симптом, который может быть связан с ортостазом (например, головокружение).
- В рамках плановой оценки при поступлении в отделения, где пациенты часто принимают лекарства, вызывающие ортостаз (например, в гериатрической психиатрии).
- Когда пациент принимает лекарство, которое может вызвать ортостаз, и имеет другие факторы риска падений.
Используйте этот инструмент в сочетании с клинической оценкой и стандартной оценкой факторов риска падения (например, Инструмент 3H, «Шкала Морзе для выявления факторов риска падения» или Инструмент 3G, «Шкала STRATIFY для выявления факторов риска падения»), чтобы определить факторы риска падений пациента, а затем соответствующим образом спланировать уход.
Протокол ортостатического (позурального) измерения показателей жизнедеятельности
Политика
Ортостатические показатели жизнедеятельности могут быть показаны для оценки состояния пациентов с риском гиповолемии (рвота, диарея, кровотечение), обмороков или близких к ним состояний (головокружение, обмороки) или с риском падений. Значительное изменение показателей жизнедеятельности при изменении положения также свидетельствует о повышенном риске падений.
Ортостатические показатели жизненно важных функций не показаны пациентам, которые:
- Гипотензия в положении лежа.
- Имейте сидячее кровяное давление ≤90/60.
- Имеют острый тромбоз глубоких вен.
- Экспонат клинического синдрома шока.
- Сильно измененное психическое состояние.
- Возможны травмы позвоночника.
- Имеют переломы нижних конечностей или таза.
- Недостаточно подвижны, чтобы встать с постели.

Ортостатические показатели жизнедеятельности (артериальное давление, пульс и симптомы) будут получены и записаны, когда пациент находится в положении лежа, а также в положении стоя. Если пациент не может стоять, можно принимать ортостатические средства, когда пациент сидит, свесив ноги.
Оборудование
- Устройство для неинвазивного измерения артериального давления.
- Манжета для измерения артериального давления подходящего размера для пациента.
Процедура
- Проинструктировать пациента о процессе измерения ортостатического артериального давления и его обосновании.
- Оценить по словесному отчету и наблюдению способность пациента стоять.
- Пациент должен лежать в постели с прижатой головой минимум 3 минуты, а лучше 5 минут.
- Измеряйте артериальное давление и пульс, когда пациент лежит на спине.
- Попросите пациента сесть в течение 1 минуты.

- Спросите пациента о головокружении, слабости или зрительных изменениях, связанных с изменением положения. Обратите внимание на потоотделение или бледность.
- Проверить артериальное давление и пульс сидя.
- Если у пациента есть симптомы, связанные с изменением положения или сидячим артериальным давлением ≤90/60, уложите пациента обратно в постель.
- Попросите пациента встать.
- Спросите пациента о головокружении, слабости или зрительных изменениях, связанных с изменением положения. Обратите внимание на потоотделение или бледность.
- Если пациент не может стоять, посадите его прямо, свесив ноги с края кровати.
- Пациенту следует разрешить немедленно вернуться в положение лежа на спине, если развивается обморок или предобморочное состояние.
- Измерьте кровяное давление и пульс сразу после того, как пациент встанет, а затем повторите измерения через 3 минуты после того, как пациент встанет.
 Поддерживайте предплечье на уровне сердца при измерении артериального давления, чтобы предотвратить неточные измерения.
Поддерживайте предплечье на уровне сердца при измерении артериального давления, чтобы предотвратить неточные измерения. - Помогите пациенту вернуться в постель в удобном положении.
- Документируйте основные показатели жизнедеятельности и другие соответствующие наблюдения в медицинской карте или медицинской карте. Отмечайте все сделанные измерения и положение пациента во время каждого измерения.
Оценка
- Вычтите значения через 3 минуты после стояния (или, если пациент не может стоять, то сидя) из значений лежа.
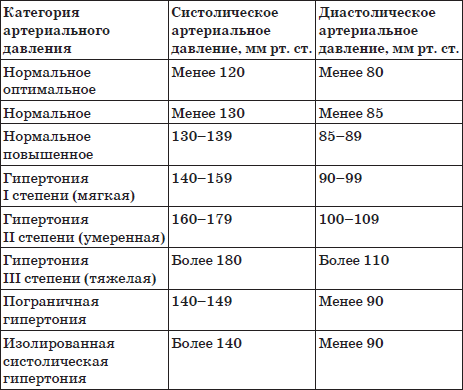
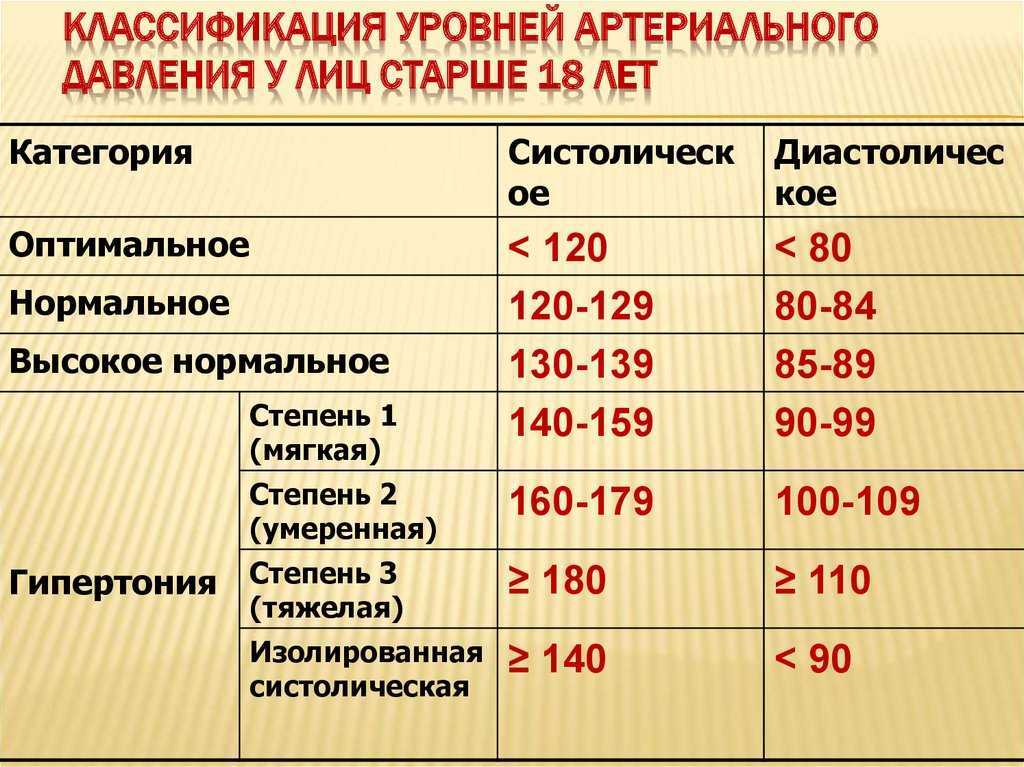
Снижение ≥20 мм рт.ст. систолического или ≥10 мм рт.ст. диастолического артериального давления после 3 минут стояния = ортостатическая гипотензия.
Увеличение частоты сердечных сокращений не менее чем на 30 ударов в минуту после 3 минут стояния может свидетельствовать о гиповолемии, независимо от того, соответствует ли пациент критериям ортостатической гипотензии.
Падение артериального давления сразу после стояния, которое прекращается через 3 минуты, не указывает на ортостатическую гипотензию.


 Тщательное соблюдение диеты поможет вам снизить вероятность гипотонии во время лечения.
Тщательное соблюдение диеты поможет вам снизить вероятность гипотонии во время лечения.
 Как вы реализуете программу предотвращения падений в вашей организации?
Как вы реализуете программу предотвращения падений в вашей организации?
 Поддерживайте предплечье на уровне сердца при измерении артериального давления, чтобы предотвратить неточные измерения.
Поддерживайте предплечье на уровне сердца при измерении артериального давления, чтобы предотвратить неточные измерения.