Давление норма у женщин после 50 лет: Какое должно быть давление у человека в 50–60 лет и пульс у женщины?
Вегетососудистая дистония — что это, симптомы и лечение ВСД
{{if type === ‘partner-stocks’}}
{{/if}}
{{/if}} {{each list}}${this} {{if isGorzdrav}}
Удалить
{{/if}}
{{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: ДЕРМАКОСМЕТИКА, SOLGAR, NaturAge, Вольтарен, КагоцелСтатьи
Вегетососудистая дистония
Работой внутренних органов, желез и сосудов управляет вегетативная нервная система. Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови. Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией. Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Она не подчиняется воле человека, поэтому невозможно силой мысли ускорить сердцебиение или повысить давление крови. Если нарушается функция вегетативной нервной системы, возникает характерный комплекс симптомов, который называют вегетососудистой дистонией. Не все врачи признают это заболевание, но многие люди не могут обойтись без специального лечения.
Что такое ВСД
Вегетососудистая дистония (ВСД), или нейроциркуляторный синдром – это функциональное расстройство вегетативной нервной системы, при котором появляется комплекс симптомов, не характерных для конкретного заболевания. Обследование пациентов с подозрением на ВСД чаще всего не выявляет изменений в структуре внутренних органов, но может показать отклонения в их функции на границе нормы.
Вегетативную дисфункцию нельзя назвать полноценным заболеванием, этот диагноз отсутствует в Международной классификации болезней (МКБ-10). Но терапевты, кардиологи и неврологи продолжают ставить этот диагноз пациентам, у которых обследование не выявило никаких нарушений, а жалобы на плохое самочувствие продолжаются.
Считается, что проявления патологии возникают из-за нарушений координации работы двух структур вегетативной нервной системы. Она состоит из симпатической и парасимпатической системы, которые отличаются по влиянию на организм. Активатором симпатики является гормон адреналин, поэтому она выполняет следующие функции:
- увеличивает число сердечных сокращений;
- повышает артериальное давление;
- стимулирует выброс глюкозы в кровь;
- расширяет артерии головного мозга, легких и сердца;
- уменьшает выделение слюны;
- подавляет перистальтику пищеварительного тракта;
- расширяет бронхи и усиливает газообмен;
- увеличивает зрачки;
- вызывает спазм сфинктеров мочевого пузыря, пищеварительного тракта.
Эти реакции необходимы, чтобы защитить организм в опасной ситуации, активировать его на бегство. Парасимпатическая нервная система работает в противоположном направлении. Она снижает давление, ускоряет перистальтику кишечника, мочевыводящих органов, сужает зрачки и бронхи. Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Активатором парасимпатики является вещество ацетилхолин. Оно замедляет сердцебиение, снижает концентрацию глюкозы в крови и расслабляет все сфинктеры в организме.
Вегетативная дистония возникает, если симпатика или парасимпатика активируются спонтанно, без видимой причины. Поэтому у человека вдруг в состоянии покоя появляется усиленное сердцебиение, поднимается давление и беспокоит тревожность.
Но часто вегетососудистая дистония является предшественником серьезных заболеваний. Возникнув в молодом возрасте без лечения, через несколько лет она приводит к формированию артериальной гипертензии, болезней сердца, пищеварительного тракта и гормональным расстройствам.
Причины и симптомы ВСД
В группе риска по развитию вегетососудистой дистонии находятся подростки и женщины. У мужчин ВСД редко возникает как самостоятельный синдром, обычно дистония связана с другими заболеваниями. Причины патологии чаще всего неизвестны, но ее появление связывают со следующими провоцирующими факторами:
- стрессы – постоянное нервное напряжение вызывает выброс гормонов стресса, которые стимулируют вегетативную нервную систему;
- гормональные изменения – физиологически у женщин в течение менструального цикла, при наступлении беременности, климакса изменяется концентрация половых стероидов, которые косвенно влияют на функционирование нервной системы;
- созревание нервной системы – у подростков приводит к выраженным признакам ВСД;
- вредные привычки – курение, употребление алкоголя, напитков с кофеином вызывает нарушения в функционировании сосудов и проведении нервных импульсов.

Первые симптомы вегетативной дистонии могут появиться уже в детском возрасте. Их связывают с наследственностью и особенностями течения беременности. Если будущая мама страдает от вегетососудистой дистонии, курит, у нее диагностирована артериальная гипертензия, то риск появления патологии у ребенка значительно повышается. На здоровье младенца негативно сказывается внутриутробная гипоксия, нарушение фето-плацентраного кровотока, а также стрессы, которые испытывает беременная. Острая гипоксия плода во время родов также может привести к формированию ВСД в раннем возрасте.
Формирование вегетососудистой дистонии у взрослых может быть связана с остеохондрозом, травмами головы, неполноценным питанием. Продолжительная жизнь в плохих экологических условиях, работа на вредном производстве также приводит к ВСД. Метеозависимые люди также часто сталкиваются с дистонией.
Симптомы вегетативной дисфункции разнообразны, врачи определяют более 40 признаков болезни, но не все из них встречаются у одного пациента. Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
Обычно это комбинация из 4-5 постоянных симптомов и несколько дополнительных. В зависимости от проявлений со стороны сердечно-сосудистой системы, выделяют три типа вегетососудистой дистонии:
- кардиальный – не сопровождается скачками давления, для него характерны боли в области сердца или перебои в его работе;
- гипертензивный тип – человек страдает от повышенного артериального давления, которое сопровождается паническими атаками, ознобом, увеличением двигательной активности;
- гипотензивный тип – характеризуется пониженным давлением, которое удерживается на уровне 100/50-90/45 мм рт.ст. Дополнительно беспокоит слабость, сонливость, головокружение.
Признаками дистонии считают периодическую одышку, чувство нехватки воздуха или ощущение спазма в горле. Многие жалуются врачу на боли в сердце, ощущение повышенного сердцебиения, давления в груди, перебои в работе сердца, но зафиксировать их при помощи ЭКГ удается редко. К симптомам вегетативной дисфункции относят снижение аппетита, изжогу, метеоризм и другие нарушения пищеварения. Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Болезнь проявляется в виде учащенного мочеиспускания или задержки мочи, озноба и похолодания конечностей, повышенной потливости. Многие жалуются на метеочувствительность, нарушения сна, перепады настроения и раздражительность. У женщин с ВСД может сбиваться менструальный цикл или за 1-2 недели до месячных появляются симптомы предменструального синдрома.
Выраженность признаков вегетососудистой дистонии может отличаться. В зависимости от частоты появления симптомов, выделяют следующие типы болезни:
- пароксизмальный – периодически появляются приступы вегетососудистой дистонии;
- перманентный – симптомы дистонии постоянны, обычно слабо выражены, но могут усиливаться под влиянием провоцирующих факторов;
- смешанный – включает признаки двух предыдущих типов;
- латентный тип – признаки болезни появляются только после сильного стресса, в остальное время симптомы не беспокоят.
Вегетососудистая дистония при длительном течении без лечения может привести к нарушениям в работе сердца.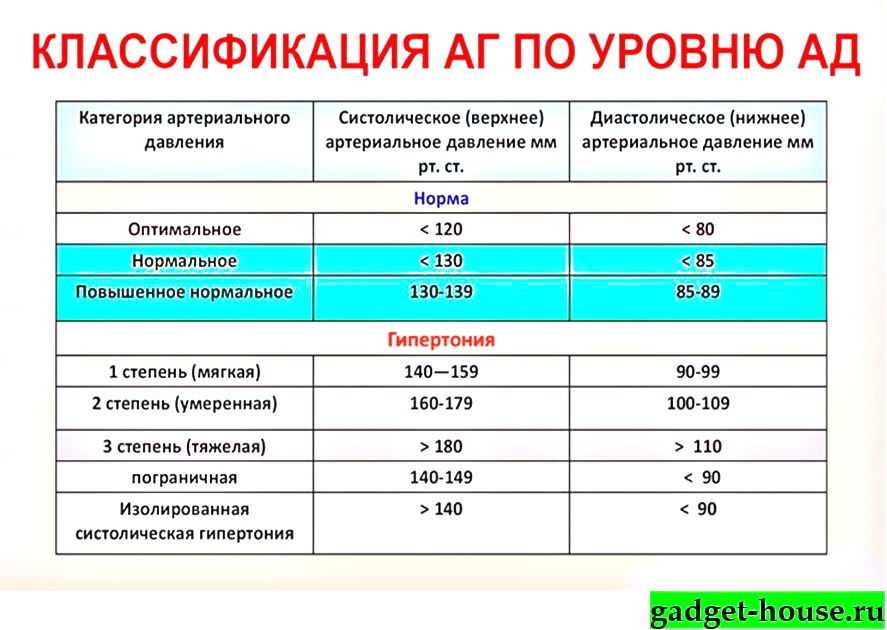 У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
У людей, которые имеют лишний вес, неправильно питаются и страдают от гиподинамии повышается риск развития ишемической болезни сердца и гипертонии. У женщин ВСД в возрасте 45-50 лет утяжеляет течение климакса.
Методы диагностики
Вегетососудистая дистония является диагнозом-исключением. Это значит, что его ставят после полного обследования сердечно-сосудистой, нервной системы, если в них не обнаружили нарушений в работе.
Для диагностики необходимо обратиться к терапевту, который при необходимости направит к кардиологу, неврологу или эндокринологу. Чтобы врач смог точно поставить диагноз, необходимо точно описать симптомы, время их появления. Терапевт обязательно уточнит, употребляет ли пациент алкоголь, никотин, как часто пьет кофе и какого режима дня придерживается. Эти данные необходимы, чтобы правильно составить рекомендации по лечению болезни.
Для диагностики вегетососудистой дистонии применяют следующие методы:
- лабораторная диагностика – общий анализ крови и мочи без специфических изменений, в биохимическом анализе может быть нарушено соотношение липидов;
- анализ крови на гормоны – показательно исследование гормонов щитовидной железы, при их повышении может наблюдаться тахикардия, похудение;
- ЭКГ – для ВСД изменения не характерны, иногда удается зафиксировать тахикардию, единичные экстрасистолы, но признаков тяжелого нарушения проводимости в сердце нет;
- ЭЭГ – электроэнцефалограмма может выявить небольшие отклонения в проведении импульсов в головном мозге;
- УЗИ внутренних органов – проводится обследование брюшной полости при жалобах на нарушение пищеварения, исследование сердца, почек, органов малого таза у женщин.

Дисфункция нервной системы не сопровождается поражением внутренних органов, большинство показателей находятся на границе нормы, несмотря на жалобы на плохое самочувствие.
Лечение вегетососудистой дистонии
Врач выбирает, чем лечить ВСД, индивидуально. Начинают с немедикаментозной терапии и устранения факторов, провоцирующих ухудшение состояния. Рекомендуется соблюдать режим дня, ложиться спать не позднее 23 часов, а перед сном отказаться от просмотра телевизора и использования электронных гаджетов.
Помогает соблюдение специальной диеты. Вне зависимости от формы дистонии из рациона исключают кофе, энергетические напитки, алкоголь, отказываются от курения. Если имеется склонность к повышенному давлению, ограничивают количество потребляемой соли, придерживаются питания с низким содержанием жиров. При склонности к лишнему весу, применяют средства для похудения.
Лечить приступ паники, тревожность можно успокоительными препаратами на растительной основе.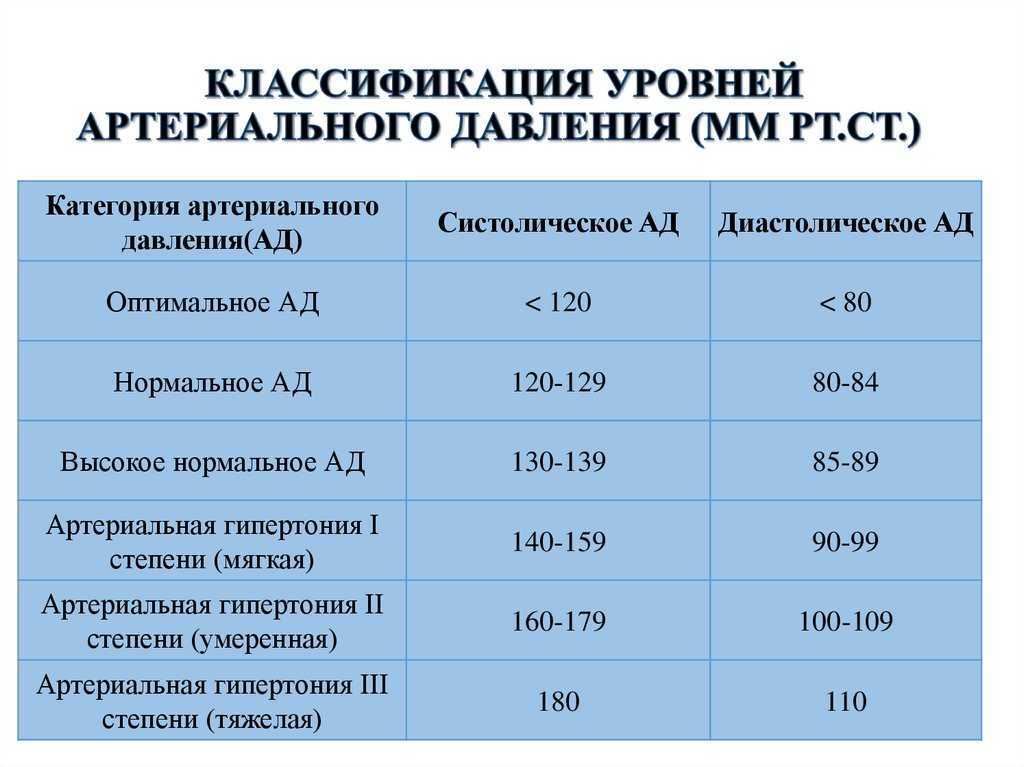 Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Врач может рекомендовать травяные чаи из ромашки, мяты, при высоком давлении – брусники и толокнянки.
Помогают физиопроцедуры, которые успокаивают, влияют на тонус сосудов, регулируют работу нервной системы. Рекомендуется ходить на электросон, пройти курс хвойно-солевых и радоновых ванн, посещать барокамеру, криосауну, просто плавать в бассейне или записаться на контрастный душ.
Чтобы лечить ВСД при помощи лекарственных средств, необходимо убедиться, что другие методы оказались неэффективными. Медикаментозную терапию врач подбирает с осторожностью. Это могут быть нейролептики, таблетки от повышенного давления, витаминные и общеукрепляющие средства.
Вегетососудистую дистонию можно контролировать и сдерживать ее проявления, если зарядиться хорошим настроением, избегать стресса и равномерно распределять нагрузку в течение дня. Режим сна, правильное питание и разумные занятия спортом принесут пользу вашему организму.
Добавлены заботы пожилых людей
Автор: Грисволд Уход на домуПодписаться
Гипертония, более известная как высокое кровяное давление, является заболеванием, которое, по данным CDC, затрагивает каждого третьего американца и более половины людей в возрасте 55 лет и старше. Высокое кровяное давление представляет серьезную угрозу для нашего здоровья и благополучия. У мужчин это может произойти в любом возрасте (особенно после 45 лет), но как насчет женщин?
Хотя эти статистические данные, безусловно, вызывают беспокойство, исследования также показали, что женщины в среднем на 30-40% чаще страдают гипертонией. Недавняя статья Harvard Women’s Health Watch показала, что примерно 70% женщин в возрасте от 60 до 70 лет и 80% женщин старше 75 лет имеют высокое кровяное давление. Учитывая, что это состояние приводит к инсульту и сердечно-сосудистым заболеваниям у пожилых женщин, и что причиной смерти номер один у женщин является первое, высокое кровяное давление у женщин требует определенного внимания.
Женщины и высокое кровяное давление
Так почему же женщины более склонны к гипертонии, чем мужчины? Исследование, проведенное исследовательской группой Баптистского медицинского центра Уэйк Форест, пыталось найти ответ на этот вопрос и то, что они обнаружили, что женские антигипертензивные гормоны труднее регулируют кровяное давление, чем их мужские аналоги. Несмотря на то, что вы находитесь в невыгодном генетическом положении, вы и ваш близкий человек можете многое сделать, чтобы держать это заболевание под контролем.
Что вызывает высокое кровяное давление у женщин?
Существует ряд причин высокого кровяного давления у женщин, однако некоторые из этих причин можно предотвратить, а принятие мер может помочь уменьшить факторы риска до развития гипертонии 1-й или 2-й стадии.
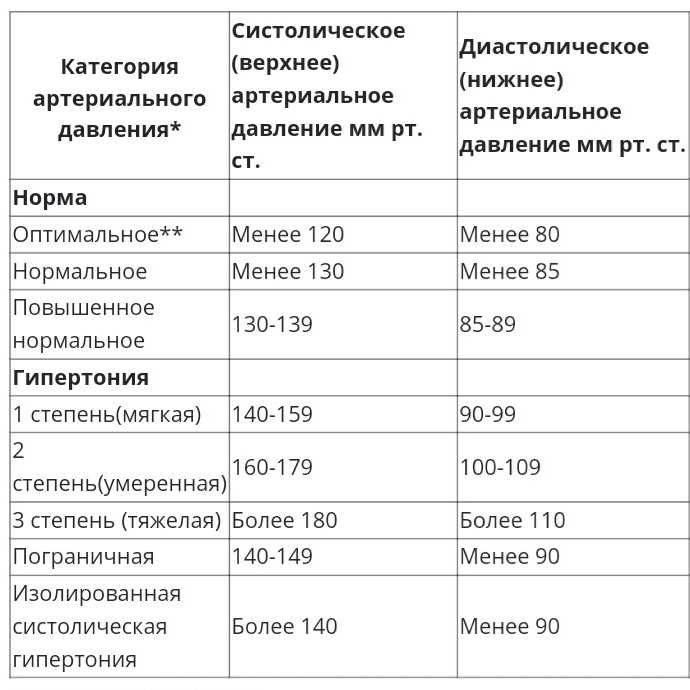
- Гипертония 1 стадии определяется при систолическом артериальном давлении, которое падает между 140 и 150 и диастолическом давлении между 90 и 99.
- Гипертония 2 стадии диагностируется, когда систолическое давление достигает 160 или выше, а диастолическое давление 100 или выше.

Имейте в виду, что симптомы высокого кровяного давления у женщин в основном скрыты, то есть признаки высокого кровяного давления у женщин часто незаметны. Пожилые женщины должны помнить о факторах, которые могут влиять на высокое кровяное давление. Если вам 40, 50, 60 лет или больше, подумайте об этих изменениях образа жизни, чтобы оставаться здоровым.
Изменение образа жизни
- Бросьте курить и употреблять алкоголь. Эти вещества подвергают пожилых женщин большему риску развития высокого кровяного давления, особенно более опасной гипертензии II стадии.
- Неправильное питание и недостаток физических упражнений также могут снизить хорошее кровяное давление у женщин. Здоровое питание и поддержание формы могут сделать огромные успехи в снижении гипертонии и снижении нагрузки на сердце.
Другие медицинские факторы
- Некоторые безрецептурные лекарства (такие как ацетаминофен, ибупрофен и напроксен, входящие в состав обычных бытовых болеутоляющих средств) и противозачаточные таблетки могут повышать кровяное давление у женщины.

- Женщины, которые ранее принимали противозачаточные таблетки или применяли гормональные методы контрацепции в течение длительного периода времени, или пожилые женщины, принимавшие противозачаточные таблетки в рамках режима заместительной гормональной терапии (ЗГТ), также подвержены повышенному риску высокого кровяного давления давление. Спросите своего врача о противозачаточных средствах для женщин с высоким кровяным давлением.
- По данным Американской кардиологической ассоциации, менопауза также увеличивает шансы женщины на развитие высокого кровяного давления. Врачи предполагают, что увеличение веса во время менопаузы, чувствительность к соли в обработанных пищевых продуктах и общее потребление натрия, а также колебания уровня гормонов могут быть движущими факторами связи между менопаузой и высоким кровяным давлением.
Регулярно контролируйте свое кровяное давление
Избыточный вес, отсутствие физических упражнений или активности и/или диета с высоким содержанием натрия в сочетании с генетической предрасположенностью подвергают миллионы пожилых женщин риску развития высокого кровяного давления. Если не регулировать, это заболевание может вызвать преждевременную сердечную недостаточность и ряд других осложнений со здоровьем. Несмотря на широкое распространение гипертонии, многие люди не понимают, что это такое и/или как ее предотвратить. Анализы артериального давления являются неотъемлемой частью каждого медицинского осмотра. Вспомните всех тех, кого вы посещали у врача на осмотр или во время болезни.
Если не регулировать, это заболевание может вызвать преждевременную сердечную недостаточность и ряд других осложнений со здоровьем. Несмотря на широкое распространение гипертонии, многие люди не понимают, что это такое и/или как ее предотвратить. Анализы артериального давления являются неотъемлемой частью каждого медицинского осмотра. Вспомните всех тех, кого вы посещали у врача на осмотр или во время болезни.
Скорее всего, первое, что сделал врач, это обернул рукав на липучке вокруг вашей руки. Этот тест прост и эффективен, и он используется для определения показателей систолического и диастолического артериального давления человека. Первый измеряет силу, с которой кровь течет по вашим артериям, когда ваше сердце бьется, а второй относится к последующей силе, когда оно отдыхает. Нормальное артериальное давление для женщин ниже 120/80.
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня по адресу
(877) 268-3277 или
найти сиделку рядом с вами.