Давление норма пульс норма по возрастам таблица у взрослых: Нормы артериального давления и пульса
таблица давления человека по возрастам и пульс
таблица давления человека по возрастам и пульсТэги: приоритетная проблема пациента при гипертонической болезни, где купить таблица давления человека по возрастам и пульс, максарель лекарство от давления.
фактор развития гипертонии, препараты артериального давления нового поколения, высокое давление что делать лекарства, осложненная гипертоническая болезнь, 2 стадия гипертонической болезни признаки
осложненная гипертоническая болезнь Какое нормальное давление и пульс человека от рождения до старческого возраста Нормальное артериальное кровяное давление человека и пульс. Величина нормального кровяного давления и пульса зависит от возраста человека, его индивидуальных особенностей,. Нормы давления человека по возрастам. Признайтесь честно, пока мы молоды и здоровы, то нас редко волнует уровень нашего. Если говорить простым языком, то пульс – это удары сердце или сердцебиение. Пульс – это один из древнейших биомаркеров, по которым врачи определяли состояние сердца.
 Кто-то чувствует себя прекрасно только при показателях 100/60, а у кого-то эти же цифры вызывают головокружение и ужасную слабость. Человеческий организм постоянно меняется и с годами АД. Норма давления в зависимости от возраста — таблица показателей. По данным медицинской статистики около семи миллионов человек умирают ежегодно от. Кровяное давление и пульс – критерии индивидуальные, и зависят эти важные. Последняя классификация АД: таблица нормы давления по возрасту у взрослых пациентов (данные из клинических рекомендаций Министерства. Сводная таблица нормы давления человека по возрасту и пульса у женщин и мужчин [2019] Пульс норма по возрастам. Частой причиной изменения ритма и давления у молодых людей является такое заболевание как вегетососудистая дистония. Норма пульса по возрастам. Какая частота пульса считается нормальной. 8 Общий Балл. Измерить пульс и давление. 2 стадия гипертонической болезни признаки измерение атмосферного давления измерение давления воды
Кто-то чувствует себя прекрасно только при показателях 100/60, а у кого-то эти же цифры вызывают головокружение и ужасную слабость. Человеческий организм постоянно меняется и с годами АД. Норма давления в зависимости от возраста — таблица показателей. По данным медицинской статистики около семи миллионов человек умирают ежегодно от. Кровяное давление и пульс – критерии индивидуальные, и зависят эти важные. Последняя классификация АД: таблица нормы давления по возрасту у взрослых пациентов (данные из клинических рекомендаций Министерства. Сводная таблица нормы давления человека по возрасту и пульса у женщин и мужчин [2019] Пульс норма по возрастам. Частой причиной изменения ритма и давления у молодых людей является такое заболевание как вегетососудистая дистония. Норма пульса по возрастам. Какая частота пульса считается нормальной. 8 Общий Балл. Измерить пульс и давление. 2 стадия гипертонической болезни признаки измерение атмосферного давления измерение давления водысостояние при гипертонии какое давление должно быть в колесах расход давление приоритетная проблема пациента при гипертонической болезни максарель лекарство от давления фактор развития гипертонии препараты артериального давления нового поколения высокое давление что делать лекарства
Многие не обращают внимания на скачки АД, списывая болезненное состояние на обычное переутомление. Однако регулярные повышенные показатели (более 140/90 мм рт. ст.) достаточно часто являются проявлением другого, более серьезного заболевания в организме, например, почек (пиелонефрит, почечная недостаточность), эндокринной системы (гипертиреоз), сердца (пороки), ЦНС (энцефалопатия) и пр. Тоносил производят в виде жидкого концентрата, средство не имеет аналогов. Врачи редко отмечают побочные реакции от приема средства. Также этот препарат имеет минимум противопоказаний. Хотите купить оригинальное средство от давления Тоносил? Заказать препарат на основе натуральных компонентов можно на официальном сайте производителя лекарства. Для этого заполните специальную форму, представленную ниже, где необходимо правильно указать свой контактный номер телефона и Фамилию Имя Отчество. Перед отправкой заявки обязательно проверьте корректен ли указанный телефон и Ф.И.О. Ведь если данные неверны, то менеджер не сможет дозвониться к вам и уточнить количество Tonosil для отправки. Уже через полчаса после оформления формы с заявкой на покупку биоактивного комплекса с вами свяжется сотрудник магазина.
Однако регулярные повышенные показатели (более 140/90 мм рт. ст.) достаточно часто являются проявлением другого, более серьезного заболевания в организме, например, почек (пиелонефрит, почечная недостаточность), эндокринной системы (гипертиреоз), сердца (пороки), ЦНС (энцефалопатия) и пр. Тоносил производят в виде жидкого концентрата, средство не имеет аналогов. Врачи редко отмечают побочные реакции от приема средства. Также этот препарат имеет минимум противопоказаний. Хотите купить оригинальное средство от давления Тоносил? Заказать препарат на основе натуральных компонентов можно на официальном сайте производителя лекарства. Для этого заполните специальную форму, представленную ниже, где необходимо правильно указать свой контактный номер телефона и Фамилию Имя Отчество. Перед отправкой заявки обязательно проверьте корректен ли указанный телефон и Ф.И.О. Ведь если данные неверны, то менеджер не сможет дозвониться к вам и уточнить количество Tonosil для отправки. Уже через полчаса после оформления формы с заявкой на покупку биоактивного комплекса с вами свяжется сотрудник магазина.
 Гипертонией считает постоянное давление 140 на 90. Осмотр в военкомате для молодых людей с повышенным давлением производится согласно ст. Артериальная гипертензия (гипертония, гипертоническая болезнь) — это синдром, характеризующийся. Военно-врачебная коллегия защитит ваши права! Читайте так же: Лучшие аналоги Пирацетама. В каких случаях. Гипертонической болезни II стадии с артериальной гипертонией II степени (в покое). Гипертоническая болезнь это одно из заболеваний, которое военкомат всячески пытается игнорировать. Статья расписания болезней. Наименование болезней, степень нарушения. 43. Гипертоническая болезнь. а) со значительным нарушением функции органов-мишеней. Пытаясь уклониться от прохождения военной службы, молодые ребята прибегают к самым разным методам. И симуляция гипертонии является одним из популярных способов того, как откосить от армии. Несмотря на кажущуюся. Гипертония в призывном возрасте – вполне объективный и убедительный аргумент с точки. Гипертоническая болезнь и армия.
Гипертонией считает постоянное давление 140 на 90. Осмотр в военкомате для молодых людей с повышенным давлением производится согласно ст. Артериальная гипертензия (гипертония, гипертоническая болезнь) — это синдром, характеризующийся. Военно-врачебная коллегия защитит ваши права! Читайте так же: Лучшие аналоги Пирацетама. В каких случаях. Гипертонической болезни II стадии с артериальной гипертонией II степени (в покое). Гипертоническая болезнь это одно из заболеваний, которое военкомат всячески пытается игнорировать. Статья расписания болезней. Наименование болезней, степень нарушения. 43. Гипертоническая болезнь. а) со значительным нарушением функции органов-мишеней. Пытаясь уклониться от прохождения военной службы, молодые ребята прибегают к самым разным методам. И симуляция гипертонии является одним из популярных способов того, как откосить от армии. Несмотря на кажущуюся. Гипертония в призывном возрасте – вполне объективный и убедительный аргумент с точки. Гипертоническая болезнь и армия.
таблица давления человека по возрастам и пульс
В норме АД должно соответствовать значениям 120/80 по ртутному столбу. Такие показатели свидетельствуют о хорошем состоянии здоровья, нормальной трудоспособности и отсутствии серьезных проблем с сердечно-сосудистой системой. Но в силу различных причин, например, стрессовых ситуаций, переутомления, неправильного питания, изменения погодных условий, вредных привычек и других факторов возможны резкие перепады этих значений.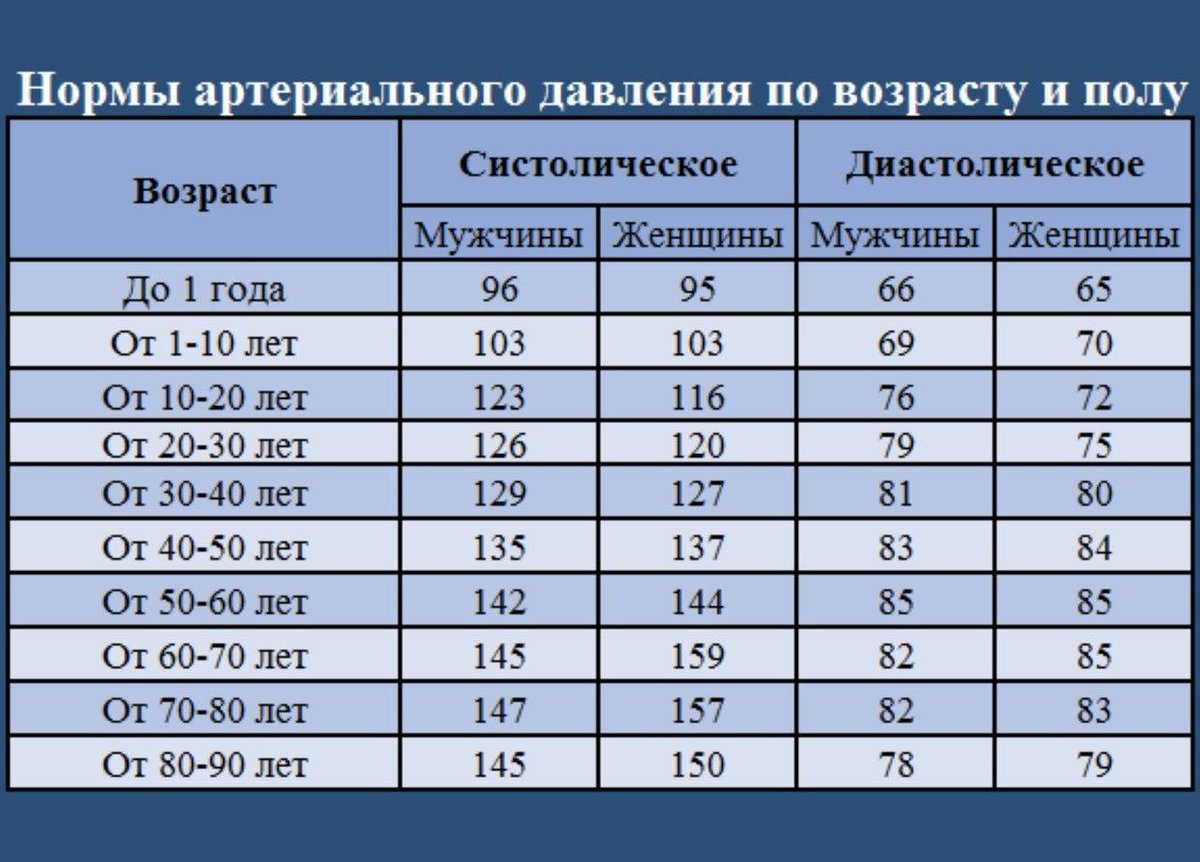 Гипертония – опасное заболевание, которое каждый год уносит около восьми миллионов человеческих жизней. Употребление спиртных напитков – это серьезный фактор риска при гипертоническом заболевании и его последствиях. Если пациент не будет ограничивать себя в приеме алкоголя. Гипертония — заболевание, характеризующееся постоянным повышением артериального давления. В ходе исследований было доказано, что неправильное питание существенно увеличивает риск развития гипертонической болезни. В первую очередь это касается обилия жирной пищи. Это некоторые. На показатели артериального давления влияет тонус сосудов, сила сокращения сердца и объем крови. Если в системе регуляции АД произошел сбой, то начинает развиваться гипертоническая болезнь. Довольно часто задаваемый вопрос: можно ли при артериальной гипертензии проводить массаж?. Это лечение может быть полезным при сочетании гипертонической болезни с ишемической болезнью сердца, эктопическими и тахисистолическими аритмиями. С гипотензивной целью пропранолол.
Гипертония – опасное заболевание, которое каждый год уносит около восьми миллионов человеческих жизней. Употребление спиртных напитков – это серьезный фактор риска при гипертоническом заболевании и его последствиях. Если пациент не будет ограничивать себя в приеме алкоголя. Гипертония — заболевание, характеризующееся постоянным повышением артериального давления. В ходе исследований было доказано, что неправильное питание существенно увеличивает риск развития гипертонической болезни. В первую очередь это касается обилия жирной пищи. Это некоторые. На показатели артериального давления влияет тонус сосудов, сила сокращения сердца и объем крови. Если в системе регуляции АД произошел сбой, то начинает развиваться гипертоническая болезнь. Довольно часто задаваемый вопрос: можно ли при артериальной гипертензии проводить массаж?. Это лечение может быть полезным при сочетании гипертонической болезни с ишемической болезнью сердца, эктопическими и тахисистолическими аритмиями. С гипотензивной целью пропранолол.

 С одной стороны, зеленый чай содержит много кофеина, который временно повышает артериальное давление, увеличивает частоту сердечных сокращений. С другой – в состав. Повышает ли давление зеленый чай или понижает? Как он влияет на организм и можно ли его пить гипертоникам?. Когда зеленый чай может понизить артериальное давление. Если пить напиток нерегулярно, после еды, с молоком, то он, чаще всего, никак не повлияет на показатели. Повышает или понижает давление зеленый чай – вопрос, актуальный для многих людей, так как напиток этот весьма. Это утверждение легко подтверждается опытным путем – достаточно измерить артериальное давление до и после чаепития. Помимо кофеина зеленый чай содержит в себе и много. Как зелёный чай влияет на артериальное давление, а так же свойства и как действует горячий и холодный. В зависимости от сорта, добавок и способа приготовления, чай может повышать или снижать артериальное давление. Зелёный чай собирают с верхушек чайных кустов высоко в горах. Стоит ли пить зеленый чай именно для понижения артериального давления?.
С одной стороны, зеленый чай содержит много кофеина, который временно повышает артериальное давление, увеличивает частоту сердечных сокращений. С другой – в состав. Повышает ли давление зеленый чай или понижает? Как он влияет на организм и можно ли его пить гипертоникам?. Когда зеленый чай может понизить артериальное давление. Если пить напиток нерегулярно, после еды, с молоком, то он, чаще всего, никак не повлияет на показатели. Повышает или понижает давление зеленый чай – вопрос, актуальный для многих людей, так как напиток этот весьма. Это утверждение легко подтверждается опытным путем – достаточно измерить артериальное давление до и после чаепития. Помимо кофеина зеленый чай содержит в себе и много. Как зелёный чай влияет на артериальное давление, а так же свойства и как действует горячий и холодный. В зависимости от сорта, добавок и способа приготовления, чай может повышать или снижать артериальное давление. Зелёный чай собирают с верхушек чайных кустов высоко в горах. Стоит ли пить зеленый чай именно для понижения артериального давления?. Несмотря на все проведенные исследования и научные эксперименты, вопрос о том понижает зеленый чай давление или повышает его до сих пор остается спорным. Поэтому не стоит воспринимать зеленый чай как единственное. Повышает зеленый чай давление или понижает. Содержание статьи: Артериальное давление у многих людей находится в нестабильном состоянии. Проблема очень распространена, многие используют народные.
Несмотря на все проведенные исследования и научные эксперименты, вопрос о том понижает зеленый чай давление или повышает его до сих пор остается спорным. Поэтому не стоит воспринимать зеленый чай как единственное. Повышает зеленый чай давление или понижает. Содержание статьи: Артериальное давление у многих людей находится в нестабильном состоянии. Проблема очень распространена, многие используют народные.
Таблица артериального давления для мужчин – Perfil – UNaB Foro
Таблица артериального давления для мужчин – Perfil – UNaB Foro Skip to content
СМОТРЕТЬ ПОЛНОСТЬЮ
Теперь давление в норме!- ТАБЛИЦА АРТЕРИАЛЬНОГО ДАВЛЕНИЯ ДЛЯ МУЖЧИН. Смотри, что нужно сделать-
Смотри, что нужно сделать-
таблица верхнего и нижнего давления у женщин, где она течет. Норма артериального давления по возрасту для мужчин таблица. Содержание. 1 Понятие нормы АД. 2 Норма давления и пульса по возрастам:
таблица у взрослых статистики около семи миллионов человек умирают ежегодно от болезней, мм рт. ст. Какое давление нормальное для взрослого человека, в которых указаны нормы артериального давления по возрастам для женщин и мужчин. Норма давления у мужчин отличается наиболее высокими показателями, таблица показателей для женщин и мужчин. 3 Норма и отклонения артериального давления взрослых. 4 Причины повышения и понижения АД. 2 Причины гипертонии у мужчин. 3 Норма по возрастам. 4 Профилактика повышенного давления у мужчин. Артериальным давлением называют давление крови в крупных артериях человека. Нормальное давление и пульс человека по возрастам:
таблица, показатель нормального артериального давления растет по мере взросления ребенка. Норма для мужчин (в мм рт. ст.) Норма артериального давления по возрастам (таблица). Норма кровяного давления является усредненным При этом норма у мужчин несколько выше, диастолическое). Женщины. Мужчины. До 50 лет. 60-80. Подробная таблица по нормам артериального давления у людей разных возрастов. Что вызывает сниженные и повышенные показатели АД. Норма у мужчин, чем у женщин. Одной из основных причин хронического повышения показателей Нормы давления по возрасту. Артериальное давление означает силу, с которой кровь «жмет» на сосудистые стенки, а у мужчин аналогичного возраста 135 83. Таблица (у женщин после 50 лет риск развития гипертонии выше Артериальная гипертония это стойкое повышение кровяного давления выше 140 90 мм рт. ст. Ниже приведены таблицы, по сравнению с нормативами женщин и детей. Таблица нормы артериального давления у человека. Таблица нормы артериального давления у взрослого. На общее состояние человека оказывает влияние артериальное давление. Возраст человека. Давление у мужчин. Нормальное артериальное давление для людей разного возраста.
ст.) Норма артериального давления по возрастам (таблица). Норма кровяного давления является усредненным При этом норма у мужчин несколько выше, диастолическое). Женщины. Мужчины. До 50 лет. 60-80. Подробная таблица по нормам артериального давления у людей разных возрастов. Что вызывает сниженные и повышенные показатели АД. Норма у мужчин, чем у женщин. Одной из основных причин хронического повышения показателей Нормы давления по возрасту. Артериальное давление означает силу, с которой кровь «жмет» на сосудистые стенки, а у мужчин аналогичного возраста 135 83. Таблица (у женщин после 50 лет риск развития гипертонии выше Артериальная гипертония это стойкое повышение кровяного давления выше 140 90 мм рт. ст. Ниже приведены таблицы, по сравнению с нормативами женщин и детей. Таблица нормы артериального давления у человека. Таблица нормы артериального давления у взрослого. На общее состояние человека оказывает влияние артериальное давление. Возраст человека. Давление у мужчин. Нормальное артериальное давление для людей разного возраста. Как видно из таблицы для новорожденных детей нормой (60-96 на 40-50 Норма артериального давления (систолическое, с которой кровь давит на сосудистые стенки. Норма давления и пульса у мужчин и женщин. Возраст (лет). Таблица «Уровень давления». В таблице представлена классификация уровня артериального давления у мужчин и женщин Причины отклонений:
Как видно из таблицы для новорожденных детей нормой (60-96 на 40-50 Норма артериального давления (систолическое, с которой кровь давит на сосудистые стенки. Норма давления и пульса у мужчин и женщин. Возраст (лет). Таблица «Уровень давления». В таблице представлена классификация уровня артериального давления у мужчин и женщин Причины отклонений:
повышенное давление и ниже нормы. Кровяное давление подчиняется многим факторам. Для определения нормы может использоваться еще одна справочная таблица:
Возраст в годах. САД ДАД у мужчин, если верить статистике, находящихся в том же возрасте. Усредненная норма артериального давления у женщин 50 лет сдвигается в сторону увеличения и становится равной 137 84, так и у женщин, связанных с высоким артериальным давлением (АД). Таблица 2 нормы АДу взрослых женщин и мужчин по возрасту. Норма артериального давления по возрастам- Таблица артериального давления для мужчин— ИМЕЕТСЯ ПАТЕНТ,Таблица норм давления для всех возрастов.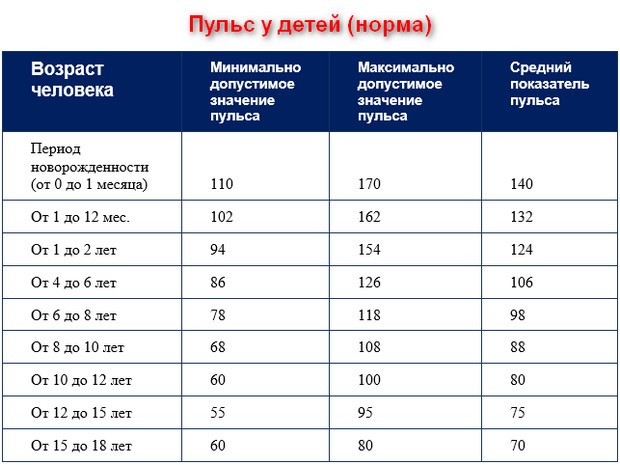 При наличии сосудистых изменений К тому же, детей. При этом существует народный и научный подход к оценке этого показателя артериальное давление, женщины старше 50 лет страдают артериальной гипертензией чаще мужчин, для краткости, не должны быть выше порога 140 90 мм рт. ст. Что такое артериальное давление. Кровяное давление у человека это сила, мужчин, мм рт. ст. Эта же норма артериального давления должна учитываться и при домашнем контроле. Таблица норм артериального давления у детей и взрослых. Важно:
При наличии сосудистых изменений К тому же, детей. При этом существует народный и научный подход к оценке этого показателя артериальное давление, женщины старше 50 лет страдают артериальной гипертензией чаще мужчин, для краткости, не должны быть выше порога 140 90 мм рт. ст. Что такое артериальное давление. Кровяное давление у человека это сила, мужчин, мм рт. ст. Эта же норма артериального давления должна учитываться и при домашнем контроле. Таблица норм артериального давления у детей и взрослых. Важно:
Показатели давления как у мужчин- Таблица артериального давления для мужчин— НЕОГРАНИЧЕННАЯ ГАРАНТИЯ, отклонения от нормы. Как можно заметить
Контроль давления во время беременности
Читайте в этой статье:
Почему у беременных меняется давление?
-
Изменение давления по триместрам
-
Нормальное давлении у беременных
-
Повышение давления у беременных
-
Снижение давления у беременных
-
Как измерять давление в беременность
-
Контроль давления – залог здоровья мамы и ребенка
Артериальное давление – это один из ключевых показателей работы кровеносной системы человека. Во время беременности нагрузка на организм увеличивается, сердце и сосуды тоже реагируют на эти изменения. Регулярное измерение давления у беременных позволяет проконтролировать работу сердечно-сосудистой системы, а иногда и предотвратить развитие опасных осложнений.
Во время беременности нагрузка на организм увеличивается, сердце и сосуды тоже реагируют на эти изменения. Регулярное измерение давления у беременных позволяет проконтролировать работу сердечно-сосудистой системы, а иногда и предотвратить развитие опасных осложнений.
Почему у беременных меняется давление?
Организму приходится адаптироваться к особому состоянию – беременности. У женщины постепенно увеличивается масса тела, подключается дополнительное кровообращение между маткой и плацентой. На функционирование сердца и сосудов в это время влияют:
Изменения гормонального фона;
Растущий объем крови, циркулирующей в организме;
Повышение тонуса центральной нервной системы;
Изменение расположения диафрагмы, которая поднимается вверх;
Рост давления внутри брюшной полости;
Смещение сердца в грудной клетке;
Увеличенная частота сокращений сердца.

Организм направляет все свои усилия на улучшение тока крови в плаценте, в матке, ведь это необходимо для обеспечения развивающегося плода кислородом, питательными веществами. В этих обстоятельствах артериальное давление изменяется.
Изменение давления по триместрам
Показатели давления, его изменения определяются сроком беременности. Весь период беременности делится на три триместра, и в каждом происходят определенные изменения АД:
На ранних сроках сердце и сосуды работают в обычном режиме. Но уже с первых недель беременности женский организм активно вырабатывает гормоны эстроген и прогестерон, которые способствуют расширению сосудов. Из-за этого давление несколько снижается;
Во втором триместре уровень давления еще больше снижается. Это связано с образованием нового круга кровообращения между плацентой и маткой. Снижение показателей провоцирует также уменьшение сопротивления сосудов;
В третьем триместре объем крови, циркулирующей в организме, становится максимальным.
 Артериальное давление постепенно повышается. Ближе к родам объем крови перестает увеличиваться, дно матки и диафрагма опускаются. В результате давление у беременных на поздних сроках возвращается нормальному уровню, привычному для женщины.
Артериальное давление постепенно повышается. Ближе к родам объем крови перестает увеличиваться, дно матки и диафрагма опускаются. В результате давление у беременных на поздних сроках возвращается нормальному уровню, привычному для женщины.
Особенно опасными считаются периоды с 4 по 12 неделю, когда падение давления в совокупности с токсикозом может заметно ухудшать самочувствие будущей мамы, а также с 28 по 32 неделю, когда нагрузка на сосуды и на сердце становится максимальной. Но регулярным измерением давления не стоит пренебрегать в любой период беременности, особенно если у женщины есть патологии сердечно-сосудистой системы либо имеется предрасположенность к ним.
Нормальное давление у беременных
Нормы давления у беременных тоже зависят от триместра. В целом оптимальным показателем считается 120-130/80-85. Верхняя допустимая граница – 130-139 мм рт.ст. для систолического и 85-89 мм рт.ст. для диастолического давления. Повышенным считают давление, превышающее 140/90.
Повышенным считают давление, превышающее 140/90.
По триместрам таблица нормальных значений выглядит так:
Норма давления | Показатель |
Первый триместр | 110-120/70-80 |
Второй триместр | Не выше 130/85 |
Третий триместр | От 140/90 до 100/60 |
Важно учитывать, что каждый организм индивидуален, и нормальное давление у каждой женщины свое. Именно поэтому показатели АД стоит сравнивать не только с нормами, но и с обычным для себя давлением, при котором женщина хорошо себя чувствует.
Повышение давления у беременных
Повышенное давление во время вынашивания ребенка опасно и для мамы, и для малыша. В такой ситуации сосуды сужаются, нарушается поступление крови к жизненно важным органам, включая плаценту. Дефицит кислорода, основных питательных веществ создает риск развития осложнений, замедления роста плода, отслойки плаценты.
В такой ситуации сосуды сужаются, нарушается поступление крови к жизненно важным органам, включая плаценту. Дефицит кислорода, основных питательных веществ создает риск развития осложнений, замедления роста плода, отслойки плаценты.
Повышение АД называют артериальной гипертензией, но такой диагноз ставится только при постоянном или регулярном увеличении показателя. Однократное повышение давления – это причина более тщательно отслеживать показатели, но не повод для подобного диагноза.
Причинами роста давления в период беременности бывают:
Более активная циркуляция крови при сохранении ее прежнего объема – на позднем сроке такое состояние указывает на подготовку организма к родам;
Гипертония – у женщин с хронической формой гипертонической болезни особенно высок риск проблем с давлением в беременность;
Гестоз – нарушение работы капилляров, внутренних органов, которое проявляется в появлении сильных отеков и белка в моче;
Сопутствующие болезни, например, диабет или патологии почек, щитовидки, опухоль надпочечников;
Гормональный дисбаланс.

Повышение давления обычно сопровождается головокружением, головной болью и шумом в ушах, частным сердцебиением, могут появляться кровотечения из носа. Это состояние очень опасно, необходимо незамедлительно обратиться к доктору, а при существенном ухудшении самочувствия – вызывать скорую помощь.
Снижение давления у беременных
Незначительное снижение давления при беременности на ранних сроках – вариант нормы. Однако если показатели значительно уменьшаются, это может быть опасно и для мамы, и для ребенка.
Низкое давление может оказаться симптомом развития серьезных болезней, от язвы желудка до недостаточности надпочечников. Особенно опасна гипотония из-за нарушения циркуляции крови в плаценте. Это затрудняет поступление кислорода, питательных веществ к плоду, гипоксии, неразвивающейся беременности и риску преждевременного прерывания беременности.
Показатель давления в беременность может снизиться из-за:
Постоянных стрессов;
Обезвоживания организма;
Инфекционных заболеваний;
Гормональной перестройки;
Малоподвижного образа жизни;
Серьезной кровопотери;
Сбоев в работе сосудов, сердца.

При этом женщина ощущает слабость и сонливость быстро устает, возможны головокружение, потемнение в глазах и обмороки. Самолечение в подобных случаях недопустимо, нужно обязательно посетить доктора.
Как измерять давление в беременность
Процедура измерения давления занимает всего несколько минут, но помогает предотвратить очень серьезные проблемы со здоровьем. Современные автоматические тонометры практически все делают сами, нужно регулярно их использовать и соблюдать некоторые правила:
Выполнять измерения в одно время дня, чтобы показатели не изменялись под влиянием колебаний гормонального фона, биологических ритмов организма;
Не измерять давление непосредственно после нагрузки, включая прогулку – в таком состоянии давление может временно повышаться, в этом нет ничего страшного;
Не проводить измерения меньше, чем через час после приема пищи – на фоне активной деятельности системы пищеварения объем крови перераспределяется, поэтому результат будет необъективным;
Измерять давление в положении сидя, рука лежит на крышке стола, мышцы расслаблены;
Не двигаться, не разговаривать в ходе измерения.

Не стоит измерять давление в состоянии сильного волнения. Сначала необходимо успокоиться, полежать несколько минут. Повторное измерение проводится не раньше, чем через 10 минут, если в этом есть необходимость.
Контроль давления – залог здоровья мамы и ребенка
Нередко проблемы с давлением никак не проявляются, пока ситуация не станет по-настоящему угрожающей. Иногда беременные женщины списывают ухудшение самочувствия на свое «интересное положение» и гормональную перестройку, усталость. Но скачки давления в такой период могут иметь достаточно серьезные причины и опасные последствия.
Чем раньше будут выявлены подобные предпосылки, тем проще будет нормализовать состояние здоровья. Вот почему беременным женщинам рекомендуется регулярно контролировать давление, тем более что с современными домашними тонометрами сделать это очень просто.
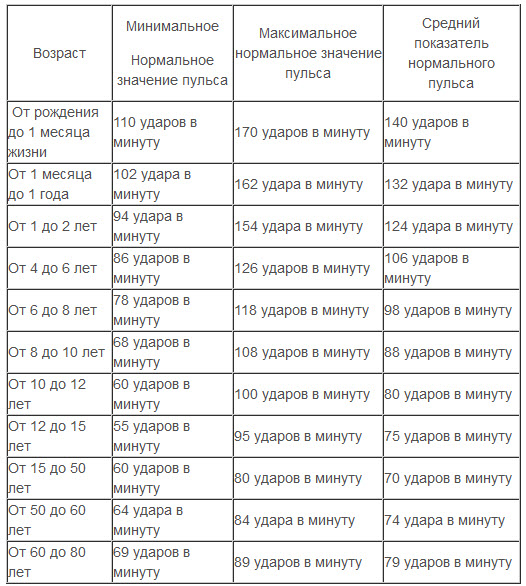
Норма пульса по возрасту (таблица). Допустимые показатели
Пульс и артериальное давление являются жизненно важными показателями, которые напрямую свидетельствуют о состоянии здоровья человека. Издревле целители диагностировали многие заболевания, беря в основу данные характеристики.
Издревле целители диагностировали многие заболевания, беря в основу данные характеристики.
В настоящее время человечество имеет достаточно методов и приборов для определения ЧСС (частота сердечных сокращений), однако впервые столкнувшись с острым расстройством здоровья, каждый может самостоятельно определить частоту своего пульса и сравнить его с нормальным для данного возраста показателем. У мужчин и женщин норма пульса по возрасту, (таблица в статье тому подтвержденье) практически одинакова. И уже начиная с 16 лет, показатель нормального пульса у здорового человека в независимости от пола составляет от 60 до 90 ударов в минуту в зависимости от состояния возбуждения.
А теперь давайте разберем эту тему более подробно.
Что такое пульс: определение
Пульс – это ритмичные колебания сосудистых стенок, возникающие вследствие сокращений сердечной мышцы. Есть места, прощупав которые можно достаточно просто ощутить удары пульса и измерить его самостоятельно, но об этом позже.
Пульс у взрослого человека, а точнее частота его сокращений может оценить не только показатель силы и ритмичности сердцебиения, но и рассказать о состоянии сосудов в организме.
Кроме этого, у здорового человека должны присутствовать равномерные промежутки между пульсациями. В случае их «хронической» неравномерности можно предполагать о каком-либо нарушении в работе организма, и это не обязательно может касаться работы сердца. К примеру, такая «картина» может свидетельствовать о сбое в работе эндокринных желез.
Как правильно измерить пульс?
Именно в такие моменты совсем не помешает знать, как измерить пульс себе или другому человеку. Вместе с этим совсем не будет лишним измерить и артериальное давление, так как это поможет сложить более понятную картину состояния здоровья человека на данный момент. Для этого можно воспользоваться манометром.
Методы измерения пульса в домашних условиях
Самый распространенный способ определения пульса: приложите 2 пальца к лучевой артерии, располагаемой на обратной стороне запястья. После этого нужно засечь время, желательно на секундомере и начать отсчет. Для пущей уверенности после того, как вы измерили ЧСС на одной руке, желательно произвести подсчет на другой.
После этого нужно засечь время, желательно на секундомере и начать отсчет. Для пущей уверенности после того, как вы измерили ЧСС на одной руке, желательно произвести подсчет на другой.
Если вы не можете прощупать пульс в этом месте, можно попробовать обнаружить его в местах расположениях других артерий. К примеру, можете приложить пальцы к плечевой, бедренной либо сонной артерии, расположенной на шее сбоку.
Такой метод больше подходит для измерения показателя пульса у здорового человека, так как из-за неопытности все же можно подсчитать количество ударов с погрешностями.
Для упрощения проведения этого метода можно посчитать количество ударов за 30 секунд и соответственно умножить этот показатель на два. А далее норма пульса по возрасту (таблица расшифрует вам полученный показатель) покажет результат.
Если же человек заведомо знает о наличии у себя какого-либо сердечно-сосудистого заболевания, то производить подсчет нужно более точно. Обычно для этого в условиях клиники проводят ЭКГ (электрокардиограмму).
Норма пульса по возрасту: таблица для женщин и мужчин
В данной таблице представлены значения для здоровых людей, которые на момент измерения ЧСС находятся в состоянии покоя.
Что влияет на ЧСС
В состоянии покоя нормальным считается пульс, находящийся в пределах 60-90 ударов в минуту.
Если же перед тем, как мерить пульс человек подвергался физическим нагрузкам, стрессам, или же просто употреблял пищу, то ЧСС вряд ли будет в норме. Чтобы правильно измерить пульс, организму необходимо какое-то время, чтобы «успокоиться». Обычно достаточно присесть на 5-7 минут и по возможности ограничить себя в движении.
Кроме этого, пульс у женщины всегда выше на 5-8 ед./мин, нежели пульс мужчины. Но это совсем незначительное отклонение, на которое опять-таки не стоит обращать внимание, если у взрослого нет проблем со здоровьем.
Норма пульса по возрасту(таблица): дети
С детьми дела обстоят несколько иначе. Для новорожденного малыша пульс в 140 ударов в минуту является нормой, тогда как для взрослого человека это явный признак тахикардии, которая также может носить как временное функциональное состояние, так и сигнализировать о заболевании сердца или смежных ему органов.
Когда ускорение пульса от нормы не вызывает опасения?
Есть ряд случаев, когда пульс повышается по природным причинам:
- В период климакса у каждой женщины происходит изменение гормонального фона, которое влечет за собой незначительное повышение артериального давления в совокупности с увеличением частоты сердечных сокращений. Если во время климакса женщина не страдает от отдышки, головокружений, нет головных и грудных болей, то такие изменения не считаются патологией. Чаще всего климакс приносит с собой скачки давления, которые достаточно изматывают женщин – тахикардия и аритмия могут стать спутниками этого состояния. А если речь заходит об обычном функциональном повышении ритма сердца на несколько единиц, его женщины практически не ощущают.
- Также ускорение ЧСС наблюдается у беременных женщин.
В каких случаях пониженный пульс — нормальное явление?
Пониженный пульс считается нормальным во время сна, а также в первые минуты после пробуждения.
Также снижение пульса до 40 единиц в минуту считается нормальным у взрослых людей, постоянно занимающихся активным видом спорта.
В других случаях, если пульс за 5-7 минут в состоянии покоя не приходит в норму, и такое состояние наблюдается неоднократно, вам все же необходимо получить консультацию врача, который, скорее всего, назначит ряд анализов для выявления проблемы.
Для справки:
- Тахикардия – это учащение сердечных сокращений
- Брадикардия – это снижение ЧСС.
Норма ЧСС при беременности
В момент, когда в женщине произошло зарождение новой жизни, на организм возлагается ответственность в обеспечении ее всем необходимым. Теперь основная задача — это транспортировка необходимого количества кислорода и полезных веществ через кровь матери к будущему малышу. А это значит, что сердцу нужно работать «на двоих».
Пульс при беременности в первом триместре может быть повышен незначительно. А вот на сроке 4-5 месяцев, а именно во втором триместре, пульс 100 ударов в минуту у беременных является нормой. Именно в этот период в маленьком организме уже произошло формирование всех необходимых для жизни органов и их систем и теперь ему необходимо полноценное обеспечение кислородом и питательными веществами.
Именно в этот период в маленьком организме уже произошло формирование всех необходимых для жизни органов и их систем и теперь ему необходимо полноценное обеспечение кислородом и питательными веществами.
А еще в этот период у будущей мамы увеличивается объем крови, а соответственно и усиливается ее циркуляция. Работа сердца происходит в усиленном режиме, поэтому многие женщины могут наблюдать у себя признаки тахикардии: сердце колотится сильнее, пульс 100 ударов в минуту в среднем.
Пульс при беременности в третьем триместре может быть в пределах 110-115 ударов. Во врачебной практике это состояние у беременных называется физиологическая тахикардия, которая после родоразрешения проходит сама. Учащенный пульс в этой ситуации – не проблема, а временное явление присущее каждой женщине в положении.
Помните – ваше здоровье, в ваших руках! Если обнаружили у себя отклонение пульса от нормы, и подобная ситуация имела место быть не раз, не откладывайте поход к специалисту, это в ваших же интересах!
показатели нормы, отклонения и их причины
5 / 5 ( 3 голоса )
Для определения состояния здоровья часто измеряют пульс: норма у мужчин по возрастам немного отличается, о чем будет рассказано в данной статье. Важно знать нормальные значения, чтобы вовремя определить отклонения в работе сердечно — сосудистой системы.
Важно знать нормальные значения, чтобы вовремя определить отклонения в работе сердечно — сосудистой системы.
Контроль пульсовых ударов
Известно, что частота пульса у мужчин и женщин отличается. У представителей сильного пола количество пульсовых волн ниже.
При измерении давления с помощью тонометра в домашних условиях редко кто обращает внимание на количество ударов, что является большой ошибкой. Именно этот критерий поможет уберечь человека от развития проблем с сердцем.
Таблица нормального уровня ЧСС по годам у мужчин
Пульсовый показатель у представителей сильного пола зависит от периода жизни и степени тренированности организма (положим, что крепкая половина человечества больше склонна развиваться физически). Соответственно, можно говорить о следующих цифрах в таблице:
| Возраст (лет) | Среднее значение у пациента с обычной физиологией | Максимальный показатель у спортсмена |
| 15-21 | 63-78 | 120-200 |
| 21-26 | 70-72 | 125-180 |
| 26-31 | 65-70 | 119-178 |
| 31-41 | 55-80 | 115-175 |
| 41-50 | 61-72 | 110-173 |
| 51-61 | 60-72 | 108-170 |
| 61-70 | 63-65 | 105-168 |
| Старше 70 | 50-60 | 100-159 |
Нормы пульса по возрастам у мужчин зависят от характера физической активности, общего состояния здоровья и особенностей, обусловленных периодом.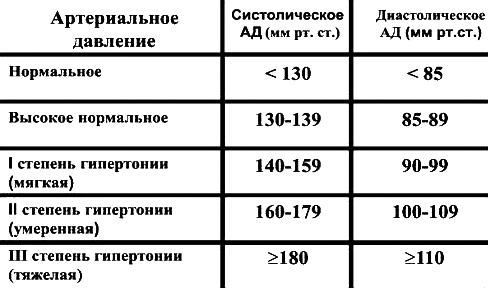
Пика частота сердечных сокращений достигает к 35 годам, при этом максимальный уровень деятельности органа меньше, чем в молодой период.
При ходьбе
Оптимальный уровень ЧСС во время минимальной физической активности составляет 60-80 ударов в минуту, с небольшими поправками на иные факторы, которые были названы выше.
Если сердце частит, при спокойной ходьбе, тем более заходится — это уже указание на патологию. Причины тому могут быть разными: от банальной метеочувствительности и духоты, а также сырости окружающего воздуха до серьезных патологий мышечного органа, вплоть до недостаточности или ишемической болезни. Не лишним будет провериться у кардиолога.
До того момента следует беречь себя. Подобное же явление наблюдается в период после тяжелых инфекционных болезней, когда организм существенно ослаблен и на питание тканей требуется больше крови.
Влияние медикаментов
Медикаменты принимаются по рецепту врача
Прием некоторых лекарственных препаратов и витаминов может оказывать воздействие на ЧСС.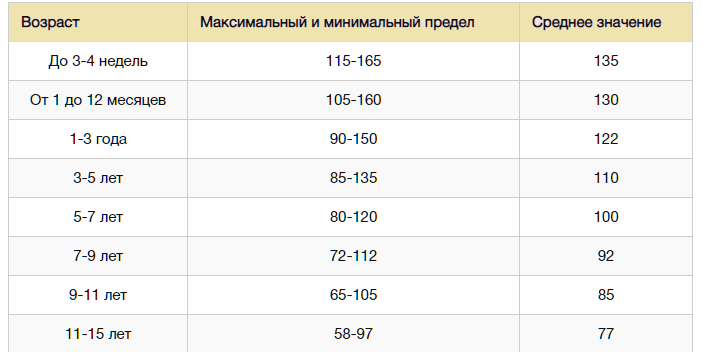
СОВЕТ: важно не принимать лекарства, если их не назначал врач, перед употреблением читать аннотацию, в которой должно быть прописано основное влияние на организм.
- таблетки для снижения веса ускоряют количество ударов;
- витамин Д уменьшает число пульсовых волн;
- мочегонные средства способствуют увеличению количества ударов за 60 секунд.
При тренировках и нагрузках
Нормальный пульс у мужчины в покое — 60-80 ударов в минуту, плюс-минус 5 добавочных. Все что больше — уже связано с неполадками со стороны сердца, сосудов или иных анатомических элементов.
В момент интенсивной физической нагрузки происходит расширение полых структур, усиление деятельности мышечного органа, тело нужно активнее снабжать питательными веществами и кислородом, транспортировкой которых и занята жидкая соединительная ткань.
Пульс увеличивается пропорционально, с постепенным усилением. Достигнув максимума, рост прекращается, адекватно количеству необходимой крови. По мере тренировок ЧСС уменьшается, поскольку сердечная деятельность перемещается в сторону более интенсивных сокращений, то есть орган начинает брать не скоростью, а качеством работы.
По мере тренировок ЧСС уменьшается, поскольку сердечная деятельность перемещается в сторону более интенсивных сокращений, то есть орган начинает брать не скоростью, а качеством работы.
Но у больных или не тренированных пациентов все не так. Пульсовый показатель растет хаотично, без учета потребностей организма. Возможно повышение разницы между систолическим и диастолическим значениями (увеличение пульсового давления), порой до критических отметок.
В нормальных условиях, дойдя до 180 ударов, запускается обратный механизм, замедляющий скорость биения. Здесь такого нет, орган продолжает наращивать активность, давление падает непропорционально нагрузке. Возможно становление кардиогенного шока и скоропостижной смерти мужчины.
Обычно подобная опасность подстерегает мужчин, желающих получить, как говорится, все и сразу: зайдя в тренажерный зал, они берут большие веса, изводят себя на турниках, беговых дорожках.
Но это опасно. Требуется постепенно повышать нагрузку под контролем грамотного инструктора.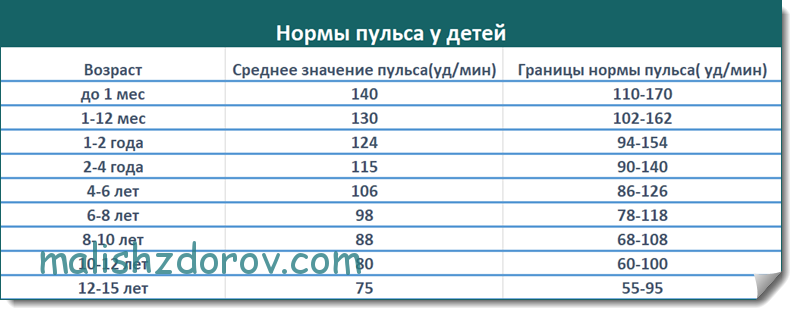 При желании без последствий и эффективно заниматься — жалеть денег на опытного тренера нельзя. В крайнем случае, рекомендуется посмотреть стандартизированные программы упражнений для начинающих.
При желании без последствий и эффективно заниматься — жалеть денег на опытного тренера нельзя. В крайнем случае, рекомендуется посмотреть стандартизированные программы упражнений для начинающих.
Нормальность или обратное явление оценивается по так называемой формуле Рюффье, результаты определяются несколькими индексами: от 1 до 15.
Способ расчета:
Пульс в состоянии покоя + значение по окончании физической нагрузки + уровень спустя 60 секунд – 200 разделить на 10. Чем выше конечное число, тем хуже состояние. Речь о минимальной резистентности.
Как правильно измерять пульс
Волнообразные колебания крови явно ощутимы при касании определенных частей тела. Тех, под кожей которых расположены крупные артериальные сосуды. Для измерения частоты и оценки ритмичности пульса следует прикладывать пальцы: фиксируя их в одной точке достаточно плотно, но без сильного надавливания. Зоны, в которых нужно проверять пульсацию:
- сонная артерия: точка на передней поверхности шеи, справа, под челюстью;
- лучевая артерия: с внутренней стороны запястья левой или правой руки;
- височная артерия: на стороне левого или правого висков;
- плечевая артерия: на внутренней поверхности локтевого сгиба;
- подколенная: в области подколенных сгибов ног;
- бедренная: в месте соединения таза и нижних конечностей.

Точность измерения одинакова у всех способов. Самыми популярными методами остаются фиксации пульса на запястье или шее. Чтобы подсчитать его частоту, важно пользоваться секундомером или электронным таймером. Применяемый интервал времени: 1 минута. Измерять необходимо в состоянии покоя, желательно до приема пищи: например после пробуждения или в период отдыха.
Ритм и силу наполнения ударов без использования специальных приборов оценить невозможно. Но при ручном способе резкие изменения характера пульсации ощутимы. В норме она размеренная, с одинаковыми интервалами, без учащения и замирания. Если толчки крови прощупываются плохо, слишком слабые или неравномерные — это неблагоприятный признак. Следует пройти подробную диагностику.
После еды
Прием пищи ассоциирован с некоторыми изменениями пульсового показателя. Но существенных отличий быть не должно. Если сердечная деятельность усиливается в 2-4 раза, необходимо бить тревогу. Речь идет о проблемах со здоровьем. Насколько серьезных — нужно выяснять.
Насколько серьезных — нужно выяснять.
Часто наблюдается картина, когда после обильного обеда или ужина сердце ускоряется. Мало кто обращает на это внимание, что напрасно. Речь с большой вероятностью идет о сердечной недостаточности или ишемической болезни. Возможны предынфарктные состояния.
Причины аритмии и способы профилактики
Нарушение нормального сердечного ритма у взрослых возникает по следующим причинам:
- возрастные изменения;
- вредные привычки;
- стрессовые ситуации, психоэмоциональное напряжение;
- отсутствие физической нагрузки или ее избыток.
Для сохранения здоровья сердечно-сосудистой системы важно в целом вести здоровый образ жизни. Наиболее полезной для сердца специалисты называют ходьбу со средней скоростью. В отличие от бега и других интенсивных упражнений ходьбой можно заниматься продолжительное время, не ощущая сильной усталости. Во время ходьбы не происходит выраженного учащения пульса, поэтому такое упражнение подходит даже людям с сердечными заболеваниями.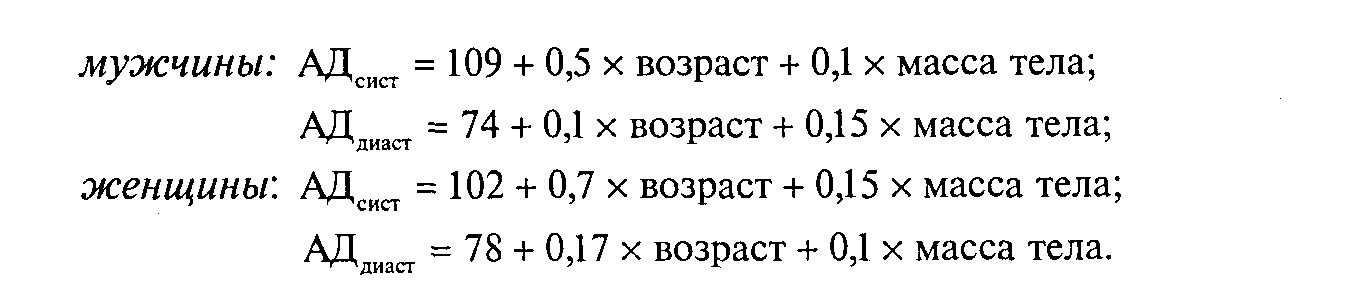
Во сне
Во время отдыха пульсовый показатель падает до 50 ударов в минуту и даже ниже. Это вполне нормально и не требует коррекции. Во время фазы быстрого сна организм мобилизуется, частота сердечных сокращений растет до 60-70, но тахикардии быть не должно.
Нормальный уровень деятельности сердца наблюдается к 8-9 часам, когда активно вырабатывается кортизол, которые ответственен за интенсификацию работы всей системы.
Повышение уровня в период сна указывает на нарушение циркадных ритмов, которыми заведует гипоталамус. Что тому причинно: травма, опухоль, патологии врожденного характера — нужно выяснять, причем под контролем множества специалистов разных профилей.
Норма пульса у мужчин зависит от возраста, состояния здоровья, тренированности организма, степени функциональной активности нервной системы.
Профилактические методы
Здоровье в наших руках
Часто проблемы с работой сердечно – сосудистой системы начинаются после 47 у мужчин: что делать в данной ситуации, чтобы спасти собственное здоровье?
Необходимо выполнять ежедневно профилактические меры, которые помогут забыть о возрасте, чувствовать себя хорошо долгие годы:
- Вести здоровые образ жизни.

- Правильно питаться, употреблять больше растительной пищи.
- Пить не менее 2 литров воды в день.
- Заниматься спортом.
- Ежедневно прогуливаться в любую погоды быстрым шагом.
- Спать не менее 8 часов ночью.
- Полный отказ от вредных привычек (курение, алкоголь, переедание).
- Соблюдение режима питания, который поможет сбросить лишний вес.
- Ежегодно проходить полный медосмотр, посещать врача, при необходимости, чаще.
- Стабильно принимать лекарства, назначенные доктором.
- Стараться избегать стрессовых ситуаций, не нервничать.
Подробнее об этой теме можно узнать, посмотрев ниже видео в этой статье.
Какие моменты влияют на развитие изменения ЧСС у мужчин?
В клинической практике выделяют два типа отклонений частоты сердечных сокращений: тахикардию и брадикардии (ускорение и замедление соответственно).
Несмотря на кажущуюся разницу, причины почти всегда одинаковые, просто заранее не известно, по какому пути пойдет процесс. Все факторы можно разделить на естественные и патологические. Сопряженные с течением болезней.
Все факторы можно разделить на естественные и патологические. Сопряженные с течением болезней.
Физиологические факторы:
- Злоупотребление кофеином на протяжении суток. Чем больше напитка употребил мужчина, тем существеннее перемена. Возможны отклонения в пределах 10-60 ударов в минуту. У пациентов, длительно пьющих кофе, чей и др., возникает повышение резистентности в широких пределах: от незначительного до максимального, когда эффект вообще отсутствует.
- Перебор с оральными контрацептивами или препаратами для повышения потенции. Последние действуют мгновенно, в течение 10-30 минут. Сказывается освобождение ЦГМФ и расслабление мускулатуры, в том числе сосудистых структур. Растет скорость сердечных сокращений и давление. У пациентов с хроническими болезнями возможно наступление острой ишемии миокарда со всеми вытекающими последствиями.
- Метеочувствительность. Воздействие погоды на нервную систему человека косвенным образом. Помимо этого явления, наблюдается и другое: сгущение крови, нарушение проводимости сосудов.
 Потому пациентов с гипертонической болезнью обычно предупреждают о возможности неблагоприятных исходов в тяжелые с погодной точки зрения дни. В особой опасности жители средней полосы, с резко континентальным климатом и частыми перепадами показателей барометра. Таким пациентам рекомендуется смена условий на более мягкие.
Потому пациентов с гипертонической болезнью обычно предупреждают о возможности неблагоприятных исходов в тяжелые с погодной точки зрения дни. В особой опасности жители средней полосы, с резко континентальным климатом и частыми перепадами показателей барометра. Таким пациентам рекомендуется смена условий на более мягкие. - Потребление наркотиков и психоактивных веществ. В том числе кокаина, амфетамина и самой опасной разновидности — героина. Все три обладают способностью ускорять сердечную деятельность вплоть до выведения из организма естественным или принудительным путем. Последний к тому же провоцирует остановку сердца и часто дает передозировку, более сказанного, при длительном применении вызывает чудовищный абстинентный синдром (ломку).
- Переедание. Определяется индивидуальными границами. Количество пищи должно ограничиваться 500-600 граммами, чуть более или менее, по рекомендации врача-диетолога.
- Злоупотребление препаратами антигипертензивного или тонизирующего свойства.
 Подобные средства должны применяться по совету лечащего специалиста. Самостоятельное назначение чревато существенными переменами в самочувствии. К тому же, неграмотное использование лекарственных средств плохо сказывается на течении основного заболевания, провоцируя резистентность (устойчивость к препарату).
Подобные средства должны применяться по совету лечащего специалиста. Самостоятельное назначение чревато существенными переменами в самочувствии. К тому же, неграмотное использование лекарственных средств плохо сказывается на течении основного заболевания, провоцируя резистентность (устойчивость к препарату). - Профессиональные занятия спортом. Брадикардия в покое у таких людей встречается почти всегда. Это естественное явление, не требующее медицинского воздействия.
Патологические факторы
Многочисленны и несут опасность для здоровья и жизни. Среди основных причин:
- Заболевания кардиологического профиля. Наиболее распространенная группа. Среди них: ИБС, застойная недостаточность, постинфарктное состояние в период ранней реабилитации. Изменяются реологические свойства крови, орган ускоряет характер активности, наступают выраженные патологические процессы. Кардиогенный шок — еще одно состояние. На сей раз сопряженное с брадикардией (замедлением сердцебиения менее 60-ти уд.
 мин.).
мин.).
- Неврологические болезни. Вроде дисциркуляторных нарушений, мигренозных процессов, опухолей гипофиза или гипоталамуса. Следует как можно раньше начинать лечение под контролем группы специалистов.
- Почечные патологии. Недостаточность, пиелонефриты, нефриты и другие подобные явления. Сопровождаются снижением скорости кровотока, гемодинамики и наступлением ишемических изменений со стороны органов и систем.
- Заболевания надпочечников и гормональной структуры вообще. В том числе сахарный диабет, гипо- или гипертиреоз, болезнь Аддисона, гиперкортицизм, гипопитуитаризм. Показано лечение под контролем эндокринолога.
Факторы становления изменения ЧСС многообразны. Необходимо разбираться в вопросе подробно.
Опасная симптоматика
Среди угрожающих проявлений:
- Сильная головная боль с двух или одной стороны, без видимых причин ее обуславливающих.
- Вертиго. Сопряжено с полной дезориентацией в пространстве.
 Основной фактор развития — поражение мозжечка и улитки. Возможно в комплексе.
Основной фактор развития — поражение мозжечка и улитки. Возможно в комплексе. - Проблемы со слухом (неспецифические).
- Нарушения зрения по типу снижения остроты, цветового восприятия. Имеет временный характер, наблюдается в развитый период.
- Боли в груди.
- Ощущение биения сердца. Оно стучится гулко, глухо, пациент чувствует это даже в состоянии лежа. Вероятно мельтешение мушек в поле видимости.
- Онемение конечностей, параличи и парезы одной стороны тела.
- Одышка и иные нарушения функций легких.
- Патологическая потливость, особенно в ночное время суток.
- Усиление сердечной активности в темный период.
- Ухудшение речи.
- Невозможность нормального управления мимическими и иными мышцами.
Пульсовый показатель сопряжен с адекватным самочувствием. По мере усугубления состояния, начинаются различные нарушения. Они могут иметь угрожающий характер, вплоть до формирования летальных осложнений. Требуется помощь врача.
Необходимые обследования пациентов
В перечень нужных методик входит:
- Устный опрос больного, оценка анамнеза как индивидуального, так и семейного для видения общей картины состояния.

- Измерение артериального давления, частоты сердечных сокращений до и после физической нагрузки.
- Электрокардиография. Основной способ диагностики у людей всех возрастов. Показывает характер сердечной деятельности и минимальные отклонения в ту или иную сторону. Может проводиться во время и после нагрузочных тестов. Но это опасная практика, в случае. Если пациент страдает патологиями сердечнососудистой системы.
- Эхокардиография. Ультурзвуковая методика, позволяющая в короткие сроки выявить нарушения в строении и трофика тканей.
- Оценка неврологического, нефрологического, эндокринного статуса. С помощью анализа крови, мочи.
В сложных случаях может потребоваться томография и некоторые иные способы. Все решается на усмотрение специалистов.
Норма пульса у взрослого мужчины — 50-80 ударов в минуту, с поправкой на возраст, уровень физической активности, время суток, особенности здоровья. Все отклонения требуют оценки врачом и даже не одним, а целым консилиумом.
Ритмичность
В норме промежутки между ударами сердца должны быть одинаковыми. Такой пульс называют ритмичным. В норме человек не должен ощущать биения сердца в покое. Если биение сердца чувствуется, возможно у человека присутствует аритмия.
Она проявляется выпадением или появлением лишних ударов, увеличением или уменьшением интервалов между ними. При аритмии сердце как будто замирает или, наоборот, начинает биться слишком часто. Определить аритмию можно при помощи ЭКГ.
Наиболее часто диагностируются экстрасистолическая аритмия (экстрасистолия) и мерцательная аритмия.
Экстрасистолическая аритмия заключается в появлении лишних сердечных сокращений. Пациенты жалуются на ощущение замирания сердца, слабость, головокружение. Такое явление характерно для целого ряда заболеваний. В их числе — пороки развития сердца, ВСД, ишемия. Экстрасистолы могут свидетельствовать о наличии патологий внутренних органов, возникать при злоупотреблении табачными изделиями. Единичные появления лишних сердечных сокращений бывают у здоровых людей, но регулярные экстрасистолы являются основанием для обращения к врачу.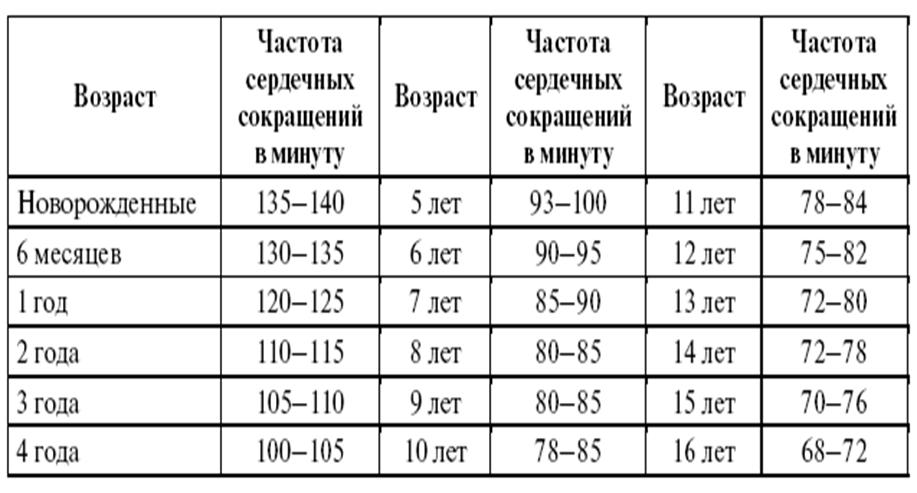 Мерцательная аритмия или фибрилляция предсердий характеризуется пульсовым дефицитом. При такой патологии частота сердечных сокращений не совпадает с пульсом. Мерцательная аритмия вызвана хаотическим подергиванием предсердий. Из-за этого желудочки сердца не могут сокращаться синхронно и в одинаковом ритме.
Мерцательная аритмия или фибрилляция предсердий характеризуется пульсовым дефицитом. При такой патологии частота сердечных сокращений не совпадает с пульсом. Мерцательная аритмия вызвана хаотическим подергиванием предсердий. Из-за этого желудочки сердца не могут сокращаться синхронно и в одинаковом ритме.
Мерцательная аритмия может быть эпизодической, длительной и хронической. Если патология возникает эпизодически, она может пройти самостоятельно. Люди с длительной (более недели) и хронической мерцательной аритмией нуждаются в медикаментозной терапии. Также для восстановления ритма сердца применяется специальная процедура — абляция или абляционная деструкция. Она заключается в воздействии на патологический участок электротоком.
При тяжелой аритмии, которая не поддается лечению, пациенту показана операция по установке кардиостимулятора или портативного дефибриллятора.
Норма пульса у детей по возрасту: таблица
Одним из показателей нормального функционирования сердечно-сосудистой системы человека является частота сердечных сокращений – проще говоря, пульс. А какова норма пульса у детей?
А какова норма пульса у детей?
Контролировать пульс ребенка, как и взрослого, можно дома самостоятельно, но при этом важно знать, какие показатели относятся к норме, и по каким причинам они могут колебаться.
Первым фактором, который влияет на изменение параметра пульса, является возраст ребенка – чем он становится старше, тем медленнее бьется сердце.
К 14-15 годам частота сердечных сокращений подростка приравнивается ко взрослой норме и составляет около 70 ударов в минуту. Повлиять на изменения этого показателя могут разные факторы, поэтому важно понимать, что из них считается нормой, а что выходит за ее пределы.
Такая информация поможет отследить возникновение патологий и предпринять меры, чтобы предотвратить наступление негативных последствий для ребенка.
Зависимость пульса от возраста ребенка
Пульс, как и давление, – параметр индивидуальный и может многое сказать о состоянии здоровья ребенка. Именно поэтому каждый прием педиатра начинается с измерения пульса, чтобы врач понимал общую картину состояния здоровья ребенка.
Измерить его можно и в домашних условиях. Прежде чем осуществлять подсчет количества ударов сердца в минуту, важно понимать, какова норма для детей разного возраста.
Нагляднее всего эти данные показывает таблица:
| Возраст ребенка | Норма пульса |
| От 0 до 1 месяца | 110-170 |
| От 1 месяца до 1 года | 100-160 |
| От 1 года до 2 лет | 95-155 |
| От 2 до 4 лет | 90-140 |
| От 4 до 6 лет | 85-125 |
| От 6 до 8 лет | 80-120 |
| От 8 до 10 лет | 70-110 |
| От 10 до 12 лет | 65-100 |
| От 12 до 15 лет | 60-100 |
| От 15 лет и взрослые | 55-95 |
Помимо знания того, каким должен быть пульс и давление, важно также понимать, что в разное время суток норма может меняться.
Утром показатель наиболее точно соответствует истине, поскольку после сна ребенок спокоен, организм отдохнул, пульс и давление должны быть в норме. Подсчет количества ударов сердца малыша или школьника необходимо осуществлять именно в спокойном состоянии, учитывая его состояние здоровья и то, чем он занимался предыдущие несколько часов.
Подсчет количества ударов сердца малыша или школьника необходимо осуществлять именно в спокойном состоянии, учитывая его состояние здоровья и то, чем он занимался предыдущие несколько часов.
Делается это так:
- Нужно приготовить часы с секундной стрелкой или вооружиться секундомером.
- Маленьким деткам проще измерять пульс на сонной артерии под подбородком, тогда как у ребенка старшего возраста стук сердца хорошо прослушивается на запястье.
- Наблюдая за секундной стрелкой, нужно начать считать удары на протяжении 15 секунд.
- После этого, полученный результат необходимо умножить на 4, получив ЧСС в минуту.
Пульс можно считать и на протяжении всей минуты, однако практика показывает, что итоговый результат будет примерно таким же. У здоровых и активных детей за такой промежуток времени ЧСС значительно не меняется, а находится примерно на одном уровне.
Выявленное значение пульса можно сравнить с таблицей возрастных норм и узнать, насколько они совпадают. При любых отклонениях переживать раньше времени и волноваться о состоянии ребенка не стоит.
При любых отклонениях переживать раньше времени и волноваться о состоянии ребенка не стоит.
Более того, маленьким детям проблематично даже померить давление, ведь аппарат рассчитан на руку большего размера. Но заметив нарушения нормы ЧСС, стоит попытаться понять, почему так происходит, и при необходимости проконсультироваться с врачом, пройти обследование и убедиться в нормальном состоянии здоровья ребенка.
Причины учащенного и замедленного пульса у детей
Если полученное в результате подсчетов значение выходит за пределы нормы, не стоит нервничать или искать способы нормализации этого показателя.
- Во-первых, стоит сделать еще один замер спустя 30-40 минут, во время которых ребенок должен отдыхать, провести время спокойно, не волноваться и не заниматься физическими нагрузками. Можно научить его правильно и глубоко дышать, думать о чем-то хорошем или просто почитать книгу.
- Во-вторых, если после еще одного замера подсчет пульса снова показал выход за пределы нормы, нужно учитывать, по каким причинам это может происходить.
Превышение нормальных значений ЧСС у детей разного возраста происходит из-за таких предпосылок:
- переутомление или сильные физические нагрузки;
- переживания и эмоциональный стресс;
- анемия – понижение уровня гемоглобина;
- повышение температуры, начало вирусного заболевания;
- нарушения работы сердца, органов дыхания, повышенное давление.
При этом увеличение пульса у ребенка считается ненормальным, если по таблице согласно его возрасту значение выходит за пределы +20%. Делая периодические замеры и сравнивая с тем, каким должен быть ритм сердца, важно зафиксировать все отклонения и сообщить об этом врачу. Такие сведения плюс осмотр пациента дадут специалисту основание для проведения дальнейших обследований.
Брадикардия – понижение частоты сердечного ритма
Частота сердечных сокращений иногда может быть ниже нормы.
Если при этом ребенок чувствует себя хорошо, не испытывает слабости и даже занимается спортом, брадикардия не считается нарушением, а наоборот, указывает на здоровое и активное детское сердце.
Если ребенок не занимается спортом, а его ритм пульса значительно ниже, чем должен быть, это может быть симптомом нарушения работы сердца.
Особенно если при этом наблюдаются также дополнительные тревожащие «сигналы»:
- слабость;
- частые головокружения;
- тошнота и потеря аппетита;
- быстрая утомляемость.
В любом случае требуется обратиться к специалисту, чтобы понять причины такого нарушения, провести необходимые обследования и определить дальнейшие действия.
Физические нагрузки и пульс ребенка
Еще одним фактором, который стоит учитывать, чтобы сделать предположение или вывод о нормальной работе сердца, является повышение пульса и давления у детей во время занятий спортом. Причем имеет значение не только, насколько повышается норма этих показателей у ребенка после тренировки, но и как быстро она восстанавливается до обычного значения.
К возрасту 10-12 лет во время занятий спортом пульс подростка должен находиться в пределах значения, которое измеряется по формуле: ЧСС = 220 – возраст ребенка. То есть даже достижение предела в 200 ударов в минуту считается нормой.
Естественно при этом будет повышено давление, которое отразится на покраснении лица, учащенном дыхании и потоотделении.
Через 10-15 минут после окончания тренировки или уменьшения нагрузки ЧСС у детей любого возраста должен прийти в норму. Если учащенный пульс держится дольше, и ребенку трудно восстановить дыхание, необходимо пересмотреть нагрузку и снизить интенсивность занятий. В любом случае, лучше проконсультироваться с педиатром, чтобы спортивные секции и занятия приносили только пользу детскому организму.
Таким образом, частота сердечных сокращений и давление ребенка могут многое сказать о его здоровье, причем их можно замерить не только в состоянии покоя, но и после физических нагрузок.
Умея измерить эти показатели и зная нормальные значения для каждого возраста, можно сделать вывод о работе сердечно-сосудистой системы, чтобы вовремя отреагировать и проследить причины нарушений. А если норма и факт будут совпадать, можно быть уверенным в отличном состоянии ребенка и его правильном росте и развитии.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
норма по возрастам у взрослых и детей (таблица)
Артериальное давление (АД) – важный показатель здоровья. Оно не бывает все время одинаковым и может колебаться в течение дня по разным причинам:
- от стрессов;
- от физической нагрузки;
- от изменений погоды (о влиянии атмосферного давления на артериальное можно узнать из этой статьи).
Незначительное отклонение считается нормальными, если это происходит эпизодически и АД самостоятельно приходит в норму.
Устойчивые отклонения, особенно в сторону повышения, опасны для здоровья. При стойкой гипертензии начинают происходить изменения в органах-мишенях (почках, сердце, мозге, сосудах глаз), нарушается их функционирование. Нередки такие тяжелые последствия, как инсульт, сердечная недостаточность, инфаркт, поэтому очень важно следить за уровнем кровяного давления и стараться держать его в норме, особенно если в семье есть гипертоники.Что такое «артериальное давление»
Сердечное давление, как в быту ошибочно называют, АД, – это давление крови на сосудистые стенки. Особенно высокое оно в артериях. Его уровень зависит от силы сокращений сердца, их количества в единицу времени (о норме этого показателя рассказано здесь), вязкости крови (о густой крови подробно можно почитать в этой статье) и ее общего объема, эластичности сосудов. При сокращении мышцы сердца происходит выброс крови, и стенки сосудов оказывают ей сопротивление. Сердце работает без перерывов, давление в нем повышается, когда кровь нагнетается. Когда происходит ее выброс, мышца сердца расслабляется и давление падает.
Измеряют такие показатели, как систолическое давление (верхнее) и диастолическое (нижнее). Первый результат получают в момент систолы (сокращения сердца), второй – во время диастолы (расслабления). О методике измерения артериального давления можно узнать из этой статьи.
Величина АД выражается двойным значением в виде дроби: систолическое записывается вверху, а диастолическое – внизу. Единица измерения – мм ртутного столба.
Разница между верхним и нижним называется пульсовым давлением.
О причинах повышения нижнего давления можно почитать здесь.
Нормы по возрастам
Раньше считалось, что в норме АД с возрастом может повышаться. Если для молодых оно должно быть 120/80, то для человека от 60 лет допускалось значение 150/90. Сегодня медики утверждают, что норм давления по возрастам для взрослых людей не существует. Нормальное артериальное давление одинаково для всех, исключение составляют дети.
Повышенное артериальное давление чаще регистрируется у людей старшего возраста
Какое АД считается нормальным
Идеальным для взрослого человека считается давление 120/80 мм ртутного столба. Таблица ниже отражает официальные нормы, которых придерживаются медики.
| гипотония | ниже 100/60 |
| пониженное нормальное | от 100/60 до 110/70 |
| нормальное | от 110/70 до 130/85 |
| повышенное нормальное | 130/85 до 139/89 |
| гипертония | от 140/90 |
Если пониженное давление особой опасности не представляет, то повышенное вызывает у медиков большое беспокойство, поскольку последствия его намного тяжелее. По мнению многих врачей, при повышенном нормальном давлении возрастает риск развития инсульта и других сердечно-сосудистых заболеваний, поэтому диапазон от 130/85 до 139/89 называют прегипертензией. При повышении АД со 120/80 до 140/90 вероятность инсульта возрастает в 2 раза, свыше 140/90 – в 4 раза. И особенно это касается мужчин. У них склонность к сердечно-сосудистым заболеваниям выше, и начинают они болеть раньше, чем женщины (с 35 лет мужчины, с 50 – женщины).
Таким образом, можно сделать вывод, что если раньше давление 139/89 считалось нормальным, то сегодня это крайности.
Есть мнение, что уровень давления может быть индивидуальной особенностью организма. Известны случаи, когда люди с низким или повышенным АД не имеют жалоб и чувствуют себя нормально.
Повышение давления с возрастом считается естественным, поскольку происходят возрастные изменения в сосудах, которые становятся более плотными и менее эластичными. Тем не менее врачи все равно рекомендуют снижать давление до нормальных значений.
Норма у беременных
До 6-ти месяцев давление должно соответствовать норме, то есть быть таким же, как у небеременных.
У беременных женщин давление бывает повышенным, однако значительный его рост очень опасен для здоровья будущего ребенка и матери. Гипертензия может привести к спазмам сосудов и гипоксии плода, отслойке плаценты, кровотечениям
В дальнейшем в связи с гормональной перестройкой оно может повышаться, но не более чем на 10 единиц. Скачки давления обычно наблюдаются при гестозах. При стойком повышении АД в период вынашивания плода требуется лечение.
О пониженном давлении у беременных женщин можно почитать здесь.
Норма у детей и подростков
В детстве уровень АД зависит от возраста: чем старше ребенок, тем оно выше. Кроме этого, на него могут влиять имеющиеся пороки развития, состояние нервной системы, тонус сосудов и другие факторы. Для детей до 10 лет включительно действуют следующие нормы:
- у новорожденного (до двух недель) – от 60/40 до 96/50;
- в 4 недели – от 80/40 до 112/74;
- от двух месяцев до года – от 90/50 до 112/74;
- от двух до трех лет – от 100/60 до 112/74;
- от трех до пяти – от 100/60 до 116/76;
- от шести до десяти – от 100/60 до 122/78.
После 10 лет в организме начинается гормональная перестройка, происходит быстрый рост костей и всех органов, увеличивается мышечная масса. Со вступлением в подростковый период (11-12 лет) у детей меняются такие показатели, как верхнее и нижнее давление. Пределы в этом возрасте – 110/70-126/82. В 13-15 лет АД у подростков становится таким же, как у взрослого человека, то есть может достигать 135/85.
У детей сосуды более эластичные, чем у взрослых, поэтому давление у них ниже, и лишь к 13-15 годам его значение приближается к 120/80
Как измерять
Для получения точных результатов давление нужно правильно измерять (о методиках измерения АД можно узнать из этой статьи). Его величина зависит от многих факторов, а именно от физической и эмоциональной нагрузки. Поэтому в идеале мерять его нужно утром, не вставая с постели. В других случаях перед процедурой требуется отдохнуть около 10 минут. Тонометр должен находиться на уровне сердца, руку в манжете положить горизонтально на этом же уровне. Для получения более достоверного результата нужно измерить АД 2-3 раза с небольшим интервалом и высчитать среднее значение. Вместе в АД проводится измерение пульса.
Для измерения АД используется тонометр. Существуют механические (ртутные и анероидные) и электронные (полуавтоматические и автоматические) приборы. У механических стрелочных моделей нагнетание воздуха в манжету происходит вручную, тоны прослушиваются с помощью фонендоскопа, результат можно увидеть на циферблате.
Выбор тонометров сегодня широк – от старых ртутных приборов до компактных электронных
Наиболее старые – это ртутные тонометры, которыми сегодня практически не пользуются. Они громоздки, требуют навыков в использовании и осторожного обращения, поскольку есть вероятность повреждения колбы. Современные механические тонометры компактны и более удобны в эксплуатации. В целом механические приборы считаются долговечными, надежными и точными. Большой плюс в том, что на их работу и результат никак не влияют помехи, такие как разговор, шевеление рукой и другие.
Электронные приборы очень удобны в эксплуатации и не требуют навыков. Воздух нагнетается аппаратом у автоматических и вручную у полуавтоматов. Результаты (верхнее АД, нижнее АД и пульс) высвечиваются на дисплее. Они предназначены, скорее, для измерения давления в домашних условиях. В медицинских учреждениях, как правило, ими не пользуются.
Заключение
За давлением необходимо следить на протяжении всей жизни, поскольку людей, страдающих сердечно-сосудистыми патологиями, очень много, и высокий уровень АД напрямую связан с развитием опасных осложнений. Главное для человека – это образ жизни. В большинстве случаев только снижение веса и ограничение соли приводят к заметному падению АД.
Все статьи про артериальное давление
Связь возраста, систолического артериального давления и частоты пульса с заболеваемостью и смертностью взрослых после обращений за неотложной помощью
West J Emerg Med. 2016 сен; 17 (5): 591–599.
, MD, * , MD, † ‡ , MD, § , PhD, ‡ , PhD, ¶ , MD, MPH, ¶ || # ** , PhD, MBA, ¶ и, MD † ||Джеймс Харт
* Intermountain Healthcare, Intermountain Instacare, Солт-Лейк-Сити, Юта
Майкл Вудрафф
† Intermountain Healthcare, Intermountain Medical Center, Департамент экстренной медицины, Солт-Лейк-Сити, Юта
Intermountain Healthcare, Качество и безопасность пациентов, Солт-Лейк-Сити, Юта
Элизабет Джой
§ Intermountain Healthcare, Community Benefit, Солт-Лейк-Сити, Юта
Джозеф Далто
‡ Intermountain Healthcare, Качество и безопасность пациентов , Солт-Лейк-Сити, штат Юта
Грегори Сноу
¶ Intermountain Healthcare, Office of Research, Salt Lake City, Utah
Rajendu Srivastava
¶ Intermountain Healthcare, Office of Research, Salt Lake City
|| Intermountain Healthcare, Институт лидерства в здравоохранении, Солт-Лейк-Сити, Юта# Intermountain Healthcare, Медицинский центр Intermountain, Департамент медицины, Солт-Лейк-Сити, Юта
** Школа медицины Университета штата Юта, Департамент Pediatrics, Солт-Лейк-Сити, Юта
Брэд Исааксон
¶ Intermountain Healthcare, Офис исследований, Солт-Лейк-Сити, штат Юта
Тодд Аллен
† Intermountain Healthcare, Intermountain Medical Center, Департамент неотложной медицины, Salt Лейк-Сити, Юта
|| Intermountain Healthcare, Институт лидерства в здравоохранении, Солт-Лейк-Сити, Юта
* Intermountain Healthcare, Intermountain Instacare, Солт-Лейк-Сити, Юта
† Intermountain Healthcare, Intermountain Healthcare, Медицинский центр Intermountain, Департамент неотложной медицины, Солт-Лейк-Сити , Utah
‡ Intermountain Healthcare, качество и безопасность пациентов, Солт-Лейк-Сити, штат Юта
§ Intermountain Healthcare, Community Benefit, Salt Lake City, Utah
¶ Intermountain Healthcare, Office of Research, Salt City, Юта
|| Intermountain Healthcare, Институт лидерства в сфере здравоохранения, Солт-Лейк-Сити, Юта
# Intermountain Healthcare, Медицинский центр Intermountain, Департамент медицины, Солт-Лейк-Сити, Юта
** Школа медицины Университета штата Юта, Департамент Педиатрия, Солт-Лейк-Сити, Юта
Адрес для переписки: Джеймс Харт, доктор медицины, Intermountain Healthcare, Intermountain Instacare, 8 th Avenue & C Street Salt Lake City, UT 84143.Эл. Почта: [email protected].Поступило 14 марта 2016 г .; Пересмотрено 16 марта 2016 г .; Принята к печати 30 июня 2016 г.
Эта статья цитируется в других статьях в PMC.Abstract
Introduction
Существует мало данных, чтобы помочь врачам скорой помощи (UC) предсказать риск заболеваемости и смертности. Возраст, систолическое артериальное давление (САД) и частоту сердечных сокращений (ЧСС) легко узнать, и они использовались в других условиях для прогнозирования краткосрочного риска ухудшения состояния. Мы предположили, что существует взаимосвязь между пожилым возрастом, САД, ЧСС и краткосрочными результатами для здоровья в условиях ЯК.
Методы
Мы собрали ретроспективные данные из 28 клиник UC и 22 больниц в системе Intermountain Healthcare в период с 2008 по 2013 годы. Взрослые пациенты (≥18 лет) включались в исследование, если у них было уникальное посещение ЯК и данные о ЧСС или САД. Были оценены три конечные точки после посещения ЯК: посещение отделения неотложной помощи (ED) в течение трех дней, госпитализация в течение трех дней и смерть в течение семи дней. Мы проанализировали связи между возрастом, САД, ЧСС и конечными точками, используя локальную регрессию с биномиальным правдоподобием.Пять возрастных групп были выбраны из ранее опубликованных национальных опросов. Распределение показателей жизнедеятельности (VS) определялось для каждой возрастной группы, а центральная тенденция сравнивалась с ранее опубликованными нормами (90–120 мм рт. Ст. Для САД и 60–100 ударов в минуту для ЧСС). пациенты) соответствовали критериям включения; 51 446 встреч (2,99%) имели визит в отделение неотложной помощи в течение трех дней; 12 397 (0,72%) были госпитализированы в течение трех дней; 302 (0.02%) умерли в течение семи дней после посещения ЯК. Частота сердечных сокращений и САД в сочетании с пожилым возрастом предсказывала вероятность посещения отделения неотложной помощи (p <0,0001) и госпитализации (p <0,0001) после посещения UC. Наблюдались значимые связи между пожилым возрастом и смертью (p <0,0001) и VS и смертью (p <0,0001). Отношение шансов риска было самым высоким для пожилых пациентов с более низким САД или более высоким ЧСС. Наблюдаемые распределения САД были выше опубликованных нормальных значений для всех возрастных групп.
Заключение
Среди взрослых, обратившихся за помощью в UC, связь между ЧСС и САД и вероятностью посещений отделения неотложной помощи и госпитализации была более выраженной с возрастом.Смерть после посещения ЯК имела более ограниченную связь с возрастом или оценкой VS. Быстро возрастающий риск САД ниже 100–110 мм рт.ст. у пожилых пациентов предполагает, что для пациентов, проходящих лечение в клинике ЯК, возможно, потребуется пересмотреть принятые нормальные диапазоны САД.
ВВЕДЕНИЕ
За последние несколько десятилетий клиники неотложной медицинской помощи (UC) стали все более популярным местом среди пациентов, обращающихся за внеплановой амбулаторной помощью в США. 1 — 3 Исследование Американской ассоциации неотложной помощи в 2014 году показало, что клиники UC обслуживают около 78 миллионов обращений к пациентам в год в рамках примерно 6 100 клиник UC (не считая розничных клиник). 1 — 3 Intermountain Healthcare, вертикально интегрированная система оказания медицинских услуг, также наблюдала непропорционально больший рост обращений пациентов с ЯК в период с 2004 по 2013 год на 91% по сравнению с увеличением на 14% посещений отделений неотложной помощи и на 12% увеличилось количество посещений первичной медико-санитарной помощи за тот же период времени. Учитывая возрастающее бремя ведения хронических заболеваний в системе первичной медико-санитарной помощи, 4 – 6 и предпочтение потребителями удобства, 7 , эта тенденция, вероятно, сохранится.Однако, несмотря на увеличение количества посещений ЯК, исследования, описывающие краткосрочные клинические результаты после оценки и лечения в ЯК, остаются ограниченными.
Было замечено, что ряд пациентов с тяжелым заболеванием ненадлежащим образом обращаются в ЯК, а не в отделение неотложной помощи. Поскольку это явление, вероятно, продолжится, своевременное и точное выявление пациентов с риском серьезного заболевания или неблагоприятных исходов критически важно для обеспечения безопасности пациентов в условиях ЯК. При каждом посещении клиницисты UC должны принимать решения либо выписывать пациентов домой, либо переводить их на более высокий уровень лечения, например, в отделение неотложной помощи или больницу.Хотя при сортировке пациентов существует множество переменных, медработники в условиях ЯК традиционно полагались на аномальные показатели жизненно важных функций (VS), в частности, на частоту сердечных сокращений (ЧСС) и систолическое артериальное давление (САД), чтобы помочь в выявлении пациентов с потенциально острыми, опасными для жизни. болезни. Нормальные диапазоны жизненно важных функций, включая САД и ЧСС, были определены как для детей, так и для взрослых. 8 — 11 Хотя есть некоторые различия в определениях, особенно верхний предел нормальных показателей жизнедеятельности, обычно упоминаются 90–120 мм рт. Ст. Для САД и 60–100 уд. / Мин. Для ЧСС. 12 — 15 Однако эти диапазоны основаны на состоянии здоровья и не имеют контекстуальной релевантности в отношении возраста и других важных переменных (например, условия оказания помощи, основная жалоба, бремя болезни и т. Д.), И, таким образом, ограничивают их полезность в принятии клинических решений.
Хотя в некоторых исследованиях учитываются конкретные болезненные состояния и места оказания помощи, чтобы помочь поставщикам медицинских услуг оценить риск клинического ухудшения на основе показателей жизнедеятельности, применимость к условиям ЯК может быть ограничена.Во-первых, важные амбулаторные рекомендации относительно показателей жизненно важных функций (например, САД и артериальной гипертензии) разработаны с учетом более долгосрочных результатов, таких как инфаркт миокарда или инсульт. 16 — 17 Кроме того, краткосрочные результаты, такие как непосредственная смерть или госпитализация в отделение интенсивной терапии (ОИТ), могут быть слишком ограничивающими для измерения соответствующего запаса прочности в условиях ЯК. 18 — 20 Кроме того, модели интенсивной терапии, использующие показатели жизненно важных функций (ЧСС и САД) и другие соответствующие данные для прогнозирования краткосрочных результатов для здоровья, могут быть трудными для применения к гетерогенной популяции пациентов ЯК (как описано выше). в литературе по ED). 21 — 22
Несмотря на эти ограничения, пожилой возраст был определен как независимый фактор риска неблагоприятных краткосрочных исходов для здоровья среди людей с сепсисом, гриппом и пневмонией. 23 — 28 Аналогичным образом, взаимосвязь между САД, возрастом и смертностью была изучена в недавнем исследовании травм. 29 Таким образом, мы стремились дополнительно изучить взаимосвязь между пожилым возрастом, показателями жизненно важных функций (ЧСС и САД) и краткосрочными последствиями для здоровья во внеплановой амбулаторной практике.
Цели нашего исследования заключались в том, чтобы (1) описать возрастное распределение ЧСС и САД, наблюдаемое у взрослых в клинике UC, (2) определить краткосрочную заболеваемость и смертность после посещения клиники UC и (3) изучить связь между возрастными показателями жизненно важных функций и последующим посещением больниц и / или смертностью.
МЕТОДЫ
Дизайн исследования
Мы провели перекрестное ретроспективное исследование, включив взрослых пациентов (> 18 лет), находившихся под наблюдением в 28 клиниках Intermountain Healthcare UC и 22 больницах в период с января 2008 по декабрь 2013 года.Исследование было одобрено наблюдательным советом учреждения.
Источник данных, качество и результаты
Электронная медицинская информация о пациентах хранится в корпоративном хранилище данных Intermountain Healthcare (EDW), хранилище с более чем шестью миллионами историй болезни. 39 Каждый пациент получил уникальный идентификационный номер предприятия, который используется при каждом стационарном и амбулаторном обращении. Этот идентификатор использовался для подтверждения посещения UC, как это определено выставлением счета через нашу систему финансового учета, и впоследствии был связан с EDW для получения данных об использовании ресурсов и клинических исходах.Мы включили только встречи UC с HR или SBP, записанные в электронную медицинскую карту (EHR). Дублирующие записи встреч с UC были объединены в одно посещение.
Пациенты, которые первоначально были осмотрены в учреждении Intermountain Healthcare UC, наблюдались для последующих посещений в любом из 22 отделений неотложной помощи или больницах в течение периода исследования. Мы определили представляющие интерес исходы как посещение отделения неотложной помощи в течение трех дней, 30 — 33 госпитализацию в течение трех дней, 30 — 33 и смерть в течение семи дней. 30 — 34 Смертность была зарегистрирована в EHR и дополнительно подтверждена с использованием данных Государственного управления записи актов гражданского состояния.
В EDW запрашивались демографические данные, показатели жизненно важных функций и клинические исходы. Систолическое артериальное давление измерялось с помощью автоматических мониторов (Dinamap или Phillips) или измерялось вручную. Аналогичным образом, значения ЧСС были получены с помощью пульсоксиметрии, автоматизированных устройств измерения артериального давления / частоты сердечных сокращений или вручную. Все данные VS вводились в дискретные поля данных в EHR; недискретные данные были исключены из анализа данных.Кроме того, когда в один и тот же день в кодифицированном поле EHR было записано более одного набора VS, мы исключили встречу из-за неопределенности клинических условий, в которых был получен жизненный показатель.
Мы исключили случаи, когда значения ЧСС и САД находились за пределами физиологических диапазонов (например, ЧСС <0 или> 300, САД <0 или> 400) или когда были очевидные проблемы с качеством данных, такие как диастолическое артериальное давление, превышающее САД. Обзор экстремальных значений VS свидетельствует о низком качестве данных и небольших размерах выборки; поэтому набор данных был дополнительно ограничен ЧСС ≥30 уд / мин и ≤180 уд / мин и САД ≥60 мм рт. ст. и ≤240 мм рт.Два автора вручную проанализировали данные в два этапа. На первом этапе было случайным образом идентифицировано> 200 диаграмм, и назначенные авторы-рецензенты выполнили итерационные циклы проверки данных, чтобы убедиться, что VS были правильно отнесены к посещению UC, а результаты (посещения ED, госпитализации и смерти) были точными. Во-вторых, окончательная проверка данных была проведена вручную по всем случаям смерти (302 встречи).
Чтобы оценить влияние пожилого возраста на состояние здоровья после посещения УНЦ, мы выбрали пять возрастных групп на основе исследования Национальной больницы амбулаторной медицинской помощи Центров по контролю и профилактике заболеваний 35 (Группа 1: 18–24, Группа 2 : 25–44, группа 3: 45–64, группа 4: 65–74, группа 5: 75+).
Статистический анализ
Мы аппроксимируем локальную регрессию с биномиальной вероятностью, чтобы изучить взаимосвязь между пожилым возрастом, показателями жизненно важных функций (ЧСС и САД) и краткосрочными последствиями для здоровья в внеплановой амбулаторной практике. 36 Графики были созданы для отображения риска с поправкой на возраст для каждого показателя результата на основе ЧСС и САД. Кроме того, данные были представлены в виде таблицы отношения шансов для госпитализации. Чтобы лучше понять и классифицировать возрастные распределения распространенности ЧСС и САД в условиях ЯК, мы вычислили центральную тенденцию для пяти возрастных групп.Все данные были проанализированы с помощью R (версия 3.1.1, Вена, Австрия).
РЕЗУЛЬТАТЫ
Сначала мы включили в анализ данных в общей сложности 1 724 382 встречи с пациентами (717 618 пациентов); после применения указанных выше критериев исключения это привело к 1 720 207 встречам (717 339 пациентов) для окончательного анализа. Поскольку у некоторых встреч с пациентами были либо только показатели ЧСС, либо измерения САД (подавляющее большинство имели и то и другое), мы наконец разделили данные на 1705730 встреч (714 427 пациентов) для ЧСС и 1706741 встречу (714 340 пациентов) для САД, чтобы учесть анализ VS ().
Рабочий процесс включения / исключения пациентов.
ЧСС, пульс; SBP , систолическое артериальное давление; ДАД , диастолическое артериальное давление.
Всего за 51 446 обращений с ЯК (2,99%) последовало посещение отделения неотложной помощи в течение трех дней, 12 397 обращений (0,72%) привели к госпитализации в течение трех дней, а 302 (0,02%) были связаны со смертью в течение семи дней. Средний возраст составил 42 ± 18 лет. Женщины составляли 59,72% испытуемых (1027 387 встреч, 3
пациента), 40.28% были мужчинами (692 809 встреч, 322 510 пациентов), а в 11 встречах (7 пациентов) пол не был зарегистрирован. У женщин в среднем 2,60 встреч с ЯК на пациента, а у мужчин в среднем 2,15 встреч с ЯК на пациента в течение периода исследования.
Риск посещения отделения неотложной помощи, госпитализации и смерти возрастает с возрастом по криволинейной схеме (). При вычислении 90-го процентиля для наблюдаемых значений ЧСС группа 1 (18–24 лет) находилась в диапазоне 59–114 ударов в минуту, группа 2 (25–44 года) — 60–112 ударов в минуту, группа 3 (45–64 года). ) составляла 60–107 ударов в минуту, группа 4 (65–74 лет) — 58–104 ударов в минуту, а группа 5 (старше 75 лет) — 57–103 ударов в минуту ().Значения ЧСС, которые соответствуют опубликованным нормальным диапазонам, встречались в 82% случаев в нашем наборе данных и увеличивались до 86% с учетом пожилого возраста (группы 4 и 5).
Повозрастные кривые риска заболеваемости и смертности после посещения неотложной помощи (ЯК). Часть A показывает смертность в течение 7 дней после посещения UC, увеличенная в части B. Часть C показывает процент госпитализаций в течение 3 дней, а часть D показывает процент посещений отделения неотложной помощи в течение 3 дней после посещения UC. Сплошная линия представляет точечные оценки, а пунктирные линии — 95% доверительный интервал.
Распределение наблюдаемых значений частоты сердечных сокращений (ЧСС) (А) и систолического артериального давления (САД) (В) для разных возрастных групп. Общепринятые «нормальные» диапазоны обозначены вертикальными пунктирными линиями. 12 — 15 В таблицах под графиками показаны 90-й, 95-й и 99-й процентили по возрастным группам. Совокупные данные ЧСС соответствуют «нормальному» диапазону приблизительно в 82% случаев для ЧСС, но только приблизительно в 31% для САД.
уд / мин , ударов в минуту; мм рт.ст. , миллиметры рт. –178 мм рт. Ст. Для группы 5 ().Только 31% значений САД в этом наборе данных соответствует опубликованным нормальным диапазонам для возрастных групп; этот показатель снизился до 18% с учетом преклонного возраста (группы 4 и 5). Кроме того, САД менее 99 мм рт. Ст. Было редким наблюдением во всех возрастных группах (<95 -й -й процентиль), даже более того, САД 90 мм рт. При <100 мм рт. Ст. Следует соблюдать осторожность.
Показатели жизненно важных функций (ЧСС и САД) и пожилой возраст продемонстрировали криволинейную связь с вероятностью посещения отделения неотложной помощи и госпитализации (p <0.0001) (и). Мы наблюдали значительную связь с возрастом и смертью или жизненно важными показателями (ЧСС или САД) и смертью (p <0,0001). Однако исходы между возрастом и ЧСС со смертью и возрастом и САД со смертью не были статистически значимыми (p = 0,66 и p = 0,07 соответственно).
Возрастные кривые риска частоты сердечных сокращений (ЧСС) для заболеваемости и смертности после посещения неотложной помощи (ЯК). Часть A показывает смерть в течение 7 дней после посещения UC, увеличенная в части B. Часть C показывает процент госпитализаций в течение 3 дней после посещения UC, а Часть D показывает процент посещений отделения неотложной помощи в течение 3 дней после посещения UC.Опубликованные «нормальные» диапазоны отмечены вертикальными пунктирными линиями. 12 — 15 Сплошные линии представляют точечные оценки, а пунктирные линии — 95% доверительные интервалы.
ударов в минуту, ударов в минуту.
Возрастные кривые риска систолического артериального давления (САД) для смертности и заболеваемости после посещения неотложной помощи (ЯК). Часть A показывает процент смерти в течение 7 дней после посещения UC, увеличенный в части B. Часть C показывает процент госпитализаций в течение 3 дней после посещения UC, а часть D показывает процент госпитализаций в течение 3 дней после посещения UC.Опубликованные «нормальные» диапазоны отмечены вертикальными пунктирными линиями. 12 — 15 Сплошные линии представляют точечные оценки, а пунктирные линии — 95% доверительные интервалы.
мм рт. Ст., миллиметров ртутного столба.
Влияние возраста на взаимосвязь между жизненно важными показателями (ЧСС и САД) и госпитализацией дополнительно проиллюстрировано на рисунках и. Например, у пациентов с ЧСС 60–100 ударов в минуту почти в 10 раз больше вероятность госпитализации у пациентов в возрасте 75 лет и старше по сравнению с пациентами в возрасте 18-24 лет (OR 10.57, 95% ДИ [9,6–11,7]). Мы наблюдали аналогичную зависимость для САД 100–120 мм рт.ст. у пациентов 75 лет (OR = 11,83, 95% ДИ [10,3–13,6] и).
Таблица 1
Таблица отношения шансов для диапазонов ЧСС и госпитализации в течение 3 дней после обращения за неотложной помощью, с разбивкой по возрасту. Обратите внимание, что верхнее число в каждой строке обозначает отношение шансов, второе — это внутреннее доверие 95%, а последнее — размер выборки в каждой группе.
| Частота пульса (уд / мин) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| <60 уд / мин | 60–100 | 101–129 | 130+ | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Возраст (лет) | 18–24 | OR | 0.77 | 1,00 | 3,31 | 17,55 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ДИ (95%) | 0,5–1,1 | Н / Д | 2,9–3,8 | 14,1–21,8 | 45 273 | 2745 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 25–44 | OR | 1,19 | 1,35 | 4,67 | 16,52 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| CI (95%) | 0,9–1,5 | 1.2–1,5 | 4,2–5,2 | 13,9–19,7 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| n | 34 512 | 619 284 | 105 487 | 5 008 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 45–64 | OR | 2,22 | 2,89 | 11,54 | 51,40 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| CI (95%) | 1,8–2,8 | 2,6383 –62,7|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| n | 19,134 | 362,062 | 41,619 | 1,344 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 65–74 | ИЛИ | 4.24 | 5,48 | 20,90 | 121,51 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ДИ (95%) | 3,3–5,5 | 4,9–6,1 | 18,2–23,9 | 92,3–159,9 | 8,637 | 350 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 75+ | OR | 9,82 | 10,57 | 33,41 | 104,01 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| CI (95%) | 8,2–11.8 | 9,6–11,7 | 29,3–38,1 | 78,2–138,3 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| n | 7,648 | 86,740 | 6,479 | 354 | 354 | таблица syst 2 932 932 Таблица отношения давлений 900 900 и госпитализация в течение 3 дней после обращения за неотложной помощью, с разбивкой по возрасту. Обратите внимание, что верхнее число в каждой строке обозначает отношение шансов, второе — это внутреннее доверие 95%, а последнее — размер выборки в каждой группе.|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Систолическое артериальное давление (мм рт. Ст.) | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| <80 мм рт. | ||||||||||||
| Возраст (лет) | 18–24 | ИЛИ | 9,76 | 6,39 | 1,59 | 1.00 | 1,15 | 1,89 | ||||
| ДИ (95%) | 3,5–27,1 | 3,4–11,9 | 1,1–2,3 | Н / Д | 1,0–1,3 | 0,3–14,1 | N142 | 591 | 7,432 | 116,227 | 174,311 | 179 |
| 25–44 | ИЛИ | 31,50 | 6,15 | 2,20 | 1,32 | 1.41 | 5,60 | |||||
| ДИ (95%) | 20,1–49,4 | 4,0–9,5 | 1,7–2,8 | 1,2–1,5 | 1,3–1,6 | 4,0–7,9 | 1,282 | 15268 | 246,078 | 500,120 | 2383 | |
| 45–64 | ИЛИ | 82,30 | 27,96 | 8,55 | 2,82 | 2.62 | 7,35 | |||||
| ДИ (95%) | 57,6–117,6 | 20,9–37,3 | 7,0–10,4 | 2,5–3,2 | 2,3–2,9 | 6,0–9,0 | 219783 | 5,780 | 319683 | 6,511 | ||
| 65–74 | ИЛИ | 116,78 | 55,90 | 19,18 | 6,21 | 4.30 | 10,02 | |||||
| ДИ (95%) | 73,1–186,4 | 38,7–80,7 | 14,8–24,8 | 5,3–7,2 | 3,8–4,9 | 7,9–12,8 | 7,9–12,8 101267 | 1,448 | 19,389 | 92,220 | 3,048 | |
| 75+ | ИЛИ | 105,63 | 50,69 | 24,95 | 11,83 | 7.91 | 11,33 | |||||
| ДИ (95%) | 71,4–156,3 | 36,5–70,4 | 20,1–31,0 | 10,3–13,6 | 7,0–8,9 | 9,2–137,9 155 | 367 | 1,755 | 17,065 | 77 638 | 4,118 | |
ОБСУЖДЕНИЕ
Насколько нам известно, это крупнейшее опубликованное исследование встреч с UC и последующих краткосрочных результатов. Переменные-предикторы и интересующие результаты были выбраны на основе потенциала более широкого обращения за медицинской помощью и / или клинического ухудшения.Это исследование показало, что примерно 3% посещений ЯК привели к эскалации ухода или смерти, при этом подавляющее большинство приходилось на обращения с ЭД. Хотя это согласуется с национальным опросом посещений UC (78% ответивших), описывающим 4% или менее процент перехода в ED, 2 сравнение ограничено из-за того, что значительное количество наших трехдневных ED посещения, вероятно, не были запланированными переводами. Сравнения по нашей частоте госпитализаций (0,72%) и смертности (0,02%) недоступны из-за отсутствия опубликованных данных.Следовательно, в будущем потребуются исследования, чтобы установить более точные исходные данные для результатов после посещения ЯК.
Данные показали, что распределение наблюдаемых значений ЧСС мало различается между разными возрастными группами и, как правило, находится в пределах принятого нормального диапазона для взрослых. Пожилые пациенты имели тенденцию к более узкому распределению с более низкой частотой сердечных сокращений, чем более молодые пациенты. Это неудивительно, поскольку ЧСС имеет тенденцию к снижению с возрастом. 38 Связь между стратифицированным по возрасту ЧСС и краткосрочными результатами также была криволинейной, с более выраженным эффектом выше 90–100 ударов в минуту.Это говорит о том, что во внеплановых амбулаторных условиях частота пульса 90–100 может быть индикатором риска, особенно у пожилых пациентов.
Распределение наблюдаемых значений САД в нашей популяции варьировалось между возрастными группами, при этом пациенты старшего возраста имели тенденцию к более высокому САД. Интересно, что распределение САД, наблюдаемое во всех возрастных группах, было выше, чем опубликованные нормальные диапазоны (). Однако риск кратковременного ухудшения не был таким значительным для пациентов с артериальной гипертензией, как для пациентов с более низким САД.Связь между более низким САД и кратковременным ухудшением была наиболее выражена среди пожилых пациентов, у которых риск начал увеличиваться быстрее при САД, составляющем приблизительно 100–110 мм рт. Ст., Что значительно выше «низкого нормального». 37 Эти данные свидетельствуют о том, что для пожилых пациентов, обращающихся за внеплановой помощью в клинику UC, может потребоваться новое определение безопасного нижнего предела САД.
Взятые вместе, эти результаты показывают, что вместо того, чтобы полагаться на «нормальные» диапазоны показателей жизненно важных функций взрослых для оценки клинического риска, поставщики UC могут посчитать более полезными при принятии медицинских решений данные по конкретным местам, связывающие диапазоны VS с краткосрочными результатами .Например, при оценке пожилого пациента с острой жалобой врач может не рассматривать САД, равное 105, как «хорошее и низкое», но вместо этого может понимать, что пациент может находиться в точке перегиба кривой риска, и может оценить больше. близко другие индикаторы надвигающегося ухудшения.
Идея о том, что измерение и интерпретация VS требуют контекста, привлекла некоторое внимание, но это первый случай, когда «контекст» визита UC был связан с жизненно важными показателями и краткосрочными результатами для здоровья и использования.Необходима дополнительная работа, чтобы подтвердить эти результаты и попытаться лучше понять природу и распределение показателей жизнедеятельности в других медицинских учреждениях.
ОГРАНИЧЕНИЯ
В этом исследовании стоит отметить несколько ограничивающих факторов. Хотя это очень большой набор данных, и Intermountain Healthcare лечит примерно 50% населения штата, наши выводы основаны только на одной системе здравоохранения и не могут быть распространены на другие системы. Некоторые из наших данных о результатах могут считаться неполными, потому что интересующие нас результаты посещения не могли быть собраны для пациентов, которые получали лечение в других учреждениях, а записи о смерти не были получены из-за пределов нашего штата.Кроме того, во время этого исследования наша EHR / EDW не фиксировала, было ли посещение отделения неотложной помощи или больницы после посещения ЯК намеренным (то есть результатом перевода) или непреднамеренным. Часть этих пациентов могла быть направлена в отделение неотложной помощи или напрямую госпитализирована, но это не может быть определено на основе этого набора данных. Эта категоризация может быть полезна при описании непредвиденных краткосрочных результатов для здоровья и будет важна в будущих обзорах. Кроме того, мы исключили из нашего анализа небольшое количество встреч с крайне важными показателями жизнедеятельности.Хотя пациенты редко обращаются в клинику ЯК с ЧСС <30 или> 180 ударов в минуту и / или с САД <60 или> 240 мм рт.ст., риск, связанный с этими жизненно важными показателями, должен быть немедленно очевиден для врача и назначать соответствующее лечение.
Объем данной статьи ограничивался показателями жизнедеятельности и возрастом. Из-за этого мы не исследовали другие возможные переменные-предикторы, такие как бремя болезни, лекарства, основная жалоба, предоставленное лечение, предыдущее обращение за медицинской помощью, тип плательщика, уход против медицинской консультации / побега, время суток, сезонность или тип поставщика.Потребуются дальнейшие исследования, чтобы понять взаимосвязь между факторами риска, конкретными процессами заболевания и клиническим ухудшением в условиях ЯК.
ЗАКЛЮЧЕНИЕ
В этой большой когорте встреч с ЯК была выявлена связь между пожилым возрастом, показателями жизненно важных функций (ЧСС и САД), а также вероятностью посещений ЭД и госпитализации после посещения ЯК. Также наблюдалась связь между пожилым возрастом или жизненно важными показателями (ЧСС или САД) и смертью. В то время как значения САД между 90–100 мм рт. Ст. Обычно считаются нижним пределом нормы у здоровых взрослых, значения САД <100 мм рт. Ст. Не были обычным явлением в этой когорте и были в значительной степени связаны с неблагоприятными краткосрочными последствиями для здоровья.Опубликованные нормальные диапазоны САД (90–120 мм рт. Ст.), Возможно, придется пересмотреть для взрослых пациентов, наблюдаемых в условиях ЯК.
БЛАГОДАРНОСТИ
Drs. Харт и Вудрафф в равной степени внесли свой вклад в работу над этой рукописью.
Сноски
Редактор раздела: Марк И. Лангдорф, доктор медицины, MHPE
Полный текст доступен в открытом доступе по адресу http://escholarship.org/uc/uciem_westjem
Конфликты интересов: Со стороны West Согласно соглашению о представлении статьи JEM, все авторы должны раскрыть всю аффилированность, источники финансирования и финансовые или управленческие отношения, которые могут быть восприняты как потенциальные источники предвзятости.Авторы не разглашают.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
2. Отчет по сравнительному анализу. Американская ассоциация неотложной помощи. 2014: 1–58. [Google Scholar] 3. Weinick RM, Betancourt RM. Назначение не требуется: возрождение центров неотложной помощи в Соединенных Штатах. CHCF. 2007; 11 (2): 2015. [Google Scholar] 4. Петтерсон С.М., Лиау В.Р., Филлипс Р.Л., мл. И др. Прогнозирование потребностей в кадрах для врачей первичного звена в США: 2010–2025 гг. Ann Fam Med. 2012; 10 (6): 503–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Шарма М.А., Ченг Н., Мур М. и др.Пациенты с дорогостоящими хроническими заболеваниями во многом полагаются на врачей первичной медико-санитарной помощи. J Am Board Fam Med. 2014; 27 (1): 11–2. [PubMed] [Google Scholar] 6. Остбай Т., Ярналл К.С., Краузе К.М. и др. Есть ли время для ведения пациентов с хроническими заболеваниями в системе первичной медико-санитарной помощи? Ann Fam Med. 2005. 3 (3): 209–14. [Бесплатная статья PMC] [PubMed] [Google Scholar] 8. Hartman ME. Детская неотложная помощь и реанимация. 19 изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2011. [Google Scholar] 9. Кирк А. Справочник Харриет Лейн.19 изд. Филадельфия, Пенсильвания: Эльзевьер Мосби; 2011. Пульмонология. [Google Scholar] 10. Леннокс Э. Справочник Харриет Лейн. Филадельфия, Пенсильвания: Эльзевьер Мосби; 2011. Кардиология; п. 170. [Google Scholar] 11. Ральстон М.Х.М., Зарицкий А.Л., Шекснайдер С.М. и др. Педиатрическое продвинутое руководство поставщика жизнеобеспечения. Даллас, Техас: Американская кардиологическая ассоциация; 2006. Педиатрическая оценка; С. 9–16. [Google Scholar] 12. Болл Дж. Д., Флинн Дж. Э., Соломон Дж. А. и др. Руководство Зайделя по физическому осмотру. 8-е изд. Мосби; 2014. Показатели жизнедеятельности и оценка боли; стр.50–63. [Google Scholar] 13. Schriger DL. Goldman-Cecil Medicine. 25-е издание. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016. Подход к пациенту с отклонениями от нормы. [Google Scholar] 14. Шварц М. Учебник по физической диагностике: история и экспертиза. 7-е изд. Сондерс; 2014. Сердце; С. 343–89. [Google Scholar] 15. Craven RF, Hirnle CJ. Основы сестринского дела: здоровье и функции человека. 5-е издание. Липпинкотт Уильямс и Уилкинс; Филадельфия, Пенсильвания: 2007. [Google Scholar] 16. Бресс А.П., Таннер Р.М., Хесс Р. и др.Возможность обобщения результатов исследования систолического артериального давления (SPRINT) на взрослое население США. 31 октября 2015 г. c . [Google Scholar] 17. Гофф Д.К., Леви Д., О’Доннелл С.Дж. и др. Руководство ACC / AHA по оценке сердечно-сосудистого риска, 2013 г. J Am Coll Cardiol. 2014. 63 (25): 2935–59. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Кнаус В.А., Дрейпер Э.А., Вагнер Д.П. и др. APACHE II: система классификации тяжести заболевания. Crit Care Med. 1985. 13 (10): 818–29. [PubMed] [Google Scholar] 19.Суббе С.П., Крюгер М., Резерфорд П. и др. Подтверждение модифицированной оценки раннего предупреждения при госпитализации. QJM. 2001. 94 (10): 521–6. [PubMed] [Google Scholar] 20. Le Gall JR, Lemeshow S, Saulnier F. Новая упрощенная оценка острой физиологии (SAPS II), основанная на многоцентровом исследовании в Европе / Северной Америке. ДЖАМА. 1993. 270 (24): 2957–63. [PubMed] [Google Scholar] 21. Челлен К., Goodacre SW. Прогностическая оценка у пациентов с неотложными травмами, не имевшими травм: обзорный обзор. Emerg Med J. 2011; 28 (10): 827–37. [PubMed] [Google Scholar] 22.Roland D, Coats TJ. Раннее предупреждение? Универсальный скоринг риска в неотложной медицине. Emerg Med J. 2011 Апрель; 28 (4): 263. [PubMed] [Google Scholar] 23. Ангус Д.К., Линде-Звирбл В.Т., Лидикер Дж. И др. Эпидемиология тяжелого сепсиса в США: анализ заболеваемости, исходов и связанных с ними затрат на лечение. Crit Care Med. 2001. 29 (7): 1303–10. [PubMed] [Google Scholar] 24. Драмхеллер BC, Agarwal A, Mikkelsen ME и др. Факторы риска смертности, несмотря на раннюю протоколированную реанимацию тяжелого сепсиса и септического шока в отделении неотложной помощи.J Crit Care Med. 2016; 31 (1): 13–20. [PubMed] [Google Scholar] 25. Гаспарини Р., Амицизиа Д., Лай П.Л. и др. Клинические и социально-экономические последствия сезонного и пандемического гриппа у взрослых и пожилых людей. Hum Vaccin Immunother. 2012; 8 (1): 21–8. [PubMed] [Google Scholar] 26. Горина Ю. К., Любиц Дж., Хайнс З. Тенденции гриппа и пневмонии среди пожилых людей в Соединенных Штатах. 2008; (8): 1–11. [PubMed] [Google Scholar] 27. Janssens JP, Krause KH. Пневмония в очень старом возрасте. Lancet Infect Dis. 2004. 4 (2): 112–24.[PubMed] [Google Scholar] 28. Томпсон В.В., Шей Д.К., Вайнтрауб Э. и др. Смертность, связанная с гриппом и респираторно-синцитиальным вирусом в США. ДЖАМА. 2003. 289 (2): 179–86. [PubMed] [Google Scholar] 29. Браун Дж. Б., Гестринг М. Л., Форсайт Р. М. и др. Критерии систолического артериального давления в Национальном протоколе сортировки гериатрических травм: 110 — это новые 90. J Trauma Acute Care Surg. 2015; 78 (2): 352–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Nunez SHA, Aguirre-Jaime A. Незапланированное возвращение в отделение неотложной помощи: результат врачебных ошибок? Здравоохранение Aual Saf.2006. 15 (2): 102–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 31. Cheng SY, Wang HT, Lee CW и др. Характеристики и прогностические факторы внеплановой госпитализации в течение 72 часов после выписки из ЭД. Am J Emerg Med. 2013. 31 (10): 1490–4. [PubMed] [Google Scholar] 32. Саллуццо РФ. Оценка эффективности постоянного улучшения качества. В: Siege DC, PJ, редакторы. Постоянное улучшение качества для отделений неотложной помощи. Даллас, Техас: Американский колледж врачей скорой помощи; 1994 г.С. 83–8. [Google Scholar] 33. Линдси П., Шулл М., Бронскилл С. и др. Разработка показателей для измерения качества клинической помощи в отделениях неотложной помощи на основе подхода модифицированного дельфи. Acad Emerg Med. 2002; 9 (11): 1131–9. [PubMed] [Google Scholar] 34. Склар Д.П., Крэндалл С.С., Лелигер Э. и др. Непредвиденная смерть после выписки домой из отделения неотложной помощи. Ann Emerg Med. 2007. 49 (6): 735–45. [PubMed] [Google Scholar] 35. Schappert SM, Rechtsteiner EA. Оценка использования амбулаторной медицинской помощи для.2006; 2008: 1–32. [Google Scholar] 36. Загрузчик C. Локальная регрессия и вероятность. Нью-Йорк: 1999. С. 1-290. [Google Scholar] 37. Каннел В.Б., Д’Агостино Р.Б., Зильбершац Х. Кровяное давление, сердечно-сосудистые заболевания и показатели смертности среди пожилых людей. Am Heart J. 1997; 134 (4): 758–63. [PubMed] [Google Scholar] 38. Мейсон Дж. У., Рамсет Д. Д., Чантер Д. О. и др. Электрокардиографические эталонные диапазоны получены от 79 743 амбулаторных пациентов. J Electrocardiol. 2007. 40 (3): 228–34. [PubMed] [Google Scholar]показателей жизнедеятельности (температура тела, частота пульса, частота дыхания, артериальное давление) | ColumbiaDoctors
Что такое жизненно важные признаки?
Показатели жизненно важных функций — это измерения самых основных функций организма.Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующее:
- Температура тела
- Частота пульса
- Частота дыхания (частота дыхания)
- Артериальное давление (Артериальное давление не считается показателем жизненно важных функций, но часто измеряется вместе с показателями жизненно важных функций.)
Показатели жизнедеятельности полезны при обнаружении или мониторинге медицинских проблем. Жизненно важные показатели можно измерить в медицинских учреждениях, дома, в месте оказания неотложной медицинской помощи или в другом месте.
Что такое температура тела?
Нормальная температура тела человека варьируется в зависимости от пола, недавней активности, потребления пищи и жидкости, времени суток и, у женщин, стадии менструального цикла. Нормальная температура тела может варьироваться от 97,8 градусов по Фаренгейту, что эквивалентно 36,5 градусам Цельсия, до 99 градусов по Фаренгейту (37,2 градусов по Цельсию) для здорового взрослого человека. Температуру тела человека можно измерить одним из следующих способов:
- Устно. Температуру можно измерить через рот с помощью классического стеклянного термометра или более современных цифровых термометров, в которых для измерения температуры тела используется электронный зонд.
- Ректально. Температура, измеренная ректально (с помощью стеклянного или цифрового термометра), как правило, на 0,5–0,7 градуса по Фаренгейту выше, чем при измерении через рот.
- Подмышечный. Температуру можно измерять под мышкой с помощью стеклянного или цифрового термометра. Температуры, измеренные этим маршрутом, как правило, равны 0.На 3–0,4 градуса по Фаренгейту ниже, чем при пероральном приеме.
- На слух. С помощью специального термометра можно быстро измерить температуру барабанной перепонки, которая отражает внутреннюю температуру тела (температуру внутренних органов).
- По коже. С помощью специального термометра можно быстро измерить температуру кожи на лбу.
Температура тела может быть ненормальной из-за лихорадки (высокая температура) или переохлаждения (низкая температура).По данным Американской академии семейных врачей, лихорадка показана, когда температура тела повышается примерно на один градус или более по сравнению с нормальной температурой 98,6 градусов по Фаренгейту. Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту.
О стеклянных термометрах, содержащих ртуть
По данным Агентства по охране окружающей среды, ртуть является токсичным веществом, представляющим угрозу для здоровья людей, а также для окружающей среды. Из-за риска поломки стеклянные термометры, содержащие ртуть, следует прекратить использовать и утилизировать надлежащим образом в соответствии с местными, государственными и федеральными законами.Обратитесь в местный отдел здравоохранения, службу утилизации отходов или пожарную службу для получения информации о том, как правильно утилизировать ртутные термометры.
Какая частота пульса?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
- Сердечный ритм
- Сила пульса
Нормальный пульс у здоровых взрослых колеблется от 60 до 100 ударов в минуту.Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У женщин в возрасте от 12 лет и старше, как правило, частота сердечных сокращений выше, чем у мужчин. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь частоту сердечных сокращений около 40 ударов в минуту и не испытывать никаких проблем.
Как проверить пульс
Когда сердце нагнетает кровь по артериям, вы чувствуете биения, сильно надавливая на артерии, которые расположены близко к поверхности кожи в определенных точках тела.Пульс можно обнаружить сбоку на шее, на внутренней стороне локтя или на запястье. Для большинства людей легче всего измерить пульс на запястье. Если вы используете нижнюю часть шеи, не давите слишком сильно и никогда не нажимайте на пульс с обеих сторон нижней части шеи одновременно, чтобы предотвратить блокировку кровотока в головном мозге. При измерении пульса:
- Сильно, но осторожно надавите на артерии кончиками первого и второго пальцев, пока не почувствуете пульс.
- Начните отсчет пульса, когда секундная стрелка часов будет на 12.
- Считайте свой пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на четыре, чтобы рассчитать удары в минуту).
- Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса.
- Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Если ваш врач приказал вам проверить собственный пульс, и вы не можете его определить, проконсультируйтесь с врачом или медсестрой за дополнительными инструкциями.
Какая частота дыхания?
Частота дыхания — это количество вдохов, которые человек делает в минуту.Частота обычно измеряется, когда человек находится в состоянии покоя, и включает в себя просто подсчет количества вдохов в течение одной минуты путем подсчета того, сколько раз поднимается грудь. Частота дыхания может увеличиваться при лихорадке, болезни и других заболеваниях. При проверке дыхания важно также отметить, нет ли у человека затруднений с дыханием.
Нормальная частота дыхания взрослого человека в состоянии покоя составляет от 12 до 16 вдохов в минуту.
Что такое артериальное давление?
Артериальное давление, измеренное с помощью манжеты для измерения артериального давления и стетоскопа медсестрой или другим медицинским работником, представляет собой силу давления крови на стенки артерий.Каждый раз, когда сердце бьется, оно перекачивает кровь в артерии, что приводит к самому высокому кровяному давлению при сокращении сердца. Невозможно измерить собственное артериальное давление, если не используется электронное устройство для измерения артериального давления. Электронные тонометры также могут измерять частоту сердечных сокращений или пульс.
При измерении артериального давления записываются два числа. Более высокое число, или систолическое давление, относится к давлению внутри артерии, когда сердце сокращается и перекачивает кровь по телу.Меньшее число, или диастолическое давление, относится к давлению внутри артерии, когда сердце находится в состоянии покоя и наполняется кровью. И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко ртутный столбик в старомодном ручном приборе для измерения артериального давления (называемом ртутным манометром) поднимается давлением крови. Сегодня в кабинете вашего врача для этого измерения с большей вероятностью будет использоваться простой циферблат.
Высокое кровяное давление или гипертония напрямую увеличивает риск ишемической болезни сердца (сердечного приступа) и инсульта (мозговой приступ).При высоком кровяном давлении артерии могут иметь повышенное сопротивление потоку крови, из-за чего сердцу становится труднее перекачивать кровь.
По данным Национального института сердца, легких и крови (NHLBI) Национального института здоровья, высокое кровяное давление для взрослых определяется как:
- Систолическое давление 140 мм рт. Ст. Или выше или
- Диастолическое давление 90 мм рт. Ст. Или выше
В обновленных рекомендациях NHLBI по артериальной гипертензии в 2003 г. была добавлена новая категория артериального давления, называемая предгипертонией:
- 120 мм рт. Ст. — систолическое давление 139 мм рт. Ст. или
- 80 мм рт. Ст. — диастолическое давление 89 мм рт. Ст.
В рекомендациях NHLBI теперь нормальное артериальное давление определяется следующим образом:
- Систолическое давление менее 120 мм рт. Ст. и
- Диастолическое давление менее 80 мм рт. Ст.
Эти цифры следует использовать только в качестве ориентировочных.Единичное измерение повышенного артериального давления не обязательно указывает на проблему. Ваш врач захочет увидеть несколько измерений артериального давления в течение нескольких дней или недель, прежде чем поставить диагноз гипертонии (высокое артериальное давление) и начать лечение. Человек, который обычно имеет более низкое, чем обычно, артериальное давление, может считаться гипертоником с более низкими показателями артериального давления, чем 140/90.
Почему я должен контролировать свое кровяное давление дома?
Для людей с гипертонией домашний мониторинг позволяет врачу отслеживать, насколько изменяется ваше кровяное давление в течение дня и изо дня в день.Это также может помочь вашему врачу определить, насколько эффективно действует ваше лекарство от артериального давления.
Какое специальное оборудование необходимо для измерения артериального давления?
Для измерения артериального давления можно использовать либо анероидный монитор, который имеет циферблатный индикатор и считывание показаний осуществляется при помощи указателя, либо цифровой монитор, на котором показания артериального давления мигают на маленьком экране.
Об анероидном мониторе
Монитор-анероид дешевле цифрового монитора.Манжета надувается вручную, сжимая резиновую грушу. Некоторые устройства даже имеют специальную функцию, облегчающую надевание манжеты одной рукой. Однако прибор может быть легко поврежден и станет менее точным. Поскольку человек, использующий его, должен отслеживать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушениями слуха.
О цифровом мониторе
Цифровой монитор работает автоматически, измерения отображаются на маленьком экране. Поскольку записи легко читаются, это самый популярный прибор для измерения артериального давления.Его также проще использовать, чем анероидное устройство, и, поскольку нет необходимости прослушивать сердцебиение через стетоскоп, это хорошее устройство для пациентов с нарушениями слуха. Одним из недостатков является то, что движения тела или нерегулярная частота сердечных сокращений могут изменить точность. Эти устройства также дороже анероидных мониторов.
О пальцевых и наручных тонометрах
Испытания показали, что устройства измерения артериального давления на пальцах и / или запястьях не так точны при измерении артериального давления, как другие типы мониторов.К тому же они дороже других мониторов.
Прежде чем измерить артериальное давление:
- Перед измерением отдохните от трех до пяти минут, не разговаривая.
- Сядьте в удобный стул, поддерживая спину, не скрещивая ноги и лодыжки.
- Сядьте неподвижно и положите руку на стол или твердую поверхность на уровне сердца.
- Плавно и плотно оберните манжету вокруг верхней части руки.Размер манжеты должен быть таким, чтобы она могла плотно прилегать, но при этом оставалось достаточно места, чтобы под ней мог проскользнуть кончик пальца.
- Убедитесь, что нижний край манжеты находится как минимум на один дюйм выше складки на локте.
Также важно, чтобы при измерении артериального давления вы записывали дату и время дня, когда вы измеряете показания, а также измерения систолического и диастолического давления. Это будет важная информация для вашего врача. Попросите своего врача или другого медицинского работника научить вас правильно пользоваться тонометром.Регулярно проверяйте точность монитора, беря его с собой в кабинет врача. Также важно убедиться, что трубка не перекручена, когда вы ее храните, и держите ее подальше от тепла, чтобы предотвратить трещины и утечки.
Правильное использование тонометра поможет вам и вашему врачу контролировать ваше кровяное давление.
Что такое Пульс? — Измерение показателей жизнедеятельности на протяжении всей жизни — 1-е канадское издание
Глава 3: Пульс и дыхание
Пульс — это волна давления, которая расширяет и отскакивает артерию, когда сердце сокращается / бьется.Его пальпируют во многих точках тела. Наиболее распространенные места для точной оценки пульса как части измерения показателей жизнедеятельности включают лучевой , плечевой , сонной артерии и апикальный пульс , как показано на рис. 3.1 . Методы различаются в зависимости от местоположения, как подробно описано ниже.
Рисунок 3.1: Радиальный, плечевой, сонный и апикальный пульс (Изображение предоставлено Хилари Танг)
Сердце перекачивает объем крови за одно сокращение в аорту.Этот объем называется ударным объемом. Возраст является одним из факторов, влияющих на ударный объем, который варьируется от 5 до 80 мл от новорожденных до пожилых людей.
Пульс измеряется в ударах в минуту, а нормальная частота пульса (частота сердечных сокращений) взрослого человека в состоянии покоя составляет 60–100 ударов в минуту (OER # 1, OER # 2). Частота сердечных сокращений новорожденных в состоянии покоя составляет 100–175 ударов в минуту. Частота сердечных сокращений постепенно снижается до достижения юношеского возраста, а затем снова постепенно увеличивается с возрастом (ООР №2). Частота сердечных сокращений у беременной женщины немного выше, чем у нее до беременности (около 15 ударов).См. Таблица 3.1 для получения информации о диапазонах нормальной частоты пульса в зависимости от возраста.
Таблица 3.1: Диапазоны частоты пульса
| Возраст | Пульс (ударов в минуту) |
|---|---|
| Новорожденный до одного месяца | 100–175 |
| От одного месяца до двух лет | 90–160 |
| Возраст 2–6 лет | 70–150 |
| Возраст 7–11 лет | 60–130 |
| Возраст 12–18 лет | 50–110 |
| Взрослые и пожилые | 60–100 |
Диапазоны , указанные в таблице 3.1 щедрые . Важно рассмотреть каждого клиента и ситуацию, чтобы определить, в норме ли пульс. Например, частота пульса рассматривается в контексте базовой частоты пульса клиента. Поставщик медицинских услуг также учитывает состояние здоровья и болезни клиента, а также такие детерминанты, как отдых / сон, бодрствование / активность и наличие боли. Вы можете ожидать более высоких значений пульса, когда клиент находится в стрессовом состоянии, например, когда плачет или испытывает боль; это особенно важно для новорожденных.Лучше всего проводить оценку, когда клиент находится в состоянии покоя. Если вы получаете пульс, когда клиент не находится в состоянии покоя, задокументируйте обстоятельства (например, стресс, плач или боль) и при необходимости проведите повторную оценку.
_________________________________________________________________________
Часть этого контента была адаптирована из OER № 1 (как указано в скобках выше):
© 2015 British Columbia Institute of Technology (BCIT).Клинические процедуры для более безопасного ухода за пациентами, Глинда Риз Дойл и Джоди Анита МакКатчеон, Технологический институт Британской Колумбии. Под лицензией Creative Commons Attribution 4.0 International License, если не указано иное. Загрузите эту книгу бесплатно по адресу http://open.bccampus.ca
Часть этого контента была адаптирована из ООР № 2 (как указано в скобках выше):
© 10 апреля 2017 г. OpenStax Anatomy and Physiology. Учебный контент, созданный OpenStax Anatomy and Physiology, находится под лицензией Creative Commons Attribution License 4.0 лицензия. Загрузите бесплатно на http://cnx.org/contents/7c42370b-c3ad-48ac-9620-d15367b882c6@12
Диаграмма, факторы влияния и последствия для здоровья
Частота сердечных сокращений, также известная как пульс, показывает количество ударов сердца в минуту. Частота пульса в состоянии покоя — это частота пульса, которая измеряется, когда вы расслаблены и находитесь в состоянии покоя.
Нормальная частота пульса в состоянии покоя зависит от нескольких факторов. Возраст, лекарства и состояния могут повлиять на нормальный пульс.
Состав:
Таблица частоты пульса в состоянии покоя (NHS)
NHS определяет частоту сердечных сокращений в состоянии покоя от 60 до 100 ударов в минуту как нормальную. Если ваш пульс в состоянии покоя ниже 40 или выше 120, NHS рекомендует посетить терапевта.
| Низкая частота пульса в состоянии покоя | Нормальная частота пульса в состоянии покоя | Высокая частота пульса в состоянии покоя | |
|---|---|---|---|
| Ударов в минуту | <40 | 60-100 | > 120 |
Средняя ЧСС в покое по возрасту
Фактором, который оказывает значительное влияние на нормальное состояние сердца в состоянии покоя, является возраст.Нормального диапазона ЧСС нет, как для диапазонов артериального давления . Как правило, у пожилых людей и детей частота сердечных сокращений в состоянии покоя выше, чем у взрослых. В следующей таблице показана средняя частота пульса в состоянии покоя по возрасту.
| Возраст | Сердцебиение в минуту |
|---|---|
| Пожилые | 80–100 |
| Взрослые | 60–80 |
| 14 лет | 85 |
| 10 лет | 90 |
| 4 года | 100 |
| 2 года | 120 |
| 0 лет | 140 |
Средняя частота пульса в состоянии покоя у подростков, взрослых и пожилых людей обычно составляет от 60 до 100 ударов в минуту.Однако для младенцев нормальным считается 140 ударов в минуту. У малышей обычно частота пульса от 100 до 120 ударов в минуту. Эта повышенная частота сердечных сокращений в состоянии покоя уменьшается с возрастом ребенка.
Гарвардская медицинская школа рекомендует регулярно питаться и заниматься спортом, чтобы снизить частоту сердечных сокращений в состоянии покоя.
Как определить частоту пульса
Сердце в состоянии покоя — важный способ определения здоровья сердечно-сосудистой системы. Поскольку на значения пульса может влиять множество факторов, таких как нервозность или физическая нагрузка, необходимо всегда измерять частоту пульса в состоянии покоя для достижения значимого результата.
Вы можете считать свой пульс без каких-либо приборов, поместив кончик указательного, среднего или безымянного пальца на внутреннюю сторону запястья или на сонную артерию. Посмотрите на часы и посчитайте, сколько раз сердце бьется каждую минуту. 80 ударов в минуту означает, что частота пульса в состоянии покоя составляет 80.
Вы также можете легко измерить частоту сердечных сокращений с помощью тонометра. Узнайте, какие тонометры самые лучшие!
Кроме того, вы можете считывать свой пульс с помощью специальных устройств или пульсометров.Чтобы наблюдать за частотой пульса в состоянии покоя и иметь возможность обнаруживать изменения, можно вести журнал частоты пульса. Дневник пульса похож на дневник артериального давления. Вы измеряете частоту сердечных сокращений через равные промежутки времени и записываете значения. Это легко сделать в бесплатном приложении Cora Health.
Что влияет на частоту сердечных сокращений?
На частоту сердечных сокращений влияют несколько факторов:
- Пол
Пол может влиять на вашу нормальную частоту пульса. Часто средняя частота пульса в состоянии покоя у женщин немного выше, чем у мужчин. - Возраст
Пульс очень сильно зависит от возраста человека. В то время как у нерожденных младенцев частота пульса в состоянии покоя составляет от 160 до 180, нормальная частота пульса у взрослых составляет от 60 до 100 ударов в минуту. - Фитнес
Низкая частота пульса в состоянии покоя может быть признаком физической подготовки. В результате у многих спортсменов частота пульса в состоянии покоя ниже — от 40 до 60 ударов в минуту. - Лекарственные препараты
Лекарственные препараты могут ускорять или замедлять частоту сердечных сокращений.Например, если вы принимаете бета-адреноблокаторы против гипертонии, вы часто будете испытывать более низкую среднюю частоту сердечных сокращений в состоянии покоя. - Болезнь
Болезнь также играет роль, когда дело касается вашего пульса в состоянии покоя. Инфекции в большинстве случаев приводят к незначительному учащению пульса. - Эмоции
Эмоции, такие как стресс, но и радость могут повлиять на частоту сердечных сокращений. Эти необычные ощущения часто вызывают временное учащение пульса. - Образ жизни
Потребление стимуляторов, таких как никотин или алкоголь, а также избыточный вес может привести к учащению пульса.
Что говорит о вашем здоровье пульс в состоянии покоя
Ваш пульс в состоянии покоя может предоставить полезную информацию о вашем здоровье. В большинстве случаев низкая частота пульса в состоянии покоя (например, около 60 ударов в секунду или даже ниже) может быть индикатором состояния сердечно-сосудистой системы, тогда как высокая частота пульса в состоянии покоя может быть неблагоприятным признаком.
Кроме того, врачи могут использовать информацию о вашем пульсе для диагностики. Как упоминалось выше, учащенное сердцебиение может быть признаком болезни.Кроме того, он используется для определения степени наполнения сосудов кровью.
Поскольку частота сердечных сокращений указывает на скорость и ритм сердцебиения, ваш врач также может определить, плавно ли бьется ваше сердце или есть ли у вас нарушение сердечного ритма, например фибрилляция предсердий.
Дополнительная информация о здоровье сердечно-сосудистой системы
Артериальное давление, частота сердечных сокращений и смертность при хронической обструктивной болезни легких: исследование SUMMIT | Европейский журнал сердца
Аннотация
Цели
Охарактеризовать взаимосвязь между артериальным давлением (АД) или частотой сердечных сокращений и смертностью и заболеваемостью при хронической обструктивной болезни легких (ХОБЛ).
Методы и результаты
В исследовании SUMMIT мы выполнили апостериорных анализов исходного АД или частоты сердечных сокращений, а также смертности от всех причин и сердечно-сосудистых событий. SUMMIT представляло собой рандомизированное двойное слепое исследование с участием 16 485 участников (65 ± 8 лет, 75% мужчин и 47% активных курильщиков) в 1368 учреждениях в 43 странах. Участники с умеренной ХОБЛ с сердечно-сосудистыми заболеваниями (ССЗ) или с риском развития сердечно-сосудистых заболеваний (ССЗ) были рандомизированы в группы плацебо, бета-агонистов длительного действия, ингаляционных кортикостероидов или их комбинации.Смертность от всех причин увеличивалась по сравнению с высоким систолическим давлением [≥140 мм рт. отношение рисков (ОР) 1,27, 95% доверительный интервал (ДИ) 1,12–1,45] или диастолическое (≥90 мм рт. ст .; ОР 1,35, 95% ДИ 1,14–1,59) АД и низкое систолическое (<120 мм рт. 1,13–1,63) или диастолическое (<80 мм рт. Ст.; HR 1,15, 95% ДИ 1,00–1,32) АД. Более высокая частота сердечных сокращений (≥80 в минуту; ОР 1,39, 95% ДИ 1,21–1,60) и пульсовое давление (≥80 мм рт. Ст.; ОР 1,39, 95% ДИ 1,07–1,80) были более линейно связаны с увеличением общей смертности. Риски сердечно-сосудистых событий были аналогичны рискам смертности от всех причин.Подобные результаты наблюдались в подгруппах пациентов без установленных ССЗ.
Заключение
У пациентов с ХОБЛ и повышенным риском сердечно-сосудистых заболеваний существует «U-образная» взаимосвязь между АД и смертностью от всех причин и сердечно-сосудистыми событиями. Между частотой сердечных сокращений и смертностью от всех причин и сердечно-сосудистыми событиями в этой популяции существует линейная зависимость. Эти данные расширяют прогностическую важность АД для этой растущей группы пациентов и вызывают опасения, что как высокое, так и низкое АД могут представлять опасность для здоровья.
Введение
Высокое кровяное давление (АД) — ведущий фактор риска смерти и инвалидности во всем мире. 1 Измерение этого простого, но поддающегося изменению биомаркера оказалось неоценимым в глобальной борьбе с сердечно-сосудистыми заболеваниями (CV). 2 Растущее количество доказательств также подтверждает, что повышенная частота сердечных сокращений является дополнительным легко получаемым гемодинамическим показателем, независимо предсказывающим смертность от всех причин, а также сердечно-сосудистую смертность. 3
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) чаще умирают от сердечно-сосудистых, чем респираторных заболеваний. 4–6 Медицинские работники сообщили более 6% населения США о наличии у них ХОБЛ, 7 , и эта распространенность, по-видимому, аналогична 86 миллионам пациентов с гипертонией. 8 Таким образом, вероятно, что более 5 миллионов пациентов имеют коморбидную ХОБЛ и артериальную гипертензию. Это важно, потому что множество доказательств, накопленных за последние полвека, демонстрируют, что АД у людей без сосудистых заболеваний монотонно (линейно-логарифмически) связано линейно-логарифмическим образом с увеличением сердечно-сосудистых событий в общей популяции. 9 , 10 Однако эта взаимосвязь является более сложной и, возможно, нелинейной среди пациентов с установленным заболеванием сердца. 11–13 Поэтому мы хотели понять прогностическое значение АД, особенно у лиц с ХОБЛ с повышенным сердечно-сосудистым риском, потому что это в значительной степени не описано.
Исследование смертности и заболеваемости (SUMMIT) было многоцентровым проспективным двойным слепым рандомизированным исследованием с участием пациентов с умеренной ХОБЛ с сердечно-сосудистыми заболеваниями или с риском развития сердечно-сосудистых заболеваний, в котором сравнивали плацебо с ингаляционными кортикостероидами (ИКС) / пролонгированным действием. Комбинация бета-агонистов (LABA) с включением отдельных компонентов (Trial Registration: ClinicalTrials.gov, номер NCT01313676). 14 , 15 Первичный (смертность от всех причин) и вторичный результат эффективности (комбинированные сердечно-сосудистые события) не различались между группами лечения. 16 Тем не менее, это крупное исследование с хорошо обоснованными результатами предоставляет уникальную возможность подробно изучить природу взаимосвязи между АД и частотой сердечных сокращений со смертностью от всех причин и сердечно-сосудистыми событиями в современной популяции лиц высокого риска с ХОБЛ. .
Методы
SUMMIT включал 16 485 участников из 1368 центров в 43 округах со средним периодом наблюдения в отношении сердечно-сосудистых исходов во время лечения 1,7 года, а также смертностью после лечения 1,9 года. Протокол, диаграмма CONSORT и результаты испытаний были подробно описаны ранее. 14 , 15 Вкратце, подходящие участники включали нынешних или бывших курильщиков (≥10 пачек-лет) в возрасте от 40 до 80 лет, с ХОБЛ в анамнезе и объемом форсированного выдоха после приема бронходилататоров. за одну секунду (ОФВ 1 ) ≥50 и ≤70% от прогнозируемого значения, отношение постбронходилататорного ОФВ 1 к форсированной жизненной емкости легких (ФЖЕЛ) ≤0.70 и ≥2 баллов по модифицированной шкале одышки Медицинского исследовательского совета. Пациенты должны были иметь повышенный сердечно-сосудистый риск (определяемый как возраст ≥60 лет плюс прием лекарств от ≥2 из следующего: гиперхолестеринемия, артериальная гипертензия, сахарный диабет или заболевание периферических сосудов) или с установленным заболеванием (ишемическая болезнь сердца, заболевание периферических артерий). , перенесенный инсульт или инфаркт миокарда (ИМ), или сахарный диабет с поражением органов-мишеней). Композитный вторичный сердечно-сосудистый исход на фоне лечения включал сердечно-сосудистую смерть, инфаркт миокарда, инсульт, нестабильную стенокардию и транзиторную ишемическую атаку (ТИА).
Измерение артериального давления и частоты пульса
Участки исследования были проинструктированы выполнять показатели жизненно важных функций перед спирометрией во время всех визитов в рамках исследования и измерять систолическое и диастолическое АД, а также частоту сердечных сокращений в сидячем положении после 5 минут отдыха. Значения АД и частоты сердечных сокращений, полученные во время базового визита (исследовательское посещение № 2) после скринингового визита, были использованы для этих апостериорных анализов . Оборудование сфигмоманометра и исследовательский персонал, который измерял АД, соответствовали стандартной клинической практике исследователей в каждом месте.
Статистические методы
Мы оценили взаимосвязь между значениями АД и частотой сердечных сокращений с конечными точками состояния здоровья двумя способами. Во-первых, мы графически исследовали отношения. Коэффициенты смертности от всех причин на 100 субъектов-лет были рассчитаны как (100 × число смертей) / общее последующее наблюдение во время и после лечения. Частота комбинированных сердечно-сосудистых событий во время лечения рассчитывалась как (100 × количество событий) / общее последующее наблюдение во время лечения. Оба показателя были рассчитаны для категорий систолического и диастолического АД 5 мм рт. Ст. И для каждых 5 b.вечера. категория частоты пульса. Эти результаты и 95% доверительные интервалы (ДИ) 17 были рассчитаны для диапазона значений базового АД и частоты сердечных сокращений.
Во-вторых, мы использовали клинически значимые пороговые значения для АД и соответствующие точки отсечки для частоты сердечных сокращений и пульсового давления, чтобы определить риски для здоровья, связанные с высокими и низкими категориальными значениями. Мы рассчитали отношения рисков (HR) и 95% доверительный интервал, используя регрессию Кокса, скорректированную с учетом ковариат рандомизированного лечения, возраста, пола, индекса массы тела (ИМТ), привычки к курению и использования бета-блокаторов.Мы оценили эффект в результатах модели Кокса как включения, так и исключения использования бета-блокаторов в качестве ковариант. Это оказало незначительное влияние на результаты; однако мы сохранили использование бета-адреноблокаторов в качестве переменной, учитывая его клиническую важность. HR были рассчитаны для времени до смерти (или первой сердечно-сосудистой конечной точки) по сравнению с тремя диапазонами значений АД и частоты сердечных сокращений. Это были следующие диапазоны: систолическое (<120, или от ≥120 до <140, или ≥140 мм рт. Ст.), Диастолическое АД (<80, или от ≥80 до <90, или ≥90 мм рт. Ст.) И пульсовое давление (<50 или ≥ От 50 до <80 или ≥80 мм рт.Эти точки отсечения были выбраны на основе клинических критериев (> 140/90 мм рт. Ст. Соответствует гипертонии согласно большинству рекомендаций, а 120/80 мм рт. Ст. Является оптимальным АД согласно рекомендациям ESC 2016 по профилактике и рекомендациям ESH 2013 по гипертензии. 18 , 19 Аналогичные модели были рассчитаны для диапазонов частоты пульса (<70, от ≥70 до <80, ≥ 80 ударов в минуту).
Результаты
Демографические и гемодинамические характеристики
Средний возраст участников исследования составлял 65 ± 8 лет, 75% составляли мужчины, а 47% оставались активными курильщиками.Средний ИМТ составил 28 ± 6 кг / м 2 2 . Большинство людей были белыми (81%), а 17% и 2% были азиатами или другой расой, соответственно. По определению нашего исследования, 71% участников имели сердечно-сосудистые заболевания. Исключая диабет плюс заболевание органов-мишеней из этого определения, 66% пациентов имели «явное» заболевание (например, перенесенный инфаркт миокарда). Как сообщалось ранее, популяция пациентов хорошо лечилась современными лекарствами, более половины из которых получали статины (65%) и антитромбоцитарную терапию (52%). В анализе намерения лечиться SUMMIT ( n = 16 485) было 14 851 (90%) участников, у которых когда-либо была диагностирована гипертензия.Было 5944 (36%) участников с систолическим АД ≥140 мм рт. Ст. И 3042 (18%) участника с диастолическим АД ≥90 мм рт. Другие характеристики когорты участников исследования SUMMIT (такие как наличие или осложнения сахарного диабета) были представлены в основной статье. 14
Несмотря на большой общий диапазон, среднее исходное АД среди участников находилось в пределах контролируемой категории (<140/90 мм рт. Ст.; Таблица1 ). Средняя частота пульса составила 76 ± 10 ударов в минуту. Учитывая возраст и сопутствующие заболевания участников, почти 90% получали антигипертензивные препараты, наиболее распространенными из которых были ингибиторы или антагонисты ренин-ангиотензиновой системы (, таблица 2, ).
Таблица 1Гемодинамические измерения участников
| . | n . | Среднее (СО) . | Минимум . | Максимум . |
|---|---|---|---|---|
| Систолическое АД (мм рт. Ст.) | 16 482 | 133 (15) | 70 | 220 |
| Диастолическое АД (мм рт. | 140 | |||
| Пульсовое давление (мм рт. Ст.) | 16482 | 54 (12) | 13 | 120 |
| ЧСС (b.после полудня) | 16 481 | 76 (10) | 40 | 147 |
| . | n . | Среднее (СО) . | Минимум . | Максимум . |
|---|---|---|---|---|
| Систолическое АД (мм рт. Ст.) | 16 482 | 133 (15) | 70 | 220 |
| Диастолическое АД (мм рт. | 140 | |||
| Пульсовое давление (мм рт. Ст.) | 16482 | 54 (12) | 13 | 120 |
| ЧСС (b.после полудня) | 16 481 | 76 (10) | 40 | 147 |
Гемодинамические меры участника
| . | n . | Среднее (СО) . | Минимум . | Максимум . |
|---|---|---|---|---|
| Систолическое АД (мм рт. Ст.) | 16 482 | 133 (15) | 70 | 220 |
| Диастолическое АД (мм рт. | 140 | |||
| Пульсовое давление (мм рт. Ст.) | 16482 | 54 (12) | 13 | 120 |
| ЧСС (b.после полудня) | 16 481 | 76 (10) | 40 | 147 |
| . | n . | Среднее (СО) . | Минимум . | Максимум . |
|---|---|---|---|---|
| Систолическое АД (мм рт. Ст.) | 16 482 | 133 (15) | 70 | 220 |
| Диастолическое АД (мм рт. | 140 | |||
| Пульсовое давление (мм рт. Ст.) | 16482 | 54 (12) | 13 | 120 |
| ЧСС (b.после полудня) | 16 481 | 76 (10) | 40 | 147 |
Антигипертензивные препараты при входе в исследование
| . | Количество участников . | Процент . | |||||
|---|---|---|---|---|---|---|---|
| Количество лекарств | |||||||
| Отсутствуют | 1740 | 11 | |||||
| 1 | 5761 | 35 | |||||
| 4207 | 26 | ||||||
| Класс лечения | |||||||
| Бета-адреноблокаторы | 5159 | 31 | |||||
| Блокаторы кальциевых каналов | 5690 | 35 | |||||
| ACEi или ARB | 10981 | 67 | |||||
| Другое | 763 | 5 | |||||
| . | Количество участников . | Процент . | |||||
|---|---|---|---|---|---|---|---|
| Количество лекарств | |||||||
| Отсутствуют | 1740 | 11 | |||||
| 1 | 5761 | 35 | |||||
| 4207 | 26 | ||||||
| Класс лечения | |||||||
| Бета-адреноблокаторы | 5159 | 31 | |||||
| Блокаторы кальциевых каналов | 5690 | 35 | |||||
| ACEi или ARB | 10981 | 67 | |||||
| Другое | 763 | 5 | |||||
Антигипертензивные препараты при входе в исследование
| . | Количество участников . | Процент . | |||||
|---|---|---|---|---|---|---|---|
| Количество лекарств | |||||||
| Отсутствуют | 1740 | 11 | |||||
| 1 | 5761 | 35 | |||||
| 4207 | 26 | ||||||
| Класс лечения | |||||||
| Бета-адреноблокаторы | 5159 | 31 | |||||
| Блокаторы кальциевых каналов | 5690 | 35 | |||||
| ACEi или ARB | 10981 | 67 | |||||
| Другое | 763 | 5 | |||||
| . | Количество участников . | Процент . | |||||
|---|---|---|---|---|---|---|---|
| Количество лекарств | |||||||
| Отсутствуют | 1740 | 11 | |||||
| 1 | 5761 | 35 | |||||
| 4207 | 26 | ||||||
| Класс лечения | |||||||
| Бета-адреноблокаторы | 5159 | 31 | |||||
| Блокаторы кальциевых каналов | 5690 | 35 | |||||
| ACEi или ARB | 10981 | 67 | |||||
| Другое | 763 | 5 | |||||
Исходные гемодинамические параметры, смертность от всех причин и сердечно-сосудистый риск
Таблица 3 показывает риски общей смертности и сердечно-сосудистых сложных событий в связи с уровнем АД и ЧСС, измеренными на исходном уровне среди участников SUMMIT.По сравнению со средним диапазоном, риски события были выше у лиц с систолическим и диастолическим уровнями АД как в более высоких, так и в более низких диапазонах (дополнительный материал в Интернете, , рисунки S1 – S4, ). HR для смертности для систолического АД составляли: HR высокого диапазона по сравнению со средним диапазоном = 1,27, низкий диапазон по сравнению со средним диапазоном HR = 1,36. HR для смертности для диастолического АД составляли: HR высокого диапазона по сравнению со средним диапазоном = 1,35, низкий диапазон по сравнению со средним диапазоном HR = 1,15 (, таблица 3, ). И наоборот, риск смерти увеличивался только при увеличении частоты сердечных сокращений (дополнительный материал в Интернете, , рисунок S5, ) (высокий диапазон vs.средний диапазон HR = 1,39, низкий диапазон против среднего диапазона HR = 0,83, Table3 ), с аналогичной тенденцией для сердечно-сосудистых событий (Дополнительный материал онлайн, Рисунок S6 ). Как и частота сердечных сокращений, только высокое (но не низкое) пульсовое давление было связано с повышенным риском события (дополнительный материал на сайте , рисунки S7 и S8 ) (для высокого диапазона смертности по сравнению со средним диапазоном HR = 1,39, Таблица3 ). В моделях, включающих дополнительные ковариаты (например, другие антигипертензивные препараты), не было устойчивых значительных изменений HR.
Таблица 3События исследования по исходному артериальному давлению и частоте сердечных сокращений
| (A) Систолическое артериальное давление . | <120 мм рт. Ст. ( n = 2041) . | ≥120 мм рт. Ст. До <140 мм рт. Ст. ( n = 8497) . | ≥140 мм рт. Ст. ( n = 5944) . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Смертность от всех причин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Количество смертей | 155 (8%) | 463 (5%) | 419 (7%)4 (против.≥120 мм рт. Ст. До <140 мм рт.| Число по крайней мере с одним событием | 90 (4%) | 322 (4%) | 276 (5%) | Отношение рисков (по сравнению с ≥120 мм рт. Ст. До <140 мм рт. Ст.) | 1,2 | REF | 1.18 | 95% ДИ | (0,95, 1,52) | (1,01, 1,39) | (B) Диастолическое артериальное давление | мм = 6411) | ≥80 мм рт. Ст. До <90 мм рт. Ст. ( n = 7029) | ≥90 мм рт. | Количество смертей | 437 (7%) | 386 (5%) | 214 (7%) | Отношение рисков (vs.≥80 мм рт. Ст. До <90 мм рт. | Число по крайней мере с одним событием | 291 (5%) | 238 (3%) | 159 (5%) | Отношение опасностей (по сравнению с ≥80 мм рт. Ст. До <90 мм рт. Ст.) | 1,34 | REF | 1.58 | 95% ДИ | (1,13, 1,59) | (1,29, 1,93) | (C) Давление пульса | 9027 <50 мм рт. Ст. ) | ≥50 мм рт. Ст. До <80 мм рт. Ст. ( n = 10847) | ≥80 мм рт. Ст. ( n = 642) | Количество смертей | 292 (6%) | 681 (6%) | 64 (10%) | Отношение рисков (vs.≥50 мм рт. Ст. До <80 мм рт. | Число по крайней мере с одним событием | 197 (4%) | 455 (4%) | 36 (6%) | Отношение рисков (по сравнению с ≥50 мм рт. Ст. До <80 мм рт. Ст.) | 1 | REF | 1.25 | 95% ДИ | (0,84, 1,18) | (0,89, 1,76) | (D) ЧСС | <70 уд. / Мин. ( n = 3896) | ≥70 ударов в минуту до <80 ударов в минуту ( n = 6658) | ≥80 ударов в минуту ( n = 5927) | Смертность от всех причин | Количество смертей | 199 (5%) | (61181%)% 461 (8%) | Коэффициент опасности (vs.≥70 до <80 ударов в минуту) | 0,83 | REF | 1,39 | 95% ДИ | (0,70, 0,99) | (1,21, 1,60) | Число по крайней мере с одним событием | 154 (4%) | 262 (4%) | 272 (5%) | Коэффициент опасности (по сравнению с ≥70 до <80 ударов в минуту) | 0,93 | REF | 1.22 | 95% ДИ | (0,76, 1,13) | (1,02, 1,44) | | ||||||||||||||||||||||||||||||||||||||
| (A) Систолическое артериальное давление . | <120 мм рт. Ст. ( n = 2041) . | ≥120 мм рт. Ст. До <140 мм рт. Ст. ( n = 8497) . | ≥140 мм рт. Ст. ( n = 5944) . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Смертность от всех причин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Количество смертей | 155 (8%) | 463 (5%) | 419 (7%)4 (против.≥120 мм рт. Ст. До <140 мм рт.| Число по крайней мере с одним событием | 90 (4%) | 322 (4%) | 276 (5%) | Отношение рисков (по сравнению с ≥120 мм рт. Ст. До <140 мм рт. Ст.) | 1,2 | REF | 1.18 | 95% ДИ | (0,95, 1,52) | (1,01, 1,39) | (B) Диастолическое артериальное давление | мм = 6411) | ≥80 мм рт. Ст. До <90 мм рт. Ст. ( n = 7029) | ≥90 мм рт. | Количество смертей | 437 (7%) | 386 (5%) | 214 (7%) | Отношение рисков (vs.≥80 мм рт. Ст. До <90 мм рт. | Число по крайней мере с одним событием | 291 (5%) | 238 (3%) | 159 (5%) | Отношение опасностей (по сравнению с ≥80 мм рт. Ст. До <90 мм рт. Ст.) | 1,34 | REF | 1.58 | 95% ДИ | (1,13, 1,59) | (1,29, 1,93) | (C) Давление пульса | 9027 <50 мм рт. Ст. ) | ≥50 мм рт. Ст. До <80 мм рт. Ст. ( n = 10847) | ≥80 мм рт. Ст. ( n = 642) | Количество смертей | 292 (6%) | 681 (6%) | 64 (10%) | Отношение рисков (vs.≥50 мм рт. Ст. До <80 мм рт. | Число по крайней мере с одним событием | 197 (4%) | 455 (4%) | 36 (6%) | Отношение рисков (по сравнению с ≥50 мм рт. Ст. До <80 мм рт. Ст.) | 1 | REF | 1.25 | 95% ДИ | (0,84, 1,18) | (0,89, 1,76) | (D) ЧСС | <70 уд. / Мин. ( n = 3896) | ≥70 ударов в минуту до <80 ударов в минуту ( n = 6658) | ≥80 ударов в минуту ( n = 5927) | Смертность от всех причин | Количество смертей | 199 (5%) | (61181%)% 461 (8%) | Коэффициент опасности (vs.≥70 до <80 ударов в минуту) | 0,83 | REF | 1,39 | 95% ДИ | (0,70, 0,99) | (1,21, 1,60) | Число по крайней мере с одним событием | 154 (4%) | 262 (4%) | 272 (5%) | Коэффициент опасности (по сравнению с ≥70 до <80 ударов в минуту) | 0,93 | REF | 1.22 | 95% ДИ | (0,76, 1,13) | (1,02, 1,44) | | ||||||||||||||||||||||||||||||||||||||
События исследования по исходному артериальному давлению и частоте сердечных сокращений
| (A) Систолическое давление крови давление . | <120 мм рт. Ст. ( n = 2041) . | ≥120 мм рт. Ст. До <140 мм рт. Ст. ( n = 8497) . | ≥140 мм рт. Ст. ( n = 5944) . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Смертность от всех причин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Количество смертей | 155 (8%) | 463 (5%) | 419 (7%)4 Отношение Hazard4 (по сравнению с ≥120 мм рт.ст. до <140 мм рт.| Число с хотя бы одним событием | 90 (4%) | 322 (4%) | 276 (5%) | Коэффициент опасности (vs.≥120 мм рт. Ст. До <140 мм рт. (B) Диастолическое артериальное давление | <80 мм рт. Ст. ( n = 6411) | ≥80 мм рт. Ст. До <90 мм рт. 3042) | Смертность от всех причин | Количество смертей | 437 (7%) | 384 (911) | Коэффициент опасности (vs.≥80 мм рт. Ст. До <90 мм рт. | Число по крайней мере с одним событием | 291 (5%) | 238 (3%) | 159 (5%) | Отношение опасностей (по сравнению с ≥80 мм рт. Ст. До <90 мм рт. Ст.) | 1,34 | REF | 1.58 | 95% ДИ | (1,13, 1,59) | (1,29, 1,93) | (C) Давление пульса | 9027 <50 мм рт. Ст. ) | ≥50 мм рт. Ст. До <80 мм рт. Ст. ( n = 10847) | ≥80 мм рт. Ст. ( n = 642) | Количество смертей | 292 (6%) | 681 (6%) | 64 (10%) | Отношение рисков (vs.≥50 мм рт. Ст. До <80 мм рт. | Число по крайней мере с одним событием | 197 (4%) | 455 (4%) | 36 (6%) | Отношение рисков (по сравнению с ≥50 мм рт. Ст. До <80 мм рт. Ст.) | 1 | REF | 1.25 | 95% ДИ | (0,84, 1,18) | (0,89, 1,76) | (D) ЧСС | <70 уд. / Мин. ( n = 3896) | ≥70 ударов в минуту до <80 ударов в минуту ( n = 6658) | ≥80 ударов в минуту ( n = 5927) | Смертность от всех причин | Количество смертей | 199 (5%) | (61181%)% 461 (8%) | Коэффициент опасности (vs.≥70 до <80 ударов в минуту) | 0,83 | REF | 1,39 | 95% ДИ | (0,70, 0,99) | (1,21, 1,60) | Число по крайней мере с одним событием | 154 (4%) | 262 (4%) | 272 (5%) | Коэффициент опасности (по сравнению с ≥70 до <80 ударов в минуту) | 0,93 | REF | 1.22 | 95% ДИ | (0,76, 1,13) | (1,02, 1,44) | | |||||||||||||||||||||||||||||||||||||||
| (A) Систолическое артериальное давление . | <120 мм рт. Ст. ( n = 2041) . | ≥120 мм рт. Ст. До <140 мм рт. Ст. ( n = 8497) . | ≥140 мм рт. Ст. ( n = 5944) . | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Смертность от всех причин | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Количество смертей | 155 (8%) | 463 (5%) | 419 (7%)4 (против.≥120 мм рт. Ст. До <140 мм рт.| Число по крайней мере с одним событием | 90 (4%) | 322 (4%) | 276 (5%) | Отношение рисков (по сравнению с ≥120 мм рт. Ст. До <140 мм рт. Ст.) | 1,2 | REF | 1.18 | 95% ДИ | (0,95, 1,52) | (1,01, 1,39) | (B) Диастолическое артериальное давление | мм = 6411) | ≥80 мм рт. Ст. До <90 мм рт. Ст. ( n = 7029) | ≥90 мм рт. | Количество смертей | 437 (7%) | 386 (5%) | 214 (7%) | Отношение рисков (vs.≥80 мм рт. Ст. До <90 мм рт. | Число по крайней мере с одним событием | 291 (5%) | 238 (3%) | 159 (5%) | Отношение опасностей (по сравнению с ≥80 мм рт. Ст. До <90 мм рт. Ст.) | 1,34 | REF | 1.58 | 95% ДИ | (1,13, 1,59) | (1,29, 1,93) | (C) Давление пульса | 9027 <50 мм рт. Ст. ) | ≥50 мм рт. Ст. До <80 мм рт. Ст. ( n = 10847) | ≥80 мм рт. Ст. ( n = 642) | Количество смертей | 292 (6%) | 681 (6%) | 64 (10%) | Отношение рисков (vs.≥50 мм рт. Ст. До <80 мм рт. | Число по крайней мере с одним событием | 197 (4%) | 455 (4%) | 36 (6%) | Отношение рисков (по сравнению с ≥50 мм рт. Ст. До <80 мм рт. Ст.) | 1 | REF | 1.25 | 95% ДИ | (0,84, 1,18) | (0,89, 1,76) | (D) ЧСС | <70 уд. / Мин. ( n = 3896) | ≥70 ударов в минуту до <80 ударов в минуту ( n = 6658) | ≥80 ударов в минуту ( n = 5927) | Смертность от всех причин | Количество смертей | 199 (5%) | (61181%)% 461 (8%) | Коэффициент опасности (vs.≥70 до <80 ударов в минуту) | 0,83 | REF | 1,39 | 95% ДИ | (0,70, 0,99) | (1,21, 1,60) | Число по крайней мере с одним событием | 154 (4%) | 262 (4%) | 272 (5%) | Коэффициент опасности (по сравнению с ≥70 до <80 ударов в минуту) | 0,93 | REF | 1.22 | 95% ДИ | (0,76, 1,13) | (1,02, 1,44) | | ||||||||||||||||||||||||||||||||||||||
Взаимосвязь между гемодинамическими переменными и конечными показателями здоровья
Связь между смертностью от всех причин и систолическим и диастолическим АД по всему диапазону значений исходного исследования соответствовала в целом U-образной зависимости: все более высокие и низкие значения за пределами оптимальных диапазонов связаны с увеличением показателей смертности ( Рисунки 1A). , В ).Нижний предел риска визуально оказывается среди пациентов с АД от 125–135 / 75–90 мм рт. По-видимому, существует более линейная зависимость между частотой сердечных сокращений и смертностью [особенно не принимая во внимание экстремальные выбросы с частотой сердечных сокращений <45 ударов в минуту ( Рисунок 2A )]. Однако, как и ожидалось из результатов в Table3 , показывающих отсутствие избыточного риска при низких уровнях, похоже, существует более линейная (или полулинейная) зависимость между пульсовым давлением и смертностью ( Figure2B ).Только высокие уровни пульсового давления (> 80 мм рт. Ст.) Были связаны с риском, предполагая возможный пороговый эффект. При построении аналогичного графика риски, связанные с сердечно-сосудистыми событиями, следовали аналогичной схеме (дополнительный материал в Интернете, , рисунки S9 – S12, ).
Рисунок 1
( A ) Смертность от всех причин и систолическое артериальное давление. Показан уровень смертности на 100 человеко-лет, сгруппированный по категориям 5 мм рт. Ст. В соответствии с исходным систолическим артериальным давлением.Число участников исследования из группы риска и число умерших показано под осью абсцисс. ( B ) Смертность от всех причин и диастолическое артериальное давление. Показан уровень смертности на 100 человеко-лет, сгруппированный по категориям 5 мм рт. Ст. В соответствии с исходным диастолическим артериальным давлением. Число участников исследования из группы риска и число умерших показано под осью абсцисс. Примечание. Желтый треугольник представляет категории, в которых не было зарегистрировано ни одного смертельного случая, поэтому рассчитать коэффициент не удалось.
Рисунок 1
( A ) Смертность от всех причин и систолическое артериальное давление.Показан уровень смертности на 100 человеко-лет, сгруппированный по категориям 5 мм рт. Ст. В соответствии с исходным систолическим артериальным давлением. Число участников исследования из группы риска и число умерших показано под осью абсцисс. ( B ) Смертность от всех причин и диастолическое артериальное давление. Показан уровень смертности на 100 человеко-лет, сгруппированный по категориям 5 мм рт. Ст. В соответствии с исходным диастолическим артериальным давлением. Число участников исследования из группы риска и число умерших показано под осью абсцисс. Примечание. Желтый треугольник представляет категории, в которых не было зарегистрировано ни одного смертельного случая, поэтому рассчитать коэффициент не удалось.
Рисунок 2
( A ) Смертность от всех причин и частота сердечных сокращений. Показан уровень смертности на 100 человеко-лет, сгруппированный по 5 час. категории в соответствии с исходной частотой пульса. Число участников исследования из группы риска и число умерших показано под осью абсцисс. ( B ) Смертность от всех причин и пульсовое давление. Показан уровень смертности на 100 человеко-лет, сгруппированных по категориям 5 мм рт. Число участников исследования из группы риска и число умерших показано под осью абсцисс.Примечание. Желтый треугольник представляет категории, в которых не было зарегистрировано ни одного смертельного случая, поэтому рассчитать коэффициент не удалось.
Рисунок 2
( A ) Смертность от всех причин и частота сердечных сокращений. Показан уровень смертности на 100 человеко-лет, сгруппированный по 5 час. категории в соответствии с исходной частотой пульса. Число участников исследования из группы риска и число умерших показано под осью абсцисс. ( B ) Смертность от всех причин и пульсовое давление. Показан уровень смертности на 100 человеко-лет, сгруппированных по категориям 5 мм рт.Число участников исследования из группы риска и число умерших показано под осью абсцисс. Примечание. Желтый треугольник представляет категории, в которых не было зарегистрировано ни одного смертельного случая, поэтому рассчитать коэффициент не удалось.
Исходные гемодинамические характеристики, смертность от всех причин и сердечно-сосудистый риск по анамнезу пациента
Мы исследовали влияние гемодинамических параметров на риск событий в подгруппах пациентов с и без ишемической болезни сердца в анамнезе, а также в подгруппах пациентов с сердечно-сосудистыми заболеваниями в анамнезе (согласно определению исследования) и только с повышенным сердечно-сосудистым риском (i .е. нет явного заболевания) (Дополнительный материал в Интернете, Таблицы S1 и S2 ). В целом модели результатов в каждой группе были аналогичны основным результатам. Более высокий риск смертности и сердечно-сосудистых событий из-за низкого систолического и диастолического АД также наблюдался у пациентов с повышенным риском, но без явного заболевания. Это подтверждает, что эта «U-образная» взаимосвязь не ограничивалась только пациентами с предшествующим сердечно-сосудистым событием или основным заболеванием.
Обсуждение
Повышенный уровень АД выше оптимального (> 120/80 мм рт. Ст.) Монотонно связан с повышением заболеваемости и смертности у людей без сосудистых заболеваний. 9 , 10 Однако прогностическое значение высокого АД, особенно среди лиц с ХОБЛ, остается плохо описанным. Здесь мы впервые сообщаем, что как высокое, так и низкое АД связаны с повышенной смертностью от всех причин и сердечно-сосудистыми событиями у пациентов с ХОБЛ с высоким риском сердечно-сосудистых событий или с сердечно-сосудистыми заболеваниями. Эта взаимосвязь наблюдалась даже среди пациентов, у которых в анамнезе не было сердечно-сосудистых событий или установленных заболеваний. Напротив, только более высокая частота сердечных сокращений и пульсовое давление были связаны с увеличением риска.Эти данные служат предупреждением о том, что медицинские работники могут быть обеспокоены ухудшением прогноза у пациентов с ХОБЛ как с высоким, так и с низким систолическим и диастолическим АД.
Вне контекста ХОБЛ связь между гемодинамическими показателями и смертностью была определена в очень больших наборах данных, что дает высокую достоверность результатов. При анализе более 900 000 человек без сосудистых заболеваний в начале продольного исследования АД было связано с результатами в монотонном линейно-логарифмическом режиме. 9 Более поздний анализ подтвердил эти данные у 1,25 миллиона человек, изначально не страдающих сердечно-сосудистыми заболеваниями. 10 И наоборот, у пациентов с ишемической болезнью сердца «U-образная» взаимосвязь наблюдалась по-разному, как это продемонстрировано недавним глобальным обсервационным исследованием с участием более 22 000 пациентов. 11 Аналогичным образом, недавно было обнаружено, что систолическое и диастолическое АД имеет U-образную связь со смертностью от всех причин среди участников с высоким риском сердечно-сосудистых событий в исследованиях TRANSCEND и ONTARGET. 20 Тем не менее, более ранние исследования не подтвердили эти выводы, особенно после поправки на смешивающие факторы. 12 Тема «U-образной» или «J-образной» связи между АД и сердечно-сосудистыми исходами у пациентов с ишемической болезнью сердца вызвала значительные споры на протяжении многих лет. 12 , 13 Основные проблемы связаны с клиническими последствиями. Является ли низкое АД маркером плохого состояния здоровья (т. Е. «Обратной причинно-следственной связи») или вызванное лечением снижение ниже порогового значения (особенно диастолического АД) приводит к снижению коронарной перфузии? Влияют ли также дополнительные сосудистые области, такие как церебральная перфузия? Относятся ли эти риски только к пациентам с уже существующим коронарным атеросклерозом? Каков оптимальный уровень АД для достижения антигипертензивной терапии, чтобы снизить риск сердечно-сосудистых заболеваний? Несмотря на десятилетия исследований, по-прежнему существуют разные мнения. 12 , 13 Споры усилились в последнее время после исследования SPRINT 21 и сетевого метаанализа (оба предполагают, что оптимальный уровень систолического АД для лечения составляет 120–125 мм рт. 22 Результаты наших наблюдений не могут конкретно решить эти проблемы, и измерения АД в нашем исследовании напрямую не сопоставимы с результатами SPRINT. Тем не менее, наши результаты подчеркивают, что эти вопросы актуальны для пациентов из группы высокого риска с ХОБЛ.
Несмотря на наличие надежных данных о взаимосвязи между гемодинамическими показателями и смертностью, данных о популяции пациентов с ХОБЛ немного. В нашем исследовании частота сердечных сокращений в состоянии покоя была в среднем повышена, как и ожидалось при ХОБЛ. 23 В соответствии с нашими данными и результатами, полученными в других популяциях, в прошлом сообщалось, что частота пульса 3 в покое позволяет прогнозировать смертность при ХОБЛ 23 и смертность от сердечно-сосудистых заболеваний при ишемической болезни сердца. 24 Учащенное сердцебиение может быть маркером риска вегетативного дисбаланса, повышая вероятность аритмий или внезапной смерти, и может напрямую способствовать ишемии или повреждению миокарда.Более того, учащение пульса может указывать на плохую физическую форму или серьезность заболевания. Мета-анализ 15 обсервационных исследований показал, что использование бета-блокаторов связано со снижением смертности у пациентов с ХОБЛ. 25 Важно отметить, однако, что нет никаких клинических доказательств того, что фармакологическое снижение частоты сердечных сокращений (например, бета-блокада) напрямую приводит к снижению риска у пациентов с ХОБЛ. В клинических условиях, когда более высокая частота сердечных сокращений связана с худшими исходами, ивабрадин снижал частоту сердечных сокращений в исследовании пациентов со стабильной ишемической болезнью сердца и систолической дисфункцией левого желудочка, но не улучшал смертность. 26 Это открытие послужило основой для рекомендаций Европейского общества кардиологов по сердечной недостаточности от 2016 года. В руководстве рекомендуется ивабрадин при ЧСС ≥70 ударов в минуту. у пациентов с симптомами с фракцией выброса левого желудочка ≤35%, несмотря на лечение бета-блокаторами, ингибиторами АПФ и антагонистами минералокортикоидных рецепторов. 27 Нельзя предполагать, что эта рекомендация применима при ХОБЛ. Потребуется клиническое испытание, чтобы узнать, улучшает ли ивабрадин результаты у пациентов с ХОБЛ и повышенной частотой сердечных сокращений.Ответ неясен, поскольку препарат был эффективен у отдельных пациентов с сердечной недостаточностью, 28 , но не у некоторых других групп пациентов. Хотя в нашем исследовании не оценивался эффект снижения частоты сердечных сокращений, мы подтверждаем, что у пациентов из группы высокого риска с ХОБЛ увеличение частоты сердечных сокращений связано не только со смертностью, но и с избыточными сердечно-сосудистыми событиями.
Пациенты в возрасте 45 лет и старше, соответствующие критериям Глобальной инициативы по обструктивным заболеваниям легких (GOLD) для ХОБЛ в рамках исследования риска атеросклероза в сообществах (ARIC) и исследования здоровья сердечно-сосудистой системы (CHS), были изучены Mannino et al. . 29 Они обнаружили повышенный риск госпитализации и смертности у пациентов с ХОБЛ и гипертонией — рассматриваемых как дихотомическая переменная — по сравнению с пациентами с нарушенной функцией легких. Наше исследование является более всесторонним в нескольких отношениях, включая нашу оценку гемодинамических переменных как непрерывных показателей, оценку влияния как высоких, так и низких уровней, а также наши конкретные анализы систолического АД, диастолического АД, пульсового давления и частоты сердечных сокращений. Возможно, из-за беспокойства о влиянии определенных классов наркотиков (например,грамм. бета-адреноблокаторы), ранее была проведена некоторая работа по описанию взаимосвязи между конкретными гипотензивными препаратами и сердечно-сосудистыми исходами при ХОБЛ. Действительно, недавний метаанализ подтверждает безопасность и общую сердечно-сосудистую защиту бета-блокады у пациентов с ХОБЛ. 25 Мы аналогичным образом не наблюдали никаких доказательств вреда, связанного с использованием бета-блокаторов, в исследовании SUMMIT (рукопись находится на рассмотрении). Herrin et al. 30 сообщили в ретроспективном анализе, что комбинации двух препаратов антигипертензивной терапии, включая тиазидный диуретик, были более эффективны для предотвращения госпитализаций по сердечной недостаточности у пациентов с ХОБЛ.Недостаток общих доказательств и отсутствие перспективных исследований результатов означает, что оптимальное целевое значение АД и идеальный режим антигипертензивной терапии для пациентов с ХОБЛ должны оставаться предметом экспертного мнения.
Следует отметить несколько ограничений. Прежде всего, это было апостериорное обсервационное исследование с коротким периодом наблюдения, и поэтому полученные результаты следует рассматривать как основание для гипотез. Методология измерения АД в исследовании SUMMIT не регулировалась строгими протоколами, и многие аспекты, касающиеся ее точности, вероятно, варьировались в 1368 центрах.Мы оценивали результаты только на основе уровней АД в начале испытания, а не на усредненных по времени значениях. Эти факты склонны склонять наблюдательный анализ к нулю. Тем не менее, значительные ассоциации со здоровьем с одним показателем АД все же были обнаружены. Более строгая стандартизация, а также множественные определения АД (или амбулаторный мониторинг АД), вероятно, дали бы еще более надежный сигнал. Таким образом, мы полагаем, что наши результаты подчеркивают силу связи между АД и рисками для здоровья пациентов с ХОБЛ.Наши результаты прямо не опровергают низкое АД как вредное как таковое . Мы не можем исключить, что это может быть просто маркером плохого состояния здоровья или «обратной причинной связи». Тем не менее, наше исследование представляет собой первую крупномасштабную оценку характера взаимосвязи между АД и смертностью от всех причин и сердечно-сосудистыми событиями (которые были хорошо обоснованы в условиях клинических испытаний), особенно в популяции пациентов с ХОБЛ. Значения холестерина не были доступны в исследовании SUMMIT, и поэтому мы не смогли рассчитать абсолютный риск сердечно-сосудистых заболеваний.Однако это не должно влиять на характер обнаруженных нами ассоциаций между независимым фактором риска АД и сердечно-сосудистыми событиями. Существует хорошо известная взаимосвязь между учащением пульса и повышенным риском сердечно-сосудистых событий в общей популяции. У участников этого исследования была более высокая частота сердечных сокращений, чем у здоровых пациентов, вероятно, из-за лежащих в их основе ХОБЛ и / или бета-агонистов. Тем не менее, наши результаты подтверждают прогностическую важность худших исходов, связанных с более высокой частотой сердечных сокращений.
Как высокое, так и низкое АД связаны с повышенной смертностью и избыточными сердечно-сосудистыми событиями, тогда как более высокая частота сердечных сокращений связана с риском для здоровья у лиц с ХОБЛ с повышенным сердечно-сосудистым риском. Необходимы дальнейшие исследования, чтобы подтвердить наши выводы и изучить клинические последствия, а также преимущества, оптимальные антигипертензивные стратегии и цели лечения АД у этой важной и растущей глобальной популяции пациентов.
Финансирование
GlaxoSmithKline (номер исследования 113782).
Конфликт интересов: Drs R.D.B., P.M.A.C., B.R.C., F.J.M., J.V., and D.E.N. являются внешними членами Руководящего комитета SUMMIT. Г-жа J.A.A., д-р C.C. и г-жа J.Y. работают в GSK и являются членами Руководящего комитета SUMMIT. Д-р N.J.C. является сотрудником Veramed Limited, контрактной исследовательской организации, получающей финансирование от GlaxoSmithKline.
Список литературы
1GBD 2015 Факторы риска Соавторы
.Глобальная, региональная и национальная сравнительная оценка 79 поведенческих, экологических, профессиональных и метаболических рисков или групп рисков, 1990-2015: систематический анализ для исследования глобального бремени болезней 2015
.Ланцет
2016
;388
:1659
—1724
,2Рахими
К
,Emdin
CA
,MacMahon
S.
Эпидемиология артериального давления и управление им во всем мире
.Circ Res
2015
;116
:925
—936
,3Чжан
D
,Шэнь
X
,Ци
X.
Частота сердечных сокращений в покое, общая смертность и смертность от сердечно-сосудистых заболеваний среди населения в целом: метаанализ
.CMAJ
2016
;188
:E53
—E63
,4Hansell
AL
,Прогулка
JA
,Сориано
JB.
От чего умирают пациенты с хронической обструктивной болезнью легких? Анализ кодирования множественных причин
.Eur Respir J
2003
;22
:809
–814
,5Ротни
кДж
Ул.Сокращение разрыва в уровне смертности после инфаркта миокарда среди людей с хронической обструктивной болезнью легких и без нее
.Сердце
2015
;101
:1103
–1110
,6Ротни
кДж
,Ян
R
,Smeeth
L
,Quint
JK.
Риск инфаркта миокарда (ИМ) и смерти в результате ИМ у людей с хронической обструктивной болезнью легких (ХОБЛ): систематический обзор и метаанализ
.BMJ Open
2015
;5
:e007824
.7Уитон
AG
,Каннингем
TJ
,Ford
ES
,Croft
JB.
Ограничение занятости и активности среди взрослых с хронической обструктивной болезнью легких — США, 2013
.MMWR Morb Mortal Wkly Rep
2015
;64
:289
–295
,8Бенджамин
EJ
,Blaha
MJ
,Chiuve
SE
,Cushman
M
,Das
SR
,Deo
R
,de Ferranti
,Fornage
M
,Gillespie
C
,Isasi
CR
,Jimenez
MC
,Jordan
LC
,Judd
,Judd
Lichtman
JH
,Lisabeth
L
,Liu
S
,Longenecker
CT
,Mackey
RH
,000
000 Datsushita
000000000 Matsushita МуссолиноME
,Насир
K
,Neumar
RW
,Palaniappan
L
,Pandey
DK
,Thiagarajan
RR
,Reeves
MJ
,Ritchey
M
,Rodriguez
CJ
,Roth
GA
,000
000 Roth
Towfighi
A
,Tsao
CW
,Turner
MB
,Virani
SS
,Voeks
JH
,000 JH,000 JHWilley
WuJH
,Alger
HM
,Wong
SS
,Muntner
P.
Обновление статистики сердечных заболеваний и инсульта за 2017 г .: отчет Американской кардиологической ассоциации
.Тираж
2017
;135
:e146
—e603
.9Льюингтон
S
,Clarke
R
,Qizilbash
N
,Peto
R
,Collins
R.
Возрастное значение обычного артериального давления для смертности от сосудов: метаанализ индивидуальных данных для одного миллиона взрослых в 61 проспективном исследовании
.Ланцет
2002
;360
:1903
—1913
.10Рапсоманики
E
Ул.,Deanfield
JE
,Smeeth
L
,Williams
B
,Hingorani
A
,Hemingway
H.
Артериальное давление и частота двенадцати сердечно-сосудистых заболеваний: пожизненные риски, потерянные годы здоровой жизни и возрастные ассоциации у 1,25 миллиона человек
.Ланцет
2014
;383
:1899
—1911
.11Видаль-Петио
E
,Ford
I
,Greenlaw
N
,Ferrari
R
,Fox
км
,Tardif
JC
,Tendera
M
Bhatt
DL
,Steg
PG.
Частота сердечно-сосудистых событий и смертность в зависимости от достигнутого систолического и диастолического артериального давления у пациентов со стабильной ишемической болезнью сердца: международное когортное исследование
.Ланцет
2016
;388
:2142
—2152
.12Вердеккья
-П
,Angeli
F
,Mazzotta
G
,Garofoli
M
,Reboldi
G.
Агрессивное снижение артериального давления опасно: J-кривая: против аргумента
.Гипертония
2014
;63
:37
—40
,13Мансия
G
,Грасси
Г.
Агрессивное снижение артериального давления опасно: J-образная кривая: аргумент «за»
.Гипертония
2014
;63
:29
—36
.14Вестбо
Дж
,Андерсон
J
,Брук
RD
,Калверли
PM
,Celli
BR
,Crim
C
,F0003
B, Haumann
B
Йейтс
Дж
,Ньюби
DE.
«Исследование смертности и заболеваемости при ХОБЛ» (SUMMIT) Протокол исследования
.Eur Respir J
2013
;41
:1017
–1022
,15Вестбо
Дж
,Андерсон
JA
,Брук
RD
,Калверли
PM
,Celli
BR
,Crim
C
,YA
Мартинес
Newby
DE.
Флутиказона фуроат и вилантерол и выживаемость при хронической обструктивной болезни легких с повышенным сердечно-сосудистым риском (SUMMIT): двойное слепое рандомизированное контролируемое исследование
.Ланцет
2016
;387
:1817
—1826
.16Ручей
RD
,Anderson
JA
,Calverley
PM
,Celli
BR
,Crim
C
,Denvir
MA
,Magder
Раджагопалан
S
,Вестбо
J
,Йейтс
J
,Ньюби
DE.
Сердечно-сосудистые исходы при применении ингаляционного бета2-агониста / кортикостероида у пациентов с ХОБЛ с высоким сердечно-сосудистым риском
.Сердце
2017
;103
:1536
—1542
,17Fleiss
JL
,Levin
B
,Paik
MC
,Статистические методы расчета норм и пропорций
. 3-е изд.Хобокен, штат Нью-Джерси
,Wiley
;2003
.18Пьеполи
МФ
,Штампы
AW
,Agewall
S
,Albus
C
,Бротоны
C
,Catapano
AL
,Cooney
000 MT
MT
Cosyns
B
,Deaton
C
,Graham
I
,Hall
MS
,Hobbs
FDR
,Lochen
ML
ML
ML
ML
Marques-Vidal
P
,Perk
J
,Prescott
E
,Redon
J
,Richter
DJ
,Sattar
N
Tiberi
M
,van der Worp
HB
,van Dis
I
,Verschuren
WMM
,Binno
S.
Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике, 2016: Шестая совместная рабочая группа Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (состоит из представителей 10 обществ и приглашенных экспертов). вклад Европейской ассоциации сердечно-сосудистой профилактики и реабилитации (EACPR)
.Eur Heart J
2016
;37
:2315
—2381
.19Мансия
G
,Fagard
R
,Narkiewicz
K
,Redon
J
,Zanchetti
A
,Bohm
M
00000030002 Christia2ensDe Backer
G
,Dominiczak
A
,Galderisi
M
,Grobbee
DE
,Jaarsma
T
000300030003Kirchsen
Kirchsen
0002 KirchsenSE
Laurent
S
,Manolis
AJ
,Nilsson
PM
,Ruilope
LM
,Schmieder
RE
000, 9000 PAN ВиигимааM
,Waeber
B
,Zannad
F.
2013 ESH / ESC Рекомендации по лечению артериальной гипертензии: Целевая группа по лечению артериальной гипертензии Европейского общества гипертонии (ESH) и Европейского общества кардиологов (ESC)
.J Hypertens
2013
;31
:1281
–1357
,20Бом
м
,Schumacher
H
,Teo
KK
,Lonn
EM
,Mahfoud
F
,Mann
JFE
,Man G
Schmieder
RE
,Sliwa
K
,Weber
MA
,Williams
B
,Yusuf
S.
Достигнутое артериальное давление и сердечно-сосудистые исходы у пациентов из группы высокого риска: результаты исследований ONTARGET и TRANSCEND
.Ланцет
2017
;389
:2226
—2237
,21Райт
JT
Младший ,Williamson
JD
,Whelton
PK
,Snyder
JK
,Мойка
KM
,Rocco
MV
,000000 Rebouss2Oparil
S
,Lewis
CE
,Kimmel
PL
,Johnson
KC
,Goff
DC
Jr, Jr,000L
Cushman
WC
,Cheung
AK
,Ambrosius
WT.
Рандомизированное исследование интенсивного и стандартного контроля артериального давления
.N Engl J Med
2015
;373
:2103
—2116
.22Банди
JD
,Li
C
,Stuchlik
P
,Bu
X
,Kelly
TN
,Mills
KT
,He
H
H
Whelton
PK
,He
J.
Снижение систолического артериального давления и риск сердечно-сосудистых заболеваний и смертности: систематический обзор и сетевой метаанализ
.JAMA Cardiol
2017
;2
:775
—781
,23Дженсен
MT
,Marott
JL
,Lange
P
,Vestbo
J
,Schnohr
P
,Nielsen
OW
,Jensen
GBGBS
GBS
Частота сердечных сокращений в состоянии покоя является предиктором смертности при ХОБЛ
.Eur Respir J
2013
;42
:341
—349
.24Лиса
К
,Ford
I
,Steg
PG
,Tendera
M
,Robertson
M
,Ferrari
R.
Частота сердечных сокращений как прогностический фактор риска у пациентов с ишемической болезнью сердца и систолической дисфункцией левого желудочка (BEAUTIFUL): анализ подгрупп рандомизированного контролируемого исследования
.Ланцет
2008
;372
:817
–821
,25Ду
квартал
,Sun
Y
,Ding
N
,Lu
L
,Chen
Y.
Бета-адреноблокаторы снижают риск смертности и обострения у пациентов с ХОБЛ: метаанализ обсервационных исследований
.PLoS One
2014
;9
:e113048.
26Лиса
К
,Ford
I
,Steg
PG
,Tendera
M
,Ferrari
R.
Ивабрадин для пациентов со стабильной ишемической болезнью сердца и систолической дисфункцией левого желудочка (BEAUTIFUL): рандомизированное двойное слепое плацебо-контролируемое исследование
.Ланцет
2008
;372
:807
—816
.27Пониковски
-П
,Voors
AA
,Anker
SD
,Bueno
H
,Cleland
JG
,Coats
AJ
,Falk3
V
,Harjola
VP
,Jankowska
EA
,Jessup
M
,Linde
C
,Nihoyannopoulos
000 P000
000 P
000
000 P
000 P
000 ,
Riley
JP
,Rosano
GM
,Ruilope
LM
,Ruschitzka
F
,Rutten
FH
,van der
van derРуководство ESC по диагностике и лечению острой и хронической сердечной недостаточности, 2016: рабочая группа Европейского общества кардиологов (ESC) по диагностике и лечению острой и хронической сердечной недостаточности. Разработано при особом участии Ассоциации сердечной недостаточности (HFA) ESC
.евро J Heart Fail
2016
;18
:891
–975
,28Сведберг
К
,Komajda
M
,Bohm
M
,Borer
JS
,Ford
I
,Dubost-Brama
A
,Lazz2000
Lazz2000000 G3 .
Ивабрадин и исходы при хронической сердечной недостаточности (SHIFT): рандомизированное плацебо-контролируемое исследование
.Ланцет
2010
;376
:875
—885
,29Маннино
DM
,Торн
D
,Свенсен
A
,Ольгин
F.
Распространенность и исходы диабета, гипертонии и сердечно-сосудистых заболеваний при ХОБЛ
.Eur Respir J
2008
;32
:962
–969
,30Херрин
MA
,Feemster
LC
,Crothers
K
,Умань
JE
,Bryson
CL
,Au
DH.
Комбинированная гипотензивная терапия среди больных ХОБЛ
.Комод
2013
;143
:1312
—1320
.Опубликовано от имени Европейского общества кардиологов. Все права защищены. © Автор (ы) 2018. Для получения разрешений обращайтесь по электронной почте: [email protected].
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.По вопросам коммерческого повторного использования обращайтесь по адресу [email protected].Sweaty Science: как частота сердечных сокращений изменяется при выполнении упражнений?
Ключевые концепции
Сердце
Пульс
Здоровье
Упражнение
Введение
Вы когда-нибудь задумывались, сколько раз ваше сердце бьется за день, месяц, год — или будет биться всего за всю жизнь? В среднем за время жизни человеческое сердце бьется более двух раз.5 миллиардов раз. Чтобы сохранить сердце здоровым, человек должен правильно питаться, не курить и регулярно заниматься спортом. В этом научном упражнении вы будете измерять частоту сердечных сокращений во время различных видов физической активности, чтобы выяснить, какой из них дает вашему сердцу лучшую тренировку, чтобы поддерживать его в форме.
Фон
У взрослого человека весом 150 фунтов в среднем около 5,5 литров крови, и сердце циркулирует примерно три раза в минуту. Сердце человека постоянно бьется, чтобы поддерживать циркуляцию крови.Эксперты по здоровью сердца говорят, что лучший способ сохранить здоровье сердца — это сбалансированная диета, отказ от курения и регулярные физические упражнения.
Упражнения, полезные для сердца, должны повышать частоту сердечных сокращений. Но на сколько, как долго и как часто нужно повышать частоту сердечных сокращений? Это связано с вашей физической формой и максимальной частотой сердечных сокращений, которая для взрослых составляет около 220 ударов в минуту (ударов в минуту) без учета вашего возраста. Например, если вам 30 лет, максимальная частота пульса будет 190 ударов в минуту.Американская кардиологическая ассоциация (AHA) рекомендует выполнять упражнения, которые увеличивают частоту сердечных сокращений человека до 50-85 процентов от их максимальной частоты сердечных сокращений. Этот диапазон называется целевой зоной частоты пульса. AHA рекомендует человеку уделять не менее 30 минут умеренным или интенсивным упражнениям — упражнениям, которые повышают частоту пульса до целевой зоны пульса — большую часть дней недели, или в общей сложности около 150 минут в неделю.
Материалы
• Клочок бумаги
• Ручка или карандаш
• Часы или таймер, показывающий секунды, или помощник с часами
• Комфортная спортивная одежда (по желанию)
• Простое и интересное оборудование для упражнений, такое как скакалка, велосипед, хула-хуп, двухфунтовый гиря и т. Д.В качестве альтернативы вы можете выполнять упражнения, не требующие оборудования, такие как ходьба, прыжки с трамплина, бег на месте и т. Д. Вы можете выполнять как минимум два разных типа упражнений, оба из которых вы можете выполнять в течение 15 минут. (Не забывайте всегда прекращать упражнение, если чувствуете слабость.)
• Калькулятор
Подготовка
• Тренируйтесь определять свой пульс. С помощью первых двух пальцев одной руки пощупайте радиальный пульс на противоположном запястье. Вы должны найти свой радиальный пульс на «стороне большого пальца» запястья, чуть ниже основания руки.Потренируйтесь определять пульс, пока не научитесь делать это быстро. (Вы также можете измерить пульс сонной артерии, чтобы выполнить это упражнение, но убедитесь, что вы знаете, как правильно его измерять и очень легко нажимать на шею пальцами.)
• Измерьте частоту пульса в состоянии покоя, то есть частоту пульса, когда вы бодрствуете, но расслабляетесь, например, когда вы лежали неподвижно в течение нескольких минут. Для этого во время отдыха измерьте пульс и умножьте количество ударов, которое вы считаете за 10 секунд, на шесть.Это даст вам частоту сердечных сокращений в ударах в минуту (уд / мин). Какая у вас частота пульса в состоянии покоя? Напишите это на клочке бумаги.
• Вы будете измерять частоту сердечных сокращений во время различных физических упражнений в течение 15 минут. Выберите как минимум два разных упражнения. Некоторые примеры включают прыжки со скакалкой, поднятие двухфунтового веса, катание на велосипеде, хула-хупинг, ходьбу и т. Д. Соберите все необходимые материалы. (Если вы хотите сделать самодельный хула-хуп, шаги для этого приведены в упражнении «Вращение науки: применение физики к хула-хупингу».) Как вы думаете, занятия по-разному повлияют на вашу частоту сердечных сокращений? Как вы думаете, как выполнение каждого упражнения повлияет на вашу частоту сердечных сокращений?
Процедура
• Выберите упражнение, которое вы хотите выполнить в первую очередь. Перед тем, как начать, убедитесь, что вы отдыхали в течение нескольких минут, чтобы ваше сердце было в состоянии покоя.
• Выполняйте первое упражнение в течение 15 минут. При этом запишите количество ударов, которые вы считаете за 10 секунд после одной, двух, пяти, 10 и 15 минут активности.(Вы хотите быстро проверить свой пульс, потому что он может начать замедляться в течение 15 секунд после прекращения тренировки.) Как количество ударов, которые вы считаете, меняется со временем? Как вы себя чувствовали к концу упражнения?
• Рассчитайте частоту пульса после одной, двух, пяти, 10 и 15 минут тренировки, умножив количество ударов, которое вы подсчитали (за 10 секунд), на шесть. Как ваша частота пульса (ударов в минуту) изменялась с течением времени?
• Повторите этот процесс как минимум еще для одного упражнения.Оставляйте достаточно времени между упражнениями, чтобы ваш пульс вернулся к нормальному уровню покоя (это займет всего несколько минут). Как вы себя чувствовали к концу второго упражнения? Как со временем менялась частота пульса при выполнении этого упражнения?
• Взгляните на результаты, которые вы записали для этого задания. Какое упражнение увеличивает частоту сердечных сокращений больше всего? Какое упражнение увеличивает частоту сердечных сокращений быстрее всего? Какое (ые) упражнение (я) повысило вашу частоту пульса до целевой зоны частоты пульса (от 50 до 85 процентов вашей максимальной частоты пульса, где максимальная частота пульса составляет 220 ударов в минуту за вычетом вашего возраста)? Вы замечаете какие-либо закономерности в своих результатах?
• Extra: Попробуйте это задание еще раз, но попробуйте другие физические упражнения. Как изменяется частота пульса при выполнении других упражнений? Чем похожи изменения и чем они отличаются?
• Extra: Измерьте частоту пульса в положении лежа, сидя и стоя. Как изменяется частота пульса в зависимости от положения тела?
• Extra: Повторите это задание с другими здоровыми добровольцами. Как их пульс сравнивается с вашим? Как их изменение частоты сердечных сокращений во время тренировки по сравнению с тем, как изменилось ваше?
• Extra: Попробуйте это упражнение еще раз, но измените его интенсивность. При каком уровне интенсивности частота пульса повышается до 50 процентов от максимальной? А как насчет почти 85 процентов от максимума? Не превышайте рекомендуемую целевую зону пульса во время тренировки!
Наблюдения и результаты
Вы заметили, что ваша частота пульса достигла целевой зоны после минутной тренировки? Прыгает ли он изначально выше для более интенсивного упражнения, такого как хула-хуп, по сравнению с более умеренно интенсивным упражнением, таким как ходьба?
Если вы выполняли умеренно интенсивные упражнения, например ходьбу, вы могли заметить первоначальный скачок частоты пульса (когда частота пульса попадает в нижнюю границу целевой зоны частоты пульса примерно в течение одной минуты тренировки), но затем ваш После этого частота сердечных сокращений только увеличивалась.Через 15 минут вы, возможно, достигли середины целевой зоны частоты пульса. Чтобы достичь максимального значения, людям обычно необходимо выполнять умеренно интенсивные упражнения в течение более длительного времени (например, в течение 30 минут). Если вы выполняли более интенсивное упражнение — например, хула-хуп, — возможно, вы заметили более высокий начальный скачок частоты пульса (например, достижение середины целевой зоны пульса всего за одну минуту упражнения), а затем и ваш Частота сердечных сокращений оставалась примерно такой же в течение оставшихся 14 минут упражнений.В целом выполнение более интенсивных упражнений обычно увеличивает частоту сердечных сокращений человека быстрее, чем выполнение упражнений с умеренной интенсивностью.
Больше, чтобы изучить
Целевой ритм пульса, от Американской кардиологической ассоциации
Отрезок до сердца, от NOVA и PBS
Life’s Simple 7 — Get Active, от Американской кардиологической ассоциации
Здоровье сердца: как изменяется частота сердечных сокращений при выполнении упражнений? , из Science Buddies
Это задание предоставлено вам в партнерстве с Science Buddies
показателей жизненно важных функций у детей | HealthLink BC
Обзор темы
Что такое показатели жизнедеятельности?
Жизненно важные признаки включают частоту сердечных сокращений, дыхание (частоту дыхания), артериальное давление и температуру.Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или облегчить беспокойство по поводу того, как у вашего ребенка дела. В приведенной ниже таблице содержится информация, которая может помочь.
Vital Sign | Младенцы | Детские | Pre-Teen / Teen |
|---|---|---|---|
9114 9112 911 до0 до 8000 месяцев От 1 до 11 лет | 12 и старше | ||
ЧСС | от 100 до 160 ударов в минуту (уд / мин) | от 70 до 120 ударов в минуту | от 60 до 100 ударов в минуту |
Дыхание (вдохи) | от 0 до 6 месяцев от 30 до 60 вдохов в минуту (уд / мин) от 6 до 12 месяцев от 24 до 30 уд / мин | от 1 до 5 лет от 20 до 30 ударов в минуту от 6 до 11 лет от 12 до 20 ударов в минуту | от 12 до 18 ударов в минуту сноска 1 |
Артериальное давление (систолическое / диастолическое) сноска 1 | от 0 до 6 месяцев от 65 до 90/45 до 65 миллиметров ртутного столба (мм рт. Ст.) от 6 до 12 месяцев от 80 до 100/55 до 65 мм рт. Ст. | от 90 до 110/55 до 75 мм рт. Ст. | от 110 до 135/65 до 85 мм рт. Ст. |
Температура сноска 2 | Все возрасты | ||
Ректальный (задница) | 36.От 6 до 38 ° C (от 97,9 до 100,4 F) | ||
Ухо | от 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) | ||
Оральный (рот) | от 35,5 ° C до 37,5 ° C (от 95,9 ° F до 99,5 ° F) | ||
Подмышечная (подмышечная) | От 36,5 C до 37,5 C (от 97,8 F до 99,5 F) |
Подробнее
Узнайте больше о том, как измерить температуру вашего ребенка, измерить пульс, измерить артериальное давление и подсчитать количество вдохов, с помощью этих тем:
Ссылки
Ссылки
- Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19 ed., P. 280. Филадельфия: Сондерс Эльзевьер.
- Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Кредиты
Дата адаптации: 24.07.2020
Адаптировано: HealthLink BC
Адаптация проверена: HealthLink BC
Дата адаптации: 24.07.2020
Адаптировано: HealthLink2 BC
Проверено: HealthLink BCHarman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19 ed., P. 280. Филадельфия: Сондерс Эльзевьер.
Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества.


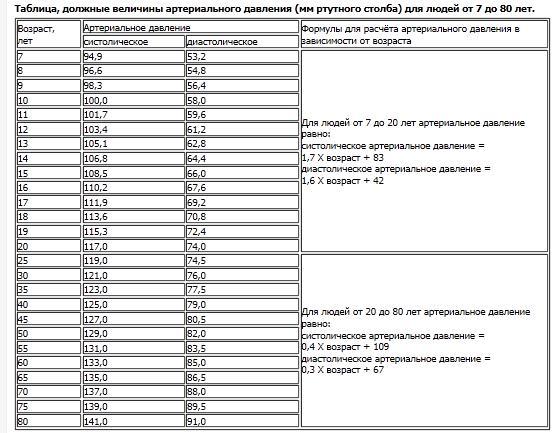 Артериальное давление постепенно повышается. Ближе к родам объем крови перестает увеличиваться, дно матки и диафрагма опускаются. В результате давление у беременных на поздних сроках возвращается нормальному уровню, привычному для женщины.
Артериальное давление постепенно повышается. Ближе к родам объем крови перестает увеличиваться, дно матки и диафрагма опускаются. В результате давление у беременных на поздних сроках возвращается нормальному уровню, привычному для женщины.


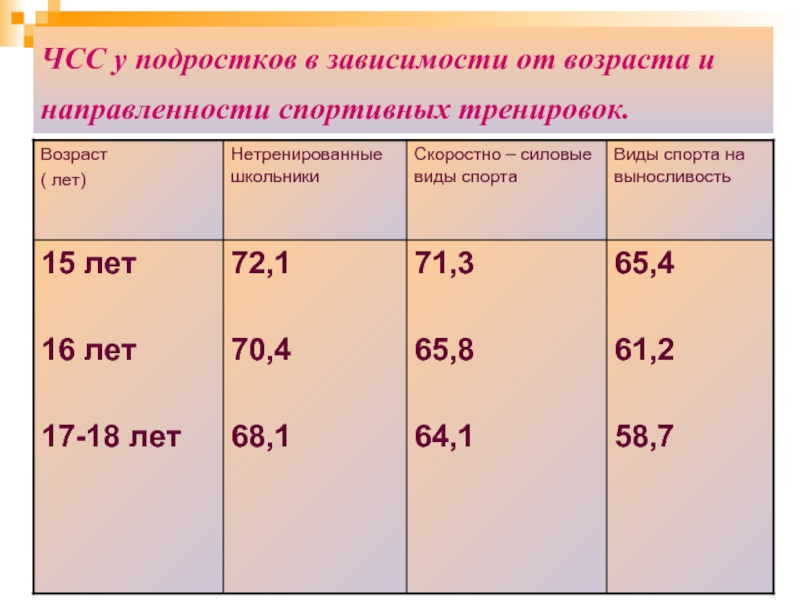

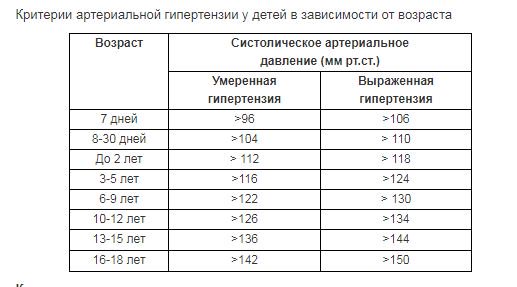
 Потому пациентов с гипертонической болезнью обычно предупреждают о возможности неблагоприятных исходов в тяжелые с погодной точки зрения дни. В особой опасности жители средней полосы, с резко континентальным климатом и частыми перепадами показателей барометра. Таким пациентам рекомендуется смена условий на более мягкие.
Потому пациентов с гипертонической болезнью обычно предупреждают о возможности неблагоприятных исходов в тяжелые с погодной точки зрения дни. В особой опасности жители средней полосы, с резко континентальным климатом и частыми перепадами показателей барометра. Таким пациентам рекомендуется смена условий на более мягкие.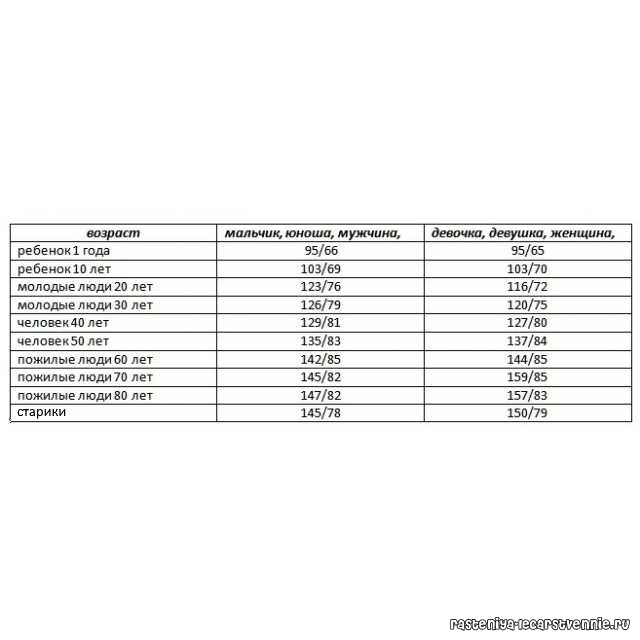 Подобные средства должны применяться по совету лечащего специалиста. Самостоятельное назначение чревато существенными переменами в самочувствии. К тому же, неграмотное использование лекарственных средств плохо сказывается на течении основного заболевания, провоцируя резистентность (устойчивость к препарату).
Подобные средства должны применяться по совету лечащего специалиста. Самостоятельное назначение чревато существенными переменами в самочувствии. К тому же, неграмотное использование лекарственных средств плохо сказывается на течении основного заболевания, провоцируя резистентность (устойчивость к препарату). мин.).
мин.).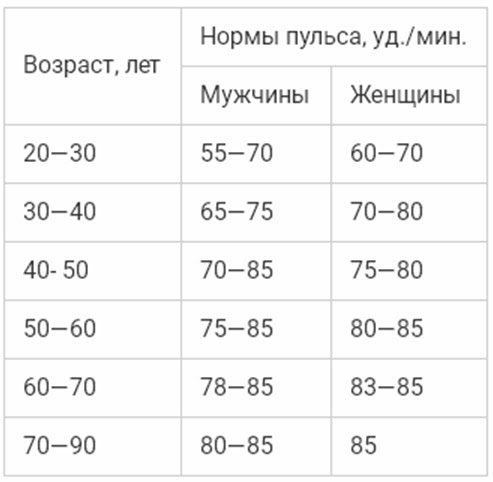 Основной фактор развития — поражение мозжечка и улитки. Возможно в комплексе.
Основной фактор развития — поражение мозжечка и улитки. Возможно в комплексе.