Что такое атрофия мышц каковы ее причины: Атрофия мышц
Адинамия — причины и лечение адинамии в Киеве
Адинамия – что это?
Адинамия – сравнительно новое понятие в современной медицине, но первые упоминания о таком недуге идут еще из Древней Греции. Адинамия – это синдром внезапной слабости во всем теле, который сопровождается полным упадком сил, мышечной слабостью, снижением работоспособности и умственной деятельности, что может приводить к всецелому прекращению двигательной активности у человека. В результате развития заболевания у человека пропадает адекватное намерение к любому волевому усилию и даже полностью осознавая сложившуюся ситуацию, он просто не может заставить себя что-либо делать. Этот недуг чаще всего рассматривается специалистами как признак, указывающий на наличие в организме особых патологических процессов. При возникновении необычно сильной слабости в мышцах, которая начинает негативно влиять на вашу активность, следует незамедлительно обратиться за медицинской помощью. Ведь чаще всего при раннем диагностировании недуга, он отлично поддается лечению, поэтому можно легко избежать серьезных патологий.
Каковы причины развития адинамии?
Главной причиной появления сильной мышечной слабости у человека в любом возрасте является малоподвижный образ жизни. Поэтому для борьбы с этим недугом нужны регулярные физические тренировки, прогулки на свежем воздухе и ограничения время пребывания перед телевизором и компьютером, особенно у детей. Помимо задержки мышечного роста неподвижность у детей может привести к недосыпанию, неврозам, снижению успеваемости.
Также к причинам развития патологии следует отметить:
- длительные истощающие организм заболевания или голодания, приводящие к недостатку витамин и минералов в организме;
- хронические интоксикации из-за попадания в организм определенного количества токсичных веществ;
- атрофия мышц в результате длительной вынужденной обездвиженности или как результат малоподвижного образа жизни;
- у подростков часто развивается адинамия в результате дефицита микроэлементов на фоне стремительного роста или как следствие психологической зависимости от смартфонов и ПК;
- проблемы с центральной нервной системой у новорожденных;
- болезни, связанные с первичным поражением мышечных волокон;
- отклонения в течении биологических процессов организма, которые лежат в основе любой активности человека, требующей сокращения мышц;
- снижение массы мускулатуры на фоне образования злокачественных опухолей или нарушения функционирования гипофиза;
- патологии в спинном мозге, периферической нервной системе;
- изменения в организме в результате старения.

Только после выяснения истинной причины развития недуга, специалист может определить необходимо целенаправленное лечение или симптоматика пропадет без вмешательства извне. Важно помнить, что в запущенных случаях происходят структурные изменения во всем организме, опорно-двигательном аппарате, тогда адинамия, лечение которой не провели вовремя, становится необратимой.
Симптомы адинамии
Часто недуг сравнивают с затяжной апатией, депрессивными расстройствами, но распознать заболевание можно по определенным признакам:
- чрезмерная слабость во всем теле или конкретной его части;
- становится заметна задержка движения в конкретной беспокоящей человека части тела;
- возникают необъяснимые мышечные спазмы, непроизвольные движения, онемение, судороги;
- явным признаком является неспособность удерживать равновесие.
Довольно часто адинамия сопровождается появлением лихорадки, одышки, нарушения сна, кожного зуда, частых головных болей.
В зависимости от области возникновения адинамии, она может быть общая или органная. Общая форма недуга является результатом длительного лечения тяжелых инфекционных заболеваний, затяжного голодания, попадания в организм большого объема токсичных веществ, голодания, патологического функционирования надпочечников или мозжечка. Органная возникает при проблемах с конкретным органом человека, например, при снижении в двенадцатиперстной кишке производства холецистокинина, возникает адинамия желчного пузыря.
В зависимости от причины адинамия может быть полностью обратима без вмешательства специалиста, в таком случае симптомы должны пройти в ближайшее время, например, адинамия при резком мышечном утомлении. Особо тяжелые формы недуга требуют специального лечения, чтобы избежать необратимых последствий.
Диагностика адинамии
Для обследования больного специалист назначает ряд обследований:
- анализы крови;
- электромиография;
- биопсия мышц;
- томография (компьютерная, магнитно-резонансная).

По какой бы причине не возникла сильная мышечная слабость, избавиться от нее получится только тогда, когда пациент избавится от основного заболевания, приведшего к ней.
В случае появления первых затяжных признаков адинамии больному следует максимально быстро обратиться к врачу для выявления причин ее возникновения, чтобы вовремя начать соответствующее лечение, ведь даже обратимая форма заболевания в запущенных случаях может превратиться в необратимую.
Как средства профилактики, а также для поддержания состояния больного полезно пить тонизирующие напитки: крепкий чай и кофе, а также медицинские тонизирующие препараты, помогающие справиться с переутомлением, астеническими состояниями и придающие силы.
Клиника Verum Expert Clinic — мы внедряем лучшие достижения мировой медицины для борьбы с адинамией
Современное высокотехнологичное оборудование и высокий профессиональный уровень всех врачей нашей клиники являются главной гарантией качественной диагностики и успешного лечения различных заболеваний, даже в самых сложных случаях.
Записаться на консультативный прием в клинику Verum expert clinic можно онлайн посредством формы обратной связи, по телефону, через мессенджеры, социальные сети – все контакты указаны на сайте.
Плоскостопие: причины, виды, симптомы, профилактика и лечение
Продольные и поперечные своды стоп помогают удерживать равновесие тела и амортизировать при ходьбе. В нормальном состоянии они немного приподняты, то есть от внутреннего края стопы и у оснований пальцев до пола есть расстояние. Форма подошвы одной или двух ног может меняться – своды постепенно уплощаются. Тогда пациенту ставят диагноз плоскостопие.
Плоская стопа влияет на работу опорно-двигательного аппарата. Суставы испытывают большую нагрузку, что ведёт к необратимым последствиям. Чтобы предупредить и остановить этот процесс, нужно вовремя обратиться к врачу.
Виды и причины развития плоскостопия
Виды заболевания классифицируются в зависимости от места деформации стоп:
- продольное – сокращается промежуток от основания большого пальца до пятки;
- поперечное – уплощается расстояние от основания большого пальца до мизинца;
- комбинированное – деформируются оба свода стопы.
Причины развития плоскостопия редко бывают врождёнными. Чаще патология приобретается в течение жизни из-за внешнего воздействия. А именно:
- сильная нагрузка на стопы;
- травмы: разрывы и растяжения связок, переломы и вывихи нижних конечностей;
- паралич мышц на фоне перенесённых заболеваний, например, инсульта;
- недостаточная минерализация костей из-за нехватки витамина Д.

Особенно распространено статическое плоскостопие, вызываемое высокой нагрузкой на стопы. Такой тип может появиться в раннем и зрелом возрасте по нескольким причинам:
- избыточный вес;
- недостаток физической активности;
- врождённая атрофия мышц;
- большая часть рабочего дня проходит на ногах;
- изменение центра тяжести тела во время беременности;
- ношение обуви на высоких каблуках или плоской подошве.
Симптомы
На ранних стадиях явные симптомы отсутствуют, но есть особенности, которые могут указывать на развитие заболевания. Важно обратить на них внимание:
- внутренняя поверхность обуви стирается сильнее;
- в обуви привычного размера становится некомфортно;
- трудно удерживать равновесие;
- появляется ощущение тяжести в ногах, меняется походка.
На этом этапе самое время посмотреть на своды стоп и попытаться оценить уровень опущения. Но лучше не заниматься самодиагностикой, а записаться на приём к ортопеду.
Степени плоскостопия
Главный признак патологии – это боль в нижних конечностях. Сила и локализация болезненных ощущений зависит от степени плоскостопия:
- Первая степень. Видимых изменений формы стоп нет, но мышцы ослабевают, поэтому ноги устают и болят после продолжительной ходьбы. Усталость исчезает после полноценного отдыха.
- Вторая степень. Деформация более заметна – стопа выглядит расширенной из-за уменьшения свода. Боль усиливается, может отдавать в голени и коленные суставы.
- Третья степень. Стопа сильно деформирована, что отражается на суставах: страдают голени, колени, бёдра, ягодицы и позвоночник. Боли беспокоят постоянно. Ходить в обычной обуви невозможно, а длительное пребывание на ногах становится испытанием.
Что будет, если не лечить плоскостопие?
При запущенной степени продольного плоскостопия деформируется внутренняя сторона голеностопа и стопа искривляется по вальгусному типу. В результате перегружается таранная кость, что является причиной остеоартроза.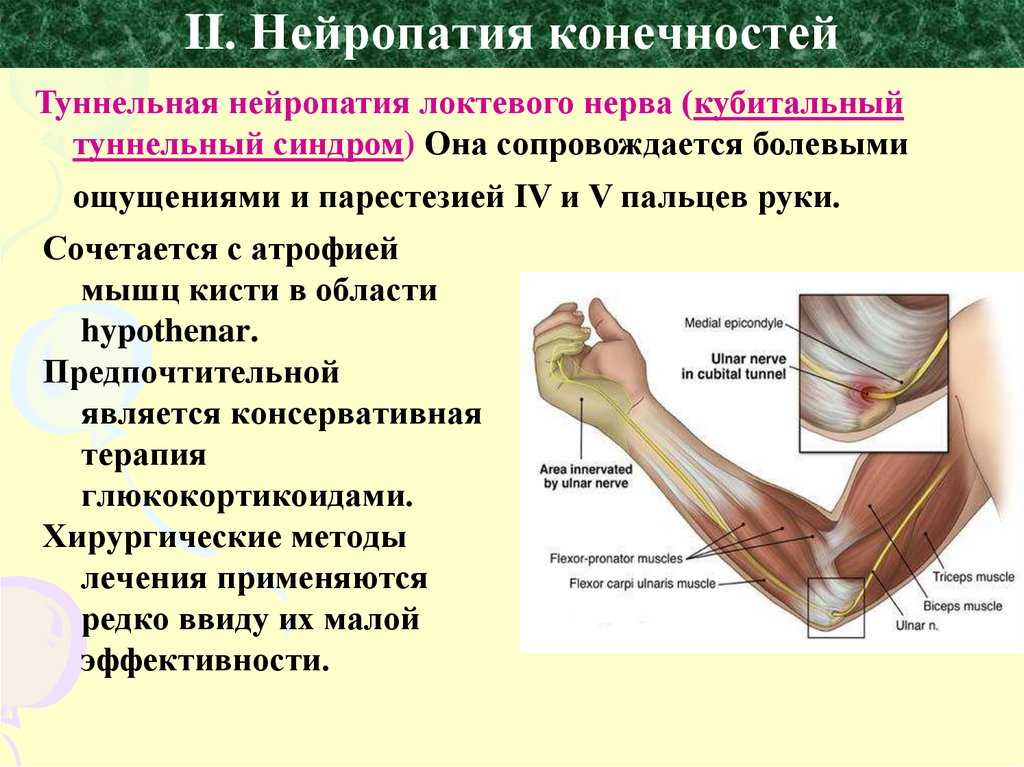
При поперечном типе нагрузка приходится на переднюю часть стопы, поэтому развиваются остеоартрозы плюснефаланговых костей. На подошвенной стороне в соответствующих частях происходит огрубение кожи. Подошвенный апоневроз сокращается, что приводит к ограничению сгибаний и разгибаний пальцев (контрактуре). Второй и третий палец приобретают молоткообразную форму. Из-за этого учащается контакт пальцев с поверхностью обуви, появляются мозоли.
Также наблюдается выраженное косолапие, грыжи межпозвоночных дисков, головные боли, пяточная шпора и варикоз.
Диагностика
Заболевание диагностирует врач-ортопед. На первичном приёме он визуально оценивает стопы: смотрит наличие дуги, состояние подошвы и форму пальцев, просит подняться на носки и опуститься обратно. При подозрении на плоскостопие назначает аппаратные процедуры:
- Снятие отпечатка подошвы в стационарном положении для измерения параметров и оценки степени их отклонения от нормы.
- Анализ периодов шага: определение длительности переноса ног, двойной и одиночной опоры.

- Измерение активности икроножных мышц методом электромиографии.
- Рентген для выявления патологических изменений в костных тканях стопы.
Профилактика плоскостопия
Методы профилактики плоскостопия:
- Удобная обувь. Модель должна быть качественной и подходить по размеру, не сдавливать стопу и пальцы. Слишком высокие каблуки или плоская подошва неприемлемы. Оптимальный вариант – каблук 4 см взрослому человеку и 0,5 см – ребёнку.
- Подвижность. Пробежка, зарядка и другие виды активностей – верные спутники борьбы с плоскостопием. Улучшают кровообращение и укрепляют мышцы.
- Массаж. Передвижение босиком по неровным поверхностям даёт массажный эффект. Ходить можно по земле, камням или купить специальные ортопедические коврики с разными рельефами. Такие особенно рекомендуются детям.
- Контроль веса. Излишняя масса тела создаёт колоссальную нагрузку для стоп.
Лечение
Метод лечения плоскостопия зависят от этиологии и стадии болезни. Если состояние конечностей в пределах нормы и не вызывает опасений, ортопед может назначить массаж и лечебную гимнастику. В более серьёзных случаях требуются дополнительные меры:
Если состояние конечностей в пределах нормы и не вызывает опасений, ортопед может назначить массаж и лечебную гимнастику. В более серьёзных случаях требуются дополнительные меры:
- Физиотерапия для стимуляции кровообращения в мышцах и улучшения всасывания лекарств.
- Курс обезболивающих препаратов и мазей.
- Ортопедические стельки и обувь. Специальные изделия облегчают боль и тяжесть при ходьбе за счёт равномерного распределения нагрузки на стопу.
- Хирургическое вмешательство. Применяется в крайних случаях, когда есть риск опасных осложнений. Это может быть транспозиция сухожилия, остеотомия стопы, артродез и др.
Вас беспокоит плоскостопие? Запишитесь на прием в нашу клинику по телефону или через онлайн-форму на сайте. Грамотные специалисты проконсультируют и подберут подходящее лечение.
УЗНАТЬ ЦЕНЫ
Мышечная атрофия: причины, симптомы и диагностика
Мышечная атрофия
Мышечная атрофия — это истощение мышц. Обычно это связано с недостатком физической активности.
Обычно это связано с недостатком физической активности.
Когда из-за болезни или травмы вам трудно или невозможно двигать рукой или ногой, отсутствие подвижности может привести к атрофии мышц. Со временем, без регулярных движений, ваша рука или нога могут начать казаться меньше, но не короче, чем та, которую вы можете двигать.
В некоторых случаях атрофию мышц можно остановить с помощью правильной диеты, физических упражнений или физиотерапии.
У вас может быть атрофия мышц, если:
- Одна из ваших рук или ног заметно меньше другой.
- Вы испытываете заметную слабость в одной конечности.
- Вы были физически неактивны в течение очень долгого времени.
Позвоните своему врачу, чтобы назначить полное медицинское обследование, если вы считаете, что у вас может быть атрофия мышц или если вы не можете нормально двигаться. У вас может быть недиагностированное заболевание, требующее лечения.
Неиспользуемые мышцы могут ослабнуть, если вы не будете активны. Но даже после того, как она началась, этот тип атрофии часто можно обратить вспять с помощью упражнений и улучшения питания.
Но даже после того, как она началась, этот тип атрофии часто можно обратить вспять с помощью упражнений и улучшения питания.
Мышечная атрофия также может произойти, если вы прикованы к постели или не можете двигать определенными частями тела из-за состояния здоровья. У космонавтов, например, после нескольких дней пребывания в невесомости может произойти атрофия мышц.
Другие причины мышечной атрофии включают:
- отсутствие физической активности в течение длительного периода времени
- старение
- алкогольная миопатия, боль и слабость в мышцах из-за чрезмерного употребления алкоголя в течение длительного периода времени
- ожоги
- травмы, такие как разрыв ротаторной манжеты или переломы костей
- недоедание
- травмы спинного мозга или периферических нервов
- инсульт
- длительная терапия кортикостероидами
Некоторые заболевания могут привести к истощению или истощению мышц затрудняют движения, что приводит к атрофии мышц. К ним относятся:
К ним относятся:
- боковой амиотрофический склероз (БАС) , также известный как болезнь Лу Герига, поражает нервные клетки, которые контролируют произвольное движение мышц
- дерматомиозит , вызывает мышечную слабость и кожную сыпь
- синдром Гийена-Барре , аутоиммунное заболевание, которое приводит к воспалению нервов и мышечной слабости нервов
- мышечная дистрофия , наследственное заболевание, вызывающее мышечную слабость
- невропатия , повреждение нерва или группы нервов, приводящее к потере чувствительности или функции
- osteoarthritis , causes reduced motion in the joints
- polio , a viral disease affecting muscle tissue that can lead to paralysis
- polymyositis , an inflammatory disease
- rheumatoid arthritis , a chronic inflammatory autoimmune condition поражение суставов
- спинальная мышечная атрофия , наследственное заболевание, вызывающее истощение мышц рук и ног
Если мышечная атрофия вызвана другим заболеванием, вам может потребоваться пройти обследование для диагностики этого состояния.
Ваш врач запросит полную историю болезни. Скорее всего, вас попросят:
- рассказать им о старых или недавних травмах и ранее диагностированных заболеваниях
- перечислить рецепты, безрецептурные лекарства и добавки, которые вы принимаете
- дать подробное описание ваших симптомов
Ваш врач может также назначить анализы, чтобы помочь в диагностике и исключить определенные заболевания. Эти тесты могут включать:
- анализы крови
- рентген
- магнитно-резонансная томография (МРТ)
- компьютерная томография (КТ)
- исследования нервной проводимости
- биопсия мышц или нервов
- электромиография (ЭМГ) Ваш врач, к которому вы можете обратиться
- упражнения
- физиотерапия
- ультразвуковая терапия
- хирургия
- диетические изменения
- Одна из ваших рук или ног заметно меньше другой.
- Вы испытываете заметную слабость в одной конечности.
- Вы были физически неактивны в течение очень долгого времени.
- отсутствие физической активности в течение длительного периода времени
- старение
- связанная с алкоголем миопатия, боль и слабость в мышцах из-за чрезмерного употребления алкоголя в течение длительного периода времени
- ожоги
- травмы, такие как разрыв вращательной манжеты плеча или переломы костей
- недоедание
- спинной или периферический мозг травмы нерва
- инсульт
- длительная терапия кортикостероидами
- боковой амиотрофический склероз (БАС) , также известный как болезнь Лу Герига, поражает нервные клетки, контролирующие произвольное движение мышц
- дерматомиозит , вызывает мышечную слабость и кожную сыпь состояние, которое приводит к воспалению нервов и мышечной слабости
- рассеянный склероз , аутоиммунное заболевание, при котором организм разрушает защитную оболочку нервов
- мышечная дистрофия , наследственное заболевание, вызывающее мышечную слабость
- невропатия , повреждение нерва или группы нервов, приводящее к потере чувствительности или функции
- остеоартрит , вызывающий уменьшение подвижности в суставах полиомиелит , вирусное заболевание, поражающее мышечную ткань, которое может привести к параличу
- полимиозит , воспалительное заболевание
- ревматоидный артрит , хроническое воспалительное аутоиммунное заболевание, поражающее суставы
- спинальная мышечная атрофия , наследственное заболевание, вызывающее истощение мышц рук и ног
- рассказать им о старых или недавних травмах и ранее диагностированных заболеваниях
- перечислить рецептурные, безрецептурные лекарства и добавки, которые вы принимаете
- дайте подробное описание ваших симптомов
- анализы крови
- рентген
- магнитно-резонансную томографию (МРТ)
- компьютерную томографию (КТ)
- исследования нервной проводимости
- биопсию мышц или нервов 9019 9019 электрографию (100EM)
Ваш врач может направить вас к специалисту в зависимости от результатов этих анализов.
Лечение будет зависеть от вашего диагноза и степени потери мышечной массы. Любые основные медицинские условия должны быть рассмотрены. Общие методы лечения мышечной атрофии включают:
- физические упражнения
- физиотерапию
- ультразвуковую терапию
- хирургическое вмешательство
- диетические изменения
Рекомендуемые упражнения могут включать упражнения в воде, чтобы облегчить движения.

9 специалиста в зависимости от результатов этих анализов.
Лечение будет зависеть от вашего диагноза и степени потери мышечной массы. Любые основные медицинские условия должны быть рассмотрены. Общие методы лечения мышечной атрофии включают:
Рекомендуемые упражнения могут включать упражнения в воде, чтобы облегчить движения.
Физиотерапевты могут научить вас правильным упражнениям. Они также могут двигать руками и ногами, если вам трудно двигаться.
Ультразвуковая терапия — это неинвазивная процедура, в которой используются звуковые волны для облегчения заживления.
Если ваши сухожилия, связки, кожа или мышцы слишком напряжены и мешают вам двигаться, может потребоваться хирургическое вмешательство. Это состояние называется контрактурной деформацией.
Хирургия может исправить контрактурную деформацию, если мышечная атрофия вызвана недоеданием. Он также может исправить ваше состояние, если разрыв сухожилия вызвал атрофию мышц.
Если причиной мышечной атрофии является недоедание, врач может порекомендовать диетические изменения или добавки.
Мышечная атрофия или атрофия обычно вызваны невозможностью регулярно тренировать мышцы. Ваша неспособность двигаться может быть связана с травмой или основным состоянием здоровья.
Атрофию мышц часто можно обратить вспять с помощью регулярных упражнений и правильного питания в дополнение к лечению заболевания, вызвавшего ее.
Мышечная атрофия: причины, симптомы и диагностика
Мышечная атрофия
Мышечная атрофия — это истощение мышц. Обычно это связано с недостатком физической активности.
Когда из-за болезни или травмы вам трудно или невозможно двигать рукой или ногой, отсутствие подвижности может привести к атрофии мышц. Со временем, без регулярных движений, ваша рука или нога могут начать казаться меньше, но не короче, чем та, которую вы можете двигать.
В некоторых случаях атрофию мышц можно остановить с помощью правильной диеты, физических упражнений или физиотерапии.
У вас может быть атрофия мышц, если:
Позвоните своему врачу, чтобы назначить полное медицинское обследование, если вы считаете, что у вас может быть атрофия мышц или если вы не можете нормально двигаться. У вас может быть недиагностированное заболевание, требующее лечения.
У вас может быть недиагностированное заболевание, требующее лечения.
Неиспользуемые мышцы могут ослабнуть, если вы не будете активны. Но даже после того, как она началась, этот тип атрофии часто можно обратить вспять с помощью упражнений и улучшения питания.
Мышечная атрофия также может произойти, если вы прикованы к постели или не можете двигать определенными частями тела из-за состояния здоровья. У космонавтов, например, после нескольких дней пребывания в невесомости может произойти атрофия мышц.
Другие причины мышечной атрофии включают:
Некоторые заболевания могут привести к истощению мышц или могут затруднить движение, что приведет к атрофии мышц. К ним относятся:
К ним относятся:
Если мышечная атрофия вызвана другим заболеванием, вам может потребоваться пройти обследование для диагностики этого состояния.
Ваш врач запросит полную историю болезни. Скорее всего, вас попросят:
Ваш врач может также назначить анализы, чтобы помочь в постановке диагноза и исключить определенные заболевания. Эти тесты могут включать:





