Что делать отнялась нога: Лечение онемения ног – клиника Семейный доктор в Москве
Боль в пояснице отдает в ногу
16.05.2019
Что делать, если боль в пояснице отдает в ногу
Острая боль в пояснице, отдающая в ногу, обычно говорит о сдавливании или повреждении нервных корешков, которое может быть вызвано патологией позвоночника или его травмами. В отдельных случаях данный симптом бывает связан с болезнями внутренних органов. Это недомогание требует обязательной врачебной консультации.
Причины болевых ощущений
Наиболее часто боли в пояснице, отдающие в ногу, возникают по причине заболеваний позвоночного столба. Многим из этих патологий свойственны так называемые отраженные боли, когда дискомфортные ощущения появляются не только в пораженном участке позвоночника, но и в других областях:
- ягодицах;
- ногах;
- тазобедренном суставе;
- области живота;
- других отделах позвоночника.
Отраженная болезненность обусловлена компрессией нервных корешков и кровеносных сосудов. По причине сдавливания нервы передают «неправильные» сигналы, и болевые ощущения появляются в здоровых органах и частях тела.
По причине сдавливания нервы передают «неправильные» сигналы, и болевые ощущения появляются в здоровых органах и частях тела.
Одним из основных факторов, приводящих к поясничным болям, является неправильная физическая нагрузка. Также хронические болезни позвоночника могут обостряться из-за гиподинамии или частого принятия вынужденных поз (работы в наклон и т.д.), давящей одежды, недостатка сна и несбалансированного питания.
Сильная боль в пояснице, отдающая в ноги, требует комплексной диагностики и обязательного медицинского наблюдения. Попытки самолечения могут только усугубить состояние больного. Патологии позвоночного столба в отсутствие лечения прогрессируют и вызывают еще более сильное разрушение хрящей и позвонков, повреждение нервов и сосудов вплоть до паралича. Другие болезни, которым может сопутствовать данный синдром, также весьма опасны и без лечения приводят к тяжелым последствиям. Например, подобное состояние иногда возникает при язве двенадцатиперстной кишки, туберкулезной инфекции и болезнях почек.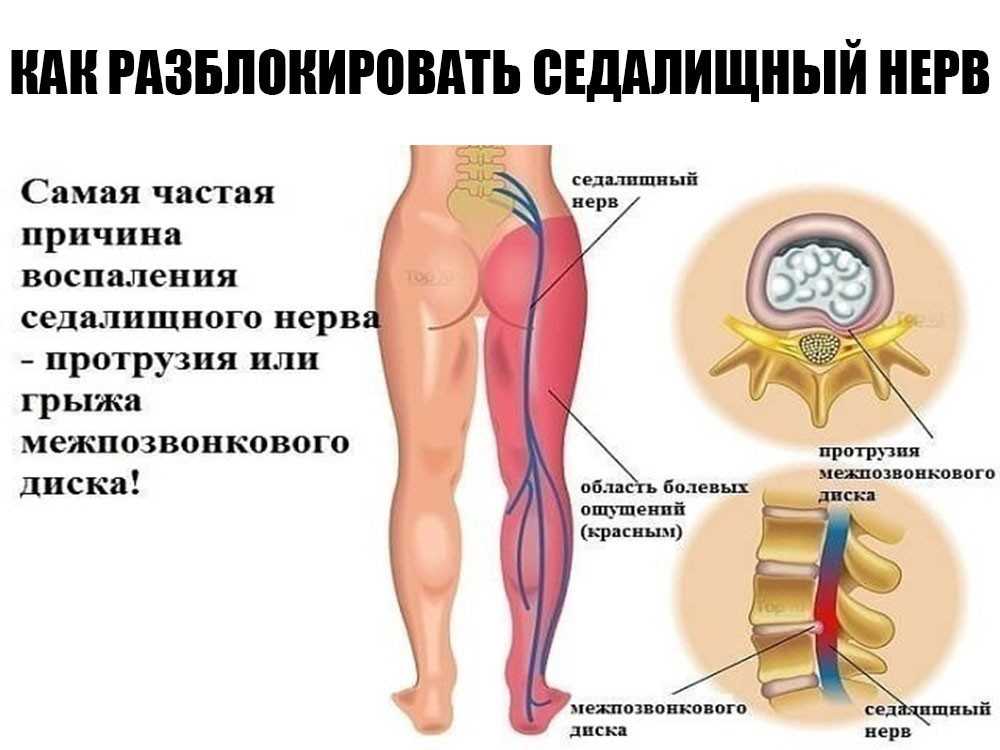
При каких патологиях могут возникнуть отраженные боли в ногах?
Заболевания позвоночника, при которых появляется боль в пояснице, отдающая в левую или правую ногу, могут быть:
- деформирующими;
- дегенеративно-дистрофическими;
- воспалительными.
- При деформирующих болезнях нарушается анатомия позвоночника, соответственно, смещаются и мышцы вокруг него, а также внутренние органы. Вопреки распространенному заблуждению, различные виды искривления позвоночного столба (сколиоз, кифоз и лордоз) могут появиться в любом возрасте, особенно у людей, ведущих малоподвижный образ жизни. При деформации позвоночника нагрузка на тело распределяется неравномерно, из-за чего одна нога «работает» больше другой, на ее суставы приходится избыточная нагрузка, от которой появляется болезненность в области колена, бедра, ступни. В незапущенных случаях от искривления позвоночника можно избавиться с помощью ЛФК и других консервативных методов лечения
- При дегенеративных патологических процессах зачастую смещаются позвонки и уменьшается высота межпозвонковых дисков.

- К отраженной болезненности в ногах могут привести и патологии воспалительного характера, например, артрит. Эта болезнь также требует обязательного врачебного наблюдения, так как воспаление способно привести к некрозу тканей или сепсису.
Что делать, если защемило нерв в пояснице и отдает в ногу?
Недопустимо:
- получать физическую нагрузку, пытаться «размяться»;
- принимать очень холодную или горячую ванну;
- делать непрофессиональный массаж.
Для облегчения состояния необходимо снять давящую одежду, принять обезболивающее (диклофенак, ибупрофен, «Кеторол») и лечь, причем в помещении не должно быть сквозняков.
Диагностика и лечение
Если у вас болят поясница и ноги, для получения помощи нужно обратиться к ортопеду, терапевту или неврологу. После изучения анамнеза и осмотра врач назначит вам диагностические исследования. Это могут быть:
- рентген;
- МРТ, КТ;
- анализы крови и мочи;
- электромиография;
- УЗИ внутренних органов;
- и другие процедуры.
Лабораторные анализы и различные виды обследования защищают пациента от ошибочного диагноза. К примеру, иногда при пиелонефрите первые несколько дней болит только поясница справа и отдает в ногу. В подобной ситуации верно определить причину болезненных ощущений позволит только комплексное обследование.
Если боль в пояснице, которая отдает в ногу, вызвана заболеваниями позвоночника, то для ее лечения применяются, как правило, консервативные лечебные методы:
- прием медикаментов;
- физиотерапия;
- лечебная гимнастика;
- массаж;
- иглоукалывание;
- и другие процедуры.

На основе общей схемы для каждого больного разрабатывается индивидуальный лечебный план: подбираются лекарственные препараты, типы воздействия при мануальной терапии, комплекс лечебных упражнений.
Лекарственные средства вкупе с физиотерапией помогают достаточно быстро улучшить состояние больного:
- ликвидировать болевой синдром;
- устранить воспалительные процессы и чрезмерное мышечное напряжение;
- восстановить ткань межпозвонковых дисков, прекратить рост остеофитов;
- нормализовать кровообращение;
- улучшить качество сна;
- вернуть нормальную подвижность.
Лечебная физкультура способствует восстановлению здоровой анатомии позвоночника и правильному распределению нагрузки, устраняет компрессию нервных корешков и сосудов, укрепляет мышечный корсет и помогает восстановить подвижность.
Все клиники сети «Здравствуй!» располагаются близко к станциям метро, что немаловажно для пациентов, испытывающих боль при ходьбе. Применение современного диагностического оборудования, высокий уровень квалификации и профессиональной ответственности врачей, новейшие методики лечения и реабилитации позволяют быстро распознавать причины болезненности и разрабатывать для каждого пациента максимально эффективный лечебный план.
Применение современного диагностического оборудования, высокий уровень квалификации и профессиональной ответственности врачей, новейшие методики лечения и реабилитации позволяют быстро распознавать причины болезненности и разрабатывать для каждого пациента максимально эффективный лечебный план.
Онемение правой ноги | Прима Медика
Онемение правой ноги
Длительное нахождение человека в одной позе иногда вызывает такое неприятное ощущение, как онемение конечности. Вспомните хотя бы, что происходит, когда продолжительное время сидишь в положении «нога на ногу» без смены ног или подогнув одну ногу под себя. Нога просто-напросто немеет, становится будто ватной с ощутимым или легким покалыванием. На нее даже встать очень трудно. Связано это с вполне объяснимой причиной – защемление нервов и нарушение кровообращения. Достаточно активно поразминать мыщцу, и все приходит в норму. А как же быть, если утрата конечностями чувствительности, например, онемение правой ноги происходит без видимой причины?
Причины онемения правой ноги
Одну из причин мы уже разобрали.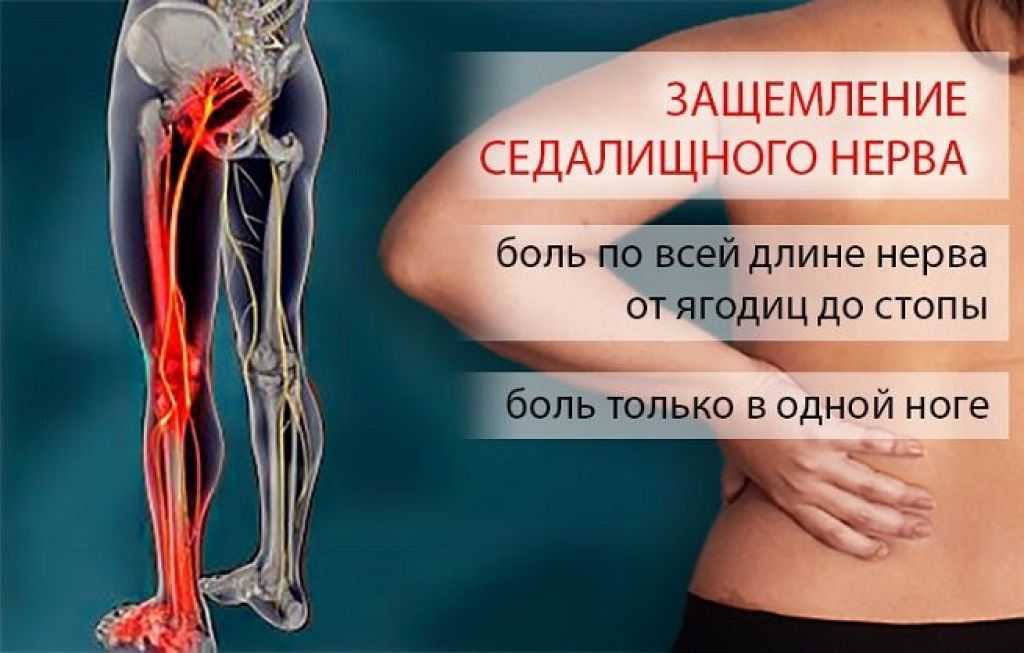 Это неудобное положение правой ноги во время сидения. Онемение ноги может произойти и в стоячем положении, если правую ногу длительное время использовать в качестве опорной. Иногда мужчины любят присев опираться рукой на согнутую под углом 90оС правую ногу в области колена. Это тоже может на какое-то время вызвать потерю чувствительности этой ноги. К этим причинам онемения конечностей многие уже привыкли.
Это неудобное положение правой ноги во время сидения. Онемение ноги может произойти и в стоячем положении, если правую ногу длительное время использовать в качестве опорной. Иногда мужчины любят присев опираться рукой на согнутую под углом 90оС правую ногу в области колена. Это тоже может на какое-то время вызвать потерю чувствительности этой ноги. К этим причинам онемения конечностей многие уже привыкли.
Но на чувствительность ноги могут повлиять и причины иного плана, связанные с развитием некоторых заболеваний, о наличии или проявлениях которых вы даже не подозревали. Онемение правой ноги может быть одним из симптомов этих заболеваний, поэтому в любом случае для постановки точного диагноза необходимо полное или частичное обследование организма.
К заболеваниям, сопровождающимся потерей чувствительности правой ноги, можно отнести:
- остеохондроз поясничного отдела, сопровождающийся неврологическим синдромом с онемением конечности и болью в пояснице,
- различные проявления межпозвоночной грыжи, начиная с пограничных состояний,
- невралгия седалищного нерва, вызванная механическим повреждениями или воспалительным процессом в этой области,
- сахарный диабет (одно из проявлений заболевания – полинейропатия, проявляющаяся в изменении чувствительности нижних конечностей, появлении болевых ощущений и слабости ног),
- алкоголизм (развитие полинейропатии),
- туннельный синдром, связанный в основном с различными заболеваниями позвоночника,
- нарушение целостности и эластичности сосудов, такие как варикоз, тромбоз и др.

- тяжелые стадии ревматоидного артрита,
- пяточная шпора, характеризующаяся онемением стопы правой или левой ноги,
- болезнь Рейно, проявляющаяся в виде резкого сокращения стенок мелких артерий, в результате чего нарушается кровообращение и наступает онемение конечности,
- острая стадия инсульта в возрасте от 45 лет,
- различные новообразования в ЦНС и на периферии,
- неврома Мортона, затрагивающая нерв стопы,
- нарушение мозгового кровообращения и циркуляции крови.
Онемение конечностей может быть одним из проявлений рассеянного склероза, поражающего молодые слои населения, а также последствием различных травм позвоночника и конечностей или обморожения.
Нарушение чувствительности нижних конечностей может наблюдаться и у беременных женщин, особенно на больших сроках, из-за давления плода на нервные окончания и увеличившейся нагрузки на область позвоночника. Причиной онемения может стать даже обычная длительная нехватка в организме необходимых ему витаминов и минералов, а также состояния сильного страха.
Причиной онемения может стать даже обычная длительная нехватка в организме необходимых ему витаминов и минералов, а также состояния сильного страха.
Патогенез онемения правой ноги
Повреждение или сильное механическое воздействие на сосуды или нервы, расположенные в определенной области тела, может вызвать онемение правой ноги. При этом пациенты жалуются на снижение чувствительности конечности, чувство тяжести в ней, ограничение функционирования (ногу сложно согнуть или поднять, практически невозможно на нее стать, она с трудом принимает определенное положение). Сначала эти симптомы возникают изредка, но с развитием заболевания, ставшего причиной онемения конечности, эти симптомы проявляются все чаще и действие их становится более продолжительным.
При тяжелых и острых формах некоторых заболеваний потеря чувствительности правой нижней конечности может происходить в течение всего периода бодрствования, усиливаясь при активном движении или длительном принятии статического состояния. В некоторых случаях онемение ноги может сопровождаться острыми болевыми ощущениями, как в самой конечности, так и в области поясницы или тазобедренных суставов. Обычно боли длятся несколько минут, а затем утихают.
В некоторых случаях онемение ноги может сопровождаться острыми болевыми ощущениями, как в самой конечности, так и в области поясницы или тазобедренных суставов. Обычно боли длятся несколько минут, а затем утихают.
Если онемение правой ноги вызвано временным передавливанием нервных окончаний при сидении или стоянии и не имеет под собой более глубоких причин, связанных с наличием определенных заболеваний, оно не требует особого лечения и проходит само собой в течение 2-5 минут, когда конечность принимает удобное положение и не испытывает давления.
Если же потеря чувствительности связана с наличием сопутствующих болезней, то лечение данного состояния может занять длительный период, поскольку сводится к искоренению причины онемения конечности, т.е. лечению заболевания, вызвавшего повреждение нервов или сосудов.
Развитие и распространение состояния с потерей чувствительности конечностей связано с увеличением числа пациентов с заболеваниями, вызывающими онемение рук и ног, а также с «омоложением» некоторых болезней, таких как рассеянный склероз, инсульт и др.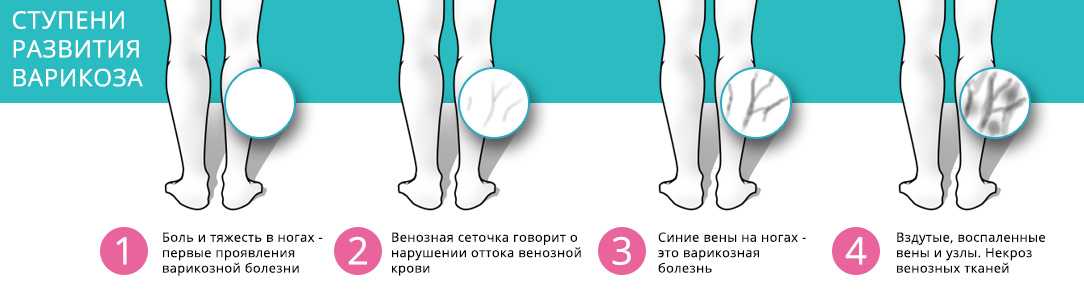 , наступающих в более молодом, и даже юном возрасте.
, наступающих в более молодом, и даже юном возрасте.
Симптомы онемения правой ноги
Начинается сам процесс утраты чувствительности ноги с необычных ощущений, как будто конечность сдавливают или сжимают. Появляется мнимое чувство, что кожа сильно натягивается, а нога увеличивается в размерах, распухает.
Сначала эти ощущения кажутся незначительными, затем усиливаются. Появляются выраженные неврологические реакции: легкое покалывание, которое со временем становится более ощутимым, по коже начинают бегать «мурашки», возникает небольшой зуд (щекотка), особенно в области стопы.
Человек не может, как обычно, с легкостью управлять конечностью, которая неожиданно «тяжелеет» и становится «ватной». Подвижность суставов не нарушена, но на время утрачивается возможность ею управлять. Трудно сгибать и переставлять ногу.
Кожа плохо реагирует на прикосновение. Сначала она ничего не чувствует, а затем появляются неприятные ощущения вибрации внутри мышц.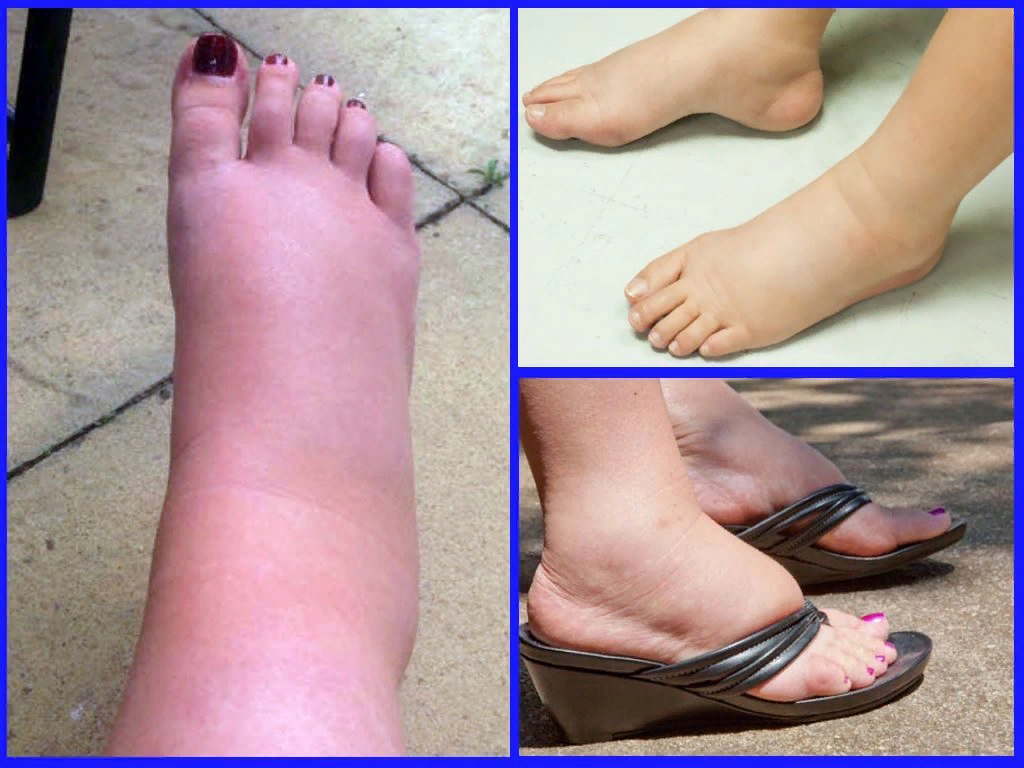 Онемение правой ноги, впрочем, как и левой, может сопровождаться судорогами и болью, особенно в ночное время.
Онемение правой ноги, впрочем, как и левой, может сопровождаться судорогами и болью, особенно в ночное время.
Если онемение вызвано сильным страхом, шоковым состоянием или стрессом, оно может сопровождаться частым затрудненным дыханием, а также судорогами в области икроножных мышц.
Почему немеет правая нога
Очень редко встречаются ситуации, когда немеет вся нога в целом. Обычно онемение охватывает какую-то часть ноги: стопу, бедро, голень, пальцы. Именно локализация симптомов онемения может указывать на возможную причину этого неприятного состояния.
Онемение пальцев правой ноги (большой, 2 и 3 пальцы) может указывать на развитие поясничной грыжи. За обеспечение пальцев нервами (иннервацию) и их функционирование отвечает 5-й нервный корешок позвоночника, расположенный в области поясницы, а значит именно в этой области возможно возникновение межпозвонковой грыжи. Ощущения могут распространяться на 3 первых пальца ноги и внешнюю часть голени.
Онемение мизинца правой стопы может также свидетельствовать о появлении межпозвоночной грыжи, но уже в ином месте. За иннервацию мизинца и некоторой части 4 пальца ноги отвечает 1-й нервный корешок крестца, значит грыжа расположена в пределах 1-го крестцового и 5-го поясничного диска позвоночника. При этом онемение ощущается во всем мизинце и может отдавать в пятку.
Если онемение правой ноги в области пальцев сопровождается отеком, краснотой, значительным уменьшением подвижности – это может указывать на присутствие таких заболеваний, как ишиас, остеохондроз позвоночника, спондилит, спондилез, пяточная шпора и др. Это может быть проявлением болезни Рейно, артрита или свидетельствовать термическом поражении тканей (ожег, обморожение).
Онемение стопы правой ноги чаще всего указывает на пяточную шпору. Но таким же образом могут проявлять себя и остеохондроз позвоночника, и межпозвоночная грыжа, ревматический артрит, полиартрит, спондилез (деформация позвонков), воспаление седалищного нерва, невропатии берцовых нервов. При этом симптомы становятся более выраженными при активных движениях. В виде покалывания и затекания ноги могут возникать и в ночное время. Хождение на пятках становится невозможным из-за болевых ощущений.
При этом симптомы становятся более выраженными при активных движениях. В виде покалывания и затекания ноги могут возникать и в ночное время. Хождение на пятках становится невозможным из-за болевых ощущений.
Онемение голени правой ноги чаще всего наблюдается снаружи самой голени. Пациенты жалуются на сложности с наклонами вперед, обуванием, поднятием ровной ноги. Нарушение чувствительности в этой области с большой вероятностью указывают на различные поражения дисков позвоночника. Онемение в области икры правой ноги, особенно если оно сопровождается болевыми ощущениями, судорогами и слабостью мышц, может являться проявлениями различных туннельных синдромов, появляющихся вследствие сдавливания периферических нервов в каналах.
Онемение бедра правой ноги могут вызывать как сосудистые заболевания, так и поражения позвоночных дисков. Бедро ноги – это участок от колена и до тазобедренного сустава, огранивающийся паховой линией. Здесь проходит множество кровеносных сосудов, лимфоузлов и нервных волокон, а значит онемение бедра могут вызывать нарушения и воспалительные процессы в них.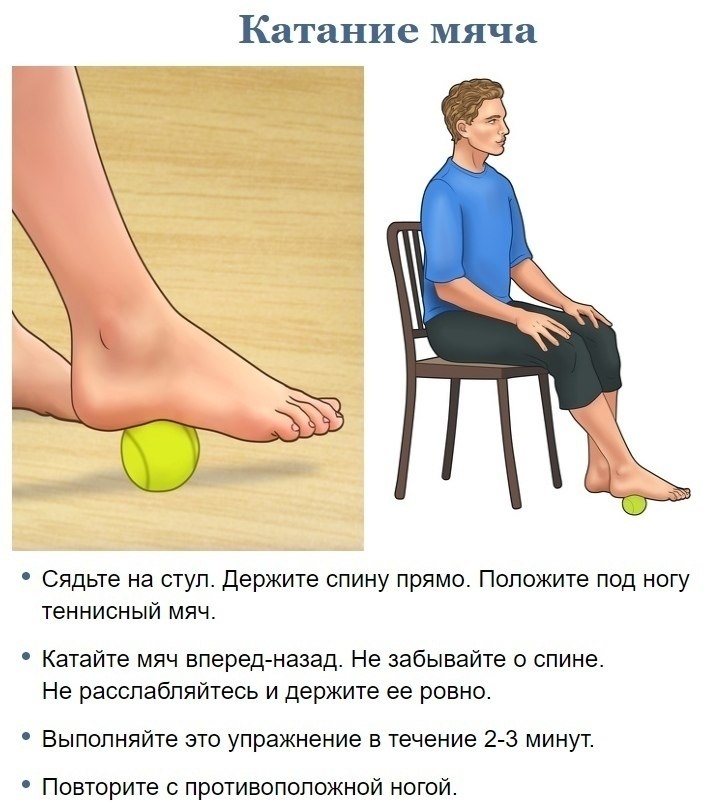
Потеря чувствительности снаружи бедра в верхней части может свидетельствовать о туннельных синдромах, ярким примером которых является болезнь Бернгардта-Рота, межпозвоночной грыже в области 1-4 дисков, наличии опухолей в районе нервных окончаний.
Если бедро немеет внутри внизу, ближе к колену – это может указывать на нарушения бедренного нерва в недостаточно широких каналах и вызывать острую пульсирующую боль в сидячем положении.
Осложнения и последствия онемения правой ноги
Ни для кого не секрет, что любое заболевание легче всего поддается лечению и коррекции на начальной стадии, а запущенные формы, если не перерастают в более серьезные состояния, то приобретают хроническое течение. Если не брать в учет временную потерю чувствительности нижних конечностей вследствие неудобной позы, нехватки витаминов или беременности, данное состояние является свидетельством серьезных нарушений в организме, а значит и относиться к нему надо со всей ответственностью.
Если часто повторяющемуся онемению правой ноги не придавать должного значения, можно упустить время и вовремя не диагностировать опасное заболевание. И последствия будут уже зависеть от протекания и степени запущенности болезни, симптомом которой и была потеря ногой чувствительности.
Со временем могут меняться и сами ощущения. Если вовремя не обратиться к врачу, можно с успехом дождаться осложнения ситуации. Сначала онемение ног проявляет себя лишь чувством тяжести, «ватности» и покалывания, в дальнейшем оно может вызывать трудности в передвижении, снижение двигательной активности конечностей, серьезному нарушению кровообращения, вплоть до частичной гангрены.
К тому же к неприятным ощущениям зачастую присоединяются болевые, что значительно снижает качество жизни. Например, пациент не может нормально стать на пятку или подняться на пальцы, болевые ощущения переходят на поясницу и появляются сложности с наклонами вперед, боль может мешать нормальной ходьбе или сидению, не позволяет поднять ровную ногу, нарушается ночной сон и т.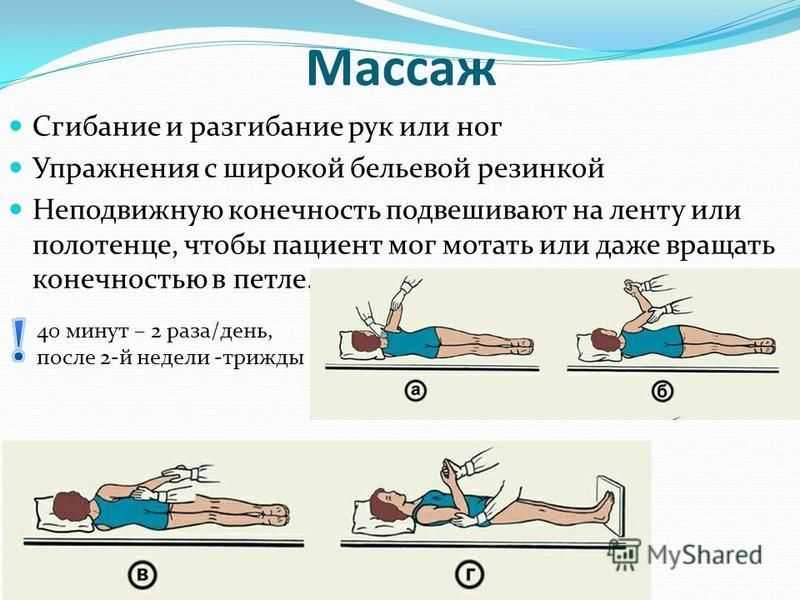 д. Подобные осложнения могут в свою очередь привести к появлению беспокойства, нервозности и депрессии, особенно в молодом активном возрасте.
д. Подобные осложнения могут в свою очередь привести к появлению беспокойства, нервозности и депрессии, особенно в молодом активном возрасте.
Диагностика онемения правой ноги
Для того, чтобы избежать неприятных и даже опасных последствий, необходимо вовремя начать лечение имеющейся причины потери чувствительности правой ноги. Но для эффективного и правильного лечения необходим точный диагноз. Нужно понимать, что онемение правой ноги – это не диагноз, а всего лишь симптом, возможно, более серьезной патологии. Вот ее-то как раз и нужно выявить.
Лишь по жалобам пациента поставить точный диагноз не представляется возможным. Некоторые аспекты могут указывать наиболее вероятные причины онемения ноги, а уточнить наличие или отсутствие той или иной патологии может лишь специализированное (или общее) обследование организма.
Важным этапом в постановке диагноза является инструментальная диагностика. Самыми популярными видами обследований, которые назначает врач (терапевт, ревматолог, сосудистый хирург, ортопед и др. ), являются МРТ (томография), УЗИ (ультразвуковое исследование позвоночника) и рентген позвоночника.
), являются МРТ (томография), УЗИ (ультразвуковое исследование позвоночника) и рентген позвоночника.
Иногда при подозрении на сосудистую патологию к этим исследованиям добавляются специфические методы: ЭЭГ (эхоэнцефалография), УЗДГ (допплерография головы и шеи), УЗИ сердца, кардиограмма, рентген стопы и др.
Если предполагается наличие сахарного диабета и других патологий внутренних органов, вызывающих онемение рук и ног, назначают лабораторные анализы крови и мочи, спирографию, печеночные пробы и т.д. На основании лабораторных показателей и данных инструментального обследования проводится более точная дифференциальная диагностика с учетом жалоб пациента и собранного анамнеза.
Лечение онемения правой ноги
Лечение любой патологии начинается лишь после установления правильного диагноза. Онемение правой ноги – лишь один из симптомов множества заболеваний, который и лечить надо в комплексе с самим заболеванием, вызвавшим такое состояние.
Лекарства, назначаемые врачом-специалистом, будут зависеть от заболевания, ставшего причиной онемения и боли в ногах. Поскольку чаще всего онемение конечностей связано с нарушениями в позвоночнике и ревматическими заболеваниями, то для снятия данного симптома назначают противовоспалительные нестероидные препараты (НПВС) в виде инъекций или таблеток, которые снимают воспаление на больном участке, оказывают жаропонижающее и обезболивающее действие.
«Диклофенак» — самый популярный среди нестероидной группы, применяемых при различных поражениях позвоночника. Рекомендуемая суточная доза составляет 50-150 мг (от 2 до 6 таблеток в сутки). Прием препарата нужно разбить на 2-3 раза. Таблетки нужно принимать целиком с небольшим количеством жидкости во время еды или сразу после нее.
Существуют определенные противопоказания к приему «Диклофенака»:
- эрозии, язвы и кровотечения из ЖКТ,
- гемофилия, нарушения кроветворения,
- повышенная чувствительность к компонентам препарата, в том числе к НВПС (например, аспириновая астма),
- беременность и период кормления,
- возраст до 6 лет.

Прием препарата может вызывать следующие побочные действия: различные нарушения в работе ЖКТ, вплоть до кровотечений, боли в голове и головокружения, шум в ушах, сыпь и зуд кожи, задержка мочеиспускания. Очень редко (меньше 1%): сбои в работе поджелудочной железы и печени, нарушения сна и покоя, судороги, дерматиты, проблемы с почками и мочеполовой системой, в т.ч. острая почечная недостаточность, а также определенные нарушения в системе кроветворения, дыхательной, иммунной и сердечно-сосудистой системах.
С осторожностью нужно принимать «Диклофенак» пациентам с почечной и печеночной недостаточностью. Лечение должно проводиться под контролем врача с необходимыми контрольными лабораторными исследованиями. Препарат отрицательно влияет на внимание и скорость реакции.
Аналогами «Диклофенака» с тем же действующим веществом являются «Вольтарен», Наклофен СР», «Диклофенак ретард».
«Мелоксикам» — нестероидный препарат противовоспалительного действия. В зависимости от вида заболевания и степени тяжести единоразово принимают от 1 до 2 таблеток в сутки. Прием пищи не влияет на эффективность препарата.
В зависимости от вида заболевания и степени тяжести единоразово принимают от 1 до 2 таблеток в сутки. Прием пищи не влияет на эффективность препарата.
Противопоказаниями к применению служат:
- беременность и лактация,
- возраст моложе 15 лет,
- эрозии и язвы ЖКТ,
- различные кровотечения,
- сердечная недостаточность в стадии декомпенсации,
- серьезные прогрессирующие заболевания печени и почек,
- наличие в анамнезе аллергической реакции на аспирин.
С осторожностью должны относиться к приему препарата пациенты с ишемией, сахарным диабетом и другими заболеваниями сердечно-сосудистой и иммунной систем, люди преклонного возраста, а также пациенты с пристрастием к алкоголю и курению. «Мелоксикам» также оказывает негативное действие на концентрацию внимания, вызывая сонливость.
Побочные явления: нарушения нормальной деятельности ЖКТ, анемия, кожные высыпания, головокружения и боли в голове, отеки. Иногда появляются кровотечения в ЖКТ, изменения в составе крови, шум в ушах, повышение давления и сердечного ритма и т.д. Другие нарушения здоровья и самочувствия бывают крайне редко.
Иногда появляются кровотечения в ЖКТ, изменения в составе крови, шум в ушах, повышение давления и сердечного ритма и т.д. Другие нарушения здоровья и самочувствия бывают крайне редко.
Для наружного применения врачи могут назначить «Ибупрофен» в виде геля. Дозировка данного препарата зависит от размера области поражения. Обычно на кожу наносят полосу геля от 4 до 10 см и втирают легкими, плавными движениями. Курс лечения составляет 14-21 день.
Препарат запрещен к применению в следующих случаях:
- гиперчувствительность к препаратам НВПС, в частности к аспирину,
- открытые повреждения кожи: различные раны, порезы, ссадины, экземы и др.,
- последние месяцы беременности,
- возраст младше 6 лет.
При непереносимости препарата могут возникнуть спазмы в бронхах, другие побочные эффекты (в виде аллергических реакций) встречаются очень редко. Осторожность при использовании «Ибупрофена» должны соблюдать пациенты с тяжелыми заболеваниями печени или почек.
Очень часто для лечения заболеваний, вызывающих онемение правой или левой ноги, назначают миорелаксанты, тормозящие нервные импульсы и оказывающие обезболивающее действие. Самым популярным из них является препарат «Мидокалм». Начальная доза препарата составляет 1 таблетка 2-3 раза в день, постепенно доза увеличивается до 3х таблеток 2-3 раза в день. Дозировка для детей рассчитывается исходя из веса пациента – от 2 до 5 мг на 1 кг веса.
Противопоказаниями к применению считаются:
- возраст младше 3 лет,
- миастения (хроническая быстрая утомляемость),
- гиперчувствительность к составляющим лекарства.
Побочные действия: боли в голове, слабость в мышцах, утомляемость, понижение АД, тошнота, иногда сопровождающаяся рвотой, дискомфорт в желудке и кишечнике, возможны различные аллергические реакции.
При необходимости пациентам с онемением правой ноги или других конечностей лечащий врач может назначить препараты из группы кортикостероидов («Преднизолон», «Метилпреднизолон»), обладающих сильным противовоспалительным действием.
Параллельно со специфическим лечением идет насыщение организма витаминами, для чего назначают витаминно-минеральные комплексы с преобладанием витаминов группы В. Особое внимание уделяют случаю, когда онемение правой ноги вызывает длительная нехватка витаминов в организме пациента.
Не основополагающую, но от того не менее важную роль в лечении причин онемения конечностей играет физиотерапевтическое лечение. В комплексе с медикаментозной терапией физиотерапия способна значительно улучшить состояние и самочувствие пациента.
В состав физиотерапии при онемении правой ноги входит: светолечение при помощи терапевтического лазера, ультразвуковое воздействие, электро- и фонофорез, обезболивание при помощи аппарата «Амплипульс» и др.
Помимо этого пациентам показана лечебная физкультура, умеренные физические нагрузки на фоне здорового образа жизни с рациональным питанием. Если нет противопоказаний, то хороший эффект дают занятия плаванием, бег и лыжные прогулки.
Народные способы лечения онемения правой ноги
Народная медицина, как всегда, не стоит в стороне и от проблемы онемения конечностей. Ее рецепты позволяют если не излечить, то значительно облегчить состояние больного с онемением правой ноги. В закромах народных целителей есть средства и для приема вовнутрь, так и для наружного применения.
Настойка из чеснока. Измельчаем несколько головок чеснока и заполняем ним третью часть полулитровой банки. Доливает посуду до верху 36-40% спиртом (можно брать качественную водку, самогон) и ставим настаиваться на 2 недели, периодически взбалтывая. Принимать средство нужно вовнутрь по 5 капель с небольшим количеством воды. Делать это рекомендуется 3 раза в день.
Растирка для усиления кровообращения. Берем 3-4 красных острых перца и пару соленых огурцов, режем мелкими кусочками (или пропускаем через мясорубку) и заливаем смесь ? литра водки. Настаиваем состав в течение недели в затемненном месте.
Настойка из черного перца для массажа. В 1 л постного масла засыпаем 100 г молотого перца и ставим на очень слабый огонь. Прогреваем состав в течение получаса.
Настойка из сирени для компрессов. Цветы сирени (1 стакан) заливаем ? литра водки или самогона. Настаиваем в течение недели.
Обертывание медом. Тонкий слой меда нанести на онемевшие участки и обернуть тканью их хлопка. Делать это нужно на ночь. Обычно достаточно 3-4 обертываний.
Лечение травами занимает почетное место в народной медицине. Помощь пациентам с онемением правой ноги не является исключением.
- Рецепт 1. Берем траву багульника и яблочный уксус в соотношении 1 к 3. Настаиваем состав в течение недели. Легкими движениями растираем настойкой онемевшие конечности не менее 3 раз в день.
- Рецепт 2. 100 г травы буквицы заливаем ? л 40% спирта и настаиваем 10 дней в защищенном от солнца месте, иногда слегка взбалтывая состав.
 Процеженную настойку можно использовать как для растирки, так и для приема внутрь. Внутрь средство принимают перед едой по 1 чайной ложке (3 раза в сутки).
Процеженную настойку можно использовать как для растирки, так и для приема внутрь. Внутрь средство принимают перед едой по 1 чайной ложке (3 раза в сутки). - Рецепт 3. Берем щепотку травы донника лекарственного и завариваем в стакане кипятка. Оставляем настаиваться. Принимать в виде чая 3 раза в день по 1 стакану. Лечение продолжается 2 дня.
- Рецепт 4. Травяные ванны. 400 г смеси ромашки и мяты заливаем горячей водой в количестве 6 литров и настаиваем не менее 3 часов. Добавляем отвар в ванну в количестве 1 литра. Курс лечения – от 18 до 20 ванн.
Вместо ромашки и мяты можно использовать траву шалфея или смесь трав: крапива, душица, лопух. Можно также попрактиковать контрастные ванночки с горячей и холодной водой, что также положительно сказывается на состоянии больного.
Гомеопатия при лечении онемения правой ноги
Несмотря на все множество рецептов народной медицины, сами по себе они не смогут излечить от болезни. Нужный эффект достигается лишь в случае комплексного использования народных методов, физиотерапии и медикаментозного лечения. Если же вы не приверженец синтетических лекарственных форм, а отдаете предпочтение натуральным лечебным средствам, то гомеопатические препараты как раз то, что вам «доктор прописал».
Нужный эффект достигается лишь в случае комплексного использования народных методов, физиотерапии и медикаментозного лечения. Если же вы не приверженец синтетических лекарственных форм, а отдаете предпочтение натуральным лечебным средствам, то гомеопатические препараты как раз то, что вам «доктор прописал».
Aconitum napellus (борец синий или аконит) – гомеопатическое средство широкого применения. Воздействует на ЦНС и оказывает ярко выраженное противовоспалительное действия, снимая жар и боль.
Дозировка и способ применения. Как и большинство гомеопатических средств, «Аконит» выпускается в виде гранул, которые принимают по 8 штук сразу, кладя под язык. В первые три дня предполагается пятиразовое принятие средства, в последующие 10-14 дней гранулы принимают 3 раза в день, и лишь затем переходят на двухразовую схему приема. Принимать препарат нужно за полчаса до еды или спустя час после приема пищи.
Длительность лечения гранулами «Аконит» назначает врач. Он же может предложить попробовать одноименную настойку. При заболеваниях позвоночника и суставов такая настойка применяется наружно 2 раза в день в течение месяца.
Он же может предложить попробовать одноименную настойку. При заболеваниях позвоночника и суставов такая настойка применяется наружно 2 раза в день в течение месяца.
Меры предосторожности. Поскольку борец синий является очень ядовитым растением, лечение препаратом на его основе должно проходить строго по схеме, назначенной врачом. Нужно обращать внимание на любые необычные симптомы. Побочное действие препарата обычно связано либо с непереносимостью действующего вещества, либо с передозировкой препаратом. Симптомы передозировки: тошнота в сопровождении рвоты, онемение лица, ощущение холода или жара в конечностях, жажда, сухость слизистых рта, судороги мышц, падение АД, нарушение зрения. Бесконтрольное употребление препарата может привести к летальному исходу.
При онемении правой ноги врач-гомеопат может назначить препарат Secale cornutum(спорынья) – гомеопатическое средство, основой которого является мицелий грибка. Принимают его в низких разведениях, дозировку укажет сам врач. Препарат также достаточно ядовитый.
Препарат также достаточно ядовитый.
Calcarea phosphorica (фосфат кальция) назначается при наличии ревматических заболеваний, являющихся причиной онемения и холода в конечностях. Гомеопаты назначают необходимую дозировку, но обычно это 3-х, 6-ти или 12-ти кратное разведение.
Иногда при ощущении холода в конечностях, связанном с заболеваниями суставов, врачи рекомендуют гомеопатический препарат Calcium carbonicum (карбонат кальция) на основе раковин устриц. Гомеопатическое средство выпускается в виде гранул, капель или порошка, эффективные и безопасные дозы которого, а также продолжительность курса лечения укажет врач при назначении данного препарата. Передозировка препаратом может вызвать нарушение обмена веществ.
При нарушениях периферического кровообращения и связанном с этим онемении правой ноги в гомеопатии часто назначают препарат Aesculus compositum в виде спиртового раствора. Разовая доза для взрослых пациентов составляет 10 капель, для детей – от 3 до 10 капель в зависимости от возраста. Принимать препарат нужно трижды в сутки за полчаса до еды разводя в малом количестве воды (5 мл).
Принимать препарат нужно трижды в сутки за полчаса до еды разводя в малом количестве воды (5 мл).
Противопоказаниями к приему гомеопатических средств могут быть детский возраст, беременность и период кормления, а также повышенная чувствительность к составляющим препарата.
Любые гомеопатические средства предпочтительнее приобретать в специализированных аптеках, где есть возможность получить консультацию врача-гомеопата, который и назначит курс лечения. Это очень важно, если учитывать, что некоторые гомеопатические препараты имеют в своем составе ядовитые вещества, которые в рекомендуемых дозах оказывают хорошее лечебное действие, а в случае передозировки представляют опасность для здоровья и жизни в целом.
К тому же, обращаясь за помощью к гомеопатии, надо быть готовым к тому, что лечение такими средствами будет достаточно длительным, и ждать быстрых результатов не стоит. Как не стоит и останавливаться на полпути.
Оперативное лечение при онемении правой ноги проводится лишь в связи с терапией сопутствующих заболеваний, вызвавших данное состояние. Это может быть как флебэктомия при варикозе, так и хирургическое удаления опухоли или межпозвоночной грыжи.
Это может быть как флебэктомия при варикозе, так и хирургическое удаления опухоли или межпозвоночной грыжи.
Профилактика онемения правой ноги
Профилактические меры, направленные на предупреждение такого дискомфортного состояния, как онемение правой ноги, в первую очередь нацелены на недопущение развития заболеваний, вызывающих данное состояние организма. К таким мерам можно отнести:
- Активный, подвижный образ жизни с отказом от вредных привычек.
- Должное внимание правильному сбалансированному питанию, богатому на витамины и микроэлементы.
- Отсутствие излишних нагрузок на позвоночник в быту и при выполнении профессиональных обязанностей.
- Своевременное и полное лечение простудных и вирусных заболеваний.
- Зарядка и физические упражнения, как двигательные, так и статические.
- Предупреждение травм позвоночника и составов.
- Ношение удобной обуви, не создающей длительной нагрузки на позвоночник.

- Недопущение излишнего охлаждения конечностей или их промокания.
- Достаточное пребывание на свежем воздухе и вентиляция помещений.
- Ежегодные профилактические осмотры у врачей-специалистов.
Прогноз при онемении правой ноги
В принципе, онемение правой ноги не вызывает особой опасности и достаточно легко излечивается, если, конечно, оно не связано с наличием опухолей. Если даже полного излечения не наступает, то стабилизировать ситуацию и прекратить онемение конечностей терапия все же в силах. Прогноз лечения данного состояния в целом благоприятен. Известные сложности, вплоть до летального исхода, может вызывать лечение сопутствующих заболеваний, причиной которых явились злокачественные новообразования.
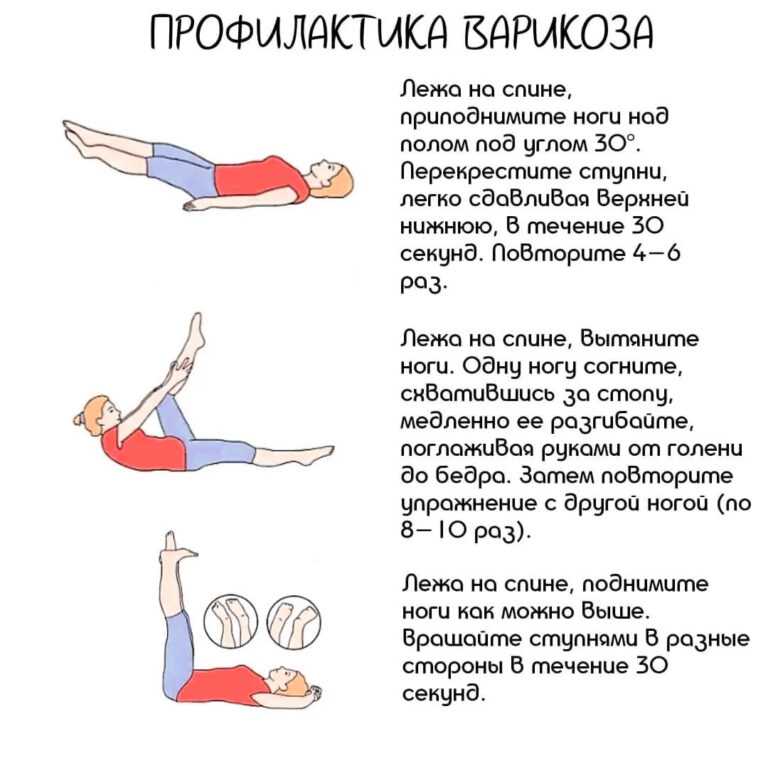
Упражнения для ног при травмах позвоночника: 7 эффективных практик
Лучшие упражнения для ног при травмах позвоночника помогут улучшить кровообращение, свести к минимуму мышечную атрофию и сохранить диапазон движений.
Из-за паралича после травмы спинного мозга многие люди становятся менее физически активными. Когда вы не двигаетесь регулярно, ваши мышцы сокращаются, суставы напрягаются, а кровь начинает скапливаться в ногах.
В этой статье мы расскажем о 7 упражнениях для ног, которые пациенты с травмой спинного мозга могут выполнять для улучшения своего здоровья и предотвращения вторичных осложнений.
Полезные упражнения для ног при травме спинного мозга
Хотя каждая травма спинного мозга приводит к различным функциональным последствиям, все пациенты с ТСМ должны выполнять упражнения для ног, чтобы поддерживать свое здоровье.
Даже если у вас полностью парализованы ноги и вы не можете произвольно ими двигать, упражнения необходимы для сведения к минимуму риска вторичных осложнений, таких как преждевременное старение, свертывание крови и боль.
Людям с более тяжелым параличом ног следует практиковать пассивные упражнения на диапазон движений с физиотерапевтом или лицом, осуществляющим уход. Напротив, те, у кого есть некоторый контроль над ногами, должны пытаться выполнять эти упражнения для ног самостоятельно и при необходимости корректировать их.
Напротив, те, у кого есть некоторый контроль над ногами, должны пытаться выполнять эти упражнения для ног самостоятельно и при необходимости корректировать их.
Без лишних слов, давайте приступим к упражнениям:
1. Упражнения на диапазон движений (ROM)
Упражнения для ног на диапазон движений гарантируют, что ваши суставы будут работать на полную мощность. Это поможет предотвратить скованность и улучшить кровообращение.
Эти упражнения малоэффективны, и их можно выполнять независимо от того, насколько хорошо вы контролируете свои ноги.
Если ваши ноги плохо контролируются или совсем не контролируются, выполняйте пассивные упражнения на диапазон движений. Пассивные упражнения включают в себя то, что ваш физиотерапевт или лицо, осуществляющее уход, двигает ваше тело за вас, в то время как вы сосредотачиваетесь на движениях.
В приведенном ниже видео показано, как выполнять упражнения на диапазон движений. ROM упражнения для ног начинаются в 2:32. Чтобы помочь вам лучше понять терминологию, используемую в видео, вот краткий обзор:
Чтобы помочь вам лучше понять терминологию, используемую в видео, вот краткий обзор:
- Сгибание: для сгибания конечности/сустава
- Разгибание: для выпрямления
- Приведение: для движения к центр вашего тела
- Отведение: удалить от центра вашего тела
- Возвышение: , чтобы поднять
- Depression: до
- Plantar: Дно вашей ноги
- Dorsal: В верхней стороне
, у тебя есть какая -то контрольная сторона. самостоятельно практиковать двигательные упражнения. Активное повторение ослабленного движения может помочь стимулировать спинной мозг к адаптации и перенастройке.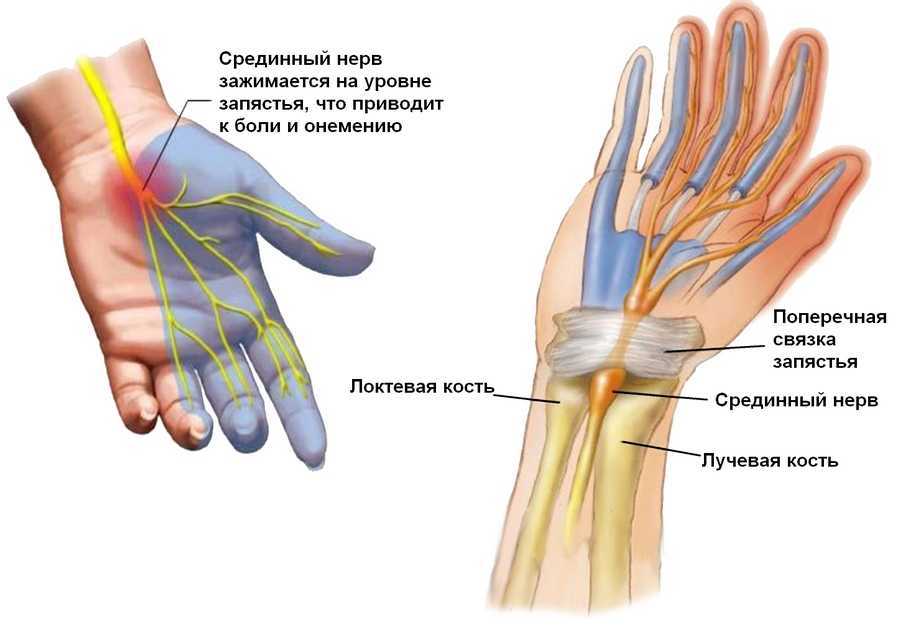
2. Растяжка
Пациентам с травмой спинного мозга необходимо размять ноги, чтобы растянуть напряженные мышцы и сохранить диапазон движений в бедрах, коленях и лодыжках.
На видео ниже показано, как люди с нормальными функциями рук могут размять ноги после травмы спинного мозга. Все, что вам нужно, это ремень или эспандер.
Растягивайтесь медленно и постепенно. Многие пациенты с травмой спинного мозга теряют чувствительность ниже уровня травмы, что увеличивает риск дальнейшего повреждения. Не форсируйте ничего сверх естественного сопротивления вашего тела.
3. Подъемы прямых ног
Подъемы прямых ног помогают пациентам с неполным повреждением спинного мозга развивать квадрицепсы и сгибатели бедра.
Лечь на коврик, согнув одно колено и выпрямив другое. Пальцы выпрямленной ноги должны быть направлены к потолку.
Пальцы выпрямленной ноги должны быть направлены к потолку.
Поднимите выпрямленную ногу в воздух как можно выше и осторожно опустите ее. Выполните 10 раз, а затем поменяйте сторону.
Сгибание одной ноги поможет стабилизировать тело. Чтобы усложнить это упражнение для ног, выпрямите обе ноги и поднимите их одновременно.
4. Марширование сидя
Марширование сидя — отличное упражнение для ног для пациентов с неполным повреждением спинного мозга, у которых все еще есть движения, поскольку оно позволяет им практиковать движения при ходьбе, не оказывая давления на суставы.
Для начала сядьте на край сиденья, поставив обе ноги на землю. Затем поочередно поднимайте колени по одному.
5. Сжатие коленей
Следующее упражнение для ног поможет укрепить мышцы внутренней поверхности бедер (приводящие мышцы бедра), что способствует стабильности бедер и общему балансу.
Сядьте на край сиденья. Затем поместите небольшой предмет (например, подушку или мяч) между коленями и сожмите колени вместе, чтобы предмет не упал. Задержитесь на 10-20 секунд.
Задержитесь на 10-20 секунд.
Чем меньше объект, тем сложнее будет это упражнение для ног.
6. Подъемы на пятки
Подъемы на пятки помогают пациентам с травмами спинного мозга практиковаться в переносе веса с пяток на подушечки стоп. Это имитирует движения, совершаемые при шагах.
Сядьте на край сиденья, поставив ноги на пол. Затем медленно поднимите пятки. Вы должны почувствовать, как ваши икры напрягаются, а лодыжки растягиваются.
Чтобы сделать это упражнение для ног более сложным, пациенты с травмой спинного мозга должны выполнять его в положении стоя под наблюдением, если у них есть такая возможность. Это увеличит нагрузку на ноги и поможет развить навыки равновесия.
7. Тренировка ходьбы
Как только пациенты с травмой спинного мозга разовьют достаточную силу и подвижность в ногах, они могут начать тренировку ходьбы. Тренировка походки — это тип физиотерапии, который специально направлен на то, чтобы снова научиться ходить.
К трем наиболее популярным методам тренировки ходьбы относятся:
- Тренировка на беговой дорожке с весовой нагрузкой включает в себя ношение ремня безопасности, поддерживающего равновесие и уменьшающего нагрузку на ноги. Снижая нагрузку на суставы, люди с параплегией могут сосредоточиться на развитии правильной техники ходьбы.
- Водная терапия включает упражнения по ходьбе в бассейне. Выталкивающая сила воды заставит вас чувствовать себя намного легче, а сопротивление воды поможет укрепить мышцы.
- Наземная тренировка включает в себя использование вспомогательных устройств, таких как ходунки, трости и параллельные брусья, которые помогают сохранять равновесие. Этот тип тренировки ходьбы даст вам наиболее реалистичные ощущения при ходьбе, потому что он требует, чтобы вы несли весь вес своего тела.
Многие пациенты с травмами спинного мозга восстанавливают свою способность ходить с помощью интенсивной тренировки ходьбы, потому что она специфична для конкретной задачи , а делает упор на повторение . Последовательная стимуляция способствует неврологической адаптации спинного мозга.
Последовательная стимуляция способствует неврологической адаптации спинного мозга.
Упражнения для ног при травме спинного мозга: ключевые моменты
Независимо от ваших функциональных возможностей после травмы спинного мозга важно практиковать некоторые виды упражнений для ног, чтобы поддерживать общее состояние здоровья и минимизировать риск вторичных осложнений.
Упражнения для ног не должны быть напряженными. Пока вы двигаете ногами, вы можете улучшить кровообращение и уменьшить скованность.
Мы надеемся, что вы сами попробуете некоторые из этих упражнений для ног! Каждая травма спинного мозга уникальна, поэтому обязательно адаптируйте упражнения в соответствии со своими способностями.
Фото предоставлены: iStock/kzenon/yacobchuk
Продолжайте в том же духе: получите 15 страниц реабилитационных упражнений для восстановления после ТСМ в нашей БЕСПЛАТНОЙ электронной книге
Получите мгновенный доступ к нашей бесплатной электронной книге упражнений для выживших после ТСМ. Если вам понравился этот пост, вы ЛЮБИТЕ наши электронные письма и электронную книгу.
Если вам понравился этот пост, вы ЛЮБИТЕ наши электронные письма и электронную книгу.
В каждом упражнении есть фотографии лицензированного терапевта, которые помогут вам. Вы также будете получать наши популярные электронные письма о восстановлении с историями выживших после ТСМ и другими полезными советами — вы можете отказаться в любое время.
Мы никогда не продадим ваш адрес электронной почты и никогда не будем рассылать спам.
Сонный паралич — NHS
Сонный паралич — это когда вы не можете двигаться или говорить во время пробуждения или засыпания. Это может быть страшно, но это безвредно, и большинство людей получают его только один или два раза в своей жизни.
Что происходит во время сонного паралича
Во время сонного паралича вы можете почувствовать:
- бодрствует, но не может двигаться, говорить или открывать глаза
- как будто кто-то в твоей комнате
- как будто что-то давит на тебя
- испуганный
Эти ощущения могут длиться до нескольких минут.
Причины сонного паралича
Сонный паралич возникает, когда вы не можете пошевелить мышцами во время пробуждения или засыпания. Это потому, что вы находитесь в спящем режиме, но ваш мозг активен.
Неясно, почему может произойти сонный паралич, но это было связано с:
- бессонница
- нарушение режима сна — например, из-за сменной работы или смены часовых поясов
- нарколепсия – длительное состояние, при котором человек внезапно засыпает
- посттравматическое стрессовое расстройство (ПТСР)
- общее тревожное расстройство
- паническое расстройство
- семейная история сонного паралича
Что можно сделать, чтобы предотвратить сонный паралич
Делать
- старайтесь регулярно спать от 6 до 8 часов в день
- ложиться спать примерно в одно и то же время каждую ночь и вставать в одно и то же время каждое утро
- регулярно занимайтесь физическими упражнениями, но не за 4 часа до сна
Не
- не ешьте обильно, не курите и не пейте алкоголь или кофеин незадолго до сна
- не спите на спине – это повышает вероятность сонного паралича
Несрочный совет: обратитесь к врачу общей практики, если:
У вас часто бывает сонный паралич, и вы чувствуете:
- очень беспокоится или боится заснуть
- постоянно уставший из-за недосыпания
Лечение сонного паралича
Врач общей практики может лечить основное состояние, которое может вызывать сонный паралич, такое как бессонница или посттравматическое стрессовое расстройство.




 Процеженную настойку можно использовать как для растирки, так и для приема внутрь. Внутрь средство принимают перед едой по 1 чайной ложке (3 раза в сутки).
Процеженную настойку можно использовать как для растирки, так и для приема внутрь. Внутрь средство принимают перед едой по 1 чайной ложке (3 раза в сутки).