Что делать если тромб оторвался: Как понять, что оторвался тромб и спасти себя?
Мина замедленного действия: калининградский сосудистый хирург рассказал об опасности тромбов
Александр Выговский Фото: пресс-служба Федерального центра высоких медицинских технологий Минздрава РФКогда внешне здоровый человек скоропостижно умирает, мы часто слышим: «у него оторвался тромб». Тромбозы можно назвать «миной замедленного действия», которая находится внутри организма. Она может взорваться в любую секунду и привести к смерти или тяжёлой инвалидности.
Что такое тромбоз и как спасти пациента с таким диагнозом, «Клопс» рассказал сердечно-сосудистый хирург, аритмолог Александр Выговский.
Что такое тромбоз
Тромб — это сгусток крови, формирующийся в кровеносном сосуде или в полости сердца. При мелких порезах образующиеся тромбы помогают свёртыванию и остановке крови — это нормально. Однако есть ряд причин, из-за которых тромбы могут появляться в крупных сосудах и закупоривать их. Для пациента это может закончиться смертью.
Однако есть ряд причин, из-за которых тромбы могут появляться в крупных сосудах и закупоривать их. Для пациента это может закончиться смертью.
- Травма или нарушение формы и структуры стенки сосуда. К этому месту прилипают элементы крови, которые и образуют тромб.
- Снижение скорости прохождения крови через суженную часть сосуда. Этому могут способствовать, например, атеросклеротические бляшки (они состоят из жиров, гладкомышечных клеток, соединительной ткани — ред.), которые травмируют сосуд.
- Нарушение свёртываемости крови, склонность организма к тромбообразованию.
Венозные тромбозы
К ним относятся те, что образуются в крупных венах чаще всего из-за заболеваний вен малого таза и ног. При варикозе вены воспаляются, что приводит к тромбофлебиту. Большие тромбы могут перекрыть сосуд, или оторваться и с током крови попасть в лёгкие. Тогда возникает тромбоэмболия лёгочных артерий. Нарушается кровоснабжение лёгких и происходящий в них газообмен.
Большие тромбы могут перекрыть сосуд, или оторваться и с током крови попасть в лёгкие. Тогда возникает тромбоэмболия лёгочных артерий. Нарушается кровоснабжение лёгких и происходящий в них газообмен.
Симптомы: Шок, сопровождающийся резкими болями, одышкой, кровохарканьем.
Что делать: Как можно скорее доставить человека в больницу. При поражении ветвей лёгочных артерий у пациента есть шанс выжить. Поражения главных стволов лёгких и массивная тромбоэмболия опасны внезапной смертью человека.
Артериальные тромбозы
Появляются в крупных артериях. К ним можно отнести пять основных видов.
1. Тромбоз коронарных артерий
Возникает в артериях, которые питают мышцы сердца. Часто это бывает у пациентов с выраженным атеросклерозом, нарушениями жирового обмена. Бляшки сужают сосуды, и в этих местах образуются тромбы. При позднем обращении к врачу наступает инфаркт миокарда — кардиогенный шок, острая сердечная недостаточность, летальный исход.
Симптомы: Предвестник развития инфаркта и полного перекрытия крупных сосудов — стенокардия. Загрудинные, давящие боли при нагрузке, отдающие в левую руку, шею, зубы.
Что делать: Патологические изменения сердца видны на ЭКГ, пациенту проводят антитромботическую терапию. В остром состоянии проводят срочное коронарографическое исследование. Через артерию на руке вводится катетер, по сосудам «пускают» контрастное вещество. Доктор может видеть, какие сосуды сужены и на сколько процентов. При почти полном сужении сосуда тромб удаляют при помощи операции, устанавливают стент, расширяющий сосуд.
При остром коронарном синдроме «золотое» время — 1-2 часа — этого хватит, чтобы отодвинуть инфаркт, убрать тромбоз и дать человеку другую жизнь.
Раньше летальность пациентов с таким диагнозом составляла 20-30%. Сейчас при помощи современных технологий и экстренных мер, смертность снизилась до 3-7%.
Архив «Клопс»2.
 Тромбоз в камерах сердца
Тромбоз в камерах сердцаРазвивается внутри левого предсердия в результате мерцательной аритмии (неправильного ритма сердца — ред.). Оторвавшийся тромб первым делом попадает в сосуды головного мозга. Происходит инсульт — закупоривание мозговых сосудов.
Симптомы: Головокружения, потеря координации, головные боли, изменения зрения, асимметрия лица, невнятная речь, одна сторона тела начинает хуже слушаться.
Что делать: Сразу вызывать скорую помощь. Процесс повреждения структур мозга развивается стремительно, в течение двух часов нужна диагностика и интенсивное лечение — тромб необходимо убрать и восстановить кровоснабжение.
В Калининградской области ежегодно диагностируется около 3000 острых нарушений мозгового кровообращения. Из них 80-82% — это ишемические инсульты. Четверть из них — инсульты на фоне мерцательной аритмии.
3.
 Тромбоз сосудов, питающих головной мозг
Тромбоз сосудов, питающих головной мозгК мозгу идут сонные или внутричерепные артерии. Тромбоэмболия такого сосуда приводит к омертвению части головного мозга. Нарушаются жизненно важные функции организма, в ряде случаев это заканчивается фатально.
Симптомы: Предвестниками могут быть головокружение, временное расстройство равновесия, речи, нарушения зрения, двоение в глазах, двигательные нарушения.
Что делать: При первых симптомах провести УЗИ сосудов, питающих головной мозг, или ангиографию (метод контрастного исследования кровеносных сосудов — ред.). Многие опасные сужения устранимы хирургическим способом.
4. Тромбоз сосудов, питающих кишечникЕсли тромбоэмболии подвергаются сосуды, идущие от аорты, это грозит омертвением тканей кишечника и приводит к развитию перитонита.
Симптомы: Боли в области живота, которые на первых этапах могут перемещаться и «отдавать» в другие органы. На поздней стадии — рвота, диарея, понижение температуры тела.
На поздней стадии — рвота, диарея, понижение температуры тела.
Что делать: При своевременном обращении к врачу, правильной диагностике и «разблокированном» сосуде кишечник можно «оживить».
Архив «Клопс»5. Тромбоз артерий, питающих нижние конечности
Такие артериальные тромбозы могут приводить к гангрене. Это тяжелейшее состояние, которое требует длительного и сложного лечения или даже ампутации.Симптомы: Предвестники этого состояния — боли при ходьбе и в спокойном состоянии, онемение, похолодание конечностей.
Что делать: Обязательна консультация сосудистого хирурга, ангиографическое и ультразвуковое исследования сосудов. Сужения сосудов можно ликвидировать хирургически.
6.
 Аневризма аорты, крупных сосудов
Аневризма аорты, крупных сосудовК таким патологиям относятся аневризма аорты, её грудного и брюшного отделов. К ним приводят патологии стенок сосудов, тяжелая гипертония, замедление кровообращения. Часто этими недугами страдают мужчины, чья жизнь связана с серьёзными физическими нагрузками. У них большой риск того, что пристеночный тромб может оторваться.
Симптомы: Признаки аневризмы аорты могут совпадать с симптомами сердечно-сосудистых заболеваний. Например, чувство сдавливания внутренних органов, тяжесть в животе и сердце, головокружение, одышка, тупая боль за грудиной, учащенное сердцебиение, приступы удушья. Иногда человек может не чувствовать дискомфорта. Однако разрыв брюшной аневризмы часто протекает мгновенно, без предвестников.
Что делать: Чтобы помочь человеку с разрывом аорты, нужна экстренная хирургическая помощь. Гораздо проще провести профилактическое обследование и предотвратить трагический финал. После 50 лет риск аневризмы возрастает, поэтому нужно сделать УЗИ сосудов, в том числе аорты, а кардиохирург может устранить аневризму вместе с тромбами.
Как избежать тромбоза
После 40 лет рекомендуется сдавать биохимический анализ крови на холестерин и оценку липидного спектра, чтобы понять, есть ли склонность к атеросклеротическим бляшкам. Тем, кто находится в группе риска, показан приём лекарств, снижающих уровень холестерина.
Малоподвижным людям с варикозным расширением вен на ногах необходимо консультироваться у флеболога. Рекомендуется разминка, чтобы в венах не было застоев и сгущения крови. Лежачим пациентам показано бинтовать варикозные вены.
Людям, страдающим ожирением и сахарным диабетом — соблюдать здоровое питание и образ жизни, не отказываться от умеренных регулярных физических нагрузок. Регулярно обследоваться у узких специалистов.
Причиной появления тромбов часто становится сгущение крови, нарушение её свёртываемости.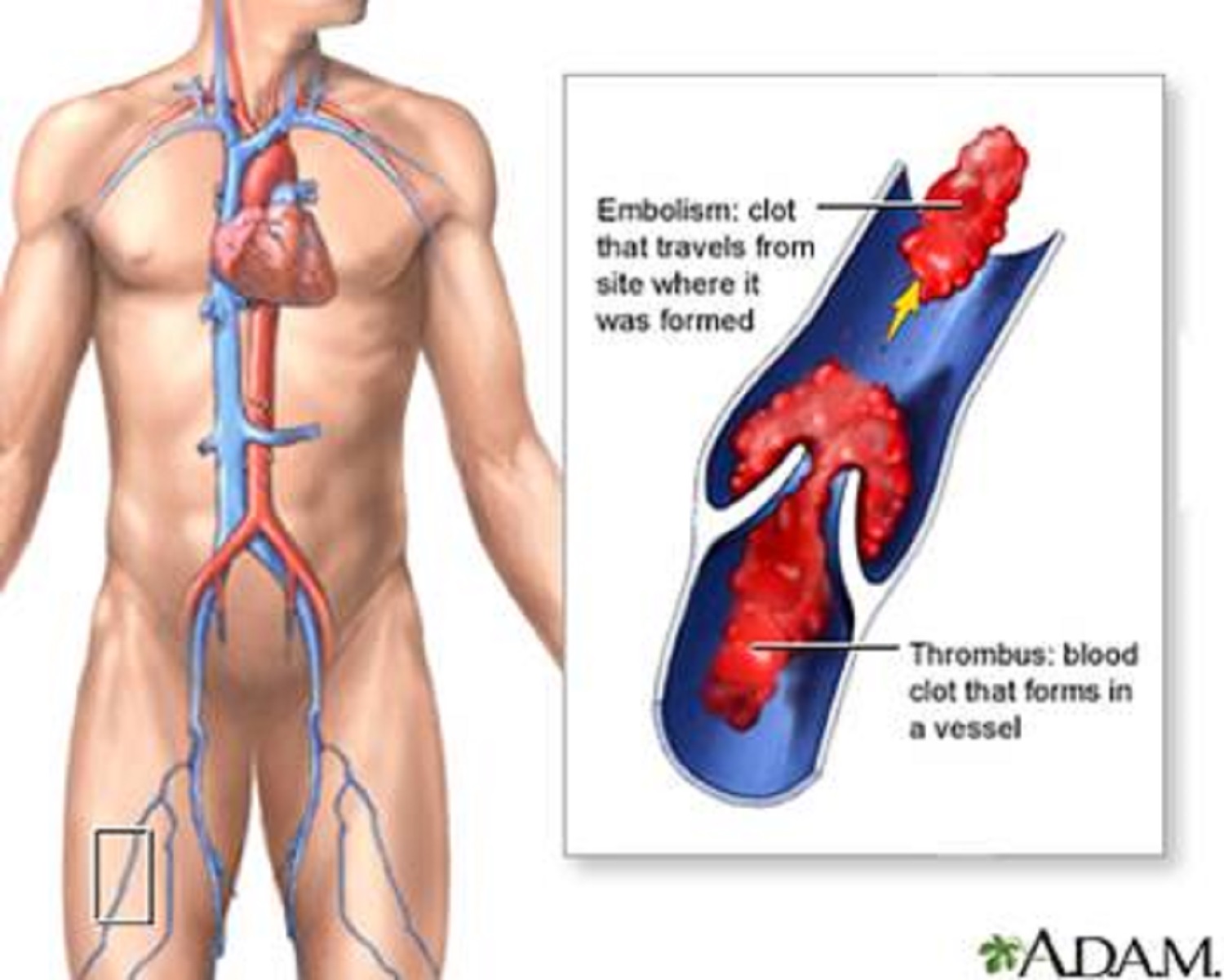 Поэтому в жару и при физических нагрузках необходимо пополнять запас жидкости в организме — пить воду, а пациентам с кардиологическими патологиями по назначению врача показано принимать препараты, разжижающие кровь.
Поэтому в жару и при физических нагрузках необходимо пополнять запас жидкости в организме — пить воду, а пациентам с кардиологическими патологиями по назначению врача показано принимать препараты, разжижающие кровь.
Тромб не пройдет!
Проблема тромбозов – одна из самых актуальных в современной медицине. Венозные и артериальные, сердечные и мозговые, а главное – поддающиеся как успешной профилактике, так и лечению!Вены-реки
Почему в наших венах образуются тромбы? Есть 2 ведущих фактора: повышенная вязкость крови и замедление тока крови по венам, то есть ее склонность застаиваться. Нередко на практике мы сталкиваемся с сочетанием этих факторов, что значительно повышает риски. На фоне варикозной болезни чаще всего развивается тромбофлебит (тромбоз и воспаление) варикозно расширенных вен. К счастью, поражаются поверхностные сосуды, и, несмотря на неприятные симптомы (боль, покраснение, отек, повышение температуры), риск тромбоэмболии в важные органы минимален.
Факторы риска тромбоза глубоких вен
-
Травмы
-
Длительное вынужденное положение (долгие авиаперелеты или езда на машине)
-
Гипсовая иммобилизация ноги
-
Хирургические вмешательства
-
Повышение вязкости крови при онкологических заболеваниях.
Профилактика первичных тромбозов проводится с помощью антикоагулянтов и антиагрегантов различных групп, назначаемых врачом. При подозрении на тромбоз глубоких вен необходимо как можно быстрее выполнить ультразвуковое дуплексное сканирование вен ног и сдать анализ крови на уровень Д-димера.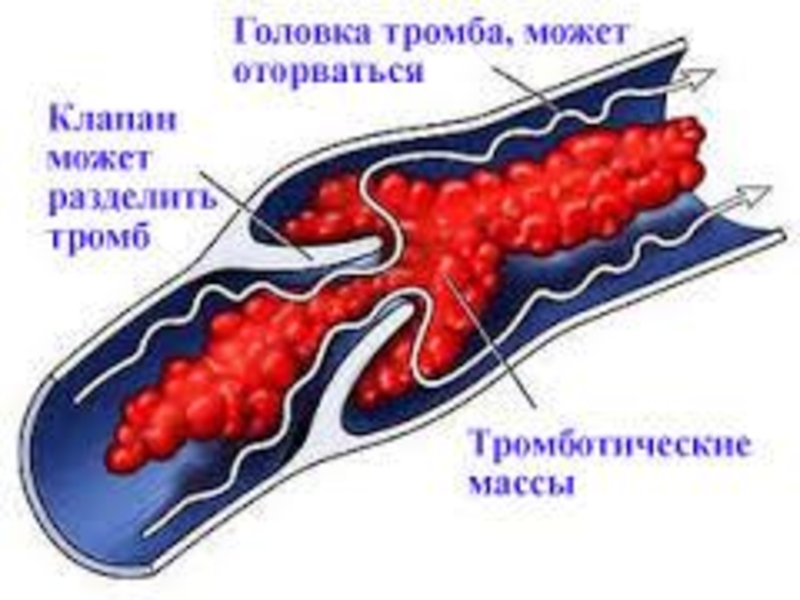
Лечение тромбозов глубоких вен включает покой и постоянную внутривенную инфузию гепарина. В случае наличия в венах свободных (флотирующих) фрагментов тромба пациенту в рентгеноперационной устанавливают кава-фильтр. В дальнейшем больным, перенесшим тромбоз глубоких вен нижних конечностей или таза, требуется долгосрочная терапия пероральными антикоагулянтами (Варфарин, Варфарекс, Эликвис, Ксарелто, Прадакса и т.д.).
Плотина на артерии
Артериальный тромбоз – это всегда острая ситуация, возникающая на фоне серьезных системных заболеваний либо выраженного атеросклероза с поражением сосудов нижних конечностей. Клиника тромбоза развивается быстро – нога ниже места закупорки бледнеет, прекращается пульсация артерий, сначала беспокоят парестезии (ощущение покалывания, ползания мурашек), а затем появляется быстро нарастающая боль.
Единственный способ спасти конечность – как можно быстрее подтвердить наличие тромбоза (снова поможет ультразвуковое дуплексное сканирование, но теперь артерий) и удалить тромб. Чаще всего это делается в отделении сосудистой хирургии с помощью открытого доступа, хотя в последнее время все больше удаляют тромбы эндоваскулярными методами.
Чаще всего это делается в отделении сосудистой хирургии с помощью открытого доступа, хотя в последнее время все больше удаляют тромбы эндоваскулярными методами.
Сердце и мозг
Тромбоз коронарных и мозговых артерий также относится к артериальному и все же занимает особое место за счет важности этих органов и большой распространенности инфаркта миокарда и ишемического инсульта. В большинстве случаев тромбоз возникает на фоне атеросклероза, сопровождающегося образованием холестериновых бляшек. Обнаружить их на сердце можно, лишь выполнив инвазивную процедуру – коронарографию. Представляющие опасность для головного мозга бляшки в общей наружной и внутренней сонных, позвоночной артериях выявляют с помощью дуплексного ультразвукового сканирования артерий шеи или ангиографии.
«Золотой стандарт» профилактики инфаркта миокарда и ишемического инсульта – постоянный ежедневный прием ацетилсалициловой кислоты (АСК). В наши дни рекомендованы лекарственные формы, защищающие слизистую ЖКТ, стандартная дозировка – 75 или 100 мг в сутки. Если проводилось хирургическое лечение – баллонная ангиопластика и стентирование артерий, – назначают так называемую двухкомпонентную антиагрегантную терапию (АСК + клопидогрел), обычно сроком на 1–1,5 года, а затем возвращаются к приему АСК. Такая же тактика возможна после операции коронарного шунтирования или отказа от операции, но при доказанном наличии в коронарных артериях атеросклеротических бляшек.
В наши дни рекомендованы лекарственные формы, защищающие слизистую ЖКТ, стандартная дозировка – 75 или 100 мг в сутки. Если проводилось хирургическое лечение – баллонная ангиопластика и стентирование артерий, – назначают так называемую двухкомпонентную антиагрегантную терапию (АСК + клопидогрел), обычно сроком на 1–1,5 года, а затем возвращаются к приему АСК. Такая же тактика возможна после операции коронарного шунтирования или отказа от операции, но при доказанном наличии в коронарных артериях атеросклеротических бляшек.
Родом из сердца
Иногда тромбы образуются непосредственно в полостях сердца. Их появление в предсердиях – самое частое осложнение наджелудочковых аритмий, в частности фибрилляции предсердий (мерцательной аритмии). Хаотичные движения предсердий и снижение эффективного выброса способствуют формированию тромбов, которые затем с током крови попадают в сосуды большого круга кровообращения и могут вызвать эмболии в различных органах, чаще всего – в головном мозге. Развивается ишемический инсульт, который в этом случае называют кардиоэмболическим. Поэтому наличие пароксизмальной, персистирующей и тем более постоянной формы мерцательной аритмии требует постоянного приема непрямых антикоагулянтов – Варфарина, Варфарекса (при лабораторном контроле МНО – Международное нормализованное отношение) или так называемых новых антикоагулянтов (Эликвис, Прадакса, Ксарелто), при которых контроль МНО не нужен.
Развивается ишемический инсульт, который в этом случае называют кардиоэмболическим. Поэтому наличие пароксизмальной, персистирующей и тем более постоянной формы мерцательной аритмии требует постоянного приема непрямых антикоагулянтов – Варфарина, Варфарекса (при лабораторном контроле МНО – Международное нормализованное отношение) или так называемых новых антикоагулянтов (Эликвис, Прадакса, Ксарелто), при которых контроль МНО не нужен.
Алексей Федоров,
к.м.н., кардиохирург
Журнал «Российские аптеки» №10, 2018
Вам могут понравиться другие статьи:
ПодробностиС нежным чувством
Очищение – один из важных этапов ежедневного ухода за кожей. От того, как это делать, во многом будет зависеть ее здоровье. Главное, учесть, что сильнее и агрессивнее не значит лучше. Порекомендуйт…
От того, как это делать, во многом будет зависеть ее здоровье. Главное, учесть, что сильнее и агрессивнее не значит лучше. Порекомендуйт…
Красота от природы
Большинство косметических уходовых продуктов содержат растительные компоненты. В одних кремах их больше, в других меньше. В сочетании с витаминами и иными полезными соединениями они позволяют надол…
Подробнее ПодробностиКак я организовала сбор просроченных ЛС
Думаю, многие из нас задавались вопросом: что делать с просроченными лекарствами? В январе этого года я тоже задумалась об этом, перебирая домашнюю аптечку, – ну не на улицу же их выбрасывать!&. ..
..
Путь к гармонии
Спа-процедуры – это не только комплексный уход за лицом и телом на основе воды и натуральных ингредиентов, но и средство гармонизации общего самочувствия.
Подробнее ПодробностиДефицитная профессия
Недостаток квалифицированных сотрудников – постоянная проблема для большинства аптечных сетей. Решить ее в одночасье невозможно: необходим целый комплекс мероприятий, направленных на …
Решить ее в одночасье невозможно: необходим целый комплекс мероприятий, направленных на …
Курс на интенсив
Быстро освежить внешний вид или активно воздействовать на проблему – задача концентрированных средств интенсивного действия. Среди покупателей наверняка найдутся те, кому нужно именно это.
Подробнеечто это такое, почему, симптомы, вен, что разжижает кровь и убирает, от чего образуются в сосудах, как узнать, избавиться, растворить, определить, причины, артериальный, в организме, провериться, признаки
Тромбоз сосудов представляет собой сосудистое заболевание, при котором образовываются патологические сгустки в просвете сосудов. Если оторвался тромб, высока вероятность его попадания в жизненно важные органы. Это приводит к опасным осложнениям со стороны нервной и сердечно-сосудистой системы, при отсутствии медицинской помощи — к летальному исходу.
Виды тромбозов
Тромбоз может быть острым или хроническим. В последнем случае вялое течение заболевания чередуется с периодами обострения и ремиссии.
Существует 2 вида тромбоза (отрыв тромба может происходить при любом из них):
- венозный;
- артериальный.
Венозный тромбоз называют флеботромбозом. В этом случае образуется тромб в полости глубоких вен. Наиболее часто встречается локализация в нижних конечностях. Тромбы в сосудах могут иметь другое расположение:
- воротная вена печени;
- почечная вена;
- яремная вена;
- вены геморроидального узла;
- кавернозный синус.
Синдром Бадда-Киари характеризуется обструкцией вен, находящихся в печени. При синдроме Педжета-Шреттера сгусток локализуется в вене подмышечной или подключичной области.
Илеофеморальный тромбоз отличается образованием сгустков в местах расположения бедренной и подвздошной вен.
Артериальный тромбоз называется атеротромбозом, т.к. закупорка артерий происходит при формировании атеросклеротических бляшек. Патологический процесс может развиваться в артериях сердца, легких, кишечника и других органов.
Различают виды тромбов в зависимости от их расположения: пристеночные и обтурирующие. В первом случае образование тромбов происходит на стенке сосуда. Во втором — образовавшийся сгусток закупоривает весь просвет.
От чего образуются
Тромбы образуются, потому что при повреждении сосудов активируется защитная реакция организма. Процесс направлен на остановку кровотечения.
При повреждениях кожи нарушается целостность мелких сосудов. Активируется образование нитей фибрина. Кровь останавливается благодаря закрытию разорванных капилляров мелкими тромбами. Так же происходит внутри организма: при возникновении повреждений сосудов происходит образование закупоривающих сгустков. Они состоят из фибрина, лейкоцитов, эритроцитов и тромбоцитов.
Процесс образования тромбов в схеме свертывания крови является неотъемлемой частью жизнеобеспечения. При отсутствии патологий не представляет угрозу для здоровья. При нарушении процесса тромбы не растворяются, увеличиваются, растет их количество. Могут полностью закрыть просвет сосуда. Основные причины тромбоза:
- патологии сосудистой стенки;
- нарушения кровотока;
- повышение вязкости крови.
Эти нарушения могут провоцироваться генетическими нарушениями, малоподвижным образом жизни. Другие факторы риска:
- варикозная болезнь;
- прием гормональных препаратов;
- неправильное питание;
- курение;
- обезвоживание;
- стрессы;
- онкология;
- аутоиммунные заболевания;
- сахарный диабет;
- заболевания печени;
- беременность.
Еще одна причина образования тромбов в сосудах — избыток холестерина. В сосудах формируются бляшки и образовывается отложение кальция. Сосуды становятся хрупкими, их стенки изъязвляются. Происходит разрастание сгустков на поврежденных участках.
Как распознать тромб
Опасность заболевания заключается в том, что симптомы тромбоза не всегда выражены. Часто заболевание трудно выявить, а отрыв сформировавшегося сгустка происходит внезапно. При различной локализации появляются симптомы разного характера. Признаки тромба в организме:
- Хроническое чувство усталости.
- Сухость во рту.
- Чувство онемения.
- Припухлость или болезненность конечностей.
- Нагревание и зуд пораженного участка.
- Локальное изменение оттенка кожных покровов.
- Затруднение и дискомфорт при дыхании, боль в груди, необъяснимый кашель — признаки тромбоза в легких. Симптомы тромба в сердце могут иметь сходство.
- Лихорадочное состояние и потоотделение. Появляется при тромбозе почек.
- Головокружение, потеря сознания.
- Ускорение сердечного ритма. Наблюдается при движении сгустка к легким. При такой локализации тромба симптомы и первые признаки характеризуются нехваткой кислорода. Сердце работает в ускоренном режиме, пытаясь компенсировать состояние.
- Сильная головная боль.
- Образование красных прожилок. Их можно спутать с сыпью, но при тромбозе они теплее.
- Боль в икрах, нарастающая постепенно. Может держаться несколько дней или недель.
Вышеперечисленные симптомы могут быть проявлениями тромбоэмболии. При их обнаружении рекомендуется пройти профилактическое обследование, провериться на тромбы в венах и сосудах.
Почему отрывается
Объясняя, что значит, оторвался тромб и почему это происходит, специалисты указывают на совпадение нескольких факторов. Причины отрыва тромба:
- При расположении пристеночного сгустка в сосуде с большим просветом циркуляция крови не нарушается. Он отрывается, потому что его основание подвергается воздействию кровотока.
- Сгусток с рыхлой структурой оторвется быстрее. Он преимущественно состоит из нитей фибрина и содержит мало тромбоцитов, имеет слабое основание.
- Тромб может оторваться при высокой скорости кровотока.
Чаще подвержены отсоединению тромбы, тело и хвост которых свободно движутся в сосуде.
Отрываться сгусток может под влиянием дополнительных факторов: физическое перенапряжение, ожирение, варикоз, онкология, травмы, септические поражения.
Как обнаружить отрыв тромба
При отрыве сгусток перемещается по системному кровотоку и может делиться на части. Закупорка происходит, когда сгусток попадает в сосуд с меньшим просветом.
Если вовремя обнаружить оторвавшийся тромб, опасные последствия его перемещения можно предотвратить. Признаки оторвавшегося тромба:
- Расположение в головном мозге характеризуется расстройством речи, искажением лицевой симметрии, резкой головной болью. Возможна потеря координации, чувствительности. Иногда наблюдается паралич, расстройство зрения, боль в области шеи.
- При блокировании оторванным сгустком сердечных сосудов проявляется острая сердечная боль. Возможна локализация болевого синдрома в зоне лопаток, шеи, живота, конечностей, иногда — в области нижней челюсти.
- Локализация в кишечнике характеризуется резкой болью с дальнейшим развитием некроза, перитонита.
- Блокирование сосудов конечностей отличается изменением цвета кожи, отечностью, болью.
- Закупорка артерии в легких. При отрыве тромба симптомы проявляют себя недостатком воздуха, посинением кожи.
Если оторвался тромб, состояние всегда сопровождается кислородным голоданием пострадавшего органа. Развивается дефицит питательных веществ из-за нарушения кровообращения.
Диагностика
Чтобы проверить наличие тромбоза и оценить риск осложнений, используются следующие виды диагностики:
- Визуальный осмотр, проведение анализа крови. Оценивается уровень тромбоцитов, лейкоцитарная формула, наличие воспаления.
- Коагулограмма. Определяется показатель свертываемости, соотношение белков.
- Исследование на онкомаркеры.
- Ультразвуковое исследование, допплерография. Используются для оценки состояния сосудистых и венозных стенок и показателей кровотока.
- Дуплексное сканирование сосудов. Выясняется уровень вязкости крови, скорость циркуляции, вероятность тромбоэмболии.
- Рентгеноскопическое исследование с использованием контрастного вещества. Позволяет проверить сосуды на наличие тромба, уточнить его размеры, вывести трехмерное изображение сосуда.
- Радионуклидное сканирование. Метод аналогичен ангиографии, но вместо контрастного вещества используется меченый альбумин. Используется для уточнения результатов других исследований.
- Компьютерная томография. Показывает наличие воспаления, состояние вен, клапанов и стенок сосудов.
Чтобы узнать, есть ли тромбы в организме, используется комплексное обследование. Оно также включает функциональные пробы (Хоманса, Ловенберга, Пратта, Дельбе-Пертеса). Необходимость разных видов диагностики определяет лечащий врач.
Как избавиться от тромбов
При обнаружении тромбоза врач назначает необходимое лечение. Подбирается тактика терапии, определяется необходимость нахождения в стационаре. Лечение тромбоза глубоких вен требует соблюдения постельного режима. При опасности блокирования артерии в легких проводится хирургическое удаление сгустка.
Медикаментозная терапия
Чтобы вылечить тромбоз, необходим комплексный прием лекарственных средств:
- Прямые антикоагулянты. Назначаются для уменьшения активности тромбина, улучшения выработки антитромбина III.
- Непрямые антикоагулянты. Назначаются для подавления синтеза протромбина, снижения факторов свертывания, связанных с витамином K.
- Тромболитики, ферментные препараты. Ускоряют растворение волокон фибрина, уменьшают размеры образований.
- Гемореологически активные средства. Разжижают кровь и убирают тромбоз, препятствуя объединению тромбоцитов. Используются для улучшения циркуляции крови.
- Неспецифические противовоспалительные средства. Уменьшают воспалительный процесс и болевые ощущения.
Самостоятельное использование препаратов без консультации врача недопустимо. Комплекс медикаментов составляется индивидуально с учетом клинической картины.
Хирургическое лечение
При появлении тромбофлебита и других осложнений при тромбозе лечение включает хирургические методы. Операция необходима при повышении риска отрыва сгустка, вероятности эмболии легочной артерии, при наличии флотирующего сгустка (не прикрепленного к стенкам).
В хирургии существует несколько способов, как убрать из сосудов тромб:
- Тромбэктомия. Хирургическое удаление. Недостатком операции является высокая вероятность повторного образования на месте повреждения венозной оболочки.
- Внедрение кава-фильтра. Это ловушка, внешне напоминающая основу зонтика. Сквозь устройство кровь проходит легко, а сгусток не может продвигаться дальше. При его крупном размере после попадания в ловушку необходимо срочное извлечение, что является недостатком метода.
- Кроссэктомия. Выполняется в неотложных случаях. Ствол вены прошивается металлическими скрепками или устанавливается зажим, препятствующий прохождению крови.
Оперативное вмешательство не проводится в острой стадии заболевания из-за вероятности образования новых сгустков после операции, при тяжелых патологиях сердца и сосудов, при острых инфекционных процессах.
Народная медицина
Использование средств народной медицины при тромбозе следует согласовывать с лечащим врачом, т.к. самолечение может привести к опасным последствиям. Для улучшения состояния и разжижения крови используются различные травы:
- Шишки хмеля. Благотворно действуют на сердце и сосуды, обладают успокаивающим эффектом.
- Вербена лекарственная. Природные соединения в составе предупреждают склеивание тромбоцитов и помогают растворить тромбы в сосудах.
- Белая акация. Используется для снижения густоты крови благодаря эфирам салициловой кислоты в составе растения. Активные компоненты повышают тонус вен.
- Мед и репчатый лук (сок). Являются природными антикоагулянтами, предупреждают образование сгустков.
Диета при заболевании направлена на снижение веса, уменьшение вязкости крови и укрепление сосудов.
Последствия
При отрыве тромба в случае остановки в мелких сосудах иногда происходит постепенное растворение сгустка. При попадании в глубокие вены, сердце, мозг, кишечник и легкие и отсутствии медицинской помощи наступает летальный исход.
Прогноз зависит от того, как быстро оказана помощь пострадавшему. Жизнь пациента во многих случаях можно сохранить, предприняв терапевтические действия в первые 5-30 мин. При подозрениях на эмболию необходимо вызвать скорую помощь, зафиксировать время предположительного отрыва тромба. Больному необходимо обеспечить покой.
Невозможно предугадать, в какой орган попадут оторвавшиеся сгустки. При остановке в сосудах рук и ног развивается некроз и гангрена, в системе головного мозга — инсульт, в сердце — инфаркт миокарда, в брюшной аорте — некроз тканей. Остановка в артерии легких часто приводит к летальному исходу.
Тромбоз вен конечностей проявляется слабо, симптомы нарастают постепенно. В этом заключается опасность, т.к. при несвоевременной диагностике возможен летальный исход. Важно незамедлительно обращаться к врачу при малейших подозрениях на тромбоэмболию.
Тромбоз артерий и сосудов потенциально угрожает инфарктом любому органу. Чтобы избежать опасных последствий, рекомендуется проводить профилактические мероприятия.
Профилактика
Чтобы предотвратить тромбообразование и отрыв тромба при заболевании сосудов и варикозной болезни, лечащий врач может рекомендовать носить компрессионное белье, принимать препараты для разжижения крови. Рекомендуется также:
- физическая активность, умеренные спортивные нагрузки;
- соблюдение диеты, предусматривающей ограничение жирной и жареной пищи.
Рекомендуется проходить ежегодную диагностику, регулярно проходить осмотры у терапевта и флеболога даже при отсутствии признаков заболевания. Это позволит своевременно обнаружить тромбы в сосудах и принять необходимые меры для предотвращения опасных осложнений.
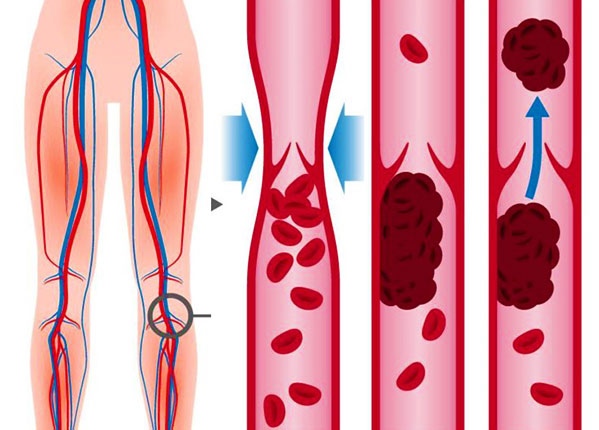
Как понять, что оторвался тромб и спасти себя?
Тромбоз нижних конечностей – распространенное заболевание, не имеющее возрастных или половых ограничений. Частыми пациентами флеболога (врач, который занимается лечением недугов, связанных с нарушением венозного кровообращения) становятся люди, ведущие малоактивный образ жизни. Тромбоз является причиной появления в сосудах сгустков крови с последующим закупориванием полости и нарушением тока крови.
Тромб может прикрепиться к стенке вены или полностью перекрыть ее просвет. Любое из этих явлений требует срочной хирургической помощи. В противном случае последствия могут быть трагичными.
Как устроена венозная система ног
Условно говоря, вены на ногах образуют два уровня — поверхностный и глубокий. Поверхностные вены обеспечивают всего около 10% венозного кровотока, однако выполняют при этом очень важную функцию. Помимо сбора крови и продвижения ее к сердцу, эти вены могут играть роль своеобразного резервуара, который в случае необходимости может принять кровь из глубоких вен. Таким образом, нагрузка на вены регулируется за счет внутренних механизмов.
Вены из глубокого и поверхностного слоев соединены между собой так называемыми перфорантными венами. За счет этого в венозной системе поддерживается равновесие.
Поверхностные вены подвержены риску излишнего растяжения: если человек мало двигается, неправильно питается, страдает от лишнего веса и просто имеет наследственную предрасположенность, то ток крови замедляется, и стенка вены растягивается. Специальные клапаны, которые перекрывают обратный ток крови, смыкаются неплотно, и мы говорим о варикозном расширении вен. Глубокие вены находятся в толще тканей и обеспечивают продвижение к сердцу основного объема крови. Окружающие мышцы поддерживают тонус этих сосудов и облегчают ток крови, поэтому глубокие вены не подвержены варикозу.
Опасность недуга
Отличительной чертой тромбоза является постоянное прогрессирование заболевания. Небольшое скопление тромбоцитов быстро нарастает, образуя сгустки, которые не просто закрывают просвет кровеносного сосуда, но и норовят оторваться от них. При прохождении по сосудам, они вновь могут найти себе место (если ширина русла не позволяет продвигаться дальше). Но бывает и так, что тромб, отрываясь, идет прямо к сердцу. А это непременно приводит к летальному исходу. Предугадать поведение сгустка невозможно, поэтому врачи всегда экстренно реагируют на обращения своих пациентов, назначая максимально эффективную терапию.
Тромбофлебит — опасное осложнение варикоза
Медленное движение крови по поверхностным венам, а также повреждения сосудистых стенок (а растяжения нередко к ним приводят) — вот два фактора, которые играют большую роль при формировании тромбофлебита нижних конечностей. Симптомы этого заболевания — это боли в ноге, покраснение, уплотнение по ходу вены. Все это — следствие формирования тромба, кровяного сгустка в просвете сосуда. Нередко тромб может полностью закрывать вену. Опасен и отрыв тромба, так как в этом случае он может закупорить другой сосуд, например, легочную артерию.
Тромбофлебит — это заболевание поверхностных вен, которое чаще всего является осложнением варикоза. Если заболевание возникает само по себе, без предшествующего расширения вен, причиной этого обычно являются нарушения в работе свертывающей системы крови. Симптомы тромбофлебита без варикоза всегда обращают на себя внимание врачей, и эта ситуация требует дополнительных обследований.
Еще раз подчеркнем — все описанное относится к поверхностным венам. Если же мы говорим о тромбофлебите глубоких вен нижних конечностей, симптомах и лечении… А можем ли мы говорить об этом заболевании?
Как распознать
Симптомы болезней — первое, на что обращают внимание люди. «У 20% больных посттромботическая болезнь вен протекает бессимптомно. Чаще она может проявляться только отеками, которые локализуются в области, голеней. Если не лечиться, отеки не проходят, кожа становится плотной, неэластичной, резко снижается ее кровоснабжение. В области пораженной тромбом вены кожа срастается с подкожной жировой клетчаткой, образуется рубцовая ткань, а на фоне недостаточного кровоснабжения, возникают очаги ее омертвления, и, если присоединяется инфекция, возникают аллергические реакции, появляется зуд и боль в месте тромбоза. На поздней стадии заболевания образуются трофические язвы, которые в дальнейшем могут привести к гангрене и потере конечности», — говорит флеболог.
Также у человека, кроме отеков, которые не проходят даже при помещении конечности на более высокий уровень, появляются такие симптомы, как:
При наличии таких симптомов, отмечает врач, следует не затягивать и обращаться к врачу.
Тромбофлебит или тромбоз?
Если тромбы образуются в глубоких венах нижних конечностей, то мы говорим не о тромбофлебите, а о тромбозе. В чем же различие этих двух заболеваний?
Тромбофлебит — заболевание, возникающее в основном в результате травмирования стенки вены. Оно сопровождается воспалением, которое вместе с замедлением тока крови и вызывает формирование кровяных сгустков. Тромбоз вен нижних конечностей — заболевание, вызванное нарушением работы свертывающей системы крови. Оно не связано с варикозом, а также ему не предшествуют повреждения вен, хотя наличие травм повышает риск тромбоза. А опасность для организма оно представляет не меньшую, чем тромбофлебит, так как существует возможность перекрытия кровотока или отрыва тромба.
В числе факторов, способствующих развитию тромбоза, можно выделить:
- пожилой возраст
- повышение массы тела, снижение двигательной активности
- прием оральных контрацептивов
- беременность (в этот период у женщины могут меняться свертывающие свойства крови)
- курение
- хирургические операции
Лечение
При обнаружении тромба, застрявшего в вене или оторвавшегося от стенок сосуда, назначается срочное лизирование эмбола – так называется процедура механического воздействия на сгусток крови и его растворение. Результативность такой помощи зависит от времени воздействия, обычно необходимо около двух часов.
Если в наличии медицинского учреждения нет специального аппарата, устранением патологии занимается хирург, который вскрывает пораженный участок вены и достает сгусток. Этот метод не слишком популярен в последние годы, ведь после операции организм вырабатывает еще больше тромбоцитов, чтобы прекратить кровотечение в месте травмы, что может привести к рецидиву болезни. Но операция необходима, чтобы спасти жизнь больному.
Консервативные методы лечения подходят для терапии ранних стадий, когда сгустки еще можно растворить специальными препаратами – тромболитиками.
Назад Далее
Тромбоз нижних конечностей — симптомы
Дополнительная опасность тромбоза состоит в том, что достаточно долго заболевание может не проявлять себя. Симптомы появляются тогда, когда тромб достигает больших размеров и распространяется вверх по сосуду. Тогда у пациента появляются жалобы на боли, которые уменьшаются в состоянии покоя и увеличиваются при физической нагрузке. Затем, в связи с ухудшением оттока крови, к болям присоединяется отек. Кожа на ноге бледнеет (до синюшности) и «натягивается», приобретая глянцевый блеск.
Для диагностики локализации тромба проводится УЗИ вен, а в особо сложных случаях —ангиография, рентгенологическое исследование с введением в сосуды контрастного вещества.
Причины
Длительное отсутствие активности, постоянное пребывание в одной позе, малоподвижный образ жизни (в том числе и вынужденная лабильность при заболеваниях, переломах, пр.) – все это основные причины тромбообразования. Но почему тогда у многих людей ничего не происходит, а другие страдают от повторяющегося недуга? Это связано еще и с нарушением функции кроветворения. Когда во внутренней жидкости организма собирается слишком много тромбоцитов, нормальная свертываемость меняется на патологическую (чрезмерную), начинают группироваться сгустки.
Что делать?
Появление симптомов тромбоза глубоких вен нижних конечностей говорит о том, что пациенту следует незамедлительно обратиться к врачу и начать лечение. Специалист оценит расположение и характер тромба и поможет предотвратить его отрыв или полную закупорку сосуда.
Обычно для лечения применяются препараты, разжижающие кровь (гепарин), а также компрессионный трикотаж, который помогает правильному венозному кровотоку. В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
Возможно и хирургическое лечение, в ходе которого тромбы удаляются, а в полой вене устанавливается специальный фильтр, улавливающий все движущиеся кровяные сгустки.
Заболевания вен, связанные с образованием тромбов, не просто ухудшают самочувствие и доставляют дискомфорт. Они представляют реальную угрозу для жизни, поэтому при появлении первых симптомов тромбофлебита или тромбоза необходимо обратиться к врачу. Только он проведет точную диагностику и назначит лечение, которое поможет избежать негативных последствий. Самостоятельный прием препаратов может не улучшить ситуацию, а усугубить ее. Единственное, что рекомендуется сделать пациенту самостоятельно до визита к врачу, — это забинтовать ногу эластичным бинтом или надеть компрессионный трикотаж.
О флотирующем тромбе
Тромбоз — это патологическое состояние, когда полностью нарушен ток крови по венам, так как образовался флотирующий тромб (кровяной сгусток, который может оторваться в любой момент). Как показывает статистика, флотирующий тромб чаще всего образовывается в нижних конечностях.
Тромбы образуются как в глубоких венах, так и в поверхностных, вызывая такое распространенное заболевание как поверхностный тромбофлебит. Флотирующий тромб требует немедленного медицинского вмешательства, так как он может оторваться, попасть в какую- либо артерию и повлечь очень серьезные осложнения для жизни человека, например, тромбоэмболию легочной артерии.
Причины флотирующего тромба
Флотирующий тромб чаще всего образовывается, из-за:
- Замедленного венозного кровотока в нижних конечностях и во всем организме;
- Проблем со свертываемостью крови;
- Механического или инфекционного повреждения внутренних поверхностей венозных стенок.
Риск образования флотирующего тромба появляется при наличии барьеров на венозных стенках, которые препятствуют полноценному кровотоку. Так же может образоваться совсем маленький тромб, который будет способствовать тому, что будут развиваться застойные явления в венозной системе, что в последствие будет причиной образования флотирующего тромба.
Застой в кровеносной системе и как следствие образование флотирующего тромба также может произойти из-за малоподвижного образа жизни.
Еще одни причины, из-за которых возникают тромбы:
- Послеродовой период с осложнениями;
- Инфекционные заболевания;
- Постоянное сильное физическое напряжение, травма, неудачные операции;
- Длительное неподвижное состояние после операций;
- Онкологические заболевания;
- Применение гормональных препаратов.
Что мне делать после удаления зуба? Джейми дантист
То, как вам рекомендуется ухаживать за своей лункой после удаления зуба, может незначительно отличаться от практики к практике и от страны к стране, но суть остается той же…
Ниже представлена комбинация лучших и наиболее распространенных советов из различных источников, направленных на получение хорошего тромба, предотвращение повреждений и инфекций и максимально быстрое выздоровление.
Если у вас онемела губа, не прикусите ее.Действие анестетика пройдет через несколько часов, за это время будьте осторожны и расслабьтесь. Вы не сможете определить температуру, поэтому — ‘ NO HOT’ продуктов или жидкостей сегодня (только теплые) и контроль вашего рта во время еды и питья, как вы знаете, будут значительно затронуты, пока анестетик полностью не исчезнет. Если вы не уверены в температуре, проверьте ее пальцем. Если вы находитесь в общественных местах, вы можете обнаружить, что капаете или проливаете свой напиток, не зная… вас предупредили.
Избегайте физических упражнений или всего, что повышает артериальное давление, в течение как минимум 24 часов. Мы пытаемся сформировать красивый сгусток, который может разорвать сгусток и вызвать кровотечение из лунки. Чем обширнее и труднее добыча, тем больше вам нужно будет отдыхать — (к счастью для нас, тем больше вам захочется…), так что идите домой и поднимите ноги. Планируйте перерыв на работу, ваш стоматолог может посоветовать вам, если это будет необходимо. Если работа связана с «ручным трудом» или каким-либо «напряжением», лучше всего взять оставшуюся часть выходного дня.
Не употребляйте алкоголь в день экстракции ни до, ни после процедуры экстракции, так как это может вызвать кровотечение. Алкоголь заставляет ваши кровеносные сосуды открываться (расширяться), поэтому, если вы планируете большой вечер или празднование, обязательно учтите это.
Спите или отдыхайте с поднятой головой и полотенцем на подушке, так как кровь в слюне — обычное явление. Лежание увеличивает вероятность кровотечения.
Придерживайтесь мягкой диеты в течение нескольких дней и по возможности жуйте другую сторону рта.
- Избегать сосания через соломинку
Давление во рту может сместить сгусток крови или вызвать кровотечение.
- Не полоскать рот сегодня рот
Это позволит смыть верхний слой крови и снова запустить кровотечение из лунки. Вы можете пить, это нормально, но не стоит целенаправленно проливать воду на розетку, мы хотим, чтобы образовался хороший сгусток и оставался на месте.
В течение как минимум 3 дней после процедуры и до недели, если можете.Сделайте то, что необходимо — заплатки и т. Д., Чтобы пережить это время. Вы должны как можно больше смягчить его, так как курение является основной причиной появления болезненной сухой лунки и может вызвать замедленное заживление, разрушение раны и сделать вас склонным к инфекции.
При сильном кровотечении из лунки поместите марлевую салфетку (ее должен предоставить стоматолог, но ее также можно приобрести в аптеке) или, если она закончилась, накройте розетку чистым носовым платком и плотно прикусите в течение 15 минут. По сути, это то, что стоматолог попросит вас сделать сразу после удаления зуба, и давление должно остановить кровотечение.Не используйте салфетку — она сместит сгусток, когда вы попытаетесь его удалить, и не будете постоянно вставлять и снимать марлю — это на самом деле будет мешать сгустку, а не давать ему заживать.
Небольшое кровотечение — это нормально. Кровь часто смешивается со слюной, чтобы появиться больше, чем есть на самом деле. В этом случае просто аккуратно протрите рот салфеткой; Избегайте массивной слюны, так как это может вытащить весь сгусток.
Обычно я советую принимать парацетамол или нурофен, как указано на упаковке, через час после операции.Это означает, что вам есть чем заняться, поскольку действие анестетика заканчивается. Можно ожидать некоторой боли и болезненных ощущений, и это вполне нормально. Если вы принимаете лекарства у своего врача, посоветуйтесь с фармацевтом, какие обезболивающие или анальгетики вам подходят.
Избегайте чистки области удаления, но вы можете чистить все остальные зубы обычным образом. Иногда, если у вас была неприятная хирургическая процедура, я могу посоветовать окунуть ватную палочку в Savacol и осторожно протереть ею рану, так как вы не можете чистить щеткой.Это поможет остановить / замедлить образование налета вокруг участка.
Это будет зависеть от того, удаляли ли вам кость и насколько травматичной была хирургическая процедура. Внешний вид хомяка является обычным явлением после удаления трудно ретинированных зубов мудрости, особенно если вам сделали общий наркоз. Прикладывание пакетов со льдом к боковым сторонам лица в течение первых 8 часов (20 минут на лице — 20 минут от лица) может помочь уменьшить отек. Дантист также может предоставить вам противовоспалительные средства во время процедуры или после нее.
См. Ниже. Сообщалось, что некоторые антибиотики могут сделать противозачаточные таблетки неэффективными, поэтому примите дополнительные меры предосторожности.
На следующее утро сделайте несколько полосканий теплой солью. Поместите чайную ложку соли в стакан с теплой водой, настолько горячей, насколько вы можете комфортно переносить, и просто держите ее над розеткой — нет необходимости интенсивно ополаскивать. Повторяйте это так часто, как вы думаете об этом, в течение следующих нескольких дней, пока опухоль и болезненность не исчезнут (как минимум 3 раза в день).Это поможет сохранить его в чистоте и чистоте в течение следующих нескольких дней.
Чем дольше вы проводите с широко открытым ртом и чем сложнее и напряжнее процедура, тем больше у вас скованности в мышцах челюсти. Это может ограничить то, насколько широко вы можете открыться в течение нескольких дней.
Мне нужно вернуться?
Некоторые стоматологи хотят осмотреть вас на следующий день или через один или два дня после удаления, если это было особенно сложно. Обладая сложными зубами мудрости, хирурги-стоматологи, как правило, хотят пройти осмотр, чтобы увидеть, как вы выздоравливаете, и убедиться, что у вас нет осложнений после удаления.
Как правило, если вас не попросят о встрече, если вам нужно завершить другое лечение или возникнут проблемы, вам не нужно возвращаться до 6-месячного приема.
Если вам сделали хирургическое удаление и стоматологу нужно было наложить несколько швов для замены десны, то их нужно будет удалить примерно через неделю (при условии, что они не рассасываются). Это очень простая, быстрая и относительно безболезненная процедура.
Когда звонить стоматологу?
Это нормально — испытывать боль, кровотечение и все то, что мы обсуждали.Если у вас есть какие-либо опасения, вы должны позвонить стоматологу, чтобы избавиться от этих страхов — это его работа.
Для солдат среди вас, которые сражаются под ветром и дождем, если вы испытаете что-либо из следующего, вы должны поднять трубку и позвонить им:
- Лихорадка, озноб, увеличение лимфоузлов
- Затрудненное дыхание или глотание
- Усиливающаяся боль или отек (по прошествии первых 3 дней), особенно если болеутоляющие не снимают боль.
- Кровотечение, которое не проходит через 24 часа , несмотря на приложение давления в соответствии с указаниями.
Какие обезболивающие (анальгетики) мне следует принимать?
Ибупрофен — мое любимое болеутоляющее, поскольку он обладает более выраженным противовоспалительным действием, хотя парацетомол и аспирин тоже могут быть эффективными.
Детям рекомендуется детский парацетамол.
Если удаление было затруднено и ожидается сильная боль или отек, стоматолог может выписать вам рецепт на что-нибудь более сильное без рецепта.Обычно это препараты парацетамола / кодеина.
В этих случаях стоматолог может также прописать стероидные препараты против воспаления, хотя это не является обычным делом.
Нужны ли мне антибиотики?
Антибиотики невероятно полезны и могут быть лекарствами, спасающими жизнь, однако мир стал ассоциировать слово «антибиотик» с их улучшением, и поэтому почти ожидает, что их будут вводить в качестве причины, когда что-то идет не так.
Проблема в том, что антибиотики нужны от бактериальных инфекций; они не будут иметь никакого эффекта (кроме плацебо) на вирусы, а различные лекарства специфичны для определенных бактерий.
Нет убедительных доказательств того, что профилактические антибиотики (те, которые назначаются для предотвращения заражения, а не только потому, что у вас есть инфекция) снижают скорость заражения. Фактически, из-за этого Великобритания перестала их давать для профилактики бактериального эндокардита. Они считают, что риск реакции на лекарства выше и серьезнее, что перевешивает потенциальную пользу. В Австралии от нас по-прежнему требуется страхование некоторых пациентов из группы высокого риска этого состояния.
Чем чаще мы используем их ненадлежащим образом — выдавая их «волей-неволей», тем выше риск или эволюция устойчивых штаммов, с которыми они просто не будут работать. Возможно, вы слышали о MRSA (устойчивый к метациллину стафилококк aeurus), бактерии, вызывающей многочисленные смерти во время вспышек заболеваний в больницах.
Это именно то, о чем я говорю, наш наиболее часто используемый и эффективный препарат — пенициллин, больше не влияющий на эти бактерии. Добавьте это к серьезным аллергическим и иногда смертельным анафилактическим реакциям, которые являются еще одним результатом неправильного или чрезмерного использования, и вы поймете, почему мы должны быть избирательными в отношении того, кому мы их раздаем.
Так что мне от тебя нужно? Одолжение 🙂 Я действительно прошу их время от времени … Пожалуйста, не заставляйте врача или стоматолога требовать антибиотики, вам даже не нужно спрашивать. Если он подходит для вашего состояния, его пропишут; если нет, то на то будет уважительная причина; не потому, что они хотят видеть, как вы страдаете, или потому, что у них ограниченная квота, это довольно просто, они (согласно их медицинским знаниям) не считают, что это поможет вам.
Антибиотики предназначены для людей, у которых вероятность отсроченного заживления приведет к послеоперационной (после операции) инфекции.Ваш врач / стоматолог / хирург-стоматолог примет это решение на основе вашей истории болезни и сложности процедуры. Они также будут поддерживать связь с любыми медицинскими специалистами, которым вы оказываете помощь, например с кардиохирургом или хирургом-ортопедом, и выполнять любые рекомендации, которые они предоставляют.
Профилактические антибиотики обычно назначают всем, кто:
- Пройдена лучевая терапия головы и шеи
- Имеет риск бактериального эндокардита (зависит от страны)
- Имеет серьезно ослабленную иммунную систему
- Любой, кто, по мнению врача / стоматолога, подвергается особому риску.
Если после удаления зуба у вас возникла инфекция в лунке, сопровождающаяся гнойными выделениями, лихорадкой и опухолью, скорее всего, вам будут назначены антибиотики.
Как я узнаю, что это исцеление?
Как правило, будет немного больно, когда действие анестетика закончится — ожидайте этого. Чем дольше и сложнее процедура, тем неудобнее она может быть. Хорошая новость в том, что большие дыры заживают почти так же, как маленькие дыры, а рот обладает замечательной способностью к заживлению из-за обильного кровоснабжения, которое он получает.
Что касается рутинной экстракции, большинство моих пациентов говорят, что первый день / ночь не так уж и плох, второй и третий день довольно неудобны, а затем жизнь возвращается в нормальное русло, даже если это будет немного болезненно. Это предполагает, что вам удалось сформировать хороший сгусток и следовать инструкциям по удалению после удаления.
Вы должны ожидать, что розетка после третьего дня будет постоянно улучшаться — вы можете получить нечетный день, когда будет хуже, но основная тенденция — это тенденция к улучшению.
Если ситуация ухудшается или становится очень болезненной и, похоже, не проходит, позвоните своему стоматологу и попросите его осмотреться — у вас может быть сухая лунка или инфекция.
Какие проблемы могут возникнуть у меня впоследствии?
Дантист не должен отпускать вас до тех пор, пока не сформируется сгусток, хотя по той или иной причине он может позже начать кровотечение. Вы не собираетесь умереть от потери крови из-за удаления зуба, и описанных выше мер должно быть достаточно, чтобы остановить или замедлить кровотечение.Если вы обеспокоены или сомневаетесь, просто обратитесь к стоматологу или, если вас это беспокоит, в местное отделение неотложной помощи.
Я уже упоминал об этом в другом месте в этой серии, что в некоторых случаях некоторые части костной впадины могут быть вытолкнуты вверх во время процесса заживления. Это не мелочь, и беспокоиться не о чем. Если вы получаете очень большой кусок, который не двигается, вы всегда можете вернуться к стоматологу, чтобы проверить или удалить его, если вы беспокоитесь или трется о десну или язык.
Сколько времени займет восстановление? Мне нужен выходной?
Это зависит от сложности добычи и от вас.
Стандартное простое извлечение может сбить вас с толку на день или около того; поэтому вы можете запланировать его на пятницу, чтобы у вас были выходные для восстановления. Если у вас четыре сильно ретинированных зуба мудрости, удаленных под общим наркозом, я предполагаю, что вам понадобится как минимум неделя, чтобы отек и синяк исчезли, возможно, две.
Я встречаю людей с чрезвычайно высоким болевым порогом и тех, кто находится на другом конце шкалы.Так много вариаций. Некоторых пациентов можно лечить в тот же день; другим требуется значительно больше времени, чтобы оправиться от подобной процедуры.
Ключ в том, чтобы сформировать хороший сгусток, тщательно следуя инструкциям по извлечению.
Начальный период заживления — полное закрытие лунки обычно занимает несколько недель. Однако кость и десна будут продолжать реконструироваться в течение следующих 6 месяцев, после чего они станут довольно стабильными.
Это важно учитывать при планировании замены отсутствующего зуба, поскольку слишком ранняя установка моста или имплантата может повлиять на внешний вид моста.
Могу ли я заниматься спортом?
Не в день удаления — из-за повышения артериального давления у вас начнется кровотечение. Один выходной день на тренировках не обернется для вас слишком много. Вы можете тренироваться на следующий день, если захотите, опять же, это будет зависеть от человека к человеку, а также от типа и сложности извлечения.
Что я могу съесть?
Ешьте все, что хотите, но будьте осторожны с температурой, пока вы все еще онемели. Мягкая диета на пару дней является разумной, потому что ваша челюсть часто немного дергается во время удаления, поэтому само жевание может быть немного болезненным.Я рекомендую картофельное пюре, яйца, супы… всю еду, которую готовит ваша мама или которую готовила, когда вы были больны, — и тому подобное!
Следует ли использовать жидкость для полоскания рта?
Теплые солевые полоскания очень хороши для поддержания чистоты полости рта и мягкого удаления остатков пищи. Я определенно не стал бы использовать что-нибудь вроде Listerine — ой, это ужалит как сумасшедший и принесет мало пользы.
Нежное полоскание жидкостью для полоскания рта с хлоргексидином (Savacol) пару раз в день, безусловно, не принесет вам никакого вреда, и это то, что мы рекомендуем пациентам, перенесшим операцию на полости рта, и чистить зубы слишком больно.
Как остановить кровотечение после удаления зуба?
Кровотечение остановится только в том случае, если давление будет продолжаться достаточно долго.
Как ухаживать за удалением зуба?
- Надежно прикусите ватный валик, который был помещен в место удаления зуба. Крепко прикусывайте ватный тампон или марлю не менее 20 минут, чтобы остановить кровотечение.
- Если вы все еще заметили кровотечение, не полощите рот, а положите новую чистую влажную марлю и плотно прикусите еще 20 мин.
- Не жевать ватный тампон.
- Не сосать в месте извлечения.
- Если кровотечение не прекращается, смочите чайный пакетик водопроводной водой на 30 минут. Чай содержит дубильную кислоту, которая помогает уменьшить кровотечение.
- Держите голову приподнятой с подушками, чтобы остановить кровотечение.
- В первую ночь положите полотенце на подушку.
- Давление — единственный способ остановить кровотечение.
- Избегайте чрезмерных упражнений в течение нескольких часов.
В первый день или около того может быть небольшое кровотечение. Не беспокойтесь о количестве кровотечения. Небольшое количество крови смешивается с большим количеством слюны, что выглядит более драматично, чем есть на самом деле.
Какое обезболивающее можно принять после удаления зуба?
Чтобы уменьшить боль и помочь вашему выздоровлению, вам может быть полезно:
Примите первую дозу обезболивающих до того, как пройдет онемение. Вы можете использовать парацетамол или ибупрофен (всегда читайте и следуйте инструкциям производителя по дозировке). Не принимайте аспирин для снятия боли после удаления зуба мудрости, так как это может вызвать кровотечение из раны.Вы можете регулярно принимать обезболивающие в течение следующих нескольких дней. Обезболивающие можно принимать с любыми назначенными антибиотиками.
Сколько времени нужно, чтобы зажить после удаления зуба?
Сгусток крови, образующийся в пустой лунке, важен для процесса заживления.
Постарайтесь не нарушить образование тромба к
- Избегать интенсивного полоскания или плевания в течение 24 часов
- Не пейте горячие жидкости в течение 24 часов, так как это может растворить тромб.
- Избегайте курения в течение 48 часов, потому что курение замедлит заживление и увеличит вероятность развития инфекции.
- Не используйте соломинку, так как она вызывает всасывание в течение 24 часов
- Ешьте мягкую пищу, такую как суп или йогурт, в течение 24 часов после
- Ничего усиленно не пережевывать.
Начальный период заживления обычно занимает от одной до двух недель, ткань десны заживет примерно за 3-4 недели, а полное заживление кости может занять примерно 6-8 месяцев в зависимости от вашего ухода за этой областью.
Ротовая ванна с горячей соленой водой для предотвращения высыхания лунки.
Через 24 часа растворите половину чайной ложки соли в стакане теплой воды. Наберите в рот воду и подержите жидкость над местом экстракции, пока она не начнет остывать. Выплюньте это и повторяйте процесс, пока не будет израсходована вся вода. Это займет несколько минут.
Это не быстрое ополаскивание и сплевывание. Ваш рот должен быть теплым и сияющим.
Повторяйте этот процесс каждые несколько часов в течение 5-7 дней.Солевые ванны для рта помогут поддерживать чистоту и снизить вероятность инфицирования лунки зуба.
Щеткой
В течение нескольких дней после удаления важно, чтобы область была как можно более чистой, чтобы предотвратить инфекцию и ускорить заживление. Не чистите непосредственно место удаления в течение первых 3-4 дней после операции, чтобы предотвратить вытеснение тромба из лунки.
У меня появилась боль в месте удаления зуба через 3 дня?
Когда сгусток крови не образуется в отверстии или сгусток крови отламывается или разрушается слишком рано, основная кость подвергается воздействию воздуха и пищи.Это может быть очень болезненно, и стоматолог должен помочь вам избавиться от боли и ускорить заживление пораженного участка.
Курильщики и женщины, принимающие противозачаточные таблетки, чаще имеют сухую лунку. Курение в день операции еще больше увеличивает риск.
Сухая лунка образуется примерно в 3–4% всех удалений.
Как избавиться от тромбов и снизить риск в будущем
- Чтобы избавиться от тромбов, вам, вероятно, понадобится сочетание лекарств и изменения образа жизни.
- Сгустки крови обычно лечат антикоагулянтами, но в редких случаях может потребоваться хирургическое удаление сгустка.
- Вы можете снизить риск образования тромбов, улучшив кровообращение и поддерживая кровоток: частые физические нагрузки и ношение компрессионных чулок могут особенно помочь избавиться от сгустков.
- Эту статью рецензировал Джейсон Р. Макнайт, доктор медицинских наук, врач семейной медицины и доцент Техасского медицинского колледжа A&M.
- Эта история — часть путеводителя по сердечным заболеваниям.
Если вам поставили диагноз сгусток крови — особенно опасные типы, такие как тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА) — ваш врач порекомендует план лечения в зависимости от размера и местоположения сгустка.
Вот что вам нужно знать, чтобы избавиться от тромбов и как снизить риск их появления.
Как избавиться от тромбовЕсли ваш врач считает, что сгусток имеет низкий риск, он может выбрать наблюдение за ним и посмотреть, растворится ли он сам по себе со временем.«Наши тела сами делают невероятную работу по избавлению от тромбов», — говорит Станислав Хенкин, доктор медицины, практикующий сердечно-сосудистую медицину в Центре сердца и сосудов Медицинского центра Дартмут-Хичкок.
Однако пациенты со сгустками крови, которые блокируют глубокую вену (ТГВ) или которые представляют опасность расшатывания и попадания в сердце, получают лечение антикоагулянтами, известными как разжижители крови. Они не дают сгустку увеличиваться в размерах и препятствуют образованию новых сгустков.
Самый известный разжижитель крови — варфарин (широко известный как кумадин). Людям, принимающим это лекарство, следует избегать определенных лекарств и продуктов, включая алкоголь, чеснок и клюкву, а также им потребуется регулярная проверка крови. Новые препараты для разжижения крови, называемые прямыми пероральными антикоагулянтами, имеют меньше побочных эффектов и не требуют постоянного мониторинга крови.
Оба типа могут быть эффективными: на каждые 15 человек, принимающих эти разжижители крови, предотвращается образование одного сгустка. Однако они также несут в себе риски.Примерно один из 87 человек, принимающих антикоагулянты, испытает серьезное кровотечение. Если вы принимаете антикоагулянты и у вас началось кровотечение, вам следует обратиться в больницу, где вам могут дать лекарство, останавливающее кровотечение.
В очень редких случаях пациентам может потребоваться хирургическая тромбэктомия или хирургическое удаление сгустка. Обычно это делается для крайне больных пациентов, например, у тех, кто находится на аппарате искусственной вентиляции легких, у которых образуется тромб в легких (ТЭЛА), — говорит Хенкин.
Как снизить риск образования тромбов в будущемЛюди, у которых был один тромб, подвергаются повышенному риску дальнейшего свертывания: около 22.9% людей испытают еще один тромб в течение четырех лет после первого. Но есть несколько способов предотвратить образование тромбов.
Улучшение кровообращения с помощью регулярных физических нагрузок может снизить риск образования тромбов до 39% у женщин и 22% у мужчин. Также важно поддерживать кровоток, особенно если вы длительное время сидите неподвижно. Хенкин говорит, что вы должны как можно больше перемещаться во время длительных перелетов или поездок на автомобиле.
Наконец, ношение компрессионных чулок может снизить риск развития ТГВ.Компрессионные чулки оказывают давление на ваши ноги, чтобы способствовать обратному току крови к сердцу.
Как и упражнения, чулки помогают поддерживать циркуляцию крови, что снижает риск образования тромбов. Существуют медицинские и немедицинские варианты компрессионных чулок, и ваш врач может подсказать, какой из них вам подходит.
Сгустки крови из глубоких вен: признаки
Изображение: Thinkstock
Сгустки в легких в два раза опаснее сердечных приступов.
Если поцарапать ногу, на помощь придут сгустки крови, которые залечивают рану. Но если сгусток крови образуется глубоко внутри вены на ноге, это совсем другое дело. Этот тип сгустка, известный как венозный тромбоз — термин, означающий «сгусток крови в вене», может вызывать боль, отек и покраснение пораженной конечности. Когда он образуется в ноге или руке, это называется тромбозом глубоких вен (ТГВ). Но настоящая угроза возникает, если тромб отрывается и попадает в легкие, вызывая тромбоэмболию легочной артерии.
Одно или оба этих состояния ежегодно поражают не менее 900 000 американцев, убивая более 100 000 человек.Но многие американцы не осознают симптомы (см. Рамки) или серьезную природу венозной тромбоэмболии или ВТЭ. Легочная эмболия в два раза опаснее сердечного приступа.
До недавнего времени врачи считали ВТЭ недолговечным заболеванием, которое можно успешно лечить коротким курсом препаратов, препятствующих свертыванию крови. «Теперь мы понимаем, что это хроническое заболевание, подобное диабету и сердечным заболеваниям, которое может потребовать лечения на протяжении всей жизни», — говорит доктор Сэмюэл З. Голдхабер, старший кардиолог Гарвардской больницы Brigham and Women’s Hospital.Фактически, те же факторы, которые повышают вероятность сердечных заболеваний у людей, такие как высокое кровяное давление, курение и ожирение, также делают их более восприимчивыми к ВТЭ. Большинство из них возникает у людей в возрасте 60 лет и старше, но они могут быть и у более молодых людей.
Общие причины
Повреждение кровеносного сосуда в результате травмы или операции может спровоцировать образование тромба. Прикованность к постели в период восстановления приводит к замедлению кровотока, что еще больше увеличивает риск. Более половины случаев ВТЭ связаны с недавним пребыванием в больнице или операцией, но большинство из них возникают только после того, как вы выписались из больницы.Прохождение лечения от рака также повышает ваш риск. Так же может продолжительное сидение во время дальних путешествий.
От 5% до 8% людей имеют одно из нескольких наследственных заболеваний, которые делают их более склонными к образованию тромбов. Если вы или член вашей семьи перенесли ВТЭ, спросите своего врача о семейном тесте на нарушение свертывания крови, которое можно было бы рассмотреть, если бы не было другого объяснения образования сгустков.
Лечение сгустков
Лечение ВТЭ обычно включает инъекции противосвертывающего препарата, такого как гепарин, с последующим введением таких препаратов, как ривароксабан (Ксарелто), апиксабан (Эликвис), дабигатран (Прадакса) или эдоксабан (Савайса), которые принимаются в форме таблеток.Людям с менее серьезными случаями могут потребоваться только пероральные препараты, в то время как в более серьезных случаях могут потребоваться препараты, растворяющие сгустки, которые вводятся через внутривенную (IV) линию или через тонкую гибкую трубку (катетер), что делается в больнице.
Продолжительность приема препаратов против свертывания крови зависит от вашей ситуации. Когда сгусток образуется после операции, врачи часто рекомендуют оставаться на приеме препарата от трех до шести месяцев. Но есть тенденция к тому, чтобы люди продолжали принимать лекарства в течение более длительных периодов времени, отчасти из-за хронического характера проблемы, — говорит доктор.Гольдхабер. У трех из 10 человек с ВТЭ будет новый эпизод в течение 10 лет.
Предотвращение ТГВ
Если вам предстоит операция или вы прикованы к постели из-за болезни или травмы, поговорите со своим врачом о способах предотвращения ТГВ. Для большинства людей ходьба как можно скорее после операции может снизить риск. Врачи иногда назначают препараты, препятствующие свертыванию крови, людям из группы высокого риска после операции. Другой вариант — градуированные компрессионные чулки. Эти носки по колено оказывают давление на голени, а наибольшее давление — на лодыжку.Они мягко увеличивают кровоток от щиколотки к бедру.
Если вам приходится сидеть несколько часов подряд — в самолете, в поезде или машине, на работе или даже дома — следующие советы могут помочь предотвратить ТГВ:
Вставайте и ходите каждый час или два.
Сидя, время от времени сгибайте и разгибайте лодыжки и колени.
Не скрещивайте ноги.
Часто меняйте положение сидя.
Пейте много воды, чтобы не обезвоживать организм.
Симптомы тромбоза глубоких венЗона поражения может быть
Если эти симптомы сохраняются более чем на несколько часов, обратитесь к врачу за советом. | Симптомы тромбоэмболии легочной артерии
Если у вас есть эти симптомы, особенно если они быстро ухудшаются в течение нескольких часов, немедленно звоните 911. |
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Тромбы | Рак груди сейчас
1. Обзор
2. Что такое тромб?
3. Риск образования тромбов у людей с раком груди
4. Лечение рака груди, повышающее риск образования тромбов
5. Другие факторы, которые могут увеличить риск образования тромбов
6. Профилактика и лечение тромбов
7. Если вы находитесь в больнице
8. Поиск поддержки
1. Обзор
Люди с раком груди имеют более высокий риск образования тромбов.Их риск выше из-за самого рака и некоторых методов лечения рака груди.
Если рак распространился на другие части тела (вторичный рак груди), это также может увеличить риск образования тромбов.
Сгустки крови могут быть опасными, но поддаются лечению, поэтому важно как можно скорее сообщать о симптомах. Если во время лечения у вас образовался тромб, ваше лечение может быть приостановлено до тех пор, пока сгусток не будет обработан.
Если у вас возникнут какие-либо из следующих симптомов, немедленно обратитесь в местное отделение неотложной помощи, терапевта или терапевтическую бригаду:
- боль, стеснение, покраснение / изменение цвета, жар и припухлость, как правило, в икре, ноге или бедре или над веной
- припухлость, покраснение или болезненность в местах введения центральной линии для проведения химиотерапии, например, в области руки, груди или шеи
- одышка, может быть внезапной или усиливается со временем
- боль в груди при глубоком вдохе или кашле
- герметичность в груди
- Необъяснимый кашель (может кашлять кровью)
2.Что такое тромб?
Сгустки крови случаются довольно часто. Если у вас есть травма, ваша кровь свернется, чтобы уменьшить кровотечение. Но ваша кровь может свернуться и по другим причинам.
Сгустки могут образовываться внутри вен или артерий. Если в вене образуется тромб, это часто называют венозной тромбоэмболией (ВТЭ) или венозным тромбозом. Это может произойти в любой глубокой вене, но чаще всего происходит в ногах, бедрах или тазу — вы можете услышать это, называемое тромбозом глубоких вен (ТГВ).
Сгусток крови может вырваться из того места, где он был образован, и перемещаться из одного места тела в другое.Сгусток становится вредным, когда он блокирует кровеносный сосуд и останавливает приток крови к части тела, например легкому, известной как легочная эмболия (ТЭЛА).
Риск образования тромба можно снизить с помощью лекарств и других мер.
3. Риск образования тромбов у людей с раком груди
Люди с раком груди могут иметь большее количество веществ, называемых тромбоцитами и факторами свертывания крови. Они помогают крови свертываться и останавливать кровотечение.Наличие в организме более высокого, чем обычно, количества тромбоцитов и факторов свертывания означает, что кровь с большей вероятностью свертывается.
У некоторых людей, больных раком, в крови может быть более низкий уровень белков, которые помогают поддерживать ее в жидком состоянии. Это означает, что сгусток крови может образоваться с большей вероятностью, особенно если рак поражает печень.
4. Лечение рака груди, повышающее риск образования тромбов
Некоторые методы лечения рака груди могут повысить риск образования тромба.К ним относятся:
Как хирургическое вмешательство, так и химиотерапия могут повредить стенки кровеносных сосудов, что может увеличить риск образования тромба. Если вам предстоит операция или химиотерапия, сообщите лечащей бригаде, были ли у вас в анамнезе тромбы.
Имеет центральную линию
Центральная линия — это длинная внутривенная линия, которая вводится в крупную вену и может использоваться для введения химиотерапии или других препаратов.
Если у вас есть центральная линия, например линия Хикмана, Грошонга или PICC, возможно образование тромба в вене в конце линии.Чтобы предотвратить это, могут быть назначены лекарства. Если это произойдет, возможно, потребуется удалить линию для обработки тромба.
Менее активный из-за лечения
У некоторых людей лечение рака груди вызывает сильную усталость и слабость. Это означает, что они не так физически активны. Если вам сделали операцию, сначала может быть трудно встать с постели или нормально передвигаться. Для получения дополнительной информации см. Если вы находитесь в больнице. Бездействие увеличивает риск образования тромба, поскольку нормальная работа мышц ног помогает сжимать вены, чтобы кровь возвращалась обратно к сердцу.
Отсутствие активности в длительных поездках, таких как дальние перелеты, также может увеличить риск образования тромба. Вы можете узнать больше о том, как снизить риск ТГВ во время путешествий, на веб-сайте NHS Choices.
5. Другие факторы, повышающие риск образования тромбов
- Болезни сердца и диабет
- курение
- предыдущая история тромбов
- переломы
- лишний вес
6.Профилактика и лечение тромбов
Вы можете снизить риск образования тромба, регулярно совершая короткие прогулки или выполняя простые упражнения для ног и ступней.
Будьте особенно осторожны на дальних рейсах или в длительных поездках на автомобиле.
Во время полета можно попробовать регулярно обходить салон, а во время поездки на автомобиле ежечасно останавливаться и ходить. Носите свободную одежду и продолжайте пить много воды, чтобы поддерживать водный баланс.
Сгустки крови обычно лечат препаратами, разжижающими кровь (антикоагулянтами).Сначала это будет инъекция, затем ее можно будет заменить на таблетку. Вы можете оставаться на таблетках в течение нескольких месяцев и регулярно сдавать анализы крови.
7. Если вы в больнице
Если вам предстоит операция, вам могут посоветовать прекратить прием определенных лекарств на время до операции. Если вам необходимо оставаться в больнице, следует оценить риск развития тромба, и вам могут дать противоэмболические или компрессионные чулки, чтобы они «сжимали» голень, помогая крови вернуться к сердцу.В некоторых ситуациях, например, сразу после операции, для этого в течение короткого времени используется устройство (называемое системой прерывистой компрессии).
8. Поиск поддержки
Если вы подозреваете, что у вас может образоваться тромб, как можно скорее обратитесь к лечащей бригаде, местному отделению неотложной помощи или терапевту.
Если вы испытываете общие побочные эффекты от рака или лечения от него, мы всегда готовы помочь. Вы можете связаться с нашей опытной командой горячей линии по телефону 0808 800 6000 или найти поддержку на нашем онлайн-форуме.
Опасности чрезмерного свертывания крови
В большинстве случаев сгустки крови служат для организма полезной функцией. Кровь сворачивается, образуя сгусток, останавливающий кровотечение после травмы. После того, как сгустки сделали свою работу, они обычно распадаются, не вызывая проблем. Чрезмерное свертывание крови (гиперкоагуляция) или сгустки, которые не растворяются должным образом, могут вызвать серьезные проблемы со здоровьем, которые могут привести к сердечному приступу, инсульту и другим состояниям, включая тромбоз глубоких вен и тромбоэмболию легочной артерии (ТГВ / ПЭ).Тромбоз — это сгусток крови, который остается неподвижным. Опасность, которую они вызывают, заключается в предотвращении кровотока.
Движущийся сгусток — эмболия. В то время как сгустки крови могут перемещаться в мозг, сердце, почки и легкие, ТГВ / ПЭ является результатом образования тромбов в глубоких венах конечностей. По оценкам Центров по контролю и профилактике заболеваний, ежегодно 900 000 человек заболевают ТГВ / ПЭ. От 60 000 до 100 000 умирают в результате этого.
Факторы рискаПричины чрезмерной свертываемости крови могут быть приобретенными, генетическими или возникшими в результате другого заболевания.Некоторыми примерами приобретенных причин являются курение, обезвоживание, ожирение и сидение в одном и том же положении в течение длительного периода времени. Беременность и длительный постельный режим после операции или во время болезни также могут способствовать. Генетические факторы риска включают семейный анамнез, при котором гиперкоагуляция встречается часто, личный анамнез сгустков крови до 40 лет и возникновение необъяснимых выкидышей.
Заболевания, которые могут привести к чрезмерному свертыванию крови, включают рак, диабет, фибрилляцию предсердий (AFib) и сердечную недостаточность.Атеросклероз, заболевание, определяемое накоплением слишком большого количества бляшек в артериях, также является фактором риска. Когда налет, воскообразное вещество, расслаивается и разрывается, могут образовываться сгустки. Васкулит или воспаленные кровеносные сосуды также могут образовывать сгустки. Некоторые лекарства также могут вызывать гиперкоагуляцию. Они могут включать лечение рака, лекарства от ВИЧ и СПИДа.
Симптомы Чрезмерное свертывание кровиХотя симптомы могут отсутствовать, есть признаки, указывающие на сгустки крови.Изменение температуры в области тела возле сгустка — один из частых симптомов. Нога или рука могут быть холодными. Руки или пальцы также могут быть холодными на ощупь. Также могут стать заметными покалывание, мышечные спазмы, необъяснимое изменение цвета (обычно красноватое или синее) или слабость в руке или ноге.
При сгустках в венах возле кожи (тромбоз поверхностных вен) кожа может покраснеть или может возникнуть отек. Для очень серьезного ТГВ часто являются сигналами отек одной или обеих ног, спазмы в области колена или голени.
Лечение чрезмерного свертывания кровиПри сгустках крови часто требуется неотложная помощь, но кардиолог может также назначить программу лечения. В опасной для жизни ситуации часто назначают тромболитики, быстро растворяющие сгустки. Обычно называемые «разрушителями тромбов», тромболитики устраняют тромб и улучшают кровоток. В тяжелых случаях, таких как ТГВ / ТЭЛА, могут потребоваться хирургические вмешательства.
Прописанная программа, помогающая контролировать склонность к гиперкоагуляции, может включать в себя препараты, разжижающие кровь, чтобы уменьшить вероятность чрезмерного свертывания крови.Варфарин принимают в виде таблеток, а гепарин — для инъекций. Кардиолог может назначить их по отдельности или вместе, в зависимости от человека.
Предотвращение образования тромбов в будущем или рецидиваЕсли тромбы уже образовались, следование совету кардиолога и прием назначенных лекарств помогут предотвратить дополнительное свертывание крови. Независимо от того, произошла ли гиперкоагуляция или нет, постоянные движения помогают предотвратить образование сгустков, особенно после долгой поездки на автомобиле или самолете.Полезно сгибать мышцы ног. Также важно вставать с кровати и ходить, особенно если вы восстанавливаетесь после операции или других заболеваний, требующих постельного режима.
Контроль веса и отказ от курения имеют первостепенное значение для предотвращения чрезмерного свертывания крови. Также важно знать вероятность гиперкоагуляции на основе предыдущего случая и семейного анамнеза, а также обсудить эти возможности с врачом или кардиологом.
Чтобы узнать больше о профилактике и лечении тромбов, зарегистрируйтесь в vascularhealthclinics.орг.
Посттромботический синдром — лечение сосудов
Что такое посттромботический синдром (ПТС)?
Посттромботический синдром — это постоянные симптомы сгустка крови или тромбоза глубоких вен (ТГВ) в ноге. Некоторые люди, у которых был ТГВ или сгустки крови в ногах, полностью выздоравливают, но другие все еще испытывают симптомы, и эти симптомы называются ПТС.
Почему PTS — проблема?
PTS может вызывать боль и дискомфорт в ногах, а также язвы на ногах.Эти симптомы могут длиться много лет или всю оставшуюся жизнь. Посттравматический стресс может мешать вашей повседневной деятельности, например, ходьбе или стоянию, и может сделать вашу жизнь менее приятной. Лечение посттравматических и посттравматических язв может быть дорогостоящим и трудоемким.
Что вызывает посттравматический синдром?
В вены, расположенные глубоко внутри ног, есть крошечные клапаны, контролирующие направление кровотока. Сгусток крови в вене ноги может вызвать воспаление и заблокировать кровоток, что повредит клапаны. Когда клапаны повреждены, они могут протекать или вызывать неправильный кровоток, что создает давление и задержку жидкости, что люди с посттравматическим синдромом чаще всего замечают как опухшие лодыжки или ступни.Давление делает ногу болезненной, опухшей и иногда красной. По мере ухудшения ПИН плохой кровоток в ноге может вызвать язвы на ногах, которые могут быть болезненными и трудно поддающимися лечению. Язвы возникают у 5-10% пациентов, перенесших ТГВ.
Каков шанс, что я получу PTS?
ПТС возникает у 20-40% пациентов после эпизода ТГВ нижних конечностей, поэтому это частое осложнение. У одного из десяти пациентов может развиться тяжелый посттравматический синдром с язвами на ногах.
У вас больше шансов получить PTS, если вы:
- старше 65 лет
- : тромб в глубоких венах выше колена (состояние, называемое проксимальным ТГВ).
- иметь более одного тромба в одной ноге не менее двух раз
- имеют симптомы сгустка крови через месяц после диагностирования сгустка крови
- очень полные
- не могут поддерживать стабильный уровень разжижителя крови в течение первых трех месяцев лечения
Как скоро после образования тромба я могу заболеть ПИН?
Трудно предсказать, кто может заболеть ПИН, но это может произойти в любое время в течение первых шести месяцев или двух лет после образования тромба в ноге.
Как мне узнать, есть ли у меня ПИН?
Это наиболее распространенные признаки и симптомы посттравматического стресса, возникающего в ноге со сгустком крови:
• Боль
• Отек, усиливающийся после долгой ходьбы или стояния, но улучшающийся после отдыха или подъема ноги
• Боль или тяжесть в ноге или стопе
• Спазмы
• Зуд
• Покалывание
• Голубоватая или коричневатая пигментация на ноге или стопе
• Язва (язва) на ноге
• Новое варикозное расширение вен
• Кожа шелушится, сухое или красное
Эти проблемы различны для каждого пациента — у вас могут быть все эти проблемы или только несколько.Вы можете замечать эти проблемы все время, или чувства могут приходить и уходить.
Что мне делать, если я думаю, что у меня ПИН?
Многие признаки посттравматического стрессового синдрома аналогичны признакам новых тромбов в ноге, поэтому очень важно,
, попросить врача осмотреть вашу ногу. Только врач может сказать вам, вызваны ли ваши проблемы новым тромбом или посттравматическим стрессовым синдромом.
Как диагностируется посттравматический стресс?
Ваш лечащий врач осмотрит вашу ногу и задаст вам несколько вопросов о том, как она себя чувствует.Затем он или она скажет вам, есть ли у вас ПИН. Вам не нужно никаких специальных сканирований или анализов крови, чтобы узнать, есть ли у вас ПИН.
Как я могу предотвратить ПИН?
Поскольку посттравматический стрессовый синдром может быть такой долгосрочной проблемой, профилактика очень важна. Вот несколько вещей, которые вы можете сделать, чтобы предотвратить ПИН:
- Предотвратить образование тромбов. Сгустки крови вызывают повреждение вен ног, вызывающее ПТС. Если вы предотвратите образование тромбов, вы предотвратите ПИН.
- Некоторые люди подвержены более высокому риску образования тромбов, особенно пациенты в больнице, которые недавно перенесли операцию или прикованы к постели.Пациентам часто выдают компрессионные ботинки, компрессионные чулки или лекарства для предотвращения образования тромбов во время пребывания в больнице и по дороге домой. Если вы находитесь в больнице и вам не дают ничего из этого, спросите своего врача, нужна ли вам профилактика образования тромбов.
- Если у вас уже образовался тромб в ноге, у вас повышенный риск получить второй тромб. Лучший способ предотвратить образование второго тромба — это правильно принимать лекарства, разжижающие кровь, и следовать инструкциям врача по сдаче анализов крови.
- Не прекращайте прием лекарства, разжижающего кровь, до тех пор, пока ваш лечащий врач не скажет вам остановиться.
Похудейте, если у вас избыточный вес.
Увеличение веса увеличивает нагрузку на ноги и вены ног.
Носите градуированные (эластичные) компрессионные чулки.
Ношение специального эластичного чулка на ноге со сгустком крови может помочь предотвратить посттравматический синдром. Информацию о том, как получить чулки и как правильно их носить, см. В листовке «Сосредоточьтесь на эластичных компрессионных чулках».Регулярно посещайте своего врача.
Регулярно посещайте своего врача
Ваш лечащий врач может осматривать вашу ногу на каждом приеме, чтобы искать признаки посттравматического стрессового синдрома. Он также может посоветовать вам носить эластичные компрессионные чулки и правильно принимать лекарства, разжижающие кровь.
Как лечить посттравматический синдром?
PTS может быть трудно поддающимся лечению состоянием здоровья, поэтому ваш лечащий врач может посоветовать вам использовать одно или все из следующих возможных методов лечения:
Подъем ноги.
Часто правильное поднятие ноги может помочь при боли и отеке от посттравматического стресса.
Сжатие.
Ваш лечащий врач может прописать либо градуированные компрессионные чулки, либо приспособление для ношения на ноге (или и то, и другое) для улучшения кровотока и контроля боли и отека.
Лекарства.
Некоторые исследования показали, что травяные добавки, такие как эсцин (экстракт конского каштана) и рутозиды, могут быть полезны для облегчения боли в ногах и отека, вызванного посттравматическим стрессовым синдромом, но этот препарат не был одобрен FDA.Ваш лечащий врач может порекомендовать эти добавки, если компрессионных чулок недостаточно для снятия боли и отека в ноге.
Специальная помощь при язвах.
Если вы заболели язвой на ноге из-за посттравматического стрессового синдрома, вам следует обратиться к специальному врачу, который прошел дополнительную подготовку по заживлению язв. Этот врач может дать вам специальные лекарства или перевязки от язвы.
Как определить разницу между ПИН и новым тромбом?
Часто бывает трудно сказать, вызваны ли проблемы с ногами посттравматическим стрессовым синдромом или новым тромбом.Иногда для улучшения симптомов тромбоза требуется 3-6 месяцев. Каждый раз, когда у вас возникают новые проблемы с ногой, вам следует обратиться к врачу. В большинстве случаев ПИН боль и отек в ногах уменьшаются, когда вы отдыхаете или поднимаете ногу. Напротив, если у вас есть сгусток крови, боль и отек не уменьшатся после подъема и отдыха.
Почему PTS — проблема?
PTS — частый побочный эффект ТГВ. Симптомы могут появляться и исчезать с течением времени, но посттравматический стресс — это хроническое заболевание, продолжающееся всю жизнь.ПИН приводит к страданиям и инвалидности и дорого обходится обществу. Тяжелый посттравматический синдром может вызвать болезненные венозные язвы или язвы на руках или ногах, которые трудно поддаются лечению и которые имеют тенденцию к рецидиву. Язвы возникают у 5-10% пациентов с посттравматическим синдромом.
Почему возникает ПИН?
Когда в вене образуется сгусток, клапаны внутри вены могут быть повреждены сгустком или окружающим воспалением. Поврежденные клапаны (а также остаточный сгусток) блокируют возвращение крови из вен ног обратно к сердцу, что приводит к повышению венозного давления в ноге.
В чем разница между посттромботическим синдромом (ПТС) и постфлебитическим синдромом?
Ничего — это два названия одного и того же состояния. Иногда используется еще один термин — «венозное стрессовое расстройство».
Увеличивает ли вероятность ПИН у меня варикозное расширение вен?
Варикозное расширение вен возникает в мелких поверхностных венах прямо под кожей. Эти вены могут появляться по разным причинам. У людей может развиться варикозное расширение вен, даже если у них никогда не было тромба.Напротив, ПИН вызывается повреждением тромба в клапанах глубоких вен. Если у вас в ноге образовался тромб, у вас может развиться варикозное расширение вен. Ваш лечащий врач будет искать варикозное расширение вен, чтобы определить, есть ли у вас ПТС.
Существуют ли лекарства или операция по удалению сгустка крови из моей ноги, чтобы не повредить мои вены?
Да. Эта процедура называется тромбэктомией, которая представляет собой операцию по удалению сгустка крови, или тромболизисом, которая представляет собой операцию по растворению сгустка.Это рискованные процедуры, и они обычно предназначены для лечения самых серьезных сгустков крови, которые могут остановить кровоток в ноге. Неизвестно, помогут ли эти процедуры предотвратить ПИН.
Если у меня уже есть ПИН, могу ли я сделать операцию по исправлению вен?
В настоящее время не существует безопасной или эффективной хирургии, которая бы заменила или восстановила поврежденные клапаны глубоких вен.
Могу ли я делать специальные упражнения для лечения ПИН?
Да. Определенные виды упражнений, которые делают вашу ногу более сильной и гибкой, улучшат вашу общую физическую форму и могут помочь в лечении посттравматического стресса.
Могу ли я заболеть ПИН, если у меня в руке тромб?
Да. Этот тип ПИН называется ПИН верхних конечностей. Он встречается реже, чем посттравматический синдром ног, но симптомы и лечение схожи. Пациенты с посттравматическим синдромом верхних конечностей испытывают боль и отек в руке. Лечение заключается в ношении специального компрессионного рукава на руке, аналогичного компрессионному чулку для ног.
Могу ли я получить посттравматический стресс, если сгусток крови был только в легких?
Судя по тому, что сейчас знают врачи, посттравматический синдром поражает только пациентов, у которых был тромб в ноге или руке.Иногда сгусток крови начинается в ноге, а затем отрывается и перемещается в легкие. Если сгусток крови был обнаружен не только в легких, но и в ноге, вы все равно можете подвергнуться риску заражения посттравматическим стрессовым синдромом. Если у вас никогда не было симптомов образования тромба в ноге, и сгусток крови в ноге не был обнаружен, маловероятно, что вы заболеете ПИН.
