Чем опасна мерцательная аритмия: Характер, формы, осложнения, симптомы и диагностика мерцательной аритмии предсердий
Фибрилляция предсердий (мерцательная аритмия) – что должен знать пациент
Фибрилляция предсердий (ФП), или мерцательная аритмия (многие врачи до сих пор называют ее так), – одно из самых частых нарушений ритма. У пожилых людей встречается чаще, чем у молодых. Давайте вместе разберемся, почему она возникает – причины мерцательной аритмии – и чем может быть опасна для человека.
В сердце человека есть не только мышечные клетки (миокард), которые сокращаются и обеспечивают работу сердца как насоса по перекачиванию крови, но и специальные клетки, которые вырабатывают электрический ток и проводят его к миокарду. Из этих специальных клеток состоит так называемая проводящая система сердца, по которой распространяется электрический импульс. В здоровом сердце электрический импульс, стимулирующий сокращение сердца, возникает в правом предсердии, в синусовом узле. Поэтому нормальный сердечный ритм называют синусовым. Из синусового узла импульс распространяется по волокнам проводящей системы в предсердиях, вызывая их сокращение. Кровь через открытые митральный и трикуспидальный клапаны перекачивается в желудочки сердца. Затем импульс попадает в атриовентрикулярный узел (предсердно-желудочковый), который является своеобразным контрольно-пропускным пунктом в желудочки. Из него выходят волокна, называемые «ножками пучка Гиса». Продвигаясь по пучку Гиса, импульс приводит к сокращению желудочков и выбросу крови в аорту и легочную артерию.
В здоровом сердце формирование импульса происходит через равные промежутки времени, от 60 до 90 раз в минуту. В разных ситуациях частота пульса у одного и того же человека бывает и 60 (например, в состоянии отдыха и покоя), и 90 (при физической нагрузке, волнении) ударов в минуту. Через изменение частоты пульса здоровое сердце приспосабливается к изменяющимся потребностям организма в кислороде. То же происходит и с артериальным давлением, которое может изменяться в течение дня от 100/70 до 140/90 мм рт. ст. (в норме).
ст. (в норме).
Что такое фибрилляция предсердий?
При фибрилляции предсердий (мерцательной аритмии) электрический импульс движется по предсердиям хаотично, вместо «дружного» сокращения предсердия подрагивают, «мерцают». За счет того, что мышечные волокна предсердий сокращаются в разное время, не происходит единого сокращения и выброса крови в желудочки. Поскольку предсердия начинают сокращаться не только хаотично, но и очень часто, атриовентрикулярный узел пропускает к желудочкам далеко не все сокращения, не соблюдается равный промежуток времени. Поэтому, когда вы попытаетесь сосчитать пульс, интервалы между ударами будут разными, а пульс – «неровным». Обратите также внимание, что пульс стал разным по наполнению – одно сокращение сильнее, а другое может еле-еле определяться под пальцами. Причина такого явления – дезорганизованная работа сердца. Часть сокращений желудочков происходит, когда они успели наполниться кровью, а часть – при пустых желудочках, «на холостом ходу».
Формы
Мерцательная аритмия (фибрилляция предсердий) может быть приступообразной или хронической. Если приступы аритмии (пароксизмы) длятся недолго (от нескольких минут до 7 дней) и нормальный ритм восстанавливается самопроизвольно, такая форма фибрилляции предсердий называется пароксизмальной.Может ли фибрилляция предсердий быть опасной для здоровья?
Фибрилляция предсердий (мерцательная аритмия) в большинстве случаев не угрожает вашей жизни напрямую, так как это бывает при желудочковой тахикардии, фибрилляции желудочков. В большей степени мерцательная аритмия влияет на ускоренное развитие сердечной недостаточности, снижая качество жизни человека. Однако в определенных ситуациях пациентов с фибрилляцией предсердий подстерегает опасность. Хаотичное сокращение мышечных волокон предсердий приводит к тому, что вместо полного одномоментного опорожнения крови из предсердий в желудочки, кровь начинает застаиваться в предсердиях. Возникают условия для образования кровяных сгустков (тромбов), которые иногда передвигаются с током крови в желудочки и дальше, в большой круг кровообращения. Такие тромбы-путешественники (эмболы) могут закупорить сосуды головного мозга (вызвав инсульт), конечностей, внутренних органов. Осложнение может стать смертельным.
Возникают условия для образования кровяных сгустков (тромбов), которые иногда передвигаются с током крови в желудочки и дальше, в большой круг кровообращения. Такие тромбы-путешественники (эмболы) могут закупорить сосуды головного мозга (вызвав инсульт), конечностей, внутренних органов. Осложнение может стать смертельным.
Наиболее благоприятные условия для образования тромбов создаются при хронической (постоянной) форме мерцательной аритмии, или если пароксизм фибрилляция предсердий продолжается более 2-х суток. Кроме того, ФП (мерцательная аритмия) способствует возникновению и прогрессированию сердечной недостаточности и коронарной недостаточности. У больных с нарушением сердечного ритма значительно снижается качество жизни: постоянное чувство опасности возникновения аритмии в любой момент, полная зависимость от доступности медицинской помощи.
Симптомы фибрилляции предсердий (мерцательной аритмии)
Фибрилляция предсердий, или мерцательная аритмия, проявляется по-разному: ФП пароксизмальная (приступообразная), устойчивая и постоянная (хроническая). При пароксизмальной форме фибрилляции возникают приступы разной длительности, от нескольких минут до 7 дней. Такие приступы прекращаются самопроизвольно. При устойчивой форме мерцательной аритмии пароксизмы не проходят самостоятельно, длятся более 7 дней, для восстановления синусового ритма необходима помощь врачей (медикаментозное лечение или электроимпульсная терапия). При постоянной форме фибрилляции предсердий восстановить синусовый ритм не удается.
Чаще всего фибрилляция предсердий начинается с пароксизмальной формы, в дальнейшем приступы становятся чаще, продолжительнее, синусовый ритм восстановить все сложнее и сложнее, а затем вообще не удается – фибрилляция предсердий переходит в постоянную форму. При любой форме мерцательной аритмии требуется медикаментозное лечение, которое должно проводиться под контролем врача.
 Выявить фибрилляцию предсердий можно во время скринингового массового исследования ЭКГ, например, при записи стационарной ЭКГ во время профосмотра или случайно, при записи ЭКГ по телефону в спортивном центре, аптеке или лаборатории. Иногда пароксизм фибрилляции предсердий может развиться во время выполнения проб с физической нагрузкой, например, велоэргометрии (ВЭМ). Но чаще всего пароксизмы мерцательной аритмии (фибрилляции предсердий) удается зарегистрировать во время длительной многочасовой записи ЭКГ на специальный небольшой носимый монитор — холтеровском мониторировании.
Выявить фибрилляцию предсердий можно во время скринингового массового исследования ЭКГ, например, при записи стационарной ЭКГ во время профосмотра или случайно, при записи ЭКГ по телефону в спортивном центре, аптеке или лаборатории. Иногда пароксизм фибрилляции предсердий может развиться во время выполнения проб с физической нагрузкой, например, велоэргометрии (ВЭМ). Но чаще всего пароксизмы мерцательной аритмии (фибрилляции предсердий) удается зарегистрировать во время длительной многочасовой записи ЭКГ на специальный небольшой носимый монитор — холтеровском мониторировании. Причины мерцательной аритмии (фибрилляции предсердий)
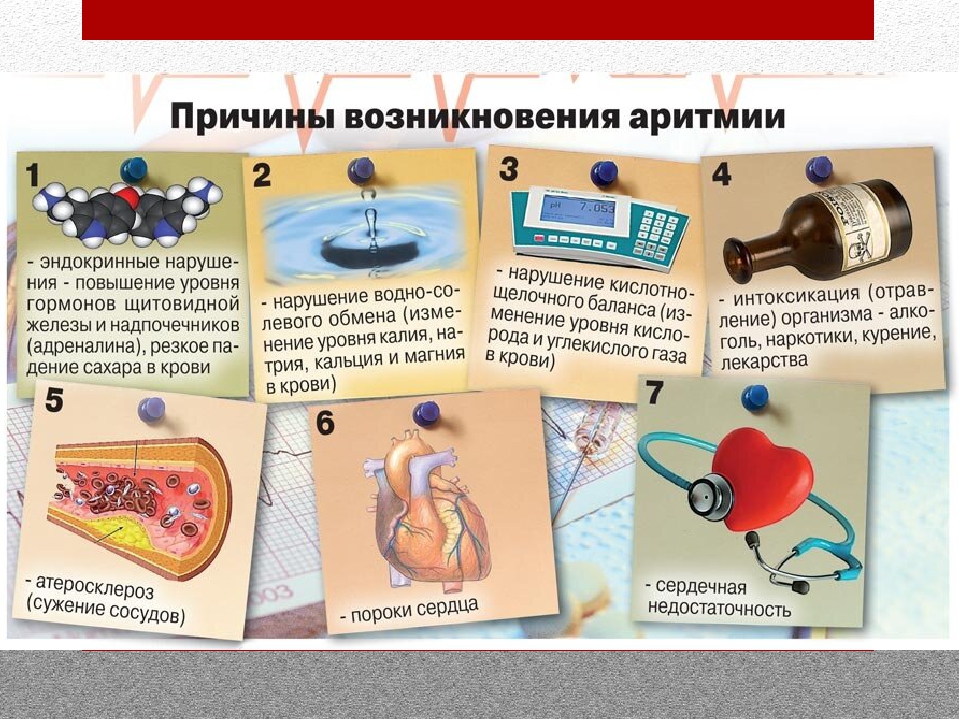
Причины, которые приводят к фибрилляции предсердий (мерцательной аритмии), могут быть разные. Фибрилляция предсердий может быть самостоятельным заболеванием (идиопатическая форма), однако гораздо чаще мерцательная аритмия ритма появляется у людей, страдающих сердечно-сосудистыми заболеваниями: пороки клапанов сердца, ишемическая болезнь сердца, гипертония, кардиомиопатии, перикардит и миокардит, операции на сердце. Также в группу риска заполучить мерцательную аритмию входят люди, страдающие патологией щитовидной железы (гиперфункция щитовидной железы – тиреотоксикоз, или «токсический зоб»). Иногда нарушение ритма – первое проявление заболевания щитовидной железы, поэтому при первом пароксизме фибрилляции предсердий врачи всегда проводят ее обследование.
Очень подробно и наглядно о фибрилляции предсердий рассказывает следующий ролик (на английском языке):

Диагностика мерцательной аритмии (фибрилляции предсердий) основывается на записи электрокардиограммы (ЭКГ). Иногда фибрилляция предсердий протекает бессимптомно и выявляется случайно, например, когда ЭКГ записывают при проф. осмотре или во время стационарного лечения по поводу другого заболевания. Однако чаще всего пациент обращается к врачу с жалобами на перебои в работе сердца, приступы учащенного неровного сердцебиения, которые могут сопровождаться слабостью, одышкой, потливостью, головокружением, чувством «внутренней дрожи», болями в области сердца и снижением артериального давления. Когда приступ случается внезапно, следует обязательно обратиться к врачу или вызвать бригаду «скорой помощи». Очень важно, чтобы запись ЭКГ была сделана именно в время приступа – врач сможет точно определить характер аритмии, поставить диагноз и назначить правильное лечение.
Если приступы случаются достаточно часто, но их не удается «поймать» на обычной ЭКГ, пациента направляют на суточное мониторирование ЭКГ (холтер, холтеровское мониторирование). В течение 24 часов (и более, в зависимости от аппарата) регистрируется ЭКГ больного и в электронном виде записывается специальным прибором размером с ладонь, который пациент носит с собой. Запись обрабатывается на компьютере, и если за время проведения обследования у пациента случались приступы аритмии, они будут зафиксированы и документально подтверждены. Врач получит всю необходимую информацию.
Может случиться, что во время проведения холтеровского мониторирования приступ не возникнет. Потребуется повторное исследование, и так до тех пор, пока аритмию не «поймают». Если приступы случаются редко, это сделать очень сложно. В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
В таких случаях врач может рекомендовать исследование, позволяющее спровоцировать появление приступа – чреспищеводную стимуляцию предсердий (ЧПСП). При проведении ЧПСП через нос пациента в пищевод вводится тонкий электрод, который устанавливается на уровне предсердий и с помощью специального прибора позволяет наносить на сердце электрические импульсы. При возникновении пароксизма ФП проводится запись ЭКГ, затем синусовый ритм восстанавливается. ЧПСП проводится только в стационаре, в специальных отделениях, специализирующихся на лечении нарушений сердечного ритма.
Если приступ неровного учащенного сердцебиения возник у вас впервые, необходимо сразу же обратиться к врачу или вызвать бригаду «скорой помощи». Даже если вы хорошо себя чувствуете. Помните – очень важно зафиксировать приступ на ЭКГ. Приступ может закончиться самостоятельно через некоторое время, но восстанавливать правильный ритм необходимо в течение первых двух суток. Чем больше времени пройдет от начала пароксизма, тем сложнее сердцу восстановить нормальную работу и выше риск образования тромбов в камерах сердца. Если от начала приступа прошло больше двух суток или вы точно не знаете время его возникновения, восстанавливать сердечный ритм необходимо только под наблюдением врача после обследования камер сердца на эхокардиографии, ЭхоКГ (для исключения уже сформировавшихся тромбов) и специальной подготовки препаратами, разжижающими кровь (для предотвращения тромбообразования).
Если пароксизмы мерцательной аритмии (фибрилляции предсердий) возникают часто, необходимо вместе с врачом разработать план ваших действий во время приступа. При хорошей переносимости аритмии и при коротких (не более 24 часов) приступах аритмии, которые часто заканчиваются самостоятельно, можно не предпринимать специальных действий. Необходимо продолжать прием препаратов, рекомендованных врачом, не изменяя дозы. Ваш врач может рекомендовать при возникновении приступа разовый прием антиаритмического препарата в дополнение к базовой терапии или временное увеличение дозы уже принимаемых медикаментов. Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Если во время пароксизма фибрилляции предсердий самочувствие значительно ухудшается, или аритмия продолжается больше суток, обращение к врачу обязательно.
Долгое время врачи считали, что единственным оптимальным результатом лечения является восстановление правильного, синусового ритма. И сейчас в большинстве случаев врач посоветует вам всеми способами восстанавливать и удерживать синусовый ритм. Однако не во всех случаях. Исследования показали, что в случае невозможности эффективного сохранения восстановленного синусового ритма (когда сердце постоянно «срывается» в фибрилляцию предсердий), постоянная фибрилляция предсердий (мерцательная аритмия) с медикаментозным контролем частоты сердечных сокращений около 60 ударов в минуту – безопаснее, чем частые пароксизмы мерцательной аритмии (особенно затяжные, требующие введения высоких доз антиаритмических препаратов или проведения электроимпульсной терапии).
Решение о целесообразности восстановления синусового ритма или сохранения постоянной формы фибрилляции предсердий принимает врач. В каждом случае такое решение индивидуально и зависит от причины развития аритмии, заболевания, на фоне которого она возникла, от ее переносимости и эффективности проводимого для удержания правильного ритма лечения мерцательной аритмии.
Затянувшийся более двух суток приступ необходимо лечить только под наблюдением врача, после специальной подготовки. В случае удачного восстановления синусового ритма врач проведет коррекцию постоянной антиаритмической терапии и посоветует прием препаратов, разжижающих кровь, как минимум в течение месяца после кардиоверсии.
Лечение фибрилляции предсердий (мерцательной аритмии)Существует несколько способов лечения фибрилляции предсердий (мерцательной аритмии) – восстановления синусового ритма. Это прием антиаритмических препаратов внутрь, введение антиаритмических препаратов внутривенно и кардиоверсия (электроимпульсная терапия, ЭИТ).
 Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.
Если восстановление ритма врач проводит в поликлинике или на дому у пациента, чаще всего начинают с внутривенных препаратов, затем – прием таблеток. Процедура проводится под контролем ЭКГ, врач наблюдает пациента 1-2 часа. Если восстановления синусового ритма не произошло, пациента госпитализируют в стационар. В стационаре также могут вводить препараты внутривенно, но если время ограничено (длительность приступа приближается к концу вторых суток) или пациент плохо переносит пароксизм (наблюдается снижение АД, т.д.), чаще применяется ЭИТ.Кардиоверсия проводится под внутривенным наркозом, поэтому электрический разряд безболезненный для пациента. Успешность восстановления ритма зависит от многих факторов: длительность приступа, размеры полостей сердца (в частности, левого предсердия), достаточное насыщение организма антиаритмическим препаратом), и т.д. Эффективность ЭИТ приближается к 90-95%.
Если пароксизм фибрилляции предсердий длится более двух суток, восстанавливать ритм возможно только после специальной подготовки. Основные этапы – это прием препаратов, разжижающих кровь, под контролем специального анализа (МНО) и проведение чреспищеводной эхокардиографии (ЧПЭхоКГ) перед ЭИТ для исключения тромбов в полостях сердца.
Для того чтобы пароксизмы мерцательной аритмии не возобновлялись, пациент должен постоянно принимать антиаритмический препарат. С целью профилактики. На сегодняшний день существует немало антиаритмиков, выбор препарата должен сделать врач. Пациенту с мерцательной аритмией необходимо наблюдение кардиолога, при котором проводится регулярное обследование (например, ЭхоКГ раз в год, или суточное холтеровское мониторирование при необходимости, для оценки эффективности лечения), коррекция лечения. Подбор медикаментозной терапии всегда, при любом заболевании, очень кропотливое занятие, которое требует грамотности и упорства со стороны врача и понимания и исполнительности со стороны пациента.
 Индивидуальной может быть не только эффективность, но и переносимость лечения.
Индивидуальной может быть не только эффективность, но и переносимость лечения.Неэффективность медикаментозной терапии фибрилляции предсердий может быть показанием к хирургическому лечению. В левом предсердии (около впадения легочных вен) располагаются зоны, в которых формируются электрические импульсы, способные запускать фибрилляцию предсердий. Повышенная электрическая активность этих зон может быть выявлена с помощью специального электрофизиологического обследования (ЭФИ). Специальный катетер вводится в полость сердца, полученная информация позволяет составить электрическую «карту» и определить триггерные («пусковые») участки. Исследование проводится под местной анестезией и достаточно безопасно для больного. После определения «пусковых» участков проводится операция – радиочастотная аблация триггерных зон (РЧА). Катетер с помощью высокочастотного тока разрушает эти участки и нарушает запуск аритмии. В четырех случаях из пяти мерцательная аритмия больше не возобновляется. В анимированном виде процесс РЧА триггерных зон при фибрилляции предсердий представлен в ролике.
Фибрилляция предсердий стала постоянной
У определенной части пациентов, страдающих приступами фибрилляции предсердий, рано или поздно наступает время, когда восстановить синусовый ритм уже не удается. Мерцательная аритмия переходит в постоянную форму. Как правило, это случается у больных со значительно увеличенными размерами левого предсердия (4,5 см и более). Такое расширенное предсердие просто не в состоянии удерживать синусовый ритм. При постоянной форме пациенту также необходимо наблюдение врача. Цели лечения – удержание частоты сердечных сокращений в пределах 60-70 ударов в минуту в состоянии покоя, профилактика образования тромбов в полостях сердца и снижение риска тромбоэмболических осложнений.

Контроль частоты сердечных сокращений проводят бета-блокаторами, дигоксином или антагонистами кальция (группа верапамила), подбирая индивидуальную дозу препарата по принципу «чем выше доза, тем реже ЧСС». На оптимальной дозе титрование заканчивают, и пациент получает ее ежедневно. Оценить эффективность контроля над ЧСС можно с помощью суточного холтеровского мониторирования ЭКГ. Если снижения частоты ритма не удается достичь таблетками, врачи прибегают к хирургическим методам. Хирург-аритмолог изолирует предсердия от желудочков и имплантирует электрокардиостимулятор, который программируется на определенное число сердечных сокращений в покое и адаптируется к нагрузкам.
Для предотвращения тромбообразования применяют препараты, «разжижающие» кровь, то есть замедляющие процессы свертывания крови. С этой целью используют аспирин и антикоагулянты (чаще всего варфарин). На сегодняшний день подход к тактике антикоагулянтной терапии определен на основании оценки риска тромбоэмболических осложнений и риска кровотечений на фоне приема этих препаратов, и утвержден в Национальных Российских рекомендациях ВНОК.
Многие пациенты боятся начать прием препаратов, так как в инструкции указаны такие осложнения, как кровотечение. Вы должны знать, что перед назначением антикоагулянтов врач всегда взвешивает пользу и риск лечения препаратом, и назначает только тогда, когда полностью уверен, что польза значительно превышает риск. Четкое соблюдение рекомендаций и регулярный контроль анализов крови (международное нормализованное отношение (МНО) для пациентов, получающих варфарин) плюс Ваша информированность об основных механизмах действия препарата и тактике Ваших действий при первых признаках кровоточивости делают такое лечение полностью предсказуемым и максимально безопасным.
Относительно недавно в России для профилактики развития ОНМК у пациентов с хронической формой фибрилляции предсердий стали выполнять эндоваскулярную окклюзию ушка левого предсердия. Операция является альтернативой применению антикоагулянтов у пациентов, которым эти препараты противопоказаны, либо тем кому показано применение варфарина, но по тем или иным причинам они его не получают. Свыше 90% тромбов, являющихся причиной кардиоэмболических инсультов при неклапанной форме фибрилляции предсердий, образуются в «ушке» (естественном придатке) левого предсердия, в связи со снижением скорости кровотока. Эта операция выполняется в рентгеноперационной под двойным контролем — чреспищеводной эхокардиографии и рентгеноскопии.
Свыше 90% тромбов, являющихся причиной кардиоэмболических инсультов при неклапанной форме фибрилляции предсердий, образуются в «ушке» (естественном придатке) левого предсердия, в связи со снижением скорости кровотока. Эта операция выполняется в рентгеноперационной под двойным контролем — чреспищеводной эхокардиографии и рентгеноскопии.
Предварительно анализируются данные компьютерной томографии. Для доступа производится пункция и катетеризация бедренной вены. По проводнику инструменты проводят в правое предсердие, после выполнения позиционирования производится пункция межпредсердной перегородки и через этот прокол проводник попадает в левое предсердие. Затем производится выбор места имплантации и подбор размера окклюдера. Окклюдер устанавливается в устье ушка левого предсердия, прекращая кровоток в нем и, таким образом, исключается появление тромбов в этом анатомическом образовании. В Красноярске такие операции выполняются в Краевой клинической больнице.
Кардиологи «Центра Современной Кардиологии» обладают не только всеми современными функциональными и лабораторными методами диагностики заболеваний, вызывающих фибрилляцию предсердий, но и огромным опытом диагностики и лечения различных форм мерцательной аритмии.
О фибрилляции предсердий — читайте также AFIB Matters (на русском языке)
Мерцательная аритмия — Республиканская больница им. В.А.Баранова
Человек должен знать, как помочь себе самому в болезни, имея в виду, что здоровье есть высочайшее богатство человека.
Мерцательная аритмия — самое частое нарушение сердечного ритма и встречается примерно у 0,4% населения, причем с возрастом частота ее возрастает на порядок: после 60 лет уже 4-6% людей имеют ту или иную форму мерцательной аритмии.
Известно, что при каждом ударе сердца происходит последовательное сокращение его отделов – сначала предсердий, а затем желудочков. Только такое чередование обеспечивает эффективную работу сердца.
При аритмии, которая получила красивое название «мерцательной», пропадает одна из фаз сердечного цикла, а именно – сокращение предсердий. Их мышечные волокна теряют способность работать синхронно. В результате предсердия лишь хаотически подергиваются – мерцают. От этого и желудочки начинают сокращаться неритмично.
Как протекает мерцательная аритмия?
Мерцательная аритмия бывает нескольких типов: пароксизмальная, устойчивая и постоянная. Пароксизмальная и устойчивая форма являются приступообразными. При пароксизмамольной форме приступы возникают с различной частотой и длятся от нескольких минут до 7 дней, главная особенность пароксизмальной формы — способность к самопроизвольному восстановлению ритма. Устойчивая форма (аритмия длится более 7 дней) не может самостоятельно прекратиться, для ее устранения всегда необходимо врачебное вмешательство. Постоянная форма мерцательной аритмии вообще не поддается устранению.
Очень часто приступ аритмии провоцируется:
- употреблением большего, чем обычно, количества алкоголя;
- в любой день можно ожидать проявления аритмии у людей с заболеваниями щитовидной железы (особенно с ее избыточной функцией) и некоторыми другими гормональными расстройствами;
- часто аритмия развивается после хирургических вмешательств, инсульта, различных стрессов;
- Провоцировать ее развитие могут обильная еда, запоры, некоторые лекарства.
 Например, прием мочегонных с целью похудеть нередко приводит на больничную койку;
Например, прием мочегонных с целью похудеть нередко приводит на больничную койку; - высок риск развития мерцательной аритмии у людей, страдающих сахарным диабетом, особенно если диабет сочетается с ожирением и повышенным артериальным давлением.
Иногда аритмия протекает незаметно. Только прощупав пульс, можно установить нерегулярность сердечных сокращений. Нередко болезнь выявляется лишь во время диспансерного обследования на ЭКГ
.Чаще приступ ощущается как внезапно возникшее учащенное неритмичное сокращение сердца, сопровождаемое слабостью, чувством нехватки воздуха, головокружением, иногда болями в сердце
Мерцательная аритмия опасна тем, что нередко она сопровождается тахикардией, то есть повышением частоты сердечных сокращений. При этом на сердце падает колоссальная нагрузка. В результате могут появиться боли за грудиной – симптомы стенокардии или даже инфаркта миокарда. Из-за аритмии может снизиться эффективность работы сердца. Это приведет к другому осложнению – сердечной недостаточности. При этом человек чувствует удушье, ему кажется, что не хватает воздуха.
Как вести себя во время приступа мерцательной аритмии?
Если приступ неритмичного сердцебиения возник у Вас впервые, то необходимо как можно скорее обратиться к врачу или вызвать бригаду скорой помощи. Независимо от самочувствия – важно зафиксировать нарушения ритма на ЭКГ. Первый приступ может закончиться самостоятельно, а может затянуться, но устранить его необходимо в пределах первых двух суток. Чем дольше длится приступ, тем сложнее его устранить. Если приступ мерцательной аритмии длится более 2- суток, то устранить мерцательную аритмию можно только после длительной (3-4 недели) специальной подготовки.
Если приступы мерцательной аритмии возникали уже не раз, то необходимо посоветоваться со своим врачом о том, как вести себя во время приступа, какие лекарства принимать постоянно.
Если приступы мерцательной аритмии короткие, хорошо переносятся, то обычно нет необходимости в постоянной медикаментозной терапии, достаточно прием препарата только для снятия пароксизма аритмии (принцип «таблетка в кармане»).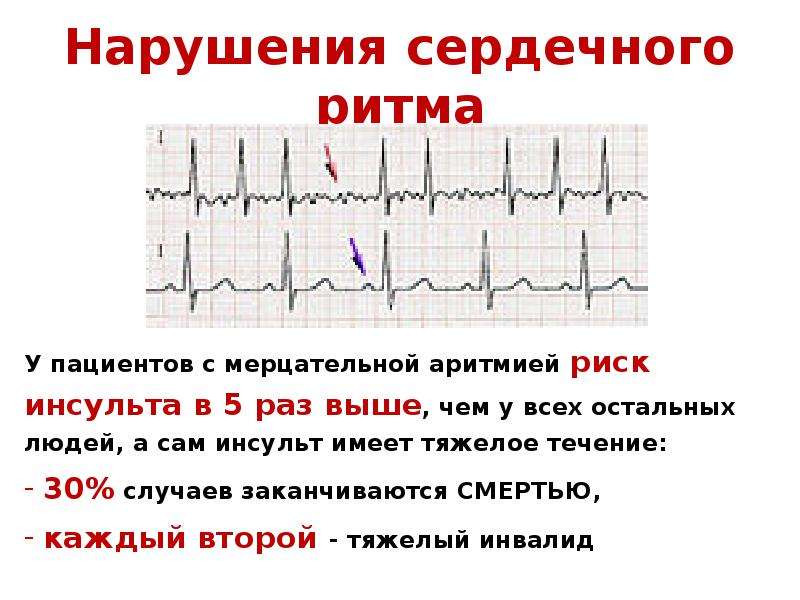
При устойчивой форме мерцательной аритмии (длится более 7 суток) врач может выбрать как тактику устранения мерцательной аритмии, так тактику сохранения мерцательной аритмии (контроль частоты ритма).
Главная проблема при устойчивой форме мерцательной аритмии заключается не в том, чтобы восстановить ритм, не в том, чтобы его эффективно удержать в дальнейшем.
Оценивая шансы на длительное сохранение нормально ритма, врач учитывает самые разные факторы: причину возникновения мерцательной аритмии длительность существования мерцательной аритмии, характер заболевания сердца и наличие сопутствующих заболеваний, эффективность назначенного ранее лечения. Если шансы на длительное удержание синусового ритма велики, то его нужно восстанавливать, в противном случае этого делать не стоит.
Как лечат постоянную форму мерцательной аритмии?
Основные задачи лечения:
- нормализация частоты сердечных сокращений с помощью лекарственных препаратов. Необходимо стремиться довести ритм сердечных сокращений до 60 – 80 ударов в минуту в покое а во время физических нагрузок не выше 120 в минуту.
- предотвращение тромбообразования в полостях сердца и снижение риска тромбоэмболических осложнений.
Для контроля частоты сердечных сокращений используются различные антиаритмические препараты. Для предупреждения тромбоэмболических осложнений используется прием антикоагулянтов, при этом необходим постоянный контроль эффективности приема препарата с помощью показателя МНО (международное нормализованное отношение). Этот показатель должен составлять от 2,0 до 3,0 единиц.
Чем опасна мерцательная аритмия
Подскажите, чем опасна мерцательная аритмия? Правда ли, что она многократно увеличивает риск развития инсульта? Прочитал в интернете, что теперь ее лечат при помощи пероральных антикоагулянтов, к числу которых относятся прямые ингибиторы тромбина. Хотелось бы узнать о них подробнее?Юрий, Мядель
Отвечает исполняющий обязанности заведующего районным кардиологическим центром Советского района города Минска, врач-кардиолог Андрей Пилипцевич:
— Фибрилляция предсердия (так по-научному называется мерцательная аритмия) — это нарушение сердечного ритма у людей среднего и пожилого возраста. Проявляется хаотической электрической активностью предсердий, верхние камеры сердца сокращаются хаотически и некоординированно (“фибриллируют”) с частотой приблизительно 400 раз в минуту. При этом желудочки сокращаются не регулярно, но значительно реже.
Проявляется хаотической электрической активностью предсердий, верхние камеры сердца сокращаются хаотически и некоординированно (“фибриллируют”) с частотой приблизительно 400 раз в минуту. При этом желудочки сокращаются не регулярно, но значительно реже.
Фибрилляция предсердия не самостоятельное заболевание, а осложнение многих кардиологических и эндокринных заболеваний, которые способствуют развитию и поддержанию аритмии.
К ним относятся артериальная гипертензия, сердечная недостаточность, приобретенные и врожденные пороки сердца, кардиомиопатии, ишемическая болезнь сердца, воспаление (перикардит, миокардит), тиреотоксикоз. Также существуют факторы риска, провоцирующие возникновение ФП, не связанные с патологией сердца: ожирение, сахарный диабет, хронические обструктивные заболевания легких, апноэ во сне и другие.
Диагностика и лечение мерцательной аритмии в первую очередь связаны с диагностикой и лечением основного заболевания. На втором месте стоит стратегия контроля сердечного ритма и предотвращения тромбоэмболических осложнений. Именно возможность тромбоэмболических осложнений делает мерцательную аритмию столь значимой проблемой для врачей в настоящее время. Кровь в предсердиях взбивается в “коктейль”, из которого начинают образовываться тромбы. Фибрилляция предсердий увеличивает риск развития инсульта примерно в 5 раз и в 2 раза — риск смерти. Каждый шестой инсульт происходит у больных с той или иной формой ФП.
Для предотвращения тромбоэмболических осложнений применяется двойная антитромботическая терапия. Основой является использование антиагрегантов (ацетилсалициловая кислота и/или клопидогрел) и пероральных антикоагулянтов (риваксобан (ксарелто), дабигуатран, варфарин).
Показания для антикоагуляции и выбор препарата определяются риском тромбоэмболии, который рассчитывают по шкалам CHADS2 или CHA2DS2-VASc. Если сумма баллов по шкале CHADS2 > 2, то при отсутствии противопоказаний показана длительная терапия пероральными антикоагулянтами. Если сумма баллов по шкале CHADS2 от 0 до 1, рекомендуют более точно оценить риск тромбоэмболии по шкале CHA2DS2-VASc.
Если сумма баллов по шкале CHADS2 от 0 до 1, рекомендуют более точно оценить риск тромбоэмболии по шкале CHA2DS2-VASc.
Однако антитромботическая терапия имеет противопоказания. Кроме того, возможны осложнения в виде кровотечений. Для оценки риска данного осложнения разработана шкала HAS-BLED. Сумма баллов > 3 указывает на высокий риск кровотечения.
Назначение любого препарата антитромботической терапии обязательно только после консультации со специалистом. Выбор конкретной схемы терапии возможен только после комплексного обследования с учетом сопутствующих заболеваний. Надо помнить, что многие препараты, раскрученные рекламными компаниями, через короткий промежуток времени не показали своей эффективности или же у них были выявлены дополнительные побочные эффекты. Попытки самолечения на основании информации, полученной из интернета, могут привести только к ухудшению состояния пациента.
Полная перепечатка текста и фотографий запрещена. Частичное цитирование разрешено при наличии гиперссылки.Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Чем опасна мерцательная аритмия и к каким последствия ведет?
Переболевшие Covid-19 могут столкнуться с осложнениями. Такими как, например, перебои в работе сердца.
Чем опасна мерцательная аритмия и к каким последствия ведет, расскажет главный кардиолог Самарской области Дмитрий Дупляков:
«В наше время одним из самых распространенных нарушений ритма является фибрилляция предсердий, и если вы задаётесь вопросом, как быть если у меня неритмичное сердцебиение, то эта информация для Вас!
При фибрилляции предсердий из-за изменения электрической активности предсердий каждое мышечное волокно сокращается отдельно, при этом сердце работает в неправильном ритме.
Если каждый импульс представить в виде вспышки света, то образно эта аритмия выглядит как мерцание. Именно мерцательная аритмия или мерцание предсердий и есть второе название данной патологии.
Фибрилляция предсердий занимает первое место по распространенности среди всех нарушений сердечного ритма.
Болезнь чаще наблюдается у мужчин, чем у женщин. А частота возникновения фибрилляций предсердий увеличивается с возрастом. До 10 процентов, если Вы старше 75-80 лет!
Самое простое, что можно сделать при ощущении неритмичного сердцебиения – это подсчитать пульс. Удобнее всего на лучевой артерии, приложив два пальца на запястье. При исследовании пульса обращают внимание на частоту и ритмичность.Частота пульса подсчитывается в течение 1-й минуты. Его ритмичность оценивают по регулярности пульсовых волн. Они должны следовать через одинаковые промежутки времени как часы.
Если у вас уже установлен диагноз «фибрилляция предсердий» и возник приступ, сопровождающийся головокружением, потерей сознания, одышкой, болью в области сердца или за грудиной — необходимо срочно обратиться за медицинской помощью.
При мерцательной аритмии предсердия происходит завихрение крови и частичная задержка её в полости предсердия, что создает условия для образования тромба, который может попасть в крупные сосуды и вызвать серьёзные нарушения.
Полноценная жизнь при фибрилляции предсердий возможна, если принимать лекарства, которые назначил лечащий врач (антикоагулянты и антиаритмические препараты). В противном случаев увеличивается риск возникновения инсульта!
Некоторым пациентам с фибрилляцией предсердий необходимо выполнение малоинвазивной операции – абляции, показания к которой определяет врач. Сегодня в медучреждениях региона имеется необходимое оборудование для проведения таких операций. Благодаря нацпроекту «Здравоохранение» сосудистые центры и областной кардиодиспансер получили и новое высокотехнологичное оборудование.

В период особой эпидемиологической ситуации пациентам с сердечно-сосудистыми заболеваниями особенно важно соблюдать все рекомендации лечащего врача, в случае изменения состояния или появления первых признаков простудного заболевания необходимо незамедлительно вызвать доктора».
ГКБ №31 — Скажите, доктор
На вопросы отвечает Юрий Алексеевич Шведов, врач-кардиолог ГКБ №31.
Мужу – ему 67 лет – поставили диагноз «мерцательная аритмия». Объясните, пожалуйста, что это такое? Насколько опасно это заболевание? Как его лечат? И можно ли ему работать в саду и на огороде?
Виктория Сергеевна, г. Брянск
– Мерцательная аритмия, или фибрилляция предсердий, – это вид нарушения ритма сердца, характеризующийся частым и, как правило, нерегулярным возбуждением волокон миокарда предсердий. Предсердия при этом перестают сокращаться синхронно с желудочками, и сердце начинает работать хаотично. Это заболевание приводит к дисфункции миокарда – наполнение кровью камер сердца нарушается.
Мерцательная аритмия может представлять собой реальную угрозу для здоровья и даже жизни больного. Прежде всего, увеличивается риск тромбообразования в полостях сердца и тромбоэмболии. Последняя, особенно у пожилых больных, является одной из наиболее распространенных причин возникновения инсульта (инфаркта мозга).
Что касается лечения, то его может назначить только врач. Даже речи не может быть о том, чтобы следовать советам соседки, знакомой, коллеги, у которого тоже мерцательная аритмия, или же аптечного фармацевта. Это опасно! Поверьте, мерцательная аритмия – серьезное заболевание, которое требует самого тщательного обследования и лечения. Способ лечения сугубо индивидуален; врач определяет его после изучения результатов обследования и осмотра больного.
В некоторых случаях мерцательную аритмию можно скорректировать медикаментозно, с помощью лекарственных препаратов. В других используют метод под названием «электрокардиоверсия» – его применяют в условиях стационара, в палате интенсивной терапии. Суть метода в том, что на сердце через грудную клетку воздействуют электрическим разрядом с помощью специального медицинского прибора – дефибриллятора. Для восстановления синусового ритма обычно достаточно 1-2 разрядов, то есть процедуру проводят однократно. Некоторым пациентам показано хирургическое вмешательство – так называемый метод катетерной деструкции, когда вызывающий нарушение ритма участок стенки левого предсердия или устья легочных вен «прижигают» радиоволнами. Такая операция многих больных избавляет от мерцательной аритмии.
В других используют метод под названием «электрокардиоверсия» – его применяют в условиях стационара, в палате интенсивной терапии. Суть метода в том, что на сердце через грудную клетку воздействуют электрическим разрядом с помощью специального медицинского прибора – дефибриллятора. Для восстановления синусового ритма обычно достаточно 1-2 разрядов, то есть процедуру проводят однократно. Некоторым пациентам показано хирургическое вмешательство – так называемый метод катетерной деструкции, когда вызывающий нарушение ритма участок стенки левого предсердия или устья легочных вен «прижигают» радиоволнами. Такая операция многих больных избавляет от мерцательной аритмии.
После того как кардиолог подобрал вам лечение, дал рекомендации и назначил дату контрольного визита, можно возвращаться к привычному образу жизни, трудиться, заниматься активным отдыхом и т. д.
Мне 58 лет. Последние полгода мучают одышка и головокружения. Пошла к кардиологу, он направил на обследование. Оказывается, у меня 2 стадия стеноза аорты. Врач говорит, что надо делать операцию. Нельзя ли без нее обойтись? Если нельзя, то в чем она заключается? Сколько времени придется провести в больнице, прежде чем я смогу выйти на работу?
Инна К., г. Липецк
– Стенозом называется сужение просвета сосуда или клапанного аппарата сердца. Существует ряд заболеваний, при которых появляется сужение клапана аорты или самой аорты. Значительную часть информации о тяжести процесса можно получить, используя метод эхокардиографии (ЭХО-КГ) или УЗИ сердца. Чтобы сделать вывод о необходимости операции, врач должен тщательно изучить данные инструментального и лабораторного обследования, а также клиническую картину заболевания, спрогнозировать возможные варианты изменения состояния больного при той или иной тактике лечения, убедиться в отсутствии противопоказаний к операции.
Очень важно, чтобы пациент осознавал необходимость оперативного лечения. Долг кардиолога – донести до больного целесообразность хирургического вмешательства, обсудить возможные негативные последствия отказа от операции или ее переноса на более поздние сроки. Нежелание пациента ложиться на операционный стол, безусловно, ухудшает прогноз; тянуть с операцией также не рекомендуется – результат запоздалого хирургического вмешательства всегда хуже, чем проведенного своевременно.
Нежелание пациента ложиться на операционный стол, безусловно, ухудшает прогноз; тянуть с операцией также не рекомендуется – результат запоздалого хирургического вмешательства всегда хуже, чем проведенного своевременно.
Метод и объем оперативного лечения кардиохирург определяет индивидуально. Длительность реабилитации зависят от типа операции, скорости заживления, сопутствующих заболеваний пациента и многих других факторов. Обычно через 3-4 недели больной выписывается из стационара домой под амбулаторное наблюдение врача-кардиолога.
Кардиолог направил меня на холтеровский мониторинг. Что это такое?
Елена Валентиновна, г. Барнаул
– Холтеровское мониторирование электрокардиограммы (Холтер-ЭКГ) – метод длительной записи ЭКГ при помощи специального мобильного устройства на внутреннюю память прибора. Длительность записи может составлять от 12 до 72 часов и более. Впрочем, обычно время записи ограничивается 24 часами – этого вполне достаточно, чтобы врач увидел «картину» сердечной деятельности пациента.
Данная методика абсолютно безопасна, безболезненна и не требует участия больного. Специальная подготовка к исследованию не нужна, но при наличии обильного волосяного покрова на груди (у мужчин такое бывает) он частично подбривается. Пациенту на грудную клетку прикрепляют несколько электродов-липучек, а на пояс вешают аппарат размером чуть больше мобильного телефона. При этом он не испытывает практически никакого дискомфорта; такое обследование позволяет вести привычный образ жизни – ходить на работу, в магазин, ездить на машине, в метро… Впрочем, есть и незначительные ограничения: нельзя принимать ванну, душ, посещать баню и сауну, а также часто пользоваться мобильной связью.
Во время Холтер-ЭКГ пациент заполняет дневник, в котором отмечает свою деятельность в течение дня, самочувствие и т.д. Обычно кардиолог просит выполнить физическую нагрузку, например, в определенное время суток подняться по лестнице.
Затем прибор снимают и подключают к компьютеру, где врач расшифровывает, анализирует полученные данные и делает заключение. Как правило, кардиолог направляет на это исследование пациентов с нарушением сердечного ритма, сердцебиениями, приступами головокружения, одышки, болями в сердце. Оно весьма информативно и, по сравнению с обычной ЭКГ, позволяет кардиологу получить намного больший объем информации для диагностики заболевания и успешного лечения пациента.
В конце зимы очень тяжело переболела гриппом, он дал осложнение на сердце – миокардит. Месяц провела в больнице; сердце до сих пор иногда ноет. Как мне себя вести, чтобы полностью поправиться?
Ирина Владиславовна, г. Новосибирск
– Миокардит – воспаление сердечной мышцы – заболевание достаточно мало изученное. Считается, что оно развивается, если организм ослаблен, а у человека существует повышенная восприимчивость к возбудителю болезни. Обычно «виновником» миокардита является вирусная инфекция, однако вызвать заболевание могут и бактерии, и даже грибки.
Лечение, как правило, симптоматическое и направлено на поддержание нормальной работоспособности миокарда. Берегите себя: ведите здоровый образ жизни, избегайте чрезмерных нагрузок, откажитесь от алкоголя и курения, не переохлаждайтесь, полноценно питайтесь и достаточно отдыхайте. Также я рекомендовал бы вам регулярно посещать кардиолога для наблюдения и контроля функции сердца.
У меня атеросклероз аорты – коронарография показала. Говорят, надо устанавливать стент. Как проходит эта операция? Могут ли быть какие-то осложнения? Стент устанавливают раз и навсегда, или потом его надо будет менять?
Анатолий В., г. Уфа
– Атеросклероз – хроническое заболевание, поражающее как мелкие, так и крупные сосуды различной локализации. Проявляется оно дисфункцией сосудистой стенки – она утолщается и теряет эластичность – и формированием атеросклеротических бляшек. Ток крови по таким сосудам затруднен, а значит, органы и ткани испытывают недостаток кислорода и питательных веществ.
Ток крови по таким сосудам затруднен, а значит, органы и ткани испытывают недостаток кислорода и питательных веществ.
При сужении просвета сосуда (стенозе) до критических показателей показано хирургическое вмешательство. Также атеросклероз может приводить к аневризме – патологическому расширению сосуда, «выпячиванию» фрагмента его стенки, что представляет собой реальную угрозу здоровью и жизни больного. Как правило, хирургическое лечение необходимо и в этом случае. Тип, метод и объем проведения оперативного лечения определяются индивидуально после тщательного обследования больного.
Операция может быть выполнена на открытом сердце; существует и так называемая эндоваскулярная методика. В этом случае через надрез в паху в кровеносный сосуд вводится катетер со сложенным стентом. Стент – это металлическая конструкция, которую можно сравнить со сжатой пружиной; врач раскрывает ее в месте сужения сосуда. Расправляясь, стент расширяет, как бы разжимает суженный просвет, и затрудненный ранее кровоток восстанавливается в полном объеме.
При стентировании, как и при любой операции, могут быть осложнения – например, кровотечение или инфицирование.
Стент предназначен для многолетнего (в идеале – пожизненного) использования. Но чтобы это устройство служило долго и безотказно, пациент должен неукоснительно выполнять рекомендации врача: строго по схеме принимать назначенные препараты, контролировать лабораторные показатели крови, следить за показаниями артериального давления и периодически посещать кардиолога.
Мерцательная аритмия сердца | Медицинский центр «Президент-Мед»
Мерцательная аритмия (фибрилляция) – нарушение ритма сердца, которое влечет за собой развитие аномалий предсердий, поскольку заполнение кровью частей органа происходит неравномерно. Патология может быть опасной для жизнедеятельности человека, она способна спровоцировать инсульт и другие недомогания.
Предсердия при мерцательной аритмии не могут нормально сокращаться, происходит фибрилляция отдельных групп мышечных волокон. Частота сокращений сердца увеличивается (350-600 в минуту), это негативно отражается на кровообращении человека, образуются тромбы, отрыв которых приводит к летальному исходу.
Частота сокращений сердца увеличивается (350-600 в минуту), это негативно отражается на кровообращении человека, образуются тромбы, отрыв которых приводит к летальному исходу.
В отличие от синусовой аритмии мерцательная более опасна для организма пациента, она доставляет дискомфорт и имеет тяжелые осложнения.
Симптомы и признаки мерцательной аритмии
Симптоматика проявления недуга у всех больных отличается, зависит от особенностей организма и степени развития аритмии. В некоторых случаях заболевание может протекать бессимптомно, разрушая жизнедеятельность человека изнутри. Поэтому рекомендуется проходить обследование у кардиолога ежегодно, особенно если есть предрасположенность к сердечно-сосудистым заболеваниям.
Признаки фибрилляции предсердий:
- Дискомфортные ощущения в области сердца – может ощущаться ноющая или сильная боль приступообразного характера. Некоторые люди не обращают внимания на такой симптом, поскольку думают, что это от усталости, стресса или просто защемило нерв.
- Повышенная потливость, одышка и учащенное сердцебиение – проявляются признаки даже после незначительной физической нагрузки.
- Частое мочеиспускание – обычно диагностируется у людей пенсионного возраста.
- Головокружения, обмороки.
- Паника и страх.
- Слабость в мышцах и другие.
После восстановления синусового ритма сердца симптомы мерцательной аритмии сразу же исчезают. Многие больные, страдающие хронической формой фибрилляции предсердий, со временем перестают обращать внимание на недомогания, которые вызывает недуг.
Причины мерцательной аритмии
К кардиологическим первопричинам развития фибрилляции относят аномалии и патологии клапанного аппарата, гипертонию, кардиосклероз, ишемическую болезнь сердца, тахикардию, инфаркт миокарда.
Катализатором для прогрессирования недуга могут стать и некардиологические заболевания:
- Систематические неврозы и стрессы.
- Болезни эндокринной системы.

- Вирусные инфекции.
- Сахарный диабет.
- Выраженное ожирение.
Мерцательная аритмия может развиться вследствие отравления организма лекарствами. Повлиять на прогрессирование заболевания могут и вредные привычки. Иногда диагностируется фибрилляция даже у пациентов ведущих здоровый образ жизни, поэтому некоторые специалисты считают, что мерцательная аритмия передается на генетическом уровне.
Лечение мерцательной аритмии
В отличие от синусовой аритмии фибрилляция предсердий не может лечиться в домашних условиях, заболевание очень серьезное и опасное, поэтому больным показан стационар. Терапия мерцательной аритмии направлена на восстановление ритма, предотвращение приступов в будущем и профилактику тромбообразования.
Для восстановления сердечного ритма кардиологи могут назначить специальные внутривенные препараты и электроимпульсную терапию. Обычное медикаментозное лечение при мерцательной аритмии может быть неэффективным.
При хронической форме фибрилляции могут назначаться бета-адреноблокаторы, они позволят удерживать частоту сердечных сокращений в норме. Также для лечения заболевания применяются антагонисты кальция и гликозиды. Если есть риск образования тромбов, прописываются антикоагулянты. Все препараты имеют противопоказания и могут вызвать тяжелые побочные действия, принимать их можно только по назначению врача-кардиолога.
Для лечения мерцательной аритмии обращайтесь в медицинские центры Президент-Мед
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
ОТЗЫВЫ КЛИЕНТОВ
Наталья
Хочу выразить благодарность врачу Озеровой М.С. В городскую поликлинику к кардиологу не попасть, долго собиралась и пошла в платную клинику. Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]
Очень боялась, что сейчас назначат кучу анализов, кучу лекарств выпишут, но была приятно удивлена. Врач провела осмотр, сделала ЭКГ, назначила только необходимые анализы. Очень благодарна Марии Сергеевне за чуткое, внимательное отношение…[…]Марина Степановна
Мария Сергеевна, профессионал своего дела. Большое ей спасибо! Пришла с высоким давлением, головной болью, провели полное обследование, назначили лечение. В поликлинике не дождёшься на записи к врачи, а про ЭКГ вообще нечего говорить. А в мед центре сразу сделали ЭКГ, УЗИ сердца, взяли анализы. Я теперь буду наблюдаться только тут. Давно не встречала такого специалиста![…]Фибрилляция предсердий
Одной из наиболее частых аритмий сердца у лиц среднего и пожилого возраста является фибрилляция предсердий. При фибрилляции предсердий (ФП) верхние камеры (предсердия) сердца сокращаются хаотически и некоординированно («фибриллируют») с частотой приблизительно 400 раз в минуту. Этот хаотический сердечный ритм оказывает неблагоприятное воздействие на желудочки и в конечном итоге приводит к формированию сердечной недостаточности. В большинстве случаев пациенты жалуются на сильное сердцебиение, головокружение одышку или усталость. У некоторых пациентов мерцательная аритмия протекает совершенно бессимптомно.
Вновь возникший эпизод аритмии называется пароксизмом. При длительном существовании пароксизма ФП в предсердиях могут образовываться сгустки крови (тромбы), которые с током крови могут попадать в артерии и вызывать их закупорку (эмболию). Наиболее опасными являются эмболии в артерии головного мозга, что сопровождается инсультом. Для профилактики инсультов пациенты должны принимать препараты для разжижения крови — аспирин или варфарин.
Для профилактики инсультов пациенты должны принимать препараты для разжижения крови — аспирин или варфарин.
Восстановления ритма можно добиться при помощи таблеток или внутривенного введения препарата, либо при помощи разряда электрического тока (электроимпульсная терапия).
Чрезвычайно важно не затягивать с восстановлением ритма, потому что при длительном существовании пароксизма восстановить его бывает не просто. Например, если пароксизм ФП у пациента наблюдается в течение менее 48 часов, то перед восстановлением ритма врач должен убедиться в том, что у пациента отсутствует тромбы (сгустки крови) в полостях сердца, которые могут образовываться при длительно существующей ФП. С этой целью выполняют чреспищеводную эхокардиографию (УЗИ сердца при помощи зонда, похожего на зонд для желудочного зондирования) либо назначают препарат варфарин на срок 3-4 недели непосредственно перед процедурой кардиоверсии для разжижения крови.
Рис. Фибрилляция предсердий.
Несмотря на то, что с помощью электрической кардиоверсии можно восстановить нормальный ритм сердца приблизительно у 90% пациентов в ходе данной процедуры, к сожалению, у значительной части пациентов в течение года по различным причинам ритм повторно нарушается. Если ФП неоднократно рецидивирует, врач решает, целесообразно ли повторное восстановление ритма в конкретной ситуации, либо имеет смысл перевести ФП в постоянную (хроническую форму).
Почему имеет значение мерцательная аритмия (AF или AFib)
Каковы последствия фибрилляции предсердий (AFib)?
Хотя фибрилляция предсердий может показаться странной и пугающей, «приступ AFib» обычно не имеет пагубных последствий. Реальная опасность — повышенный риск инсульта. Даже когда симптомы незаметны, AFib может увеличить риск инсульта и связанных с ним проблем с сердцем.
Что вызывает фибрилляцию предсердий?
Иногда причина AFib неизвестна.В других случаях это результат повреждения электрической системы сердца из-за других состояний, таких как длительное неконтролируемое высокое кровяное давление или ишемическая болезнь сердца. ФП также является наиболее частым осложнением после операций на сердце.
ФП также является наиболее частым осложнением после операций на сердце.
Просмотрите анимацию мерцательной аритмии.
Обычно наиболее серьезным риском AFib является то, что это может привести к другим проблемам со здоровьем, в том числе:
- Ход
- Сердечная недостаточность
- Хроническая усталость
- Дополнительные проблемы с сердечным ритмом
- Непостоянное кровоснабжение
Узнайте о важной связи между фибрилляцией предсердий, высоким кровяным давлением и инсультом.
Как AFib приводит к инсульту?
- Кажется, что сердцебиение беспорядочно дрожит (или фибриллирует). Верхние камеры (предсердия) сердца не производят эффективных регулярных сокращений, а сокращаются нерегулярно.
- Сжатие не удается. Представьте, что вы отжимаете губку. Без хорошего отжима в губке все равно останется вода. Точно так же, когда сокращение сердца либо слишком быстрое, либо слишком неравномерное, оно не полностью вытесняет кровь из предсердий в следующую камеру.
- Пузыри крови в предсердиях. Кровь, не полностью откачанная из предсердий, может оставаться и скапливаться там.
- Повышается риск образования тромбов. Когда у крови есть возможность скапливаться, у нее также есть возможность свернуться.
- Сгустки могут перемещаться и вызывать засоры. Если в предсердиях образуется сгусток крови, его можно перекачать из сердца в мозг, блокируя кровоснабжение артерии в головном мозге, вызывая инсульт. Этот тип инсульта называется эмболическим инсультом или некоторые врачи называют его кардиоэмболическим инсультом.
Каким образом AFib приводит к сердечной недостаточности?
Сердечная недостаточность означает, что сердце не перекачивает достаточно крови для удовлетворения потребностей организма. AFib может привести к сердечной недостаточности, потому что сердце бьется так быстро, что оно никогда не наполняется должным образом кровью для откачки к телу.
В результате, когда сердце не может эффективно перекачивать кровь вперед из-за сильных сокращений, симптомы развиваются, потому что:
- Кровь может «накапливаться» в легочных венах (сосудах, которые возвращают богатую кислородом кровь из легких в сердце.), что может вызвать обратное попадание жидкости в легкие.
- Когда AFib вызывает сердечную недостаточность, жидкость в легких может вызвать усталость и одышку. Богатая кислородом кровь не поступает в тело и мозг, что вызывает физическую и умственную усталость и снижение выносливости. Жидкость также может накапливаться в ступнях, лодыжках и ногах, вызывая увеличение веса, связанное с сердечной недостаточностью.
Каким образом AFib приводит к дополнительным проблемам с сердечным ритмом?
Основной ответ: Электрическая система сердца перестает работать должным образом и не может поддерживать ритм работы камер сердца.
Подробный ответ: Каждое сердцебиение контролируется электрической системой сердца. Чтобы понять, почему фибрилляция предсердий является проблемой, полезно понять нормальные закономерности работы электрической системы сердца.
Просмотрите анимацию нормального сердцебиения.
Нормальная электрическая структура сердца:
- Ток идет сверху вниз. Сердцебиение начинается в верхней части сердца и, подобно электрической волне, ток проходит в нижние части сердца, сигнализируя ткани о сокращении.
- Синоатриальный (SA) узел начинает сокращение в верхней части сердца. В правом предсердии (одном из двух типов камер сердца) находится группа клеток, называемая сино-предсердным узлом. У здоровых взрослых СА-узел запускается со скоростью 60–100 ударов сердца в минуту. Электрическая волна движется через предсердия к «узлу привратника».
- Атриовентрикулярный (АВ) узел регулирует синхронизацию нижней части сердца.
 AV-узел служит «привратником» для всех электрических импульсов, проходящих через предсердия (верхние отделы) к желудочкам (нижние отделы).Электрические импульсы задерживаются в атриовентрикулярном узле, прежде чем им позволят продвинуться в желудочки. Задержка дает желудочкам дополнительное время для заполнения кровью перед сокращением.
AV-узел служит «привратником» для всех электрических импульсов, проходящих через предсердия (верхние отделы) к желудочкам (нижние отделы).Электрические импульсы задерживаются в атриовентрикулярном узле, прежде чем им позволят продвинуться в желудочки. Задержка дает желудочкам дополнительное время для заполнения кровью перед сокращением. - Желудочки сокращаются и перекачивают кровь к легким и телу.
Проблемы с электричеством при фибрилляции предсердий:
- В AFib узел SA может не начать сокращение. Вместо этого сокращение может начаться случайным образом в других областях предсердий или даже в легочных венах.
- В AFib электрический ток не течет организованно сверху вниз. Вместо этого схватки бывают быстрыми и беспорядочными.
- При AFib АВ-узел часто не может регулировать хаотический ток. Он изо всех сил защищает желудочек от дополнительных электрических импульсов, но не может остановить их все. Как следствие, желудочек сокращается чаще, чем должен, что вызывает заметные симптомы одышки и усталости.
- Когда ритм выключен, кровоснабжение может быть непредсказуемым. Итак, хотя желудочки могут биться быстрее, чем обычно, они не бьются так же быстро, как предсердия. Таким образом, предсердия и желудочки больше не работают согласованно. Это создает учащенный и нерегулярный сердечный ритм. При ФП желудочки могут сокращаться от 100 до 175 раз в минуту, в отличие от нормальной частоты от 60 до 100 ударов в минуту.
Количество крови, перекачиваемой из желудочков в тело, основано на случайности предсердных сокращений.
В организм может быстро поступать небольшое количество крови, а иногда и большее количество крови. Количество будет зависеть от того, сколько крови перетекало от предсердий к желудочкам с каждым ударом.
Может ли AFib просто исчезнуть?
Да, «спонтанная ремиссия» случается редко; он просто уходит. Тем не менее, вы и ваш лечащий врач по-прежнему захотите отслеживать это, потому что некоторые люди живут с AFib и не чувствуют симптомов. Однако риски все же присутствуют.
Тем не менее, вы и ваш лечащий врач по-прежнему захотите отслеживать это, потому что некоторые люди живут с AFib и не чувствуют симптомов. Однако риски все же присутствуют.
В целом, большинство рисков, симптомов и последствий AFib связаны с тем, насколько быстро бьется сердце и как часто возникают нарушения ритма.
AFib может быть кратковременным, с симптомами, которые приходят и уходят. Возможно, эпизод фибрилляции предсердий разрешится сам по себе. Или состояние может быть стойким и требовать лечения. Иногда AFib является постоянной, и лекарства или другие методы лечения не могут восстановить нормальный сердечный ритм.
Но по всем причинам, перечисленным выше, важно работать с вашим лечащим врачом, чтобы определить ваши потребности в лечении и понять варианты лечения.Также важно поддерживать здоровый образ жизни и максимально снизить общие риски.
Посмотрите это короткое видео, объясняющее риск инсульта:
Фибрилляция предсердий и борьба со стрессом
Фибрилляция предсердий и борьба со стрессом
Боритесь со стрессом, тревогой и депрессией на благо своего сердца.
Персонал клиники МэйоСтресс может способствовать нарушениям сердечного ритма (аритмиям), таким как фибрилляция предсердий.Некоторые исследования показывают, что стресс и проблемы с психическим здоровьем могут привести к ухудшению симптомов фибрилляции предсердий. Высокий уровень стресса также может быть связан с другими проблемами со здоровьем. Справиться со стрессом важно для вашего здоровья.
Управляйте стрессом
Поиск способов справиться со стрессом может помочь улучшить ваше здоровье и управлять своим состоянием.
Некоторые идеи по управлению стрессом включают:
- Медитация
- Йога
- Техники релаксации
- Поддержка семьи и друзей
- Регулярная физическая активность
- Здоровое питание
- Позитивный настрой
Если эти методы управления стрессом не помогают, поговорите со своим врачом.
Депрессия и тревога
Между мерцательной аритмией и тревогой и депрессией существует сложная взаимосвязь.
- Некоторые исследования показывают, что люди с фибрилляцией предсердий больше подвержены депрессии и тревоге.
- Депрессия или тревога могут негативно повлиять на качество вашей жизни и тяжесть симптомов фибрилляции предсердий.
- В настоящее время исследователи не знают, чаще ли у людей с тревогой или депрессией разовьется фибрилляция предсердий или фибрилляция предсердий увеличивает риск тревоги и депрессии.
Необходимы дополнительные исследования, чтобы полностью понять сложную взаимосвязь между фибрилляцией предсердий и этими психическими расстройствами.
Если у вас есть симптомы депрессии или беспокойства, такие как стойкое чувство печали или беспокойства, трудности с концентрацией внимания и потеря интереса к большинству занятий, поговорите со своим врачом. Он или она может порекомендовать вам обратиться к специалисту по психическим расстройствам (психологу или психиатру) для диагностики и лечения.
18 марта 2021 г. Показать ссылки- Мерцательная аритмия.Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/atrial-fibrillation. По состоянию на 2 февраля 2021 г.
- Bamgbade BA, et al. Психосоциальная и когнитивная мультиморбидность, качество жизни, связанное со здоровьем, и бремя симптомов у пожилых людей с фибрилляцией предсердий: систематическая оценка гериатрических элементов при фибрилляции предсердий (SAGE-AF) когортное исследование. Архив геронтологии и гериатрии. 2020; DOI: 10.1016 / j.archger.2020.104117.
- Здоровый образ жизни для сердца.Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/heart-healthy-living. По состоянию на 16 марта 2021 г.
- Fu Y, et al. Связь между психологическими факторами и мерцательной аритмией: метаанализ и систематический обзор.
 Медицина (Балтимор). 2020; DOI: 10.1097 / MD.0000000000019615.
Медицина (Балтимор). 2020; DOI: 10.1097 / MD.0000000000019615. - Техники релаксации для здоровья. NCCIH. https://www.nccih.nih.gov/health/relaxation-techniques-for-health. По состоянию на 2 февраля 2021 г.
- Управление стрессом.НАМИ. https://www.nami.org/Your-Journey/Individuals-with-Mental-Illness/Taking-Care-of-Your-Body/Managing-Stress. По состоянию на 2 февраля 2021 г.
- Slepecky M, et al. Какие психологические, психофизиологические и антропометрические факторы связаны с жизненными событиями, депрессией и качеством жизни пациентов с сердечно-сосудистыми заболеваниями. Психоневрологические заболевания и лечение. 2017; DOI: 10.2147 / NDT.S141811.
Продукция и услуги
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
.
Действительно ли фибрилляция предсердий (афибрилляция) настолько плоха?
Фибрилляция предсердий — самая распространенная сердечная аритмия (также известная как нерегулярный сердечный ритм), от которой страдают более 5 миллионов американцев. Не все эпизоды Afib очевидны и серьезны. На самом деле, многие аритмии едва заметны или случаются лишь от случая к случаю. В результате некоторые пациенты склонны отвергать их, не осознавая истинной скрытой опасности.
Действительно, самая большая опасность заключается не в собственно нерегулярном сердечном ритме.Само лечение Afib в первую очередь проводится для улучшения образа жизни и предотвращения долгосрочных осложнений. В конце концов, Afib может вызывать серьезные и иногда изнурительные симптомы, включая сильный дискомфорт, нарушение кровоснабжения, усталость и длительную сердечную недостаточность.
Однако основной и непосредственной опасностью фибрилляции предсердий является инсульт.
Как электрофизиологи или специалисты по сердечному ритму, наша первоочередная задача — смягчить наиболее опасные потенциальные последующие эффекты фибрилляции предсердий.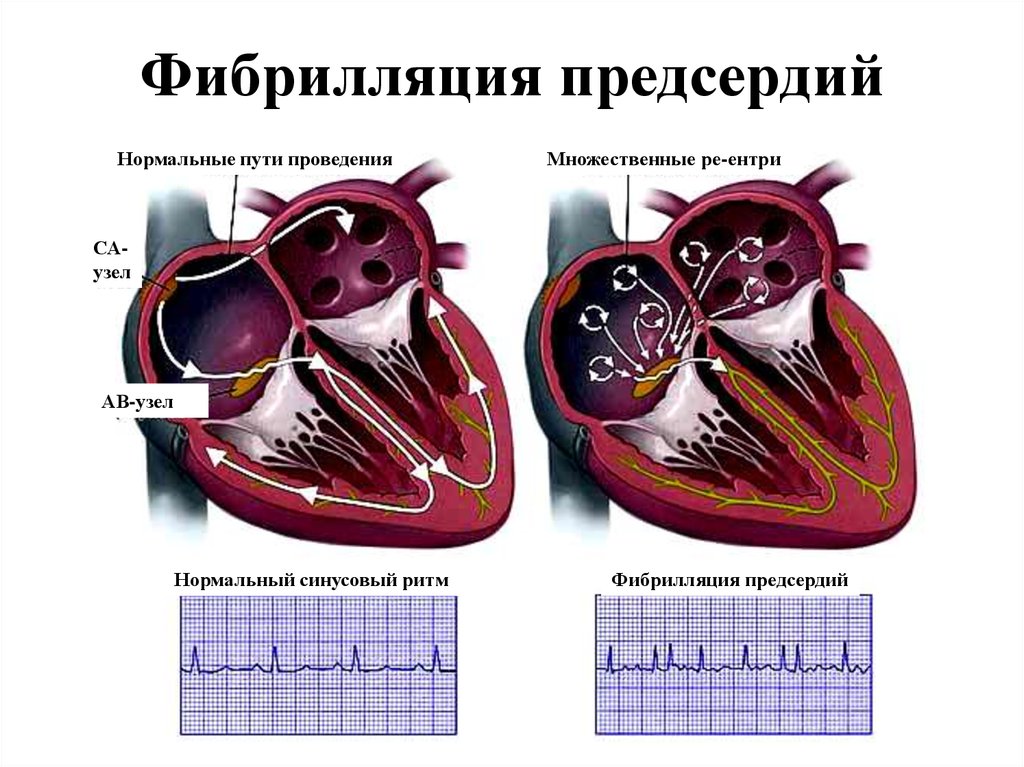 Фактически, у пациентов, страдающих афибантикой, риск инсульта в пять раз выше, чем у тех, кто не страдает аритмией. Это происходит из-за небольшого выпячивания в сердце, известного как придаток левого предсердия или LAA. Большинство людей никогда не услышат этот термин, но пациенты с Afib хорошо его знают. По мере продолжения действия Afib существует риск того, что кровь застаивается и скапливается в LAA. В некоторых случаях тромб может оторваться и вызвать инсульт.
Фактически, у пациентов, страдающих афибантикой, риск инсульта в пять раз выше, чем у тех, кто не страдает аритмией. Это происходит из-за небольшого выпячивания в сердце, известного как придаток левого предсердия или LAA. Большинство людей никогда не услышат этот термин, но пациенты с Afib хорошо его знают. По мере продолжения действия Afib существует риск того, что кровь застаивается и скапливается в LAA. В некоторых случаях тромб может оторваться и вызвать инсульт.
Как снизить риск инсульта у пациентов с синдромом фибрилляции предсердий?
Многие пациенты, страдающие Afib, имеют избыточный вес или страдают ожирением.Таким образом, первое, что нужно сделать, это изменить образ жизни. Похудание с помощью диеты и упражнений и, возможно, устранение аритмии — наиболее консервативный и предпочтительный метод снижения риска. Однако большинство пациентов не могут сбросить вес и могут нуждаться в лекарствах, чтобы снизить риск образования сгустка. Эти лекарства известны как антикоагулянты. Однако у антикоагулянтов есть и недостатки. Для некоторых антикоагулянты вообще не эффективны или со временем становятся менее эффективными.Для других побочные эффекты могут быть более серьезными, чем сами симптомы Afib.
Какие существуют минимально инвазивные вмешательства?
К счастью, у нас есть минимально инвазивные процедуры, которые помогают пациентам не только управлять своей аритмией и сопутствующим риском, но даже устранять проблему в большинстве случаев.
Устройство сторожа
Сторож — это устройство для окклюзии, используемое для закрытия крышки LAA, что означает, что никакие сгустки физически не могут выйти. Это значительно снижает риск инсульта.Он доставляется через катетер, и в результате риск очень низок. Узнайте больше о Watchman.
Абляция сердечным катетером
Катетерная абляция использует целевое тепло для удаления сердечных клеток, вызывающих аритмию. Используя трехмерное картирование сердца, ваш электрофизиолог может точно и навсегда улучшить аритмию. У большинства пациентов симптомы полностью исчезают. Узнать больше об абляции сердечным катетером
У большинства пациентов симптомы полностью исчезают. Узнать больше об абляции сердечным катетером
Если вы страдаете сердечной аритмией, крайне важно пройти обследование раньше, чем позже.Это действительно может быть разница между жизнью и смертью. Свяжитесь с нами сегодня, чтобы назначить консультацию.
Связанные темы:
Фибрилляция предсердий (AFib) Причины, факторы риска и триггеры
Фибрилляция предсердий (AFib) является наиболее частой проблемой, связанной с частотой или ритмом вашего сердцебиения. Основная причина AFib — это дезорганизованные сигналы, из-за которых две верхние камеры сердца (предсердия) сжимаются очень быстро и не синхронно. Они сокращаются так быстро, что стенки сердца дрожат или фибриллируют.
Повреждение электрической системы сердца может вызвать AFib. Это повреждение часто является результатом других состояний, влияющих на сердце. Но по крайней мере в 1 из 10 случаев AFib могут иметь место другие причины. Иногда врачи не могут понять, что вызывает AFib.
Даже после того, как вам поставили диагноз этого состояния, вы сможете контролировать свою AFib и избежать эпизода, если вы знаете, что вызывает их у вас.
Общие причины AFib
Факторы, которые чаще всего приводят к AFib, включают:
Как различные факторы риска приводят к AFib?
Возраст: Ваши шансы увеличиваются с возрастом, особенно после 60 лет.Отчасти это связано с тем, что у вас больше шансов заболеть сердечно-сосудистыми заболеваниями и другими заболеваниями, которые могут вызвать ФП.
Гены: AFib является наследственным заболеванием. Это означает, что отчасти причина кроется в генах, которые вы получаете от родителей при рождении. Если кто-то из ваших близких имел это или есть, вы тоже подвергаетесь большему риску.
Болезнь сердца: Поскольку AFib — это проблема вашего сердца, неудивительно, что другие проблемы с сердцем повышают вероятность ее возникновения, в том числе:
Синдром слабости синусового узла: Это не то же самое, что и пазухи в твоя голова. Синусовый узел — это группа клеток, которые контролируют ваше сердцебиение. Думайте об этом как о естественном кардиостимуляторе вашего сердца. Проблемы с ним, которые могут привести к AFib, включают:
Синусовый узел — это группа клеток, которые контролируют ваше сердцебиение. Думайте об этом как о естественном кардиостимуляторе вашего сердца. Проблемы с ним, которые могут привести к AFib, включают:
- Пропуски электрических сигналов вашего сердца.
- Ваш пульс меняется между быстрым и медленным.
Продолжение
Сердечный приступ: Когда артерия, снабжающая кровью предсердия, заблокирована, это может повредить ткань предсердия и привести к AFib. Но обратное неверно. AFib не вызывает сердечных приступов.
Хирургия сердца: AFib — наиболее частое осложнение. Это произойдет с 2 или 3 из каждых 10 человек, выздоравливающих после операции на сердце.
Высокое кровяное давление: Это наиболее частое заболевание, связанное с AFib. Он может увеличить предсердия или верхние камеры сердца, что заставит его работать тяжелее
Заболевание легких: Это включает хроническую обструктивную болезнь легких (ХОБЛ), эмфизему или сгусток крови в легком (тромбоэмболия легочной артерии). ).ХОБЛ, в частности, часто сопровождается высоким кровяным давлением, сердечными заболеваниями, проблемами желудочков и другими проблемами, которые играют роль в ФП, например:
- Низкий уровень кислорода в крови и высокий уровень углекислого газа
- Курение сигарет
- Сердечная вегетативная дисфункция — ваша вегетативная нервная система контролирует ваше сердцебиение. При заболевании легких может выйти из строя.
- Ингаляционные препараты, повышающие частоту сердечных сокращений
Продолжение
Гиперактивная щитовидная железа железа (гипертиреоз): Она ускоряет все в вашем теле, включая сердце.
Ожирение, диабет и метаболический синдром: Эти состояния не только часто связаны с гипертонией, они также могут затруднять опорожнение вашего сердца. И они вызывают другие физические изменения, повышающие риск фибрилляции предсердий.
И они вызывают другие физические изменения, повышающие риск фибрилляции предсердий.
Апноэ во сне: Каждый раз, когда вы просыпаетесь из-за нехватки кислорода, это создает механическую нагрузку и вызывает химические изменения в вашем сердце. Кроме того, со временем апноэ во сне может привести к таким состояниям, как высокое кровяное давление и ожирение, которые повышают вероятность ФП.
Инфекции, вызванные вирусом: Возникшее в результате воспаление может вызвать изменения в вашем сердце.
Лекарство: Исследования показывают, что люди, принимающие высокие дозы стероидов — возможно, при астме или других состояниях — могут с большей вероятностью заболеть ФП. Если ваши шансы все равно выше, это лечение может вызвать приступ. То же самое можно сказать о лекарствах от простуды, отпускаемых без рецепта, с кофеином или другими ингредиентами, которые увеличивают частоту сердечных сокращений.
Продолжение
Алкоголь: Для некоторых людей пьянство является спусковым крючком.Но для других даже скромная сумма может вызвать AFib.
Стимуляторы: Кофеин, сигареты и другие вещества, ускоряющие работу вашего организма, могут вызвать AFib. Кофеин, вероятно, повлияет на вас больше, если вы обычно его не пьете.
Стресс и беспокойство: Когда вы находитесь под сильным давлением или чувствуете усталость, это может вызвать приступ или ухудшить ваши симптомы.
Можно ли предотвратить AFib?
Некоторые факторы риска ФП, такие как возраст и генетика, находятся вне вашего контроля.Но здоровый образ жизни может помочь защититься от AFib и других типов сердечных заболеваний. Некоторые шаги, которые вы можете предпринять:
- Бросить курить
- Контролировать артериальное давление
- Поддерживать здоровый вес. (Это также помогает защитить вас от апноэ во сне, еще одной причины AFib.)
- Соблюдайте здоровую для сердца диету с высоким содержанием растительной пищи и низким содержанием насыщенных жиров.

- Регулярно выполняйте физические упражнения. Спросите своего врача, сколько вам подходит.
Нарушение ритма: опасность AFib
Фибрилляция предсердий, также известная как AFib, представляет собой сердечное заболевание, при котором предсердия, верхние части сердца, сокращаются нерегулярно и не выталкивают кровь в желудочки, как должны .Электрические импульсы — это то, что сигнализирует вашему сердцу о необходимости биться, а AFib является результатом нерегулярных импульсов. Узнайте больше о AFib и о том, как вы можете с этим справиться.
Признаки и симптомы AFib
Симптомы AFib различаются, и некоторые люди даже сообщают об отсутствии каких-либо заметных признаков этого состояния. Вы можете заметить некоторые общие симптомы: трепетание или учащенное сердцебиение, утомляемость, головокружение и слабость. Если у вас есть какие-либо из этих симптомов, обратитесь к врачу.
Кто в опасности?
Любой человек, независимо от возраста, может заболеть AFib, но некоторые факторы могут увеличить риск развития этого состояния.Ваши шансы увеличиваются с возрастом, а определенные заболевания, такие как высокое кровяное давление, болезни сердца или апноэ во сне, также приводят к более высокому риску. Люди, члены семьи которых имеют AFib, также подвергаются повышенному риску, поэтому убедитесь, что вы знаете историю болезни своей семьи.
Почему так важно лечиться
Если у вас нелеченная ФП, у вас больше шансов попасть в опасное для жизни состояние здоровья. Ваш риск сердечного приступа удваивается, а риск инсульта в пять раз выше среднего.Из-за этих рисков особенно важно найти ближайшее отделение неотложной помощи до возникновения чрезвычайной ситуации. Лечение AFib с помощью вашего врача может помочь защитить вас от жизненно важного медицинского события.
Возможные методы лечения фибрилляции предсердий
Существует множество методов лечения AFib, которые включают медикаменты, а также нехирургические и хирургические процедуры. Лекарства включают разжижители крови, контроллеры сердечного ритма и контроллеры сердечного ритма. Нехирургические процедуры состоят из электрической кардиоверсии (когда врач использует электроды дефибриллятора для восстановления нормального ритма вашего сердцебиения) и радиочастотной или катетерной абляции (когда врач намеренно рубит части сердца, чтобы он больше не мог посылать аномальные сигналы, вызывающие сердце биться нерегулярно).
Лекарства включают разжижители крови, контроллеры сердечного ритма и контроллеры сердечного ритма. Нехирургические процедуры состоят из электрической кардиоверсии (когда врач использует электроды дефибриллятора для восстановления нормального ритма вашего сердцебиения) и радиочастотной или катетерной абляции (когда врач намеренно рубит части сердца, чтобы он больше не мог посылать аномальные сигналы, вызывающие сердце биться нерегулярно).
Если эти методы лечения не работают для вас, есть альтернативы. Хирургические варианты включают имплант кардиостимулятора, процедуру лабиринта с открытым сердцем и процедуру WATCHMAN (которая улавливает тромбы, чтобы предотвратить их утечку и вызвать инсульт). Поговорите со своим кардиологом, чтобы узнать, подходите ли вы для одной из этих процедур.
Если у вас есть какие-либо симптомы или вы должны пройти обследование, запишитесь на прием к врачу первичной медицинской помощи Baylor St. Luke’s Medical Group. Если вы ищете способы лечения ФП, наши кардиологи всегда готовы помочь.
Источники
Американская кардиологическая ассоциация | Что такое мерцательная аритмия (AFib или AF)?
Американская кардиологическая ассоциация | Каковы симптомы фибрилляции предсердий (AFib или AF)?
Американская кардиологическая ассоциация | Кто подвержен риску фибрилляции предсердий (AFib AF)?
Американская кардиологическая ассоциация | Лекарства от мерцательной аритмии
Американская кардиологическая ассоциация | Нехирургические процедуры при фибрилляции предсердий (AFib или AF)
Американская кардиологическая ассоциация | Хирургические процедуры при фибрилляции предсердий (AFib или AF)
WATCHMAN | Как работает устройство WATCHMAN
Что такое фибрилляция предсердий (AFib)? Симптомы, лечение и ощущения
- Фибрилляция предсердий, или AFib, является наиболее распространенным нарушением сердечного ритма, при котором сердце бьется быстро и нерегулярно.

- AFib затрудняет перекачивание крови сердцем и, следовательно, увеличивает риск некоторых сердечных заболеваний, инсульта и сердечной недостаточности.
- Врачи могут лечить AFib лекарствами или пытаться сбросить частоту сердечных сокращений человека с помощью электрического разряда.
- Эта статья была отрецензирована Дженнифер Хейт, доктором медицины, доцентом медицины отделения кардиологии Медицинского центра Колумбийского университета.
- Посетите домашнюю страницу Insider, чтобы узнать больше.
Фибрилляция предсердий или AFib — это состояние, при котором сердце бьется быстро и нерегулярно.
По данным Центров по контролю и профилактике заболеваний, AFib является наиболее распространенным нарушением сердечного ритма, и, по оценкам, от 2,7 до 6,1 миллиона американцев.
Хотя кратковременные вариации сердечного ритма могут быть обычным явлением, постоянные нарушения, связанные с ФП, могут подвергать определенных людей повышенному риску инсульта и сердечная недостаточность .Вот как узнать, есть ли у вас AFib, и что делать, если она у вас есть.
Каково ощущение AFibДжон Осборн, доктор медицинских наук, кардиолог из Далласа, говорит, что люди с AFib обычно замечают, что частота сердечных сокращений у них повышается без причины — например, когда они не тренируются или не испытывают стресса, которая обычно повышается. частота сердцебиения.
Фактически, сердце при AFib может сокращаться от 100 до 175 ударов в минуту (уд / мин), в то время как нормальный диапазон покоя для взрослого составляет от 60 до 100 ударов в минуту.Вы можете проверить свой пульс, чтобы убедиться, что он ненормальный, но врач должен подтвердить ваш диагноз с помощью электрокардиограммы или других тестов.
«Вместо обычного метронома нашего сердцебиения, которое чертовски регулярно, вы заметите, что оно нерегулярное», — говорит Осборн. Это что-то вроде «попкорна в микроволновке».
Это что-то вроде «попкорна в микроволновке».
По данным Американской кардиологической ассоциации, пациенты сообщают, что при ФП может возникать ощущение, будто ваше сердце пропустило удар, трепетало или «шевелится».»
Другие симптомы включают усталость, головокружение, одышку, обморок или спутанность сознания. Если вы испытываете эти симптомы, а частота пульса в состоянии покоя кажется ненормальной, Осборн говорит, что это может потребовать неотложной медицинской помощи, и вам следует обратиться в больницу. сразу.
Но в некоторых случаях люди не замечают никаких симптомов и не осознают, что у них есть AFib. И, по словам Осборна, AFib не всегда является поводом для беспокойства. Afib может быть неприятным, но не опасным.
«Проблемы с сердечным ритмом — которые, в конечном счете, связаны с электричеством — могут быть временными по определению», — говорит Осборн. «В какой-то момент вы можете быть электрически нормальным, с приятным регулярным пульсом, а в следующий момент у вас может быть ФП или какой-то другой аномальный сердечный ритм».
Когда AFib считается опаснымОднако более стойкие нарушения сердечного ритма могут быть довольно опасными. AFib препятствует способности сердца откачивать кровь, и в результате кровь может скапливаться и образовывать сгустки.Сгустки крови, ведущие к мозгу, часто вызывают инсульты, поэтому длительная и нелеченная ФП может представлять серьезный риск.
Фактически, исследования показали, что у пациентов с ФП вероятность инсульта в три-пять раз выше. Около одной трети всех инсультов вызвано AFib, и такие инсульты часто бывают более серьезными — вызывая более серьезные нарушения и потенциально смерть — чем при инсультах, где AFib не присутствует.
AFib не способствует риску сердечного приступа, но связана с наличием других сердечных заболеваний, таких как застойная сердечная недостаточность.Журнал Circulation сообщил, что от 13% до 27% пациентов с сердечной недостаточностью также имеют ФП. Как работает эта связь, все еще исследуется — ученые не знают, приводит ли AFib к сердечной недостаточности или эти два состояния просто коррелируют.
Как работает эта связь, все еще исследуется — ученые не знают, приводит ли AFib к сердечной недостаточности или эти два состояния просто коррелируют.
Если у вас AFib, врач может назначить антикоагулянты или препараты для разжижения крови, чтобы снизить риск инсульта. Они также могут попытаться восстановить нормальную частоту сердечных сокращений, используя электрическую кардиоверсию, прикрепляя пластыри к груди и посылая небольшой электрический разряд в ваше тело.
Также может быть назначен ряд других методов лечения, например, дигоксин, бета-блокаторы и блокаторы кальциевых каналов. Однако эти процедуры и лекарства не «излечивают» AFib, и, если проблема не исчезнет, может потребоваться операция для нормализации сердечного ритма — например, катетерная абляция, которая включает рубцевание небольшого участка ткани в сердце, вызывающего AFib.
Осборн говорит, что пожилые люди имеют более высокий риск развития ФП — примерно у каждого четвертого человека старше 40 лет развивается ФП с возрастом.Это связано с тем, что ткань предсердий изменяется с возрастом, а проводящая система сердца с большей вероятностью будет иметь аномалии.
Риск также выше у людей с гипертония , или аномально высокое кровяное давление. По данным CDC, на высокое кровяное давление приходится примерно каждый пятый случай AFib. По словам Осборна, такие состояния, как апноэ во сне и ожирение, также могут способствовать риску AFib.
Чтобы снизить риск возникновения опасных состояний, связанных с AFib, таких как инсульт или сердечная недостаточность, вам следует регулярно заниматься спортом, придерживаться здоровой для сердца диеты и сократить употребление алкоголя, кофеина и табака.
Фибрилляция предсердий: часто задаваемые вопросы
Фибрилляция предсердий — наиболее распространенная аритмия, требующая лечения в США. Примерно 2,2 миллиона человек в этой стране страдают фибрилляцией предсердий.
Примерно 2,2 миллиона человек в этой стране страдают фибрилляцией предсердий.
Что вызывает фибрилляцию предсердий?
Фибрилляция предсердий связана со многими сердечными заболеваниями, включая кардиомиопатию, ишемическую болезнь сердца, порок клапанов сердца, гипертрофию желудочков и другие связанные состояния.Фибрилляция предсердий связана с гипертиреозом, острой алкогольной интоксикацией, изменениями вегетативной нервной системы и часто встречается после кардиохирургических вмешательств. Наиболее частым заболеванием, связанным с фибрилляцией предсердий, является высокое кровяное давление. У некоторых людей фибрилляция предсердий не имеет очевидного источника или связанного с ней состояния. Это чаще встречается у молодых людей и называется «одиночной» мерцательной аритмией. Вполне вероятно, что у людей с этой формой фибрилляции предсердий был воспалительный процесс или травма предсердия.У некоторых людей очаговый источник берут начало в легочных венах.
Связана ли фибрилляция предсердий с сердечным приступом или инсультом?
Фибрилляция предсердий — это очень частый нерегулярный ритм в двух верхних камерах сердца. Если посмотреть на сердце, как оно фибриллирует, оно будет похоже на дрожащую чашу с желе.
Фибрилляция предсердий может быть связана с сердечным приступом или инсультом. Сердечный приступ — это когда артерия, поставляющая кровь к сердцу, блокируется, вызывая повреждение сердечной мышцы.Инсульт возникает, когда часть мозга не получает достаточного кровоснабжения, в некоторых случаях из-за закупорки артерии, поставляющей кровь в мозг. Это приводит к повреждению головного мозга и неврологической дисфункции.
Фибрилляция предсердий — частая причина инсульта у пожилых людей, и до 30% инсультов у лиц старше 75 лет происходят из-за фибрилляции предсердий. Причина, по которой фибрилляция предсердий может быть связана с инсультом или вызывать его, заключается в том, что сгустки крови имеют тенденцию формироваться в верхних камерах, так называемых предсердиях, сердца, и эти сгустки крови могут отламываться и перемещаться по всему телу, закупориваясь. кровеносный сосуд.В большинстве случаев 25% крови поступает в мозг. Обычно сгусток крови, если он путешествует, попадает в мозг. Он также может перемещаться к сердцу и закупорить сосуд, вызывая сердечный приступ, или он может перемещаться в любую другую область тела, вызывая закупорку артерии — к ноге, например, в глазу или любом другом органе.
кровеносный сосуд.В большинстве случаев 25% крови поступает в мозг. Обычно сгусток крови, если он путешествует, попадает в мозг. Он также может перемещаться к сердцу и закупорить сосуд, вызывая сердечный приступ, или он может перемещаться в любую другую область тела, вызывая закупорку артерии — к ноге, например, в глазу или любом другом органе.
Риск образования тромбов, вызванных мерцательной аритмией, увеличивается при следующих условиях:
- Гипертония
- Сердечная недостаточность
- Диабет
- На возраст
Пройдет ли когда-нибудь фибрилляция предсердий?
Да.Одна из поддающихся лечению форм фибрилляции предсердий — это так называемая пароксизмальная фибрилляция предсердий. Эта форма фибрилляции предсердий чаще встречается у молодых людей и у людей без серьезных структурных заболеваний сердца. Фактически, эта форма фибрилляции предсердий часто возникает без каких-либо других заболеваний сердца. Эта пароксизмальная форма возникает, когда приступы фибрилляции предсердий возникают на короткий период времени и внезапно проходят, чтобы вернуться позже. Эта форма часто связана с частыми лишними ударами в предсердии.
В электрофизиологической лаборатории, похожей на лабораторию катетеризации сердца, в сердце могут быть помещены катетеры с электродами на концах, чтобы «отобразить» начало фибрилляции предсердий. Технологии в этом отношении быстро развиваются. Большая часть этой формы фибрилляции предсердий возникает из легочных вен, поэтому процедура довольно сложна. Требуется «трансептальная пункция», чтобы установить катетеры в левую часть сердца. Когда источник идентифицирован, прикладывается радиочастотная энергия или, в последнее время, ультразвуковая энергия, чтобы устранить пятно, создающее проблему.Успешность этой формы фибрилляции предсердий достигает 80 процентов.
Использование этого числа в качестве ориентира вызывает несколько важных проблем:
- Процедура действительно все еще новая и несколько экспериментальная.

- Не все электрофизиологи и не все центры обладают знаниями для этого.
- Долгосрочный уровень успеха неясен, потому что последующее наблюдение измерялось месяцами, а не годами.
- Может быть несколько точек, вызывающих фибрилляцию предсердий, и не все они могут быть очевидны во время обследования.
- Есть некоторые потенциальные риски этой процедуры: один из рисков включает так называемый стеноз легочной вены.
Если к участку, запускающему фибрилляцию предсердий, поступает несколько приложений энергии, и если эти участки находятся в легочной вене, то это может вызвать закупорку легочной вены, и это очень опасная ситуация. Я не хотел бы отговаривать вас от терапии, поскольку эта терапия может быть излечивающей, но есть значительные риски, так что было бы разумно сначала рассмотреть другие методы лечения, чтобы снизить частоту или подавить эпизоды фибрилляции предсердий.
Фибрилляция предсердий также может быть вылечена хирургической процедурой, известной как процедура лабиринта. В лаборатории электрофизиологии были предприняты чрескожные подходы для воссоздания этой процедуры лабиринта для лечения фибрилляции предсердий у людей, у которых она более хроническая или стойкая, чем у людей с пароксизмальной фибрилляцией предсердий.
У некоторых людей фибрилляция предсердий проходит сама по себе. Как правило, это происходит, когда есть конкретный триггер, такой как операция по аортокоронарному шунтированию, гипертиреоз, перикардит, алкогольная интоксикация (или другие стимуляторы, такие как некоторые из безрецептурных добавок и даже кофеин), другие острые заболевания, вызывающие крайние степени тяжести. рвота и некоторые состояния, приводящие к перенапряжению.
Безопасно ли тренироваться при этом состоянии?
В общем, не рекомендуется слишком интенсивно тренироваться при фибрилляции предсердий, если врач не прошел тщательное обследование на предмет основных сердечных заболеваний. У некоторых людей с фибрилляцией предсердий возникают серьезные проблемы с сердцем и при физической нагрузке, частота сердечных сокращений может сильно возрастать во время фибрилляции предсердий, тем самым обостряя основное состояние сердца и может привести к таким проблемам, как очень низкое кровяное давление, сердечная недостаточность или потеря сердечного ритма. сознание.
Если проблему фибрилляции предсердий удалось решить так, чтобы частота или ритм находились под контролем, во многих случаях можно вернуться к стандартной физической активности. Фактически, есть несколько профессиональных спортсменов, включая баскетболистов, у которых временами присутствует фибрилляция предсердий.
Есть ли обычная лекарственная терапия?
Существует несколько подходов к лечению фибрилляции предсердий с помощью лекарств:
- Препараты для контроля ЧСС при фибрилляции предсердий.
- Препараты для поддержания синусового ритма.
- Препараты для предотвращения образования тромбов, которые могут возникнуть при фибрилляции предсердий.
Давайте рассмотрим первую категорию лекарств. К лекарствам для контроля сердечного ритма относятся лекарства, известные как бета-блокаторы, блокаторы кальциевых каналов и дигоксин. Иногда эти препараты вводятся внутривенно, но они также доступны перорально, и эти препараты используются для предотвращения слишком сильного ускорения сердечного ритма во время фибрилляции предсердий с помощью физических упражнений, и их необходимо регулировать, чтобы частота не становилась слишком медленной в состоянии покоя.
Ко второму классу препаратов для поддержания нормального ритма относятся так называемые антиаритмические препараты. Некоторые из этих препаратов необходимо начинать в больнице. Некоторые из старых препаратов включают хинидин, прокаинамид, дизопирамид, флекаинид, пропафенон, соталол, амиодарон и новый препарат, известный как дофетилид. Не все эти препараты одобрены FDA, но все они используются врачами для лечения фибрилляции предсердий. У каждого есть свой набор побочных эффектов и преимуществ. Амиодарон является наиболее сильнодействующим препаратом, но имеет большое количество возможных долгосрочных побочных эффектов.Флекаинид и пропафенон нельзя назначать лицам с сердечным заболеванием.
Третий вид препаратов — антикоагулянты для предотвращения инсульта и образования тромбов. Эти лекарства включают гепарин и варфарин. В этом обширном сборнике лекарств врач может выбрать несколько, в зависимости от тяжести симптомов, возраста пациента, наличия основных сердечных заболеваний и реакции на другие лекарства, тяжести эпизодов и других факторов риска инсульта. .
Может ли яд паука птицееда лечить фибрилляцию предсердий?
Да, в яде пауков-птицеедов есть кое-что. Никакого лекарства еще не было разработано, но отчет в журнале Nature от 4 января, том 409, страница 35, описывает реакцию фибрилляции предсердий на этот токсин. Он действует иначе, чем другие лекарства, разработанные до сих пор, и действует на каналы растяжения в сердце. Если это окажется эффективным, это может дать представление о причинах фибрилляции предсердий и разработке потенциально новых полезных методов лечения.
Может ли первым признаком фибрилляции предсердий быть инсульт?
Да. Для некоторых людей фибрилляция предсердий представляет собой не более чем новое раздражающее сердцебиение. Для других людей это может быть причиной инсульта, но до этого момента процесс мог быть нераспознанным. Чем вы старше и чем больше у вас факторов риска инсульта, как я уже упоминал ранее, тем выше вероятность того, что без приема препарата для разжижения крови фибрилляция предсердий вызовет инсульт. При наличии нескольких факторов риска у пожилого человека фактор риска инсульта может достигать 17 процентов ежегодно.
Одна из проблем, связанных с мерцательной аритмией, заключается в том, что есть люди, у которых она есть, но они даже не осознают ее наличие. Инсульт может быть вызван фибрилляцией предсердий даже у молодых людей, и это одна из потенциальных причин инсульта, очевидная причина которой не может быть диагностирована.
Дигиталис все еще используется для лечения нерегулярного сердцебиения?
Digitalis — одно из средств лечения пациентов с фибрилляцией предсердий. Он происходит от растения наперстянка. Дигиталис используется в основном для контроля частоты сердечных сокращений во время фибрилляции предсердий.Это не лучший препарат для контроля скорости, но он может быть более полезным для пожилых, менее активных пациентов и пациентов, которые не могут принимать бета-адреноблокаторы или блокаторы кальциевых каналов. Он также может быть полезен пациентам с фибрилляцией предсердий и застойной сердечной недостаточностью. Дигиталис в высоких дозах может быть потенциально токсичным, и у любого, кто имеет проблемы с почками или принимает хинидин или верапамил (блокатор кальциевых каналов), уровни дигиталиса могут значительно увеличиться.
Могут ли безрецептурные препараты вызывать нерегулярное сердцебиение?
Что касается первого вопроса, да, некоторые безрецептурные препараты могут вызывать нерегулярное сердцебиение, а некоторые безрецептурные препараты могут быть связаны с фибрилляцией предсердий.Вызывают беспокойство те, в состав которых входят аналоги адреналина. Адреналин вырабатывается в организме и увеличивает частоту сердечных сокращений и кровяное давление. Псевдоэфедрин — одно из таких соединений. Он присутствует во многих препаратах от простуды и противозастойных средств.
Важно понимать, что некоторые продукты для похудения и некоторые безрецептурные травяные соединения содержат траву, известную как ма хуанг. В этой траве есть эфедрин. Важно обратить внимание на ингредиенты некоторых из этих продуктов для похудения или безрецептурных растительных продуктов, потому что это растение может вызывать нерегулярный сердечный ритм и в некоторых случаях было связано с внезапной смертью из-за остановки сердца.
Проходят ли симптомы после прекращения использования безрецептурного препарата?
Если нерегулярный ритм или фибрилляция предсердий вызывается безрецептурным препаратом, он может сохраняться в течение некоторого периода времени. Но обычно это проходит само по себе.
Можете ли вы нанести непоправимый ущерб?
Однако, как только фибрилляция предсердий начинается, и если она не устраняется вмешательством и не проходит сама по себе, то наличие фибрилляции предсердий, при которой частота сердечных сокращений не удерживается под контролем, означает, что она может быть постоянной. повреждение сердца.
У женщин больше шансов, чем у мужчин, иметь нерегулярное сердцебиение или наоборот?
На самом деле, с мерцательной аритмией чаще болеют мужчины. Однако женщины чаще ощущают нерегулярный сердечный ритм и нерегулярное сердцебиение. Более молодые люди с фибрилляцией предсердий, как правило, являются мужчинами и, как правило, имеют выраженную симптоматику эпизодов фибрилляции предсердий. Молодые женщины склонны ощущать лишние удары как в верхних, так и в нижних камерах сердца.У пожилых женщин вероятность фибрилляции предсердий чаще, чем у мужчин, исчезает в более молодом возрасте.
Могут ли основные заболевания сделать вас более предрасположенными к нерегулярному сердцебиению?
Да. Хотя нерегулярное сердцебиение может возникать независимо от любого другого сердечного заболевания, стоит проверить эту проблему, потому что нерегулярный сердечный ритм может быть признаком серьезного сердечного заболевания.
Условия, при которых повышается риск нерегулярного сердцебиения:
- Кардиомиопатия
- Сердечная недостаточность
- Ишемическая болезнь сердца
- Пороки сердца
Может ли кофеин или интенсивные упражнения усилить сердечную аритмию?
Кофеин и интенсивные упражнения являются одними из триггеров нерегулярных сердечных сокращений и, в частности, фибрилляции предсердий.Важно попытаться связать любое нерегулярное сердцебиение и наличие фибрилляции предсердий с тем, что происходит в данный момент. Потому что некоторые люди пойдут к врачу и скажут, что они, например, пьют большое количество напитков с кофеином и страдают фибрилляцией предсердий. Врач может без необходимости запретить им пить напитки с кофеином, и это может быть бесполезно. С другой стороны, если человек осознает связь между употреблением напитков с кофеином и нерегулярным сердечным ритмом, то будет иметь смысл воздержаться от этого — аналогично, с упражнениями и употреблением алкоголя.
Тахикардия — это то же самое, что фибрилляция предсердий?
Фибрилляция предсердий — это форма тахикардии. Тахикардия действительно означает учащенный сердечный ритм. Есть много форм тахикардии. Большинство людей считают тахикардию наджелудочковой тахикардией, но есть много других форм тахикардии.
Наджелудочковая тахикардия
Наджелудочковая тахикардия — это особый частый ритм, часто возникающий из-за места в верхней камере сердца, которое быстро бьется, или из-за аномального электрического пути, который допускает своего рода «короткое замыкание» сердца.Эти пути можно устранить с помощью методов абляции в электрофизиологической лаборатории.
Синусовая тахикардия
Тахикардия может быть нормальной реакцией на физическую нагрузку, это называется синусовой тахикардией. Частота сердечных сокращений будет увеличиваться просто из-за упражнений.
Желудочковая тахикардия
Другая форма тахикардии, потенциально опасная для жизни, известна как желудочковая тахикардия. Это когда нижние камеры сердца учащаются.
Если вам поставили диагноз фибрилляции предсердий и вы прошли курс лечения, и у вас учащенный сердечный ритм, можете ли вы принимать дополнительные лекарства?
Да, вы можете принимать дополнительные лекарства, но очень важно понимать, что лекарства, доступные для лечения фибрилляции предсердий, могут плохо взаимодействовать друг с другом. Одна из причин принимать дополнительные лекарства — это попытаться остановить ритм. Флеконайд и пропафенон, два антиаритмических препарата, иногда назначают для приема только при возникновении ритма.Это было бы безопасно, если эти лекарства показаны для этого конкретного человека (они не были бы для основного сердечного заболевания), и вы никогда не должны смешивать два антиаритмических лекарства. Иногда назначаемые лекарства назначаются специально для того, чтобы контролировать частоту сердечных сокращений. Если частота сердечных сокращений учащается, было бы целесообразно принять немного дополнительных лекарств.

 Например, прием мочегонных с целью похудеть нередко приводит на больничную койку;
Например, прием мочегонных с целью похудеть нередко приводит на больничную койку;  Если каждый импульс представить в виде вспышки света, то образно эта аритмия выглядит как мерцание. Именно мерцательная аритмия или мерцание предсердий и есть второе название данной патологии.
Если каждый импульс представить в виде вспышки света, то образно эта аритмия выглядит как мерцание. Именно мерцательная аритмия или мерцание предсердий и есть второе название данной патологии.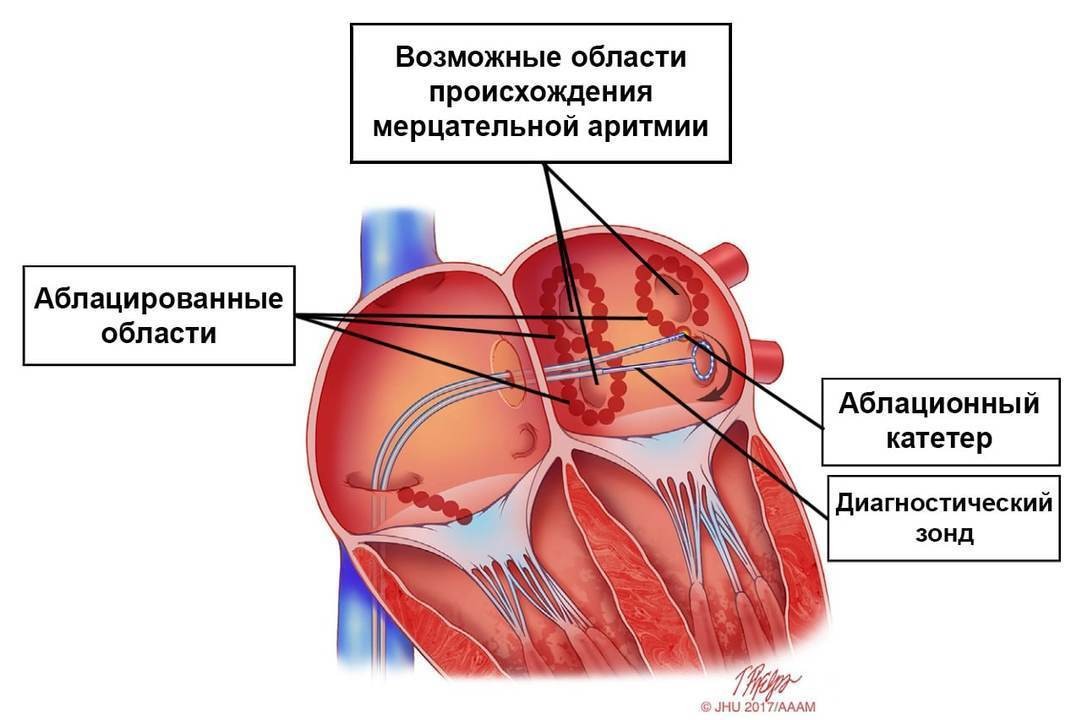

 AV-узел служит «привратником» для всех электрических импульсов, проходящих через предсердия (верхние отделы) к желудочкам (нижние отделы).Электрические импульсы задерживаются в атриовентрикулярном узле, прежде чем им позволят продвинуться в желудочки. Задержка дает желудочкам дополнительное время для заполнения кровью перед сокращением.
AV-узел служит «привратником» для всех электрических импульсов, проходящих через предсердия (верхние отделы) к желудочкам (нижние отделы).Электрические импульсы задерживаются в атриовентрикулярном узле, прежде чем им позволят продвинуться в желудочки. Задержка дает желудочкам дополнительное время для заполнения кровью перед сокращением. Медицина (Балтимор). 2020; DOI: 10.1097 / MD.0000000000019615.
Медицина (Балтимор). 2020; DOI: 10.1097 / MD.0000000000019615.
