Чем лечить пролежни на копчике: симптомы, причины, стадии, профилактика и лечение в домашних условиях у лежачих больных
Как лечить пролежни на копчике
Такие неприятные последствия как пролежни чаще грозят лежачим больным и людям преклонного возраста. Рассмотрим причины, а также как лечить пролежни на копчике.
Содержание:
- Причины развития пролежней
- Факторы риска
- Внешние факторы
- Внутренние факторы
- Классификация степени поражения
- Первые признаки болезни
- Особенности поражения копчика
- Лечение пролежня на копчике
- Медикаментозное лечение
- Для обработки ран
- Мази
- Антисептические повязки
- Препараты для комплексного лечения
- Хирургическое лечение
- Народные методы
- Противопролежневые матрасы и подушки
- Профилактические меры
- Особенности ухода
Причины развития пролежней
Участки тела, пораженные некрозом из-за долгого сдавливания, называются пролежнями. Постоянная компрессия провоцирует в мягких тканях изменения, приводящие к сбою в циркуляции крови, клетки гибнут, испытывая недостаток кислорода.
Копчик поражается пролежнями, потому что подкожный жировой слой в этом районе тела очень тонкий, а острый костный выступ вызывает повреждение деликатного места. Заболевание затрагивает истощенных и пожилых пациентов, потому как недержание кала и мочи становится источником появления пролежня. Риску подвержены больные сахарным диабетом и пациенты, страдающие болезнью Паркинсона.
Процессу образования пролежней способствует:- длительная нагрузка на копчик
- стабильное трение о постель
- повышенное увлажнение кожи в связи с потливостью и недержанием
- некачественная забота о больном
- неудобная и неровная поверхность кровати
- смещение позы
Факторы риска
Участки некроза появляются в области копчика из-за внешних или внутренних показателей.
Внешние факторы
Эндогенными факторами являются:
- Ограниченная подвижность, пребывание в коме
- Кровать с неровной поверхностью, провоцирующая травматическую компрессию на кожу
- Плохая гигиена – использование загрязненного белья, небрежный уход.
 Присутствие мусора на постели
Присутствие мусора на постели
Методы лечения на видео:
Внутренние факторы
Причиной появления ранок при отсутствии сдавливания становятся экзогенные факторы:
- Избыточная масса тела. Такие пациенты передвигаются с трудом, их массивные складки легко поражаются заболеванием из-за мелких поверхностных сосудов.
- Наличие анемии тоже представляет угрозу, ввиду недостаточности жира и мышц.
- Сахарный диабет – заболевание, затрагивающее кровоток малых сосудов и нарушающее состав ткани.
- Преклонный возраст.
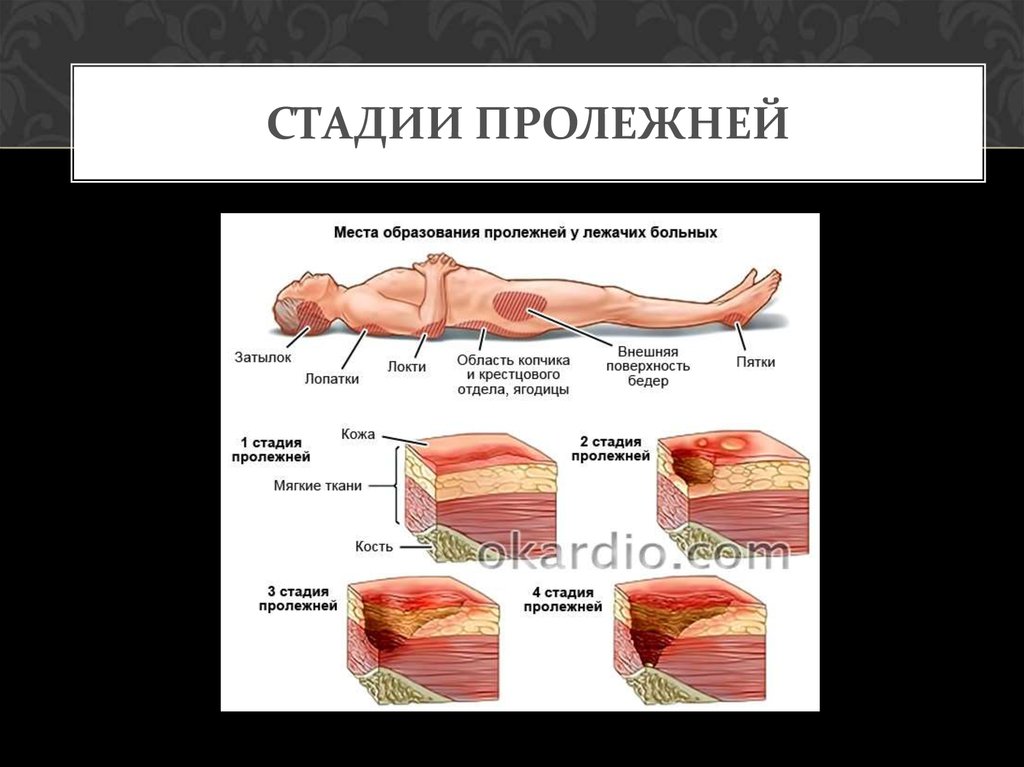
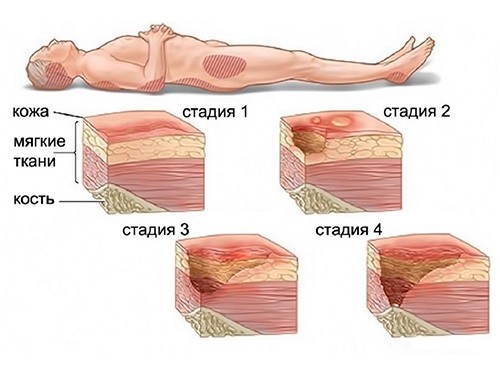
Классификация степени поражения
Первая стадия характеризуется гиперемией кожи. Пораженный участок становится розового цвета, если надавить на него, он бледнеет. Сначала патология охватывает только верхний слой эпидермиса. Пролежень в этот момент быстро лечится, если вовремя устранить причину.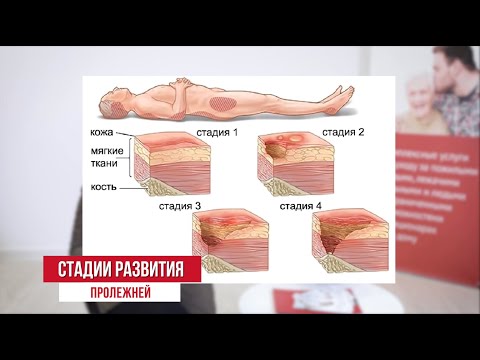
Во второй фазе развития очаг становится краснее и горячее на ощупь. Цвет при давлении на него не меняется. Присутствует отечность и шершавость. Покров теряет целостность, покрываясь язвочками.
Пролежень на третьей стадии представляет собой язву, охватывающую прослойку жира. Появляется синюшный оттенок, доходящий до черного цвета. Показано применение препаратов общего и местного значения.На четвертом этапе пролежень имеет вид глубокой раны, затрагивающей мышцы, кости, сухожилия. В таком случае больной подвергается хирургическому вмешательству, после которого ему предстоит длительная реабилитация.
Первые признаки болезни
Основные признаки появления пролежня – изменение окраски кожного покрова и его уплотнение. При надавливании кожа бледнеет. Больной ощущает жжение, зуд, покалывание и потерю чувствительности в месте компрессии. Это означает, что через несколько часов на беспокоящей человека поверхности появится пролежень.
Особенности поражения копчика
Если нажать пальцем на изменившее цвет место, оно будет бледнеть, а потом обретет прежний цвет. Это свидетельство начальной стадии болезни, требующее срочного вмешательства. Упущение момента может вызвать отек и нарушение целостности кожного покрова, что будет говорить о переходе процесса в следующий этап развития. Общее самочувствие человека ухудшается.
Это свидетельство начальной стадии болезни, требующее срочного вмешательства. Упущение момента может вызвать отек и нарушение целостности кожного покрова, что будет говорить о переходе процесса в следующий этап развития. Общее самочувствие человека ухудшается.
Посинение кожи и появление изъязвлений — показатель третьей стадии недуга. При этом затрагивается жировая клетчатка, а отмирание тканей сопровождает специфический неприятный запах. Больной чувствует слабость и боль в травмированной точке, температура тела повышается. Налицо признаки интоксикации.
В четвертой фазе образуется глубокая язва, охватывающая кости и позвонки. Рана выстлана тканями некроза, ее края имеют синюшный цвет.Особенности пролежней в деликатной зоне в том, что копчиковые позвонки лежат вплотную к коже, поэтому поражение развивается стремительно.
Лечение пролежня на копчике
1 и 2 стадии болезни лечат консервативно, путем уменьшения нагрузки на некротические очаги. Эффективно пользоваться специальными матрасами, подушками, кругами.
Эффективно пользоваться специальными матрасами, подушками, кругами.
Необходимо содержать тело пациента и его белье в полной чистоте. Кожа очищается с помощью физиологических растворов, антисептиков, мазей, регенерирующих эпидермис. Первоначальные стадии поддаются излечению.
При язвах 3, 4 формы показано хирургическое вмешательство – некротические отходы удаляются, рану обрабатывают антисептическими растворами. Назначаются антибиотики. Чтобы улучшить процесс регенерации, результативно проведение физиопроцедур: электрофореза, УВЧ.Медикаментозное лечение
Консервативная помощь предполагает использование ранозаживляющих средств и препаратов, для стимуляции кровообращения:
- Специальные мази противовоспалительного характера
- Антисептические вещества и повязки, оберегающие рану
- Антибиотики в виде таблеток или уколов
- Применение противовоспалительных лекарств
- Прием обезболивающих препаратов
- Нанесение средств, заживляющих рану
- Витамины и микроэлементы, повышающие иммунитет
Для обработки ран
Если поверхность язвы имеет мокнущий вид с наличием гноя, обработку проводят антисептиками: хлоргексидином, физраствором, фурацилином.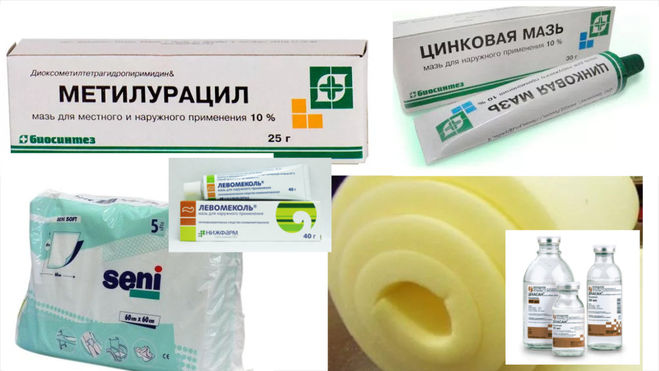 Можно применить марганцовку и перекись водорода, растворы камфорного и нашатырного спирта. Процедура очищает и просушивает раны.
Можно применить марганцовку и перекись водорода, растворы камфорного и нашатырного спирта. Процедура очищает и просушивает раны.
Мази
Многие мази, имея недорогую цену, помогают ускорить заживление и усиливают питание клеток. Они устраняют боль, борясь с патогенными микробами. Применять мазь следует по назначению доктора, исключив возможность аллергической реакции.
При 1 и 2 степени болезни хорошо зарекомендовали себя Актовегин, Солкосерил, Ируксол.
Новый препарат, разработанный российскими учеными, Стелланин, увеличивающий регенерацию, способствует восстановлению капиллярных сосудов и препятствует инфекции.Хороший эффект дает применение Банеоцина, Сульфаргина.
Если ранка уже появилась, ее нужно чистить от некротических тканей, подсушивать и снимать воспаление. В этом случае помогут Метилурацил, Бетадин, Левомеколь.
Активно используются мази, содержащие серебро: Аргосульфан, Сульфаргин.
Антисептические повязки
Рану лечат с помощью специальной повязки, которая не допускает повторного инфицирования и дает коже дышать. Такое приспособление на копчик выпускается в форме бабочки.
Такое приспособление на копчик выпускается в форме бабочки.
Эффективны повязки ТендерВет 24 и ТендерВет 24 актив. Космопор, имеющий нетканый материал полиэстер и подушечку для впитывания. Тегадерм, прозрачная пленка которого представляет барьер для влажности.
Места поражения покрывают изделиями против пролежней Хартман или Atrauman Ag с содержанием серебра, Branolind N, который включает перуанский бальзам.Ускоряют заживление ран современные повязки PermaFoam cavity и Hydrosorb gel.
Помогают аппликации с ранозаживляющими средствами: многослойные покрытия Мультиферм, Протеокс-ТМ, гидрогелевые повязки Гидросорб Комфорт.
Препараты для комплексного лечения
Для скорейшего излечения пролежня надо действовать комплексно:
- Рана должна постоянно очищаться и дезинфицироваться с помощью хлоргексидина или иных растворов.
- Применять специальные мази, которые помогают отторжению некротических масс: Актовегин, Солкосерил.
- Задействовать антисептики против инфицирования бактериями.

- Осуществлять прием назначенных антибиотиков.
- Наносить антисептические препараты, в состав которых входит серебро: Аргосульфан.
Хирургическое лечение
Копчиковые пролежни опасны, потому что находятся в соседстве с жизненно важными органами мочеполовой системой, прямой кишкой, а также крупными кровеносными сосудами.
Поэтому наличие 3 или 4 степени болезни предполагает хирургическую операцию, в результате которой происходит чистка раны от продуктов некроза и гноя. В последней стадии пролежень нуждается в трансплантации покровов кожи.
После операции пациенту нужна грамотная терапия (таблица 1).
| Назначение | Наименования |
| Назначаются препараты для усиления циркуляции крови | Пирикарбат, Трибенозид |
| Лекарства противовоспалительного характера | Дексаметазон, Гидрокортизон |
| Средства, восстанавливающие ткани | Бепантен, Вульностимулин |
| Препараты некролитического действия | Коллагенозин |
| Лекарства для поднятия иммунитета и витаминные комплексы | |
| После операции четвертой стадии потребуется электрофорез с антибактериальным составом, а также ультразвуковая и лазерная терапия |
Правила обработки пролежней:
youtube.com/embed/0IFnSzaUGuY?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»>Народные методы
Осуществляя уход за больным в домашних условиях, можно обратиться к народным рецептам, предварительно посоветовавшись с доктором. Только первоначальные этапы болезни допускают пользование народными знаниями:
- Хорошее действие показала пищевая сода. Две столовых ложки развести в стакане с теплой водой.
- Смачивая в растворе марлю, накладывайте на пораженную точку, выдерживая полчаса.
- Облепиховое масло активно борется с микробами. Смазывать пролежневые участки.
- Отвары из листьев березы, черной бузины и дубовой коры. Каждый ингредиент берется в количестве двух ложек. Состав заливают кипящей водой и настаивают несколько часов. Процеживают и вновь добавляют кипяток. Выдерживают 5 часов и делают примочки.
- Очень эффективные показатели дает смесь качественной водки и детского шампуня.
 Смазывать пролежень раз в день, оставив на 9 часов, после чего ополоснуть.
Смазывать пролежень раз в день, оставив на 9 часов, после чего ополоснуть.
Противопролежневые матрасы и подушки
Чтобы обеспечить свободную циркуляцию крови в очаге поражения, успешно применяют специализированные круги, матрасы и подушки.
Ячеистые матрасы, в виде пчелиных сот, наполненных воздухом, действуют, используя поочередный надув, снимая нагрузку с опасных мест. Происходит массаж мышц и подкожной клетчатки. Имеются в продаже образцы с вентиляционным обдувом.
Особенная подушка эффективна в борьбе с недугом. Она способствует снижению давления на больной участок, помогая восстановить кровоток. К тому же материал пресекает трения и сдвиги кожных покровов.Кладется приспособление под таз пациента, чтобы копчик располагался на весу, не подвергаясь компрессии.
Профилактические меры
Процесс лечения пролежня медленный и сложный, к тому же он не всегда дает положительный результат. В связи с этим нужно заблаговременно проводить необходимые профилактические мероприятия, чтобы избежать необратимых последствий.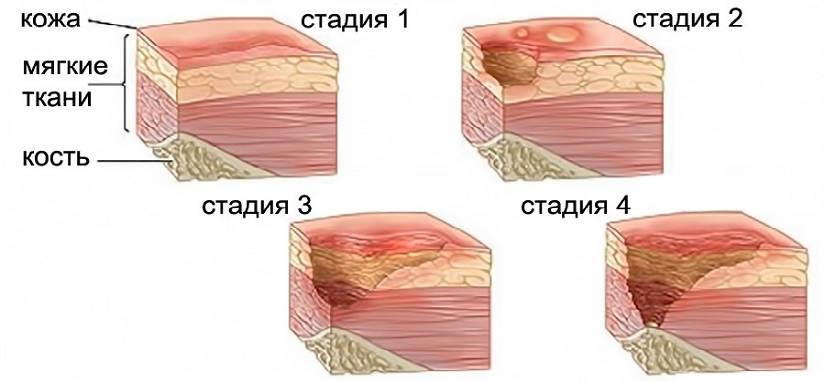
Профилактические действия:
- Применение противопролежневых матрасов для больных с постельным режимом. Инвалиды-колясочники могут пользоваться подушками, регулирующими давление тела.
- Непременное правило – соблюдение гигиенической чистоты и санитарии.
- Стабильный осмотр пациента, чтобы не пропустить появления опасного очага.
- Проводить обработку покровов кожи с помощью детской присыпки.
- Поддержание гладкости постельного и нательного белья, чтобы исключить складки и уплотнения.
- Контролировать питание больного. Рацион должен быть разнообразным и сбалансированным, насыщенным белками и углеводами.
Особенности ухода
Обездвиженные болезнью люди, имеют очень уязвимую кожу. Надо постоянно поддерживать чистоту и сухость кожных покровов, обращая внимание на костные выступы, являющиеся опасными зонами.
При отделении пота влага сразу должна убираться. Осуществлять тщательную гигиену интимных мест. Возможно использование пеленок, подгузников и прокладок.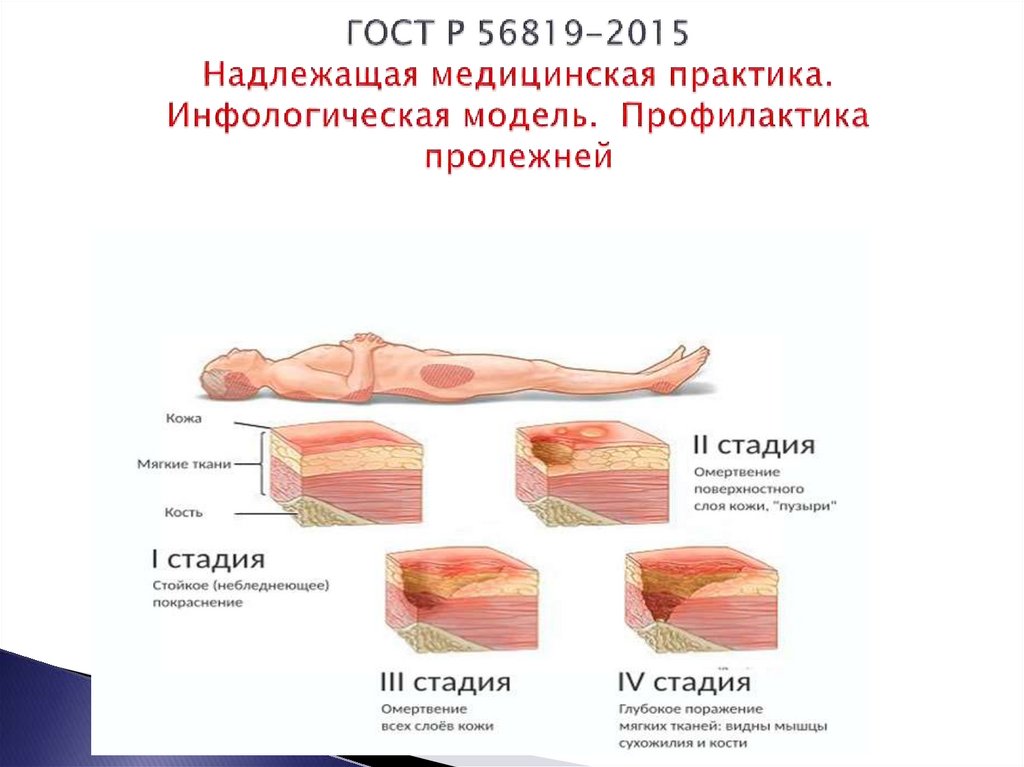
Смену постельного белья производить специальными приемами, перекатывая пациента на чистую поверхность. Ткани должны быть натуральными и мягкими без застежек и прочих твердых элементов.
Положение лежачего пациента непременно должно меняться каждые два часа. Давая пролежню копчика дышать, подкладывают круг или подушку в район пораженного места.
Больному противопоказаны резкие неосторожные движения, травмирующие кожу. Следует внимательно следить за местом, изменившим цвет, контролируя ситуацию.
Чтобы вернуть кожному покрову тонус, надо подталкивать человека к самостоятельному действию. Позволяется проводить плавный массаж прилегающей к пролежню области.
Копчиковые пролежни – частое явление, ведь на эту зону приходится максимальная нагрузка. Они несут угрозу осложнений остеомиелитом, гнойным артритом, сепсисом. Избежать страшных последствий поможет своевременно начатое лечение и грамотный заботливый уход.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Виолетта Лекарь
Трудноизлечимые пролежни на копчике и ягодицах
Одна из самых деликатных проблем — невыносимо чешется копчик. Несмотря на повседневное возникновение ситуации, возгорание в этой области может указывать на серьезные проблемы. Но прежде чем грешить на здоровье, следует обратить внимание на гигиену.
Очень часто встречается зуд и характерное покраснение в области копчика:
- при длительном сидении из-за близости ануса;
- В жаркие дни с обильным потоотделением;
- Это становится следствием пренебрежения элементарным мытьем после дефекации.
Решение простое — внимательно следите за чистотой этой чувствительной зоны. Если соблюдены все гигиенические требования, но неприятные симптомы не проходят, велика вероятность развития следующих видов заболеваний:
- аллергия,
- Инфекции
- дерматологический,
- генетический.
Варианты дерматозов
Еще один вариант поражения кожи, который может быть нейроаллергическим. Симптомы такие же, как и в предыдущих случаях, кожа будет чесаться, шелушиться, чесаться, покраснеть. Экзема и псориаз — одни из самых распространенных копчиковых поражений. Для первого характерно:
Симптомы такие же, как и в предыдущих случаях, кожа будет чесаться, шелушиться, чесаться, покраснеть. Экзема и псориаз — одни из самых распространенных копчиковых поражений. Для первого характерно:
- Отек,
- Покраснение,
- покраснение, сыпь и зуд.
Формы на коже быстро переходят от сухости к появлению прыщиков и пролежней. Причин много, но в большинстве случаев все сводится к ослабленной иммунной системе. Последнее касается и псориаза:
- он начинается с небольших неровностей кожи;
- Со временем они сливаются в постоянные пластины;
- Кожа на пораженных участках трескается, шелушится и зудит.
Несоблюдение гигиены
Несоблюдение правил гигиены – это частая причина возникновения зуда любой локализации. В районе копчика кожа довольно чувствительна и подвержена повреждениям из-за частого пребывания в сидячем положении, из-за близкого расположения анального отверстия. Если пренебрегать подмыванием после акта дефекации, то можно заработать раздражение кожи с зудом и высыпаниями.
Эпителиальный ход
В специальной литературе данная патология определяется как преимущественно мужская. Его общий признак — обильный рост волос вокруг копчика. Физически это подкожный канал, который проходит вдоль позвоночника. Воспаление в посттравматическом периоде вызывает наибольшее беспокойство. Об обострении говорят зуд, покраснение, неприятные выделения. При отсутствии лечения могут возникнуть серьезные осложнения:
- образование свищей;
- Инфекция промежности с другими частями тела;
- В редких случаях это может привести к раку.
Дерматологические заболевания
При возникновении таких заболеваний, как экзема или псориаз, характерны высыпания, имеющие различную локализацию. Поражение кожи в области копчика в этих случаях будет сопутствовать более обширным поражениям. У псориаза имеется рад специфических проявлений: основной элемент – бляшка, которая выступает над кожей, чешется, шелушиться.
При почесывании шелушение усиливается, а когда все чешуйки удалены, то обнажается блестящая пленка, которая очень чувствительна и подвержена повреждению. Экзема сопровождается мокнутием, трещинами, покраснением кожи.
Экзема сопровождается мокнутием, трещинами, покраснением кожи.
Профилактические мероприятия
Многие из перечисленных выше проблем неизлечимы, но тревожные симптомы можно свести к минимуму. Для этого достаточно не забывать о регулярных посещениях врача,не пренебрегайте простыми профилактическими рекомендациями. К ним относятся:
- регулярная гигиена;
- Отказ от вредных привычек, негативно влияющих на иммунную систему;
- Напряженные тренировки во время напряженного сидения;
- профилактические осмотры у дерматолога;
- обследование на наличие герпетической инфекции в организме;
- Адекватная диета, назначенная врачом.
Герпетическая инфекция
Зуд в районе копчика может свидетельствовать о начинающемся обострении герпеса. Заражение герпесом происходит от тесных контактов с больным, в том числе и при половых. Но и сам пациент может «занести» герпес с губ в копчиковую область при прикосновениях к губам с герпетическим пузырьком, а затем к копчиковой области. При снижении иммунитета герпес будет проявлять себя.
При снижении иммунитета герпес будет проявлять себя.
Кроме копчика, высыпания могут локализоваться на ягодицах, наружных половых органах, возле анального отверстия. Период высыпаний длиться до 10 дней. После это остаются пятна на коже. Вылечиться от герпетической инфекции не представляется возможным. После заражения вирус постоянно будет «гнездиться» в пояснично-крестцовом нервном сплетении.
Как лечить
Если обострения не удалось избежать или симптомы выявляются впервые, первым делом следует обратиться к терапевту, который направит вас к нужному специалисту.
Самолечение не принесет желаемого эффекта, в худшем случае осложнит течение болезни. Первым делом ставится диагноз, затем пациент будет обследован, после чего будет назначено соответствующее лечение.
При сильной боли, когда нет медицинской помощи, можно попробовать снять болевой синдром самостоятельно, уменьшить отечность и покраснение с помощью медицинских препаратов или народных средств. В первом случае можно использовать, например, обезболивающие и противовоспалительные мази, гели, таблетки:
В первом случае можно использовать, например, обезболивающие и противовоспалительные мази, гели, таблетки:
- Диклофенак,
- Быстрый гель,
- Индометацин,
- Ибупрофен,
- Финалгон.
Аллергическая реакция
В случае возникновения аллергической реакции зуд локализуется не только в районе копчика. Появление симптомов аллергии связано с взаимодействием с аллергеном. Эту закономерность можно проследить, если человек точно не знает, что вызывает аллергию. А это может быть бытовая пыль, пищевые продукты, домашние животные, материал белья, лекарственные средства и многое другое.
Отвары и растворы
Для компрессов, растираний и купаний используются отвары трав, растворы из натуральных компонентов, которые есть под рукой. Во время нанесения используйте мягкие салфетки или салфетки. Растворы и отвары из:
- прополис;
- уксус и мед;
- березовый деготь и масло;
- Червь;
- Голубая глина;
- водка и мед;
- ростки картофеля;
- Йод;
- пихтовое масло;
- сок редьки;
- камфорный спирт.

Это далеко не полный список, есть еще много народных средств. Однако, чтобы использовать их правильно, вы должны знать правила и последовательность, в которой они применяются. При отсутствии такого опыта перед посещением врача лучше запастись известными обезболивающими, которые помогут дождаться необходимой медицинской помощи.
Лечение зуда
Для устранения зуда в районе копчика, возникшего в результате погрешностей соблюдения гигиены, необходимо просто улучшить качество и увеличить количество подмываний. Для того, чтобы снизить воспаление и зуд можно пользоваться мазями и кремами. С этой целью применяют Пантелон, Бепантен, Индометацин, средства с использованием салициловой кислоты, ментола, мази и кремы с содержанием преднизолона.
Дерматологические заболевания необходимо лечить под строгим контролем врача-дерматолога. При псориазе назначают гормональные препараты для приема внутрь и местно. В основе этих средств лежит Преднизолон. В том случае, когда псориаз перешел в более тяжелую форму, то назначают цитостатическую терапию (Циклофофан, Метотрексат) и ретиноиды в высоких дозировках (Циклоспорин А, Неотигазон).
Для уменьшения воспалительной реакции используют нестероидные противовоспалительные средства (Диклофенак, Ибупрофен). Экзему лечат при помощи препаратов местного действия с подсушивающим эффектом. После этого втирают стероидные кремы. Системный прием стероидов нужно начинать только при тяжелой форме экземы.
При возникновении аллергии для начала следует избавиться от аллергена. Если он не выявлен достоверно, необходимо пройти обследование. Аллергические реакции необходимо купировать с помощью антигистаминных средств (Супрастин, Зодак, Кларитин). С помощью сорбентов (Уголь активированный, Полифепан) можно снизить уровень токсинов и аллергенов в кишечнике. Успокаительные препараты (Настойка валерианы или пустырника) устранят чрезмерное возбуждение нервной системы, избавят от тягостного желания почесаться.
Герпетическую инфекцию устранить из организма не удастся, но симптоматику можно снять при помощи препаратов: Ацикловир, Панавир, Интерферон.
Эпителиально копчиковый ход нужно лечить только оперативно. Показанием для оперативного вмешательства служит постоянное гнойное отделяемое, что чаще всего и определяется. Редко пациенты не испытывают никаких неудобств, связанных с копчиковым ходом. Никакие другие методы, кроме оперативного, в этом случае не подойдут, так как происходит постоянное попадание микроорганизмов из-за близости ануса.
Показанием для оперативного вмешательства служит постоянное гнойное отделяемое, что чаще всего и определяется. Редко пациенты не испытывают никаких неудобств, связанных с копчиковым ходом. Никакие другие методы, кроме оперативного, в этом случае не подойдут, так как происходит постоянное попадание микроорганизмов из-за близости ануса.
Дермоидные кисты подлежат скорейшему оперативному лечению. Проводят иссечение капсулы кисты. Содержимое нужно исследовать на наличие ракового перерождения клеток.
Трудноизлечимые пролежни на копчике и ягодицах
Причины возникновения пролежней
Большой процент тяжелобольных, прикованных недугом к постели, подстерегает серьезная опасность — пролежни. Происходит это вследствие того, что у лежачего больного нет возможности без помощи посторонних сменить положение тела длительное время, в течение которого определенные участки тела соприкасаются с постелью, пережимаются мелкие кровеносные сосуды. Длительное постоянное давление приводит к ухудшению циркуляции крови и нормальному питанию кожных покровов, результатом которого является омертвение тканей или некроз. Пролежни могут привести к поражению более глубоких тканей и органов, причем в некоторых случаях возникновение глубоких язв и ран может возникнуть всего через несколько дней после появления первых признаков пролежней. Но даже нахождение в неподвижном состоянии в течение всего двух часов может негативно сказаться на отдельных участках тканей тела и вызвать образование пролежней. Поэтому при малейшем подозрении на возникновение этой проблемы у лежачего больного, необходимо принять безотлагательные меры и как можно быстрее начать профилактику и лечение. Также стоит помнить, что при смене постельного белья у больного человека не стоит вытягивать мокрую простыню из-под него. Может произойти разрыв кровеносных сосудов, визуально незаметный для нашего глаза. Но питание тканей будет нарушено и образование пролежней неизбежно.
Пролежни могут привести к поражению более глубоких тканей и органов, причем в некоторых случаях возникновение глубоких язв и ран может возникнуть всего через несколько дней после появления первых признаков пролежней. Но даже нахождение в неподвижном состоянии в течение всего двух часов может негативно сказаться на отдельных участках тканей тела и вызвать образование пролежней. Поэтому при малейшем подозрении на возникновение этой проблемы у лежачего больного, необходимо принять безотлагательные меры и как можно быстрее начать профилактику и лечение. Также стоит помнить, что при смене постельного белья у больного человека не стоит вытягивать мокрую простыню из-под него. Может произойти разрыв кровеносных сосудов, визуально незаметный для нашего глаза. Но питание тканей будет нарушено и образование пролежней неизбежно.
Стадии заболевания
По степени поражения кожного покрова и мягких тканей классифицируют четыре стадии развития пролежней:
- Легкое покраснение, бледность, синюшность, отек кожных покровов без нарушения их целостности.

- Появляются повреждения верхних слоев кожи, волдыри и небольшие язвы.
- На данной стадии наблюдается глубокое повреждение кожных покровов, пролежни принимают вид язв с глубокими кратерами, из которых может выделяться жидкость.
- Наиболее тяжелая степень заболевания. Происходит некроз тканей, повреждение мышечной и костной тканей.
Лечение пролежней назначается в зависимости от стадии заболевания, легкая степень допускает лечение в домашних условиях. Однако, чем лечить уже возникшее кожное заболевание, особенно когда оно перешло в тяжелую степень, лучше принять предупредительные профилактические меры.
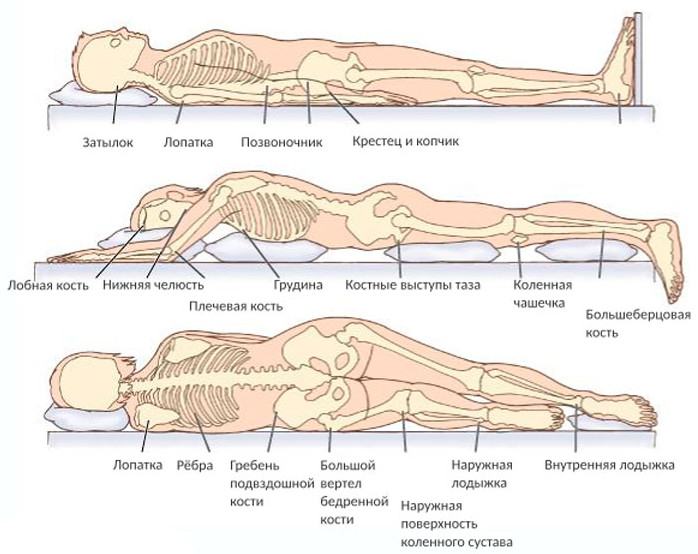
Как правило, лежачие больные большую часть времени проводят на спине, из-за чего наиболее уязвимые места для образования пролежней — это ягодицы и копчик.
Пролежни на ягодицах
Последствия пролежней на этих участках тела могут быть весьма опасны для здоровья и даже жизни человека, так как они близко расположены к важным органам (органам малого таза, тазобедренного сустава, прямой кишки, нервных узлов и кровеносных сосудов, влияющих на работу нижних конечностей).
Пролежни на копчике
Копчик – выпирающая часть тела, которая в лежачем состоянии так или иначе будет соприкасаться с постелью. Несмотря на свой небольшой размер, это важный узел нервных сплетений и при образовании пролежня на копчике человек рискует остаться инвалидом на всю оставшуюся жизнь, потеряв подвижность нижних конечностей.
При проведении гигиенических процедур, ягодицам и копчику стоит уделить особое внимание и проводить более тщательный уход за ними. Тут человека, ухаживающего за лежачим больным, поджидает немало трудностей. Больного нужно не просто перевернуть (а порой эта задача не из легких, если пациент крупный и тяжелый), а выполнить все мероприятия по уходу быстро, аккуратно, с минимальными неудобствами и причинению еще больших травм и без того слабому пациенту.
Использование вспомогательных средств – оптимальное решение среди прочих других в комплексе мер по предупреждению возникновения пролежней. Специальный круг от пролежней – одно из часто используемых приспособлений для борьбы с данной проблемой. Они бывают разными, отличаются размерами и материалами, из которых изготовливаются. Чаще всего используют резиновые противопролежневые круги. Это самый недорогой вариант, что объясняет их популярность, однако резиновые надувные круги имеют ряд недостатков, которые делают их использование в борьбе против пролежней малоэффективным. Резина хоть и старый, проверенный, гигиеничный материал, но тем не менее ее свойства плохо подходят для данной ситуации. При соприкосновении с резиной кожа человека не дышит, преет и в большинстве случаев спасая копчик, невольно возникает проблема с кожными покровами под кругом, что еще больше усугубляет состояние больного.
Они бывают разными, отличаются размерами и материалами, из которых изготовливаются. Чаще всего используют резиновые противопролежневые круги. Это самый недорогой вариант, что объясняет их популярность, однако резиновые надувные круги имеют ряд недостатков, которые делают их использование в борьбе против пролежней малоэффективным. Резина хоть и старый, проверенный, гигиеничный материал, но тем не менее ее свойства плохо подходят для данной ситуации. При соприкосновении с резиной кожа человека не дышит, преет и в большинстве случаев спасая копчик, невольно возникает проблема с кожными покровами под кругом, что еще больше усугубляет состояние больного.
Тканевый противопролежневый круг
Так как подкладной круг на сегодня – лучшее решение для ускорения заживления уже образовавшихся пролежней и для предупреждения возникновения новых, при его выборе стоит обратить внимание на те приспособления, которые будут максимально способствовать нормализации кровообращения и питания кожных покровов.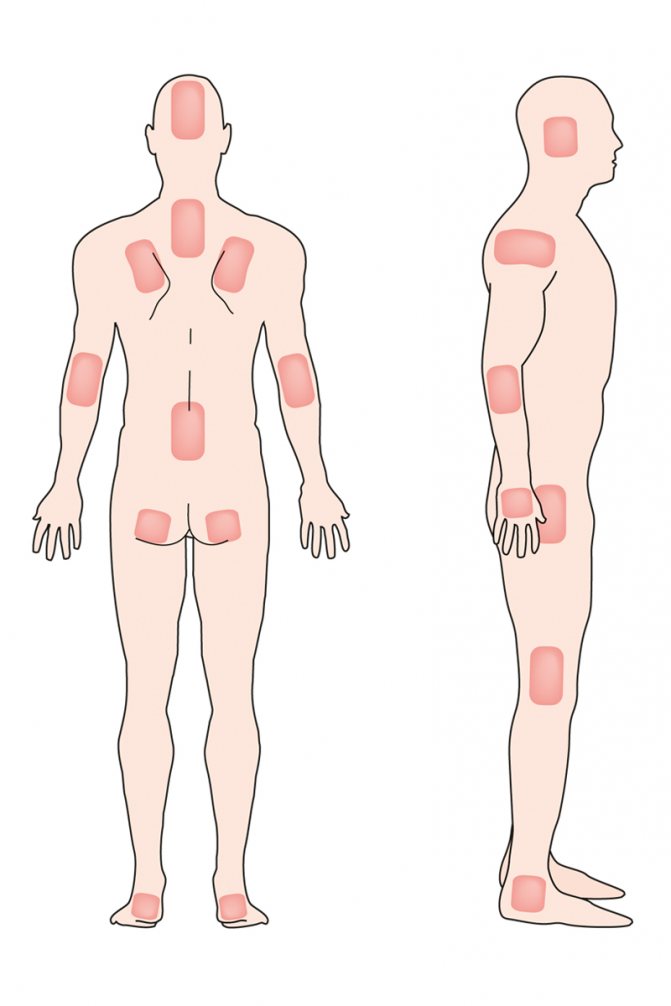 Тканевый круг показал отличные результаты при заживлении поврежденного эпидермиса, ускоряя его регенерацию. Его особенность и неоспоримое преимущество в материале, из которого он изготавливается. Это исключительно воздухопроницаемый материалы, позволяющие коже дышать и противодействовать дальнейшему ухудшению состояния. В качестве наполнителя круга используются гранулы пенополистирола, чехол — из чистого хлопка. Гигиеничность обеспечивается съемной защитной непромокаемой наволочкой из специальной мембранной дышащей ткани. Износостойкая ткань наволочки позволяет стирать ее так часто, как необходимо и вручную, и в стиральных машинах при высоких температурах. Допускается ручная стирка и самого круга вместе с наполнителем.
Тканевый круг показал отличные результаты при заживлении поврежденного эпидермиса, ускоряя его регенерацию. Его особенность и неоспоримое преимущество в материале, из которого он изготавливается. Это исключительно воздухопроницаемый материалы, позволяющие коже дышать и противодействовать дальнейшему ухудшению состояния. В качестве наполнителя круга используются гранулы пенополистирола, чехол — из чистого хлопка. Гигиеничность обеспечивается съемной защитной непромокаемой наволочкой из специальной мембранной дышащей ткани. Износостойкая ткань наволочки позволяет стирать ее так часто, как необходимо и вручную, и в стиральных машинах при высоких температурах. Допускается ручная стирка и самого круга вместе с наполнителем.
Здоровье близких и дорогих нам людей – это самое важное, что может быть и, если есть возможность облегчить состояние больного, необходимо этим воспользоваться по максимуму. Тканевый круг Альцфикс – не самое дешевое, но очень эффективное средство в комплексе мероприятий по лечению пролежней.
Подушка под копчик
Если пролежней у больного нет, для профилактики их появления можно использовать специальную противопролежневую подушку под копчик. Ее преимущество в точечном использовании, подушка может быть подложена под любое проблемное место, подверженное опасности возникновения пролежней. Подушка выполнена из 100% хлопка: дышащего, гигиеничного материала, обеспечивающего воздухообмен в местах соприкосновения с кожей человека.
Универсальный держатель
Подушка в форме косточки – самая последняя разработка от Альцфикс, она уникальна тем, что ее можно использовать под самые разные места – она удобна для борьбы с пролежнями на пятках, локтях, под коленями и в области затылка. Форма подушки и дополнительная лямка с липучкой позволяют зафиксировать ее там, где это необходимо, чтобы проблемное место находилось навесу и не соприкасалось с кроватью.
Тканевые круги и противопролежневые подушки и держатели не являются панацеей в борьбе с пролежнями, но препятствуют их образованию, развитию и эффективно способствуют процессу восстановления поврежденной кожи.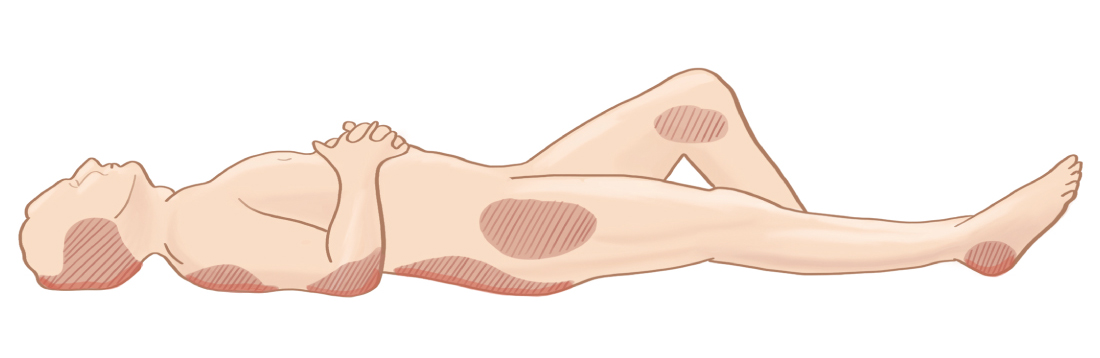 Использование вспомогательных средств в комплексе со всеми другими доступными мерами по уходу за лежачим больным – правильное решение, которое облегчит жизнь не только самому больному, но и тому, кто за ним ухаживает.
Использование вспомогательных средств в комплексе со всеми другими доступными мерами по уходу за лежачим больным – правильное решение, которое облегчит жизнь не только самому больному, но и тому, кто за ним ухаживает.
Незаживающие раны копчика
При кожных высыпаниях изъязвления кожи над копчиком стоит искать причину.
Если поражение кожи сохраняется или возвращается, рассмотрите следующие возможные причины: 1) Инфекция? Я думаю, что первым шагом будет попытка определить, вызвано ли отсутствие быстрого заживления лежащей в основе инфекцией или нет. Типичные признаки инфекции включают лихорадку, озноб, покраснение/повышение температуры кожи в этой области, анализ крови, показывающий увеличение лейкоцитов (лейкоцитов), анализ крови, показывающий повышенную СОЭ (скорость оседания эритроцитов) или СРБ (СОЭ и СРБ являются общими признаками). 2) Иммунная недостаточность в основе? В частности, если есть какая-либо рецидивирующая инфекция, было бы целесообразно попросить своего лечащего врача проверить, нет ли какого-либо основного нарушения вашей иммунной системы, которое может подвергнуть вас риску этих постоянных или рецидивирующих инфекций. Обычно это означает проверку на наличие таких вещей, как ВИЧ/СПИД, некоторые виды рака, особенно некоторые виды лейкемии (рак крови с участием лейкоцитов) и т. д. Может оказаться полезной консультация врача-специалиста по инфекционным заболеваниям (ИД). 3) Дефицит питательных веществ? По общему признанию, большинство людей, питающихся обычной пищей, вероятно, не имеют дефицита питательных веществ, из-за которого рана не заживает. 4) Анальный или ректальный свищ? Иногда у людей образуется небольшой надрыв в заднем проходе или в стенке прямой кишки. В конце концов это может превратиться в туннель или дорожку («свищ»). Этот туннель может привести к попаданию стула или бактерий из кишечника в близлежащие ткани, вызывая инфекцию этих тканей. Чтобы оценить эту возможность, обычно требуется посещение гастроэнтеролога (врача, который является специалистом по желудочно-кишечному тракту). Тесты для этого иногда могут включать введение контраста (медицинского красителя) в прямую кишку и наблюдение за тем, заполняет ли он туннель, что затем будет видно при визуализирующих исследованиях, проведенных после введения красителя. Лечение может быть разным
По поводу осложнений и побочных эффектов кокцигэктомии (хирургического удаления копчика) перейдите по ссылкам ниже:
Чтобы обратиться в Центр боли в копчике доктора Фоя:
Книга о боли в копчике:Чтобы получить копию книги доктора Фоя «Облегчение боли в копчике сейчас!» нажмите на эту ссылку: www.TailbonePainBook.com Книга: «Облегчение боли в копчике сейчас! Причины и методы лечения воспаленного или поврежденного копчика», Патрик Фой, доктор медицины
Патрик Фой, доктор медицины Основатель и директор Центра боли в копчике Доктор Фой является экспертом в лечении копчика. боль (боль в копчике). Его представительный кабинет частной практики расположен в современном известном кампусе академической медицинской школы в Медицинской школе Рутгерса, Нью-Джерси. Чтобы записаться на прием, позвоните по телефону 973-972-2802. Home Последние сообщения Патрика Фоя, доктора медицины (посмотреть все) -to-Stand Ухудшение боли в копчике (боль в копчике) Подумайте о гипермобильности копчика — 22 июля 2022 г. Комментарии закрыты. | Забронируйте сейчас! Нажмите на книгу, чтобы получить ее сейчас: Последние сообщения
CategoriesCategoriesSelect CategoryAbout Dr Patrick Foye MDBack and Buttock PainBlogBook on Tailbone PainEmotional stressEmotional stressPublications about Tailbone PainTailbone Abnormal PositionTailbone AnatomyTailbone ArthritisTailbone Bone InfectionTailbone Bone SpurTailbone CancerTailbone DislocationsTailbone Dynamic InstabilityTailbone FractureTailbone Injuries Legal CasesTailbone ManipulationTailbone Pain and Pregnancy, ChildbirthTailbone Pain Awareness DayTailbone Pain CushionsTailbone Факторы, усугубляющие больБоль в копчикеУпражненияБоли в копчикеИнъекцииБоли в копчикеЛекцииБоли в копчикеМедицинские тестыЛекарства от боли в копчикеБоль в копчикеФизиотерапия тазового днаСимптомы боли в копчикеХирургия копчикаКокцигэктомияБоль в копчике Симпатическая нервная системаБез категорий |
Копчиковая пролежня — предотвращает ли кокцигэктомия рецидив?
Футляры для спинного мозга. 2020; 6: 50.
2020; 6: 50.
Опубликовано онлайн 2020 июня. информация Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
- Заявление о доступности данных
Дизайн исследования
Это ретроспективное нерандомизированное когортное исследование, данные которого собирались во время регулярных ежегодных посещений в период с 2001 по 2019 год.
Цели
кокцигэктомия при копчиковых пролежнях у лиц с параплегией из-за травмы спинного мозга или других неврологических причин и для оценки ее роли в профилактике рецидива язвы.
Настройки
В это исследование были включены стационарные и амбулаторные пациенты с копчиковой пролежней, которые прошли хирургическое лечение в нашем учреждении REHAB Basel и регулярно проходили ежегодные осмотры.
Методы
Лица с острой или хронической копчиковой пролежней категории 3 или 4 (классификация согласно Европейской консультативной группе по пролежням (EPUAP)) получали кокцигэктомию в дополнение к операции ротационного лоскута. Оперативную помощь оказал исключительно заведующий отделением пластической хирургии REHAB Basel. Стандартизированное последующее лечение проводилось в соответствии с «Базельской концепцией пролежней» и, таким образом, обеспечивало непрерывное и, как правило, пожизненное, регулярное последующее наблюдение.
Оперативную помощь оказал исключительно заведующий отделением пластической хирургии REHAB Basel. Стандартизированное последующее лечение проводилось в соответствии с «Базельской концепцией пролежней» и, таким образом, обеспечивало непрерывное и, как правило, пожизненное, регулярное последующее наблюдение.
Результаты
Сорок девять человек перенесли кокцигэктомию с 2001 по 2019 год из-за пролежней копчиковой категории 3 или 4. Срок наблюдения составил от 1,5 до 18,3 года. У 86% больных в течение первого года рецидива не было. В течение следующих 5 лет 78% не имели рецидивов.
Выводы
При копчиковых пролежнях категории 3 или 4 кокцигэктомия, в дополнение к хирургическому вмешательству с достаточной ротацией лоскута, является подходящим методом профилактики рецидивов пролежней в этой анатомической области.
Термины темы: Исходы исследования, Профилактическая медицина
При раннем остром или начальном лечении острой спинномозговой травмы (ТСН) часто возникают пролежни в крестцовой или копчиковой области [1].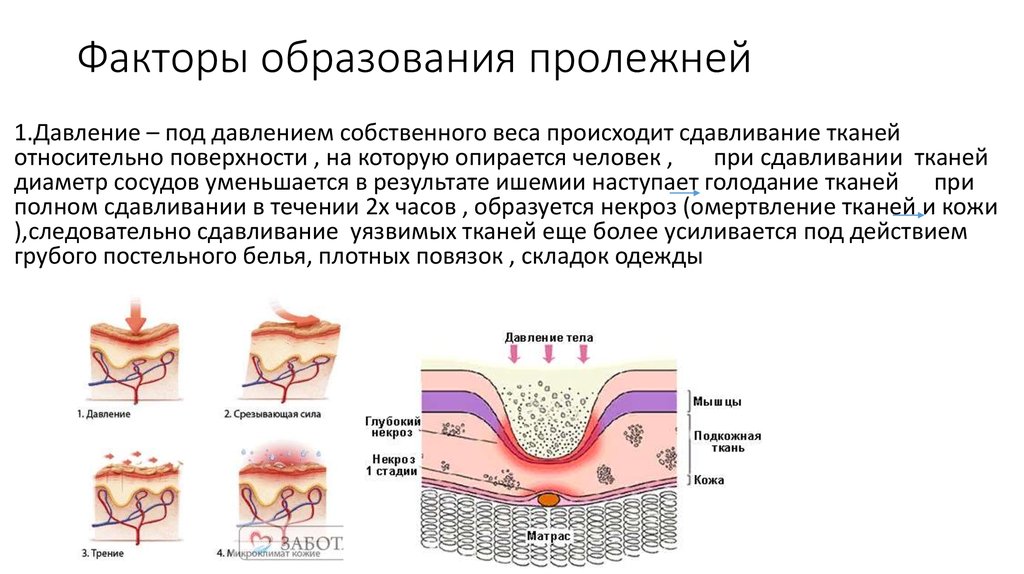 Каждая пролежневая язва у пациентов с ТСМ, независимо от локализации или этиологии, представляет собой значительное и немедленное снижение качества жизни пораженного человека. Кроме того, риск возникновения пролежней у пострадавших может сохраняться на протяжении всей жизни [2, 3]. Помимо урологических и респираторных инфекций, пролежни являются наиболее частой причиной повторной госпитализации и в целом вторым наиболее частым осложнением у лиц с ТСМ [2, 3].
Каждая пролежневая язва у пациентов с ТСМ, независимо от локализации или этиологии, представляет собой значительное и немедленное снижение качества жизни пораженного человека. Кроме того, риск возникновения пролежней у пострадавших может сохраняться на протяжении всей жизни [2, 3]. Помимо урологических и респираторных инфекций, пролежни являются наиболее частой причиной повторной госпитализации и в целом вторым наиболее частым осложнением у лиц с ТСМ [2, 3].
Длительная госпитализация приводит к снижению качества жизни. Кроме того, стоимость пролежня в Швейцарии составляет около 100 000 швейцарских франков [3]. В Соединенных Штатах на лечение пролежней за год тратится около 11 миллиардов долларов. Пролежни представляют собой наиболее дорогостоящий фактор среди осложнений у лиц с поражением спинного мозга [4, 5].
Поражение копчикового давления, обсуждаемое в данной работе, является редким осложнением, но чрезвычайно важной локализацией для лиц с тетраплегией и для лиц с высокой параплегией [6] по сравнению с другими локализациями [7–10].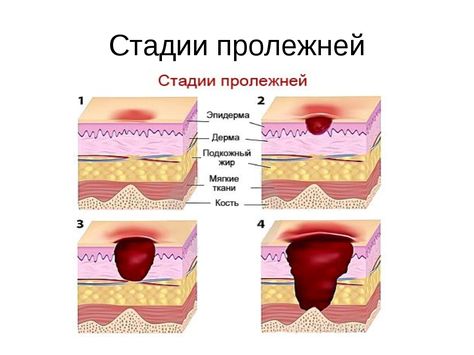
С точки зрения патофизиологии, копчиковые пролежни не следует путать с лежачими язвами крестца [11]. Копчиковые пролежни в основном возникают при длительном использовании так называемого положения «лежачего кресла», т. е. сидения с дорсальным наклоном таза у лиц с тетраплегией (рис. -) и, таким образом, повышенной нагрузки давлением на кожу в копчиковой области. Даже при тщательной и последовательной профилактике пролежней возможен рецидив. Напротив, язвы крестца развиваются при слишком долгом лежании без высвобождения. Это также связано с тем, что крестец представляет собой ригидный костный блок с особой костной анатомией в отличие от межкопчиковых суставов копчика. Выявление причины пролежней имеет первостепенное значение для терапии, ухода и профилактики [6].
Открыть в отдельном окне
Рентгенологическая и пальпаторная нестабильность копчиковой кости у пациента с неполной параплегией и хронической рецидивирующей копчиковой пролежней.
Открыть в отдельном окне
Распределение давления в различных положениях сидя [24].
На первом рисунке показана нагрузка давлением на седалищную кость в «нормальном» вертикальном положении сидя. Копчиковое давление возникает при дорсальном наклоне таза (второе фото) в так называемом положении «лежачего кресла» или у лиц с тетраплегией.
Открыть в отдельном окне
Кожно-фасциально-ягодичный ротационный лоскут (8).
Односторонняя мобилизация кожно-фасциального лоскута позволяет без натяжения закрыть копчиковый пролежень. Перфузию обеспечивают перфорирующие сосуды, идущие от глубоких ветвей верхней ягодичной артерии и нижней ягодичной артерии.
Хотя проблема копчиковой пролежни представляет большой интерес для людей с параплегией, а также для специалистов по реабилитации, в литературе по этому вопросу мало литературы. Такие темы, как кокцигодиния, впервые описанная в 1859 г., часто встречаются. Кокцигодиния также лечится оперативно путем кокцигэктомии с хорошими результатами [12–16]. Заживление ран считается проблематичным даже при плановой хирургической кокцигэктомии и связано с риском рецидива 30% [15-19]. В случае хронической рецидивирующей пролежневой язвы здесь следует особо отметить дополнительно существующие проблемные и компрометирующие факторы мягких тканей. Существует высокий риск раздражения в этой часто сильно нагруженной и рубцовой области мягких тканей. Существовавшие ранее сопутствующие заболевания у лиц с ТСМ, множественные предшествующие операции и область раны с хронической нагрузкой давлением также приводят к высокому риску рецидива.
Заживление ран считается проблематичным даже при плановой хирургической кокцигэктомии и связано с риском рецидива 30% [15-19]. В случае хронической рецидивирующей пролежневой язвы здесь следует особо отметить дополнительно существующие проблемные и компрометирующие факторы мягких тканей. Существует высокий риск раздражения в этой часто сильно нагруженной и рубцовой области мягких тканей. Существовавшие ранее сопутствующие заболевания у лиц с ТСМ, множественные предшествующие операции и область раны с хронической нагрузкой давлением также приводят к высокому риску рецидива.
Целью этого ретроспективного исследования является оценка эффективности кокцигэктомии в отношении рецидивов и профилактики копчиковой пролежни у лиц с ТСМ или другими неврологическими причинами паралича.
Дизайн
Это ретроспективное нерандомизированное когортное исследование; сбор данных проводился во время регулярных ежегодных амбулаторных посещений в период с 2001 по 2019 год.
Исследуемая популяция
Стационарные и амбулаторные пациенты с копчиковыми пролежнями категории 3 или 4, перенесшие лоскутную операцию и кокцигэктомию в период с 2001 по 2019 год.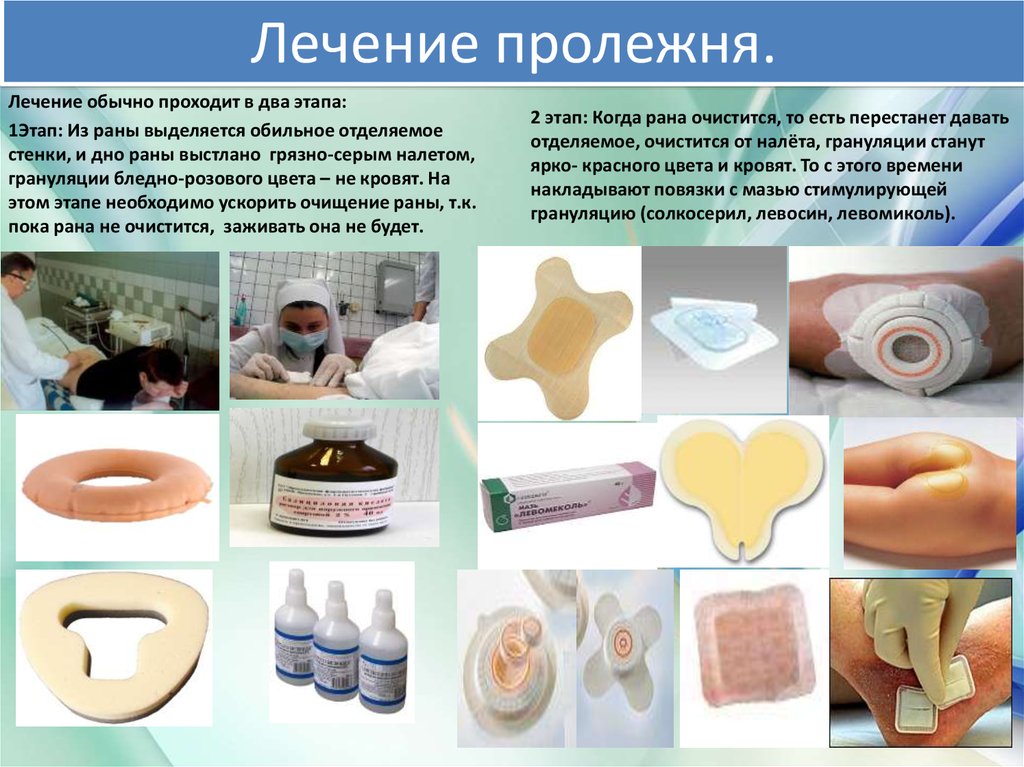 были включены в исследование. Были включены только лица с подписанным информированным согласием на сбор данных для исследовательских целей. После кокцигэктомии в этой группе пациентов проводилось постоянное амбулаторное лечение, чтобы свести к минимуму высокий риск рецидивов. Это обеспечивает правильное немедленное лечение, чтобы предотвратить дополнительную операцию.
были включены в исследование. Были включены только лица с подписанным информированным согласием на сбор данных для исследовательских целей. После кокцигэктомии в этой группе пациентов проводилось постоянное амбулаторное лечение, чтобы свести к минимуму высокий риск рецидивов. Это обеспечивает правильное немедленное лечение, чтобы предотвратить дополнительную операцию.
Условия исследования
В контексте стандартизированной диагностики пролежней все точечные поражения в области копчика регулярно проверялись с помощью пальпации, острого костного выступа (ОВК) и подвывиха исключались. При выборе дальнейшей терапии учитывались нестабильность связок копчиковой кости, перенесенный в прошлом перелом, существующая АД и выравнивание таза. При рентгенографической оценке исследовали состояние костей и возможную нестабильность или вывих [6, 18].
Согласно рекомендациям Provodin et al. [12] резекция кости применялась как важнейшее хирургическое вмешательство при копчиковом пролежне на протяжении всего периода ретроспективного исследования.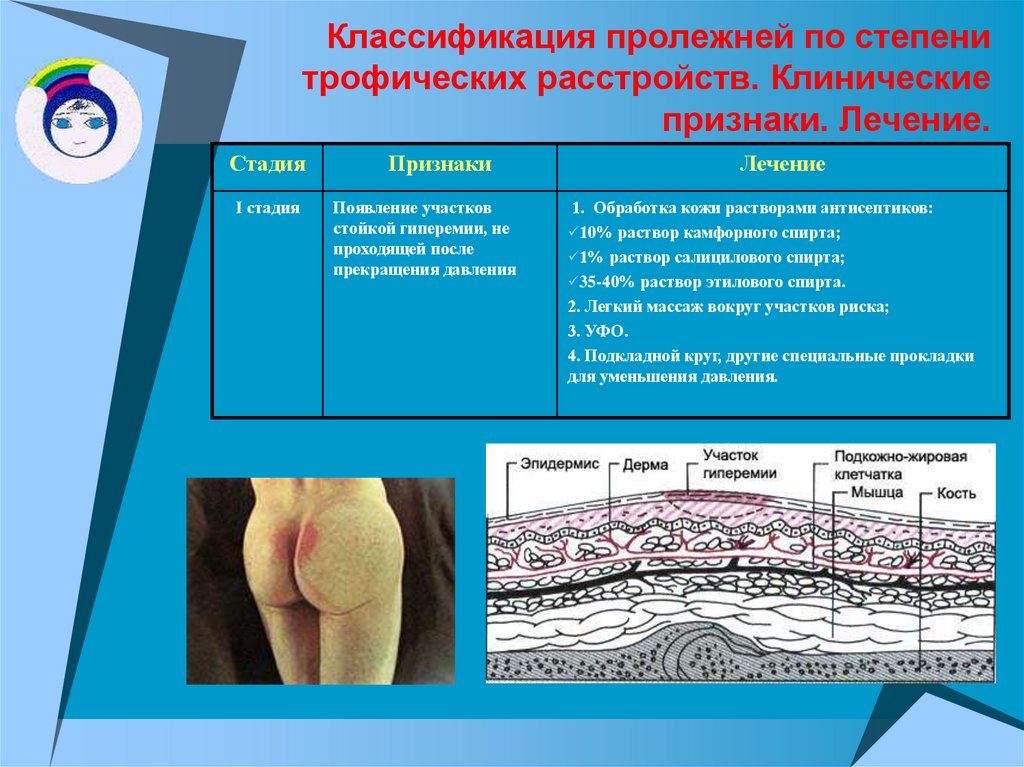 Это позволило ретроспективно оценить само лечение, осложнения и рецидивы.
Это позволило ретроспективно оценить само лечение, осложнения и рецидивы.
Все процедуры проводились исключительно одним врачом, чтобы обеспечить одинаковый хирургический порядок. Хирургические настройки и метод не изменились в течение периода оценки, равно как и режим реабилитации [7]. После первоначальной некрэктомии полных пролежней выполняли кокцигэктомию на уровне крестцового отверстия. Полностью резецировали копчиковую кость с дистальными отделами крестца и с крестцовым рогом. Во избежание послеоперационной гематомы выполняли поднадкостничную энуклеацию кости и закрытие надкостничного влагалища. Для ненатяжной окклюзии подготавливали и вставляли Z-пластику, ромбовидный лоскут или кожно-фасциальный ротационно-продвинутый лоскут. Этот ягодично-кожно-фасциальный ротационный лоскут по возможности мобилизовали односторонне, так как другая сторона также может выступать в качестве резерва во время рецидива. Помимо перфорирующих сосудов, краниальная половина кожно-фасциального лоскута кровоснабжается из глубоких ветвей верхней ягодичной артерии, а каудальная — из нижней ягодичной артерии, которые все проникают в большую ягодичную мышцу. Для минимизации натяжения в зоне адаптации полукольцевой разрез производят значительно ниже задней ости подвздошной кости и выше вертела. Таким образом, может быть обеспечено ротационное продвижение лоскута на зону дефекта и последующее ненатяжное наложение шва. Кончик лоскута располагался по средней линии. Это предотвратило повторное повышение давления на рубцовую ткань в области предыдущей раны [7].
Для минимизации натяжения в зоне адаптации полукольцевой разрез производят значительно ниже задней ости подвздошной кости и выше вертела. Таким образом, может быть обеспечено ротационное продвижение лоскута на зону дефекта и последующее ненатяжное наложение шва. Кончик лоскута располагался по средней линии. Это предотвратило повторное повышение давления на рубцовую ткань в области предыдущей раны [7].
Уход за всеми пациентами после кокцигэктомии осуществлялся в соответствии с «Базельской концепцией пролежней». Четыре недели постельного режима со строгим режимом позиционирования сопровождались последующей поэтапной ремобилизацией [20–22]. 4-х дневный послеоперационный перерыв в низкомолекулярной гепаринизации также предотвращает кровотечение в оставшуюся надкостницу или под лоскутную пластику.
Для анализа эффективности кокцигэктомии использовали описательную статистику для категорийных и непрерывных данных.
Всего в реабилитационном стационаре с 2001 г. по апрель 2019 г. выполнено 374 операции, первичные и повторные операции по поводу пролежней. Из них 210 операций в седалищной области, 69 в крестцовой области, 30 при вертельных поражениях , и 65 для копчиковых пролежней. Всего выполнено 236 операций у лиц с параплегией и 79 у лиц с тетраплегией. Лица с серьезным фоновым неврологическим заболеванием, таким как рассеянный склероз, болезнь Паркинсона или черепно-мозговая травма, должны были лечиться хирургическим путем 59раз (рис. ).
выполнено 374 операции, первичные и повторные операции по поводу пролежней. Из них 210 операций в седалищной области, 69 в крестцовой области, 30 при вертельных поражениях , и 65 для копчиковых пролежней. Всего выполнено 236 операций у лиц с параплегией и 79 у лиц с тетраплегией. Лица с серьезным фоновым неврологическим заболеванием, таким как рассеянный склероз, болезнь Паркинсона или черепно-мозговая травма, должны были лечиться хирургическим путем 59раз (рис. ).
Открыть в отдельном окне
Количество операций с 2001 по 2019 год на классических сайтах с разделением на основные исходные диагнозы.
В общей сложности 52 человека с ТСМ или неврологическими расстройствами, приводящими к параплегии или тетраплегии, были прооперированы по крайней мере один раз в период с 2001 по 2019 год по поводу копчиковой пролежни. Общее информированное согласие на исследование было получено от 49 из этих лиц. Из них ( n = 49) 13 были больными тетраплегией и 29лица с параплегией (таблица).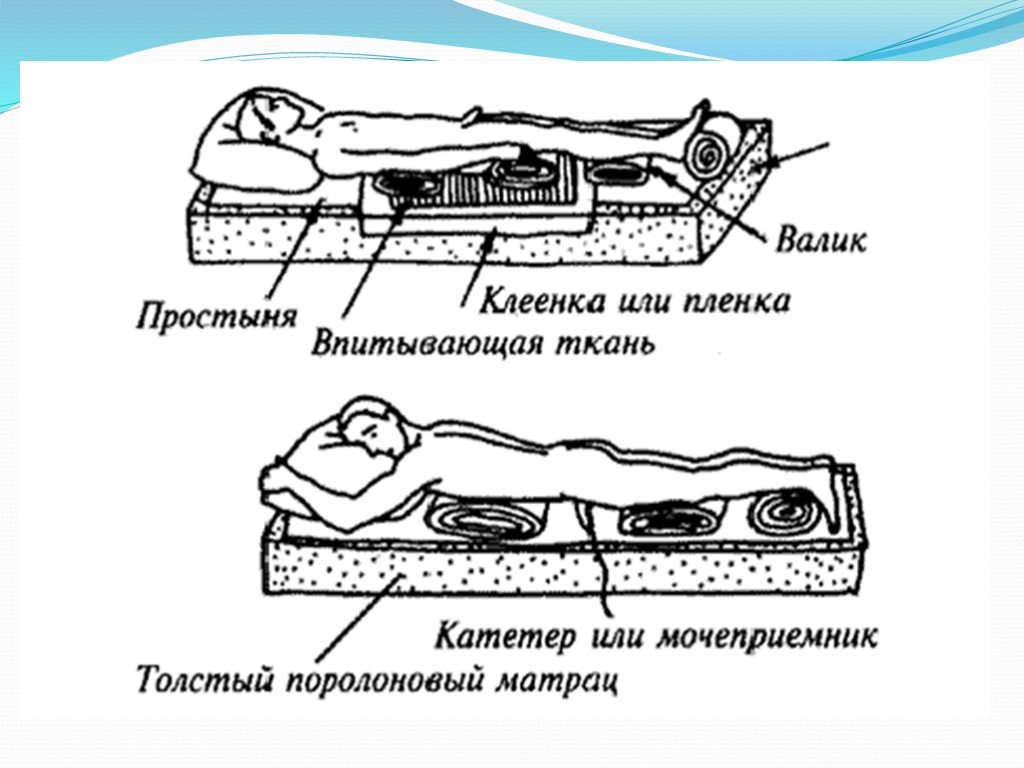 У семи человек было первичное неврологическое заболевание, то есть рассеянный склероз, болезнь Паркинсона или нейротравматическое повреждение. Дополнительные характеристики лиц можно найти в таблице.
У семи человек было первичное неврологическое заболевание, то есть рассеянный склероз, болезнь Паркинсона или нейротравматическое повреждение. Дополнительные характеристики лиц можно найти в таблице.
Таблица 1
Характеристики лиц исходно, через 1 и 5 лет после кокцигэктомии.
| Исходное число больных | 49 | ||
|---|---|---|---|
| Средний возраст на момент кокцигеткомии ± SD [лет] | 54,14 ± 16,52 | ||
| Пол | 23 Женщина | ||
| 26 Мужчина | |||
| Первичные диагнозы | 20 AIS AIS AIS AISARGIA, 5. 5.70.10, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, 903ia, | , 903ia 903ia 903ia 903ia | . тетраплегия) тетраплегия) |
| 9 АИС С (6 параплегия, 3 тетраплегия) | |||
| 2 АИС D (2 параплегия) | |||
| 7 Неврологические заболевания | 49 | ||
| Количество ревизий у отдельных лиц через 1 год после кокциэгэктомии | 0 Пересмотр у 42 особей | ||
| 1 Рессия у 4 особей | |||
| 32 | |||
| 8 человек еще не завершили 5-летний период наблюдения | |||
| 9 человек умерли по причинам, не связанным с хирургическими осложнениями | |||
| Количество ревизий у отдельных лиц через 5 лет после кокциэгэктомии | 0 Ревизия у 25 особей | ||
| 1 Редакция у 4 особей | |||
| 2 Ревизии у 3 личности | |||
2. Открыть в отдельном окне Средний возраст 54,14 ± 16,52 года (таблица). Возрастное распределение людей с копчиковой пролежней ( n = 49) показывает бимодальное распределение в возрасте 50–54 и 65–69 лет.лет (таблица). Срок наблюдения в среднем составил 9,38 года (мин./макс. 1,5–18,3 года). В течение первого года после кокцигэктомии у четырех человек (один с параплегией, два с тетраплегией и один с неврологическим заболеванием) возник один рецидив. У трех человек (один с параплегией и двое с тетраплегией) было два рецидива. Эти рецидивы требовали хирургической ревизии. У остальных 42 человек (86%) от общей популяции осложнений через 1 год после кокцигэктомии не было. Через пять лет после кокцигэктомии для анализа были доступны данные о 32 пациентах, поскольку девять человек умерли, а восемь человек находились в возрасте менее 5 лет после кокцигэктомии. Следовательно, они не завершили контрольный период и не могли быть включены. Лица, которые умерли, не умерли из-за хирургической процедуры или из-за хирургических осложнений кокцигэктомии. Открыть в отдельном окне Количество ревизий по диагнозу. Открыть в отдельном окне Количество ревизий по диагнозу через 5 лет после кокциэктомии ( n = 32). В литературе мало литературы по копчиковым пролежням и их хирургическому лечению у лиц с параплегией. Проводин и др. [12] обследовали 38 человек, перенесших операцию по поводу пролежней над копчиком. Исследовательская группа состояла из 15 (39,5%) женщин и 23 (60,5%) мужчин. У четырех человек (11%) изначально были пролежни, у 34 (89%) были хронические или рецидивирующие пролежни. Из 38 прооперированных лиц только у 6 человек, которым не была выполнена первичная кокцигэктомия, возник рецидив выше уровня копчика. После рецидива эти шесть человек подверглись кокцигэктомии и хирургическому вмешательству. Заживление ран проблематично даже при плановой хирургической кокцигэктомии и связано с риском рецидива 30% даже без каких-либо сопутствующих заболеваний [15–19]. У людей с пролежнями, вызванными часто хронически скомпрометированным фактором мягких тканей, существует высокий риск раздражения в этой сильно нагруженной и рубцовой области мягких тканей. Существующие ранее сопутствующие заболевания у лиц с ТСМ, предшествующие операции и область раны с хронической нагрузкой давлением также приводят к высокому риску рецидива. Предыдущие исследования показали, что уровень SCI, по-видимому, не связан с возникновением копчиковой пролежни [6], и это аналогично нашим выводам. Общий риск развития пролежней, особенно у пожилых людей с травмой спинного мозга, очень высок. Из-за риска рецидива в этой группе пациентов мы ранее рассмотрели рецидивы при всех лоскутных операциях в области таза [8]. За период с 2001 по 2010 год у нас было выполнено 254 операции по поводу 182 пролежней. Тридцать семь процентов имели незначительные осложнения, четырнадцать процентов имели серьезные осложнения, требующие повторной операции. Всего 19% повторных операций в течение 10 лет [8]. В группе копчиковой пролежни у нас было 29% малых осложнений и 29% больших осложнений, потребовавших повторной операции. Эта частота осложнений аналогична другой литературе [15-19]. Кроме того, общая частота рецидивов составляет 22%, что аналогично другим находкам и немного выше, чем в других областях таза (14%). Это свидетельствует о высоком риске рецидивов в копчиковой области по сравнению с пролежнями в других областях таза. Ограничением этого ретроспективного последующего одноцентрового когортного исследования является отсутствие контрольной группы. Кроме того, в исследуемую популяцию включаются пожилые люди с множественными сопутствующими заболеваниями, что увеличивает риск рецидива. Из-за высокой смертности этих лиц в течение 5 лет после кокцигэктомии (19%), через 5 лет удалось собрать меньше данных. Сильные стороны этого исследования включают большое количество включенных лиц и длительный период наблюдения. Кроме того, все операции проводились одним хирургом, что повышает сопоставимость результатов. Последующее лечение всех лиц также проходило в соответствии со стандартизированной процедурой и было одинаковым для всех лиц. Для уточнения этих данных необходимы дальнейшие исследования в специализированных центрах для оценки успешности терапии. Кокцигэктомия в дополнение к процедурам пластической хирургии на основе лоскута при копчиковой пролежне категории 3 и 4 является адекватным методом лечения и профилактики рецидивов у лиц с ТСМ или другим неврологическим заболеванием со сходными клиническими симптомами. Тем не менее, лучший способ предотвратить пролежни в целом — избегать их в первую очередь! Однако для этого необходима структурированная информация о профилактике пролежней у лиц с травмой спинного мозга с самого начала и особенно во время реабилитации. Самостоятельный осмотр кожи в области таза и регулярная разгрузка или перенос веса — вот лишь несколько важных ключевых моментов. Кроме того, регулярное обследование амбулаторных больных может гарантировать, что раннее выявление и правильное лечение в реабилитационном отделении могут предотвратить хирургическое вмешательство. Вертикальное сидячее положение в инвалидной коляске, контроль за подушками сиденья и избегание сидения в положении лежащего на пляже — все это имеет первостепенное значение для профилактики копчиковой пролежни. Мы хотели бы поблагодарить RR и REHAB Basel за возможность провести исследование, всех участников и GNJ за всю его поддержку. Исходные данные хранятся в Базельском центре нейрореабилитации и параплегиологии REHAB. Конфликт интересов Авторы заявляют об отсутствии конфликта интересов. Примечание издателя Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности. 1. Люшер Н.Ю., Цах Г.А., Мэдер М., Урвилер А. Начало реабилитации в Унфаллорте. Берлин: Спрингер; 1992. Dekubitusinzidenz bei frischer Querschnittlähmung. [Google Scholar] 2. DeJong G, Tian W, Hsieh CH, Junn Ch, Karam Ch, Ballard P, et al. Повторная госпитализация в первый год после черепно-мозговой травмы после выписки из реабилитационного центра. Arch Phys Med Rehabil. 2013;94:87–97. doi: 10.1016/j.apmr.2012.10.037. [PubMed] [CrossRef] [Google Scholar] 3. 4. White BA, Dea N, Street JT, L Cheng Ch, Rivers C, Attabib N, et al. Экономическое бремя инфекции мочевыводящих путей и пролежневых язв при госпитализации с острой травмой спинного мозга: данные для сравнительной экономики и анализа решений из сопоставленного исследования случай-контроль. J Нейротравма. 2017;34:2892–2900. doi: 10.1089/neu.2016.4934. [PubMed] [CrossRef] [Google Scholar] 5. Крюгер Э.А., Пирес М., Нганн Ю., Стерлинг М., Рубайи С. Комплексное лечение пролежней при травме спинного мозга: современные концепции и будущие тенденции. J Спинной мозг Мед. 2013; 36: 572–85. дои: 10.1179/2045772313Y.0000000093. [PMC бесплатная статья] [PubMed] [CrossRef] [Google Scholar] 6. 7. Членство в комитете, Бернс С., Биринг-Соренсен Ф., Донован В., Грейвс Д., Джа А., Йохансен М. и др. Международные стандарты неврологической классификации травм спинного мозга, пересмотренные в 2011 г. Top Spinal Cord Inj Rehabil. 2020; 18: 85–99. 10.1310/sci1801-85. 8. De Roche R. Störfall decubitus: handbuch zur gesundsheitsökonomischen bedeutung, prävention, консервативная и хирургическая терапия. Швейцария: Базель; РЕХАБ Базель; 2012. ISBN 978-3-033-03440-2. 9. Грасси Р., Ломбарди Г., Реджинелли А., Капассо Ф., Романо Ф., Флориани И. и др. Копчиковое движение: оценка с помощью динамической МРТ. Евр Дж Радиол. 2007; 61: 473–9. doi: 10.1016/j.ejrad.2006.07.029. [PubMed] [CrossRef] [Google Scholar] 10. Fu J, Jones M, Jan YK. Разработка интеллектуальной модели для персонализированного руководства по наклону и наклону кресла-коляски для людей с травмой спинного мозга: методология и предварительный отчет. 11. Дункан К.Д. Профилактика пролежней: цель нулевая. Jt Comm J Qual Patient Safe. 2007; 33: 605–10. [PubMed] [Google Scholar] 12. Проводин О., Люшер Н.Дж. Dekubitalulcera über dem Os coccygis, патофизиология и хирургическое лечение. Диссертация Kantonspital Basel. 1993. Проводин О., Швейцария: Базель. 13. Doursounian L, Maigne JY, Cherrier B, Pacanowski J. Профилактика инфекции после кокцигэктомии в серии из 136 кокциэктомий. Инт Ортоп. 2011; 35:877–81. doi: 10.1007/s00264-010-1058-9. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 14. Benditz A, König MA. Therapieresistente Kokzygodynie sollte nicht länger als Mythos angesehen werden. Дер Ортопед. 2019;48:92–5. doi: 10.1007/s00132-018-03665-7. [PubMed] [CrossRef] [Google Scholar] 15. Натан С.Т., Фишер Б.Е., Роберт С.С. Кокцигодиния: обзор патологоанатомии, этиологии, лечения и исходов. 16. Антониадис А., Ульрих Н.Х.Б., Сенюрт Х. Кокцигэктомия как хирургический вариант лечения хронической травматической кокцигодинии: одноцентровый опыт и обзор литературы. Asian Spine J. 2014; 8:705. doi: 10.4184/asj.2014.8.6.705. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 17. Kerr EE, Benson D, Schrot RJ. Кокцигэктомия при хронической рефрактерной кокцигодинии: серия клинических случаев и обзор литературы. J Нейрохирург: Позвоночник. 2011; 14:654–63. [PubMed] [Академия Google] 18. Гргич В. Кокцигодиния: этиология, патогенез, клиника, диагностика и терапия. Лиец Весн. 2012; 134:49–55. [PubMed] [Google Scholar] 19. Grosso NP. Тотальная кокцигэктомия для купирования кокцигодинии: ретроспективный обзор. J Заболевания позвоночника. 1995; 8: 328–30. doi: 10.1097/00002517-199508040-00012. [PubMed] [CrossRef] [Google Scholar] 20. |


 Присутствие мусора на постели
Присутствие мусора на постели
 Смазывать пролежень раз в день, оставив на 9 часов, после чего ополоснуть.
Смазывать пролежень раз в день, оставив на 9 часов, после чего ополоснуть.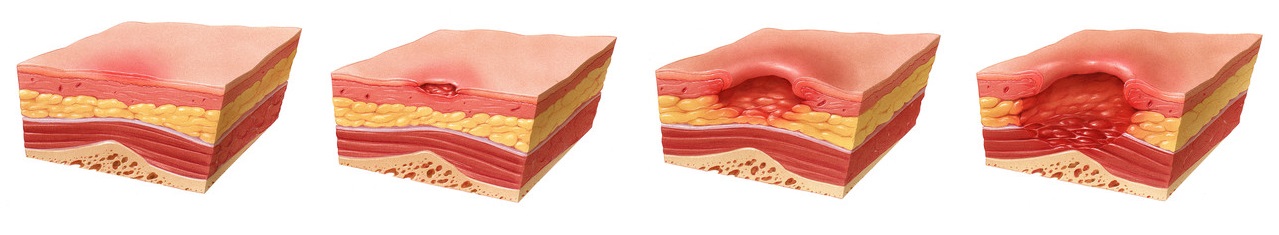

 воспаления, которое может включать инфекцию), визуализирующие признаки воспаления на МРТ (включая специальное определение того, локализовано ли какое-либо такое воспаление в веществе кости [костная инфекция называется остеомиелитом] или любое такое воспаление расположено в мягких тканевые структуры вне кости [включая кожную инфекцию, называемую целлюлитом]).
воспаления, которое может включать инфекцию), визуализирующие признаки воспаления на МРТ (включая специальное определение того, локализовано ли какое-либо такое воспаление в веществе кости [костная инфекция называется остеомиелитом] или любое такое воспаление расположено в мягких тканевые структуры вне кости [включая кожную инфекцию, называемую целлюлитом]). Но об этом стоит задуматься, особенно если кто-то придерживается какой-то очень ограниченной диеты, которая не позволяет сбалансировать несколько групп продуктов.
Но об этом стоит задуматься, особенно если кто-то придерживается какой-то очень ограниченной диеты, которая не позволяет сбалансировать несколько групп продуктов. 
 Предположительно, рассечение инфицированной кости будет связано с еще более высоким уровнем инфицирования, чем случаи, когда хирург разрезает НЕ инфицированную кость. Тем не менее, удаление инфицированной кости, по сути, означает удаление большей части инфицированной ткани, и даже если после операции в структурах мягких тканей сохранилась какая-либо хроническая инфекция, эти типы инфекций мягких тканей, как правило, реагируют на антибиотики (инфекции мягких тканей реагируют на антибиотики). гораздо лучше и быстрее поддается лечению антибиотиками по сравнению с костными инфекциями).
Предположительно, рассечение инфицированной кости будет связано с еще более высоким уровнем инфицирования, чем случаи, когда хирург разрезает НЕ инфицированную кость. Тем не менее, удаление инфицированной кости, по сути, означает удаление большей части инфицированной ткани, и даже если после операции в структурах мягких тканей сохранилась какая-либо хроническая инфекция, эти типы инфекций мягких тканей, как правило, реагируют на антибиотики (инфекции мягких тканей реагируют на антибиотики). гораздо лучше и быстрее поддается лечению антибиотиками по сравнению с костными инфекциями). Вот что вам нужно знать: https://tailbonedoctor.com/prepare-for-your-visit/
Вот что вам нужно знать: https://tailbonedoctor.com/prepare-for-your-visit/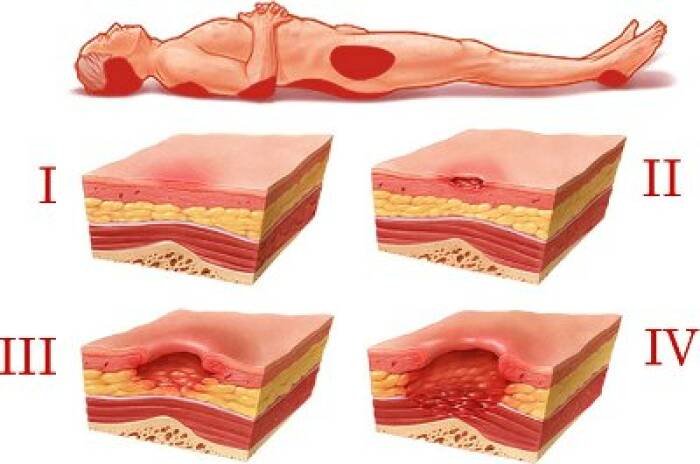

 В публикации Лангауэра от 1994 г. [23] частота госпитализаций по поводу пролежней у пациентов с ТСМ составляет каждый третий год. Это указывает на ненадежность и необходимость постоянной специфической проверки пациентов, особенно пациентов с ТСМ.
В публикации Лангауэра от 1994 г. [23] частота госпитализаций по поводу пролежней у пациентов с ТСМ составляет каждый третий год. Это указывает на ненадежность и необходимость постоянной специфической проверки пациентов, особенно пациентов с ТСМ. Поскольку мы можем найти в литературе частоту рецидивов до 30% для лиц без ТСМ или каких-либо сопутствующих заболеваний [15-19] кокцигэктомия представляется хорошим вариантом лечения и профилактики копчиковой пролежней у лиц с травмой спинного мозга.
Поскольку мы можем найти в литературе частоту рецидивов до 30% для лиц без ТСМ или каких-либо сопутствующих заболеваний [15-19] кокцигэктомия представляется хорошим вариантом лечения и профилактики копчиковой пролежней у лиц с травмой спинного мозга.

 Tadiparthi S, Hartley A, Alzweri L, Mecci M, Siddiqui H. Улучшение результатов после реконструкции пролежней у пациентов с травмами позвоночника: мультидисциплинарный подход. J Plast Reconstr Aestet Surg. 2016;69: 994–1002. doi: 10.1016/j.bjps.2016.02.016. [PubMed] [CrossRef] [Google Scholar]
Tadiparthi S, Hartley A, Alzweri L, Mecci M, Siddiqui H. Улучшение результатов после реконструкции пролежней у пациентов с травмами позвоночника: мультидисциплинарный подход. J Plast Reconstr Aestet Surg. 2016;69: 994–1002. doi: 10.1016/j.bjps.2016.02.016. [PubMed] [CrossRef] [Google Scholar]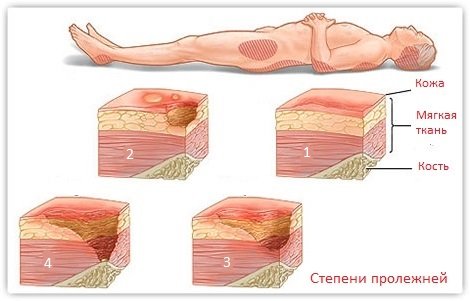 Liakoni E. Prädilektionsstellen für decubitus bei querschnittlähmung und ihre abhänigkeit vom neurologischen lähmungsmuster. Диссертация. Швейцария: Базель; 2010.
Liakoni E. Prädilektionsstellen für decubitus bei querschnittlähmung und ihre abhänigkeit vom neurologischen lähmungsmuster. Диссертация. Швейцария: Базель; 2010. J Rehabil Res Dev. 2014;51:775–88. doi: 10.1682/JRRD.2013.09.0199. [PubMed] [CrossRef] [Google Scholar]
J Rehabil Res Dev. 2014;51:775–88. doi: 10.1682/JRRD.2013.09.0199. [PubMed] [CrossRef] [Google Scholar]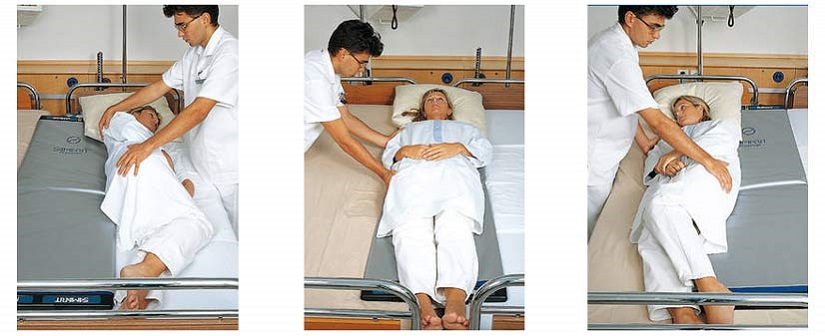 J Bone Jt Surg Br Vol. 2010;92:1622–7. doi: 10.1302/0301-620X.92B12.25486. [PubMed] [CrossRef] [Академия Google]
J Bone Jt Surg Br Vol. 2010;92:1622–7. doi: 10.1302/0301-620X.92B12.25486. [PubMed] [CrossRef] [Академия Google]