Чем лечить мокнущие пролежни: симптомы, причины, стадии, профилактика и лечение в домашних условиях у лежачих больных
Лечение хронических незаживающих ран
Уход за ранами
Распознайте ранние симптомы хронических ран и узнайте преимущества гидротерапии для лечения ран
Одним из следствий увеличения средней продолжительности жизни является увеличение количества хронических заболеваний, в том числе хронических ран.
Рана считается хронической, если, несмотря на соответствующую терапию и достаточные сроки, нет или практически нет признаков заживления. Обычно такие повреждения вызваны не внешними факторами, такими как ссадины или ожоги. Причины их возникновения кроются внутри организма. В тканях нарушаются обменные процессы, что приводит к их повреждению. Эти же нарушения метаболизма могут замедлить или полностью затормозить процесс нормального заживления раны.
Наиболее часто встречающиеся виды незаживающих ран — это пролежни, трофические язвы и диабетические язвы стопы.
В случае хронической раны, чем раньше установлен правильный диагноз, тем выше шансы на исцеление. Поэтому важно, чтобы люди могли правильно интерпретировать первые признаки таких повреждений и получили тем самым шанс вовремя обратиться за медицинской помощью.
Поэтому важно, чтобы люди могли правильно интерпретировать первые признаки таких повреждений и получили тем самым шанс вовремя обратиться за медицинской помощью.
Ранние признаки хронических ран
Пролежни
Профилактика предполагает ежедневное пристальное изучение состояния кожи и немедленную реакцию на ее изменения. Опасные признаки – изменение цвета кожи, уплотнения, увеличение локальной температуры, дискомфорт, волдыри.
Язвы голени
Язвы голени — это плохозаживающие раны, чаще всего локализующиеся в области лодыжки, но, в зависимости от причины, они могут возникнуть в любой части нижней конечности. Слабость кровообращения в ногах может привести к венозному застою. Его результатом становится повреждение тканей и последующее изъязвление. Трофические язвы не образуются в одночасье. Ниже перечень настораживающих признаков: отеки, гипер- или гипопигментация кожи, застойная экзема, субъективное ощущение распирающего давления в ногах (особенно к вечеру).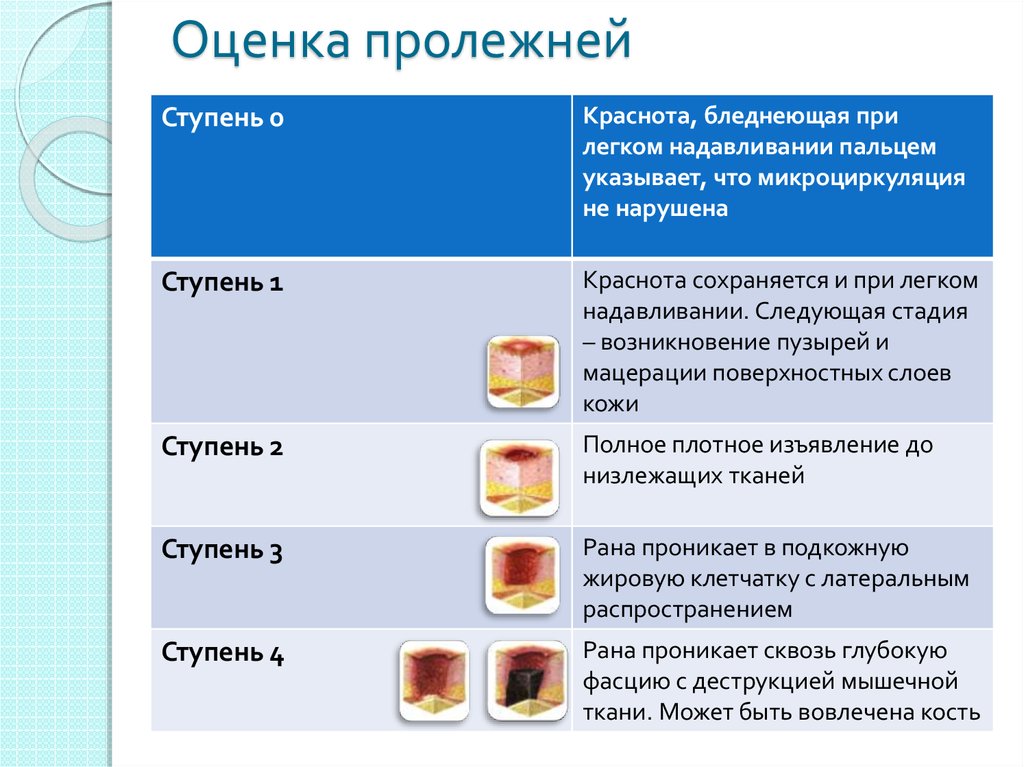
Синдром диабетической стопы
Синдром диабетической стопы — это состояние, возникающее вследствие диабета – заболевания, которое годами подтачивает состояние сосудистой и периферической нервной системы. Сам термин «синдром диабетической стопы» — это перечень клинических симптомов. Главным поводом для беспокойства является утрата болевой чувствительности и чувствительности к давлению. Профилактика состоит в защите ног от травм, т.к. даже мелкие повреждения кожи могут привести к возникновению незаживающих ран. При диабете показан многопрофильный подход к уходу за стопой и ногтями.
К терапии хронических незаживающих ран необходим комплексный подход, включающий в себя терапию основного заболевания, будь то диабет или варикозная болезнь.
Как лечить проблемные раны?
Современные раневые повязки поддерживают специфические физиологические процессы на каждой стадии заживления. Повязки поддерживают баланс влажности, препятствуют инфицированию раны и активно способствуют заживлению.
Для лечения хронических и плохо заживающих ран компания ХАРТМАНН разработала серию повязок на основе авторской методики гидротерапии[O1] . Она состоит из двух повязок – HydroClean plus и HydroTac, которые используются последовательно.
HydroClean plus может применяться на всех трех этапах процесса заживления, но наиболее эффективна повязка на стадии очищения и грануляции. Благодаря уникальному механизму «промывание-абсорбция», некротизированые ткани и бактерии удаляются из раны и надежно удерживаются в абсорбирующем слое повязки. В толще повязки бактерии погибают от антисептика полигексанида.
Повязка HydroTac используется следом за HydroClean plus преимущественно на стадиях грануляции и эпителизации. Она обладает не только впитывающими, но и увлажняющими свойствами. HydroTac поддерживает оптимальную влажность раневой среды, а ее верхний слой надежно предохраняет рану от вторичного инфицирования.
[O1]Метод влажного заживления ран – Гидротерапии.
Как обычно заживают раны?
Независимо от первопричины, каждая рана проходит через трехступенчатый процесс заживления.
Фаза очищения
Первоначальный этап, во время которого рана пытается очиститься от загрязнения. На этой стадии из раны часто выделяется экссудат, могут возникнуть признаки воспаления (покраснение, отек, боль, повышение температуры). Местный уход за раной способствует процессу очищения и ускоряет его.
Фаза грануляции
Раневая полость заполняется тканями, выделения уменьшаются. На этом этапе необходимо продолжать очищение раны, чтобы защитить образующиеся ткани.
Фаза эпителизации
Края раны сближаются, поверхность покрыта эпителиальными клетками, и, можно констатировать, что рана закрылась. На этой стадии выделения из раны минимальны или полностью отсутствуют, а молодые, хрупкие клетки эпителия нуждаются в особой защите.
Чем лечить опрелости у новорожденных детей: чем обрабатывать кожу?
Опрелости не зря называют «пеленочным дерматитом» — чаще всего они появляются у новорожденных и детей грудного возраста. Это связано с особенностями их кожи: наружный роговой слой, который надежно защищает взрослый организм от внешних воздействий, у детей очень тонкий, на нем легко появляются микротравмы и воспаления. К тому же сальные железы у детей еще незрелые, а рН кожи стабилизируется только к 3 месяцам — поэтому очаги воспаления так легко возникают даже при надлежащем уходе. Образ жизни также может стать причиной появления опрелости у грудничков: частые купания с моющими средствами разрушают липидный слой кожи, выполняющий защитную функцию, а неизбежный контакт с влагой при использовании подгузников создает благоприятные условия для развития воспалительных процессов2.
Это связано с особенностями их кожи: наружный роговой слой, который надежно защищает взрослый организм от внешних воздействий, у детей очень тонкий, на нем легко появляются микротравмы и воспаления. К тому же сальные железы у детей еще незрелые, а рН кожи стабилизируется только к 3 месяцам — поэтому очаги воспаления так легко возникают даже при надлежащем уходе. Образ жизни также может стать причиной появления опрелости у грудничков: частые купания с моющими средствами разрушают липидный слой кожи, выполняющий защитную функцию, а неизбежный контакт с влагой при использовании подгузников создает благоприятные условия для развития воспалительных процессов2.
Сама по себе опрелость доставляет малышу дискомфорт, а также может приводить к нарушениям самочувствия. Без своевременной помощи возможны инфекционные осложнения, которые становятся действительно серьезной проблемой. Поэтому так важна профилактика и правильное лечение опрелостей у новорожденных2.
- Расположение на теле
Опрелости обычно появляются в кожных складках (в подмышках, в паху, между ягодиц), то есть там, где присутствуют трение и повышенная влажность. Существуют различия, связанные с полом малыша: опрелости у мальчиков часто образуются в области мошонки, у девочек — между ног. Покраснения на лице, руках, ногах обычно возникают по другим причинам.
Существуют различия, связанные с полом малыша: опрелости у мальчиков часто образуются в области мошонки, у девочек — между ног. Покраснения на лице, руках, ногах обычно возникают по другим причинам. - Внешний вид
На начальных этапах опрелости представляют собой участок покраснения (гиперемии) без четких границ, слегка возвышающийся над поверхностью остальной кожи из-за отека. Интенсивность окраски — от розовой до ярко-красной и синеватой. Если присоединяется инфекция, на поверхности покрасневшего участка появляются влага, трещинки, а рядом — гнойнички, сыпь. Эти проявления доставляют малышу физический дискомфорт, так как сопровождаются болью и зудом. - Скорость и последовательность появления элементов
Следом за покраснением могут возникать гнойнички и язвы. Если у ребенка на чистой, не покрасневшей коже появились элементы сыпи — это не опрелости. Иногда покраснение, в том числе в складках, связано с острыми аллергическими реакциями. В этом случае пятна на коже появляются быстро, увеличиваются в размерах и сливаются между собой.
Если у родителей появляются сомнения, лучше проконсультироваться с педиатром.
Степени тяжести и стадии развития опрелостей
2,3- 1 степень: небольшое по площади, неяркое покраснение.
- 2 степень: выраженное покраснение, на поверхности кожи появляются эрозии и трещины.
- 3 степень: образование язв, гнойничков, воспаленный участок ярко-красный, на его поверхности появляется влага, общее состояние ребенка нарушается — он плохо спит, капризничает из-за боли и зуда.
На начальных стадиях можно вылечить опрелость самостоятельно. При 3-й степени тяжести без помощи специалиста не обойтись.
При осложнениях воспаленный участок становится более ярким, он приобретает четкие границы, отек нарастает. На поверхности появляются микротрещины и язвы, эрозии с гнойным (желтоватым) или грибковым (белым творожистым) налетом. При бактериальной инфекции вокруг опрелостей часто появляется гнойничковая сыпь. Осложнения вызывают зуд и жжение, иногда даже повышение температуры тела, поэтому ребенок становится беспокойным, часто плачет, плохо спит и ест.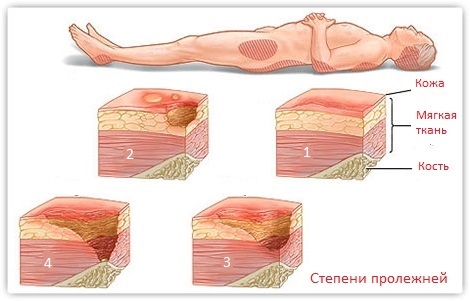
Чем лечить опрелости
2,3,4Методы лечения опрелостей и сроки их устранения напрямую зависят от степени выраженности заболевания. На начальных стадиях используют препараты местного действия: неприятные симптомы исчезают ко 2-3 дню терапии. Если же возникло инфекционное осложнение, врач скорее всего назначит более серьезное медикаментозное средство: антибиотик или противогрибковый препарат. Поэтому так важно начать лечить опрелости у новорожденного ребенка уже при первых признаках покраснения.
Главное при лечении 1-2 стадий опрелостей — правильно ухаживать за кожей ребенка:
- регулярно менять подгузники;
- подмывать ребенка после каждого стула;
- промакивать кожу текстильным или бумажным полотенцем досуха после контакта с водой;
- не одевать малыша сразу после купания, ведь воздушные ванны – отличный метод борьбы с опрелостями;
- промазывать кожные складки специальным кремом или мазью, чтобы повысить защитные свойства кожи и ускорить заживление ранок.

- использовать специальные крема и мази, которые способствуют снятию раздражения, ускорению заживления ранок на коже малыша и защищают ее от агрессивного воздействия раздражителей (внешняя среда, пот, трение подгузника, моча, кал).
Причина возникновения опрелостей при надлежащем уходе может крыться в низком качестве одежды, подгузников, косметических средств — стирального порошка для детского белья, мыла, геля, крема. Одежду для малыша лучше выбирать из натуральных тканей, со швами наружу, чтобы они не терли нежную кожу. Можно использовать специальное средство для профилактики опрелостей, которое рекомендуется наносить на чистую сухую кожу при каждой смене подгузника.
Лечение опрелостей лучше начать при появлении первых признаков. Если на поверхности кожи из-за воспаления образуется жидкость, можно попробовать добавлять в воду для купания отвары подсушивающих трав (коры дуба, череды, ромашки). Купание с травами способствует снятию воспаления и скопления влаги на поверхности кожи. Но важно помнить, что травы могут стать причиной аллергических реакций, поэтому перед купанием следует сделать тест — нанести отвар на небольшой участок кожи.
Но важно помнить, что травы могут стать причиной аллергических реакций, поэтому перед купанием следует сделать тест — нанести отвар на небольшой участок кожи.
Для ухода за детской кожей следует с большой осторожностью применять спиртосодержащие препараты (лосьоны, йод, зеленка), которые подсушивают кожу, — у некоторых малышей они вызывают ожоги. Не рекомендуется использование присыпок на поврежденной области.
Способы лечения инфекционных осложнений зависят от возбудителя и степени тяжести. Помимо соблюдения перечисленных выше правил гигиены требуется специфическая терапия против возбудителя: при бактериальных осложнениях – антибиотики, при грибковых – противогрибковые средства. Назначают их обычно наружно, но при тяжелом течении заболевания может потребоваться прием таблеток или уколы. Гнойнички рекомендуется обрабатывать антисептиками — например, водным раствором зеленки (как уже было сказано, спиртосодержащих препаратов лучше избегать). При сильном воспалении могут назначаться гормональные мази.
Опытный врач по внешнему виду воспаленной кожи определит, что стало причиной – бактерии или грибок, и назначит соответствующее лечение. Иногда, чтобы правильно подобрать препарат, врач берет мазок с поверхности кожи, далее в лаборатории по нему определяют возбудителя инфекции, а также чувствительность к лекарствам.
Важно понимать, что опрелости могут появиться даже у здоровых малышей при надлежащем уходе – физиологические особенности строения кожи грудных детей предрасполагают к их образованию. Чтобы снизить риск пеленочного дерматита, нужно устранить причины появления опрелостей: в первую очередь – соблюдать правила гигиены и подобрать подходящие безопасные средства ухода (крем под подгузник), которые необходимо использовать при каждой смене подгузника.
Пролежневая травма 101: Пролежни 4 стадии
Это признаки развития язвы четвертой стадии.
В больницах и медицинских учреждениях по всему миру тема пролежней часто поднимается при обсуждении ухода за пациентами и управления рисками. Это имеет смысл. Пролежни (также известные как пролежни, пролежни или пролежни) могут вызвать серьезные проблемы как у пациентов, так и у медицинских работников. В Соединенных Штатах 2,5 миллиона человек ежегодно получают пролежни, и 60 000 из них ежегодно умирают. Эти конкретные травмы, также известные как внутрибольничные пролежневые травмы (HAPI), могут развиваться на больничных койках или в операционных. На самом деле, до 45% возникают на операционных столах. (Berlowitz D, 2014, p.11) При отсутствии лечения пролежни могут привести к серьезному повреждению тканей и даже к смерти. Эти статистические данные служат убедительным напоминанием о том, что комплексное лечение пролежневых травм имеет жизненно важное значение. Кроме того, методы профилактики должны быть интегрированы в начале лечения пациентов.
Это имеет смысл. Пролежни (также известные как пролежни, пролежни или пролежни) могут вызвать серьезные проблемы как у пациентов, так и у медицинских работников. В Соединенных Штатах 2,5 миллиона человек ежегодно получают пролежни, и 60 000 из них ежегодно умирают. Эти конкретные травмы, также известные как внутрибольничные пролежневые травмы (HAPI), могут развиваться на больничных койках или в операционных. На самом деле, до 45% возникают на операционных столах. (Berlowitz D, 2014, p.11) При отсутствии лечения пролежни могут привести к серьезному повреждению тканей и даже к смерти. Эти статистические данные служат убедительным напоминанием о том, что комплексное лечение пролежневых травм имеет жизненно важное значение. Кроме того, методы профилактики должны быть интегрированы в начале лечения пациентов.
В течение прошлого года мы наблюдали и узнавали, как больницы подвергались серьезной нагрузке из-за COVID-19. В связи с тем, что усилия персонала были перенаправлены на борьбу с вирусом, неэффективность рутинного ухода за пациентами стала более очевидной, особенно уход, который, как правило, является ручным и трудоемким, например, мониторинг пролежней. В мире, борющемся с этой глобальной пандемией, мы обязаны помочь облегчить нагрузку на наших ценных медицинских работников, интегрировав интеллектуальные, устойчивые технологии, которые эффективно предотвращают травмы с гораздо меньшими затратами труда.
В мире, борющемся с этой глобальной пандемией, мы обязаны помочь облегчить нагрузку на наших ценных медицинских работников, интегрировав интеллектуальные, устойчивые технологии, которые эффективно предотвращают травмы с гораздо меньшими затратами труда.
В XSENSOR мы создаем оборудование, которое помогает медицинским работникам и пациентам избежать опасных последствий пролежней, в первую очередь предотвращая их развитие. Наше оборудование создано специально для оценки, отслеживания и прогнозирования рисков, снятия давления и помощи в диагностике и лечении. Мы стремимся к будущему, в котором мониторинг пролежней больше не будет проблемой для медицинских работников, а пациентам никогда не придется о них беспокоиться.
Каковы стадии пролежня?
Пролежни – это повреждения тела, вызванные постоянным давлением. Тяжесть пролежней можно разделить на четыре основные фазы: от язвы первой стадии, когда кожа только начинает проявлять повреждения, до язвы четвертой стадии с открытыми ранами, язвами и признаками инфекции. Каким бы ни был этап, ко всему нужно относиться серьезно и лечиться безотлагательно. Вот четыре стадии пролежневой травмы.
Каким бы ни был этап, ко всему нужно относиться серьезно и лечиться безотлагательно. Вот четыре стадии пролежневой травмы.
Стадия 1 Пролежни и язвы : В начале развития пролежней кожа повреждается. Пока нет открытых язв или поврежденной кожи, кожа может казаться краснее, теплее, тверже или мягче, чем обычно. Изменение цвета, известное как небелеющая эритема неповрежденной кожи , может указывать на начало серьезного повреждения глубоких тканей.
Стадия 2 Пролежневая травма и язва : Это место, где настоящая рана или язва развивается в виде разрыва кожи и открытой язвы. Часто это очень болезненно и может привести к серьезным повреждениям кожи. Известный как частичная потеря кожи с обнажением дермы, эти ложные раны могут проявляться в виде наполненных кровью волдырей и могут быстро стать намного хуже.
Стадия 3 Пролежни и язвы : На третьей стадии пролежни развились в мягкие ткани под кожей. Эта стадия, известная как полная потеря кожи , может показать глубокую рану, особенно в области с большим количеством жировой ткани.
Стадия 4 Пролежни и язвы : На последней и наиболее серьезной стадии пролежня кожа может впасть в мышцы и кости, вызывая стойкое повреждение кожи и нижележащих областей. Эта стадия, известная как полная потеря кожи и тканей , может включать видимые или пальпируемые фасции, сухожилия, мышцы и кости и даже мертвые ткани.
Как определить пролежень четвертой стадии
При пролежне четвертой стадии вы увидите заметное отличие от пролежня более ранней стадии. На первом этапе повреждение тканей может быть трудно обнаружить, в то время как на втором этапе более очевидно проявляется открытая рана. Язвы третьей стадии начинают распространяться вниз в мягкие ткани и начинают сигнализировать о глубоком повреждении тканей.
На четвертой стадии пролежни включают рану, которая начала проникать в мышцы и даже кости. По сравнению с язвой первой стадии, когда вы просто подозреваете глубокое повреждение тканей, на четвертой стадии вопросов не будет. Они невероятно серьезны и обычно показывают видимые глубокие повреждения тканей, выделения, гной и рану, покрытую тонким слоем струпа. Они часто инфицируются, и для восстановления может потребоваться хирургическое вмешательство.
Они невероятно серьезны и обычно показывают видимые глубокие повреждения тканей, выделения, гной и рану, покрытую тонким слоем струпа. Они часто инфицируются, и для восстановления может потребоваться хирургическое вмешательство.
Вот некоторые признаки, которые следует учитывать при наблюдении за пролежнями четвертой стадии :
- На коже образовалась воронка, а дно раны может включать видимую жировую ткань, мышцы или кости.
- Язва имеет неприятный запах.
- Из язвы сочится прозрачная жидкость, гной или кровь, или проявляются другие признаки инфекции.
- На язве может быть видна кожа, почерневшая от омертвевших тканей.
- Язва большая, глубокая и заметная, может быть покрыта струпьями или струпьями.
Как лечить пролежни четвертой стадии
Пролежни четвертой стадии требуют немедленных мер по уходу за раной и могут потребовать как хирургического вмешательства, так и серьезных антибиотиков. Пролежни четвертой стадии опасны и должны рассматриваться как таковые.
Пролежни четвертой стадии опасны и должны рассматриваться как таковые.
Первый этап лечения пролежня четвертой стадии в идеале должен был бы выполняться в начале пребывания в больнице с использованием технологии оценки риска. Используя эту технологию с самого начала, специалисты в области здравоохранения могут заранее смягчить последствия развития.
Затем медицинский персонал должен применять стратегии поворота и снятия давления, чтобы снять дополнительное давление на рану, не забывая при этом о более широкой картине: при лечении одного пролежня они не могут дать возможность развиться новому .
Каждая больница или лечебное учреждение включает в свои протоколы стратегии ухода за ранами, которые следует применять немедленно. Промывание и правильная перевязка раны имеют важное значение, как и антибиотики, если это необходимо. Пролежневые травмы четвертой стадии могут потребовать хирургического вмешательства, и, возможно, потребуется рассмотреть вопрос о консультативной группе по пролежням.
Оборудование для профилактики пролежней четвертой стадии
Пролежни и язвы приводят к серьезным проблемам в условиях стационара. Если их вовремя не выявить и не лечить, они причиняют пациентам ненужные страдания (а иногда и опасны для жизни). А поскольку усилия по их предотвращению и смягчению могут быть трудоемкими, лечение пролежневых травм часто может приводить к неэффективности медицинских учреждений, отвлекая ценное внимание персонала от других неотложных ситуаций.
Интегрируя технологии, которые в первую очередь помогают предотвратить развитие язвы, ваша больница может добиться больших успехов в улучшении ухода за пациентами и , повысив эффективность работы вашего персонала. Технология XSENSOR обеспечивает непрерывный мониторинг давления, предоставляя медицинским работникам точные и актуальные данные, помогающие в лечении и, в идеале, в полном предотвращении пролежней.
Технология ForeSite от XSENSOR предназначена для того, чтобы помочь клиницистам облегчить и предотвратить образование и прогрессирование пролежней, помогая вам устранить три основных виновника: хирургические столы, больничные койки и инвалидные кресла.
- Для больничных коек: Наша уникальная система ForeSite Intelligent Surface имеет более 1500 сенсорных ячеек на поверхности матраса или накладки для измерения поверхностного давления тела пациента, отображая данные в режиме реального времени для непрерывного мониторинга. Система включает в себя отслеживание положения тела с помощью искусственного интеллекта и часы поворота для отслеживания изменения положения, что информирует о лучшем уходе за пациентом.
- Для хирургических столов: Наша операционная система ForeSite использует ту же технологию в операционной, что отлично подходит для безопасного позиционирования и управления рисками при длительных операциях.
- Для инвалидных колясок: Наша система ForeSite SS использует высокоточные датчики для разработки безопасных сидений для людей в инвалидных колясках.
В XSENSOR мы работаем для достижения той же цели, что и вы: высококачественный уход за пациентами и положительный опыт во всех сферах. Наша интеллектуальная динамическая сенсорная технология дает вам инструменты для превосходного выполнения этой работы. Свяжитесь с нами сегодня, и мы вместе повысим уровень вашего обслуживания.
Наша интеллектуальная динамическая сенсорная технология дает вам инструменты для превосходного выполнения этой работы. Свяжитесь с нами сегодня, и мы вместе повысим уровень вашего обслуживания.
Каталожные номера:
Берловиц Д., Лукас К.В., Паркер В. и др. (2014). Профилактика пролежней в больницах: набор инструментов для улучшения качества медицинской помощи. Агентство медицинских исследований и качества. https://www.ahrq.gov/professionals/systems/hospital/pressureulcertoolkit/index.html
Сообщите об опечатке или ошибке, связавшись с XSENSOR
Теги: Непрерывный мониторинг кожи, Профилактика пролежней, Профилактика пролежней в больницах
Почему диабетические раны не заживают и советы по их лечению| Блог HealthPartners
Возможно, вы измеряете уровень сахара в крови перед обедом и замечаете желтоватый гной, выделяющийся из царапины на руке, которая была там всегда. Может быть, вы наблюдаете, как ваш сын, у которого только что диагностировали диабет 1 типа, качается на турнике, и вы видите, что порез на его ноге все еще воспален спустя две недели. Вы можете задаться вопросом, нормально ли это для заживления ран или слишком долго ?
Вы можете задаться вопросом, нормально ли это для заживления ран или слишком долго ?
Обычно раны должны полностью заживать в течение пары недель. Но некоторые заболевания, такие как диабет, могут замедлить процесс заживления и повысить вероятность заражения.
Хорошей новостью является то, что у людей, живущих с диабетом, есть способы ускорить заживление ран. Читайте дальше, чтобы узнать, почему диабет может замедлять заживление язв и ран, и что вы можете сделать, чтобы ускорить этот процесс.
Почему диабет вызывает медленно заживающие раны?
Наличие диабета не обязательно означает, что у вас будут медленно заживающие раны, такие как хронические диабетические язвы стопы. Однако есть определенные факторы, повышающие вероятность возникновения проблем с заживлением.
Высокий уровень глюкозы в крови
Если у вас диабет, ваше тело не знает, как эффективно контролировать уровень глюкозы или сахара в крови самостоятельно. Если уровень сахара в крови постоянно высок, это может привести к проблемам с кровообращением, нервами и иммунной системой — все это может помешать хорошему заживлению ран.
Плохая циркуляция
Если у вас плохое кровообращение, заживление ран может занять больше времени. Это потому, что крови труднее попасть в место раны, чтобы бороться с инфекцией и помочь в процессе восстановления.
Одной из причин плохого кровообращения является густота вашей крови. Если у вас высокий уровень глюкозы, ваша кровь гуще, и сердцу труднее проталкивать ее от кончиков пальцев к кончикам пальцев ног
Люди с диабетом также чаще имеют бляшки в кровеносных сосудах. Это накопление сужает кровеносные сосуды, затрудняя прохождение крови. У многих людей, живущих с диабетом, также есть заболевания периферических сосудов, из-за которых снижается приток крови к рукам и ногам.
Диабетическая невропатия
Люди, живущие с диабетом, иногда страдают невропатией — состоянием, которое поражает нервы и может привести к потере чувствительности. Диабетическая невропатия вызывается постоянным повышением уровня сахара в крови по сравнению с нормой и чаще всего возникает на руках, ногах и ступнях. Заболевание распространено — оно есть у 60% людей с диабетом — и оно может серьезно повлиять на раны и заживление.
Заболевание распространено — оно есть у 60% людей с диабетом — и оно может серьезно повлиять на раны и заживление.
Большая проблема заключается в том, что если у вас диабетическая невропатия, вы можете не осознавать, что у вас есть порез, волдырь, вросший ноготь на пальце ноги или мозоль, потому что вы не можете этого почувствовать. И если у вас есть диабетический волдырь или рана на ранней стадии, которая не получает необходимого ухода, она может заразиться или превратиться в серьезную рану.
Некоторые заболевания могут повлиять на работу вашей иммунной системы. Если вы живете с диабетом, ваша иммунная система может быть не в состоянии контролировать кожные и раневые инфекции.
Высокий уровень сахара в крови может изменить химический состав крови таким образом, что ослабит защитные силы организма и замедлит работу иммунной системы. Вот несколько способов, которыми высокий уровень сахара в крови влияет на вашу иммунную систему:
- Ослабление защитных сил – Избыток сахара в крови распадается на соединение под названием дикарбонил, ослабляющее защитные силы организма.

- Снижение естественного иммунитета – Высокий уровень сахара в крови вызывает усиление гликирования, когда молекула сахара присоединяется к молекуле белка без помощи фермента. Когда это происходит, части вашей крови не функционируют должным образом, снижая естественный иммунитет вашего организма.
- Задержка заживления – Когда кровь густая из-за высокого уровня сахара в крови, лейкоцитам требуется больше времени, чтобы добраться до места раны и бороться с инфекцией, задерживая процесс заживления.
- Более сильные бактерии – Высокий уровень сахара в крови может сделать бактерии сильнее, поэтому ослабленной иммунной системе становится еще труднее бороться с вторгшимися бактериями.
Подробнее о том, как укрепить иммунную систему.
Как определить, что диабетическая рана не заживает должным образом
Хотя у людей с диабетом раны часто заживают медленнее, через несколько недель раны должны выглядеть значительно лучше. Ниже приведены признаки того, что ваша рана может не заживать должным образом, и вам может потребоваться обратиться к врачу.
Ниже приведены признаки того, что ваша рана может не заживать должным образом, и вам может потребоваться обратиться к врачу.
Воспаление, которое длится слишком долго или возвращается
Воспаление является нормальной частью процесса заживления. Но примерно через неделю покраснение и опухоль вокруг раны должны исчезнуть. Если это не так, что-то мешает процессу заживления.
Также вы должны видеть воспаление только в начале заживления раны. Если воспаление снова появляется позже в процессе заживления, это может сигнализировать об инфекции или другой проблеме.
Признаки инфекции или повреждения тканей
Диабетические язвы и раны не заживают, если они инфицированы. Итак, поговорите со своим врачом, если ваша рана или окружающая кожа:
- Ощущается нежной, болезненной или горячей на ощупь
- Выделяет гной или жидкость
- Необычного цвета или темные по краям
- Плохо пахнет
Прошло больше четырех недель
Если раны не заживают в течение месяца, они считаются хроническими ранами. Хотя хронические раны могут заживать сами по себе, лучше всего обратиться за помощью к врачу, чтобы определить, почему рана не заживает, и назначить лечение.
Хотя хронические раны могут заживать сами по себе, лучше всего обратиться за помощью к врачу, чтобы определить, почему рана не заживает, и назначить лечение.
Наш центр заживления ран предлагает передовые методы лечения тяжелых и хронических диабетических ран
Советы, которые помогут диабетической ране быстрее зажить
Есть шаги, которые вы можете предпринять дома, чтобы маленькие раны не превратились в большие проблемы. Важным является наблюдение за вашей раной на наличие признаков инфекции и воспаления. Вот несколько дополнительных советов:
Немедленно найдите и обработайте порезы, царапины и другие раны
Если вы сразу обработаете новые раны, вы сможете начать ухаживать за ними до того, как все станет плохо. Итак, как только вы обнаружите порез или язву:
- Мойте руки водой с мылом.
- Промойте рану теплой водой.
- Приложите давление, чтобы остановить кровотечение.
- Нанесите крем с антибиотиком и наложите повязку.

Конечно, если вы не знаете, что у вас есть рана, вы не сможете быстро ее вылечить. Поэтому, если вы страдаете невропатией, следите за появлением новых ран. Ежедневно проверяйте свои руки и ноги и не забывайте проверять между пальцами ног.
Ношение белых носков тоже может помочь. Если вы видите красное пятно или место, где ваш носок прилипает к коже, проверьте свою ногу, чтобы увидеть, есть ли у вас рана, новая или незаживающая.
Снимите давление с области
Если рана продолжает открываться или повреждаться, она не заживет быстро и может стать намного хуже. Поэтому избегайте стресса, давления и веса на раны.
Это может быть сложно для некоторых ран, например, на ногах. Если вам нужна помощь, поговорите со своим врачом о способах защиты ваших ран при сохранении подвижности. Специальная обувь и индивидуальная подкладка для ног являются обычными вариантами.
Держите рану в чистоте и накладывайте правильные повязки
Раны заживают лучше всего, когда они чистые и влажные. Поэтому важно сразу их очистить и накрыть. Если у вас есть новая царапина или порез, обычная повязка и крем с антибиотиком должны подойти.
Поэтому важно сразу их очистить и накрыть. Если у вас есть новая царапина или порез, обычная повязка и крем с антибиотиком должны подойти.
Но если у вас есть инфицированные, медленно заживающие или более серьезные раны, запишитесь на прием к врачу, чтобы узнать, как лучше всего ухаживать за раной. Ваш врач, скорее всего, порекомендует различные типы диабетических повязок для ухода за раной, чтобы защитить травму и ускорить заживление.
Общие типы повязок для ухода за диабетическими ранами
- Пенные повязки – Чрезвычайно мягкие и хорошо впитывающие пенные повязки используются для ран, которые сильно подтекают или сочатся. Они также предлагают дополнительную амортизацию, которая может помочь защитить рану от физического повреждения.
- Альгинатная повязка — Эти типы повязок в основном изготавливаются из морских водорослей. Они могут удерживать влагу в двадцать раз больше своего веса, что делает их отличным выбором для глубоких ран и ран с выделениями.
 Еще одним преимуществом альгинатных повязок является то, что они предотвращают рост новых бактерий.
Еще одним преимуществом альгинатных повязок является то, что они предотвращают рост новых бактерий. - Гидрогелевые повязки – Гидрогель представляет собой гель на водной основе, предназначенный для увлажнения определенного участка. Если ваша рана сухая или покрыта омертвевшей кожей, врач может порекомендовать гидрогелевую повязку для увлажнения. Это может помочь разрушить мертвую ткань и способствовать росту клеток. Эти типы повязок обычно не используются для инфицированных ран.
Что произойдет, если диабетические язвы или раны не лечить?
Раны, как правило, заживают быстрее при заботе и внимании. Но когда вы живете с диабетом, повседневные раны с большей вероятностью станут серьезными, если останутся слишком долго.
Диабетические язвы стопы или раны
Если раны стопы не лечить, они могут превратиться в язвы стопы, которые часто называют язвами диабетической стопы. На самых ранних стадиях диабетическая язва может выглядеть как волдырь или ожог. Около 20-25% людей с диабетом в какой-то момент своей жизни заболевают язвой стопы.
Около 20-25% людей с диабетом в какой-то момент своей жизни заболевают язвой стопы.
Вот что вызывает диабетические язвы стопы
- Стопа образует мозоль.
- Мозоли постоянно повреждаются. Чаще всего это происходит, когда у человека нейропатия и он не чувствует, когда у него болит стопа.
- Поскольку поврежденную мозоль не обрабатывают вовремя, кожа разрушается, что приводит к язве.
Большинство язв на стопе возникает на подушечке стопы, часто возле большого пальца ноги. Язва стопы выглядит как красная язва. У вас может быть ранняя стадия язвы стопы, если отделяемое из раны чистое. Если есть окрашенный гной и рана плохо пахнет, она может быть инфицирована.
Если у вас язва стопы, вам следует поговорить со своим врачом о лечении диабетической язвы стопы. Если он инфицирован, вам следует как можно скорее записаться на прием к лечащему врачу.
Язвы на ногах могут заживать долго — около трех месяцев — и вам нужно будет часто посещать врача, чтобы убедиться, что процесс заживления идет своим чередом. В некоторых случаях вам может понадобиться специальная обувь, чтобы уменьшить давление на рану.
В некоторых случаях вам может понадобиться специальная обувь, чтобы уменьшить давление на рану.
Хотя может показаться, что все это требует много работы, есть причина продолжать ее. Если ваша язва стопы не заживает, она может перерасти в нечто более серьезное, возможно, даже в потерю конечности.
Гангрена
Гангрена возникает, когда ткани тела отмирают — к счастью, это состояние встречается нечасто. Но это то, на что стоит обратить внимание, потому что это может вызвать серьезные проблемы, если его не поймать и не лечить на ранней стадии.
Гангрена часто начинается с инфицированной раны. Обычно это начинается в определенной области, например, на пальце или ноге, а затем может распространяться со временем. Если инфекцию не лечить слишком долго, окружающие ткани могут начать отмирать.
Знаки, на которые стоит обратить внимание:
- Красноватая линия вокруг раны, которая становится черной
- Потеря чувствительности вокруг раны
- Кожа, которая приобрела необычный цвет, например красный, синий, бронзовый или зеленовато-черный
- Раны, которые повторно появляются в одном и том же месте
Если вы считаете, что у вас гангрена, вам следует немедленно обратиться за медицинской помощью. Ваш врач удалит пораженную ткань и восстановит область, возможно, с помощью кожного трансплантата. Инфекцию будут лечить антибиотиками.
Ваш врач удалит пораженную ткань и восстановит область, возможно, с помощью кожного трансплантата. Инфекцию будут лечить антибиотиками.
Если вовремя не вылечить гангрену, результатом может быть ампутация. Врачу может потребоваться удалить палец или ногу, чтобы предотвратить распространение гангрены, а если есть много мертвых тканей, ему может потребоваться удалить руку или ногу. В некоторых случаях гангрена может привести к летальному исходу, поэтому обязательно начните лечение при первых признаках этого состояния.
Остеомиелит
Зараженные раны могут инфицировать ваши кости, вызывая состояние, называемое остеомиелитом. Если инфекции костей не лечить, части ваших костей могут отмирать. Симптомы, на которые следует обратить внимание, включают:
- Лихорадка
- Отек и покраснение
- Кожа горячая на ощупь
- Боль или нежность
- Желтоватый гной, просачивающийся сквозь кожу
Если вы считаете, что у вас инфекция костей, запишитесь на прием к своему лечащему врачу.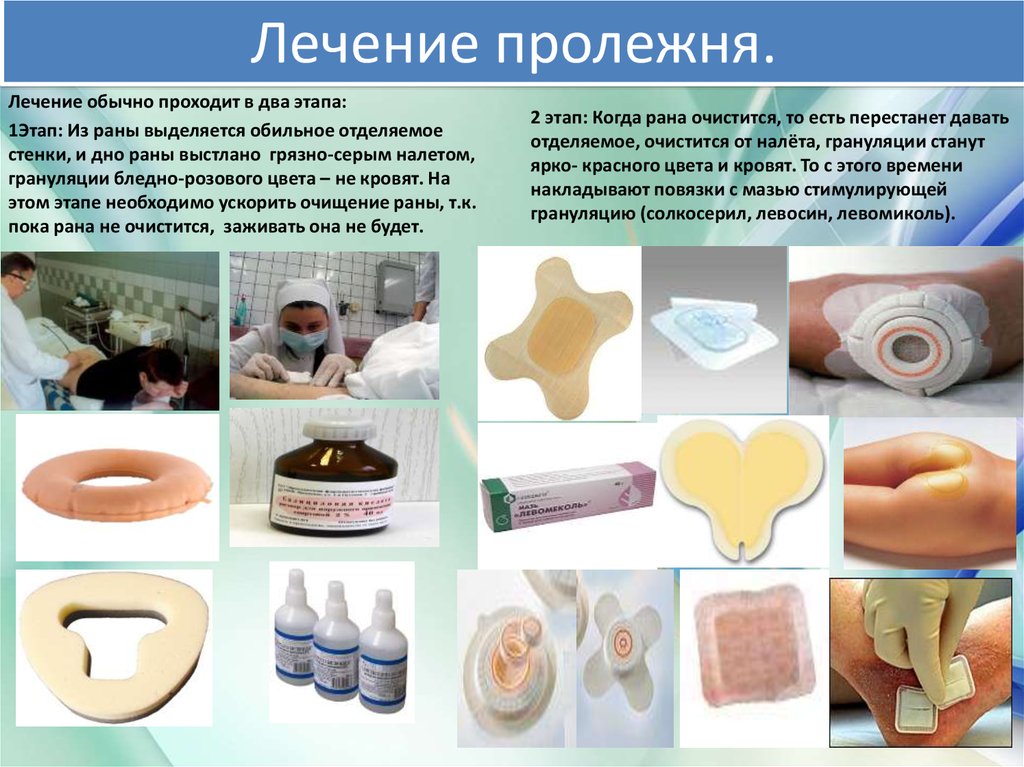 Существуют эффективные методы лечения остеомиелита, но они работают лучше всего, когда инфекция обнаружена на ранней стадии.
Существуют эффективные методы лечения остеомиелита, но они работают лучше всего, когда инфекция обнаружена на ранней стадии.
Наш центр заживления ран предлагает передовые методы лечения тяжелых и хронических диабетических ран
Как предотвратить серьезные диабетические язвы или раны
Своевременное обнаружение и лечение ран — это самое важное, что вы можете сделать, чтобы предотвратить превращение незначительных ран в более серьезные. Но есть также вещи, которые вы можете сделать, чтобы поддержать процессы заживления вашего тела и даже полностью снизить вероятность получения ран.
Управление уровнем сахара в крови
Если вы живете с диабетом, вы знаете, что контроль уровня сахара в крови является ключом ко многим аспектам вашего здоровья, и заживление ран не является исключением.
Если ваш уровень сахара в крови находится в пределах целевого диапазона, бактерии не будут такими сильными, и вы сможете быстрее бороться с инфекциями. Кроме того, соблюдение правил может снизить вероятность возникновения определенных состояний, влияющих на заживление ран, таких как невропатия, проблемы с кровообращением и ослабленная иммунная система. И если у вас уже есть одно из этих состояний, хороший контроль уровня сахара в крови может помочь предотвратить ухудшение этих состояний.
И если у вас уже есть одно из этих состояний, хороший контроль уровня сахара в крови может помочь предотвратить ухудшение этих состояний.
Правильный уход за ногами
Язвы стопы являются наиболее распространенным типом тяжелых диабетических ран. Благодаря правильному уходу за ногами вы сможете избежать язвы стопы. Вот несколько советов:
- Держите ноги в чистоте, сухости и увлажнении – Ежедневно мойте ноги, но не мочите их. Как только ваши ноги станут чистыми, тщательно высушите их, особенно между пальцами. Затем нанесите крем или мазь, например вазелин, на стопы, но не между пальцами ног. Влага между пальцами ног может привести к ранам.
- Убедитесь, что ногти на ногах подстрижены. – Отрежьте поперек, а затем подпилите острые края.
- Доверьте удаление нароста своему врачу – Если у вас на ноге есть мозоль, бурсит, бородавка или мозоль, не пытайтесь удалить их самостоятельно. Ваш врач будет знать, как позаботиться об этом, помогая предотвратить инфекцию.

- Выбирайте носки с осторожностью – Носите белые носки из хлопка или специально разработанные для того, чтобы ноги оставались сухими. На них не должно быть тугих полос или толстых швов, которые могут натирать кожу.
- Носите подходящую обувь – Выбирайте обувь с закрытым носком и широким мыском. Неподходящая обувь может натирать кожу, вызывая язвы и ухудшая состояние ран. Кроме того, плохая обувь является основной причиной боли в ногах, поэтому поговорите с врачом или ортопедом, если вы не можете найти пару, которая вам подходит.
- Держите ноги закрытыми – Не ходите босиком, даже в помещении.
Увеличьте потребление белка и соблюдайте здоровую диету
Общепринятая диета для людей, живущих с диабетом, — меньше углеводов и больше белка. Это потому, что если вы едите продукты с меньшим содержанием сахара и более низким гликемическим индексом, намного легче контролировать уровень сахара в крови.
Употребление в пищу большего количества белка имеет дополнительное преимущество — это может помочь ранам заживать быстрее.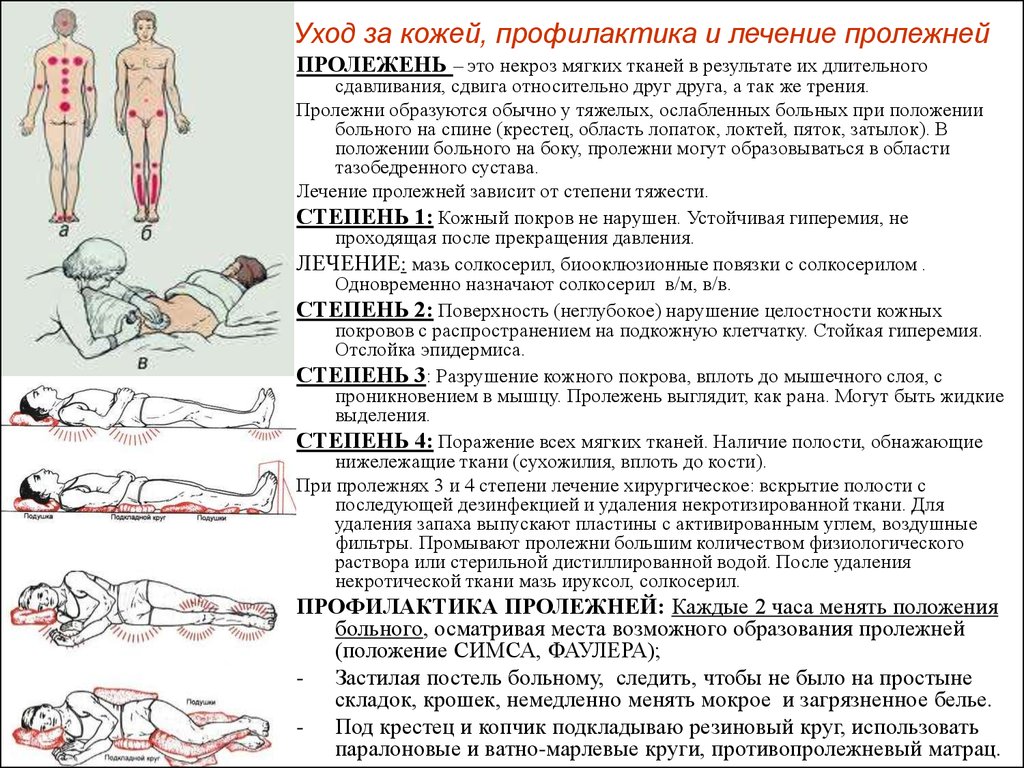 Если в вашем рационе недостаточно белка, вашему телу может потребоваться больше времени для создания новой ткани, а ваши раны могут воспалиться или заразиться.
Если в вашем рационе недостаточно белка, вашему телу может потребоваться больше времени для создания новой ткани, а ваши раны могут воспалиться или заразиться.
Кроме того, освободите место для фруктов и овощей, содержащих витамины А и С, так как эти питательные вещества жизненно важны для заживления ран и могут укрепить вашу иммунную систему. Хорошие продукты, которые стоит добавить в список покупок, включают шпинат, болгарский перец, цитрусовые, брокколи, шпинат, вишню и тыкву.
Оставаться активным
Не позволяйте страху получить рану помешать вам заниматься спортом. Постоянное движение тела является важной частью лечения диабета. Регулярные физические упражнения улучшают способность вашего организма использовать инсулин, поэтому вы можете принимать его меньше и иметь больше шансов контролировать уровень сахара в крови.
Кроме того, упражнения могут улучшить заживление ран несколькими способами:
- Уменьшает воспаление, ускоряя заживление.

- Увеличивает содержание антиоксидантов в крови. Антиоксиданты защищают ваш организм от нестабильных свободных радикалов в крови, которые могут повредить ваши клетки и замедлить заживление.
Конечно, вы захотите принять меры, чтобы убедиться, что ваша программа упражнений не приводит к ранам и проблемам с заживлением ран. Следите за новыми травмами и лечите их сразу. И если у вас есть рана, которая заживает, избегайте чрезмерного давления на нее. Если вы не знаете, как безопасно заниматься спортом, поговорите со своим врачом.
Бросить курить
Если у вас диабет, курение увеличивает вероятность осложнений, которые могут привести к хроническим диабетическим ранам. На это есть несколько причин:
- Никотин повышает уровень сахара в крови, что еще больше усложняет борьбу с диабетом.
- Ваше тело менее эффективно переносит кислород и кровь.
- Химические вещества в сигаретах усиливают воспаление.
- Курение снижает эффективность вашей иммунной системы.


 Существуют различия, связанные с полом малыша: опрелости у мальчиков часто образуются в области мошонки, у девочек — между ног. Покраснения на лице, руках, ногах обычно возникают по другим причинам.
Существуют различия, связанные с полом малыша: опрелости у мальчиков часто образуются в области мошонки, у девочек — между ног. Покраснения на лице, руках, ногах обычно возникают по другим причинам.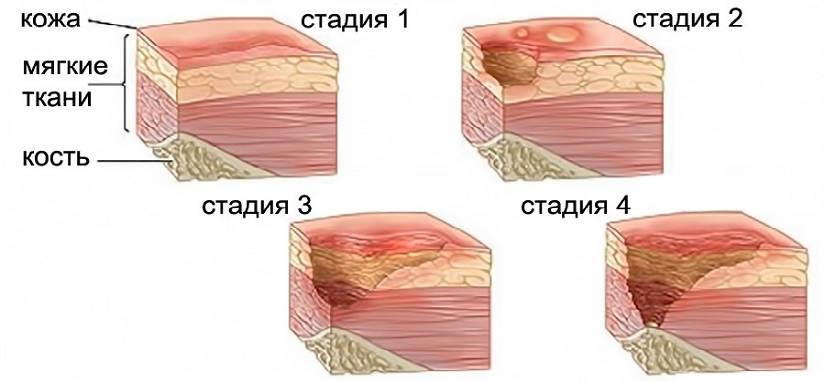



 Еще одним преимуществом альгинатных повязок является то, что они предотвращают рост новых бактерий.
Еще одним преимуществом альгинатных повязок является то, что они предотвращают рост новых бактерий.

