Болезнь паркинсона стадии: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Стадии болезни Паркинсона и связанные с ней симптомы
Первый характеризуется потерей в результате апоптоза дофаминергических нейронов в черной субстанции, хотя еще не совсем ясно, когда это действительно начинается или какой процент их потери определяется количественно.
Некоторые теории постулируют наличие временной задержки не менее пяти лет между начальным истощением дофаминергических нейронов и появлением первых симптомов; другие исследователи утверждают, что потеря нейронов может начаться даже примерно за сорок лет до клинического проявления.
Очень трудно определить точные первые симптомы болезни Паркинсона, так как начало постепенное и коварное; некоторые симптомы настолько слабо выражены, что их трудно распознать на ранней стадии.
Мы можем разделить симптоматическую фазу болезни Паркинсона на две части: раннюю и позднюю.- Ранняя фаза. Это характеризуется появлением первых симптомов, которые возникают при потере примерно 70% нейронов черной субстанции.

- Поздняя фаза. Вторая фаза, с другой стороны, относится к промежутку времени, в течение которого происходит прогрессирование заболевания. При диагностике болезни Паркинсона клиническая картина может быть разнообразной: в 70% случаев присутствует тремор в покое, ригидность отмечается в 89-99% случаев, брадикинезия — в 77-98% случаев, постуральная нестабильность — в 37%. Наконец, у 72-75% пациентов наблюдается типичное асимметричное начало. Существуют различные формы болезни Паркинсона, при этом у некоторых проявляются все четыре основных симптома, тогда как у других это в основном тремор или акинезия и ригидность.
- Стадия I: легкое и одностороннее поражение; характеризуется появлением тремора верхних конечностей в покое. Приблизительно на год раньше могут появиться другие симптомы, такие как продромальная алгия или болевые ощущения. Использование верхней конечности снижено.

- Стадия II: двустороннее поражение с ранними изменениями осанки, при которой туловище, бедра, колени и лодыжки слегка согнуты. Кроме того, все движения постепенно замедляются, что приводит к так называемой брадикинезии.
- III стадия: отмечается выраженное нарушение походки с появлением ретропульсии или пропульсии. Нарастает нарушение постуральных рефлексов, походка становится быстрой и короткой, туловище отклонено вперед. Отмечается значительное замедление походки и усиление брадикинезии, при этом ретропульсия и пропульсия начинают вызывать падения. Иногда пациенту может понадобиться помощь при выполнении определенных задач.
- Стадия IV: высокая инвалидность. Пациенту требуется дополнительная помощь в выполнении обычных повседневных дел, и он больше не может жить один; часты падения, а задачи, требующие мелкой моторики, затруднены или невозможны.

- Стадия V: наступает полная инвалидность. Ходьба невозможна, как и сохранение вертикального положения; в постели, лежа на спине и неподвижно, с немного согнутой головой на туловище, у больного постоянно рот открыт из-за дисфагии и сниженного самостоятельного глотания. Очевидно, что данная клиническая картина относится к больному, не получавшему медикаментозного лечения.
Есть небольшие признаки, появляющиеся даже за много лет до начала заболевания, которые трудно точно определить даже врачам.
Диагностическое подозрение на возможную болезнь Паркинсона вызывает опасения; Опрос, проведенный Национальным фондом борьбы с болезнью Паркинсона, показал, что люди избегают обращения к врачу даже при наличии симптомов, что откладывает начало эффективной и потенциально нейропротекторной терапии.
Ранними симптомами болезни Паркинсона являются:Потеря обоняния, одного из менее известных органов чувств, часто являющегося первым предупреждением, но почти всегда распознаваемым с опозданием. Потеря вкуса может быть связана с тем, что два чувства перекрываются. Некоторые исследователи работают над созданием скринингового теста на обонятельную функцию.
Потеря вкуса может быть связана с тем, что два чувства перекрываются. Некоторые исследователи работают над созданием скринингового теста на обонятельную функцию.
Нарушения сна. Существует расстройство сна, известное как RBD, при котором люди разыгрывают свои сны во время сна: они могут кричать, брыкаться или скрипеть зубами. Они могут даже нападать на своих партнеров по постели. Примерно у 40% людей с RBD может развиться болезнь Паркинсона даже через десять лет. Два других расстройства сна, обычно связанные с болезнью Паркинсона, — это синдром беспокойных ног (ощущение покалывания в ногах и ощущение необходимости ими двигать) и апноэ во сне.
Запоры и другие проблемы с кишечником и мочевым пузырем. Одними из самых распространенных и наиболее игнорируемых ранних признаков, поскольку они неспецифичны, являются запоры и метеоризм, так как болезнь Паркинсона может поражать вегетативную нервную систему, замедляя весь процесс пищеварения. Один из способов распознать разницу между обычным запором и запором, вызванным болезнью Паркинсона, заключается в том, что последний часто сопровождается чувством сытости даже после небольшого приема пищи. Когда мочевыводящие пути также поражены, у некоторых людей возникают задержки при мочеиспускании, в то время как у других начинаются эпизоды недержания мочи.
Когда мочевыводящие пути также поражены, у некоторых людей возникают задержки при мочеиспускании, в то время как у других начинаются эпизоды недержания мочи.
Отсутствие выражения лица. Потеря дофамина может затронуть лицевые мышцы, делая их жесткими и вялыми, что приводит к характерному отсутствию выражения лица. Описывается как «каменное лицо» или «покерное лицо». Как и все ранние симптомы, изменения малозаметны: медленная улыбка, хмурый взгляд или взгляд вдаль, частое моргание.
настойчивый шея боль чаще встречается у женщин, связанная с спинномозговой вовлечение мышц. Иногда проявляется онемением или покалыванием, которое достигает плеча и руки.
Медленное и напряженное письмо. Одним из симптомов болезни Паркинсона, известным как брадикинезия, является замедление и потеря спонтанных и рутинных движений. Замедление письма является одним из наиболее распространенных проявлений брадикинезии. Письмо начинает становиться медленнее и труднее, и часто кажется меньше и плотнее, чем раньше.
Изменения тона голоса и речи. Голос человека с болезнью Паркинсона часто становится гораздо более слабым и монотонным; исследователи работают над техникой анализа голоса в качестве возможного инструмента раннего скрининга и диагностики.
Снижение подвижности руки из-за повышенного мышечного тонуса. У некоторых пациентов при ходьбе одна рука будет раскачиваться меньше, чем другая.
Чрезмерное потоотделение. Когда болезнь Паркинсона поражает вегетативную нервную систему, у некоторых пациентов наблюдается повышенное потоотделение (гипергидроз) с чрезмерной жирностью кожи или кожи головы с перхотью. У многих также есть проблема с избыточным слюноотделением, вызванным трудностями при глотании, а не перепроизводством слюны.
Изменения настроения и личности. Описаны типы личности, связанные с болезнью Паркинсона, такие как возникновение тревоги в новых ситуациях, социальная изоляция и депрессия. Несколько исследований показывают, что депрессия часто является первым признаком, другие также испытывают изменения своих рациональных способностей, в частности концентрации и так называемых «исполнительных функций» (планирование и выполнение задач) с ранней потерей способности к многозадачности.
Как я упоминал ранее, это может занять до 10-15 лет, но ранняя диагностика и своевременное начало эффективного лечения могут продлить этот срок.
Сегодня у нас также есть эффективные методы лечения более поздних стадий заболевания (глубокая стимуляция мозга, дуоденальное введение допа, подкожное введение апоморфина и т. д.), которые во многих случаях обеспечивают приемлемое качество жизни.
Болезнь Паркинсона часто отождествляют с болезнью пожилого возраста.
Есть ли предпочтительный возраст, в котором он развивается?Средний возраст начала составляет около 58-60 лет, но около 5% пациентов могут иметь ювенильное начало в возрасте от 21 до 40 лет, преимущественно связанное со специфическими генетическими мутациями (паркинами).
До 20 лет крайне редко.
В возрасте старше 60 лет им страдают 1-2% населения, а в возрасте старше 3 лет этот процент возрастает до 5-85%.
Emergency Live Еще больше… Live: загрузите новое бесплатное приложение вашей газеты для IOS и Android
Гериатрическое обследование: для чего оно нужно и из чего состоит
Заболевания головного мозга: виды вторичной деменции
Когда пациента выписывают из больницы? Латунный индекс и шкала
Деменция, гипертония, связанная с COVID-19 при болезни Паркинсона
Болезнь Паркинсона: выявлены изменения в структурах мозга, связанные с обострением болезни
Связь между болезнью Паркинсона и Ковидом: Итальянское общество неврологов дает ясность
Болезнь Паркинсона: симптомы, диагностика и лечение
Болезнь Паркинсона: симптомы, причины и диагностика
источник:Страница Медичи
лечение и особенности ухода – «Парус Град»
- Пансионат для престарелых
- Уход и реабилитация
- Как ухаживать за пожилыми людьми с болезнью Паркинсона
Автор
Артём Дедов — Директор пансионата «Парусград»
Болезнь Паркинсона
Болезнь Паркинсона – медленно прогрессирующая дегенеративная патология, характеризующаяся поражением нейронных клеток головного мозга.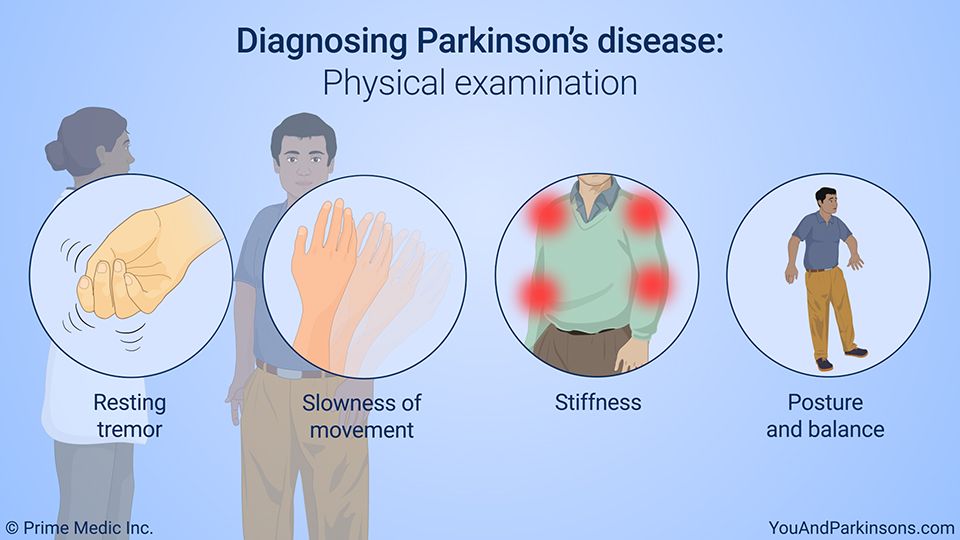 Болезнь проявляется двигательными нарушениями, такими как гипокинезия, мышечная ригидность, тремор покоя, постуральная неустойчивость. Средний возраст начала заболевания – 57 – 60 лет. К сожалению, на сегодняшний день эффективных методов, позволяющих вылечить заболевание, не существует. С помощью медикаментозной терапии можно лишь купировать патологическую симптоматику и облегчить состояние больного. Кроме этого, важно обеспечить должный уход за больным Паркинсоном, создать благоприятные условия, которые будут побуждать его не сдаваться и не отчаиваться.
Болезнь проявляется двигательными нарушениями, такими как гипокинезия, мышечная ригидность, тремор покоя, постуральная неустойчивость. Средний возраст начала заболевания – 57 – 60 лет. К сожалению, на сегодняшний день эффективных методов, позволяющих вылечить заболевание, не существует. С помощью медикаментозной терапии можно лишь купировать патологическую симптоматику и облегчить состояние больного. Кроме этого, важно обеспечить должный уход за больным Паркинсоном, создать благоприятные условия, которые будут побуждать его не сдаваться и не отчаиваться.
Симптомы болезни
На ранних стадиях развития симптомы болезни Паркинсона невыраженные, но по мере прогрессирования наличие патологии становится очевидным. Признаки, по которым удастся распознать паркинсонизм:
- Тремор. Тремор при болезни Паркинсона более выражен в состоянии покоя. При движении он уменьшается и исчезает во сне. Эмоциональное напряжение или усталость приводят к усилению тремора.
- Мышечная ригидность.
 Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении.
Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении. - Постуральная неустойчивость. Симптом характерный для поздних стадий. Больному становится трудно преодолеть как инерцию покоя, так и инерцию движения. Человеку трудно начать движение, а начав его, сложно остановиться.
- Гипокинезия. Комплекс расстройств, характеризующийся снижением двигательной активности и земедленностью движений. Ранние признаки гипокинезии можно наблюдать в привычных действиях человека, например, чистка зубов, застегивание мелких пуговиц, бритье.
Помимо двигательных нарушений, при болезни Пракинсона могут присутствовать и другие симптомы:
- неконтролируемое слюнотечение;
- дизартрия – тяжелое нарушение речи, делающее ее нечленоразделительной, невнятной;
- дисфагия – затрудненное глотание;
- кишечная дисфункция;
- деменция;
- депрессия;
- расстройства сна;
- дизурия;
- синдром беспокойных ног и пр.

Причины заболевания
До сих пор врачам не удалось установить точные причины паркинсонизма. Известно, что гибель нейронов, в которых вырабатывается дофамин, связана с накоплением в них особых белков и измененной структурой под названием альфа-синуклеин. Предрасположенность к такому заболеванию объясняется как внутренними, так и внешними факторами:
- Гендерная принадлежность. У мужчин паркинсонизм диагностируется в 1.5 раза чаще по сравнению с женщинами.
- Возраст. Болезнь развивается преимущественно у пациентов старше 55 лет.
- Наследственная предрасположенность. Человек находится в группе повышенного риска, если кровные родственники тоже страдали этим заболеванием.
- Токсины. Воздействие токсических веществ повышает риски развития болезни.
- Доброкачественные или злокачественные опухоли головного мозга, травмы головы.
Стадии болезни
Болезнь прогрессирует постепенно, по мере уменьшения количества нейронов становится более выраженной клиническая картина. Различают 5 стадий развития болезни Паркинсона:
Различают 5 стадий развития болезни Паркинсона:
- Первая. Проявляются незначительные признаки преимущественно односторонней локализации: замедленность, тремор, изменение мимики, осанки. Но в общем симптоматика не мешает повседневной деятельности.
- Вторая. Наблюдается прогрессирование симптоматики. Тремор, мышечная ригидность носят двусторонний характер. Возникают проблемы с осанкой, мешающие ходьбе и вызывающие дискомфорт.
- Третья. Характеризуется умеренной постуральной неустойчивостью, но больной пока может обходиться без посторонней помощи.
- Четвертая. Сопровождается значительной утратой двигательной активности. Для передвижения и удержания равновесия человек нуждается в дополнительной опоре.
- Пятая. Скованность в теле мешает нормально передвигаться и обслуживать себя. Больному нужна инвалидная коляска, помощь посторонних. На этой стадии чаще всего требуется квалифицированный уход за пациентами с болезнью Паркинсона, так как родственники уже не в состоянии справляться с возросшими на них обязанностями.

Диагностика
Диагноз устанавливается на основе жалоб, анамнеза, физикального исследования. Болезнь Паркинсона может быть заподозрена при наличии характерного одностороннего тремора покоя, скованности движений, мышечной ригидности. При неврологическом исследовании не могут хорошо выполнять быстро чередующиеся или быстро последовательные движения.
Для уточнения диагноза и дифференциальной диагностики назначаются инструментальные методы исследования:
- электроэнцефалограмма;
- резоэнцефалография;
- КТ или МРТ.
Положена ли инвалидность
Группа инвалидности при болезни Паркинсона устанавливается специальной комиссией, которая предварительно изучает результаты медицинской экспертизы. Больному могут дать любую группу инвалидности. Для каждой из них характерны свои особенности поведения человека:
- Первая. Больной не в состоянии обслуживать себя самостоятельно. Помимо основного заболевания имеются сопутствующие осложнения.
 Трудовая деятельность под запретом, рекомендован постельный режим.
Трудовая деятельность под запретом, рекомендован постельный режим. - Вторая. Больной не полностью утратил навыки к самообслуживанию, но имеет симптомы двусторонней неустойчивости. Трудовая активность ограничена.
- Третья. Человек полностью сам себя обслуживает, может выполнять несложные рабочие поручения. Трудовая деятельность снижена, но не противопоказана.
Лечение болезни Паркинсона
Лечение болезни Паркинсона консервативное, направленное на восстановление нарушенных функций. Для этого назначаются препараты, которые активизируют синтез дофамина, стимулируют его выброс и блокируют обратное поглощение. К таким препаратам относятся:
- амантадин;
- селективные ингибиторы МАО-В;
- антагонисты дофаминовых рецепторов.
На поздних стадиях назначаются препараты леводопы. Леводопа – метаболический предшественник дофамина, который проникает через гематоэнцефалический барьер в базальные ядра, где путем декарбоксилирования преобразуется непосредственно в дофамин. Леводопа в первую очередь уменьшает выраженность брадикинезии и мышечной ригидности, но часто значительно ослабляет интенсивность тремора.
Леводопа в первую очередь уменьшает выраженность брадикинезии и мышечной ригидности, но часто значительно ослабляет интенсивность тремора.
Особенности ухода за пациентами с болезнью Паркинсона обусловлены тяжестью течения заболевания, степенью ограниченности подвижности, наличием сопутствующих осложнений. Основные положения по уходу за больными болезнью Паркинсона:
- психологическая поддержка;
- поддержание физической активности, подключение ЛФК, физиотерапии;
- обеспечение безопасности больного;
- полноценное, сбалансированное питание;
- умеренная двигательная активность;
- сохранение трудовой активности и социальных контактов;
- строгий режим дня;
- полноценный отдых;
- строгое соблюдение назначенной врачом схемы терапии;
- использование приспособлений, облегчающих рутинные действия больного;
- профилактика запоров;
- помощь в гигиеническом уходе, приеме пищи при необходимости.

Реабилитация пациентов с болезнью Паркинсона
Болезнь Паркинсона – медленно прогрессирующая дегенеративная патология, характеризующаяся поражением нейронных клеток головного мозга. Болезнь проявляется двигательными нарушениями, такими как гипокинезия, мышечная ригидность, тремор покоя, постуральная неустойчивость. На сегодняшний день врачам не удалось разработать эффективной схемы терапии, позволяющей вылечить заболевание и остановить его прогрессирование. Своевременно назначенное лечение помогает лишь облегчить симптоматику и общее состояние больного. Благоприятно сказывается на общем состоянии правильно составленная реабилитация Паркинсона, которая позволяет добиться лучших терапевтических результатов.
Лечение и реабилитация пациентов с болезнью Паркинсона
Лечение болезни Паркинсона консервативное, направленное на восстановление нарушенных функций. Для этого назначаются препараты, которые активизируют синтез дофамина, стимулируют его выброс и блокируют обратное поглощение. К таким препаратам относятся:
К таким препаратам относятся:
- амантадин;
- селективные ингибиторы МАО-В;
- антагонисты дофаминовых рецепторов.
На поздних стадиях назначаются препараты леводопы. Леводопа – метаболический предшественник дофамина, который проникает через гематоэнцефалический барьер в базальные ядра, где путем декарбоксилирования преобразуется непосредственно в дофамин. Леводопа в первую очередь уменьшает выраженность брадикинезии и мышечной ригидности, но часто значительно ослабляет интенсивность тремора.
Реабилитация больных с болезнью Паркинсона должна начинаться сразу, как только врач подтвердит этот диагноз. Индивидуально подобранный курс позволяет существенно уменьшить симптомы заболевания:
- дрожание конечностей;
- скованность движений;
- постуральная неустойчивость и пр.
Кроме этого, качественно проведенная реабилитация позволяет предотвратить развитие сопутствующих осложнений, повысить реакцию организма на лекарственную терапию.
Если ваш родственник или близкий страдает паркинсонизмом и нуждается в реабилитационном восстановлении, обращайтесь в пансионат для больных Паркинсоном «ПарусГрад», где созданы все условия для пациентов с различной степенью тяжести патологии. Наши преимущества очевидны:
- Разработка индивидуальной программы реабилитации с учетом степени тяжести заболевания, возраста пациента, общего состояния организма.
- Квалифицированная команда врачей с большим опытом работы.
- Применение современных, безопасных, эффективных методик, позволяющих намного улучшить качество жизни больного.
Причины развития паркинсонизма
До сих пор врачам не удалось установить точные причины паркинсонизма. Известно, что гибель нейронов, в которых вырабатывается дофамин, связана с накоплением в них специфических белков и измененной структурой под названием альфа-синуклеин. Предрасположенность к такому заболеванию объясняется как экзогенными, так и эндогенными факторами:
- Гендерная принадлежность.
 У мужчин паркинсонизм диагностируется в 1.5 раза чаще по сравнению с женщинами.
У мужчин паркинсонизм диагностируется в 1.5 раза чаще по сравнению с женщинами. - Возраст. Болезнь развивается преимущественно у пациентов старше 55 лет.
- Наследственная предрасположенность. Человек находится в группе повышенного риска, если кровные родственники тоже страдали этим паркинсонизмом.
- Токсины. Воздействие токсических веществ повышает риски развития болезни.
- Доброкачественные или злокачественные опухоли головного мозга, травмы головы.
- Черепно-мозговые травмы.
Проявление болезни
На ранних стадиях развития симптомы болезни Паркинсона невыраженные, но по мере прогрессирования наличие патологии становится очевидным. Признаки, по которым удастся распознать паркинсонизм:
- Тремор. Тремор при болезни Паркинсона особо выражен в состоянии покоя. При движении он уменьшается и полностью исчезает во сне. Эмоциональное напряжение или усталость приводят к усилению симптома.
- Мышечная ригидность.
 Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении.
Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении. - Постуральная неустойчивость. Симптом характерный для поздних стадий. Больному становится трудно преодолеть как инерцию покоя, так и инерцию движения. Человеку трудно начать движение, а начав его, сложно остановиться.
- Гипокинезия. Комплекс расстройств, характеризующийся снижением двигательной активности и земедленностью движений. Ранние признаки гипокинезии можно наблюдать в привычных действиях человека, например, чистка зубов, застегивание мелких пуговиц, бритье.
Помимо двигательных нарушений, при болезни Пракинсона могут присутствовать и другие симптомы:
- дизартрия – тяжелое нарушение речи, делающее ее нечленоразделительной, невнятной;
- дисфагия – затрудненное глотание;
- кишечная дисфункция;
- неконтролируемое слюнотечение;
- деменция;
- депрессия;
- расстройства сна;
- дизурия;
- синдром беспокойных ног и пр.

Особенности восстановительного периода при болезни Паркинсона
Применяемые реабилитационные мероприятия при болезни Паркинсона напрямую зависят от стадии прогрессирования на момент постановки диагноза. При этом реабилитация необходима на любой стадии. Особенности и цели восстановления в зависимости от степени развития:
- Первая. На ранних стадиях у пациента наблюдается первичная симптоматика, которая в общем не мешает повседневной деятельности. Работа врачей направлена на осознание пациентом своей проблемы и создание правильного настроя на дальнейшую реабилитацию.
- Вторая. Симптоматика на этой стадии становится более выраженной. Специалистами разрабатывается индивидуальная схема реабилитации, позволяющая облегчить проявление болезни и сохранить социально-бытовую активность.
- Третья. Характеризуется ярко выраженной симптоматикой, но пока что больной обходится без посторонней помощи. Реабилитация позволяет поддерживать организм в тонусе, насколько это возможно, сохранить трудовую активность и социальные контакты.

- Четвертая. Характеризуется полной потерей социально-бытовых функций. Лечение и реабилитация на последней стадии носят паллиативный характер.
Методы реабилитации при болезни Паркинсона
В процессе реабилитации при болезни Паркинсона применяется целый комплекс эффективных методик, с помощью которых удается существенно облегчить состояние пациента и вернуть его к нормальной жизни.
Физическая реабилитация
Назначается при реабилитации пациентов на всех стадиях патологии. Физиотерапия включает комплекс индивидуально подобранных упражнений, главные задачи которых:
- укрепить мышцы всего тела;
- улучшить координацию движений;
- укрепить мышечный корсет.
Занятия проводятся индивидуально или в группах из нескольких человек. Благоприятно сказываются на здоровье аквааэробика, упражнения на беговых дорожках и других тренажерах.
Коррекция психологического состояния
Пациенты с таким тяжелым заболеванием нуждаются в квалифицированной психологической поддержке. Паркинсонизм влияет не только на двигательную активность человека. Болезнь негативно сказывается на внешности, вызывает сопутствующие осложнения, доставляя не только физический, но и психологический дискомфорт. Чтобы человек осознал и принял свою проблемы, а также не стеснялся своего состояния, психологии проводят индивидуальные или групповые занятия, привлекают членов семьи.
Паркинсонизм влияет не только на двигательную активность человека. Болезнь негативно сказывается на внешности, вызывает сопутствующие осложнения, доставляя не только физический, но и психологический дискомфорт. Чтобы человек осознал и принял свою проблемы, а также не стеснялся своего состояния, психологии проводят индивидуальные или групповые занятия, привлекают членов семьи.
Реабилитация речи и глотания
Нарушение работы мышц приводит к развитию различных речевых дефектов и проблем, связанных с глотанием. Чтобы восстановить речь и глотание, привлекаются опытные логопеды-афизиологи, которые регулярно занимаются с пациентом и стараются по максимуму восстановить утраченные функции.
Реабилитация тазовых функций
Нарушения мочеиспускания – распространенное расстройство у пациентов с паркинсонизмом. Реабилитации тазовых функций предполагает такие мероприятия:ъ
- Поведенческая терапия. Главная цель поведенческой терапии – восстановление контроля над мочевым пузырем и позывом к мочеиспусканию.
 Следствием этого становится увеличение эффективной емкости мочевого пузыря и уменьшение частоты посещений туалета.
Следствием этого становится увеличение эффективной емкости мочевого пузыря и уменьшение частоты посещений туалета. - Гимнастика мышц тазового дна. Направлена на восстановление детрузорно-сфинктерного рефлекса.
- Биологическая обратная связь. Методика, в которой биологическая информация о нормальном бессознательном физиологическом процессе «подается» назад к пациенту как визуальный или звуковой сигнал.
Эрготерапия
Методика направлена на поддержание, развитие и восстановление активности пациентов, которые утратили способность двигаться, координировать движения, заниматься повседневными бытовыми делами. Особое внимание уделяется восстановлению мелкой моторики рук. Составляются индивидуальные планы тренировок с учетом тяжести заболевания и целей реабилитации.
Когнитивная реабилитация
Направлена на возобновление нормального мышления больного, позволяет вернуть уверенность в себе и контроль над своей жизнью. Для коррекции когнитивных нарушения назначаются регулярные занятия с нейропсихологом. Также могут использоваться специальные компьютерные программы, которые побуждают пациента тренировать скорость конструктивно-мыслительных процессов.
Также могут использоваться специальные компьютерные программы, которые побуждают пациента тренировать скорость конструктивно-мыслительных процессов.
Помощь на дому
Физическая, психологическая и медицинская реабилитация при болезни Паркинсона должна проводятся беспрерывно на протяжении всей жизни. Очень важно, чтобы родные напоминали пациенту о необходимости выполнения комплекса упражнений, приема назначенных врачом лекарств и пр. Для каждого пациента составляется индивидуальная программа занятий для выполнения в домашних условиях.
видов паркинсонизма | Фонд Паркинсона
Паркинсонизм — это термин, используемый для описания совокупности двигательных симптомов, которые включают медлительность (брадикинезия), скованность (ригидность), тремор и проблемы с равновесием (постуральная неустойчивость). Любое состояние с этими двигательными симптомами подпадает под определение паркинсонизма.
Болезни Паркинсона (паркинсонизм) можно разделить на две основные группы: первичные и вторичные.
Первичный паркинсонизм
Первичные паркинсонические расстройства включают болезнь Паркинсона (БП) и атипичные паркинсонические расстройства.
Вторичный паркинсонизм
Существует множество вторичных или приобретенных причин паркинсонизма.
Лекарственно-индуцированный паркинсонизм трудно отличить от болезни Паркинсона, хотя тремор и постуральная нестабильность могут быть менее выраженными. Обычно это побочный эффект лекарств, влияющих на уровень дофамина в мозге, таких как нейролептики, некоторые блокаторы кальциевых каналов и стимуляторы, такие как амфетамины и кокаин. Если пострадавший перестает принимать лекарство(а), симптомы обычно со временем исчезают, но это может занять до 18 месяцев.
Сосудистый паркинсонизм обычно вызывается образованием тромбов в головном мозге в результате множественных небольших инсультов.
 Люди с сосудистым паркинсонизмом, как правило, имеют больше проблем с походкой, чем с тремором, и имеют больше проблем с нижней частью тела. Расстройство прогрессирует очень медленно по сравнению с другими типами паркинсонизма. Люди могут сообщать о внезапном появлении симптомов или о симптомах, которые на некоторое время ухудшаются, а затем застывают. Симптомы сосудистого паркинсонизма могут реагировать или не реагировать на леводопу.
Люди с сосудистым паркинсонизмом, как правило, имеют больше проблем с походкой, чем с тремором, и имеют больше проблем с нижней частью тела. Расстройство прогрессирует очень медленно по сравнению с другими типами паркинсонизма. Люди могут сообщать о внезапном появлении симптомов или о симптомах, которые на некоторое время ухудшаются, а затем застывают. Симптомы сосудистого паркинсонизма могут реагировать или не реагировать на леводопу.- Болезни обмена веществ, такие как болезнь Вильсона
- Эндокринные заболевания, такие как гипотиреоз
- Тяжелые металлы, такие как марганец
- Инфекционные заболевания, такие как болезнь Уиппла
- Гидроцефалия нормального давления
- Токсины, такие как MPTP
- Повторяющаяся травма головы
Паркинсонизм также может быть классифицирован на основе аномальных белков, которые накапливаются в головном мозге, таких как альфа-синуклеин.

Атипичные болезни Паркинсона
DLB уступает только болезни Альцгеймера как наиболее распространенная причина деменции у пожилых людей. Это вызывает прогрессирующее интеллектуальное и функциональное ухудшение. В дополнение к признакам и симптомам болезни Паркинсона люди с DLB, как правило, имеют частые изменения мыслительных способностей, уровня внимания или бдительности и зрительные галлюцинации. У них обычно нет тремора или есть только легкий тремор. Симптомы паркинсонизма могут реагировать или не реагировать на леводопу.
ПСП встречается несколько чаще, чем боковой амиотрофический склероз (БАС), также называемый болезнью Лу Герига. Симптомы обычно начинаются в начале 60-х годов. Общие ранние симптомы включают потерю равновесия при ходьбе, что приводит к необъяснимым падениям, забывчивости и изменениям личности.

Проблемы со зрением, связанные с ПНП, обычно возникают через три-пять лет после проблем с ходьбой и связаны с неспособностью правильно наводить взгляд из-за слабости или паралича мышц, которые двигают глазные яблоки. У людей с ПНП может быть некоторый ответ на дофаминергическую терапию, но им могут потребоваться более высокие дозы, чем людям с болезнью Паркинсона. Узнайте больше о PSP.
MSA (также называемый синдромом Шай-Дрейджера) — это термин, обозначающий группу заболеваний, при которых одна или несколько систем в организме перестают работать. При МСА вегетативная нервная система часто серьезно поражается на ранних стадиях заболевания.
Симптомы включают проблемы с мочевым пузырем, приводящие к неотложным позывам к мочеиспусканию, нерешительности или недержанию мочи и ортостатической гипотензии (nOH). В nOH кровяное давление падает настолько низко, что может произойти обморок или почти обморок.
 В положении лежа артериальное давление может быть довольно высоким (гипертония лежа на спине). Для мужчин самым ранним признаком может быть потеря эректильной функции. Другие симптомы, которые могут развиться, включают нарушение речи, трудности с дыханием и глотанием, а также неспособность потеть.
В положении лежа артериальное давление может быть довольно высоким (гипертония лежа на спине). Для мужчин самым ранним признаком может быть потеря эректильной функции. Другие симптомы, которые могут развиться, включают нарушение речи, трудности с дыханием и глотанием, а также неспособность потеть.Как и другие состояния паркинсонизма, симптомы MSA либо очень мало, либо вообще не реагируют на лекарства от болезни Паркинсона. Узнайте больше о МСА.
CBS — наименее распространенный атипичный паркинсонизм. Обычно он развивается после 60 лет. Симптомы включают потерю функции одной стороны тела, непроизвольные и судорожные движения конечностей и проблемы с речью. Может стать трудно или невозможно использовать пораженную конечность, хотя слабости или потери чувствительности нет. Люди с КБД могут чувствовать, что их конечности не находятся под его/ее произвольным контролем. Специфического лечения КБД не существует.
 Лечение направлено на уменьшение симптомов и улучшение качества жизни.
Лечение направлено на уменьшение симптомов и улучшение качества жизни.
Болезни Паркинсона и леводопа
Различные болезни паркинсонизма можно разделить на категории в зависимости от того, как они реагируют на лекарство под названием леводопа. Болезнь Паркинсона, как правило, хорошо поддается терапии леводопой, в то время как большинство атипичных паркинсонических расстройств не поддается лечению. Иногда люди с симптомами паркинсонизма, которые плохо реагируют на леводопу, могут быть отнесены к больным паркинсонизмом. Это может сбивать с толку, поскольку технически паркинсонизм относится к набору двигательных симптомов, а не к конкретному диагнозу.
Понимание вашего диагноза
Несмотря на недавние исследования и достижения в диагностике, диагностика БП и типов атипичного паркинсонизма по-прежнему основывается главным образом на клинической оценке. Существует много перекрывающихся признаков и симптомов БП, атипичных паркинсонизмов и вторичных паркинсонизмов, что затрудняет диагностику. На постановку точного диагноза могут уйти месяцы или даже годы.
На постановку точного диагноза могут уйти месяцы или даже годы.
У вас может быть сразу же диагностирован «типичный» или идиопатический паркинсонизм, или ваш врач может сказать вам, что у вас паркинсонизм. «Диагноз» паркинсонизма может просто означать, что у вас есть двигательные симптомы, такие как медлительность, ригидность и тремор. Это также может означать, что у вашего врача недостаточно информации, чтобы знать, будут ли ваши симптомы хорошо реагировать на леводопа.
Кроме того, некоторые врачи используют термин «паркинсонизм» взаимозаменяемо с термином «атипичный паркинсонизм». Поговорите со своим врачом, если у вас есть вопросы о том, что означает ваш диагноз.
Страница проверена доктором Джун Ю, научным сотрудником по двигательным расстройствам Университета Флориды, Центра передового опыта Фонда Паркинсона.
Связанные записи в блоге
Повышение осведомленности
Деменция при болезни Паркинсона: важный разговор
ПРОЧИТАТЬ
Повышение осведомленности
Фонд Паркинсона при поддержке Фонда CVS Health Foundation запускает новые курсы для обучения медицинских работников
ПРОЧИТАТЬ
Повышение осведомленности
Используй или потеряй: никогда не поздно начать двигаться при болезни Паркинсона
ПРОЧИТАТЬ
Дискинезия | Фонд Паркинсона
Дискинезии — непроизвольные, беспорядочные, корчащиеся движения лица, рук, ног или туловища. Они часто плавные и похожи на танец, но могут также вызывать быстрые подергивания или медленные и продолжительные мышечные спазмы. Они не являются симптомом самой болезни Паркинсона (БП). Скорее, они являются осложнением от некоторых лекарств от болезни Паркинсона.
Они часто плавные и похожи на танец, но могут также вызывать быстрые подергивания или медленные и продолжительные мышечные спазмы. Они не являются симптомом самой болезни Паркинсона (БП). Скорее, они являются осложнением от некоторых лекарств от болезни Паркинсона.
Дискинезии обычно начинаются после нескольких лет лечения леводопой , наиболее часто назначаемым лекарством от БП, и часто могут быть облегчены путем корректировки этого или других дофаминергических препаратов (тех, которые влияют на участки мозга, вырабатывающие дофамин). Считается, что у молодых людей с БП заболевание развивается раньше двигательные флюктуации и дискинезии в ответ на леводопу.
Дискинезии могут быть легкими и не беспокоить, или они могут быть тяжелыми. Большинство людей с болезнью Паркинсона предпочитают быть «включенными» с некоторыми дискинезиями, а не «выключенными» и неспособными нормально двигаться. Однако у некоторых людей дискинезии могут быть настолько серьезными, что мешают нормальному функционированию.
Типы дискинезий
Наиболее распространенный вид дискинезии называется «пиковой дозой». Это происходит, когда концентрация леводопы в крови максимальна — обычно через один-два часа после ее приема. Обычно это совпадает с тем, когда лекарства лучше всего контролируют двигательные симптомы. На самых ранних стадиях болезни Паркинсона они обычно не беспокоят, и вы можете даже не заметить эти дополнительные движения.
Иногда, вместо максимальной дозы, дискинезии могут возникать, когда вы только начинаете свой период «включения» и снова, когда вы начинаете «выключаться». Это известно как двухфазная дискинезия или синдром дискинезии-улучшения-дискинезии (D-I-D). Двухфазные дискинезии связаны с относительно низкими дозами леводопы и, в отличие от дискинезий пиковых доз, имеют тенденцию к улучшению при более высоких дозах леводопы.
Управление дискинезией
«Терапевтическое окно» описывает период времени, в течение которого лекарство эффективно. В вашем организме достаточно лекарств, чтобы контролировать симптомы, но не слишком много, чтобы возникали побочные эффекты. Хороший ответ на лекарство происходит в пределах окна — вне окна вы можете получить двигательные флуктуации (недостаточное количество лекарства) или дискинезии (слишком много). Терапия леводопой обычно является причиной дискинезии, но другие препараты, такие как агонисты дофамина, ингибиторы COMT (катехол-о-метилтрансферазы) и ингибиторы МАО-В (моноаминоксидазы В) могут усугублять дискинезии.
В вашем организме достаточно лекарств, чтобы контролировать симптомы, но не слишком много, чтобы возникали побочные эффекты. Хороший ответ на лекарство происходит в пределах окна — вне окна вы можете получить двигательные флуктуации (недостаточное количество лекарства) или дискинезии (слишком много). Терапия леводопой обычно является причиной дискинезии, но другие препараты, такие как агонисты дофамина, ингибиторы COMT (катехол-о-метилтрансферазы) и ингибиторы МАО-В (моноаминоксидазы В) могут усугублять дискинезии.
Поскольку дискинезии, как правило, возникают при пиковых концентрациях леводопы, одной из стратегий лечения является снижение уровня дофамина. Этого можно добиться небольшим снижением дозы леводопы или отменой других дофаминергических препаратов (таких как агонисты дофамина, ингибиторы СОМТ или ингибиторы МАО-В).
Однако по мере прогрессирования болезни Паркинсона, если вы уменьшите дозу леводопы, ваши симптомы болезни Паркинсона не будут хорошо контролироваться. В настоящее время существует два препарата для лечения дискинезии, и еще несколько находятся в стадии разработки.
В настоящее время существует два препарата для лечения дискинезии, и еще несколько находятся в стадии разработки.
- Амантадин может быть добавлен к вашему режиму приема лекарств для уменьшения дискинезии без ухудшения периодов «выключения».
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило препарат амантадина с пролонгированным высвобождением (торговая марка Gocovri) специально для лечения леводопа-индуцированной дискинезии у людей с болезнью Паркинсона. Другие формы амантадина иногда используются не по прямому назначению при дискинезии.
МОЯ БП ИСТОРИЯ: Ширли Билор
«Хотя Ширли заметила улучшения после DBS, она все еще живет с множеством симптомов БП. У Ширли также дискинезия и в последнее время снижение энергии, но она не позволяет ничему из этого замедлить ее вниз.»
ПРОЧИТАЙТЕ ИСТОРИИ Ширли
Узнать больше
Прочтите «Управление болезнью Паркинсона в середине шага: Руководство по лечению болезни Паркинсона», чтобы получить дополнительную информацию о дискинезии, терапевтическом окне и двигательных флюктуациях.



 Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении.
Равномерное повышение мышечного тонуса, при котором конечности застывают в определенном положении.

 Трудовая деятельность под запретом, рекомендован постельный режим.
Трудовая деятельность под запретом, рекомендован постельный режим.