Болезнь паркинсона синдром паркинсона: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Что такое болезнь Паркинсона? Часть 1
Водолажская Мария Вениаминовна
Эндокринолог
Клиника КГ «Лапино» в г. Одинцово (филиал), Клинический госпиталь Лапино-1 «Мать и дитя»
Добрый день!
Давно хотела поговорить с вами о ваших родителях, бабушках и дедушках. Ведь наша клиника называется «Мать и дитя», а это не только милые малыши и молодые мамы и папы, но и их родители, и родители их родителей. Все чьи-то мамы и дети. Когда-то ваши мамы заботились о вас, а теперь и вы должны быть внимательны к ним, чаще общаться, обращать внимание на их здоровье.
Как правило пожилые люди боятся быть обузой своим детям и внукам, не говорят о своих болезнях, проблемах или наоборот говорят и стонут постоянно, и их уже никто не слушает. А надо обращать внимание на их здоровье, следить, чтобы 1 раз в год проходили диспансеризацию, следить за психоэмоциональным состоянием.
А такие болезни, как паркинсонизм и болезнь Альцгеймера развиваются постепенно, исподволь и нужно как можно раньше обращаться к врачу, чтобы вовремя начать лечение.
Вот об этих заболеваниях и хотелось бы поговорить подробнее, потому что, к сожалению, часто вызывают на дом к пожилым больным, когда уже нельзя их обследовать, т. к. они нетранспортабельны, или имеются уже выраженные психоэмоциональные нарушения.
Что же такое паркинсонизм и болезнь Паркинсона?
Какие причины заболевания?
В основе заболевания лежит нарушение функции и уменьшение численности крупных клеток, содержащих черный пигмент нейромеланин и вырабатывающих дофамин. Эти клетки сконцентрированы в головном мозге в области, называемой черной субстанцией. Собственно их скопление и придает этой структуре темный оттенок, отраженный в ее названии.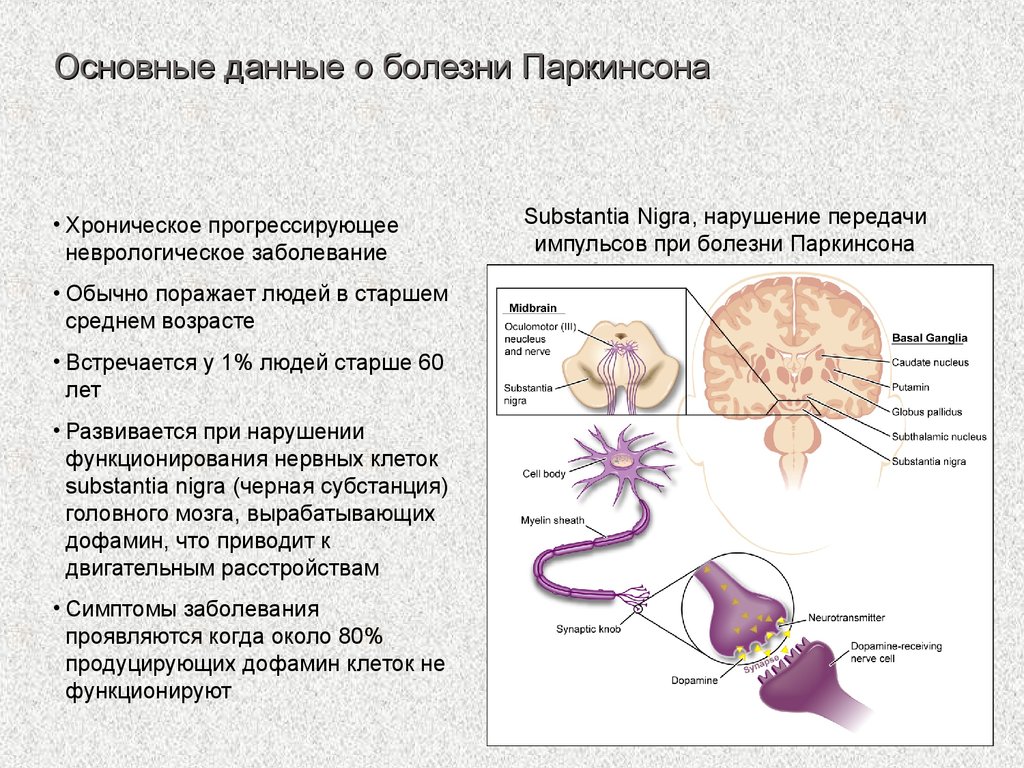
Недостаток дофамина в глубинных (подкорковых) отделах головного мозга является ключевым биохимическим дефектом при болезни Паркинсона. С ним связаны основные двигательные проявления заболевания, а коррекция недостаточности дофамина с помощью леводопы и других дофаминергических средств служит главным направлением в его лечении.
Всегда ли паркинсонизм — это болезнь Паркинсона?
Синдром паркинсонизма со сходными симптомами возможен при
- инсульте,
- травме головного мозга,
- опухоли мозга,
- побочных действиях лекарственных средств,
- токсическом действии (в том числе и наркотиков, алкоголя),
- некоторых хронических заболеваниях головного мозга.
Поэтому еще раз обращаю ваше внимание на раннем обращении к врачу, когда можно обследовать больного, и выявить причину появления паркинсонизма, а также назначить правильное лечение.
Какие клинические проявления синдрома паркинсонизма?
Синдром паркинсонизма включает комплекс следующих симптомов:
- Замедленность всех движений
- Нарушение тонких движений конечностей
- Истощаемость быстрых чередующихся движений кистей и стоп
- Скованность (повышение тонуса) мышц (мышечная ригидность)
- Дрожание рук и ног, которое наиболее выражено в покое
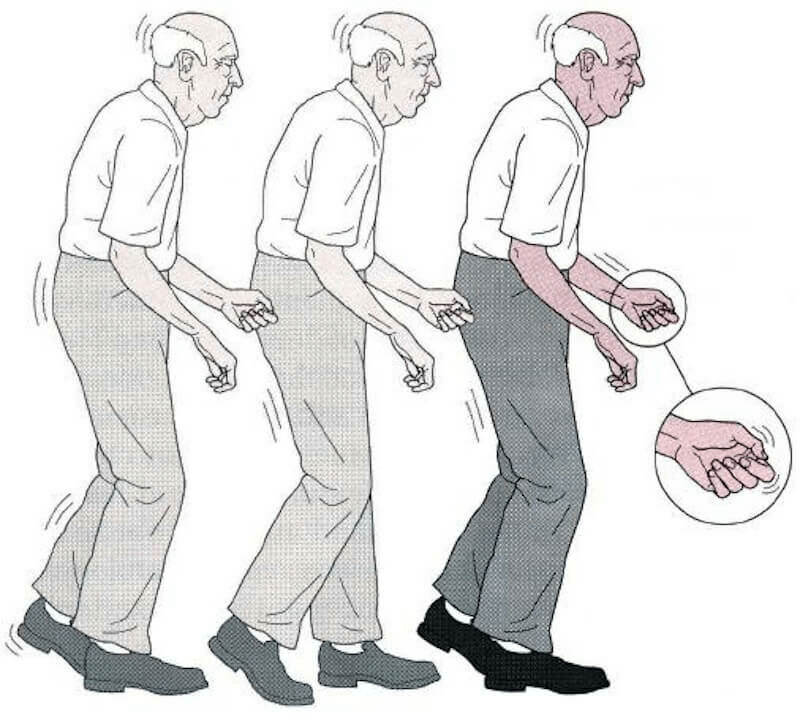
- Неустойчивость при изменении положения тела и изменение позы (наиболее часто — сгорбленность)
- Укорочение длины шага и шарканье при ходьбе, отсутствие содружественных движений руками при ходьбе
Если вы заметили подобные симптомы, то надо обратиться к врачу неврологу для уточнения диагноза и лечения.
В следующий раз поговорим более подробно о болезни Паркинсона.
Записаться на приём
к доктору — Водолажская Мария Вениаминовна
Клинический госпиталь Лапино-1 «Мать и дитя»Клиника КГ «Лапино» в г. Одинцово (филиал)
Одинцово (филиал)
Эндокринология
Нажимая на кнопку отправить, я даю согласие на обработку персональных данных
Болезнь паркинсона | МБУЗ Клинико-диагностический центр «Здоровье»
БОЛЕЗНЬ ПАРКИНСОНА
Боле́знь Паркинсо́на (синонимы: идиопатический синдром паркинсонизма, дрожательный паралич) — медленно прогрессирующее хроническое неврологическое заболевание, характерное для лиц старшей возрастной группы. Относится к дегенеративным заболеваниям экстрапирамидной моторной системы . Вызвано прогрессирующим разрушением и гибелью нейронов , вырабатывающих нейромедиатор дофамин.
Термин «паркинсонизм» является общим понятием для ряда заболеваний и состояний. Однако наиболее значимой из форм паркинсонизма является болезнь Паркинсона — идиопатическое заболевание (что означает болезнь самостоятельную, не вызванную генетическими нарушениями или другими заболеваниями).
Своим названием болезнь Паркинсона обязана французскому неврологу Жану Шарко. Он предложил назвать её в честь британского врача и автора «Эссе о дрожательном параличе» Джеймса Паркинсона, чей труд не был должным образом оценён при жизни
Он предложил назвать её в честь британского врача и автора «Эссе о дрожательном параличе» Джеймса Паркинсона, чей труд не был должным образом оценён при жизни
Болезнь Паркинсона составляет 70—80 % случаев синдрома паркинсонизма. Она является наиболее частым нейродегенеративным заболеванием после болезни Альцгеймера. Заболевание встречается повсеместно. Его частота колеблется от 60 до 140 человек на 100 тысяч населения, число больных значительно увеличивается среди представителей старшей возрастной группы. Чаще всего первые симптомы заболевания появляются в 55—60 лет. Однако в ряде случаев болезнь может развиться и в возрасте до 40 (болезнь Паркинсона с ранним началом) или до 20 лет (ювенильная форма заболевания).
Мужчины болеют несколько чаще, чем женщины. Существенных расовых различий в структуре заболеваемости не выявлено.
Около 15 % людей с болезнью Паркинсона имеют семейный анамнез данного заболевания. Однако гены, ответственные за развитие болезни Паркинсона, не идентифицированы.
Причинами паркинсоноподобных проявлений также могут быть воздействие факторов окружающей среды (пестициды, гербициды, соли тяжёлых металлов) , хроническая цереброваскулярная недостаточность или употребление лекарств, вызывающих экстрапирамидные побочные эффекты.
Клиническая картина
Для болезни Паркинсона характерны 4 двигательных нарушения (тремор, гипокинезия, мышечная ригидность, постуральная неустойчивость), а также вегетативные и психические расстройства.
Тремор (дрожание) — наиболее очевидный и легко выявляемый симптом. Для паркинсонизма характерен тремор, возникающий в покое, хотя редко возможны и другие типы (постуральный, интенционный). Он обычно начинается в дистальном отделе одной руки, при прогрессировании заболевания распространяясь на противоположную руку и на ноги. Разнонаправленные движения большого и других пальцев внешне напоминают счёт монет или скатывание пилюль (схожесть с ручной техникой создания пилюль в фармацевтике). Иногда также отмечается дрожание головы по типу «да-да» или «нет-нет», дрожание век, языка, нижней челюсти.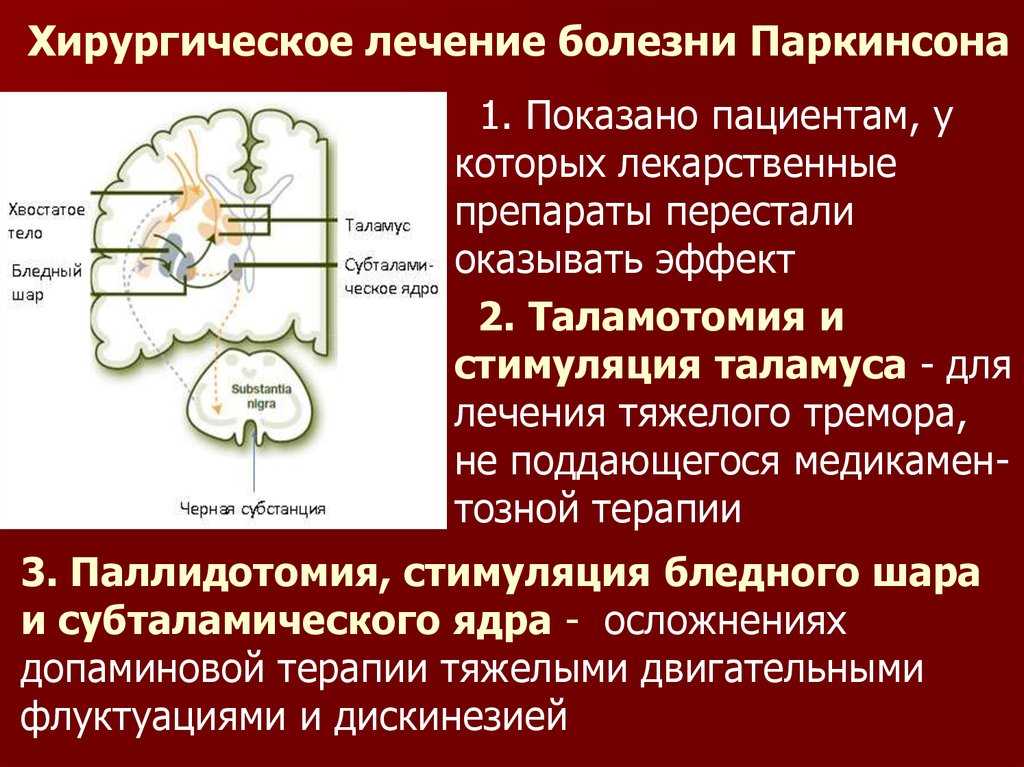 В редких случаях оно охватывает всё тело. Тремор усиливается при волнении и стихает во время сна и произвольных движений. В отличие от мозжечкового тремора, который появляется при движении и отсутствует в покое, при болезни Паркинсона типично его наличие в покое и уменьшение или исчезновение при движениях
В редких случаях оно охватывает всё тело. Тремор усиливается при волнении и стихает во время сна и произвольных движений. В отличие от мозжечкового тремора, который появляется при движении и отсутствует в покое, при болезни Паркинсона типично его наличие в покое и уменьшение или исчезновение при движениях
Гипокинезия — снижение спонтанной двигательной активности. Больной может застывать, часами сохраняя неподвижность. Характерна общая скованность. Активные движения возникают после некоторого промедления, темп их замедлен — брадикинезия. Больной ходит мелкими шагами, ступни при этом располагаются параллельно друг другу — кукольная походка. Лицо маскообразное (амимия), взгляд застывший, мигания редкие. Улыбка, гримаса плача возникают с запозданием и так же медленно исчезают. Речь лишена выразительности, монотонна и имеет тенденцию к затуханию. В результате характерного для болезни Паркинсона уменьшения амплитуды движений почерк становится мелким —микрография.
Одним из проявлений олигокинезии (уменьшение количества движений) является отсутствие физиологических синкинезий (содружественных движений).
Мышечная ригидность — равномерное повышение тонуса мышц по пластическому типу. Конечности при их сгибании и разгибании застывают в приданном им положении. Такая форма повышения мышечного тонуса называется «пластической восковой гибкостью». Преобладание ригидности в определённых группах мышц приводит к формированию характерной позы просителя (также называют «поза манекена»): больной сутулится, голова наклонена вперёд, полусогнутые в локтевых суставах руки прижаты к телу, ноги также слегка согнуты в тазобедренных и коленных суставах. При пассивном сгибании-разгибании предплечья, головы можно ощутить своеобразную прерывистость, ступенчатость напряжения мышц — «симптом зубчатого колеса».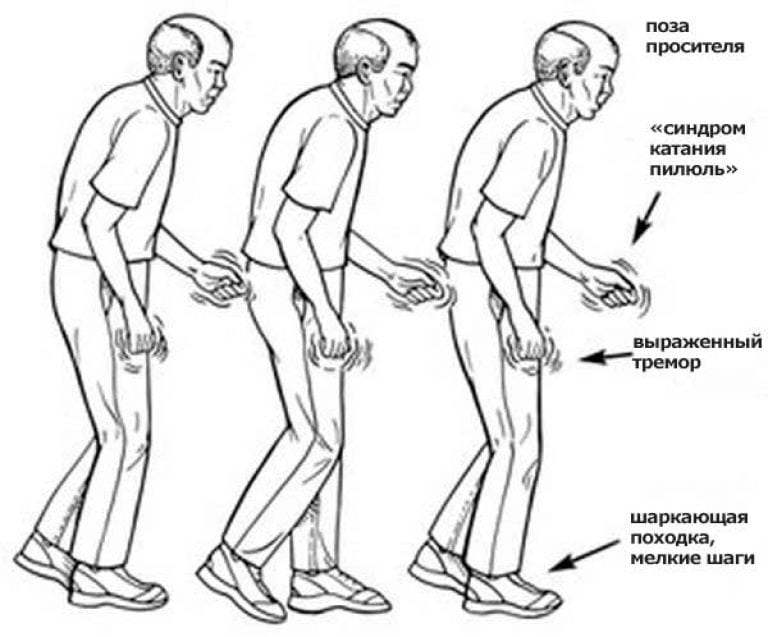
Постуральная неустойчивость развивается на поздних стадиях заболевания. Больному сложно начать движение, а начав его, трудно остановиться. Возникают явления пропульсии (лат. propulsio — проталкивание вперёд), латеропульсии и ретропульсии. Они выражаются в том, что, начав движение вперёд, в сторону или назад, туловище обычно как бы опережает ноги, в результате чего нарушается положение центра тяжести. Человек теряет устойчивость и падает. Иногда у больных определяют «парадоксальные кинезии», когда вследствие эмоциональных переживаний, после сна либо вследствие других факторов человек начинает свободно передвигаться, пропадают характерные для заболевания симптомы. Через несколько часов симптоматика возвращается.
Вегетативные и психические расстройства. Кроме нарушений двигательной сферы, при болезни Паркинсона отмечаются вегетативные растройства, а также нарушения обмена веществ. Следствием может быть либо истощение (кахексия), либо ожирение. Секреторные расстройства проявляются сальностью кожных покровов, особенно лица, повышенным слюноотделением, избыточной потливостью.
Психические расстройства при болезни Паркинсона могут быть обусловлены как самим заболеванием, так и антипаркинсоническими препаратами. Начальные признаки психоза (страх, растерянность, бессонница, галлюцинаторно-параноидное состояние с нарушением ориентировки) отмечают у 20 % амбулаторных и двух третей больных с тяжёлой формой паркинсонизма. Слабоумие выражено слабее, чем при сенильной деменции. У 47 % наблюдают депресии, у 40 % — расстройства сна и патологическую утомляемость. Больные безынициативны, вялы, а также назойливы, склонны к повторению одних и тех же вопросов.
Лечение
Консервативное лечение
Препараты леводопы, в комбинации с ингибиторами дофа- декарбоксилазы (бенсерозид, карбидопа)
Агонисты дофамина — бромокриптин, перголид, прамипексол, ропинирол.
Ингибиторы обратного нейронального захвата дофамина — (амантадин, глудантан)
Центральные холиноблокаторы — циклодол, трипериден, тропацин, этпенал
Хирургическое лечение
Хирургические методы лечения можно разделить на два типа: деструктивные операции и стимуляцию глубинных мозговых структур.
Прогноз
Прогноз условно неблагоприятный — болезнь Паркинсона неуклонно прогрессирует. Симптомы нарушения движений развиваются наиболее быстро. Больные, не получающие лечения, в среднем теряют возможность обслуживать себя самостоятельно через 8 лет от начала заболевания, а через 10 лет становятся прикованными к постели.
Адекватная терапия замедляет развитие ряда симптомов, ведущих к потере трудоспособности больных (мышечной ригидности, гипокинезии, постуральной неустойчивости и др.). Однако через 10 лет с момента начала заболевания трудоспособность большинства больных значительно снижена.
видов паркинсонизма | Болезнь Паркинсона Великобритания
Паркинсонизм — это термин, который охватывает несколько состояний. Сюда входят болезнь Паркинсона и другие состояния с похожими симптомами, такими как замедление движений, ригидность (скованность) и проблемы с ходьбой.
Что такое «болезнь Паркинсона»?
Паркинсонизм — это общий термин, используемый для обозначения ряда состояний, которые имеют сходные симптомы с болезнью Паркинсона.
Некоторые, в том числе медицинские работники и люди, живущие с этим заболеванием, скажут, что это болезнь Паркинсона, или сокращенно БП.
Мы называем это болезнью Паркинсона. Мы не используем слово «болезнь», потому что некоторые люди с болезнью Паркинсона говорят нам, что оно звучит негативно или похоже на инфекционное заболевание. Но в отличие от гриппа или кори, вы не можете заразиться болезнью Паркинсона от кого-то.
Мы пока точно не знаем, почему люди заболевают болезнью Паркинсона. Исследователи считают, что причиной гибели нервных клеток, вырабатывающих дофамин, является сочетание возрастных, генетических и экологических факторов. Но они согласны с тем, что болезнь Паркинсона не заразна, поэтому мы избегаем термина «болезнь».
Каковы основные виды паркинсонизма?
Существует 3 основные формы паркинсонизма, а также другие сопутствующие состояния.
Идиопатическая болезнь Паркинсона Большинство людей с паркинсонизмом страдают идиопатической болезнью Паркинсона, также известной как болезнь Паркинсона. Идиопатический означает, что причина неизвестна.
Идиопатический означает, что причина неизвестна.
Наиболее распространенными симптомами идиопатического Паркинсона являются тремор, ригидность и замедленность движений.
Сосудистый паркинсонизмСосудистый паркинсонизм (также известный как артериосклеротический паркинсонизм) поражает людей с ограниченным кровоснабжением головного мозга. Иногда у людей, перенесших легкий инсульт, может развиться эта форма паркинсонизма.
Общие симптомы включают проблемы с памятью, сном, настроением и движениями.
Лекарственный паркинсонизмНекоторые лекарства могут вызывать паркинсонизм.
Нейролептические препараты (используемые для лечения шизофрении и других психотических расстройств), которые блокируют действие химического вещества дофамина в головном мозге, считаются основной причиной медикаментозного паркинсонизма.
Симптомы лекарственного паркинсонизма, как правило, остаются прежними – лишь в редких случаях они прогрессируют так же, как симптомы болезни Паркинсона.
Лекарственно-индуцированный паркинсонизм поражает лишь небольшое число людей, и большинство из них выздоравливают в течение месяцев, а часто в течение нескольких дней или недель после прекращения приема вызвавшего его препарата.
Другие типы паркинсонизмаКак и болезнь Паркинсона, MSA может вызывать скованность и замедленность движений на ранних стадиях. Однако у людей с MSA также могут развиться симптомы, необычные для ранней стадии болезни Паркинсона, такие как неустойчивость, падения, проблемы с мочевым пузырем и головокружение.
ПНП влияет на движение глаз, равновесие, подвижность, речь и глотание. Иногда его называют синдромом Стила-Ричардсона-Ольшевского.
Гидроцефалия нормального давления в основном поражает нижнюю половину тела. Общими симптомами являются трудности при ходьбе, недержание мочи и проблемы с памятью. Удаление некоторого количества спинномозговой жидкости через иглу в нижней части спины может помочь при этих симптомах в краткосрочной перспективе. Если после этой процедуры наблюдается улучшение, операция по постоянному отведению спинномозговой жидкости (известная как вентрикулярный дренаж) может помочь в долгосрочной перспективе.
Если после этой процедуры наблюдается улучшение, операция по постоянному отведению спинномозговой жидкости (известная как вентрикулярный дренаж) может помочь в долгосрочной перспективе.
Хотя это не болезнь Паркинсона, у вас может быть диагностировано одно из этих состояний, если тремор является вашим единственным симптомом.
Существует несколько других, гораздо более редких возможных причин паркинсонизма. К ним относятся редкие состояния, такие как болезнь Вильсона, наследственное заболевание, при котором в коже и мышцах вашего тела слишком много меди.
Как диагностируется паркинсонизм?
Вас должны направить к специалисту по паркинсонизму для диагностики любого паркинсонизма. Они могут захотеть изучить разные вещи, прежде чем поставить вам диагноз.
Ваш специалист изучит вашу историю болезни, спросит о симптомах и проведет медицинский осмотр.
Отличить типы паркинсонизма не всегда легко по следующим причинам:
- Первые симптомы разных форм паркинсонизма очень похожи.

- Во многих случаях паркинсонизм развивается постепенно. Симптомы, которые позволяют вашему врачу поставить конкретный диагноз, могут появляться только по мере прогрессирования вашего состояния.
- Все люди с паркинсонизмом разные и имеют разные симптомы.
Один из самых полезных тестов, позволяющих выяснить, какой тип паркинсонизма у вас может быть, — это посмотреть, как вы реагируете на лечение.
Если ваш врач считает, что у вас идиопатическая болезнь Паркинсона, он ожидает, что у вас будет хороший ответ на препараты для лечения болезни Паркинсона, такие как леводопа (ко-карелдопа или ко-бенелдопа). Хороший ответ означает, что ваши симптомы улучшатся. Иногда будет ясно, что вы отреагировали на лекарство, только когда вы уменьшите или прекратите прием препарата, и ваши симптомы снова станут более очевидными.
Если у вас нет реакции на лекарства от болезни Паркинсона, ваш специалист должен будет еще раз изучить ваш диагноз.
Если у вас одновременно наблюдаются необычные симптомы и отсутствие реакции на лекарства от болезни Паркинсона, это не означает автоматически, что у вас другая форма паркинсонизма. Но это заставит вашего специалиста пересмотреть ваш диагноз.
Но это заставит вашего специалиста пересмотреть ваш диагноз.
В этом случае ваш специалист может использовать термины «атипичный паркинсонизм» или «Паркинсон плюс». Эти термины не являются диагнозом, они просто означают, что у вас, вероятно, есть что-то другое, кроме болезни Паркинсона, возможно, одно из состояний, упомянутых в этой информации. Ваш специалист сможет рассказать вам больше.
Несмотря на то, что они обычно не доступны, ваш специалист может провести некоторые из приведенных ниже тестов.
Ни один из этих тестов сам по себе не может поставить определенный диагноз, но иногда они могут исключить определенное заболевание. Иногда (используемые отдельно или в сочетании с другими тестами) они могут помочь подтвердить конкретный диагноз, но только в сочетании с вашей историей болезни и результатами вашего медицинского осмотра.
Текущие доступные тесты включают:
- магнитно-резонансная томография (МРТ) головного мозга
- химическое сканирование транспортеров дофамина, известное как сканирование Dat Spect Scan, DaTSCAN или FP-CIT
- сканирование сердца с метайодбензилгуанидином (MIBG)
- люмбальная пункция – простая процедура для проверки спинномозговая жидкость, окружающая головной мозг
- электрическая запись (ЭМГ) уретрального или анального сфинктера – для проверки здоровья мышц и нервов, которые их контролируют (АФЦ)
Скачать PDF или заказать печатную копию
- Типы паркинсонизма (154 КБ)
- Вы также можете прочитать эту информацию в Пенджаби (ਇਹ ਜਾਣਕਾਰੀ ਪੰਜਾਬੀ ਵਿਚ ਪੜ੍ਹੋ)
Мы знаем, что многие люди, скорее всего, что -то в том, что есть в вполне свои руки, чтобы читать, а не смотреть на экран, поэтому вы можете заказать печатные копии нашей информации по почте, телефону или электронной почте.
Истории из жизни
Подробнее в нашем журнале
Постановка диагноза болезни Паркинсона: история Даксы
«Поставить диагноз было нелегко, но я каждый день узнаю больше и постепенно адаптируюсь к жизни с болезнью Паркинсона».
Дакса рассказывает о трехлетнем путешествии, которое ей пришлось пройти, чтобы получить диагноз болезни Паркинсона, и о том, как она постепенно учится приспосабливаться к трудностям.
Подробнее читайте в нашем журнале
Подробнее читайте в нашем журнале
Лекарственный паркинсонизм: история Нормы
«Я считаю себя очень сильным человеком. с моим лекарственным паркинсонизмом».
Норма живет с биполярным расстройством с 26 лет. В 2015 году ей сказали, что у нее болезнь Паркинсона, диагноз, который позже был скорректирован на медикаментозный паркинсонизм. Здесь она делится своей историей.
Подробнее читайте в нашем журнале
Последнее обновление: март 2019 г. Если вы хотите узнать больше о том, как мы собираем нашу информацию, включая ссылки и источники доказательств, которые мы используем, свяжитесь с нами по адресу [email protected]
Если вы хотите узнать больше о том, как мы собираем нашу информацию, включая ссылки и источники доказательств, которые мы используем, свяжитесь с нами по адресу [email protected]
Атипичный паркинсонизм и болезнь Паркинсона
Перейти к содержимому
Ищи:
Болезнь Паркинсона и паркинсонизм: в чем разница?
Недавняя смерть президента Джорджа Буша-старшего. Буш, у которого к концу жизни был диагностирован сосудистый паркинсонизм , привлек внимание средств массовой информации к этому заболеванию. Как правило, существует много путаницы в отношении болезни Паркинсона (БП) и паркинсонизма, и многие из вас просили меня разъяснить это различие.
Паркинсонизм технически не является диагнозом, а скорее набором симптомов , включая медлительность, скованность, тремор и проблемы с ходьбой и нарушением равновесия. Существует список заболеваний, которые проявляются этими симптомами паркинсонизма, и они включают:
- Болезнь Паркинсона
- Лекарственный паркинсонизм
- Сосудистый паркинсонизм
- Множественная системная атрофия (MSA)
- Деменция с тельцами Леви (DLB)
- Прогрессирующий надъядерный паралич (ПНП)
- Кортикобазальная ганглиозная дегенерация (CBGD)
Существует множество других терминов, которые вы также можете услышать.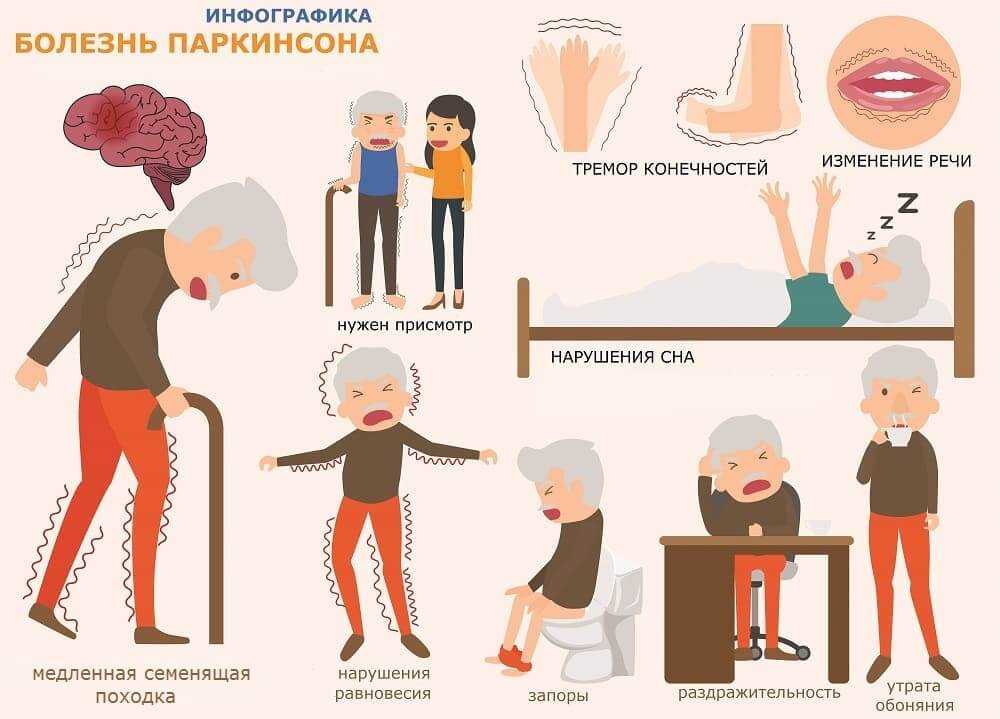 Атипичный паркинсонизм обычно относится к номерам 2-7 в этом списке, то есть к заболеваниям, которые вызывают паркинсонизм, но не являются БП. Синдромы « болезнь Паркинсона плюс» относятся к номерам 4-7 в списке. Это нейродегенеративные заболевания (связанные с потерей нервных клеток), которые проявляются паркинсонизмом, но не являются болезнью Паркинсона. Паркинсонизм нижней части тела относится к клиническому синдрому, при котором походка и равновесие кажутся паркинсоническими без признаков паркинсонизма в верхней части тела. Сосудистый паркинсонизм имеет тенденцию проявляться в первую очередь таким образом. Это может сбивать с толку, потому что существует множество вариаций и похожих диагнозов. Прочтите некоторые описания, которые могут помочь вам понять различия между этими заболеваниями.
Атипичный паркинсонизм обычно относится к номерам 2-7 в этом списке, то есть к заболеваниям, которые вызывают паркинсонизм, но не являются БП. Синдромы « болезнь Паркинсона плюс» относятся к номерам 4-7 в списке. Это нейродегенеративные заболевания (связанные с потерей нервных клеток), которые проявляются паркинсонизмом, но не являются болезнью Паркинсона. Паркинсонизм нижней части тела относится к клиническому синдрому, при котором походка и равновесие кажутся паркинсоническими без признаков паркинсонизма в верхней части тела. Сосудистый паркинсонизм имеет тенденцию проявляться в первую очередь таким образом. Это может сбивать с толку, потому что существует множество вариаций и похожих диагнозов. Прочтите некоторые описания, которые могут помочь вам понять различия между этими заболеваниями.
Поскольку нет доступных биомаркеров или специфических тестов, которые можно было бы провести, чтобы легко отличить эти состояния друг от друга, диагноз иногда может быть неясным и часто меняется. То есть по мере прогрессирования заболевания диагноз может меняться по мере того, как клинический синдром приобретает черты, более полно подтверждающие конкретный диагноз. В целом, атипичные паркинсонические синдромы гораздо менее чувствительны к лекарствам от БП по сравнению с самой болезнью Паркинсона. Часто именно отсутствие реакции на лекарства свидетельствует о том, что диагноз не ПД, а скорее один из атипичных синдромов. История и клинические особенности каждого из этих заболеваний различны, и я суммирую эти различия.
То есть по мере прогрессирования заболевания диагноз может меняться по мере того, как клинический синдром приобретает черты, более полно подтверждающие конкретный диагноз. В целом, атипичные паркинсонические синдромы гораздо менее чувствительны к лекарствам от БП по сравнению с самой болезнью Паркинсона. Часто именно отсутствие реакции на лекарства свидетельствует о том, что диагноз не ПД, а скорее один из атипичных синдромов. История и клинические особенности каждого из этих заболеваний различны, и я суммирую эти различия.
Лекарственный паркинсонизм
Существует ряд лекарств, которые могут вызывать паркинсонизм, поскольку они блокируют дофаминовые рецепторы и тем самым имитируют те же симптомы, что и при БП, вызванные потерей дофаминовых нейронов в головном мозге. Таким образом, пересмотр лекарств пациента является важным шагом для невролога при осмотре человека с паркинсонизмом. Основным лечением этого типа паркинсонизма является отмена вызывающего лекарство, если это возможно.
Кроме того, этих лекарств следует избегать у людей с паркинсонизмом, вызванным другими причинами, такими как болезнь Паркинсона, и они перечислены для вашего удобства в таблице Лекарства, которых следует избегать или использовать с осторожностью при болезни Паркинсона , которая доступна для загрузки. на нашем сайте. Нейролептики и препараты против тошноты составляют основную часть проблемных лекарств. Важно отметить, что существуют нейролептики и лекарства от тошноты, которые вызывают паркинсонизм , а не , и их можно безопасно использовать у людей с болезнью Паркинсона.
Сосудистый паркинсонизм
Считается, что сосудистый паркинсонизм возникает из-за накопления небольших инсультов в частях мозга, которые контролируют движение. Наиболее заметной особенностью обычно является нарушение походки. Тельца Леви, ключевой патологический признак БП, отсутствуют при сосудистом паркинсонизме. Люди с сосудистым паркинсонизмом реже реагируют на леводопу и другие лекарства от БП, чем люди с типичным БП, но некоторые из них реагируют, поэтому обычной практикой является проба на лекарства от БП, даже если есть подозрение на сосудистый паркинсонизм. Лечение также направлено на предотвращение любых дальнейших инсультов с помощью контроля высокого кровяного давления, высокого уровня холестерина и диабета, в дополнение к максимальной подвижности с помощью физиотерапии.
Лечение также направлено на предотвращение любых дальнейших инсультов с помощью контроля высокого кровяного давления, высокого уровня холестерина и диабета, в дополнение к максимальной подвижности с помощью физиотерапии.
Множественная системная атрофия (МСА)
МСА проявляется паркинсонизмом, сопровождающимся выраженными нарушениями в вегетативной нервной системе, системе, контролирующей эти автоматические функции организма. Чаще всего страдают две автоматические функции: контроль мочеиспускания и артериального давления. Эта вегетативная дисфункция также может присутствовать при БП, но часто возникает раньше и в более тяжелой форме при МСА. Клинический вариант MSA проявляется дисфункцией мозжечка, части мозга, которая контролирует точность движений, и вызывает двигательную проблему, называемую атаксией.
MSA может выглядеть очень похоже на болезнь Паркинсона на ранней стадии диагностики и даже может в некоторой степени реагировать на леводопа. Как и при БП, МСА связан с аномальным накоплением альфа-синуклеина, хотя это накопление происходит в другом типе клеток головного мозга, чем при БП.
Другие «красные флажки» для MSA, которые заставляют клинициста думать, что диагноз не БП, включают быстрое прогрессирование, выраженные постуральные аномалии, такие как наклон туловища или сгибание шеи (это также может происходить при БП, но может быть более выраженным). выражена при МСА) и ранней дисфункцией голоса и глотательной способности.
Деменция с тельцами Леви (DLB)
DLB — это нейродегенеративное заболевание, характеризующееся ранними когнитивными нарушениями и зрительными галлюцинациями. Иногда это заболевание трудно отличить от деменции при болезни Паркинсона (PDD). Я углубляюсь в эту сложную тему в своем блоге о DLB и болезни Паркинсона.
Прогрессирующий надъядерный паралич (ПНП)
ПНП проявляется паркинсонизмом и характеризуется потерей нейронов в головном мозге, сопровождающейся отложением белка, называемого тау.
Недавно было установлено, что существует множество клинических подтипов ПНП. При классическом варианте в начале заболевания отмечаются частые падения, часто в обратном направлении, при этом трудности с равновесием перерастают в основной источник инвалидности. Очень характерным признаком классического варианта заболевания является снижение способности произвольно двигать глазами, преимущественно в вертикальном направлении. Кроме того, лица людей с ПНП, как правило, имеют выступающие лицевые складки, из-за чего человек выглядит удивленным или обеспокоенным.
Очень характерным признаком классического варианта заболевания является снижение способности произвольно двигать глазами, преимущественно в вертикальном направлении. Кроме того, лица людей с ПНП, как правило, имеют выступающие лицевые складки, из-за чего человек выглядит удивленным или обеспокоенным.
Другие клинические подтипы включают тот, который неотличим, по крайней мере, в течение первых лет, от самой болезни Паркинсона. Другие подтипы включают один, при котором наблюдается очень поразительное замирание походки (первичное замирание походки), один со значительными трудностями при воспроизведении речи (первичная прогрессирующая афазия) и один со значительной поведенческой дисрегуляцией. Диагноз ПНП в этих ситуациях может быть неясен и может проявиться только в том случае, если и когда разовьются характерные аномалии движения глаз.
По мере прогрессирования заболевания трудности с глотанием могут стать основной причиной инвалидности.
Кортикобазальная ганглиозная дегенерация (CBGD)
CBGD (также называемая кортикобазальной дегенерацией или CBD) сходна с PSP тем, что проявляется паркинсонизмом, сопровождающимся отложением белка Tau.
В своей классической форме заболевание очень асимметрично, с одной стороной тела, обычно с одной рукой, развивается дистония (устойчивые скручивающие движения) и миоклонус (краткие молниеносные подергивания). Более пораженная сторона тела имеет тенденцию демонстрировать апраксию или неспособность продуктивно использовать конечность, несмотря на сохранную двигательную функцию. Как и ПНП, существуют и другие клинические формы, в том числе одна с выраженными трудностями при воспроизведении речи и одна с выраженными поведенческими симптомами.
Еще более усложняет ситуацию то, что синдром асимметричной дистонии и миоклонуса, сопровождающийся апраксией, может быть клиническим синдромом, связанным с патологиями головного мозга, отличными от ХБГД. Эта клиническая картина называется кортико-базальным синдромом и может наблюдаться у пациентов с ПНП, лобно-височной деменцией или даже болезнью Альцгеймера.
Лечение симптомов атипичного паркинсонизма физиотерапия для предотвращения падений, логопедия для максимального общения, глотательная терапия для предотвращения аспирации.