Болезнь паркинсона из за чего появляется: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Болезнь Паркинсона. Чем она страшна и каково с ней жить?
© Сергей Бобылев/ТАСC
11 апреля отмечается Всемирный день борьбы с болезнью Паркинсона. Подробно описанная еще 200 лет назад, для ученых и врачей она до сих пор остается загадкой, а для больных и их близких — изнурительным и мучительным испытанием
«Мой супруг — офицер, человек очень уравновешенный. Он всю жизнь работал, ни на что не жаловался, я никогда не слышала от него про усталость. Но приблизительно шесть лет назад он стал слишком тихим, мало разговаривал — просто сидел и смотрел в одну точку. Мне даже в голову не пришло, что он болен. Наоборот, ругала, что раньше времени постарел. Примерно тогда же к нам приехала двоюродная сестра из Англии — она работает в больнице — и сразу сказала, что у Рафика все очень плохо, нужно завтра же вести его к врачу. Так мы узнали о болезни Паркинсона», — вспоминает Седа из Еревана.
Признаки болезни
Паркинсон — одна из самых страшных фамилий, что можно услышать в кабинете у невролога. Она принадлежит английскому врачу, который в 1817 году описал шесть случаев загадочной болезни. День рождения Джеймса Паркинсона, 11 апреля, и выбран памятной датой Всемирной организацией здравоохранения.
Она принадлежит английскому врачу, который в 1817 году описал шесть случаев загадочной болезни. День рождения Джеймса Паркинсона, 11 апреля, и выбран памятной датой Всемирной организацией здравоохранения.
Сам Паркинсон говорил о дрожательным параличе, ведь первое, что замечаешь у больных, — трясущиеся конечности. Но если присмотреться, еще видно, что они с трудом удерживают равновесие и шагают неуверенно, их движения медленные и скованные, а мышцы сильно напряжены. Все вместе это называется паркинсонизмом. Только паркинсонизм не всегда обусловлен болезнью, а болезнь проявляется не только так.
Тремору часто предшествуют беспокойный сон, потеря обоняния, тревога, подавленное настроение, запоры. Кто-то годами не придает этому значения, и связать симптомы с болезнью Паркинсона получается только на приеме у невролога. Но не все обращаются к нему из-за трясущихся конечностей. «Я стала замечать, что левая рука не болит, не беспокоит, а как будто не нужна. Я все делаю правой, а левая ничего делать не хочет», — вспоминает москвичка Татьяна Кулапина, которой диагностировали болезнь Паркинсона 20 лет назад. А у кого-то тремор появляется лишь тогда, когда уже заметно выражены другие симптомы.
А у кого-то тремор появляется лишь тогда, когда уже заметно выражены другие симптомы.
На эту тему
Диагноз обескураживает даже тех, кто о нем догадывался. «Я не могла ни спать, ни есть. Даже от воды тошнило», — говорит Татьяна Кулапина. Сначала она хотела покончить с собой, решив, что такая никому не нужна, и еще восемь лет скрывала болезнь от мужа. Татьяна Кулапина вспоминает это спокойно и дальше рассказывает про вынужденную, но на удивление интересную работу с детьми, новых подруг и шведскую стенку, которую по ее просьбе установил муж. «Несмотря на болезнь, я не чувствую своего возраста. Каждое утро я просыпаюсь и говорю себе: «Я счастлива, я живу»! Главное — верить», — считает она.
Но болезнь неизлечима, изнурительна, а для кого-то еще и разорительна, поэтому свыкнуться тяжело. «Сказали научиться жить с этой болезнью, не сдаваться. Вот я и стараюсь. Стараюсь не плакать, не расстраивать родных», — говорит дрожащим голосом Татьяна Орлова из Белгорода. Ей поставили диагноз в 2014-м. Вместе с другими симптомами болезни Паркинсона перечисляют апатию и хандру, подразумевая общую причину — поражение мозга, но их вызывает и опыт болезни.
Вместе с другими симптомами болезни Паркинсона перечисляют апатию и хандру, подразумевая общую причину — поражение мозга, но их вызывает и опыт болезни.
На более поздних стадиях апатия накатывает все чаще. Тремор усиливается, человек то и дело застывает и не может пошевелиться, а когда стоит или идет, часто падает. Говорить, глотать, спать становится труднее. Мучают панические атаки, галлюцинации или и то и другое. Ум притупляется. У большинства из тех, кто болеет дольше 20 лет, развивается деменция.
Не у каждого человека появляются все симптомы, с одинаковой остротой и в одном и том же порядке; у кого-то болезнь прогрессирует медленно, а другим трудно справиться с домашними делами уже через несколько лет после того, как они впервые заподозрили неладное. Кое-какие закономерности просматриваются. Например, когда над тремором преобладают другие моторные симптомы, болезнь обычно развивается быстрее. Но почему так происходит, непонятно, как непонятно, что вообще вызывает болезнь Паркинсона.
Причины болезни
В 1919 году эмигрировавший во Францию невропатолог Константин Третьяков обнаружил, что у больных гибнут клетки в области мозга под названием «черная субстанция». Эта область частично отвечает за движения, мотивацию, обучение, и в ней вырабатывается большая часть дофамина, который в поп-психологии считается гормоном радости. Что убивает нейроны, Третьяков не понял, но обратил внимание на сгустки белка в сохранившихся клетках — недавно открытые тельца Леви (забавно, что Фридрих Леви прохладно отзывался о работе Третьякова, хотя без нее название могло и не прижиться).
Эти два признака — потеря нейронов в черной субстанции и тельца Леви либо другие белковые образования в клетках — встречаются по отдельности и только вместе однозначно указывают на болезнь Паркинсона. Но и спустя 100 лет после исследования Третьякова неизвестно, гибнут ли клетки из-за скоплений вредного белка или у обоих процессов общая причина.
На эту тему
Механизм болезни Паркинсона приоткрылся благодаря случаям у близких родственников. Если после отца заболел сын, то можно предположить, что дело хотя бы отчасти в наследственности. Генетики стали сравнивать и выявили несколько мутаций, которые у больных встречаются чаще, чем у остальных. Мутация — это что-то вроде инструкции, переписанной с ошибками. Если бы существовал ген гаек, то из-за одной мутации они получались бы слишком большими, а из-за другой — с левой резьбой. Такие гайки не прикрутить к болтам, поэтому в узле, где они требуются, вероятна поломка.
Если после отца заболел сын, то можно предположить, что дело хотя бы отчасти в наследственности. Генетики стали сравнивать и выявили несколько мутаций, которые у больных встречаются чаще, чем у остальных. Мутация — это что-то вроде инструкции, переписанной с ошибками. Если бы существовал ген гаек, то из-за одной мутации они получались бы слишком большими, а из-за другой — с левой резьбой. Такие гайки не прикрутить к болтам, поэтому в узле, где они требуются, вероятна поломка.
Организм или отдельные клетки тоже можно представить как машину. Гены с выявленными мутациями указали на устройство узлов этой машины. Например, так был определен белок в сгустках из нервных клеток. А сами мутации позволили предположить, как поломки приводят к аварии — болезни Паркинсона. Ученые выдвинули несколько гипотез. Но исчерпывающей среди них нет, а из-за пустот на схеме молекулярных процессов в клетках иногда даже трудно сказать, согласуются эти гипотезы или противоречат друг другу.
Дополнить эту схему можно с помощью других известных факторов риска. Обычно болезнь Паркинсона начинается после 60 лет. Реже ее диагностируют женщинам, курильщикам, любителям напитков с кофеином и тем, кто принимает нестероидные противовоспалительные препараты, а чаще — тем, кто долго соприкасался с промышленными ядами для уничтожения вредителей и некоторыми другими химикатами, перенес черепно-мозговую травму, сельским жителям и тем, кто пьет колодезную воду (вероятно, из-за химикатов с полей и ферм).
Обычно болезнь Паркинсона начинается после 60 лет. Реже ее диагностируют женщинам, курильщикам, любителям напитков с кофеином и тем, кто принимает нестероидные противовоспалительные препараты, а чаще — тем, кто долго соприкасался с промышленными ядами для уничтожения вредителей и некоторыми другими химикатами, перенес черепно-мозговую травму, сельским жителям и тем, кто пьет колодезную воду (вероятно, из-за химикатов с полей и ферм).
Все это как-то направляет молекулярные процессы в клетках мозга, но пока даже не всегда понятно, прямое это влияние или опосредованное, например через иммунную систему. Как минимум часть факторов взаимосвязана. Например, контакт с гербицидом паракватом и травма головы в анамнезе вместе опаснее, чем по отдельности, а кофеин, судя по всему, приносит больше пользы с мутациями, которые меняют метаболизм этого вещества. Возможно, дальнейшие исследования позволят построить более точную модель болезни Паркинсона. Интерес к ней точно не пропадет: продолжительность жизни увеличивается — все больше людей оказываются в группе риска.
Жизнь с болезнью
В России болезнь Паркинсона есть примерно у 210–220 тыс. человек. Но единого реестра не существует — оценка рассчитана по косвенным показателям. Анастасия Обухова, кандидат медицинских наук с кафедры нервных болезней Сеченовского университета и специалист по болезни Паркинсона, считает ее заниженной. «Многие приходят уже на развернутых стадиях болезни. При расспросе удается выяснить, что признаки появились еще несколько лет назад. У большинства наших людей действует принцип «пока гром не грянет, мужик не перекрестится». Они читают в интернете, спрашивают соседок, а к врачу не обращаются. Это в Москве, а в маленьких городках и поселках к врачу идут, только если совсем помирают», — объясняет она.
На эту тему
Обратившись за помощью, кто-то получает правильный диагноз и схему лечения быстро, а кому-то приходится ждать. Татьяна Кулапина вспоминает, что в 2002 году болезнь Паркинсона ей диагностировали с третьего раза. Но это только половина дела. Трудность заключается в том, что у препаратов сильные побочные эффекты, которые приходится устранять другими лекарствами, а эффективная доза со временем меняется. Татьяне Кулапиной лекарства подобрали сразу, и с тех пор она об этом не беспокоилась.
Татьяне Кулапиной лекарства подобрали сразу, и с тех пор она об этом не беспокоилась.
Татьяне Орловой лекарства безуспешно подбирали три года. По ее словам, в Белгороде много неврологов, но никто не специализируется на болезни Паркинсона. Подходящую схему ей составили в московском Научном центре неврологии. Она возвращается туда каждый год, чтобы заново подобрать лекарства: болезнь прогрессирует. Лучше делать это дважды в год, но полис ОМС покрывает только один раз. «Если препарат не подействует, я позвоню — они скажут, какая замена», — говорит Татьяна Орлова.
Расходы на лечение зависят от региона. По идее, лекарства полагаются бесплатно, но не везде есть все, что нужно, а иногда доступны только дженерики. По словам Татьяны Орловой, в Белгороде бесплатно можно получить малую часть препаратов, остальное приходится покупать. «Лекарства очень дорогие. Вся пенсия уходит: где-то тысяч 15», — говорит она. А Татьяна Кулапина получает бесплатно все необходимое. Правда, иногда для этого нужно пристально посмотреть в глаза врачу. «Кто-то не знает [о бесплатных лекарствах], а в поликлинике могут промолчать, сэкономить. Иногда у меня накапливаются запасы, и я отправляю их почтой, потому что понимаю, как тяжело людям», — рассказывает она.
«Кто-то не знает [о бесплатных лекарствах], а в поликлинике могут промолчать, сэкономить. Иногда у меня накапливаются запасы, и я отправляю их почтой, потому что понимаю, как тяжело людям», — рассказывает она.
Иногда при болезни Паркинсона требуется операция на мозге. В Научный центр неврологии, где ей подобрали лекарства, Татьяна Орлова поехала из-за этого. «В 2017 году я увидела в телепередаче Владимира Тюрникова. Это нейрохирург. Я приехала на консультацию и согласилась на операцию. Тремор ушел сразу на операционном столе! Теперь если и появляется, то контролируемый. Как у обычных людей, когда понервничаешь. Но скованность осталась», — рассказывает она. Такие операции делают бесплатно, но по квотам. Татьяна Орлова получила ее по месту жительства на основании заключения из Москвы. Все заняло три месяца.
Поддерживать себя в форме больным помогает физиотерапия и упражнения. Хотя одни справляются сами, часто не обойтись без специалиста и оборудования, да и в компании проще развеяться.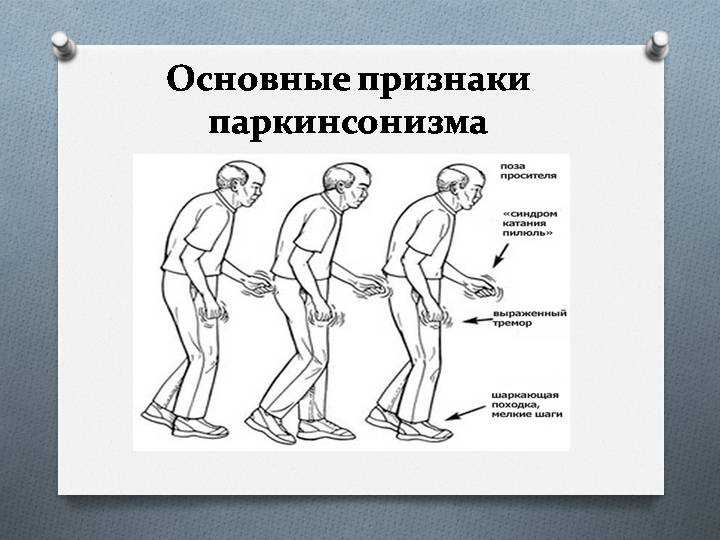 Но с этим тоже как повезет. «У нас есть школа танцев для пациентов с болезнью Паркинсона, есть специальные школы, где с ними проводят встречи, психотерапию, плавают в бассейне. Но все основано на энтузиазме докторов, которые этим занимаются», — говорит Анастасия Обухова.
Но с этим тоже как повезет. «У нас есть школа танцев для пациентов с болезнью Паркинсона, есть специальные школы, где с ними проводят встречи, психотерапию, плавают в бассейне. Но все основано на энтузиазме докторов, которые этим занимаются», — говорит Анастасия Обухова.
Лекарства, операции, тренировки, консультации не останавливают гибель клеток мозга, зато позволяют дольше вести привычный образ жизни. Чем раньше началась терапия, тем лучше. Болезнь Паркинсона трудно распознать на ранних стадиях, ведь первым симптомам можно найти другие объяснения. Но если у вас или ваших близких они появились, на всякий случай стоит поговорить с врачом.
Марат Кузаев
Болезнь паркинсона | МБУЗ Клинико-диагностический центр «Здоровье»
БОЛЕЗНЬ ПАРКИНСОНА
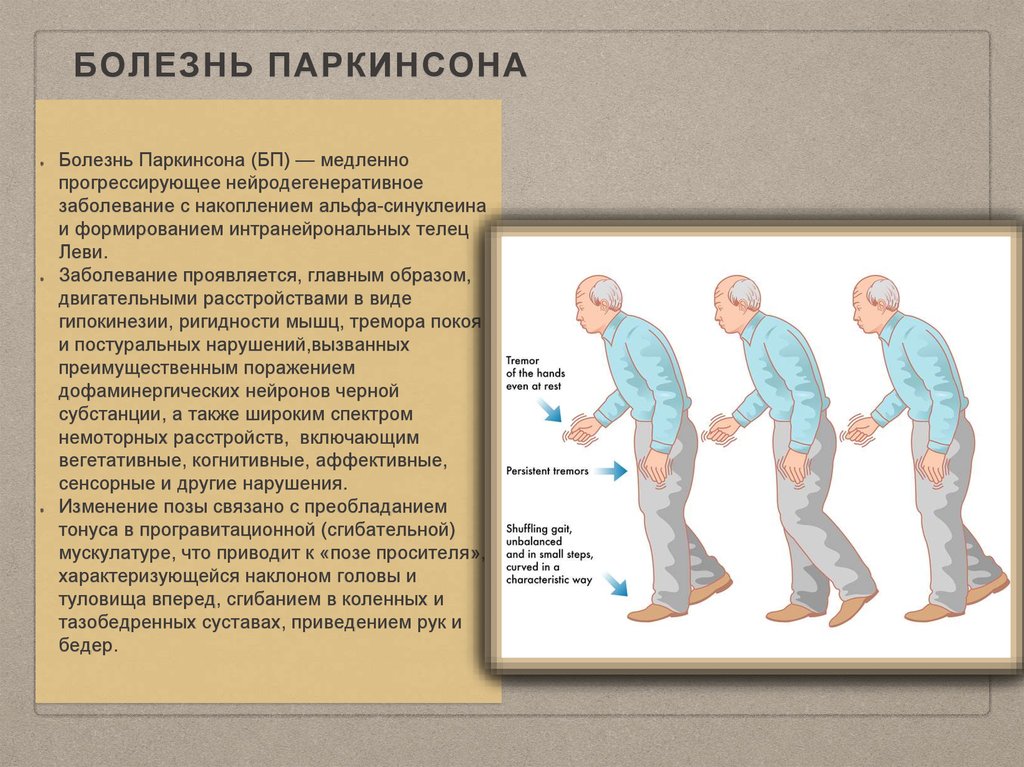
Боле́знь Паркинсо́на (синонимы: идиопатический синдром паркинсонизма, дрожательный паралич) — медленно прогрессирующее хроническое неврологическое заболевание, характерное для лиц старшей возрастной группы. Относится к дегенеративным заболеваниям экстрапирамидной моторной системы . Вызвано прогрессирующим разрушением и гибелью нейронов , вырабатывающих нейромедиатор дофамин.
Относится к дегенеративным заболеваниям экстрапирамидной моторной системы . Вызвано прогрессирующим разрушением и гибелью нейронов , вырабатывающих нейромедиатор дофамин.
Термин «паркинсонизм» является общим понятием для ряда заболеваний и состояний. Однако наиболее значимой из форм паркинсонизма является болезнь Паркинсона — идиопатическое заболевание (что означает болезнь самостоятельную, не вызванную генетическими нарушениями или другими заболеваниями).
Своим названием болезнь Паркинсона обязана французскому неврологу Жану Шарко. Он предложил назвать её в честь британского врача и автора «Эссе о дрожательном параличе» Джеймса Паркинсона, чей труд не был должным образом оценён при жизни
Болезнь Паркинсона составляет 70—80 % случаев синдрома паркинсонизма. Она является наиболее частым нейродегенеративным заболеванием после болезни Альцгеймера. Заболевание встречается повсеместно. Его частота колеблется от 60 до 140 человек на 100 тысяч населения, число больных значительно увеличивается среди представителей старшей возрастной группы. Чаще всего первые симптомы заболевания появляются в 55—60 лет. Однако в ряде случаев болезнь может развиться и в возрасте до 40 (болезнь Паркинсона с ранним началом) или до 20 лет (ювенильная форма заболевания).
Чаще всего первые симптомы заболевания появляются в 55—60 лет. Однако в ряде случаев болезнь может развиться и в возрасте до 40 (болезнь Паркинсона с ранним началом) или до 20 лет (ювенильная форма заболевания).
Мужчины болеют несколько чаще, чем женщины. Существенных расовых различий в структуре заболеваемости не выявлено.
Около 15 % людей с болезнью Паркинсона имеют семейный анамнез данного заболевания. Однако гены, ответственные за развитие болезни Паркинсона, не идентифицированы.
Причинами паркинсоноподобных проявлений также могут быть воздействие факторов окружающей среды (пестициды, гербициды, соли тяжёлых металлов) , хроническая цереброваскулярная недостаточность или употребление лекарств, вызывающих экстрапирамидные побочные эффекты.
Клиническая картина
Для болезни Паркинсона характерны 4 двигательных нарушения (тремор, гипокинезия, мышечная ригидность, постуральная неустойчивость), а также вегетативные и психические расстройства.
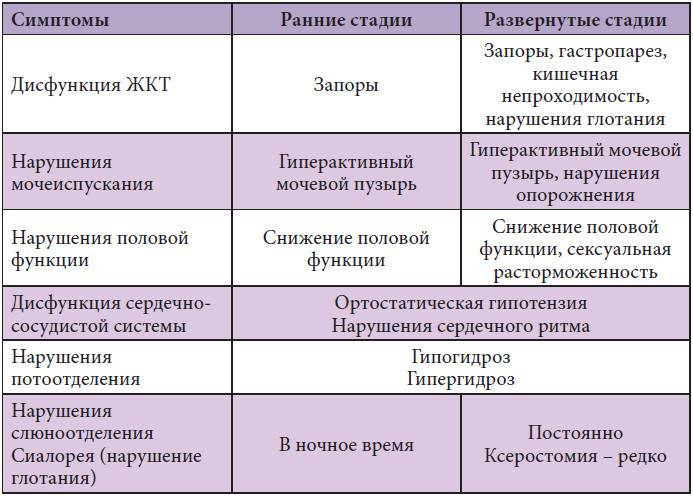
Тремор (дрожание) — наиболее очевидный и легко выявляемый симптом. Для паркинсонизма характерен тремор, возникающий в покое, хотя редко возможны и другие типы (постуральный, интенционный). Он обычно начинается в дистальном отделе одной руки, при прогрессировании заболевания распространяясь на противоположную руку и на ноги. Разнонаправленные движения большого и других пальцев внешне напоминают счёт монет или скатывание пилюль (схожесть с ручной техникой создания пилюль в фармацевтике). Иногда также отмечается дрожание головы по типу «да-да» или «нет-нет», дрожание век, языка, нижней челюсти. В редких случаях оно охватывает всё тело. Тремор усиливается при волнении и стихает во время сна и произвольных движений. В отличие от мозжечкового тремора, который появляется при движении и отсутствует в покое, при болезни Паркинсона типично его наличие в покое и уменьшение или исчезновение при движениях
Для паркинсонизма характерен тремор, возникающий в покое, хотя редко возможны и другие типы (постуральный, интенционный). Он обычно начинается в дистальном отделе одной руки, при прогрессировании заболевания распространяясь на противоположную руку и на ноги. Разнонаправленные движения большого и других пальцев внешне напоминают счёт монет или скатывание пилюль (схожесть с ручной техникой создания пилюль в фармацевтике). Иногда также отмечается дрожание головы по типу «да-да» или «нет-нет», дрожание век, языка, нижней челюсти. В редких случаях оно охватывает всё тело. Тремор усиливается при волнении и стихает во время сна и произвольных движений. В отличие от мозжечкового тремора, который появляется при движении и отсутствует в покое, при болезни Паркинсона типично его наличие в покое и уменьшение или исчезновение при движениях
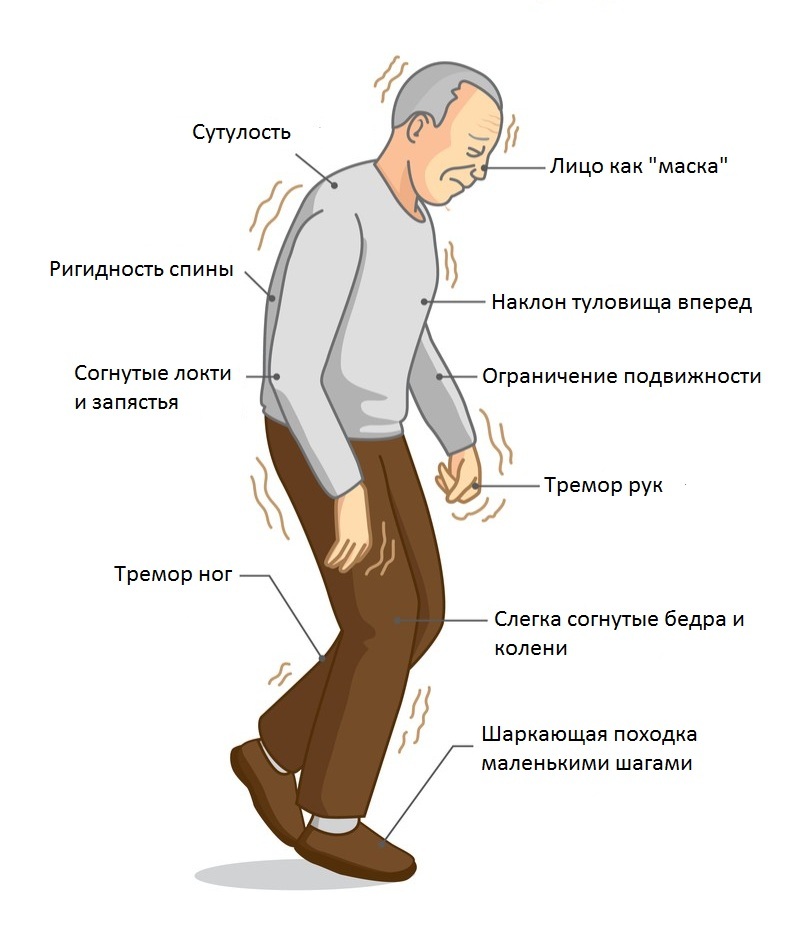
Гипокинезия — снижение спонтанной двигательной активности. Больной может застывать, часами сохраняя неподвижность. Характерна общая скованность. Активные движения возникают после некоторого промедления, темп их замедлен — брадикинезия. Больной ходит мелкими шагами, ступни при этом располагаются параллельно друг другу — кукольная походка. Лицо маскообразное (амимия), взгляд застывший, мигания редкие. Улыбка, гримаса плача возникают с запозданием и так же медленно исчезают. Речь лишена выразительности, монотонна и имеет тенденцию к затуханию. В результате характерного для болезни Паркинсона уменьшения амплитуды движений почерк становится мелким —микрография.
Больной ходит мелкими шагами, ступни при этом располагаются параллельно друг другу — кукольная походка. Лицо маскообразное (амимия), взгляд застывший, мигания редкие. Улыбка, гримаса плача возникают с запозданием и так же медленно исчезают. Речь лишена выразительности, монотонна и имеет тенденцию к затуханию. В результате характерного для болезни Паркинсона уменьшения амплитуды движений почерк становится мелким —микрография.
Одним из проявлений олигокинезии (уменьшение количества движений) является отсутствие физиологических синкинезий (содружественных движений). При ходьбе руки не совершают обычных размашистых движений, они остаются прижатыми к туловищу (ахейрокинез). При взгляде вверх не отмечается наморщивания лба. Сжатие пальцев в кулак не сопровождается разгибанием кисти. Больной не может выполнять несколько целенаправленных движений одновременно. Все действия напоминают автоматические
Мышечная ригидность — равномерное повышение тонуса мышц по пластическому типу.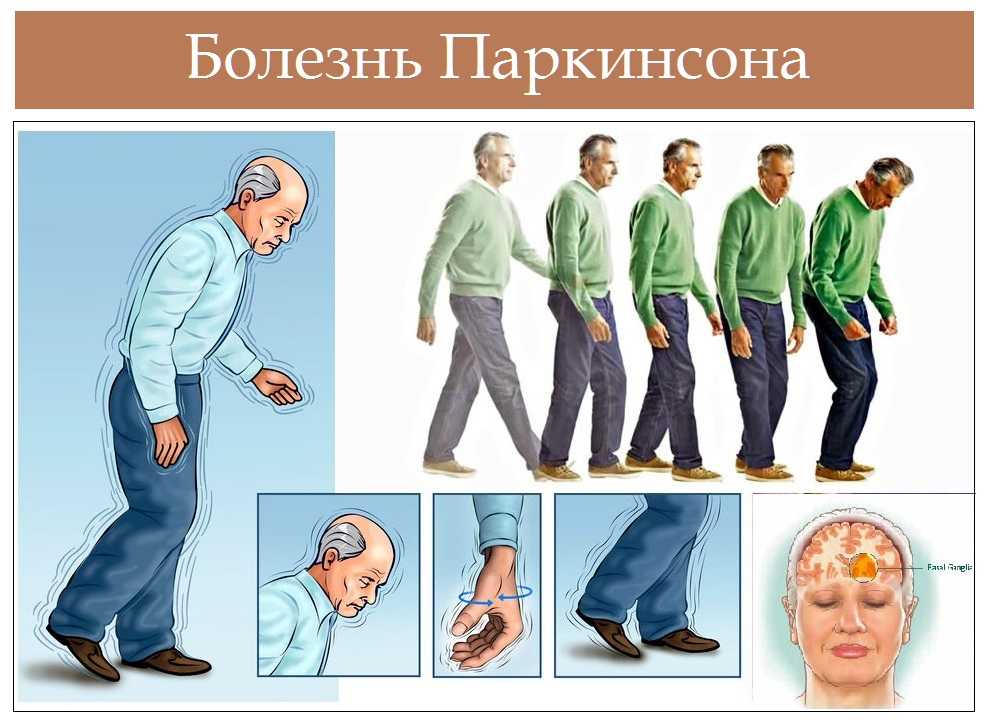
Постуральная неустойчивость развивается на поздних стадиях заболевания. Больному сложно начать движение, а начав его, трудно остановиться. Возникают явления пропульсии (лат. propulsio — проталкивание вперёд), латеропульсии и ретропульсии. Они выражаются в том, что, начав движение вперёд, в сторону или назад, туловище обычно как бы опережает ноги, в результате чего нарушается положение центра тяжести.
Вегетативные и психические расстройства. Кроме нарушений двигательной сферы, при болезни Паркинсона отмечаются вегетативные растройства, а также нарушения обмена веществ. Следствием может быть либо истощение (кахексия), либо ожирение. Секреторные расстройства проявляются сальностью кожных покровов, особенно лица, повышенным слюноотделением, избыточной потливостью.
Психические расстройства при болезни Паркинсона могут быть обусловлены как самим заболеванием, так и антипаркинсоническими препаратами. Начальные признаки психоза (страх, растерянность, бессонница, галлюцинаторно-параноидное состояние с нарушением ориентировки) отмечают у 20 % амбулаторных и двух третей больных с тяжёлой формой паркинсонизма.
Лечение
Консервативное лечение
Препараты леводопы, в комбинации с ингибиторами дофа- декарбоксилазы (бенсерозид, карбидопа)
Агонисты дофамина — бромокриптин, перголид, прамипексол, ропинирол.
Ингибиторы обратного нейронального захвата дофамина — (амантадин, глудантан)
Центральные холиноблокаторы — циклодол, трипериден, тропацин, этпенал
Хирургическое лечение
Хирургические методы лечения можно разделить на два типа: деструктивные операции и стимуляцию глубинных мозговых структур.
Прогноз
Прогноз условно неблагоприятный — болезнь Паркинсона неуклонно прогрессирует. Симптомы нарушения движений развиваются наиболее быстро. Больные, не получающие лечения, в среднем теряют возможность обслуживать себя самостоятельно через 8 лет от начала заболевания, а через 10 лет становятся прикованными к постели.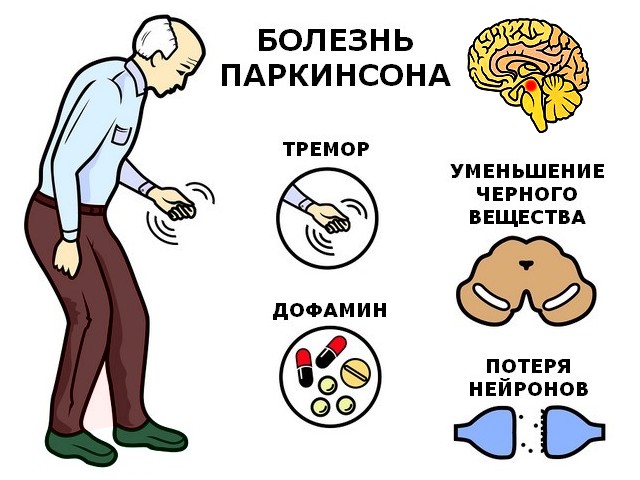
Адекватная терапия замедляет развитие ряда симптомов, ведущих к потере трудоспособности больных (мышечной ригидности, гипокинезии, постуральной неустойчивости и др.). Однако через 10 лет с момента начала заболевания трудоспособность большинства больных значительно снижена.
Болезнь Паркинсона | UCLA Health
Болезнь Паркинсона: симптомы, лечение, диагностика
Врачи-специалисты: команда нейрохирургов
Определение
Что такое болезнь Паркинсона?
Болезнь Паркинсона — это двигательное расстройство, которое вызывает непроизвольные движения и ригидность, а также неправильную походку и осанку. Это вызвано дисбалансом между двумя химическими веществами, которые передают сигналы от мозга, дофамином и ацетилхолином. Большинство случаев болезни Паркинсона идиопатический — означает, что у них нет известной причины. Врачи понимают, как болезнь влияет на мозг этих пациентов, но они не знают, что вызывает дегенеративный процесс. У небольшого числа пациентов — около 5 процентов — заболевание может быть вызвано некоторыми лекарствами, токсинами или рекреационным наркотиком MPTP.
У небольшого числа пациентов — около 5 процентов — заболевание может быть вызвано некоторыми лекарствами, токсинами или рекреационным наркотиком MPTP.
Если у вас диагностирована болезнь Паркинсона, вы можете беспокоиться о том, как непроизвольный тремор и другие физические симптомы повлияют на вашу повседневную жизнь. Хотя медикаментозное лечение является терапией первой линии, не все пациенты хорошо реагируют на лекарства. Калифорнийский университет в Лос-Анджелесе предлагает этим пациентам еще один вариант: операцию по глубокой стимуляции мозга.
В Южной Калифорнии и США наша программа нейромодуляции при двигательных расстройствах и болях Калифорнийского университета в Лос-Анджелесе является ведущим центром хирургического лечения болезни Паркинсона.
Глубокая стимуляция мозга для лечения болезни Паркинсона – история Тони
Симптомы болезни Паркинсона
Пациенты с диагнозом болезни Паркинсона могут испытывать следующие симптомы: , пальцы ног и лицо, часто только на одной стороне тела
Хирургия глубокой стимуляции мозга при болезни Паркинсона в Калифорнийском университете в Лос-Анджелесе
Если у вас диагностирована болезнь Паркинсона, врач сначала пропишет вам лекарство. Есть много доступных лекарств, которые улучшают симптомы, но они имеют много побочных эффектов, включая тошноту, галлюцинации и импульсивное поведение. Некоторые пациенты хорошо реагируют на лекарства в течение многих лет, прежде чем у них появятся побочные эффекты. У этих пациентов действие лекарств может начать быстро прекращаться, или они могут стать чрезвычайно чувствительными к лекарствам и испытывать слишком много движений (дискинезия) 9.0005
Есть много доступных лекарств, которые улучшают симптомы, но они имеют много побочных эффектов, включая тошноту, галлюцинации и импульсивное поведение. Некоторые пациенты хорошо реагируют на лекарства в течение многих лет, прежде чем у них появятся побочные эффекты. У этих пациентов действие лекарств может начать быстро прекращаться, или они могут стать чрезвычайно чувствительными к лекарствам и испытывать слишком много движений (дискинезия) 9.0005
Глубокая стимуляция мозга — это хирургический вариант, доступный для пациентов с непереносимостью лекарств или с серьезными побочными эффектами. Эта процедура включает в себя имплантацию электродов или проводов глубоко в мозг, чтобы изменить нерегулярную активность мозга. В результате улучшается двигательная функция у пациентов с болезнью Паркинсона. Он чаще используется для лечения болезни Паркинсона, чем любое другое двигательное расстройство.
Глубокая стимуляция мозга при болезни Паркинсона: я кандидат?
Глубокая стимуляция мозга не является лекарством, но может облегчить симптомы болезни Паркинсона, когда лекарства не помогают. Только вы и ваш врач можете решить, подходит ли вам эта хирургическая процедура. Вам может быть показана глубокая стимуляция мозга, если:
Только вы и ваш врач можете решить, подходит ли вам эта хирургическая процедура. Вам может быть показана глубокая стимуляция мозга, если:
- У вас идиопатическая болезнь Паркинсона. Пациенты с атипичным паркинсонизмом не являются кандидатами.
- У вас хорошая двигательная функция и независимость во время вашего наилучшего «включенного» состояния при приеме препарата Синемет.
Узнайте больше о глубокой стимуляции мозга
Болезнь Паркинсона: симптомы, лечение и др.
Болезнь Паркинсона — это прогрессирующее неврологическое заболевание. Первыми признаками являются проблемы с движением.
Плавные и скоординированные движения мышц тела становятся возможными благодаря дофамину, веществу в головном мозге. Дофамин вырабатывается в части мозга, называемой «черная субстанция».
При болезни Паркинсона клетки черной субстанции начинают отмирать. Когда это происходит, уровень дофамина снижается. Когда они падают на 60-80%, начинают проявляться симптомы болезни Паркинсона.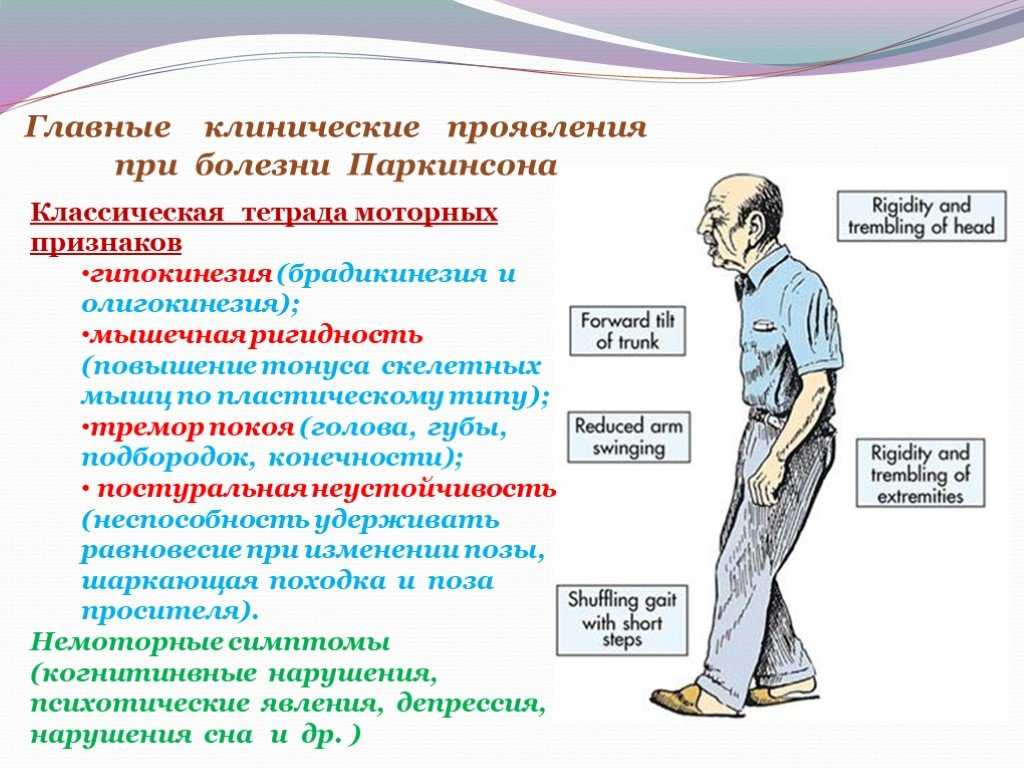
Некоторые ранние симптомы болезни Паркинсона могут проявиться за несколько лет до развития двигательных проблем. Эти самые ранние признаки включают в себя:
- Уменьшенная способность запах (аносмия)
- Запор
- Маленький, тесный рукописный почер возникает в покое)
- медленные движения
- тугоподвижность рук, ног и туловища
- проблемы с равновесием и склонность к падению
Вторичные симптомы включают:
- пустое выражение лица
- склонность застревать при ходьбе
- приглушенная, тихая речь
- снижение склонности к морганию и глотанию
- 2
- 2 назад
- уменьшение размахивания руками при ходьбе
- Паркинсоническая походка, которая представляет собой тенденцию делать шаркающие шаги при ходьбе
Другие сопутствующие симптомы могут включать:
- шелушащиеся белые или желтые чешуйки на жирных участках кожи, известные как себорейный дерматит
- повышенный риск меланомы, серьезного типа рака кожи
- нарушения сна, включая яркие сновидения, разговоры и движения во время сна
- депрессия
- тревога
- галлюцинации
- психоз
- проблемы с вниманием и памятью
- трудности с зрительно-пространственными отношениями
Ранние признаки болезни Паркинсона могут остаться нераспознанными. Ваше тело может попытаться предупредить вас о двигательном расстройстве за много лет до того, как начнутся трудности с движением с помощью этих предупредительных знаков.
Ваше тело может попытаться предупредить вас о двигательном расстройстве за много лет до того, как начнутся трудности с движением с помощью этих предупредительных знаков.
Точная причина болезни Паркинсона неизвестна. Он может иметь как генетические, так и экологические компоненты. Некоторые ученые считают, что вирусы также могут вызывать болезнь Паркинсона.
Низкий уровень дофамина и норэпинефрина, вещества, которое регулирует дофамин, связывают с болезнью Паркинсона.
Аномальные белки, называемые тельцами Леви, также были обнаружены в мозге людей с болезнью Паркинсона. Ученые не знают, какую роль играют тельца Леви в развитии болезни Паркинсона.
Хотя причина неизвестна, исследования выявили группы людей, которые более склонны к развитию этого заболевания, в том числе:
- Пол. Мужчины в полтора раза чаще заболевают болезнью Паркинсона, чем женщины.
- Гонка. Согласно исследованиям, болезнь Паркинсона чаще встречается у белых людей по сравнению с чернокожими или азиатами.
 Географическое положение может быть одной из причин повышенного риска.
Географическое положение может быть одной из причин повышенного риска. - Возраст. Болезнь Паркинсона обычно появляется в возрасте от 50 до 60 лет. Это происходит только до 40 лет примерно в четырех процентах случаев.
- Семейный анамнез. Люди, у которых есть близкие родственники с болезнью Паркинсона, более склонны к развитию болезни Паркинсона.
- Токсины. Воздействие некоторых токсинов может увеличить риск болезни Паркинсона.
- Травма головы. Люди, перенесшие травмы головы, могут быть более склонны к развитию болезни Паркинсона.
Каждый год исследователи пытаются понять, почему у людей развивается болезнь Паркинсона. Узнайте больше о том, что было обнаружено и что известно о факторах риска болезни Паркинсона.
Лечение болезни Паркинсона зависит от комбинации:
- изменения образа жизни
- лекарств
- терапии
Важны адекватный отдых, физические упражнения и сбалансированное питание. Логопедия, трудотерапия и физиотерапия также могут помочь улучшить общение и самообслуживание.
Логопедия, трудотерапия и физиотерапия также могут помочь улучшить общение и самообслуживание.
Почти во всех случаях для лечения различных физических и психических симптомов, связанных с заболеванием, требуются лекарства.
Лекарства и лекарства, используемые для лечения болезни Паркинсона
Для лечения болезни Паркинсона можно использовать ряд различных лекарств.
Леводопа
Леводопа — наиболее распространенный препарат для лечения болезни Паркинсона. Это помогает восполнить дофамин.
Около 75 процентов случаев реагируют на леводопу, но не все симптомы улучшаются. Леводопа обычно назначается с карбидопой.
Карбидопа задерживает расщепление леводопы, что, в свою очередь, увеличивает доступность леводопы через гематоэнцефалический барьер.
Агонисты дофамина
Агонисты дофамина могут имитировать действие дофамина в головном мозге. Они менее эффективны, чем леводопа, но могут быть полезны в качестве промежуточных препаратов, когда леводопа менее эффективна.
Препараты этого класса включают бромокриптин, прамипексол и ропинирол.
Антихолинергические препараты
Антихолинергические препараты используются для блокирования парасимпатической нервной системы. Они могут помочь с жесткостью.
Бензтропин (Когентин) и тригексифенидил являются антихолинергическими средствами, используемыми для лечения болезни Паркинсона.
Амантадин (Симметрел)
Амантадин (Симметрел) можно использовать вместе с карбидопой-леводопой. Это препарат, блокирующий глутамат (NMDA). Он обеспечивает кратковременное облегчение непроизвольных движений (дискинезии), которые могут быть побочным эффектом леводопы.
Ингибиторы COMT
Ингибиторы катехол-О-метилтрансферазы (COMT) продлевают действие леводопы. Энтакапон (Comtan) и толкапон (Tasmar) являются примерами ингибиторов COMT.
Толкапон может вызвать повреждение печени. Обычно его сохраняют для людей, которые не реагируют на другие методы лечения.
Эктакапон не вызывает повреждения печени.
Сталево – препарат, сочетающий в себе эктакапон и карбидопу-леводопу в одной таблетке.
Ингибиторы МАО-В
Ингибиторы МАО-В ингибируют фермент моноаминоксидазу В. Этот фермент расщепляет дофамин в головном мозге. Селегилин (элдеприл) и разагилин (азилект) являются примерами ингибиторов МАО-В.
Поговорите со своим врачом, прежде чем принимать какие-либо другие лекарства с ингибиторами МАО-В. Они могут взаимодействовать со многими лекарствами, в том числе:
- антидепрессанты
- ципрофлоксацин
- зверобой
- некоторые наркотики
Со временем эффективность лекарств от болезни Паркинсона может снижаться. На поздних стадиях болезни Паркинсона побочные эффекты некоторых лекарств могут перевешивать преимущества. Тем не менее, они все еще могут обеспечить адекватное лечение симптомов.
Хирургические вмешательства предназначены для людей, которые не реагируют на лекарства, терапию и изменения образа жизни.
Для лечения болезни Паркинсона используются два основных типа операций:
Глубокая стимуляция мозга
Во время глубокой стимуляции мозга (DBS) хирурги имплантируют электроды в определенные участки мозга. Генератор, подключенный к электродам, посылает импульсы, чтобы помочь уменьшить симптомы.
Помповая терапия
В январе 2015 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило помповую терапию под названием Duopa.
Помпа вводит комбинацию леводопы и карбидопы. Чтобы использовать помпу, ваш врач должен будет провести хирургическую процедуру, чтобы поместить помпу рядом с тонкой кишкой.
Специального теста для диагностики болезни Паркинсона не существует. Диагноз ставится на основании истории болезни, физического и неврологического осмотра, а также обзора признаков и симптомов.
Визуализирующие исследования, такие как компьютерная томография или МРТ, могут использоваться для исключения других заболеваний. Также можно использовать сканирование переносчика дофамина (DAT). Хотя эти тесты не подтверждают болезнь Паркинсона, они могут помочь исключить другие состояния и подтвердить диагноз врача.
Также можно использовать сканирование переносчика дофамина (DAT). Хотя эти тесты не подтверждают болезнь Паркинсона, они могут помочь исключить другие состояния и подтвердить диагноз врача.
Болезнь Паркинсона является прогрессирующим заболеванием, что означает, что симптомы заболевания со временем обычно ухудшаются.
Многие врачи используют шкалу Хена и Яра для классификации его стадий. Эта шкала делит симптомы на пять стадий и помогает специалистам в области здравоохранения узнать, насколько развиты признаки и симптомы заболевания.
Стадия 1
Стадия 1 Болезнь Паркинсона — самая легкая форма. На самом деле это настолько мягко, что вы можете не испытывать заметных симптомов. Они могут еще не мешать вашей повседневной жизни и задачам.
Если у вас есть симптомы, они могут локализоваться на одной стороне тела.
Стадия 2
Переход от стадии 1 к стадии 2 может занять месяцы или даже годы. Опыт каждого человека будет разным.
На этой умеренной стадии у вас могут возникнуть такие симптомы, как:
- ригидность мышц
- тремор
- изменение выражения лица .
 Однако на этом этапе у вас вряд ли возникнут проблемы с балансом.
Однако на этом этапе у вас вряд ли возникнут проблемы с балансом.Симптомы могут проявляться на обеих сторонах тела. Изменения в позе, походке и выражении лица могут быть более заметными.
Стадия 3
На этой средней стадии симптомы достигают переломного момента. Хотя у вас вряд ли появятся новые симптомы, они могут быть более заметными. Они также могут мешать всем вашим повседневным задачам.
Движения заметно медленнее, что замедляет активность. Проблемы с балансом также становятся более значительными, поэтому падения становятся более частыми. Но люди с болезнью Паркинсона 3-й стадии обычно могут сохранять независимость и заниматься своими делами без особой помощи.
Стадия 4
Переход от стадии 3 к стадии 4 приводит к значительным изменениям. На этом этапе вам будет очень трудно стоять без ходунков или вспомогательного устройства.
Реакции и движения мышц также значительно замедляются. Жизнь в одиночестве может быть небезопасной, возможно, даже опасной.

Стадия 5
На этой наиболее запущенной стадии тяжелые симптомы требуют круглосуточной помощи. Устоять будет трудно, если не невозможно. Скорее всего, понадобится инвалидная коляска.
Кроме того, на этой стадии люди с болезнью Паркинсона могут испытывать спутанность сознания, бред и галлюцинации. Эти осложнения болезни могут начаться на поздних стадиях.
Деменция Паркинсона является осложнением болезни Паркинсона. Это приводит к тому, что у людей возникают трудности с рассуждениями, мышлением и решением проблем. Это довольно распространено — от 50 до 80 процентов людей с болезнью Паркинсона будут испытывать некоторую степень слабоумия.
Симптомы деменции при болезни Паркинсона включают:
- депрессия
- Нарушения сна
- Делузии
- Стушение
- Hallucinations
- Помещения
- Слубревая речь
- В Аппетите
- . Изменения. Со временем это может привести к резким изменениям, симптомам и осложнениям.

У некоторых людей более вероятно развитие деменции при болезни Паркинсона. Факторы риска для состояния включают в себя:
- Секс. Мужчины более склонны к его развитию.
- Возраст. Риск увеличивается с возрастом.
- Существующие когнитивные нарушения. Если у вас были проблемы с памятью и настроением до постановки диагноза болезни Паркинсона, риск развития деменции может быть выше.
- Тяжелые симптомы болезни Паркинсона. Вы можете подвергаться большему риску слабоумия при болезни Паркинсона, если у вас серьезные двигательные нарушения, такие как ригидность мышц и трудности при ходьбе.
В настоящее время лечения деменции при болезни Паркинсона не существует. Вместо этого врач сосредоточится на лечении других симптомов.
Иногда могут быть полезны лекарства, применяемые при других видах деменции. Узнайте больше о признаках и симптомах этого типа деменции и о том, как ее можно диагностировать.

Это наиболее распространенная система стадирования болезни Паркинсона, но иногда используются альтернативные системы стадирования болезни Паркинсона.
Исследователи считают, что ваши гены и окружающая среда могут играть роль в том, заболеете ли вы болезнью Паркинсона. Однако насколько сильно они влияют, неизвестно. Большинство случаев встречается у людей без явного семейного анамнеза заболевания.
Наследственные случаи болезни Паркинсона встречаются редко. Родители редко передают болезнь Паркинсона ребенку.
По данным Национального института здоровья, только 15 процентов людей с болезнью Паркинсона имеют семейную историю болезни. Узнайте, какие другие генетические факторы могут повлиять на риск развития болезни Паркинсона.
В настоящее время нет лекарства от болезни Паркинсона, которая является хронической и ухудшается со временем. Ежегодно в США регистрируют более 50 000 новых случаев. Но их может быть и больше, поскольку болезнь Паркинсона часто диагностируют неправильно.

Сообщается, что осложнения болезни Паркинсона были 14-й основной причиной смерти в США в 2016 году.
Осложнения болезни Паркинсона могут значительно снизить качество жизни и прогноз. Например, люди с болезнью Паркинсона могут испытывать опасные падения, а также тромбы в легких и ногах. Эти осложнения могут быть фатальными.
Правильное лечение улучшает прогноз и увеличивает продолжительность жизни.
Возможно, замедлить прогрессирование болезни Паркинсона невозможно, но вы можете работать над преодолением препятствий и осложнений, чтобы улучшить качество жизни как можно дольше.
Болезнь Паркинсона не является смертельной. Однако осложнения, связанные с болезнью Паркинсона, могут сократить продолжительность жизни людей, у которых диагностировано это заболевание.
Болезнь Паркинсона увеличивает риск потенциально опасных для жизни осложнений, таких как:
- падения
- тромбы
- легочные инфекции
- закупорки легких
Эти осложнения могут вызвать серьезные проблемы со здоровьем.
 Они могут быть даже фатальными.
Они могут быть даже фатальными.Неясно, насколько болезнь Паркинсона снижает продолжительность жизни человека. В одном исследовании изучалась 6-летняя выживаемость почти 140 000 человек, у которых была диагностирована болезнь Паркинсона. За этот 6-летний период умерло 64 процента людей с болезнью Паркинсона.
Более того, исследование показало, что у 70 процентов людей, участвовавших в исследовании, была диагностирована деменция при болезни Паркинсона во время исследования. Те, у кого было диагностировано расстройство памяти, имели более низкие показатели выживаемости.
Узнайте больше о том, что влияет на выживаемость людей с болезнью Паркинсона и как вы можете предотвратить преждевременную смерть.
Болезнь Паркинсона часто вызывает проблемы с повседневной деятельностью. Но очень простые упражнения и растяжки могут помочь вам передвигаться и ходить более безопасно.
Для улучшения ходьбы
- Ходите осторожно.
- Поддерживайте темп — старайтесь не двигаться слишком быстро.

- Сначала коснитесь пола пяткой.
- Проверьте свою осанку и встаньте прямо. Это поможет вам меньше перетасовывать.
Во избежание падения
- Не ходите назад.
- Старайтесь не носить вещи во время ходьбы.
- Старайтесь не наклоняться и не тянуться.
- Чтобы развернуться, сделайте разворот. Не поворачивайтесь на ногах.
- Уберите в доме все предметы, о которые можно споткнуться, например, незакрепленные коврики.
При одевании
- Выделите себе достаточно времени, чтобы подготовиться. Избегайте спешки.
- Выбирайте одежду, которую легко надевать и снимать.
- Попробуйте использовать вещи с липучками вместо пуговиц.
- Попробуйте носить брюки и юбки с эластичными поясами. Это может быть проще, чем пуговицы и молнии.
В йоге используются целенаправленные движения мышц для наращивания мышечной массы, повышения подвижности и улучшения гибкости. Люди с болезнью Паркинсона могут заметить, что йога даже помогает справиться с тремором в некоторых пораженных конечностях.
 Попробуйте эти 10 поз йоги, чтобы облегчить симптомы болезни Паркинсона.
Попробуйте эти 10 поз йоги, чтобы облегчить симптомы болезни Паркинсона.Для людей с болезнью Паркинсона диета может играть важную роль в повседневной жизни. Хотя это не лечит и не предотвращает прогрессирование, здоровое питание может оказать существенное влияние.
Болезнь Паркинсона возникает в результате снижения уровня дофамина в головном мозге. Вы можете увеличить уровень гормона естественным образом с помощью пищи.
Аналогичным образом, богатая питательными веществами сбалансированная диета, ориентированная на определенные питательные вещества, может помочь уменьшить некоторые симптомы и предотвратить прогрессирование заболевания. Эти продукты включают:
Антиоксиданты
Продукты с высоким содержанием этих веществ могут помочь предотвратить окислительный стресс и повреждение мозга. Продукты, богатые антиоксидантами, включают орехи, ягоды и пасленовые овощи.
Фасоль Фава
Эти зеленые лаймовые бобы содержат леводопа, тот же ингредиент, который используется в некоторых лекарствах от Паркинсона.

Омега-3 жиры
Эти полезные для сердца и мозга жиры, содержащиеся в лососе, устрицах, льняном семени и некоторых бобовых, могут помочь защитить ваш мозг от повреждений.
В дополнение к употреблению большего количества этих полезных продуктов вы можете избегать молочных продуктов и насыщенных жиров. Эти группы продуктов питания могут увеличить риск развития болезни Паркинсона или ускорить ее прогрессирование.
Узнайте больше о том, как эти продукты влияют на ваш мозг, и о других вещах, которые вы можете изменить в своем рационе, чтобы облегчить симптомы болезни Паркинсона.
Болезнь Паркинсона — нейродегенеративное заболевание. Он влияет на нейроны, вырабатывающие дофамин (дофаминергические) в головном мозге. Дофамин — это химическое вещество мозга и нейротрансмиттер. Это помогает посылать электрические сигналы вокруг мозга и через тело.
Болезнь не позволяет этим клеткам вырабатывать дофамин и может ухудшить способность мозга использовать дофамин.
 Со временем клетки полностью погибнут. Падение дофамина часто происходит постепенно. Вот почему симптомы прогрессируют или медленно ухудшаются.
Со временем клетки полностью погибнут. Падение дофамина часто происходит постепенно. Вот почему симптомы прогрессируют или медленно ухудшаются.Многие лекарства от болезни Паркинсона являются дофаминергическими препаратами. Они направлены на повышение уровня дофамина или сделать его более эффективным для мозга.
На первый взгляд болезнь Паркинсона и рассеянный склероз (РС) могут показаться очень похожими. Они оба влияют на центральную нервную систему и могут вызывать много схожих симптомов.
К ним относятся:
- тремор
- невнятная речь
- нарушение равновесия и неустойчивость
- изменения движений и походки
- мышечная слабость или потеря мышечной координации
Однако эти два состояния сильно различаются. Ключевые отличия включают:
Причина
Рассеянный склероз является аутоиммунным заболеванием. Болезнь Паркинсона является результатом снижения уровня дофамина в мозгу.
Возраст
Рассеянный склероз в первую очередь поражает молодых людей, средний возраст постановки диагноза составляет от 20 до 50 лет.
 Болезнь Паркинсона чаще встречается у людей старше 60 лет.
Болезнь Паркинсона чаще встречается у людей старше 60 лет.Симптомы
Люди с рассеянным склерозом испытывают такие состояния, как головные боли, потеря слуха, боль и двоение в глазах. В конечном итоге болезнь Паркинсона может вызвать мышечную ригидность и трудности при ходьбе, плохую осанку, потерю мышечного контроля, галлюцинации и слабоумие.
Если у вас проявляются необычные симптомы, ваш врач может рассмотреть оба этих состояния при постановке диагноза. Чтобы различить эти два состояния, можно использовать визуализирующие тесты и анализы крови.
Врачи и исследователи не понимают, что вызывает болезнь Паркинсона. Они также не уверены, почему это прогрессирует по-разному у каждого человека. Вот почему неясно, как предотвратить заболевание.
Каждый год исследователи выясняют, почему возникает болезнь Паркинсона и что можно сделать, чтобы ее предотвратить. Недавние исследования показывают, что факторы образа жизни, такие как физические упражнения и диета, богатая антиоксидантами, могут иметь защитный эффект.


 Географическое положение может быть одной из причин повышенного риска.
Географическое положение может быть одной из причин повышенного риска. Однако на этом этапе у вас вряд ли возникнут проблемы с балансом.
Однако на этом этапе у вас вряд ли возникнут проблемы с балансом.


 Они могут быть даже фатальными.
Они могут быть даже фатальными.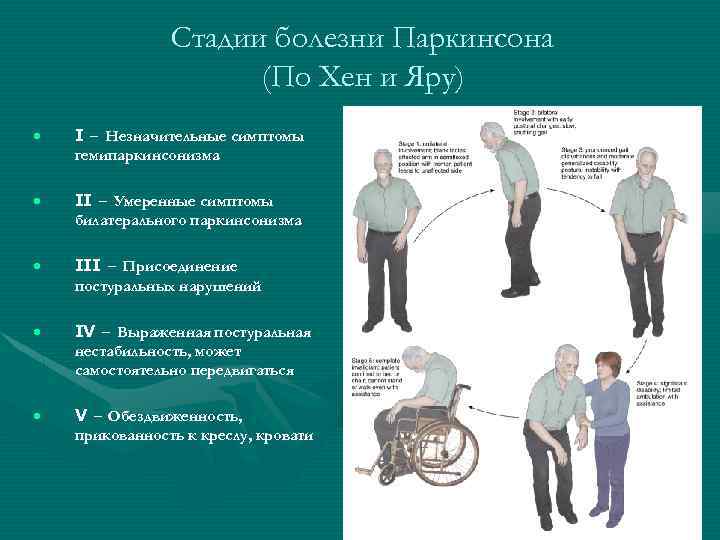
 Попробуйте эти 10 поз йоги, чтобы облегчить симптомы болезни Паркинсона.
Попробуйте эти 10 поз йоги, чтобы облегчить симптомы болезни Паркинсона.
 Со временем клетки полностью погибнут. Падение дофамина часто происходит постепенно. Вот почему симптомы прогрессируют или медленно ухудшаются.
Со временем клетки полностью погибнут. Падение дофамина часто происходит постепенно. Вот почему симптомы прогрессируют или медленно ухудшаются.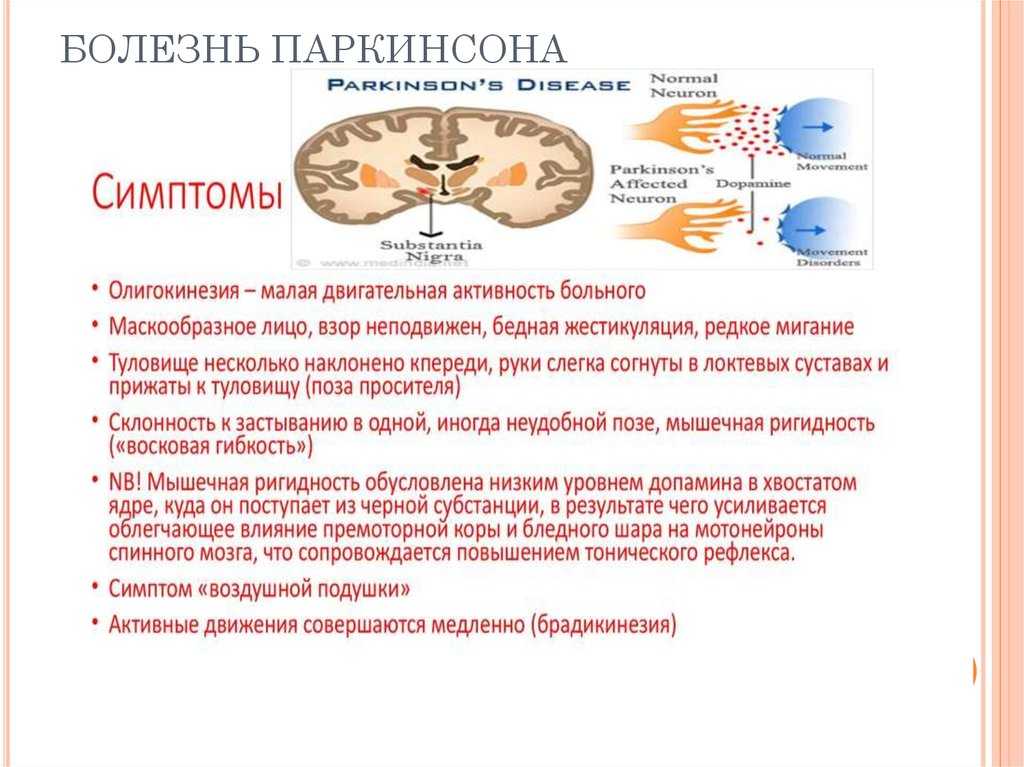 Болезнь Паркинсона чаще встречается у людей старше 60 лет.
Болезнь Паркинсона чаще встречается у людей старше 60 лет.