Боль в бедре после эндопротезирования тазобедренного сустава: Болевой синдром после эндопротезирования тазобедренного сустава
Болевой синдром после эндопротезирования тазобедренного сустава
1. Адашинская, Г.А. Цветовой выбор как способ оценки боли / Г.А. Адашинская, Е.Е. Мейзеров // Боль. 2003. — №1. — С. 30-33.
2. Анисимов, А.Ю. Болевой синдром в клинической практике: современный взгляд на нестареющую проблему : учеб.-метод. пособие /
3. A.Ю. Анисимов, Ш.С. Каратай, Н.И. Галиуллин. Казань : Медицина, 2001. -47 с.
4. Атаманский, H.A. Offset — биомеханическое значение, критерии выбора / И.А. Атаманский // Эндопротезирование в России : всерос. монотем. сб. науч. тр. Казань ; СПб., 2008. — С. 8-14.
5. Ахтямов, И.Ф. Ошибки и осложнения эндопротезирования тазобедренного сустава / И.Ф. Ахтямов, И.И. Кузьмин. СПб. : Центр оперативной печати, 2006. — 260 с.
6. Ахтямов, И.Ф. Анализ изменений качества жизни пациентов, перенесших эндопротезирование тазобедренного сустава / И.Ф. Ахтямов и др. // Травматология и ортопедия России. 2007. — № 2. — С. 89-93.
7. Боровиков, В.П. STATISTICA: искусство анализа данных на компьютере для профессионалов / В. П. Боровиков. — СПб. : Питер, 2001. — 656 с.
П. Боровиков. — СПб. : Питер, 2001. — 656 с.
8. Буачидзе, О.Ш. Эндопротезирование тазобедренного сустава / О.Ш. Буачидзе // Вестн. травматологии и ортопедии им. H.H. Приорова. -1994. — № 4. С.14-17.
9. Буачидзе, О.Ш. Отдаленные результаты эндопротезирования тазобедренного сустава / О.Ш. Буачидзе, Г.А. Оноприенко, В.П. Волошин,
10. B.C. Зубиков // Материалы VI съезда травматологов и ортопедов России. Н. Новгород, 1997. — 529 с.
11. Буачидзе, О.Ш. Осложнения первичного тотального эндопротезирования тазобедренного сустава / / О.Ш. Буачидзе, В.П. Волошин, B.C. Зубиков, Г.А. Оноприенко. — М., 2002. — С. 34.
12. Вологин, Э.В. Патогенетически обоснованные принципы ограничения послеоперационного болевого синдрома : автореф. дис. . канд. мед. наук / Вологин Э.В. Иркутск, 2005. — 18 с.
13. Волокитина, Е.А. Коксартроз и его оперативное лечение : автореф. дис. . д-ра мед. наук / Волокитина Елена Александровна. Курган, 2003.-46 с.
14. Волошенюк, А.Н. Современные тенденции эндопротезирования тазобедренного сустава / А. Н. Волошенюк, М.В. Комаровский // Медицинская консультация. 2004. — № 4 . — С. 27-29.
Н. Волошенюк, М.В. Комаровский // Медицинская консультация. 2004. — № 4 . — С. 27-29.
15. Воронцов, A.B. Предупреждение осложнений при эндопротезировании тазобедренного сустава / A.B. Воронцов, Г.Г. Эпштейн, И.П. Соболев // Плановые операции в травматологии и ортопедии. СПб., 1992.-С. 101-109.
16. Воронцова, Т.Н. Научное обоснование управления организацией высокотехнологичных методов лечения (на примере эндопротезирования суставов конечностей) : дис. .д-ра мед. наук. / Воронцова Татьяна Николаевна. СПб., 2004. — 454 с.
17. Гусев, Е.И. Неврологические симптомы, синдромы, симптомокомплексы и болезни / Е.И. Гусев, Г.С. Бурд, A.C. Никифоров. -М. : Медицина, 1999. 548 с.
18. Джулай, JI.B. Влияние неврологических и психологических особенностей пациентов на результаты хирургического лечения болевогосиндрома при поясничном остеохондрозе : автореф. дис. . канд. мед. наук / Джулай JI.B. Новосибирск, 2007. — 22 с.
19. Дуус, П. Топический диагноз в неврологии : пер. с англ. / П. Дуус. М. : изд-во Вазар-Ферро, 1995. — 649 с.
/ П. Дуус. М. : изд-во Вазар-Ферро, 1995. — 649 с.
20. Елкин, Д.В. Клинико-анатомическое обоснование применения бедренных компонентов дистальной фиксации при эндопротезировании тазобедренного сустава : автореф. дис. . канд. мед. наук / Елкин Д.В. М., 2008. — 19 с.
21. Загородний, Н.В. Эндопротезирование при повреждениях и заболеваниях тазобедренного сустава : дис. . д-ра мед. наук / Загородний Николай Васильевич. — М., 1998. — 347 с.
22. Колесник А.И. Новые технологические решения и профилактика осложнений в эндопротезировании тазобедренного сустава : дис. . д-ра мед. наук / Колесник А.И. Курск, 2002. — 295 с.
23. Комаров, C.B. Возможности предупреждения и лечения длительного болевого синдрома у больных, перенесших устранение паховой грыжи : дис. . канд. мед. наук / Комаров Сергей Владимирович. — Тверь, 2010.- 155 с.
24. Корнилов, Н.В. Хирургическое лечение дегенеративно-дистрофических поражений тазобедренного сустава / Н.В. Корнилов и др.. СПб. : ЛИТО Синтез, 1997. — 291 с.
— 291 с.
25. Кузнецова, О.Ю. Болевой синдром и его лечение в общей врачебной практике / О.Ю. Кузнецова // Российский семейный врач. 2007. -Т. 11, № 3. — С. 1-19.
26. Кузьменко, В.В. Эндопротезирование тазобедренного сустава, современное состояние и перспективы развития метода / В.В. Кузьменко, В.А. Фокин // Ортопедия, травматология. — 1991. — № 10. С.74-78.
27. Лукомский, М.И. Психотерапевтический аспект комплексного лечения фантомно-болевого синдрома / М.И. Лукомский // Военно-медицинский журнал. 2006. — Т. 327, № 7. — С. 74-75.
28. Мамонтов; В.Д. Хирургическая тактика при лечении, гнойных осложнений после эндопротезирования тазобедренного сустава / В.Д. Мамонтов // Первый Белорусский международный конгресс хирургов. -Витебск, 1996.-С.71-73.
29. Мамонтов, В.Д. Клиника, диагностика и лечение инфекционных осложнений после эндопротезирования тазобедренного сустава : автореф. дис. . д-ра мед. наук / Мамонтов Виктор Дмитриевич. СПб., 2000. — 42 с.
30. Мартынов, Ю. С. Практикум по неврологии» : учеб. пособие / Ю.С. Мартынов и др.. М. : Знание-М., 2000. — 126 с.
С. Практикум по неврологии» : учеб. пособие / Ю.С. Мартынов и др.. М. : Знание-М., 2000. — 126 с.
31. Мерта, Дж. Справочник врача общей практики : пер. с англ. / Дж. Мерта. М. : Практика, 1998. — 1230 с.
32. Москалев, В.П. Медицинские и социальные проблемы эндопротезирования суставов конечностей / В.П. Москалев и др.. — СПб. : Морсар AB, 2001.- 157 с.
33. Надеев, A.A. Эндопротезы тазобедренного сустава в России: философия построения, обзор имплантатов, рациональный выбор /
34. A.A. Надеев, C.B. Иванников. М. : БИНОМ, 2006. — 177 с.
35. Неверов, В.А. Ревизионное эндопротезирование тазобедренного сустава / В.А. Неверов, С.М. Закари. СПб. : Образование, 1997. — 112 с.
36. Неверов, В.А. Оценка результатов двухэтапного оперативного лечения пациентов с врожденной дисплазией тазобедренного сустава /
37. B.А. Неверов, М.М. Камоско, Т.Ю. Абаев // Вестн. хирургии им. Грекова. -2009,-№2.-С. 65-68.
38. Новик A.A. Оценка качества жизни больного в медицине / A. болевого синдрома и нарушений функции верхней конечности после комбинированного и комплексного лечения рака молочной*железы,: автореф. дис. . канд. мед. наук / Пекшев Г.Г. Барнаул, 2005. — 22 с.
болевого синдрома и нарушений функции верхней конечности после комбинированного и комплексного лечения рака молочной*железы,: автореф. дис. . канд. мед. наук / Пекшев Г.Г. Барнаул, 2005. — 22 с.
43. Плющев А.Лр. Диспластический коксартроз / А.Л. Плющев. М. : Лето-принт, 2007. — 495 с.
44. Попелянский Я.Ю. Вертеброгенные заболевания нервной системы / Я.Ю. Попелянский. — Йошкар-Ола : Марийское книжное изд-во, 1983.-253 с.
45. Реброва, О.В. Статистический анализ медицинских данных с помощью пакета программ STATISTICA / О.В. Реброва. М. : Медиа Сфера, 2002.-380 с.
46. Рожнев, Е.В. Осложнения раннего послеоперационного периода первичного тотального эндопротезирования тазобедренного сустава :автореф. дис. . канд. мед. наук / Рожнев Евгений Валерьевич. — Пермь, 2007. 26 с.
47. Руководство по эндопротезированию тазобедренного сустава / под. ред. P.M. Тихилова, В.М. Шаповалова. СПб., 2008. — 324 с.
48. Рынков, И.П. Болевые синдромы при спондилоартрозах пояснично-крестцового отдела позвоночника (клиника, диагностика, хирургическое лечение) : автореф. дис. . канд. мед. наук / Рынков И.П. — М., 2000. 24 с.
дис. . канд. мед. наук / Рынков И.П. — М., 2000. 24 с.
49. Сидоренко, O.A. Социально-гигиенические особенности заболеваемости и оценка эффективности лечения больных с патологией крупных суставов : автореф. дис. . канд. мед. наук / Сидоренко Ольга Александровна. Новосибирск, 2002. — 23 с.
50. Синельников, Р.Д. Атлас анатомии человека / Р.Д. Синельников, Я.Р. Синельников. М. : Медицина, 1996. — Т. 3 — 234 с.
51. Танькут, В.А. Тотальное эндопротезирование в лечении больных с патологией тазобедренного сустава : автореф. дис. . канд. мед. наук / Танькут Владимир Алексеевич. — Харьков, 1981. — 23 с.
52. Фокин, В.А. Пары трения для тотальных эндопротезов тазобедренного сустава и проблема износа / В.А. Фокин // Margo Anterior. -2000,-№4.-С. 1-5.
53. Хабиров, Ф.А. Мышечная боль / Ф.А. Хабиров, P.A. Хабиров. -Казань: Книжный дом, 1995. — 238 с.
54. Челноков А.Н. Оценка исходов эндопротезирования тазобедренного сустава возможности Web-технологий / А.Н. Челноков и др. // Эндопротезирование в России : всерос. монотемат. сб. науч. тр. -Казань ; СПб., 2005. — Вып. 1. — С. 201-208.
// Эндопротезирование в России : всерос. монотемат. сб. науч. тр. -Казань ; СПб., 2005. — Вып. 1. — С. 201-208.
55. Шаповалов, В.М. Результаты эндопротезирования тазобедренного сустава после переломов вертлужной впадины / В.М.
56. Шаповалов, В.А. Аверкиев, В.А. Артюх // Лечение сочетанных травм и повреждений конечностей. М., 2008. — С. 9-13.
57. Шапошников Ю.Г. Травматология и ортопедия : руководство для врачей в трех томах. М. : Медицина, 1997. — Т.
58. Шерепо, K.M. Асептическая нестабильность при тотальном эндопротезировании тазобедренного сустава : автореф. дис. . д-ра мед. наукN
59. Шерепо Константин Михайлович. — М., 1990. 49 с.
60. Шильников, В.А. Анатомо-функциональное обоснование индивидуального эндопротезирования тазобедренного сустава (клинико-экспериментальное исследование) : автореф. дис. . канд. мед. наук / Шильников Виктор Александрович. — СПб., 1995. — 22 с.
61. Шильников, В.А. Анализ отдаленных результатов однополюсного эндопротезирования тазобедренных суставов / В. А. Шильников и др. // Травматология и ортопедия России. 2006. — № 2. -С. 320.
А. Шильников и др. // Травматология и ортопедия России. 2006. — № 2. -С. 320.
62. Шильников, В.А. Болевой синдром после эндопротезированиятазобедренного сустава / В.А. Шильников, P.M. Тихилов, А.О. Денисов //
63. Травматология и ортопедия России. 2008. — № 2. — С. 106-109.
64. Шостак, H.A. Алгология как междисциплинарная проблема ( современной медицины / H.A. Шостак // Клиницист. 2008. — № 1. — С. 4-9.
65. Шуматов, В.Б. Оптимизация фармакотерапии послеоперационного болевого синдрома / В.Б. Шуматов П.В. Дунц Г.А. Карпеев, С.П. Крыжановский // Тихоокеанский медицинский журнал. -2004. -№4. -С. 47-48.
66. Юнкеров, В.И. Математико-статистическая обработка данных медицинских исследований : лекции для адъюнктов и аспирантов / В.И. Юнкеров, С.Г. Григорьев. СПб. : ВмедА, 2002. — 266 с.г
67. Aalto, K. Changes in erythrocyte sedimentation rate and G-reactive protein after total hip arthroplasty / K. Aalto, K. Osterman, H. Peltola // Clin. Orthop:- 1984.-N 184.-P. 118-120.
118-120.
68. Aasvang, E. Chronic postoperative pain: the case of inguinale herniorrhaphy / E. Aasvang, H. Kehlet // Br. J. Anaesth. 2005. — Vol. 95. -P. 69-76.
69. Aasvang, E. Neurophysiological characterization of postherniotomy pain / E. Aasvang et al. // Pain. 2008. — Vol. 137. — P. 173-181.
70. Ala Eddine, T. Anterior iliopsoas impingement after total hip arthroplasty: diagnosis and conservative treatment in 9 cases / T. Ala Eddine et al. // Chir. Orthop. 2001. — Vol. 87, N 8. — P. 815-819.
71. Alonso, J. The pain and function of the hip (PFH) scale: a patient-based instrument for measuring outcome afterv total hip replacement / J. Alonso, R. Lamarca, J. Marti-Vails // Orthopedics. 2000. — Vol. 23. — P.1273-1283.
72. Ankarath, S. Psoas hematoma presenting as hip pain / S. Ankarath, P. Campbell // Orthopedics. 2001. — Vol. 24. — P. 689-690.
73. Barrack, R. Thigh pain despite bone ingrowth into uncemented femoral stems / R. Barrack et al. // J. Bone Joint Surg. 1992. — Vol. 74-B. -P. 507-510.
1992. — Vol. 74-B. -P. 507-510.
74. Beattie, P. Validity of derived measurements of leg-length differences obtained by use of a tape measure / P. Beattie et al. // Phys. Ther. 1990. -Vol. 70.-P. 13-20.
75. Benedetti, F. Neurophysiologic assessment of nerve impairment in posterolateral and muscle-sparing thoracotomy / F. Benedetti et al. // J. Thorac. Cardiovasc. Surg. 1998. — Vol. 115. — P. 841-847.
76. Benson, M.K. Metal sensitivity in patients with joint replacement arthroplasties / M.K. Benson, P.G. Goodwin, J. Brostoff // Br. Med. J: 1975. -Vol. 4, N 5993. — P. 374—375.
77. Berger, R. Dynamic test to diagnose loose uncemented femoral total hip components / R. Berger et al. // Clin. Orthop. 1996. — N 330. — P. 115-123.
78. Bland, J.M. Statistical methods for assessing agreement between two methods of clinical measurement / J.M. Bland, D.G. Altman // Lancet. 1986. -N l.-P. 307-310.
79. Bohl, W.R. Lumbar spinal stenosis. A cause of continued pain and disability in patients after total hip arthroplasty / W.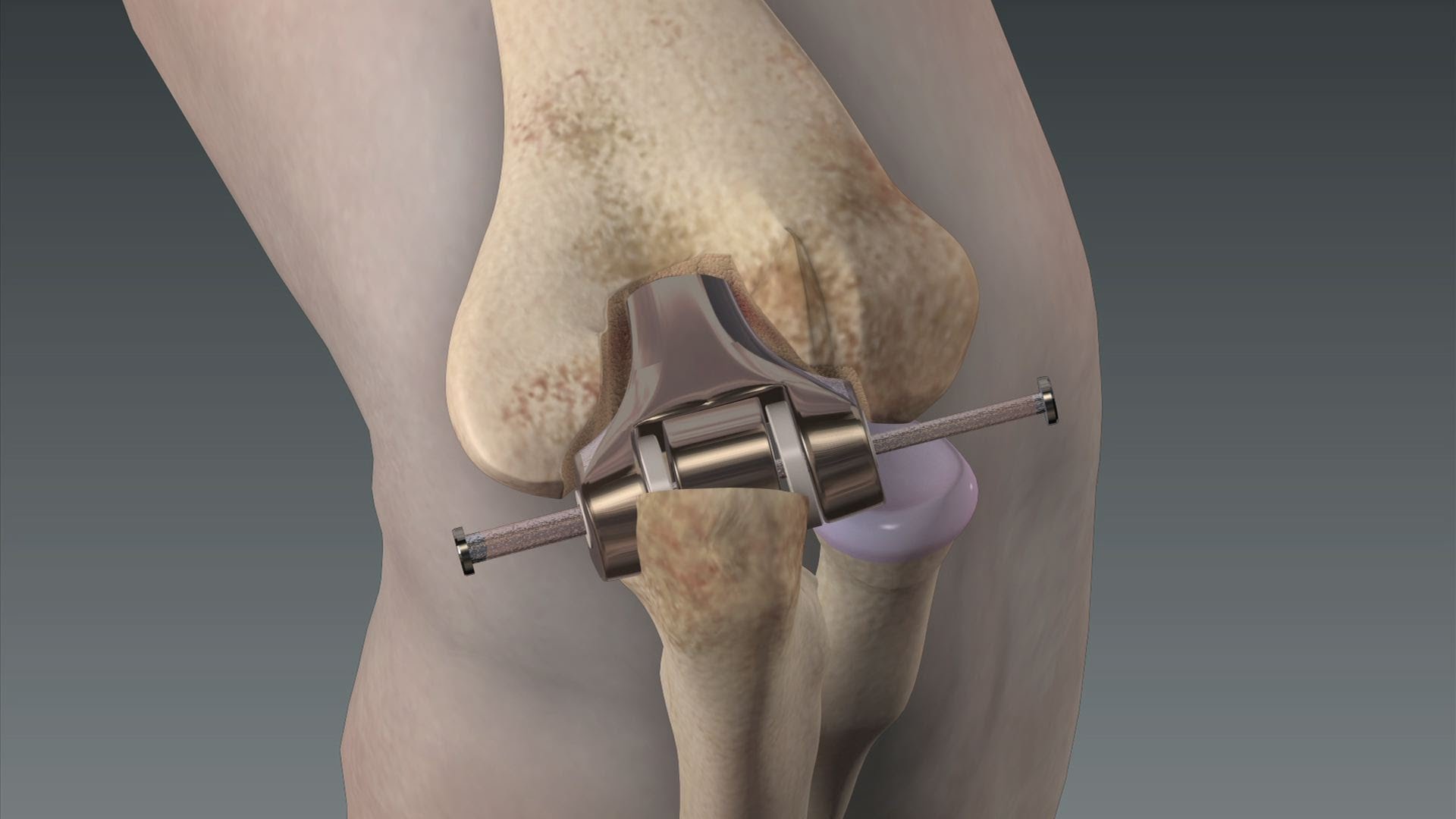 R. Bohl, A.D. Steffee // Spine. 1979.-Vol. 4.-P. 168-173.
R. Bohl, A.D. Steffee // Spine. 1979.-Vol. 4.-P. 168-173.
80. Bohm, E.R. The Canadian Joint Replacement Registry what have we learned? / E.R. Bohm, M.J. Dunbar, R. Bourne // Acta Orthop. — 2010. — Vol. 81,N l.-P. 119-121.
81. Bose, W.J. Accurate limb-length equalization during total hip arthroplasty / W.J. Bose // Orthopedics. 2000. — Vol. 23. — P. 433-436.
82. Bourne, R.B. Pain in the thigh following total hip replacement with a porous-coated anatomic prosthesis for osteoarthrosis. A five-year follow-up study / R.B. Bourne et al. // J. Bone Joint Surg. 1994. — Vol. 76-A, N 10. — P. 14641470.
83. Bove, G.M. Inflammation induces ectopic mechanical sensitivity in axons of nociceptors innervating deep tissues / G.M. Bove et al. // J. Neurophysiol. 2003. — Vol. 90. — P. 1949-1955.
84. Bozic, K. Pain in the total hip area / K. Bozic, H.E. Rubash // Clin. Orthop. 2004. — N 420. — P. 18-25.
85. Braunstein, E.M. Bupivicaine arthrography of the postarthroplasty hip / E. M. Braunstein et al. // Skeletal Radiol. 1995. — Vol. 24, N 7. — P. 519-521.
M. Braunstein et al. // Skeletal Radiol. 1995. — Vol. 24, N 7. — P. 519-521.
86. Bricteux, S. Iliopsoas impingement in 12 patients with a total hip arthroplasty / S. Bricteux et al. H Rev. Chir. Orthop. 2001. — Vol. 87. — P. 820825.
87. Britton, A.R. Pain levels after total hip replacement: their use as endpoints for survival analysis / A.R. Britton et al. // J. Bone Joint Surg. 1997. — Vol. 79-B. — P. 93-98.
88. Brooker, A.F. Ectopic ossification following total hip replacement. Incidence and a method of classification / A.F. Brooker et al. // J. Bone Joint Surg.- 1973.-Vol. 55-A.-P. 1629.
89. Brown, T.E. Thigh pain after cementless total hip arthroplasty: evaluation and management / T.E. Brown et al. // J. Am. Acad. Orthop. Surg. -2002.-Vol. 10.-P. 385-392.
90. Bulow, J.U. Uncemented total hip replacement and thigh pain / J.U. Bulow et al. // Int. Othop. 1996. — Vol. 20, N 2. — P. 65-69.
91. Burkart, B. Thigh pain in cementless total hip arthroplasty: a comparison of two systems at 2 years’ follows up / B. Burkart et al. // Orthop. Clin. North. Am. 1993. — Vol. 24. — P. 4.
Burkart et al. // Orthop. Clin. North. Am. 1993. — Vol. 24. — P. 4.
92. Cameron, H.U. The two-to six-year results with a proximally modular noncemented total hip replacement used in hip revision / H.U. Cameron // Clin. Orthop. 1994. -N 298. -P. 47-53.
93. Campbell, A. Thigh pain after cementless hip arthroplasty: annoyance or ill omen? / A. Campbell et al. // J. Bone Joint Surg. 1992. — Vol. 74-A.-P. 1.
94. Campbell, P. Metal sensitivity as a cause of groin pain in metal-on-metal hip resurfacing / P. Campbell et al. // J. Arthroplasty. 2008. — Vol. 23, N7.-P. 1080-1085.
95. Canner, G.C. The infected hip after total hip arthroplasty / G.C. Canner et al. // J. Bone Joint Surg. 1984. — Vol. 66-A. — P. 1393-1399.
96. Christiansen, C.G. Pubic ramus insufficiency fractures following total hip arthroplasty. A report of six cases / C.G. Christiansen et al. // J. Bone Joint Surg.-2003.-Vol. 85-A.-P*. 1819-1822.
97. Classification of chronic pain / ed. by H. Merskey, N. Bogduk. 2nd ed. — Seattle : IASP Press, 1994. — 548 p.
Bogduk. 2nd ed. — Seattle : IASP Press, 1994. — 548 p.
98. Cooper, H.J. Magnetic resonance imaging in the diagnosis and management of hip pain after total hip arthroplasty / H.J. Cooper et al. // J. Arthroplasty. 2009. — Vol. 24, N 5. — P. 661-667.
99. Costerton, J.W. Biofllm in implant infections: its production and regulation / J.W. Costerton, L. Montanaro, C.R. Arciola // Int. J. Artif. Organs. -2005. Vol. 28, N 11. — P. 1062-1068.
100. Courpied, J.P. Femoral fractures in subjects with total prostheses of the hip or knee / J.P. Courpied, L. Watin-Augouard, M. Postel // Int. Orthop. -1987.-Vol. 11.-P. 109-115.
101. Danish Hip Arthroplasty Register // Ann. Report. 1998-2003.106 p.
102. D’Lima, D.D. 100 cemented versus 100 noncemented stems with comparison of 25 matched pairs / D.D. D’Lima et al. // Clin. Orthop. 1998. -N348.-P. 140-148.
103. DeLee, J.S. Radiologic demarcation of cemented sockets in total hip replacement / J.S. DeLee, J. Charnley // Clin.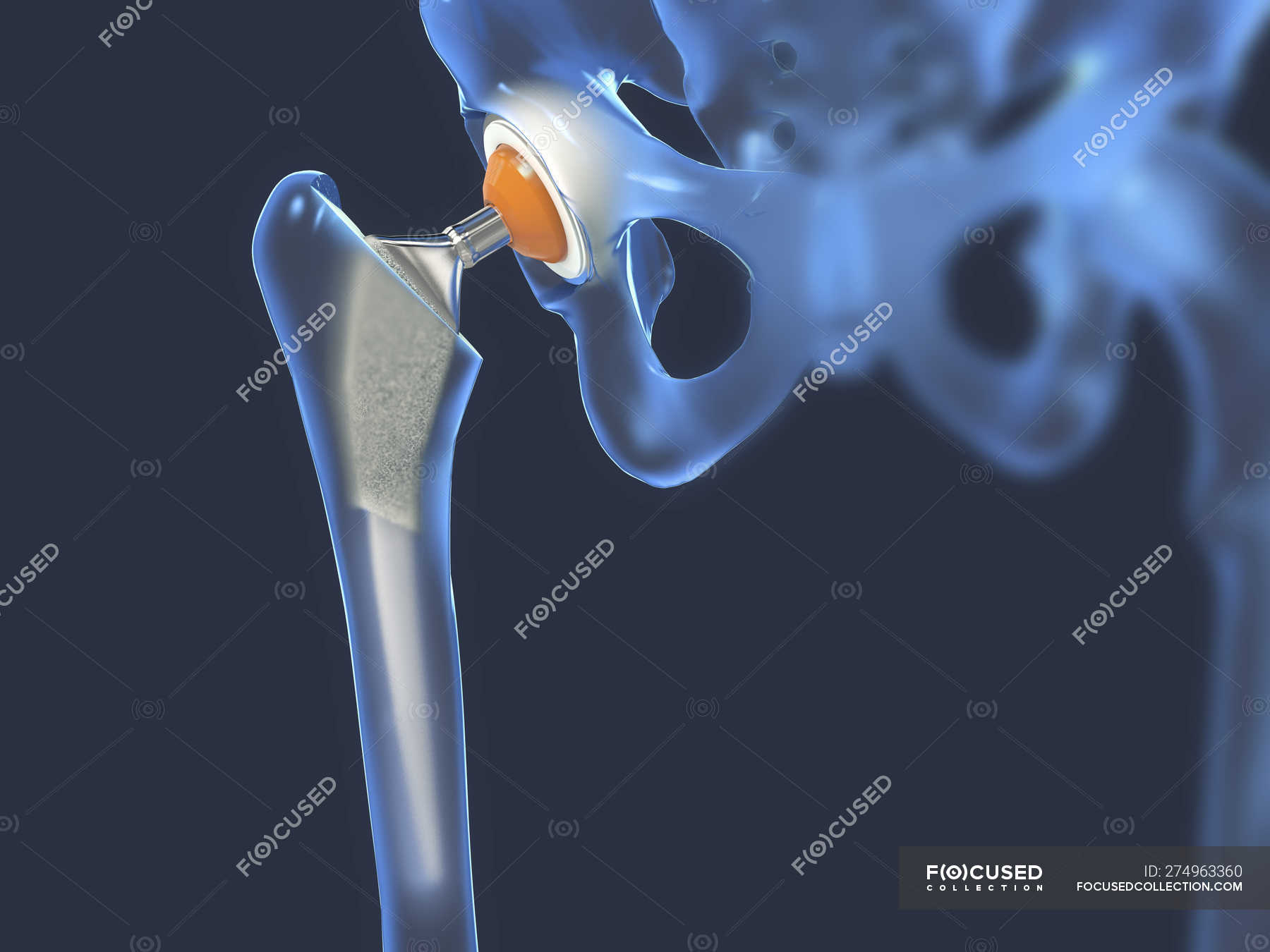 Orthop. 1976. -N 121. — P. 20-32.
Orthop. 1976. -N 121. — P. 20-32.
104. Delia Valle, C.J. Iliopsoas tendinitis after total hip arthroplasty / C.J. Delia Valle et al. // J. Arthroplasty. 2001. — Vol. 16, N 7. — P. 923-926.
105. Domb, B. Cortical strut grafting for enigmatic thigh pain following total hip arthroplasty / B. Domb et al. // Orthopedics. 2000. — Vol. 23. — P. 1.
106. Duffy, P.J. Evaluation of patients with pain following total hip replacement / Duffy P.J. et al. //J. Bone Joint Surg. 2005. — Vol. 87-A. -P. 2566-2575.
107. Eftekhar, N.S. Total hip arthroplasty / N.S. Eftekhar. Philadelphia : Mosby Incorporated; 1993. — 673:p.
108. Ege Rasmussen, K.J. Trochanteric bursitis. Treatment by corticosteroid injection / K.J. Ege Rasmussen, N. Fano // Scand. J. Rheumatol. — 1985.-Vol. 14.-P. 417.
109. Eisler, T. Ultrasound for diagnosis, of infection in revision total hip arthroplasty / T. Eisler et al. // J. Arthroplasty. 2001. — Vol. 16. — P. 10101017.
110. Engh, C.A. Porous-coated hip replacement: the factors governing bone ingrowth, stress-shielding, and clinical results / C. A. Engh, J.D. Bobyn, A.H. Glassman // J. Bone Joint Surg. 1987. — Vol. 69-B, N 1. — P. 45-55.
A. Engh, J.D. Bobyn, A.H. Glassman // J. Bone Joint Surg. 1987. — Vol. 69-B, N 1. — P. 45-55.
111. Engh, C.A. The influence of stem size and extent of porous coating on femoral bone resorption after primary cementless hip arthroplasty / C.A. Engh, J.D. Bobyn // Clin. Orthop. 1987. — N 231. — P. 7-28.
112. Engh, C.A. Cementless total hip arthroplasty using the anatomic medullary locking stem: results using a* survivorship analysis / C.A. Engh, P. Massin // Clin. Orthop. 1989. -N 249. — P. 141-158.
113. Engh, C.A. Roentgenographic assessment of the biologic fixation of porous-unfaced femoral components / C.A. Engh, P. Massin, K.E. Suthers // Clin. Orthop. 1990. -N 257. — P. 107-128.
114. Engh, C.A. Femoral fixation in primary total hip arthroplasty / C.A. Engh, W.J. Culpepper 2nd // Orthopedics. 1997. — Vol. 20. — P. 771-773.
115. Fish, D.E. Treatment of iliopsoas tendinitis after a left total hip arthroplasty with botulinum toxin type A / D.E. Fish, W.S. Chang // Pain Physician. 2007. — Vol. 10, N 4. — P. 565-571.
116. Floman, Y. Low back pain and sciatica following total hip replacement: a report of two cases / Y. Floman et al. // Spine. — 1980. Vol. 5. -P. 292-294.
117. Forster, I.W. Sedimentation rate in infected and uninfected total hip arthroplasty / I.W. Forster, R. Crawford // Clin. Orthop. 1982.-N 168.-P. 48-52.
118. Gaunt, M.E. Strangulated obturator hernia masquerading as pain from a total hip replacement / M.E. Gaunt, S.G. Tan, J. Dias // J. Bone Joint Surg. — 1992. Vol. 74-B. — P. 782-783.
119. Gill, T.J. Lateral insufficiency fractures of the femur caused’ by osteopenia and varus angulation: a complication of total hip arthroplasty / T.J. Gill et al. // J. Arthroplasty. 1999. — Vol. 14, N 8. — P. 982-987.
120. Giuffre, M. Postoperative joint replacement pain: description and opioid requirement / M. Giuffre et al. // Post. Anesth. Nurs. 1991. — Vol. 6, N 4. -P. 239-245.
121. Gottrup, H. Psychophysical examination in patients with post-mastectomy pain / H. Gottrup et al. // Pain. 2000. — Vol. 87. — P. 275-284.
122. Grant, P. Pain in the total hip area / P. Grant et al. // Acta Orthop. Scand. 2001. — Vol. 72. — P. 537-540.
123. Graves, S.E. The Australian Orthopaedic Association National Joint Replacement Registry / S.E. Graves et al. // Med. J. Aust. 2004. — Vol. 180, N 5 Suppl.-P. S31-34.
124. Fish, D.E. Treatment of iliopsoas tendinitis after a left total hip arthroplasty with botulinum toxin type A / D.E. Fish, W.S. Chang // Pain Physician. 2007. — Vol. 10, N 4. — P. 565-571.
125. Floman, Y. Low back pain and sciatica following total hip replacement: a report of two cases / Y. Floman et al. // Spine. — 1980. Vol. 5. -P. 292-294.
126. Forster, I.W. Sedimentation rate in infected and uninfected total hip arthroplasty / I.W. Forster, R. Crawford // Clin. Orthop. 1982.-N 168.-P. 48-52.
127. Gaunt, M.E. Strangulated obturator hernia masquerading as pain from a total hip replacement / M.E. Gaunt, S.G. Tan, J. Dias // J. Bone Joint Surg. — 1992. Vol. 74-B. — P. 782-783.
128. Gill, T.J. Lateral insufficiency fractures of the femur caused’ by osteopenia and varus angulation: a complication of total hip arthroplasty / T.J. Gill et al. // J. Arthroplasty. 1999. — Vol. 14, N 8. — P. 982-987.
129. Giuffre, M. Postoperative joint replacement pain: description and opioid requirement / M. Giuffre et al. // Post. Anesth. Nurs. 1991. — Vol. 6, N 4. -P. 239-245.
130. Gottrup, H. Psychophysical examination in patients with post-mastectomy pain / H. Gottrup et al. // Pain. 2000. — Vol. 87. — P. 275-284.
131. Grant, P. Pain in the total hip area / P. Grant et al. // Acta Orthop. Scand. 2001. — Vol. 72. — P. 537-540.
132. Graves, S.E. The Australian Orthopaedic Association National Joint Replacement Registry / S.E. Graves et al. // Med. J. Aust. 2004. — Vol. 180, N 5 Suppl.-P. S31-34.i 149
133. Hailer, N.P. Uncemented and cemented primary total’hip» arthroplasty in the Swedish Hip Arthroplasty Register / N.P. Hailer, G. Garellick, J. Korrholm //Acta* Orthop. -2010. Vol. 81, N1. — P. 34-4ll.
134. Hallab, N. Metal sensitivity in patients with orthopaedic implants / N. Hallab, K. Merritt, J.J. Jacobs // J. Bone-Joint Surg. 2001. — Vol. 83-A, N 3. -P. 428-436.
135. Hamada, Y. Thigh pain in cementless total hip replacement / Y\ Hamada et al. // Nippon Seikeigeka Gakkai Zasshi. 1993. — Vol. 67, N7. -P. 561-571.
136. Hardinge, K. The direct lateral approach to the hip / K. Hardinge // J. Bone Joint Surg. 1982. — Vol. 64-B. — P. 17.
137. Harris, W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. 1970. -Vol. 51-A. — P.737—755.
138. Healy, W.L. Evaluation of the porous-coated anatomic hip at 12 years / W.L. Healy et al. // J. Arthroplasty. 2002. — Vol. 17. — P. 856.
139. Heaton, K. Surgical release of iliopsoas tendon for groin pain after total hip arthroplasty / K.
144. Huo, M. What’s new in hip arthroplasty / M. Huo // J. Bone Joint Surg. — 20021 — Vol: 84-A. — P: 1894—1905.
145. Inman, R.D. Clinical and microbial features of prosthetic joint infections / RID. Inman et:aB.7/ Am. J. Med: 1984. — Vol: 77. -P: 47-53.
146. Iorio, R. Lateral trochanteric pain following primary total hip arthroplasty / R. Iorio, W.L. Healy, P.D: Warren, D. Appleby // J. Arthroplasty. -2006. Vol. 21, N 2. — P.233- 236.
147. Jacobson, T. Surgical correction of the snapping iliopsoas tendon / T. Jacobson, W.C. Allen // Am. J: Sports. Med. 1990. — Vol. 18. — P. 470-474.
148. Jasani, V. Pain related to the psoas muscle after total hip replacement / V. Jasani, P. Richards, C. Wynn-Jones // J. Bone. Joint Surg.- 2002: Vol; 84-B, N 7.- P: 991-993.
149. Jensen, T.S. Translation of symptoms and signs into mechanisms in neuropathic pain / T.S. Jensen, R. Baron // Pain. 2003. — Vol. 102. — P. 1 -8.
150. Johanson, N.A. Nerve injury in total hip arthroplasty / N.A. Johanson et al. II Clin. Orthop. 1983. — N 179. — P. 214-222.
151. Johnston, C.A. Iliopsoas bursitis and; tendinitis. A review / C.A. Johnston et al. // Sports Med. 1998. — Vol. 25, N 4. — P. 271-283.
152. Jones, C. The effect of age on pain, function, and quality of life after total hip and knee arthroplasty / C. Jones et al. // Arch. Intern. Med. 2001. -Vol. 161.-P. 454-460.
153. Kanai, Y. Irreversible changes in crayfish giant axon as manifestations of lidocaine neurotoxicity in vitro / Y. Kanai, H. Katsuki, M. Takasaki, M. Graded //Anesth. Analg. 1998. — Vol. 86. — P. 569.
154. Kanai, Y. Lidocaine disrupts axonal membrane / Y. Kanai, H: Katsuki, M; Takasaki // Anesth. Analg. 2000: — Vol. 91. — P. 944-948.
155. Katz, J. Acute pain after thoracic surgery predicts long-term post-thoracotomy pain / J. Katz et al. // Clin. J. Pain. 1996. — Vol. 12. — P. 50-55.
156. Kehlet, H. Persistent postsurgical pain: risk factors and prevention / H. Kehlet, T.S. Jensen, C.J. Woolf// Lancet. 2006. — Vol. 367. — P. 1618-1625.
157. Khan, N.Q. Referral patterns of hip pain in patients undergoing total hip replacement / N.Q. Khan, S.T. Woolson // Orthopedics. 1998. — Bd. 21. — S. 123-126.
158. Kim, P.R. Causes of early failure in a multicenter clinical trial of hip resurfacing / P.R. Kim et al. // J. Arthroplasty. 2008. — Vol. 23, N 6. — P. 44-49:
159. Kingzett-Taylor, A. Tendinosis and tears of gluteus medius and minimus muscles as a cause of hip pain: MR imaging findings / A. Kingzett-Taylor et al. // Am. J. Roentgenol: 1999. — Vol. 173. — P. 1123.
160. Klaue, K. The acetabular rim syndrome. A clinical presentation of dysplasia of the hip / K. Klaue, C.W. Durnin, R. Ganz // J. Bone Joint Surg. -1991. Vol. 73-B, N 3. — P. 423-429.
161. Koch, J.C. The laws of bone architecture / J.C. Koch // Am. J’. Anat. — 1917.-Vol. 21.-P. 177-298.
162. Koltzenburg, M. Neuropathic pain / M. Koltzenburg, J. Scadding // Curr. Opin. Neurol. 2001. — Vol. 14. — P. 641-647.
163. Kraemer, W.J. Bone scan, gallium scan, and hip aspiration in the diagnosis of infected’total hip arthroplasty / W.J. Kraemer et al. // J. Arthroplasty. 1993. — Vol. 8. — P. 611-616.
164. Kristiansen, B. Biomechanical factors in loosening of the Stanmore hip / B. Kristiansen, J.S. Jensen // Acta Orthop. Scand. 1985. — Vol. 56, N 1. — P. 21-24.
165. Kroner, K. Long-term phantom breast syndrome after mastectomy / K. Kroner et al. // Clin. J. Pain. 1992. — Vol. 8. — P. 346-350.
166. Levitsky, K.A. Evaluation of the painful prosthetic joint. Relative value of bone scan, sedimentation rate, and joint aspiration / K.A. Levitsky et al. // J. Arthroplasty. 1991. — Vol. 6, N 3. — P. 237-244.
167. Lieberman, J.R. Evaluation of painful hip arthroplasties. Are technetium bone scans necessary? / J.R. Lieberman et al. // J. Bone Joint Surg. — 1993. Vol. 75-B, N 3. — P. 475-478.
168. Little, H. Trochanteric bursitis: a common cause of pelvic girdle pain / H. Little // Can. Med. Assoc. J. -.1979. Vol. 120. — P. 456.
169. Longjohn, D. Soft tissue balance of the hip / D. Longjohn et al. // J. Arthroplasty. 1998. — Vol. 13. — P. 97-99.
170. Macrae, W.A. Chronic pain after surgery / W.A. Macrae // Br. J. Anaesth. 2001. — Vol. 87. — P. 88-98.
171. Mai, D.D. Compartment syndrome of the right anterior thigh after primary total hip arthroplasty / D.D. Mai, S.J. MacDonald, R.B. Bourne // Can. J. Surg. 2000. — Vol. 43. — P. 226-227.
172. Malik, A. Impingement with total hip replacement / A. Malik, A. Maheshwari, L.D. Dorr // J. Bone Joint Surg. 2007. — Vol. 89-B, N 8. -P. 1832-1842.
173. Mallory, T. Tapered design for the cementless total hip arthroplasty femoral component / T. Mallory, W. Head, A. Lombardi // Clin. Orthop. 1997. -N344.-P. 172.
174. Maloney, W. Comparison of a hybrid with an uncemented total hip replacement / W. Maloney, W. Harris // J. Bone Joint Surg. 1990. — Vol. 72-A. -P. 9.
175. Marker, D.R. Femoral neck fractures after metal-on-metal total hip resurfacing: a prospective cohort study / D.R. Marker et al. // J. Arthroplasty. -2007. Vol. 22, N 7. — P. 66-71.
176. Marmor, L. Stress fracture of the pubic ramus stimulating a loose total hip replacement/L. Marmor// Clin. Orthop. 1976. -N 121. -P: 103-104.
177. Matsumoto, K. Iliopsoas bursal distension caused by acetabular loosening after total hip arthroplasty. A rare complications of total hip arthroplasty / K. Matsumoto et al. // Clin. Orthop. 1992. — N 279. — P. 144-148.
178. Melzack, R. On the language of pain / R. Melzack, W.S. Torgerson // Anesthesiology. 1971. — Vol. 34. — P. 50-59.
179. Merskey, H. Logic, truth and language in concepts of pain / H. Merskey // Qual. Life Res. 1994. — Vol. 3, Suppl. 1. — P. 69-76.
180. Moore, A.T. The Moore self locking Vitallium prosthesis in fresh femoral neck fractures: a new low posterior approach (The Southern Exposure) / A.T. Moore // AAOS Instructional Course Lectures. St. Louis : CV Mosby, 1959.-Vol.16.
181. Mrcsed, C. Quality of life and functional outcome after primary total hip replacement / C. Mrcsed, J. Ballantyne // J. Bone Joint Surgery. 2003. — Vol. 89-B.-P. 868-873.
182. Mulamba, L. Indium-Ill leukocyte scanning in the evaluation of painful hip arthroplasty / L. Mulamba et al. // Acta Orthop. Scand. 1983. — Vol. 54, N5.-P. 695-697.
183. Müller, M.E. Total Kip prostheses / M;E. Muller // Clin. Orthop. -1970.-N 72.-P. 46-68.
184. Netter, F.H. Atlas of human .anatomy / F.H. Netter. Phil. : Saunders / Elsevier,,2005 — 532 p.
185. Nguyen, L.L. Detecting bacterial colonization of implanted orthopaedic devices by ultrasonication / L.L. Nguyen et al. // Clin. Orthop. -2002.-N403.-P. 29-37.
186. Nikolajsen, L. The influence of preamputation pain on postamputation stump and phantom pain / L. Nikolajsen et al. // Pain. 1997. — Vol. 72. -P. 393-405.
187. Nikolajsen, L. Phantom limb pain / L. Nikolajsen, T.S. Jensen // Br. of the hip joint / D.A. O’Neill, W.H. Harris // J. Bone Joint Surg. 1984. — Vol. 66-A. — P. 540-546.
193. Osorovitz, Pi Clinical and radiographic results of a continuous series of 124 type Ceraver-Osteal hip* prostheses with a 9-year survival analysis / P. Osorovitz, D. Goutailler // Rev. Chir. Orthop. 1994. — Vol. 80. — P. 305-315.
194. Pacault-Legendre, V. Pain after total hip arthroplasty: a psychiatric point of view / V. Pacault-Legendre, P. Anract, M. Mathieu, J.P. Courpied // Int. Orthop. (SICOT). 2009. — Vol: 33. — P: 65-69.
195. Palestro, C.J. Total hip arthroplasty: periprosthetic indium-111-labeled leukocyte activity and complementary technetium-99m-sulfur colloid imaging in suspected infection / C.J. Palestro et al. // J. Nucl. Med. 1990. — Vol. 31, N 12.-P. 1950-1955.
196. Palestro, C.J. Radionuclide imaging in orthopedic infections / C.J. Palestro, M.A. Torres // Semin. Nucl. Med. 1997. — Vol. 27. — P. 334-345.
197. Pani, S.P. Limb circumference measurement for recording odema volume in patients with filarial lymphodema / S.P. Pani; P. Vanamail, J. Yuvaraj // Lymphology. 1995. — Vol. 28. — P. 57-63.
198. Parvizi, J. Surgical treatment of limb-length discrepancy following total hip arthroplasty / J. Parvizi et al. // J. Bone Joint Surg. 2003. — Vol. 85-A. -P. 2310-2317.
199. Perkins, F.M. Chronic pain as an outcome of surgery. A review of predictive factors / F.M. Perkins, H. Kehlet // Anesthesiology. 2000. — Vol. 93. -P. 1123-1133.
200. Phillips C.B. Incidence rates of dislocation, pulmonary embolism, and deep infection during the first six months after elective total hip replacement / C.B. Phillips et al. // J. Bone Joint Surg. 2003. — Vol. 85-A. — P. 20-26.
201. Pierannunzii, L.M. Thigh pain after total hip replacement: a pathophysiological review and a comprehensive classification / L.M. Pierannunzii // Orthopedics. 2008. — Vol. 31, N 7. — P. 691-699.
202. Pipino, F. Preservation of the femoral neck in hip arthroplasty: results of a 13- to 17-year follow-up / F. Pipino, L. Molfetta, M. Grandizio // J. Orthop. Traumatol. 2000. — Vol. 1. — P. 31-39.
203. Powers, K.A. Prosthetic joint infections in the elderly / K.A. Powers et al. // Am. J. Med. 1990. — Vol. 88, N 5. — P. 9-13.
204. Pritchett, J.W. Fracture of the greater trochanter after hip replacement / J.W. Pritchett // Clin. Orthop. 2001. -N390. — P. 221-226.
205. Radin, E.L. Biomechanics of the human hip / E.L. Radin.// Clin. Orthop. 1980. -N 152. -P.28-34.
206. Raman, D. Trochanteric bursitis a frequent cause of «hip» pain in rheumatoid’arthritis / D. Raman, I. Haslock // Ann. Rheum. Dis. — 1982. — Vol.,41. — P. 602.
207. Ranawat, C.S. Functional leg-length inequality following total hip arthroplasty / C.S. Ranawat, J.A. Rodriguez // J. Arthroplasty. 1997. — Vol. 12. -P. 359-365.
208. Reing, C.M. Differential bone-scanning in the evaluation of a painful total joint replacement / C.M. Reing, P.F. Graves, S.E. Richin, P.I. Kenmore // J. Bone Joint Surg. 1979. — Vol. 61-A, N 6. — P. 933-936.
209. Rezig, R. Ultrasound diagnosis of anterior iliopsoas impingement in total hip replacement / R. Regiz // Skeletal. Radiol. 2004. — Vol. 33. — P. 112116.
210. Ritter, M.A. The use of a hip score for evaluation of the results of total hip arthroplasty / M.A. Ritter et al. // J. Arthroplasty. 1990. — Vol. 5. — P. 187189.
211. Robbins, G.M. Evaluation of pain in patients with apparently solidly fixed total1 hip arthroplasty components / Robbins G.M. et al. // J. Am. Acad. Orthop. Surg. 2002. — Vol. 10. — P. 86-94.
212. Robertson, C. Investigation of anterior knee pain after total hip replacement: a pilot study / C. Robertson, F. Coutts, J. Bell // Physiother. Res. Int. -2007.-Vol. 12,N 1. —P. 25-28.
213. Sanzen, L. The diagnostic value of C-reactive protein in infected total hip arthroplasties / L. Sanzen A.S. Carlsson // J. Bone Joint Surg. 1989. — Vol. 71-B.-P. 638-641.
214. Schapira, D. Trochanteric bursitis: a common clinical problem / D. Schapira, M. Nahir, Y. Scharf// Arch. Phys. Med. Rehabil. 1986. — Vol. 67. -P. 815.
215. Skinner, H. Decrease pain with lower flexural rigidity of uncemented femoral prostheses / H. Skinner, F. Curlin // Orthopedics. 1990. — Vol’. 13, N 11. -P. 1223-1228.
216. Sledge, C.B. Total hip replacement with and without osteotomy of the greater trochanter. Clinical and biomechanical comparisons in the same patients / C.B. Sledge et al. // J. Bone Joint Surg. 1978. — Vol. 60-A, N 2. — P. 203-210.
217. Smith, P.N. Clinical evaluation of the symptomatic total hip arthroplasty / P.N. Smith, C.H. Rorabeck // Revision total hip arthroplasty. -Philadelphia : Lippincott Williams and Wilkins, 1999. P. 109-120.
218. Sofka, C.M. MR imaging of joint arthroplasty / C.M. Sofka, H.G. Potter // Semin. Musculoskelet. Radiol. 2002. — Vol. 6. — P. 79-85.
219. Song, X’.J. Somata of nerve-injured sensory neurons exhibit enhanced responses to inflammatory mediators / X.J. Song et al. // Pain. 2003. — Vol. 104.-P. 701-709.
220. Spotorno L. The CLS system. Theoretical concept and results / L. Spotorno et al. // Acta Orthop Belg. 1993. — Vol. 59, N 1. — P. 144-150.
221. Stillwell, W.T. / W.T. Stillwell // The art of total hip arthroplasty. -New York, 1987. P. 317-330
222. Swedish Hip Arthroplasty Registry // Ann. Report. 2002-2006.115 p.
223. Swezey, R.L. Pseudo-radiculopathy in subacute trochanteric bursitis of the subgluteus maximus bursa / R.L. Swezey // Arch. Phys. Med. Rehab. — 1976.-Vol. 57.-P. 387.
224. Tasmuth, T. Treatment-related factors predisposing to chronic pain in patients with breast cancer a multivariate approach / T. Tasmuth et al. // Acta Oncol. — 1997. — Vol. 36. — P. 625-630.
225. Tehranzadeh, J. Prospective study of sequential technetium-99m phosphate and gallium imaging in painful hip prostheses (comparison of diagnostic modalities) / J. Tehranzadeh, I. Gubernick, D. Blaha // Clin. Nucl. Med. 1988. -Vol. 13.-P. 229-236.
226. Traycoff, R.B. Pseudotrochanteric bursitis Q: the differential diagnosis of lateral hip pain / R.B. Traycoff // J. Rheumatol. 1991. — Vol. 18. -P. 1810.
227. Trousdale, R.T. Anterior iliopsoas impingement after total hip arthroplasty / R.T. Trousdale, M.E. Cabanela, D.J. Berry // J. Arthroplasty. 1995. — Vol. 10, N 4. — P. 546-549.
228. Tunney, M.M. Detection of prosthetic hip infection at revision arthroplasty by immunofluorescence microscopy and PCR amplification of the bacterial 16S rRNA gene / M.M. Tunney et al. // J. Clin. Microbiol. 1999. -Vol. 37.-P. 3281-3290.
229. Vassilios, S. Evaluation of persistent pain (evaluation of persistent pain after hip resurfacing / S. Vassilios et al. // Bull. NYU Hosp. Joint Dis. -2009. Vol. 67, N 2. — P. 168-172.
230. Visuri, T. The influence of total hip replacement on hip pain and the use of analgesics / T. Visuri, M. Koskenvuo, R. Honkanen // Pain. 1985. — Vol. 23.-P. 19-26.
231. Volz, R.G. The painful migrated ununited greater trochanter in total hip replacement / R.G. Volz, F.W. Brown // J. Bone Joint Surg. 1977. — Vol. 59, N8.-P. 1091-1093.
232. Vresilovic, E. Incidence of thigh pain after uncementedi total hip arthroplasty as a function of femoral stem size / E. Vresilovic, W. Hozack, R. Rothman // J. Arthroplasty. 1996. — Vol. 11, N 3. — P. 301-314.
233. Warren, S.B. Heterotopic ossification after total hip replacement / S.B. Warren // Orthop. Rev. 1990. — Vol. 19, N 7. — P. 603-611.
234. White, L.M. Complications of total hip arthroplasty: MR imaging initial experience / L.M. White et al. // Radiology. 2000. — Vol. 215. — P. 254262.
235. White, T.O. Arthroplasty of the hip. Leg length is not important / T.O. White, T.W. Dougall // J. Bone Joint Surg. 2002. — Vol. 84-B. — P. 335-339.
236. Whiteside, L.A. The effect of stem fit on bone hypertrophy and pain relief in cementless total hip arthroplasty / L.A. Whiteside // Clin. Orthop. 1989. -N247.-P. 138-147.
237. Willert, H.G. Metal-on-metal bearings and hypersensitivity in patients with artificial hip joints. A clinical and histomorphological study / H.G. Willert et al. // J. Bone Joint Surg. 2005. — Vol. 87-A, N 1. — P. 28-36.
238. Williams, F. Gallium-67 scanning in the painful total hip replacement / F. Williams et al. // Clin. Radiol. 1981. — Vol. 32, N 4. — P. 431-139.
239. Windsor, R.E. Two-stage reimplantation for the salvage of total knee arthroplasty complicated by infection. Further follow-up refinement of indications / R.E. Windsor et al. // J. Bone Joint Surg. 1990. — Vol. 72-A. — P. 272-278.
240. Windsor, R.E. Management of total knee arthroplasty infection / R.E. Windsor // Orthop. Clin. North. Am. 1991. — Vol. 22. — P. 531-538.
241. Woolson, S.T. Results of a method of leg-length equalization for patients undergoing primary total hip replacement / S.T. Woolson et al. // J. Arthroplasty. 1999. — Vol. 14. — P. 159-164.
Необъяснимая боль после тотального эндопротезирования коленного сустава | Парратте
1. Babis G.C., Trousdale R.T., Pagnano M.W., Morrey B.F. Poor outcomes of isolated tibial insert exchange and arthrolysis for the management of stiffness following total knee arthroplasty. J. Bone Joint Surg. 2001; 83-A:1534-1536.
2. Baker P.N., Van der Meulen J.H., Lewsey J., Gregg P.J. The role of pain and function in determining patient satisfaction after total knee replacement. J. Bone Joint Surg. 2007; 89-B:893-900.
3. Brander V.A., Stulberg S.D., Adams A.D. et al. Predicting total knee replacement pain: a prospective, observational study. Clin Orthop. 2003;416:27-36.
4. Brander V., Gondek S., Martin E., Stulberg S.D. Pain and depression influence out- come 5 years after knee replacement surgery. Clin. Orthop. 2007;464:21-26.
5. Burns A.W., Parker D.A., Coolican M.R., Rajartnam K. Complex regional pain syn-drome complicating total knee arthroplasty. J. Orthop. Surg. 2006;14:280-283.
6. Bogunovic L., Kim A.D., Beamer B.S., Nguyen J., Lane J.M. Hypovitaminosis D in patients scheduled to undergo orthopaedic surgery: a single-center analysis. J. Bone Joint Surg. 2010;92-A(13):2300-2304.
7. Diduch Dr., Scuderi G.R., Scott W.N., Insall J.N., Kelly M.A. The efficacy of arthroscopy following total knee replacement. Arthroscopy. 1997;13:166-171.
8. Elson D.W., Brenkel I.J. A conservative approach is feasible in unexplained pain after knee replacement: a selected cohort study. J. Bone Joint Surg. 2007;89-B:1042-1045.
9. Hawker G.A. Who, when, and why total joint replacement surgery?: the patient’s perspective. Curr. Opin. Rheumatol. 2006;18:526-530.
10. Harden R.N., Bruehl S., Stanos S., et al. Prospective examination of pain-related and psychological predictors of CRPS-like phenomena following total knee arthroplasty: a preliminary study. Pain. 2003;106:393-400.
11. Haidukewych G.J., Jacofsky D.J., Pagnano M.W. et al. Functional results after revision of well-fixed components for stiffness after primary total knee arthroplasty. J. Arthroplasty. 2005;20:133-138.
12. Helmy N., Anglin C., Greidanus N.V., Masri B.A. To resurface or not to resurface the patella in total knee arthroplasty. Clin. Orthop. 2008;466:2775-2783.
13. Jacobs M.A., Hungerford D.S., Krackow K.A., Lennox D.W. Revision total knee arthroplasty for aseptic failure. Clin. Orthop. 1988;226:78-85.
14. Jacofsky D.J., Della Valle C.J., Meneghini R.M., Sporer S.M., Cercek R.M. Revision total knee arthroplasty: what the practicing orthopaedic surgeon needs to know. Instr. Course Lect. 2011;60:269-281.
15. Kim J, Nelson C.L., Lotke P.A. Stiffness after total knee arthroplasty: prevalence of the complications and outcomes of revision. J. Bone Joint Surg. 2004;6-A:1479-1484.
16. Klinger M., Baums M.R., Spahn G., Ernstberger T. A study of effectiveness of knee arthroscopy after knee arthroplasty. Arthroscopy. 2005;21:731-738.
17. Leone J.M., Hanssen A.D. Management of infection at the site of a total knee arthroplasty. J. Bone Joint Surg. 2005;87-A:2335-2348.
18. Mandalia V., Eyres K., Schranz P., Toms A.D. Evaluation of patients with a painful total knee replacement. J. Bone Joint Surg. 2008;90-B:265-271.
19. Mont M.A., Serna F.K., Krackow K.A., Hungerford D.S. Exploration of radiographically normal total knee replacements for unexplained pain. Clin. Orthop. 1996;331:216-220.
20. Mont M.A., Seyler T.M., Marulanda G.A., Delanois R.E., Bhave A: Surgical treatment and customized rehabilitation for stiff knee arthroplasties. Clin. Orthop. 2006;446:193-200.
21. Mulhall K.J., Ghomrawi H.M., Scully S., Callaghan J.J., Saleh K.J. Current etiologies and modes of failure in total knee arthroplasty revision. Clin. Orthop. 2006;446:45-50.
22. Nelson C.L., Kim J., Lotke P.A. Stiffness after total knee arthroplasty. J. Bone Joint Surg. 2005;87-A(1):264-270.
23. Novicoff W.M., Rion D., Mihalko W.M., Saleh K.J. Does concomitant low back pain affect revision total knee arthroplasty outcomes? Clin. Orthop. 2009;467(10):2623-2629.
24. Parratte S., Pagnano M.W. Instability after total knee arthroplasty. J. Bone Joint Surg. 2008;90-A:184-194.
25. Parvizi J., Tarity T.D., Steinbeck M.J. et al. Management of stiffness following total knee arthroplasty. J. Bone Joint Surg. 2006;88 (suppl. 4):175-181.26. Perkins F.M., Kehlet H. Chronic pain as an outcome of surgery: a review of predictive factors. Anesthesiology. 2000;93:1123-1133.
27. Scranton P.E. Jr. Management of knee pain and stiffness after total knee arthroplasty. J. Arthroplasty. 2001;16:428-435.
28. Suarez J., Griffin W., Springer B., Fehring T., Mason J.B., Odum S. Why do revision knee arthroplasties fail? J. Arthroplasty. 2008;236 (S1):99-103.
Тотальное эндопротезирование тазобедренного сустава | ortoped-klinik.com
Информация: тотальное эндопротезирование тазобедренного сустава
- Длительность пребывания в клинике: 5 дней
- Стационарная реабилитация в Германии: 14-21 дней
- Самое раннее время отлета домой: 12-14 дней
- Послеоперационный контроль: рентгеновские снимки через 6 месяцев после операции, затем через 12 месяцев
- Продолжительность нетрудоспособности: 6 недель
Д-р мед. Томас Шнайдер, специалист в области тазобедренного сустава.
Эндопротез тазобедренного сустава
Здоровый тазобедренный сустав состоит из головки и впадины. Круглое углубление в тазовой кости называется вертлужной впадиной или впадиной тазобедренного сустава. Сферическая часть сустава называется эпифизом.
Что представляет из себя эндопротез тазобедренного сустава?
При эндопротезировании тазобедренного сустава используется в основном тотальный эндопротез (Hüft-TEP). В медицине говорят об ‘имплантации’ (замене) и эндопротезы называют имплантатами. Они полностью заменяет обе костяные части сустава — эпифиз и вертлужную впадину.
Тотальный эндопротез тазобедренного сустава состоит из стержня, который закрепляется с помощью цемента или бесцементным способом, подвижного шара — головки тазобедренного сустава и имплантата вертлужной впадины. Имплантат головки и имплантаты вертлужной впадины бывают различных диаметров. Их размер подбирается для каждого пациента индивидуально. © ImplantcastМежду стержнем и углублением находятся части, поверхности которых скользят между собой. Круглая головка из металла или керамики крепится на стержне. Она движется внутри сферической насадки, закрепленной в вертлужной впадине. Эта насадка также может состоять из металла, керамики или пластика (полиэтилена). Подробнее o моделях тазобедренного сустава
Как закрепляется эндопротез тазобедренного сустава в кости?
Стержень эндопротеза вставляется в бедровую кость. Кость внутри вырезается и стержень закрепляется внутри кости с помощью костяного цемента или бесцементным способом. Костяной цемент — это пластик, который долгосрочно соединяет металлический стержень с костью. В случае бесцементного закрепления используются как правило титановые протезы с шершавой поверхностью, которая позволяет срастание протеза с костью.
Тотальный эндопротез тазобедренного сустава закрепляется в бедренной кости безцементно или с цементом. На фото изображен стержень эндопротеза с шершавой поверхностью, способствующей врастание эндопротеза в кость. © ImplantcastВыгнутая насадка крепится как правило без цемента в кости и также состоит из титана, позволяющего срастание протеза с костью.
Как проходит операция по эндопротезированию тазобедренного сустава?
Выбор пути доступа к суставу очень важен для результата операции. Сейчас применяются в основном минимально-инвазивные методы, являющиеся наиболее щадящими для тканей. При этом избегаются длинные разрезы, отслаивание мускулатуры и обширное повреждения мягких тканей, окружающих сустав. Особенно выигрывают при проникании с задней стороны минимально-инвазивным путем важные для ходьбы группы мышц сбоку бедра. Это позволяет быстро начать вставать на ногу и ходить после операции. Также намного реже наблюдаются раздражения суставной сумки бедра, а также склероз мягких тканей. Разрез располагается сзади на уровне плавок и практически незаметен, но при этом позволяет опытному хирургу безопасно проводить имплантацию.
Тотальное эндопротезирование тазобедренного сустава
Как заканчивается операция?
В конце операции накладываются повязка, дренаж и удаляются оставшиеся кровяные части. После этого делается первый рентген для контроля результатов операции и оценки послеоперационных мероприятий. Расположение тотального тазобедренного эндопротезов внутри тела. © Implantcast В палате прооперированную ногу обкладывают подушками или укладывают в специальную шину. Движение пациента происходит в зависимости от состояния пациента и с помощью физиотерапевта. В программу включены тренировки по ходьбе, включая ходьбу по лестнице. Тренируется также самостоятельное проведение таких ежедневных процедур как мытье, посещение туалета, одевание носков, обуви, брюк.
Что происходит после операции?
На следующий день после операции удаляются дренажи. Смена повязок проводится ежедневно нашими врачами. Вначале после операции больным приписывается противоболевая терапия. При этом выбор происходит между новейшими болепонижающими катетерами и хорошо усваиваемыми медикаментами. Через день после операции разрешено вставать и нагружать имплантат.
Спать на прооперированной стороне разрешено почти сразу, а на противоположной стороне в первые шесть недель не рекомендуется.
В зависимости от того, какой использовался способ доступа к суставу, следует избегать в первые недели определенных движений, чтобы избежать выпадение головки эндопротеза из впадины (смещение закрепленного в кости эндопротеза как правило при этом не происходит).
Эндопротез тазобедренного сустава служит как правило 15 лет или дольше в зависимости от следующих условий:
- Физические нагрузки
- Состояние и качество костей
- Материал и форма протеза
Через неделю после операции большинство пациентов в состоянии с помощью костылей подыматься по лестнице. Несмотря на то, что полная нагрузка после операции разрешена, следует использовать костыли в первые 4-6 недель после операции.
Послеоперационная реабилитация
Послеоперационная реабилитация проходит стационарно в санатории на протяжении 3 недель.
Разрешенные виды спорта после операции по тотальному эндопротезированию тазобедренного суставав:
- езда на ведосипеде
- пешие прогулки
- плавнье (следует избегать вращательных движений)
- бег трусцой
- при хорошей технике теннис и гольф
Когда я могу снова водить машину и буду работоспособным?
Машину разрешено водить не раньше, чем через шесть недель после операции.
Работоспособность зависит напрямую от профессии. Большинство пациентов со стоячей или связанной с ходьбой профессией возвращаются на рабочее место через 12 недель. В других специальностях возможно более раннее возвращение.
Запрещенные виды спорта после операции по тотальному эндопротезированию тазобедренного суставав:
- катание на горных лыжах (если только, то не раньше чем через 1 год)
- беговые лыжи из-за вероятности падения
- все контактные виды спорта
- подъем и ношение больших тяжестей
Какие виды спорта разрешаются с эндопротезом тазобедренного сустава?
При нормальном прохождении операции и успешной реабилитации через 6 месяцев возможны занятия такими видами спорта как езда на велосипеде, плаванье (при брассе следует избегать вращательных движений) и ходьба. При хорошей технике разрешена игра в теннис и гольф. Некоторые пациенты могут даже кататься на беговых лыжах.
Следует избегать ношение больших тяжестей.
Клиническая больница №122 имени Л.Г.Соколова Федерального Медико-Биологического Агентства
Картина болезни коксартрозАртроз тазобедренного сустава (коксартроз) представляет собой заболевание, связанное с износом суставных поверхностей, поражающее, в первую очередь, активных людей без прямой зависимости от пола и возраста.
Симптомы.
Боль.
Артроз приводит к появлению боли в области тазобедренного сустава, а так же в бедре, коленном суставе, боль может отдаваться в позвоночник. Очень типична боль при нагрузке.
Ограничение подвижности.
Сустав болезнен при нагрузке и его подвижность при этом значительно ограничивается. Вследствие этого постепенно развивается атрофия мышц, окружающих сустав.
При врожденной дисплазии, или после перенесенной травмы сустава, коксартроз может развиться и у молодого человека.
Диагностика и подготовка к операции.
Перед операцией необходимо пройти обязательное обследование. В него
входит ЭКГ, флюорография, анализы крови и мочи, ренгенография тазобедренных суставов. Эти анализы можно сдать амбулаторно, чтобы сократить время пребывания в стационаре. Перед операцией, на основании анализов врач-анестезиолог предложит наиболее подходящий вариант проведения анестезии.
Операция.
Если консервативное лечение оказалось безуспешным, единственным вариантом решения проблемы является замена тазобедренного сустава. Для этого производится регионарная анестезия, либо общий наркоз, производится доступ к тазобедренному суставу, удаляется головка бедренной кости, затем вертлужная впадина и бедренная кость специальными инструментами подготавливаются к установке компонентов эндопротеза. Далее происходит непосредственно имплантация. Тестируется амплитуда движений и стабильность эндопротеза. Устанавливается дренаж и ушивается операционная рана.
В процессе предоперационного планирования выбирается профиль и тип фиксации эндопротеза. Это происходит после тщательного анализа всех рисков и пользы, возраста и состояния кости пациента.
Бесцементный тотальный эндопротез
Крепление протеза осуществляется впрессовыванием в подготовленную и очищенную кость. В настоящий момент это стандартное решение для плотной кости.
Тотальный эндопротез цементной фиксации.
В зависимости от плотности кости, возможно потребуется использовать дополнительный искусственный материал для крепления компонентов эндопротеза — биоцемент. Однако, в длительной перспективе это не даёт никаких отрицательных эффектов на стабильность и функционирование эндопротеза.
Минимальноинвазивное эндопротезирование тазобедренного сустава, эндопротезы с укороченным бедренным компонентом.
В последние годы методика проведения операций эндопротезирования тазобедренных суставов претерпела значительные изменения. Если возможно, мы используем специальный инструмент для доступа к тазобедренному суставу через очень небольшой разрез кожи, с минимальным повреждением околосуставных мягких тканей. Пациент выигрывает в более быстрой реабилитации и косметическом результате (меньший разрез кожи).
Комбинация этой малоинвазивной техники с установкой короткого бедренного компонента зачастую позволяет удалять меньше кости на шейке бедра. Это особенно важно у молодых пациентов. Вы получите исчерпывающие сведения об этой возможности во время Вашей персональной беседы с Вашим хирургом.
Послеоперационное ведение.
Целью послеоперационной реабилитации является максимально быстрое восстановление функции сустава, опороспособности конечности и возможностей пациента к самообслуживанию. Механические свойства эндопротеза тазобедренного сустава диктуют необходимость соблюдения определенного режима движений в послеоперационном периоде: запрещены ротационные движения высокой амплитуды и сгибание более 90 градусов. Реабилитационное лечение обычно проводится курсами в условиях стационара или амбулатории по показаниям.
Возможность амбулаторной реабилитации в условиях КБ №122 необходимо уточнять по телефону +7(812) 363-11-22.
Перспективы.
Обширный опыт эндопротезирования тазобедренных суставов обеспечивает хорошие перспективы восстановления функции. Как правило, после завершения реабилитационных программ пациенты могут ходить без боли, выполнять ежедневную работу и вести активный образ жизни согласно своему возрасту без ограничений. По современным представлениям необходим ежегодный рентген-контроль состояния эндопротеза для своевременного выявления признаков развития износа или нестабильности компонентов. Если с течением времени Ваш искусственный сустав износится, мы рекомендуем выполнить процедуру замены износившегося компонента.
Прочее.
Если у Вас есть иные проблемы с Вашим опорно-двигательным аппаратом, для получения информации посетите наш сайт: www.med122.com
Специальные консультационные часы:
Консультации и персональные беседы необходимо согласовывать по телефону: +7(812) 559-97-83
Короткий план лечения
Планирование. Вы можете спланировать дату Вашей операции через компетентного врача, либо во время Вашей консультации у нас. Вы назначаете дату операции и предоперационного обследования.
В день поступления Вы совершаете последние приготовления к операции. В этот день Вы познакомитесь с Вашим лечащим врачом и сможете задать ему все интересующие Вас вопросы о дальнейшем лечении.
В день операции с момента пробуждения до начала операции нельзя принимать пищу, медикаменты и напитки, так как это может привести к тяжелым осложнениям при проведении анестезии. Сразу после операции вы вернетесь в свою палату или отделение интенсивной терапии в зависимости от вашего самочувствия после наркоза. Рекомендуется совершать движения в голеностопных суставах для дополнительной профилактики венозного застоя в голенях и тромботических осложнений.
В первый послеоперационной день Вас доставят в Вашу палату. При хорошем самочувствии под контролем персонала отделения Вы сможете сделать первые шаги.
Во второй послеоперационной день обычно удаляется дренаж. Вы будете уже более мобильны и самостоятельны. Ваш лечащий врач спланирует вместе с Вами Ваш последующий план реабилитации — стационарный или амбулаторный. В этот день будет выполнена контрольная рентгенография.
На седьмой день после операции Вы будете выписаны домой или в реабилитационный центр. Снятие швов с послеоперационной раны выполняется амбулаторно в условиях отделения, поликлиники или в реабилитационном центре. Все вопросы, возникающие в процессе восстановления после операции, вы сможете задать своему лечащему врачу.
В ОКБ №2 развивают эндопротезирование крупных суставов
За 2020 год хирурги травматолого-ортопедического центра ОКБ №2 провели более 500 операций по первичному эндопротезированию коленного и тазобедренного суставов. На таком виде оперативного вмешательства, когда поврежденный сустав целиком или частично меняется на искусственный, больница специализируется уже более 10 лет. За последние два года внедрены новые, более сложные направления высокотехнологичного лечения, при этом делая эндопротезирование более доступным для пациентов. Несмотря на ограничения проведения плановых операций из-за пандемии коронавируса, в 2020 году очередь на первичное эндопротезирование коленного сустава устранена полностью, на первичное эндопротезирование тазобедренного сустава сведена к минимуму и будет ликвидирована отделением в ближайшей время.
«При травме, болях в суставах достаточно обратиться в травматологическую поликлинику второй областной больницы. Если обследование выявит необходимость в оперативном вмешательстве, мы назначаем дату госпитализации в стационар», — говорит руководитель травматолого-ортопедического центра ОКБ №2 Денис Душин.
Так, в травматологическую поликлинику обратилась женщина с сильными болями в тазобедренном суставе. В анамнезе 10-летней давности — сросшийся после оперативного вмешательства перелом шейки бедренной кости. Боль в тазобедренном суставе вернулась год назад, вынуждая пациентку принимать сильнодействующие анальгетики. Обследование выявило асептический некроз головки бедра: на фоне травмы кровоснабжение головки бедренной кости было нарушено. Часть кости деформировалась, в результате чего одна нога женщины укоротилась, а движения стали приносить дискомфорт и боль. На пятые сутки после эндопротезирования боль полностью исчезла, а пациентка может передвигаться с тростью, давая нагрузку на оперированную ногу.
«Зачем только я терпела целый год?!», — недоумевала женщина, вновь обретя жизнь без боли и свободу движений.
В ОКБ №2 также проводят уникальные операции по эндопротезированию плечевого сустава. В прошлом году сделана первая такая операция, а за последний год проведено уже пять сложнейших оперативных вмешательств. Как правило, к радикальному лечению приводят переломы хирургической шейки плечевой кости, переломы головки плечевой кости, ревматоидные полиартриты крупных суставов.
С каждым годом растет количество ревизионных вмешательств, когда замене на новый подлежит один из изношенных компонентов имплантата или весь искусственный сустав. За 2020 год проведено порядка 150 операций. Ранее пациенты на такое лечение направлялись в федеральные центры: Курган, Москву, Санкт-Петербург, Барнаул. Теперь уже второй год Областная клиническая больница №2 обеспечивает потребность данного вида высокотехнологичной помощи внутри региона. Кроме того, опытные хирурги выполняют ревизионное вмешательство на крупных суставах — больница оснащена всем необходимым оборудованием.
Ежегодно хирургами травматолого-ортопедического центра выполняется более 1000 реконструктивных операций при врожденных и приобретённых деформаций верхних и нижних конечностей. После операции врачи продолжают наблюдать пациентов в травматологической поликлинике, на регулярных врачебных комиссиях контролируется результат высокотехнологичного лечения.
Когда и кому выполняется операции по замене тазобедренного сустава?
Когда и кому выполняется операции по замене тазобедренного сустава?
Показания к операцииЕжегодно в мире выполняется более полумиллиона эндопротезирований тазобедренного сустава. Это действительно очень много! Подавляющее большинство людей, которым поменяли тазобедренный сустав на искусственный, не чувствуют никакой боли, живут обычной жизнью и ничем не отличаются от окружающих. Причин, которые могут потребовать замены тазобедренного сустава на эндопротез, достаточно много, но это вовсе не значит, что все, у кого появилась боль в тазобедренном суставе, нуждаются в эндопротезировании. Действительно, операция позволяет избавиться от боли и вернуться к обычной жизни, но все-таки эндопротезирование тазобедренного сустава — достаточно серьезная операция, и боль в суставе — это далеко не всегда повод его менять. Во-первых, не всякая боль в области бедра или паха возникает из-за проблем именно в тазобедренном суставе. Существует много болезней, проявляющихся болью в области тазобедренного сустава, но при этом непосредственно его не затрагивающих. Это трохантерит, синдром бедренно-вертлужного соударения (так называемый импинджемент-синдром), тенопатии, бурситы и др. Поэтому при появлении боли в суставе нужно вначале правильно определить ее причину.
Во-вторых, боль в тазобедренном суставе может быть преходящей, кратковременной. При правильном лечении она может пройти и больше не повториться или возникнуть вновь лишь через многие годы.
Чаще всего эндопротезирование делают при артрозе тазобедренного сустава, поэтому многие люди, впервые услышав диагноз «артроз» («деформирующий артроз»), воспринимают его как приговор. На самом деле это не так. На ранних стадиях артроз может не причинять значительных неудобств; боль может появляться периодически, например, раз в несколько месяцев, и проходить после нескольких дней отдыха и противовоспалительного лечения. Более того, невозможно предсказать скорость прогрессирования артроза. Иногда артроз ранней стадии с редкими обострениями не прогрессирует многие десятилетия — и, конечно же, в таком случае менять сустав на искусственный не нужно; достаточно заниматься профилактикой (физкультура, занятия в бассейне, модификация нагрузок, контроль массы тела) и лечением при обострениях (покой, разгрузка сустава, противовоспалительная терапия). К сожалению, способов профилактики или полного излечения от артроза не существует. Многочисленные физиотерапевтические процедуры (магнитотерапия, электрофорез), таблетки для «лечения» артроза (глюкозамина сульфат и хондроитина сульфат — Дона, Артра, Структум, Терафлекс и др.), различные «вытяжки» из рыбьих хрящей, мумие и проч. на самом деле не работают.
Облегчение от приема этих таблеток объясняется тем, что артроз на ранних стадиях протекает волнообразно, с чередующимися периодами обострения. Тем более артроз или другие заболевания тазобедренного сустава не лечатся биологически активными добавками.
В-третьих, эндопротезирование делают не тогда, когда установлен диагноз, а тогда, когда консервативное, то есть безоперационное, лечение уже не помогает, а боль и тугоподвижность в суставе не дают вам нормально жить! Например, боль беспокоит практически каждый день, и все испытанные средства, прежде снимавшие боль, дают лишь кратковременный эффект. Или движения в суставе стали ограниченны и болезненны, нога стала короче, и все это мешает вам работать, общаться с друзьями и родственниками, заставляет отказываться от любимых занятий. В любом случае оперируется не картинка на рентгенограмме, а живой человек, так что выраженность артроза сама по себе никогда не является показанием к эндопротезированию! Показание к эндопротезированию только одно: ухудшение качества жизни при заболевании, разрушающем тазобедренный сустав! Единственное исключение, пожалуй, — это переломы шейки бедренной кости у пожилых, когда операция направлена не на лечение боли, а на спасение жизни пациента. С другой стороны, не нужно бояться эндопротезирования и терпеть до последнего. Распространено ошибочное мнение о том, что эту операцию лучше делать как можно позже. К сожалению, это мнение очень часто поддерживается и самими врачами. На самом же деле эндопротезирование дает наилучшие результаты тогда, когда оно сделано вовремя. Если процесс, разрушающий сустав, заходит очень далеко, то технически эндопротезирование, конечно, все равно возможно, но сильно деформированные кости делают саму операцию намного сложнее. Более того, при запущенном состоянии сустава нарушается и работа мышц, которые безвозвратно атрофируются, и никакое, даже самое лучшее, эндопротезирование не вернет им утраченную силу, а ведь именно эти мышцы должны двигать ногу в новом тазобедренном суставе и обеспечивать стабильность в нем.
Так что еще раз подчеркнем: не нужно бояться эндопротезирования. Это действительно очень эффективная и надежная операция, которую нужно делать тогда, когда боль и тугоподвижность мешают вам жить и обезболивающие не помогают, а не тогда, когда вы еще можете терпеть.
Прежде чем мы поговорим о показаниях к эндопротезированию, давайте познакомимся с тем, как устроен тазобедренный сустав.
Как устроен тазобедренный сустав?
Тазобедренный сустав (рис. 1) — один из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него стал важнейшим опорным суставом и несет значительную нагрузку при ходьбе, беге и переносе тяжестей.
Тазобедренный сустав соединяет бедренную кость с тазовой. На тазовой кости находится вертлужная (ацетабулярная) впадина — это вогнутая полусфера, с которой соприкасается головка бедренной кости. По краю впадины располагается хрящевое образование — вертлужная губа. Она увеличивает глубину впадины примерно на треть, но главная ее функция состоит в равномерной смазке суставного хряща головки бедренной кости суставной жидкостью. Создавая присасывающий эффект, она укрепляет тазобедренный сустав.
В вертлужную впадину помещается головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют шейкой бедра, но это не совсем верно. Несколько ниже шейки бедренной кости находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы.
Рисунок 1. Область тазобедренного сустава.
Головка бедренной кости покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотно- эластичную консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями. Такой же гладкий хрящ покрывает изнутри и поверхность вертлужной впадины.
Тазобедренный сустав окружен суставной капсулой, которая содержит связки, укрепляющие его (рис. 2). Эти мощные связки прикрепляются одним концом к тазовой, а другим концом — к бедренной кости. Еще одна мощная связка (связка головки бедренной кости или, иначе, круглая связка) соединяет головку бедренной кости с дном вертлужной впадины. Не исключено, что эта связка добавляет прочности тазобедренному суставу, ограничивая наружное вращение бедра. Той же цели служит и сама капсула тазобедренного сустава, которая натягивается при наружном вращении и разгибании бедра. Тазобедренный сустав сзади прикрыт мышцами ягодичной области, а спереди — мышцами передней группы бедра.
Рисунок 2. Капсула тазобедренного сустава.
Теперь, разобравшись в строении тазобедренного сустава, давайте поговорим о заболеваниях, которые могут потребовать его замены. Артроз тазобедренного сустава
Артроз (или, иначе, остеоартроз) тазобедренного сустава — это состояние, при котором суставной хрящ, обеспечивающий гладкие скользящие поверхности сустава, постепенно изнашивается. Такой хрящ уже не скользит, а его поверхность становится похожа на наждачную бумагу.
Позже, по мере того как истирается суставной хрящ, в процесс вовлекаются и кости (головка бедренной кости и вертлужная впадина). При длительном артрозе тазобедренного сустава (рис. 3) в костях вследствие разрушения хряща образуются более плотные слои костной ткани (участки склероза). Дело в том, что хрящ амортизирует нагрузку, но если хрящ истончен, то на кость приходится большая ударная нагрузка — то есть, по сути, возникает хронический ушиб кости, — и организм реагирует на это уплотнением кости, то есть склерозом. После образования участков склероза в слоях кости, находящихся рядом с хрящом, могут образовываться кисты. На более поздних стадиях артроза могут появиться костные разрастания (шипы) по краям вертлужной впадины, головки, шейки и вертелов бедренной кости, а сама шейка бедренной кости начинает деформироваться. Иногда хрящ полностью истирается и исчезает, а кость головки бедренной кости полностью срастается с костью вертлужной впадины, и движения в суставе пропадают вообще — такое состояние называют анкилозом (фиброзным или костным).
Рисунок 3. Слева — нормальный тазобедренный сустав; справа — тазобедренный сустав, пораженный артрозом. Суставной хрящ истончен, в кости имеются участки уплотнений и кисты, шейка бедренной кости начинает деформироваться.
Истончение хряща и деформация шейки бедренной кости при артрозе тазобедренного сустава приводят к укорочению всей ноги на несколько сантиметров.
Обычно артроз проявляется болью, тугоподвижностью и снижением амплитуды движений в суставе. На ранних стадиях артроза боль и скованность проявляются только в момент вставания после сна или длительного сидения и проходят через несколько минут. Но чем сильнее артроз, тем больше времени нужно, чтобы «расходиться» с утра после сна. Боль может проявляться и в течение дня, усиливаться после длительной нагрузки. На самых тяжелых стадиях артроза боль становится постоянной и не проходит даже ночью. У артроза тазобедренного сустава есть еще одно название — коксартроз (от латинского слова coxa, обозначающего тазобедренную область).
Важно еще раз отметить, что выраженность боли не всегда связана со стадией артроза, которую мы видим на рентгенограммах (рис. 4) или томограммах (КТ, МРТ). Иногда при минимальных изменениях на рентгенограмме боль может быть очень сильной, а иногда, наоборот, при значительных изменениях в суставе человек может не чувствовать сильной боли.
Рисунок 4. Рентгенограммы тазобедренного сустава. А. Нормальный тазобедренный сустав. На рентгенограмме хорошо виден промежуток между костными суставными поверхностями — это нормальная суставная щель. В ней находится суставной хрящ, прозрачный для рентгеновских лучей. Б. Тазобедренный сустав, пораженный артрозом. Суставная щель заметно сужена, в результате чего головка бедренной кости находится в непосредственном соприкосновении с костью вертлужной впадины (состояние, называемое «кость к кости»). Сама головка деформирована и уже не так похожа на правильный шар, как в норме. В. Тотальный эндопротез тазобедренного сустава. Имплантаты, фиксируемые внутри бедренной кости и вертлужной впадины, образуют новый шарообразный сустав, компоненты которого удерживаются в соприкосновении благодаря окружающим мышцам и другим мягким тканям. Вживляемые конструкции могут крепиться к кости благодаря цементу или за счет особой поверхности имплантата, в которую врастает костная ткань.
Артроз тазобедренного сустава можно лечить консервативно, то есть безоперационно (контроль массы тела, модификация нагрузок, отдых во время обострения боли, плавание в бассейне, занятия лечебной физкультурой, прием противовоспалительных препаратов). К эндопротезированию прибегают только тогда, когда артроз значимо ухудшает качество жизни (обострения становятся частыми, боль и тугоподвижность мешают работать) и безоперационные методы лечения не помогают. Таким образом, показание к эндопротезированию — не стадия артроза на рентгенограмме, а неэффективность безоперационного лечения при значимом ухудшении качества жизни.
Артроз может прогрессировать с разной скоростью, предугадать которую невозможно. Иногда его начальные проявления стабильны и не прогрессируют десятилетиями, а иногда он развивается стремительно, разрушая сустав за один- два года. Быстрое прогрессирование артроза обычно бывает из-за дополнительных причин (например, из-за асептического некроза головки бедренной кости, о котором мы поговорим чуть ниже). Перелом шейки бедренной кости (перелом «шейки бедра»)
У пожилых людей часто наиболее надежным и безопасным выходом при переломе шейки бедренной кости (рис. 5) является эндопротезирование тазобедренного сустава, которое позволяет не просто поднять пациента на ноги, а спасти ему жизнь.
Проблема несращения перелома шейки бедренной кости у пожилых в основном обусловлена тем, что при переломе происходит разрыв кровеносных сосудов, питающих головку бедренной кости. Для прорастания новых кровеносных сосудов в головку бедренной кости нужно несколько месяцев, что недопустимо для пожилого человека — длительный постельный режим буквально убивает его, обостряя все сопутствующие заболевания, вызывая застойные проблемы в легких, сердечно-сосудистой системе, приводя к образованию пролежней и т. д. У молодых людей жизнеспособность кости лучше, и у них отломки кости можно скрепить винтами до тех пор, пока они не срастутся (такая операция называется остеосинтезом). Но у пожилых людей единственный выход, позволяющий быстро поставить человека на ноги, — это эндопротезирование.
Рисунок 5. Рентгенограмма перелома шейки бедренной кости (линии перелома обозначены красным и синим цветом).
На выбор метода операции (остеосинтез или эндопротезирование) влияют много индивидуальных особенностей пациента: не только возраст, но и, например, тип перелома.
Ревматоидный артрит
Это заболевание поражает, как правило, несколько суставов. Чаще страдают тазобедренные, коленные, голеностопные суставы, суставы кистей и позвоночника. Выраженность ревматоидного поражения разных суставов неодинакова: иногда тяжелее других поражаются тазобедренные суставы и боль в них беспокоит больше всего. Вообще это заболевание лечат не ортопеды, а ревматологи, но если лечение, назначенное ревматологами, уже не помогает, а изменения в суставе зашли слишком далеко, то тогда единственным способом облегчить жизнь остается эндопротезирование.
При ревматоидном артрите изменения в суставе похожи на обычный артроз, за исключением того, что обычно нет участков уплотнения кости (склероза), кость, наоборот, мягкая, и больше выражено воспаление капсулы тазобедренного сустава. В остальном может быть такая же деформация, укорочение ноги, образование костных разрастаний и кист, анкилоз и т. д.
Диспластический коксартроз
Артроз тазобедренного сустава может возникать, если сустав не сформировался как положено и имеет неправильное строение (это называется дисплазией). Обычно дисплазия проявляется с детства (врожденный вывих или подвывих бедра). Суть дисплазии чаще всего сводится к недостаточно глубокой вертлужной впадине (рис. 6), в результате чего головка стремится вывихнуться из сустава, а площадь нагружаемой поверхности головки и вертлужной впадины меньше, чем при правильном строении тазобедренного сустава (и, следовательно, нагрузка на них выше).
Дисплазия тазобедренного сустава, особенно у женщин, долгое время может никак себя не проявлять. Но после первой или второй беременности, когда нагрузка на суставы значительно усиливается и изменяется «гормональный фон», диспластичный тазобедренный сустав может начать болеть. Впрочем, нередко бывает и так, что дисплазия тазобедренного сустава дает о себе знать болью только к 40—50 годам.
Рисунок 6. Слева — относительно нормальный тазобедренный сустав; справа — дисплазия тазобедренного сустава. Обратите внимание на меньшую глубину вертлужной впадины справа. Оранжевыми линиями обозначен угол наклона вертлужной впадины. Слева угол нормальный (около 45°), а справа увеличен (около 60°). В результате справа головка бедренной кости находится в подвывихе: центр головки проецируется снаружи от края вертлужной впадины (проекция центра головки бедренной кости обозначена синей вертикальной линией).
Дисплазия тазобедренного сустава, особенно у женщин, долгое время может никак себя не проявлять. Но после первой или второй беременности, когда нагрузка на суставы значительно усиливается и изменяется «гормональный фон», диспластичный тазобедренный сустав может начать болеть. Впрочем, нередко бывает и так, что дисплазия тазобедренного сустава дает о себе знать болью только к 40—50 годам.
Асептический некроз головки бедренной кости
Артроз может возникать в результате асептического некроза головки бедренной кости, или, проще говоря, омертвения части ее костной ткани. Это заболевание также называют аваскулярным некрозом головки бедренной кости или остеонекрозом. Точные причины его развития науке до сих пор не известны; наиболее вероятной причиной представляется нарушение кровоснабжения головки бедренной кости. Замечено, что остеонекроз может происходить после ушибов бедра, после вывихов, при беременности.
На ранних стадиях остеонекроза головка бедренной кости еще сохраняет свою шарообразную форму, но костная ткань внутри головки уже не живая. Если сустав долгое время (в течение нескольких месяцев) не нагружать, то в головку постепенно прорастут новые сосуды и кость оживет. Но если заболевание прогрессирует (что, к сожалению, встречается чаще), то под действием нагрузки головка бедренной кости начинает деформироваться и проседать (рис. 7), и движения в суставе становятся все более болезненными.
Рисунок 7. Асептический некроз головки бедренной кости. Головка бедренной кости неровная, «просевшая».
Посттравматический артроз тазобедренного сустава
Артроз тазобедренного сустава бывает посттравматическим. Он развивается после переломов головки бедренной кости, переломов дна и краев вертлужной впадины, переломовывихов, переломов бедренной кости в вертельной зоне, в результате которых нарушается гладкая скользящая поверхность суставного хряща или грубо деформируются кости, окружающие сустав.
В современной травматологии при внутри- и околосуставных переломах у молодых пациентов сначала выполняют остеосинтез, максимально устраняя смещение костных отломков и скрепляя их между собой винтами, пластинами или штифтами. Однако даже при идеальном остеосинтезе, когда полностью устранено смещение отломков, существует риск развития посттравматического артроза (рис. 8), когда единственным выходом при болезненном суставе будет эндопротезирование. Естественно, при неправильно сросшихся переломах (то есть тогда, когда перелом сросся со смещением) риск развития артроза будет еще больше.
Рисунок 8. Посттравматический артроз. Ранее был перелом бедренной кости, который скрепили пластиной с винтами. Перелом сросся, но со временем развился артроз, который привел к деформации. Посмотрите: головки и шейки практически нет! В этом случае нужно удалять пластину и ставить эндопротез.
Еще раз отметим, что показание к эндопротезированию — не стадия артроза на рентгенограмме, а неэффективность безоперационного лечения при значимом ухудшении качества жизни!
Не слишком ли большой возраст для операции?
Часто боль в тазобедренном суставе, особенно в результате деформирующего артроза, возникает у пожилых, в возрасте после 50—60 лет. И когда мы предлагаем таким пациентам эндопротезирование, то часто мы слышим в ответ: «Да я уже не перенесу операции».
Действительно, у пожилых пациентов почти всегда есть те или иные сопутствующие заболевания сосудов, сердца, почек и т. д., однако посмотрите на график на рис. 9. На этом графике показано распределение пациентов по возрасту. Как вы видите, почти две трети всех, кому выполняется эндопротезирование, старше 60 лет, причем треть людей — старше 75 лет. И это мировая статистика, а во всем мире каждый год делается около 700 тысяч замен тазобедренного сустава!
Рисунок 9. Возраст пациентов, которым проводится эндопротезирование тазобедренного сустава. (Garellick G., Karrholm J., Rogmark C., Herberts P. Swedish hip artiroplasty register, annual report 2010)
Конечно же, эндопротезирование — достаточно тяжелая и серьезная операция, но мастерство хирургов и анестезиологов позволяет выполнять ее в любом возрасте, практически при любых сопутствующих заболеваниях, за исключением, пожалуй, только острых инсультов и инфарктов.
Середа А. П.
Эндопротезирование сустава вернуло молодой маме радость жизни без боли
26-летней Кристине в Боткинской больнице в феврале 2018 года успешно провели тотальное эндопротезирование тазобедренного сустава. Спустя год после операции молодая женщина забыла о боли, свободно передвигается и с радостью воспитывает своего маленького ребенка.
Проблемы у Кристины начались в 12 лет — она занималась художественной гимнастикой, получила травму, врачи диагностировали болезнь Пертеса левого тазобедренного сустава. В том возрасте провели остеотомию бедренной кости, зафиксировав ее пластиной, девушка носила гипс, ходила на костылях 2 года, ей пересаживали стволовые клетки – лечение было долгим и лишь отчасти успешным. Боли в бедре сохранялись, но они были терпимые. Левая нога становилась короче (к возрасту 25 лет – на 4,5 см).
Ситуация стала быстро ухудшаться во время беременности и после родов. В течение 2 лет боли становились сильнее, в результате женщина могла передвигаться лишь на расстояния в несколько метров, в основном ездила на машине. Выполнять обычные домашние дела, а тем более растить 2-летнего ребенка становилось все сложнее. Большинство врачей советовали «терпеть пока терпится», то есть отложить эндопротезирование на максимально дальний срок. Но боль не позволяла тянуть с решением. К счастью, один из докторов подсказал Кристине обратиться к профессору Валерию Юрьевичу Мурылеву, в городской центр эндопротезирования костей и суставов на базе Боткинской больницы. Здесь приняли решение о необходимости тотального эндопротезирования тазобедренного сустава. Оперировал Валерий Юрьевич Мурылев. Он отметил, что комплектация эндопротеза такова, что позволяет получить объем движений здорового человека.
По словам Кристины, первые недели после операции были болезненным, поскольку в ходе эндопротезирования также было компенсировано укорочение левой ноги, соответственно — непривычно натянулись жилы и связки, иначе стали работать мышцы. Но теперь все хорошо!
С момента операции прошло полгода. Кристина время от времени приезжает к профессору Мурылеву показаться. По ее словам, она ни разу не пожалена о том, что год назад приняла решение оперироваться в Москве у Валерия Юрьевича. Ведь только после операции она вспомнила, какое это счастье — жить без боли. Такого не было в ее жизни уже много-много лет.
Мне сделали замену тазобедренного сустава, и у меня болит бедро!
Размещено: 28 июля 2015 г. , автор Д-р Франк Боненкамп
Я нечасто слышу много жалоб на боль после операции по замене тазобедренного сустава, потому что полная замена тазобедренного сустава — одна из лучших операций, которую может перенести пациент для облегчения болезненного артрита сустава. В 95% случаев у пациентов наблюдаются прекрасные результаты, но иногда проблемы возникают после полной замены тазобедренного сустава, и именно здесь мой совместный опыт реконструкции может помочь (и почему я слышу о боли после замены тазобедренного сустава).
Выполняется много операций по замене тазобедренного сустава, и они экспоненциально растут по мере старения населения, особенно бэби-бумеров.
Сейчас у нас также есть лучшие имплантаты, и мы делаем их более молодым и молодым пациентам, потому что протезы будут служить дольше. Поскольку выполняется больше замен тазобедренного сустава, мы ожидаем увеличения количества ревизионных процедур, которые, по прогнозам, вырастут на 137% в следующие два десятилетия, что окажет значительное влияние на здравоохранение.
Прежде чем я углублюсь в возможные боли в бедре после полной замены тазобедренного сустава, давайте рассмотрим причины боли в бедре до операции.Возможно, часть, если не вся боль, которую пациент испытывает перед операцией, не является результатом артрита бедра.
Обычные вещи, которые вызывают «боль в бедре» и могут затруднить постановку диагноза- Боль в пояснице из-за артрита или радикулита, особенно если боль распространяется ниже колена. Это можно увидеть в 30% случаев, и хирургу, специализирующемуся на тазобедренном суставе, следует оценить его перед операцией.
- Бурсит и воспаление или тендинит. Точечная болезненность или боль при лежании на больной стороне бедра могут быть признаком вертельного бурсита.Это очень часто встречается у пациентов и обычно проходит после инъекции кортизона.
- Тендинит вокруг мышц бедра или легкие разрывы. Иногда воспаление вокруг этих сухожилий раздражает местные нервы вокруг бедра и может вызвать облучение или боль в паху, бедре и ягодицах. С ними также обычно можно справиться с помощью физиотерапии, инъекций кортизона и противовоспалительных средств. В большинстве случаев эти состояния мягких тканей полностью проходят со временем.
Расширенная визуализация может помочь исключить такие вещи, как стрессовые переломы, разрывы губ, разрывы хрящей и сухожилий, а также другие состояния, вызывающие боль в бедре, например защемление нерва в спине.Обычно после медицинского осмотра и базовой рентгенографии бедра, чтобы исключить аномалии тазобедренной кости или очевидный артрит, большинство врачей может определить причину боли в бедре, но это все еще может быть неуловимым и потребует тщательного наблюдения.
4 жалобы на боли после эндопротезирования тазобедренного сустава1. «Мне поставили диагноз« боль в бедре из-за артрита, и мне сделали замену бедра, и теперь у меня боль или боль никогда не проходит ».
Возникновение боли: Боль возникла сразу после операции и никогда не уменьшалась, или был период времени, когда все было хорошо, а затем внезапно или незаметно появилась боль с течением времени?
Если боль возникла немедленно и никогда не уменьшалась, где она находится? Это боль в паху, бедре или и то, и другое?
Немедленная боль, которая так и не исчезла, может быть признаком небольшого перелома вокруг имплантата, который возник во время операции и никогда не был обнаружен, или может быть результатом острого воспаления сухожилий вокруг бедра, особенно если бедро кажется слабым или болезненным. в паху с помощью упражнений на сгибание с сопротивлением, таких как подъем по лестнице или выход из машины или стула.
Если болит на боку при лежании, это может быть вертельный бурсит. Тендинит и бурсит после замены тазобедренного сустава часто встречаются, особенно в острой фазе заживления. Эти состояния обычно проходят с помощью обезболивающих, противовоспалительных средств, физиотерапии и, в некоторых случаях, инъекций кортизона.
Ключ к этим условиям — улучшение. Скорость улучшения будет отличаться от пациента к пациенту, но важно наблюдать или улучшения. Если ситуация не улучшится, нам придется беспокоиться о таких вещах, как легкая инфекция (очень редко), перелом, возможно, ослабленные имплантаты, которые никогда не позволяли кости врастать в имплант после операции из-за слишком большого микродвижения, особенно если пациент был очень активен. слишком быстро.
Иногда могут быть полезны анализы крови и расширенная визуализация, но трудно найти причину на раннем этапе после операции, потому что результаты могут быть неубедительными. Разумное (хотя и трудное) действие — наблюдать и ждать в течение определенного периода времени, чтобы увидеть, исчезнут ли симптомы при консервативном лечении.
Если бедро было нормальным, без боли после операции и зажило, но позже появилась боль в паху, бедре или обеих областях, наши тесты могут определить причину, потому что острая фаза заживления закончилась.
Иногда это очевидная причина, такая как вывих или перелом вокруг имплантата в результате травмы или падения, но поздняя боль в бедре может быть вызвана другими причинами: рецидивирующий тендинит, бурсит и боль в пояснице, или необходимо исключить защемление нерва. врач перед проведением визуализации или тестирования.
2. «У меня болит пах, когда я кладу тяжесть на ногу, но в покое боль не вызывает боли или она неплоха. Еще хуже, вставая со стула ».
Это может быть признаком того, что компонент вертлужной впадины ослаблен.Сканирование костей и расширенная визуализация обычно позволяют определить неплотную чашку, если у пациента осталось больше года до первоначальной операции.
3. «У меня болит бедро при нагрузке на ногу и скручивании, в покое нормально».
Как и предыдущее утверждение, это может быть признаком расшатывания бедренного компонента. Опять же, сканирование костей, расширенная визуализация и рентген обычно могут идентифицировать это как причину.
4. «У меня боли в паху и / или бедрах в покое, усиливаются ночью.Я чувствую себя слабым и вялым. Боль постоянная, ноющая, иногда жгучая или пульсирующая ».
Это вызывает большее беспокойство, поскольку может указывать на инфекцию суставов или реакцию организма на металлический или пластиковый мусор. Анализ крови и аспирация сустава помогают исключить эти состояния, если пациент не принимает антибиотики по какой-либо другой причине. Также могут быть полезны расширенные методы визуализации, такие как МРТ и сканирование костей. Недавние стоматологические операции, вирус, подавляющий иммунную систему, или определенные лекарства могут значительно усугубить эту проблему, потому что иммунная система может не функционировать должным образом.
В целом, замена тазобедренного сустава очень успешна и помогает большинству пациентов. Риск таких осложнений, как вывих и инфекция, составляет около 1-2% при полной замене тазобедренного сустава, и не все осложнения требуют повторной операции. Некоторые из них со временем заживают, а другим может потребоваться консервативное лечение.
Исследования показывают, что наиболее частыми причинами ревизии тазобедренного сустава после полной замены тазобедренного сустава являются нестабильность (рецидивирующий вывих), асептическое расшатывание имплантатов из-за износа и инфекция.
В недавней статье было обнаружено, что причиной номер один для ревизий тазобедренного сустава является асептическое расшатывание в 45% зарегистрированных случаев ревизии тазобедренного сустава (более 1100 ревизий тазобедренного сустава), за которым следуют износ (16%), нестабильность (16%), инфекция (10%). ) и перелом.
Они также наблюдают рост количества ревизий металлических замен тазобедренных суставов, вторичных по отношению к металлическому мусору, вызывающему местные тканевые реакции и разрушение тканей бедра.
Важно обратиться к своему хирургу-терапевту, если вы испытываете боль после замены.Также важно понимать , почему может повредить бедро.
Я надеюсь, что вы относитесь к большинству людей, у которых есть прекрасные результаты после замены тазобедренного сустава. Каждый год он улучшает жизнь десятков тысяч людей. Если у вас возникнут осложнения, существуют конкретные решения проблем, которые могут возникнуть.
Болезненное эндопротезирование тазобедренного сустава: определение
Clin Cases Miner Bone Metab. 2011 май-август; 8 (2): 19–22.
Клиника ортопедии и травматологии, Университетская клиника Сиены, Сиена, Италия
Адрес для корреспонденции: Dr.Маттиа Фортина, клиника ортопедии и травматологии, Университетская больница Сиены — V.le Bracci 1, 53100 Сиена, Италия, телефон: +39 0577 585675, факс: +39 0577 233400, электронная почта: ti.ecila@4791ait Авторские права © 2011, CIC Edizioni InternazionaliЭта статья цитируется в других статьях в PMC.Резюме
Тотальное эндопротезирование тазобедренного сустава (THA) было показано как хирургическое вмешательство с наибольшим облегчением боли и улучшения физического состояния. Однако некоторые пациенты продолжают испытывать боль в бедре после плановой операции.Мы исследуем прогностические факторы, которые негативно влияют на эффективность лечения и исход пациента. «Область бедра» включает пах, ягодицу, верхнюю часть бедра, область большого вертела и гребень подвздошной кости. Здесь может ощущаться боль, возникающая из различных источников и не связанная напрямую с протезом, включая пояснично-крестцовый отдел позвоночника, отраженную боль от органов брюшной полости и источники мягких тканей, такие как вертельный бурсит, тендинит, дисфункцию отводящего бедра и паховую грыжу.Точная оценка причины боли чрезвычайно сложна, и полный дифференциальный диагноз имеет основополагающее значение. Мы оцениваем все возможные причины боли в бедре после THA и разделяем их в зависимости от наличия или отсутствия рентгенологических признаков.
Ключевые слова: Тотальное эндопротезирование тазобедренного сустава, боль, эпидемиология, осложнение, ревизия
Введение
Тотальное эндопротезирование тазобедренного сустава (THA) — одно из наиболее клинически успешных и экономически эффективных вмешательств в здравоохранении с отличными долгосрочными результатами с точки зрения уменьшения боли и улучшения функции и качества жизни у пациентов с изнурительной болезнью бедра (1–3).
Сообщается, что удовлетворенность пациентов приближается к 90% (4). Многие авторы сообщают об успешном облегчении боли после THA также в случаях, когда предоперационный функциональный статус пациентов был плохим (5,6). Улучшение физических функций длится более 25 лет (7) и не зависит от легкой боли (8).
Однако, несмотря на значительные достижения в хирургической технике и конструкции имплантатов, некоторые пациенты продолжают испытывать мучительную боль после плановой операции.Результаты датского общенационального исследования показали, что у 12,1% пациентов через 12–18 месяцев после эндопротезирования тазобедренного сустава в повседневной жизни наблюдалась хроническая боль (9).
Возникновение боли после технически удовлетворительного эндопротезирования беспокоит как хирурга-ортопеда, так и пациента. Это одна из самых сложных задач хирурга для оценки и лечения. Сложность лечения болезненной THA связана с неоднородным характером заболевания.Боль, связанная с самой операцией, может быть связана с имплантатом, изменениями костей и повреждениями мягких тканей или нервов. Ситуация усложняется, когда анамнез, клиническое обследование и простая рентгенография не позволяют определить точную причину боли в бедре. В некоторых случаях пациенты подвергались осмотру, не выясняя причину боли. Из общего количества 299 368 первичных THA, зарегистрированных в Шведском регистре тазобедренных суставов, которые были выполнены с 1979 по 2008 год, 0,03% были пересмотрены по причине боли как единственная причина, что составляет 0,4% всех причин для пересмотра в 24199 первых ревизиях. ТАС (10).
Чтобы точно определить источник боли, необходим системный подход. Хирурги и врачи должны иметь дело с многочисленными факторами, которые могут повлиять на результаты лечения пациентов.
Мы проанализировали предрасполагающие факторы, которые могут привести к болезненному эндопротезированию тазобедренного сустава, и исследовали возможные причины этой боли.
Факторы, предрасполагающие к болезненному HIP
Факторы прогноза влияют на вероятность ответа, ремиссии, рецидива и продолжительность боли после операции.Определение прогностических факторов, влияющих на эффективность лечения, важно для клиницистов и пациентов при принятии ими решений.
Многие факторы могут повлиять на исход пациента, например, дооперационный статус и характеристики пациента, время операции, тип операции, тип протеза и продолжительность пребывания в больнице, но только некоторые из них, по-видимому, коррелируют с болью (11,12 ).
Возраст и боль
В некоторых исследованиях, которые рассматривали возраст как потенциальный предиктор боли, сообщалось о большей боли у более молодых пациентов (13).Улучшение болевых исходов у пожилых людей по сравнению с более молодыми пациентами может быть связано с более высокой толерантностью к боли, меньшей физической нагрузкой на занятия спортом и меньшей распространенностью субклинической тревожности и депрессии. Когда результаты были скорректированы с учетом представляющих интерес ковариат и потенциальных искажающих факторов, включая пол, ИМТ, сопутствующие заболевания, класс ASA, оперативный диагноз, депрессию и тревогу, возраст пациента оказался более важным для улучшения физических функций, чем для улучшения самочувствия. оценка боли (11).Кларк и др. подтвердили в проспективном двойном слепом рандомизированном исследовании, что возраст не влияет на исход боли (14). Макгиган и др. (15) и Nilsdotter et al. (16) обнаружили, что у пожилых пациентов степень уменьшения боли аналогична таковой у более молодых. Послеоперационные функциональные ограничения у более пожилых людей, вероятно, связаны с большей тяжестью других сопутствующих заболеваний (проблемы со спиной, зрением и балансом) и более высоким риском артрита в суставах других нижних конечностей. Предоперационный субъективный статус является единственным значимым предиктором субъективного функционального статуса в течение шести месяцев.Другими словами, наихудший дооперационный самовоспринимаемый статус был также наихудшим послеоперационным самовоспринимаемым статусом (17).
Пол и боль
Связь между полом и болью не ясна. В некоторых исследованиях сообщалось, что женщины испытывали меньшую послеоперационную боль, чем мужчины (18). Богоч и др. (19) обнаружили, что у женщин было больше боли, чем у мужчин, как до операции, так и после операции. Тем не менее, у равных пропорций женщин и мужчин результаты улучшились до хороших или отличных, так что женщины получили от операции немного больше пользы, чем мужчины.Макгиган и др. (15) и Halket et al. (16) отметили, что мужской пол был связан с большим улучшением после операции в отношении оценки боли, чем женский пол. Singh et al. сообщили, что через 2 и 5 лет после поступления в школу THA пол и возраст не были существенно связаны с болью в бедре (17), но женский пол был связан с более высокой вероятностью использования НПВП и опиоидных препаратов.
Часто используемые критерии оценки, такие как боль по ВАШ, боль по шкале SF-36 и WOM-AC, оценка жесткости и функции, могут быть некорректными из-за эффектов пола и потолка.Эти эффекты сведены к минимуму в большой когорте, как в случае, зарегистрированном в Шведском регистре тазобедренных суставов (10), где в 2004–2008 годах было выполнено 21 804 операции. Женщины сообщили о более сильном обезболивании, чем мужчины, по шкале ВАШ. Однако через год женщины испытали несколько меньшее удовлетворение от операции. Женщины сообщили о лучшем эффекте вмешательства в отношении качества жизни и боли, связанного со здоровьем, но не так удовлетворены, как мужчины. Ожирение и боль. Индекс массы тела (ИМТ) считается одним из наиболее эффективных показателей ожирения и, как было показано, имеет прямую связь с заболеваемостью и смертностью (22).Ибрагим и др. сравнили 179 артропластик тазобедренного сустава у 162 пациентов со средним ИМТ 22,5 (18,6–24,9) и 164 артропластики тазобедренного сустава у 151 пациента того же возраста со средним ИМТ 33,3 (30–39,6). Шесть из 138 (4,3%) и пять из 157 (3,2%) пациентов отметили сильную боль после полной замены тазобедренного сустава в группах 1 и 2 соответственно. Разница в пропорции была незначительной (23). Кесслер и др. обнаружили, что не было обнаружено значительных различий в послеоперационном функциональном статусе, скованности и боли среди пациентов с нормальным весом (ИМТ 25 кг / м2, n 11), избыточным весом (ИМТ от 25 до 29.9 кг / м2, n 36) и ожирением (ИМТ 30 кг / м2, n 20) через 10 дней или 3 месяца после операции (24). Точно так же Болланд и др. В 28 068 THA обнаружили, что через 1 и 2 года наблюдалось снижение использования противовоспалительных средств, изученных как маркер эффективного обезболивания, с одинаковой степенью во всех группах ИМТ (25). И наоборот, Singh et al. (17) сообщили, что более высокий индекс массы тела (ИМТ: 35–40) был связан со значительно более высокой вероятностью умеренно-сильной боли в бедре и приема НПВП через 5 лет.
Предоперационные баллы и боль
Если предоперационный функциональный статус пациентов был плохим, они с большей вероятностью испытывали боль и нуждались в помощи при ходьбе после операции через один год по сравнению с пациентами с лучшим исходным статусом.Было обнаружено, что пациенты с низкими дооперационными баллами по шкале SF-36 и физическим функционированием имели более низкие баллы после операции по сравнению с пациентами с высокими дооперационными баллами (p <0,01) (26). Исходный балл, SF-36 или WOMAC, всегда был наиболее важным предиктором не только шестимесячного балла (11, 27), но и 7 лет наблюдения (28). Уровень образования. Пациенты с более высоким уровнем образования сообщили о более выраженном уменьшении боли (28). MacWilliam et al.(26) обнаружили, что низкий уровень образования и каждая дополнительная сопутствующая патология были связаны с уменьшением изменения оценки боли (p <0,01) и изменения оценки физической функции (p <0,01).
Ожидание пациентов
Mahomed et al. (30) исследовали роль ожидания пациента в послеоперационном исходе и показали, что ожидание полного облегчения боли было независимым предиктором большего улучшения оценки боли (WOMAC) и оценки физического функционирования (SF-36 и WOMAC) (p <0 .05). С другой стороны, пациенты, которые надеются на возвращение или увеличение несущественной активности, были менее удовлетворены (31).
Время ожидания операции
Несколько исследований подтвердили, что не было никакой связи между временем ожидания пациентами операции и послеоперационной болью (18, 32, 33).
Психический статус
В большом ретроспективном исследовании с 5707 THA через 2 года и 3289 THA через 5 лет ассоциации умеренно-сильной боли с депрессией были значительными через 2 года, но не через 5 лет наблюдения ( 17).Батлер и др. (34) сообщили, что плохой предоперационный статус по шкале психического компонента по шкале SF-12 связан с более высокой частотой боли в бедре и более низкой оценкой удовлетворенности.
Причины боли в HIP.
Последовательные простые рентгенограммы — это универсальный метод оценки THA, который часто выявляет полезные особенности при диагностике послеоперационной боли. Хирург непосредственно сталкивается с рентгеновскими лучами при стандартном последующем контроле, поэтому полезно разделить причины боли в бедре в зависимости от наличия рентгенологических признаков.
Положительный рентгеновский снимок
Асептическое расшатывание: типичными рентгенологическими особенностями являются прогрессивно увеличивающиеся просвечивающие линии, перелом цемента и миграция компонентов, возможное присутствие остеолитических областей или даже переломы костей. Характеристики боли: наличие безболезненного интервала после операции, боль, усиливающаяся при физической нагрузке или нагрузке и уменьшающаяся в покое, боль, которая начинается при начале ходьбы после сидения, иногда присутствие боли в покое, а также ночью (35).Боль в бедрах и ногах указывает на мобилизацию вала, в то время как симптомы в паховой области и ягодицах связаны с проблемами вертлужной впадины (36), даже если полностью мобилизованные чашки могут быть полностью бессимптомными.
Септическое расшатывание: типичные рентгенологические признаки — эндостальные гребешки и многослойное периостальное новообразование, иногда присутствует очаговый лизис кости (37). Характеристики боли: она может проявляться после безболезненного интервала после операции или быть стойкой после операции в связи с поздним или ранним началом инфекции, соответственно, обычно сравнивается в покое и в ночное время (38).Инфекция — это самый сложный и главный исключительный диагноз, который нужно сделать, когда еще нет рентгенологических признаков.
Остеолиз: характеристики боли: наличие безболезненного интервала после операции, остеолиз часто протекает бессимптомно, но в случаях тяжелой потери костной массы боль может быть связана с надвигающимся переломом большого вертела, вертлужной впадины или вертлужной впадины. в диафизе бедренной кости. Лизис без расшатывания был описан как причина боли в бедре как при цементированном, так и при несцементированном эндопротезе бедра (39).
Микродвижение: рентгенологические признаки: изначально отрицательные, кортикальный слой утолщен, склеротические линии переходят в рентгенопрозрачные. Микродвижение со временем приводит к асептическому расшатыванию. Характеристики боли: боль, которая начинается при начале ходьбы после сидения и во время физической активности (40). На поздних стадиях боль имеет тот же характер, что и при асептическом расшатывании.
Гетеротопическая оссификация: аномальное образование пластинчатой кости в некостных мягких тканях. Даже если радиографическая распространенность достигает 90%, только 8% пациентов испытывают боль (40).Характеристики боли: часто это боль, связанная с деятельностью (41).
Эффекты защиты от стресса и кончика ствола: Защита от напряжения — это адаптивное ремоделирование кости в ответ на смещение нагрузки из-за наличия бедренной ножки и может проявляться рентгенологически как резорбция проксимальной кости и гипертрофия дистальной кости. Сообщалось о другом дизайне имплантата (42), и это не коррелировало с послеоперационной болью. Когда несоответствие модулей между жесткой бесцементной бедренной ножкой и менее жесткой окружающей костью не может равномерно распределить напряжение, нагрузка концентрируется на кончике ножки (43).В этом случае боль может присутствовать и при отсутствии видимых рентгенологических признаков. Callaghan et al. сообщили о боли в бедре у 18% пациентов с сильно пористой ножкой, покрытой оболочкой (44).
Отрицательные рентгеновские лучи
Реактивный синовит: МРТ была предложена для оценки реактивного синовита и остеолиза, вызванного осколками частиц. Остеолиз можно обнаружить до того, как он станет очевидным на рентгеновском снимке. Купер и др. (45) изучали с помощью МРТ группу молодых пациентов (43–65 лет) через три года после операции.Они обнаружили реактивный синовит у 39%, никаких признаков остеолиза и никакой корреляции с синовитом и болью.
Асептическое лимфоцитарное васкулито-связанное поражение (ALVAL): это локализованная реакция гиперчувствительности и иммунологический ответ на металлический мусор (46). Это может проявляться в виде боли в паху, выпота или образования мягких тканей даже при ночном потоотделении (47). ТГК металл-металл могут сопровождаться болью из-за гиперчувствительности через 1–3 года после артропластики (48).
Импинджмент протеза: Nasser et al.(49) сообщили, что 21 из 116 (18%) пациентов, подвергшихся шлифовке бедра, указали на стойкую боль в паху из-за недостаточного смещения головы / шеи, открытого вертлужного компонента или того и другого. Возможные объяснения ripetitive контакт на capsulae или трения над сухожилием ileopsoas. Также Bartelt et al. подтвердили более сильную боль в паху из-за импинджмента при шлифовании артропластики, чем при традиционной THA.
Ileopsoas тендинит: Боль характеристики: активность, связанная боль, боль, которая начинается, когда начинают ходить после того, как сидит, локализация в паху или на ягодицах.Неправильное положение вертлужного компонента может быть связано с ущемлением сухожилия поясничной мышцы, которое становится симптоматическим при активном сгибании бедра (51, 52). Заболеваемость ileopsoas тендинит в обычных Thas диапазонах между 0,3% и 4,3% (49).
Повреждение отводящей мышцы: Muller et al. (53) исследовали пациента с МРТ через год после операции. Они обнаружили повреждения ягодичной мышцы без повреждений у 50% пациентов, но не обнаружили никакой корреляции с болью. Сходные результаты сообщают Pfirrmann et al.(54). Вместо этого разрыв сухожилия средней ягодичной мышцы после тотального эндопротезирования тазобедренного сустава клинически проявлялся боковой болью, хромотой и положительным результатом теста Тренделенбурга на фоне сильной слабости отводящих мышц (55).
Вертельный бурсит: Болевые характеристики: боль над большим вертелом, сохраняющаяся в течение нескольких месяцев, описывается как невропатическое жжение с дизестезией и аллодинией (56). Иногда наблюдается корреляция с рентгенологическими признаками ремоделирования или окостенения вертельной надкостницы.
Заболевание поясничного отдела позвоночника: Пациенты с тяжелым остеоартритом тазобедренного сустава часто жалуются на боль в пояснице (LBP) из-за неправильного сагиттального выравнивания позвоночника и шаткой походки, формирующих синдром бедренного позвоночника. Артрит тазобедренного сустава и артрит поясничного отдела позвоночника сосуществуют у 10–15% пациентов и часто проявляются схожими признаками и симптомами (57). Через 24 месяца наблюдения после THA эти пациенты указали на дальнейшее улучшение функции бедра, соответствующее продолжающемуся улучшению функции позвоночника и снижению LBP (58).Некоторые пациенты могут обнаружить начальное ухудшение своих симптомов после успешного проведения THA из-за повышения уровня активности. Болевые характеристики: боль, которая начинается при начале ходьбы после сидения. Тяжелый остеоартрит, стеноз позвоночного канала, поясничный дегенеративный диск или грыжа межпозвоночного диска имеют различный характер боли в зависимости от анатомического поражения, но все они могут проявляться как отраженная боль в бедре и должны быть исследованы во время клинического обследования.
Повреждения нервов: Неврологические осложнения, вызванные THA, обычно отмечаются сразу после операции, но отсроченное начало возможно даже в случае интраоперационных событий.Повреждение нерва может проявиться через несколько дней после операции в результате прямого давления или образования гематомы. Фаррел и др. (59) сообщили о клинически очевидной частоте повреждения нервов 0,6–1,3%. Наиболее подвержен ишиас, за которым следуют бедренный, запирательный и верхние ягодичные нервы. Brown et al. (60) проанализировали литературу, обнаружив, что частота составляет 0,09–3,7% и отсутствует связь с одним фактором риска.
Бедренная, паховая, запирательная грыжа: может проявляться болью в паху.В этом случае дифференциальная диагностика проста, может помочь экотомография (35, 39).
Отмеченная боль. Поражение внутренних органов может указывать на боль в области бедра. Чтобы оценить истинное происхождение боли, необходимо принять во внимание анамнез и характер боли (38).
Заключение
Целью операции THA является довольный пациент с оптимальным обезболиванием и удовлетворением, а также существенно нормализованное качество жизни, связанное со здоровьем. Несмотря на оптимальные результаты, некоторые пациенты могут столкнуться с новой или постоянной болью после операции (9).Несмотря на лучшее понимание патофизиологии боли, в некоторых случаях невозможно понять причины стойкой боли. Мы рассмотрели прогностические факторы боли, обнаружив, что возраст (11, 14, 17) и время ожидания операции (18, 32, 33) существенно не связаны с болью в бедре. В то время как плохие дооперационные баллы (11, 26–28), низкий уровень образования (26, 28), ожидание увеличения несущественной активности во время операции (31) — все это указывает на послеоперационную боль. Депрессия и плохой психический статус имеют положительную связь с болью через 2 года наблюдения (17, 34).Пол слабо коррелирует с послеоперационной болью, поскольку в некоторых исследованиях сообщалось о большей боли у женщин (15, 16, 19), в то время как в крупном когортном исследовании говорилось о большей боли у мужчин (10). ИМТ, по-видимому, не влияет на послеоперационную боль только при раннем наблюдении (23–25), в то время как через 5 лет пациенты с более тяжелым весом (ИМТ> 35) жалуются на боль больше. Из-за того, что болезненные протезы сильно различаются по своей природе, создание критериев оценки крайне затруднено. Считается, что тщательный сбор анамнеза, физикальное обследование и простые рентгенограммы могут предоставить важную информацию.Хирург должен помнить обо всех причинах боли в бедре, чтобы поставить правильный дифференциальный диагноз.
Во многих исследованиях изучались характеристики пациентов как потенциальные предикторы боли и функциональных исходов (11, 12), но они были ограничены небольшими выборками пациентов (<300 случаев) (15, 18, 23, 24) и сообщали о противоречивых результатах (13, 15–18). Небольшой размер выборки не позволяет им обнаруживать значимые ассоциации, что приводит к ложноотрицательным результатам. В дополнительных исследованиях характеристик боли необходимо перейти от ретроспективных когортных исследований к долгосрочным крупным проспективным исследованиям.
Благодарности
Авторы заявляют, что они не получали грантов или внешнего финансирования в поддержку своих исследований или подготовки этой рукописи. Они не получали платежей или других выгод, обязательств или соглашений о предоставлении таких выгод от коммерческой организации.
Ссылки
1. Soderman P, Malchau H, Herberts P, et al. Исход после тотального эндопротезирования тазобедренного сустава: Часть II. Наблюдение за конкретным заболеванием и Шведский национальный регистр тотальной артропластики тазобедренного сустава.Acta Orthop Scand. 2001. 72: 113–119. [PubMed] [Google Scholar] 2. Берри Д. Д., Хармсен В. С., Кабанела М. Э. и др. Двадцать пять лет выживаемости после двух тысяч последовательных первичных замен тазобедренного сустава Чарнли: факторы, влияющие на выживаемость вертлужного и бедренного компонентов. J Bone Joint Surg Am. 2002; 84: 171–177. [PubMed] [Google Scholar] 3. Этген О, Брюйер О, Ричи Ф. и др. Качество жизни, связанное со здоровьем, при тотальном эндопротезировании тазобедренного сустава и коленного сустава. Качественный и систематический обзор литературы.J Bone Joint Surg Am. 2004 Май; 86-А (5): 963–74. [PubMed] [Google Scholar] 4. Арден Н.К., Киран А., судья А. и др. Каковы хорошие результаты пациента после полной замены тазобедренного сустава? Хрящевой артроз. 2010 (статья в печати) [PubMed] [Google Scholar] 5. Хейс Дж. Х., Клири Р., Гиллеспи В. Дж. И др. Влияет ли на клинические результаты и оцениваемые пациентом результаты сокращения продолжительности пребывания в больнице после тотального эндопротезирования тазобедренного сустава? J Артропластика. 2000. 15: 448–452. [PubMed] [Google Scholar] 6. Хольцман Дж, Салех К., Кейн Р.Влияние исходного функционального статуса и боли на результаты тотального эндопротезирования тазобедренного сустава. J Bone Joint Surg Am. 2002; 84: 1942–1948. [PubMed] [Google Scholar] 7. Кинер Дж. Д., Каллаган Дж. Дж., Гетц Д. Д. и др. Долговременная функция после тотального эндопротезирования тазобедренного сустава по Чарнли. Clin Orthop Relat Res. 2003. 471: 148–156. [PubMed] [Google Scholar] 8. Кейсу К.С., Ороско Ф., Шарки П.Ф. и др. Первичная бесцементная тотальная артропластика тазобедренного сустава у восьмидесятилетних детей. От двух до одиннадцати лет наблюдения. J Bone Joint Surg Am. 2001; 83: 359–363. [PubMed] [Google Scholar] 9.Николайсен Л., Брандсборг Б., Лухт У. и др. Хроническая боль после тотального эндопротезирования тазобедренного сустава: общенациональное анкетирование. Acta Anaesthesiol Scand. 2006; 50: 495–500. [PubMed] [Google Scholar] 11. Монтин Л., Лейно-Килпи Х., Суоминен Т. и др. Систематический обзор эмпирических исследований результатов тотального эндопротезирования тазобедренного сустава и связанных с ним факторов за период с 1966 по 2005 год. J Clin Nurs. 2008; 17: 40–45. [PubMed] [Google Scholar] 12. Сантагуида П.Л., Хоукер Г.А., Худак П.Л. и др. Характеристики пациентов, влияющие на прогноз тотального эндопротезирования тазобедренного и коленного суставов: систематический обзор.J может чирикать. Декабрь 2008 г., 51 (6): 428–436. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Родер С., Парвизи Дж., Эггли С. и др. Демографические факторы, влияющие на отдаленный исход тотального эндопротезирования тазобедренного сустава. Clin Orthop Relat Res. 2003; 417: 62–73. [PubMed] [Google Scholar] 14. Кларк Х., Кей Дж., Мицакакис Н. и др. Острая боль после тотального эндопротезирования тазобедренного сустава не предсказывает развитие хронической послеоперационной боли через 6 месяцев. Дж. Анест. 2010; 24: 537–543. [PubMed] [Google Scholar] 15. Макгиган FX, Хозак В.Дж., Мориарти Л. и др.Прогнозирование качества жизни после тотального эндопротезирования сустава. Ограничения анкеты состояния здоровья SF-36. J Артропластика. 1995; 10: 742–7. [PubMed] [Google Scholar] 16. Халкет А., Стратфорд П.В., Кеннеди Д.М. и др. Использование иерархического линейного моделирования для изучения предикторов боли после тотального артропластики тазобедренного и коленного суставов как следствия остеоартрита. J Артропластика. 2 февраля 2010 г., 25: 254–62. [PubMed] [Google Scholar] 17. Singh JA, Lewallen D. Предикторы боли и использования обезболивающих после первичной тотальной артропластики тазобедренного сустава (THA): 5 707 THA через 2 года и 3289 THA через 5 лет.BMC Musculoskelet Disord. 13 мая 2010 г .; 11:90. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Нильсдоттер А.К., Ломандер Л.С. Возраст и время ожидания как предикторы исхода после тотального эндопротезирования тазобедренного сустава при остеоартрите. Ревматология (Оксфорд) 2002; 41: 1261–7. [PubMed] [Google Scholar] 19. Караччоло Б., Джакинто С. Детерминанты субъективного функционального результата тотального эндопротезирования сустава. Arch Gerontol Geriat. 2005. 41: 169–176. [PubMed] [Google Scholar] 20. Висури Т., Коскенвуо М., Хонканен Р. Влияние полной замены тазобедренного сустава на боль в бедре и использование анальгетиков.Боль. 1985; 23: 19–26. [PubMed] [Google Scholar] 21. Богоч Э.Р., Ольшевски Э., Зангер П. и др. Повышенное количество болезненных точек до и после тотального эндопротезирования тазобедренного сустава связано с худшими результатами, но не является индивидуальным прогнозом. J Артропластика. 2010 6 сентября; 25: 945–950. [PubMed] [Google Scholar] 22. Бертон Б.Т., Фостер В.Р., Хирш Дж. И др. Последствия ожирения для здоровья: конференция по развитию консенсуса NIH. Int J Obes. 1985. 9: 155–170. [PubMed] [Google Scholar] 23. Ибрагим Т., Хобсон С., Бейри А. и др.Отсутствие влияния индекса массы тела на ранний результат после тотального эндопротезирования тазобедренного сустава. Int Orthop. 2005. 29: 359–361. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. Кесслер С., Кафер В. Избыточный вес и ожирение: два предиктора худшего исхода при полной замене тазобедренного сустава? Ожирение. 2007 11 ноября; 15: 2840–2845. [PubMed] [Google Scholar] 25. Bolland BJRF, Culliford DJ, Maskell J и др. Влияние артропластики бедра и колена на пероральные противовоспалительные средства и связь с индексом массы тела: результаты из базы данных исследований общей практики Великобритании.Хрящевой артроз. 2010 г. doi: 10.1016 / j.joca.2010.10.012. [PubMed] [CrossRef] [Google Scholar] 26. MacWilliam CH, Yood MU, Verner JJ и др. Факторы риска, связанные с пациентом, которые предсказывают неблагоприятный исход после полной замены тазобедренного сустава. Health Serv Res. 1996; 31: 623–38. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Фортин П.Р., Кларк А.Е., Джозеф Л. и др. Результаты тотального эндопротезирования тазобедренного и коленного суставов: предоперационный функциональный статус позволяет прогнозировать исходы через шесть месяцев после операции. Ревматоидный артрит. 1999; 42: 1722–8.[PubMed] [Google Scholar] 28. Nilsdotter A, Isaksson F. Соответствующий пациенту исход через 7 лет после тотального эндопротезирования тазобедренного сустава по поводу ОА — проспективное исследование. BMC Musculoskelet Disord. 2010; 11:47. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Риссанен П., Аро С., Синтонен Х. и др. Качество жизни и функциональные возможности при замене тазобедренного и коленного суставов: проспективное исследование. Qual Life Res. 1996; 5: 56–64. 71. [PubMed] [Google Scholar] 30. Магомед Н.Н., Лян М.Х., Кук Э.Ф. и др. Важность ожиданий пациентов в прогнозировании функциональных результатов после тотального эндопротезирования сустава.J Rheumatol. 2002; 29: 1273–9. [PubMed] [Google Scholar] 31. Манкузо CA, Сальвати Э.А., Йохансон Н.А. и др. Ожидания и удовлетворенность пациентов тотальной артропластикой тазобедренного сустава. J Артропластика. 1997; 12: 387–396. [PubMed] [Google Scholar] 32. Уильямс Дж. И., Ллевеллин Томас Х и др. Бремя ожидания замены бедра и колена в Онтарио. Команда проекта по замене тазобедренного и коленного суставов Онтарио. J Eval Clin Pract. 1997; 3: 59–68. 64. [PubMed] [Google Scholar] 33. Mahon JL, Bourne RB, Rorabeck CH, et al. Связанное со здоровьем качество жизни и мобильность пациентов, ожидающих планового тотального эндопротезирования тазобедренного сустава: проспективное исследование.CMAJ. 2002; 167: 1115–21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Батлер Р.А., Розенцвейг С., Майерс Л. и др. Влияние социально-экономических факторов на результат после THA. Проспективное рандомизированное исследование. Clin Orthop Relat Res; Документ, представленный на Встрече Hip Society 2010; [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 35. Даффи П., Масри Б.А., Гарбуз Д. и др. Оценка пациентов с болью после полной замены тазобедренного сустава. Instr Course Lect. 2006; 55: 223–232. [PubMed] [Google Scholar] 36.Ставрев В.П., Ставрев П.В. Осложнения при тотальном эндопротезировании тазобедренного сустава. Folia Med (Пловдив) 2004; 46 (2): 25–30. [PubMed] [Google Scholar] 37. Гарвин К.Л., Бакштейн Д., Пеллегрини В.Д., мл. И др. Работа с осложнениями. J Bone Joint Surg Am. 2009 август; 91 (5): 18–21. [PubMed] [Google Scholar] 38. Роббинс Г.М., Масри Б.А., Гарбуц Д.С. и др. Оценка боли у пациентов с явно прочно закрепленными компонентами тотального эндопротезирования тазобедренного сустава. J Am Acad Orthop Surg. 2002; 10: 86–94. [PubMed] [Google Scholar] 39. Эванс, Калифорния, Куклер Дж. М..Оценка болезненного тотального эндопротезирования тазобедренного сустава. Orthop Clin North Am. 1992; 23: 303–11. [PubMed] [Google Scholar] 40. Pellegrini VD., Jr. Управление гетеротопической оссификацией. В: Либерман Дж. Р., Берри Д. Д., редакторы. Расширенная реконструкция: бедро The Hip Society. Роземонт, Иллинойс: Американская академия хирургов-ортопедов; 2005. С. 247–56. [Google Scholar] 41. Божич К.Дж., Рубаш Х.Е. Болезненная полная замена тазобедренного сустава. Clin Orthop. 2004; 420: 18–25. [PubMed] [Google Scholar] 42. Engh CA, Jr, Young AM, Engh CA, Sr, et al.Клинические последствия защиты от стресса после тотального эндопротезирования тазобедренного сустава с пористым покрытием. Clin Orthop Rel Res. 2003; 417: 157–163. [PubMed] [Google Scholar] 43. Bulow JU, Scheller G, Arnold P, et al. Неограниченное тотальное эндопротезирование тазобедренного сустава и боль в бедре. Int Orthop. 1996. 20: 65–69. [PubMed] [Google Scholar] 44. Каллаган Дж.Дж., Дайзарт С.Х., Савой К.Г. Анатомический тотальный протез бедра без цемента с пористым покрытием: результаты проспективной серии исследований за два года. J Bone Joint Surg. 1988. 70 (А): 337–346. [PubMed] [Google Scholar] 45.Купер Х.Дж., Ранават А.С., Поттер Х.Г. и др. Ранний реактивный синовит и остеолиз после тотального эндопротезирования тазобедренного сустава. Clin Orthop Relat Res. 2010; 468: 3278–3285. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Уоттерс Т.С., Кардона Д.М., Менон К.С. и др. Асептическое поражение, связанное с васкулитом с преобладанием лимфоцитов: клинико-патологический обзор недооцененной причины несостоятельности протеза. Am J Clin Pathol. 2010 декабрь; 134 (6): 886–893. [PubMed] [Google Scholar] 47. Молвик Х., Ханна С.А., де Рок, штат Нью-Джерси. Неудачная тотальная артропластика тазобедренного сустава «металл по металлу», проявляющаяся в виде болезненной массы в паховой области с сопутствующей потерей веса и ночным потомAm J Orthop. 2010; 39 (5): E46 – E49. [PubMed] [Google Scholar] 48. Cuckler JM. Необъяснимая боль после THR: что мне делать? Ортопедия. Сентябрь. 2010; 33 (9): 648. [PubMed] [Google Scholar] 49. Насер А.Б., Боуле П.Е., О’Нил М. и др. Частота болей в паху после шлифовки тазобедренного сустава «металл на металл». Clin Orthop Relat Res. 2010; 468: 392–399. [Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Bartelt RB, Yuan BJ, Trousdale RT и др. Распространенность боли в паху после тотального эндопротезирования тазобедренного сустава «металл-на-металле» и тотальной шлифовки тазобедренного сустава.Clin Orthop Relat Res. 2010; 468: 2346–2356. [Бесплатная статья PMC] [PubMed] [Google Scholar] 51. Лахевич П.Ф., Каук-младший. Поражение передней подвздошно-поясничной мышцы и тендинит после тотального эндопротезирования тазобедренного сустава. J Am Acad Orthop Surg. 2009. 17 (6): 337–344. [PubMed] [Google Scholar] 52. Джасани В., Ричардс П., Винн-Джонс С. Боль, связанная с поясничной мышцей после полной замены бедра. J Bone Joint Surg Br. 2002; 84: 991–993. [PubMed] [Google Scholar] 53. Мюллер М., Тохц С., Винклер Т. и др. Результаты МРТ повреждения малой ягодичной мышцы при первичном тотальном артропластике тазобедренного сустава и влияние на клинический исход.Arch Orthop Trauma Surg. 2010; 130: 927–935. [PubMed] [Google Scholar] 54. Pfirrmann CW, Notzli HP, Dora C и др. Оценка отводящих сухожилий и мышц на МРТ после тотального эндопротезирования тазобедренного сустава у бессимптомных и симптоматических пациентов. Радиология. 2005; 235: 969–976. [PubMed] [Google Scholar] 55. Fehm MN, Huddleston JI, Burke DW и др. Восстановление дефектного отводящего механизма с помощью аллотрансплантата ахиллова сухожилия после полной замены тазобедренного сустава. J Bone Joint Surg Am. 2010. 92: 2305–11. [PubMed] [Google Scholar] 56.Яковлев А.Е., Реш Б.Е., Карасев С.А. Лечение трудноизлечимой боли в бедре после THA и GTB с использованием стимуляции периферического нервного поля: серия случаев. Висконсинский медицинский журнал. 2010. 109 (3): 149–152. [PubMed] [Google Scholar] 57. Brown MD, Gomez-Martin O, Brookfield KF, et al. Дифференциальный диагноз заболевания тазобедренного сустава и заболевания позвоночника. Clin Orthop. 2004; 1: 280. [PubMed] [Google Scholar] 58. Бен-Галим П., Бен-Галим Т., Рэнд Н. и др. Синдром тазобедренного сустава: влияние тотальной операции по замене тазобедренного сустава на боль в пояснице при тяжелом остеоартрозе тазобедренного сустава.Позвоночник. 2007, 1 сентября; 32 (19): 2099–2102. [PubMed] [Google Scholar] 59. Фаррелл С.М., Спрингер Б.Д., Хайдукевич Г.Дж. и др. Паралич двигательного нерва после первичного тотального эндопротезирования тазобедренного сустава. J Bone Joint Surg Am. 2005; 87: 2619–25. [PubMed] [Google Scholar] 60. Браун Г.Д., Суонсон Э.А., Нерссян О.А. Неврологические травмы после тотального эндопротезирования тазобедренного сустава. Am J Orthop (Belle Mead NJ), апрель 2008 г .; 37 (4): 191–7. [PubMed] [Google Scholar]Болезненное эндопротезирование тазобедренного сустава: определение
Clin Cases Miner Bone Metab. 2011 май-август; 8 (2): 19–22.
Клиника ортопедии и травматологии, Университетская больница Сиены, Сиена, Италия
Адрес для корреспонденции: Д-р Маттиа Фортина, Ортопедия и травматология, Университетская больница Сиены — V.le Bracci 1, 53100 Сиена, Италия, Телефон: +39 0577 585675, факс: +39 0577 233400, электронная почта: ti.ecila@4791ait Авторские права © 2011, CIC Edizioni Internazionali Эта статья цитируется в других статьях в PMC.Резюме
Тотальное эндопротезирование тазобедренного сустава (THA) было показано как хирургическое вмешательство с наибольшим облегчением боли и улучшения физического состояния.Однако некоторые пациенты продолжают испытывать боль в бедре после плановой операции. Мы исследуем прогностические факторы, которые негативно влияют на эффективность лечения и исход пациента. «Область бедра» включает пах, ягодицу, верхнюю часть бедра, область большого вертела и гребень подвздошной кости. Здесь может ощущаться боль, возникающая из различных источников и не связанная напрямую с протезом, включая пояснично-крестцовый отдел позвоночника, отраженную боль от органов брюшной полости и источники мягких тканей, такие как вертельный бурсит, тендинит, дисфункцию отводящего бедра и паховую грыжу.Точная оценка причины боли чрезвычайно сложна, и полный дифференциальный диагноз имеет основополагающее значение. Мы оцениваем все возможные причины боли в бедре после THA и разделяем их в зависимости от наличия или отсутствия рентгенологических признаков.
Ключевые слова: Тотальное эндопротезирование тазобедренного сустава, боль, эпидемиология, осложнение, ревизия
Введение
Тотальное эндопротезирование тазобедренного сустава (THA) — одно из наиболее клинически успешных и экономически эффективных вмешательств в здравоохранении с отличными долгосрочными результатами с точки зрения уменьшения боли и улучшения функции и качества жизни у пациентов с изнурительной болезнью бедра (1–3).
Сообщается, что удовлетворенность пациентов приближается к 90% (4). Многие авторы сообщают об успешном облегчении боли после THA также в случаях, когда предоперационный функциональный статус пациентов был плохим (5,6). Улучшение физических функций длится более 25 лет (7) и не зависит от легкой боли (8).
Однако, несмотря на значительные достижения в хирургической технике и конструкции имплантатов, некоторые пациенты продолжают испытывать мучительную боль после плановой операции.Результаты датского общенационального исследования показали, что у 12,1% пациентов через 12–18 месяцев после эндопротезирования тазобедренного сустава в повседневной жизни наблюдалась хроническая боль (9).
Возникновение боли после технически удовлетворительного эндопротезирования беспокоит как хирурга-ортопеда, так и пациента. Это одна из самых сложных задач хирурга для оценки и лечения. Сложность лечения болезненной THA связана с неоднородным характером заболевания.Боль, связанная с самой операцией, может быть связана с имплантатом, изменениями костей и повреждениями мягких тканей или нервов. Ситуация усложняется, когда анамнез, клиническое обследование и простая рентгенография не позволяют определить точную причину боли в бедре. В некоторых случаях пациенты подвергались осмотру, не выясняя причину боли. Из общего количества 299 368 первичных THA, зарегистрированных в Шведском регистре тазобедренных суставов, которые были выполнены с 1979 по 2008 год, 0,03% были пересмотрены по причине боли как единственная причина, что составляет 0,4% всех причин для пересмотра в 24199 первых ревизиях. ТАС (10).
Чтобы точно определить источник боли, необходим системный подход. Хирурги и врачи должны иметь дело с многочисленными факторами, которые могут повлиять на результаты лечения пациентов.
Мы проанализировали предрасполагающие факторы, которые могут привести к болезненному эндопротезированию тазобедренного сустава, и исследовали возможные причины этой боли.
Факторы, предрасполагающие к болезненному HIP
Факторы прогноза влияют на вероятность ответа, ремиссии, рецидива и продолжительность боли после операции.Определение прогностических факторов, влияющих на эффективность лечения, важно для клиницистов и пациентов при принятии ими решений.
Многие факторы могут повлиять на исход пациента, например, дооперационный статус и характеристики пациента, время операции, тип операции, тип протеза и продолжительность пребывания в больнице, но только некоторые из них, по-видимому, коррелируют с болью (11,12 ).
Возраст и боль
В некоторых исследованиях, которые рассматривали возраст как потенциальный предиктор боли, сообщалось о большей боли у более молодых пациентов (13).Улучшение болевых исходов у пожилых людей по сравнению с более молодыми пациентами может быть связано с более высокой толерантностью к боли, меньшей физической нагрузкой на занятия спортом и меньшей распространенностью субклинической тревожности и депрессии. Когда результаты были скорректированы с учетом представляющих интерес ковариат и потенциальных искажающих факторов, включая пол, ИМТ, сопутствующие заболевания, класс ASA, оперативный диагноз, депрессию и тревогу, возраст пациента оказался более важным для улучшения физических функций, чем для улучшения самочувствия. оценка боли (11).Кларк и др. подтвердили в проспективном двойном слепом рандомизированном исследовании, что возраст не влияет на исход боли (14). Макгиган и др. (15) и Nilsdotter et al. (16) обнаружили, что у пожилых пациентов степень уменьшения боли аналогична таковой у более молодых. Послеоперационные функциональные ограничения у более пожилых людей, вероятно, связаны с большей тяжестью других сопутствующих заболеваний (проблемы со спиной, зрением и балансом) и более высоким риском артрита в суставах других нижних конечностей. Предоперационный субъективный статус является единственным значимым предиктором субъективного функционального статуса в течение шести месяцев.Другими словами, наихудший дооперационный самовоспринимаемый статус был также наихудшим послеоперационным самовоспринимаемым статусом (17).
Пол и боль
Связь между полом и болью не ясна. В некоторых исследованиях сообщалось, что женщины испытывали меньшую послеоперационную боль, чем мужчины (18). Богоч и др. (19) обнаружили, что у женщин было больше боли, чем у мужчин, как до операции, так и после операции. Тем не менее, у равных пропорций женщин и мужчин результаты улучшились до хороших или отличных, так что женщины получили от операции немного больше пользы, чем мужчины.Макгиган и др. (15) и Halket et al. (16) отметили, что мужской пол был связан с большим улучшением после операции в отношении оценки боли, чем женский пол. Singh et al. сообщили, что через 2 и 5 лет после поступления в школу THA пол и возраст не были существенно связаны с болью в бедре (17), но женский пол был связан с более высокой вероятностью использования НПВП и опиоидных препаратов.
Часто используемые критерии оценки, такие как боль по ВАШ, боль по шкале SF-36 и WOM-AC, оценка жесткости и функции, могут быть некорректными из-за эффектов пола и потолка.Эти эффекты сведены к минимуму в большой когорте, как в случае, зарегистрированном в Шведском регистре тазобедренных суставов (10), где в 2004–2008 годах было выполнено 21 804 операции. Женщины сообщили о более сильном обезболивании, чем мужчины, по шкале ВАШ. Однако через год женщины испытали несколько меньшее удовлетворение от операции. Женщины сообщили о лучшем эффекте вмешательства в отношении качества жизни и боли, связанного со здоровьем, но не так удовлетворены, как мужчины. Ожирение и боль. Индекс массы тела (ИМТ) считается одним из наиболее эффективных показателей ожирения и, как было показано, имеет прямую связь с заболеваемостью и смертностью (22).Ибрагим и др. сравнили 179 артропластик тазобедренного сустава у 162 пациентов со средним ИМТ 22,5 (18,6–24,9) и 164 артропластики тазобедренного сустава у 151 пациента того же возраста со средним ИМТ 33,3 (30–39,6). Шесть из 138 (4,3%) и пять из 157 (3,2%) пациентов отметили сильную боль после полной замены тазобедренного сустава в группах 1 и 2 соответственно. Разница в пропорции была незначительной (23). Кесслер и др. обнаружили, что не было обнаружено значительных различий в послеоперационном функциональном статусе, скованности и боли среди пациентов с нормальным весом (ИМТ 25 кг / м2, n 11), избыточным весом (ИМТ от 25 до 29.9 кг / м2, n 36) и ожирением (ИМТ 30 кг / м2, n 20) через 10 дней или 3 месяца после операции (24). Точно так же Болланд и др. В 28 068 THA обнаружили, что через 1 и 2 года наблюдалось снижение использования противовоспалительных средств, изученных как маркер эффективного обезболивания, с одинаковой степенью во всех группах ИМТ (25). И наоборот, Singh et al. (17) сообщили, что более высокий индекс массы тела (ИМТ: 35–40) был связан со значительно более высокой вероятностью умеренно-сильной боли в бедре и приема НПВП через 5 лет.
Предоперационные баллы и боль
Если предоперационный функциональный статус пациентов был плохим, они с большей вероятностью испытывали боль и нуждались в помощи при ходьбе после операции через один год по сравнению с пациентами с лучшим исходным статусом.Было обнаружено, что пациенты с низкими дооперационными баллами по шкале SF-36 и физическим функционированием имели более низкие баллы после операции по сравнению с пациентами с высокими дооперационными баллами (p <0,01) (26). Исходный балл, SF-36 или WOMAC, всегда был наиболее важным предиктором не только шестимесячного балла (11, 27), но и 7 лет наблюдения (28). Уровень образования. Пациенты с более высоким уровнем образования сообщили о более выраженном уменьшении боли (28). MacWilliam et al.(26) обнаружили, что низкий уровень образования и каждая дополнительная сопутствующая патология были связаны с уменьшением изменения оценки боли (p <0,01) и изменения оценки физической функции (p <0,01).
Ожидание пациентов
Mahomed et al. (30) исследовали роль ожидания пациента в послеоперационном исходе и показали, что ожидание полного облегчения боли было независимым предиктором большего улучшения оценки боли (WOMAC) и оценки физического функционирования (SF-36 и WOMAC) (p <0 .05). С другой стороны, пациенты, которые надеются на возвращение или увеличение несущественной активности, были менее удовлетворены (31).
Время ожидания операции
Несколько исследований подтвердили, что не было никакой связи между временем ожидания пациентами операции и послеоперационной болью (18, 32, 33).
Психический статус
В большом ретроспективном исследовании с 5707 THA через 2 года и 3289 THA через 5 лет ассоциации умеренно-сильной боли с депрессией были значительными через 2 года, но не через 5 лет наблюдения ( 17).Батлер и др. (34) сообщили, что плохой предоперационный статус по шкале психического компонента по шкале SF-12 связан с более высокой частотой боли в бедре и более низкой оценкой удовлетворенности.
Причины боли в HIP.
Последовательные простые рентгенограммы — это универсальный метод оценки THA, который часто выявляет полезные особенности при диагностике послеоперационной боли. Хирург непосредственно сталкивается с рентгеновскими лучами при стандартном последующем контроле, поэтому полезно разделить причины боли в бедре в зависимости от наличия рентгенологических признаков.
Положительный рентгеновский снимок
Асептическое расшатывание: типичными рентгенологическими особенностями являются прогрессивно увеличивающиеся просвечивающие линии, перелом цемента и миграция компонентов, возможное присутствие остеолитических областей или даже переломы костей. Характеристики боли: наличие безболезненного интервала после операции, боль, усиливающаяся при физической нагрузке или нагрузке и уменьшающаяся в покое, боль, которая начинается при начале ходьбы после сидения, иногда присутствие боли в покое, а также ночью (35).Боль в бедрах и ногах указывает на мобилизацию вала, в то время как симптомы в паховой области и ягодицах связаны с проблемами вертлужной впадины (36), даже если полностью мобилизованные чашки могут быть полностью бессимптомными.
Септическое расшатывание: типичные рентгенологические признаки — эндостальные гребешки и многослойное периостальное новообразование, иногда присутствует очаговый лизис кости (37). Характеристики боли: она может проявляться после безболезненного интервала после операции или быть стойкой после операции в связи с поздним или ранним началом инфекции, соответственно, обычно сравнивается в покое и в ночное время (38).Инфекция — это самый сложный и главный исключительный диагноз, который нужно сделать, когда еще нет рентгенологических признаков.
Остеолиз: характеристики боли: наличие безболезненного интервала после операции, остеолиз часто протекает бессимптомно, но в случаях тяжелой потери костной массы боль может быть связана с надвигающимся переломом большого вертела, вертлужной впадины или вертлужной впадины. в диафизе бедренной кости. Лизис без расшатывания был описан как причина боли в бедре как при цементированном, так и при несцементированном эндопротезе бедра (39).
Микродвижение: рентгенологические признаки: изначально отрицательные, кортикальный слой утолщен, склеротические линии переходят в рентгенопрозрачные. Микродвижение со временем приводит к асептическому расшатыванию. Характеристики боли: боль, которая начинается при начале ходьбы после сидения и во время физической активности (40). На поздних стадиях боль имеет тот же характер, что и при асептическом расшатывании.
Гетеротопическая оссификация: аномальное образование пластинчатой кости в некостных мягких тканях. Даже если радиографическая распространенность достигает 90%, только 8% пациентов испытывают боль (40).Характеристики боли: часто это боль, связанная с деятельностью (41).
Эффекты защиты от стресса и кончика ствола: Защита от напряжения — это адаптивное ремоделирование кости в ответ на смещение нагрузки из-за наличия бедренной ножки и может проявляться рентгенологически как резорбция проксимальной кости и гипертрофия дистальной кости. Сообщалось о другом дизайне имплантата (42), и это не коррелировало с послеоперационной болью. Когда несоответствие модулей между жесткой бесцементной бедренной ножкой и менее жесткой окружающей костью не может равномерно распределить напряжение, нагрузка концентрируется на кончике ножки (43).В этом случае боль может присутствовать и при отсутствии видимых рентгенологических признаков. Callaghan et al. сообщили о боли в бедре у 18% пациентов с сильно пористой ножкой, покрытой оболочкой (44).
Отрицательные рентгеновские лучи
Реактивный синовит: МРТ была предложена для оценки реактивного синовита и остеолиза, вызванного осколками частиц. Остеолиз можно обнаружить до того, как он станет очевидным на рентгеновском снимке. Купер и др. (45) изучали с помощью МРТ группу молодых пациентов (43–65 лет) через три года после операции.Они обнаружили реактивный синовит у 39%, никаких признаков остеолиза и никакой корреляции с синовитом и болью.
Асептическое лимфоцитарное васкулито-связанное поражение (ALVAL): это локализованная реакция гиперчувствительности и иммунологический ответ на металлический мусор (46). Это может проявляться в виде боли в паху, выпота или образования мягких тканей даже при ночном потоотделении (47). ТГК металл-металл могут сопровождаться болью из-за гиперчувствительности через 1–3 года после артропластики (48).
Импинджмент протеза: Nasser et al.(49) сообщили, что 21 из 116 (18%) пациентов, подвергшихся шлифовке бедра, указали на стойкую боль в паху из-за недостаточного смещения головы / шеи, открытого вертлужного компонента или того и другого. Возможные объяснения ripetitive контакт на capsulae или трения над сухожилием ileopsoas. Также Bartelt et al. подтвердили более сильную боль в паху из-за импинджмента при шлифовании артропластики, чем при традиционной THA.
Ileopsoas тендинит: Боль характеристики: активность, связанная боль, боль, которая начинается, когда начинают ходить после того, как сидит, локализация в паху или на ягодицах.Неправильное положение вертлужного компонента может быть связано с ущемлением сухожилия поясничной мышцы, которое становится симптоматическим при активном сгибании бедра (51, 52). Заболеваемость ileopsoas тендинит в обычных Thas диапазонах между 0,3% и 4,3% (49).
Повреждение отводящей мышцы: Muller et al. (53) исследовали пациента с МРТ через год после операции. Они обнаружили повреждения ягодичной мышцы без повреждений у 50% пациентов, но не обнаружили никакой корреляции с болью. Сходные результаты сообщают Pfirrmann et al.(54). Вместо этого разрыв сухожилия средней ягодичной мышцы после тотального эндопротезирования тазобедренного сустава клинически проявлялся боковой болью, хромотой и положительным результатом теста Тренделенбурга на фоне сильной слабости отводящих мышц (55).
Вертельный бурсит: Болевые характеристики: боль над большим вертелом, сохраняющаяся в течение нескольких месяцев, описывается как невропатическое жжение с дизестезией и аллодинией (56). Иногда наблюдается корреляция с рентгенологическими признаками ремоделирования или окостенения вертельной надкостницы.
Заболевание поясничного отдела позвоночника: Пациенты с тяжелым остеоартритом тазобедренного сустава часто жалуются на боль в пояснице (LBP) из-за неправильного сагиттального выравнивания позвоночника и шаткой походки, формирующих синдром бедренного позвоночника. Артрит тазобедренного сустава и артрит поясничного отдела позвоночника сосуществуют у 10–15% пациентов и часто проявляются схожими признаками и симптомами (57). Через 24 месяца наблюдения после THA эти пациенты указали на дальнейшее улучшение функции бедра, соответствующее продолжающемуся улучшению функции позвоночника и снижению LBP (58).Некоторые пациенты могут обнаружить начальное ухудшение своих симптомов после успешного проведения THA из-за повышения уровня активности. Болевые характеристики: боль, которая начинается при начале ходьбы после сидения. Тяжелый остеоартрит, стеноз позвоночного канала, поясничный дегенеративный диск или грыжа межпозвоночного диска имеют различный характер боли в зависимости от анатомического поражения, но все они могут проявляться как отраженная боль в бедре и должны быть исследованы во время клинического обследования.
Повреждения нервов: Неврологические осложнения, вызванные THA, обычно отмечаются сразу после операции, но отсроченное начало возможно даже в случае интраоперационных событий.Повреждение нерва может проявиться через несколько дней после операции в результате прямого давления или образования гематомы. Фаррел и др. (59) сообщили о клинически очевидной частоте повреждения нервов 0,6–1,3%. Наиболее подвержен ишиас, за которым следуют бедренный, запирательный и верхние ягодичные нервы. Brown et al. (60) проанализировали литературу, обнаружив, что частота составляет 0,09–3,7% и отсутствует связь с одним фактором риска.
Бедренная, паховая, запирательная грыжа: может проявляться болью в паху.В этом случае дифференциальная диагностика проста, может помочь экотомография (35, 39).
Отмеченная боль. Поражение внутренних органов может указывать на боль в области бедра. Чтобы оценить истинное происхождение боли, необходимо принять во внимание анамнез и характер боли (38).
Заключение
Целью операции THA является довольный пациент с оптимальным обезболиванием и удовлетворением, а также существенно нормализованное качество жизни, связанное со здоровьем. Несмотря на оптимальные результаты, некоторые пациенты могут столкнуться с новой или постоянной болью после операции (9).Несмотря на лучшее понимание патофизиологии боли, в некоторых случаях невозможно понять причины стойкой боли. Мы рассмотрели прогностические факторы боли, обнаружив, что возраст (11, 14, 17) и время ожидания операции (18, 32, 33) существенно не связаны с болью в бедре. В то время как плохие дооперационные баллы (11, 26–28), низкий уровень образования (26, 28), ожидание увеличения несущественной активности во время операции (31) — все это указывает на послеоперационную боль. Депрессия и плохой психический статус имеют положительную связь с болью через 2 года наблюдения (17, 34).Пол слабо коррелирует с послеоперационной болью, поскольку в некоторых исследованиях сообщалось о большей боли у женщин (15, 16, 19), в то время как в крупном когортном исследовании говорилось о большей боли у мужчин (10). ИМТ, по-видимому, не влияет на послеоперационную боль только при раннем наблюдении (23–25), в то время как через 5 лет пациенты с более тяжелым весом (ИМТ> 35) жалуются на боль больше. Из-за того, что болезненные протезы сильно различаются по своей природе, создание критериев оценки крайне затруднено. Считается, что тщательный сбор анамнеза, физикальное обследование и простые рентгенограммы могут предоставить важную информацию.Хирург должен помнить обо всех причинах боли в бедре, чтобы поставить правильный дифференциальный диагноз.
Во многих исследованиях изучались характеристики пациентов как потенциальные предикторы боли и функциональных исходов (11, 12), но они были ограничены небольшими выборками пациентов (<300 случаев) (15, 18, 23, 24) и сообщали о противоречивых результатах (13, 15–18). Небольшой размер выборки не позволяет им обнаруживать значимые ассоциации, что приводит к ложноотрицательным результатам. В дополнительных исследованиях характеристик боли необходимо перейти от ретроспективных когортных исследований к долгосрочным крупным проспективным исследованиям.
Благодарности
Авторы заявляют, что они не получали грантов или внешнего финансирования в поддержку своих исследований или подготовки этой рукописи. Они не получали платежей или других выгод, обязательств или соглашений о предоставлении таких выгод от коммерческой организации.
Ссылки
1. Soderman P, Malchau H, Herberts P, et al. Исход после тотального эндопротезирования тазобедренного сустава: Часть II. Наблюдение за конкретным заболеванием и Шведский национальный регистр тотальной артропластики тазобедренного сустава.Acta Orthop Scand. 2001. 72: 113–119. [PubMed] [Google Scholar] 2. Берри Д. Д., Хармсен В. С., Кабанела М. Э. и др. Двадцать пять лет выживаемости после двух тысяч последовательных первичных замен тазобедренного сустава Чарнли: факторы, влияющие на выживаемость вертлужного и бедренного компонентов. J Bone Joint Surg Am. 2002; 84: 171–177. [PubMed] [Google Scholar] 3. Этген О, Брюйер О, Ричи Ф. и др. Качество жизни, связанное со здоровьем, при тотальном эндопротезировании тазобедренного сустава и коленного сустава. Качественный и систематический обзор литературы.J Bone Joint Surg Am. 2004 Май; 86-А (5): 963–74. [PubMed] [Google Scholar] 4. Арден Н.К., Киран А., судья А. и др. Каковы хорошие результаты пациента после полной замены тазобедренного сустава? Хрящевой артроз. 2010 (статья в печати) [PubMed] [Google Scholar] 5. Хейс Дж. Х., Клири Р., Гиллеспи В. Дж. И др. Влияет ли на клинические результаты и оцениваемые пациентом результаты сокращения продолжительности пребывания в больнице после тотального эндопротезирования тазобедренного сустава? J Артропластика. 2000. 15: 448–452. [PubMed] [Google Scholar] 6. Хольцман Дж, Салех К., Кейн Р.Влияние исходного функционального статуса и боли на результаты тотального эндопротезирования тазобедренного сустава. J Bone Joint Surg Am. 2002; 84: 1942–1948. [PubMed] [Google Scholar] 7. Кинер Дж. Д., Каллаган Дж. Дж., Гетц Д. Д. и др. Долговременная функция после тотального эндопротезирования тазобедренного сустава по Чарнли. Clin Orthop Relat Res. 2003. 471: 148–156. [PubMed] [Google Scholar] 8. Кейсу К.С., Ороско Ф., Шарки П.Ф. и др. Первичная бесцементная тотальная артропластика тазобедренного сустава у восьмидесятилетних детей. От двух до одиннадцати лет наблюдения. J Bone Joint Surg Am. 2001; 83: 359–363. [PubMed] [Google Scholar] 9.Николайсен Л., Брандсборг Б., Лухт У. и др. Хроническая боль после тотального эндопротезирования тазобедренного сустава: общенациональное анкетирование. Acta Anaesthesiol Scand. 2006; 50: 495–500. [PubMed] [Google Scholar] 11. Монтин Л., Лейно-Килпи Х., Суоминен Т. и др. Систематический обзор эмпирических исследований результатов тотального эндопротезирования тазобедренного сустава и связанных с ним факторов за период с 1966 по 2005 год. J Clin Nurs. 2008; 17: 40–45. [PubMed] [Google Scholar] 12. Сантагуида П.Л., Хоукер Г.А., Худак П.Л. и др. Характеристики пациентов, влияющие на прогноз тотального эндопротезирования тазобедренного и коленного суставов: систематический обзор.J может чирикать. Декабрь 2008 г., 51 (6): 428–436. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Родер С., Парвизи Дж., Эггли С. и др. Демографические факторы, влияющие на отдаленный исход тотального эндопротезирования тазобедренного сустава. Clin Orthop Relat Res. 2003; 417: 62–73. [PubMed] [Google Scholar] 14. Кларк Х., Кей Дж., Мицакакис Н. и др. Острая боль после тотального эндопротезирования тазобедренного сустава не предсказывает развитие хронической послеоперационной боли через 6 месяцев. Дж. Анест. 2010; 24: 537–543. [PubMed] [Google Scholar] 15. Макгиган FX, Хозак В.Дж., Мориарти Л. и др.Прогнозирование качества жизни после тотального эндопротезирования сустава. Ограничения анкеты состояния здоровья SF-36. J Артропластика. 1995; 10: 742–7. [PubMed] [Google Scholar] 16. Халкет А., Стратфорд П.В., Кеннеди Д.М. и др. Использование иерархического линейного моделирования для изучения предикторов боли после тотального артропластики тазобедренного и коленного суставов как следствия остеоартрита. J Артропластика. 2 февраля 2010 г., 25: 254–62. [PubMed] [Google Scholar] 17. Singh JA, Lewallen D. Предикторы боли и использования обезболивающих после первичной тотальной артропластики тазобедренного сустава (THA): 5 707 THA через 2 года и 3289 THA через 5 лет.BMC Musculoskelet Disord. 13 мая 2010 г .; 11:90. [Бесплатная статья PMC] [PubMed] [Google Scholar] 18. Нильсдоттер А.К., Ломандер Л.С. Возраст и время ожидания как предикторы исхода после тотального эндопротезирования тазобедренного сустава при остеоартрите. Ревматология (Оксфорд) 2002; 41: 1261–7. [PubMed] [Google Scholar] 19. Караччоло Б., Джакинто С. Детерминанты субъективного функционального результата тотального эндопротезирования сустава. Arch Gerontol Geriat. 2005. 41: 169–176. [PubMed] [Google Scholar] 20. Висури Т., Коскенвуо М., Хонканен Р. Влияние полной замены тазобедренного сустава на боль в бедре и использование анальгетиков.Боль. 1985; 23: 19–26. [PubMed] [Google Scholar] 21. Богоч Э.Р., Ольшевски Э., Зангер П. и др. Повышенное количество болезненных точек до и после тотального эндопротезирования тазобедренного сустава связано с худшими результатами, но не является индивидуальным прогнозом. J Артропластика. 2010 6 сентября; 25: 945–950. [PubMed] [Google Scholar] 22. Бертон Б.Т., Фостер В.Р., Хирш Дж. И др. Последствия ожирения для здоровья: конференция по развитию консенсуса NIH. Int J Obes. 1985. 9: 155–170. [PubMed] [Google Scholar] 23. Ибрагим Т., Хобсон С., Бейри А. и др.Отсутствие влияния индекса массы тела на ранний результат после тотального эндопротезирования тазобедренного сустава. Int Orthop. 2005. 29: 359–361. [Бесплатная статья PMC] [PubMed] [Google Scholar] 24. Кесслер С., Кафер В. Избыточный вес и ожирение: два предиктора худшего исхода при полной замене тазобедренного сустава? Ожирение. 2007 11 ноября; 15: 2840–2845. [PubMed] [Google Scholar] 25. Bolland BJRF, Culliford DJ, Maskell J и др. Влияние артропластики бедра и колена на пероральные противовоспалительные средства и связь с индексом массы тела: результаты из базы данных исследований общей практики Великобритании.Хрящевой артроз. 2010 г. doi: 10.1016 / j.joca.2010.10.012. [PubMed] [CrossRef] [Google Scholar] 26. MacWilliam CH, Yood MU, Verner JJ и др. Факторы риска, связанные с пациентом, которые предсказывают неблагоприятный исход после полной замены тазобедренного сустава. Health Serv Res. 1996; 31: 623–38. [Бесплатная статья PMC] [PubMed] [Google Scholar] 27. Фортин П.Р., Кларк А.Е., Джозеф Л. и др. Результаты тотального эндопротезирования тазобедренного и коленного суставов: предоперационный функциональный статус позволяет прогнозировать исходы через шесть месяцев после операции. Ревматоидный артрит. 1999; 42: 1722–8.[PubMed] [Google Scholar] 28. Nilsdotter A, Isaksson F. Соответствующий пациенту исход через 7 лет после тотального эндопротезирования тазобедренного сустава по поводу ОА — проспективное исследование. BMC Musculoskelet Disord. 2010; 11:47. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Риссанен П., Аро С., Синтонен Х. и др. Качество жизни и функциональные возможности при замене тазобедренного и коленного суставов: проспективное исследование. Qual Life Res. 1996; 5: 56–64. 71. [PubMed] [Google Scholar] 30. Магомед Н.Н., Лян М.Х., Кук Э.Ф. и др. Важность ожиданий пациентов в прогнозировании функциональных результатов после тотального эндопротезирования сустава.J Rheumatol. 2002; 29: 1273–9. [PubMed] [Google Scholar] 31. Манкузо CA, Сальвати Э.А., Йохансон Н.А. и др. Ожидания и удовлетворенность пациентов тотальной артропластикой тазобедренного сустава. J Артропластика. 1997; 12: 387–396. [PubMed] [Google Scholar] 32. Уильямс Дж. И., Ллевеллин Томас Х и др. Бремя ожидания замены бедра и колена в Онтарио. Команда проекта по замене тазобедренного и коленного суставов Онтарио. J Eval Clin Pract. 1997; 3: 59–68. 64. [PubMed] [Google Scholar] 33. Mahon JL, Bourne RB, Rorabeck CH, et al. Связанное со здоровьем качество жизни и мобильность пациентов, ожидающих планового тотального эндопротезирования тазобедренного сустава: проспективное исследование.CMAJ. 2002; 167: 1115–21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Батлер Р.А., Розенцвейг С., Майерс Л. и др. Влияние социально-экономических факторов на результат после THA. Проспективное рандомизированное исследование. Clin Orthop Relat Res; Документ, представленный на Встрече Hip Society 2010; [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 35. Даффи П., Масри Б.А., Гарбуз Д. и др. Оценка пациентов с болью после полной замены тазобедренного сустава. Instr Course Lect. 2006; 55: 223–232. [PubMed] [Google Scholar] 36.Ставрев В.П., Ставрев П.В. Осложнения при тотальном эндопротезировании тазобедренного сустава. Folia Med (Пловдив) 2004; 46 (2): 25–30. [PubMed] [Google Scholar] 37. Гарвин К.Л., Бакштейн Д., Пеллегрини В.Д., мл. И др. Работа с осложнениями. J Bone Joint Surg Am. 2009 август; 91 (5): 18–21. [PubMed] [Google Scholar] 38. Роббинс Г.М., Масри Б.А., Гарбуц Д.С. и др. Оценка боли у пациентов с явно прочно закрепленными компонентами тотального эндопротезирования тазобедренного сустава. J Am Acad Orthop Surg. 2002; 10: 86–94. [PubMed] [Google Scholar] 39. Эванс, Калифорния, Куклер Дж. М..Оценка болезненного тотального эндопротезирования тазобедренного сустава. Orthop Clin North Am. 1992; 23: 303–11. [PubMed] [Google Scholar] 40. Pellegrini VD., Jr. Управление гетеротопической оссификацией. В: Либерман Дж. Р., Берри Д. Д., редакторы. Расширенная реконструкция: бедро The Hip Society. Роземонт, Иллинойс: Американская академия хирургов-ортопедов; 2005. С. 247–56. [Google Scholar] 41. Божич К.Дж., Рубаш Х.Е. Болезненная полная замена тазобедренного сустава. Clin Orthop. 2004; 420: 18–25. [PubMed] [Google Scholar] 42. Engh CA, Jr, Young AM, Engh CA, Sr, et al.Клинические последствия защиты от стресса после тотального эндопротезирования тазобедренного сустава с пористым покрытием. Clin Orthop Rel Res. 2003; 417: 157–163. [PubMed] [Google Scholar] 43. Bulow JU, Scheller G, Arnold P, et al. Неограниченное тотальное эндопротезирование тазобедренного сустава и боль в бедре. Int Orthop. 1996. 20: 65–69. [PubMed] [Google Scholar] 44. Каллаган Дж.Дж., Дайзарт С.Х., Савой К.Г. Анатомический тотальный протез бедра без цемента с пористым покрытием: результаты проспективной серии исследований за два года. J Bone Joint Surg. 1988. 70 (А): 337–346. [PubMed] [Google Scholar] 45.Купер Х.Дж., Ранават А.С., Поттер Х.Г. и др. Ранний реактивный синовит и остеолиз после тотального эндопротезирования тазобедренного сустава. Clin Orthop Relat Res. 2010; 468: 3278–3285. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Уоттерс Т.С., Кардона Д.М., Менон К.С. и др. Асептическое поражение, связанное с васкулитом с преобладанием лимфоцитов: клинико-патологический обзор недооцененной причины несостоятельности протеза. Am J Clin Pathol. 2010 декабрь; 134 (6): 886–893. [PubMed] [Google Scholar] 47. Молвик Х., Ханна С.А., де Рок, штат Нью-Джерси. Неудачная тотальная артропластика тазобедренного сустава «металл по металлу», проявляющаяся в виде болезненной массы в паховой области с сопутствующей потерей веса и ночным потомAm J Orthop. 2010; 39 (5): E46 – E49. [PubMed] [Google Scholar] 48. Cuckler JM. Необъяснимая боль после THR: что мне делать? Ортопедия. Сентябрь. 2010; 33 (9): 648. [PubMed] [Google Scholar] 49. Насер А.Б., Боуле П.Е., О’Нил М. и др. Частота болей в паху после шлифовки тазобедренного сустава «металл на металл». Clin Orthop Relat Res. 2010; 468: 392–399. [Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Bartelt RB, Yuan BJ, Trousdale RT и др. Распространенность боли в паху после тотального эндопротезирования тазобедренного сустава «металл-на-металле» и тотальной шлифовки тазобедренного сустава.Clin Orthop Relat Res. 2010; 468: 2346–2356. [Бесплатная статья PMC] [PubMed] [Google Scholar] 51. Лахевич П.Ф., Каук-младший. Поражение передней подвздошно-поясничной мышцы и тендинит после тотального эндопротезирования тазобедренного сустава. J Am Acad Orthop Surg. 2009. 17 (6): 337–344. [PubMed] [Google Scholar] 52. Джасани В., Ричардс П., Винн-Джонс С. Боль, связанная с поясничной мышцей после полной замены бедра. J Bone Joint Surg Br. 2002; 84: 991–993. [PubMed] [Google Scholar] 53. Мюллер М., Тохц С., Винклер Т. и др. Результаты МРТ повреждения малой ягодичной мышцы при первичном тотальном артропластике тазобедренного сустава и влияние на клинический исход.Arch Orthop Trauma Surg. 2010; 130: 927–935. [PubMed] [Google Scholar] 54. Pfirrmann CW, Notzli HP, Dora C и др. Оценка отводящих сухожилий и мышц на МРТ после тотального эндопротезирования тазобедренного сустава у бессимптомных и симптоматических пациентов. Радиология. 2005; 235: 969–976. [PubMed] [Google Scholar] 55. Fehm MN, Huddleston JI, Burke DW и др. Восстановление дефектного отводящего механизма с помощью аллотрансплантата ахиллова сухожилия после полной замены тазобедренного сустава. J Bone Joint Surg Am. 2010. 92: 2305–11. [PubMed] [Google Scholar] 56.Яковлев А.Е., Реш Б.Е., Карасев С.А. Лечение трудноизлечимой боли в бедре после THA и GTB с использованием стимуляции периферического нервного поля: серия случаев. Висконсинский медицинский журнал. 2010. 109 (3): 149–152. [PubMed] [Google Scholar] 57. Brown MD, Gomez-Martin O, Brookfield KF, et al. Дифференциальный диагноз заболевания тазобедренного сустава и заболевания позвоночника. Clin Orthop. 2004; 1: 280. [PubMed] [Google Scholar] 58. Бен-Галим П., Бен-Галим Т., Рэнд Н. и др. Синдром тазобедренного сустава: влияние тотальной операции по замене тазобедренного сустава на боль в пояснице при тяжелом остеоартрозе тазобедренного сустава.Позвоночник. 2007, 1 сентября; 32 (19): 2099–2102. [PubMed] [Google Scholar] 59. Фаррелл С.М., Спрингер Б.Д., Хайдукевич Г.Дж. и др. Паралич двигательного нерва после первичного тотального эндопротезирования тазобедренного сустава. J Bone Joint Surg Am. 2005; 87: 2619–25. [PubMed] [Google Scholar] 60. Браун Г.Д., Суонсон Э.А., Нерссян О.А. Неврологические травмы после тотального эндопротезирования тазобедренного сустава. Am J Orthop (Belle Mead NJ), апрель 2008 г .; 37 (4): 191–7. [PubMed] [Google Scholar]У меня начальная боль в бедре через 5 лет после операции, и мне кажется, что бедренный компонент ослаблен.Как я могу сказать наверняка?
21 сентября 2020
Читать 5 мин.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
Боль в бедре через 5 лет после полной замены тазобедренного сустава может быть вызвана множеством заболеваний. Хотя асептическое расшатывание всегда возможно, всегда следует исключать внешние и другие внутренние причины боли.
Сначала я хочу исключить внешние причины боли. Боль в бедре с болезненностью над большим вертелом может быть вызвана вертельным бурситом. Инъекция местного анестетика в вертельную сумку, вводимая вместе со стероидом, является как диагностической, так и терапевтической. Заболевания позвоночника, такие как дискогенная боль в пояснично-грудном отделе, грыжи задне-боковых дисков L3-4 или грыжи фораминальных дисков L4-5, также могут вызывать боли в паху и бедрах с или без сопутствующей боли в пояснице. Поэтому мне нравится проводить тщательный осмотр спины, чтобы исключить такие условия.
Расшатанный бедренный компонент часто вызывает «пусковую» боль: боль в передней части бедра или боль в коленях, которая усиливается при ходьбе. Возможно, из-за того, что компонент получил стабильное положение в бедренном канале, эта боль часто утихает при длительном движении. Иногда у пациентов может наблюдаться контрактура наружной ротации из-за рыхлого бедренного компонента, вращающегося в ретроверсию. Субъективные ощущения «отдачи» бедра также могут быть связаны со слабым бедренным компонентом.Скорее всего, это связано с укорочением конечности и связанным с этим снижением напряжения мягких тканей на уровне тазобедренного сустава.
Во время медицинского осмотра пациента с ослабленным бедренным компонентом я обычно наблюдаю анталгическую походку, вызванную движением ножки в бедренном канале. При значительном опускании ствола я часто вижу крен отводящего элемента: по мере того, как отводящий элемент укорачивается, он оказывается в невыгодном с точки зрения биомеханики состоянии. Иногда мне приходилось измерять расхождения в длине конечностей, при этом пораженная сторона была короче.Я считаю, что мои пациенты редко жалуются на это сокращение, поскольку оно, скорее всего, происходило в течение длительного периода времени, и они к нему привыкли. Многие пациенты с ослабленными бедренными компонентами испытывают боль в бедре, когда их просят выполнить активный подъем прямой ноги в положении лежа на спине. Пассивное внутреннее и внешнее вращение тазобедренного сустава иногда вызывает боль в бедре, но не всегда. Грыжа большой латеральной мышцы из-за дефекта широкой фасции является необычной причиной боли в бедре, которая была описана.При напряжении мышцы это может быть пальпировано как образование.
Инфекция как причина боли после полной замены тазобедренного сустава всегда должна быть исключена. Боль в состоянии покоя, ночная боль, лихорадка, озноб, недавние стоматологические процедуры, другие процедуры на бедре перед заменой тазобедренного сустава или длительный дренаж раны после индексной процедуры — все это вызывает у меня подозрение на инфекцию. У этих пациентов часто делают рентгенограммы, на которых видны зубчатость эндоста, генерализованный остеолиз и образование новой надкостницы (рис. 19-1).Мне нравится проверять общий анализ крови с помощью дифференциального анализа (CBC), скорости оседания эритроцитов (ESR) и C-реактивного белка (CRP). Если какое-либо из этих значений повышено и у пациента нет других источников инфекции, я сделаю аспирацию бедра под рентгеноскопическим контролем.
Рисунок 19-1 . Предоперационная рентгенограмма пациента с симптомами через 3 года после тотального эндопротезирования тазобедренного сустава. Обратите внимание на зубчатость эндоста, генерализованный остеолиз и гипертрофию коры.Интраоперационные посевы подтвердили инфекцию протезного сустава.
Для диагностики рыхлого бедренного компонента я в основном полагаюсь на простые рентгенограммы. Я обычно получаю стандартную переднезаднюю (AP) рентгенограмму таза и AP, боковую лягушку и поперечный разрез пораженного бедра. Цифровые рентгенограммы позволяют оптимизировать качество, чтобы можно было визуализировать границу между костью и протезом, цементом и протезом или цементом и костью. Стандартные рентгеновские снимки, которые пациенты приносят сами, должны быть сделаны не старше недели и быть достаточно качественными, чтобы их можно было использовать для оценки.Поскольку рентгенологические признаки часто малозаметны и медленно прогрессируют, сравнение серийных рентгенограмм имеет решающее значение при оценке протезирования сустава. Мои сотрудники тратят много энергии, помогая пациентам в процессе получения этих фильмов.
Я оцениваю стабильность цементных и бесцементных имплантатов по разным критериям. Для цементированных бедренных имплантатов, особенно тех, которые предназначены для сцепления с цементной оболочкой, я ищу рентгенопрозрачные линии на границе протез-цемент, указывающие на расслоение.Затем я оцениваю границу раздела кость-цемент. Один из следующих результатов указывает мне на «определенное» разрыхление компонента: миграция компонента, трещина ствола или трещина цемента. Непрерывная рентгенопрозрачная линия на границе раздела кость-цемент (рис. 19-2), ширина которой превышает 2 мм, говорит мне, что компонент «вероятно ослаблен». Когда эта линия присутствует между 50% и 100% от общей границы раздела кость-цемент, шток «возможно болтается». Когда старые рентгеновские снимки доступны для просмотра, имплантаты «вероятно, расшатанные» и «возможно ослабленные» становятся «определенно расшатанными», если эти линии прогрессируют.Если только что описанная прозрачность присутствовала на рентгенограммах, сделанных вскоре после операции, или если эти ранние рентгенограммы недоступны для оценки, я заказываю сканирование метилендифосфоната технеция 99. Если сканирование показывает нормальные результаты, я продолжаю поиск внешних причин боли в бедре. Если результат сканирования положительный и с момента операции прошло более 2 лет, я обсуждаю повторную операцию с пациентом.
Рисунок 19-2 . Предоперационная рентгенограмма пациента с симптомами через 15 лет после тотального эндопротезирования тазобедренного сустава и через 3 года после ревизии вертлужного компонента.Обратите внимание на радиопрозрачность по окружности, неоднородность коркового слоя и трещину цемента. Во время операции было подтверждено полное расшатывание.
У пациентов, которым за много лет до обследования сделали замену тазобедренного сустава, я интерпретирую рентгенопрозрачные линии на границе бедренной кости и цемента с большей осторожностью, чем у тех, кому операция была сделана недавно. У этих, как правило, пожилых пациентов рентгенопрозрачные линии могут указывать на внутреннее ремоделирование кости, а не на расшатывание границы раздела кость-цемент.
Я оцениваю бесцементные бедренные компоненты по разным критериям (рисунки 19-3 и 19-4). Независимо от зоны фиксации (проксимальной или дистальной), наличие прогрессирующей миграции имплантата на серийных рентгенограммах с большой вероятностью указывает на расшатывание имплантата. С другой стороны, отсутствие реактивных линий или наличие «эндостальных» точечных сварных швов вокруг пористой покрытой части протеза в значительной степени соответствует хорошо зафиксированному имплантату.
Рисунок 19-3 .Предоперационная рентгенограмма через 6 лет после установки бесцементной проксимально фиксированной конической ножки. Обратите внимание на проседание, рентгенопрозрачные линии и образование пьедестала. Во время операции было подтверждено полное расшатывание.
Рисунок 19-4 . Предоперационная рентгенограмма через 7 лет после установки полностью покрытого бесцементного стержня. Обратите внимание на проседание, выпадение валика, линии рентгенопрозрачности, отсутствие точечной сварки и раннее формирование основания.
Визуализация точечных сварных швов на имплантатах с проксимально пористым покрытием или на имплантатах с обширным покрытием, которые заполняют каналы, часто бывает затруднена.Поэтому я также ищу другие «незначительные» признаки остеоинтеграции. К ним относятся кальциевая атрофия, отсутствие выпадения бусинок и отсутствие подставки. Пьедесталы без связанных рентгенопрозрачных стержней, однако, следует интерпретировать с осторожностью — они не всегда указывают на расшатывание. Гипертрофия коры проксимально в имплантате с воротником может указывать на расшатывание, тогда как гипертрофия коры дистально в имплантате с полным покрытием указывает на остеоинтеграцию. Как и в случае с цементированными имплантатами, я редко использую ядерную визуализацию для оценки бедренного компонента пациента.Однако в тех редких случаях, когда я получаю эти тесты, я интерпретирую их с осторожностью, особенно когда результаты ненормальные.
Диагностировать расшатанный бедренный компонент не всегда просто. Хотя другие методы, такие как рентгеноскопия, артрография и динамическая компьютерная томография, были оценены в научной литературе, я редко считаю эти тесты необходимыми. В настоящее время я считаю сравнение серийных рентгенограмм наиболее полезным методом для постановки правильного диагноза.Когда расшатывание, инфекция и внешние причины боли в бедре исключены, необходимо рассмотреть другие причины боли в бедре. К ним относятся несоответствие модуля упругости имплантата и кости-хозяина, стрессовые переломы и онкологические процессы.
Библиография
Engh CA, Massin P, Suthers KE. Рентгенографическая оценка биологической фиксации компонентов бедренной кости с пористой поверхностью. Clin Orthop Relat Res . 1990; 257; 107-128.
Хиггс Дж. Э., Чонг А., Хертч П., Секель Р., Лестер А.Необычная причина боли в бедре после тотального эндопротезирования тазобедренного сустава. J Артропластика . 1995; 10 (2): 203-204.
O’Neill DA, Harris WH. Неудачная полная замена тазобедренного сустава: оценка с помощью рентгенограмм, артрограмм и аспирации тазобедренного сустава. J Bone Joint Surg Am . 1984; 66 (4): 540-546.
Тегеранзаде Дж., Шнайдер Р., Фрайбергер Р. Х. Радиологическая оценка болезненного тотального эндопротезирования тазобедренного сустава. Радиология . 1981; 141 (2): 355-362.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Healio
Осложнения при замене тазобедренного сустава — риск заражения и вывиха
Осложнения при замене тазобедренного сустава обычно незначительны. Но это серьезная операция, и с ней могут возникнуть редкие серьезные проблемы.
«Когда возникают проблемы, они могут изменить жизнь пациентов», — сказал Drugwatch доктор Х. Джон Купер, хирург-ортопед из Columbia Doctors в Нью-Йорке.
Серьезные осложнения, такие как инфекция или искусственный вывих сустава, могут потребовать повторной операции, подвергая пациентов большему хирургическому риску и еще одному длительному периоду восстановления.
По словам доктора Купера, возраст, вес и состояние пациента влияют на риск осложнений. Он говорит, что диабет — один из самых серьезных факторов риска.Курение, злоупотребление психоактивными веществами и некоторые лекарства могут повлиять на вероятность развития осложнений.
«Это может быть где-то между 0,3% для здорового и в хорошей форме», — сказал д-р Купер. «Есть факторы риска, которые превышают 20 процентов у пациентов с неправильным сочетанием факторов риска».
Осложнения после шлифовки тазобедренного сустава и частичной замены тазобедренного сустава, называемые гемиартропластикой, обычно такие же, как и при полной замене тазобедренного сустава.Пациенты должны поговорить со своими хирургами о наиболее распространенных рисках, связанных с типом операции на бедре, которой они будут подвергаться.
Общие осложнения и риски
Осложнения при замене тазобедренного сустава могут возникнуть во время операции или могут не проявляться в течение недель, месяцев или даже лет.
У некоторых пациентов после операции по замене тазобедренного сустава может возникнуть небольшая боль или нестабильность.Также может быть скованность, кровотечение или повреждение нервов.
Пациенты обычно чувствуют облегчение боли или увеличение подвижности после периода выздоровления. Но многие люди также ощущают незначительные побочные эффекты, а у небольшого числа людей возникают серьезные осложнения.
Возможные осложнения во время или после операции- Кровотечение
- Сгустки крови
- Повреждение кровеносного сосуда
- Вывих
- Переломы
- Инфекция
- Неравномерность длины ног
- Расшатывание имплантата
- Травма нерва
- Боль
- Жесткость
Информация о судебном иске
Вывих, боль и расшатывание относятся к числу травм, упомянутых в исках по замене тазобедренного сустава.Учить больше.
Посмотреть судебные искиВывих
Вывих происходит, когда шариковая часть имплантата выскальзывает из лунки. Это редко и с большей вероятностью произойдет, пока ткань вокруг искусственного бедра все еще заживает. Риск снижается после первых месяцев после операции.
Часто его можно отремонтировать, вставив шарик обратно в гнездо, и не требует повторной хирургической операции.Но если это продолжится, может потребоваться повторная операция для настройки устройства.
«Вывих полного бедра [имплантата] является эмоционально травмирующим событием, которое следует предотвратить, если это возможно».
Исследование, проведенное в 2014 году в журнале Deutsches Arzteblatt, показало, что вывих происходит примерно у 2 процентов пациентов в течение первого года после замены тазобедренного сустава.У пациентов, перенесших повторную операцию на бедре, этот показатель возрастает до 28 процентов.
Авторы Йенс Даргель и его коллеги назвали вывих «чрезвычайно травматичным для пациентов» и предупредили, что он может привести к потере доверия пациентов к имплантату.
«Вывих полного бедра [имплантата] является эмоционально травмирующим событием, которое следует предотвратить, если это возможно», — пишут авторы.
Даргель и его коллеги рекомендовали хирургам работать с пациентами, чтобы свести к минимуму вероятность вывиха.
Гетеротопическое окостенение
Гетеротопическая оссификация возникает, когда кость растет в мягких тканях, таких как мышцы или сухожилия. Этот рост может быть в три раза быстрее, чем нормальный рост костей, и может вызывать боль вокруг искусственного бедра из-за его неровных краев.
Обзор в Индийском журнале ортопедии, посвященный нескольким исследованиям, проведенным в 2002 году, показал, что существует вероятность гетеротопической оссификации более чем у 90 процентов пациентов с тазобедренным суставом, перенесших это состояние после предыдущей операции по замене тазобедренного сустава.Только от 2 до 7 процентов пациентов действительно проявляют какие-либо симптомы, и менее 1 процента нуждаются в хирургическом вмешательстве.
Другие хирургические осложнения
Нервы и кровеносные сосуды могут быть повреждены во время хирургической процедуры, поскольку хирургическая бригада разрезает ткань и перемещает ее в сторону, чтобы имплантировать искусственное бедро.
Имплантация бедренной ножки, которая соединяет бедренную кость с шаровой частью имплантата бедра, иногда может привести к перелому кости вокруг устройства.Если это произойдет, переломы будут исправлены в рамках операции.
Если цемент, используемый для фиксации устройства на месте, не работает должным образом или если кость не врастает в устройство, чтобы удерживать его на месте, имплант может расшататься. Для исправления этого может потребоваться ревизионная операция.
Одна нога может казаться длиннее после операции из-за того, как имплант сидит. Это ощущение может исправить подъемник в одной обуви.
Сгустки крови являются обычным риском после любой серьезной операции.Хирург может прописать препараты для разжижения крови, чтобы предотвратить попадание тромбов в сердце или легкие.
Инфекция представляет собой серьезный риск после замены тазобедренного сустава
Инфекция — одно из самых страшных послеоперационных осложнений, поскольку она может быть смертельной.
«Большинство наших пациентов не склонны думать, что инфекции суставов вызывают смерть, а [инфекции] не сразу подвергают людей риску смерти», -Купер сказал Drugwatch. «Но если вы посмотрите на пятилетнюю смертность человека, получившего инфекцию бедра или колена, то это хуже, чем от большинства видов рака».
Это означает, что у людей, заболевших определенными видами рака, больше шансов, чем у людей с совместной инфекцией, прожить еще пять лет. По словам доктора Купера, выживаемость пациентов с инфекциями суставов ниже, чем у пациентов с раком груди, яичек или толстой кишки.
«Если вы посмотрите на пятилетнюю смертность человека, получившего инфекцию бедра или колена, это хуже, чем от большинства видов рака.”
Доктор Х. Джон Купер, доцент кафедры ортопедической хирургии, Медицинский центр Колумбийского университета.
Авторы британского исследования 2017 года, опубликованного в Индийском журнале ортопедии, назвали инфекцию вокруг имплантатов тазобедренного сустава «одним из наиболее разрушительных осложнений» замены тазобедренного сустава.
В ходе исследования была проанализирована медицинская литература, посвященная инфекциям после тотального эндопротезирования тазобедренного сустава, и обнаружены различные исследования, которые показали риск от 0.57 процентов и 2,23 процента — инфекция вокруг сустава или рядом с ним. Американская академия хирургов-ортопедов оценивает риск примерно в 1 процент.
«Хотя вероятность заражения относительно мала, последствия и долгосрочные последствия могут быть катастрофическими», — пишут исследователи.
Если инфекция обнаружена быстро, врачи могут повторно открыть рану, очистить ее и ввести антибиотики.
Если это не сработает или инфекция не будет обнаружена позже, возможно, потребуется удалить имплант и повторно имплантировать его после того, как инфекция будет устранена.
Имплантаты бедра могут служить 20 лет или дольше, но они изнашиваются. При движении шара в гнезде высвобождаются микроскопические частицы при каждом движении.
В исследовании 2001 года, опубликованном в Журнале ортопедической хирургии и травматологии Чехословакии, говорится, что предыдущее исследование показало, что 470 000 частиц высвобождались на каждом этапе искусственного бедра из металла и полиэтилена.
Исследование 1998 года полной замены тазобедренного сустава металл-металл, опубликованное в Journal of Biomedical Material Research, показало, что каждый шаг высвобождает от 5 до 250 миллионов металлических частиц.
В бедрах «металл о металл» эти частицы со временем могут вызвать металлоз, один из видов отравления металлом. При замене бедра пластиковыми деталями они могут вызвать резорбцию кости, называемую остеолизом.
Оба эти состояния могут привести к другим долгосрочным осложнениям, поскольку частицы вызывают разрушение тканей или поражают органы в организме.
Металлез
Металлез — редкое и потенциально смертельное заболевание, вызванное скоплением металлических частиц в мягких тканях тела. Это чаще всего связано с имплантатами тазобедренного сустава металл-металл и было в центре нескольких судебных процессов по замене тазобедренного сустава из-за устройств.
Это вызывает отмирание тканей вокруг искусственного бедра и приводит к расшатыванию имплантата.
Исследование 2014 года, опубликованное в European Journal of Radiology Open, показало, что металлоз диагностирован в 5% случаев артропластики тазобедренного сустава металл-металл.Исследователи заявили, что их количество снизилось, поскольку хирурги отказались от имплантации металлических имплантатов.
Остеолиз
Остеолиз возникает, когда мусор от износа искусственных тазобедренных суставов накапливается в окружающих тканях. Присутствие мусора вызывает воспаление, которое разрушает кость и ослабляет имплантат бедра.
В статье 2007 года в Postgraduate Medical Journal говорится, что остеолиз является наиболее значительным долгосрочным осложнением артропластики тазобедренного сустава. Он процитировал исследование из Шведского регистра тотального эндопротезирования тазобедренного сустава, которое показало, что на остеолиз приходилось более трех четвертей всех ревизионных операций в Швеции с 1979 по 2002 год.
Знаете ли вы?
До появления сообщений о металле с металлическими тазобедренными суставами Национальные институты здравоохранения признали остеолиз наиболее значительным долгосрочным побочным эффектом тотального эндопротезирования бедра.
«Частота перипротезного остеолиза во многих исследованиях превышает сумму всех остальных осложнений», — писал автор Рупен Даттани.Он добавил, что потеря костной массы после полной замены тазобедренного сустава «остается серьезной проблемой».
Отказ имплантата, аллергические реакции и другие серьезные проблемы
Отказ имплантата, аллергические реакции на металлы в имплантатах, механическое расшатывание и переломы — другие редкие осложнения, которые могут иметь серьезные последствия, требующие хирургического вмешательства.
Вероятность смерти пациента во время операции по замене или выздоровления чрезвычайно мала и, похоже, со временем становится еще ниже.
Однако некоторые осложнения могут развиться даже в том случае, если хирурги и пациенты соблюдают надлежащие процедуры — независимо от типа используемого имплантата.
Мадрис Томес, основатель и генеральный директор Device Events, объясняет другие осложнения, связанные с имплантатами бедра.
Расшатывание компонента и ранний отказ имплантата
Расшатывание считается одним из самых серьезных отдаленных осложнений, потому что это самый надежный показатель того, что потребуется повторная операция. Помимо того, что это результат металлоза или остеолиза, компоненты могут расшатываться, потому что они изнашиваются или цемент не может удерживать их на месте.
В июльском 2012 г. исследовании, опубликованном в журнале «Ортопедия», приняли участие 80 пациентов с тазобедренным суставом «металл-металл» (MoM), которым требовалась повторная операция.Самой распространенной проблемой было расшатывание суставной части бедра без какой-либо инфекции. Почти 57 процентов пациентов в исследовании столкнулись с этой проблемой. Еще 13 процентов испытали реакции мягких тканей, такие как металлоз, что также может привести к расшатыванию.
Перипротезные переломы
Перипротезные переломы — это переломы костей вокруг имплантата, которые могут привести к его разрушению. Обычно они возникают из-за падения, но также могут произойти из-за прямого удара по бедру или автомобильной аварии.Остеопороз и лекарства, ослабляющие кости, могут увеличить риск этих переломов.
По данным Американской академии хирургов-ортопедов, эти переломы являются редким осложнением и обычно возникают спустя годы после замены тазобедренного сустава.
Исследование Clinical Cases in Mineral and Bone Metabolism, проведенное в 2017 году, показало широкие оценки частоты перипротезных переломов после операции по замене протеза. Обзор медицинской литературы, проведенный исследователями, показал, что риск перелома после первичной операции колеблется от 0.От 1 процента до 18 процентов. После повторной операции частота составила от 4 до 11 процентов.
Смерть после операции по замене тазобедренного сустава
Смерть в течение 90 дней после замены тазобедренного сустава крайне редка. В исследовании 2017 года, опубликованном в американском издании Journal of Bone and Joint Surgery, рассматривался уровень смертности среди 332 734 пациентов с заменой тазобедренного сустава с 2003 по 2012 год. Исследователи полагались на данные Национального объединенного реестра Англии, Уэльса и Северной Ирландии.
Они обнаружили, что болезнь сердца стала причиной 431 смерти в течение 90 дней после операции по замене тазобедренного сустава.Исследователи также отметили увеличение числа смертей, связанных с пищеварительной системой.
Ранняя смерть после замены тазобедренного сустава
Исследователи обнаружили, что болезни сердца были причиной 29 процентов смертей в течение 90 дней после операции по замене тазобедренного сустава.
Исследователи рекомендовали вмешательства, направленные на борьбу с сердечными заболеваниями и нарушениями пищеварения у пациентов с заменой тазобедренного и коленного суставов, чтобы снизить смертность вскоре после операции.
Другие исследования показали, что риск смертности снизился по мере того, как методы артропластики тазобедренного сустава стали более сложными.
Исследование, проведенное в The Lancet в 2013 году, показало, что уровень смертности после артропластики тазобедренного сустава в Англии и Уэльсе снизился с 0,56 процента в 2003 году до 0,29 процента в 2011 году.
В Соединенных Штатах 90-дневная смертность снизилась с 1,2 процента в 1991 году до 0,8 процента в 2008 г., согласно исследованию 2011 г., опубликованному в Журнале Американской медицинской ассоциации.
Важно помнить, что возраст может влиять на эти показатели смертности.Подавляющее большинство пациентов с артропластикой тазобедренного сустава являются пожилыми людьми, и многие из них могут уже иметь плохое здоровье до операции на бедре.
Ревизионная хирургия и боли в бедре
Основы ревизионной хирургии тазобедренного сустава
Загрузить бесплатное руководство по лечению боли в бедре
Ревизионная операция на тазобедренном суставе выполняется для восстановления искусственного тазобедренного сустава (протеза), который был поврежден с течением времени из-за инфекции или из-за нормального износа протеза бедра.Ревизионная операция помогает исправить проблему, чтобы бедро снова могло нормально функционировать.
Использование искусственных имплантатов бедра чрезвычайно эффективно для улучшения тазобедренных суставов, поврежденных в результате травмы или какой-либо формы артрита. Искусственные суставы, в том числе тазобедренные, не вечны. Типичный срок службы искусственного тазобедренного сустава составляет 10-15 лет, в зависимости от ежедневного использования сустава пациентом. Пациенты с искусственными тазобедренными суставами, как правило, старше 55 лет, и у них развился тяжелый артрит бедра.После периода нормального износа тазобедренного сустава протез становится не так надежно и не так эффективно. В этих случаях врач может порекомендовать вам ревизионную операцию на бедре.
Ревизионная операция также может быть рекомендована, если в ткани, окружающей сустав, возникла инфекция. В случае инфицирования ткани мышц, сухожилий и связок в тазобедренном суставе ослабляются и повреждаются. Инфекция также повредит бедренную кость.
Что вызывает боль в бедре?
Основной причиной ревизии тазобедренного сустава является восстановление искусственного имплантата бедра, который может быть ненадежно прикреплен к кости, что приводит к ненормальным движениям, вызывающим боль у пациента.Ревизионная операция на тазобедренном суставе — это попытка восстановить бедро и вернуть его в состояние, при котором оно может нормально функционировать.
Каковы преимущества повторной хирургии тазобедренного сустава?
Ослабление боли — главное преимущество повторной операции на бедре. Многие пациенты могут обнаружить, что операция по пересмотру тазобедренного сустава улучшает подвижность, силу и координацию туловища и ноги, а также улучшает внешний вид бедра и ноги. Ревизионная операция может позволить пациентам снова вернуться к нормальной деятельности с безболезненным тазобедренным суставом.Но имейте в виду, что успешная ревизия тазобедренного сустава также зависит от усердия пациента с его или ее программой реабилитации после операции.
Каковы риски повторной операции на тазобедренном суставе?
Имейте в виду, что ревизионная операция на бедре — это добровольная, но безопасная процедура. Могут развиться непредвиденные осложнения, связанные с анестезией, такие как нарушение дыхательной или сердечной деятельности. Кроме того, могут возникнуть осложнения, связанные с инфекцией, повреждением нервов и кровеносных сосудов, переломом, слабостью, ригидностью или нестабильностью сустава, болью или возможностью повторной операции на бедре.
Как подготовиться к повторной операции на бедре?
Чтобы подготовиться к операции, пациентов просят записаться на несколько приемов до даты операции, чтобы пройти обследование и получить разрешение на операцию. Запись на прием начинается как минимум за месяц до даты операции. Во время этих посещений проводятся исследования, включая лабораторные анализы, анализ мочи, ЭКГ и рентген. Ваш врач также может порекомендовать дополнительные исследования, такие как сканирование костей. На основании результатов этих анализов и анамнеза здоровья пациента начинается операция.В зависимости от состояния пациента перед операцией может потребоваться дополнительное обследование.
Пациенты также могут принимать меры дома, чтобы облегчить восстановление после операции. Сделайте несколько простых изменений в доме и попросите кого-нибудь помочь вам в течение нескольких недель после операции. Обсудите со своим хирургом, следует ли вам сдавать собственную кровь для операции, и назначьте приемы к своему лечащему врачу и стоматологу. Если вы курите, попробуйте бросить курить или сократить дозу, чтобы снизить риск операции и повысить скорость выздоровления.
Попробуйте эти советы дома перед операцией на бедре:
- Удалите все незакрепленные коврики, так как они могут быть опасными при прогулке по дому. Убедитесь, что вы зафиксировали все электрические шнуры.
- Храните дополнительные консервы и замороженные продукты и убедитесь, что все запасы находятся на уровне пояса и плеч.
- Вам необходимо будет держать обе ноги в приподнятом положении в течение первых 4–6 недель после операции. Лучше всего это сделать в кресле с откидной спинкой или в кресле с подлокотниками и оттоманкой для соответствующей поддержки ног.
- Подготовьте спальню на первом этаже или убедитесь, что вам нужно подниматься по лестнице только один раз в день.
- Убедитесь, что у вас есть беспроводной телефон, чтобы лучше отвечать на любые телефонные звонки.
Специальное оборудование поможет облегчить восстановление после операции на бедре. Ваши физиотерапевты и терапевты порекомендуют вам оборудование и помогут вам и вашей семье получить это оборудование после операции. Некоторое из этого оборудования может включать:
- Сиденье для унитаза с возвышением
- Сиденья для душа
- Поручни и поручни, особенно при входе и выходе из ванны
- Захват для носков и обуви
Ничего не ешьте и не пейте после полуночи накануне операции.
Лекарства
Сообщите своему хирургу обо всех лекарствах, отпускаемых без рецепта или по рецепту. Некоторые лекарства плохо взаимодействуют с анестезией, а другие, такие как аспирин, ибупрофен и антикоагулянты, усиливают кровотечение. По этим причинам вам может потребоваться прекратить прием определенных лекарств перед заменой тазобедренного сустава. Если вы принимаете аспирин или лекарства на его основе от артрита, вы должны прекратить прием этих препаратов за две недели до операции. Если вы принимаете лекарства от других заболеваний, не прекращайте их прием, не посоветовавшись с лечащим врачом.Обязательно возьмите с собой список всех лекарств, дозировку и частоту их приема. Сюда входят все травяные добавки и витамины. Это важная информация, которая будет задокументирована в вашей больничной карте.
Стоматологическая
Почистите зубы и убедитесь, что у вас нет кариеса, о которой, возможно, потребуется позаботиться в течение первых нескольких месяцев после операции. Поскольку кровоснабжение бедра увеличивается во время заживления, лучше выполнять обычные стоматологические работы либо до операции, либо через три месяца после нее.Кроме того, необходимо немедленно принимать меры в случае возникновения чрезвычайных ситуаций. После полной замены тазобедренного сустава вы будете продолжать принимать антибиотики перед стоматологическими операциями до конца своей жизни.
Анестезия
Кто-то из отделения анестезии клиники Кливленда встретится с вами перед операцией по замене тазобедренного сустава. Они расскажут о различных доступных вам видах анестезии, а также о рисках и преимуществах операции. Спинальная или регионарная анестезия — наиболее распространенный и безопасный метод ортопедических процедур.Вам также будет предложено заполнить анкету о состоянии здоровья в анестезиологическом отделении для получения разрешения на операцию, чтобы обеспечить вашу безопасность.
Физиотерапия
Перед операцией всем пациентам проводится обследование в отделении физиотерапии клиники Кливленда. После операции вы будете ежедневно проходить физиотерапию.
Донорство крови
Вы можете сдать собственную кровь для операции. Если это вас интересует, сообщите об этом своему врачу или его помощнику.
Что мне нужно сделать в день операции на бедре?
В день операции пациенты принимаются к стойке P-20 (в вестибюле здания P) и обычно проводят в больнице в среднем от 4 до 5 дней. Ассистент врача сообщит вам, в какое время вы будете госпитализированы в день операции. Парковка доступна в гараже на улице 90-й улицы рядом с хирургическим центром P-20.
Что происходит во время операции?
Во время операции по замене тазобедренного сустава пораженные части бедра отсекаются и заменяются искусственным тазобедренным суставом.При ревизии тазобедренного сустава искусственный тазобедренный сустав удаляется и заменяется новым. В зависимости от тяжести инфекции может потребоваться более одной ревизии тазобедренного сустава. В этих более тяжелых случаях потребуется первая операция по удалению старой рубцовой ткани протеза и лечению сустава антибиотиками от инфекции. Когда бедро излечено от инфекции, проводится операция по установке нового протеза.
Что происходит после операции?
После операции хирург может назначить лекарство или терапию для предотвращения образования тромбов.Чтобы снизить ваши шансы на тромбоз глубоких вен (ТГВ) после операции, вам могут назначить лекарства, надеть специальные чулки и сделать помпу для лодыжки через два-три дня после операции. Вам также могут назначить контролируемую пациентом анальгезию (PCA), которая позволяет вам контролировать собственное обезболивающее через капельницу и длится в течение одного или двух дней после операции. Вы можете записаться на прием после операции в зависимости от метода закрытия раны, который предпочитает ваш хирург для снятия швов. Вам следует позвонить своему хирургу до этого приема, если у вас возникнут какие-либо из следующих симптомов:
- Повышенное покраснение
- Боль или припухлость
- Дренаж через разрез
- Шишки или прыщики
- Любые другие изменения, о которых вы спрашиваете
Как долго длится период восстановления после операции на бедре?
Ревизионная операция на тазобедренном суставе требует периода адаптации.Пациентам важно тренировать ноги, чтобы уменьшить отек, и поднимать ноги над сердцем во время отдыха. После операции пациенты будут использовать ходунки. Пациентам следует иметь в виду, что обычные действия, такие как посадка в машину или подъем по лестнице, будут затруднены. Примерно через месяц врач сделает рентгеновский снимок ноги, чтобы контролировать заживление. Примерно через 6 месяцев пациенты смогут ходить без хромоты и без боли в бедре.
Какова реабилитация после операции?
Реабилитация и физиотерапия начинаются сразу после заместительной операции и продолжаются в течение всего периода вашей госпитализации и дома в течение одного года после операции.Физиотерапевт предоставит вам цели и инструкции, которые вы должны выполнить в больнице и дома. Эти цели и инструкции могут включать ограничения на упражнения с отягощением после операции и специальные упражнения, которые помогут вам в восстановлении.
В первый день после операции физиотерапевт встретится с вами в вашей больничной палате для оценки. На второй день вы отправитесь на лечение в физиотерапевтическое отделение на инвалидной коляске. Ваш физиотерапевт будет следить за силой и гибкостью ваших ног и бедер, а также за вашей способностью стоять и сидеть.
Ваш врач может решить, что для вашего выздоровления лучше всего обратиться в реабилитационный центр после выписки из больницы. В реабилитационном центре вы уделите время физиотерапевту и эрготерапевту и восстановите свои силы, узнаете обо всех упражнениях для бедер и мерах предосторожности, которые вам нужно будет соблюдать. Продолжительность вашего пребывания в этом учреждении составляет примерно от 5 до 14 дней. Помощник врача или медсестра обсудят с вами условия, доступные для ваших нужд, а куратор, специализирующийся на планировании выписки, встретится с вами во время вашей госпитализации.Куратор дела занимается всем планированием вашей реабилитации.
Позиционирование после операции
После операции ваш физиотерапевт проинструктирует вас о мерах предосторожности при движении бедра и любых ограничениях диапазона движений. Имейте в виду, что физиотерапия и укрепляющие упражнения помогут вам обрести большую подвижность и обеспечат более легкое восстановление после замены тазобедренного сустава. Настоятельно рекомендуется продолжить терапевтическое лечение в течение рекомендованного периода времени, назначенного вашим физиотерапевтом.
Существует несколько основных правил позиционирования, которые следует учитывать после операции по замене тазобедренного сустава. Убедитесь, что вы не наклоняетесь вперед более чем на 90 градусов и не поднимаете колено на стороне замены выше бедра. Кроме того, не скрещивайте ноги, не разворачивайте ногу наружу, не поворачивайте и не поворачивайте прооперированное бедро. Сидя, убедитесь, что вы используете стул с прямой спинкой и подлокотниками, и не садитесь на стулья или диваны ниже уровня колен, поскольку они требуют чрезмерного сгибания бедер при сидении и вставании.Не садитесь на низкие мягкие диваны или табуреты и не наклоняйтесь вперед и не скрещивайте ноги. Поскольку большинство сидений для унитазов ниже уровня колен, пациентам рекомендуется использовать удлинители сиденья, которые можно купить в больнице или магазине медицинских товаров.
Как я могу вести себя дома во время восстановления после повторной операции на бедре?
Ниже приведены рекомендации по уходу на дому после ревизии тазобедренного сустава:
Возвращение домой
Когда вы едете из больницы домой, обязательно останавливайтесь каждые 45–60 минут, чтобы выйти из машины и прогуляться.Кроме того, во время езды в машине занимайтесь насосом для голеностопа. Если вы летите домой, попросите место у прохода и держите рабочую ногу вытянутой в проходе. Вам следует попросить, чтобы вас посадили в самолет последним.
Отдых и сон
Во время отдыха или сна в постели рекомендуется лежать на нерабочем боку в течение первых четырех-шести недель после операции. Убедитесь, что у вас есть подушка между ног, а также вторая подушка для поддержки стопы и лодыжки. Если вы лежите на боку после операции, имейте в виду, что это может быть не так комфортно в первые недели после операции и не рекомендуется сразу после операции.Когда вы ложитесь на спину, у вас должна быть подушка между ног.
Сексуальная активность
Для определения положения во время сексуальных отношений обязательно проконсультируйтесь с врачом или помощником врача. Половой акт можно возобновить примерно через 3 недели после операции, соблюдая меры предосторожности, указанные вашим врачом.
Достижение
Для досягаемости обычно требуется слишком много сгибания, и это обычно неудобно для пациентов после операции на бедре. В первые 4–6 недель после операции рекомендуется использовать ричера с длинными ручками, которые можно приобрести у терапевта или в магазине медицинских товаров.
Туалетный
Для перевязки, чтобы колено не поднималось выше бедра во время операции, вам могут дать длинный рожок для обуви и перевязочную палку, которые помогут вам самостоятельно надевать и снимать обувь, носки и брюки. Не забывайте всегда сначала засовывать оперативную ногу в штаны. Если вы носите туфли с завязками, можно использовать эластичные шнурки, чтобы не завязывать их.
Лестница
Ваш физиотерапевт научит вас, как правильно подниматься и спускаться по лестнице, используя поручни и / или костыли.
Не забудьте сначала использовать здоровую ногу, а затем костыли и операционную ногу. При спуске по лестнице сначала идут костыли и хирургическая нога, а затем здоровая нога.
Купание
Во время купания не пытайтесь залезть в ванну, чтобы принять ванну или принять верхний душ. Следует избегать чрезмерного сгибания бедер, необходимого для входа в ванну и выхода из нее. Не принимайте душ или ванну с губкой в течение 11 дней после операции.
По дому
Помните, что при выполнении домашних дел нельзя слишком наклоняться и сутулиться. Работы, которых следует избегать и которые могут включать чрезмерное изгибание, включают мытье пола, вывоз мусора и заправку кроватей.
Ходьба
После повторной операции вам потребуется ходунки или костыли в зависимости от вашего состояния, которые вам предоставит терапевт или физиотерапевт. Обязательно оставайтесь на костылях или ходунках, пока врач или физиотерапевт не посоветует вам использовать трость.Ваш врач решит, какой вес вы можете набрать на операционную ногу. В большинстве случаев вы сможете перенести 100 процентов своего веса на операционную ногу, если не указано иное. Ваш физиотерапевт поможет вам научиться правильно пользоваться ходунками или костылями и поможет приобрести подходящее оборудование для домашнего использования. Сумка или корзина, прикрепленная к ходункам, позволит вам носить с собой небольшие предметы во время прогулки.
Еда и упражнения
Ешьте хорошо сбалансированную пищу и не забывайте выполнять упражнения, которым вас научили в физиотерапии, три раза в день.Имейте в виду, что для того, чтобы ваши мышцы стали сильными, может потребоваться больше года, поэтому чрезвычайно важно выполнять упражнения, чтобы обеспечить безопасное и эффективное восстановление. Также не забывайте приподнимать обе ноги, когда сидите, чтобы свести к минимуму отек.
Вождение автомобиля
После операции не рекомендуется садиться за руль в течение 8 недель. Вы можете выехать на автомобиле (в качестве пассажира) примерно через 3 недели после возвращения домой, но избегайте спортивных автомобилей и автомобилей с ковшеобразными сиденьями из-за низкой высоты сиденья.Чтобы сесть в машину и выйти из нее, припаркуйте машину на расстоянии нескольких футов от обочины. Встаньте на улице, повернитесь к машине спиной и сядьте. Медленно отодвиньтесь на сиденье, держа ноги прямыми, не наклоняясь вперед. Садитесь в машину, развернув ноги к переднему краю сиденья, держа ноги прямыми.
Как часто мне следует записываться на прием к врачу после операции на бедре?
Послеоперационные посещения помогут хирургу узнать, что ваше бедро хорошо заживает.Обязательно запланируйте свою первую оценку в рекомендуемые сроки, указанные вашим хирургом. Рекомендуемый срок составляет от 4 до 6 недель после операции по замене тазобедренного сустава. Также попросите, чтобы любые рентгеновские снимки направлялись в кабинет хирурга-ортопеда. Рентген бедра обычно делают в неделю после операции, в 12 месяцев, а затем ежегодно.
Если у вас возникнут проблемы до того, как вы назначите обратный прием, немедленно позвоните фельдшеру вашего врача.
В дополнение к первому визиту после выписки рекомендуется этот дополнительный график:
- От трех до шести месяцев после операции
- Через год после операции
- Ежегодно в годовщину операции
Важно соблюдать этот график и регулярно посещать врача для плановых визитов в кабинет, чтобы обеспечить безопасное и эффективное восстановление после ревизионной операции на бедре.
Замена тазобедренного сустава — NHS — Риски
Как и любая операция, операция по замене тазобедренного сустава имеет как риски, так и преимущества. У большинства людей, которым проводят замену тазобедренного сустава, нет серьезных осложнений.
После замены тазобедренного сустава обратитесь к врачу, если вы получите:
- горячие, покрасневшие, твердые или болезненные участки на ноге в первые несколько недель после операции. Хотя это может быть просто синяк после операции, это может означать, что у вас ТГВ (тромбоз глубоких вен) — сгусток крови в ноге.
- боли в груди или одышка. Хотя это бывает очень редко, у вас может быть тромб в легком (тромбоэмболия легочной артерии), который требует срочного лечения.
Чтобы снизить риск образования тромбов, вам дадут разжижающие кровь лекарства и компрессионные чулки.
По возможности быстро двигать ногами после операции — один из лучших способов предотвратить образование тромбов. Посоветуйтесь с физиотерапевтом или медсестрой, что вам следует делать.
Расшатывание сустава
Это происходит примерно в 5 из 100 замен тазобедренного сустава.Это может вызвать боль и ощущение нестабильности сустава.
Ослабление сустава может быть вызвано расшатыванием стержня имплантата в полости бедренной кости (бедренной кости) или истончением кости вокруг имплантата.
Это может произойти в любое время, но обычно это происходит через 10–15 лет после первоначальной операции.
Может потребоваться еще одна операция (ревизионная операция), но не всем пациентам.
Вывих бедра
В небольшом количестве случаев тазобедренный сустав может выйти из гнезда.Скорее всего, это произойдет в первые несколько месяцев после операции, когда бедро еще заживает.
Чтобы вернуть сустав на место, обычно требуется дополнительная операция.
Изменена длина ноги
Оперированная нога может быть короче или длиннее другой ноги. Люди могут приспособиться к этому, но иногда может потребоваться приподнятая обувь.
Инфекция
Операция по замене тазобедренного сустава проводится в ультрачистой операционной, и во время операции вводятся антибиотики.
Но менее чем в 1 из 100 операций заражение все же может произойти. Вам дадут антибиотики.
В очень редких случаях замену тазобедренного сустава необходимо «промыть» или использовать новую.
Во время заживления рана может быть слегка красной и теплой на ощупь. Однако, если вы плохо себя чувствуете, боль усиливается или из раны начинает течь жидкость, немедленно обратитесь к терапевту или позвоните по номеру 111.
Как долго прослужит замена бедра?
Износ тазобедренного сустава при повседневном использовании означает, что замененное бедро может длиться недолго.Некоторым людям потребуется дополнительная операция.
По данным Национального объединенного реестра (NJR), только 7 из 100 замен тазобедренного сустава могут потребовать дополнительной операции через 13 лет. Однако это зависит от типа имплантата и от того, как он был зафиксирован на месте.
Большинство замен тазобедренного сустава длится дольше 13 лет.
Дополнительную информацию о сроке службы имплантатов бедра можно найти на веб-сайте NJR.
Последняя проверка страницы: 23 декабря 2019 г.
Срок следующего рассмотрения: 23 декабря 2022 г.
