Атрофия мышц болезнь: Врач СПбГПМУ рассказала об опыте лечения спинальной мышечной атрофии
Диагностика и причины заболевания спинальной мышечной атрофии (СМА)
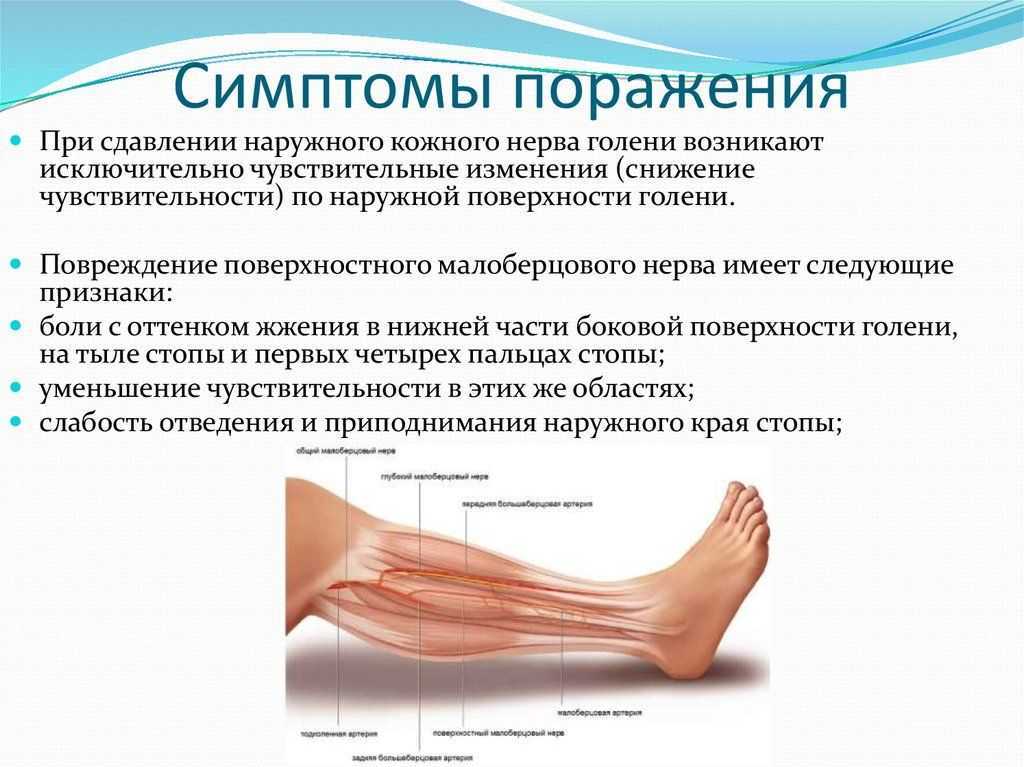
Спинальная мышечная атрофия (СМА) — это группа наследственных заболеваний, при которых происходит повреждение нервных клеток, называемых моторными нейронами. Моторные нейроны- это тип нервных клеток в спинном мозге, которые контролируют движения и поддержание мышечного тонуса.
Отмирание моторных нейронов приводит к прогрессивному развитию слабости мышц, их атрофии, и в итоге, обездвиживанию пациента. Спинальная мышечная атрофия делится на несколько типов, в зависимости от того, насколько серьезны симптомы и в каком возрасте они начались:
Тип l Младенческий болезнь Верднига-Гофмана | Является наиболее распространенной и тяжелой формой этого заболевания (диагностируется примерно у 45% пациентов). Признаки заболевания появляются при рождении или в течение первых шести месяцев жизни. У детей наблюдаются нарушения мышечного тонуса, трудности с дыханием, глотанием, они не могут самостоятельно держать голову и сидеть. Большинство детей со СМА I типа не доживают до двухлетнего возраста из-за дыхательной недостаточности. У детей наблюдаются нарушения мышечного тонуса, трудности с дыханием, глотанием, они не могут самостоятельно держать голову и сидеть. Большинство детей со СМА I типа не доживают до двухлетнего возраста из-за дыхательной недостаточности. |
Тип ll Промежуточный болезнь Дубовица | Промежуточная форма, диагностируемая примерно у 30% больных. Обычно проявляется в течение первых полутора лет жизни ребенка. Большинство детей сидят без посторонней помощи, но не могут стоять или ходить. Из-за прогрессирующей мышечной атрофии возможны проблемы с дыханием, искривлением позвоночника. Некоторые дети с типом II доживают до зрелого возраста. |
Тип III Юношеский болезнь Кюгельберга-Веландер | Ювенильная форма, диагностируемая примерно у 15% пациентов. Симптомы развиваются после 18 месяцев, и пациенты могут ходить самостоятельно. Сначала появляются трудности при ходьбе и беге, подъеме по ступенькам или вставании со стула. Люди с СМА III типа могут быть склонны к респираторным инфекциям, но при должном уходе большинство из них имеют нормальную продолжительность жизни. Люди с СМА III типа могут быть склонны к респираторным инфекциям, но при должном уходе большинство из них имеют нормальную продолжительность жизни. |
Тип IV Взрослая форма | Симптомы данного типа встречаются редко и обычно начинаются где-то после 30 лет. Пациенты испытывают слабость мышц ног и легкий тремор. Люди с IV типом имеют нормальную продолжительность жизни и остаются подвижными до старости. |
Частота и тип наследования СМА
Спинальная мышечная атрофия встречается у 1 из 6000 — 10 000, с частотой носительства 1 из 38 человек. Больной ребенок рождается, при наличии двух мутаций, со стороны матери и со стороны отца. Родители, являющиеся носителями мутации в гене SMN1, не имеют клинических симптомов. Спинальная мышечная атрофия наследуется по аутосомно-рецессивному типу:
Есть и другие гены (например ATP7A и др.), поломки в которых приводят к развитию СМА. Поэтому возможны и другие типы наследования (доминантный/X-сцепленный) и, соответственно, другие риски.
Поэтому возможны и другие типы наследования (доминантный/X-сцепленный) и, соответственно, другие риски.
Причина заболевания и патогенез СМА
Большинство типов СМА вызваны изменением гена SMN1 . Этот ген отвечает за создание белка (SMN), поддерживающего нормальную функцию моторных нейронов. Мутации гена SMN1 приводят к нехватке выработки функциональных белков SMN. Отсутсутствием белка SMN является ухудшение работы двигательных нейронов в спинном мозге, что приводит к дисфункции произвольных мышечных движений и к прогрессирующей мышечной слабости.
Тяжесть течения болезни модифицируется вторым геном SMN2. Он очень похож на ген SMN1, но отличается последовательностью нуклеотидов в 7 и 8 экзонах. Ген SMN2 не способен продуцировать функциональный белок SMN в достаточном количестве, однако количество копий SMN2, а также последовательность этих копий влияют на фенотип. Поэтому важно получить информацию о количестве копий генов SMN1и SMN2, не только у пациента с признаками СМА, но и у пар, планирующих беременность.
Скрининг новорожденных на СМА
Хотя скрининг новорожденных еще не является стандартной практикой, время имеет решающее значение. Более ранняя диагностика СМА может помочь улучшить исходы для детей с атрофией дыхательных и скелетных мышц.
| Тип СМА | Симптомы |
СМА Тип l Не в состоянии сидеть Ожидаемая продолжительность жизни ≤2 года
| 0-6 месяцев:
|
СМА Тип ll Умеют сидеть самостоятельно Ожидаемая продолжительность жизни >2 лет 70% живут до 25 лет | 7-18 месяцев:
|
СМА Тип III Умеют ходить, однако постепенно утрачивают эту способность Нормальная продолжительность жизни | 18 месяцев +:
|
| СМА Тип IV | Взрослая форма симптомы сходны со СМА III. |
Метод MLPA для диагностики СМА
Молекулярная диагностика осложнена схожестью генов SMN1 и SMN2, поэтому для диагностики необходимо использовать метод, позволяющий определить количество копий 7 экзона в гене SMN1.
На сегодняшний день MLPA (мультиплексная амплификация лигазно-связанных проб) является общепризнанным золотым стандартом для определения носителей СМА из-за его высокой степени точности для количественного определения числа копий SMN1.
Большинство случаев СМА (> 95%) вызвано гомозиготными делециями экзона 7 и/или экзона 8 в гене SMN1, однако есть другие гены, нарушения в которых могут привести к СМА. Это необходимо учитывать при дифференциальной диагностике при отрицательном результате теста SMN1 . Другие гены, подлежащие тестированию: ATP7A, BICD2, BSCL2, CHCHD10, DCTN1, DNAJB2, DYNC1h2, EXOSC3, EXOSC8, FBXO38, GARS, HSPB1, HSPB3, HSPB8, IGHMBP2, TRPV4, UBA1 и VAP1.
Биологический материал, пригодный для данного исследования:
- Периферическая кровь;
- Кровь плода;
- Карты пятен засохшей крови.
Показания:
- При отягощенном семейном анамнезе спинальной мышечной атрофии
- При наличии симптомов, наводящих на мысль о СМА, независимо от семейного анамнеза
- Всем парам, планирующим осознанную беременность
Цитируемая литература:
1. Arnold ES, Fischbeck KH. Spinal muscular atrophy. Handb Clin Neurol. 2018;148:591-601
2. Keinath MC, Prior DE, Prior TW. Spinal Muscular Atrophy: Mutations, Testing, and Clinical Relevance. Appl Clin Genet. 2021 Jan 25;14:11-25. doi: 10.2147/TACG.S239603. PMID: 33531827; PMCID: PMC7846873
3. Kolb et al. Natural history of infantile-onset spinal muscular atrophy. Ann Neurol. 2017 Dec;82(6):883-891
4. Kraszewski et al. Pilot study of population-based newborn screening for spinal muscular atrophy in New York state. Genet Med. 2018 Jun;20(6):608-613
2018 Jun;20(6):608-613
5. Rouzier C, Chaussenot A, Paquis-Flucklinger V. Molecular diagnosis and genetic counseling for spinal muscular atrophy (SMA). Arch Pediatr. 2020 Dec;27(7S):7S9-7S14. doi: 10.1016/S0929-693X(20)30270-0. PMID: 33357600.
Спинальные мышечные атрофии (СМА)
Спинальные мышечные атрофии относятся к редкой группе разнородных, генетических патологий, которые сопровождаются нарушенной функцией спинного мозга и имеют разные формы заболевания в зависимости от степени тяжести.
Что такое спинальная мышечная атрофия?
Это часто прогрессирующее нервно-мышечное заболевание, при котором поражаются двигательные нейроны спинного мозга. У ребенка с выявленной СМА проявляется мышечная нарастающая слабость. Вначале нарушается работа мышц ног, потом патология затрагивает голову и шею. Степени заболевания имеют широкую вариабельность – так одни могут доживать до преклонных лет, другие умирают в детском возрасте. Чем раньше проявляется болезнь, тем сильней симптомы и хуже прогноз. Выделяют основные типы спинальной мышечной атрофии:
Выделяют основные типы спинальной мышечной атрофии:
- Первая степень, которая носит название также болезнь Верднига-Гоффмана и манифестирует у младенцев в возрасте до шести месяцев. Самым опасным из клинических проявлений считается дыхательная недостаточность, которая увеличивается и приводит к летальному исходу.
- Второй тип промежуточный или болезнь Дубовица образуется в возрасте 7-18 месяцев от роду. Наблюдаются выраженные проявления патологии, также нарушения дыхательной функции и частые присоединения респираторных инфекций. При своевременной и адекватной медицинской помощи можно увеличить продолжительность жизни.
- У детей старше полутора лет может развиться третий, наименее опасный вид СМА или болезнь Кюгельберга-Веландера. Болезнь прогрессирует медленно, но постепенно способна привести к потере способности самостоятельно стоять и передвигаться.
Насколько распространена СМА у детей?
Среди всех редких наследственных патологий, спинальная атрофия мышц встречается чаще всего.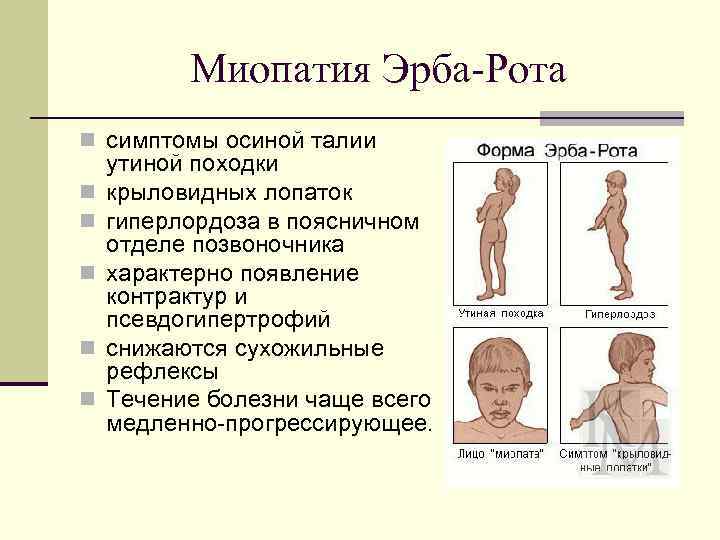 В среднем на 6-10 тысяч детей регистрируется один случай заболеваемости. СМА наследуется преимущественно по аутосомно-рецессивному характеру из-за мутации в пятой хромосоме. Если ребенок является носителем двух дефектных генов, вероятность возникновения СМА составляет 25%. При этом появиться патология может в любом возрасте, и не только у детей.
В среднем на 6-10 тысяч детей регистрируется один случай заболеваемости. СМА наследуется преимущественно по аутосомно-рецессивному характеру из-за мутации в пятой хромосоме. Если ребенок является носителем двух дефектных генов, вероятность возникновения СМА составляет 25%. При этом появиться патология может в любом возрасте, и не только у детей.
Каковы симптомы спинальной мышечной атрофии у детей?
Клиническая картина может быть разной, в зависимости от формы заболевания и возраста ребенка. В любом случае, если родители заметили проблемы мышечного характера у своего чада, следует немедленно показаться специалисту для полного обследования.
- Младенец не держит головку, не может переворачиваться, не пытается садиться. Тело малыша остается обвисшим и вялым.
- Слабый сосательный рефлекс. Также наблюдается нарушенная глотательная и дыхательная функция.
- Мышечная гипотония может сопровождаться деформацией конечностей.
- Затрудненное отхождение мокроты.

- Частые присоединения инфекции.
- Отставание в моторном развитии
- Тремор пальцев.
- Искривление позвоночника, деформированная грудная клетка.
- У более старших детей со временем теряется способность ходить, подниматься по лестнице, бегать. Отмечаются трудности с дыханием, глотанием, откашливанием. Прогрессирующая мышечная слабость приводит к инвалидной коляске.
Как лечится спинальная мышечная атрофия у детей?
Для подтверждения симптомов, указывающих на болезнь, требуется проведение комплексного обследования. Для исключения ошибочности диагноза, что случается нередко из-за слабой распространенности патологии, обследование и лечение рекомендуется проходить в специализированных медицинских центрах. Одной из ведущих европейских клиник, где детские жизни самоотверженно спасают опытные врачи, является Тель Авив Медикал Центр (Ихилов). В клинике диагностические мероприятия проводятся при участии неврологов и генетиков, пульмонологов и ортопедов, реаниматологов, кардиологов и нейрохирургов, с детальными исследованиями и генетическим тестированием.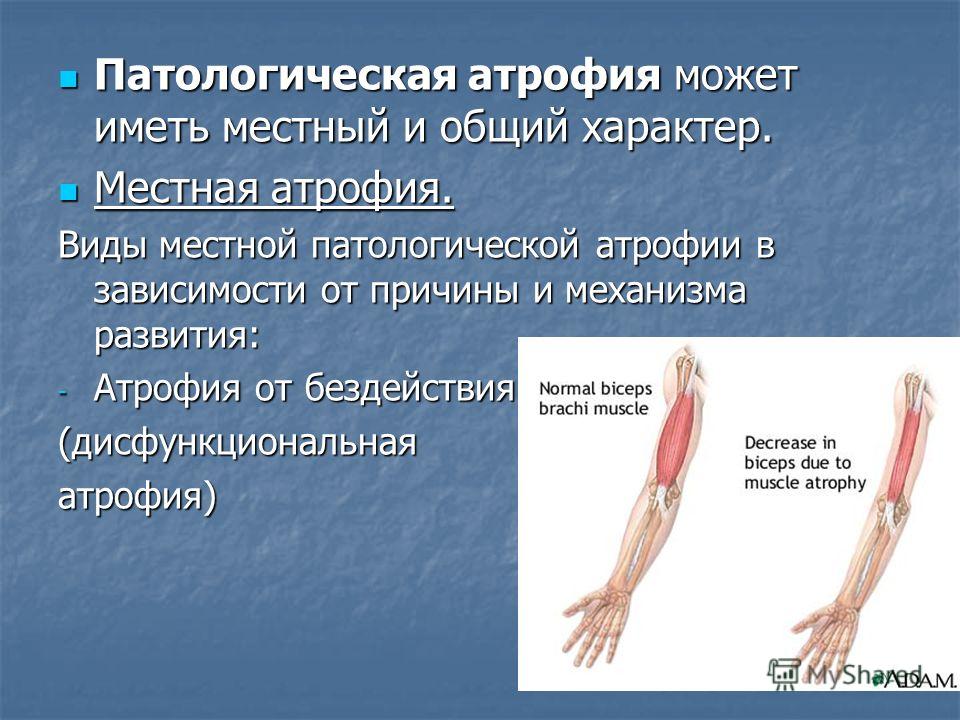
- Основным методом лечения считается поддерживающая терапия с применением специализированных препаратов.
- Диетическое питание необходимо, чтобы скорректировать рацион пациента и предотвратить гастроэнтерологические нарушения.
- При контрактурах или деформации суставов показано проведение комплекса физических упражнений и специальных процедур.
- Сколиоз исправляется с помощью применение современных методов нейрохирургии.
- Генная терапия позволяет обеспечить ребенку правильную дозу лекарственного препарата, чтобы заменить дефектный ген функциональной копией. В результате инновационного метода, который практикуется в израильской клинике ТАМС, у пациентов наблюдается существенное улучшение моторных навыков, возвращается способность ходить, сидеть. В некоторых случаях отпадает надобность в инвалидной коляске, а пациент развивается согласно возрастной норме.

Спинраза
Недавно был разработан первый в мире действенный препарат, который действительно способен вылечить детей со спинальной мышечной атрофией. После ряда испытаний, в которых лекарство показало себя с самой лучшей стороны, оно было внедрено в медицинскую практику. Регулярная терапия препаратом тормозит развитие заболевания, стабилизирует состояние больного, улучшает двигательные навыки. С помощью лечения спинразой ребенок приобретает способность самостоятельно ходить. И даже при самой тяжелой форме патологии, от которой дети умирали к 5-6 годам, лекарство помогает справиться с опасными симптомами и восстановить мышечную функцию, а соответственно и существенно увеличить продолжительность жизни. При минимальных побочных эффектах, соблюдая правильные дозировки, пациента можно излечить от СМА. Программа доступа к единственному в мире препарату, вылечивающему спинальную мышечную атрофию у детей, открыта не во всех странах. В Израиле и во всей Европе первым медицинским центром, начавшим использование уникального лекарства спинраза является клиника Ихилов. Только в клинике Ихилов излечивают детей с выявленной СМА, благодаря применению самого эффективного сертифицированного препарата, аналогов которому во всем мире не существует. В клинике Ихилов терапия спинразой проходит под руководством профессора Фаталь, который подбирает оптимальную дозировку и длительность курса лечения.
Только в клинике Ихилов излечивают детей с выявленной СМА, благодаря применению самого эффективного сертифицированного препарата, аналогов которому во всем мире не существует. В клинике Ихилов терапия спинразой проходит под руководством профессора Фаталь, который подбирает оптимальную дозировку и длительность курса лечения.
Какова выживаемость при СМА у детей?
Болезнь является одной из частых причин смерти младенцев от наследственной патологии. Самый худший прогноз при диагностированной первой степени – 50% малышей не доживают до двухлетнего возраста. Заболевание считается неизлечимым, а поэтому и радикального способа лечения не существует, и вся терапия направлена на реабилитацию пациентов. Значительно повысить показатели выживаемости при спинальной мышечной атрофии удалось специалистам Тель Авив Медикал Центр. Каждый пациент с выявленной СМА получает квалифицированную помощь и повышенное внимание врачей.
Ребенком будет заниматься мультидисциплинарная команда докторов с колоссальным опытом лечения СМА. В бригаду входят эксперты смежных профилей: пульмонолог, невролог, генетик, физиотерапевт, гастроэнтеролог, педиатр, кардиолог, ортопед. Находясь в одном корпусе медицинского центра, врачам удается постоянно взаимодействовать, оперативно отслеживать изменения в организме ребенка, мониторить реакцию на терапию. При необходимости план лечения корректируется в сторону повышения эффективности. Таким образом, среди всех европейских крупнейших медицинских центров в ТАМС на порядок выше коэффициент долгосрочной выживаемости пациентов со спинальной мышечной атрофией.
В бригаду входят эксперты смежных профилей: пульмонолог, невролог, генетик, физиотерапевт, гастроэнтеролог, педиатр, кардиолог, ортопед. Находясь в одном корпусе медицинского центра, врачам удается постоянно взаимодействовать, оперативно отслеживать изменения в организме ребенка, мониторить реакцию на терапию. При необходимости план лечения корректируется в сторону повышения эффективности. Таким образом, среди всех европейских крупнейших медицинских центров в ТАМС на порядок выше коэффициент долгосрочной выживаемости пациентов со спинальной мышечной атрофией.
Почему ТАМС выбирают для лечения СМА у ребенка?
Существует мало клиник, где могут предоставить реальную помощь ребенку с диагностированной наследственной патологией. В странах СНГ пациенты не получают должного лечения, поэтому их родители обращаются в клинику ТАМС, руководствуясь преимущественными критериями:
- Высочайшая квалификация врачей, которые специализируются на изучении, диагностировании, профилактике и лечении спинальной мышечной атрофии в педиатрии.

- Специалисты обладают экспертными знаниями и внушительным стажем лечения детей с выявленной СМА.
- Тактика лечения разрабатывается коллегиально и имеет индивидуальную направленность, когда учитываются все нюансы течения заболевания, нарушений, состояний и возраста юного пациента.
- В Тель Авив Медикал Центр применяются действительно эффективные, прогрессивные методики, что видно по результату: к ребенку возвращаются моторные навыки, он может жить и развиваться, как его сверстники. Поэтому в ТАМС самый высокий процент исцеленных детей от спинальной мышечной атрофии.
- Качественное медицинское обслуживание в полной мере и по разумным тарифам. Также есть возможность в получении на лечение ребенка материальной помощи от благотворительных организаций, с которыми клиника Ихилов сотрудничает.
- Внимательный, тактичный, заботливый персонал, доброжелательная атмосфера, обустроенные палаты для комфортного нахождения маленького пациента в сопровождении родителей.

- Наличие реабилитационного центра ТАМС, где ребенку и его родителям окажут психологическую помощь, обучат укрепляющим упражнениям и естественным навыкам, помогут адаптироваться в социуме.
Какие условия могут вызвать атрофию мышц?
Атрофия мышц – это потеря мышечной массы из-за ослабления и сокращения мышц. Существует несколько возможных причин атрофии мышц, в том числе определенные заболевания, такие как боковой амиотрофический склероз.
Симптомы истощения мышц зависят от тяжести потери мышечной массы, но типичные признаки и симптомы включают:
- снижение мышечной силы
- нарушение способности выполнять физическую активность0008
- уменьшение размера мышц
Диагноз обычно ставится после изучения истории болезни и физического осмотра. Причина атрофии мышц иногда очевидна. В других случаях врачу может потребоваться провести дополнительные тесты для подтверждения диагноза.
Медицинские состояния, которые могут привести к атрофии мышц, включают следующие:
Поделиться на Pinterest Ряд медицинских состояний могут вызывать ослабление мышц.
Боковой амиотрофический склероз (БАС) — прогрессирующее заболевание, поражающее нервные клетки по всему телу.
Обычно нервные клетки в головном и спинном мозге посылают мышцам сигнал двигаться.
У людей с БАС нервные клетки, контролирующие произвольные движения, умирают и перестают посылать сигналы, разрешающие движение. В конце концов, из-за недостаточного использования мышцы атрофируются.
Врачи не знают, что вызывает БАС.
Узнайте больше о БАС здесь.
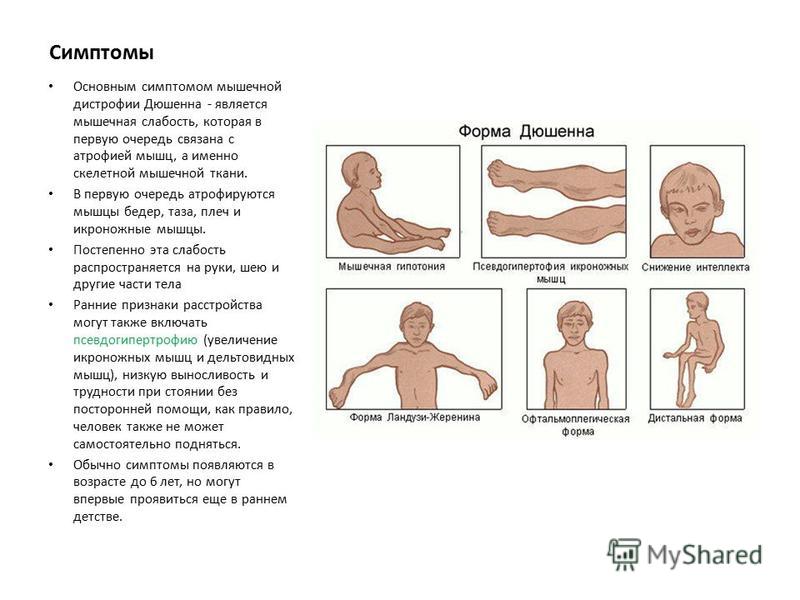
Мышечная дистрофия — это генетическое заболевание, которое приводит к прогрессирующей мышечной слабости и атрофии мышц.
Существует несколько типов мышечной дистрофии, различающихся по возрасту начала и характерным симптомам.
Узнайте больше о мышечной дистрофии здесь.
Рассеянный склероз (РС) — это тип аутоиммунного заболевания, поражающего миелин, окружающий нервные волокна.
Заболевание вызывает повреждение нервов, что, в свою очередь, влияет на мышцы. Поврежденные нервы теряют способность запускать мышечные движения, что приводит к атрофии.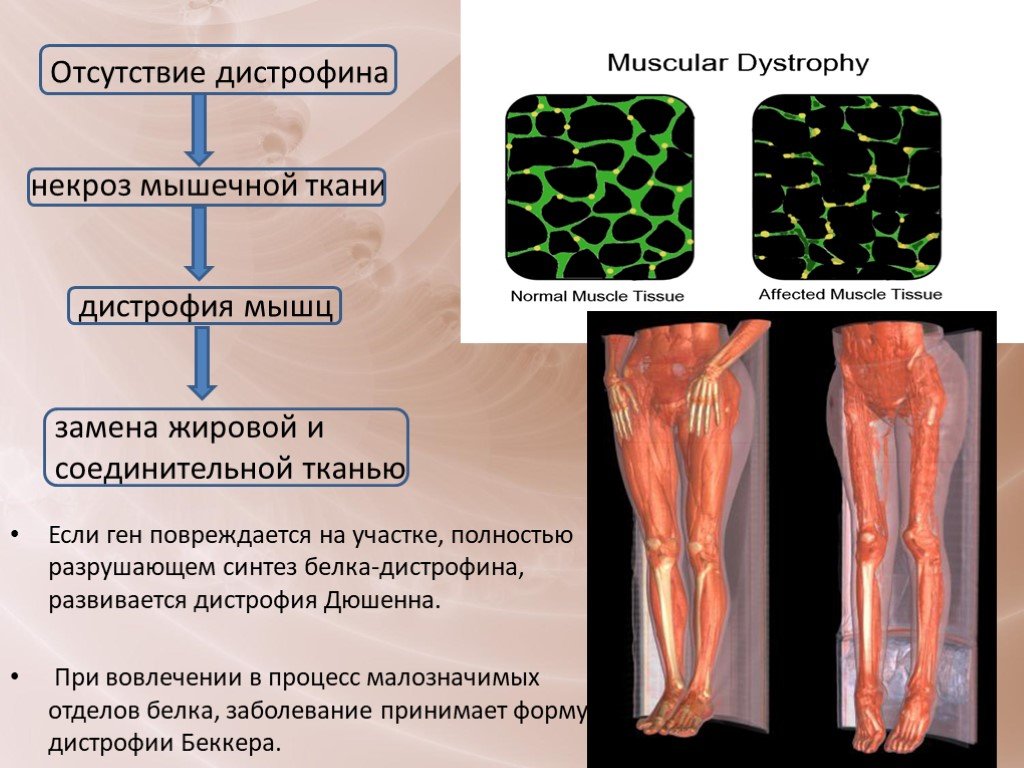
Тяжесть повреждения влияет на скорость потери мышечной массы.
Узнайте больше о рассеянном склерозе здесь.
Спинальная мышечная атрофия — это состояние, сходное с мышечной дистрофией.
Заболевание является генетическим и возникает из-за потери двигательных нейронов, которые представляют собой клетки, контролирующие мышцы. Мышцы тела постепенно ослабевают.
Несмотря на то, что спинальная мышечная атрофия ослабляет большинство мышц тела, обычно сильнее всего поражаются мышцы ближе к центру тела.
Узнайте больше о спинальной мышечной атрофии здесь.
Некоторые другие причины атрофии мышц, которые сами по себе не являются медицинскими состояниями, включают:
Длительное бездействие
Длительное бездействие, например постельный режим, может привести к потере мышечной массы. Постельный режим может быть необходим из-за травм или болезней, из-за которых человек не может двигаться.
Согласно исследованиям, атрофия мышц может развиться в течение 10 дней у здоровых пожилых людей, находящихся на постельном режиме. Из-за истощения мышц в течение первой недели может произойти снижение мышечной силы на 40%.
Из-за истощения мышц в течение первой недели может произойти снижение мышечной силы на 40%.
Недостаточность питания
Люди с недоеданием потребляют значительно недостаточное количество питательных веществ, что может привести к потере мышечной массы, что приводит к истощению мышц.
Недоедание может быть вызвано множеством возможных причин, включая нервную анорексию, рак и постоянную тошноту.
Старение
Потеря мышечной массы происходит постепенно из-за старения.
Авторы исследования 2013 года отметили, что значительные изменения мышечной массы ног происходят после 50 лет, когда типична потеря мышечной массы на 1–2% в год.
Они также обратили внимание на исследования, показывающие, что в возрасте от 20 до 80 лет средний человек теряет 35–40% мышечной массы ног.
Поделиться на PinterestФизиотерапия может помочь предотвратить дальнейшее истощение мышц.
Лечение атрофии мышц жизненно важно для общего самочувствия человека.
Атрофия мышц происходит при многих заболеваниях и заболеваниях. Согласно исследованию 2017 года, истощение мышц способствует ухудшению прогноза при таких заболеваниях, как сердечная недостаточность, сепсис и рак.
Лечение может частично зависеть от основного состояния, приведшего к потере мышечной массы. В некоторых случаях лечение болезни может предотвратить дальнейшее истощение мышц и помочь изменить состояние.
Дополнительные варианты лечения могут включать:
Упражнения
Упражнения для наращивания силы являются одним из основных способов предотвращения и лечения истощения мышц. Тип деятельности, которую рекомендуют врачи, будет зависеть от причины атрофии. Например, определенные базовые условия могут ограничивать конкретные упражнения.
Фокусированная ультразвуковая терапия
Фокусированная ультразвуковая терапия является относительно новым методом лечения атрофии мышц. Он включает в себя направление пучков высокочастотных звуковых волн на определенные участки тела. Звуковые волны стимулируют сокращение мышц, что может помочь уменьшить потерю мышечной массы.
Звуковые волны стимулируют сокращение мышц, что может помочь уменьшить потерю мышечной массы.
Диетотерапия
Правильное питание помогает организму наращивать и сохранять мышечную массу. Принятие диеты, которая обеспечивает достаточное количество калорий, белка и других питательных веществ, способствующих развитию мышц, может помочь в лечении истощения мышц.
Физиотерапия
Физиотерапия может включать в себя различные методы предотвращения истощения мышц. Терапевты могут рекомендовать определенные упражнения в зависимости от состояния человека.
Физиотерапия также полезна, если человек находится на постельном режиме. Терапевты могут выполнять пассивные упражнения, если человек не может двигаться. В этом типе упражнений терапевт двигает ногами и руками, чтобы тренировать мышцы.
Атрофия мышц включает потерю или атрофию мышц и обычно происходит постепенно. Это может произойти из-за различных состояний, включая БАС, мышечную дистрофию и рассеянный склероз.
Поскольку истощение мышц может повлиять на силу человека и его способность выполнять повседневные действия, это может значительно снизить качество его жизни.
Своевременное лечение этого состояния может предотвратить или замедлить значительную потерю мышечной массы. Любой, кто думает, что у него может быть атрофия мышц, должен обратиться к врачу.
В некоторых случаях можно обратить вспять атрофию мышц, но на это может потребоваться время. Когда мышечная атрофия необратима, лечение может, по крайней мере, замедлить потерю мышечной массы. Лечение может включать комбинацию упражнений, изменений в питании и физиотерапии.
Какие состояния могут вызвать атрофию мышц?
Атрофия мышц – это потеря мышечной массы из-за ослабления и сокращения мышц. Существует несколько возможных причин атрофии мышц, в том числе определенные заболевания, такие как боковой амиотрофический склероз.
Симптомы истощения мышц зависят от тяжести потери мышечной массы, но типичные признаки и симптомы включают:
- снижение мышечной силы
- нарушение способности выполнять физическую активность0008
- уменьшение размера мышц
Диагноз обычно ставится после изучения истории болезни и физического осмотра. Причина атрофии мышц иногда очевидна. В других случаях врачу может потребоваться провести дополнительные тесты для подтверждения диагноза.
Причина атрофии мышц иногда очевидна. В других случаях врачу может потребоваться провести дополнительные тесты для подтверждения диагноза.
Медицинские состояния, которые могут привести к атрофии мышц, включают следующие:
Поделиться на Pinterest Ряд медицинских состояний могут вызывать ослабление мышц.Боковой амиотрофический склероз (БАС) — прогрессирующее заболевание, поражающее нервные клетки по всему телу.
Обычно нервные клетки в головном и спинном мозге посылают мышцам сигнал двигаться.
У людей с БАС нервные клетки, контролирующие произвольные движения, умирают и перестают посылать сигналы, разрешающие движение. В конце концов, из-за недостаточного использования мышцы атрофируются.
Врачи не знают, что вызывает БАС.
Узнайте больше о БАС здесь.
Мышечная дистрофия — это генетическое заболевание, которое приводит к прогрессирующей мышечной слабости и атрофии мышц.
Существует несколько типов мышечной дистрофии, различающихся по возрасту начала и характерным симптомам.
Узнайте больше о мышечной дистрофии здесь.
Рассеянный склероз (РС) — это тип аутоиммунного заболевания, поражающего миелин, окружающий нервные волокна.
Заболевание вызывает повреждение нервов, что, в свою очередь, влияет на мышцы. Поврежденные нервы теряют способность запускать мышечные движения, что приводит к атрофии.
Тяжесть повреждения влияет на скорость потери мышечной массы.
Узнайте больше о рассеянном склерозе здесь.
Спинальная мышечная атрофия — это состояние, сходное с мышечной дистрофией.
Заболевание является генетическим и возникает из-за потери двигательных нейронов, которые представляют собой клетки, контролирующие мышцы. Мышцы тела постепенно ослабевают.
Несмотря на то, что спинальная мышечная атрофия ослабляет большинство мышц тела, обычно сильнее всего поражаются мышцы ближе к центру тела.
Узнайте больше о спинальной мышечной атрофии здесь.
Некоторые другие причины атрофии мышц, которые сами по себе не являются медицинскими состояниями, включают:
Длительное бездействие
Длительное бездействие, например постельный режим, может привести к потере мышечной массы. Постельный режим может быть необходим из-за травм или болезней, из-за которых человек не может двигаться.
Постельный режим может быть необходим из-за травм или болезней, из-за которых человек не может двигаться.
Согласно исследованиям, атрофия мышц может развиться в течение 10 дней у здоровых пожилых людей, находящихся на постельном режиме. Из-за истощения мышц в течение первой недели может произойти снижение мышечной силы на 40%.
Недостаточность питания
Люди с недоеданием потребляют значительно недостаточное количество питательных веществ, что может привести к потере мышечной массы, что приводит к истощению мышц.
Недоедание может быть вызвано множеством возможных причин, включая нервную анорексию, рак и постоянную тошноту.
Старение
Потеря мышечной массы происходит постепенно из-за старения.
Авторы исследования 2013 года отметили, что значительные изменения мышечной массы ног происходят после 50 лет, когда типична потеря мышечной массы на 1–2% в год.
Они также обратили внимание на исследования, показывающие, что в возрасте от 20 до 80 лет средний человек теряет 35–40% мышечной массы ног.
Поделиться на PinterestФизиотерапия может помочь предотвратить дальнейшее истощение мышц.
Лечение атрофии мышц жизненно важно для общего самочувствия человека.
Атрофия мышц происходит при многих заболеваниях и заболеваниях. Согласно исследованию 2017 года, истощение мышц способствует ухудшению прогноза при таких заболеваниях, как сердечная недостаточность, сепсис и рак.
Лечение может частично зависеть от основного состояния, приведшего к потере мышечной массы. В некоторых случаях лечение болезни может предотвратить дальнейшее истощение мышц и помочь изменить состояние.
Дополнительные варианты лечения могут включать:
Упражнения
Упражнения для наращивания силы являются одним из основных способов предотвращения и лечения истощения мышц. Тип деятельности, которую рекомендуют врачи, будет зависеть от причины атрофии. Например, определенные базовые условия могут ограничивать конкретные упражнения.
Фокусированная ультразвуковая терапия
Фокусированная ультразвуковая терапия является относительно новым методом лечения атрофии мышц./51/1.png) Он включает в себя направление пучков высокочастотных звуковых волн на определенные участки тела. Звуковые волны стимулируют сокращение мышц, что может помочь уменьшить потерю мышечной массы.
Он включает в себя направление пучков высокочастотных звуковых волн на определенные участки тела. Звуковые волны стимулируют сокращение мышц, что может помочь уменьшить потерю мышечной массы.
Диетотерапия
Правильное питание помогает организму наращивать и сохранять мышечную массу. Принятие диеты, которая обеспечивает достаточное количество калорий, белка и других питательных веществ, способствующих развитию мышц, может помочь в лечении истощения мышц.
Физиотерапия
Физиотерапия может включать в себя различные методы предотвращения истощения мышц. Терапевты могут рекомендовать определенные упражнения в зависимости от состояния человека.
Физиотерапия также полезна, если человек находится на постельном режиме. Терапевты могут выполнять пассивные упражнения, если человек не может двигаться. В этом типе упражнений терапевт двигает ногами и руками, чтобы тренировать мышцы.
Атрофия мышц включает потерю или атрофию мышц и обычно происходит постепенно.

 Постепенное начало слабости, тремора и мышечных фасцикуляций, впервые отмеченных в позднем подростковом или раннем взрослом возрасте.
Постепенное начало слабости, тремора и мышечных фасцикуляций, впервые отмеченных в позднем подростковом или раннем взрослом возрасте.