Анкилозный спондилит: Отделения медицинского центра | Клинический госпиталь на Яузе
Анкилозный спондилартрит (спондилез). Массаж при артрите
Анкилозный спондилартрит (спондилез). Массаж при артритеВикиЧтение
Массаж при артрите
Ольга Шумахер
Содержание
Анкилозный спондилартрит (спондилез)
Данное заболевание имеет другое название — «болезнь Бехтерева». При его возникновении происходит воспаление участков тела в тех местах, где связки прикрепляются к костям. Анкилозный спондилит практически всегда поражает позвоночник. Преимущественно им страдают мужчины в возрасте от 20 до 40 лет. В процессе заболевания воспаленные участки врастают в края кости. Боль при этом ослабевает, но движения ограничиваются. Поэтому больные анкилозным спондилитом страдают больше от ограничения подвижности, чем от боли. В результате заболевания происходит разрушение тел позвонков с последующей деформацией позвоночника, связки окостеневают. Межпозвоночные хрящи истончаются, тела позвонков сближаются, но не соприкасаются друг с другом. Под действием нагрузки позвонки как бы сжимаются, главным образом в центральном отделе. По краям суставных поверхностей образуются костные шипы с острыми концами, идущие от одного позвонка к другому. Иногда эти шипы спаиваются друг с другом, образуя межпозвоночные мостики, которые перекидываются с одного позвонка на другой (рис. 6). В местах спаек подвижность позвонков полностью утрачивается. В редких случаях заболевание приводит к неподвижности позвоночника. Подобное проявление спондилартрита встречается у одного из ста больных.
Межпозвоночные хрящи истончаются, тела позвонков сближаются, но не соприкасаются друг с другом. Под действием нагрузки позвонки как бы сжимаются, главным образом в центральном отделе. По краям суставных поверхностей образуются костные шипы с острыми концами, идущие от одного позвонка к другому. Иногда эти шипы спаиваются друг с другом, образуя межпозвоночные мостики, которые перекидываются с одного позвонка на другой (рис. 6). В местах спаек подвижность позвонков полностью утрачивается. В редких случаях заболевание приводит к неподвижности позвоночника. Подобное проявление спондилартрита встречается у одного из ста больных.
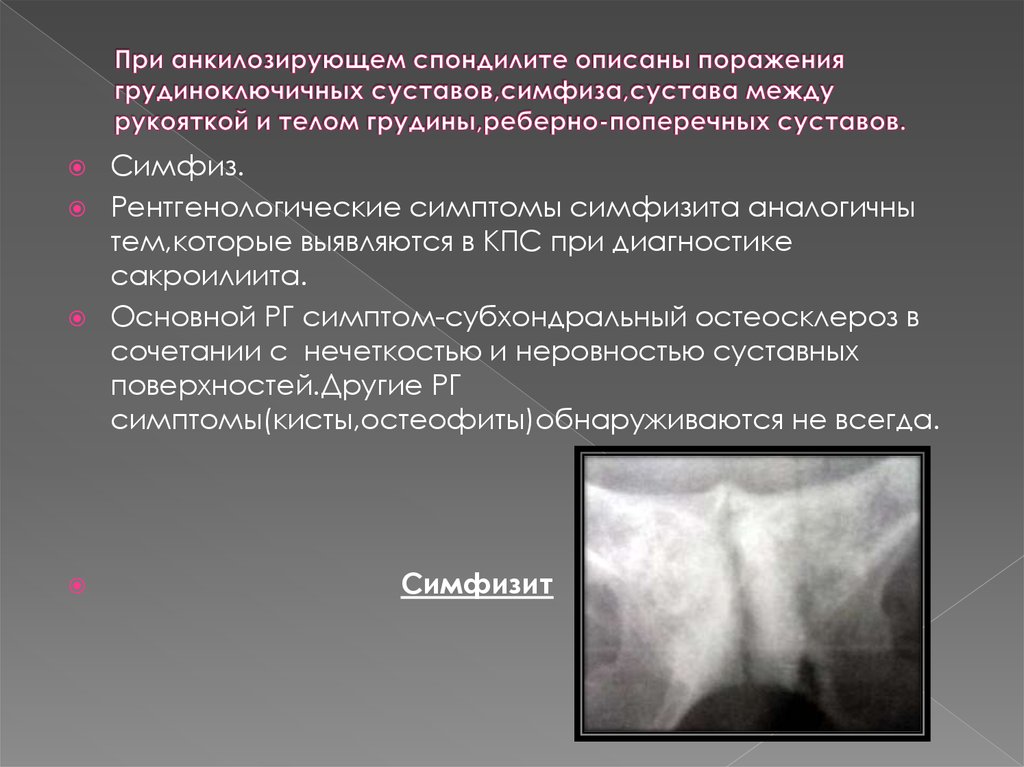
Рис. 6. Деформирующий спондилез (костная спайка между телами позвонков)
Заболевание развивается медленно. Подвижность суставов нарушается. При движении и нагрузке возникают боли, которые ослабевают в покое и тепле. Постепенно происходит деформирование суставов. При движении в суставах слышится пощелкивание. Полностью прекратить развитие деформирующего процесса нельзя.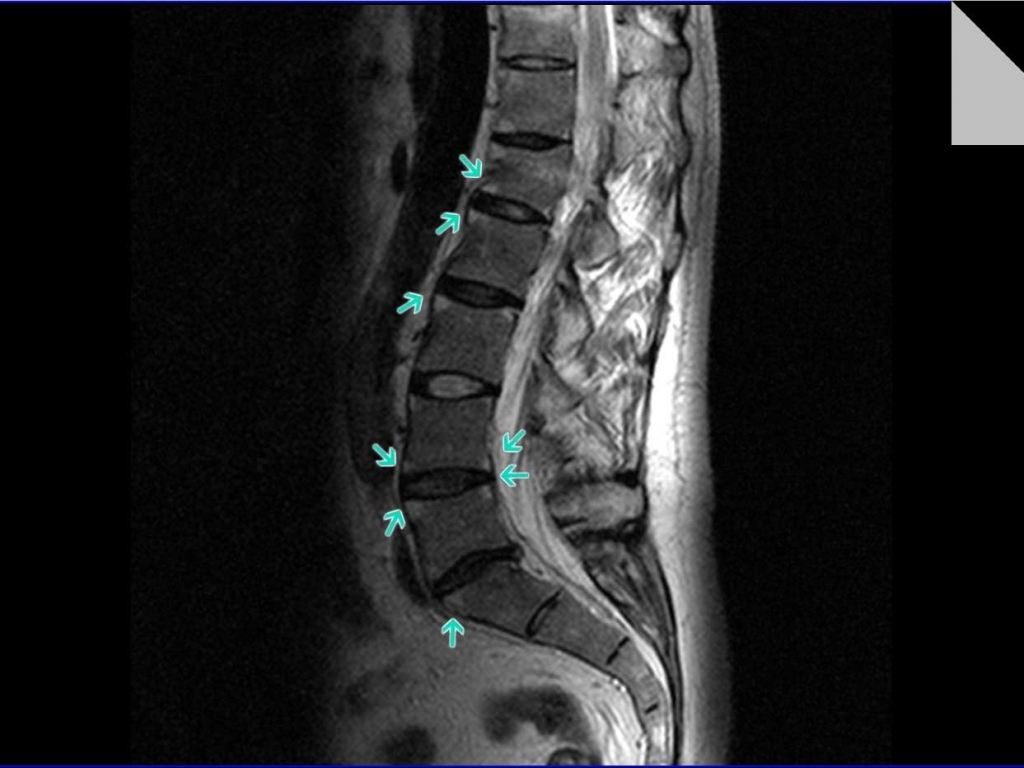
Рис. 7. Шина для фиксации пальца при деформации и переломе
Больные анкилозным спондилитом подвержены легочным заболеваниям, например пневмонии. Причиной этого является то, что грудная клетка становится слишком жесткой и не позволяет легким свободно расширяться в процессе дыхания.
Данный текст является ознакомительным фрагментом.
Спондилез
Спондилез Шейный спондилез – это хроническое заболевание позвоночника, при котором происходит разрастание клювовидных и шиповидных отростков (остеофитов) по краям тел позвонков, эти остеофиты не являются «отложением солей» (такая точка зрения достаточно
Спондилез
Спондилез
Спондилез – хроническое заболевание, обусловленное дистрофическими изменениями в наружных отделах фиброзного кольца межпозвоночного диска и передней продольной связки с ограничением подвижности позвоночника.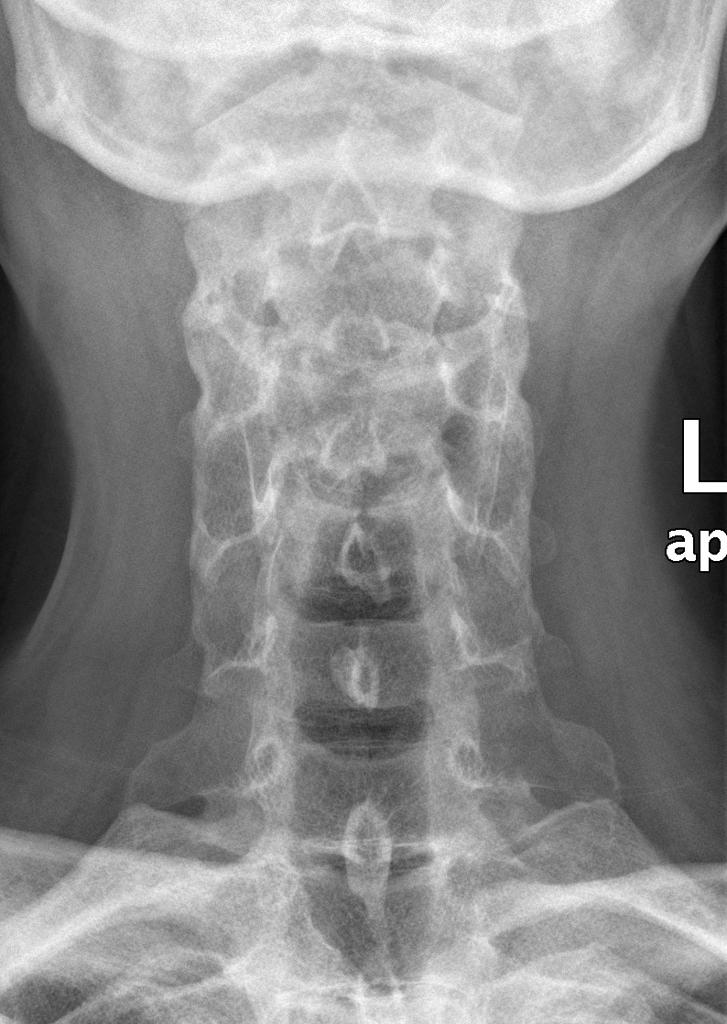 Заболевание развивается в результате
Заболевание развивается в результате
Подагра, спондилез
Подагра, спондилез При артрите, а также отложении солей, подагре, ревматизме, спондилезе рекомендуется принимать ванны со следующей эмульсией.Растворить в эмалированной кастрюле 30 г тертого детского мыла в 550 мл воды, добавить 0,75 г салициловой кислоты, кипятить на малом
Шив Дуа Как избавиться от боли в шее. Шейный спондилез
Шив Дуа Как избавиться от боли в шее. Шейный спондилез Dr.Shiv DUAMANAGE AND CUREneck раin CERVICAL SPONDYLOSIS© В. Jain Publishers (Р) Ltd. © Издание на русском языке, перевод на русский язык, оформление. ООО Группа Компаний «РИПОЛ классик»,
Глава 10 Шейный спондилез с точки зрения теории миазмов
Глава 10 Шейный спондилез с точки зрения теории миазмов
Крупнейшим вкладом в эру гомеопатии является теория миазмов Ганемана.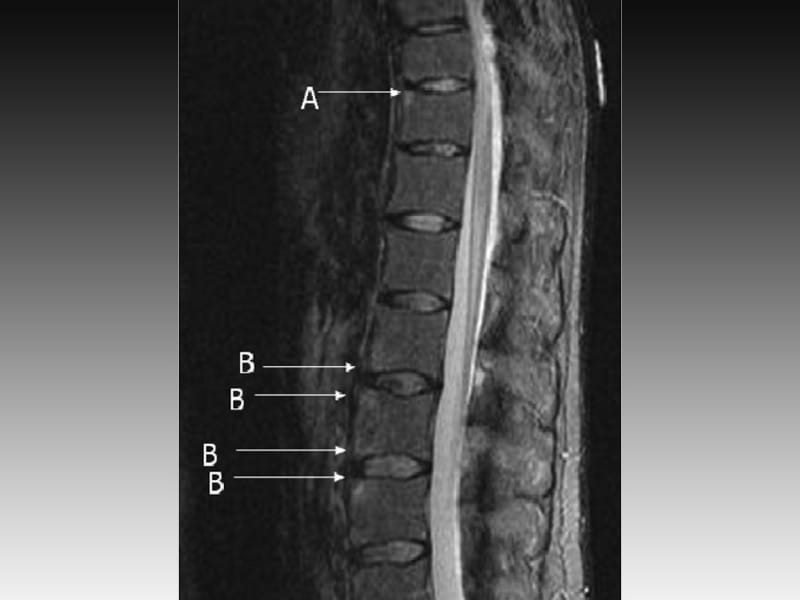 Она никак не связана с химическими и механическими проявлениями работы (или с силами) тела. Это теория о невидимой жизненной силе, без которой не
Она никак не связана с химическими и механическими проявлениями работы (или с силами) тела. Это теория о невидимой жизненной силе, без которой не
Остеохондроз. Спондилез
Остеохондроз. Спондилез Остеохондроз – солебактериальное изменение в хрящах (хондрах) позвоночных дисков в сторону их омертвления. Спондилез – позвоночное смещение, вызывающее сильные боли в спине из-за отложения солей. Лечится по той же схеме, что и остеохондроз,
Анкилозный спондилартрит (спондилез)
Анкилозный спондилартрит (спондилез) Данное заболевание имеет другое название — «болезнь Бехтерева». При его возникновении происходит воспаление участков тела в тех местах, где связки прикрепляются к костям. Анкилозный спондилит практически всегда поражает
СПОНДИЛЕЗ
СПОНДИЛЕЗ
Спондилез – хроническое заболевание позвоночника, связанное с дистрофическими изменениями межпозвонкового диска, обусловливающими ограничение подвижности туловища или головы.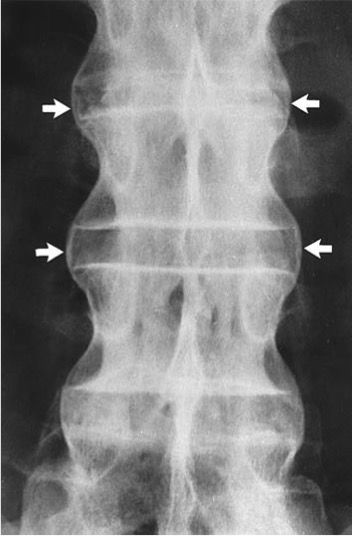
Шейный спондилез
Шейный спондилез Это хроническое заболевание позвоночника, характеризующееся разрастанием по краям позвонков остеофитов – костных наростов в форме шипов или клювов.Как правило, основной причиной шейного спондилеза являются возрастные изменения, происходящие в
Остеохондроз. Спондилез
Остеохондроз. Спондилез Остеохондроз – это солебактериальное изменение в хрящах (хондрах) позвоночных дисков в сторону их омертвения. Спондилез – позвоночное смещение, вызывающее сильные боли в спине из-за отложения солей. Лечится по той же схеме, что и остеохондроз,
Остеохондроз. Спондилез
Остеохондроз. Спондилез
Остеохондроз – это солебактериальное изменение в хрящах (хондрах) позвоночных дисков в сторону их омертвения.
СПОНДИЛЕЗ
СПОНДИЛЕЗ Спондилез (спондилоартроз) — это дистрофический процесс в позвоночнике, который в отличие от остеохондроза позвоночника начинается с наружных отделов фиброзного кольца и на рентгенограммах проявляется наличием краевых костных разрастаний (остеофитов),
Спондилез шейного отдела (цервикоартроз)
Спондилез шейного отдела (цервикоартроз) Это хроническое заболевание позвоночника, при котором происходит разрастание клювовидных и шиповидных остеофитов по краям тел позвонков. Обычно шейному спондилезу подвержены люди от 40 до 50 лет, занимающиеся интеллектуальной
Спондилез грудного отдела
Спондилез грудного отдела
Поражение грудного отдела позвоночника при спондилезе встречается реже, но при этом клиническая картина более выраженная. Больных беспокоит боль в среднем и нижнем отделах позвоночника, чаще односторонняя, которая может распространяться на
Больных беспокоит боль в среднем и нижнем отделах позвоночника, чаще односторонняя, которая может распространяться на
Спондилез поясничного отдела
Спондилез поясничного отдела При этой форме чаще поражается четвертый и пятый поясничные позвонки, может быть одно- и двустороннее. Остеофиты в виде шпоры или колец чаще не сдавливают нервные корешки, а раздражают, вызывая соответствующую корешковую симптоматику (см.
Домоводство (Дом и семья) : Здоровье : Анкилозный спондилартрит (спондилез) : Ольга Шумахер : читать онлайн
Анкилозный спондилартрит (спондилез)
Данное заболевание имеет другое название – «болезнь Бехтерева». При его возникновении происходит воспаление участков тела в тех местах, где связки прикрепляются к костям. Анкилозный спондилит практически всегда поражает позвоночник. Преимущественно им страдают мужчины в возрасте от 20 до 40 лет. В процессе заболевания воспаленные участки врастают в края кости. Боль при этом ослабевает, но движения ограничиваются. Поэтому больные анкилозным спондилитом страдают больше от ограничения подвижности, чем от боли. В результате заболевания происходит разрушение тел позвонков с последующей деформацией позвоночника, связки окостеневают. Межпозвоночные хрящи истончаются, тела позвонков сближаются, но не соприкасаются друг с другом. Под действием нагрузки позвонки как бы сжимаются, главным образом в центральном отделе. По краям суставных поверхностей образуются костные шипы с острыми концами, идущие от одного позвонка к другому. Иногда эти шипы спаиваются друг с другом, образуя межпозвоночные мостики, которые перекидываются с одного позвонка на другой (рис. 6). В местах спаек подвижность позвонков полностью утрачивается. В редких случаях заболевание приводит к неподвижности позвоночника.
Анкилозный спондилит практически всегда поражает позвоночник. Преимущественно им страдают мужчины в возрасте от 20 до 40 лет. В процессе заболевания воспаленные участки врастают в края кости. Боль при этом ослабевает, но движения ограничиваются. Поэтому больные анкилозным спондилитом страдают больше от ограничения подвижности, чем от боли. В результате заболевания происходит разрушение тел позвонков с последующей деформацией позвоночника, связки окостеневают. Межпозвоночные хрящи истончаются, тела позвонков сближаются, но не соприкасаются друг с другом. Под действием нагрузки позвонки как бы сжимаются, главным образом в центральном отделе. По краям суставных поверхностей образуются костные шипы с острыми концами, идущие от одного позвонка к другому. Иногда эти шипы спаиваются друг с другом, образуя межпозвоночные мостики, которые перекидываются с одного позвонка на другой (рис. 6). В местах спаек подвижность позвонков полностью утрачивается. В редких случаях заболевание приводит к неподвижности позвоночника.
Рис. 6. Деформирующий спондилез (костная спайка между телами позвонков)
Заболевание развивается медленно. Подвижность суставов нарушается. При движении и нагрузке возникают боли, которые ослабевают в покое и тепле. Постепенно происходит деформирование суставов. При движении в суставах слышится пощелкивание.
Полностью прекратить развитие деформирующего процесса нельзя. Поэтому целью лечения является профилактика образования контрактур. Пораженный сустав должен находиться в покое. Для этого широко используют специально изготовленные для каждого сустава шины (рис. 7).
Рис. 7. Шина для фиксации пальца при деформации и переломе
Больные анкилозным спондилитом подвержены легочным заболеваниям, например пневмонии. Причиной этого является то, что грудная клетка становится слишком жесткой и не позволяет легким свободно расширяться в процессе дыхания.
Геберденовские узлы
При данном заболевании поражается один или несколько пальцев руки.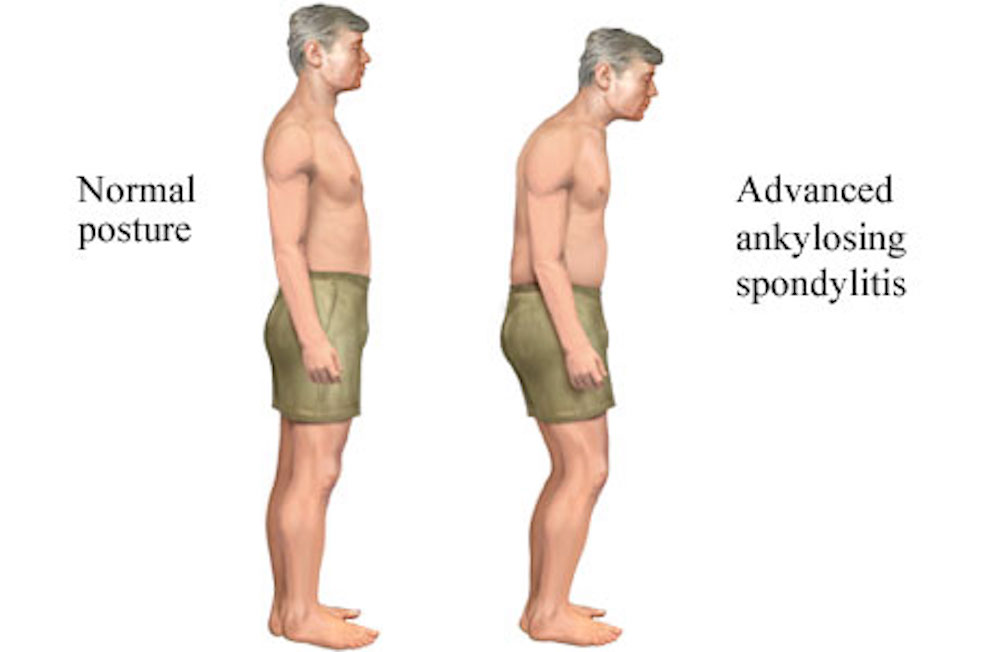 Возникает оно в основном у женщин после 40 лет. Признаком заболевания служит появление узелков на обеих тыльных сторонах концевых фаланг пальцев руки. Сначала узелки бывают мягкими и болезненными. Кожа вокруг них иногда краснеет. В суставе, прилежащем к большой фаланге пальца, происходят изменения, похожие на изменения при обезображивающем артрозе: большая фаланга пальца у основания становится плотной, она тесно прилегает к соседней фаланге, становится более короткой и деформируется. Болезненные ощущения при протекании заболевания отсутствуют.
Возникает оно в основном у женщин после 40 лет. Признаком заболевания служит появление узелков на обеих тыльных сторонах концевых фаланг пальцев руки. Сначала узелки бывают мягкими и болезненными. Кожа вокруг них иногда краснеет. В суставе, прилежащем к большой фаланге пальца, происходят изменения, похожие на изменения при обезображивающем артрозе: большая фаланга пальца у основания становится плотной, она тесно прилегает к соседней фаланге, становится более короткой и деформируется. Болезненные ощущения при протекании заболевания отсутствуют.
Аксиальный спондилоартрит | Arthritis Foundation
Аксиальный спондилоартрит
Аксиальный спондилоартрит (axSpA) чаще всего поражает позвоночник. Он может вызывать повреждения, видимые на рентгеновских снимках (анкилозирующий спондилоартрит), или повреждения, которые не проявляются на рентгеновских снимках (нерентгенографический аксСпА).
Аксиальный спондилоартрит (аксСпА) — разновидность артрита. В основном это вызывает боль и отек позвоночника и суставов, которые соединяют нижнюю часть позвоночника с тазом (крестцово-подвздошный сустав).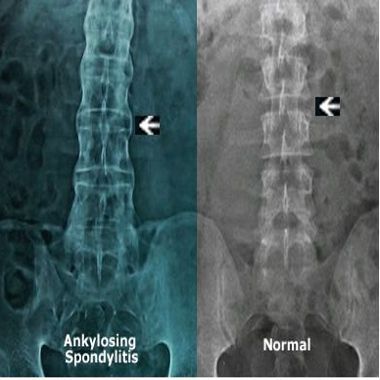 Могут поражаться и другие суставы. Это системное заболевание, что означает, что оно может поражать другие части тела и органы. Заболевание, как правило, передается по наследству.
Могут поражаться и другие суставы. Это системное заболевание, что означает, что оно может поражать другие части тела и органы. Заболевание, как правило, передается по наследству.
Существует два типа аксСпА:
- Рентгенологический аксСпА (также называемый анкилозирующим спондилитом или АС) включает поражение крестцово-подвздошных суставов и позвоночника, которое можно увидеть на рентгеновских снимках.
- Нерентгенографический аксСпА (нр-аксСпА) не включает повреждения, которые можно увидеть на рентгеновских снимках, но они могут быть обнаружены на магнитно-резонансных изображениях (МРТ).
Заболевание может возникнуть в любом возрасте, но обычно начинается в возрасте от 20 до 40 лет. АС чаще встречается у мужчин, чем у женщин. Однако нр-аксСпА может встречаться у женщин так же часто, как и у мужчин. Это менее распространено среди афроамериканцев, чем среди представителей других рас.
Подробнее об анкилозирующем спондилите
Диагностика
Наиболее распространенным симптомом аксСпА, который часто поражает суставы в месте перехода позвоночника в таз, является боль в нижней части спины, ягодицах и бедрах.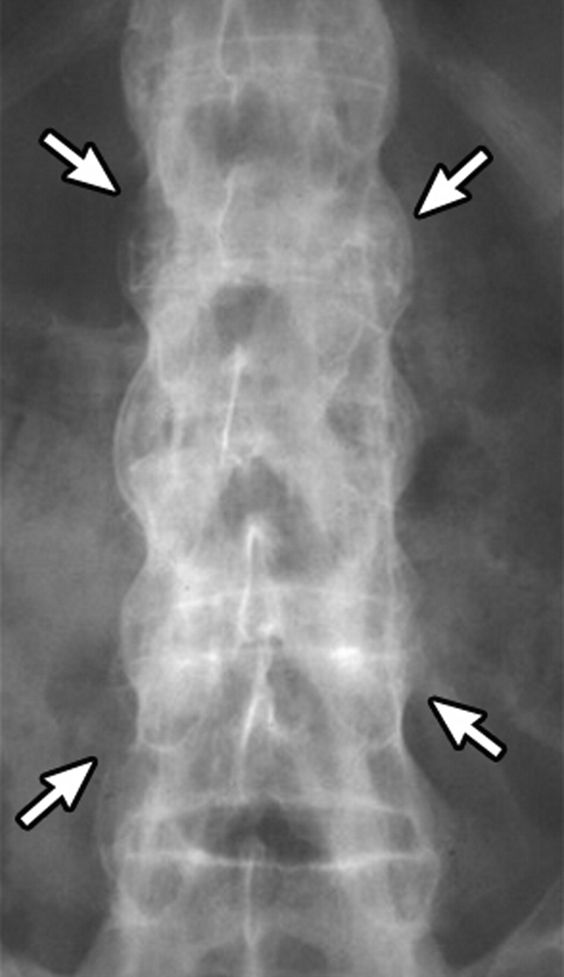
Он также может поражать плечи, колени, пальцы ног и пальцы, а также глаза и желудочно-кишечный тракт, симптомы часто проявляются в подростковом и юношеском возрасте.
Существует два типа axSpA:
- Рентгенография — когда на рентгеновских снимках видно повреждение кости, известное как анкилозирующий спондилоартрит, — чаще поражает мужчин, чем женщин.
- Нерентгенографический или nr-axSpA, при котором рентген не показывает повреждений, несмотря на симптомы, чаще встречается у женщин, но его часто неправильно диагностируют. Nr-axSpA может привести к анкилозирующему спондилиту, особенно у мужчин.
Ни один тест не может выявить аксСпА. Это может включать медицинский осмотр, анализы крови и изображений, а также заключение врача.
Другие признаки ахСпА могут включать:
- Симптомы, которые появляются постепенно.
- Боль, которая длится не менее трех месяцев.
- Ночная боль и утренняя скованность.

- Меньше боли при движении.
- Анализы крови, указывающие на воспаление всего тела.
- Положительный тест на ген HLA-B27 и рентгенограммы или МРТ, показывающие изменения в тазовых суставах, также могут указывать на аксСпА, но не подтверждают его.
Лечение
Лекарства от аксиального спондилоартрита нет, но его можно лечить быстро и агрессивно.
- Облегчить боль в спине и помочь сохранить осанку
- Предотвращение повреждения суставов
- Поможет вам сохранить мобильность и качество жизни
Симптомы сильно различаются.
Лечение может включать действия и лекарства:
- Упражнение, , которое необходимо для облегчения боли и расширения диапазона движений в шее и спине.
- Тренировка осанки .
- Нестероидные противовоспалительные препараты (или НПВП) , обычно используемые при аксСпА, включают лекарства, отпускаемые без рецепта или по рецепту.

- Инъекции кортикостероидов (стероиды) могут облегчить боль и отек суставов, но не используются для лечения позвоночника.
- Биопрепараты подавляют воспаление, вызывающее заболевание. Биопрепараты, используемые при аксСпА, включают блокаторы фактора некроза опухоли (или ФНО) и блокаторы интерлейкина-17 (или ИЛ-17), но не всем пациентам с аксСпА нужны эти мощные препараты.
Шаги, которые вы можете предпринять для облегчения симптомов, включают:
- Регулярная физическая активность с низким воздействием, например ходьба
- Отказ от курения, который может усугубить заболевание и сделать некоторые лекарства менее эффективными
- Горячая и холодная терапия
- Расслабление, такое как глубокое дыхание и осознанная медитация.
Совместное принятие решений
Работа с вашим врачом в совместном принятии решений гарантирует, что у вас будет право голоса и активная роль в принятии медицинских решений, влияющих на ваше здоровье.
При совместном принятии решений вы можете задавать обоснованные вопросы и рассказывать своему врачу о своих впечатлениях о вариантах лечения, и ваш врач выслушает вас и будет уважать ваши ценности при рекомендации лечения.
При совместном принятии решений используются вспомогательные средства для принятия решений пациентами, которые описывают плюсы и минусы лечения справедливо, ясно и без предпочтения одного подхода другим.
Вспомогательные средства для принятия решений могут быть особенно полезны для людей, привыкших к тому, что их врачи принимают решения.
При совместном принятии решений ваш врач четко объясняет варианты и дает рекомендации, но вы берете на себя ответственность за свои собственные медицинские решения. Было показано, что этот подход приводит к большей удовлетворенности пациентов, лучшим результатам в отношении здоровья и меньшей потребности в медицинской помощи в целом.
Время приема у врача ограничено, поэтому пишите свои вопросы заранее и перечисляйте их в порядке приоритета, чтобы вы могли получить ответы на самые важные вопросы первыми.
Если у вас аксСпА, вы можете задать следующие вопросы:
- Какие еще проблемы могут возникнуть в результате axSpA?
- Что мне ожидать в будущем?
- Через какое время мое текущее лечение начнет работать?
- Покроет ли моя страховка это лечение?
- К каким другим поставщикам медицинских услуг я должен обратиться, чтобы помочь мне жить хорошо с этим заболеванием?
- Что я могу сделать самостоятельно, чтобы справиться с этим?
Когда вы имеете дело с аксСпА, сообщите своему врачу о любых симптомах, которые у вас есть, ведите дневник, чтобы определить, что помогает, а что нет, и обязательно обсудите план лечения со своим врачом, чтобы вы оба понимали, что является и что не помогает. не работает.
Питание и упражнения
При аксиальном спондилоартрите физическая активность является ключевой частью лечения. Помимо других преимуществ, это помогает сохранить диапазон движений, гибкость, мышечную силу, осанку, баланс и объем легких.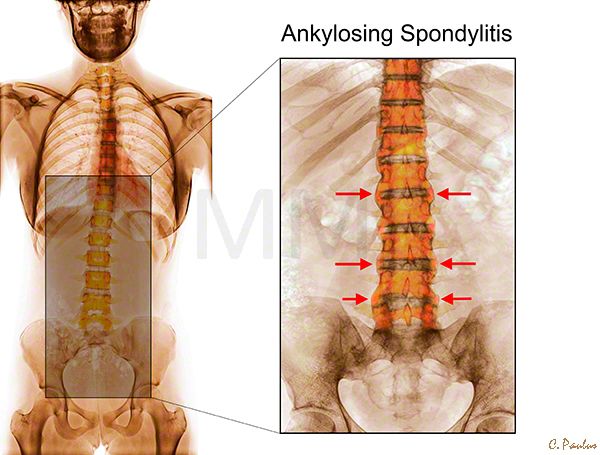
Старайтесь уделять физическим упражнениям средней интенсивности не менее 150 минут в неделю и попросите своего врача направить вас к физиотерапевту, который покажет вам подходящие упражнения и как их правильно выполнять. Терапевт может разработать тренировку, которая защитит вашу спину, укрепит мышцы вокруг позвоночника и улучшит вашу осанку.
Когда вы узнаете, что нужно и что не следует делать для защиты суставов, вы сможете заниматься самостоятельно или в группе.
Лучшее занятие — это то, которого вы будете придерживаться, но лучше всего включать упражнения на растяжку и равновесие, такие как йога, силовые тренировки на тренажерах, свободные веса или эспандеры, а также сердечно-сосудистые упражнения, такие как ходьба или плавание.
Глубокое дыхание также важно для расширения грудной клетки и предотвращения скованности в грудной клетке и верхней части спины.
Упражнения для ума и тела, такие как йога, тай-чи или пилатес, приносят пользу как умственному, так и физическому. Работайте с инструктором, знакомым с axSpA, который поможет вам изменить движения для защиты ваших суставов.
Работайте с инструктором, знакомым с axSpA, который поможет вам изменить движения для защиты ваших суставов.
Хотя диеты для аксСпА не существует, некоторые люди обнаруживают, что определенные продукты питания влияют на их симптомы.
Средиземноморская диета является здоровой и противовоспалительной. Сосредоточьтесь на том, чтобы есть больше фруктов, овощей и полезных жиров, таких как оливковое масло и рыба, богатая омега-3 жирными кислотами, и сведите к минимуму красное мясо, добавленный сахар и обработанные пищевые продукты.
Этот тип диеты также может помочь вам достичь или поддерживать здоровый вес. Избыточный вес может усилить боль и воспаление в суставах, а также сделать некоторые лекарства менее эффективными.
Продолжайте принимать лекарства в соответствии с предписаниями, хорошо питайтесь и оставайтесь активными, чтобы облегчить симптомы аксСпА. Поговорите со своим врачом, прежде чем вносить какие-либо изменения в упражнения или диету, и ведите дневник, чтобы отслеживать свои симптомы и то, что на них влияет.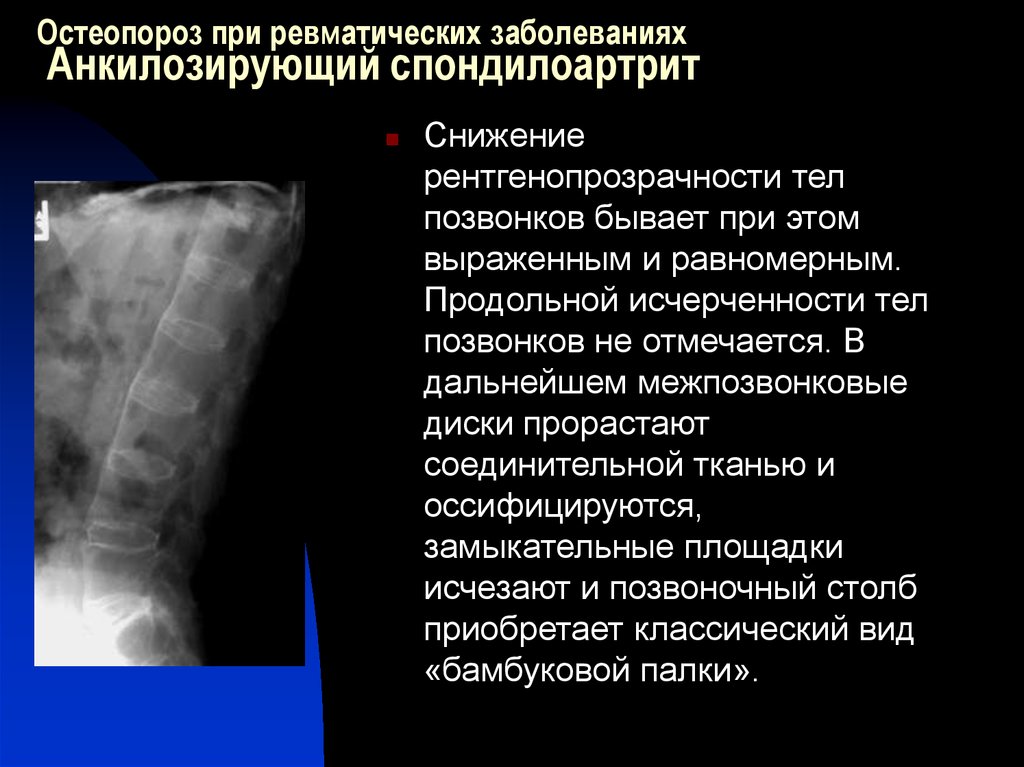
Эмоциональное благополучие
Жизнь с аксСпА может иметь тяжелые эмоциональные потери. Симптомы часто начинаются, когда люди молоды и активны. Они могут ходить в школу, недавно жениться или воспитывать маленьких детей.
Возможно, с помощью axSpA вы не сможете делать все то, к чему привыкли. Это может изменить ваши планы на будущее, то, как вы живете, работаете и думаете о себе. Воспаление, вызывающее это заболевание, также может играть роль в депрессии.
Но вы можете взять под контроль болезнь и то, как она влияет на вас, как умственно, так и физически. Привычки здорового образа жизни, такие как правильное питание, физическая активность и поддержание хорошей осанки, могут помочь вам чувствовать себя лучше и жить хорошо. И если вы курите, обратитесь за помощью в отказе от курения, если вам это нужно; курение ухудшает течение болезни и делает лекарства менее эффективными.
Многие люди сообщают, что снижение стресса на основе осознанности, медитация или психологическое консультирование помогают им.
Постарайся как следует выспаться. Имейте регулярный ритуал перед сном, чтобы успокоиться. Держите спальню прохладной и темной, пока вы спите, и соблюдайте регулярный график сна.
Оставайтесь в обществе, но не позволяйте страху упустить что-то или чувству вины удержать вас от отказа, когда боль или усталость слишком сильны. И не стесняйтесь обращаться за помощью, когда вам нужна помощь физически или эмоционально.
Возможность поделиться опытом и информацией с другими людьми, которые знают, через что вы проходите, может изменить правила игры, особенно если ваши друзья и семья этого не понимают. Подумайте о том, чтобы посетить группу поддержки, например Live Yes! от Arthritis Foundation. Подключить группы.
Если вы чувствуете себя подавленным или не можете заснуть, сообщите об этом своему врачу. И ведите дневник, чтобы увидеть, как ваша деятельность, диета, настроение и другие факторы влияют на ваши симптомы.
Причины
Точная причина axSpA не ясна. Исследователи полагают, что у людей с определенными генами аксСпА развивается при воздействии вируса, бактерии или другого триггера. Многие люди с аксСпА имеют ген под названием HLA-B27. Но у большинства людей, у которых есть этот ген, аксСпА никогда не развивается.
Исследователи полагают, что у людей с определенными генами аксСпА развивается при воздействии вируса, бактерии или другого триггера. Многие люди с аксСпА имеют ген под названием HLA-B27. Но у большинства людей, у которых есть этот ген, аксСпА никогда не развивается.
Симптомы
Боли в пояснице, ягодицах и бедрах обычно являются первыми симптомами. У детей, однако, могут быть боли в бедрах, коленях или пятках перед спиной.
Симптомы аксСпА включают:
- Боль в нижней части спины, ягодицах и бедрах, которая развивается медленно в течение недель или месяцев.
- Боль, отек, покраснение и жар в пальцах ног, пятках, лодыжках, коленях, грудной клетке, верхней части позвоночника, плечах и шее.
- Скованность при первом пробуждении или после длительного отдыха.
- Боль в спине ночью или ранним утром.
- Усталость.
- Потеря аппетита.
Влияние на здоровье
Соединения. Со временем суставы и кости позвоночника могут срастаться (срастаться). Обычно это сначала происходит у основания позвоночника. Это приводит к тому, что спина становится жесткой и трудно двигаться. Грудная клетка также может сливаться, что затрудняет расширение грудной клетки.
Со временем суставы и кости позвоночника могут срастаться (срастаться). Обычно это сначала происходит у основания позвоночника. Это приводит к тому, что спина становится жесткой и трудно двигаться. Грудная клетка также может сливаться, что затрудняет расширение грудной клетки.
Глаза. Хроническое воспаление глаз (увеит) вызывает сухость, боль, покраснение, чувствительность к свету и проблемы со зрением. Белая часть глаза также может воспаляться и краснеть (так называемый склерит).
Пищеварительный тракт. Воспаление может вызвать боль в животе и диарею.
Сердце. Несмотря на редкость, воспаление может поражать самую крупную артерию, ведущую к сердцу (аорту). Люди с аксСпА также имеют повышенный риск сердечного приступа и инсульта.
Легкие. Осложнения со стороны легких встречаются редко. Воспаление может вызвать одышку и нарушение функции легких
Диагностика
Важно своевременно обратиться к врачу, чтобы поставить точный диагноз.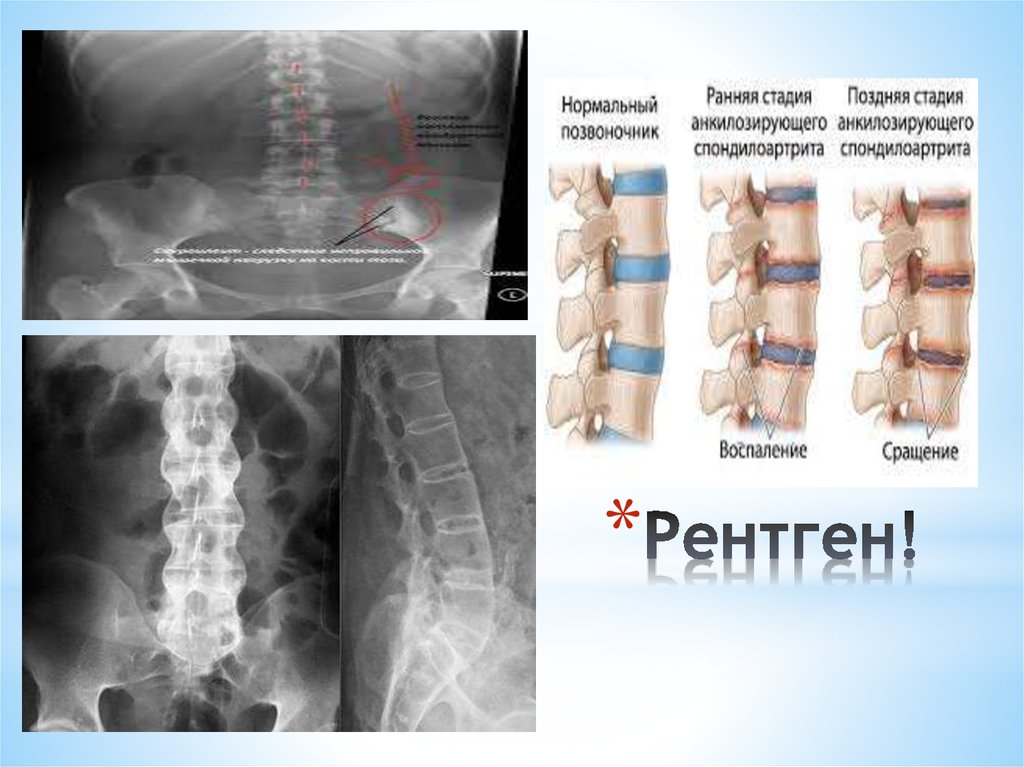 Врач первичной медико-санитарной помощи может быть первым человеком, который оценит вашу боль в суставах. При подозрении на аксСпА следует обратиться к врачу, специализирующемуся на артрите (ревматологу).
Врач первичной медико-санитарной помощи может быть первым человеком, который оценит вашу боль в суставах. При подозрении на аксСпА следует обратиться к врачу, специализирующемуся на артрите (ревматологу).
Не существует единого теста для диагностики ахСпА. Врач поговорит с вами, проведет медицинский осмотр и назначит несколько анализов, чтобы исключить другие причины болей в спине и бедрах.
- История болезни. Врач спросит о симптомах, когда они появились, появляются ли они и исчезают, о текущем состоянии здоровья, приеме лекарств и наличии артрита у членов семьи.
- Физикальное обследование. Врач будет искать признаки болезненности, отека и боли в позвоночнике, тазу и бедрах. Они будут смотреть, как двигаются ваши суставы, и могут проверить ваши глаза.
- Анализы крови. Врач может назначить тест на ген HLA-B27. Наличие этого гена не означает, что у вас есть аксСпА, но он может помочь в диагностике. Другие тесты проверят наличие воспаления по всему телу.

- Визуальные тесты. Врач может назначить рентген, УЗИ, МРТ или компьютерную томографию таза и позвоночника для поиска повреждений.
Лечение
Лекарства от аксСпА не существует, но лечение направлено на:
- Облегчение боли и скованности в спине и пораженных участках.
- Держите позвоночник прямо.
- Предотвращает повреждение суставов и органов.
- Сохранить функцию и подвижность суставов.
- Улучшить качество жизни.
Раннее агрессивное лечение является ключом к предотвращению долговременных осложнений и повреждения суставов. Хорошо продуманный план лечения включает медикаментозное лечение, немедикаментозную терапию, здоровый образ жизни и, в редких случаях, хирургическое вмешательство.
Лекарства
- Нестероидные противовоспалительные препараты. НПВП являются наиболее часто используемыми препаратами для лечения аксСпА и облегчения боли.
 Они включают безрецептурные препараты, такие как ибупрофен ( Advil ) и напроксен ( Aleve ), а также рецептурные препараты индометацин, диклофенак или целекоксиб.
Они включают безрецептурные препараты, такие как ибупрофен ( Advil ) и напроксен ( Aleve ), а также рецептурные препараты индометацин, диклофенак или целекоксиб. - Анальгетики. В дополнение к НПВП врач может порекомендовать ацетаминофен ( Тайленол ) для облегчения боли.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). Обычные БПВП обычно не используются у людей с аксСпА, поражающим только спину. Сульфасалазин, однако, может использоваться для суставов, отличных от суставов спины и таза.
- Биопрепараты. Тип DMARD, биологические препараты нацелены на определенные белки и процессы в организме, чтобы контролировать болезнь. Биопрепараты вводят самостоятельно или вводят внутривенно в кабинете врача. Наиболее эффективными при аксСпА являются ингибиторы фактора некроза опухоли (ФНО) и ингибиторы интерлейкина (ИЛ-17).
- Кортикостероиды. Эти сильнодействующие препараты не часто используются при заболеваниях позвоночника при аксСпА.
 Однако инъекции стероидов в колено или плечо могут быстро помочь.
Однако инъекции стероидов в колено или плечо могут быстро помочь.
Упражнения
Регулярная физическая активность является важной частью лечения аксСпА. Это помогает предотвратить скованность и сохраняет диапазон движений в шее и спине. Ходьба, плавание, йога и тай-чи могут помочь с гибкостью и осанкой. Также важно укрепить корпус и ноги. Поговорите с физиотерапевтом, чтобы составить общий план упражнений.
Физиотерапия и вспомогательные устройства
Физиотерапевт научит вас укреплять и растягивать мышцы, чтобы поддерживать подвижность и уменьшать боль. Эрготерапевты могут прописать вспомогательные устройства и дать советы по защите суставов и облегчению повседневных задач.
Хирургия
Большинству людей с аксСпА никогда не потребуется операция. Но замена сустава может помочь людям с сильной болью или повреждением суставов. Хирургия также может помочь выпрямить сильно изогнутый вперед позвоночник.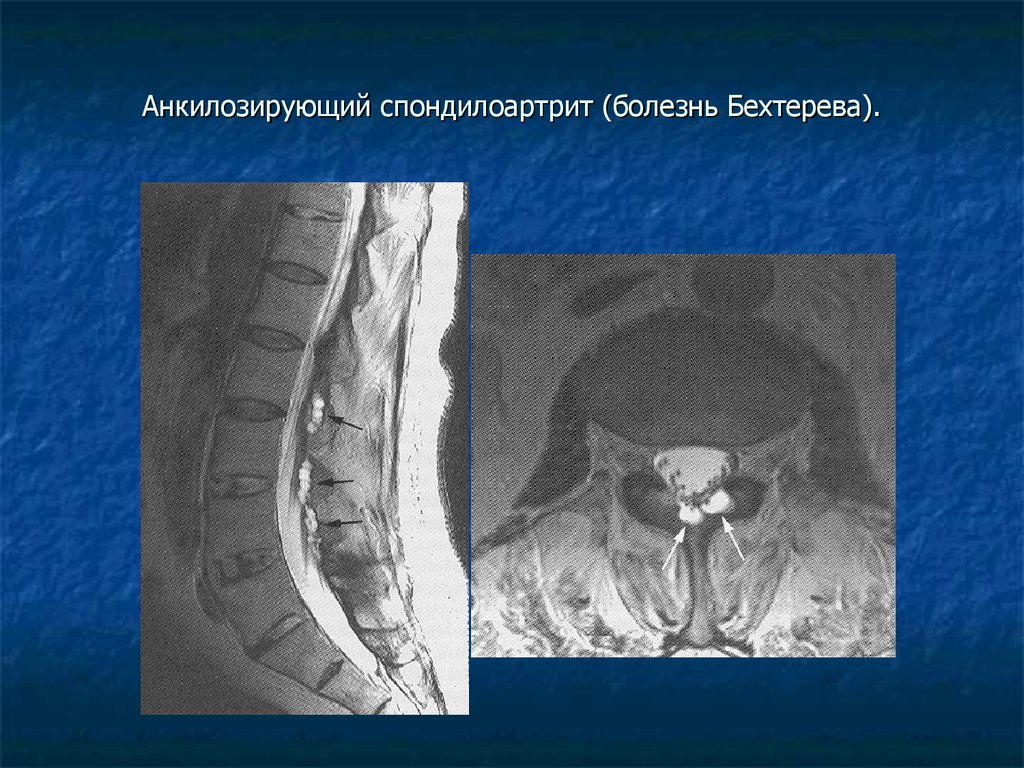
Уход за собой
Соблюдайте здоровую диету. Специальной диеты для аксСпА не предусмотрено. Но употребление противовоспалительных продуктов, таких как средиземноморская диета, может помочь. Ешьте много жирной рыбы, фруктов, овощей, цельнозерновых продуктов и оливкового масла. Ограничьте потребление красного мяса, сахара и полуфабрикатов.
Не курить. Курение ухудшает общее состояние здоровья, может ускорить активность болезни и повреждение суставов. Это также может затруднить дыхание. Поговорите со своим врачом о том, как помочь вам бросить курить.
Соблюдайте правильную осанку. Хорошая осанка может облегчить боль и скованность. Отрегулируйте высоту монитора компьютера или стола так, чтобы экран находился на уровне глаз. Плотно упритесь ногами в землю. Избегайте пребывания в тесном или согнутом положении. Чередуйте стоя и сидя и используйте подушку для поддержки спины. Будьте осторожны с «текстовыми сообщениями шеи», когда вы постоянно пользуетесь мобильным телефоном.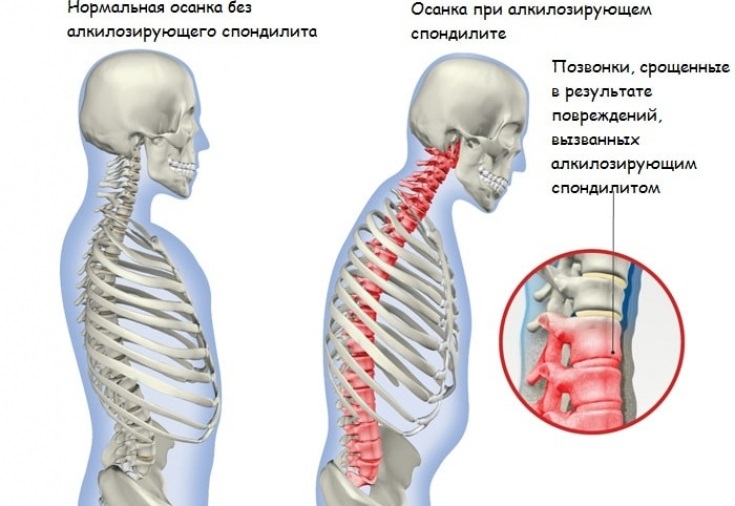
Растянуть. Упражнения на растяжку, особенно после теплой ванны или душа, могут облегчить боль и снять скованность.
Поддерживайте темп. В трудные дни регулируйте свою деятельность и делайте короткие перерывы в течение дня, чтобы справиться с усталостью.
Будьте в курсе. Живите в Да.
Примите участие в сообществе артрита. Расскажите нам немного о себе, и, исходя из ваших интересов, вы будете получать электронные письма, наполненные самой последней информацией и ресурсами, чтобы жить лучше и общаться с другими.
Симптомы, лечение, диагностика и многое другое
Анкилозирующий спондилоартрит (АС) — это форма артрита, которая в основном поражает позвоночник, нижнюю часть спины и крестцово-подвздошные суставы.
АС является воспалительным заболеванием. Характерные симптомы включают боль в суставах, скованность и потерю подвижности в позвоночнике и нижней части спины.
Состояние включает воспаление в месте прикрепления связок и сухожилий к костям позвоночника и костям периферических суставов, которые известны как энтезисы.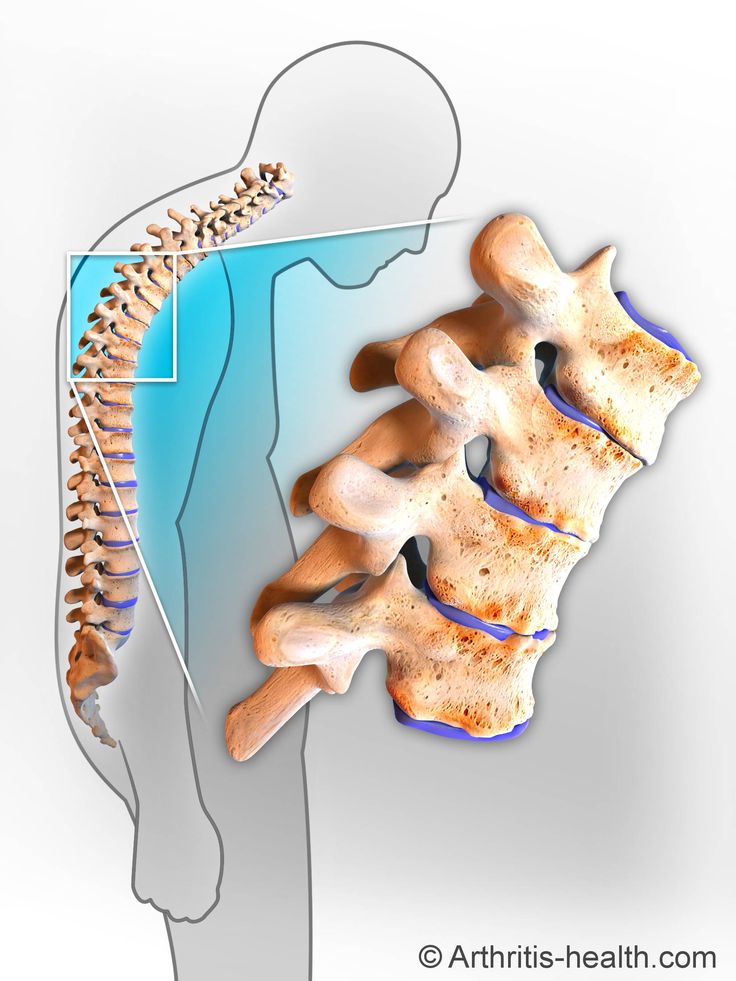
Это воспаление приводит к повышенному образованию костей в позвоночнике, что приводит к срастанию костей. В запущенных случаях это также может привести к деформации позвоночника.
Медикаментозное лечение и физиотерапия могут облегчить симптомы.
В этой статье мы подробно рассмотрим АС, в том числе связанные с ним симптомы, методы лечения, причины и упражнения.
Поделиться на Pinterest1153626202 Изображение предоставлено: Ngampol Thongsai / EyeEm / Getty Images.AS — это разновидность артрита. Это в основном затрагивает нижнюю часть позвоночника и место, где позвоночник соединяется с бедрами, известное как крестцово-подвздошные суставы.
АС трудно диагностировать, но это состояние характеризуется особым характером болевых симптомов, и изменения обычно видны на рентгенограммах и МРТ.
Мужчины более склонны к развитию АС, чем женщины. Состояние имеет тенденцию быть более легким, когда оно возникает у женщин, что также затрудняет диагностику.
По данным Американской ассоциации спондилита, симптомы обычно появляются в возрасте от 17 до 45 лет. Однако они также могут развиваться у детей и людей намного старше.
В настоящее время нет лекарства от АС, но некоторые лекарства могут помочь справиться с болью и воспалением. Физиотерапия также может облегчить боль и предотвратить или отсрочить ограничения и снижение подвижности.
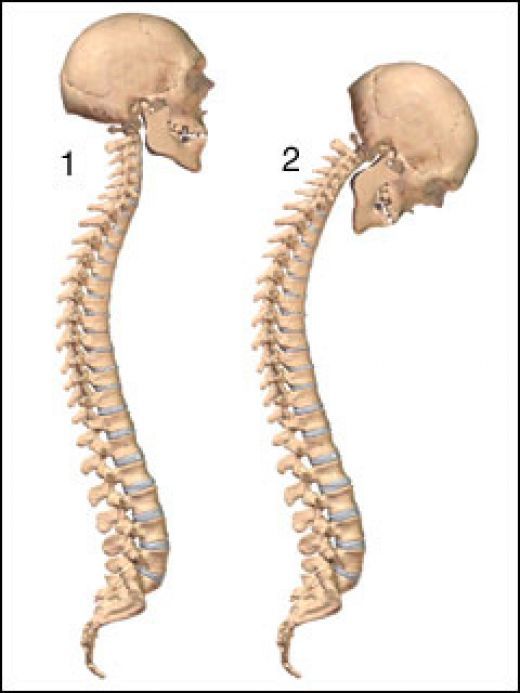
Наиболее распространенными ранними симптомами АС являются боль и скованность в нижней части спины, в области бедра или в обеих областях. Эти симптомы могут проявляться в течение нескольких недель или месяцев.
Со временем эти симптомы могут распространяться на другие области позвоночника и могут поражать позвоночные суставы шеи.
Некоторые люди испытывают умеренную боль, которая приходит и уходит, в то время как у других возникает сильная, длительная боль. Каждый человек с АС, вероятно, испытывает вспышки, когда симптомы ухудшаются, и периоды ремиссии, когда симптомы улучшаются.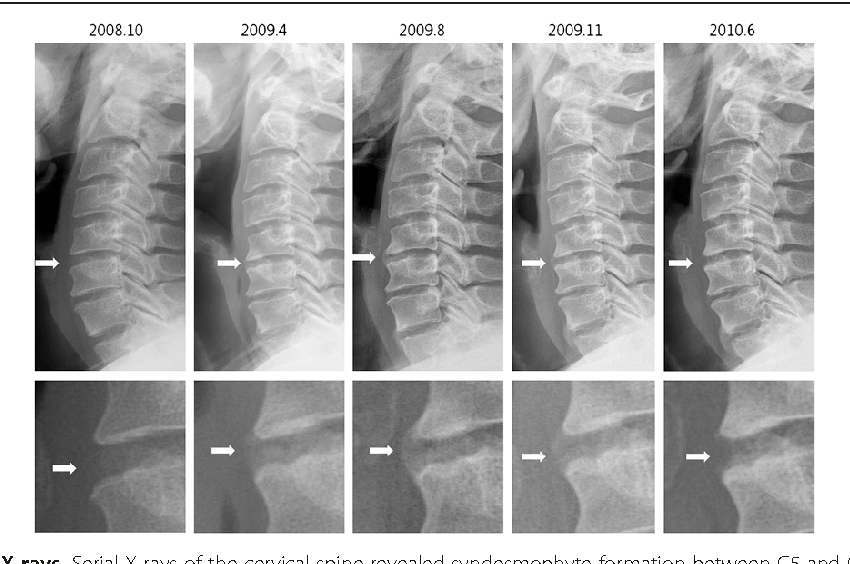
Основные симптомы АС поражают позвоночник и нижнюю часть спины, вызывая:
- боль
- скованность
- потерю подвижности
спать. Перемещение обычно может снизить уровень боли.
Однако воспаление и боль не ограничиваются позвоночником. АС также может поражать другие части тела. К ним относятся области вокруг других суставов, таких как:
- ребра
- плечи
- колени
- лодыжки, стопы и места прикрепления сухожилий на пятке
- верхняя часть голени
- ахиллово сухожилие
АС может вызывать сращение костей или анкилозирование, что означает разрастание костей в суставах. Это может затруднить выполнение повседневных задач. В некоторых случаях это также может ограничивать движения грудной клетки и затруднять дыхание.
АС — это системное заболевание. Люди могут испытывать конституциональные симптомы усталости, которые относятся к ощущению усталости и нехватки энергии.
АС также может поражать глаза, вызывая боль и покраснение. Без лечения это воспаление, известное как ирит или увеит, может ухудшить зрение.
Без лечения это воспаление, известное как ирит или увеит, может ухудшить зрение.
Другие системные осложнения и признаки состояния могут включать неврологические, сердечно-сосудистые и легочные изменения.
Неврологические симптомы могут включать:
- Невропатия или нервные симптомы
- Миопатия, или мышечные проблемы
- Радикулопатия, или зажатые нервы
Эффекты сердечно -сосудистой системы могут включать в себя:
- ИГЛАМИЧЕСКИЙ СЕДЕЛИ 400111111111111111111111111111111111111111111111111111 ГЛАВНЫЙ
- физиотерапия и упражнения
- некоторые лекарства
- хирургическое вмешательство, в редких случаях
- местные инъекции кортикостероидов
- болезнь-модифицирующие противоревматические препараты, такие как сульфасалазин (азульфидин, сульфазин) и метотрексат (отрексуп, ревматрекс или трексал)
- противоопухолевые препараты, такие как фактор некроза адалимумаб (Humira), цертолизумаб (Cimzia), этанерцепт (Enbrel), голимумаб (Simponi) или инфликсимаб (Remicade)
- другие биологические препараты, такие как секукинумаб (Cosentyx)
- боль, которая не уменьшается в покое
- боль, вызывающую нарушение сна
- боль в спине, которая начинается постепенно, в возрасте от 17 до 45 лет и не связана с травмой сохраняться в течение нескольких месяцев
- ригидность позвоночника по утрам, которая, по-видимому, улучшается при физической нагрузке и движении
- скорость оседания эритроцитов
- С-реактивный белок
- общий анализ крови
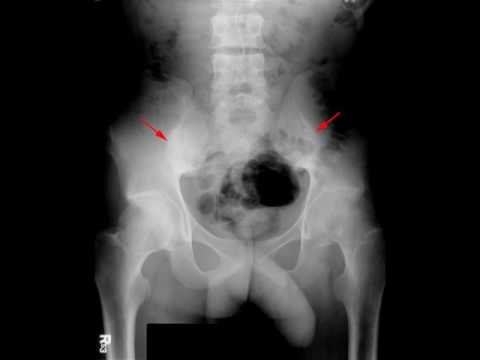
- Рентгеновские снимки, которые могут выявить как ранние, так и более серьезные изменения позвоночника и таза
- КТ, которые создают более надежные изображения с более высоким разрешением, чем рентгеновские снимки
- МРТ, например, МРТ крестцово-подвздошных суставов, которые могут выявить ранние признаки заболевания
- ежедневные упражнения
- специальные тренировки для работы с областями воздействия
- лечебные упражнения
- Растяжка: Это может улучшить гибкость и уменьшить мышечную жесткость, отек и боль.
 Это также может свести к минимуму риск сращения суставов.
Это также может свести к минимуму риск сращения суставов. - Упражнения для сердечно-сосудистой системы: Эти упражнения, включающие плавание и ходьбу, могут улучшить работу легких и сердца и уменьшить боль и усталость.
- Упражнения для мышц: Они помогают укрепить мышцы кора и спины, которые поддерживают позвоночник. Наличие сильных мышц может улучшить осанку и движения, а также уменьшить боль.
- Тренировка равновесия: Это может помочь улучшить устойчивость и снизить риск падений.
Легкие или поражение легких может вызвать интерстициальное заболевание легких, фиброз и затрудненное дыхание из-за сужения грудной клетки, вызванного анкилозированием суставов позвоночника.
Узнайте больше о возможных осложнениях АС здесь.
Ниже представлена полностью интерактивная 3D-модель AS. Исследуйте модель с помощью коврика для мыши или сенсорного экрана, чтобы узнать больше об AS.
В настоящее время нет лекарства от АС, и наносимый им ущерб необратим.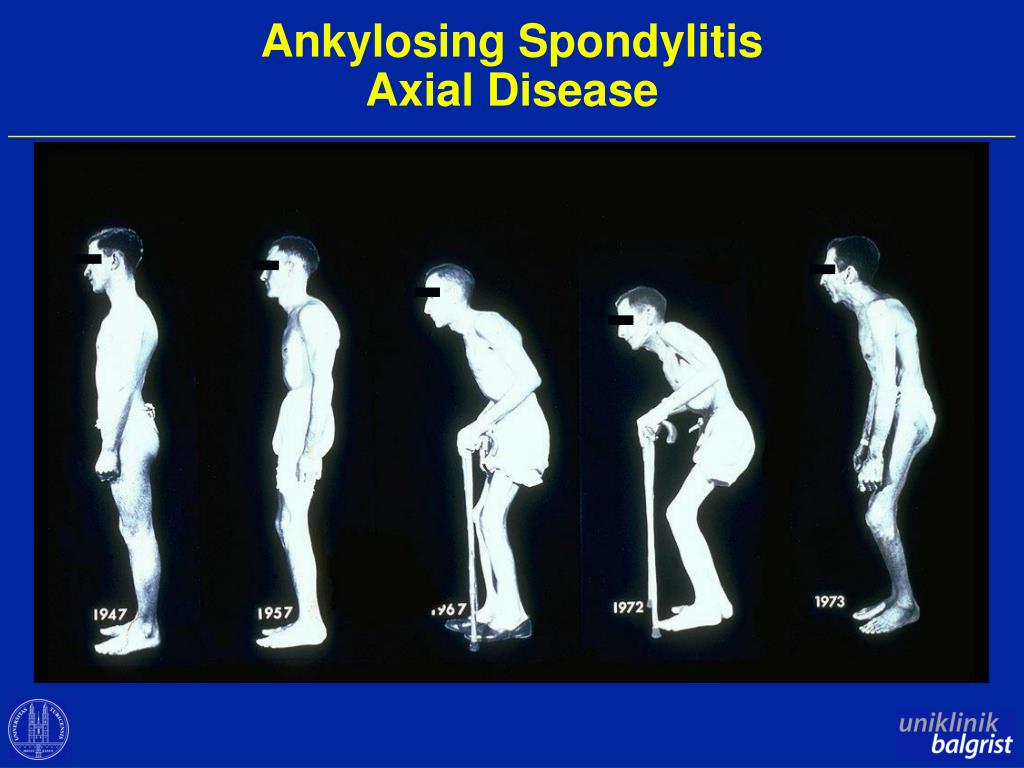 Однако некоторые варианты могут помочь облегчить симптомы и контролировать прогрессирование.
Однако некоторые варианты могут помочь облегчить симптомы и контролировать прогрессирование.
К ним относятся:
Людям с диагнозом АС необходимо обратиться к врачу-специалисту, известному как ревматолог. Им может потребоваться несколько посещений, так как состояние прогрессирует медленно, а постоянная медицинская помощь позволяет лучше контролировать и лечить.
Двумя распространенными подходами, которые помогают людям справиться с АС, являются лекарства для уменьшения боли и воспаления, а также физиотерапия и упражнения для поддержания движения и осанки.
Врачи рекомендуют операцию только для исправления серьезных деформаций, таких как чрезмерное изменение осанки из-за воспаления и анкилоза позвоночника, или для замены тазобедренного или другого сустава.
Врачи также могут порекомендовать определенные диеты, продукты или питательные вещества, чтобы помочь человеку справиться с симптомами АС.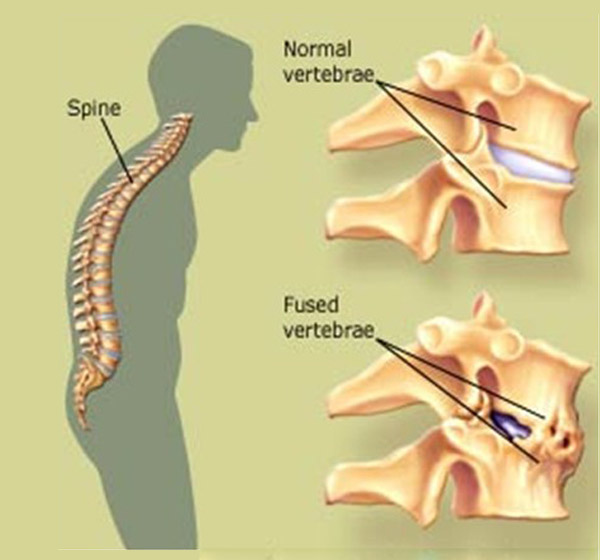 Узнайте больше о диете и АС здесь.
Узнайте больше о диете и АС здесь.
Медикаментозное лечение
Основными препаратами, которые люди используют для облегчения боли и воспаления при АС, являются нестероидные противовоспалительные препараты (НПВП). Некоторые примеры из них включают ибупрофен, напроксен и диклофенак.
Ацетаминофен и кодеин также являются вариантами, если НПВП не подходят или неэффективны.
Некоторые НПВП нарушают здоровье костей, уменьшая образование новой кости, поэтому врачи обычно не рекомендуют НПВП после операции людям с проблемами сращения костей.
Некоторые другие лекарственные средства включают:
АС может поражать все тело, и человеку может потребоваться координация лечения рядом специалистов, включая физиотерапевтов, окулистов, кардиологов, неврологов и гастроэнтерологов.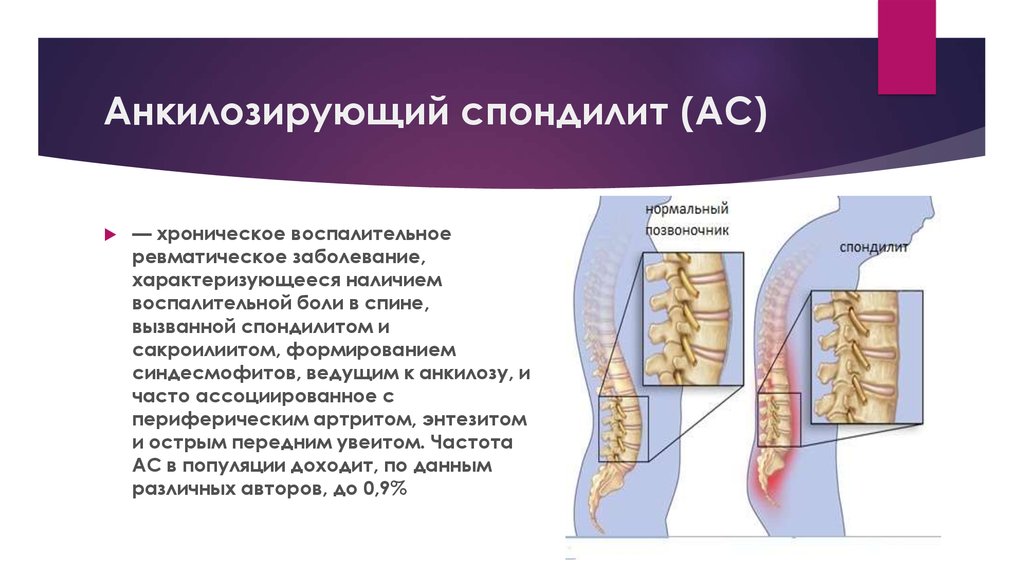
Узнайте больше о медикаментозном лечении АС здесь.
Для диагностики АС врач спросит о симптомах человека, проведет медицинский осмотр и, при необходимости, назначит анализы.
Если воспалительная боль в спине имеет определенные признаки, это может указывать на АС.
Эти признаки включают:
Визуализирующие тесты на АС могут подтвердить диагноз, но изменения могут быть не видны сразу при таких тестах. Это может задержать диагностику.
В следующих разделах более подробно рассматриваются анализы крови и тесты визуализации.
Анализы крови
Ни один анализ крови не может подтвердить АС, но есть тесты, которые могут исключить другие причины симптомов у человека.
Генетика является важной особенностью этого заболевания. Сообщается, что 90% людей с АС имеют генетический маркер, называемый HLA-B27. Врачи могут назначить для этого анализ крови в рамках первоначального обследования.
Анализы на воспаление могут включать:
Если врач подозревает другую причину, такую как ревматоидный артрит, он может провести анализ на ревматоидный фактор, циклический цитруллинированный пептид и антинуклеарные антитела, чтобы исключить ее .
Визуализирующие исследования
Они могут включать:
Точная причина АС остается неясной, но ранние симптомы возникают в результате воспаления в нижних отделах позвоночника.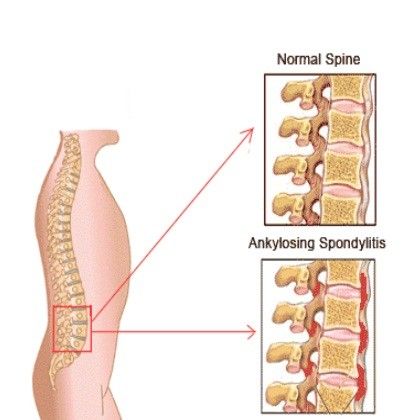
При росте новой кости в результате воспаления может произойти необратимое повреждение и сращение.
Однако врачи пока не знают, почему этот хронический воспалительный процесс возникает у людей с АС.
Тем не менее, заболевание часто передается по наследству. Возможно, что АС имеет как генетические, так и средовые компоненты.
Физиотерапия и упражнения могут помочь в лечении симптомов и предотвратить или отсрочить ограничение подвижности.
Физиотерапевт сможет разработать программу, которая поможет человеку сохранить правильную осанку и подвижность в суставах.
Сюда могут входить:
Физиотерапевтические упражнения известны как укрепляющие упражнения и упражнения на увеличение диапазона движений.
Американская ассоциация спондилита утверждает, что идеальная программа упражнений должна включать следующие четыре элемента:
Узнайте больше о конкретных упражнениях для AS здесь.
Перспективы АС трудно предсказать, потому что они широко варьируются от человека к человеку, а прогрессирование часто непостоянно.
Важными факторами для оценки перспектив являются уровни функциональных способностей, подвижность позвоночника и повреждение суставов.
Некоторые люди испытывают серьезные функциональные нарушения, в то время как другие едва замечают свои симптомы.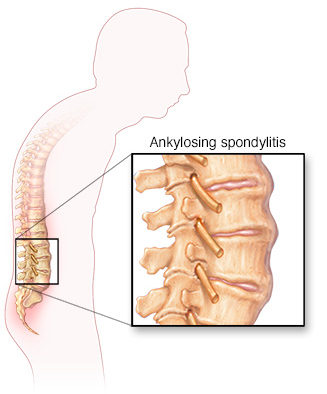


 Они включают безрецептурные препараты, такие как ибупрофен ( Advil ) и напроксен ( Aleve ), а также рецептурные препараты индометацин, диклофенак или целекоксиб.
Они включают безрецептурные препараты, такие как ибупрофен ( Advil ) и напроксен ( Aleve ), а также рецептурные препараты индометацин, диклофенак или целекоксиб. Однако инъекции стероидов в колено или плечо могут быстро помочь.
Однако инъекции стероидов в колено или плечо могут быстро помочь. Это также может свести к минимуму риск сращения суставов.
Это также может свести к минимуму риск сращения суставов.