Как кормить через зонд в домашних условиях: Кормление Через Зонд при Реабилитации
Энтеральное питание (питание через зонд)
Что такое энтеральное питание?
Иногда в период лечения и выздоровления дети с онкологическими заболеваниями не могут получать необходимые им калории и питательные вещества перорально. Питание через зонд, или энтеральное питание, обеспечивает питание в виде жидкости или смеси, подаваемой через трубку, которую вставляют в желудок или кишечник. По такой трубке (зонду) могут также подаваться некоторые лекарства.
Как правило, зонд вводят двумя методами:
- Через нос (нехирургический метод)
- Через небольшой разрез в брюшной полости (хирургический метод)
Чаще всего используются назогастральные зонды и гастростомические трубки. Но есть несколько типов зондов для энтерального питания, которые различаются по методу введения и расположению в пищеварительном тракте.
Иногда пациент просто не в состоянии съесть достаточное количество калорий или белка. В этом нет ничьей вины. Важно помочь ребенку понять, что нутритивная поддержка не наказание.
Назогастральный зонд вводят в желудок или тонкую кишку через нос и горло.
Типы зондов для энтерального питания
Зонд для энтерального питания соединяется с желудком или с тонкой кишкой. Местоположение зависит от того, как пациент переносит смесь для питания и как хорошо его организм способен переваривать питательные вещества. По возможности зонд стараются помещать в желудок, чтобы пищеварение происходило естественным образом.
Существует 5 типов зондов для энтерального питания:
Назогастральный зонд. Назогастральный зонд вставляется в желудок через нос. Он проходит через горло, пищевод и попадает в желудок.
Назоеюнальный зонд. Назоеюнальный зонд похож на назогастральный, но проходит через весь желудок в тонкую кишку.
Гастростомическая трубка (зонд для гастростомии). Зонд для гастростомии вставляется через небольшой разрез на коже. Зонд в этом случае проходит через стенку брюшной полости прямо в желудок.
Гастроеюностомическая трубка (зонд для гастроеюностомии). Зонд для гастроеюностомии вставляется в желудок, как зонд для гастростомии, но проходит через желудок в тонкую кишку.
Зонд для еюностомии. Зонд для еюностомии вставляется через небольшой разрез на коже и проводится через стенку брюшной полости в тонкую кишку.
Назальные зонды, в том числе назогастральные и назоеюнальные зонды, как правило, используются для кратковременного энтерального питания, обычно не более 6 недель. Зонд выходит из ноздри и крепится к коже лейкопластырем. Назогастральные и назоеюнальные зонды имеют ряд преимуществ, такие как низкий риск инфекции и простая процедура установки. Однако зонд нужно крепить на лице, и это беспокоит некоторых детей. У других детей могут быть проблемы с назогастральным зондом из-за химиотерапии, которая раздражает кожу и слизистые оболочки.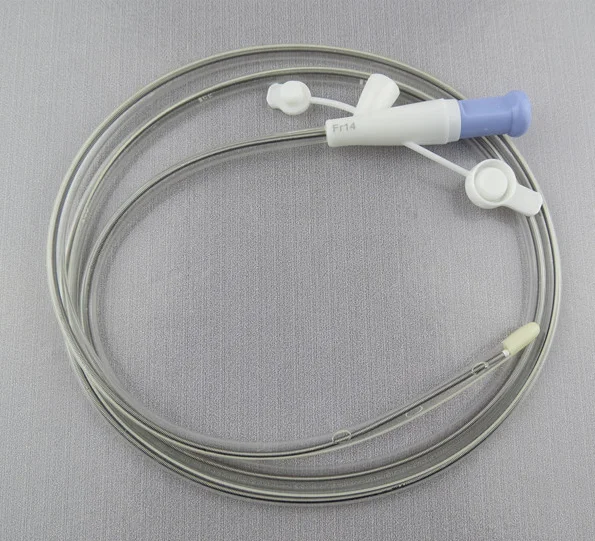
Зонды, устанавливаемые хирургическим путем, — зонд для гастростомии, гастроеюностомии и еюностомии — используются в течение более длительного времени или в том случае, если ребенку невозможно установить назальный зонд. Отверстие в брюшной стенке, через которое устанавливается зонд, называется стомой. На теле у пациента может быть видна длинная трубка или «пуговичный» (низкопрофильный) зонд. После заживления стома обычно не болит, и ребенок может выполнять большинство повседневных действий.
Установка назогастрального и назоеюнального зондов
Установка зонда для гастростомии, гастроеюностомии и еюностомии
После заживления стома обычно не болит. Ребенок может выполнять большинство повседневных действий.
Побочные эффекты энтерального питания
Чаще всего при энтеральном питании наблюдаются такие побочные эффекты, как тошнота, рвота, спазмы в желудке, диарея, запор и вздутие живота.
Могут быть и другие побочные эффекты:
- Инфекция и раздражение в месте введения зонда
- Смещение или выпадение зонда
- Попадание питательной смеси в легкие
Большинства побочных эффектов можно избежать, соблюдая указания по уходу и питанию.
Питание детей с установленными зондами
За обеспечение ребенка питанием со всеми необходимыми питательными веществами отвечает диетолог. У детей с онкологическими заболеваниями зонд для энтерального питания часто используется в дополнение к тому, что ребенок может есть обычным способом. Однако некоторым пациентам приходится вводить все питательные вещества через зонд.
Пациенту прописывают смесь, содержащую:
- Калории
- Жидкость
- Жиры
- Белок
- Витамины и минералы
Многим пациентам подходят для питания стандартные смеси. Для младенцев предпочтительнее использовать грудное молоко. Некоторым детям нужны специальные смеси, учитывающие их особенности: наличие аллергии, диабета или проблем с пищеварением.
Членам семьи очень важно тесно сотрудничать с диетологом. Потребности в питании могут меняться из-за изменений состояния здоровья ребенка или побочных эффектов, таких как рвота или диарея.
Виды энтерального питания
Используется три вида энтерального питания — болюсное, непрерывное и самотечное.
Болюсное питание — большие дозы смеси даются пациенту через зонд несколько раз в день. Этот вид больше всего приближен к обычному питанию.
Непрерывное питание — электронный насос подает небольшие дозы смеси в течение нескольких часов. Некоторым детям может требоваться непрерывное питание, чтобы их меньше тошнило и рвало.
Самотечное кормление — пакет со смесью помещается на стойку для внутривенных вливаний, и заданное количество смеси капельно проходит через зонд с небольшой скоростью. Длительность такого питания зависит от потребностей пациента.
Энтеральное питание на дому
Дети могут уходить с установленным зондом домой. Врачи позаботятся о том, чтобы члены семьи знали, как осуществлять питание и ухаживать за зондом. Членам семьи нужно обращать внимание на следующие проблемы:
Членам семьи нужно обращать внимание на следующие проблемы:
- Увеличение или уменьшение массы тела
- Рвота или диарея
- Обезвоживание
- Инфекция
Необходимые смеси, расходные материалы и оборудование:
- Смесь: большинство смесей для энтерального питания поступают в продажу в готовом виде. Некоторые выпускаются в виде порошка или жидкости для смешивания с водой.
- Шприц
- Переходная трубка (если ребенку установлен «пуговичный» зонд для долгосрочного энтерального питания)
- Насос (при непрерывном питании)
- Пакет со смесью для питания с трубкой (при непрерывном питании)
- Стойка для внутривенных вливаний (при самотечном питании)
Общие советы по энтеральному питанию на дому:
- Всегда мойте руки водой с мылом прежде, чем кормить ребенка.
- Убедитесь, что голова ребенка находится выше желудка.
- Выбрасывайте любые готовые или приготовленные самостоятельно смеси, которые были вскрыты и хранились в холодильнике 24 часа или больше.

- Смешанные составы храните в холодильнике и выбрасывайте через 24 часа.
- Готовые к употреблению смеси хранить в холодильнике не нужно.
- Не опустошайте шприц полностью во время кормления.
- Мойте шприц (и переходную трубку, если она используется) теплой водой и средством для мытья посуды после каждого использования.
- При кормлении следите за проявлениями тошноты, рвоты, вздутия живота или раздражительности. Заметив такие признаки, прекратите кормление и немедленно обратитесь к врачу.
- Проверяйте кожу вокруг места введения на наличие признаков раздражения или инфекции.
—
Дата изменения: ноябрь 2018 г.
Уход и кормление через зонд после инсульта
Если родственники прилагают усилия и следуют рекомендациям специалистов, то пациент после перенесенного инсульта не только выздоравливает, но и возвращается к полноценной жизни.
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Специалисты для ухода за больным после инсульта
- Подготовка дома к уходу за больным
- Транспортировка пациента
- Показатели для контроля за состоянием
- Возможные осложнения домашнего ухода
- Питание больного
- Гигиенические процедуры
- Общение с пациентом
- Навыки самообслуживания
- Приспособления и гаджеты для ухода
Инсульт проявляется по разному — полным обездвиживанием, ограничением
подвижности конечностей, нарушениями равновесия и передвижения, речи, зрения, глотания, трудностями в распознавании
людей и предметов, утратой способностей к любому общению. Даже после длительного и серьезного лечения
в клинике при выписке домой проблемы остаются и требуют ежедневного внимания и помощи. Состояние
после перенесенного инсульта длится годами, пациенты очень долго восстанавливают утраченные функции. На вопросы
родственников отвечает медицинский эксперт портала Доктис.
Даже после длительного и серьезного лечения
в клинике при выписке домой проблемы остаются и требуют ежедневного внимания и помощи. Состояние
после перенесенного инсульта длится годами, пациенты очень долго восстанавливают утраченные функции. На вопросы
родственников отвечает медицинский эксперт портала Доктис.
Уход за больным после инсульта — основные моменты
Какие специалисты должны наблюдать и помогать в уходе за такими пациентами?
Невролог,
специалисты по медицинской реабилитации (инструктор ЛФК, специалист по эрготерапии, массажист). В случае
речевых нарушений необходима помощь логопеда.
Желательно участие диетолога.
Помощь психолога
или психотерапевта
необходима как больному, так и родственникам. Если есть сопутствующие заболевания, должны привлекаться
специалисты и по этому профилю. Но самый главный специалист – человек, ухаживающий за пациентом. Если у вас есть возможность нанять такого – это прекрасно. Если вы ухаживаете самостоятельно, то необходимо
пройти специальное обучение либо найти учебники по уходу. Необходимую информацию можно найти в Интернете.
Если у вас есть возможность нанять такого – это прекрасно. Если вы ухаживаете самостоятельно, то необходимо
пройти специальное обучение либо найти учебники по уходу. Необходимую информацию можно найти в Интернете.
Как подготовить дом или квартиру к переводу пациента?
Комнату необходимо максимально освободить от ненужной мебели, на окна повесить шторы, убедиться, что
комната хорошо проветривается. Если установлен кондиционер, необходимо проследить, чтобы кровать находилась вне
основного потока воздуха. У современных функциональных кроватей есть возможности регулировки и придания
различных положений (в том числе для перестилания больного, придания полусидячего положения, установки столик
для кормления). Электропривод и пульт дистанционного управления облегчают процедуру ухода. Валики и ограничители
из специальных материалов позволяют создавать комфортные для больного положения, в которых он может
находиться длительное время.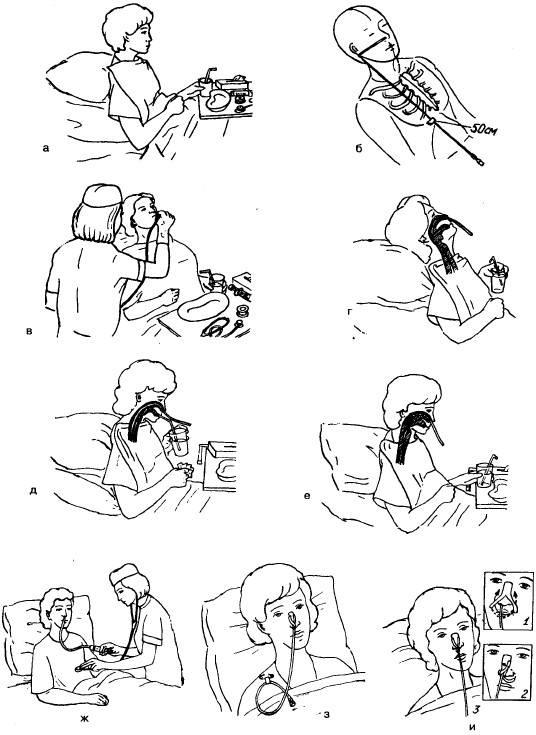
В санузле должно быть поручни для унитаза, устройство для подмывания. Раковину оборудуйте специальными поручнями, а все гигиенические принадлежности должны находиться не далее 30 см от нее.
Лучше использовать не ванну, а душевую кабину. Можно заменить ванну на специальную с «дверкой» для облегчения доступа. Или обустроить ванну поручнями, ступенями, вставными сидениями или стульчиками. В любом случае, помывка должна осуществляться только совместными усилиями.
На кухне должны быть приспособления для открывания банок, столовые приборы c большими и объемными
ручками – такие легче удержать. Можно приобрести специальный набор с адаптированными рукоятками. Чашки и тарелки
должны иметь устойчивые основания. Для питья можно использовать поильники с носиками либо мягкие трубочки. Кран
в мойке желательно заменить на комбинированный кран-шланг. Средства для мытья должны легко открываться и закрываться.
Чашки и тарелки
должны иметь устойчивые основания. Для питья можно использовать поильники с носиками либо мягкие трубочки. Кран
в мойке желательно заменить на комбинированный кран-шланг. Средства для мытья должны легко открываться и закрываться.
В квартире надо избавиться от порогов, либо максимально снизить их высоту. Уберите коврики и дорожки. На скользкое покрытие наклейте специальные «противоскользящие» полоски. На стены прикрепите перила для опоры и поддержания перемещения.
Как перевозить больного из клиники домой?
Специальным транспортом с возможностью перевозки пациента в горизонтальном или полусидячем положении, используя приспособления для облегчения загрузки-выгрузки пациента на коляске или каталке. Если нет лифта, для подъема на этаж понадобится помощь нескольких человек.
Какие физиологические показатели необходимо контролировать?
Эти показатели определяет лечащий врач. Сам больной или его родственники должны измерять уровень артериального
давления, подсчитывать частоту сердечных сокращений, измерять температуру, следить за состоянием кожных
покровов. Если инсульт сопровождается нарушением сердечного ритма, необходимо следить за регулярностью ритма
пациента. При сахарном диабете необходимо с помощью глюкометра контролировать уровень сахара. Зачастую
нарушения кровообращения головного мозга сопровождаются нарушениями мочеиспускания, особенно у лежачих больных.
Надо регулярно опорожнять мочевой пузырь, используя мочеприемники или специальные одноразовые катетеры.
Сам больной или его родственники должны измерять уровень артериального
давления, подсчитывать частоту сердечных сокращений, измерять температуру, следить за состоянием кожных
покровов. Если инсульт сопровождается нарушением сердечного ритма, необходимо следить за регулярностью ритма
пациента. При сахарном диабете необходимо с помощью глюкометра контролировать уровень сахара. Зачастую
нарушения кровообращения головного мозга сопровождаются нарушениями мочеиспускания, особенно у лежачих больных.
Надо регулярно опорожнять мочевой пузырь, используя мочеприемники или специальные одноразовые катетеры.
Какие осложнения могут быть?
Развитие пролежней, застойной пневмонии, развитие контрактур (тугоподвижности в суставе вследствие
обездвиживания), образование тромбов в венах нижней конечности, что чревато возникновением ТЭЛА (тромбоэмболии
легочной артерии). Значительно ухудшает течение болезни депрессивное состояние. Врач скорректирует его
соответствующими лекарствами.
Врач скорректирует его
соответствующими лекарствами.
Питание после инсульта
Как кормить больного?
Питание больного должно быть полноценным, сбалансированным, дробным. Диету составит лечащий врач либо диетолог. Пища должна быть простой и легкой для употребления. Если у пациента есть нарушения глотания, ему нужна жидкая, пюрированная пища, либо нарезанная маленькими кусочками, температура еды должна быть комфортной для больного. Следите, чтобы прием пищи осуществлялся маленькими порциями, пациент полностью проглатывал пищу. Пища должна подаваться со здоровой стороны рта. Нельзя кормить в положении лежа. Надо предавать больному полусидячее положение с помощью функциональной кровати либо с помощью специальных валиков и ограничителей. Врач может назначить кормление через назогастральный зонд.
Как осуществлять гигиенические процедуры?
Для осуществления туалета лежачего больного используйте мягкое судно и после каждого туалета подмывайте его. Перестилание кровати проводится по определенной методике, что позволяют избежать пролежней. При раздевании
больного снимайте одежду сначала со здоровой половины тела, а затем с пораженной. Одевать следует в обратном
порядке. Лучше использовать одежду с простыми застежками-липучками. Откажитесь от пуговиц, завязок. Не годится
одежда, надеваемая через голову.
Перестилание кровати проводится по определенной методике, что позволяют избежать пролежней. При раздевании
больного снимайте одежду сначала со здоровой половины тела, а затем с пораженной. Одевать следует в обратном
порядке. Лучше использовать одежду с простыми застежками-липучками. Откажитесь от пуговиц, завязок. Не годится
одежда, надеваемая через голову.
Как наладить общение после инсульта
Как наладить общение, если больной не разговаривает или у него нарушено понимание?
Измените формат разговора с пациентом. Говорите четко, небыстро, фразы стройте максимально просто и коротко. Вопросы задавайте так, чтобы на них можно было ответить «да» или «нет». Необходимо использовать жесты, понятные больному. Можно подготовить таблички с изображением предметов и простых действий. Если больной контактен, необходимо проводить занятия с логопедом для восстановления речи.
Нужно ли обучать больного навыкам самообслуживания?
Если есть хоть малейшие предпосылки и резервы для восстановления, необходимо обучать навыкам ухода за собой
– это гигиенические процедуры, подмывание после туалета, одевание и раздевание, приготовление простой
пищи и ее прием. Даже малейшие успехи сопровождайте одобрительными репликами и похвалой, они
поддерживают мотивацию к дальнейшему восстановлению. Ни в коем случае не укоряйте больного, даже
если у него ничего не получается. Если пациент имеет возможность и выказывает желание заниматься
хобби (вышивание, вязание, уход за комнатными растениями, общение с домашними любимцами), поддерживайте
его в этом стремлении и помогайте. Необходимо обучать больного следить за регулярностью приема
медикаментов, назначенных лечащим врачом. Можно запрограммировать будильник мобильного телефона, чтобы он напоминал
звуковым сигналом о приеме. Препараты заранее раскладывайте в специальные контейнеры.
Даже малейшие успехи сопровождайте одобрительными репликами и похвалой, они
поддерживают мотивацию к дальнейшему восстановлению. Ни в коем случае не укоряйте больного, даже
если у него ничего не получается. Если пациент имеет возможность и выказывает желание заниматься
хобби (вышивание, вязание, уход за комнатными растениями, общение с домашними любимцами), поддерживайте
его в этом стремлении и помогайте. Необходимо обучать больного следить за регулярностью приема
медикаментов, назначенных лечащим врачом. Можно запрограммировать будильник мобильного телефона, чтобы он напоминал
звуковым сигналом о приеме. Препараты заранее раскладывайте в специальные контейнеры.
Какие существуют приспособления, облегчающие уход за инсультным больным?
Сейчас доступно огромное количество приспособлений, которые помогают самостоятельно одеваться и раздеваться,
застегивать пуговицы, снимать и одевать носки и чулки. Есть приспособления для помощи при кормлении,
устройства для поддержи рук при сидении за столом, приспособления для пересаживания с кровати на кресло,
подъема и укладывания с кровати, передвижения как внутри помещения, так и по улице.
Есть приспособления для помощи при кормлении,
устройства для поддержи рук при сидении за столом, приспособления для пересаживания с кровати на кресло,
подъема и укладывания с кровати, передвижения как внутри помещения, так и по улице.
Автор статьи: Дмитрий Валерьевич Шутов
Страница не найдена | Nestlé Medical Hub
Срок действия вашего сеанса истек.
Пожалуйста, нажмите на кнопку ниже, чтобы снова войти в систему. Пожалуйста, нажмите на кнопку
ниже, чтобы войти в систему
Чтобы получить доступ к этому ресурсу, вам необходимо зарегистрироваться или войти в Nestlé Medical Hub. Пожалуйста, нажмите на кнопку ниже, чтобы войти.
Чтобы предварительно зарегистрироваться на мероприятия, вам необходимо зарегистрироваться или войти в систему Nestlé Medical Hub. Пожалуйста, нажмите на кнопку ниже, чтобы войти.
Чтобы сейчас записаться на этот курс, вам необходимо зарегистрироваться или войти в систему Nestlé Medical Hub.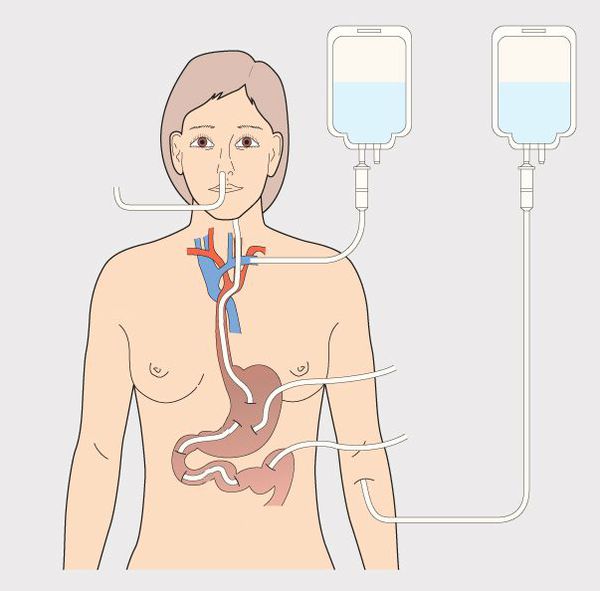 Пожалуйста, нажмите на кнопку ниже, чтобы войти.
Пожалуйста, нажмите на кнопку ниже, чтобы войти.
Чтобы получить доступ к этому ресурсу, вам необходимо зарегистрироваться или войти в систему Nestlé Medical Hub. Пожалуйста, нажмите на кнопку ниже, чтобы войти.
- АВТОРИЗОВАТЬСЯ
- ИЛИ ЖЕ
- РЕГИСТР
Пожалуйста, введите свои учетные данные для доступа к полной версии веб-сайта.
Пароль
Введите пароль, сопровождающий ваш адрес электронной почты.
Еще не зарегистрированы?
Забытый пароль?
Нужна помощь в регистрации?
Зарегистрируйтесь сейчас, чтобы получить доступ к эксклюзивным
ресурсов от Nestlé Health Science
Имя
Фамилия
Пароль
Подтвердить пароль
Введите пароль для новой учетной записи в обоих полях.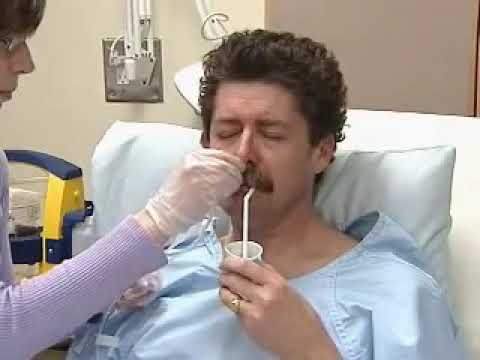
Область практики — None -AllergyBariatricBreastfeeding SupportCardiologyDentistryDermatologyDiabetes / EndocrinologyEar, Nose and ThroatEducationGastroenterologyGeneral PracticeGeriatricsHepatologyHospital Discharge PlanningIndependentIndustryInherited Metabolic DiseasesIntensive Care/Critical CareInternal MedicineKetogenic Diet for EpilepsyNeurologyNICUNutrition SupportOB/GYNOncologyOrthopedicsOtherPediatric AllergyPediatric Critical CarePediatric EndocrinologyPediatric GastroenterologyPediatric Kidney DiseasePediatric NeurologyPediatric OncologyPediatric PulmonologyPediatricsPelvic Floor SpecialistPharmacyPhysical TherapyPrivate PracticePsychiatry/PsychologyPulmonologyRehabilitationRenalResearchSleep SpecialistSpeech Language PathologySurgery (oral, general , прочее)Клиника неотложной медицинской помощи/неотложная помощьДетский сад Well-Baby WIC
Клиническая профессия — Нет — Медсестра продвинутого уровняМенеджер по клиническому питанию (CNM)Планировщик выпискиДиректор службы питанияАдминистрация больницыКонсультант/специалист по грудному вскармливаниюПрактикующая медсестра (NP)Менеджер по уходуПрофессиональный терапевтДругойПедиатр-реаниматологПедиатр-резидентПедиатрФармацевт (RPh)ФизиотерапевтВрач (MD/DO)Помощник врача-диетолога (PA)Зарегистрированная медсестра (RD) (RN) Резидент/Стипендиат Социальный работник/Социальный работникЛогопед (SLP)Студент/СтажерХирургХирург (оральный)
О какой группе пациентов вы заботитесь? — Нет — Педиатрия Взрослые Оба
Я подтверждаю, что являюсь работником здравоохранения США
Поддержка продукта и клинические доказательства
Вебинары, организованные мировыми экспертами
Материалы, которыми можно поделиться с пациентами
Аккредитованные модули непрерывного образования (CE) по требованию
Запросите образцы продукции для своих пациентов или практики
Нажимая ЗАРЕГИСТРИРОВАТЬСЯ, я понимаю, что персональные данные, указанные в этой регистрационной форме, будут использованы для предоставления доступа к Nestlé Health. Центр. Я согласен получать информацию от Nestlé Health Science, включая новые вебинары, исследования, статьи, образовательные ресурсы и многое другое. я
подтверждаю, что я прочитал и согласен с Условиями и положениями, Политикой конфиденциальности и О нашей рекламе.
Центр. Я согласен получать информацию от Nestlé Health Science, включая новые вебинары, исследования, статьи, образовательные ресурсы и многое другое. я
подтверждаю, что я прочитал и согласен с Условиями и положениями, Политикой конфиденциальности и О нашей рекламе.
Как ухаживать за зондом для кормления в домашних условиях: советы медсестры
Всегда нелегко увидеть члена семьи с зондом для кормления. Зонд для кормления (или назогастральный зонд) часто требуется для пациентов, которым трудно глотать. Это позволяет им безопасно получать необходимые питательные вещества. В частности, лицам, осуществляющим уход впервые, может быть сложно управлять зондом для кормления.
В Jaga-Me мы верим в то, что лица, осуществляющие уход, должны иметь возможность заботиться о своих близких. В этой статье мы поделимся советами медсестер Jaga-Me по уходу за ребенком через зонд в домашних условиях. Если вы все еще не чувствуете себя уверенно, наши квалифицированные медсестры также могут выполнить установку зонда для кормления на дому.
| Material of feeding tube | Change tube every:* | |
| Short-term (less than 3 weeks) | Plastic | 7 days |
| Long-term (more than 3 недель) | Силикон напр. Corflo, Kangaroo | 4–6 недель |
*Точные рекомендации см. в примечаниях производителя.
Гигиена всегда должна быть главным приоритетом при уходе за зондом для кормления в домашних условиях. Шприцы следует промывать водой (не кипятить) и тщательно высушивать после каждого использования. Их следует менять каждые 2-3 дня, а при наличии видимых следов на шприце — чаще.
Контрольный список для кормления через зонд- Убедитесь, что микропоры, фиксирующие зонд, не повреждены и не сместились.
- Измерьте открытую длину трубки. Она должна быть такой же, как открытая длина при первом введении трубки для питания.
 Некоторые трубки имеют числовую маркировку для справки.
Некоторые трубки имеют числовую маркировку для справки. - Проверить pH желудочного содержимого (аспират).
- С помощью тампона, смоченного спиртом, очистите наружную часть патрубка (крышка открытого конца подающей трубки).
- Перегибая трубку, снимите втулку и очистите отверстие трубки спиртовой салфеткой.
- Вставьте шприц (с поршнем) в отверстие тубы. Отпустите перегиб.
- Аккуратно потяните поршень назад, пока не станет видно содержимое желудка (обычно бесцветное или зелено-желтого цвета).
- Если содержимое желудка не видно, наклоните пациента влево. Подождите 5 минут и повторите попытку сбора желудочного содержимого. Если желудочного содержимого снова нет, прокачайте 10 мл воздуха и повторите попытку. Если желудочного содержимого по-прежнему нет, наберите в шприц и через зонд для кормления 10 мл прохладной кипяченой воды. Подождите 5 минут и повторите попытку. Если эта последняя попытка не увенчалась успехом, обратитесь к медсестре по уходу на дому.

- Проверить содержимое желудка. Цвет должен быть бесцветным или желто-зеленым с прожилками слизи. Также можно увидеть полупереваренный творог.
- Вылейте содержимое желудка на индикаторную бумагу и сравните результат с диаграммой рН. Он должен быть между pH 1-6. *уточните рекомендуемый диапазон pH у своего врача, так как ваш близкий может принимать лекарства, которые могут повлиять на pH содержимого его желудка*
- желудочное содержимое в норме.
Как проверить, на месте ли трубка?
Можно измерить открытую длину трубки для питания и убедиться, что микропористая лента не сместилась.
Что делать, если трубка сместилась?
Мы рекомендуем обученную медсестру для личной оценки ситуации. Не пытайтесь повторно вставить питательную трубку самостоятельно.
Как поддерживать гигиену полости рта и носа пациента?
Уход за зондом для кормления в домашних условиях заключается не только в замене зонда и обращении с ним. Это также означает поддержание гигиены полости рта и носа вашего близкого человека, чтобы избежать образования мусора, жидкости или зубного налета, которые могут привести к проблемам со здоровьем.
Это также означает поддержание гигиены полости рта и носа вашего близкого человека, чтобы избежать образования мусора, жидкости или зубного налета, которые могут привести к проблемам со здоровьем.
- Если ваш близкий может чистить зубы, позвольте ему делать это два раза в день.
- Если он не может чистить зубы, используйте зубную щетку для чистки десен, зубов и языка. Окуните зубную щетку в бикарбонат натрия или раствор для полоскания рта.
- Влажным ватным тампоном аккуратно очистите наружную часть носа с помощью зонда для кормления.
Как часто следует заменять микропористую ленту?
Ленту с микропорами следует заменять один раз в день при чистке лица близкого человека. Используя теплую ткань, осторожно ослабьте микропористую ленту. Снимите ленту с лица и с трубки. Прикрепите новую ленту с микропорами.
Почему молоко не стекает во время кормления?
Скорее всего трубка забита молоком или лекарством. Вы можете переместить любимого человека налево и посмотреть, течет ли молоко. Если это не так, обратитесь к медсестре по уходу на дому для замены трубки для питания. Не используйте шприц и поршень, чтобы пробить препятствие, так как это может причинить вашему близкому человеку значительный дискомфорт.
Если это не так, обратитесь к медсестре по уходу на дому для замены трубки для питания. Не используйте шприц и поршень, чтобы пробить препятствие, так как это может причинить вашему близкому человеку значительный дискомфорт.
Наша медсестра Jaga-Me может поделиться этими экспертными советами, которые помогут вам безопасно и легко ухаживать за зондом для кормления в домашних условиях:
- заколка для волос, чтобы прикрепить конец трубки к рубашке любимого человека.
- Излишки молока можно хранить в холодильнике до 24 часов (полезно указать на банке/пакете молока дату и время вскрытия). Поставьте банку с молоком в миску с теплой водой на 10 минут, чтобы подогреть молоко. Проверьте температуру молока на внутренней стороне запястья, прежде чем кормить любимого человека.
- Поощряйте близкого человека практиковать глотание во время кормления через зонд для кормления. Это помогает им поддерживать свои глотательные мышцы.

- Всегда смешивайте сухое молоко с водой и просеивайте, чтобы предотвратить образование комков.
Экспертное заключение об уходе за зондом для кормления в домашних условиях
- Мы рекомендуем семьям иметь хотя бы один дополнительный назогастральный зонд на случай чрезвычайной ситуации.
- Во время кормления и через 1 час после кормления расположите любимого человека под углом не менее 45 градусов. Это предотвращает потенциальное попадание молока в их легкие.
- Максимальное количество, которое можно кормить каждый раз, составляет 400 мл. Обеспечьте достаточное время между каждым кормлением, чтобы организм переварил молоко.
- Чтобы убедиться, что трубка не засорена молоком/лекарствами, промывайте трубку для кормления 20–30 мл воды после каждого кормления.
- Уточните у своего фармацевта, можно ли растолочь в порошок лекарство, необходимое вашему близкому человеку. Не смешивайте лекарство с молоком. Вместо этого смешайте его с водой.



 Некоторые трубки имеют числовую маркировку для справки.
Некоторые трубки имеют числовую маркировку для справки.

