Давление в норме а пульс высокий что делать в домашних условиях: Чем опасен высокий пульс и как снизить его в домашних условиях?
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
Инфаркт ВТМП Холестерин Стентирование Атеросклероз Шунтирование
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки. Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет. Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний. Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз. Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская. Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская. Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука. Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа. Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни. Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно.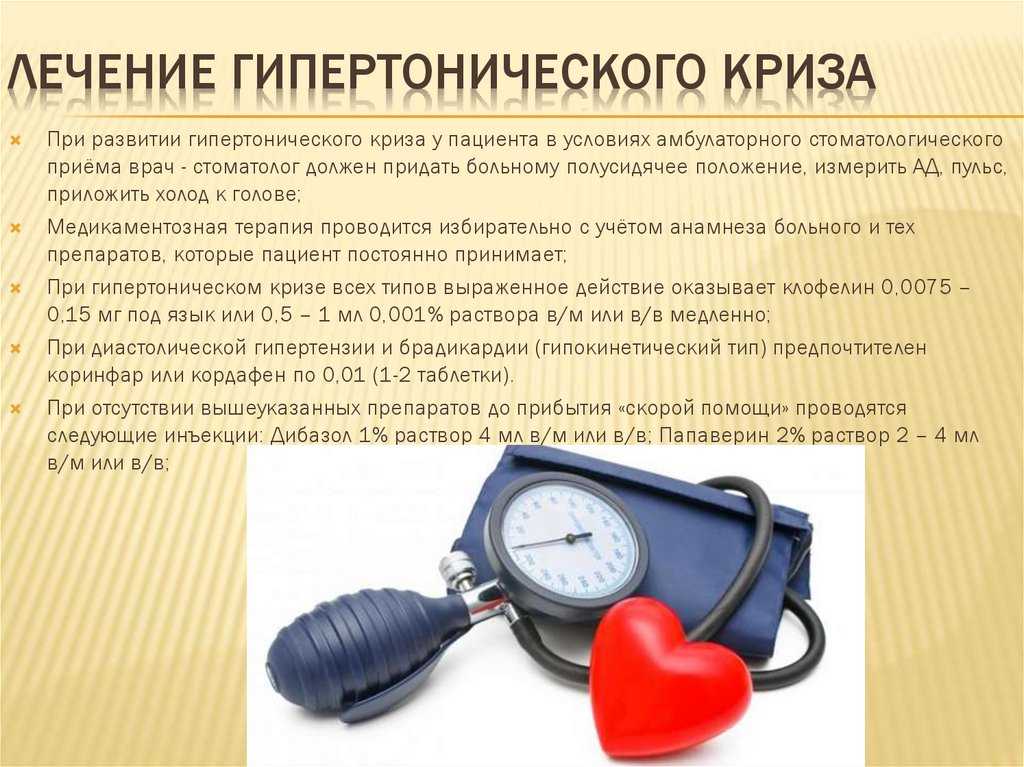
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции. Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин.
 Для этого бывает часто нужен длительный прием препаратов железа.
Для этого бывает часто нужен длительный прием препаратов железа. - Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней. Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина. А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье. Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию. У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.
Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике. Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе.

- Частота пульса.
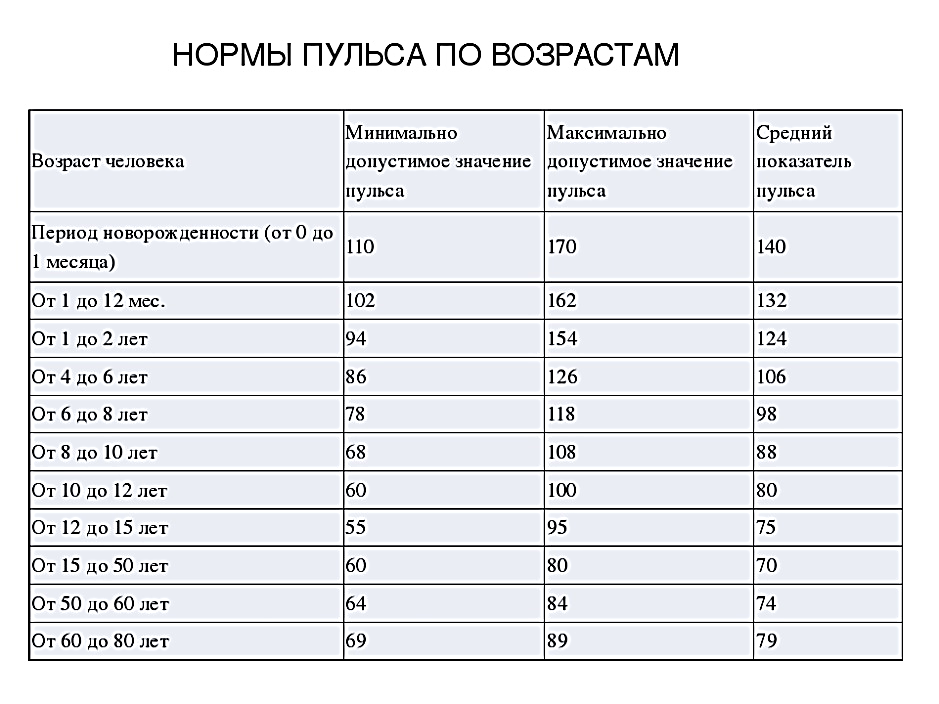
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.
Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.

После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности.
 Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов! - Тревожные симптомы.
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.

Автор статьи
Громыко Татьяна
Юрьевна
Врач-кардиолог, врач функциональной диагностики, к. м. н.
Стаж работы : c 2010 года
Подробнее
Автор статьи
Лигидов Мурат
Лионович
Врач-кардиолог, кардиология и функциональная диагностика
Стаж работы : c 2009 года
Подробнее
Записаться на прием
Оставьте нам свои контакты, и мы обязательно Вам перезвоним.
Правила и техника измерения артериального давления
Правила и техника измерения артериального давления. Тонометры для домашнего использования.
Следует помнить, что в настоящее время особенное внимание уделяется измерению артериального давления (АД) в домашних условиях. Доказано, что самоконтроль АД и ведение дневника гипертоника способствуют повышению мотивации пациента на лечение гипертонии, на 15-20% повышают эффективность лечения. При посещении лечащего врача, специалиста-консультанта необходимо приносить с собой дневниковые записи.
При посещении лечащего врача, специалиста-консультанта необходимо приносить с собой дневниковые записи.
При измерении АД любым тонометром с целью повышения точности результатов необходимо соблюдать ряд условий.
- измерение АД необходимо проводить в положении сидя;
- Необходимо обеспечить упор на спинку стула, расслабить ноги;
- измерение проводят после 5-минутного отдыха;
- рука, на которой проводится измерение, должна лежать на столе и находиться на уровне сердца;
- измерение проводят на той руке, на которой давление выше;
- во время измерения АД не следует разговаривать;
- за 1-1,5 часа нужно исключить прием пищи и курение;
- необходимо иметь манжету необходимого размера, которую требуется накладывать на обнаженное плечо;
- нижний край манжеты располагается на 1-2 см выше локтевого сгиба;
- измерять АД рекомендуется дважды с перерывом в 3-5 минут.
Измерение АД аускультативным методом (методом Короткова) с использованием фонендоскопа и выслушиванием тонов пульсации требует соблюдения еще дополнительных правил:
- установить головку стетофонендоскопа в центре локтевой ямки;
- достаточно быстро накачать воздух в манжету; при этом уровень накачивания должен быть на 20-30 мм рт ст выше «обычного» АД;
- после открытия крана воздух стравливать следует со скорость 2-3 мм рт ст в секунду;
- зафиксировать появление первого тона Короткова, который указывает на систолическое АД;
- зафиксировать исчезновение тонов Короткова, что указывает на диастолическое АД.

Каким тонометром рекомендовано измерять АД в домашних условиях?
Европейские рекомендации по лечению гипертонии и Рекомендации Российского общества терапевтов «Профилактика хронических неинфекционных заболеваний» (2013 год) рекомендуют «…измерять АД пациентам автоматическим методом с использованием различных моделей тонометров». Во-первых, именно такие приборы обеспечивают высокую точность измерений. Во-вторых, благодаря удобству и простоте процедуры измерения АД только автоматические тонометры способствуют высокой мотивации и приверженности пациента на постоянное измерение АД и ведение дневника гипертоника.
Так, в частности, измерение АД аускультативным методом (методом Короткова) с использованием фонендоскопа и выслушиванием тонов пульсации требует хорошего слуха, опыта и координации системы «руки-глаза-уши». Кроме того, соблюдение требуемой для высокой точности результатов техники накачивания воздуха в манжету и его стравливания делает процедуру сложной для человека, не имеющего для этого навыков.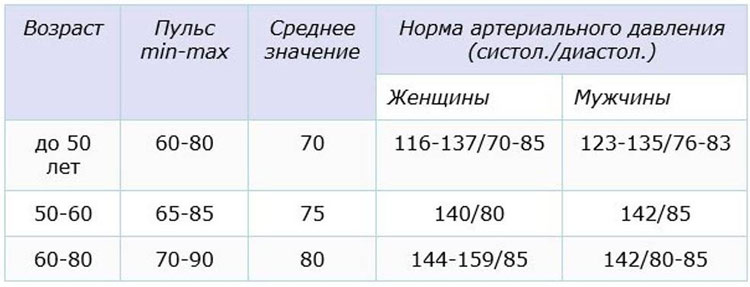 Несоблюдение этих правил приводит к погрешности результатов при использовании механических тонометров в 10-15 мм рт ст. Такая погрешность является существенной и может влиять на лечение и прогноз болезни. Использование груши для самостоятельного нагнетания воздуха, несомненно, связано с мышечным напряжением руки, что также приводит к завышению значений АД. Поэтому использование полуавтоматических тонометров, имеющих осциллометрический датчик, но сохраняющих грушу для самостоятельного накачивания воздуха, является неоправданным.
Несоблюдение этих правил приводит к погрешности результатов при использовании механических тонометров в 10-15 мм рт ст. Такая погрешность является существенной и может влиять на лечение и прогноз болезни. Использование груши для самостоятельного нагнетания воздуха, несомненно, связано с мышечным напряжением руки, что также приводит к завышению значений АД. Поэтому использование полуавтоматических тонометров, имеющих осциллометрический датчик, но сохраняющих грушу для самостоятельного накачивания воздуха, является неоправданным.
Точность автоматических тонометров на протяжении последних десятилетий неоднократно оценивалась в соответствии с жесткими международными критериями стандартизации медицинских приборов. Это и послужило основанием для рекомендации использования автоматических тонометров в домашних условиях.
Тонометр OMRON – тонометр №1 для измерения АД в домашних условиях.
Тонометры OMRON обладают всеми необходимыми характеристиками, которые делают их приборами №1 для измерения АД в домашних условиях. Веерообразная манжета универсального размера в 22-42 см, повторяя естественный контур руки, равномерно распределяет воздух, делая измерение безболезненным и точным. Интеллектуальная система Intellisense накачивает воздух сразу, подстраиваясь под пациента – на 20-30 мм выше систолического АД, делая измерение удобным, быстрым и точным.
Веерообразная манжета универсального размера в 22-42 см, повторяя естественный контур руки, равномерно распределяет воздух, делая измерение безболезненным и точным. Интеллектуальная система Intellisense накачивает воздух сразу, подстраиваясь под пациента – на 20-30 мм выше систолического АД, делая измерение удобным, быстрым и точным.
Необходимо подчеркнуть, что многие модели автоматических тонометров OMRON имеют датчики положения манжеты, движения руки, а также индикаторы аритмии. При этом наиболее точно измерить АД при фибрилляции предсердий способен лишь тонометр OMRON модели M6, что является существенным отличием этой модели от других тонометров, в том числе и других производителей.
Компания OMRON, которая производит высокочувствиетельные датчики, используемые в самом разнообразном оборудовании, на протяжении 40 лет производит тонометры, которые используются в медицине разных стран. Указанные характеристики делают тонометры OMRON лидером продаж в России в последние несколько лет.
На основании проведенных исследований, проведенных американскими и европейскими экспертами, автоматическим тонометрам OMRON присвоен высокий класс точности (А) (Европейское общество гипертонии, 2013 год).
Запястные тонометры OMRON также рекомендованы к использованию. Эти приборы, в первую очередь, показаны лицам с большим объемом плеча, а также тем, кто часто берет тонометр в дорогу. В настоящее время не существует возрастных ограничений по использованию запястных тонометров. Важно! Для точного измерения АД необходимо максимально правильное положение датчика манжеты на уровне сердца пациента.
Важно знать!
При измерении АД любым тонометром последовательное измерение Ад с интервалом в 2-3 минут даст различные значения. Величина АД, как и все другие параметры организма, не являются постоянными и находятся в пределах физиологических колебаний. Различия в показаниях тонометров не следует расценивать как проявления неточности или неисправности приборов.
10 домашних средств и многое другое
Вы когда-нибудь чувствовали, что ваше сердце бьется или трепещет намного быстрее, чем обычно? Может быть, ваше сердце пропускает удары или вы чувствуете пульс на шее и груди. Вы можете испытывать учащенное сердцебиение.
Учащенное сердцебиение может длиться всего несколько секунд и может возникнуть в любое время. Это включает в себя, когда вы двигаетесь, сидите или лежите или стоите на месте.
Хорошая новость заключается в том, что не во всех случаях учащенное сердцебиение означает, что у вас есть заболевание сердца. Иногда учащенное сердцебиение вызвано вещами, которые заставляют ваше сердце работать интенсивнее, например:
- stress
- illness
- dehydration
- exercise
Other causes may include:
- pregnancy
- caffeine
- other medical conditions
- certain medications
- illegal drugs
- tobacco products
Keep reading чтобы узнать 10 способов справиться с учащенным сердцебиением в домашних условиях, когда вам следует обратиться к врачу, а также советы по здоровому сердцу.
Стресс может вызвать или усугубить учащенное сердцебиение. Это потому, что стресс и волнение могут повысить уровень адреналина.
Справиться со стрессом поможет расслабление. Хорошие варианты:
- медитация
- тай-чи
- йога
Попробуйте сесть, скрестив ноги, и сделать медленный вдох через ноздри, а затем выдох через рот. Повторяйте, пока не почувствуете себя спокойно.
Вы также должны сосредоточиться на отдыхе в течение дня, а не только тогда, когда вы чувствуете учащенное сердцебиение или учащенное сердцебиение. Остановитесь и сделайте пять глубоких вдохов каждые 1–2 часа, чтобы успокоить свой разум и расслабиться.
Поддержание общего уровня стресса на низком уровне может помочь вам избежать эпизодов учащенного сердцебиения и со временем снизить частоту сердечных сокращений в состоянии покоя. Биологическая обратная связь и управляемые образы также являются эффективными вариантами.
Блуждающий нерв выполняет множество функций, включая соединение мозга с сердцем. Вагусные маневры стимулируют блуждающий нерв и могут помочь регулировать учащенное сердцебиение. Вы можете стимулировать блуждающий нерв в домашних условиях, но сначала нужно получить разрешение врача.
Вагусные маневры стимулируют блуждающий нерв и могут помочь регулировать учащенное сердцебиение. Вы можете стимулировать блуждающий нерв в домашних условиях, но сначала нужно получить разрешение врача.
Вот несколько способов стимуляции нерва:
- Примите холодный душ, ополосните лицо холодной водой или приложите к лицу холодное полотенце или пакет со льдом на 20–30 секунд. «Шок» холодной воды помогает стимулировать нерв.
- Повторяйте слово «ом» или кашляйте или давитесь.
- Задержите дыхание или напрягитесь, как будто у вас дефекация.
Для достижения наилучших результатов выполняйте эти упражнения лежа на спине. Ваш врач может показать вам, как выполнять их правильно.
Обезвоживание может вызвать учащенное сердцебиение. Это потому, что ваша кровь содержит воду, поэтому, когда вы обезвожены, ваша кровь может стать гуще. Чем гуще ваша кровь, тем тяжелее должно работать ваше сердце, чтобы перемещать ее по венам. Это может увеличить частоту пульса и потенциально привести к учащенному сердцебиению.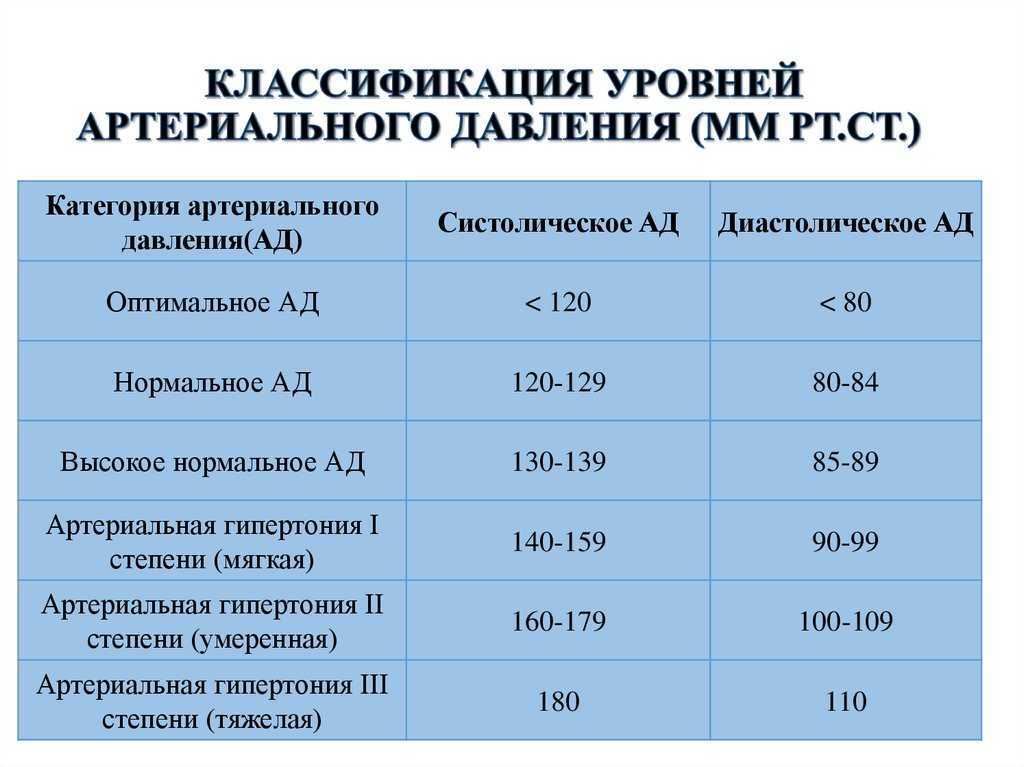
Если вы чувствуете, что участился пульс, выпейте стакан воды. Если вы заметили, что ваша моча темно-желтого цвета, пейте больше жидкости, чтобы предотвратить учащенное сердцебиение.
Электролиты помогают передавать электрические сигналы по всему телу. Электрические сигналы важны для правильного функционирования вашего сердца. Некоторые электролиты, которые могут принести пользу вашему сердцу, включают:
- калий
- кальций
- магний
- натрий
Большинство этих электролитов лучше всего получать из продуктов питания. Некоторые отличные источники калия:
- авокадо
- бананы
- сладкий картофель
- шпинат
Чтобы увеличить потребление кальция, ешьте больше темной листовой зелени и молочных продуктов. Темная листовая зелень также является отличным источником магния, как и орехи и рыба.
Большинство людей получают достаточное количество натрия в своем рационе из упакованных продуктов, таких как мясные деликатесы и консервированные супы.
Добавки могут помочь поддерживать электролитный баланс, но перед приемом любых новых добавок проконсультируйтесь с врачом.
Слишком большое количество электролитов может вызвать проблемы. Если вы подозреваете, что у вас может быть дисбаланс, ваш врач может проверить вашу мочу и кровь, чтобы подтвердить это.
Существует множество веществ, которые могут повысить вероятность учащенного сердцебиения. Исключение этих вещей из вашей повседневной жизни может уменьшить или даже остановить ваши симптомы. К ним относятся:
- напитки и продукты с кофеином
- табачные изделия или каннабис
- злоупотребление алкоголем
- некоторые лекарства от простуды и кашля
- средства для подавления аппетита
- препараты, используемые для лечения психических заболеваний
- лекарства от высокого кровяного давления
- запрещенные наркотики, такие как кокаин, метамфетамин или другие амфетамины
Ваши собственные триггеры, вероятно, будут уникальными для вас. Попробуйте составить список продуктов, которые вы потребляете и которые могут вызвать учащенное сердцебиение. Если возможно, избегайте любых предметов, которые, по вашему мнению, могут вызывать ваши симптомы, и посмотрите, исчезнут ли ваши симптомы.
Попробуйте составить список продуктов, которые вы потребляете и которые могут вызвать учащенное сердцебиение. Если возможно, избегайте любых предметов, которые, по вашему мнению, могут вызывать ваши симптомы, и посмотрите, исчезнут ли ваши симптомы.
Прежде чем прекратить прием каких-либо рецептурных препаратов, поговорите со своим врачом, если вы считаете, что рецептурные препараты могут вызывать ваши симптомы.
Узнайте больше: Что такое учащенное сердцебиение после еды.
Экстракт ягод боярышника является ключевым компонентом традиционной китайской медицины и используется для лечения проблем с пищеварением и высокого кровяного давления. Экстракт ягод боярышника также может помочь уменьшить учащенное сердцебиение.
В более раннем двухлетнем когортном исследовании 952 участника исследования с сердечной недостаточностью были разделены на несколько групп. Одна группа получала экстракт боярышника в качестве дополнительной терапии, одна группа использовала только экстракт боярышника, а последняя группа получала терапию без боярышника.
Исследование показало, что у тех, кто использовал экстракт ягод боярышника отдельно, учащенное сердцебиение уменьшилось по сравнению с участниками, которые вообще не получали боярышник.
Тем не менее, Национальный институт здравоохранения сообщает, что существуют противоречивые данные о действии боярышника, и он может увеличить прогрессирование сердечных заболеваний.
Боярышник может взаимодействовать с сердечными препаратами, поэтому перед приемом экстракта боярышника проконсультируйтесь с врачом. Боярышник не рекомендуется во время беременности или кормления грудью и не следует давать детям.
При выборе травяных подходов изучите источник боярышника, так как травы не регулируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Могут быть опасения по поводу качества, неправильной маркировки или загрязнения.
Проба Вальсальвы — это метод дыхания, который может помочь восстановить нормальную частоту сердечных сокращений, если ваше сердце бьется слишком быстро.
Чтобы выполнить пробу Вальсальвы, выполните следующие действия по порядку:
- Зажмите нос.
- Закрой рот.
- Попытка выдоха.
- Напрягитесь, как при опорожнении кишечника.
- Выполняйте эти действия в течение 10–15 секунд.
Питательный, сбалансированный рацион состоит из:
- свежих фруктов
- овощей
- цельнозерновых
- нежирных белков
- полезных жиров из орехов или рыбы снизить риск сердечных проблем до 3:
- насыщенные жиры
- трансжиры
- соль
- сахар
- обработанные или упакованные продукты
Узнайте больше о добавлении в свой рацион ингредиентов, полезных для сердца.
Стресс и учащенное сердцебиение, как правило, идут рука об руку. Таким образом, максимальное снижение уровня стресса может помочь снизить частоту сердечных сокращений. Это также может снизить риск высокого кровяного давления и других проблем со здоровьем, связанных со стрессом.
Существует ряд эффективных стратегий снижения стресса. Некоторые включают:
- практика осознанности
- попытки глубокого дыхания
- посещение терапии
- наблюдение за потреблением кофеина
- ежедневные упражнения
- ведение дневника
Регулярные физические упражнения важны для физического, умственного и эмоционального благополучия. Американская кардиологическая ассоциация рекомендует 150 минут умеренной аэробной активности в неделю или 75 минут интенсивной аэробной активности еженедельно.
Кардио не должно быть сложным. На самом деле, быстрая ходьба имеет множество преимуществ для здоровья, включая потерю веса, снижение артериального давления и улучшение сердечно-сосудистой системы.
Во многих случаях учащенного сердцебиения лечение не требуется. Вместо этого вам следует обращать внимание на то, когда вы испытываете учащенное сердцебиение, и избегать действий, еды или чего-либо еще, что его вызывает.
Возможно, вам будет полезно записывать, когда вы испытываете учащенное сердцебиение, чтобы увидеть, сможете ли вы определить триггер. Ведение журнала также может быть полезным, если со временем вы испытываете усиление сердцебиения. Вы можете сообщить эту информацию своему врачу во время будущих визитов.
Если врач определит причину вашего сердцебиения, он может порекомендовать лечение. Например, если ваши диагностические тесты обнаружат, что у вас есть заболевание сердца, ваш врач разработает план лечения в этой области.
Варианты лечения сердечно-сосудистых заболеваний могут включать медикаментозное лечение, хирургическое вмешательство или имплантацию устройства, такого как кардиостимулятор.
Если вы заметили, что ваш сердечный ритм учащается, обратитесь к врачу. Врачи не всегда могут точно определить причину учащенного сердцебиения. Им нужно будет исключить нарушения сердечного ритма, такие как тахикардия и другие заболевания, такие как гипертиреоз.
Риск осложнений, связанных с учащенным сердцебиением, обычно невелик, если только они не вызваны основным заболеванием сердца. Если они вызваны болезнью сердца, вы можете испытывать:
Если они вызваны болезнью сердца, вы можете испытывать:
- обморок, если ваше сердце бьется слишком быстро и вызывает падение артериального давления
- остановка сердца, если ваше сердцебиение вызвано аритмией, и ваше сердце бьется неэффективно
- инсульт, если ваше сердцебиение вызвано мерцательной аритмией
- сердце недостаточность, если ваше сердце плохо работает в течение длительного периода времени
Поговорите со своим врачом, если у вас есть учащенное сердцебиение с любыми другими симптомами или если у вас есть другие опасения по поводу вашего здоровья.
Во время вашего приема врач, скорее всего:
- спросит о вашей истории болезни
- спросит, какие симптомы вы испытываете
- спросит, какие лекарства вы принимаете
- проведет медицинский осмотр
Это может быть трудно найти причину учащенного сердцебиения. Ваш врач может назначить дополнительные анализы или направить вас к кардиологу.
Тесты на учащенное сердцебиение могут включать электрокардиограмму (ЭКГ или ЭКГ), которая показывает электрическую активность вашего сердца. Вам также может быть назначена эхокардиограмма — ультразвуковое исследование, которое помогает врачу визуализировать различные части вашего сердца.
Другие варианты включают стресс-тест, рентген грудной клетки и амбулаторный кардиомонитор. В некоторых случаях ваш врач может также назначить более инвазивные тесты, такие как электрофизиологическое исследование или катетеризация сердца.
Большинство случаев учащенного сердцебиения не считаются серьезными, если у вас нет основного заболевания сердца. Вашему врачу по-прежнему необходимо знать, что вы испытываете, но ваше сердцебиение может не нуждаться в специальном лечении, кроме изменения образа жизни. Избегание триггеров учащенного сердцебиения может помочь уменьшить или устранить ваши симптомы.
Американская кардиологическая ассоциация объясняет, что есть семь вещей, которые вы можете сделать, чтобы защитить себя от сердечных заболеваний. Они называют эти советы «Life’s Simple 7».
Они называют эти советы «Life’s Simple 7».
- Умеренно занимайтесь физическими упражнениями не менее 2,5 часов в неделю. Если вы предпочитаете усердную работу, вы можете получить те же преимущества для здоровья сердца за 75 минут активной деятельности. Интенсивность упражнений уникальна для вас. Упражнения средней интенсивности для вас могут быть энергичными для кого-то другого. Умеренные упражнения должны вызывать затруднения, но вы все равно сможете поддерживать разговор. Энергичные упражнения должны быть очень сложными, и вы сможете произносить только несколько слов за раз между вдохами.
- Поддерживайте низкий уровень ЛПНП или «плохого» холестерина. Упражнение может помочь в этом. Ограничение потребления насыщенных жиров — еще одна мера образа жизни, которую вы можете предпринять. Однако иногда высокий уровень холестерина является генетическим. Сдайте анализы и при необходимости начните лечение.
- Соблюдайте диету с большим количеством свежих фруктов, овощей, цельного зерна и нежирных белков.
 Вы даже можете искать продукты с галочкой одобрения Американской кардиологической ассоциации.
Вы даже можете искать продукты с галочкой одобрения Американской кардиологической ассоциации. - Измерьте кровяное давление. Высокое кровяное давление часто не имеет симптомов. Держать себя под контролем означает хорошо питаться, заниматься спортом и принимать лекарства, если они вам нужны.
- Поддерживайте умеренный вес. Наличие избыточного веса или ожирения может увеличить ваши шансы на развитие сердечных заболеваний. Поддержание умеренного веса может помочь во всем, от уровня холестерина до уровня артериального давления.
- Знайте свой уровень сахара в крови. Взрослые с диабетом имеют более высокий риск сердечных заболеваний. Поддерживайте уровень сахара в крови в рекомендуемых пределах. Хорошо питайтесь, занимайтесь спортом и регулируйте уровень с помощью лекарств.
- Постарайтесь бросить курить, если вы курите. Отказ от курения дает множество преимуществ, включая снижение вероятности развития:
- сердечных заболеваний
- инсульта
- заболеваний легких
- некоторых видов рака
Узнайте больше: 28 полезных советов для сердца.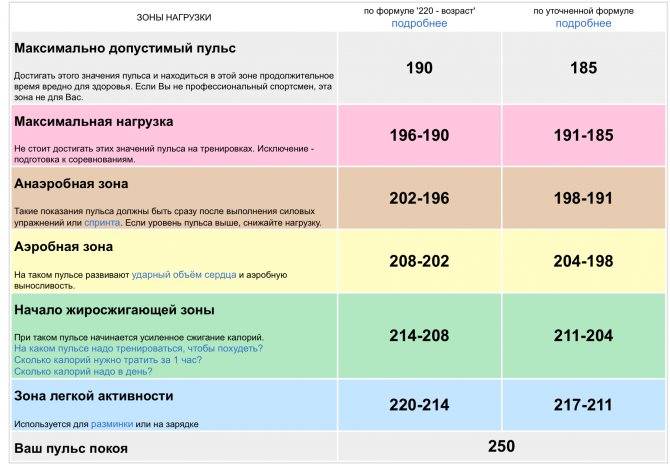
Ресурсы статей
Синдром белого халата: как лечить учащенное сердцебиение у врача | Henry Ford Health
Если ваше сердцебиение учащается, а дыхание становится короче каждый раз, когда вы посещаете врача, вы в хорошей компании. По оценкам, 20% людей с пограничным уровнем артериального давления страдают от того, что некоторые люди называют «синдромом белого халата». Синдром белого халата, названный в честь халатов, которые часто носят медицинские работники, вызывает скачки артериального давления во время визитов к врачу.
Каковы последствия синдрома белого халата?
Синдром белого халата также называют гипертонией белого халата из-за его влияния на уровень артериального давления (гипертония — это медицинский термин для обозначения повышенного артериального давления). Нормальный уровень артериального давления колеблется в пределах 120/80 миллиметров ртутного столба (мм рт.ст.). Когда эти уровни повышаются до 140/90 мм рт. ст. (или выше), это высокое кровяное давление.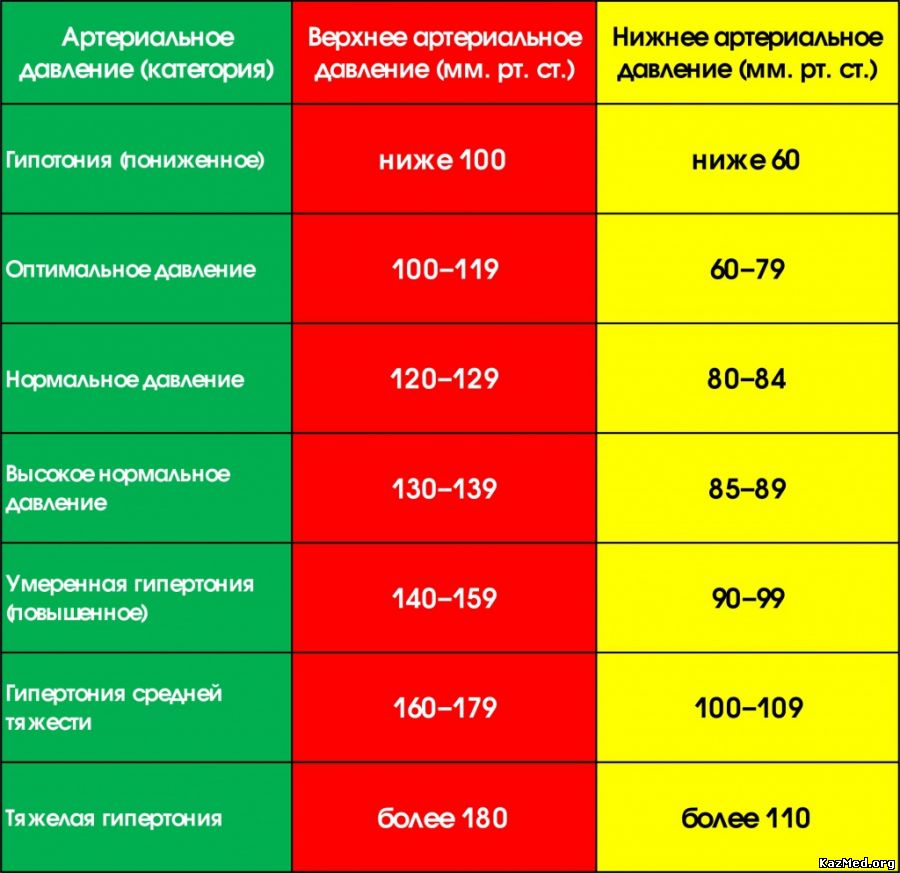
Если вы нервничаете во время визитов к врачу, уровень артериального давления нередко повышается. Проблема в том, что врачи измеряют кровяное давление, чтобы понять, что для вас «нормально», а не кратковременное повышение из-за временного стресса и беспокойства.
Как обойти синдром белого халата?
При синдроме белого халата цель состоит в том, чтобы устранить основные причины повышения артериального давления. Таким образом, со временем ваш врач сможет получить более точную оценку вашего «истинного» артериального давления во время визитов в офис. Несколько стратегий, которые могут помочь:
- Сделайте глубокий вдох. Медленные глубокие вдохи сигнализируют вашему мозгу, что вы в безопасности. Перед тем, как проверить свое кровяное давление, сядьте, успокойте свой разум и глубоко дышите в течение нескольких минут.
- Приготовьтесь. Приходите со списком вопросов для решения и мысленным планом встречи. Чем лучше вы себя чувствуете во время визитов, тем лучше вы будете подготовлены, чтобы контролировать свое дыхание и сохранять спокойствие.

- Поддержите. Исследования показывают, что просто держа любимого человека за руку, вы можете снизить уровень артериального давления и помочь вам чувствовать себя в безопасности в трудные моменты.
- Развивайте партнерские отношения со своим поставщиком услуг. Посещайте своего врача не реже одного раза в год или чаще, если у вас есть хронические заболевания. Чем комфортнее и лучше вы общаетесь со своим врачом, тем меньше вероятность того, что вы будете беспокоиться во время визитов.
- Измерение артериального давления в домашних условиях. Существует множество устройств и мониторов артериального давления, предназначенных для домашнего использования. Чтобы убедиться, что приобретенный вами продукт дает надежные показания, возьмите его с собой в кабинет врача. Если манжета вашего врача дает такое же значение, как и ваше домашнее устройство, вы в деле. Вы можете использовать монитор дома и быть уверенным, что получаете точные показания.

Имейте в виду, что на уровень артериального давления могут влиять самые разные факторы — от того, употребляли ли вы кофеин до того, насколько хорошо вы спали. Но если ваши измерения значительно превышают 120 на 80, когда вы посещаете врача, это не синдром белого халата. Это высокое кровяное давление.
Руководство по домашнему мониторингу артериального давления
Как и любое медицинское устройство, домашние тонометры требуют выполнения определенных действий для получения точных измерений. Как только вы убедитесь, что показания устройства соответствуют показаниям, полученным в кабинете вашего врача, выполняйте одну и ту же последовательность каждый день, чтобы получить наилучшие показания:
- Сделайте это частью своей утренней рутины. Измеряйте артериальное давление утром перед тем, как выпить кофе, чай или позавтракать. Еда и напитки могут вызвать временное повышение уровня артериального давления.
- Расслабься.
 Прежде чем измерять артериальное давление, сделайте несколько глубоких вдохов, сядьте спокойно в одиночестве и убедитесь, что ваши ноги и лодыжки не скрещены.
Прежде чем измерять артериальное давление, сделайте несколько глубоких вдохов, сядьте спокойно в одиночестве и убедитесь, что ваши ноги и лодыжки не скрещены. - Держите руку на уровне сердца. Убедитесь, что вы сидите прямо, и наденьте манжету для измерения артериального давления непосредственно на кожу на уровне сердца.
- Следуйте указаниям. Это может показаться очевидным, но разные тонометры работают по-разному. Важно прочитать инструкции к приобретенному устройству и использовать его соответствующим образом.
Врачи любят видеть данные, поэтому обязательно ведите журнал ежедневных показателей артериального давления. Со временем вы можете начать замечать закономерности, связанные с его падением или всплеском. К сожалению, постоянно высокое кровяное давление увеличивает риск инсульта, сердечных заболеваний и почечной недостаточности. И исследования показывают, что синдром белого халата увеличивает риск развития истинной гипертонии.

 Для этого бывает часто нужен длительный прием препаратов железа.
Для этого бывает часто нужен длительный прием препаратов железа.

 Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!

 Вы даже можете искать продукты с галочкой одобрения Американской кардиологической ассоциации.
Вы даже можете искать продукты с галочкой одобрения Американской кардиологической ассоциации.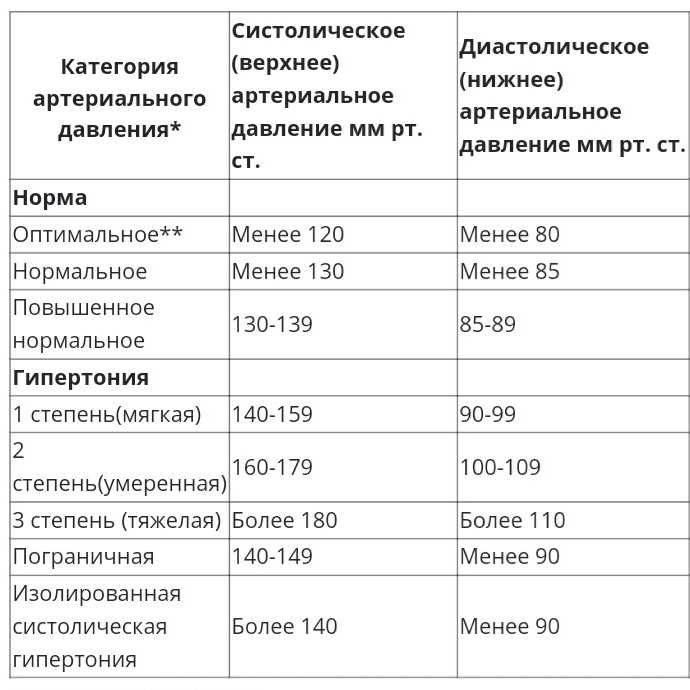
 Прежде чем измерять артериальное давление, сделайте несколько глубоких вдохов, сядьте спокойно в одиночестве и убедитесь, что ваши ноги и лодыжки не скрещены.
Прежде чем измерять артериальное давление, сделайте несколько глубоких вдохов, сядьте спокойно в одиночестве и убедитесь, что ваши ноги и лодыжки не скрещены.