Тромб оторвался что это такое симптомы: Оторвался тромб. Что это значит и какие будут последствия? | НГС55
Вопросы сосудистому хирургу о тромбах, тромбозах и не только… Часть 1. — Городская клиническая больница 7 Казань
Что такое тромб? Что значит тромбоз, тромбофлебия и тромбоэмболия? Как их распознать? Симптомы тромбоза глубоких вен. Чем опасен отрыв тромба? Как можно скорее это выявить? Рассказывает Ильдар Халилов, заведующий отделением сосудистой хирургии ГКБ 7 Казани, к.м.н.:
Тромб — это сгусток крови, сформировавшийся в кровеносном сосуде или в сердце. Опасность тромбов в том, что они мешают крови течь по сосудам и снабжать органы кислородом. Тромб может расти, в определенный момент оторваться и закупорить сосуд — в этом случае возможен летальный исход.
Тромбоз — это образование тромба. Тромбофлебит — это тромбоз с воспалением стенки вены и образованием сгустка, закрывающего ее просвет.
Самое опасное осложнение при тромбозе — тромбоэмболия, то есть закупорка кровяного русла сгустком крови. Когда говорят, что у человека «оторвался тромб» — это значит, что сгусток крови отделился от стенки сосуда и угрожает перекрыть вену или артерию, оставив органы без кислорода.
Опаснее всего закупорка сосудов легких, головного мозга и сердца.
Как предотвратить?
Для начала проанализируйте свою наследственность – минимум три поколения и стороны отца, и со стороны матери (кровных). Обратите внимание на внезапные смерти родственников и выставленные диагнозы, не звучит ли в названии тромбоз? Не было ли у самого больного незначительное проявление тромбозов – тромбозов подкожных вен? Для женщин – обратить внимание на прием контрацептивов, не было ли выкидышей – все это свидетельствует о склонности к образованию тромбов.
Сам человек должен исключить ситуации по обезвоживанию: алкогололь, курение, жаркий климат, смена климата, длительные перегревы в саунах и банях. И регулярно восполнять водный баланс организма.
Как узнать, что организм обезвожен?
Любители жестких диет и те, кто пьет недостаточно жидкости — у них повышается вязкость крови.
Если есть чувство сухости во рту, которое нередко человеком игнорируется. Нежелание пить – еще не значит, что ты не обезвожен. Пейте чистую воды.
Для больных, страдающих сахарным диабетом, хронической болезнью легких, атеросклерозом, проблемами с печенью, для пациентов, перенесших инфаркт, и т.д., свертываемость крови должна снижаться препаратами и проводиться строго под контролем врачей!
Тромбоз. Что это? Как лечить тромбоз?
В последнее время нередко диагностируют тромбоз, тромбофлебит и тромбоэмболию. Однако далеко не все правильно понимают и могут хотя бы в общих словах объяснить, что такое тромбоз. Между тем, подобное состояние случалось у каждого. И уж точно об этом явлении вам рассказывали на школьном уроке биологии.
Итак, тромбоз – это формирование кровяного сгустка (тромба) внутри сосудистого русла (венозного, артериального или капиллярного). Его вызывает ряд факторов, самый часто встречающийся из которых — травма с повреждением сосуда, внутри которого и формируется тромб. Для чего нужен тромб? Кровяной сгусток (тромб), закрывая поврежденный сосуд, предотвращает вытекание жидкой крови. Этот механизм очень важен для организма, без него мы бы умерли от кровотечения в результате даже самого мелкого пореза.
Что же такое тромб? Это — кровяной сгусток, сформированный белками плазмы (жидкой фракции крови), которые полимеризуются (создают длинные белковые цепочки) и в которых «застревают» или прилипают некоторые клетки крови, в частности, тромбоциты. Таким образом, тромбоз — один из важнейших эволюционных факторов, позволивших выжить организмам с кровеносной системой.
Тромб (сгусток крови) под микроскопом
К сожалению, любой механизм нашего организма время от времени дает сбой. Избыточное формирование тромбов или нарушение обратного механизма – тромболизиса (а это собственный механизм организма, способный растворять тромбы) может приводить к тромбозу, мешающему сосудистой системе обеспечивать циркуляцию крови. Кроме того, сформировавшийся сгусток может оторваться от зоны прикрепления и переместиться в другие части кровеносной системы, вызвав внезапную закупорку здоровых сосудов.Тромбозы артерий
Избыточное формирование тромбов или нарушение обратного механизма – тромболизиса (а это собственный механизм организма, способный растворять тромбы) может приводить к тромбозу, мешающему сосудистой системе обеспечивать циркуляцию крови. Кроме того, сформировавшийся сгусток может оторваться от зоны прикрепления и переместиться в другие части кровеносной системы, вызвав внезапную закупорку здоровых сосудов.Тромбозы артерийЕсли говорить об артериальной системе, то тромбозы артерий могут приводить к катастрофическим последствиям. Речь идет о возникновении острого голодания (ишемии, инфаркта), которое развивается очень быстро (обычно в течение минут, реже — часов) и приводит к необратимым последствиям – смерти органа или ткани, а иногда и всего организма. Наши органы и ткани непрерывно потребляют питательные вещества и кислород. Как только доставка этих веществ снижается до критического уровня, происходит отмирание клеток, нарушается работа органа, что неминуемо сказывается на деятельности всего организма. Последний реагирует на такое «голодание» (ишемию) сильнейшими болями и другими сигналами, зависящими от функции и местонахождения органа (или конечности). Пропустить такую проблему очень сложно.
Тромбозы в артериальной системе, если нет явной травмы сосуда, в подавляющем большинстве связаны с атеросклерозом. Напомню, что атеросклероз – это отложение холестериновых бляшек в стенке артерий с формированием сужения сосуда. Артериальное русло испытывает значительные нагрузки, связанные с необходимостью постоянно прокачивать кровь и подпитывать органы и ткани питательными веществами и кислородом.
В норме артериальное давление на сосудах предплечья (стандартная точка измерения артериального давления) составляет 120 на 80 мм рт. ст. Кстати, знаете ли вы, почему артериальное давление составляет именно 120 на 80? Дело в том, что верхнее давление формируется во время сокращения сердца (а точнее левого желудочка), которое выталкивает кровь в основной, самый главный и крупный сосуд – аорту.
Вернемся к атеросклерозу и артериальному тромбозу. Как мы уже выяснили, атеросклероз — это заболевание, связанное с отложением холестерина в стенке сосуда и приводящее к формированию бляшек (наростов) на артериальной стенке. Сами по себе бляшки начинают представлять опасность, когда настолько сильно сужают просвет сосуда, что это приводит к голоданию (ишемии) связанного с сосудом органа или ткани. В процессе роста бляшка может полностью перекрыть заболевший сосуд или лопнуть из-за повышения артериального давления. В этом случае запускается такой же механизм формирования тромба, как и при повреждении сосуда, вызывая тромбоз.
Атеросклеротическая бляшка внутри артерии
Особенности артериального тромбозаОсобенностью артериального тромбоза является непременное участие в нем особых клеток крови – тромбоцитов. Они прилипают друг к другу, формируя прочный кровяной сгусток (тромб), способный выдержать значительные колебания давления, свойственные артериальному руслу, но, к сожалению, параллельно вызывающий ишемию питаемого органа.
Второй особенностью атеросклероза является то, что это заболевание развивается с возрастом. Холестериновые бляшки постепенно откладываются в артериях. Обычно недуг начинает проявляться после 40-50 лет. Женщин «защищают» женские половые гормоны, препятствую отложению холестерина. Диабет, курение, неправильное питание (жирная, соленая пища), высокое артериальное давление ускоряют рост бляшек. Поэтому пациент с атеросклерозом должен получать препараты, которые действуют против артериального тромбоза.
Холестериновые бляшки постепенно откладываются в артериях. Обычно недуг начинает проявляться после 40-50 лет. Женщин «защищают» женские половые гормоны, препятствую отложению холестерина. Диабет, курение, неправильное питание (жирная, соленая пища), высокое артериальное давление ускоряют рост бляшек. Поэтому пациент с атеросклерозом должен получать препараты, которые действуют против артериального тромбоза.
Самый изученный препарат — ацетилсалициловая кислота (входит в состав препаратов аспирин, кардиомагнил, тромбоАСС). Он синтезирован более 100 лет назад, однако в качестве профилактики артериальных тромбозов применяется около 30 лет. Все дело в том, что аспирин блокирует фермент циклооксигеназу-1, которая участвует в агрегации (склейке) тромбоцитов. В результате, даже если происходит разрыв атеросклеротической бляшки, тромбоз не формируется или имеет менее выраженное течение. Поэтому аспирин назначают именно возрастным пациентам с признаками атеросклероза и высоким риском артериального тромбоза в результате разрыва холестериновой бляшки.
Другими более современными и мощными препаратами, блокирующими развитие артериального тромбоза, являются клопидогрел (плавикс) и тикагрелор (брилинта). Их назначают пациентам с высоким риском артериальных тромбозов (после установки стентов в артерии, аорто-коронарного шунтирования).
Если врач предполагает наличие у пациента атеросклероза (или заболевание доказано исследованиями), для профилактики назначается аспирин или аспиринсодержащий препарат и рекомендуется обязательное соблюдение низкохолестериновой диеты, а также проверка уровня холестерина и сахара раз в полгода. В случае появления резких болей в проблемном органе или конечности пациента немедленно госпитализируют в сосудистые отделения клиник.
Венозный тромбозСовременные исследования показали, что в своей основе венозный тромбоз имеет принципиально иной механизм формирования кровяного сгустка. Кроме того, развитие венозного тромбоза (в отличие от артериального) далеко не всегда приводит к критическому поражению органа или ткани, в которой он развивается. В связи с этим ряд тромбозов протекает малосимптомно или вообще бессимптомно до той поры, пока повреждение не станет жизнеугрожающим.
Кроме того, развитие венозного тромбоза (в отличие от артериального) далеко не всегда приводит к критическому поражению органа или ткани, в которой он развивается. В связи с этим ряд тромбозов протекает малосимптомно или вообще бессимптомно до той поры, пока повреждение не станет жизнеугрожающим.
В формировании венозного тромба участвуют, прежде всего, белковые структуры жидкой части крови (плазмы) и, в меньшей степени, клетки. В венозном русле отсутствуют холестериновые бляшки, но есть клапанный аппарат. Если рассматривать человека, находящегося в вертикальном положении, то кровь в венозном русле ног течет снизу вверх, то есть против силы тяжести. Для того чтобы кровь не стекала обратно вниз, внутри вен есть клапаны, которые представляют собой полулунные лепестки, выросты стенки вены. Кроме того, кровь в венозной системе имеет меньшую скорость кровотока, снижение которой может приводить к застою венозной крови.
Макроскопически застой венозной крови может проявляться в виде такого явления, как сладж – оседание и скучивание более тяжелых фракций крови (клеток и белковых макромолекул). Достаточно наглядным примером формирования сладжа можно назвать наливание компота в стакан. Если размешать компот ложкой, его элементы равномерно распределятся по стакану, а затем осядут на дне. Примерно так же ведет себя кровь, во время застоя венозной крови, только элементы «компота» внутри нее очень мелкие. Конечно, сам по себе сладж крови не имеет серьезного значения при нормальной тромболитической активности плазмы (системы, которая растворяет тромбы) и без других провоцирующих факторов. Тем не менее, это может создавать предпосылки к венозному тромбозу.
Если говорить о венозной системе ног, за перекачку крови отвечает сердце (правые отделы), диафрагма и легкие, а так же очень важный механизм, который называется мышечная помпа голени. Дело в том, что внутри икроножной мышцы находятся разветвленные венозные резервуары, представленные суральными (икроножными) и подколенной венами. При сокращении мышц голени (например, во время ходьбы), венозная кровь из этих вен перекачивается в бедренную вену и далее в вены малого таза, обеспечивая ускорение кровотока в венозной системе и не допуская застоя. Когда мы находимся в вертикальном положении или сидим не двигаясь, венозная «помпа» голени не работает, а значит застой крови усиливается. Все эти особенности создают предпосылки для формирования тромбоза.
При сокращении мышц голени (например, во время ходьбы), венозная кровь из этих вен перекачивается в бедренную вену и далее в вены малого таза, обеспечивая ускорение кровотока в венозной системе и не допуская застоя. Когда мы находимся в вертикальном положении или сидим не двигаясь, венозная «помпа» голени не работает, а значит застой крови усиливается. Все эти особенности создают предпосылки для формирования тромбоза.
Если рассматривать венозный тромбоз с точки зрения нозологии, то имеются заболевания, которые способствуют его развитию. Известны и некоторые нюансы в развитии тромбозов глубоких и поверхностных вен, которые отличают их друг от друга. Наиболее частой причиной тромбоза поверхностных (подкожных) вен является, конечно, варикозная болезнь.
Варикоз – это расширение подкожных вен с нарушением их функции, потому что внутри них не работают клапаны, что не дает возможности поднимать кровь вверх, к сердцу. Поскольку в перегруженной кровью вене клапаны перестают смыкаться, формируется обратный (сверху вниз) ток крови или «рефлюкс».
Варикотромбофлебит большой подкожной вены
Кроме того, венозная кровь в такой вене постоянно находится в состоянии сладжа. Перерастяжение вены приводит к изменениям внутренней стенки (интимы) больного венозного сосуда, которая должна препятствовать адгезии (налипанию) на нее клеток крови и белковых молекул. При неблагоприятном стечении обстоятельств в такой вене происходит выраженный сладж крови, снижение скорости кровотока, а также воспаление в стенке вены.
Внешнее воздействие (удар, ушиб, укус насекомого), а также перегрев, потере жидкости в жаркое или переохлаждение в холодное время года, вирусные и другие болезни с подъемом температуры могут привести к формированию тромбоза и последующему его росту вдоль больной варикозной вены. Так формируется тромбофлебит – тромбоз поверхностной вены, протекающий с воспалительными изменениями кожи, болью и покраснением над варикозными узлами.
Тромбофлебит ствола большой подкожной вены левой ноги
Согласно статистике, в 70-90% случаев тромбофлебит возникает на фоне варикоза. На долю тромбоза здоровых (неварикозных) поверхностных вен приходится около 10% случаев: как правило, это пациенты с онкозаболеваниями или с тромбофилиями (генетическими дефектами белков участвующих в тромбообразовании). Таким образом, наиболее частой причиной тромбоза поверхностных вен является варикозная болезнь.
Тромбоз поверхностных (подкожных) вен опасен в случае распространения на глубокую венозную систему. Тем не менее, наличие тромба в поверхностных венах заставляет врачей применять более активную лечебную тактику. Если тромбоз локализуется в притоках магистральной подкожной вены, возможно использование местных противовоспалительных препаратов и компрессионной терапии (гольфы или чулки в зависимости от локализации тромбоза).
Миграция тромба из поверхностной вены в глубокую (с развитием эмболии)
Миграция тромба из поверхностной вены в глубокую венозную систему — опасное осложнение тромбоза поверхностных вен с возможной тромбоэмболией легочных вен. Смотрите видео на моем канале https://www.youtube.com/watch?v=uAKyIHKliXU
Большинство флебологов рекомендуют использовать антикоагулянты. Для лечения тромбоза поверхностных вен на территории РФ сертифицирован всего один препарат – это парнапарин натрия (флюксум). Использование другого препарата для лечения тромбоза подкожных вен является неправильным с юридической точки зрения.
Парнапарин натрия (флюксум)
Хирургические методики направлены, в основном, на предотвращение распространения тромба на глубокие вены (восходящий путь). Это — кроссэктомия (перевязка и пересечение большой подкожной вены и впадающих в нее сосудов на ноге) в зоне сафено-феморального (место слияния большой подкожной вены с глубокой бедренной) или сафено-поплитеального соустий, а также эндоваскулярные методы (радиочастотная или лазерная кроссэктомии). Обычно и та, и другая методики дополняются антикоагулянтами (препаратами, разжижающими кровь).
Обычно и та, и другая методики дополняются антикоагулянтами (препаратами, разжижающими кровь).
Удаление тромба из вены при оперативном лечении варикозной болезни (минифлебэктомии). Оперирует Раскин В.В.
Удаленный венозный тромб
Как происходило удаление тромба во время эндовенозной лазерной облитерации? Смотрите видео на моем youtube канале. https://www.youtube.com/watch?v=7kqs7iNP_XQ
В 2019 году вышли последние рекомендации Ассоциации флебологов России по диагностике и лечению тромбофлебита поверхностных вен конечностей. Текст рекомендаций можно посмотреть здесь https://www.mediasphera.ru/issues/flebologiya/2019/2/1199769762019021078
Что касается глубоких вен, которые обеспечивают основной отток крови, то самыми частыми причинами тромбоза являются опухоли, длительная иммобилизация конечности при травмах или постельный режим при операциях, прием гормональных контрацептивов, тромбофилии, а также сочетанный с варикозным тромбозом тромбоз глубоких вен. Тромбоз и закупорка этих вен приводит к нарушению оттока жидкости от ноги и возникновению отека ниже зоны тромбоза. Пациент испытывает боль из-за перерастяжения тканей мышц и кожи в результате отека, где находится много различных тканевых рецепторов, в том числе, и болевых. Отечная конечность часто имеет синюшный оттенок.
Для подтверждения или исключения венозного тромбоза проводят ультразвуковое ангиосканирование (УЗИ вен ног). Если же после исследования исключить тромбоз не удается, есть возможность лабораторного подтверждения — анализ крови на д-димер.
Для лечения острого (недавнего) тромбоза глубоких вен применяют несколько методик. Самый простой – назначение лечебных доз антикоагулянтов (препаратов, блокирующих формирование тромбомасс). К ним относятся вводимые подкожно или внутривенно гепарин, низкомолекулярные гепарины (клексан, фраксипарин), фондапаринукс (арикстра), а также таблетированные формы — антагонисты витамина К (варфарин, синкумар) и новые оральные антикоагулянты (НОАК) —ривароксабан (ксарелто), апиксабан (эликвис), дабигатран (прадакса). Все они блокируют синтез нового тромба. Растворение же тромба происходит за счет преобладания собственной тромболитической активности плазмы крови при заблокированной тромбообразующей активности. Таким образом, эти препараты сами не растворяют тромб. В связи с этим, несмотря на достаточно высокую эффективность лекарственных средств, в ряде случаев тромбоз может сохраняться и даже продолжать расти. Растворение (реканализация) тромбоза занимает от нескольких недель до нескольких месяцев.
Все они блокируют синтез нового тромба. Растворение же тромба происходит за счет преобладания собственной тромболитической активности плазмы крови при заблокированной тромбообразующей активности. Таким образом, эти препараты сами не растворяют тромб. В связи с этим, несмотря на достаточно высокую эффективность лекарственных средств, в ряде случаев тромбоз может сохраняться и даже продолжать расти. Растворение (реканализация) тромбоза занимает от нескольких недель до нескольких месяцев.
Ривароксабан (ксарелто) — эффективный препарат для лечения тромбоза глубоких вен
Другой методикой является тромболизис, то есть введение препаратов, действующих непосредственно на тромб. Методика эффективна и позволяет растворять свежие тромбы в течение нескольких часов или дней. В то же время в связи с полным блоком тромбообразующей системы возможны сильнейшие неконтролируемые кровотечения, вплоть до летального исхода у пациентов с высоким риском кровотечений (при язвенных заболеваниях пищеварительного тракта и некоторых других болезнях). Поэтому проведение тромболитической терапии проходит под постоянным контролем квалифицированных докторов в условиях стационара или блока интенсивной терапии.
Современным методом введения тромболитиков является катетер-управляемый тромболизис (КУТ), когда введение препарата осуществляется локально непосредственно в тромб (через специально установленный катетер). Это позволяет оптимизировать дозировку и вводить препарат непосредственно в зону воздействия. К сожалению, в России лишь небольшое количество клиник имеют возможность использовать данную технологию. Так же существуют эндоваскулярные (внутривенные) системы механического удаления тромба из вены, однако их внедрение пока не получило широкого распространения.
Чем больше времени прошло от момента тромбоза, тем меньшую эффективность показывают консервативные методы лечения. Объясняется это структурной реорганизацией зоны тромбоза: замещением тромба плотной соединительной тканью – рубцом, иногда с включением кальция. В данной ситуации помочь пациенту можно только оперативным путем. Современная методика заключается в баллонной ангиопластике и стентировании пораженной окклюзированной (закрытой) вены. Впрочем, остаются нерешенные вопросы о необходимости антикоагулянтной терапии после стентирования, выборе стентов и препаратов, а также возможном рефлюксе (обратном токе крови) в стентированых участках, поскольку клапанный аппарат вены в этой зоне необратимо поврежден.
В данной ситуации помочь пациенту можно только оперативным путем. Современная методика заключается в баллонной ангиопластике и стентировании пораженной окклюзированной (закрытой) вены. Впрочем, остаются нерешенные вопросы о необходимости антикоагулянтной терапии после стентирования, выборе стентов и препаратов, а также возможном рефлюксе (обратном токе крови) в стентированых участках, поскольку клапанный аппарат вены в этой зоне необратимо поврежден.
Посттромботическая болезнь у пациента с давним тромбозом подколенной вены левой ноги
Подытоживая все вышесказанное, отмечу, что любой тромбоз требует правильного обследования и лечения. В случае артериального тромбоза терапия должно осуществляться максимально экстренно в специализированных сосудистых отделениях. При венозном — зависит от давности появления симптомов и локализации тромба. В ряде ситуаций при венозном тромбозе (тромбоз подкожных вен, дистальные тромбозы глубоких вен без отечного синдрома) возможно амбулаторное лечение (на дому) или эндоваскулярная амбулаторная хирургия. Проксимальные тромбозы (уровень бедренной вены, подвздошных или нижней полой вены) требуют госпитализации и наблюдения, для предотвращения отрыва тромба и тромбоэмболии (закупорки) легочной артерии.
Отзыв о враче хирурге-флебологе Раскине Владимире Вячеславовиче
Хочу выразить свою благодарность хирургу-флебологу Раскину Владимиру Вячеславовичу за квалифицированно проведённую операцию, его высокий профессионализм в своей работе, за его «золотые руки» и вежливое отношение к пациенту. В марте 2017 года мне была сделана операция — эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо!
Оленин А.В.
г. Раменское, Московская область
5 июля, 2017
1.
 Как записаться на прием к врачу флебологу? Где проводится прием?
Как записаться на прием к врачу флебологу? Где проводится прием?Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу можно по телефону +7 (495) 641-62-77. Прочитать информацию о докторе можно здесь https://phlebo.center/o-doktore
Прием проводится в городском флебологическом центре по адресу: метро Коломенская, ул Якорная, д. 7, стр. 1 Пожалуйста, посмотрите адрес и схему проезда здесь https://phlebo.center/kontakty
2. Что взять с собой на прием к врачу флебологу?
Возьмите с собой медицинскую документацию (выписки, консультации врачей по Вашему заболеванию или сопуствующей патологии), а так же список препаратов, которые вы принимаете постоянно
3. Надо ли делать узи вен перед приемом врача-флеболога?
УЗИ вен перед приемом врача флеболога делать необязательно, т.к. наши врачи флебологи сами имеют экспертный класс владения ультразвуковой диагностикой вен ног. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
4. Какие анализы надо сдавать перед приемом врача флеболога?
Перед первичным приемом сдавать анализы необязательно. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
5. Сколько стоит прием врача флеболога?
Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу и узнать актуальную информацию по стоимости приема и процедур можно по телефону +7 (495) 641-62-77. Здесь также можно ознакомится с ценами на диагностику и лечение https://phlebo.center/price
Владимир РАСКИН, врач-флеболог, кандидат медицинских наук.
Не доводите вены до тромба
О причинах возникновения тромбозов, о том, как предотвратить их развитие, как они лечатся и как не упустить момент для экстренного обращения за медицинской помощью, рассказывает главный сосудистый хирург Приморского края, доктор медицинских наук, профессор Виктор Раповка.
Кровь, вытекающая из поврежденного сосуда, обладает уникальной способностью сворачиваться. Но иногда она начинает сворачиваться прямо в сосудах, и тогда в их просветах образуются тромбы. Оторвавшийся тромб с потоком крови попадает в сосуды, снабжающие кровью легкие, и закупоривает их. Развивается тяжелое состояние – тромбоэмболия легочной артерии, последствия которой часто фатальны.
Кто в группе риска?
Тромбы в венах ног возникают по разным причинам. Но в 90% случаев тромбоэмболии легочной артерии (ТЭЛА) ее причиной является варикозная болезнь. Она повышает риск тромбоза глубоких вен и поэтому ее надо лечить.
Расширенные сосуды на ногах – не обязательно признак заболевания, это может быть просто косметический дефект. Но, чтобы убедиться в том, что ничего страшного у вас нет, обращаться нужно не в салон красоты, а к сосудистому хирургу или флебологу. При необходимости будет назначено ультразвуковое исследование, позволяющее определить проходимость глубоких и поверхностных вен, а также обнаружить тромбы в пораженных венах и степень их опасности.
Если тромбы в глубоких венах появились, они могут дать о себе знать, а могут и не выдавать своего присутствия. В первом случае появляются выраженные болевые ощущения по ходу вены, нога отекает – и человек вынужден обратиться к врачу. Хуже, когда тромбоз протекает без симптомов.
Сегодня тромбоэмболические осложнения выходят на одно из первых мест по количеству летальных исходов. При вскрытии у половины умерших от различных заболеваний обнаруживаются изменения в легочной ткани, вызванные тромбоэмболическими осложнениями, протекавшими бессимптомно. То есть люди, которые перенесли венозный тромбоз, даже не догадывались о наличии у них этого заболевания.
Помимо страдающих варикозным расширением вен, в группе риска те, кто мало двигается. Сидячая или стоячая работа, длительные авиаперелеты и поездки в автомобиле – все эти ситуации неизбежно влекут за собой замедление кровообращения.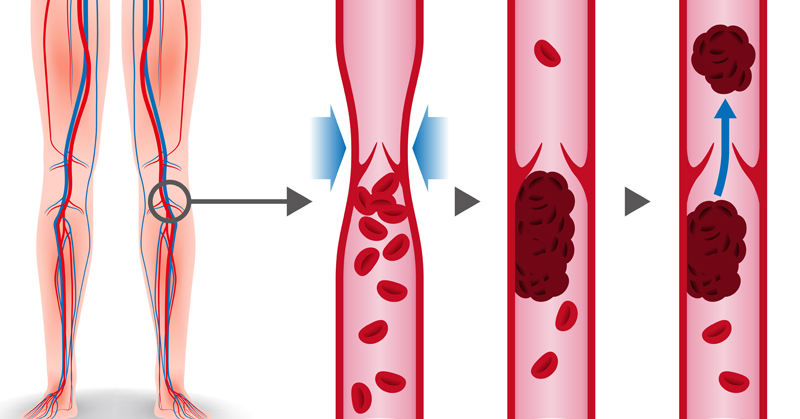 Кровь в глубоких венах застаивается. Из-за этого кровяные тельца склеиваются, образуется сгусток, который и называют тромбом.
Кровь в глубоких венах застаивается. Из-за этого кровяные тельца склеиваются, образуется сгусток, который и называют тромбом.
Высок риск развития тромбоза и тромбоэмболии легочной артерии и при обширных оперативных вмешательствах (протезирование тазобедренного и коленного суставов, операции на малом тазу, онкологические операции и т.д.), когда больной вынужден соблюдать постельный режим. А также в случае иммобилизации (обездвиживания) нижних конечностей при переломах или после операции.
По статистике, при замене тазобедренного сустава в 60% случаев развивается тромбоз глубоких вен даже при здоровых неизмененных венах. Поэтому рекомендуется как можно раньше поднимать больного с койки (на вторые-третьи сутки). Чем раньше человек начнет ходить, тем меньше риск развития у него тромбоза глубоких вен. Также в качестве мер профилактики применяют госпитальный трикотаж (эластичные чулки) либо бинтование конечностей и проводят антикоагулянтную терапию. Прием антикоагулянтов показан и при переломах, когда нога в гипсе.
Тромб тромбу рознь
Основная опасность тромбоза состоит в том, что он развивается внезапно и очень быстро прогрессирует – буквально за несколько часов. Поэтому важно, как можно скорее обратиться за врачебной помощью и экстренно сделать ультразвуковое исследование.
Если тромб в венах ног обнаружен, врач определяет, что это за тромб. Если тромб плотно фиксирован к стенке вены, больному назначаются лекарства по разжижению крови и компрессионный трикотаж.
Если у тромба есть флотация – свободно плавающий в кровотоке фрагмент, предстоит более серьезное лечение. Именно флотирующие тромбы наиболее опасны — не прикрепленный к венозной стенке участок кровяного сгустка в любой момент может оторваться и с током крови доплыть до легочной артерии. В этом случае для профилактики тромбоэмболии легочной артерии может потребоваться установка в вену специального устройства – кава-фильтра, который улавливает тромб и не дает ему продвинуться вверх по венозному руслу и попасть в легочную артерию.
Ловушка для тромба
Кава-фильтры бывают разных модификации, например в виде зонтика. В сложенном виде такой «зонтик» через крохотный разрез или прокол вены в области шеи с помощью катетера проводится в нижнюю полую вену (где-то посередине туловища) и там раскрывается, фиксируясь своими «спицами» на стенках сосуда.
Операция относится к малоинвазивным методикам и проводится под местной анестезией. Такие операции делаются в отделении сосудистой хирургии Приморской краевой клинической больницы №1. Операции делаются по полису обязательного медицинского страхования и для пациентов бесплатны.
Но установка фильтра – это лишь вспомогательная мера. Она препятствует развитию осложнений, но не решает главной проблемы – тромб-то продолжает находиться в вене. Чтобы этот сгусток крови растворить назначается антикоагулянтная терапия. За это время снимается воспаление вен, ликвидируем явления тромбоза и угрозу тромбоэмболического осложнения. А через 2-3 недели, когда процесс утихнет, устройство надо будет извлечь из сосуда.
Не упустить момент
В большинстве случаев кава-фильтр оказывается эффективным и позволяет избавиться от тромба без риска эмболии. Но восстановление кровотока происходит лишь в том случае, если больной поступает в стационар в течение 2-3 дней после начала развития тромбоза. Но, к сожалению, обычно больные поступают позже. Пока человек размышляет: идти или не идти ему к врачу, тромб растет, поднимается вместе с кровотоком вверх, и уже просто удалить (растворить) его не получится. То есть тромб остается. И даже если снять воспаление сосудов, все равно происходит их деформация и развивается посттромботический синдром, характеризующийся отечностью нижней конечности, изменением ее цвета, трофическими язвами.
На фоне варикозного расширения вен нижних конечностей может возникнуть такое осложнение, как тромбоз подкожной вены. Проявляется он в виде сильного покраснения и появления плотного болезненного тяжа.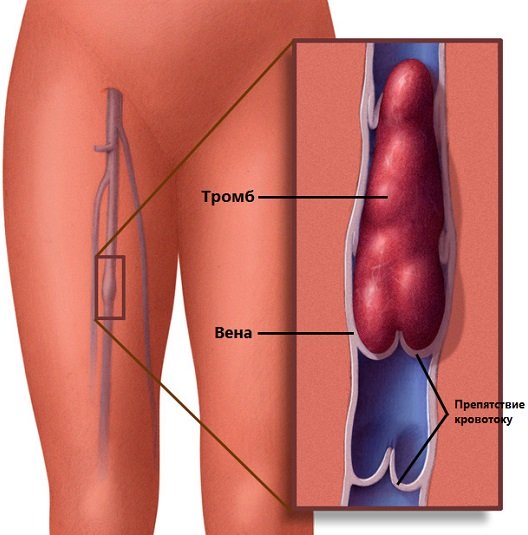 Это значит, что надо срочно идти к врачу. Если воспалена вена голени ниже коленного сустава, такое состояние можно лечить амбулаторно. В качестве лечения назначается антикоагулянтная терапия, эластичное бинтование конечности или компрессионный трикотаж. Но если это уплотнение распространяется вдоль вены выше колена и доходит середины бедра — это показание к срочной госпитализации. Здесь могут провести тромболизис – при помощи катетера в сосуд вводятся специальные препараты, растворяющие тромб. А при тяжелой форме тромбоза может понадобиться и тромбэктомия — хирургическое удаление тромботических масс в крупных венах нижних конечностей.
Это значит, что надо срочно идти к врачу. Если воспалена вена голени ниже коленного сустава, такое состояние можно лечить амбулаторно. В качестве лечения назначается антикоагулянтная терапия, эластичное бинтование конечности или компрессионный трикотаж. Но если это уплотнение распространяется вдоль вены выше колена и доходит середины бедра — это показание к срочной госпитализации. Здесь могут провести тромболизис – при помощи катетера в сосуд вводятся специальные препараты, растворяющие тромб. А при тяжелой форме тромбоза может понадобиться и тромбэктомия — хирургическое удаление тромботических масс в крупных венах нижних конечностей.
Профилактика для здоровых
Как уже было сказано, большую роль в развитии тромбоза играет застой крови в глубоких венах, вызванный обездвиженностью нижних конечностей. Но одно дело, когда подолгу лежать в постели вынужден человек, перенесший тяжелое заболевание или получивший травму ног: если при этом повреждены сосуды, возникает воспаление и вероятность образования тромба серьезно увеличивается. И совсем иное, когда человек сам предпочитает подолгу лежать или сидеть, тем самым добровольно подвергая себя опасности.
Тем, кто целыми днями сидит в офисе или совершает авиаперелет на длительные расстояния, необходимо периодически делать упражнения для ног, чтобы не допускать застоя венозной крови. Тем же, у кого есть склонность к варикозному расширению вен на время полета обязательно нужно надевать эластичный трикотаж – чулки или гольфы. Кроме того, я рекомендую абсолютно всем за 2 часа до полета принять 1-2 таблетки препарата группы флеботоников даже при неизмененных венах.
Тромбоз глубоких вен
Срочно обратиться к врачу
В случае подозрения на тромбоз глубоких вен необходимо срочно проконсультироваться с врачом.
Чаще всего тромбы образуются в венах таза и ног. Эти кровеносные сосуды собирают кровь от нижней части тела и транспортируют ее обратно к сердцу. Тромбоз глубоких вен требует незамедлительной врачебной помощи.
При тромбозе глубоких вен очень высок риск развития эмболии легочной артерии. Тромб может сместиться, попасть с кровотоком в легочную артерию и закупорить ее. Если же то же самое происходит в поверхностных венах, тромб движется в направлении глубоких вен, что менее опасно.
Формирование тромба
Симптомы тромбоза глубоких вен
Наиболее распространенные симптомы
- Ноющая, тянущая боль
- Покраснение или цианоз кожи
- Чувство давления и отек
Тромбоз может возникать в сосудах паховой области, бедра, подколенной ямки, голени или стопы. Стоять и ходить в таких случаях особенно больно.
Как развивается тромбоз глубоких вен
Тромб может образоваться, если
- скорость кровотока замедляется, например, во время длительного постельного режима или при перелетах на дальние расстояния
- изменена стенка кровеносного сосуда
- повышена свертываемость крови.
Скорость тока крови в венах меньше, чем в артериях, поэтому тромбоз гораздо чаще развивается в венах. Тромбоз глубоких вен чаще всего развивается в глубоких венах голени и бедра.
Диагностика тромбоза глубоких вен
Быстрая диагностика и лечение тромбоза глубоких вен необходимы для профилактики развития тромбоэмболии легочной артерии. Обследование области с болезненностью и лабораторные анализы крови могут подтвердить диагноз тромбоза. Перед началом лечения врач может также использовать допплерографию и дуплексное УЗИ, чтобы точно локализовать тромб.
У кого высок риск развития тромбоза глубоких вен?
У пожилых мужчин и женщин примерно одинаковый риск развития тромбоза глубоких вен. В более молодом возрасте тромбоз глубоких вен чаще поражает женщин, чем мужчин. Причины:
- имеющиеся заболевания вен
- нарушение системы свертывания крови
- прием лекарств
- беременность
- курение и избыточный вес
- хирургические вмешательства
- длительный постельный режим
- высокая физическая нагрузка
Как можно предотвратить развитие тромбоза глубоких вен (профилактика тромбозов)
Комбинация медикаментозного и физического воздействия является стандартом профилактики тромбозов в Германии. Врач выбирает препарат, дозировку и длительность лечения.
- Целью физического воздействия является улучшение венозного оттока. Существуют различные способы и средства достижения этой цели:
- Медицинский компрессионный трикотаж для профилактики развития тромбозов (стандартизированная компрессия)
- Бандажирование эластичными бинтами (нестандартизированная компрессия)
- Регулируемые нерастяжимые компрессионные бандажи
Также в качестве лечебно-профилактических мероприятий используются ранняя мобилизация и приподнятое положение ног
К кому следует обращаться в случае тромбоза глубоких вен
- Врач общей практики
- Флеболог
- При стационармом лечении — лечащий врач и медицинский персонал
Как лечится тромбоз глубоких вен?
Многие пациенты могут не заметить даже серьезные тромбозы. Это очень опасно, поскольку тромб, вызвавший тромбоз глубоких вен, может сместиться. Если он достигнет легкого, он может вызвать угрожающую жизни легочную эмболию.
Приоритетные цели в лечении тромбозов:
- остановка роста тромба
- удаление тромба
- профилактика легочной эмболии
- профилактика посттромботического синдрома (необратимое повреждение венозных клапанов).
Стратегия лечения включает:
- Основные меры, такие как мобилизация и компрессионная терапия
- Антикоагулянтные препараты для разжижения крови, например, гепарин
- Тромболизис для разрушения кровяного сгустка (тромба)
- Возможно проведение операции для удаления тромба
Компрессионная терапия
Пациенту с диагностированным тромбозом глубоких вен вместе с медикаментозным лечением назначается и компрессионный трикотаж. Он оказывают механическое давление на вены, за счет чего их диаметр уменьшается и скорость возврата крови к сердцу увеличивается. Компрессия должна иметь физиологический градиент: она должна быть максимальной на уровне лодыжек и уменьшается по направлению к колену. Впоследствии врач проверит степень нарушения кровотока и порекомендует, следует ли продолжать компрессионное лечение или можно его прекратить.
Путешествия
Желаем вам здоровой поездки и вернуться отдохнувшими
Путешествия
Острый тромбоз наружных геморроидальных узлов
Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
Острый тромбоз — это внезапно возникающее заболевание, обусловленное возникновением тромбов в венозных сплетениях наружных геморроидальных узлов, которые располагаются у выхода из анального канала (рис.1 и 2). Тромбоз сопровождается отеком окружающей ткани, раздражением кожи и анального сфинктера, что часто приводит к возникновению острой боли в области анального канала. Осложненный тромбоз, как правило, сопровождается локальным некрозом кожи над тромбированным геморроидальным узлом и сопровождается в начале своего развития более яркими симптомами, однако, после возникновения некроза болезненные ощущения быстро стихают, если не возникает тромбоза рядом расположенных сплетений или не развивается отек или воспаление окружающих тканей . Иногда, через образовавшийся дефект кожи выделяется незначительное количество крови.
Рис.1. Неосложненный тромбоз наружного узла
Рис. 2. Острый тромбоз наружного геморроидального узла с некрозом участка кожи над ним.
Что такое наружные геморроидальные узлы? Немного анатомии
Наружные геморроидальные узлы (сплетения) – это образования, расположенные под кожей на границе анального канала и перианальной (вокруг анального отверстия) кожи. Они представляют собой венозные сплетения (рис.3). Обычно они никак себя не проявляются, не видны и не определяются на ощупь. По мере хронического прогрессирования ухудшения состояния
внутренних геморроидальных узлов в наружных происходят изменения, ведущие к их увеличению и потери связи с мышечным кольцом анального канала. Однако наиболее значительные изменения в наружных узлах наступают при возникновении в них тромба.
Рис. 3. Схема анального канала, на выходе из которого располагаются наружные геморроидальные узлы (номер 7 на схеме).
Как проявляется острый тромбоз наружного геморроидального узла?
Пациенты с острым тромбозом наружного геморроидального узла жалуются на появление
выпячивания, «шишки» (новообразования) и/или боль различной интенсивности в области заднего прохода. Размер «шишки» может быть от нескольких милиметров до нескольких сантиметров и зачастую сопровождаться отеком окружающих тканей (вплоть до всей окружности анального канала). У части пациентов заболевание протекает без боли, но большая часть оценивают боль как значительную или непереносимую.
Для оценки степени боли используют специальную визуально-аналоговую шкалу, в которой можно самостоятельно определить выраженность боли. Ведь именно это является ключевым моментом при выборе метода лечения. Хирургическое лечение будет наиболее эффективным при выраженности боли 7 и более баллов, тогда как при боли до 4 баллов – оптимальным можно считать консервативный метод лечения.
Рис. Визуально-аналоговая шкала для оценки боли.
Болевые ощущения обычно усиливаются во время дефекации (опорожнения кишечника) и/или при сидении. Боль и отек могут быть очень выраженными, даже невыносимыми в течение нескольких дней. Интенсивность боли зависит от размеров тромба и его расположения по отношению к мышцам анального сфинктера. В целом, проявления заболевания могут сохраняться несколько недель, в исключительных случаях и дольше. Иногда происходит самостоятельная эвакуация тромба из геморроидального узла. Этому предшествует некроз (разрушение) кожи над тромбом, и тромб как бы «выпадает» из узла. Внешне это сопровождается ощущением «лопнушего» шарика, выделением небольшого количества крови. Обычно, после эвакуации тромба резко уменьшаются болевые ощущения и чувство дискомфорта в области заднего прохода постепенно уменьшаются. Однако, не всегда некроз слизистой над тромбом заканчивается лишь эвакуацией тромба, некроз может продолжить распространение на сам геморроидальный узел и окружающие ткани, вот почему это состояние требует консультации специалиста. После стихания острого тромбоза у пациента чаще всего остаются так называемые «кожный бахромки» — избыток кожи там, где был тромбоз. Они не требуют медицинского лечения, но могут доставлять косметический дисфкомфорт.
Из-за чего возникает острый тромбоз наружного геморроидального узла?
В основе возникновения тромбоза чаще лежит переполнение вен наружных геморроидальных сплетений кровью с последующим замедлением тока крови в этих сосудах и возникновением тромбов. Тромбоз на фоне венозного полнокровия чаще всего развивается после резкого или длительного напряжения. Классическими примерами такого перенапряжения являются поднятие тяжестей, натуживание при запорах или поносах, а также родах. Хронический застой крови в органах таза (к которым относится и анальный канал) возникает при длительном сидении, избыточной массе тела, недостаточной физической активности.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно. Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение.
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острая (обострение хронической) анальная трещина – сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Всегда ли нужно лечить острый тромбоз наружного геморроидального узла?
Выбор метода лечения этого заболевания один из самых спорных вопросов общей проктологии. Как и геморрой – острый тромбоз не превращается в рак, не вызывает смертельно опасных осложнений, но может значительно влиять на качество жизни пациента, зачастую болевой синдром описывается как «невыносимый», с которым жить «просто невозможно».
В нашей Клинике принят пациент-ориентированный подход к выбору метода лечения острого тромбоза наружных геморроидальных узлов: врач вместе с пациентом определяют, насколько выражены симптомы, как сильно страдает качество жизни пациента с учетов его трудовой занятости и выбирают метод лечения.
Острый тромбоз наружного геморроидального узла можно лечить оперативно (выполнять операцию), консервативно (принимать таблетки и использовать местно мази и/или свечи) или вовсе не лечить, а выбрать выжидательную тактику. Исследования и практический опыт показывают, что оперативное лечение позволяет в более короткие сроки избавиться от проявлений заболевания, консервативное лечение также позволяется избавиться от проявлений заболевания, но за гораздо более длительное время. Отсутствие какого либо лечения, также заканчивается выздоровлением, сроки которого лишь незначительно отличаются от сроков при интенсивном консервативном лечении. Определяющим в выборе метода лечения является выбор пациента и его оценка выраженности болевого синдрома, поэтому, мнение пациента имеет решающее значение для выбора тактики. Если пациент оценивает боль как невыносимую, или же ему надо срочно вернуться к работе, улететь в другой город или страну – разумнее выбрать оперативное лечение в объеме удаления геморроидального узла или же эвакуации тромба из узла. Хирургическое лечение, обычно, приводит к более быстрому облегчению неприятных симптомов. Если болевой синдром позволяет пациенту полноценно жить в этом состоянии или пациент неготов к хирургическому вмешательству – возможно проведение консервативного лечения, направленного на уменьшение болевого синдрома и ускорение процесса организации и рассасывания тромба.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая – тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства – мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента – для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Нужно ли готовится к операции?
В большинстве случаев возможно выполнение операции в амбулаторных условиях под местной анестезией, т.е. не требуется госпитализация в стационар для лечения. Однако, части пациентов все же лучше выполнить операцию в операционной, для этого вам потребуются стандартные анализы и обследования необходимые для госпитализации. Особой подготовки кишечника для операции не требуется.
Что будет после операции?
Обычно пациенты чувствуют резкое облегчение после операции и отмечают уменьшение болевого синдрома (рис.6). Иногда требуется продолжение минимальной обезболивающей терапии. Основной задачей пациента в послеоперационном периоде становится нормализация стула: мягкий стул вызывает гораздо меньше болезненных ощущений при опорожнении кишечника, чем плотный. Как правило, к своей обычной жизни пациенты возвращаются на 2-3 сутки после операции, иногда и на следующий же день.
a) б)
Рис. 6. Вид области ануса до (а) и сразу после удаления наружного геморроидального узла (б). До операции уровень боли оценивался пациентом как 8 из 10, сразу после операции 4 из 10.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Профилактика рецидивов заболевания основана на исключении возможных причин возникновения тромбоза. Среди них плотный стул, запоры или поносы, «чтение в туалете», недостаточная или наоборот чрезмерная физическая активность (тяжелая атлетика, фитнес), длительная сидячая работа. К сожалению, однозначных методов профилактики возникновения острого тромбоза наружного геморроидального узла не существует, мы можем лишь уменьшить вероятность его возникновения, но не полностью ее исключить., Тем не менее, нужно отметить, что при консервативном лечении вероятность возникновения повторна заболевания выше, чем после выполнения операции.
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а) б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а) б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Что делать, если вы прошли курс консервативного лечения тромбоза
Обилие средств для консервативного лечения тромбоза и зачастую настроенность врача на использование этой методики приводит к тому, что большая часть тромбозов лечатся консервативно. В нашу Клинику обращаются пациенты на разных этапах проведения курса консервативной терапии. Часто это ситуация, когда сразу после возникновения тромба была начата консервативная терапия, произошло некоторое облегчение состояния, уменьшился болевой синдром, но остается «шишка» в области заднего прохода, некоторые болевые ощущения. Иногда приходят вполне здоровые люди, которые пережили эпизод острого тромбоза несколько месяцев или лет назад и сейчас их беспокоит наличие кожных «бахромок», избытка кожи в области заднего прохода, которые остаются после разрешения острого состояния. Они могут препятствовать качественно осуществлять гигиену этой области, влиять на интимную жизнь. Что делать в этой ситуации? И снова главным для врачей нашей Клиники будет мнение пациента. Если вы хотите избавиться от проявления острого тромбоза, даже если уже проведено консервативное лечение, прошло много времени – это можно сделать оперативным путем.
Можно ли провести профилактику тромбоза?
К сожалению, однозначной рекомендации, соблюдение которой позволило бы с высокой вероятностью предупредить тромбоз не существует. Нормализация стула, «отсутствие библиотеки в туалете», отказ от занятий тяжелой атлетикой – снижают риск возникновения острого тромбоза, но не гарантируют полностью, что вновь не возникнет тромбоз в одном из наружных геморроидальных узлов.
Чем руководствоваться при выборе врача и лечебного учреждения
Если вы находитесь в поиске лечебного учреждения, куда обратиться для консультации и лечения острого перианального тромбоза, то нужно обратить внимание на несколько факторов.
- Наличие у учреждения именно проктологической, а не только общехирургичсекой или онкоколопроктологической специализации.
- Владением сотрудниками Клиники информации о всех возможных способах лечения острого перианального тромбоза
- Возможность выполнения в Клинике малых колопроктологическитх операций в условиях стационара
- Возможность выполнения оперативного лечения в Клинике у «особых» групп пациентов – беременных, пациентов старшей возрастной группы
Врачи роддома больницы Вересаева спасли жизнь младенца с тромбозом пуповины
Предупредить угрожающие жизни младенца последствия удалось врачам больницы им. В.В. Вересаева Департамента здравоохранения Москвы благодаря своевременно выполненной кардиотокографии (КТГ). Проведенная будущей маме плановая процедура выявила значимое изменение ритма сердцебиения плода, которое, как оказалось позднее, стало следствием редкого патологического состояния – тромбоза пуповины.
Пациентка наблюдалась в отделении патологии роддома. Будущая мама чувствовала себя нормально, готовилась к родам и даже собиралась провести праздничные выходные дома. Однако врачи настоятельно рекомендовали ей остаться в стационаре, где можно было в режиме реального времени следить за всеми показателями здоровья. Нарушения в сердечном ритме будущего ребенка был диагностирован в ходе очередного планового КТГ-исследования.
Одной из причин значимых изменений ритма сердцебиения плода может являться тромбоз пуповины. Такое заболевание встречается редко – один на тысячу случаев, однако его последствия крайне серьезны: недостаточность внутриутробного питания может угрожать ребенку различными неврологическими нарушениями в последующем или даже привести к его гибели.
Принимая во внимания опасность, специалисты приняли решение об экстренном родоразрешении пациентки путем кесарева сечения.
Как рассказала руководитель роддома Татьяна Овешникова, при осмотре пуповины был обнаружен участок тромбоза протяженностью 10 сантиметров.
– Этот случай еще раз доказывает важность регулярного проведения КТГ – исследования, которое дает специалистам очень важную информацию. Именно благодаря этой технологии все завершилось благополучно, с мамой и ребенком все в порядке, в настоящее время они уже выписаны из роддома.
– У нас достаточно ресурсов, чтобы минимизировать риски смертности в родах и после. А вот оперативно оценивать состояние ребенка внутриутробно – крайне трудно. «Поймать» вовремя опасные симптомы, особенно когда беременность протекает благополучно, и ничего не предвещает беды, крайне сложно, и принимать решение в таких ситуациях, как правило, приходится экстренно, – отметила заведующая отделением Эвелина Азоева.
Городская клиническая больница им. В.В. Вересаева – многопрофильное лечебно-профилактическое учреждение, предназначенное для оказания специализированной медицинской помощи в круглосуточном режиме.
ГКБ №31 — Тромбэктомия геморроидального узла: показания, операция, особенности
Коротко о главном
Тромбэктомия – малоинвазивная (малотравматичная) операция, которая проводится для устранения образовавшегося в геморроидальных узлах тромба. Такое вмешательство выполняют при остром геморрое.
Тромбэктомия выполняется под местным обезболиванием и занимает не более 10 минут. Процедура имеет кратчайший список противопоказаний и не требует помещения пациента в стационар. Вы можете отправиться домой сразу после операции.
Восстановительный период проходит быстро и не связан с серьезными ограничениями. Необходимо будет соблюдать элементарные правила гигиены: обмывать анальную область тёплой водой после каждого опорожнения кишечника. Также следует выполнять все рекомендации врача:
___• соблюдать диету,
___• ограничить физические и нервные нагрузки,
___• избегать исключить тепловые процедуры,
___• принимать назначенные медикаменты,
___• проводить местное лечение послеоперационной раны.
Причины тромбоза геморроидальных вен
Тромбоз может развиться как следствие острого, впервые возникшего приступа геморроя, а также как осложнение хронического геморроя. Вероятность развития тромбоза при хронической патологии возрастает с увеличением «стажа» заболевания и размеров узлов.
Спровоцировать приступ могут:
___• хронические нарушения стула (запоры, поносы, запоры сменяющиеся поносами),
___• повышенные физические нагрузки,
___• родовая деятельность,
___• приём острой пищи и/или алкоголя,
___• переохлаждение, перегревание.
Развитию острого геморроя способствуют все состояния, сопровождающиеся повышением внутрибрюшного давления – от беременности до хронического кашля и ожирения.
Другой фактор возникновения геморроя – застой крови в венах малого таза, который часто возникает в результате малоподвижного образа жизни, «сидячей» работы.
Механизм образования тромбов
Чаще происходит тромбоз наружных геморроидальных узлов. Крайне редко процесс распространяется с наружных на внутренние узлы. Еще реже – возникает изолированно во внутренних узлах.
Тромбоз наружного геморроидального узла возникает как при остром, так и при хроническом процессе. В обоих случаях патология развивается в результате сочетания трех факторов:
___• замедления кровотока в узле,
___• загущения крови,
___• повреждения сосудистой сетки геморроидального узла.
Признаки тромбоза
___• Главный симптом тромбоза – острая мучительная боль, которая препятствует нормальному опорожнению кишечника. Болевой синдром многократно усиливается при натуживании, движении, а также в положении сидя. В тяжелых случаях боль принимает пульсирующий характер и, в зависимости от расположения узла, может отдавать в ногу, внутрь прямой кишки или в наружные половые органы.
___• Часто возникают кровотечения, которые имеют различную интенсивность – от отдельных капель на поверхности кала до струйки крови во время опорожнения кишечника.
___• Тромбоз внутреннего узла вызывает ощущение инородного тела внутри прямой кишки. Поскольку кровоточащий травмированный узел соприкасается с каловыми массами возможно присоединение вторичной инфекции. В таких случаях появляются слизистые или гнойные выделения, поднимается температура тела.
Когда необходима тромбэктомия
Показания к хирургическому вмешательству
Большинство случаев острого тромбоза геморроидальных узлов (неосложненный тромбоз, небольшой размер узла) неплохо поддаются лечению консервативными методами. Главное своевременно обращаться к врачу.
Хирургические манипуляции проводятся в случае, если сроки с момента начала заболевания составляют 48-72 часа. Если прошло больше времени от начала тромбоза, то врач назначает консервативное лечение с последующим хирургическим лечением. Хирургическое удаление тромбированного узла проводится на более поздних сроках от начала заболевания в следующих случаях:
___• консервативная терапия оказалась безрезультатной,
___• острый болевой синдром, плохо купирующийся стандартными обезболивающими средствами,
___• симптомы интоксикации (общая слабость, лихорадка, головная боль),
___• противопоказания к назначению тромболитических средств (беременность, лактация),
___• большие размеры геморроидального узла.
Решение о хирургическом вмешательстве принимает врач после обследования, которое позволит обнаружить противопоказания к оперативному вмешательству. Другая цель диагностических манипуляций – выбор метода хирургического вмешательства.
Виды операций
Удаление тромба при наружном геморрое
Удаление тромба при наружном геморрое – простейшая операция, которая продолжается всего несколько минут. Врач делает небольшой разрез над тромбом. Затем кровяной сгусток вынимается пинцетом или зажимом, ранка не ушивается. Практически сразу спадает воспалительный отёк, стихает боль, улучшается общее состояние пациента.
По показаниям может быть выполнена более сложная операция – иссечение наружного геморроидального узла с тромбами, которая также проводится под местной анестезией и не требует помещения пациента в стационар. Во время иссечения патологический элемент удаляется, что снижает риск развития рецидивов тромбоза.
Удаление тромба при внутреннем геморрое
Тромбоз внутренних геморроидальных узлов встречается значительно реже и, как правило, развивается на поздних стадиях развития процесса (III-IVстадии геморроя).
Лечение в данном случае консервативное. После купирования острого процесса проводится лечение, направленное на удаление внутреннего геморроя (геморроидэктомия).
Диагностика
Диагностика тромбоза геморроидального узла не вызывает затруднений. Диагноз устанавливается при внешнем осмотре анальной области.
Если проктолог примет решение об оперативном вмешательстве, необходимо будет сдать анализы:
___• общий анализ крови,
___• коагулограмма,
___• уровень глюкозы в крови.
Необходимо сказать лечащему хирургу обо всех принимаемых препаратах, поскольку некоторые лекарственные средства (оральные контрацептивы, нестероидные противовоспалительные препараты и др.) влияют на свертываемость крови.
Противопоказания
___• Операция не проводится при крайне тяжелом состоянии больного (общее истощение, осложнения сердечно-сосудистых заболеваний, сепсис).
___• Не назначают хирургические вмешательства при тяжелом протекании беременности (выраженная анемия, плохо купируемый ранний токсикоз с обезвоживанием, поздние токсикозы с генерализированными отёками и т.п.).
Поскольку тромбэктомия относится к малоинвазивным (малотравматичным) операциям, процедура может быть назначена после стабилизации состояния пациента. Решение об операции или ее недопустимости принимается индивидуально с учётомвсех факторов риска.
Подготовка к процедуре
Если врач принимает решение о тромбэктомии, пациенту назначается диета с исключением продуктов, провоцирующих газообразование в толстом кишечнике (капуста, бобовые, свежие фрукты и соки из них). Под запрет также попадают продукты, вызывающие прилив крови к прямой кишке и/или оказывающие раздражающее действие на слизистую оболочку (копчёности, острые блюда, алкоголь).
Непосредственно перед процедурой (утром и вечером накануне операции) нужно будет очистить кишечник при помощи микроклизмы «Микролакс».
Подготовка к тромбэктомии проводится, когда это позволяет состояние пациента. При выраженном болевом синдроме и внушительных размерах узла очистка кишечника не проводится, а в случае угрозы развития тяжёлыхосложнений оперативное удаление тромба проводят в экстренном порядке.
Как проходит операция
Процедура может проводиться на кресле, которое напоминает гинекологическое, или на кушетке, и занимает несколько минут. Сначала врачи делают обезболивающий укол, который «замораживает» ткани как в зубном кабинете. Поэтому больной находится в сознании, но не чувствует боли.
Хирургическое вмешательство занимает несколько минут и предусматривает три манипуляции:
___• вскрытие поражённого узла (небольшой разрез),
___• удаление тромба,
___• остановка кровотечения (рана может быть ушита, но чаще она не ушивается)
После процедуры можно отправляться домой.
Исключение составляют те случаи тромбоза, когда возникают тяжёлые осложнения (гангрена узла, парапроктит, сильное кровотечение), которые требуют госпитализации.
Правила поведения в послеоперационный период
Если эвакуация тромбов геморроидальных узлов проводилась на фоне удовлетворительного состояния пациента, то послеоперационный период не предусматривает значительных ограничений.
Под запрет попадают:
___• физические нагрузки,
___• тепловые процедуры (баня, сауна, пляжный отдых),
___• длительное пребывание в положении сидя или на корточках.
Из рациона исключают продукты, вызывающие прилив крови к сосудам малого таза или раздражение слизистой оболочки: острые, солёные, копчёные блюда и алкоголь.
Пища должна быть богата клетчаткой, стимулирующей работу кишечника (чернослив, яблоки). Не рекомендуется употреблять блюда, которые могут спровоцировать запор (рисовая и манная каша, картофель, макароны). При задержке стула назначают мягкое слабительное (например, «Форлакс»).
После каждого опорожнения кишечника омывают анальную область тёплой водой и меняют стерильную салфетку. При появлении подозрительных симптомов (боль, кровотечение, выделения из раны), следует немедленно обращаться к врачу.
Возможные осложнения и побочные эффекты
Осложнения после операции тромбэктомии геморроидальных узлов встречаются крайне редко. Тем не менее, необходимо соблюдать охранительный режим, чтобы избежать неприятных последствий.
При физических нагрузках, систематических запорах и тепловых процедурах в ранний послеоперационный период возможно развитие кровотечения или повторный тромбоз раны.
Отзывы пациентов и рекомендации врачей
Мы проанализировали имеющиеся в сети отзывы пациентов, перенесших удаление тромбоза геморроидального узла. Преимущественное большинство больных остались довольны процедурой. Наиболее распространенное впечатление: «Сама процедура не столь неприятна, как ее ожидание».
Отзывов об осложнениях операции не обнаружено. Наиболее популярная жалоба – болезненность в области послеоперационного шва, которая исчезает через несколько часов, но может появиться вновь при опорожнении кишечника.
Более серьёзный недостаток – вероятность развития рецидива. Для того, чтобы избежать повторного тромбоза, необходимо соблюдать все рекомендации лечащего врача.
Преимущества и недостатки метода
Тромбэктомия – малотравматичный метод лечения острого тромбоза геморроидальных узлов, у которого есть и преимущества, и недостатки. Метод предусматривает операционное вмешательство, поэтому его назначают, если консервативные методики противопоказаны или малоэффективны.
Положительные стороны тромбэктомии:
___• короткий список противопоказаний,
___• не требует помещения в стационар,
___• кратчайший восстановительный период с минимальным количеством ограничений,
___• незначительная выраженность побочных эффектов операции (боль, слабость, отек),
___• осложнения встречаются крайне редко.
Недостатки метода. Тромбэктомия не предусматривает удаления геморроидального узла, поэтому возможно развитие повторного тромбоза. По этой причине при рецидивирующем тромбозе показана более радикальная операция по удалению тромбированных узлов (геморроидэктомия).
Профилактика рецидива
Основные принципы профилактики
Тромбоз геморроидального узла возникает как осложнение геморроя, поэтому профилактика рецидива заключается в профилактике возникновения увеличенных геморроидальных узлов.
Геморрой – заболевание с наследственной предрасположенностью. Поэтому, если уже был один приступ, существует высокая вероятность рецидива. Однако реализация негативного сценария возможна при наличии дополнительных факторов риска:
___• беременность,
___• прием гормональных препаратов,
___• избыточный вес,
___• постоянное нарушение диеты: прием острой и жирной пищи, алкоголя,
___• злоупотребление тепловыми процедурами (баней и сауной) или регулярные переохлаждения,
___• работа, связанная с длительным пребыванием в положении сидя или тяжелая физическая работа.
Необходимые правила предосторожности
Наиболее часто острый тромбоз возникает как следствие длительного нарушения стула (хронические запоры). Поэтому нужно добиваться ежедневного опорожнения кишечника с помощью богатой клетчаткой диеты.
Желательно воздерживаться от физических и нервных перегрузок, а также от переохлаждения и перегревания нижней половины тела. Не следует злоупотреблять алкоголем, а также острой, копченой и соленой пищей.
При «сидячей» работе нужно делать регулярные перерывы, во время которых проводить предупреждающую геморрой гимнастику. Развитию геморроя могут способствовать многие хронические заболевания, поэтому забота о своем здоровье – надежная профилактика тромбоза геморроидальных узлов.
Опасно в отношении развития геморроя и ожирение. При этой патологии увеличивается внутрибрюшное давление, изменяются реологические свойства крови, возникают проблемы со стулом, нарушается гормональный фон. Поэтому нормальный вес – это не только красота, но и здоровье.
Можно ли обойтись без операции?
Если врачи рекомендовали провести тромбэктомию геморроидального узла, то это означает, что консервативная терапия в вашем случае не показана. Не следует пытаться лечить тромбоз «народными» методами.
Если лечение неадекватно или отсутствует, могут развиться осложнения:
___• кровотечение,
___• гангрена узла,
___• парапроктит (гнойное расплавление околопрямокишечной жировой клетчатки).
В некоторых случаях поражённый узел может самостоятельно вскрыться и освободиться от тромба. На месте «шишки» образуется кожная складка – анальная бахромка, которая вызывает неприятные ощущения (зуд, мокнутие) и является неприятным косметическим дефектом.
Лечение тромбоза геморроидальных узлов в ГКБ №31 (Москва)
Консультативно-диагностический центр ГКБ №31 обладает необходимым лечебным и диагностическим оборудованием для оказания помощи пациентам с геморроем. Опытный проктолог проведет диагностическое обследование и назначит оптимально подходящий вашему случаю метод лечения. Если позволяет состояние больного, мы стараемся проводить терапию консервативными и малоинвазивными методами. У нас возможно и лечение геморроя при беременности и других состояниях, когда необходимо соблюдать особую осторожность при назначении медикаментов.
Если есть показания к хирургическому вмешательству, пациент направляется в стационар кратковременного пребывания или хирургическое отделение, где проходит лечение под наблюдением опытного хирурга.
О правилах предоставления платных услуг можно узнать здесь. Также в нашей клинике действует полис ОМС. С перечнем услуг, входящих в Территориальную программу государственных гарантий бесплатного оказания медицинской помощи в городе Москве можно ознакомиться в документе.
Не рискуйте здоровьем – обращайтесь к врачам при появлении первых тревожных симптомов!
Узнать подробнее о направлении Проктология
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Каковы признаки сгустка крови?
В зависимости от того, в какой части тела они возникают, сгустки крови могут вызывать ряд симптомов от боли до онемения, от холода до тепла. Эти симптомы также не у всех одинаковы. А иногда вообще не бывает никаких симптомов.
Сгустки крови в ноге могут вызывать покраснение или даже бледность кожи. Сгустки крови в головном мозге могут вызывать затруднения при ходьбе, онемение или слабость только на одной стороне тела. Сгустки крови в легких могут вызвать внезапную одышку, учащенное сердцебиение и кашель.Сгустки крови в брюшной полости могут вызвать боль в животе, тошноту, рвоту и вздутие живота. Сгустки крови в сердце могут вызвать боль или давление в груди, одышку, потоотделение и несварение желудка.
Сгустки крови также различаются в зависимости от того, развиваются ли они в вене (венозной) или артерии (артериальной). Венозные сгустки могут накапливаться дольше, в то время как артериальные сгустки вызывают симптомы немедленно.
Важно обращать внимание на признаки потенциальных тромбов и как можно скорее обратиться за лечением, поскольку тромбы могут быть опасны для вашего здоровья.
Каковы признаки сгустка крови в ноге или руке (тромбоз глубоких вен)?
Если сгусток крови в руке или ноге достаточно мал, у вас может не быть никаких симптомов. Из-за большого сгустка может отекать вся нога. Боль может ощущаться как растянутый мускул или «лошадь Чарли».
Наиболее частым местом образования тромбов является голень. Необычно иметь тромбы сразу на обеих руках или обеих ногах. Итак, если вы испытываете симптомы только на одной ноге или руке, они могут указывать на сгусток крови.
Сгусток крови в руке или ноге там может не представлять опасности, но он может оторваться и застрять в легких. Это называется тромбоэмболией легочной артерии и может привести к летальному исходу.
Признаки тромба в руке и ноге включают:
- Боль
- Покраснение или посинение кожи
- Набухание
- Бледный цвет
- Прохлада на ощупь
- Нежность
- Повышенное тепло в опухшей или болящей части конечности
- Потеря чувствительности или онемение конечностей
Каковы признаки сгустка крови в головном мозге?
Сгусток крови в головном мозге или в нем диагностируется с помощью МРТ или КТ.Сгусток крови в головном мозге может блокировать кровоток, вызывая инсульт.
Но не каждый тромб в головном мозге приводит к инсульту. И не все инсульты вызваны сгустками крови. Около 20 процентов инсультов вызваны аневризмами, которые представляют собой выпуклости или слабость стенки кровеносного сосуда.
Признаки сгустка крови на мозге или в нем включают:
- Проблемы при разговоре
- Нарушение зрения
- Онемение или слабость одной стороны тела или лица
- Проблемы при ходьбе
- Неспособность ясно мыслить или спутанность сознания
- Изъятия
- Головокружение
- Сильная головная боль
Каковы признаки сгустка крови в легких (легочная эмболия)?
Сгустки в венах ног или рук могут оторваться и попасть в легкие.Возникающая в результате тромбоэмболия легочной артерии может вызвать повреждение органов или привести к смерти.
Пожилые люди подвержены повышенному риску тромбоэмболии легочной артерии. Отчасти это потому, что они менее мобильны.
Симптомы тромба в легких включают:
- Боль в груди, которая может быть короткой и колющей и усиливаться с каждым вдохом
- Внезапная одышка
- Учащенный пульс
- Учащенное дыхание
- Необъяснимый кашель, возможно, с кровянистой слизью
Каковы признаки сгустка крови в брюшной полости?
Сгустки крови в легких могут вызвать внезапную одышку, учащенное сердцебиение и кашель.Сгустки крови в брюшной полости могут вызвать боль в животе, тошноту, рвоту и вздутие живота. Сгустки крови в сердце могут вызвать боль или давление в груди, одышку, потоотделение и несварение желудка.
Исследователи из Дании обнаружили, что определенные сгустки крови в брюшной полости могут быть признаком недиагностированного рака. Сгустки крови в брюшной полости также могут быть более вероятными у людей с заболеваниями, вызывающими скопление жидкости или вздутие живота.
Сгустки крови в брюшной полости могут вызывать следующие симптомы:
- Боль в животе (особенно если она усиливается после еды или со временем)
- Тошнота
- Кровь в стуле
- Вздутие живота
- Рвота
- Диарея
- Наращивание жидкости в брюшной полости
Каковы признаки сгустка крови в коронарной артерии?
По данным Всемирной федерации сердца, сгусток крови в сердце или рядом с ним может вызвать сердечный приступ.У женщин могут быть другие симптомы сердечного приступа, чем у мужчин. Женские симптомы могут быть менее специфичными.
Сгустки крови в коронарной артерии вызывают следующие симптомы:
- Сильная боль в груди, которая может отдавать в левую часть челюсти, плеча и руки
- Давление или тяжесть в груди
- Одышка
- Тошнота
- Расстройство желудка
- потливость
Когда обращаться к врачу за сгустком крови
Немедленно обратитесь к врачу, если вы думаете, что у вас могут быть симптомы тромба.Чем быстрее он будет диагностирован, тем больше у вас шансов избежать необратимого вреда или смерти. Диагноз обычно ставится с использованием комбинации симптомов, физического осмотра и визуализации.
Врач может прописать антикоагулянт или разжижитель крови для предотвращения образования новых тромбов и предотвращения роста существующих сгустков. Названия антикоагулянтов включают дабигатран (Прадакса), варфарин (Кумадин), апиксабан (Эликвис) и ривароксабан (Ксарелто).
Людям, которые не могут принимать антикоагулянты, врачи могут порекомендовать фильтр IVC.Эти устройства также используются у пациентов, восстанавливающихся после несчастных случаев и операций, когда существует высокий риск потенциально смертельного образования тромбов в легких.
Поделиться этой страницей:https://www.drugwatch.com/news/2018/08/02/what-are-the-signs-of-a-blood-clot/Скопировать ссылку
Сгустков крови — Диагностика, оценка и лечение
Сгустки крови — это полутвердые массы крови, которые могут быть неподвижными (тромбоз) и блокировать кровоток или вырываться (эмболия) и перемещаться в различные части тела.Сгустки крови могут быть опасными для жизни в зависимости от их местоположения и степени тяжести.
Ваш врач, скорее всего, проведет медицинский осмотр, и вы можете пройти ультразвуковое исследование вен или КТ-ангиографию (КТА) грудной клетки, брюшной полости / таза или головы, чтобы помочь диагностировать ваше состояние. Лечение может зависеть от того, находится ли сгусток в артерии или вене. Ваш врач может назначить лекарства, катетерный тромболизис, операцию или установку фильтра нижней полой вены (НПВ) для лечения вашего состояния.
Что такое тромбы?
Сгустки крови — это полутвердые массы крови. В норме кровь свободно течет по венам и артериям. Некоторое свертывание крови или коагуляция необходимы и нормальны. Свертывание крови помогает остановить кровотечение, если вы порезались или получили травму. Однако когда происходит слишком сильное свертывание, это может вызвать серьезные осложнения.
Когда образуется сгусток крови, он может быть неподвижным (это называется тромбозом) и блокировать кровоток или вырываться (это называется эмболией) и перемещаться в различные части тела.
Есть два разных типа сгустков:
- Артериальные сгустки — это тромбы, которые образуются в артериях. Как только образуются артериальные сгустки, они сразу же вызывают симптомы. Поскольку этот тип сгустка препятствует поступлению кислорода в жизненно важные органы, он может вызвать множество осложнений, таких как инсульт, сердечный приступ, паралич и сильная боль.
- Венозные сгустки — это сгустки, образующиеся в венах. Венозные сгустки обычно образуются медленно в течение определенного периода времени. Постепенно симптомы венозных сгустков становятся более заметными.
Сгустки крови могут образовываться во многих различных частях тела, каждая из которых имеет разные симптомы:
- Ноги и руки: Симптомы тромбов в ногах и руках различаются и могут включать боль или спазмы, отек, болезненность, тепло на ощупь и кожу синеватого или красного цвета. Сгустки, образующиеся в более крупных венах, называются тромбозом глубоких вен (ТГВ). Сгустки крови также могут возникать в более мелких и более поверхностных (ближе к коже) венах.
- Сердце: Общие симптомы тромбов в сердце включают боль в груди и левой руке, потливость и затрудненное дыхание.
- Легкие: наиболее частые симптомы включают одышку или затрудненное дыхание, боль в груди и кашель. Другие симптомы, которые могут появиться или не появиться, включают потливость, обесцвечивание кожи, отеки в ногах, нерегулярное сердцебиение и / или пульс и головокружение.
- Мозг: пациенты со сгустками крови в мозгу могут испытывать проблемы со зрением или речью, судороги и общую слабость.
- Живот: Симптомы образования тромбов в брюшной полости могут включать сильную боль в животе, тошноту, рвоту и диарею и / или кровавый стул.
Сгусток крови может быть опасным для жизни в зависимости от местоположения и степени тяжести.
начало страницы
Как диагностируются и оцениваются тромбы?
Оценка вашего состояния зависит от расположения и типа тромба. Ваш врач обычно начинает с получения вашей истории болезни, поскольку она может предоставить информацию о факторах, вызвавших образование сгустка, а также проведет физический осмотр. В экстренной ситуации, когда пациенты могут быть не в состоянии описать свои симптомы, врачи могут отправить пациентов на тестирование сразу после медицинского осмотра.
Вас могут отправить на один или несколько из следующих тестов:
- УЗИ вен : Этот тест обычно является первым шагом для подтверждения венозного тромба. Звуковые волны используются для создания вида ваших вен. Ультразвук Допплера может использоваться, чтобы помочь визуализировать кровоток в ваших венах. Если результаты УЗИ неубедительны, можно использовать венографию или ангиографию MR .
- КТ-ангиография грудной клетки: Если ваш врач подозревает у вас тромбоэмболию легочной артерии, вы можете пройти КТ-ангиографию.Наиболее частой причиной тромбоэмболии легочной артерии является оторвавшийся фрагмент ножки или тазового сгустка, который по венам попал в легкое. Вас могут направить на рентген грудной клетки , если ваш врач считает, что у вас может быть другое заболевание, кроме тромба.
- КТ-ангиография брюшной полости и таза: Этот тип компьютерной томографии можно использовать, если врач подозревает наличие тромба где-то в брюшной полости или тазу. Его также можно использовать для исключения других состояний, вызывающих те же симптомы, что и тромбы.
- КТ-ангиография головы и шеи: Если у вас проявляются симптомы инсульта, ваш врач назначит экстренную компьютерную томографию головы, чтобы подтвердить наличие сгустка. В некоторых случаях ваш врач может назначить церебральную ангиографию . Ультразвуковое исследование сонной артерии также может быть выполнено, чтобы увидеть, попал ли в мозг фрагмент тромба на шее.
Сгустки крови могут вызывать симптомы, имитирующие другие заболевания или состояния.Вы можете пройти дополнительное тестирование, чтобы исключить другие условия.
начало страницы
Как лечат тромбы?
Артериальных сгустков:
Ваш врач может порекомендовать вам пройти катетер-направленный тромболизис , — процедуру, при которой к месту образования сгустка доставляются препараты, разрушающие сгустки, или операцию по удалению сгустка. Эти методы лечения предназначены для агрессивного управления тромбами, поскольку артериальные сгустки могут блокировать приток крови к жизненно важным органам.Обычно они используются только в опасных для жизни или экстренных случаях.
Венозных сгустков:
Если у вас диагностирован тромб из глубоких вен, вам будут назначены препараты, разжижающие кровь, чтобы помочь разжижить кровь и позволить ей легче проходить через место образования сгустка.
Ваш врач может попросить вас пройти процедуру, называемую установкой фильтра нижней полой вены. Это рекомендуется пациентам с высоким риском образования тромбов. В вену помещается фильтр, чтобы предотвратить попадание фрагментов тромба по венам в сердце или легкие.
начало страницы
Какой тест, процедура или лечение лучше всего мне подходят?
начало страницы
Эта страница была просмотрена 17 января 2020 г.
Сгустков крови — Симптомы, причины, лечение
Сгусток крови — это организованный комок затвердевшей крови. Нормальное свертывание крови помогает остановить потерю крови, например, при небольшом порезе или царапине. Однако сгусток крови, образующийся внутри кровеносного сосуда (артерии или вены) или в сердце, называется тромбом и является серьезным заболеванием.Сгустки крови могут образовываться в поверхностных венах чуть ниже кожи или в более глубоких и крупных венах (тромбоз глубоких вен). Сгустки крови также могут вытесняться и перемещаться из своего исходного местоположения в другое. Это называется эмболией.
Сгустки крови чаще встречаются у людей, которые не могут легко передвигаться из-за преклонного возраста, травмы, операции или болезни. Люди с определенными нарушениями свертываемости крови, из-за которых кровь свертывается легче, имеют повышенный риск образования тромбов в глубоких венах.Кроме того, некоторые виды рака и лекарства на основе эстрогена могут увеличить риск образования тромбов.
Сгусток крови опасен, потому что он может блокировать или уменьшать приток крови к той части тела, в которой он образовался. Эта блокада вызывает недостаток кислорода в тканях (так называемая ишемия) и в конечном итоге приводит к необратимому повреждению тканей.
Сгустки крови также могут оторваться от стенки кровеносного сосуда и отправиться в другое место, например, в мозг или легкие, что приведет к катастрофическим последствиям.Сгусток крови, который попадает в легкие, может привести к тромбоэмболии легочной артерии, необратимому повреждению легких и даже внезапной смерти. Сгусток крови, который попадает в мозг, может вызвать инсульт. Сгусток крови, образующийся в артериях сердца, может вызвать сердечный приступ.
Ваш риск образования тромбов можно свести к минимуму, если внести определенные изменения в образ жизни и следовать плану лечения, назначенному вашим врачом. В частности, регулярные упражнения, отказ от курения, подъем ног и частое изменение положения тела могут помочь предотвратить образование тромбов.
8 признаков сгустка крови
Кристоф Бургштедт Getty Images
В большинстве случаев тромбы — это хорошо. Когда вы получаете травму, вам нужно, чтобы ваша кровь затвердела и слиплась на месте, чтобы остановить кровотечение. Но иногда сгустки появляются, когда они не нужны, и это может вызвать проблемы, особенно если они образуются в глубоких венах возле ваших мышц.
«Когда тромбы образуются в этой более глубокой системе, они могут быть болезненными и очень опасными», — говорит Луис Наварро, M.D., основатель Центра лечения вен в Нью-Йорке. Этот вид сгустка называется тромбозом глубоких вен или ТГВ. Они похожи на заграждения на вашем кровном магистрали, вызывают пробки в вашем кровообращении и препятствуют кровотоку, который поддерживает вашу систему в рабочем состоянии.
Все может стать еще более серьезным, если ТГВ оторвется от своего первоначального места и переместится в ваши легкие. Затем это превращается в тромбоэмболию легочной артерии — сгусток, который не позволяет этим жизненно важным органам получать необходимый им кислород и кровь.Это может привести к повреждению легких и других органов и даже к летальному исходу.
Некоторые люди более склонны к ТГВ, чем другие, поэтому стоит учитывать любые факторы риска. Более того, «важно распознать симптомы сгустка крови, потому что они часто могут быть минимальными или игнорироваться», и своевременное лечение является ключевым моментом, — говорит доктор Наварро. Вот предупреждающие признаки тромба, на которые следует обратить внимание, чтобы вы могли действовать быстро, если он ударит.
Реклама — продолжить чтение ниже
Отек одной конечности
Опухшая нога или рука — один из наиболее распространенных признаков ТГВ.«Сгустки крови могут блокировать нормальный кровоток в ногах, а кровь может скапливаться за сгустком, вызывая отек», — говорит доктор Наварро.
Нормально не замечать отек ног как симптом ТГВ, если у вас всегда появляются большие или жесткие ноги во время полета или в периоды неподвижности. Но будьте осторожны, если ваша раздутая конечность быстро увеличивается, особенно если она проявляется с одной стороны с болью.
Боль в ноге или руке
Обычно боль при ТГВ сочетается с другими симптомами, такими как отек или покраснение, но иногда она может протекать самостоятельно.
«К сожалению, боль от сгустка крови можно легко принять за мышечный спазм или растяжение, поэтому проблема часто не диагностируется и представляет особую опасность», — говорит д-р Наварро.
Боль при ТГВ, как правило, возникает при ходьбе или когда вы сгибаете ногу вверх. Если у вас есть чарли, вы не можете дрожать, особенно если кожа рядом с ней теплая или обесцвеченная, попросите врача осмотреть ее.
Покраснение на коже
Синяк — это правда, но не о том, о чем вам следует беспокоиться.Вы не видите ТГВ. Вы можете увидеть обесцвечивание, похожее на синяк, но с большей вероятностью увидите красный цвет. ТГВ вызывает покраснение пораженной конечности и делает вашу руку или ногу теплой на ощупь.
По теме: Почему у меня так легко появляются синяки?
Грудная боль
Боль в груди может заставить вас подумать о сердечном приступе, но это может быть тромбоэмболия легочной артерии. «И PE, и сердечный приступ имеют схожие симптомы», — говорит д-р.Наварро. Однако боль при ПЭ обычно бывает острой и колющей, и хуже всего ощущается при глубоком вдохе.
Боль при сердечном приступе часто исходит от верхних частей тела, таких как плечи, челюсть или шея. Самый главный ключ к разгадке — ваше дыхание — боль при ПЭ неуклонно усиливается с каждым вдохом. В любом случае вам немедленно понадобится помощь, поэтому звоните по номеру 911.
Сбивчивое дыхание
Сгусток крови в легком замедляет приток кислорода, и вы можете чувствовать себя запыхавшимся.«У вас часто не хватает выносливости или дыхания, чтобы подняться по лестнице. Вы плохо себя чувствуете », — говорит Джордж П. Тейтельбаум, доктор медицины, интервенционный нейрорадиолог и директор Центра лечения инсультов и аневризм в Центре здоровья Провиденс Сент-Джонс в Санта-Монике, Калифорния. Немедленно обратитесь за помощью, особенно если это произойдет внезапно.
Необъяснимый кашель
Не могу перестать взламывать? Если у вас также есть одышка, учащенное сердцебиение или боль в груди, это может быть ПЭ.«Кашель будет сухим, но иногда люди могут откашливать слизь и / или кровь», — говорит д-р Наварро. В случае сомнений позвоните своему врачу или сразу обратитесь в скорую помощь.
Связано: Как избавиться от затяжного кашля
Бешеное сердце
При низком уровне кислорода ваша частота сердечных сокращений увеличивается, чтобы попытаться восполнить недостаток. Ощущение трепетания в груди и проблемы с глубоким вдохом может означать, что ваше тело посылает сигнал SOS о том, что у вас в легких скрывается ПЭ.- говорит Тейтельбаум.
«При небольшом сгустке крови частота сердечных сокращений частично увеличивается из-за боли в груди, одышки и связанного с этим беспокойства, которое они вызывают», — говорит Льюис Нельсон, доктор медицины, председатель отделения неотложной медицины в Rutgers New Jersey. Медицинская школа. Также из тканей легких выделяются химические вещества, что приводит к учащению пульса.
Если сгусток больше, это может вызвать снижение содержания кислорода в крови «и даже изменения кровотока, которые приводят к компенсаторному увеличению частоты сердечных сокращений», — сказал доктор.- говорит Нельсон.
Чувство слабости
«Головокружение частично вызвано химическим веществом, выделяемым из легких, изменениями оксигенации крови, а также кровяного давления и частоты сердечных сокращений», — говорит доктор Нельсон. «Мозг чувствителен к изменениям кислорода и к изменениям кровотока».
Хотя это не слишком частый симптом сгустка крови, этого бывает достаточно. Одно исследование, опубликованное в журнале New England Journal of Medicine , показало, что тромбоэмболия легочной артерии была причиной около 17% госпитализаций с обмороком у 560 обследованных пожилых людей.
Что делать, если вам кажется, что у вас тромб
«Это зависит от того, насколько плохо вы себя чувствуете», — говорит доктор Тейтельбаум. Если у вас одышка и нет энергии, и это необычно для вас, по номеру немедленно позвоните в службу экстренной помощи. «Вам нужно обратиться в отделение неотложной помощи и пройти обследование», — говорит он. Но если у вас болезненность или отек в ноге, и вы не знаете, что происходит, можно позвонить своему врачу и сообщить, что делать дальше.
В соответствии с Американской кардиологической ассоциацией (AHA) лечение обычно включает разжижающие кровь препараты.Как правило, их можно разделить на антикоагулянты, которые представляют собой таблетки или инъекции, которые помогают предотвратить образование тромбов, и тромболитическую терапию, которая включает прием лекарств для растворения сгустков. Их можно вводить через вену руки или путем введения катетеров в сгусток в вене или легком. В более тяжелых случаях может потребоваться операция.
Просто знайте, что лечение не заканчивается, когда тромб уходит. «Если у вас есть сгусток крови, возможно, вам придется продолжить прием антикоагулянтов в течение нескольких месяцев после этого», — говорит Тейтельбаум.
Дополнительная отчетность Корина Миллера
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Сгусток крови | Признаки и симптомы сгустка крови
Westend61 Getty Изображений
В большинстве случаев тромбы — это хорошо.Когда вы получаете травму, вам нужно, чтобы ваша кровь затвердела и слиплась на месте, чтобы остановить кровотечение. Но иногда сгустки появляются, когда они не нужны, и это может вызвать проблемы, особенно если они образуются в глубоких венах рядом с вашими мышцами.
«Когда тромбы образуются в этой более глубокой системе, они могут быть болезненными и очень опасными», — говорит Луис Наварро, доктор медицины, основатель Центра лечения вен в Нью-Йорке. Этот вид сгустка называется тромбозом глубоких вен или ТГВ. ТГВ похожи на преграды на вашем кровном магистрали — они вызывают пробки в вашем кровообращении и препятствуют кровотоку, который поддерживает вашу систему в рабочем состоянии.
Все может стать еще более серьезным, если ТГВ оторвется от своего первоначального места и переместится в ваши легкие. Затем это превращается в тромбоэмболию легочной артерии (ТЭЛА), сгусток, который не позволяет этим жизненно важным органам получать необходимый им кислород и кровь. Это может привести к повреждению легких и других органов и даже к летальному исходу.
Некоторые люди более склонны к ТГВ, чем другие, поэтому стоит учитывать любые факторы риска. Также полезно знать предупреждающие знаки, чтобы действовать быстро. «Важно распознать симптомы, потому что они часто могут быть минимальными или игнорироваться», и своевременное лечение является ключевым моментом, — говорит Наварро.Вот на что нужно обращать внимание.
Присоединяйтесь к Bicycling All Access, чтобы стать более сильным и здоровым велосипедистом!
Реклама — продолжить чтение ниже
Отек одной конечности
Отечность ноги или руки — один из наиболее распространенных признаков ТГВ. «Сгустки крови могут блокировать нормальный кровоток в ногах, а кровь может скапливаться за сгустком, вызывая отек», — говорит Наварро. Это нормально — не замечать отек ног как симптом ТГВ, если ноги становятся большими или жесткими во время полета или в периоды неподвижности.Но будьте осторожны, если ваша раздутая конечность быстро увеличивается, особенно если она проявляется с одной стороны с болью.
Боль в ноге или руке
Обычно боль при ТГВ сочетается с другими симптомами, такими как отек или покраснение, но иногда она может протекать отдельно. «К сожалению, боль от сгустка крови можно легко принять за мышечный спазм или растяжение, поэтому проблема часто не диагностируется и является особенно опасной», — говорит Наварро. Боль при ТГВ, как правило, возникает при ходьбе или когда вы сгибаете ногу вверх.Если у вас есть чарли, вы не можете дрожать, особенно если кожа рядом с ней теплая или обесцвеченная, попросите врача осмотреть ее.
Кожа возле пораженного участка теплая и красная
Хотя синяк — это одна из разновидностей тромба, это правда, но не о том, о чем вам следует беспокоиться. Вы не видите ТГВ. Вы можете увидеть обесцвечивание, похожее на синяк, но с большей вероятностью увидите красный цвет. ТГВ вызывает покраснение пораженной конечности и заставляет вашу руку или ногу чувствовать тепло на ощупь.
Грудная боль
Боль в груди может заставить вас подумать о сердечном приступе, но это может быть ПЭ. «И PE, и сердечный приступ имеют схожие симптомы, — говорит Наварро. Однако боль при ПЭ обычно бывает острой и колющей, и хуже всего ощущается при глубоком вдохе. Боль при сердечном приступе часто исходит от верхних частей тела, таких как плечи, челюсть или шея. Самый главный ключ к разгадке — ваше дыхание — боль при ПЭ постоянно усиливается с каждым вдохом.В любом случае вам немедленно понадобится помощь, поэтому звоните по номеру 911.
Одышка или учащенное сердцебиение
Сгусток крови в легких замедляет поток кислорода. Когда кислорода мало, ваша частота сердечных сокращений увеличивается, чтобы попытаться восполнить нехватку. Ощущение трепета в груди и проблемы с глубоким вдохом может означать, что ваше тело посылает сигнал SOS, что у вас в легких скрывается ПЭ. Вы также можете почувствовать слабость или даже потерять сознание. Немедленно обратитесь за помощью, особенно если какой-либо из этих симптомов появился внезапно.
Необъяснимый кашель
Не могу перестать взламывать? Если у вас также есть одышка, учащенное сердцебиение или боль в груди, это может быть ПЭ. «Кашель будет сухим, но иногда люди могут откашляться со слизью и / или кровью», — говорит Наварро. В случае сомнений позвоните своему врачу или сразу обратитесь в скорую помощь.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Сгустки крови: признаки, симптомы и осложнения
Признаки и симптомы сгустка крови зависят от его расположения — в вене или артерии — и от его размера. Они могут включать отек, нежность и тепло кожи и даже боль в груди, одышку и головокружение.Выраженность симптомов также зависит от их причины.
Иллюстрация VerywellЧастые симптомы
Возможно наличие тромба и отсутствие симптомов (как сгусток в почке). Но чаще всего тромбы в крупных венах или артериях вызывают симптомы, часто серьезные, требующие немедленного вмешательства.
Сгустки крови могут образовываться в разных венах и артериях по всему телу, и симптомы зависят от того, где они находятся.
Симптомы сгустка крови, указывающие на тромбоз глубоких вен (ТГВ), включают:
- Тепло в области сгустка
- Припухлость, из-за которой одна нога может быть больше другой
- Болезненность при прикосновении к области вокруг сгустка
- Боль от слабой до умеренной, усиливающаяся в течение нескольких часов или дней
Симптомы сгустка крови, которые могут указывать на сердечный приступ:
- Боль или дискомфорт в груди: Большинство сердечных приступов связаны с дискомфортом в центральной или левой части грудной клетки.Дискомфорт обычно длится более нескольких минут или проходит и возвращается. Это может быть давление, сдавливание, ощущение полноты или боли. Это также может быть похоже на изжогу или несварение желудка.
- Дискомфорт в верхней части тела: Вы можете чувствовать боль или дискомфорт в одной или обеих руках, спине, плечах, шее, челюсти или верхней части живота.
- Одышка: Это может быть ваш единственный симптом, или он может возникать до или вместе с болью или дискомфортом в груди. Это может произойти, когда вы отдыхаете или занимаетесь небольшой физической активностью.
- Холодный пот
- Чувство необычайной усталости без причины, иногда в течение нескольких дней (особенно женщины)
- Тошнота и рвота
- Головокружение или внезапное головокружение
Симптомы сгустка крови, которые могут указывать на инсульт:
- Внезапная слабость или онемение лица, руки или ноги с одной стороны тела
- Внезапная потеря, нечеткость или снижение зрения
- Невнятная речь или неспособность говорить
- Внезапная сильная головная боль
- Головокружение, сонливость, падение или нарушение координации
- Тошнота или рвота, особенно если они сопровождаются любым из вышеперечисленных симптомов
Осложнения и подгруппы
Сгустки крови могут, но не всегда, вызывать следующие осложнения.Вы можете испытать или не испытать какие-либо из общих симптомов сгустка до того, как они появятся, если они:
Тромбоэмболия легочной артерии: Иногда тромб в нижних конечностях или тазу (из-за тромбоза глубоких вен) отрывается и перемещается в легкие, препятствуя току крови в легкие. Симптомы включают внезапную сильную одышку, учащенное дыхание, боль в груди, обильное потоотделение, потерю сознания, синеватый цвет губ и кончиков пальцев, а также кашель, который может выделять кровянистую мокроту (слизь).Взаимодействие с другими людьми
Легочная гипертензия: Возможно наличие нескольких сгустков крови, которые блокируют более мелкие легочные артерии, но не вызывают никаких симптомов. Это может привести к повышению артериального давления в легочных артериях, что, в свою очередь, создает дополнительную нагрузку на сердце, что может привести к сердечной недостаточности.
Некоторые состояния здоровья, включая диабет и атеросклероз, повышают риск образования тромба, как и курение. Особенно важно быть начеку, если вы принимаете противозачаточные таблетки, беременны или в послеродовом периоде, принимаете заместительную гормональную терапию (ЗГТ) или недавно перенесли операцию.
Когда обращаться к врачу
Если у вас есть симптомы ТГВ, немедленно обратитесь к врачу. Если симптомы указывают на сердечный приступ, инсульт или тромбоэмболию легочной артерии, позвоните в службу 911 или обратитесь в отделение неотложной помощи, поскольку это опасные для жизни состояния.
Руководство по обсуждению с доктором Blood Clots
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Симптомы и диагностика чрезмерного свертывания крови (гиперкоагуляции)
Многие факторы могут привести к чрезмерному свертыванию крови, вызывая ограниченный или блокированный кровоток, и могут быть опасными для жизни. Признаки и симптомы чрезмерного свертывания крови зависят от того, где образуются сгустки.
- Сгусток крови в сердце или легких может включать такие симптомы, как боль в груди, одышка и дискомфорт в верхней части тела в руках, спине, шее или челюсти, что свидетельствует о сердечном приступе или тромбоэмболии легочной артерии (ТЭЛА).
- Сгусток крови в головном мозге может вызвать головные боли, речевые изменения, паралич (неспособность двигаться), головокружение и проблемы с речью или пониманием речи, что указывает на возможный инсульт.
- Сгусток крови в глубоких венах ноги может вызывать такие симптомы, как боль, покраснение, тепло и отек в голени, а также может указывать на тромбоз глубоких вен (ТГВ) или заболевание периферических артерий (ЗПА). Если у вас есть признаки или симптомы сердечного приступа, ПЭ или инсульта, немедленно звоните 911 .Если у вас есть признаки или симптомы ТГВ, немедленно обратитесь к врачу. Необходимо как можно скорее найти причину образования тромба и лечить его.
Диагностика
Если ваш лечащий врач считает, что у вас чрезмерная свертываемость крови, он или она будет искать причину состояния, проводя медицинский осмотр.
Медицинский и семейный анамнез также будет рассмотрен, если у вас есть кровный родственник, у которого было следующее:
- Родственники с ненормальным или чрезмерным свертыванием
- Наличие в анамнезе повторных сгустков крови в возрасте до 40 лет
- Сгустки крови во время беременности или при приеме противозачаточных таблеток
- Выкидыши без объяснения причин
- Избыточные или необычные тромбы в анамнезе (например, в венах печени или почек)
Анализ крови также будет сделан.Первоначальные анализы крови будут включать общий анализ крови и количество тромбоцитов. Эти тесты измеряют количество красных кровяных телец, лейкоцитов и тромбоцитов в вашей крови. В этой ситуации ваш врач захочет узнать количество тромбоцитов в вашей крови. Тромбоциты — это фрагменты клеток крови, которые слипаются, образуя сгустки.
Ваш врач может сделать дополнительные анализы крови, если потребуется дополнительная информация.
.