Транспортировка больного с инсультом: Перевозка больных с инсультом в Москве
Перевозка больного с инсультом
Инсульт – вид цереброваскулярной болезни, являющейся самой распространенной патологией в мире. Согласно данным Всемирной Организации здравоохранения каждые пять секунд от неё умирает один человек. Последствия инсульта часто бывают необратимы. Он приводит либо к летальному исходу, либо значительно осложняет жизнедеятельность. Необходимо вовремя констатировать признаки инсульта и доставить больного в клинику. Во время дороги пациент должен чувствовать себя комфортно.
Компания ПегасМед занимается транспортировкой больных с инсультом. В её распоряжении находится несколько собственных реанимобилей и самолетов. Так что авиация инсульт стоят всегда рядом, когда счет идет на часы — нужно точно понимать алгоритм работы медицинских организаций и лечения.
Цены на услуги транспортировки больных
В отличие от других фирм, занимающихся подобной деятельностью, цены на услуги по перевозке больных с инсультом в PegasMed вполне демократичные. Служба санитарной авиации работает круглосуточно. На её счету находятся тысячи спасенных бесценных человеческих жизней.
Служба санитарной авиации работает круглосуточно. На её счету находятся тысячи спасенных бесценных человеческих жизней.
Если у вашего близкого случился инсульт, необходимо прибегнуть к врачебной помощи. Наша компания быстро доставит больного до ближайшей клиники.
Преимущества ПегасМед
К главным преимуществам компании относятся:
- опыт,
- профессионализм сотрудников,
- большой выбор транспортных средств.
Благодаря ПегасМед больные с инсультом и параличом во время поездки будут:
- находиться под постоянным контролем квалифицированного медперсонала;
- обеспечены специальными носилками с фиксирующими устройствами и ремнями.
Реанимобили ПегасМед выгодно отличаются от машин скорой помощи. К их главным достоинствам относятся:
- комфортный вместительный салон, оснащенный высококлассным медицинским оборудованием;
- наличие системы климат-контроля, обеспечивающей пациенту комфортные условия перевозки;
- при необходимости наличие дефибриллятора и аппарата ИВЛ;
- наличие необходимых медикаментов, которые понадобятся больному во время поездки.

Чтобы заказать перевозку больного с инсультом, нужно сделать один звонок в нашу компанию. После сбора предварительных данных диспетчер свяжет вас с врачом-экспертом, который расскажет вам, каким способом лучше транспортировать пациента. Перевозка из Москвы осуществляется в любое удобное для клиента время. Иногда близкие пациента затрудняются с выбором клиники. В этом случае наша компания поможет бесплатно подобрать наиболее подходящий для них вариант.
Перевозки наземным и воздушным транспортом
В авиапарке ПегасМед на сегодняшний день находятся восемь самолетов, которые готовы отправиться в рейс по любому требованию клиента. В салоны воздушных машин так же, как и в каретах скорой помощи, есть необходимое медицинской оборудование. Пациент, прибегнувший к авиауслугам фирмы, будет обеспечен:
- качественным медицинским сопровождением;
- необходимыми медикаментами;
- комфортабельными условиями для перелета.

Компания ПегасМед предлагает больным и родственникам, обратившимся за помощью, услугу авиаперевозки чартерным рейсом. Пациенту подбирают самолет с оптимальным бортом. Во время полета его сопровождает опытная врачебная бригада. По прибытии на место больного встречает карета скорой медицинской помощи.
Внезапный инсульт может привести к необратимым последствиям. Компания PegasMed быстро доставит больного в место, где ему окажут скорую и незамедлительную помощь. Близким и родственникам пациента необходимо только позвонить по указанному на сайте номеру. Наш диспетчер проконсультирует вас по интересующим вопросам и перенаправит к нужному специалисту.
Транспортировка больного с инсультом. Цена на услуги
Подробные и актуальные цены вы можете узнать в ПРАЙС ЛИСТЕ
Фотоальбом
Все фотографии
Консультация и заказ услуг
круглосуточно по телефону
8(800)30-112-03
Обратный звонок
Перевозка больного поездом — Лечение в России
Когда требуется перевозка больного с помощью железнодорожного транспорта:- пациент транспортабелен в условиях медицинского сопровождения
- пациент имеет противопоказания к перелёту
- дальность транспортировки очень велика для использования автомобиля скорой
- тяжесть состояния пациента подразумевает возможность обеспечить медицинский сервис за пределами лечебного учреждения и за пределами автомобиле скорой помощи (предел разумной достаточности, когда потенциально врача, общеврачебной и реанимационной укладок скорой помощи — хватает для обеспечения потребностей пациента)
Оценку транспортабельности больного осуществляют представители медицинской организации, ответственные за медицинский сервис в пути, не врачи лечебного учреждения, где лечился больной.
Перевозка на вокзал больного осуществляется специальным медицинским транспортом. Если в процессе перевозки состояние ухудшается, то на реанимобиль на вокзал подается уже для экстренной госпитализации в выбранную клинику.
Если же в дороге пассажиру стало плохо, то можно вызвать скорую на вокзал еще в пути, чтобы оказать неотложную помощь сразу по прибытию. Реанимация на вокзалах чаще всего отсутствует, так что услуги экстренной медицинской помощи оказываются только медицинскими бригадами, вызванными непосредственно к поезду.
Противопоказания к перелёту чаще всего связаны с рисками кровотечений, сердечных расстройств, фобиями полётов.
Предполагаемая длительность транспортировки в скорой помощи более суток — повод рассмотреть альтернативные способы транспортировки. Такими способами могут быть вертолёт, железнодорожное сообщение, если самолёт противопоказан.
При транспортировке поездом, врач обычно к больному добирается регулярным рейсом самолёта, и затем с больным осуществляет поездку по железной дороге. Если способом транспортировки является перевозка больного на вертолёте, а этап железнодорожного сообщения — следующим, то врач или врачебная бригада доставляются к пациенту на этом же вертолёте.
Пример из практики перевозки больного в поезде
Новый Уренгой. Пациент после геморрагического инсульта. Взлёт и посадка противопоказаны и на самолете и на поезде. Место доставки- Гомель, Белоруссия.
Выбор маршрута: до ж/д вокзала сан транспорт с врачом. В поезде постоянный мед сервис врачом. в Москве встреча с ж/д вокзала скорой помощью. Дальнейшая перевозка больного от ж/д вокзала на скорой в Гомель.
Организация: врач прибыл на самолёте, своим ходом до больницы (такси). С пациентом в сан транспорте больницы сопроводил больного до вокзала осуществил с пациентом поездку до Москвы. В Москве пациента приняла «свежая» бригада скорой помощи, перевезла на реанимобиле больного из Москвы в Гомель. Общее время в пути для пациента — 4 суток.
В Москве пациента приняла «свежая» бригада скорой помощи, перевезла на реанимобиле больного из Москвы в Гомель. Общее время в пути для пациента — 4 суток.
Бронирование билетов и прочую организационную работу осуществляли специалисты нашей компании.
Перевозка больного поездом. Цена на услуги
Транспортировка ж/д транспортом
| Фельдшер | 70 000 руб/сутки |
| Врач-реаниматолог или профильный врач | 100 000 руб/сутки |
Подробные и актуальные цены вы можете узнать в ПРАЙС ЛИСТЕ
Фотоальбом
Все фотографии
Консультация и заказ услуг
круглосуточно по телефону
8(800)30-112-03
Обратный звонок
Как транспортировать больного с инсультом
Инсульт — это серьезное заболевание, которое трудно предсказать. К сожалению, правда в том, что инсульт может случиться с кем угодно и когда угодно. Трудно сказать, подвержен ли кто-то инсульту до того, как он произойдет, и человек может страдать от инсульта независимо от каких-либо ранее существовавших заболеваний.
Трудно сказать, подвержен ли кто-то инсульту до того, как он произойдет, и человек может страдать от инсульта независимо от каких-либо ранее существовавших заболеваний.
Инсульт невозможно предсказать, но одно остается ясным. Получение помощи, в которой он нуждается после инсульта, имеет первостепенное значение для его выздоровления. Давайте подробнее рассмотрим инсульт, чтобы понять передовые методы транспортировки пациента с инсультом. Быстрое получение помощи имеет решающее значение в моменты после инсульта. Поиск наилучшего способа транспортировки пациента, перенесшего инсульт, может существенно повлиять на его долгосрочное благополучие.
Что такое инсульт?
Инсульт — это состояние, требующее неотложной медицинской помощи, чтобы получить наилучшие шансы на успешное выздоровление. Центры по контролю и профилактике заболеваний (CDC) утверждают, что существует три различных типа инсульта:
- Геморрагический инсульт: Это когда кровеносный сосуд в мозгу лопается.

- Ишемический инсульт: Это когда тромб блокирует кровоток в головном мозге.
- Транзиторная ишемическая атака: Это также известно как мини-инсульт.
Ишемические инсульты составляют 87 % всех зарегистрированных инсультов. Клиника Майо сообщает, что ишемические инсульты возникают из-за нарушения или снижения кровоснабжения головного мозга. Результатом является недостаток кислорода и необходимых питательных веществ, достигающих тканей головного мозга. В течение нескольких минут клетки головного мозга начинают умирать, и происходит ишемический инсульт.
Вот некоторые из основных симптомов и признаков инсульта:
- Проблемы с речью или пониманием слов: Человек может невнятно произносить слова, смущаться или испытывать трудности с пониманием чужих слов.
- Онемение или паралич руки, ноги или лица: Онемение является явным признаком того, что у кого-то может быть инсульт.
 Часто онемение, вызванное инсультом, затрагивает только одну сторону тела.
Часто онемение, вызванное инсультом, затрагивает только одну сторону тела. - Нарушения зрения: Почернение или нечеткость зрения в одном или обоих глазах может сопровождать инсульт. Сопутствующим симптомом может быть двоение в глазах.
-
- Трудности при ходьбе: Спотыкание или потеря равновесия могут быть признаком того, что у кого-то инсульт. Эти симптомы могут проявляться с потерей координации и головокружением.
Почему следует соблюдать осторожность при транспортировке больного, перенесшего инсульт?
Пациенты с инсультом различаются по долгосрочному качеству жизни после инсульта. Для многих путь к выздоровлению оказывается долгим. Пациентам может потребоваться повторное обучение таким навыкам, как глотание, ходьба или разговор.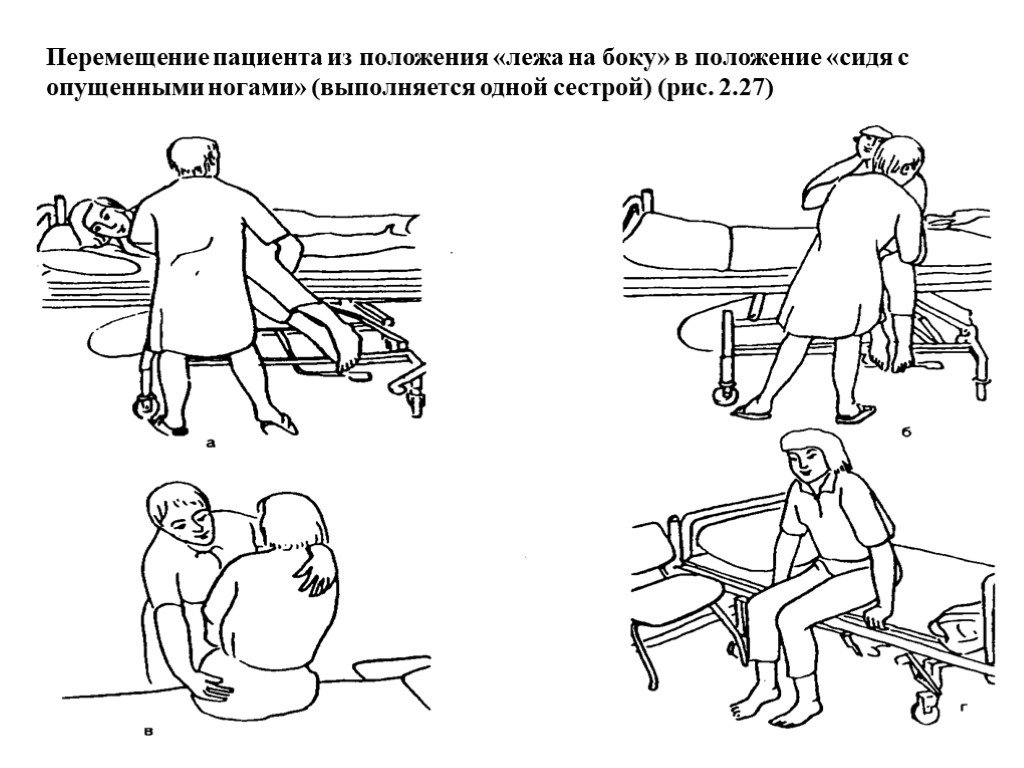 Другим может потребоваться длительное пребывание в стационарном реабилитационном учреждении.
Другим может потребоваться длительное пребывание в стационарном реабилитационном учреждении.
Эти результаты различны для каждого пациента с инсультом. Но многие исследования показывают, что существует прямая зависимость между выздоровлением пациента, перенесшего инсульт, и тем, как быстро он получает лечение. Газета Washington Post сообщила о выводах Общества нейроинтервенционной хирургии, которые показывают, что 65 % пациентов, перенесших инсульт, выживают без длительной инвалидности, если их доставить непосредственно в комплексный инсультный центр.
Другими словами, чем быстрее пациент, перенесший инсульт, получит необходимую помощь, тем выше его шансы на лучшее выздоровление. При инсульте важна каждая минута.
Таким образом, забота о пациенте во время транспортировки требует как можно более безопасной и быстрой доставки пациента к месту назначения.
Вам необходимо обеспечить безопасность и комфорт пациента во время транспортировки. Внезапные или агрессивные движения могут вызвать у пациента беспокойство или боль. Когда скорость и безопасность объединяются, пациент находится в гораздо лучшем положении, чтобы получить необходимую ему помощь и иметь больше шансов на положительное выздоровление.
Когда скорость и безопасность объединяются, пациент находится в гораздо лучшем положении, чтобы получить необходимую ему помощь и иметь больше шансов на положительное выздоровление.
Безопасно ли летать пациентам, перенесшим инсульт?
Воздушная скорая помощь — это безопасный и эффективный способ перевозки людей с медицинскими показаниями на большие расстояния. Но должны ли жертвы инсульта летать? Когда пациенты, перенесшие инсульт, могут летать после госпитализации?
При определении того, можно ли летать с пациентом, перенесшим инсульт, играют роль несколько факторов, в том числе два следующих:
- Тип инсульта: Полный инсульт может сделать пациента недееспособным. Им нужно добраться до ближайшего инсультного центра как можно скорее, а до этого места часто можно доехать на наземной машине скорой помощи. Но одна из опасностей мини-инсультов заключается в том, что они также могут быть предупреждающим признаком грядущего полного инсульта.
 Полеты на самолете сопряжены с небольшим риском обострения заболеваний, которые приводят к мини-инсульту. Пациенты с этими состояниями должны использовать санитарную авиацию, если им необходимо путешествовать.
Полеты на самолете сопряжены с небольшим риском обострения заболеваний, которые приводят к мини-инсульту. Пациенты с этими состояниями должны использовать санитарную авиацию, если им необходимо путешествовать. - Время инсульта: Ассоциация инсульта рекомендует пациентам, перенесшим инсульт, избегать полетов в течение первых двух недель после перенесенного инсульта. В течение этих критических двух недель пациенты могут испытывать самые тяжелые симптомы, что делает коммерческие полеты опасными. Пациентам, перенесшим инсульт, следует использовать санитарную авиацию, чтобы обеспечить их максимальную безопасность в воздухе.
Почему может потребоваться транспортировка больного, перенесшего инсульт?
Может наступить время, когда пациенту, перенесшему инсульт, необходимо покинуть свое текущее местонахождение. Вам может потребоваться транспортировка больного, перенесшего инсульт, по следующим причинам:
- Человек, перенесший инсульт дома или в общественном месте, нуждается в транспортировке в ближайшее медицинское учреждение, желательно в учреждение с полным спектром услуг при инсульте.

- Больному, перенесшему инсульт, требуется операция или обследование в другом месте в текущем медицинском учреждении.
- Пациенту, перенесшему инсульт, требуются услуги, которые его нынешнее медицинское учреждение не может предоставить, в связи с чем ему необходимо переехать.
- Пациент, перенесший инсульт, находится за границей и хотел бы воссоединиться со своими друзьями и семьей в медицинском учреждении поближе к дому.
В каждом из вышеперечисленных случаев больной, перенесший инсульт, должен переместиться из точки А в точку Б. И в зависимости от состояния ему может потребоваться значительная помощь.
Как транспортировать пациента с инсультом
Если вам нужно знать, как транспортировать пациента с инсультом, находящегося в бессознательном состоянии, или пациента с незначительными симптомами, вы должны следовать передовым методам. Вот полезные протоколы для безопасной транспортировки пациента, перенесшего инсульт:
- Будьте быстрыми: Скорость имеет решающее значение при транспортировке пациентов с инсультом на любом этапе их выздоровления.
 Компании санитарной авиации, такие как REVA, могут доставить пациента к месту назначения как можно быстрее.
Компании санитарной авиации, такие как REVA, могут доставить пациента к месту назначения как можно быстрее. - Знать о надлежащем медицинском обслуживании и оборудовании: Пациенту, перенесшему инсульт, потребуется правильное оборудование и персонал для обеспечения безопасного путешествия в соответствии с его состоянием. Независимо от того, нужно ли им наземное или воздушное путешествие, обстоятельства должны соответствовать потребностям пациента. REVA обеспечивает соблюдение всех надлежащих условий для каждого пациента, которого они перевозят.
- Запланируйте все необходимые наземные службы: При транспортировке пациента с помощью санитарной авиации вам необходимо запланировать весь наземный транспорт на обоих концах рейса, если это необходимо. REVA берет на себя все необходимые аспекты полета пациента, помогая вам осветить мелкие детали.
Во многих случаях лучший способ транспортировки пациента, перенесшего инсульт, — это санитарная авиация. REVA может помочь вам в этом. Мы занимаемся всеми аспектами потребностей пациентов в авиаперевозке, гарантируя, что они получат надлежащее лечение и уход в пути. Мы делаем упор на безопасность , чтобы обеспечить вам больше спокойствия на протяжении всего процесса.
REVA может помочь вам в этом. Мы занимаемся всеми аспектами потребностей пациентов в авиаперевозке, гарантируя, что они получат надлежащее лечение и уход в пути. Мы делаем упор на безопасность , чтобы обеспечить вам больше спокойствия на протяжении всего процесса.
Запросите бесплатное предложение сегодня, чтобы сделать следующий шаг к удовлетворению ваших потребностей в медицинских авиаперевозках.
Решения о транспортировке пациентов: центры помощи при инсульте
Решения проблем с транспортными решениями, поднятых исследованиями, такими как испытание DAWN и испытание DEFUSE-3.
Автор NAEMSP
Мы разместили для комментариев следующий клинический сценарий:
Скорая помощь вызывается на место «возможного инсульта». Пациентка — 75-летняя женщина, в последний раз известная как нормальная в 20:00. накануне вечером, когда она легла спать с планами посмотреть телевизор перед сном. Она упала, когда пыталась встать с кровати в 7 утра. С ней живет дочь и слышала, как она упала. Когда она вошла в комнату, то заметила, что у ее матери отвисание лица справа, слабость в правой руке и правой ноге. Она также не могла связно говорить. Скорая помощь прибывает на место происшествия в 7:30 утра, и ЕМТ выполняет шкалу инсульта Цинциннати и подтверждает результаты, о которых сообщила дочь пациента.
Когда она вошла в комнату, то заметила, что у ее матери отвисание лица справа, слабость в правой руке и правой ноге. Она также не могла связно говорить. Скорая помощь прибывает на место происшествия в 7:30 утра, и ЕМТ выполняет шкалу инсульта Цинциннати и подтверждает результаты, о которых сообщила дочь пациента.
Пациент живет в 20 минутах от районной больницы, которая определена как первичный инсультный центр. Комплексный инсультный центр с эндоваскулярными возможностями находится в часе езды.
Куда следует доставить пациента? В какие тревожные звоночки перед уведомлением следует звонить? Какие критерии должны использоваться системами скорой помощи для принятия этих решений о транспортировке таким образом, чтобы наилучшим образом обслуживать пациентов, не перегружая как систему скорой медицинской помощи, так и комплексные инсультные центры?
Мы получили много вдумчивых комментариев по вышеприведенному сценарию, которые подчеркивают сложность решений систем оказания помощи, с которыми сталкивается служба скорой помощи на местном, региональном и национальном уровнях.
Меняющийся ландшафт оказания помощи при инсульте
После утверждения в 1996 г. в/в tPA, который установил 3-часовое окно для внутривенного тромболизиса, произошли лишь дополнительные изменения в лечении инсульта. После публикации европейского исследования ECASS III в 2008 г. окно увеличилось до 3-4,5 часов. Но в 2015 году был опубликован ряд клинических испытаний, которые значительно расширили возможности лечения пациентов с инсультом и поставили перед сообществом скорой помощи необходимость изменить свои протоколы назначения для пациентов с инсультом. Эти 5 испытаний, MR. CLEAN, ESCAPE, SWIFT-PRIME, REVASCAT и EXTEND-IA продемонстрировали, что пациенты с оценкой по шкале NIHSS > 6 и подтвержденной окклюзией крупных сосудов с помощью КТ-ангиограммы могут получить пользу от эндоваскулярной реперфузионной терапии, если они обращаются в течение 6 часов после начала инсульта [1,2, 3,4,5]. Последующий метаанализ (HERMES) пришел к выводу, что потенциальная польза может быть до 7,3 часов после начала инсульта [6].
Подобно травматологическим центрам, не все инсультные центры эквивалентны:
- Первичные инсультные центры (PSC) предоставляют хорошую помощь при инсульте и внутривенное введение tPA.
- ПСХ, способный выполнять тромбэктомию, может делать все то же, что и ПСХ, но также может выполнять механическую тромбэктомию. Центры комплексного инсульта
- (CSC) имеют все вышеперечисленное, плюс обширные ресурсы для лечения самых сложных пациентов с помощью специализированных нейрореанимационных, нейрохирургических услуг, исследовательских и образовательных ресурсов.
Учитывая различные возможности потенциальных направлений, две основные проблемы усложняли транспортировку EMS:
- Чтобы иметь право на эндоваскулярную терапию, пациенты должны были иметь доказанную окклюзию крупных сосудов на КТ-ангиограмме. Скорая помощь должна была эффективно выявлять окклюзию крупных сосудов в полевых условиях с помощью физического осмотра.
 Для этой цели был разработан ряд шкал с различной и меньшей чувствительностью и специфичностью [7-14, табл. 1].
Для этой цели был разработан ряд шкал с различной и меньшей чувствительностью и специфичностью [7-14, табл. 1]. - Большинство пациентов в вышеуказанных исследованиях получали tPA до начала эндоваскулярной терапии. Во многих регионах отказ от первичного инсультного центра, способного назначать tPA, в пользу прямого обращения в комплексный инсультный центр лишает пациентов доступа к tPA.
Помимо этого, при доставке нужного пациента в нужное место в нужное время также учитывались соображения, связанные с тем, чтобы не перегружать комплексные инсультные центры и исключать первичные инсультные центры. В первую очередь в ответ на вышеизложенное была сформирована Миссия: Lifeline Stroke и разработан алгоритм сортировки инсульта на основе тяжести для EMS, чтобы сбалансировать конкурирующие требования времени к tPA, доступу к эндоваскулярным возможностям и чрезмерной/недостаточной сортировке в комплексных инсультных центрах.
В то время как EMS все еще совместно определяла передовые методы для пациентов с возможным проявлением ЛВО в течение 6 часов после последней известной нормы, прошлым летом были опубликованы два других исследования, которые снова поставили перед нами задачу пересмотреть наш процесс оказания помощи при инсульте, расширив временное окно для пациентов, соответствующих критериям. для эндоваскулярного лечения.
Исследование DAWN было проспективным, рандомизированным, открытым клиническим исследованием, в котором сравнивали тромбэктомию в сочетании со стандартным лечением и стандартным лечением [15]. В исследование были включены пациенты со следующими характеристиками:
- Последнее хорошо известное между 6–24 часами.
- NIHSS > 10.
- Окклюзия крупных сосудов (ВСА или проксимальная СМА), подтвержденная визуализацией.
- Несоответствие между тяжестью клинического дефицита и объемом инфаркта, определенным с помощью визуализации перфузии.
Испытание выявило значительную разницу в функциональной независимости через 90 дней (49% в группе с тромбэктомией, 13% в группе стандартного лечения, p < 0,001), но не выявило разницы в 90-дневной смертности.
Исследование DEFUSE-3 было рандомизированным открытым исследованием со слепой оценкой результатов, в котором сравнивали тромбэктомию + медикаментозную терапию и только медикаментозную терапию [16]. В исследование были включены пациенты с:
- Последний хорошо известный период от 6 до 16 часов.
- NIHSS ≥ 6.
- Окклюзия крупных сосудов (ВСА или проксимальная СМА), подтвержденная визуализацией.
- Начальный размер инфаркта < 70 мл.
- Доказательство наличия спасаемой ишемизированной ткани при визуализации перфузии определяется как отношение объема ишемизированной ткани при визуализации перфузии к объему инфаркта ≥1,8.
Как и в исследовании DAWN, исследование DEFUSE выявило значительное улучшение функциональной независимости через 90 дней (эндоваскулярная терапия — 45 %, медикаментозная терапия — 17 %, p < 0,001).
В оба исследования были включены пациенты с тяжелым дефицитом. Среднее значение и межквартильный диапазон NIHSS для пациентов, перенесших тромбэктомию, в исследованиях DAWN и DEFUSE-3 составили 17 (13–21) и 16 (10–20) соответственно
. 0003
0003
- Включены пациенты, которые явно не подходят для внутривенного введения tPA, что приводит к меньшей конкуренции между временем транспортировки в комплексный инсультный центр (CSC) и правомочностью проведения tPA для значительной части пациентов с инсультом.
- Критерии времени расширены и включают очень важную популяцию инсультов «пробуждения», которые составляли значительную часть популяции инсультов ЛВО в вышеупомянутых исследованиях. При расширении популяции пациентов, подлежащих скринингу на предмет пригодности для эндоваскулярной терапии, критерии на самом деле очень узкие и основаны на визуализации, что увеличивает вероятность значительного количества чрезмерной сортировки в комплексных инсультных центрах. В одном ретроспективном обзоре всех пациентов с острым ишемическим инсультом, поступивших в Комплексный центр инсульта, только 1,7% всех пациентов соответствовали критериям включения в DAWN, а дополнительные 0,6-1,0% соответствовали критериям DEFUSE-3. [17].
 Более того, в то время как КТ-ангиограмма может быть доступна во многих первичных инсультных центрах, программное обеспечение для визуализации (подобное использовалось для отбора пациентов как в DAWN, так и в DEFUSE-3) для оценки перфузии вряд ли будет доступно.
Более того, в то время как КТ-ангиограмма может быть доступна во многих первичных инсультных центрах, программное обеспечение для визуализации (подобное использовалось для отбора пациентов как в DAWN, так и в DEFUSE-3) для оценки перфузии вряд ли будет доступно.
В комментариях, которые мы получили к этому сообщению, представлен ряд ответов и возможных решений этих проблем.
Обзор комментариев: фаза мозгового штурма и региональные решенияПравильный пациент. Д-р Аврора Либек сделала несколько отличных комментариев к этому посту. Она сделала очень важный вывод о том, что первый шаг в идентификации пациента начинается с ЕМТ или фельдшера рядом с пациентом. Заявление о том, что «мы будем использовать X…» для скрининга ВЛЖ без предоставления надлежащего обучения и обратной связи поставщику на стороне пациента, снизит чувствительность, специфичность и полезность утвержденных догоспитальных скринингов ВЛЖ:
“ Я думаю, что есть несколько вопросов, на которые нужно ответить, прежде чем решить, ДОЛЖНЫ ли мы, как EMS, проводить скрининг инсультов LVO и обходить PSC для CSC:
- Может ли EMS надежно проверять инсульты LVO?
- Какая польза для пациента от обхода ПСХ и прямого перехода к СКХ (небольшая польза или большая клинически значимая польза)?
- Каков допустимый уровень чрезмерной сортировки в CSC?
Что касается обучения, мы можем собрать некоторые доказательства того, что врачи скорой помощи могут успешно пройти один из скрининговых тестов (LAPSS, CPSS, LAMS, RACE или даже полный NIHSS), но реализация этого в реальной — Life EMS система не только с новыми ожиданиями в отношении обучения и компетентности, но также встроенная в новый протокол и транспортные инструкции, которые иногда могут сбивать с толку в зависимости от географии и т. д. Если вы являетесь одним медицинским директором и / или педагогом и имеете сотни ЕМТ / фельдшеров , как вы собираетесь их всех адекватно тренировать? Они тренируются на экзамене? Обеспечить компетентность? Сценарии или имитация? Это может быть возможно с небольшой службой или с хорошим образованием, но на самом деле это важный навык, который требует не только профессиональной подготовки, но и критического мышления и высокой степени клинической компетентности». – Aurora Lybeck
д. Если вы являетесь одним медицинским директором и / или педагогом и имеете сотни ЕМТ / фельдшеров , как вы собираетесь их всех адекватно тренировать? Они тренируются на экзамене? Обеспечить компетентность? Сценарии или имитация? Это может быть возможно с небольшой службой или с хорошим образованием, но на самом деле это важный навык, который требует не только профессиональной подготовки, но и критического мышления и высокой степени клинической компетентности». – Aurora Lybeck
Чтобы изменения в конструкции системы были успешными, они должны включать планы по привлечению и обучению местного поставщика, если они должны эффективно улучшить результаты лечения пациентов.
В нужном месте в нужное время. С системной точки зрения польза от эндоваскулярной терапии для очень избранной группы пациентов должна быть сбалансирована с использованием ресурсов в рамках системы в целом. Хотя легко сказать, что каждый потенциальный ЛВО должен направляться в комплексный инсультный центр, такое «транспортное вмешательство» может сопровождаться значительным количеством ненужной чрезмерной сортировки, которая может перегрузить и без того переполненные центры и значительно увеличить стоимость системы.
Некоторые из комментаторов специально затронули проблему чрезмерной сортировки в комплексных инсультных центрах. Хотя существовало общее мнение о том, что кандидатов на эмболэктомию следует доставлять в ЦОК, существовала вариабельность в отношении того, каким должен быть их путь к инсультному центру. В некоторых случаях считалось, что догоспитального масштаба ЛВО было достаточно для обхода ПСХ. В других случаях рассматривался вопрос о том, может ли ПСХ по-прежнему играть решающую роль в уходе за этими пациентами, предлагая «вторичный скрининг», в котором критерии визуализации использовались для дальнейшего сужения кандидатов на эмболэктомию таким образом, чтобы значительно сократить время. не потерял. Хотя в конечном итоге это зависит от структуры и ресурсов региона, эти комментарии подчеркивают важность рассмотрения различных решений одной и той же проблемы, внедрения эффективных системных показателей и измерения результатов лечения пациентов: 9I считать???» – Кайл
«RACE LAMS или CPSSS с положительным результатом на LVO необходимо обратиться в комплексный центр. Это догоспитальные утвержденные шкалы для LVO. Если это слишком далеко или занимает много времени, вызовите вертолет. Мы рады помочь, потому что время — это мозг, а минуты имеют значение ». – Bill K
Это догоспитальные утвержденные шкалы для LVO. Если это слишком далеко или занимает много времени, вызовите вертолет. Мы рады помочь, потому что время — это мозг, а минуты имеют значение ». – Bill K
» Какие критерии должны использоваться системами неотложной медицинской помощи для принятия этих решений о транспортировке таким образом, чтобы наилучшим образом обслуживать пациентов, не перегружая как систему неотложной медицинской помощи, так и комплексные инсультные центры?
- Время пациента с момента последнего подтверждения его нормального состояния
- Готовность всестороннего инсультного центра быть в порядке при определенной избыточной сортировке ». – Грег Фризе
“ Мы должны быть осторожны при рассмотрении этого вопроса и прийти к ответу на пустом месте. Сортировка EMS и пункт назначения имеют решающее значение. Но эти решения нужно принимать в контексте системы здравоохранения в регионе. Региональная система оказания помощи, в которой первичный инсультный центр (PSC) может выполнить CTA сразу по прибытии и загрузить его в облачную программу просмотра изображений, которую комплексный инсультный центр (CSC) также может немедленно просмотреть, позволяет PSC выполнять критическую первоначальную функцию. выявления тех, которые являются кандидатами на эмболэктомию. Добавьте к этому систему, в которой транспортировка между учреждениями может быть быстро обеспечена или даже запущена автоматически, операционная может быть мобилизована до прибытия пациента, и пациент может быть доставлен непосредственно в операционную в центральном отделении, а первоначальный медицинский контакт Время от EMS до CSC паховой пункции, вероятно, будет таким же или даже меньше, чем если бы пациент прошел догоспитальную сортировку, чтобы обойти PSC и перейти в CSC. Если слишком много пациентов направляются на догоспитальном этапе в ЦОК, то ресурсы ЦОК (персонал, сканеры, койки неотложной помощи, нейрокровати) могут быть перегружены, и их способность оказывать помощь при инсультах левого желудочка будет поставлена под угрозу. Если у них нет левого желудочка или у них есть левый желудочек, но они не являются кандидатами на эмболэктомию на основании полученных первоначальных изображений, в большинстве случаев их можно лечить так же хорошо, как в ПСХ, так и в ЦСК ».
выявления тех, которые являются кандидатами на эмболэктомию. Добавьте к этому систему, в которой транспортировка между учреждениями может быть быстро обеспечена или даже запущена автоматически, операционная может быть мобилизована до прибытия пациента, и пациент может быть доставлен непосредственно в операционную в центральном отделении, а первоначальный медицинский контакт Время от EMS до CSC паховой пункции, вероятно, будет таким же или даже меньше, чем если бы пациент прошел догоспитальную сортировку, чтобы обойти PSC и перейти в CSC. Если слишком много пациентов направляются на догоспитальном этапе в ЦОК, то ресурсы ЦОК (персонал, сканеры, койки неотложной помощи, нейрокровати) могут быть перегружены, и их способность оказывать помощь при инсультах левого желудочка будет поставлена под угрозу. Если у них нет левого желудочка или у них есть левый желудочек, но они не являются кандидатами на эмболэктомию на основании полученных первоначальных изображений, в большинстве случаев их можно лечить так же хорошо, как в ПСХ, так и в ЦСК ». – Крис Заммит
– Крис Заммит
“ Отличная дискуссия! Этого пациента с инсультом после пробуждения я бы сначала доставил в ПСК. Несмотря на то, что у нее есть моторная оценка по шкале Лос-Анджелеса/CSTAT и RACE в отношении поражения левого желудочка, она проснулась, и ей потребуется как первичное обследование при инсульте (КТ для оценки кровоизлияния, так и КТА головы и шеи, чтобы определить, есть ли у нее поражение левого желудочка). CTA положительный, затем выполните CTP или DWMRI, чтобы оценить, соответствует ли она критериям, установленным в исследовании DAWN или DEFFUSE 3 для реперфузии. Я считаю, что большую часть этого можно сделать в PSC, если есть предварительный алгоритм с EMS и сотрудничество для передачи от двери к двери, непосредственное вмешательство в CSC, если у нее есть LVO и она соответствует критериям». – Роб Диксон
» Таким образом, если мы решим, что на основе доказательств, ЕМТ действительно может быть обучен выбранному скрининговому экзамену LVO и действительно может реализовать его в рамках нового протокола назначения транспортировки инсульта и может сохранить навыки и продемонстрировать компетентность со временем, как это реализовано в данной услуге или области? В некоторых протоколах будут предложены заданные рекомендации по времени (например, если есть CSC в течение 30 минут или обход PSC не продлит прибытие пациента в отделение неотложной помощи, например, более чем на 20 минут). Но фактических данных, которые могли бы помочь нам в географическом отношении к транспорту, практически нет, не говоря уже о реальности оценок времени, которые многие из нас узнают, практикуясь в полевых условиях. Если вы окажетесь по какому-либо адресу проживания в зоне обслуживания, знаете ли вы точно, как далеко вы находитесь от ближайшего ЦОНа? ЦСК? Разница между этими сайтами? Должны ли они открыть карту с предполагаемым временем прибытия и вычислить разницу? Там так много субъективизма, что стоит рассмотреть все возможные сценарии, прежде чем внедрять такое важное изменение, как обход PSC. Для некоторых областей это спорный вопрос. Там, где я обучался в ординатуре и стипендии, мы были в крупных мегаполисах, где ЦНЦ редко находится более чем в 15-20 минутах езды. Если ваш PSC не находится в совершенно противоположном направлении, и вы не находитесь на окраине города, скорее всего, вы получите больше и меньше проиграете, выбрав CSC вместо PSC — до тех пор, пока этот CSC готов принять гораздо больше.
Но фактических данных, которые могли бы помочь нам в географическом отношении к транспорту, практически нет, не говоря уже о реальности оценок времени, которые многие из нас узнают, практикуясь в полевых условиях. Если вы окажетесь по какому-либо адресу проживания в зоне обслуживания, знаете ли вы точно, как далеко вы находитесь от ближайшего ЦОНа? ЦСК? Разница между этими сайтами? Должны ли они открыть карту с предполагаемым временем прибытия и вычислить разницу? Там так много субъективизма, что стоит рассмотреть все возможные сценарии, прежде чем внедрять такое важное изменение, как обход PSC. Для некоторых областей это спорный вопрос. Там, где я обучался в ординатуре и стипендии, мы были в крупных мегаполисах, где ЦНЦ редко находится более чем в 15-20 минутах езды. Если ваш PSC не находится в совершенно противоположном направлении, и вы не находитесь на окраине города, скорее всего, вы получите больше и меньше проиграете, выбрав CSC вместо PSC — до тех пор, пока этот CSC готов принять гораздо больше. пациенты с инсультом, зная, что EMS может просто по умолчанию принять «простое» решение о доставке всех пациентов с инсультом в CSC (не говорю, что это правильное решение, но при сложном принятии решений мы знаем, что часто выбирается самое простое обобщение, независимо от мелочей протокола) . Однако в настоящее время я практикую в большей степени в сельской местности и пригородах, где CSC может находиться более чем в часе езды. Для многих из наших служб не имеет смысла внедрять скрининг и новые протоколы для окклюзии левого желудочка, когда их ближайшим местным учреждением является ПСК, а транспортировка в ЦОК будет достаточно длительной задержкой, чтобы исключить некоторых пациентов из получения ТПА, если они не являются кандидатами на интервенционное вмешательство — эти пациенты гораздо лучше обслуживаются, если их доставляют в местный КПХ, лечат ТРА, если они соответствуют критериям, и транспортируют в КСХ для вмешательства, если действительно имеется поражение левого желудочка и они подходят для эндоваскулярного вмешательства — т.
пациенты с инсультом, зная, что EMS может просто по умолчанию принять «простое» решение о доставке всех пациентов с инсультом в CSC (не говорю, что это правильное решение, но при сложном принятии решений мы знаем, что часто выбирается самое простое обобщение, независимо от мелочей протокола) . Однако в настоящее время я практикую в большей степени в сельской местности и пригородах, где CSC может находиться более чем в часе езды. Для многих из наших служб не имеет смысла внедрять скрининг и новые протоколы для окклюзии левого желудочка, когда их ближайшим местным учреждением является ПСК, а транспортировка в ЦОК будет достаточно длительной задержкой, чтобы исключить некоторых пациентов из получения ТПА, если они не являются кандидатами на интервенционное вмешательство — эти пациенты гораздо лучше обслуживаются, если их доставляют в местный КПХ, лечат ТРА, если они соответствуют критериям, и транспортируют в КСХ для вмешательства, если действительно имеется поражение левого желудочка и они подходят для эндоваскулярного вмешательства — т. е. модель, которую мы используем в настоящее время ». – Aurora Lybeck
е. модель, которую мы используем в настоящее время ». – Aurora Lybeck
Еще одним соображением относительно времени транспортировки является баланс стабильности пациента с клиническими навыками/подготовкой поставщика медицинских услуг на местах:
» Куда следует доставить пациента? Если я фигурирую в истории как врач скорой помощи… я еду в ближайшую больницу. Час кажется долгим для пациента, который потенциально нуждается в лечении БАС». – Грег Фризе
» Согласен с Грегом и в том, что существуют соображения о длительной транспортировке и риске повреждения дыхательных путей, поэтому уровень подготовки и возможностей поставщика услуг должен играть роль. Также мы должны учитывать географическое положение и нагрузку на ресурсы из-за того, что грузовик не работает в течение 3 часов на этом транспорте. Лот зависит от географии и возможностей вашей конкретной системы ” – Роб Диксон
В своем экспертном обзоре этого поста доктор Пит Панагос , сопредседатель Mission: Lifeline Stroke, написал следующее: вход-выход (DIDO) от PSC к CSC. ЕСЛИ решение состоит в том, чтобы всегда идти в ближайший/ближайший инсультный центр, то PSC и EMS должны взять на себя обязательства по быстрой идентификации, оценке и переводу, буквально в течение 30-60 минут после прибытия и/или принятия решения о переводе. »
ЕСЛИ решение состоит в том, чтобы всегда идти в ближайший/ближайший инсультный центр, то PSC и EMS должны взять на себя обязательства по быстрой идентификации, оценке и переводу, буквально в течение 30-60 минут после прибытия и/или принятия решения о переводе. »
Не забывайте об основах
“ В целом, хотя я думаю, что перспектива точного выявления ЛВО в полевых условиях и доставки их в наиболее неотложную помощь/ОСК является захватывающей, а их ускоренное лечение и восстановление – клинически важными исход, на котором следует сосредоточиться, я не хочу упускать из виду превосходную базовую помощь при инсульте для всех пациентов. Я думаю, что для высокоэффективных городских систем с надежным образованием и обучением, которые могут внедрять такие новые навыки и протоколы скрининга, поддерживать компетентность и демонстрировать успешные результаты лечения пациентов и приемлемые показатели чрезмерной сортировки в CSC, это здорово. Тем не менее, для большинства других услуг, я думаю, что время на обучение и внимание лучше всего потратить на отличную базовую догоспитальную помощь при инсульте — своевременную, точную, проверку уровня глюкозы и выполнение базовой шкалы инсульта в Цинциннати, соответствующий мониторинг, отправку предупреждения об инсульте в ближайший подходящий медицинском учреждении и доставить пациента прямо на компьютерную томографию, чтобы бригада неотложной помощи приступила к действиям. Кто знает, может быть, когда-нибудь наши более сельские службы начнут выявлять инсульты LVO и использовать наши услуги HEMS, чтобы в будущем доставлять их в CSC. Спасибо всем, кто вложил время и страсть в исследование, внедрение и тщательный контроль качества этих новых клинических изменений. С нетерпением жду исследований, которые будут проведены во всех существующих системах, реализующих скрининг ЛВО с помощью EMS, и, конечно же, надеемся увидеть значительную клиническую пользу для пациентов!
Кто знает, может быть, когда-нибудь наши более сельские службы начнут выявлять инсульты LVO и использовать наши услуги HEMS, чтобы в будущем доставлять их в CSC. Спасибо всем, кто вложил время и страсть в исследование, внедрение и тщательный контроль качества этих новых клинических изменений. С нетерпением жду исследований, которые будут проведены во всех существующих системах, реализующих скрининг ЛВО с помощью EMS, и, конечно же, надеемся увидеть значительную клиническую пользу для пациентов!
Для справки и примера, вот некоторые протоколы LVO штата Висконсин, используемые в настоящее время:
- Милуоки (с использованием BEFAST).
- округа Мэдисон/Дейн (используя FAST-ED, см. стр. 73).
- LaCrosse/TriState (с использованием FAST-ED, см. стр. 28). – Аврора Либек
“ Почему EMS должна принимать это решение в одиночку? Вызовите предупреждение об инсульте и сообщите об этом онлайн-медицинскому контролю». – Mario
– Mario
Догоспитальная помощь при инсульте не существует изолированно. Появление эндоваскулярной терапии инсульта ставит перед специализацией скорой помощи необходимость использования инновационных подходов к проектированию систем, которые включают в себя лучшие доказательства для улучшения результатов лечения пациентов при одновременной балансировке нагрузки на ресурсы. Лучшие решения будут учитывать региональные факторы, фокусироваться на обучении поставщиков медицинских услуг на местах и ценить комплексные инициативы по улучшению качества, которые признают критическую роль поставщиков неотложной помощи в континууме оказания помощи при инсульте.
Резюме обсуждения, подготовленное редактором EMS MEd Майей Дорсетт, доктором медицины, доктором философии. (@maiadorsett).
Рецензировано Питером Панагосом, доктором медицины (@panagos_peter).
Об авторе
Национальная ассоциация врачей неотложной помощи (NAEMSP) — это организация врачей и других специалистов, объединившихся для обеспечения лидерства и повышения квалификации в области неотложной медицины.




 Часто онемение, вызванное инсультом, затрагивает только одну сторону тела.
Часто онемение, вызванное инсультом, затрагивает только одну сторону тела. Полеты на самолете сопряжены с небольшим риском обострения заболеваний, которые приводят к мини-инсульту. Пациенты с этими состояниями должны использовать санитарную авиацию, если им необходимо путешествовать.
Полеты на самолете сопряжены с небольшим риском обострения заболеваний, которые приводят к мини-инсульту. Пациенты с этими состояниями должны использовать санитарную авиацию, если им необходимо путешествовать.