Смерть от инфаркта внешние признаки: Внезапная сердечная смерть и её профилактика
Внезапная клиническая смерть у спортсменов
Внезапная сердечная смерть – это смерть от остановки сердечной деятельности, развившаяся в течение часа от начала проявлений острых симптомов. В течение последних лет случаи внезапной сердечной смерти среди спортсменов стали встречаться все чаще, они были зарегистрированы среди и мужчин, и женщин, занимающимися любыми видами спорта.
Регулярные занятия спортом могут приводить к структурным изменениям в сердце, которые, с одной стороны, могут быть адаптивными, с другой – приводить к серьезным заболеваниям.
Частота внезапной сердечной смерти колеблется от 1 на 50000 до 1 на 200000-300000. Один из 15000 бегунов-любителей, один из 50000 марафонцев и один из 100000 спортсменов средней школы в год умирают по этой причине в США. Чернокожие имеют немного более высокий риск внезапной сердечной смерти, чем европеоиды, а мужчины подвергаются несравнимо большему риску, чем женщины (1:9).
Желудочковая тахикардия, приводящая к фибрилляции желудочков, является наиболее распространенным фатальным нарушением ритма, приводящим к внезапной сердечной смерти.
Структурные изменения в сердце могут быть физиологическими или патологическими, зачастую грань между патологией и адаптацией провести сложно. Учитывая тот факт, что сердце является мышцей, оно может увеличиваться (гипертрофироваться) при регулярных физических нагрузках. Касательно сердечной мышцы, на фоне физических тренировок происходит утолщение стенок желудочков сердца. Степень указанных изменений зависит от генетических факторов, а также от конкретного вида спорта. Асимметричное утолщение стенок желудочков может привести к аномальному сердечному выбросу, что в свою очередь может привести к развитию аритмии, в том числе, фатальной. На фоне снижения/прекращения физических нагрузок указанные изменения претерпевают обратные изменения.
ЭКГ может быть полезным инструментом скрининга, выявляющим гипертрофию левого желудочка, признаки ишемии миокарда. Однако, ЭКГ даже при значимых структурных изменениях может быть нормальной. Одной из причин развития гипертрофической кардиомиопатии может быть генетическая мутация в одном из четырех генов (MYH7, MYBPC3, TNNT2, TNNI3), и в настоящее время разрабатывается система для выявления носительства данных мутаций.
В настоящее время изучается мутация PLA2, из-за которой повышается агрегационная активность тромбоцитов и пролиферация гладкомышечных клеток сосудов (в том числе коронарных). В результате указанных изменений носители данной мутации подвержены высокому риску развития инфаркта миокарда и в отсутствие прочих факторов риска.
Среди спортсменов причины внезапной смерти включают гипертрофическую кардиомиопатию, сотрясение сердца, аномалии коронарных артерий и (реже) их стеноз. К сожалению, первоначальным проявлением указанных изменений может быть именно внезапная клиническая смерть.
Структурные изменения, выявленные по ЭХО-КГ, и изменения ЭКГ заставляют проводить дифференциальную диагностику между ремоделированием сердца спортсмена и патологическими кардиопатиями (гипертрофическая кардиомипатия, дилятационная кардиомиопатия, аритмогенная дисплазия правого желудочка). Хотя увеличение левого предсердия и желудочка характерны и для «сердца спортсмена», и для гипертрофической кардиомиопатии, определенные характеристики могут помочь дифференцировать эти состояния, а именно: абсолютный диастолический размер полости левого желудочка (55мм или более против 45мм), диастолическое наполнение правого желудочка (нормальное или измененное), семейный анамнез.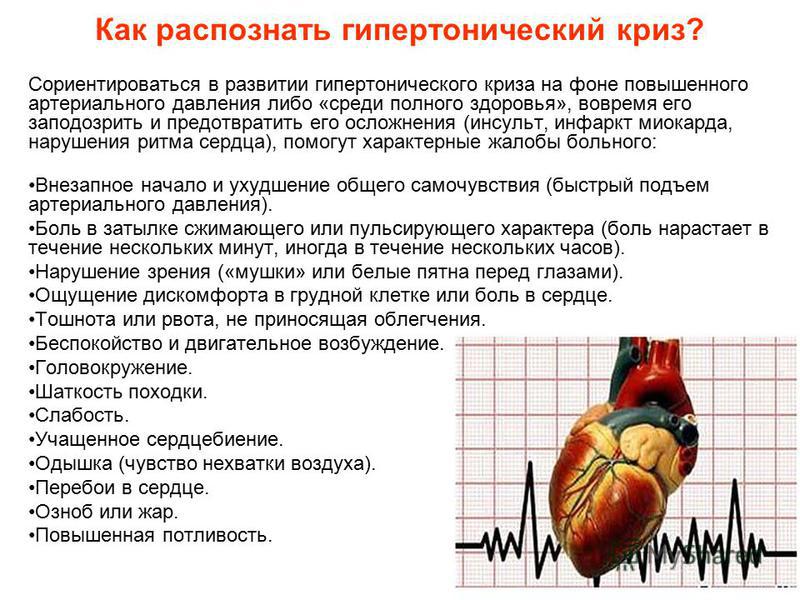
Еще одна причина внезапной сердечной смерти у спортсменов – это сотрясение сердца — процесс, при котором в результате тупой травмы грудной клетки развивается фибрилляция желудочков, приводящая к смерти. Чаще всего такая травма возникает от удара хоккейной шайбой, бейсбольным мячом или при столкновении спортсменов. Молодые спортсмены подвергаются большему риску развития сотрясения сердца из-за повышенной эластичности передней грудной стенки. К сожалению, защитные приспособления для грудной клетки недостоверно снижают частоту подобных травм. Всем атлетам, перенесшим сотрясение сердца, проводится полное кардиологическое обследование для исключения аритмий. Если указанное обследование не выявляет значимых отклонений, спортсмену разрешается вернуться к занятиям. Американская кардиологическая ассоциация рекомендовала проводить обучение тренеров и родителей с целью первичной диагностики факта сотрясения сердца и возможности доврачебной помощи пострадавшему спортсмену (проведению дефибрилляции).
Стимуляторы, используемые спортсменами на всех уровнях соревнований, также «замешаны» в случаях внезапной сердечной смерти. Наиболее распространенными среди них являются кофеин и псевдоэфедрин. Эти вещества увеличивают частоту сердечных сокращений и артериальное давление более значимо, чем физические упражнения, тем самым (при совмещении их употребления и физических нагрузок) подвергают спортсмена риску внезапной смерти. В исследовании на здоровых добровольцах было показано, что употребление кофе перед физической нагрузкой значительно снижает кровоток в миокарде на фоне физической активности.
Использование препаратов для повышения работоспособности (допингов) также весьма распространено среди спортсменов. Многочисленные исследования показали, что регулярное использование подобных препаратов, особенно анаболических стероидов, может повышать уровень общего холестерина, липопротеидов очень низкой плотности, триглицеридов, а также потенциально влиять на воспалительные маркеры. Указанные изменения липидного профиля могут повысить риск атеросклероза коронарных артерий по сравнению с общей популяцией.
Указанные изменения липидного профиля могут повысить риск атеросклероза коронарных артерий по сравнению с общей популяцией.
На сегодняшний день стандартного протокола скрининга заболеваний сердца для атлетов не разработано. Американская кардиологическая организация рекомендует проводить ЭКГ у любого спортсмена в возрасте 40 лет и старше, который начинает новую для себя программу тренировок или упражнений. Европейское общество кардиологов рекомендует проводить ЭКГ у спортсменов любого возраста. Если на ЭКГ обнаружены какие-либо отклонения, рекомендовано проведение ЭХО-КГ. Скрининг старшеклассников до настоящего времени остается спорным вопросом. В 2015 году Американская кардиологическая ассоциация и Европейское общество кардиологов рекомендовали спортсменам с ишемической болезнью сердца пройти тест на толерантность к физической нагрузке до начала тренировок. Также необходима оценка фракции выброса левого желудочка. Сделан вывод, что продолжение тренировок является разумным, если фракция выброса левого желудочка более 50% и нет индуцируемой ишемии. Спортсменам необходимо воздержаться от тренировок в течение 3 месяцев после перенесенного острого инфаркта миокарда или процедуры реваскуляризации коронарных артерий.
Спортсменам необходимо воздержаться от тренировок в течение 3 месяцев после перенесенного острого инфаркта миокарда или процедуры реваскуляризации коронарных артерий.
В настоящее время в литературе описано недостаточное количество случаев, чтобы подтвердить успешное использование дефибрилляторов для реанимации спортсменов. Однако все же рекомендуется, чтобы на спортивных мероприятиях имелись автоматические внешние дефибрилляторы.
Внезапная сердечная смерть — причины, симптомы, диагностика и лечение
Внезапная сердечная смерть – это асистолия или фибрилляция желудочков, возникшая на фоне отсутствия в анамнезе симптомов, свидетельствующих о коронарной патологии. Основные проявления включают отсутствие дыхания, артериального давления, пульса на магистральных сосудах, расширение зрачков, отсутствие реакции на свет и любых видов рефлекторной деятельности, мраморность кожи. Через 10-15 минут отмечается возникновение симптома кошачьего глаза. Патология диагностируется на месте по клиническим признакам и данным электрокардиографии. Специфическое лечение – мероприятия сердечно-легочной реанимации.
Специфическое лечение – мероприятия сердечно-легочной реанимации.
Общие сведения
Внезапная коронарная смерть составляет 40% всех причин гибели людей старше 50, но младше 75 лет, не страдающих диагностированными сердечными заболеваниями. На 100 тысяч населения приходится около 38 случаев ВСС ежегодно. При своевременном начале реанимационных мероприятий в стационаре выживаемость составляет 18% и 11% при фибрилляции и асистолии соответственно. В форме желудочковой фибрилляции протекает около 80% всех случаев коронарной гибели. Чаще страдают мужчины среднего возраста, имеющие никотиновую зависимость, алкоголизм, нарушения липидного обмена. В силу физиологических причин женщины менее подвержены внезапной смерти от кардиальных причин.
Внезапная сердечная смерть
Причины
Факторы риска по ВКС не отличаются от таковых для ишемической болезни. К числу провоцирующих воздействий относится курение, употребление большого количества жирной пищи, артериальная гипертензия, недостаточное поступление в организм витаминов. Немодифицируемые факторы – пожилой возраст, мужской пол. Патология может возникать под действием внешних влияний: чрезмерных силовых нагрузок, ныряния в ледяную воду, недостаточной концентрации кислорода в окружающем воздухе, при остром психологическом стрессе. В перечень эндогенных причин остановки сердца входят:
Немодифицируемые факторы – пожилой возраст, мужской пол. Патология может возникать под действием внешних влияний: чрезмерных силовых нагрузок, ныряния в ледяную воду, недостаточной концентрации кислорода в окружающем воздухе, при остром психологическом стрессе. В перечень эндогенных причин остановки сердца входят:
- Атеросклероз коронарных артерий. На долю кардиосклероза приходится 35,6% всех ВСС. Сердечная смерть наступает сразу или в течение часа после появления специфических симптомов ишемии миокарда. На фоне атеросклеротического поражения нередко формируется ОИМ, который провоцирует резкое снижение сократительной способности, развитие коронарного синдрома, мерцания.
- Нарушения проводимости. Обычно наблюдается внезапная асистолия. Мероприятия СЛР малоэффективны. Патология возникает при органическом поражении проводящей системы сердца, в частности синатриального, атриовентрикулярного узла или крупных ветвей пучка Гиса. В процентном соотношении сбои проводимости составляют 23,3% от общего числа сердечных смертей.

- Кардиомиопатии. Выявляются в 14,4% случаев. Кардиомиопатии представляют собой структурные и функциональные изменения коронарной мышцы, не затрагивающие систему коронарных артерий. Обнаруживаются при сахарном диабете, тиреотоксикозе, хроническом алкоголизме. Могут иметь первичную природу (эндомиокардиальный фиброз, субаортальный стеноз, аритмогенная дисплазия ПЖ).
- Другие состояния. Доля в общей структуре заболеваемости – 11,5%. Включают врожденные аномалии сердечных артерий, аневризму левого желудочка, а также случаи ВКС, причину которых определить не удалось. Сердечная смерть может наблюдаться при тромбоэмболии легочной артерии, которая становится причиной острой правожелудочковой недостаточности, в 7,3% случаев сопровождающейся внезапной остановкой сердца.
Патогенез
Патогенез напрямую зависит от причин, вызвавших заболевание. При атеросклеротическом поражении коронарных сосудов происходит полная окклюзия одной из артерий тромбом, кровоснабжение миокарда нарушается, формируется очаг некроза. Сократительная способность мышцы снижается, что приводит к возникновению острого коронарного синдрома и прекращению кардиальных сокращений. Нарушения проводимости провоцируют резкое ослабление работы миокарда. Нед остаточная сократительная способность становится причиной снижения сердечного выброса, застоя крови в камерах сердца, образования тромбов.
Сократительная способность мышцы снижается, что приводит к возникновению острого коронарного синдрома и прекращению кардиальных сокращений. Нарушения проводимости провоцируют резкое ослабление работы миокарда. Нед остаточная сократительная способность становится причиной снижения сердечного выброса, застоя крови в камерах сердца, образования тромбов.
При кардиомиопатиях патогенетический механизм основан на непосредственном снижении работоспособности миокарда. При этом импульс распространяется нормально, однако сердце по тем или иным причинам слабо на него реагирует. Дальнейшее развитие патологии не отличается от блокады проводящей системы. При ТЭЛА нарушается приток венозной крови к легким. Происходит перегрузка ПЖ и других камер, формируется застой крови в большом круге кровообращения. Переполненное кровью сердце в условиях гипоксии оказывается неспособным продолжать работу, происходит его внезапная остановка.
Классификация
Систематизация ВСС возможна по причинам заболевания (ОИМ, блокада, аритмия), а также по наличию предшествующих признаков.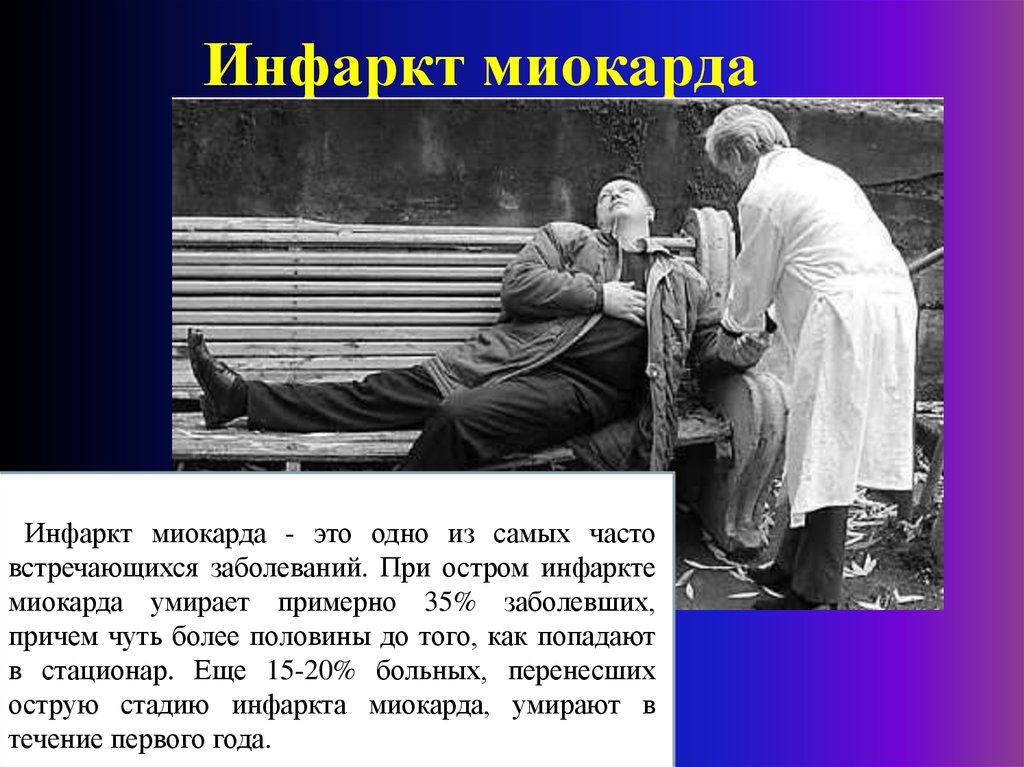 В последнем случае сердечная смерть подразделяется на бессимптомную (клиника развивается внезапно на фоне неизмененного здоровья) и имеющую предшествующие признаки (кратковременная утрата сознания, головокружение, боли в груди за час до развития основной симптоматики). Наиболее важной для проведения реанимационных мероприятий является классификация по типу нарушения сердечной деятельности:
В последнем случае сердечная смерть подразделяется на бессимптомную (клиника развивается внезапно на фоне неизмененного здоровья) и имеющую предшествующие признаки (кратковременная утрата сознания, головокружение, боли в груди за час до развития основной симптоматики). Наиболее важной для проведения реанимационных мероприятий является классификация по типу нарушения сердечной деятельности:
- Фибрилляция желудочков. Имеет место в абсолютном большинстве случаев. Требует проведения химической или электрической дефибрилляции. Представляет собой хаотичные беспорядочные сокращения отдельных волокон миокарда желудочков, неспособные обеспечить кровоток. Состояние обратимое, хорошо купируется с помощью реанимационных мероприятий.
- Асистолия. Полное прекращение сердечных сокращений, сопровождающееся остановкой биоэлектрической деятельности. Чаще становится следствием фибрилляции, однако может развиваться первично, без предшествующего мерцания. Возникает как следствие тяжелой коронарной патологии, реанимационные мероприятия малоэффективны.

Симптомы внезапной сердечной смерти
За 40-60 минут до развития остановки возможно появление предшествующих признаков, к которым относится обморок длительностью 30-60 секунд, выраженное головокружение, нарушение координации, снижение или подъем артериального давления. Характерны боли за грудиной сжимающего характера. Со слов пациента, сердце будто сжимают в кулаке. Симптомы-предшественники наблюдаются не всегда. Зачастую больной просто падает во время выполнения какой-либо работы или физических упражнений. Возможна внезапная смерть во сне без предшествующего пробуждения.
Сердечная остановка характеризуется утратой сознания. Пульс не определяется как на лучевой, так и на магистральных артериях. Остаточное дыхание может сохраняться на протяжении 1-2 минут с момента развития патологии, но вдохи не обеспечивают необходимой оксигенации, так как кровообращение отсутствует. При осмотре кожа бледная, синюшная. Отмечается цианоз губ, мочек ушей, ногтей. Зрачки расширены, не реагируют на свет. Отсутствует любая реакция на внешние раздражители. При тонометрии АД тоны Короткова не выслушиваются.
Зрачки расширены, не реагируют на свет. Отсутствует любая реакция на внешние раздражители. При тонометрии АД тоны Короткова не выслушиваются.
Осложнения
К числу осложнений относится метаболическая буря, которая наблюдается после успешных реанимационных мероприятий. Изменения pH, обусловленные длительной гипоксией, приводят к нарушению деятельности рецепторов, гормональных систем. При отсутствии необходимой коррекции развивается острая почечная или полиорганная недостаточность. Почки также могут поражаться микротромбами, образующимися при появлении ДВС-синдрома, миоглобином, выброс которого происходит при дегенеративных процессах в поперечнополосатой мускулатуре.
Некачественно проведенная сердечно-легочная реанимация становится причиной декортикации (смерти мозга). При этом тело пациента продолжает функционировать, однако кора больших полушарий погибает. Восстановление сознания в таких случаях невозможно. Сравнительно легкий вариант церебральных изменений – постгипоксическая энцефалопатия. Характеризуется резким снижением умственных способностей больного, нарушением социальной адаптации. Возможны соматические проявления: параличи, парезы, нарушение функции внутренних органов.
Характеризуется резким снижением умственных способностей больного, нарушением социальной адаптации. Возможны соматические проявления: параличи, парезы, нарушение функции внутренних органов.
Диагностика
Внезапная сердечная смерть диагностируется врачом-реаниматологом или другим специалистом, имеющим медицинское образование. Определить остановку кровообращения вне стационара способны обученные представители служб экстренного реагирования (спасатели, пожарные, полицейские), а также люди, случайно оказавшиеся рядом и обладающие необходимыми познаниями. Вне больницы диагноз выставляется исключительно на основании клинических признаков. Дополнительные методики используются только в условиях ОРИТ, где для их применения требуется минимальное время. К числу методов диагностики относятся:- Аппаратное пособие. На кардиомониторе, к которому подключен каждый пациент реанимационного отделения, отмечается крупноволновая или мелковолновая фибрилляция, желудочковые комплексы отсутствуют.
 Может наблюдаться изолиния, но подобное происходит редко. Показатели сатурации быстро снижаются, артериальное давление становится неопределяемым. Если больной находится на вспомогательной вентиляции, аппарат ИВЛ сигнализирует об отсутствии попыток самостоятельного вдоха.
Может наблюдаться изолиния, но подобное происходит редко. Показатели сатурации быстро снижаются, артериальное давление становится неопределяемым. Если больной находится на вспомогательной вентиляции, аппарат ИВЛ сигнализирует об отсутствии попыток самостоятельного вдоха. - Лабораторная диагностика. Проводится одновременно с мероприятиями по восстановлению кардиальной деятельности. Большое значение имеет анализ крови на КЩС и электролиты, в котором отмечается сдвиг pH в кислую сторону (снижение водородного показателя ниже 7,35). Для исключения острого инфаркта может потребоваться биохимическое исследование, при котором определяется повышенная активность КФК, КФК МВ, ЛДГ, повышается концентрация тропонина I.
Неотложная помощь
Помощь пострадавшему оказывают на месте, транспортировка в ОРИТ осуществляется после восстановления сердечного ритма. Вне ЛПУ реанимацию проводят путем простейших базовых приемов. В условиях стационара или машины скорой помощи возможно использование сложных специализированных методик электрической или химической дефибрилляции.
- Базовая СЛР. Необходимо уложить пациента на жесткую ровную поверхность, очистить дыхательные пути, запрокинуть голову, выдвинуть нижнюю челюсть. Зажать пострадавшему нос, положить на рот тканевую салфетку, обхватить его губы своими губами и сделать глубокий выдох. Компрессию следует осуществлять весом всего тела. Грудина должна продавливаться на 4-5 сантиметров. Соотношение компрессий и вдохов – 30:2 независимо от числа реаниматоров. Если сердечный ритм и самостоятельное дыхание восстановились, нужно уложить больного на бок и дождаться врача. Самостоятельная транспортировка запрещена.
- Специализированная помощь. В условиях лечебного учреждения помощь оказывают развернуто. При выявлении на ЭКГ мерцания желудочков производят дефибрилляции разрядами по 200 и 360 Дж. Возможно введение антиаритмиков на фоне базовых реанимационных мероприятий. При асистолии вводят адреналин, атропин, натрия бикарбонат, хлористый кальций.

- Помощь после восстановления ритма. После восстановления синусового ритма ИВЛ продолжают до восстановления сознания или дольше, если этого требует ситуация. По результатам анализа КЩС производят коррекцию электролитного баланса, pH. Требуется круглосуточное мониторирование жизнедеятельности больного, оценка степени поражения центральной нервной системы. Назначается восстановительное лечение: антиагреганты, антиоксиданты, сосудистые препараты, дофамин при низком АД, сода при метаболическом ацидозе, ноотропные средства.
Прогноз и профилактика
Прогноз при любой разновидности ВСС неблагоприятный. Даже при своевременно начатой СЛР высок риск ишемических изменений в тканях ЦНС, скелетных мышцах, внутренних органах. Вероятность успешного восстановления ритма выше при фибрилляции желудочков, полная асистолия прогностически менее благоприятна. Профилактика заключается в своевременном выявлении сердечных заболеваний, исключении курения и употребления алкоголя, регулярных умеренных аэробных тренировках (бег, ходьба, прыжки через скакалку). От чрезмерных физических нагрузок (тяжелая атлетика) рекомендуется отказаться.
Профилактика заключается в своевременном выявлении сердечных заболеваний, исключении курения и употребления алкоголя, регулярных умеренных аэробных тренировках (бег, ходьба, прыжки через скакалку). От чрезмерных физических нагрузок (тяжелая атлетика) рекомендуется отказаться.
Внезапная остановка сердца (ВОС) у молодежи
Внезапная остановка сердца (ВОС) — это внезапная и неожиданная потеря функции сердца. SCA возникает неожиданно и останавливает нормальное биение сердца, прекращая приток крови к сердцу и мозгу, что приводит к потере сознания и коллапсу. SCA — это не то же самое, что сердечный приступ. Сердечный приступ случается, когда приток крови к сердцу прерывается закупоркой. SCA вызывается аномальным сердечным ритмом. Хотя ВОС редко встречается у детей и подростков, можно предпринять шаги для выявления детей, которые могут быть подвержены риску или имеют признаки ВОС. В США нет обязательной отчетности по педиатрической ВСС, что затрудняет точное определение того, сколько событий происходит каждый год:
- В исследованиях среди лиц в возрасте от 1 года до 18 лет показатель колебался от менее 1 до 4 смертей на 100 000 населения в год.

- В течение 2004-2008 гг. частота внезапной сердечной смерти среди спортсменов Национальной студенческой спортивной ассоциации составляла 2,3 случая в год. 2
- Три четверти ВСС, леченных неотложной медицинской помощью вне больницы, возникают дома, а одна четверть лечится в общественных местах. 3
Знание и не игнорирование признаков и симптомов, которые подвергают вас риску ВОС, является первым шагом в предотвращении ВОС. SCA может привести к летальному исходу, если его не лечить сразу. Выживание зависит от вызова 911, начала сердечно-легочной реанимации (СЛР) и использования автоматического внешнего дефибриллятора (АНД).
Симптомы ВОС могут быть неверно истолкованы или проигнорированы, но они должны служить сигналом опасности для оценки поставщиком медицинских услуг. Личные факторы риска или семейный анамнез определенных состояний могут увеличить риск ВОС и необходимость обследования у поставщика медицинских услуг.
Симптомы, указывающие на риск SCA
- Обморок или судороги, особенно во время или сразу после физической нагрузки, при возбуждении или вздрагиваниях.
- Учащенное сердцебиение, сердцебиение или нерегулярное сердцебиение.
- Головокружение, предобморочное состояние или сильная усталость при физической нагрузке.
- Боль в груди или дискомфорт при физической нагрузке.
- Чрезмерная одышка при физической нагрузке.
- Чрезмерная, неожиданная усталость во время или после тренировки.
Индивидуальные факторы риска
- Использование таблеток для похудения, добавок для повышения работоспособности, энергетических напитков или наркотиков, таких как кокаин, ингалянты или «рекреационные» наркотики.
- Повышенное артериальное давление или уровень холестерина.

- История медицинского работника, заказавшего тест на сердце.
Семейный анамнез
- Семейный анамнез известных сердечных аномалий или внезапная смерть в возрасте до 50 лет.
- членов семьи с необъяснимые обмороки, судороги, утопление, почти утопление или автомобильные аварии в возрасте до 50 лет.
- Структурная аномалия сердца устранена или не устранена.
- Любой родственник со следующими диагнозами:
- Увеличенное сердце: гипертрофическая кардиомиопатия.
- Дилатационная кардиомиопатия.
- Аритмогенная кардиомиопатия правого желудочка.
- Нарушения сердечного ритма: длинный или короткий интервал QT.
- Синдром Бругада.
- Катехолинергическая желудочковая тахикардия.
- Синдром Марфана – разрыв аорты.
- Сердечный приступ в возрасте 50 лет и младше.
- Кардиостимулятор или имплантированный сердечный дефибриллятор (ИКД).

Как предотвратить внезапный сердечный приступ
- Знайте свой семейный анамнез. Обсуждение семейного анамнеза со своими кровными родственниками является важным шагом в выявлении состояний, которые подвергают вас повышенному риску ВСС.
- Планируйте осмотры и следите за своим здоровьем: на приеме у вас будет возможность ознакомиться с семейным анамнезом и определить личные факторы риска ВОС.
Как реагировать на внезапную остановку сердца
- Звонок по номеру 911, начало СЛР (сердечно-легочной реанимации) и использование АНД (автоматического внешнего дефибриллятора) при ВСС может иметь решающее значение для жизни и смерти.
- Будьте готовы и обратитесь к организациям в вашем районе, которые обучают людей тому, как выполнять сердечно-легочную реанимацию и использовать АВД.
Dominic Murray Закон о предотвращении внезапной остановки сердца
Хотя SCA редко встречается у детей и молодежи, когда это происходит в школах или на образовательных мероприятиях, семьи и сообщества остаются опустошенными. Чтобы справиться с этим редким и трагическим событием среди детей и молодежи, занимающихся школьным спортом, 25 октября 2021 года губернатор Кэти Хоукул подписала Закон Доминика Мюррея о предотвращении внезапной остановки сердца (законопроект A2388) для поддержки учащихся и их семей по телефону:
Чтобы справиться с этим редким и трагическим событием среди детей и молодежи, занимающихся школьным спортом, 25 октября 2021 года губернатор Кэти Хоукул подписала Закон Доминика Мюррея о предотвращении внезапной остановки сердца (законопроект A2388) для поддержки учащихся и их семей по телефону:
- Обучение школьников и их семей SCA.
- Информирование учащихся о признаках и симптомах, которые могут подвергать их повышенному риску ВОС, и о необходимости сообщать о любых из перечисленных ниже симптомов своим родителям/опекунам, учителям, школьной медсестре или тренерам/спортивным тренерам.
- Обучение тренеров выявлению учащихся с признаками и симптомами ВСС.
- Добавление информации о SCA в требуемые формы разрешения родителей/опекунов спортивных школ или формы согласия.
- Отстранение от занятий спортом учащихся, у которых проявляются признаки или симптомы ВСС, и требование, чтобы учащиеся, исключенные из занятий спортом, прошли обследование и получили письменное и подписанное разрешение от лицензированного врача и директора школьной службы здравоохранения перед возобновлением занятий спортом.
 Кроме того, учащиеся, у которых проявляются признаки или симптомы ВОС, должны быть отстранены от участия в физических нагрузках, пройти обследование и получить письменное и подписанное разрешение от поставщика медицинских услуг, прежде чем возобновить занятия физическими упражнениями.
Кроме того, учащиеся, у которых проявляются признаки или симптомы ВОС, должны быть отстранены от участия в физических нагрузках, пройти обследование и получить письменное и подписанное разрешение от поставщика медицинских услуг, прежде чем возобновить занятия физическими упражнениями.
Информация для школ
Веб-сайт Службы поддержки учащихся Департамента образования штата Нью-Йорк, ссылка на который приведена ниже, содержит полезную информацию, в том числе памятку, разосланную школам о Законе Доминика Мюррея о предотвращении внезапной остановки сердца, образец письма родителям и опекунам, а также Анкета здоровья по легкой атлетике.
NYSED School Health Services
- Dominic Murray Закон о предотвращении внезапной остановки сердца Памятка окружным суперинтендантам BOCES Суперинтендантам государственных школьных округов, администраторам государственных, чартерных и частных школ (PDF)
- Образец письма родителя/опекуна о профилактике внезапной остановки сердца (SCA) (Word)
- Интервальный анамнез для занятий легкой атлетикой (PDF)
- Интервальная история болезни для легкой атлетики (Word)
- Historial de Salud Intermedio para Atletismo (PDF)
Ссылки
- Акерман, М.
 , Аткинс, Д.Л., Тридман, Дж.К. Внезапная сердечная смерть у молодых, Кровообращение. 2016;133, (10): 1006-1026. https://doi.org/10.1161/CIRCULATIONAHA.115.020254
, Аткинс, Д.Л., Тридман, Дж.К. Внезапная сердечная смерть у молодых, Кровообращение. 2016;133, (10): 1006-1026. https://doi.org/10.1161/CIRCULATIONAHA.115.020254 - Хармон К.Г., Асиф И.М., Клосснер Д., Дрезнер Дж.А. Частота внезапной сердечной смерти у спортсменов Национальной студенческой спортивной ассоциации. Тираж. 2011;123(15):1594-1600. https://www.ahajournals.org/doi/epub/10.1161/CIRCULATIONAHA.110.004622
- Статистика сердечных заболеваний и инсультов — обновление 2018 г.: отчет Американской кардиологической ассоциации. Тираж. 137, (12,) е67-е492. https://doi.org/10.1161/CIR.0000000000000558
Что такое внезапная остановка сердца
Кто-то в расцвете сил — профессиональная звезда спорта, подросток-спортсмен, марафонец или другой, казалось бы, здоровый человек — не должен упасть в обморок и умереть от болезни сердца. Но это иногда случается, и внезапная остановка сердца попадает на первые полосы газет.
Редкий характер внезапной остановки сердца среди молодежи — именно то, что делает его таким привлекательным. По данным Кливлендской клиники, внезапная сердечная смерть убивает от 1 из 100 000 до 1 из 300 000 спортсменов в возрасте до 35 лет, чаще мужчин.
По данным Кливлендской клиники, внезапная сердечная смерть убивает от 1 из 100 000 до 1 из 300 000 спортсменов в возрасте до 35 лет, чаще мужчин.
Среди наиболее известных случаев: олимпийская волейболистка из США Фло Хайман в 1986 году; баскетболист из колледжа Хэнк Гатерс в 1990 году; и профессиональные баскетболисты Пит Маравич в 1988 году и Реджи Льюис в 1993 году.
Люди задаются вопросом, можно ли было что-то сделать, чтобы предотвратить такое событие. Они задаются вопросом, кто находится в группе риска и сможет ли кто-нибудь пережить внезапную остановку сердца.
К счастью, ответ положительный, говорит Кристин Э. Лоулесс, доктор медицины, магистр делового администрирования, кардиолог и врач спортивной медицины из Чикаго. Она является сопредседателем совета по спорту и физическим упражнениям Американского колледжа кардиологов, а также кардиологом-консультантом Высшей футбольной лиги.
«Мы пытаемся заставить людей признать, что человек может прийти в себя после [сердечной] остановки, если вы доберетесь туда в течение минуты», — говорит Лоулесс.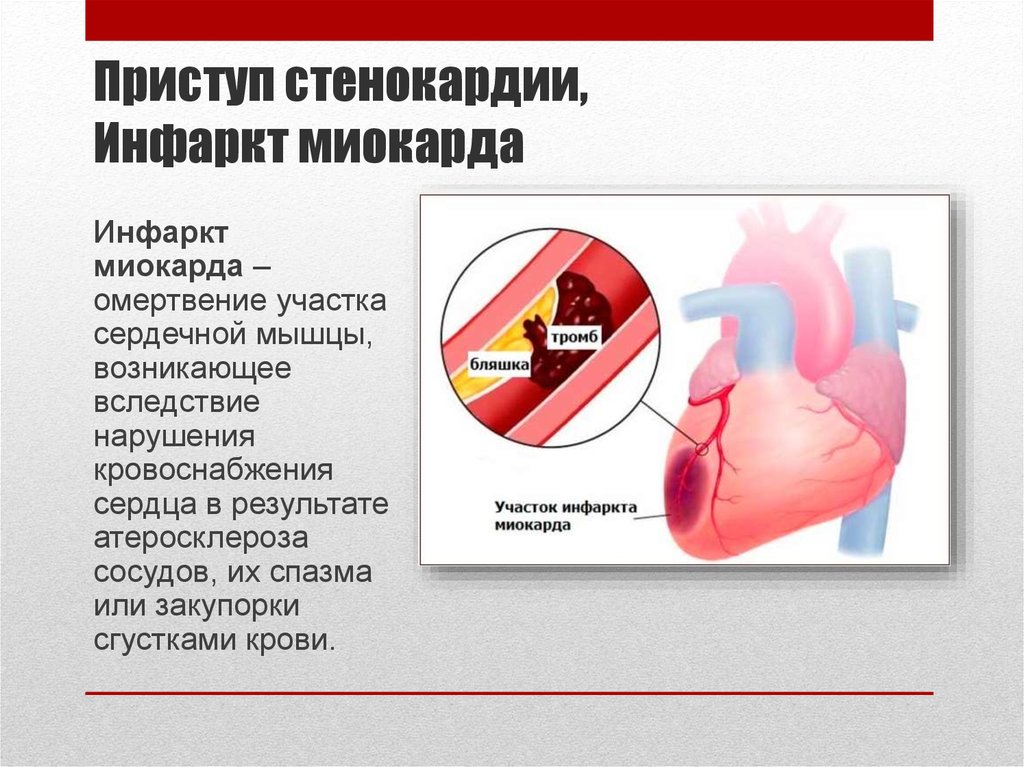 При немедленном использовании автоматизированного внешнего дефибриллятора у людей появляется шанс выжить.
При немедленном использовании автоматизированного внешнего дефибриллятора у людей появляется шанс выжить.
Что такое внезапная остановка сердца?
Когда вы слышите о молодом человеке, который падает замертво, вы можете подумать о «сердечном приступе». Но внезапная остановка сердца (также называемая внезапной сердечной смертью) отличается.
По данным Ассоциации внезапной остановки сердца, сердечный приступ возникает из-за проблем с кровообращением или «сантехникой» сердца. Это происходит, когда внезапная закупорка коронарной артерии резко снижает или прекращает приток крови к сердцу, повреждая сердечную мышцу.
Напротив, внезапная остановка сердца происходит из-за «электрической» проблемы в сердце. Это происходит, когда электрические сигналы, контролирующие насосную способность сердца, существенно замыкаются. Внезапно сердце может биться опасно быстро, заставляя желудочки сердца — его основные насосные камеры — дрожать или трепетать вместо того, чтобы скоординировано перекачивать кровь.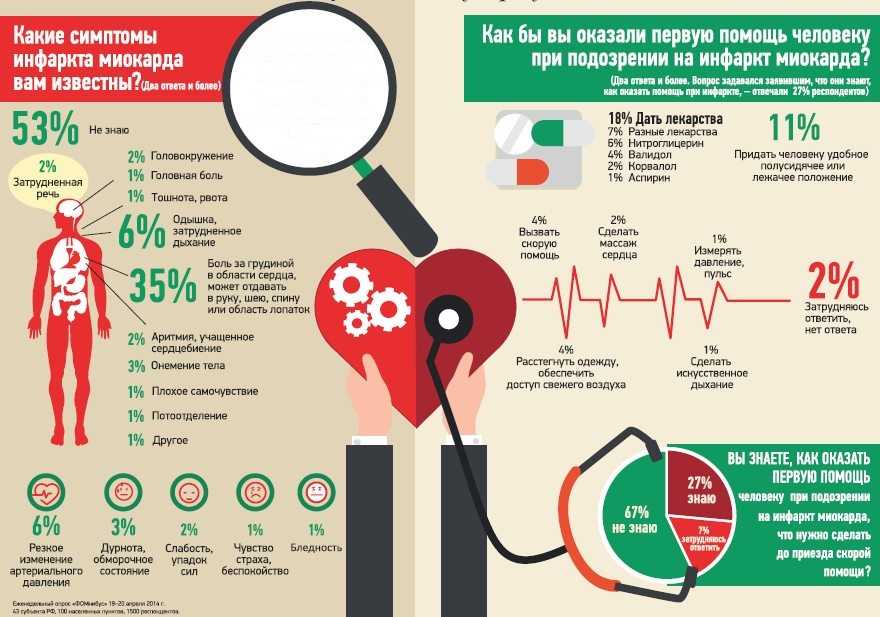 Это нарушение ритма, называемое фибрилляцией желудочков, «возникает в ответ на основное заболевание сердца, которое может быть или не быть обнаружено», — говорит Лоулесс.
Это нарушение ритма, называемое фибрилляцией желудочков, «возникает в ответ на основное заболевание сердца, которое может быть или не быть обнаружено», — говорит Лоулесс.
Фибрилляция желудочков нарушает насосную функцию сердца, останавливая приток крови к остальным частям тела. Человек с внезапной остановкой сердца внезапно теряет сознание и теряет пульс и дыхание.
Без немедленной сердечно-легочной реанимации или разряда автоматизированного дефибриллятора человек обычно умирает в течение нескольких минут — вот почему это называется «внезапная сердечная смерть».
Однако существует связь между сердечным приступом и внезапной сердечной смертью. Сердечный приступ может вызвать электрическую неисправность, которая может привести к внезапной остановке сердца.
Причины внезапной остановки сердца
Вы, наверное, знаете, что высокое кровяное давление, высокий уровень холестерина, диабет и другие проблемы могут привести к сердечным заболеваниям у пожилых людей. Но вы можете не знать о редких сердечных заболеваниях, которые могут вызвать внезапную остановку сердца у молодых людей.
Но вы можете не знать о редких сердечных заболеваниях, которые могут вызвать внезапную остановку сердца у молодых людей.
«Основные состояния у молодых людей сильно отличаются от основных состояний у людей в возрасте 50 или 60 лет», — говорит Лоулесс. «У молодых людей мы ищем наследственные заболевания миокарда [мышечной ткани сердца], электрической системы, а затем, конечно, врожденные [сердечные] заболевания».
Виновник № 1: гипертрофическая кардиомиопатия (ГКМП), заболевание, характеризующееся аномальным утолщением сердечной мышцы. «У них толстое сердце», — говорит Лоулесс. «Внутренние слои сердца, возможно, не получают достаточного кровоснабжения при физических нагрузках».
Но помните, HCM встречается редко. По оценкам, это затрагивает только от 0,05% до 0,2% населения.
Врожденные аномалии коронарных артерий представляют собой еще один риск внезапной остановки сердца. Артерии могут быть расположены неправильно — или, как в случае со звездой баскетбола Питом Маравичем, человек может родиться только с одной коронарной артерией вместо обычных двух.
Другие состояния, которые могут вызвать внезапную остановку сердца, включают в себя наследственное электрическое расстройство сердца, называемое синдромом удлиненного интервала QT; воспалительное заболевание сердца, называемое острым миокардитом; и синдром Марфана, приведший к остановке сердца Фло Хайман.
Синдром Марфана — это генетическое заболевание соединительной ткани, которое может привести к фатальным последствиям для сердечно-сосудистой системы. Люди с синдромом Марфана «как правило, высокие и долговязые», — говорит Лоулесс. Они подвержены риску разрывов кровеносных сосудов (например, аорты). Этот риск возрастает при внезапном повышении артериального давления, что может произойти во время интенсивной спортивной деятельности.
Некоторые спортсмены умирают от удара в грудь, травма называется commotio cordis .
«При поражении грудной клетки в уязвимый период сердечного цикла сердце переходит в этот ужасный ритм, фибрилляцию желудочков», — говорит Лоулесс.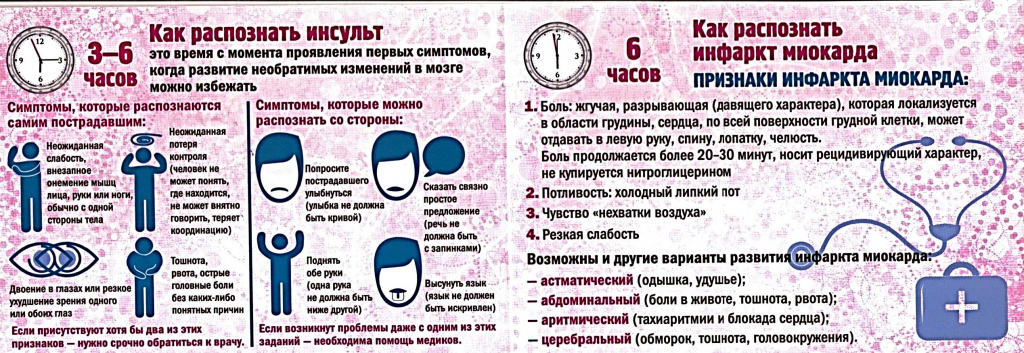 По ее словам, вероятность того, что это произойдет, невероятно мала, поскольку уязвимое временное окно ничтожно мало. «Это должно произойти в течение сорока тысячных секунды».
По ее словам, вероятность того, что это произойдет, невероятно мала, поскольку уязвимое временное окно ничтожно мало. «Это должно произойти в течение сорока тысячных секунды».
Скрининг риска внезапной остановки сердца
Внезапная остановка сердца в некоторых случаях происходит без предшествующих симптомов.
Но иногда бывают и красные флажки. Например, Реджи Льюис потерял сознание во время баскетбольного матча за несколько месяцев до смерти.
Американская кардиологическая ассоциация рекомендует спортсменам старших классов и колледжей пройти 12-этапное обследование. Он включает в себя тщательный семейный и медицинский анамнез, а также медицинский осмотр. В оценке задаются вопросы о боли в груди при физической нагрузке, необъяснимых обмороках, семейной истории преждевременной смерти от болезней сердца и других соответствующих вопросах. Физический осмотр включает проверку на наличие шумов в сердце, пульса, артериального давления и физических признаков синдрома Марфана.
Но эта оценка не приветствуется всеми, и вопрос о том, как лучше всего идентифицировать пациентов, подвергающихся риску, остается спорным. Не все врачи используют эту оценку или даже знают, что она существует, и здесь возникают различные проблемы.
Например, причины внезапной остановки сердца у спортсменов встречаются редко. Найти иголку в стоге сена даже при самых благоприятных обстоятельствах непросто.
Кроме того, некоторые спортсмены могут неохотно сообщать о симптомах, особенно если они думают, что это может повлиять на их игровое время, рейтинг или шансы на получение стипендии.
Кроме того, есть еще одна проблема. «Вероятно, скрининг проводится не так тщательно, как мог бы», — говорит Винсент Мозессо, доктор медицинских наук, FACEP, медицинский директор Ассоциации внезапной остановки сердца и профессор медицины неотложной помощи Питтсбургского университета.
Рекомендации AHA не включают рутинную электрокардиограмму (ЭКГ) или эхокардиограмму (ультразвуковое исследование сердца). Использование этих тестов для скрининга спортсменов перед участием вызывает споры и требует значительных затрат. Оппоненты утверждают, что недостаточно доказательств, подтверждающих их эффективность при скрининге, что эти тесты нерентабельны и что они могут привести к дальнейшему необоснованному тестированию. Они также могут давать вводящие в заблуждение результаты, которые исключают многих спортсменов без необходимости. «Тот факт, что они останутся за бортом, — это реальная проблема, — говорит Лоулесс.
Использование этих тестов для скрининга спортсменов перед участием вызывает споры и требует значительных затрат. Оппоненты утверждают, что недостаточно доказательств, подтверждающих их эффективность при скрининге, что эти тесты нерентабельны и что они могут привести к дальнейшему необоснованному тестированию. Они также могут давать вводящие в заблуждение результаты, которые исключают многих спортсменов без необходимости. «Тот факт, что они останутся за бортом, — это реальная проблема, — говорит Лоулесс.
Но не все ждут, когда эти тесты получат официальный зеленый свет. В Мэриленде Университет Джона Хопкинса предлагает программу скрининга для студентов-спортсменов в возрасте от 14 до 18 лет. В дополнение к медицинскому опроснику и физикальному обследованию она включает электрокардиограмму для проверки электрического ритма сердца и выявления синдрома удлиненного интервала QT, а также эхокардиограмму для оценить размер и форму сердца, насосную функцию, толщину сердечной мышцы и состояние сердечных клапанов.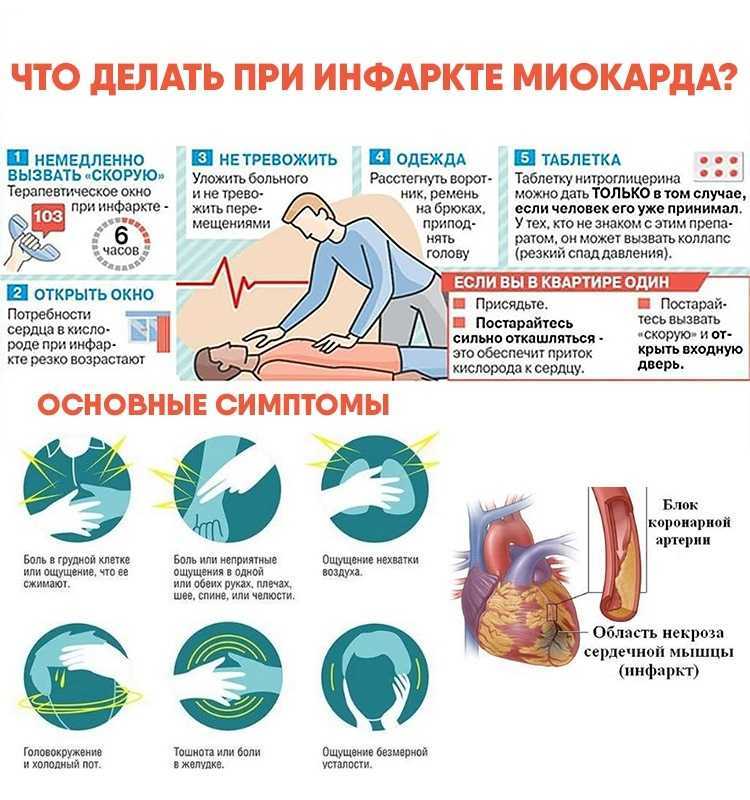
Несмотря на споры о методах скрининга, важно выявлять проблемы на ранней стадии, поскольку лечение может снизить риск внезапной остановки сердца. Например, молодым людям, находящимся в группе риска, может потребоваться избегать спортивных соревнований, принимать бета-блокаторы, чтобы предотвратить слишком быстрое сердцебиение, или сделать операцию по имплантации дефибриллятора, который может вернуть их сердце к нормальному электрическому ритму.
Что делать
Убедитесь, что ваш подросток-спортсмен проходит рекомендованный AHA скрининг.
«Время от времени вы должны проявлять инициативу и настаивать на определенных вещах, — говорит Мозессо. «Для родителей важно сказать врачу, что они действительно хотят, чтобы он провел обследование. Мне кажется, что во многих случаях люди просто хотят, чтобы кто-то подписал форму и просто предполагал, что с ребенком все в порядке».
Было бы неплохо принести на визит копию процесса скрининга AHA.
Обратите особое внимание на любые симптомы.
Проблемы с сердцем, которые приводят к остановке сердца, могут проявляться такими симптомами, как боль в груди и потемнение в глазах (особенно при физической нагрузке), обмороки, учащенное сердцебиение или трепетание сердца, быстрая утомляемость, слабость, головокружение и одышка.
Спорт увеличивает нагрузку на уязвимое сердце, поэтому такие симптомы обычно возникают во время или сразу после тренировки.
Никогда не игнорируйте симптомы. Лоулесс вспоминает одного школьного спортсмена, который 16 раз обращался к школьной медсестре с жалобами на боль в груди, но никто не воспринял его опасения всерьез. «Затем он умер от гипертрофической кардиомиопатии во время занятий спортом», — говорит она.
Не забывайте: молодые спортсмены не всегда добровольно сообщают информацию, когда плохо себя чувствуют. «Они воины. Они хотят остаться в игре и показать, что они на 100% готовы и могут выполнять свою работу», — говорит Лоулесс.
Но у родителей надо спросить. «Будьте с ними нежны, и если что-то кажется вам неправильным — если они легко задыхаются или хватаются за грудь — обязательно поговорите с ними», — говорит Лоулесс.
«Будьте с ними нежны, и если что-то кажется вам неправильным — если они легко задыхаются или хватаются за грудь — обязательно поговорите с ними», — говорит Лоулесс.
Даже после постановки диагноза некоторые спортсмены настаивают на том, чтобы играть. Лоулесс столкнулся с одним школьным баскетболистом, у которого диагностировали гипертрофическую кардиомиопатию после того, как он пару раз терял сознание на корте. Тем не менее, он хотел играть в колледже. «Требуется много усилий, чтобы убедить людей в том, что в таких условиях они не могут заниматься такими высокоинтенсивными видами спорта», — говорит Лоулесс.
То же самое касается и взрослых. Любые возможные признаки болезни сердца не следует игнорировать. Хотя симптомы физической нагрузки у взрослых вряд ли связаны с этими редкими сердечными заболеваниями, они могут быть связаны с ишемической болезнью сердца, и о них все равно следует сообщать своему врачу для оценки.
Нажмите для доступа к автоматическим внешним дефибрилляторам (AED).



 Может наблюдаться изолиния, но подобное происходит редко. Показатели сатурации быстро снижаются, артериальное давление становится неопределяемым. Если больной находится на вспомогательной вентиляции, аппарат ИВЛ сигнализирует об отсутствии попыток самостоятельного вдоха.
Может наблюдаться изолиния, но подобное происходит редко. Показатели сатурации быстро снижаются, артериальное давление становится неопределяемым. Если больной находится на вспомогательной вентиляции, аппарат ИВЛ сигнализирует об отсутствии попыток самостоятельного вдоха.



 Кроме того, учащиеся, у которых проявляются признаки или симптомы ВОС, должны быть отстранены от участия в физических нагрузках, пройти обследование и получить письменное и подписанное разрешение от поставщика медицинских услуг, прежде чем возобновить занятия физическими упражнениями.
Кроме того, учащиеся, у которых проявляются признаки или симптомы ВОС, должны быть отстранены от участия в физических нагрузках, пройти обследование и получить письменное и подписанное разрешение от поставщика медицинских услуг, прежде чем возобновить занятия физическими упражнениями. , Аткинс, Д.Л., Тридман, Дж.К. Внезапная сердечная смерть у молодых, Кровообращение. 2016;133, (10): 1006-1026. https://doi.org/10.1161/CIRCULATIONAHA.115.020254
, Аткинс, Д.Л., Тридман, Дж.К. Внезапная сердечная смерть у молодых, Кровообращение. 2016;133, (10): 1006-1026. https://doi.org/10.1161/CIRCULATIONAHA.115.020254