Сколько живут с сердечной недостаточностью: Как жить с ХСН
Сердечная недостаточность. 5 фактов об опасном недуге | Здоровая жизнь | Здоровье
Татьяна Измайлова
Примерное время чтения: 4 минуты
56454
АиФ Здоровье №30. Своей работой довольны 77% россиян 24/07/2014 Сюжет Заболевания сердцаwww.globallookpress.com
Смертность от нее почти в 10 раз превышает смертность от инфаркта миокарда, а средняя продолжительность жизни от начала постановки этого диагноза составляет 5 лет, что даже хуже, чем при некоторых онкологических заболеваниях. Однако развитие этого грозного состояния можно предотвратить.
Наши эксперты – руководитель отдела заболеваний миокарда и сердечной недостаточности ФГБУ «РКНПК» Минздрава России, исполнительный директор Общества специалистов по неотложной кардиологии, доктор медицинских наук, профессор Сергей Терещенко

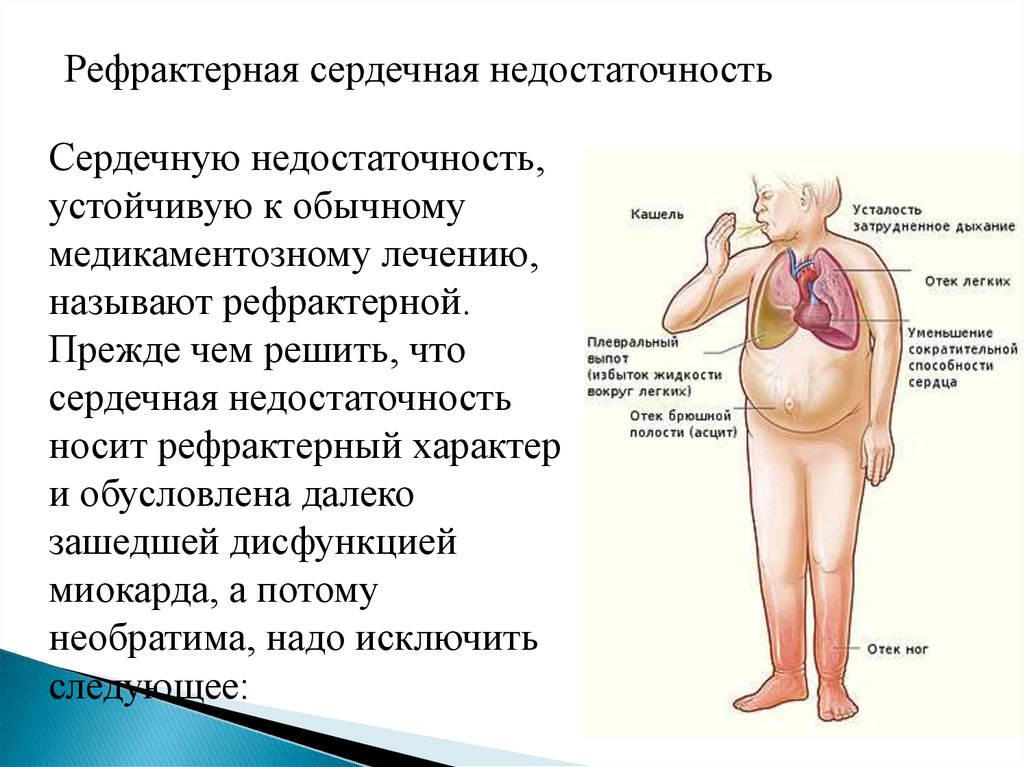
Специалисты не устают повторять: с сердечной недостаточностью, при которой снижается сердечный выброс и кровоснабжение всех органов и систем, шутки плохи. У таких пациентов страдает не только сердце, но и печень, почки, нервная, мышечная системы. Больной сердечной недостаточностью словно ходит по краю пропасти: каждый случай декомпенсации (обострения) сердечной недостаточности приближает его к летальному исходу.
Чтобы не допустить подобного развития событий, важно знать, что:
Сердечная недостаточность – не болезнь, а осложнение различных заболеваний. В первую очередь – артериальной гипертонии, ишемической болезни сердца, нарушений ритма сердца, инфаркта миокарда, сахарного диабета, пороков сердца и других причин, а также их сочетания. К развитию сердечной недостаточности также может привести хроническая болезнь почек, анемия. Чем раньше выявлены эти заболевания и чем раньше началось их лечение, тем меньше шансов, что у человека разовьется опасное для жизни состояние.
Риск развития сердечной недостаточности увеличивается с возрастом. Но, если в Америке и Европе средний возраст тех, у кого возникает подобная ситуация, составляет 70–89 лет, у нас в стране – 50–69 лет, что во многом связано с поздним обращением за медицинской помощью и низкой приверженностью пациентов назначенному врачом лечению. Толчком к обострению сердечной недостаточности могут также быть: тяжелая инфекция (пневмония, грипп), эмоциональный и физический стресс.
Наибольшую опасность для жизни представляют периоды обострения (декомпенсации) сердечной недостаточности
 При появлении данных симптомов, а также при любых значимых ухудшениях в своем состоянии пациент должен немедленно обратиться к врачу, а при тяжелом обострении сердечной недостаточности – госпитализирован в стационар и помещен в кардиореанимацию.
При появлении данных симптомов, а также при любых значимых ухудшениях в своем состоянии пациент должен немедленно обратиться к врачу, а при тяжелом обострении сердечной недостаточности – госпитализирован в стационар и помещен в кардиореанимацию.В стандарты обследования больных сердечной недостаточностью входят: ЭКГ, ЭХО-КГ, анализы крови на маркеры сердечно-сосудистых заболеваний – кардиоспецифические белки, уровень которых изменяется при различных болезнях сердца.
В стандарты лечения хронической сердечной недостаточности входят: ингибиторы АПФ (ангиотензинпревращающего фермента), бета-блокаторы, мочегонные средства и блокаторы альдостерона. При этом важно, чтобы врач подобрал оптимальные для данного больного дозы этих препаратов, которые необходимо принимать регулярно, без перерывов.
У мужчин сердечная недостаточность, как правило, развивается раньше. Однако в России ситуация несколько отличается от мировой: 60% всех пациентов стационаров с этим диагнозом составляют женщины, что связано не только с их более пристальным вниманием к своему здоровью, но и с гормональной перестройкой в период менопаузы, а также с гормональной заместительной терапией, которая при бесконтрольном приеме повышает риск развития сердечно-сосудистых заболеваний, утяжеляя их течение.
- Сердечная недостаточность: причины, симптомы и экстренная помощь →
- Болезнь или норма? О чем расскажет общий анализ крови →
- Почечная гипертония: чем опасна и как лечить →
сердечн-сосудистые заболеваниясердечная недостаточность
Следующий материал
Самое интересное в соцсетях
Новости СМИ2
Жизнь с сердечной недостаточностью
Чтобы лечение оказалось успешным, придется изменить свой образ жизни. Об этом рассказано в разделе «Изменение образа жизни». В любом случае изменение образа жизни стоит дополнительно обсудить с врачами (они предоставят конкретные рекомендации).
Как нужно изменить образ жизни, если у меня обнаружена сердечная недостаточность?
Врач расскажет о том, как нужно изменить свои привычки. Он может направить вас к диетологу и физиотерапевту для составления индивидуальной диеты и комплекса упражнений.
Как часто нужно возвращаться в клинику для обследования?
Это зависит от плана лечения, рекомендованного врачом. Может потребоваться регулярное посещение медсестры, диетолога, физиотерапевта, группы поддержки и т. д.
Может потребоваться регулярное посещение медсестры, диетолога, физиотерапевта, группы поддержки и т. д.
Какова моя суточная норма потребления жидкости?
Важно следить за объемом потребляемой жидкости, чтобы свести к минимуму (задержку соли и воды, которая часто сопутствует сердечной недостаточности. Медсестра или диетолог составят рекомендации по ограничению жидкости и соли, а врач может добавить в схему лечения диуретики . Он расскажет, как изменить методику лечения в случае обострения симптомов. Следует помнить, что жидкости поступают в организм в различных формах, в том числе при потреблении в пищу супов и тушеных блюд.
Какие физические нагрузки и в каких объемах мне показаны?
Нужно избегать чрезмерных физических нагрузок, но в то же время вести относительно активный образ жизни. Тем не менее, не следует заниматься больше положенного и в чересчур быстром темпе. Также при любых физических нагрузках следует избегать возникновения одышки. Врач расскажет, с каких упражнений стоит начать, а какие надо исключить. Он может направить вас в реабилитационный кардиологический центр для участия в специальных программах с дозированной физической активностью.
Врач расскажет, с каких упражнений стоит начать, а какие надо исключить. Он может направить вас в реабилитационный кардиологический центр для участия в специальных программах с дозированной физической активностью.
Какой прибор вы посоветуете для контроля артериального давления?
В продаже доступно множество моделей, но не все из них прошли испытания на точность. Врач или фармацевт расскажут, какие приборы дают максимально точные показания, и покажет, как ими пользоваться.
Каковы нормальные показатели частоты сердечных сокращений и артериального давления?
Для регулярного контроля этих показателей нужно знать свои нормальные значения. Лекарства от сердечной недостаточности обычно служат для снижения артериального давления и снижения частоты сердечных сокращений. Полезно вести дневник измерений и сообщать врачу обо всех значительных отклонениях.
Я могу путешествовать самолетами?
Воздушные путешествия обычно не представляют проблемы для больных сердечной недостаточностью. Однако перед полетом ваше состояние должно быть стабильным. Если у вас имплантирован кардиостимулятор, необходимо предупредить сотрудников службы безопасности аэропорта, поскольку он может быть обнаружен при досмотре.
Однако перед полетом ваше состояние должно быть стабильным. Если у вас имплантирован кардиостимулятор, необходимо предупредить сотрудников службы безопасности аэропорта, поскольку он может быть обнаружен при досмотре.
Прохождение контроля безопасности в аэропорту ни в коем случае не должно создавать каких-либо помех в работе имплантата.
Когда нужно прививаться от гриппа и пневмонии?
Врач расскажет, требуется ли вам прививка от гриппа и пневмонии и как часто нужно ее делать.
Что делать в случае ухудшения состояния и обострения симптомов?
Крайне важно обсудить этот вопрос с врачом. Также обратитесь к разделу сайта «Опасные симптомы». К примеру, если вы отмечаете постепенное ухудшение дыхания или набор веса, как можно скорее обратитесь за консультацией к медсестре или врачу. Если же симптомы нарастающими темпами обостряются или сопровождаются одышкой в состоянии покоя, учащением сердцебиения или болью в груди, вам следует срочно вызвать службу экстренной медицинской помощи.
Пациенты с сердечной недостаточностью слишком оптимистичны
Исследование показывает, что пациенты переоценивают ожидаемую продолжительность жизни
Автор: Дженнифер Уорнер .
Новое исследование показывает, что почти две трети людей с застойной сердечной недостаточностью переоценивают оставшуюся продолжительность жизни в среднем на 40% по сравнению с тем, что реалистично, исходя из их прогноза.
Сердечная недостаточность, которая возникает, когда сердце слишком слабое, чтобы перекачивать достаточное количество крови для удовлетворения потребностей организма, ежегодно вызывает 55 000 смертей и косвенно способствует еще 230 000 смертей ежегодно в США неудачное лечение, исследователи говорят, что прогноз для людей с этим заболеванием по-прежнему безрадостен: около 50% из них имеют среднюю продолжительность жизни менее пяти лет. У пациентов с запущенными формами сердечной недостаточности почти 90% умирают в течение одного года.
«Восприятие пациентом прогноза важно, потому что оно коренным образом влияет на принятие медицинских решений в отношении лекарств, устройств, трансплантации и ухода в конце жизни», — пишет исследователь Ларри А. Аллен, доктор медицинских наук, MHS, из Института клинических исследований Дьюка и коллеги в Журнал Американской медицинской ассоциации.
Аллен, доктор медицинских наук, MHS, из Института клинических исследований Дьюка и коллеги в Журнал Американской медицинской ассоциации.
Сердечная недостаточность Ожидания нереалистичны?
В ходе исследования ученые опросили 122 человека (средний возраст 62 года) с застойной сердечной недостаточностью от умеренной до тяжелой степени, чтобы выяснить, как они оценивают ожидаемую продолжительность жизни.
Они обнаружили, что пациенты с сердечной недостаточностью склонны переоценивать ожидаемую продолжительность жизни примерно на три года. Средняя оценка выживаемости пациентов составила 13 лет по сравнению с оценкой утвержденной медицинской модели в 10 лет.
В целом, 63% людей с сердечной недостаточностью переоценили оставшуюся продолжительность жизни в среднем на 40% по сравнению с прогнозами медицинской модели. Те, кто был моложе и с более тяжелым заболеванием, скорее всего, переоценивали, сколько им осталось жить.
В течение трехлетнего периода наблюдения умерло 29% людей, принимавших участие в исследовании. Исследователи не обнаружили связи между представлениями о более продолжительной продолжительности жизни и выживаемостью.
Исследователи не обнаружили связи между представлениями о более продолжительной продолжительности жизни и выживаемостью.
Ожидаемая продолжительность жизни — дело индивидуальное
«Точные причины этого несоответствия неизвестны, но они могут отражать надежду или могут быть результатом неадекватного общения между клиницистами и их пациентами по поводу прогноза», — пишут исследователи. «Поскольку различия в ожиданиях в отношении прогноза могут повлиять на принятие решений в отношении передовых методов лечения и планирования на конец жизни, необходимы дальнейшие исследования как степени, так и основных причин этих различий».
В редакционной статье, сопровождающей исследование, Клайд В. Янси, доктор медицинских наук из Медицинского центра Университета Бейлора в Далласе, пишет, что прогнозирование ожидаемой продолжительности жизни людей с сердечной недостаточностью не является точной наукой, и остается много вопросов о моделях клинического прогнозирования.
Таким образом, до тех пор, пока эти вопросы не будут полностью решены, люди должны придерживаться индивидуального процесса принятия решений относительно помощи в конце жизни, руководствуясь мнением врача.
Ожидаемая продолжительность жизни при застойной сердечной недостаточности: прогноз и стадии
Застойная сердечная недостаточность — это хроническое прогрессирующее состояние, которое влияет на функцию сердца. Это может быть опасно для жизни, если его не лечить.
Застойная сердечная недостаточность (ЗСН), или просто сердечная недостаточность, влияет на способность сердца перекачивать кровь по телу. Несмотря на свое название, ХСН не означает, что сердце полностью отказало.
Ожидаемая продолжительность жизни человека с застойной сердечной недостаточностью зависит от множества факторов, включая возраст, стадию заболевания и силу сердечной функции.
Многие заболевания, ослабляющие сердце, могут способствовать развитию ХСН, в том числе:
- сердечные приступы
- ишемическая болезнь сердца
- врожденные пороки сердца
- пороки клапанов сердца
- высокое кровяное давление сердечная мышца
- Употребление наркотиков или токсинов.

Однако в некоторых случаях продолжительность жизни человека можно увеличить за счет изменения образа жизни, приема лекарств и хирургического вмешательства.
Ожидаемая продолжительность жизни при ХСН может быть нелинейной и зависеть от нескольких переменных. Обзор показал, что многие врачи не чувствуют, что могут уверенно предсказать клиническую траекторию пациента в течение 6 месяцев.
Мета-анализ 2019 года показал, что 1-, 2-, 5- и 10-летняя выживаемость при всех типах сердечной недостаточности составляет 87%, 73%, 57% и 35% соответственно, хотя ожидаемая продолжительность жизни для человека с CHF значительно улучшилось с течением времени.
Возраст человека на момент постановки диагноза может повлиять на прогноз. Авторы сообщили, что 5-летняя выживаемость для людей моложе 65 лет составляла около 78%, а показатель — 49%.% для тех, кому 75 лет и старше.
Кроме того, на ожидаемую продолжительность жизни может влиять сила, с которой сердце человека выталкивает кровь за удар, его фракция выброса. Врачи отмечают фракцию выброса пациента в процентах, при этом нормальный выброс составляет 50-70%.
Врачи отмечают фракцию выброса пациента в процентах, при этом нормальный выброс составляет 50-70%.
Пациенты с фракцией выброса менее 40% могут подвергаться большему риску смерти от ХСН. Однако исследование 2017 года показало, что 5-летняя ожидаемая продолжительность жизни была низкой среди всех пациентов, поступивших в больницу с сердечной недостаточностью, независимо от фракции выброса, а предполагаемая 5-летняя смертность составила 75,4%. Вышеупомянутый 2019мета-анализ также не обнаружил существенной разницы в выживаемости между пациентами с фракцией выброса ниже 40% и пациентами с фракцией выброса выше.
Наличие сопутствующих заболеваний или сопутствующих заболеваний, таких как ишемическая болезнь сердца, может повлиять на ожидаемую продолжительность жизни человека. Исследование с поправкой на возраст показало, что сопутствующие заболевания были обычным явлением у пациентов с сердечной недостаточностью и способствовали более высокому уровню смертности. Диабет присутствовал в 28% случаев смерти, а хроническая обструктивная болезнь легких — в 16%.
Факторы риска, такие как ожирение, гипертония и неправильное питание, также могут негативно повлиять на прогноз.
ХСН неизлечима, но раннее выявление и лечение могут помочь увеличить продолжительность жизни человека. Соблюдение плана лечения, включающего изменение образа жизни, может помочь улучшить качество их жизни.
У человека с сердечной недостаточностью мышцы сердца могут стать слишком жесткими или слишком слабыми, чтобы эффективно перекачивать кровь. Это заставляет кровь оставаться в желудочке, а не выталкивать его наружу. Кровь, оставшаяся в сердце, может вызвать задержку жидкости.
Врачи часто оценивают функциональные возможности пациента по системе классификации Нью-Йоркской кардиологической ассоциации. Классы:
- Класс 1: У человека нет ограничений физической активности и побочных симптомов.
- Класс 2: Есть небольшое ограничение физической активности, но человеку комфортно в покое.
- Класс 3: Человек имеет заметное ограничение физической активности, но сохраняет комфорт в состоянии покоя.

- Класс 4: Человек не может заниматься физическими упражнениями без дискомфорта и испытывает симптомы сердечной недостаточности в покое.
Вторая система классификации, разработанная Американским колледжем кардиологов и Американской кардиологической ассоциацией, подробно описывает четыре стадии сердечных заболеваний. Это:
- Стадия A: У человека высокий риск сердечной недостаточности, но в настоящее время у него нет идентифицируемых заболеваний.
- Стадия B: У человека структурное заболевание сердца, но симптомы отсутствуют.
- Стадия C: У человека есть текущие или предшествующие симптомы сердечной недостаточности, связанные с основным заболеванием.
- Стадия D: У человека в настоящее время прогрессирующее структурное заболевание сердца, проявляются явные симптомы, и ему требуется специализированное медицинское вмешательство.
Общие симптомы сердечно-сосудистых заболеваний включают:
- отеки ног и ступней или увеличение веса, вызванное скоплением избыточной жидкости
- вздутие живота
- одышка или пробуждение ночью с одышкой
- Неспособность лежать или необходимость спать на дополнительных подушках.

- усталость
- тошнота
- боль в груди
Другие состояния, влияющие на сердце, также могут вызывать ЗСН. Ранняя диагностика ХСН может помочь людям справиться со своими симптомами и внести профилактические изменения в образ жизни.
Медикаментозное лечение сердечной недостаточности может включать лечение, направленное на уменьшение количества жидкости в организме. Это может снизить нагрузку на сердце и улучшить его способность перекачивать кровь. Врачи могут прописать мочегонные средства, чтобы помочь организму избавиться от лишней жидкости. Общие диуретики включают гидрохлоротиазид, буметанид и фуросемид.
Врачи могут также назначить ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы рецепторов ангиотензина (БРА) или блокаторы рецепторов ангиотензина ингибиторы неприлизина (АРНИ), чтобы помочь сердцу более эффективно перекачивать кровь.
Согласно обзорам, эти методы лечения могут снизить заболеваемость у пациентов со сниженным выбросом левого желудочка.
Другие ключевые компоненты терапии ЗСН включают блокаторы минералокортикоидных рецепторов (MRA) и ингибиторы натрий-глюкозного котранспортера 2 (SGLT2).
MRA рекомендуются пациентам с фракцией выброса 35% или менее и могут помочь улучшить кровоток и работу сердца. Ингибиторы SGLT2 могут помочь контролировать уровень глюкозы у пациентов с диабетом и снизить риск сердечных осложнений.
Врачи также назначат бета-блокаторы для поддержки этих усилий и контроля частоты сердечных сокращений.
Некоторым пациентам также может потребоваться физическое вмешательство для лечения ХСН. Врачи могут рекомендовать использование имплантируемых сердечных дефибрилляторов (ИКД) и сердечную ресинхронизирующую терапию (СРТ), когда это необходимо. Оба они включают в себя прикрепление небольших электрических устройств к сердцу пациента для защиты от внезапной остановки сердца и регулирования сердечного ритма соответственно.
На более поздних стадиях сердечной недостаточности врачи могут порекомендовать операцию по установке в сердце вспомогательного устройства для левого желудочка (LVAD). LVAD — это насос, который помогает сердечной мышце сокращаться. Эти устройства могут быть постоянным решением для пациентов с сердечной недостаточностью.
LVAD — это насос, который помогает сердечной мышце сокращаться. Эти устройства могут быть постоянным решением для пациентов с сердечной недостаточностью.
Полная пересадка сердца также может быть вариантом, если человек является хорошим кандидатом на операцию.
Врачи, скорее всего, порекомендуют изменить образ жизни, чтобы свести к минимуму воздействие ХСН. Это часто происходит независимо от стадии, на которой находится человек, или других методов лечения, которым он будет следовать. Согласно медицинским обзорам, эти изменения могут помочь замедлить прогрессирование сердечной недостаточности и повысить качество жизни человека. Среди них:
Диета и физические упражнения
Здоровая, разнообразная диета и регулярные физические упражнения — это всегда хорошая идея, но это может быть необходимо для людей с ХСН.
Врачи могут порекомендовать людям с ЗСН исключить из рациона избыток соли (натрия), так как это приводит к задержке жидкости в организме. Они также могут предложить уменьшить потребление алкоголя и ограничить потребление жидкости.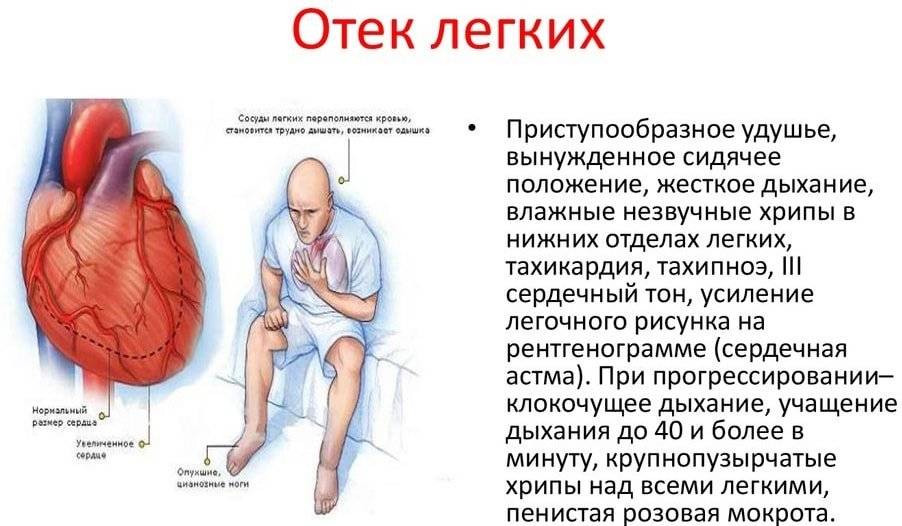
Регулярные аэробные упражнения могут улучшить здоровье сердца и улучшить качество жизни пациентов с ХСН. В руководстве говорится, что физическая подготовка может улучшить качество жизни, толерантность к физической нагрузке и снизить частоту госпитализаций у пациентов с сердечной недостаточностью. Однако увеличение физической активности может быть целесообразным не для всех пациентов.
Аэробные упражнения — это любая деятельность, повышающая частоту сердечных сокращений и частоту дыхания. Мероприятия включают плавание, езду на велосипеде или бег трусцой. Если у вас ЗСН, проконсультируйтесь с врачом, прежде чем выполнять какие-либо упражнения.
Ограничение жидкости
Люди с застойной сердечной недостаточностью склонны задерживать жидкость в организме. Чтобы смягчить это, врачи иногда рекомендуют пациентам ограничивать ежедневное потребление жидкости в безопасных пределах.
Потребление слишком большого количества жидкости может свести на нет действие мочегонных препаратов.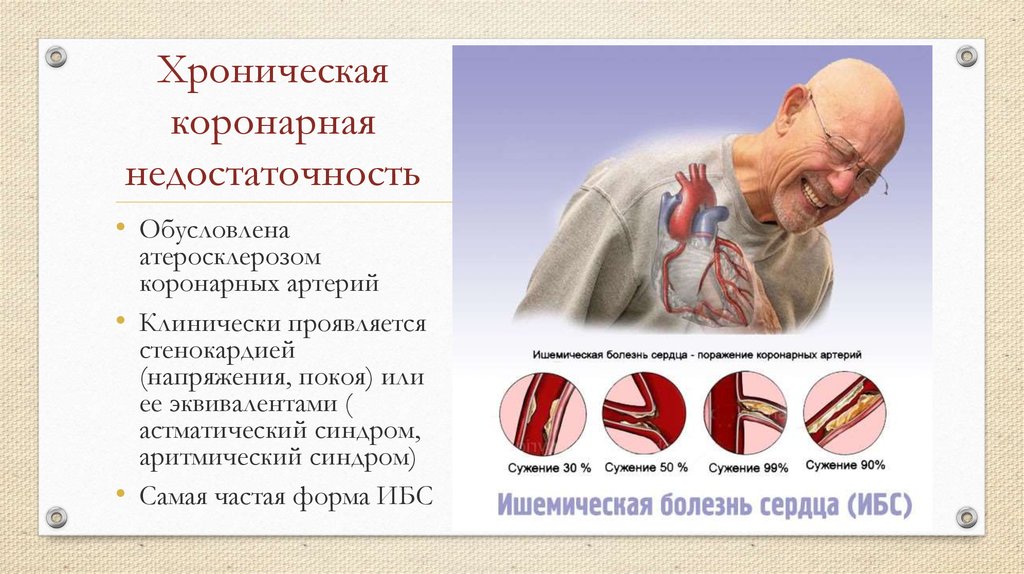 Хотя важно избегать обезвоживания, врач порекомендует, сколько жидкости человек может безопасно потреблять в день.
Хотя важно избегать обезвоживания, врач порекомендует, сколько жидкости человек может безопасно потреблять в день.
Вес
Ожирение является известным фактором риска сердечной недостаточности. Исследования показывают, что потеря веса и последующее лечение могут быть эффективными для предотвращения сердечной недостаточности.
Однако пациентам с ЗСН снижение массы тела не всегда может быть рекомендовано. В некоторых случаях быстрая потеря веса может быть признаком других заболеваний, таких как кахексия.
Врачи часто просят людей ежедневно следить за своим весом, чтобы выявить внезапное или быстрое увеличение веса, которое может быть признаком задержки жидкости. Кроме того, ежедневное наблюдение за весом человека может помочь врачу назначить правильный уровень диуретиков, чтобы помочь организму высвободить жидкость.
У каждого человека с ХСН разный опыт заболевания, и ожидаемая продолжительность жизни при этом заболевании значительно различается у разных людей.