Сколько должно быть у человека нормальное давление: Нормы артериального давления по возрасту
Как сохранить давление в норме
Миллионы людей в мире страдают от повышенного артериального давления, и многие принимают специальные лекарства для контроля данного показателя.
Между тем, давление после 30 и 40 говорит об угрозе деменции позднее в жизни. Оно увеличивает риск развития сосудистой деменции на 62%. Так как же держать этот показатель под контролем?
Во-первых, давление нужно правильно измерять. Эксперты советуют проводить замеры на двух руках, чтобы избежать серьезных погрешностей в получении правильных цифр. Этот вид диагностики давления уже считается золотым стандартом для жертв гипертонии.
Давление очень зависит от времени года. Когда на улице жарко, оно падает, а в холодную погоду растет. Это связано с тем, что кровеносные сосуды расширяются, чтобы охладить нас, и сужаются, чтобы согреть. Вот почему отпуск где-нибудь в очень жаркой стране может привести к серьезному падению артериального давления, слабости и обмороком. То же самое бывает при приеме множества лекарств, включая диуретики, особенно у пожилых людей. Но терапию нельзя прекращать без консультаций с врачом.
Но терапию нельзя прекращать без консультаций с врачом.
Проблемы с давлением могут указывать на избыток соли в рационе человека. Не имеет значения, употреблял ли человек много соли всегда или увеличил ее количество в рационе постепенно: избыток соли – все равно большой фактор риска повышения давления. Соль задерживает воду в организме и создает излишнюю нагрузку на сердце и сосуды.
Почему не помогают лекарства от давления?
Обычно специалист по гипертонии выявляет потенциальные причины повышенного давления. Как правило, это не одна проблема, а несколько факторов, способствующих проблеме.
Причина 1: Это может быть страх перед «белыми халатами»
Есть люди, которые нервничают во время визита к врачу, и давление у них, естественно, поднимается, что может стать причиной неправильной дозировки и лечения.
Таким пациентам советуют пойти к врачу раньше назначенного срока и глубоко дышать в приемной, стараясь расслабиться.
Причина 2: Неправильный прием лекарств
Иногда люди забывают принимать лекарства или принимают неправильные дозы, или же неправильно соблюдают временные интервалы.
Кроме того, есть некоторые препараты, которые не рекомендуется сочетать с препаратами от давления, например – болеутоляющие, оральные контрацептивы и антиконгестанты. Поэтому лучше сложить все свои препараты в сумку и показать лечащему врачу во время приема.
Причина 3: Неправильное измерение давления
Иногда в домашних условиях люди неправильно измеряют давление. Предлагается взять с собой на прием к врачу прибор для измерения давления. Пусть врач сверит его показания с показаниями клинического прибора. Убедитесь, что манжета прибора соответствующего размера. Если вы измеряете давление дома, сначала посидите спокойно в течение пяти минут. Спину прислоните к спинке стула или кресла и убедитесь, что ваши ноги касаются пола, а рука — на уровне сердца.
Причина 4: Неправильный рацион
Доктора рекомендуют низкосолевую диету для пациентов с гипертонией – много фруктов, овощей, цельных зерен и постного белка – не более 2-3 гр. соли в день.
Цельные, свежие продукты, с малым количеством соли и в умеренных порциях, улучшат давление, кроме того, питаясь часто и небольшими порциями, вы сможете регулировать обмен веществ, избежать скачков сахара в крови и поддерживать низкий уровень инсулина. Все это вкупе помогает урегулировать давление.
Наконец, цельные продукты, богатые клетчаткой, помогут предотвратить переедание и возникновение лишнего веса.
Чтобы питание положительно влияло на давление, питайтесь овощами, свежими фруктами и цельными зернами, приготовленными без соли. Избегайте соленых соусов или чрезмерно жирных блюд. Проконсультируйтесь с вашим врачом перед использованием заменителей соли.
Включите в свой рацион продукты, богатые калием, который регулирует сердцебиение и давление. Это — сладкий картофель, брокколи, бананы и сушеные сливы (чернослив).
Свежие овощи составляют основу рациона для снижения давления. Овощи богаты питательными веществами, но содержат мало калорий.
Свежие фрукты тоже содержат очень мало соли. Хотя фрукты и овощи содержат углеводы, в них очень много витаминов, минералов и клетчатки, которые регулируют уровень давления.
Хотя фрукты и овощи содержат углеводы, в них очень много витаминов, минералов и клетчатки, которые регулируют уровень давления.
Постные белки обеспечивают вас строительным материалом для здоровой иммунной системы, это – яичные белки и мясо куриной грудки без кожи.
Выбор правильного жира может помочь Вам сохранить уровень давления в норме. Оливковое масло и грецкие орехи являются примерами здоровых жиров.
Причина 5: Лишний вес, физическая пассивность, курение
Чтобы давление упало, нужно увеличить физическую активность и поменьше есть. Если вы курите, и сможете бросить, это не только поможет снизить давление, но и сократит риск развития сердечно-сосудистых заболеваний вообще.
Причина 6: Другая болезнь
Необходимо пройти обследования на различные сердечно-сосудистые болезни, которые могут стать причиной неконтролируемой артериальной гипертонии, а также проблемы со щитовидной железой или проблемы со сном.
Нормальное давление у людей должно быть не выше 140/90 мм рт. ст. (или не выше 150/90 мм рт у пожилых людей).
ст. (или не выше 150/90 мм рт у пожилых людей).
Вот пять дополнительных средств, которые рекомендуются для снижения кровяного давления естественным способом:
1. Принимайте 300-500 миллиграммов магния в день. Магний является важным минералом, который помогает строить крепкие кости, но он также помогает снизить давление и может помочь контролировать нерегулярное сердцебиение.
2. Упражнение. Одночасовые прогулки в день помогут снизить давление. Если вы хотите, вы можете разделить этот час, но если вы делаете все сразу, вы усиливаете эффект и помогаете вашему организму создать побочный поток крови, который идет к сердцу.
3. Похудеть. Если вы можете достичь идеального веса, вы можете устранить потребность в лекарствах снижающих кровяное давление и препаратах для снижения уровня холестерина. Потеря веса ведет к нормализации давления.
4. Уменьшить стресс. Когда вы находитесь в состоянии стресса, ваш организм вырабатывает нездоровые гормоны, такие, как адреналин и кортизол, которые со временем могут привести к увеличению кровяного давления.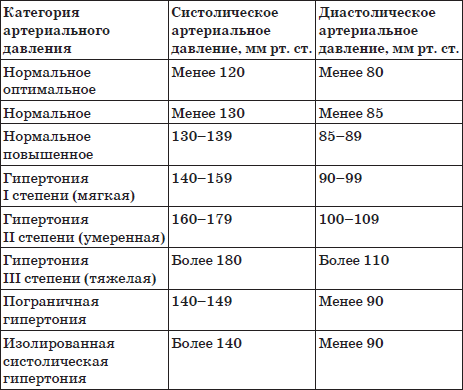
5. Спите на час больше. Недостаток сна способствует не только повышению давления, но еще и может сделать организм человека устойчивым к лекарствам от гипертонии, что означает, что лекарство уже не будет действовать.
Правила измерения артериального давления — ОГАУЗ ‘Поликлиника №10’
Артериальное давление – измерение в домашних условиях.
У многих дома имеется прибор для определения артериального давления (АД) – тонометр. Его приобретают по рекомендации врача и самостоятельно для контроля уровня АД. При этом не все правильно пользуются данным прибором, что приводит к ложной тревоге, либо, напротив, не позволяет вовремя выявить артериальную гипертензию (АГ). Чтобы результаты были точными, требуется соблюдать определенные правила при измерении АД.
Виды тонометров, используемых в домашних условиях для измерения давления
Тонометры Для людей, страдающих АГ:
мы рекомендуем следующие приборы для измерения артериального давления:
— Механические.
— Полуавтоматические (комбинированные).— Автоматические (электронные).
Запястные и пальцевые приборы используются для динамического контроля при спортивных тренировках и т.п. Их использование не рекомендуется для пациентов с повышенным артериальным давлением.
Наиболее удобны в применении при самостоятельном контроле АД автоматические или полуавтоматические тонометры.
Важно! Результаты самозамеров давления в домашних условиях при обсуждении их с врачом считаются важным основанием для коррекции приема лекарственных препаратов. Данная процедура является мерой контроля состояния пациента.
Как подготовиться к измерению артериального давления
Чтобы показания тонометра были достоверными, перед началом процедуры необходимо придерживаться следующих несложных правил:
- Утреннее измерение (особенно важный показатель) проводится после пробуждения, вечернее – в одно и тоже «фиксированное» время.

- В течение 5-10 минут перед манипуляцией отдохнуть, избегая физических нагрузок.
- Не рекомендуется проводить замеры АД сразу после стрессовой ситуации, сильного волнения – показания будут завышены.
- За 30 минут до измерения давления не принимать пищу и напитки, содержащие кофеин, не употреблять алкоголь, не курить.
- Проводить процедуру следует, сидя на стуле, облокотившись на его спинку. При этом поза не должна быть напряженной. Руку, на которой будет проводиться замер, освободить от одежды. Закатывать рукав не рекомендуется, так как он может передавить сосуды, что исказит результат. Ступни поставить на пол, ноги не перекрещивать и не закидывать одну на другую – это также сдавливает сосуды и отражается на корректности показаний устройства.
- Во время процедуры не разговаривать.
- Перед измерением опорожнить мочевой пузырь.
- Манжета тонометра надевается на предплечье, нижний ее край должен находиться на расстоянии 1-2 см от локтевого сгиба.
 Рука, на которой измеряется АД, свободно лежит на столе, манжета на ней должна находиться на уровне сердца.
Рука, на которой измеряется АД, свободно лежит на столе, манжета на ней должна находиться на уровне сердца. - Проводить манипуляцию можно как на правой, так и на левой руках – существенной разницы нет. Однако, в случае ежедневного контроля желательно делать замеры на одной и то же руке.
Правила измерения артериального давления разными видами тонометров
Измерение АД механическим тонометром
После выполнения всех подготовительных действий, к внутреннему сгибу локтя прикладывается диск стетоскопа для отслеживания сердцебиения, начинается нагнетание воздуха в манжету до уровня, превышающего обычное значение на 30-40 мм рт. столба. Затем воздух понемногу спускается из надувного мешка – примерно по 4 мм рт. столба в секунду. Необходимо быть внимательными – первый удар сердцебиения соответствует верхней границе АД (систолическому давлению), последний удар – нижнему уровню (диастолическому давлению).
В данном случае роль пациента, использующего устройство (либо человека, ухаживающего за больным), сводится к нагнетанию воздуха в манжету при помощи резиновой груши, а затем нажатию кнопки для стравливания воздуха из нее.
 Все измерения прибор выполнит сам. На экране дисплея будут показаны результаты – верхний и нижний уровни АД. Чаще всего такие устройства показывают также частоту пульса.
Все измерения прибор выполнит сам. На экране дисплея будут показаны результаты – верхний и нижний уровни АД. Чаще всего такие устройства показывают также частоту пульса. Измерение давление автоматическим тонометром
Самый простой способ измерения. Достаточно только правильно надеть манжету на предплечье и нажать на кнопку «Пуск». Устройство само надувает манжету и определяет уровень АД. Показания отражаются на дисплее. В большинстве случаев тонометры данного типа сохраняют историю замеров, что полезно для правильной оценки общего состояния и течения заболевания. Поэтому информацию из прибора необходимо передать своему лечащему врачу.
Как правильно определять артериальное давление по показаниям прибора
Не рекомендуется ориентироваться на показания единичного замера АД, так как любое устройство, механическое или электронное, может иметь погрешность. Важно! Это не относится к случаям, когда состояние человека резко ухудшилось, он чувствует головную боль, боль за грудиной, одышку и другие признаки критичного повышения давления, несущего серьезную угрозу здоровью и жизни пациента.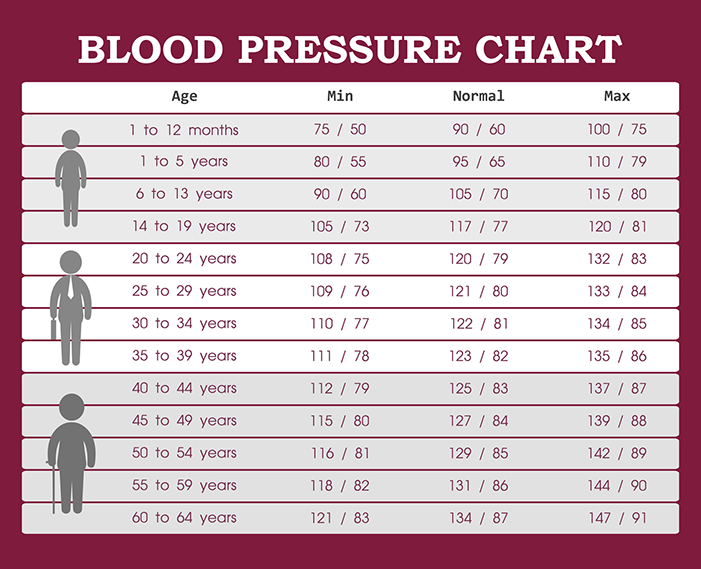 В данном случае следует вызывать скорую помощь.
В данном случае следует вызывать скорую помощь.
Итак, если это обычное измерение давления с целью контроля состояния, рекомендуется провести несколько замеров: 2 – при измерении механическим тонометром, 3 – при использовании автоматического или полуавтоматического прибора. Интервал между измерениями должен составлять 0,5-2 мин. При измерении механическим тонометром для оценки следует зафиксировать среднее значение измеренных величин, при измерении автоматическим или полуавтоматическим прибором – минимальное значение.
Нормальным уровнем артериального давления считаются значения, не превышающие 130 мм рт. столба (систолическое) и 90 мм рт. столба (диастолическое). В случае превышения этих значений при выполнении всех правил, перечисленных выше, есть вероятность развития гипертонической болезни. В данном случае необходимо посетить врача, который назначит требуемые исследования и лечение. Гипертоническая болезнь является серьезным сигналом, которым нельзя пренебрегать.

Гидроцефалия нормального давления | Johns Hopkins Medicine
Что такое нормотензивная гидроцефалия?
В головном мозге есть камеры, называемые желудочками, которые обычно содержат жидкость. Эта жидкость называется спинномозговой жидкостью (ЦСЖ). Он смягчает головной и спинной мозг. Обычно ваше тело вырабатывает достаточно CSF каждый день и поглощает такое же количество. Однако иногда в желудочках может скапливаться слишком много жидкости. Это может привести к нормотензивной гидроцефалии (ГНД).
Что вызывает нормотензивную гидроцефалию?
Причиной избытка жидкости в желудочках головного мозга может быть травма, кровотечение, инфекция, опухоль головного мозга или операция на головном мозге. Однако причина часто неизвестна. Когда избыток жидкости накапливается в желудочках, они увеличиваются и давят на близлежащие ткани головного мозга. Эта дополнительная жидкость и давление могут привести к повреждению головного мозга.
Эта дополнительная жидкость и давление могут привести к повреждению головного мозга.
Хотя НПХ встречается редко, чаще всего он поражает пожилых людей, и его симптомы могут быть похожи на симптомы болезней Альцгеймера и Паркинсона. Медицинский работник, знакомый с этими состояниями, часто может определить разницу между этими заболеваниями и НПХ после специального тестирования.
Кто находится в группе риска гидроцефалии нормального давления?
Вы подвержены повышенному риску НПХ, если вы:
Возраст старше 60 лет
Наличие инфекции головного мозга
Имели травму головы
Имеют опухоль головного мозга
Перенесли операцию на головном мозге
Каковы симптомы нормотензивной гидроцефалии?
Возможные симптомы НПХ:
Проблемы с ходьбой (ощущение, что ноги прилипли к земле)
Плохой баланс
Падение
Изменения в походке
Забывчивость и спутанность сознания
Изменения настроения
Депрессия
Трудно отвечать на вопросы
Потеря контроля над мочевым пузырем
Как диагностируется нормотензивная гидроцефалия?
Вашей медицинской бригаде может потребоваться провести ряд тестов для подтверждения НПХ, например:
Медицинский осмотр и анализ ваших симптомов
Оценка походки
КТ или МРТ головного мозга
Спинномозговая пункция для взятия образца спинномозговой жидкости
Как лечится нормотензивная гидроцефалия?
Обычно применяемым методом лечения НПХ является хирургическое вмешательство, при котором в головной мозг вводят трубку, называемую шунтом, для оттока избыточной жидкости. Шунт обычно вводят в желудочек головного мозга, а затем проводят под кожей от головы через шею и грудную клетку к животу. Излишняя жидкость в вашем мозгу течет через шунт в брюшную полость, где ваше тело поглощает ее. Затем желудочки в вашем мозгу могут вернуться к своему нормальному размеру. Шунт остается на месте до тех пор, пока в головном мозге слишком много спинномозговой жидкости.
Шунт обычно вводят в желудочек головного мозга, а затем проводят под кожей от головы через шею и грудную клетку к животу. Излишняя жидкость в вашем мозгу течет через шунт в брюшную полость, где ваше тело поглощает ее. Затем желудочки в вашем мозгу могут вернуться к своему нормальному размеру. Шунт остается на месте до тех пор, пока в головном мозге слишком много спинномозговой жидкости.
Имплантация шунта помогает не всем, но некоторым она приносит пользу. Своевременная диагностика и лечение повышают ваши шансы на положительный исход.
Каковы осложнения нормотензивной гидроцефалии?
Осложнения НПХ включают:
Когда мне следует позвонить своему лечащему врачу?
Если у вас или у вашего пожилого родственника наблюдаются изменения в походке, мышлении, настроении или потеря контроля над мочевым пузырем, обратитесь к своему лечащему врачу. Опишите, когда начались изменения и как они влияют на вашу физическую активность и эмоциональное благополучие.
Ключевые точки
Трудности при ходьбе, трудности мышления или потеря контроля над мочевым пузырем могут указывать на НПХ.

Ранняя диагностика может предотвратить долгосрочные проблемы.
Гидроцефалия нормального давления, шунтирование НПХ
Обзор
Гидроцефалия нормального давления (НПХ), несмотря на свое название, является ненормальным состоянием. Это происходит у пожилых людей, когда спинномозговая жидкость (ЦСЖ) накапливается внутри желудочков головного мозга. Увеличенные области растягивают и повреждают мозг, вызывая симптомы легкой деменции, трудности при ходьбе и проблемы с мочеиспусканием. НПХ часто не лечится, поскольку может напоминать болезнь Альцгеймера или болезнь Паркинсона. Но при ранней диагностике НПХ можно лечить с помощью шунтирующего устройства, которое отводит жидкость из желудочков и возвращает их к нормальному размеру.
Что такое нормотензивная гидроцефалия?
Гидроцефалия нормального давления (НПГ) — это прогрессирующее состояние, которое возникает, когда в головном мозге слишком много спинномозговой жидкости (ЦСЖ). В норме спинномозговая жидкость вырабатывается внутри двух больших полостей головного мозга, называемых желудочками.
В норме спинномозговая жидкость вырабатывается внутри двух больших полостей головного мозга, называемых желудочками.
Жидкость течет внутри и вокруг головного и спинного мозга, чтобы смягчить и защитить их от травм (рис. 1). Вены на макушке головы всасывают СМЖ в кровоток со скоростью около одной унции в час. НПХ возникает, когда нормальный объем спинномозговой жидкости не всасывается достаточно быстро, в результате чего жидкость скапливается в желудочках.
Рисунок 2. При гидроцефалии с нормальным давлением избыток спинномозговой жидкости увеличивает желудочки, растягивая мозг и вызывая симптомы. По мере того, как спинномозговая жидкость медленно накапливается в желудочках, они увеличивают и растягивают мозг (рис.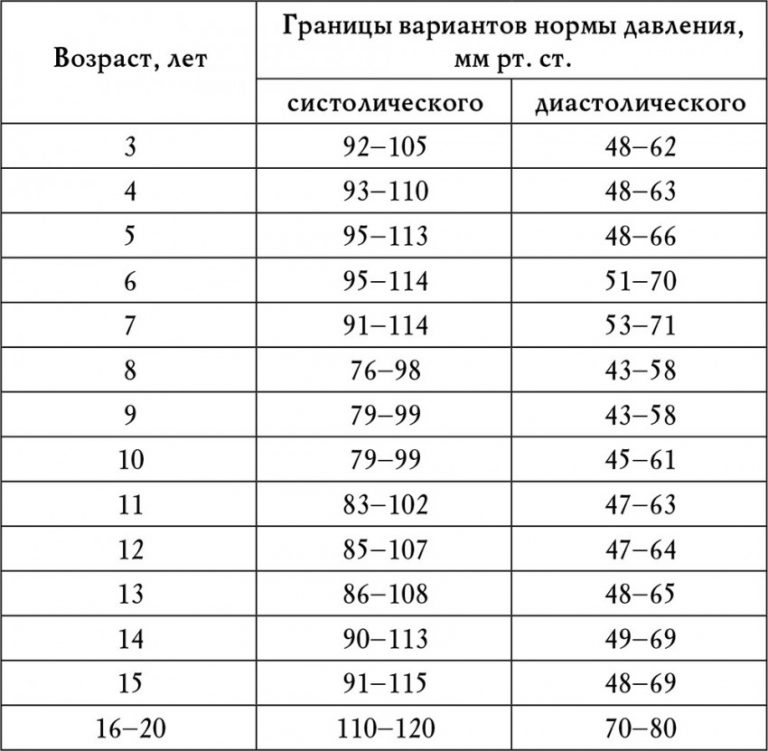 2). Это может привести к повреждению близлежащих нервных волокон, которые контролируют ноги, мочевой пузырь и память.
2). Это может привести к повреждению близлежащих нервных волокон, которые контролируют ноги, мочевой пузырь и память.
НПХ может быть трудно диагностировать, поскольку он может напоминать другие, более распространенные причины слабоумия или болезни Паркинсона. При ранней диагностике НПХ можно лечить с помощью шунтирующего устройства, которое отводит лишнюю жидкость и обращает вспять некоторые симптомы.
Каковы симптомы?
- Трудности при ходьбе проявляются в виде неустойчивой или шаркающей походки, ощущения, будто ноги прилипли к полу и не могут подняться.
- Деменция легкой степени может включать потерю памяти, забывчивость и снижение концентрации внимания.
- Проблемы с мочеиспусканием варьируются от частоты и срочности до фактического недержания мочи.
У человека с НПХ обычно больше проблем с ходьбой, чем с памятью, и симптомы проявляются в течение относительно короткого времени.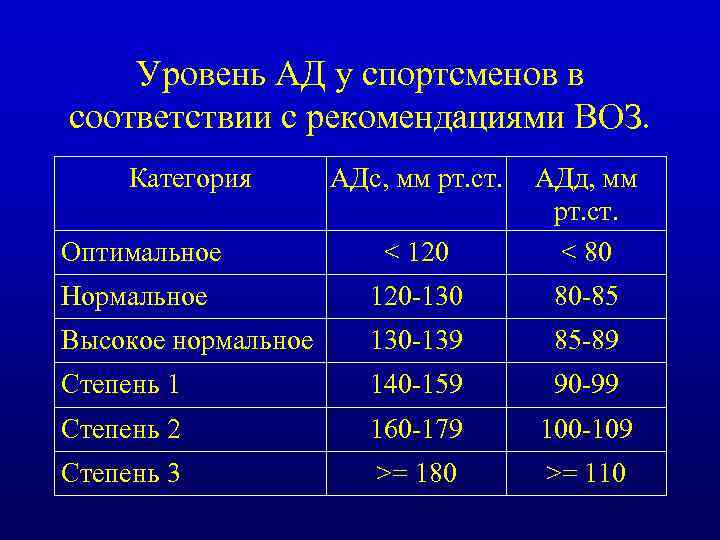 Тот, кто в течение нескольких лет находился в доме престарелых с тяжелой деменцией, но может достаточно хорошо ходить, вероятно, не имеет ГНГ.
Тот, кто в течение нескольких лет находился в доме престарелых с тяжелой деменцией, но может достаточно хорошо ходить, вероятно, не имеет ГНГ.
Кто затронут?
Считается, что НПХ является причиной 5% всех случаев деменции. Заболевание в первую очередь поражает пожилых людей, и по мере того, как население живет дольше, заболеваемость НПХ увеличивается.
Каковы причины?
НПХ может развиться по неизвестной причине или может возникнуть в результате закрытой травмы головы, операции на головном мозге, менингита или разрыва аневризмы.
Как ставится диагноз?
Точный диагноз важен, потому что люди с НПХ, которые не лечатся, скорее всего, будут продолжать ухудшаться. Они также, вероятно, пострадают от ненужной потери независимости и снижения качества жизни.
Диагностика НПХ затруднена, поскольку симптомы и увеличенные желудочки, которые характеризуют ее, также наблюдаются при многих других состояниях. НПХ может напоминать болезни Альцгеймера, Паркинсона и сосудистую деменцию.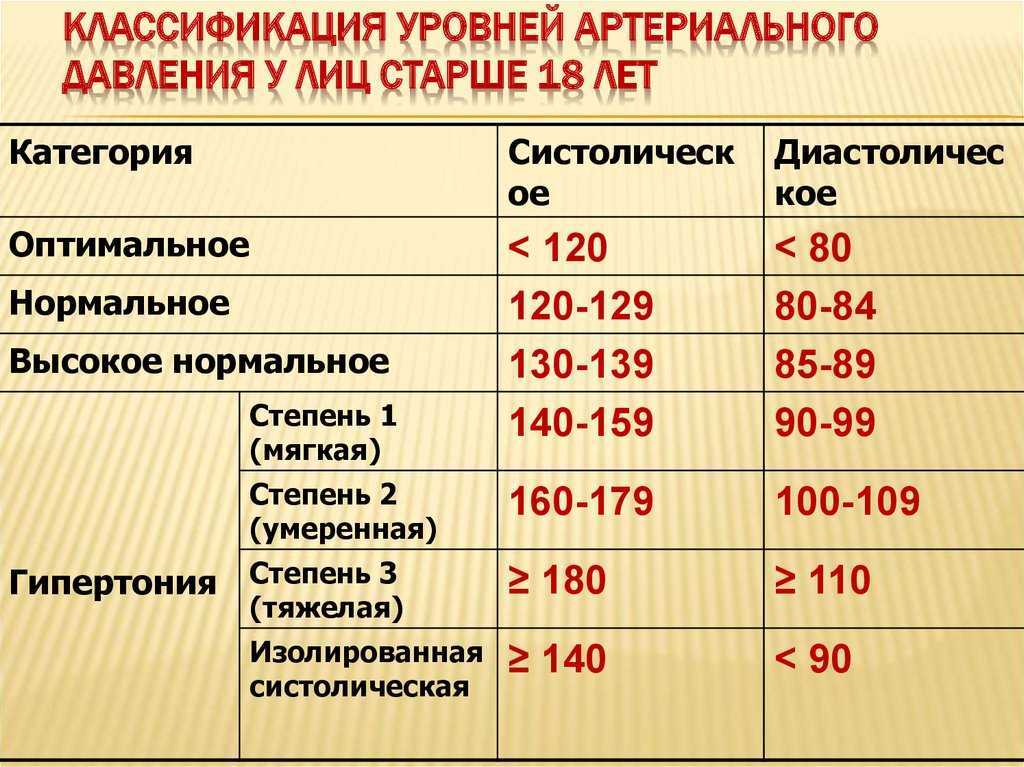 Он также может имитировать прогрессирующий надъядерный паралич и деменцию с тельцами Леви.
Он также может имитировать прогрессирующий надъядерный паралич и деменцию с тельцами Леви.
Человек с подозрением на НПХ начинает консультацию нейрохирурга или невролога. Врач просматривает историю болезни пациента и проводит медицинский осмотр. Назначается компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) для выявления увеличенных желудочков или других признаков закупорки (рис. 3). Если сканирование нормальное, у пациента нет НПХ.
При подозрении на болезнь Паркинсона врач может назначить курс лечения леводопой. Леводопа может помочь пациенту с болезнью Паркинсона, но не облегчит симптомы НПХ.
Проверка походки также может быть использована для того, чтобы отличить болезнь Паркинсона от НПХ. Люди с НПХ, как правило, имеют атаксическую походку — широкую, пингвиноподобную походку, при которой ноги негнущиеся, а ступня может волочиться и зацепляться, — в то время как люди с болезнью Паркинсона, как правило, ходят мелкими, шаркающими шажками. Иногда походка при НПХ и болезни Паркинсона может быть не различима невооруженным глазом. В этих случаях пациент может пройти тестирование с картой походки, длинным ковриком, который записывает время и регулярность шага человека, длину шага и частоту шагов.
Иногда походка при НПХ и болезни Паркинсона может быть не различима невооруженным глазом. В этих случаях пациент может пройти тестирование с картой походки, длинным ковриком, который записывает время и регулярность шага человека, длину шага и частоту шагов.
Нейропсихолог может проверить память и когнитивные способности пациента. Это обследование может исключить другой диагноз, например, болезнь Альцгеймера или деменцию, не связанную с болезнью Альцгеймера.
Если возможный диагноз НПХ остается, пациенту назначают пробное люмбальное дренирование.
Испытание люмбального дренажа
Испытание дренажа — это «тест-драйв», позволяющий определить, улучшит ли шунтирование спинномозговой жидкости симптомы пациента.
Если пациент принимает препараты для разжижения крови, он или она должны прекратить прием лекарств за 7–10 дней до исследования. Затем пациента госпитализируют. При поступлении физиотерапевт оценивает походку пациента, чтобы установить базовый уровень его баланса и шага.
Местный анестетик используется для обезболивания области в нижней части спины. Хирург вводит в спинномозговой канал временный катетер для дренирования спинномозговой жидкости (рис. 4). Пациент остается в больнице в течение 3-4 дней, пока ему периодически дренируют спинномозговую жидкость и контролируют ваше состояние, особенно вашу способность ходить. Семья и друзья могут навестить вас и составить вам компанию.
Через 72 часа дренаж удаляется, и физиотерапевт повторно оценивает походку пациента. Также проводится повторное нейропсихологическое обследование. Если память пациента и походка заметно улучшаются после пробы дренажа, можно поставить положительный диагноз НПХ.
Любое улучшение симптомов после пробного дренажа продлится всего несколько дней. Симптомы вернутся в прежнее состояние.
Симптомы вернутся в прежнее состояние.
Если после обследования врачи определяют, что у пациента нет НПХ, его следует направить к неврологу. Невролог рассмотрит, есть ли у пациента другое заболевание, имитирующее НПХ, такое как болезнь Альцгеймера или атрофия головного мозга. Лечение будет зависеть от фактического патологического процесса, который происходит.
Какие существуют методы лечения?
Лекарства от НПХ нет, и лекарств нет. Тем не менее, шунт CSF может облегчить симптомы у некоторых пациентов. Имплантированное хирургическим путем устройство удаляет лишнюю жидкость из желудочков. Если попытка люмбального дренажа прошла успешно, пациент может быть хорошим кандидатом на постоянное шунтирование спинномозговой жидкости. Поскольку НПХ обычно является прогрессирующим заболеванием, шунтирование улучшает качество жизни пациента, но симптомы НПХ могут вернуться.
Иногда пациенту с НПХ может быть невозможно провести шунт из-за других проблем со здоровьем, которые могут сделать операцию небезопасной. Лечение этого состояния может достаточно улучшить здоровье пациента, чтобы он или она могли безопасно перенести операцию шунтирования.
Лечение этого состояния может достаточно улучшить здоровье пациента, чтобы он или она могли безопасно перенести операцию шунтирования.
Шунтирующая хирургия
Нейрохирург и общий хирург совместно имплантируют вентрикулярно-брюшинный (ВП) шунт. Гибкое трубчатое устройство отводит излишки спинномозговой жидкости из головного мозга в область живота (рис. 5).
Рис. 5. Программируемый шунт состоит из трех частей: (1) вентрикулярный катетер, который соединяется с (2) клапанной системой, которая регулирует давление или поток спинномозговой жидкости по (3) перитонеальному катетеру в брюшную полость.В шунте есть клапан, который открывается для выпуска жидкости при повышении давления. Жидкость стекает в брюшную полость и позже всасывается. Дренажная трубка также может быть помещена в легкое или яремную вену. Операция проводится под общим наркозом и длится около 90 минут.
Этап 1. Делается надрез кожи головы на затылке. В черепе просверлено небольшое отверстие. Катетер проводится через мозг и остается внутри увеличенного желудочка.
Шаг 2. Разрез делается за ухом. Вводят шунт/клапан и прикрепляют вентрикулярный катетер.
Шаг 3. Делается еще один разрез на животе. Затем создается туннель под кожей из-за уха, спускающийся вниз по шее и груди в область живота. К шунту/клапану подсоединяется перитонеальный катетер для отвода избытка ЦСЖ в брюшную полость, где он будет абсорбироваться.
Что происходит после операции?
Больной остается в больнице от 2 до 3 дней. Сначала область над шунтом может быть приподнята, но по мере того, как отек сходит, шунт обычно не заметен. Спинальные головные боли вызваны утечкой спинномозговой жидкости вокруг катетера или места шунтирования. Лягте на спину и пейте много негазированных жидкостей с кофеином (например, чай, кофе).
В течение нескольких недель после операции пациенты должны вести себя спокойно, не наклоняться, не скручиваться, не поднимать тяжести и не носить обтягивающие головные уборы. Разрезы требуют времени для заживления. Пациенты могут принимать душ по указанию своего хирурга, но не должны принимать ванну или погружаться в воду в течение 4 недель. Разрезы следует промокнуть насухо мягким полотенцем, чтобы избежать раздражения.
Разрезы следует промокнуть насухо мягким полотенцем, чтобы избежать раздражения.
Позвоните в кабинет хирурга, если температура тела пациента превышает 101°F или разрез начинает отделяться или появляются признаки инфекции, такие как покраснение, отек, боль или выделения.
Если у пациента сильная головная боль, рвота и ригидность затылочных мышц, препятствующая опусканию подбородка к груди — это неотложная помощь — обратитесь в больницу. Это признаки кровоизлияния в мозг.
Восстановление
Большинство пациентов с НПХ-шунтом посещают нейрохирурга 2-3 раза в течение первого года после операции. Первый визит происходит вскоре после операции и включает в себя проверку разреза и отслеживание любых проблем, которые могут возникнуть у пациента в период раннего восстановления.
Последующие контрольные визиты будут включать оценку, чтобы убедиться, что шунт не слишком сильно или слишком мало дренирует. При необходимости врач может настроить программирование шунта с помощью контроллера извне без дополнительной операции. Врач может также запросить компьютерную томографию для проверки желудочков.
Врач может также запросить компьютерную томографию для проверки желудочков.
В некоторых случаях имплантируется непрограммируемый шунт. Размещение регулируемого или нерегулируемого шунтирующего клапана является вопросом предпочтений и споров среди нейрохирургов. Поговорите со своим врачом о том, какое устройство лучше всего подходит для вашей ситуации.
Каковы риски?
Ни одна операция не обходится без риска. Потенциальные осложнения от самой операции включают кровотечение в мозг или желудочки, инфекцию, судороги и проблемы с анестезией.
Осложнения, которые могут возникнуть позже, включают неисправность шунта из-за закупорки или инфекции. Это приводит к накоплению спинномозговой жидкости и возвращению первоначальных симптомов. Позвоните врачу, если вы испытываете ненормальные симптомы. Блокировки часто можно устранить. В редких случаях может потребоваться замена шунта.
Если желудочки уменьшаются в размерах слишком быстро, мозг может оторваться от черепа и разорвать мелкие кровеносные сосуды. Это может вызвать образование тромбов вокруг головного мозга (так называемая субдуральная гематома). Программирование шунта для дренирования спинномозговой жидкости с надлежащей скоростью и регулярные визиты к врачу обеспечивают оптимальную работу системы.
Это может вызвать образование тромбов вокруг головного мозга (так называемая субдуральная гематома). Программирование шунта для дренирования спинномозговой жидкости с надлежащей скоростью и регулярные визиты к врачу обеспечивают оптимальную работу системы.
Некоторые признаки неисправности шунта:
- Трудности при ходьбе/нарушения походки
- Когнитивные проблемы/легкая деменция
- Императивные позывы к мочеиспусканию или недержание мочи
- Лихорадка (признак недостаточности шунта или инфекции)
- Покраснение вдоль шунтирующего тракта (признак недостаточности шунта или инфекции)
Каковы результаты?
У некоторых пациентов после шунтирования симптомы значительно облегчаются. Исследования показывают, что от 50 до 80% пациентов могут ожидать улучшения своих симптомов в течение первых 2-3 лет [1]. У других пациентов может быть менее успешный результат.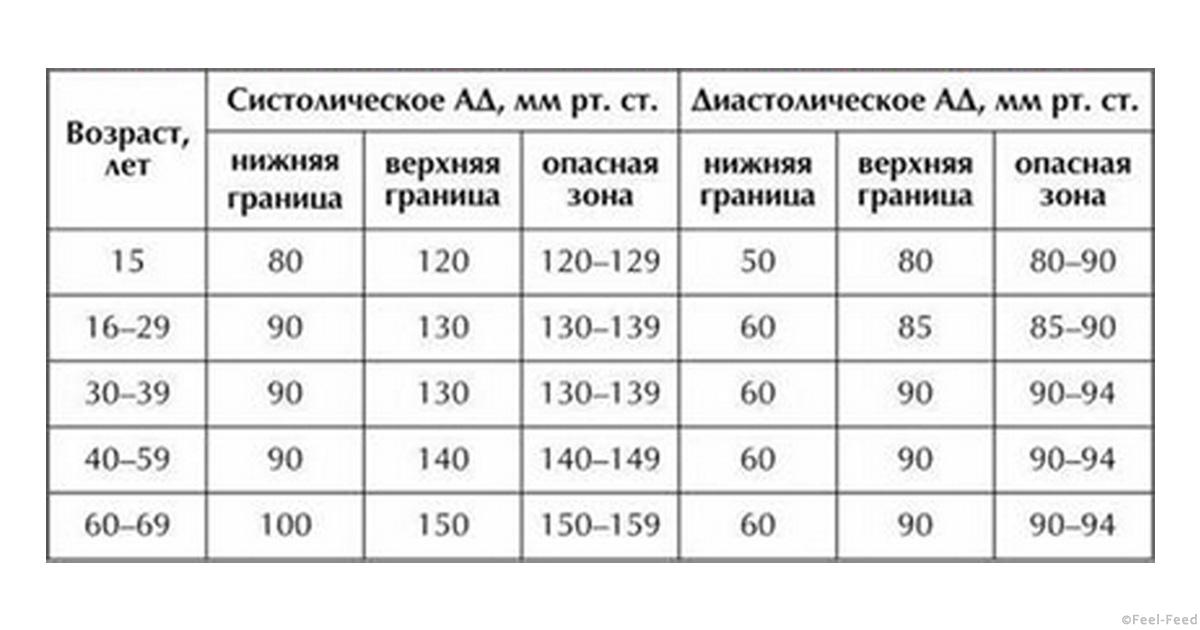 Несколько факторов определяют результат, в том числе общее состояние здоровья пациента, что вызвало возникновение НПХ и как долго у пациента была НПХ.
Несколько факторов определяют результат, в том числе общее состояние здоровья пациента, что вызвало возникновение НПХ и как долго у пациента была НПХ.
Ранняя диагностика и лечение повышают шансы на успешное облегчение симптомов с помощью шунта. Пациенты с симптомами менее года или с легкой деменцией или без нее чувствуют себя лучше [2]. У мужчин, да и у всех пациентов пожилого возраста, после шунтирующей операции реже наблюдается улучшение мышления и памяти [3]. Другое исследование показало, что, хотя может произойти значительное улучшение атаксической походки и недержания мочи, улучшение деменции встречается редко [4].
Почему у одних пациентов улучшается состояние, а у других нет, это результат двух факторов. Во-первых, ученые не до конца понимают, какие факторы вызывают возникновение НПХ. Во-вторых, нейрохирурги расходятся во мнениях относительно того, как диагностировать, лечить и измерять успех у пациентов с НПХ.
Поскольку НПХ является пожизненным заболеванием, имплантированный шунт может облегчить симптомы, но не может обеспечить излечение.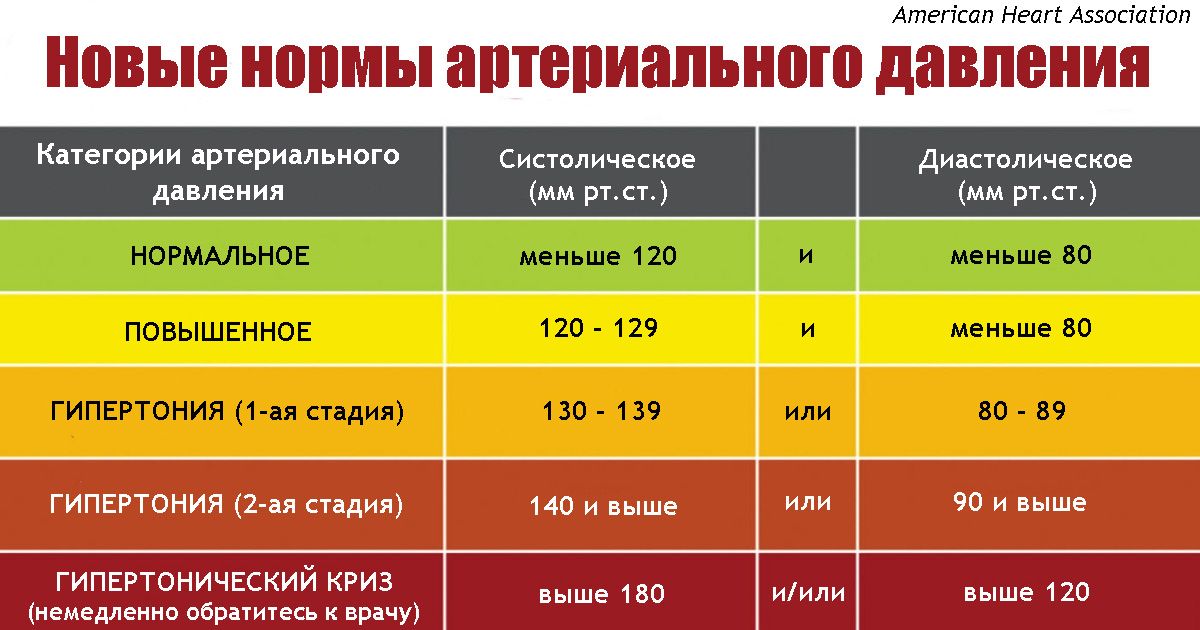
Источники и ссылки
Если у вас есть дополнительные вопросы, обращайтесь в Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Источники
1. Marmarou A, Bergsneider M, Felkin N, et al. Разработка рекомендаций по идиопатической нормотензивной гидроцефалии. Neurosurgery 57 (Suppl):S1-3, 2005
2. Meier U, Konig A, Miethke C. Предикторы исхода у пациентов с гидроцефалией нормального давления. Евро Нейрол 51:59-67, 2004
3. Chang s, Agarwal S, Williams MA, et al. Демографические факторы влияют на восстановление когнитивных функций при идиопатической гидроцефалии с нормальным давлением после шунтирования. Cogn Behav Neurology 17:179-184, 2004
4. Poca MA, Mataro M, Matarin M, et al. Хороший исход у пациентов с нормотензивной гидроцефалией и факторами, указывающими на неблагоприятный прогноз. J Neurosurg 103:455-463, 2005
Ссылки
Ассоциация гидроцефалии
Life NPH
обновлено > 7.



 Рука, на которой измеряется АД, свободно лежит на столе, манжета на ней должна находиться на уровне сердца.
Рука, на которой измеряется АД, свободно лежит на столе, манжета на ней должна находиться на уровне сердца. 