Синие пятна на теле причины: Strony nie znaleziono — Neonia
Признаки онкологии
Онкология или как ее еще называют рак — это группа опухолей, которые растут из клеток кожи и слизистых оболочек. Другое название, саркома, относится к злокачественным опухолям мышц, костной ткани, а также жировой клетчатки. Эти опухоли имеют свойство метастазироваться и вживаться в нормальные ткани органов, поэтому хирургическое вмешательство не всегда способствует положительному результату. Лучше всего, когда опухоль может быть обнаружена на ранней стадии своего развития, но такая диагностика несколько затруднительна. Для такого выявления онкологии на ранней стадии развития нужно знать признаки рака, и при малейшем подозрении надо срочно обратиться к врачу-онкологу.
У каждого человека эти признаки проявляются индивидуально, но общая картина такова: вначале появляется быстрая утомляемость, слабость. Вес человека резко снижается без видимых на то причин. Появляются утолщения и опухоли, подкожные узелки. Особенно это относится к области молочных желез, паховых областей и подмышечных впадин.
Точной формулировки причин возникновения онкологических заболеваний нет, но есть две версии возникновения и причины онкологии. Первая из них, это генная. В клетках ДНК нарушается наследственная информация. Вторая – вирусная. Происходит активация вируса, которая приводит к нарушению генного аппарата клетки. Обе эти версии говорят о том, что болезнь появляется из-за нарушения генетической информации, которая происходит под действием внешних факторов. Человек, сам того не подозревая, может быть носителем этого заболевания, воздействие внешних и внутренних факторов только лишь запускает процесс перерождения клеток организма. Некоторые из этих факторов известны, это канцерогены: радиация, ультрафиолетовое облучение, вирусы, некоторые химические вещества. Самое страшное в том, что эта болезнь способна появиться в любом возрасте, от нее ни кто не застрахован.
Течение онкологических болезней делится условно на несколько этапов:
1. Для первого этапа характерно деление появившихся атипичных клеток.
2. На втором этапе формируется и появляется опухоль.
3. Третий этап характеризуется появлением метастазов в других органах.
4. Четвертый этап отличается появлением рецидивов, разрушением других органов и тканей. К сожалению, лечение на этом этапе практически невозможно.
Симптомы онкологического заболевания зависят он структуры и характера роста опухоли, а также от всех заболеваний, которые имеются у человека. На симптомы могут оказывать влияние и возраст, и пол, и способ жизни больного. Но есть самые яркие симптомы, которые говорят о присутствии болезни. Первый симптом это появление опухоли. Она может быть доброкачественной, и к раку не имеет никакого отношения. Однако, обратившись к онкологу, следует пройти детальное обследование и диагностику. Опухоль может быть безболезненной, но определить ее характер и опасность для здоровья и жизни может только врач-специалист. У людей, которые имеют большой стаж курения, может появиться кашель. Иногда это говорит о процессах в дыхательных путях, но если несмотря на лечение кашель не проходит в течение двух и более недель и, тем более, сопровождается наличием прожилок крови в мокроте – скорей всего, можно говорить о подозрении на онкологию легких.
Обратите внимание на следующие моменты:
1. Родинка имеет гладкую и ровную поверхность.
2. Края родинки должны быть ровными, у меланомы, они, как правило, с зазубринами.
3. Цвет меланомы может быть любым: черным, розовым, белым, красным и с синим оттенком.
4. Меланомы могут кровоточить, вызывать зуд и иметь корочку.
Такие показательные симптомы могут встречаться достаточно редко, но знать их нужно. При появлении каждого из вышеописанных симптомов нужно обратиться к онкологу поликлиники по месту жительства или в диагностический центр. При подтверждении диагноза показано оперативное лечение в любом специализированном учреждении онкологического профиля (поликлиника, стационар). Также обратиться к специалисту нужно, если на теле появились подозрительные пятна, которые не исчезают продолжительное время. Откладывать визит к онкологу не стоит, вовремя поставленный диагноз и начатое лечение способствует полному выздоровлению. Следует помнить, что если у человека обнаружен рак, отчаиваться не нужно. Хотя заболевание до сих пор считается практически неизлечимым, оно успешно поддается лечению на ранних этапах болезни. Наша медицина, которая вооружена новыми технологиями и методами, способна вылечить пациентов на втором и третьем этапах онкологического заболевания. Самым тяжелым считается четвертый этап течения болезни, это этап крайне запущенного случая заболевания. Но в наше время встречается немало примеров излечения онкопатологии. Главное быть оптимистом, еще древние медики говорили о том, что хорошее расположение духа помогает в излечении любой болезни.
При подтверждении диагноза показано оперативное лечение в любом специализированном учреждении онкологического профиля (поликлиника, стационар). Также обратиться к специалисту нужно, если на теле появились подозрительные пятна, которые не исчезают продолжительное время. Откладывать визит к онкологу не стоит, вовремя поставленный диагноз и начатое лечение способствует полному выздоровлению. Следует помнить, что если у человека обнаружен рак, отчаиваться не нужно. Хотя заболевание до сих пор считается практически неизлечимым, оно успешно поддается лечению на ранних этапах болезни. Наша медицина, которая вооружена новыми технологиями и методами, способна вылечить пациентов на втором и третьем этапах онкологического заболевания. Самым тяжелым считается четвертый этап течения болезни, это этап крайне запущенного случая заболевания. Но в наше время встречается немало примеров излечения онкопатологии. Главное быть оптимистом, еще древние медики говорили о том, что хорошее расположение духа помогает в излечении любой болезни.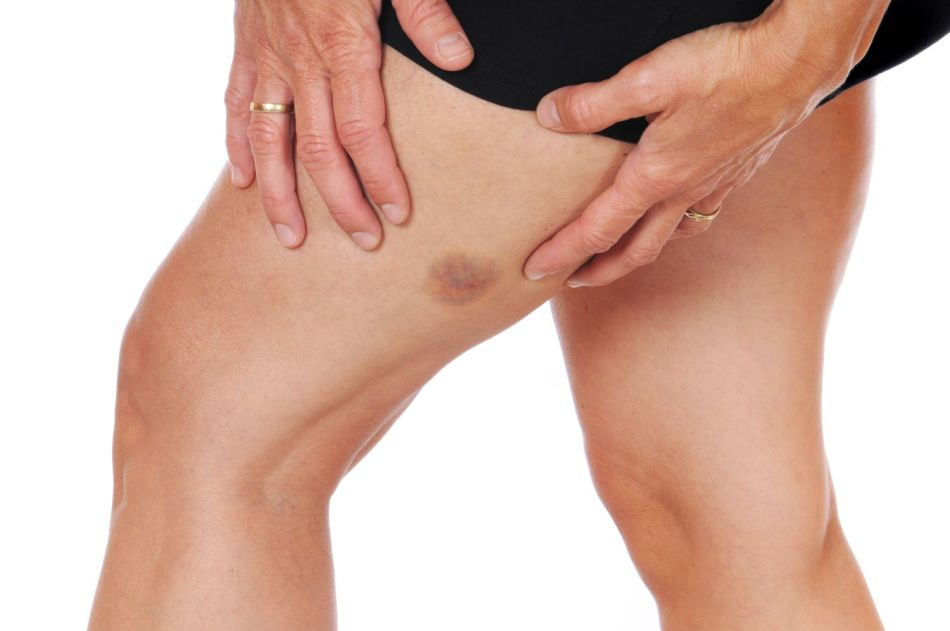
Заболевания кожи
В США и Европе кожные заболевания стоят на 4-м месте по количеству полученной инвалидности. Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
При обширном кожном зуде обычно обращаются к терапевту, при локализованном зуде или высыпаниях — к дерматологу. Они при необходимости выписывают направление к узким специалистам — дерматовенерологу (болезни кожи, вызванные ИППП), трихологу (проблемы кожи волосистой части головы), дерматокосметологу (эстетические проблемы кожи).
Нередко проблемы с кожным покровом сигнализируют о заболеваниях других органов, и тогда дерматологи работают совместно с эндокринологами, гематологами, онкологами, гинекологами, аллергологами и другими специалистами.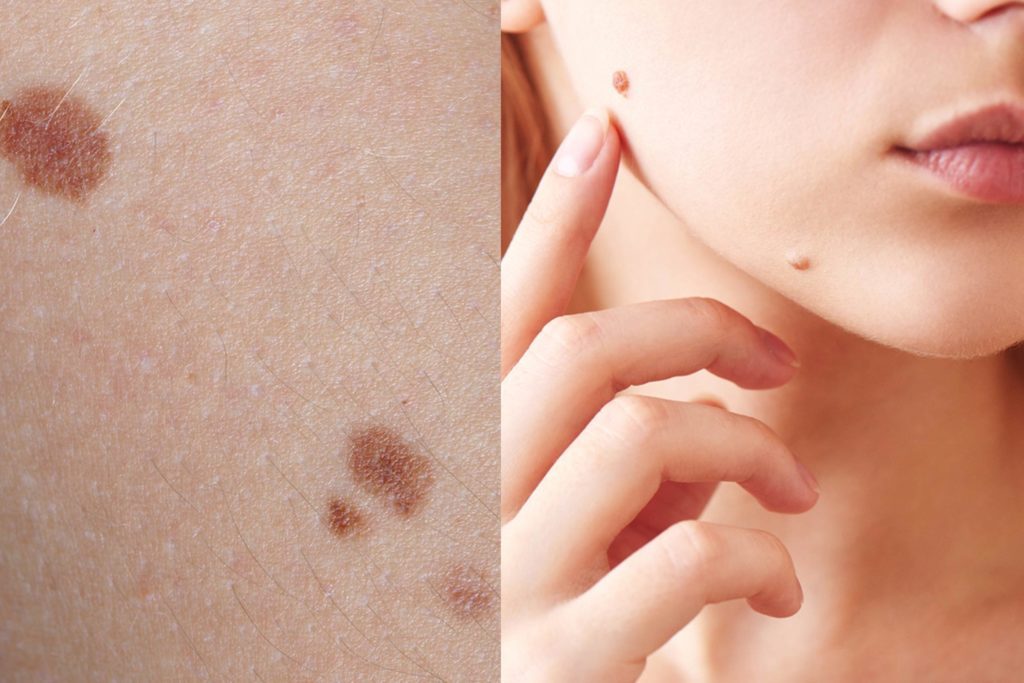
Когда назначают исследования кожи?
В норме кожа равномерно окрашена, умеренно влажная, гладкая. Если какой-то показатель изменяется, перемены приносят явный дискомфорт, симптомы долго не проходят, необходимо обратиться к врачу.
Кожа неоднородна, и заболевания поражают разные её слои: псориаз и чесотка — эпидермис, фурункулёз — дерму, целлюлит — подкожно-жировую клетчатку и т. д. Первым этапом любого исследования становятся осмотр и опрос человека, далее на основании первичных внешних признаков и полученных сведений врач решает, какие анализы пациенту необходимо сдать, чтобы диагностировать заболевание. Устный опрос выявляет длительность состояния, причины — по версии пациента, регулярность (было ли подобное ранее или в первый раз), симптомы общего состояния, наличие хронических заболеваний и заболеваний у родственников, коллег, особенности рациона, бытовых и рабочих условий и т. д.
Специалист делает визуальное исследование и при необходимости назначит тесты:
- при разнообразных высыпаниях в естественных складках кожи, на волосистой части головы, шее, лице;
- при мелких белёсых чешуйках в области носогубного треугольника, на волосистой части головы, на спине, под мышками, в других местах;
- при зуде, жжении;
- при появлении бляшек, покрытых чешуйками, обычно — на коленных и локтевых сгибах, в местах выделения суставов, на ладонях, подошвах, на волосистой части головы;
- при кровоподтёках, отёках, язвах;
- при появлении папиллом;
- при обнаружении пятен неясного происхождения;
- при угрях, прыщах и прочих отклонениях кожных покровов от нормы;
-
при некоторых неспецифических симптомах.

Виды диагностики кожных заболеваний
1. Общий анализ крови
- по лейкоцитам, лейкоцитарной формуле определяется наличие/отсутствие воспалительного процесса;
- по эритроцитам, гемоглобину — белокровие, наличие внутренних кровотечений;
- по базофилам и эозинофилам — наличие/отсутствие/сила аллергического процесса.
Кровь здорового человека содержит не более 5 % эозинофилов. Увеличение их доли вызывает подозрение на аллергию. Однако высокое число эозинофилов характерно и для инвазии паразитами, потому требуются дополнительные тесты.
2. Общий анализ мочи. Позволяет судить о наличии/отсутствии воспалительного процесса, определять, присутствуют ли заболевания почек, других связанных органов.
3. Биохимия крови. С помощью этого анализа судят о метаболических процессах в организме, получают максимально полную, системную картину его работы.
4. Анализ кала. С помощью этого анализа выявляют паразитов, которые могут служить причиной аллергической реакции, воспалительных процессов кожных покровов.
5. Иммунограмма. С помощью иммунограммы подтверждают предварительно поставленный диагноз. В ходе исследования кровь тестируют на иммуноглобулины: если они повышены — заболевание развивается.
6. Микроскопия соскобов. Соскобы выполняют при подозрении на чесотки и микотические (грибковые) инфекции. Для анализа используют чешуйки из очага поражения, подозрительных ходов, которые помещают на предметное стекло и изучают.
7. Эпикутанные и интракутанные кожные тесты при аллергических состояниях. В некоторых клинических ситуациях детям и взрослым необходимо пройти аллергологическое обследование, например — больным с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, пищевой аллергией, реакцией на лекарственные средства и т. д.
д.
При эпикутанном способе аллерген наносят на кожу, чтобы выявить раздражитель в случаях с отсроченным гиперчувствительным ответом к контактному аллергену. Интракутанные (внутрикожные, интрадермальные) способы используют, чтобы обнаружить немедленный гиперчувствительный ответ на лекарство, пчелиный яд и некоторые другие раздражители. Интрадермальные тесты обладают высокой точностью. однако их недостаток — большое число ложноположительных результатов.
8. Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами
Чтобы определить микроорганизмы-возбудители заболеваний, используют:
- соскобы чешуек, ногти, волосы, которые специальным образом обрабатывают и исследуют под микроскопом, — так определяют патогенные грибы;
- отделимое из уретры, мазок — для определения гонококков, прочих возбудителей ЗППП;
- мазки-отпечатки на клетки Тцанка с поверхностей, поражённых эрозиями, — для определения акантолитической пузырчатки;
- соскобы кожи — для определения чесоточного клеща;
- тканевый сок, собранный со дна твёрдых шанкров, — для определения бледных трепонем;
-
культуральные исследования (посевы патологического биоматериала) — для определения возбудителя пиодермии, микозов (в том числе латентных форм), ЗППП и носительства деоматофитов.

9. Иммунофлюоресцентные тесты при аутоиммунных заболеваниях
К аутоиммунным заболеваниям кожи относят пузырные дерматозы — герпетиформный дерматит Дюринга, пузырчатка (истинная и все её разновидности), пемфигоиды. В основе этих заболеваний — иммунный ответ организма, направленный на межклеточные контакты кожи. Так, вульгарная пузырчатка характеризуется появлением антител к десмосомам, пемфигоид — антитела к гемидесмосомам.
Развившаяся болезнь хорошо диагностируется с помощью серологических тестов — антитела выявляются примерно у 80 %. Но при начальных формах и поражении слизистых антител в крови нет, потому используют прямое и непрямое иммунофлюоресцентное обследование.
Прямая иммунофлюоресценция выявляет на криостатных кожных срезах IgG и комплемент. Непрямая иммунофлюоресценция выявляет в кровяном и жидкостном содержании пузырей высокие титры Ig G к десмосомам — чем выше титры, тем тяжелее течение заболевания.
10. Ангиографические исследования при сосудистых нарушениях. К сосудистым нарушениям кожи — ангиомам — относят плотно расположенные кровеносные и лимфатические сосуды. Ангиомы располагаются на и под кожей, меняют её окраску на красную и с явным фиолетовым оттенком.
Различают:
- гемангиомы — патологические скопления-опухоли из кровеносных сосудов, окрашенные в красный или фиолетовый цвет. Особенно распространены детские гемангиомы, которые у 2/3 детей исчезают примерно к 7 годам, однако оставляют на коже «цветные» следы или рубцы;
- пламенеющие невусы — розовые, красные, фиолетовые уплощённые пятна, по своей природе — врождённые пороки кровеносных сосудов;
- лимфангиомы — разного размера бугорки на коже, образованные скоплением лимфатических сосудов;
- пиогенные гранулемы — приподнятые мясистые красные, красно-коричневые образования, влажные или покрытые коркой, которые образованы усиленно растущими капиллярами и отёком прилегающей ткани;
- паукообразные ангиомы — ярко-красные пятна с центральным кровеносным сосудом и отходящими от него капиллярами в виде лапок паука.

Если повреждение кожи носит только косметический характер, врач посоветует способ, как от него избавиться. Но иногда требуются ангиографические исследования — контрастные исследования кровеносных сосудов с использованием рентгена, КТ, МРТ и т. д.
11. Гистологическое исследование. Гистологические исследования кожи подтверждают или исключают предварительный диагноз, служат для определения стадии заболевания, распространённости опухоли. Всё это необходимо для правильной диагностики, прогноза и эффективного лечения.
Для биопсии выбирают типичный элемент, предпочтительно — свежий первичный. Если высыпания распространённые, то биоматериал берут из такого очага, удаление которого вызовет минимальные косметические, функциональные дефекты. Биопсию проводят под местным обезболиванием, используя скальпель или методы пункционной биопсии, электрохирургии.
12. Аллергические тесты
Аллергические тесты
Для определения аллергена специалисты пользуются разными тестами:
- прик-тестами (нанесение капель с аллергеном на кожу, затем прокол через каплю прик-ланцетом) — для выявления сенсибилизации к бытовым, эпидермальным, пыльцевым, лекарственным, грибковым и другим аллергенам;
- скарификационными (царапины специальными ланцетами с аллергенами в случаях, когда прик-тест невозможен) — обладают высокой специфичностью. однако часто дают ложноположительный результат;
- аппликационными, или Patch-тестами (аллерген наносится на пластырь, который приклеивают на спину или на плечо) — для определения контактного и атопического дерматита.
Оценка кожных тестов проходит спустя 20 минут, 6 часов или 24—48 часов, в зависимости от аллергена. Результат теста может быть отрицательным, слабоположительным, положительным или сомнительным.
Дополнительные исследования
Серологическое (изучение антител и антигенов в сыворотке крови). При высокой чувствительности к определённому аллергену в крови увеличивается содержание антител класса IgE, которые в нормальном состоянии составляют примерно ~0,001 % от всех иммуноглобулинов. Чтобы узнать раздражитель, определяют аллергенспецифичные антитела.
Исследование сыворотки крови начинается с определения общего уровня иммуноглобулина Е (IgE). Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Затем выявляют конкретный раздражитель, определяя специфические IgG-антитела, например — к пищевым продуктам, пыльце и т. д.
Микроскопическое (изучение мазка под микроскопом). Цитологическое исследование проводят с целью морфологической оценки клеточного состава, изменений в клетках (ядро, цитоплазма, их отношение). По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
Патоморфологическое (биопсия). Биопсия кожи проводится с целью микроскопического выявления патологии — кожных нераковых заболеваний (например, псориаза, системной красной волчанки, склеродермии, узелкового периартериита, амилоидоза, туберкулёза кожи и др.), рака кожи, бактериальных кожных инфекций, грибковых инфекций.
Результаты исследования готовы через 1—6 недель. Осложнением такого метода могут стать рубцы, однако в некоторых случаях биопсия просто необходима для получения точного анализа и назначения эффективного лечения.
Стоимость услуг в АО «СЗДЦМ»
В Северо-Западном центре доказательной медицины вы сможете пройти все исследования кожи по назначению врача.
В лабораториях, медицинских центрах и лабораторных терминалах АО «СЗЦДМ» работают опытные специалисты, все отделения оснащены современным лабораторным оборудованием и препаратами. мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
Посинение кожи: Медицинская энциклопедия MedlinePlus
Посинение кожи или слизистых оболочек обычно связано с недостатком кислорода в крови. Медицинский термин — цианоз.
Эритроциты снабжают ткани организма кислородом. Большую часть времени почти все эритроциты в артериях несут полный запас кислорода. Эти клетки крови ярко-красные, а кожа розоватая или красная.
Кровь, потерявшая кислород, имеет темно-синевато-красный цвет. Люди с низким содержанием кислорода в крови обычно имеют синеватый цвет кожи. Это состояние называется цианозом.
В зависимости от причины цианоз может развиться внезапно, наряду с одышкой и другими симптомами.
Цианоз, вызванный хроническими заболеваниями сердца или легких, может развиваться медленно. Симптомы могут присутствовать, но часто не являются серьезными.
Когда уровень кислорода снизился лишь незначительно, цианоз может быть трудно обнаружить.
У темнокожих людей цианоз может быть легче виден на слизистых оболочках (губы, десны, вокруг глаз) и ногтях.
У людей с цианозом обычно не бывает анемии (низкий анализ крови). Анемия — это состояние, при котором в организме не хватает здоровых эритроцитов.
Цианоз, который наблюдается только в одной части тела, может быть вызван:
- Сгустком крови, который блокирует кровоснабжение ноги, стопы, кисти или руки
- Феномен Рейно (состояние, при котором низкие температуры или сильные эмоции вызывают спазмы кровеносных сосудов, которые блокируют приток крови к пальцам рук и ног, ушам и носу)
НЕДОСТАТОК КИСЛОРОДА В КРОВИ
В большинстве случаев цианоз возникает из-за недостатка кислорода в крови. Это может быть вызвано следующими проблемами.
Проблемы с легкими:
- Тромб в артериях легких (легочная эмболия)
- Утопление или почти утопление
- Высокогорье
- Инфекция мельчайших дыхательных путей в легких у детей, называемая бронхиолитом
- Долгосрочные проблемы с легкими, которые становятся более серьезными, такие как хроническая обструктивная болезнь легких (ХОБЛ), астма и интерстициальное заболевание легких
- Пневмония (тяжелая)
Проблемы с дыхательными путями, ведущими к легким:
- Задержка дыхания (хотя это чрезвычайно трудно сделать)
- Поперхивание чем-то, застрявшим в дыхательных путях
- Отек вокруг голосовых связок ( круп)
- Воспаление лоскута ткани, называемого надгортанником, который покрывает трахею (эпиглоттит)
Проблемы с сердцем:
- Пороки сердца, присутствующие при рождении (врожденные)
- Сердечная недостаточность
- Сердечные остановки работают (остановка сердца)
Другие проблемы:
- Передозировка лекарств (наркотики, бензодиазепины, седативные средства)
- Воздействие на холодный воздух или вода
- .
 например, цианид
например, цианид
При цианозе, вызванном воздействием холода или феноменом Рейно, одевайтесь теплее, выходя на улицу, или оставайтесь в хорошо отапливаемом помещении.
Синеватая кожа может быть признаком многих серьезных заболеваний. Позвоните или посетите своего поставщика медицинских услуг.
Для взрослых: обратитесь к врачу или позвоните по местному номеру службы экстренной помощи, например, 911, если у вас синеватая кожа и что-либо из следующего:
- Вы не можете сделать глубокий вдох или ваше дыхание становится тяжелее или быстрее
- Необходимость наклоняться вперед, когда сидит, чтобы дышать
- Используют мышцы вокруг ребер, чтобы насытиться воздухом
- Чувствуют боль в груди
- У вас головные боли чаще, чем обычно
- Чувствуете сонливость или спутанность сознания
- У вас жар
- Кашляете темной слизью
Для детей обратитесь к врачу или позвоните в местный номер службы экстренной помощи, например, 911, если у вашего ребенка синюшная кожа и любой из следующих симптомов:
- Затрудненное дыхание с каждым вдохом
- Дыхание чаще, чем 50-60 вдохов в минуту (когда не плачет)
- Издает кряхтящий звук
- Сидит сгорбившись
- Очень устал
- Мало двигается
- Имеет вялое или вялое тело
- Ноздри расширяются при дыхании
- Не хочет есть
- Раздражителен
- Имеет проблемы со сном
когда он присутствует в течение длительного времени.
Ваш врач проведет медицинский осмотр. Это будет включать в себя прослушивание вашего дыхания и тонов сердца. В экстренных ситуациях (например, при шоке) вас стабилизируют в первую очередь.
Медицинский работник спросит о ваших симптомах. Вопросы могут включать:
- Когда появилась синеватая кожа? Это началось медленно или внезапно?
- Ваше тело все синее? Как насчет ваших губ или ногтевого ложа?
- Вы подвергались воздействию холода или находились на большой высоте?
- У вас проблемы с дыханием? У вас кашель или боль в груди?
- У вас отек лодыжки, стопы или ноги?
Тесты, которые можно заказать, включают:
- Arterial blood gas analysis
- Blood oxygen saturation by pulse oximetry
- Chest x-ray
- Chest CT scan
- Complete blood count (CBC)
- Electrocardiogram (ECG)
- Echocardiogram (ultrasound of the heart)
Лечение, которое вы получаете, зависит от причины цианоза. Например, вы можете получать кислород при одышке.
Например, вы можете получать кислород при одышке.
Губы — голубоватые; Ногти — синеватые; Цианоз; Синеватые губы и ногти; Синеватая кожа
- Цианоз ногтевого ложа
Фернандес-Фракелтон М. Цианоз. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 11.
МакГи С. Цианоз. В: МакГи С., изд. Доказательная физическая диагностика . 5-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 9.
Обновлено: Денисом Хаджилиадисом, доктором медицины, MHS, Полом Ф. Харроном-младшим, доцентом медицины, пульмонологии, аллергии и интенсивной терапии, Медицинская школа Перельмана, Пенсильванский университет, Филадельфия, Пенсильвания. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Посинение кожи: причины, лечение и осложнения
Что такое цианоз?
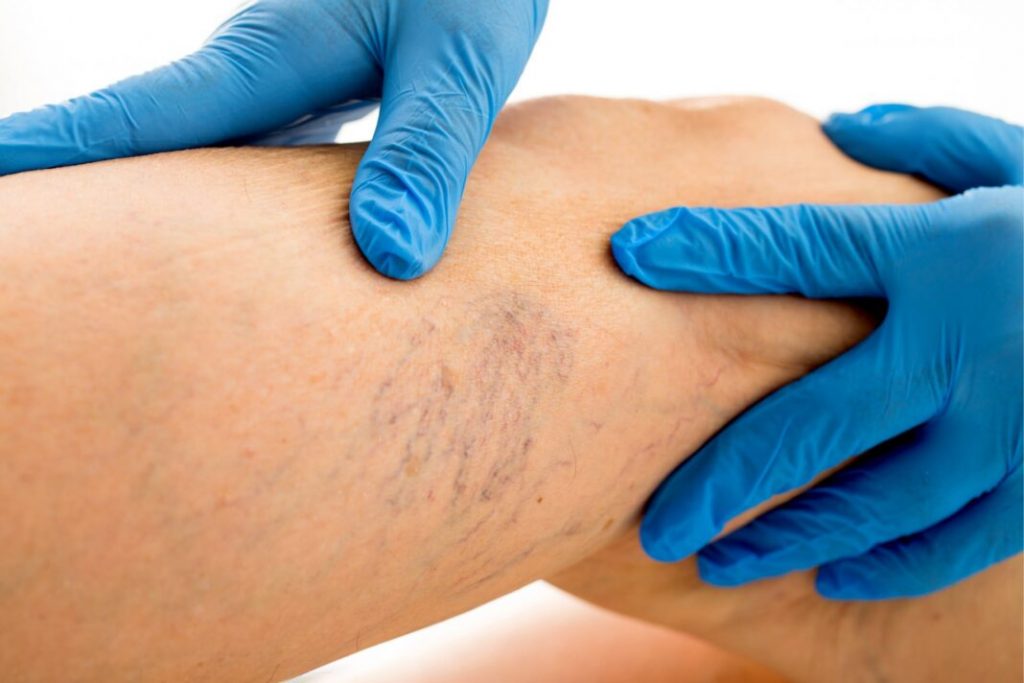
При многих состояниях кожа может приобрести синеватый оттенок. Например, синяки и варикозное расширение вен могут иметь синий цвет. Плохое кровообращение или недостаточный уровень кислорода в кровотоке также могут привести к тому, что ваша кожа станет синеватой. Это обесцвечивание кожи также известно как цианоз.
Например, синяки и варикозное расширение вен могут иметь синий цвет. Плохое кровообращение или недостаточный уровень кислорода в кровотоке также могут привести к тому, что ваша кожа станет синеватой. Это обесцвечивание кожи также известно как цианоз.
Цианоз может поражать:
- пальцы рук, ног и ногти
- мочки ушей
- слизистые оболочки
- губы
- кожа
Этот голубоватый оттенок чаще встречается у новорожденных, поскольку их кожа учится приспосабливаться к окружающей среде. К тому же на светлой коже это более заметно. Цианоз также может свидетельствовать о том, что что-то не так с частями тела, такими как:
- легкие
- сердце
- система кровообращения
Чаще всего цианоз является симптомом серьезного заболевания. Читайте дальше, чтобы узнать о типах цианоза, причинах этого состояния и о том, когда следует обратиться к врачу.
Существует четыре типа цианоза:
- Периферический цианоз: ваши конечности не получают достаточного количества кислорода или крови из-за слабого кровотока или травмы.

- Центральный цианоз: Низкий общий уровень кислорода, доступного для организма, часто из-за аномальных белков крови или низкого содержания кислорода.
- Смешанный цианоз: Одновременно возникает сочетание периферического и центрального цианоза.
- Акроцианоз: Это происходит вокруг ваших рук и ног, когда вам холодно, и должно пройти после того, как вы согреетесь.
Цианоз возникает, когда в крови слишком мало кислорода. Богатая кислородом кровь имеет темно-красный цвет и обусловливает нормальный цвет вашей кожи. Недостаточно насыщенная кислородом кровь голубее, и ваша кожа выглядит голубовато-фиолетовой.
Цианоз может быстро развиться из-за острой проблемы со здоровьем или внешнего фактора. К опасным для жизни причинам цианоза относятся:
- удушье
- обструкция дыхательных путей
- проблемы с расширением легких или травмы грудной клетки
- сердечные аномалии (присутствующие во время рождения), при которых кровь обходит легкие и никогда не собирает кислород
- сердечный приступ или сердечная недостаточность
- легочная гипертензия или высокое кровяное давление в легких
- легочная эмболия или тромб в легких
- шок
- метгемоглобинемия, чаще всего вызванная лекарствами или токсинами, когда белки крови становятся ненормальными и не могут переносить кислород
Цианоз также может быть результатом ухудшения состояния здоровья или развиваться постепенно из-за хронического или длительного состояния здоровья . Многие расстройства здоровья, затрагивающие сердце, легкие, кровь или кровообращение, также вызывают цианоз. К ним относятся:
Многие расстройства здоровья, затрагивающие сердце, легкие, кровь или кровообращение, также вызывают цианоз. К ним относятся:
- хроническое респираторное заболевание, такое как астма или ХОБЛ
- внезапная инфекция дыхательных путей, такая как пневмония
- тяжелая анемия или низкий уровень эритроцитов
- передозировка некоторых лекарств
- воздействие некоторых ядов, таких как цианид
- Синдром Рейно, состояние, при котором может ограничиваться приток крови к пальцам рук или ног
- Гипотермия или воздействие сильного холода, вызывающее падение температуры тела
Большинство причин цианоза являются серьезными и являются признаком того, что ваш организм не получает достаточного количества кислорода. Со временем это состояние станет опасным для жизни. Если его не лечить, это может привести к дыхательной недостаточности, сердечной недостаточности и даже смерти.
Обратитесь к врачу, если у вас появился синеватый оттенок кожи, губ, кончиков пальцев или ногтей, который не может быть объяснен синяком и не проходит.
Обратитесь за неотложной медицинской помощью, если у вас развился цианоз вместе с любым из следующих симптомов:
- затрудненное дыхание
- одышка
- учащенное дыхание
- боль в груди
- кашель с темной мокротой
- лихорадка
- спутанность сознания
диагностировать спутанность сознания
кожный дерматит. Чтобы диагностировать причину цианоза, врач проведет полное медицинское обследование. Они спросят вас о вашей истории болезни и о том, когда у вас появились симптомы.
Они также могут заказать один или несколько тестов, например:
- общий анализ крови
- пульсоксиметрия для измерения уровня кислорода в крови
- электрокардиограмма (ЭКГ) для измерения электрической активности сердца
- эхокардиограмма или УЗИ сердца
- рентген КТ грудной клетки
В анализах крови крайне низкие концентрации гемоглобина могут вызвать цианоз. Центральный цианоз возникает, когда уровень гемоглобина падает ниже 5 граммов на децилитр. Нормальный гемоглобин для взрослого человека составляет от 12 до 17 г/дл.
Нормальный гемоглобин для взрослого человека составляет от 12 до 17 г/дл.
План лечения, рекомендованный вашим врачом, будет зависеть от основной причины вашего цианоза.
Например, ваш врач может назначить дополнительную кислородную терапию, если у вас есть заболевание, которое влияет на ваши дыхательные пути или дыхание. В ходе этой терапии вы будете получать кислород через маску или трубку, помещенную в нос.
При состояниях, поражающих сердце или кровеносные сосуды, врач может назначить лекарства, хирургическое вмешательство или другие виды лечения.
Если у вас диагностирован синдром Рейно, врач может посоветовать вам теплее одеваться и ограничить пребывание в холодных условиях.
Некоторые причины цианоза трудно предотвратить. Но вы можете предпринять шаги, чтобы снизить риск развития цианоза и некоторых условий, которые его вызывают.
Эти шаги включают:
- Защитите свое сердце, кровеносные сосуды и дыхательную систему, избегая курения и пассивного курения и регулярно занимаясь физическими упражнениями.