Синдром паркинсона симптомы: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Болезнь Паркинсона: симптомы, признаки, причины, лечение
Что это?
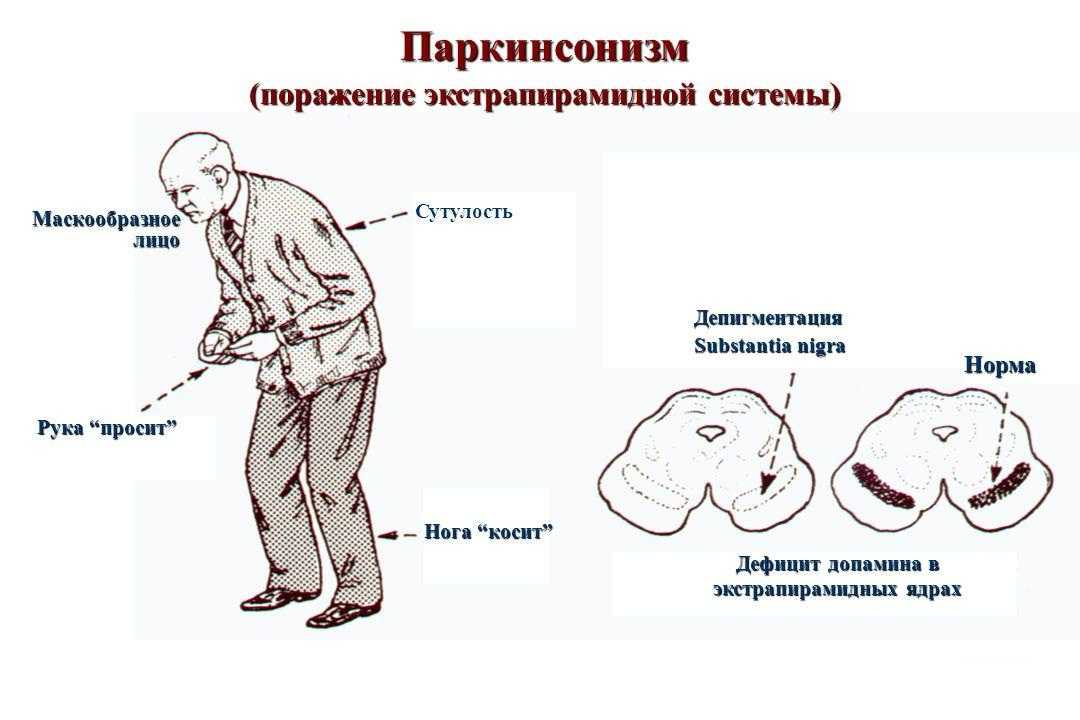
Болезнь Паркинсона — прогрессирующее неврологическое заболевание, которое влияет на контроль над движениями.
Плавная и точная работа мышц возможна благодаря особой части мозга — чёрной субстанции. Говоря простыми словами, это подкорковый центр, который играет важную роль в движениях глаз, регуляции мелких движений, координации жевания и глотания. При болезни Паркинсона клетки чёрной субстанции начинают отмирать. Когда это происходит, снижается уровень дофамина — гормона, отвечающего за двигательную активность1.
Симптомы и ранние признаки
Заболевание обычно начинается медленно и со временем прогрессирует. Основные симптомы болезни Паркинсона называют паркинсонизмом. К ним относятся1:
- тремор — дрожь, которая появляется в конечностях, когда человек расслаблен или находится в состоянии покоя
- брадикинезия — замедленность движений, из-за которой возникает характерная походка — шаркающая с очень маленькими шагами
- ригидность — жёсткость и скованность мышц, вызывает трудности с сокращением и расслаблением мышц, а также болезненные мышечные спазмы
Обнаружить болезнь Паркинсона на ранней стадии довольно сложно. Среди ранних признаков эксперты упоминают следующие 2:
Среди ранних признаков эксперты упоминают следующие 2:
- лёгкий тремор, нарушение координации и равновесия
- изменения походки: человек слегка наклоняется вперед или шаркает при ходьбе
- ухудшение мимики: человеку трудно менять выражение лица
- дрожание в голосе, изменения почерка
- потеря обоняния
Болезнь Паркинсона также может вызывать некоторые другие симптомы.
- жжение, холод или онемение в конечностях
- проблемы с мочеиспусканием
- эректильная и сексуальная дисфункция
- головокружение, помутнение зрения
- обморок из-за смены положения
- трудности с глотанием
- чрезмерное слюноотделение
- бессонница
- депрессия и тревога
- проблемы с памятью
- деменция
- галлюцинации
Причины и факторы риска
Точная причина болезни Паркинсона неизвестна: у неё могут быть как и внутренние, так и внешние триггеры. Пока учёным удалось обнаружить следующие причины возникновения заболевания1:
Пока учёным удалось обнаружить следующие причины возникновения заболевания1:
- Низкий уровень дофамина. Паркинсонизм в основном возникает из-за недостатка дофамина. Он играет важную роль в отправке сигналов в часть мозга, которая контролирует движение и координацию. Чем меньше дофамина в организме, тем серьёзнее симптомы.
- Тельца Леви. Это белковые образования внутри нейронов. Когда Леви накапливаются, начинается гибель нервных клеток. Результат — изменения в движении, мышлении, поведении и настроении.
- Генетические факторы.Возникновение болезни Паркинсона связана с некоторыми изменениями в генах. Однако мутации являются причиной только 10% случаев — в основном среди людей с ранним началом заболевания.
- Аутоиммунные факторы. Недавние исследования показывают, что у людей с аутоиммунными ревматическими заболеваниями риск болезни Паркинсона выше почти в 1,4 раза
Среди факторов риска выделяют следующие:
Пол. Мужчины в полтора раза чаще сталкиваются с болезнью Паркинсона, чем женщины.
Мужчины в полтора раза чаще сталкиваются с болезнью Паркинсона, чем женщины.
Возраст. Заболевание обычно появляется пожилом возрасте от 50 до 60 лет.
Семейный анамнез. Люди, у которых есть близкие родственники с болезнью Паркинсона, находятся в зоне риска.
Травма головы. Исследования показали, что пациенты, перенесшие травму головы, с большей вероятностью также заболеют.
Приём некоторых лекарств (нейролептиков). У женщин лекарственная форма болезни встречается в 2 раза чаще, чем у мужчин. После отмены препаратов симптомы постепенно исчезают, но могут длительно сохраняться у пожилых.
Стадии
Чаще всего в медицине используют классификацию паркинсонизма по Хён и Яру (1967). Она выделяет 5 стадий болезни1:
I
едва заметные симптомы, которые перетекают в выраженный паркинсонизм на одной из конечностей
II
симптомы появляются на обеих сторонах тела: тремор, ригидность, изменения осанки и походки
III
скованность движений нарастает, появляются проблемы с равновесием и речью
IV
человеку трудно самостоятельно стоять на ногах, ему требуется посторонняя помощь для выполнения простейших задач
V
полная потеря дееспособности, человек прикован к кровати или инвалидному креслу
Диагностика и лечение
Диагностика болезни Паркинсона иногда затруднительна, поскольку ранние симптомы похожи на признаки других расстройств.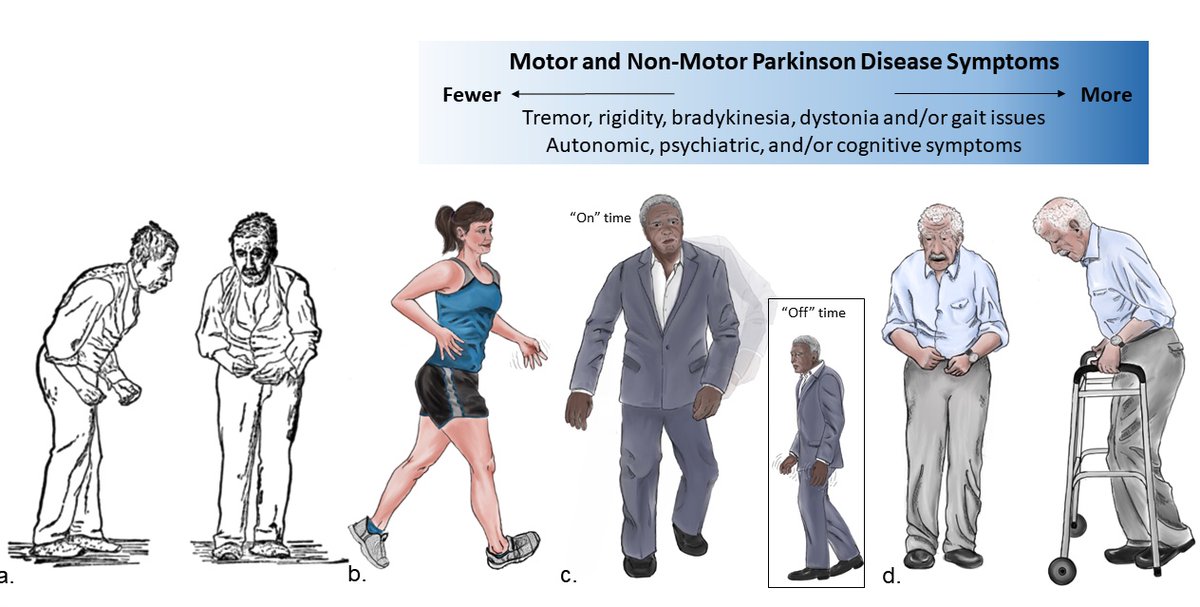 Кроме того, сейчас не существует специальных анализов крови или других лабораторных тестов для выявления болезни.
Кроме того, сейчас не существует специальных анализов крови или других лабораторных тестов для выявления болезни.
Диагноз ставят на основе осмотра: врач ищет признаки тремора и ригидности мышц, наблюдает за ходьбой, проверяет осанку и координацию, спрашивает о семейном анамнезе. КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) — методы диагностики, которые помогают исключить другие заболевания, вызывающие аналогичные симптомы1.
Лечение направлено на2:
- стимуляцию нервных клеток, чтобы те производили больше дофамина
- имитацию дофаминового эффекта
- блокирование фермента, расщепляющего дофамин в головном мозге
- уменьшение специфических симптомов болезни Паркинсона
Существуют консервативные и хирургические методы лечения.
Препараты. Противопаркинсонические средства помогают поддерживать здоровье мышц и бороться с отдельными симптомами. Также существуют агонисты дофамина, они имитируют действие дофамина в головном мозге. Со временем эффективность препаратов может снизиться. На поздней стадии болезни Паркинсона возможны ярко выраженные побочные эффекты от терапии.
Также существуют агонисты дофамина, они имитируют действие дофамина в головном мозге. Со временем эффективность препаратов может снизиться. На поздней стадии болезни Паркинсона возможны ярко выраженные побочные эффекты от терапии.
Хирургия. Вмешательство назначают в том случае, если пациент не реагирует на препараты. Например, это может быть глубокая стимуляция мозга. Во время процедуры хирурги вживляют электроды в определенные части мозга. Генератор, подключенный к электродам, излучает импульсы, чтобы уменьшить симптомы.
Профилактика
Болезнь Паркинсона нельзя предотвратить, но можно снизить риск её развития. Для этого специалисты рекомендуют3:
- Избегать черепно-мозговых травм. Следует помнить, что перенесенные травмы головы могут послужить причиной возникновения Болезни Паркинсона. Поэтому нужно всегда использовать защитное снаряжение, если вы занимаетесь травмоопасными видами спорта. Если вы всё-таки получили травму, соблюдайте все рекомендации врача и не отклоняйтесь от курса лечения: так вы снизите риск осложнений.

- Заниматься спортом. Согласно исследованию, проведённом в 2018 году, регулярные физические упражнения помогают поддерживать уровень дофамина в мозге.
- Избегать токсинов. Соблюдайте меры предосторожности при использовании потенциально токсичных химикатов: гербицидов, пестицидов и растворителей. Это так называемые МФТП-подобные токсины. Учёные доказали, что при воздействии МФТП развивается токсическая форма Болезни Паркинсона.
- Следить за питанием. Исследования показали связь некоторых веществ с болезнью Паркинсона. Например, куркума способна снизить накопление альфа-синуклеина, одного из триггеров болезни Паркинсона. А вот альдегиды наоборот токсичны и вредны: учёные считают, что этих веществ особенно много в обжаренном на масле картофеле. Специалисты также рекомендуют сократить количество фастфуда и очень солёных продуктов в рационе.
Домашний уход
Упражнения
На ранних стадиях болезни Паркинсона они помогают развить мышечную силу, наладить равновесие и координацию.
- приподниматься на носочках во время мытья посуды
- делать боковые выпады, пока чистите зубы
- ходить во время телефонных разговоров
Самое главное — не оставаться долго на одном месте. Так человек с болезнью Паркинсона поддержит не только здоровье мышц, но и общее самочувствие и настроение.
Диета
При болезни Паркинсона снижается уровень дофамина в головном мозге. Его можно повысить естественным образом — через пищу. Правильная диета, ориентированная на определенные питательные вещества, может уменьшить некоторые симптомы и предотвратить прогрессирование заболевания.
- антиоксиданты, потому что они помогают предотвратить окислительный стресс и повреждение мозга. Эти вещества содержатся в орехах, ягодах и паслёновых овощах (картофеле, томатах, баклажанах и т.д)
- омега-3 — полезные для сердца и мозга жиры, содержащиеся в лососе, устрицах, семенах льна и некоторых бобах
В то же время пациентам рекомендуют отказаться от молочных продуктов и насыщенных жиров. Они увеличивают риск болезни Паркинсона и могут ускорить ее прогрессирование.
Падения
Пациенты с паркинсонизмом чаще падают, из-за чего могут получать травмы. Самое главное, что может сделать человек, чтобы предотвратить падения:
- постоянно быть на связи с лечащим врачом, чтобы отслеживать эффективность терапии
- обратиться к физиотерапевту, чтобы тот подобрал специальный комплекс упражнений для поддержания мышечной силы
Прогноз
Болезнь Паркинсона не смертельна. Однако осложнения, связанные с ней, могут сократить продолжительность жизни. Серьёзные травмы, образование тромбов, легочные инфекции — всё это может привести к летальному исходу.
Однако осложнения, связанные с ней, могут сократить продолжительность жизни. Серьёзные травмы, образование тромбов, легочные инфекции — всё это может привести к летальному исходу.
Многие задаются вопросом, как вылечить Болезнь Паркинсона навсегда? Ни один метод лечения не останавливает гибель клеток мозга, но каждый из них позволяет дольше вести привычный образ жизни. Поэтому чем раньше началась терапия, тем выше шансы замедлить болезнь и улучшить прогноз1.
Список литературы:
- Фёдорова Н.В. Болезнь Паркинсона: диагностика и лечение. Современная терапия в психиатрии и неврологии. 2016; 1: 13-17.
- Луцкий И.С., Евтушенко С.К. и соавт. Болезнь Паркинсона (клиника, диагностика, принципы терапии). Международный неврологический журнал. 2011; 5(43): 159-174.
- Барулин Е.А., Курушина О.В. и соавт. Болезнь Паркинсона: немедикаментозные методы лечения. Волгоградский научно-медицинский журнал. 2016; 2: 28-33.

Постгерпетическая невралгия
Полиомиелит
Гиперактивность
Хондромаляция
Контрактура Дюпюитрена
Остеоартроз
Артропатии
Болезнь Паркинсона
Главная / Невролог / Болезнь Паркинсона
Болезнь Паркинсона — медленно прогрессирующее дегенеративное заболевание центральной нервной системы, основными проявлениями которого являются такие двигательные нарушения, как гипокинезия, ригидность мышц, тремор покоя, постуральные расстройства. Кроме этого при болезни Паркинсона развиваются вегетативные, аффективные и другие расстройства.
Первые признаки болезни
- Гипосмия. Она выражается в том, что у человека нарушается обоняние. Симптом встречается у 80% пациентов.
- Депрессия.
 У некоторых пациентов она сопровождается тревогой и проявляется за много лет до старта болезни.
У некоторых пациентов она сопровождается тревогой и проявляется за много лет до старта болезни. - Запор. Наблюдается как ранний признак болезни больше чем у половины людей. Акт дефекации присутствует менее чем 1 раз за сутки.
- Нарушения сна. Они характеризуются частыми вскрикиваниями, падениями со спального места, непроизвольными движениями рук и ног. Эти нарушения проявляются в той фазе сна, которая приходится на быстрые движения глаз.
- Нарушения в мочеполовой системе.
- Апатия.
- Повышенная утомляемость. В связи с возникающим упадком сил, больному становится труднее выполнять ежедневные обязанности: готовить обед, убираться и даже ухаживать за собой.
Трудность диагностики заключена в том, что первые признаки заметить очень сложно, так как чаще всего человек относит их к естественным процессам, происходящим в организме, и не обращается за помощью к доктору.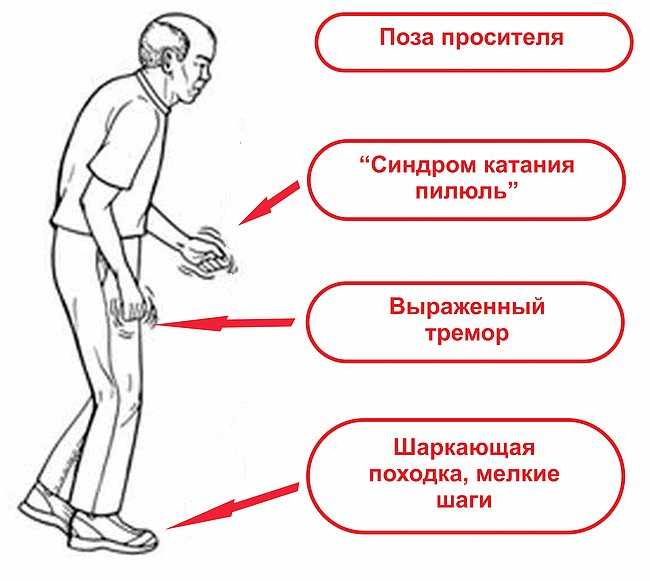 К тому же от момента появления первых признаков до момента появления выраженных симптомов, проходит довольно длительный временной отрезок. Поэтому, даже если человек обращается к доктору, его часто лечат от иных болезней, ошибочно устанавливая неверный диагноз.
К тому же от момента появления первых признаков до момента появления выраженных симптомов, проходит довольно длительный временной отрезок. Поэтому, даже если человек обращается к доктору, его часто лечат от иных болезней, ошибочно устанавливая неверный диагноз.
Симптомы болезни
Симптомы болезни выражаются, в первую очередь, в двигательных нарушениях. Однако присутствуют и иные проявления патологического изменения структур головного мозга.
Полный комплекс симптомов следующий:
- Тремор конечностей. Этот симптом невозможно не заметить. Он проявляется в состоянии покоя, но иногда присутствуют и иные его виды, в частности, постуральный тремор. Он характеризуется тем, что конечность дрожит, если её пытаются удержать в определенной позе. Иногда при болезни Паркинсона проявляется интенционный тремор, дрожание при котором имеют двигательный рисунок. Нередко наблюдается следующая картина: тремор покоя у больного отличается грубыми движениями, намного слабее проявляется постуральный тремор, и присутствует, но очень слабо выражен интенционный тремор.
 Подобная симптоматика характерна для дрожательных форм паркинсонизма.
Подобная симптоматика характерна для дрожательных форм паркинсонизма. - Ритмичные подрагивания век, челюсти и языка.
- Ригидность мышц. Этот симптом слабо проявляется на начальных этапах развития болезни и более выражен на поздних её стадиях. Мышцы находятся в постоянном напряжении. В связи с повышенным тонусом, у человека со временем вырабатывается так называемая «поза просителя». Спина сутулая, руки и ноги в коленных и локтевых суставах согнуты. В связи с постоянным нахождением в тонусе, пациент испытывает характерные мышечные и суставные боли.
- Гипокинезия. Этот симптом проявляется в замедленности и уменьшении количества всех движений и присутствует при любой форме болезни. Параллельно снижается скорость совершаемых действий, уменьшается амплитуда джвижений. Страдает речь, пластика, мимика, жестикуляция.
- Постуральные нарушения. Они проявляются при болезни Паркинсона в том, что видоизменяется походка и поза человека. Больному становится все труднее удерживать центр тяжести, что обуславливает частые падения.
 Чтобы совершить поворот в сторону, человек предварительно топчется на одном месте. Походка при этом становится шаркающей, семенящей.
Чтобы совершить поворот в сторону, человек предварительно топчется на одном месте. Походка при этом становится шаркающей, семенящей. - Слюнотечение – ещё один симптом проявления болезни. В связи с увеличением объема слюны, речь человека становится невнятной, затрудняется способность сглатывать.
- Нарушение интеллектуальных способностей. Страдает внимание, память, речь, мышление, логика. Снижается способность к обучаемости, могут происходить изменения личности. Этот симптом носит название деменция, хотя при некоторых формах болезни он не проявляется, но если начинает развиваться, то неуклонно прогрессирует.
- Депрессия становится постоянным спутником больного и приобретает хроническую форму.
- У мужчин на фоне болезни Паркинсона развивается импотенция.
Причины болезни
Среди причин, приводящих к развитию болезни, поддавшихся установлению, выделяют следующие:
- Перенесенный вирусный энцефалит своим поздним осложнением имеет болезнь Паркинсона.

- Прием нейролептических препаратов, которые часто используются при терапии шизофрении или паранойи. Развитие болезни связано с тем, что данные средства блокируют выработку дофамина, нарушая связь между нервными клетками.
- Прием опиатных наркотических средств.
- Воздействие больших доз марганца на организм. Поэтому часто болезнь развивается у шахтеров.
- Воздействие на организм высокой концентрации угарного газа.
- Естественное старение организма, в результате которого снижается процесс выработки нейронов.
- Перенесенные травмы мозга. Особенно опасны часто повторяющиеся травмы, которые, например, получают боксеры.
- Атеросклероз сосудов.
- Опухоли головного мозга.
Под вопросом остается роль наследственного фактора в развитии болезни.
Стадии болезни
Болезнь не возникает спонтанно, она медленно прогрессирует и за это время проходит шесть стадий развития. Каждая из них имеет характерные симптомы и проявления:
- Нулевая стадия отличается тем, что болезнь никак себя не обнаруживает, тем не менее, она уже начала развиваться и затрагивать определенные участки головного мозга.
 Именно на ранней стадии начинает прогрессировать забывчивость, рассеянность, изменения обоняния и прочие признаки.
Именно на ранней стадии начинает прогрессировать забывчивость, рассеянность, изменения обоняния и прочие признаки. - Первая стадия характеризуется тем, что болезнь проявляется односторонне. То есть конечности поражаются с одной стороны. Однако и на этой стадии больные редко обращаются за помощью, так как симптомы проявляются слабо. Тремор едва заметен, усиливается лишь при нервном волнении. Тем не менее, внимательные родственники и друзья могут заметить, что у близкого человека несколько изменилась осанка, речь, мимика.
- Вторая стадия отличается тем, что симптомы болезни проявляются двусторонне. На начальном этапе признаки постуральной неустойчивости малозаметны, однако по мере прогрессирования болезни они начинают проявляться. Нарушается балансировка тела, возникают трудности с удержанием равновесия, симптомы становятся более выраженными. Человеку все сложнее справляться с физическими нагрузками.
- На третьей стадии постуральная неустойчивость является умеренной, однако, больной в состоянии обходиться без помощи посторонних людей.

- Четвертая стадия заставляет человека обращаться к родным и близким за поддержкой. Больной теряет двигательную активность, не может самостоятельно ходить, однако, иногда в состоянии стоять без опоры.
- На последней, пятой стадии человек оказывается прикованным к постели.
Диагностика болезни
- В первую очередь врач обязан распознать синдром паркинсонизма и дифференцировать его от иных нервных расстройств. Конкретными признаками, которые позволяют врачу определить болезнь Паркинсона, являются: гипокинезия, сочетающаяся с тремором покоя, ригидностью мышц и постуральной неустойчивостью.
- На следующей стадии врачу важно исключить все возможные болезни, с аналогичными симптомами. Это могут быть окулогирные кризы, повторные инсульты, вторичные черепно-мозговые травмы, опухоли головного мозга, отравления и пр.
- Заключительный этап диагностики основывается на наличии как минимум трех признаков.
 Это длительность болезни более 10 лет, прогрессирование заболевания, ассиметричность симптомов с преобладанием на той стороне тела, где дебютировала болезнь, присутствие тремора покоя, односторонние проявления болезни на начальном этапе её развития. К тому же пациент должен откликаться на леводопную терапию, которая была и остается эффективной на протяжении 5 и более лет.
Это длительность болезни более 10 лет, прогрессирование заболевания, ассиметричность симптомов с преобладанием на той стороне тела, где дебютировала болезнь, присутствие тремора покоя, односторонние проявления болезни на начальном этапе её развития. К тому же пациент должен откликаться на леводопную терапию, которая была и остается эффективной на протяжении 5 и более лет.
Помимо этих трех диагностических этапов неврологического обследования, человека могут направить на ЭЭГ, КТ или МРТ головного мозга. Также применяют реоэнцефалографию.
Еще один очень дорогостоящий метод выявления уменьшения концентрации дофамина в головном мозге – это проведение позитронно-эмиссионной томографии.
Лечение болезни
Лекарственная терапия на ранней стадии болезни Паркинсона подразумевает использование препаратов, увеличивающих синтез дофамина в мозге, стимулирующих его выброс и блокирующих обратное его поглощение, угнетающих распад дофамина, стимулирующих дофаминовые рецепторы и препятствующие гибели нейронов. Облегчить состояние больного помогает физиотерапия, диета, лечебная физкультура. К хирургическому вмешательству прибегают лишь в том случае, когда пациент не переносит консервативную терапию.
Облегчить состояние больного помогает физиотерапия, диета, лечебная физкультура. К хирургическому вмешательству прибегают лишь в том случае, когда пациент не переносит консервативную терапию.
В нашем Медицинском центре «Север» г. Александров прием ведет опытный врач-невролог, специалист высокого класса, который проведет комплексную диагностику заболевания и назначит необходимое лечение.
Обращаясь к нам, Вы можете быть уверены в качественном результате!
Записаться на прием к специалисту и узнать все подробности можно по телефону: 8 (49244) 9-32-49
Новости Все
2 ноября — День осведомленности о стрессе
Стресс – явление, представляющее собой реакцию человеческого организма на воздействие различного рода внешних факторов (физических, психических, эмоциональных).
Но стресс – это не просто реакция. Это неспецифическая адаптация, сопровождающаяся ускоренными и усиленными мобилизационными процессами в нервной системе человека.
Это неспецифическая адаптация, сопровождающаяся ускоренными и усиленными мобилизационными процессами в нервной системе человека.
Подробнее…
Нарушения физического развития у детей. Проконсультируйтесь с детским эндокринологом медцентра «Север» — Стромиловой Надеждой Васильевной.
Задержка в росте у детей или нарушение физического развития – группа патологий различного происхождения, которая сопровождается выраженным отклонением физических параметров малыша от возрастной нормы.
Консультация детского эндокринолога первичная = 1100р.
Консультация детского эндокринолога повторная = 990р.
Стаж работы врача — 40 лет.
Подробнее…
Опрос
Каких еще врачей Вы хотели бы видеть в нашем центре
| Травматолог | |
| Хирург | |
| Офтальмолог | |
| Стоматолог | |
| Аллерголог | |
| Онколог |
Другой вариант ответа?
Болезнь Паркинсона
VA исследованиеБолезнь Паркинсона
- Введение
- Избранные основные достижения в исследованиях VA
- Новые, текущие и опубликованные исследования
- Факторы риска
- Глубокая стимуляция мозга
- Упражнения и медицинские вмешательства
- Психическое здоровье
- Генетические факторы
- Управление уходом
- Подробнее на нашем сайте
- Избранные научные статьи наших исследователей
Введение
Болезнь Паркинсона (БП) представляет собой заболевание центральной нервной системы, характеризующееся нарушением или гибелью клеток головного мозга, продуцирующих дофамин.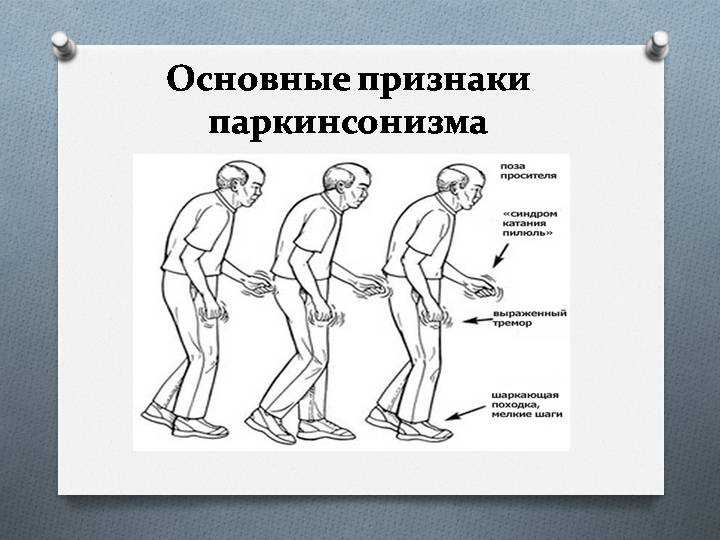 Болезнь вызывает множество симптомов, связанных с движением мышц, включая ригидность, задержку движений, нарушение равновесия и тремор. К немоторным симптомам БП относятся нарушения сна, дисфункция мочеиспускания, запоры, проблемы с глотанием, расстройства настроения и когнитивные нарушения.
Болезнь вызывает множество симптомов, связанных с движением мышц, включая ригидность, задержку движений, нарушение равновесия и тремор. К немоторным симптомам БП относятся нарушения сна, дисфункция мочеиспускания, запоры, проблемы с глотанием, расстройства настроения и когнитивные нарушения.
Точная причина болезни Паркинсона неизвестна. Большинство исследователей сходятся во мнении, что заболевание вызывается как генетическими факторами, так и факторами окружающей среды, а также взаимодействием между ними. Лекарства от болезни Паркинсона нет; однако доступно множество эффективных лекарств и вариантов лечения.
По оценкам Фонда Паркинсона, болезнь Паркинсона поражает почти 1 миллион американцев. Обычно у людей болезнь Паркинсона развивается в возрасте около 60 лет, хотя у 5-10% заболевание развивается на ранней стадии. По оценкам Вирджинии, у 110 000 ветеранов есть болезнь Паркинсона.
В 2010 году Вирджиния признала болезнь Паркинсона предполагаемым заболеванием, связанным со службой, связанным с воздействием Agent Orange или другими гербицидами во время военной службы. Ветераны с болезнью Паркинсона, подвергшиеся воздействию гербицидов во время службы, могут иметь право на компенсацию по инвалидности и медицинское обслуживание. В 2021 году Вирджиния добавила атипичный паркинсонизм в список состояний, предположительно связанных с воздействием Agent Orange. Атипичный паркинсонизм относится к группе заболеваний с паркинсоноподобными симптомами, которые плохо поддаются медикаментозному лечению.
Ветераны с болезнью Паркинсона, подвергшиеся воздействию гербицидов во время службы, могут иметь право на компенсацию по инвалидности и медицинское обслуживание. В 2021 году Вирджиния добавила атипичный паркинсонизм в список состояний, предположительно связанных с воздействием Agent Orange. Атипичный паркинсонизм относится к группе заболеваний с паркинсоноподобными симптомами, которые плохо поддаются медикаментозному лечению.
В 2020 году Вирджиния и Фонд Паркинсона сформировали партнерство для улучшения здоровья и благополучия ветеранов, живущих с болезнью Паркинсона. Сотрудничество направлено на то, чтобы ветераны, живущие с болезнью Паркинсона, имели доступ к информации и ресурсам, которые им необходимы для лучшего управления своим здоровьем.
Партнерство преследует три основные цели: расширить доступ к информации, ресурсам и поставщикам ПД; обучать ветеранов и провайдеров управлению ПД и передовым методам; и помочь ветеранам ориентироваться в медицинских и социальных службах, связанных с болезнью Паркинсона.
top
Избранные основные достижения в исследованиях VA
- 2001: Создание шести центров исследований, образования и клинических исследований болезни Паркинсона VA (PADRECC)
- 2003: Инициировано знаменательное клиническое испытание для оценки эффективности глубокой стимуляции мозга (DBS) для PD
- 2009: Определено, что DBS может иметь значительные преимущества для людей с болезнью Паркинсона, которые больше не реагируют на лекарства
- 2014: Обнаружено, что ходьба является безопасным и доступным способом улучшения симптомов БП
- 2015: Разработана процедура преобразования фибробластов в дофаминовые нейроны
- 2017: Обнаружено, что DBS у пациентов с БП дает небольшое преимущество в выживаемости
- 2019: Обнаружено, что усталость у пациентов с БП может быть результатом более низкого диастолического артериального давления
- 2020: Совместно с Фондом Паркинсона для поддержки ветеранов, живущих с PD
top
Новые, текущие и опубликованные исследования
В 2001 году Вирджиния создала шесть специализированных центров для предоставления ветеранам современной медицинской помощи, обучения, исследований и защиты интересов болезни Паркинсона.
Известные как Исследовательские, образовательные и клинические центры болезни Паркинсона (PADRECC), они расположены в Филадельфии, Ричмонде, Вирджинии, Хьюстоне, Лос-Анджелесе, Сан-Франциско и районе Сиэтла/Портленда. Центры также предоставляют комплексные услуги по диагностике и лечению других двигательных расстройств, включая эссенциальный тремор, синдром беспокойных ног, дистонию, болезнь с тельцами Леви, прогрессирующий надъядерный паралич, множественную системную атрофию и кортикобазальную дегенерацию.
Исследователи в этих центрах изучают биохимические пути, в которых участвует дофамин, и тестируют различные подходы к лечению болезни Паркинсона, включая лекарства, хирургию и электрическую стимуляцию. Биомедицинские и клинические исследования БП также продолжаются во многих других центрах VA.
Если вы хотите узнать, как присоединиться к клиническому испытанию, спонсируемому VA, посетите нашу страницу с информацией об исследовании.
➤Факторы риска
БП может быть связана с кишечными патогенами— В 2020 году исследователи из системы здравоохранения штата Вирджиния Пьюджет-Саунд и других учреждений обнаружили, что у людей с болезнью Паркинсона было избыточное количество условно-патогенных микроорганизмов по сравнению с контрольной группой. Условно-патогенные микроорганизмы — это микроорганизмы, которые обычно не причиняют вреда здоровым хозяевам, но могут быть опасны для пациентов с ослабленной иммунной системой или с другими сопутствующими проблемами со здоровьем.
Условно-патогенные микроорганизмы — это микроорганизмы, которые обычно не причиняют вреда здоровым хозяевам, но могут быть опасны для пациентов с ослабленной иммунной системой или с другими сопутствующими проблемами со здоровьем.
Исследовательская группа определила 15 типов кишечных микроорганизмов, связанных с болезнью Паркинсона. Ассоциация проявилась в трех различных моделях одновременно встречающихся групп. Команда рекомендовала дальнейшие исследования, чтобы определить, могут ли эти микроорганизмы играть роль в БП.
Патология с тельцами Леви, связанная с контактными видами спорта — Все больше данных свидетельствует о том, что повторяющиеся травмы головы в результате контактных видов спорта и других воздействий связаны с нейродегенеративным заболеванием, называемым хронической травматической энцефалопатией (ХТЭ). Исследование, проведенное в 2018 году Бостонской системой здравоохранения штата Вирджиния и Бостонским университетом, предполагает, что контактные спортсмены также могут подвергаться повышенному риску развития деменции с тельцами Леви (ДТЛ). У большинства людей с болезнью Паркинсона в головном мозге есть тельца Леви — отложения белка, которые вызывают моторные симптомы болезни Паркинсона.
У большинства людей с болезнью Паркинсона в головном мозге есть тельца Леви — отложения белка, которые вызывают моторные симптомы болезни Паркинсона.
Исследователи изучили 694 образца мозга из трех биохранилищ, включая Банк мозга биорепозитория штата Вирджиния. Они обнаружили, что у спортсменов, которые восемь или более лет занимались контактными видами спорта, был самый высокий риск развития ДТЛ — в шесть раз выше, чем у тех, кто не занимался. Спортсмены как с ХТЭ, так и с ДТЛ значительно чаще имели деменцию и симптомы БП, чем спортсмены только с ХТЭ.
LBD — это заболевание, связанное с аномальными отложениями белка, называемого альфа-синуклеином, в головном мозге. Эти аномальные отложения могут вызвать проблемы с движением, познанием, депрессией, сном и зрительными галлюцинациями.
Футбольные и автомобильные травмы могут повышать риск PD— Авария «сзади», при которой голова водителя ударяется о рулевое колесо, или удар шлемом о шлем соперника на футбольном поле может увеличить риск БП в случае сотрясения мозга, согласно исследованию 2018 года.
Исследователи из Медицинского центра штата Вирджиния в Сан-Франциско и Калифорнийского университета изучили записи более чем 326 000 ветеранов, половина из которых пережила черепно-мозговую травму (ЧМТ). Они обнаружили, что у ветеранов с легкой ЧМТ (известной как сотрясение мозга) риск развития БП был на 56% выше, чем у тех, у кого не было ЧМТ в анамнезе.
Исследование подчеркнуло важность профилактики ЧМТ, долгосрочного наблюдения за ветеранами с ЧМТ и необходимость определения модифицируемых факторов риска БП.
top
➤Глубокая стимуляция мозга
Глубокая стимуляция мозга (DBS) — это хирургическая процедура, используемая для лечения двигательных расстройств, особенно связанных с БП. В DBS используется имплантированное устройство с батарейным питанием для электрической стимуляции целевых областей мозга, которые контролируют движение. DBS блокирует аномальные нервные сигналы, вызывающие тремор и другие неврологические состояния.
Первые экспериментальные имплантаты DBS были проведены в 1987 году, а Управление по контролю за продуктами и лекарствами одобрило их использование в 2002 году.
DBS по сравнению с медикаментозной терапией — испытание ДБС. Совместное исследование № 468 было проведено в семи медицинских центрах штата Вирджиния и шести университетских больницах. Фаза I сравнила эффективность DBS и комплексной медикаментозной терапии при лечении БП. Фаза II сравнила двустороннюю DBS в двух областях головного мозга — субталамическом ядре (STN) и бледном шаре (GPi) — для определения наиболее эффективного участка мозга для хирургического вмешательства
Исследователи обнаружили , что пациенты с DBS лучше контролировали свои конечности и могли ходить лучше, чем пациенты, принимающие лекарства. Они также обнаружили, что пожилые пациенты, ранее исключенные из лечения, получали такую же пользу от DBS, как и более молодые пациенты. По словам исследователей, несмотря на то, что DBS оказался более рискованным, чем лекарственная терапия, он может принести пользу пациентам с болезнью Паркинсона, которые больше не реагируют на лекарства.
Последующее исследование DBS — Исследование 2018 года показало, что CSP № 468 изменил способ введения DBS пациентам с БП. Исследователи хотели выяснить, какие области мозга были нацелены на стимуляцию DBS до и после 2009 года.исследование. Они обнаружили, что, хотя STN по-прежнему был наиболее распространенной целью DBS, нацеливание на GPi резко увеличилось с момента публикации первоначального отчета. GPi участвует в регуляции произвольных движений — было показано, что повреждение этой структуры мозга вызывает проблемы с движением, такие как тремор. После отчета 2009 г. стимуляция GPi увеличилась с 5% до 37% при лечении DBS при БП. Таргетинг на GPi чаще всего выбирался для пациентов с более низкими когнитивными и эмоциональными показателями до лечения.
Исследователи хотели выяснить, какие области мозга были нацелены на стимуляцию DBS до и после 2009 года.исследование. Они обнаружили, что, хотя STN по-прежнему был наиболее распространенной целью DBS, нацеливание на GPi резко увеличилось с момента публикации первоначального отчета. GPi участвует в регуляции произвольных движений — было показано, что повреждение этой структуры мозга вызывает проблемы с движением, такие как тремор. После отчета 2009 г. стимуляция GPi увеличилась с 5% до 37% при лечении DBS при БП. Таргетинг на GPi чаще всего выбирался для пациентов с более низкими когнитивными и эмоциональными показателями до лечения.
Различные цели DBS дают схожие результаты — Обзор литературы 2019 года, в котором участвовал Эдвард Хайнс-младший, исследователь из больницы штата Вирджиния, показал, что DBS, нацеленные на области мозга STN и GPi, давали схожие результаты. Согласно многочисленным исследованиям, обе формы DBS были эффективны для уменьшения тремора у пациентов с БП. Однако степень подавления тремора при нацеливании STN по сравнению с GPi была одинаковой. Результаты показывают, что выбор цели DBS должен быть сосредоточен на других сопутствующих заболеваниях, таких как когнитивные нарушения или расстройства настроения, поскольку, по мнению исследователей, обе цели одинаково эффективны для облегчения тремора.
Однако степень подавления тремора при нацеливании STN по сравнению с GPi была одинаковой. Результаты показывают, что выбор цели DBS должен быть сосредоточен на других сопутствующих заболеваниях, таких как когнитивные нарушения или расстройства настроения, поскольку, по мнению исследователей, обе цели одинаково эффективны для облегчения тремора.
Изучение нарушений походки и равновесия — В 2019 году исследователи Кливлендского центра FES, консорциума, включающего Кливлендский медицинский центр Луи Стокса и четыре партнерские организации, участвовали в трех исследовательских проектах, связанных с болезнью Паркинсона. В этих исследованиях изучалось, как пациенты воспринимают окружающую среду, как они воспринимают движение в окружающей среде и как они ориентируются в окружающей среде. Во всех исследованиях использовали DBS в надежде понять, как болезнь Паркинсона ухудшает ходьбу, почему пациенты с БП могут отклоняться в сторону и иногда замирать, и как DBS влияет на движения глаз.
DBS связан с более длительной выживаемостью — В ходе исследования, проведенного в 2017 году, исследователи из больницы штата Вирджиния Эдварда Хайнса-младшего в Иллинойсе обнаружили, что у пациентов, получавших DBS, было небольшое преимущество в выживаемости по сравнению с пациентами, получавшими медикаментозное лечение.
Исследовательская группа выявила 611 ветеранов с болезнью Паркинсона, перенесших DBS. Они сравнили эту группу с соответствующей группой ветеранов с болезнью Паркинсона, которые не получали DBS. Они обнаружили, что пациенты с БП, получавшие DBS, выживали в среднем 6,3 года после операции по сравнению с 5,7 годами у пациентов без DBS. Средний возраст ветеранов в исследовании составил 69 лет..
В то время как преимущество в выживаемости в группе DBS было скромным, говорят исследователи, качество жизни пациентов с DBS улучшилось, поскольку лечение может помочь контролировать такие симптомы, как тремор и ригидность.
top
➤Физические упражнения и медицинские вмешательства
Исследования продемонстрировали пользу физических упражнений для пациентов с болезнью Паркинсона.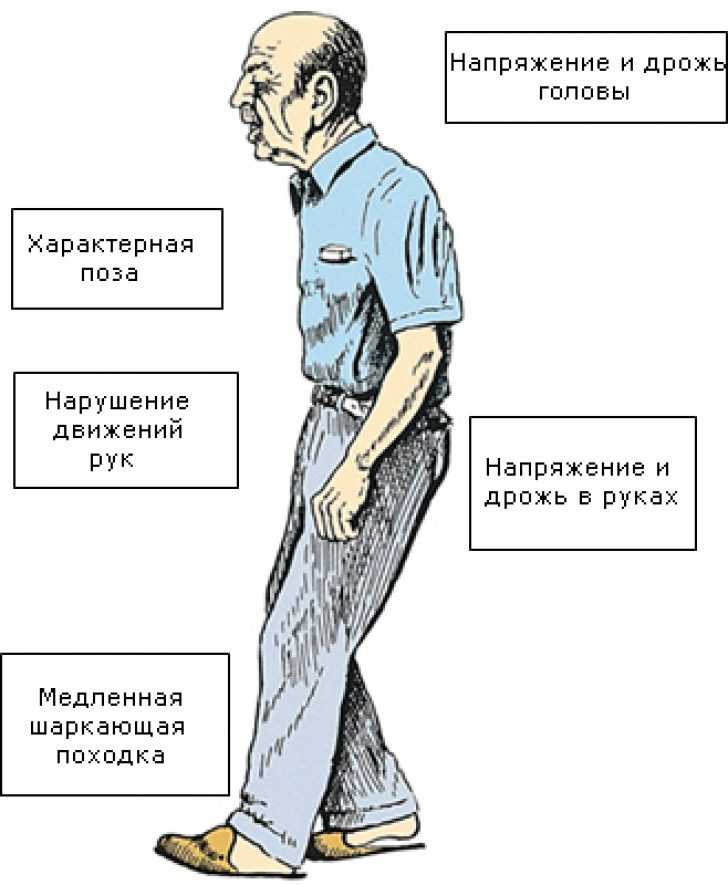 Было показано, что программы упражнений не только улучшают двигательную функцию и снижают риск падений, но также улучшают общее качество жизни и, возможно, замедляют течение болезни.
Было показано, что программы упражнений не только улучшают двигательную функцию и снижают риск падений, но также улучшают общее качество жизни и, возможно, замедляют течение болезни.
Усталость связана с более низким диастолическим артериальным давлением — Усталость является распространенным изнурительным симптомом при БП. Исследование, проведенное в 2019 году исследователями из системы здравоохранения Анн-Арбора и Мичиганского университета, показало, что симптомы усталости у пациентов с болезнью Паркинсона были связаны с небольшим снижением диастолического артериального давления в течение дня. Диастолическое кровяное давление измеряет давление в артериях, когда сердце отдыхает между ударами.
Исследователи оценивали почасовое артериальное давление дома у 35 человек с болезнью Паркинсона. Затем они попросили участников исследования описать любые симптомы усталости. У пациентов с симптомами усталости среднее диастолическое артериальное давление было ниже, чем у пациентов без симптомов. Перепады давления были наиболее заметны в утренние часы.
Перепады давления были наиболее заметны в утренние часы.
Усталость — сложное состояние. Исследователи пишут, что понимание механизмов, лежащих в основе усталости при болезни Паркинсона, может помочь ученым найти новые подходы к лечению. По их словам, усталость, которую испытывают пациенты с болезнью Паркинсона, может быть клиническим проявлением низкого кровяного давления.
Уроки танго могут помочь пациентам с болезнью Паркинсона — В 2017 году исследователи из Медицинского центра штата Вирджиния в Атланте опубликовали исследование, в котором было обнаружено, что изменения в координации мышц связаны с улучшением мышечной деятельности после танцевального вмешательства у людей с болезнью Паркинсона легкой и средней степени тяжести.
Исследователи обучили адаптированной версии аргентинского танго 20 человек с болезнью Паркинсона легкой и средней степени тяжести. За три недели участники прошли 15 уроков танцев, каждый продолжительностью 90 минут.
Исследователи обнаружили, что занятия вызвали улучшение нервно-мышечного контроля, улучшение способности участников ходить и восстанавливать равновесие.
Ходьба улучшает симптомы болезни Паркинсона — Исследование, проведенное в 2014 году исследователями из системы здравоохранения штата Айова-Сити и Университета Айовы, показало, что у пациентов, которые быстро ходили в течение 45 минут три раза в неделю, наблюдалось улучшение симптомов болезни Паркинсона. Они также были менее подавлены и менее уставшими.
Исследование предполагает, что ходьба является безопасным и легкодоступным способом облегчения симптомов болезни Паркинсона. В то время как предыдущие исследования показали, что умеренно напряженные упражнения полезны, это исследование показало, что даже умеренная ходьба может иметь существенное значение.
top
➤Психическое здоровье
Пациенты с БП с нарушением сна имеют более плохую психическую функцию — Нарушение поведения во сне с быстрыми движениями глаз (БДГ) затрагивает от 33% до 46% пациентов с БП. Это состояние, при котором люди физически разыгрывают яркие, часто неприятные сны. Пациенты могут кричать или смеяться во время быстрого сна и испытывать внезапные или резкие движения рук и ног. Во время REM-цикла пациенты обычно не могут двигать руками и ногами.
Пациенты могут кричать или смеяться во время быстрого сна и испытывать внезапные или резкие движения рук и ног. Во время REM-цикла пациенты обычно не могут двигать руками и ногами.
В исследовании 2020 года исследователи из Медицинского центра штата Вирджиния в Сан-Диего сравнили когнитивные способности пациентов с болезнью Паркинсона с расстройством поведения во время быстрого сна и без него. Они обнаружили, что у пациентов с болезнью Паркинсона с нарушением сна были более низкие исполнительные функции и способность к обучению. Пациенты также имели более слабое нейропсихическое функционирование и навыки управления лекарствами.
По словам исследовательской группы, эти результаты подчеркивают важность оценки пациентов с БП на наличие нарушений сна.
Одиночество, связанное с ухудшением симптомов БП — Исследование, проведенное в 2020 году исследователями Southwest VA PADRECC и других учреждений, показало, что люди с БП, которые были социально изолированы, на 55% чаще испытывали более серьезные симптомы, чем те, кто не был одинок. .
.
Команда проанализировала данные более 1500 человек с болезнью Паркинсона. Участники, которые сообщили, что они наиболее одиноки, также сообщили, что меньше занимаются спортом, с меньшей вероятностью соблюдают здоровую диету и испытывают более низкое качество жизни. Негативное влияние одиночества на тяжесть симптомов было столь же велико, как и положительный эффект, который пациенты с БП получают от физических упражнений.
Команда недавно разослала новый опрос для участников исследования, чтобы собрать данные о том, как пандемия COVID-19 повлияла на их симптомы.
Антипсихотические препараты для лечения БП — Приблизительно 60% людей с БП в какой-то момент времени испытывают психоз. Психоз связан со снижением качества жизни, нагрузкой на лиц, осуществляющих уход, возбуждением и агрессией, нарушением сна, госпитализацией, помещением в лечебное учреждение и повышенной смертностью у пациентов с БП.
Наиболее часто используемым антипсихотическим препаратом для пациентов с БП с психозом является кветиапин (продается как Сероквель), но данные о его ценности отсутствуют. Пимавансерин (продаваемый как Нуплазид) — более новый препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, но остаются вопросы относительно его эффективности и безопасности.
Пимавансерин (продаваемый как Нуплазид) — более новый препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, но остаются вопросы относительно его эффективности и безопасности.
Филадельфийский PADRECC начал шестилетнее исследование, в котором примут участие около 360 пациентов с болезнью Паркинсона, чтобы проверить, превосходит ли пимавансерин кветиапин, а если нет, то не хуже ли кветиапин (менее дорогой препарат) пимавансерина. Каждый VA PADRECC и примерно 20 других консорциумов VA PD будут участвовать. В настоящее время исследование планируется завершить в 2025 году.
Лекарство от СДВГ может помочь в лечении БП— пациенты с ПД. Исполнительная функция относится к когнитивным процессам, связанным с планированием, организацией и выполнением задач. Пациенты с БП обычно испытывают трудности с вниманием, контролем торможения, принятием решений и другими задачами.
Исследовательская группа провела обзор литературы, который показал, что атомоксетин улучшает несколько маркеров исполнительной дисфункции у пациентов с болезнью Паркинсона, включая импульсивность, склонность к риску и глобальное познание.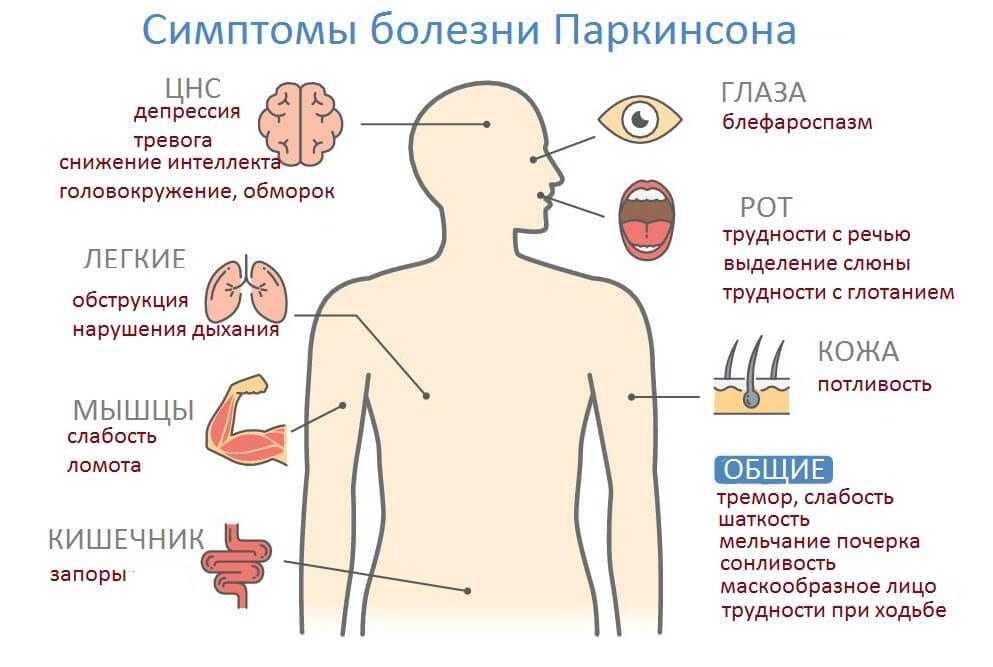 Препарат в целом хорошо переносился, с некоторыми сообщениями о желудочно-кишечных расстройствах или бессоннице.
Препарат в целом хорошо переносился, с некоторыми сообщениями о желудочно-кишечных расстройствах или бессоннице.
Атомоксетин обычно используется для лечения синдрома дефицита внимания/гиперактивности, распространенного нарушения развития нервной системы у детей, которое может продолжаться и во взрослом возрасте.
верхняя
➤Генетические факторы
Крупное международное исследование, в котором участвовали несколько исследователей VA, показало, что ген, ранее связанный с болезнью Паркинсона, также связан с риском посттравматического стрессового расстройства. Исследователи изучили геномы более 30 000 участников с посттравматическим стрессовым расстройством и 170 000 человек из контрольной группы. Они определили три новых участка генома, где вариации генов влияют на риск посттравматического стрессового расстройства, одно из которых также связано с риском болезни Паркинсона. Идентифицированный ген PARK2 связан с производством дофамина. Полученные данные свидетельствуют о том, что генетические факторы риска этих двух заболеваний могут быть связаны.
➤Управление уходом
В 2019 году исследователи из системы здравоохранения штата Вирджиния в Большом Лос-Анджелесе опубликовали результаты исследования, в котором они рассмотрели новый метод лечения болезни Паркинсона. Они обнаружили, что модель ухода за хроническими больными под руководством медсестры под названием «Координация ухода за здоровьем и мероприятиями при болезни Паркинсона» (CHAPS) привела к улучшению ухода за пациентами с БП.
Половину пациентов в исследовании лечили с использованием модели CHAPS, а остальные получали обычную ПД. В группе CHAPS значительно выше соблюдение показателей качества лечения, включая оценку симптомов, консультирование и паллиативную помощь. Из восьми вторичных исходов единственное улучшение, ориентированное на пациента, было при скрининге депрессии в группе CHAPS.
По словам исследователей, несмотря на то, что модель показывает потенциал для улучшения лечения болезни Паркинсона, требуется дополнительная доработка, чтобы можно было улучшить результаты, ориентированные на пациента.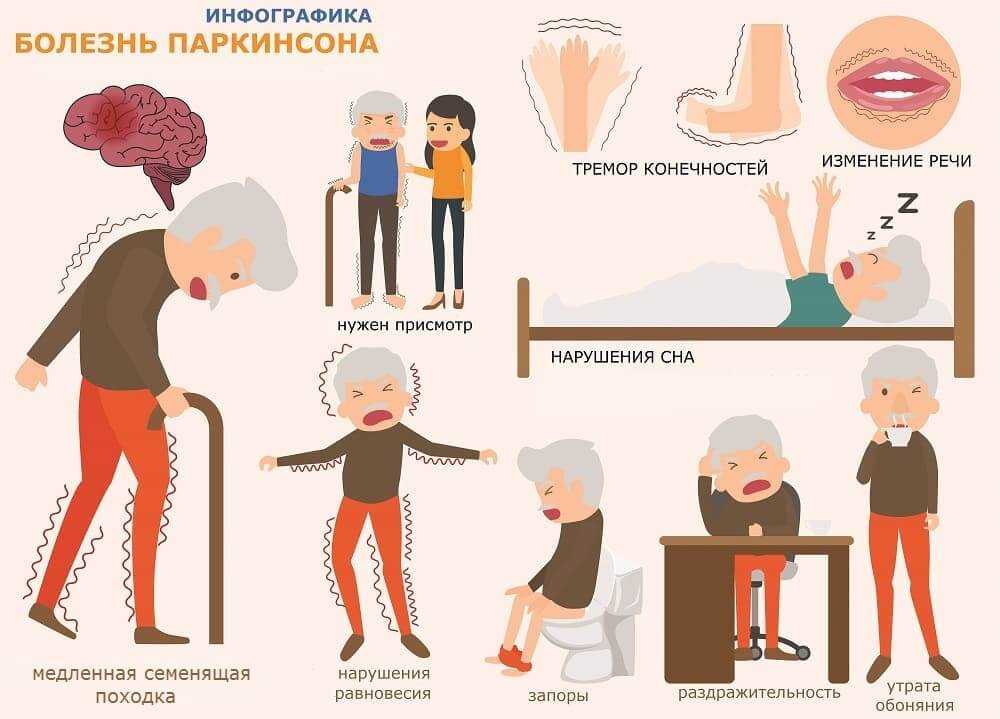
top
Подробнее на нашем веб-сайте
- Устройство слежения за глазами для раннего выявления болезни Паркинсона, VA Research in Action , 24 января 2020 г.
- Получение информации о болезни Паркинсона, VA Research Currents , 28 августа 2019 г.
- Глубокая стимуляция мозга связана с более длительной выживаемостью пациентов с болезнью Паркинсона, VA Research Currents , 20 декабря 2017 г.
- Пациенты с болезнью Паркинсона занимаются танго в надежде улучшить способность ходить и равновесие, VA Research Currents , 27 сентября 2017 г.
- Стремление к простому лечению сложного неврологического заболевания, Ежеквартальный отчет VA Research , лето 2017 г.
- Видео: исследование болезни Паркинсона
top
Избранные научные статьи наших исследователей
Синергия пандемии и социальной изоляции связана с ухудшением тяжести болезни Паркинсона и ухудшением качества жизни.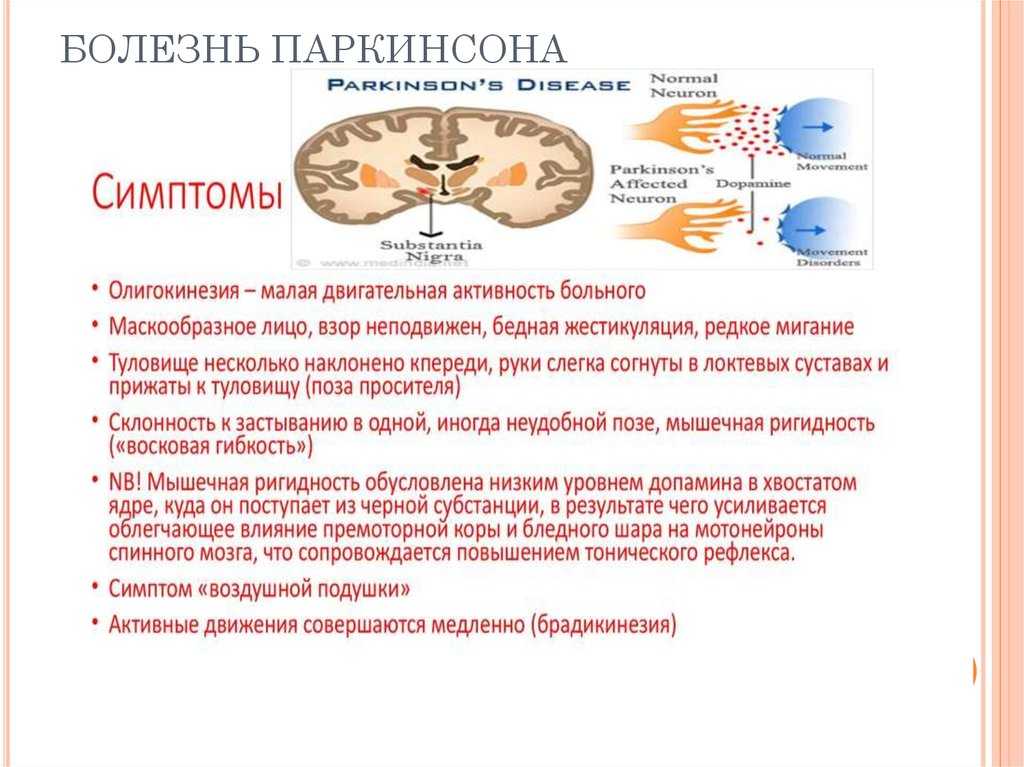 Субраманиан И., Фараник Дж., Мишли Л.К. Социальная изоляция была связана с большей тяжестью БП, о которой сообщали пациенты, и более низким качеством жизни, хотя неясно, является ли это причиной или следствием заболевания. NPJ Parkinsons Dis. 2020 8 окт;6:28.
Субраманиан И., Фараник Дж., Мишли Л.К. Социальная изоляция была связана с большей тяжестью БП, о которой сообщали пациенты, и более низким качеством жизни, хотя неясно, является ли это причиной или следствием заболевания. NPJ Parkinsons Dis. 2020 8 окт;6:28.
Расстройство поведения во время быстрого сна при болезни Паркинсона: влияние на когнитивные, психические и функциональные исходы. Махмуд З., Ван Паттен Р., Нахия М.З., Твамли Э.В., Филотео Дж.В., Шизер Д.М. Нарушение сна связано с ухудшением психической функции у пациентов с БП. J Int Neuropsychol Soc. 2020 Октябрь; 26 (9): 894-905.
Характеристика дисбактериоза кишечного микробиома при БП: свидетельство переизбытка условно-патогенных микроорганизмов. Wallen ZD, Appah M, Dean MN, Sesler CL, Factor SA, Molho E, Zabetian CP, Standaert DG, Payami H. В кишечнике людей с БП наблюдается значительный переизбыток группы условно-патогенных микроорганизмов. NPJ Parkinsons Dis. 2020 12 июн;6:11.
Усталость при болезни Паркинсона связана с более низким амбулаторным диастолическим артериальным давлением. Котагай В., Шпара А., Альбин Р.Л., Бонен Н.И. Утомляемость при БП может быть клиническим проявлением слабовыраженной системной гипотензии. Дж. Паркинсон Дис. 2019;9(3):575-581.
Котагай В., Шпара А., Альбин Р.Л., Бонен Н.И. Утомляемость при БП может быть клиническим проявлением слабовыраженной системной гипотензии. Дж. Паркинсон Дис. 2019;9(3):575-581.
Участник и партнер по исследованию сообщили о влиянии когнитивных функций на функциональную активность при болезни Паркинсона. Чолертон Б., Постон К.Л., Тиан Л., Куинн Дж.Ф., Чанг К.А., Хиллер А.Л., Ху С.С., Спекетер К., Монтин Т.Дж., Эдвардс К.Л., Забетиан К.П. Для участников с БП на ранних стадиях снижения когнитивных функций самооценка может быть более чувствительна к влиянию когнитивных изменений на инструментальную деятельность в повседневной жизни, чем оценки, сделанные компетентным партнером по исследованию. Mov Disord Clin Pract. 201914 декабря; 7(1):61-69.
Международный метаанализ исследований ассоциаций посттравматического стрессового расстройства в масштабах всего генома выявил локусы генетического риска, специфичные для пола и происхождения. Nievergelt CM, Maihofer AX, Klengel T, Atkinson EG, Chen CY, Choi KW, Coleman JRI et al.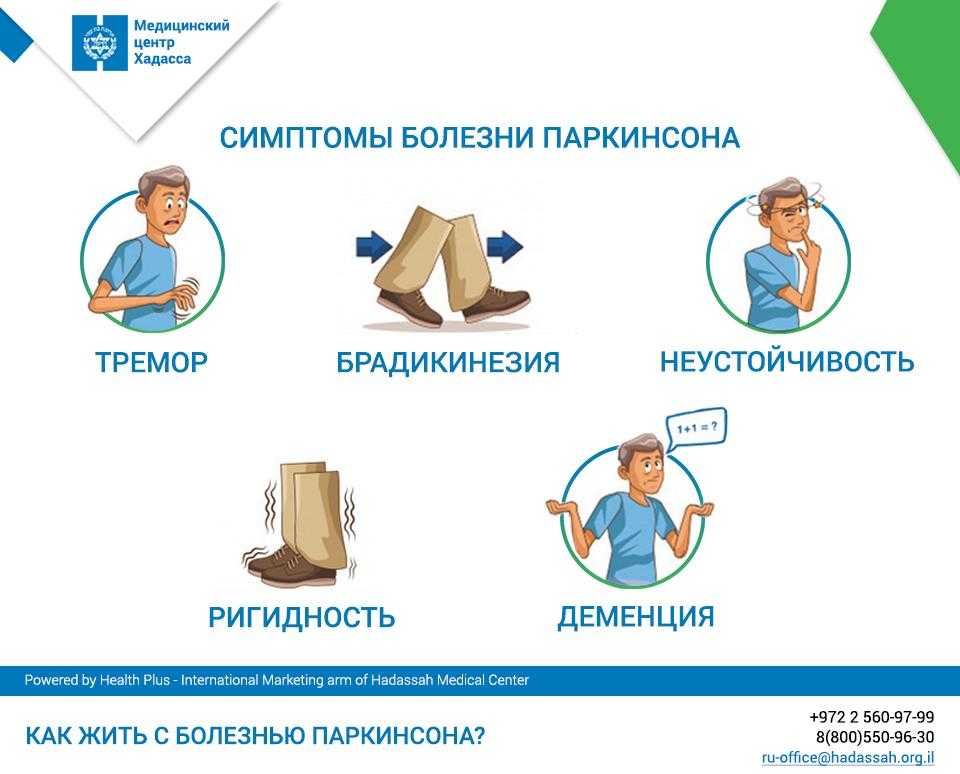 Нац коммун. 2019 8 октября; 10 (1): 4558.
Нац коммун. 2019 8 октября; 10 (1): 4558.
Рандомизированное исследование лечения для улучшения качества лечения болезни Паркинсона. Коннер К.И., Ченг Э.М., Барри Ф., Зибенс Х.К., Ли М.Л., Ганц Д.А., Миттман Б.С., Коннор М.К., Эдвардс Л.К., Макгоуэн М.Г., Викри Б.Г. Вмешательство медсестры по ведению пациентов с хроническими заболеваниями существенно повысило приверженность показателям качества помощи при ПД среди ветеранов с БП. Неврология. 201916 апр; 92(16):e1831-e1842.
Глубокая стимуляция мозга STN и GPi для подавления тремора при болезни Паркинсона: систематический обзор и метаанализ. Wonk JK, Cauraugh JH, Ho KWH, Broderick M, Ramirez-Zamora A, Almeida L et al. Глубокая стимуляция головного мозга как STN, так и GPi дала схожие результаты при лечении тремора при болезни Паркинсона. Расстройство, связанное с паркинсонизмом. 2019 янв;58:56-62.
Роль атомоксетина при исполнительной дисфункции, связанной с болезнью Паркинсона: систематический обзор. Уорнер С.Б. , Оттман А.А., Браун Дж.Н. У пациентов с болезнью Паркинсона лечение атомоксетином привело к улучшению нескольких маркеров исполнительной дисфункции, включая импульсивность, склонность к риску и глобальное познание. J Clin Psychopharmacol. 2018 дек; 38 (6): 627-631.
, Оттман А.А., Браун Дж.Н. У пациентов с болезнью Паркинсона лечение атомоксетином привело к улучшению нескольких маркеров исполнительной дисфункции, включая импульсивность, склонность к риску и глобальное познание. J Clin Psychopharmacol. 2018 дек; 38 (6): 627-631.
Патология с тельцами Леви и хроническая травматическая энцефалопатия, связанные с контактными видами спорта. Адамс Дж. В. и соавт. Спортсмены, занимающиеся контактными видами спорта, могут подвергаться повышенному риску болезни с тельцами Леви, которая может вызвать болезнь Паркинсона. J Neuropathol Exp Neurol. 2018 сен; 77 (9): 757-768.
Легкая ЧМТ и риск болезни Паркинсона: исследование Консорциума хронических последствий нейротравмы. Гарднер Р.К., Байерс А.Л., Барнс Д.Е., Ли И., Боскардин Дж., Яффе К. Среди ветеранов вооруженных сил легкая ЧМТ связана с 56% повышенным риском БП, даже после поправки на демографические и медицинские/психиатрические сопутствующие заболевания. Неврология. 2018 15 мая; 90(20):e1771-e1779.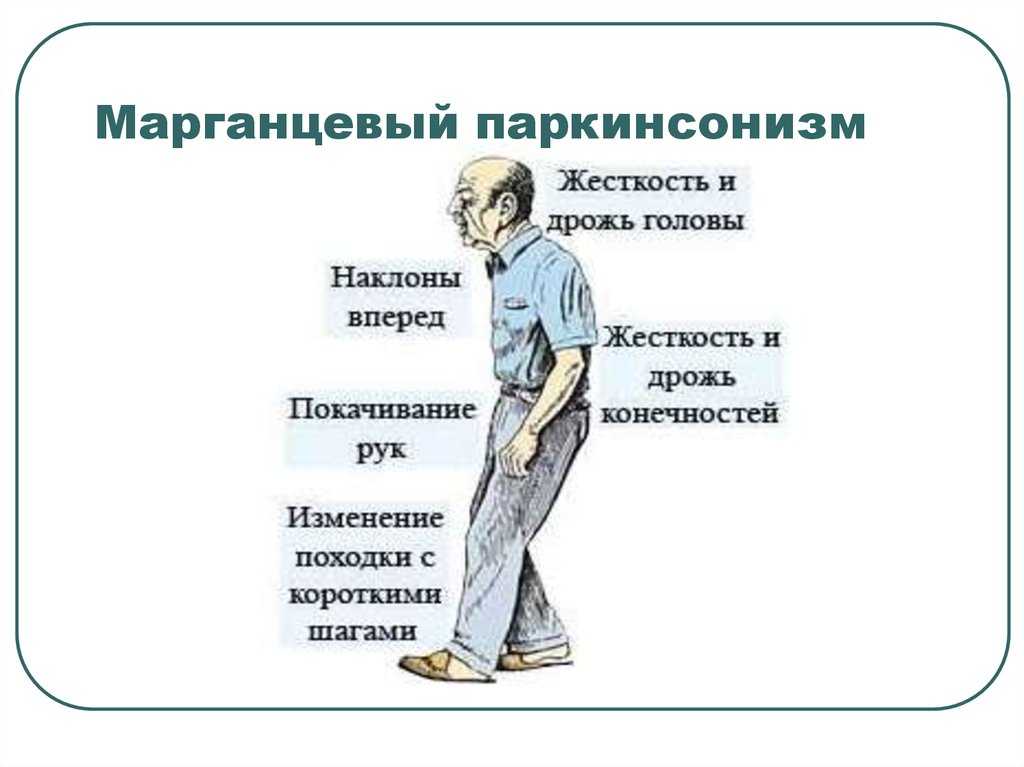
До и после исследования Совместной программы по делам ветеранов 468: Выбор мишени для глубокого стимулятора мозга для лечения болезни Паркинсона. Саутвелл Д.Г., Рутковски М.Дж., Сан-Лучано М., Расин С., Острем Дж., Сстарр П.А., Ларсон П.С. Нацеленность GPi на глубокую стимуляцию мозга при БП увеличилась после публикации CSP 468. Расстройство, связанное с паркинсонизмом. 2018 март;48:40-44.
Выживаемость пациентов с болезнью Паркинсона после глубокой стимуляции мозга или медикаментозного лечения. Уивер Ф.М., Строуп К.Т., Смит Б., Гонсалес Б., Хуо З., Цао Л., Ипполито Д., Фоллетт К.А. DBS ассоциируется с умеренным преимуществом в выживаемости по сравнению с соответствующей группой пациентов, которым не проводили DBS. Мов Беспорядок. 2017 декабрь; 32(12):1756-1763.
Повышение нервно-мышечной устойчивости походки и равновесия после реабилитации с помощью танцев при болезни Паркинсона с партнером. Аллен Дж.Л., Маккей Дж.Л., Соверс А., Хакни М.Е., Тинг Л.Е. Клинически значимые улучшения поведенческих показателей баланса, походки и симптомов заболевания у пациентов с БП были отмечены после трех недель ежедневных адаптированных занятий танго. J Нейрофизиол. 2017 1 июля; 118 (1): 363-373.
J Нейрофизиол. 2017 1 июля; 118 (1): 363-373.
top
Обследование на болезнь Паркинсона | Stanford Medicine 25
Физикальное обследование при болезни Паркинсона (БП) необходимо как для постановки диагноза, так и для наблюдения за пациентом в динамике. Он состоит из серии тестов и маневров, которые помогают нам определить и оценить четыре основные характеристики болезни:
— Брадикинезия
— Ригидность
— Тремор
— Нарушения походки и равновесия
После постановки диагноза и начала лечения пациента важно проверять эти четыре характеристики при каждом последующем посещении, чтобы мы могли оценить лечение на основе того, как обследование менялось с течением времени.
Прежде чем приступить к интерактивной части физического осмотра, очень важно сосредоточиться на наблюдении за пациентами, пока они рассказывают анамнез, чтобы заметить любые двигательные нарушения, присутствующие в состоянии покоя.
В частности, следует обратить внимание на:
— Спонтанные движения, обычно сниженные при БП
— Жесты рук во время разговора, обычно сниженные или отсутствующие
Моргание, спонтанная частота которого снижена рука только
— Суетливость и скрещивание/раскрещивание ног, что может свидетельствовать о дискинезии, осложнении хронической терапии леводопой
Важно помнить, что осмотр начинается, как только пациент входит в палату.
Нажмите на эту ссылку, чтобы посмотреть пример спонтанного тремора покоя на видео.
Брадикинезия определяется как общая замедленность движений, при которой пациенты испытывают трудности, в частности, с началом движения. Он наблюдается почти у каждого пациента с болезнью Паркинсона, поэтому его наличие необходимо для постановки диагноза. Это также один из самых изнурительных симптомов БП.
Чтобы проверить наличие брадикинезии, мы попросим пациента выполнить быстрые чередующиеся движения. Важно помнить, что эти движения должны выполняться как можно быстрее и как можно больше, то есть с максимально возможным диапазоном. Все эти тесты дают положительный результат на брадикинезию, если диапазон движений и/или скорость со временем уменьшаются. По этой причине крайне важно попросить пациента сделать не менее десяти повторений для каждого движения.
Важно помнить, что эти движения должны выполняться как можно быстрее и как можно больше, то есть с максимально возможным диапазоном. Все эти тесты дают положительный результат на брадикинезию, если диапазон движений и/или скорость со временем уменьшаются. По этой причине крайне важно попросить пациента сделать не менее десяти повторений для каждого движения.
Кроме того, как в верхних, так и в нижних конечностях движения, более подверженные брадикинезии, являются самыми тонкими, например, движения пальцев ног и пальцев.
Постукивание пальцем
При постукивании пальцем пациенту предлагается постучать указательным пальцем по большому пальцу как можно быстрее и как можно сильнее. Это означает, что пациент должен попытаться максимально развести два пальца, прежде чем постукивать по ним. Не забудьте протестировать и правую, и левую сторону.
Нажмите на эту ссылку, чтобы посмотреть пример «теста на постукивание пальцами» на видео.
Кулак Открыть Закрыть
Если у пациента артрит суставов кистей, то постукивание пальцем не является очень чувствительным тестом.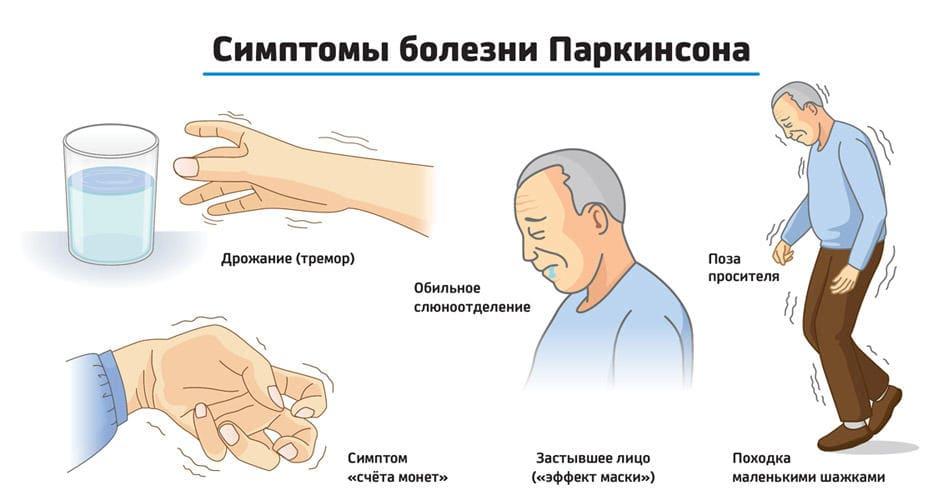 В этом случае мы можем использовать другие тесты, такие как открытие и закрытие кулака. Чтобы выполнить этот тест, попросите пациента как можно быстрее разжимать и сжимать кулак и максимально растопыривать пальцы.
В этом случае мы можем использовать другие тесты, такие как открытие и закрытие кулака. Чтобы выполнить этот тест, попросите пациента как можно быстрее разжимать и сжимать кулак и максимально растопыривать пальцы.
Нажмите на эту ссылку, чтобы посмотреть пример «теста на раскрытие и сжатие кулака» на видео.
Пронация/супинация кисти
Это еще одна альтернатива постукиванию пальцем. Пациента просят согнуть плечо вперед на 90° и полностью вытяните предплечье. Из этого положения попросите пациента быстро чередовать пронацию и супинацию руки. Опять же, обратите внимание на снижение скорости и амплитуды движения, каким бы незначительным оно ни было.
Нажмите на эту ссылку, чтобы посмотреть пример «теста на пронацию/супинацию» на видео.
Постукивание по пальцам ног
Также можно провести тест на брадикинезию нижних конечностей, где наиболее чувствительным тестом является постукивание по пальцам ног. В этом тесте пациент сидит на стуле с обеими ногами на земле. Пациента просят быстро постучать пальцами ног по полу, не отрывая пятки от земли. Тест считается положительным, если скорость и/или амплитуда движений со временем уменьшаются.
Пациента просят быстро постучать пальцами ног по полу, не отрывая пятки от земли. Тест считается положительным, если скорость и/или амплитуда движений со временем уменьшаются.
Нажмите на эту ссылку, чтобы посмотреть пример «теста на постукивание пальца ноги» на видео.
Постукивание по пятке
Для проведения теста сначала пациент должен сесть на стул так, чтобы ноги были на земле. Затем попросите пациента многократно и быстро постукивать всей ступней по земле. Этот маневр имеет тенденцию быть менее чувствительным, чем постукивание пальца ноги. Опять же, тест положительный, если скорость или амплитуда движения со временем уменьшаются.
Нажмите на эту ссылку, чтобы посмотреть пример «теста на постукивание пяткой» на видео.
Жесткость определяется как повышенная
сопротивление пассивному движению в суставе. Обычно начинается с одной стороны и
позже распространяется на другой. Это похоже на спастичность, так как оба
условия показывают повышенное сопротивление пассивному движению.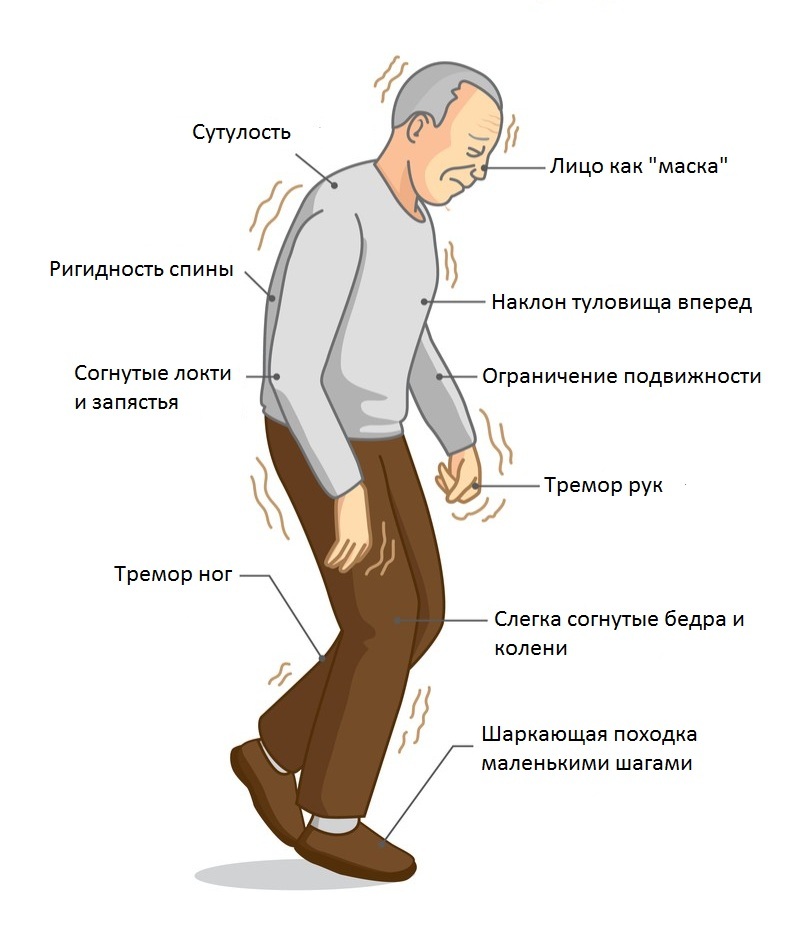 Тем не менее, жесткость
не зависит от направления, это означает, что сопротивление обоих
при разгибании и сгибании пораженной конечности. Кроме того, жесткость — это не скорость
зависимый, что означает, что тон не меняется в зависимости от скорости пассивного
движение.
Тем не менее, жесткость
не зависит от направления, это означает, что сопротивление обоих
при разгибании и сгибании пораженной конечности. Кроме того, жесткость — это не скорость
зависимый, что означает, что тон не меняется в зависимости от скорости пассивного
движение.
Чтобы проверить наличие ригидности, нам нужно пассивно манипулировать конечностями пациента. Однако, если болезнь находится на ранней стадии или симптомы хорошо контролируются с помощью лекарств, мы можем не заметить ригидность. Нам нужно будет использовать некоторые активационные маневры, которые в основном состоят в выполнении повторяющихся движений конечностью, контралатеральной тестируемой.
Также существует два типа жесткости:
— Жесткость мундштука: при которой тон равномерно и плавно нарастает во всем диапазоне движения
— Зубчатая ригидность: когда тремор накладывается на гипертонус, что делает движения нерегулярными из-за периодического повышения и понижения тонуса ригидность – запястье. Чтобы выявить ригидность, пассивно поверните запястье и почувствуйте сопротивление движению. Очень важно, чтобы рука пациента была полностью расслаблена при вращении запястья. Для этого поместите свою проксимальную руку под предплечье пациента, а дистальную руку захватите и поверните запястье пациента. При наличии ригидности диапазон движений будет сохранен, но вы почувствуете сопротивление при выполнении движения.
Чтобы выявить ригидность, пассивно поверните запястье и почувствуйте сопротивление движению. Очень важно, чтобы рука пациента была полностью расслаблена при вращении запястья. Для этого поместите свою проксимальную руку под предплечье пациента, а дистальную руку захватите и поверните запястье пациента. При наличии ригидности диапазон движений будет сохранен, но вы почувствуете сопротивление при выполнении движения.
Также можно проверить ригидность локтевого сустава, пассивно сгибая и разгибая предплечье.
В обоих случаях мы можем разоблачить ригидность, попросив пациента несколько раз с силой постучать другой рукой по колену в качестве активационного маневра.
Тестирование нижних конечностей
Чтобы проверить наличие ригидности в нижних конечностях, поместите верхнюю руку под колено пациента, чтобы полностью поддерживать вес ноги, и убедитесь, что конечность расслаблена. Затем захватите и поверните стопу пациента нижней рукой, чтобы проверить голеностопный сустав.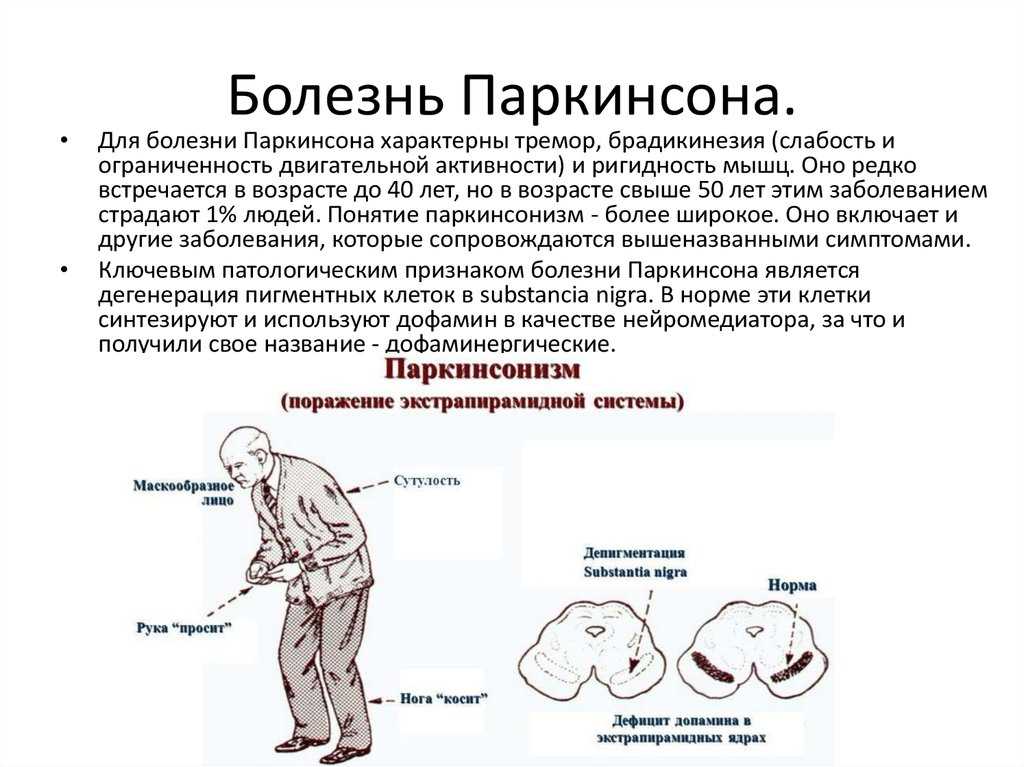 После этого, всегда захватывая ногу пациента, пассивно сгибайте и разгибайте колено.
После этого, всегда захватывая ногу пациента, пассивно сгибайте и разгибайте колено.
Маневр активации в этом случае идентичен тому, который используется для верхней конечности. Пациент постукивает контралатеральной рукой по другому колену.
Опять же, ригидность присутствует, если отмечается сопротивление, а не ограничение движения по диапазону.
Тремор определяется как непроизвольное дрожание частей тела. Существует три основных типа тремора:
— Тремор покоя
— Активный (кинетический) тремор
— Постуральный тремор
Все эти типы тремора могут наблюдаться при болезни Паркинсона, хотя тремор покоя наблюдается чаще, а также является наиболее тяжелым, когда все три вида тремора присутствуют при БП.
Пациенты с эссенциальным тремором, как правило, имеют более выраженный постуральный и кинетический тремор по сравнению с тремором покоя.
При болезни Паркинсона тремор покоя чаще всего проявляется в кистях рук вращательными движениями пальцев, особенно большого и указательного (перекатывание таблеток). Несмотря на то, что мы могли наблюдать тремор покоя, когда пациенты рассказывали анамнез, иногда они могли принимать позу, подавляющую тремор. Например, они могли сидеть на руках или держать их на коленях. Лучшее положение для выявления тремора покоя — это когда пациент сидит на стуле, обе руки расслабленно лежат на бедрах.
Несмотря на то, что мы могли наблюдать тремор покоя, когда пациенты рассказывали анамнез, иногда они могли принимать позу, подавляющую тремор. Например, они могли сидеть на руках или держать их на коленях. Лучшее положение для выявления тремора покоя — это когда пациент сидит на стуле, обе руки расслабленно лежат на бедрах.
Нажмите на эту ссылку, чтобы посмотреть пример тремора покоя на видео.
Постуральный тремор — это тип тремора, возникающий, когда пациент сохраняет положение против силы тяжести. Чтобы проверить наличие постурального тремора, сначала попросите пациента полностью разогнуть локоть и согнуть руку вперед под углом 90°. Затем попросите пациента максимально растопырить пальцы и задержаться в этом положении на несколько минут. Это необходимо, так как постуральный тремор при БП часто проявляется только через несколько секунд или минут после принятия позы.
Нажмите на эту ссылку, чтобы посмотреть пример постурального тремора на видео.
Активный или кинетический тремор — это тип тремора, который проявляется только тогда, когда пациент выполняет движение. Для проверки кинетического тремора мы можем использовать тест «из пальца в нос». При выполнении этого теста пациентам предлагается поочередно коснуться своего носа и нашего пальца. При этом пациенты должны полностью вытягивать руку и не двигаться слишком быстро. Таким образом, у нас больше шансов вызвать тремор.
Для проверки кинетического тремора мы можем использовать тест «из пальца в нос». При выполнении этого теста пациентам предлагается поочередно коснуться своего носа и нашего пальца. При этом пациенты должны полностью вытягивать руку и не двигаться слишком быстро. Таким образом, у нас больше шансов вызвать тремор.
Существует другой вариант теста «из пальца в нос», при котором палец исследователя меняет положение каждый раз, когда пациент пытается до него дотянуться. Этот вариант теста используется для проверки атаксии, а не тремора.
Нажмите здесь, чтобы перейти к разделу видео, показывающему, как выполнять тест «пальце-нос».
У пациентов с болезнью Паркинсона могут развиваться изменения постуральных рефлексов, вызывающие нестабильность походки и контроля равновесия. Такие изменения обычно развиваются позже в ходе болезни и являются основной причиной инвалидности, особенно из-за высокого риска падений.
Использование обследования для выявления постуральной нестабильности имеет первостепенное значение для ведения пациентов с БП, поскольку оно вызывает либо медикаментозную коррекцию, либо физиотерапевтическое вмешательство, направленное на предотвращение падений.
У нас есть три теста для этой части экзамена PD:
1) Вставание со стула
2) Свободная ходьба
3) Спровоцированный маневр «вытягивания» для равновесия
В этом тесте мы хотим увидеть если пациент может встать из положения сидя без помощи рук. Для выполнения теста сначала попросите пациента скрестить руки на груди, а затем встать. Обязательно держите одну руку за спиной пациента на протяжении всего теста, чтобы пациент не упал назад и не ударился головой о стену. В нормальных условиях пациенты смогут вставать без каких-либо затруднений.
Эта часть обследования заключается в наблюдении за походкой пациента. Чтобы увеличить шансы обнаружить какие-либо аномалии, которые могут присутствовать, пациент должен пройти несколько раз взад и вперед, в идеале, в коридоре длиной не менее 10 футов.
Во время ходьбы пациента нужно искать:
— Потеря равновесия на поворотах
— Уменьшение длины шага
— Потеря приземления пятки походка при болезни Паркинсона.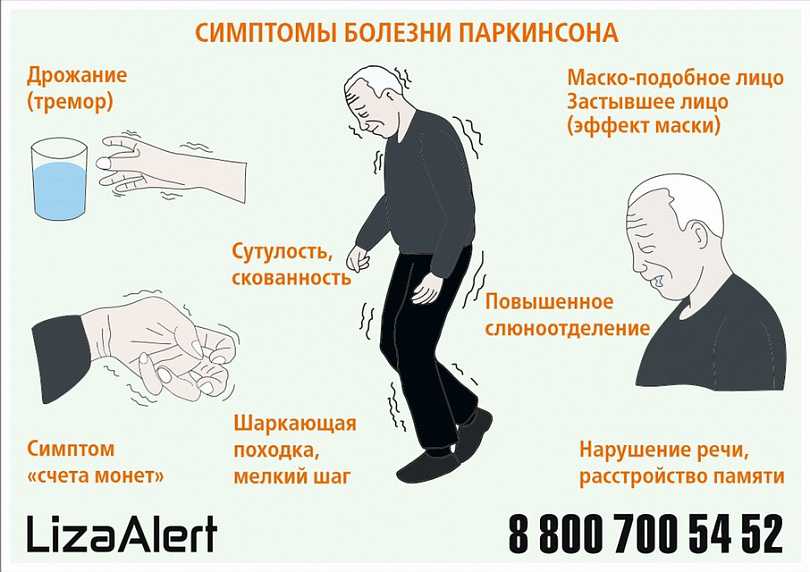 Также на начальных стадиях заболевания эти аномалии имеют тенденцию быть односторонними, что облегчает их распознавание.
Также на начальных стадиях заболевания эти аномалии имеют тенденцию быть односторонними, что облегчает их распознавание.
Нажмите здесь, чтобы перейти к разделу видео, показывающему пример асимметричного удара пяткой и потери при махе рукой.
Походка с короткими шагами и отсутствием удара пяткой с обеих сторон называется «фестинирующей» или «шаркающей» походкой и типична для болезни Паркинсона.
Нажмите здесь, чтобы посмотреть пример фестинирующей походки на видео.
В этом тесте исследователь стоит позади пациентов и, потянув их за плечи, пытается заставить их упасть назад. Если пациенты могут скорректировать свой центр тяжести всего за один или два шага, тест на нарушение баланса будет отрицательным. Вместо этого тест считается положительным, если пациенты восстанавливают равновесие более чем за два шага или если они вообще не стабилизируются и склонны падать на землю.
Нажмите здесь, чтобы увидеть пример того, как следует выполнять «Тест на растяжение».
Чтобы обеспечить безопасное проведение теста, необходимо принять некоторые меры предосторожности:
— Во-первых, позади исследователя должна быть стена, чтобы, если пациенту не удастся скорректировать равновесие и падение назад, экзаменатор может схватить их, и вместе они могут упасть на стену;
— Во-вторых, врач должен научить пациентов, как выполнять тест, и должен объяснить, что произойдет, если они потеряют равновесие и упадут.
Нажмите здесь, чтобы увидеть пример ненормального результата «Теста на растяжение».
Клинический жемчуг «Когда во время контрольного визита мы замечаем новое ухудшение брадикинезии, тремора или ригидности, это не обязательно означает, что необходимо изменение схемы лечения, если только это не оказывает существенного влияния на качество жизни пациента. С другой стороны С другой стороны, даже малейшее нарушение контроля походки и равновесия требует вмешательства, которое может быть таким же простым, как физиотерапия».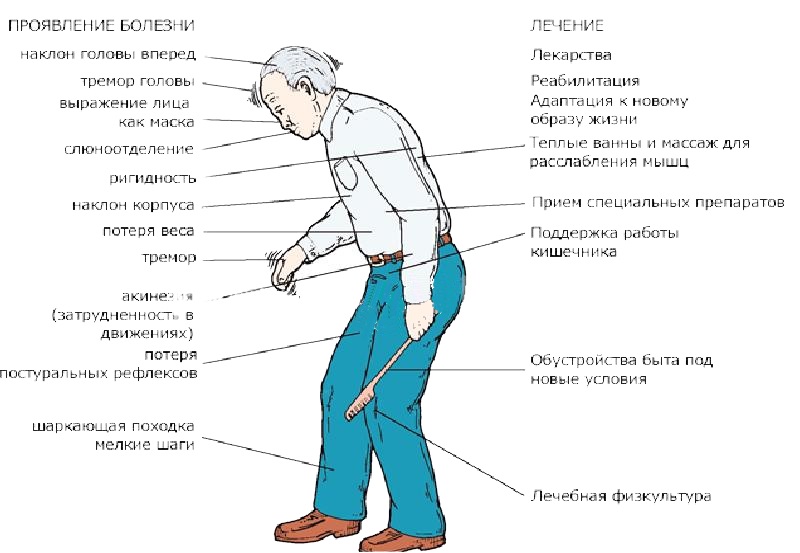


 У некоторых пациентов она сопровождается тревогой и проявляется за много лет до старта болезни.
У некоторых пациентов она сопровождается тревогой и проявляется за много лет до старта болезни. Подобная симптоматика характерна для дрожательных форм паркинсонизма.
Подобная симптоматика характерна для дрожательных форм паркинсонизма. 
 Именно на ранней стадии начинает прогрессировать забывчивость, рассеянность, изменения обоняния и прочие признаки.
Именно на ранней стадии начинает прогрессировать забывчивость, рассеянность, изменения обоняния и прочие признаки.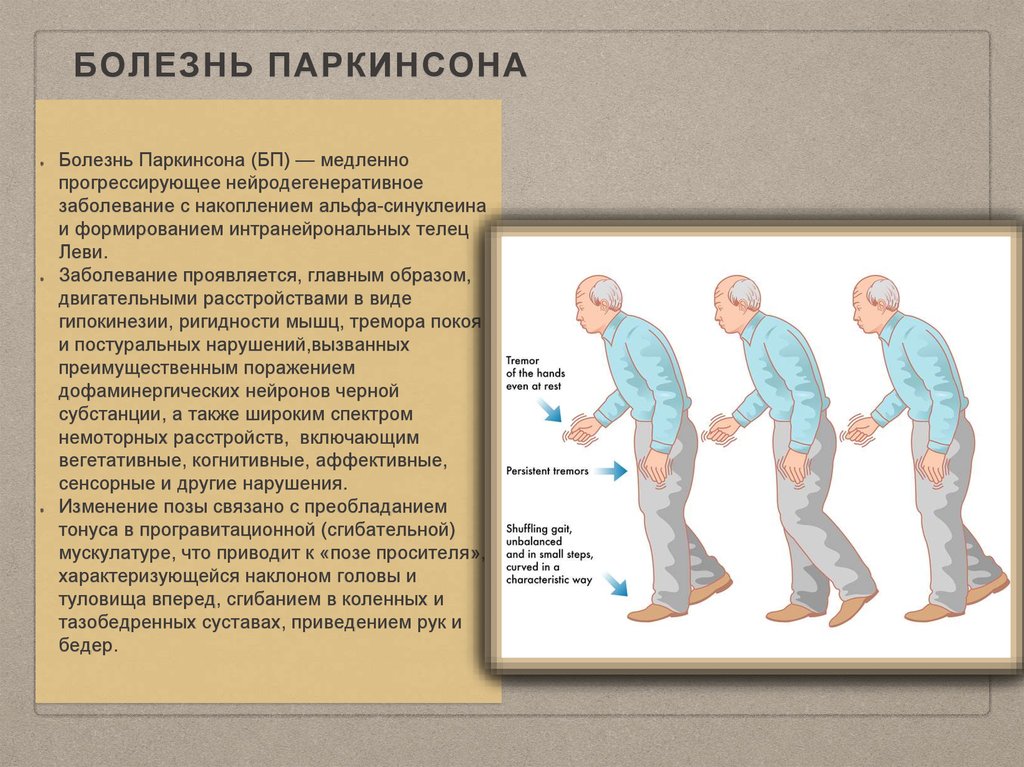 Это длительность болезни более 10 лет, прогрессирование заболевания, ассиметричность симптомов с преобладанием на той стороне тела, где дебютировала болезнь, присутствие тремора покоя, односторонние проявления болезни на начальном этапе её развития. К тому же пациент должен откликаться на леводопную терапию, которая была и остается эффективной на протяжении 5 и более лет.
Это длительность болезни более 10 лет, прогрессирование заболевания, ассиметричность симптомов с преобладанием на той стороне тела, где дебютировала болезнь, присутствие тремора покоя, односторонние проявления болезни на начальном этапе её развития. К тому же пациент должен откликаться на леводопную терапию, которая была и остается эффективной на протяжении 5 и более лет.