Сердечная недостаточность симптомы лечение в пожилом возрасте лекарство: Особенности лечения хронической сердечной недостаточности у лиц пожилого возраста
Лечение хронической сердечной недостаточности у лиц пожилого возраста Текст научной статьи по специальности «Клиническая медицина»
КЛИНИЦИСТ № 1’2011 —
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ У ЛИЦ ПОЖИЛОГО ВОЗРАСТА
А.С. Поскребышева1, Н.А. Шостак1, Е.С. Трофимов2
1ГОУ ВПО РГМУРосздрава; 2ГКБ № 1 им. Н.И. Пирогова, Москва
Контакты: Александра Сергеевна Поскребышева [email protected]
Лечение хронической сердечной недостаточности (ХСН) у пациентов в возрасте старше 60лет может представлять серьезную проблему для врача общей практики. Физиологические особенности пожилого организма и значительная коморбидность нередко оказывают существенное влияние на действие лекарственных средств и выраженность побочных эффектов. Снижение автоматизма синусового узла, выраженный атеросклероз аорты и магистральных сосудов, нарушение функции почек — все это необходимо учитывать при выборе лекарственного препарата и режима его дозирования. В статье рассмотрены методы немедикаментозного лечения, а также особенности назначения отдельных групп лекарственных средств и терапии сопутствующих заболеваний у больных с ХСН пожилого возраста.
Снижение автоматизма синусового узла, выраженный атеросклероз аорты и магистральных сосудов, нарушение функции почек — все это необходимо учитывать при выборе лекарственного препарата и режима его дозирования. В статье рассмотрены методы немедикаментозного лечения, а также особенности назначения отдельных групп лекарственных средств и терапии сопутствующих заболеваний у больных с ХСН пожилого возраста.
Ключевые слова: хроническая сердечная недостаточность, лечение, пожилой возраст
TREATMENT FOR CHRONIC HEART FAILURE IN ELDERLY SUBJECTS
A.S. Poskrebysheva1, N.A. Shostak1, E.S. Trofimov2
1Russian State Medical University, Russian Agency for Health Care; 2N.I. Pirogov City Clinical Hospital One, Moscow
The treatment of chronic heart failure (CHF) in patients over 60 years of age may be a challenge to a general practitioner.
Key words: chronic heart failure, treatment, elderly age
Введение
Хроническая сердечная недостаточность (ХСН) является одной из серьезнейших проблем современной медицины. Как показали исследования, распространенность ХСН имеет прямую зависимость от возраста. Если в возрастной группе от 20 до 29 человек встречаемость ХСН составляет всего 0,3 %, то в возрастной группе старше 90 лет — уже около 70 %.
Интересны гендерные различия по встречаемости ХСН в разных возрастных группах. Так, в группе до 60 лет распространенность ХСН у мужчин значительно выше, чем у женщин [1, 2]. Вероятнее всего этот факт связан с более ранней заболеваемостью артериальной гипертензией (АГ) и ишемической болезнью сердца (ИБС) у мужчин. В то же время в группе от 60 до 80 лет картина резко меняется — в этой возрастной группе встречаемость ХСН у женщин в 2,6 раза превосходит таковую у представителей мужского пола (72% против 28 %), что, по-видимому, связано с меньшей продолжительностью жизни у мужчин. В возрастной группе старше 80 лет встречаемость ХСН у обоих полов постепенно
выравнивается, и достоверных гендерных различий по этому показателю уже получить не удается [1, 2].
Наиболее частыми причинами возникновения ХСН как в России, так и в Европе являются различные формы ИБС, в том числе острый инфаркт миокарда (ОИМ), которые встречаются примерно у 70% стационарных больных. Роль этих форм наиболее велика в возрастной группе до 60 лет, и они, как правило, ассоциируются с нарушением систолической функции левого желудочка (ЛЖ). Что же касается возрастной группы старше 60 лет, то в ней, наряду с ИБС, весьма существенную роль в развитии ХСН начинают играть АГ и сахарный диабет (СД) 2-го типа [3]. Для таких больных наиболее характерно развитие изолированной систолической гипертензии, обусловленное снижением эластичности крупных артерий и потерей ими амортизационной функции. Связанная с этим гипертрофия миокарда приводит к нарушению диастоли-ческого наполнения ЛЖ и развитию диастолической дисфункции. Для таких больных характерно развитие ХСН с сохраненной систолической функцией ЛЖ.
Роль этих форм наиболее велика в возрастной группе до 60 лет, и они, как правило, ассоциируются с нарушением систолической функции левого желудочка (ЛЖ). Что же касается возрастной группы старше 60 лет, то в ней, наряду с ИБС, весьма существенную роль в развитии ХСН начинают играть АГ и сахарный диабет (СД) 2-го типа [3]. Для таких больных наиболее характерно развитие изолированной систолической гипертензии, обусловленное снижением эластичности крупных артерий и потерей ими амортизационной функции. Связанная с этим гипертрофия миокарда приводит к нарушению диастоли-ческого наполнения ЛЖ и развитию диастолической дисфункции. Для таких больных характерно развитие ХСН с сохраненной систолической функцией ЛЖ.
Этому также способствуют прогрессирующие с возрастом фиброзные изменения миокарда и разви-
тие кардиосклероза. Для пожилых пациентов обычно характерно наличие диастолической дисфункции 1-го типа с «замедленным» расслаблением миокарда, что характеризуется снижением максимальной скорости раннего трансмитрального диастолического кровотока (Е), компенсаторным увеличением максимальной скорости трансмитрального кровотока во время систолы предсердий (А) и соответствующим уменьшением соотношения Е/А, отмечающимся при выполнении эхокардиографии (ЭхоКГ).
Также в пожилом возрасте к снижению автоматизма синусового узла приводит прогрессирование склеротических процессов в проводящей системе сердца. С этим во многом связана тенденция к бради-кардии, которая наблюдается у таких пациентов.
В редких случаях возникновение ХСН может быть вызвано наличием кардиомиопатии (в том числе токсической, связанной со злоупотреблением алкоголя), ревматической болезни сердца и врожденных клапанных пороков сердца, миокардитов, инфекционного эндокардита и др.
Все эти особенности диктуют необходимость применения дифференцированного подхода к лечению ХСН у лиц пожилого и старческого возраста (старше 60 лет). Это касается не только подбора дозировки того или иного лекарственного средства. Внимания требует весь комплекс лечебных мероприятий, включая диету, режим физических нагрузок, медикаментозную терапию.
Особенности немедикаментозного лечения ХСН у лиц пожилого возраста
Диета
Питание больных с ХСН должно быть полноценным, калорийным и включать легкоусвояемые продукты с достаточным содержанием белка и витаминов. Это особенно важно с учетом лежащих в основе заболевания дегенеративных процессов, выраженность которых значительно усиливается при недостаточном поступлении в организм необходимых питательных веществ. Данный факт подтвержден целым рядом исследований, посвященных использованию нутритив-ной поддержки при лечении пациентов с ХСН, имеющих более поздние стадии заболевания [4, 5].
С другой стороны, важно помнить о том, что неблагоприятным фактором течения ХСН также является ожирение. Согласно рекомендациям Всероссийского научного общества кардиологов (ВНОК) и Общества специалистов по сердечной недостаточности (ОССН) увеличение индекса массы тела (ИМТ) >25 кг/м2 во всех случаях требует использования специальных мер по ограничению калорийности питания [6].
Кроме того, большое значение имеет режим употребления соли и жидкости. Так, суточная норма соли в пересчете на натрий составляет 2000—3000 мг, т. е. 1,0—1,5 чайной ложки поваренной соли в сутки при
ХСН I функционального класса (ФК), 1200—1800 мг — при ХСН II-III ФК и < 1000 мг — для пациентов с ХСН IV ФК. Ограничение употребления жидкости вводят лишь в особых случаях (прогрессирующая ХСН, требующая внутривенного введения диуретиков), тогда как в обычных ситуациях суточная норма потребляемой жидкости составляет 1,5-2,0 л/сут.
Согласно рекомендациям ВНОК и ОССН употребление алкоголя строго запрещено больным с алкогольной кардиопатией [6]. У пациентов с ишемиче-ским генезом ХСН употребление до 20 мл этанола в сутки может способствовать улучшению прогноза. Для всех остальных больных с ХСН ограничение приема алкоголя (в том числе пива) имеет вид обычных рекомендаций, хотя по возможности следует ограничивать применение его в большом объеме.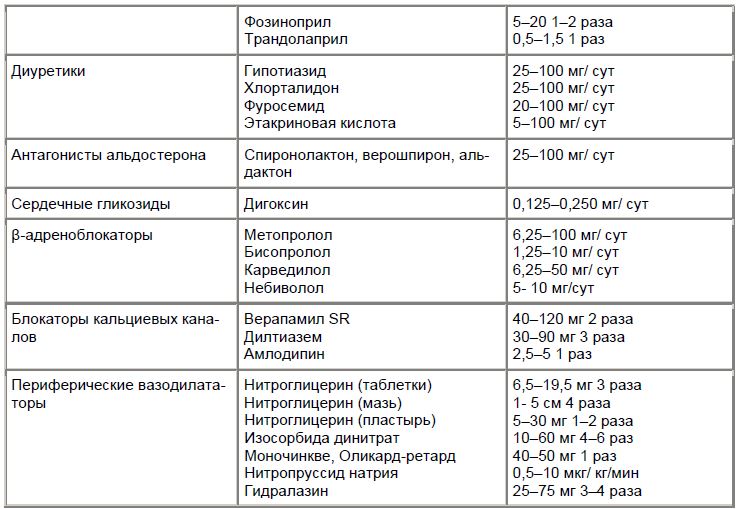
Особых клинических рекомендаций по подбору диеты для пожилых пациентов с ХСН не существует. В этом случае нужно следовать общим рекомендациям, приведенным выше.
Физические нагрузкиИспользование физических нагрузок считается необходимым для всех больных с ХСН вне зависимости от ФК. Согласно рекомендациям ВНОК и ОССН пациентам с I и II ФК ХСН показаны упражнения для мелких и крупных групп мышц с дополнительным весом, ходьба, бег на месте, плавание, выполнение упражнений на велоэргометре (ВЭМ) и тредмиле с нулевой нагрузкой. Больным с III ФК рекомендуются упражнения для мелких и крупных групп мышц без утяжеления, ходьба, выполнение упражнений на ВЭМ и тредмиле, большое значение также приобретают дыхательные упражнения. При IV ФК, когда одышка у пациентов возникает даже без дополнительного физического напряжения, ключевую роль играют дыхательные упражнения, а также упражнения с нагрузкой на мелкие группы мышц [6].
Как показывают исследования, применение регулярных физических нагрузок в течение > 3 мес позволяет увеличить максимальное потребление кислорода до 33 %. Кроме того, немаловажным является положительное влияние физических упражнений на функцию и состояние дыхательной и скелетной мускулатуры больных с ХСН. Установлено положи -тельное влияние физических нагрузок на эффективность медикаментозной терапии и прогноз пациентов с ХСН [7].
Доказанных рекомендаций по назначению физических нагрузок лицам пожилого возраста нет. Однако в клинической практике следует учитывать то, что у данного контингента пациентов назначение и подбор адекватной физической реабилитации может сопровождаться рядом существенных проблем. В первую
очередь это наличие сопутствующей патологии, в том числе патологии опорно-двигательного аппарата, делающей невозможным выполнение многих упражнений. Существенную роль также может играть хроническая ишемия головного мозга, приводящая к развитию дисциркуляторной энцефалопатии и неспособности пациента адекватно оценивать свое состояние.
Существенную роль также может играть хроническая ишемия головного мозга, приводящая к развитию дисциркуляторной энцефалопатии и неспособности пациента адекватно оценивать свое состояние.
В первом случае выходом из ситуации может служить назначение комплекса упражнений на мелкие и крупные группы мышц (без выраженной нагрузки на крупные суставы), которые пациент мог бы выполнять регулярно. Также в этом случае велика роль дыхательной гимнастики, возможно, с применением специальных аппаратов (тренажеры Threshold IMT и Threshold PEP, дыхательный тренажер Фролова и т. д.). Кроме того, необходимо рассматривать возможность проведения оперативного лечения гонар-троза или коксартроза.
Во втором случае, когда пациент не способен сам оценивать свое состояние и придерживаться назначенного режима нагрузок, значительно возрастает роль родственников и сиделки, в задачи которых входило бы следить за выполнением больным необходимых упражнений. Упражнения должны быть понятными, конкретными и простыми для выполнения, в противном случае пациент просто не сможет выполнить их правильно, и положительный эффект не будет достигнут.
Упражнения должны быть понятными, конкретными и простыми для выполнения, в противном случае пациент просто не сможет выполнить их правильно, и положительный эффект не будет достигнут.
Особенности медикаментозной терапии ХСН у лиц пожилого возраста
Если немедикаментозная терапия у лиц пожилого возраста во многом соответствует таковой в генеральной популяции, то назначение лекарственных препаратов пожилым пациентам нередко требует значительной коррекции с учетом анатомо-физиологических особенностей пожилого организма. Первое и самое важное — коррекция дозы. Прогрессирующее нарушение функции печени и почек у лиц пожилого возраста приводит к замедлению метаболизма лекарственных средств и вывода их из организма. Это обусловливает необходимость уменьшения дозировки препаратов с учетом особенностей их метаболизма. Кроме того, важную роль играет выбор как фармакологической группы, так и конкретного лекарственного препарата.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента (АПФ) составляют первую и важнейшую группу лекарственных средств, занимающую ведущую позицию во всех рекомендациях по лечению ХСН. Широкое применение ингибиторов АПФ, в том числе у лиц пожилого возраста, связано не столько с их способностью снижать артериальное давление (АД), сколько с положительным влиянием на частоту обострений и смертность пациентов с ХСН.
При этом, хотя согласно общепринятой точке зрения в отношении ингибиторов АПФ имеет место так называемый класс-эффект, проведенные исследования показывают, что разные лекарственные препараты оказывают различное действие на течение и прогрессирование ХСН. Так, наиболее доказанным является положительный эффект «классических» ингибиторов АПФ — эналаприла и каптоприла, которые хорошо зарекомендовали себя при лечении любой стадии ХСН [8—13]. Также подтверждена эффективность фозиноприла и лизиноприла, при применении которых, по данным канадских ученых, наблюдается наименьший относительный риск смертности среди всех ингибиторов АПФ [14].
Также подтверждена эффективность фозиноприла и лизиноприла, при применении которых, по данным канадских ученых, наблюдается наименьший относительный риск смертности среди всех ингибиторов АПФ [14].
В исследовании PRE-AMI, проведенном у пожилых пациентов, продемонстрирована способность периндоприла достоверно блокировать процессы постинфарктного ремоделирования ЛЖ, что позволяет активно использовать этот препарат у пациентов в постинфарктном периоде [15]. Помимо этого, установлено, что применение периндоприла способствует снижению риска повторной госпитализации из-за декомпенсации ХСН, а также повышению толерантности к физической нагрузке и замедлению прироста ФК ХСН у пожилых больных с диастолической сердечной недостаточностью. Однако наиболее доказанным все же является эффективность использования периндо-прила для профилактики ХСН, а не для ее лечения. Так, препарат не продемонстрировал достоверного снижения общей и сердечно-сосудистой смертности у пациентов с клинически выраженной ХСН [16].
Основным ограничением для назначения препаратов этой группы в пожилом возрасте является прогрессирующее с возрастом нарушение почечной функции. Исключениями могут быть современные ингибиторы АПФ, имеющие несколько путей выведения. К ним относят фозиноприл, имеющий 2 взаимно компенсирующих пути выведения — через почки и через желудочно-кишечный тракт — ЖКТ (50:50), что позволяет рекомендовать его пожилым пациентам с ХСН и сниженной клубочковой фильтрацией [17]. Препаратом, обладающим двойным путем выведения (70:30), также является рамиприл. Однако эффективность применения последнего для лечения клинически выраженной ХСН не была доказана крупными многоцентровыми исследованиями.
Все это позволяет рекомендовать применение ингибиторов АПФ у пожилых пациентов, в том числе имеющих ХСН с сохраненной систолической функцией.
Антагонисты рецепторов ангиотензина II
Антагонисты рецепторов ангиотензина II (АРА) — новое поколение лекарственных средств, изначально созданных для лечения АГ, но, наряду с ингибиторами АПФ, с успехом применяющихся и у больных с ХСН. В настоящее время препараты данной группы
В настоящее время препараты данной группы
уже получили широкое распространение в клинической практике, в многочисленных исследованиях подтверждена эффективность использования их при различных сердечно-сосудистых заболеваниях.
На сегодняшний день наиболее широко применяют 3 препарата из этой группы — лозартан, валсартан и кандесартан. Из них единственным препаратом, достоверно снижающим риск смертности у пациентов с ХСН и сниженной или сохраненной функцией ЛЖ, является кандесартан. Как показало исследование CHARM, при использовании кандесартана риск смертности снижался до 33 % после первого, 20 % — после второго и 12 % — после третьего года наблюдения, что сопоставимо с данными, полученными для ингибиторов АПФ [18].
В исследовании Val—HeFT, проводившемся с использованием валсартана, не выявлено достоверных различий показателей общей смертности между группами валсартана и плацебо, однако наблюдалось снижение комбинированной конечной точки (смертность + заболеваемость) на 13,2 и уменьшение частоты госпитализации вследствие обострения ХСН — на 27,5 % в группе валсартана [19].
В исследовании ELITE было продемонстрировано, что применение лозартана у пожилых пациентов переносилось лучше и сопровождалось достоверно меньшей частотой смертности (4,8 % против 8,7 %) по сравнению с использованием каптоприла. При этом не отмечено различий в частоте возникновения нарушения функции почек по сравнению с данным показателем в группе каптоприла. В исследовании ELITE II не было выявлено достоверных различий при лечении ингибиторами АПФ и АРА в отношении показателей общей смертности и частоты госпитализаций [13].
р-адреноблокаторы
Препараты группы блокаторов р-адренорецеп-торов являются важным звеном медикаментозной терапии ХСН. По данным исследования OPTIMIZE-HF, назначение p-адреноблокаторов госпитализированным пациентам пожилого возраста со сниженной функцией ЛЖ ассоциируется с достоверным уменьшением риска смерти и повторной госпитализации, что позволяет рекомендовать препараты данной группы к активному использованию у пациентов с ХСН, в особенности страдающих ИБС и перенесших ОИМ в анамнезе [20]. При этом далеко не все препараты этой группы показаны к применению. Как минимум 3 из них доказали свою высокую эффективность и безопасность, способность улучшать прогноз заболевания и уменьшать число госпитализаций из-за обострения заболевания и могут быть рекомендованы для лечения пациентов с ХСН. Это кар-диоселективные бисопролол и метопролола сукцинат (в форме с замедленным высвобождением препарата)
При этом далеко не все препараты этой группы показаны к применению. Как минимум 3 из них доказали свою высокую эффективность и безопасность, способность улучшать прогноз заболевания и уменьшать число госпитализаций из-за обострения заболевания и могут быть рекомендованы для лечения пациентов с ХСН. Это кар-диоселективные бисопролол и метопролола сукцинат (в форме с замедленным высвобождением препарата)
и некардиоселективный препарат с дополнительными свойствами а1-адреноблокатора, антиоксиданта и антипролиферативного средства — карведилол (см. таблицу) [6].
Препараты, рекомендованные к применению у пожилых пациентов с ХСН, и режим их дозирования (мг)
Группа препаратов стартовая Доза терапевтическая максимальная
Ингибиторы АПФ:
каптоприл 3,125х3 25 х 3 50 х 3
эналаприл 1,25 х 2 10 х 2 20 х 2
лизиноприл 1,25 х 1 10 х 1 20 х 1
фозиноприл 2,5 х 2 10 х 2 20 х 2
периндоприл 1,25 х 1 5 х 1 10 х 1
рамиприл 1,25 х 2 5 х 2 5 х 2
АРА II:
лозартан 25 х 1 100 х 1 150 х 1
кандесартан 2 х 1 16 х 1 32 х 1
валсартан 20 х 2 80 х 2 160 х 2
р-адреноблокаторы:
бисопролол 1,25 х 1 10 х 1 10 х 1
метопролола 12,5 х 1 100 х 1 200 х 1
сукцинат
карведилол 3,125 х 2 25 х 2 25 х 2
Кроме 3 рекомендованных p-адреноблокаторов, в настоящее время активное испытание проходит новый селективный препарат небиволол. В исследовании SENIORS, проводившемся в возрастной группе старше 70 лет, он не показал достоверного снижения смертности, однако при его применении на 14 % снижалась комбинированная конечная точка (сумма госпитализаций и смертей). Это не позволяет полностью приравнять небиволол к 3 рекомендованным Р-адреноблокаторам, вопрос о его назначении остается на усмотрение врача [21].
В исследовании SENIORS, проводившемся в возрастной группе старше 70 лет, он не показал достоверного снижения смертности, однако при его применении на 14 % снижалась комбинированная конечная точка (сумма госпитализаций и смертей). Это не позволяет полностью приравнять небиволол к 3 рекомендованным Р-адреноблокаторам, вопрос о его назначении остается на усмотрение врача [21].
Другие p-адреноблокаторы, в том числе атенолол, метопролола тартрат, не продемонстрировали способность улучшать прогноз больных с ХСН. Использование атенолола и метопролола тартрата для лечения пациентов с ХСН противопоказано [6].
Необходимо отметить, что в пожилом возрасте может ухудшаться переносимость p-адреноблокаторов. Подход к титрованию дозы p-адреноблокаторов у таких пациентов должен быть максимально осторожным. Следует начинать с минимальной дозы препарата и титровать его до целевой дозы с периодами не менее 15 дней под контролем пульса и АД. При
При
этом достичь целевой дозы удается далеко не всегда — следует остановиться на максимально переносимой дозе [22].
Сердечные гликозиды
На сегодняшний день единственным препаратом данной группы, официально рекомендованным к применению, является дигоксин. При наличии у пациента мерцательной аритмии дигоксин можно использовать в качестве средства 1-й линии благодаря его способности снижать частоту сердечных сокращений и тем самым облегчать симптомы. Именно это, а не положительный инотропный эффект, является показанием для назначения сердечных гликозидов.
При синусовом ритме дигоксин является лишь 5-м препаратом после ингибиторов АПФ, Р-адреноблокаторов, спиронолактона и мочегонных средств. Рекомендуемая доза дигоксина, при которой риск развития осложнений, в том числе у пациентов с выраженной коронарной недостаточностью, минимален, составляет 0,125—0,250 мг, т. е. 0,5—1 таблетка в сутки. Согласно данным исследований, применение малых доз дигоксина способствует достоверному снижению риска смерти больных с ХСН и синусовым ритмом на 6 % и риска возникновения обострений заболевания — на 30 %, что не позволяет полностью отказаться от использования данного препарата в лечении этой категории пациентов. Назначение дигок-сина больным с ХСН и синусовым ритмом наиболее обосновано в следующих случаях: при низкой фракции выброса (ФВ) ЛЖ (< 25 %), больших размерах сердца (кардиоторакальный индекс > 55 %) и неише-мической этиологии ХСН [6].
е. 0,5—1 таблетка в сутки. Согласно данным исследований, применение малых доз дигоксина способствует достоверному снижению риска смерти больных с ХСН и синусовым ритмом на 6 % и риска возникновения обострений заболевания — на 30 %, что не позволяет полностью отказаться от использования данного препарата в лечении этой категории пациентов. Назначение дигок-сина больным с ХСН и синусовым ритмом наиболее обосновано в следующих случаях: при низкой фракции выброса (ФВ) ЛЖ (< 25 %), больших размерах сердца (кардиоторакальный индекс > 55 %) и неише-мической этиологии ХСН [6].
В исследовании DIG было показано, что при применении сердечных гликозидов у женщин чаще, чем у мужчин, возникает интоксикация и выше риск развития жизнеопасных желудочковых аритмий, что связано с более высокими концентрациями дигокси-на, создающимися в крови при приеме одинаковых доз. В связи с этим женщинам рекомендуется назначать более низкие дозы и контролировать уровень ди-гоксина в крови [23].
Тяжелым побочным эффектом терапии дигокси-ном является гликозидная интоксикация. К факторам риска ее развития относят гипокалиемию, нарушение функции почек, пожилой и старческий возраст больного, обширный постинфарктный кардиосклероз, воспаление сердечной мышцы, сопутствующее применение хинидина, верапамила или амиодарона. При этом характерно наличие таких симптомов, как тошнота, рвота, заторможенность, апатия, двоение в глазах, появление ободка вокруг светящихся предметов, прокрашивание изображений в желто-зеленые оттенки, усугубление нарушений сердечного ритма, проводимости. Побочные эффекты, как правило, проявляются на 5-6-й день терапии.
Во избежание этого у пациентов пожилого возраста со сниженной скоростью клубочковой фильтрации рекомендуемая доза дигоксина должна быть снижена в 2 раза и составлять 0,125—0,0625 мг, т. е. 1А—1А таблетки в сутки. Кроме того, необходимо осуществление регулярного контроля у этих больных содержания дигокси-на в крови.
Антагонисты альдостерона
Спиронолактон является антагонистом рецепторов альдостерона в дистальных отделах нефрона и обладает диуретическим свойством, зависящим от концентрации альдостерона в крови. Применение спиронолактона у пациентов с ХСН согласно рекомендациям ВНОК и ОССН считается абсолютно необходимым, особенно у больных с III—IV ФК. При этом, как показало исследование RALES (Randomized Aldactone Evaluation Study), использование спиронолактона при тяжелой ХСН (ФВЛЖ < 35%) приводит к достоверному снижению смертности от всех причин и замедляет прогресси-рование заболевания [24].
При декомпенсации ХСН рекомендуется применение спиронолактона в высоких дозах (100—300 мг однократно или в 2 приема) в течение 1—3 нед до достижения компенсации. Далее переходят на поддерживающую дозу, которая составляет обычно 25—50 мг/сут в составе комплексной терапии, что способствует более полному блокированию ренин-ангиотензин-альдостероновой системы, улучшению течения и прогноза больных с ХСН.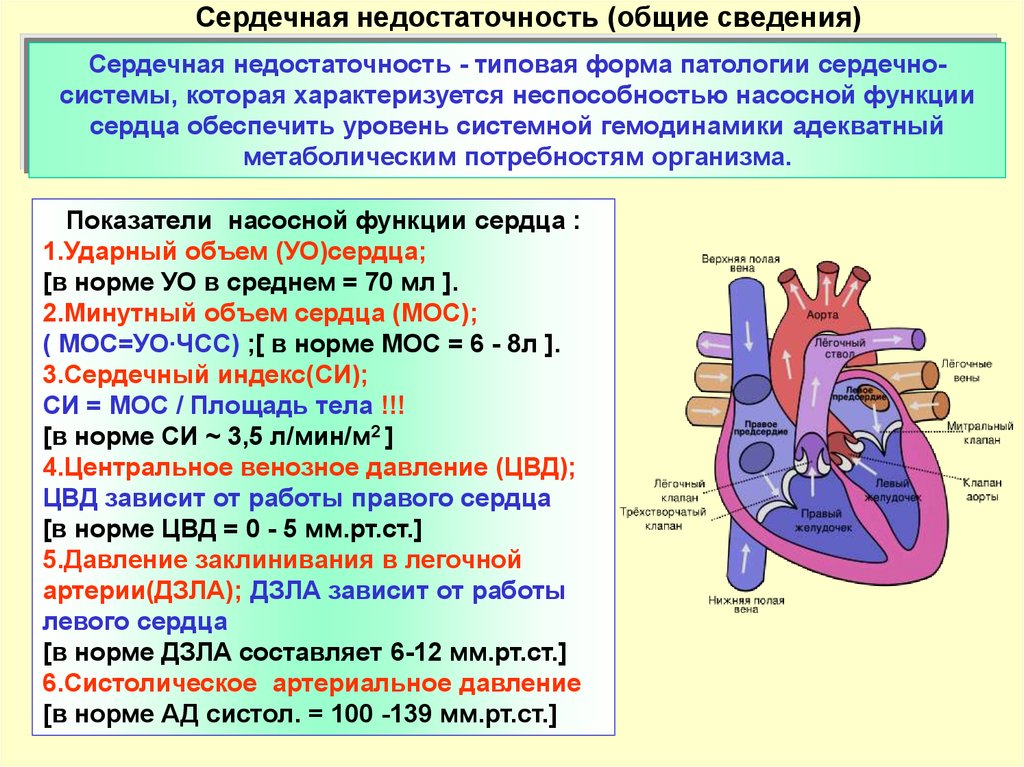
Использование спиронолактона в рекомендован -ном режиме может способствовать улучшению диа-столической функции у пациентов пожилого возраста, страдающих ХСН [25]. В то же время применение препарата у данной категории больных может ассоциироваться с риском развития гиперкалиемии и требует проведения регулярного контроля уровня калия в крови.
В настоящее время в России появился еще один представитель группы антагонистов альдостеро-на — эплеренон. Согласно результатам исследования EPHESUS использование данного препарата у пожилых больных с ХСН сопровождается значимым снижением показателей общей смертности и хорошей переносимостью [26].
На сегодняшний день существует тенденция к расширению показаний к применению спиронолак-тона и эплеренона у пациентов с ХСН с низкой систолической функцией и более активному использованию их при I и II ФК ХСН.
Диуретики
Диуретики — одни из основных лекарственных средств, используемых при лечении ХСН. Их применение основано на способности уменьшать реабсорб-цию натрия и воды в почечных канальцах и тем самым обусловливать вывод из организма лишней жидкости,
уменьшение отечного синдрома и застойных явлений, характерных для поздних стадий заболевания.
В то же время использование диуретиков не приводит к замедлению прогрессирования ХСН и не способствует улучшению прогноза. Именно поэтому лечение диуретиками начинают лишь при наличии клинических признаков отечного синдрома или застоя жидкости в легких, при этом в первую очередь назначают препараты, оказывающие более мягкое действие (гидрохлортиазид), в малых дозах с постепенным повышением дозы до эффективной или переходом к более сильным препаратам (фуросемид, этакриновая кислота) [6].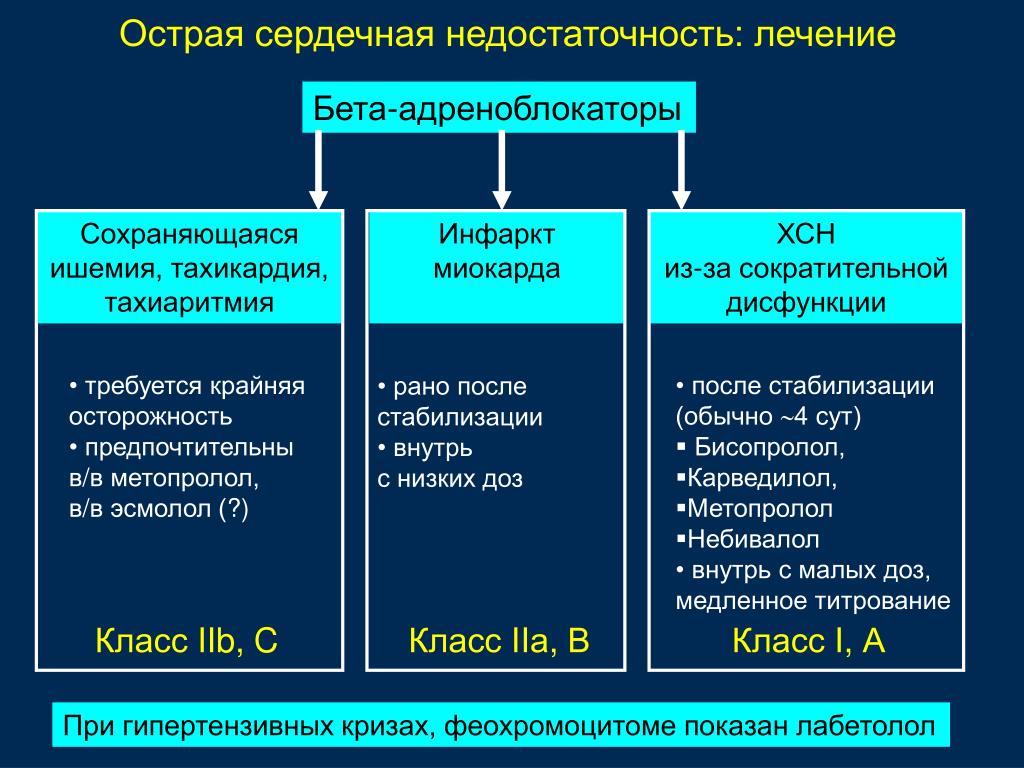 аИ [27], лежит в основе концепции развития и прогрессирования важнейших сердечно-сосудистых заболеваний. Сердечно-сосудистый континуум представляет собой непрерывную цепь взаимосвязанных изменений, происходящих в сердечно-сосудистой системе, — от воздействия факторов риска, через постепенное возникновение и прогрессирование заболевания, до развития терминального поражения сердца и смертельного исхода [28]. Именно поэтому комплексное лечение ХСН невозможно без осуществления коррекции факторов риска и лечения сопутствующих заболеваний. К заболеваниям, непосредственно связанным с развитием и прогрессированием ХСН, можно отнести ИБС, АГ и СД. Частично нами уже были затронуты вопросы их лечения, поэтому отметим лишь отдельные факторы, не упомянутые выше.
аИ [27], лежит в основе концепции развития и прогрессирования важнейших сердечно-сосудистых заболеваний. Сердечно-сосудистый континуум представляет собой непрерывную цепь взаимосвязанных изменений, происходящих в сердечно-сосудистой системе, — от воздействия факторов риска, через постепенное возникновение и прогрессирование заболевания, до развития терминального поражения сердца и смертельного исхода [28]. Именно поэтому комплексное лечение ХСН невозможно без осуществления коррекции факторов риска и лечения сопутствующих заболеваний. К заболеваниям, непосредственно связанным с развитием и прогрессированием ХСН, можно отнести ИБС, АГ и СД. Частично нами уже были затронуты вопросы их лечения, поэтому отметим лишь отдельные факторы, не упомянутые выше.
Мерцательная аритмия
Пациенты пожилого возраста входят в группу высокого риска как по частоте развития тромбоэм-болий, так и по вероятности возникновения повторных срывов ритма и рецидивирования мерцательной аритмии. В связи с этим у пожилых больных с ХСН и мерцательной аритмией часто бывает невозможно восстановить синусовый ритм, и им показан прием оральных непрямых антикоагулянтов (варфарин) или низкомолекулярных гепаринов.
В связи с этим у пожилых больных с ХСН и мерцательной аритмией часто бывает невозможно восстановить синусовый ритм, и им показан прием оральных непрямых антикоагулянтов (варфарин) или низкомолекулярных гепаринов.
Ограничениями для назначения варфарина пациентам пожилого возраста могут служить такие факторы, как невозможность осуществления регулярного
контроля показателей свертываемости крови (международное нормализованное отношение), дисцирку-ляторная энцефалопатия и развитие старческой де-менции (больной не способен адекватно оценивать необходимость приема варфарина и не воспринимает связанные с этим требования и ограничения), а также наличие сопутствующих заболеваний (в том числе нарушений функции печени и почек). Вопрос о необходимости назначения варфарина больным пожилого возраста должен решаться индивидуально с учетом имеющихся показаний и возможных ограничений.
СД
СД является одним из факторов, приводящих к ухудшению течения ХСН и, в частности, к развитию диастолической сердечной недостаточности. Кроме того, наличие СД 2-го типа может оказывать значительное влияние на медикаментозную терапию ХСН, что особенно характерно для пожилых пациентов, у которых эти два заболевания часто соседствуют.
Кроме того, наличие СД 2-го типа может оказывать значительное влияние на медикаментозную терапию ХСН, что особенно характерно для пожилых пациентов, у которых эти два заболевания часто соседствуют.
В случае сочетания ХСН с СД 2-го типа выбор должен быть сделан в пользу карведилола, снижающего резистентность тканей к инсулину [29].
Метаанализы последних лет демонстрируют достоверное преимущество применения метформина в профилактике ХСН у пациентов с СД или сочетанием ХСН и СД перед другими сахароснижающими средствами. Не было отмечено и достоверного роста случаев лактоацидоза, что привело в США к отмене ограничений по использованию метформина у больных с ХСН [30].
Атеросклероз
Как известно, атеросклероз и ИБС являются одними из самых важных этиологических факторов ХСН, в особенности у пациентов пожилого возраста. Как уже было отмечено выше, около 70 % стационарных пациентов с ХСН имеют в анамнезе ту или иную форму ИБС или ОИМ. В связи с этим важнейшую роль в профилактике прогрессирования ХСН у больных с различными формами ИБС должны играть препараты группы статинов. Их применение рекомендовано для профилактики ХСН у пациентов с коронарной болезнью сердца [6].
Как уже было отмечено выше, около 70 % стационарных пациентов с ХСН имеют в анамнезе ту или иную форму ИБС или ОИМ. В связи с этим важнейшую роль в профилактике прогрессирования ХСН у больных с различными формами ИБС должны играть препараты группы статинов. Их применение рекомендовано для профилактики ХСН у пациентов с коронарной болезнью сердца [6].
АГ
Наиболее ярким обоснованием успешной профилактики ХСН у пациентов с повышенным АД даже в самых старших (> 80 лет) возрастных группах можно считать результаты исследования НУ\ЕТ, в котором лечение тиазидоподобным диуретиком индапамидом и его комбинацией с ингибитором АПФ периндопри-лом снижало риск развития ХСН на 64 % [31]. Полученные данные позволяют рекомендовать использование комбинации этих двух препаратов у пожилых пациентов, страдающих ХСН и АГ.
Заключение
Лечение ХСН в группе больных пожилого и старческого возраста (> 60 лет) может представлять серьезную проблему для практикующего врача. С учетом изложенного выше приводим несколько простых практических рекомендаций, которые могли бы оказаться полезными в решении этой непростой задачи.
С учетом изложенного выше приводим несколько простых практических рекомендаций, которые могли бы оказаться полезными в решении этой непростой задачи.
1. Немедикаментозное лечение. Диета и режим физических нагрузок часто являются не менее важными элементами лечения, чем лекарственная терапия. Самому больному или его родственникам необходимо четко объяснить цели и задачи, которые перед ними ставит врач, и добиться правильного выполнения рекомендаций. Следует учитывать, что чрезмерное усердие в физических упражнениях может пойти во вред пациенту, а отсутствие ограничений в употреблении соли и жидкости нередко сводит на нет эффект диуретической терапии.
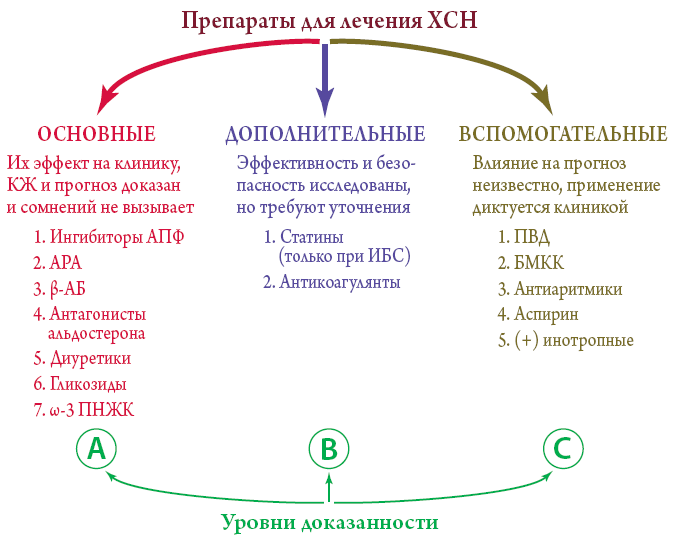
2. Выбор лекарственного средства. Необходимо помнить о том, что препаратами 1-й линии в лечении ХСН, в том числе и у больных пожилого возраста, были и остаются ингибиторы АПФ, Р-адреноблокаторы и АРА. При этом выбор врача должен быть сделан в пользу препаратов, эффективность и безопасность применения которых у данной группы пациентов являются доказанными. Так, в случае ингибиторов АПФ предпочтение стоит отдавать препаратам с двойным путем выведения (например, фозиноприлу). Кроме того, доказана эффективность использования лизино-прила, эналаприла и каптоприла, однако последний не может служить препаратом выбора из-за малой продолжительности действия. Эффективность применения периндоприла является доказанной для профилактики, но не для лечения ХСН. Из АРА выбор стоит остановить на кандесартане — единственном препарате данной группы, для которого доказано снижение уровня общей смертности у больных с ХСН. В случае Р-адреноблокаторов следует помнить о том, что использование атенолола и метопролола тартрата у пациентов с ХСН противопоказано. Данным препаратам стоит предпочесть применение в адекватной дозе одного из 3 рекомендованных p-адреноблокаторов (карведилол, бисопролот или метопролол сукцинат).
Так, в случае ингибиторов АПФ предпочтение стоит отдавать препаратам с двойным путем выведения (например, фозиноприлу). Кроме того, доказана эффективность использования лизино-прила, эналаприла и каптоприла, однако последний не может служить препаратом выбора из-за малой продолжительности действия. Эффективность применения периндоприла является доказанной для профилактики, но не для лечения ХСН. Из АРА выбор стоит остановить на кандесартане — единственном препарате данной группы, для которого доказано снижение уровня общей смертности у больных с ХСН. В случае Р-адреноблокаторов следует помнить о том, что использование атенолола и метопролола тартрата у пациентов с ХСН противопоказано. Данным препаратам стоит предпочесть применение в адекватной дозе одного из 3 рекомендованных p-адреноблокаторов (карведилол, бисопролот или метопролол сукцинат).
3. Дозировка. Необходимо принимать во внимание склонность к гипотонии и брадикардии, которая всегда присутствует у пожилых больных. Именно поэтому достижение терапевтической дозы лекарственного препарата у этих пациентов должно быть максимально осторожным. Начинать следует с минимальной дозы, которую в дальнейшем рекомендуется титровать под контролем пульса и АД с шагом не менее 2 нед. Идеальным является достижение терапевтической дозы, однако на практике стоит ограничиться максимально переносимой дозой препарата. Рекомендуемые дози-
Именно поэтому достижение терапевтической дозы лекарственного препарата у этих пациентов должно быть максимально осторожным. Начинать следует с минимальной дозы, которую в дальнейшем рекомендуется титровать под контролем пульса и АД с шагом не менее 2 нед. Идеальным является достижение терапевтической дозы, однако на практике стоит ограничиться максимально переносимой дозой препарата. Рекомендуемые дози-
ровки основных лекарственных препаратов 1-й линии приведены в таблице.
4. Особенности назначения отдельных групп лекарственных средств. Диуретики следует назначать лишь пациентам, имеющим признаки задержки жидкости. При этом необходимо учитывать тот факт, что время дробного назначения ударных доз фуросемида давно прошло. Применение диуретиков должно быть ежедневным. Стоит отдавать предпочтение препаратам с более мягким действием, таким как гидрохлортиазид, и лишь при отсутствии эффекта переходить на более мощные диуретики. При этом, несмотря на необходимость осуществления контроля уровня калия в крови таких больных, боязнь развития гипокалиемии не должна служить поводом для отказа от регулярного назначения диуретиков. Ингибиторы АПФ, а также спиронолактон, который получают большинство пациентов, принимающих диуретики, обладают способностью задерживать калий, что способствует компенсированию его потери. Использование спиронолактона, в свою очередь, также строго рекомендовано только у пациентов с выраженной ХСН (III—IV ФК). При обострении и декомпенсации ХСН препарат назначают в ударной дозе, которая постепенно снижается до поддерживающей, как было подробно описано выше. Сердечные гликозиды абсолютно показаны лишь пациентам с наличием признаков ХСН и постоянной формы мерцательной аритмии, при этом у пожилых больных со сниженной скоростью клубочковой фильтрации следует вдвойне опасаться возникновения гли-козидной интоксикации, поэтому рекомендуемая доза дигоксина составляет 0,1250—0,0625 мг, т. е. У—А таблетки в сутки.
При этом, несмотря на необходимость осуществления контроля уровня калия в крови таких больных, боязнь развития гипокалиемии не должна служить поводом для отказа от регулярного назначения диуретиков. Ингибиторы АПФ, а также спиронолактон, который получают большинство пациентов, принимающих диуретики, обладают способностью задерживать калий, что способствует компенсированию его потери. Использование спиронолактона, в свою очередь, также строго рекомендовано только у пациентов с выраженной ХСН (III—IV ФК). При обострении и декомпенсации ХСН препарат назначают в ударной дозе, которая постепенно снижается до поддерживающей, как было подробно описано выше. Сердечные гликозиды абсолютно показаны лишь пациентам с наличием признаков ХСН и постоянной формы мерцательной аритмии, при этом у пожилых больных со сниженной скоростью клубочковой фильтрации следует вдвойне опасаться возникновения гли-козидной интоксикации, поэтому рекомендуемая доза дигоксина составляет 0,1250—0,0625 мг, т. е. У—А таблетки в сутки. Назначение дигоксина при синусовом ритме является оправданным лишь при наличии выраженной сердечной недостаточности с низкой ФВЛЖ, дилатации камер сердца и неишемической этиологии ХСН.
Назначение дигоксина при синусовом ритме является оправданным лишь при наличии выраженной сердечной недостаточности с низкой ФВЛЖ, дилатации камер сердца и неишемической этиологии ХСН.
5. Комплексная терапия. Только благодаря применению комплексной терапии можно достичь положительного результата при лечении больных с ХСН. При отсутствии противопоказаний всем пациентам в максимально переносимой дозе должны быть назначены ингибиторы АПФ или АРА и Р-адреноблокаторы. Кроме того, при наличии признаков задержки жидкости и отечно-асцитического синдрома рекомендованы подбор терапии диуретиками и назначение спироно-лактона. Пациентам с постоянной формой мерцательной аритмии либо больным с низкой ФВЛЖ (критерии приведены в соответствующем разделе) показано также назначение дигоксина. Лишь применение комбинации всех перечисленных препаратов при условии осторожного титрования их доз, подбора диеты и режима физических нагрузок, а также адекватного лечения сопутствующих заболеваний позволит достичь положительного результата, который будет виден не только врачу, но и самому пациенту.
ЛИТЕРАТУРА
1. Беленков Ю.Н., Фомин И.В., Мареев В.Ю. и др. Распространенность хронической сердечной недостаточности в Европейской части Российской Федерации — данные ЭПОХА—ХСН
(ч. 2). Журнал Сердечная недостаточность 2006;7(3):3-7.
2. Агеев Ф.Т., Беленков Ю.Н., Фомин И.В. и др. Распространенность хронической сердечной недостаточности в Европейской части Российской Федерации — данные ЭПОХА-ХСН. Журнал Сердечная недостаточность 2006;7(1):112—5.
3. Мареев В.Ю., Даниелян М.О., Беленков Ю.Н. от имени рабочей группы исследования ЭПОХА—О—ХСН. Сравнительная характеристика больных с ХСН в зависимости от величины ФВ по результатам Российского многоцентрового исследования ЭПОХА—О—ХСН. Журнал Сердечная Недостаточность 2006;7(4):164-71.
4. Pasini E., Aquilani R., Gheorghiade M., Dioguardi F.S. Malnutrition, muscle wasting and cachexia in chronic heart failure: the nutritional approach. Ital Heart J 2003;4(4):232-5.
5. Арутюнов Г.П., Костюкевич О.И. Питание больных с хронической сердечной недостаточностью, проблемы нутритив-ной поддержки, решенные и нерешенные аспекты. Журнал Сердечная Недостаточность 2002;3(5):245-8.
6. Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (3-й пересмотр). Журнал Сердечная недостаточность 2010;11(1):1—57.
7. Осипова И.В., Ефремушкин Г. Г., Березенко Е.А. Длительные физические тренировки в комплексном лечении пожилых больных с хронической сердечной недостаточностью. Журнал Сердечная недостаточность 2002;3 (5):218—21.
8. Effect of enalapril on mortality and the development of heart failure m asymptomatic patients with reduced left ventricular ejection fractions.
Effect of enalapril on mortality and the development of heart failure m asymptomatic patients with reduced left ventricular ejection fractions.
The SOLVD Investigators. N Engl J Med 1992;327(10):685-91.
9. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. The SOLVD Investigators. N Engl J Med 1991;325(5):293-302.
10. Effects of enalapril on mortality
in severe congestive heart failure: results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). The CONSENSUS Trial Study Group.
N Engl J Med 1987;316(23):1429-35.
11. Dickstein K., Kjekshus J.; OPTIMAAL Steering Committee of the OPTIMAAL Study Group. Effects of losartan and Captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002;360(9335):752-60.
Effects of losartan and Captopril on mortality and morbidity in high-risk patients after acute myocardial infarction: the OPTIMAAL randomised trial. Optimal Trial in Myocardial Infarction with Angiotensin II Antagonist Losartan. Lancet 2002;360(9335):752-60.
12. Kleber F.X., Doering W. Prognosis of mild chronic heart failure: effects of the ACE inhibitor captopril (in German).
Herz 1991;16(1):283-93.
13. Pitt B., Poole-Wilson P.A., Segal R., et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trial: the Losartan Heart Failure Survival Study ELITE II. Lancet 2000;355(9215):1582-7.
14. Pilote L., Abrahamowicz M., Eisenberg M., et al. Effect of different angiotensin-converting-enzyme inhibitors on mortality among elderly patients with congestive heart failure.![]() CMAJ 2008;178(10):1303-11.
CMAJ 2008;178(10):1303-11.
15. Ferrari R.; Perindopril and Remodeling in Elderly with Acute Myocardial Infarction Investigators. Effects of angiotensin-converting enzyme inhibition with perindopril on left ventricular remodeling and clinical outcome: results of the randomized Perindopril and Remodeling in Elderly with Acute Myocardial Infarction (PREAMI) Study. Arch Intern Med 2006;166(6):659-66.
16. Cleland J.G., Tendera M.,
Adamus J., et al.; PEP-CHF Investigators. The perindopril in elderly people with chronic heart failure (PEP-CHF) study. Eur Heart J 2006;27(19):2338-45.
17. Greenbaum R., Zucchelli P., Caspi A., et al. Comparison of the pharmacokinetics of fosinopril with enalaprilat and lisinopril in patients with congestive heart failure and chronic renal insufficiency. Br J Clin Pharmacol 2000;49(1):23-31.
Br J Clin Pharmacol 2000;49(1):23-31.
18. Granger C.B., McMurray J.J., Yusuf S., et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARM-Alternative trial. Lancet 2003;362(9386):772-6.
19. Cohn J.N., Tognoni G. A randomized trial of the angiotensin — receptor blocker valsartan in chronic heart failure. N Engl J Med 2001;345(23):1667-75.
20. Fonarow G.C., Abraham W.T., Albert N.M., et al. Organized Program to
Initiate Lifesaving Treatment in Hospitalized Patients with Heart Failure (OPTIMIZE-HF): rationale and design. Am Heart J 2004;148:43-51.
21. Flather M.D., Shibata M.C., Coats A.J., et al. Randomized trial to determine
the effect of nebivolol on mortality and cardiovascular hospital admission in elderly patients with heart failure (SENIORS). Eur Heart J 2005;26(3):215-25.
Eur Heart J 2005;26(3):215-25.
22. Galinier M., Emeriau J.P. Prescribing beta blockers in elderly patients with heart failure. Presse Med 2008;37(6 Pt 2):1047-54.
23. The effect of digoxin on mortality and morbidity in patients with heart failure. The Digitalis Investigation Group.
N Engl J Med 1997;336(8):525-33.
24. Pitt B., Zannad F., Remme W.J., et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators. N Engl J Med 1999;341(10):709-17.
25. Roongsritong C., Sutthiwan P., Bradley J., et al. Spironolactone improves diastolic function in the elderly.
Clin Cardiol 2005;28(10):484-7.
26. Pitt B., Remme W., Zannad F., et al. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med 2003;348(14):1309-21.
27. Dzau V., Braunwald E. Resolved and unresolved issues in the prevention and treatment of coronary artery disease: a workshop consensus statement.
Am Heart J 1991;121(4 Pt 1):1244-63.
28. Dzau V.J., Antman E.M., Black H.R., et al. The cardiovascular disease continuum validated: clinical evidence of improved patient outcomes: part I: Pathophysiology and clinical trial evidence (risk factors through stable coronary artery disease). Circulation 2006;114(25):2850-70.
29. Bakris G.L., Fonseca V., Katholi R.E., et al. Differential effects of betablockers on albuminuria in patients with type 2 diabetes. Hypertension 2005;46(6):1309-15.
Differential effects of betablockers on albuminuria in patients with type 2 diabetes. Hypertension 2005;46(6):1309-15.
30. Effect of intensive bloodglucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352(9131):854-65.
31. Beckett N.S., Peters R., Fletchers A.E., et al.; HYVET Study Group. Treatment of Hypertension in Patients 80 Years of Age or Older. N Engl J Med 2008;358(18):1887-98.
Сердечная недостаточность — причины, симптомы, лечение
Признаки и симптомы сердечной недостаточности
Сердечная недостаточность возникает, когда сердечный выброс становится неадекватно ниже потребностей организма.
Другими словами сердце становится неспособно поддерживать кровообращение, необходимое для нормальной жизнедеятельности. В результате в теле скапливается жидкость, а органы и ткани недополучают нужное им количество крови и содержащихся в ней питательных веществ и кислорода.
В результате в теле скапливается жидкость, а органы и ткани недополучают нужное им количество крови и содержащихся в ней питательных веществ и кислорода.
Это приводит к появлению симптомов: отеков, затрудненного дыхания (одышки) и чувства усталости.
Симптомы появляются не сразу, а по мере нарастания недостаточности. Сначала может появиться слабость, головокружение и чувство усталости. Потом становится труднее дышать при физической нагрузке, а позже и без нее.
Для нормального сна может потребоваться использование дополнительных подушек, чтобы придать верхней половине тела возвышенное положение.
Даже в покое учащается сердцебиение, нижние конечности отекают. Жидкость также может накапливаться в брюшной (асцит) и плевральной полостях (плевральный выпот).
Острая сердечная недостаточность
В отличие от хронической сердечной недостаточности, острая развивается в течение нескольких минут или часов. Это состояние называют еще отеком легких и острым респираторным дистресс синдромом.
Причиной может быть инфаркт миокарда в острейшей и острой стадии, аритмии с нарушением гемодинамики, злокачественная гипертензия, пороки сердца, тяжелая травма, тромбоэмболия, острая кровопотеря, передозировка аспирина, токсикомания, перегрузка жидкостью, сепсис, острая почечная недостаточность и многое другое.
Симптомы: одышка, вынужденное (сидячее) положение, розовая пенистая мокрота, набухание шейных вен, тахикардия, очень низкое или очень высокое давление. При появлении этих симптомов необходимо обратиться к врачу.
Хроническая сердечная недостаточность
Причинами хронической сердечной недостаточности являются:
- ишемическая болезнь сердца
- перенесенный инфаркт миокарда
- кардиомиопатия
- констриктивный перикардит
- гипертония
- пороки сердца
- заболевания легких
- анемия
- беременность
- гипертиреоз
- болезнь Педжета
- бери-бери (болезнь, возникающая вследствие недостатка тиамина)
- артериовенозные мальформации (патологическая связь между венами и артериями).

Лечение сердечной недостаточности
При острой сердечной недостаточности необходимы реанимационные мероприятия, которые включают поддержание жизненно-важных функций, поиск и устранение причины сердечной недостаточности в условиях реанимационного отделения.
Необходима постоянная ингаляция кислорода, введение наркотических анальгетиков (морфина), мочегонных, нитроглицерина.
В тяжелых случаях пациента переводят на вспомогательную (CPAP) или искусственную вентиляцию легких, при сниженном систолическом артериальном давлении проводят лечение кардиогенного шока (вводят катетер Сван-Ганца) и поддерживают необходимый уровень кровяного давления гормонами (например, дофамином).
Лечение хронической сердечной недостаточности пожизненно.
Диагностика хронической сердечной недостаточности включает:
- электрокардиографию
- анализ крови на содержание натриуретического пептида
- эхокардиографию
- рентгенографию грудной клетки
- стресс-тест
- коронарографию.

В лечении хронической сердечной недостаточности применяют мочегонные (например, лазикс), ингибиторы ангиотензин превращающего фермента(например, лизиноприл) или блокаторы рецепторов ангиотензина (например, лазартан), антагонисты минералкортикоидных рецепторов (спиронолактон), β-блокаторы (например, карведилол), сердечные гликозиды (например, идигоксин) и вазодилаторы (например, гидралазин или изосорбида динитрат).
Хроническую сердечную недостаточность классифицируют на стадии (Нью-Йоркская классификация):
- I стадия. Заболевание сердца существует, но одышка при обычной физической активности отсутствует.
- II стадия. Одышки нет в покое, но она появляется при обычной физической активности.
- III стадия. Причиной одышки становится минимальная физическая активность.
- IV стадия. Одышка присутствует даже в покое, минимальная физическая активность вызывает ее усиление и дискомфорт.

Стадию сердечной недостаточности принято выносить в диагноз и ее можно увидеть в сокращенной форме записи (NYHA I или II, III, IV).
Меры, которые можно предпринимать при сердечной недостаточности:
- Регулярно принимать предписанные лекарства даже при хорошем самочувствии.
- Следить за изменением симптомов в соответствии с имеющейся физической активностью, ежедневно взвешиваться после утреннего диуреза до завтрака и немедленно обратиться к врачу, если вес увеличился на 1 кг за сутки или на 2 кг за неделю. Внезапное увеличение веса может быть признаком накопления жидкости в организме и потребовать изменение в лекарственных назначениях.
- Ограничить потребление соли.
- Избавиться от лишнего веса.
- Прекратить курение.
- Ограничить прием алкоголя.
- Сохранять физическую активность, обсудив с врачом свои возможности.
О клинике
Euromed Clinic – многопрофильная семейная клиника в центре Петербурга.
- Вызов врача на дом
- Круглосуточный прием терапевта
- Анализы, УЗИ, рентген
- Диагностика всего организма
- Стационар и хирургия
- Вакцинация
Узнать больше о клинике
Обновлены рекомендации по лечению тяжелых сердечных заболеваний — Российская газета
После перерыва из-за эпидемии COVID-19 снова началась диспансеризация — это предусмотрено нацпроектом «Здоровье». Врачи рекомендуют обследоваться: стресс из-за новой инфекции, длительная изоляция могут спровоцировать всплеск сердечных недугов.
Объединив в одну логическую цепочку лечение в стационаре с дальнейшим наблюдением, можно улучшить кардиологическую помощь таким больным. О том, как это будет сделано, «Российской газете» рассказал глава НМИЦ кардиологии, главный внештатный кардиолог Минздрава России, академик РАН Сергей Бойцов.
Когда говорят о болезнях сердца и сосудов, чаще подразумевают инфаркты, инсульты. Но на пустом месте катастрофа не случается, к ней приводят хронические недуги, на которые мы просто не обращаем внимание?
Сергей Бойцов: Говоря об острых сердечно-сосудистых заболеваниях в силу их частоты и значимости влияния на смертность, мы называем инфаркт миокарда и острое нарушение мозгового кровообращения — инсульт, а также внезапные нарушения сердечного ритма. Хронические недуги — это стенокардия, которая развивается на фоне атеросклероза коронарных артерий, а также гипертоническая болезнь. Она в нашей стране встречается у сорока процентов взрослого населения. Наиболее тяжелые хронические заболевания — это уже упомянутые аритмии и сердечная недостаточность.
Хронические недуги — это стенокардия, которая развивается на фоне атеросклероза коронарных артерий, а также гипертоническая болезнь. Она в нашей стране встречается у сорока процентов взрослого населения. Наиболее тяжелые хронические заболевания — это уже упомянутые аритмии и сердечная недостаточность.
Недооценивать опасность этих заболеваний нельзя. Сегодня каждая вторая смерть в нашей стране — от болезней сердца и сосудов, и вклад хронических заболеваний в эту статистику — примерно 75 процентов.
Когда, в каком возрасте начинаются проблемы с сердцем и надо обследоваться?
Сергей Бойцов: Несмотря на то, что эти болезни чаще всего приходят с возрастом, заботиться о сердце надо с самых молодых лет. Повышение артериального давления сегодня мы наблюдаем даже у старшеклассников. Виной тому эпидемия ожирения. Раньше нарушения биохимических процессов в организме, повышение уровня холестерина мы отмечали начиная где-то с 35 лет, сейчас возрастной порог значительно ниже. Так что регулярно обследоваться надо уже буквально с 18 лет. Во время диспансеризации, к слову, у пациента также проверяют поведенческие факторы риска — курит ли он, какова его физическая активность, — и доктор объясняет, к чему это приведет. Не хочу пугать, но жизнь такова: если не заботиться о здоровье сердца и сосудов, то клинические проявления у мужчин появляются уже к 40 годам, у женщин — ближе к 50.
Так что регулярно обследоваться надо уже буквально с 18 лет. Во время диспансеризации, к слову, у пациента также проверяют поведенческие факторы риска — курит ли он, какова его физическая активность, — и доктор объясняет, к чему это приведет. Не хочу пугать, но жизнь такова: если не заботиться о здоровье сердца и сосудов, то клинические проявления у мужчин появляются уже к 40 годам, у женщин — ближе к 50.
Вы сказали — гипертония у нас по факту у половины взрослого населения. Во время карантина многие не лечились, не бывали у врача, к тому же переедали и мало двигались. Какие риски это несет?
Сергей Бойцов: Проблема в том, что большинство гипертоников, особенно в начальной стадии заболевания, хорошо себя чувствуют. Лишь со временем проявляются головная боль, утомляемость, снижение концентрации внимания, ранние когнитивные нарушения.
Самые опасные осложнения гипертонии — это инсульт или инфаркт, после которого нередко развивается сердечная недостаточность. Это уже серьезно ухудшает качество жизни и увеличивает риск преждевременной смерти. Поэтому, конечно, сейчас нужно обязательно обследоваться.
Это уже серьезно ухудшает качество жизни и увеличивает риск преждевременной смерти. Поэтому, конечно, сейчас нужно обязательно обследоваться.
О профилактике инсультов и инфарктов говорится много. Но о хронической сердечной недостаточности обычные люди не знают. Кому она грозит?
Сергей Бойцов: Вы правы, сердечная недостаточность почему-то остается в тени. Хотя распространенность ее велика — в России таких больных не меньше восьми млн, причем 2,5 млн — втяжелой форме.
Сердечная недостаточность — это снижение способности сердца перекачивать кровь. Сердце ведь, по сути, это живой насос, и чтобы он работал, сердечная мышца должна обладать двумя функциями: способностью сокращаться, выталкивая кровь в сосудистое русло и расслабляться, чтобы принять в сердце очередную порцию крови. Поэтому есть два типа заболевания: форма со сниженной фракцией выброса крови, когда сердце слабо сокращается. И второй вариант, когда нарушается функция расслабления — форма с сохраненной фракцией выброса крови. Первая форма развивается у людей, как правило, после инфаркта. Вторая связана с гипертонией и возрастными изменениями — стенки сердца уплотняются и утолщаются, и это мешает ему полноценно расслабляться.
Первая форма развивается у людей, как правило, после инфаркта. Вторая связана с гипертонией и возрастными изменениями — стенки сердца уплотняются и утолщаются, и это мешает ему полноценно расслабляться.
Симптомы в обоих случаях схожи: одышка, утомляемость, плохая переносимость физической нагрузки. С развитием недуга появляются отеки, приступы удушья. Человек с трудом справляется с повседневными делами, он, по сути, становится инвалидом. Ну, и, конечно, растет риск внезапной смерти.
Эти два типа заболевания лечатся по-разному?
Сергей Бойцов: Лечение отличается. Первая форма сердечной недостаточности развивается в более молодом возрасте, ведь инфаркты у мужчин случаются уже начиная с 40-45 лет, хотя средний возраст — 62-64 года. Перспективы справиться с этим типом заболевания сейчас намного лучше. Появились лекарства, которые произвели революцию в терапии. Есть методы механической поддержки сердца, есть приборы, которые с помощью электрических стимулов модулируют силу сердечных сокращений — это новый вид высокотехнологичной помощи. Последняя возможность — трансплантация сердца. То есть нам есть чем побороться за пациента.
Последняя возможность — трансплантация сердца. То есть нам есть чем побороться за пациента.
Что касается второго типа — здесь пока, к сожалению, очень немного классов лекарств, которые помогают уменьшить симптоматику, но на увеличение продолжительности жизни практически не влияют. Но поскольку продолжительность жизни растет, этот тип сердечной недостаточности становится все более актуальным и сейчас активно исследуется.
Как организована помощь таким больным?
Сергей Бойцов: Все пациенты с сердечной недостаточностью находятся на диспансерном наблюдении. Болезнь протекает волнообразно: даже на фоне длительного улучшения, как правило, наступает фаза декомпенсации. Поэтому наблюдение доктора — терапевта или кардиолога (у пациентов с тяжелой формой) необходимо.
Если у больного явное ухудшение, если нарастает одышка, приступы удушья и так далее — это требует госпитализации. Кстати, по частоте повторных госпитализаций мы судим об эффективности диспансерного наблюдения. Это еще и прогностический фактор.
Это еще и прогностический фактор.
Что делать, если в поликлинике нет кардиолога?
Сергей Бойцов: В любом регионе есть консультативные центры. Чаще всего в областной поликлинике. Примерно в 25 регионах работают кардиологические диспансеры. Плюс к этому развивается выездная помощь: специалисты регулярно выезжают на прием в райцентры. Наконец, консультативной практикой занимаются и в федеральных центрах.
Если говорить о качестве лечения, только что приняты новые клинические рекомендации для лечения хронической сердечной недостаточности, их писали специалисты Российского кардиологического общества с учетом самых современных знаний и уровня доказательности. Любой доктор может и должен использовать их уже сейчас.
Когда больному становится лучше, он нередко прекращает принимать лекарства. Насколько важно соблюдать то, что врачи называют «приверженностью к лечению»?
Сергей Бойцов: Хроническое заболевание имеет начало, но, к сожалению, у него нет конца — оно продолжается в течение всей жизни. Его надо контролировать постоянно. Еще каких-то лет десять назад мы сражались с устаревшим подходом к лечению гипертонии. Тогда многие врачи придерживались курсового подхода: попринимайте «таблеточки» несколько дней, а потом поберегите свою печень… Это глубокое заблуждение. Сейчас, к счастью, мы от этой беды избавились.
Его надо контролировать постоянно. Еще каких-то лет десять назад мы сражались с устаревшим подходом к лечению гипертонии. Тогда многие врачи придерживались курсового подхода: попринимайте «таблеточки» несколько дней, а потом поберегите свою печень… Это глубокое заблуждение. Сейчас, к счастью, мы от этой беды избавились.
Для сердечной недостаточности непрерывность терапии тоже актуальна. Но такие пациенты, в отличие от гипертоников, сами быстро замечают ухудшение, если пропускают прием лекарств. Поэтому они строже соблюдают назначения.
Тем не менее феномен ускользания эффекта лечения существует. Дело ведь не только в аккуратном приеме лекарств. Пациенты иногда начинают нарушать водно-солевой режим, питание, забывают о физической активности, это сразу сказывается на течении болезни.
Как предполагается развивать кардиологическую помощь в стране?
Сергей Бойцов: Сейчас большинство больных с сердечной недостаточностью получают помощь в терапевтических отделениях, хотя им нужен кардиолог. Во многих странах применяют принцип преемственности лечения: медцентр объединяет стационар и амбулаторное подразделение. Один и тот же врач работает и в стационаре, и на приеме в поликлинике. Он лечит больного, а потом наблюдает и консультирует.
Во многих странах применяют принцип преемственности лечения: медцентр объединяет стационар и амбулаторное подразделение. Один и тот же врач работает и в стационаре, и на приеме в поликлинике. Он лечит больного, а потом наблюдает и консультирует.
Такую «бесшовную» технологию нужно развивать и в нашей стране. В регионах начали создавать объединенные центры по лечению сердечной недостаточности, хотя нормативно это еще не закреплено. Помимо того, что больного после выписки из стационара «ведет» кардиолог, важную работу также выполняют медсестры. На них лежит патронаж пациентов. Такую практику внедряют в Нижегородской области, в Самаре, в Подмосковье, в других регионах.
Вопрос банальный, но все-таки: есть возможность избежать серьезных поражений сердца, не доводить до сердечной недостаточности?
Сергей Бойцов: Только половина больных с клинически выраженной сердечной недостаточностью переживает пятилетний рубеж с момента постановки диагноза, поэтому это очень серьезный диагноз. Как защититься? Предотвратить развитие инфаркта. Надо устранить такие факторы риска, как гипертония, нарушение липидного обмена, развитие атеросклероза. А для этого нужно наладить питание, отказаться от курения и сохранять физические нагрузки. Контролируя течение гипертонии, мы защищаемся и от второй формы сердечной недостаточности. Жить с гипертонией можно долго, современные лекарства позволяют держать давление под контролем. Если вы это делаете — вы реально отодвигаете возникновение тяжелых осложнений. Вот такие простые вещи.
Как защититься? Предотвратить развитие инфаркта. Надо устранить такие факторы риска, как гипертония, нарушение липидного обмена, развитие атеросклероза. А для этого нужно наладить питание, отказаться от курения и сохранять физические нагрузки. Контролируя течение гипертонии, мы защищаемся и от второй формы сердечной недостаточности. Жить с гипертонией можно долго, современные лекарства позволяют держать давление под контролем. Если вы это делаете — вы реально отодвигаете возникновение тяжелых осложнений. Вот такие простые вещи.
Сердечная недостаточность у собак — причины, симптомы и лечение
Сердечной недостаточностью у собак считается патология, при которой сердце не может обеспечить оптимальную интенсивность кровообращения. Так как данный процесс характеризуется транспортировкой питательных веществ и кислорода ко всем органам, также посредством него происходит выведение определенных продуктов распада, при нарушении кровообращения страдают все органы и, в том числе, мозг.
https://vet-house.com/products/serdechno-sosudistye-preparaty
Собаки подвержены сердечной недостаточности в следующих формах:
- Хроническая. Развитие патологии, преимущественно, происходит постепенно в течении месяцев и, возможно, и нескольких лет. Зачастую, болезнь имеет скрытый характер, и проявляет себя при сильных нагрузках на организм животного.
- Острая. Развивается в короткое время. Собака при данной форме болезни может иметь затрудненное дыхание, терять сознание, также проявляется в виде судорог, посинения слизистых оболочек и т.д.
Средство, которое зарекомендовало себя при данной патологии – это Ветмедин. В Москве в нашей компании можно приобрести его в виде таблеток или капсул.
Причины возникновения сердечной недостаточности у собакПодвержены сердечной недостаточности собаки различных возрастов и пород. Причинами данной болезни могут быть следующие:
- сосудистые заболевания – склероз, гипертензия;
- дилатационная кардиомиопатия;
- различные инфекционные заболевания;
- в результате нарушения коронарного кровообращения;
- воспалительные патологии сердца;
- патологии надпочечников, почек или щитовидной железы;
- применение гормональных препаратов;
- при развитии в полости сердца паразитов – гельминтов;
- врожденные проблемы с сердцем.

Породы
Также ветеринарами выделяются определенные породы собак, которые имеют предрасположенность к сердечной недостаточности:
- доберманы;
- пудели;
- колли;
- фокстерьеры;
- спаниели;
- английские бульдоги;
- сенбернары;
- немецкие овчарки;
- карликовые породы;
- самоеды;
- шнауцеры;
- боксеры.
У большинства собак крупных пород сердечная недостаточность является следствием избытка или недостатка физических нагрузок.
Интенсивность проявления сердечной недостаточности у собак и симптоматика напрямую зависят от возраста животного. Для того чтобы вовремя начать лечение следует учитывать следующие характерные признаки патологии:
Первостепенной причиной, в большинстве случаев, у собак в щенячьем возрасте выступает врожденный сердечный порок. Если вовремя не принять меры – это приведет к быстрой гибели животного. Настораживающими моментами для обращения к ветеринару могут быть следующие:
- обмороки;
- потеря веса, сонливость, плохой аппетит;
- тяжелое дыхание при отдыхе;
- посинение языка;
- наличие одышки и хрипов;
- после активных игр на свежем воздухе щенок тяжело дышит и становится вялым.

При наличии одного из симптомов следует провести диагностику, которую назначит врач.
Зачастую, патология проявляет себя после осложнений определенных заболеваний. Протекает болезнь в скрытой форме, если не является результатом генетической предрасположенности, и имеет следующие симптомы:
- быстрый набор массы;
- сильный кашель, похожий на рвотные позывы;
- обмороки;
- постоянная сильная жажда;
- наличие одышки даже в состоянии покоя;
- слабость и вялость.
В начале болезни данные признаки не виды, их можно определить только в результате ЭКГ и рентгена. Вышеуказанные симптомы проявляются на 2-3 стадии.
Развитие болезни, в большинстве случаев, является следствием органических изменений в сосудах и сердце. Симптомами патологии могут быть:
- отеки подгрудки и лап;
- потеря аппетита;
- вялое состояние;
- нарушение координации;
- посинение слизистых;
- ярко выраженная одышка;
- кашель и хрипы;
- шатание при ходьбе.
При подозрении на сердечную недостаточность у собаки, не следует начинать лечение самостоятельно, а рекомендуется обратиться к врачу для уточнения диагноза и назначения препаратов. Одними из лучших медикаментозных средств, которые рекомендованы ветеринарами при данной проблеме – это Ветмедин или его полный аналог Пимобендан.
Форма выпуска
Выпускается препарат в двух формах:
- Капсулы – 1.25мг, 2.5мг, 5мг. В упаковке представлены в количестве 100 штук.
- Таблетки – 1.25мг, 2.5мг, 5мг, 10мг. Представлены в упаковке по 100 и 50 штук. Имеют коричневый цвет с присутствием белых вкраплений
Приобрести Ветмедин в Москве можно в любой дозировке. Так же вы можете заказать быструю доставку в любой регион РФ.
Действующим компонентом Ветмедина является пимобендан. Его количество зависит от массы и формы выпуска. Также в составе препарата находятся: микрокристаллическая целлюлоза, повидон, стеаратмагния, безводная лимонная кислота, безводный коллоидный кремний. В таблеточном выпуске вместо микрокристаллической целлюлозы в составе находятся маисовый крахмал и кроскармеллоза натрия.
Купить Ветмедин для собаки следует в случае патологии, которая была вызвана недостаточностью клапана трехстворчатого или двустворчатого, также дилатационной кардиомиопатией. При этом наблюдается одышка, кашель, обмороки, вялое состояние и т.д.
Эффективность
Лекарственное средство Ветмедин считается инотропным препаратом. Действует он в следующих направлениях:
- сила сокращения сердечной мышцы увеличивается, тем самым улучшается насосная функция;
- кровеносные сосуды, по которым кровь течет к сердцу, расширяются и, соответственно, это облегчает работу органа.
Применение
Применять препарат необходимо перорально два раза в день за час до кормления. Доза в сутки рассчитывается на 1 кг массы собаки от 0.2-0.6мг, что зависит от возраста и тяжести болезни. Перед тем, как осуществить покупку Ветмедина, следует проконсультироваться с ветеринаром для уточнений точной дозировки.
При острой форме патологии лечение является временным, а при хронической препарат разрешается применять регулярно на всем протяжении жизни животного.
Не рекомендуется покупать Ветмедин и использовать при повышенной чувствительности к определенным компонентам средства, при тяжелых поражениях печени и гипертрофической кардиомиопатии.
Приобретая Ветмедин в Москве, помимо использования препарата, следует скоординировать количество нагрузок, сбалансировать питание животного. Также следует избегать переутомления в жаркую погоду, не допускать набора лишнего веса, что может отрицательно сказаться на работе сердца.
При регулярном посещении клиники, нормальном питании, небольших нагрузках, употреблении Ветмедина, можно продлить жизнь животного либо вовсе устранить такой недуг у собаки, как сердечная недостаточность.
Застойная сердечная недостаточность у кошек. Кардиолог в г. Серпухове
Патологическое состояние, когда сердце кошки не может доставить достаточное количество крови к телу, и, следовательно, не может откачать всю кровь из легких — называется застойной сердечной недостаточностью. Есть много причин развития застойной сердечной недостаточности у кошек. Чаще всего она происходит из-за состояния, которое обусловлено утолщением стенок сердца (гипертрофическая кардиомиопатия), но также эта патология быть вызвана болезнями щитовидной железы, повышенным кровяным давлением или врожденными сердечными дефектами.
У кошки с застойной сердечной недостаточностью могут возникнуть проблемы с дыханием, она может быть ослабленной или усталой, может отказаться от еды и даже внезапно умереть. В зависимости от основной сердечной проблемы лечение может помочь контролировать застойную сердечную недостаточность и есть лекарства для снижения симптомов и улучшения качества жизни.
Общие сведения
Застойная сердечная недостаточность — это широкий медицинский термин, который означает, что сердце кошки не может доставить достаточное количество крови для всех органов и тканей.
Когда сердце не способно прокачивать достаточное количество крови, организм обычно может это компенсировать для того, чтобы ткани получали кровь и кислород для их жизнедеятельности. Однако, когда сердечная патология усугубляется эти компенсационные механизмы становятся неэффективными. Сердце тогда неспособно прокачать достаточно крови к телу и жидкость скапливается в венах легких. Это состояние может привести к отеку легких — отсюда и появился термин застойная сердечная недостаточность.
Хотя многие состояния могут привести к застойной сердечной недостаточности у кошек, одной из наиболее распространенных причин является гипертрофическая кардиомиопатия. При этом патологическом состоянии мышечные стенки сердца становятся настолько утолщенными, что они неспособны растягиваться и наполняться достаточным количеством крови для эффективного выброса. В результате жидкость будет скапливаться в тканях легких, затрудняя дыхание. Жидкость также может выпотевать в брюшную полость, но это менее часто встречается у кошек, чем у собак, страдающих аналогичными сердечными заболеваниями. Часто у кошек жидкость выпотевает в грудную полость
Другие причины застойной сердечной недостаточности у кошек включают:
- Гипертиреоз
- Повышенное кровяное давление
- Недостаточность или стеноз клапанов сердца
- Дефекты в стенках сердца
- Патологические шунты (открытый артериальный проток)
- Скопление жидкости в перикарде
- Тромбы в камерах сердца
- Нарушения сердечного ритма
- Воспаление мышцы сердца
- Опухоли
- Анемия (небольшое количество эритроцитов)
- Беременность
- Стресс
Застойная сердечная недостаточность может возникать в любом возрасте, у любой породы и у кошек любого пола, но чаще всего она встречается у пожилых кошек старшего возраста.
Симптомы и клинические признаки
На ранних стадиях застойной сердечной недостаточности у кошек вообще нет никаких признаков. По мере прогрессирования заболевания признаки могут включать:
- Затрудненное или ускоренное дыхание
- Синие или серые десны или язык
- Потеря аппетита
- Слабость или летаргия (усталость)
- Коллапс
- Паралич задней конечности
- Внезапная смерть
Застойную сердечную недостаточность у кошек обычно диагностируют на основании симптомов и результатов физического обследования. Чтобы окончательно диагностировать данное патологическое состояние и определить его причину, ветеринары-кардиологи центра «В мире с животными» обычно рекомендуют ряд тестов, таких как:
- Эхокардиограмма (ультразвуковое исследование для оценки структуры и функции сердца)
- Рентгенограммы грудной клетки (рентген) для оценки сердца, кровеносных сосудов и паренхимы легких
- Электрокардиограмма (ЭКГ)
- Измерение артериального давления
- Анализ крови и мочи, включая ОКА, биохимическую панель, тест на гормон щитовидной железы, тест на дирофиляриоз, тест FeLV / FIV и анализ мочи
Восприимчивые породы
У всех пород кошек, а также беспородных и метисов может возникнуть застойная сердечная недостаточность, но у кошек породы британская, шотландская и мейн-кун данное патологическое состояние встречается гораздо чаще.
Лечение
В некоторых случаях, таких как застойная сердечная недостаточность кошек, вызванная гипертиреозом, лечение основного заболевания может решить некоторые или даже все проблемы с сердцем. Если проблема вызвана врожденными состоянием (сердечный порок или дефект развития), хирургическая коррекция может быть вариантом терапии. Однако в большинстве случаев такую кардиологическую проблему нельзя излечить. Тем не менее, лечение с помощь фармакологических средств почти всегда помогает улучшить качество и увеличить продолжительность жизни больных кошек.
Кошки с тяжелой застойной сердечной недостаточностью могут потребовать госпитализацию и активную кислородную терапию. Если жидкость окружает легкие (плевральный выпот) или находится в перикарде (перикардиальный выпот), ее необходимо удалить, чтобы улучшить функцию дыхания и помочь сердцу работать более эффективно как насосу.
Есть множество лекарственных препаратов, которые могут помочь в лечении кошек с застойной сердечной недостаточностью. Диета с низким содержанием натрия также может быть рекомендована для предотвращения скопления жидкости.
Большинство кошек с застойной сердечной недостаточностью требуют пожизненной дачи лекарств. Периодические анализы крови, рентгенограммы и эхокардиограммы часто необходимы для мониторинга эффективности лечения и своевременно выявить прогрессирования сердечного заболевания.
Профилактика
Нет методов, которые дают возможность полностью предотвратить развитие сердечной недостаточности у кошек, за исключением оптимизации программ разведения, направленных на выведения из воспроизводства любых животных с наследственными заболеваниями.
Ветеринарная клиника «В мире с животными» (г. Серпухов, ул. Ворошилова, 133\16) имеет весь арсенал необходимого оборудования для своевременного выявления кардиологических проблем здоровья у кошек. Запишитесь на прием к доктору ветеринарных наук Андрею Анатольевичу Руденко по тел. +7 (4967) 75-34-53 и +7 (916) 245-65-05.
15 факторов риска тромбоза
Факторы риска — это факторы, которые прямо не вызывают развитие тромбоза, но могут увеличить его вероятность.
Существует множество факторов риска венозных тромбозов, наиболее значимыми среди которых являются:
Возраст более 40 лет
1Возраст является значимым фактором при оценке риска тромбоза. Чем старше человек, тем выше у него риск возникновения и развития тромбоза.
НаверхОжирение
1Если индекс массы тела человека (ИМТ) более 30 (т.е. человек страдает ожирением), то он подвержен риску тромбоза. У людей с ожирением риск значительно выше, чем у людей с нормальным телосложением.
Индекс массы тела рассчитывается по формуле:
где:
- m — масса тела в килограммах
- h — рост в метрах/
Госпитализация в стационар с целью проведения операции или при остром или обострении хронического заболевания
1.Во время госпитализации (пребывание в стационаре) пациент обычно долгое время находится в лежачем положении, мало двигается. Это не очень хорошо сказывается на его здоровье и увеличивает риск тромбоза. Если пациент перенес операцию, у него острое заболевание (или обострение хронического) или в его вене установлен катетер, риск тромбоза также возрастает. Поэтому большинству пациентов во время пребывания в стационаре проводят профилактику тромбоза.
НаверхТравма и переломы нижних конечностей
1Травма и переломы способствуют повышенному тромбообразованию. Если травма на нижней конечности, то человек не может нормально передвигаться, его подвижность ограничена. А это резко повышает вероятность образования венозного тромба. Если Вы получили травму или перелом нижней конечности, необходимо проконсультироваться с врачом о возможном проведении профилактики венозного тромбоза.
НаверхБеременность и послеродовой период
1В период беременности риск тромбоза значительно повышается. Для будущих мам существуют также дополнительные факторы риска, которые подробно описаны в статье для беременных. Во время вынашивания плода очень важно заботиться о своем здоровье, поэтому необходимо проконсультироваться с лечащим врачом о профилактике тромбоза.
НаверхПостельный режим (более 3 суток)
2Длительный постельный режим (например, после операции или тяжелой травмы) так же, как и пребывание в стационаре, повышает риск развития тромбоза. При наличии риска необходимо проводить продленную профилактику уже после выписки из больницы, если эта профилактика была назначена врачом.
НаверхДлительные путешествия
1Во время авиаперелетов на дальние расстояния, а также путешествий на поезде, машине и других видах транспорта человек долгое время находится в сидячем положении, его движения ограничены. Это приводит к снижению скорости кровотока, что значительно повышает риск тромбоза. В салоне самолета атмосферное давление понижено, воздух сухой. Все это благоприятствует образованию кровяных сгустков, то есть тромбов.
НаверхПрименение оральных контрацептивов и гормональная терапия
1Женщинам, которые принимают оральные контрацептивы, содержащие эстрогены, а также гормональные средства, рекомендуется внимательно следить за своим здоровьем и проконсультироваться со специалистом о возможном риске тромбоза.
НаверхВарикозное расширение вен нижних конечностей
1Тромбоз глубоких вен может быть осложнением варикозной болезни, в результате которой в просвете вен нижних конечностей образуется кровяной сгусток, который и является причиной закупорки сосудов.
НаверхОнкологические заболевания
1Онкологические заболевания – одна из главных причин смертности во всем мире, особенно в развитых странах. У онкобольных повышается свертываемость крови, это объясняется развитием самой опухоли и как следствие – нарушениями системы гемостаза. Также риск тромбоза увеличивает химиотерапия. Тромбоз – вторая по частоте причина смертности среди онкобольных. Поэтому пациентам со злокачественными опухолями следует проконсультироваться с лечащим врачом о необходимости проведения профилактики.
НаверхХроническая сердечная недостаточность
3Сердечная недостаточность вносит изменения в систему свертывания крови, следствием чего являются отеки конечностей, что, в свою очередь, затрудняет отток крови по венам. У таких больных отеки могут быть единственным симптомом тромбоза, что часто остается незамеченным.
НаверхТяжелые заболевания легких
1При хронических заболеваниях легких (осложнения хронического бронхита, острая дыхательная недостаточность, тяжелое течение бронхиальной астмы) развиваются нарушения в системе гемостаза, при которых увеличивается способность крови к свертыванию и снижение активности разрушения тромбов.
НаверхПеренесенный ишемический инсульт
4Если человек перенес инсульт, особенно сопровождающийся нарушением двигательной активности, например, в виде парезов и параличей, то риск развития венозного тромбоза высок.
НаверхОстрые и хронические инфекции, сепсис
1При возникновении тяжелых инфекционных заболеваниях (как правило, такие пациенты находятся в отделении реанимации в стационаре), особенно при сепсисе риск развития венозных тромбозов очень высок.
НаверхВенозный тромбоз в анамнезе
1 (т.е. человек ранее уже переносил тромбозы) или у близких родственников по прямой линии родства (отец, мать, сестра, брат, бабушки, дедушки).Развитие тромбоза глубоких вен у относительно молодых людей в отсутствие очевидных предпосылок может быть следствием генетически предопределенных нарушений гемостаза.
НаверхСочетание нескольких факторов риска приводит значительному увеличению риска развития тромбозов.
Источники:
- Cushman M. Semin Hematol. 2007 Apr; 44(2): 62–69.
- Hikmat AR. Ann Thorac Med. 2010 Oct-Dec; 5(4): 195–200.
- Dean SM, Abraham W. Congest Heart Fail. 2010 Jul-Aug;16(4):164-9.
- Rinde LB et al. J Am Heart Assoc. 2016;5(11).
SARU.ENO.18.07.1236
Гипертиреоз: симптомы, лечение, симптомы, диагностика и лечение | Альфа
Гипертиреоз – это состояние гиперфункции щитовидной железы, которое сопровождается избыточной выработкой тироксина и трийодтиронина. Повышение уровня гормонов в крови ускоряет обменные процессы в организме и оказывает негативное влияние практически на все системы органов. Симптомы гипертиреоза снижают качество жизни больного.Гипертиреоз – это состояние гиперфункции щитовидной железы, которое сопровождается избыточной выработкой тироксина и трийодтиронина. Повышение уровня гормонов в крови ускоряет обменные процессы в организме и оказывает негативное влияние практически на все системы органов. Симптомы гипертиреоза снижают качество жизни больного.
Адекватное и своевременное лечение позволяет предотвратить осложнения и замедлить патологические процессы, вплоть до полного восстановления функции щитовидной железы.
Виды гипертиреозов
Существует три формы заболевания:
- Субклиническая. Явные симптомы отсутствуют, уровень Т4 в норме, уровень трийодтиронина понижен;
- Манифестная. Проявляются характерные признаки гипертиреоза. Уровень Т4 в норме, уровень трийодтиронина низкий;
- Осложненная. Симптоматика включает сердечную недостаточность, аритмию, психоз и другие тяжелые состояния.
По уровню возникновения гипертиреоз бывает:
- первичный – патология щитовидной железы;
- вторичный – поражается гипофиз;
- третичный – процессы развиваются в гипоталамусе.
Причины гипертиреоза
К дисфункции щитовидной железы приводит ряд эндокринных заболеваний, таких как:
- Болезнь Грейвса (Базедова, Базедова-Грейвса). Синдром носит аутоиммунный характер. В организме вырабатываются антитела, которые стимулирую щитовидную железу на выработку избыточного количества гормона Т4;
- Узловой зоб, токсическая аденома. Перечисленные патологии сопровождаются формированием доброкачественных узлов в тканях железы. Образования начинают вырабатывать гормоны и вызывают гипертиреоз. Врачи пока не могут сказать точно, почему одни аденомы синтезируют Т4, а другие – нет;
- Тиреоидит. Воспалительный процесс разрушает клетки щитовидки. Гормоны попадают в кровь и вызывают гипертиреоз. Возможен аутоиммунный характер тиреоидитов. В организме вырабатываются антитела против рецепторов ТТГ. Клетки вызывают активный рост и воспаление щитовидной железы.
Заболеванию наиболее подвержены люди с наследственной предрасположенностью к эндокринным патологиям. Симптомы гипертиреоза щитовидной железы чаще наблюдаются у женщин, чем у мужчин. На развитие заболевания также влияет экологическая обстановка, хронический йододефицит, стрессы.
Симптомы гипертиреоза
Первые признаки дисфункции нехарактерные, поэтому заболевание часто путают с другими соматическими состояниями. Симптомы гипертиреоза щитовидной железы нарастают по мере нарушения обменных процессов в организме.
Основные признаки болезни:
- потеря массы тела при сохранении аппетита, объема и качества пищи;
- аритмия, тахикардия;
- тревожное состояние, депрессивность;
- повышение потливости;
- мелкий тремор пальцев и кистей рук;
- нарушение пищеварения;
- формирование видимого зоба, изменяющего контуры шеи;
- повышенная утомляемость.
Симптомом гипертиреоза у мужчин является снижение потенции, полового влечения. У женщин повышение уровня гормонов щитовидной железы вызывает нарушения менструального цикла. Беременность может закончиться самопроизвольным абортом. Симптомом гипертиреоза щитовидной железы у женщин также может являться снижение фертильности вплоть до бесплодия. В период менопаузы патология в начальных стадиях протекает бессимптомно.
Осложнения гипертиреоза
По мере развития болезни симптомы гипертиреоза щитовидки усиливаются, могут возникать осложнения:
- Нарушения в работе сердца. К общим симптомам гипертиреоза добавляется мерцательная аритмия. Больной плохо переносит физические нагрузки, наблюдается нарушение ритма сердца. Возможно развитие застойной сердечной недостаточности. Последствия обратимы. После устранения гипертиреоза признаки аритмии полностью излечиваются.
- Повышенная ломкость костей. В запущенной форме гипертиреоз вызывает нарушения в структуре костной ткани. Развивается остеопороз. Причина ломкости костей в том, что избыток гормонов мешает кальцию встраиваться в кость.
- Заболевания глаз. Базедова болезнь к симптомам гипертиреоза добавляет офтальмопатию Грейвса. Причина патологии в разрастании и отечности тканей, расположенных за глазными яблоками. Пациент чувствует резь в глазах, чувствительность к свету, жалуется на двоение. Острота зрения постепенно снижается. В запущенных случаях развивается слепота.
- Проблемы с кожей. Глазные симптомы при гипертиреозе часто развиваются параллельно с дермопатией Грейвса. Кожа отекает и краснеет, особенно в районе стоп и голеней.
- Тиреотоксический криз. Повышение уровня гормонов щитовидки в крови может вызывать внезапное лихорадочное состояние, усиление всех основных симптомов. Тиреотоксический криз сопровождается тахикардией. В некоторых случаях наблюдается делирий (психическое нарушение). Пациенту требуется экстренная медицинская помощь.
Диагностика гипертиреоза
Консультация эндокринолога
Диагностика гипертиреоза начинается с приема эндокринолога. На приеме врач задает пациенту вопросы, которые помогут в диагностике: как давно появились клинические симптомы, какая динамика болезни, нет ли в семье других больных с зобом или тиреоидитом. Обязательно проводится физикальное исследование: пальпация щитовидной железы. При явном гипертиреозе врач попытается прощупать контуры органа, определить его положение, однородность структуры, болезненность. После осмотра пациент получает направления на дальнейшие обследования для точной диагностики причины заболевания.
Лабораторные исследования
Гипертиреоз подтверждают анализы крови на уровень гормонов щитовидки. Повышенное содержание тироксина при отсутствии или минимальном количестве ТТГ указывают на гиперфункцию железы. Анализ крови особенно важен в ранней диагностике заболевания у лиц пожилого возраста. Например, симптомы гипертиреоза у женщин в менопаузе могут отсутствовать. Патологию выявляют только по результатам лабораторных исследований.
Анализ крови помогает подтвердить состояние эндокринного органа, а для определения причины гипертиреоза потребуются дополнительные обследования.
Инструментальные методы исследования
Ультразвуковое исследование. УЗИ щитовидной железы позволяет определить форму, размеры долей, оценить степень ее увеличения, обнаружить узлы, кисты, другие новообразования.
Радиоизотопная сцинтиграфия. Пациенту вводят внутривенно специальный раствор. В препарате содержатся радиоактивные изотопы йода, которые активно захватываются щитовидной железой. Через некоторое время врач оценивает степень насыщения тканей и делает вывод об их функциональности. Большое количество радиойода указывает на избыточную выработку тироксина, которая развивается, в частности, при болезни Грейвса.
Если при выраженных симптомах гипертиреоза щитовидки у женщины или мужчины наблюдается минимальное количество изотопов в железе, то вероятная причина патологии – тиреоидит. Тест на захват радиоактивного йода помогает в дифференциальной диагностике.
Тонкоигольная биопсия. Под контролем датчика УЗИ врач берет образцы тканей щитовидной железы для исследования. Материалы биопсии позволяют установить характер новообразований: доброкачественные или злокачественные. Результаты исследования также дают информацию об аутоиммунных процессах, которые могут вызывать гипертиреоз.
Лечение гипертиреоза
Подход к терапии зависит от причины гипертиреоза, возраста и состояния пациента.
Консервативные методы лечения:
- Препараты радиоактивного йода. Изотопы накапливаются в тканях щитовидной железы, подавляя компенсаторные механизмы. Орган уменьшается в размерах, симптомы гипертиреоза постепенно ослабевают. Лечение занимает несколько месяцев. Важно, что радиоактивный йод подавляет функцию железы, поэтому со временем у пациента может развиться гипотиреоз, который восполняется гормонозаместительной терапией.
- Антитиреоидные препараты. Лекарства подавляют выработку гормонов щитовидной железой. Симптомы уменьшаются через несколько недель после приема препаратов в правильно рассчитанной дозировке. Курс лечения составляет до 1 года и дольше. В некоторых случаях гипертиреоз излечивается полностью, иногда возникают рецидивы. Важно, что антитиреоидные препараты могут вызывать аллергию, индивидуальную непереносимость, могут снижать иммунитет. Воздействием данной группы лекарств обуславливают нарушения в работе печени. Принимать препараты можно только под контролем врача.
- Симптоматическое лечение. В зависимости от тяжести проявлений гипертиреоза врач может назначить лекарства для снижения артериального давления, поддержания сердечного ритма и т. д. Симптоматическое лечение продолжают до улучшения общего самочувствия пациента.
В случае тяжелого гипертиреоза, сопровождающегося значительным увеличением щитовидной железы, множественными новообразованиями в функциональной ткани, а также при медуллярном раке показано хирургическое вмешательство. Врач частично или полностью удаляет эндокринный орган. После операции пациенту подбирают дозировку гормонов, которые принимают пожизненно.
Профилактика гипертиреозов
Людям с отягощенной наследственностью, женщинам в период менопаузы и мужчинам пожилого возраста необходимо ежегодно проходить обследование у эндокринолога, сдавать анализ крови на уровень гормонов щитовидной железы.
Рекомендуется сбалансировать питание по БЖУ, ввести в рацион продукты, богатые витаминами А, В, С и минералами. Диета и водолечение помогают не только в профилактике гипертиреоза, но и в реабилитации пациентов после лечения. Регулярное посещение профильных санаториев помогает сохранить и улучшить здоровье эндокринной системы.
Диагностика и лечение гипертиреоза
В клинике «Альфа-Центр Здоровья» можно записаться на консультацию к эндокринологу на удобное время, пройти все необходимые обследования и приступить к лечению под наблюдением врача. Мы работаем без выходных.
Руководство по ведению гериатрической сердечной недостаточности врачами общего профиля
Minerva Med. Авторская рукопись; доступно в PMC 2010 3 августа.
Опубликован в окончательной редакции как:
Minerva Med. 2009 фев; 100 (1): 39–50.
PMCID: PMC23
NIHMSID: NIHMS215666
, доктор медицины, магистр здравоохранения, FGSA, FACC, FAHA, FESC, доцентАли Ахмед
Медицина и эпидемиология, директор клиники гериатрической сердечной недостаточности и ветеринарной клиники Бирмингамского университета Медицинский центр по делам, Бирмингем, Алабама
Али Ахмед, специалист по медицине и эпидемиологии, директор клиники гериатрической сердечной недостаточности, Алабамский университет в Бирмингеме и Медицинский центр по делам ветеранов, Бирмингем, Алабама;
Али Ахмед, доктор медицины, магистр здравоохранения, Университет Алабамы в Бирмингеме 1530 3 rd Ave South, Ch29-219, Birmingham AL 35294-2041 Номер телефона: (205) 637-9632, Номер факса: (205) 975-7099 ude .bau @ demhaa См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Более 80% всех пациентов с сердечной недостаточностью составляют люди 65 лет и старше. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть сложной задачей. Однако при наличии правильных клинических навыков и опыта большинство гериатрической сердечной недостаточности можно правильно диагностировать и лечить. Ведение пожилой сердечной недостаточности можно упростить, следуя этой полезной мнемонике: ПОРАЖЕНИЕ –Сердечная недостаточность. Это охватывает основные аспекты лечения гериатрической сердечной недостаточности: диагноз D, , тиология E , жидкость F , лечение E , лечение A и лечение T .Процесс начинается с клинического диагноза D , который необходимо установить, прежде чем заказывать эхокардиограмму, поскольку почти половина всех пожилых пациентов с сердечной недостаточностью имеет нормальную фракцию выброса левого желудочка. Поскольку сердечная недостаточность является синдромом, а не заболеванием, необходимо искать и определять лежащую в основе тиологию E . Определение объема жидкости F путем тщательного исследования наружных яремных вен на шее имеет жизненно важное значение для достижения эуволемии. Необходимо назначить эхокардиографию для получения результатов исследования левого желудочка E от A для оценки прогноза и определения курса лечения T .Однако, если фракция выброса левого желудочка не может быть определена, как во многих развивающихся странах, всех пожилых пациентов с сердечной недостаточностью следует лечить так, как если бы у них была низкая фракция выброса, и им следует назначать ингибитор ангиотензинпревращающего фермента и бета-блокатор. Всем симптоматическим пациентам с сердечной недостаточностью следует назначать диуретик и дигоксин. Антагонист альдостерона может использоваться у отдельных пациентов с тяжелой систолической сердечной недостаточностью, тщательно избегая гиперкалиемии.
Ключевые слова: Сердечная недостаточность, пожилые люди, клинические проявления, диагностическая оценка, этиология
Сердечная недостаточность — это гериатрический синдром, поскольку большинство пациентов с сердечной недостаточностью — это пожилые люди. Сердечная недостаточность также является сердечным синдромом со сложным и быстро развивающимся патогенезом и лечением. Однако сердечная недостаточность в конечном итоге является синдромом, поскольку большинство пациентов с сердечной недостаточностью находятся под наблюдением врачей общего профиля, и она также является основной причиной госпитализации среди пожилых людей.Кроме того, в отличие от других сердечно-сосудистых заболеваний, сердечная недостаточность — это клинический диагноз, который может быть поставлен у постели больного, и врачи-терапевты могут легко применить установленную научно обоснованную терапию сердечной недостаточности. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть осложнены множественными сопутствующими заболеваниями и полипрагмазией. 1 Лечение сердечной недостаточности у 75-летней пожилой женщины с нормальной фракцией выброса левого желудочка может быть затруднено из-за отсутствия доказательств для выбора терапии, сопутствующих заболеваний, таких как артериальная гипертензия, фибрилляция предсердий, сахарный диабет, остеоартрит, хроническая болезнь почек. , и депрессия, и полипрагмазия, связанная с этими состояниями.Лечение сердечной недостаточности у пожилых осложняется еще и атипичными проявлениями сердечной недостаточности у пожилых людей. 2 Неоднородность — еще одно название старения, и гериатрическая сердечная недостаточность не исключение. У пожилых пациентов с сердечной недостаточностью может быть широкий диапазон фенотипической гетерогенности, как видно из представленных случаев.
Гериатрическая сердечная недостаточность: сценарии случая
Случай 1
80-летний мужчина с артериальной гипертензией и инфарктом миокарда в анамнезе. В течение последних 6 месяцев у него наблюдалась прогрессирующая одышка при физической нагрузке и отек ног.Он отрицал одышку в покое, ортопноэ, пароксизмальную ночную одышку, кашель, хрипы или боль в груди. Он не сообщил о посещениях отделения неотложной помощи или госпитализации из-за одышки. При физикальном обследовании выявлен лишь легкий отек нижних конечностей с ямками. У него не было ни повышения давления в яремной вене, ни гепато-яремного рефлюкса. При аускультации сердца его первый и второй тоны сердца были регулярными; нельзя было оценить третий или четвертый тон сердца. При легочном исследовании хрипов и хрипов не было.На электрокардиограмме синусовый ритм нормальный. Рентген грудной клетки не выявил кардиомегалии или легочного венозного застоя. На эхокардиограмме, сделанной через неделю, у него была фракция выброса левого желудочка 35%.
Случай 2
84-летняя женщина с известной сердечной недостаточностью обратилась с жалобой на одышку в течение 4 недель, в течение которых у нее появились одышка и утомляемость при минимальной нагрузке и даже в состоянии покоя. Она также жаловалась на ортопноэ и сообщила, что большую часть прошедшей недели она спала, сидя в кресле.До того, как лечь спать в кресле, у нее был один эпизод пароксизмальной ночной одышки. В ее прошлой истории болезни отмечалась гипертония. Она отрицала боль в груди, сердцебиение и головокружение. Она также сообщила о боли в правом подреберье, связанной с тошнотой и потерей аппетита, но без рвоты. У нее был хронический отек ноги, который за последние несколько недель стал настолько сильным, что она не могла носить обувь. В ответ на ухудшение симптомов она ограничила свою деятельность и не обратилась к врачу.В отделении неотложной помощи у нее повысилось давление в яремной вене на 15 см вод. Ст. У нее был положительный гепато-яремный рефлюкс, правосторонний третий тон сердца и увеличенная мягкая болезненная печень. У нее не было хрипов в легких или хрипов. У нее был сильный двусторонний отек с ямками на обеих ногах до середины бедра с множественными волдырями на голенях. У нее также были признаки венозной недостаточности с коричневой пигментацией и уплотнением кожи. Громкий второй тон сердца в левом четвертом межреберье предположил, что ее расчетное систолическое давление в легочной артерии было повышено на 40–45 мм рт.На электрокардиограмме ритм синусовый в норме. Рентгенограмма ее грудной клетки была отмечена выраженной кардиомегалией и застоем легочных вен. Ее предыдущая фракция выброса левого желудочка была неизвестна, и последующая эхокардиограмма показала фракцию выброса левого желудочка> 55%.
Случай 3
У 78-летнего мужчины, госпитализированного с обмороком, во время обследования на эхокардиограмме была обнаружена фракция выброса левого желудочка 30%. Позже он признался, что у него прогрессирующая одышка при физической нагрузке в течение последних нескольких месяцев.Он не сообщал о своих симптомах врачам и вместо этого ограничивал свою физическую активность, чтобы избежать симптомов. Он отрицает одышку в покое, ортопноэ, приступообразную ночную одышку или боль в груди. Электрокардиограмма показала нормальный синусовый ритм, рентгенограмма грудной клетки показала кардиомегалию. Его коронарная ангиограмма была нормальной. У него был отек нижних конечностей, и он был выписан на прием фуросемида 80 мг в день. После выписки у него усилилась одышка при физической нагрузке, и прием фуросемида был увеличен до 160 мг в день. Его симптомы улучшились, и он похудел.Однако его фуросемид продолжали принимать в дозе 160 мг / день, и несколько недель спустя у него развились утомляемость и одышка при физической нагрузке. При физикальном обследовании его систолическое артериальное давление было низким — 90 мм рт. Ст., А давление в яремной вене — низким при 3 см водного столба. Его симптомы улучшились, и он набрал почти 10 фунтов за неделю после того, как его фуросемид был уменьшен до 80 мг в день.
Случай 4
83-летняя женщина обратилась с жалобой на одышку в покое, стеснение в груди и головокружение в течение одного года.В ее прошлой истории болезни были обнаружены гипертония и ишемическая болезнь сердца. За последний год ее симптомы ухудшились трижды, когда она обращалась в отделение неотложной помощи и каждый раз ее госпитализировали. Эхокардиограмма, катетеризация сердца и магнитно-резонансная томография ее мозга, сделанная во время госпитализации, не выявили патологии, по которой она была выписана из последней госпитализации. Тем не менее, она продолжала сохранять симптомы и была несколько разочарована тем, что ее выписали на основании нормальных результатов анализов, и на ее продолжающиеся симптомы не обращали внимания.Она отрицала наличие одышки при физической нагрузке, ортопноэ, пароксизмальной ночной одышки или отека ног. При дальнейшем допросе она рассказала, что ее 45-летний муж умер около двух лет назад, и с тех пор она продала их дом и переехала жить рядом с дочерью в другой город. Она учительница на пенсии и работает волонтером в воскресной школе своей церкви. Признаков сердечной недостаточности у нее не было. Был поставлен диагноз соматизатиоин и гериатрическая депрессия, и ее симптомы полностью исчезли в течение четырех недель терапии сертралином в дозе 50 мг в день.
Определение и стадии сердечной недостаточности
Одышка и утомляемость с отеком ног или без него являются кардинальными симптомами сердечной недостаточности (). В рекомендациях Американского колледжа кардиологов / Американской кардиологической ассоциации по хронической сердечной недостаточности сердечная недостаточность определяется как «сложный клинический синдром, который может быть результатом любого структурного или функционального сердечного нарушения, которое ухудшает способность желудочка наполняться кровью или выбрасывать ее». 3 В рекомендациях Американского общества сердечной недостаточности по сердечной недостаточности сердечная недостаточность определяется как «синдром, вызванный сердечной дисфункцией, обычно возникающий в результате дисфункции или потери миокарда и характеризующийся расширением или гипертрофией левого желудочка».” 4
Таблица 1
Несмотря на различия в систолической и диастолической функции между систолической и диастолической сердечной недостаточностью, оба имеют низкий сердечный выброс, что является признаком сердечной недостаточности и очень схожи клинической картиной. Все данные основаны на левом желудочке. (По материалам Ahmed A. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30)
| LV EDV (мл) | LV EF ( %) | LV SV (мл) | HR (уд / мин) | LV CO (л / мин) | Симптомы | |
|---|---|---|---|---|---|---|
| Нормальный | 140 | 55% | 80 | 65 | 5 .2 | Нет |
| Систолическая сердечная недостаточность | 200 | 25% | 50 | 75 | 3,8 | Одышка, утомляемость, отек |
| 75 | 3,8 | Одышка, утомляемость, отек |
Поскольку сердечная недостаточность является прогрессирующим состоянием, клинические проявления сердечной недостаточности различаются в зависимости от стадий ее естественного течения.Стадия А — это доклиническая стадия, на которой нет ни клинической сердечной недостаточности, ни структурных повреждений миокарда. Однако эти пациенты имеют один или несколько известных факторов риска сердечной недостаточности, таких как гипертония или ишемическая болезнь сердца, и имеют высокий риск развития сердечной недостаточности. Важность выявления пациентов на этом этапе — ранняя — первичная профилактика сердечной недостаточности. Стадия B характеризуется структурным повреждением миокарда, но эти пациенты все еще протекают бессимптомно и не имеют клинической сердечной недостаточности.Однако из-за структурного повреждения миокарда у этих пациентов может быть более высокий риск развития сердечной недостаточности, чем у пациентов на стадии А. Важность выявления пациентов на этой стадии — поздняя первичная профилактика сердечной недостаточности. Патенты стадии C — это те, у кого уже развились клинические симптомы и признаки сердечной недостаточности. Когда пациенты находятся в стадии C, они всегда находятся в стадии C, даже если в настоящее время у них нет симптомов. Пациенты на этой стадии могут быть подвергнуты вторичной профилактике других осложнений сердечной недостаточности.Пациенты с сердечной недостаточностью стадии D имеют симптомы и терминальную стадию и часто не поддаются лечению.
Симптомы сердечной недостаточности у пожилых людей
Одышка или утомляемость при физической нагрузке с отеком нижних конечностей или без него, как правило, являются наиболее частыми ранними симптомами сердечной недостаточности ( случаев 1–3 ). По мере прогрессирования заболевания, особенно при отсутствии соответствующего лечения, одышка при физической нагрузке или утомлении постепенно становится более сильной и появляется при уменьшении нагрузки (, случай 2, ) и, в конечном итоге, в состоянии покоя.Пожилые люди часто связывают одышку при физической нагрузке или утомляемость при физической нагрузке со старением и реагируют на свои ранние симптомы ограничением физической активности, таким образом задерживая клинические проявления и постановку диагноза. Это важно учитывать, задавая вопросы пожилым людям об одышке при физической нагрузке. Клиницисты также должны регулярно проверять своих гериатрических пациентов с высоким риском сердечной недостаточности (стадия A и стадия B) на наличие симптомов и признаков одышки при физической нагрузке, утомляемости при физической нагрузке, отека ног и других распространенных симптомов сердечной недостаточности для ранней диагностики сердечной недостаточности.Это важно, поскольку раннее начало терапии может быть связано с долгосрочным улучшением выживаемости. 5 Когда у пациента появляется одышка в покое, важно определить ее продолжительность и предшествовала ли одышка при физической нагрузке. Одышка в покое без одышки при физической нагрузке почти никогда не бывает органической этиологии и может представлять соматизацию у пожилых людей (, случай 4, ). 6
Ортопноэ и пароксизмальная ночная одышка являются относительно специфическими симптомами сердечной недостаточности у пожилых людей. 2 , 7 Ортопноэ обычно возникает вскоре после того, как лечь, и также быстро проходит в положении сидя или стоя. Пароксизмальная ночная одышка возникает через 2–3 часа после начала сна и заставляет пациентов просыпаться ото сна с одышкой, которая может сопровождаться кашлем и / или хрипом. Облегчение начинается с того, что вы садитесь, но полное облегчение симптомов может занять от пяти минут до получаса. Пациенты, спящие на нескольких подушках или на кресле, чтобы избежать ортопноэ, могут не испытывать приступообразной ночной одышки.Это также может быть вызвано хроническим обструктивным заболеванием легких, и в этом случае оно часто начинается с кашля, который позже приводит к одышке, и может уменьшиться с отхождением мокроты забитой слизью, даже если не садиться. 8 Однако эти симптомы относительно нечасты у пожилых людей с сердечной недостаточностью и могут не регистрироваться до тех пор, пока перегрузка жидкостью не станет серьезной, как в случае случаев 2 . 9 , 10 Многие пожилые люди с сердечной недостаточностью могут спать в кресле или кресле, чтобы избежать ортопноэ, и не могут добровольно сообщать об этом, если специально не попросят.
Отек нижних конечностей, связанный с сердечной недостаточностью, обычно бывает двусторонним. Однако двусторонний отек ног является относительно неспецифическим симптомом и также может быть вызван хронической венозной недостаточностью, ожирением, длительным сидением или стоянием или приемом лекарств, таких как блокаторы кальциевых каналов. Отек обычно начинается со стопы и голеностопного сустава, распространяется проксимальнее ноги, но если его не лечить, он может также затронуть более проксимальные отделы нижних конечностей, мошонки и живота. Отек, связанный с сердечной недостаточностью, всегда симметричный и точечный.История перенесенных травм или операций может объяснить, почему отек одной ноги может быть сильнее, чем на другой. Отек может отмечаться в вечерние часы у амбулаторных пациентов и в области крестца у пациентов, прикованных к постели. Хронический сильный отек может привести к кожным изменениям, включая покраснение, коричневую пигментацию и уплотнение. Пожилые люди более склонны к образованию пузырей на коже с тяжелыми и продолжительными отеками. Другие менее распространенные и атипичные симптомы сердечной недостаточности у пожилых людей включают усталость, обмороки, стенокардию, никтурию, олигурию и изменения психического статуса.Увеличение веса почти всегда сопровождает симптоматическую сердечную недостаточность, но редко регистрируется как симптом у пожилых пациентов с сердечной недостаточностью.
Признаки гериатрической сердечной недостаточности
Повышенное давление в яремной вене является наиболее характерным признаком перегрузки жидкостью при сердечной недостаточности и является наиболее важным физическим обследованием при начальном и последующем обследовании пожилого пациента с сердечной недостаточностью. 11 Эуволемия или нормальный водный баланс важны по двум причинам: она позволяет пациентам вести бессимптомную жизнь, а также дает возможность начинать и поддерживать продлевающую жизнь терапию с помощью таких препаратов, как ангиотензинпревращающий фермент ( АПФ) ингибитор или бета-адреноблокатор.Однако, чтобы достичь эуволемии, нужно сначала уметь идентифицировать условия перегрузки объемом и гиповолемии. Оценка состояния объема жидкости часто может быть сделана путем тщательной оценки яремного венозного давления в шее. Как бы просто это ни звучало, оценка яремного венозного давления с использованием наружных яремных вен — сложный клинический навык, который необходимо приобрести путем усердной практики. Поскольку оценка яремного венозного давления является наиболее важным физическим обследованием при сердечной недостаточности, его нужно проводить очень осторожно и даже для самых опытных врачей может потребоваться несколько минут.
Несмотря на рекомендации учебников и традиционные занятия в классе и у постели больного, внутренняя яремная вена не подходит для оценки давления в яремной вене при хронической сердечной недостаточности. На большей части шеи внутренние яремные вены лежат глубоко в шее за большими грудинно-ключично-сосцевидными мышцами. Это подкожно только в небольшом треугольном участке у основания шеи между двумя головками грудино-ключично-сосцевидной мышцы. Следовательно, использование внутренних яремных вен не подходит для оценки яремного венозного давления и, вероятно, занижает оценку яремного венозного давления.В одном исследовании пожилых людей, средний возраст 70 лет, которые обратились с одышкой в отделении неотложной помощи, только 14% имели повышенное давление в яремной вене. 10 В двух крупных клинических испытаниях пациентов с хронической сердечной недостаточностью (общая популяция> 10 000), в которых все пациенты были обследованы кардиологами, у несколько> 10% было повышенное давление в яремной вене. 12 , 13 В одном из крупнейших регистров госпитализированных пациентов с острой сердечной недостаточностью в США (общая численность населения> 40 000 человек) только <30% имели повышенное давление в яремной вене на момент поступления в больницу. 14
Наружные яремные вены являются подкожными, и их пульсация может быть более заметна для оценки давления в яремных венах (). 15 Однако, как и поверхностные вены, они также подвержены внешнему давлению или внутренней окклюзии. Таким образом, тромбоз или скрелоз их клапанов может вызвать частичную или полную закупорку их просвета, создавая вид вздутия проксимальнее обструкции. Следовательно, непульсирующая расширенная наружная яремная вена может быть бесполезной для оценки давления в яремной вене.Оценка яремного венозного давления включает оценку расстояния от правого предсердия до верхушки внешней пульсации яремной вены и представляет собой двухэтапный процесс. Процесс оценки давления в яремной вене начинается с оценки расстояния от вершины пульсации яремной вены до грудины и угла грудины до правого предсердия. Давление в яремной вене можно оценить у 90–95% всех пациентов с сердечной недостаточностью, если этот метод исследования используется должным образом.
Методы оценки яремного венозного давления (JVP) с использованием наружных яремных вен (EJV) у пожилых людей с хронической сердечной недостаточностью. Цель состоит в том, чтобы найти положение между лежа на спине и сидением, в котором верхняя часть пульсации EJV видна в середине шеи (синяя линия на шее). Затем измеряется расстояние по вертикали между вершиной пульсации EJV и грудным углом, к которому добавляется (вычитается, если вершина пульсации EJV ниже угла грудины) соответствующее положению расстояние между грудным углом и правым предсердием (5 см в положении лежа на спине, 8 см при 30 градусах и ≥ 10 см при 45 градусах) (заимствовано из Ahmed A, Jones L, Hays CI.DEFEAT Сердечная недостаточность: облегчение диагностики и лечения сердечной недостаточности в домах престарелых. J Am Med Dir Assoc. 2008; 9: 383–9.)
Процесс начинается с правильного расположения пациента на возвышении, чтобы можно было визуализировать верхнюю часть внешней пульсации яремной вены в середине шеи. Если обследование начинается с того, что пациент лежит на спине и визуализируется вздутие наружной яремной вены, то голову пациента следует постепенно поднимать примерно на 10 градусов за раз до тех пор, пока верхняя часть пульсации яремной вены не будет видна посередине. шея.У пациентов в сидячем положении внешняя яремная вена может быть не видна, хотя у очень пожилых людей может быть виден путь затвердевшей пустой вены. Однако, когда голова пациента опускается постепенно, примерно на 10 градусов за раз, вершина пульсации часто появляется у основания шеи и будет в середине шеи с небольшим дальнейшим опусканием головы. Следует исследовать внешнюю пульсацию яремных вен с обеих сторон шеи. Движение верхней части венозной пульсации в ответ на изменение положения пациента может использоваться как показатель того, что наружная яремная вена не закупорена.Это также можно сделать при гепато-яремном рефлюксе. Печеночно-яремный рефлюкс возникает, когда правый желудочек, не отвечающий требованиям, не может справиться с быстрым венозным возвратом, вызванным сильным, но легким давлением на живот, вены которого уже могут быть переполнены кровью. 16 Некоторая степень рефлюкса не редкость при сердечной недостаточности, и для того, чтобы печеночно-яремный рефлюкс считался положительным, верхняя часть пульсации яремной вены должна подняться на 2–3 см и оставаться в приподнятом положении в течение примерно 10 секунд при легком, но твердом состоянии. давление прикладывается к средней части живота.Положительный рефлюкс указывает на повышенное давление в правом предсердии и подтверждает перегрузку жидкостью, особенно при повышенном давлении в яремной вене. 16 , 17 Положительный гепато-яремный рефлюкс при нормальном давлении в яремной вене может быть ранним признаком накопления жидкости у пациента с одышкой или может указывать на небольшую остаточную перегрузку жидкостью для стабильных бессимптомных пациентов, что может быть базовым для этого пациента.
После определения вершины пульсации яремной вены следует оценить ее вертикальное расстояние от угла грудины, к которому следует добавить расчетное расстояние между углом грудины и правым предсердием.Расстояние между правым предсердием и грудным углом традиционно считается равным 5 см независимо от положения тела. Однако недавние данные, основанные на компьютерной томографии грудной клетки, предполагают, что расстояние зависит от положения пациента. 18 В то время как расстояние составляет 5 см в положении лежа на спине, оно увеличивается до 10 см в положениях под углом 45 градусов или выше (). Следовательно, при оценке давления в яремной вене необходимо учитывать положение, при котором верхняя часть пульсации яремной вены видна в середине шеи.Когда вершина пульсации яремной вены ниже угла грудины, расстояние между углом грудины и вершиной пульсации яремной вены следует вычесть из соответствующего положения расстояния между правым предсердием и углом грудины (). У пациентов с хронической сердечной недостаточностью это часто связано с гипердиурезом. Гипоперфузия и гиповолемия из-за гипердиуреза могут вызывать ишемию миокарда, гипотензию, головокружение, утомляемость, почечную недостаточность и парадоксальное ухудшение одышки. Следовательно, важно распознать гиповолемию, и ранним вмешательством может быть соответствующее снижение дозы диуретиков (, случай 3, ).Другие физические признаки, такие как легочные хрипы, третий тон сердца или отек ног, не всегда могут присутствовать при хронической сердечной недостаточности и могут быть вызваны другими состояниями, кроме сердечной недостаточности, и, следовательно, менее надежны и полезны. 8 , 11 , 19
Этиология гериатрической сердечной недостаточности
Поскольку сердечная недостаточность является синдромом, а не заболеванием, она всегда связана с первопричиной. Гипертония и ишемическая болезнь сердца — две наиболее частые причины сердечной недостаточности в любом возрасте, включая пожилых людей. 20 , 21 Наличие этих факторов риска часто можно определить на основе анамнеза и других тестов. Важно определить наличие этих сопутствующих заболеваний, поскольку их наличие может привести к продолжающемуся повреждению миокарда, прогрессированию заболевания и плохим результатам. Если врачи первичного звена не могут определить основную причину или когда основная причина, такая как продолжающаяся ишемия миокарда или порок клапанов сердца, требует специализированного лечения, пациентов следует направлять к кардиологам
Определение систолической функции левого желудочка
Наиболее клинически значимая классификация клинических Преобразование сердечной недостаточности в систолическую и диастолическую сердечную недостаточность зависит от фракции выброса левого желудочка.Эхокардиограмма — это наиболее часто используемый тест для определения фракции выброса левого желудочка. Определение систолической или диастолической сердечной недостаточности имеет как прогностическое, так и терапевтическое значение. 22 , 23 Другие описательные классификации сердечной недостаточности менее важны с клинической точки зрения и кратко обсуждаются ниже. Систолическая сердечная недостаточность — это клиническая сердечная недостаточность с фракцией выброса левого желудочка <45%. 24 — 30 Систолическая сердечная недостаточность характеризуется большим, но слабым левым желудочком, который не может выбрасывать достаточно крови для выработки нормального ударного объема и сердечного выброса ().Большинство рандомизированных клинических исследований сердечной недостаточности ограничивались систолической сердечной недостаточностью. 24 — 30 Это также преобладающий тип сердечной недостаточности среди молодых людей, особенно тех, которые наблюдаются в крупных академических медицинских центрах. 31
Однако эпидемиологические данные за последние несколько десятилетий показывают, что более 50% всех пациентов с сердечной недостаточностью могут иметь диастолическую сердечную недостаточность. 32 — 37 Диастолическая сердечная недостаточность определяется как клиническая сердечная недостаточность с нормальной или почти нормальной фракцией выброса левого желудочка, обычно 55% или выше.Однако клиническая картина и прогноз пациентов с сердечной недостаточностью с фракцией выброса левого желудочка от 45% до 55% аналогичны пациентам с фракцией выброса левого желудочка> 55% и, таким образом, могут рассматриваться как страдающие диастолической сердечной недостаточностью для всех практических целей. 14 Диастолическая сердечная недостаточность характеризуется сильным, но небольшим желудочком, который является жестким и не может полностью расслабиться, чтобы заполнить желудочек во время диастолы, и, следовательно, не имеет достаточного количества крови для перекачивания, чтобы обеспечить нормальный ударный объем и сердечный выброс ().Клинические проявления систолической и диастолической сердечной недостаточности очень похожи и часто не могут быть клинически различимы. 3 , 4 , 14 , 38 — 40 Случай Случай 2 , представленный с классическими симптомами из учебников и признаками сердечной недостаточности, но позже был обнаружен имеют нормальную фракцию выброса левого желудочка.
Трансторакальная двумерная эхокардиография с допплеровской визуализацией или без нее обычно является предпочтительным тестом для оценки фракции выброса левого желудочка.Фракцию выброса левого желудочка также можно измерить с помощью других методов, 41 , но чаще всего используется эхокардиография. Он широко доступен, безопасен, неинвазивен, не вызывает дискомфорта и обеспечивает отличные изображения не только сердца, но также магистральных сосудов и паракардиальных структур. 42 Он также может дать оценку диастолической дисфункции левого желудочка. Оценка фракции выброса левого желудочка важна, поскольку она имеет решающее терапевтическое и прогностическое значение. 3 , 4 , 38 , 40 Однако фракцию выброса левого желудочка не следует оценивать до тех пор, пока не будет поставлен клинический диагноз, поскольку более половины всех гериатрических пациентов с сердечной недостаточностью имеют нормальная фракция выброса левого желудочка, факт, который может затруднить диагностический процесс.
Определение диастолической дисфункции не обязательно для постановки клинического диагноза диастолической сердечной недостаточности. 36 Значительные нарушения активного и пассивного расслабления часто встречаются у большинства пациентов с диастолической сердечной недостаточностью. 35 , 43 Доплеровские исследования скорости трансмитрального кровотока могут определять характер наполнения желудочков. При диастолической сердечной недостаточности пиковая трансмитральная скорость E (представляет собой раннее наполнение во время активной релаксации желудочков) снижается, в то время как наблюдается относительное увеличение максимальной скорости A (из-за компенсаторного увеличения сокращения предсердий в поздней диастоле).Таким образом, соотношение E: A уменьшается и даже становится меньше 1 при диастолической сердечной недостаточности. 35 , 44 , 45 Однако соотношение E: A также может снижаться при нормальном старении, 46 и может нормализоваться при прогрессирующей диастолической сердечной недостаточности (псевдонормализация). 47 , 48 Тем не менее, допплеровская визуализация митральной кольцевой ткани может отличить нормальный паттерн наполнения от псевдонормального, и в сочетании с допплеровской визуализацией трансмитрального потока и историей болезни может точно определить тяжесть диастолических аномалий. 35 , 47 , 48 Существуют доказательства того, что тяжесть диастолической дисфункции может быть связана с повышенной смертностью. 35
Другая классификация сердечной недостаточности
Сердечная недостаточность также классифицируется как левосторонняя по сравнению с правосторонней, прямая или обратная, низкий выход против высокого и острая сердечная недостаточность по сравнению с хронической. Однако ни одна из этих классификаций не имеет большого клинического значения. Теоретически чистая левосторонняя сердечная недостаточность может привести либо к застою в легких, либо к гипоперфузии, либо к обоим, и может привести к левосторонним симптомам, таким как одышка, кашель, хрипы, утомляемость, гипотензия, тахикардия, спутанность сознания, обморок, делирий и т. Д. олигурия, легочные хрипы и левосторонний третий тон сердца.С другой стороны, правосторонняя сердечная недостаточность может приводить к появлению правосторонних симптомов и признаков, таких как одышка, усталость, отек ног, тошнота, рвота, эпигастическая боль и боль в верхней части живота, повышение яремного венозного давления, гепато-яремный рефлюкс, гепатомегалия справа. -сторонний третий тон сердца, выраженный легочный компонент второго тона сердца и зависимый отек. Несмотря на то, что наиболее ранняя сердечная недостаточность связана с левым желудочком, наиболее распространенная сердечная недостаточность бывает двухжелудочковой. Таким образом, у большинства пациентов с сердечной недостаточностью на поздней стадии наблюдается как левосторонняя, так и правосторонняя сердечная недостаточность, как отмечено в случае 2 .Однако симптомы и признаки, связанные с двухжелудочковой сердечной недостаточностью, также могут наблюдаться при ранней сердечной недостаточности ( случаев 1 и 3), у которых наблюдалась одышка при физической нагрузке и отек ног. Классификация левосторонней или правосторонней сердечной недостаточности не имеет терапевтического или прогностического значения.
Слабое сердце, как при систолической сердечной недостаточности, может вызывать прямую недостаточность, приводящую к симптомам гипоперфузии, а сердце без жалоб, как при диастолической сердечной недостаточности, может вызывать обратную недостаточность, приводящую к симптомам, связанным с застойными явлениями. 49 — 51 Однако у большинства пациентов с сердечной недостаточностью в той или иной степени наблюдается как систолическая, так и диастолическая сердечная недостаточность, а также симптомы и признаки, связанные с гипоперфузией и застоем ( случаев 1–3 ). 6 Классификация прямой или обратной сердечной недостаточности не имеет терапевтического или прогностического значения.
Хотя у большинства пожилых пациентов с сердечной недостаточностью наблюдается сердечная недостаточность с низким сердечным выбросом ( случаев 1–3 ), сердечная недостаточность, связанная с сердечной недостаточностью с высоким выбросом, может возникать из-за гипердинамических состояний, таких как тяжелая анемия, тиреотоксикоз и артериовенозная фистула, включая те, которые используются для гемодиализа. 52 — 54 Анемия редко вызывает сердечную недостаточность с высоким выбросом при отсутствии других сердечных заболеваний или при очень низком уровне гемоглобина (<5 г / дл). 3 , 6 Однако более легкая анемия (гемоглобин от 5 до 10 мг / дл) может вызвать обострение симптомов у пациентов с имеющейся сердечной недостаточностью. Один только тиреотоксикоз также редко вызывает сердечную недостаточность с высоким выбросом. За исключением теплых конечностей, клинические признаки сердечной недостаточности с высоким и низким выбросом могут быть неразличимы.Лабораторных тестов на анемию, функцию почек и функцию щитовидной железы обычно достаточно для выявления пациентов с сердечной недостаточностью в ситуациях с высоким выбросом. 3 , 4 , 45
Наконец, острая сердечная недостаточность может указывать как на тяжесть (от легкой до умеренной в сравнении с тяжелой), так и на начало (внезапное или постепенное) симптомов, и может возникать как во время первоначального обращения. и у пациентов с хронической сердечной недостаточностью ( случаев 2 и 4 ). 55 , 56 Более двух третей всех госпитализированных пациентов с сердечной недостаточностью страдают хронической сердечной недостаточностью. 57 Это может быть связано с несоблюдением режима приема лекарств, соли или жидкости, острой ишемией миокарда, тяжелой гипертензией или естественным прогрессированием заболевания. Клинические проявления амбулаторной хронической сердечной недостаточности и госпитализированной острой сердечной недостаточности в целом схожи, но могут быть более тяжелыми в последней группе.
Лечение гериатрической сердечной недостаточности
Общий принцип лечения сердечной недостаточности у пожилых людей аналогичен таковому у молодых людей и, как правило, может быть разделен на лечение, облегчающее симптомы, и лечение, изменяющее болезнь или продлевающее жизнь.Симптоматическая терапия сердечной недостаточности одинакова как для систолической, так и для диастолической сердечной недостаточности. Однако, поскольку доказательства в пользу терапии, модифицирующей заболевание, в первую очередь получены на основании систолической сердечной недостаточности у более молодых людей, существует мало доказательств для руководства лечением пожилых пациентов с диастолической сердечной недостаточностью. Доказательная терапия систолической сердечной недостаточности включает использование препаратов, подавляющих нейрогормоны (ренин-ангиотензин-альдостероновая система и симпатическая нервная система), и включает ингибитор АПФ или блокатор рецепторов ангиотензина и бета-блокатор, а у некоторых пациентов — антагонист альдостерона. .Клиницисты должны быть знакомы с использованием этих препаратов и следовать рекомендациям руководств по хронической сердечной недостаточности. 3
Все пожилые пациенты с систолической сердечной недостаточностью должны получать лечение ингибиторами АПФ или блокаторами рецепторов ангиотензина, если пациент не может переносить ингибитор АПФ из-за кашля или ангионевротического отека. Хроническая почечная недостаточность часто встречается при сердечной недостаточности и не должна быть причиной отказа от этих препаратов. 58 , 59 Все пожилые пациенты с систолической сердечной недостаточностью также должны лечиться одобренными бета-адреноблокаторами, а именно карведилолом, метопрололом пролонгированного действия или бисопрололом.Нет необходимости увеличивать дозу ингибитора АПФ (или блокатора рецепторов ангиотензина) перед началом терапии бета-блокатором. Метопролол лучше переносится пациентами с низким систолическим артериальным давлением. 60 Антагонист альдостерона, такой как спиронолактон, может использоваться у пациентов с тяжелой сердечной недостаточностью. 29 , 61 Однако его следует использовать с осторожностью, поскольку он может вызвать гиперкалиемию, особенно у лиц с нарушением функции почек.Антагонисты альдостерона также могут применяться у пациентов с хронической гипокалиемией, получающих диуретики.
Дигоксин следует использовать в низких дозах для пациентов с симптомами, несмотря на соответствующую терапию ингибитором АПФ (или блокатором рецепторов ангиотензина) и бета-блокатором. 62 — 64 Суточная доза 0,125 мг может быть достаточной для большинства пациентов и может не требовать мониторинга уровней дигоксина в сыворотке. Большинству пациентов с сердечной недостаточностью необходимы петлевые диуретики для достижения эуволемии и сохранения эуволемии. 3 Известно, что диуретики активируют нейрогормоны и могут быть потенциально опасными. 65 , 66 Следовательно, после достижения эуволемии диуретики следует использовать в минимально возможных дозах, необходимых для поддержания эуволемии. Следует избегать гипокалиемии и лечить ее соответствующим образом. 67 Важность ограничения соли и жидкости необходимо подчеркивать у всех пациентов с сердечной недостаточностью, особенно у тех, кто имеет перегрузку объемом и требует увеличения дозировки диуретиков.
Существует мало научно обоснованных руководств по терапии пациентов с диастолической сердечной недостаточностью. Все пациенты с симптоматической диастолической сердечной недостаточностью, такие как пациенты с систолической сердечной недостаточностью, должны лечиться диуретиками для достижения эуволемии. В настоящее время нет доказательств того, что использование ингибиторов АПФ или бета-адреноблокаторов снижает смертность или заболеваемость при диастолической сердечной недостаточности. Однако пациенты с диастолической сердечной недостаточностью часто являются пожилыми людьми и страдают множественными сопутствующими заболеваниями, такими как гипертония, диабет, ишемическая болезнь сердца, фибрилляция предсердий и хроническое заболевание почек, которым может помочь использование этих препаратов.Дигоксин и кандесартан могут быть полезными для уменьшения количества госпитализаций у этих пациентов с сердечной недостаточностью. 68 , 69
Большинство пожилых пациентов с сердечной недостаточностью в развивающихся странах могут быть не в состоянии позволить себе эхокардиографию. Если фракция выброса левого желудочка неизвестна, всех пациентов с сердечной недостаточностью следует рассматривать как систолическую сердечную недостаточность и лечить соответствующим образом. Пациентам с сердечной недостаточностью, которые не могут позволить себе или не переносят ингибиторы АПФ и бета-адреноблокаторы, следует назначать дигоксин в низких дозах.Дигоксин недорогой и может снизить заболеваемость и смертность у этих пациентов. 62 , 64 , 68
Резюме: ПОРАЖЕНИЕ — сердечная недостаточность
Управление гериатрической сердечной недостаточностью можно упростить с помощью мнемонического ПОРАЖЕНИЯ: D Диагностика , E тиология, F статус объема жидкости, E jection fr A cion и T reatment. Тщательный сбор анамнеза и физикальное обследование часто могут помочь поставить клинический диагноз сердечной недостаточности D у пожилых людей и определить лежащую в основе E тиологию сердечной недостаточности.Определение объема жидкости F путем тщательного обследования наружных яремных вен является самым важным физическим обследованием во время первого и последующих посещений. Определение левого желудочка. E jection fr A ction — это единственный наиболее важный тест после постановки клинического диагноза сердечной недостаточности, который следует использовать для определения курса лечения T . Если фракция выброса не может быть определена, всех пациентов с сердечной недостаточностью следует лечить как систолическую сердечную недостаточность и назначать ингибитор АПФ, бета-блокатор и антагонист альдостерона отдельным пациентам с тяжелой сердечной недостаточностью.Дигоксин в низких дозах следует назначать всем пациентам с сердечной недостаточностью, которые не могут себе позволить или не переносят ингибиторы АПФ или бета-адреноблокаторы. Для достижения и поддержания эуволемии следует разумно использовать диуретики.
Благодарности
Грантовая поддержка: Д-р Ахмед получает поддержку от Национальных институтов здравоохранения посредством гранта Национального института сердца, легких и крови (R01-HL085561) и щедрого подарка от г-жи Джин Б. Моррис. Бирмингема, Алабама.
Ссылки
1.Ахмед А. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30. [PubMed] [Google Scholar] 2. Ахмед А., Оллман Р.М., Ароноу В.С., Делонг Дж. Ф. Диагностика сердечной недостаточности у пожилых людей: прогностическая ценность одышки в покое. Arch Gerontol Geriatr. 2004. 38: 297–307. [PubMed] [Google Scholar] 3. Хант С.А., Абрахам В.Т., Чин М.Х. и др. ACC / AHA 2005 г. Обновление рекомендаций по диагностике и лечению хронической сердечной недостаточности у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям Heart Failure): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Обществом сердечного ритма.Тираж. 2005; 112: e154–235. [PubMed] [Google Scholar] 4. Адамс К., Линденфельд Дж., Арнольд Дж. И др. Краткое содержание: HFSA 2006 Комплексное практическое руководство по сердечной недостаточности. J Сердечная недостаточность. 2006; 12: 10–38. [PubMed] [Google Scholar] 5. Ан С.А., Джонг П., Юсуф С., Бангдивала С.И., Пулер Х.Г., Руссо М.Ф. Ранняя терапия эналаприлом снизила сердечно-сосудистую заболеваемость и смертность у пациентов с систолической дисфункцией левого желудочка: результаты исследования SOLVD через 15 лет. Тезисы представлены на научных сессиях 2004 года в Новом Орлеане, штат Луизиана.Тираж. 2004; 110: III-367. [Google Scholar] 6. Браунвальд Э., Коллуси В.С., Гроссман В. Клинические аспекты сердечной недостаточности: сердечная недостаточность с высокой сердечной недостаточностью; отек легких. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 445–470. [Google Scholar] 7. Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ДЖАМА. 2005; 294: 1944–1956. [PubMed] [Google Scholar] 8.Перлофф Дж. К., Браунвальд Э. Физическое обследование сердечного ритма и кровообращения. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 15–52. [Google Scholar] 9. Ахмед А., Оллман Р.М., Киф С.И. и др. Связь консультаций между терапевтами и кардиологами с качеством и результатами лечения сердечной недостаточности. Am Heart J. 2003; 145: 1086–1093. [PubMed] [Google Scholar] 10. Мюллер С., Шолер А., Лауле-Килиан К. и др.Использование натрийуретического пептида B-типа в оценке и лечении острой одышки. N Engl J Med. 2004. 350: 647–654. [PubMed] [Google Scholar] 11. Бутман С. М., Эви Г. А., Станден Дж. Р., Керн К. Б., Хан Э. Прикроватное сердечно-сосудистое обследование у пациентов с тяжелой хронической сердечной недостаточностью: важность отдыха или индуцируемого расширения яремных вен. J Am Coll Cardiol. 1993; 22: 968–974. [PubMed] [Google Scholar] 12. Curtis JP, Selter JG, Wang Y и др. Парадокс ожирения: индекс массы тела и исходы у пациентов с сердечной недостаточностью.Arch Intern Med. 2005. 165: 55–61. [PubMed] [Google Scholar] 13. Дразнер М.Х., Рэйм Дж. Э., Стивенсон Л. В., Дрис Д. Л.. Прогностическое значение повышенного яремного венозного давления и третьего тона сердца у пациентов с сердечной недостаточностью. N Engl J Med. 2001; 345: 574–581. [PubMed] [Google Scholar] 14. Fonarow GC, Stough WG, Abraham W.T. и др. Характеристики, лечение и исходы пациентов с сохраненной систолической функцией, госпитализированных по поводу сердечной недостаточности: отчет из реестра OPTIMIZE-HF. J Am Coll Cardiol.2007; 50: 768–777. [PubMed] [Google Scholar] 15. Vinayak AG, Levitt J, Gehlbach B., Pohlman AS, Hall JB, Kress JP. Полезность исследования наружной яремной вены для выявления аномального центрального венозного давления у пациентов в критическом состоянии. Arch Intern Med. 2006. 166: 2132–2137. [PubMed] [Google Scholar] 16. Ducas J, Magder S, McGregor M. Достоверность гепато-яремного рефлюкса в качестве клинического теста на застойную сердечную недостаточность. Am J Cardiol. 1983; 52: 1299–1303. [PubMed] [Google Scholar] 17. Соховски Р.А., Дуббин Ю.Д., Накви С.З.Клиническая и гемодинамическая оценка гепато-яремного рефлюкса. Am J Cardiol. 1990; 66: 1002–1006. [PubMed] [Google Scholar] 18. Сет Р., Магнер П., Матцингер Ф., ван Вальравен К. Как далеко грудинный угол от среднего правого предсердия? J Gen Intern Med. 2002; 17: 852–856. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Дональдсон MC. Хроническая венозная недостаточность. Варианты лечения Curr Cardiovasc Med. 2000. 2: 265–272. [PubMed] [Google Scholar] 20. Каннель ВБ. Жизненно важные эпидемиологические ключи к разгадке сердечной недостаточности. J Clin Epidemiol.2000. 53: 229–235. [PubMed] [Google Scholar] 21. Gottdiener JS, Arnold AM, Aurigemma GP, et al. Предикторы застойной сердечной недостаточности у пожилых людей: исследование сердечно-сосудистой системы. J Am Coll Cardiol. 2000; 35: 1628–1637. [PubMed] [Google Scholar] 24. Следователи СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med. 1991; 325: 293–302. [PubMed] [Google Scholar] 25. Пфеффер М.А., Браунвальд Э., Мойе Л.А. и др. Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда.Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med. 1992. 327: 669–677. [PubMed] [Google Scholar] 26. Исследовательская группа Digitalis. Влияние дигоксина на смертность и заболеваемость у пациентов с сердечной недостаточностью. N Engl J Med. 1997; 336: 525–533. [PubMed] [Google Scholar] 27. Пакер М., Бристоу М.Р., Кон Дж. Н. и др. Влияние карведилола на заболеваемость и смертность пациентов с хронической сердечной недостаточностью. Группа исследования сердечной недостаточности карведилола в США. Медицинский журнал Новой Англии.1996; 334: 1349–1355. [PubMed] [Google Scholar] 28. Исследовательская группа MERIT-HF. Эффект метопролола CR / XL при хронической сердечной недостаточности: рандомизированное исследование метопролола CR / XL при застойной сердечной недостаточности (MERIT-HF) Ланцет. 1999; 353: 2001–2007. [PubMed] [Google Scholar] 29. Питт Б., Заннад Ф., Ремме В.Дж. и др. Влияние спиронолактона на заболеваемость и смертность у пациентов с тяжелой сердечной недостаточностью. Исследователи рандомизированного оценочного исследования альдактона. N Engl J Med. 1999; 341: 709–717. [PubMed] [Google Scholar] 30.Питт Б., Пул-Уилсон П.А., Сигал Р. и др. Влияние лозартана по сравнению с каптоприлом на смертность у пациентов с симптоматической сердечной недостаточностью: рандомизированное исследование — исследование выживания при сердечной недостаточности с лозартаном ELITE II. Ланцет. 2000; 355: 1582–1587. [PubMed] [Google Scholar] 31. Hogg K, Swedberg K, McMurray J. Сердечная недостаточность с сохраненной систолической функцией левого желудочка; эпидемиология, клинические характеристики и прогноз. J Am Coll Cardiol. 2004. 43: 317–327. [PubMed] [Google Scholar] 32. Васан Р.С., Ларсон М.Г., Бенджамин Э.Дж., Эванс Дж.К., Рейсс К.К., Леви Д.Застойная сердечная недостаточность у субъектов с нормальной или пониженной фракцией выброса левого желудочка: распространенность и смертность в популяционной когорте. J Am Coll Cardiol. 1999; 33: 1948–1955. [PubMed] [Google Scholar] 33. Gottdiener JS, McClelland RL, Marshall R, et al. Исход застойной сердечной недостаточности у пожилых людей: влияние систолической функции левого желудочка. Исследование здоровья сердечно-сосудистой системы. Ann Intern Med. 2002; 137: 631–639. [PubMed] [Google Scholar] 34. Сенни М, Редфилд ММ. Сердечная недостаточность с сохраненной систолической функцией.Другая естественная история? J Am Coll Cardiol. 2001; 38: 1277–1282. [PubMed] [Google Scholar] 35. Редфилд MM, Якобсен SJ, Бернетт JC младший, Махони DW, Бейли KR, Rodeheffer RJ. Бремя систолической и диастолической желудочковой дисфункции в обществе: оценка масштабов эпидемии сердечной недостаточности. ДЖАМА. 2003. 289: 194–202. [PubMed] [Google Scholar] 36. Zile MR, Gaasch WH, Carroll JD и др. Сердечная недостаточность с нормальной фракцией выброса: необходимо ли измерение диастолической функции для диагностики диастолической сердечной недостаточности? Тираж.2001. 104: 779–782. [PubMed] [Google Scholar] 37. Китцман Д.В., Литтл В.С., Брубейкер П.Х. и др. Патофизиологическая характеристика изолированной диастолической сердечной недостаточности по сравнению с систолической сердечной недостаточностью. ДЖАМА. 2002. 288: 2144–2150. [PubMed] [Google Scholar] 38. Ахмед А., Розман Дж. М., Даксбери А. С., Оллман Р. М., Делонг Дж. Ф. Корреляты и исходы сохраненной систолической функции левого желудочка у пожилых людей, госпитализированных с сердечной недостаточностью. Am Heart J. 2002; 144: 365–372. [PubMed] [Google Scholar] 39. Ахмед А., Нанда NC, Уивер М.Т., Оллман Р.М., Делонг Дж.Ф.Клинические корреляты изолированной диастолической дисфункции левого желудочка у госпитализированных пожилых пациентов с сердечной недостаточностью. Am J Geriatr Cardiol. 2003; 12: 82–89. [PubMed] [Google Scholar] 40. Ахмед А. Ассоциация диастолической дисфункции и исходов у амбулаторных пожилых людей с хронической сердечной недостаточностью. J Gerontol A Biol Sci Med Sci. 2005; 60: 1339–1344. [Бесплатная статья PMC] [PubMed] [Google Scholar] 41. Рэдфорд М.Дж., Арнольд Дж.М., Беннетт С.Дж. и др. Ключевые элементы данных и определения ACC / AHA для измерения клинического ведения и исходов пациентов с хронической сердечной недостаточностью: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по стандартам клинических данных (Комитет по разработке стандартов клинических данных по сердечной недостаточности ): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Американским обществом сердечной недостаточности.Тираж. 2005; 112: 1888–1916. [PubMed] [Google Scholar] 42. Cheitlin MD, Armstrong WF, Aurigemma GP, et al. Обновление рекомендаций ACC / AHA / ASE 2003 г. по клиническому применению эхокардиографии: итоговая статья: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет ACC / AHA / ASE по обновлению клинических рекомендаций 1997 г. Применение эхокардиографии) Кровообращение. 2003. 108: 1146–1162. [PubMed] [Google Scholar] 43. Зиле MR, Baicu CF, Gaasch WH.Диастолическая сердечная недостаточность — нарушение активного расслабления и пассивной жесткости левого желудочка. N Engl J Med. 2004; 350: 1953–1959. [PubMed] [Google Scholar] 44. Thomas JD, Choong CY, Flachskampf FA, Weyman AE. Анализ кривой ранней трансмитральной доплеровской скорости: влияние первичных физиологических изменений и компенсационная регулировка преднагрузки. J Am Coll Cardiol. 1990; 16: 644–655. [PubMed] [Google Scholar] 45. Сведберг К., Клеланд Дж., Дарги Х. и др. Рекомендации по диагностике и лечению хронической сердечной недостаточности: краткое изложение (обновление 2005 г.): Целевая группа по диагностике и лечению хронической сердечной недостаточности Европейского общества кардиологов.Eur Heart J. 2005; 26: 1115–1140. [PubMed] [Google Scholar] 46. Флег Дж. Л., Шапиро Е. П., О’Коннор Ф., Таубе Дж., Голдберг А. П., Лакатта Е. Г.. Показатели диастолического наполнения левого желудочка у спортсменов-мужчин старшего возраста. ДЖАМА. 1995; 273: 1371–1375. [PubMed] [Google Scholar] 47. Nagueh SF, Миддлтон KJ, Копелен HA, Zoghbi WA, Quinones MA. Допплерография ткани: неинвазивный метод оценки релаксации левого желудочка и оценки давления наполнения. J Am Coll Cardiol. 1997; 30: 1527–1533. [PubMed] [Google Scholar] 48.Sohn DW, Chai IH, Lee DJ и др. Оценка скорости митрального кольца с помощью допплеровской визуализации ткани при оценке диастолической функции левого желудочка. J Am Coll Cardiol. 1997. 30: 474–480. [PubMed] [Google Scholar] 49. Косентино AM. Застойное состояние при почечной недостаточности: историческая и диагностическая перспектива. Семинары по диализу. 1999; 12: 307–310. [Google Scholar] 50. Уоррен JV, Stead EA., Jr. Динамика жидкости при хронической застойной сердечной недостаточности. Arch Intern Med. 1944. 73: 138–147. [Google Scholar] 51.Merrill AJ. Отек и снижение почечного кровотока у пациентов с хронической застойной сердечной недостаточностью: данные о «прямой недостаточности» как основной причине отека. J Clin Invest. 1946; 25: 389–400. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Инграм CW, Сатлер LF, Рэкли CE. Прогрессирующая сердечная недостаточность, вторичная по отношению к состоянию высокой выходной мощности. Грудь. 1987. 92: 1117–1118. [PubMed] [Google Scholar] 53. Froeschl M, Haddad H, Commons AS, Veinot JP. Тиреотоксикоз — нечастая причина сердечной недостаточности. Cardiovasc Pathol.2005; 14: 24–27. [PubMed] [Google Scholar] 54. Ахерн DJ, Махер Дж. Ф. Сердечная недостаточность как осложнение артериовенозной фистулы гемодиализа. Ann Intern Med. 1972; 77: 201–204. [PubMed] [Google Scholar] 55. Ниеминен М.С., Бом М., Коуи М.Р. и др. Краткое изложение рекомендаций по диагностике и лечению острой сердечной недостаточности: Целевая группа по острой сердечной недостаточности Европейского общества кардиологов. Eur Heart J. 2005; 26: 384–416. [PubMed] [Google Scholar] 56. Крамер К., Киркман П., Кицман Д., Маленький туалет.Быстрый отек легких: связь с гипертензией и рецидивом, несмотря на коронарную реваскуляризацию. Am Heart J. 2000; 140: 451–455. [PubMed] [Google Scholar] 57. Георгиаде М., Заннад Ф., Сопко Г. и др. Синдромы острой сердечной недостаточности: текущее состояние и рамки для будущих исследований. Тираж. 2005; 112: 3958–3968. [PubMed] [Google Scholar] 58. Ахмед А., Киф С.И., Оллман Р.М., Симс Р.В., Делонг Дж.Ф. Преимущества выживания ингибиторов ангиотензинпревращающего фермента у пожилых пациентов с сердечной недостаточностью с предполагаемыми противопоказаниями.J Am Geriatr Soc. 2002; 50: 1659–1666. [PubMed] [Google Scholar] 59. Ахмед А. Использование ингибиторов ангиотензинпревращающего фермента у пациентов с сердечной недостаточностью и почечной недостаточностью: насколько нас должно беспокоить повышение уровня креатинина в сыворотке? J Am Geriatr Soc. 2002; 50: 1297–1300. [PubMed] [Google Scholar] 60. Ахмед А., Dell’Italia LJ. Использование бета-адреноблокаторов у пожилых людей с хронической сердечной недостаточностью. Am J Med Sci. 2004. 328: 100–111. [PubMed] [Google Scholar] 61. Питт Б., Ремме В., Заннад Ф. и др. Эплеренон, селективный блокатор альдостерона, у пациентов с дисфункцией левого желудочка после инфаркта миокарда.N Engl J Med. 2003; 348: 1309–1321. [PubMed] [Google Scholar] 62. Ахмед А., Рич М.В., Лав Т.Е. и др. Дигоксин и снижение смертности и госпитализации при сердечной недостаточности: всесторонний апостериорный анализ исследования DIG. Eur Heart J. 2006; 27: 178–186. [Бесплатная статья PMC] [PubMed] [Google Scholar] 63. Ахмед А., Янг Дж. Б., Георгиад М. Недостаточное использование дигоксина при сердечной недостаточности и подходы к соответствующему использованию. CMAJ. 2007. 176: 641–643. [Бесплатная статья PMC] [PubMed] [Google Scholar] 64. Ахмед А., Питт Б., Рахимтула С.Х. и др.Эффекты дигоксина при низких концентрациях в сыворотке крови на смертность и госпитализацию при сердечной недостаточности: исследование DIG, согласованное с предрасположенностью. Int J Cardiol. 2008. 123: 138–146. [Бесплатная статья PMC] [PubMed] [Google Scholar] 65. Ахмед А., Хусейн А., Лав Т.Э. и др. Сердечная недостаточность, хроническое употребление диуретиков, увеличение смертности и госпитализации: обсервационное исследование с использованием методов оценки предрасположенности. Eur Heart J. 2006; 27: 1431–1439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 66. Ахмед А., Янг Джей Би, Лав Т.Э., Левеск Р., Питт Б.Согласованное с предрасположенностью исследование влияния хронической диуретической терапии на смертность и госпитализацию пожилых людей с сердечной недостаточностью. Int J Cardiol. 2008. 125: 246–253. [Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Ахмед А., Заннад Ф., Лав Т.Э. и др. Согласованное с предрасположенностью исследование связи низкого уровня калия в сыворотке крови и смертности при хронической сердечной недостаточности. Eur Heart J. 2007; 28: 1334–1343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 68. Ахмед А., Рич М. В., Флег Дж. Л. и др. Влияние дигоксина на заболеваемость и смертность при диастолической сердечной недостаточности: исследование вспомогательной группы исследования дигиталиса.Тираж. 2006; 114: 397–403. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Юсуф С., Пфеффер М.А., Сведберг К. и др. Эффекты кандесартана у пациентов с хронической сердечной недостаточностью и сохраненной фракцией выброса левого желудочка: исследование CHARM-Preserved. Ланцет. 2003; 362: 777–781. [PubMed] [Google Scholar]Руководство по лечению гериатрической сердечной недостаточности врачами общего профиля
Minerva Med. Авторская рукопись; доступно в PMC 2010 3 августа.
Опубликован в окончательной редакции как:
Minerva Med.2009 фев; 100 (1): 39–50.
PMCID: PMC23
NIHMSID: NIHMS215666
, доктор медицины, магистр здравоохранения, FGSA, FACC, FAHA, FESC, доцентАли Ахмед
Медицина и эпидемиология, директор клиники гериатрической сердечной недостаточности и ветеринарной клиники Бирмингамского университета Медицинский центр по делам, Бирмингем, Алабама
Али Ахмед, специалист по медицине и эпидемиологии, директор клиники гериатрической сердечной недостаточности, Алабамский университет в Бирмингеме и Медицинский центр по делам ветеранов, Бирмингем, Алабама;
Али Ахмед, доктор медицины, магистр здравоохранения, Университет Алабамы в Бирмингеме 1530 3 rd Ave South, Ch29-219, Birmingham AL 35294-2041 Номер телефона: (205) 637-9632, Номер факса: (205) 975-7099 ude .bau @ demhaa См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Более 80% всех пациентов с сердечной недостаточностью составляют люди 65 лет и старше. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть сложной задачей. Однако при наличии правильных клинических навыков и опыта большинство гериатрической сердечной недостаточности можно правильно диагностировать и лечить. Ведение пожилой сердечной недостаточности можно упростить, следуя этой полезной мнемонике: ПОРАЖЕНИЕ –Сердечная недостаточность. Это охватывает основные аспекты лечения гериатрической сердечной недостаточности: диагноз D, , тиология E , жидкость F , лечение E , лечение A и лечение T .Процесс начинается с клинического диагноза D , который необходимо установить, прежде чем заказывать эхокардиограмму, поскольку почти половина всех пожилых пациентов с сердечной недостаточностью имеет нормальную фракцию выброса левого желудочка. Поскольку сердечная недостаточность является синдромом, а не заболеванием, необходимо искать и определять лежащую в основе тиологию E . Определение объема жидкости F путем тщательного исследования наружных яремных вен на шее имеет жизненно важное значение для достижения эуволемии. Необходимо назначить эхокардиографию для получения результатов исследования левого желудочка E от A для оценки прогноза и определения курса лечения T .Однако, если фракция выброса левого желудочка не может быть определена, как во многих развивающихся странах, всех пожилых пациентов с сердечной недостаточностью следует лечить так, как если бы у них была низкая фракция выброса, и им следует назначать ингибитор ангиотензинпревращающего фермента и бета-блокатор. Всем симптоматическим пациентам с сердечной недостаточностью следует назначать диуретик и дигоксин. Антагонист альдостерона может использоваться у отдельных пациентов с тяжелой систолической сердечной недостаточностью, тщательно избегая гиперкалиемии.
Ключевые слова: Сердечная недостаточность, пожилые люди, клинические проявления, диагностическая оценка, этиология
Сердечная недостаточность — это гериатрический синдром, поскольку большинство пациентов с сердечной недостаточностью — это пожилые люди. Сердечная недостаточность также является сердечным синдромом со сложным и быстро развивающимся патогенезом и лечением. Однако сердечная недостаточность в конечном итоге является синдромом, поскольку большинство пациентов с сердечной недостаточностью находятся под наблюдением врачей общего профиля, и она также является основной причиной госпитализации среди пожилых людей.Кроме того, в отличие от других сердечно-сосудистых заболеваний, сердечная недостаточность — это клинический диагноз, который может быть поставлен у постели больного, и врачи-терапевты могут легко применить установленную научно обоснованную терапию сердечной недостаточности. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть осложнены множественными сопутствующими заболеваниями и полипрагмазией. 1 Лечение сердечной недостаточности у 75-летней пожилой женщины с нормальной фракцией выброса левого желудочка может быть затруднено из-за отсутствия доказательств для выбора терапии, сопутствующих заболеваний, таких как артериальная гипертензия, фибрилляция предсердий, сахарный диабет, остеоартрит, хроническая болезнь почек. , и депрессия, и полипрагмазия, связанная с этими состояниями.Лечение сердечной недостаточности у пожилых осложняется еще и атипичными проявлениями сердечной недостаточности у пожилых людей. 2 Неоднородность — еще одно название старения, и гериатрическая сердечная недостаточность не исключение. У пожилых пациентов с сердечной недостаточностью может быть широкий диапазон фенотипической гетерогенности, как видно из представленных случаев.
Гериатрическая сердечная недостаточность: сценарии случая
Случай 1
80-летний мужчина с артериальной гипертензией и инфарктом миокарда в анамнезе. В течение последних 6 месяцев у него наблюдалась прогрессирующая одышка при физической нагрузке и отек ног.Он отрицал одышку в покое, ортопноэ, пароксизмальную ночную одышку, кашель, хрипы или боль в груди. Он не сообщил о посещениях отделения неотложной помощи или госпитализации из-за одышки. При физикальном обследовании выявлен лишь легкий отек нижних конечностей с ямками. У него не было ни повышения давления в яремной вене, ни гепато-яремного рефлюкса. При аускультации сердца его первый и второй тоны сердца были регулярными; нельзя было оценить третий или четвертый тон сердца. При легочном исследовании хрипов и хрипов не было.На электрокардиограмме синусовый ритм нормальный. Рентген грудной клетки не выявил кардиомегалии или легочного венозного застоя. На эхокардиограмме, сделанной через неделю, у него была фракция выброса левого желудочка 35%.
Случай 2
84-летняя женщина с известной сердечной недостаточностью обратилась с жалобой на одышку в течение 4 недель, в течение которых у нее появились одышка и утомляемость при минимальной нагрузке и даже в состоянии покоя. Она также жаловалась на ортопноэ и сообщила, что большую часть прошедшей недели она спала, сидя в кресле.До того, как лечь спать в кресле, у нее был один эпизод пароксизмальной ночной одышки. В ее прошлой истории болезни отмечалась гипертония. Она отрицала боль в груди, сердцебиение и головокружение. Она также сообщила о боли в правом подреберье, связанной с тошнотой и потерей аппетита, но без рвоты. У нее был хронический отек ноги, который за последние несколько недель стал настолько сильным, что она не могла носить обувь. В ответ на ухудшение симптомов она ограничила свою деятельность и не обратилась к врачу.В отделении неотложной помощи у нее повысилось давление в яремной вене на 15 см вод. Ст. У нее был положительный гепато-яремный рефлюкс, правосторонний третий тон сердца и увеличенная мягкая болезненная печень. У нее не было хрипов в легких или хрипов. У нее был сильный двусторонний отек с ямками на обеих ногах до середины бедра с множественными волдырями на голенях. У нее также были признаки венозной недостаточности с коричневой пигментацией и уплотнением кожи. Громкий второй тон сердца в левом четвертом межреберье предположил, что ее расчетное систолическое давление в легочной артерии было повышено на 40–45 мм рт.На электрокардиограмме ритм синусовый в норме. Рентгенограмма ее грудной клетки была отмечена выраженной кардиомегалией и застоем легочных вен. Ее предыдущая фракция выброса левого желудочка была неизвестна, и последующая эхокардиограмма показала фракцию выброса левого желудочка> 55%.
Случай 3
У 78-летнего мужчины, госпитализированного с обмороком, во время обследования на эхокардиограмме была обнаружена фракция выброса левого желудочка 30%. Позже он признался, что у него прогрессирующая одышка при физической нагрузке в течение последних нескольких месяцев.Он не сообщал о своих симптомах врачам и вместо этого ограничивал свою физическую активность, чтобы избежать симптомов. Он отрицает одышку в покое, ортопноэ, приступообразную ночную одышку или боль в груди. Электрокардиограмма показала нормальный синусовый ритм, рентгенограмма грудной клетки показала кардиомегалию. Его коронарная ангиограмма была нормальной. У него был отек нижних конечностей, и он был выписан на прием фуросемида 80 мг в день. После выписки у него усилилась одышка при физической нагрузке, и прием фуросемида был увеличен до 160 мг в день. Его симптомы улучшились, и он похудел.Однако его фуросемид продолжали принимать в дозе 160 мг / день, и несколько недель спустя у него развились утомляемость и одышка при физической нагрузке. При физикальном обследовании его систолическое артериальное давление было низким — 90 мм рт. Ст., А давление в яремной вене — низким при 3 см водного столба. Его симптомы улучшились, и он набрал почти 10 фунтов за неделю после того, как его фуросемид был уменьшен до 80 мг в день.
Случай 4
83-летняя женщина обратилась с жалобой на одышку в покое, стеснение в груди и головокружение в течение одного года.В ее прошлой истории болезни были обнаружены гипертония и ишемическая болезнь сердца. За последний год ее симптомы ухудшились трижды, когда она обращалась в отделение неотложной помощи и каждый раз ее госпитализировали. Эхокардиограмма, катетеризация сердца и магнитно-резонансная томография ее мозга, сделанная во время госпитализации, не выявили патологии, по которой она была выписана из последней госпитализации. Тем не менее, она продолжала сохранять симптомы и была несколько разочарована тем, что ее выписали на основании нормальных результатов анализов, и на ее продолжающиеся симптомы не обращали внимания.Она отрицала наличие одышки при физической нагрузке, ортопноэ, пароксизмальной ночной одышки или отека ног. При дальнейшем допросе она рассказала, что ее 45-летний муж умер около двух лет назад, и с тех пор она продала их дом и переехала жить рядом с дочерью в другой город. Она учительница на пенсии и работает волонтером в воскресной школе своей церкви. Признаков сердечной недостаточности у нее не было. Был поставлен диагноз соматизатиоин и гериатрическая депрессия, и ее симптомы полностью исчезли в течение четырех недель терапии сертралином в дозе 50 мг в день.
Определение и стадии сердечной недостаточности
Одышка и утомляемость с отеком ног или без него являются кардинальными симптомами сердечной недостаточности (). В рекомендациях Американского колледжа кардиологов / Американской кардиологической ассоциации по хронической сердечной недостаточности сердечная недостаточность определяется как «сложный клинический синдром, который может быть результатом любого структурного или функционального сердечного нарушения, которое ухудшает способность желудочка наполняться кровью или выбрасывать ее». 3 В рекомендациях Американского общества сердечной недостаточности по сердечной недостаточности сердечная недостаточность определяется как «синдром, вызванный сердечной дисфункцией, обычно возникающий в результате дисфункции или потери миокарда и характеризующийся расширением или гипертрофией левого желудочка».” 4
Таблица 1
Несмотря на различия в систолической и диастолической функции между систолической и диастолической сердечной недостаточностью, оба имеют низкий сердечный выброс, что является признаком сердечной недостаточности и очень схожи клинической картиной. Все данные основаны на левом желудочке. (По материалам Ahmed A. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30)
| LV EDV (мл) | LV EF ( %) | LV SV (мл) | HR (уд / мин) | LV CO (л / мин) | Симптомы | |
|---|---|---|---|---|---|---|
| Нормальный | 140 | 55% | 80 | 65 | 5 .2 | Нет |
| Систолическая сердечная недостаточность | 200 | 25% | 50 | 75 | 3,8 | Одышка, утомляемость, отек |
| 75 | 3,8 | Одышка, утомляемость, отек |
Поскольку сердечная недостаточность является прогрессирующим состоянием, клинические проявления сердечной недостаточности различаются в зависимости от стадий ее естественного течения.Стадия А — это доклиническая стадия, на которой нет ни клинической сердечной недостаточности, ни структурных повреждений миокарда. Однако эти пациенты имеют один или несколько известных факторов риска сердечной недостаточности, таких как гипертония или ишемическая болезнь сердца, и имеют высокий риск развития сердечной недостаточности. Важность выявления пациентов на этом этапе — ранняя — первичная профилактика сердечной недостаточности. Стадия B характеризуется структурным повреждением миокарда, но эти пациенты все еще протекают бессимптомно и не имеют клинической сердечной недостаточности.Однако из-за структурного повреждения миокарда у этих пациентов может быть более высокий риск развития сердечной недостаточности, чем у пациентов на стадии А. Важность выявления пациентов на этой стадии — поздняя первичная профилактика сердечной недостаточности. Патенты стадии C — это те, у кого уже развились клинические симптомы и признаки сердечной недостаточности. Когда пациенты находятся в стадии C, они всегда находятся в стадии C, даже если в настоящее время у них нет симптомов. Пациенты на этой стадии могут быть подвергнуты вторичной профилактике других осложнений сердечной недостаточности.Пациенты с сердечной недостаточностью стадии D имеют симптомы и терминальную стадию и часто не поддаются лечению.
Симптомы сердечной недостаточности у пожилых людей
Одышка или утомляемость при физической нагрузке с отеком нижних конечностей или без него, как правило, являются наиболее частыми ранними симптомами сердечной недостаточности ( случаев 1–3 ). По мере прогрессирования заболевания, особенно при отсутствии соответствующего лечения, одышка при физической нагрузке или утомлении постепенно становится более сильной и появляется при уменьшении нагрузки (, случай 2, ) и, в конечном итоге, в состоянии покоя.Пожилые люди часто связывают одышку при физической нагрузке или утомляемость при физической нагрузке со старением и реагируют на свои ранние симптомы ограничением физической активности, таким образом задерживая клинические проявления и постановку диагноза. Это важно учитывать, задавая вопросы пожилым людям об одышке при физической нагрузке. Клиницисты также должны регулярно проверять своих гериатрических пациентов с высоким риском сердечной недостаточности (стадия A и стадия B) на наличие симптомов и признаков одышки при физической нагрузке, утомляемости при физической нагрузке, отека ног и других распространенных симптомов сердечной недостаточности для ранней диагностики сердечной недостаточности.Это важно, поскольку раннее начало терапии может быть связано с долгосрочным улучшением выживаемости. 5 Когда у пациента появляется одышка в покое, важно определить ее продолжительность и предшествовала ли одышка при физической нагрузке. Одышка в покое без одышки при физической нагрузке почти никогда не бывает органической этиологии и может представлять соматизацию у пожилых людей (, случай 4, ). 6
Ортопноэ и пароксизмальная ночная одышка являются относительно специфическими симптомами сердечной недостаточности у пожилых людей. 2 , 7 Ортопноэ обычно возникает вскоре после того, как лечь, и также быстро проходит в положении сидя или стоя. Пароксизмальная ночная одышка возникает через 2–3 часа после начала сна и заставляет пациентов просыпаться ото сна с одышкой, которая может сопровождаться кашлем и / или хрипом. Облегчение начинается с того, что вы садитесь, но полное облегчение симптомов может занять от пяти минут до получаса. Пациенты, спящие на нескольких подушках или на кресле, чтобы избежать ортопноэ, могут не испытывать приступообразной ночной одышки.Это также может быть вызвано хроническим обструктивным заболеванием легких, и в этом случае оно часто начинается с кашля, который позже приводит к одышке, и может уменьшиться с отхождением мокроты забитой слизью, даже если не садиться. 8 Однако эти симптомы относительно нечасты у пожилых людей с сердечной недостаточностью и могут не регистрироваться до тех пор, пока перегрузка жидкостью не станет серьезной, как в случае случаев 2 . 9 , 10 Многие пожилые люди с сердечной недостаточностью могут спать в кресле или кресле, чтобы избежать ортопноэ, и не могут добровольно сообщать об этом, если специально не попросят.
Отек нижних конечностей, связанный с сердечной недостаточностью, обычно бывает двусторонним. Однако двусторонний отек ног является относительно неспецифическим симптомом и также может быть вызван хронической венозной недостаточностью, ожирением, длительным сидением или стоянием или приемом лекарств, таких как блокаторы кальциевых каналов. Отек обычно начинается со стопы и голеностопного сустава, распространяется проксимальнее ноги, но если его не лечить, он может также затронуть более проксимальные отделы нижних конечностей, мошонки и живота. Отек, связанный с сердечной недостаточностью, всегда симметричный и точечный.История перенесенных травм или операций может объяснить, почему отек одной ноги может быть сильнее, чем на другой. Отек может отмечаться в вечерние часы у амбулаторных пациентов и в области крестца у пациентов, прикованных к постели. Хронический сильный отек может привести к кожным изменениям, включая покраснение, коричневую пигментацию и уплотнение. Пожилые люди более склонны к образованию пузырей на коже с тяжелыми и продолжительными отеками. Другие менее распространенные и атипичные симптомы сердечной недостаточности у пожилых людей включают усталость, обмороки, стенокардию, никтурию, олигурию и изменения психического статуса.Увеличение веса почти всегда сопровождает симптоматическую сердечную недостаточность, но редко регистрируется как симптом у пожилых пациентов с сердечной недостаточностью.
Признаки гериатрической сердечной недостаточности
Повышенное давление в яремной вене является наиболее характерным признаком перегрузки жидкостью при сердечной недостаточности и является наиболее важным физическим обследованием при начальном и последующем обследовании пожилого пациента с сердечной недостаточностью. 11 Эуволемия или нормальный водный баланс важны по двум причинам: она позволяет пациентам вести бессимптомную жизнь, а также дает возможность начинать и поддерживать продлевающую жизнь терапию с помощью таких препаратов, как ангиотензинпревращающий фермент ( АПФ) ингибитор или бета-адреноблокатор.Однако, чтобы достичь эуволемии, нужно сначала уметь идентифицировать условия перегрузки объемом и гиповолемии. Оценка состояния объема жидкости часто может быть сделана путем тщательной оценки яремного венозного давления в шее. Как бы просто это ни звучало, оценка яремного венозного давления с использованием наружных яремных вен — сложный клинический навык, который необходимо приобрести путем усердной практики. Поскольку оценка яремного венозного давления является наиболее важным физическим обследованием при сердечной недостаточности, его нужно проводить очень осторожно и даже для самых опытных врачей может потребоваться несколько минут.
Несмотря на рекомендации учебников и традиционные занятия в классе и у постели больного, внутренняя яремная вена не подходит для оценки давления в яремной вене при хронической сердечной недостаточности. На большей части шеи внутренние яремные вены лежат глубоко в шее за большими грудинно-ключично-сосцевидными мышцами. Это подкожно только в небольшом треугольном участке у основания шеи между двумя головками грудино-ключично-сосцевидной мышцы. Следовательно, использование внутренних яремных вен не подходит для оценки яремного венозного давления и, вероятно, занижает оценку яремного венозного давления.В одном исследовании пожилых людей, средний возраст 70 лет, которые обратились с одышкой в отделении неотложной помощи, только 14% имели повышенное давление в яремной вене. 10 В двух крупных клинических испытаниях пациентов с хронической сердечной недостаточностью (общая популяция> 10 000), в которых все пациенты были обследованы кардиологами, у несколько> 10% было повышенное давление в яремной вене. 12 , 13 В одном из крупнейших регистров госпитализированных пациентов с острой сердечной недостаточностью в США (общая численность населения> 40 000 человек) только <30% имели повышенное давление в яремной вене на момент поступления в больницу. 14
Наружные яремные вены являются подкожными, и их пульсация может быть более заметна для оценки давления в яремных венах (). 15 Однако, как и поверхностные вены, они также подвержены внешнему давлению или внутренней окклюзии. Таким образом, тромбоз или скрелоз их клапанов может вызвать частичную или полную закупорку их просвета, создавая вид вздутия проксимальнее обструкции. Следовательно, непульсирующая расширенная наружная яремная вена может быть бесполезной для оценки давления в яремной вене.Оценка яремного венозного давления включает оценку расстояния от правого предсердия до верхушки внешней пульсации яремной вены и представляет собой двухэтапный процесс. Процесс оценки давления в яремной вене начинается с оценки расстояния от вершины пульсации яремной вены до грудины и угла грудины до правого предсердия. Давление в яремной вене можно оценить у 90–95% всех пациентов с сердечной недостаточностью, если этот метод исследования используется должным образом.
Методы оценки яремного венозного давления (JVP) с использованием наружных яремных вен (EJV) у пожилых людей с хронической сердечной недостаточностью. Цель состоит в том, чтобы найти положение между лежа на спине и сидением, в котором верхняя часть пульсации EJV видна в середине шеи (синяя линия на шее). Затем измеряется расстояние по вертикали между вершиной пульсации EJV и грудным углом, к которому добавляется (вычитается, если вершина пульсации EJV ниже угла грудины) соответствующее положению расстояние между грудным углом и правым предсердием (5 см в положении лежа на спине, 8 см при 30 градусах и ≥ 10 см при 45 градусах) (заимствовано из Ahmed A, Jones L, Hays CI.DEFEAT Сердечная недостаточность: облегчение диагностики и лечения сердечной недостаточности в домах престарелых. J Am Med Dir Assoc. 2008; 9: 383–9.)
Процесс начинается с правильного расположения пациента на возвышении, чтобы можно было визуализировать верхнюю часть внешней пульсации яремной вены в середине шеи. Если обследование начинается с того, что пациент лежит на спине и визуализируется вздутие наружной яремной вены, то голову пациента следует постепенно поднимать примерно на 10 градусов за раз до тех пор, пока верхняя часть пульсации яремной вены не будет видна посередине. шея.У пациентов в сидячем положении внешняя яремная вена может быть не видна, хотя у очень пожилых людей может быть виден путь затвердевшей пустой вены. Однако, когда голова пациента опускается постепенно, примерно на 10 градусов за раз, вершина пульсации часто появляется у основания шеи и будет в середине шеи с небольшим дальнейшим опусканием головы. Следует исследовать внешнюю пульсацию яремных вен с обеих сторон шеи. Движение верхней части венозной пульсации в ответ на изменение положения пациента может использоваться как показатель того, что наружная яремная вена не закупорена.Это также можно сделать при гепато-яремном рефлюксе. Печеночно-яремный рефлюкс возникает, когда правый желудочек, не отвечающий требованиям, не может справиться с быстрым венозным возвратом, вызванным сильным, но легким давлением на живот, вены которого уже могут быть переполнены кровью. 16 Некоторая степень рефлюкса не редкость при сердечной недостаточности, и для того, чтобы печеночно-яремный рефлюкс считался положительным, верхняя часть пульсации яремной вены должна подняться на 2–3 см и оставаться в приподнятом положении в течение примерно 10 секунд при легком, но твердом состоянии. давление прикладывается к средней части живота.Положительный рефлюкс указывает на повышенное давление в правом предсердии и подтверждает перегрузку жидкостью, особенно при повышенном давлении в яремной вене. 16 , 17 Положительный гепато-яремный рефлюкс при нормальном давлении в яремной вене может быть ранним признаком накопления жидкости у пациента с одышкой или может указывать на небольшую остаточную перегрузку жидкостью для стабильных бессимптомных пациентов, что может быть базовым для этого пациента.
После определения вершины пульсации яремной вены следует оценить ее вертикальное расстояние от угла грудины, к которому следует добавить расчетное расстояние между углом грудины и правым предсердием.Расстояние между правым предсердием и грудным углом традиционно считается равным 5 см независимо от положения тела. Однако недавние данные, основанные на компьютерной томографии грудной клетки, предполагают, что расстояние зависит от положения пациента. 18 В то время как расстояние составляет 5 см в положении лежа на спине, оно увеличивается до 10 см в положениях под углом 45 градусов или выше (). Следовательно, при оценке давления в яремной вене необходимо учитывать положение, при котором верхняя часть пульсации яремной вены видна в середине шеи.Когда вершина пульсации яремной вены ниже угла грудины, расстояние между углом грудины и вершиной пульсации яремной вены следует вычесть из соответствующего положения расстояния между правым предсердием и углом грудины (). У пациентов с хронической сердечной недостаточностью это часто связано с гипердиурезом. Гипоперфузия и гиповолемия из-за гипердиуреза могут вызывать ишемию миокарда, гипотензию, головокружение, утомляемость, почечную недостаточность и парадоксальное ухудшение одышки. Следовательно, важно распознать гиповолемию, и ранним вмешательством может быть соответствующее снижение дозы диуретиков (, случай 3, ).Другие физические признаки, такие как легочные хрипы, третий тон сердца или отек ног, не всегда могут присутствовать при хронической сердечной недостаточности и могут быть вызваны другими состояниями, кроме сердечной недостаточности, и, следовательно, менее надежны и полезны. 8 , 11 , 19
Этиология гериатрической сердечной недостаточности
Поскольку сердечная недостаточность является синдромом, а не заболеванием, она всегда связана с первопричиной. Гипертония и ишемическая болезнь сердца — две наиболее частые причины сердечной недостаточности в любом возрасте, включая пожилых людей. 20 , 21 Наличие этих факторов риска часто можно определить на основе анамнеза и других тестов. Важно определить наличие этих сопутствующих заболеваний, поскольку их наличие может привести к продолжающемуся повреждению миокарда, прогрессированию заболевания и плохим результатам. Если врачи первичного звена не могут определить основную причину или когда основная причина, такая как продолжающаяся ишемия миокарда или порок клапанов сердца, требует специализированного лечения, пациентов следует направлять к кардиологам
Определение систолической функции левого желудочка
Наиболее клинически значимая классификация клинических Преобразование сердечной недостаточности в систолическую и диастолическую сердечную недостаточность зависит от фракции выброса левого желудочка.Эхокардиограмма — это наиболее часто используемый тест для определения фракции выброса левого желудочка. Определение систолической или диастолической сердечной недостаточности имеет как прогностическое, так и терапевтическое значение. 22 , 23 Другие описательные классификации сердечной недостаточности менее важны с клинической точки зрения и кратко обсуждаются ниже. Систолическая сердечная недостаточность — это клиническая сердечная недостаточность с фракцией выброса левого желудочка <45%. 24 — 30 Систолическая сердечная недостаточность характеризуется большим, но слабым левым желудочком, который не может выбрасывать достаточно крови для выработки нормального ударного объема и сердечного выброса ().Большинство рандомизированных клинических исследований сердечной недостаточности ограничивались систолической сердечной недостаточностью. 24 — 30 Это также преобладающий тип сердечной недостаточности среди молодых людей, особенно тех, которые наблюдаются в крупных академических медицинских центрах. 31
Однако эпидемиологические данные за последние несколько десятилетий показывают, что более 50% всех пациентов с сердечной недостаточностью могут иметь диастолическую сердечную недостаточность. 32 — 37 Диастолическая сердечная недостаточность определяется как клиническая сердечная недостаточность с нормальной или почти нормальной фракцией выброса левого желудочка, обычно 55% или выше.Однако клиническая картина и прогноз пациентов с сердечной недостаточностью с фракцией выброса левого желудочка от 45% до 55% аналогичны пациентам с фракцией выброса левого желудочка> 55% и, таким образом, могут рассматриваться как страдающие диастолической сердечной недостаточностью для всех практических целей. 14 Диастолическая сердечная недостаточность характеризуется сильным, но небольшим желудочком, который является жестким и не может полностью расслабиться, чтобы заполнить желудочек во время диастолы, и, следовательно, не имеет достаточного количества крови для перекачивания, чтобы обеспечить нормальный ударный объем и сердечный выброс ().Клинические проявления систолической и диастолической сердечной недостаточности очень похожи и часто не могут быть клинически различимы. 3 , 4 , 14 , 38 — 40 Случай Случай 2 , представленный с классическими симптомами из учебников и признаками сердечной недостаточности, но позже был обнаружен имеют нормальную фракцию выброса левого желудочка.
Трансторакальная двумерная эхокардиография с допплеровской визуализацией или без нее обычно является предпочтительным тестом для оценки фракции выброса левого желудочка.Фракцию выброса левого желудочка также можно измерить с помощью других методов, 41 , но чаще всего используется эхокардиография. Он широко доступен, безопасен, неинвазивен, не вызывает дискомфорта и обеспечивает отличные изображения не только сердца, но также магистральных сосудов и паракардиальных структур. 42 Он также может дать оценку диастолической дисфункции левого желудочка. Оценка фракции выброса левого желудочка важна, поскольку она имеет решающее терапевтическое и прогностическое значение. 3 , 4 , 38 , 40 Однако фракцию выброса левого желудочка не следует оценивать до тех пор, пока не будет поставлен клинический диагноз, поскольку более половины всех гериатрических пациентов с сердечной недостаточностью имеют нормальная фракция выброса левого желудочка, факт, который может затруднить диагностический процесс.
Определение диастолической дисфункции не обязательно для постановки клинического диагноза диастолической сердечной недостаточности. 36 Значительные нарушения активного и пассивного расслабления часто встречаются у большинства пациентов с диастолической сердечной недостаточностью. 35 , 43 Доплеровские исследования скорости трансмитрального кровотока могут определять характер наполнения желудочков. При диастолической сердечной недостаточности пиковая трансмитральная скорость E (представляет собой раннее наполнение во время активной релаксации желудочков) снижается, в то время как наблюдается относительное увеличение максимальной скорости A (из-за компенсаторного увеличения сокращения предсердий в поздней диастоле).Таким образом, соотношение E: A уменьшается и даже становится меньше 1 при диастолической сердечной недостаточности. 35 , 44 , 45 Однако соотношение E: A также может снижаться при нормальном старении, 46 и может нормализоваться при прогрессирующей диастолической сердечной недостаточности (псевдонормализация). 47 , 48 Тем не менее, допплеровская визуализация митральной кольцевой ткани может отличить нормальный паттерн наполнения от псевдонормального, и в сочетании с допплеровской визуализацией трансмитрального потока и историей болезни может точно определить тяжесть диастолических аномалий. 35 , 47 , 48 Существуют доказательства того, что тяжесть диастолической дисфункции может быть связана с повышенной смертностью. 35
Другая классификация сердечной недостаточности
Сердечная недостаточность также классифицируется как левосторонняя по сравнению с правосторонней, прямая или обратная, низкий выход против высокого и острая сердечная недостаточность по сравнению с хронической. Однако ни одна из этих классификаций не имеет большого клинического значения. Теоретически чистая левосторонняя сердечная недостаточность может привести либо к застою в легких, либо к гипоперфузии, либо к обоим, и может привести к левосторонним симптомам, таким как одышка, кашель, хрипы, утомляемость, гипотензия, тахикардия, спутанность сознания, обморок, делирий и т. Д. олигурия, легочные хрипы и левосторонний третий тон сердца.С другой стороны, правосторонняя сердечная недостаточность может приводить к появлению правосторонних симптомов и признаков, таких как одышка, усталость, отек ног, тошнота, рвота, эпигастическая боль и боль в верхней части живота, повышение яремного венозного давления, гепато-яремный рефлюкс, гепатомегалия справа. -сторонний третий тон сердца, выраженный легочный компонент второго тона сердца и зависимый отек. Несмотря на то, что наиболее ранняя сердечная недостаточность связана с левым желудочком, наиболее распространенная сердечная недостаточность бывает двухжелудочковой. Таким образом, у большинства пациентов с сердечной недостаточностью на поздней стадии наблюдается как левосторонняя, так и правосторонняя сердечная недостаточность, как отмечено в случае 2 .Однако симптомы и признаки, связанные с двухжелудочковой сердечной недостаточностью, также могут наблюдаться при ранней сердечной недостаточности ( случаев 1 и 3), у которых наблюдалась одышка при физической нагрузке и отек ног. Классификация левосторонней или правосторонней сердечной недостаточности не имеет терапевтического или прогностического значения.
Слабое сердце, как при систолической сердечной недостаточности, может вызывать прямую недостаточность, приводящую к симптомам гипоперфузии, а сердце без жалоб, как при диастолической сердечной недостаточности, может вызывать обратную недостаточность, приводящую к симптомам, связанным с застойными явлениями. 49 — 51 Однако у большинства пациентов с сердечной недостаточностью в той или иной степени наблюдается как систолическая, так и диастолическая сердечная недостаточность, а также симптомы и признаки, связанные с гипоперфузией и застоем ( случаев 1–3 ). 6 Классификация прямой или обратной сердечной недостаточности не имеет терапевтического или прогностического значения.
Хотя у большинства пожилых пациентов с сердечной недостаточностью наблюдается сердечная недостаточность с низким сердечным выбросом ( случаев 1–3 ), сердечная недостаточность, связанная с сердечной недостаточностью с высоким выбросом, может возникать из-за гипердинамических состояний, таких как тяжелая анемия, тиреотоксикоз и артериовенозная фистула, включая те, которые используются для гемодиализа. 52 — 54 Анемия редко вызывает сердечную недостаточность с высоким выбросом при отсутствии других сердечных заболеваний или при очень низком уровне гемоглобина (<5 г / дл). 3 , 6 Однако более легкая анемия (гемоглобин от 5 до 10 мг / дл) может вызвать обострение симптомов у пациентов с имеющейся сердечной недостаточностью. Один только тиреотоксикоз также редко вызывает сердечную недостаточность с высоким выбросом. За исключением теплых конечностей, клинические признаки сердечной недостаточности с высоким и низким выбросом могут быть неразличимы.Лабораторных тестов на анемию, функцию почек и функцию щитовидной железы обычно достаточно для выявления пациентов с сердечной недостаточностью в ситуациях с высоким выбросом. 3 , 4 , 45
Наконец, острая сердечная недостаточность может указывать как на тяжесть (от легкой до умеренной в сравнении с тяжелой), так и на начало (внезапное или постепенное) симптомов, и может возникать как во время первоначального обращения. и у пациентов с хронической сердечной недостаточностью ( случаев 2 и 4 ). 55 , 56 Более двух третей всех госпитализированных пациентов с сердечной недостаточностью страдают хронической сердечной недостаточностью. 57 Это может быть связано с несоблюдением режима приема лекарств, соли или жидкости, острой ишемией миокарда, тяжелой гипертензией или естественным прогрессированием заболевания. Клинические проявления амбулаторной хронической сердечной недостаточности и госпитализированной острой сердечной недостаточности в целом схожи, но могут быть более тяжелыми в последней группе.
Лечение гериатрической сердечной недостаточности
Общий принцип лечения сердечной недостаточности у пожилых людей аналогичен таковому у молодых людей и, как правило, может быть разделен на лечение, облегчающее симптомы, и лечение, изменяющее болезнь или продлевающее жизнь.Симптоматическая терапия сердечной недостаточности одинакова как для систолической, так и для диастолической сердечной недостаточности. Однако, поскольку доказательства в пользу терапии, модифицирующей заболевание, в первую очередь получены на основании систолической сердечной недостаточности у более молодых людей, существует мало доказательств для руководства лечением пожилых пациентов с диастолической сердечной недостаточностью. Доказательная терапия систолической сердечной недостаточности включает использование препаратов, подавляющих нейрогормоны (ренин-ангиотензин-альдостероновая система и симпатическая нервная система), и включает ингибитор АПФ или блокатор рецепторов ангиотензина и бета-блокатор, а у некоторых пациентов — антагонист альдостерона. .Клиницисты должны быть знакомы с использованием этих препаратов и следовать рекомендациям руководств по хронической сердечной недостаточности. 3
Все пожилые пациенты с систолической сердечной недостаточностью должны получать лечение ингибиторами АПФ или блокаторами рецепторов ангиотензина, если пациент не может переносить ингибитор АПФ из-за кашля или ангионевротического отека. Хроническая почечная недостаточность часто встречается при сердечной недостаточности и не должна быть причиной отказа от этих препаратов. 58 , 59 Все пожилые пациенты с систолической сердечной недостаточностью также должны лечиться одобренными бета-адреноблокаторами, а именно карведилолом, метопрололом пролонгированного действия или бисопрололом.Нет необходимости увеличивать дозу ингибитора АПФ (или блокатора рецепторов ангиотензина) перед началом терапии бета-блокатором. Метопролол лучше переносится пациентами с низким систолическим артериальным давлением. 60 Антагонист альдостерона, такой как спиронолактон, может использоваться у пациентов с тяжелой сердечной недостаточностью. 29 , 61 Однако его следует использовать с осторожностью, поскольку он может вызвать гиперкалиемию, особенно у лиц с нарушением функции почек.Антагонисты альдостерона также могут применяться у пациентов с хронической гипокалиемией, получающих диуретики.
Дигоксин следует использовать в низких дозах для пациентов с симптомами, несмотря на соответствующую терапию ингибитором АПФ (или блокатором рецепторов ангиотензина) и бета-блокатором. 62 — 64 Суточная доза 0,125 мг может быть достаточной для большинства пациентов и может не требовать мониторинга уровней дигоксина в сыворотке. Большинству пациентов с сердечной недостаточностью необходимы петлевые диуретики для достижения эуволемии и сохранения эуволемии. 3 Известно, что диуретики активируют нейрогормоны и могут быть потенциально опасными. 65 , 66 Следовательно, после достижения эуволемии диуретики следует использовать в минимально возможных дозах, необходимых для поддержания эуволемии. Следует избегать гипокалиемии и лечить ее соответствующим образом. 67 Важность ограничения соли и жидкости необходимо подчеркивать у всех пациентов с сердечной недостаточностью, особенно у тех, кто имеет перегрузку объемом и требует увеличения дозировки диуретиков.
Существует мало научно обоснованных руководств по терапии пациентов с диастолической сердечной недостаточностью. Все пациенты с симптоматической диастолической сердечной недостаточностью, такие как пациенты с систолической сердечной недостаточностью, должны лечиться диуретиками для достижения эуволемии. В настоящее время нет доказательств того, что использование ингибиторов АПФ или бета-адреноблокаторов снижает смертность или заболеваемость при диастолической сердечной недостаточности. Однако пациенты с диастолической сердечной недостаточностью часто являются пожилыми людьми и страдают множественными сопутствующими заболеваниями, такими как гипертония, диабет, ишемическая болезнь сердца, фибрилляция предсердий и хроническое заболевание почек, которым может помочь использование этих препаратов.Дигоксин и кандесартан могут быть полезными для уменьшения количества госпитализаций у этих пациентов с сердечной недостаточностью. 68 , 69
Большинство пожилых пациентов с сердечной недостаточностью в развивающихся странах могут быть не в состоянии позволить себе эхокардиографию. Если фракция выброса левого желудочка неизвестна, всех пациентов с сердечной недостаточностью следует рассматривать как систолическую сердечную недостаточность и лечить соответствующим образом. Пациентам с сердечной недостаточностью, которые не могут позволить себе или не переносят ингибиторы АПФ и бета-адреноблокаторы, следует назначать дигоксин в низких дозах.Дигоксин недорогой и может снизить заболеваемость и смертность у этих пациентов. 62 , 64 , 68
Резюме: ПОРАЖЕНИЕ — сердечная недостаточность
Управление гериатрической сердечной недостаточностью можно упростить с помощью мнемонического ПОРАЖЕНИЯ: D Диагностика , E тиология, F статус объема жидкости, E jection fr A cion и T reatment. Тщательный сбор анамнеза и физикальное обследование часто могут помочь поставить клинический диагноз сердечной недостаточности D у пожилых людей и определить лежащую в основе E тиологию сердечной недостаточности.Определение объема жидкости F путем тщательного обследования наружных яремных вен является самым важным физическим обследованием во время первого и последующих посещений. Определение левого желудочка. E jection fr A ction — это единственный наиболее важный тест после постановки клинического диагноза сердечной недостаточности, который следует использовать для определения курса лечения T . Если фракция выброса не может быть определена, всех пациентов с сердечной недостаточностью следует лечить как систолическую сердечную недостаточность и назначать ингибитор АПФ, бета-блокатор и антагонист альдостерона отдельным пациентам с тяжелой сердечной недостаточностью.Дигоксин в низких дозах следует назначать всем пациентам с сердечной недостаточностью, которые не могут себе позволить или не переносят ингибиторы АПФ или бета-адреноблокаторы. Для достижения и поддержания эуволемии следует разумно использовать диуретики.
Благодарности
Грантовая поддержка: Д-р Ахмед получает поддержку от Национальных институтов здравоохранения посредством гранта Национального института сердца, легких и крови (R01-HL085561) и щедрого подарка от г-жи Джин Б. Моррис. Бирмингема, Алабама.
Ссылки
1.Ахмед А. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30. [PubMed] [Google Scholar] 2. Ахмед А., Оллман Р.М., Ароноу В.С., Делонг Дж. Ф. Диагностика сердечной недостаточности у пожилых людей: прогностическая ценность одышки в покое. Arch Gerontol Geriatr. 2004. 38: 297–307. [PubMed] [Google Scholar] 3. Хант С.А., Абрахам В.Т., Чин М.Х. и др. ACC / AHA 2005 г. Обновление рекомендаций по диагностике и лечению хронической сердечной недостаточности у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям Heart Failure): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Обществом сердечного ритма.Тираж. 2005; 112: e154–235. [PubMed] [Google Scholar] 4. Адамс К., Линденфельд Дж., Арнольд Дж. И др. Краткое содержание: HFSA 2006 Комплексное практическое руководство по сердечной недостаточности. J Сердечная недостаточность. 2006; 12: 10–38. [PubMed] [Google Scholar] 5. Ан С.А., Джонг П., Юсуф С., Бангдивала С.И., Пулер Х.Г., Руссо М.Ф. Ранняя терапия эналаприлом снизила сердечно-сосудистую заболеваемость и смертность у пациентов с систолической дисфункцией левого желудочка: результаты исследования SOLVD через 15 лет. Тезисы представлены на научных сессиях 2004 года в Новом Орлеане, штат Луизиана.Тираж. 2004; 110: III-367. [Google Scholar] 6. Браунвальд Э., Коллуси В.С., Гроссман В. Клинические аспекты сердечной недостаточности: сердечная недостаточность с высокой сердечной недостаточностью; отек легких. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 445–470. [Google Scholar] 7. Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ДЖАМА. 2005; 294: 1944–1956. [PubMed] [Google Scholar] 8.Перлофф Дж. К., Браунвальд Э. Физическое обследование сердечного ритма и кровообращения. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 15–52. [Google Scholar] 9. Ахмед А., Оллман Р.М., Киф С.И. и др. Связь консультаций между терапевтами и кардиологами с качеством и результатами лечения сердечной недостаточности. Am Heart J. 2003; 145: 1086–1093. [PubMed] [Google Scholar] 10. Мюллер С., Шолер А., Лауле-Килиан К. и др.Использование натрийуретического пептида B-типа в оценке и лечении острой одышки. N Engl J Med. 2004. 350: 647–654. [PubMed] [Google Scholar] 11. Бутман С. М., Эви Г. А., Станден Дж. Р., Керн К. Б., Хан Э. Прикроватное сердечно-сосудистое обследование у пациентов с тяжелой хронической сердечной недостаточностью: важность отдыха или индуцируемого расширения яремных вен. J Am Coll Cardiol. 1993; 22: 968–974. [PubMed] [Google Scholar] 12. Curtis JP, Selter JG, Wang Y и др. Парадокс ожирения: индекс массы тела и исходы у пациентов с сердечной недостаточностью.Arch Intern Med. 2005. 165: 55–61. [PubMed] [Google Scholar] 13. Дразнер М.Х., Рэйм Дж. Э., Стивенсон Л. В., Дрис Д. Л.. Прогностическое значение повышенного яремного венозного давления и третьего тона сердца у пациентов с сердечной недостаточностью. N Engl J Med. 2001; 345: 574–581. [PubMed] [Google Scholar] 14. Fonarow GC, Stough WG, Abraham W.T. и др. Характеристики, лечение и исходы пациентов с сохраненной систолической функцией, госпитализированных по поводу сердечной недостаточности: отчет из реестра OPTIMIZE-HF. J Am Coll Cardiol.2007; 50: 768–777. [PubMed] [Google Scholar] 15. Vinayak AG, Levitt J, Gehlbach B., Pohlman AS, Hall JB, Kress JP. Полезность исследования наружной яремной вены для выявления аномального центрального венозного давления у пациентов в критическом состоянии. Arch Intern Med. 2006. 166: 2132–2137. [PubMed] [Google Scholar] 16. Ducas J, Magder S, McGregor M. Достоверность гепато-яремного рефлюкса в качестве клинического теста на застойную сердечную недостаточность. Am J Cardiol. 1983; 52: 1299–1303. [PubMed] [Google Scholar] 17. Соховски Р.А., Дуббин Ю.Д., Накви С.З.Клиническая и гемодинамическая оценка гепато-яремного рефлюкса. Am J Cardiol. 1990; 66: 1002–1006. [PubMed] [Google Scholar] 18. Сет Р., Магнер П., Матцингер Ф., ван Вальравен К. Как далеко грудинный угол от среднего правого предсердия? J Gen Intern Med. 2002; 17: 852–856. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Дональдсон MC. Хроническая венозная недостаточность. Варианты лечения Curr Cardiovasc Med. 2000. 2: 265–272. [PubMed] [Google Scholar] 20. Каннель ВБ. Жизненно важные эпидемиологические ключи к разгадке сердечной недостаточности. J Clin Epidemiol.2000. 53: 229–235. [PubMed] [Google Scholar] 21. Gottdiener JS, Arnold AM, Aurigemma GP, et al. Предикторы застойной сердечной недостаточности у пожилых людей: исследование сердечно-сосудистой системы. J Am Coll Cardiol. 2000; 35: 1628–1637. [PubMed] [Google Scholar] 24. Следователи СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med. 1991; 325: 293–302. [PubMed] [Google Scholar] 25. Пфеффер М.А., Браунвальд Э., Мойе Л.А. и др. Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда.Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med. 1992. 327: 669–677. [PubMed] [Google Scholar] 26. Исследовательская группа Digitalis. Влияние дигоксина на смертность и заболеваемость у пациентов с сердечной недостаточностью. N Engl J Med. 1997; 336: 525–533. [PubMed] [Google Scholar] 27. Пакер М., Бристоу М.Р., Кон Дж. Н. и др. Влияние карведилола на заболеваемость и смертность пациентов с хронической сердечной недостаточностью. Группа исследования сердечной недостаточности карведилола в США. Медицинский журнал Новой Англии.1996; 334: 1349–1355. [PubMed] [Google Scholar] 28. Исследовательская группа MERIT-HF. Эффект метопролола CR / XL при хронической сердечной недостаточности: рандомизированное исследование метопролола CR / XL при застойной сердечной недостаточности (MERIT-HF) Ланцет. 1999; 353: 2001–2007. [PubMed] [Google Scholar] 29. Питт Б., Заннад Ф., Ремме В.Дж. и др. Влияние спиронолактона на заболеваемость и смертность у пациентов с тяжелой сердечной недостаточностью. Исследователи рандомизированного оценочного исследования альдактона. N Engl J Med. 1999; 341: 709–717. [PubMed] [Google Scholar] 30.Питт Б., Пул-Уилсон П.А., Сигал Р. и др. Влияние лозартана по сравнению с каптоприлом на смертность у пациентов с симптоматической сердечной недостаточностью: рандомизированное исследование — исследование выживания при сердечной недостаточности с лозартаном ELITE II. Ланцет. 2000; 355: 1582–1587. [PubMed] [Google Scholar] 31. Hogg K, Swedberg K, McMurray J. Сердечная недостаточность с сохраненной систолической функцией левого желудочка; эпидемиология, клинические характеристики и прогноз. J Am Coll Cardiol. 2004. 43: 317–327. [PubMed] [Google Scholar] 32. Васан Р.С., Ларсон М.Г., Бенджамин Э.Дж., Эванс Дж.К., Рейсс К.К., Леви Д.Застойная сердечная недостаточность у субъектов с нормальной или пониженной фракцией выброса левого желудочка: распространенность и смертность в популяционной когорте. J Am Coll Cardiol. 1999; 33: 1948–1955. [PubMed] [Google Scholar] 33. Gottdiener JS, McClelland RL, Marshall R, et al. Исход застойной сердечной недостаточности у пожилых людей: влияние систолической функции левого желудочка. Исследование здоровья сердечно-сосудистой системы. Ann Intern Med. 2002; 137: 631–639. [PubMed] [Google Scholar] 34. Сенни М, Редфилд ММ. Сердечная недостаточность с сохраненной систолической функцией.Другая естественная история? J Am Coll Cardiol. 2001; 38: 1277–1282. [PubMed] [Google Scholar] 35. Редфилд MM, Якобсен SJ, Бернетт JC младший, Махони DW, Бейли KR, Rodeheffer RJ. Бремя систолической и диастолической желудочковой дисфункции в обществе: оценка масштабов эпидемии сердечной недостаточности. ДЖАМА. 2003. 289: 194–202. [PubMed] [Google Scholar] 36. Zile MR, Gaasch WH, Carroll JD и др. Сердечная недостаточность с нормальной фракцией выброса: необходимо ли измерение диастолической функции для диагностики диастолической сердечной недостаточности? Тираж.2001. 104: 779–782. [PubMed] [Google Scholar] 37. Китцман Д.В., Литтл В.С., Брубейкер П.Х. и др. Патофизиологическая характеристика изолированной диастолической сердечной недостаточности по сравнению с систолической сердечной недостаточностью. ДЖАМА. 2002. 288: 2144–2150. [PubMed] [Google Scholar] 38. Ахмед А., Розман Дж. М., Даксбери А. С., Оллман Р. М., Делонг Дж. Ф. Корреляты и исходы сохраненной систолической функции левого желудочка у пожилых людей, госпитализированных с сердечной недостаточностью. Am Heart J. 2002; 144: 365–372. [PubMed] [Google Scholar] 39. Ахмед А., Нанда NC, Уивер М.Т., Оллман Р.М., Делонг Дж.Ф.Клинические корреляты изолированной диастолической дисфункции левого желудочка у госпитализированных пожилых пациентов с сердечной недостаточностью. Am J Geriatr Cardiol. 2003; 12: 82–89. [PubMed] [Google Scholar] 40. Ахмед А. Ассоциация диастолической дисфункции и исходов у амбулаторных пожилых людей с хронической сердечной недостаточностью. J Gerontol A Biol Sci Med Sci. 2005; 60: 1339–1344. [Бесплатная статья PMC] [PubMed] [Google Scholar] 41. Рэдфорд М.Дж., Арнольд Дж.М., Беннетт С.Дж. и др. Ключевые элементы данных и определения ACC / AHA для измерения клинического ведения и исходов пациентов с хронической сердечной недостаточностью: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по стандартам клинических данных (Комитет по разработке стандартов клинических данных по сердечной недостаточности ): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Американским обществом сердечной недостаточности.Тираж. 2005; 112: 1888–1916. [PubMed] [Google Scholar] 42. Cheitlin MD, Armstrong WF, Aurigemma GP, et al. Обновление рекомендаций ACC / AHA / ASE 2003 г. по клиническому применению эхокардиографии: итоговая статья: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет ACC / AHA / ASE по обновлению клинических рекомендаций 1997 г. Применение эхокардиографии) Кровообращение. 2003. 108: 1146–1162. [PubMed] [Google Scholar] 43. Зиле MR, Baicu CF, Gaasch WH.Диастолическая сердечная недостаточность — нарушение активного расслабления и пассивной жесткости левого желудочка. N Engl J Med. 2004; 350: 1953–1959. [PubMed] [Google Scholar] 44. Thomas JD, Choong CY, Flachskampf FA, Weyman AE. Анализ кривой ранней трансмитральной доплеровской скорости: влияние первичных физиологических изменений и компенсационная регулировка преднагрузки. J Am Coll Cardiol. 1990; 16: 644–655. [PubMed] [Google Scholar] 45. Сведберг К., Клеланд Дж., Дарги Х. и др. Рекомендации по диагностике и лечению хронической сердечной недостаточности: краткое изложение (обновление 2005 г.): Целевая группа по диагностике и лечению хронической сердечной недостаточности Европейского общества кардиологов.Eur Heart J. 2005; 26: 1115–1140. [PubMed] [Google Scholar] 46. Флег Дж. Л., Шапиро Е. П., О’Коннор Ф., Таубе Дж., Голдберг А. П., Лакатта Е. Г.. Показатели диастолического наполнения левого желудочка у спортсменов-мужчин старшего возраста. ДЖАМА. 1995; 273: 1371–1375. [PubMed] [Google Scholar] 47. Nagueh SF, Миддлтон KJ, Копелен HA, Zoghbi WA, Quinones MA. Допплерография ткани: неинвазивный метод оценки релаксации левого желудочка и оценки давления наполнения. J Am Coll Cardiol. 1997; 30: 1527–1533. [PubMed] [Google Scholar] 48.Sohn DW, Chai IH, Lee DJ и др. Оценка скорости митрального кольца с помощью допплеровской визуализации ткани при оценке диастолической функции левого желудочка. J Am Coll Cardiol. 1997. 30: 474–480. [PubMed] [Google Scholar] 49. Косентино AM. Застойное состояние при почечной недостаточности: историческая и диагностическая перспектива. Семинары по диализу. 1999; 12: 307–310. [Google Scholar] 50. Уоррен JV, Stead EA., Jr. Динамика жидкости при хронической застойной сердечной недостаточности. Arch Intern Med. 1944. 73: 138–147. [Google Scholar] 51.Merrill AJ. Отек и снижение почечного кровотока у пациентов с хронической застойной сердечной недостаточностью: данные о «прямой недостаточности» как основной причине отека. J Clin Invest. 1946; 25: 389–400. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Инграм CW, Сатлер LF, Рэкли CE. Прогрессирующая сердечная недостаточность, вторичная по отношению к состоянию высокой выходной мощности. Грудь. 1987. 92: 1117–1118. [PubMed] [Google Scholar] 53. Froeschl M, Haddad H, Commons AS, Veinot JP. Тиреотоксикоз — нечастая причина сердечной недостаточности. Cardiovasc Pathol.2005; 14: 24–27. [PubMed] [Google Scholar] 54. Ахерн DJ, Махер Дж. Ф. Сердечная недостаточность как осложнение артериовенозной фистулы гемодиализа. Ann Intern Med. 1972; 77: 201–204. [PubMed] [Google Scholar] 55. Ниеминен М.С., Бом М., Коуи М.Р. и др. Краткое изложение рекомендаций по диагностике и лечению острой сердечной недостаточности: Целевая группа по острой сердечной недостаточности Европейского общества кардиологов. Eur Heart J. 2005; 26: 384–416. [PubMed] [Google Scholar] 56. Крамер К., Киркман П., Кицман Д., Маленький туалет.Быстрый отек легких: связь с гипертензией и рецидивом, несмотря на коронарную реваскуляризацию. Am Heart J. 2000; 140: 451–455. [PubMed] [Google Scholar] 57. Георгиаде М., Заннад Ф., Сопко Г. и др. Синдромы острой сердечной недостаточности: текущее состояние и рамки для будущих исследований. Тираж. 2005; 112: 3958–3968. [PubMed] [Google Scholar] 58. Ахмед А., Киф С.И., Оллман Р.М., Симс Р.В., Делонг Дж.Ф. Преимущества выживания ингибиторов ангиотензинпревращающего фермента у пожилых пациентов с сердечной недостаточностью с предполагаемыми противопоказаниями.J Am Geriatr Soc. 2002; 50: 1659–1666. [PubMed] [Google Scholar] 59. Ахмед А. Использование ингибиторов ангиотензинпревращающего фермента у пациентов с сердечной недостаточностью и почечной недостаточностью: насколько нас должно беспокоить повышение уровня креатинина в сыворотке? J Am Geriatr Soc. 2002; 50: 1297–1300. [PubMed] [Google Scholar] 60. Ахмед А., Dell’Italia LJ. Использование бета-адреноблокаторов у пожилых людей с хронической сердечной недостаточностью. Am J Med Sci. 2004. 328: 100–111. [PubMed] [Google Scholar] 61. Питт Б., Ремме В., Заннад Ф. и др. Эплеренон, селективный блокатор альдостерона, у пациентов с дисфункцией левого желудочка после инфаркта миокарда.N Engl J Med. 2003; 348: 1309–1321. [PubMed] [Google Scholar] 62. Ахмед А., Рич М.В., Лав Т.Е. и др. Дигоксин и снижение смертности и госпитализации при сердечной недостаточности: всесторонний апостериорный анализ исследования DIG. Eur Heart J. 2006; 27: 178–186. [Бесплатная статья PMC] [PubMed] [Google Scholar] 63. Ахмед А., Янг Дж. Б., Георгиад М. Недостаточное использование дигоксина при сердечной недостаточности и подходы к соответствующему использованию. CMAJ. 2007. 176: 641–643. [Бесплатная статья PMC] [PubMed] [Google Scholar] 64. Ахмед А., Питт Б., Рахимтула С.Х. и др.Эффекты дигоксина при низких концентрациях в сыворотке крови на смертность и госпитализацию при сердечной недостаточности: исследование DIG, согласованное с предрасположенностью. Int J Cardiol. 2008. 123: 138–146. [Бесплатная статья PMC] [PubMed] [Google Scholar] 65. Ахмед А., Хусейн А., Лав Т.Э. и др. Сердечная недостаточность, хроническое употребление диуретиков, увеличение смертности и госпитализации: обсервационное исследование с использованием методов оценки предрасположенности. Eur Heart J. 2006; 27: 1431–1439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 66. Ахмед А., Янг Джей Би, Лав Т.Э., Левеск Р., Питт Б.Согласованное с предрасположенностью исследование влияния хронической диуретической терапии на смертность и госпитализацию пожилых людей с сердечной недостаточностью. Int J Cardiol. 2008. 125: 246–253. [Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Ахмед А., Заннад Ф., Лав Т.Э. и др. Согласованное с предрасположенностью исследование связи низкого уровня калия в сыворотке крови и смертности при хронической сердечной недостаточности. Eur Heart J. 2007; 28: 1334–1343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 68. Ахмед А., Рич М. В., Флег Дж. Л. и др. Влияние дигоксина на заболеваемость и смертность при диастолической сердечной недостаточности: исследование вспомогательной группы исследования дигиталиса.Тираж. 2006; 114: 397–403. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Юсуф С., Пфеффер М.А., Сведберг К. и др. Эффекты кандесартана у пациентов с хронической сердечной недостаточностью и сохраненной фракцией выброса левого желудочка: исследование CHARM-Preserved. Ланцет. 2003; 362: 777–781. [PubMed] [Google Scholar]Руководство по лечению гериатрической сердечной недостаточности врачами общего профиля
Minerva Med. Авторская рукопись; доступно в PMC 2010 3 августа.
Опубликован в окончательной редакции как:
Minerva Med.2009 фев; 100 (1): 39–50.
PMCID: PMC23
NIHMSID: NIHMS215666
, доктор медицины, магистр здравоохранения, FGSA, FACC, FAHA, FESC, доцентАли Ахмед
Медицина и эпидемиология, директор клиники гериатрической сердечной недостаточности и ветеринарной клиники Бирмингамского университета Медицинский центр по делам, Бирмингем, Алабама
Али Ахмед, специалист по медицине и эпидемиологии, директор клиники гериатрической сердечной недостаточности, Алабамский университет в Бирмингеме и Медицинский центр по делам ветеранов, Бирмингем, Алабама;
Али Ахмед, доктор медицины, магистр здравоохранения, Университет Алабамы в Бирмингеме 1530 3 rd Ave South, Ch29-219, Birmingham AL 35294-2041 Номер телефона: (205) 637-9632, Номер факса: (205) 975-7099 ude .bau @ demhaa См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Более 80% всех пациентов с сердечной недостаточностью составляют люди 65 лет и старше. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть сложной задачей. Однако при наличии правильных клинических навыков и опыта большинство гериатрической сердечной недостаточности можно правильно диагностировать и лечить. Ведение пожилой сердечной недостаточности можно упростить, следуя этой полезной мнемонике: ПОРАЖЕНИЕ –Сердечная недостаточность. Это охватывает основные аспекты лечения гериатрической сердечной недостаточности: диагноз D, , тиология E , жидкость F , лечение E , лечение A и лечение T .Процесс начинается с клинического диагноза D , который необходимо установить, прежде чем заказывать эхокардиограмму, поскольку почти половина всех пожилых пациентов с сердечной недостаточностью имеет нормальную фракцию выброса левого желудочка. Поскольку сердечная недостаточность является синдромом, а не заболеванием, необходимо искать и определять лежащую в основе тиологию E . Определение объема жидкости F путем тщательного исследования наружных яремных вен на шее имеет жизненно важное значение для достижения эуволемии. Необходимо назначить эхокардиографию для получения результатов исследования левого желудочка E от A для оценки прогноза и определения курса лечения T .Однако, если фракция выброса левого желудочка не может быть определена, как во многих развивающихся странах, всех пожилых пациентов с сердечной недостаточностью следует лечить так, как если бы у них была низкая фракция выброса, и им следует назначать ингибитор ангиотензинпревращающего фермента и бета-блокатор. Всем симптоматическим пациентам с сердечной недостаточностью следует назначать диуретик и дигоксин. Антагонист альдостерона может использоваться у отдельных пациентов с тяжелой систолической сердечной недостаточностью, тщательно избегая гиперкалиемии.
Ключевые слова: Сердечная недостаточность, пожилые люди, клинические проявления, диагностическая оценка, этиология
Сердечная недостаточность — это гериатрический синдром, поскольку большинство пациентов с сердечной недостаточностью — это пожилые люди. Сердечная недостаточность также является сердечным синдромом со сложным и быстро развивающимся патогенезом и лечением. Однако сердечная недостаточность в конечном итоге является синдромом, поскольку большинство пациентов с сердечной недостаточностью находятся под наблюдением врачей общего профиля, и она также является основной причиной госпитализации среди пожилых людей.Кроме того, в отличие от других сердечно-сосудистых заболеваний, сердечная недостаточность — это клинический диагноз, который может быть поставлен у постели больного, и врачи-терапевты могут легко применить установленную научно обоснованную терапию сердечной недостаточности. Диагностика и лечение сердечной недостаточности у пожилых людей могут быть осложнены множественными сопутствующими заболеваниями и полипрагмазией. 1 Лечение сердечной недостаточности у 75-летней пожилой женщины с нормальной фракцией выброса левого желудочка может быть затруднено из-за отсутствия доказательств для выбора терапии, сопутствующих заболеваний, таких как артериальная гипертензия, фибрилляция предсердий, сахарный диабет, остеоартрит, хроническая болезнь почек. , и депрессия, и полипрагмазия, связанная с этими состояниями.Лечение сердечной недостаточности у пожилых осложняется еще и атипичными проявлениями сердечной недостаточности у пожилых людей. 2 Неоднородность — еще одно название старения, и гериатрическая сердечная недостаточность не исключение. У пожилых пациентов с сердечной недостаточностью может быть широкий диапазон фенотипической гетерогенности, как видно из представленных случаев.
Гериатрическая сердечная недостаточность: сценарии случая
Случай 1
80-летний мужчина с артериальной гипертензией и инфарктом миокарда в анамнезе. В течение последних 6 месяцев у него наблюдалась прогрессирующая одышка при физической нагрузке и отек ног.Он отрицал одышку в покое, ортопноэ, пароксизмальную ночную одышку, кашель, хрипы или боль в груди. Он не сообщил о посещениях отделения неотложной помощи или госпитализации из-за одышки. При физикальном обследовании выявлен лишь легкий отек нижних конечностей с ямками. У него не было ни повышения давления в яремной вене, ни гепато-яремного рефлюкса. При аускультации сердца его первый и второй тоны сердца были регулярными; нельзя было оценить третий или четвертый тон сердца. При легочном исследовании хрипов и хрипов не было.На электрокардиограмме синусовый ритм нормальный. Рентген грудной клетки не выявил кардиомегалии или легочного венозного застоя. На эхокардиограмме, сделанной через неделю, у него была фракция выброса левого желудочка 35%.
Случай 2
84-летняя женщина с известной сердечной недостаточностью обратилась с жалобой на одышку в течение 4 недель, в течение которых у нее появились одышка и утомляемость при минимальной нагрузке и даже в состоянии покоя. Она также жаловалась на ортопноэ и сообщила, что большую часть прошедшей недели она спала, сидя в кресле.До того, как лечь спать в кресле, у нее был один эпизод пароксизмальной ночной одышки. В ее прошлой истории болезни отмечалась гипертония. Она отрицала боль в груди, сердцебиение и головокружение. Она также сообщила о боли в правом подреберье, связанной с тошнотой и потерей аппетита, но без рвоты. У нее был хронический отек ноги, который за последние несколько недель стал настолько сильным, что она не могла носить обувь. В ответ на ухудшение симптомов она ограничила свою деятельность и не обратилась к врачу.В отделении неотложной помощи у нее повысилось давление в яремной вене на 15 см вод. Ст. У нее был положительный гепато-яремный рефлюкс, правосторонний третий тон сердца и увеличенная мягкая болезненная печень. У нее не было хрипов в легких или хрипов. У нее был сильный двусторонний отек с ямками на обеих ногах до середины бедра с множественными волдырями на голенях. У нее также были признаки венозной недостаточности с коричневой пигментацией и уплотнением кожи. Громкий второй тон сердца в левом четвертом межреберье предположил, что ее расчетное систолическое давление в легочной артерии было повышено на 40–45 мм рт.На электрокардиограмме ритм синусовый в норме. Рентгенограмма ее грудной клетки была отмечена выраженной кардиомегалией и застоем легочных вен. Ее предыдущая фракция выброса левого желудочка была неизвестна, и последующая эхокардиограмма показала фракцию выброса левого желудочка> 55%.
Случай 3
У 78-летнего мужчины, госпитализированного с обмороком, во время обследования на эхокардиограмме была обнаружена фракция выброса левого желудочка 30%. Позже он признался, что у него прогрессирующая одышка при физической нагрузке в течение последних нескольких месяцев.Он не сообщал о своих симптомах врачам и вместо этого ограничивал свою физическую активность, чтобы избежать симптомов. Он отрицает одышку в покое, ортопноэ, приступообразную ночную одышку или боль в груди. Электрокардиограмма показала нормальный синусовый ритм, рентгенограмма грудной клетки показала кардиомегалию. Его коронарная ангиограмма была нормальной. У него был отек нижних конечностей, и он был выписан на прием фуросемида 80 мг в день. После выписки у него усилилась одышка при физической нагрузке, и прием фуросемида был увеличен до 160 мг в день. Его симптомы улучшились, и он похудел.Однако его фуросемид продолжали принимать в дозе 160 мг / день, и несколько недель спустя у него развились утомляемость и одышка при физической нагрузке. При физикальном обследовании его систолическое артериальное давление было низким — 90 мм рт. Ст., А давление в яремной вене — низким при 3 см водного столба. Его симптомы улучшились, и он набрал почти 10 фунтов за неделю после того, как его фуросемид был уменьшен до 80 мг в день.
Случай 4
83-летняя женщина обратилась с жалобой на одышку в покое, стеснение в груди и головокружение в течение одного года.В ее прошлой истории болезни были обнаружены гипертония и ишемическая болезнь сердца. За последний год ее симптомы ухудшились трижды, когда она обращалась в отделение неотложной помощи и каждый раз ее госпитализировали. Эхокардиограмма, катетеризация сердца и магнитно-резонансная томография ее мозга, сделанная во время госпитализации, не выявили патологии, по которой она была выписана из последней госпитализации. Тем не менее, она продолжала сохранять симптомы и была несколько разочарована тем, что ее выписали на основании нормальных результатов анализов, и на ее продолжающиеся симптомы не обращали внимания.Она отрицала наличие одышки при физической нагрузке, ортопноэ, пароксизмальной ночной одышки или отека ног. При дальнейшем допросе она рассказала, что ее 45-летний муж умер около двух лет назад, и с тех пор она продала их дом и переехала жить рядом с дочерью в другой город. Она учительница на пенсии и работает волонтером в воскресной школе своей церкви. Признаков сердечной недостаточности у нее не было. Был поставлен диагноз соматизатиоин и гериатрическая депрессия, и ее симптомы полностью исчезли в течение четырех недель терапии сертралином в дозе 50 мг в день.
Определение и стадии сердечной недостаточности
Одышка и утомляемость с отеком ног или без него являются кардинальными симптомами сердечной недостаточности (). В рекомендациях Американского колледжа кардиологов / Американской кардиологической ассоциации по хронической сердечной недостаточности сердечная недостаточность определяется как «сложный клинический синдром, который может быть результатом любого структурного или функционального сердечного нарушения, которое ухудшает способность желудочка наполняться кровью или выбрасывать ее». 3 В рекомендациях Американского общества сердечной недостаточности по сердечной недостаточности сердечная недостаточность определяется как «синдром, вызванный сердечной дисфункцией, обычно возникающий в результате дисфункции или потери миокарда и характеризующийся расширением или гипертрофией левого желудочка».” 4
Таблица 1
Несмотря на различия в систолической и диастолической функции между систолической и диастолической сердечной недостаточностью, оба имеют низкий сердечный выброс, что является признаком сердечной недостаточности и очень схожи клинической картиной. Все данные основаны на левом желудочке. (По материалам Ahmed A. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30)
| LV EDV (мл) | LV EF ( %) | LV SV (мл) | HR (уд / мин) | LV CO (л / мин) | Симптомы | |
|---|---|---|---|---|---|---|
| Нормальный | 140 | 55% | 80 | 65 | 5 .2 | Нет |
| Систолическая сердечная недостаточность | 200 | 25% | 50 | 75 | 3,8 | Одышка, утомляемость, отек |
| 75 | 3,8 | Одышка, утомляемость, отек |
Поскольку сердечная недостаточность является прогрессирующим состоянием, клинические проявления сердечной недостаточности различаются в зависимости от стадий ее естественного течения.Стадия А — это доклиническая стадия, на которой нет ни клинической сердечной недостаточности, ни структурных повреждений миокарда. Однако эти пациенты имеют один или несколько известных факторов риска сердечной недостаточности, таких как гипертония или ишемическая болезнь сердца, и имеют высокий риск развития сердечной недостаточности. Важность выявления пациентов на этом этапе — ранняя — первичная профилактика сердечной недостаточности. Стадия B характеризуется структурным повреждением миокарда, но эти пациенты все еще протекают бессимптомно и не имеют клинической сердечной недостаточности.Однако из-за структурного повреждения миокарда у этих пациентов может быть более высокий риск развития сердечной недостаточности, чем у пациентов на стадии А. Важность выявления пациентов на этой стадии — поздняя первичная профилактика сердечной недостаточности. Патенты стадии C — это те, у кого уже развились клинические симптомы и признаки сердечной недостаточности. Когда пациенты находятся в стадии C, они всегда находятся в стадии C, даже если в настоящее время у них нет симптомов. Пациенты на этой стадии могут быть подвергнуты вторичной профилактике других осложнений сердечной недостаточности.Пациенты с сердечной недостаточностью стадии D имеют симптомы и терминальную стадию и часто не поддаются лечению.
Симптомы сердечной недостаточности у пожилых людей
Одышка или утомляемость при физической нагрузке с отеком нижних конечностей или без него, как правило, являются наиболее частыми ранними симптомами сердечной недостаточности ( случаев 1–3 ). По мере прогрессирования заболевания, особенно при отсутствии соответствующего лечения, одышка при физической нагрузке или утомлении постепенно становится более сильной и появляется при уменьшении нагрузки (, случай 2, ) и, в конечном итоге, в состоянии покоя.Пожилые люди часто связывают одышку при физической нагрузке или утомляемость при физической нагрузке со старением и реагируют на свои ранние симптомы ограничением физической активности, таким образом задерживая клинические проявления и постановку диагноза. Это важно учитывать, задавая вопросы пожилым людям об одышке при физической нагрузке. Клиницисты также должны регулярно проверять своих гериатрических пациентов с высоким риском сердечной недостаточности (стадия A и стадия B) на наличие симптомов и признаков одышки при физической нагрузке, утомляемости при физической нагрузке, отека ног и других распространенных симптомов сердечной недостаточности для ранней диагностики сердечной недостаточности.Это важно, поскольку раннее начало терапии может быть связано с долгосрочным улучшением выживаемости. 5 Когда у пациента появляется одышка в покое, важно определить ее продолжительность и предшествовала ли одышка при физической нагрузке. Одышка в покое без одышки при физической нагрузке почти никогда не бывает органической этиологии и может представлять соматизацию у пожилых людей (, случай 4, ). 6
Ортопноэ и пароксизмальная ночная одышка являются относительно специфическими симптомами сердечной недостаточности у пожилых людей. 2 , 7 Ортопноэ обычно возникает вскоре после того, как лечь, и также быстро проходит в положении сидя или стоя. Пароксизмальная ночная одышка возникает через 2–3 часа после начала сна и заставляет пациентов просыпаться ото сна с одышкой, которая может сопровождаться кашлем и / или хрипом. Облегчение начинается с того, что вы садитесь, но полное облегчение симптомов может занять от пяти минут до получаса. Пациенты, спящие на нескольких подушках или на кресле, чтобы избежать ортопноэ, могут не испытывать приступообразной ночной одышки.Это также может быть вызвано хроническим обструктивным заболеванием легких, и в этом случае оно часто начинается с кашля, который позже приводит к одышке, и может уменьшиться с отхождением мокроты забитой слизью, даже если не садиться. 8 Однако эти симптомы относительно нечасты у пожилых людей с сердечной недостаточностью и могут не регистрироваться до тех пор, пока перегрузка жидкостью не станет серьезной, как в случае случаев 2 . 9 , 10 Многие пожилые люди с сердечной недостаточностью могут спать в кресле или кресле, чтобы избежать ортопноэ, и не могут добровольно сообщать об этом, если специально не попросят.
Отек нижних конечностей, связанный с сердечной недостаточностью, обычно бывает двусторонним. Однако двусторонний отек ног является относительно неспецифическим симптомом и также может быть вызван хронической венозной недостаточностью, ожирением, длительным сидением или стоянием или приемом лекарств, таких как блокаторы кальциевых каналов. Отек обычно начинается со стопы и голеностопного сустава, распространяется проксимальнее ноги, но если его не лечить, он может также затронуть более проксимальные отделы нижних конечностей, мошонки и живота. Отек, связанный с сердечной недостаточностью, всегда симметричный и точечный.История перенесенных травм или операций может объяснить, почему отек одной ноги может быть сильнее, чем на другой. Отек может отмечаться в вечерние часы у амбулаторных пациентов и в области крестца у пациентов, прикованных к постели. Хронический сильный отек может привести к кожным изменениям, включая покраснение, коричневую пигментацию и уплотнение. Пожилые люди более склонны к образованию пузырей на коже с тяжелыми и продолжительными отеками. Другие менее распространенные и атипичные симптомы сердечной недостаточности у пожилых людей включают усталость, обмороки, стенокардию, никтурию, олигурию и изменения психического статуса.Увеличение веса почти всегда сопровождает симптоматическую сердечную недостаточность, но редко регистрируется как симптом у пожилых пациентов с сердечной недостаточностью.
Признаки гериатрической сердечной недостаточности
Повышенное давление в яремной вене является наиболее характерным признаком перегрузки жидкостью при сердечной недостаточности и является наиболее важным физическим обследованием при начальном и последующем обследовании пожилого пациента с сердечной недостаточностью. 11 Эуволемия или нормальный водный баланс важны по двум причинам: она позволяет пациентам вести бессимптомную жизнь, а также дает возможность начинать и поддерживать продлевающую жизнь терапию с помощью таких препаратов, как ангиотензинпревращающий фермент ( АПФ) ингибитор или бета-адреноблокатор.Однако, чтобы достичь эуволемии, нужно сначала уметь идентифицировать условия перегрузки объемом и гиповолемии. Оценка состояния объема жидкости часто может быть сделана путем тщательной оценки яремного венозного давления в шее. Как бы просто это ни звучало, оценка яремного венозного давления с использованием наружных яремных вен — сложный клинический навык, который необходимо приобрести путем усердной практики. Поскольку оценка яремного венозного давления является наиболее важным физическим обследованием при сердечной недостаточности, его нужно проводить очень осторожно и даже для самых опытных врачей может потребоваться несколько минут.
Несмотря на рекомендации учебников и традиционные занятия в классе и у постели больного, внутренняя яремная вена не подходит для оценки давления в яремной вене при хронической сердечной недостаточности. На большей части шеи внутренние яремные вены лежат глубоко в шее за большими грудинно-ключично-сосцевидными мышцами. Это подкожно только в небольшом треугольном участке у основания шеи между двумя головками грудино-ключично-сосцевидной мышцы. Следовательно, использование внутренних яремных вен не подходит для оценки яремного венозного давления и, вероятно, занижает оценку яремного венозного давления.В одном исследовании пожилых людей, средний возраст 70 лет, которые обратились с одышкой в отделении неотложной помощи, только 14% имели повышенное давление в яремной вене. 10 В двух крупных клинических испытаниях пациентов с хронической сердечной недостаточностью (общая популяция> 10 000), в которых все пациенты были обследованы кардиологами, у несколько> 10% было повышенное давление в яремной вене. 12 , 13 В одном из крупнейших регистров госпитализированных пациентов с острой сердечной недостаточностью в США (общая численность населения> 40 000 человек) только <30% имели повышенное давление в яремной вене на момент поступления в больницу. 14
Наружные яремные вены являются подкожными, и их пульсация может быть более заметна для оценки давления в яремных венах (). 15 Однако, как и поверхностные вены, они также подвержены внешнему давлению или внутренней окклюзии. Таким образом, тромбоз или скрелоз их клапанов может вызвать частичную или полную закупорку их просвета, создавая вид вздутия проксимальнее обструкции. Следовательно, непульсирующая расширенная наружная яремная вена может быть бесполезной для оценки давления в яремной вене.Оценка яремного венозного давления включает оценку расстояния от правого предсердия до верхушки внешней пульсации яремной вены и представляет собой двухэтапный процесс. Процесс оценки давления в яремной вене начинается с оценки расстояния от вершины пульсации яремной вены до грудины и угла грудины до правого предсердия. Давление в яремной вене можно оценить у 90–95% всех пациентов с сердечной недостаточностью, если этот метод исследования используется должным образом.
Методы оценки яремного венозного давления (JVP) с использованием наружных яремных вен (EJV) у пожилых людей с хронической сердечной недостаточностью. Цель состоит в том, чтобы найти положение между лежа на спине и сидением, в котором верхняя часть пульсации EJV видна в середине шеи (синяя линия на шее). Затем измеряется расстояние по вертикали между вершиной пульсации EJV и грудным углом, к которому добавляется (вычитается, если вершина пульсации EJV ниже угла грудины) соответствующее положению расстояние между грудным углом и правым предсердием (5 см в положении лежа на спине, 8 см при 30 градусах и ≥ 10 см при 45 градусах) (заимствовано из Ahmed A, Jones L, Hays CI.DEFEAT Сердечная недостаточность: облегчение диагностики и лечения сердечной недостаточности в домах престарелых. J Am Med Dir Assoc. 2008; 9: 383–9.)
Процесс начинается с правильного расположения пациента на возвышении, чтобы можно было визуализировать верхнюю часть внешней пульсации яремной вены в середине шеи. Если обследование начинается с того, что пациент лежит на спине и визуализируется вздутие наружной яремной вены, то голову пациента следует постепенно поднимать примерно на 10 градусов за раз до тех пор, пока верхняя часть пульсации яремной вены не будет видна посередине. шея.У пациентов в сидячем положении внешняя яремная вена может быть не видна, хотя у очень пожилых людей может быть виден путь затвердевшей пустой вены. Однако, когда голова пациента опускается постепенно, примерно на 10 градусов за раз, вершина пульсации часто появляется у основания шеи и будет в середине шеи с небольшим дальнейшим опусканием головы. Следует исследовать внешнюю пульсацию яремных вен с обеих сторон шеи. Движение верхней части венозной пульсации в ответ на изменение положения пациента может использоваться как показатель того, что наружная яремная вена не закупорена.Это также можно сделать при гепато-яремном рефлюксе. Печеночно-яремный рефлюкс возникает, когда правый желудочек, не отвечающий требованиям, не может справиться с быстрым венозным возвратом, вызванным сильным, но легким давлением на живот, вены которого уже могут быть переполнены кровью. 16 Некоторая степень рефлюкса не редкость при сердечной недостаточности, и для того, чтобы печеночно-яремный рефлюкс считался положительным, верхняя часть пульсации яремной вены должна подняться на 2–3 см и оставаться в приподнятом положении в течение примерно 10 секунд при легком, но твердом состоянии. давление прикладывается к средней части живота.Положительный рефлюкс указывает на повышенное давление в правом предсердии и подтверждает перегрузку жидкостью, особенно при повышенном давлении в яремной вене. 16 , 17 Положительный гепато-яремный рефлюкс при нормальном давлении в яремной вене может быть ранним признаком накопления жидкости у пациента с одышкой или может указывать на небольшую остаточную перегрузку жидкостью для стабильных бессимптомных пациентов, что может быть базовым для этого пациента.
После определения вершины пульсации яремной вены следует оценить ее вертикальное расстояние от угла грудины, к которому следует добавить расчетное расстояние между углом грудины и правым предсердием.Расстояние между правым предсердием и грудным углом традиционно считается равным 5 см независимо от положения тела. Однако недавние данные, основанные на компьютерной томографии грудной клетки, предполагают, что расстояние зависит от положения пациента. 18 В то время как расстояние составляет 5 см в положении лежа на спине, оно увеличивается до 10 см в положениях под углом 45 градусов или выше (). Следовательно, при оценке давления в яремной вене необходимо учитывать положение, при котором верхняя часть пульсации яремной вены видна в середине шеи.Когда вершина пульсации яремной вены ниже угла грудины, расстояние между углом грудины и вершиной пульсации яремной вены следует вычесть из соответствующего положения расстояния между правым предсердием и углом грудины (). У пациентов с хронической сердечной недостаточностью это часто связано с гипердиурезом. Гипоперфузия и гиповолемия из-за гипердиуреза могут вызывать ишемию миокарда, гипотензию, головокружение, утомляемость, почечную недостаточность и парадоксальное ухудшение одышки. Следовательно, важно распознать гиповолемию, и ранним вмешательством может быть соответствующее снижение дозы диуретиков (, случай 3, ).Другие физические признаки, такие как легочные хрипы, третий тон сердца или отек ног, не всегда могут присутствовать при хронической сердечной недостаточности и могут быть вызваны другими состояниями, кроме сердечной недостаточности, и, следовательно, менее надежны и полезны. 8 , 11 , 19
Этиология гериатрической сердечной недостаточности
Поскольку сердечная недостаточность является синдромом, а не заболеванием, она всегда связана с первопричиной. Гипертония и ишемическая болезнь сердца — две наиболее частые причины сердечной недостаточности в любом возрасте, включая пожилых людей. 20 , 21 Наличие этих факторов риска часто можно определить на основе анамнеза и других тестов. Важно определить наличие этих сопутствующих заболеваний, поскольку их наличие может привести к продолжающемуся повреждению миокарда, прогрессированию заболевания и плохим результатам. Если врачи первичного звена не могут определить основную причину или когда основная причина, такая как продолжающаяся ишемия миокарда или порок клапанов сердца, требует специализированного лечения, пациентов следует направлять к кардиологам
Определение систолической функции левого желудочка
Наиболее клинически значимая классификация клинических Преобразование сердечной недостаточности в систолическую и диастолическую сердечную недостаточность зависит от фракции выброса левого желудочка.Эхокардиограмма — это наиболее часто используемый тест для определения фракции выброса левого желудочка. Определение систолической или диастолической сердечной недостаточности имеет как прогностическое, так и терапевтическое значение. 22 , 23 Другие описательные классификации сердечной недостаточности менее важны с клинической точки зрения и кратко обсуждаются ниже. Систолическая сердечная недостаточность — это клиническая сердечная недостаточность с фракцией выброса левого желудочка <45%. 24 — 30 Систолическая сердечная недостаточность характеризуется большим, но слабым левым желудочком, который не может выбрасывать достаточно крови для выработки нормального ударного объема и сердечного выброса ().Большинство рандомизированных клинических исследований сердечной недостаточности ограничивались систолической сердечной недостаточностью. 24 — 30 Это также преобладающий тип сердечной недостаточности среди молодых людей, особенно тех, которые наблюдаются в крупных академических медицинских центрах. 31
Однако эпидемиологические данные за последние несколько десятилетий показывают, что более 50% всех пациентов с сердечной недостаточностью могут иметь диастолическую сердечную недостаточность. 32 — 37 Диастолическая сердечная недостаточность определяется как клиническая сердечная недостаточность с нормальной или почти нормальной фракцией выброса левого желудочка, обычно 55% или выше.Однако клиническая картина и прогноз пациентов с сердечной недостаточностью с фракцией выброса левого желудочка от 45% до 55% аналогичны пациентам с фракцией выброса левого желудочка> 55% и, таким образом, могут рассматриваться как страдающие диастолической сердечной недостаточностью для всех практических целей. 14 Диастолическая сердечная недостаточность характеризуется сильным, но небольшим желудочком, который является жестким и не может полностью расслабиться, чтобы заполнить желудочек во время диастолы, и, следовательно, не имеет достаточного количества крови для перекачивания, чтобы обеспечить нормальный ударный объем и сердечный выброс ().Клинические проявления систолической и диастолической сердечной недостаточности очень похожи и часто не могут быть клинически различимы. 3 , 4 , 14 , 38 — 40 Случай Случай 2 , представленный с классическими симптомами из учебников и признаками сердечной недостаточности, но позже был обнаружен имеют нормальную фракцию выброса левого желудочка.
Трансторакальная двумерная эхокардиография с допплеровской визуализацией или без нее обычно является предпочтительным тестом для оценки фракции выброса левого желудочка.Фракцию выброса левого желудочка также можно измерить с помощью других методов, 41 , но чаще всего используется эхокардиография. Он широко доступен, безопасен, неинвазивен, не вызывает дискомфорта и обеспечивает отличные изображения не только сердца, но также магистральных сосудов и паракардиальных структур. 42 Он также может дать оценку диастолической дисфункции левого желудочка. Оценка фракции выброса левого желудочка важна, поскольку она имеет решающее терапевтическое и прогностическое значение. 3 , 4 , 38 , 40 Однако фракцию выброса левого желудочка не следует оценивать до тех пор, пока не будет поставлен клинический диагноз, поскольку более половины всех гериатрических пациентов с сердечной недостаточностью имеют нормальная фракция выброса левого желудочка, факт, который может затруднить диагностический процесс.
Определение диастолической дисфункции не обязательно для постановки клинического диагноза диастолической сердечной недостаточности. 36 Значительные нарушения активного и пассивного расслабления часто встречаются у большинства пациентов с диастолической сердечной недостаточностью. 35 , 43 Доплеровские исследования скорости трансмитрального кровотока могут определять характер наполнения желудочков. При диастолической сердечной недостаточности пиковая трансмитральная скорость E (представляет собой раннее наполнение во время активной релаксации желудочков) снижается, в то время как наблюдается относительное увеличение максимальной скорости A (из-за компенсаторного увеличения сокращения предсердий в поздней диастоле).Таким образом, соотношение E: A уменьшается и даже становится меньше 1 при диастолической сердечной недостаточности. 35 , 44 , 45 Однако соотношение E: A также может снижаться при нормальном старении, 46 и может нормализоваться при прогрессирующей диастолической сердечной недостаточности (псевдонормализация). 47 , 48 Тем не менее, допплеровская визуализация митральной кольцевой ткани может отличить нормальный паттерн наполнения от псевдонормального, и в сочетании с допплеровской визуализацией трансмитрального потока и историей болезни может точно определить тяжесть диастолических аномалий. 35 , 47 , 48 Существуют доказательства того, что тяжесть диастолической дисфункции может быть связана с повышенной смертностью. 35
Другая классификация сердечной недостаточности
Сердечная недостаточность также классифицируется как левосторонняя по сравнению с правосторонней, прямая или обратная, низкий выход против высокого и острая сердечная недостаточность по сравнению с хронической. Однако ни одна из этих классификаций не имеет большого клинического значения. Теоретически чистая левосторонняя сердечная недостаточность может привести либо к застою в легких, либо к гипоперфузии, либо к обоим, и может привести к левосторонним симптомам, таким как одышка, кашель, хрипы, утомляемость, гипотензия, тахикардия, спутанность сознания, обморок, делирий и т. Д. олигурия, легочные хрипы и левосторонний третий тон сердца.С другой стороны, правосторонняя сердечная недостаточность может приводить к появлению правосторонних симптомов и признаков, таких как одышка, усталость, отек ног, тошнота, рвота, эпигастическая боль и боль в верхней части живота, повышение яремного венозного давления, гепато-яремный рефлюкс, гепатомегалия справа. -сторонний третий тон сердца, выраженный легочный компонент второго тона сердца и зависимый отек. Несмотря на то, что наиболее ранняя сердечная недостаточность связана с левым желудочком, наиболее распространенная сердечная недостаточность бывает двухжелудочковой. Таким образом, у большинства пациентов с сердечной недостаточностью на поздней стадии наблюдается как левосторонняя, так и правосторонняя сердечная недостаточность, как отмечено в случае 2 .Однако симптомы и признаки, связанные с двухжелудочковой сердечной недостаточностью, также могут наблюдаться при ранней сердечной недостаточности ( случаев 1 и 3), у которых наблюдалась одышка при физической нагрузке и отек ног. Классификация левосторонней или правосторонней сердечной недостаточности не имеет терапевтического или прогностического значения.
Слабое сердце, как при систолической сердечной недостаточности, может вызывать прямую недостаточность, приводящую к симптомам гипоперфузии, а сердце без жалоб, как при диастолической сердечной недостаточности, может вызывать обратную недостаточность, приводящую к симптомам, связанным с застойными явлениями. 49 — 51 Однако у большинства пациентов с сердечной недостаточностью в той или иной степени наблюдается как систолическая, так и диастолическая сердечная недостаточность, а также симптомы и признаки, связанные с гипоперфузией и застоем ( случаев 1–3 ). 6 Классификация прямой или обратной сердечной недостаточности не имеет терапевтического или прогностического значения.
Хотя у большинства пожилых пациентов с сердечной недостаточностью наблюдается сердечная недостаточность с низким сердечным выбросом ( случаев 1–3 ), сердечная недостаточность, связанная с сердечной недостаточностью с высоким выбросом, может возникать из-за гипердинамических состояний, таких как тяжелая анемия, тиреотоксикоз и артериовенозная фистула, включая те, которые используются для гемодиализа. 52 — 54 Анемия редко вызывает сердечную недостаточность с высоким выбросом при отсутствии других сердечных заболеваний или при очень низком уровне гемоглобина (<5 г / дл). 3 , 6 Однако более легкая анемия (гемоглобин от 5 до 10 мг / дл) может вызвать обострение симптомов у пациентов с имеющейся сердечной недостаточностью. Один только тиреотоксикоз также редко вызывает сердечную недостаточность с высоким выбросом. За исключением теплых конечностей, клинические признаки сердечной недостаточности с высоким и низким выбросом могут быть неразличимы.Лабораторных тестов на анемию, функцию почек и функцию щитовидной железы обычно достаточно для выявления пациентов с сердечной недостаточностью в ситуациях с высоким выбросом. 3 , 4 , 45
Наконец, острая сердечная недостаточность может указывать как на тяжесть (от легкой до умеренной в сравнении с тяжелой), так и на начало (внезапное или постепенное) симптомов, и может возникать как во время первоначального обращения. и у пациентов с хронической сердечной недостаточностью ( случаев 2 и 4 ). 55 , 56 Более двух третей всех госпитализированных пациентов с сердечной недостаточностью страдают хронической сердечной недостаточностью. 57 Это может быть связано с несоблюдением режима приема лекарств, соли или жидкости, острой ишемией миокарда, тяжелой гипертензией или естественным прогрессированием заболевания. Клинические проявления амбулаторной хронической сердечной недостаточности и госпитализированной острой сердечной недостаточности в целом схожи, но могут быть более тяжелыми в последней группе.
Лечение гериатрической сердечной недостаточности
Общий принцип лечения сердечной недостаточности у пожилых людей аналогичен таковому у молодых людей и, как правило, может быть разделен на лечение, облегчающее симптомы, и лечение, изменяющее болезнь или продлевающее жизнь.Симптоматическая терапия сердечной недостаточности одинакова как для систолической, так и для диастолической сердечной недостаточности. Однако, поскольку доказательства в пользу терапии, модифицирующей заболевание, в первую очередь получены на основании систолической сердечной недостаточности у более молодых людей, существует мало доказательств для руководства лечением пожилых пациентов с диастолической сердечной недостаточностью. Доказательная терапия систолической сердечной недостаточности включает использование препаратов, подавляющих нейрогормоны (ренин-ангиотензин-альдостероновая система и симпатическая нервная система), и включает ингибитор АПФ или блокатор рецепторов ангиотензина и бета-блокатор, а у некоторых пациентов — антагонист альдостерона. .Клиницисты должны быть знакомы с использованием этих препаратов и следовать рекомендациям руководств по хронической сердечной недостаточности. 3
Все пожилые пациенты с систолической сердечной недостаточностью должны получать лечение ингибиторами АПФ или блокаторами рецепторов ангиотензина, если пациент не может переносить ингибитор АПФ из-за кашля или ангионевротического отека. Хроническая почечная недостаточность часто встречается при сердечной недостаточности и не должна быть причиной отказа от этих препаратов. 58 , 59 Все пожилые пациенты с систолической сердечной недостаточностью также должны лечиться одобренными бета-адреноблокаторами, а именно карведилолом, метопрололом пролонгированного действия или бисопрололом.Нет необходимости увеличивать дозу ингибитора АПФ (или блокатора рецепторов ангиотензина) перед началом терапии бета-блокатором. Метопролол лучше переносится пациентами с низким систолическим артериальным давлением. 60 Антагонист альдостерона, такой как спиронолактон, может использоваться у пациентов с тяжелой сердечной недостаточностью. 29 , 61 Однако его следует использовать с осторожностью, поскольку он может вызвать гиперкалиемию, особенно у лиц с нарушением функции почек.Антагонисты альдостерона также могут применяться у пациентов с хронической гипокалиемией, получающих диуретики.
Дигоксин следует использовать в низких дозах для пациентов с симптомами, несмотря на соответствующую терапию ингибитором АПФ (или блокатором рецепторов ангиотензина) и бета-блокатором. 62 — 64 Суточная доза 0,125 мг может быть достаточной для большинства пациентов и может не требовать мониторинга уровней дигоксина в сыворотке. Большинству пациентов с сердечной недостаточностью необходимы петлевые диуретики для достижения эуволемии и сохранения эуволемии. 3 Известно, что диуретики активируют нейрогормоны и могут быть потенциально опасными. 65 , 66 Следовательно, после достижения эуволемии диуретики следует использовать в минимально возможных дозах, необходимых для поддержания эуволемии. Следует избегать гипокалиемии и лечить ее соответствующим образом. 67 Важность ограничения соли и жидкости необходимо подчеркивать у всех пациентов с сердечной недостаточностью, особенно у тех, кто имеет перегрузку объемом и требует увеличения дозировки диуретиков.
Существует мало научно обоснованных руководств по терапии пациентов с диастолической сердечной недостаточностью. Все пациенты с симптоматической диастолической сердечной недостаточностью, такие как пациенты с систолической сердечной недостаточностью, должны лечиться диуретиками для достижения эуволемии. В настоящее время нет доказательств того, что использование ингибиторов АПФ или бета-адреноблокаторов снижает смертность или заболеваемость при диастолической сердечной недостаточности. Однако пациенты с диастолической сердечной недостаточностью часто являются пожилыми людьми и страдают множественными сопутствующими заболеваниями, такими как гипертония, диабет, ишемическая болезнь сердца, фибрилляция предсердий и хроническое заболевание почек, которым может помочь использование этих препаратов.Дигоксин и кандесартан могут быть полезными для уменьшения количества госпитализаций у этих пациентов с сердечной недостаточностью. 68 , 69
Большинство пожилых пациентов с сердечной недостаточностью в развивающихся странах могут быть не в состоянии позволить себе эхокардиографию. Если фракция выброса левого желудочка неизвестна, всех пациентов с сердечной недостаточностью следует рассматривать как систолическую сердечную недостаточность и лечить соответствующим образом. Пациентам с сердечной недостаточностью, которые не могут позволить себе или не переносят ингибиторы АПФ и бета-адреноблокаторы, следует назначать дигоксин в низких дозах.Дигоксин недорогой и может снизить заболеваемость и смертность у этих пациентов. 62 , 64 , 68
Резюме: ПОРАЖЕНИЕ — сердечная недостаточность
Управление гериатрической сердечной недостаточностью можно упростить с помощью мнемонического ПОРАЖЕНИЯ: D Диагностика , E тиология, F статус объема жидкости, E jection fr A cion и T reatment. Тщательный сбор анамнеза и физикальное обследование часто могут помочь поставить клинический диагноз сердечной недостаточности D у пожилых людей и определить лежащую в основе E тиологию сердечной недостаточности.Определение объема жидкости F путем тщательного обследования наружных яремных вен является самым важным физическим обследованием во время первого и последующих посещений. Определение левого желудочка. E jection fr A ction — это единственный наиболее важный тест после постановки клинического диагноза сердечной недостаточности, который следует использовать для определения курса лечения T . Если фракция выброса не может быть определена, всех пациентов с сердечной недостаточностью следует лечить как систолическую сердечную недостаточность и назначать ингибитор АПФ, бета-блокатор и антагонист альдостерона отдельным пациентам с тяжелой сердечной недостаточностью.Дигоксин в низких дозах следует назначать всем пациентам с сердечной недостаточностью, которые не могут себе позволить или не переносят ингибиторы АПФ или бета-адреноблокаторы. Для достижения и поддержания эуволемии следует разумно использовать диуретики.
Благодарности
Грантовая поддержка: Д-р Ахмед получает поддержку от Национальных институтов здравоохранения посредством гранта Национального института сердца, легких и крови (R01-HL085561) и щедрого подарка от г-жи Джин Б. Моррис. Бирмингема, Алабама.
Ссылки
1.Ахмед А. Клинические проявления, диагностическая оценка и этиология сердечной недостаточности у пожилых людей. Clin Geriatr Med. 2007; 23: 11–30. [PubMed] [Google Scholar] 2. Ахмед А., Оллман Р.М., Ароноу В.С., Делонг Дж. Ф. Диагностика сердечной недостаточности у пожилых людей: прогностическая ценность одышки в покое. Arch Gerontol Geriatr. 2004. 38: 297–307. [PubMed] [Google Scholar] 3. Хант С.А., Абрахам В.Т., Чин М.Х. и др. ACC / AHA 2005 г. Обновление рекомендаций по диагностике и лечению хронической сердечной недостаточности у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям Heart Failure): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Обществом сердечного ритма.Тираж. 2005; 112: e154–235. [PubMed] [Google Scholar] 4. Адамс К., Линденфельд Дж., Арнольд Дж. И др. Краткое содержание: HFSA 2006 Комплексное практическое руководство по сердечной недостаточности. J Сердечная недостаточность. 2006; 12: 10–38. [PubMed] [Google Scholar] 5. Ан С.А., Джонг П., Юсуф С., Бангдивала С.И., Пулер Х.Г., Руссо М.Ф. Ранняя терапия эналаприлом снизила сердечно-сосудистую заболеваемость и смертность у пациентов с систолической дисфункцией левого желудочка: результаты исследования SOLVD через 15 лет. Тезисы представлены на научных сессиях 2004 года в Новом Орлеане, штат Луизиана.Тираж. 2004; 110: III-367. [Google Scholar] 6. Браунвальд Э., Коллуси В.С., Гроссман В. Клинические аспекты сердечной недостаточности: сердечная недостаточность с высокой сердечной недостаточностью; отек легких. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 445–470. [Google Scholar] 7. Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ДЖАМА. 2005; 294: 1944–1956. [PubMed] [Google Scholar] 8.Перлофф Дж. К., Браунвальд Э. Физическое обследование сердечного ритма и кровообращения. В: Браунвальд Э, редактор. Болезни сердца: учебник сердечно-сосудистой медицины. 5. Vol. 1. Филадельфия: Компания У. Б. Сондерс; 1997. С. 15–52. [Google Scholar] 9. Ахмед А., Оллман Р.М., Киф С.И. и др. Связь консультаций между терапевтами и кардиологами с качеством и результатами лечения сердечной недостаточности. Am Heart J. 2003; 145: 1086–1093. [PubMed] [Google Scholar] 10. Мюллер С., Шолер А., Лауле-Килиан К. и др.Использование натрийуретического пептида B-типа в оценке и лечении острой одышки. N Engl J Med. 2004. 350: 647–654. [PubMed] [Google Scholar] 11. Бутман С. М., Эви Г. А., Станден Дж. Р., Керн К. Б., Хан Э. Прикроватное сердечно-сосудистое обследование у пациентов с тяжелой хронической сердечной недостаточностью: важность отдыха или индуцируемого расширения яремных вен. J Am Coll Cardiol. 1993; 22: 968–974. [PubMed] [Google Scholar] 12. Curtis JP, Selter JG, Wang Y и др. Парадокс ожирения: индекс массы тела и исходы у пациентов с сердечной недостаточностью.Arch Intern Med. 2005. 165: 55–61. [PubMed] [Google Scholar] 13. Дразнер М.Х., Рэйм Дж. Э., Стивенсон Л. В., Дрис Д. Л.. Прогностическое значение повышенного яремного венозного давления и третьего тона сердца у пациентов с сердечной недостаточностью. N Engl J Med. 2001; 345: 574–581. [PubMed] [Google Scholar] 14. Fonarow GC, Stough WG, Abraham W.T. и др. Характеристики, лечение и исходы пациентов с сохраненной систолической функцией, госпитализированных по поводу сердечной недостаточности: отчет из реестра OPTIMIZE-HF. J Am Coll Cardiol.2007; 50: 768–777. [PubMed] [Google Scholar] 15. Vinayak AG, Levitt J, Gehlbach B., Pohlman AS, Hall JB, Kress JP. Полезность исследования наружной яремной вены для выявления аномального центрального венозного давления у пациентов в критическом состоянии. Arch Intern Med. 2006. 166: 2132–2137. [PubMed] [Google Scholar] 16. Ducas J, Magder S, McGregor M. Достоверность гепато-яремного рефлюкса в качестве клинического теста на застойную сердечную недостаточность. Am J Cardiol. 1983; 52: 1299–1303. [PubMed] [Google Scholar] 17. Соховски Р.А., Дуббин Ю.Д., Накви С.З.Клиническая и гемодинамическая оценка гепато-яремного рефлюкса. Am J Cardiol. 1990; 66: 1002–1006. [PubMed] [Google Scholar] 18. Сет Р., Магнер П., Матцингер Ф., ван Вальравен К. Как далеко грудинный угол от среднего правого предсердия? J Gen Intern Med. 2002; 17: 852–856. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Дональдсон MC. Хроническая венозная недостаточность. Варианты лечения Curr Cardiovasc Med. 2000. 2: 265–272. [PubMed] [Google Scholar] 20. Каннель ВБ. Жизненно важные эпидемиологические ключи к разгадке сердечной недостаточности. J Clin Epidemiol.2000. 53: 229–235. [PubMed] [Google Scholar] 21. Gottdiener JS, Arnold AM, Aurigemma GP, et al. Предикторы застойной сердечной недостаточности у пожилых людей: исследование сердечно-сосудистой системы. J Am Coll Cardiol. 2000; 35: 1628–1637. [PubMed] [Google Scholar] 24. Следователи СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med. 1991; 325: 293–302. [PubMed] [Google Scholar] 25. Пфеффер М.А., Браунвальд Э., Мойе Л.А. и др. Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда.Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med. 1992. 327: 669–677. [PubMed] [Google Scholar] 26. Исследовательская группа Digitalis. Влияние дигоксина на смертность и заболеваемость у пациентов с сердечной недостаточностью. N Engl J Med. 1997; 336: 525–533. [PubMed] [Google Scholar] 27. Пакер М., Бристоу М.Р., Кон Дж. Н. и др. Влияние карведилола на заболеваемость и смертность пациентов с хронической сердечной недостаточностью. Группа исследования сердечной недостаточности карведилола в США. Медицинский журнал Новой Англии.1996; 334: 1349–1355. [PubMed] [Google Scholar] 28. Исследовательская группа MERIT-HF. Эффект метопролола CR / XL при хронической сердечной недостаточности: рандомизированное исследование метопролола CR / XL при застойной сердечной недостаточности (MERIT-HF) Ланцет. 1999; 353: 2001–2007. [PubMed] [Google Scholar] 29. Питт Б., Заннад Ф., Ремме В.Дж. и др. Влияние спиронолактона на заболеваемость и смертность у пациентов с тяжелой сердечной недостаточностью. Исследователи рандомизированного оценочного исследования альдактона. N Engl J Med. 1999; 341: 709–717. [PubMed] [Google Scholar] 30.Питт Б., Пул-Уилсон П.А., Сигал Р. и др. Влияние лозартана по сравнению с каптоприлом на смертность у пациентов с симптоматической сердечной недостаточностью: рандомизированное исследование — исследование выживания при сердечной недостаточности с лозартаном ELITE II. Ланцет. 2000; 355: 1582–1587. [PubMed] [Google Scholar] 31. Hogg K, Swedberg K, McMurray J. Сердечная недостаточность с сохраненной систолической функцией левого желудочка; эпидемиология, клинические характеристики и прогноз. J Am Coll Cardiol. 2004. 43: 317–327. [PubMed] [Google Scholar] 32. Васан Р.С., Ларсон М.Г., Бенджамин Э.Дж., Эванс Дж.К., Рейсс К.К., Леви Д.Застойная сердечная недостаточность у субъектов с нормальной или пониженной фракцией выброса левого желудочка: распространенность и смертность в популяционной когорте. J Am Coll Cardiol. 1999; 33: 1948–1955. [PubMed] [Google Scholar] 33. Gottdiener JS, McClelland RL, Marshall R, et al. Исход застойной сердечной недостаточности у пожилых людей: влияние систолической функции левого желудочка. Исследование здоровья сердечно-сосудистой системы. Ann Intern Med. 2002; 137: 631–639. [PubMed] [Google Scholar] 34. Сенни М, Редфилд ММ. Сердечная недостаточность с сохраненной систолической функцией.Другая естественная история? J Am Coll Cardiol. 2001; 38: 1277–1282. [PubMed] [Google Scholar] 35. Редфилд MM, Якобсен SJ, Бернетт JC младший, Махони DW, Бейли KR, Rodeheffer RJ. Бремя систолической и диастолической желудочковой дисфункции в обществе: оценка масштабов эпидемии сердечной недостаточности. ДЖАМА. 2003. 289: 194–202. [PubMed] [Google Scholar] 36. Zile MR, Gaasch WH, Carroll JD и др. Сердечная недостаточность с нормальной фракцией выброса: необходимо ли измерение диастолической функции для диагностики диастолической сердечной недостаточности? Тираж.2001. 104: 779–782. [PubMed] [Google Scholar] 37. Китцман Д.В., Литтл В.С., Брубейкер П.Х. и др. Патофизиологическая характеристика изолированной диастолической сердечной недостаточности по сравнению с систолической сердечной недостаточностью. ДЖАМА. 2002. 288: 2144–2150. [PubMed] [Google Scholar] 38. Ахмед А., Розман Дж. М., Даксбери А. С., Оллман Р. М., Делонг Дж. Ф. Корреляты и исходы сохраненной систолической функции левого желудочка у пожилых людей, госпитализированных с сердечной недостаточностью. Am Heart J. 2002; 144: 365–372. [PubMed] [Google Scholar] 39. Ахмед А., Нанда NC, Уивер М.Т., Оллман Р.М., Делонг Дж.Ф.Клинические корреляты изолированной диастолической дисфункции левого желудочка у госпитализированных пожилых пациентов с сердечной недостаточностью. Am J Geriatr Cardiol. 2003; 12: 82–89. [PubMed] [Google Scholar] 40. Ахмед А. Ассоциация диастолической дисфункции и исходов у амбулаторных пожилых людей с хронической сердечной недостаточностью. J Gerontol A Biol Sci Med Sci. 2005; 60: 1339–1344. [Бесплатная статья PMC] [PubMed] [Google Scholar] 41. Рэдфорд М.Дж., Арнольд Дж.М., Беннетт С.Дж. и др. Ключевые элементы данных и определения ACC / AHA для измерения клинического ведения и исходов пациентов с хронической сердечной недостаточностью: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по стандартам клинических данных (Комитет по разработке стандартов клинических данных по сердечной недостаточности ): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Американским обществом сердечной недостаточности.Тираж. 2005; 112: 1888–1916. [PubMed] [Google Scholar] 42. Cheitlin MD, Armstrong WF, Aurigemma GP, et al. Обновление рекомендаций ACC / AHA / ASE 2003 г. по клиническому применению эхокардиографии: итоговая статья: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет ACC / AHA / ASE по обновлению клинических рекомендаций 1997 г. Применение эхокардиографии) Кровообращение. 2003. 108: 1146–1162. [PubMed] [Google Scholar] 43. Зиле MR, Baicu CF, Gaasch WH.Диастолическая сердечная недостаточность — нарушение активного расслабления и пассивной жесткости левого желудочка. N Engl J Med. 2004; 350: 1953–1959. [PubMed] [Google Scholar] 44. Thomas JD, Choong CY, Flachskampf FA, Weyman AE. Анализ кривой ранней трансмитральной доплеровской скорости: влияние первичных физиологических изменений и компенсационная регулировка преднагрузки. J Am Coll Cardiol. 1990; 16: 644–655. [PubMed] [Google Scholar] 45. Сведберг К., Клеланд Дж., Дарги Х. и др. Рекомендации по диагностике и лечению хронической сердечной недостаточности: краткое изложение (обновление 2005 г.): Целевая группа по диагностике и лечению хронической сердечной недостаточности Европейского общества кардиологов.Eur Heart J. 2005; 26: 1115–1140. [PubMed] [Google Scholar] 46. Флег Дж. Л., Шапиро Е. П., О’Коннор Ф., Таубе Дж., Голдберг А. П., Лакатта Е. Г.. Показатели диастолического наполнения левого желудочка у спортсменов-мужчин старшего возраста. ДЖАМА. 1995; 273: 1371–1375. [PubMed] [Google Scholar] 47. Nagueh SF, Миддлтон KJ, Копелен HA, Zoghbi WA, Quinones MA. Допплерография ткани: неинвазивный метод оценки релаксации левого желудочка и оценки давления наполнения. J Am Coll Cardiol. 1997; 30: 1527–1533. [PubMed] [Google Scholar] 48.Sohn DW, Chai IH, Lee DJ и др. Оценка скорости митрального кольца с помощью допплеровской визуализации ткани при оценке диастолической функции левого желудочка. J Am Coll Cardiol. 1997. 30: 474–480. [PubMed] [Google Scholar] 49. Косентино AM. Застойное состояние при почечной недостаточности: историческая и диагностическая перспектива. Семинары по диализу. 1999; 12: 307–310. [Google Scholar] 50. Уоррен JV, Stead EA., Jr. Динамика жидкости при хронической застойной сердечной недостаточности. Arch Intern Med. 1944. 73: 138–147. [Google Scholar] 51.Merrill AJ. Отек и снижение почечного кровотока у пациентов с хронической застойной сердечной недостаточностью: данные о «прямой недостаточности» как основной причине отека. J Clin Invest. 1946; 25: 389–400. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Инграм CW, Сатлер LF, Рэкли CE. Прогрессирующая сердечная недостаточность, вторичная по отношению к состоянию высокой выходной мощности. Грудь. 1987. 92: 1117–1118. [PubMed] [Google Scholar] 53. Froeschl M, Haddad H, Commons AS, Veinot JP. Тиреотоксикоз — нечастая причина сердечной недостаточности. Cardiovasc Pathol.2005; 14: 24–27. [PubMed] [Google Scholar] 54. Ахерн DJ, Махер Дж. Ф. Сердечная недостаточность как осложнение артериовенозной фистулы гемодиализа. Ann Intern Med. 1972; 77: 201–204. [PubMed] [Google Scholar] 55. Ниеминен М.С., Бом М., Коуи М.Р. и др. Краткое изложение рекомендаций по диагностике и лечению острой сердечной недостаточности: Целевая группа по острой сердечной недостаточности Европейского общества кардиологов. Eur Heart J. 2005; 26: 384–416. [PubMed] [Google Scholar] 56. Крамер К., Киркман П., Кицман Д., Маленький туалет.Быстрый отек легких: связь с гипертензией и рецидивом, несмотря на коронарную реваскуляризацию. Am Heart J. 2000; 140: 451–455. [PubMed] [Google Scholar] 57. Георгиаде М., Заннад Ф., Сопко Г. и др. Синдромы острой сердечной недостаточности: текущее состояние и рамки для будущих исследований. Тираж. 2005; 112: 3958–3968. [PubMed] [Google Scholar] 58. Ахмед А., Киф С.И., Оллман Р.М., Симс Р.В., Делонг Дж.Ф. Преимущества выживания ингибиторов ангиотензинпревращающего фермента у пожилых пациентов с сердечной недостаточностью с предполагаемыми противопоказаниями.J Am Geriatr Soc. 2002; 50: 1659–1666. [PubMed] [Google Scholar] 59. Ахмед А. Использование ингибиторов ангиотензинпревращающего фермента у пациентов с сердечной недостаточностью и почечной недостаточностью: насколько нас должно беспокоить повышение уровня креатинина в сыворотке? J Am Geriatr Soc. 2002; 50: 1297–1300. [PubMed] [Google Scholar] 60. Ахмед А., Dell’Italia LJ. Использование бета-адреноблокаторов у пожилых людей с хронической сердечной недостаточностью. Am J Med Sci. 2004. 328: 100–111. [PubMed] [Google Scholar] 61. Питт Б., Ремме В., Заннад Ф. и др. Эплеренон, селективный блокатор альдостерона, у пациентов с дисфункцией левого желудочка после инфаркта миокарда.N Engl J Med. 2003; 348: 1309–1321. [PubMed] [Google Scholar] 62. Ахмед А., Рич М.В., Лав Т.Е. и др. Дигоксин и снижение смертности и госпитализации при сердечной недостаточности: всесторонний апостериорный анализ исследования DIG. Eur Heart J. 2006; 27: 178–186. [Бесплатная статья PMC] [PubMed] [Google Scholar] 63. Ахмед А., Янг Дж. Б., Георгиад М. Недостаточное использование дигоксина при сердечной недостаточности и подходы к соответствующему использованию. CMAJ. 2007. 176: 641–643. [Бесплатная статья PMC] [PubMed] [Google Scholar] 64. Ахмед А., Питт Б., Рахимтула С.Х. и др.Эффекты дигоксина при низких концентрациях в сыворотке крови на смертность и госпитализацию при сердечной недостаточности: исследование DIG, согласованное с предрасположенностью. Int J Cardiol. 2008. 123: 138–146. [Бесплатная статья PMC] [PubMed] [Google Scholar] 65. Ахмед А., Хусейн А., Лав Т.Э. и др. Сердечная недостаточность, хроническое употребление диуретиков, увеличение смертности и госпитализации: обсервационное исследование с использованием методов оценки предрасположенности. Eur Heart J. 2006; 27: 1431–1439. [Бесплатная статья PMC] [PubMed] [Google Scholar] 66. Ахмед А., Янг Джей Би, Лав Т.Э., Левеск Р., Питт Б.Согласованное с предрасположенностью исследование влияния хронической диуретической терапии на смертность и госпитализацию пожилых людей с сердечной недостаточностью. Int J Cardiol. 2008. 125: 246–253. [Бесплатная статья PMC] [PubMed] [Google Scholar] 67. Ахмед А., Заннад Ф., Лав Т.Э. и др. Согласованное с предрасположенностью исследование связи низкого уровня калия в сыворотке крови и смертности при хронической сердечной недостаточности. Eur Heart J. 2007; 28: 1334–1343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 68. Ахмед А., Рич М. В., Флег Дж. Л. и др. Влияние дигоксина на заболеваемость и смертность при диастолической сердечной недостаточности: исследование вспомогательной группы исследования дигиталиса.Тираж. 2006; 114: 397–403. [Бесплатная статья PMC] [PubMed] [Google Scholar] 69. Юсуф С., Пфеффер М.А., Сведберг К. и др. Эффекты кандесартана у пациентов с хронической сердечной недостаточностью и сохраненной фракцией выброса левого желудочка: исследование CHARM-Preserved. Ланцет. 2003; 362: 777–781. [PubMed] [Google Scholar]Сердечная недостаточность — Диагностика и лечение
Диагноз
Чтобы диагностировать сердечную недостаточность, ваш врач тщательно изучит историю болезни, изучит ваши симптомы и проведет физический осмотр.Ваш врач также проверит наличие факторов риска, таких как высокое кровяное давление, ишемическая болезнь сердца или диабет.
С помощью стетоскопа врач может послушать ваши легкие на предмет признаков заложенности. Стетоскоп также улавливает аномальные сердечные тоны, которые могут указывать на сердечную недостаточность. Врач может осмотреть вены на вашей шее и проверить, нет ли скопления жидкости в брюшной полости и ногах.
После медицинского осмотра ваш врач может также назначить некоторые из следующих анализов:
Анализы крови. Ваш врач может взять образец крови для выявления признаков заболеваний, которые могут повлиять на сердце. Он или она может также проверить наличие химического вещества, называемого натрийуретическим пептидом N-концевого про-B-типа (NT-proBNP), если ваш диагноз не определен после других тестов.
Рентген грудной клетки. Рентгеновские снимки помогают врачу увидеть состояние ваших легких и сердца. Ваш врач также может использовать рентгеновский снимок для диагностики других состояний, помимо сердечной недостаточности, которые могут объяснить ваши признаки и симптомы.
Электрокардиограмма (ЭКГ). Этот тест регистрирует электрическую активность вашего сердца через электроды, прикрепленные к вашей коже. Это помогает вашему врачу диагностировать проблемы с сердечным ритмом и повреждение вашего сердца.
Эхокардиограмма. Эхокардиограмма использует звуковые волны для создания видеоизображения вашего сердца. Этот тест может помочь врачам увидеть размер и форму вашего сердца, а также любые отклонения от нормы. Эхокардиограмма измеряет фракцию выброса, важный показатель того, насколько хорошо работает ваше сердце, и который используется для классификации сердечной недостаточности и определения курса лечения.
Стресс-тест. Стресс-тесты измеряют здоровье вашего сердца по тому, как оно реагирует на нагрузку. Вас могут попросить пройтись по беговой дорожке, подключенной к аппарату ЭКГ, или вам могут внутривенно ввести лекарство, которое стимулирует ваше сердце, как при физической нагрузке.
Иногда стресс-тест можно провести, надев маску, которая измеряет способность вашего сердца и легких поглощать кислород и выдыхать углекислый газ. Если ваш врач также хочет видеть изображения вашего сердца во время тренировки, он или она может использовать методы визуализации, чтобы визуализировать ваше сердце во время теста.
Компьютерная томография сердца (КТ). При компьютерной томографии сердца вы лежите на столе внутри аппарата в форме пончика. Рентгеновская трубка внутри аппарата вращается вокруг вашего тела и собирает изображения вашего сердца и груди.
Магнитно-резонансная томография (МРТ). В МРТ сердца вы лежите на столе внутри длинного трубчатого аппарата, который создает магнитное поле, которое выравнивает атомные частицы в некоторых из ваших клеток.Радиоволны передаются к этим выровненным частицам, производя сигналы, которые создают образы вашего сердца.
Коронарная ангиограмма. В этом тесте тонкая гибкая трубка (катетер) вводится в кровеносный сосуд в паху или руке и проводится через аорту в коронарные артерии. Краситель, вводимый через катетер, делает артерии, снабжающие ваше сердце, видимыми на рентгеновском снимке, помогая врачам выявлять закупорки.
Биопсия миокарда. В этом тесте ваш врач вводит небольшой гибкий шнур для биопсии в вену на шее или паху и берет небольшие кусочки сердечной мышцы. Этот тест может быть выполнен для диагностики определенных типов заболеваний сердечной мышцы, вызывающих сердечную недостаточность.
Классификация сердечной недостаточности
Результаты этих тестов помогают врачам определить причину ваших признаков и симптомов и разработать программу лечения вашего сердца. Чтобы определить наиболее подходящее лечение для вашего состояния, врачи могут классифицировать сердечную недостаточность, используя две системы:
Классификация Нью-Йоркской кардиологической ассоциации. Эта шкала, основанная на симптомах, классифицирует сердечную недостаточность по четырем категориям. При сердечной недостаточности I степени симптомы отсутствуют. При сердечной недостаточности II степени вы можете без труда выполнять повседневные дела, но при физических нагрузках вы чувствуете одышку или утомляетесь. С классом III у вас будут проблемы с выполнением повседневных дел, а класс IV — самый тяжелый, и у вас одышка даже в состоянии покоя.
Рекомендации Американского колледжа кардиологов / Американской кардиологической ассоциации. В этой поэтапной системе классификации используются буквы от A до D. Система включает категорию для людей, которые подвержены риску развития сердечной недостаточности.
Например, человек, имеющий несколько факторов риска сердечной недостаточности, но не имеющий признаков или симптомов сердечной недостаточности, относится к стадии А. Лицо, у которого есть заболевание сердца, но отсутствуют признаки или симптомы сердечной недостаточности, относится к стадии B. испытывает или испытывал признаки или симптомы сердечной недостаточности — это стадия С. Человек с тяжелой сердечной недостаточностью, требующий специализированного лечения, — стадия D.
Врачи используют эту систему классификации для выявления факторов риска и раннего начала более агрессивного лечения, чтобы предотвратить или отсрочить сердечную недостаточность.
Эти системы подсчета очков не являются независимыми друг от друга. Ваш врач часто будет использовать их вместе, чтобы выбрать наиболее подходящие варианты лечения. Спросите своего врача о своем балле, если вы хотите определить тяжесть сердечной недостаточности. Ваш врач может помочь вам интерпретировать вашу оценку и спланировать лечение в зависимости от вашего состояния.
Дополнительная информация
Показать дополнительную информациюЛечение
Сердечная недостаточность — хроническое заболевание, требующее пожизненного лечения. Однако при лечении признаки и симптомы сердечной недостаточности могут улучшиться, а сердце иногда становится сильнее. Лечение может помочь вам прожить дольше и снизить вероятность внезапной смерти.
Иногда врачи могут исправить сердечную недостаточность, устраняя ее причину. Например, восстановление сердечного клапана или контроль учащенного сердечного ритма могут обратить вспять сердечную недостаточность.Но для большинства людей лечение сердечной недостаточности включает в себя баланс правильных лекарств и, в некоторых случаях, использование устройств, которые помогают сердцу правильно биться и сокращаться.
Лекарства
Врачи обычно лечат сердечную недостаточность с помощью комбинации лекарств. В зависимости от ваших симптомов вы можете принимать одно или несколько лекарств, в том числе:
Ингибиторы ангиотензинпревращающего фермента (АПФ). Эти препараты помогают людям с систолической сердечной недостаточностью жить дольше и чувствовать себя лучше.Ингибиторы АПФ — это разновидность сосудорасширяющего средства, лекарства, которое расширяет кровеносные сосуды для снижения артериального давления, улучшения кровотока и уменьшения нагрузки на сердце. Примеры включают эналаприл (Vasotec), лизиноприл (Zestril) и каптоприл (Capoten).
Блокаторы рецепторов ангиотензина II. Эти препараты, в состав которых входят лозартан (Козаар) и валсартан (Диован), обладают многими из тех же преимуществ, что и ингибиторы АПФ. Они могут быть альтернативой для людей, которые не переносят ингибиторы АПФ.
Бета-блокаторы. Препараты этого класса не только замедляют частоту сердечных сокращений и снижают артериальное давление, но также ограничивают или устраняют некоторые повреждения сердца при систолической сердечной недостаточности. Примеры включают карведилол (Coreg), метопролол (Lopressor) и бисопролол (Zebeta).
Эти лекарства снижают риск некоторых нарушений сердечного ритма и уменьшают вероятность неожиданной смерти. Бета-адреноблокаторы могут уменьшить признаки и симптомы сердечной недостаточности, улучшить работу сердца и помочь вам жить дольше.
Мочегонные средства. Часто называемые водными таблетками, мочегонные средства заставляют вас чаще мочиться и препятствуют накоплению жидкости в организме. Мочегонные средства, такие как фуросемид (Lasix), также уменьшают жидкость в легких, чтобы вам было легче дышать.
Поскольку диуретики заставляют ваш организм терять калий и магний, ваш врач может также назначить добавки с этими минералами. Если вы принимаете мочегонное средство, ваш врач, скорее всего, будет контролировать уровень калия и магния в вашей крови с помощью регулярных анализов крови.
Антагонисты альдостерона. Эти препараты включают спиронолактон (Альдактон) и эплеренон (Инспра). Это калийсберегающие диуретики, которые также обладают дополнительными свойствами, которые могут помочь людям с тяжелой систолической сердечной недостаточностью прожить дольше.
В отличие от некоторых других диуретиков, спиронолактон и эплеренон могут повышать уровень калия в крови до опасного уровня, поэтому поговорите со своим врачом, если повышенный уровень калия вызывает беспокойство, и узнайте, нужно ли вам изменить потребление пищи с высоким содержанием калия.
Инотропы. Это внутривенные препараты, которые используются в больнице пациентам с тяжелой сердечной недостаточностью для улучшения насосной функции сердца и поддержания артериального давления.
Дигоксин (ланоксин). Этот препарат, также называемый дигиталисом, увеличивает силу сокращений сердечной мышцы. Он также замедляет сердцебиение. Дигоксин уменьшает симптомы сердечной недостаточности при систолической сердечной недостаточности. Более вероятно, что его назначат человеку с нарушением сердечного ритма, например с мерцательной аритмией.
Возможно, вам потребуется принять два или более лекарств для лечения сердечной недостаточности. Ваш врач может также назначить другие сердечные лекарства, такие как нитраты от боли в груди, статины для снижения холестерина или разжижающие кровь лекарства, помогающие предотвратить образование тромбов, а также лекарства от сердечной недостаточности. Вашему врачу может потребоваться часто корректировать дозы, особенно если вы только начали принимать новое лекарство или когда ваше состояние ухудшается.
Вы можете быть госпитализированы, если у вас обострение симптомов сердечной недостаточности.Находясь в больнице, вы можете получать дополнительные лекарства, которые улучшат работу сердца и облегчат симптомы. Вы также можете получать дополнительный кислород через маску или небольшие трубки, помещенные в нос. Если у вас тяжелая сердечная недостаточность, вам может потребоваться длительный прием дополнительного кислорода.
Хирургическое и медицинское оборудование
В некоторых случаях врачи рекомендуют хирургическое вмешательство для лечения основной проблемы, которая привела к сердечной недостаточности. Некоторые методы лечения, которые изучаются и используются у определенных людей, включают:
Операция коронарного шунтирования. Если серьезно заблокированные артерии вызывают сердечную недостаточность, ваш врач может порекомендовать операцию коронарного шунтирования. В этой процедуре кровеносные сосуды ноги, руки или груди обходят заблокированную артерию в сердце, позволяя крови течь через сердце более свободно.
Ремонт или замена сердечного клапана. Если неисправный сердечный клапан вызывает сердечную недостаточность, ваш врач может порекомендовать отремонтировать или заменить клапан. Хирург может изменить исходный клапан, чтобы исключить обратный кровоток.Хирурги также могут восстановить клапан, повторно подключив створки клапана или удалив лишнюю ткань клапана, чтобы створки могли плотно закрыться. Иногда ремонт клапана включает затягивание или замену кольца вокруг клапана (аннулопластика).
Замена клапана производится, когда ремонт клапана невозможен. В хирургии замены клапана поврежденный клапан заменяется искусственным (протезным) клапаном.
Определенные типы восстановления или замены сердечного клапана теперь можно выполнять без операции на открытом сердце с использованием либо малоинвазивной хирургии, либо методов катетеризации сердца.
Имплантируемые кардиовертер-дефибрилляторы (ИКД). ИКД — это устройство, похожее на кардиостимулятор. Он имплантируется под кожу в груди с помощью проводов, ведущих через вены к сердцу.
ИКД контролирует сердечный ритм. Если сердце начинает биться в опасном ритме или если ваше сердце останавливается, ICD пытается установить ритм вашего сердца или вернуть его в нормальный ритм. ИКД также может работать как кардиостимулятор и ускорять сердцебиение, если оно работает слишком медленно.
Сердечная ресинхронизирующая терапия (СРТ) или бивентрикулярная стимуляция. Бивентрикулярный кардиостимулятор посылает синхронизированные электрические импульсы в обе нижние камеры сердца (левый и правый желудочки), чтобы они двигались более эффективно и скоординированно.
Многие люди с сердечной недостаточностью имеют проблемы с электрической системой сердца, из-за которых их и без того слабая сердечная мышца бьется нескоординированно. Это неэффективное сокращение мышц может вызвать обострение сердечной недостаточности.Часто у людей с сердечной недостаточностью бивентрикулярный кардиостимулятор сочетается с ИКД.
Желудочковые вспомогательные устройства (VAD). VAD, также известный как устройство для механической поддержки кровообращения, представляет собой имплантируемый механический насос, который помогает перекачивать кровь из нижних отделов сердца (желудочков) в остальную часть тела. VAD имплантируется в брюшную полость или грудь и прикрепляется к ослабленному сердцу, чтобы помочь ему перекачивать кровь к остальной части вашего тела.
Врачи сначала использовали сердечные насосы, чтобы сохранить жизнь кандидатам на трансплантацию сердца, пока они ждали донорское сердце. VAD также можно использовать в качестве альтернативы трансплантации. Имплантированные сердечные насосы могут улучшить качество жизни некоторых людей с тяжелой сердечной недостаточностью, которые не подходят или не могут пройти трансплантацию сердца или ждут нового сердца.
Пересадка сердца. У некоторых людей сердечная недостаточность настолько тяжелая, что операция или лекарства не помогают.Возможно, им потребуется заменить больное сердце здоровым донорским сердцем.
Пересадка сердца может улучшить выживаемость и качество жизни некоторых людей с тяжелой сердечной недостаточностью. Однако кандидатам на трансплантацию часто приходится долго ждать, прежде чем будет найдено подходящее донорское сердце. Некоторые кандидаты на трансплантацию улучшаются в течение этого периода ожидания благодаря медикаментозному лечению или аппаратной терапии, и их можно исключить из списка ожидания трансплантации.
Пересадка сердца не всем подходит.Команда врачей центра трансплантологии оценит вас, чтобы определить, может ли процедура быть безопасной и полезной для вас.
Паллиативная помощь и уход в конце жизни
Ваш врач может порекомендовать включить паллиативную помощь в ваш план лечения. Паллиативная помощь — это специализированная медицинская помощь, направленная на облегчение симптомов и улучшение качества жизни. Любой, кто страдает серьезным или опасным для жизни заболеванием, может получить пользу от паллиативной помощи, либо для лечения симптомов заболевания, таких как боль или одышка, либо для облегчения побочных эффектов лечения, таких как усталость или тошнота.
Вполне возможно, что ваша сердечная недостаточность может обостриться до такой степени, что лекарства больше не работают, а пересадка сердца или устройство не подходят. В этом случае вам, возможно, придется обратиться в хоспис. Уход в хосписе предусматривает специальный курс лечения неизлечимо больных.
Уход в хосписе позволяет семье и друзьям — с помощью медсестер, социальных работников и обученных волонтеров — заботиться и утешать любимого человека дома или в резиденциях хосписа. Уход в хосписе оказывает эмоциональную, психологическую, социальную и духовную поддержку больным людям и их близким.
Хотя большинство людей, пользующихся услугами хосписа, остаются в своих домах, программа доступна везде, включая дома престарелых и центры ухода за престарелыми. Людям, которые остаются в больнице, специалисты по уходу в конце жизни могут обеспечить комфорт, заботу и достоинство.
Хотя это может быть сложно, обсудите вопросы, связанные с окончанием жизни, со своей семьей и медицинской бригадой. Часть этого обсуждения, вероятно, будет включать предварительные распоряжения — общий термин для устных и письменных инструкций, которые вы даете относительно вашего медицинского обслуживания, если вы не можете говорить за себя.
Если у вас есть имплантируемый кардиовертер-дефибриллятор (ИКД), одно важное соображение, которое следует обсудить с семьей и врачами, — это отключить дефибриллятор, чтобы он не мог производить разряды, заставляющие ваше сердце продолжать биться.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Изменение образа жизни часто помогает облегчить признаки и симптомы сердечной недостаточности и предотвратить обострение болезни. Эти изменения могут быть одними из самых важных и полезных, которые вы можете внести. Ваш врач может порекомендовать следующие изменения образа жизни:
Бросьте курить. Курение повреждает кровеносные сосуды, повышает кровяное давление, снижает количество кислорода в крови и заставляет сердце биться быстрее.
Если вы курите, попросите врача порекомендовать программу, которая поможет вам бросить курить. Если вы продолжаете курить, вас не могут рассматривать для пересадки сердца. Также избегайте пассивного курения.
Обсудите с врачом мониторинг веса. Обсудите со своим врачом, как часто вам следует взвешиваться. Спросите своего врача, о какой прибавке в весе вы должны сообщить ему или ей. Увеличение веса может означать, что вы задерживаете жидкость и нуждаетесь в изменении плана лечения.
Ежедневно проверяйте ноги, лодыжки и ступни на предмет отеков. Ежедневно проверяйте отечность ног, лодыжек или ступней. Если отек усиливается, проконсультируйтесь с врачом.
Придерживайтесь здоровой диеты. Старайтесь придерживаться диеты, включающей фрукты и овощи, цельнозерновые продукты, обезжиренные или нежирные молочные продукты и нежирные белки.
Ограничьте потребление натрия в своем рационе. Слишком много натрия способствует задержке воды, что заставляет сердце работать тяжелее и вызывает одышку и отек ног, лодыжек и ступней.
Проконсультируйтесь с врачом по поводу рекомендованного для вас ограничения натрия. Имейте в виду, что соль уже добавлена в готовые продукты, и будьте осторожны при использовании заменителей соли.
Поддерживайте здоровый вес. Если у вас избыточный вес, диетолог поможет вам достичь идеального веса.Даже небольшая потеря веса может помочь.
Рассмотрите возможность вакцинации. Если у вас сердечная недостаточность, вы можете сделать прививки от гриппа и пневмонии. Спросите своего врача об этих прививках.
Ограничьте употребление насыщенных или трансжиров в своем рационе. Помимо отказа от продуктов с высоким содержанием натрия, ограничьте количество насыщенных жиров и трансжиров, также называемых трансжирными кислотами, в своем рационе.Эти потенциально вредные пищевые жиры повышают риск сердечных заболеваний.
Ограничьте употребление алкоголя и жидкостей. Ваш врач может порекомендовать вам не употреблять алкоголь при сердечной недостаточности, поскольку он может взаимодействовать с вашим лекарством, ослаблять сердечную мышцу и повышать риск нарушения сердечного ритма.
Если у вас тяжелая сердечная недостаточность, врач может также посоветовать вам ограничить количество выпиваемой жидкости.
Будьте активны. Умеренная аэробная активность помогает поддерживать здоровье и физическую форму остального тела, снижая нагрузку на сердечную мышцу. Однако, прежде чем приступить к тренировкам, посоветуйтесь со своим врачом о программе упражнений, которая подходит именно вам. Ваш врач может предложить программу ходьбы.
Обратитесь в местную больницу, чтобы узнать, предлагает ли она программу кардиологической реабилитации; если да, поговорите со своим врачом о регистрации в программе.
Снижение стресса. Когда вы беспокоитесь или расстроены, ваше сердце бьется быстрее, вы дышите тяжелее, и ваше кровяное давление часто повышается. Это может усугубить сердечную недостаточность, поскольку ваше сердце уже не может удовлетворять потребности организма.
Найдите способы уменьшить стресс в своей жизни. Чтобы дать сердцу отдохнуть, по возможности попробуйте вздремнуть или приподнять ноги. Проводите время с друзьями и семьей, чтобы общаться и сдерживать стресс.
Спи спокойно. Если у вас одышка, особенно ночью, спите, подперев голову подушкой или клином. Если вы храпите или у вас были другие проблемы со сном, убедитесь, что вы прошли тестирование на апноэ во сне.
Помощь и поддержка
Хотя многие случаи сердечной недостаточности нельзя обратить вспять, лечение иногда может улучшить симптомы и помочь вам прожить дольше. Вы и ваш врач можете работать вместе, чтобы сделать вашу жизнь более комфортной. Обратите внимание на свое тело и на то, как вы себя чувствуете, и сообщите своему врачу, когда вам станет лучше или хуже.Таким образом, ваш врач будет знать, какое лечение вам лучше всего подходит. Не бойтесь задавать врачу вопросы о жизни с сердечной недостаточностью.
Шаги, которые могут помочь вам управлять своим состоянием, включают:
- Следите за принимаемыми лекарствами. Составьте список и поделитесь им с новыми лечащими врачами. Всегда носите список с собой. Не прекращайте принимать лекарства, не посоветовавшись с врачом. Если вы испытываете побочные эффекты от приема лекарств, обсудите их со своим врачом.
- Избегайте приема некоторых лекарств, отпускаемых без рецепта. Некоторые лекарства, отпускаемые без рецепта, такие как ибупрофен (Advil, Motrin IB, другие), напроксен натрия (Aleve) и таблетки для похудания, могут усугубить сердечную недостаточность и привести к скоплению жидкости.
- Будьте осторожны с добавками. Некоторые пищевые добавки могут мешать лечению сердечной недостаточности или ухудшать ваше состояние. Поговорите со своим врачом о любых добавках, которые вы принимаете.
- Следите за своим весом и приносите записи на прием к врачу. Увеличение веса может быть признаком накопления жидкости. Ваш врач может посоветовать вам принимать дополнительные диуретики, если ваш вес увеличился на определенную величину за день на .
- Следите за своим кровяным давлением. Подумайте о покупке домашнего прибора для измерения артериального давления. Следите за своим кровяным давлением между визитами к врачу и приносите записи с собой на посещения.
- Запишите свои вопросы к врачу. Перед визитом к врачу подготовьте список любых вопросов или проблем.Например, безопасно ли заниматься сексом для вас и вашего партнера? Большинство людей с сердечной недостаточностью могут продолжать половую жизнь, как только симптомы купируются. При необходимости попросите разъяснений. Убедитесь, что вы понимаете все, что хочет от вас врач.
- Знайте контактную информацию своего врача. Держите под рукой номер телефона вашего врача, номер телефона больницы и дорогу до больницы или клиники. Вы захотите, чтобы они были доступны на случай, если у вас возникнут вопросы к врачу или вам нужно будет обратиться в больницу.
Лечение сердечной недостаточности требует открытого диалога между вами и вашим врачом. Скажите честно, соблюдаете ли вы рекомендации относительно диеты, образа жизни и приема лекарств. Ваш врач часто может предложить стратегии, которые помогут вам не сбиться с пути.
Подготовка к приему
Если вы считаете, что у вас может быть сердечная недостаточность, или вы беспокоитесь о риске сердечной недостаточности из-за других сопутствующих заболеваний, запишитесь на прием к семейному врачу.Если сердечная недостаточность обнаружена на ранней стадии, ваше лечение может быть более легким и эффективным.
Поскольку встречи могут быть короткими и часто есть что обсудить, неплохо подготовиться к встрече. Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Имейте в виду любые ограничения перед записью. Во время записи на прием обязательно спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.Например, для некоторых визуализационных тестов вам может потребоваться некоторое время голодать.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с сердечной недостаточностью.
- Запишите ключевую личную информацию, , включая семейный анамнез сердечных заболеваний, инсульта, высокого кровяного давления или диабета, а также любые серьезные стрессы или недавние изменения в жизни. Узнайте, не было ли у кого-нибудь в вашей семье сердечной недостаточности. Некоторые сердечные заболевания, вызывающие сердечную недостаточность, передаются по наследству.Очень важно знать как можно больше об истории своей семьи.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Будьте готовы обсудить вашу диету и привычки, связанные с упражнениями.Если вы еще не соблюдаете диету или режим упражнений, будьте готовы поговорить со своим врачом о любых проблемах, с которыми вы можете столкнуться при начале работы.
- Запишите вопросы, которые задайте своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. При сердечной недостаточности вам нужно задать врачу следующие основные вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Есть ли другие возможные причины моих симптомов?
- Какие тесты мне понадобятся? Требуют ли эти тесты специальной подготовки?
- Какие методы лечения доступны? Что вы мне порекомендуете?
- Каких продуктов мне следует есть или избегать?
- Какой уместный уровень физической активности?
- Как часто я должен проходить обследование на предмет изменений в моем состоянии?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Нужно ли проверять членов моей семьи на наличие состояний, которые могут вызвать сердечную недостаточность?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
Помимо вопросов, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема в любое время, когда вы чего-то не понимаете.
Чего ожидать от врача
Ваш врач, вероятно, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Когда вы впервые заметили свои симптомы?
- Ваши симптомы возникают постоянно или они приходят и уходят?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что-нибудь ухудшает ваши симптомы?
Что вы можете сделать тем временем
Никогда не рано изменить здоровый образ жизни, например бросить курить, сократить потребление соли и употреблять здоровую пищу.Эти изменения могут помочь предотвратить начало или обострение сердечной недостаточности.
Симптомы, причины, лечение, типы, стадии
От сердечной недостаточности страдают почти 6 миллионов американцев. Ежегодно у 670 000 человек диагностируется сердечная недостаточность. Это основная причина госпитализации людей старше 65 лет.
Что такое сердечная недостаточность?
Сердечная недостаточность не означает, что сердце перестало работать. Скорее это означает, что сердце работает менее эффективно, чем обычно.Из-за различных возможных причин кровь движется через сердце и тело медленнее, и давление в сердце увеличивается. В результате сердце не может перекачивать достаточно кислорода и питательных веществ для удовлетворения потребностей организма. Камеры сердца могут реагировать, растягиваясь, чтобы удерживать больше крови для прокачки через тело, или становясь жесткими и утолщенными. Это помогает поддерживать кровоток, но стенки сердечной мышцы могут со временем ослабнуть и перестать перекачивать кровь так же эффективно. В результате почки могут реагировать, заставляя организм задерживать жидкость (воду) и соль.Если жидкость скапливается в руках, ногах, лодыжках, ступнях, легких или других органах, тело становится перегруженным, и для описания этого состояния используется термин «застойная сердечная недостаточность».
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана множеством состояний, повреждающих сердечную мышцу, включая:
- Ишемическая болезнь сердца. Ишемическая болезнь сердца (ИБС), заболевание артерий, снабжающих сердце кровью и кислородом, вызывает снижение притока крови к сердечной мышце.Если артерии закупориваются или сильно сужаются, сердце испытывает недостаток кислорода и питательных веществ.
- Сердечный приступ. Сердечный приступ возникает, когда коронарная артерия внезапно блокируется, останавливая приток крови к сердечной мышце. Сердечный приступ повреждает сердечную мышцу, в результате чего рубцовая область не функционирует должным образом.
- Кардиомиопатия. Повреждение сердечной мышцы по причинам, не связанным с проблемами артерии или кровотока, например, из-за инфекций, употребления алкоголя или наркотиков.
- Состояния, перегружающие сердце. Состояния, включая высокое кровяное давление, болезнь клапана, болезнь щитовидной железы, болезнь почек, диабет или пороки сердца, присутствующие при рождении, могут вызывать сердечную недостаточность. Кроме того, сердечная недостаточность может возникнуть при одновременном наличии нескольких заболеваний или состояний.
Каковы симптомы сердечной недостаточности?
У вас может не быть симптомов сердечной недостаточности или они могут быть от легких до тяжелых. Симптомы могут быть постоянными или приходить и уходить.Симптомы могут включать:
- Заложенность легких. Резервная жидкость в легких может вызвать одышку при физической нагрузке или затрудненное дыхание в состоянии покоя или лежа в постели. Заложенность легких также может вызывать сухой отрывистый кашель или хрипы.
- Удержание жидкости и воды. Меньшее количество крови в почках вызывает задержку жидкости и воды, что приводит к опухшим лодыжкам, ногам, животу (так называемый отек) и увеличению веса. Симптомы могут вызывать повышенную потребность в мочеиспускании в ночное время.Вздутие живота может вызвать потерю аппетита или тошноту.
- Головокружение, утомляемость и слабость. Меньшее количество крови к основным органам и мышцам заставляет вас чувствовать усталость и слабость. Меньшее попадание крови в мозг может вызвать головокружение или спутанность сознания.
- Учащенное или нерегулярное сердцебиение. Сердце бьется быстрее, чтобы перекачивать достаточно крови в тело. Это может вызвать учащенное или нерегулярное сердцебиение.
Если у вас сердечная недостаточность, у вас может быть один или все из этих симптомов или у вас может не быть ни одного из них.Они могут указывать, а могут и не указывать на ослабленное сердце.
Какие типы сердечной недостаточности?
Систолическая дисфункция (или систолическая сердечная недостаточность) возникает, когда сердечная мышца не сокращается с достаточной силой, поэтому по всему телу перекачивается меньше богатой кислородом крови.
Диастолическая дисфункция (или диастолическая сердечная недостаточность) возникает, когда сердце сокращается нормально, но желудочки не расслабляются должным образом или жесткие, и при нормальном наполнении в сердце поступает меньше крови.
Расчет, выполняемый во время эхокардиограммы, называемый фракцией выброса (ФВ), используется для измерения того, насколько хорошо ваше сердце качает кровь при каждом ударе, чтобы определить, присутствует ли систолическая или диастолическая дисфункция. Ваш врач может обсудить, какое у вас состояние.
Как диагностируется сердечная недостаточность?
Ваш врач задаст вам много вопросов о ваших симптомах и истории болезни. Вас спросят о любых состояниях, которые могут вызвать сердечную недостаточность (например, ишемическая болезнь сердца, стенокардия, диабет, болезнь сердечного клапана и высокое кровяное давление).Вас спросят, курите ли вы, принимаете ли наркотики, употребляете ли алкоголь (и сколько вы пьете), а также о том, какие наркотики вы принимаете.
Продолжение
Вы также пройдете полный медицинский осмотр. Ваш врач послушает ваше сердце и будет искать признаки сердечной недостаточности, а также других заболеваний, которые могли вызвать ослабление или жесткость сердечной мышцы.
Ваш врач может также назначить другие анализы для определения причины и степени тяжести сердечной недостаточности. К ним относятся:
- Анализы крови. Анализы крови используются для оценки функции почек и щитовидной железы, а также для проверки уровня холестерина и наличия анемии. Анемия — это заболевание крови, которое возникает, когда в крови человека не хватает гемоглобина (вещества в красных кровяных тельцах, которое позволяет крови транспортировать кислород по телу).
- Анализ крови на натрийуретический пептид B-типа (BNP). BNP — это вещество, секретируемое сердцем в ответ на изменения артериального давления, возникающие при развитии или ухудшении сердечной недостаточности.Уровни BNP в крови повышаются, когда симптомы сердечной недостаточности ухудшаются, и уменьшаются, когда состояние сердечной недостаточности стабилизируется. Уровень BNP у человека с сердечной недостаточностью — даже у человека, состояние которого стабильно — может быть выше, чем у человека с нормальной функцией сердца. Уровни BNP не обязательно коррелируют с тяжестью сердечной недостаточности.
- Рентген грудной клетки. Рентген грудной клетки показывает размер вашего сердца и наличие скопления жидкости вокруг сердца и легких.
- Эхокардиограмма. Этот тест представляет собой ультразвуковое исследование, которое показывает движение, структуру и функцию сердца.
- Фракция выброса (EF) используется для измерения того, насколько хорошо ваше сердце качает кровь с каждым ударом, чтобы определить, присутствует ли систолическая дисфункция или сердечная недостаточность с сохраненной функцией левого желудочка. Ваш врач может обсудить, какое заболевание присутствует в вашем сердце.
- Электрокардиограмма (ЭКГ или ЭКГ) . ЭКГ регистрирует электрические импульсы, проходящие через сердце.
- Катетеризация сердца. Эта инвазивная процедура помогает определить, является ли ишемическая болезнь сердца причиной застойной сердечной недостаточности.
- Стресс-тест. Неинвазивные стресс-тесты предоставляют информацию о вероятности ишемической болезни сердца.
В зависимости от вашего состояния можно заказать другие тесты.
Есть ли лечение сердечной недостаточности?
Существует больше вариантов лечения сердечной недостаточности, чем когда-либо прежде.Первые шаги — это жесткий контроль над приемом лекарств и образом жизни в сочетании с тщательным наблюдением. По мере прогрессирования состояния врачи, специализирующиеся на лечении сердечной недостаточности, могут предложить более сложные варианты лечения.
Цели лечения сердечной недостаточности заключаются, прежде всего, в уменьшении вероятности прогрессирования заболевания (тем самым снижая риск смерти и необходимости госпитализации), уменьшении симптомов и улучшении качества жизни.
Вместе вы и ваш врач сможете определить лучший курс лечения для вас.
Стадии сердечной недостаточности
В 2001 году Американская кардиологическая ассоциация (AHA) и Американский колледж кардиологов (ACC) описали «стадии сердечной недостаточности». Эти этапы, обновленные в 2005 году, помогут вам понять, что сердечная недостаточность часто является прогрессирующим заболеванием и со временем может ухудшаться. Они также помогут вам понять, почему в ваш план лечения было добавлено новое лекарство, и помогут понять, почему необходимы изменения в образе жизни и другие виды лечения.
Продолжение
Стадии, классифицируемые AHA и ACC, отличаются от клинических классификаций сердечной недостаточности Нью-Йоркской кардиологической ассоциации (NYHA), которые относят пациентов к классам I-II-III-IV в зависимости от степени симптомов или функционального состояния. пределы.Спросите своего врача, в какой стадии сердечной недостаточности вы находитесь.
Проверьте таблицу ниже, чтобы узнать, соответствует ли ваша терапия рекомендациям AHA и ACC. Обратите внимание, что вы не можете вернуться назад по этапу, только вперед.
В таблице ниже представлен базовый план обслуживания, который может или не может применяться к вам, в зависимости от причины сердечной недостаточности и ваших особых потребностей. Попросите врача объяснить перечисленные методы лечения, если вы не понимаете, почему вы их принимаете или не принимаете.
Стадия | Определение стадии | Обычное лечение | ||||||||||||||||||||||||||||||||
Стадия A | с сердечной недостаточностью с высоким уровнем развития ), в том числе люди с:
| |||||||||||||||||||||||||||||||||
Стадия B | Люди с диагнозом систолическая дисфункция левого желудочка, у которых никогда не было симптомов сердечной недостаточности (предсердечная недостаточность), в том числе люди с:
Диагноз обычно ставится при обнаружении фракции выброса менее 40% во время эхокардиограммы. |
При необходимости следует обсудить варианты хирургического вмешательства для пациентов, перенесших сердечный приступ. | ||||||||||||||||||||||||||||||||
Стадия C | Пациенты с известной систолической сердечной недостаточностью и текущими или предшествующими симптомами. Наиболее частые симптомы включают:
|
| ||||||||||||||||||||||||||||||||
Стадия D | Пациенты с систолической сердечной недостаточностью и наличием выраженных симптомов после получения оптимальной медицинской помощи. |
| ||||||||||||||||||||||||||||||||
Как я могу предотвратить дальнейшее повреждение сердца?
Чтобы предотвратить дальнейшее повреждение сердца:
Какие лекарства мне следует избегать при сердечной недостаточности?
Есть несколько различных типов лекарств, которых лучше избегать при сердечной недостаточности, включая:
- Нестероидные противовоспалительные препараты, такие как Motrin или Aleve.Для облегчения боли или лихорадки вместо этого принимайте Тайленол.
- Некоторые антиаритмические средства
- Большинство блокаторов кальциевых каналов (при систолической сердечной недостаточности)
- Некоторые пищевые добавки, такие как заменители соли и препараты для лечения гормона роста
- Антациды, содержащие натрий (соль)
- Противоотечные средства, такие как Sudafed
Если вы принимаете какие-либо из этих препаратов, обсудите их со своим врачом.
Важно знать названия ваших лекарств, для чего они используются, а также как часто и в какое время вы их принимаете.Ведите список своих лекарств и приносите их с собой на каждый визит к врачу. Никогда не прекращайте прием лекарств, не посоветовавшись с врачом. Даже если у вас нет симптомов, лекарства уменьшают работу вашего сердца, чтобы оно могло работать более эффективно.
Как мне улучшить качество жизни при сердечной недостаточности?
Есть несколько вещей, которые вы можете сделать, чтобы улучшить качество своей жизни, если у вас сердечная недостаточность. Среди них:
- Придерживайтесь здорового питания. Ограничьте потребление натрия (соли) до менее 2000 миллиграммов (2 граммов) каждый день. Ешьте продукты с высоким содержанием клетчатки. Ограничьте употребление продуктов с высоким содержанием трансжиров, холестерина и сахара. При необходимости уменьшите общее суточное потребление калорий, чтобы похудеть.
- Регулярно занимайтесь спортом. Регулярная программа упражнений для сердечно-сосудистой системы, назначенная врачом, поможет улучшить ваши силы и улучшить самочувствие. Это также может замедлить прогрессирование сердечной недостаточности.
- Не переусердствуйте. Планируйте свою деятельность и предусматривайте периоды отдыха в течение дня. Определенные действия, такие как толкание или тянущие тяжелые предметы и работа лопатой, могут ухудшить сердечную недостаточность и ее симптомы.
- Профилактика респираторных инфекций. Спросите своего врача о вакцинах от гриппа и пневмонии.
- Принимайте лекарства в соответствии с предписаниями. Не прекращайте их прием, не посоветовавшись предварительно с врачом.
- При необходимости получите эмоциональную или психологическую поддержку. Сердечная недостаточность может быть тяжелой для всей вашей семьи.Если у вас есть вопросы, спросите своего врача или медсестру. Если вам нужна эмоциональная поддержка, вам позвонят социальные работники, психологи, священнослужители и группы поддержки при сердечной недостаточности. Попросите врача или медсестру указать вам правильное направление.
Можно ли использовать операцию для лечения сердечной недостаточности?
При сердечной недостаточности хирургическое вмешательство может иногда предотвратить дальнейшее повреждение сердца и улучшить его функцию. Используемые процедуры включают:
- Операция по аортокоронарному шунтированию. Самой распространенной операцией по поводу сердечной недостаточности, вызванной ишемической болезнью сердца, является шунтирование. Хотя операция более рискованна для людей с сердечной недостаточностью, новые стратегии до, во время и после операции снизили риски и улучшили результаты.
- Операция на сердечном клапане . Заболевания клапанов сердца можно лечить как хирургическим (традиционная хирургия клапанов сердца), так и нехирургическим путем (баллонная вальвулопластика).
- Имплантируемое вспомогательное устройство для левого желудочка (LVAD). LVAD известен как «мост к трансплантации» для пациентов, которые не ответили на другие виды лечения и госпитализированы с тяжелой систолической сердечной недостаточностью. Это устройство помогает сердцу перекачивать кровь по всему телу. Это позволяет вам быть мобильным, иногда возвращаясь домой в ожидании пересадки сердца. Его также можно использовать в качестве целевой терапии для долгосрочной поддержки пациентов, которые не подходят для трансплантации.
- Пересадка сердца. Пересадка сердца рассматривается, когда сердечная недостаточность настолько серьезна, что не поддается лечению всеми другими методами лечения, но в остальном здоровье человека хорошее.
Лечение сердечной недостаточности — это командные усилия
Лечение сердечной недостаточности — это командные усилия, и вы — ключевой игрок в команде. Ваш кардиолог пропишет вам лекарства и решит другие проблемы со здоровьем. Другие члены команды, в том числе медсестры, диетологи, фармацевты, специалисты по физическим упражнениям и социальные работники, помогут вам добиться успеха. Но ВЫ должны принимать лекарства, вносить изменения в диету, вести здоровый образ жизни, записываться на прием к врачу и быть активным членом команды.
Каковы перспективы для людей с сердечной недостаточностью?
При правильном уходе сердечная недостаточность не может помешать вам заниматься любимыми делами. Ваш прогноз или перспективы на будущее будут зависеть от того, насколько хорошо функционирует ваша сердечная мышца, ваши симптомы и насколько хорошо вы реагируете на свой план лечения и следуете ему.
Каждому, кто страдает хроническим заболеванием, например сердечной недостаточностью, следует обсудить свое желание получить расширенную медицинскую помощь со своим врачом и семьей. «Предварительное распоряжение» или «завещание» — это один из способов сообщить всем о своих желаниях.Living will выражает ваше желание использовать медицинские процедуры для продления вашей жизни. Этот документ готовится, пока вы обладаете полной компетенцией, на случай, если вы не сможете принять эти решения позже.
Что такое сердечная недостаточность у пожилых людей
Когда у человека сердечная недостаточность, это означает, что его сердце не может перекачивать достаточно крови по всему телу. Сердечная недостаточность развивается со временем, и по мере того, как сердце ослабевает, оно либо не может наполняться достаточным количеством крови, либо перекачивать кровь с достаточной силой, либо и то, и другое.Хотя это сердечно-сосудистое заболевание звучит пугающе, сердечная недостаточность не означает, что сердце перестало работать или вот-вот прекратит работу.
Типы сердечной недостаточности
Существует несколько различных типов сердечной недостаточности, каждый из которых имеет свои уникальные симптомы в зависимости от того, какие области органа поражены. В нормальном сердце кровеносные сосуды, называемые венами, переносят бедную кислородом кровь от тела к правой стороне сердца. Затем он перекачивается через легочную артерию в легкие, где повторно насыщается кислородом.Оттуда кровь возвращается в левую часть сердца и перекачивается через большую артерию, называемую аортой, которая распределяет ее по всему телу.
Сердечная недостаточность — это хроническое прогрессирующее состояние, то есть оно является постоянным и со временем ухудшается. Сердечные заболевания, такие как сердечный приступ и высокое кровяное давление, а также такие состояния, как диабет и заболевание почек, могут вызвать кумулятивное повреждение сердца. Сначала орган находит способы компенсации, но со временем эти методы, позволяющие справляться с возрастающей нагрузкой, вызывают еще больший ущерб сердечной мышце.Камеры сердца могут компенсировать это, растягиваясь для более сильной перекачки, что приводит к истончению стенок, или они могут утолщаться, поскольку мышцы сердца наращиваются, чтобы обеспечить большую силу.
Левосторонняя сердечная недостаточность
В большинстве случаев сердечная недостаточность поражает левую часть сердца, вызывая дефицит богатой кислородом крови, направляемой в остальные части тела. Левый желудочек является самой большой камерой сердца и обеспечивает большую часть энергии для перекачивания крови по сердечно-сосудистой системе.С левым желудочком могут произойти две вещи, которые могут снизить его эффективность. Когда стенки камеры растягиваются и истончаются, они в конечном итоге теряют способность сокращаться и перекачивать кровь. Это называется систолической сердечной недостаточностью. Когда стенки утолщаются, камеры становятся негибкими и сжимаются, препятствуя наполнению сердца достаточным количеством крови. Это называется диастолической сердечной недостаточностью.
Правосторонняя сердечная недостаточность
Когда сердечная недостаточность поражает правую сторону, сердце не может перекачивать достаточно крови в легкие, где оно забирает кислород.Слабость с правой стороны обычно возникает в результате левосторонней сердечной недостаточности. Когда оба насосных механизма сердца нарушены, неоксигенированная кровь имеет тенденцию скапливаться по всему телу, вызывая отеки конечностей и живота.
Застойная сердечная недостаточность
Хотя термины «сердечная недостаточность» и «застойная сердечная недостаточность» (ЗСН) часто используются как синонимы, между этими двумя состояниями есть разница. Когда сердце значительно ослаблено, кровь и жидкость могут скапливаться не только в ступнях, лодыжках и ногах, но и в легких.Этот избыток жидкости «закупоривает» ткани и может оказывать опасное давление на жизненно важные органы. Это проблемное скопление жидкости называется отеком. Помимо подавления нормального кровотока, ЗСН может влиять на способность почек балансировать воду и натрий в организме.
Просмотрите наши бесплатные руководства по уходу за пожилыми людьми
Кто подвержен риску сердечной недостаточности?
По оценкам ученых, 5,7 миллиона человек в США страдают сердечной недостаточностью, и это число растет.Это состояние является причиной примерно одной из девяти смертей каждый год. Сердечная недостаточность чаще всего встречается у мужчин, афроамериканцев и людей в возрасте 65 лет и старше. Это причина номер один для госпитализации пожилых людей.
Хотя сердечная недостаточность чаще встречается у мужчин, чем у женщин, это заболевание чаще встречается у женщин в возрасте от 70 до 80 лет, поскольку женщины обычно живут дольше.
Симптомы сердечной недостаточности
Наиболее частые симптомы сердечной недостаточности включают:
- Одышку или затрудненное дыхание
- Хронический кашель и / или хрипы
- Усталость
- Головокружение
- Отек, особенно стоп , лодыжки и ноги
- Тошнота
- Потеря аппетита
- Повышенная частота пульса
- Спутанность сознания или дезориентация
- Необъяснимая прибавка в весе
Если кто-то испытывает более одного из этих симптомов, крайне важно записаться на прием к врачу оценка.Отслеживание симптомов также важно для того, чтобы помочь тем, у кого уже была диагностирована сердечная недостаточность, контролировать свое состояние.
Как предотвратить сердечную недостаточность и управлять симптомами
Сердечная недостаточность вызывается другими заболеваниями или состояниями, которые повреждают сердечную мышцу, такими как ишемическая болезнь сердца, сердечный приступ, диабет и высокое кровяное давление. Принятие мер для поддержания здоровья сердечно-сосудистой системы и предотвращения сердечных заболеваний значительно снизит риск развития сердечной недостаточности.
Поддержание желаемого уровня холестерина и артериального давления имеет решающее значение для здоровья сердца. Закупорка артерий может способствовать повышению артериального давления, заставляя сердце работать тяжелее и повышая риск сердечной недостаточности. Посоветуйтесь с врачом о способах снижения уровня холестерина и артериального давления.
Прочтите: Высокое кровяное давление: Рекомендации и лечение для пожилых людей
Диабет, ожирение, курение сигарет и чрезмерное употребление алкоголя — все это отрицательно сказывается на здоровье сердца.Изменения в образе жизни, такие как здоровое питание и регулярные физические упражнения, могут быть полезны в любом возрасте. Однако начало этих здоровых привычек на ранних этапах жизненно важно, потому что сердечно-сосудистые заболевания могут быть необратимыми. Перед переходом на новый режим важно обсудить с врачом изменения в диете и / или упражнениях.
Для получения дополнительной информации о лечении сердечной недостаточности, о том, как она прогрессирует, и советах по управлению симптомами этого состояния, прочтите «Уход за любимым человеком с сердечной недостаточностью.”
Сердечная недостаточность — Лечение — NHS
Для большинства людей сердечная недостаточность — это хроническое заболевание, которое невозможно вылечить. Но лечение может помочь держать симптомы под контролем, возможно, в течение многих лет.
Основными видами лечения являются:
- изменения здорового образа жизни
- лекарства
- устройства, имплантированные в грудную клетку для контроля сердечного ритма
- хирургическое вмешательство
Во многих случаях может потребоваться комбинация методов лечения.
Лечение, как правило, необходимо продолжать всю оставшуюся жизнь.
План медицинского обслуживания
Если у вас сердечная недостаточность, вам и всем, кто оказывает вам медицинское обслуживание, будет предоставлен план медицинского обслуживания.
Это должно включать:
- планы по управлению сердечной недостаточностью, включая последующее наблюдение, реабилитацию и доступ к социальной помощи
- симптомов, на которые следует обратить внимание в случае ухудшения вашего состояния
- подробные сведения о том, как связаться с вашей командой по уходу или специалисту
План медицинского обслуживания должен пересматриваться вашим терапевтом не реже одного раза в 6 месяцев.
Изменения образа жизни
Здоровый образ жизни, в том числе сбалансированное питание, упражнения и отказ от курения, может помочь с симптомами и снизить риск серьезного заболевания.
Вам должна быть предложена программа кардиологической реабилитации, основанная на физических упражнениях.
Узнайте больше о жизни с сердечной недостаточностью
Лекарства от сердечной недостаточности
Большинство людей с сердечной недостаточностью лечатся медикаментами.Часто вам нужно принимать 2 или 3 разных лекарства.
Некоторые из основных лекарств от сердечной недостаточности включают:
- ингибиторы АПФ
- блокаторы рецепторов ангиотензина-2 (БРА)
- бета-блокаторы
- антагонисты минералокортикоидных рецепторов
- диуретики
- 16
- саккубрадин
- саккубрадин
- 1
- нитрат
- дигоксин
Возможно, вам придется попробовать несколько разных лекарств, прежде чем вы найдете комбинацию, которая контролирует ваши симптомы, но не вызывает неприятных побочных эффектов.
Ингибиторы АПФ
Ингибиторы ангиотензинпревращающего фермента (АПФ) действуют, расслабляя и открывая кровеносные сосуды, что позволяет сердцу перекачивать кровь по телу.
Примеры ингибиторов АПФ включают рамиприл, каптоприл, эналаприл, лизиноприл и периндоприл.
Наиболее частым побочным эффектом ингибиторов АПФ является сухой раздражающий кашель.
Если у вас неприятный кашель, ингибитор АПФ можно заменить на БРА.
Ингибиторы АПФ также могут вызвать слишком низкое кровяное давление и вызвать проблемы с почками.Ваш терапевт будет следить за этим.
Блокаторы рецепторов ангиотензина-2 (БРА)
Блокаторы рецепторов ангиотензина-2 (БРА) действуют аналогично ингибиторам АПФ, расслабляя кровеносные сосуды и снижая кровяное давление.
Их обычно используют в качестве альтернативы ингибиторам АПФ, поскольку они обычно не вызывают кашель, хотя могут быть не столь эффективны, как ингибиторы АПФ.
Примеры БРА включают кандесартан, лозартан, телмисартан и валсартан.
Побочные эффекты БРА могут включать низкое кровяное давление и высокий уровень калия в крови.
Ваш врач будет регулярно проводить анализы крови для контроля уровня калия.
Совет по коронавирусу
Если у вас есть коронавирус (COVID-19) или вы думаете, что он может быть у вас, продолжайте принимать лекарства от артериального давления в обычном режиме.
Нет четких доказательств того, что прием ингибиторов ангиотензинпревращающего фермента (АПФ) или блокаторов рецепторов ангиотензина-2 (БРА) вызовет осложнения.
Бета-блокаторы
Бета-блокаторы замедляют работу вашего сердца и защищают его от воздействия адреналина и норадреналина, химических веществ, вырабатываемых организмом.
Существует несколько различных бета-адреноблокаторов, но основными из них для лечения сердечной недостаточности в Великобритании являются бисопролол, карведилол и небиволол.
Возможные побочные эффекты включают головокружение, усталость и помутнение зрения.
Но большинство людей, принимающих их, либо не имеют, либо имеют очень легкие побочные эффекты, которые со временем становятся менее неприятными.
Антагонисты минералокортикоидных рецепторов (MRA)
MRA заставляют вас выделять больше мочи, помогают снизить кровяное давление и уменьшить жидкость вокруг сердца, но они не снижают уровень калия.
Наиболее широко применяемыми МРА являются спиронолактон и эплеренон.
Спиронолактон может вызывать увеличение груди у мужчин (гинекомастия), болезненность груди и усиление роста волос у женщин.
Эплеренон может вызывать проблемы со сном, головокружение и головные боли.
Наиболее серьезным побочным эффектом этих лекарств является то, что они могут вызывать опасно высокий уровень калия в крови.
Ваш врач будет регулярно проводить анализы крови для проверки этого.
Диуретики
Диуретики (водные таблетки) заставляют вас выделять больше мочи и помогают уменьшить отек лодыжек и одышку, вызванные сердечной недостаточностью.
Существует много различных типов диуретиков, но наиболее широко используются при сердечной недостаточности фуросемид (также называемый фуросемидом) и буметанид.
Возможные побочные эффекты диуретиков включают обезвоживание и снижение уровня натрия и калия в крови.
Ивабрадин
Ивабрадин — это лекарство, которое может помочь замедлить сердцебиение.
Это полезная альтернатива бета-блокаторам, если вы не можете их принимать или они вызывают неприятные побочные эффекты.
Его также можно использовать вместе с бета-блокаторами, если они недостаточно замедляют работу сердца.
Возможные побочные эффекты включают головные боли, головокружение и помутнение зрения.
Сакубитрил валсартан
Сакубитрил валсартан — это одна таблетка, в которой сочетаются БРА и лекарство, называемое ингибитором неприлизина.
Подходит для людей с более тяжелой сердечной недостаточностью, сердце которых способно перекачивать по телу лишь ограниченное количество насыщенной кислородом крови, несмотря на прием других лекарств.
Наиболее частыми побочными эффектами сакубитрила валсартана являются низкое кровяное давление, высокий уровень калия и проблемы с почками.
Гидралазин с нитратом
Гидралазин в сочетании с нитратом может помочь расслабиться и открыть кровеносные сосуды.
Эти лекарства иногда назначают кардиологи (кардиологи) людям, которые не могут принимать ингибитор АПФ или БРА.
Побочные эффекты могут включать головные боли, учащенное сердцебиение и стук, трепетание или нерегулярное сердцебиение (сердцебиение).
Дигоксин
Дигоксин может улучшить ваши симптомы, усиливая сокращения сердечной мышцы и замедляя частоту сердечных сокращений.
Обычно это рекомендуется только людям, у которых есть симптомы, несмотря на лечение ингибиторами АПФ, БРА, бета-блокаторами и диуретиками.
Возможные побочные эффекты включают головокружение, помутнение зрения, плохое самочувствие, диарею и нерегулярное сердцебиение.
Принимайте лекарства
Очень важно принимать все прописанные лекарства, даже если вы почувствуете себя лучше.
Проконсультируйтесь со своей бригадой по уходу, если:
- другие лекарства могут помешать вашему лечению
- вы испытываете какие-либо побочные эффекты
Устройства для лечения сердечной недостаточности
Некоторым людям с сердечной недостаточностью потребуется процедура имплантации в грудь небольшого устройства, которое может помочь контролировать сердечный ритм.
Чаще всего используются следующие устройства:
- кардиостимуляторы
- устройства для сердечной ресинхронизирующей терапии (CRT)
- имплантируемые кардиовертер-дефибрилляторы (ICD)
- CRT-Ds
кардиостимуляторы
Возможно, вам понадобится кардиостимулятор
твое сердце бьется слишком медленно.
Кардиостимулятор непрерывно отслеживает частоту сердечных сокращений и посылает электрические импульсы в ваше сердце, чтобы оно билось регулярно и с нужной скоростью.
Кардиолог имплантирует кардиостимулятор под кожу, обычно под местной анестезией.
Обычно вам нужно остаться в больнице на ночь, чтобы убедиться, что она работает правильно. Серьезные осложнения бывают необычными.
Кардиостимуляторы должны регулярно проверяться техническими специалистами в клинике кардиостимуляторов.
Вы также должны быть осторожны с вещами, которые могут повлиять на работу кардиостимулятора, например, с больничным оборудованием и системами безопасности в магазинах или в аэропортах.
Подробнее об имплантации кардиостимулятора.
Дополнительную информацию о кардиостимуляторах можно найти на веб-сайте British Heart Foundation.
Сердечная ресинхронизирующая терапия
У некоторых людей с сердечной недостаточностью стенки основной насосной камеры (левого желудочка) не работают вместе и сокращаются не синхронно друг с другом.
Сердечная ресинхронизирующая терапия (CRT) — это особый тип кардиостимулятора, который может исправить проблему, заставляя стенки левого желудочка сокращаться одновременно.Это заставляет сердце работать более эффективно.
У большинства кардиостимуляторов к сердцу только 1 или 2 провода, но для ЭЛТ требуется дополнительный провод, который немного сложнее вставить на место, чем другие провода.
Имплантируемые кардиовертер-дефибрилляторы (ИКД)
Людям, которые имеют или имеют высокий риск развития аномального сердечного ритма, может потребоваться установка имплантируемого кардиовертер-дефибриллятора (ИКД).
ИКД постоянно контролирует сердечный ритм.
Если сердце начинает биться опасно быстро, ИКД попытается вернуть его в норму, нанеся ему небольшой управляемый электрический шок (дефибрилляцию).
Если это не удастся, ICD произведет больший разряды.
Как и кардиостимуляторы, ИКД имплантируют в больнице, обычно под местной анестезией.
Как и кардиостимуляторы, вам нужно избегать вещей, которые могут помешать работе ICD, например систем безопасности в аэропортах.
Узнайте больше об ИКД на веб-сайте British Heart Foundation.
CRT-Ds
Устройства, сочетающие в себе ресинхронизацию сердца и дефибрилляцию, имплантируются пациентам, которым они необходимы.
Эти комбинированные устройства обычно называются CRT-D.
Хирургия
Лекарства являются основным средством лечения сердечной недостаточности, но некоторым людям может помочь операция.
Операции, которые могут помочь при сердечной недостаточности, включают:
- операцию на сердечном клапане
- коронарную ангиопластику или шунтирование
- вспомогательные устройства для левого желудочка
- трансплантат сердца
операции на сердечном клапане
Если клапаны вашего сердца повреждены или больной, ваш врач может предложить операцию на клапане.
Существует 2 типа хирургии клапана: замена клапана и восстановление клапана.
Тип операции будет зависеть от того, что не так с клапаном и насколько серьезна проблема.
Ваш врач обсудит это с вами.
Прочтите о замене аортального клапана и хирургии митрального клапана.
Ангиопластика или шунтирование
Если ваша сердечная недостаточность связана с ишемической болезнью сердца, ваш врач может порекомендовать:
Эти процедуры помогут вашему сердцу перекачивать кровь по вашему телу.
Вспомогательные устройства для левого желудочка
Вспомогательные устройства для левого желудочка (LVAD) — это механические насосы, которые могут помочь, если ваш левый желудочек не работает должным образом и одно лекарство не помогает.
Их можно использовать как постоянное лечение, если вы не можете сделать пересадку сердца, или как временную меру, пока вы ждете трансплантации.
Помимо насоса, LVAD также включают в себя внешнюю батарею. Во время операции провод, соединяющий его с помпой, необходимо будет поместить под кожу.
Узнайте больше о LVAD на веб-сайте British Heart Foundation.
Пересадка сердца
Пересадка сердца может потребоваться, если у вас развивается тяжелая сердечная недостаточность, которую нельзя эффективно вылечить с помощью лекарств или других видов хирургии.
Пересадка сердца — сложная процедура, сопряженная с серьезными рисками, поэтому она подходит не всем с тяжелой сердечной недостаточностью.
Также не хватает сердец для трансплантации, поэтому некоторым людям приходится годами ждать, пока появится подходящее донорское сердце.
Подробнее о пересадке сердца.
Последняя проверка страницы: 26 октября 2018 г.
Срок следующей проверки: 26 октября 2021 г.