Разный пульс на руках: Разный пульс на руках — Кардиология — 7.02.2015
Измерение лодыжечно-плечевого индекса · Диагностика · Сосудистый центр им. Т.Топпера
Что такое Лодыжечно-плечевой индекс?
Лодыжечно-плечевой индекс (ЛПИ) — это показатель, который отражает степень артериального кровотока в ногах. Другими словами, ЛПИ позволяет судить о том, насколько полноценно кровоснабжение нижних конечностей. Для того, чтобы определить ЛПИ, врач должен измерить артериальное давление пациента на ногах (на уровне лодыжек) и на руках (на уровне плеча). Математическое отношение этих двух значений и даёт показатель ЛПИ:
ЛПИ=АД(на уровне лодыжки)/АД(на уровне плеча)
Для чего используется ЛПИ?
ЛПИ помогает объективно оценить степень тяжести заболевания артерий ног. В ряде случаев ЛПИ может использоваться для контроля прогрессирования болезни, а также для оценки проведённого оперативного лечения.
Как проводится измерение ЛПИ?
Измерение ЛПИ проводится приблизительно так же, как и стандартное измерение артериального давления (АД), с единственным дополнением — кроме измерения давления на руках определяется также АД на ногах. Для определения ЛПИ используется специальный ультразвуковой прибор — допплерограф или дуплексный сканер, который с высокой точностью регистрирует кровоток в артериях конечностей. Измерение АД производится в положении лёжа. Во время сдавления манжетой голени или плеча кровоток по артериям прекращается. При медленном сдувании манжеты в момент прохождения первой пульсовой волны по артериям регистрируют систолическое АД, которое и используют в последующих расчетах ЛПИ. У некоторых пациентов в ходе процедуры может появиться ощущение дискомфорта или болезненности в руке или ноге под манжетой, однако в виду непродолжительности исследования эти жалобы кратковременны. Длительность процедуры — 5-15 минут.
Для определения ЛПИ используется специальный ультразвуковой прибор — допплерограф или дуплексный сканер, который с высокой точностью регистрирует кровоток в артериях конечностей. Измерение АД производится в положении лёжа. Во время сдавления манжетой голени или плеча кровоток по артериям прекращается. При медленном сдувании манжеты в момент прохождения первой пульсовой волны по артериям регистрируют систолическое АД, которое и используют в последующих расчетах ЛПИ. У некоторых пациентов в ходе процедуры может появиться ощущение дискомфорта или болезненности в руке или ноге под манжетой, однако в виду непродолжительности исследования эти жалобы кратковременны. Длительность процедуры — 5-15 минут.
Опасны ли ультразвуковые волны?
На настоящий момент не выявлено вредного влияния ультразвука на организм взрослого человека. Использование ультразвуковых волн для определения ЛПИ абсолютно безвредно.
Какой ЛПИ должен быть в норме, и какие значения могут быть у больных с атеросклерозом?
ЛПИ здорового человека колеблется в пределах от 0,9 до 1,2. У больных, страдающих заболеванием артерий нижних конечностей, показатель ЛПИ снижается и составляет
У больных, страдающих заболеванием артерий нижних конечностей, показатель ЛПИ снижается и составляет
Можно ли путём измерения ЛПИ поставить точный диагноз?
Определение ЛПИ помогает получить объективную оценку кровотока в нижних конечностях, но не позволяет выявить точное расположение сосудистых поражений и их распространённость. Измерение ЛПИ не заменяет такие виды диагностики, как дуплексное сканирование и ангиография. Поэтому с помощью только одного ЛПИ невозможно установить точный диагноз заболевания. Несмотря на высокую информативность данного метода исследования, при планировании оперативного лечения пациенту может понадобиться выполнение дополнительных исследований, таких как дуплексное сканирование, рентгеноконтрастная ангиография, компьютерная или магнитно-резонансная томография сосудов.
Пульсоксиметр и его практическое применение — Новости Якутии
YAKUTIA.INFO. Среди современных устройств для диагностики здоровья важное место занимает пульсоксиметр. Это объясняется тем, что показатель количества кислорода в крови играет одну из основных ролей в работе сердечно-сосудистой, дыхательной и других систем организма. Ранее пульсометры, определяющие данный параметр, в основном использовались в анестезиологии для контроля состояния пациента, находящегося на операционном столе и при выведении его из наркоза. Сейчас область их применения гораздо шире. Они позволяют осуществлять мониторинг больных находящихся в отделении пульмонологии, терапии, реанимации, хирургии, торакальной травматологии и др. Также пульсоксиметры нашли применение в практике семейных врачей и спортивной медицине.
Это объясняется тем, что показатель количества кислорода в крови играет одну из основных ролей в работе сердечно-сосудистой, дыхательной и других систем организма. Ранее пульсометры, определяющие данный параметр, в основном использовались в анестезиологии для контроля состояния пациента, находящегося на операционном столе и при выведении его из наркоза. Сейчас область их применения гораздо шире. Они позволяют осуществлять мониторинг больных находящихся в отделении пульмонологии, терапии, реанимации, хирургии, торакальной травматологии и др. Также пульсоксиметры нашли применение в практике семейных врачей и спортивной медицине.
Принцип работы пульсоксиметров
Вначале следует разобраться, что это такое – пульсоксиметр. Это специальное устройство, позволяющее определить SpO2. Данная аббревиатура обозначает сатурацию – «С», пульс – «р» и кислород «02». Пульсоксиметрия представляет собой неинвазивную методику определения процентного содержания гемоглобина, насыщенного кислородом.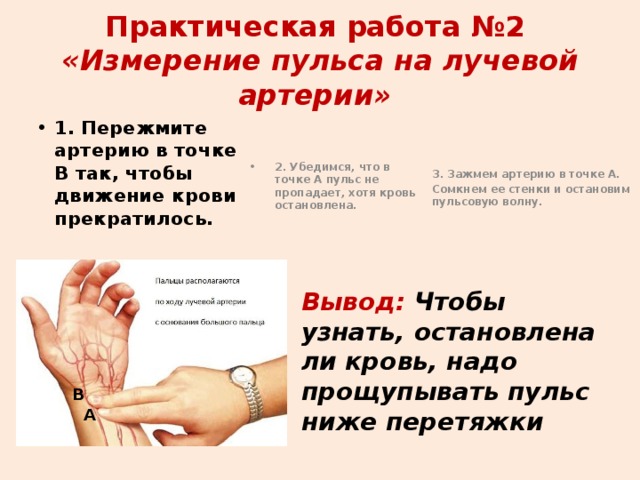 Данные приборы показывают насыщение крови кислородом, переносимым красными кровяными тельцами. Для определения данного параметра происходит «просвечивание» ткани, чтобы световые волны поглотились капиллярами, поэтому наиболее точные данные можно получить в местах, где более густая кровеносная система. Говоря простым языком, такая диагностика позволяет определить, насколько хорошая циркуляция крови и эффективное дыхание у человека.
Данные приборы показывают насыщение крови кислородом, переносимым красными кровяными тельцами. Для определения данного параметра происходит «просвечивание» ткани, чтобы световые волны поглотились капиллярами, поэтому наиболее точные данные можно получить в местах, где более густая кровеносная система. Говоря простым языком, такая диагностика позволяет определить, насколько хорошая циркуляция крови и эффективное дыхание у человека.
О чем говорят показатели пульсоксиметра
Во многих случаях такие показатели, как сатурация и пульс дают специалисту общее представление о состоянии человека:
1. Насыщение периферической крови кислородом (сатурация). Отклонение данного показателя от нормы может указывать на проблемы с дыханием, а также сердечно-сосудистой деятельностью. Прибор позволяет выявить это еще до появления иных симптомов. Косвенными признаками недостатка кислорода является посинение кожного покрова, изменение сердечного ритма, слабость и ухудшение общего состояния организма. ;
;
2. Частота пульса. Данная величина показывает частоту сердечных сокращений, однако в некоторых случаях показатели электрокардиографии и пульсоксиметрии отличаются. Объяснение этому – разная эластичность сосудов, закупорка просвета сосуда и др. Несмотря на это пульсоксиметр косвенно свидетельствует о состоянии сердца, помогает выявить некоторые нарушения. Чтобы получить более точную информацию, необходимо, чтобы мониторинг осуществлялся в течении 3-5 мин, хотя в инструкции указывается достаточное время 10-20 секунд.
Как осуществлять измерение
Тех, кто хочет приобрести пульсоксиметр для проведения самостоятельного мониторинга в домашних условиях, интересует вопрос, как работает устройство и как проводить процедуру. Это компактный прибор в виде прищепки, которая крепится на палец. Для измерения не требуется нарушать целостность кожи – устройство определяет насыщение крови кислородом сквозь нее за счет двух световых волн, имеющих разный спектр. Длительность регистрации данных зависит от цели исследования. Для разового определения насыщения крови кислородом достаточно нескольких минут, то есть это показатель состояния пользователя в конкретный момент времени. Поскольку данные показатели, при наличии определенных заболеваний и сопутствующих факторов могут быстро меняться, то более полную картину даст длительный мониторинг. Для более информативных данных следует исследовать изменения показателей в ночное и дневное время, при физических нагрузках и в других различных условиях.
Для разового определения насыщения крови кислородом достаточно нескольких минут, то есть это показатель состояния пользователя в конкретный момент времени. Поскольку данные показатели, при наличии определенных заболеваний и сопутствующих факторов могут быстро меняться, то более полную картину даст длительный мониторинг. Для более информативных данных следует исследовать изменения показателей в ночное и дневное время, при физических нагрузках и в других различных условиях.
Область применения пульсоксиметров
Особо важнее значение пульсоксиметрия имеет в следующих случаях:
• Анестезиология. Когда человек находится под наркозом он не может контролировать свое состояние и неизвестно, как его организм отреагирует на препарат, поэтому требуется пульсоксиметр. Это позволяет врачу видеть малейшие изменения в состоянии пациента и при необходимости, поддерживать жизненно важные процессы;
• Реанимация. В отделении реанимации и интенсивной терапии важен непрерывный мониторинг уровня насыщения крови кислородом у больных, находящихся в критических состояниях. В этих случаях используются пульсоксиметры с системой оповещения, сообщающей медперсоналу о снижении показателя сатурации;
В этих случаях используются пульсоксиметры с системой оповещения, сообщающей медперсоналу о снижении показателя сатурации;
• Операции на конечностях. Во время хирургического лечения часто для предупреждения сильных кровотечений перекрывают сосуд. В этот период важно контролировать насыщение кислородом, поскольку отклонение параметра от нормы может вызвать омертвение тканей и связанные с этим осложнения;
• Период после операций на венах, протезирования сосудов, ортопедических операций. Пульсоксиметрия важна, чтобы оценить сосудистую проходимость в дистальных отделах конечностей;
• Транспортировка пациентов. Маленький размер прибора позволяет использовать его в любых условиях, поэтому пульсоксиметром оснащены машины скорой помощи, медицины катастроф, авиатранспорт санитарного назначения;
• Пульмонология и кардиология. При ряде патологий сердца и легких возникают проблемы с сатурацией. Благодаря пульсоксиметрии можно спрогнозировать приступы бронхиальной астмы, диагностировать ночное апноэ (отсутствие дыхания) и прочие патологии, носящие приступообразный характер;
• Спортивная медицина. Пульсоксиметрия позволяет следить за состоянием спортсмена, давать высокие нагрузки для эффективности результата без вреда для здоровья;
Пульсоксиметрия позволяет следить за состоянием спортсмена, давать высокие нагрузки для эффективности результата без вреда для здоровья;
• Педиатрия. Пульсоксиметр позволяет диагностировать пневмонию на начальной стадии у пациентов с ОРВИ и другими заболеваниями.
Это далеко не все ситуации, когда пульсоксиметр приходит на помощь. Если стоит вопрос, где купить устройство, можно обратиться в магазин медтехники Med-magazin.ua.
Критерии выбора
Пульсоксиметры имеют различные характеристики, которые следует учитывать при выборе модели:
• Настройка пределов нормы. В большинстве моделей границы нормы отражаются на дисплее рядом с показателями, а если они представляют опасность, то цифры могут окрашиваться красным цветом;
• Звуковой сигнал. В большинстве моделей предусмотрен специальный датчик, реагирующий на понижение уровня кислорода в крови, при этом происходит оповещение звуковым сигналом. Такая опция необходима, когда пациент находится в клинике и ведется круглосуточный мониторинг;
• Размер.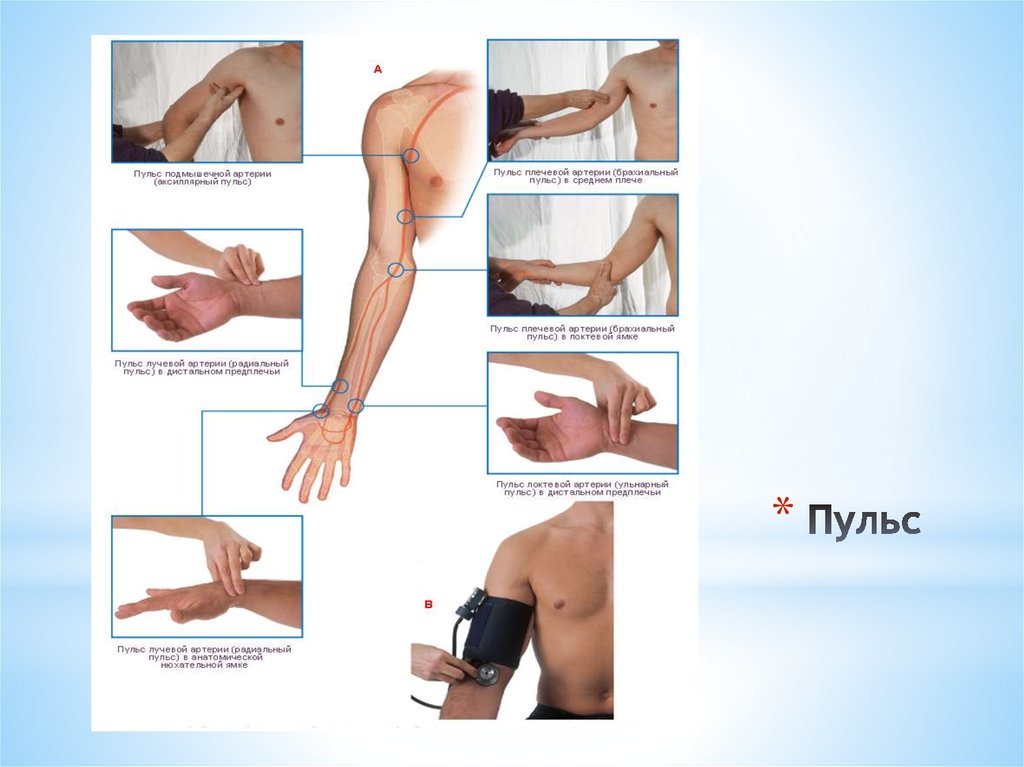 Есть портативные и стационарные приборы. Первый вариант удобен для самостоятельного использования в домашних условиях, для врачей скорой помощи, спортивных медиков. Стационарные модели в основном применяются в клинических условиях;
Есть портативные и стационарные приборы. Первый вариант удобен для самостоятельного использования в домашних условиях, для врачей скорой помощи, спортивных медиков. Стационарные модели в основном применяются в клинических условиях;
• Энергопотребление. Время непрерывной работы без замены аккумуляторных батареек и подзарядки;
• Предупреждение о низком заряде батареи;
• Подключение в ПК. Удобная функция для суточного мониторинга, благодаря которой врач на компьютере сможет увидеть динамику показателей и распечатать данные за определенное время;
• Обработка и сохранение информации. В большинстве устройств данные выдаются на дисплей в цифровом виде, то есть они считывают информацию в данный момент времени. Более функциональные модели сохраняют данные и строят графики изменений показаний за длительное время;
• Совместимость с другими устройствами. Если пульсоксиметр будет применяться в операционных и клинических отделениях для тяжелых больных, то лучше выбрать модель с возможностью подключения к более сложным аппаратам поддержания жизнедеятельности;
• Датчики пульсоксиметров. Есть взрослые и детские датчики в виде клипсы-прищепки на палец. Для новорожденных используют гибкий силиконовый датчик, чаще крепящийся на боковой стороне ноги. Такие же датчики используются для взрослых, когда требуется длительный мониторинг – крепится на палец. Еще один вариант датчика – в виде клипсы-прищепки на ухо.
Есть взрослые и детские датчики в виде клипсы-прищепки на палец. Для новорожденных используют гибкий силиконовый датчик, чаще крепящийся на боковой стороне ноги. Такие же датчики используются для взрослых, когда требуется длительный мониторинг – крепится на палец. Еще один вариант датчика – в виде клипсы-прищепки на ухо.
• Регулируемая подсветка;
• Запись данных определенного количества пациентов.
Цена пульсоксиметра зависит от функциональности, дешевле стоят портативные модели для самостоятельного измерения.
Правила измерения
Портативный пульсоксиметр – это безопасный и простой в применении прибор, не требующий специальной подготовки. Перечислим несколько простых правил, как пользоваться пульсоксиметром для получения точных данных:
1. Выбор места проведения процедуры. Лучше осуществлять исследование в помещении с умеренным освещением, чтобы яркий свет не влиял на светочувствительные датчики;
2. Правильное положение. Человек должен находится в неподвижной позе – это основное требование. Лучше принять лежачее положение, не двигаться, поскольку при смещении датчика, может ухудшиться контакт с телом, что приведет к неправильному результату;
Лучше принять лежачее положение, не двигаться, поскольку при смещении датчика, может ухудшиться контакт с телом, что приведет к неправильному результату;
3. Включение устройства. В некоторых моделях включение происходит автоматически при надевании датчика. Независимо от этого, перед применением нужно убедиться, что заряда достаточно;
4. Крепление датчика. Он должен хорошо фиксироваться на, указанной в инструкции, части тела, при этом важно, чтобы он не сильно сжимал палец или запястье.
Интерпретация показаний не составляет труда, поскольку данные выводятся в цифровом виде. В норме сатурация у детей и взрослых должна превышать 95%, чем ниже показатель, тем опаснее состояние, а если он менее 90%, то это угроза для жизни и требуется срочная медицинская помощь. Однако если самочувствие хорошее, то низкий показатель может говорить о сниженном заряде батареи и перебое в работе прибора. В то же время устройство редко показывает более 98%, если он показывает 100%, то в этом случае требуется перепроверить данные. Норма пульса в состоянии покоя у взрослых 60-90 уд/мин, у детей до 2 лет 100-180 уд/мин, от 2 до 10 лет – 70-140 уд/мин.
Норма пульса в состоянии покоя у взрослых 60-90 уд/мин, у детей до 2 лет 100-180 уд/мин, от 2 до 10 лет – 70-140 уд/мин.
Разное кровяное давление на правой и левой руке может сигнализировать о проблеме
В следующий раз, когда вам будут измерять кровяное давление, не удивляйтесь, если ваш врач, медсестра или другой медицинский работник измерит его дважды — по одному разу на каждой руке. Значительная разница в давлении, зарегистрированная в правой и левой руках, может указывать на проблемы с кровообращением, которые могут привести к инсульту, заболеванию периферических артерий или другим сердечно-сосудистым проблемам.
Британские исследователи изучили результаты 20 исследований, в которых артериальное давление измерялось на обеих руках. Люди с разницей между руками в 15 баллов и более в два раза чаще имели заболевание периферических артерий — преимущественно закупоренные холестерином артерии в руках, ногах или других частях тела, не связанных с сердцем. Название может звучать пренебрежительно, но болезнь — нет. Болезни периферических артерий затрагивают не менее 12 миллионов американцев, что больше, чем болезни сердца и инсульт вместе взятые. Он убивает одних, калечит других и делает жизнь бессчетного числа мучительной.
Название может звучать пренебрежительно, но болезнь — нет. Болезни периферических артерий затрагивают не менее 12 миллионов американцев, что больше, чем болезни сердца и инсульт вместе взятые. Он убивает одних, калечит других и делает жизнь бессчетного числа мучительной.
Разница артериального давления между руками в 10-15 пунктов и более также повышала вероятность инсульта или смерти от сердечно-сосудистых заболеваний.
Почему артериальное давление на руках различается?Разные показания артериального давления на правой и левой руке, отличающиеся на несколько пунктов, не о чем беспокоиться. На самом деле это вполне нормально. Однако разница более чем в 10 пунктов может свидетельствовать о проблемах.
У молодых людей поперечная разница артериального давления может возникать, когда мышца или что-то еще сжимает артерию, питающую руку, или из-за структурной проблемы, препятствующей нормальному току крови через артерию.
У пожилых людей это обычно происходит из-за закупорки, возникающей в результате атеросклероза, процесса закупорки артерий, являющегося причиной большинства сердечных приступов, инсультов, заболеваний периферических артерий и других сердечно-сосудистых заболеваний.
Менее распространенной причиной артериального давления, которое различается в каждой руке, является расслоение аорты. Это разрыв внутри стенки аорты, основного трубопровода насыщенной кислородом крови от сердца к телу.
Попробуйте домаПри следующем посещении врача попросите измерить артериальное давление на обеих руках. Если разница превышает 10 баллов, может потребоваться другой тест, называемый лодыжечно-плечевым индексом, для проверки заболевания периферических артерий. Это также может быть хорошее время, чтобы серьезно заняться своим сердцем и артериями.
Если вы измеряете кровяное давление дома, вы можете сделать это самостоятельно. Есть много веских причин проверить кровяное давление дома.
Вот почему Harvard Heart Letter призывает людей проверять свои собственные. Все, что для этого нужно, — это домашний тонометр, несколько простых инструкций и несколько минут (посмотрите наше видео об измерении артериального давления).
Вот несколько советов, которые помогут вам начать контролировать артериальное давление дома:
- Избегайте употребления кофеина, алкоголя и никотина в течение 30 минут перед измерением.
- Несколько минут посидите спокойно, подперев спину и поставив ноги на пол.
- При измерении положите руку так, чтобы локоть находился на уровне сердца.
- Наденьте манжету на голую кожу плеча. Измерьте артериальное давление в соответствии с инструкциями к аппарату. Оставьте сдутую манжету на месте, подождите минуту, затем сделайте второе измерение.
 Если показания близки, усредните их. Если нет, возьмите третье чтение и усредните три.
Если показания близки, усредните их. Если нет, возьмите третье чтение и усредните три. - Повторите процедуру на другой руке.
Если разные показания артериального давления на ваших руках отличаются более чем на 10 или 15 пунктов, сообщите об этом при следующем посещении врача и попросите своего врача или медсестру проверить обе руки.
Изображение: Amorphis/Getty Images
Периферический пульс — StatPearls — NCBI Bookshelf
Определение/Введение
Периферический пульс относится к пальпации волны высокого давления крови, удаляющейся от сердца через сосуды в конечностях после систолического выброса. Это явление легко пальпируется и служит полезным клиническим инструментом, включающим один из наиболее часто выполняемых маневров физического обследования на каждом уровне медицинской помощи. Пальпация проводится в различных местах верхних и нижних конечностей, включая лучевую, плечевую, бедренную, подколенную, заднюю большеберцовую и тыльную артерии стопы, и чаще всего оценивает частоту, ритм, интенсивность и симметрию.
Физиология
Во время систолического сокращения сердца высокоамплитудная волна крови выбрасывается через аортальный клапан на периферию. Эта волна высокого давления растягивает артерии, особенно податливые «эластичные» или «проводящие» артерии, которые имеют тенденцию быть больше и ближе к сердцу. Последующее освобождение от этого вздутия несколько поддерживает систолическую волну крови по всему телу, создавая всплеск, за которым следует нисходящее плато в форме волны пульса.
Этот сигнал распространяется по всей артериальной системе, и его можно легко прощупать и увидеть в нескольких областях периферии. Более высокое давление приводит к большей интенсивности пальпации, поскольку периферическая сосудистая сеть расширяется сильнее и в большей степени. Это явление лежит в основе многих клинических применений атрибута «интенсивность» при оценке пульса.
Более высокое давление приводит к большей интенсивности пальпации, поскольку периферическая сосудистая сеть расширяется сильнее и в большей степени. Это явление лежит в основе многих клинических применений атрибута «интенсивность» при оценке пульса.
Нормальная частота сердечных сокращений (ЧСС) определяется возрастом (более молодые пациенты имеют более высокую ЧСС), условиями (нагрузка обычно увеличивает ЧСС) и состоянием дыхания (ЧСС увеличивается при вдохе). Интенсивность пульса определяется артериальным давлением, а также другими физиологическими факторами, такими как температура окружающей среды. Например, более низкие температуры вызывают сужение сосудов, что приводит к снижению интенсивности.[1] Помимо нормального изменения ритма, имеющего место при дыхательном цикле, частота сердечных сокращений должна быть регулярной при отсутствии патологии.
Патологические состояния могут изменять частоту, ритм, интенсивность и симметрию периферического пульса, что врачи могут использовать при обследовании пациента.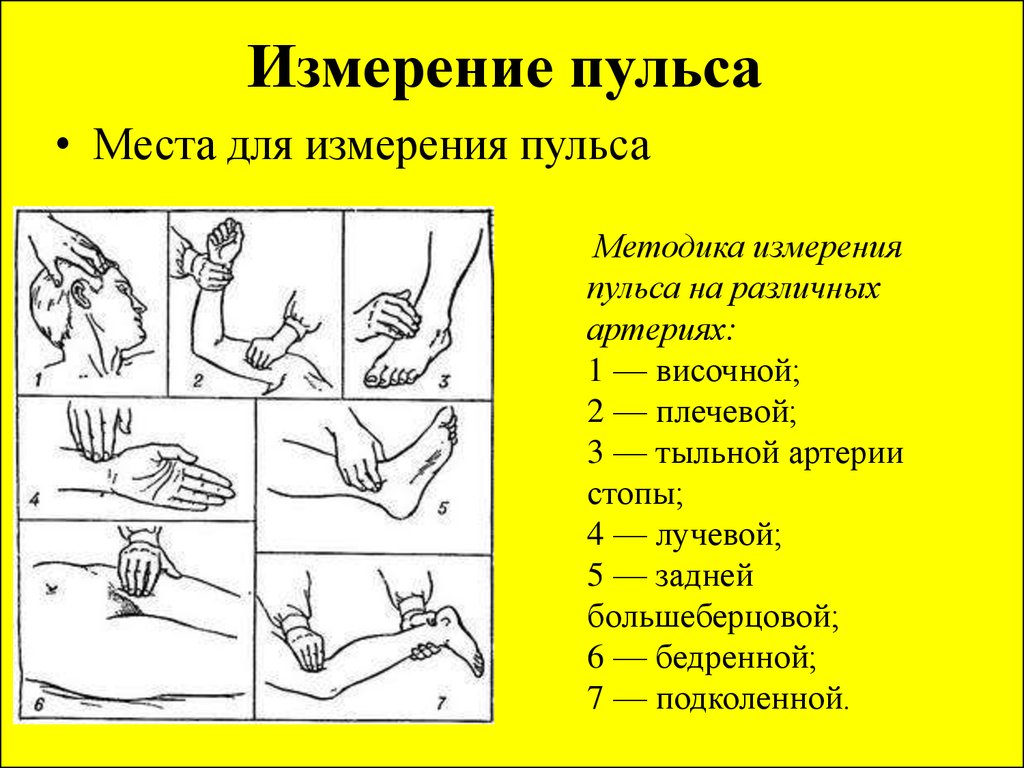
Как выполнить
Пульс точно измеряется, когда врач кладет кончики пальцев на кожу над сосудом (расположение см. ниже) и фокусируется на различных аспектах пульса. (Примечание: хотя часто можно услышать, что использование большого пальца для измерения пульса является менее точным вторичным по отношению к усиленному восприятию собственной пульсации врачом во время пальпации, автор не смог найти данных, подтверждающих или опровергающих это утверждение).[2] Если возможно, оцениваемая конечность должна иметь опору на протяжении всей пальпации.
Оценка начинается с исходного гештальта о том, является ли пульс скачкообразным или слабым, быстрым или медленным, нерегулярным или регулярным, равномерным или неравномерным на двусторонней основе. Интенсивность пульса отмечается и субъективно оценивается по шкале от 0 до 4. По соглашению, «плюс» всегда следует за числом (например, 1+). Ноль относится к непальпируемому пульсу, 1+ — едва определяемому пульсу, 2+ — слегка уменьшенному, но большему, чем 1+, 3+ — нормальному пульсу, который должен легко прощупываться, 4+ — «граничному» (например, более сильному, чем 1+).
Выбор места для пальпации периферического пульса зависит от таких факторов, как возраст пациента, телосложение и клиническая ситуация (например, реанимация, обычные жизненно важные функции при посещении врача, оценка заболевания периферических артерий и т.
Далее будет конкретное описание различных периферийных импульсов и где их найти. Диаграммы могут быть полезны, чтобы помочь узнать, где найти пульс при пальпации, многие из которых можно найти в Интернете, в том числе в ссылках на эту статью [1]. Также важно распознавать наличие анатомических вариаций от пациента к пациенту, а в некоторых случаях даже физиологическое отсутствие определенного пульса в ожидаемой области. Наконец, в этом описании отсутствует пульс сонной артерии; хотя это важная точка пульса, она выходит за рамки статьи, посвященной исключительно периферическим импульсам.
На верхних конечностях два периферических пульса — лучевой и плечевой. Исследователи часто оценивают лучевую артерию во время обычного осмотра взрослых из-за ненавязчивого положения, необходимого для ее пальпации, и ее легкого доступа в различных типах одежды.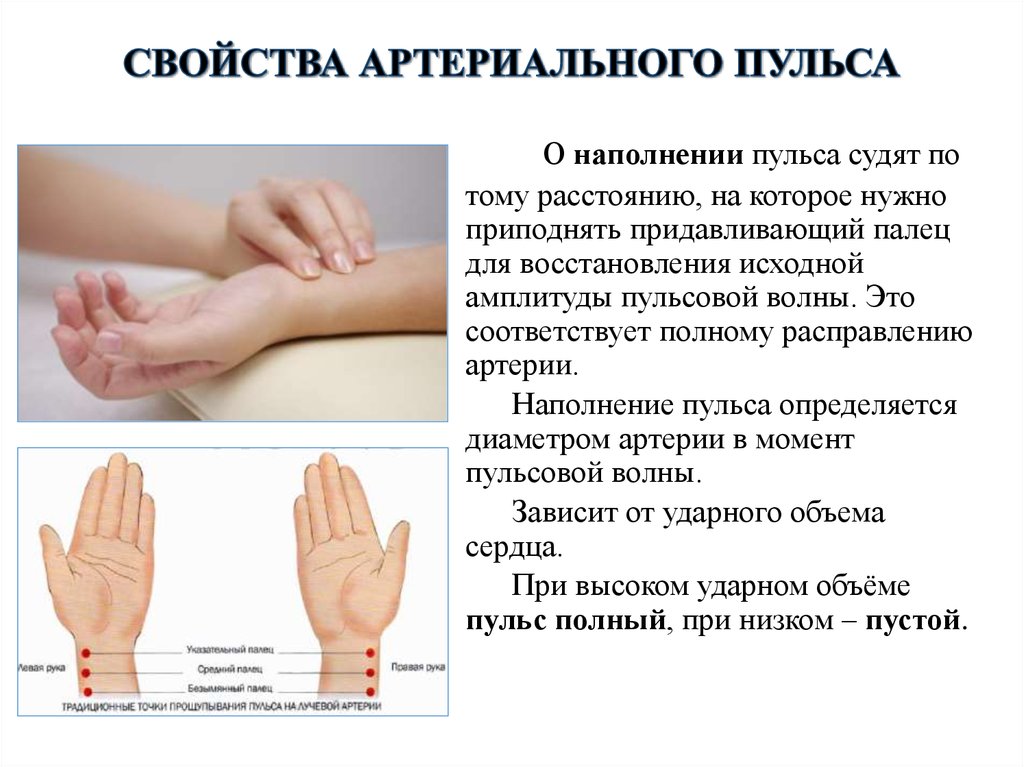 Как и при других дистальных периферических импульсах (например, на стопах), он также может быстрее проявлять признаки патологии. Пальпация проводится на передней поверхности запястья, чуть проксимальнее основания большого пальца. Плечевая артерия часто является местом оценки во время сердечно-легочной реанимации младенцев. Пальпируется проксимальнее локтевого сустава между медиальным надмыщелком плечевой кости и дистальным отделом сухожилия двуглавой мышцы. Сонная артерия является предпочтительной точкой пульса, используемой во время реанимации взрослых.
Как и при других дистальных периферических импульсах (например, на стопах), он также может быстрее проявлять признаки патологии. Пальпация проводится на передней поверхности запястья, чуть проксимальнее основания большого пальца. Плечевая артерия часто является местом оценки во время сердечно-легочной реанимации младенцев. Пальпируется проксимальнее локтевого сустава между медиальным надмыщелком плечевой кости и дистальным отделом сухожилия двуглавой мышцы. Сонная артерия является предпочтительной точкой пульса, используемой во время реанимации взрослых.
На нижних конечностях обычно оценивается пульсация бедренной, задней большеберцовой, тыльной стороны стопы и иногда подколенной. Бедренный пульс может быть наиболее чувствительным при оценке септического шока, и его обычно проверяют во время реанимации.[3] Он пальпируется дистальнее паховой связки в точке менее чем на половине пути от лобка до передней верхней подвздошной ости. Пульс на задней большеберцовой кости может быть наиболее трудным для пальпации, особенно среди менее опытных клиницистов [4]. Он расположен непосредственно позади медиальной лодыжки. Тыльная мышца стопы находится в передней части стопы, латеральнее сухожилия разгибателя большого пальца стопы и обычно находится в пределах 1 см от костного выступа ладьевидной кости. Таким образом, если попросить пациента разогнуть первый палец ноги, это может помочь поднять этот ориентир и облегчить идентификацию пульса, хотя он может отсутствовать из-за анатомических вариаций у 10% населения в целом.[1] Наконец, подколенный пульс присутствует в подколенной ямке немного латеральнее средней линии.
Он расположен непосредственно позади медиальной лодыжки. Тыльная мышца стопы находится в передней части стопы, латеральнее сухожилия разгибателя большого пальца стопы и обычно находится в пределах 1 см от костного выступа ладьевидной кости. Таким образом, если попросить пациента разогнуть первый палец ноги, это может помочь поднять этот ориентир и облегчить идентификацию пульса, хотя он может отсутствовать из-за анатомических вариаций у 10% населения в целом.[1] Наконец, подколенный пульс присутствует в подколенной ямке немного латеральнее средней линии.
Помимо ручной пальпации, существуют медицинские технологии, позволяющие определять пульс и объективно изучать форму волны. Некоторые из наиболее часто используемых технологий с такой возможностью включают ультразвуковую допплерографию и артериографию, в то время как появляются и другие технологии для мониторинга периферических сосудов.[5] Артериография и УЗИ — два метода, которые могут обеспечить дискретную форму волны. Ультразвуковая допплерография неинвазивна, поэтому ее часто можно использовать, если врач не может пропальпировать пульс вручную.
Вопросы, вызывающие озабоченность
Пальпация периферического пульса у пациента с высоким систолическим артериальным давлением в контролируемых условиях опытным клиницистом является важным и надежным навыком физического обследования. Тем не менее, несколько исследований показывают, что когда эти идеальные условия ухудшаются из-за наличия патологии, нехватки времени или окружающей среды или неопытности клинициста, надежность клинического обследования снижается. В этих случаях современные медицинские технологии, как было сказано выше, могут помочь в оценке периферического пульса и определении наличия патологии.
Клиническое значение
Частота сердечных сокращений может быть получена с помощью многих устройств, обычно применяемых к телу в большинстве медицинских случаев в любом месте от догоспитального учреждения до отделения интенсивной терапии. Хотя получение частоты сердечных сокращений является ценным, во многих случаях желательна регистрация периферического пульса, что повышает качество лечения пациентов. Периферические импульсы клинически полезны для выявления специфических сосудистых патологий, включая заболевания периферических артерий, васкулиты, врожденные аномалии и другие.
Периферические импульсы клинически полезны для выявления специфических сосудистых патологий, включая заболевания периферических артерий, васкулиты, врожденные аномалии и другие.
Периферический пульс нижних конечностей может использоваться для эффективного скрининга заболевания периферических артерий (PAD). Традиционно инструментом скрининга ЗПА является лодыжечно-плечевой индекс (ЛПИ), который сравнивает систолическое артериальное давление на лодыжке с давлением на руке. Этот тест занимает много времени и требует специального оборудования и подготовки. Тем не менее, исследование показало, что при скрининге на ЗПА, если у пациента сохранена двусторонняя пульсация обеих педалей, клиницист может отказаться от тестирования ЛПИ, поскольку вероятность того, что у пациента есть ЗПА, в этом случае была ниже <3,5 % [7]. ] Другими примерами внутренней патологии артерий, влияющей на периферический пульс, являются тромбозы или васкулиты, такие как артериит Такаясу [1].
Одно из важных клинических применений периферического пульса происходит во время сердечно-легочной реанимации (СЛР), когда пульс используется для быстрой оценки систолического артериального давления пациента. Пальпируемый пульс в различных местах, вероятно, связан с систолическим АД, и считается, что он пальпируется только выше определенных порогов систолического АД, при этом более крупные и центральные сосуды имеют более низкие пороги. Одна из предыдущих оценок заключалась в том, что лучевой пульс больше не пальпируется ниже 80 систолического АД, бедренный пульс не пальпируется ниже 70 и каротидный пульс не пальпируется ниже 60 [1]. Хотя в последнее время были сомнения относительно этих конкретных пороговых значений, вероятно, существует взаимосвязь, описанная выше.[6]
Пальпируемый пульс в различных местах, вероятно, связан с систолическим АД, и считается, что он пальпируется только выше определенных порогов систолического АД, при этом более крупные и центральные сосуды имеют более низкие пороги. Одна из предыдущих оценок заключалась в том, что лучевой пульс больше не пальпируется ниже 80 систолического АД, бедренный пульс не пальпируется ниже 70 и каротидный пульс не пальпируется ниже 60 [1]. Хотя в последнее время были сомнения относительно этих конкретных пороговых значений, вероятно, существует взаимосвязь, описанная выше.[6]
Общая концепция, которую следует иметь в виду, заключается в том, что любое воздействие на сосуд может уменьшить периферический пульс; это может быть результатом хронических изменений, таких как опухоли, растущие вблизи сосуда, или может возникать остро в условиях травмы. После травмы конечности рутинно проверяют периферический пульс дистальнее места повреждения, чтобы убедиться, что дистальная часть все еще получает адекватное кровоснабжение, и оценить анатомические нарушения кровотока. Они требуют обследования в случаях подозрения на компартмент-синдром, когда импинджмент возникает вторично из-за высокого давления в фасциальном компартменте, через который проходит сосуд. Важно отметить, что отсутствие пульса является ненадежным признаком компартмент-синдрома, хотя клиницисты обычно используют его для этой цели.[8]
Они требуют обследования в случаях подозрения на компартмент-синдром, когда импинджмент возникает вторично из-за высокого давления в фасциальном компартменте, через который проходит сосуд. Важно отметить, что отсутствие пульса является ненадежным признаком компартмент-синдрома, хотя клиницисты обычно используют его для этой цели.[8]
Последние две категории патологий, влияющих на периферический пульс, включают вазоспазм, как при феномене Рейно, и врожденные анатомические аномалии.[1] Периферический пульс является частью тщательного физического обследования, используемого для оценки коарктации аорты. Поскольку от 60 до 80% младенцев возвращаются домой без диагностированного состояния после рождения, было предложено уделить внимание этому аспекту медицинского осмотра новорожденных как возможному средству улучшения ухода за пациентами за счет более частого выявления коарктации [9].]
Сестринское дело, союзническое здравоохранение и межпрофессиональные групповые вмешательства
Наблюдение за периферическим пульсом и его запись являются полезной оценкой из-за того, насколько быстро и легко это может быть выполнено без специального оборудования или дополнительных затрат. Он обычно используется для продолжения обследования пациентов, у которых могла быть травма, сепсис или другие формы шока, а также в качестве инструмента скрининга таких патологий, как ЗПА. Многие медицинские работники обучены проводить импульсы, в том числе медсестры и врачи, а также все работники здравоохранения, прошедшие курс СЛР. Четкое документирование имеет важное значение, когда речь идет о пульсе в электронной медицинской карте, с указанием местоположения пульса, с какой стороны, результатов и того, изменились ли они по сравнению с предыдущими оценками. Иногда периферические импульсы помечаются знаком «X» на коже пациента, чтобы обеспечить непрерывность лечения, поскольку разные клиницисты оценивают пациента с течением времени. Поэтому они знают, где предыдущие клиницисты нашли пульс и что он присутствовал.
Он обычно используется для продолжения обследования пациентов, у которых могла быть травма, сепсис или другие формы шока, а также в качестве инструмента скрининга таких патологий, как ЗПА. Многие медицинские работники обучены проводить импульсы, в том числе медсестры и врачи, а также все работники здравоохранения, прошедшие курс СЛР. Четкое документирование имеет важное значение, когда речь идет о пульсе в электронной медицинской карте, с указанием местоположения пульса, с какой стороны, результатов и того, изменились ли они по сравнению с предыдущими оценками. Иногда периферические импульсы помечаются знаком «X» на коже пациента, чтобы обеспечить непрерывность лечения, поскольку разные клиницисты оценивают пациента с течением времени. Поэтому они знают, где предыдущие клиницисты нашли пульс и что он присутствовал.
Ссылки
- 1.
Hill RD, Smith RB. Осмотр конечностей: пульс, шумы и флебиты. В: Уокер Х.К., Холл В.Д., Херст Дж.В., редакторы. Клинические методы: анамнез, физические и лабораторные исследования.
 3-е изд. Баттервортс; Бостон: 1990. [PubMed: 21250191]
3-е изд. Баттервортс; Бостон: 1990. [PubMed: 21250191]- 2.
Моррис, округ Колумбия. Каротидный пульс. В: Уокер Х.К., Холл В.Д., Херст Дж.В., редакторы. Клинические методы: анамнез, физические и лабораторные исследования. 3-е изд. Баттервортс; Бостон: 1990. [PubMed: 21250154]
- 3.
Дикин CD, Low JL. Точность расширенных руководств по реанимации при травмах для прогнозирования систолического артериального давления с использованием каротидных, бедренных и лучевых импульсов: обсервационное исследование. БМЖ. 2000 г., 16 сентября; 321 (7262): 673-4. [Бесплатная статья PMC: PMC27481] [PubMed: 10987771]
- 4.
Brearley S, Shearman CP, Simms MH. Пальпация периферического пульса: недостоверный физикальный признак. Энн Р. Колл Surg Engl. 1992 май; 74 (3): 169-71. [Бесплатная статья PMC: PMC2497570] [PubMed: 1616258]
- 5.
Tibballs J, Weeranatna C. Влияние времени на точность медицинского персонала в диагностике остановки сердца у детей с помощью пальпации пульса.


 Если показания близки, усредните их. Если нет, возьмите третье чтение и усредните три.
Если показания близки, усредните их. Если нет, возьмите третье чтение и усредните три. 3-е изд. Баттервортс; Бостон: 1990. [PubMed: 21250191]
3-е изд. Баттервортс; Бостон: 1990. [PubMed: 21250191]