Пульс 67 ударов в минуту это нормально: «Пульс. Каким он должен быть у здорового человека?» / Блог / Клиника ЭКСПЕРТ
Романтическая тахикардия / Новости общества Красноярска и Красноярского края / Newslab.Ru
Дышите. Дышите глубже. С каждым вдохом и выдохом, обогащаясь кислородом в легких, движется по сосудам кровь — от самых крупных артерий к тончайшим капиллярам. Бесконечная череда сокращений и расслаблений сердечной мышцы регулирует интенсивность процесса. Двухступенчатый ритмичный стук, в котором мы узнаем «звуки сердца», на деле — отголоски работы клапанов, сокращения миокарда и ударов каждой порции крови о стенки аорты. Первый тон — протяжный и звонкий, второй — короткий и глухой (помнится, незабвенный лектор по кардиологии воспроизводил их последовательность голосом как «бу-тук»). Если врач, приложив фонендоскоп к вашей грудной клетке слева, больше ничего не услышит — это хороший знак.
В отличие от большинства органов нашего тела, сердце обладает собственным автоматизмом — то есть ритм сокращений задается клетками-водителями ритма, расположенными внутри него.
Тем не менее, нервная система оказывает очень важное воздействие на сердечный ритм. К проводящей системе (те самые клетки-водители ритма) подходят волокна симпатических и парасимпатических нервов, способные ускорять и замедлять сокращения сердечной мышцы. Именно благодаря этому — под влиянием изменений условий окружающей среды — сердце может начать работать в усиленном или «расслабленном» режиме. Такое влияние заметно, к примеру, при физических нагрузках или во время сна.
Еще один механизм увеличения частоты сердечных сокращений — воздействие адреналина на клетки-кардиомиоциты. На их поверхности располагаются бета-1-адренорецепторы, чувствительные к «гормону страха».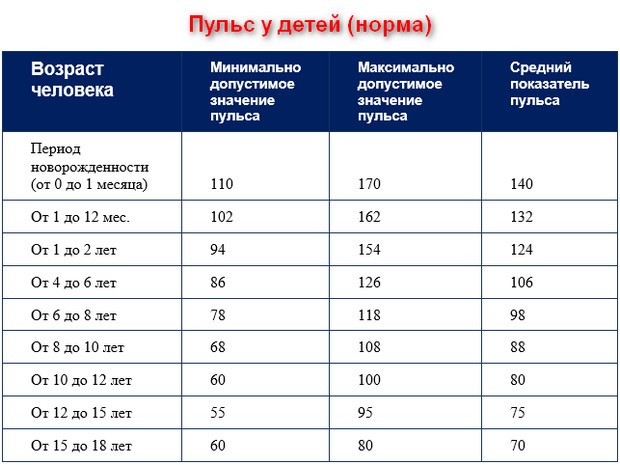
Как бы то ни было — настораживает тот факт, что ЧСС (частота сердечных сокращений) обратно пропорциональна продолжительности жизни. Медленнее, чем у человека, сердце бьется разве что у черепах — но они, как известно, завидные долгожители. Та же картина наблюдается, если присмотреться к статистике внутри людской популяции. Как правило, именно хроническая тахикардия, то есть учащенное сердцебиение, предшествует каким-либо заболеваниям сердца, тогда как патологическая брадикардия (по аналогии, от греч. bradýs — медленный) — явление сравнительно более редкое. Но, признаться, и более опасное.
В норме пульс человека в возрасте от 15 до 50 лет должен составлять 60-80 ударов в минуту. Эти значения могут несколько изменяться — в зависимости от физической подготовки организма или состояния здоровья (так, к примеру, заболевания щитовидной железы могут как ускорять, так и замедлять ЧСС).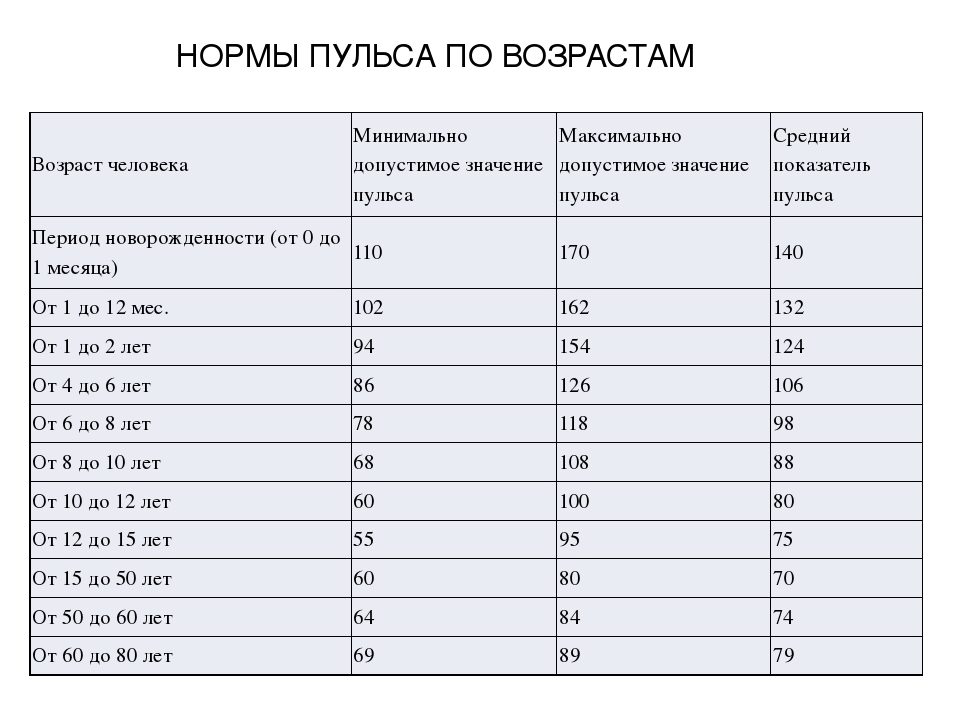 У спортсменов пульс, как правило, ниже 60 ударов в минуту — их сердце имеет больший размер и выбрасывает необходимый объем крови с меньшими усилиями.
У спортсменов пульс, как правило, ниже 60 ударов в минуту — их сердце имеет больший размер и выбрасывает необходимый объем крови с меньшими усилиями.
Постоянная тахикардия должна настораживать — сама по себе она не опасна, но может со временем приводить к хроническому повышению артериального давления или нарушению сердечного ритма. Многие недооценивают значение повышенной ЧСС, ссылаясь на особенности темперамента, но это неверно: в покое даже у самого взрывного холерика не должно быть пульса выше 90 ударов в минуту.
Лучшее, что можно сделать для сердца в течение жизни — тренировать его всевозможными физическими нагрузками. Это называется физиологическая гипертрофия — вы превращаете примитивный насос в отличный агрегат, способный с легкостью увеличивать и уменьшать производительность. Тренированность сердца можно оценить по тому, как быстро пульс приходит в норму после физической нагрузки (подобные тесты вы найдете в спортивных журналах и на сайтах по фитнесу). И, кстати, любовь к спорту никак не сказывается на склонности влюбляться без памяти.
Ольга Дарсавелидзе
Нормы пульса у беременных: что важно знать мамам
Нормы пульса у беременных: что важно знать мамам
istockphoto.com
В течение всей беременности происходят значительные изменения в организме будущей мамы. Это не только увеличение матки и живота, крохи в нем, но и скачки пульса, о которых так важно знать и помнить
Читайте такжеВнематочная беременность: причины, первые признаки и методы леченияПульс — это колебание стенок сосудов, по которым кровь поступает к разным органам. На каждом приеме гинеколог, ведущий беременность, измеряет пульс будущей мамочки и записывает показатели в дневник.
Средняя норма пульса
Частота пульса может значительно колебаться в зависимости от возраста человека, его эмоционального состояния, а также при некоторых заболеваниях.
Если частота пульса меньше 50 уд./мин. это свидетельствует о замедлении работы сердца и называется брадикардия.
Если пульс более 90 уд./мин. Можно говорить о тахикардии.
Однако, пульс может учащаться по многим, вполне естественным причинам, к которым относятся:
- Физические нагрузки
- Стресс
- Повышение температуры тела и окружающей среды
- Избыточный вес
- Беременность.
Нормы пульса у беременных: что важно знать мамам / istockphoto.com
Читайте также29 неделя беременности: особенности, ощущения, показанияКогда женщина вынашивает кроху, сердце работает более интенсивно, особенно в первом триместре, а потому и частота пульса несколько выше.
Причем ориентироваться стоит не только на усредненные нормы, но и на частоту пульса, которая считалась нормальной для вас еще до беременности, с учетом возраста и физической подготовки.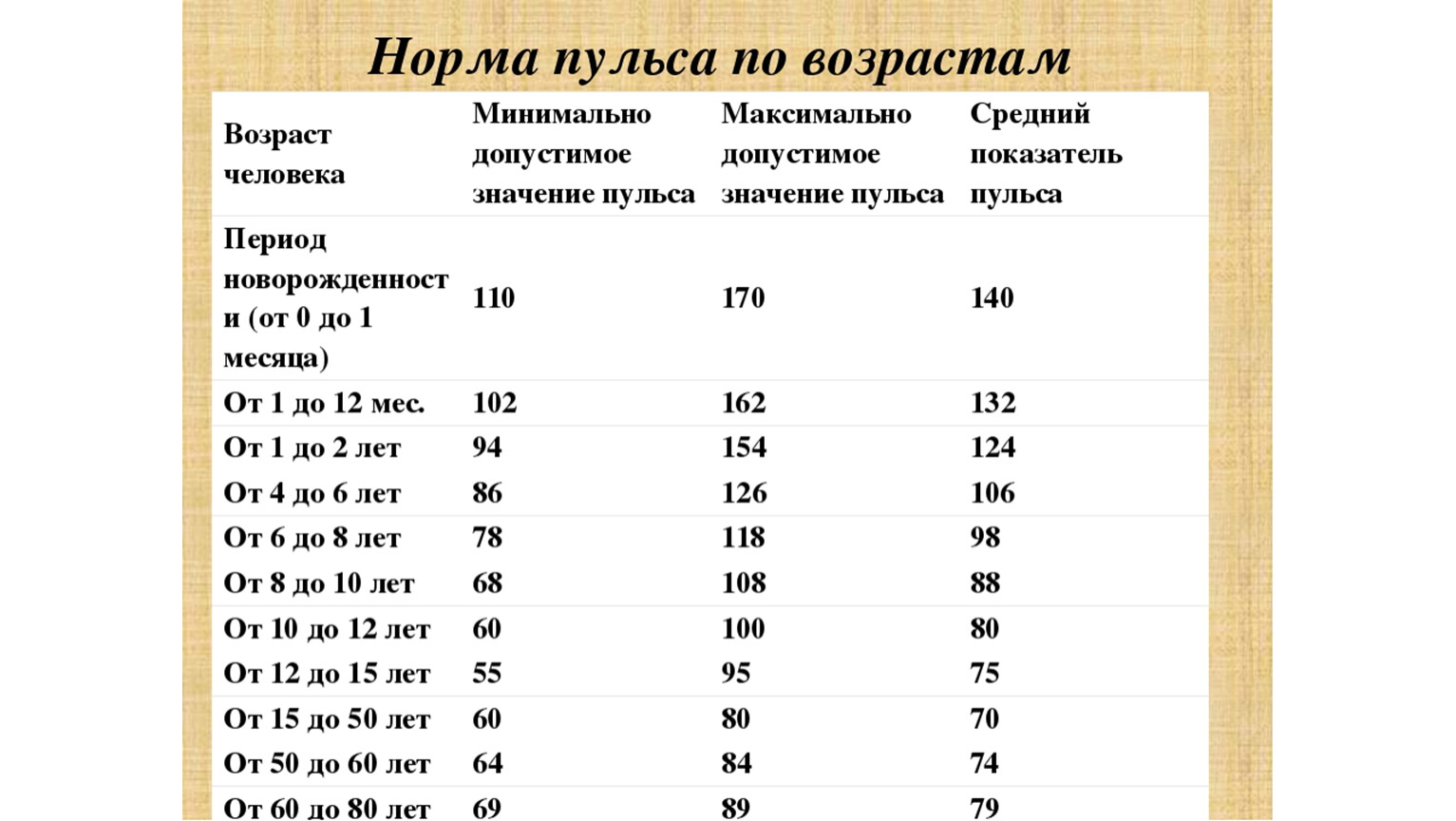
Нормы пульса у беременных такие:
1 триместр — 70-90 ударов в минуту
2 триместр — 80-100 ударов в минуту
3 триместр — 80-110 ударов в минуту
Почему пульс меняется
Во время беременности в вашем организме увеличивается объем крови, и сердцу приходится работать интенсивнее. Именно поэтому незначительное учащение сердцебиение у беременных является естественным, а пульс может достигать 100-110 ударов в минуту.
Важно! Посоветуйтесь с врачом, если:
1. Чувствуете головокружение, тошноту, нехватку кислорода – проконсультируйтесь с врачом, чтобы исключить риск патологий сердечно-сосудистой, нервной и эндокринной систем.
2. Вас беспокоит слишком частый или, наоборот, замедленный пульс. Не стоит ставить себе диагноз самостоятельно, а тем более, принимать какие либо препараты во время беременности.
Также вам интересно будет прочитать: потеря веса во время беременности: когда норма, а когда патология
Страница не найдена |
Страница не найдена | 404.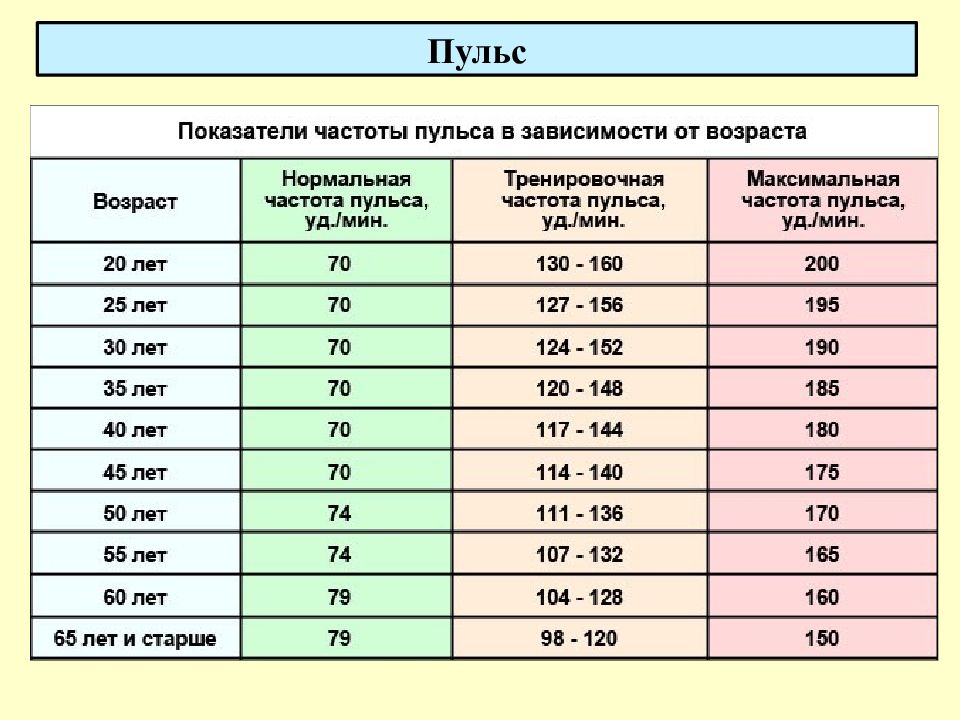 Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
78910111213
14151617181920
21222324252627
282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
что это такое, симптомы нарушений сердечного ритма, виды и лечение в статье кардиолога Зафираки В.
 К.
К.Дата публикации 16 мая 2019Обновлено 26 мая 2021
Определение болезни. Причины заболевания
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту.[1] Это не самостоятельная болезнь, существует порядка двух десятков разных аритмий сердца.
Синусовый ритм означает, что сердце сокращается под влиянием водителя ритма в синусовом узле (есть такое анатомическое образование в стенке правого предсердия, которое берёт на себя функцию ритмовождения у подавляющего большинства здоровых людей). Однако существуют аритмии сердца, которые вполне могут быть у практически здорового человека. Такие явления, как синусовая тахикардия (пульс превышает 100 ударов в минуту), синусовая брадикардия (пульс уменьшается до 60 и менее ударов в минуту), синусовая аритмия (изменение частоты пульса с сохранением нормального, синусового ритма), нечастые желудочковые или наджелудочковые экстрасистолы (несвоевременное сокращение сердца), обычно регистрируются почти у всех здоровых людей при суточном мониторировании электрокардиограммы (ЭКГ).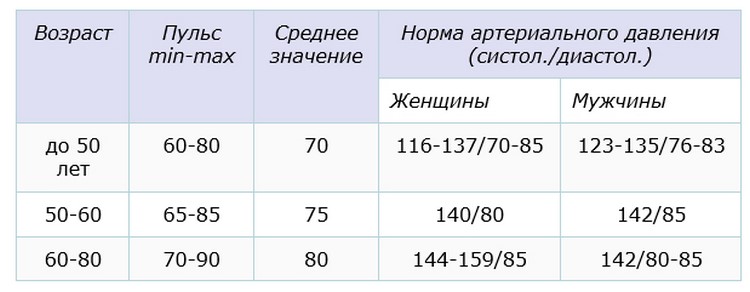 [2]
[2]
В то же время есть нарушения сердечного ритма, которые несовместимы с понятием «здоровье». Это, например, фибрилляция предсердий (мерцательная аритмия), устойчивая желудочковая тахикардия, многофокусная предсердная тахикардия.
Факторы риска
Причины аритмий выяснить сложно. Это может быть практически любое сердечное заболевание (ишемическая болезнь сердца, пороки сердечных клапанов, различные кардиомиопатии, гипертоническая болезнь, миокардиты и др.), а также многочисленные внесердечные болезни: тиреотоксикоз, сахарный диабет, холецистит, хроническая обструктивная болезнь легких, болезни почек, инфекционные заболевания и др. Внешние негативные воздействия, такие как сильный стресс, употребление большого количества кофеина или других стимуляторов, недосыпание, некоторые лекарства, тоже могут оказывать аритмогенное действие, т. е. провоцировать нарушения ритма сердца.[3]
Существуют аритмии, в основе возникновения которых лежит унаследованный генетический дефект (например, синдром удлинённого интервала QT с развитием желудочковой пируэтной тахикардии[4]), либо нарушения формирования сердца во время внутриутробного развития (ортодромная и антидромная тахикардии при наличии дополнительных проводящих путей в сердце).
Не всегда врачу, даже самому хорошему, удаётся установить причину конкретной аритмии, которая имеется у пациента. Наиболее убедительный способ доказать, что какое-либо неблагоприятное воздействие или заболевание является причиной аритмии — это устранить или смягчить его воздействие и убедиться, что аритмия сердца после этого исчезла или возникает теперь гораздо реже.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аритмии
Как определить приступ аритмии
Первые признаки аритмий сердца довольно разнообразны. Например, при экстрасистолах может появиться ощущение перебоев в работе сердца, чувства замирания.
Пароксизмальные тахиаритмии обычно проявляются ускоренным сердцебиением (ритмы с частотой от 100 в минуту), которое внезапно начинается и внезапно заканчивается.[1]
Потеря сознания при аритмии
Наиболее тяжёлые проявления аритмий сердца — потери сознания и предобморочные состояния, в особенности если это происходит независимо от положения тела. Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
На основании субъективных ощущений или внешне наблюдаемых симптомов можно лишь предположить, какая именно аритмия у пациента. Точная идентификация сердечного отклонения и механизма, лежащего в его основе — это удел тех методов исследования, которые регистрируют электрическую активность сердца. Здесь наши органы чувств бессильны.
Такие нарушения, как мерцательная аритмия и трепетание предсердий связаны с повышенным риском тромбообразования внутри сердца.[5] Ощутить эти тромбы невозможно, однако в худшем случае фрагменты тромбов могут отрываться и, двигаясь далее по кровотоку, закупоривать собою отдельные сосуды.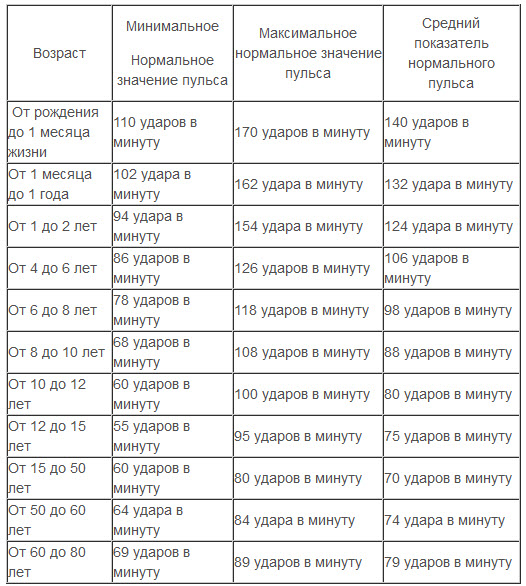 Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
Симптомы аритмии у мужчин и женщин схожи, но некоторые её виды связаны с полом: например, наджелудочковая тахикардия почти в два раза чаще развивается у женщин, чем у мужчин. Наоборот, фибрилляция предсердий чаще встречается у мужчин.
Патогенез аритмии
Для возникновения некоторых сердечных аритмий порой достаточно микроскопических структурных или функциональных изменений в тканях сердца. Например, иногда электрический импульс, движущийся по определённому пути в сердце, может на каком-то участке начать циркулировать повторно по одному и тому же замкнутому пути. Этот механизм называется «повторный вход». Он ответственен за многие пароксизмальные тахиаритмии, которые внезапно возникают и так же внезапно обрываются.[1]
Другие аритмии возникают по механизму патологического автоматизма, когда группа клеток в сердце начинает генерировать электрические импульсы с частотой, которая им в норме не свойственна.
Ещё один механизм развития аритмий сердца — постдеполяризации, когда клетки в отдельных участках сердца приобретают способность после нормальной генерации электрического импульса вдруг начинать генерировать ещё целый залп частых последовательных электрических импульсов.
Классификация и стадии развития аритмии
Классифицировать аритмии можно по нескольким параметрам. Чаще всего их разделяют на две группы:
- Суправентрикулярные (наджелудочковые) — для своего существования нуждаются в ткани предсердий и/или атриовентрикулярного узла. То есть эти ткани — тот материальный субстрат, в котором данные аритмии возникают и существуют. Они могут вполне существовать независимо от того, что происходит в желудочках сердца. Виды суправентрикулярных аритмий:
- предсердная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани предсердия;
- атриовентрикулярная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в атриовентрикулярном узле;
- синусовая реципрокная тахикардия — это один из вариантов приступообразных наджелудочковых тахикардий, возникающих из-за повторного входа и циркуляции импульса в области синусового узла;
- предсердная очаговая тахикардия — это один из вариантов наджелудочковых тахикардий, при котором импульсы с высокой частотой генерируются в ткани предсердий, атриовентрикулярный узел и желудочки в этом процессе не участвуют;
- предсердная многоочаговая (многофокусная) тахикардия — это один из вариантов наджелудочковых тахикардий, который вызывается множественными очагами предсердной активности;
- АВ-узловая реципрокная тахикардия — это один из вариантов наджелудочковых тахикардий, возникающий при устойчивом круговом движении импульсов в предсердно-желудочковом узле и прилегающей к нему ткани предсердий;
- АВ-реципрокная тахикардия (ортодромная либо антидромная) с участием дополнительных проводящих путей сердца — это один из вариантов наджелудочковых тахикардий, при которой происходит круговое движение импульсов по пути, включающем АВ-узел и дополнительный путь проведения между предсердиями и желудочками;
- трепетание предсердий — это один из вариантов наджелудочковых тахикардий, при которой импульс циркулирует с повторным входом, он движется вокруг естественных анатомических структур (вокруг отверстия трёхстворчатого клапана или же устьев лёгочных вен) с частотой 200–400 в минуту;
- фибрилляция предсердий — это суправентрикулярная аритмия, при которой сокращение предсердий не скоординировано из-за беспорядочной циркуляции в них множественных волн повторного возбуждения с частотой 300–700 импульсов в минуту.

- Желудочковые — возникают и существуют в миокарде и/или проводящей системе желудочков сердца. Виды желудочковых аритмий:
- желудочковая экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани правого или левого желудочков сердца;
- желудочковая мономорфная тахикардия — это ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ все комплексы одинаковые;
- желудочковая полиморфная тахикардия (имеется ряд вариантов) — ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ форма и полярность комплексов изменяется;
- трепетание желудочков — это фатальная желудочковая аритмия, при которой очень частые и регулярные активации желудочков с частотой порядка 300 импульсов в минуту не приводят к эффективным их сокращениям, а на ЭКГ регистрируется синусоидальная кривая;
- фибрилляция желудочков — это фатальная желудочковая аритмия, при которой отсутствует регулярный ритм желудочков и их сокращения, а ритм представлен беспорядочными очень частыми активациями миокарда желудочков.

Смешанные аритмии — у одного человека могут наблюдаться разные варианты нарушений ритма и проводимости: например, сочетание фибрилляции предсердий и экстрасистолии или сочетание желудочковой тахикардии и трепетания предсердий. В диагнозе при этом указывают все клинически значимые аритмии и нарушения проводимости.
Синусовая аритмия, хотя в её названии фигурирует слово «аритмия», является вариантом нормы.
Существуют и другие классификации с другими задачами. Например, классификация желудочковых аритмий J.T. Bigger (1984)[6] разделяет виды аритмии в зависимости от риска внезапной смерти на доброкачественные, злокачественные и потенциально злокачественные. При этом доброкачественные аритмии — это желудочковые экстрасистолы у людей, не имеющих органической патологии сердца (прежде всего, под нею подразумевается перенесённый инфаркт миокарда и низкая сократимость сердца). Потенциально злокачественные — те же желудочковые экстрасистолы, но у пациентов с органическим поражением сердца. Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Осложнения аритмии
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание.[7] В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии.[5] Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти.[12]
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ.[8] Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
д.
Электрофизиологический метод исследования (ЭФИ)
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Лечение аритмии
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий. [9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
«Амиодарон« — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.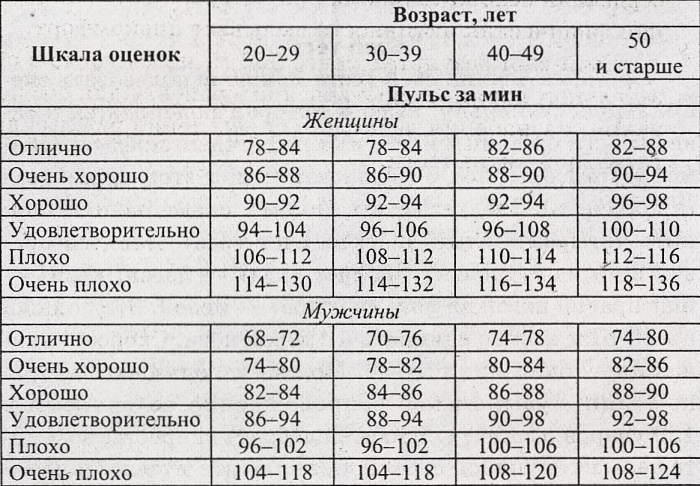
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Прогноз. Профилактика
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Степень негативного влияния неправильного сердечного ритма на будущее зависит от типа аритмии и в большей степени от фонового заболевания, послужившего толчком для развития нарушения. Наиболее опасны в плане прогноза желудочковые аритмии на фоне органического поражения сердца, особенно при низкой сократимости сердца.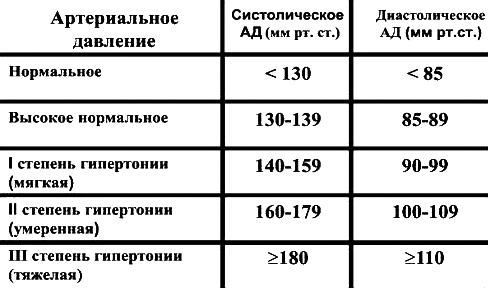 Такая комбинация создает риск внезапной аритмической смерти.
Такая комбинация создает риск внезапной аритмической смерти.
Другой фактор, влияющий на прогноз при таких аритмиях, как фибрилляция предсердий и трепетание предсердий — риск образования тромбов в левом предсердии.[5] Об этом уже говорилось.
Еще один момент, способный ухудшать прогноз при аритмиях сердца — это длительное поддержание высокой частоты сокращений сердца (например, когда в течение многих дней и даже недель частота сердечных сокращений удерживается, в диапазоне 120-150 ударов в минуту), а также очень частые желудочковые экстрасистолы (десятки тысяч за сутки). В этих случаях есть риск снижения сократимости сердца, расширения его полостей и развития сердечной недостаточности.
Поскольку аритмии сердца часто возникают на фоне уже существующего заболевания сердца, то правильное лечение этого заболевания может быть залогом успеха в профилактике сердечных аритмий. Например, благополучное лечение артериальной гипертонии позволяет в долговременном аспекте добиться нормализации артериального давления и в то же время снижает риск развития фибрилляции предсердий. При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
Обзор браслета Mi Band Pulse (1S) с датчиком сердечного ритма
- материалы: алюминиевый сплав и поликарбонат
- совместимость с Android 4.4+ или iOS 7.0+
- влагозащита IP67
- оптический датчик сердечного ритма
- уведомления (вибрация, LED индикаторы)
- умный будильник
- разблокирована смартфонов Xiaomi или других на ОС Android 5.0 и выше
- встроенный аккумулятор на 45 мАч
- 20 дней автономности
- размеры 37×13.6×9.9 мм
- вес 5.5 грамм трекер + 9 грамм браслет
Как правильной называется новый Mi Band?
Единственное верное название Mi Band Pulse, не Mi Band 2, Mi Band 1S и даже не Mi Band 3. Pulse — потому что главной фишкой браслета стала возможность измерять пульс пользователя.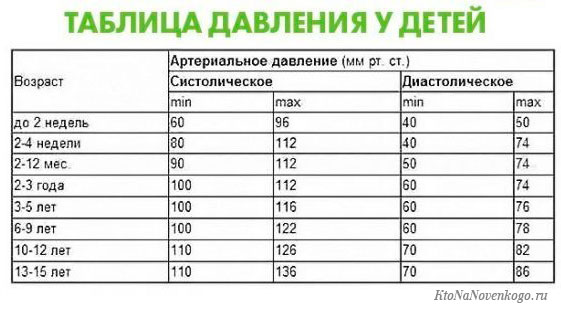
Упаковка и комплект поставки
Браслет поставляется в традиционной для Xiaomi бежевой коробочке из переработанного картона, на передней грани расположен логотип компании Mi, а на задней краткое описание и характеристики.
Все упаковано надежно, а внутри пользователь сможет найти следующее:
- Mi Band Pulse
- зарядное устройство
- инструкции
- силиконовый ремешок черного цвета
Дизайн и внешний вид
Если говорить о дизайне Mi Band Pulse, то он взял самое лучшее у предыдущего поколения Mi Band. Браслет имеет форму небольшой капсулы из черного пластика и металлической крышечке с тремя LED индикаторами.
На задней грани есть специальное окошко под оптический датчик, который собственно и отвечает за измерение пульса. За счет появления новой опции Mi Band Pulse стал немного выше, чем оригинальный Mi Band. Его размеры составляют 37×13.6×9.9 мм, а вес с ремешком — около 15 грамм. Браслетик легкий, он совершенно не ощущается на руке.
Браслетик легкий, он совершенно не ощущается на руке.
Возможности
Mi Band Pulse обладает теми же возможностями, что и первое поколение браслета, а также может похвастаться некоторыми новыми функциями:
- шагомер
- трекер сна
- уведомляет о событиях (вибро и LED)
- может разблокировать Android 5.0+ смартфон и все модели Xiaomi
- измеряет пульс
- умные будильник (основан на данных с пульсометра)
- измеряет пульс интервалами во сне
Синхронизация с Mi Fit
Браслет легко и просто подключается к фирменному приложению Mi Fit. Чтобы все заработало вам нужно совместимое устройство (смартфон/планшет) на ОС Android 4.4+ или iOS 7.0+, аккаунт Mi и версия Bluetooth 4.0.
После привязки Mi Band Pulse к приложению браслет начнет обновлять прошивку, а в меню настроек вы заметите пункт «Пульс».
Измерение пульса
Чтобы измерить пульс с помощью Mi Band Pulse нужно следовать следующей инструкции:
- одеть Mi Band Pulse (чтобы он не болтался и не пережимал руку)
- зайти в настройки и выбрать меню пульс
- в выбранном меню нажать на кнопку Пульс
- подождать 5 секунд, пока проедутся измерения
- это все, ваш пульс будет выведен на экран Mi Fit
Меряет браслет пульс довольно таки точно, данные появляются в приложении Mi Fit и показываются в единицах измерения ударов/минуту.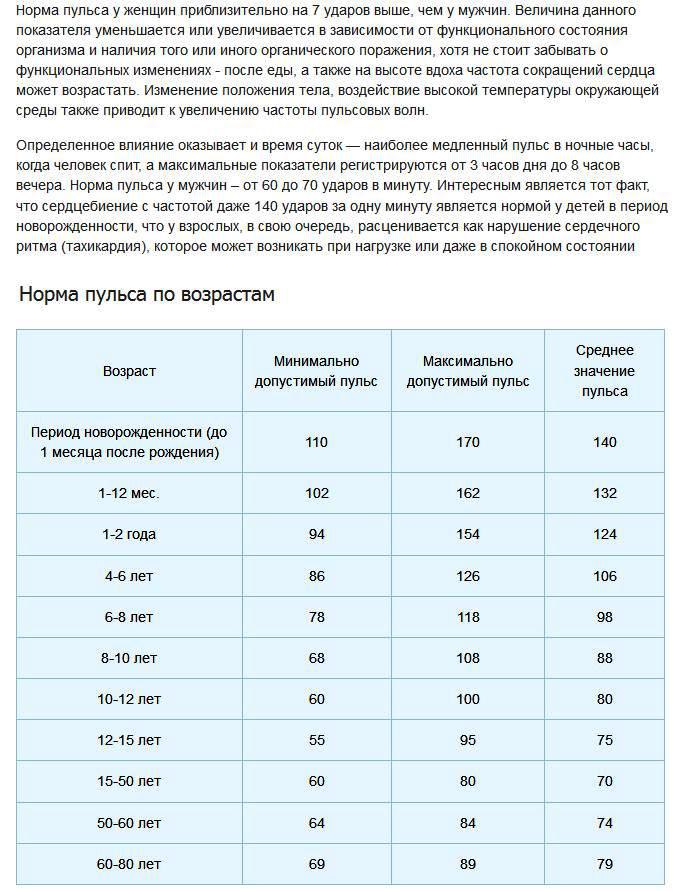 Также приложение укажет нормальный ли ваш пульс или нет в зависимости от ситуации по своим алгоритмам.
Также приложение укажет нормальный ли ваш пульс или нет в зависимости от ситуации по своим алгоритмам.
Автономность
Для зарядки браслета используется специальный USB кабель. Разъем под Mi Band Pulse унифицирован, кабель от первого Mi Band не подойдет, разве что с большим усилием.
В Mi Band Pulse встроен аккумулятор на 45 мАч, что позволяет продержаться браслету до 20 дней без подзарядки (3 недели, неплохо).
Аксессуары
К Mi Band Pulse подходят как оригинальные силиконовые ремешки, так и ремешки от первого поколения, что упрощает подбор аксессуаров к фитнес трекеру. Широкий ассортимент сменных ремешков к Mi Band есть в нашем магазине.
Заказать браслет можно в
магазине Russia-Xiaomi.ru.Более высокая частота сердечных сокращений связана с риском диабета 2 типа у взрослых с нормальным весом
18 февраля 2019
2 мин чтения
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].
Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected]. Вернуться в Healio
Риск развития диабета 2 типа выше у взрослых китайцев с повышенной частотой сердечных сокращений, даже в пределах нормы, по сравнению с теми, у кого частота сердечных сокращений ниже, особенно в сочетании с ИМТ менее 24 кг / м. 2 , в соответствии с результатами, опубликованными в журнале исследований диабета Jo .
«Недавние эпидемиологические исследования показали, что связь между увеличением частоты сердечных сокращений и возникновением сердечно-сосудистых событий у взрослых не зависела от высокого систолического артериального давления, уровня физической активности и увеличения окружности талии, что позволяет предположить, что частота сердечных сокращений может быть признана независимым фактором риска CVD, Zhengming Chen , DPhil , профессор эпидемиологии и директор китайских программ Департамента здравоохранения Наффилда Оксфордского университета в США. К., и его коллеги написали. «Частота сердечных сокращений в состоянии покоя может быть напрямую связана с развитием диабета».
К., и его коллеги написали. «Частота сердечных сокращений в состоянии покоя может быть напрямую связана с развитием диабета».
Чен и его коллеги провели проспективное когортное исследование 53 817 взрослых (58,1% женщин; средний возраст женщин 51,4 года; средний возраст мужчин 52,8 года) из исследования China Kadoorie Biobank, в котором приняли участие участники из провинции Чжэцзян в Китае в период с 2004 года. и 2008. За участниками наблюдали до 1 января 2014 г., при этом демографические данные и история здоровья собирались с помощью анкеты на исходном уровне.Частота сердечных сокращений, АД и ИМТ также регистрировались на исходном уровне. В ходе последующего наблюдения жизненное состояние было подтверждено с помощью системы пунктов наблюдения за заболеваниями Китайского центра контроля заболеваний и Национальной системы медицинского страхования Китая. Диагноз диабета подтверждался установленными реестрами заболеваний и Национальной системой медицинского страхования Китая.
В ходе наблюдения у 1766 участников был диагностирован диабет 2 типа. Исследователи обнаружили, что частота сердечных сокращений коррелировала с заболеваемостью диабетом 2 типа, так как частота сердечных сокращений превышала 86 ударов в минуту (уд / мин; ЧСС = 1.49; 95% ДИ, 1,28-1,74), от 80 до 86 ударов в минуту (HR = 1,24; 95% ДИ, 1,05-1,47), от 73 до 80 ударов в минуту (HR = 1,21; 95% ДИ, 1,03-1,41) и от 67 ударов в минуту до 73 ударов в минуту (HR = 1,24; 95% ДИ 1,05–1,45) были подвержены большему риску развития диабета, чем пациенты с ЧСС 67 ударов в минуту или ниже. Исследователи также обнаружили на 13% увеличение заболеваемости диабетом 2 типа на каждые 12 ударов в минуту увеличения частоты сердечных сокращений (HR = 1,13; 95% ДИ, 1,08–1,18).
Исследователи обнаружили, что частота сердечных сокращений коррелировала с заболеваемостью диабетом 2 типа, так как частота сердечных сокращений превышала 86 ударов в минуту (уд / мин; ЧСС = 1.49; 95% ДИ, 1,28-1,74), от 80 до 86 ударов в минуту (HR = 1,24; 95% ДИ, 1,05-1,47), от 73 до 80 ударов в минуту (HR = 1,21; 95% ДИ, 1,03-1,41) и от 67 ударов в минуту до 73 ударов в минуту (HR = 1,24; 95% ДИ 1,05–1,45) были подвержены большему риску развития диабета, чем пациенты с ЧСС 67 ударов в минуту или ниже. Исследователи также обнаружили на 13% увеличение заболеваемости диабетом 2 типа на каждые 12 ударов в минуту увеличения частоты сердечных сокращений (HR = 1,13; 95% ДИ, 1,08–1,18).
Кроме того, исследователи отметили положительную дозовую зависимость между частотой сердечных сокращений и диабетом 2 типа ( P <.001). Связь между частотой сердечных сокращений и диабетом 2 типа была особенно очевидна у участников с ИМТ 24 кг / м 2 или ниже, в том числе с ЧСС от 67 до 73 ударов в минуту (HR = 1,51; 95% ДИ, 1,14- 2,01), от 73 до 80 ударов в минуту (HR = 1,48; 95% ДИ, 1,12–1,95), от 80 до 86 ударов в минуту (HR = 1,61; 95% ДИ, 1,19–2,17) и более 86 ударов в минуту (HR = 2,22; 95% ДИ, 1,69–2,92). Взаимосвязь все еще присутствовала для участников с систолическим АД 140 мм рт. Ст. Или более и диастолическим АД 90 мм рт. Ст. Или более, особенно у тех, у кого частота сердечных сокращений более 86 ударов в минуту (HR = 1.38; 95% ДИ 1,13–1,67).
Взаимосвязь все еще присутствовала для участников с систолическим АД 140 мм рт. Ст. Или более и диастолическим АД 90 мм рт. Ст. Или более, особенно у тех, у кого частота сердечных сокращений более 86 ударов в минуту (HR = 1.38; 95% ДИ 1,13–1,67).
«Взятые вместе, эти результаты показывают, что заболеваемость сахарным диабетом 2 типа, связанная с увеличением частоты сердечных сокращений, не только статистически значима, но и клинически значима, и что участникам с более высоким ИМТ и более высокой частотой сердечных сокращений в состоянии покоя может потребоваться более регулярный скрининг глюкозы. и агрессивное вмешательство », — написали исследователи. «Хотя эти данные свидетельствуют о том, что активация симпатических нервов является движущей силой развития сахарного диабета 2 типа, мы не рекомендуем использование β-блокаторов у пациентов с гипертонией, поскольку это может привести к повышенной частоте развития диабета, особенно при применении диуретиков.»- Фил Нойффер
Раскрытие информации s : Авторы не сообщают о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В СООБЩЕНИЯ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если проблема не исчезнет, обратитесь по адресу [email protected].Вернуться в Healio
Таблица 3 — Средняя частота пульса в состоянии покоя, по возрасту и полу, население домохозяйства, Канада, 2009–2011 гг.
Обследование показателей здоровья в Канаде: Цикл 2 Таблицы данных: Таблица 3 — Средняя частота пульса в состоянии покоя, по возрасту и полу, по домохозяйствам население, Канада, 2009-2011 гг.Посмотреть самую последнюю версию.
Архивный контент
Информация, помеченная как архивная, предназначена для справочных, исследовательских или учетных целей. Он не регулируется веб-стандартами правительства Канады и не изменялся и не обновлялся с момента его архивирования. Пожалуйста, «свяжитесь с нами», чтобы запросить формат, отличный от доступных.
Он не регулируется веб-стандартами правительства Канады и не изменялся и не обновлялся с момента его архивирования. Пожалуйста, «свяжитесь с нами», чтобы запросить формат, отличный от доступных.
Архивировано
Эта страница помещена в архив в Интернете.
| Средняя ЧСС в состоянии покоя | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Среднее | 5-й процентиль | 10-й процентиль | 25-й процентиль | |||||||||
| Оценка | Доверительный интервал | Оценка | Доверительный интервал | Оценка | Доверительный интервал | Оценка | Доверительный интервал | |||||
| из | Спо | из | Спо | из | Спо | из | Спо | |||||
| ударов в минуту | ||||||||||||
| Оба пола | ||||||||||||
| Возраст от 6 до 11 лет | 81 | 79 | 82 | 63 | 62 | 64 | 65 | 64 | 67 | 71 | 69 | 73 |
| Возраст от 12 до 19 лет | 74 | 72 | 76 | 54 | 53 | 56 | 57 | 55 | 60 | 66 | 64 | 67 |
| Возраст от 20 до 39 лет | 69 | 68 | 70 | 52 | 50 | 55 | 56 | 55 | 58 | 62 | 60 | 63 |
| Возраст от 40 до 59 лет | 67 | 66 | 68 | 53 | 51 | 55 | 56 | 55 | 57 | 60 | 60 | 61 |
| Возраст от 60 до 79 лет | 66 | 65 | 67 | 49 | 48 | 50 | 52 | 51 | 54 | 58 | 57 | 59 |
| Возраст от 6 до 79 лет | 69 | 69 | 70 | 52 | 51 | 53 | 56 | 55 | 57 | 61 | 60 | 62 |
| Самцы | ||||||||||||
| Возраст от 6 до 11 лет | 79 | 76 | 81 | 62 | 61 | 64 | 64 | 62 | 65 | 69 | 66 | 72 |
| Возраст от 12 до 19 лет | 73 | 70 | 75 | 53 | 51 | 55 | 55 | 53 | 57 | 63 | 60 | 66 |
| Возраст от 20 до 39 лет | 67 | 66 | 69 | 53 | 50 | 55 | 56 | 54 | 58 | 60 | 58 | 62 |
| Возраст от 40 до 59 лет | 67 | 65 | 68 | 53 | 52 | 54 | 55 | 54 | 56 | 59 | 59 | 60 |
| Возраст от 60 до 79 лет | 64 | 63 | 65 | 48 | 47 | 49 | 50 | 49 | 51 | 56 | 54 | 58 |
| Возраст от 6 до 79 лет | 68 | 67 | 69 | 52 | 51 | 53 | 55 | 54 | 56 | 60 | 59 | 61 |
| Самки | ||||||||||||
| Возраст от 6 до 11 лет | 83 | 81 | 84 | 64 | 62 | 66 | 68 | 65 | 71 | 75 | 73 | 77 |
| Возраст от 12 до 19 лет | 75 | 74 | 77 | 59 | 54 | 63 | 62 | 60 | 64 | 68 | 66 | 70 |
| Возраст от 20 до 39 лет | 71 | 69 | 72 | 51 | 47 | 56 | 58 | 55 | 61 | 63 | 61 | 66 |
| Возраст от 40 до 59 лет | 68 | 67 | 69 | 54 | 50 | 58 | 58 | 56 | 59 | 61 | 60 | 62 |
| Возраст от 60 до 79 лет | 68 | 67 | 69 | 51 | 47 | 55 | 56 | 54 | 57 | 60 | 58 | 62 |
| Возраст от 6 до 79 лет | 71 | 70 | 71 | 54 | 51 | 57 | 58 | 57 | 59 | 63 | 62 | 64 |
| Средняя ЧСС в состоянии покоя | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 50-й процентиль | 75-й процентиль | 90-й процентиль | 95-й процентиль | |||||||||
| Оценка | Доверительный интервал | Оценка | Доверительный интервал | Оценка | Доверительный интервал | Оценка | Доверительный интервал | |||||
| из | Спо | из | Спо | из | Спо | из | Спо | |||||
| ударов в минуту | ||||||||||||
| Оба пола | ||||||||||||
| Возраст от 6 до 11 лет | 80 | 77 | 82 | 87 | 86 | 89 | 95 | 92 | 98 | 103 | 96 | 109 |
| Возраст от 12 до 19 лет | 73 | 71 | 74 | 81 | 78 | 83 | 89 | 87 | 92 | 93 | 88 | 98 |
| Возраст от 20 до 39 лет | 68 | 67 | 70 | 76 | 74 | 77 | 80 | 78 | 83 | 85 | 83 | 86 |
| Возраст от 40 до 59 лет | 66 | 64 | 67 | 72 | 71 | 73 | 79 | 77 | 81 | 85 | 82 | 88 |
| Возраст от 60 до 79 лет | 65 | 64 | 66 | 72 | 70 | 73 | 79 | 77 | 82 | 85 | 83 | 88 |
| Возраст от 6 до 79 лет | 68 | 67 | 68 | 75 | 74 | 76 | 83 | 82 | 85 | 88 | 87 | 90 |
| Самцы | ||||||||||||
| Возраст от 6 до 11 лет | 76 | 73 | 79 | 86 | 81 | 90 | 92 | 88 | 96 | 99 | 88 | 109 |
| Возраст от 12 до 19 лет | 71 | 69 | 74 | 79 | 76 | 82 | 89 | 84 | 94 | 97 | 86 | 108 |
| Возраст от 20 до 39 лет | 65 | 63 | 68 | 74 | 71 | 77 | 80 | 77 | 82 | 84 | 82 | 86 |
| Возраст от 40 до 59 лет | 64 | 63 | 66 | 72 | 69 | 74 | 80 | 75 | 84 | 86 | 81 | 91 |
| Возраст от 60 до 79 лет | 63 | 61 | 64 | 69 | 68 | 70 | 76 | 73 | 80 | 86 | 80 | 92 |
| Возраст от 6 до 79 лет | 66 | 65 | 67 | 74 | 73 | 76 | 83 | 80 | 85 | 88 | 85 | 90 |
| Самки | ||||||||||||
| Возраст от 6 до 11 лет | 82 | 81 | 83 | 89 | 87 | 91 | 97 | 91 | 102 | 104 | 98 | 110 |
| Возраст от 12 до 19 лет | 74 | 71 | 76 | 82 | 79 | 84 | 89 | 87 | 92 | 92 | 91 | 94 |
| Возраст от 20 до 39 лет | 71 | 70 | 72 | 77 | 75 | 79 | 81 | 78 | 85 | 85 | 83 | 88 |
| Возраст от 40 до 59 лет | 67 | 65 | 69 | 72 | 71 | 74 | 78 | 75 | 80 | 82 | 79 | 86 |
| Возраст от 60 до 79 лет | 67 | 66 | 68 | 74 | 72 | 76 | 82 | 79 | 85 | 85 | 83 | 88 |
| Возраст от 6 до 79 лет | 70 | 69 | 71 | 76 | 75 | 77 | 84 | 83 | 85 | 88 | 87 | 90 |
Примечание:
Всего в домохозяйстве в возрасте от 6 до 79 лет, кроме
соответствие критериям исключения (см. исследование Canadian Health Measures Survey
(CHMS) Data User Guide: Cycle 2 ).
исследование Canadian Health Measures Survey
(CHMS) Data User Guide: Cycle 2 ).
Источник (и):
Канадское обследование мер здравоохранения, цикл 2.
Сообщить о проблеме на этой страницеЧто-то не работает? Есть информация устаревшая? Не можете найти то, что ищете?
Свяжитесь с нами и сообщите, чем мы можем вам помочь.
Уведомление о конфиденциальности
- Дата изменения:
Об этом сайте
Правительство Канады5 показателей частоты пульса, которые должны знать велосипедисты
Частота пульса — это мера реакции вашего тела на работу, а не сама выполняемая работа.
Вт — это мера усилия при езде на велосипеде. Тренировка с пульсом требует от вас ответственности на протяжении всей тренировки, а не только во время спринтов.
Research утверждает, что велосипедисты с низкой мощностью (50) и частотой педалирования более 110 тратят до 60% своей энергии, просто вращая ноги.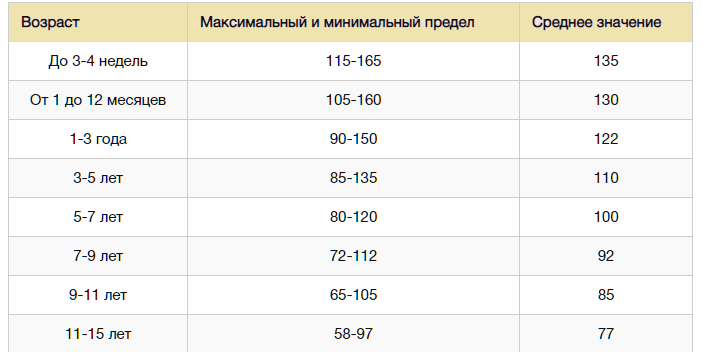 Оставив всего 40% на преодоление сопротивления. Это все равно, что делать прыжки только ногами и называть это полноценной тренировкой.
Оставив всего 40% на преодоление сопротивления. Это все равно, что делать прыжки только ногами и называть это полноценной тренировкой.
Для гонщиков, у которых есть три режима педалирования — «тяжелый, тяжелый, самый тяжелый» — внимание к данным о частоте пульса предоставляет новую линзу для измерения интенсивности.Вместо того, чтобы прибегать к одышке, используйте датчик частоты пульса, чтобы получить конкретную информацию о ваших выступлениях.
Данные о частоте пульса могут помочь вам понять характеристики вашего велосипеда и подготовить вас к новым испытаниям. Вот несколько показателей частоты пульса, о которых следует знать:
Это число ударов сердца в минуту в состоянии покоя. Попробуйте принимать его, когда просыпаетесь и перед тем, как встать с постели. Пульс в состоянии покоя, обычно между 60 и 80, дает представление о здоровье вашего сердца.Более низкие числа обычно отражают более эффективную работу сердца или спортивную форму, а более высокие числа могут указывать на более серьезные проблемы со здоровьем. Для получения наилучших результатов возьмите среднее значение нескольких тестов.
Для получения наилучших результатов возьмите среднее значение нескольких тестов.
Максимальная частота пульса — это максимальное количество ударов сердца, которое может выдержать ваше тело за одну минуту. Макс ЧСС в основном генетический, его нельзя тренировать, это просто так.
Старая формула для определения максимальной ЧСС (220 минус возраст) менее точна, чем новое средство измерения, учитывающее пол: 214 минус (0,8 x возраст) для мужчин и 209 минус (0.9 x возраст) для женщин — хотя существуют и другие методы. Обратите внимание: максимальная ЧСС 200 не лучше, чем 190. Ключевым моментом является способность устойчиво удерживаться на уровне, близком к максимальной ЧСС.
Это один из лучших показателей здоровья сердца. RHR измеряет, насколько быстро нормализуется ваша частота сердечных сокращений после изнурительной (> 75% максимальной ЧСС) нагрузки. После интенсивного усилия измерьте частоту пульса через 1–3 минуты. В здоровом и здоровом сердце частота ударов в минуту снижается быстрее.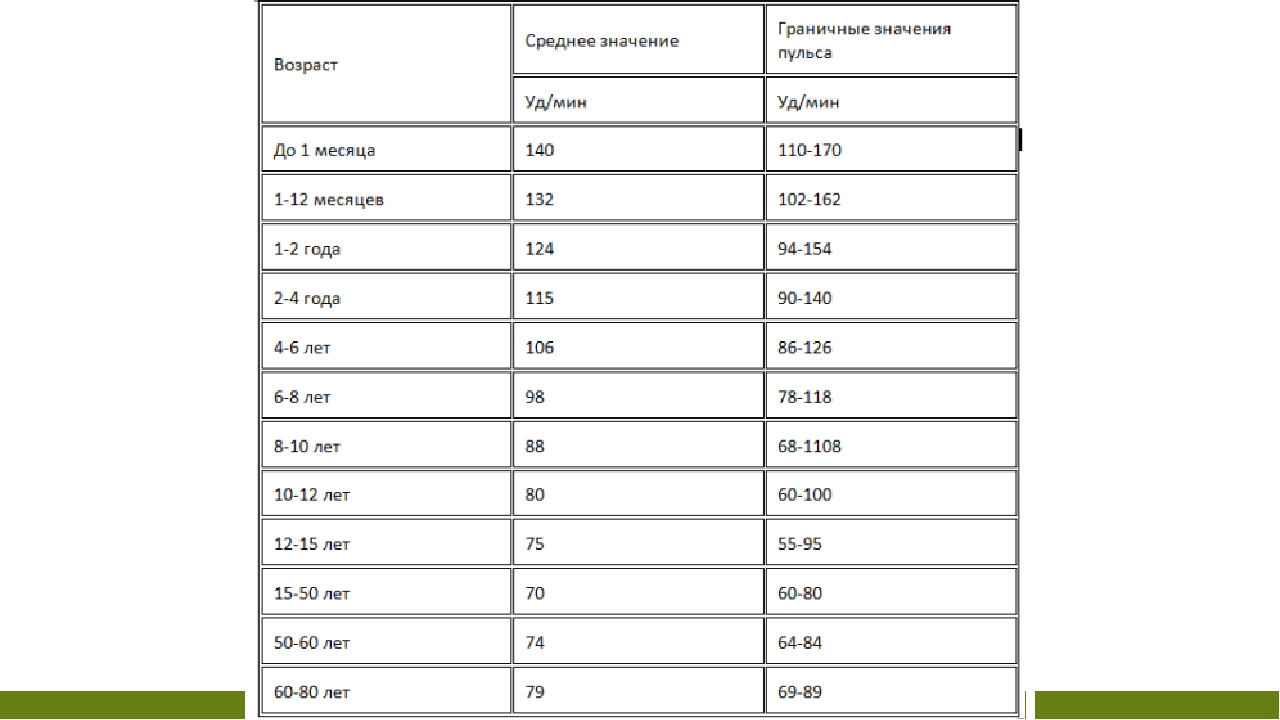 Снижение частоты сердечных сокращений на 15-25 ударов в минуту является нормальным диапазоном.
Снижение частоты сердечных сокращений на 15-25 ударов в минуту является нормальным диапазоном.
Вариабельность сердечного ритма — это новый показатель, который измеряет уровень утомляемости и физической подготовки. ВСР фиксирует время, прошедшее между последовательными ударами сердца (известное как интервал между ударами или интервал R-R). Эта изменчивость дает представление о способности вашего тела справляться с физическим принуждением и / или потребности в восстановлении. Старайтесь каждый раз измерять его одинаково, чтобы получить базовый уровень, поскольку все разные.
Запас частоты пульса — это разница между максимальной ЧСС и ЧСС покоя.HRR позволяет вам измерять усилия в процентах от вашего максимального пульса. Управление вашими усилиями по HRR важно для тренировок на выносливость, таких как подъемы и гонки на время. Многие фитнес-трекеры используют зоны частоты пульса для разделения уровней интенсивности. Усильте связь между разумом и телом, когда вы научитесь связывать продолжительность с интенсивностью.
Что о вас говорит ваш пульс? / NRS Healthcare
Февраль — это Национальный месяц сердца, поэтому мы предлагаем нашим клиентам проверить частоту пульса в состоянии покоя и посмотреть, где они находятся на нашей диаграмме «ударов в минуту».
Помимо проверки частоты пульса в состоянии покоя, есть несколько других способов сделать себе «МОТ сердца» и проверить общее состояние здоровья сердца, которые мы рассмотрим ниже, в том числе:
- Проверка артериального давления
- Определение индекса массы тела (ИМТ)
- Сдача теста на холестерин
- Проверка уровня насыщения кислородом
- Получение ЭКГ вашего пульса
- Проверка уровня глюкозы в крови
- Полная проверка состояния здоровья NHS
Ваш пульс «спортивный»?
Приведенная ниже диаграмма частоты пульса в состоянии покоя основана на среднем значении ударов в минуту для мужчин и женщин.Чтобы увидеть, где находится ваш пульс на нашей диаграмме, вам нужно найти свой пульс на запястье или шее . Как только вы определите свой пульс, установите таймер на 15 секунд и посчитайте, сколько раз ваше сердце бьется за это время. Умножьте это число на 4, чтобы получить количество ударов в минуту, а затем посмотрите, где вы разместите на нашей диаграмме пульса в состоянии покоя.
Как только вы определите свой пульс, установите таймер на 15 секунд и посчитайте, сколько раз ваше сердце бьется за это время. Умножьте это число на 4, чтобы получить количество ударов в минуту, а затем посмотрите, где вы разместите на нашей диаграмме пульса в состоянии покоя.
Может ли быть лучше ваш пульс в состоянии покоя?
Если вы прошли испытание пульса в состоянии покоя и обнаружили, что количество ударов в минуту больше, чем вам хотелось бы, есть способы улучшить частоту сердечных сокращений и общее состояние здоровья сердца.
Увеличение количества упражнений, которые вы делаете каждый день, может постепенно снизить частоту сердечных сокращений в состоянии покоя, но если вы не привыкли к упражнениям, важно реалистично оценивать количество движений, которым вы можете управлять ежедневно. Использование такого оборудования, как педальный тренажер , может стать отличным способом медленно улучшить физическую форму, поскольку он рассчитан на низкую нагрузку и имеет регулируемые уровни сопротивления, что позволяет вам прогрессировать в своем собственном темпе.
Проверка ИМТ, холестерина и артериального давления
Если вы мало или совсем не занимаетесь в течение длительного периода времени, вы можете обнаружить, что начинаете полнеть.Избыточный вес или ожирение могут повысить частоту сердечных сокращений в состоянии покоя и серьезно повлиять на общее состояние здоровья сердца.
Ваш индекс массы тела (ИМТ) может дать вам представление о том, относитесь ли вы к категории с недостаточным весом, здоровым, избыточным весом или ожирением, согласно Всемирной организации здравоохранения (ВОЗ). Чтобы определить свой ИМТ , вам необходимо знать свой вес и рост. Тем не менее, мы хотели бы предупредить, что шкала ИМТ не учитывает мышечную массу и другие переменные, которые следует учитывать при просмотре вашего результата.
Если вы обнаружили, что ваш пульс в состоянии покоя выше, чем вы ожидали, а ваш ИМТ предполагает, что у вас избыточный вес или ожирение, вам может быть полезно пройти тест на холестерин. Высокий уровень холестерина может увеличить риск образования жировых отложений в кровеносных сосудах, что может затруднить прохождение достаточного количества крови по артериям. Это означает, что сердце должно работать больше, чтобы кровь могла циркулировать по вашему телу, что может увеличить частоту сердечных сокращений в состоянии покоя, а также ваше кровяное давление.
Высокий уровень холестерина может увеличить риск образования жировых отложений в кровеносных сосудах, что может затруднить прохождение достаточного количества крови по артериям. Это означает, что сердце должно работать больше, чтобы кровь могла циркулировать по вашему телу, что может увеличить частоту сердечных сокращений в состоянии покоя, а также ваше кровяное давление.
Вы можете пройти тест на высокий уровень холестерина в любой местной поликлинике или поликлинике, и любой может запросить тест на холестерин у медсестры или врача в любое время — независимо от возраста. Скорее всего, вас попросят поститься перед анализом крови (без еды, питья и лекарств в течение 9–12 часов), чтобы ваши результаты не повлияли на количество «плохого» холестерина и триглицеридов в вашем организме. Тест быстрый и простой; медсестра или врач уколоть ваш палец или воспользуется иглой и шприцем, чтобы взять небольшой образец крови из вашего тела, прежде чем объяснить вам результаты.
- Если вам от 40 до 75 лет, вам следует сдавать анализ на холестерин каждые 5 лет
- Если у вас уже высокий уровень холестерина, вам следует чаще проходить медицинские осмотры по указанию медсестры или врача
- Если вы принимаете лекарства, которые влияют (повышают или понижают) уровень холестерина, вам следует проверять уровень холестерина примерно каждые 12 месяцев.

Как мы упоминали выше, высокий уровень холестерина может не только влиять на частоту сердечных сокращений в состоянии покоя, но также увеличивает риск развития высокого кровяного давления .«Артериальное давление» — это термин, используемый для измерения того, насколько сильно и быстро ваше сердце перекачивает кровь по вашему телу. Если у вас слишком высокое кровяное давление, это может вызвать повреждение хрупкой оболочки ваших артерий, что может привести к серьезным осложнениям со здоровьем, таким как болезнь сердца или инсульт .
Вы можете проверить свое кровяное давление в приемной вашего местного врача или, если вам нужно проверять свое кровяное давление на регулярной основе, возможно, стоит купить прибор для измерения артериального давления на руку , чтобы использовать его, не выходя из дома .
Что такое проверка состояния здоровья NHS?
Любой человек в возрасте от 40 до 74 лет, не страдающий сердечными заболеваниями, инсультом, диабетом , заболеванием почек или некоторыми типами деменции , будет приглашен на проверку здоровья NHS каждые 5 лет. Помимо ответов на несколько общих вопросов о своем здоровье, вы также примете участие в серии простых тестов. На приведенном ниже рисунке от AXA PPP Healthcare более подробно объясняется, чего ожидать в рамках проверки вашего здоровья.
Помимо ответов на несколько общих вопросов о своем здоровье, вы также примете участие в серии простых тестов. На приведенном ниже рисунке от AXA PPP Healthcare более подробно объясняется, чего ожидать в рамках проверки вашего здоровья.
Ваш местный терапевт или больница также может провести электрокардиограмму или ЭКГ, если они сочтут необходимым проверить ваш сердечный ритм и электрическую активность, но это обычно требуется только в том случае, если медицинский работник обеспокоен результатами других тестов. .
Мы надеемся, что информация, представленная в этом блоге, поможет вам лучше понять вашу частоту сердечных сокращений и насколько важно поддерживать здоровье вашего сердца. Обратите внимание, что любая медицинская информация, представленная здесь, предназначена для информационных целей и не заменяет медицинские рекомендации, данные вам медицинским работником.Если вас беспокоит частота пульса в состоянии покоя или общее состояние здоровья сердца, мы рекомендуем вам обратиться к терапевту.
Оставить комментарий
Вы должны войти в систему, чтобы оставить комментарий.
Определите числа сердечного ритма ваших Apple Watch
Фото: Джек Тейлор (Getty Images)Ваше сердце бьется быстро, когда вы интенсивно тренируетесь, и медленнее, когда вы отдыхаете или спите. Ваши Apple Watch весь день измеряют ваш пульс и хотят рассказать вам об этом все.
Некоторые важные оговорки ко всему, что мы собираемся сказать: во-первых, все разные, поэтому, если ваши цифры выше или ниже, чем вы ожидали, с вами не обязательно что-то не так. Есть широкий диапазон нормальных.
И что еще более важно, ваши Apple Watch — глупое устройство; ваше сердце — важная часть вашего тела. Существуют условия, которые могут привести к необычным результатам для обсуждаемых значений частоты пульса. Если вас беспокоит, что с вами что-то действительно не так, прекратите гуглить статистику сердечного ритма и поговорите с настоящим медицинским работником.
Итак. вот что вы можете узнать из функций измерения пульса:
Текущая частота пульса
Это именно то, на что это похоже: насколько быстро ваше сердце в настоящее время бьется в ударах в минуту. Если вы отдыхаете, часы измеряют время от времени. Вот почему на вашем циферблате может отображаться сообщение «70 ударов в минуту, 9 минут назад». Но когда вы открываете приложение для измерения пульса, требуется новое чтение.
G / O Media может получить комиссию
Датчик частоты сердечных сокращений может определять только показания от 30 до 210 ударов в минуту.Для большинства из нас этого более чем достаточно, но если вы можете сказать, что приближаетесь к пределу (например, вы молодой человек, который видит около 210 во время тренировки), часы могут пропустить некоторые из ваших самых высоких или самых низких показателей. .
Что в норме? Нормальный зависит от того, что вы делаете, когда снимаете показания. Если вы лежите в постели, ожидайте цифр, аналогичных вашей частоте пульса в состоянии покоя. Если вы занимаетесь спортом, мы также обсудим это ниже. Если у должен быть номер, и вы просто сидите без дела, не делая ничего особенного, обычно от 60 до 100.
Если вы занимаетесь спортом, мы также обсудим это ниже. Если у должен быть номер, и вы просто сидите без дела, не делая ничего особенного, обычно от 60 до 100.
Пульс в состоянии покоя
Это ваша частота пульса в состоянии покоя. Во время сна частота сердечных сокращений обычно ниже, поэтому, если вы носите часы ночью, у вас может быть более низкий пульс в состоянии покоя, чем если бы вы носили их только днем.
Чем больше вы спортивны, тем сильнее будет ваше сердце. Сильному сердцу не нужно биться очень много раз в минуту, чтобы ваше тело было наполнено свежей кровью. Люди в хорошей физической форме, как правило, видят здесь меньшие цифры, чем люди, которые не тренируются.По мере того, как вы становитесь более спортивными, вы можете заметить, что со временем ваш пульс в состоянии покоя снижается.
С другой стороны, если ваш пульс в состоянии покоя составляет , увеличиваясь на , что-то может быть не так. Вы можете перетренироваться (тренируетесь так много, что чувствуете себя измотанным), можете быть больны или испытывать стресс.
Что в норме? Это число должно быть немного ниже, чем то, что вы видели бы, когда просыпались и ходили — может быть, от 60 до 80 ударов в минуту для большинства из нас, меньше, если вы действительно в хорошей форме.
Среднее значение при ходьбе
Это частота пульса, которую часы определяют (усредненное в течение дня), когда вы ходите.
Что в норме? Это число будет больше, чем ваш пульс в состоянии покоя, но не сверхвысоким. У меня обычно 70-е или 80-е годы, но в основном это поездки из рабочего стола в холодильник. Если вы много занимаетесь быстрой ходьбой, более типичным будет значение от 110 до 120.
Пульс на тренировке
Во время тренировки ваше сердце бьется сильнее, поэтому это число является показателем того, насколько усердно вы работали.Мне нравится смотреть на график частоты пульса, чтобы увидеть, как менялся уровень моих усилий в ходе тренировки. Например, если вы бегаете с интервалами, вы можете видеть, как ваша частота пульса увеличивается с каждым интервалом и снижается во время периодов отдыха между ними.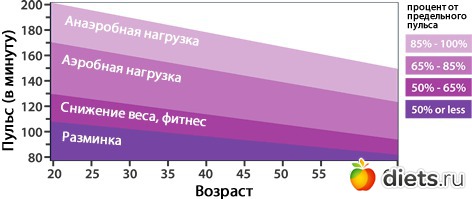
Если вы носите часы во время нескольких действительно интенсивных тренировок, наибольшее значение, которое вы видите, скорее всего, будет вашим истинным максимальным пульсом (или очень близким к нему). Как только вы это узнаете, вы можете рассчитать свои усилия при выполнении упражнений в процентах от вашего максимума. (На iPhone приложение «Зоны» может выполнять этот расчет за вас и выделять цвета для ваших тренировок по уровню усилий.)
Что нормально? Эти числа будут выше, чем частота пульса в состоянии покоя или ходьбы, если вы выполняете кардиоупражнения, например бег или езда на велосипеде. Если вы поднимаете тяжести или занимаетесь йогой, все ставки отменены; одни тренировки могут сильно повысить частоту сердечных сокращений, а другие — нет. Все, что ниже вашей максимальной частоты пульса, является нормальным. (Максимум для большинства из нас составляет от 160 до 200+)
Восстановление сердечного ритма
Это специальное измерение, которое часы проводят после завершения тренировки. Чтобы получить здесь наилучшие цифры, обязательно заканчивайте тренировку без промедления, когда вы заканчиваете ее в реальной жизни.
Чтобы получить здесь наилучшие цифры, обязательно заканчивайте тренировку без промедления, когда вы заканчиваете ее в реальной жизни.
Измерение выполняется через одну минуту после окончания тренировки, а затем через две минуты. Результатом является пара чисел, которые говорят вам, на сколько ударов в минуту ваша частота пульса снизилась на после тренировки. Итак, если вы бежали со скоростью 180 ударов в минуту, а через минуту ваш пульс был 160 ударов в минуту, это падение на 20 ударов в минуту.
Чем быстрее ваш пульс вернется в норму после тренировки, тем лучше.У более подходящих людей здесь будет больше потерь, например, 30 вместо 20.
Что нормально? Уменьшение примерно на 20 ударов в минуту является нормальным. Снижение частоты сердечных сокращений менее чем на 12 ударов может быть поводом для беспокойства, но, опять же, это вопрос к врачу.
Пульс «предсказывает риск сердечного приступа» у женщин
Согласно Daily Mail, «скорость сердцебиения женщины может предсказать, насколько вероятно, что она перенесет сердечный приступ».
Предоставлено вам NHS Choices
Газета сообщает, что восьмилетнее исследование 130 000 женщин в постменопаузе показало, что у тех, у кого самый высокий пульс в покое (более 76 ударов в минуту), выше вероятность сердечного приступа, и что этот риск не зависит от того, сколько упражнений женщины взял.
Эта новость основана на крупном исследовании и устанавливает связь между высоким пульсом у женщин в состоянии покоя и вероятностью сердечного приступа или смерти из-за коронарного (связанного с сердцем) события. Такая связь была показана ранее в исследованиях на мужчинах, что еще больше усиливает результаты. Исследование также подтвердило связь между коронарными событиями и другими известными факторами риска, такими как текущее курение, диабет, высокое кровяное давление и пожилой возраст.
Хотя в целом связь не зависела от того, сколько упражнений выполняли женщины, исследование показало, что у людей, которые регулярно занимались физическими упражнениями, частота пульса в состоянии покоя была ниже, а у людей, которые придерживались диеты с высоким содержанием насыщенных жиров, был более высокий пульс в состоянии покоя. Чтобы снизить риск сердечно-сосудистых заболеваний, разумный совет — придерживаться здоровой диеты и регулярно заниматься спортом.
Чтобы снизить риск сердечно-сосудистых заболеваний, разумный совет — придерживаться здоровой диеты и регулярно заниматься спортом.
Откуда взялась эта история?
Доктор Джудит Хсиа и ее коллеги из Университета Джорджа Вашингтона, Исследовательского центра рака Фреда Хатчинсона, Массачусетского университета и других академических и медицинских учреждений США провели это многоцентровое исследование. Он финансировался Национальным институтом сердца, легких и крови при Национальном институте здоровья.Исследование было опубликовано в рецензируемом Британском медицинском журнале.
Что это за научное исследование?
Чтобы снизить риск сердечных заболеваний, здравый совет состоит в том, чтобы придерживаться здоровой диеты и регулярно заниматься спортом.
В этом проспективном когортном исследовании изучалось, может ли частота сердечных сокращений в покое предсказать коронарные события (например, сердечный приступ, коронарную смерть или инсульт) у женщин в постменопаузе. Исследователей особенно интересовало, предсказывает ли он сердечные приступы, смерть от коронарных событий или инсульт.Предыдущие исследования установили такую связь у мужчин, но еще не у женщин.
Исследователей особенно интересовало, предсказывает ли он сердечные приступы, смерть от коронарных событий или инсульт.Предыдущие исследования установили такую связь у мужчин, но еще не у женщин.
В рамках Инициативы по охране здоровья женщин 161 808 женщин в постменопаузе были зарегистрированы в 40 клинических центрах для участия в четырех различных рандомизированных контролируемых испытаниях и наблюдательном исследовании. В текущем исследовании использовались данные этих женщин. Исследователи исключили женщин, перенесших ранее инфаркт, инсульт или заболевание сосудов, а также женщин, принимающих определенные лекарства (включая бета-блокаторы), которые могут повлиять на частоту сердечных сокращений.После этих исключений 129 135 женщин были доступны для анализа.
Пульс измеряли в начале исследования (исходный пульс), пока женщина сидела спокойно в течение пяти минут. Исследователи собрали информацию о факторах, которые могут повлиять на риск возникновения проблем с сердцем. Эти факторы включали курение, потребление кофеина и алкоголя, высокий уровень холестерина, потребление жиров, диабет и артериальное давление, физическую активность, использование заместительной гормональной терапии (ЗГТ) и тревожность / депрессию.
Эти факторы включали курение, потребление кофеина и алкоголя, высокий уровень холестерина, потребление жиров, диабет и артериальное давление, физическую активность, использование заместительной гормональной терапии (ЗГТ) и тревожность / депрессию.
Каждые шесть месяцев участники сообщали о любых посещениях больницы скорой помощи, ночлеге в больнице и кардиологических процедурах. Их медицинские записи также использовались для поиска других интересных результатов, включая сердечные приступы и инсульты. За женщинами наблюдали в среднем восемь лет, и исследователи сравнили результаты по различным категориям сердечных сокращений в состоянии покоя (менее 63 ударов в минуту, 63-66 ударов в минуту, 67-70 ударов в минуту, 71-76 ударов в минуту и более 76 ударов в минуту).
Каковы были результаты исследования?
В конце периода наблюдения в общей сложности было зарегистрировано 2281 коронарное событие (сердечный приступ или смерть) и 1877 инсультов.В целом, женщины с более высокой частотой пульса в состоянии покоя, как правило, были старше, тяжелее, потребляли больше насыщенных жиров и имели больше факторов риска сердечно-сосудистых заболеваний (включая высокое кровяное давление, диабет и курение). У женщин, которые больше занимались спортом, и у тех, кто принимал ЗГТ, частота пульса в состоянии покоя была ниже.
У женщин, которые больше занимались спортом, и у тех, кто принимал ЗГТ, частота пульса в состоянии покоя была ниже.
Исследователи обнаружили, что частота пульса в состоянии покоя была связана с сердечным приступом или коронарной смертью, и эта связь все еще присутствовала, когда они принимали во внимание другие факторы, которые могут влиять на сердечный риск.У людей с самой высокой частотой пульса (более 76 ударов в минуту) вероятность развития одного из этих событий в 1,26 раза выше, чем у людей с самой низкой категорией. Однако при учете других факторов риска связи между исходным пульсом и инсультом не было.
Этническая принадлежность и диабет не повлияли на эту связь, но повлиял на возраст, причем более сильная связь у женщин в возрасте от 50 до 64 лет, чем у женщин в возрасте от 65 до 79 лет.
Какие интерпретации исследователи сделали из этих результатов?
Исследователи пришли к выводу, что частота сердечных сокращений в состоянии покоя является независимым предиктором коронарных событий и что более высокая частота сердечных сокращений связана с большим риском. Однако это было значимым только тогда, когда группу с самой высокой частотой сердечных сокращений сравнивали с группой с самой низкой частотой сердечных сокращений. Они также пришли к выводу, что частота сердечных сокращений в состоянии покоя не предсказывает инсульт.
Однако это было значимым только тогда, когда группу с самой высокой частотой сердечных сокращений сравнивали с группой с самой низкой частотой сердечных сокращений. Они также пришли к выводу, что частота сердечных сокращений в состоянии покоя не предсказывает инсульт.
Что делает Служба знаний NHS об этом исследовании?
Исследователи четко подчеркивают сильные и слабые стороны своего исследования, к ним относятся следующие:
- Это большое когортное исследование, включающее разнообразную группу женщин и измеряющее большое количество нежелательных явлений.Размер выборки означает, что исследование имеет высокую мощность для выявления различий между женщинами с разной частотой пульса.
- В ходе исследования также было собрано много информации о других факторах, которые могут повлиять на сердечный риск. Это сильная сторона исследования, потому что исследователи смогли скорректировать влияние этих дополнительных факторов на коронарный риск.

- Одно ограничение заключается в том, что в когорту не входят мужчины или женщины моложе 50 лет.
Этот результат важен, поскольку он поддерживает использование частоты пульса в состоянии покоя в качестве предиктора проблем с сердцем у женщин.Предыдущие исследования установили это у мужчин. Исследователи признают, что эта связь слабее, чем связь с курением сигарет или диабетом, но все же имеет клиническое значение.
Неясно, повлияют ли эти результаты на клиническую практику и каким образом. Хотя высокая частота пульса в состоянии покоя может указывать на риск будущего коронарного события, любая такая интерпретация всегда должна учитывать индивидуальные обстоятельства, такие как наличие других факторов коронарного риска и многие другие причины учащенного пульса, такие как текущий болезнь или беспокойство.Частота пульса может меняться по ряду причин, и в идеале следует снять несколько показаний, чтобы подтвердить нормальную частоту покоя для человека. Полезным дополнением к этому исследованию было бы определение частоты пульса во время упражнений, а также в состоянии покоя.
Наконец, это исследование показало, что у людей, которые регулярно занимались физическими упражнениями, частота пульса в состоянии покоя была ниже, а у людей, которые придерживались диеты с высоким содержанием насыщенных жиров, был более высокий пульс в состоянии покоя. Совет, который следует извлечь из этого, — придерживаться здоровой диеты и регулярно заниматься спортом, чтобы снизить риск сердечных заболеваний.Это было хорошо установлено в предыдущих исследованиях.
Эта статья была первоначально опубликована NHS Choices
Какова нормальная частота пульса в состоянии покоя для здоровой девочки-подростка?
Нормальная частота пульса для 15-летнего человека примерно такая же, как у взрослого.
Кредит изображения: SolStock / E + / GettyImages
К подростковому возрасту ваша нормальная частота пульса в состоянии покоя — или пульс — должна быть такой же, как у взрослого.По данным Национальной медицинской библиотеки США, нормальная частота сердечных сокращений для 15-летнего ребенка примерно такая же, как у взрослого, пожилого человека или детей в возрасте от 10 лет и старше: от 60 до 100 ударов в минуту (уд / мин).
Также нередки случаи, когда у активных людей частота пульса в состоянии покоя ниже, чем у людей с меньшей физической формой. Фактически, у хорошо тренированных спортсменов нормальная частота пульса может составлять от 40 до 60 ударов в минуту. Точно так же у молодых спортсменов может быть более низкая частота сердечных сокращений. По данным Американской кардиологической ассоциации (AHA), у физически здоровых людей частота сердечных сокращений ниже, потому что их сердцу не приходится так усердно работать, чтобы поддерживать стабильное сердцебиение.
«У детей-спортсменов или подростков, которые постоянно занимаются гимнастикой, плаванием или бегом, частота сердечных сокращений может быть ниже нормы», — говорит Амалия Гвардиола, доктор медицины, педиатр и доцент. с Медицинской школой Макговерна при Научном центре Техасского университета в Хьюстоне (UT Health). «И это может быть страшно для некоторых родителей … но это просто потому, что, как и у взрослых спортсменов, их тела [лучше подготовлены]».
Согласно AHA, помимо уровня физической подготовки, на частоту сердечных сокращений влияет множество других факторов.Например, в жаркой и влажной среде сердце должно перекачивать больше крови, что увеличивает частоту сердечных сокращений. Стресс или тревога также могут поднять пульс подростка.
Подробнее: Нормальный пульс при ходьбе
Как измерить пульс в состоянии покоя
Как правило, врачи не рекомендуют подросткам или взрослым регулярно проверять частоту сердечных сокращений, — говорит доктор Гвардиола. Но если вам интересно, здоровы ли вы, вы можете легко проверить свой пульс в состоянии покоя (или пульс вашего подростка) дома.
Чтобы получить точные данные о своем сердцебиении, вы должны отдыхать не менее 10 минут. Согласно AHA, хорошие места для измерения пульса включают запястья, внутреннюю поверхность локтей, боковую часть шеи и верхнюю часть стопы. После того, как вы выберете место, которое хотите измерить, положите палец на свой пульс, а затем подсчитайте, сколько раз вы слышите сердцебиение в течение следующих 60 секунд.
Подробнее: Что такое нормальная частота пульса в состоянии покоя для детей?
Что нужно знать о ненормальной частоте сердечных сокращений у подростков
Поговорите со своим врачом, если у вас есть какие-либо проблемы.Возможные аномалии сердечного ритма, называемые аритмиями, согласно Nemours Foundation, включают тахикардию (аномально быстрое сердцебиение) и брадикардию (аномально медленное сердцебиение).
Например, одна из распространенных тахикардий называется суправентрикулярной тахикардией (СВТ), при которой верхние камеры сердца выдают ненормальные сигналы, что приводит к учащенному сердцебиению. Согласно AHA, симптомы СВТ включают головокружение, головокружение, дискомфорт в груди, слабость, расстройство желудка и учащенное сердцебиение.
Если ваш врач подозревает, что у вас или вашего подростка аритмия, он или она, скорее всего, сделает тест электрокардиограммы (ЭКГ или ЭКГ), чтобы контролировать активность сердца.

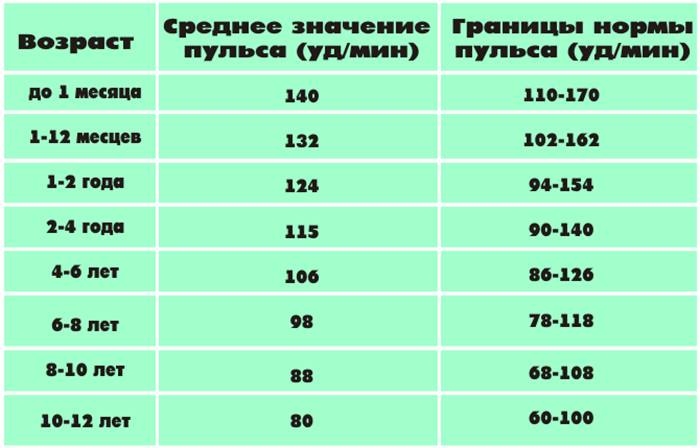

 (продолжение)
(продолжение)
