Пролежни реферат: 🚀 Реферат на тему «Лечение пролежней»
Реферат на тему: Профилактика пролежней
Содержание:
- Введение
- Понятие пролежней
- Классификация пролежней
- Стадии пролежней
- Возникновение пролежней
- Причины возникновения пролежней
- Факторы риска возникновения пролежней
- Клинические проявления
- Осложнения
- Уход
- Профилактика пролежней
- Лечение пролежней
- Заключение
- Список литературы
| Тип работы: | Реферат |
| Дата добавления: | 21.01.2020 |
- Данный тип работы не является научным трудом, не является готовой выпускной квалификационной работой!
- Данный тип работы представляет собой готовый результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала для самостоятельной подготовки учебной работы.

Если вам тяжело разобраться в данной теме напишите мне в whatsapp разберём вашу тему, согласуем сроки и я вам помогу!
Если вы хотите научиться сами правильно выполнять и писать рефераты по любым предметам, то на странице «что такое реферат и как его сделать» я подробно написала.
Посмотрите похожие темы рефератов возможно они вам могут быть полезны:
Введение
Актуальность этого исследования предопределена изменениями, происходящими в современном мире в целом и в системе сестринства в частности. С одной стороны, растет потребность в новых знаниях и навыках по уходу за пролежнями, но, с другой стороны, несмотря на неблагоприятную ситуацию на фоне экономики, по-прежнему необходимо оказывать моральную поддержку пациенту и его родственникам, когда они в ней действительно нуждаются. Кроме того, когда, несомненно, важно точно выполнять медицинские назначения, брат-медик становится более активным участником медицинского процесса, благодаря постоянному контакту с пациентом.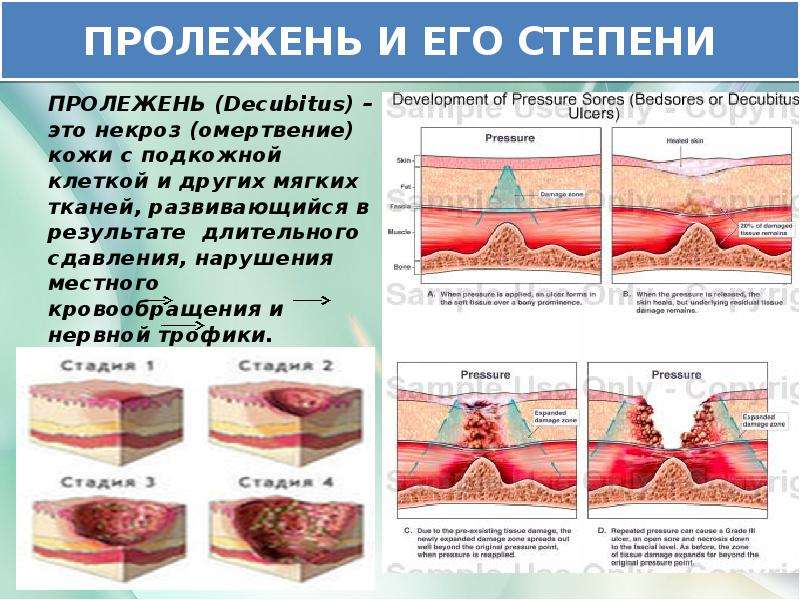
Лечение и профилактика пролежней неразрывно связаны с целым комплексом мероприятий по уходу за больным человеком.
Материальные затраты на профилактику пролежней всегда ниже, чем на их лечение.
Организация ухода за больным и наблюдение за ним должны осуществляться одним человеком. У него могут быть ассистенты — специалисты, с которыми вы можете проконсультироваться, но окончательное решение должен принять тот, кто организует уход и имеет наилучшие возможности для наблюдения за пациентом.
Пациенты, пользующиеся инвалидной коляской, лежачие пациенты, пациенты, страдающие частичной неподвижностью (гостиничные части тела), недержанием мочи и/или кала, истощенные пациенты, больные ожирением, страдающие сахарным диабетом, последствиями инсульта.
Основной целью данной работы является выявление на основе различных источников информации основных причин возникновения пролежней у пациентов и нахождение менее болезненных путей решения этих проблем:
- раскрыть понятие пролежней и выявить причины их возникновения;
- охарактеризовать стадии возникновения пролежней;
- рассмотреть меры по профилактике пролежней;
- выявить осложнения пролежней;
Предметом исследования является забота о пролежнях и их профилактика у пациентов в деятельности брата-медика.
Предметом исследования является профессиональная квалификация медицинских работников по уходу за больными.
Понятие пролежней
Пролежни (Cesbithi) — язвенно-некротические и дистрофические изменения тканей, которые происходят на участках тела, подверженных систематическому давлению, или образуются в результате нейротрофических нарушений у ослабленных, долго лежащих пациентов.
Классификация пролежней
Различают экзогенные и эндогенные пролежни.
Основную роль в развитии экзогенных пролежней играет фактор интенсивного длительного сжатия мягких тканей. Существует различие между внешними и внутренними экзогенными пролежнями.
Внешние пролежни чаще встречаются в местах, где между кожей под давлением и подопытной костью отсутствуют мышцы (например, в затылке, лопатке, тазобедренной мышце, локтевой ветви, крестце и т.д.). Как правило, такие пролежни наблюдаются у оперированных или травматологов, которые находятся в длительном вынужденном положении.
Внутренние экзогенные пролежни образуются под жестким дренажем, катетерами, которые долгое время остаются в ране, полости или органе.
Эндогенные пролежни развиваются с выраженными нейротрофическими нарушениями и нарушениями кровообращения. Смешанные и нейротрофические эндогенные пролежни различаются условно.
Смешанные пролежни обнаруживаются у ослабленных истощенных пациентов, которые сами по себе не в состоянии изменить положение тела или конечностей. Длительная неподвижность приводит к нарушению микроциркуляции, ишемии кожи в костных выступах и образованию пролежней.
Эндогенные нейротрофические пролежни возникают у пациентов с поражением спинного мозга или большого нерва, инсультом или опухолью головного мозга.
Стадии пролежней
Пролежни обычно делятся на несколько стадий в зависимости от тяжести заболевания. Американские эксперты из NPUAP, занимающиеся изучением пролежней, предлагают разделять стадии:
I стадия. Начальная стадия пролежней характеризуется следующими особенностями:
- Кожа пациента неповреждена (не повреждена).
- У людей со светлым цветом кожи кожа выглядит красной. При коротком нажатии она не бледнеет, как у здоровых людей.
- У людей с темным цветом кожи могут не наблюдаться заметные изменения цвета. Иногда кожа становится пестрой, голубоватой или фиолетовой.
- По сравнению с окружающей кожей пролежень может быть болезненным, твердым или мягким, теплым или холодным.

II стадия. Пролежни — это открытые раны:
- Наружный слой кожи (эпидермис) и часть внутреннего слоя (дерма) повреждены или полностью потеряны.
- Пролежень выглядит как маленькая углубленная рана розовато-красного цвета. Раны могут быть разных размеров.
- Пролежень может также выглядеть как неповрежденный или разорванный волдырь, заполненный жидкостью (экссудат).
III стадия. Пролежень представляет собой глубокую рану:
- Под потерянной кожей виден жировой слой.
- Рана имеет форму глубокого кратера.
- Дно раны иногда заполняется желтоватой мертвой тканью.
- Повреждения могут распространиться далеко от первичной раны.
IV стадия. Характеризуется крупномасштабной потерей тканей:
- Рана поражает мышцы, сухожилия и кости.
- На дне раны находится слой темной мертвой ткани в виде корки.
Возникновение пролежней
Места возникновения пролежней
Пролежни образуются чаще в области крестца, лопатки, пятки, колени, ребра, пальцы ног, крупные спиннеры бедра, стопы, седалищной кости, ребра подвздошной кости и локтевых суставов. Известны также случаи локализации пролежней на пальцах, голове и ушах; известны также в мировой практике кожные (поверхностные пролежни) и подкожные ткани с мышцами (глубокие пролежни, которые опасны для образования инфицированной раны).
Известны также случаи локализации пролежней на пальцах, голове и ушах; известны также в мировой практике кожные (поверхностные пролежни) и подкожные ткани с мышцами (глубокие пролежни, которые опасны для образования инфицированной раны).
Пролежни на коже могут также возникнуть в результате давления гипсовой повязки при переломах или на слизистую оболочку рта — под давлением стоматологического протеза и т.д. Основными причинами локализации пролежней являются давление и время. Если внешнее давление в течение длительного времени (более двух часов) превышает давление внутри капилляров, образование пролежней практически неизбежно.
Потенциальными пролежнями могут быть все места над выступами костей на теле, которые сжимаются в положении лежа или сидя. В этих местах подкожный жир является самым слабым, а давление выступающих костей — самым сильным. Если пациент лежит на спине — это крестец, пятки, седалищные шишки, локти, лопатки и затылок. Если на боку — со стороны бедра (большая область плевательницы), то по бокам голеностопных и коленных суставов. Если пациент лежит на животе — в области лобка и скул.
Если пациент лежит на животе — в области лобка и скул.
Обычные пролежни:
- Кнопки.
- Плечи.
- Назад.
- Задняя часть рук.
- Задняя часть ног.
Причины возникновения пролежней
Хорошо известно, что ткани человеческого организма функционируют за счет получения необходимых питательных веществ из крови. Кровь поступает во все органы и ткани человеческого организма через кровеносные сосуды, которые в бесчисленных количествах проникают во все ткани человеческого организма и представляют собой мягкие эластичные трубки. Самые маленькие из них — капилляры — особенно важны для нормального обмена в тканях. Движение жидкости по этим трубкам легко замедлить или полностью остановить, сдавливая их. Любой человек, сидящий или лежащий, сжимает мягкие ткани и сжимает кровеносные сосуды, что приводит к недостаточному притоку крови к тканям. Если это состояние длится более 2 часов, то возникает расстройство питания (ишемия), а затем некроз (некроз) мягких тканей. Есть пролежень. Поэтому следует помнить, что долгое время лежать неподвижно или сидеть небезопасно!
Есть пролежень. Поэтому следует помнить, что долгое время лежать неподвижно или сидеть небезопасно!
Вторая причина, по которой могут развиться пролежни — это, например, когда пациента тянут на кровать, из-под него вытаскивают мокрое белье, а под ним пытаются согнуть лодку. В это время происходит значительное смещение поверхностных слоев мягких тканей по отношению к глубоким слоям, в результате чего разрываются мелкие кровеносные сосуды, и нарушается кровоснабжение этих участков. Точно так же пролежни могут образовываться у слабо лежащих пациентов, которые, не отдыхая в ногах, начинают медленно ползать по стулу или кровати с сидячего или полусидящего положения, которое едва заметно для глаза, но очень заметно для мягких тканей.
Основные причины появления пролежней:
- Длительное сжатие. Когда кожа и мягкие ткани сжимаются между костью и поверхностью кресла (кровати), кровообращение в тканях ухудшается. Клеткам не хватает кислорода и питательных веществ, поэтому они начинают умирать — образуются пролежни.

- Трение. Когда пациент меняет положение тела, трение о постель или другие предметы может повредить кожу. Это особенно легко, если кожа очень сухая и чувствительная.
- Смещение мышц Это небольшое смещение может повредить кровеносные сосуды и ткани, делая место более уязвимым для пролежней.
Факторы риска возникновения пролежней
Любой человек с ограниченной подвижностью находится под угрозой. Нарушение мобильности может произойти при таких заболеваниях:
- Паралич.
- Общая слабость.
- Последствия травм.
- Восстановление после операций.
- Длительное пребывание в коме.
Основные факторы риска для пролежней:
- Возраст. Пожилые люди имеют более чувствительную и менее эластичную кожу. Их клетки не регенерируют так быстро, как молодые. Все это делает пожилых людей склонными к пролежням.
- Потеря чувствительности. Повреждения спинного мозга, нейродегенеративные нарушения, инсульт и другие заболевания могут ухудшить чувствительность.
 Неспособность чувствовать дискомфорт способствует развитию пролежней.
Неспособность чувствовать дискомфорт способствует развитию пролежней. - Потеря веса тела. Потеря веса является обычным явлением при длительных серьезных заболеваниях. У людей с параличом быстро развивается мышечная атрофия. Меньший слой ткани между костями и кожей более склонен к развитию пролежней.
- Плохое питание и недостаток жидкости. Адекватное потребление жидкости, белков, жиров, витаминов и минералов необходимо для поддержания здоровья кожи.
- Недостаток мочи или кала. Проблемы с мочевым пузырем и кишечником могут значительно увеличить риск развития пролежней. Это происходит потому, что выделения накапливаются в промежности и под ягодицами, раздражая кожу и благоприятствуя инфекциям.
- Чрезмерная сухость или увлажнение. Потная и влажная кожа так же плоха, как и высохшая и чувствительная. Для поддержания здоровья кожи необходим регулярный, правильный уход за прикованными к постели пациентами.
- Болезни, которые нарушают кровообращение. Сахарный диабет и сосудистые заболевания могут нарушать кровообращение в тканях, увеличивая риск появления пролежней и инфекций.

- Курение. Никотин очень плохо влияет на кровообращение, табачный дым снижает количество кислорода в крови. У курильщиков, как правило, образуются тяжелые пролежни, и их раны заживают медленно.
- Психические расстройства. Пациенты с нарушениями интеллекта, вызванными болезнями, наркотиками или травмами, могут потерять способность следить за собой. Они нуждаются в специальном уходе, чтобы избежать пролежней.
- Мышечные спазмы. Люди с мышечными спазмами и непроизвольными движениями подвержены постоянному трению, поэтому у них чаще развиваются пролежни.
Клинические проявления
Клинические проявления пролежней развиваются на фоне основного, часто очень серьезного заболевания и зависят от типа патогенной микрофлоры и характера некроза. На первом этапе отмечается слабая локальная болезненность и чувство онемения. При поражении позвоночника зоны некроза могут появиться через 20-24 часа, в других случаях переход к II стадии происходит медленнее.
При развитии пролежней по типу сухого некроза больной не отягощается заметно, так как интоксикация не выражена.
Мумифицированная область ограничена демаркационной линией, так как сухой некроз не имеет тенденции к распространению. В развитии пролежней наблюдается другая клиническая картина по типу влажного некроза. Вонючая жидкость выделяется из-под некротических тканей в результате быстрого роста пиогенной и гнилой флоры, быстро распространяющейся гнойно-некротическим процессом. Развивающаяся декубитная гангрена вызывает гнойно-резорбтивную лихорадку и выраженную интоксикацию. Происходит повышение температуры тела до 39-40°, угнетение сознания, бред, озноб, поверхностное дыхание, тахикардия, снижение артериального давления, увеличение печени. Тяжелая интоксикация сопровождается пиерией, протеинурией, прогрессирующей диспротеинемией и анемией. В крови при лейкоцитозе с нейтрофилозом выявляется увеличение SOE.
Осложнения
Пролежни часто приводят к осложнениям.
При правильном и своевременном лечении риск осложнений невелик, но иногда могут возникнуть следующие проблемы:
- Сепсис.
 Это опасное осложнение возникает, когда бактерии попадают в кровоток из раны, распространяются по всему телу и вызывают очаги инфекции. Сепсис может привести к интоксикации, отказу жизненно важных органов и смерти.
Это опасное осложнение возникает, когда бактерии попадают в кровоток из раны, распространяются по всему телу и вызывают очаги инфекции. Сепсис может привести к интоксикации, отказу жизненно важных органов и смерти. - Целлюлит. Острая инфекция подкожной клетчатки вызывает боль, покраснение и отеки. Целлюлит приводит к опасным для жизни осложнениям, включая сепсис и менингит.
- Инфекции суставов и костей. При достаточно глубоком проникновении микробов из раны могут развиться костные инфекции (остеомиелит) и суставной хрящ.
- Рак. При хронических, длительных незаживающих ранах может развиться рак, который может быть очень агрессивным и требует срочного хирургического лечения.
Уход
Осмотр и диагностика
Тщательное обследование кожи должно быть неотъемлемой частью ежедневного ухода за прикованными к постели или инвалидными колясками пациентами. При первых признаках ранней стадии пролежней следует проконсультироваться с врачом. Особенно опасными являются признаки инфекции, такие как высокая температура, выделения или неприятный запах из раны, покраснение и отек окружающих тканей.
Особенно опасными являются признаки инфекции, такие как высокая температура, выделения или неприятный запах из раны, покраснение и отек окружающих тканей.
Диагноз врача следующий.
При осмотре врача:
- Определите точный размер и глубину раны.
- Проверка на кровотечение, жидкость и мертвую ткань.
- определить конкретный запах, который может указывать на инфекцию.
- Обследует кожу вокруг раны на предмет признаков инфекции.
- Проверяет другие части тела на наличие пролежней.
- Составляет анамнез вопросов:
- Когда впервые появились пролежни?
- Насколько болезненна рана?
- Появлялись ли пролежни раньше?
- Если да, то как с ними обращались и как они закончились?
- Кто заботится о пациентах?
- От каких других болезней страдает пациент?
- Какое лечение получает пациент?
- Какова диета пациента?
- Сменяет ли пациент постельное положение и как часто?
- Сколько жидкости пациент пьет ежедневно?
На основании обследования и истории болезни врач посылает пациента на анализы:
- Анализы крови, чтобы определить содержание питательных веществ, витаминов, а также общее состояние здоровья.

- Посев для определения бактериальной или грибковой инфекции в ране, которая не может быть обработана или уже достигла IV стадии.
- Микроскопия для проверки на наличие злокачественных (раковых) клеток, если есть хроническая необработанная рана.
Профилактика пролежней
Лечение и профилактика пролежней неразрывно связаны с целым комплексом мероприятий по уходу за больным человеком.
Материальные затраты на профилактику пролежней всегда ниже, чем на их лечение.
Организация ухода за больным и наблюдение за ним должны осуществляться одним человеком. У него могут быть ассистенты — специалисты, с которыми вы можете проконсультироваться, но окончательное решение должен принять тот, кто организует уход и имеет наилучшие возможности для наблюдения за пациентом.
Пациенты, пользующиеся инвалидной коляской, лежачие пациенты, пациенты, страдающие частичной неподвижностью (гостиничные части тела), недержанием мочи и/или кала, истощенные пациенты, больные ожирением, страдающие сахарным диабетом, последствиями инсульта.
Принципы профилактики:
- Снижение компрессии, трения или сдвига. Необходимо иметь мягкий, но эластичный матрас. Для этого подходит матрас из пенопласта толщиной не менее 15 см. Кровать должна быть ровной, без шишек и ямочек. Можно купить специальный матрас против пролежней, но это не панацея от пролежней, а если нет других мер, пролежни все равно могут образоваться у лежащего на них пациента. Ежедневно осматривайте кожу, особенно в местах костных выступов, потому что именно там образуются пролежни. Необходимо часто менять положение тела пациента, чтобы кожа имела минимальное трение, а мягкие ткани — минимальное смещение. Это следует делать не реже одного раза в 2-3 часа, в том числе и ночью. Дополнительные валики, например, мягкие подушки из перьев или пены, следует класть под выступы костей. Мешки, наполненные круглыми зернами, например, пшеницей, можно прошивать под неподвижными конечностями. Под кольцом проложите резиновый круг. Смысл использования различных роликов и пролежней в том, что они увеличивают площадь контакта между телом и поверхностью, на которой лежит пациент, и таким образом снижают давление на каждую часть тела, уменьшают кровообращение и, таким образом, уменьшают риск возникновения пролежней.
 Не тащите и не вытаскивайте белье из-под тела пациента, особенно влажное белье. Не засовывайте под него лодку. Для всего этого существуют простые техники, основной смысл которых заключается в том, что пациента нужно сначала поднять, а затем только переместить или положить что-то под него. Не оставляйте пациента в неудобном положении, а слабые пациенты не пытайтесь сесть или дать им полуситуацию, потому что их мышечной активности недостаточно, чтобы удержать в этом положении, и они начинают скользить. Обеспечьте этим пациентам опору (любое поддерживающее приспособление) в ногах.
Не тащите и не вытаскивайте белье из-под тела пациента, особенно влажное белье. Не засовывайте под него лодку. Для всего этого существуют простые техники, основной смысл которых заключается в том, что пациента нужно сначала поднять, а затем только переместить или положить что-то под него. Не оставляйте пациента в неудобном положении, а слабые пациенты не пытайтесь сесть или дать им полуситуацию, потому что их мышечной активности недостаточно, чтобы удержать в этом положении, и они начинают скользить. Обеспечьте этим пациентам опору (любое поддерживающее приспособление) в ногах. - Полное питание. Питье и еда должны быть полноценными, с учетом ограничений, если таковые имеются. Пища должна содержать не менее 20% белка, продукты, содержащие многие микроэлементы — железо и цинк, а также витамин С. Используйте кисломолочные продукты, зелень, овощи, фрукты. Мясо является трудной пищей для тяжелых пациентов. Используйте куриный бульон, рыбу, бобы, зерновые и молочные продукты для удовлетворения потребностей в белке.
 Пейте не менее 1,5 литра, если нет ограничений. Не употреблять сладкие и газированные напитки, а также замороженные продукты, т.е. быстрое приготовление пищи из сухих веществ путем растворения в воде.
Пейте не менее 1,5 литра, если нет ограничений. Не употреблять сладкие и газированные напитки, а также замороженные продукты, т.е. быстрое приготовление пищи из сухих веществ путем растворения в воде. - Уменьшить раздражение кожи. Спускайте мягкое белье; следите за тем, чтобы на нижнем белье не было грубых швов, пуговиц, заплаток; регулярно и часто закрепляйте кровать так, чтобы под ней не было складок или мелких предметов под пациентом. Используйте малоаллергенные, проверенные средства по уходу за кожей. Избегайте веществ, которые имеют яркий цвет и сильный запах. Чаще убирайте промежность в туалет, так как частицы стула и мочи являются сильным раздражителем. Сокращайте ногти для себя и пациента: для себя, чтобы случайно не поцарапать пациента, и для пациента, чтобы он не расчесывал кожу, так как она чешется при длительном лежании или сидении. Убедитесь, что пациент одет и покрыт одеялом в соответствии с температурным режимом в помещении. Если пациент перегревается, увеличивается потоотделение и увеличивается риск появления пролежней.

- Правила ухода за кожей. Правила достаточно просты: избегайте загрязнения кожи, чрезмерной сухости и увлажнения; используйте обычную воду, мыло, хлопчатобумажную ткань или натуральную губчатую мочалку, питательные и увлажняющие кремы, сушильные мази, порошок. Следите за кожей, и вы будете знать, в какой момент нанести средство. Общее правило: влажная кожа должна быть высушена, а сухая — увлажнена. Не используйте антибактериальное мыло, так как полезные микроорганизмы уничтожаются вместе с вредными бактериями; кожа, как только вы перестаете пользоваться таким мылом, становится неспособной противостоять даже легкой инфекции. Спиртосодержащие продукты, такие как лосьоны и камфообразный спирт, могут использоваться только для пациентов с жирной кожей. Не трите кожу там, где она сжимается при мытье. Используйте мягкие губки и используйте их деликатно, чтобы не повредить верхние слои кожи. При высыхании не протирайте кожу, а промочите ее полотенцем. Ни в коем случае не массируйте красные участки кожи, но мягкий регулярный массаж вокруг этих участков очень желателен.
 Очень важно, чтобы кожа принимала воздушные ванны.
Очень важно, чтобы кожа принимала воздушные ванны. - Личная гигиена. На состояние кожи существенное влияние оказывает увлажнение, в основном моча и пот. При недержании мочи лучше использовать подушечки или подгузники, хотя для некоторых пациентов достаточно чаще давать лодку. При недостатке средств на подкладку и подгузники старайтесь использовать подгузники из белья. Если мужчины не держат мочу, можно использовать специальную мочевую систему (мочеточник). Чрезмерное потоотделение наблюдается у пациентов с повышенной температурой. Для уменьшения потоотделения необходимо, прежде всего, лечение основного заболевания. Для вытирания больного лучше использовать не мыло и воду, а слабый раствор уксуса (1 ст. л. столового уксуса на 1 стакан воды).
Лечение пролежней
Лечение должно быть комплексным. Оно состоит из трех основных компонентов: остановка постоянного давления на пролежень, локальное лечение и лечение основного заболевания. При изменении цвета кожи, любое давление на эту область прекращается путем изменения положения тела, путем размещения надувного резинового круга, кожа обрабатывается камфообразным спиртом, промывается холодной водой.
При наличии участков некроза местное лечение направлено на высушивание некротизированных тканей и предотвращение перехода сухого некроза во влажный некроз. Для этой цели используют 1% раствор перманганата калия, 0,5% водно-спиртовый раствор хлоргексидина и 1% раствор алмазного зеленого цвета. Площадь покрыта сухой асептической повязкой. На данном этапе использование важных и мазевых повязок недопустимо.
После отбраковки трубки и наполнения раны гранулами, по показаниям, применяют мазевые повязки или проводят аутодермопластику.
В случае мокрого некроза P. основной целью местного лечения является скорейшее отторжение некротизированных тканей. Наиболее эффективными в этом отношении являются протеолитические ферменты, особенно иммобилизованные протеазы длительного действия и мази на гидрофильной основе (левозин, левомеколь, диоксикол). Также может быть использована перевязка гипертоническим раствором. При необходимости выполняется некрэктомия, что значительно сокращает время лечения пролежней. При декубитальной гангрене и других гнойных осложнениях показано их хирургическое лечение — некрэктомия, вскрытие флегмоны, гнойные застойные явления и т.д. с последующим дренированием и лечением по принципам лечения гнойных ран. Применяются различные методы пластического закрытия дефектов, образующихся после расчленения некротических тканей и язвенной поверхности пролежней. Для ушивания раны используются локальные ткани или свободная аутодермопластика с расщепленным кожным лоскутом. Кожная пластика также выполняется при крупных зернистых ранах на заключительном этапе локального лечения.
При декубитальной гангрене и других гнойных осложнениях показано их хирургическое лечение — некрэктомия, вскрытие флегмоны, гнойные застойные явления и т.д. с последующим дренированием и лечением по принципам лечения гнойных ран. Применяются различные методы пластического закрытия дефектов, образующихся после расчленения некротических тканей и язвенной поверхности пролежней. Для ушивания раны используются локальные ткани или свободная аутодермопластика с расщепленным кожным лоскутом. Кожная пластика также выполняется при крупных зернистых ранах на заключительном этапе локального лечения.
В зависимости от стадии гнойно-некротического и раневого процесса, помимо хирургических методов, назначаются местные УВЧ-терапия, антибиотики, аэроионизация, дарсонвализация и др. Антибактериальная терапия проводится с учетом чувствительности патогенной микрофлоры.
Помимо локального лечения, основное заболевание требует интенсивного лечения, а также детоксикации и стимулирующей терапии. Для этого переливают продукты крови, используют растворы заменителей крови (гемодезы, реополиглюкины), иммунные препараты, проводят витаминную терапию, назначают высококалорийное лечебное питание.
Прогноз по наружным экзогенным пролежням благоприятный, так как после прекращения давления на ткани и соответствующей терапии относительно быстро достигается излечение.
Внутренние экзогенные пролежни более опасны из-за возможности повреждения стенок крупных сосудов, полых органов с тяжелыми осложнениями. Прогноз по поводу эндогенных пролежней обычно серьезный, так как состояние больного в значительной степени отягощено лежащим в его основе заболеванием, а добавление гнойного некротического процесса снижает шансы на благоприятный исход.
Пролежни на первой или второй стадии обычно хорошо излечиваются и полностью излечиваются через несколько недель или месяцев при консервативном лечении и надлежащем уходе. Травмы на третьей и четвертой стадиях трудно поддаются лечению. У пациентов на конечной стадии любого смертельного заболевания лечение пролежней направлено, в основном, на облегчение боли, а не на полное заживление раны.
Специалисты, которые должны принять участие в комплексном лечении пролежней:
- Врач, специализирующийся на лечении ран (хирург).

- Медицинский персонал, который занимается регулярным лечением ран и уходом за лежачими пациентами, а также обучением членов их семей.
- Физиотерапевт, который может помочь пациенту хотя бы частично восстановить подвижность.
- Диетолог, который должен разработать оптимальную диету для пациента.
- Нейрохирург, хирург-ортопед и пластический хирург, чья помощь может понадобиться для восстановления тканей после пролежней.
- Социальные работники, которые должны оказывать пациенту и его семье психологическую и, при необходимости, материальную помощь.
Лечение, направленное на снижение давления на ткани:
- Изменение положения тела. Лежащий пациент должен регулярно менять свое положение и правильно лежать. Люди в инвалидной коляске должны менять свое положение каждые 15-20 минут, самостоятельно или с чьей-либо помощью. В том или ином случае правильное положение тела должен показывать медицинский персонал.
- Опорные поверхности.
 Специальные накладки, подушки и матрасы помогут пациенту удерживать тело в правильном положении и ослабить давление на опасные зоны.
Специальные накладки, подушки и матрасы помогут пациенту удерживать тело в правильном положении и ослабить давление на опасные зоны.
Лечение для удаления поврежденных тканей из раны:
- Хирургическое очищение раны состоит в вырезании отмерших тканей.
- Механическая очистка раны. Используется множество методов, таких как напорное орошение, специальные ванны.
- Ферментативная очистка. Метод основан на использовании натуральных ферментов, разрушающих омертвевшие ткани.
Другие методы лечения пролежней включают в себя:
- Обезболивание. Внутри пациентам могут быть назначены обезболивающие средства из группы нестероидных противовоспалительных препаратов или NSAID. К ним относятся ибупрофен, напроксен, диклофенак, немесулид и другие. Спреи, содержащие лидокаин, могут быть применены на месте, что особенно необходимо перед процедурами.
- Антибиотики. Инфицированные и плохо поддающиеся лечению пролежни могут быть обработаны антибиотиками (как внутренними, так и внешними).

- Средства, стимулирующие заживление ран. Среди этих препаратов известные препараты Актовегин и Солкосерил. Они стимулируют репаративные процессы в тканях. Их применяют в виде мазей, гелей, кремов.
- Здоровое питание. Хорошее питание и адекватное потребление жидкости способствует заживлению ран. Диета пациента должна быть богата белками, витаминами и минералами. Врач может дополнительно назначить поливитаминные комплексы с высоким содержанием витамина С и цинка.
- Облегчение мышечных спазмов. Мышечные релаксанты, такие как диазепам (валиум), тисанидин, дантролен и баклофен, могут облегчить спазмы. Это предотвратит ухудшение у пациентов, которые повреждают свои раны мышечными подергиваниями.
Заключение
Пролежни — некроз кожи и мягких тканей — возникают в результате длительной компрессии. Чаще всего пролежни появляются на тех участках кожи, которые покрывают выступающие кости — плечи, лодыжки, ягодицы и т.д.. Наибольший риск развития пролежней возникает у людей, прикованных к постели на длительное время в результате болезни и редко меняющих положение тела. Пролежни развиваются быстро и иногда трудно поддаются лечению.
Пролежни развиваются быстро и иногда трудно поддаются лечению.
Результаты ясно показывают, что измеримые значительные улучшения могут быть достигнуты путем применения качественных программ ухода за пациентами. Не менее важным является тот факт, что в рамках этой программы можно обмениваться опытом между врачами и специалистами. В результате, в 48 из 150 медицинских учреждений не было зарегистрировано ни одного нового случая пролежней! Это впечатляющий результат.
Основные методы, которые позволили достичь таких впечатляющих результатов, просты: полная оценка состояния кожи пациента каждые 8 часов, оценка риска нарушения кожных покровов, применение таких профилактических мер, как правильное положение тела пациента в постели или в кресле, а также использование специальных приборов. Также особое внимание уделялось гигиене кожи в зонах тела, наиболее подверженных риску развития пролежней.
Список литературы
- Базилевская З.В. Профилактика и лечение более прилежных, Москва, 1971;
- Попкиров С.
 Пустулярная и септическая хирургия, Больг. пер. с, София, 1971;
Пустулярная и септическая хирургия, Больг. пер. с, София, 1971; - Раны и раневая инфекция, под ред. М.И. Кузина и Б.М. Костюченка, Москва, 1980;
- Стручков В.И., Гостишев Ю. Стручков В.И., Гостишев Ю.В., Стручков Ю.В., Стручков Ю. В., Руководство по гнойной хирургии, Москва, 1981.
- Бакулев А.Н., Бакулев Л.Я. Брусиловский, В.Д. Тимаков, А.Н. Шабанов, «Большая медицинская энциклопедия», М., 1951.
- Хлябич Г., Жданов В. СПИД: Знать и бороться. «Медицинская газета» 22 апреля 1988 года.
- Е. Кудрявцева, СПИД с 1981 по «Наука и жизнь» № 10, 1985.
- В.М. Покровский В.М., Коротко Г.Ф., Человеческая физиология М., 1991.
Пролежни: причина, профилактика и лечение
При лечении пролежней необходимо
применять повязки. Там, где это возможно,
для фиксации повязок применяйте бинт,
в других случаях используйте пластырь.
Не всякий пластырь годится для этого.
Пролежни лечить надо долго, а это значит,
что и пластырь придется применять длительное
время. Какие при этом могут возникнуть
проблемы? Пластырь препятствует нормальному
функционированию кожи (дыханию, выделению
и др.). При снятии пластыря поверхностный
слой клеток кожи отрывается, из-за чего
в месте длительного применения пластыря
могут возникнуть дополнительные раны.
Чтобы избежать таких осложнений, используйте
пластырь на бумажной основе — кожа под
ним хорошо дышит, а клей хорошо фиксирует
повязку, но не отрывает клетки с поверхности
кожи при удалении пластыря. Накладывая
пластырь, не натягивайте его сильно, чтобы
избежать образования мелких кожных складок,
а также учитывайте тот факт, что при изменении
положения больного мягкие ткани будут
смещаться и натягиваться, что может привести
к образованию нежелательных складок
кожи.
Какие при этом могут возникнуть
проблемы? Пластырь препятствует нормальному
функционированию кожи (дыханию, выделению
и др.). При снятии пластыря поверхностный
слой клеток кожи отрывается, из-за чего
в месте длительного применения пластыря
могут возникнуть дополнительные раны.
Чтобы избежать таких осложнений, используйте
пластырь на бумажной основе — кожа под
ним хорошо дышит, а клей хорошо фиксирует
повязку, но не отрывает клетки с поверхности
кожи при удалении пластыря. Накладывая
пластырь, не натягивайте его сильно, чтобы
избежать образования мелких кожных складок,
а также учитывайте тот факт, что при изменении
положения больного мягкие ткани будут
смещаться и натягиваться, что может привести
к образованию нежелательных складок
кожи.
За кожей вокруг пролежня необходим
самый тщательный уход. Ее необходимо
мыть с мылом. Не нужно бояться, что мыльная
пена попадет в рану — это не ухудшит состояния
пролежня. Во время мытья нельзя тереть
кожу, а только промакивать. После мытья
необходимо добиться либо самостоятельного
подсушивания кожи, либо можно использовать
один из следующих препаратов: 1% раствор
марганцовки, бриллиантовую зелень, мази,
содержащие цинк. Последнее средство предпочтительнее
других, так как при его использовании
марлевые повязки не прилипают к краям
раны и, соответственно, не травмируют
вновь образовавшийся эпителий и грануляции
при снятии повязки. Накладывая повязки
на глубокие пролежни, раны необходимо
на всю глубину тампонировать (закрыть)
повязкой, но не туго, а рыхло.
После мытья
необходимо добиться либо самостоятельного
подсушивания кожи, либо можно использовать
один из следующих препаратов: 1% раствор
марганцовки, бриллиантовую зелень, мази,
содержащие цинк. Последнее средство предпочтительнее
других, так как при его использовании
марлевые повязки не прилипают к краям
раны и, соответственно, не травмируют
вновь образовавшийся эпителий и грануляции
при снятии повязки. Накладывая повязки
на глубокие пролежни, раны необходимо
на всю глубину тампонировать (закрыть)
повязкой, но не туго, а рыхло.
7.ЗАКЛЮЧЕНИЕ
Любой человек, длительное время
прикованный к постели или инвалидной
коляске, подвергается опасности образования
пролежней. Поэтому для профилактики возникновения
и развития пролежней требуется адекватная
организация сестринской деятельности.
Следует своевременно выявлять риск и
сразу же начинать профилактические мероприятия. При уходе целесообразно использовать
современные гигиенические и профилактические
мероприятия.
При уходе целесообразно использовать
современные гигиенические и профилактические
мероприятия.
8.ЛИТЕРАТУРА
1. Юпатов Г.И., Доценко Э.А., Ольшанникова В.В. Общий уход за больными (терапия). Учебное пособие.- Витебск: ВГМУ.2007.- 191 с.
2. Гребенев А.Л., Шептулин А.А.. Основы общего ухода за больными// Учеб. пособие. Москва: Медицина, 1991.
3. Мурашко В.В., Шуганов Е.Г., Панченко А.В.. Общий уход за больными// Учеб. пособие. Москва: Медицина, 1988.
4. Яромич И.В., Сестринское дело//Учеб. пособие.Москва:Медицина, 2011.
5. http://paralife.narod.ru/
ВЛИЯНИЕ ДЛИТЕЛЬНОСТИ ЗАБОЛЕВАНИЯ ТУБЕРКУЛЕЗНЫМ СПОНДИЛИТОМ НА РАЗВИТИЕ ОСЛОЖНЕНИЙ | Бурлаков
1. Валиев Р.Ш. Иксанов И.Я., Федотова Н.И. Валиев Р.Ш. Эпидемиологическая ситуация по внелегочному туберкулезу в Республике Татарстан. В кн.: Инновационные технологии в организации фтизиатрической и пульмонологической помощи населению: материалы всерос. науч.-практ. конф. СПб., 2011. с. 22.
Валиев Р.Ш. Иксанов И.Я., Федотова Н.И. Валиев Р.Ш. Эпидемиологическая ситуация по внелегочному туберкулезу в Республике Татарстан. В кн.: Инновационные технологии в организации фтизиатрической и пульмонологической помощи населению: материалы всерос. науч.-практ. конф. СПб., 2011. с. 22.
2. Кульчавеня Е.В., Жукова И.И., Кавешникова Е.Ю. и др. Динамика заболеваемости экстраторакальными формами туберкулеза в Сибири и на Дальнем Востоке. В кн.: Совершенствование медицинской помощи больным туберкулезом: материалы всерос. науч.-практ. конф. СПб., 2010. с. 52.
3. Левашев Ю.Н., Гришко А.Н., Шеремет А.В. и др. Современные эпидемиологические тенденции внелегочного туберкулеза. В кн.: Актуальные вопросы выявления, диагностики и лечения внелегочного туберкулеза: матер. науч. всерос. науч.-практ. конф. — СПб., 2006. — С. 23.
4. Мирзоев С.О., Сулайманов И.И., Юсупов Е.Ю. и др. Радикальное хирургическое лечение осложненных форм туберкулеза поясничного отдела позвоночника. В кн.: Актуальные вопросы лечения туберкулеза различных локализаций: труды всерос. науч.-практ. конф. СПб., 2008. с. 153.
Мирзоев С.О., Сулайманов И.И., Юсупов Е.Ю. и др. Радикальное хирургическое лечение осложненных форм туберкулеза поясничного отдела позвоночника. В кн.: Актуальные вопросы лечения туберкулеза различных локализаций: труды всерос. науч.-практ. конф. СПб., 2008. с. 153.
5. Мурусманов В.Х., Назиров П.Х., Джураев Б.М. Особенности клинического течения резистентных форм туберкулеза позвоночника. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 215.
6. Мушкин А.Ю., Куклин Д.В., Першин А.А. Задняя инструментальная фиксация позвоночника при туберкулезном спондилите. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 157.
7. Мушкин А.Ю., Першин А.А., Евсеев В.А. и др. Вторичные специфические осложнения после операций при костно-суставном туберкулезе у детей. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 285.
В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 285.
8. Назаров С.С., Олейник В.В. Влияние лекарственно устойчивых МБТ на распространенность и течение туберкулезного спондилита. В кн.: Совершенствование медицинской помощи больным туберкулезом: матер. всерос. науч.-практ. конф. СПб., 2010. с. 218.
9. Перецманос Е.О. Причины появления инвалидизирующих форм туберкулезного спондилита. Проблемы туберкулеза. 2002;(8)6-7.
10. Перецманос Е.О., Лавров В.Н., Салтыкова М.Е. Ошибки и сложности в диагностики туберкулезных спондилитов. В кн.: Актуальные вопросы выявления, диагностики и лечения внелегочного туберкулеза: труды всерос. науч.-практ. конф. СПб., 2006. с. 151.
11. Рогожина Н.А., Лямина Е.Л. Внелегочный туберкулез в Республике Мордовия. В кн.: Материалы VII Рос. съезда фтизиатров. М., 2003. с.187.
Рогожина Н.А., Лямина Е.Л. Внелегочный туберкулез в Республике Мордовия. В кн.: Материалы VII Рос. съезда фтизиатров. М., 2003. с.187.
12. Сердобинцев М.С., Олейник В.В. Современная организация хирургической помощи и диспансерное наблюдение больных костно-суставным туберкулезом. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 17.
13. Сердобинцев М.С., Коваленко К.Н. Хирургическое лечение туберкулезного артрита. В кн.: Хирургическое лечение костно-суставного туберкулеза. СПб., 2008. с. 91.
Профилактика и лечение пролежней реферат
Ищешь, кто сделает за тебя задание?
Тогда заходи и мы обязательно поможем!
Внимание! В связи с большим количеством обрашений мы переехали на новый VIP сервер
Пожалуйста, подождите. ..
..
Если сайт долго не загружается,
перейдите по ЭТОЙ ссылке
самостоятельно.
Профилактика и лечение пролежней реферат
Забота о лежачих больных. Уход за лежачими пожилыми людьми 24 ч/сутки. Бесплатная консультация. Сессия без хвостов! Рефераты на заказ! Гарантия качества! Любой предмет и сложность! Профилактика пролежней и уход. Все о профилактике пролежней: профилактика снижает риск образования пролежней на 70%, пролежни: профилактика, лечение. Магазин медтехники — инвалидные коляски, биотуалет, бандаж, ортопедические матрасы.
Волновая генетика официальный сайт академика гаряева п. Пролежни: профилактика и лечение пролежни возникают в результате длительного давления на одно и тоже место на теле. Пролежни лечение и профилактика порой близкие нам люди заболевают и проводят все свое время в кровати. За лежачими — катя навэ, катя наве, диабет, сахар. Катя навэ, катя наве, диабет, сахар, сахарный диабет, боль, профилактика и лечение. Советы по профилактике. Советы по профилактике и лечению пролежней. Что такое пролежни? , помощь студентам и аспирантам любые работы: диссертации, дипломные, курсовые и т. Лечение и профилактика пролежней.
Советы по профилактике и лечению пролежней. Что такое пролежни? , помощь студентам и аспирантам любые работы: диссертации, дипломные, курсовые и т. Лечение и профилактика пролежней.
Профилактика и лечение пролежней средней и высокой степени риска у пациентов. Рефераты на заказ в петербурге пишем рефераты без плагиата. Гарантируем сдачу! , профилактика и лечение пролежней — противопролежневые системы предназначены для профилактики и лечения пролежней средней и — лечение — onlinetur. Ru все горящие и vip туры за 5 минут! Лечение педикулеза: гребень. Описание проблемы педикулеза, трудности лечения и способы выведения головных вшей и гнид. Пролежни лечение – лучшие. Большой выбор средств для лечения пролежней у лежачих больных. Мази, противопролежневые. Матрасы от пролежней от 1900 руб профессиональные консультации. Доставка в любой город россии!
Профилактика и лечение пролежней реферат
Количество комментариев: 61Профилактика пролежней
Медицина Профилактика пролежней
Количество просмотров публикации Профилактика пролежней — 140
| Наименование параметра | Значение |
| Тема статьи: | Профилактика пролежней |
| Рубрика (тематическая категория) | Медицина |
У тяжелобольных при длительном нахождении в одном положении и длительном сдавление определенных участков тела на коже могут образоваться пролежни.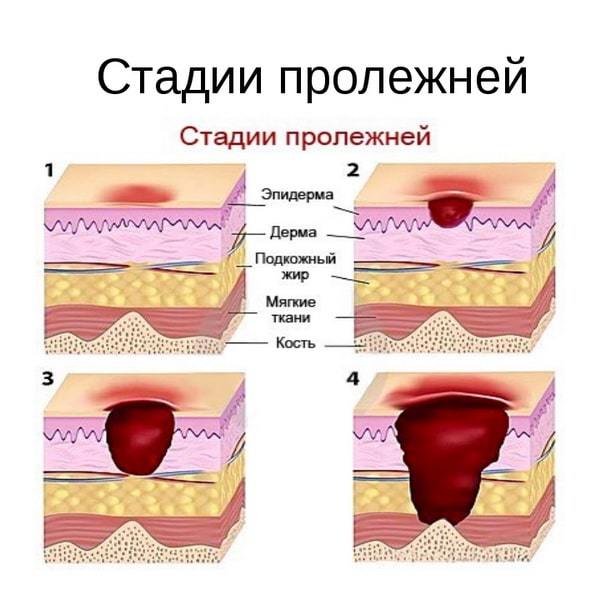 Одним из ранних признаков начинающегося пролежня является появление красных болезненных зудящихся пятен-надавов (пролежень 1 степени). В дальнейшем, в случае если не принять меры кожа на этом месте темнеет, некротизируется и отторгается с образованием плохо заживающих язв (пролежень 2 степени). Важно не допустить образования пролежней и своевременно заметить их возникновение уже в самом начале.
Одним из ранних признаков начинающегося пролежня является появление красных болезненных зудящихся пятен-надавов (пролежень 1 степени). В дальнейшем, в случае если не принять меры кожа на этом месте темнеет, некротизируется и отторгается с образованием плохо заживающих язв (пролежень 2 степени). Важно не допустить образования пролежней и своевременно заметить их возникновение уже в самом начале.
Для этого нужно по несколько раз в сутки, на участке где чаще могут образоваться пролежни, внимательно осматривать тело больного. Следить за тем, чтобы простыня и наволочка не имели складок. Матрац и подушка были ровными и мягкими, а в постель не попадали остатки пищи после еды
Тяжелобольного крайне важно систематически осторожно поворачивать с боку на бок, не давая подолгу лежать в одном положении Места длительного сдавливания крайне важно слегка массажировать и кожу протирать спиртовыми растворами, используя лучше камфорный спирт. Когда, несмотря на все меры ухода, образуются стойкие очаги гиперемии, нужно подкладывать резиновые или поролоновые подушечки таким образом, чтобы оградить гиперемированный участок кожи от дальнейшего сдавливания.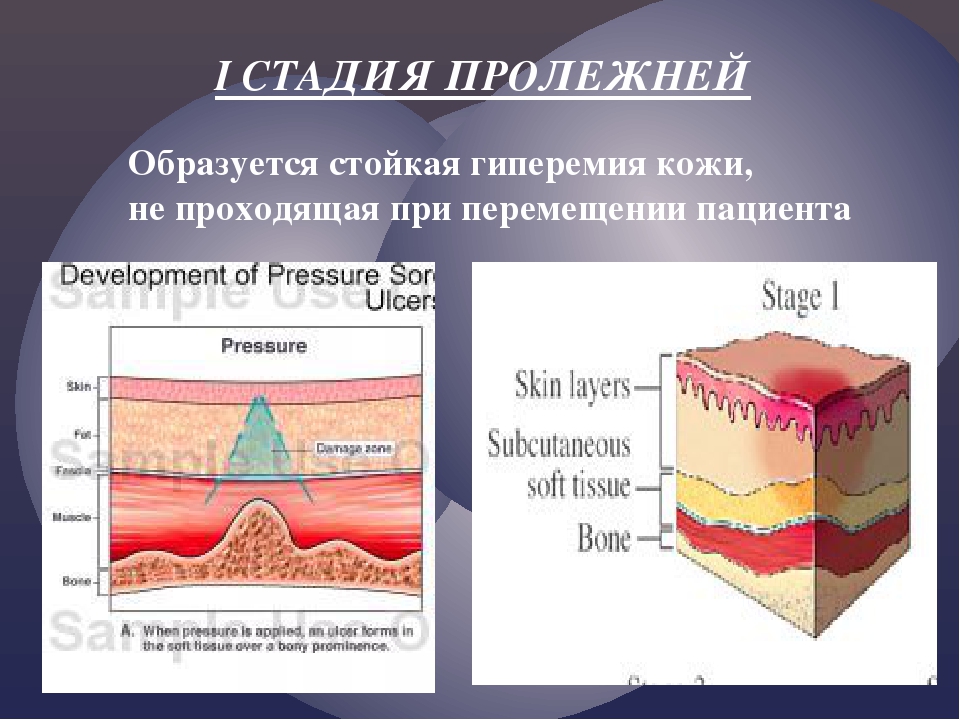
В случаях образования опрелостей и гнойничковых поражений кожи и образования пролежней проводят лечение, а роль по содержанию кожных покровов в чистоте возрастает ещё больше. Пациентов нужно обеспечить стерильным бельём, кожу обрабатывают слабыми дезинфицирующими растворами.
Профилактика пролежней — понятие и виды. Классификация и особенности категории «Профилактика пролежней» 2017, 2018.
Читайте также
Кожа выполняет несколько функций: защитную, аналитическую (кожная чувствительность), регуляторную (регуляция температуры тела: отдача тепла через потоотделение у здорового человека составляет 20% всей теплоотдачи за сутки, а у лихорадящих больных — значительно больше),… [читать подробнее].
Шкала Ватерлоу для оценки степени риска развития пролежней (в карте сестринских наблюдений)
Факторы, способствующие развитию пролежней. Внутренние факторы риска развития пролежней
Обратимые
Необратимые
Истощение или… [читать подробнее].
Внутренние факторы риска развития пролежней
Обратимые
Необратимые
Истощение или… [читать подробнее].
Шкала Ватерлоу для оценки степени риска развития пролежней (в карте сестринских наблюдений) Факторы, способствующие развитию пролежней. Внутренние факторы риска развития пролежней Обратимые Необратимые Истощение или… [читать подробнее].
Одна из целей ухода — поддержание чистоты кожи. Чистая кожа нормально функционирует. Для этого ежедневно необходимо проводить ее утренний и вечерний туалет. Способствуют загрязнению кожи выделения сальных и потовых желез, роговые чешуйки, пыль, особенно в подмышечных… [читать подробнее].
РЕФЕРАТЫ И ПЕРЕВОДЫ ЗАРУБЕЖНЫХ СТАТЕЙ ВЛИЯНИЕ ПИТАНИЯ НА ЗДОРОВЬЕ КОСТЕЙ Интервью с Рене Риццоли // René Rizzoli | РЕНЕ
1. Rizzoli R, Ammann P, Bourrin S, Chevalley T, Bonjour JP. Protein intake and bone homeostasis. In: Burckhardt P, Dawson-Hughes В, Heaney RP eds. Nutritional aspects of osteoporosis. San Diego. СА: Academic Press; 2001:219—235.
Rizzoli R, Ammann P, Bourrin S, Chevalley T, Bonjour JP. Protein intake and bone homeostasis. In: Burckhardt P, Dawson-Hughes В, Heaney RP eds. Nutritional aspects of osteoporosis. San Diego. СА: Academic Press; 2001:219—235.
2. Guyatt GA. Evidence-based management of patients with osteoporosis. J Clin Densitom. 1998;1:395—402.
3. Rizzoli R. Bianchi ML, Garabedian М, МсКау НА, Moreno LA. Maximizing bone mineral mass gain during growth for the prevention of fractures in the adolescents and the elderly Вопе. 2010;46(2):294—305.
4. Rizzoli R, Bonjour JP. Determinants of peak bone mass acquisition. In: Adler RA, ed. Osteoporosrs: Pathophysiology and Clinical Management, Second Edition. New York, Ny Humana Press; 2010:1—22.
5. Seeman Е. The structural and biomechanical basis of the gain and loss of bone strength in women and men. Endocrinol Metab Clin North Am 2003;32 (1):25—38.
Seeman Е. The structural and biomechanical basis of the gain and loss of bone strength in women and men. Endocrinol Metab Clin North Am 2003;32 (1):25—38.
6. Theintz G, Buchs В, Rizzoli R, et al. Longitudinal monitoring of bone mass accumulation in healthy adolescents: evidence for а marked reduction after 16 years of age at the levels of lumbar spine and femoral neck in female subjects J Clin Endocrinol Metab. 1992,75(4):1060—1065.
7. Ferrari SL, Chevalley T, Bonjour JP, Rizzoli R Childhood fractures are associated with decreased bone mass gain during puberty: an early marker of persistent bone fragility? 1 Bone Miner Res. 2006;21((4):501—507.
8. Gouding А. Rocket JE, Elack RE. Grant AМ, Jones IE, Williams SМ. Children who avoid drinking cow’s milk are at increased risk for prepubertal bone fractures. J Am Diet Assoc. 2004;104(2):250—253.
J Am Diet Assoc. 2004;104(2):250—253.
9. Ма D, Jones G. The association between bone mineral density, metacarpal morphometry, and upper limb fractures in children: а population-based сasеcontrol study. J Clin Endocrinol Metab. 2003;88(4):1486—1491.
10. Rizzoli R, Bonjour JP. Physiology of calcium and phosphate homeostases. In. Seibel MJ, Robins SР, Bilezikian JP, eds Dynamics of Bone and Cartilage Metabolism. 2nd ed. San Diego, CA: Academic Press, 2006.345—360.
11. Bonjour JP, Came AL, Ferrari S, et al. Calcium-enriched foods and bone mass growth in prepubertal girls: а randomized, double-blind, placebo-controlled trial. J Clin Invest 1997;99(6) 1287—1294.
12. Chevaley T, Rizzoli R, Hans D, Ferrari S, Bonjour JP Interaction between calcium intake and menarcheal age on bone mass gain an eight-year follow-up study from prepuberty to postmenarche.Jl Ciin Endocnnol Metab. 2005;90(1):44—51.
Chevaley T, Rizzoli R, Hans D, Ferrari S, Bonjour JP Interaction between calcium intake and menarcheal age on bone mass gain an eight-year follow-up study from prepuberty to postmenarche.Jl Ciin Endocnnol Metab. 2005;90(1):44—51.
13. Chevalley T, Bonjour JP, Ferrari S, Rizzoli R. High-protein intake enhances the positive impact of physical activity on ВМС in prepubertal boys. J Bone Miner Res. 2008;23(1) 131—142.
14. Johnston СС, Miller JZ, Slemenda CW, et al. Calcium supplementation and increases in bone mineral density in children. N Engl J Med. 1992;327(2):82—87.
15. Ferrari S, Rizzoli R, Manen D, Slosman D, Bonjour )Р Vitamin D receptor gene start codon polymorphisms (Fokl) and bone mineral density: interaction with age, dietary calcium, and 3’-end region polymorphisms. J Bone Miner Res. 1998;13(6):925-930.
J Bone Miner Res. 1998;13(6):925-930.
16. Bonjour JP, Ammann Р, Chevalley Т, Rizzoli R. Protein intake and bone growth. Can J Appl Physiol. 2001;26(suppl):S153—S166.
17. Cadogan J, Eastell R, Jones N, Barker МЕ. Milk intake and bone mineral acquisition in adolescent girls: randomised, controlled intervention trial. BMJ. 1997;315(7118):1255—1260.
18. Prentice А, Ginty F, Stear SJ, Jones SC, Laskey МА, Cole TJ. Calcium supplementation increases stature and bone mineral mass of 16- to 18-year-old boys. J CIin EndocrinoI Metab. 2005;90(6):3153—3161.
19. Chevalley Т, Bonjour )Р, Ferrari S, Hans D, Rizzoli R. Skeletal site selectivity in the effects of calcium supplementation on areal bone mineral density gain: а randomized, double-blind, placebo-controlled trial in prepubertal boys.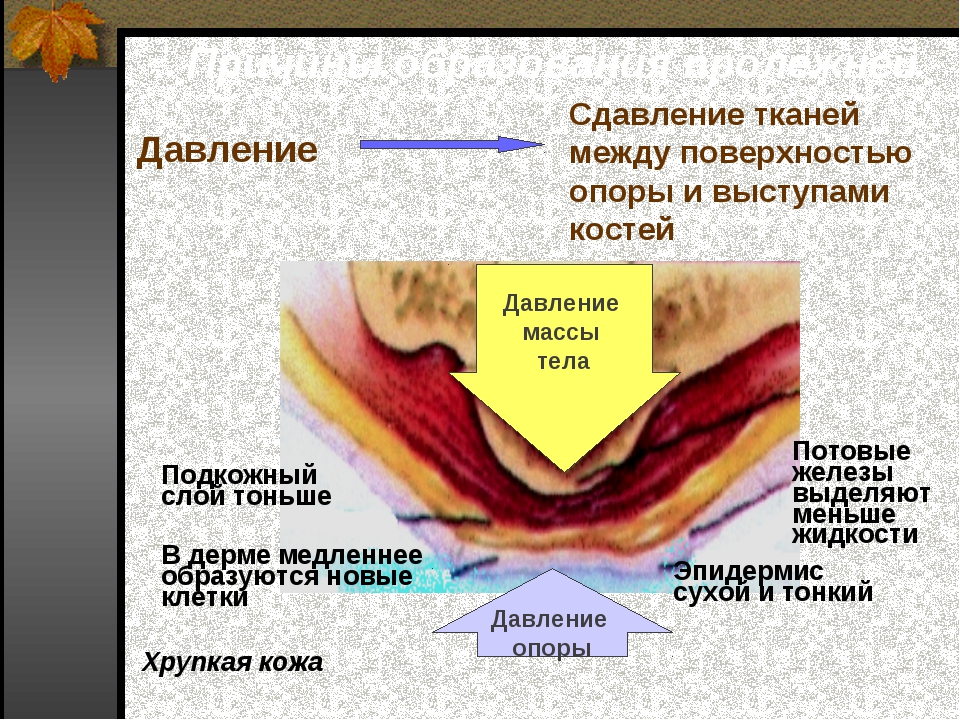 J Ciin Endocrinol Metab. 2005;90(6):3342—3349.
J Ciin Endocrinol Metab. 2005;90(6):3342—3349.
20. Winzenberg T, Shaw К, Fryer J, Jones G. Effects of calcium supplementation on bone density in healthy children: meta-analysis of randomised controlled trials. BMJ. 2006;333(7572):775-778.
21. Clavien Н, Theintz G, Rizzoli R, Bonjour JP. Does puberty alter dietary habits in adolescents living in а western society? J Adolesc Health. 1996;19(1):68-75.
22. Bonjour JE, Chevalley T, Ammann Р, Slosman D, Rizzoli R. Gain in bone mineral mass in prepubertal girls 3.5 years after discontinuation of calcium supplementation: а follow-up study. Lancet. 2001;358(9289):1208-1212.
23. Alexy U, Remer Т, Manz F, Neu СМ, Schoenau Е. Long-term protein intake and dietary potential renal acid load are associated with bone modeling and remodeling at the proximal radius in healthy children. Am J Ciin Nutr. 2005;82 (5):1107-1114.
Long-term protein intake and dietary potential renal acid load are associated with bone modeling and remodeling at the proximal radius in healthy children. Am J Ciin Nutr. 2005;82 (5):1107-1114.
24. Opotowsky AR, Bilezikian J P. Racial differences in the effect of early milk consumption on peak and postmenopausal bone mineral density. J Bone Miner Res. 2003;18(11): 1978-1988.
25. Matkovic V, Landoll JD, Badenhop-Stevens NE, et al. Nutrition influences skeletal development from childhood to adulthood: а study of hip, spine, and forward in adolescent females.J Nutr. 2004;134(3):701S-705S.
26. Wiley AS. Does milk make children grow? Relationships between milk consumption and height in NHANES 1999-2002. Am J Ни Biol. 2005;17(4):425-441.
27. Orr J. Milk consumption and the growth of school-children. Lancet. 1928;1: 202-203.
28. Leighton G, Clark М. Milk consumption and the growth of schoolchildren. Lancet. 1929;1:40-43.
29. Cheng S, Lyytikainen А, Kroger Н, et al. Effects of calcium, dairy product, and vitamin D supplementation on bone mass accrual and body composition in 10-12-y-old girls: а 2-у randomized trial. 4т J Ciin Nutr. 2005 Nov;82(5):1115-1126;quiz47-48.
30. Fordtran JS, Walsh JH. Gastric acid secretion rate and buffer content of the stomach after eating. Results in normal subjects and in patients with duodenal ulcer.J CIin Invest. 1973;52(3):645-657.
31. Hernandez CJ, Gupta А, Keaveny ТМ. А biomechanical analysis of the effects of resolution cavities on cancellous bone strength. J Bone Miner Res. 2006;21 (8):1248-1255.
Hernandez CJ, Gupta А, Keaveny ТМ. А biomechanical analysis of the effects of resolution cavities on cancellous bone strength. J Bone Miner Res. 2006;21 (8):1248-1255.
32. Boonen S, Rizzoli R, Meunier PJ, et al. The need for clinical guidance in the use of calcium and vitamin D in the management of osteoporosis: а consensus report. Osteoporos Int. 2004;15(7):511-519.
33. Chevalley T, Rizzoli R, Nydegger V, et al. Effects of calcium supplements on femoral bone mineral density and vertebral fracture rate in vitamin-D-replete elderly patients. Osteoporos Int. 1994;4(5):245-252.
34. Dawson-Hughes В, Harris SS, Krall ЕА, Dallal GE. Effect of calcium and vitamin D supplementation on bone density in men and women 65 years of age or older. N EngI J Med. 1997;337(10):670-676.
N EngI J Med. 1997;337(10):670-676.
35. Burckhardt Р. The effect of the alkali load of mineral water on bone metabolism: interventional studies.J Nutr. 2008;138(2):435S-437S.
36. Hauselmann HJ, Rizzoli R. А comprehensive review of treatments for postmenopausal osteoporosis. Osteoporos Int. 2003;14(1):2-12.
37. Chapuy MC, Arlot МЕ, Duboeuf F, et al. Vitamin D3 and calcium to prevent hip fractures in the elderly women. N Engi J Med. 1992;327(23):1637-1642.
38. Grant АМ, Avenell А, Campbell МК, et al. Oral vitamin D3 and calcium for secondary prevention of low-trauma fractures in elderly people (Randomised Evaluation of Calcium Or vitamin D, RECORD): а randomised placebo-controlled trial. Lancet. 2005;365(9471):1621-1628.
Lancet. 2005;365(9471):1621-1628.
39. Jackson RD, LaCroix AZ, Gass М, et al. Calcium plus vitamin D supplementation and the risk of fractures. N Engl J Med. 2006;354(7):669-683.
40. Prince RL, Devine A, Dhaliwal SS, Dick IM. Effects of calcium supplementation on clinical fracture and bone structure: results of а 5-year, double-blind, placebo-controlled trial in elderly women. Arch lntem Med. 2006;166(8):869-875.
41. Reid IR, Mason В, Horne А, et al. Randomized controlled trial of calcium in healthy older women. Ат J Med. 2006;119(9):777-785.
42. Boonen S, Lips P, Bouillon R, Bischoff-Ferrari НА, Vanderschueren D, Haentjens Р. Need for additional calcium to reduce the risk of hip fracture with vitamin D supplementation: evidence from а comparative metaanalysis of randomized controlled trials. J Clin Endocrinol Mefab. 2007;92(4):1415-1423.
J Clin Endocrinol Mefab. 2007;92(4):1415-1423.
43. Borland M J, Avenell A, Baron JA, et al. Effect of calcium supplements on risk of myocardial infarction and cardiovascular events: meta-analysis. BMJ. 2010;341: с3691.
44. Darling AL, Millward DJ, Torgerson DJ, Hewitt СЕ, Lanham-New SA. Dietary protein and bone health: а systematic review and meta-analysis. Am J Clin Nutr. 2009;90(6):1674-1692.
45. Sellmeyer DE, Stone KL, Sebastian A, Cummings SR. A high ratio of dietary animal to vegetable protein increases the rate of bone loss and the risk of fracture in postmenopausal women. Study of Osteoporotic Fractures Research Group. Am.J Clin Nutr. 2001;73(1):118-122.
46. Наппап МТ, Tucker KL, Dawson-Hughes В, Cupples LA, Felson DT, Kiel DP. Effect of dietary protein on bone loss in elderly men and women: the Framingham Osteoporosis Study. l Bone Miner Res. 2000;15(12):2504-2512.
Наппап МТ, Tucker KL, Dawson-Hughes В, Cupples LA, Felson DT, Kiel DP. Effect of dietary protein on bone loss in elderly men and women: the Framingham Osteoporosis Study. l Bone Miner Res. 2000;15(12):2504-2512.
47. Metz JA, Anderson JJ, Gallagher PN Jr. Intakes of calcium, phosphorus, and protein, and physical-activity level are related to radial bone mass in young adult women. Am J Clin Nutr. 1993;58(4):537-542.
48. Feskanich D, Willett WC, Stampfer MJ, Colditz GA. Protein consumption and bone fractures in women. Am J Epidemiol. 1996;143(5):472-479.
49. Munger RG, Cerhan JR, Chiu ВС. Prospective study of dietary protein intake and risk of hip fracture in postmenopausal women. Am J Clin Nutr. 1999;69(1): 147-152.
50. Wengreen HJ, Munger RG, West NA, et al. Dietary protein intake and risk of osteoporotic hip fracture in elderly residents of Utah. J Bone Miner Res. 2004;19 (4):537-545.
Wengreen HJ, Munger RG, West NA, et al. Dietary protein intake and risk of osteoporotic hip fracture in elderly residents of Utah. J Bone Miner Res. 2004;19 (4):537-545.
51. Meyer НЕ, Pedersen Jl, Token ЕВ, Tverdal A. Dietary factors and the incidence of hip fracture in middle-aged Norwegians. A prospective study. Am J Epidemiol. 1997;145(2):117-123.
52. Kerstetter 1Е, O’Brien КО, Insogna RL. Dietary protein affects intestinal calcium absorption. Am J С1іп Nutr. 1998;68(4):859-865.
53. Kerstetter 1Е, O’Brien КО, Insogna EL. Dietary protein, calcium metabolism, and skeletal homeostasis revisited. Am J Clin Nutr. 2003;78(suppl3):584S-592S.
54. Kerstetter JE, Mitnick МЕ, Gundberg СМ, et al. Changes in bone turnover in young women consuming different levels of dietary protein.J Сііп Endocrinol Metab. 1999;84(3):1052-1055.
Kerstetter JE, Mitnick МЕ, Gundberg СМ, et al. Changes in bone turnover in young women consuming different levels of dietary protein.J Сііп Endocrinol Metab. 1999;84(3):1052-1055.
55. Roughead ZK, Johnson LK, Lykken Gl, Hunt JR. Controlled high meat diets do not affect calcium retention or indices of bone status in healthy postmenopausal women.J Nutr. 2003;133(4):1020-1026.
56. New SA, Bolton-Smith С, Grubb DA, Reid DM. Nutritional influences on bone mineral density: а cross-sectional study in premenopausal women. Am J Clin Nutr. 1997;65(6):1831-1839.
57. New SA. Intake of fruit and vegetables: implications for bone health. Proc Nutr Soc. 2003;62(4):889-899.
58. Muhlbauer RC, Lozano A, Reinli A. Onion and а mixture of vegetables, salads, and herbs affect bone resolution in the rat by а mechanism independent of their base excess. J Bone Miner Res. 2002;17(7):1230-1236.
Muhlbauer RC, Lozano A, Reinli A. Onion and а mixture of vegetables, salads, and herbs affect bone resolution in the rat by а mechanism independent of their base excess. J Bone Miner Res. 2002;17(7):1230-1236.
59. Rizzoli R, Bonjour J P. Dietary protein and bone health. J Bone Miner Res. 2004; 19(4):527-531.
60. Conigrave AD, Brown ЕМ, Rizzoli R. Dietary protein and bone health: roles of amino acid-sensing receptors in the control of calcium metabolism and bone homeostasis. Annu Rev Nutr. 2008;28:131-155.
61. Dawson-Hughes В, Harris SS, Rasmussen НМ, Dallal GE. Comparative effects of oral aromatic and branched-chain amino acids on urine calcium exception in humans. Osteoporos Int. 2007;18(7):955-961.
62. Ammann Р, Bourrin S, Bonjour JP, Meyer JM, Rizzoli R. Protein undernutritioninduced bone loss is associated with decreased IGF-I levels and estrogen deficiency. J Bone Miner Res. 2000;15(4):683-690.
Ammann Р, Bourrin S, Bonjour JP, Meyer JM, Rizzoli R. Protein undernutritioninduced bone loss is associated with decreased IGF-I levels and estrogen deficiency. J Bone Miner Res. 2000;15(4):683-690.
63. Bourrin S, Toromanoff A, Ammann Р, Bonjour JP, Rizzoli R. Dietary protein deficiency induces osteoporosis in aged male rats. J Bone Miner Res. 2000;15(8): 1555-1563.
64. Bourrin S, Ammann P, Bonjour JP, Rizzoli R. Dietary protein restriction lowers plasma insulin-like growth factor 1(IGF-I), impairs cortical bone formation, and induces osteoblastic resistance to IGF-I in adult female rats. Endocrinology. 2000;141(9):3149-3155.
65. Ammann P, Bourrin S, Brunner F, et al. A new selective estrogen receptor modulator HMR-3339 fully corrects bone alterations induced by ovariectomy in adult rats. Bone. 2004;35(1):153-161.
Bone. 2004;35(1):153-161.
66. Delmi М, Rapin СН, Bengoa JM, Delmas PD, Vasey Н, Bonjour JP. Dietary supplementation in elderly patients with fractured neck of the femur. Lancet. 1990; 335(8696):1013-1016.
67. Tkatch L, Rapin СН, Rizzoli R, et al. Benefits of oral protein supplementation in elderly patients with fracture of the proximal femur. JAm Соll Nutr. 1992;11(5): 519-525.
68. Schurch МA, Rizzoli R, Slosman D, Vadas L, Vergnaud Р, Bonjour JP. Protein supplements increase serum insulin-like growth factor-1 levels and attenuate proximal femur bone loss in patients with recent hip fracture. A randomized, double-blind, placebo-controlled trial. Ann Intern Med. 1998;128(10):801-81 9.
69. Hampson G, Martin FC, Moffat К, et al. Effects of dietary improvement on bone metabolism in elderly underweight women with osteoporosis: а randomised controller trial. Osteoporos Int. 2003;14(9):750-756.
Hampson G, Martin FC, Moffat К, et al. Effects of dietary improvement on bone metabolism in elderly underweight women with osteoporosis: а randomised controller trial. Osteoporos Int. 2003;14(9):750-756.
70. Rodondi A, Ammenn Р, Ghilardi-Beuret S, Rizzoli R. Zinc increases the effects of essential amino acids-whey protein supplements in frail elderly. J Nutr Health Aging. 2009;13(6):491-497.
71. Chevalley Т, Hoffmeyer Р, Bonjour JP, Rizzoli R. Early serum IGF-1 response to oral protein supplements in elderly women with а recent hip fracture. Ciin Nutr. 2010;29(1):78-83.
диагностика и лечение — Комунальне некомерційне підприємство «Херсонська обласна клінічна лікарня» Херсонської обласної ради
- Деталі
-
Останнє оновлення: 09 жовтня 2019
-
Створено: 09 жовтня 2019
-
Перегляди: 8088
Травмы позвоночника и спинного мозга являются наиболее тяжелой нейрохирургической патологией, поскольку ей подвержены в основном пациенты трудоспособного возраста и чаще всего такие травмы являются инвалидизирующими.
В основном при травмах поражается и позвоночник и спинной мозг, но бывают и изолированные повреждения – переломы позвоночника без неврологических расстройств, и неврологическая симптоматика без повреждений позвоночника. Чаще повреждаются шейный и поясничный отделы, симптоматика зависит от уровня повреждения – при повреждении шейного отдела нарушаются движения и чувствительность в руках и ногах, нарушаются функции тазовых органов, при повреждении поясничного отдела появляются двигательные и чувствительные повреждения в ногах и тазовые нарушения.
Качественная диагностика и лечение травм позвоночника и спинного мозга в нейрохирургическом отделении херсонской областной больницы Херсона!
Повреждения спинного мозга бывают в виде сотрясения и в виде ушиба. Сотрясение является наиболее легким повреждением, при котором утраченные функции восстанавливаются в течение нескольких суток, ушиб спинного мозга в свою очередь является более тяжелым повреждением, при котором двигательные и чувствительные расстройства восстанавливаются довольно длительный срок или могут не восстановится вообще.
Оперативное лечение травм
Оперативные вмешательства при травмах спинного мозга и позвоночника стараются выполнять в наиболее ранние сроки. При переломах позвоночника оперативное вмешательство направлено на стабилизацию поврежденного отдела, а при травмах спинного мозга на наиболее раннее устранение сдавления спинного мозга. Оперативное вмешательство проведенное в максимально ранние сроки позволяет начинать реабилитацию как можно раньше и улучшает прогнозы восстановления утраченных функций.
Качество оказания нейрохирургической помощи в значительной степени зависит от диагностической базы лечебного учреждения, потому пациент в наиболее ранние сроки должен быть транспортирован в больницу, которая оснащена компьютерным томографом, только после тщательного дообследования принимается решение о тактике лечения пациента.
Херсонская областная больница имеет в своем штате:
что позволяет оказывать помощь пациентам на высоком уровне, а программы ведения пациентов со спинальной травмой, разработанные в нейрохирургическом отделении позволяют минимизировать развитие осложнений и в наиболее ранние сроки начинать реабилитацию.
Вр. Журавлев А.Ф.
Сотрясение и ушиб спинного мозга. Лечение
Позвоночно-спинномозговая травма (ПСМТ) – это механическое повреждение позвоночника и содержимого позвоночного канала:
- спинного мозга,
- его оболочек,
- сосудов,
- спинномозговых нервов.
Травма позвоночника с повреждением спинного мозга относится к тяжёлым повреждениям организма, так как даёт большую смертность, а также приводит к тяжёлой инвалидизации пострадавших.
Ежегодно в Украине получают позвоночно-спинномозковую травму более 3000 человек. Подавляющее их большинство – это лица молодого, трудоспособного возраста. Лечение больных с позвоночно-спинномозговой травмой достаточно сложное и длительное. Всё вышеперечисленное подчёркивает не только медицинскую, но и социальную значимость позвоночно-спинномозговой травмы и её последствий.
Качественная диагностика и лечение сотрясений и ушибов спинного мозга в нейрохирургическом отделении областной больницы Херсона!
Сотрясение спинного мозга
Сотрясение спинного мозга — это наиболее лёгкая форма повреждения мозга, при которой имеются обратимые функциональные нарушения и после консервативного лечения они полностью проходят в сроки от нескольких минут до нескольких дней.
Расстройства, признаки и симптомы сотрясения мозга:
- снижение силы в мышцах конечностей,
- нарушения чувствительности в зонах,
- соответствующих пострадавшим сегментам спинного мозга,
- нарушения мочеиспускания и дефекации.
Никаких органических повреждений после сотрясения спинного мозга не возникает, что подтверждается современными инструментальными (КТ, МРТ) и лабораторными исследованиями. Сотрясение спинного мозга рассматривается, как травматическое временное, частичное или полное нарушение функции проводимости. На фоне проводимого консервативного лечения наступает полное восстановление функций спинного мозга и больной выздоравливает.
Пациентам с сотрясением спинного мозга рекомендуется придерживаться постельного режима в течение на 2-3 суток, с постепенным расширением двигательной активности. После выписки больные наблюдаются у невропатолога по месту жительства.
Лекарственная терапия при сотрясении головного мозга является симптоматической. Как правило, назначаются обезболивающие препараты, сосудистая и метаболическая терапия, что способствует скорейшему восстановлению нарушенных проводниковых функций спинного мозга. Кроме того, в состав комплексного лечения входят физиотерапевтические процедуры.
Как правило, назначаются обезболивающие препараты, сосудистая и метаболическая терапия, что способствует скорейшему восстановлению нарушенных проводниковых функций спинного мозга. Кроме того, в состав комплексного лечения входят физиотерапевтические процедуры.
Ушиб спинного мозга
Ушиб спинного мозга — это более тяжёлое повреждение, при котором наряду с функциональными нарушениями наблюдаются выраженные органические изменения в веществе спинного мозга:
- кровоизлияния,
- отёк,
- очаги размозжения,
- либо даже полный разрыв спинного мозга,
что подтверждается современными инструментальными (КТ, МРТ) и лабораторными исследованиями.
Повреждения при ушибе спинного мозга могут быть как:
- первичными, возникающими в момент травмы,
- так и вторичными, вследствие нарушения кровообращения в посттравматическом периоде.
Первичное повреждение мозга может также осложниться его сдавлением:
- гематомой,
- отломками позвонков,
- инородными телами и т.
 д.
д.
и присоединением инфекции, особенно когда травма позвоночника и спинного мозга носит открытый характер.
В остром периоде ушиб спинного мозга зачастую проявляется симптомами полного или частичного нарушения проводимости. Истинная клиническая картина, позволяющая оценить степень повреждения спинного мозга, формируется не сразу, а в течение нескольких недель после травмы.
Двигательные расстройства в верхних и\или нижних конечностях зависят от размеров и степени повреждения проводящих путей спинного мозга и времени, прошедшего с момента травмы, и могут варьировать от незначительной слабости в конечностях до полного паралича. Расстройства чувствительности ниже уровня поражения могут достигать полной анестезии. Нарушения мочеиспускания и дефекации могут проявляться задержкой или недержанием стула и мочи. При полном перерыве спинного мозга возможно быстрое развитие пролежней, пневмонии, инфекции мочевыводящих путей на фоне постельного режима.
В том случае, если отсутствуют показания к оперативному вмешательству, ушиб спинного мозга подлежит консервативному лечению, которое включает в себя несколько аспектов.
Медикаментозное лечение включает в себя назначение противоотёчных, метаболотропных, сосудистых препаратов для улучшения обмена веществ и проводимости в нервной ткани, важным является также назначение антибактериальной терапии и адекватное обезболивание пациентов.
В комплексной терапии пациента со спинальной травмой одним из важнейших моментов является ранняя вертикализация пациента, т. е. поднятие его на ноги и обучение его самостоятельному передвижению. Это уменьшает вероятность развития осложнений так называемого «лежачего режима», таких как:
- застойная пневмония,
- пролежни,
- тромбоэмболические осложнения и т. д.,
- а также способствует нормализации актов мочеиспускания и дефекации.
Уже на самых ранних этапах лечения необходимо использовать простейшие, но очень важные элементы лечебной физкультуры, такие как дыхательная гимнастика, придание частям тела наиболее физиологического положения для профилактики тугоподвижности и обездвиженности в суставах (развития контрактур). Особо следует отметить регулярные поворачивания пациента в постели не реже чем каждые 2 часа, для профилактики такого грозного трофического осложнения, как пролежни.
Особо следует отметить регулярные поворачивания пациента в постели не реже чем каждые 2 часа, для профилактики такого грозного трофического осложнения, как пролежни.
По мере активизации пациента комплекс индивидуально подобранных упражнений лечебной физкультуры расширяется под руководством инструктора ЛФК, с максимально активным участием самого пациента с последующим самостоятельным выполнением всех упражнений комплекса как в стационаре, так и после выписки пациента.
Наряду с ЛФК проводятся наиболее рациональные виды массажа, от стандартного общеукрепляющего до сегментарно-рефлекторного и акупунктуры.
Важным элементом нейрореабилитации является применение различных физиотерапевтических методик, таких как:
- магнитотерапия,
- электростимуляция,
- УВЧ,
- амплипульс,
- электро- и фонофорез с медикаментами, и т. д.
Иногда пациентам проводятся специальные (паравертебральные или эпидуральные трансфораминальные) лечебные блокады.
Нередко при проведении комплексной консервативной терапии у пациентов с ушибом спинного мозга удаётся добиться существенного восстановления неврологических функций, что позволяет этим людям после окончания реабилитационных мероприятий достичь как социальной, так и профессиональной адаптации.
Различают неосложненные и осложненные формы закрытых повреждений позвоночника и спинного мозга. При неосложненных повреждениях отсутствуют неврологические нарушения, тогда, как при осложненных повреждениях они проявляются различными выпадениями неврологических функций.
Сотрясение спинного мозга – это самая легкая форма повреждения спинного мозга, которая проявляется преходящими неврологическими нарушениями.
Характерным является:
- наличие неврологической симптоматикисразу после травмы, которая может быть в виде мышечной слабости (от легкого пареза до плегии),
- нарушений чувствительности,
- нарушений рефлекторной деятельности,
- тазовых нарушений(чаще задержка мочеиспускания).

Эти проявления при сотрясении спинного мозга полностью регрессируют в течение нескольких часов или дней в результате консервативного лечения. При МРТ обследовании никаких морфологических изменений в спинном мозге не выявляется. При спинномозговой пункции ликвор прозрачный.
Ушиб спинного мозга – более тяжелая форма травматического повреждения, которая характеризуется наличием морфологических изменений (кровоизлияния, механические повреждения ткани спинного мозга – очаги контузии) и стойкими неврологическими нарушениями. В остром периоде ушиб спинного мозга проявляется спинальным шоком с признаками полного нарушения проводимости спинного мозга. Поэтому оценить истинную неврологическую картину можно только после регресса явлений спинального шока.
Неврологические нарушения коррелируют со степенью морфологических изменений в результате травмы спинного мозга. При МРТ обследовании выявляются контузионные очаги в спинном мозге, кровоизлияние, отек. При спинномозговой пункции выявляется кровь в ликворе. При ушибе верхне-шейного отдела спинного мозга кроме нарушений движений во всех конечностях (тетрапарез или тетраплегия) часто возникают нарушения дыхания, требующие проведения длительной ИВЛ, трахеостомии.
При отсутствии компрессии спинного мозга и нестабильности позвоночно-двигательного сегмента проводится консервативное лечение. При сотрясении спинного мозга лечение в основном симптоматическое:
- анальгетики,
- физпроцедуры,
- ЛФК,
- массаж.
Лечение ушиба спинного мозга
Лечение ушиба спинного мозга комплексное и длительное. В остром периоде пациенты, как правило, находятся в отделении реанимации, где получают терапию, направленную на восстановление жизненно-важных функций. Важным компонентом ранней терапии травмы спинного мозга является назначение метилпреднизолона в ударных дозах. В последующем применяют сосудистые препараты, витамины, церебропротекторы. Как правило такая группа больных нуждается в многомесячной комплексной реабилитации, которая выходит за рамки нейрохирургии.
Переломы и повреждения позвоночника
Переломы позвоночника относятся к тяжело скелетной травме. Ежегодно в Украине позвоночно-спинномозговая травма имеет место у 2000-3000 потерпевших. Около 76% пациентов становятся инвалидами І-ІІ групп.
Часто перелом костных структур сочетается с повреждением находящих по близости мягкотканых структур:
- связок,
- дисков,
- нервных корешков
- и спинного мозга.
Качественная диагностика и лечение переломов позвоночника в нейрохирургическом отделении областной больницы Херсона!
Причинами переломов позвоночника являются:
- падение с высоты,
- ДТП,
- ныряние,
- при ударе,
- при остеопорозе(при остеопорозе достаточно незначительного воздействия – неудачный поворот, прыжок, падение – для получения перелома),
- при метастатическом поражении позвоночника.
Классификация переломов
Переломы позвоночника бывают:
- изолированные(без повреждения спинного мозга) и с повреждением спинного мозга,
- стабильные(когда позвоночник несмотря на травму остается стабильным не смещается со своей оси)
- и нестабильные(когда позвоночник смещается со своей оси),
- также выделяют компрессионные переломы,
- переломовывихи,
- взрывные переломы
- и компрессионно-взрывные переломы.
В зависимости от вида перелома позвоночника и сопутствующих повреждений будет различаться клиническая картина и жалобы.
Жалобы зависят от локализации и зоны повреждения позвоночника и нервных структур.
Клиническая картина переломов:
- Нарушениеили отсутствие движений ниже уровня травмы
- Нарушение чувствительностиниже уровня травмы
- Нарушение функций тазовых органов
- Боль в области травмы
Пациенты с полным нарушением проводимости по спинному мозгу имеют всего 5% шансов на восстановление. Если полный паралич длится 72 часа после повреждения, то вероятность восстановления – 0%. В случае сохранения минимальной чувствительности у пациента шансы ходить составляют 50%. 10-20% пациентов не доживают до госпитализации. 3% умирают на этапе эвакуации и госпитализации.
Основная причина смерти среди тех, кто выжил при травме: пневмония, тромбоэмболия и сепсис.
Диагностика переломов:
- Рентгенография(позволяет определить состояние костей).
- Ведущим методом диагностики является мультиспиральная компьютерная томография(МСКТ) (при МСКТ можно детально исследовать состояние костных структур позвоночника, состояние спинного мозга, выявить гематомы и инородные тела, оценить степень сжатия спинного мозга), проводить динамическое наблюдение).
- МРТпозволяет определить степень травматизации спинного мозга, межпозвоноковых дисков, при метастатических поражениях позвоночника позволяет определить степень прорастания опухоли.
Лечение переломов:
- Консервативное лечениепроводится при «стабильных» переломов и заключается в фиксации поврежденного отдела позвоночника.
- Оперативное лечениепроводится при нестабильных повреждениях позвоночника
При компрессионных переломах на фоне остеопороза и при небольших метастазах в тело позвонка проводится вертебропластика или кифопластика.
При взрывных переломах, переломовывихах, компрессионно-взрывных переломах проводится реконструктивная декомпрессивно-стабилизирующая операция направленная на освобождение спинного мозга от сдавливающих его фрагментов и восстановление оси позвоночного столба.
В нейрохирургическом отделении ХОКБ проводятся все виды лечения при переломах позвоночника в любые сроки с момента травмы. Выполняются оперативные вмешательства любой сложности на любом уровне позвоночника. Также, выполняются реконструктивные операции при застарелых посттравматических деформациях.
Назаренко О.С.
Огнестрельные ранения позвоночника и спинного мозга
Ранения позвоночника и спинного мозга делятся на:
- Ранения мягких тканейокружающих позвоночник,
- Непроникающие ранения,
- Проникающие слепые ранения,
- Проникающие сквозные ранения.
В зависимости от вида ранения будет различаться и клиническая картина.
Жалобы зависят от вида применённого оружия и вида орудия, которое ранило, а также от локализации и распространенности зоны повреждения, вида раневого канала и от сопутствующих повреждений спинного мозга.
Качественная диагностика и лечение огнестрельных ранений позвоночника и спинного мозга в нейрохирургическом отделении областной больницы Херсона!
Клиническая картина:
- Нарушение или отсутствие движенийниже уровня травмы,
- Нарушение чувствительностиниже уровня травмы,
- Нарушение функцийтазовых органов.
Диагностика огнестрельных ранений:
- Рентгенография(позволяет определить орудие, которое ранило, состояние костей, количество металлических инородных тел).
- Ведущим методом диагностики является мультиспиральная компьютерная томография(МСКТ) (при МСКТ можно детально исследовать состояние костных структур позвоночника, состояние спинного мозга, выявить гематомы и инородные тела, оценить степень сжатия спинного мозга, уточнить количество инородных тел, также позволяет определить вид повреждения (повреждение мягких тканей, проникающее ранение, непроникающее ранение), проводить динамическое наблюдение).
Учитывая то, что большинство ранящих элементов металлические МРТ при данном виде травмы противопоказано. МРТ можно проводить только после удаления всех металлических фрагментов.
Хирургическая обработка при проникающих ранениях проводится под общим наркозом. При сдавлении спинного мозга костными фрагментами, инородными телами, гематомой проводится на первом этапе декомпрессию (освобождение) спинного мозга от сдавливающих его факторов, также удаляются, по возможности, все инородные тела. Далее при необходимости проводится стабилизирующая операция.
В нейрохирургическом отделении ХОКБ проводятся все виды реконструктивно-стабилизирующих операций при повреждениях позвоночника.
Назаренко О.С.
Теги:инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения. Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска.Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции. Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита.Целями лечения пролежней должны быть устранение инфекции, ускорение заживления ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1]. Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эти затраты были значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3].В Нидерландах лечение пролежней составляет более 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями. Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов.Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины кожи с поражением эпидермиса или дермы; Поражения могут иметь вид ссадины, волдыря или поверхностной язвы.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продолжительном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6]. С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7].В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и колебалась от 0% до 10,9% в течение 6-месячного периода [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав больных в лечебных учреждениях является важной переменной. Среди пациентов, поступивших в больницы неотложной помощи без пролежней, у 11,2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте> 90 лет в конечном итоге развились пролежни [9].Начало развития пролежней наступило в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были связаны с многовариантным анализом в некоторых исследованиях [1]. Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2). Если это давление поддерживается в течение 3–4 часов, давление перфузии капилляров в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11].Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Рисунок 2
Обычные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей.Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53% при чувствительности 33% и специфичности 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может возникнуть при наличии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться как плохо заживающая рана с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системного воспалительного ответа, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими бактериемическими изолятами были B. fragilis, Peptostreptococcus видов, P. mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови, несомненно, очень важен для первоначальной микробиологической оценки всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласование между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, было плохим.Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали край раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии и глубокой тканевой биопсии.Однако было показано, что аспирированные образцы клинически незараженных язв содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических доказательств остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать, и их либо не следует использовать, либо следует следует интерпретировать с осторожностью, и (3) результаты посева сами по себе, даже результаты посева костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях.Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждением спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов.Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны для диагностики гематогенного остеомиелита, было показано, что они не обладают специфичностью для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. В исследовании 41 язвы диабетической стопы специфичность сканирования лейкоцитов, меченных индием, составила 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно при диагностике сопутствующего остеомиелита.Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления противомикробной терапии после диагностики инфекции. Однако само по себе присутствие бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования технеция или галлия у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и способствовать заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что у пациентов с высоким потреблением белка может наблюдаться улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают образование пролежней [25].
Уменьшение внешних факторов, в частности, снижение давления, является краеугольным камнем терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не двигается, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая опорный материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают должным образом, устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой, может быть лучшим выбором. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для лечения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными инфекциями пролежней, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены как против грамположительных, так и грамотрицательных факультативных организмов, а также против анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию первоначально следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание к надлежащему инфекционному контролю приобретает все большее значение.Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключом к профилактике являются выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В этом отношении важность качественного сестринского ухода в профилактике пролежней невозможно переоценить. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента.Различные шкалы прогнозирования риска (такие как шкала Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Трения и напряжения сдвига можно избежать, если не перетягивать пациентов через их кровати и уделять внимание их положению.Влага обычно является результатом недержания мочи; По возможности следует лечить недержание мочи или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут снизить частоту пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов крайне редки и явно оправданы.
Список литературы
1.Распространенность, заболеваемость, факторы риска и влияние пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.421
—37
) 2,.Стоимость заживления пролежней в различных медицинских учреждениях
,Adv Wound Care
,1996
, vol.9
(стр.18
—22
) 3,,,.Остеомиелит, связанный с пролежнями: стоимость игнорирования
,Adv Skin Wound Care
,2000
, vol.13
(стр.25
—9
) 4,,,.Стоимость лечения пролежней в Нидерландах
,Adv Skin Wound Care
,2002
, vol.15
(стр.72
—7
) 5Оценка рисков распространения пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,Decubitus
,1989
, vol.2
(стр.24
—8
) 6,,,,.Эпидемиология и естественное течение пролежней у пожилых жителей домов престарелых
,JAMA
,1990
, vol.264
(стр.2905
—9
) 7« и др.Проспективное исследование пролежневых язв в двух учреждениях длительного ухода
,Can J Infect Control
,1994
, vol.9
(стр.35
—8
) 8,. ,.Пролежни в доме престарелых
,Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,1993
, vol.4
Ньюбери Парк, Калифорния
Sage Publications
(стр.102
—30
) 9,,,,.Госпитальные пролежни: факторы риска и использование средств профилактики
,Arch Intern Med
,1998
, vol.158
(стр.1940
—5
) 10,.Пролежень: патофизиология и принципы лечения
,Ann Intern Med
,1981
, vol.94
(стр.661
—6
) 11,.Причина, профилактика и лечение пролежней
,Neurol Clin
,1991
, vol.9
(стр.797
—808
) 12,,.Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,N Engl J Med
,1981
, vol.305
(стр.731
—5
) 13,.Инфицированная пролежневая язва
,Int J Dermatol
,1989
, vol.28
(стр.643
—7
) 14,,,,.Остеомиелит, связанный с пролежнями
,Arch Intern Med
,1994
, vol.154
(стр.753
—8
) 15,,,.Сепсис, связанный с пролежневыми язвами
,Am J Med
,1976
, vol.61
(стр.346
—50
) 16,,.Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,J Infect Dis
,1977
, vol.735
(стр.565
—8
) 17,,,.Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,Clin Infect Dis
,1992
, vol.14
(стр.647
—54
) 18,,,.Инфицированные пролежни: сравнение методов бактериальной идентификации
,South Med J
,1992
, vol.85
(стр.901
—3
) 19,,.Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с клиническим воспалительным индексом
,J Clin Microbiol
,1990
, vol.28
(стр.2389
—93
) 20,,,,,.Прогноз остеомиелита у больных с пролежнями
,Plastic Reconstr Surg
,1988
, vol.81
(стр.229
—32
) 21,,,.Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,J Comput Assist Tomogr
,1998
, vol.22
(стр.437
—43
) 22,,. ,Руководство по клинической практике № 15: лечение пролежней
,1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг с помощью сканирования лейкоцитов с использованием индия In 111 оксихинолона
,JAMA
,1993
, vol.266
(стр.1246
—51
) 24,.Профилактика, уход и лечение пролежней у пациентов отделения интенсивной терапии
,J Intensive Care Med
,1989
, vol.4
(стр.117
—23
) 25.Роль питания в профилактике и заживлении пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.497
—511
) 26,.Пролежни: местное лечение ран
,Clin Geriatr Med
,1997
, vol.13
(стр.543
—52
) 27.Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,Обработка стомных ран
,1999
, vol.45
(стр.88
—91S
) 28,.Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,Decubitus
,1989
, vol.2
(стр.44
—6
) 29,,,,.Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,J Am Geriatr Soc
,1998
, vol.46
(стр.1282
—6
) 30,,,,,.Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,Arch Intern Med
,1988
, vol.148
(стр.2241
—3
) 31,.Язвы пролежней: обновленная информация о новых подходах к лечению
,Гериатрия
,1988
, vol.43
(стр.37
—9
)© 2002 Американским обществом инфекционных болезней
инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения.Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, ускорение заживления ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эти затраты были значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет более 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины кожи с поражением эпидермиса или дермы; Поражения могут иметь вид ссадины, волдыря или поверхностной язвы.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продолжительном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и колебалась от 0% до 10,9% в течение 6-месячного периода [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав больных в лечебных учреждениях является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней наступило в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были связаны с многовариантным анализом в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление перфузии капилляров в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Рисунок 2
Обычные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей.Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53% при чувствительности 33% и специфичности 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может возникнуть при наличии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться как плохо заживающая рана с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системного воспалительного ответа, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими бактериемическими изолятами были B. fragilis, Peptostreptococcus видов, P. mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови, несомненно, очень важен для первоначальной микробиологической оценки всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласование между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, было плохим.Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали край раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии и глубокой тканевой биопсии.Однако было показано, что аспирированные образцы клинически незараженных язв содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических доказательств остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать, и их либо не следует использовать, либо следует следует интерпретировать с осторожностью, и (3) результаты посева сами по себе, даже результаты посева костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях.Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждением спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов.Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны для диагностики гематогенного остеомиелита, было показано, что они не обладают специфичностью для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. В исследовании 41 язвы диабетической стопы специфичность сканирования лейкоцитов, меченных индием, составила 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно при диагностике сопутствующего остеомиелита.Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления противомикробной терапии после диагностики инфекции. Однако само по себе присутствие бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования технеция или галлия у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и способствовать заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что у пациентов с высоким потреблением белка может наблюдаться улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают образование пролежней [25].
Уменьшение внешних факторов, в частности, снижение давления, является краеугольным камнем терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не двигается, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая опорный материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают должным образом, устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой, может быть лучшим выбором. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для лечения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными инфекциями пролежней, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены как против грамположительных, так и грамотрицательных факультативных организмов, а также против анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию первоначально следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание к надлежащему инфекционному контролю приобретает все большее значение.Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключом к профилактике являются выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В этом отношении важность качественного сестринского ухода в профилактике пролежней невозможно переоценить. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента.Различные шкалы прогнозирования риска (такие как шкала Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Трения и напряжения сдвига можно избежать, если не перетягивать пациентов через их кровати и уделять внимание их положению.Влага обычно является результатом недержания мочи; По возможности следует лечить недержание мочи или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут снизить частоту пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов крайне редки и явно оправданы.
Список литературы
1.Распространенность, заболеваемость, факторы риска и влияние пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.421
—37
) 2,.Стоимость заживления пролежней в различных медицинских учреждениях
,Adv Wound Care
,1996
, vol.9
(стр.18
—22
) 3,,,.Остеомиелит, связанный с пролежнями: стоимость игнорирования
,Adv Skin Wound Care
,2000
, vol.13
(стр.25
—9
) 4,,,.Стоимость лечения пролежней в Нидерландах
,Adv Skin Wound Care
,2002
, vol.15
(стр.72
—7
) 5Оценка рисков распространения пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,Decubitus
,1989
, vol.2
(стр.24
—8
) 6,,,,.Эпидемиология и естественное течение пролежней у пожилых жителей домов престарелых
,JAMA
,1990
, vol.264
(стр.2905
—9
) 7« и др.Проспективное исследование пролежневых язв в двух учреждениях длительного ухода
,Can J Infect Control
,1994
, vol.9
(стр.35
—8
) 8,. ,.Пролежни в доме престарелых
,Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,1993
, vol.4
Ньюбери Парк, Калифорния
Sage Publications
(стр.102
—30
) 9,,,,.Госпитальные пролежни: факторы риска и использование средств профилактики
,Arch Intern Med
,1998
, vol.158
(стр.1940
—5
) 10,.Пролежень: патофизиология и принципы лечения
,Ann Intern Med
,1981
, vol.94
(стр.661
—6
) 11,.Причина, профилактика и лечение пролежней
,Neurol Clin
,1991
, vol.9
(стр.797
—808
) 12,,.Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,N Engl J Med
,1981
, vol.305
(стр.731
—5
) 13,.Инфицированная пролежневая язва
,Int J Dermatol
,1989
, vol.28
(стр.643
—7
) 14,,,,.Остеомиелит, связанный с пролежнями
,Arch Intern Med
,1994
, vol.154
(стр.753
—8
) 15,,,.Сепсис, связанный с пролежневыми язвами
,Am J Med
,1976
, vol.61
(стр.346
—50
) 16,,.Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,J Infect Dis
,1977
, vol.735
(стр.565
—8
) 17,,,.Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,Clin Infect Dis
,1992
, vol.14
(стр.647
—54
) 18,,,.Инфицированные пролежни: сравнение методов бактериальной идентификации
,South Med J
,1992
, vol.85
(стр.901
—3
) 19,,.Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с клиническим воспалительным индексом
,J Clin Microbiol
,1990
, vol.28
(стр.2389
—93
) 20,,,,,.Прогноз остеомиелита у больных с пролежнями
,Plastic Reconstr Surg
,1988
, vol.81
(стр.229
—32
) 21,,,.Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,J Comput Assist Tomogr
,1998
, vol.22
(стр.437
—43
) 22,,. ,Руководство по клинической практике № 15: лечение пролежней
,1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг с помощью сканирования лейкоцитов с использованием индия In 111 оксихинолона
,JAMA
,1993
, vol.266
(стр.1246
—51
) 24,.Профилактика, уход и лечение пролежней у пациентов отделения интенсивной терапии
,J Intensive Care Med
,1989
, vol.4
(стр.117
—23
) 25.Роль питания в профилактике и заживлении пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.497
—511
) 26,.Пролежни: местное лечение ран
,Clin Geriatr Med
,1997
, vol.13
(стр.543
—52
) 27.Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,Обработка стомных ран
,1999
, vol.45
(стр.88
—91S
) 28,.Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,Decubitus
,1989
, vol.2
(стр.44
—6
) 29,,,,.Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,J Am Geriatr Soc
,1998
, vol.46
(стр.1282
—6
) 30,,,,,.Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,Arch Intern Med
,1988
, vol.148
(стр.2241
—3
) 31,.Язвы пролежней: обновленная информация о новых подходах к лечению
,Гериатрия
,1988
, vol.43
(стр.37
—9
)© 2002 Американским обществом инфекционных болезней
инфицированных пролежней у пожилых людей | Клинические инфекционные болезни
Аннотация
Пролежни у пожилых людей могут вызвать значительную заболеваемость и смертность и являются серьезным экономическим бременем для системы здравоохранения.Профилактика должна быть конечной целью лечения пролежней и требует понимания патофизиологии, приводящей к пролежням, и средств снижения как внутренних, так и внешних факторов риска. Клинические проявления разнообразны, и раннее распознавание требует низкого порога подозрения. Клиническое обследование часто недооценивает степень поражения глубоких тканей, и его результаты неадекватны для выявления сопутствующего остеомиелита. Микробиологические данные, полученные из глубокой биопсии тканей, полезны для направления противомикробной терапии, но их недостаточно в качестве единственного критерия для диагностики инфекции.Визуализирующие исследования, такие как компьютерная томография и магнитно-резонансная томография, полезны, но биопсия кости и гистопатологическая оценка остаются «золотым стандартом» для выявления остеомиелита. Целями лечения пролежней должны быть устранение инфекции, ускорение заживления ран и установление эффективного инфекционного контроля.
Пролежни имеют важные последствия как для пациентов, так и для системы здравоохранения. Они могут вызывать сильную или непереносимую боль, подвержены инфекциям и связаны с высокими показателями смертности [1].Они также ложатся значительным экономическим бременем на систему здравоохранения. В исследовании 1996 года дополнительные затраты на пролежневую язву (в долларах США) составляли 2731 доллар [2], и эти затраты были значительно выше (59 000 долларов), если пролежневая язва была связана с остеомиелитом [3]. В Нидерландах лечение пролежней составляет более 1% от общего бюджета здравоохранения [4].
Эпидемиология и факторы риска
Пролежни — это участки некроза, вызванные сжатием между костными выступами и внешними поверхностями.Повреждение может быть относительно незначительным или может привести к массивному разрушению более глубоких тканей, что может вызвать значительную заболеваемость и смертность. Заболеваемость и распространенность пролежней зависит от используемого определения пролежней и исследуемой популяции пациентов. Национальная консультативная группа по пролежням классифицировала пролежни по 4 стадиям [5]:
Стадия I: Неуплывающаяся эритема неповрежденной кожи.
Стадия II: потеря частичной толщины кожи с поражением эпидермиса или дермы; Поражения могут иметь вид ссадины, волдыря или поверхностной язвы.
Стадия III: потеря кожи на всю толщину, которая может распространяться на фасцию, но не через нее; язва может быть подорвана.
Стадия IV: потеря кожи на всю толщину с вовлечением более глубоких структур, таких как мышцы, кости или суставы.
Среди жителей домов престарелых распространенность пролежней, отнесенных ко II стадии и выше, составляет 1,2–11,3% [1]. В одном продолжительном исследовании у 17% лиц, госпитализированных в дома престарелых, на момент госпитализации были пролежни [6]. Среди лиц, у которых на момент поступления не было пролежней, риск развития пролежней после госпитализации составил 13% в первый год после поступления и 21% — на второй год [6].С другой стороны, канадское исследование показало, что за двухлетний период заболеваемость составила всего ∼3% [7]. В исследовании 74 учреждений длительного ухода, проведенном Департаментом по делам ветеранов, частота новых пролежней сильно различалась от учреждения к учреждению и колебалась от 0% до 10,9% в течение 6-месячного периода [8]. При сравнении заболеваемости пролежнями в разных учреждениях было обнаружено, что состав больных в лечебных учреждениях является важной переменной. Среди пациентов, госпитализированных в отделения неотложной помощи без пролежней, 11.У 2% пациентов в возрасте 70–79 лет и у 34% пациентов в возрасте старше 90 лет в конечном итоге развиваются пролежни [9]. Начало развития пролежней наступило в среднем через 9 дней после поступления в больницу.
Факторы риска развития пролежней могут быть внутренними или внешними. Ограниченная подвижность и плохое питание — самые сильные внутренние предикторы образования пролежней. Недержание, пожилой возраст, сахарный диабет, инсульт, белая раса, кожные аномалии и мужской пол также были связаны с многовариантным анализом в некоторых исследованиях [1].Внешние факторы включают давление, трение, напряжение сдвига и влажность; из них наиболее важным является давление.
Обратная зависимость между степенью внешнего давления и временем, необходимым для повреждения ткани, была продемонстрирована на нескольких моделях животных (рис. 1) [10]. Пациент, лежащий на больничном матрасе, может создавать давление 45–75 мм рт. Ст. На такие костные выступы, как крестец, большие вертела и пятки, где обычно образуются пролежни (рис. 2).Если это давление поддерживается в течение 3–4 часов, давление перфузии капилляров в глубоких тканях будет превышено (по оценкам, 20–30 мм рт. Ст.), И могут возникнуть пролежни [11]. Важно понимать, что давление является самым высоким на границе раздела мышцы / кости, и что жир и мышцы более восприимчивы к повреждениям, связанным с давлением, чем кожа. Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей (рис. 3).
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели.Из [11].
Рисунок 1
Обратная зависимость давления от времени при образовании пролежней в экспериментальных условиях на животной модели. Из [11].
Рисунок 2
Обычные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 2
Распространенные места расположения пролежней (заштрихованные участки) в положении лежа и на спине. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани к поверхности кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи.Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей. Из [10].
Рисунок 3
Давление на любой костный выступ передается через промежуточные ткани на поверхность кожи в виде трехмерного конусообразного градиента, при этом наибольшее давление возникает на широкой поверхности кости, а давление уменьшается по направлению к поверхности кожи. . Таким образом, появление видимого поражения кожи часто приводит к недооценке степени поражения глубоких тканей.Из [10].
Напряжение трения и сдвига может возникнуть, когда пациента тащат по поверхности или ставят с изголовьем кровати в поднятом положении. Трение может повредить поверхностную кожу, а напряжение сдвига может защемить более глубокие сосуды, что приведет к усилению ишемии. Язвы, вызванные напряжением сдвига, могут иметь обширный некроз глубоких тканей и могут быть намного хуже, чем можно предположить при внешнем осмотре. Влага, вызванная недержанием, может в 5 раз увеличить риск развития пролежней.Он также может служить источником бактериального заражения.
Инфицированные пролежни
Эпидемиология инфекции пролежней недостаточно хорошо описана. В одном проспективном исследовании 16 пациентов с пролежнями, которые наблюдались в течение 2184 дней, частота инфицирования составила 1,4 случая на 1000 пациенто-язвенно-дней [7]. Исследование точечной распространенности показало, что 6% из 532 жителей домов престарелых получали лечение от инфицированных пролежней [12]. Из-за разнообразных клинических проявлений низкий порог подозрения важен для распознавания инфекции, связанной с пролежнями.Подход к лечению потенциально инфицированных пролежней требует клинической оценки и суждения, микробиологической оценки, визуализационных исследований и гистопатологического исследования образцов глубокой биопсии тканей.
Клиническая оценка
Клиническая оценка пролежней начинается с выявления пациентов, относящихся к группе риска, и осмотра на предмет ранних признаков образования пролежней в анатомических областях, где такие язвы встречаются чаще всего (рис. 2).Тщательное клиническое обследование имеет решающее значение для выявления пролежней, которые могут служить скрытым очагом инфекции. Полезно распознать типичные признаки поражения мягких тканей, такие как тепло, эритема, местная болезненность, гнойные выделения и наличие неприятного запаха. Однако из-за сопутствующих заболеваний и преклонного возраста системные признаки, такие как лихорадка и лейкоцитоз, могут быть минимальными или отсутствовать, и даже местные признаки воспаления могут быть неочевидными [13].
Остеомиелит, связанный с пролежнями, нелегко диагностировать клинически.В исследовании 36 пациентов с подозрением на остеомиелит, связанный с пролежнями, точность клинического обследования составила всего 53% при чувствительности 33% и специфичности 60% [14]. Даже наличие незаживающей раны или обнаженной кости не всегда указывало на лежащий в основе остеомиелит.
Проявления инфекции при пролежнях могут быть очень разнообразными. Отсроченное заживление ран может быть единственным признаком инфекции, которая может возникнуть при наличии> 10 6 микроорганизмов на грамм ткани [13].Более серьезные проявления инфекции — остеомиелит и бактериемия. Остеомиелит может проявляться как плохо заживающая рана с системными проявлениями или без них, такими как лихорадка, лейкоцитоз и другие признаки сепсиса. Напротив, бактериемия, вызванная инфицированными пролежнями, обычно проявляется признаками системного воспалительного ответа, включая лихорадку, озноб, спутанность сознания и гипотонию, а уровень смертности среди пациентов с бактериемией из-за инфицированных пролежней приближается к 50% [15].
Микробиологическая оценка
В исследовании 23 пациентов, прошедших последовательную оценку, бактериологические данные для клинически инфицированных пролежней были оценены как с помощью аэробных, так и анаэробных методов культивирования и специальной транспортировки образцов [16]. Было выделено в среднем 4 изолята (3 аэроба и 1 анаэроб). Бактериемия была чрезвычайно распространена (79%) среди этих пациентов с проявлениями сепсиса. Аэробы чаще выделяли из язв, чем анаэробы, но в два раза больше анаэробов было извлечено из культур образцов крови, полученных от 19 пациентов с бактериемией.Изоляты, извлеченные из язвы, включали Proteus mirabilis, Escherichia coli , энтерококки, стафилококки и видов Pseudomonas . Анаэробные изоляты включали видов Peptostreptococcus , Bacteroides fragilis и Clostridium perfringens . Преобладающими бактериемическими изолятами были B. fragilis, Peptostreptococcus видов, P. mirabilis и Staphylococcus aureus . В 41% случаев бактериемия была полимикробной.В 5-летнем проспективном исследовании бактериемии среди пациентов учреждения длительного ухода Muder et al. [17] сообщили, что инфицированные пролежни были второй ведущей причиной бактериемии (ведущей причиной была инфекция мочевыводящих путей) и наиболее вероятным источником полимикробной бактериемии. Таким образом, посев крови, несомненно, очень важен для первоначальной микробиологической оценки всех пациентов с подозрением на инфекцию, связанную с пролежнями.
Задача микробиологической оценки — отличить бактериальную инвазию от колонизации.Культуры крови или посевы образцов глубокой биопсии обычно более клинически значимы, чем посевы образцов поверхностных мазков или аспирации пролежней. В одном исследовании положительные результаты были получены для 97% посевов образцов поверхностных мазков по сравнению с 43% аспираций и 63% культур образцов глубокой тканевой биопсии [18]. Согласование между различными видами бактерий, идентифицированными при биопсии, и теми, которые были идентифицированы при аспирации и посеве мазков, было плохим.Был сделан вывод, что посев мазков привел к слишком большому количеству ложноположительных результатов и что аспирация была слишком нечувствительной для общего использования. В другом исследовании сравнивали биопсию глубоких тканей с аспирацией дренирующих пролежней [19]. В этом исследовании 1 мл стерильного физиологического раствора промывали край раны и массировали эту область перед аспирацией. По сравнению с биопсией глубоких тканей этот метод имел чувствительность 93% и специфичность 99% [19]. Подобные виды были идентифицированы с помощью ирригационно-аспирационной биопсии и глубокой тканевой биопсии.Однако было показано, что аспирированные образцы клинически незараженных язв содержат бактерии в 30% случаев [7].
Результаты посева также следует интерпретировать с осторожностью в случаях остеомиелита. В исследовании 36 пациентов с длительно незаживающими пролежнями только у 17% пациентов были обнаружены гистопатологические доказательства хронического остеомиелита [14]. У этих пациентов были положительные результаты посева образцов костной биопсии, но также у 73% пациентов без гистологических доказательств остеомиелита.
На основании вышеупомянутой информации можно сделать вывод, что (1) культуры из поверхностных мазков обычно отражают колонизацию, а не инфекцию и не являются клинически полезными, (2) аспирации иглой трудно интерпретировать, и их либо не следует использовать, либо следует следует интерпретировать с осторожностью, и (3) результаты посева сами по себе, даже результаты посева костей или посевов других образцов глубокой биопсии тканей, не должны использоваться в качестве единственного критерия инфекции без клинических или гистопатологических свидетельств инфекции.
Исследования изображений
Визуализирующие исследования полезны при оценке пролежней для определения наличия остеомиелита и определения степени поражения глубоких тканей.
Обычная рентгенография . Обычные рентгенограммы играют ограниченную роль в оценке пролежней. Костные изменения, такие как реактивные изменения надкостницы и гетеротопическое образование новой кости, обычно связанное с остеомиелитом, также могут присутствовать при неинфицированных пролежнях.Кроме того, литические костные поражения редко наблюдаются в случаях остеомиелита, связанного с пролежнями [14]. Синограммы могут быть полезны для определения степени язвы, но их ценность, вероятно, уменьшилась с появлением КТ и МРТ.
КТ и МРТ . CT может быть более полезным для определения степени глубокого повреждения мягких тканей, связанного с пролежнями. Несмотря на высокую специфичность, КТ имеет относительно низкую чувствительность для диагностики ассоциированного остеомиелита (11%) [20].МРТ более полезна для выявления остеомиелита, связанного с пролежнями. В исследовании 42 пациентов с пролежнями, связанными с повреждением спинного мозга, МРТ продемонстрировала наличие остеомиелита с чувствительностью 98% и специфичностью 89% по сравнению с эталонным стандартом биопсии кости (для 32 пациентов) и клиническим наблюдением. -вверх (на 10 дополнительных пациентов) [21]. Одно предостережение заключается в том, что распространенность остеомиелита в исследовании была чрезвычайно высокой (47 из 59 исследований), и это могло повлиять на интерпретацию результатов.Эффективность МРТ для выявления остеомиелита, связанного с пролежнями, в группах населения с более низкой распространенностью заболевания или у пожилых пациентов остается неясной и требует дальнейшего изучения.
Радионуклидная сцинтиграфия . Хотя трехфазное сканирование костей с использованием дифосфата технеция-99m и сцинтиграфия с галлием очень полезны для диагностики гематогенного остеомиелита, было показано, что они не обладают специфичностью для выявления остеомиелита, вызванного пролежнями [22].Сканирование лейкоцитов, меченных индием, может быть более специфичным для пациентов с патологией смежных мягких тканей. В исследовании 41 язвы диабетической стопы специфичность сканирования лейкоцитов, меченных индием, составила 77% по сравнению с биопсией кости [23]. К сожалению, этот метод недостаточно изучен у пациентов с пролежнями.
Таким образом, клиническое обследование может указать на наличие поверхностной инфекции мягких тканей, но оно неадекватно для определения степени поражения глубоких тканей и бесполезно при диагностике сопутствующего остеомиелита.Микробиологические данные, полученные с помощью глубокой биопсии тканей, полезны для направления противомикробной терапии после диагностики инфекции. Однако само по себе присутствие бактерий (даже при обнаружении глубокой тканевой культурой) недостаточно для диагностики инфекции. Из рентгенографических исследований могут быть полезны МРТ и КТ, но данных недостаточно, чтобы рекомендовать их общее использование в домах престарелых или у пожилых людей. Сканирование лейкоцитов, меченных индием, более специфично, чем сканирование технеция или галлия, для выявления основного остеомиелита; однако полезность сканирования технеция или галлия у пожилых пациентов с инфицированными пролежнями требует критической оценки.Биопсия кости остается «золотым стандартом» и должна использоваться в случаях неопределенности, особенно если предполагается длительная противомикробная терапия.
Терапия
Цели лечения инфицированных пролежней — устранить инфекцию и способствовать заживлению ран. Проведение соответствующей терапии требует понимания факторов риска и патофизиологии, которые приводят к образованию пролежней.
Лечение ран . В дополнение к лечению инфекции следует уделять внимание способствованию заживлению самой пролежни. Это требует уменьшения как внутренних, так и внешних факторов риска и тщательного местного ухода за раной. Хотя многие внутренние факторы риска развития пролежней не поддаются вмешательству, некоторые сопутствующие состояния, связанные с замедленным заживлением ран, такие как плохой статус питания, застойная сердечная недостаточность и сахарный диабет, можно оптимально контролировать [24].Имеются данные о том, что у пациентов с высоким потреблением белка может наблюдаться улучшение заживления ран по сравнению с пациентами, потребляющими недостаточное количество калорий. Однако не было продемонстрировано, что добавки с энтеральным питанием улучшают заживление ран или предотвращают образование пролежней [25].
Уменьшение внешних факторов, в частности, снижение давления, является краеугольным камнем терапии. Механические устройства для понижения давления можно разделить на статические и динамические. Статические устройства, такие как матрасы или опоры, наполненные пеной или жидкостью, поддерживают постоянное давление, когда пациент не двигается, но они распределяют давление по большей площади, чем стандартные матрасы.Эти устройства подходят для пациентов, которые могут принимать различные позы, не испытывая нагрузки на язву и не сжимая опорный материал [22]. Для пациентов, которые не могут избежать нагрузки на язву или которые не заживают должным образом, устройство для динамического сброса давления, такое как воздушно-псевдоожиженный слой, может быть лучшим выбором. Эти устройства меняют свою опору за счет переменных потоков воздуха для перераспределения давления на тело, и они могут достичь большей степени снижения давления, чем статические устройства (рис. 4).Таким образом, большинство авторитетных специалистов рекомендует использовать динамические кровати для лечения пациентов с пролежнями от III до IV стадии и для тех, кто не отвечает на стандартную терапию [22].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления. HOB, изголовье кровати. Из [31].
Рисунок 4
Степень снижения давления в миллиметрах ртутного столба (мм рт. Ст.), Достигаемая в различных анатомических точках с помощью устройств для сброса давления.HOB, изголовье кровати. Из [31].
Местный уход за ранами — еще один фундаментальный компонент лечения пролежней. Удаление некротической ткани, выбор соответствующей повязки и хирургическое вмешательство — все это важные аспекты ухода за раной, и они были подробно рассмотрены в другом месте [26].
Лечение инфекции . Может потребоваться сочетание хирургического и медицинского вмешательства. Для удаления некротических тканей и дренирования абсцессов необходима хирургическая обработка раны.Системную противомикробную терапию следует применять пациентам с серьезными инфекциями пролежней, в том числе с распространяющимся целлюлитом, остеомиелитом или бактериемией. Из-за высокой связанной с этим смертности при подозрении на бактериемию или сепсис целесообразны эмпирические антибиотики. Применение местных антибиотиков не показано.
Выбор антибиотиков основан на современном понимании микробиологии инфицированных пролежней. Поскольку такие инфекции обычно являются полимикробными, терапевтические схемы должны быть направлены как против грамположительных, так и грамотрицательных факультативных организмов, а также против анаэробных организмов (таблица 1).Из-за плохой перфузии тканей при инфицированных пролежнях антибактериальную терапию первоначально следует назначать внутривенно пациентам с признаками системной инфекции.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Таблица 1
Схемы приема антибиотиков при инфицированных пролежнях.
Меры инфекционного контроля
Поскольку большинство пролежней возникает у пациентов, находящихся в лечебных учреждениях, повышенное внимание к надлежащему инфекционному контролю приобретает все большее значение.Цели инфекционного контроля — уменьшить бактериальную колонизацию и предотвратить заражение; свести к минимуму распространение патогенных организмов на других пациентов, персонал или окружающую среду; и для предотвращения отбора устойчивых микроорганизмов. В 1994 г. Агентство медицинских исследований и качества включило 5 рекомендаций по инфекционному контролю в свои рекомендации по лечению пациентов с пролежнями в лечебных учреждениях [22]. Из этих рекомендаций 4 предназначены для уменьшения бактериального заражения раны, а 1 — для уменьшения распространения патогенов (таблица 2).Каждой из этих рекомендаций была присвоена оценка C за силу доказательств, указывающих на мнение экспертов, а не за достоверные данные клинических испытаний. Ясно, что необходимы дополнительные исследования в этой области [27].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Таблица 2
Рекомендации по инфекционному контролю от Агентства по исследованиям и качеству здравоохранения (ранее известное как Агентство по политике и исследованиям в области здравоохранения) для жителей учреждений длительного ухода с пролежнями [22].
Профилактика
В идеальном мире единственным подзаголовком в мини-обзоре инфицированных пролежней было бы «Профилактика». Ключом к профилактике являются выявление пациентов из группы риска, улучшение общего состояния здоровья, минимизация воздействия внешних факторов и продвижение образовательных программ о пролежнях для лиц, осуществляющих уход. В этом отношении важность качественного сестринского ухода в профилактике пролежней невозможно переоценить. Заболеваемость пролежнями в учреждении длительного ухода часто является прямым показателем качества оказываемого медсестринского ухода, особенно в отношении тщательного внимания, уделяемого аккуратному расположению и частому переворачиванию прикованного к постели пациента.Различные шкалы прогнозирования риска (такие как шкала Брейдена или Нортона) были разработаны для помощи в оценке состояния пациентов и выявления пациентов, которым следует рассмотреть возможность раннего лечения или профилактики пролежней [28, 29]. Возможность минимизировать 4 внешних фактора риска (давление, трение, напряжение сдвига и влажность) имеет решающее значение для этой превентивной стратегии. Давление можно уменьшить путем осторожного позиционирования и поворота. Трения и напряжения сдвига можно избежать, если не перетягивать пациентов через их кровати и уделять внимание их положению.Влага обычно является результатом недержания мочи; По возможности следует лечить недержание мочи или уменьшить его последствия с помощью впитывающих подушечек. Также есть убедительные доказательства того, что образовательные программы могут снизить частоту пролежней [30]. Множество устройств и различных повязок и средств местного действия, которые были предложены для лечения или профилактики пролежней. К сожалению, хорошо спланированные клинические испытания для оценки и поддержки использования этих методов крайне редки и явно оправданы.
Список литературы
1.Распространенность, заболеваемость, факторы риска и влияние пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.421
—37
) 2,.Стоимость заживления пролежней в различных медицинских учреждениях
,Adv Wound Care
,1996
, vol.9
(стр.18
—22
) 3,,,.Остеомиелит, связанный с пролежнями: стоимость игнорирования
,Adv Skin Wound Care
,2000
, vol.13
(стр.25
—9
) 4,,,.Стоимость лечения пролежней в Нидерландах
,Adv Skin Wound Care
,2002
, vol.15
(стр.72
—7
) 5Оценка рисков распространения пролежней: заявление конференции по развитию консенсуса. Национальная консультативная группа по пролежням
,Decubitus
,1989
, vol.2
(стр.24
—8
) 6,,,,.Эпидемиология и естественное течение пролежней у пожилых жителей домов престарелых
,JAMA
,1990
, vol.264
(стр.2905
—9
) 7« и др.Проспективное исследование пролежневых язв в двух учреждениях длительного ухода
,Can J Infect Control
,1994
, vol.9
(стр.35
—8
) 8,. ,.Пролежни в доме престарелых
,Улучшение ухода в доме престарелых: всесторонние обзоры клинических исследований
,1993
, vol.4
Ньюбери Парк, Калифорния
Sage Publications
(стр.102
—30
) 9,,,,.Госпитальные пролежни: факторы риска и использование средств профилактики
,Arch Intern Med
,1998
, vol.158
(стр.1940
—5
) 10,.Пролежень: патофизиология и принципы лечения
,Ann Intern Med
,1981
, vol.94
(стр.661
—6
) 11,.Причина, профилактика и лечение пролежней
,Neurol Clin
,1991
, vol.9
(стр.797
—808
) 12,,.Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы
,N Engl J Med
,1981
, vol.305
(стр.731
—5
) 13,.Инфицированная пролежневая язва
,Int J Dermatol
,1989
, vol.28
(стр.643
—7
) 14,,,,.Остеомиелит, связанный с пролежнями
,Arch Intern Med
,1994
, vol.154
(стр.753
—8
) 15,,,.Сепсис, связанный с пролежневыми язвами
,Am J Med
,1976
, vol.61
(стр.346
—50
) 16,,.Клиндамицин для лечения сепсиса, вызванного пролежневыми язвами
,J Infect Dis
,1977
, vol.735
(стр.565
—8
) 17,,,.Бактериемия в учреждении длительного ухода: пятилетнее проспективное исследование 163 последовательных эпизодов
,Clin Infect Dis
,1992
, vol.14
(стр.647
—54
) 18,,,.Инфицированные пролежни: сравнение методов бактериальной идентификации
,South Med J
,1992
, vol.85
(стр.901
—3
) 19,,.Орошение-аспирация для культивирования дренирующих пролежневых язв: корреляция бактериологических данных с клиническим воспалительным индексом
,J Clin Microbiol
,1990
, vol.28
(стр.2389
—93
) 20,,,,,.Прогноз остеомиелита у больных с пролежнями
,Plastic Reconstr Surg
,1988
, vol.81
(стр.229
—32
) 21,,,.Остеомиелит таза / бедер у парализованных пациентов: точность и клиническое применение МРТ
,J Comput Assist Tomogr
,1998
, vol.22
(стр.437
—43
) 22,,. ,Руководство по клинической практике № 15: лечение пролежней
,1994
Rockville, MD
Агентство политики и исследований в области здравоохранения (AHCPR), Министерство здравоохранения и социальных служб США
23,,, et al.Не подозреваемый остеомиелит при язвах диабетической стопы: диагностика и мониторинг с помощью сканирования лейкоцитов с использованием индия In 111 оксихинолона
,JAMA
,1993
, vol.266
(стр.1246
—51
) 24,.Профилактика, уход и лечение пролежней у пациентов отделения интенсивной терапии
,J Intensive Care Med
,1989
, vol.4
(стр.117
—23
) 25.Роль питания в профилактике и заживлении пролежней
,Clin Geriatr Med
,1997
, vol.13
(стр.497
—511
) 26,.Пролежни: местное лечение ран
,Clin Geriatr Med
,1997
, vol.13
(стр.543
—52
) 27.Пересмотр рекомендаций AHCPR по борьбе с инфекцией пролежней
,Обработка стомных ран
,1999
, vol.45
(стр.88
—91S
) 28,.Клиническая применимость шкалы Брейдена для прогнозирования риска пролежней
,Decubitus
,1989
, vol.2
(стр.44
—6
) 29,,,,.Вклад отдельных элементов в выполнение шкалы прогнозов пролежней Нортона
,J Am Geriatr Soc
,1998
, vol.46
(стр.1282
—6
) 30,,,,,.Влияние обучения персонала на развитие пролежней у пожилых госпитализированных пациентов
,Arch Intern Med
,1988
, vol.148
(стр.2241
—3
) 31,.Язвы пролежней: обновленная информация о новых подходах к лечению
,Гериатрия
,1988
, vol.43
(стр.37
—9
)© 2002 Американским обществом инфекционных болезней
Факторы распространенности и риска пролежней у госпитализированных взрослых пациентов; исследование единого центра из Эфиопии | Примечания к исследованию BMC
Методы
Поперечное исследование на базе учреждений проводилось в больнице Dessie Referral Hospital, Северо-Восточная Эфиопия, с марта по апрель 2016 г.В этой больнице разные палаты. Для этого исследования были выбраны медицинские, хирургические, гинекологические и ортопедические отделения.
Все взрослые пациенты, госпитализированные и использованные в течение периода исследования, были исходной и исследуемой популяциями соответственно. В исследование были включены пациенты, у которых не было развития ЯБ до госпитализации и которые находились в больнице ≥ 24 часов, но те пациенты, которые были в критическом состоянии, были исключены из исследования.
PU был исходом) переменные и социально-демографические переменные, инструмент оценки риска Брейдена, клинические характеристики (например, наличие и тип хронического заболевания) и наличие медицинского устройства для облегчения боли использовались в качестве независимой переменной.
Размер выборки был определен с использованием формулы единой доли населения с учетом следующих допущений: распространенность (p) пролежней 16% по данным недавнего исследования, проведенного в Эфиопии [12]. Z = стандартное значение нормального распределения при 95% уровне достоверности Z a / 2 = 1,96, а предел погрешности ( w ) = 5%. Таким образом, размер выборки составил 323 госпитализированных пациента. Учитывая 10% -ный процент неполучения ответов, общий размер выборки составил 355.
Метод систематической случайной выборки использовался для выбора каждого второго пациента, а первый пациент был выбран методом лотереи.
Структурированные анкеты, которые были разработаны путем поиска различных ученых и предыдущей исследовательской работы по аналогичному исследованию. Также для сбора данных использовался физикальный осмотр для оценки наличия или отсутствия ЯБ и оценка риска с использованием контрольного списка, адаптированного из шкалы Брейдена [8, 9].
Анкета была переписана на амхарский (местный язык) языковыми экспертами и переведена обратно на английский другим языковым экспертом для единообразия. Также проводится физикальное обследование для оценки и оценки ПУ.Четыре бакалавра наук Для сбора данных использовались медсестры, а для наблюдения были назначены две медсестры второй степени. Пятидневное обучение было проведено как для сборщиков данных, так и для руководителей. Ввод данных производился с помощью статистического программного обеспечения EPI Info версии 7 и экспортирован в программный пакет SPSS версии 20.0 для анализа.
Качество данных контролировалось путем предварительного тестирования вопросника на 36 госпитализированных взрослых пациентах в другой больнице (Борумеда) с такими же настройками. Наличие связи между исходом и независимыми переменными оценивалось с использованием отношения шансов (OR) с 95% доверительным интервалом с помощью модели бинарной логистической регрессии.Те переменные, которые имели значение p ≤ 0,2 в модели бинарной логистической регрессии, были введены в многомерный анализ с использованием метода прямого отношения правдоподобия. Окончательный результат интерпретировался на основе их значимости, т. Е. P ≤ 0,05.
Результаты
Социально-демографические и клинические характеристики пациента
В это исследование было включено 355 госпитализированных пациентов с уровнем ответа 100%. Более половины из них были сельскими жителями.Большинство (52,1%) респондентов составляли женщины. Средний возраст (± стандартное отклонение) респондентов составил 37,2 (± 13,7) лет, большинство из них (43,7%) относятся к возрастному диапазону 33–54 лет. Большинство пациентов (65,1%) состояли в браке. Около 31% пациентов не умели читать и писать. 28,2% из них имели хронические заболевания, из них 32,4% страдали диабетом (Таблица 1).
Таблица 1 Социально-демографические и клинические характеристики взрослых пациентов, поступивших в DRH, Северо-Восточная Эфиопия, 2016 г.C (N = 355)Распространенность и стадии пролежней
Всего было обнаружено 53 ЯБ с частотой 14,9% (11,2–18,9). Распространенность была выше среди респондентов-мужчин, при этом анатомический участок крестца был основным. На основании шкалы оценок Европейской консультативной группы по пролежням (EPUAP) 34 (64%) разработали ЯБ стадии I (Таблица 1).
Оценка риска пролежней по шкале Брейдена у взрослых пациентов
У шестидесяти шести (46,8%) респондентов не было нарушений сенсорного восприятия, а у 168 (47.3%) часто ходили пешком. По мобильности у 151 (42,2%) пациента ограничений не было. Из общего числа госпитализированных пациентов 205 (57,7%) редко были влажными, у двух третей (60,6%) из них не было явных проблем с трением / сдвигом, а у одной трети (31,3%) из них, вероятно, было недостаточное питание (Таблица 2) .
Таблица 2 Характеристики оценки риска пролежней по шкале Брейдена респондентов, поступивших в DRH, Северо-Восточная Эфиопия, 2016 GC (N = 355)Факторы, связанные с возникновением пролежней
Все независимые переменные были проанализированы с помощью бинарной логистической регрессии с зависимой переменной, чтобы узнать их связь.Среди этих переменных LHS, наличие хронических заболеваний, использование медицинских устройств, использование устройств для снятия давления, изменение положения, сенсорное восприятие, влажность, активность, подвижность, трение / сдвиг оказались значимыми в бинарной логистической регрессии, а затем были учтены многомерный анализ.
У тех пациентов, у которых LHS составлял 7–20 дней, вероятность развития ЯБ была в 8,44 раза выше, чем у пациентов, которые находились в течение ≤ 6 дней; было обнаружено, что у пациентов, которые занимались стулом и прикованием к постели, вероятность развития ЯБ в 11 раз выше, чем у те пациенты, которых часто ходили, пациенты, у которых была проблема трения / сдвига, — 16.В 4 раза больший риск развития ПЯ, чем у тех, у кого не было очевидных проблем с трением / сдвигом и изменением положения пациента, а также другой независимой переменной, которая, как было обнаружено, связана с ПУ. У тех пациентов, которые не меняли положение, риск развития ЯБ был в 10,42 раза выше, чем у тех, кто менял положение каждые 2–3 часа.
Обсуждение
Распространенность ЯБ в этом исследовании соответствовала исследованиям, проведенным в Эфиопии (16%) [12], Германии 11,7% [19], Бразилии (12.7%) [9], Турция (11,7%) [10]. Однако выше, чем в международном опросе [20]. Возможное объяснение этой разницы (более высокий уровень распространенности) может быть связано с отсутствием передовых медицинских учреждений и материалов в больнице, отсутствием инструмента оценки риска, отсутствием рекомендаций по профилактике и лечению пролежней, что приводит к плохой оценке рисков.
Распространенность ниже, чем в исследовании, проведенном в Швеции (22,9%), Италии (27%), Австралии (22%) и Таиланде (47,6%) [11, 21,22,23].
LHS в данном исследовании значимо ассоциирован с PU. Пациенты, у которых LHS составлял 7–20 дней, имели в 8,44 раза больше шансов на развитие ЯБ, чем те пациенты, которые находились в стационаре на срок ≤ 06 дней. Этот вывод согласуется с исследованиями, проведенными в Эфиопии и Швеции [12, 24]. Когда у пациентов увеличивается ЛГС, возрастает риск внутрибольничной инфекции, что приводит к развитию ЯБ.
Активность в значительной степени связана с PU. Пациенты, имевшие ограничение активности (кресло и кровать), были 11 раз и 7.Вероятность развития ЯБ в 58 раз выше, чем у тех пациентов, которые часто ходят пешком. Этот результат согласуется с исследованием, проведенным Австралийской медицинской ассоциацией [25]. Возможное объяснение этого может быть связано с продолжительным давлением на костный выступ, которое препятствует кровообращению в подлежащей коже и что, в свою очередь, снижает сопротивление кожи давлению (Таблица 3).
Таблица 3 Связь между некоторыми выбранными переменными и пролежнями в DRH, Северо-Восточная Эфиопия, 2016 г.C (N = 355)Вероятность развития Pu среди пациентов, у которых была проблема трения / сдвига, была в 16,4 раза выше, чем у тех, у которых не было очевидных проблем с трением / сдвигом. Этот вывод согласуется с исследованием, проведенным на северо-западе Эфиопии и Таиланда [11, 12].
Изменение положения пациента также было другой независимой переменной, которая была значительно связана с ЯБ. У тех пациентов, у которых положение не изменилось, вероятность развития ЯБ была в 10,42 раза выше, чем у тех, у которых положение менялось каждые 2–3 часа.Этот результат был сопоставим с результатом Международного обзора профилактики ЯБ [26].
Заключение и рекомендация
Распространенность ЯБ была высокой. LHS, активность, трение / сдвиг и изменение положения были значительно связаны. Мы рекомендуем Министерству здравоохранения создать лучшую систему для раннего выявления факторов риска возникновения ЯБ и внедрить различные инструменты, такие как инструмент оценки риска пролежней по шкале Брейдена, а также подготовить руководство по обращению с пациентами, получающими ЯБ.Для госпитализированных пациентов крайне важен вклад медицинского работника в профилактику ЯБ. Поэтому лучше стремиться к стандартам ухода в системе здравоохранения. Кроме того, для исследователей, проводящих проспективное исследование для изучения заболеваемости и связанных факторов ЯБ у госпитализированных пациентов.
Двусторонняя резекция бедра для закрытия пролежней вертельной зоны: история болезни
Кэмпбелл Р. М., Дельгадо Дж. П. 1977 г. Пролежни. В: Convers JM (ed): Reconstructive Plastic Surgery, Ed 2, Philadelphia, WB Saunders Company, стр.3763–3799.
Georgiade N, Pickrell K, Maguire C 1956 Тотальные лоскуты бедра при обширной пролежневой язве. Пластическая и реконструктивная хирургия 17 : 220.
CAS Статья Google Scholar
Grieben A 1980 Клинические результаты Septopal R при инфекциях костей и мягких тканей: обзор клинических испытаний. В: местное лечение антибиотиками при остеомиелите и инфекциях мягких тканей.Материалы симпозиума, Амстердам, Excerpta Medica, Int. Серия конгрессов 556 : стр.120-128.
Google Scholar
Griffith B H 1979 Пролежни. В: Grabb WC, Smith JW (eds) Plastic Surgery. Эд 3, Бостон, Литтл, Браун и компания, стр. 818-825.
Guttmann L 1953 Лечение и реабилитация пациентов с повреждениями спинного мозга. В: MacNalty AS, Cope Z (eds) Brit History of World War II, Surgery, HM Stationary Office, Лондон, стр.486-496.
Guttmann L 1973 Травмы спинного мозга. Издание 1, Oxford-London, Blackwell Scientific Publications, 1973, стр. 509-511.
Хагерти Р. Ф., Хагерти Р. К., Хагерти Х. Ф. 1980 Кожно-мышечный лоскут подколенного сухожилия при восстановлении седалищного пролежня. Анналы пластической хирургии 5 : 227–231.
CAS Статья Google Scholar
Hurteau J E, Bostwick J, Nahai F, Hester R, Jurkiewicz M J 1981 V-Y продвижение мышечно-кожного лоскута подколенного сухожилия для покрытия пролежней седалищной кости. Пластическая и реконструктивная хирургия 68 : 539–542.
CAS Статья Google Scholar
Royer J, Pickrell K, Georgiade N, MLadick R, Thorne F, 1969 Тотальные лоскуты бедра при обширных пролежневых язвах. 16-летний обзор 41 лоскута бедра. Пластическая и реконструктивная хирургия 44 : 109–118.
CAS Статья Google Scholar
Scheflan M 1982 Хирургические методы лечения ран, вызванных давлением седалищной кости. Ann Plast Surg 8 : 238–247.
CAS Статья Google Scholar
Spira M, Hardy S B 1963 Наш опыт ампутации высокой бедра у пациентов с параличом нижних конечностей. Пластическая и реконструктивная хирургия 31 : 344–352.
CAS Статья Google Scholar
Тобин Г. Р., Сандерс Б. П., Ман Д., Вайнер Л. Дж. 1981 Кожно-мышечный лоскут двуглавой мышцы бедра: полезная модификация для реконструкции седалищной пролежни. Анналы пластической хирургии 6 : 396–401.
CAS Статья Google Scholar
недель П. М., Брауэр Т. Д. 1968 Прикрытие обширных пролежневых язв островковым лоскутом. Пластическая и реконструктивная хирургия 42 : 433–436.
CAS Статья Google Scholar
Реконструкция пролежней таза с помощью мышечных лоскутов на ножке | Янков
Aggarwal A, Sangwan SS, Siwach RC, et al.Островной лоскут Gluteus maximus для заживления пролежней крестца. Спинной мозг. 1996; 34: 346-50.
Бауэр Дж., Филипс LG. MOC-PSSM CME статья: Пролежни. Plast Reconstr Surg. 2008; 121: 1-10.
Bass MJ, Филипс LG. Пролежни. Curr Probl Surg. 2007; 44: 101-43.
Cakmak SK, Gui U, Ozer S, et al. Факторы риска пролежней. Adv Уход за кожными ранами. 2009; 22: 412-5.
Европейская консультативная группа по пролежням. SCALE Заключительное заявление о консенсусе 2009 г.Доступно на http://www.epuap.org.
Левин С.М., Синно С., Левин Дж. П. и др. Доказательный подход к хирургическому лечению пролежней. Ann Plast Surg. 2012; 69: 482-4.
Роулинг JT. Патологические изменения мумий. Proc R Soc Med. 1961; 54: 409-15.
Parish LC, Witkowski JA, Crissey JT. Аспекты пролежней при пролежнях. Пролежни. 1988; 1 (2): 22-4.
Дэвис Дж. С.. Оперативное лечение рубцов после пролежней.Операция. 1938; 3: 1-17.
Conway H, Griffith BH. Пластическая хирургия для закрытия пролежней язв у пациентов с параплегией: на основе опыта с 1000 случаев. Am J Surg. 1956; 91: 946-75.
Энтони Дж. П., Матес С. Дж., Альперт Б. С.. Мышечный лоскут в лечении хронического остеомиелита нижних конечностей: результаты у пациентов через 5 лет после лечения. Plast Reconstr Surg. 1991; 88: 311-8.
Eshima I, Mathes SJ, Paty P. Сравнение внутриклеточной бактериальной активности лейкоцитов в мышечно-кожных лоскутах и лоскутах произвольного рисунка.Plast Reconstr Surg. 1990; 86: 541-7.
Рубай С., Дойл Б.С. Кожно-мышечный лоскут, расщепляющий большую ягодичную мышцу, для лечения пролежней крестцовой и копчиковой язв. Plast Reconstr Surg. 1995; 96: 1366-71.
Zheng Z. Применение разделенного мышечно-жирового лоскута ягодичной мышцы и техники подкожного шва, уменьшающего натяжение, при заживлении пролежневых язв. Int Surg. 2014; 99: 447-51.
Chen TH. Двустороннее продвижение V-Y мышечно-кожных лоскутов большой ягодичной мышцы для покрытия больших пролежней крестца: пересмотр и уточнение.Ann Plast Surg. 1995; 35: 492-7.
Pers M, Medgyesi S. Использование тонкой мышцы бедра в качестве сосудосодержащего лоскута для полости, образовавшейся в результате экстирпации мочевого пузыря. Ugeskr Laeger. 1972; 134: 2162-3.
McCraw JB, Massey FM, Shanklin KD, et al. Реконструкция влагалища кожно-мышечными лоскутами gracilis // Plast Reconstr Surg. 1976; 58: 176-83.
Labandter HP. Лоскут тонкой мышцы бедра и кожно-мышечный лоскут в восстановлении перинеальных и седалищных дефектов.Br J Plast Surg. 1980; 33: 95-8.
Hagerty RF, Hagerty RC, Hagerty HF. Кожно-мышечный лоскут подколенного сухожилия в восстановлении седалищного пролежня. Ann Plast Surg. 1980; 5: 227-31.
Kroll SS, Hamilton S. Многократное и повторяющееся использование расширенного V-Y миокутанного лоскута подколенного сухожилия. Plast Reconstr Surg. 1989; 84: 296-302.
Tavakoli K, Rutkowski S, Cope C и др. Частота рецидивов седалищных язв у пара- и тетраплегиков, получавших лечение лоскутом подколенного сухожилия: 8-летнее исследование.Br J Plast Surg. 1999; 52: 476-9.
Ли Дж. Т., Ченг Л. Ф., Лин СМ и др. Новый метод переноса островковых переднебоковых лоскутов бедра и латеральной мышцы бедра на островной ножке для реконструкции рецидивирующих пролежней седалищной мышцы. J Plast Reconstr Aesthet Surg. 2007; 60: 1060-6.
Lin MT1, Chang KP, Lin SD, et al. Tensor fasciae latae в сочетании с тангенциально расщепленным мышечно-кожным лоскутом широкой мышцы бедра для восстановления пролежней. Ann Plast Surg.2004; 53: 343-7.
Kierney PC1, Cardenas DD, Engrav LH, et al. Спасение конечностей при реконструкции непроходимых пролежней с использованием кожно-мышечного лоскута прямой мышцы живота, расположенного снизу. Plast Reconstr Surg. 1998; 102: 111-6.
Пена М.М., Дрю Г.С., Смит С.Дж. и др. Кожно-мышечный лоскут прямой мышцы живота на нижнем основании для реконструкции повторяющихся пролежней. Plast Reconstr Surg. 1992; 89: 90-5.
Лечение пролежней
Заболеваемость и смертность в результате пролежней и экономическое воздействие на уже облагаемую налогами систему здравоохранения ошеломляют.В этой статье представлен обзор лечения болей под давлением с уделением особого внимания больным раком. Конечно, практически невозможно справедливо рассмотреть столь обширную тему таким образом. Однако, несмотря на присущие ему ограничения, автору удается представить краткий и упорядоченный обзор лечения пролежней у онкологических больных. Хотя алгоритмы лечения могут быть полезны при составлении плана лечения, каждый пациент индивидуален, и план ухода должен быть адаптирован для каждого пациента.
Единственным наиболее важным фактором в управлении стрессовыми состояниями является профилактика, и важность профилактики невозможно переоценить. Автор указывает на ограничения таких инструментов оценки риска, как шкалы Нортона и Брейдена. Профилактика пролежней требует выявления пациента, подверженного риску, снятия давления и тщательного наблюдения за пациентом.
Варианты лечения и профилактики
Существует множество профилактических протоколов, каждый из которых может быть адаптирован для конкретного пациента.Однако мы согласны с тем, что успешное управление требует междисциплинарного подхода. Мы обнаружили, что наши медсестры по уходу за ранами являются неоценимой частью такой команды. Непременным условием профилактики и лечения пролежней является снятие давления. Многие матрасы из вспененного материала, матрасы или кровати с низкой потерей воздуха, а также кровати с псевдоожиженным слоем доступны для облегчения давления, и выбор будет продиктован потребностями пациента.
Острое хирургическое иссечение является методом выбора при язве III / IV стадии.Хотя доступно множество новых энзиматических средств для обработки раны, эти средства следует рассматривать как дополнение к хирургической обработке раны. Инфицированные пролежни требуют адекватной обработки нежизнеспособных тканей и дренажа любой собранной жидкости. Мы согласны с автором в том, что большинство инфицированных пролежней являются полимикробными и требуют лечения антибиотиками широкого спектра действия. Чтобы направить терапию антибиотиками, мы предпочитаем отправлять ткани на посев, а не полагаться на мазки из раны.
Автор указывает на сложность диагностики остеомиелита.Наш предпочтительный подход — выполнить биопсию кости. Открытую кость в основании пролежня можно удалить и отправить на гистологию и культуру. Если кость не обнажена, предпочтительно проводить биопсию кости через прилегающую неповрежденную кожу, а не через саму язву, чтобы избежать заражения кости.
Вакуумное закрытие
Мы обнаружили, что вакуумное закрытие (VAC) эффективно при лечении крупных язв III / IV стадии, особенно у пациентов, которые не являются кандидатами на закрытие лоскута.Закрытие с помощью вакуума не следует использовать до тех пор, пока в язве не будет нежизнеспособных тканей и инфекции. Хотя некоторые не рекомендуют использовать VAC при наличии обнаженной кости, мы добились успеха в заживлении язв даже с обнаженной костью. VAC обычно меняется три раза в неделю, что снижает нагрузку на медсестер и степень дискомфорта пациента, связанного с частой сменой повязки.
Резюме
Решение о том, является ли пациент кандидатом на хирургическое закрытие, включает рассмотрение множества факторов.Ослабленный пациент с многочисленными проблемами со здоровьем не подходит для операции. Хирургическое закрытие пролежня включает полное удаление язвы, псевдобурсы, остэктомию и закрытие лоскута.
Вообще говоря, кожные трансплантаты не лучший выбор для лечения пролежней. Большинство пролежней следует прикрывать лоскутом, чтобы обеспечить хорошую васкуляризацию ткани и адекватную подкладку над выступом костей. Выбор лоскута во многом будет зависеть от расположения пролежня.
Мы поздравляем автора с должным акцентом на важность профилактики и лечения пролежней у онкологических больных.




 Неспособность чувствовать дискомфорт способствует развитию пролежней.
Неспособность чувствовать дискомфорт способствует развитию пролежней.
 Это опасное осложнение возникает, когда бактерии попадают в кровоток из раны, распространяются по всему телу и вызывают очаги инфекции. Сепсис может привести к интоксикации, отказу жизненно важных органов и смерти.
Это опасное осложнение возникает, когда бактерии попадают в кровоток из раны, распространяются по всему телу и вызывают очаги инфекции. Сепсис может привести к интоксикации, отказу жизненно важных органов и смерти.
 Не тащите и не вытаскивайте белье из-под тела пациента, особенно влажное белье. Не засовывайте под него лодку. Для всего этого существуют простые техники, основной смысл которых заключается в том, что пациента нужно сначала поднять, а затем только переместить или положить что-то под него. Не оставляйте пациента в неудобном положении, а слабые пациенты не пытайтесь сесть или дать им полуситуацию, потому что их мышечной активности недостаточно, чтобы удержать в этом положении, и они начинают скользить. Обеспечьте этим пациентам опору (любое поддерживающее приспособление) в ногах.
Не тащите и не вытаскивайте белье из-под тела пациента, особенно влажное белье. Не засовывайте под него лодку. Для всего этого существуют простые техники, основной смысл которых заключается в том, что пациента нужно сначала поднять, а затем только переместить или положить что-то под него. Не оставляйте пациента в неудобном положении, а слабые пациенты не пытайтесь сесть или дать им полуситуацию, потому что их мышечной активности недостаточно, чтобы удержать в этом положении, и они начинают скользить. Обеспечьте этим пациентам опору (любое поддерживающее приспособление) в ногах.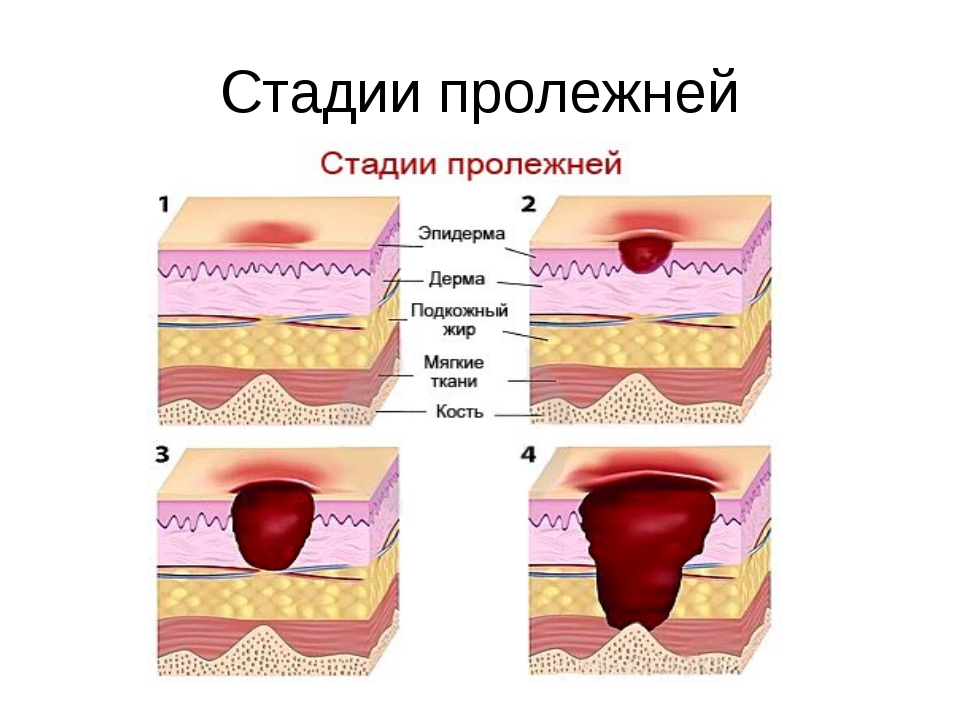 Пейте не менее 1,5 литра, если нет ограничений. Не употреблять сладкие и газированные напитки, а также замороженные продукты, т.е. быстрое приготовление пищи из сухих веществ путем растворения в воде.
Пейте не менее 1,5 литра, если нет ограничений. Не употреблять сладкие и газированные напитки, а также замороженные продукты, т.е. быстрое приготовление пищи из сухих веществ путем растворения в воде.
 Очень важно, чтобы кожа принимала воздушные ванны.
Очень важно, чтобы кожа принимала воздушные ванны.
 Специальные накладки, подушки и матрасы помогут пациенту удерживать тело в правильном положении и ослабить давление на опасные зоны.
Специальные накладки, подушки и матрасы помогут пациенту удерживать тело в правильном положении и ослабить давление на опасные зоны.
 Пустулярная и септическая хирургия, Больг. пер. с, София, 1971;
Пустулярная и септическая хирургия, Больг. пер. с, София, 1971;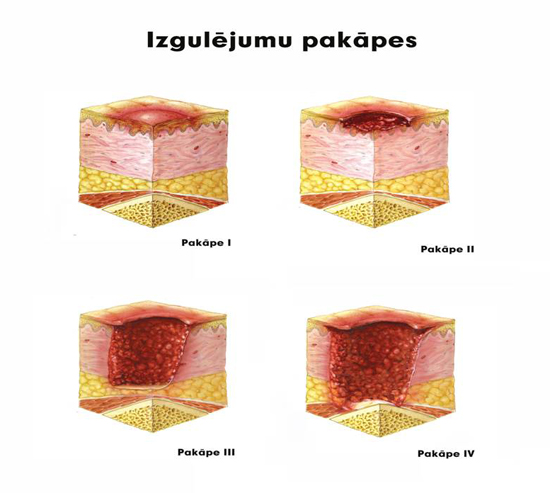 д.
д.