Признаки смерти у лежачего больного раком: Признаки скорой смерти лежачего больного
Карта сайта — ОГАУЗ «Братская городская больница №1»
Карта сайта — ОГАУЗ «Братская городская больница №1»- Главная
- О больнице
- О больнице
- Структура больницы
- Объявления
- Медицинские новости
- Вакансии
- Администрация
- Наши лицензии
- Учредительные документы
- Закупки
- Паспорт доступности ОСИ
- Политика обработки и защиты персональных данных Медицинской организации ОГАУЗ «БГБ№1»
- Учётная политика
- Специалисты
- Расписание
- Адреса участков
- Записаться на прием
- Услуги
- Виды оказываемой помощи
- Список услуг
- Рекомендации
- Платные услуги
- Платные услуги
- Правила записи к врачу
- Пациентам
- Условия оказания медицинской помощи
- Права и обязанности граждан в сфере охраны здоровья
- Регламент работы медицинского учреждения
- Информация о стандартах медицинской помощи
- Перечень лекарственных препаратов, отпускаемых населению с 50% скидкой
- Перечень лекарственных препаратов, отпускаемых населению бесплатно в соответствии с Законом Иркутской области от 17 декабря 2008г.
 №106-оз
№106-оз - Перечень жизненно необходимых и важнейших лекарственных препаратов и изделий медицинского назначения, необходимых для оказании стационарной медицинской помощи, медицинской помощи в дневных стационарах всех типов
- Правила госпитализации
- Территориальные программы
- Порядок предоставления Медицинской карты пациента
- о противодействии коррупции
- ГОСУДАРСТВЕННАЯ ПРОГРАММА 7 НОЗООЛОГИЙ
- Правила внутреннего распорядка
- Алгоритм организации доступа посетителей в ОРИТ
- Подготовка к исследованиям
- О рассмотрении обращений граждан
- Информация для населения льготных категорий
- Контакты
- Карта сайта
- Информационные материалы
|
|
Сильные отеки при онкологии: что делать, лечение и причины, отек конечностей при онкологии
Отеки — частое осложнение распространенного рака, кроме того, у любого онкологического больного могут быть и другие причины для развития отечного синдрома, существенно усугубляющие состояние и усиливающие отечность тканей. Особенность отеков при раке в их устойчивости к лечению и нередкое тяжелое течение с выраженным болевым синдромом.
Особенность отеков при раке в их устойчивости к лечению и нередкое тяжелое течение с выраженным болевым синдромом.
Виды отёков при раке
Отеки при раке, а точнее отечный синдром, обусловленный выходом жидкости из сосудистого русла и длительной задержкой в тканях, может быть симметричным или генерализованным и локальным, с преимущественным поражением отдельной анатомической части.
К генерализованному варианту относится скопление жидкости во внутренних полостях организма — асцит или плеврит, а также перикардит — жидкость в сердечной сорочке.
Такое тяжелое и характерное для терминальных сердечных заболеваний состояние общей отечности организма, как анасарка, при раке встречается нечасто, тем не менее при раковой кахексии жировая клетчатка больного раком способна незаметно впитать до 5 литров «лишней» жидкости, формируя скрытый отечный синдром. У человека без истощения можно заметить избыточное скопление уже 2 литров межтканевой жидкости, при распространенном раке и сниженной активности заметить увеличение объема весьма непросто.
Локальные отеки при злокачественных процессах практически всегда не воспалительного характера, а обусловлены блокировкой оттока межтканевой жидкости по лимфатическим сосудам.
Причины отёков при раке
Отечность формируется при разбалансировке процесса выхода питающей клетки плазмы из кровеносного русла в ткани, откуда она почти полностью, но уже в «отработанном виде», должна всасываться венозными капиллярами. В норме только десятая часть жидкости задерживается в межклеточном пространстве и впоследствии уходит в лимфатическое русло.
При большинстве злокачественных процессов баланс нарушает недостаточное функционирование лимфатического коллектора, когда сосуды и лимфоузлы забиваются клетками рака, а опухолевые конгломераты лимфатических узлов перестают «качать» лимфу. Подобный механизм формирования отечности вплоть до слоновости возникает при неоперабельном раке шейки матки с метастазами в паховые и тазовые лимфоузлы. Аналогичное происходит при оперированном раке молочной железы с лимфедемой — лимфостазом, когда полностью удаляются подмышечные лимфоузлы, и при неоперабельном раке груди с метастатическими регионарными лимфоузлами, не только не функционирующими, но и дополнительно сдавливающими крупные сосуды.
Аналогичное происходит при оперированном раке молочной железы с лимфедемой — лимфостазом, когда полностью удаляются подмышечные лимфоузлы, и при неоперабельном раке груди с метастатическими регионарными лимфоузлами, не только не функционирующими, но и дополнительно сдавливающими крупные сосуды.
Часто лимфатическую недостаточность усугубляет сдавление вены конгломератом опухолевых лимфоузлов и её тромбоз — сопряженное с распространенным злокачественным процессом нарушение свертывающей системы крови. Резко выраженный отек головы и шеи развивается при синдроме верхней полой вены, когда нарушает венозный отток быстро растущая в средостении злокачественная опухоль. Аналогичный механизм включается при поражении печени метастазами рака и увеличении органа до гигантского размера — во всю брюшную полость.
Нечасто встречающаяся паранеопластическая нефропатия, сопровождающая развитие злокачественного процесса с высокой потребностью в белке L-аспарагине, напрямую повреждает почечные клубочки, что ведет к потерям белков и развитию генерализованных отеков.
Механизм отёка при раковом истощении
При кахексии у онкологических пациентов механизм формирования «голодных» отеков обусловлен снижением концентрации циркулирующих в крови белков. Гипопротеинемия приводит к массированному выходу плазмы в межклеточное пространство, что автоматически сопровождается снижением артериального давления и, в свою очередь, включением компенсаторного механизма его повышения. Повышение сосудистого давления опять ведет к выведению жидкой части крови в интерстициальное пространство и ещё большей отечности тканей. Подобным образом формируются отеки при заболеваниях почек, осложненных почечной недостаточностью, циррозе печени с исходом в печеночную недостаточность.
В терминальной стадии рака недостаточность питания пациента сопряжена с падением функциональных возможностей печеночных клеток, не синтезирующих достаточного количества белков, и дополняется высочайшей потребностью раковых клеток в энергии за счёт «обкрадывания» всех остальных тканей организма. То есть формируется порочный круг, когда при недостаточном печеночном синтезе и низком поступлении извне белок усилено сжигается клетками рака.
То есть формируется порочный круг, когда при недостаточном печеночном синтезе и низком поступлении извне белок усилено сжигается клетками рака.
Избыток жидкости в тканях при недостатке объема циркулирующей плазмы вынуждает организм к выбросу гормонов и биологически активных веществ, поддерживающих артериальное давление, что ещё больше подрывает сердечно-сосудистую и дыхательную систему, ухудшая состояние больного раком.
Скрытые отеки и анасарка при раковой кахексии требуют активных лечебных мероприятий, только капельницами с белковыми растворами удалить их невозможно. Необходимы активные и незамедлительные действия по купированию патологических реакций, которые специалисты Клиники выполняют по индивидуально разработанной и патогенетически ориентированной лечебной программе.
Отеки как побочные эффекты противоопухолевой терапии
У некоторых пациентов возникают отеки ног после химиотерапии. Это связано с различными механизмами:
- Некоторые противоопухолевые препараты усиливают задержку жидкости в организме.

- Химиотерапия может приводить к нарушению функций печени. В итоге в крови снижается уровень белка и осмотическое давление. Жидкость хуже удерживается в кровеносном русле, устремляется в ткани, и у пациента отекают ноги после химиотерапии, а также другие части тела.
- Некоторые препараты для лечения рака приводят к поражению и ухудшению работы сердечной мышцы. С этим тоже может быть связана отечность ног после химиотерапии.
Диагностика и клинические симптомы
При раке диагностика отека несложна — это утолщение и изменение кожи, которая становится теплее или холоднее, при надавливании надолго остается ямочка.
При прогрессирующем ухудшении самочувствия и тяжести состояния у истощенного пациента отмечается быстрая и необъяснимая диетическим режимом прибавка в весе нескольких килограмм. Ткани утолщаются, по консистенции напоминая мягкое тесто.
Наиболее просто выявляется несимметричный лимфатический отек, типичный признак — отечность тыла стопы или кисти по типу подушки, когда невозможно собрать кожу в складочку. Сила тяжести приводит к застою жидкости сначала в нижних отделах, постепенно захватывая всю конечность снизу-вверх. При прогрессировании лимфатического отека конечность приобретает синюшный цвет с мраморными разводами, мягкие ткани значительно уплотняются и раздуваются, все это сопровождается нарастанием болевого синдрома и ограничением движений.
Сила тяжести приводит к застою жидкости сначала в нижних отделах, постепенно захватывая всю конечность снизу-вверх. При прогрессировании лимфатического отека конечность приобретает синюшный цвет с мраморными разводами, мягкие ткани значительно уплотняются и раздуваются, все это сопровождается нарастанием болевого синдрома и ограничением движений.
Отек конечности вследствие блокады оттока метастазами в паховой или подмышечно-надключичной лимфатической группе, нарастает очень быстро без тенденции к регрессии даже при максимально щадящем режиме и постоянном возвышенном положении. Конечность приобретает гигантский объем с мраморно-синюшной растрескивающейся кожей. Малейшее движение приводит к сильнейшей боли, купировать которую крайне сложно. Пациенты жалуются, что конечность распирает изнутри, и опасаются, что «может лопнуть». Сдавление сосудов отечными мышцами приводит к вторичному тромбозу вен, что усугубляет страдания пациента и чревато миграцией тромботических масс в легочные сосуды с угрозой смерти.
При синдроме верхней полой вены отек тканей буквально сдавливает верхние дыхательные пути и сосуды шеи. Язык и губы увеличиваются в размере, нередки точечные кровоизлияния в конъюнктиве глаза и ухудшение зрения. Беспокоит постоянная головная боль, при повороте головы возможен глубокий обморок. Состояние быстро ухудшается, присоединяется тяжелая легочно-сердечная недостаточность, возможна смерть из-за разрыва мозгового сосуда.
При раке любой отек прогрессивно ухудшает состояние за счёт декомпенсации сердечно-сосудистой и дыхательной системы, из-за застоя в легких и неадекватности газообмена в тканях развивается полиорганная недостаточность.
С отечным синдромом любой выраженности у онкологического пациента невозможно справиться только мочегонными препаратами, лечение отеков при раке требует комплексных мероприятий, в том числе с использованием специального оборудования и реанимационных техник, и обязательно мультидисциплинарной команды специалистов: онколога, кардиолога, реаниматолога, нутрициолога, нефролога. Лечение отеков после химиотерапии, вызванное побочными эффектами препаратов, зачастую требует изменения схемы введения и дозировок, поддерживающей терапии. У врачей клиники большой опыт паллиативной помощи, в том числе успешной борьбы с тяжелыми отеками.
Лечение отеков после химиотерапии, вызванное побочными эффектами препаратов, зачастую требует изменения схемы введения и дозировок, поддерживающей терапии. У врачей клиники большой опыт паллиативной помощи, в том числе успешной борьбы с тяжелыми отеками.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Список литературы:
- Суворова Г.Ю., Мартынов А.И. /Отёчный синдром: клиническая картина, дифференциальная диагностика, лечение // М.: ГЭОТАР-Медиа; 2009.
- Либис, Р.А., Лискова Ю.В./ Дифференциальная диагностика отечного синдрома: учебное пособие // Оренбург: Изд-во ОрГМА, 2011.
- López-Novoa J.M., Rodríguez-Peña A.B., Ortiz A. et al./Etiopathology of chronic tubular, glomerular and renovascular nephropathies: clinical implications // J. Transl. Med.; 2011, Vol. 9.
- Moore K.P., Wong F., Gines P. et al. /The management of ascites in cirrhosis: report on the consensus conference of the International Ascites Club // Hepatology; 2003, Vol.
 38. № 1.
38. № 1.
Последние несколько недель жизни
В течение последних нескольких недель жизни вы можете испытывать эмоциональные и физические изменения или симптомы. Это нормально, но может расстроить вас и окружающих вас людей. Быть готовым к тому, что может произойти, может немного облегчить ситуацию.
Связанные истории и СМИ
Эта аудиокнига о том, как справиться с известием о том, что вы, возможно, приближаетесь к концу своей жизни, включая сортировку…
Вы можете испытывать множество различных эмоций, в том числе:
- беспокойство
- тревога
- паника
- гнев
- обида
- печаль
- депрессия.

Вполне естественно испытывать эти чувства в последние несколько недель жизни. Вы также можете быть обеспокоены тем, что у вас меньше возможностей что-то делать. Вы можете беспокоиться о том, что потеряете свою роль в семье или среди друзей.
Возможно, вам будет полезно поговорить о своих чувствах с:
- вашей семьей и друзьями
- кто-то из вашей медицинской бригады, например медсестра паллиативной помощи или врач
- кто-то, кого вы не знаете, например, обученный консультант
- вспомогательная организация
- религиозный или духовный советник – вы можете сделать это, даже если вы ранее не посещали религиозные службы или не контактировали с духовными лидерами.
Возможно, вы не захотите говорить о том, что происходит. Все люди разные, и важно делать то, что подходит именно вам. Если другие люди хотят поговорить о вашей ситуации, а вы нет, просто мягко скажите им, что вы бы предпочли этого не делать. Возможно, им будет полезно поговорить с нашими специалистами по поддержке рака о том, как они себя чувствуют.
Возможно, им будет полезно поговорить с нашими специалистами по поддержке рака о том, как они себя чувствуют.
Вы можете стать замкнутым и молчаливым. Это может быть вызвано депрессией. Если вы думаете, что у вас может быть депрессия, сообщите об этом своему врачу или медсестре. Они могут оказать вам помощь и поддержку.
Замкнутость может быть естественной частью медленного ухода от мира. Вы можете обнаружить, что теряете интерес к вещам и людям вокруг вас, даже к близким родственникам.
Физические изменения и симптомы могут различаться. На этой странице мы описываем физические изменения, которые обычно происходят в последние несколько недель жизни.
По мере того, как ваше самочувствие ухудшается, ваш врач или медсестра/медбрат проверят ваши лекарства. Некоторых они могут остановить, если они вам больше не нужны. Если у вас появятся новые симптомы, ваш врач или медсестра/медбрат могут назначить новые лекарства для их лечения. Лекарства можно менять так часто, как вам нужно. Некоторым людям также помогают дополнительные методы лечения (см. ниже).
Некоторым людям также помогают дополнительные методы лечения (см. ниже).
Меньше энергии – это нормально. Вам может понадобиться помощь, чтобы делать то, что вы обычно делаете для себя. Усталость и слабость могут помешать вам сосредоточиться или принять участие в том, что происходит вокруг вас. Вы можете обнаружить, что вам нужно много отдыхать в течение дня.
Вещи, которые могут помочь
- Постарайтесь контролировать себя. Сохраняйте свою энергию для вещей, которые важны для вас и которые вам нравятся.
- Старайтесь меньше заниматься готовкой, уборкой и другой работой по дому. Если можете, попросите свою семью и друзей помочь вам с этими задачами.
- Если мытье и одевание утомляют вас, попросите сиделку помочь вам в этом.
- Используйте оборудование, которое помогает вам в повседневных задачах, например, приподнятое сиденье для унитаза, доску для ванны или ходунки. Это может помочь вам не так сильно уставать.
- Если у вас есть важные дела, которые вы хотите сделать, например, разобраться в своих финансовых делах, делайте их в то время дня, когда у вас больше энергии.

- Если вам трудно есть, попробуйте есть часто и понемногу.
У нас есть дополнительная информация о том, как справиться с усталостью.
Вы можете обнаружить, что плохо спите по ночам. Для этого может быть много причин, в том числе:
- прием лекарств, которые могут не дать вам уснуть, например, стероидов
- чувство беспокойства или депрессии
- боишься умереть ночью
- наличие плохо контролируемых симптомов, таких как боль, одышка или недержание мочи
- другие факторы, такие как свет, шум или слишком долгий дневной сон.
Сообщите своему врачу или медсестре, если вы плохо спите. Есть вещи, которые могут помочь вам лучше спать. Также расскажите им о любых конкретных тревогах или симптомах, которые могут повлиять на ваш сон. Они могут предложить что-то, что может помочь, например, прием некоторых лекарств в другое время. Они также могут предложить вам попробовать принимать снотворное.
Вещи, которые могут помочь
- Если ваш матрас неудобен, попросите медсестру посоветовать вам более удобный матрас.
- Попробуйте уменьшить свет и шум ночью. Ношение маски для глаз может помочь, если в вашей комнате слишком светло.
- Пейте теплые напитки перед сном, но избегайте кофеина и алкоголя.
- Оставьте свою спальню для сна. Если вы просыпаетесь ночью, постарайтесь не ворочаться. Идите в другую комнату в доме, если можете. Когда почувствуете сонливость, снова ложитесь спать. Если вам нужно поспать днем, идите в свою кровать и спите там.
- Избегайте использования любых экранов, таких как телевизор, компьютер, планшет или смартфон, по крайней мере за час до сна.
- Держите блокнот у кровати. Если вы просыпаетесь ночью, запишите все, что вас беспокоит или что вам нужно сделать. Вы можете работать со своим списком в течение дня и получать поддержку и советы от лиц, осуществляющих уход, врача или медсестры.

- Попробуйте использовать методы релаксации ночью. Возможно, вам будет полезно использовать компакт-диск для релаксации или послушать успокаивающую музыку. Эрготерапевт или физиотерапевт могут показать вам некоторые методы релаксации.
- Если вам помогают прикосновения и массаж, вы можете попросить своего опекуна сделать вам легкий массаж рук или ног.
У нас есть дополнительная информация о проблемах со сном.
Многие люди беспокоятся о боли, поскольку их болезнь ухудшается. Не у всех бывают боли в последние несколько недель жизни. Но если вы это сделаете, обычно есть эффективные способы контролировать это.
Каждый чувствует боль по-своему. Для разных видов боли существуют разные обезболивающие.
Обезболивающие часто назначают в виде:
- таблеток
- жидкие лекарства
- пластырей приклеились к коже.
Для достижения наилучшего эффекта вам может понадобиться несколько видов обезболивающих.
Если у вас проблемы с глотанием или вы заболели, вы можете получить обезболивающие в виде инъекций или с помощью шприца. Эти препараты включают морфин, диаморфин и оксикодон.
Шприцевые насосы
Шприцевой насос — это небольшой портативный насос, который можно использовать для введения лекарств. Иногда его называют шприцеводителем.
Шприцевые насосы используются по разным причинам. Их можно использовать, если вы:
- не можете правильно всасывать лекарства через желудок
- имеют трудности с глотанием.
В последние несколько недель жизни вам может быть труднее глотать лекарства. Ваш врач или медсестра/медбрат могут порекомендовать вам использовать шприцевой дозатор для получения необходимых лекарств. Вы можете получить обезболивающие, противорвотные лекарства, лекарства от беспокойства и некоторые другие лекарства через шприцевой дозатор.
Сколько обезболивающего вам понадобится
Возможно, вы беспокоитесь, что по мере приближения к концу жизни вам придется принимать все большие дозы сильнодействующих обезболивающих. Важно помнить, что не у всех будет усиливаться боль. Не существует правильной дозы морфина. Правильная доза — это та доза, которая облегчает вашу боль.
Важно помнить, что не у всех будет усиливаться боль. Не существует правильной дозы морфина. Правильная доза — это та доза, которая облегчает вашу боль.
Врачи-специалисты паллиативной помощи и медсестры имеют большой опыт в лечении боли. Они могут помочь убедиться, что вы принимаете правильную дозу обезболивающих, чтобы контролировать боль без слишком большого количества побочных эффектов. Ваш врач общей практики или онколог может направить вас к специалисту.
Побочные эффекты обезболивающих
Сильные обезболивающие имеют три общих побочных эффекта:
- Сонливость.
- Болезнь.
- Запор.
У нас есть дополнительная информация об этих и других побочных эффектах обезболивающих.
Вещи, которые могут помочь
- Всегда регулярно принимайте обезболивающие в соответствии с указаниями врача или медсестры.
- Как можно скорее сообщите своему врачу или медсестре, если ваша боль не контролируется.

- Если можете, ведите дневник боли. Вы можете использовать наш дневник боли или спросить у участковой медсестры или медсестры-специалиста, могут ли они дать вам его.
- Помните о побочных эффектах обезболивающих и при необходимости принимайте лекарства, чтобы держать их под контролем.
- Убедитесь, что у вас не закончились прописанные лекарства. Если у вас осталось немного лекарства, попросите своего врача или медсестру выписать еще один рецепт.
Другие способы контроля боли
Существуют и другие средства, которые могут помочь контролировать боль – их можно использовать вместе с болеутоляющими средствами:
- Найдите удобное положение, чтобы сесть или лечь.
- Используйте любое специальное оборудование, которое вам дали.
- Используйте методы релаксации.
- Попробуй отвлечься от боли.
- Есть и другие, более специализированные способы контроля боли. К ним относятся чрескожная электрическая стимуляция нервов (ЧЭНС) и иглоукалывание.
 Ваш врач или медсестра могут сказать вам, подходят ли они вам.
Ваш врач или медсестра могут сказать вам, подходят ли они вам.
У нас есть дополнительная информация об этих способах контроля боли.
Ваша болезнь или ваши лекарства могут вызвать у вас тошноту (тошнота) или тошноту (рвота). Если это произойдет, ваш врач или медсестра/медбрат могут назначить противорвотные препараты (противорвотные средства), которые обычно помогают.
Наша информация о тошноте и рвоте включает различные способы приема противорвотных средств и другие способы борьбы с этим симптомом.
Вы можете похудеть, даже если хорошо питаетесь. Это может огорчить. Вы можете обнаружить, что со временем ваш аппетит снижается, потому что:
- вашей болезни
- лекарств, которые вы принимаете
- вас отталкивает вид и запах еды.
Когда вы приближаетесь к концу своей жизни, ваше тело замедляется. Он не нуждается в пище, так как не может ее переваривать или усваивать из нее питательные вещества. Не заставляйте себя есть. Это может вызвать у вас плохое самочувствие.
Это может вызвать у вас плохое самочувствие.
Лекарства, такие как стероиды, иногда могут повышать аппетит. Ваш врач может назначить их, если они вам подходят.
Вещи, которые могут помочь
- Ешьте часто и небольшими порциями. Попробуйте использовать меньшую тарелку и подавайте небольшие порции.
- Не чувствуй, что должен есть. Снижение аппетита по мере приближения к концу жизни является нормальным явлением.
- Ешьте, если хотите. И ешь то, что хочешь.
- Если вы хотите есть, но не любите запах готовки, попросите кого-нибудь приготовить вам еду.
- Перекусить поблизости.
- Ешьте медленно.
- Подумайте о том, чтобы есть продукты, которые легко жевать и переваривать, такие как супы, заварной крем и мороженое.
Ваша семья и друзья могут чувствовать тревогу или расстроенность из-за того, что вы больше не голодны и не получаете удовольствия от еды. Поговорите с ними о том, что вы хотели бы съесть или выпить. Это означает, что они будут знать, что лучше всего вам предложить.
Это означает, что они будут знать, что лучше всего вам предложить.
Многие люди обнаруживают, что у них легче возникают запоры, потому что они меньше двигаются, меньше едят и пьют. Лекарства, такие как сильные обезболивающие, также могут вызывать запор.
Вещи, которые могут помочь
- Принимайте слабительные в соответствии с указаниями врача или медсестры.
- Если у вас запор, как можно скорее сообщите об этом своему врачу общей практики или медсестре. Сообщите им, если ваши слабительные не работают или если ваш стул стал слишком жидким.
- Пейте как можно больше жидкости.
- Если вы можете есть, старайтесь есть продукты с высоким содержанием клетчатки. Сюда входят фрукты и овощи, коричневый рис, черный хлеб или коричневые макароны.
У нас есть больше информации о запорах.
Некоторые люди могут чувствовать одышку. Одышка может быть очень пугающей. Но есть вещи, которые могут помочь, в зависимости от причины
Важно как можно скорее сообщить своим врачам и медсестрам, если вы:
- задыхаетесь
- внезапно стал более задыхающимся, чем обычно.

После этого вам предложат наилучшее лечение.
Вещи, которые могут помочь
Медсестры могут показать вам и лицам, осуществляющим уход, наилучшие положения для вас, чтобы сидеть или стоять, чтобы облегчить ваше дыхание. Они также могут научить вас дышать более эффективно, планировать свою деятельность и экономить энергию.
Одышка может вызывать беспокойство. Это может сделать ваше дыхание еще более затрудненным. Ваша медсестра или физиотерапевт могут научить вас расслабляться, чтобы вы не чувствовали беспокойства и одышки.
Лекарства от одышки
- Некоторые лекарства могут помочь, например, очень низкая доза морфина или лекарства для лечения беспокойства.
- Кислород может быть полезен для некоторых людей. Ваш врач общей практики или медсестра/медбрат могут организовать для вас кислород дома, если вам это нужно.
- Если у вас плевральный выпот, ваш врач в больнице или хосписе может откачать жидкость.

- Если у вас анемия, ваш врач может организовать вам переливание крови, если посчитает, что это поможет.
Другие способы лечения одышки
У нас есть дополнительная информация о других способах лечения этого симптома, в том числе:
- методы дыхания и релаксации (которые также могут помочь вам справиться с тревогой)
- ведение повседневной жизни с одышкой.
По мере прогрессирования болезни вам может быть труднее передвигаться. Это может быть потому, что вы:
- очень устали
- испытывают боль
- имеют опухшие конечности У
- опух живот.
Если вы мало двигаетесь, у вас могут появиться болезненные ощущения. Например, у вас могут болеть ягодицы или пятки. Ваша участковая медсестра может подобрать оборудование, которое поможет предотвратить это, например, подушку для снятия давления на стул или матрас на кровать. Вы также можете уменьшить болезненность, регулярно меняя свое положение, если можете.
У вас может быть кашель или одышка. Это может утомлять и расстраивать. Ваш врач может назначить лекарства, чтобы помочь с этими симптомами. Возможно, вам будет полезно сидеть как можно более прямо, опираясь на подушки. Это также может помочь вам легче дышать.
У вас могут возникнуть проблемы со ртом, такие как:
- сухость во рту
- язвы
- инфекция.
Некоторые лекарства могут усугубить эти проблемы. Уход за полостью рта важен и может помочь предотвратить проблемы с полостью рта. Сообщите медсестре или врачу, если у вас возникнут какие-либо проблемы со ртом, чтобы они могли помочь.
Вещи, которые могут помочь
- По возможности чистите зубы два раза в день фторсодержащей зубной пастой. Если у вас болит рот, используйте мягкую детскую зубную щетку.
- Прополощите рот пресной водой после чистки зубов.
- Полоскайте рот 3–4 раза в день, чтобы удалить загрязнения и поддерживать его чистоту.
 Вы можете использовать обычную воду или полоскание соленой водой (добавьте 1 чайную ложку соли на 1 пинту холодной или теплой воды). После ополаскивания соленой водой следует прополоскать рот холодной или теплой водой.
Вы можете использовать обычную воду или полоскание соленой водой (добавьте 1 чайную ложку соли на 1 пинту холодной или теплой воды). После ополаскивания соленой водой следует прополоскать рот холодной или теплой водой. - Если у вас вставные зубы, почистите их как обычно и замочите на ночь.
- Используйте любые жидкости для полоскания рта, которые вам прописали, и следуйте инструкциям.
- Сократите курение и употребление веществ, вызывающих сухость или раздражение рта, таких как кофеин и алкоголь.
- Если у вас сухость во рту, выпейте тоник или лимонад, пососите леденец или кубики льда или пожуйте жевательную резинку без сахара.
У некоторых людей жидкость скапливается в какой-либо части тела. Это называется отеком.
Водные таблетки (диуретики) иногда помогают избавиться от жидкости. Ваш врач может сказать вам, подходят ли они вам.
Вещи, которые могут помочь, если ваши ноги и лодыжки опухли
- Ваш врач может прописать вам компрессионные чулки.
 Эти не подходят для всех.
Эти не подходят для всех. - Используйте подставку для ног, чтобы держать ноги поднятыми, когда вы сидите.
- Аккуратно разминайте ноги. Медсестра или физиотерапевт могут показать вам некоторые упражнения.
- Вам может быть трудно передвигаться, что может раздражать. Ваши медсестры могут помочь вам найти способы передвижения.
Ваш внешний вид может измениться по мере прогрессирования болезни. Например, вы можете набрать или похудеть. Это может огорчить. Возможно, вам будет полезно поговорить о своих чувствах с опекунами или медсестрами. Они могут помочь вам найти способы выглядеть и чувствовать себя лучше.
У нас есть дополнительная информация об изменениях вашего внешнего вида.
Вы можете подвергаться большему риску инфекции, например инфекции грудной клетки или мочи, если:
- ты мало двигаешься
- вы плохо едите или пьете.
Немедленно сообщите своему врачу, если вы:
- развить высокую температуру
- начинают чувствовать озноб, дрожь или плохое самочувствие.

Они могут прописать антибиотики для лечения инфекции.
Анемия может привести к сильной усталости и одышке. Если у вас анемия, ваш врач или медсестра могут предложить вам переливание крови, если они считают, что это поможет. Вы обычно имеете это как дневной пациент в больнице или хосписе.
У вас могут быть проблемы с мочеиспусканием (мочением) или с контролем мочевого пузыря. Медсестра может ввести в мочевой пузырь тонкую гибкую трубку (катетер) для отведения мочи. Это также может помочь вам избежать дискомфорта от использования подкладного судна или бутылочки, если вы не можете встать с постели.
При некоторых видах рака в животе может скапливаться жидкость. Это может сделать ваш животик:
- набухшим
- чувствовать себя тесно и неудобно.
Это называется асцит. Ваш врач общей практики или специализированная медсестра паллиативной помощи могут поговорить с вами о способах лечения асцита.
Некоторые виды рака могут вызывать повышение уровня кальция в крови. Это называется гиперкальциемией. Может:
Это называется гиперкальциемией. Может:
- вызывает сонливость
- заставить вас чувствовать себя плохо
- вызвать путаницу
- вызывают запор
- делают боль труднее справиться с.
Если у вас появятся эти симптомы, сообщите об этом медсестре или врачу. Они могут сделать анализ крови, чтобы проверить уровень кальция.
Если у вас высокий уровень кальция, ваши врачи могут дать вам лекарства, которые помогут его снизить. Они называются бисфосфонаты. У вас они через капельницу. Вам нужно будет провести несколько дней в больнице или хосписе.
Обычно с симптомами можно справиться дома. Но иногда может помочь лечение в больнице или хосписе в течение нескольких дней или недель. Ваша бригада паллиативной помощи по месту жительства, участковая медсестра или врач общей практики поговорят с вами об этом, если сочтут, что это может помочь. Пребывание в больнице или хосписе означает, что врачи и медсестры могут лучше оценить ваши симптомы. Они могут подобрать любые лекарства быстрее, чем если бы вы были дома. Это означает, что они могут контролировать ваши симптомы быстрее.
Они могут подобрать любые лекарства быстрее, чем если бы вы были дома. Это означает, что они могут контролировать ваши симптомы быстрее.
Когда ваши симптомы находятся под контролем, вы часто можете вернуться домой. После этого вы находитесь под наблюдением своего врача общей практики при поддержке вашей бригады паллиативной помощи по месту жительства и районных медсестер.
Дополнительные методы лечения
Многие люди считают, что дополнительные методы лечения могут помочь им:
- чувствовать себя сильнее
- управлять физическими изменениями
- лучше справляется со страхом перед смертью
- улучшить качество своей жизни
- улучшить свои симптомы.
В нашей информации о дополнительных методах лечения разъясняются различные доступные типы и способы доступа к ним для вас и лиц, осуществляющих уход.
Распечатать страницу
Линия поддержки рака Macmillan
Линия поддержки Macmillan — это бесплатная и конфиденциальная телефонная служба для людей, живущих с раком или страдающих от него. Если вам нужно поговорить, мы послушаем.
Если вам нужно поговорить, мы послушаем.
0808 808 00 00
Ежедневно с 8:00 до 20:00
Чат онлайн
Ежедневно с 8:00 до 20:00
Получить помощь
Прогнозирование активного умирания
Прогнозирование активного умирания Больше всего мы узнали о активная смерть от следования за больными раком, потому что их траектории умирания кажутся наиболее предсказуемыми. Однако больные с другими патологическими процессами определенно может вступить в путь, в значительной степени неотличимый от пути рака смерть. Морита определил четыре признака, которые предвещали надвигающуюся смерть в 100 случаях рака у больных: «предсмертный хрип», дыхание нижнечелюстным движений, цианоз конечностей и отсутствие пульса на лучевой артерии. Он измерил среднее время до смерти с момента появления этих признаков. Они имели тенденцию возникать в довольно упорядоченным образом, с предсмертным хрипом, предшествующим дыханию с движением нижней челюсти (74% времени), что, в свою очередь, предшествовали цианоз и отсутствие пульса (63% время). Среднее время до смерти после предсмертного хрипа было 57 (+ или — 23, SD) ч, через 7,6 (2,5) ч после дыхания нижнечелюстным движения, 5,1 (1,0) часа после цианоза и 2,6 (1,0) часа после отсутствия радиального пульса. 3 (я был поражен этим исследованием, потому что, пока я не прочитал о нижнечелюстном движение, я не мог увидеть его у моих умирающих пациентов.)
Среднее время до смерти после предсмертного хрипа было 57 (+ или — 23, SD) ч, через 7,6 (2,5) ч после дыхания нижнечелюстным движения, 5,1 (1,0) часа после цианоза и 2,6 (1,0) часа после отсутствия радиального пульса. 3 (я был поражен этим исследованием, потому что, пока я не прочитал о нижнечелюстном движение, я не мог увидеть его у моих умирающих пациентов.)
Как показывает это исследование, многие пациенты, которые активно умирают, «шумное дыхание». Эти звуки исходят из сохраненных выделения в глотке и верхних дыхательных путях. Иногда называется терминальная пневмония, неясно, как часто такие выделения представляют собой истинные бактериальные пневмонии по сравнению с нормальным выделения у пациентов, которые больше не могут кашлять.
Этот терминальный синдром, как мы могли бы его назвать, легче всего идентифицировать у больных раком солидных опухолей и обычно предшествует прикованности к постели и мало, если вообще есть, пероральный прием пищи или жидкости. Больной редко говорит, или говорит только короткими фразами. Вначале может присутствовать слабый кашель, но затем исчезает. Частота дыхания различно учащена и часто становится нерегулярное, иногда с явным дыханием Чейна-Стокса. Стетоскоп имеет минимальное применение. скопление респираторного секрета в бронхах и бронхиолах вызывает локализацию основного альвеолярного поражения, проявляющегося хрипами, трудно, если вообще возможно, обнаружить. Полезнее это прямая пальпация грудной клетки для выявления вибраций, которые представляют собой накопление выделений, форма fremitus. Если такие вибрации возникают только в центре передней части грудной клетки над трахеей, это может отражают только выделения из трахеи и дают ложноположительный результат активное умирание. Впоследствии они могут пройти, если кашель вернется. Однако, периферическое дрожание кажется более наводящим на размышления о терминальная задержка секрета. Лихорадка часто отсутствует, особенно при приеме стероидов.
Больной редко говорит, или говорит только короткими фразами. Вначале может присутствовать слабый кашель, но затем исчезает. Частота дыхания различно учащена и часто становится нерегулярное, иногда с явным дыханием Чейна-Стокса. Стетоскоп имеет минимальное применение. скопление респираторного секрета в бронхах и бронхиолах вызывает локализацию основного альвеолярного поражения, проявляющегося хрипами, трудно, если вообще возможно, обнаружить. Полезнее это прямая пальпация грудной клетки для выявления вибраций, которые представляют собой накопление выделений, форма fremitus. Если такие вибрации возникают только в центре передней части грудной клетки над трахеей, это может отражают только выделения из трахеи и дают ложноположительный результат активное умирание. Впоследствии они могут пройти, если кашель вернется. Однако, периферическое дрожание кажется более наводящим на размышления о терминальная задержка секрета. Лихорадка часто отсутствует, особенно при приеме стероидов. был использован. Пульс может быть вначале сильным, но становится более нитевидным и в конечном итоге перестает пальпироваться как кровь. давление падает. Несмотря на отсутствие лихорадки, может наблюдаться расширение периферических сосудов. если есть сепсис. В таких случаях пульс вначале частый и часто гипердинамический, который может быть ошибочно истолкован как «сильный пульс». Скорее всего, этот импульс является следствием расширенного пульса. давление, так как сердечный выброс увеличивается при адренергическом стимуляция сопровождается падением системного сосудистого сопротивления, особенно при наличии сепсиса. Я обнаружил, что чувствую тепло голеней полезно при оценке для этого. Поскольку голени имеют плохую васкуляризацию и в норме холодные (особенно в наличие гипотензии с рефлекторным сужение сосудов), теплые голени наоборот предполагают расширение сосудов. (Обратите внимание, что чувствительность и специфичность из этих предлагаемых обследований еще не были опробованы.
был использован. Пульс может быть вначале сильным, но становится более нитевидным и в конечном итоге перестает пальпироваться как кровь. давление падает. Несмотря на отсутствие лихорадки, может наблюдаться расширение периферических сосудов. если есть сепсис. В таких случаях пульс вначале частый и часто гипердинамический, который может быть ошибочно истолкован как «сильный пульс». Скорее всего, этот импульс является следствием расширенного пульса. давление, так как сердечный выброс увеличивается при адренергическом стимуляция сопровождается падением системного сосудистого сопротивления, особенно при наличии сепсиса. Я обнаружил, что чувствую тепло голеней полезно при оценке для этого. Поскольку голени имеют плохую васкуляризацию и в норме холодные (особенно в наличие гипотензии с рефлекторным сужение сосудов), теплые голени наоборот предполагают расширение сосудов. (Обратите внимание, что чувствительность и специфичность из этих предлагаемых обследований еще не были опробованы. )
)
Хотя необходимо провести дальнейшие исследования в краткосрочной перспективе предсказание смерти, я нашел эти знаки полезными, но не безошибочными. Немного больные с обструктивными заболеваниями легких, склонные к хронической аспирации, такие как как при инсульте, так и у пациентов с деменцией могут возникать хрипы с задержкой дыхания. выделениями и при этом не быть активно умирающими. Цианоз и пятнистость верхних конечностей более характерны для неминуемой смерти, чем такие изменения в нижнем конечностей, где они обычно отражают заболевание периферических сосудов. У меня есть засвидетельствовали ложные срабатывания для движения нижней челюсти в больных с обструктивными заболеваниями легких. Чрезмерное использование ременных мышц в дыхании может привести к движениям челюсти, которые имитируют истинное дыхание с движением нижней челюсти. Подозреваю этот знак у умирающих людей возникает из-за расслабленного мышечного тонуса челюсти в сочетании с глубоким дыханием. Это может объяснить дополнительные ложные срабатывания, которые я видел для этого входа. пациентов с передозировкой бензодиазепинов и боковым амиотрофическим склерозом (по два пациента в моем опыт), обе ситуации связаны с расслабленным мышечным тонусом.*
Это может объяснить дополнительные ложные срабатывания, которые я видел для этого входа. пациентов с передозировкой бензодиазепинов и боковым амиотрофическим склерозом (по два пациента в моем опыт), обе ситуации связаны с расслабленным мышечным тонусом.*
Распространенная ошибка, которую я совершал и свидетелем которой были другие, работающие в хосписе заключается в неуместной экстраполяции рака на другие болезни в предсказание активного умирания. Большинство больных раком, похоже, умирают по обычной схеме. траектории, и работники хосписа довольно хорошо распознают, когда рак пациенты вступают в активную фазу умирания. Ошибки случаются, когда врачи чрезмерно экстраполировать этот опыт на другие болезни. В главе 2 я обсуждали «синусоиду», неустойчивую траекторию умирания, по которой пациенты с некоторые заболевания, такие как застойная сердечная недостаточность и деменция, могут ухудшиться а потом улучшать — снова и снова. Для синусоидальных траекторий это более трудно однозначно утверждать, что какое-либо конкретное клиническое ухудшение в фактически привести к смерти.
Клиницисты также могут быть не в состоянии предсказать смертность пациентов в течение другая причина — склонность пациентов с определенными заболеваниями к смерти относительно внезапно. Очевидно, что пациенты, подверженные риску катастрофических событий, таких как так как сердечная аритмия или обескровливание могут привести к смерти внезапно и непредсказуемо, хотя за такими пациентами наблюдают относительно немного в хосписах. Наиболее распространенная ошибка в хосписах связана с пациентами, подверженными риску внезапная дыхательная недостаточность. Для таких больных характерно отсутствие каких-либо дыхательный резерв. Пациенты с тяжелыми врожденными заболеваниями легких, такими как обструктивное заболевание легких и легочный фиброз подвержены риску для этого траектория. Менее очевидно, что те пациенты, у которых отсутствует дыхательный резерв из-за нервно-мышечных заболеваний, таких как амиотрофический боковой склероз или синдром Гийена-Барра часто умереть внезапно и неожиданно. Я предполагаю, что у таких пациентов, которым не хватает дыхательный резерв, любые легочные «инсульты», такие как слизистая пробка, пища аспирации, кровотечения или ранней пневмонии достаточно, чтобы склонить чашу весов в сторону CO 2 удержание и внезапная смерть.
Я предполагаю, что у таких пациентов, которым не хватает дыхательный резерв, любые легочные «инсульты», такие как слизистая пробка, пища аспирации, кровотечения или ранней пневмонии достаточно, чтобы склонить чашу весов в сторону CO 2 удержание и внезапная смерть.
Я подчеркиваю этот момент, потому что обычно считаю полезным объяснить семьям (и некоторым пациентам) возможность или вероятность того, что мы может быть не в состоянии предсказать надвигающееся смерть для пациентов с такими заболеваниями. Если на самом деле такой больной найдется умер, семейный шок, кажется, смягчен предвидением этой возможности. Хотя некоторые могут быть обеспокоены, узнав о неуверенности, присущей предсказывая такие смерти, многие с облегчением узнают, что активное умирание не быть растянутым и что большинство таких смертей кажутся мирными. Пациенты, которые страдают от сильная исходная одышка, как у большинства таких пациентов, склонны больше бояться усиления одышки и удушье, чем они умирают.

 №106-оз
№106-оз №106-оз
№106-оз
 38. № 1.
38. № 1.



 Ваш врач или медсестра могут сказать вам, подходят ли они вам.
Ваш врач или медсестра могут сказать вам, подходят ли они вам.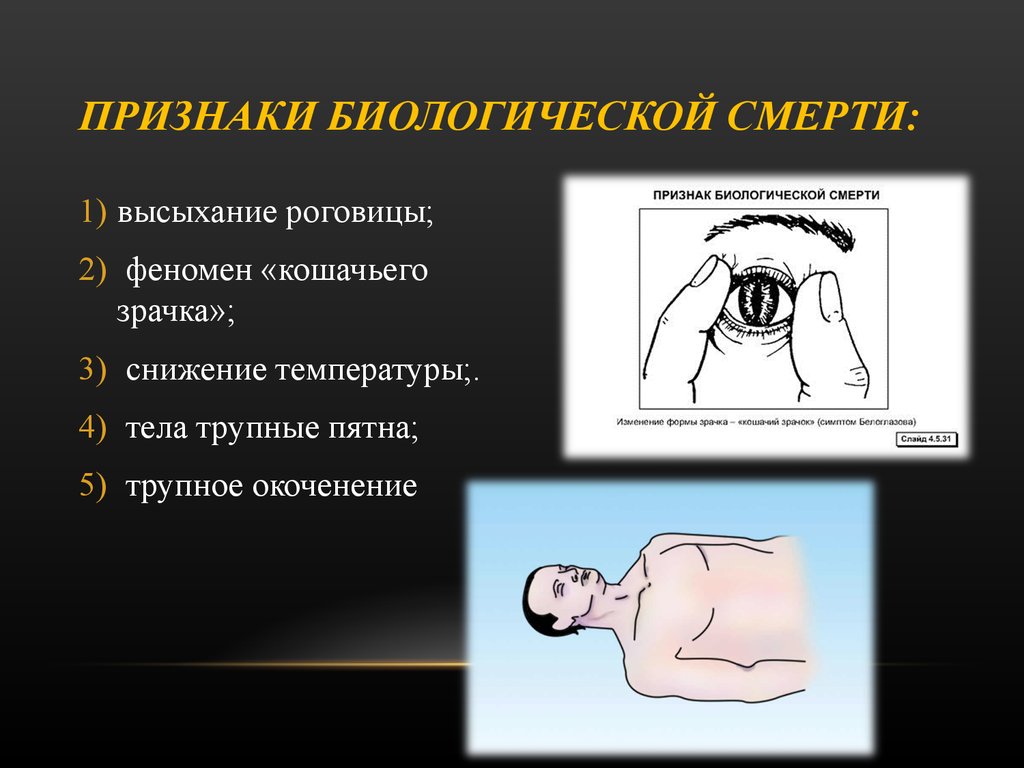

 Вы можете использовать обычную воду или полоскание соленой водой (добавьте 1 чайную ложку соли на 1 пинту холодной или теплой воды). После ополаскивания соленой водой следует прополоскать рот холодной или теплой водой.
Вы можете использовать обычную воду или полоскание соленой водой (добавьте 1 чайную ложку соли на 1 пинту холодной или теплой воды). После ополаскивания соленой водой следует прополоскать рот холодной или теплой водой. Эти не подходят для всех.
Эти не подходят для всех.