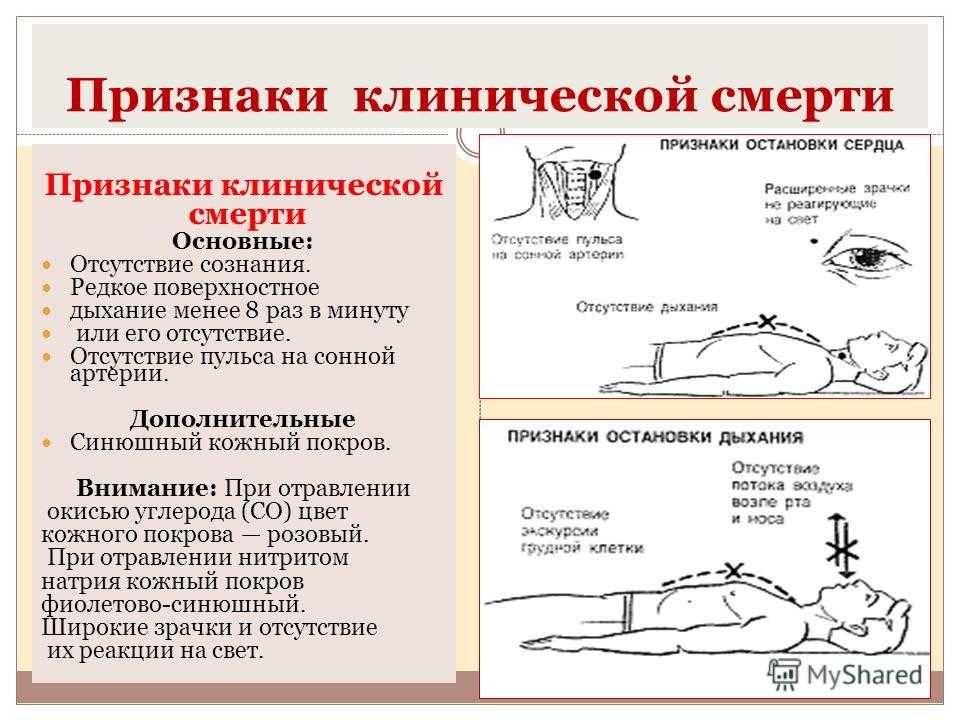
Признаки скорой смерти: Важно знать каждому: названы 5 признаков скорой смерти человека
врачи назвали признаки, которые указывают на скорую смерть человека
Люди иногда не успевают попрощаться с близкими, потому что не знают, что они доживают последние дни.
Хочется успеть сказать человеку, находящемуся на смертном одре, последнее «прощай». Только вот мало кто знает, что близкий на грани перехода в иное измерение. Вот медики и решили рассказать о нескольких признаках, которые необходимо знать, чтобы успеть проститься с человеком.
Отсутствие аппетита
Умирающий организм не тратит практически никакой энергии, соответственно, у человека нет потребности есть и пить так, как всегда. Он попросту не чувствует голода. А за 2-3 дня до смерти умирающий и вовсе может отказаться от еды и воды. Поэтому близким стоит обратить внимание на этот признак.
Сонливость
За 2-3 месяца до смерти человек находится в сонливом состоянии. Он реже бодрствует и всё больше спит, указывают врачи. Они связывают это с замедлением обмена вещества в организме. Несмотря на такое состояние больного, специалисты рекомендуют отвлекать его, поощрять вставать, двигаться.
Несмотря на такое состояние больного, специалисты рекомендуют отвлекать его, поощрять вставать, двигаться.
Нет сил ни на что
Умирающий человек не хочет ни видеть, ни слышать, ни общаться с кем-либо. И исключение не делается даже для близких и любящих людей. Не стоит в таких случаях обижаться на больного. Надо просто понять и принять, что у умирающего уже нет энергии, чтобы поддерживать разговор, проводить время с теми, кого он любит. Медики обращают внимание и на то, что многие пациенты отказываются от общения, потому что не хотят, чтобы их видели в таком немощном состоянии.
Жизненные показатели не в норме
Резкое падение давления, неравномерное дыхание, слабое сердцебиение — эти и другие признаки служат показателем того, что человек «уходит». Врачи обращают внимание на то, что может измениться цвет мочи, поскольку почки перестают работать.
Мышечная слабость
Сначала человек элементарно не может встать. Потом ему тяжело самостоятельно повернуться на другой бок. Мышцы слабеют до такой степени, что умирающий уже не может держать полупустую чашку.
Потом ему тяжело самостоятельно повернуться на другой бок. Мышцы слабеют до такой степени, что умирающий уже не может держать полупустую чашку.
Падает температура тела
За несколько дней до смерти у человека уменьшается кровообращение. Кровь сосредотачивается во внутренних органах. Приток крови к рукам и ногам настолько минимальный, что они становятся ледяными. Кожа бледная с синими и фиолетовыми пятнами и очень холодная. Однако сам человек не чувствует холода.
Речь бессвязная, мысли путаются
Ученые доказали, что человек при смерти все слышит, только ответить не может тем, кто к нему обращается. Но даже если он и находит силы, чтобы что-то сказать, речь у него все равно бессвязная, а мысли путаются. Это потому, что мозг постепенно отмирает. Врачи все равно советуют разговаривать с больным, чтобы он чувствовал, что его любят и не хотят, чтобы он уходил.
Как рыба, выброшенная на берег
Человек может начать дышать медленнее, хватать ртом воздух, а иногда и вовсе дышит с большими паузами, потому иногда близким кажется, что он умер.
Галлюцинации
Врачи успокаивают, что галлюцинации — обычное явление у умирающих. Человек как будто впадает в детство. Иногда ему кажется, что рядом с ним родные, которых уже давно нет на этом свете. Наблюдать такое состояние у близкого человека тяжело, но такие видения облегчают уход.
Ранее группа ученых из Франции и Великобритании назвала тревожным признаком скорой смерти, когда человек испытывает проблемы с вставанием со стула или одевании. А канадские исследователи создали калькулятор, с помощью которого можно вычислить дату смерти пожилых.
Чтобы первыми узнавать обо всем, что происходит в России и мире, подписывайтесь на наш канал в Telegram.
Ирада Гусейнова
Названы признаки скорой «смерти» смартфона
Есть признаки, благодаря которым можно заранее понять будущую поломку вашего телефона, передает inbusiness.kz.
О ранних предвестниках «смерти» смартфона рассказал hi-tech.mail.ru.
«Глюки» сенсора
Если вы заметили, что телефон реагирует на прикосновения не так, как раньше, например, при нажатии на одни символы открываются совершенно другие или телефон временами не реагирует на прикосновения, это может говорить о том, что в питании сенсора или телефона есть проблемы. Наведенные токи, которые могут приводить к изменению емкости и ложным срабатываниям сенсора, рано или поздно послужат проблемам с питанием и станут причиной поломки смартфона.
Наведенные токи, которые могут приводить к изменению емкости и ложным срабатываниям сенсора, рано или поздно послужат проблемам с питанием и станут причиной поломки смартфона.
Нагрев телефона
Еще один симптом, который подскажет о скорой поломке смартфона, — сильный нагрев без причины. Если телефон нагревается во время интенсивного использования, например, во время игр или просмотра фильмов, то в целом это нормальное явление, которое не должно вызывать опасений. Если же телефон стал нагреваться без причины, это может говорить об износе контроллера или неполадках в цепях питания батареи, что также рано или поздно станет причиной поломки.
Также это может быть следствием плохого контакта контроллера с материнской платой телефона, из-за чего повышается расход энергопотребления, который в свою очередь приводит к перегреву. Все это указывает на то, что жить вашему смартфону осталось недолго.
Артефакты на фотографиях
Если вы стали замечать, что на месте фотографий появляются различные артефакты или картинки отображаются с искажениями — время бить тревогу и скорее делать бэкап. Скорее всего дело в износе флэш-памяти. Ячейки NAND памяти, на которые записывается информация, со временем изнашиваются и могут начать сохранять визуальные данные с ошибками. Но это только начало. Ведь в этих ячейках хранятся не только картинки, но и системные данные, которые вслед за фотографиями скорее всего также начнут давать сбои, что приведет к поломке устройства.
Скорее всего дело в износе флэш-памяти. Ячейки NAND памяти, на которые записывается информация, со временем изнашиваются и могут начать сохранять визуальные данные с ошибками. Но это только начало. Ведь в этих ячейках хранятся не только картинки, но и системные данные, которые вслед за фотографиями скорее всего также начнут давать сбои, что приведет к поломке устройства.
Еще один характерный симптом умирающий памяти — периодические сообщения об остановленных приложениях, а также внезапные перезагрузки или самопроизвольные отключения телефона.
Попадание влаги внутрь смартфона
Если телефон без водозащиты побывал в воде или любых других жидкостях, скорее всего с этого момента век его будет недолог. Как бы тщательно вы не старались просушить смартфон после «купания» в домашних условиях, процесс окисления на контактах его платы уже запущен.
Дело в том, что большинство современных микросхем производятся с использованием металлов низкотемпературного плавления, которые при малейшем контакте с водой очень быстро окисляются.
Заключение
Помните, что при возникновении любых проблем со смартфоном главное — не затягивать и отнести устройство в сервисный центр как можно скорее после возникновения первых предвестников поломки. Пока гаджет хотя бы частично исправен — профессионалам будет проще отыскать проблему, да и ремонт в итоге обойдется для вас дешевле. Если же смартфон вовсе перестал включаться, то ремонтникам придется работать с «мертвым» гаджетом и самостоятельно искать причину методом исключения, что неизбежно приведет к удорожанию и большим затратам времени на ремонт.
ПОДПИСЫВАЙТЕСЬ НА НАС В TELEGRAM
Узнавайте о новостях первыми ПодписатьсяЧто такое активное умирание? – Традиции Здоровье
Перспектива потерять близкого человека очень тяжела.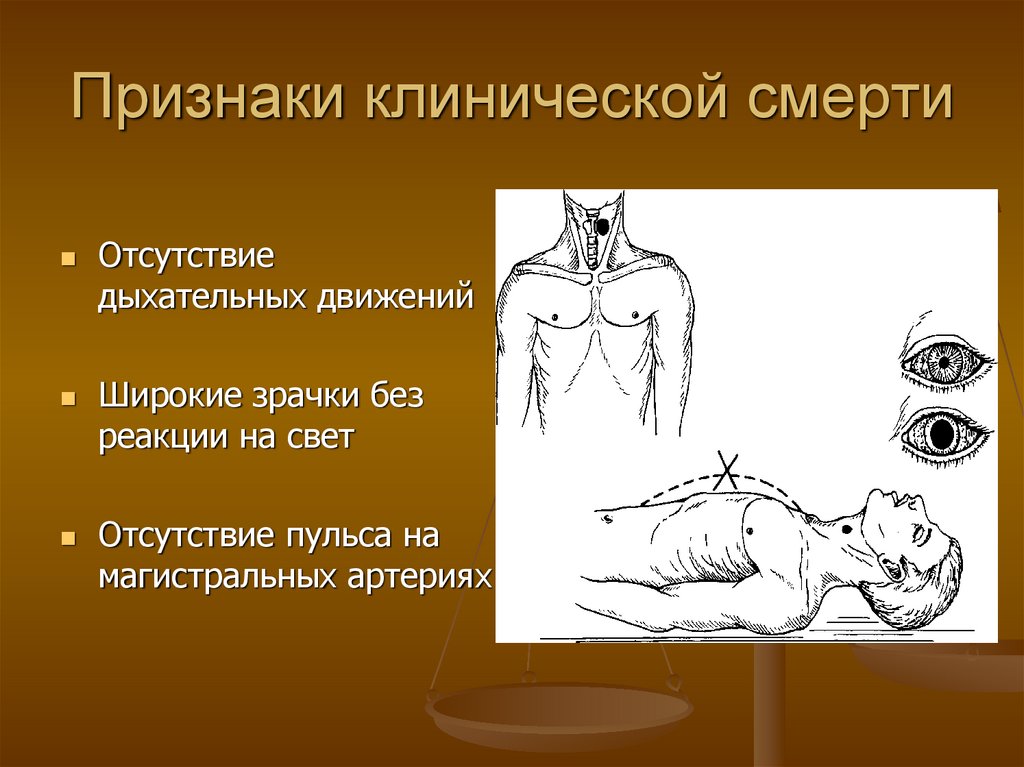 Когда пациент находится на последней стадии неизлечимой болезни, его родственники могут задаться вопросом о признаках активного умирания, чтобы они могли быть полностью готовы. В это время многие люди обратятся в хоспис, чтобы повысить комфорт пациента и оказать поддержку своим семьям.
Когда пациент находится на последней стадии неизлечимой болезни, его родственники могут задаться вопросом о признаках активного умирания, чтобы они могли быть полностью готовы. В это время многие люди обратятся в хоспис, чтобы повысить комфорт пациента и оказать поддержку своим семьям.
Что такое активное умирание?
Заключительная фаза процесса умирания известна как активное умирание. Это следует за ранней и средней стадиями умирания и знаменует завершение жизни человека.
Сколько длится активная фаза умирания?
Предактивная стадия умирания длится около трех недель, но активная стадия длится всего около трех дней.
Пациенты, которые активно умирают, обычно проявляют многие симптомы, указывающие на приближение смерти. Они могут не реагировать, и их кровяное давление обычно значительно падает.
Как можно предсказать активную смерть?
Трудно предсказать активную смерть, если не считать симптомов, которые проявляются у многих пациентов на этом этапе.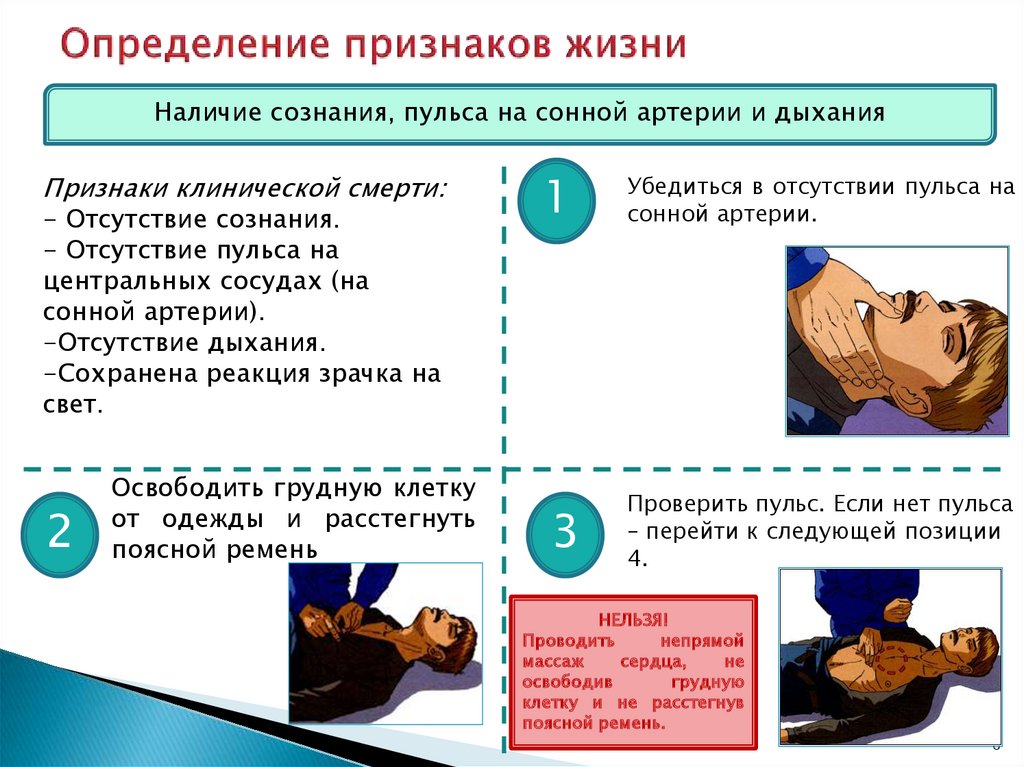 Однако важно понимать, что у пациента могут не проявляться все признаки активного умирания. С другой стороны, некоторые пациенты могут заявить, что умирают. Их позиция может стать более жесткой, и могут появиться другие симптомы, характерные для их неизлечимой болезни.
Однако важно понимать, что у пациента могут не проявляться все признаки активного умирания. С другой стороны, некоторые пациенты могут заявить, что умирают. Их позиция может стать более жесткой, и могут появиться другие симптомы, характерные для их неизлечимой болезни.
Каковы симптомы активного умирания?
Ниже приводится список некоторых симптомов, которые могут возникнуть у человека на стадии активного умирания. Однако важно иметь в виду, что опыт каждого человека будет разным, и не все пациенты будут испытывать все эти симптомы. Этот список можно использовать, чтобы помочь лицам, осуществляющим уход, распознать признаки активной смерти, но он не заменяет консультацию врача.
- Артериальное давление пациента может значительно снизиться.
- Пациент может находиться в коме или полукоме, и его невозможно разбудить.
- У больного могут возникать галлюцинации, возбуждение и делирий.
- У пациента может быть скопление жидкости в легких, что может привести к необычным булькающим звукам.

- Паттерн дыхания пациента может быть нерегулярным, и у него могут возникать длительные паузы в дыхании.
- Цвет кожи пациента может измениться, а конечности могут быть холодными на ощупь.
- Моча пациента может быть обесцвечена, или у него может наблюдаться уменьшение количества мочи или недержание мочи и кишечника.
Как вы можете помочь кому-то в активной фазе умирания?
Есть много способов помочь человеку, который находится в активной фазе умирания, даже если он, кажется, не знает о вашем присутствии. Всегда рекомендуется говорить с ним ободряюще и сохранять спокойствие, и вы можете осторожно прикоснуться к пациенту, если ему обычно нравится, когда к нему прикасаются.
Если пациент беспокоен, могут помочь лекарства. Имейте в виду, что пациенты, которые кажутся невосприимчивыми, могут все же слышать вас, поэтому важно всегда говорить уважительно и позитивно.
Если пациент страдает недержанием мочи, вы можете дать ему подгузники или подгузники. Обязательно меняйте прокладки или подгузники, когда они загрязняются.
Обязательно меняйте прокладки или подгузники, когда они загрязняются.
Когда дыхание пациента становится нерегулярным, рассмотрите возможность приподнять изголовье его кровати, чтобы расположить его в более удобном положении. Если это невозможно, используйте подушки, чтобы приподнять голову. Некоторых пациентов может потребоваться перевернуть на бок.
Когда следует обращаться в хоспис?
Многие поставщики хосписов говорят, что если вы сомневаетесь, пора ли звонить в хоспис, есть большая вероятность, что ваш близкий человек уже имеет право на этот дополнительный уровень специализированной поддержки. Даже если они еще не имеют права, всегда полезно собрать информацию и быть готовым к тому, когда придет время.
Хотя многие семьи откладывают обращение в хоспис до тех пор, пока пациент явно не достигнет последних дней или недель жизни, пациенты часто могут начать получать помощь, предлагаемую хосписом, намного раньше. Специализированный уход, медицинское оборудование и расходные материалы, связанные с неизлечимой болезнью близкого человека, могут иметь большое значение для их уровня комфорта на заключительном этапе их жизни. Кроме того, он может оказать ценную поддержку семьям и опекунам в это очень трудное время.
Кроме того, он может оказать ценную поддержку семьям и опекунам в это очень трудное время.
Если вы заметили изменения в умственных способностях вашего близкого человека, прогрессирующую потерю веса, увеличение числа падений, инфекции, частые визиты в больницу или отделение неотложной помощи или снижение способности вашего близкого выполнять повседневные задачи, такие как одевание, ходьба, пользуясь ванной или едой, пришло время связаться с хосписом.
Чтобы получить доступ к хосписной помощи, пациент должен иметь неизлечимую болезнь, поставленную врачом, и ему осталось жить менее шести месяцев, если болезнь пойдет своим типичным путем. Если пациент живет дольше шести месяцев, он может продолжать получать хосписную помощь, если врач повторно подтвердит, что он имеет на это право. Его можно прекратить в любой момент и возобновить позже.
Work With Traditions Health
Если вы считаете, что ваш близкий может быть готов к дополнительной поддержке и комфорту, предлагаемым хосписным уходом, свяжитесь с Traditions Health, чтобы узнать, как они могут помочь.
Умирающий пациент — Особые темы
By
Элизабет Л. Коббс
, доктор медицины, Университет Джорджа Вашингтона;
Карен Блэкстоун
, доктор медицины, Университет Джорджа Вашингтона;
Джоан Линн
, доктор медицинских наук, магистр искусств, магистр наук, институт Алтарум
Медицинское обследование, октябрь 2021 г. | Изменено в сентябре 2022 г.
Посмотреть обучение пациентов
У умирающих пациентов могут быть потребности, отличные от потребностей других пациентов. Чтобы их потребности могли быть удовлетворены, умирающие пациенты должны быть сначала идентифицированы. Перед смертью пациенты, как правило, следуют 1 из 3 общих траекторий функционального упадка:Ограниченный период неуклонно прогрессирующего функционального спада (например, типичный для прогрессирующего рака)
Длительный неопределенный период тяжелой дисфункции, которая может не быть неуклонно прогрессирующей (например, типичная для тяжелой деменции, инвалидизирующего инсульта и тяжелого слабость)
Функция, которая снижается неравномерно, вызванная периодическими и иногда непредсказуемыми острыми обострениями основного заболевания (например, типичными для сердечной недостаточности или ХОБЛ [хронической обструктивной болезни легких])
При первой траектории (например, при прогрессирующем раке) течение болезни и время смерти более предсказуемы, чем при других траекториях.
Если пациент признан потенциально умирающим, клиницист должен
Сообщить о вероятном течении болезни, включая оценку продолжительности выживания, пациенту и, по желанию пациента, семье, друзьям, или и то, и другое
Обсудить и уточнить медицинские цели лечения (например, паллиативное лечение, лечение)
Обсудить и уточнить, что важнее всего для пациента и его близких (например, быть дома, быть на будущем мероприятии, остаться ясно с ума)
Организация желаемой паллиативной и хосписной помощи Паллиативная помощь и хоспис У умирающих пациентов могут быть потребности, отличные от потребностей других пациентов.
 Чтобы их потребности могли быть удовлетворены, умирающие пациенты должны быть сначала идентифицированы. Перед смертью пациенты, как правило, соблюдают 1 из 3… читать далее, включая услуги поддержки (например, доставку еды на дом)
Чтобы их потребности могли быть удовлетворены, умирающие пациенты должны быть сначала идентифицированы. Перед смертью пациенты, как правило, соблюдают 1 из 3… читать далее, включая услуги поддержки (например, доставку еды на дом)Планирование действий в случае неминуемой смерти
Лечение симптомов
Помощь в решении финансовых, юридических и этических проблем
Помощь пациентам и лицам, ухаживающим за ними, в преодолении стресса
Пациенты должны быть максимально вовлечены в процесс принятия решений. Если пациенты не в состоянии принимать решения о медицинском обслуживании Клиническая дееспособность Исторически сложилось так, что «недееспособность» считалась главным образом клиническим заключением, а «недееспособность» — юридическим заключением. Это различие, по крайней мере, в терминологии, больше не является общепризнанным… читать дальше и иметь доверенность на медицинское обслуживание с длительным сроком действия случае, когда человек становится недееспособным. Их называют предварительными распоряжениями, потому что… читать далее , решение о медицинском обслуживании принимает лицо, назначенное этим документом. Если пациенты не имеют санкционированного суррогатного согласия и суррогатного принятия решения. Когда по медицинским показаниям требуются немедленные решения, применяется доктрина предполагаемого согласия. В других случаях необходимо получить согласие. При принятии большинства неэкстренных медицинских решений, затрагивающих… читать далее , медицинские работники обычно полагаются на ближайших родственников или даже близких друзей, чтобы понять, каковы будут пожелания пациента. Однако точный объем полномочий и приоритет разрешенных суррогатов зависят от юрисдикции. В местах, где уполномочены лица, принимающие решения по умолчанию, типичным порядком приоритета является пациент.0003
Их называют предварительными распоряжениями, потому что… читать далее , решение о медицинском обслуживании принимает лицо, назначенное этим документом. Если пациенты не имеют санкционированного суррогатного согласия и суррогатного принятия решения. Когда по медицинским показаниям требуются немедленные решения, применяется доктрина предполагаемого согласия. В других случаях необходимо получить согласие. При принятии большинства неэкстренных медицинских решений, затрагивающих… читать далее , медицинские работники обычно полагаются на ближайших родственников или даже близких друзей, чтобы понять, каковы будут пожелания пациента. Однако точный объем полномочий и приоритет разрешенных суррогатов зависят от юрисдикции. В местах, где уполномочены лица, принимающие решения по умолчанию, типичным порядком приоритета является пациент.0003

(См. также Смерть и смерть детей Смерть и смерть детей Семьи часто испытывают трудности с уходом за больным и умирающим ребенком. Особые трудности могут возникнуть у детей, пытающихся разобраться в смерти друга или члена семьи ( см. также … читать дальше .)
Распространенной ошибкой является предположение, что пациенты и лица, осуществляющие уход, понимают течение болезни или понимают, когда смерть неизбежна; им нужно сообщить конкретно.По возможности, следует указать диапазон вероятной продолжительности выживания , возможно, советуя людям «надеяться на лучшее, но планировать худшее». Раннее обучение пациентов дает им время для решения духовных и психосоциальных проблем, а также для обдумывания и принятия обоснованных решений о приоритетах в их лечении и их имуществе. Приоритеты могут различаться при столкновении с Например, некоторые люди ценят продление жизни, даже если это причиняет дискомфорт, стоит денег или обременяет семью. s поддержание функции и независимости или облегчение симптомов, таких как боль. Некоторые люди больше всего озабочены поиском прощения, примирением или обеспечением любимого человека.
Некоторые люди больше всего озабочены поиском прощения, примирением или обеспечением любимого человека.
Предварительные планы лечения должны быть задокументированы и легко доступны другим поставщикам медицинских услуг (например, отделению неотложной помощи), чтобы дать пациенту наилучшие шансы на получение желаемого лечения. Утвержденные государством предписания врача о лечении, поддерживающем жизнь (сообщение POLST и уточнение целей) и аналогичные программы широко используются и должны быть легко доступны дома и в медицинской карте, чтобы указывать персоналу скорой помощи в отношении того, какую медицинскую помощь оказывать и какую медицинскую помощь следует оказывать. отказаться. Решения о конкретных методах лечения могут быть полезными. Например, сердечно-легочная реанимация и транспортировка в больницу обычно нежелательны, если смерть неизбежна; напротив, некоторые агрессивные методы лечения (например, переливание крови, химиотерапия) могут быть желательны для облегчения симптомов, даже если смерть ожидается в течение нескольких дней.
Паллиативная помощь направлена на улучшение качества жизни путем облегчения неприятных физических симптомов и психосоциальных и духовных расстройств. Паллиативная помощь совместима со многими видами лечения и может оказываться одновременно. Например, паллиативный аспект лечения делает акцент на лечении боли или бреда у пациента с печеночной недостаточностью, который может быть в списке на трансплантацию печени. Однако сказать, что уход за пациентом изменился с лечебного на поддерживающий или с лечения на паллиативное, было бы чрезмерным упрощением сложного процесса принятия решений. Большинству тяжелобольных пациентов требуется индивидуальное сочетание лечения для коррекции, предотвращения и смягчения последствий различных заболеваний и инвалидности.
Клиницисты должны начать паллиативную помощь, как только будет установлено, что пациенты серьезно больны, и особенно когда они настолько больны, что могут умереть. Паллиативная помощь может предоставляться отдельными практикующими врачами, междисциплинарными бригадами и программами хосписов. Отдельные специалисты по паллиативной помощи сосредотачиваются на распознавании и лечении боли и других неприятных симптомов. Междисциплинарные бригады паллиативной помощи состоят из различных специалистов (например, врачей, медсестер, социальных работников, капелланов), которые работают вместе с основными и специализированными врачами пациентов для снятия физического, психосоциального и духовного стресса.
Отдельные специалисты по паллиативной помощи сосредотачиваются на распознавании и лечении боли и других неприятных симптомов. Междисциплинарные бригады паллиативной помощи состоят из различных специалистов (например, врачей, медсестер, социальных работников, капелланов), которые работают вместе с основными и специализированными врачами пациентов для снятия физического, психосоциального и духовного стресса.
Жемчужины и ловушки
Хоспис — это программа ухода и поддержки для людей, которые, скорее всего, умрут в течение нескольких месяцев. Хосписная помощь ориентирована на комфорт и значимость, а не на излечение. Услуги могут включать предоставление физического ухода, консультирование, лекарства, медицинское оборудование длительного пользования и расходные материалы. В некоторых странах, например в США, хосписы в основном предоставляют услуги на дому; в других, например в Англии, хосписные услуги в основном предоставляются в стационарных учреждениях.
В обычном хосписе члены семьи выступают в качестве основных опекунов, часто с дополнительной помощью домашних помощников и волонтеров. Персонал хосписа доступен 24 часа в сутки каждый день. Персонал хосписа проходит специальное обучение. Команда хосписа обычно состоит из личного врача пациента, врача хосписа или медицинского директора; медсестры; помощники по домашнему здоровью; социальные работники; капелланы или другие советники; обученные волонтеры; и логопед, физиотерапевт и эрготерапевт по мере необходимости.
Персонал хосписа доступен 24 часа в сутки каждый день. Персонал хосписа проходит специальное обучение. Команда хосписа обычно состоит из личного врача пациента, врача хосписа или медицинского директора; медсестры; помощники по домашнему здоровью; социальные работники; капелланы или другие советники; обученные волонтеры; и логопед, физиотерапевт и эрготерапевт по мере необходимости.
Врачи могут неохотно обращаться в хоспис, поскольку может развиться излечимое заболевание. Однако это нежелание не оправдано, потому что многие поддающиеся лечению состояния входят в рамки хосписной помощи. В США Medicare покрывает всю медицинскую помощь, связанную с хосписным диагнозом, и пациенты по-прежнему имеют право на медицинское страхование, не связанное с хосписным диагнозом. Кроме того, пациенты могут покинуть хоспис в любое время и вернуться в него позже.
Планирование облегчения симптомов, а также получение поддержки пациента и семьи может помочь людям справиться с самыми трудными моментами умирания. Когда ожидается, что смерть наступит дома, команда хосписа обычно предоставляет лекарства (набор для комфорта) с инструкциями по их использованию для быстрого подавления симптомов, таких как боль или одышка. Членам семьи следует сообщить об изменениях, которые вероятны во время процесса умирания, включая спутанность сознания, сонливость, нерегулярное или шумное дыхание, похолодание конечностей и пурпурный цвет кожи. Планирование также может помочь предотвратить ненужные, вызывающие тревогу визиты в больницу в конце жизни. Члены семьи должны отрепетировать, кому звонить (например, врачу, медсестре хосписа, духовенству) и знать, кому звонить не следует (например, скорую помощь).
Когда ожидается, что смерть наступит дома, команда хосписа обычно предоставляет лекарства (набор для комфорта) с инструкциями по их использованию для быстрого подавления симптомов, таких как боль или одышка. Членам семьи следует сообщить об изменениях, которые вероятны во время процесса умирания, включая спутанность сознания, сонливость, нерегулярное или шумное дыхание, похолодание конечностей и пурпурный цвет кожи. Планирование также может помочь предотвратить ненужные, вызывающие тревогу визиты в больницу в конце жизни. Члены семьи должны отрепетировать, кому звонить (например, врачу, медсестре хосписа, духовенству) и знать, кому звонить не следует (например, скорую помощь).
Наблюдение за последними моментами жизни человека может оказать сильное и длительное влияние на семью, друзей и опекунов. Пациент должен находиться в спокойном, тихом и физически комфортном месте. Клиницисты должны поощрять членов семьи поддерживать физический контакт с пациентом, например, держаться за руки. Поставщики услуг хосписа должны узнать о духовных, культурных, этнических или личных обрядах посвящения, желаемых пациентом и членами семьи, и предоставить им необходимые условия. Семьи также часто нуждаются в помощи с услугами погребения или кремации и организацией их оплаты; социальные работники могут предоставить информацию и совет. Независимо от условий (например, дома, больницы, дома престарелых, стационара или домашнего хосписа) религиозные обряды могут повлиять на уход за телом после смерти, и их следует заранее обсудить с пациентом, семьей или обоими. Решения о донорстве органов и вскрытии обычно лучше всего принимать перед смертью, потому что обычно это менее напряженное время, чем сразу после смерти.
Поставщики услуг хосписа должны узнать о духовных, культурных, этнических или личных обрядах посвящения, желаемых пациентом и членами семьи, и предоставить им необходимые условия. Семьи также часто нуждаются в помощи с услугами погребения или кремации и организацией их оплаты; социальные работники могут предоставить информацию и совет. Независимо от условий (например, дома, больницы, дома престарелых, стационара или домашнего хосписа) религиозные обряды могут повлиять на уход за телом после смерти, и их следует заранее обсудить с пациентом, семьей или обоими. Решения о донорстве органов и вскрытии обычно лучше всего принимать перед смертью, потому что обычно это менее напряженное время, чем сразу после смерти.
Одно исследование, проведенное в США, показало, что треть семей тратит большую часть своих сбережений на уход за умирающим родственником. Семьям следует рекомендовать выяснить стоимость лечения серьезного заболевания члена семьи. Для получения информации о покрытии и правилах может потребоваться существенная и усердная работа. В дополнение к консультациям с лечащим персоналом, хорошей отправной точкой является проверка доступных услуг с помощью системы поиска пожилых людей.
В дополнение к консультациям с лечащим персоналом, хорошей отправной точкой является проверка доступных услуг с помощью системы поиска пожилых людей.
Прогрессирующая инвалидность часто сопутствует смертельным заболеваниям. Пациенты могут постепенно становиться неспособными ухаживать за домом или квартирой, готовить еду, решать финансовые вопросы, ходить или ухаживать за собой. Большинство умирающих пациентов нуждаются в помощи в последние недели жизни. Бригада клинической помощи должна предвидеть инвалидность и провести соответствующую подготовку (например, выбрать жилье, доступное для инвалидных колясок и близкое к членам семьи, обеспечивающим уход). Такие услуги, как трудотерапия или физиотерапия и уход в хосписе, могут помочь пациенту оставаться дома, даже когда инвалидность прогрессирует. Бригада клинической помощи должна знать финансовые последствия выбора и обсуждать эти вопросы с пациентами или членами семьи. Некоторые адвокаты специализируются на уходе за пожилыми людьми и могут помочь пациентам и членам их семей решить эти проблемы.
Медицинские работники должны знать местные законы и институциональную политику, регулирующую завещания о проживании Указания о завещании о проживании — это юридические документы, которые расширяют контроль человека над решениями, касающимися медицинского обслуживания, в случае, если человек становится недееспособным. Их называют предварительными распоряжениями, потому что… читать далее , долгосрочные доверенности Долгосрочная доверенность на здравоохранение Предварительные распоряжения — это юридические документы, которые расширяют контроль человека над решениями, касающимися медицинского обслуживания, в случае, если человек становится недееспособным. Их называют предварительными указаниями, потому что… читать дальше , самоубийство с помощью врача и процедуры отказа от реанимации и госпитализации. Это знание помогает им гарантировать, что пожелания пациента определяют лечение, даже когда пациент больше не может принимать решения.
Многие медицинские работники обеспокоены тем, что медикаментозное лечение, предназначенное для облегчения боли или других серьезных симптомов (например, опиоиды при боли или одышке), может ускорить смерть, но на самом деле такой эффект встречается довольно редко.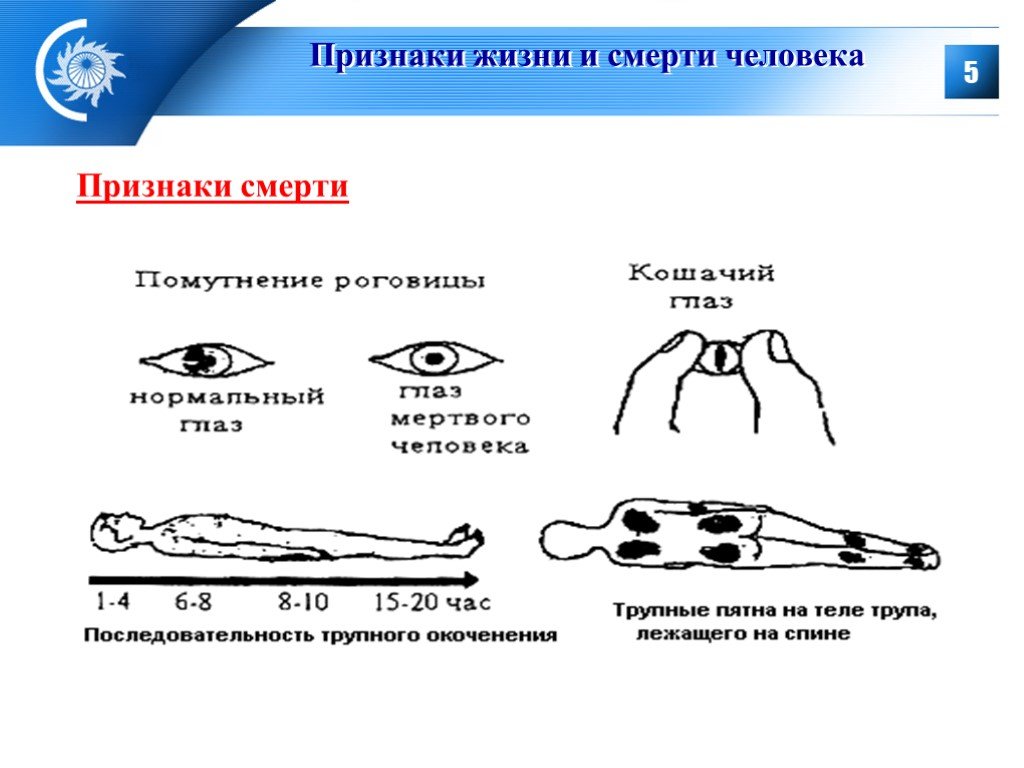 Благодаря умелому медицинскому обслуживанию и титрованию препаратов медицинские работники избегают наиболее тревожных побочных эффектов лекарств, таких как угнетение дыхания, вызванное опиоидами. Смерть не ускоряется обычными методами лечения общих симптомов при прогрессирующих заболеваниях. Даже если непреодолимая боль или одышка требуют высоких доз опиоидов, которые также могут ускорить смерть, наступившая смерть не считается неправомерной, поскольку лекарства были даны для облегчения симптомов и были соответствующим образом подобраны и дозированы. Врачи, которые активно справляются с симптомами и отказываются от поддерживающего жизнь лечения, должны открыто и деликатно обсуждать эти вопросы и тщательно документировать принимаемые решения.
Благодаря умелому медицинскому обслуживанию и титрованию препаратов медицинские работники избегают наиболее тревожных побочных эффектов лекарств, таких как угнетение дыхания, вызванное опиоидами. Смерть не ускоряется обычными методами лечения общих симптомов при прогрессирующих заболеваниях. Даже если непреодолимая боль или одышка требуют высоких доз опиоидов, которые также могут ускорить смерть, наступившая смерть не считается неправомерной, поскольку лекарства были даны для облегчения симптомов и были соответствующим образом подобраны и дозированы. Врачи, которые активно справляются с симптомами и отказываются от поддерживающего жизнь лечения, должны открыто и деликатно обсуждать эти вопросы и тщательно документировать принимаемые решения.
Обычно врач не должен проводить вмешательство, которое обычно считается средством убийства (например, смертельная инъекция), даже если его целью является облегчение страданий. Помощь в совершении самоубийства (например, непосредственное предоставление умирающему пациенту смертельных препаратов и инструкций по их применению) разрешено при определенных условиях в Калифорнии, Колорадо, округе Колумбия, на Гавайях, в штате Мэн, Монтана, Нью-Джерси, Нью-Мексико, Орегон, Вермонте и Вашингтоне, но могут быть основанием для судебного преследования во всех других частях США. Самоубийство с помощью врача также разрешено в некоторых других странах, включая Нидерланды и Швейцарию. В странах, где самоубийство с помощью врача является законным, медицинские работники и пациенты должны соблюдать требования местного законодательства, включая место жительства пациента, возраст, способность принимать решения, неизлечимую болезнь, прогноз и время обращения за помощью. Во всех других штатах и большинстве стран законодательство или общие законы запрещают самоубийство с помощью врача или неясны. В этих местах обвинения в убийстве правдоподобны, особенно если интересы пациента тщательно не защищаются, если пациент недееспособен или у него серьезные функциональные нарушения при принятии решений, или если решения и их обоснование не документированы.
Самоубийство с помощью врача также разрешено в некоторых других странах, включая Нидерланды и Швейцарию. В странах, где самоубийство с помощью врача является законным, медицинские работники и пациенты должны соблюдать требования местного законодательства, включая место жительства пациента, возраст, способность принимать решения, неизлечимую болезнь, прогноз и время обращения за помощью. Во всех других штатах и большинстве стран законодательство или общие законы запрещают самоубийство с помощью врача или неясны. В этих местах обвинения в убийстве правдоподобны, особенно если интересы пациента тщательно не защищаются, если пациент недееспособен или у него серьезные функциональные нарушения при принятии решений, или если решения и их обоснование не документированы.
Врач, медсестра или другое уполномоченное лицо должны своевременно констатировать смерть пациента, чтобы уменьшить тревогу и неуверенность семьи. Врач должен заполнить свидетельство о смерти как можно скорее, потому что похоронным бюро необходимо заполненное свидетельство о смерти, чтобы принять окончательные меры.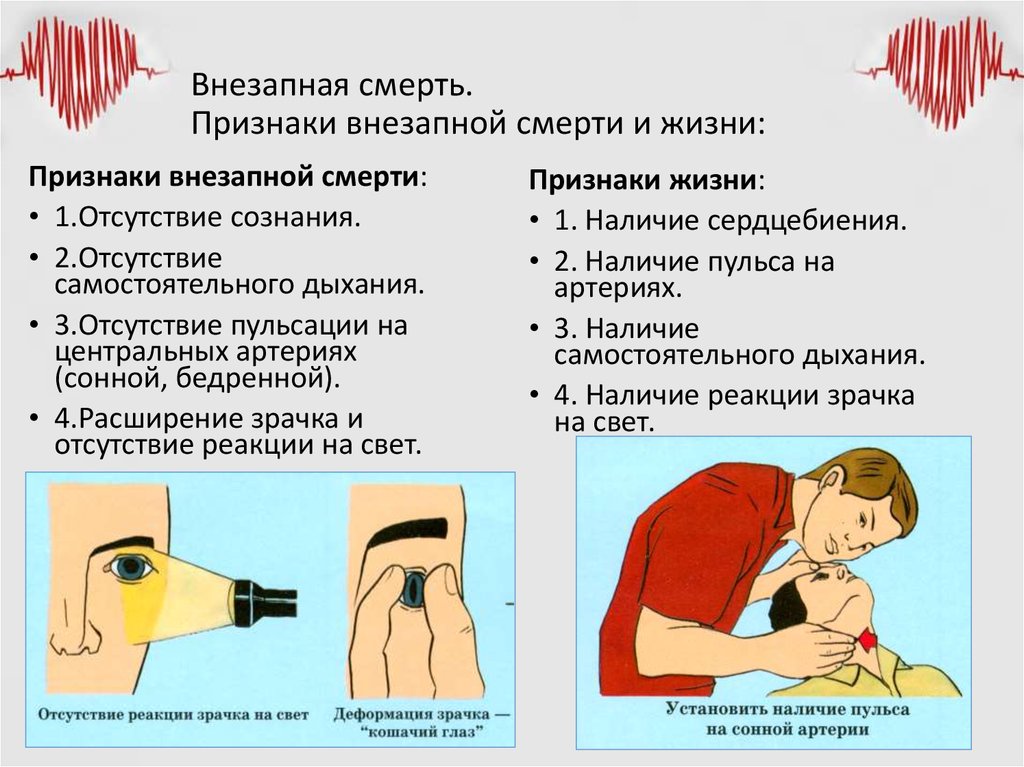 Даже если ожидается смерть, врачам может потребоваться сообщить о смерти коронеру или полиции; важно знание местного законодательства.
Даже если ожидается смерть, врачам может потребоваться сообщить о смерти коронеру или полиции; важно знание местного законодательства.
Чтобы рассказать членам семьи о смерти, особенно о неожиданной смерти, необходимо планирование и самообладание. Врач должен использовать понятный язык при информировании семьи о наступившей смерти (например, используя слово «умер»). Не следует использовать эвфемизмы (например, «переданный»), поскольку их легко неправильно истолковать. Если члены семьи не присутствовали при смерти, клиницисты должны описать, что произошло, включая реанимационные мероприятия и отсутствие боли и дистресса у пациента (если это правда). (Если проводится реанимация, семья или лица, осуществляющие уход, могут предпочесть присутствовать при этом; нет доказательств того, что их присутствие ухудшает результаты реанимации или скорбь семьи.) Предусмотрительность требует, чтобы близкие родственники не слышали новости в одиночку. Когда говорят о смерти, особенно о неожиданной смерти, члены семьи могут быть ошеломлены и не в состоянии обработать предоставленную им информацию или сформулировать вопросы.
Врачи, медсестры и другие медицинские работники должны реагировать на психологические потребности членов семьи и обеспечивать соответствующие консультации, комфортную обстановку, в которой члены семьи могут вместе скорбеть, и достаточное время, чтобы побыть с телом. Перед тем, как члены семьи увидят тело, пятна и трубки должны быть удалены, а запахи должны быть по возможности замаскированы. Когда это возможно, клиницисту может быть полезно находиться рядом с членами семьи, когда они входят в комнату с только что умершим телом, потому что ситуация незнакома большинству людей. Иногда лучше оставить членов семьи на некоторое время в покое, а затем вернуться и рассказать о проводимом лечении и дать семье возможность задать вопросы. Друзья, соседи и духовенство могут оказать поддержку.
Клиницисты должны учитывать культурные различия в поведении в момент смерти. Пациент может принять решение о донорстве органов и тканей, если это уместно, перед смертью, или члены семьи и бригада клинической помощи могут обсудить вопрос о донорстве органов и тканей до или сразу после смерти; такие обсуждения обычно предусмотрены законом.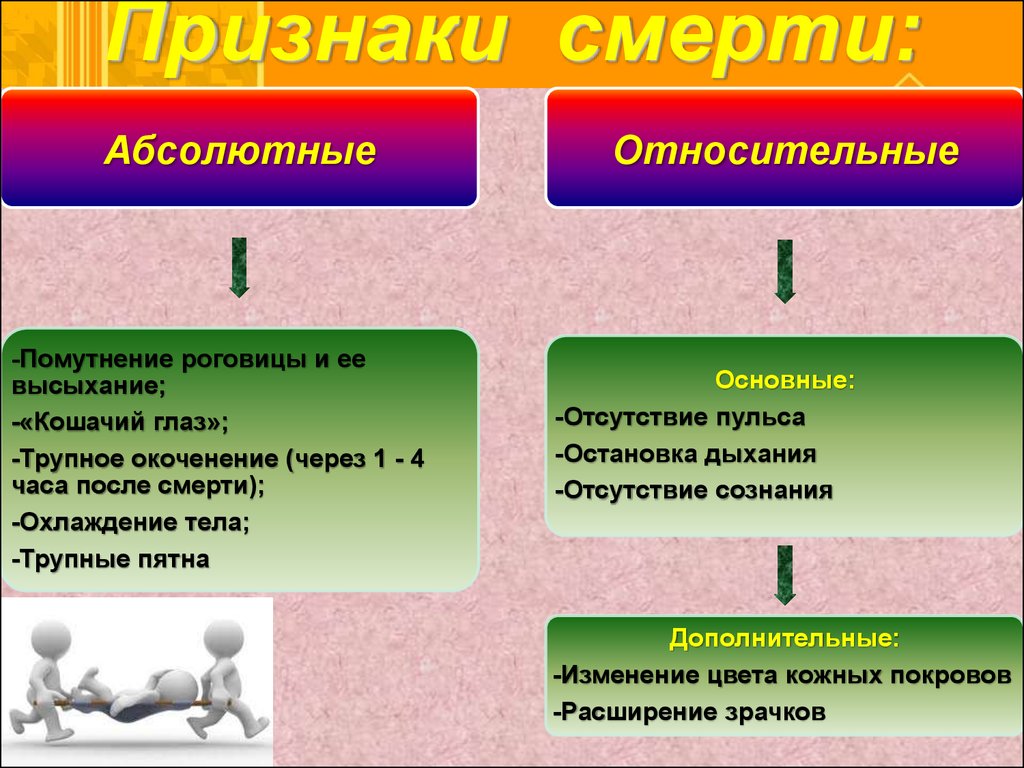

 Чтобы их потребности могли быть удовлетворены, умирающие пациенты должны быть сначала идентифицированы. Перед смертью пациенты, как правило, соблюдают 1 из 3… читать далее, включая услуги поддержки (например, доставку еды на дом)
Чтобы их потребности могли быть удовлетворены, умирающие пациенты должны быть сначала идентифицированы. Перед смертью пациенты, как правило, соблюдают 1 из 3… читать далее, включая услуги поддержки (например, доставку еды на дом)