Признаки инфаркта у женщины тест: Признаки инфаркта и оказание первой помощи
Ранняя диагностика инфаркта миокарда
En СлабовидящимГлавная—Услуги—Ранняя диагностика инфаркта миокарда
Тропонин I (Troponin I)
Тропонины – семейство белков, которые содержатся в скелетной мускулатуре и сердечной мышце – миокарде.
Анализ на тропонин I чаще всего необходим, чтобы подтвердить или, напротив, исключить инфаркт миокарда у пациентов с острой болью в сердце либо иными симптомами. Он обычно назначается вместе с другими маркерами повреждения сердечной мышцы, такими как креатинкиназа-МВ и миоглобин. Тем не менее, тропонин I является «золотым стандартом» в определении инфаркта, так как он более специфичен, чем остальные показатели (которые могут повышаться еще и при повреждении скелетной мускулатуры), и остается повышенным длительное время.
Подготовка к исследованию:
-
Не принимать пищу в течение 2-3 часов перед анализом (можно пить чистую негазированную воду).

-
Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
-
Не курить в течение 30 минут до сдачи крови.
Материал для исследования: венозная кровь.
Метод исследования: Иммунохемилюминесцентный анализ.
Тест-системы: VEDALAB (Франция ).
Единицы измерения: Нг/мл (нанограмм на миллилитр).
Срок выполнения анализа: 1 рабочий день
Референсные значения: 0,8 нг/мл.
Обычно уровень тропонина I в крови настолько низкий, что не может быть измерен. Поэтому даже небольшое повышение может свидетельствовать о повреждении сердца. Значительно повышенный уровень тропонина I с очень высокой вероятностью свидетельствует об инфаркте миокарда или другом повреждении сердца. Если у человека, страдающего стенокардией или предъявляющего жалобы на боль в сердце, уровень тропонина I не повышен, то это исключает вероятность повреждения у него сердца.
Причины повышения уровня тропонина I
Основная причина повышения концентрации тропонина I – гибель клеток сердечной мышцы, что чаще всего бывает при инфаркте миокарда. После инфаркта уровень тропонина I остается повышенным еще в течение 10-14 дней. Тропонин I иногда повышается после интенсивной физической нагрузки даже у здоровых людей
Важные замечания: Диагноз «инфаркт миокарда» не ставится лишь на основании повышенного уровня тропонина I. Для этого необходима комплексная оценка состояния пациента, которую может провести только врач. При этом учитывается характер болевого синдрома, история развития заболевания, ЭКГ, результаты других лабораторных и инструментальных обследований.
Возврат к списку
Services
- Установка кардиостимулятора
- Чреспищеводное электрофизиологическое исследование сердца
- Радиочастотная аблация тахиаритмий
- Аортокоронарное шунтирование
- Лазерная коагуляция вен нижних конечностей
- Ультразвуковая диагностика сердца
- Лечение облитерирующего атеросклероза
- Дуплексное сканирование сосудов
- Консультация врача-кардиолога
- Суточное мониторирование артериального давления (СМАД)
- Определение индекса коронарного кальция
- Компьютерная томография
- Суточное мониторирование ЭКГ (Холтер монитор)
- Имплантация ИКД
- Велоэргометрия
- Лечение гипербарической оксигенацией
- Тромбоэластометрия
- Ранняя диагностика инфаркта миокарда
- Диагностика тромбозов, ДВС синдрома, мониторинг тромболитической терапии
- Диагностика, скрининг и оценка компенсации сахарного диабета
- Ангиография.
 Стентирование сосудов
Стентирование сосудов
- Талоны на запись через интернет на УЗИ Размещаются ежедневно по будним дням в 08-00
- Запись на ХМ-ЭКГ и СМАД Ежедневно в будние дни с 08-00 до 15-30 по телефону +375 232 491-854
- Запись на прием к врачу Пн-Пт с 8-00 до 20-00, Сб 8-00 до 14-00 по телефонам: +375 232 557-937; +375 232 491-763
Записаться через сайт
Хочу поблагодарить заведующего отделением сосудистой хирургии Алексея Александровича Печёнкина за высокий профессионализм, внимательное и доброе отношение. Замечательный человек! Огромное спасибо всему медицинскому персоналу отделения.
Добрый день. Хочу поблагодарить сосудистого хирурга доктора Гормаша Андрея Вячеславовича за его профессионализм, за его человечность и душевное отношение к пациентам, и конечно за проведенную операцию(ЭВЛК+минифлебэктомия)! Андрей Вячеславович внушает доверие с первых секунд и это именно тот Доктор, которому действительно можно безоговорочно доверить своё здоровье! И конечно спасибо всему мед.
Филяровская Виктория Вячеславовна 21.09.2022 персоналу отделения сосудистой хирургии и всем мед.работникам с которыми Андрей Вячеславович провел мне операцию! Всё было очень спокойно и комфортно, от пребывания в палате до нахождения в операционной! Огромное Вам спасибо!
персоналу отделения сосудистой хирургии и всем мед.работникам с которыми Андрей Вячеславович провел мне операцию! Всё было очень спокойно и комфортно, от пребывания в палате до нахождения в операционной! Огромное Вам спасибо!- Выражаем огромную благодарность врачам кардиохирургам зав. отделением Бондареву Сергею Александровичу, его 1-му ассистенту Скороходову Александру Александровичу (оба — очень хорошие врачи). Наркоз давала одна из лучших анестезиологов — Гамезо Инна Владимировна.
17.08.2022г. успешно провели операцию на сердце моему отцу Афанасьеву Анатолию Валерьевичу. Низкий Вам поклон. Благодарю Вас за ваш высокий профессионализм! Искренне благодарю врачей и мед. персонал реанимационного отделения.
Отдельное спасибо и благодарность зав. кардиохирургическим отделением Бондареву Сергею Александровичу за старания, большое мастерство, за чудо.
Не передать словами ….
Что происходит с теми, кому не безразлична жизнь родного человека.
И сердце его в руках чужих стучит.
Дают наркоз.
Грудину пилят.
И вроде жизни больше нет.
Хирург из груди сердце вынул, он держит сердце.
Ему решать судьбу иную.
Он верит в правильный исход.
Он знает, как творится «Чудо».
Он делал это и не раз.
Мой милый доктор,
Благодарю тебя за веру.
Благодарю за искренность твою.
Благодарю за частоту надежды.
Благодарю, благодарю.
Да, за любовь благодарю.
Целую, доктор, Ваши руки.
Склоняю голову свою.
Спасибо Вам, за ваши руки.
Я Вас ценю, люблю, благодарю.С уважением и благодарностью дочь Валентина и наша счастливая семья.
Валентина Теленченко 06.09.2022 От всего отремонтированного сердца хочу поблагодарить коллектив кардиохирургического отделения, возглавляемого С.А Бондаревым, за прекрасную работу, высокий профессионализм, внимание и доброту к пациентам. Особые слова благодарности хочу высказать врачу-аритмологу Ирине Яковлевне Боровской за блестяще проведенную операцию, что спасло мне жизнь, дало возможность наслаждаться солнцем, светом, прекрасной природой на нашей Земле, общаться с родными и близкими, друзьями.
Большое спасибо также моему лечащему врачу Ольге Вячеславовне Чирковой за Ваш вклад в моё выздоровление. Ваши рекомендации выполняю и чувствую себя хорошо. Всему персонала отделения здоровья, мира и добра! ( Проходил лечение с 12 по 15 августа 2022 года) Тишкевич Сергей Николаевич 06.09.2022
От всей души благодарю весь персонал сосудистой хирургии и моего лечащего врача зав.отделением Печенкина Алексея Александровича за высокий профессионализм, за внимание и за заботу. Вы спасли меня! Я всегда буду помнить что вы сделали для меня (мой маленький шрам не даст мне забыть:)). Желаю Вам, Алексей Александрович, и всему вашему персоналу долгих лет жизни, терпения и улыбок на ваших лицах. Я уверена, что вы спасёте ещё не мало жизней, ведь вы профессионалы своего дела.
От всей души выражаю слова искренней благодарности врачу ангиохирургу Чернобаеву Михаилу Игоревичу и медицинской сестре Ольге Ревицкой.
Боярович Галина Ивановна 03.08.2022 Большое спасибо за Ваш профессионализм и отношение к пациентам! Благодарю Вас за внимательное отношение, чуткость и добросовестность. Вы замечательные врачи! Здоровья и благополучия вам и вашим близким! С уважением, Галина Ивановна Боярович.
Большое спасибо за Ваш профессионализм и отношение к пациентам! Благодарю Вас за внимательное отношение, чуткость и добросовестность. Вы замечательные врачи! Здоровья и благополучия вам и вашим близким! С уважением, Галина Ивановна Боярович.В мае 2022 года, я находилась на лечении в стационаре отделения сосудистой хирургии Гомельского областного клинического кардиологического центра. От всей души выражаю благодарность врачу- ангиохирургу Чернобаеву Михаилу Игоревичу, за профессионализм, добросовестное исполнение своих служебных обязанностей, доброжелательное отношение к своим пациентам. Отдельную благодарность выражаю мед.персоналу отделения, за комфортное пребывание во время лечения, внимательный уход и чуткость.
Якушева Анастасия 28.06.202224.05.2022 года был на приеме в Центре. Хочу выразить слова Благодарности врачу Анасавичу Виктору Ивановичу и врачу Кабаевой Ольге Сергеевне за их Профессионализм и их чуткое и внимательное отношение к пациентам.
Гресь В М. 25.05.2022
От всей души выражаю глубочайшие слова благодарности лечащему врачу Гомельского областного кардиологического центра Почуйко Елене Борисовне и доктору -аритмологу Боровской Ирине Яковлевне за добросовестный труд ,внимательное отношение, высокой профессионализм! Крепкого вам здоровья и благополучия
Спасибо всем! Особенно — хирургу Роману Леонидовичу Сафонову и врачам — Светлане Серафимовне Гаральской и Елене Александровне Шпаньковой. Ветеран труда Вячеслав Мишарин, Гомель.
Мишарин В. М. 26.04.2022
Отзывы наших пациентов
Инфаркт миокарда — причины, симптомы, признаки, стадии, последствия, диагностика, помощь, лечение, восстановление, профилактика
Причины
Симптомы и стадии
Классификация
Осложнения
Диагностика
Лечение
Прогноз и профилактика
Инфаркт миокарда – состояние, которое угрожает жизни человека. В его основе лежит частичное или полное нарушение кровообращения в артерии, которая питает сердце, из-за чего развивается некроз сердечной мышцы – миокарда.
В его основе лежит частичное или полное нарушение кровообращения в артерии, которая питает сердце, из-за чего развивается некроз сердечной мышцы – миокарда.
Единых симптомов для всех пациентов не существует. Приступ обычно выражается в появлении одышки, боли или жжения за грудиной, тошноты, рвоты, болей в животе. В большинстве случаев инфаркт диагностируется у людей с ИБС.
Причины и провоцирующие факторы
Существует несколько типов факторов риска для развития острого приступа. Это курение, повышенный уровень холестерина в крови, длительно текущая артериальная гипертензия, неправильное питание с преобладанием жирной и жареной пищи. Также заболевание чаще всего диагностируется на фоне сахарного диабета, ожирения, стресса.
По статистике, инфаркт у мужчин встречается в 5 раз чаще, чем у женщин, и основной причиной этого острого неотложного состояния врачи называют ишемическую болезнь сердца. Инфаркт у женщин диагностируется на 10–15 лет позже по возрасту, и здесь есть связь с женскими половыми гормонами, хорошо защищающими сосуды от развития атеросклероза и откладывания в них бляшек холестерина.
Поэтому к причинам инфаркта кардиологи сегодня относят мужской пол, пожилой возраст, наследственность. Обычно в основе заболевания лежит сужение артерий, питающих сердце, из-за поражения их атеросклерозом либо закупорка такого сосуда тромбом. Однако острый инфаркт также может быть вызван травмой артерии, радиационным поражением, спазмом сосудов, нарушением свертываемости крови. В группу риска попадают люди, имеющие врожденные аномалии коронарных сосудов, которые не были исправлены или скорректированы хирургическим путем.
Симптомы и стадии
Признаки инфаркта зависят от многих факторов: его формы, возраста пациента, обширности, типа и места поражения. В 50% всех случаев выявляется предынфарктное состояние, однако распознать его могут не все пациенты, так как считают, что появившиеся симптомы несерьезны и пройдут сами собой.
Основные жалобы в это время будут выглядеть так:
- боли в области сердца, напоминающие приступ стенокардии;
- трудности с дыханием, появление одышки;
- неприятные ощущения в животе;
- появление головной боли;
-
чувство беспокойства, тревожности, страха.

Стадия предынфаркта длится от нескольких часов до 3 суток. Если за этот период будет оказана квалифицированная медицинская помощь, а причина нарушения кровообращения устранится, то никаких последствий для здоровья это не принесет.
Вторая стадия называется острейшей. Здесь проявляются все симптомы нарушения кровообращения, которые включают в себя сильную боль в области сердца, которая может отдавать в руку, в шею, но чаще под лопатку. Повышается потоотделение, развивается паническая атака, появляется тошнота, кожа становится бледной, ощущается головокружение, затем пациент теряет сознание.
Третья стадия – острая. Здесь симптомы инфаркта находятся на пике. Может длиться трое суток и закончиться разрывом миокарда, закупоркой коронарной артерии тромбом, нарушением мозгового кровообращения. Резко повышаются температура тела и количество лейкоцитов в крови. Эта стадия является решающей, так как именно на ней чаще всего происходят летальные исходы.
Четвертая стадия – подострая. Ее длительность может растянуться на месяц, и здесь очень важно оказать пациенту максимально правильное лечение, которое поможет снизить температуру, нормализировать количество лейкоцитов в крови, восстановить кровообращение и запустить регенерацию пораженных тканей.
Пятая стадия – постинфарктная. Она начинается, когда патологические процессы в мышце сердца идут на спад. Начинается формирование рубца на месте нарушения кровообращения. Однако риск развития всевозможных осложнений все равно остается высоким.
По статистике, повторный приступ у 40% наступает на протяжении последующих 3 лет. Поэтому важно найти и устранить причину, которая вызвала нарушение кровообращения и некроз сердечной мышцы.
Классификация
Суть инфаркта в том, что он провоцирует блокировку артерии или сосуда, которые питают орган. Чаще всего поражается миокард – сердечная мышца. Однако в медицинской практике нередко случается инфаркт головного мозга, который еще называется ишемическим инсультом. К другим органам, которые также подвержены такому поражению, относятся печень, легкие, почки.
К другим органам, которые также подвержены такому поражению, относятся печень, легкие, почки.
Это острое неотложное состояние бывает двух типов. При мелкоочаговом поражается только небольшой участок миокарда. Тяжелых последствий при таком развитии не наступает. При крупноочаговом поражается значительный участок, после чего требуется долгое лечение. Такой обширный инфаркт часто приводит к рецидивам и заканчивается летальным исходом.
В зависимости от жалоб пациента и имеющихся симптомов современная кардиология различает следующие формы:
- ангинозную – с сильными болевыми ощущениями;
- астматическую – с приступом нарушения дыхания и одышкой;
- гастралгическую – с сильными болями в животе в районе желудка;
- церебральную – с симптомами инсульта;
- аритмическую – с пониженным АД и выраженным нарушением ритма сердца;
- отечную – с развитием обширного отека;
- безболевую, которая протекает незаметно для пациента;
-
малосимптомную, проявляющуюся только сонливостью и усталостью.

Комбинированная атипичная форма включает в себя несколько симптомов из разных групп, описанных выше, которые нехарактерны для классического приступа. Именно по этой причине часто бывает так, что пациент поздно обращается к врачу, списывая свое недомогание и плохое состояние на другие болезни.
Осложнения
Последствия инфаркта непредсказуемы. Чтобы избежать их развития, необходимо обратиться за медицинской помощью еще на начальной стадии развития болезни. Самым частым из осложнений будет нарушение сердечного ритма и проводимости, что наблюдается у 95% всех пациентов с этим диагнозом. Именно тяжелая аритмия становится основной причиной летального исхода, когда кажется, что сам инфаркт уже пережит.
Обширные и сквозные инфаркты опасны также развитием острой сердечной недостаточности, которая проявляется сердечной астмой и отеком легких. Кардиогенный шок развивается при недостаточности левого желудочка и проявляется быстрым понижением АД, нарушением кровообращения всех органов, повышенным тонусом сосудов.
К другим осложнениям можно отнести:
- психические нарушения в первую неделю после приступа;
- поражение суставов рук и плеча при шейном остеохондрозе;
- перикардит;
- плеврит;
- пневмонию;
- появление эрозий и язв в области желудка или кишечника;
- нарушение мочеиспускания;
- тромбоэмболию.
Невозможно предсказать заранее, какие именно осложнения могут возникнуть у пациента после инфаркта миокарда. Некоторые из них диагностируются в первую неделю, а другие могут проявиться гораздо позднее.
Диагностика
Выявить инфаркт по симптомам и жалобам пациента сложно, можно только сделать предположение, что у человека начинается острое нарушение кровообращения в области сердечной мышцы.
Для диагностики инфаркта используют такие методы, как ЭКГ, УЗИ, сцинтиграфия миокарда, коронарография, МРТ, КТ, ПЭТ-КТ. Обязательно делаются общий анализ крови и биохимия, где будет видно повышение СОЭ и лейкоцитов, наличие «воспалительных» специфических белков.
Обязательно делаются общий анализ крови и биохимия, где будет видно повышение СОЭ и лейкоцитов, наличие «воспалительных» специфических белков.
Лечение
Лечение инфаркта проводится в условиях реанимации или палаты интенсивной терапии. Вводятся обезболивающие препараты, но самой эффективной оказывается смесь «Фентанила» и «Дроперидола». Для восстановления тока крови используются тромболитические средства. Дальнейшая терапия будет зависеть от течения острого состояния и имеющихся осложнений.
Помощь при инфаркте должна оказываться немедленно. Важно как можно быстрее вызвать скорую помощь, уложить пациента, исключить любые нагрузки, снять стесняющую одежду, успокоить его. Следует проконтролировать АД и пульс, дать таблетку нитроглицерина под язык.
По показаниям может быть проведено стентирование или аортокоронарное шунтирование. После купирования острого приступа и для профилактики развития осложнений после инфаркта рекомендуется курс реабилитации в санаторно-курортных условиях.
Прогноз и профилактика
60% всех пациентов умирают на догоспитальном этапе. Летальность в стационарных условиях составляет не более 10%. Чаще всего это пожилые пациенты с изначально низким артериальным давлением, высоким пульсом и с передней локализацией поражения сердечной мышцы. Поэтому дать точный прогноз при этом состоянии невозможно.
Профилактика инфаркта включает в себя ежедневную физическую активность, отказ от курения, правильное питание, контроль за давлением. Также рекомендуется два раза в год посещать кардиолога, делать ЭКГ, сдавать анализ крови на холестерин и стараться не беспокоиться по пустякам.
Особое значение имеет восстановление после инфаркта. Вторичная профилактика включает в себя прием всех препаратов, назначенных врачом: статинов, бета-блокаторов, антиагрегантов, нитратов и ингибиторов АПФ. Контроль за состоянием проводится участковым кардиологом.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Сухаревская
Перейти в профиль врача
Услуги
- Название
- Прием (осмотр, консультация) врача-кардиолога первичный2100
- Прием (осмотр, консультация) врача-кардиолога повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологМассажНеврологНефрологОзонотерапияОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТерапевтТравматологТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологФункциональная диагностика и ЭКГХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Березин Андрей Александрович
кардиолог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
г. Зеленоград
Аксенова Анна Сергеевна
кардиолог
отзывы Записаться на прием
Клиника
м. Таганская
Алимов Дмитрий Геннадьевич
кардиолог
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
Анциферова Александра Александровна
кардиолог
отзывы Записаться на прием
Клиника
м. Красные Ворота
Арзамасцев Антон Олегович
терапевт, кардиолог
отзывы Записаться на прием
Клиника
г. Зеленоград
Батракова Елена Павловна
кардиолог
отзывы Записаться на прием
Клиника
м. Полянка
Бишменева Ирина Викторовна
врач УЗИ
отзывы Записаться на прием
Клиника
м. Фрунзенская
Фрунзенская
Булатова Карина Муаедовна
кардиолог
отзывы Записаться на прием
Клиника
м. Автозаводская
Ванюшкина Светлана Викторовна
кардиолог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Воропаев Артём Дмитриевич
кардиолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Сердечный приступ и женщины | Управление женского здоровья
Сердечный приступ случается , когда кровоток в артерии к сердцу блокируется тромбом или бляшкой, и сердечная мышца начинает умирать.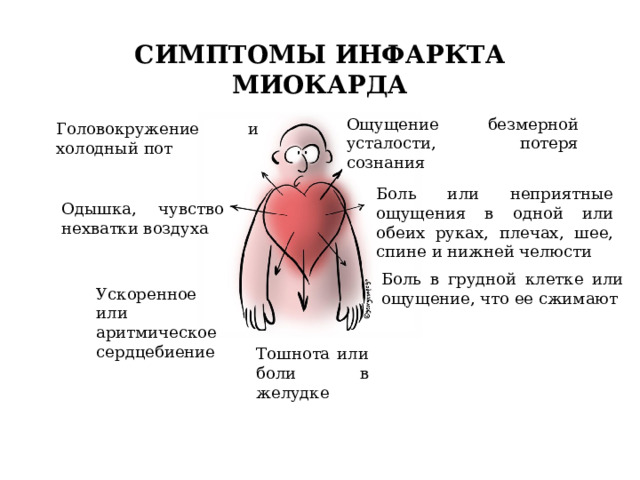 Женщины чаще, чем мужчины, умирают после сердечного приступа. Но если вы получите помощь быстро, лечение может спасти вашу жизнь и предотвратить необратимое повреждение вашего сердца.
Женщины чаще, чем мужчины, умирают после сердечного приступа. Но если вы получите помощь быстро, лечение может спасти вашу жизнь и предотвратить необратимое повреждение вашего сердца.
Что такое сердечный приступ?
Сердечный приступ случается, когда приток крови к сердечной мышце блокируется и клетки сердечной мышцы начинают умирать. Многие различные проблемы со здоровьем могут вызвать сердечный приступ, но наиболее распространенной является ишемическая болезнь сердца.
Каковы симптомы сердечного приступа у женщин?
Наиболее распространенными симптомами сердечного приступа как у женщин, так и у мужчин являются боль и дискомфорт в груди и верхней части тела. Другие симптомы, такие как одышка и тошнота, чаще встречаются у женщин, чем у мужчин. Узнайте больше о симптомах сердечного приступа у женщин.
В чем разница между сердечным приступом и остановкой сердца?
Сердечный приступ — это не то же самое, что остановка сердца. При сердечном приступе сердце продолжает биться.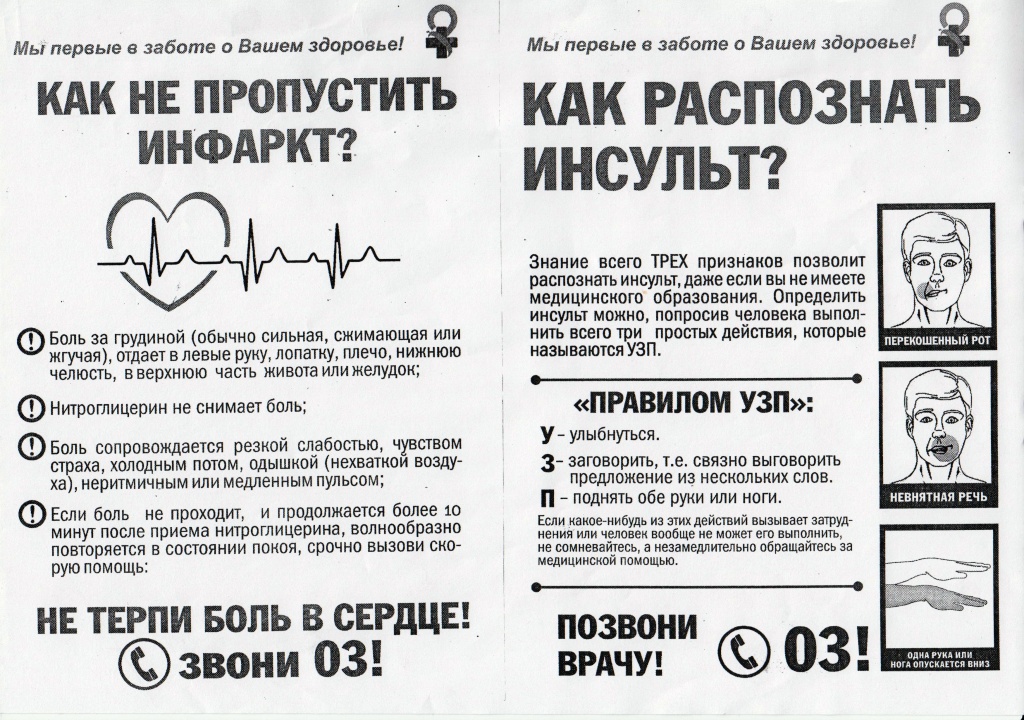 У человека есть пульс, и он обычно остается в сознании (бодрствует). Во время остановки сердца сердце перестает биться. У человека нет пульса и он без сознания (не в сознании).
У человека есть пульс, и он обычно остается в сознании (бодрствует). Во время остановки сердца сердце перестает биться. У человека нет пульса и он без сознания (не в сознании).
Дефибриллятор (dee-FIB-ruh-lay-tur) — это устройство, которое посылает электрический разряд в сердце для восстановления нормального ритма. Это лечение должно быть дано как можно скорее. В случае остановки сердца позвоните по номеру 911 и немедленно начните СЛР (сердечно-легочную реанимацию). Американская кардиологическая ассоциация заявляет, что с помощью сердечно-легочной реанимации «только руками» любой человек может оказать спасательную помощь человеку с остановкой сердца. Надавите сильно и быстро на центр грудной клетки и продолжайте, пока не прибудет скорая помощь. Не делайте сердечно-легочную реанимацию при сердечном приступе.
Что вызывает сердечный приступ?
Ишемическая болезнь сердца (ИБС) вызывает большинство сердечных приступов. У людей с ИБС на стенках артерий, снабжающих кровью сердце, образуются бляшки. Это называется атеросклерозом (ath-UH-roh-skluh-ROH-sis).
Это называется атеросклерозом (ath-UH-roh-skluh-ROH-sis).
Зубной налет может образовываться в виде жировых комков или в виде тонкого гладкого слоя. Оба вида опасны. Бляшка может расколоться или изнашиваться, вызывая слипание крови (сгусток) в этой области. Если тромб блокирует приток крови к сердцу, это может вызвать сердечный приступ.
На этом рисунке показано, как ИБС вызывает сердечный приступ. Бляшка накапливается в артерии сердца, и формируется кровяной сгусток. Сгусток блокирует приток крови к части сердца, и сердечная мышца начинает отмирать.
Сердечный приступ также может случиться, если артерия защемится. Это называется коронарным спазмом. Коронарные спазмы встречаются редко. Они чаще возникают у молодых женщин, чем у пожилых женщин или мужчин.
Узнайте больше о САПР.
Как узнать, подвержен ли я риску сердечного приступа?
Сердечный приступ может случиться с каждым, будь то женщина или мужчина, молодой или старый. Некоторые люди подвергаются большему риску из-за определенных проблем со здоровьем, семейного анамнеза, возраста и привычек. Это так называемые факторы риска.
Некоторые люди подвергаются большему риску из-за определенных проблем со здоровьем, семейного анамнеза, возраста и привычек. Это так называемые факторы риска.
Вы не можете изменить некоторые факторы риска, такие как возраст, раса или этническая принадлежность или семейный анамнез. Хорошая новость заключается в том, что вы можете изменить или контролировать многие факторы риска, такие как высокое кровяное давление, диабет, курение и нездоровое питание.
Узнайте больше о контролируемых и неконтролируемых факторах риска сердечных заболеваний.
Нужно ли цветным женщинам беспокоиться о риске сердечного приступа?
Да. Все женщины должны знать о риске сердечного приступа и принимать меры для предотвращения сердечных заболеваний.
Афроамериканки, латиноамериканки, американские индейцы или коренные жители Аляски Женщины часто имеют больше факторов риска сердечного приступа, чем белые женщины. 1,2 Эти факторы риска могут включать ожирение, отсутствие физической активности, высокое кровяное давление и диабет.
Афроамериканки также чаще страдают сердечным приступом и чаще умирают от сердечного приступа по сравнению с белыми женщинами. 3
Женщины переносят сердечный приступ хуже, чем мужчины?
Да. Во всех возрастных группах женщины переносят сердечный приступ хуже, чем мужчины. Исследователи не уверены, почему это так, особенно у молодых женщин.
- Женщины в возрасте от 45 до 65 лет , перенесшие сердечный приступ, чаще, чем мужчины того же возраста, умирают в течение года от сердечного приступа. 4 Однако у молодых женщин сердечный приступ встречается реже, чем у молодых мужчин. Отчасти это связано с тем, что гормон эстроген защищает молодых женщин от сердечных заболеваний.
- Женщины старше 65 лет чаще, чем мужчины того же возраста, умирают в течение нескольких недель от сердечного приступа. 4 Сердечные приступы у женщин обычно случаются примерно на 10 лет позже, чем у мужчин.
 Средний возраст первого сердечного приступа у мужчин — 64 года, у женщин — 72 года.
Средний возраст первого сердечного приступа у мужчин — 64 года, у женщин — 72 года.
Многие женщины, перенесшие сердечный приступ, продолжают вести полноценную и активную жизнь. Знайте симптомы сердечного приступа и что делать, если у вас есть какие-либо симптомы. Примите меры, чтобы восстановиться после сердечного приступа и предотвратить новый сердечный приступ.
Как диагностируется сердечный приступ?
Чтобы диагностировать сердечный приступ, врач спросит вас о ваших симптомах, вашем здоровье и истории болезни вашей семьи. Врач также назначит анализы.
Врачи часто используют эти типы тестов для диагностики сердечного приступа и выбора наилучшего лечения.
- Анализы крови. Во время сердечного приступа клетки сердечной мышцы умирают и разрываются. Этот процесс высвобождает белки в кровь. Анализы крови при сердечном приступе измеряют количество этих белковых «маркеров» повреждения сердца. Общие анализы крови при сердечном приступе включают:
- Сердечный тропонин [TROH-puh-nin].
 Это самый распространенный анализ крови. Этот маркер высвобождается из поврежденной сердечной мышцы. В крови здоровых людей не обнаруживается. Уровни тропонина повышаются через три-шесть часов после начала сердечного приступа, поэтому тест может не обнаружить сердечный приступ сразу.
Это самый распространенный анализ крови. Этот маркер высвобождается из поврежденной сердечной мышцы. В крови здоровых людей не обнаруживается. Уровни тропонина повышаются через три-шесть часов после начала сердечного приступа, поэтому тест может не обнаружить сердечный приступ сразу. - Креатинкиназа-MB (CKMB). Тест CKMB измеряет степень повреждения сердца из-за блокировки кровотока. Тест может сказать, работают ли методы восстановления притока крови к сердцу. Уровни CKMB повышаются примерно через четыре-шесть часов после начала сердечного приступа и достигают пика через 24 часа.
- Миоглобин. Этот тест помогает диагностировать сердечный приступ на самых ранних стадиях. После сердечного приступа уровень миоглобина повышается в течение одного-четырех часов, но достигает пика через 12 часов.
- Сердечный тропонин [TROH-puh-nin].
- Коронарная ангиография (an-jee-OG-ra-fee) или ангиограмма. Этот тест делает снимки красителя, протекающего через ваши кровеносные сосуды.
 Наблюдая за тем, как плавно течет краситель, врачи могут обнаружить суженные или закупоренные коронарные артерии, которые, возможно, необходимо открыть, или найти другие проблемы.
Наблюдая за тем, как плавно течет краситель, врачи могут обнаружить суженные или закупоренные коронарные артерии, которые, возможно, необходимо открыть, или найти другие проблемы.
Женщины чаще, чем мужчины, имеют менее распространенный тип бляшек, которые образуют гладкий слой над артериями вместо нескольких больших комочков. Часто ангиограммы не могут увидеть эту тонкую гладкую бляшку, но этот тип бляшки все же очень опасен. Другие тесты (например, описанные выше) могут потребоваться женщинам, у которых есть признаки или симптомы сердечного приступа, но у которых результаты коронарографии не показывают никаких проблем.
- Ядерное сканирование сердца. Этот тест делает снимки, чтобы показать области сердца, которые могут быть повреждены из-за того, что они не получают достаточного количества крови. Он также может показать, насколько хорошо работает сердце. Расскажите своему врачу, если вы беременны или кормите грудью. В тесте используется радиоактивный материал, который может нанести вред вашему ребенку.

- Электрокардиограмма (ЭКГ или ЭКГ). Этот тест определяет и записывает электрическую активность вашего сердца. Определенные изменения электрических волн на ЭКГ могут показать, есть ли у вас или уже был сердечный приступ. ЭКГ также может быть сделана во время физической активности, чтобы контролировать ваше сердце, когда оно усердно работает.
Как лечить сердечный приступ?
Сердечный приступ чаще всего лечится с помощью лекарств или нехирургических процедур, которые разрушают тромбы и восстанавливают нормальный приток крови к сердцу. Некоторые процедуры начинаются сразу, как только приедет скорая помощь. Другие виды лечения вы получите позже, в больнице.
Своевременное лечение сердечного приступа может помочь предотвратить или ограничить повреждение сердечной мышцы. Это одна из причин, почему важно звонить в службу 911, если вы думаете, что у вас сердечный приступ, а не ехать в больницу самостоятельно.
Какие лекарства лечат сердечный приступ?
Лекарства, которые вы можете получить, если у вас сердечный приступ, включают:
- Разрушители тромбов.
 Эти препараты еще называют тромболитиками (тром-бух-ЛИТ-икс). Они останавливают сердечный приступ, разрушая сгустки крови и открывая закупоренные артерии. Для достижения наилучших результатов эти лекарства следует давать как можно скорее после появления симптомов сердечного приступа. Вы можете получить их в машине скорой помощи или в больнице. Если вы получите их вскоре после сердечного приступа, у вас больше шансов выжить, и ваше сердце, скорее всего, выздоровеет.
Эти препараты еще называют тромболитиками (тром-бух-ЛИТ-икс). Они останавливают сердечный приступ, разрушая сгустки крови и открывая закупоренные артерии. Для достижения наилучших результатов эти лекарства следует давать как можно скорее после появления симптомов сердечного приступа. Вы можете получить их в машине скорой помощи или в больнице. Если вы получите их вскоре после сердечного приступа, у вас больше шансов выжить, и ваше сердце, скорее всего, выздоровеет. - Аспирин и препараты для разжижения крови. Эти лекарства предотвращают слипание клеток крови и образование новых тромбов. Если вы позвоните в 911 из-за сердечного приступа, оператор может попросить вас разжевать и проглотить аспирин, пока вы ждете скорую помощь. Это может помочь уменьшить повреждение вашего сердца и риск смерти на 25%. 5 По прибытии в больницу вам могут ввести другой разжижитель крови, называемый антикоагулянтом, через внутривенный катетер (IV), по которому лекарство поступает прямо в кровоток.

- Нитраты. Нитраты расширяют артерии и увеличивают приток крови к сердцу. По прибытии в больницу вас могут лечить нитратами через капельницу. Один из распространенных нитратов называется нитроглицерином (нахи-трух-ГЛИС-эр-ин).
- Бета-блокаторы. Бета-блокаторы снижают нагрузку на сердце. Эти лекарства помогают облегчить боль и дискомфорт в груди и предотвратить повторные сердечные приступы. Бета-блокаторы также могут использоваться для лечения аритмий (нерегулярных сердечных сокращений), которые часто возникают во время сердечного приступа.
- Ингибиторы АПФ. Ингибиторы АПФ (ангиотензинпревращающего фермента) снижают кровяное давление и нагрузку на сердце. Они также помогают замедлить ослабление сердечной мышцы.
Вам также могут быть назначены другие лекарства для облегчения боли или беспокойства или снижения уровня холестерина.
Какие процедуры лечат сердечный приступ?
К наиболее распространенным процедурам лечения сердечного приступа относятся:
- Ангиопластика и стентирование.
 Ангиопластика, также называемая чрескожным коронарным вмешательством, представляет собой нехирургическую процедуру, которая открывает заблокированные или суженные коронарные артерии. Тонкая гибкая трубка с медицинским баллоном на конце вводится через кровеносный сосуд в суженную или закупоренную коронарную артерию. Оказавшись на месте, баллон надувают, чтобы открыть артерию и обеспечить приток крови к сердцу. Затем баллон сдувают и удаляют. Небольшая сетчатая трубка, называемая стентом, может быть постоянно помещена в артерию. Стент помогает предотвратить новые закупорки артерии.
Ангиопластика, также называемая чрескожным коронарным вмешательством, представляет собой нехирургическую процедуру, которая открывает заблокированные или суженные коронарные артерии. Тонкая гибкая трубка с медицинским баллоном на конце вводится через кровеносный сосуд в суженную или закупоренную коронарную артерию. Оказавшись на месте, баллон надувают, чтобы открыть артерию и обеспечить приток крови к сердцу. Затем баллон сдувают и удаляют. Небольшая сетчатая трубка, называемая стентом, может быть постоянно помещена в артерию. Стент помогает предотвратить новые закупорки артерии. - Аортокоронарное шунтирование. Хирург использует здоровый кровеносный сосуд из другой части вашего тела, чтобы перенаправить кровь в обход закупоренной артерии. Вам может понадобиться эта операция, если заблокировано более одной артерии или если ангиопластика и стентирование не помогли восстановить приток крови к сердцу.
После сердечного приступа вам также может понадобиться кардиологическая реабилитация, чтобы оправиться от ущерба, нанесенного вашему сердцу сердечным приступом.
Как предотвратить сердечный приступ?
Все женщины могут вносить изменения, чтобы предотвратить сердечный приступ. Эти изменения включают выбор более здоровой пищи, повышение физической активности и отказ от курения. Как только вы узнаете свои факторы риска сердечного приступа, вы и ваш врач сможете работать вместе, чтобы снизить риск.
Даже если у вас уже был сердечный приступ, вы можете внести изменения, чтобы предотвратить повторный сердечный приступ. Узнайте больше о мерах по предотвращению сердечного приступа и сердечных заболеваний.
Мы ответили на ваш вопрос о сердечном приступе?
Для получения дополнительной информации о сердечном приступе позвоните на горячую линию OWH по телефону 1-800-994-9662 или ознакомьтесь со следующими ресурсами других организаций:
- Сердечный приступ — информация Национального института сердца, легких и крови
- Сердечный приступ — информация Центров по контролю и профилактике заболеваний (2011).
- ЦКЗ. (2017). Сводная статистика здравоохранения: Национальное интервью по вопросам здоровья: 2015 г.
- Саффорд, М.М., Браун, Т.М., Мантнер, П.М., Дюран, Р.В., Глассер, С.Г., Халаныч, Дж.Х.,… Ховард, Г. (2012). Связь расы и пола с риском развития острой ишемической болезни сердца. Журнал Американской медицинской ассоциации, 308 (17), 1768–1774.
- Mozzafarian, D., Benjamin, E.J., Go, A.S., et al. (2016). Статистика сердечных заболеваний и инсультов — обновление 2016 г.: отчет Американской кардиологической ассоциации. Тираж ;133:e38-e360.
- Сотрудничество исследователей антитромботических препаратов . (2002). Совместный метаанализ рандомизированных исследований антитромбоцитарной терапии для предотвращения смерти, инфаркта миокарда и инсульта у пациентов с высоким риском .
 BMJ, 324 , 71 – 86, цитируется в статье Circulation , 2012.
BMJ, 324 , 71 – 86, цитируется в статье Circulation , 2012. - Анатомия . У женщин кровеносные сосуды и камеры сердца меньше. Стенки их желудочков также тоньше.
- Анализ крови . У женщин меньше эритроцитов. В результате женщины не могут потреблять или переносить столько кислорода в любой момент времени.
- Сердечно-сосудистые приспособления . Изменение высоты или положения тела (например, быстрое вставание после лежания) влияет на женщин больше, чем на мужчин.
 Женщины более склонны к внезапным перепадам артериального давления или обморокам.
Женщины более склонны к внезапным перепадам артериального давления или обморокам. - Гормоны . У женщин преобладают эстрогены и прогестерон, а у мужчин — тестостерон. Эти гормоны могут влиять на многие аспекты здоровья сердца и общего состояния здоровья.
- Общий дискомфорт.
- Тяжесть.
- Герметичность.
- Давление.
- Боль.
- Горение.
- Онемение.
- Полнота.
- Сдавливание.
- Необычная усталость.
- Крайняя слабость.
- Одышка (одышка).
- Учащенное сердцебиение.
- Учащенное сердцебиение.
- Головокружение.
- Тошнота.
- Внезапная потливость или потливость без причины (ощущение холода, липкости).
- Необычная усталость (чаще всего).
- Одышка.
- Чувство головокружения или обморока.
- Ощущение жара или покраснения.
- Расстройство желудка.
- Сердцебиение.
- Онемение рук или пальцев.
- Тошнота или рвота.
- Потеря аппетита.
- Новые проблемы со зрением.
- Головная боль.
- Кашель.
- Ощущение удушья.
- Центрируется высоко в груди (наиболее часто).
- Левая грудь.
- Спина или между лопатками.
- Шея или горло.
- Челюсть или зубы.
- Одна или обе руки.
- Верхняя часть плеч.
- Одна или обе ноги.
- Чувство беспокойства.
- Частые расстройства желудка.
- Сердцебиение.
- Изменения в мышлении или воспоминании (отсутствие чувства или туман).

- Потеря аппетита.
- Проблемы с дыханием ночью.
- Проблемы со сном.
- Покалывание в кистях или предплечьях.
- Онемение или жжение в руках или пальцах.
- Кашель.
- Более частые или более интенсивные головные боли.
- Боль или дискомфорт в груди.
- Дискомфорт в челюсти или зубах.
- Ощущение слабости или тяжести в руках.
- Иногда вместо большого куска бляшки (обструктивная болезнь коронарных артерий) артерия содержит гладкий слой бляшки. Это случается чаще у женщин, чем у мужчин. Коронарная ангиограмма не всегда может уловить этот тип бляшки.
 Таким образом, даже если у женщины есть симптомы и она проходит тестирование, результаты могут быть хорошими. В этом случае необходимы дополнительные тесты для выявления причины симптомов.
Таким образом, даже если у женщины есть симптомы и она проходит тестирование, результаты могут быть хорошими. В этом случае необходимы дополнительные тесты для выявления причины симптомов. - Женщины более склонны к непереносимости ингибиторов АПФ, чем мужчины.
- Статины снижают уровень холестерина как у женщин, так и у мужчин. Но женщины могут быть более склонны к развитию побочных эффектов.
- Высокое кровяное давление.

- Высокий уровень холестерина.
- Высокий уровень сахара в крови.
- Отсутствие физических упражнений.
- Нездоровое питание.
- Наличие избыточного веса или ожирения.
- Курение.
- План . Запишите свои диетические цели и получите совет от своего лечащего врача или диетолога. Запишите все продукты, которые вы хотите есть больше, и те, которые вы хотите есть меньше или исключить из рациона.
- Выбор . Выбирайте рецепты, которые вам нравятся, и планируйте свое питание на неделю.
 Составьте список, чтобы взять с собой в магазин, чтобы избежать импульсивных покупок. Если вы предпочитаете еду на вынос, составьте свое личное меню из здоровых блюд и выбирайте только из них.
Составьте список, чтобы взять с собой в магазин, чтобы избежать импульсивных покупок. Если вы предпочитаете еду на вынос, составьте свое личное меню из здоровых блюд и выбирайте только из них. - Часть . Даже более здоровая пища может стать нездоровой в больших количествах. Следите за своими порциями и оставляйте остатки на завтрашний обед.
- Наслаждайтесь! Полезная для сердца диета может и должна приносить удовольствие. Если рецепты, которые вы используете, не вкусны для вас, найдите новые. Попросите друзей дать рекомендации. И не забывайте баловать себя в выходные и праздничные дни.
 Инициатива HHS Office on Women’s Health по улучшению здоровья сердца женщин: сосредоточить внимание на знаниях и осведомленности женщин с кардиометаболическими факторами риска. Журнал женского здоровья, 20 (6), 893–900.
Инициатива HHS Office on Women’s Health по улучшению здоровья сердца женщин: сосредоточить внимание на знаниях и осведомленности женщин с кардиометаболическими факторами риска. Журнал женского здоровья, 20 (6), 893–900.Все материалы, содержащиеся на этих страницах, не защищены авторскими правами и могут быть скопированы, воспроизведены или продублированы без разрешения Управления по охране здоровья женщин Министерства здравоохранения и социальных служб США. Ссылка на источник приветствуется.
Последнее обновление страницы: 17 февраля 2021 г.
Факторы риска, симптомы и профилактика
Что такое сердечно-сосудистые заболевания (ССЗ) у женщин?
Сердечно-сосудистые заболевания уникальным образом поражают женщин и людей, которым при рождении был присвоен статус женского пола (DFAB). Различия между полами, такие как анатомия, количество эритроцитов и гормонов, по-видимому, влияют на возникновение сердечно-сосудистых заболеваний у мужчин и женщин.
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти в США и во всем мире. В 2019 году, сердечно-сосудистые заболевания являются причиной 1 из 3 смертей во всем мире. Только в этом году от сердечно-сосудистых заболеваний умерло почти 18 миллионов человек. В США около 1 из 4 смертей вызваны сердечными заболеваниями — около 659 000 в год.
В 2019 году, сердечно-сосудистые заболевания являются причиной 1 из 3 смертей во всем мире. Только в этом году от сердечно-сосудистых заболеваний умерло почти 18 миллионов человек. В США около 1 из 4 смертей вызваны сердечными заболеваниями — около 659 000 в год.
Почему важно говорить о сердечно-сосудистых заболеваниях у женщин
Многие женщины не знают, что болезни сердца в семь раз опаснее рака молочной железы. В 2018 году от сердечно-сосудистых заболеваний погибло 300 977 женщин. Для сравнения, от всех форм рака в совокупности погибла 283 721 женщина, 42 455 из которых были вызваны раком молочной железы. По сей день сердечно-сосудистые заболевания являются основной причиной смерти среди женщин в США
Каждая болезнь имеет значение и заслуживает внимания, осознания и действий. Но если вы не понимаете, что сердечно-сосудистые заболевания представляют такой огромный риск, вы не будете знать, что вам нужно узнать о них больше. И вы, возможно, не начнете предпринимать шаги для снижения риска.
Одно исследование показало, что только половина женщин в возрасте до 55 лет, перенесших сердечный приступ, считали себя подверженными риску до сердечного приступа. Тем не менее, у тех же женщин было много факторов риска. Они просто не знали.
Чем отличается сердечно-сосудистая система у женщин и мужчин?
Исследователи обнаружили много половых различий в сердечно-сосудистой системе. Эти сложные различия, часто на микроскопическом уровне, могут влиять на то, как женщины и мужчины переносят сердечные заболевания. Вот несколько примеров:
Как женщина узнает, что у нее болезнь сердца?
Женщины обычно замечают симптомы сердечно-сосудистых заболеваний примерно на 10 лет позже, чем мужчины. Для сердечного приступа боль или дискомфорт в груди являются наиболее распространенным симптомом для всех. Но есть некоторые важные различия, которые влияют на женщин и людей DFAB.
Женщины и люди с DFAB чаще имеют какой-либо другой тип симптомов сердечного приступа в дополнение к генерализованной боли в груди (или вместо нее). Кроме того, они подвержены более высокому риску бессимптомного сердечного приступа. Это сердечный приступ, который не имеет явных симптомов. Женщины старше 65 лет чаще умирают от тихого сердечного приступа, чем мужчины старше 65 лет.
Симптомы сердечно-сосудистых заболеваний у женщин
Боль в груди (стенокардия) является наиболее частым симптомом у женщин и мужчин. Боль в груди может ощущаться как:
Женщины чаще имеют дополнительные, атипичные симптомы, которые включают:
Немедленно позвоните своему поставщику медицинских услуг, если вы заметили эти симптомы или если они ухудшились.
Симптомы сердечного приступа у женщин
Женщины сообщают о многих различных симптомах во время сердечного приступа. Среди них:
Среди них:
Общие симптомы
Дискомфорт или болевые симптомы
Если вы испытываете какие-либо из этих симптомов без какой-либо другой известной причины — и особенно если у вас более одного симптома — , сразу же звоните по номеру 911 . Сердечный приступ повреждает сердечную мышцу. Каждая проходящая минута наносит больше урона. Так что не ждите звонка.
Сердечный приступ повреждает сердечную мышцу. Каждая проходящая минута наносит больше урона. Так что не ждите звонка.
При сердечном приступе у женщин могут быть другие симптомы, кроме боли в груди.
Каковы ранние признаки сердечного приступа у женщин?
У многих женщин есть ранние предупредительные признаки перед сердечным приступом. Это так называемые продромальные симптомы, и они могут появиться за несколько часов, недель или даже за много месяцев до сердечного приступа. Наиболее распространенным ранним признаком сердечного приступа является необычная усталость. Если вы чувствуете усталость, которая для вас ненормальна, или вы не можете назвать другую разумную причину, позвоните по номеру 9.11.
Помимо усталости, другие ранние признаки сердечного приступа включают:
Эти продромальные симптомы возникают время от времени и могут исчезнуть сами по себе. Женщины часто не обращаются за помощью до тех пор, пока симптомы не исчезнут или кто-то не заметит, что что-то не так, и не спросит, все ли с ними в порядке. Но важно получить помощь, как только вы заметите какие-либо необычные симптомы, чтобы у вас был шанс предотвратить сердечный приступ.
Каковы факторы риска сердечно-сосудистых заболеваний у женщин и людей DFAB?
Возможно, вы слышали о некоторых традиционных факторах риска сердечно-сосудистых заболеваний, таких как высокое кровяное давление, высокий уровень холестерина или курение. Это влияет на всех. Однако исследования показали, что эти факторы риска имеют некоторые различия в зависимости от пола, которые могут подвергнуть женщин более высокому риску. Кроме того, женщины сталкиваются с другими рисками, присущими только им.
Это влияет на всех. Однако исследования показали, что эти факторы риска имеют некоторые различия в зависимости от пола, которые могут подвергнуть женщин более высокому риску. Кроме того, женщины сталкиваются с другими рисками, присущими только им.
Если у женщин больше шансов иметь определенные факторы риска, это означает, что у них больше шансов одновременно иметь несколько факторов риска. Это ставит женщин в опасное положение, поскольку факторы риска складываются. Другими словами, чем больше у вас факторов риска, тем выше общий риск развития сердечно-сосудистых заболеваний.
Факторы риска сердечных заболеваний можно сравнить с риском спустить шину. Если вы наедете на один гвоздь на подъездной дорожке, у вас может спуститься шина через некоторое время вождения. Но вы, вероятно, успеете добраться до ремонтной мастерской до того, как шина полностью спустится. Если вы забьете три или четыре гвоздя, вы не доберетесь до магазина и вам придется звать на помощь.
Точно так же, если у вас есть только один фактор риска сердечно-сосудистых заболеваний, вы можете быть в порядке в течение длительного времени. Но чем больше у вас есть, тем выше ваши шансы столкнуться с серьезными проблемами раньше, чем позже.
Но чем больше у вас есть, тем выше ваши шансы столкнуться с серьезными проблемами раньше, чем позже.
Чтобы предотвратить спущенное колесо, вы можете попытаться объехать острые предметы, когда вы их видите. Что касается сердечных заболеваний, исследования показывают, что 4 из 5 случаев сердечных заболеваний можно предотвратить. Вот почему важно знать свои факторы риска и работать с вашим лечащим врачом, чтобы избежать как можно большего их количества.
Ожирение
Женщины сталкиваются с повышенным риском ожирения в период менопаузы. Они также с большей вероятностью набирают абдоминальный (животный) жир, что связано с более высоким риском сердечных заболеваний.
В США 2 из 3 женщин и людей, которым при рождении был назначен женский пол, страдают ожирением. Ожирение более опасно для женщин, чем для мужчин. Это увеличивает риск ишемической болезни сердца у женщин на 64% (по сравнению с 46% у мужчин) и почти втрое увеличивает риск сердечного приступа у женщин.
Высокий уровень холестерина (гиперлипидемия)
Низкий уровень холестерина ЛПВП («хорошего» холестерина) более тесно связан со смертью у женщин, чем у мужчин в возрасте 65 лет и старше. Также важно убедиться, что у вас низкий уровень холестерина ЛПНП («плохой» холестерин).
Сахарный диабет
У женщин с диабетом вероятность развития сердечно-сосудистых заболеваний в два-четыре раза выше, чем у мужчин с диабетом.
Пожилой возраст
Женщины обычно живут дольше мужчин, поэтому с возрастом у них чаще возникают проблемы с сердцем.
Высокое кровяное давление (гипертония)
Женщины старше 60 лет чаще, чем мужчины, страдают гипертонией, но реже контролируют ее. Женщины в два раза чаще мужчин умирают от гипертонии. Гипертония более тесно связана с сердечными приступами у женщин, чем у мужчин.
Недостаток физических упражнений
Упражнения помогают снизить риск для женщин даже больше, чем для мужчин. Тем не менее, 1 из 4 женщин в США вообще не занимается спортом, и только 1 из 4 упражнений достаточно, чтобы получить пользу.
Семейный анамнез
Для этого фактора риска важен возраст члена вашей семьи на момент постановки диагноза. У вас есть семейный анамнез «раннего сердечного приступа», если у вашего родителя мужского пола или брата или сестры был диагностирован до 55 лет, или если у вашего родителя женского пола или брата или сестры был диагностирован до 65 лет.
Курение
У курящих женщин вероятность развития сердечно-сосудистых заболеваний выше, чем у курящих мужчин. У курящих женщин вероятность сердечного приступа в три раза выше, чем у курящих мужчин. Тем не менее, примерно каждая пятая женщина в США курит сигареты.
Депрессия и стресс
Женщины в возрасте 60 лет и младше в два раза чаще, чем мужчины этой возрастной группы, имеют симптомы депрессии. Женщины, перенесшие сердечный приступ, гораздо чаще, чем мужчины, имеют симптомы депрессии в это время.
Женщины чаще испытывают психосоциальный стресс, то есть их стресс возникает из-за работы, дома, финансовых проблем или важных жизненных событий.
Аутоиммунные заболевания
Около 80% людей с аутоиммунными заболеваниями (такими как ревматоидный артрит и волчанка) в США составляют женщины, и это число растет с каждым годом. Беременность, гормональные изменения и стресс играют роль в этих заболеваниях. Аутоиммунные заболевания значительно повышают риск сердечного приступа, сердечной недостаточности и других сердечно-сосудистых заболеваний.
Одно исследование показало, что женщины в возрасте от 35 до 44 лет, страдающие волчанкой, в 50 раз чаще страдают сердечным приступом, чем женщины их возраста без волчанки. Другое исследование показало, что женщины с ревматоидным артритом в два-три раза чаще умирают от сердечно-сосудистых заболеваний, чем женщины без него.
Апноэ во сне
Апноэ во сне распространено как у женщин, так и у мужчин, но многие люди не осознают, как оно влияет на риск сердечно-сосудистых заболеваний. Исследования женщин с апноэ во сне показали, что без лечения эти женщины имеют более высокий риск гипертонии, ишемической болезни сердца, инсульта и мерцательной аритмии. Лечение апноэ во сне очень эффективно снижает этот риск.
Лечение апноэ во сне очень эффективно снижает этот риск.
Преэклампсия и гипертензия, связанная с беременностью
Преэклампсия значительно повышает риск развития гипертонии и/или сахарного диабета в более позднем возрасте. Это повышает риск инсульта. Диагноз преэклампсии повышает вероятность смерти человека от сердечно-сосудистых заболеваний на 75% в будущем.
Гестационный диабет
Этот диагноз удваивает риск развития сахарного диабета в течение четырех месяцев после родов. Этот риск увеличивается в 21 раз, если во время беременности уровень глюкозы натощак составляет не менее 121 мг/дл. Гестационный диабет также повышает риск сердечно-сосудистых заболеваний на протяжении всей жизни. У людей с гестационным диабетом вероятность развития сердечно-сосудистых заболеваний на 67% выше, чем у тех, у кого его нет.
Перипартальная (послеродовая или связанная с беременностью) кардиомиопатия
Перипартальная кардиомиопатия — это ослабление сердца, которое может привести к сердечной недостаточности. Это глобальная проблема, которая встречается редко, но возникает все чаще, поскольку люди приобретают все больше факторов риска, таких как ожирение, гипертония и диабет. Перипартальная кардиомиопатия может привести к серьезным осложнениям и летальному исходу.
Это глобальная проблема, которая встречается редко, но возникает все чаще, поскольку люди приобретают все больше факторов риска, таких как ожирение, гипертония и диабет. Перипартальная кардиомиопатия может привести к серьезным осложнениям и летальному исходу.
Наличие ранее существовавшего заболевания сердца во время беременности
Люди, у которых было заболевание сердца до беременности, сталкиваются с повышенным риском осложнений во время беременности, а также с проблемами в более позднем возрасте. Одно исследование показало, что эти женщины в 20 раз чаще, чем женщины без сердечно-сосудистых заболеваний, имеют неблагоприятные сердечно-сосудистые события в течение 20 лет беременности. Они также имеют более высокий риск развития гипертонии или сахарного диабета в годы после беременности.
Синдром поликистозных яичников (СПКЯ)
СПКЯ повышает риск сердечно-сосудистых заболеваний. У людей с СПКЯ часто развиваются индивидуальные факторы риска, такие как диабет, высокое кровяное давление, высокий уровень холестерина и апноэ во сне. По оценкам, до 5 миллионов человек репродуктивного возраста в США страдают СПКЯ.
По оценкам, до 5 миллионов человек репродуктивного возраста в США страдают СПКЯ.
Пероральные контрацептивы («таблетки»)
Использование «таблеток» может повысить риск сердечно-сосудистых заболеваний у человека, если у него есть другие факторы риска, такие как ожирение или курение.
Менопауза
Эстроген помогает снизить риск сердечно-сосудистых заболеваний. Но менопауза и хирургическая менопауза вызывают снижение уровня эстрогена. В результате человек сталкивается с более высоким риском образования тромбов, бляшек в артериях и высокого уровня холестерина.
Чем отличается тестирование и лечение сердечно-сосудистых заболеваний для женщин?
Тесты и лечение могут иметь разные результаты для женщин и мужчин. Ниже приведены несколько примеров:
Важно обсудить с вашим лечащим врачом ваши собственные риски, симптомы, результаты анализов и реакцию на лекарства. Половые различия иногда менее важны, чем индивидуальные, из-за нашей уникальной истории болезни и социального окружения.
Как женщины могут предотвратить сердечные заболевания?
У женщин есть возможность принять меры и снизить риск сердечных заболеваний. Многие факторы риска можно предотвратить или контролировать с помощью лечения. Семь основных факторов риска, на которые женщины (и все) могут обратить внимание, включают:
В идеале профилактика должна начинаться в раннем детстве, когда начинают формироваться привычки. Но взрослые в возрасте от 20 до 30 лет могут значительно улучшить свое здоровье, если будут уделять внимание здоровью своего сердца и работать над снижением риска. И важно помнить, что изменения не происходят в одночасье. Когда дело доходит до здоровой для сердца диеты, помните эти простые шаги:
Справка из клиники Кливленда
Если у вас есть факторы риска сердечных заболеваний или проблемы с сердцем в анамнезе, вы не одиноки. Более 18 миллионов взрослых в США живут с ишемической болезнью сердца. И каждые 40 секунд у кого-то случается сердечный приступ. Эти цифры могут поразить, но это знание также дает нам возможность вносить изменения.

 Стентирование сосудов
Стентирование сосудов персоналу отделения сосудистой хирургии и всем мед.работникам с которыми Андрей Вячеславович провел мне операцию! Всё было очень спокойно и комфортно, от пребывания в палате до нахождения в операционной! Огромное Вам спасибо!
персоналу отделения сосудистой хирургии и всем мед.работникам с которыми Андрей Вячеславович провел мне операцию! Всё было очень спокойно и комфортно, от пребывания в палате до нахождения в операционной! Огромное Вам спасибо!

 Большое спасибо за Ваш профессионализм и отношение к пациентам! Благодарю Вас за внимательное отношение, чуткость и добросовестность. Вы замечательные врачи! Здоровья и благополучия вам и вашим близким! С уважением, Галина Ивановна Боярович.
Большое спасибо за Ваш профессионализм и отношение к пациентам! Благодарю Вас за внимательное отношение, чуткость и добросовестность. Вы замечательные врачи! Здоровья и благополучия вам и вашим близким! С уважением, Галина Ивановна Боярович.

