Подагры это: Подагра – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
ПОДАГРА И ЕЕ МАСКИ — «ИнфоМедФармДиалог»
Skip to content ПОДАГРА И ЕЕ МАСКИПОДАГРА И ЕЕ МАСКИПодагра – хроническое заболевание, характеризующееся отложением кристаллов моноурата натрия в различных органах и тканях, ассоциированное со стойкой гиперурикемией – свыше 360 мкмоль/л. Сама по себе стойкая гиперурикемия – фактор риска развития сердечно‑сосудистых катастроф и патологии почек. По экспертным оценкам, около четверти пациентов с подагрой умирают от ХПН, симптомы хронической болезни почек выявляются у 50% пациентов с подагрой. Основное проявление подагры – артрит периферических суставов.
ПАЦИЕНТЫ, НАИБОЛЕЕ ПОДВЕРЖЕННЫЕ РИСКУ ПОДАГРЫ
Шишкина Ирина Александровна, ревматолог ГКБ № 52 ДЗМ, к.м.н.
Заболеваемость подагрой среди взрослого населения варьируется от 1 до 3%, причем у мужчин заболевание регистрируется в 7 раз чаще, чем у женщин. Пик заболеваемости у женщин приходится на 60 лет, тогда как у мужчин – на 40 лет. Высокий риск развития подагры имеют пациенты с избыточным весом и сахарным диабетом (на 85% выше, чем в общей популяции), поэтому снижение избыточного веса – это важный момент профилактики развития заболевания и основа немедикаментозного лечения подагры.
Высокий риск развития подагры имеют пациенты с избыточным весом и сахарным диабетом (на 85% выше, чем в общей популяции), поэтому снижение избыточного веса – это важный момент профилактики развития заболевания и основа немедикаментозного лечения подагры.
Факторы риска заболевания можно разделить на четыре группы. Первая группа объединяет состояния, сопровождающиеся снижением экскреции мочевой кислоты, что может быть следствием приема диуретиков, метотрексата, циклоспорина, салицилатов, алкоголя, а также длительных и интенсивных спортивных нагрузок.
Во вторую группу входят состояния, при которых происходит повышенное образование мочевой кислоты в организме: ожирение, метаболический синдром, употребление алкоголя, цитотоксическая и лучевая терапия, лимфопролиферативные заболевания, псориаз.
В третью группу попадают факторы, вызывающие повышенное поступление в организм пуринов: злоупотребление продуктами, содержащими белки, в том числе наваристыми мясными бульонами, которые так любят мужчины. Но пуринов много и в свежевыжатых фруктовых соках. Протеины, которые часто употребляют спортсмены, тоже приводят к накоплению мочевой кислоты.
Но пуринов много и в свежевыжатых фруктовых соках. Протеины, которые часто употребляют спортсмены, тоже приводят к накоплению мочевой кислоты.
И наконец, четвертая группа факторов – это индивидуальные особенности метаболизма, которые вызывают повышенный синтез и сниженную экскрецию мочевой кислоты.
ПРОЯВЛЕНИЯ ПОДАГРЫ
В первую очередь заболевание проявляется острым артритом периферических суставов. Для него характерны внезапная сильная суставная боль, возникающая ночью или под утро. Она может сопровождаться лихорадкой. Чаще всего в дебюте заболевания поражается один или два сустава. Обострения, как правило, связаны с перегревом (баня, сауна) или переохлаждением, либо алкогольным или пищевым эксцессом.
Первые симптомы подагры не отличаются специфичностью – это боль, припухлость, покраснение. Настороженность врача должна вызывать асимметричность поражения. Вовсе не обязательно, что первым суставом, вовлеченным в процесс, будет плюснефаланговый, – это может быть и голеностопный сустав, и суставы свода стопы.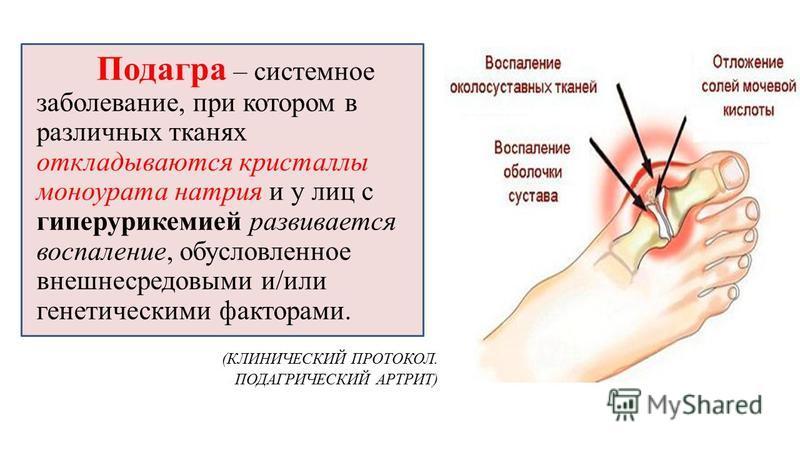 При жалобах на боль в первом плюснефаланговом суставе важно дифференцировать проявления вальгусной деформации и подагры. При подагре опухает весь сустав, и гиперемия диффузно распространяется на тыл стопы, в то время как при вальгусной деформации первого пальца стопы гиперемия будет расположена локально в области деформированного сустава. При подагрическом артрите отмечается выраженный болевой синдром, пациент сильно хромает, а иногда и вовсе не может наступить на ногу. В дебюте заболевания на рентгенографии отмечаются признаки артроза плюснефаланговых суставов с субхондральным остеосклерозом. Классические рентгенологические признаки подагры (симптом «пробойника», субхондральные кисты) появятся гораздо позже – через 7–10 лет с момента начала артрита.
При жалобах на боль в первом плюснефаланговом суставе важно дифференцировать проявления вальгусной деформации и подагры. При подагре опухает весь сустав, и гиперемия диффузно распространяется на тыл стопы, в то время как при вальгусной деформации первого пальца стопы гиперемия будет расположена локально в области деформированного сустава. При подагрическом артрите отмечается выраженный болевой синдром, пациент сильно хромает, а иногда и вовсе не может наступить на ногу. В дебюте заболевания на рентгенографии отмечаются признаки артроза плюснефаланговых суставов с субхондральным остеосклерозом. Классические рентгенологические признаки подагры (симптом «пробойника», субхондральные кисты) появятся гораздо позже – через 7–10 лет с момента начала артрита.
В дебюте заболевания болевой синдром может купироваться самостоятельно без специфической терапии или на фоне короткого курса приема любого нестероидного противовоспалительного препарата. Однако со временем, при отсутствии подобранной гипоурикемической терапии подагра будет рецидивировать все чаще и чаще, вовлекая в процесс новые суставы – коленный, локтевые, лучезапястные и мелкие суставы кистей.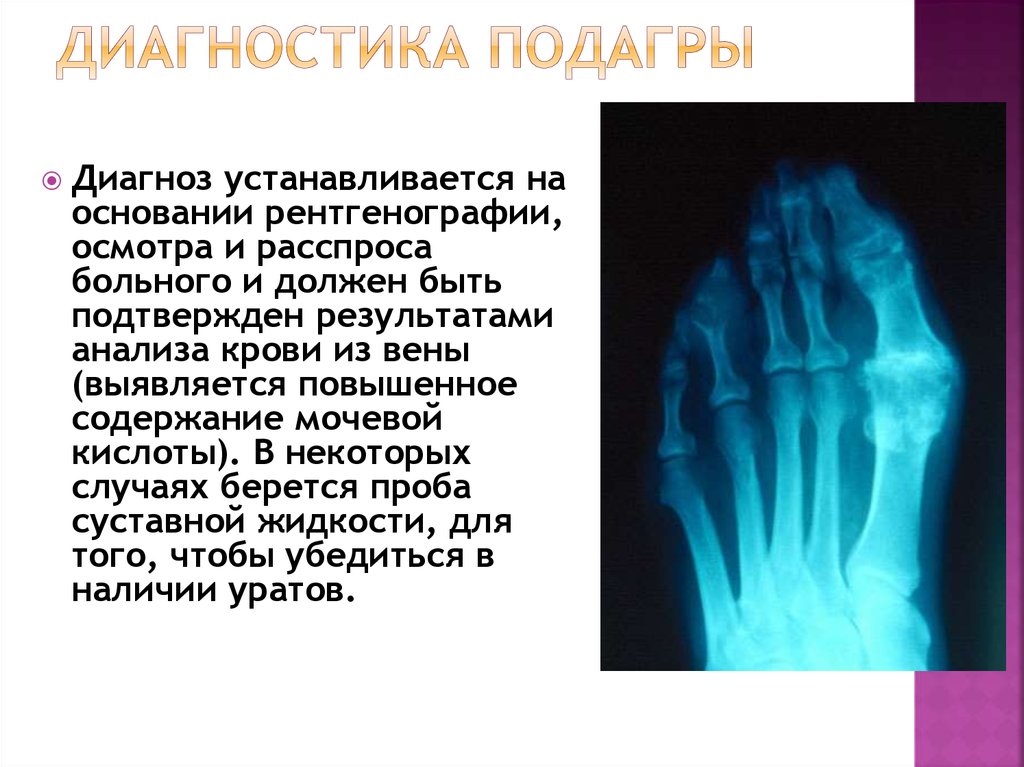 Часто в таких случаях из‑за сильного отека и гиперемии свода стопы или тыльной поверхности запястья проводится дифференциальная диагностика с флегмоной стопы или кисти.
Часто в таких случаях из‑за сильного отека и гиперемии свода стопы или тыльной поверхности запястья проводится дифференциальная диагностика с флегмоной стопы или кисти.
Стойкая гиперурикемия при хроническом течении заболевания приводит к отложению кристаллов моноурата натрия в виде тофусов в околосуставных тканях и анатомических сумках суставов (например, в локтевых бурсах). На этой стадии на рентгенограммах суставов визуализируются субхондральные кисты, эрозии со склеротическим ободком, симптом «пробойника». Происходит полная деформация суставов с выраженным хроническим болевым синдромом.
ИЗМЕНЕНИЯ В ЛАБОРАТОРНЫХ ПОКАЗАТЕЛЯХ
В первую очередь подагра проявляется острым воспалением, что отражает высокий уровень СОЭ и СРБ, а также реактивный лейкоцитоз в общем анализе крови. Для заболевания характерно повышение трансаминаз вследствие жирового гепатоза (помним, что основная группа пациентов имеет метаболический синдром с избыточным весом). Креатинин в дебюте подагры остается в пределах нормы. Однако на фоне стойкой гиперурикемии у 50% пациентов развивается подагрическая нефропатия (мочекаменная болезнь, вторичный хронический пиелонефрит), отмечается рост уровня креатинина в динамике и снижение скорости клубочковой фильтрации. Поэтому очень важен контроль креатинина и скорости клубочковой фильтрации в динамике на фоне терапии подагры. Кроме того, определение креатинина в дебюте заболевания позволит дифференцировать первичную подагру (метаболическую) и вторичную (развившуюся на фоне болезни почек). Зная уровень креатинина и скорость клубочковой фильтрации, можно определить безопасную дозу нестероидного противовоспалительного препарата и подобрать гипоурикемическую терапию. Напомню, что при скорости клубочковой фильтрации ниже 30 мл/мин нестероидные противовоспалительные препараты противопоказаны.
Однако на фоне стойкой гиперурикемии у 50% пациентов развивается подагрическая нефропатия (мочекаменная болезнь, вторичный хронический пиелонефрит), отмечается рост уровня креатинина в динамике и снижение скорости клубочковой фильтрации. Поэтому очень важен контроль креатинина и скорости клубочковой фильтрации в динамике на фоне терапии подагры. Кроме того, определение креатинина в дебюте заболевания позволит дифференцировать первичную подагру (метаболическую) и вторичную (развившуюся на фоне болезни почек). Зная уровень креатинина и скорость клубочковой фильтрации, можно определить безопасную дозу нестероидного противовоспалительного препарата и подобрать гипоурикемическую терапию. Напомню, что при скорости клубочковой фильтрации ниже 30 мл/мин нестероидные противовоспалительные препараты противопоказаны.
Основной лабораторный показатель, типичный для подагры, – мочевая кислота. Стойкая гиперурикемия выше 360 мкм/л – главный диагностический критерий подагры. Но и нормальный уровень мочевой кислоты, особенно в период обострения заболевания, не исключает диагноз подагры. Поэтому рекомендуется провести контроль уровня мочевой кислоты через месяц после купирования обострения.
Поэтому рекомендуется провести контроль уровня мочевой кислоты через месяц после купирования обострения.
СТАДИИ ПОДАГРЫ
Выделяют четыре основные стадии заболевания. Первая соответствует так называемой бессимптомной гиперурикемии (выше 360 мкм/л) без выявления депозитов кристаллов моноурата натрия в тканях. В этих случаях у пациента работают провоцирующие факторы риска гиперурикемии и на первое место выходит клиника метаболического синдрома с абдоминальным ожирением.
Вторая стадия – это стойкая бессимптомная гиперурикемия выше 360 мкм/л, которая сопровождается выявлением депозитов моноурата натрия в органах и тканях. На УЗИ в этом случае отмечается двойной контур хряща. На рентгене суставов при подагре двойной контур хряща не выявляется, в то время как при пирофосфатной артропатии будет визуализироваться дополнительный контур хряща.
Третья стадия подагры характеризуется развитием рецидивирующего артрита без выявления тофусов в мягких тканях.
Хроническая тофусная подагра – это уже четвертая, самая тяжелая стадия заболевания. Она характеризуется хроническим рецидивирующим артритом суставов с затяжным течением, который плохо купируется приемом нестероидных противовоспалительных препаратов. Качество жизни пациента существенно снижается.
Она характеризуется хроническим рецидивирующим артритом суставов с затяжным течением, который плохо купируется приемом нестероидных противовоспалительных препаратов. Качество жизни пациента существенно снижается.
Следовательно, окном терапевтических возможностей для подагры будут стадии интермиттирующего артрита и бессимптомной гиперурикемии. Хроническая тофусная подагра свидетельствует об упущенных возможностях, однако не исключено обратное развитие тофусов при достижении целевых уровней мочевой кислоты – ниже 300 мкм/л.
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ПОДАГРЫ (ACR/EULAR 2015)
Подозревать подагру следует при наличии у пациента эпизодов боли, болезненности и припухлости сустава или суставной сумки. При этом выявление при помощи поляризационной микроскопии кристаллов моноурата натрия подтверждает подагрический артрит. Однако отсутствие кристаллов моноурата натрия не может служить опровержением диагноза подагры, поскольку чувствительность метода не превышает 70%.
В этих случаях необходимо выполнение оценки по клиническим, лабораторным и инструментальным методам диагностики. Полный спектр критериев представлен в классификационных критериях подагры в 2015 году Американской коллегией ревматологов (ACR) и Европейской антиревматической лигой (EULAR). При этом диагноз подагры подтверждается при сумме баллов 8 из 23 возможных (табл.).
Полный спектр критериев представлен в классификационных критериях подагры в 2015 году Американской коллегией ревматологов (ACR) и Европейской антиревматической лигой (EULAR). При этом диагноз подагры подтверждается при сумме баллов 8 из 23 возможных (табл.).
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Вальгусная деформация первого пальца стопы – это деформация 1‑го плюснефалангового сустава стопы на фоне поперечного плоскостопия. Она сопровождается контактной болью при ношении обуви, воспалением подкожной околосуставной сумки, иногда припухлостью и гиперемией в области сустава. Однако гиперемия при вальгусной деформации не распространяется на окружающие ткани и тыл стопы, а имеет вид локального покраснения в области деформированного сустава.
Деформация Тейлора – деформация 5‑го плюснефалангового сустава стопы на фоне поперечного плоскостопия, характеризуется отклонением 5‑й плюсневой кости кнаружи, сопровождается контактной болью и покраснением в области измененного сустава.
Ригидный первый палец стопы – деформирующий артроз 1‑го плюснефалангового
сустава стопы с выраженным ограничением подвижности этого сустава. Пациент жалуется на боли при ходьбе и ношении обуви даже на невысоком каблуке.
Пирофосфатная артропатия обусловлена отложением в тканях кристаллов пирофосфата. Так же как и подагра, заболевание сопровождается приступами боли, припухлостями и покраснением суставов. На УЗИ сустава и при рентгенографии визуализируется двойной контур хряща за счет кристаллов пирофосфата.
Дактилит – осевое воспаление всех структур фаланги пальца (суставов, синовиальных влагалищ). Дифференциальная диагностика проводится с заболеваниями из круга серонегативных спондилоартропатий.
Септический артрит относится к числу заболеваний, которые следует обязательно исключать при дифференциальной диагностике подагрического артрита. Инфекционный артрит также сопровождается болью, припухлостью и покраснением суставов. При его диагностике следует тщательно изучить анамнез: наличие инъекций в сустав, локальной травмы, а также предшествующих хирургических вмешательств (например, удаление зуба) с риском бактериемии. В дифференциальной диагностике помогает микробиологическое исследование синовиальной жидкости и окраска по Граму.
При его диагностике следует тщательно изучить анамнез: наличие инъекций в сустав, локальной травмы, а также предшествующих хирургических вмешательств (например, удаление зуба) с риском бактериемии. В дифференциальной диагностике помогает микробиологическое исследование синовиальной жидкости и окраска по Граму.
ДЕЙСТВИЯ ВРАЧА НА АМБУЛАТОРНОМ ЭТАПЕ
При обращении пациента с жалобами на острый артрит любой локализации в первую очередь врачу следует принимать во внимание характер болевого синдрома – как уже говорилось выше, о подагре может свидетельствовать острый болевой синдром высокой интенсивности, возникший вечером или утром.
На втором этапе врач должен оценить факторы риска подагры: наличие метаболического синдрома, ожирение, сахарный диабет, гипертония, прием диуретиков, мочекаменная болезнь, патология почек с хронической почечной недостаточностью.
Типично наличие локальной припухлости и покраснения в области пораженного сустава, что можно увидеть во время осмотра пациента.
Что касается лабораторной диагностики, то при подозрении на подагру необходимо назначить следующие тесты: общий анализ крови, СОЭ, С‑реактивный белок, мочевая кислота, АЛТ, АСТ, креатинин.
Из инструментальных методов исследования требуются рентгенография и УЗИ суставов, а также УЗИ почек – для диагностики мочекаменной болезни, часто ассоциированной с гиперурикемией.
Важно назначить нестероидный противовоспалительный препарат с учетом желудочно‑кишечного и сердечно‑сосудистого рисков. Наиболее эффективным препаратом из этой группы для купирования приступов подагрического артрита и даже для затянувшегося обострения считается нимесулид в гранулированной форме. После снятия обострения при отсутствии активного болевого синдрома следует подобрать пациенту адекватную гипоурикемическую терапию.
Nataliya2021-11-15T10:09:18+03:00 Page load link Go to TopЛитература:
1. Елисеев М.С. Классификационные критерии подагры (рекомендации ACR/EULAR) // Научно-практическая ревматология. 2015; 53 (6): 581-585.
2. Российские клинические рекомендации.Ревматология / под ред. академика РАН Е.Л. Насонова. — М.: «ГЭОТАР-Медиа», 2017. – 464 с.
3. Барскова В.Г. Диагностика подагры (лекция) // Научно-практическая ревматология. 2012; 53(4): 62–66
4. C. Yokose, N. McCormick, L. Lu, A. Joshi, H. Choi. OP0202 (2021):DOES EXCESS WEIGHT AFFECT GOUT RISK DIFFERENTLY AMONG GENETICALLY PREDISPOSED INDIVIDUALS? – SEX-SPECIFIC PROSPECTIVE COHORT FINDINGS OVER >26 YEARS.
5. Y. Eun, I. Y. Kim, K. D. Han, S. Y. Kang, S. Lee, H. S. Cha, E. M. Koh, H. Kim, J. Lee. POS0138 (2021): ALTERED RISK OF GOUT ACCORDING TO CHANGE OF METABOLIC PARAMETERS IN YOUNG ADULTS
Подагра
Употребление большого количества мяса, жирных сортов рыбы, спиртных напитков. Очень важно соблюдать правила, что можно и что нельзя есть при подагре; в результате медикаментозного лечения — противоопухолевая терапия, которая увеличивает обмен белков; заболевания почек и как в результате — нарушение выделения мочевой кислоты; А так же такие заболевания, как : гипертоническая болезнь, повышенный уровень холестерина в крови и сахарный диабет. И наследственная предрасположенность.
И наследственная предрасположенность.
Стадии в развитии подагры?
1. Бессимптомное течение — может продолжаться несколько лет. Люди чувствуют себя хорошо и внешне заболевание ничем не проявляется. Но, при случайном обследовании, в биохимическом анализе крови будет повышена концентрация мочевой кислоты.
3. Межприступный период этой болезни — характеризуется отсутствием каких-либо симптомов со стороны сустава, однако малейший провокационный фактор (погрешность в еде, употребление алкоголя, стрессы, прием лекарственных веществ) может спровоцировать новый приступ.
4.

5. Изменения со стороны других органов — соли мочевой кислоты откладываются не только в суставах, но и в других тканях. Это то, чем опасна подагра.
6. На коже могут появляться — тофусы — это образования бело-желтого цвета. Могут выявляться как на суставах, так и на других частях тела, например ушная раковина.
7. Отложения кристаллов мочевой кислоты в почках может способствовать развитию мочекаменной болезни. Камни, повреждая почечную ткань, вызывают хроническое воспаление, например, хронический пиелонефрит.
Диагностика подагры:
Предположив наличие у пациента подагрического артрита специалист (терапевт, ревматолог) направит пациента на рентген кистей и стоп, а так же на биохимический анализ крови.
Доктор заметит на рентгеновских снимках кистей и стоп характерные подагрические «пробойники» в околосуставных костях.
Подагра очень легко поддается терапии и не представляет особой сложности для грамотного специалиста, но без диеты не может быть и речи о выздоровлении!
Поэтому, в течение ближайшего года необходимо исключить из своего рациона мясо молодых животных (баранину, телятину), мясные супы, бульоны и экстракты, говяжьи внутренности, субпродукты ( это печень, почки, мозги, легкие), студень (холодец), сардины, сельдь, скумбрию и спиртное.
Кроме того, необходимо ограничить потребление говядины, баранины, мяса птиц, ветчины, колбасных изделий (особенно ливерной колбасы), некоторых сортов рыбы (кильки, шпрот, трески, судака), белых грибов и шампиньонов, гороха, бобов, фасоли, редиса, цветной капусты, чечевицы, шпината, щавеля, спаржи, инжира, овсяной каши, какао, кофе и пива.

Лечение подагрического артрита состоит из двух составляющих: лечение острого приступа и лечения собственно подагры. Для того, чтобы убрать острую боль применяют нестероидные противовоспалительные препараты. А непосредственно для терапии подагры, при отсутствии противопоказаний, на протяжении нескольких месяцев или лет используют препарат, уменьшающий образование мочевой кислоты в организме.
Но, никогда не занимайтесь самолечением, обязательно обратитесь к врачу ревматологу или терапевту.
Подагра в колене: причины, симптомы и лечение
Боль в колене может быть распространенным симптомом нескольких типов артрита, а также многих других состояний или травм. Если ригидность колена сопровождается жгучей болью и теплая на ощупь, у вас может быть приступ подагры в колене.
Хотя подагра чаще всего связана с большим пальцем ноги, «подагра имеет тенденцию к обострению в областях, где уже есть артрит», — говорит Роберт Кинан, доктор медицинских наук, ревматолог из Articularis Healthcare в Саммервилле, Южная Каролина. Хотя подагра может поразить множество различных суставов, «как правило, подагра распространяется вверх по телу. Если его не лечить, он поднимается вверх от большого пальца ноги через лодыжку к колену, а затем к нижней части позвоночника и так далее».
Хотя подагра может поразить множество различных суставов, «как правило, подагра распространяется вверх по телу. Если его не лечить, он поднимается вверх от большого пальца ноги через лодыжку к колену, а затем к нижней части позвоночника и так далее».
Подагра может поражать оба колена, но, как правило, сильнее ощущается в одном колене — скажем, там, где у вас может начаться износ артрита.
Узнайте больше о том, что вызывает подагру в колене, а также о способах лечения боли и предотвращения ее в будущем.
Что вызывает подагру коленного сустава?
Подагра развивается, когда в организме высокий уровень мочевой кислоты, нормального продукта жизнедеятельности. Это известно как гиперурикемия.
Мочевая кислота обычно выводится из организма через почки, но у некоторых людей ее уровень может оставаться высоким, и мочевая кислота может начать накапливаться и кристаллизоваться в различных суставах. Когда эти кристаллы мочевой кислоты поражают сустав в колене, это может вызвать симптомы подагры в колене, делая коленный сустав красным, опухшим и горячим на ощупь.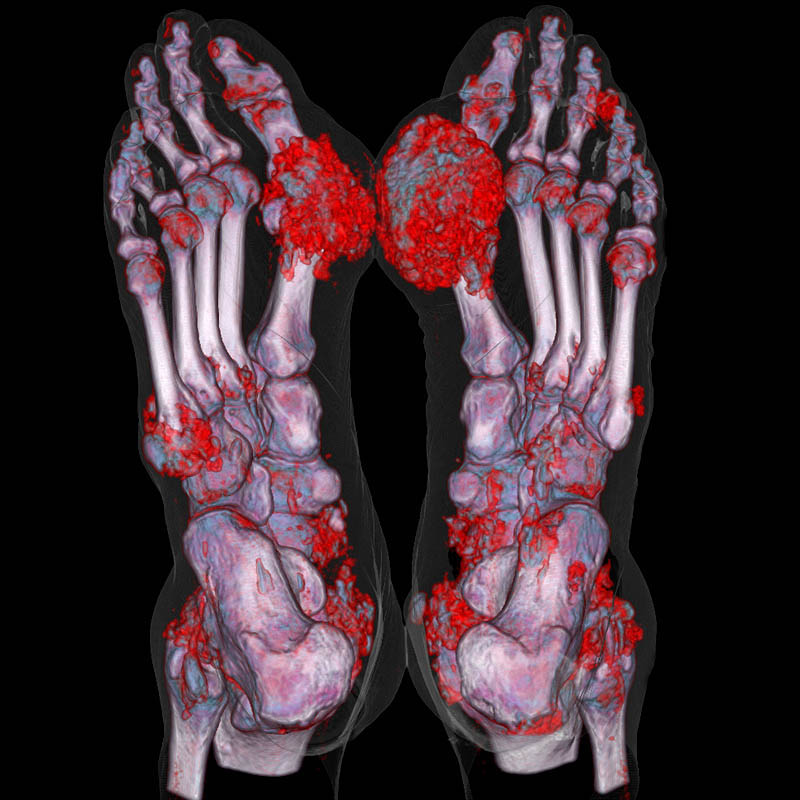 Накопление мочевой кислоты также может нарушать полный диапазон движений коленного сустава, что может затруднить ходьбу.
Накопление мочевой кислоты также может нарушать полный диапазон движений коленного сустава, что может затруднить ходьбу.
Ряд факторов может повлиять на риск развития подагры.
Гены и семейный анамнез
Исследования, проведенные за последнее десятилетие, все чаще выявляют связь между генетической предрасположенностью и высоким уровнем мочевой кислоты. Например, в исследовании 2012 года исследователи, изучавшие большое количество уникальных геномов людей (набор генетических инструкций человека), обнаружили, что пациенты с подагрой часто имеют сходную вариацию гена, влияющего на функцию почек. Исследование 2018 года выявило несколько генов, влияющих на то, как организм избавляется от мочевой кислоты.
Лекарства
Другим фактором, который способствует высокому уровню мочевой кислоты, является прием определенных лекарств, таких как диуретики (мочегонные таблетки) от высокого кровяного давления или циклоспорина, иммунодепрессанта, который принимают пациенты с трансплантированным органом.
Основные состояния здоровья
Такие состояния здоровья, как ожирение, резистентность к инсулину, высокий уровень холестерина, болезни сердца и почек, связаны с подагрой, и их следует искать у людей с подагрой.
Диета
Некоторые продукты и напитки содержат большое количество пуринов, которые в процессе пищеварения расщепляются до мочевой кислоты. Хотя отказ или ограничение потребления продуктов с высоким содержанием пуринов может помочь предотвратить приступы подагры, доктор Кинан отмечает, что долгосрочных изменений в рационе обычно недостаточно для адекватного контроля уровня мочевой кислоты. Влияние изменений в диете на уровень мочевой кислоты обычно намного ниже, чем влияние приема лекарств для снижения мочевой кислоты и уменьшения приступов и симптомов подагры. К продуктам с высоким содержанием пуринов относятся определенные морепродукты, субпродукты, алкоголь и напитки с сахаром.
Возраст и пол
По данным Национального института артрита, скелетно-мышечных и кожных заболеваний, другими факторами риска, связанными с подагрой, являются возраст и пол.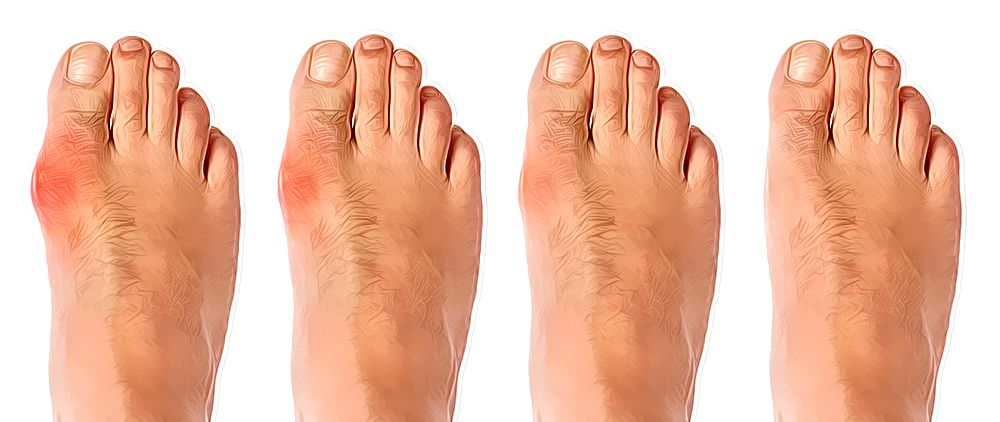 Подагра чаще встречается у мужчин, чем у женщин (хотя женщины, безусловно, болеют подагрой; она чаще поражает женщин после менопаузы). И хотя подагра обычно развивается в среднем возрасте, она может поражать и молодых людей.
Подагра чаще встречается у мужчин, чем у женщин (хотя женщины, безусловно, болеют подагрой; она чаще поражает женщин после менопаузы). И хотя подагра обычно развивается в среднем возрасте, она может поражать и молодых людей.
Предыдущая травма
Люди, которые ранее травмировали коленный сустав, могут быть более склонны к развитию подагры в колене. Это связано с тем, что в поврежденном суставе может развиться дегенеративный артрит или остеоартрит раньше, чем при старении. Остеоартрит — это тип артрита, который постепенно разрушает хрящевую ткань, покрывающую кости, и это может создать среду, в которой могут откладываться кристаллы мочевой кислоты.
Насколько распространена подагра коленного сустава?
Как правило, если не лечить, подагра имеет тенденцию распространяться вверх по телу, объясняет доктор Кинан.
Например, он цитирует исследование, которое показывает, что 50 процентов пациентов испытывают свой первый приступ подагры в большом пальце ноги.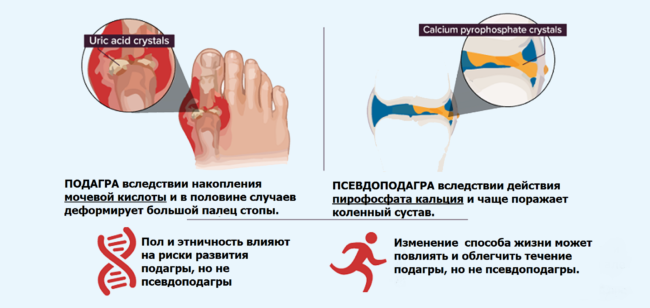 При обострении подагры 35 % вторичных воспалений возникают в коленях, 40 % — в средней части стопы и лодыжках, 30 % — в локтях и запястьях и 15 % — в пальцах.
При обострении подагры 35 % вторичных воспалений возникают в коленях, 40 % — в средней части стопы и лодыжках, 30 % — в локтях и запястьях и 15 % — в пальцах.
Нередки случаи, когда у человека возникает первая вспышка подагры в колене, а после рентгена или УЗИ появляются признаки подагры в стопе, добавляет он.
Подагра может поражать оба колена, но обычно сильнее ощущается в одном колене, где артрит от общего износа усиливается.
Боли в коленях вызваны подагрой или чем-то другим?
Большинство людей с подагрой в колене испытывают сильную боль во время приступа подагры. Отек также может быть заметен во время активного обострения, а также покраснение и повышение температуры.
Боль может развиться ночью и непрерывно болеть до двух недель, прежде чем обострение стихнет, с наиболее интенсивной болью в первые 24 часа. Но если подагру не лечить, как правило, с помощью лекарств для снижения уровня мочевой кислоты, приступы подагры будут повторяться и со временем поражать больше суставов, включая коленный.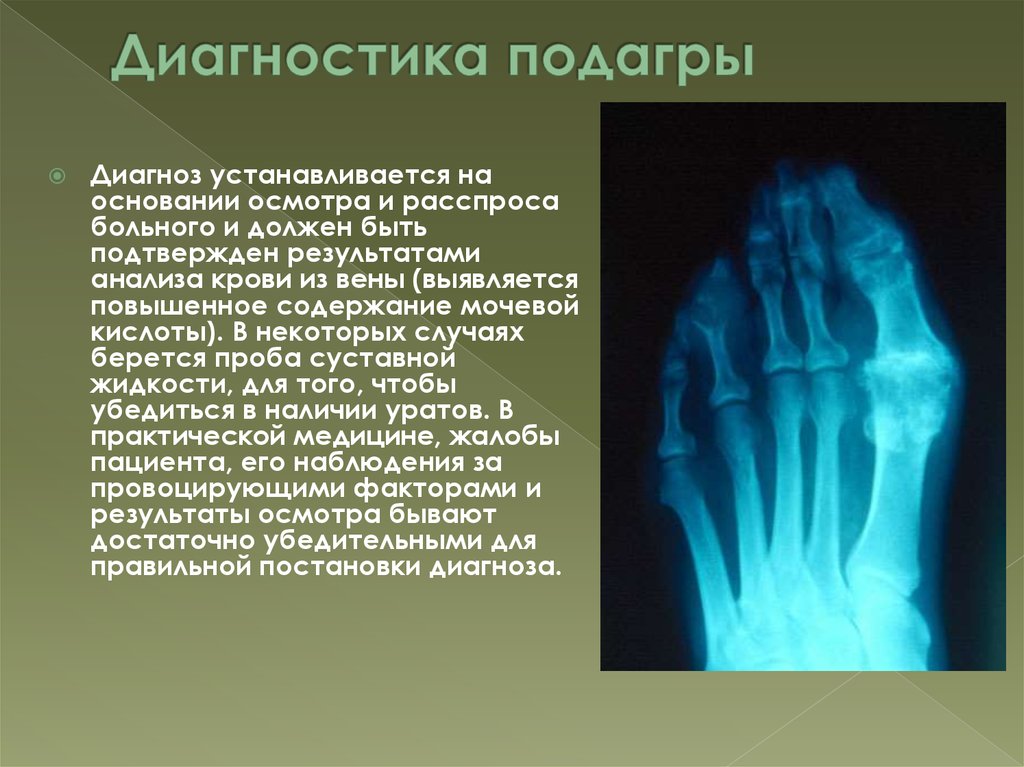
Врачи не могут точно сказать, почему приступы подагры чаще возникают ночью, но, согласно исследованию 2015 года, это может быть связано с тем, что температура тела ночью снижается, что повышает вероятность кристаллизации мочевой кислоты.
Хотя боль при приступе подагры отличается, могут быть и другие причины боли в колене, о которых вам следует знать.
Псевдоподагра (артрит с пирофосфатом кальция)
Боль в колене может быть вызвана накоплением различных видов кристаллов, называемых пирофосфатом кальция (те же самые кристаллы, ответственные за кальциевые камни в почках). Врачи могут исследовать жидкость в воспаленном колене, чтобы определить, являются ли кристаллы мочевой кислотой или пирофосфатом кальция.
Подробнее о симптомах псевдоподагры читайте здесь.
Септический артрит
Этот инфекционный артрит вызывает воспаление сустава при проникновении бактерий или грибков. Как правило, септический артрит поражает коленный, тазобедренный или другие крупные суставы, и его необходимо быстро лечить с помощью дренирования и внутривенного введения антибиотиков, пока инфекция не исчезнет.
Подробнее о септическом артрите читайте здесь.
Целлюлит
Эта бактериальная кожная инфекция может привести к покраснению, воспалению и болезненному отеку колена, который может быть похож на симптомы подагры в колене. Тестирование на целлюлит требует тщательного исследования крови или пораженной кожи, а не экстракции жидкости, которая может распространить инфекцию.
Подробнее о целлюлите и других заболеваниях, напоминающих подагру, читайте здесь.
Ревматоидный артрит
Боль в суставах может быть вызвана аутоиммунным или воспалительным типом артрита, называемым ревматоидным артритом (РА). В отличие от подагрической боли, боль при ревматоидном артрите часто бывает симметричной — она затрагивает один и тот же сустав с обеих сторон тела одновременно. Он также характеризуется тугоподвижностью суставов, которая усиливается по утрам, но уменьшается в течение дня. Обычно РА поражает мелкие суставы пальцев рук и ног, но может поражать и колени.
Узнайте здесь больше о разнице между ревматоидным артритом и подагрой.
Псориатический артрит
Псориатический артрит (ПсА) — это тип воспалительного артрита, который может вызывать боль и отек в коленях и других суставах. ПсА также связан с ожирением, высоким кровяным давлением и высоким уровнем сахара в крови, которые также являются частыми сопутствующими заболеваниями при подагре. Однако у людей с псориазом обычно также есть псориаз (воспалительное заболевание, вызывающее кожную сыпь и чешуйчатые бляшки) и другие симптомы, такие как изменения ногтей на руках и ногах.
Прочтите здесь, чтобы узнать о различиях между ПсА и подагрой.
Синдром подвздошно-большеберцового бандажа
Подвздошно-большеберцовый бандаж проходит по внешней стороне ноги от бедра до лодыжки, и повторяющиеся движения, такие как сгибание, могут вызвать воспаление подвздошно-большеберцового бандажа. По словам Cedars-Sinai, это вызывает боль с внешней стороны колена и обычно поражает бегунов на длинные дистанции или людей, плохо знакомых с физическими упражнениями.
Предыдущая травма
Старые травмы колена, которые повредили колено и вызвали такие состояния, как тендинит, бурсит, разрыв мениска или переломы костей, могут вызывать боль, которую можно принять за подагру.
Как врачи диагностируют подагру в колене
Доктор Кинан подчеркивает важность немедленного обращения к врачу, если вы испытываете боль в колене, напоминающую подагру. Врачи первичной медико-санитарной помощи часто лечат подагру, но доктор Кинан предупреждает, что ваш врач может не сразу связать боль в колене с подагрой, особенно если у вас не было активного обострения во время вашего визита. По этой причине может быть более полезным посетить ревматолога, если у вас есть история приступов подагры и вы испытываете боль в коленях.
«Важно подробно рассказать врачу, чтобы он мог поставить правильный диагноз», — рекомендует доктор Кинан. «Обратите внимание на то, как началась ваша вспышка и как долго она продолжалась. Попробуйте также отметить любые продукты, которые вы ели непосредственно перед приступом, на случай, если они содержат продукты с высоким содержанием пуринов».
В дополнение к сбору анамнеза и осмотру колена ваш врач может также назначить анализ крови для проверки уровня мочевой кислоты и анализ суставной жидкости для проверки наличия кристаллов мочевой кислоты. Рентген, МРТ или компьютерная томография колена также могут быть выполнены для выявления других возможных причин воспаления суставов.
Лечение подагры в колене
«Целью лечения подагры является избавление от кристаллов мочевой кислоты, — говорит доктор Кинан. «Как только вы избавитесь от причины своей боли, вы, как правило, восстановите свою функцию, и ваше общее состояние здоровья улучшится».
Боли при подагре обычно лечат двумя способами:
- Лекарства для краткосрочного купирования приступов подагры
- Регулярно принимаемые профилактические препараты для снижения уровня мочевой кислоты и предотвращения приступов подагры
В то время как противовоспалительные препараты (НПВП, колхицин и глюкокортикоиды) используются для облегчения боли во время приступов подагры, другие лекарства используются для снижения уровня мочевой кислоты для предотвращения приступов в будущем.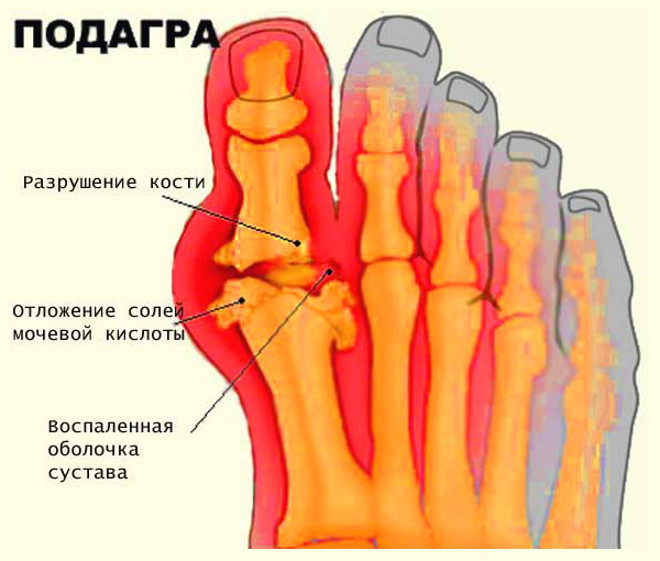 К ним относятся:
К ним относятся:
- Аллопуринол (наиболее часто используемый препарат для снижения уровня мочевой кислоты)
- Фебуксостат
Другое лекарство под названием пеглотиказа (Krystexxa) может быть рекомендовано людям с хронической подагрой, которым не помогли другие лекарства, снижающие уровень мочевой кислоты.
Для большинства людей целью является снижение уровня мочевой кислоты ниже 6 мг/дл. В некоторых особенно тяжелых случаях подагры, например, когда у кого-то есть тофусы, целью является уровень мочевой кислоты ниже 5 мг/дл.
Аллопуринол является предпочтительным препаратом первой линии для снижения уровня уратов в соответствии с рекомендациями, изложенными в Руководстве Американского колледжа ревматологов 2020 года по лечению подагры.
Ваш врач может также обсудить некоторые изменения в питании и образе жизни, которые вы могли бы предпринять, чтобы контролировать подагру. Доктор Кинан рекомендует избегать продуктов с высоким содержанием пуринов, алкоголя и сладких напитков в рамках этой здоровой диеты.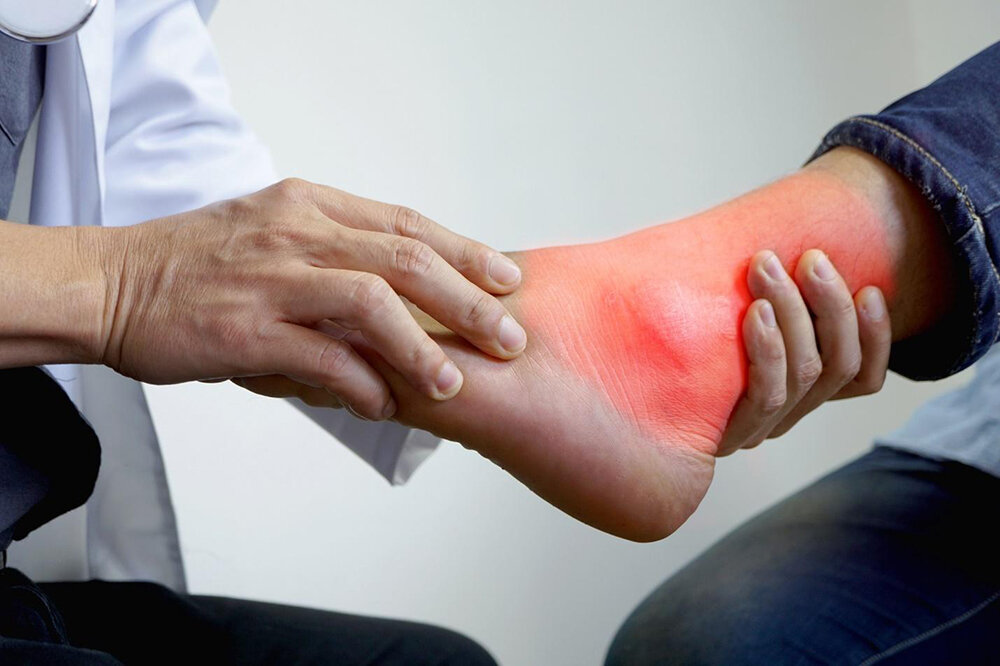
Если не лечить, подагра может продолжать вызывать сильную боль и распространяться по всему телу, приводя к необратимому повреждению суставов и костей.
«Подагра очень распространена и хорошо поддается лечению», — говорит доктор Кинан. «Если вы испытываете постоянную боль в суставах в колене или в другом месте, и вы не лечитесь от нее, попросите, чтобы вас направили к ревматологу, который может более точно диагностировать, является ли ваша боль подагрой».
Не знаете, что вызывает у вас боль?
Попробуйте PainSpot, наш инструмент для определения боли. Ответьте на несколько простых вопросов о том, что болит, и выясните возможные причины, которые могут ее вызвать. Начните викторину PainSpot.
Нет сомнений в подагре – это боль! | Сиракузы Подиатрия
Ищи:
Когда ваши большие боли в суставах
Когда все воспалено
, а набухание —
без сомнения .
Часто называемый наиболее болезненным типом артрита, подагра в основном поражает мужчин, однако женщины в постменопаузе также могут страдать от нее. Приступ подагры возникает внезапно и часто посреди ночи. Вы чувствуете, как будто сустав большого пальца ноги горит, и когда вы дотрагиваетесь до него, он болезненный и опухший. Приступ может длиться несколько часов, прежде чем стихнет и оставит вас довольно утомленным. По большей части постоянные приступы подагры можно предотвратить, если избегать продуктов с высоким содержанием белка и пить много воды. Однако, если не соблюдать правильную диету, подагра может в конечном итоге поразить ваши лодыжки, пятки, колени, подъемы, запястья, пальцы и локти.
Причины :
- скопление кристаллов уратов в суставах, вызванное избыточным содержанием мочевой кислоты в крови, которую почки не в состоянии устранить. Мочевая кислота также вырабатывается фруктозными и алкогольными напитками .
- продукты, богатые белком
- генетика
- ожирение
- трансплантация органов
- стрессовых событий

Симптомы :
- острая боль в суставах, в основном в большом пальце ноги, но может поражать и другие суставы конечностей
- локальное покраснение и воспаление
- повторные приступы одного и того же сустава
Профилактическое лечение :
- избегать жирной пищи, особенно красного мяса, соусов и моллюсков
- ежедневно выпивайте много жидкости, чтобы очистить организм
- держись подальше от алкоголя
- оставаться в форме
Если приступы подагры повторяются, обратитесь к врачу-офтальмологу, прежде чем возникнут осложнения. Обслуживая сообщество Фейетвилля, штат Нью-Йорк, и его окрестностей в районе Сиракуз, нам в Сиракузском подиатрии повезло, что у нас есть доктор Райан Л. Д’Амико, сертифицированный ортопед в нашем штате.

 Ревматология / под ред. академика РАН Е.Л. Насонова. — М.: «ГЭОТАР-Медиа», 2017. – 464 с.
Ревматология / под ред. академика РАН Е.Л. Насонова. — М.: «ГЭОТАР-Медиа», 2017. – 464 с.