Питание в первые дни после инсульта: Питание после инсульта – правильные продукты питания больному после инсульта головного мозга
Питание после инсульта
07.09.2022
Питание больного инсультом, во многом отличается от привычного нам питания, в особенности, если речь идет об инсульте, при котором нарушена глотательная функция. Сегодня мы поговорим об особенностях питания больного после инсульта, какие продукты должны преобладать в рационе, а от каких следует отказаться раз и навсегда.
Питание больного после инсульта: что важно знать?
Инсульт — достаточно тяжелое заболевание, при котором происходит нарушение кровообращения головного мозга. Выделяют два основных вида инсульта: ишемический и геморрагический. При последнем происходит разрыв сосуда и кровоизлияние, при этом участок мозга перестает получать питание и кислород. Что же касается ишемического инсульта, то данный вид инсульта составляет 80% от всех случаев заболевания. При ишемическом инсульте питание клеток участка мозга прекращается в результате закупорки кровеносного сосуда тромбом. Вне зависимости от того какой вид инсульта перенес человек, питание больного после инсульта должно быть полноценным и в то же время щадящим.
Вне зависимости от того какой вид инсульта перенес человек, питание больного после инсульта должно быть полноценным и в то же время щадящим.
Порции должны быть небольшими. При этом питаться больной инсультом должен не менее 4, а лучше 6 раз в день. Рассчитывать калорийность ежедневного рациона следует исходя из пола, возраста, а также интенсивности занятий по восстановлению. Как правило, ежедневный рацион должен включать в себя потребление не более 2500 килокалорий. Питание больного инсультом должно быть полноценным. Содержать максимальное количество белков и витаминов, а вот от животных жиров и продуктов с повышенным содержанием холестерина необходимо отказаться. Дело в том, что неправильное питание с высоким потреблением животных жиров является одной из причин возникновения ишемического инсульта, так как при таком питании образуются бляшки в сосудах и может произойти их закупорка.
Что можно есть после инсульта?
Питание больного после инсульта должно включать в себя большое потребление жидкости, не менее чем 2,5 литра в сутки. Можно и даже нужно потреблять большое количество свежевыжатых соков, если повышен сахар в крови, то от сладких соков следует отказаться, а вот овощные подойдут абсолютно всем. Питание больного инсультом должно быть обогащено клетчаткой. Причем подойдет клетчатка натуральная, в большом количестве содержащаяся в неочищенных овощах и злаках, например нешлифованном рисе. Так и клетчатка может быть уже готовая, выделенная, такая обычно продается в аптеках.
Можно и даже нужно потреблять большое количество свежевыжатых соков, если повышен сахар в крови, то от сладких соков следует отказаться, а вот овощные подойдут абсолютно всем. Питание больного инсультом должно быть обогащено клетчаткой. Причем подойдет клетчатка натуральная, в большом количестве содержащаяся в неочищенных овощах и злаках, например нешлифованном рисе. Так и клетчатка может быть уже готовая, выделенная, такая обычно продается в аптеках.
Из продуктов с высоким содержанием белка в рацион питания больного инсультом необходимо включить: нежирные мясные бульоны, нежирные молочные и кисломолочные продукты, постная птица и мясо, рыба, в том числе иногда можно и жирных сортов, морепродукты. Питание больного после инсульта имеет и некоторые строгие ограничения: запрещены сладости, выпечка, копчености, жирные и жареные блюда. Первые дни для питания больного инсультом все продукты перетирают, кормят больного с чайной ложечки, после каждого приема пищи тщательно промывают ротовую полость.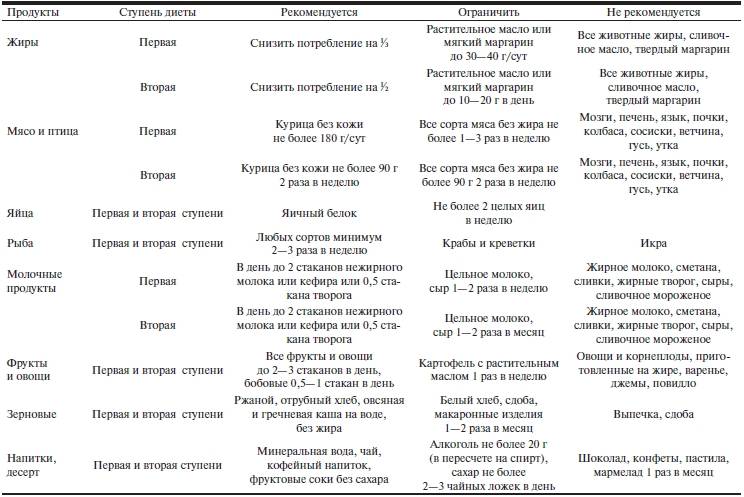
Питание больного инсультом должно быть назначено лечащим врачом. Питание больного после инсульта это не только помощь в восстановлении организма, но и профилактика в предотвращении повторного инсульта.
Опубликовано в Питание и диеты Премиум Клиник
Клинические рекомендации DGEM по энтеральному питанию пациентов перенесших инсульт
Клинические рекомендации DGEM по энтеральному питанию пациентов перенесших инсульт (на основании данных немецкого комитета клинического питания DGEM).
Инсульт часто сопровождается дисфагией и другими факторами, связанными с пониженным потреблением пищи.
Дисфагия с аспирационной пневмонией и недостаточным питанием приводят к ухудшению прогноза после инсульта.
Данные рекомендации согласованы на нескольких консенсусных конференциях DGEM. В рекомендациях подчеркивается важность раннего скрининга и оценка дисфагии, необходимости избегать аспирации, недоедания и обезвоживания.
В острой стадии инсульта дисфагия встречается у 30-50% пациентов и 10% через полгода после инсульта.
Такие пациенты не только склонны к обезвоживанию и недоеданию, но также имеют повышенный риск развития аспирационной пневмонией. Исследования показали увеличение риска этого осложнения до 12 раз у пациентов с инсультом и признаками дисфагии
Скрининг и оценка дисфагии при инсульте
Какие методы следует использовать для скрининга на дисфагию?
Как следует оценивать риск аспирации?
Рекомендация 1
Должен быть проведен формализованный скрининг на дисфагию у всех пациентов с острым инсультом (уровень рекомендации B) в рамках первичного осмотра или по прибытии пациента в стационар, в течение нескольких часов после госпитализации. Могут быть использованы следующие методы:
1. Тест глотания воды (WST)
Тест глотания воды (WST)
2. Тест множественной согласованности (MST)
Каким пациентам показан тест на дисфагию?
Рекомендация 2
Всем пациентам с инсультом не прошедшим скрининг на дисфагию необходимо провести один из методов тестирования (B).
Рекомендация 3
Пациенты с инсультом без признаков дисфагии на основании первичной оценки этого симптома должны быть направлены на дальнейшую оценку функции глотания, если присутствуют такие предикторы дисфагии, как тяжелый неврологический дефицит, выраженная дизартрия, афазия или паралич лицевого нерва (B).
Какие методы должны быть использованы для оценки дисфагии?
Рекомендация 4
Клиническая оценка у постели больного: может быть проведена обученным персоналом (C).
Рекомендация 5
Инструментальная оценка дисфагии: ограниченная возможность клинического тестирования говорит о том, что надежная, своевременная и экономически оправданная инструментальная оценка глотания у пациентов с острым инсультом может быть применена, такие как видеофлюороскопическое исследование (VFSS), а также исследование глотательных функций при помощи волоконно-оптического микроскопа (FEES).
Рекомендация 6
Оценка дисфагии должна проводиться как можно раньше.
Насколько регулярно необходимо проводить оценку дисфагии?
Рекомендация 7
В первые дни болезни клиническую оценку дисфагии у пациентов с инсультом необходимо проводить ежедневно. Если дисфагия сохраняется, клиническая оценка повторяется дважды в неделю и перед выпиской (С). Если в процессе клинической оценки определяется улучшение или ухудшение глотания можно провести дополнительную инструментальную оценку глотания (FEES или VFSS).
Рекомендация 8
Если дисфагия сохраняется после выписки, обследование нужно проводить делать не реже одного раза в месяц в течение 6 месяцев после инсульта (С).
Какую шкалу использовать для оценки дисфагии?
Рекомендация 9
В зависимости от метода оценки дисфагии выбирается соответствующая шкала, например
шкала оценки тяжести дисфагии путем фиброоптической эндоскопии.
Оценка нутритивного статуса у пациентов после инсульта
Когда и каким образом следует оценивать нутритивные риски пациентов?
Рекомендация 10
Все пациенты с инсультом должны быть скринированы на предмет нутритивных рисков в течение первого дня после госпитализации.
Рекомендация 11
Пациенты с инсультом и нутритивным риском или с дисфагией должны быть обследованы более углубленно.
Есть ли необходимость в зондовом питании для пациентов со сниженным уровнем сознания и находящимся на механической вентиляции легких получают ли пользу от зондового питания
Рекомендация 12
Пациентам со сниженным уровнем сознания и находящимся на механической вентиляции часто требуется энтеральное питание в течение длительного времени и зондовое питание должно начинаться как можно раньше (C).
Есть ли необходимость в энтеральном питании через зонд для пациентов с предположительно длительной дисфагией ?
Рекомендация 13
Пациенты с длительной тяжелой дисфагией более 7 дней должны получать зондовое питание.
Когда следует начинать нутритивную поддержку пациентам с инсультом с затруднениями глотания?
Рекомендация 14
При тяжелых нарушениях глотания, при которых нормальный прием пищи не возможен и предполагаемо эти симптомы продолжаются более 1 недели необходимо подключать раннее зондовое энтеральное питание.
Какой способ энтерального питания предпочтителен?
Каковы показания для назогастрального зонда или установки гастростомы?
Рекомендация 15
Если в период острой фазы инсульта пероральное питание невозможно, необходимо проводить энтеральное питание через назогастральный зонд (A).
Рекомендация 16
Если предполагается энтеральное питание в течение длительного периода времени
(более 28 дней), следует предпочесть гастростому, которая устанавливается при стабильном клиническом состоянии (через 14 — 28 дней) (А).
Рекомендация 17
Пациенты с инсультом на ИВЛ должны получать энтеральное питание через гастростому на ранней стадии (В).
Рекомендация 18
Если назогастральный зонд случайно удален пациентом, и необходимо продолжать искусственное питание более 14 дней, следует рассмотреть возможность установки гастростомы (B), как альтернатива – установка носовой петли на назогастральный зонд (B).
Уменьшает ли установка зонда в двенадцатиперстную или тощую кишку риск аспирации у пациентов с инсультом?
Рекомендация 19
Зонд для кормления следует вводить в желудок (B). Установка желудочного зонда не представляет повышенного риска возникновения аспирационной пневмонии, по сравнению с размещением зонда в двенадцатиперстной или тощей кишки.
Подачу энтерального питания через зонд осуществлять непрерывно или болюсно?
Рекомендация 20
Если в анамнезе есть гастроэзофагеальный рефлюкс или если есть признаки гастроэзофагеального рефлюкса с аспирацией или имеется высокий риск аспирации следует осуществлять непрерывную подачу энтерального питания(В).
Рекомендация 21
При установке зонда в двенадцатиперстную или тощую кишку следует осуществлять непрерывную подачу питания.
Энтеральное питание через зонд следует осуществлять с помощью насоса или гравитационным способом?
Рекомендация 22
У пациентов с инсультом предпочтительно насос для зондового питания
Мешает ли кормление через назогастральный зонд обучению глотанию и реабилитации?
Рекомендация 23
Питание через назогастральный зонд не мешает обучению глотанию. Поэтому следует начинать терапию дисфагии как можно раньше, даже у пациентов, находящихся на зондовом питании (A).
Рекомендация 24
Если есть необъяснимое ухудшение дисфагии, необходимо эндоскопически контролировать положение зонда в глотке (B).
Следует ли пациентам с дисфагическим инсультом, находящимся на зондовом питании, быть
посоветовали дополнительно пероральное питание?
Рекомендация 25
Большинство пациентов с инсультом и дисфагией находящиеся в сознании при кормлении через зонд должны дополнительно принимать питание перорально, в соответствии с происхождением и степенью тяжести дисфагии (B).
В какой ситуации показано парентеральное питание пациентов с инсультом?
Рекомендация 26
Парентеральное показано в тех случаях, когда энтеральное питание противопоказано или невыполнимо.
Рекомендация 27
Даже у пациентов с нормальным нутритивным статусом следует проводить парентеральное питание, если энтеральное питание не удовлетворяет нутритивные потребности более семи дней.
Рекомендация 28
Если нормальное поступление жидкости невозможно обеспечить при пероральном или энтеральном питании, следует немедленно применить парентеральную гидратацию.
Какие пациенты должны получать пероральное питание (сипинг)?
Рекомендация 29
Пациенты с инсультом, которые могут есть и подвержены риску недостаточности питания, с установленной недостаточностью питания, а также с риском развития пролежней, должны получать пероральное питание (В).
Показаны ли больным с дисфагией пищевые продукты с добавлением загустителей?
Рекомендация 30
После оценки акта глотания (например, клинически или видеофлюороскопическим или эндоскопическим методами) следует обеспечить питание с загустителем в безопасной консистенции.
Рекомендация 31
Необходима консультация диетолога и организация нутритивной поддержки в случаях недостаточного потребления пищи в течение длительного периода времени (С).
Питание и фитнес после инсульта
Ешьте, чтобы контролировать кровяное давление
Высокое кровяное давление является фактором номер один риска инсульта. Старайтесь придерживаться блюд, которые поддерживают здоровое кровяное давление.
Выберите эти продукты
Нагрузитесь фруктами и овощами . Они не только красочные и вкусные, но и полны полезных для сердца антиоксидантов. и насыщающее волокно.
Свежие, замороженные и консервированные формы подходят. Просто убедитесь, что консервированные фрукты не содержат добавленного сахара, такого как сироп или фруктовый сок.
Получите белок из бобовых, орехов, морепродуктов и нежирного мяса без кожи . Разумный выбор включает бобы, белое мясо курицы и рыбу. Старайтесь есть морепродукты, богатые омега-3 жирными кислотами, такие как лосось, по крайней мере два раза в неделю.
Если вы любите красное мясо, ешьте его лишь изредка и выбирайте самые постные куски, например, стейк из пашины.
Отдайте предпочтение цельнозерновым продуктам, таким как цельнозерновые макароны, хлеб и кускус . При покупке хлеба ищите марки с низким содержанием натрия.
Выбирайте обезжиренные молочные продукты или молочные продукты с 1% жирностью, такие как обезжиренное молоко и обезжиренный йогурт. С йогуртами ищите продукты без добавления сахара.
Готовьте на полезном для сердца оливковом масле или масле авокадо. Эти более полезные масла можно использовать для приготовления на пару, запекания, запекания или жарки на воздухе.
Ищете вдохновение для ужина? Попробуйте наши полезные для сердца рецепты.
Попробуйте сократить потребление этих продуктов
Ограничьте потребление алкоголя . Мы рекомендуем не более одного алкогольного напитка в день, если вы женщина, или двух, если вы мужчина. Сначала проконсультируйтесь с врачом. В зависимости от принимаемых вами лекарств и состояния здоровья вы можете полностью отказаться от алкоголя.
Сначала проконсультируйтесь с врачом. В зависимости от принимаемых вами лекарств и состояния здоровья вы можете полностью отказаться от алкоголя.
Избегайте большого количества натрия и добавленного сахара. Они могут помешать вашему выздоровлению. Чтобы снизить кровяное давление, потребляйте менее 2300 миллиграммов натрия в день — еще лучше придерживаться 1500 миллиграммов в день.
Читайте этикетки с указанием пищевой ценности и старайтесь не покупать продукты с высоким содержанием натрия и добавленного сахара. Имейте в виду, что многие компании добавляют много соли и сахара в продукты, которых вы не ожидаете, например томатный соус и заправку для салата.
Старайтесь ограничить употребление насыщенных жиров, трансжиров и холестерина. Большие количества могут повредить ваше сердце, вены и артерии.
- Насыщенные жиры содержатся в 2%-ных или жирных молочных продуктах, птице с кожей, баранине, свинине, говядине, яичных желтках, сыре, сливочном масле и кокосах.
 Если ваш врач посоветовал вам снизить уровень холестерина в крови, сократите потребление насыщенных жиров до уровня не более 5-6 процентов от общего количества калорий.
Если ваш врач посоветовал вам снизить уровень холестерина в крови, сократите потребление насыщенных жиров до уровня не более 5-6 процентов от общего количества калорий. - Трансжиры также известны как частично гидрогенизированные растительные масла. Они содержатся в обработанных пищевых продуктах, таких как растительное масло, маргарин, жареная пища и упакованная выпечка. Всегда читайте информацию о пищевой ценности продуктов и избегайте продуктов, содержащих гидрогенизированное масло.
- Холестерин содержится в мясе, птице и молочных продуктах.
Фитнес для восстановления после инсульта
Регулярные физические упражнения помогут вам снова почувствовать себя собой и защититься от повторного инсульта. Перед началом любых упражнений после инсульта проконсультируйтесь с врачом.
Поговорите со своим врачом или физиотерапевтом о том, как вы можете помочь своему телу физически восстановиться.
Вот несколько советов, которые помогут вам передвигаться безопасно.
Начинайте медленно
Понятно, что вы нервничаете из-за тренировок. Двигайтесь как можно больше, это даст вашему телу наилучшие шансы на восстановление.
- Начните с простых занятий, например, прогуляйтесь по дому или даже по окрестностям, если сможете.
- Разбейте свои ежедневные упражнения на части — всего по 5–10 минут за раз.
- Со временем усложняйте свою рутину — увеличьте темп ходьбы, перейдите на более высокий уровень на велотренажере или увеличьте свои силовые упражнения с физиотерапевтом.
Включите эти виды упражнений в свой план движения
Поговорите со своим врачом и физиотерапевтом о том, какие виды упражнений лучше всего подходят для восстановления после инсульта.
Есть три основных типа движений, которые принесут пользу всему телу.
Аэробные упражнения воздействуют на ваше тело и сердце. Аэробные упражнения включают:
- Ходьбу
- Плавание
- Аквааэробика
- Теннис
- Садоводство
- Танцы
Силовые тренировки и тренировки с отягощениями укрепляют мышцы и снижают давление на артерии.
- Подъем легких грузов
- Упражнения с собственным весом, такие как подъемы ног и рук или доски
- Использование эспандеров в рамках физиотерапии
Гибкость и баланс улучшают подвижность, особенно после инсульта.
- Йога
- Тай Чи
- Пилатес
Превратите движение в удовольствие
Мы естественным образом тяготеем к тому, что нам нравится. Ваше упражнение должно быть таким же.
Если вы любите воду, поплавайте или займитесь аквааэробикой.
Если вы любите собак, поиграйте с ними или погуляйте с ними после получения разрешения от врача.
Если вы любите природу, прогуляйтесь по лесной тропе или прогуляйтесь по пляжу.
Найдите время, чтобы вознаградить себя за каждый шаг — расслабляющую ванну, любимый чай или свернувшись калачиком с хорошей книгой. Делайте то, что вас мотивирует и питает. Ты заслужил это.
Не знаете, с чего начать? Пройдите наш тест и узнайте, подходит ли вам фитнес.
У вас есть это
Ваш мозг и тело переживают замечательный период восстановления и приспособления.
Ты сильный.
Ты силен.
Вы можете это сделать.
Следите за диетой и питанием близкого человека после инсульта
2021-ноябрь-15 Уход на дому
Как и при многих других заболеваниях, при инсульте послеоперационный уход так же важен, как и своевременная медицинская помощь. Здоровая диета является ключом не только к восстановлению организма, но и к эффективному лечению, которое чаще всего является частью плана восстановления. Однако пациенты, перенесшие инсульт, часто сталкиваются с такими проблемами, как неспособность вовремя поесть, ограниченная подвижность и трудности с жеванием.
Как лица, осуществляющие уход, важно понимать эти проблемы и искать способы помочь пациентам преодолеть их. Кроме того, у каждого пациента могут быть различные медицинские потребности в зависимости от тяжести их состояния.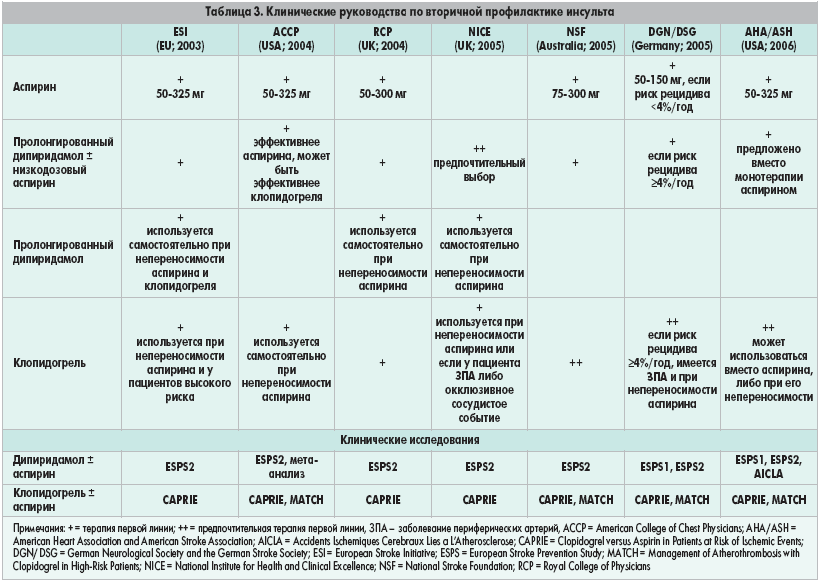 Тем не менее, есть несколько советов по питанию, которые каждый медицинский работник должен учитывать при уходе за такими пациентами.
Тем не менее, есть несколько советов по питанию, которые каждый медицинский работник должен учитывать при уходе за такими пациентами.
Диета, богатая питательными веществами: Составление диеты, состоящей из продуктов, богатых белком и клетчаткой, должно быть важным компонентом лечения после инсульта. Тем не менее, физические проблемы пациента во время приема пищи также должны быть приняты во внимание. Им также можно давать добавки, содержащие такие важные элементы, как витамин B3, антиоксиданты, омега-3 и калий. Прежде чем включать эти добавки в ежедневный рацион, медицинские работники должны получить разрешение от консультирующего врача, чтобы убедиться, что лекарства не мешают другим лекарствам, которые могут привести к легким или серьезным осложнениям.
Задайте ритм: В эти трудные времена вашим близким будет очень тяжело сидеть за едой. Важно тренировать тело и разум своих близких, особенно в первые дни после инсульта. Установление распорядка в отношении времени приема пищи, чтобы они ели в компании других и не торопились с едой, — это шаги, которые помогут их общему благополучию и выздоровлению.
Разнообразие: Монотонность убивает палитру. Важно потреблять продукты, которые разнообразны по вкусу, обеспечивая при этом необходимыми питательными веществами. Белок, молочные продукты, фрукты и овощи являются важными составляющими диеты после инсульта. Выбор красочного ассортимента продуктов также побудил бы пациентов принимать пищу с минимальными усилиями.
Доверяйте вкусу: Подавайте им еду, которую они находят самой аппетитной и вкусной. Вы можете контролировать количество и использовать правильные ингредиенты и рецепт, проконсультировавшись со своим врачом, но важно знать, что, пока это вкусно, это побудит ваших близких попробовать и закончить свою трапезу.
Обратите внимание на другие заболевания: Сосредоточив внимание на правильном питании после инсульта, крайне важно также помнить об их предшествующих заболеваниях. Например, если ваши близкие больны диабетом, вы должны следить за тем, чтобы их рацион состоял из постного белка и продуктов, богатых питательными веществами.
Обеспечение вашим близким надлежащего ухода и питания после инсульта имеет большое значение для обеспечения их физического и эмоционального благополучия. Хотя члены семьи могут обеспечить надлежащий уход за такими пациентами, разумно выбрать дома престарелых, в которых есть круглосуточный уход и обслуживающий персонал. Поскольку инсульты довольно непредсказуемы, у многих семей нет условий для оказания своевременной помощи.
Дома престарелых Antara помогают семьям восполнить этот пробел с помощью своих домов престарелых для отдыха мирового класса. У них есть медицинские работники, диетологи и посетители, обученные реагировать на неотложные состояния. Дома престарелых также предоставляют свежеприготовленную богатую питательными веществами пищу, подобранную в соответствии с диетическими потребностями каждого пациента. Здесь работают физиотерапевты и опытные специалисты для разработки успешных программ реабилитации. Если вы ищете место, где вам помогут позаботиться о ваших близких после инсульта, наши услуги находятся на расстоянии одного звонка.

 Если ваш врач посоветовал вам снизить уровень холестерина в крови, сократите потребление насыщенных жиров до уровня не более 5-6 процентов от общего количества калорий.
Если ваш врач посоветовал вам снизить уровень холестерина в крови, сократите потребление насыщенных жиров до уровня не более 5-6 процентов от общего количества калорий.