Отекают ноги причина у женщин пожилого возраста: Отеки у пожилых людей: причины, лечение
Водянка на ноге – что делать? Причины и лечение
Под этим термином скрывается симптом различных заболеваний, выражающийся в чрезмерном накоплении жидкости в тканях нижних конечностей. Обращение к врачу с водянкой ног – повод для проведения обследования сердечнососудистой и мочевыделительной системы. Водянка ног может быть узко локализованной только в конечностях или является частью нарушения водного баланса всего организма.
Как возникает водянка ног?
Водянка, или отек, возникает из-за нарушения баланса между поступлением жидкости в ткани ног и их выведением через венозную сеть или через лимфатическую систему. Еще одной причиной водянки является повышенная проницаемость сосудов, их патологическое расширение, и, как следствие, повышенный выход воды в окружающие ткани.
Нарушение осмотических свойств крови – повод для появления отеков нижних конечностей. Нарушение биохимии крови, снижение концентрации натрия, хлоридов и белков, уменьшение количества гормонов, регулирующих обмен веществ, приводят к расстройству дренирующей функции лимфатической и венозной систем.
Водянка не является отдельным заболеванием, наоборот, функциональные нарушения работы сердечнососудистой системы, печени и почек проявляются отеками ног.
Причины сильных отеков
Чаще всего такой отек появляется при нарушении циркуляции лимфы и венозной крови. Отток межтканевой жидкости нарушен при сердечнососудистых патологиях, заболеваниях мочевыделительной системы, интоксикации.
Заболевания лимфатической системы нижних конечностей – филяриатоз, идиопатическая слоновость. Эти патологии стимулируют накопление межтканевой жидкости и проблемы с ее выведением.
Хроническая сердечная недостаточность – нарушение перекачки крови и ее застой.
Тромбофлебит, закупорка просвета вен тромбом.
Нарушение водно-солевого обмена при патологиях щитовидной железы (гипотиреоз).
Нарушение осмотических свойств крови, изменение ее биохимических показателей из-за патологий печени, голодания, заболеваний ЖКТ, нефротического симптома.
Венозная недостаточность вызывает застой крови в сосудах ног.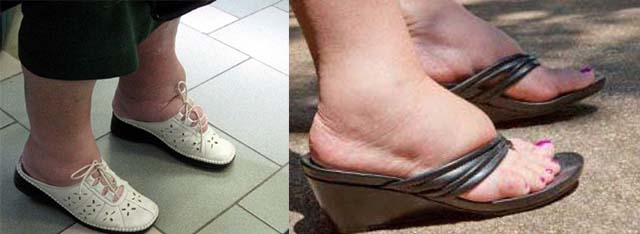 Постоянное поступление артериальной крови и нарушения оттока межтканевой жидкости провоцируют появление сильных отеков.
Постоянное поступление артериальной крови и нарушения оттока межтканевой жидкости провоцируют появление сильных отеков.
Нефротический синдром – гломерулонефрит, амилоидоз, пиелонефрит способствуют чрезмерному выведению белка из организма через почки. Сосуды не могут удерживать воду, их стенки приобретают повышенную проницаемость, поэтому жидкая фракция крови проникает в окружающие ткани и накапливается в них, вызывая водянку.
Интоксикации – попадание в организм токсинов из лекарств, пестицидов, радиоактивных веществ, солей тяжелых металлов, ядовитых газов провоцируют повреждение органов, регулирующих кровообращение и состав крови (сердце, мозг, печень, почки).
Артриты коленных суставов – воспаление коленных, голеностопных суставов ног из-за травм, инфекций, аллергии, опухолевых и аутоиммунных факторов вызывают сильные отеки.
Причины отеков в сочетании с болевым синдромом
Нарушение оттока лимфы и венозной крови в сочетании с болезненностью обычно провоцирует воспалительный процесс. Отек, вызванный воспалением, возникает при бактериальном заражении и травме конечностей.
Отек, вызванный воспалением, возникает при бактериальном заражении и травме конечностей.
Причины водянки, сопровождающейся болью:
Филяриатозы – вызывают воспаление лимфатических сосудов и лимфостаз.
Тромбоз нижних вен – нарушения вывода токсичных продуктов обмена веществ провоцирует их воздействие на нервные окончания. Метаболиты вызывают воспаление, отек тканей и их болезненность.
Миозит– при воспалении мышц нижних конечностей повреждаются нервные окончания, иннервирующие их. Мышцы воспаляются и увеличиваются в размерах, отекают.
Лимфангиит – застой лимфы в воспаленных сосудов раздражает нервные окончания, потому что отекшие ткани вызывают механическую компрессию нервов.
Жировые отеки – разрастание жировой ткани провоцирует периодически возникающие воспалительные явления в подкожной клетчатке, появление болевых ощущений.
Механическое повреждение конечностей – травма способствует поражению структуры и функциональности сосудов, нервов, кожи, мышц костей ноги, что вызывает в этих тканях воспалительный процесс. К симптомам присоединяется боль и отечность.
К симптомам присоединяется боль и отечность.
Водянка ног у беременных
Беременность не является причиной отека ног у женщины, ожидающей ребенка. Однако в ее организме происходят изменения, помогающие адаптироваться к увеличенной нагрузке – это увеличение объема крови, повышение венозного давления. При нарушении нормального течения адаптации появляются отеки на ногах.
Чтобы увеличить объем циркулирующей крови, система кроветворения стимулирует повышение доли плазмы. Кроме этого, влияние прогестерона и эстрогена вызывают расширение сосудов, увеличивая задержку жидкости в организме. Коллоидно-осмотические свойства крови беременной женщины так же меняются, возникает дисбаланс между выведением и задержкой воды в сосудистом русле, что вызывает отек ног.
Во время повышенной нагрузки могут проявиться экстрагенитальные патологии, провоцирующие отеки ног:
При этих заболеваниях чаще всего возникает застой венозной крови и развитие водянки беременных.
Гестоз, или поздний токсикоз, провоцирует чрезмерную секрецию гормонов, вызывающих сосудистый спазм и повышение артериального давления. Потеря белка с мочой и нарушение проницаемости сосудистых стенок приводят к тому, что плазма крови пропотевает в окружающие ткани, вызывая отек ног. Такая отечность локализуется на голенях и стопах беременной женщины, не вызывает боли.
Лечение водянки ног
Для устранения причин отечности ног применяют как консервативные, так и хирургические методы лечения.
Основные консервативные методы лечения:
Медикаментозное лечение – основной метод терапии водянки ног. Лекарственные препараты устраняют причину заболевания, действуют на механизм появления отеков, оказывают симптоматическое действие.
Фармакологические группы препаратов для лечения водянки:
Антибиотики – устраняют патогенную микрофлору;
Антисептики – нейтрализуют действие болезнетворных бактерий;
Противопаразитарные средства – применяют при филяриатозах;
Противовоспалительные средства – устраняют отечность, боль, снижают интенсивность воспаления;
Антикоагулянты – снижают свертываемость крови;
Фибринолитики – разрушают тромбы сосудов;
Диуретики – выводят через почки лишнюю жидкость из организма;
Сердечные гликозиды – стимулируют работу сердечной мышцы;
Ингибиторы апф – снижают артериальное давление;
Ангиопротекторы – повышают устойчивость сосудов к повреждениям;
Гепатопротекторы – укрепляют стенки клеток печени;
Дезинтоксикационные средства – выводят токсины из организма;
Склерозирующие средства – регенерируют патологически расширенные вены.
Для лечения и профилактики отеков, снижения воспаления, восстановления лимфодренажа, иммуностимулирования применяют физиотерапевтические методы:
Радоновые и йодобромные ванны,
Для снижения негативных проявлений водянки используют ношение компрессионного трикотажа (гольфы, чулки, колготки), бинтование ног эластичным бинтом. Такой метод лечения создает равномерное давление на сосуды нижних конечностей, не позволяет жидкости переместиться обратно в ткани из сосудов.
При неэффективности консервативных методов используют хирургическое лечение заболеваний, провоцирующих отеки:
Установка кардиостимулятора, замена искусственных сосудов, пересадка сердца при лечении сердечной недостаточности;
Склерозирование и удаление поверхностных вен при варикозной болезни;
Удаление тромбов вен ног;
Удаление кист и опухолей печени;
Лечение переломов и ран, полученных при травмах;
Пункция сустава при артрите.
Во многих случаях применяется комбинация консервативных и хирургических метолов лечения водянки ног.
Это название принадлежит нескольким формам одного и того же симптома – накопления жидкости в подкожной клетчатке, в серозных полостях, в тканях головного мозга. При водянке нарушается баланс между притоком и оттоком тканевой жидкости и жидкой субстанции крови.
Гидроцеле, или водянка яичек – это скопление серозной жидкости в оболочках органа. Чаще всего она бывает односторонней (90% от общего числа всех случаев), обычно диагностируется у новорожденных, хотя имеется вероятность развития гидроцеле у детей старшего возраста.
Гидроцеле, или водянка – это скопление серозной жидкости в оболочках яичка. Объем жидкости достигает от 20 до 200 мл, зафиксированы случаи накапливания до 3 литров . По данным медицинской статистики это заболевание встречается примерно у 1-5% мужчин зрелого возраста. Опасность этого заболевания в том, что оно является одной из.
Асцит – это вторичное состояние, при котором происходит скопление транссудата или экссудата в полости брюшины. Симптомы заболевания проявляются в увеличении размера живота, в болях, одышке, в ощущении чувства тяжести в области брюшины и иными признаками.
Часто к вечеру взрослые люди обнаруживают неприятный симптом. Это – опухшие ноги. Когда возникает отек, сразу возникает ощущение тяжести ног. Даже маленькие стопы превращаются в подобие тумбочек. Бывает, что это заболевание не даёт болевых симптомов – по крайней мере, на начальной стадии.
Источник:
http://www.ayzdorov.ru/lechenie_vodyanka_na_noge.php
Что такое водянка: виды и лечение
Болезнь водянка получила свое наименование из-за патологического скопления воды, обусловленного недостаточным жидкостным оттоком в тканях, подкожно-жировой клетчатке или серозных полостях. Она может поразить единичный орган или быть во всем теле. Водянка – это патологическое состояние, которое не появляется само по себе, оно становиться следствием другой болезни.
Что это за болезнь?
Водянка – это отек, скопление транссудата может произойти в разных органах, либо во всем теле, что определяет вид патологии.
Причины появления
Признаки водянки разные, в зависимости от формы они могут быть следующими.
| Вид водянки | Причины |
| Гидроцеле | Опухоли, механические повреждения, воспаления, гонорея, туберкулез. |
| Водянка беременных | Нарушение водно-солевого баланса и капиллярного кровообращения, возникшие из-за изменения нейроэндокринной регуляции биохимических процессов |
| Гидроторакс | Опухоль в средостении, болезни мочеполовой системы, дистрофия на фоне авитаминоза, нарушения лимфатического оттока. |
| Гидроперикард | Болезни сердечной мышцы, онкология, туберкулез, миксидемы. |
| Гидрартроз | Механические повреждения мениска, анкилозирующий спондилоартрит, сифилис, туберкулез. |
| Асцит | Сердечная недостаточность, дистрофия, почечные болезни, туберкулез, онкология, тромбоз воротной вены. |
| Гидроцефалия | Недоразвитость мозга, спинномозговая грыжа, раковые и паразитарные мозговые поражения, менингит, энцефалит, повреждения черепа. |
| Водянка желчного пузыря | Наличие камней, хронический холецистит, дискинезия желчевыводящих путей, аномальное строение желчного пузыря. |
| Водянка слезного мешка | Дакриоцистит. |
| Гидросальпинкс | Внутриматочная спираль, аборты с выскабливанием, частые переохлаждения, воспаления, инфекции, частая смена половых партнеров, миоматозные узлы, недоразвитость половых органов, эндокринные нарушения, дисбактериоз. |
| Кистома яичника | Истинные признаки водянки яичника не выявлены, считается, что патология может быть спровоцирована: · вирусом папилломы и герпесом 2 типа; · гормональными нарушениями функций яичников; · онкологией молочной железы; · нерегулярным менструальным циклом и некоторыми другими женскими болезнями. |
| Фуникулоцеле | Патология может быть врожденной или появиться в результате: · воспалений в мошонке; · прилива венозной крови в период полового созревания. |
| Гидронефроз | Мочекаменная болезнь, опухоли, аномалии строения мочеполовой системы. |
| Гидрофтальм | Болезнь врожденная, наследственная, появившаяся из-за закрытия угла передней камеры эмбриональной тканью, недоразвития венозного синуса склеры. |
| Гемолитическая болезнь новорожденных | Несовместимость крови матери и ребенка. |
Виды водянки
Патологию различают на 2 формы. При общей водянке отеку подвержено все тело, начиная с лица и пускаясь к ногам, при сердечной недостаточности, отечность начинается с нижних конечностей, у человека появляется синдром «слоновых ног». Местной водянке характерно поражение одного органа, в зависимости от локализации она имеет несколько разновидностей:
При общей водянке отеку подвержено все тело, начиная с лица и пускаясь к ногам, при сердечной недостаточности, отечность начинается с нижних конечностей, у человека появляется синдром «слоновых ног». Местной водянке характерно поражение одного органа, в зависимости от локализации она имеет несколько разновидностей:
- водянка беременных, новорожденных и ложная;
- асцит;
- гидрофтальм;
- гидроцефалия;
- гидроторакс;
- гидроцеле;
- гидроперикард;
- гидронефроз;
- фуникулоцеле
- гидрартроз;
- гемолитическая болезнь новорожденных;
- кистома яичника;
- гидросальпинск;
- водянка желчного пузыря;
- водянка слезного мешка.
Также патологию различают на:
- Механическую, которую вызывает высокое гидростатическое давление в мелких, кровеносных сосудах из-за закупоривания или физического давления.
- Гипоонкотическую, появляющуюся в результате понижения белкового уровня в крови.

- Мембраногенную, возникающую на фоне острого нефрита, сердечной или дыхательной недостаточности и прочего.
- Лимфатическую, спровоцированную нарушенной циркуляцией лимфы.
Основные признаки
Главное проявление водянки – это отек, в этом месте ухудшается кровообращение, кожа становиться бледной, серой или синюшной. При надавливании, ямка сходит медленно.
| Вид патологии | Пораженный орган | Симптомы |
| Водянка беременных | · ноги · живот | Первое, на что обращают внимание, это прибавка веса, еженедельная норма увеличивается в 2 раза или больше. Отек ног и пальцев определяют по кольцу и обуви, они становятся тесными. Если при первых проявлениях не принять меры, отечность станет видна. Водянка беременных может проходить 4 стадии, начинается с ног, поднимается к животу, рукам, лицу. Отекание всего тела говорит о последней стадии. У женщины в положении уменьшается объем мочи, при этом анализы остаются в норме, работа почек и печени не нарушена. Возможно, но не всегда появление при выраженных отеках быстрой утомляемости, тахикардии, ощущения тяжести, отдышки, жажды. |
| Гемолитическая болезнь новорожденных | Врожденная водянка является самой тяжелой формой ГБН, для нее характерно появление: · бледности и сильного отека кожи; · увеличенной печени и селезенки; · приглушенных сердечных тонов; Гемолитическая болезнь в отечной форме является причиной выкидышей и мертворождений. | |
| Асцит | живот | Признаки поражения брюшины определяет первичная патология, объем и скорость образования транссудата, состоянию характерно: · изжога и отрыжка; · расширение вен на увеличенном месте; · посинение конечностей. |
| Гидрофтальм | глаза | Водянка глаза является врожденной патологией, она проявляется: · повышенным внутриглазным давлением; · растяжением склеры и приобретением ей голубого цвета; · блефароспазмами и прочим. |
| Гидроцефалия | головной мозг | Гидроцефалия у взрослых проходит тяжелее, так как сросшиеся кости черепа возле родничка не раздвигаются, и скопившаяся жидкость оказывает давление на мозг. Заболевание проявляет себя: · распирающей головной болью; · тошнотой и рвотой; · жжением в глазах; · нарушением зрительных функций, движения глаз, дыхания; · неестественным положением головы; · недержанием мочи и каловых масс; |
| Гидроторакс | грудь | Симптомы гидроторакса нарастают по мере прибавления объема транссудата и проявляются: · тяжестью в грудной клетке; · ощущением малого количества кислорода в легких, в следствие учащенным дыханием; · выпиранием грудной клетки. Часто водянка груди протекает вместе с асцитом и гидроперикардом. |
| Гидроцеле | яички | Заболевание встречается примерно у 15% новорожденных мальчиков и проходит самостоятельно спустя несколько месяцев. Взрослым требуется лечение, в его отсутствии патология прогрессирует. Взрослым требуется лечение, в его отсутствии патология прогрессирует.Симптомами гидроцеле у детей является уменьшение после сна и увеличение в дневное время мошонки без боли, у взрослых для него характерно появление: · резкого увеличения мошонки с одной или двух сторон. Форма и размер мошонки бывают разными, из-за образовавшейся жидкости яичко не прощупывается. |
| Гидроперикард | сердце | Признаки отличаются в зависимости от причины и нарастают с каждой последующей стадией. Гидроперикард проявляется: · отеком рук и ног; · низким артериальным давлением; · частым, поверхностным дыханием; Увеличенный орган сдавливает пищевод, препятствует прохождению пищи, провоцирует длительную икоту. Состояние несет опасность для жизни без быстрой медицинской помощи. |
| Гидронефроз | почки | Если причиной состояния становятся камни в почках, то в моче больного будет присутствовать кровь, состоянию также характерно: · повышение температуры при инфекции мочевых путей; · повышение артериального давления на поздних стадиях; · снижение суточного количества мочи; · присутствие тупых, ноющих или острых болей; · наличие белка в моче; · задержка мочевины и других обменных продуктов. |
| Фуникулоцеле | семенной канатик | Фуникулоцеле может долго не проявлять симптомов и обнаружиться случайно при осмотре. Признаками болезни являются: · округлое уплотнение, в мошонке; · в некоторых случаях появляется тянущая боль, нарастающая при физической активности, при увеличении объемов, боль в паховой области становится острой. |
| Гидрартроз | суставы | Чаще всего водянка локализуется в коленях и проявляется: · дискомфортом при ходьбе. Общие признаки воспаления отсутствуют. |
| Кистома яичника | водянка яичника | Признаками доброкачественных образований яичников считаются: · боль в низу живота, которая с увеличением кисты может отдавать в промежность, крестец, поясницу; · хронические запоры, метеоризм, тяжесть и вздутие; При перерождении образования в злокачественное, также характерно: · снижения веса без причины; · повышение температуры длительный период. |
| Гидросальпинкс | маточные трубы | Патология проявляется: · тянущимися болями в области живота или поясницы; · нарушениями менструального цикла; · выделениями белей или слизи; · неудачными попытками зачатия или не вынашиванием. |
| Водянка желчного пузыря | желчный пузырь | Заболеванию свойственно вялое течение, тяжелые нарушения проявляются: · тяжестью или острой болью под ребрами справа; · появлением желтого цвета на коже и глазах; · темной уриной и светлым калом; · лихорадкой и температурой; · потерей аппетита; |
| Водянка слезного мешка | слезный мешок | В уголке глаза у больного появляется выпуклость, гной, покраснение кожи, нарушение зрения, температура, ощущение распирания. |
Диагностика
Определить патологию помогут комплексные медицинские обследования, кроме визуального осмотра и пальпации, пациенту будет необходимо:
- сдать общий анализ мочи и крови;
- сделать рентген отекшей области;
- выполнить УЗИ для определения количества жидкости.

Метод дифференцирования патологии от других – это пункция из отечного места и их гистологическое исследование, на основе которого подбирается терапия.
Методы лечения
Острую форму лечат медикаментами, назначается прием противовоспалительных и обезболивающих средств, холодных и теплых компрессов, ношение суспензории. В случае с хроническим течением, применяют:
- Пункцию, заключающуюся в удалении содержимого посредством шприца. Процедура эффективна, когда больному необходима экстренная помощь, минус в том, что жидкость может скапливаться вновь.
- Гидрокортизоновые инъекции, способствующие рубцеванию оболочек.
- Хирургическое лечение выполняется с применением общего или местного наркоза. Суть процедуры заключается в проделывании проколов, для удаления содержимого и установки дренажной системы.
Вылечить отеки не получиться, не устранив первичную патологию, в противном случае они будут появляться снова.
Народная медицина
Лечение водянки народной медициной допустимо в комплексе с основной терапией и после врачебной консультации. В борьбе с патологией применяют следующие рецепты:
В борьбе с патологией применяют следующие рецепты:
- Черная редька. Эффективным в лечении считают сок черной редьки с медом. Изначально, суточная доза лекарства составляет 1/3 стакана, через некоторое время ее увеличивают до 500 мл.
- Виноград. Лечение заключается в съедании утром 10 ягод свежего винограда, после чего прием пищи нужно начинать как можно позже.
- Крапива. Народные целители рекомендуют употреблять чай из корней крапивы. Для его приготовления понадобиться 1 маленькая ложка сырья на 250 мл кипятка. Суточная доза 500 мл, чай пьют по 1 стакану утром и вечером.
Последствия водянки
Последствия водянки разные и зависят от локализации. Вследствие асцита, происходит сдвиг диафрагмы вверх, затрудняется работа легких, появляется дыхательная недостаточность, нарушается кровообращение, развиваются другие патологии. Водянка яичка может привести к бесплодию, атрофии. Гидроцефалия влечет за собой умственную отсталость, психическое и эмоциональное расстройство, недоразвитость речи.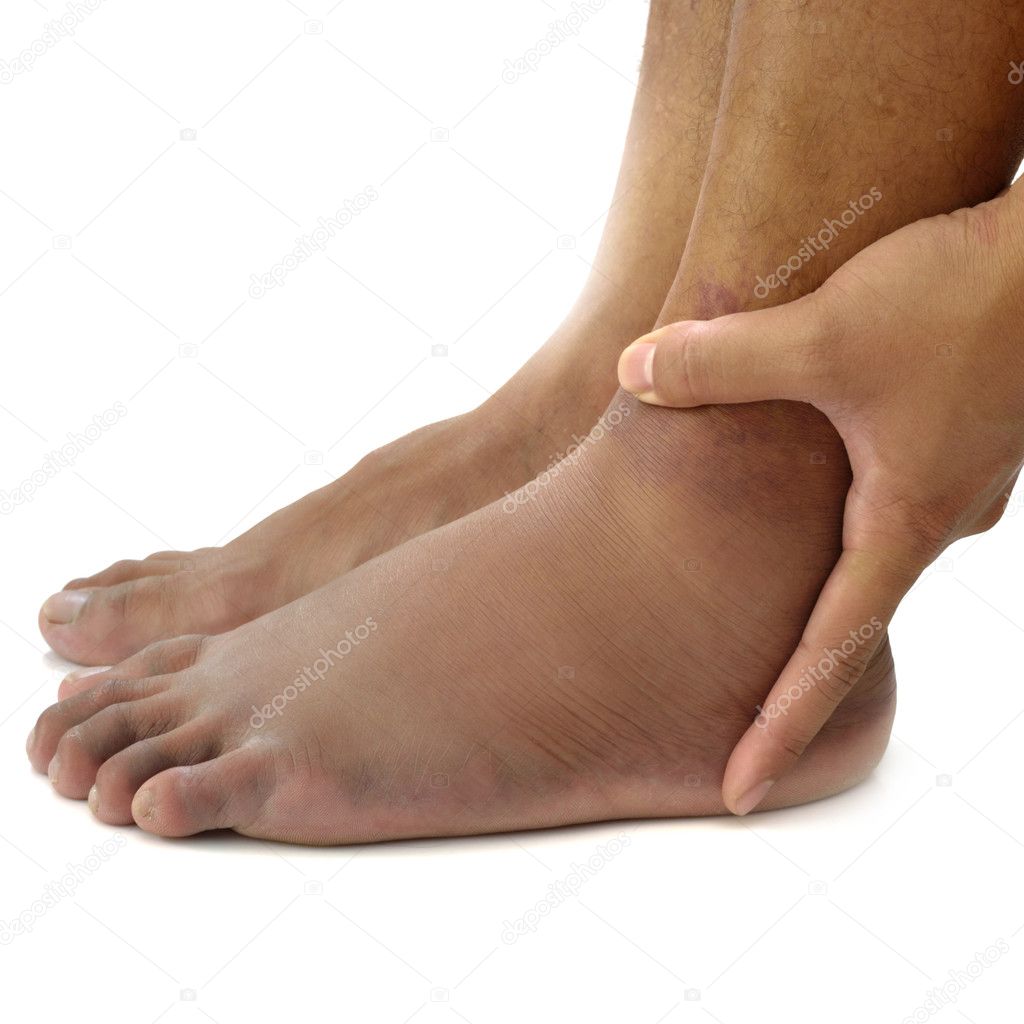
Профилактика заболевания
В целях профилактики водянки, беременные женщины должны правильно питаться, наладить режим труда и отдыха, не допускать попадания в организм токсинов, укреплять иммунитет, чтобы снизить риск инфекций, регулярно проходить обследования.
Чтобы не допустить водянку органов, необходимо своевременно лечить все болезни, которые могут ее провоцировать, быть осторожными, чтобы не допустить травм мошонки и черепа.
Полезное видео
Источник:
http://nervy-expert.ru/bolezni/drugie/chto-takoe-vodyanka/
Основные методы лечения у пожилых людей водянки на ногах
Водянка на ногах у пожилых людей свидетельствуют о наличии сбоя в работе сердца, почек и печени. В медицинской практике замечено, что чаще они возникают вследствие застоя крови, истончения и повышения проницаемости сосудов.
Если отеки ног появляются в пожилом возрасте, то необходимо посетить врача и пройти обследование для выявления истиной этиологии симптома.
Причины сильных отеков
Водянка ног встречается и в молодом возрасте, но у пожилых людей она возникает чаще. Причин много, но из них можно выделить то, что в пожилом возрасте люди ведут малоподвижный образ жизни. Этот фактор провоцирует сбой работы внутренних органов, систем.
При диагностике выявляют, что частой причиной водянки является повышенная проницаемость сосудов и их патологическое состояние. Также к отеками нижних конечностей приводят:
- Заболевания сердца. У пожилых больных с сердечной недостаточностью наблюдается нарушение кровообращения. Такие признаки наблюдаются в пожилом возрасте, когда правый желудочек не справляется с выбросом крови и оставляет кровяную жидкость в сосудах. Водянка может возникнуть при всех болезнях сердца, но она появляется не сразу, а постепенно. Поэтому в начальной стадии развития отеков нужно быть бдительным и обратиться к врачу для предотвращения наиболее серьезных патологий.
- Чаще тромбы, возникающие на фоне варикоза, тромбофлебита и заболевания стенок вен.
 Водянка у пожилых развивается на стопах и лодыжках.
Водянка у пожилых развивается на стопах и лодыжках. - Заболевания почек и печени. При таких патологиях чаще всего у пожилых людей отекают именно ноги.
Если отекают ноги причина не всегда может крыться в патологиях. Водянка появляется у пожилых людей на фоне:
- ношения неправильной обуви;
- повышенной нагрузки на ноги;
- травм и различных воспалений коленных суставов;
- приема лекарственных средств.
Даже неправильно подобранная диета влияет на организм пожилого человека и вызывает задержку жидкости в организме.
Отек ног наблюдается при различных патологиях сердца, где нарушается структура стенок сосудов. Обычно признаки наблюдаются у пожилых после перенесенного инфаркта миокарда. ИБС, аритмии, кардиомиопатии и т.д.
Причины отеков в сочетании с болевым синдромом
Отечность ног может сопровождаться болью и зудом и воспалительным процессом. Водянка, вызванная воспалением у пожилого больного, развивается при травмах или бактериальном инфицировании.
Причинами сильных отеков и отеков в сочетании с болью могут быть:
- филяриатоз;
- тромбоз;
- миозит;
- лимфангиит;
- жировые отеки;
- травмы конечностей.
Водянка может образоваться в суставах нижних конечностей и вызвать воспаление. Причину отечности ног у стариков можно узнать только при полном обследовании больного. Самолечение может обернуться необратимыми последствиями.
Симптом
Признаки патологии зависят от его этиологии развития. Например, если водянка возникла на фоне сердечно – сосудистой недостаточности, то у больного развивается:
- одышка;
- тахикардия;
- повышения АД;
- аритмия и т.д.
Когда обнаруживают у пожилых людей водянку живота, то у человека такое наблюдается перед смертью.
При варикозе к симптомам присоединяется боль. Наблюдается сбой в гемодинамике, а затем поражаются более глубокие вены. Возможно изменение цвета кожи на месте водянки.
Возможно изменение цвета кожи на месте водянки.
При травмах, ударах и растяжениях наблюдается небольшая отечность нижних конечностей у пожилых людей. Чаще всего она заметна только на месте поражения.
Методы лечения водянки у пожилых
Лечение водянки верхних конечностей и ног у пожилых людей требует серьезного подхода. Все действия следует осуществлять только с разрешения лечащего врача. Если этиология отеков кроется в конкретных заболеваниях, то рекомендуется сочетать традиционную и нетрадиционную терапию.
Лечение водянки народными методами
Некоторые народные рецепты успешно снимают водянку с ног у пожилых людей. Народные методы лечения помогают не только в устранении отека, но также помогают очистить сосуды и убрать небольшие тромбы. При этом мочегонным действием можно использовать не только травы, но и продукты питания. Диуретическим действием обладают:
- бахча;
- калина;
- хурма и т.д.
Когда больной страдает сердечной недостаточностью, то лучше использовать в качестве мочегонного средства календулу, калину, бруснику, березовые почки. При этом заболевании отечность можно снять также с помощью настоек и отваров. Рассмотрим некоторые из них:
При этом заболевании отечность можно снять также с помощью настоек и отваров. Рассмотрим некоторые из них:
- Отвар из боярышника. Перед тем, как плоды боярышника добавить в кипящую воду их нужно тщательно промыть. Принимать лекарство пожилым больным нужно вместе с медом. Рекомендуется пить отвар по полстакана три раза в день.
- Настойка на основе петрушки. Траву следует принимать по определенной схеме: прием осуществляют двое суток, а трое суток перерыв. Для приготовления народного средства нужно измельчить петрушку, залить крутым кипятком. Полученную массу настоять 5-6 часов, процедить и настойка готова к употреблению.
- Небольшие отеки в пожилом возрасте можно снять при помощи ванночек из листьев березы, мяты, шалфея, ромашки. Ноги необходимо подержать в ванночке минут 30. Повторять процедуру можно ежедневно.
Когда водянка в пожилом возрасте является симптомом серьезной патологии, то рекомендуют сочетать народную и традиционную медицину. Лечение необходимо согласовывать с лечащим врачом. Если придерживаться рекомендаций специалиста можно добиться хороших результатов.
Лечение необходимо согласовывать с лечащим врачом. Если придерживаться рекомендаций специалиста можно добиться хороших результатов.
Лечение недуга методами современной медицины
Средства для лечения подбираются исходя от причин развития водянки. Чтобы снять отечность ног используются диуретики. Например:
- При варикозе дают предпочтение препаратам как: Венозол, Лиотон, Венитан.
- Если этиология отечности кроется в почечной недостаточности, то терапия должна быть направлена на восстановление нормального функционирования органа.
- Сердечную водянку у пожилого больного снимают с помощью Фуросемида или Лазикса, но их необходимо поддерживать препаратами с содержанием калия. Панангин, Аспаркам могут препятствовать выведению калия из организма.
Мочегонные препараты должны применяться пожилым больным в совокупности с другими лекарственными средствами. Если лечение будет основываться только на приеме диуретиков, то причина отеков не будет устранена, и они будут возникать снова и снова.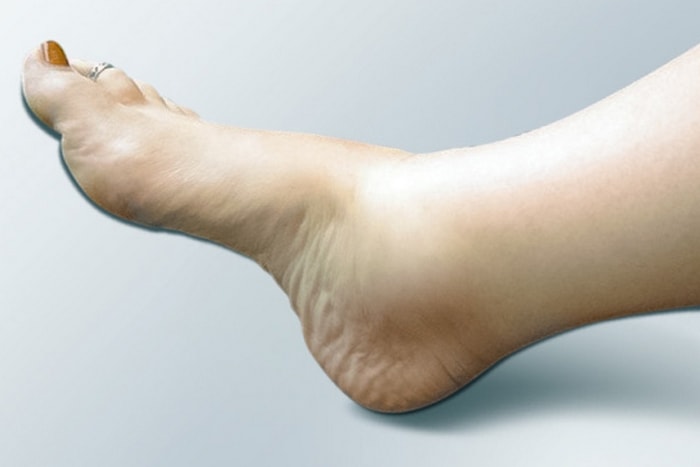 Здесь важно провести комплексное лечение и привести в норму все органы и системы, вызывающие водянку нижних конечностей.
Здесь важно провести комплексное лечение и привести в норму все органы и системы, вызывающие водянку нижних конечностей.
Если для лечения заболевания требуется хирургическое вмешательство, то этот метод тоже рекомендуется использовать. Но в пожилом возрасте организм может не выдержать операцию. Врач определяет существующий риск и принимает решение.
Профилактика водянки
Пожилым людям необходимо придерживаться некоторых рекомендаций, чтобы не провоцировать появление водянки. В частности это касается:
- Обуви. Правильно подобранная обувь предотвращает риск развития отечности у пожилых людей.
- Ограничение соли и воды. Отек развивается при нарушении водного баланса в организме. Соль является причиной задержки воды в организме. Бессолевая диета пожилым людям способна отрегулировать водный баланс.
- Отсутствие умеренных физических нагрузок на организм. Часто “ленивый” образ жизни также может стать причиной развития многих заболеваний, которые проявляются отеками нижних конечностей.
 поэтому важно осуществлять пожилым людям ежедневные пешие прогулки и различные физические упражнения.
поэтому важно осуществлять пожилым людям ежедневные пешие прогулки и различные физические упражнения. - Приема лекарственных средств. Есть препараты, которые не только снимают водянку, но и наоборот способствуют ее появлению. При выявлении таких симптомов пожилым больным необходимо проконсультироваться с врачом, чтобы не усугубить свое состояние. Врач может заменить препарат аналогичным средством.
Если проводить профилактику отеков в пожилом возрасте и делать это не один раз, а ежедневно и часто, то можно предотвратить развитие заболеваний.
Заключение
Старение организма неизбежное состояние. Это физиологический процесс, который провоцирует нарушение обмена веществ и системных органов. Отеки ног у пожилых людей – один из симптомов, за которым прикрывается наиболее серьезное заболевание. При своевременной медицинской помощи исход заболевания благоприятный.
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Источник:
http://otekoff.ru/otek/oteki-u-pozhilyh-lyudej/vodyanka-na-nogah-u-pozhilyh-lyudej
Лечение отеков и водянки на ногах у пожилых людей
Водянка ног – состояние, при котором в тканях нижних конечностей скапливается лишняя жидкость. Это вызывает отекание конечности и часто сигнализирует о заболеваниях внутренних органов. В первую очередь требуется установить причину патологии, чтобы врач назначил правильное лечение.
Отек на ногах сигнализирует о заболеваниях внутренних органов.
Описание патологии
Под термином «водянка» скрываются множественные заболевания. Врачи называют так отек конечностей, при котором они значительно увеличиваются в размерах. Отечность охватывает всю ногу или только ее пальцы, стопу. Кожа на пострадавшем участке приобретает бледный либо синий оттенок, обычно просвечивается сосудистая сетка. Визуально размер одной конечности сильно превышает размер другой. За исключением тех случаев, когда водянка охватывает обе ноги.
Отеки могут быть венозными либо лимфатическими. Они возникают в связи с разными факторами. Наиболее распространенным считается поражение почек, причиной которого является инфекция. В этом случае внутренний орган не успевает выводить лишнюю жидкость, и она скапливается в тканях.
Механизм развития
Отекают ноги по разным причинам. Иногда это вызвано внешними факторами. Например, неправильное питание с большим содержанием соли и недостатком чистой воды способствует накоплению жидкости в организме. Отечность бывает спровоцирована аллергическими реакциями (на укус насекомого, медикаменты, продукты питания и проч.).
Малоподвижный образ жизни способствует застою жидкости в тканях. Ношение неудобной обуви (туфли на каблуках, тесная обувь) вызывает нарушение деятельности лимфатической системы.
Но причины патологии могут быть более серьезными:
- тромбоз сосудов.
 Чаще всего возникает у пациентов, которые не встают с постели. Дополнительные симптомы – болезненные ощущения, одышка, синий цвет кожи;
Чаще всего возникает у пациентов, которые не встают с постели. Дополнительные симптомы – болезненные ощущения, одышка, синий цвет кожи; - сердечно-сосудистые нарушения. Водянка проявляется после нахождения в сидячем положении. Симптомы возникают в разное время дня, а не только вечером;
Заболевания сердца.
Важно следить за тем, как часто появляются неприятные ощущения. Если это происходит редко, то обычно вызвано внешними факторами. Но регулярный застой крови или лимфы свидетельствует о внутренних нарушениях и требует обращения к врачу.
У беременных
У женщин в положении отекание конечностей вызвано иными причинами. Внутри брюшной полости уменьшается свободное пространство. Матка постепенно начинает давить сосуды, из-за чего ухудшается циркуляция крови и лимфы. Кроме того, растет вес женщины, что приводит к повышенной нагрузке на ноги. Гормоны, которые вырабатывает организм, способствуют задержанию жидкости.
Кроме того, растет вес женщины, что приводит к повышенной нагрузке на ноги. Гормоны, которые вырабатывает организм, способствуют задержанию жидкости.
Ухудшается циркуляция крови и лимфы.
Важно исключить гестоз, который возникает на поздних сроках беременности. В этом случае водянка будет лишь одним из симптомов, говорящих о развитии заболевания. Это серьезная патология, которая требует врачебного контроля, поскольку угрожает здоровью женщины и будущего ребенка.
При варикозе
При варикозном расширении вен вероятность появления отеканий очень высока. Кровь застаивается в сосудах, ее ток к сердцу становится затрудненным. Это способствует увеличению размеров конечностей. Часто появляются дополнительные симптомы, например, болезненные ощущения, холодная кожа измененного цвета, нарушение подвижности конечностей.
Как проявляется в пожилом возрасте?
Водянка на ногах у пожилых людей чаще всего связана с естественными процессами старения. Со временем обмен веществ замедляется, происходят сбои в деятельности внутренних органов. Это приводит к тому, что возникают отеки ног у пожилых. Но необходимо обращать внимание на регулярность симптомов и дополнительные признаки.
Это приводит к тому, что возникают отеки ног у пожилых. Но необходимо обращать внимание на регулярность симптомов и дополнительные признаки.
Иногда они свидетельствуют о некоторых серьезных болезнях:
- проблемы с почками. В большинстве случаев отекают обе конечности. Если причина в почечной недостаточности, то они сильно увеличатся в размерах. При этом не будет присутствовать зуд, температура тела не повысится, боли также не будет. Выведение мочи нарушится, она приобретет темный оттенок;
- водянка ног у пожилых часто связана с болезнями пищеварительного тракта. В этом случае проблем с выведением мочи нет, но присутствуют нарушения стула;
- варикозное расширение вен – частая причина задержки жидкости. Состояние обычно ухудшается в вечернее время или после длительного пребывания на ногах. Кожа изменяет оттенок, присутствует пигментация;
- заболевания сердечно-сосудистой сферы.
 При сердечной недостаточности отекание тканей не проходит в течение нескольких часов либо дней. Дополнительные признаки – одышка, учащение или замедление пульса;
При сердечной недостаточности отекание тканей не проходит в течение нескольких часов либо дней. Дополнительные признаки – одышка, учащение или замедление пульса; - гормональные нарушения. При болезнях щитовидной железы застаивается лимфа, может также отекать язык, присутствует хроническая усталость;
- тромбофлебит – закупорка сосуда. Если тромб не рассосется самостоятельно, то нарушается деятельность системы кровообращения. Серьезная патология часто приводит к смерти пациента, если вовремя ее не обнаружить.
Лечение водянки на ногах
Нельзя самостоятельно пытаться вылечить болезнь. В первую очередь устанавливают ее причину, и лишь затем назначают необходимые препараты. Сделать это должен врач на основании диагностических данных. Пациенту потребуется пройти обследование у кардиолога, эндокринолога, нефролога и прочих докторов.
В зависимости от причин, спровоцировавших отечность, назначают следующие группы медикаментов:
- средства для рассасывания тромбов либо предупреждения их последующего формирования;
- препараты против очагов воспаления, устраняющие болезненные ощущения;
- медикаменты, предназначенные для оттока лишней жидкости;
- средства, укрепляющие сосудистые стенки, и повышающие их эластичность;
- антибактериальные препараты, если причина появления отеков инфекционного характера.

При варикозе обычно рекомендуют использовать специальное белье, которое положительно воздействует на сосуды. В дополнение назначают физиотерапию, включающую лимфодренаж, массаж, электрофорез, ванны с использованием йода, радона. В ходе лечения назначают особую диету. Меню не должно включать соль, жидкость также ограничивают.
Хирургическое вмешательство назначают только при тромбозе или сильной варикозной болезни. При операции удаляют тромб или пораженные варикозом сосуды. Вмешательство показано и при сердечной недостаточности. В этом случае иногда требуется установка стимулятора.
Народные средства
Народное лечение включает использование овощей и лекарственных трав, которые помогают выводить жидкость из организма. Но перед началом их применения получите консультацию лечащего врача. В комплексной терапии используют следующие средства:
- смешайте сок редьки с медом и принимайте по 1/3 стакана, понемногу увеличивая объем;
- отвара семян укропа помогает хорошо выводить лишнюю жидкость;
- настой из коры и корня черной бузины также помогает справиться с неприятными симптомами;
- отвар петрушки готовят на молоке и пьют в течение дня по половине стакана;
- брусника (ягоды и листья) – хорошее мочегонное средство.

Также можно использовать отвары из корня крапивы, боярышника, полыни, березовых листьев и почек, жимолости.
Профилактика
Если водянка на пальце ноги спровоцирована серьезными заболеваниями, то ее сложно предотвратить. Старайтесь выявить дополнительные симптомы, которые могут свидетельствовать о внутренних патологиях. Если же причина появления отечности связана с внешними факторами, то рекомендуют соблюдать несколько простых правил:
При сидячей работе делайте разминки.
- не злоупотребляйте солью и пейте достаточное количество чистой жидкости;
- носите удобную обувь. Если вы постоянно находитесь на ногах, постарайтесь исключить туфли на каблуках или тесную обувь;
- регулярно делайте массаж конечностей;
- при сидячей работе старайтесь уделять время физической активности или делайте небольшие разминки.
Если отеки появляются редко, и дополнительных симптомов нет, то причина обычно кроется в неправильном образе жизни. Но иные тревожные признаки часто свидетельствуют о серьезных внутренних заболеваниях, требующих правильного лечения. Поэтому при первых проявлениях водянки следует проконсультироваться с врачом, чтобы исключить тяжелые патологии.
Но иные тревожные признаки часто свидетельствуют о серьезных внутренних заболеваниях, требующих правильного лечения. Поэтому при первых проявлениях водянки следует проконсультироваться с врачом, чтобы исключить тяжелые патологии.
Источник:
http://kistateka.ru/tkani/vodyanka-nog
Почему появляются водяные пузыри на ногах и в чем заключается их лечение
Водяные пузыри на ногах выглядят весьма не эстетично и доставляют человеку дискомфорт во время носки обуви. Во время занятий спортом и даже просто при интенсивной и продолжительной ходьбе наполненный жидкостью пузырь может лопнуть. Если вовремя не обработать антисептическими средствами Образованная на его месте открытая рана может стать причиной воспалительного процесса.
Что представляет из себя болезнь
Прозрачные пузыри на пальцах ногах – это своеобразное кожное образование, которое заполнено прозрачной или слегка мутной жидкостью. Чем же заполнен этот небольшой мешочек. Экссудат или выпот является жидкостью, скапливающейся в тканях или полостях при наличии воспалительного процесса в организме. Это своеобразный защитный механизм организма.
Это своеобразный защитный механизм организма.
Цвет и размер экссудата зависят непосредственно от причины появления пузырьков. Форма образований также бывает разнообразной и не всегда круглой. Традиционно, пузырьки локализуются на нежной коже между пальцами ног. Непосредственной угрозы здоровью человека они не несут, но могут причинять неудобства, раздражать кожу и даже вызывать болезненные ощущения.
Если такой косметический изъян возникает у представительницы прекрасного пола, то имеет место и психологический дискомфорт. Многие девушки даже пытаются вскрыть образования, чтобы удалить жидкость и сделать пузырьки менее заметными. Делать этого, конечно, не стоит, так как образовавшаяся ранка будет вызывать еще больше болезненных ощущений, а при недостаточной дезинфекции может появиться гной и воспаление.
Если такие пузырьки появились у ребенка, то родители должны внимательно следить за тем, чтобы ребенок не повредил кожу во время игр. Если малыш совсем маленький и пока нет возможности объяснить ему, почему нельзя раздирать или царапать мешочки, стоит попробовать одевать ребенку хлопковые носочки, чтобы защитить пузырьки от механического воздействия.
Открытую ранку на месте поврежденной водянки по возможности следует заклеить пластырем. Ее регулярно необходимо очищать от загрязнений и обрабатывать перекисью водорода. Ускорить процесс заживления и немного уменьшить болезненные ощущения поможет бальзам «Спасатель».
Что провоцирует появление водянок
Факторы, провоцирующие появление волдырей на ступнях, достаточно много. Некоторые из них не представляют угрозы для человека, другие же указывают на наличие в организме заболевания, воспалительного процесса или другой скрытой проблемы, которую необходимо обязательно выявить. Чаще всего пузыри на ступнях ног появляются по перечисленным ниже причинам.
Грибковое заболевание
Некоторые разновидности грибков способны сохранять активность и жизнеспособность в течение продолжительного периода времени, распространяя заражение на различных участках нижних конечностей.
Так как пораженные области начинают сильно чесаться, зуд может доставлять человеку сильный дискомфорт. Кожа часто начинает шелушиться и покрываться корочкой.
Аллергия
Водянистая сыпь часто появляется, как защитная реакция организма на определенный раздражитель. Кроме сыпи человек также страдает от неприятного зуда. Так как на аптечных полках сейчас имеется широкий выбор противоаллергических препаратов, многие люди, столкнувшиеся с проблемой, стараются первое время разобраться с ней самостоятельно, не обращаюсь к специалисту.
Но такие действия часто остаются безрезультатными. Без определения аллергена с целью его последующего устранения, состояние больного будет постоянно ухудшаться при первом же контакте с ним. В качестве аллергена может выступать пища, ухаживающие косметические средства и бытовая химия.
Кожные заболевания
Существует обширный перечень заболеваний, которые проявляются через образование водянистых пузырьков на коже. Правильно поставить диагноз и назначить лечение может только специалист.
Правильно поставить диагноз и назначить лечение может только специалист.
Поэтому не стоит пытаться самостоятельно подбирать препараты и мази, так как применение неподходящего средства может усугубить течение заболевания.
Солнечный ожог
Чрезмерное нахождение под прямыми солнечными лучами может спровоцировать настоящий солнечный ожог. Помимо косметического дефекта на коже у человека повышается температура тела, появляется озноб, рвота, головокружение. Волдыри на пальцах ног и ступнях из-за солнечных ожогов появляются редко, но исключать такой возможности нельзя.
Чтобы облегчить дискомфорт, болезненные ощущение от ожогов, а также защитить проникновение инфекции, в домашних условиях рекомендуется использовать мазь «Левомеколь» и «Пантенол». Эти средства ускоряют процесс регенерации кожных покровов и заживления повреждений.
Укусы насекомых
Некоторые виды насекомых могут спровоцировать образование сыпи, красных точек, а также пузырьков, наполненных жидкостью.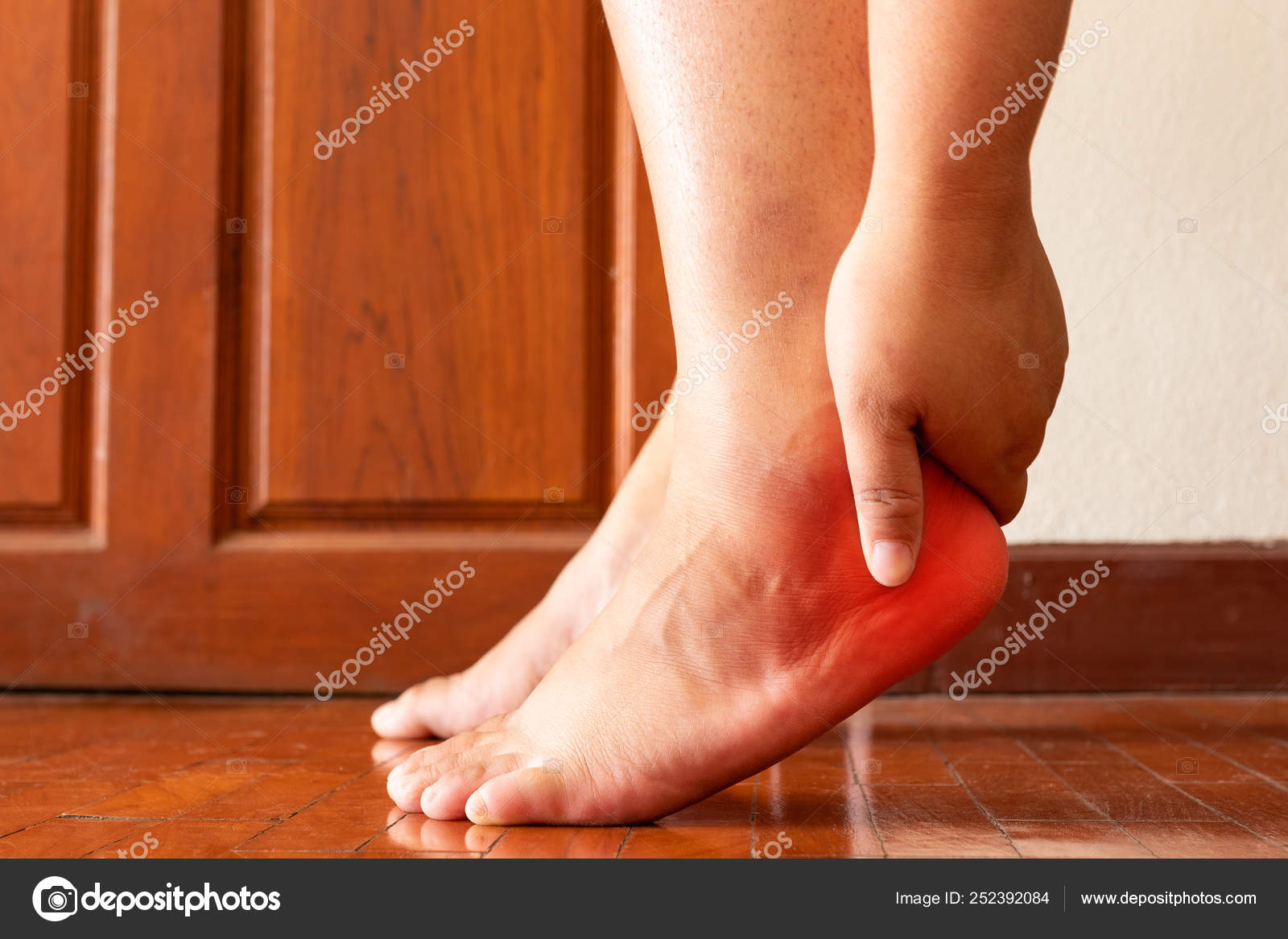 Такую реакцию организма можно также расценивать, как аллергия.
Такую реакцию организма можно также расценивать, как аллергия.
Пузырьки на стопах и пальцах ног не часто вызывают у человека волнение, поэтому за квалифицированной помощью к врачу обращаются единицы. Большинство пытается справиться с недугом самостоятельно, что абсолютно неправильно. Появлением водянок на коже организм пытается дать знать человеку о наличии более серьезных заболеваний.
Уход за водянистой сыпью в зависимости от ее разновидности
Определение основной причины появления пузырьков крайне важно для успешного избавления от них. Не менее важными являются и мероприятия по облегчению дискомфорта человека из-за сыпи. Способ лечения выбирается в зависимости от внешнего вида волдырей, их размера, расположения и даже цвета.
Различают следующие виды волдырей:
- Кровяной волдырь. Появляется из-за интенсивного контакта определенного участка кожи с расположенным в непосредственной близости кровеносным сосудом. Такой волдырь следует защищать от механических повреждений при помощи пластыря и хлопковых носочков.
 Обувь должна быть удобной, комфортной и не стеснять движений человека. Удалять пленку с волдыря категорически запрещается.
Обувь должна быть удобной, комфортной и не стеснять движений человека. Удалять пленку с волдыря категорически запрещается. - Жидкая водянка. Зачастую располагается на пальцах ног. Необходимо защищать волдырь от механических повреждений при помощи специального пластыря с гелиевым наполнителем. Такой пластырь обеспечит надежную защиту от разрыва, прокалывания новообразования и проникновения инфекции в организм.
- Диабетические волдыри и мозоли. Больным диабетом необходимо постоянно контролировать уровень сахара в крови. Отклонение от нормы может спровоцировать появление сыпи на любом участке тела. Это начальное проявление недуга устраняется самостоятельно, если поддерживать нормальный уровень сахара. Рекомендуется обязательно проконсультироваться со своим лечащим врачом.
- Водянистые мозоли. Такие явления часто можно наблюдать на пальцах ног у обладателей очень тонкой кожи. Для защиты такого эпидермиса необходимо регулярно использовать косметические средства, повышающие барьерные свойства кожных покровов, соблюдать правила гигиены и выбирать удобную обувь.

Если же вы все-таки заметили на ноге пузырь с жидкостью, рекомендуется сделать следующее:
- смочить ватный тампон в перекиси водорода и тщательно обработать появившееся образование. При помощи пластыря защитить волдырь от механических повреждений, грязи и микробов;
- регулярно наносить на волдырь лечебные мази. Современные препараты местного действия обладают противомикробными свойствами, они помогают подсушить волдырь и ускорить процесс заживления кожных покровов;
- готовить лечебные ванночки с использованием йодированной соли, слабого раствора марганца. Температура воды должна быть комфортной для человека, но ни в коем случае не горячей, иначе пузырьки могут лопнуть, что приведет к образованию многочисленных ранок и повреждений на эпидермисе;
- для ускорения процесса заживления пузырьки рекомендуется смазывать касторовым маслом, смешанным с равным количеством витамина Е в масляной форме (можно приобрести в аптеке по низкой стоимости). Поможет также и крем с алоэ вера;
- чтобы получить максимальную пользу от лечения, рекомендуется на время отказаться от алкоголя, курения и соблюдать режим труда и отдыха.

Существует множество эффективных народных рецептов, а также лекарственных препаратов для борьбы с водянистыми волдырями. При условии регулярного их применения организм человека быстро справится с проблемой, и кожа человека очистится от непривлекательных образований.
Эффективные меры профилактики
Любой недуг легче предотвратить, чем заниматься в дальнейшем его лечением. Чтобы минимизировать шанс образования водянистых пузырьков, следует придерживаться таких рекомендаций:
- в жаркое время года следует защищать кожные покровы от воздействия солнца. Солнцезащитные средства наносят за 15-20 минут до выхода на улицу. Отдавать предпочтение следует средства с высоким показателем SPF;
- чтобы убрать лишнюю влагу с кожи ног и предотвратить появление волдырей и мозолей, кожу присыпают крахмалом или детской присыпкой;
- перед началом работы с химическими средствами, кожные покровы необходимо защитить от негативного воздействия.
 Такие меры предосторожности помогут избежать появления аллергической реакции;
Такие меры предосторожности помогут избежать появления аллергической реакции; - выбирать следует удобную обувь по размеру. Она должна быть изготовлена из натуральных дышащих материалов;
- соблюдать правила гигиены и содержать ногти чистыми и аккуратно подстриженными.
Соблюдение этих простых правил поможет защитить человека от появления непривлекательных прозрачных пузырьков. Если же избежать недуга все-таки не удалось, необходимо поскорее посетить специалиста и при необходимости сдать анализы для выявления первопричины заболевания. Своевременное обращение за врачебной помощью гарантирует более быстрое выздоровление.
Источник:
http://dermet.ru/vis_kg/vs_pt/vodyanye-puzyri-na-nogax.html
Спасаемся бегом? Пассивный образ жизни может спровоцировать отёки ног | ЗДОРОВЬЕ
Прочь каблуки!
Физиолечение показано при лимфатических и венозных отёках.
«Чаще всего к нам обращаются женщины среднего и пожилого возраста, — рассказывает Татьяна Малахова, заведующая физиотерапевтическим отделением Ставропольской краевой больницы. – Дело в том, что у женщин гораздо больше факторов риска. Одна из причин болезней вен – генетическая предрасположенность – слишком тонкая и слабая стенка поверхности вен. Другая причина — повышенные нагрузки на вены – например, длительное пребывание в положении стоя, или неудобная обувь на слишком высоком каблуке. Кстати, многие женщины забывают, что туфли на «шпильке» – это не повседневная обувь. На каждый день каблучок должен быть не более 5 см. Но главная причина, почему болезнь считается всё-таки женской. Варикозному расширению вен, из-за которого потом возникают отёки, способствуют беременность и роды. То есть при резком физическом перенапряжении происходит сильное повышение гидростатического давления в венах ног, что запускает процесс варикозного расширения».
– Дело в том, что у женщин гораздо больше факторов риска. Одна из причин болезней вен – генетическая предрасположенность – слишком тонкая и слабая стенка поверхности вен. Другая причина — повышенные нагрузки на вены – например, длительное пребывание в положении стоя, или неудобная обувь на слишком высоком каблуке. Кстати, многие женщины забывают, что туфли на «шпильке» – это не повседневная обувь. На каждый день каблучок должен быть не более 5 см. Но главная причина, почему болезнь считается всё-таки женской. Варикозному расширению вен, из-за которого потом возникают отёки, способствуют беременность и роды. То есть при резком физическом перенапряжении происходит сильное повышение гидростатического давления в венах ног, что запускает процесс варикозного расширения».
На зарядку становись!
«Что касается лимфатического отёка, который образуется в подкожной клетчатке из-за застоя лимф, то его причиной часто бывает или врождённый порок или повреждение лимфатических сосудов, — продолжает Татьяна Малахова. – Например, такие последствия бывают после хирургического вмешательства. Застой лимфы приводит к воспалительному процессу, различному по своей тяжести и сопутствующей гипотрофии кожи и подкожной клетчатки. Подход к каждому клиенту индивидуальный. Есть показания и противопоказания к какой-то конкретной процедуре, ведь пациенты в этом возрасте к нам приходят уже с сопутствующими болезнями».
Каждый год болезни сосудистой патологии в крае на первом месте. Но врачи отмечают, что в связи с популярностью фитнеса, среди их пациентов уже практически нет людей до 30 лет. Поэтому в качестве профилактики медики рекомендуют здоровым людям чаще двигаться, ходить, бегать, плавать.
Смотрите также:
Отеки ног у пожилых людей
Отёки ног в любом, а тем более пожилом возрасте, приносят массу неудобств. Это неприятное явление, которое влияет на снижение качества жизни, так как создает ограничения в движении и приносит боль. К сожалению, даже самое крепкое тело с возрастом слабеет. Неудивительно, что именно на старости лет люди страдают от разного рода болезней и неприятных симптомов. Отеки у пожилых людей встречаются очень часто. В большинстве случаев они поражают ноги. Нередко опухает лицо или другие части тела. У многих людей пастозность представляет собой серьёзный симптом, говорящие о нарушениях в работе сердца, почек и других органов. Именно поэтому при наличии подобного признака необходимо проведение диагностики со следующим назначением необходимого в конкретной ситуации лечения.
Это неприятное явление, которое влияет на снижение качества жизни, так как создает ограничения в движении и приносит боль. К сожалению, даже самое крепкое тело с возрастом слабеет. Неудивительно, что именно на старости лет люди страдают от разного рода болезней и неприятных симптомов. Отеки у пожилых людей встречаются очень часто. В большинстве случаев они поражают ноги. Нередко опухает лицо или другие части тела. У многих людей пастозность представляет собой серьёзный симптом, говорящие о нарушениях в работе сердца, почек и других органов. Именно поэтому при наличии подобного признака необходимо проведение диагностики со следующим назначением необходимого в конкретной ситуации лечения.
Что делать если сильно отекают ноги внизу стопы у пожилых? В чём причина появления отёчности? Ответы на эти и многие другие вопросы вы можете получить у врача-флеболога. На базе Юсуповской больницы уже несколько лет работает клиника хирургии, в которой пациент может получить любую высокоспециализированную помощь, к тому же и флебологического профиля. Докторами клиники проводится лечение заболеваний вен по современным международным стандартам. Специалисты европейского уровня, с помощью инновационного оборудования и новейших технологий могут выполнять операции любого уровня сложности.
Докторами клиники проводится лечение заболеваний вен по современным международным стандартам. Специалисты европейского уровня, с помощью инновационного оборудования и новейших технологий могут выполнять операции любого уровня сложности.
Отек ног у пожилых людей: причины
Отеки являются реакцией организма на целый ряд раздражителей, в частности, на травмы или переутомление. Отек ног у пожилых людей появляется из-за:
- патологий в системах внутренних органов;
- несоразмерной возможностям организма физической нагрузки;
- хронических болезней;
- изнашивания организма.
Самой частой причиной являются неполадки с сердечно-сосудистой системой. Из-за неправильного кровообращения в ногах появляется варикоз, тромбоз. Патология возникает в области ступней и голеностопа. Сильные отеки на ногах у пожилых возникают вследствие сердечной недостаточности, нарушения обменных процессов в клетках. Из-за этого, накапливание жидкости из-за сбоев работы почек также приносит дискомфорт в ногах.
У женщин часто случаются отеки ног в пожилом возрасте из-за сахарного диабета. Причиной бывает травма, при которой повреждаются капилляры. Ноги страдают от неправильного питания, лишнего веса, когда изношенные мышечные волокна отказываются принимать нагрузки. Побочные действия применения некоторых медпрепаратов также есть ответом на вопрос, от чего отекают ноги у пожилых людей.
Как выглядят отеки у пожилых людей
Как уже говорилось ранее, причины отечности нижних конечностей могут быть самые разнообразные. Для того чтобы выяснить источник развития отека, врачу следует провести глубокий анализ не только образа жизни пациента, но и его организма, так как причин отечности могут быть десятки. Иногда определить первопричину отека можно по сопутствующим симптомам. Наибольшую опасность представляют так называемые сердечные отеки ног, ведь они могут быть одним из главных признаков сердечной недостаточности. Обычно избыточное скопление воды характерно для вечернего времени. К утру ситуация несколько улучшается. Если указанный симптом сопровождается синюшностью кожных покровов, одышкой, необходимо как можно быстрее обратиться к врачу-кардиологу. Когда отекают ступни ног, помимо проблем с сердцем, это может сигнализировать о лимфостазе. В этом случае происходит задержка лимфы и постепенное ее скопление в области нижних конечностей.
К утру ситуация несколько улучшается. Если указанный симптом сопровождается синюшностью кожных покровов, одышкой, необходимо как можно быстрее обратиться к врачу-кардиологу. Когда отекают ступни ног, помимо проблем с сердцем, это может сигнализировать о лимфостазе. В этом случае происходит задержка лимфы и постепенное ее скопление в области нижних конечностей.
Сильная отечность ног у пожилых людей также может свидетельствовать о начинающемся варикозе. Пациент ощущает тяжесть и боль в мышцах, нередко наблюдаются судороги, особенно в ночное время. Чтобы исключить или подтвердить диагноз «варикозное расширение вен» необходима консультация флеболога.
В немолодом возрасте часто встречаются и почечные заболевания. Для них задержка воды — одних из самых типичных признаков. Заподозрить о наличии недуга можно благодаря мешкам под глазами, отеканию лица, что обычно наблюдается утром.
Отекают ноги у пожилых людей: что делать
Чтобы специалист мог предупредить появление отеков ног у пожилого человека, он должен установить причину их возникновения. В Юсуповской больнице, прежде всего, для того, чтобы назначить адекватное лечение, врач-флеболог дает направление на сдачу общеклинических анализов (кровь и моча). Эти два анализа, являются основными методами лабораторного исследования физических и химических свойств основных продуктов жизнедеятельности человека. По необходимости специалистом будут назначены определённые инструментальные исследования, такие как:
В Юсуповской больнице, прежде всего, для того, чтобы назначить адекватное лечение, врач-флеболог дает направление на сдачу общеклинических анализов (кровь и моча). Эти два анализа, являются основными методами лабораторного исследования физических и химических свойств основных продуктов жизнедеятельности человека. По необходимости специалистом будут назначены определённые инструментальные исследования, такие как:
- УЗИ мочевыводящей системы, органов брюшной полости, вен;
- электрокардиограмма и ЭХО сердца;
- рентгенография;
- КТ и МРТ.
На основании полученных результатов анализов и исследований специалисты Юсуповской больницы назначают лечение. Для достижения скорейшего положительного результат оно будет комплексным. Терапия включает в себя:
- Ношение медицинского эластичного трикотажа;
- Лечебную диету;
- Поддержание физической активности, в том числе гимнастическими упражнениями;
- Прием медикаментов.

Лечение отечности вен у пожилых людей
Сильные отеки ног у пожилых людей рекомендовано лечить не дома, а в специальных заведениях: больницах, частных клиниках, санаториях. Обратиться к специалистам особенно важно, если речь идёт о лежачем человеке. В этом случае бороться с чрезмерным скоплением воды или лимфы наиболее трудно. Двигательная активность очень важна для нормальной циркуляции жидкости в организме, но для лежачих она, к сожалению, невозможна. Кроме того, пастозность способствует развитию пролежней, которые в подобной ситуации далеко не редкость.
Поэтому, обращаясь в Юсуповскую больницу за медицинской помощью, каждый пациент получит наилучшее качественное лечения, и для него будут созданы все условия для комфортного пребывания. При необходимости больному ставят капельницы, проводят массаж и различные физиотерапевтические процедуры, которые необходимы для снятия острого состояния.
Медикаментозная терапия является основным направлением в комплексной схеме борьбы с сильными отеками у пожилых людей. При стойких отёках ног у людей в возрасте, достаточно эффективно лекарство с диуретическим эффектом. Применяются такие лекарственные средства от кардиальных, почечных и печеночных отеков ног. Для пожилых людей подбор подобных препаратов следует производить с особой тщательностью, так как не все средства одинаково эффективны от отёков ног у пожилых.
Специалисты Юсуповской больницы расскажут, как лечить отёк ног, используя крем, гель или мазь. В зависимости от ситуации будет осуществлен подбор местных средств от отёков на ногах. Мази от отеков ног у пожилых людей применяются в более сложных ситуациях, а за счёт своей жирной консистенции их нанесение и втирание отнимает больше времени и аккуратности.
В период лечения и не только питание должно быть рациональным. Лечебная диета при отеках ног у пожилых должна включать молочные продукты, каши, рыбу, мясо, овощи и фрукты богатые витаминами А, С, Е, Р, клетчаткой и прочими полезными веществами. По необходимости в рацион можно включать дополнительные источники полезных веществ, особенно различные комплексы, содержащие венотонизирующие витамины и растительные экстракты. Они эффективно устраняют отеки ног у мужчин и женщин в любом возрасте, в том числе и у пожилых людей.
Профилактика отека ног у пожилых людей
Полностью предотвратить проблемы с застоем жидкости у немолодых мужчин и женщин довольно непросто. Однако врачи дают ряд рекомендаций, благодаря которым можно значительно снизить риски:
- Откажитесь от солёной пищи, особенно во второй половине дня;
- Не злоупотребляйте спиртосодержащими напитками;
- Много двигайтесь;
- Следите за тем, чтобы ваш вес оставался в норме;
- Смените обычный матрас на надувной (актуально для лежачих больных).
Юсуповская больница – центр качественной флебологической помощи
Юсуповская больница проводит полный спектр современных исследований различных систем организма, в том числе и венозной системы. Специалисты работают на самых современных ультразвуковых сканерах европейского класса, которые позволяют провести детальное обследование, что крайне важно для подбора индивидуальной схемы лечения.
Специалисты Юсуповской больницы используют только новейшие малоинвазивные методы лечения с доказанной эффективностью. Практически все методы малоинвазивного лечения являются амбулаторными и не требуют госпитализации в стационар. В Юсуповской больнице решают проблемы любой сложности, используя современные диагностические и лечебные методики для сохранения и укрепления здоровья пациента. Запишитесь на консультацию к врачу-флебологу, чтобы подобрать индивидуальное решение вашей проблемы.
Отеки ног. Причины отека ног. Лечение отека ног.
Отек ног – не просто косметическая проблема, но и симптом многих серьезных заболеваний. Причина отека ног – избыток жидкости в межклеточных щелях, возникновению которого может способствовать большое количество факторов — от чрезмерного употребления пациентом жидкости до варикозного расширения вен.
Поэтому при появлении отеков на ногах важно найти причину заболевания с помощью квалифицированного медицинского обследования.
Симптомы и причины отеков ног
Ноги могут отекать по очень разным причинам: усталость из-за длительной ходьбы, привычка сидеть, закинув ногу на ногу, жара и т.д. Однако главная причина – мышечная недостаточность стенок вен. Под воздействием различных факторов (наследственность, нерациональное питание, гиподинамия) вена начинает плохо справляться со своей работой: кровь застаивается, стенки вен растягиваются, теряют эластичность. Отеки ног в этом случае – признак венозной недостаточности. При оставленных без внимания отеках ног всегда есть риск развития грозных заболеваний вен — варикозного расширения вен, тромбофлебита.
3Варикозное расширение вен
Данные заболевания ведут к оттоку и застою крови, что, в свою очередь, вызывает избыток жидкости в тканях и увеличение их в объёме. В таких случаях отеки ног, как правило, сопровождаются трофическими (капиллярными) нарушениями, проявляющимися на коже ног. При острых тромбофлебитах появление отеков ног свидетельствует о запущенной стадии заболевания и обычно происходит на фоне повышенной температуры, красноты кожи и болей в венах.
Если в основном отекают лодыжки ног, это может сигнализировать о сердечной недостаточности. Пожилым людям при отеках ног необходимо наблюдаться у врача-кардиолога, чтобы избежать серьезных проблем с сердцем.
Отекам ног могут предшествовать травмы, отравления, аллергия, также это может быть реакция на приём медицинских препаратов антивоспалительного или гормонального спектра.
Также отеки ног могут быть вызваны плоскостопием, нарушением обмена веществ, застоем лимфы и нарушениями в работе почек.
Нередко отеки ног встречаются у беременных. Причем, помимо изменений в обмене веществ и давлении плода на вены брюшной полости, затрудняющем кровоснабжение нижних конечностей, причиной отеков ног у беременных женщин может быть развитие токсикоза, угрожающего здоровью матери и ребёнка.
«Слоновья болезнь»
Пугающей своим внешним видом разновидностью отека ног является «слоновья болезнь». Пораженная конечность распухает, меняются ее формы и пропорции, постепенно обретая внешний вид слоновой конечности (откуда и название), стремительно увеличивается вес больного. Причина заболевания — нарушения в лимфотоке в кожной клетчатке и подкожном слое. «Слоновость» — один из симптомов такого серьезного и требующего комплексного лечения заболевания, как лимфостаз. Пусковым механизмом для развития «слновьей болезни» могут послужить многочисленные факторы, среди которых и стрептококковая инфекция, и глистная инвазия, и перенесенные венерические заболевания.
Диагностика и лечение отека ног
Что делать, если отекают ноги? Ни в коем случае не заниматься самолечением!
Нередко те, кто сталкивается с отеками ног, пытаются самостоятельно решить проблему. Сегодня доступно множество лекарственных препаратов, мазей, гелей, а интернет полон рецептов традиционной медицины и инструкций по физиотерапевтическим упражнениям для борьбы с отеками ног.
Однако подобный подход опасен для Вашего здоровья и даже для Вашей жизни!
Отеки ног нередко являются предупреждением о серьезнейших заболеваниях. Промедление при обращении за профессиональной медицинской помощью может привести к необратимым для Вашего организма последствиям, а также к летальному исходу.
В отделении флебологии клиники «МедикСити» опытные врачи-флебологи, в распоряжении которых современные малоинвазивные методики и новейшее медицинское оборудование мирового уровня, быстро выяснят причину заболевания и проведут необходимое лечение.
Как вылечить боль в стопе и пятке?
Содержание
- Что делать при боли в стопе?
- Когда необходимо обращаться к врачу?
- Боль в стопе и пятках у спортсменов-бегунов:
Ахиллодиния, пяточная шпора, маршевый перелом, бурсит - Боль в стопе у женщин:
Нерома Мортона, поперечное плоскостопие, плюсне-вальгусная деформация - Боль в стопе у людей пожилого возраста: Плосковальгусная деформация, ревматический артрит, подагра, артроз
- Боль в стопе у детей и подростков:
Боли роста, остеохондроз, деформации свода ступни, остеохондрома таранной кости - Часто задаваемые вопросы
Боль в стопе — это биологически важный предупредительный сигнал, который указывает на патологии ступни. Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ. Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г. Фрайбург необходимо знать при каких обстоятельствах наступила боль в стопе. Боль в стопе может появиться вследстие усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
Как избежать боль в стопе?
При внезапных или хронических болях не стоит ждать до последнего. Прежде чем боль в стопе обострится и приведет к непоправимым повреждениям, обратитесь к специалисту.
Боль в стопе можно рассматривать поэтапно: Боль в пятках либо в ахилловом сухожилии характерна для заднего отдела стопы, а боль ступни, подъёма стопы и внутренняя боль сбоку для среднего отдела.
Боль пальцев ног, зачастую как следствие поперечного плоскостопия, наблюдается в переднем отделе ступни.
С данными жалобами не всегда нужно обращаться к врачу: Иногда для того, чтобы успешно вылечить боль в стопе необходимо лишь менять обувь, уменьшать нагрузки в ступне или изменить технику ходьбы.
Анатомия стопы. Анатомия стопы. Боль может возникнуть в любом отделе ступни. Голеностопный сустав соединяет ее с коленом. Крепкая пяточная кость — это опора голеностопного сустава. Предплюсна несет часть ответственности за вертикальную подвижность ступни. Скелет ступни состоит из трех отделов: предплюсны, плюсны и пальцев. Дуга от пяточной кости до пальцев образует продольный свод стопы. При перекате с пятки на носок головки плюсневых костей переносят силу на пол и вместе с пальцами образуют передний отдел стопы. © ViewmedicaКогда нужно обращаться к специалисту?
- При болезненной отечности в стопе или голеностопном суставе, длительностью более пяти дней.
- При открытых и гнойных ранах.
- При наличии колющей и режущей боли.
- При повторных жалобах.
- Если боль в стопе продолжается несколько недель подряд.
- Если помимо рези в стопе у Вас повышенная температура.
- При структурных изменениях в стопе, пяточной кости или голеностопного сустава.
Боль в стопе и пятках у спортсменов-бегунов
У спортсменов, занимающихся активными видами спорта, боль в стопе имеет ортопедические основания. «Ортопедические» означает повреждения костей, суставов, сухожилий, мышц и связок. Во время тренировок и соревнований нагрузке более всего подвержены ноги, что и интерпретируется как основание большинства травм в стопе. При этом тяжесть приходится на все ткани в стопе: сухожилия, кости, хрящи и околосуставную сумку (бурса). Чрезмерные или неправильные занятия могут привести к переломам в стопе, воспалению сухожилий и разрывам мышц.
Как лечится боль в стопе у спортсменов-бегунов?
Не только усиленные тренировки, но и деформация пяточной кости может являться причиной перенагрузки ахиллова сухожилия. Неправильное положение изменяет ход сухожилий закрепленного на пяточной кости (см. рис. справа). Результат — скрученность, которая приводит к чрезмерной тяжести на некоторые отделы сухожилия. © Dr. Thomas SchneiderНе только спортсменам, но и другим пациентам, страдающим патологиями в стопе, рекомендуется прислушиваться к своему организму и прекратить либо сократить нагрузки если появляется боль в стопе. Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.
Заболевания сухожилий: Воспаление ахиллова сухожилия (ахиллодиния)
Симптомы ахиллодинии- Колющая боль в стопе в начале движения.
- Утолщение в 3 cм. над местом крепления сухожилия.
- Покраснения и перегрев кожи.
- Крепитация — хруст сухожилий.
- Ранняя стадия: Боль в стопе под нагрузкой.
- Поздняя стадия: Боль в стопе в состоянии покоя/постоянная боль.
Ахиллово сухожилие закрепляется по всей ширине пяточной кости и отвечает за передачу нагрузки от икроножных мышц к заднему отделу стопы.
Ахиллодиния зачастую проявляется в пятках как колющая боль в стопе в начале движения либо в начале тренировки. Однако- это довольно обманчиво: Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие всеравно подвергаается нагрузке и становится более хрупким, что, рано или поздно, приведет к его разрыву.
Как лечится Ахиллодиния?
Сократите нагрузки в стопе. При острых воспалениях используйте обезболивающие противоревматические препараты (напр. Ибупрофен).
- Состояние покоя и «разгрузка» ахиллова сухожилия
- Противовоспалительные препараты
- Специальные стельки (увеличение подъема в стопе, защита от избыточной пронации)
- Физиотерапия: упражнения для минимизации отклонений осей нижних конечностей
- Специальные упражнения на растяжение икроножных мышц
- Ударно-волновая терапия
- Оперативное удаление воспаленных тканей
- Операция по восстановлению разрыва пяточного сухожилия: пластика ахиллова сухожилия
Пяточная шпора: подошвенный апоневроз и воспаление ахиллова сухожилия на пяточной кости
Симптомы пяточной шпоры- Колющая боль в стопе
- Боль в стопе в начале движения
- Боль, зависящая от интенсивности тренировок
- Отсутствие боли в стопе в состоянии покоя
- Верхняя пяточная шпора: Боль в пятке
- Нижняя пяточная шпора: Подошвенная пяточная боль и окостенение нижней части пятки
Для нижней пяточной шпоры характерна режущая боль в стопе на подошве в области пятки. Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Во время тренировок боль в стопе уменьшается либо исчезает вовсе.
Область крепления подошвенного сухожилия при пяточной шпоре очень чувствительна при давящей боли. Кроме того, подошвенное сухожилие представляет собой сухожильную пластинку, которая проходит от пяточной кости под подошвой ступни. Нижняя пяточная шпора возникает зачастую у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области ступни.
Для верхней пяточной шпоры характерна боль в области пятки. Ахиллово сухожилие, которое берет свое начало в области соединения медиальной и латеральной головок икроножной и камбаловидной мышц, воспаляется и вызывает давящую боль в стопе при ношении неправильной обуви.
При помощи рентгена специалисты по лечению боли в стопе могут незамедлительно определить болезненное утолщение плантарного либо ахиллова сухожилия.
Как лечится пяточная шпора?
Спортсменам, страдающим воспалением плантарных (пяточных) сухожилий рекомендуется снизить нагрузки в стопе и не тренироваться, ощущая боль. Упражнения на растяжение пяточных сухожилий в стопе предотвращают это заболевание и ускоряют выздоровление. Специальные стельки освобождают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
- Супинаторы, уменьшающие тяжесть на свод ступни.
- Ударно-волновая терапия
- Биологическое восстановление клетки (ЯКЕ®-Матричная регенерационная терапия)
- Упражнения на растяжение и физиотерапия.
- Инъекции ботулотоксина
- Эндоскопия
Воспаление сухожильного влагалища (тендовагинит) — это причина боли в подъеме стопы
Воспаление синовиального влагалища сухожилий, движущихся от передней большеберцовой мышцы вдоль тыльной часть стопы и соединенных с пальцами. Эти сухожилия могут воспалиться и опухнуть вследствие перенагрузок. © Grays Anatomy Симптомы тендовагинита- Колющая/тянущая боль в стопе
- Покраснения и перегрев кожи
- Хруст в сухожилиях (крепитация)
- Ощутимое утолщение сухожилий в стопе
Иногда, во время ходьбы ощущается боль в тыльной стороне стопы. Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Боль в стопе, а именно на её тыльной части, очень похожа на маршевый (усталостный) перелом при котором пациент ощущает колющую боль вовремя опускание ноги на пятку. Сухожильное влагалище также воспаляется из-за неправильной обуви или длительных тренировок. Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспалений сухожильного влагалища.
Как вылечить воспаление сухожилий в стопе?
- Охлаждающий компресс
- Электротерапия
- Физиотерапия
- Обезболивающие (Ибупрофен)
- Фиксация ортезом
- Оперативное лечение
Людям, занимающимся спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет. НПВП — нестероидные противовоспалительные препараты помогут преодолеть и остановить боль в стопе. Кроме того, специалисты Геленк Клинки во Фрайбурге не рекомендуют заниматься спортом во время приема Ибупрофена.
Экзостоз пяточной кости (Экзостоз Хаглунда): колющая боль заднего отдела стопы
Симптомы экзостоза пяточной кости- Отёчность и покраснения на пятках
- Дявящая боль в стопе
- Гипертермия, покраснения
Помимо пяточной шпоры и ахиллодинии существуют и другие причины колющей и давящей боли в заднем отделе стопы. У спортсменов — это, например, кроссовки с зауженными пяточными вкладышами. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При ношении неподходящих туфель в стопе могут проявиться и другие дефекты, о которых пациент мог и не знать. Таким образом, полая стопа часто приводит к деформации пятки и образованию выроста на ней. Поэтому, у людей, с данной деформацией хрящевой вырост на пятке образуется чаще, чем у других.
Как лечиться Экзостоз Хаглунда?
Чаще всего данным заболеванием страдают спортсмены-бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузки в стопе. Экзостоз пяточной кости лечится при помощи следующих методов:
- Пяточные вкладыши
- Ортопедические стельки
- Физиотерапия
- Антиревматические лекарства
- Операция (напр. удаление околосуставной слизистой сумки)
Перенагрузки как следствие усталостных (маршевых) переломов плюсневой кости
Симптомы маршевого перелома- Колющая боль плюсны стопы
- Отёчность в стопе
Чрезмерные либо интенсивные тренировки могут привести к болезненным маршевым переломам плюсневых костей в стопе. Фрактуры вследствие перенагрузки образуются не только в стопе, но и на других перегруженных участках. Чаще всего усталостные переломы наблюдаются в стопе поскольку она несет на себе всю массу тела. Кроме того, такие повреждения плюсневой (метатарзальной) кости среднего отдела стопы наблюдаются в зоне второй плюсневой кости. При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
В большинстве случаев стрессовые переломы в стопе пациенты принимают за растяжения суставов либо за ушибы. Однако при данной патологии вследствие перенагрузок нарушается структура плюсневой кости. Характерным для усталостного перелома является колющая боль в стопе под нагрузкой.
Как вылечить маршевый перелом?
- Незамедлительное снижение нагрузки
- Противоотёчное лечение:(ЯКЕ®-Матричная регенерационная терапия, Лимфодренаж)
- Противовоспалительные препараты
- Иммобилизация стопы, снижение нагрузки
Прекратите занятия спортом пока не пройдет боль в стопе. Противовоспалительные лекарственные средства ускоряют процесс снижения отечности в стопе. Снижение тяжести на переднюю часть стопы при помощи специальной обуви ускоряет восстановление. При маршевом переломе в стопе смещения костей не наблюдается. В большинстве случаев повреждается только кортикальный слой кости. Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Задний пяточный бурсит и воспаление синовиальной сумки, окружающей ахиллово сухожилие (Ахиллобурсит)
Симптомы Ахиллобурсита- Отечность пятки
- Покраснения и перегрев кожи
- Колющая боль в пятке при каждом шаге
Болезненные воспаления суставной сумки (бурсит) Так же могут вызвать боль в стопе. Синовиальная околосуставная сумка — это утолщенная полость, содержащая синовиальную жидкость, отвечающая за подвижность сухожилий и мышц. Кроме того, они защищают мягкие ткани от давления и ушибов.
Одним из признаков бурсита является боль заднего отдела стопы. Ахиллово сухожилие образуется в результате слияния плоских сухожилий задних мышц голени — икроножной мышцы и камбаловидной мышцы и крепится к бугру пяточной кости. Кроме того, ахиллово сухожилие находится между двумя синовиальными сумками, которые могут воспалиться при чрезмерных нагрузках. Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Как вылечить задний пяточный бурсит?
- Снижение нагрузки в стопе, охлаждающие компрессы, иммобилизация
- НПВП — нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Пункция воспаленной бурсы (синовиальная сумка)
- Оперативное удаление синовиальной сумки
Обувь с зауженными пяточными вкладышами необходимо заменить на более удобную с ортопедическими амортизирующими стельками. Противовоспалительные препараты помогают вылечить от боль в стопе и облегчить симптомы заболевания. Для того, чтобы немного «разгрузить» стопу, пациентам рекомендуется приостановить занятия спортом. В запущенных случаях проводится оперативное удаление синовиальной сумки заднего отдела стопы.
Межплюсневый бурсит — воспаление синовиальной сумки переднего отела стопы
Боль в стопе появляется так же и вследствие меж плюсневого бурсита. Воспаление синовиальной сумки переднего отела стопы может наступить вследствие силовых упражнений и ношения узкой обуви, сдавливающей пальцы. Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Довольно часто специалисты-ортопеды наблюдают у пациентов бурсит первого плюснефалангового сустава (плюснефаланговый бурсит). Вследствие уже резвившейся деформации большого пальца стопы обувь в этой области начинает давить еще больше. Смещение первого пальца стопы зачастую приводит к бурситу и болезненной отечности. Синовиальные сумки между другими плюсневыми костями воспаляются во время усиленных занятий спортом.
Как лечиться бурсит переднего отдела стопы?
- Стельки от поперечного плоскостопия
- Нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Оперативное удаление синовиальной сумки
Противовоспалительные препараты снижают боль и отечность в стопе в стопе. Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Мышца отводящая большой палец стопы — вид снизу красным цветом — отвечает за отведение большого пальца стопы. У спортсменов, занимающихся беговыми видами спорта, эта мышца может воспалиться. © Grays AnatomyМышечная боль в стопе: Воспаление мышцы, отводящей большой палец стопы (Musculus abductor hallucis)
Симптомы воспаления мышц внутренней части стопы- Колющая боль в стопе
- Отечность
- Покраснение и перегревание кожи
В стопе появляется и мышечная боль: Мышца отводящая большой палец стопы (Musculus abductor hallucis) занимает медиальное положение в подошвенной части стопы. Кроме того, эта мышца отвечает за процесс сгибания отвода большого пальца. Колющая боль в стопе является одним из признаков патологии мышцы, отводящей свод стопы.
Как вылечить воспаление мышцы отводящей большой палец стопы?
- НПВП — нестероидные противовоспалительные препараты
- Состояние покоя
- Упражнения на растяжение мышц
Колющую боль разгибателя большого пальца можно перепутать с болью в плантарном (пяточном) сухожилии либо с маршевым (усталостным) переломом. Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Воспаление или разрыв сухожилий малоберцовых мышц
Симптомы воспаления сухожилий малоберцовых мышц- Боль в голениl
- Боль в латеральной лодыжке
- Давящая боль по всему сухожилию малоберцовой мышцы
- Отечность, покраснения
- Щелканье сухожилия с наружной части лодыжки
Сухожилия малоберцовых мышц соединяют мускулатуру голени (короткая малоберцовая мышца/длинная малоберцовая мышца) с костями предплюсны: с клиновидными внутри стопы и плюсневыми снаружи. Обе кости окружают стопу с медиальной и латеральной сторон. Малоберцовые мышцы способствуют разгибанию стопы и пальцев (подошвенное сгибание).
Голеностопный сустав и малоберцовые сухожилия: длинными малоберцовым сухожилиями управляют икроножные мышцы, расположенные парно – с внутренней и внешней стороны голеностопного сустава — и закрепленные в области предплюсны. При чрезмерных нагрузках и отсутствии регенерации возможны воспаления сухожильного влагалища и разрывы малоберцовых сухожилий. © Bilderzwerg @ fotoliaМалоберцовые сухожилия и мышцы зачастую воспаляются вследствие перенагрузки, усиленных занятий спортом, отсутствия разминки или деформаций в стопе (тендит малоберцовых сухожилий). Критическим моментов в данной ситуации является внезапное изменение общей нагрузки: У людей, начинающих с увеличенного объема тренировки, могут образоваться разрывы мышечных волокон, а также воспаления малоберцовых мышц. Боль в стопе, вызванная воспалением малоберцовых мышц и сухожилий, начинается в икроножных мышцах и через сухожилия отдаёт в стопу. Прежде всего начинает болеть внешняя лодыжка. При подворачивании стопы наружу боль в малоберцовых мышцах усиливается, так как сухожилие продолжает растягиваться. Так же и в области сухожилий, которые проходят поперечно под голеностопным суставом, могут возникнуть воспаления (тендит). Следствием тендита малоберцового сухожилия является болезненное воспаление, а также отечность, боль в стопе и в голеностопном суставе.
Узкая спортивная обувь, ограничивающая плавный перекат стопы, так же вызывает болезненные воспаления малоберцовых сухожилий. При деформациях в стопе отсутствует необходимый объем нагрузки на мышцы голени, что вызывает к боль и перенагрузки некоторых отделов стопы.
Воспалительный процесс может привести к разрыву малоберцового сухожилия. Кроме того, опухшее малоберцовое сухожилие может послужить сдавлению нервов тарзального (плюсневого канала), вследствие чего пациент ощущает зуд, онемение и нарушения чувствительности в стопе.
Лечение воспалений малоберцовых сухожилий
- Снижение нагрузки и состояние покоя в стопеe
- Охлаждение острых воспалений в стопе
- Противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия, упражнения на растяжение икроножных мышцr
- Ортопедические стельки
- Операция на стопе
- Удаление омертвевших (некротизированных) тканей с помощью острого скальпеля
- Выравнивание костных структур малоберцового сухожилия
Частая боль в стопе у женщин
Не существует таких патологий в стопе, которые касаются только женщин. Однако боль в переднем отделе стопы возникает у женщин в 10 раз чаще, чем у мужчин. Причиной этому является тот факт, что соединительные ткани у женщин слабее. Гормональные изменения, например, беременность или менопауза, так же могут изменить структуру соединительных тканей. Кроме того, женщины любят носить красивую обувь на высоком каблуке, что приводит искривлению мышц в стопе. Очень часто, вместо того, чтобы плавно перекатывать стопу с пятки на носок, основной вес приходится на передний отдел стопы, что приводит к деформации мышц.
Боль в большом пальце стопы: Метатарзалгия (боль плюсневых костей) при поперечном плоскостопии
Симптомы метатарзалгии- Понижение поперечной дуги переднего отдела стопы
- Расширение передней части стопы
- Согнутое положение большого пальца
- Боль в стопе под нагрузкой
- Мозоли на фалангах пальцев (натоптыш))
При метатарзалгии (боль плюсневых костей) пациенты ощущают боль в плюснефаланговом суставе на уровне подушечек стопы обеих ног, которые расположены прямо под пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствие поперечного плоскостопия понижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок перенос веса тела на пол происходит при помощи подушечек стопы. Слабость соединительных тканей или не достаточно тренированные ноги — это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
А если туфли еще и на высоком каблуке, увеличивается нагрузка на подушечки стопы и соединительные ткани. Пациентам рекомендуется учесть эти факты и обратить внимание на то, что стопа человека по своей природе не способна переносить такие нагрузки. После нескольких лет ношения подобной обуви у многих наблюдается сильная боль в стопе, а также уплощение свода стопы и поперечное плоскостопие, при котором передние отделы стопы распластываются, а первый палец отводится кнаружи.
Как вылечить боль в плюсневой части стопы?
- Ортопедические стельки для укрепления поперечного свода стопы
- Упражнения для стопы и гимнастика
- Обувь на низкой подошве, не сужающая пальцы
- Operation (Weil-Osteotomie: Korrektur des Spreizfußes)Остеотомия (операция Вейля: коррекция поперечного плоскостопия)
Методика лечения патологии будет зависеть от причин, по которым началась боль в стопе. Однако, в любом случае врачи рекомендуют заменить обувь наиболее удобную. Иногда помогают гимнастические упражнения, способствующие укреплению переднего отдела стопы. При деформациях в стопе, вследствие поперечного плоскостопия используются стельки со специальными клиновидными элементами. В таких стельках на пятке делается выемка, а в области поперечного свода стопы устанавливают метатарзальную подушечку. Данная конструкция позволяет выпрямить поперечный свод стопы и снизить нагрузку в стопе.
Неврома Мортона: боль среднего отдела стопы вследствие ущемления нервов
Неврома Мортона — это патологическое утолщению общепальцевого нерва стопы вызывающее боль в стопе между третьим и четвертым пальцем. Данное заболевание, для которого характерна колющая боль в стопе, а также онемение и чувство жжения в пальцах, может быть спровоцировано поперечным плоскостопием. © Dr.Thomas Schneider Симптомы Невромы Мортона- Коющая боль в пальцах и переднем отделе стопы
- Онемение пальцев
- Чувство, что Вы как будто наступаете на горошину
- Уменьшение болевого синдрома после снятия обуви
Заболевание Неврома Мортона Неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие. Снижение переднего поперечного свода стопы при поперечном плоскостопии оказывает негативное влияние на состоянии переднего отдела стопы. В результате первый плюснефаланговый сустав находится прямо на полу, а область между костями плюсны сужается. Во время ходьбы плюсневые кости сдавливают срединный нерв (Nervus medianus), вследствие чего опухает соединительная ткань, образующая оболочки нерва.
В результате выше указанного отека усиливается давление на нервные окончания в стопе. Пациенты чувствуют сильную колющую боль в стопе, а иногда жжение либо онемение. Таким образом, затронута практически вся область кровоснабжения нервов в стопе.
Если у Вас есть чувство, что Вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего Неврома Мортона.
Как лечится Неврома Мортона?
- Обувь на низкой подошве, не сужающая пальцы
- Гимнастика для стоп
- Местная анестезия
- Оперативная декомпрессия — уменьшение степени сжатия плюсны
- Остеотомия костей плюсны
- Неврэктомия — оперативное иссечение воспаленного нерва
После того, как пациент снимает обувь, боль в стопе, вызванная Невромой Мортона сразу проходит. Узкие лыжные ботинки также могут спровоцировать боль в стопе.
Чтобы, боль в стопе, вызванная Невромой Мортона, прошла как можно быстрее рекомендуется отказаться от остроконечной обуви на высоком каблуке. Однако в некоторых случаях, при воспалении и уплощении нерва помогает только хирургическое лечение Невромы Мортона.
Вальгусная деформация – «шишка» или искривление пальцев ног
Симптомы вальгусной деформации- Искривление первого пальца стопы кнаружи
- Отклонение внутрь стопы большого пальца
- Отечность, покраснение, перенагревание и давящая боль в стопе
- Боль в среднем отделе стопы (метатарзалгия)
Вальгусная деформация — это типичная женская проблема. Женщины страдают данным заболеваем в 10 раз чаще, чем мужчины. Для вальгусной деформации характерно болезненное увеличение косточки первого пальца стопы с внутренней стороны, а также отечность, покраснения и боль в стопе при нагрузке. Однако не у всех пациентов с вальгусной деформацией наблюдается боль в стопе.
При воспалении слизистых сумок в области суставов (бурсит) боль в стопе чувствуется при каждом шаге, а выносливость большого пальца значительно снижается. Бурсит большого пальца стопы формируется вследствие скопления, что в синовиальной лишней жидкости, которая иногда является гнойной.
В самых сложных случаях оказание чрезмерной нагрузки на малые пальцы в стопе может привести к стрессовым переломам, то есть к нарушению целостности костей.
Как лечится вальгусная деформация?
При сильной боли в стопе необходимо квалифицированное лечение. В большинстве вылечить боль в стопе помогает только оперативное лечение вальгусной деформации по выпрямлению деформации большого пальца стопы.
Hallux rigidus — артроз первого плюснефалангового сустава
Симптомы артроза первого плюснефалангового сустава- Отечность большого пальца
- Ограничения подвижности большого пальца
- Боль, зависящая от интенсивности движений в первом плюснефаланговом суставе
- Шум трения в суставе
Артроз может наступить и вследствие оказания чрезмерной нагрузки на первый плюснефаланговый сустав. В таком случае специалисты рассматривают заболевание Hallux rigidus или другими словами жесткий (ригидный) палец. Одной из наиболее важных причин появления артроза первого плюснефалангового сустава является деформация большого пальца (вальгусная деформация) (Hallux valgus). Другими причинами болезни могут быть травмы, повреждения либо чрезмерно интенсивные нагрузки.
При артрозе боль в стопе усиливается, а большой палец становится ригидным, отчего и пошло определение Hallux rigidus. У пациентов отмечается ограниченность в движениях и сильная боль в стопе. Для того, чтобы уменьшить боль в стопе, при перекате стопы человек переносит вес тела на соседние малые пальцы, что является причиной появления переходной метатарзалгии (боль плюсневых костей вследствие переноса тяжести тела).
Лечение артроза первого плюснефалангового сустава
- НПВП — нестероидные противовоспалительные препаратыli>
- Инфильтрация — инъекция болеутоляющих препаратов (напр. кортизон)
- Ортезы для иммобилизации сустава
- Ортопедические стельки или обездвиживание больного сустава
- Хейлэктомия — удаление костных разрастаний вокруг сустава
- Остеотомия — укорочение первой плюсневой кости
- Артродез (обездвиживание) первого плюснефалангового сустава
- Протезирование
Лечение Hallux rigidus должно предотвратить или хотя бы приостановить развитие артроза. При этом целесообразно использование специальных стелек для ослабления нагрузки на сустав. Противовоспалительные медикаменты (НПВП) помогут уменьшить боль в суставе и снизить вероятность износа суставного хрящ.
Артроз может изменить всю структуру первого плюснефалангового сустава: Вследствие повышенного давления вокруг сустава образуются костные шпоры, ускоряющие износ суставного хряща. Во время хэйлектомии — малоинвазивной операции на суставе (хэйлектомия) хирург удаляет эти костные разрастания и таким образом, сохраняет жизнеспособность сустава.
Если вследствие артроза суставный хрящ был полностью изношен, то единственным методом лечения является обездвиживание (артродез) первого плюснефалангового сустава. Специалисты-ортопеды Геленк-Клиники проведут данное вмешательство без особых рисков ограничения для подвижности и спортивных способностей пациента. После артродеза пациент может вернуться и в большой спорт.
Деформация Тейлора («стопа портного»): отклонение V плюсневой кости и образование «шишки» у основания мизинца
Симптомы деформации Тейлора- Согнутое положение мизинца
- Давящая боль в стопе. вследствие воспаления суставной сумки
- Мозоли (натоптыши) на подошве стопы
- Расширение поперечного свода стопы
Деформация Тейлора или «стопа портного» — это схожее по симптоматике с артрозом первого плюснефалангового сустава, заболевание мизинца, при котором пятый палец стопы отклоняется кнутри и перекрывает соседние пальцы. При этом воспаляется область 5-го плюснефалангового сустава, вследствие чего пациент ощущает сильную боль в стопе. Причиной «стопы портного», как и при вальгусной патологии, является поперечное плоскостопие. Частое ношение обуви на высоком каблуке с зауженным носком усиливает деформацию и боль в стопе.
Как лечится Деформация Тейлора?
- Обувь на низкой подошве, не сужающая пальцы
- Отказ от высоких каблуков
- Силиконовые вкладыши в под дистальный отдел стопы
- Хирургическое вмешательство
Ношение свободной обуви предотвращает прогрессирование деформации. При сбалансированном распределении нагрузки на стопу, процесс перенагрузки соединительных тканей и разрушения переднего свода стопы останавливается сразу. Силиконовые подушечки под дистальный отдел стопы способствуют предотвращению существующих воспалений и деформаций в стопе.
В сложных случаях проводится операция по выпрямлению «стопы портного». Данное вмешательство возвращает мизинец в прежнее положение, что способствует сужению стопы.
Боль в стопе у людей средней и старшей возрастной группы
В то время как у молодых людей боль в стопе наступает вследствие перенагрузок и травм, то у людей средней и старшей возрастной категории боль в стопе может возникнуть вследствие безобидных деформаций в стопе, которые не причиняют молодым и малейших неудобств. У людей более старшего возраста такие деформации проявляются намного быстрее и приводят к анкилозу (неподвижность) в суставах и артрозу. Причиной этому являются изменения в процессе обмена веществ под воздействием гормональных препаратов, которые оказывают негативное влияние на мышечное равновесие и сухожилия в стопе. Износ сустава приводит к артрозу в стопе или плюснефаланговом суставе.
Плосковальгусная деформация в стопе: болезненное уплощение продольного свода стопы на рентгеновском снимке.© Gelenk-doktor.deПлосковальгусная деформация стопы
Симптомы плосковальгусной деформации стопы- Отечность медиальной лодыжки
- Быстрая усталость в стопе при ходьбе
- Боль с наружного края стопы
- Боль в стопе, отдающая в голень
- Плоскостопие
- Нарушение процесса переката стопы при ходьбе
- Боль в стопе при перекате стопы с пятки на носок
Плосковальгусная деформация — это одна из самых часто встречающихся и болезненных деформаций в стопе. Данное определение описывает две основные патологии в стопе, которые появляются одновременно: Вальгусная стопа — это Х-образное искривлением оси пятки, а плоскостопие снижение продольного свода стопы до пола.
При подъеме продольного свода стопы прозводится активная дейятельность задних мышц голени. Совместно с икроножной и камбаловидной мышцами задняя большеберцовая мышца осуществляет подошвенное сгибание в стопе. Также она участвует в супинациии приведении стопы. При слабости или нестабольности большеберцовой мышцы продольный свод стопы опускается.
Все обстоятельства, снижающие работоспособность мышц, могут стать причиной ослабления продольного свода стопы. Кроме мышечной слабости к таким патологиям относятся заболевания, вызванные нарушением обмена веществ, а так же ревматизм, подагра и стероидные гормональные средства. Читатайте подробнее о причинах плосковальгусной деформации стопы (pes planovalgus).
Пациенты, страдающие плосковальгусной деформацией чувствуют боль в стопе под нагрузкой. При данном заболевании сокращается дистанция «безболевой ходьбы», а медиальная лодыжка часто опухает. При патологиях задней большеберцовой мышцы, боль в стопе может отдавать прямо в голень. Данная деформация в стопе заметна и по обуви пациента: Внутренние края выглядят очень изношеными, так как перекат стопы ощуествляется не через большой палец, а через внутренний край стопы. При этом пальцы стопы отклоняются кнаружи.
Лечение болезненной плосковальгусной деформации в стопе
Плосковальгусная деформация стопы почти всегда лечится консервативно. Спортивные тренировки и болевая терапия помогают вылечить боль в стопе. Специальные ортопедические стельки поддерживают продольный свод стопы и улучшают походку.
Если при повреждениях и разрывах большеберцовой коллатеральной связки физитерапия не принесла желаемого результата, а боль осталась, специалисты нашей клиники проводят операцию на стопе.
Во время оперативного лечения большеберцовая коллатеральная связки укорачивается и очищается от воспалений.
Другим методом лечения дегеративных изменений большеберцовой коллатеральной связки является аутогенная трансплантация.
Кроме того, существует возможность проведения костной пластики для нормализации положения пяточной кости. Данное вмешательство является необходимым при контранктуре мышц и плосковальгусной деформации в стопе.
Артроз предплюсны: Износ плюсневого сустава (Артроз в суставе Лисфранка)
Артроз плюсневого сустава чаще всего образуется в области большого пальца и поражает другие суставы и кости предплюсны. Износ плюсневого сустава является причиной боли в подъеме стопы. © Dr. Thomas Schneider Симптомы артроза плюсневого сустава- Боль в тыльной части стопы
- Отечность и боль в подъеме стопы
- Изменение нагрузки в стопе
- Боль в стопе при перекате с пятки на носок
- Усиленная боль в стопе во время подъёма по лестнице
- Боль в стопе в начале движения
Для артроза плюсневого сустава характерна боль над продольным сводом стопы в подъеме ноги. Кости предплюсны (тарзальные кости) находятся между костями плюсны и таранной костью. Они образуют переход между предплюсной и длинной костью плюсны. В медицине такой процесс называют суставом Лисфранка.
Зачастую боль и артроз плюсневого сустава появляются вследствие травм: Предшедствующие переломы костей предплюсны только усиливают боль в стопе. Однако, в некоторых случаях причина неясна. Тогда специалисты рассматривают проблему идиопатического износа в плюсневом суставе.
Довольно часто боль и артроз в плюсневом суставе возникает наряду с отечностью и перенагреванием тыльной части стопы. Поврежденные суставы в задней части стопы ортопеды определяют во время пальпаторного обследования.На ранней стадии заболевания артроз плюсневого сустава и связанную с ним боль в стопе специалисты лечат при помощи специальных ортопедических стеле, которые поддерживают продольный свод стопы.. Если боль в стопе усиливяется, проводится артродез сустава Лисфранка.
Как лечится артроз плюсневого сустава?
- Противовоспалительные обезболивающие
- Ортопедические стельки для поддержания продольного свода стопы
- Артродез сустава Лисфранка
Иногда боль в стопе, связанную с артрозом, можно вылечить при помощи противовоспалительных препаратов. В более запущенных случаях боль в стопе устраняется во время артродеза сустава Лисфранка. Хирургичческое обездвиживание не имеет негативного влияния на работоспособноть стопы и стабильность сустава Лисфранка. Пониженная подвижность сустава Лисфранка после операции играет лишь второстепенную роль.
Диабетическая стопа: Боль в стопе, вызванная диабетической невропатией и нарушением кровоснабжения
Симптомы диабетической стопы- Отсутствие чувствительности в стопе
- Измененное восприятие давления, холода и тепла
- Боль и зуд в стопе и в голени
- Деформация мышц в стопе и в голени
Боль может чувствоваться в нескольких отделах стопы, однако в редких случаях она возникает по ортопедическим причинам. Как правило боль в стопе связана с нарушениями метаболизма.
Диабет — это одна из основных причин, по которым появляется боль в стопе. Периферическая невралгия — особенно боль в стопе — является одним из наиболее распространенных сопутствующих осложнений диабета. Диабетическая невропатия (поражение периферических нервов) сопровождается нарушением чувствительности и боли в стопе. Кроме того, для данной патологии характерна боль в пятке, онемение подошвы стопы, а также изменение восприятия тепла и холода. Боль и нарушения чувствительности в стопе увеличивают риск травматических повреждений. Язвенные образования и воспаления в стопе являются опасными, так как зачастую остаются незаметными.
Лечение диабетической полиневропатии
- Улучшенный контроль уровня сахара в крови
- Болевая терапия антидепрессантами
- Отказ от алкоголя и никотина
- Медикаменты, стимулирующие кровообращение
Невропатическая боль в стопе лечится не у специалиста-ортопеда: С такой патологией необходимо обращаться к семейному врачу или к терапевту. Главными причинами невропатической боли в стопе и диабета являются лишний вес, курение, употребление алкоголя и неправильное питание.
Нарушение метаболизма мочевой кислоты является причиной подагры и колющей боли в стоп
Одним из признаков подагры может быть боль в стопе, сопровождающаяся покраснениями на коже и болезненностью при надавливании. Для начальной стадии подагры характерна внезапная колющая боль в стопе у основания большого пальца. Зачастую пациенты, страдающие этой патологией, просыпаются ночью и чувствуют сильную боль в большом пальце. Сустав при этом опухает и перенагревается.
Подагра возникает вследствие отложения кристаллов мочевой кислоты в суставе. Из этого следует, что причиной подагра является нарушение метаболизма мочевой кислоты.
Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Лечение подагры (гиперурикемии)
- Питание: Меньше мяса и алкоголя
- Похудение
- Обезболивающие против острых приступов подагры
- Больше жидкости (способствует выделению мочевой кислоты)
- Уростатики (медикаменты, задерживающие производство мочевой кислоты)
Нарушение обмена веществ можно вылечить путем изменения режима питания. Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Ревматоидная стопа: Ревматоидный артрит является причиной болезненной отечности и перегрева в стопе
Симптомы ревматоидного артритаРевматоидный артрит (ревматизм) — это болезненное, воспалительное заболевание мягких тканей и суставов, для которого характерна боль в стопе.
Возбудителем болезни являются аутоиммунные патологии, при которых воспалительная реакция организма направлена против собственных тканей. Даный факт является причиной износа суставного хряща. Диагностика артрита проходит при помощи биохимического анализа крови. Колющая боль в стопе, отечность и перенагревания рассматриваются как последствия ревматоидного артрита.
Как вылечить ревматоидный артрит?
- Медикаменты: НПВП — нестероидные противовоспалительные препараты
- Физиотерапия
- Лечебная физкультура
- Редко: Инъекции кортизона
- Дьявольский коготь (лекарственное растение)
- Оме́га-3-полиненасыщенные жиирные кислоты (ПНЖК)
- Оперативное лечение вальгусного плоскостопия, вальгусной деформации и молоткообразных пальцев
Диагностическая визуализация (напр. УЗИ, ренген, МРТ) помогает отличить ревматоидный артрит от других заболеваний в стопе. Лечение данного заболевания связано с рядом сложностей, так как проводится при помощи антиревматических противовопалительных препаратов. Лечение ревматита рекомендуется проходить у высококвалифицированных врачей-ревматологов. При осложненных деформациях проводится хирургическая коррекция голеностопного сустава.
Синдром тарзального канала: Колющая боль и онемение в стопе вследствие защемления большеберцового нерва голеностопного сустава. © Dr. Thomas SchneiderСиндром тарзального канала: Боль с внешней стороны стопы вследствие защемления большеберцового нерва
Симптомы синдрома тарзального канала::- Зуд и онемение в передней части подошвы стопы
- Жгучая боль в плюсневой части стопы
- Неприятные ощущения или острая боль с тыльной части стопы
- Боль в стопе ночью и в состоянии покоя
- Боль в стопе, отдающая в голень
Синдром тарзального канала возникает вследствие защемления (компрессии) нервов, так же, как и Неврома Мортона. При этом поперечные связки голеностопного сустава сдавливают большеберцовый нерв. В свою очередь жгучая и тупая боль в стопе распространяется до ягодичной области по задней поверхности ноги, и затем усиливается при разгибании стопы. Иногда при компрессионной (туннельной) невропатии боль наступает в зависимости от интенсивности нагрузки в стопе в состоянии покоя. Многие пациенты сталкиваются с проблемой невропатии заднего большеберцового нерва после ношения лыжной обуви.
Металлические стержни лыжных ботинок растягивают связки голеностопного сустава, вследствие чего пациент начинает чувствовать боль и онемение в стопе. Довольно часто отечность и боль в стопе вызывает синдром тарзального канала — например, у диабетиков или при опухоли мягких тканей и голеностопного сустава. В результате увеличивается давление в стопе, а связки, в свою очередь, ограничивают пространство для нервов, которые проходят внутри сустава.
Диагностика заболевания основана на его клинических проявлениях и предварительном опросе пациента. В зависимости от результатов обследования пациентам предлагают два типа лечения — консервативное и хирургическое.
Как вылечить синдром тарзального канала?
- Болеутоляющие и противовоспалительные препараты
- Мобилизация голени и голеностопного сустава
- Инъекции кортизона
- Ортезы
- Ортопедические стельки
- Хирургическое расширение тарзального туннеля (декомпрессия)
При помощи нестероидных противовоспалительных препаратов (НПВП) либо кортизона проводится консервативное лечение синдрома тарзального канала.
Хирургическое расширение туннельного канала — как и в случае синдрома запястного канала кистевого сустава — проводится с целью устранения сдавления (декомпрессии) нервов. После успешной операции все симптомы туннельной невралгии постепенно проходят.
Боль в стопе у детей и подростков
Боль в стопе у детей наступает по разным причинам. Как правило, дети жалуются на боль в стопе при незначительных травмах — например, когда подворачивают ногу или ударяются пальцами стопы. Подошвенные бородавки на подошве стопы, также являются причинами появления боли.
Если ребёнок жалуется на боль в костях, мышцах и суставах, рекомендуется обратит внимание на другие факторы.
Если боль в стопе настолько сильна, что ребенок не может ступить на ногу, необходимо обратиться в отделение экстренной медицинской помощи. Во время диагностического обследования квалифицированные медики определят наличие структурных повреждений либо переломов в стопе.
Боль в стопе вследствие островоспалительного процесса, проявляющего во время роста человек (апофизит)
- Боль в пятке, усиливающаяся при нагрузке
- Хромота при выполнении физической нагрузки
- Давящая боль в стопе
- Отечность и покраснение пятки
Боль в стопе у детей и подростков, как правило, не связана со структурными изменениями костей, сухожилий и суставов.
Зачастую боль в стопе возникает вследствие дисбаланса между ростом скелета и ростом мышц. Вследствие процесса роста наблюдаются раздражения сухожильных оснований — например инсерционная тендинопатия, энтезопатия и тендит. В стопе данная патология затрагивает место прикрепления ахиллова сухожилия к пятке. У детей здесь расположена зона роста кости, а именно костное сращение, в котором происходит рост стопы. Прежде всего боль в пятках, а именно у основания ахиллова сухожилия пяточной кости, является одним из признаков роста ребенка.
Как вылечить боль роста у детей и подростков?
- Физический покой
- Силиконовые вкладыши под пятку
- Ортопедические стельки под подъём стопы
- Похудение
- Болеутоляющие препараты
У подростков, активно занимающихся спортом, боль в стопе и в пятке может быть связана с заболеванием Экзостоз Хаглунда.
После ортопедического обследования и правильного диагноза жалобы на боль в стопе у подростков можно вылечить путем физио- и мануальной терапии
Боль в голеностопном суставе вследствие рассекающего остеохондрита (болезнь Кёнига)
- Боль в голеностопом суставе на фоне физической нагрузки
- Защемления/блокады в суставе
- Боль в стопе вследствие воспаления синовиальной оболочки сустава (синовит)
Рассекающий остеохондрит или расслаивающий остеохондроз — это нарушение обмена веществ в хрящевой и костной ткани прямо под хрящевой плоскостью. Поражены, как правило, участки таранной кости, наиболее подверженные физической нагрузке. Именно поэтому, рассекающий остеохондрит в стопе отмечается у спортивно-активных детей и подростков.
Для данного заболевания характерна потеря кровообращения в отдельном участке кости под суставом. На первой стадии заболевания появляется незначительная боль в стопе неопределенной локализации и устанавливается очаг остеонекроза. На второй стадии усиливается боль в стопе и появляется синовит.
На третьем этапе происходит неполное отделение некротизированного тела, что приводит к защемлению сустава и образованию так называемой суставной мыши. На последней стадии некротизированное тело отделяется полностью, а боль в стопе усиливается.
Лечение рассекающего остеохондроза у подростков
- Иммобилизация, запрет на занятия спортом
- Уменьшение нагрузки в стопе при помощи локтевых костылей
- Нормализация метаболизма кальция при помощи Витамина Д3
- Операция: Артроскопия голеностопного сустава
- Хирургическое просверливание области остеохондроза в кости
- Костная трансплантация (спонгиопластика)
- Рефиксация отделенного костного фрагмента
Если врач-ортопед ставит диагноз «Рассекающий остеохондроз», то, как правило, пациенту запрещается заниматься спортом долгое время. У детей остеонекроз кости проходит при соблюдении всех предписаний врача. С возрастом уменьшаются шансы пациента вылечить боль в стопе консервативно и поэтому начиная с 18-ти лет рассекающий остеохондроз лечится хирургическими методами. При отделении костных фрагментов необходима операция рассекающего остеохондроза. Аутогенная трансплантация (замена костной ткани) — путем взятия трансплантата из подвздошного гребня тазовой кости способствует полному излечению пациента.
Боль и деформации в стопе вследствие костных срастаний: тарзальные коалиции
- Частое подворачивание ноги
- Боль и ограниченность движения в голеностопном суставе
- Плосковальгусная деформация стопы у детей.
Плоско-вальгусная деформация стоп у детей это одна з стадий развития. Однако родители воспринимают ее как деформацию в стопе и начинают активные поиски специалиста. Путем естественного развития продольный свод стопы у детей выпрямляется до 4-6 лет. Нормальному развитию в стопе, также способствуют активность и хождение босиком.
Если же при плосковальгусной установке стоп дети жалуются на боль в стопе и мышечный спазм, отдающий в голень, родителям необходимо заняться поисками квалифицированного ортопеда. Часто боль в стопе ограничивает подвижность ребенка во время ходьбы и является причиной преждевременной усталости. При наличии данных симптомов существует опасность срастания костей в стопе, которые, как правило, должны развиваться отдельно. Боль в стопе, появившаяся вследствие костных срастаний отмечается у детей с 12-ти лет. Причиной этому служит спазмированная плоская стопа (плосковальгусная деформация), не выпрямившаяся во время процесса развития стопы ребенка
Стопа человека состоит из 26-ти костей. В заднем отделе стопы и предплюсне эти кости стабильны и соединены между собой. Неправильное развитие костей, а именно их срастание во время роста стопы могут привести к серьёзным осложнениям. Согласно статистике, примерно у 1% детей наблюдаются такие тарзальные коалиции.
В силу своего опыта специалисты Геленк Клиники во Фрайбурге отмечают регулярность следующих срастаний:
- Срастание ладьевидной и таранной костей: талонавикулярная коалиция (Coalition talonavicularis) у 70% пациентов
- Срастание пяточной и таранной костей: синостоз (Coalition talocalcanearis) у 30 % пациентов
- Срастание пяточной и ладьевидной костей: пяточно-ладьевидное соединение (Coalitio calcaneonavicularis)
Мышечный спазм является одним из самых распространненых проявлений тарзальной коалиции. Для быстрого устранения проблемы, необходимо выполнять рекомндации лечащего врача.
Диагностика тарзальных коалиций основана на клинических обследованиях и использовании различных визуализирующих методов. Рентген стопы предназначен для более точного определения степени развития патологии а цифровая объемная томография (DVT) способствует получению трехмерного изображения костей, что являтся оптимальным методом диагностики тарзальной коалиции.Как вылечить коалицию костей в стопе под голеностопным суставом?
- Хирургическое разделение костного сращения предплюсны
- При неоходимости — подтаранный артродез для восстановления продольного свода стопы
Тарзальные коалиции в стопе у детей — это порок развития костей стопы, вылечить который можно хирургическими методами. Проведение операции перед переходным возрастом ребенка необходимо для восстановления нормального процесса роста в стопе.
Во время операции хирург разделяет срощенные кости в стопе. Если хирургическое вмешательство проводится уже после завершения процесса роста стопы пациента, существует большая вероятность появления артроза нижнего (талонавикулярного) голеностопного сустава , либо артроза костей предплюсны, что вызывает дополнительную боль в стопе.
Варусная стопа, косолапость и конская стопа: Деформации и боль в стопе у детей
Косолапость — это врожденная деформация в стопе, которая встречается у 0,1 % всех новорожденных. Ввиду специфической формы стоп, данная патология определяется сразу после рождения ребенка. Лечение косолапости проводится еще в грудном возрасте при помощи фиксирующих гипсовых бинтов.
При конской стопе происходит деформация, которая проявляется в виде стойкого подошвенного сгибания и характерной установки стопы. Довольно часто у детей наблюдается двойная деформация в стопе — косолапость и конская стопа. Как и косолапость, конская стопа обнаруживается сразу после рождения ребенка либо еще до его рождения при помощи УЗИ. Нередко конская стопа имеет неврологический характер: повреждения нервов либо икроножных мышц могут послужит возникновению данной патологии.
Как вылечить синдром «конской стопы» у детей?
Физиотерапия является главным методом лечения синдрома «конской стопы» у ребенка.
Хрящевой экзостоз/Остеохондрома (доброкачественная опухоль кости) у детей
Хрящевой экзостоз — это доброкачественное костно-хрящевое разрастание на поверхности кости, которое образуется из окостеневающей хрящевой ткани. Как правило данный процесс заканчивается после прекращения роста стопы пациента. Оперативное вмешательство необходимо лишь в том случае, если остеохондрома вызывает боль в стопе и поражает нервные окончания и суставы. © Dr.Thomas SchneiderОстеохондрома в голеностопном суставе — это доброкачественное разрастание хрящевой ткани в метафизе кости предплюсны, за счет которого происходит рост кости в длину в детском и юношеском возрасте. Костно-хрящевой экзостоз вызывает у детей боль на поверхности стопы. В таком случае необходимо обратиться к специалисту, который успешно проведет операцию по удалению данного разрастания в стопе.
Лечение хрящевого экзостоза
- Терпение и наблюдение
- Если появляется боль в стопе: хирургическая резекция нароста
Оперативное лечение патологии проводится в том случае, если костно-хрящевые разрастания проходят через нервы и кровеносные сосуды либо образуют защемления сустава предплюсны и боль в стопе.
Часто задаваемые вопросы
Боль в пальцах стопы
Боль в пальцах стопыБоль в плюснефаланговых суставах появляется вследствие нарушения контакта суставных поверхностей и нарушения биомеханики в стопе. Это приводит к травмам синовиальной оболочки и остеоартрозу суставного хряща, а также к подвывихам суставов.
Боль в пальцах ног возникает из-за вальгусной деформации Hallux valgus первого пальца стопы.При этом воспаляется околосуставная сумка внутреннего свода стопы. Воспаленная суставная сумка первого плюснефалангвого сустава отекает и начинет болеть при надавливании.
Боль внешнего свода стопы возникает вследствие пронации малых пальцев. В медицине существует такое понятие как варусное отклонение мизинца (деформация Тейлора) или «стопа портного» (Digitus quintus varus). Варусная деформация пятой плюсневой кости может протекать безболезненно, а иногда пациенты даже не замечают ее.
Аутоиммунные заболевания, например ревматит или такие нарушения обмена веществ, как подагра вызывают сильную боль в стопе.
После усиленной физической нагрузки, беговых тренировок или туристических походов могут образоваться маршевые (усталостные) переломы метатарзальных костей (костей плюсны), которые вызывают сильную колющую боль в стопе и в пальцах.
Как появляется боль с внешней стороны стопы?
Защемления большеберцового нерва в области голеностопного сустава могут вызвать давящую боль в стопе и нарушения чувствительности с внешней стороны стопы (Синдром тарзального канала). Также невропатия большеберцового нерва вызывает колющую боль и онемение в стопе.
Деформация пятого плюснефалангового сустава стопа портногоможет быть причиной боли в области внешнего свода стопы.
В некоторых случаях боль с внешней стороны стопы может быть вызвана такой патологией как плосковальгусная деформация.
Боль с тыльной стороны стопы
Боль с тыльной стороны стопыУ спортсменов боль в стопе возникает вследствие воспаления сухожильного влагалища (Тендовагинит) .
Следующей причиной, по которой появляется боль у основания стопы является артроз сустава Лисфранка. Колющая боль в стопе во время каждого шага может привести к отечности в тыльной части стопы.
Защемление нерва в голеностопном суставе может вызвать передний синдром тарзального каналаи колющую боль в стопе.
При сильной нагрузке собственным весом либо продолжительном нахождении в положении «стоя» боль с внешней стороны стопы может появиться и без фонового заболевания.
Боль с внутренней стороны стопы
Боль внутри стопыБоль с внутренней стороны стопы является следствием деформации большого пальца (Hallux valgus). При этом кость первого пальца стопы начинает отклоняться от привычного положения и опухает вследствие воспаления околосуставной сумки (Бурсит).
После продолжительной ходьбы или туристических походов также возникает боль в стопе, а именно с ее внутренней стороны. При недостаточной регенерации может воспалиться (длинный разгибатель большого пальца) проходящий по внутренней части стопы.
Такие деформации как плосковальгусная стопа также вызывают боль с внутренней стороны стопы. При перекатывании подошвы вдоль внутреннего края стопы голеностопный сустав воспаляется, и пациенты начинают чувствовать боль в стопе.
Боль в пятке
Боль в пятке: причиныБоль в пятке имеет несколько причин.
Например, боль в пятке и в стопе. после травмы, аварии или падения с высоты может быть связана с переломом пяточной кости.
Заболевания сухожилий вызывают колющую боль в пяточной кости (пяточная шпора) под подошвой, что приводит к ощутимому дискомфорту в стопе. При нижней пяточной шпоре затронуто основание подошвенного сухожилия пяточной кости, а при верхней пяточной шпоре — основание ахиллова сухожилия. .
Колюща боль в пятке и в стопе сверху может указывать и на различные патологии ахиллова сухожилия..
При костных разрастаниях в области пяточного бугра, приводящих к воспалениям мягких тканей в пятке и болевому синдрому в стопе, ставится диагноз «Болезнь Хаглунда». Данная проблема усугубляется при воспалении околосуставной сумки (бурсит) перед ахилловым сухожилием или за ним.
Боль в стопе после отдыха или утром после сна
Боль в стопе утром после снаБоль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе и в других суставах в начале движения — это один из признаков артроза, который поражает голеностопные и таранно-предплюсневые суставы. После разминки сустава боль в стопе проходит, однако после некоторого времени безболевой ходьбы боль в стопе появляется снова. Чаще всего встречается артроз верхнего голеностопного сустава.
Артроз нижнего голеностопного сустава (пяточно-таранный сустав) вызывает боль в стопе при передвижении по неровной поверхности.
Боль голеностопного сустава в начале движения может спровоцировать (артроз сустава Лисфранка).
Боль в переднем отделе стопы в начале движения вызывает артроза первого плюснефалангового сустава. (Hallux rigidus).
Кроме того, боль в стопе в начале движения может быть связана с различными воспалительными процессами. При воспалениях в области крепления связок и сухожилий к костям (энтезопатия) и воспалениях сухожильного влагалища (тендовагинит) в начале тренировки и после состояния покоя появляется колющая боль в стопе, которая сразу исчезает после разминки. Врачи не рекомендуют терпеть такую боль в стопе. Если человек чувствует вышеописанную боль в стопе, то ему необходимо пройти обследование и заняться лечением.
Боль в стопе утром после снc встречается при таком заболевании как ахиллодиния..
Также это касается и боли при нижней пяточной шпоре (Плантарный фасциит), котрая после нескольк шагов проходит.
Боль в процесе переката стопы
Очень часто при болях в стопе человек подворачивает ногу во внутрь, вследствие чего увеличивается объем нагрузки на сухожилия пяточной кости (ахиллово и пяточное сухожилия) и образуется пяточная шпора. В результата появляется боль в стопе при каждом шаге.
Артроз нижнего голеностопного сустава причиняет колющую боль в области между голеностопным суставом и пяткой при перекате стопы с носка на пятку. Сустав, который находится между таранной и пяточной костью отвечает за передвижение стопы по неровной поверхности.
Если пациент ощущает боль в пальцах при перекате стопы, то поражен первый плюснефаланговый сустав, на который приходится основная часть нагрузки. После длительных тренировок могут воспалиться и околосуставные сумки между плюсневыми костями и флангами пальцев ног. В таком случае специалисты по лечению стопы рассматривают такую патологию как интерметатарзальный бурсит. При перекате стопы с пятки на носок и наоборот, в воспаленных участках стопы чувствуется давящая боль.
Боль в подошвенной части стопы
В данном случае речь идет о разрыве пяточного сухожилия. Болевой очаг находится на переднем крае подошвенной фасции.
Такие заболевания как подагра, диабет и ревматизм вызывают боль и дискомфорт в стопе.
Защемление латерального и медиального подошвенного нерва приводит к болезненным ощущениям в пальцах (Неврома Мортона). Пациенты, страдающие этим заболеванием чувствуют, что как будто наступают на горошину или гальку при ходьбе. Чаще всего пациенты рассказывают о наличии инородного тела в стопе, а про боль забывают.
Боль в стопе ночью сопровождается зудом, жжением и потерей чувствительности, а также защемлением других нервов — например большеберцового. В этом случае специалисты рассматривают такое заболевание как СТК или невралгическая боль заднего большеберцового нерва в стопе.
Отечный синдром в практике кардиолога: алгоритм клинической диагностики и диуретическая терапия | Кириченко А.А.
В статье представлен алгоритм диагностики и диуретическая терапия при отечном синдроме
Отечный синдром встречается часто. Причины его развития весьма многообразны: хроническая сердечная недостаточность (ХСН), патология почек, повышенное венозное давление вследствие недостаточности венозных клапанов, острый венозный тромбоз, сдавление вен извне, нарушение лимфатического оттока, гипопротеинемия и пр.Пациенты с периферическими отеками направляются к кардиологу, как правило, с диагнозом ХСН. В первую очередь кардиолог решает задачу – подтвердить или исключить сердечное происхождение отеков. Решить эту задачу помогают:
1) клинические особенности отеков при недостаточности кровообращения;
2) выявление системной венозной гипертензии;
3) наличие признаков органического заболевания сердца.
1. Периферические отеки.
• Распределение отеков обусловлено действием силы тяжести – они локализуются в наиболее низко расположенной части тела (у ходячих больных возникают преимущественно отеки ног, у лежачих – отеки спины, поясницы, крестца) и обычно отсутствуют на лице, руках, в верхней части туловища.• Отеки ног, как правило, симметричны (стопы, голени, бедра увеличены в одинаковой степени).
• Симметричность отеков необходимо оценивать, чтобы связать их с недостаточностью кровообращения. Для этого следует измерить окружности голеней и бедер. Если они окажутся разными, то необходимо искать местные нарушения кровообращения, прежде всего патологию венозной и лимфатической систем.
• Асимметричные отеки ног исключают сердечную недостаточность как единственную их причину.
2. Признаки системной венозной гипертензии.
• Набухлость яремных вен.• Застойное увеличение печени.
Набухание и пульсация шейных вен – это характерный симптом повышения центрального венозного давления. У здорового человека в вертикальном положении тела вены шеи не видны. Чтобы оценить наполнение наружных яремных вен, следует уложить пациента на спину на кровати с приподнятым под углом в 45 градусов изголовьем (рис. 1). Именно при таком положении тела давление в правом предсердии сердца соответствует 10 см h3O. В норме вены в таком положении выглядят запавшими либо наполняются до уровня не более чем 1–2 см над рукояткой грудины (до нижнего края musculus sternocleidomastoideus), наполнение вен при вдохе меньше, чем при выдохе.
Если же переполнение и расширение шейных вен заметно и в вертикальном положении, значит, имеет место общий (правожелудочковая сердечная недостаточность, а также заболевания, повышающие давление в грудной клетке и затрудняющие отток венозной крови через полые вены) или местный (сдавление вены снаружи – опухоль, рубцы и т. п., либо ее закупорка тромбом) венозный застой. Причем если при заболеваниях органов дыхания шейные вены набухают лишь при выдохе, за счет повышения внутригрудного давления и затруднения притока крови к сердцу, то при ХСН набухание шейных вен отмечается постоянно. Если в положении стоя наполнение яремных вен достигает угла нижней челюсти, то венозное давление превышает 25 см h3O.
При правожелудочковой сердечной недостаточности с застоем венозной крови в большом круге кровообращения может присутствовать и их медленная пульсация (положительный венный пульс). Такая пульсация возникает в результате возврата (регургитации) крови из правого желудочка в правое предсердие. Пульсация шейных вен отличается от пульсации сонных артерий меньшей амплитудой, отсутствием ее ощущения при пальпации.
Признаком венозной гипертензии может быть и расширение вен рук, если при поднимании руки они не спадаются. Густав Гертнер (Gaertner) предложил для клинической практики простой прием ориентировочного определения уровня давления в правом предсердии: чем выше необходимо поднимать руку, чтобы спались поверхностные вены руки, тем выше давление в правом предсердии (высота, на которую поднимается рука от уровня правого предсердия, выраженная в миллиметрах, приблизительно соответствует величине венозного давления).
Застойное увеличения печени. Печень называют резервуаром для застойной крови и манометром правого предсердия. Гепатомегалия представляет классическое проявление недостаточности правого желудочка. Повышенное центральное венозное давление передается в печеночные вены и мешает току крови к центральной части дольки – развивается центральная портальная гипертензия. Полнокровие печени обычно сопровождается увеличением ее размеров. Системная венозная гипертензия может также проявляться пульсацией печени (у больных с недостаточностью правого предсердно-желудочкового клапана). Поэтому у всех больных необходимо определять размеры печени (по крайней мере, по правой среднеключичной линии). Нельзя ограничиваться только определением нижнего края печени, т. к. это может привести к грубой ошибке в оценке размеров печени при низком стоянии купола диафрагмы (например, у больных с эмфиземой легких).
При отсутствии выраженного набухания шейных вен для выявления полнокровия печени применяется проба с надавливанием на живот в области правого подреберья (давить надо осторожно, но достаточно сильно в течение 1 мин, в это время больной нормально дышит и не натуживается).
В норме при надавливании на подреберье или на живот давление в шейных венах либо останется прежним, либо снижается, т. к. повышение внутрибрюшного давления при надавливании на живот снижает венозный возврат из бедренных вен почти так же эффективно, как жгуты, наложенные на бедра. А при венозном полнокровии вследствие правожелудочковой недостаточности выдавливание крови из венозных депо увеличивает венозный возврат и вызывает повышение венозного давления. Чем выше становится набухлость и выраженность пульсации яремной вены при нажатии на живот, тем выше венозное давление. Этот прием носит название гепато-югулярного рефлюкса (рис. 2). Этот термин появился в 1885 г. В то время считалось, что ключевым компонентом рассматриваемой пробы является нажатие на увеличенную печень и что эта проба выявляет исключительно трикуспидальную регургитацию. В действительности же эффект может быть достигнут как при нормальных размерах печени, так и при нажатии на любую область живота, хотя наиболее выраженная реакция действительно имеет место именно при надавливании в правом верхнем квадранте живота.
Компрессия живота позволяет выявить относительное повышение венозного давления даже в тех случаях, когда его абсолютная величина нормализовалась на фоне терапии.
При недостаточности трехстворчатого клапана может определяться пульсация печени, обусловленная обратным поступлением части крови из правого желудочка сердца в полые вены или препятствием оттоку из них.
3. Признаки органического заболевания сердца. Увеличение размеров правых отделов сердца, определяемое клинически или с помощью инструментальных методов, всегда имеется на той стадии систолической сердечной недостаточности, когда возможно развитие отеков.
Диагностировать сердечную недостаточность с сохранной фракцией выброса труднее, поскольку увеличения размеров камер сердца может не быть. В таких случаях существенную помощь оказывает определение уровня натрийуретических пептидов.
Высвобождение предсердного (ANP) и мозгового (BNP) натрийуретических пептидов происходит в ответ на растяжение стенки миокарда и повышение внутриполостного давления в предсердиях и желудочках. Определение ANP и, особенно, BNP позволяет проводить скрининг среди ранее не леченных больных, у которых имеется подозрение на наличие дисфункции левого желудочка. У пациентов с изолированной диастолической дисфункцией уровень BNP в плазме крови достоверно повышен пропорционально степени тяжести диастолической дисфункции. По динамике концентрации BNP можно судить об эффективности проводимой терапии и титровать дозу препаратов.
Наличие отеков при ХСН является показанием для терапии петлевыми диуретиками. Препараты этой группы блокируют реабсорбцию Na, K и Cl из первичного фильтрата в толстом сегменте восходящего участка петли Генле. Вследствие увеличения выделения Na+ происходит вторичное (опосредованное осмотически связанной водой) усиленное выведение воды и увеличение секреции K+ в дистальной части почечного канальца. У больных с отечным синдромом диуретики дают клиническое улучшение более быстро, чем любое другое лекарственное средство для лечения ХСН.
Основным представителем этого класса является фуросемид. Он вызывает быстро наступающий, сильный и кратковременный диурез. После приема внутрь действие фуросемида начинается через 30–60 мин, достигая максимума через 1–2 ч, эффект длится – 2–3 ч. Во время действия фуросемида выведение Na+ значительно возрастает, однако с окончанием действия фуросемида скорость выведения Na+ уменьшается и становится ниже исходного уровня (синдром рикошета или отмены). Феномен обусловлен активацией ренин-ангиотензинового и других антинатрийуретических нейрогуморальных звеньев регуляции в ответ на массивный диурез. Быстрое снижение объема циркулирующей крови вследствие форсирования диуреза уменьшает уровень предсердного натрийуретического фактора в плазме, стимулирует аргинин-вазопрессивную и симпатическую системы, вызывает вазоконстрикцию. При приеме 1 р./сут, вследствие феномена рикошета, фуросемид может не оказать существенного влияния на суточное выведение Na+.
Торасемид (Тригрим®) при назначении per os быстро и практически полностью абсорбируется, как и фуросемид, пик его концентрации в плазме достигается в течение первых 2 ч. Однако период полувыведения препарата и продолжительность его действия по меньшей мере вдвое выше, чем у фуросемида [1]. Диуретическое действие его плавное [2, 3]. Объем выделенной жидкости, а также экскреция натрия и хлоридов возрастают линейно при назначении препарата в дозе 2,5–100 мг/сут [4].
Благодаря длительному натрийуретическому и диуретическому действию торасемид можно назначать 1 р./сут. В отличие от фуросемида, феномен рикошета не характерен для торасемида. Это объясняется не только его длительным действием, но и присущей ему антиальдостероновой активностью [4]. Наряду с прямым калийуретическим эффектом препарат оказывает косвенное калийсберегающее действие. В результате при лечении торасемидом в дозе до 10 мг/сут экскреция калия с мочой увеличивается лишь во время нескольких часов диуреза, однако общая, суточная экскреция калия при этом практически не изменяется.
Сопоставление влияния торасемида и фуросемида на качество жизни и частоту госпитализаций у больных с ХСН проведено в ряде проспективных рандомизированных исследований [3, 5, 6].
Улучшение переносимости физических нагрузок наблюдалось у 62% пациентов, лечившихся торасемидом, и 55% пациентов, принимавших фуросемид. Была отмечена тенденция к большей эффективности в отношении клинических симптомов ХСН: периферические отеки, одышка, влажные хрипы в легких, никтурия и др. Лечение торасемидом сопровождалось более значительным уменьшением индексов одышки и утомляемости, хотя достоверная разница между группами была выявлена только при оценке утомляемости через 2, 8 и 12 мес. У больных, получавших торасемид, частота госпитализаций по поводу сердечной недостаточности оказалась ниже, чем у пациентов группы фуросемида (17 и 39% соответственно; p
Подобные результаты были получены при ретроспективном анализе 12-месячного опыта применения торасемида и фуросемида в Швейцарии и Германии более чем у 1200 больных с сердечной недостаточностью [7]. В обеих странах частота госпитализаций при лечении торасемидом была ниже (3,6 и 1,4% в Швейцарии и Германии соответственно), чем при применении фуросемида (5,4 и 2,0% соответственно). Применение торасемида позволило снизить общие затраты на лечение больных примерно в 2 раза за счет сокращения среднего числа дней, проведенных ими в стационаре.
Изучению эффективности и безопасности неинтенсивного режима дегидратации торасемидом в сравнении с фуросемидом при лечении больных с декомпенсированной ХСН было посвящено многоцентровое рандомизированное сравнительное исследование ДУЭЛЬ–ХСН [8, 9], в котором приняли участие 30 клинических центров из 23 городов РФ.
Начальная доза торасемида составляла 20 мг/сут и титровалась по необходимости. В итоге средняя доза торасемида в активной фазе составила 21,7, а перед выпиской – 14,5 мг/сут. В группе терапии фуросемидом лечение начинали с дозы 80,0 мг/сут и корректировали ее по мере необходимости. Средняя доза фуросемида составила 75,6 мг/сут, а перед выпиской – 50,4 мг/сут.
Начиная с первого же дня лечения потеря массы тела была большей в группе лечения торасемидом, причем со 2–х суток лечения эти различия приобретали достоверный характер. В итоге потеря массы тела около 4 кг, устранение симптомов гипергидратации были достигнуты к 7-му дню в группе торасемида и к 12-му дню в группе фуросемида – разница в скорости наступления компенсации 5 дней. В обеих группах больных улучшение клинического состояния сопровождалось увеличением толерантности к нагрузкам. Полная компенсация достигнута у 94,8% при терапии торасемидом и у 86,1% (р
По данным крупного сравнительного исследования TORIC (TORsemide in Congestive heart failure), в котором сравнивали фиксированные дозы 40 мг/сут фуросемида и 10 мг/сут торасемида у 1377 больных с ХСН II–III функционального класса [2], торасемид по эффективности превосходил фуросемид. Так, уменьшение функционального класса по NYHA было отмечено у 45,8 и 37,2% больных 1–й и 2-й групп соответственно (p=0,00017). Кроме того, торасемид реже вызывал гипокалиемию, частота, которой в конце исследования в 1-й и 2-й группах составила 12,9 и 17,9% соответственно (p=0,013). Общая и сердечно-сосудистая смертность в группе пациентов, принимавших торасемид, была достоверно ниже (2,2% против 4,5% в группе сравнения; p
Торасемид в отличие от большинства других петлевых диуретиков не усугубляет нежелательную у пациентов с ХСН гиперактивацию симпатической нервной системы [10]. При лечении торасемидом плазменная концентрация норадреналина оставалась стабильной, в то время как при применении фуросемида наблюдалось достоверное увеличение этого показателя (с 370±170 до 481±247 пг/мл; р
Интересной находкой является торможение развития миокардиального фиброза при применении торасемида [9, 11]. Морфологическое исследование ткани миокарда межжелудочковой перегородки, полученной при биопсии у пациентов с ХСН II–IV функционального класса, выявило достоверное уменьшение экспрессии проколлагена I типа и коллагена I типа в группе, принимавшей торасемид; у тех, кому назначали фуросемид, указанные изменения отсутствовали. Прием торасемида, но не фуросемида, сопровождается угнетением карбокситерминальной протеиназы проколлагена I типа – фермента, обусловливающего внеклеточное накопление коллагена в миокарде, активируемое избытком альдостерона
Минимальный риск возникновения гипокалиемии при назначении торасемида, отсутствие гиперактивации симпатической нервной системы, способность уменьшать выраженность миокардиального ремоделирования во многом позволяют объяснить положительное влияние торасемида на долгосрочный прогноз больных ХСН.
.
Одиннадцать основных причин отечности ног
С таким неприятным явлением, как отеки ног, знакомы многие. Чаще всего проблема быстро исчезает сама собой, достаточно лишь дать ногам отдых на несколько часов. Гораздо хуже, когда отеки возникают регулярно, сопровождаются болью, изменениями окраски кожных покровов и другими тревожными симптомами. Это может быть признаком одного из заболеваний, о которых мы расскажем.
Сердечная недостаточность
Отеки, вызванные сердечной недостаточностью, имеют следующие особенности:
- отеки образуются на голенях обеих ног;
- они не причиняют боли, но становятся болезненными при надавливании;
- кожа на отекших участках синюшного оттенка, холодная на ощупь;
- отеки неподвижны;
- жидкость скапливается к вечеру либо к утру (после сна).
Больные сердечной недостаточностью нередко жалуются на то, что ноги у них немеют и мерзнут. При длительном лежании отекать могут лицо, руки и поясница. Кроме отеков, патология проявляется аритмией, периодическими болями в груди и одышкой, возникающей при малейшем напряжении. Сердечная недостаточность очень опасна. Игнорирование ее симптомов и отказ от лечения могут привести к самым печальным последствиям. Заметив у себя отеки ног, сопровождающиеся перечисленными признаками, необходимо срочно обратиться к врачу, сообщается на сайте neboleem.net.
Фото: depositphotos.com
Ревматизм и ревмокардиты
Ревматизм – недуг неинфекционной природы, проявляющийся воспалением суставов, а также различных отделов сердца (миокардитами, эндокардитами и перикардитами). Болезнь, как правило, сопровождается симметричными отеками ног, безболезненными при надавливании. Жидкость накапливается постепенно, отечность нарастает к вечеру, а за ночь исчезает полностью или частично. При ревмокардитах также наблюдаются лихорадка, одышка (даже в состоянии покоя), дискомфорт в области сердца (появляется в положении лежа на левом боку), нарушения сердечного ритма. Развитие ревматизма и ревмокардитов чаще всего происходит на фоне стрептококковой инфекции, первично поражающей дыхательные пути. Подобные заболевания требуют серьезного лечения, поэтому больной должен находиться под наблюдением врача. Важно отметить, что первые признаки данных заболеваний часто смазаны, их легко перепутать с обычной усталостью или последствиями пережитого стресса. Игнорировать названные симптомы очень опасно, поскольку при отсутствии лечения недуг может перейти в хроническую форму.
Фото: depositphotos.com
Венозная недостаточность
Патологии, связанные с венозной недостаточностью, разнообразны. Тромбозы и тромбофлебиты сосудов ног проявляются постоянной отечностью и болью. Кожа над отеками становится красной и горячей, отеки на ощупь плотные, не проминающиеся пальцами. Пациенты отмечают жар в нижних конечностях (стопы ног «горят»). Заболевания такого рода весьма опасны и требуют срочного лечения. Промедление чревато весьма серьезными (и даже фатальными) осложнениями.
Варикозная болезнь – весьма распространенная проблема, преследующая около трети женщин старше 30 лет и более половины дам пенсионного возраста. Первыми признаками являются ощущение тяжести и боли в ногах, а также постепенное развитие отеков на икрах и лодыжках, усиливающееся к вечеру и исчезающее после ночного отдыха. Если болезнь не лечить, вены на ногах становятся заметными. Они напоминают извитые, корявые шнуры с выпуклыми узлами. В тяжелых случаях кожа на лодыжках приобретает коричневый оттенок, появляются кровоизлияния и трофические язвы.
Венозная недостаточность нижних конечностей – опасное состояние. Лечится оно длительно приемом лекарств и ношением компрессионного белья, а в ряде случаев – оперативным вмешательством.
Фото: commons.wikimedia.org
Патологии почек
Нарушения работы почек приводят к застою жидкости в организме. Отеки ног, связанные с такими расстройствами, обычно располагаются на верхней части стоп. Они симметричные, мягкие на ощупь. В отличие от отеков, вызванных сердечно-сосудистыми патологиями, почечные чаще появляются по утрам. У пациентов, страдающих почечной недостаточностью, нередко наблюдается стремительное опухание нижних частей ног, спровоцированное неумеренным потреблением жидкости.
Диагностическими признаками, свидетельствующими о наличии проблем с почками, являются также отеки под глазами, изменения суточного количества, цвета и запаха мочи, тянущие боли в области поясницы.
Фото: medicalgraphics.de
Дисфункция щитовидной железы
Отечность обеих ног в области лодыжек может свидетельствовать о недостаточной выработке гормонов щитовидной железы. Отеки выглядят как подушечки, при надавливании пальцами на них остаются глубокие ямки. Если патология прогрессирует, может развиться микседема – состояние, проявляющееся скоплением жидкости во всех тканях организма. Кожа таких больных кажется одутловатой и безжизненной, ее поверхность грубеет, шелушится, приобретает желтоватый оттенок.
Фото: ru.wikipedia.org
Аллергия
Аллергический отек ног может развиться в ответ на прием некоторых лекарственных препаратов, укусы насекомых или употребление отдельных видов продуктов. Поражение выглядит как плотная равномерная припухлость, на которой не остается следов при нажатии. Поверхность кожи краснеет, покрывается мелкой красноватой сыпью и сильно зудит. Пациент жалуется на боль в пораженной конечности, которая возникает при малейшем напряжении или длительном нахождении в одной позе.
Для решения проблемы необходимо срочно прекратить контакт с аллергеном и принять антигистаминный препарат.
Фото: cenczi, pixabay.com
Травмы
При переломе ноги в течение короткого времени образуется отек тканей, расположенных рядом с поврежденным участком кости. Кожа над поврежденным участком приобретает синюшный оттенок, возникает нарастающая боль. Конечность может зафиксироваться в неестественном положении.
При ушибе также развивается отек, который мешает нормально двигать ногой. Гематома появляется спустя несколько дней, а боль, поначалу резкая, постепенно стихает.
Если есть подозрение на травму ноги, ждать нельзя. Во избежание серьезных проблем необходимо срочно обратиться в травмпункт или больницу и пройти рентгенографию, чтобы выяснить характер повреждения.
Фото: depositphotos.com
Заболевания печени
При тяжелых поражениях печени (циррозе, злокачественных новообразованиях) развивается состояние, называемое портальной гипертензией. Оно связано с прекращением выработки альбумина, дефицит которого приводит к расстройству обмена веществ и застою крови в большом круге кровообращения. В результате образуются плотные отеки ног в области лодыжек. Другими признаками портальной гипертензии являются изменение оттенка кожи (пожелтение), покраснение ладоней рук, скопление жидкости в области передней брюшной стенки (асцит), затрудненность дыхания. У мужчин развивается гинекомастия (увеличение грудных желез).
Фото: depositphotos.com
Подагра
Подагра – это нарушение обмена веществ, при котором соли мочевой кислоты (ураты) накапливаются в организме. Они оседают во внутренних полостях суставов, в том числе суставов ног. В пораженных областях развиваются воспалительные процессы, проявляющиеся сильной приступообразной болью, покраснением кожи и отечностью.
Нарушения оттока лимфы
Нарушение оттока лимфы (лимфостаз) может быть обусловлено генетической предрасположенностью. Проблема возникает на фоне нарушения обмена веществ, занятий, связанных с чрезмерными нагрузками на ноги или в результате тяжелых заболеваний.
Патология обычно поражает одну из конечностей, причем жидкость скапливается под кожей по всей поверхности ноги. По мере развития заболевания к отекам, возникающим каждый вечер, прибавляются судороги и повышенная утомляемость ног. Если больной игнорирует проблему, конечность может опухнуть до такой степени, что перестанет функционировать. Кроме слоновости одной из ног, для лимфостаза характерны такие признаки, как общая слабость, частые головные боли, расстройства концентрации внимания. Нередко наблюдаются артралгия (боли в суставах при отсутствии признаков воспалительного процесса) и белый налет на языке.
Голодание
Процесс выведения воды из организма тесно связан с белковым обменом. Увлечение вегетарианством, безбелковыми монодиетами, разгрузочными днями или голоданием может привести к застою жидкости и появлению отеков ног. Если это происходит, следует отказаться от самостоятельного формирования рациона и обратиться к специалисту-диетологу, который составит диету с учетом особенностей организма пациента.
Фото: depositphotos.com
Отечность ног не всегда является признаком наличия патологии. У здорового человека она может появиться в результате:
- разового нарушения режима потребления жидкости;
- чрезмерного увлечения ходьбой или бегом;
- набора веса;
- ношения неправильно подобранной обуви;
- длительного сохранения неудобной позы.
Ноги часто отекают у женщин во время менструации или перед ней. У беременных неприятности такого рода могут возникать из-за колебаний гормонального фона.
Однако если отеки возникают регулярно, сопровождаются болями в ногах или в груди, покраснением кожи, повышением температуры всего тела или пораженного участка, затрудненностью дыхания или нарушениями сердечного ритма, ждать опасно – необходимо срочно обратиться к врачу.
Автор: neboleem.net
(PDF) Двусторонний отек ноги у пожилой женщины
с давней гипертонией. Клинический опыт показывает, что у пациентов с
отеками ног из-за сердечной недостаточности обычно наблюдается одышка, но у пожилых неактивных пациентов это может быть не так. Лучшим скрининговым тестом
здесь является натрийуретический пептид
в сыворотке B-типа (BNP). При диагностике
застойной сердечной недостаточности среди
пациентов с одышкой, сывороточный BNP имеет чувствительность
% и специфичность%, с использованием порогового значения
пг / мл [] .
BNP можно измерить как BNP или его N-терминал
(NT-proBNP). У пациентов женского пола
старше лет NT-proBNP с
точкой отсечки пг / мл имеет чувствительность
% и специфичность% для идентификации
.тифицирующая диастолическая дисфункция левого желудочка —
ция [].
Из-за низкой специфичности диагноз застойной сердечной недостаточности не может быть основан только на повышенном BNP.Необходимо выполнить диографию Echocar-
, чтобы измерить размер и функцию левого желудочка
, а также давление в легочной артерии.
Легочная гипертензия часто является следствием застойной сердечной недостаточности. При наличии пульсовой
монарной гипертензии следует учитывать другие причины отека ног
, такие как апноэ во сне
и хроническое заболевание легких [
] [].
Следует также учитывать почечную причину отека ноги
.Индикаторная полоска мочи
(альбуминурия), оценка осадка в моче
и определение скорости клубочковой фильтрации (СКФ)
необходимы для оценки возможности не
основной почечной причины. СКФ считается лучшим маркером функции почек
, но ее измерение
затруднительно. Поэтому обычно используют оценку
уравнений спаривания (рСКФ) с использованием сывороточного креатинина
в зависимости от возраста, пола и расы
[].У пожилого пациента
с артериальной гипертензией в анамнезе и показателем eG-
FR между и мл / мин по умолчанию
риск хронического заболевания почек, но
при отсутствии протеинурии и мочевыводящих путей.
Осадок мягкий, заболевание почек
исключено как причина отека ног [].
Кроме того, отек ног
может быть вызван декомпенсированным заболеванием печени. Если функциональные тесты печени
, такие как аланинтрансаминаза
(ALT), аспартатаминотрансфераза (AST),
и γ-глутамилтрансфераза (γ-GT), являются нормальными
, а сывороточный альбумин больше
, чем г / л, это можно исключить [].
Реферат · Zusammenfassung
Z Gerontol Geriat 2013 · [jvn]: [afp] — [alp] DOI 10.1007 / s00391-013-0557-x
© Springer-Verlag 2013
H.W. Талер · С.Пиенаар · Г.Вирнсбергер · Р.Э. Roller-Wirnsberger
Двусторонний отек ноги у пожилой женщины
Abstract
Двусторонний отек ноги — частый симптом
у пожилых людей и важная проблема в гериатрической медицине
. Дальнейшая оценка
часто не проводится и назначается простая терапия с диуретиками.В частности, у
пожилых пациентов длительное использование диуретиков
может привести к серьезному дисбалансу электролитов, истощению объема
и падению.
В этом отчете мы хотим сосредоточить внимание
врачей на необходимости определить причину и показать соответствующее
эффективное лечение двустороннего отека ноги
у пожилых людей. Для распознавания заболеваний и предотвращения
побочных эффектов лекарств требуется тщательный подход, поскольку у гериатрических пациентов из —
десяти наблюдаются атипичные проявления или незначительные
симптомов.
Многофакторная причина опухших ног часто бывает многофакторной; Следовательно, важны индивидуальный анамнез пациента и соответствующий физический осмотр
аминирования. В зависимости от клинических симптомов
может быть показана оценка, включающая базовые лабораторные анализы
, общий анализ мочи, рентгенографию грудной клетки,
и эхокардиограмму.
Наиболее вероятной причиной двустороннего отека
мА у пожилых пациентов является хроническая венозная недостаточность
.Сердечная недостаточность также является частой причиной.
Другие системные причины, такие как заболевание почек
или заболевание печени, встречаются гораздо реже. Антигипер-
сильнодействующие и противовоспалительные препараты могут часто вызывать отек ног, но частота возникновения
отека ног, вызванного лекарственными препаратами, неизвестна.
С помощью этого особого случая мы попытались
разработать подход к диагностике сим-
метрического отека ног у пожилых пациентов, проблемы
, которой часто пренебрегают в гериатрической медицине.
Ключевые слова
Венозная недостаточность · Гериатрия · Сердце
недостаточность · Побочные эффекты лекарственных препаратов · Нестероидные
противовоспалительные средства
Beidseitige Beinödeme bei einer älteren Frau
Zusammenfassung 9ö0003 Симптом bei älteren Patienten. Oftmals
wird auf eine weitere Abklärung verzich-
tet und einfache Therapie mit Diuretika
vorgenommen.Diese Vorgehensweise kann
zu gefährlichen Komplikationen wie Elektro-
lytentgleisungen, Exsikkose und Stürzen füh-
ren. Mithilfe dieses Fallberichtes soll auf die
Notwendigkeit einer kausalen Abklärung
von Beinödemen bei geriatrischen Patient-
en aufmerksam gemacht und eineffektive
Therapie beschrieden. Besondere
Aufmerksamkeit ist geboten, um die mögli-
chen Grunderkrankungen und Medikamen-
tennebenwirkungen zu erkennen, da gerade
ältere Patienten gäufig.
Die Gründe für das Auftreten von
beidseitigen Beinödemen sind bei alten Men-
schen häufig multifaktoriell. Daher ist eine
genaue Anamnese und eine entsprechende
körperliche Untersuchung wichtig. Laborun-
tersuchungen, eine Urinanalyse, eine Rönt-
genuntersuchung des Thorax, ein EKG und
eventuell eine Echokardiographie können ab-
hängig von den 9000 sek.
Die wahrscheinlichste Ursache für
beidseitige Beinschwellungen bei älteren Pa-
tienten ist die chronisch-venöse Insuffizienz.
Herzinsuffizienz ist die zweithäufigste Ursa-
che. Die anderen systemisch-organischen
Ursachen wie Nieren- und Lebererkrankun-
gen sind wesentlich seltener. Blutdrucksen-
kende und entzündungshemmende Medi-
kamente können ebenfalls oft geschwol-
lene Beine verursachen, wobei die Inzidenz
der medikamentös-индуктивность 9000.Mithilfe dieses speziellen
Falles wird eine Annäherung an die oftmals
zu wenig beachtete Problematik beidseitiger
Beinödeme bei älteren Menschen versucht.
Schlüsselwörter
Venöse Insuffizienz · Гериатрия ·
Herzinsuffizienz · Nebenwirkungen
von Medikamenten · Nichtsteroide
Entzündungshemmer
2 |
ZeitschriftfürGerontologieundGeriatrieX · 2013
Помощь при опухших ногах: диабетическая стопа и центр ран: специалисты по уходу за ранами
Средство от опухших ног
Если этим летом у вас возникли отеки на ногах и ступнях, вы можете обнаружить, что это не только неудобно, но и неудобно и непрактично.Опухание или отек ног поражает многих пожилых людей по разным причинам. К счастью, есть облегчение для пациентов, страдающих сосудистыми заболеваниями ног и ступней.
Heart Vascular and Leg of Bakersfield, CA может помочь в выявлении и лечении симптомов сосудистых заболеваний.
Каковы некоторые причины отека стопы и голени?
Факторы образа жизни:
- Слишком долгое сидение или стояние. Распространенной причиной отека ног является длительное сидение или стояние.Тепло также может усилить отек.
- Ожирение: Избыточный вес может ухудшить кровообращение, вызывая скопление жидкости в ногах, лодыжках и ступнях.
- Диета: Диета с чрезмерным содержанием соли может усилить отек.
Лекарства:
- Некоторые лекарства, например, содержащие стероиды, гормоны, антидепрессанты и противовоспалительные препараты, могут вызывать отек ног, ступней и лодыжек.
Хроническая венозная недостаточность:
- С.В.И. возникает, когда вены не могут перекачивать кровь должным образом, в результате чего кровь скапливается в ногах.
Варикозное расширение вен:
- Отек ноги из-за варикозного расширения вен возникает, когда из-за протекающих проблемных вен кровь скапливается, а продукты жизнедеятельности накапливаются в ноге.
Заболевание периферических артерий:
- Заболевание периферических артерий (ПБА) — это состояние, при котором артерии, несущие кровь к рукам или ногам, сужаются или закупориваются, что мешает нормальному кровотоку.
Центр сосудов сердца и ног специализируется на лечении заболеваний вен. После консультации их врачи будут оценивать и лечить симптомы в зависимости от конкретных потребностей пациента. Часто для начального лечения рекомендуется изменить образ жизни. Центр сосудов и ног работает с лечащим врачом пациента и любым другим специалистом, чтобы улучшить общее состояние здоровья пациента.
Позвоните сегодня по телефону 661-324-4100, чтобы избавиться от опухших ног, ступней и лодыжек.
Необъяснимые симптомы отека у женщин (идиопатический отек) составляют один из компонентов общего полисимптоматического синдрома | QJM: Международный медицинский журнал
Абстрактные
Справочная информация: Не связанные с менструацией симптомы отека (идиопатический отек) часто встречаются у женщин. Распространенность таких симптомов среди населения, их связь с другими симптомами и лежащая в их основе этиология остаются неопределенными.
Цель: Определить распространенность симптомов отека в сообществе и независимый вклад основных факторов риска.
Дизайн: Сравнение основных факторов риска у женщин с симптомами отека и без них.
Методы: Мы оценили 196 женщин, посещающих клинику менопаузы, 201 женщину, посещающую клинику переломов, и 201 женщину, посещающую своего терапевта. Каждый задокументировал семейный анамнез симптомов отека и сахарного диабета, возраста, роста и текущего веса. Женщины, посещающие клиники менопаузы и переломов, также заполняли шкалы визуальных аналоговых симптомов (ВАШ), документирующие предполагаемую тяжесть симптомов отека и 20 аффективных, соматических и функциональных вегетативных симптомов.Независимый вклад факторов риска в риск появления симптомов отека оценивался с помощью логистического регрессионного анализа.
Результаты: Из тех, кто обратился в клинику по лечению переломов или к своему терапевту, 28% и 33%, соответственно, испытали неменструальные симптомы отека за месяц до интервью. Тяжелые (ОР 43, 95% ДИ 16–112, p <0,001) и умеренные (ОР 7,8, 95% ДИ 4-15, p <0,001) аффективные симптомы, семейный анамнез симптомов отека (ОР 4.5, 95% ДИ 2,3–8,8, p <0,001) и индекс массы тела (ИМТ) ≥25 кг / м 2 (ОР 4,8, 95% ДИ 2,5–8,9, p <0,001) были статистически значимыми. ассоциируется с наличием симптомов отека от легкой до тяжелой (ВАШ 1–9). Распространенность симптомов отека увеличилась с 8% у женщин без факторов риска до 100% у женщин с тремя факторами риска, включая тяжелые аффективные симптомы.
Обсуждение: Степень тяжести аффективных симптомов является основным независимым вкладом в риск появления симптомов отека.ИМТ ≥25 и наличие в семейном анамнезе симптомов отека дают меньший независимый вклад. Природа механизмов, лежащих в основе этих ассоциаций, остается неопределенной.
Введение
Большинство врачей общей практики и больничных клиницистов знакомы с женщинами, которые жалуются на отек лица, рук, живота и стоп, не связанный с менструальным циклом. Физикальное обследование обычно не выявляет признаков точечного отека, а обследование не выявляет кардиальных, гипопротеинемических или обструктивных причин отека.Симптомы отека без очевидной причины обычно называют идиопатическим отеком (также известны как циклический отек, периодический отек или синдром задержки жидкости). 1–4 В данной статье используется более простой описательный термин «симптомы отека».
Некоторые аспекты клинических проявлений симптомов отека остаются нерешенными. За исключением небольшого исследования, проведенного одним из авторов, 4 , нет никаких задокументированных исследований распространенности симптомов отека среди населения.Серьезность испытываемого дискомфорта несоразмерна объективным признакам отека, хотя менее очевидный отек лица, пальцев, лодыжек и живота часто очевиден для заявителя и близких родственников, знакомых с ее нормальным внешним видом, особенно в вечернее время. 2–4 Средняя дневная прибавка в весе в течение 4 недель у пациентов с идиопатическим отеком с тяжелыми симптомами отека была умеренной и составляла 0,89 кг, что указывает на среднесуточное удержание жидкости менее 1 л. 5 В то время как максимальная суточная вариация веса, зарегистрированная у пациентов с идиопатическим отеком, была значительно больше, чем в контрольной группе женщин, 5, 6 Широко принятый рабочий критерий Thorn для диагностики этого состояния (суточная вариация веса более 1.4 кг) 1 обеспечили плохую межгрупповую дискриминацию с коэффициентами ложноотрицательных и положительных ошибок 59% и 18%, соответственно, для случаев и контроля. Восприятие тяжести симптома отека, по-видимому, не зависит от величины сдвига жидкости, которая была его определяющей аномалией.
Подкожный отек тканей лица, рук, груди, живота и ног, по-видимому, является результатом повышенной проницаемости капилляров с вторичной гиповолемией, компенсируемой олигурией, задержкой натрия и воды и увеличением веса, усугубляемым ходьбой или стоянием. 1, 3, 7, 8 Пациенты с идиопатическим отеком, которым недавно был исключен прием диуретиков, не продемонстрировали стойких отклонений мочевины или электролитов в сыворотке крови, ренина, альдостерона, катехоламинов, тироидного гормона или предсердного пептида. концентрации. 9–14 Симптомы отека обычны у женщин в постменопаузе и были описаны у мальчиков и девочек препубертатного возраста, 15 за исключением этиологической роли гормонов яичников.Гипотеза о том, что идиопатический отек обычно возникает в результате применения мочегонных или слабительных средств, не подтверждается его возникновением у женщин, которые отрицают использование диуретиков, и невозможностью определить диуретики и слабительные средства в анализах мочи без предупреждения у большинства этих пациентов. 11, 12 Несмотря на их широкое использование, поиск в литературе не выявил опубликованных контролируемых испытаний, в которых оценивалась бы эффективность диуретиков при лечении симптомов отека (или любого другого медикаментозного лечения, поддерживаемого при этой распространенной жалобе).
В 1974 г. 47-летняя женщина была направлена к одному из авторов (MGD) с симптомами сильного отека. Расследование показало, что ее четыре дочери, пять внуков и девять других родственниц пострадали аналогичным образом. В период с 1975 по 2001 год были изучены клинические особенности более 1100 женщин, обращенных в клинику по поводу «идиопатического отека». Направления поступали из учреждений первичной медико-санитарной помощи и большинства специализированных клиник в больницах Западной Шотландии; наибольшая доля поступила из клиник и гинекологических клиник, куда направлялись женщины с рядом аффективных и соматических симптомов, часто сопровождаемых симптомами отека.В этой большой базе данных установлено, что симптомы отека являются одним из компонентов синдрома, включающего аффективные, соматические и функциональные вегетативные симптомы. К последним относились симптомы, соответствующие диагностическим критериям синдрома раздраженного кишечника, частота позывов к мочеиспусканию, нейрогенные обмороки и предобморочные состояния. 5 Увеличение веса, ожирение и семейный анамнез отека и сахарного диабета были в значительной степени связаны с симптомами отека. 2, 4, 15 Исследование случай-контроль продемонстрировало, что пациенты с идиопатическим отеком демонстрировали значительно больше доказательств аффективных нарушений, чем другие амбулаторные больные женщины. 16
Мы исследовали распространенность симптомов отека среди населения и количественно оценили статистический вклад основных факторов риска в распространенность и тяжесть симптомов отека в модели факторов риска для этой распространенной жалобы.
Методы
Учебные комиссии
Поскольку истинное исследование распространенности в сообществе оказалось невозможным, две группы женщин, посещавших своего терапевта или клинику после переломов, предоставили суррогатные оценки распространенности симптомов отека в сообществе.Группа женщин с жалобами, которые включали симптомы отека от умеренной до тяжелой, была предоставлена клиникой менопаузы, которая была крупнейшим источником направлений в клинику идиопатических отеков, о которой говорилось выше.
Группа врачей общей практики
В этом первоначальном исследовании распространенности была опрошена 201 женщина с целью представления их терапевту с жалобами, типичными для данной ситуации; ни один из опрошенных не предъявлял первичных жалоб на симптомы отека.
Клиническая группа переломов
Оценки распространенности симптомов отека в учреждениях первичной медико-санитарной помощи могут быть завышены из-за чрезмерной представленности женщин с соответствующими аффективными симптомами. Таким образом, дальнейшая оценка распространенности симптомов отека была получена у 201 женщины, посещавшей клинику повторных переломов в качестве пациентов или сопровождающих пациентов. Поскольку их посещение было обусловлено непредсказуемым травматическим событием с участием преимущественно здорового населения, эта выборка, по-видимому, могла дать разумную оценку распространенности симптомов отека в нормальной женской популяции.
Клиническая группа клиники менопаузы
Девяносто шесть женщин были набраны из клиники менопаузы. Медицинский персонал клиники направил женщин в порядке обращения к одному из авторов (JBH) с симптомами отека, не связанными с менструацией, которые обычно сопровождаются рядом других аффективных, соматических и вегетативных симптомов. Женщины с симптомами отека, связанными с менструацией или заместительной гормональной терапией, были исключены.
Расследования
Группа врачей общей практики
Структурированное интервью, проведенное одним из авторов (MGD), задокументировало наличие или отсутствие не связанных с менструацией симптомов отека в предыдущем месяце, рост, текущий вес и дату рождения.Также были записаны известные семейные анамнезы симптомов отека и сахарного диабета, а также текущее и прошлое употребление диуретиков.
Клинические группы менопаузы и переломов
После первоначального объяснения диетолога-исследователя (JBH) женщины в группах менопаузы и ортопедии заполнили подробную анкету, в которой задокументировали предполагаемую тяжесть отека, аффективных, соматических и функциональных вегетативных симптомов. Большинство женщин сочли анкету простой и обычно заполняли ее в течение 15–20 минут.Самостоятельная оценка тяжести симптома отека, не связанного с менструацией, регистрировалась по порядковым шкалам визуальных аналогов симптомов (ВАШ, 0–9) как степень тяжести по всей территории и как тяжесть отека лица, рук, груди, живота и лодыжек в предыдущем месяце. Шкалы ВАШ: аффективное (плохая концентрация, раздражительность, беспокойство, депрессия, бессонница, тяга к пище и панические атаки), соматическое (усталость, боль во всех участках, боль в груди, головная боль, жажда и нечеткость зрения) и выраженность функциональных вегетативных симптомов (приливы крови) , потоотделение, запор, диарея, частое мочеиспускание, обморок и обмороки) аналогичным образом регистрировались в случайном порядке, чтобы предотвратить повторную запись оценок для связанных симптомов.Участники также заполнили больничные шкалы тревожности и депрессии (HAD) и записали известные семейные истории отека и сахарного диабета (первая и все степени родства), рост, текущий вес и дату рождения. Возрастных ограничений при отборе не было при соблюдении других диагностических критериев включения.
В клинике переломов и в группах врачей общей практики органические причины симптомов отека исключались путем краткого анамнеза, осмотра и изучения истории болезни амбулаторного пациента или первичной медицинской помощи, если это необходимо.Органические причины симптомов отека в группе клиники менопаузы были исключены из истории болезни, осмотра и соответствующих исследований, как было задокументировано ранее. 4–6, 11, 15 Все участники трех групп дали информированное согласие на интервью, и Комитет по исследованиям и этике Совета здравоохранения Ланаркшира одобрил протокол исследования.
Статистические методы
Значимость одномерных межгрупповых различий оценивалась с помощью U-критерия Манна-Уитни, значимость пропорциональных различий — с помощью критерия χ 2 , а значимость одномерных корреляций между шкалами ВАШ — с помощью непараметрического коэффициента ранговой корреляции Спирмена.Оценка независимого вклада факторов риска в тяжесть симптомов отека в обеих группах определялась с помощью логистического регрессионного анализа. Факторы риска включали возраст, индекс массы тела (ИМТ), госпитальные шкалы тревожности и депрессии (HAD), 20 шкал ВАШ степени тяжести аффективных, соматических и функциональных вегетативных симптомов, а также семейный анамнез симптомов отека и сахарного диабета. Модели определили наиболее подходящую комбинацию независимых факторов риска, связанных со всеми (ВАШ 1–9), легкой (ВАШ 1–5) и умеренной или тяжелой (ВАШ 6–9) тяжестью симптомов отека на всех участках по сравнению с нулевым отеком. степень тяжести (VAS 0).Различающая способность логистической модели была дополнительно исследована путем количественной оценки доли женщин с положительным набуханием (ВАШ 1–9) с отсутствием, единичными и множественными факторами риска.
Результаты
Расчетная распространенность симптомов отека в сообществе (таблица 1)
В предыдущем исследовании 29 из 107 (27%) женщин, опрошенных одним из авторов (MGD) во время посещения терапевта, сообщили в анамнезе от легких до тяжелых симптомов неменструального отека в предыдущем месяце.Тринадцать женщин (12%) ранее консультировались со своим терапевтом по поводу симптомов отека. 4
Таблица 1Расчетная распространенность симптомов отека в сообществе
| Группа . | Общая врачебная практика ( n = 201) . | Клиника переломов ( n = 201) . |
|---|---|---|
| Средний возраст (мин – макс) | 45 (17–82) | 40 (16–77) |
| Средний ИМТ (мин – макс) | 25 (16–49) | 25 (16–40) |
| Отек + ve% ( n ) | 33% (67/201) † | 28% (57/201) ‡ |
| Семейный анамнез набухания | ||
| Набухание + ve% ( n ) †† | 51% *** (34/67) | 60% *** (34/57) |
| Набухание −ve% ( n ) | 17% (23/134) | 19% (28/144) |
| Семейный анамнез диабета | ||
| Отек % (n) †† | 36% * (24/67) | 28% (16/57) |
| Набухание −ve% (n) | 20% (27/134) | 24% (34/44) |
| Группа . | Общая врачебная практика ( n = 201) . | Клиника переломов ( n = 201) . |
|---|---|---|
| Средний возраст (мин – макс) | 45 (17–82) | 40 (16–77) |
| Средний ИМТ (мин – макс) | 25 (16–49) | 25 (16–40) |
| Отек + ve% ( n ) | 33% (67/201) † | 28% (57/201) ‡ |
| Семейный анамнез набухания | ||
| Набухание + ve% ( n ) †† | 51% *** (34/67) | 60% *** (34/57) |
| Набухание −ve% ( n ) | 17% (23/134) | 19% (28/144) |
| Семейный анамнез диабета | ||
| Отек % (n) †† | 36% * (24/67) | 28% (16/57) |
| Набухание −ve% (n) | 20% (27/134) | 24% (34/44) |
Расчетная распространенность симптомов отека в сообществе
| Группа . | Общая врачебная практика ( n = 201) . | Клиника переломов ( n = 201) . |
|---|---|---|
| Средний возраст (мин – макс) | 45 (17–82) | 40 (16–77) |
| Средний ИМТ (мин – макс) | 25 (16–49) | 25 (16–40) |
| Отек + ve% ( n ) | 33% (67/201) † | 28% (57/201) ‡ |
| Семейный анамнез набухания | ||
| Набухание + ve% ( n ) †† | 51% *** (34/67) | 60% *** (34/57) |
| Набухание −ve% ( n ) | 17% (23/134) | 19% (28/144) |
| Семейный анамнез диабета | ||
| Отек % (n) †† | 36% * (24/67) | 28% (16/57) |
| Набухание −ve% (n) | 20% (27/134) | 24% (34/44) |
| Группа . | Общая врачебная практика ( n = 201) . | Клиника переломов ( n = 201) . |
|---|---|---|
| Средний возраст (мин – макс) | 45 (17–82) | 40 (16–77) |
| Средний ИМТ (мин – макс) | 25 (16–49) | 25 (16–40) |
| Отек + ve% ( n ) | 33% (67/201) † | 28% (57/201) ‡ |
| Семейный анамнез набухания | ||
| Набухание + ve% ( n ) †† | 51% *** (34/67) | 60% *** (34/57) |
| Набухание −ve% ( n ) | 17% (23/134) | 19% (28/144) |
| Семейный анамнез диабета | ||
| Отек % (n) †† | 36% * (24/67) | 28% (16/57) |
| Набухание −ve% (n) | 20% (27/134) | 24% (34/44) |
В этом исследовании распространенность симптомов отека от легкой до тяжелой в группах общей практики и клиники переломов составляла 33% и 28% соответственно.Распределение групп по возрасту и ИМТ было схожим, и не было значительных межгрупповых различий в распространенности семейных историй симптомов отека и диабета. В группе общей практики было значительно больше случаев семейного анамнеза симптомов отека и сахарного диабета среди женщин с положительным отеком, чем среди женщин с отрицательным отеком. В группе, получавшей лечение переломов, только распространенность семейных историй симптомов отека была значительно выше у женщин с положительным отеком.
В группах общей практики и клиники переломов 31 (15%) и 14 (7%) женщина, соответственно, ранее консультировались со своим терапевтом по поводу симптомов отека; 15 (8%) и 7 (3%) женщин в настоящее время длительно принимали диуретики.
Факторы риска появления симптомов отека (таблица 2)
Пять женщин из группы менопаузы, поступивших с возможными симптомами отека, оказались без отека, и были проанализированы с женщинами с отрицательным отеком из группы клиники переломов.Остальные женщины из группы менопаузы с положительным набуханием были значительно старше, имели больший вес (ИМТ), тревогу и депрессию, чем женщины с отрицательным набуханием; у них также была значительно большая доля лиц первой степени родства и всех родственников с симптомами отека и сахарного диабета, чем у женщин с отрицательным отеком.
Таблица 2Факторы риска появления симптомов отека
| Факторы риска . | Клинический отек менопаузы + ve (ВАШ 1–9; n = 191) . | Припухлость в клинике перелома + ve (ВАШ 1–9; n = 57) . | Отек клиники перелома −ve † (VAS 0; n = 149) . |
|---|---|---|---|
| Медиана ВАШ (мин – макс) | 7,0 *** (1–9) | 4,0 *** (1–9) | 0 *** (0) |
| Средний возраст (лет) (мин – макс) | 49 *** (29–71) | 39 *** (21–69) | 42 (16–77) |
| Средний ИМТ (кг / м 2 ) (мин – макс) | 29 *** (19–43) | 26 ** (17–41) | 24 ** (16–40) |
| Семейный анамнез диабета | |||
| Первая степень% ( n ) | 21% * (37/176) | 11% (6/57) | 11% (16/147) |
| Все родственники % ( n ) | 40% *** (71/176) | 28% (16/57) | 23% (34/147) |
| Отек в семейном анамнезе | |||
| Первая степень% (n) | 9 0519 51% *** (91/180)37% (21/57) | 15% *** (22/147) | |
| Все родственники% (n) | 60% *** ( 108/180) | 60% (34/57) | 19% *** (28/147) |
| Средняя депрессия HAD (мин – макс) | 9.0 *** (0–19) | 7,0 *** (0–14) | 3,0 *** (0–16) |
| Среднее значение тревожности HAD (мин – макс) | 12,0 *** ( 1–21) | 9,0 ** (0–19) | 6,0 *** (0–20) |
| Межгрупповые сравнения | 1–3 | 1-2 | 2–3 |
| Факторы риска . | Клинический отек менопаузы + ve (ВАШ 1–9; n = 191) . | Припухлость в клинике перелома + ve (ВАШ 1–9; n = 57) . | Отек клиники перелома −ve † (VAS 0; n = 149) . |
|---|---|---|---|
| Медиана ВАШ (мин – макс) | 7,0 *** (1–9) | 4,0 *** (1–9) | 0 *** (0) |
| Средний возраст (лет) (мин – макс) | 49 *** (29–71) | 39 *** (21–69) | 42 (16–77) |
| Средний ИМТ (кг / м 2 ) (мин – макс) | 29 *** (19–43) | 26 ** (17–41) | 24 ** (16–40) |
| Семейный анамнез диабета | |||
| Первая степень% ( n ) | 21% * (37/176) | 11% (6/57) | 11% (16/147) |
| Все родственники % ( n ) | 40% *** (71/176) | 28% (16/57) | 23% (34/147) |
| Отек в семейном анамнезе | |||
| Первая степень% (n) | 9 0519 51% *** (91/180)37% (21/57) | 15% *** (22/147) | |
| Все родственники% (n) | 60% *** ( 108/180) | 60% (34/57) | 19% *** (28/147) |
| Средняя депрессия HAD (мин – макс) | 9.0 *** (0–19) | 7,0 *** (0–14) | 3,0 *** (0–16) |
| Среднее значение тревожности HAD (мин – макс) | 12,0 *** ( 1–21) | 9,0 ** (0–19) | 6,0 *** (0–20) |
| Межгрупповые сравнения | 1–3 | 1-2 | 2–3 |
Факторы риска появления симптомов отека
| Факторы риска . | Клинический отек менопаузы + ve (ВАШ 1–9; n = 191) . | Припухлость в клинике перелома + ve (ВАШ 1–9; n = 57) . | Отек клиники перелома −ve † (VAS 0; n = 149) . |
|---|---|---|---|
| Медиана ВАШ (мин – макс) | 7,0 *** (1–9) | 4,0 *** (1–9) | 0 *** (0) |
| Средний возраст (лет) (мин – макс) | 49 *** (29–71) | 39 *** (21–69) | 42 (16–77) |
| Средний ИМТ (кг / м 2 ) (мин – макс) | 29 *** (19–43) | 26 ** (17–41) | 24 ** (16–40) |
| Семейный анамнез диабета | |||
| Первая степень% ( n ) | 21% * (37/176) | 11% (6/57) | 11% (16/147) |
| Все родственники % ( n ) | 40% *** (71/176) | 28% (16/57) | 23% (34/147) |
| Отек в семейном анамнезе | |||
| Первая степень% (n) | 9 0519 51% *** (91/180)37% (21/57) | 15% *** (22/147) | |
| Все родственники% (n) | 60% *** ( 108/180) | 60% (34/57) | 19% *** (28/147) |
| Средняя депрессия HAD (мин – макс) | 9.0 *** (0–19) | 7,0 *** (0–14) | 3,0 *** (0–16) |
| Среднее значение тревожности HAD (мин – макс) | 12,0 *** ( 1–21) | 9,0 ** (0–19) | 6,0 *** (0–20) |
| Межгрупповые сравнения | 1–3 | 1-2 | 2–3 |
| Факторы риска . | Клинический отек менопаузы + ve (ВАШ 1–9; n = 191) . | Припухлость в клинике перелома + ve (ВАШ 1–9; n = 57) . | Отек клиники перелома −ve † (VAS 0; n = 149) . |
|---|---|---|---|
| Медиана ВАШ (мин – макс) | 7,0 *** (1–9) | 4,0 *** (1–9) | 0 *** (0) |
| Средний возраст (лет) (мин – макс) | 49 *** (29–71) | 39 *** (21–69) | 42 (16–77) |
| Средний ИМТ (кг / м 2 ) (мин – макс) | 29 *** (19–43) | 26 ** (17–41) | 24 ** (16–40) |
| Семейный анамнез диабета | |||
| Первая степень% ( n ) | 21% * (37/176) | 11% (6/57) | 11% (16/147) |
| Все родственники % ( n ) | 40% *** (71/176) | 28% (16/57) | 23% (34/147) |
| Отек в семейном анамнезе | |||
| Первая степень% (n) | 9 0519 51% *** (91/180)37% (21/57) | 15% *** (22/147) | |
| Все родственники% (n) | 60% *** ( 108/180) | 60% (34/57) | 19% *** (28/147) |
| Средняя депрессия HAD (мин – макс) | 9.0 *** (0–19) | 7,0 *** (0–14) | 3,0 *** (0–16) |
| Среднее значение тревожности HAD (мин – макс) | 12,0 *** ( 1–21) | 9,0 ** (0–19) | 6,0 *** (0–20) |
| Межгрупповые сравнения | 1–3 | 1-2 | 2–3 |
Женщины с положительным отеком из группы клиники переломов, представляющие распространенность симптомов отека в сообществе, также были значительно более полными, тревожными и подавленными и имели значительно более высокую долю пациентов первой степени и всех родственников с симптомами отека, чем женщины с отрицательным отеком .У них были значительно менее серьезные симптомы отека, они были значительно легче, моложе, менее тревожными и депрессивными, чем женщины с положительным отеком из группы клиники менопаузы.
В общей выборке из 397 женщин с положительным и отрицательным отеком наблюдалась значимая корреляция между тяжестью симптомов отека (VAS 0–9) и ИМТ (r = 0,366; p <0,001), тревожностью HAD (r = 0,431). ; p <0,001), депрессия HAD (r = 0,528; p <0,001) и возраст (r = 0.183; p <0,001).
Аффективные, соматические и вегетативные симптомы (таблицы 3 и 4)
Симптомы отека от легкой до тяжелой были зарегистрированы у 97% пациентов в группе клиники менопаузы (у пяти направленных женщин был отрицательный отек) и у 28% пациентов в группе лечения переломов. Средняя распространенность тяжелых аффективных, соматических и тяжелых функциональных вегетативных симптомов (ВАШ 1–9) составляла 81%, 80% и 50%, соответственно, в группе клиники менопаузы по сравнению с 44%, 48% и 17% переломов. группа клиники.Распространенность и тяжесть симптомов отека, а также 19/20 аффективных, соматических и вегетативных симптомов были значительно выше в группе клиники менопаузы, чем в группе клиники переломов (таблица 3).
Таблица 3Аффективные, соматические и вегетативные симптомы
| Симптом . | Клиника менопаузы ( n = 196) . | . | Клиника переломов ( n = 201) . | . | Межгрупповые различия p . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Распространенность . | Уровень серьезности . | Распространенность . | Уровень серьезности . | . | ||||||
| . | VAS 1–9 . | VAS 0–9 . | VAS 1–9 . | VAS 0–9 . | . | ||||||
| . | % ( n ) . | Медиана . | % ( n ) . | Медиана . | . | ||||||
| Набухание | 97 (191) | 7,0 | 28 (5) | 0 | <0,001 | ||||||
| Эффективное 9015 9019 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 Низкая концентрация | 91 (178) | 6.0 | 45 (90) | 0 | <0,001 | ||||||
| Раздражительность | 90 (177) | 6,0 | 61 (123) | 2,0 | <0,001 | 905 905 173) | 6,0 | 48 (97) | 0 | <0,001 | |
| Тяга к еде | 74 (145) | 4,0 | 31 (62) | 0 | 19 905 905 905 Бессонница56 (109) | 6.5 | 59 (118) | 2,0 | <0,001 | ||
| Депрессия | 84 (165) | 6,0 | 43 (86) | 0 | <0,001 | ||||||
| 2,0 | 17 (35) | 0 | <0,001 | ||||||||
| Somatic | 905 905 .0 | 77 (155) | 4,0 | <0,001 | |||||||
| Боль в груди | 62 (122) | 4,0 | 30 (61) | 0 | <0,001 | 5,0 | 37 (75) | 0 | <0,001 | ||
| Боль (все участки) | 95 (187) | 6,0 | 60 (120) | 2,0 | < | ||||||
| Визуальное размытие | 57 (111) | 2.0 | 15 (31) | 0 | <0,001 | ||||||
| Головная боль | 57 (112) | 5,0 | 66 (133) | 3,0 | <0,001 | ||||||
| Промывка | 81 (159) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| 4 (9) | 0 | <0.001 | |||||||||
| Потоотделение | 76 (149) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| Обморок | 59 (115) | 2,0 17 | 0 | <0,001 | |||||||
| Запор | 58 (114) | 2,0 | 20 (41) | 0 | <0,001 | ||||||
| Диарея | 905 905 905 905 905 905 905 34) | 0 | <0.001 | ||||||||
| Обмороки | 6 (12) | 0 | 3 (7) | 0 | = 0,098 | ||||||
| Симптом . | Клиника менопаузы ( n = 196) . | . | Клиника переломов ( n = 201) . | . | Межгрупповые различия p . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Распространенность . | Уровень серьезности . | Распространенность . | Уровень серьезности . | . | ||||||
| . | VAS 1–9 . | VAS 0–9 . | VAS 1–9 . | VAS 0–9 . | . | ||||||
| . | % ( n ) . | Медиана . | % ( n ) . | Медиана . | . | ||||||
| Набухание | 97 (191) | 7,0 | 28 (5) | 0 | <0,001 | ||||||
| Эффективное 9015 9019 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 Низкая концентрация | 91 (178) | 6.0 | 45 (90) | 0 | <0,001 | ||||||
| Раздражительность | 90 (177) | 6,0 | 61 (123) | 2,0 | <0,001 | 905 905 173) | 6,0 | 48 (97) | 0 | <0,001 | |
| Тяга к еде | 74 (145) | 4,0 | 31 (62) | 0 | 19 905 905 905 Бессонница56 (109) | 6.5 | 59 (118) | 2,0 | <0,001 | ||
| Депрессия | 84 (165) | 6,0 | 43 (86) | 0 | <0,001 | ||||||
| 2,0 | 17 (35) | 0 | <0,001 | ||||||||
| Somatic | 905 905 .0 | 77 (155) | 4,0 | <0,001 | |||||||
| Боль в груди | 62 (122) | 4,0 | 30 (61) | 0 | <0,001 | 5,0 | 37 (75) | 0 | <0,001 | ||
| Боль (все участки) | 95 (187) | 6,0 | 60 (120) | 2,0 | < | ||||||
| Визуальное размытие | 57 (111) | 2.0 | 15 (31) | 0 | <0,001 | ||||||
| Головная боль | 57 (112) | 5,0 | 66 (133) | 3,0 | <0,001 | ||||||
| Промывка | 81 (159) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| 4 (9) | 0 | <0.001 | |||||||||
| Потоотделение | 76 (149) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| Обморок | 59 (115) | 2,0 17 | 0 | <0,001 | |||||||
| Запор | 58 (114) | 2,0 | 20 (41) | 0 | <0,001 | ||||||
| Диарея | 905 905 905 905 905 905 905 34) | 0 | <0.001 | ||||||||
| Обмороки | 6 (12) | 0 | 3 (7) | 0 | = 0,098 | ||||||
Аффективные, соматические и автономные симптомы
| Клиника менопаузы ( n = 196) . | . | Клиника переломов ( n = 201) . | . | Межгрупповые различия p . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Распространенность . | Уровень серьезности . | Распространенность . | Уровень серьезности . | . | ||||||
| . | VAS 1–9 . | VAS 0–9 . | VAS 1–9 . | VAS 0–9 . | . | ||||||
| . | % ( n ) . | Медиана . | % ( n ) . | Медиана . | . | ||||||
| Набухание | 97 (191) | 7,0 | 28 (5) | 0 | <0,001 | ||||||
| Эффективное 9015 9019 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 Низкая концентрация | 91 (178) | 6.0 | 45 (90) | 0 | <0,001 | ||||||
| Раздражительность | 90 (177) | 6,0 | 61 (123) | 2,0 | <0,001 | 905 905 173) | 6,0 | 48 (97) | 0 | <0,001 | |
| Тяга к еде | 74 (145) | 4,0 | 31 (62) | 0 | 19 905 905 905 Бессонница56 (109) | 6.5 | 59 (118) | 2,0 | <0,001 | ||
| Депрессия | 84 (165) | 6,0 | 43 (86) | 0 | <0,001 | ||||||
| 2,0 | 17 (35) | 0 | <0,001 | ||||||||
| Somatic | 905 905 .0 | 77 (155) | 4,0 | <0,001 | |||||||
| Боль в груди | 62 (122) | 4,0 | 30 (61) | 0 | <0,001 | 5,0 | 37 (75) | 0 | <0,001 | ||
| Боль (все участки) | 95 (187) | 6,0 | 60 (120) | 2,0 | < | ||||||
| Визуальное размытие | 57 (111) | 2.0 | 15 (31) | 0 | <0,001 | ||||||
| Головная боль | 57 (112) | 5,0 | 66 (133) | 3,0 | <0,001 | ||||||
| Промывка | 81 (159) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| 4 (9) | 0 | <0.001 | |||||||||
| Потоотделение | 76 (149) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| Обморок | 59 (115) | 2,0 17 | 0 | <0,001 | |||||||
| Запор | 58 (114) | 2,0 | 20 (41) | 0 | <0,001 | ||||||
| Диарея | 905 905 905 905 905 905 905 34) | 0 | <0.001 | ||||||||
| Обмороки | 6 (12) | 0 | 3 (7) | 0 | = 0,098 |
| Симптом . | Клиника менопаузы ( n = 196) . | . | Клиника переломов ( n = 201) . | . | Межгрупповые различия p . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Распространенность . | Уровень серьезности . | Распространенность . | Уровень серьезности . | . | ||||||
| . | VAS 1–9 . | VAS 0–9 . | VAS 1–9 . | VAS 0–9 . | . | ||||||
| . | % ( n ) . | Медиана . | % ( n ) . | Медиана . | . | ||||||
| Набухание | 97 (191) | 7,0 | 28 (5) | 0 | <0,001 | ||||||
| Эффективное 9015 9019 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 905 Низкая концентрация | 91 (178) | 6.0 | 45 (90) | 0 | <0,001 | ||||||
| Раздражительность | 90 (177) | 6,0 | 61 (123) | 2,0 | <0,001 | 905 905 173) | 6,0 | 48 (97) | 0 | <0,001 | |
| Тяга к еде | 74 (145) | 4,0 | 31 (62) | 0 | 19 905 905 905 Бессонница56 (109) | 6.5 | 59 (118) | 2,0 | <0,001 | ||
| Депрессия | 84 (165) | 6,0 | 43 (86) | 0 | <0,001 | ||||||
| 2,0 | 17 (35) | 0 | <0,001 | ||||||||
| Somatic | 905 905 .0 | 77 (155) | 4,0 | <0,001 | |||||||
| Боль в груди | 62 (122) | 4,0 | 30 (61) | 0 | <0,001 | 5,0 | 37 (75) | 0 | <0,001 | ||
| Боль (все участки) | 95 (187) | 6,0 | 60 (120) | 2,0 | < | ||||||
| Визуальное размытие | 57 (111) | 2.0 | 15 (31) | 0 | <0,001 | ||||||
| Головная боль | 57 (112) | 5,0 | 66 (133) | 3,0 | <0,001 | ||||||
| Промывка | 81 (159) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| 4 (9) | 0 | <0.001 | |||||||||
| Потоотделение | 76 (149) | 5,0 | 28 (57) | 0 | <0,001 | ||||||
| Обморок | 59 (115) | 2,0 17 | 0 | <0,001 | |||||||
| Запор | 58 (114) | 2,0 | 20 (41) | 0 | <0,001 | ||||||
| Диарея | 905 905 905 905 905 905 905 34) | 0 | <0.001 | ||||||||
| Обмороки | 6 (12) | 0 | 3 (7) | 0 | = 0,098 | ||||||
Когда группы были объединены, наблюдались значимые одномерные корреляции между тяжестью отека и тяжестью симптомов. выраженность всех 20 аффективных, соматических и вегетативных симптомов. При раздельном рассмотрении наблюдались значительные корреляции между тяжестью симптомов отека и 18/20 симптомами как в группах клиники менопаузы, так и в группах с переломами (таблица 4).
Таблица 4Непараметрические корреляции между визуальными аналоговыми шкалами симптомов (ВАШ 0–9) тяжести отека и тяжестью 20 аффективных, соматических и функциональных вегетативных симптомов
| Симптомы (ВАШ 0–9) . | Корреляция с симптомами отека (ВАШ 0–9) . | . | . | ||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Клиника менопаузы ( n = 196) . | Клиника переломов ( n = 201) . | Комбинированный ( n = 397) . | ||||||||||||||||||
| Аффективный | |||||||||||||||||||||
| Плохая концентрация | 0,384 ( p <0,001) | 0,457 (<0,00381 p p ) | 0,457 (<0,00381 p .001) | ||||||||||||||||||
| Раздражительность | 0,417 ( p <0,001) | 0,46 ( p <0,001) | 0,604 ( p <0,001) | ||||||||||||||||||
| 0,2 905 0,001) | 0,358 ( p <0,001) | 0,543 ( p <0,001) | |||||||||||||||||||
| Тяга к еде | 0,145 ( p = 0,04) | 0,511 ( p <0381 p <0381 p 001) | 0,536 ( p <0,001) | ||||||||||||||||||
| Бессонница | 0,312 ( p <0,001) | 0,387 ( p <0,001) | 0,532 ( p 20 < p 20 | Депрессия | 0,297 ( p <0,001) | 0,302 ( p <0,001) | 0,516 ( p <0,001) | ||||||||||||||
| Панические атаки | 0,236 ( p )001) | 0,300 ( p <0,001) | 0,458 ( p <0,001) | ||||||||||||||||||
| Somatic | |||||||||||||||||||||
| 905 | 0,360 ( p <0,001) | 0,663 ( p <0,001) | |||||||||||||||||||
| Боль в груди | 0,358 ( p <0,001) | 0,373 ( p <0.001) | 0,547 ( p <0,001) | ||||||||||||||||||
| Жажда | 0,282 ( p <0,001) | 0,355 ( p <0,001) | 0,512 ( p 20 <0,001) | Боль (все участки) | 0,318 ( p <0,001) | 0,311 ( p <0,001) | 0,499 ( p <0,001) | ||||||||||||||
| Размытие зрения | 0,272 < p 0.001) | 0,240 ( p = 0,001) | 0,463 ( p <0,001) | ||||||||||||||||||
| Головная боль | 0,218 ( p <0,001) | 0,220 ( p 20 = 0,002) ( p <0,001) | |||||||||||||||||||
| Автономный | |||||||||||||||||||||
| Промывка | 0,192 ( p = 0,007) | 0,3 | ) | 0,562 ( p <0,001) | |||||||||||||||||
| Частота мочеиспускания | 0,194 ( p = 0,007) | 0,188 ( p = 0,008) | 0,302 (90 0,00381 p 20| Потение | 0,192 ( p = 0,007) | 0,266 ( p <0,001) | 0,508 ( p <0,001) | Обморок | 0,2662.001) | 0,305 ( p <0,001) | 0,477 ( p <0,001) | Запор | 0,202 ( p = 0,005) | 0,351 ( p p 9038) 9038 ( p <0,001) | Диарея | 0,083 ( p = 0,251) | 0,091 ( p = 0,197) | 0,278 ( p <0,001) | | 0,060 ( p = 0,395) | 0,119 ( p = 0,018) | |
| Симптомы (VAS 0–9) . | Корреляция с симптомами отека (ВАШ 0–9) . | . | . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Клиника менопаузы ( n = 196) . | Клиника переломов ( n = 201) . | Комбинированный ( n = 397) . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Аффективный | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Низкая концентрация | 0,384 ( p <0,001) | 0,457 (<0,00381 p ) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Раздражительность | 0,417 ( p <0,001) | 0,46 ( p <0.001) | 0,604 ( p <0,001) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Беспокойство | 0,297 ( p <0,001) | 0,358 ( p <0,001) | 0,543 (90 0,00381 p
Непараметрические корреляции между шкалами визуальных аналоговых симптомов (VAS 0– 9) тяжести отека и 20 аффективных, соматических и функциональных вегетативных симптомов
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

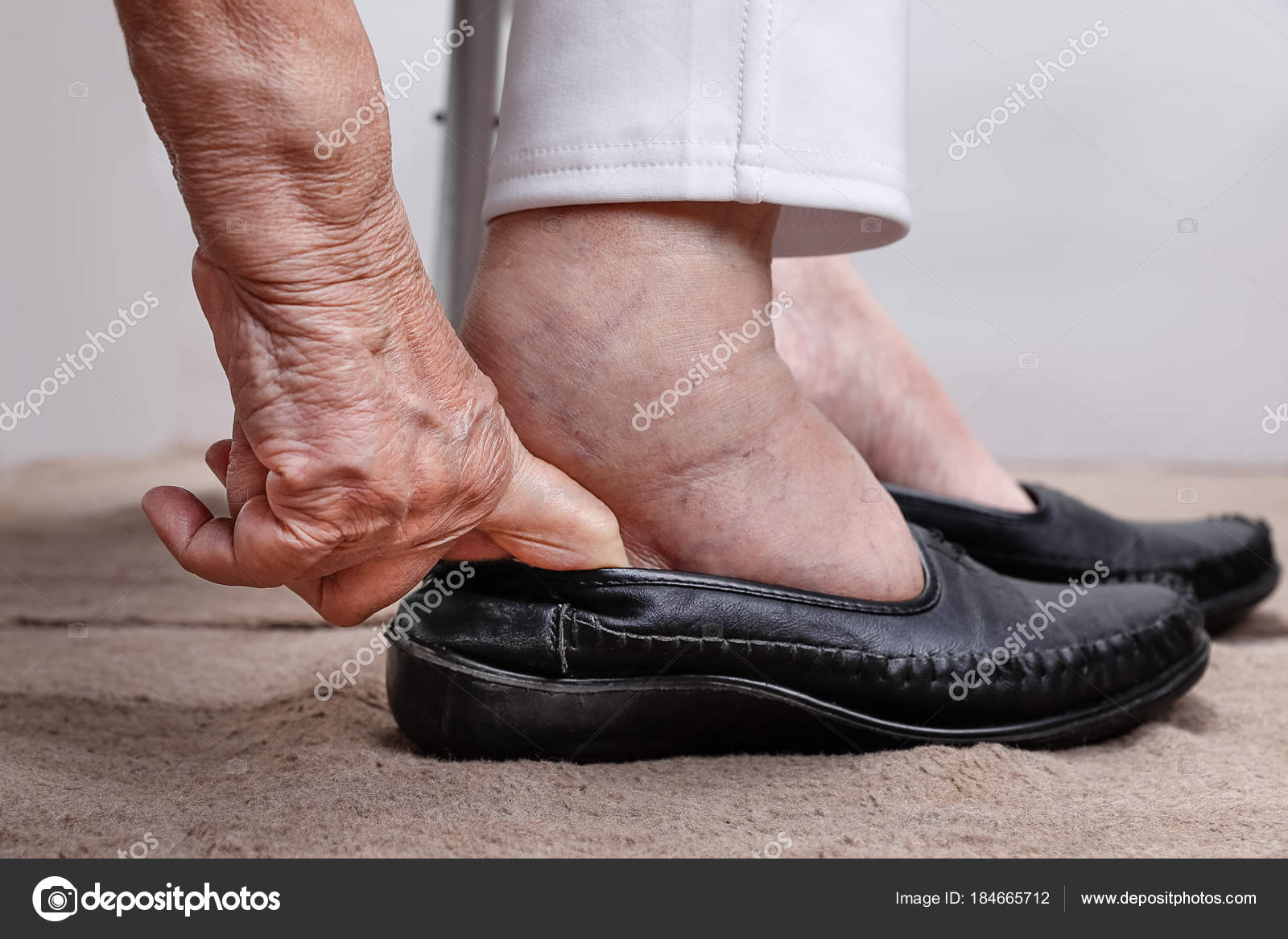 Отличительная особенность водянки от нарушений в работе почек – это глянцевая кожа, во втором случае, она становиться бледной.
Отличительная особенность водянки от нарушений в работе почек – это глянцевая кожа, во втором случае, она становиться бледной.
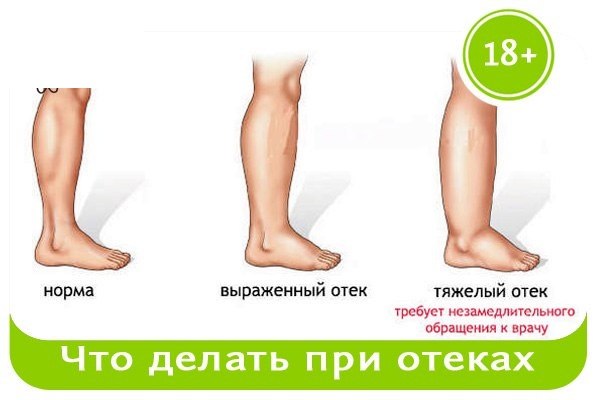


 поэтому важно осуществлять пожилым людям ежедневные пешие прогулки и различные физические упражнения.
поэтому важно осуществлять пожилым людям ежедневные пешие прогулки и различные физические упражнения. Чаще всего возникает у пациентов, которые не встают с постели. Дополнительные симптомы – болезненные ощущения, одышка, синий цвет кожи;
Чаще всего возникает у пациентов, которые не встают с постели. Дополнительные симптомы – болезненные ощущения, одышка, синий цвет кожи; При сердечной недостаточности отекание тканей не проходит в течение нескольких часов либо дней. Дополнительные признаки – одышка, учащение или замедление пульса;
При сердечной недостаточности отекание тканей не проходит в течение нескольких часов либо дней. Дополнительные признаки – одышка, учащение или замедление пульса;


 Обувь должна быть удобной, комфортной и не стеснять движений человека. Удалять пленку с волдыря категорически запрещается.
Обувь должна быть удобной, комфортной и не стеснять движений человека. Удалять пленку с волдыря категорически запрещается.

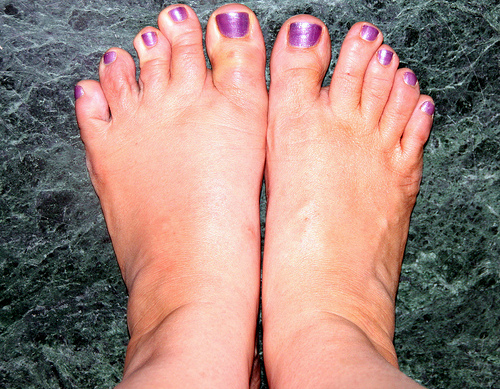 Такие меры предосторожности помогут избежать появления аллергической реакции;
Такие меры предосторожности помогут избежать появления аллергической реакции;