От пневмонии умереть можно: Можно ли умереть от пневмонии?
Можно ли умереть от пневмонии
- Сухие цифры
- Видео
- Причины смертности
- Группа риска
Пневмония не просто одно из распространенных, но и достаточно опасных воспалительных заболеваний.
Несмотря на достижения медицины, смертность от пневмонии остается на высоком уровне, особенно среди пациентов из групп риска. Почему же люди умирают от болезни, с которой можно успешно бороться? Попытаемся разобраться, в каких случаях наступление неблагоприятного исхода пневмонии угрожает человеку, и как избежать таких прогнозов.
Сухие цифры
До наступления «века антибиотиков» смерть от пневмонии была не редким явлением. Бороться с инфекционным заболеванием без применения специфических антибактериальных препаратов было практически не возможно.
Но даже при современных подходах к лечению инфекционных и воспалительных заболеваний пневмония остается смертельно опасной болезнью.
В глобальном срезе респираторные инфекции являются убийцей №1. Неблагоприятные условия проживания, отсутствие квалифицированной медицины, климатические условия в развивающихся странах объясняют причину распространенности заболеваемости и высокой смертности. Даже смерти от СПИДа, малярии и туберкулеза в этом регионе встречаются реже, чем от воспаления лёгких.
Неблагоприятные условия проживания, отсутствие квалифицированной медицины, климатические условия в развивающихся странах объясняют причину распространенности заболеваемости и высокой смертности. Даже смерти от СПИДа, малярии и туберкулеза в этом регионе встречаются реже, чем от воспаления лёгких.
Чтобы оценить степень опасности заболевания, стоит познакомиться с цифрами статистики:
- Среди причин детской смертности воспаление легких занимает 1-е место. 17,5% детских смертей в возрасте до 5 лет происходит именно от пневмонии.
- От пневмонии летальный исход ежегодно фиксируется у 1,1 – 1,4 % малышей.
- Только 30 % заболевшим детям доступно адекватное лечение от пневмонии.
Что же касается развитых стран, где есть все условия, чтобы бороться с инфекционными и респираторными патологиями, случаи, когда пациенты умирают от воспалительного заболевания легких, не редкость. Однозначно, здесь среди причин смертности лидируют сердечно-сосудистые заболевания, онкология и травмы. Тем временем, пневмония занимает первые позиции среди инфекционных патологий, ставших причиной смерти. В США заболевание стоит на 6 месте в общей статистике смертности, ежегодно фиксируется 3 млн. случаев заражения.
Тем временем, пневмония занимает первые позиции среди инфекционных патологий, ставших причиной смерти. В США заболевание стоит на 6 месте в общей статистике смертности, ежегодно фиксируется 3 млн. случаев заражения.
Как же дела обстоят в России? Статистика говорит, что один человек из четырех раз в пять лет более воспалением легких. Заболеть человек может в любом возрасте, но пик заболеваемости приходится на детей до 5 лет и пожилых людей после 60 лет.
В общей сложности в РФ в 2016 году умерло от воспаления легких 1,2% заболевших, что в два раза меньше, чем пять лет назад. Но среди детей смертность достигает 15 %. Пневмония у пожилых людей летальным исходом заканчивается в 40% случаев. Для людей со СПИДом воспаление легких – практически смертельный приговор, так как от пневмонии как говорит статистика, умирает 90% больных иммунодефицитом.
Можно ли умереть от пневмонии в молодом возрасте? Неблагоприятный исход у взрослых может случиться у 1 – 3 пациентов из 100. Но это все усредненные цифры. Все зависит от конкретной ситуации, а именно вида заболевания, социального статуса пациента и многих других факторов.
Но это все усредненные цифры. Все зависит от конкретной ситуации, а именно вида заболевания, социального статуса пациента и многих других факторов.
Видео
Пневмония
Причины смертности
При диагностике пневмонии прогнозы строятся на основании шкалы Pneumonia PORT с учетом медико-социальных показателей, клинических данных и исследований.
Кроме этого, учитывают и тип возбудителя. Большая вероятность развития осложнений со смертельным исходом возникает при заражении бактериями стафилококка, клебсиеллы или синегнойной палочки.
От пневмоний можно умереть от осложнений различного типа:
- К внелегочной форме смертельно опасных осложнений относится шок инфекционного или токсического характера, а также сепсис.
- К легочной форме осложнений относятся патологии в виде парапневмонического плеврита, дыхательной недостаточности, плевральной эмпиемы, легочных абсцессов, острого дистресс-синдрома, затяжной пневмонии.

Причем в некоторых случаях осложнения наслаиваются, и пациента спасти не удается. Летальный исход может произойти по причине:
- острой дыхательной недостаточности;
С проблемами функциональности дыхательной системы сталкивается до 75% госпитализированных пациентов. Фактически, именно дыхательная недостаточность является первичным индикатором тяжести пневмонии. В таких ситуациях без применения ИВЛ при пневмонии можно умереть от удушья.
- токсического или инфекционного шока;
Такие осложнения встречаются при затяжной пневмонии. Продукты жизнедеятельности патогенных частиц выбрасываются в большом объеме в кровь, что неизбежно приводит к изменению проницательности сосудов. Увеличивается число сердечных сокращений, понижается давление. На фоне резкого выброса адреналина и других биологически активных веществ происходит спазмирование крупных сосудов. Кровь фактически не может выполнять свою основную функцию – перенос и доставку к органам и тканям кислорода.
На уровне отдельных органов шок проявляется выходом жидкой составляющей крови в межклеточное пространство. Чаще всего страдают почки. Без вмешательства проблема заканчивается почечной недостаточностью и даже полным отказом почек.
Страдают и легкие, так как схожие процессы происходят и в этих органах.
На фоне дальнейшего отравления организма токсинами шок становится необратимым. Нарушается дыхание, пульс становится нитевидным, давление сильно падает. Человек впадает в кому. Так как в таком состоянии реакция на медикаменты неадекватная, не исключен летальный исход. Шок развивается намного быстрее, когда к бактериальной инфекции присоединяется вирус.
- сепсис
Тяжелое осложнение, когда гнойная флора и патогенные агенты проникает в кровеносное русло. С кровью инфекция разносится по всему организму. Возникает такая патология чаще всего в результате появления гнойных процессов в легких, абсцесса. Встречается септическая пневмония у стариков в домах престарелых, инъекционных наркоманов и недоношенных детей. Нередко сепсисом заканчивается воспаление легких у лежачих больных. При ВИЧ сепсис развивается на фоне пневмоцистной пневмонии. Патология проходит несколько стадий развития, для каждой свойственны свои клинические признаки. Даже лечение антибиотиками не всегда дает результаты. От сепсиса умирает до 40% пациентов. При тяжелом сепсисе смертность 55%. Септический шок приводит к смертельному исходу в 72% случаев.
Встречается септическая пневмония у стариков в домах престарелых, инъекционных наркоманов и недоношенных детей. Нередко сепсисом заканчивается воспаление легких у лежачих больных. При ВИЧ сепсис развивается на фоне пневмоцистной пневмонии. Патология проходит несколько стадий развития, для каждой свойственны свои клинические признаки. Даже лечение антибиотиками не всегда дает результаты. От сепсиса умирает до 40% пациентов. При тяжелом сепсисе смертность 55%. Септический шок приводит к смертельному исходу в 72% случаев.
- абсцесс;
Осложнение гнойного характера. В легких формируются полости ограниченного вида, которые наполнены гноем. Симптоматика проявляется сильной интоксикацией, высокой температурой, лихорадочным состоянием. Мокрота, выделяемая при кашле, имеет специфический зловонный запах. Опасность сепсиса заключается в риск прорыва ограниченной полости с проникновением гнойных масс в плевральную полость. Устранить абсцесс можно только хирургическим путем.
- дистресс-синдром;
При сложных формах пневмонии угнетается респираторная функция, что приводит к резкому снижению кислорода в крови. При длительной гипоксии возможно развитие отека легкого и дыхательной недостаточности. Только искусственная вентиляция легких помогает спасти пациента. Если осложнение развилось дома, что нередко бывает при воспалении легких у пожилых людей, оказать пациенту экстренную помощь не всегда получается, что заканчивается плачевно.
- отек легких.
При нарушении циркуляции крови легкие начинают заполняться жидкостью. В результате снижается газообмен и впитывание кислорода. Такое осложнение дает застойная пневмония у лежачих больных. Но может возникать и при других формах воспаления. Патология имеет затяжной, подострый, острый и молниеносный тип, и каждый из них опасен по-своему. Например, гипостатическая форма пневмонии дает затяжную отечность, которую нередко пропускают на фоне другой симптоматики, что приводит к гибели пациента. Молниеносный и острый отек легких способен забрать жизнь человека в считанные часы и даже минуты.
Молниеносный и острый отек легких способен забрать жизнь человека в считанные часы и даже минуты.
Группа риска
Самыми уязвимыми в плане развития осложнений пневмонии являются:
- люди пожилого возраста;
- недоношенные новорожденные дети;
- лежачие больные;
- пациенты с ВИЧ.
В силу ослабленного иммунитета, наличия сопутствующих хронических заболеваний такие пациенты просто не могут справиться с атакой бактерий на легкие.
Нередко развивается пневмония при инсульте, инфаркте, после хирургических операций, так как пациент обездвижен. В этом случае говорят о госпитальной форме воспаления легких, которая считается особенно опасной из-за невосприимчивости бактерий ко многим антибиотикам.
Любые хронические заболевания, влияющие на состояние иммунной системы, способствуют развитию осложнений пневмонии. Организм становится особенно уязвимым при наличии:
- сахарного диабета;
- заболеваний сердечно-сосудистой системы;
- патологий онкологического характера;
- заболеваний аутоиммунного типа;
- заболеваниях моче-половой системы.

Не стоит забывать, что любое сопутствующее заболевание значительно ослабляет организм человека, Поэтому больным пневмонией советуют избегать посещений общественных мест, где высока вероятность заразиться новыми инфекциями. При присоединении новых патогенных агентов вероятность развития осложнений воспаления легких увеличивается в разы.
Не на последнем месте в причине смертности от пневмонии стоит человеческий фактор. Не исключены врачебные ошибки. Неправильно подобранное лечение без проведения полноценного обследования или несоответствие поставленного диагноза действительности приводит к ухудшению состояния пациента.
Но и самонадеянность пациентов, которые, несмотря на наличие воспалительной симптоматики, пытаются самостоятельно лечить пневмонию, отказываются от госпитализации, не способствует выздоровлению.
Медицина научилась успешно бороться с пневмонией и даже ее осложнениями. Но не стоит забывать, что при стечении определенных обстоятельств болезнь несет смертельную угрозу.
Пневмония у детей и взрослых: знания, которые спасут жизнь
Что нужно знать о пневмонии – Василий Штабницкий, врач-пульмонолог, кандидат медицинских наук.
Что такое пневмония? Это то же самое, что бронхит и ОРВИ, или нет?Пневмония – это острое инфекционное воспаление нижних дыхательных путей, которое характеризуется инфильтрацией легких (точнее — нижних дыхательных путей) воспалительной жидкостью и признаками воспаления. Что это значит? Прежде всего, это значит, что развитие пневмонии связано с наличием в дыхательных путях инфекционных агентов – бактерий, иногда вирусов или грибков, простейших.
Развитие пневмонии — это острый процесс, значит у пневмонии всегда есть начало (в классическом описании клиницистов: «больной помнит день и час начала своей болезни») и конец. В большинстве случаев человек должен полностью поправиться, к сожалению, иногда, болезнь может закончиться летальным исходом.
В большинстве случаев человек должен полностью поправиться, к сожалению, иногда, болезнь может закончиться летальным исходом.
Что такое нижние дыхательные пути? Это альвеолы (микроскопические мешочки, в которых происходит газообмен) и мелкие бронхи. Обязательным критерием пневмонии будет поражение альвеол, если у больного поражены только бронхи, то тогда это не пневмония, а бронхит или бронхиолит. Однако, наличие бронхита, трахеита или ларингита (воспаление бронхов, трахеи или гортани) не исключает поражение альвеол и соответственно наличие пневмонии.
Инфильтрация — это наличие воспалительной жидкости, которая состоит из продуктов крови, белков, клеток организма и бактерий, в просвете альвеол. Данная инфильтрация хорошо видна при проведении рентгенологического исследования и слышна врачу в виде специфических хрипов при выслушивании легких. Также пневмония сопровождается признаками воспаления, в том числе интоксикацией и повышением температуры, кашлем с возможным отхождением мокроты и другими симптомами.
Таким образом, пневмония — это не бронхит, и не ОРВИ, а самостоятельное инфекционное заболевание, у которого есть четкое определение и критерии для постановки диагноза.
Насколько опасно заболеть пневмонией? Можно ли умереть от нее? Слышал про людей, которые перенесли пневмонию «на ногах», насколько это опасно?
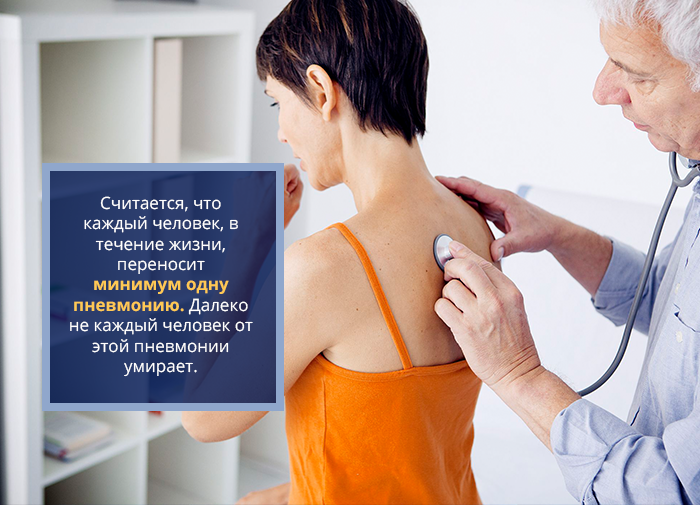
Считается, что каждый человек, в течение жизни, переносит минимум одну пневмонию. Далеко не каждый человек от этой пневмонии умирает. Дело в том, что течение пневмонии во многом зависит от человека, его здоровья и, конечно, от самого микроорганизма, который вызывает пневмонию. В свою очередь, такие тяжелые микроорганизмы, как стафилококк или синегнойная палочка, встречаются только у самых «тяжелых» пациентов, с наличием нескольких хронических заболеваний легких и других органов. Таким образом, вероятность умереть от пневмонии может колебаться от незначительной (менее 0,1%) до высокого риска (50% и более) — все это зависит от наличие сопутствующих заболеваний и состояний.
Переносить пневмонию «на ногах», конечно небезопасно.
Прежде всего, пневмония — это заболевание, которое требует лечения антибиотиками. Если пациент не получает необходимой терапии, риск осложнений и летального исхода увеличивается. Конечно, бывают варианты скрытого течения заболевания, но в большинстве случаев есть какие-то симптомы, которые должны заставить больного обратиться к врачу за помощью и постановкой правильного диагноза.
Можно ли заразиться пневмонией, если вокруг все кашляют и чихают? Что надо делать, если в семье кто-нибудь болеет пневмонией?Несмотря на инфекционный характер заболевания, заразиться пневмонией очень сложно, требуется не только попадание микроорганизма в дыхательные пути, но и наличие факторов риска, таких как возраст и сопутствующие заболевания. Однако, в осенне-весенний период, когда распространены вирусные заболевания, существует более высокий риск заболеть пневмонией как осложнением ОРВИ или как одним из вариантов течения вирусной инфекции. Существуют эпидемиологические формы пневмонии, которые часто встречаются в организованных коллективах – это микоплазменная и хламидийная пневмония, кроме того, существует форма легионеллезной пневмонии, которая может распространяться через системы вентиляции и кондиционирования воздуха.
Существуют эпидемиологические формы пневмонии, которые часто встречаются в организованных коллективах – это микоплазменная и хламидийная пневмония, кроме того, существует форма легионеллезной пневмонии, которая может распространяться через системы вентиляции и кондиционирования воздуха.
Когда в семье кто-то заболел, прежде всего следует создать так называемый лечебно-охранительный режим: у пациента должна быть своя кровать, своя посуда, которую следует обрабатывать с обычным моющим средством в горячей воде, по рекомендации врача, может потребоваться обработка специальным дезинфицирующими средствами.
Если у больного отходит мокрота, лучше всего собирать ее в специальную емкость (можно купить в аптеке баночку для анализов), которую потом надо будет выбросить или продезинфицировать. Каждый день в комнате пациента надо проводить легкую влажную уборку, особенно внимательно следует протирать вертикальные поверхности, на которых скапливается пыль.
Раз в неделю и после окончания болезни комнату следует хорошенько убрать с использованием качественных средств для уборки, все белье (постельное и нательное) после болезни обязательно надо простирать с высокой температурой (60 или 90 градусов). Каждый день, даже зимой, комнату нужно проветривать, не менее 1 часа в сутки. Все, кто входят и покидают комнату пациента, должны мыть руки с мылом или специальным дезсредствами. Если есть подозрение на заразный характер инфекции (вирусная инфекция, подозрение на туберкулез), пациент должен носить хлопчатобумажную маску, которую должен менять каждый день.
Каждый день, даже зимой, комнату нужно проветривать, не менее 1 часа в сутки. Все, кто входят и покидают комнату пациента, должны мыть руки с мылом или специальным дезсредствами. Если есть подозрение на заразный характер инфекции (вирусная инфекция, подозрение на туберкулез), пациент должен носить хлопчатобумажную маску, которую должен менять каждый день.
Описаны следующие факторы риска пневмонии: младший и пожилой возраст, курение и алкоголизм, обездвиживание и прикованность к постели, нарушение иммунитета, нарушение глотательного или кашлевого рефлексов, наличие хронических заболеваний внутренних органов, в том числе легких, плохие социальные условия жизни, голодание, гиповитаминоз, депрессия.
Соответственно, чтобы не заболеть, прежде всего, следует отказаться от вредных привычек, следить за диетой, избегать стрессов, переохлаждений, физических и эмоциональных перегрузок.
Если есть сопутствующие заболевания, следует принимать все назначенные врачом препараты и ни в коем случаем не заниматься самолечением. Всем пациентам с наличием нескольких перечисленных факторов риска требуется проведение вакцинации от пневмонии.
Какие микроорганизмы обычно вызывают пневмонию?Самый частый возбудитель пневмонии – это стрептококк. С ним связана классическая тяжелая пневмония, с высокой температурой и сильной слабостью. Стрептококк встречается и у молодых и у пожилых пациентов, у курящих и некурящих людей. Практически так же часто встречается микоплазменная пневмония. Особенно часто она встречается у детей школьного и дошкольного возраста, молодых людей, которые учатся в институте или уже работают. Особенностей этой пневмонии являются неявные симптомы и распространение среди людей, посещающих одно учреждение.
Реже пневмония связана с хламидийной инфекцией. У курильщиков часто встречается пневмония, вызванная гемофильной палочкой или бактерией вида моракселла. Стафиликокк часто встречается у наркоманов или при наличии очагов гнойной инфекции (например, пролежни). У лиц, употребляющих алкоголь, а также среди больных диабетом может встречаться клебсиелла.
Стафиликокк часто встречается у наркоманов или при наличии очагов гнойной инфекции (например, пролежни). У лиц, употребляющих алкоголь, а также среди больных диабетом может встречаться клебсиелла.
У пациентов с тяжелой хронической обструктивной болезнью легких, а также с бронхоэктазами может встречаться инфекция синегнойной палочкой. У лежачих больных, за которыми требуетcя постоянный уход, у которых стоит мочевой катетер, может встречаться инфекция кишечной палочкой или энтеробактерией. При иммунодефиците, в частности при СПИДе, повышается риск пневмоцистной пневмонии, грибковой пневмонии и туберкулеза. Знание особенностей формирования пневмонии позволяет врачу быстрее поставить правильный диагноз и вовремя начать лечение.
Что такое госпитальная пневмония, это другая болезнь или нет?Госпитальная пневмония – это вариант пневмонии, которая развивается после 48 часов нахождения в стационаре. Это особый вид пневмонии, который характеризуется наличием так называемой внутрибольничной микрофлоры, которая отличается от классической микрофлоры, в том числе наличием резистентности к некоторым, а иногда и ко всем антибиотикам.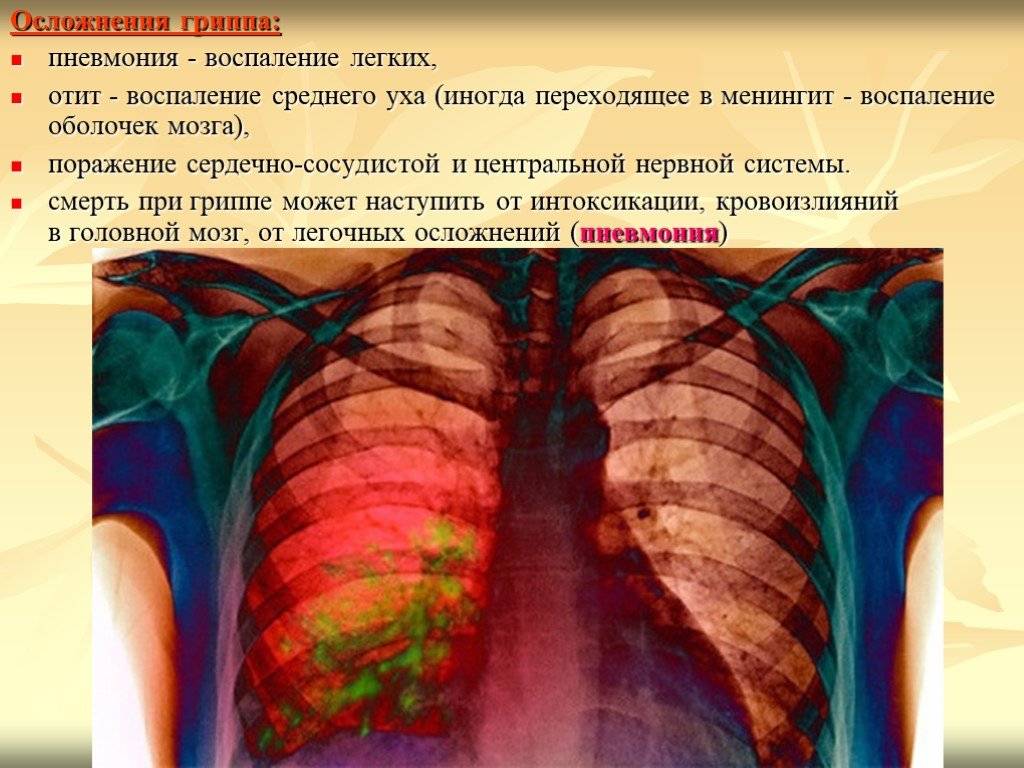 Наличие такой пневмонии предполагает альтернативную терапию антибиотиками резерва, и, к сожалению, более высоким риском летального исхода.
Наличие такой пневмонии предполагает альтернативную терапию антибиотиками резерва, и, к сожалению, более высоким риском летального исхода.
Прежде всего, диагноз пневмонии устанавливается по результатам обследования, которое назначает и проводит лечащий врач.
Подозрение на пневмонию должно возникнуть у пациента с длительным повышением температуры, кашлем с отхождением кровавой или ржавой мокротой, болью в грудной клетке, сильной слабостью и одышкой.
Единственным видом обследования, после проведения которого можно говорить об определенном диагнозе пневмония – это рентгенография или КТ легких.
Можно ли заболеть пневмонией, если не лечить ОРВИ?Хороший вопрос, на которой нет однозначного ответа. Прежде всего, следует сказать, что ОРВИ не поддается терапии, так как не существует препаратов, способных ускорить выздоровление от ОРВИ, за исключением гриппа и использования препаратов таких как Озельтамивир и Занамивир.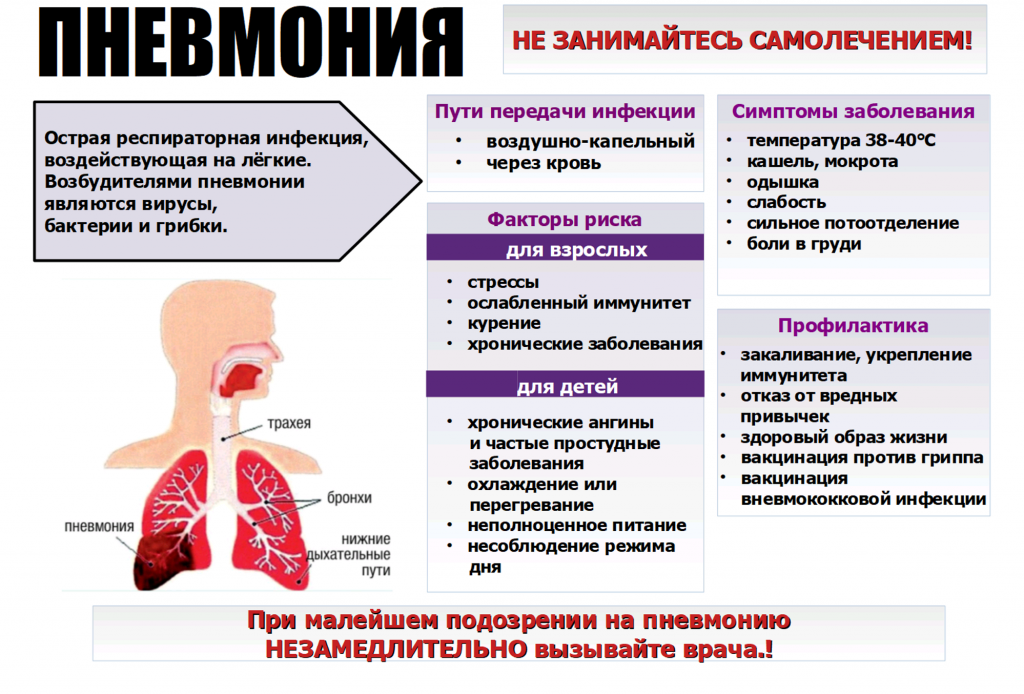 Скорее всего, если при гриппе, в первые 24 часа от появления симптомов, принимать вышеуказанные препараты, то это может снизить риск развития пневмонии, как осложнения гриппа. Такие исследования проводились, однако результаты критикуются организацией FDA (Food and Drug Administration) за возможную манипуляцию данными. В целом, поскольку лечения ОРВИ не существует, то и не существует медикаментозного способа профилактики пневмонии с помощью лечения ОРВИ. Очевидно, что при вирусной респираторной инфекции следует избегать переохлаждений, чрезмерных перегрузок в разгар заболевания.
Скорее всего, если при гриппе, в первые 24 часа от появления симптомов, принимать вышеуказанные препараты, то это может снизить риск развития пневмонии, как осложнения гриппа. Такие исследования проводились, однако результаты критикуются организацией FDA (Food and Drug Administration) за возможную манипуляцию данными. В целом, поскольку лечения ОРВИ не существует, то и не существует медикаментозного способа профилактики пневмонии с помощью лечения ОРВИ. Очевидно, что при вирусной респираторной инфекции следует избегать переохлаждений, чрезмерных перегрузок в разгар заболевания.
Обратиться к врачу следует, если кашель или температура держатся уже больше 1 недели или присутствует что-либо из ниже перечисленного: кровохарканье, ржавая или кровавая мокрота, боль в грудной клетке, усиливающаяся при дыхании, сильная слабость, одышка, цианоз, повторное ухудшение после начавшегося выздоровления от ОРВИ. Личная обеспокоенность необычным течением заболевания, появлением странных симптомов тоже может быть поводом для обращения к врачу, пусть лучше он скажет, что все в порядке и нет повода для беспокойств, чем пропустить пневмонию.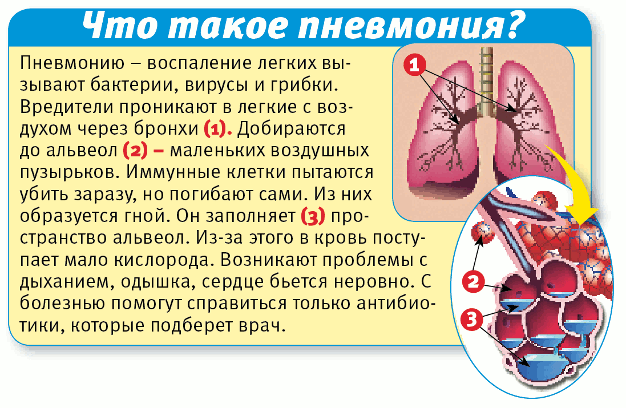
При подозрении на пневмонию, скорее всего, врач назначит проведение рентгенологического исследования легких, клинический анализ крови, возможно врач попросит вас сдать мокроту на анализ, и назначит биохимические исследования, в том числе на показатели воспаления – С-реактивный белок или прокальцитонин. В сложных случаях, может потребоваться проведение компьютерной томографии легких, и бронхоскопии.
Если я болею пневмонией уже больше месяца, такое бывает? Сохраняется кашель, одышка, плохие анализы и изменения на рентгенограмме.Чаще всего клинические и рентгенологические проявления заболевания исчезают через месяц от начала терапии. Пневмония, при которой не наступает положительной динамики за 2 недели, называется не разрешающейся. Однако клинические проявления и рентгенологическое уплотнение могут сохраняться в течение месяца. Если после месяца болезни сохраняется клиническая или рентгенологическая картина заболевания, как минимум следует посетить пульмонолога, так как, может быть, потребуется альтернативная терапия заболевания или исключения других легочных заболеваний, которые могут протекать под маской пневмонии.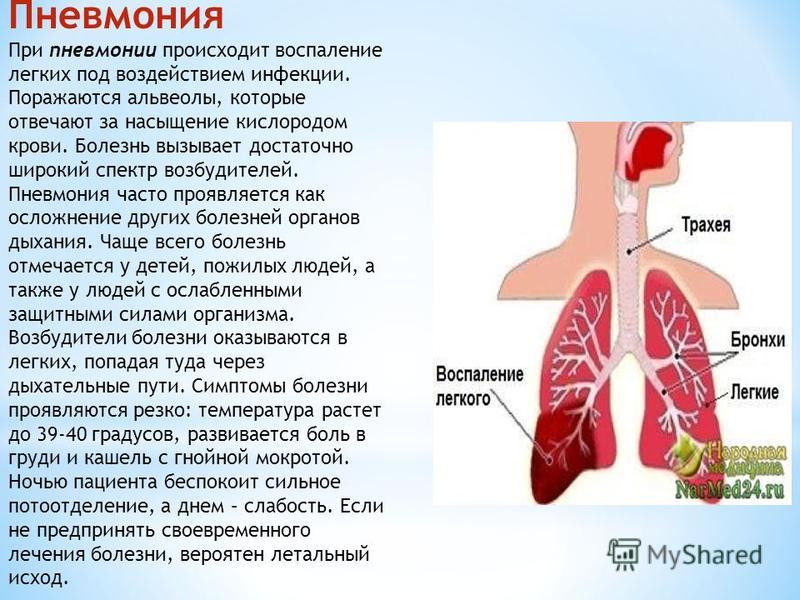
Клинические проявления пневмонии и изменения на рентгенограмме могут сохраняться в течение месяца. При неосложненном течении, на фоне терапии антибиотиками, улучшение самочувствия будет уже в первый день.
Обычно, лечение назначается на 7-10 дней, иногда, антибиотики приходится принимать 3-4 недели. Через 1 неделю к пациенту вернутся силы и хорошее самочувствие.
Однако, полное выздоровление наступает через месяц от начала болезни, до этого времени, пациент может ощущать слабость, покашливание, периодически может подниматься температура. Если в течение первого месяца пневмонии сделать рентген легких, то, скорее всего, будут выявлены изменения, которые могут трактоваться как пневмония. Однако, это не всегда значит, что лечение не помогает или пневмония не проходит, изменения на рентгенограмме могут сохраняться в течение месяца от начала терапии.
Слышал про прививки от пневмонии, как они работают, насколько они эффективны и безопасны?Действительно, существует вакцина от пневмонии.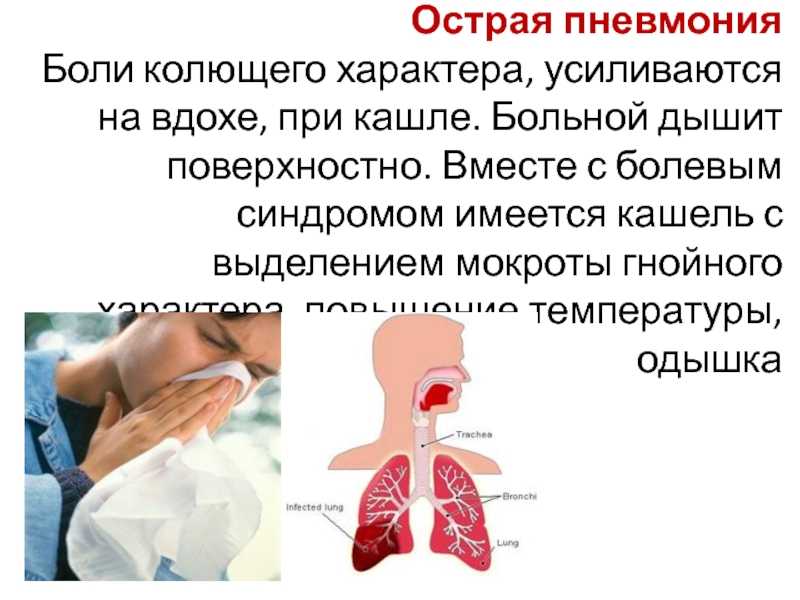 Она представлена многими серотипами стрептококка. Использование такой вакцины дает защиту от стрептококковой пневмонии – самого частого варианта пневмонии. Использование данной вакцины особенно актуально у пожилых и самых юных пациентов, у которых наблюдается самый высокий риск неблагоприятных осложнений. Кроме того, такая вакцина показана всем пациентам с хронической легочной патологией (например, с астмой или ХОБЛ) для снижения риска тяжелых обострений. Использование такой вакцины безопасно, и сейчас пневмококковая вакцина включена в Российский и международный календарь вакцинации.
Она представлена многими серотипами стрептококка. Использование такой вакцины дает защиту от стрептококковой пневмонии – самого частого варианта пневмонии. Использование данной вакцины особенно актуально у пожилых и самых юных пациентов, у которых наблюдается самый высокий риск неблагоприятных осложнений. Кроме того, такая вакцина показана всем пациентам с хронической легочной патологией (например, с астмой или ХОБЛ) для снижения риска тяжелых обострений. Использование такой вакцины безопасно, и сейчас пневмококковая вакцина включена в Российский и международный календарь вакцинации.
Скорее всего, на этот вопрос стоит ответить отрицательно – использование антибиотиков без показаний лишь увеличит риск появления резистентных штаммов микроорганизмов, но не снизит риск пневмонии. Однако в некоторых случаях пульмонолог может выписать длительный курс антибиотиков пациенту вне обострения. Показания к этому курсу очень узкие и специфические, и на них не стоит сейчас останавливаться, так как большинству здоровых людей такой режим приема препаратов не подойдет.
Показания к этому курсу очень узкие и специфические, и на них не стоит сейчас останавливаться, так как большинству здоровых людей такой режим приема препаратов не подойдет.
Фото: freepik.com
Поскольку вы здесь…
У нас есть небольшая просьба. Эту историю удалось рассказать благодаря поддержке читателей. Даже самое небольшое ежемесячное пожертвование помогает работать редакции и создавать важные материалы для людей.
Сейчас ваша помощь нужна как никогда.
Почему инфекция может быть хорошим способом умереть
(Эта статья была предоставлена The Op-Ed Project.)
Сидя в инвалидной коляске в коридоре дома престарелых, думая о лучших днях своей юности, женщина чувствует усталость от бесконечных походов в больницу из-за рецидивирующих инфекций. Она умоляет дочь отвезти ее домой, где она сможет слушать свою музыку, глядя в окно своей гостиной.
Все началось с падения, которое привело к травме, а потом все пошло под откос. Поскольку женщина нуждалась в большем уходе и с ограниченными личными средствами, она застряла в доме престарелых, не в силах реализовать свое видение того, как провести свои последние дни.
Поскольку женщина нуждалась в большем уходе и с ограниченными личными средствами, она застряла в доме престарелых, не в силах реализовать свое видение того, как провести свои последние дни.
Хотя обстоятельства могут немного различаться, эта история, похожая на ту, что была рассказана в The New York Times, является обычной для стареющих американцев. Многие попали в ловушку управления своими потребностями в здравоохранении и определения приоритетов своих целей в конце жизни. Когда пациент или член семьи смотрит на вас, измученные, больше не желающие сражаться с одной инфекцией за другой, это заставляет задуматься, может ли инфекция быть хорошим способом умереть.
Первое знакомство
Будучи начинающим врачом и дочерью врача-гериатра, в юности я часто ездила в дом престарелых с моим отцом-врачом. Я видел стариков-инвалидов, лежащих в кроватях, сидящих в коридорах, у некоторых была развитая деменция, у некоторых было больше понимания того, что их окружает.
Я отчетливо помню его пациентку с запущенным раком молочной железы, который разъедал ее грудь, неоднократно заражая. Из-за слабоумия на поздних стадиях, отсутствия ближайших родственников и доверенности, назначенной судом, было принято решение не проводить химиотерапию, но ее все же лечили антибиотиками.
( ДОПОЛНИТЕЛЬНО: Помогите родителям избежать нежелательного лечения)
Будучи молодым врачом, я своими глазами видел бремя инфекционных заболеваний, чаще всего пневмонии и инфекций мочевыводящих путей, с которыми сталкиваются пожилые люди. Более десяти лет мои исследования были сосредоточены на поиске стратегий предотвращения этих болезненных состояний, особенно у самых немощных пожилых людей, проживающих в домах престарелых. Когда профилактика этих инфекций невозможна, следующим приоритетом является их оптимальное лечение.
Изменение приоритетов
Но в жизни человека наступает момент, когда необходимо изменить цели лечения, и даже оптимальное лечение инфекции не имеет первостепенного значения.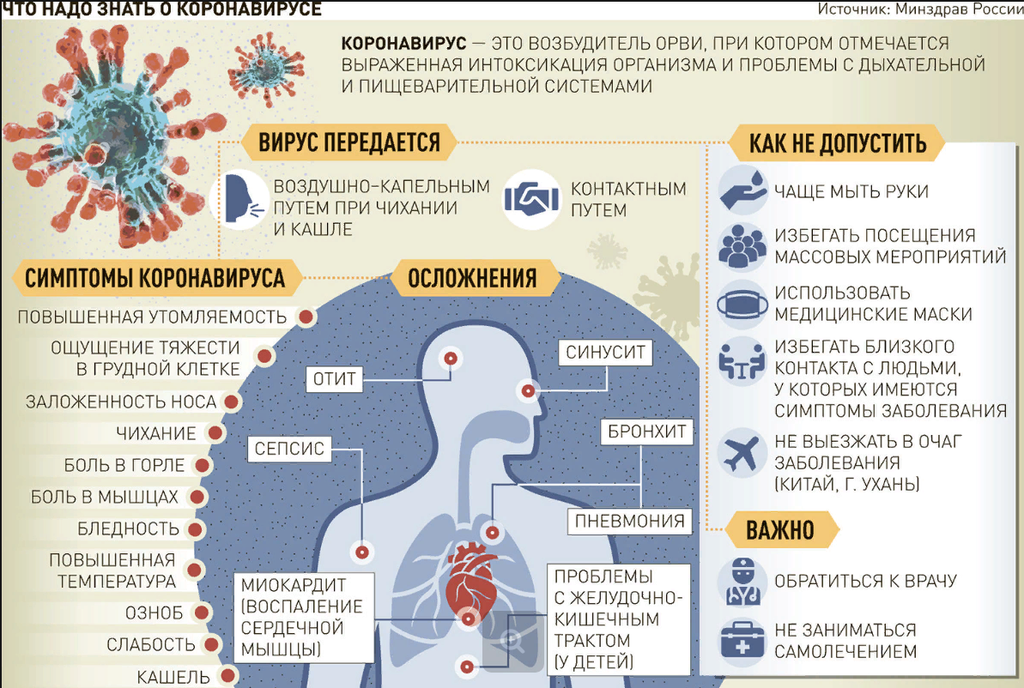 Роль врача заключается в том, чтобы помочь семье осознать, когда настал этот момент. В настоящее время эти разговоры происходят слишком далеко в процессе умирания; страховые компании предпринимают попытки возместить эти разговоры ранее.
Роль врача заключается в том, чтобы помочь семье осознать, когда настал этот момент. В настоящее время эти разговоры происходят слишком далеко в процессе умирания; страховые компании предпринимают попытки возместить эти разговоры ранее.
Институт медицины призвал к радикальному изменению системы здравоохранения в конце жизни. Финансирующие и беспристрастные агентства согласны с тем, что необходимо внести изменения в текущую систему, чтобы они соответствовали желаниям пациентов и их семей и уменьшали финансовую нагрузку на систему здравоохранения.
Расходы Medicare на квалифицированный уход удвоились за последнее десятилетие, подскочив с 12 миллиардов долларов в 2000 году до 26 миллиардов долларов в 2010 году. фискальная нагрузка. В настоящее время в больницах или домах престарелых умирает больше пожилых людей, чем дома.
( ДОПОЛНИТЕЛЬНО: Сожаления дочери об уходе)
Безусловно, эти выборы очень личные. Опыт одного человека не может диктовать, как другой человек может принимать решения в конце жизни. Для одного человека лечение одной инфекции может быть слишком много, а для другого это может быть лечение более 10 инфекций.
Для одного человека лечение одной инфекции может быть слишком много, а для другого это может быть лечение более 10 инфекций.
Кроме того, врачи, как известно, неточно предсказывают, когда на самом деле может наступить смерть, поэтому трудно определить правильное время для прекращения лечения. Даже мой отец, опытный врач дома престарелых, и я расходимся во мнениях относительно использования антибиотиков в конце жизни. Он считает, что в таком простом вмешательстве не следует отказываться, если поддержка матриархата или патриарха может помочь сохранить семью, и я действительно вижу ценность этой точки зрения. С другой стороны, в конце богатой и красивой жизни есть достойный способ умереть.
Реклама
Мирная смерть
Эта концепция не нова. Поговорка «пневмония — друг старика» существует уже много лет. Без лечения человек с пневмонией постепенно теряет сознание и умирает во сне. Для некоторых людей, борющихся до конца, смерть в реанимационном отделении от третьего эпизода пневмонии с резистентным организмом может быть тем, чего они хотят.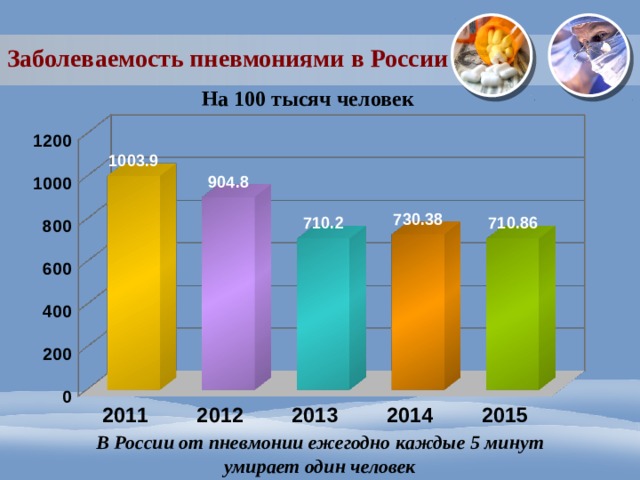 Для многих других достойная и мирная смерть — это то, что они хотели бы запланировать.
Для многих других достойная и мирная смерть — это то, что они хотели бы запланировать.
( ДОПОЛНИТЕЛЬНО: Как быть любящим защитником своих родителей)
Если вы представляете себе второй вариант, который вы бы предпочли, подумайте о том, чтобы сообщить об этом своим близким задолго до того, как наступит это время. Когда семьи собираются с близкими в течение всего года, найдите время, чтобы обсудить, что является самым важным в эти последние месяцы и годы, а не только в последние моменты. Хотя у нас есть антибиотики для лечения инфекций, обезболивающие и другие лекарства для поддержания комфорта, смерть от инфекции может быть менее продолжительной и относительно безболезненной.
Делать слишком много
В американском обществе мы слишком далеко продвинулись в направлении делать больше . Наступает момент, когда более целесообразно делать меньше . Конечно, в системе здравоохранения существуют финансовые стимулы, которые могут противоречить здравому смыслу и оставлять меньше выбора в конце жизни. Но виновата не только система здравоохранения. Пациенты и врачи сыграли свою роль в этом процессе и могут заранее взять на себя ответственность за эти решения.
Но виновата не только система здравоохранения. Пациенты и врачи сыграли свою роль в этом процессе и могут заранее взять на себя ответственность за эти решения.
Отказ от мер по поддержанию жизни, таких как антибиотики, не должен вызывать призрак «панелей смерти». Хотя автономия пациента является наиболее важной, часто пациенты и их семьи обращаются к врачам за советом. Как врач-инфекционист, моя самая важная роль может заключаться не в том, чтобы посоветовать, какой антибиотик использовать или какой диагностический тест провести следующим, а в том, чтобы сидеть с бедствующей семьей, чтобы помочь оправдать, что все в порядке, чтобы отпустить. Поступая так, вы лелеете и чтите прекрасную жизнь, которая была прожита хорошо.
Маниша Джутани-Мехта — врач, адъюнкт-профессор и директор программы стипендий по инфекционным заболеваниям в отделении инфекционных заболеваний Йельской школы медицины. Ее исследование, финансируемое из федерального бюджета, сосредоточено на пневмонии и инфекциях мочевыводящих путей у обитателей домов престарелых. Она является научным сотрудником проекта OpEd Public Voices.
Она является научным сотрудником проекта OpEd Public Voices.
Поделиться
Маниша Джутани-Мехта, доктор медицины Маниша Джутани-Мехта — адъюнкт-профессор и директор программы стипендий по инфекционным заболеваниям в отделении инфекционных заболеваний Йельской школы медицины. Ее исследование, финансируемое из федерального бюджета, было сосредоточено на пневмонии и инфекциях мочевыводящих путей у обитателей домов престарелых. Она является научным сотрудником проекта OpEd Public Voices. Подробнее
5 вещей, которые нужно знать о пневмонии
Основные моменты
Пневмония — смертельная инфекция легких, которая может развиться в результате простуды или гриппа некоторые штаммы пневмонии могут помочь предотвратить заболевание
Си-Эн-Эн —
В груди тесно, и иногда трудно отдышаться. Вы хрипите или кашляете так сильно, что ваши бока вскоре начинают болеть.
Вы хрипите или кашляете так сильно, что ваши бока вскоре начинают болеть.
Ты так устал, как будто вся кровь отлила от твоего тела. Всплески лихорадки. Вы получаете озноб и начинаете дрожать.
Все это признаки пневмонии, серьезной легочной инфекции, которая ежегодно уносит жизни сотен тысяч людей по всему миру.
Вот пять ключевых вещей, которые нужно знать об этой потенциально смертельной болезни.
cms.cnn.com/_components/paragraph/instances/paragraph_B5DE95F5-0FE4-FE20-89CE-15C3CE6BE30A@published» data-editable=»text» data-component-name=»paragraph»> Пневмония может быть вызвана вирусом, бактерией или даже грибком. Хотя сама по себе пневмония не заразна, микробы, которые ее вызывают, заразны. Если он вызван вирусом, он может легко перерасти в бактериальную пневмонию, которая может быть довольно серьезной.Пневмония возникает, когда воздушные мешочки или альвеолы легких заполняются жидкостью или гноем. Это затрудняет вдох и получение достаточного количества кислорода. Без лечения уровень кислорода может упасть до опасного для жизни уровня.
Кандидат в президенты от Демократической партии Хиллари Клинтон заболела пневмонией во время своей предвыборной кампании 2016 года, что вызвало опасения по поводу ее здоровья и пригодности для работы.
Пневмония может возникать в одном легком или в обоих легких, что называется двойной пневмонией. Или вы можете иметь это и даже не знать об этом, состояние, известное как «ходячая пневмония».
Большинство здоровых людей могут бороться с пневмонией, но молодым, пожилым, слабым или с ослабленным иммунитетом бороться с болезнью может быть сложно. Только в Соединенных Штатах пневмония убивает около 50 000 человек в год, в основном взрослых старше 75 лет и детей до 5 лет.
По данным ЮНИСЕФ, более 2500 детей в день умирают от пневмонии во всем мире, большинство из них в возрасте до 2 лет, что делает ее основной причиной смерти детей младшего возраста.
Любой человек с хроническим заболеванием, таким как диабет, проблемы с почками, сердечная недостаточность, ВИЧ / СПИД или заболевание легких, такое как ХОБЛ, также подвержен высокому риску, как и любой, кто проходит химиотерапию или принимает иммунодепрессанты. Курение и употребление слишком большого количества алкоголя также могут повысить ваши шансы заболеть.
Многие симптомы пневмонии напоминают симптомы простуды или гриппа. Так как же определить разницу?
Обычно простуда начинается довольно медленно, возможно, с насморком и болью в горле. Если вы добавите лихорадку, ломоту в теле и головную боль, которые появляются быстро, возможно, у вас грипп. Пневмония обычно является осложнением простуды или гриппа, когда болезнь поселяется в легких.
Если вы добавите лихорадку, ломоту в теле и головную боль, которые появляются быстро, возможно, у вас грипп. Пневмония обычно является осложнением простуды или гриппа, когда болезнь поселяется в легких.
Если пневмония вызвана вирусом, первые несколько дней симптомы будут напоминать грипп: сухой кашель, лихорадка, головная боль, озноб, сильная усталость, плохой аппетит, мышечные боли и слабость. Но затем кашель усилится и будет выделяться слизь, поднимется температура и ухудшится дыхание. У вас может быть острая или колющая боль в груди. Губы могут стать синеватыми.
Большинство случаев бактериальной пневмонии вызываются стрептококковыми бактериями.
Центр контроля заболеваний Люди с вирусной пневмонией подвержены высокому риску развития бактериальной пневмонии.
При бактериальной пневмонии у вас также может быть очень высокая температура (105 градусов) и обильное потоотделение с учащенным затрудненным дыханием и учащенным пульсом. Из-за нехватки кислорода под ногтями может появиться синеватый оттенок. Возможна спутанность сознания, особенно у пожилых людей.
Если вы думаете, что у вас есть симптомы пневмонии, не сомневайтесь. Немедленно обратитесь к врачу.
Прививка от гриппа является ключом к предотвращению пневмонии.
Марио Тама / файл Getty Images Чтобы убедиться, что у вас пневмония, ваш врач, вероятно, назначит рентгенографию грудной клетки, на которой можно четко увидеть заполненные жидкостью мешочки.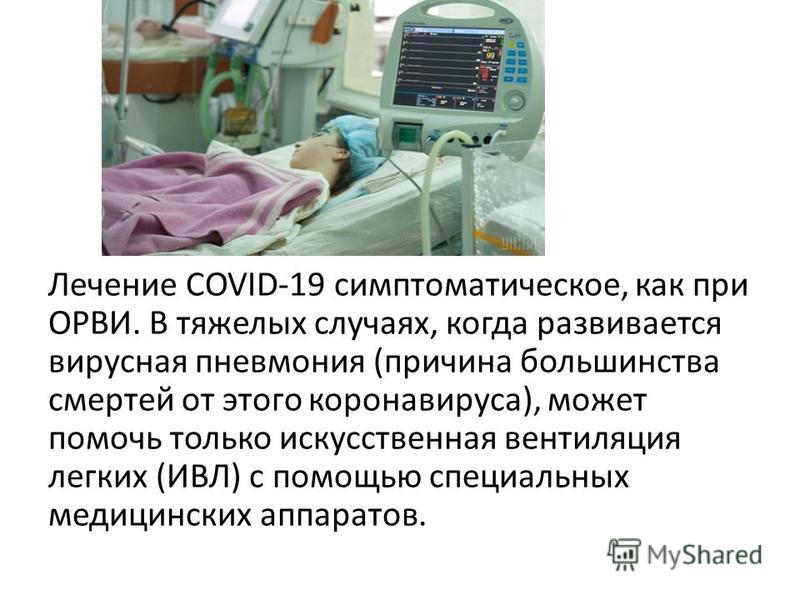
Лечение зависит от причины. При вирусной пневмонии могут быть назначены противовирусные препараты, а для лечения грибковой и бактериальной пневмонии используются антибиотики. Большинство бактериальных пневмоний вызывается стрептококковыми бактериями, за которыми следуют гемофильные и стафилококковые бактерии.
К сожалению, рост устойчивых к антибиотикам штаммов или серотипов бактерий Streptococcus затрудняет лечение пневмонии, особенно если она подхватывается в больничных условиях, где чаще встречаются устойчивые бактерии.
Присоединиться к разговору
Лучший способ предотвратить пневмонию – воспользоваться вакцинацией. Пневмония часто следует за гриппом, поэтому ключевое значение имеет ежегодная вакцинация против гриппа.
Для лиц из групп высокого риска в настоящее время доступны три типа вакцин против пневмонии: PCV13 или пневмококковая конъюгированная вакцина, защищающая от нескольких серотипов стрептококковых бактерий; PPSV23 или пневмококковая полисахаридная вакцина, защищающая от многих других заболеваний; и Hib, или вакцина против Haemophilus influenzae типа b.
Каждый из них имеет определенные риски и рекомендации, поэтому проконсультируйтесь со своим лечащим врачом, чтобы убедиться, что вакцина безопасна для вас или вашей семьи.