Мелкие красные точки на ногах ниже колен: Мелкие красные точки на ногах ниже колен
Красные точки на ногах – как избавиться от них?
Обнаружив красные точки на ногах, многие люди теряются, не зная, чем объяснить их появление. Причиной этого состояния может быть все, что угодно – от достаточно безобидных последствий эпиляции до серьезных заболеваний кожи. Как бы то ни было, мелкие красные точки причиняют беспокойство одним лишь своим присутствием. Если непонятные пятна еще и чешутся, от них тем более хочется избавиться как можно быстрее. Что делать, если на коже ног появились красные точки?
Причины появления красных точек на ногах
Мелкие красные пятна, обнаруживающиеся на коже ног, могут быть связаны со следующими состояниями:
- повреждение кожи после эпиляции;
- аллергическая реакция;
- недостаток витаминов и микроэлементов;
- хронические кожные заболевания;
- укусы насекомых;
- сосудистые опухоли.
Все эти причины появления красных точек хорошо изучены, а значит, существуют надежные и эффективные методы борьбы с ними. Рассмотрим подробнее каждый из случаев возникновения подобных косметических дефектов.
Рассмотрим подробнее каждый из случаев возникновения подобных косметических дефектов.
Красные точки после эпиляции
Обнаружив на ногах непонятную сыпь, не нужно впадать в панику. Чаще всего маленькие красные точки появляются на ногах после очередного бритья волос. Причины этого состояния известны, просто не каждый задумывается над ними. Некачественная или затупившаяся бритва, недостаточное увлажнение кожи во время эпиляции – все это может привести к появлению мелких точек вокруг колен, на голенях или бедрах.
Отличить сыпь, появившуюся после бритья, довольно просто. В этом случае красные точки появляются спустя несколько часов после эпиляции и держатся не более двух-трех дней. Сыпь чешется и зудит, но не вызывает никаких болезненных ощущений. Красные точки после бритья обычно проходят сами собой без какого-либо специального лечения.
Как избавиться от красных точек на ногах после эпиляции? Прежде всего следует нанести на кожу увлажняющий крем. Средство может быть от любой из известных марок, важно лишь, чтобы крем не вызывал аллергии.
Совет
Наносите увлажняющий крем только на сухую и чистую кожу ног.
Что делать, чтобы после бритья больше не появлялась подобная сыпь? Чаще менять лезвие бритвы и не забывать после каждой эпиляции обрабатывать кожу специальным кремом или лосьоном. Такая мера даст возможность избежать появления сыпи и сохранить кожу ног чистой и здоровой.
При эпиляции следует избегать воздействия прямых солнечных лучей на кожу. Нередко после загара на травмированной коже возникают многочисленные мелкие зудящие красные точки. Справиться с ними поможет любой увлажняющий крем, нанесенный на ноги сразу после появления сыпи. От посещения бассейна с хлорированной водой, солярия и сауны сразу после эпиляции также следует воздержаться.
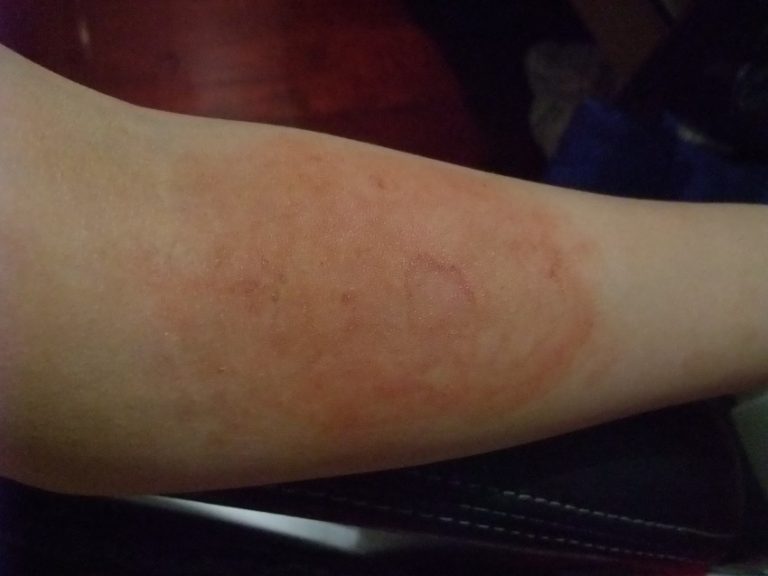
Красные точки при аллергии
Эпиляция не единственная причина, при которой возникают мелкие пятна. Красные точки на ногах могут быть проявлением аллергии – повышенной чувствительности кожи к тому или иному раздражителю. Причины аллергии различны. Это может быть реакция на новый стиральный порошок, мыло, косметику, синтетическое постельное белье. Нередко красные точки ниже колен возникают при ношении шерстяных носков или гетр.
Красные точки на ногах могут быть проявлением аллергии – повышенной чувствительности кожи к тому или иному раздражителю. Причины аллергии различны. Это может быть реакция на новый стиральный порошок, мыло, косметику, синтетическое постельное белье. Нередко красные точки ниже колен возникают при ношении шерстяных носков или гетр.
Как и мелкая сыпь после бритья, красные точки на коже при аллергии сильно чешутся и доставляют много беспокойства. Пятна могут сливаться между собой, образуя большие очаги поражения. На коже возникает отек. После расчесов нередко остаются глубокие порезы. Возможно присоединение вторичной бактериальной инфекции и появление пузырьков, заполненных гноем.
Совет
При обнаружении на коже ног красных зудящих точек обратитесь к врачу!
Лечение аллергической сыпи заключается в применении специальных антигистаминных препаратов. «Супрастин», «Кларитин», «Эриус» и другие противоаллергические средства быстро снимают отек и устраняют зуд. Как и в случае с раздражением после бритья, кожу обязательно нужно увлажнять. Для этой цели отлично подойдут кремы-эмоленты (например, «Эмолиум») и другие смягчающие средства.
Как и в случае с раздражением после бритья, кожу обязательно нужно увлажнять. Для этой цели отлично подойдут кремы-эмоленты (например, «Эмолиум») и другие смягчающие средства.
Красные точки при хронических кожных заболеваниях
Некоторые высыпания на коже ног могут быть признаком серьезных заболеваний. При ревматизме могут появляться мелкие красные точки выше и ниже колен, а также на других участках тела. Они не чешутся, не болят и представляют собой кровоизлияния капилляров под кожу. Причиной появления мелкой сыпи также может стать себорейный дерматит и другие воспалительные процессы. Красные точки на ногах при дерматологических заболеваниях могут чесаться, а могут и не причинять ни малейшего дискомфорта. Для точной диагностики и подбора схемы лечения следует обратиться к врачу-дерматологу.
Красные точки после загара
Возвращаясь с пляжа, не все люди радуются ровному шоколадному загару на теле. В некоторых случаях солнечные лучи могут стать причиной появления мелкой красный сыпи на коже. Такое явление называется фотодерматитом и по сути своей является одним из проявлений аллергической реакции. Красные точки появляются на коже течение нескольких часов после загара. При этом совсем не обязательно часами лежать на пляже, достаточно лишь прогуляться по городу в коротком платье или шортах.
Такое явление называется фотодерматитом и по сути своей является одним из проявлений аллергической реакции. Красные точки появляются на коже течение нескольких часов после загара. При этом совсем не обязательно часами лежать на пляже, достаточно лишь прогуляться по городу в коротком платье или шортах.
Сами по себе солнечные лучи, конечно же, аллергию не вызывают. В появлении красной сыпи на теле виновата особенная реакция организма, проявляющаяся при воздействии солнечного света. Часто с такой проблемой сталкиваются люди, страдающие экземой, порфирией и другими серьезными заболеваниями. Изменения в иммунной системе организма приводят к сильной реакции на солнечный свет и появлению мелких красных пятен на коже. Специфического лечения этого заболевания не существует. Единственный способ избежать появления сыпи – не находиться под солнцем длительное время, а также использовать специальные солнцезащитные кремы с высоким индексом SPF.
Красные точки при гиповитаминозе
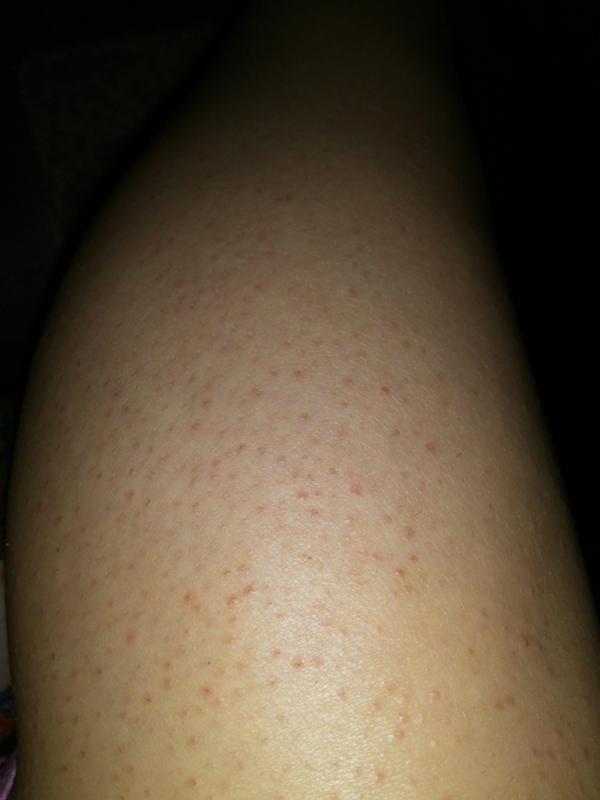
Нехватка в организме витаминов C и K может привести к появлению мелкой сыпи на ногах и по всему телу. Мелкие точки могут группироваться возле колен в проекции суставов или распространяться на голени и бедра. Почему возникает такая сыпь? Все дело в том, что при недостатке аскорбиновой кислоты и витамина K капилляры теряют свою эластичность, становятся хрупкими и ломкими. Малейшие повреждения сосудов приводят к кровоизлияниям под кожу. Такая сыпь может время от времени появляться и исчезать сама собой.
Мелкие точки могут группироваться возле колен в проекции суставов или распространяться на голени и бедра. Почему возникает такая сыпь? Все дело в том, что при недостатке аскорбиновой кислоты и витамина K капилляры теряют свою эластичность, становятся хрупкими и ломкими. Малейшие повреждения сосудов приводят к кровоизлияниям под кожу. Такая сыпь может время от времени появляться и исчезать сама собой.
Для профилактики возникновения новых красных точек на коже следует позаботиться о постоянном поступлении важных витаминов в организм. Летом на столе должно быть больше свежих овощей и фруктов, а также соков. В осенне-зимний период следует принимать поливитамины в капсулах или таблетках.
Красные точки при сосудистых опухолях
Речь идет о гемангиомах – частой патологии кровеносных сосудов. Гемангиома представляет собой доброкачественную сосудистую опухоль и обычно появляется при рождении или в первые месяцы жизни. В редких случаях образование проявляется в зрелом возрасте. Гемангиомы могут быть самых разнообразных размеров и форм. Они не болят, не чешутся и не причиняют никакого беспокойства, являясь лишь косметическим дефектом. Не исчезают после загара, не поддаются лечению кремами и мазями. В редких случаях могут изъязвляться и кровоточить.
Гемангиомы могут быть самых разнообразных размеров и форм. Они не болят, не чешутся и не причиняют никакого беспокойства, являясь лишь косметическим дефектом. Не исчезают после загара, не поддаются лечению кремами и мазями. В редких случаях могут изъязвляться и кровоточить.
Если красные точки на ногах представляют собой истинную сосудистую опухоль, избавиться от нее можно лишь хирургическим путем. Мелкие пятна можно убрать лазером в специализированной клинике. После такого лечения на коже может остаться белое пятно, которое со временем проходит само собой. В редких случаях гемангиомы исчезают самостоятельно без какой-либо специальной терапии.
Красные точки после укусов насекомых
К сожалению, даже в наше время никто не застрахован от укусов комаров, мошек или нашествия постельных клопов. Красные точки, вызванные укусами насекомых, сильно чешутся и причиняют немало беспокойства. Впрочем, это единственная неприятность, возникающая при контакте с комарами и мошками. Такая сыпь проходит в течение двух-трех дней даже без лечения и не вызывает каких-либо серьезных проблем со здоровьем. Для облегчения состояния можно использовать антигистаминные гели (например, «Фенистил»), а также антисептические и увлажняющие кремы и мази.
Такая сыпь проходит в течение двух-трех дней даже без лечения и не вызывает каких-либо серьезных проблем со здоровьем. Для облегчения состояния можно использовать антигистаминные гели (например, «Фенистил»), а также антисептические и увлажняющие кремы и мази.
Профилактика появления красных точек на ногах
Чтобы непонятная мелкая сыпь не беспокоила, следует придерживаться некоторых простых правил:
- соблюдать технику безопасности при депиляции;
- пользоваться увлажняющими кремами после бритья;
- избегать травматизации кожи ног;
- принимать поливитамины в холодное время года.
Выполнение этих рекомендаций поможет избежать возникновения неприятной сыпи на ногах и всех последствий ее проявления.
терапия воспалений, сыпи и шелушений
- 26 июня 2019
Летнее раздражение кожи: фото сыпи и расчесовРаздражение кожи – проблема, связанная с дискомфортом и внешними проявлениями, которая серьезно активизируется в летний период.
Сыпь на поверхности кожи, шелушение и раздражение, покраснения и зуд – стандартные проблемы лета. Существует множество факторов, благодаря которым активизируются как патологические состояния, так и чувствительность эпидермиса к раздражителям.
Возникновение раздражения – стандартная реакция кожи на повреждение клеток токсинами, пылью, чужеродными веществами и предметами. Чаще, человек не обращает внимания на проблему, привязывая ее к жаре и потливости за счет стабилизации температуры тела организмом, его стандартной функции охлаждения. Объяснением раздражения кожи может служить и неправильное питание, неудобная одежда, различные растения и насекомые на даче или во время прогулки по парку. В большинстве случаев, так и есть, и воспаление кожи является следствием банальных действий и поведения непосредственно человека, когда тот часто протирает пот со лба или во время пробежки может несколько раз почесать место, которое зудит.
Обратите внимание на факт, что раздраженная кожа частично теряет способность выполнения защитных функций. Она покрывается микротрещинами, небольшими ранками, а впоследствии, волдырями, воспаляется и заражается инфекциями. Дополнительная опасность – ядовитые растения и насекомые, ультрафиолетовое облучение, загрязнения пылью и потом, самостоятельное механическое воздействие, когда мы стараемся погасить зуд, а также средства бытовой химии, токсины с продуктами и лекарствами, и даже холодный воздух из кондиционера. Кроме того, раздражение не всегда является стандартным фактором реакции на столь обыденные внешние раздражители. За схожей симптоматикой может скрываться аллергическая реакция на солнце, так называемая аллергия на пот и жару!
За схожей симптоматикой может скрываться аллергическая реакция на солнце, так называемая аллергия на пот и жару!
Аллергия на солнце: виды и симптомы
Раздражение кожи по причине аллергии на солнцеНе будем исключать проблем, которые являются причиной, а иногда, и следствием. Заболевания кожи и аллергические реакции – более сложные патологии, которые обязательно нужно лечить с участием дерматолога!
Среди стандартных проявлений фототоксические реакции, фототравматические реакции, а также фотоаллергические реакции. Их симптомами могут быть следующие проявления:
• Сыпь на поверхности кожи, увеличение зон покрытия с развитием сыпи до мелких гнойничков;
• Воспаление и появление отечности, болевой синдром;
• Шелушение кожи, которое сопровождается зудом и жжением!
Причины возникновения раздражения кожи
Летние раздражения кожи проявляются чаще, ведь существует несколько дополнительных провоцирующих факторов – пот, пыль, солнечные ожоги, провокации различных аллергенов, а также стандартная попытка подавить зуд, во время которого человек наносит себе микроскопические механические повреждения кожи. Но мы решили рассмотреть все причины раздражений, сыпи и последующих воспалений. Они представлены в следующем списке:
Но мы решили рассмотреть все причины раздражений, сыпи и последующих воспалений. Они представлены в следующем списке:
• Ультрафиолетовое облучение и негативное влияние на кожу солнечного света. Касается это не только прямого контакта, провоцирующего солнечные ожоги, но и повышенной температуры тела, когда выделяется обильное количество пота, или перегретый организм, по определенным причинам, не имеет возможности самоохлаждения;
• Негативное влияние на кожу косметики, когда возникает раздражение на лице. И особенно в случае неправильного ее подбора, использования скрабовых средств в жаркую погоду или нанесения жирных кремов, закрывающих поры кожи, перед выходом на улицу, на прогулку или на пляж;
• Контакт с агрессивными средствами бытовой химии, в составе которой могут содержаться кислоты и щелочи, пестициды и аммиак, различные токсины, а также индивидуальные аллергены. Дополнительный эффект раздражения кожи провоцируется несколькими факторами – агрессивное воздействие бытовой химии + воздействие косметики + пот и пыль на улице;
• Самостоятельное лишение кожи защиты и эффекта увлажнения мылом, которое сушит поверхность кожи. Дополнительная причина – негативное влияние химических веществ, содержащихся в составе;
Дополнительная причина – негативное влияние химических веществ, содержащихся в составе;
Раздражение кожи на лице и теле: основные причины появления сыпи и зуда• Некачественная или неподходящая по размеру одежда. Лето – пора легких брюк или шорт, а также натуральных футболок и рубашек. Но в дань моде многие из нас надевают ненатуральные вещи, которые просто красивы. Не все они являются качественными, и могут вызывать аллергические реакции на поверхности кожи, а соответственно, раздражение, постоянно натирая поврежденные места. Возникает раздражение на шее, плечах, спине, голенях раздражение под мышками, в паху;
• Неправильное питание. Некоторые продукты отличаются серьезным негативным воздействием на органы пищеварения. И их раздражение может дать соответствующую реакцию, провоцирующую покраснение и сыпь на различных участках кожи. Нередко, это стандартные аллергены или так называемый «пищевой мусор» – газировка, шоколад и глютен, чипсы и снеки, жирная и острая пища, некоторые цитрусовые;
• Контакт с растениями. Причиной раздражения и аллергии, потницы и прочих проявлений негативной реакции кожи может быть не только пот и пыль, пыльца растений. Нередко, фактором провокации становятся непосредственно растения и контакт с ними. Раздражение на коже вызывает крапива, живокость, ядовитый плющ, клещевина и многие другие садовые, луговые, лесные и дачные растения!
Причиной раздражения и аллергии, потницы и прочих проявлений негативной реакции кожи может быть не только пот и пыль, пыльца растений. Нередко, фактором провокации становятся непосредственно растения и контакт с ними. Раздражение на коже вызывает крапива, живокость, ядовитый плющ, клещевина и многие другие садовые, луговые, лесные и дачные растения!
Лечение раздражения кожи в Кривом Роге: как снять воспаление и зуд
Первое и наиболее правильное решение – исключить контакт с раздражителем. Сделать это можно в том случае, если вы понимаете, по какой причине на поверхности кожного покрова появилось воспаление. Нередко, подобная проблема присутствует в подмышечной и паховой зоне, или на шее при носке некачественной и тесной одежды, на предплечьях и кистях рук при пыльной работе в саду. Зуд и раздражение кожи волосистой части головы присутствуют после длительного пребывания на солнце, а покраснение и воспаление на ногах ниже колен – после прогулок в парках или в лесу. Раздражение на лице – следствие использования недорогой косметики, а также механического воздействия, в числе чего стоит рассматривать и раздражение после бритья.
Раздражение на лице – следствие использования недорогой косметики, а также механического воздействия, в числе чего стоит рассматривать и раздражение после бритья.
Следует обратить внимание и на косметические средства, продукты питания, новые духи и мыло, бытовую химию в доме. Обнаружить раздражитель не так сложно, и от него нужно избавиться.
Если летнее раздражение кожи возникает по стандартной причине, виной чему повышенное потоотделение и загрязнение кожи, стандартный способ быстрой профилактики и исключения развития – принять прохладный душ и аккуратно протереть поврежденные участки кожи. Не нужно сразу наносить увлажняющие кремы и гели, покупать антигистаминные препараты или непроверенные препараты в магазинах и аптеках. Правильное решение – избегать самолечения и вовремя обратиться к дерматологу, а далее, если необходимо, к косметологу или терапевту, другим специалистам и профильным врачам, если это потребуется. В любом из случаев, лечение раздражения кожи на лице и теле начинается с диагностики!
Летние раздражения кожи: диагностика и лечениеОбратите внимание на раздражение от пота на фото в статье, аллергические реакции, ответы кожи на пыль и повреждения, и вовремя примите правильное решение! Берегите себя и старайтесь не использовать непроверенные народные средства, способные усугубить проблему. Вовремя обращайтесь за консультацией и записывайтесь на прием по телефону (098) 530-60-40. Будем рады помочь!
Вовремя обращайтесь за консультацией и записывайтесь на прием по телефону (098) 530-60-40. Будем рады помочь!
Дополнительно прочтите:
Летние обострения заболеваний. Осторожно – жара!
Как получить красивый и здоровый загар
Лечение гиперпигментации в Клинике Медитон
Болезненные красные припухлости на голенях
Том 43, Выпуск 9, сентябрь 2014
Лоуренс Люнг Лорейн цыпленок
Скачать статью
Процитировать эту статью BIBTEX
ССЫЛАТЬСЯ
РИС
Кейс
| Рисунок 1. Множественные красные припухлости на передней поверхности нижних конечностей |
Г-жа W, 47 лет, обратилась в вашу клинику с жалобами на множественные красные припухлости на обеих голенях в течение 2 недель. Сначала она заметила участки покраснения, которые быстро превратились в шишки, слегка зудящие и болезненные. Ее симптомы сохранялись в течение дня, без каких-либо облегчающих или усугубляющих факторов. Она отрицала предыдущую травму нижних конечностей или аллергию на продукты питания или лекарства. Она никогда не курила и очень редко употребляла алкоголь. У нее не было недавней истории зарубежных поездок. Единственным другим ее активным заболеванием была депрессия, от которой она принимала одну и ту же дозу антидепрессантов в течение последних 4 лет. Других текущих системных симптомов у нее не было. Г-жа В. вспомнила, что 6 лет назад у нее были похожие красные припухлости, но они исчезли без какого-либо лечения. Четыре года назад обследовалась на неспецифический полиартрит с повышенным С-реактивным белком, но ревматологический диагноз не был поставлен.
Ее симптомы сохранялись в течение дня, без каких-либо облегчающих или усугубляющих факторов. Она отрицала предыдущую травму нижних конечностей или аллергию на продукты питания или лекарства. Она никогда не курила и очень редко употребляла алкоголь. У нее не было недавней истории зарубежных поездок. Единственным другим ее активным заболеванием была депрессия, от которой она принимала одну и ту же дозу антидепрессантов в течение последних 4 лет. Других текущих системных симптомов у нее не было. Г-жа В. вспомнила, что 6 лет назад у нее были похожие красные припухлости, но они исчезли без какого-либо лечения. Четыре года назад обследовалась на неспецифический полиартрит с повышенным С-реактивным белком, но ревматологический диагноз не был поставлен.
| Рисунок 2. Поражения уплотнены, но не бледнеют при надавливании, размером до 4 см (1,5 дюйма) в диаметре |
При осмотре у госпожи W была обнаружена симметрично распределенная сыпь на передней поверхности обеих голеней с множественными эритематозными уплотненными поражениями диаметром до 4 см ( Рисунок 1 ). Оттенок эритемы варьировался от ярко-красного до пурпурно-коричневого, а очаги поражения были нечетко разграничены. Уплотненные участки были теплыми и слегка болезненными, без побледнения или изъязвления (9).0021 Рисунок 2 ). Кожа над ней была неповрежденной, признаков шелушения, изъязвления или отека кожи не было. Выпадения волос не было, фолликулярные структуры были сохранены.
Оттенок эритемы варьировался от ярко-красного до пурпурно-коричневого, а очаги поражения были нечетко разграничены. Уплотненные участки были теплыми и слегка болезненными, без побледнения или изъязвления (9).0021 Рисунок 2 ). Кожа над ней была неповрежденной, признаков шелушения, изъязвления или отека кожи не было. Выпадения волос не было, фолликулярные структуры были сохранены.
Вопрос 1
Каков ваш клинический подход?
Вопрос 2
Каковы дифференциальные диагнозы?
Вопрос 3
Какие исследования вы бы рассмотрели и почему?
Ответ 1
Подробный анамнез и полное клиническое обследование пациента необходимы, чтобы помочь дифференцировать кожную сыпь и определить возможные основные причины и триггеры. Основные моменты анамнеза включают относительно короткую манифестацию в течение 2 недель, множественные эритематозные и слегка болезненные поражения, отсутствие недавней травмы, внешних триггеров или поездок за границу. Не было смены лекарств и предшествующего эпизода недиагностированного полиартрита. При клиническом осмотре выявлены симметричные высыпания на голенях с легкой болезненностью, небледной эритемой и интактными кожными покровами.
Не было смены лекарств и предшествующего эпизода недиагностированного полиартрита. При клиническом осмотре выявлены симметричные высыпания на голенях с легкой болезненностью, небледной эритемой и интактными кожными покровами.
Ответ 2
Перечень дифференциальных диагнозов включает:
- инфекции кожи
- острый жировой некроз
- липоидный некробиоз
- неслучайных травм
- узелковый полиартериит
- узловатая эритема.
Эритема и уплотнение предполагают воспалительное состояние, вызванное инфекцией или аутоиммунными процессами. Общие возбудители болезненных эритематозных кожных инфекций включают Staphylococcus aureus и Lancefield Group A Streptococcus pyrogenes . Однако S. aureus часто проявляется в виде пустул и абсцессов, а гемолитическая инфекция Streptococcus часто приводит к целлюлиту и возможному некротизирующему фасциту. Претибиальная кожа пациентов с воспалительным заболеванием кишечника и инсулинозависимым диабетом предрасположена к липоидному некробиозу, но обычно представляет собой одиночную безболезненную бляшку с возможным изъязвлением и атрофией кожи. Острый жировой некроз представляет собой форму крупозного панникулита, который может привести к болезненным подкожным образованиям на нескольких участках тела, но вызывается разрушением и гибелью жировой ткани в результате механического или холодового повреждения. Неслучайные травмы могут проявляться в виде множественных кровоподтеков разного размера и возраста, но повышенное тепло и уплотнение в месте поражения необычны. Узелковый полиартериит относится к синдрому некротизирующего васкулита артерий малого и среднего калибра и клинически проявляется системным расстройством и болезненными кожными узелками (до 2 см), которые могут изъязвляться.1 И узелковый полиартериит, и узловатая эритема могут напоминать изображенные поражения, хотя первое обычно приводит к изъязвлению кожи.
Острый жировой некроз представляет собой форму крупозного панникулита, который может привести к болезненным подкожным образованиям на нескольких участках тела, но вызывается разрушением и гибелью жировой ткани в результате механического или холодового повреждения. Неслучайные травмы могут проявляться в виде множественных кровоподтеков разного размера и возраста, но повышенное тепло и уплотнение в месте поражения необычны. Узелковый полиартериит относится к синдрому некротизирующего васкулита артерий малого и среднего калибра и клинически проявляется системным расстройством и болезненными кожными узелками (до 2 см), которые могут изъязвляться.1 И узелковый полиартериит, и узловатая эритема могут напоминать изображенные поражения, хотя первое обычно приводит к изъязвлению кожи.
Ответ 3
При возможных кожных инфекциях и других дерматологических проявлениях системных инфекций рекомендуется полное исследование крови (FBE). Ввиду наличия полиартрита в анамнезе необходимы обновленные показатели возможного воспалительного артрита, такие как скорость оседания эритроцитов (СОЭ), С-реактивный белок (СРБ), ревматоидный фактор и антинуклеарные антитела (АНА). Рентген грудной клетки полезен для поиска возможного туберкулеза, атипичной инфекции (например, микоплазмы) или саркоидоза. Наконец, глубокая биопсия кожи с достаточным образцом подкожной жировой клетчатки, взятой из острого очага, может быть использована для окончательного диагноза как гранулематозных, так и панникулярных патологий.
Рентген грудной клетки полезен для поиска возможного туберкулеза, атипичной инфекции (например, микоплазмы) или саркоидоза. Наконец, глубокая биопсия кожи с достаточным образцом подкожной жировой клетчатки, взятой из острого очага, может быть использована для окончательного диагноза как гранулематозных, так и панникулярных патологий.
Продолжение дела
Кровь была взята у госпожи W, и результаты для FBE, СОЭ и ревматоидного фактора были в пределах референтных интервалов, но СРБ был повышен (55 мг/л, норма <8 мг/л). Рентгенограмма грудной клетки показала наличие прикорневых лимфатических узлов и ретикулярных затемнений в обоих легких, что наводило на мысль о саркоидозе. Как обсуждалось позже, биопсию отложили.
Вопрос 4
Какой окончательный диагноз?
Вопрос 5
Как бы вы справились с этим состоянием?
Ответ 4
Окончательный диагноз: узловатая эритема, вторичная по отношению к саркоидозу. Ежегодная заболеваемость узловатой эритемой составляет 1–5 случаев на 100 000, поражая преимущественно женщин (соотношение М:Ж от 1:4 до 1:6) с возрастной предрасположенностью от 15–40 лет. высыпания одиночных или множественных эритематозных узелков на разгибательных поверхностях нижних конечностей и, в меньшей степени, на верхних конечностях и туловище. Эритема плохо очерчена и не бледнеет при надавливании. Узелки имеют диаметр 1–10 см и обычно инволютируют в течение 2–3 недель после появления, приобретая характерный зелено-желтый оттенок, который может быть неотличим от старых синяков. когда-либо, изъязвляется.1,2 Системные симптомы могут возникать до появления узловатой эритемы, которые могут включать лихорадку, недомогание, потерю веса, артралгию или неспецифический артрит.3 Эти симптомы также могут быть связаны с основными заболеваниями, которые вызывают узловатую эритему. (Смотри ниже).
высыпания одиночных или множественных эритематозных узелков на разгибательных поверхностях нижних конечностей и, в меньшей степени, на верхних конечностях и туловище. Эритема плохо очерчена и не бледнеет при надавливании. Узелки имеют диаметр 1–10 см и обычно инволютируют в течение 2–3 недель после появления, приобретая характерный зелено-желтый оттенок, который может быть неотличим от старых синяков. когда-либо, изъязвляется.1,2 Системные симптомы могут возникать до появления узловатой эритемы, которые могут включать лихорадку, недомогание, потерю веса, артралгию или неспецифический артрит.3 Эти симптомы также могут быть связаны с основными заболеваниями, которые вызывают узловатую эритему. (Смотри ниже).
Патология и этиология узловатой эритемы
Узловатая эритема представляет собой гиперчувствительный воспалительный ответ подкожно-жировой клетчатки на определенные антигенные триггеры. Узловатая эритема, классифицируемая как перегородочный панникулит, является одной из наиболее распространенных форм панникулита. 4 Гистологически выявляются множественные участки нейтрофильной и эозинофильной инфильтрации вокруг кровеносных капилляров и утолщение перегородок в жировых тканях. 1,4 Формирование скоплений макрофагов. вокруг кровеносных сосудов или междольковых перегородок, известная как радиальная гранулема Мишера, является диагностическим маркером узловатой эритемы. Точный патогенез узловатой эритемы до сих пор неизвестен. Оригинальная гипотеза циркулирующих иммунных комплексов6, предложенная в 1970s была опровергнута в 1980-х.7 Другие теории включают опосредование через активацию лейкоцитов и интермедиаты реактивного кислорода,8 повышенную продукцию TNF (при узловатой эритеме, ассоциированной с саркоидозом)9,10 и гиперчувствительность к эстрогенам и прогестерону (при узловатой эритеме, индуцированной беременностью). .11 Существует множество триггеров узловатой эритемы ( Таблица 1 ), хотя 55% случаев являются идиопатическими1,4
4 Гистологически выявляются множественные участки нейтрофильной и эозинофильной инфильтрации вокруг кровеносных капилляров и утолщение перегородок в жировых тканях. 1,4 Формирование скоплений макрофагов. вокруг кровеносных сосудов или междольковых перегородок, известная как радиальная гранулема Мишера, является диагностическим маркером узловатой эритемы. Точный патогенез узловатой эритемы до сих пор неизвестен. Оригинальная гипотеза циркулирующих иммунных комплексов6, предложенная в 1970s была опровергнута в 1980-х.7 Другие теории включают опосредование через активацию лейкоцитов и интермедиаты реактивного кислорода,8 повышенную продукцию TNF (при узловатой эритеме, ассоциированной с саркоидозом)9,10 и гиперчувствительность к эстрогенам и прогестерону (при узловатой эритеме, индуцированной беременностью). .11 Существует множество триггеров узловатой эритемы ( Таблица 1 ), хотя 55% случаев являются идиопатическими1,4
Причины узловатой эритемы | Возникновение (%) |
|---|---|
Идиопатический | 55 |
Бактериальные инфекции (например, туберкулез, иерсинии, хламидии, микоплазма и сальмонелла) | 20 |
Саркоидоз | 13 |
Побочные реакции на лекарства (например, оральные контрацептивы, препараты серы, галиды) | 6 |
Беременность | 3 |
Воспалительные заболевания кишечника (болезнь Крона и язвенный колит) | 2 |
ВЭБ, вирус Эпштейна-Барр; ВГВ, вирус гепатита В; ВГС, вирус гепатита С; ВИЧ, вирус иммунодефицита человека; ВПГ, вирус простого герпеса; ТБ, туберкулёз | |
Ответ 5
Узловатая эритема сама по себе проходит самостоятельно, и достаточно симптоматического лечения. Если есть идентифицируемая причина или триггер, их следует устранить, чтобы ускорить выздоровление. Для облегчения боли и разрешения поражений полезны нестероидные противовоспалительные препараты (НПВП) (например, ибупрофен 400 мг три раза в день перорально) и пара поддерживающих чулок.11 Также помогают постельный режим и приподнятое положение ног. В исследованиях упоминаются другие терапевтические варианты, такие как йодид калия,2,11 дапсон,11 гидроксихинон11 и колхицин,2,11 с различной эффективностью. Кортикостероиды редко используются системно. Сообщалось, что внутриочаговая инъекция триамцинолона была полезной, но необходимы дополнительные доказательства, чтобы подтвердить их эффективность. 12 Наконец, биологическая терапия анти-ФНО агентами, доступная в других странах, подтверждается недавними итальянскими исследованиями. 13, 14 Прогноз для узловатой эритемы в целом хорошо, за исключением идиопатических случаев. В 10-летнем лонгитюдном исследовании 100 пациентов с узловатой эритемой было установлено, что у пациентов с идиопатической узловатой эритемой отмечается гораздо более высокая годовая частота рецидивов (62%) по сравнению с узловатой эритемой с установленной причиной (1%)3, 15
Если есть идентифицируемая причина или триггер, их следует устранить, чтобы ускорить выздоровление. Для облегчения боли и разрешения поражений полезны нестероидные противовоспалительные препараты (НПВП) (например, ибупрофен 400 мг три раза в день перорально) и пара поддерживающих чулок.11 Также помогают постельный режим и приподнятое положение ног. В исследованиях упоминаются другие терапевтические варианты, такие как йодид калия,2,11 дапсон,11 гидроксихинон11 и колхицин,2,11 с различной эффективностью. Кортикостероиды редко используются системно. Сообщалось, что внутриочаговая инъекция триамцинолона была полезной, но необходимы дополнительные доказательства, чтобы подтвердить их эффективность. 12 Наконец, биологическая терапия анти-ФНО агентами, доступная в других странах, подтверждается недавними итальянскими исследованиями. 13, 14 Прогноз для узловатой эритемы в целом хорошо, за исключением идиопатических случаев. В 10-летнем лонгитюдном исследовании 100 пациентов с узловатой эритемой было установлено, что у пациентов с идиопатической узловатой эритемой отмечается гораздо более высокая годовая частота рецидивов (62%) по сравнению с узловатой эритемой с установленной причиной (1%)3, 15
Заключение дела
Г-жа W была проинструктирована принимать обычную дозу НПВП с перевязкой нижних конечностей паутиной, и большинство ее симптомов исчезли в течение 1 недели. Резюме Узловатая эритема — это доброкачественное кожное заболевание, которое обычно проходит в течение 6–8 недель без какого-либо лечения. Морфология поражений узловатой эритемы может имитировать ряд других кожных заболеваний, поэтому подробный анамнез и клиническое обследование с соответствующими исследованиями необходимы для того, чтобы отличить узловатую эритему от других более серьезных диагнозов (например, узелкового полиартериита или неслучайных повреждений). Выявление возможных триггеров также важно для диагностики и лечения узловатой эритемы. |
|
Конкурирующие интересы: Нет.
Происхождение и рецензирование: не заказано, рецензировано внешним экспертом.
Ссылки
- Cox NH, Jorizzo JL, Bourke JF, Savage COS Васкулит, нейтрофильный дерматоз и родственные расстройства. В: Бернс Т., Бретнах С., Кокс Н., Гриффитс С., редакторы. Учебник Рука по дерматологии. 8-е изд. Оксфорд: Wiley-Blackwell, 2010; doi: 10.1002/9781444317633.ch50.
- Гилкрист Х., Паттерсон Дж.В. Узловатая эритема и индуративная эритема (узловой васкулит): диагностика и лечение.
 Дерматол Тер 2010;23:320–27.
Дерматол Тер 2010;23:320–27. - Мерт А., Кумбасар Х., Озарас Р. и др. Узловатая эритема: оценка 100 случаев. Clin Exp Rheumatol 2007; 25: 563–70.
- Шварц Р.А., Нерви С.Ю. Узловатая эритема: признак системного заболевания. Am Fam Physician 2007; 75: 695–700.
- Sanchez Yus E, Sanz Vico MD, de Diego V. Радиальная гранулема Мишера. Характерный маркер узловатой эритемы. Am J Dermatopathol 1989;11:434–42.
- Джонс СП, Камминг Р.Х., Асплин К.М. Доказательства циркулирующих иммунных комплексов при узловатой эритеме и раннем саркоидозе. Ann NY Acad Sci 1976; 278:212–19.
- Женский монастырь Э., Перселлин Р.Х., Папа Римский Р.М. Отсутствие циркулирующих иммунных комплексов при неосложненной узловатой эритеме. J ревматол 1983;10:991–94.
- Kunz M, Beutel S, Brocker E. Активация лейкоцитов при узловатой эритеме. Clin Exp Dermatol 1999; 24:396–401.
- Лабунски С., Посерн Г., Людвиг С., Кундт Г., Брокер Э.Б., Кунц М. Полиморфизм промотора альфа-фактора некроза опухоли при узловатой эритеме.
 Acta Derm Venereol 2001;81:18–21.
Acta Derm Venereol 2001;81:18–21. - McDougal KE, Fallin MD, Moller DR, et al. Изменение локуса лимфотоксина-альфа/фактора некроза опухоли модифицирует риск узловатой эритемы при саркоидозе. Джей Инвест Дерматол 2009;129:1921–26.
- Acosta KA, Haver MC, Kelly B. Этиология и терапевтическое лечение узловатой эритемы во время беременности: обновление. Am J Clin Dermatol 2013;14:215–22.
- Рекена Л., Юс Э.С. Узловатая эритема. Дерматол Клин 2008;26:425–38.
- Пассарини Б, Инфузино С.Д. Узловатая эритема. G Ital Dermatol Venereol 2013;148:413–17.
- Zippi M, Pica R, De Nitto D, Paoluzi P. Биологическая терапия дерматологических проявлений воспалительного заболевания кишечника. World J Clin Cases 2013; 1: 74–78.
- Мерт А., Озарас Р., Табак Ф., Пекмезчи С., Демиркесен С., Озтюрк Р. Узловатая эритема: 10-летний опыт. Scand J Infect Dis 2004; 36: 424–27.
Скачать статью в формате PDF
Узловатая эритема — Кожные заболевания
By
Джулия Бенедетти
, доктор медицинских наук, Гарвардская медицинская школа
Полный обзор/редакция, апрель 2022 г.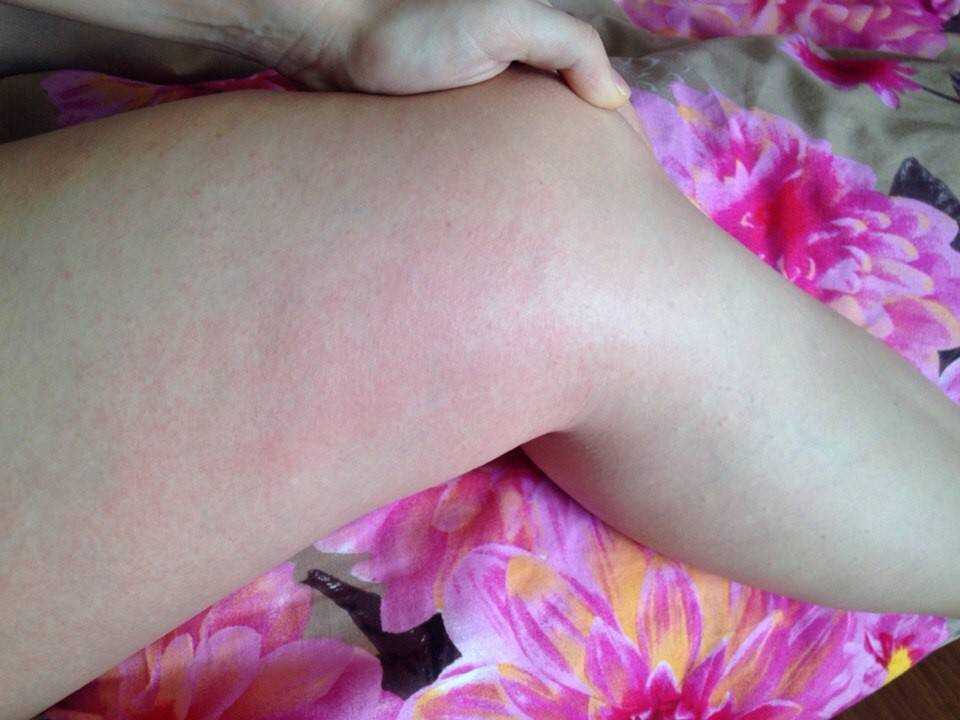 | Изменено в сентябре 2022 г.
| Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ПОЛУЧИТЕ БЫСТРЫЕ ФАКТЫ
Тематические ресурсы
Узловатая эритема — форма панникулита Панникулит Панникулит — воспаление жирового слоя под кожей. Панникулит может развиться у людей с некоторыми инфекциями, травмами и аутоиммунными заболеваниями. Типичные симптомы включают болезненность… читать далее (воспаление жирового слоя под кожей), при которой под кожей появляются болезненные красные или лиловые бугорки (узелки), чаще всего на голенях, но иногда на руках и других участках.
Узловатая эритема обычно вызывается реакцией на лекарство, инфекцией (бактериальной, грибковой или вирусной) или другим заболеванием, таким как воспалительное заболевание кишечника.

Типичные симптомы включают лихорадку, боль в суставах и характерные болезненные красные шишки и синяки на голенях.
Диагноз ставится на основании симптомов и может быть подтвержден результатами анализов, указывающих на возможную причину, рентгенографией органов грудной клетки, анализами крови и биопсией.
Люди прекращают прием подозреваемых лекарств, лечат основные заболевания или инфекции, а боль облегчается постельным режимом, нестероидными противовоспалительными препаратами и иногда кортикостероидами.
(См. также Общие сведения о гиперчувствительности и реактивных кожных заболеваниях Общие сведения о гиперчувствительности и реактивных кожных заболеваниях Иммунная система играет жизненно важную роль в поддержании здоровья всех тканей организма. Иммунная система реагирует на захватчиков, таких как микроорганизмы. , инородные тела или раковые клетки… читать далее .)
Люди в возрасте от 20 до 30 лет, особенно женщины, наиболее подвержены заболеванию.
Довольно часто узловатая эритема является симптомом какого-либо другого заболевания или реакцией на лекарство, но причина неизвестна примерно у трети больных. . Эти грамположительные сферообразные (кокковые) бактерии (см. рисунок Как формируются бактерии) вызывают многие… читать далее (особенно у детей)
Саркоидоз Саркоидоз Саркоидоз – это заболевание, при котором во многих органах тела образуются патологические скопления воспалительных клеток (гранулемы). Саркоидоз обычно развивается у людей в возрасте от 20 до 40 лет, чаще всего у людей… читать далее
Воспалительные заболевания кишечника Общие сведения о воспалительных заболеваниях кишечника (ВЗК) При воспалительных заболеваниях кишечника воспаляется кишка (кишка), часто вызывая рецидивирующие боль и диарея. Двумя основными типами воспалительного заболевания кишечника (ВЗК) являются болезнь Крона… читать далее
Другие возможные триггеры включают другие бактериальные инфекции (такие как туберкулез Туберкулез (ТБ) Туберкулез — это хроническая заразная инфекция, вызываемая переносимыми по воздуху бактериями Mycobacterium tuberculosis . Обычно он поражает легкие, но может поражать практически любой орган. Туберкулез … читать дальше ), вирусные инфекции (такие как гепатит B Гепатит B, острый Острый гепатит B — это воспаление печени, вызванное вирусом гепатита B, которое длится от нескольких недель до 6 месяцев. Гепатит B распространяется через контакт с кровью или другими… читать дальше), различные лекарства (например, сульфаниламидные антибиотики и оральные контрацептивы), беременность, болезнь Бехчета Болезнь Бехчета Болезнь Бехчета — это хроническое воспаление кровеносных сосудов (васкулит), которое может вызывать болезненные язвы во рту и половых органах, поражения кожи и проблемы со зрением. Суставы, нервная система и пищеварительный тракт… читать далее , а также несколько видов рака.
Обычно он поражает легкие, но может поражать практически любой орган. Туберкулез … читать дальше ), вирусные инфекции (такие как гепатит B Гепатит B, острый Острый гепатит B — это воспаление печени, вызванное вирусом гепатита B, которое длится от нескольких недель до 6 месяцев. Гепатит B распространяется через контакт с кровью или другими… читать дальше), различные лекарства (например, сульфаниламидные антибиотики и оральные контрацептивы), беременность, болезнь Бехчета Болезнь Бехчета Болезнь Бехчета — это хроническое воспаление кровеносных сосудов (васкулит), которое может вызывать болезненные язвы во рту и половых органах, поражения кожи и проблемы со зрением. Суставы, нервная система и пищеварительный тракт… читать далее , а также несколько видов рака.
Узелки узловатой эритемы болезненны и обычно появляются на голенях и напоминают приподнятые бугорки и кровоподтеки, которые постепенно меняют цвет от розового до красного или фиолетового до синевато-коричневого. Обычны лихорадка и боль в суставах.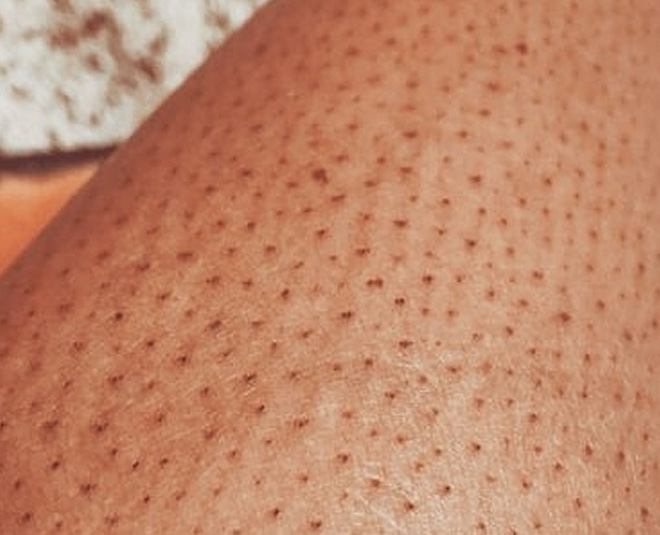
Болезненные узелки обычно являются сигнальным признаком для врача.
Иногда узел удаляют и исследуют под микроскопом (биопсия) для подтверждения диагноза.
Другие тесты проводятся для поиска возможных причин и могут включать рентген грудной клетки, анализы крови и кожные пробы на туберкулез.
Приподнятие ног и прохладные компрессы
Нестероидные противовоспалительные препараты (НПВП) от боли
Лечение основных заболеваний
Кортикостероиды, принимаемые внутрь, эффективны, но их назначают только в крайнем случае, поскольку они могут ухудшить течение основной инфекции, даже если она не была идентифицирована.
Прекращение приема препаратов, которые могут вызывать узловатую эритему, и лечение любых основных инфекций или заболеваний.

 Высыпания приобрели зелено-коричневый цвет, напоминающий старые синяки ( Рисунок 3 ). Ввиду клинического прогресса и подозрения на основной саркоидоз биопсия кожи была отложена, и пациент был направлен к ревматологу и пульмонологу для дальнейшего обследования. Компьютерная томография грудной клетки и анализы крови на уровень ангиотензинпревращающего фермента в сыворотке крови и серология на Yersinia и микоплазма были организованы в ожидании приема специалистов.
Высыпания приобрели зелено-коричневый цвет, напоминающий старые синяки ( Рисунок 3 ). Ввиду клинического прогресса и подозрения на основной саркоидоз биопсия кожи была отложена, и пациент был направлен к ревматологу и пульмонологу для дальнейшего обследования. Компьютерная томография грудной клетки и анализы крови на уровень ангиотензинпревращающего фермента в сыворотке крови и серология на Yersinia и микоплазма были организованы в ожидании приема специалистов.
 Дерматол Тер 2010;23:320–27.
Дерматол Тер 2010;23:320–27. Acta Derm Venereol 2001;81:18–21.
Acta Derm Venereol 2001;81:18–21.