Лекарство от тугоухости: Есть ли лекарство от тугоухости?. Рассказывают специалисты «Студии слуха»
Лечение в многопрофильной семейной клинике «К медицина»
Тугоухость
Старостина Галина Сергеевна
Врач высшей категории
Отоларинголог (лор)
Тугоухость – это общее название для заболеваний, сопровождающихся снижением слуха, которые могут развиваться в силу разных причин. Степень тугоухости также может быть различной, от выявляемых только при проведении специальных методик нарушений до полной глухоты. При тугоухости неизбежно нарушается речевое общение. Частота тугоухости составляет по разным исследованиям 2-3% всего населения, и в последние годы отмечается рост количества случаев снижения слуха.
- Что такое тугоухость?
- Причины тугоухости
- Симптомы тугоухости
- Диагностика тугоухости
- Лечение тугоухости
- Прогноз и группы риска
- Профилактика тугоухости
Что такое тугоухость?
Тугоухость – это общее название для заболеваний, сопровождающихся снижением слуха, которые могут развиваться в силу разных причин.
Причины тугоухости
Тугоухость может быть ранней, если она возникает с рождения или до того, как ребенок начал говорить. Такая тугоухость особенно сильно нарушает адаптацию, так как ребенок изначально не знает, как звучит речь. Причины ранней тугоухости у детей обычно связаны с различными пороками развития органа слуха, причиной которых становятся перенесенные матерью во время беременности вирусные инфекции, прием токсичных препаратов. Иногда глухота имеет наследственный характер, в некоторых случаях является частью симптомокомплекса врожденных заболеваний. Еще одним значимым фактором патологии слуха является недоношенность. На врожденную тугоухость приходится 1 из 1000 случаев снижения слуха.
Все остальные случаи нарушения слуха называют поздней тугоухостью. Их могут вызывать самые разные причины:
- Инфекционные заболевания и их последствия (рубцовые изменения, спайки). Помимо отитов и аденоидитов, которые часто становятся причиной кондуктивной тугоухости, опасны корь, менингит, паротит, которые вызывают нейросенсорную тугоухость.
- Неврит слухового нерва.
- Токсические воздействия, к которым можно отнести и прием лекарственных препаратов (например, аминогликозидов).
- Нарушение нормального кровоснабжения органа слуха в результате сосудистых патологий (атеросклероз, деформации).
- Скачки артериального давления при гипертонической болезни также могут стать причиной снижения слуха.
- Травмы слухового анализатора.
- Черепно-мозговые травмы.
- Длительные шумовые и вибрационные воздействия.
- Часто причиной снижения слуха является образование серной пробки, которая создает механическое препятствие для прохождения звука.

По механизму развития различают два вида заболевания:
- Нейросенсорная (сенсоневральная) тугоухость связана с нарушением процесса превращения звуковых колебаний в нервные импульсы или их передачи в головной мозг, поэтому она может проявляться не только снижением слуха, но и изменением звукового восприятия.
- Кондуктивная тугоухость – нарушение проведения звука из-за снижения подвижности барабанной перепонки или слуховых косточек. Может быть связана со скоплением жидкости, рубцовыми деформациями в результате механических повреждений или хронических воспалительных процессов, отосклероза.
Возможно сочетание обоих механизмов – в этом случае говорят о смешанной тугоухости.
Симптомы тугоухости
Основным признаком тугоухости является снижение слуха. В зависимости от его выраженности выделяют 4 степени тугоухости.
- Тугоухость 1 степени характеризуется незначительным снижением слуха, которое часто выявляется только при специальном обследовании.
 Слуховой порог снижается менее чем на 50 децибел (дБ), то есть разговорная речь слышима и понимаема на расстоянии до 6 метров, шепотная – до 3 метров.
Слуховой порог снижается менее чем на 50 децибел (дБ), то есть разговорная речь слышима и понимаема на расстоянии до 6 метров, шепотная – до 3 метров. - Тугоухость 2 степени – уровень звукового восприятия находится в интервале 50-60 дБ. Разговорную речь пациент различает на расстоянии до 4 метров, а шепотную – до 1 метра.
- Тугоухость 3 степени – порог слышимости находится в интервале 60-70 дБ, шепотная речь неразличима, а разговорная слышима на расстоянии не более чем 2 метра.
- Тугоухость 4 степени – звуковой порог находится в диапазоне 70-90 дБ. В этом случае речь идет о глубокой тугоухости, а свыше 90 дБ – о глухоте, так как пациент не может расслышать даже громкую речь рядом с ним. Тугоухость 4 степени становится причиной для инвалидности.
Тугоухость может быть двусторонней (более характерно для нейросенсорной) или односторонней (чаще кондуктивная). Развивается тугоухость остро или постепенно – все зависит от вызвавших ее причин. Хроническая сенсоневральная тугоухость чаще развивается в результате хронических воспалительных процессов, сосудистых нарушений, острая может быть вызвана инфекцией, травмой.
Хроническая сенсоневральная тугоухость чаще развивается в результате хронических воспалительных процессов, сосудистых нарушений, острая может быть вызвана инфекцией, травмой.
Отдельно выделяют внезапную глухоту, которая развивается в течение нескольких часов и обычно бывает односторонней. Причиной ее может быть травма или острое нарушение кровообращения, в некоторых случаях вирусные инфекции (корь, паротит, герпес). В половине случаев слух восстанавливается (частично или полностью) через несколько дней, но возможно и длительное, в ряде случаев прогрессирующее снижение слуха.
Помимо снижения слуха достаточно часто пациенты предъявляют жалобы на шум или звон в ушах. Эти ощущения, как и снижение слуха, могут быть связаны как с нарушением проведения звука, так и его восприятия. При нейросенсорной тугоухости пациенты часто предъявляют жалобы на тошноту, рвоту, головокружение и нарушение координации, что связано с вовлечением в патологический процесс вестибулярного аппарата.
У детей, особенно младшего возраста, симптомы тугоухости выявить намного сложнее, чем у взрослых. Особенно сложно заподозрить заболевание у новорожденных. Полноценную диагностику сможет провести только детский лор.
Симптомы тугоухости у новорожденных:
- ребенок не вздрагивает при резких звуках;
- не реагирует на обращение к нему, на звук игрушки;
- не узнает голос матери и родственников;
- лепет ребенка не обогащается новыми звуками.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Запишитесь на прием к высококвалифицированным специалистам
Диагностика тугоухости
Диагноз тугоухости обязательно должен включать ее механизм (кондуктивная или нейросенсорная) и степень снижения слуха. При выявлении причины тугоухости она также указывается в диагнозе.
Первичную диагностику тугоухости проводит ЛОР-врач (оториноларинголог). Она заключается в выполнении речевой аудиометрии (определении слышимости разговорной и шепотной речи). При выявлении снижения слуха ЛОР направляет пациента к сурдологу, который проводит более детальное обследование с использованием специальной аппаратуры.
Оториноларинголог может провести отоскопию для определения или исключения изменений в среднем ухе, то есть обнаружить возможные причины кондуктивной тугоухости (перфорация, деформация барабанной перепонки, наличие спаек) и провести первичную дифференциальную диагностику.
Инструментальная диагностика тугоухости
Камертональные пробы основаны на использовании специального оборудования – камертонов, которые могут производить звуки разной частоты. Оценивают костную и воздушную проводимость, что помогает определиться с причиной снижения слуха.
- Проба Ринне. Звучащий камертон С128 подносят к наружному слуховому проходу, оценивают продолжительность восприятия звука (воздушная проводимость), затем то же самое делают, установив ножку камертона на область сосцевидного отростка (костная проводимость). В норме костная проводимость в 2 раза быстрее, чем воздушная, такой результат называют положительным. При патологии это соотношение может изменяться. Помогает проба Ринне выявить и одностороннюю тугоухость.
- Опыт Желле. Ножку камертона С128 помещают на область сосцевидного отростка и периодически надавливают и отпускают козелок наружного уха. При этом происходит сгущение и разряжение воздуха в слуховом проходе, то есть в норме – движение слуховых косточек и барабанной перепонки.При нормальной подвижности косточек звук воспринимается как прерывистый, волнообразный. Восприятие звука как непрерывного, ровного по громкости свидетельствует о нарушении подвижности косточек, что может быть связано, например, с анкилозом стремечка, часто развивающемся при отосклерозе.

- Опыт Вебера. Ножку камертона помещают на среднюю линию головы. При кондуктивной тугоухости звук ощущается «больном» ухе (то есть, которое хуже слышит), а при нейросенсорной тугоухости–в здоровом.
Другие камертональные пробы используются реже (Бинга, Федеричи, Швабаха). Они предназначены для более точной оценки звукопроводимости и дифференциальной диагностики.
Для определения характера и степени нарушения звукопроведения или звуковосприятия применяют различные методы аудиометрии.
- Тональная пороговая аудиометрия. Если речевая аудиометрия подразумевает оценку слуха при помощи разговорной и шепотной речи, то тональная аудиометрия проводится при помощи специального прибора, генерирующего чистые тоны. Они подаются через воздушный и костный телефоны с изменением их интенсивности и частоты. Пациент сообщает, когда начинает слышать самые слабые звуки (порог слышимости) через оба телефона.

- Импедансная аудиометрия (тимпанометрия). Суть метода заключается в измерении акустического импеданса барабанной перепонки (акустической проводимости) в покое и при стимуляции. Результат методики – графическая кривая (тимпанограмма), по характеру которой можно судить об имеющихся нарушениях или их отсутствии. Импедансная аудиометрия выявляет патологию среднего и внутреннего уха, нарушение подвижности барабанной перепонки, слуховых косточек.
Аудиометрия у детей
Исследование слуха у детей имеет свои особенности из-за невозможности проведения некоторых проб, получить однозначную обратную связь. По этой причине используют различные модификации аудиометрии, например, игровая ее форма. Она проводится у детей 3-5 лет, ребенка просят выполнить определенное действие, когда он услышит звук.
В более юном возрасте источники звука помещают с двух сторон от ребенка и начинают говорить слова, которые могут его заинтересовать, например, его имя. Ребенок поворачивает голову в сторону источника слуха, если слышит его. Данная методика называется поведенческой аудиометрией и может быть использована в возрасте не младше 4 месяцев.
Ребенок поворачивает голову в сторону источника слуха, если слышит его. Данная методика называется поведенческой аудиометрией и может быть использована в возрасте не младше 4 месяцев.
Одновременно может происходить запись электроэнцефалограммы (ЭЭГ), слуховых вызванных потенциалов, регистрация зрачковых, мигательных рефлексов на звук. Эти методы тонкой диагностики позволяют выявлять нарушения слуха не только у детей раннего возраста, но и у плода до его рождения.
Все методики исследования слуха направлены на выявление поврежденного участка слухового анализатора, который становится причиной нарушения слуха, частотного спектра, в котором снижается восприятие звука. Дифференцировать кондуктивную и нейросенсорную тугоухость помогает сравнительная оценка воздушной и костной проводимости. При кондуктивной форме снижается воздушная звукопроводимость при сохраненной костной, а при нейросенсорной регистрируется снижение обоих видов проводимости звука.
Неврологическое исследование помогает выявить вестибулярные расстройства, которые часто сопровождают нейросенсорную тугоухость (стабилография, вращательная проба).
Часто назначается компьютерная или магнитно-резонансная томография головного мозга, так как нарушение восприятия звука может быть связано с патологическими изменениями в центральной части слухового анализатора, то есть в височной доле. Оценить кровоснабжение органа слуха и выявить сосудистые нарушения помогает доплерография и реоэнцефалография.
Для исключения симулирования тугоухости и глухоты используется метод Ломбарда. Пациента просят читать текст, во время которого в наушники направляют громкий звук. При стимуляции глухоты человек начинает читать громче, при истинной глухоте – с той же громкостью.
Лечение тугоухости
Тугоухость носит прогрессирующий характер, поэтому, чем раньше начато ее лечение, тем больше шансов сохранить слух.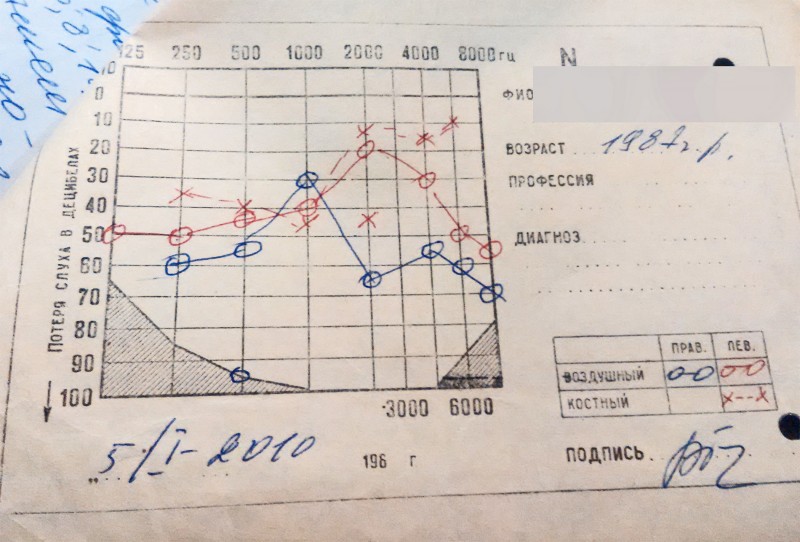 Тактика лечения тугоухости зависит от ее причины и степени.
Тактика лечения тугоухости зависит от ее причины и степени.
Кондуктивная тугоухость: как лечить?
При кондуктивной тугоухости необходимо восстановление функциональных способностей барабанной перепонки и слуховых косточек. При хронических отитах назначается антибактериальная и противовоспалительная терапия, а также антигистаминные препараты для борьбы с отеком тканей. При сосудистой природе заболевания эффективны лекарственные средства, улучшающие мозговое кровообращение. Хороший результат может быть от физиопроцедур, способствующих борьбе с воспалением и рассасыванию инфильтратов. Выраженный спаечный процесс, отосклероз могут потребовать хирургического вмешательства с проведением частичного или полного протезирования пораженных участков среднего или внутреннего уха. В некоторых случаях единственным способом является слухопротезирование – использование слуховых аппаратов.
Лечение хронической нейросенсорной тугоухости
На начальных этапах заболевания хороший эффект может быть достигнут медикаментозными препаратами – ноотропы улучшают кровообращение головного мозга и слухового анализатора, витамины группы В способствуют восстановлению функции нервной ткани. Препараты, улучшающие кровоснабжение мозга (винпоцетин, пентоксифиллин, церебролизин, пирацетам) назначают сначала внутривенно, с постепенным увеличением дозы, затем переводят пациента на внутримышечное введение или пероральный прием, продолжая лечение длительно, не менее 1 месяца.
Препараты, улучшающие кровоснабжение мозга (винпоцетин, пентоксифиллин, церебролизин, пирацетам) назначают сначала внутривенно, с постепенным увеличением дозы, затем переводят пациента на внутримышечное введение или пероральный прием, продолжая лечение длительно, не менее 1 месяца.
При вестибулярных расстройствах хороший эффект оказывает бетагистин, но его нужно применять с осторожностью при заболеваниях желудка и бронхиальной астме. Назначают препарат внутрь, по таблетке 3 раза в день в течение нескольких месяцев. Эффект от лечения отмечается уже через 2 недели.
Параллельно может использоваться физиолечение (фоноэлектрофорез, флюктуирующие токи), способствующее улучшению кровообращения и питания слухового анализатора. Есть работы, доказывающие положительный эффект гипербарической оксигенации при нейросенсорной тугоухости (10 сеансов по 30 минут).
Отдельного упоминания заслуживает электростимуляция слухового анализатора. Суть метода заключается в активации нервных элементов, функция которых нарушена или снижена. Для этого в точки проекции рецепторов прикрепляют электроды и проводят стимуляцию импульсным током. Запатентованный препарат для лечения нейросенсорной тугоухости электростимуляцией называется «Миоритм».
Суть метода заключается в активации нервных элементов, функция которых нарушена или снижена. Для этого в точки проекции рецепторов прикрепляют электроды и проводят стимуляцию импульсным током. Запатентованный препарат для лечения нейросенсорной тугоухости электростимуляцией называется «Миоритм».
В комплексную терапию можно включить иглорефлексотерапию с воздействием на активные точки. Обычно ее проводят курсами по 10 процедур с перерывами в 1-3 месяца, всего 3 курса.
Консервативное лечение тугоухости 1 и 2 степени помогает остановить прогрессирование болезни и частично восстановить слух. Полного восстановления при нейросенсорной тугоухости при помощи консервативного лечения добиться не удастся.
Лечение нейросенсорной тугоухости 3 и 4 степени, как правило, хирургическое. Используется кохлеарная имплантация, то есть замещение поврежденной части анализатора электронной системой, которая выполняет функцию улитки – трансформирует звуковые колебания в нервные импульсы. Важно, что кохлеарная имплантация показана только при поражении внутреннего уха – если нейросенсорная тугоухость связана с патологией центральной части анализатора, то данная операция будет неэффективна.
Важно, что кохлеарная имплантация показана только при поражении внутреннего уха – если нейросенсорная тугоухость связана с патологией центральной части анализатора, то данная операция будет неэффективна.
По-прежнему остается актуальным использование слуховых аппаратов, которые настраиваются с учетом частотного диапазона, в котором происходит снижение восприятия звука.
Лечение тугоухости у детей основано на тех же принципах, но особое внимание нужно уделять развитию речи и прочих навыков, чему способствуют занятия с логопедом и детским психологом.
Лечение тугоухости народными средствами
Народная медицина предлагает многочисленные рецепты для восстановления слуха, каждый из которых требует длительного использования для достижения ощутимых результатов.
- Прополис в виде жгутиков можно вставлять в слуховые проходы или использовать 10% настойку, смешанную с растительным маслом в соотношении 1:3.
 Раствором пропитывать ватные турунды и также вставлять их в слуховые проходы.
Раствором пропитывать ватные турунды и также вставлять их в слуховые проходы. - Сок чеснока можно смешивать с оливковым маслом (1:3) и закапывать в уши, или мякоть чеснока с камфорным маслом заворачивать в марлю и вставлять в наружные слуховые проходы.
- Для избавления от серных пробок хорошо помогает теплое миндальное масло.
- Сок вареной свеклы стимулирует звукопроводящие структуры, его рекомендуется закапывать по 3-4 капли в течение 1-2 месяцев.
Существует множество других методов лечения тугоухости в домашних условиях с использованием отваров трав, настоек, других средств, обладающих противовоспалительной и стимулирующей активностью.
Прогноз и группы риска
Без проведения лечения снижение слуха будет прогрессировать вплоть до наступления полной глухоты. Скорость потери слуха зависит от причины тугоухости и индивидуальных особенностей организма. Доказано, что факторами риска тугоухости являются:
- пожилой возраст;
- наследственная предрасположенность;
- снижение иммунитета и частые инфекционные заболевания ЛОР-органов;
- постоянные шумовые нагрузки разной интенсивности;
- перенесенные травмы уха или головного мозга.

Профилактика тугоухости
Профилактика тугоухости сводится к регулярным осмотрам с проверкой слуха, особенно категорий, относящихся к группе риска. Рекомендуется укреплять организм, своевременно лечить заболевания верхних дыхательных путей, которые могут осложниться отитом, избегать воздействия шума, а при невозможности этого – использовать защитные средства (наушники, беруши). Негативно сказываются на состоянии слуха вредные привычки, особенно курение, нарушающее нормальное кровообращение.
Вам может быть полезным
Хирургия
Анестезиология
Амбулаторная хирургия
Ортопедия
Эндоскопия
Офтальмология
Косметология
Гематология
Дерматология
Гинекология
Аллергология и иммунология
Пульмонология
Маммология
Диетология
Мануальная терапия
Нефрология
Андрология
Неврология
Отоларингология
Урология
Онкология
Гепатология
Остеопатия
Физиотерапия
Венерология
Флебология
Трихология
Травматология
Терапия
Рефлексотерапия
Проктология
Массаж
Кардиология
Иммунология
Гастроэнтерология
Эндокринология
Наши врачи по данному направлению
285
Подробнее
325
Подробнее
315
Подробнее
Подобрать своего врача
Возврат к списку
причины, симптомы, лечение тугоухости, нейросенсорная тугоухость
Тугоухость — это снижение слуха, при котором затруднено общение с окружающими людьми. Тугоухость у ребенка, как правило, приводит к задержке психоречевого развития, ведь он учится говорить, подражая услышанному, а «недослышанные» слова приводят к речевым дефектам.
Тугоухость у ребенка, как правило, приводит к задержке психоречевого развития, ведь он учится говорить, подражая услышанному, а «недослышанные» слова приводят к речевым дефектам.
Чем больше снижен слух, тем грубее задержка психоречевого развития.
Поэтому детям с тугоухостью для нормального развития важно:
- Выявить причину тугоухости.
- Устранить, либо оказать лечебное воздействие на саму причину тугоухости.
- При необходимости подобрать слуховой аппарат.
- А также оказать комплексное воздействие на задержку развития речи.
Диагностика тугоухости.
Для выявления тугоухости детям прямо в роддоме проводят исследование
— слуховые вызванные потенциалы.
Однако, в таком случае выявляют только врожденную тугоухость. Этот вид тугоухости развивается у малыша, если во время беременности его мама перенесла такое заболевание как грипп, краснуха, герпес, токсоплазмоз. Степень врожденной тугоухости, как правило, тяжелая, но в реальной жизни она встречается редко. Также редко встречается наследственная тугоухость.
Также редко встречается наследственная тугоухость.
У многих детей тугоухость развивается после рождения и диагностируют ее уже на более поздних этапах. Например в 3-4 года, когда начинают искать причину задержи развития речи у малыша, и оказывается что это сниженный слух.
Для определения степени снижения слуха детям в таком возрасте проводят аудиограмму.
Тугоухость у детей подразделяется на нейросенсорную тугоухость (аналогичный термин — сенсоневральная тугоухость) и кондуктивную тугоухость.
Причины тугоухости
Кондуктивная тугоухость у ребенка
Снижение слуха вызвано нарушением проведения звуковых волн — по слуховому проходу, поврежденной барабанной перепонке или воспаленным слуховым косточкам среднего уха.
Самая безобидная причина кондуктивной тугоухости — серная пробка (вымывается физиологическим раствором на приеме у ЛОР-врача). Но у детей гораздо чаще причиной кондуктивной тугоухости становится хронический отит (воспаление среднего уха), а к отитам могут приводить аденоиды 3-4 степени, хронический очаг инфекции в носоглотке и сниженный иммунитет.
Нейросенсорная (сенсоневральная) тугоухость у ребенка
Снижение слуха вызвано поражением слухового анализатора нервной системы: поражением улитки (органа слуха) или слухового нерва, проводящих путей и зон слуха головного мозга. Причина нейросенсорной тугоухости чаще всего кроется в родовой травме, глубокой недоношенности, гидроцефалии, перинатальной патологии, ишемическом поражении центральной нервной системы.
Улитка (орган слуха) часто страдает при применении ототоксичных антибиотиков — аминогликозидов (гентамицин, стрептомицин, канамицин, амикацин, мономицин и пр.).
У детей с гидроцефалией как правило страдают проводящие пути (демиелинизация) и улитка «слышит» звуки, но они «не доходят» до головного мозга по поврежденным проводящим путям. При гидроцефалии повышенное внутричерепное давление так же давит на слуховой нерв, проводящие пути и на зоны слуха коры головного мозга, препятствуя их нормальной работе.
Недостаток кислорода во время беременности и родов приводит к гипоксически-ишемическому поражению зон слуха в коре головного мозга.
При родовой травме шейного отдела позвоночника нарушается нормальный ток крови по позвоночным артериям, в результате чего страдает кровоснабжение улитки и слухового нерва.
У многих детей тугоухость смешанная. То есть в родах пострадала и нервная система и есть например хронический отит.
Тугоухость 1, 2, 3, 4 степени.
1, 2, 3, 4 степень нейросенсорной тугоухости:
Нейросенсорная тугоухость 1 степени (26-40 дБ) ребенок не слышит тихие звуки, не может разобрать человеческую речь в шумной обстановке. Различает разговорную речь на расстоянии не более 6 метров, а «шепотную» — с расстояния 1—3 метра. У детей с 1 степенью нейросенсорной тугоухости часто страдает произношение и они порой переспрашивают.
Нейросенсорная тугоухость 2 степени (40-55дБ) является причиной «недослышивания» тихих и средних по громкости звуков. Разговорная речь воспринимается на расстоянии 4 метра, а шепот улавливается только у уха. У деток со 2 степенью тугоухости речевое развитие задерживается, ребенок неохотно вступает в речевой контакт, если речь есть, то она как правило бедная, На вопросы ребенок отвечает односложно (да, нет и т.д.) неправильно произносит многие слова, из-за «недослышивания».
Нейросенсорная тугоухость 3 степени (55-70 дБ) характеризуется неспособностью различать большинство звуков, общение ребенка с окружающими людьми резко затруднено. «Шепотная» речь вообще не воспринимается, а разговорная только с расстояния 1 метра, если с ним громко говорить. У детей с 3 степенью тугоухости как правило формируется грубая задержка психоречевого развития, он не понимает и не выполняет просьбы и не пытается разговаривать.
Нейросенсорная тугоухость 4 степени (70-90 дБ) ребенок может слышать только очень громкие звуки, состояние граничит с глухотой. У детей с 4 степенью тугоухости — речь не развивается вовсе. Если слуховой аппарат не улучшает слух, то при 4 степени прибегают к сложному оперативному вмешательству — кохлеарной имплантации.
У детей с 4 степенью тугоухости — речь не развивается вовсе. Если слуховой аппарат не улучшает слух, то при 4 степени прибегают к сложному оперативному вмешательству — кохлеарной имплантации.
Лечение тугоухости у ребенка.
Лечение 1, 2, 3, 4 степени нейросенсорной тугоухости.
Важно вовремя выявить и лечить тугоухость у ребенка.
ЛОР-врач лечит хронический отит, лазером можно удалить разросшиеся аденоиды (лазерная редукция аденоидов).
Если ребенок при рождении перенес родовую травму, то улучшению слуха будут способствовать методы лечения, улучшающие работу центральной нервной системы:
Микротоковая рефлесотерапия при нейросенсорной тугоухости проводится по индивидуальной программе:
1. Улучшение кровоснабжения улитки и слухового нерва
(за счет снятия спазма позвоночных артерий).
2. Стимуляция слухового нерва для улучшения проводимости по нему нервных импульсов.
3. Активизация зон слуха и понимания речи коры головного мозга.
4. Активизация речевых зон головного мозга, отвечающих за
- понимание речи,
- желание вступать в речевой контакт,
- набор словарного запаса,
- навык построения предложений.
5. Нормализация тонуса сосудов головного мозга приводит к уменьшению выработки ликвора (внутричереной жидкости) и внутричерепное давление стабилизируется.
6. Снижение возбудимости у невротизированных, расторможенных и агрессивных детей улучшает их адаптацию в детском саду и повышает эффективность занятий с логопедом.
Медикаментозная терапия при нейросенсорной тугоухости
проводится в перерывах между курсами микротоковой рефлексотерапии:
— Витамины группы В и препараты содержащие фосфолипиды (лецитин, цераксон, глиатилин и пр.), необходимы для восстановления пострадавших проводящих путей нервной системы и слухового нерва.
— Сосудистые препараты — улучшают кровоснабжение улитки, слухового нерва.
— Ноотропы (кортексин, мексидол, цераксон, актовегин и пр.) — питают и восстанавливают пострадавшую нервную систему.
— Для стабилизации внутричерепного давления у деток предпочтительно использовать не диакарб, а мочегонные травы (хвощ, фенхель, брусничный лист). А так же «конский каштан» (эскузан), который укрепляет сосуды венозных сплетений, вырабатывающих ликвор и таким образом уменьшает внутричерепное давление.
Медикаментозную терапию каждому ребенку подбирают строго индивидуально, в зависимости от причин нейросенсорной тугоухости после проведения курса основного лечения — Микротоковой рефлексотерапии.
Цель лечения тугоухости: не только улучшить слух, но самое главное запустить правильное развитие речи и учебных навыков.
youtube.com/embed/gy-dnprUXwU»>Детям с нейросенсорной тугоухостью также необходимы —
Занятия с логопедом-дефектологом и детским психологом:
Развивающие занятия направлены на расширение кругозора, развитие мелкой моторики, мышления, изучение таких понятий как цвет, размер, формирование навыков счета, чтения и письма.
Часть деток на занятиях могут обходиться без слухового аппарата, другие без слухового аппарата слышат не достаточно хорошо, чтобы правильно развиваться.
В таком случае ношение слухового аппарата обязательно.
Но улучшение слуха и речи на фоне комплексного лечения все равно будет.
Если у ребенка 4 степень тугоухости и ему уже проведена операция по кохлеарной имплантации, но речь так и не развилась до возрастной нормы, ребенок возбудим и плохо усваивает учебный материал ему так же может помочь микротоковая рефлексотерапия.
ЛЕЧЕНИЕ ДЕТЕЙ С КОХЛЕАРНЫМ ИМПЛАНТОМ ПРОВОДИТСЯ ТОЛЬКО В ЦЕНТРАЛЬНОМ ОТДЕЛЕНИИ РЕАЦЕНТРА В САМАРЕ.
ВАЖНО СВОЕВРЕМЕННО ПРИСТУПИТЬ К ЛЕЧЕНИЮ ТУГОУХОСТИ
Более подробную информацию о лечении тугоухости вы можете получить
по телефону 8-800-22-22-602 (звонок по РОССИИ бесплатный)
Микротоковую рефлексотерапию для лечения тугоухости 1, 2, 3, 4 степени, а так же других проблем со слухом проводят только в подразделениях «Реацентра» в городах:Самара, Казань, Волгоград, Оренбург, Тольятти, Саратов, Набережные Челны, Ижевск, Уфа, Астрахань, Санкт-Петербург, Кемерово, Калининград, Барнаул, Челябинск, Воронеж, Краснодар, Алматы, Шимкент,Нурсултан, Ташкент,Фергана.
Дифференциальная диагностика и лечение потери слуха
ДЖОН Э. ИЗААКСОН, доктор медицины, И НЕЙЛ М. ВОРА, доктор медицины, Медицинский центр Милтона С. Херши, Херши, Пенсильвания
ВОРА, доктор медицины, Медицинский центр Милтона С. Херши, Херши, Пенсильвания
Потеря слуха — распространенная проблема, которая может возникнуть в любом возрасте и затрудняет вербальное общение. Ухо анатомически разделено на три отдела (наружный, средний и внутренний), и патология, способствующая снижению слуха, может поражать один или несколько отделов. Потеря слуха может быть классифицирована как кондуктивная, нейросенсорная или и та, и другая. Основными причинами кондуктивной тугоухости являются серная пробка, средний отит и отосклероз. Основные причины сенсоневральной тугоухости включают наследственные нарушения, воздействие шума и пресбиакузис. Понимание показаний к медикаментозному лечению, хирургическому лечению и амплификации может помочь семейному врачу оказывать более эффективную помощь этим пациентам.
Более 28 миллионов американцев имеют ту или иную степень нарушения слуха. Дифференциальную диагностику потери слуха можно упростить, если рассмотреть три основные категории потери слуха. Кондуктивная тугоухость возникает, когда звукопроведение затруднено через наружное ухо, среднее ухо или и то, и другое. Нейросенсорная тугоухость возникает, когда есть проблема в улитке или нервном пути к слуховой коре. Смешанная тугоухость – это сочетание кондуктивной и нейросенсорной тугоухости.
Дифференциальную диагностику потери слуха можно упростить, если рассмотреть три основные категории потери слуха. Кондуктивная тугоухость возникает, когда звукопроведение затруднено через наружное ухо, среднее ухо или и то, и другое. Нейросенсорная тугоухость возникает, когда есть проблема в улитке или нервном пути к слуховой коре. Смешанная тугоухость – это сочетание кондуктивной и нейросенсорной тугоухости.
Оценка
Тщательный сбор анамнеза и тщательный медицинский осмотр необходимы для диагностики и лечения потери слуха. Соответствующие вопросы, которые следует задать пациентам, перечислены в таблице 1 .
| Когда у вас началась потеря слуха? |
| Потеря слуха была внезапной или ухудшалась медленно? |
| Ваша потеря слуха затрагивает одно или оба уха? |
| Были ли у вас звон в ухе, заложенность в ухе, головокружение, выделения из уха или боль в ухе? |
| Были ли случаи потери слуха в вашей семье? |
| Чем вы занимаетесь? Каков уровень шума на вашем рабочем месте? |
| Были ли у вас в анамнезе ушные инфекции, травмы уха или напряжение слуха? |
| Были ли у вас в анамнезе инсульт, диабет или болезни сердца? |
| Какие лекарства вы сейчас принимаете? |
| Получали ли вы какие-либо внутривенные антибиотики, диуретики, салицилаты или химиотерапию? |
Физикальное обследование начинается с визуализации и пальпации ушной раковины и периаурикулярных тканей.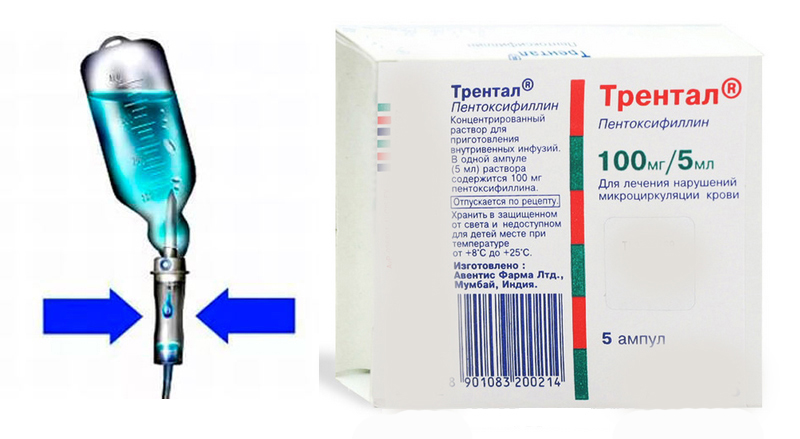 С помощью отоскопа следует осмотреть наружный слуховой проход на наличие ушной серы, инородных тел и аномалий кожи канала. Необходимо определить подвижность, цвет и анатомию поверхности барабанной перепонки (Рисунок 1) . Пневматическая груша необходима для точной оценки состояния барабанной перепонки и аэрации среднего уха.
С помощью отоскопа следует осмотреть наружный слуховой проход на наличие ушной серы, инородных тел и аномалий кожи канала. Необходимо определить подвижность, цвет и анатомию поверхности барабанной перепонки (Рисунок 1) . Пневматическая груша необходима для точной оценки состояния барабанной перепонки и аэрации среднего уха.
Тест Вебера проводится путем мягкого удара по камертону с частотой 512 Гц и помещения его по средней линии на кожу головы пациента, лоб, носовые кости или зубы. Если тугоухость кондуктивная, звук будет лучше слышен в пораженном ухе. Если потеря нейросенсорная, звук будет лучше слышен в нормальном ухе. Звук остается срединным у пациентов с нормальным слухом.
Тест Ринне сравнивает воздушную и костную проводимость. Мягко ударяют по камертону и помещают на сосцевидный отросток (костная проводимость). Когда пациент больше не слышит звук, камертон помещают рядом с слуховым проходом (воздушная проводимость). При нормальном слухе или сенсоневральной тугоухости воздушная проводимость лучше, чем костная. Следовательно, звук все еще слышен, когда камертон помещается рядом с слуховым проходом. При наличии кондуктивной тугоухости костная проводимость лучше, чем воздушная, и звук не слышен при расположении камертона рядом с каналом.
Следовательно, звук все еще слышен, когда камертон помещается рядом с слуховым проходом. При наличии кондуктивной тугоухости костная проводимость лучше, чем воздушная, и звук не слышен при расположении камертона рядом с каналом.
Негромкий шепот на ухо пациента или поднесение тихо тикающих наручных часов к уху может помочь при общей оценке слуха.
После осмотра уха и проведения первоначальных тестов на слух исследуются голова и шея, а также оцениваются черепные нервы.
Формальная аудиография более чувствительна и специфична, чем камертонное исследование, и поэтому необходима большинству пациентов с потерей слуха. Аудиограммы объективно измеряют уровни слуха и сравнивают их со стандартами, принятыми Американским национальным институтом стандартов в 1969. 1 Нормальный уровень слышимости составляет 20 дБ или лучше на всех частотах. Аудиограмма измеряет воздушную и костную проводимость и представляет их графически по слышимым частотам. Аудиографически продемонстрированная кондуктивная тугоухость приводит к тому, что воздушная линия опускается ниже линии кости, создавая зазор между воздухом и костью.
Проверка речи должна проводиться с использованием стандартных списков слов. Порог восприятия речи — это уровень звука, при котором понятно 50 процентов предъявляемых слов. Оценка распознавания речи — это процент слов, понятых на 40 дБ выше порога восприятия речи.
Кондуктивная тугоухость
НАРУЖНОЕ УХО
Полная окклюзия слухового прохода ушной серой является частой причиной кондуктивной тугоухости. Аппликаторы с ватным наконечником печально известны тем, что ухудшают серную пробку. Промывание теплой водой (температура тела) является безопасным методом удаления серы у пациентов, у которых в анамнезе не было среднего отита, перфорации барабанной перепонки или отологических операций. Использование отоскопа и кюретки позволяет удалить ушную серу под визуальным контролем. Необходимо помнить о расстоянии до барабанной перепонки, поскольку отоскопы не позволяют воспринимать глубину. Доступны различные смягчающие препараты, если сера слишком твердая, чтобы ее можно было удалить. Препараты на водной основе, включая докузат натрия, бикарбонат натрия и перекись водорода, являются эффективными церуменолитиками. 2,3
Препараты на водной основе, включая докузат натрия, бикарбонат натрия и перекись водорода, являются эффективными церуменолитиками. 2,3
Инородные тела в наружном слуховом проходе также могут вызывать одностороннюю кондуктивную тугоухость. Эти инородные тела можно удалить промыванием или кюреткой. Если объект не подвергается ударам и не гигростатичен, вероятно, следует сначала попытаться промыть его теплой водой. Если этот подход неэффективен, инородное тело можно удалить с помощью инструмента, если пациент соглашается. Если пациент отказывается сотрудничать, может потребоваться удаление в операционной.
Наружный отит — инфекция кожи наружного слухового прохода. Пациенты с наружным отитом испытывают боль при манипуляциях с ушной раковиной или козелком, а слуховой проход отечен и заполнен инфекционным мусором. Кондуктивная тугоухость может возникнуть, если отек и мусор закупоривают слуховой проход. Наиболее распространенными возбудителями наружного отита являются Pseudomonas aeruginosa и Staphylococcus aureus . 4 Лечение включает санацию канала с последующим применением ототопических капель. У пациентов с тяжелым наружным отитом в ухо на два-три дня помещают фитиль, чтобы обеспечить доставку лекарства. Пероральные антибиотики, эффективные против P. aeruginosa и S. aureus помогают пациентам с тяжелой инфекцией. Кондуктивная тугоухость проходит после стихания воспаления.
4 Лечение включает санацию канала с последующим применением ототопических капель. У пациентов с тяжелым наружным отитом в ухо на два-три дня помещают фитиль, чтобы обеспечить доставку лекарства. Пероральные антибиотики, эффективные против P. aeruginosa и S. aureus помогают пациентам с тяжелой инфекцией. Кондуктивная тугоухость проходит после стихания воспаления.
Экзостозы и остеомы представляют собой доброкачественные костные разрастания наружного слухового прохода, препятствующие нормальной миграции ушной серы, что приводит к окклюзии и кондуктивной тугоухости. Экзостозы множественные и двусторонние, прилегают к барабанной перепонке. Пациенты с экзостозами часто сообщают о плавании в холодной воде. Остеомы бывают одиночными и односторонними и обнаруживаются в области костно-хрящевого соединения 9.0011 (Рисунок 2) . При наличии симптомов экзостозы и остеомы удаляют хирургическим путем, но в этом редко возникает необходимость.
Нечастые причины обструкции наружного слухового прохода включают кисты и опухоли. Также сообщалось о сальных кистах, фибромах, папилломах, аденомах, саркомах, карциномах и меланомах. При подозрении на злокачественное новообразование показана срочная биопсия.
Также сообщалось о сальных кистах, фибромах, папилломах, аденомах, саркомах, карциномах и меланомах. При подозрении на злокачественное новообразование показана срочная биопсия.
СРЕДНЕЕ УХО
Патология среднего уха может привести к кондуктивной тугоухости. Перфорация барабанной перепонки вызывает потерю слуха за счет уменьшения площади поверхности, доступной для передачи звука на цепь слуховых косточек (Рисунок 3) . Основными причинами перфорации барабанной перепонки являются хронический средний отит и травма. У пациентов с хроническим средним отитом с перфорацией барабанной перепонки необходимы отоскопическое исследование и обработка раны. Необходимы ототопические антибиотики (офлоксацин [флоксин]), и могут быть полезны пероральные антибиотики. Точную оценку состояния барабанной перепонки и слуха пациента можно произвести только при сухом ухе.
Травматические перфорации барабанной перепонки могут возникать в результате несчастных случаев на воде, баротравмы, взрывов, проникающих ранений или переломов височной кости. Небольшие перфорации (менее 2 мм) часто заживают спонтанно. 5 В острых случаях кровь может закупорить слуховой проход и помешать визуализации перепонки. Рекомендуются ототопические антибиотики и меры предосторожности, чтобы ухо оставалось сухим. Если перфорация или потеря слуха сохраняются более двух месяцев, пациента следует направить на рассмотрение вопроса о хирургической коррекции. Травма также может вызвать повреждение косточек или гемотимпанум, проявляющийся потерей слуха.
Небольшие перфорации (менее 2 мм) часто заживают спонтанно. 5 В острых случаях кровь может закупорить слуховой проход и помешать визуализации перепонки. Рекомендуются ототопические антибиотики и меры предосторожности, чтобы ухо оставалось сухим. Если перфорация или потеря слуха сохраняются более двух месяцев, пациента следует направить на рассмотрение вопроса о хирургической коррекции. Травма также может вызвать повреждение косточек или гемотимпанум, проявляющийся потерей слуха.
Средний отит является наиболее частой причиной кондуктивной тугоухости у детей. 6 Выпот в среднем ухе уменьшает подвижность барабанной перепонки и цепи слуховых косточек. Эта потеря подвижности приводит к средней потере слуха от 20 до 30 дБ. Диагноз среднего отита может быть подтвержден тимпанометрией и аудиометрией, а разрешение выпота восстанавливает слух. Трубки для миринготомии рекомендуются для использования у детей с рецидивирующим острым средним отитом (более трех эпизодов за шесть месяцев или четырех эпизодов за один год), хроническими экссудатами среднего уха (длительностью более трех месяцев) или значительными нарушениями слуха (более 30 раз). дБ вместе с выпотом). 7 [Уровень доказательности C, консенсусное мнение]
дБ вместе с выпотом). 7 [Уровень доказательности C, консенсусное мнение]
Холестеатома представляет собой скопление плоского эпителия в среднем ухе. Это образование можно увидеть у пациентов со средним отитом. Холестеатомы делятся на два типа: врожденные и приобретенные. Врожденная холестеатома представляет собой жемчужно-белое образование, расположенное за интактной барабанной перепонкой у пациента с односторонней кондуктивной тугоухостью. Приобретенная холестеатома возникает в результате ретракции или перфорации барабанной перепонки с врастанием эпителия. Холестеатомы локально деструктивны и характеризуются хроническим дренированием. Кондуктивная тугоухость, вызванная эрозией слуховых косточек, присутствует в 9 случаях.0 процентов пациентов с холестеатомами. 8 Давно существующие холестеатомы расширяются и вовлекают сосцевидный отросток, внутреннее ухо и лицевой нерв. Подозрение на холестеатому требует хирургической консультации.
Мирингосклероз барабанной перепонки развивается в ответ на инфекцию или воспаление (рис. 3) . На мембране видны белые пятна неправильной формы, состоящие из кальция. 9 Изолированный мирингосклероз барабанной перепонки редко вызывает значительную кондуктивную тугоухость. Однако обширный мирингосклероз, называемый тимпаносклерозом, поражает барабанную перепонку, цепь слуховых косточек и слизистую оболочку среднего уха и вызывает значительную кондуктивную потерю слуха из-за ригидности всей системы.
3) . На мембране видны белые пятна неправильной формы, состоящие из кальция. 9 Изолированный мирингосклероз барабанной перепонки редко вызывает значительную кондуктивную тугоухость. Однако обширный мирингосклероз, называемый тимпаносклерозом, поражает барабанную перепонку, цепь слуховых косточек и слизистую оболочку среднего уха и вызывает значительную кондуктивную потерю слуха из-за ригидности всей системы.
Отосклероз характеризуется аномальным отложением костной ткани в области основания стремени. Это отложение кости приводит к фиксации стремени в овальном окне, препятствуя нормальной вибрации. Отосклероз обычно проявляется прогрессирующей двусторонней кондуктивной тугоухостью у белых женщин среднего возраста. Это основная причина кондуктивной тугоухости у взрослых, у которых нет выпота в среднем ухе или среднего отита в анамнезе. 10 Обычно имеется положительный семейный анамнез. Лечение заключается в усилении с помощью слуховых аппаратов или хирургическом восстановлении путем стапедэктомии (Рисунок 4) .
Гломусные опухоли являются редкой причиной кондуктивной тугоухости (рис. 5) . Эти нейроэндокринные опухоли возникают из адвентиции яремной луковицы или нервного сплетения в пространстве среднего уха. Характерно, что пациенты с гломусными опухолями — это женщины в возрасте от 40 до 50 лет, которые жалуются на пульсирующий шум в ушах и потерю слуха. При осмотре за неповрежденной барабанной перепонкой можно увидеть пульсирующее красновато-голубое образование. Однако диагностика этих опухолей затруднена, требуется компьютерная томография височных костей. Аномальная сонная артерия или яремная луковица могут проявляться аналогичным образом. Ключи к диагностике кондуктивной тугоухости перечислены в Таблица 2 .
| ИСТОРИЯ | Физические результаты | Предлагаемая причина проводящей потери слуха |
|---|---|---|
| Ordly Painless Orcal | ||
| Ordly Painless Orcal | ||
| Ordenless Worrless of Search | ||
. слух слух | Узкий канал с дебрисом | Наружный отит |
| Нормальный канал с красной неподвижной барабанной перепонкой | Chronic otitis media | |
| Gradual painless loss of hearing | Immobile tympanic membrane | Middle ear effusion |
| Normal mobile tympanic membrane | Otosclerosis | |
| Reddish-blue pulsating mass behind intact tympanic membrane | Гломусная опухоль или сосудистая аномалия | |
| Втянутая или перфорированная барабанная перепонка с хроническим дренажем | Холестеатома |
Нейросенсорная тугоухость
Нейросенсорная тугоухость охватывает расстройства, поражающие внутреннее ухо и нервные пути к слуховой коре. Хотя большинство пациентов с этим типом потери слуха — взрослые, дети также могут быть затронуты. Наследственная и ненаследственная врожденная потеря слуха — две основные педиатрические классификации. Большинство наследственных потерь являются аутосомно-рецессивными и часто связаны с другими системными признаками. Более 100 врожденных синдромов связаны с нейросенсорной тугоухостью.
Хотя большинство пациентов с этим типом потери слуха — взрослые, дети также могут быть затронуты. Наследственная и ненаследственная врожденная потеря слуха — две основные педиатрические классификации. Большинство наследственных потерь являются аутосомно-рецессивными и часто связаны с другими системными признаками. Более 100 врожденных синдромов связаны с нейросенсорной тугоухостью.
Последствия позднего обнаружения могут быть значительными. Новорожденные с высоким риском врожденной тугоухости (Таблица 3) 11 традиционно проходили скрининг, и в настоящее время в 30 штатах требуется всеобщий слуховой скрининг новорожденных. 12 Американская академия педиатрии и несколько других организаций поддерживают всеобщий слуховой скрининг. Однако в 2001 году Целевая группа профилактических служб США пришла к выводу, что имеющихся «доказательств недостаточно, чтобы рекомендовать или не рекомендовать рутинный скрининг новорожденных на предмет потери слуха во время послеродовой госпитализации». 13
13
| Рождение до 28 дней |
| Семейный анамнез постоянной сенсоринной потери слуха в детском возрасте |
| При уточничной инфекции (например, Toxoplasmosis, Rubella, Cytomegalovirus Infection, Hero). аномалии |
| Заболевание или состояние, требующее госпитализации в отделение интенсивной терапии новорожденных не менее чем на 48 часов |
| Физические особенности или другие стигмы, связанные с синдромом, включающим нейросенсорную или кондуктивную тугоухость |
| От 29 дней до 24 месяцев |
| Семейный анамнез постоянной потери слуха в детстве |
| Физические особенности или другие стигмы, связанные с синдромом, который, как известно, включает нейросенсорную или кондуктивную тугоухость или дисфункцию евстахиевой трубы |
| Head trauma |
Postnatal infection associated with sensorineural hearing loss (e. g., meningitis) g., meningitis) |
| In utero infection (e.g., toxoplasmosis, rubella, cytomegalovirus infection, herpes, syphilis) |
| Neonatal indicators: гипербилирубинемия, требующая обменного переливания крови, персистирующая легочная гипертензия, связанная с искусственной вентиляцией легких, состояния, требующие экстракорпоральной мембранной оксигенации |
| Синдромы, связанные с прогрессирующей потерей слуха (например, нейрофиброматоз, остеопетроз, синдром Ушера) |
| Нейродегенеративные расстройства (например, синдром Хантера) или сенсомоторные невропатии (например, атаксия Фридрейха, болезнь Шарко-Мари-Тута) |
| Травма головы |
| Рецидивирующий или персистирующий средний отит с выпотом в течение не менее трех месяцев |
ДВУСТОРОННЯЯ ПОТЕРЯ СЛУХА
Пресбиакузис представляет собой симметричное прогрессирующее ухудшение слуха у пожилых пациентов и является диагнозом исключения (Таблица 4) .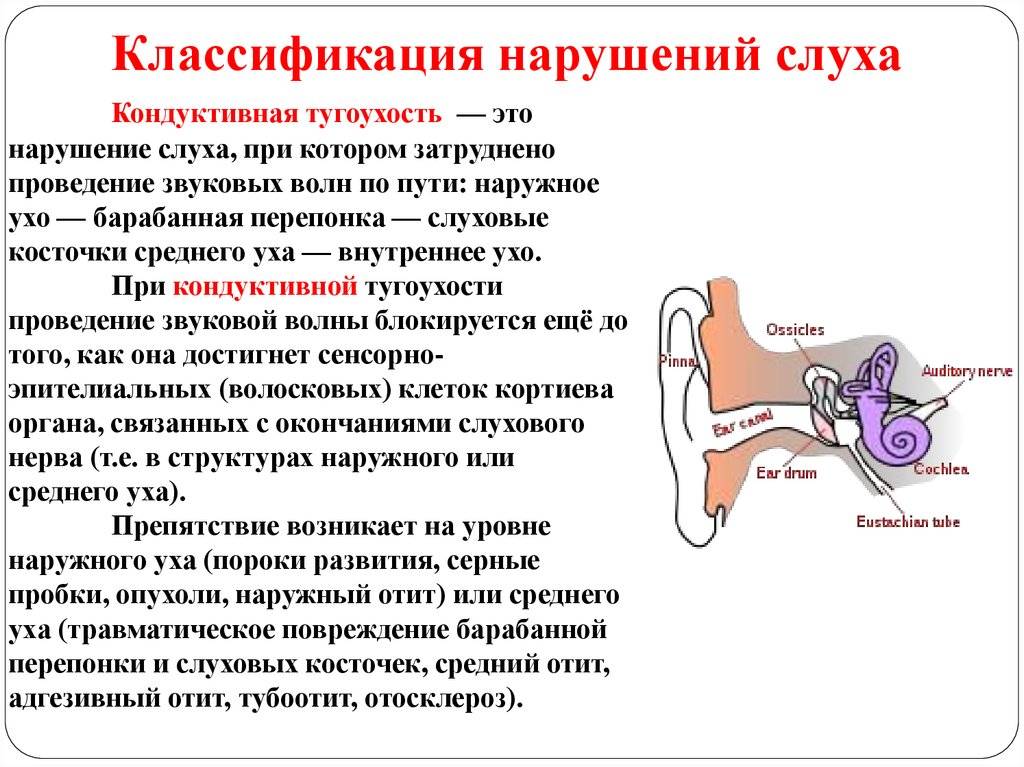 Этиология представляет собой сочетание наследственных факторов и факторов окружающей среды, включая воздействие шума в течение жизни и употребление табака. Нарушаются высокочастотный слух и способность различать речь. Рекомендуется консультация аудиолога для точного тестирования и рассмотрения вопроса об усилении, если это необходимо.
Этиология представляет собой сочетание наследственных факторов и факторов окружающей среды, включая воздействие шума в течение жизни и употребление табака. Нарушаются высокочастотный слух и способность различать речь. Рекомендуется консультация аудиолога для точного тестирования и рассмотрения вопроса об усилении, если это необходимо.
| ИСТОРИЯ | Физические результаты | Audiogram | Предполагается причина сенсореврального слуха. | Двусторонняя симметричная потеря высоких частот | Пресбиакузис |
|---|---|---|---|---|---|
| Постепенная потеря слуха, шум в ушах, воздействие шума | 9Травматическая потеря слуха, вызванная шумом конфигурация с плохой разборчивостью речи | Аутоиммунная тугоухость | |||
| Внезапная односторонняя тугоухость, шум в ушах, головокружение, травма головы, напряжение | Нормальная барабанная перепонка; Vertigo и Nystagmus, с положительным пневматическим давлением | Любая односторонняя аномальная конфигурация | Perilymph Fistula | ||
| Внезапно, колеблющийся, некачественный потерей слуха, Tinnitus, Episodic Vertigo | Normall Tympshan Lempan Impare LALESE, MENSERESE , , 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, 9001, | . | |||
| Постепенная односторонняя потеря слуха, шум в ушах | Нормальная барабанная перепонка, возможна слабость и неустойчивость лицевого нерва | Любая односторонняя аномальная конфигурация | Акустическая неврома |
Шумовая травма является наиболее распространенной предотвратимой причиной нейросенсорной тугоухости. Источник шума может быть профессиональным, рекреационным или случайным. Стрельба, взрывы и громкая музыка могут привести к необратимому ухудшению слуха. В первую очередь затрагиваются высокие частоты, обычно 4000 Гц, затем средние и низкие частоты. Снижение слуха сопровождается высоким шумом в ушах. Для предотвращения этой формы потери слуха рекомендуется активное использование средств защиты от шума. Использование берушей с поролоновыми вставками снижает уровень шума на 30 дБ.
Менее распространенной причиной потери слуха является воздействие ототоксинов, обычно от диуретиков, салицилатов, аминогликозидов и многих химиотерапевтических средств. Эти препараты следует с осторожностью назначать пациентам пожилого возраста, у которых нарушена функция почек, требуется длительный курс лечения или требуется одновременное введение нескольких ототоксических агентов. Пациенты с воздействием ототоксина могут испытывать потерю слуха или головокружение.
Эти препараты следует с осторожностью назначать пациентам пожилого возраста, у которых нарушена функция почек, требуется длительный курс лечения или требуется одновременное введение нескольких ототоксических агентов. Пациенты с воздействием ототоксина могут испытывать потерю слуха или головокружение.
Аутоиммунная тугоухость диагностируется все чаще с 1980-е годы. Пациенты имеют быстро прогрессирующую двустороннюю сенсоневральную тугоухость и плохую оценку разборчивости речи, а также могут иметь головокружение или нарушение равновесия. Потеря слуха прогрессирует в течение трех-четырех месяцев, и может присутствовать связанное с ней аутоиммунное заболевание. Симптомы обычно улучшаются при пероральном приеме преднизолона, и ответ на этот стероид в настоящее время является лучшим способом постановки диагноза. Терапия метотрексатом в низких дозах становится общепринятой альтернативой длительной терапии преднизоном. 14
ОДНОСТОРОННЯЯ ПОТЕРЯ СЛУХА
Переломы височной кости могут вызвать одностороннюю нейросенсорную и кондуктивную тугоухость. Когда линия перелома затрагивает костный лабиринт (улитку или преддверие), возникает нейросенсорная тугоухость. Повреждения височной кости связаны с параличом лицевого нерва, истечением цереброспинальной жидкости и другими внутричерепными повреждениями. Ранняя консультация имеет важное значение, и может потребоваться быстрое хирургическое вмешательство.
Когда линия перелома затрагивает костный лабиринт (улитку или преддверие), возникает нейросенсорная тугоухость. Повреждения височной кости связаны с параличом лицевого нерва, истечением цереброспинальной жидкости и другими внутричерепными повреждениями. Ранняя консультация имеет важное значение, и может потребоваться быстрое хирургическое вмешательство.
Травма может привести к разрыву оболочек круглого или овального окна с просачиванием перилимфы в среднее ухо (свищ). Пациенты испытывают резкую потерю слуха, а также головокружение и шум в ушах. Перилимфные свищи также могут возникать после напряжения, поднятия тяжестей, кашля или чихания, и для их лечения требуется от трех до шести недель постельного режима с последующим хирургическим вмешательством, если симптомы не улучшаются. 15
Еще одной причиной нейросенсорной тугоухости является болезнь Меньера. Пациенты сообщают об односторонней флуктуирующей потере слуха с заложенностью уха, шумом в ушах и эпизодическим головокружением. Первоначально потеря слуха проявляется в области низких частот, но по мере прогрессирования заболевания затрагиваются и более высокие частоты. Этиология болезни Меньера остается неясной, но была идентифицирована эндолимфатическая водянка (повышенное давление жидкости во внутреннем ухе). Обработка состоит из последовательной аудиометрии для документирования флуктуирующей потери, вестибулярного тестирования для проверки больного уха и рентгенографии для исключения акустической опухоли. Лечение включает диету с низким содержанием соли, диуретики и средства, подавляющие вестибулярный аппарат. Слуховые аппараты часто неэффективны, потому что пациенты страдают плохой разборчивостью речи, а также сниженной толерантностью к усиленному звуку. Химическая лабиринтэктомия с применением гентамицина в настоящее время является распространенным нехирургическим методом контроля головокружения в случае неэффективности медикаментозного лечения. 16
Первоначально потеря слуха проявляется в области низких частот, но по мере прогрессирования заболевания затрагиваются и более высокие частоты. Этиология болезни Меньера остается неясной, но была идентифицирована эндолимфатическая водянка (повышенное давление жидкости во внутреннем ухе). Обработка состоит из последовательной аудиометрии для документирования флуктуирующей потери, вестибулярного тестирования для проверки больного уха и рентгенографии для исключения акустической опухоли. Лечение включает диету с низким содержанием соли, диуретики и средства, подавляющие вестибулярный аппарат. Слуховые аппараты часто неэффективны, потому что пациенты страдают плохой разборчивостью речи, а также сниженной толерантностью к усиленному звуку. Химическая лабиринтэктомия с применением гентамицина в настоящее время является распространенным нехирургическим методом контроля головокружения в случае неэффективности медикаментозного лечения. 16
Идиопатическая односторонняя внезапная сенсоневральная тугоухость, определяемая как потеря слуха на 30 дБ в течение трех дней, является неотложной ситуацией. 17 Сопутствующие симптомы включают шум в ушах, головокружение и заложенность уха. Предполагаемая этиология включает вирусные инфекции и сосудистые инсульты. Редко вовлекаются перилимфальные свищи и акустические невромы. История инфекции верхних дыхательных путей в течение месяца после потери слуха часто описывается у пациентов с вирусной этиологией. Обработка включает аудиометрию с последующей рентгенографией для исключения акустической опухоли. Пациенты должны начать лечение пероральными стероидами в течение трех недель. Одно исследование показало, что пациенты с минимальной потерей слуха, отсутствием вестибулярных симптомов и ранним лечением имеют лучшие результаты. 18
17 Сопутствующие симптомы включают шум в ушах, головокружение и заложенность уха. Предполагаемая этиология включает вирусные инфекции и сосудистые инсульты. Редко вовлекаются перилимфальные свищи и акустические невромы. История инфекции верхних дыхательных путей в течение месяца после потери слуха часто описывается у пациентов с вирусной этиологией. Обработка включает аудиометрию с последующей рентгенографией для исключения акустической опухоли. Пациенты должны начать лечение пероральными стероидами в течение трех недель. Одно исследование показало, что пациенты с минимальной потерей слуха, отсутствием вестибулярных симптомов и ранним лечением имеют лучшие результаты. 18
Пациенты с акустическими невриномами имеют одностороннюю сенсоневральную тугоухость примерно в 10–22 процентах случаев 19 (рис. 6) . Пациентам с асимметричной сенсоневральной тугоухостью требуется обследование на ретрокохлеарную опухоль. Необходимо исключить акустические невромы и другие опухоли мостомозжечкового угла. Магнитно-резонансная томография головного мозга с гадолинием продолжает оставаться золотым стандартом диагностики этих образований.
Магнитно-резонансная томография головного мозга с гадолинием продолжает оставаться золотым стандартом диагностики этих образований.
Хирургическое лечение потери слуха
Некоторые виды потери слуха Тугоухость можно лечить с помощью специальных операций. Аудиологи TriHealth работают вместе с квалифицированными оториноларингологами для лечения пациентов, которым могут помочь передовые технологии, такие как хирургические имплантаты, для лечения потери слуха. Ниже мы предоставили некоторую информацию, которая поможет вам лучше понять некоторые из этих хирургических вариантов. Чтобы оценить ваш индивидуальный план лечения потери слуха, запишитесь на прием к ЛОР-специалисту TriHealth по телефону 513 246 7010.
Хирургические методы лечения нейросенсорной тугоухости
Кохлеарные имплантаты
Кохлеарный имплант — это небольшое электронное устройство, которое может восстановить слух и понимание речи человеку с полной глухотой или тяжелым нарушением слуха. Имплантат состоит из внешней части, которая находится за ухом, и второй части, которая хирургическим путем помещается под кожу.
Имплантат состоит из внешней части, которая находится за ухом, и второй части, которая хирургическим путем помещается под кожу.
Совместная команда сертифицированных TriHealth отоларингологов и аудиологов координирует хирургическую помощь и терапию, чтобы помочь этим пациентам заново научиться слышать.
Узнайте больше о кохлеарных имплантах.
Имплантаты костной проводимости Baha®— предназначены для лечения односторонней глухоты, кондуктивной тугоухости и смешанной кондуктивной и нейросенсорной тугоухости.
Людям с односторонней глухотой или хронической кондуктивной тугоухостью может помочь имплантат костной проводимости Baha®. В системе Baha используется титановый имплантат, который хирургическим путем помещается в кость черепа за нефункционирующим ухом. Затем к имплантату подключается небольшой звуковой процессор с помощью магнита или небольшого стержня, выступающего из черепа.
Операция проводится ЛОР-врачом, сертифицированным TriHealth. Затем ваш аудиолог работает с вами, чтобы подобрать и отрегулировать звуковой процессор.
Затем ваш аудиолог работает с вами, чтобы подобрать и отрегулировать звуковой процессор.
Загрузите информационную брошюру об имплантатах костной проводимости Baha®
Кондуктивная потеря слуха
Полиэтиленовые трубы
Это хирургическое лечение включает в себя введение небольшой трубки через барабанную перепонку, чтобы воздух поступал в среднее ухо. Эта операция обычно выполняется у детей или взрослых из-за хронической жидкости среднего уха и инфекций. Эта жидкость часто очищается без хирургического вмешательства, но иногда может задерживаться и вызывать потерю слуха и другие серьезные повреждения среднего уха. Эти трубки могут помочь восстановить слух, отводя жидкость и излечивая воспаление в среднем ухе.
Стапедэктомия
Это операция по лечению болезни под названием отосклероз. При отосклерозе самая маленькая косточка в ухе, стремечко, прикрепляется к окружающей кости, что приводит к кондуктивной тугоухости. Операция заменит эту кость протезом, значительно улучшив звукопроведение и слух.
Операции на среднем ухе
Некоторые заболевания среднего уха также могут вызывать кондуктивную тугоухость. Двумя наиболее распространенными причинами этой потери являются отверстие в барабанной перепонке или эрозия одной или нескольких слуховых косточек. Когда в барабанной перепонке есть отверстие, звук не передается должным образом к слуховым косточкам и во внутреннее ухо. Точно так же, когда слуховые косточки не соединены вместе, звук не может эффективно проходить от барабанной перепонки к внутреннему уху. Хирургические вмешательства могут устранить отверстия в барабанной перепонке и/или заменить отсутствующие слуховые косточки костными протезами.
БАХА
Описанная выше процедура может быть использована для лечения некоторых пациентов с кондуктивной тугоухостью.
Наша команда экспертов
Многие из наших отоларингологов в TriHealth лечат пациентов с потерей слуха медикаментозно, а также выполняют некоторые хирургические процедуры для лечения этих пациентов. У нас есть несколько заинтересованных и опытных хирургов, которые включают передовые технологии и выделены ниже.
У нас есть несколько заинтересованных и опытных хирургов, которые включают передовые технологии и выделены ниже.
| Команда |
|---|
Брайан Гойко, доктор медицинских наук, сертифицированный ЛОР-специалист, специализирующийся на различных клинических областях, включая болезни уха и их лечение, заболевания уха, носа и горла у детей, синоназальные заболевания и хирургию щитовидной/паращитовидной железы. Доктор Гойко проявляет особый интерес к сохранению и восстановлению слуха, уделяя особое внимание кохлеарной имплантации, имплантации слуховых аппаратов с костной фиксацией, а также хирургии среднего уха и сосцевидного отростка. Он окончил медицинский факультет Северо-Западного университета им. Файнберга и прошел ординатуру в Медицинском центре/Детской больнице Цинциннати при Университете Цинциннати. |
Доктор Джейми Уэлшханс — сертифицированный отоларинголог, который предоставляет широкий спектр услуг по уходу за ушами, носом и горлом и оперативным вмешательствам, включая сложные операции на среднем ухе и слухе. |


 Слуховой порог снижается менее чем на 50 децибел (дБ), то есть разговорная речь слышима и понимаема на расстоянии до 6 метров, шепотная – до 3 метров.
Слуховой порог снижается менее чем на 50 децибел (дБ), то есть разговорная речь слышима и понимаема на расстоянии до 6 метров, шепотная – до 3 метров.

 Раствором пропитывать ватные турунды и также вставлять их в слуховые проходы.
Раствором пропитывать ватные турунды и также вставлять их в слуховые проходы.
