Красные пятна на руках и ногах не чешутся: Красные пятна на ладонях — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Типы, симптомы, методы лечения и многое другое
Авторы: Редакторы WebMD
В этой статье
- Что такое сыпь?
- Экзема
- Кольцевидная гранулема
- Красный плоский лишай
- Розовый лишай
Что такое сыпь?
Сыпь представляет собой ненормальное изменение цвета или текстуры кожи. Обычно они возникают в результате воспаления кожи, которое может иметь множество причин.
Существует множество типов сыпи, включая экзему, кольцевидную гранулему, красный плоский лишай и розовый лишай.
Экзема
Экзема — это общий термин, описывающий несколько различных состояний, при которых кожа воспаляется, краснеет, шелушится и зудит. Экзема является распространенным заболеванием кожи, а атопический дерматит (также называемый атопической экземой) является одной из наиболее распространенных форм экземы.
Экзема может поражать взрослых и детей. Состояние не заразно. Просмотрите слайд-шоу, чтобы получить обзор экземы.
Причины
Мы точно не знаем, что вызывает атопическую экзему, но это состояние часто встречается у людей с семейным анамнезом аллергии. Если у вас экзема, у вас также может быть сенная лихорадка и/или астма, или у членов вашей семьи могут быть эти заболевания.
Некоторые вещества могут спровоцировать обострение экземы или ухудшить течение экземы, но не вызывают заболевания. Триггеры экземы включают стресс, раздражители кожи (включая мыло, средства по уходу за кожей или некоторые ткани), аллергены и климат/окружающую среду. Узнайте больше о связи между аллергией и экземой.
Симптомы
Экзема выглядит по-разному у разных людей. У взрослых экзема чаще всего поражает руки, локти и «сгибаемые» области, такие как внутренняя часть локтей и задняя часть коленей. У маленьких детей экзема часто проявляется внутри локтей, под коленями, на лице, задней части шеи и волосистой части головы. Признаки и симптомы атопической экземы включают:
- Зуд
- Покраснение кожи
- Сухая, шелушащаяся или покрытая корками кожа, которая может стать толстой и кожистой в результате длительного расчесывания поврежденная кожа
Диагностика
Для диагностики атопической экземы врач осмотрит кожу и спросит о симптомах.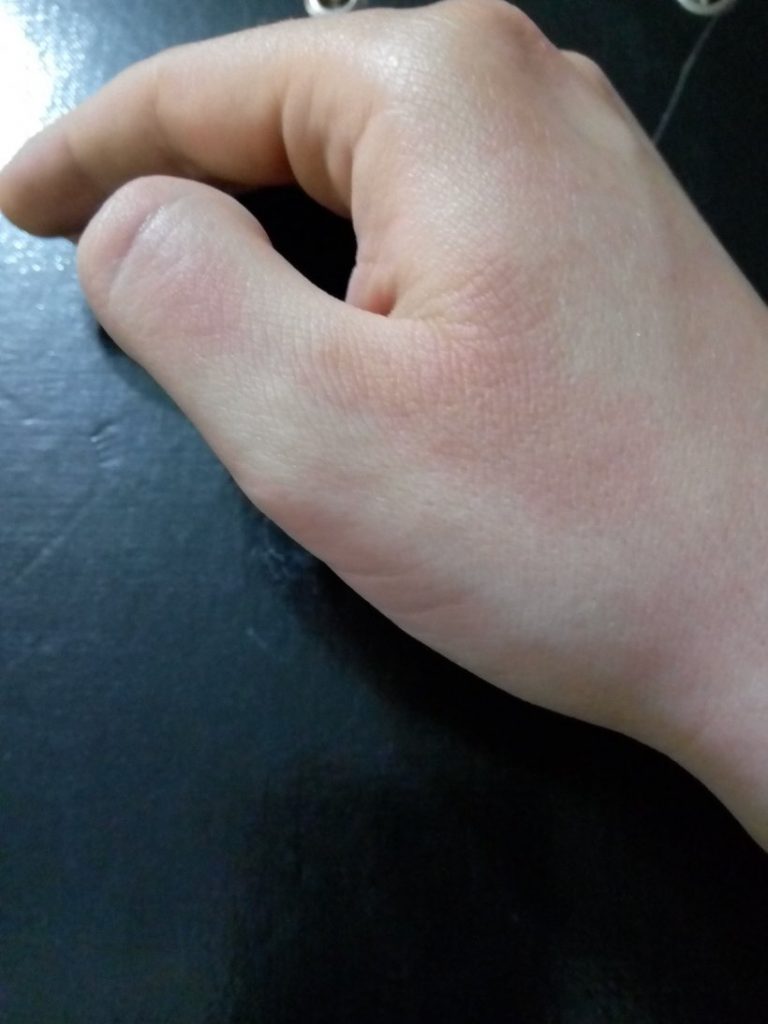 Они могут проверить участок кожи с чешуйками или корками, чтобы исключить другие кожные заболевания или инфекции. Узнайте больше о симптомах и диагностике экземы.
Они могут проверить участок кожи с чешуйками или корками, чтобы исключить другие кожные заболевания или инфекции. Узнайте больше о симптомах и диагностике экземы.
Лечение
Вы можете лечить экзему с помощью увлажняющих средств, которые не содержат отдушек и содержат такие ингредиенты, как керамиды, глицерин и минеральное масло. Лекарства включают безрецептурные кремы и мази, содержащие стероидный гидрокортизон (например, Кортизон-10, Корт-Эйд, Дермарест Экзема, Неоспорин Экзема). Эти продукты могут помочь контролировать зуд, отек и покраснение, связанные с экземой. Кремы с кортизоном, отпускаемые по рецепту, а также таблетки и уколы кортизона также используются в более тяжелых случаях.
Людям с экземой легкой и средней степени тяжести могут помочь местные иммуномодуляторы (ТИМ). TIMS, включая фирменные продукты Elidel и Protopic, изменяет иммунный ответ организма на аллергены, предотвращая обострения.
Crisaborole (Eucrisa) — мазь для лечения псориаза легкой и средней степени тяжести у детей в возрасте 2 лет и старше.
Дупилумаб (Дупиксент) представляет собой инъекционное моноклональное антитело, используемое у пациентов с атопическим дерматитом средней и тяжелой степени. Он быстро устраняет зуд у большинства пациентов.
Другие препараты, которые могут быть использованы при экземе, включают антибиотики (для лечения инфицированной кожи) и антигистаминные препараты (для контроля зуда).
Фототерапия — еще одно лечение, которое помогает некоторым людям с экземой. Было показано, что ультрафиолетовые световые волны, присутствующие в солнечном свете, помогают лечить некоторые кожные заболевания, включая экзему. В фототерапии используется ультрафиолетовое излучение — либо ультрафиолетовое излучение A (UVA), либо ультрафиолетовое излучение B (UVB) — от специальных ламп для лечения людей с тяжелой формой экземы.
Риски, связанные с фототерапией, включают жжение (обычно напоминающее легкий солнечный ожог), сухость кожи, кожный зуд, веснушки и возможное преждевременное старение кожи. Ваши медицинские работники будут работать с вами, чтобы уменьшить любые риски. Узнайте больше о лечении экземы.
Ваши медицинские работники будут работать с вами, чтобы уменьшить любые риски. Узнайте больше о лечении экземы.
Профилактика
Предотвратить атопическую экзему невозможно, но вы можете предпринять некоторые меры для облегчения симптомов:
- Уменьшить стресс и растворители
- Часто увлажняйте кожу
- Избегайте резких перепадов температуры или влажности
- Избегайте ситуаций, вызывающих потливость и перегревание
Узнайте больше о том, как предотвратить обострения экземы.
Кольцевидная гранулема
Кольцевидная гранулема — это хроническое кожное заболевание, которое представляет собой круглую сыпь с красноватыми бугорками (папулами).
Чаще всего этим заболеванием страдают дети и молодые люди. Кольцевидная гранулема немного чаще встречается у девочек и обычно наблюдается у здоровых людей.
Причины
Мы не знаем, что вызывает кольцевидную гранулему.
Симптомы
Люди с кольцевидной гранулемой обычно замечают одно или несколько колец небольших твердых бугорков на тыльной стороне предплечий, кистей или стоп. Сыпь может быть слегка зудящей.
Диагностика
Ваш врач может поставить вам диагноз. Они могут использовать биопсию кожи, чтобы подтвердить, что у вас кольцевидная гранулема.
Лечение
Лечение кольцевидной гранулемы обычно не требуется, за исключением косметических соображений. В некоторых случаях стероидные кремы или мази могут помочь исчезнуть шишкам. Некоторые врачи могут решить заморозить очаги поражения жидким азотом или ввести стероиды непосредственно в кольца бугорков. В серьезных случаях можно использовать терапию ультрафиолетовым светом или пероральные препараты.
Посмотрите фото, как выглядит кольцевидная гранулема.
Красный плоский лишай
Красный плоский лишай — это распространенное кожное заболевание, при котором появляются блестящие бугорки с плоской вершиной. Они часто имеют угловатую форму и красновато-пурпурный цвет. Красный плоский лишай может появиться где угодно на коже, но часто поражает внутреннюю часть запястий и лодыжек, голени, спину и шею. У некоторых людей красный плоский лишай появляется во рту, в области гениталий, на коже головы и ногтях. Могут возникать толстые скопления бугорков, особенно на голенях.
Они часто имеют угловатую форму и красновато-пурпурный цвет. Красный плоский лишай может появиться где угодно на коже, но часто поражает внутреннюю часть запястий и лодыжек, голени, спину и шею. У некоторых людей красный плоский лишай появляется во рту, в области гениталий, на коже головы и ногтях. Могут возникать толстые скопления бугорков, особенно на голенях.
Красный плоский лишай чаще всего поражает взрослых в возрасте 30–70 лет. Это не характерно для очень молодых или пожилых людей.
Причины
Врачи считают, что красный плоский лишай является аутоиммунным заболеванием, то есть иммунная система организма атакует собственные ткани. Но они не знают, чем это вызвано. Иногда красный плоский лишай возникает в результате запускающего агента, такого как гепатит B или гепатит C. Врачи называют это лихеноидной реакцией.
Если у вас аллергия на лекарства для лечения высокого кровяного давления, сердечных заболеваний и артрита, у вас может появиться сыпь по типу красного плоского лишая.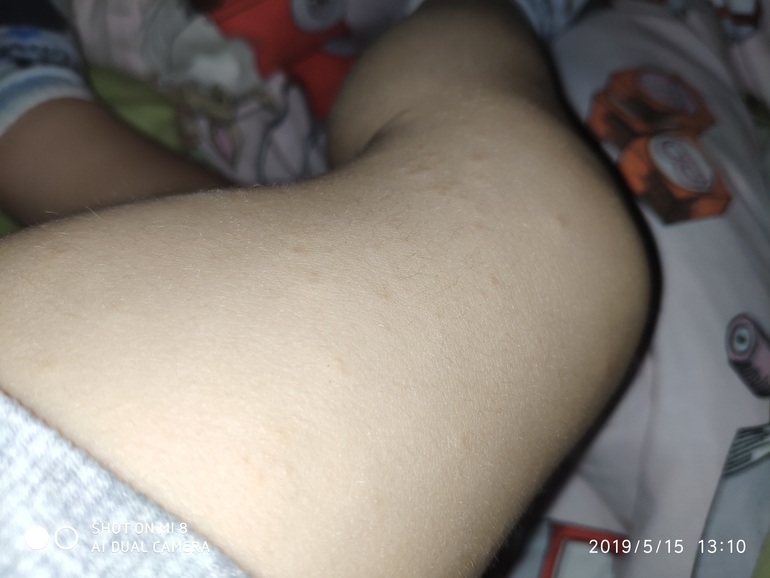 Красный плоский лишай не заразен.
Красный плоский лишай не заразен.
Симптомы
Признаки и симптомы заболевания включают блестящие бугорки с плоской вершиной фиолетового или красновато-фиолетового цвета. Часто чешется. Когда он появляется на коже головы, красный плоский лишай может привести к выпадению волос. Красный плоский лишай ногтей может привести к ломкости или расщеплению ногтей.
Диагностика
Врач может диагностировать красный плоский лишай по внешнему виду или с помощью биопсии кожи. Для этой процедуры они возьмут небольшой кусочек кожи с пораженного участка и отправят его в лабораторию для тестирования.
Лечение
Красный плоский лишай нельзя вылечить, но вы можете лечить симптомы с помощью препаратов против зуда, таких как антигистаминные препараты (например, Бенадрил или дифенгидрамин). Если красный плоский лишай поражает только небольшую часть тела, на пораженный участок можно нанести лечебный крем. В более тяжелых случаях врачи могут назначить уколы стероидов, преднизолон или другие препараты, подавляющие иммунную систему.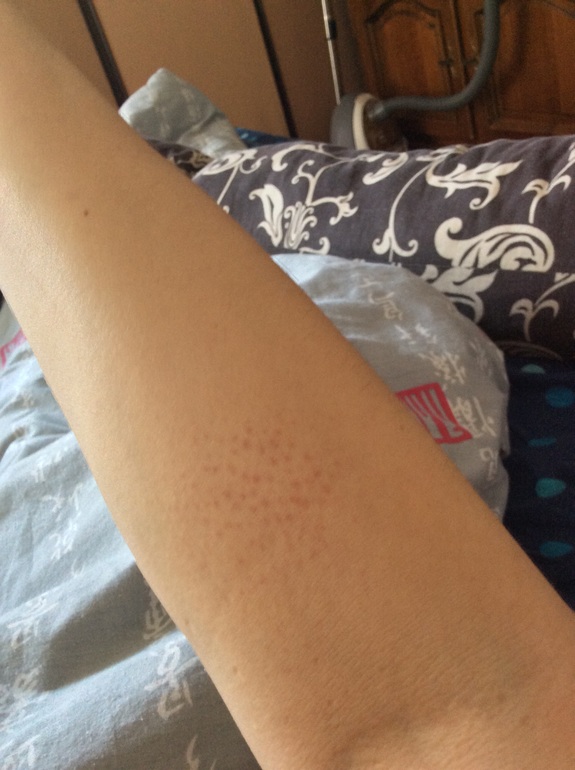 Они также могут дать вам ретиноиды или попробовать световую терапию.
Они также могут дать вам ретиноиды или попробовать световую терапию.
Посмотрите слайд-шоу, чтобы увидеть фотографии красного плоского лишая и других кожных реакций.
Розовый лишай
Розовый лишай — это распространенная кожная сыпь, обычно легкая. Состояние часто начинается с большого чешуйчатого розового участка кожи на груди или спине. Затем вы заметите одно пятно розовой кожи, за которым быстро последуют другие. Ваша кожа будет зудеть, краснеть или воспаляться. Количество и размеры пятен могут варьироваться.
Причины
Мы не знаем, что вызывает розовый лишай. Но есть данные, свидетельствующие о том, что розовый лишай может быть вызван вирусом, потому что сыпь напоминает некоторые вирусные заболевания. Сыпь не распространяется от человека к человеку.
Симптомы
Основным симптомом розового лишая является большая чешуйчатая розовая область кожи, за которой следуют более зудящие, воспаленные или покрасневшие пятна. Розовый лишай поражает спину, шею, грудь, живот, плечи и ноги. Сыпь может отличаться от человека к человеку.
Розовый лишай поражает спину, шею, грудь, живот, плечи и ноги. Сыпь может отличаться от человека к человеку.
Диагностика
Врач обычно может диагностировать розовый лишай, взглянув на него. Они могут сделать анализы крови, соскоб кожи или сделать биопсию кожи, чтобы исключить другие кожные заболевания.
Лечение
Если у вас легкий случай, лечение может не потребоваться. Даже более серьезные случаи иногда проходят сами по себе. Пероральные антигистаминные препараты (например, дифенгидрамин), отпускаемые без рецепта лекарства, которые вы втираете в кожу, и отпускаемые по рецепту стероиды могут помочь успокоить зуд.
Язвы могут заживать быстрее при некотором воздействии солнечного или ультрафиолетового света. Однако не загорайте слишком много. В большинстве случаев розовый лишай проходит в течение 6-12 недель.
Посмотрите фото, как выглядит розовый лишай.
Кожные заболевания и методы лечения
- Изменение цвета кожи
- Хронические кожные заболевания
- Острые кожные заболевания
- Кожные инфекции
Когда лекарственная сыпь больше, чем просто сыпь?
Вы недавно начали принимать антибиотики от инфекции, и теперь вы чувствуете себя хорошо.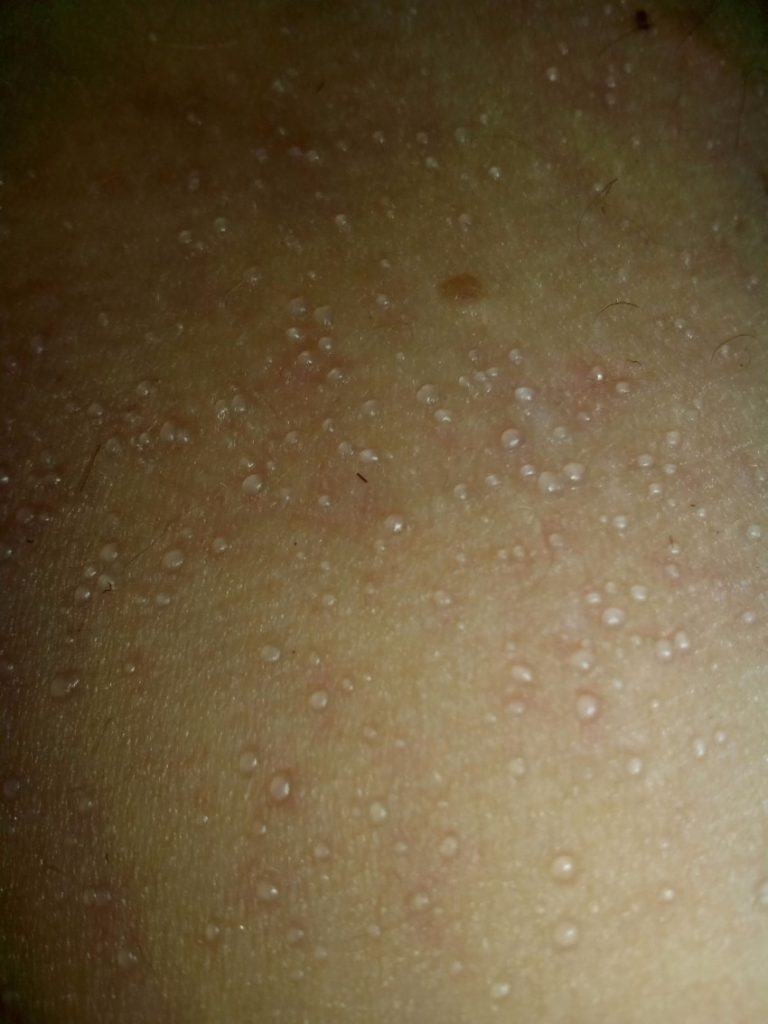 Но постепенно ваша кожа начинает чесаться, и уже появляются характерные признаки сыпи — сначала на туловище, а теперь и на руках и ногах. Что вы делаете? Стоит ли волноваться? Следует ли обратиться к медицинскому работнику?
Но постепенно ваша кожа начинает чесаться, и уже появляются характерные признаки сыпи — сначала на туловище, а теперь и на руках и ногах. Что вы делаете? Стоит ли волноваться? Следует ли обратиться к медицинскому работнику?
Сыпь является распространенным и надоедливым побочным эффектом многих лекарств. Это может быть очень обескураживающе, когда вы выздоравливаете от одной болезни, а потом обнаруживаете, что у вас есть еще одна проблема, которую нужно решить. Хотя эти зудящие высыпания могут раздражать, обычно они проходят в течение недели или двух, и их можно лечить местными препаратами.
Но не все лекарственные высыпания одинаковы, а некоторые даже могут быть смертельными. К счастью, страшные встречаются довольно редко, но все же полезно знать, как их обнаружить. Как отличить серьезные высыпания от тех, которые просто неприятны, но проходят со временем и лечением?
Типы лекарственной сыпи
Существуют две основные аллергические сыпи, которые могут возникать после приема лекарств. Самый немедленный тип реакции происходит в течение нескольких часов. Сыпь появляется и перемещается по коже. Поскольку этот процесс связан с высвобождением гистамина, типичным лечением являются антигистаминные препараты (доступные без рецепта в аптеке).
Самый немедленный тип реакции происходит в течение нескольких часов. Сыпь появляется и перемещается по коже. Поскольку этот процесс связан с высвобождением гистамина, типичным лечением являются антигистаминные препараты (доступные без рецепта в аптеке).
Существует также отсроченный тип лекарственной сыпи, который появляется через 4–14 дней после начала приема лекарства. На груди и спине появляются розовые и красные шишки, которые в течение нескольких дней распространяются на руки и ноги. В отличие от крапивницы, эти бугорки не двигаются, и через несколько дней ситуация может начать улучшаться, но у вас может появиться шелушение кожи, похожее на заживающий солнечный ожог.
Этот отсроченный тип сыпи плохо поддается лечению антигистаминными препаратами, но безрецептурный крем с кортизоном для местного применения (или одна из его более сильных версий, отпускаемых по рецепту) может помочь ускорить процесс заживления.
Когда лекарственная сыпь является поводом для беспокойства и обращения в отделение неотложной помощи?
При крапивнице основная проблема заключается в том, что вы испытываете реакцию всего тела, которая выходит за пределы кожи, что может затруднить дыхание или опасно снизить ваше кровяное давление. Если вы испытываете любой из этих симптомов, очень важно обратиться в отделение неотложной помощи.
Если вы испытываете любой из этих симптомов, очень важно обратиться в отделение неотложной помощи.
Эти немедленные, опасные для жизни реакции можно лечить с помощью стероидов, адреналина и антигистаминных препаратов в более высоких дозах, чем вы можете найти в аптеке. Несмотря на то, что они пугают, эти типы аллергических реакций на лекарство нетрудно идентифицировать, и многие врачи умеют замечать резкие изменения вашего дыхания или артериального давления. Важно сообщить врачу, что вы видите, какие лекарства вы принимали и как давно вы их принимали.
Знать признаки тяжелых кожных побочных реакций (СКАР)
При более позднем типе сыпи диагностировать симптомы может быть труднее. Наиболее распространенными триггерами для этих типов сыпи являются антибиотики, противосудорожные препараты, препараты против подагры, такие как аллопуринол, и даже лекарства, отпускаемые без рецепта, такие как НПВП. (Это не полный список, и к любому новому лекарству следует относиться с осторожностью. )
)
Что касается сыпи, когда она просто зудит, обычно все в порядке, но все же неприятно. Когда кожа начинает болеть или приобретает темно-фиолетовый цвет, врачи беспокоятся о чем-то более серьезном. Если ваша кожа начинает покрываться волдырями или вы видите пустулы, или если вы замечаете язвы во рту, глазах или гениталиях, это тревожный сигнал, и вам следует обратиться в клинику неотложной помощи или отделение неотложной помощи и обратиться за консультацией к дерматологу. Язвы во рту могут быть настолько серьезными, что слюнотечение становится распространенным симптомом, поскольку пациенты избегают глотания из-за боли.
Если вы начинаете чувствовать себя плохо, как будто у вас грипп, или если у вас появляется отек из-за отека, особенно на лице, это может означать, что у вас тяжелый синдром гиперчувствительности к лекарственным средствам. Иногда у людей развивается лихорадка, падение артериального давления или их печень, почки и сердце могут быть поражены синдромом гиперчувствительности к лекарственным средствам. Они настолько серьезны, что большинство пациентов необходимо госпитализировать, а иногда даже в ожоговое отделение или отделение интенсивной терапии.
Они настолько серьезны, что большинство пациентов необходимо госпитализировать, а иногда даже в ожоговое отделение или отделение интенсивной терапии.
Хотя существуют разные названия для различных типов тяжелых реакций на лекарственные препараты, включая синдром Стивенса-Джонсона (ССД), лекарственную сыпь с эозинофилией и системными симптомами (DRESS) и острый генерализованный экзантематозный пустулез (ОГЭП), их часто объединяют в одну группу: тяжелые кожные нежелательные реакции (SCAR).
Что произойдет, если у вас появится СКАР из-за лекарства?
Первый шаг – пройти обследование у специалиста в дерматологической клинике или больнице. Крайне важно найти кого-то, кто имеет опыт управления этими типами реакций. Врач (обычно дерматолог) может сделать биопсию вашей кожи, и ему, возможно, придется начать прием системных препаратов, подавляющих вашу иммунную систему. Иногда пациентам со СКАР также требуется пребывание в больнице.
Самое важное, что вы можете сделать, это следить за своей кожей и ее симптомами, если вы принимаете новое лекарство или даже увеличили дозу старого лекарства.
