Комбинированная терапия и полипрагмазия фармакология: гериатрический аспект проблемы. Полипрагмазия и врач-клинический фармаколог Комбинированная терапия и полипрагмазия
гериатрический аспект проблемы. Полипрагмазия и врач-клинический фармаколог Комбинированная терапия и полипрагмазия
Л.Б.Лазебник, Ю.В.Конев, В.Н.Дроздов, Л.И.Ефремов
Кафедра геронтологии и гериатрии Московского государственного медико-стоматологического университета; Организационно-методический отдел по терапии Департамента здравоохранения Москвы; Центральный научно-исследовательский институт гастроэнтерологии
Полипрагмазия [от «poly» — мно го и «pragma» — предмет, вещь; синоним — политерапия, избыточное лечение, полифармация, «рolypharmacy» (англ.)] — избыточность медицинских назначений была и остается весьма широко распространенной и малоизучаемой проблемой в современной клинической медицине.
Наиболее известна медикаментозная или лекарственная полипрагмазия (полифармация, полифармакотерапия) — одновременное назначение нескольких лекарственных препаратов у пожилых больных. «Массированный лекарственный удар» (термин автора), как правило, получает наиболее уязвимый контингент больных, т.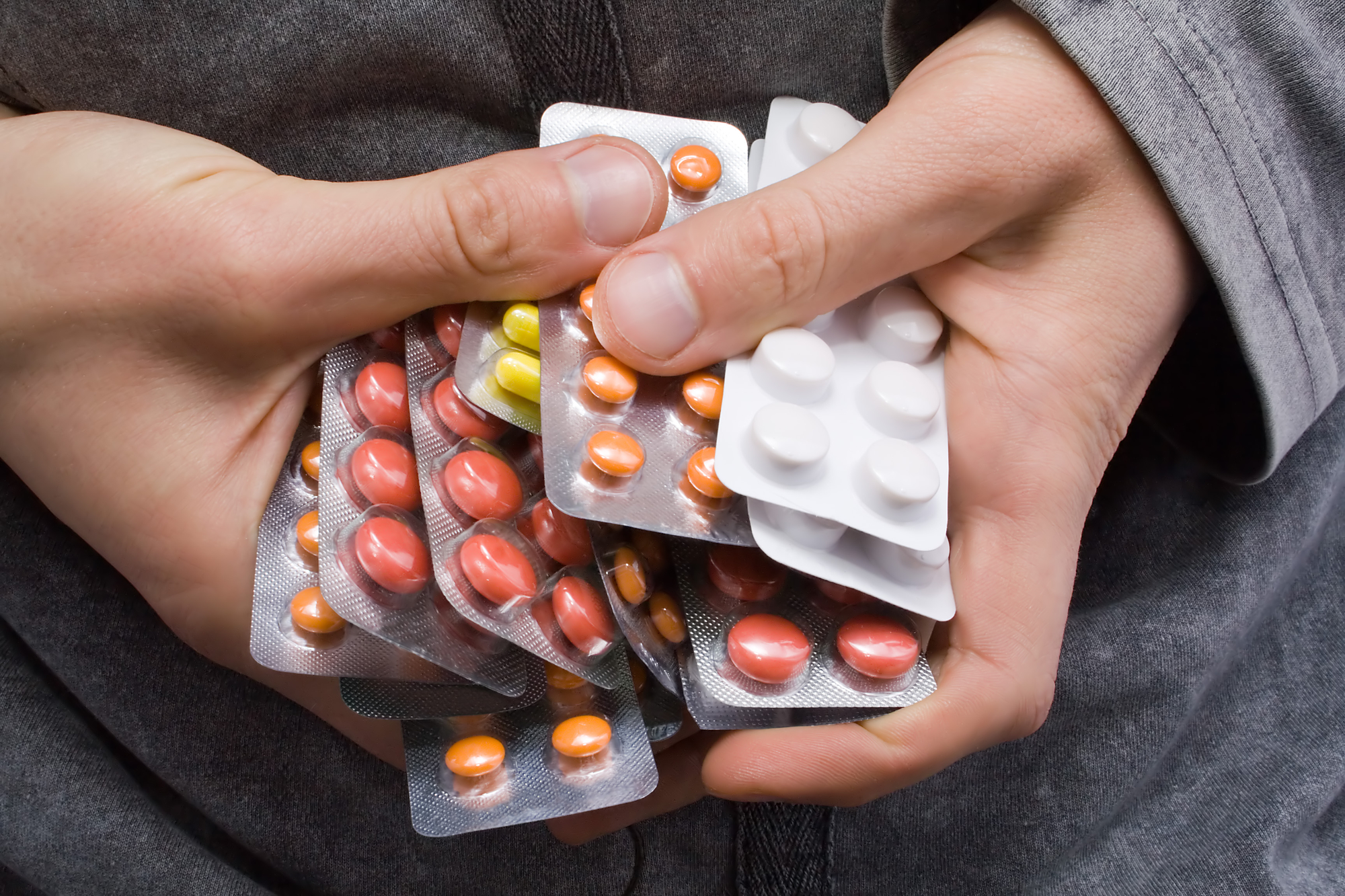
Количество заболеваний, приходящихся на одного больного гериатрического стационара, представлено на рис. 1.
Обращает на себя внимание, что с увеличением возраста индекс «количество заболеваний/один больной» уменьшается. Это происходит в силу нескольких причин. Во-первых, до преклонных лет доживают люди, страдающие меньшим количеством хронических заболеваний. Во-вторых, известно, что некоторые хронические заболевания с возрастом подвергаются инволюции или исчезают (например, язвенная болезнь двенадцатиперстной кишки). В-третьих, под воздействием лечения многие заболевания приобретают иную клиническую форму («лекарственный» или «ятрогенный полиморфоз»). Примерами могут служить трансформация болевой формы ишемической болезни сердца в безболевую при многолетнем лечении антиангинальными средствами или исчезновение приступов стенокардии и нормализация артериального давления после имплантации электрокардиостимулятора .
Именно полиморбидность, вынуждающая больного наблюдаться одновременно у врачей нескольких специальностей, является причиной лекарственной полифармакотерапии как сложившейся практики, так как каждый из наблюдающих больного специалистов согласно стандартам или установившейся практике обязан выполнять целевые назначения.
На рис. 2 указаны профили врачей, одновременно наблюдающих амбулаторного больного преклонного возраста в одной из московских поликлиник .
Наш многолетний опыт клиникоэкспертной оценки качества оказания лечебно-диагностической помощи показывает, что в большинстве случаев принцип, которым руководствуется лечащий врач, назначая больному одновременно несколько лекарственных препаратов, отражает его стремление вылечить сразу все имеющиеся у больного болезни (желательно, побыстрей), а заодно предотвратить все возможные ос ложнения (желательно, понадежней).
Руководствующийся этими благими намерениями врач назначает известные ему препараты по привычным схемам (иногда «от давления», «от запоров», «от слабости» и т. д.), одновременно бездумно совмещая в общем-то правильные рекомендации многочисленных консультантов, считающих, как уже указывалось выше, обязательным привнесение дополнительного лечения по своему профилю.
д.), одновременно бездумно совмещая в общем-то правильные рекомендации многочисленных консультантов, считающих, как уже указывалось выше, обязательным привнесение дополнительного лечения по своему профилю.
В качестве примера приводим одновременное назначения инвалиду Великой Отечественной войны (речь идет о лекарственном обеспечении по системе ДЛО) 27 разных лекарственных препаратов в количестве более 50 таблеток в день, причем больной не только настаивал на их получении, но и все принимал! Больной страдал двенадцатью заболеваниями и наблюдался у восьми специалистов (терапевт, кардиолог, гастроэнтеролог, невролог, эндокринолог, уролог, окулист и оториноларинголог), каждый из которых назначал «свое» лечение, даже не пытаясь как-то соотнести его с рекомендациями других специалистов. Тревогу поднял, естественно, терапевт. Поверьте, громадного труда стоило убедить больного отказаться от приема огромного количества лекарств. Основным аргументом для него явилась необходимость «пожалеть печень».
Проблема полифармакотерапии возникла давно.
Будучи заведующим кафедрой фармакологии Военно-медицинской академии в 1890-1896 гг., И.П.Павлов однажды написал: «…Когда я вижу рецепт, содержащий пропись трех и более лекарств, я думаю: какая темная сила заключена в нем!» Примечательно, что предложенная И.П.Павловым в тот же период микстура, названная его именем, содержала всего два препарата (натрия бромид и кофеин), действующих разнонаправленно на функциональное состояние центральной нервной системы.
Другой Нобелевский лауреат, немецкий врач, бактериолог и биохимик Пауль Эрлих мечтал о создании лекарства, которое бы одно, подобно «волшебной пуле», убивало все болезни в организме, не причиняя ему ни малейшего вреда.
По мнению И.П.Павлова, полипрагмазией следует считать одновременное назначение больному трех и более препаратов, а по мнению П.Эрлиха, более одного.
Причин лекарственной полифармакотерапии, как объективных, так и субъективных, несколько.
Первой объективной причиной является, как мы уже указывали, старческая полиморбидность («избыточность патологии»). Второй объективной причиной в гериатрии являются отсутствие, ослабление или инвертированность ожидаемого конечного эффекта лекарственного препарата в силу изменения лекарственного метаболизма в увядающем организме с естественно развивающимися изменениями — ослаблением метаболических процессов в печени и тканях (в том числе активности цитохрома Р450), уменьшением объема циркулирующей крови, снижением почечного клиренс и т.д.
Второй объективной причиной в гериатрии являются отсутствие, ослабление или инвертированность ожидаемого конечного эффекта лекарственного препарата в силу изменения лекарственного метаболизма в увядающем организме с естественно развивающимися изменениями — ослаблением метаболических процессов в печени и тканях (в том числе активности цитохрома Р450), уменьшением объема циркулирующей крови, снижением почечного клиренс и т.д.
Получая недостаточный или извращенный эффект от назначенных лекарств, врач изменяет лечение чаще всего в сторону увеличения количества таблеток или замены препарата на «более сильный». В результате развивается ятрогенная патология, именовавшаяся ранее «лекарственной болезнью». Сейчас такого термина не существует: говорят о «нежелательных» или «побочных» эффектах лекарственных препаратов, скрывая за терминами неумение или нежелание видеть системность действия активного вещества на человеческий организм в целом.
Внимательный анализ постепенного развития многочисленных заболеваний у пожилых позволяет выделить синдромы, характеризующие системные эффекты лекарственных препаратов в организме старого человека — психогенный, кардиогенный, пульмогенный, дигестивный, энтерогенный, гепатогенный, отогенный и т.
Эти синдромы, обусловленные длительным воздействием лекарств на организм, клинически выглядят и расцениваются врачом как заболевание per se или как проявление естественного старения. Полагаем, что размышляющий о сути вещей врач должен обратить внимание на ускоренные темпы развития вновь зафиксированного синдрома и попытаться хотя бы хронологически связать его со временем начала приема данного лекарственного препарата. Именно темп развития «заболевания» и эта связь могут подсказать врачу истинный генезис синдрома, хотя задача не является легкой.
Указанные конечные системные эффекты, развивающиеся при длительном, нередко многолетнем употреблении лекарств пожилыми людьми, практически всегда воспринимаются врачом как проявление старения организма или присоединение нового заболевания и всегда влекут за собой дополнительное назначение лекарств, направленных на излечение «вновь обнаруженного заболевания».
Так, длительный прием спазмолитиков или некоторых антигипертензивных препаратов может привести к атоническим запорам с последующим длительным и безуспешным чаще всего самолечением слабительными, затем — к дивертикулезу кишечника, дивертикулиту и т. д. При этом врач не предполагает, что запоры изменили флору кишечника, увеличилась степень гиперэндотоксинемии, усугубляющей сердечную недостаточность. Тактика врача — усилить лечение сердечной недостаточности. Прогноз понятен. Можно привести десятки таких примеров.
д. При этом врач не предполагает, что запоры изменили флору кишечника, увеличилась степень гиперэндотоксинемии, усугубляющей сердечную недостаточность. Тактика врача — усилить лечение сердечной недостаточности. Прогноз понятен. Можно привести десятки таких примеров.
Одновременный прием прeпаpатов приводит к лекарственным взаимодействиям у 6% больных, 5 увeличивaет их частоту до 50%, при приеме 10 препаpатов риск лекарственных взаимодействий достигает 100%.
В США ежегодно госпитализируются до 8,8 млн больных, из которых 100-200 тыс. погибают вследствие развития неблагоприятных побочных реакций, связанных с применением лекарственных средств .
Среднее количество прeпаpатов, принимаемых пожилыми пациентами (как нaзнaченных доктоpами, так и принимаемых самостоятельно), составило 10,5, при этом в 96% случаев врачи не знали точно, что принимают их пациенты .
На рис. 3 представлено среднесуточное количество лекарственных препаратов, принимаемых больными гериатрического стационара (по данным нашего сотрудника О. М.Михеева).
М.Михеева).
Физически более активные люди принимали меньше лекарств, а с увеличением возраста количество потребляемых лекарственных препаратов снижалось, что подтверждает известную истину: дольше живут менее больные люди.
Из объективных причин лекарственной полифармакотерапии вытекают субъективные — ятрогенные, вызванные назначениями медицинского работника, и дискомплаентные, обусловленные действиями получающего лечение больного.
В основе ятрогенных причин лежит прежде всего модель лечебно-диагностической тактики — лечение должно быть комплексным, патогенетическим (с воздействием на основные звенья патогенеза), а обследование — максимально полным. Эти в принципе совершенно правильные основы заложены в программы додипломной подготовки врача, программы и последипломного образования.
Обучение взаимодействию лекарственных препаратов нельзя признать достаточным, вопросами взаимосвязи лекарств, пищевых добавок и времени приема пищи врачи владеют крайне слабо. Нередко врач принимает решение о назначении какого-либо препарата, находясь под суггестивным воздействием недавно полученной информации о чудесных свойствах очередной фармацевтической новинки, подтвержденных «уникальными» результатами очередного многоцентрового исследования. Однако в рекламных целях умалчивается о том, что в такое исследование больные включались по жестким критериям, исключающим, как правило, осложненное течение основного заболевания или наличие других «сопутствующих» заболеваний.
Однако в рекламных целях умалчивается о том, что в такое исследование больные включались по жестким критериям, исключающим, как правило, осложненное течение основного заболевания или наличие других «сопутствующих» заболеваний.
С сожалением приходится констатировать, что в программах до- и постдипломного образования крайне мало уделено внимания проблеме совместимости лекарственных препаратов in vivo, а вопросы многолетнего применения данного препарата или препаратов данной фармакологической группы вообще не затрагиваются. Возможности самообразования врача в этой области ограничены. Не всем доступны таблицы совместимости двух лекарственных препаратов, а что касается трех и более, то представляется, что к поиску ответа на этот жизненно важный вопрос современная клиническая фармакология еще не приступала.
Вместе с тем следует отметить, что и мы сами можем составить представление об этом только на основании длительного опыта. Разумные доводы, основанные на многолетнем наблюдении, позволили отказаться от рекомендаций по пожизненному применению заместительной терапии эстрогенами; осторожно относиться к рекомендациям по пожизненному применению ингибиторов протонной помпы и т. д.
д.
Volens nolens, даже высокообразованный думающий врач, приступающий к лечению больного с полиморбидностью, каждый раз вынужден работать в кибернетической системе «черного ящика», т.е. ситуации, когда принимающий решение знает, что он вводит в систему и что он должен получить на выходе, но не имеет никакого представления о внутрисистемных процессах.
Главной причиной полифармакотерапии со стороны больного является дискомплаентность по отношению к врачебным назначениям.
Согласно нашим исследованиям до 30% больных не поняли объяснений врача, касающихся названий, режима приема препаратов и задач лечения, и поэтому занялись самолечением. Около 30%, выслушав врача и согласившись с ним, самостоятельно отказываются от назначенного лечения по финансовым или иным соображениям и изменяют его, предпочитая дополнять рекомендованное лечение или привычными (по сути малоэффективными) лекарствами или средствами, использовать которые им посоветовали знакомые, соседи, родственники или другие медицинские (включая скорую помощь) работники.
Немалую роль в извращении лечения играет и агрессивная реклама пищевых добавок, которые преподносятся средствами массовой информации как «уникальное средство…» («заказывайте срочно, запас ограничен…»). Эффект уникальности усиливается ссылкой на таинственное древневосточное, африканское или «кремлевское» происхождение. «Гарантированность» эффекта иногда закладывается в наименование товара или лицемерную рекомендацию посоветоваться с врачом, который даже при огромном желании не найдет какой-либо объективной информации об этом чудо-средстве. Ссылки на популярность «древнего средства от» в заявленной странепроизводителе оказываются несостоятельными: заданные в этой стране вопросы об этом «средстве» вызывают недоумение у местного населения.
В своей практике мы апеллируем к здравому смыслу: своим больным мы советуем не верить рекламе, исходящей от средств массовой информации об этих чудо-средствах, убеждаем их в том, что об реальной эффективности лекарственного средства производитель в первую очередь сообщил бы профессиональному сообществу, а не на радио или телевидение.
Учитывая все изложенное, нельзя не приветствовать создание возглавляемого чл.-кор. РАМН проф. В.К.Лепахиным Федерального центра мониторинга безопасности лекарственных средств Росздравнадзора.
Наш многолетний опыт позволяет представить наше видение вариантов фармакотерапии при полиморбидности (рис. 4).
Мы выделяем рациональный и нерациональный варианты фармакотерапии при полиморбидности. Условием успешного применения и достижения цели при рациональном варианте является компетентность врача и больного. В таком случае эффект достижим при использовании обоснованной технологии, когда в связи с клинической необходимостью и при фармакологической безопасности больному назначают одновременно несколько лекарственных средств или форм.
При наличии нескольких заболеваний необходимо назначать препараты с доказанным отсутствием взаимовлияния. Для достижения большего эффекта при лечении одного заболевания с целью потенцирования одного эффекта назначают препараты однонаправленного действия в виде нескольких лекарственных форм разных наименований или в виде готовых лекарственных форм заводского производства (например, ингибитор ангиотензинпревращающего фермента и диуретик в одной таблетке — «polypills», в виде таблеток нескольких различающихся по химическому составу лекарственных препаратов, но запечатанных в один блистер, причем даже с указанием времени приема и т. п.).
п.).
Другим вариантом рациональной фармакотерапии при полиморбидности является разрабатываемый нами принцип многоцелевой монотерапии, т.е. одновременное достижение лечебной цели при наличии системного эффекта данного лекарственного препарата.
Так, вошедшие в европейские и национальные рекомендации показания к назначению α -адреноблокатора доксазозина мужчинам, страдающим артериальной гипертонией и гиперплазией предстательной железы, были детально разработаны нашей сотрудницей Е.А.Климановой , которая показала также, что при назначении этого препарата возможна коррекция легких форм инсулинорезистентности и гипергликемии. Другая наша сотрудница М.И.Кадиская впервые показала системные неантилипидемические эффекты статинов , названные позже плейотропными.
Мы полагаем, что именно многоцелевая монофармакотерапия во многом позволит избежать тех нерациональных вариантов фармакотерапии при полиморбидности, которые представлены в правых столбцах схемы и о которых было сказано выше.
Таким образом, мы полагаем, что полифармакотерапией следует считать назначение более двух лекарственных препаратов разного химического состава на один прием или в течение 1 сут.
Обоснованная лекарственная полифармакотерапия в современной клинической практике при условии ее безопасности и целесообразности не только возможна и приемлема, но в сложных и тяжелых ситуациях необходима.
Необоснованное, несочетаемое, одновременное или в течение 1 сут назначенное большое количество лекарственных препаратов одному больному следует считать нерациональной полифармакотерапией или «лекарственной полипрагмазией».
Уместно вспомнить мнение известного терапевта И.Мадьяра (1987 г.), который, исходя из принципа единства лечебно-диагностического процесса, предложил более широко трактовать понятие «полипрагмазия». Он считает, что лечебной полипрагмазии нередко предшествует полипрагмазия диагностическая (избыточные действия врача, направленные на диагностику заболеваний, в том числе с использованием суперсовременных, как правило, дорогостоящих методов исследования), а диагностическая и терапевтическая полипрагмазия, тесно переплетаясь и провоцируя друг друга, порождают бесчисленные ятрогении. Оба вида полипрагмазии порождаются, как правило, «недисциплинированным врачебным мышлением» .
Оба вида полипрагмазии порождаются, как правило, «недисциплинированным врачебным мышлением» .
Нам представляется, что этот весьма сложный вопрос требует особого изучения и обсуждения.
С одной стороны, нельзя не признать, что многие врачи, особенно молодые, слабо владеющие приемами клинической диагностики, не взаимозаменяемости и взаимодополняемости разных методов диагностики предпочитают назначать «дополнительные» обследования («инструментализм» от незнания!), получив заключение, нередко даже не утруждают себя ознакомлением с ним. К тому же редкий врач в современной практике сопровождает больного во время проведения диагностических манипуляций, ограничивается готовым заключением и не вникает при этом в структуру оригинальных показателей.
Огромная загрузка лабораторий и служб технической диагностики обусловлена утвержденными стандартами и диагностическими схемами, не всегда учитывающими материально-технические и экономические возможности данного ЛПУ.
Диагностическая составляющая стоимости лечебно-диагностического процесса неуклонно увеличивается, финансовых потребностей современного здравоохранения не выдерживает экономика даже высокоразвитых стран.
С другой стороны, любой врач легко докажет, что назначенное им «дополнительное» диагностическое обследование было крайне необходимо как имеющее целевое назначение и в принципе будет прав.
Каждый врач может привести не один пример, когда было обнаружено тяжелое или прогностически неблагоприятное заболевание при проведении случайной («на всякий случай»!) диагностической манипуляции. Каждый из нас является сторонником раннего и постоянно проводимого онкопоиска.
Современные диагностические системы практически безопасны для здоровья, манипуляции, используемые при их проведении, легко переносимы, так что понятие «польза-вред» становится условным.
По-видимому, говоря о современных аспектах «диагностической полипрагмазии» нужно иметь в виду обоснование «цель-стоимость».
Мы преднамеренно употребляем понятие «цель», подменяемое в некоторых руководствах по фармакоэкономике термином «целесообразность». Экономической «целесообразностью» некоторые не готовые к ключевым ролям политики-экономисты легко подменяют этическое понятие «цель». Так, согласно мнению некоторых из них государственное обеспечение лечебно-диагностического процесса нецелесообразно и т.п.
Целью является как можно более раннее обнаружение хронического заболевания. Таким образом, сам собой напрашивается вывод о необходимости проведения кратного в течение всей жизни человека подробного медицинского обследования, т.е. диспансеризации, подразумевающей обязательное получение результатов с помощью лабораторных, эндоскопических и лучевых технологий.
Основываясь на московском опыте, считаем, что такой вариант развития здравоохранения возможен .
Предлагаем нашу рубрификацию разных вариантов полипрагмазии (рис. 5).
Мы полагаем, что для предупреждения необоснованной диагностической и лечебной полипрагмазии у лиц старших возрастных групп лечащему врачу необходимо придерживаться следующих принципиальных положений.
- Риск обследования должен быть меньше риска неустановленной болезни.
- Дообследование необходимо назначать прежде всего для подтверждения, но не для отклонения предварительного диагноза, который должен быть обоснован.
- Следовать правилу, сформулированному известным терапевтом и клиническим фармакологом Б.Е.Вотчалом: «Поменьше лекарств: только то, что совершенно необходимо» . Отсутствие прямых показаний к назначению препарата есть противопоказание.
- Придерживаться «режима малых доз» в отношении почти всех препаратов, за исключением антибактериальных («только доза делает лекарство ядом»; впрочем, справедливо и обратное: «только доза делает яд лекарством»).
- Правильно избирать пути выведения лекарств из организма пожилого человека, отдавая предпочтение препаратам с двумя и более путями выведения.
- Каждое назначение нового препарата должно быть тщательно взвешенным с учетом особенностей действия препарата (фармакокинетики и фармакодинамики) и так называемых побочными эффектов. Отметим, что с ними следует ознакомить и самого больного. Прописывая новое лекарство, необходимо подумать, не стоит ли отменить какое-то «старое».
Наличие у пожилого больного множественной патологии, мозаичности и стертости клинических проявлений, сложное и причудливое сплетение жалоб, симптомов и синдромов, обусловленных клиническими проявлениями процессов старения, хронических заболеваний и лекарственных воздействий (рис. 6), делают лечение процессом творческим, при котором наилучшее решение возможно только благодаря мышлению врача.
К сожалению, современные специалисты, особенно узкие, стали забывать давно выработанное простое правило, позволяющее избегать лекарственной полипрагмазии: больной (конечно, кроме ургентных ситуаций) не должен получать более 4 препаратов одновременно, а вопросы увеличения объемов лечения должны решаться совместно несколькими специалистами (консилиумом). При совместном обсуждении легче предугадать возможное лекарственное взаимодействие, реакцию целостного организма.
При лечении каждого конкретного больного следует действовать согласно старым заповедям: «est modus in rebus» (соблюдай меру) и «non nocere» (не навреди).
Литература
- Энциклопедический словарь медицинских терминов. МЕДпресс, 1989.
- Лазебник Л.Б. Практическая гериатрия. М., 2002.
- Лазебник Л.Б., Конев Ю.В., Михеева О.М. Многоцелевая монотерапия α -адренобло каторами в гериатрической практике. М., 2006.
- Ли Е.Д. Диагностика и лечение безболевой ишемии миокарда. Дис. … д-ра мед. наук, 2005.
- Токмачев Ю.К., Лазебник Л.Б., Терещенко С.Н. Изменения функционального состояния организма у больных ишемической болез нью сердца после имплантации электро кардиостимуляторов различных типов. Кровообращение. 1989; 1: 57-9.
- Башкаева М.Ш., Милюкова О.М., Лазебник Л.Б. Зависимость количества ежедневно принимаемых лекарственных препаратов от функциональной активности пожилых. Клинич. геронтол. 1998; 4: 38-42.
- Мохов А.А. Проблемы судебного разбира тельства дел о возмещении вреда, причи ненного здоровью или жизни гражданина при оказании медицинской помощи. Мед. право. 2005; 4.
- Остроумова О.Д. Особенности лечения сердечно-сосудистых заболеваний в пожи лом возрасте. Сердечн. недостаточн. 2004; 2: 98-9.
- Климанова Е. А. Монотерапия альфа-ад реноблокатором доксазозином артериаль ной гипертонии и доброкачественной ги перплазии предстательной железы у муж чин старших возрастных групп. Дис. … канд. мед. наук. 2003.
- Кадиская М.И. Нелипидные эффекты статинов и фибратов при вторичной про филактике ишемической болезни сердца у женщин. Дис. … канд. мед. наук. 1999.
- Bleuler 1922 (цит. по: Эльштейн Н.В. Ошибки в.гастроэнтерологии. Таллинн, 1991; 189-90).
- Мадьяр И. Дифференциальная диагно стика заболеваний внутренних органов. Изд. АН Венгрии, 1987; I-II: 1155.
- Лазебник Л.Б., Гайнулин Ш.М., Назаренко И.В. и др. Организационные мероприятия по борьбе с артериальной гипертензией. Рос. кардиологич. журн. 2005; 5: 5-11.
- Вотчал Б.Е. Проблемы и методы совре менной терапии. Труды 16-го Всесоюзного съезда терапевтов. М.: Медицина, 1972; 215-9.
Вид — ДПП повышения квалификации
Название программы : ПОЛИПРАГМАЗИЯВ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОЙ ОРГАНИЗАЦИИ: ПРОБЛЕМА И РЕШЕНИЯ
Цель программы : формирование у врачей и организаторов здравоохранения компетенцийв области рационального применения лекарственных средств в условиях полипрагмазии у пациентов с сочетанной патологией.
Контингент обучающихся : организаторы здравоохранения, клинические фармакологи, терапевты, врачи общей практики, семейные врачи, кардиологи, пульмонологи, ревматологи, нефрологи, гастроэнтерологи, эндокринологи, неврологи, педиатры, хирурги.
Руководитель программы : зав. кафедрой клинической фармакологии, д.м.н., профессор Д.А. Сычев
Срок обучения : 36 акад. часов
Форма обучения : очная.
Режим занятий : 6 акад. час.в день
Выдаваемый документ : удостоверение о повышении квалификации
Уникальность программы: Программой уникального цикла предусмотрено освещение причины и клинические последствия полипрагмазии (в т.ч. фармакокинетическое и фармакодинамическое межлекарственное взаимодействие), принципы рационального комбинирования лекарственных средств, меры профилактики побочных реакций вследствие межлекарственных взаимодействий у пациентов с сочетанной патологией (в т.ч. пациентов пожилого и старческого возраста). У слушателей формируется навык аудита листов лекарственных назначений на предмет выявления не обоснованно назначенных лекарств, потенциально опасных и не рациональных комбинаций, с использованием информационных технологий (в т.ч. компьютерных программ, Интернет-ресурсов по прогнозированию межлекарственных взаимодействий)- данный подход излагается с использованием примеров из реальной клинической практики (в. т.ч. и самих слушателей). На цикле подробно представляются современные методы борьбы с полипрагмазией, доказавших свою эффективность в плане повышения эффективности, безопасности фармакотерапии, сокращения количества не рационально назначаемых лекарств и их комбинаций, сокращения расходов на лечения (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки, риск-менеджмент проблем, связанных с применением лекарств в лечебно-профилактической организации и другие подходы).
Записаться на цикл онлайн:
Язык обучения : русскийАктуальность программы : По данным разных авторов от 17-23% назначаемых врачами комбинаций лекарственных средств (ЛС) являются потенциально опасными, т.е. могут повысить риск неблагоприятных побочных реакций (НПР). По нашим данным, в условиях многопрофильного стационара среди пациентов получающих более 5 ЛС одновременно, в 57% случая назначались потенциально опасные комбинации. При этом наиболее значимым фактором риска развития НПР является количество принимаемых ЛС: чем больше ЛС принимал пациент, тем чаще развивались у него НПР. И действительно, назначение нескольких ЛС представляет потенциальную опасность вследствие их взаимодействия и увеличения риска развития серьезных НПР каждого из них. При анализе смертельных исходов, от НПР, в трети случаев применялись потенциально опасные комбинации. Известно, что частота НПР зависит от количества совместно применяемых ЛС, так при применении 5 и менее препаратов частота НПР составляет менее 5%, при применении 6 и более ЛС- она резко увеличивается до 25%. При этом в наиболее часто серьезные НПР и связанные с ними расходы наблюдаются у пациентов с сочетанной патологией с полипрагмазией, под которой понимается назначение необоснованно большого количества лекарственных средств (полипрагмазия) и которая является не только медицинской, но и экономической проблемой для лечебно-профилактической организации (ЛПО).
Планируемые результаты :
Выпускник, закончивший обучение по образовательной программе «Полипрагмазия в лечебно-профилактической организации: проблема и решения» будет обладать профессиональными компетенциями:
- способностью участвовать выявлять потенциально опасные комбинации ЛС и потенциально не рекомендованные ЛС в листах лекарственных назначений у пациентов с сочетанной патологией;
- способностью использовать информационные технологии для прогнозирования развития клинически значимых межлкарственных взаимодействий у пациентов с сочетанной патологией;
- способностью проводить сокращения количества не рационально назначаемых лекарств, комбинаций и сокращение расходов на лечение в условиях полипрагмазии (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки, риск-менеджмент проблем, связанных с применением лекарств в лечебно-профилактической организации и др.).
Выпускник, закончивший обучение по образовательной программе приобретет умения:
- проведения аудита листов лекарственных назначений по выявление потенциально не рекомендованных ЛС и потенциально опасных комбинаций ЛС у пациентов с сочетанной патологией;
- использовать, а также организовывать внедрение в лечебно-профилактической организации современных методов сокращения количества не рационально назначаемых лекарств, комбинаций (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки и др.).
- рационального использования ЛС и их комбинаций у пациентов с сочетанной патологией с полипрагмазией;
- использования информационных технологий для оптимизации фармакотерапии пациентов с сочетанной патологией с полипрагмазией;
А)преимущества обучения : на занятиях доминируют интерактивные методы обучения (клинические разборы; семинар-дискуссия), что позволяет обеспечивать индивидуальный подход к каждому обучающемуся. Мастер-класс, организованный ведущими специалистами в области методологии оптимизации фармакотерапии в у пациентов с сочетанной патологией и полипрагмазией с высоким риском развития реакций межлекарственного взаимодействия.
Б)кадровый состав :
Сычев Д.А. – д.м.н., профессор, лауреат Премии Правительства РФ в области науки и техники, Премии им. Кравкова РАМН, член Исполнительного комитета Европейской ассоциации клинических фармакологов и терапевтов, участник клинических исследований в области кардиологии в качестве главного исследователя и со-исследователя, специалист в области персонализированной медицины, фармакокинетики, фармакогенетики, межлекарственного взаимодействия, неблагоприятных побочных реакций, клинической фармакологии антикоагулянтов;
Гиляревский С.Р.- д.м.н., профессор, профессор кафедры, член правления «Общества специалистов по сердечной недостаточности (ОССН)», член рабочей группы «Доказательная медицина в кардиопрофилактике», главный редактор журнала «Доказательная кардиология», специалист в области доказательной медицины, методологии клинических исследований, клинической фармакологии в кардиологии, участник клинических исследований в области кардиологии в качестве главного исследователя и со-исследователя,.
Синицина И.И.- д.м.н., доцент, профессор кафедры, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве главного исследователя и со-исследователя, специалист в области клинической фармакологии в кардиологии, гастроэнетрологии;
Савельева М.И.- д.м.н., профессор кафедры, специалист в области фармакокинетики, фармакогенетики, клинической фармакологии в пульмонологии, онкологии, психиатрии, участник клинических исследований в пульмонологии, онкологии в качестве координатора и со-исследователя;
Голшмид М.В.- к.м.н., доцент, доцент кафедры, зав. редакцией журнала «Доказательная кардиология», специалист в области клинической фармакологии в кардиологии, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве со-исследователя;
Захарова Г.Ю.- к.м.н., доцент, доцент кафедры, специалист в области клинической фармакологии в пульмонологии, организации клининико-фармакологической службы в медицинской организации, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве со-исследователя.
В)материально-техническое оснащение :
аудитории, специально оборудованные мультимедийными демонстрационными комплексами, компьютерами с выходом в Интернет, компьютерными программами по прогнозированию межлекарственных взаимодействий.
Наименование разделов и тем. | |
Раздел 1 «Основы клинической фармакологии» | |
Правовые основы Российского здравоохранения в области обращения и применения ЛС | |
| Российское законодательство о здравоохранении и его задачи, законодательные акты, регламентирующие деятельность клинико-фармакологической службы в РФ, а также вопросы профилактики и борьбы с полипрагмазией: Приказ здравоохранения Российской Федерации от 22.10.2003 г. № 494 «О совершенствовании деятельности врачей-клинических фармакологов», Приказ Министерства здравоохранения Российской Федерации от 2 ноября 2012 г. N 575н г. Москва «Об утверждении Порядка оказания медицинской помощи по профилю «Министерства клиническая фармакология», Приказ Министерства здравоохранения Российской Федерации от 20 декабря 2012 г. №1175н «Об утверждении порядка назначения и выписывания лекарственных препаратов, а также форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения. | |
Теоретические и практические основы клинической фармакологии | |
Введение в клиническую фармакологию. Клиническая фармакокинетика и фармакодинамика. Доказательная медицина в аспекте применения лекарственных средств: фазы клинических исследований, рандомизированные клинические исследования, мета-анализы, систематические обзоры, уровни доказательности. Источники информации о лекарственных средствах и рациональном их применении: инструкции по медицинскому применению, протоколы ведения больных, руководства медицинских профессиональных сообществ. Общие принципы рационального выбора и применения лекарственных средств. | |
Неблагоприятные побочные реакции: классификация, патогенез, дигностика, коррекция и профилактика. Идентификация причинно-следственно связи- неблагоприятная побочная реакция- лекарственное средств (шкала Наранжо). Система фармаконадзора в ЛПО: методы, проблемы, значение для профилактики неблагоприятных побочных реакций. Лекарственные средства наиболее часто вызывающие неблагоприятные побочные реакции. | |
Раздел 2 «Полипрагмазия в лечебно-профилактическом учреждении: проблема и решения» | |
Проблема полипрагмазии в лечебно-профилактической организации (ЛПО) | |
Межлекарственное взаимодействие как фактор риска развития неблагоприятных побочных реакций в ЛПО. Классификация и механизмы межлекарственных взаимодействий. Классификация комбинаций лекарственных средств. результаты фармакоэпидемиологических исследований по оценке межлекственных взаимодействий и комбинаций лекарственных средств | |
Определение понятий полипрагмазии и полифармации. Количество одновременно назначаемых лекарственных средств как фактор риска развития неблагоприятных побочных реакций: результаты фармакоэпидемиологических исследований. Мультиморбидность как причина полипрагмазии. | |
Полипрагмазия у пациентов пожилого и старческого возраста. Особенности фармакокинетики, фармакодинамики, развития неблагоприятных побочных реакций, межлекарственных взаимодействий у пациентов пожилого и старческого возраста. Шкала оценки риска развития неблагоприятных побочных реакций у госпитализированных пациентов (GerontoNet). Шкала антихолинэргического бремени (Anticholinergic Burden Scale (ACB) как метод оценки риска развития неблагоприятных побочных реакций у пожилых. Понятие о фармакологическом каскаде. | |
Методы оценки полипрагмазии и других проблем, связанных с не рациональным применением лекарственных средств в ЛПО: индекс рациональности лекарственного средства (The Medication Appropriateness Index (MAI). | |
Шкала антихолинэргической нагрузки у пожилых пациентов. Градация лекарственных препаратов по антихолинэргическому действию. Шкала антихолинэргической нагрузки и когнтивиные расстройства у пожилых пациентов, влияние на смертность и качество жизни. | |
Современные методы выявления проблем связанных с полипрагмазий и методы борьбы с ней в ЛПО | |
Концепция потенциально не рекомендованных лекарственных средств у пациентов старше 65 лет (критерии Бирса, принятые Американской гериатрической ассоциацией 2012): методология разработки метода, категории лекарственных средств в критериях Бирса (потенциально не рекомендованные препараты применение которых следует избегать у всех пациентов старше 65 лет, следует избегать у пациентов старше 65 лет с определенными заболеваниями и синдромами, следует применять с осторожностью у пациентов старше 65 лет), результаты фармакоэпидемиологических исследований, подтверждающих клиническую значимость критерив Бирса, практическое использование критериев Бирса в ЛПО | |
Использование Индекс рациональности лекарственного средства (The Medication Appropriateness Index (MAI) и Шкалы антихолинэргической нагрузки для борьбы с полипрагмазией в ЛПО. | |
Обучение пациентов как метод борьбы с полипрагмазией: памятка для пациентов получающих большое количество лекарственных средств | |
Частные вопросы оптимизации применения лекарственных средств у пациентов с полипрагмазией в ЛПО | |
Наиболее частые клинически значимые взаимодействия заболевания- лекарственные средства в ЛПО: механизмы, клинические последствия, методы профилактики. Наиболее часты клинически значимые примеры фармакологических каскадов. | |
Мониторинг безопасности лекарственных средств наиболее часто вызывающих неблагоприятные побочные реакции | |
Триггеры неблагоприятных побочных реакций при применении лекарственных средств в ЛПО (GGT IHI). 9 лабораторных индикаторов безопасности применения лекарственных средств, США (2006). | |
Использование информационных (IT ) технологий для борьбы с полипрагмазией в ЛПО | |
Интернет-ресурсы и системы поддержки принятия решений по прогнозированию межлекарственных взаимодействий |
Полипрагмазия, назначение плохо взаимодействующих лекарств, недостаточная информация врачей о более эффективных средствах, слабый внутриведомственный контроль, отсутствие связующего звена между лечащим врачом и провизором значительно снижают эффективность фармакотерапии.
Опыт зарубежных стран и отдельных лечебно-профилактических учреждений Российской Федерации продемонстрировал целесообразность введения новой врачебной специальности и должности — «врач-клинический фармаколог». Введение в практическом здравоохранении специалистов, занимающихся клинической фармакологией, позволило улучшить проведение индивидуальной фармакотерапии, способствовало профилактике, своевременному выявлению и лечению побочных действий лекарств, обеспечило более целесообразное составление заявок на лекарственные препараты и осуществление контроля за правильностью их использования».
Таким образом, значимость клинической фармакологии в современной медицине определяется:
Значительным количеством лекарственных средств на фармацевтическом рынке России;
Большим количеством ЛС с недоказанной эффективностью и безопасностью;
Неоднородностью популяции и значительной вариабельностью генетически детермированных ответов на введение лекарств;
Избытком информации низкого качества о лекарственных препаратах;
Отсутствием официальных систематизированных данных о клинической эффективности вопроизведенных лекарств;
Постоянным обновлением ассортимента лекарственных средств;
Экономической затратностью лекарственной терапии.
Работа клинического фармаколога предполагает и создание определенных условий для успешной реализации его профессиональных обязанностей. Это обеспечение соответствующей правовой базы в ЛПУ — издание приказов и распоряжений, определяющих круг прав и обязанностей специалиста, систему отношений врача-клинического фармаколога с другими специалистами лечебно-профилактического учреждения; организационно-техническое и приборное оснащение кабинета, отделения, лаборатории; наличие компьютерной техники, доступ в сеть Интернет.
Чем обусловлены эти требования и почему они являются обязательными для врача-клинического фармаколога?
Постоянное совершенствование профессиональной подготовки связано с особенностями работы специалиста этого профиля.
Учитывая, что назначение ЛС согласно Приказу Минздравсоцразвития № 110 от 12.02.2007 г. «…осуществляется исходя из тяжести и характера заболевания…», знание вопросов, связанных с конкретным заболеванием, является при назначении фармакотерапии основополагающим. Этот же приказ определяет порядок дозирования ДС: «Разовые, суточные и курсовые дозы при назначении лекарственных средств определяются лечащим врачом исходя из возраста больного, тяжести» и характера заболевания согласно стандартам медицинской помощи. И в этой связи роль клинического фармаколога как консультанта и эксперта обязывает его ориентироваться и в указанных вопросах.
Все вышеперечисленное подразумевает, что клинический фармаколог умеет использовать данные по фармакодинамике и фармакокинетике лекарственного средства применительно к конкретному клиническому случаю.
В определении В.А. Гуселя и И.В. Марковой клиническая фармакология имеет следующие разделы:
Фармакодинамика;
Фармакокинетика;
Взаимодействие ЛС;
Нежелательные эффекты ЛС и методы их профилактики;
Методы контроля эффективности и безопасности ЛС;
Методы клинического испытания ЛС.
При этом предполагается, что фармакодинамика во многом объясняет механизмы развития основных клинических и побочных эффектов в зависимости от возраста, пола больного, характера основного заболевания и сопутствующей патологии. Знание фармакокинетики позволяет выбрать оптимальный способ введения ЛС, его дозу, возможность сочетанного применения препаратов, особенности диеты.
Учитывая высокую вариабельность фармакокинетических характеристик препаратов, связанных с состоянием организма больного и зависящих от генетических механизмов, тяжести заболевания, в ряде случаев необходимо проводить лекарственный мониторинг (определение концентрации лекарственного вещества в крови). Это позволяет индивидуализировать проводимую лекарственную терапию, повысить ее эффективность и безопасность. Такой подход имеет существенное значение при назначении ЛС с узким «терапевтическим окном» или «терапевтическим диапазоном», т. е. для веществ, имеющих небольшой интервал концентраций от вызывающей минимальный терапевтический эффект до появления первых признаков побочного действия.
На фармакодинамику и фармакокинетику лекарственных средств влияют и генетические факторы. Именно фармакокинетика во многом объясняет индивидуальные особенности реакции на применение ЛС, такие как низкая или высокая чувствительность к препарату, непереносимость. Фармакокинетика имеет существенное значение для индивидуализации фармакотерапии и при определении целесообразности назначения нескольких лекарственных средств.
Согласование с заведующим отделением, а в экстренных случаях — с ответственным дежурным врачом или другим лицом, уполномоченным приказом главного врача лечебно-профилактического учреждения, а также клиническим фармакологом необходимо в случаях:
а) одномоментного назначения пяти и более лекарств одному больному
Появление указаний, ограничивающих количество одномоментно назначаемых препаратов, связано со сложностью определения возможной пользы и вреда таких сочетаний, т. е. сложностью прогнозирования результатов взаимодействия ЛС. «Под лекарственным взаимодействием понимают влияние одного препарата на эффекты другого при одновременном применении. В результате действия одного из лекарственных средств (или обоих) ослабляется или усиливается либо возникает новый эффект, не свойственный каждому из них в отдельности» (Клиническая фармакология по Гудману и Гилману, 2006). По данным различных авторов, до 25% применяемых комбинаций потенциально опасны. Риск развития побочных эффектов повышается пропорционально количеству применяемых препаратов. Учитывая широкое распространение полипрагмазии (назначение необоснованно большого количества ЛС) и политерапии (одновременное лечение всех имеющихся у пациента заболеваний), на что указано в письме МЗ РФ от 28.12.2000 г. «О мерах по усилению контроля за назначением лекарств», врачи всех специальностей, в том числе и клинические фармакологи, должны понимать неэффективность, потенциальную опасность и экономическую затратность такого подхода.
Применение ЛС всегда несет в себе риск, но степень риска существенно меняется при увеличении количества назначаемых препаратов. Вместе с тем необходимо помнить, что побочный эффект — это неотъемлемое свойство лекарственного средства, и проявление его повреждающего воздействия на организм можно и нужно прогнозировать.
Задача врача — предвидеть возможность неблагоприятных побочных реакций, проводить их профилактику, а при развитии нежелательного эффекта уметь его устранять.
В Российской Федерации систематизированных данных о побочных действиях лекарственных препаратов нет. Это связано с различными причинами. В стране не был реализован Приказ МЗ РФ № 114 от 14.04.97 г. «О создании Федерального центра по изучению побочных действий лекарств Минздрава России». До сих пор не создана система по выявлению и учету неблагоприятных побочных реакций. Однако врачи должны знать, что при выявлении побочных реакций они обязаны «…сообщать федеральному органу исполнительной власти, в компетенцию которого входит осуществление государственного контроля и надзора в сфере здравоохранения, и его территориальным органам обо всех случаях побочных действий лекарственных средств и об особенностях взаимодействия лекарственных средств с другими лекарственными средствами, которые не соответствуют сведениям о лекарственных средствах, содержащихся в инструкциях по их применению» (ст. 41 ФЗ «О лекарственных средствах»). Далее в Законе записано: «За несообщение или сокрытие сведений, предусмотренных пунктом 1 настоящей статьи, лица, которым они стали известны по роду их профессиональной деятельности, несут дисциплинарную, административную или уголовную ответственность в соответствии с законодательством Российской Федерации».
Лекарственная помощь населению является проблемой не только клинической, но и экономической. В этой связи уместно привести слова А. Донабедиана: «Самая высокая цена лекарственной помощи возникает в том случае, когда лечение проводится неправильно».
В экономической оценке фармакотерапии заинтересованы лица, отвечающие за формирование лекарственной политики в стране, регионе, конкретном ЛПУ. Оценка затратности лекарственной терапии важна для всего общества в целом и конкретного пациента в частности. Принятое международным сообществом определение рационального использования лекарств: «…проведение фармакотерапии, адекватной клиническому состоянию пациента, в дозах, соответствующих его индивидуальным особенностям, в течение должного времени и по самой низкой стоимости» (Managing Drug Supply, 1997) — также предполагает экономическую оценку.
Экономическая направленность анализа предполагаемых схем лечения позволяет соотнести возможности государства и конкретных людей в оплате лекарств, при выборе конкретных препаратов при формировании формулярных списков, подготовке стандартов лечения.
Именно эти обстоятельства определили потребность в появлении и развитии фармакоэкономики. По определению Международного общества фармакоэкономических исследований (ISPOR, 1998), «Фармакоэкономика — область исследования, оценивающая особенности людей, компаний и рынка касательно применения фармацевтической продукции, медицинских услуг, программ и анализирующая стоимость (затраты) и последствия результаты этого применения». В целях унификации подходов к проведению и использованию результатов клинико-экономических исследований Минздравом РФ от 27.05.2002 г. № 163 был утвержден отраслевой стандарт «Клинико-экономические исследования. Общие положения». Одной из задач, которые должны решаться с учетом положений данного документа, является «обоснование выбора лекарственных средств и медицинских технологий для разработки нормативных документов, обеспечивающих их рациональное применение».
Еще одним направлением современной медицины и фармации, в котором активно используется методология клинической фармакологии, являются клинические исследования лекарственных средств. Работа в этой области требует от клинического фармаколога не только знаний и умений в области медицины, но и подготовки по юридическим и этическим вопросам.
Учитывая, что клинические испытания в последние годы имеют тенденцию к расширению и проводятся во многих ЛПУ, этот вопрос должен находиться под контролем клинических фармакологов, что позволит обеспечить высокое качество выполнения исследований и повысить их безопасность для пациентов.
Полипрагмазия — это одновременное назначение немалого количества процедур либо препаратов одному и тому же человеку. Чаще всего такое явление испытывают на себе беременные, инвалиды или пожилые люди. В основном врачи рекомендуют пациентам несколько препаратов, которые те обязаны принимать.
Определение
Всем известный факт, что фармацевтический бизнес считается одним из самых доходных. Сейчас практически на каждом углу функционируют аптеки, зачастую даже в круглосуточном режиме. Нужно отметить, что приобрести любое лекарство можно без проблем, но их цены возрастают на 20-25 % ежегодно, но это не пугает современных людей, так как реклама построена таким образом, что каждый человек может установить себе диагноз и назначить лечение.
В итоге после посещения врача, прописывающего терапию, очень часто немалое количество дополнительных препаратов пациент сам назначает себе, да еще туда же добавляется применение оральных гормональных контрацептивов. Собрание такого количества лекарств — это и есть полипрагмазия в фармакологии.
Почему не стоит смешивать?
Многие считают, что различными препаратами природного происхождения можно значительно улучшить процесс лечения. Поэтому так часто люди начинают заниматься самолечением, приобретая натуральные препараты. Но так поступать не стоит. Нужно знать, что даже растительные вытяжки входят в состав с другими компонентами. В итоге совокупность неправильно подобранных лекарств иногда похожа на неудачный химический опыт, может вызвать «взрыв» в организме. К примеру, если пациент принимает «Парацетамол» и совместно с ним решил пропить еще растительный экстракт гинкго билоба, то такая лекарственная полипрагмазия отлично будет разжижать кровь и, естественно, станет препятствовать ее свертываемости. Это может вызвать основательную проблему в случае получения травмы, все это приведет к серьезному кровотечению.
То же касается и биологических добавок. На первый взгляд, не вызовет ничего опасного принять несколько капсул, которые не содержат в себе ничего химического, но при воздействии с компонентами препарата они могут войти в неправильную реакцию.
Причины
1. Отсутствие знаний и навыков, неопределенность диагноза, неимение у лица, которое назначает лекарство, сведений про оптимальный подход при соответствующем диагнозе — все это в итоге приводит к полипрагмазии в медицине.
2. Неэстетичное и ненадлежащее продвижение препаратов. Большинство личностей, которые назначают лекарства, получают информацию чаще всего от а не от независимых источников. Это часто приводит к чрезмерному использованию компонентов.
3. Прибыль от продажи. Во многих странах розничные торговцы лекарствами распространяют их без рецепта, так как их доход напрямую связан с числом продаж. Это также приводит к чрезмерному употреблению их населением.
4. Неограниченное количество — во многих странах отпускаются без требуемого документа, это относится в первую очередь к антибиотикам. В дальнейшем все это приводит к чрезмерному их употреблению и несоблюдению дозировок.
5. Большая нагрузка на медработников. Многие лица, которые назначают лекарства, имеют очень мало времени на качественный осмотр, что приводит к неправильной постановке диагноза.
6. Достаточно дорогие препараты. В случае когда человеку не хватает средств на назначенный медикамент, вместо него приобретают альтернативные, в том числе негарантированного качества.
Типы препаратных взаимодействий
Полипрагмазия — это смешивание что может быть как полезным, так и нет:
1. Лекарства дополняют действия друг друга.
2. Эффекты приумножаются (потенцирование). Для примера можно предложить комбинацию «Варфарина» и «Аспирина», которая может вызвать активное кровотечение.
3. Эффективность снижается либо сводится к нулю после введения второго препарата (ингибирование/антагонизм). Некоторые лекарства против изжоги (антациды), активно уменьшают поступление в кровь антибиотиков, а также препаратов, которые разжижают кровь, тем самым снижают их эффективность.
Самолечение
Основной проблемой государственных поликлиник является наличие определенных трудностей для попадания к врачам. Причин этому достаточно много, но в результате больной не желает ждать и занимается самолечением. Чаще всего информацию потребители получают из интернета, в итоге по своему незнанию они сами вызывают полипрагмазию лекарственными средствами.
Самыми востребованными медицинские сайты становятся в период обострения простудных заболеваний. Чаще всего советуют принимать:
- иммуномодуляторы;
- противовирусные средства;
- антигистаминные компоненты;
- препараты для восстановления микрофлоры кишечника.
Хотя в основном ни один из медикаментов больному не нужен. В итоге при банальной простуде человек принимает от 5 препаратов и выше. Это полипрагмазия, которая вызывается самолечением, она может быть достаточно проблемной и нести множество негативных результатов.
Недостатки
- Риск нежелательных последствий повышается в 6 раз. Если больной принимает более 3 компонентов одновременно, то вероятность побочных реакций увеличивается в 10 раз.
- Когда используется 2 медикамента, лекарственное взаимодействие провоцируется в 6 % случаев. Если совместно принимать 5 препаратов, данный параметр достигает 50 %, в случае 10 — 100 %.
- От побочных действий повышается смертность у лиц преклонного возраста (старше 80 лет).
Полипрагмазия у пожилых людей
Очень часто подобная ситуация является вынужденной, когда у таковых больных имеется несколько заболеваний. В таком случае доктор старается вылечить одновременно все недуги и предотвратить возможные осложнения. Но они редко учитывают снижение терапевтического результата на фоне перемены метаболизма препаратов за счет возрастных изменений в организме.
Большинство лекарств получается путем синтетического преобразования из различных химических компонентов. Однако при неправильном применении препаратов провоцируются непредвиденные лекарственные взаимодействия. В результате химические реакции совершаются не только между исходными препаратами, но и их активными метаболитами. Благодаря этому вызывается формирование высокоаллергенных комплексов, которые могут спровоцировать тяжелые буллезные генерализованные дерматиты и эпидермальный некролиз, в особенности в преклонном возрасте.
Комбинированная терапия и полипрагмазия в этом случае является одним и тем же и возникает вследствие неверного выбора лекарственных компонентов, когда больному прописываются необязательные и однонаправленные медикаменты. А также у пожилых граждан общества встречается такая проблема, как фармакомания. Подобное состояние представляет собой привычку применять определенные медикаменты, даже если они на данный момент не нужны или просто неэффективны.
Категория риска, беременные женщины и дети
Назначение немалого количества препаратов пожилым людям объяснить легко. Обычно у тех, кто достиг солидного возраста, имеется сразу несколько хронических болезней, каждая из которых требует терапии. Но как объяснить полипрагмазию в фармакологии, которая затрагивает беременных женщин и детей? После обращения в детскую поликлинику с ОРВИ родители получают на руки список из пяти, а то и более препаратов. Жаропонижающие, противовирусные, интерфероны, отхаркивающие, местные анестетики, витамины, и окончанию списка нет предела.
Ненамного лучшей является ситуация в акушерстве. Несмотря на то, что влияние большинства препаратов в момент беременности изучено недостаточно, медикаменты выписывают, не скупясь. За прошедшие 30 лет число беременных, которые принимают более четырех препаратов одновременно, возросло более чем на 30 %. Уже в первом триместре большинство женщин с нормальным протеканием беременности употребляют поливитамины, прогестерон, препараты кальция, спазмолитики и седативные средства. На более серьезных сроках поглощение таблеток только увеличивается. Нужно отметить, что ведущие специалисты рекомендуют к употреблению только фолиевую кислоту, остальные компоненты принимаются только по показаниям.
Правила приема препаратов
Полипрагмазия и комбинированная терапия в фармакологии — это два схожих понятия, между которым иногда очень сложно проследить грань. Не всегда подобные состояния положительно влияют на человеческое здоровье, поэтому правильный прием лекарств очень важен для пациентов:
- Необходимо строго соблюдать рекомендации врача и инструкцию к препарату.
- Не стоит заниматься самолечением, статьи о здоровье или реклама по телевизору не повод назначать себе лично лечение. Необходима консультация с врачом.
- Эффект от препарата будет только тогда, когда он принимается в одно и то же время, в этом случае концентрация компонентов будет равномерной на протяжении всего дня.
- Нужно обратить внимание на то, в какое время требуется принимать препарат, так как разные лекарства не в любой период дня или ночи имеют выраженный терапевтический эффект. Обезболивающие рекомендуется употреблять на ночь, так как боль обычно увеличивается в это время, а сосудорасширяющие — утром. Антигистаминные препараты используются вечером, так как ночью формируется меньше гормона, тормозящего аллергические реакции.
- Начатое лечение необходимо всегда доводить до конца, даже если симптомов заболевания уже нет и состояние здоровья улучшилось.
- Когда назначено несколько медикаментов, то принимать их нужно раздельно, с небольшим интервалом времени.
- Таблетированные препараты рекомендуется разжевывать, так как их действие начнется уже в ротовой полости.
- Полипрагмазия заболеваний желудочно-кишечного тракта очень распространена, поэтому при лечении таких недугов необходимо обязательно консультироваться с врачом.
- Все лекарства нужно запивать.
- Категорически запрещено использовать средства, у которых истек срок годности. Безобидным результатом будет малоэффективность лечения, а самое страшное — это неисправимый вред здоровью.
Деятельность ВОЗ
Полипрагмазия — это серьезная проблема на данный момент. Поэтому для улучшения использования препаратов здоровья) проводит следующие мероприятия:
- выполняет мониторинг глобального применения лекарственных компонентов;
- обеспечивает и поддерживает страны в области контроля за использованием лекарств, а также новые разработки по правильному применению медикаментов;
- распространяет и разрабатывает программы для национальных специалистов в здравоохранении по подготовке в области улучшения и контроля применения таблеток на всех уровнях.
Заключение
На сегодняшний день проблема полипрагмазии стоит очень остро. Необходимо знать, что лечение будет успешным только в том случае, если использовать как можно меньше препаратов и строго по назначению врача. Исследования показали, что у пожилых людей, у которых присутствуют выраженные проявления недугов, при отмене всех лекарств наблюдается значительное улучшение состояния.
Недаром ВОЗ поддерживает здоровый образ жизни и физическую активность. Отмечено, что спортсмены и люди, следящие за своим физическим здоровьем, употребляют намного меньше препаратов, а чем старше они становятся, тем больше их количество снижается.
Полипрагмазия – медицинский термин, обычно известный лишь фармакологам и врачам.
Тем не менее, люди, больные хроническими заболеваниями, а особенно старики сталкиваются с ней довольно часто.
Что это такое, как проявляется полипрагмазия у пожилых людей, в чем причины развития заболевания, способы исправления ситуации – обо всем расскажем ниже.
Что такое полипрагмазия
Лекарственная полипрагмазия — медицинский термин, означающий, что больному назначено сразу много препаратов, которые он и принимает.
Чаще всего она встречается у тяжело больных людей и лиц пожилого возраста.
При лечении заболевания в стационаре в среднем одному пациенту назначается не менее 7 препаратов, а в отделении реанимации эта цифра еще выше.
Проблема полипрагмазии в медицине приобретает все большую важность и тревожит думающих врачей.
Причины возникновения этого явления, следующие:
- фармацевтическая промышленность выпускает все больше лекарств от разных болезней, большинство которых можно купить без рецепта;
- узкая специализация врачей, которые в своих назначениях не всегда учитывают препараты, назначенные другими специалистами;
- безответственное отношение больных к собственному организму, когда они не сообщают доктору о принимаемых самостоятельно лекарствах;
- все большая популярность самолечения.
Зачастую множественные заболевания у пожилого человека заставляют врача назначать большое количество лекарственных средств, и тогда говорят о вынужденной полипрагмазии, обусловленной состоянием здоровья.
Но виды полипрагмазии включают в себя и фармакоманию, когда пожилой человек продолжает по привычке лечиться средством, которое уже давно в его состоянии неэффективно или принимает что-либо по совету знакомых, потому что им это помогло. Такое самолечение очень опасно, особенно если препаратов несколько.
Полипрагмазия и пожилой возраст
Полипрагмазия у пожилых пациентов встречается чаще по нескольким причинам:
- количество хронических заболеваний в процессе старения возрастает;
- функциональные возможности органов уменьшаются, что так же провоцирует назначение дополнительных лекарств;
- количество циркулируемой в организме крови уменьшается, а метаболическая функция печени ослабевает;
- возникновение фармакомании, когда больной принимает лекарственные средства, не назначенные врачом.
К медицинским препаратам следует добавить и БАДы, которые так же могут взаимодействовать с лекарствами.
Многие пожилые люди лечатся травами. Такой «коктейль» из различных достаточно активных веществ не может не представлять опасности для организма.
Статистические данные говорят о том, что полипрагмазия лекарственных средств у больных до 65 лет составляет 56%, а после перехода этого возрастного рубежа – уже у 73%.
Тяжелые последствия от взаимодействия нескольких лекарственных препаратов чаще всего проявляются именно в пожилом возрасте. Если возрастной больной принимает одновременно более 3 средств, они встречаются в 10 раз чаще, чем у молодых.
Чем опасен прием множества лекарств у пожилых людей
Каждое лекарственное средство имеет не только показания к применению, но и противопоказания, а также побочные действия.
Очень трудно предсказать, что произойдет, если в организме встретятся с десяток различных химических веществ, способных взаимодействовать друг с другом.
В больницах и гериатрических центрах, где назначения производит врач, проблему полипрагмазии решает специалист – врач-фармаколог. Его вызывают для консультации, если больному требуется сразу много лекарств.
В амбулаторных условиях этого не делают, а уж если лечение пожилой больной назначает себе самостоятельно, катастрофические последствия просто неминуемы:
- аллергические реакции, вплоть до анафилактического шока и эпидермального некроза;
- снижение иммунитета;
- переход острого заболевания в хроническую форму;
- лекарственный .
В силу старческого возраста все эти последствия полифармакотерапии с трудом поддаются лечению, продлевая его сроки, а в некоторых случаях прием множества препаратов приводит к гибели больного.
Фармацевтам и медикам уже давно известны лекарства, способные как усиливать действие друг друга, так и нивелировать его. А некоторые из них просто несовместимы между собой.
Как взаимодействуют некоторые лекарства
Приведем примеры несовместимых друг с другом препаратов:
- бензилпенициллин не применяют совместно с витаминами группы В и Е, с левомицетином и гепарином;
- гидрокарбонат не вводят одновременно с аскорбиновой кислотой, аминазином, инсулином;
- соли кальция, магния и алюминия уменьшают всасывание антибиотиков в кишечном тракте;
- эуфиллин и строфантин инактивируют друг друга;
- терапевтическая активность препаратов, всасываемых в кишечнике, будет ниже при одновременном назначении слабительных;
- аспирин и кофеин, принятые одновременно, взаимодействуют, образуя токсические вещества;
- если пить одновременно снотворные и успокоительные, в организме разрушается витамин Д, отвечающий за усвоение кальция — за состояние зубов и суставов;
- НПВП и сульфаниламиды, принятые вместе, увеличивают токсичность последних;
- Циклофосфамид усиливает действие инсулина, что может привести к диабетической коме.
Даже обычные травы при совмещении с лекарствами могут вызвать нежелательный эффект:
- корень валерианы и антидепрессанты несовместимы;
- эхинацею не пьют с противогрибковыми средствами;
- не совмещают антидепрессанты и зверобой, он также может уменьшать действие контрацептивов;
- женьшень с кофеином вызывает раздражительность, а с ингибиторами МАО – маниакальный психоз.
В инструкциях к лекарствам всегда есть раздел об их совместимости с другими препаратами, но их производится все больше, поэтому полностью лекарственные взаимодействия учесть невозможно. Да и индивидуальную реакцию каждого организма на лекарства сбрасывать со счетов нельзя.
Заключение
Лекарственная полипрагмазия в пожилом возрасте – серьезная проблема.
Ее устранение зависит не только от правильных врачебных назначений, но и от здравого смысла самого пациента.
Видео: Доктор Крылов Консилиум — Полипрагмазия
Проблема полипрагмазии при лечении ОРВИ в педиатрической практике | #06/17
Среди всех причин обращений к педиатру в настоящее время лидирующую позицию занимают острые респираторные инфекции (ОРИ). Ребенок переносит, как правило, 4–6 эпизодов ОРИ в год. Иногда эта цифра достигает 8–12 [1]. Для лечения фармацевтический рынок предлагает на выбор сотни лекарственных средств, которые назначаются педиатрами. При каждом эпизоде ОРИ рекомендуется комплексное лечение, состоящее из 5–6, а в ряде случаев и более препаратов для этиотропной, патогенетической и симптоматической терапии [1–3]. В большинстве случаев врачам приходится составлять схемы лечения непосредственно после первого осмотра пациента эмпирически, в отсутствие каких-либо лабораторных данных об этиологических особенностях инфекции и, соответственно, невозможности спрогнозировать характер течения, длительность заболевания, риск развития осложнений. Это приводит зачастую к назначению ненужных лекарственных препаратов, развитию нежелательных реакций от их применения, непредсказуемости результата при многокомпонентном сочетании.
Анализ проводимой в Российской Федерации терапии показывает, что полипрагмазия в педиатрической практике стала повседневной общепринятой реальностью [2, 3]. Наиболее часто отмечается необоснованное назначение антибиотиков. Безусловно, эта группа препаратов имеет наибольшую доказательную базу эффективности при бактериальных инфекциях. Однако этиотропное действие ограничено спектром чувствительных к данному антимикробному веществу бактерий. Результаты многочисленных исследований показывают, что в большинстве случаев ОРИ у детей этиологическим фактором оказываются вирусы [1, 4]. При этом антибактериальные препараты не оказывают никакого подавляющего действия на возбудитель. В то же время остается высокий риск появления нежелателных реакций: в первую очередь антибиотик-ассоциированной диареи и аллергических реакций. Необоснованное назначение антибиотиков приводит к росту числа резистентных к терапии штаммов.
На сегодняшний день известно около 200 циркулирующих вирусов, обусловливающих типичную симптоматику острой респираторной вирусной инфекции (ОРВИ): 41 серотип аденовируса; 113 серотипов риновируса; 2 респираторно-синцитиальных вируса; 2 метапневмовируса; 5 парагриппа; 3 реовируса; 30 энтеровирусов; 3 гриппа, коронавирусы, бокавирус и другие. С течением времени ученые открывают все новые и новые штаммы. Во многих случаях заболевание протекает в легкой форме и может завершиться в отсутствие какой-либо медикаментозной терапии. Однако в некоторых случаях развиваются среднетяжелые и тяжелые формы, сопровождающиеся теми или иными осложнениями. Среди них бронхиты, бронхиолиты, пневмонии, респираторный дистресс-синдром, менингиты, энцефалиты, миокардиты и ряд других.
Наибольшее число осложнений развивается при гриппе [5, 6]. Этому способствует как быстрое размножение возбудителя на слизистых оболочках верхних дыхательных путей, так и его особенности. Вирусы гриппа, как правило, вызывают острое начало заболевания с выраженной интоксикацией, резким подъемом температуры тела, головной болью, ломотой в мышцах и суставах, вялостью. Затем присоединяются боли в горле, насморк. Осложнения могут развиться уже с первых суток, но наибольшая их частота приходится на 4–5 день, что связано с присоединением бактериальной флоры [7]. Высокий риск неблагоприятного течения гриппа у детей диктует необходимость назначения противовирусной терапии этим больным. К данной группе препаратов относятся ингибиторы нейраминидазы (осельтамивир, занамивир). Но они имеют узкий спектр действия против гриппа, а в отношении других вирусов их эффективность в настоящее время сомнительна [8–10]. Вирусы гриппа в общей структуре ОРВИ у детей составляют в среднем 5–15%, во время эпидемии их доля возрастает до 30%, иногда, на небольшой период времени в некоторых популяциях, возможно до 90–95% [4, 9]. Наряду с ними продолжают циркулировать и другие возбудители.
Для лечения ОРВИ у детей на сегодняшний день имеется большое количество препаратов с широким спектром противовирусного действия. Применяются интерфероны, индукторы интерферонов, ингибиторы репликации вирусов, ингибиторы гемагглютинина, препараты, обладающие релиз-активностью и средства с комбинированным механизмом действия [1, 4, 8–10]. Для ряда лекарственных средств в ходе исследований механизм действия уточняется. Это нередко затрудняет правильный выбор препарата или становится причиной одновременного назначения 2–3 препаратов противовирусного действия: например, ингибитора гемагглютинина, интерферона и/или индуктора интерферонов, что вносит свой вклад в крайне нежелательную для педиатрической практики полипрагмазию.
Активность назначаемой терапии должна зависеть от степени риска тяжелого течения и развития осложнений, что связано с особенностями возбудителя и ответной реакцией организма ребенка. По клиническим симптомам возможно предположить наиболее вероятную этиологию ОРВИ, что может ограничить число рекомендуемых препаратов. Так, в отличие от гриппа, при парагриппе симптомы поражения верхних дыхательных путей развиваются медленнее, интоксикация менее выражена, наиболее часто диагностируется ларингит. Аденовирусная инфекция характеризуется частым развитием конъюнктивита на фоне ринофарингита. Инфекция, вызванная респираторно-синцитиальным вирусом, нередко сопровождается кашлем с симптоматикой бронхиолита [7].
На практике обычно довольно сложно врачу при первом осмотре определить риск развития тяжелых форм и осложнений у ребенка, чтобы своевременно ограничить количество назначаемых препаратов в отсутствие результатов лабораторной этиологической диагностики. На основании клинической симптоматики далеко не всегда возможно правильно определить, какой возбудитель стал причиной заболевания.
В настоящее время известно, что нередко в патологическом процессе участвуют два и более возбудителей. В последние годы показана высокая распространенность вирусов семейства Herpesviridae: 6-го типа, Эпштейна–Барр, цитомегаловирусов, достигающая 90% среди населения [11]. При первичном инфицировании этими возбудителями в большинстве случаев развивается симптоматика, типичная для других ОРВИ: ринит, фарингит, тонзиллофарингит. После клинического выздоровления эти вирусы остаются в организме на неопределенно длительный период. При достаточном иммунитете они могут находиться в латентном состоянии в отсутствие какой-либо симптоматики, однако при ослаблении иммунной защиты организма, например, при присоединении других интеркуррентных инфекций, происходит активация вирусов и развитие той или иной формы заболевания.
Показано, что у многих детей на фоне ОРВИ, по результатам лабораторной диагностики, выявляется сочетание активных форм персистирующих вирусов из группы герпеса с другими сезонными возбудителями гриппа, парагриппа, аденовирусной инфекции и других. При этом не всегда удается выделить характерные особенности клинического течения и вовремя получить результаты комплексного лабораторного обследования для уточнения этиологии процесса и его активности. Многочисленные исследования показали, что персистенция вирусов группы герпеса в организме ребенка ассоциируется с частыми ОРИ и развитием осложнений на фоне закономерно формирующегося иммунодефицита.
У многих детей при выявлении различных возбудителей клиническая картина ОРВИ оказывается сходной: заложенность и выделения из носа той или иной степени интенсивности, першение и/или боли в горле на фоне повышения температуры тела, вялости, сонливости. Визуально отмечается гиперемия слизистых оболочек полости носа, задней стенки глотки. Нередко присоединяется кашель, который может быть симптомом не только поражения гортани, трахеи, бронхов, легких, но и закономерно появляться в ответ на инфекционно-воспалительные изменения носоглотки, стекание слизи из полости носа и околоносовых пазух.
Эти проявления в большинстве случаев становятся причиной назначения комплекса препаратов патогенетической и симптоматической терапии: местного антиконгестанта (сосудосуживающего препарата), антисептиков для орошения полости носа и зева, препарата для лечения кашля с муколитическим и отхаркивающим действием. Во многих случаях при сухом кашле, закономерно развивающемся в начале эпизода ОРВИ на фоне ринофарингита или тонзиллофарингита, назначаются препараты противокашлевого центрального действия. Такой подход облегчает симптоматику, но при этом стекание слизи вместе с возбудителем продолжается, инфекция распространяется на нижележащие отделы дыхательных путей, что способствует формированию осложнений: бронхиолита, бронхита, пневмонии. Нередко в качестве дополнительной терапии назначаются антигистаминные препараты, хотя в настоящее время доказано отсутствие лечебного эффекта от них на симптомы ОРВИ, а в ряде случаев отрицательное воздействие на состояние слизистых оболочек дыхательных путей [1, 7].
Повышение температуры тела, головная боль, мышечные и суставные боли диктуют необходимость назначения антипиретиков. Лимфаденопатия, нередко выявляющаяся при аденовирусной, герпетической и других вирусных инфекциях, становится поводом для включения в схему гомеопатических составов с целенаправленным действием на лимфатические узлы, хотя эффективность такого подхода не имеет достаточной доказательной базы.
В случае назначения антибиотиков современные руководства рекомендуют обязательное добавление в схему лечения пробиотика с целью коррекции возможных дисбиотических нарушений. Врачи иногда по-прежнему назначают профилактически и противогрибковые препараты, несмотря на то, что в последние годы такая тактика считается необоснованной.
Разнообразная клиническая симптоматика в сочетании с ограниченными возможностями этиотропной терапии, безрецептурная продажа большинства симптоматических средств стали причинами полипрагмазии в лечении ОРВИ в нашей стране. Необоснованное лечение часто становится причиной замедления естественных процессов выздоровления [12].
Общее количество назначаемых ребенку одномоментно препаратов может достигать 10 и даже более. При этом педиатру крайне сложно правильно оценить результат их взаимодействия и определить риск развития нежелательных реакций, который закономерно растет при суммировании комплекса фармакокинетических и фармакодинамических взаимодействий. Очевидно, что при выборе схемы лечения в педиатрической практике предпочтение нужно отдавать наиболее эффективным препаратам наряду с наименьшим числом побочных действий. Для снижения риска от избыточной лекарственной нагрузки желательно комплексное действие одного вещества на различные факторы инфекционно-воспалительного процесса.
Общепризнано, что максимальной эффективностью в предотвращении неблагоприятного течения и сокращении сроков инфекционной патологии обладают препараты этиотропного действия. Учитывая тот факт, что наиболее часто этиологическим фактором ОРИ у детей становятся вирусы, во многих случаях в том или другом сочетании с вирусами группы герпеса, при назначении схемы лечения ребенку с ОРВИ предпочтение следует отдать препарату широкого спектра противовирусной активности с активным действием против возбудителей герпеса 6-го типа, Эпштейна–Барр, цитомегаловируса. Изменения состояния иммунной системы в этих ситуациях обусловливают необходимость иммуномодулирующей коррекции. Этим требованиям отвечает лекарственный препарат инозин пранобекс, обладающий неспецифическим противовирусным и иммуностимулирующим действием. Противовирусное действие связано с ингибированием синтеза вирусной РНК. В условиях иммунодепрессии он восстанавливает функцию лимфоцитов: цитотоксических Т-лимфоцитов и естественных киллеров, Т-супрессоров и Т-хелперов, повышает бластогенез в популяции моноцитарных клеток, повышает продукцию иммуноглобулина, гамма-интерферона, интерлейкинов. Снижая образование провоспалительных цитокинов ИЛ-4 и ИЛ-10, купирует воспалительную симптоматику у пациента [15]. В исследованиях была показана его активность против вирусов герпеса, цитомегаловируса, кори, гриппа, энтеровирусов и ряда других [13, 14]. Препарат назначается детям с 3-летнего возраста в дозе 50 мг/кг в сутки, разделенной на 3–4 приема. Длительность курса составляет 5–7 дней, а при необходимости может быть пролонгирована до 2–4 недель. По показаниям возможны повторные курсы. По данным проведенных клинических исследований, инозин пранобекс большинством пациентов хорошо переносился [13, 14].
Таким образом, правильный выбор эффективного препарата для этиотропной терапии ОРВИ у детей позволяет избежать полипрагмазии, сократить сроки заболевания и улучшить прогноз. Инозин пранобекс является оптимальным препаратом комплексного действия для терапии ОРВИ у детей старше 3 лет.
Литература
- Педиатрия. Национальное руководство. Краткое издание / Под ред. А. А. Баранова. М.: ГЭОТАР-Медиа, 2015. 768 с.
- Землякова Э. И., Шакирова Э. М., Сафина Л. З. Экспертный анализ лечения острых респираторных инфекций участковыми педиатрами // Практическая медицина. 2012; 7: 121–125.
- Краснова Е. И., Лоскутова С. А., Панасенко Л. М. Современный подход к противовирусной терапии острых респираторных вирусных инфекций у детей. Как избежать полипрагмазии? // Лечащий Врач. 2014. № 10. С. 56–60.
- Усенко Д. В., Горелова Е. А., Каннер Е. В. Рациональный подход к терапии ОРВИ и гриппа в клинической практике врача-педиатра // Русский медицинский журнал. 2015. № 3. С. 174–177.
- Кузьмина Т. Ю., Тихонова Е. П. Анализ летальных исходов при гриппе h2N1 Swin // Практическая медицина. 2011. № 3–1 (50). С. 86.
- Маркова Т. П., Ярилина Л. Г. Современная противовирусная терапия гриппа и ОРВИ // Русский медицинский журнал. 2015. № 4. С. 211–215.
- Учайкин В. Ф., Нисевич Н. И., Шамшева О. В. Инфекционные болезни у детей. М.: ГЭОТАР-Медиа, 2011. 688 с.
- Баранов А. А., Лобзин Ю. В., Намазова-Баранова Л. С. Федеральные клинические рекомендации по оказанию медицинской помощи детям с острой респираторной вирусной инфекцией (острый назофарингит). М., 2015. 12 с.
- Руженцова Т. А. Выбор оптимального препарата для лечения больных гриппом // Эффективная фармакотерапия. Педиатрия. 2016; 2 (21): 18–21.
- Руженцова Т. А. Выбор этиотропной терапии при гриппе // Вестник семейной медицины. 2016; 2: 14–17.
- Боковой А. Г., Егоров А. И. Герпесвирусные инфекции у детей и родителей: Учебное пособие для студентов, врачей-педиатров, инфекционистов, иммунологов. М.: Центр стратегической конъюнктуры, 2014. 256 с.
- Таточенко В. К. К вопросу о симптоматическом лечении острых респираторных инфекций // Педиатрическая фармакология. 2008; 5 (4): 128–130.
- Осидак Л. В., Образцова Е. В. Результаты изучения включения препарата инозин пранобекса в терапию острых респираторных вирусных инфекций у детей // Лечащий Врач. 2012; 11: 1–4.
- GoLebiowska-Wawrzyniak M., Markiewicz K., Kozar A. et al. ImmunoLogicaL and cLinicaL study on therapeutic efficiacy of inosine pranobex // PoL Merkuriusc Lek. 2005; 19: 379–382.
- Инструкция по медицинскому применению препарата Изопринозин (инозин пранобекс), таблетки 500 мг от 05.05.2012 П N015167/01-050512
Т. А. Руженцова, доктор медицинских наук
ФБУН ЦНИИЭ Роспотребнадзора, Москва
Контактная информация: [email protected]
полипрагмазия. Полипрагмазия и врач-клинический фармаколог Комбинированная терапия и полипрагмазия
Вид — ДПП повышения квалификации
Название программы : ПОЛИПРАГМАЗИЯВ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОЙ ОРГАНИЗАЦИИ: ПРОБЛЕМА И РЕШЕНИЯ
Цель программы : формирование у врачей и организаторов здравоохранения компетенцийв области рационального применения лекарственных средств в условиях полипрагмазии у пациентов с сочетанной патологией.
Контингент обучающихся : организаторы здравоохранения, клинические фармакологи, терапевты, врачи общей практики, семейные врачи, кардиологи, пульмонологи, ревматологи, нефрологи, гастроэнтерологи, эндокринологи, неврологи, педиатры, хирурги.
Руководитель программы : зав. кафедрой клинической фармакологии, д.м.н., профессор Д.А. Сычев
Срок обучения : 36 акад. часов
Форма обучения : очная.
Режим занятий : 6 акад. час.в день
Выдаваемый документ : удостоверение о повышении квалификации
Уникальность программы: Программой уникального цикла предусмотрено освещение причины и клинические последствия полипрагмазии (в т.ч. фармакокинетическое и фармакодинамическое межлекарственное взаимодействие), принципы рационального комбинирования лекарственных средств, меры профилактики побочных реакций вследствие межлекарственных взаимодействий у пациентов с сочетанной патологией (в т.ч. пациентов пожилого и старческого возраста). У слушателей формируется навык аудита листов лекарственных назначений на предмет выявления не обоснованно назначенных лекарств, потенциально опасных и не рациональных комбинаций, с использованием информационных технологий (в т.ч. компьютерных программ, Интернет-ресурсов по прогнозированию межлекарственных взаимодействий)- данный подход излагается с использованием примеров из реальной клинической практики (в. т.ч. и самих слушателей). На цикле подробно представляются современные методы борьбы с полипрагмазией, доказавших свою эффективность в плане повышения эффективности, безопасности фармакотерапии, сокращения количества не рационально назначаемых лекарств и их комбинаций, сокращения расходов на лечения (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки, риск-менеджмент проблем, связанных с применением лекарств в лечебно-профилактической организации и другие подходы).
Записаться на цикл онлайн:
Язык обучения : русскийАктуальность программы : По данным разных авторов от 17-23% назначаемых врачами комбинаций лекарственных средств (ЛС) являются потенциально опасными, т.е. могут повысить риск неблагоприятных побочных реакций (НПР). По нашим данным, в условиях многопрофильного стационара среди пациентов получающих более 5 ЛС одновременно, в 57% случая назначались потенциально опасные комбинации. При этом наиболее значимым фактором риска развития НПР является количество принимаемых ЛС: чем больше ЛС принимал пациент, тем чаще развивались у него НПР. И действительно, назначение нескольких ЛС представляет потенциальную опасность вследствие их взаимодействия и увеличения риска развития серьезных НПР каждого из них. При анализе смертельных исходов, от НПР, в трети случаев применялись потенциально опасные комбинации. Известно, что частота НПР зависит от количества совместно применяемых ЛС, так при применении 5 и менее препаратов частота НПР составляет менее 5%, при применении 6 и более ЛС- она резко увеличивается до 25%. При этом в наиболее часто серьезные НПР и связанные с ними расходы наблюдаются у пациентов с сочетанной патологией с полипрагмазией, под которой понимается назначение необоснованно большого количества лекарственных средств (полипрагмазия) и которая является не только медицинской, но и экономической проблемой для лечебно-профилактической организации (ЛПО).
Планируемые результаты :
Выпускник, закончивший обучение по образовательной программе «Полипрагмазия в лечебно-профилактической организации: проблема и решения» будет обладать профессиональными компетенциями:
- способностью участвовать выявлять потенциально опасные комбинации ЛС и потенциально не рекомендованные ЛС в листах лекарственных назначений у пациентов с сочетанной патологией;
- способностью использовать информационные технологии для прогнозирования развития клинически значимых межлкарственных взаимодействий у пациентов с сочетанной патологией;
- способностью проводить сокращения количества не рационально назначаемых лекарств, комбинаций и сокращение расходов на лечение в условиях полипрагмазии (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки, риск-менеджмент проблем, связанных с применением лекарств в лечебно-профилактической организации и др.).
Выпускник, закончивший обучение по образовательной программе приобретет умения:
- проведения аудита листов лекарственных назначений по выявление потенциально не рекомендованных ЛС и потенциально опасных комбинаций ЛС у пациентов с сочетанной патологией;
- использовать, а также организовывать внедрение в лечебно-профилактической организации современных методов сокращения количества не рационально назначаемых лекарств, комбинаций (критерии Бирса, STOPP-START критерии, индекс рациональности лекарственных средств, индекс холинэргической нагрузки и др.).
- рационального использования ЛС и их комбинаций у пациентов с сочетанной патологией с полипрагмазией;
- использования информационных технологий для оптимизации фармакотерапии пациентов с сочетанной патологией с полипрагмазией;
А)преимущества обучения : на занятиях доминируют интерактивные методы обучения (клинические разборы; семинар-дискуссия), что позволяет обеспечивать индивидуальный подход к каждому обучающемуся. Мастер-класс, организованный ведущими специалистами в области методологии оптимизации фармакотерапии в у пациентов с сочетанной патологией и полипрагмазией с высоким риском развития реакций межлекарственного взаимодействия.
Б)кадровый состав :
Сычев Д.А. – д.м.н., профессор, лауреат Премии Правительства РФ в области науки и техники, Премии им. Кравкова РАМН, член Исполнительного комитета Европейской ассоциации клинических фармакологов и терапевтов, участник клинических исследований в области кардиологии в качестве главного исследователя и со-исследователя, специалист в области персонализированной медицины, фармакокинетики, фармакогенетики, межлекарственного взаимодействия, неблагоприятных побочных реакций, клинической фармакологии антикоагулянтов;
Гиляревский С.Р.- д.м.н., профессор, профессор кафедры, член правления «Общества специалистов по сердечной недостаточности (ОССН)», член рабочей группы «Доказательная медицина в кардиопрофилактике», главный редактор журнала «Доказательная кардиология», специалист в области доказательной медицины, методологии клинических исследований, клинической фармакологии в кардиологии, участник клинических исследований в области кардиологии в качестве главного исследователя и со-исследователя,.
Синицина И.И.- д.м.н., доцент, профессор кафедры, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве главного исследователя и со-исследователя, специалист в области клинической фармакологии в кардиологии, гастроэнетрологии;
Савельева М.И.- д.м.н., профессор кафедры, специалист в области фармакокинетики, фармакогенетики, клинической фармакологии в пульмонологии, онкологии, психиатрии, участник клинических исследований в пульмонологии, онкологии в качестве координатора и со-исследователя;
Голшмид М.В.- к.м.н., доцент, доцент кафедры, зав. редакцией журнала «Доказательная кардиология», специалист в области клинической фармакологии в кардиологии, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве со-исследователя;
Захарова Г.Ю.- к.м.н., доцент, доцент кафедры, специалист в области клинической фармакологии в пульмонологии, организации клининико-фармакологической службы в медицинской организации, участник клинических исследований в области кардиологии, эндокринологии других областях внутренней медицины в качестве со-исследователя.
В)материально-техническое оснащение :
аудитории, специально оборудованные мультимедийными демонстрационными комплексами, компьютерами с выходом в Интернет, компьютерными программами по прогнозированию межлекарственных взаимодействий.
Наименование разделов и тем. | |
Раздел 1 «Основы клинической фармакологии» | |
Правовые основы Российского здравоохранения в области обращения и применения ЛС | |
| Российское законодательство о здравоохранении и его задачи, законодательные акты, регламентирующие деятельность клинико-фармакологической службы в РФ, а также вопросы профилактики и борьбы с полипрагмазией: Приказ здравоохранения Российской Федерации от 22.10.2003 г. № 494 «О совершенствовании деятельности врачей-клинических фармакологов», Приказ Министерства здравоохранения Российской Федерации от 2 ноября 2012 г. N 575н г. Москва «Об утверждении Порядка оказания медицинской помощи по профилю «Министерства клиническая фармакология», Приказ Министерства здравоохранения Российской Федерации от 20 декабря 2012 г. №1175н «Об утверждении порядка назначения и выписывания лекарственных препаратов, а также форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения. | |
Теоретические и практические основы клинической фармакологии | |
Введение в клиническую фармакологию. Клиническая фармакокинетика и фармакодинамика. Доказательная медицина в аспекте применения лекарственных средств: фазы клинических исследований, рандомизированные клинические исследования, мета-анализы, систематические обзоры, уровни доказательности. Источники информации о лекарственных средствах и рациональном их применении: инструкции по медицинскому применению, протоколы ведения больных, руководства медицинских профессиональных сообществ. Общие принципы рационального выбора и применения лекарственных средств. | |
Неблагоприятные побочные реакции: классификация, патогенез, дигностика, коррекция и профилактика. Идентификация причинно-следственно связи- неблагоприятная побочная реакция- лекарственное средств (шкала Наранжо). Система фармаконадзора в ЛПО: методы, проблемы, значение для профилактики неблагоприятных побочных реакций. Лекарственные средства наиболее часто вызывающие неблагоприятные побочные реакции. | |
Раздел 2 «Полипрагмазия в лечебно-профилактическом учреждении: проблема и решения» | |
Проблема полипрагмазии в лечебно-профилактической организации (ЛПО) | |
Межлекарственное взаимодействие как фактор риска развития неблагоприятных побочных реакций в ЛПО. Классификация и механизмы межлекарственных взаимодействий. Классификация комбинаций лекарственных средств. результаты фармакоэпидемиологических исследований по оценке межлекственных взаимодействий и комбинаций лекарственных средств | |
Определение понятий полипрагмазии и полифармации. Количество одновременно назначаемых лекарственных средств как фактор риска развития неблагоприятных побочных реакций: результаты фармакоэпидемиологических исследований. Мультиморбидность как причина полипрагмазии. | |
Полипрагмазия у пациентов пожилого и старческого возраста. Особенности фармакокинетики, фармакодинамики, развития неблагоприятных побочных реакций, межлекарственных взаимодействий у пациентов пожилого и старческого возраста. Шкала оценки риска развития неблагоприятных побочных реакций у госпитализированных пациентов (GerontoNet). Шкала антихолинэргического бремени (Anticholinergic Burden Scale (ACB) как метод оценки риска развития неблагоприятных побочных реакций у пожилых. Понятие о фармакологическом каскаде. | |
Методы оценки полипрагмазии и других проблем, связанных с не рациональным применением лекарственных средств в ЛПО: индекс рациональности лекарственного средства (The Medication Appropriateness Index (MAI). | |
Шкала антихолинэргической нагрузки у пожилых пациентов. Градация лекарственных препаратов по антихолинэргическому действию. Шкала антихолинэргической нагрузки и когнтивиные расстройства у пожилых пациентов, влияние на смертность и качество жизни. | |
Современные методы выявления проблем связанных с полипрагмазий и методы борьбы с ней в ЛПО | |
Концепция потенциально не рекомендованных лекарственных средств у пациентов старше 65 лет (критерии Бирса, принятые Американской гериатрической ассоциацией 2012): методология разработки метода, категории лекарственных средств в критериях Бирса (потенциально не рекомендованные препараты применение которых следует избегать у всех пациентов старше 65 лет, следует избегать у пациентов старше 65 лет с определенными заболеваниями и синдромами, следует применять с осторожностью у пациентов старше 65 лет), результаты фармакоэпидемиологических исследований, подтверждающих клиническую значимость критерив Бирса, практическое использование критериев Бирса в ЛПО | |
Использование Индекс рациональности лекарственного средства (The Medication Appropriateness Index (MAI) и Шкалы антихолинэргической нагрузки для борьбы с полипрагмазией в ЛПО. | |
Обучение пациентов как метод борьбы с полипрагмазией: памятка для пациентов получающих большое количество лекарственных средств | |
Частные вопросы оптимизации применения лекарственных средств у пациентов с полипрагмазией в ЛПО | |
Наиболее частые клинически значимые взаимодействия заболевания- лекарственные средства в ЛПО: механизмы, клинические последствия, методы профилактики. Наиболее часты клинически значимые примеры фармакологических каскадов. | |
Мониторинг безопасности лекарственных средств наиболее часто вызывающих неблагоприятные побочные реакции | |
Триггеры неблагоприятных побочных реакций при применении лекарственных средств в ЛПО (GGT IHI). 9 лабораторных индикаторов безопасности применения лекарственных средств, США (2006). | |
Использование информационных (IT ) технологий для борьбы с полипрагмазией в ЛПО | |
Интернет-ресурсы и системы поддержки принятия решений по прогнозированию межлекарственных взаимодействий |
Полипрагмазия – проблема № 1 в современной медицине и фармакологии. Причина – полиморбидность. Совместный прием 3 и более лекарственных препаратов, назначаемых разными специалистами для лечения совместно протекающих нескольких заболеваний, может вызвать осложнения
Полипрагмазия – проблема № 1 в современной медицине и фармакологии. Причина – полиморбидность.
Совместный прием 3 и более лекарственных препаратов, назначаемых разными специалистами для лечения совместно протекающих нескольких заболеваний, может вызвать осложнения лекарственной терапии.
↯ Больше статей в журнале
Поэтому проблемы полипрагмазии требуют внимательного рассмотрения и скорейшего решения.
Полипрагмазия – необходимость?
Особое место занимает полипрагмазия в геронтологии. Исследования показывают, что именно среди пациентов пожилого возраста с нарушениями метаболизма наиболее часто встречаются случаи необоснованной полипрагмазии, когда пациенты принимают более 7 лекарственных средств, назначаемых разными специалистами.
Проводимые исследования утверждают: при одновременном приеме более двух лекарственных препаратов предусмотреть их взаимное влияние друг на друга и на организм пациента крайне сложно.
Консультация: Полипрагмазия — как проблема лекарственной терапии
Основная цель медицины — продлить жизнь человеку (до 80–90 лет). Но весь вопрос в качестве такого бытия: важно, чтобы долголетие не было в тягость. И без ЛС, даже на фоне правильного питания и разумного образа жизни, это сделать невозможно.
Оборотная сторона долгой старости — полипрагмазия. Одновременное назначение, нередко неоправданное, многих ЛС — острейшая проблема фармакотерапии. Любое лекарственное средство взаимодействует с различными продуктами химической природы, которые поступают в организм. Возможность физического или химического взаимодействия делает многие лекарственные вещества несовместимыми , их одновременный прием ведет к инактивации или образованию токсических соединений.
Человек с большим количеством заболеваний иногда вынужден принимать десятки лекарств одновременно, и как они будут реагировать друг на друга, предусмотреть непросто. Только грамотный врач может оценить все риски, поэтому ни о каком самолечении тут даже не может идти и речи.
У качественного дженерика, считают фармакологи, в этом смысле большое преимущество: его начинают выпускать только тогда, когда отработал оригинальный препарат. Если он показал какие-то тяжелые эффекты, то просто уходит с рынка, и создание его дженериков невозможно.
Современная статистика такова: одновременный прием свыше 3 лекарственных препаратов способен вызвать резистентность в пределах 6%, при приеме более 5 лекарственных средств осложнения лекарственной терапии возрастают до 50%, одновременный прием более 10 лекарственных препаратов сопровождается 100% резистентностью.
Общие проблемы лекарственной патологии
Самолечение и агрессивная терапия
Многократное повышение медикаментозной нагрузки на пациента связано с чрезмерным увлечением антибиотикотерапией даже в случаях, когда эта терапия избыточна.
Основываясь на данных исследований, проводимых в 90-х годах XX века на территории бывшего Советского Союза, назначения антибиотиков у амбулаторных пациентов при неосложненной достигало 70–90% (Федоров A. M., Саломова С. Р. Полипрагмазия в педиатрии // ПФ. 2009. №5 С.107-109.).
Повсеместное увлечение антибиотиками вызвало у населения ошибочное представление о .
Сегодня все чаще приходится встречать ситуации самолечения, все большее число пациентов признается, что «держит под рукой» антибиотики.
Такое агрессивное терапевтическое поведение приводит к возникновению в виде аллергизации пациентов, и к увеличению антибиотикоустойчивых штаммов.
Результаты проводимого сравнительного анализа Харакоз, Зубаревой, Пономаревой и Компаниец показали, что:
- 21% пациентов среди всех зафиксированных случаев полипрагмазии в ЛУ, сочетают одновременный прием препаратов, назначенных лечащим врачом, и тех, что они назначили себе сами, увидев телевизионную рекламу лекарственного средства или приобретя его по рекомендации соседа.
- Причем в 4,6% случаев был зафиксирован факт несовместимости приема лекарственных препаратов.
Данные исследования свидетельствуют о необходимости актуализации темы среди населения и особенно у пациентов, склонных к самолечению. (Вестник Здоровье и образование в XXI веке, 2008, № 6 С.293).
Осложнения лекарственной терапии
Избыточность медицинских назначений и множественная лекарственная терапия – основные причины полипрагмазии – влекут за собой нежелательные реакции (резистентность, аллергизацию, анафилактический шок и т.д.) и ставят специалиста перед нелегким выбором.
Наиболее типичные ЛС, вызывающие побочные реакции
| Применяемые с противовоспалительной, жаропонижающей, болеутоляющей целью. |
| Применяемые с антитромботический целью. |
| Применяемые с гипотензивной целью. |
| Применяемые для снижения частоты и силы сердцебиения, предотвращения расширения сосудов сердца, снижения мышечной нагрузки на сердце, снижения тремора. |
| Применяемые в качестве сильнодействующих обезболивающих. |
| Применяемый для купирования тяжелых аллергических реакций, сам может стать причиной анафилактического шока, так как является ксенобиотиком. |
Причины неэффективности фармакотерапии
- Совместный избыточный прием лекарственных средств становится причиной неэффективности фармакотерапии.
- Индивидуальные особенности пациента:
- рост;
- образ жизни;
- Пищевые пристрастия и связанные с этим особенности приема лекарственных препаратов также являются причиной осложнений лекарственной терапии.
Справка: Внимание к проблеме полипрагмазии было приковано уже в XIX веке академиком Павловым И. П., который считал, что полипрагмазией следует считать одновременное назначение более трех препаратов: «Когда я вижу рецепт, содержащий пропись трех и более лекарств, я думаю: какая темная сила заключена в нем!». Современной фармакотерапии известен парадоксальный случай, когда пожилому пациенту, ветерану ВОВ, был назначен одновременный прием 27 лекарственных препаратов, что в сумме составляло около 50 таблеток в день!
Считаем, что самостоятельный, бесконтрольный или одновременный прием нескольких однонаправленных, взаимоисключающих, ненужных препаратов и препаратов без учета побочных эффектов может иметь негативные последствия.
Такой вид терапии следует отнести к необоснованной лекарственной полипрагмазии.
Необходимые же и возможные (рациональные) лекарственные комбинации для одновременного применения или же использование системного воздействия лекарственных средств для комплексного, эффективного лечения нескольких синхронно протекающих заболеваний следует отнести к обоснованной полифармакотерапии.
Дженерики как возможный вариант решения полипрагмазии
Россия находится в первой тройке стран-лидеров по объему потребления дженериков. Благодаря существенно низкой стоимости этих препаратов, они завоевывают все большую популярность. Но суть приоритета дженериков не только в привлекательной низкой цене.
Важно, что при создании высококачественных дженериков учитываются все возникшие осложнения лекарственной терапии в момент приема оригинального препарата.
При выборе дженериков необходимо опираться на критерии их безопасности и качества, подтвержденные международным опытом их применения.
По мнению Журавлевой М. В., профессора Лечебного факультета ПМГМУ им. И. М. Сеченова, главного специалиста клинической фармакологи Департамента здравоохранения города Москвы, доктора медицинских наук, важная задача, которая стоит перед фармакологами, заключается в создании высокоэффективных, качественных, не резистентных дженериков.
В современной системе до дипломного и постдипломного образования почти не уделяется внимание вопросам полипрагмазии. Будущее фармакологии, несомненно, должно особое внимание уделять этому направлению фармакотерапии.
И в этом смысле именно у дженериков большое будущее, ведь их производство начинается только после 10 лет массового использования оригинального лекарственного средства, когда собрана огромная клиническая база, известны данные обо всех возможных побочных действиях. Причем, если данных этих слишком много или они непреодолимы, лекарственное средство уходит с рынка и создание дженерика оказывается невозможно.
Полипрагмазия (полифармация) – широко распространенная проблема современной клинической медицины, которая возникает вследствие чрезмерного назначения специалистами лекарственных препаратов. Это явление чаще встречается у пожилых людей, которые одновременно страдают от нескольких заболеваний.
В чем заключается проблема?
Полипрагмазия – привычная тактика лечения многих патологий. Поэтому в условиях стационара или амбулаторной терапии больной нередко получает одновременно от 2 до 10 препаратов. При этом число лекарств определяется тяжестью состояния, наличием сопутствующих патологий, настороженностью специалиста и пациента.
Важно! Совместное использование нескольких лекарственных средств способно увеличить риск возникновения побочных реакций и взаимодействия между медикаментами, снизить приверженность пациентов к проводимой терапии, повысить стоимость лечения.
Полипрагмазия довольно часто является вынужденной мерой, когда пациент пожилого возраста имеет в анамнезе несколько патологий. В подобных ситуациях врач стремится одновременно вылечить все имеющиеся заболевания, предотвратить возникновение осложнений. Но специалисты редко учитывают отсутствие, снижение или инвертированность ожидаемого терапевтического эффекта от медикаментозной терапии на фоне изменения метаболизма препаратов в увядающем организме (снижается метаболизм, уменьшается объем циркулирующей крови, снижается почечный клиренс).
Согласно статистическим сведениям, полипрагмазия обладает следующими недостатками:
- Повышает риск развития нежелательных реакций в 6 раз. Если человек принимает более 3 препаратов одновременно, то вероятность побочных эффектов повышается в 10 раз;
- Прием 2 медикаментов одновременно провоцирует лекарственное взаимодействие у 6% пациентов. При совместном использовании 5 лекарств этот параметр достигает 50%, при приеме 10 препаратов – 100%;
- Повышает смертность от побочного действия у людей преклонного возраста (старше 80 лет).
В 80% случаев врачи не знают, какие лекарства принимают пациенты, поскольку пожилые люди часто наблюдаются сразу у невролога, терапевта, окулиста, кардиолога, гастроэнтеролога, эндокринолога, уролога, оториноларинголога. Узкие специалисты нередко назначают собственное лечение, не учитывая имеющиеся рекомендации других докторов.
Почему возникает полипрагмазия?
Большинство медикаментов получают синтетическим путем из различных химических компонентов. Производители четко следят за тем, чтобы лекарственные средства позволяли устранять симптомы и причины заболевания, не имели пагубного влияния на человеческий организм.
Однако неправильное использование препаратов провоцирует непредвиденное лекарственное взаимодействие. Как результат химические реакции происходят не только между исходными ингредиентами лекарств, но и их активными метаболитами. Это вызывает формирование высокоаллергенных комплексов, которые вызывают тяжелые генерализованные буллезные дерматиты, эпидермальный некролиз.
Важно! Если на фоне назначенной терапии у пациента отсутствует выраженный терапевтический эффект, то специалист может увеличить дозу медикамента или назначить препарат из нового поколения.
Нередко полипрагмазия возникает вследствие неправильного выбора лекарственных средств, когда больному прописывают однонаправленные или необязательные медикаменты. Также у людей преклонного возраста нередко встречается фармакомания. Это состояние представляет собой привычку использовать определенные медикаменты даже в случае их неэффективности.
Примеры лекарственного взаимодействия
Во время назначения схемы терапии следует учитывать такие реакции:
- Одновременный прием Аспирина и средств на основе кофеина приводит к образованию токсических соединений;
- Совместное использование снотворных и успокоительных препаратов вызывает разрушение витамина Д;
- Зверобой способен снижать активность статинов, Циклоспорина;
- Одновременный прием сульфаниламидов и нестероидных противовоспалительных средств повышает токсичность антибактериальных медикаментов;
- Экстракт Гинкго Билоба, принятый с Варфарином, повышает риск возникновения кровотечений;
- Длительное лечение спазмолитиками на фоне использования гипотензивных препаратов вызывает атонический запор. Такое состояние требует применения слабительных средств, что будет лишь усугублять течение сердечной недостаточности;
- Совместное использование системных ингибиторов обратного захвата серотонина со зверобоем повышает риск серотонинового криза.
Важно! Большое влияние на лекарственные препараты могут оказывать продукты питания. Поэтому во время применения Ампициллина следует отказаться от употребления молока, при лечении Аспирином потребуется исключить прием свежих овощей.
Чтобы предотвратить возникновение полипрагмазии у пожилых пациентов, необходимо учитывать лекарственное взаимодействие назначенных препаратов. Поэтому семейный врач должен отслеживать все назначения узких специалистов. В проблема полипрагмазии решается наличием , который корректирует схему лечения каждого больного.
Полипрагмазия – медицинский термин, обычно известный лишь фармакологам и врачам.
Тем не менее, люди, больные хроническими заболеваниями, а особенно старики сталкиваются с ней довольно часто.
Что это такое, как проявляется полипрагмазия у пожилых людей, в чем причины развития заболевания, способы исправления ситуации – обо всем расскажем ниже.
Что такое полипрагмазия
Лекарственная полипрагмазия — медицинский термин, означающий, что больному назначено сразу много препаратов, которые он и принимает.
Чаще всего она встречается у тяжело больных людей и лиц пожилого возраста.
При лечении заболевания в стационаре в среднем одному пациенту назначается не менее 7 препаратов, а в отделении реанимации эта цифра еще выше.
Проблема полипрагмазии в медицине приобретает все большую важность и тревожит думающих врачей.
Причины возникновения этого явления, следующие:
- фармацевтическая промышленность выпускает все больше лекарств от разных болезней, большинство которых можно купить без рецепта;
- узкая специализация врачей, которые в своих назначениях не всегда учитывают препараты, назначенные другими специалистами;
- безответственное отношение больных к собственному организму, когда они не сообщают доктору о принимаемых самостоятельно лекарствах;
- все большая популярность самолечения.
Зачастую множественные заболевания у пожилого человека заставляют врача назначать большое количество лекарственных средств, и тогда говорят о вынужденной полипрагмазии, обусловленной состоянием здоровья.
Но виды полипрагмазии включают в себя и фармакоманию, когда пожилой человек продолжает по привычке лечиться средством, которое уже давно в его состоянии неэффективно или принимает что-либо по совету знакомых, потому что им это помогло. Такое самолечение очень опасно, особенно если препаратов несколько.
Полипрагмазия и пожилой возраст
Полипрагмазия у пожилых пациентов встречается чаще по нескольким причинам:
- количество хронических заболеваний в процессе старения возрастает;
- функциональные возможности органов уменьшаются, что так же провоцирует назначение дополнительных лекарств;
- количество циркулируемой в организме крови уменьшается, а метаболическая функция печени ослабевает;
- возникновение фармакомании, когда больной принимает лекарственные средства, не назначенные врачом.
К медицинским препаратам следует добавить и БАДы, которые так же могут взаимодействовать с лекарствами.
Многие пожилые люди лечатся травами. Такой «коктейль» из различных достаточно активных веществ не может не представлять опасности для организма.
Статистические данные говорят о том, что полипрагмазия лекарственных средств у больных до 65 лет составляет 56%, а после перехода этого возрастного рубежа – уже у 73%.
Тяжелые последствия от взаимодействия нескольких лекарственных препаратов чаще всего проявляются именно в пожилом возрасте. Если возрастной больной принимает одновременно более 3 средств, они встречаются в 10 раз чаще, чем у молодых.
Чем опасен прием множества лекарств у пожилых людей
Каждое лекарственное средство имеет не только показания к применению, но и противопоказания, а также побочные действия.
Очень трудно предсказать, что произойдет, если в организме встретятся с десяток различных химических веществ, способных взаимодействовать друг с другом.
В больницах и гериатрических центрах, где назначения производит врач, проблему полипрагмазии решает специалист – врач-фармаколог. Его вызывают для консультации, если больному требуется сразу много лекарств.
В амбулаторных условиях этого не делают, а уж если лечение пожилой больной назначает себе самостоятельно, катастрофические последствия просто неминуемы:
- аллергические реакции, вплоть до анафилактического шока и эпидермального некроза;
- снижение иммунитета;
- переход острого заболевания в хроническую форму;
- лекарственный .
В силу старческого возраста все эти последствия полифармакотерапии с трудом поддаются лечению, продлевая его сроки, а в некоторых случаях прием множества препаратов приводит к гибели больного.
Фармацевтам и медикам уже давно известны лекарства, способные как усиливать действие друг друга, так и нивелировать его. А некоторые из них просто несовместимы между собой.
Как взаимодействуют некоторые лекарства
Приведем примеры несовместимых друг с другом препаратов:
- бензилпенициллин не применяют совместно с витаминами группы В и Е, с левомицетином и гепарином;
- гидрокарбонат не вводят одновременно с аскорбиновой кислотой, аминазином, инсулином;
- соли кальция, магния и алюминия уменьшают всасывание антибиотиков в кишечном тракте;
- эуфиллин и строфантин инактивируют друг друга;
- терапевтическая активность препаратов, всасываемых в кишечнике, будет ниже при одновременном назначении слабительных;
- аспирин и кофеин, принятые одновременно, взаимодействуют, образуя токсические вещества;
- если пить одновременно снотворные и успокоительные, в организме разрушается витамин Д, отвечающий за усвоение кальция — за состояние зубов и суставов;
- НПВП и сульфаниламиды, принятые вместе, увеличивают токсичность последних;
- Циклофосфамид усиливает действие инсулина, что может привести к диабетической коме.
Даже обычные травы при совмещении с лекарствами могут вызвать нежелательный эффект:
- корень валерианы и антидепрессанты несовместимы;
- эхинацею не пьют с противогрибковыми средствами;
- не совмещают антидепрессанты и зверобой, он также может уменьшать действие контрацептивов;
- женьшень с кофеином вызывает раздражительность, а с ингибиторами МАО – маниакальный психоз.
В инструкциях к лекарствам всегда есть раздел об их совместимости с другими препаратами, но их производится все больше, поэтому полностью лекарственные взаимодействия учесть невозможно. Да и индивидуальную реакцию каждого организма на лекарства сбрасывать со счетов нельзя.
Заключение
Лекарственная полипрагмазия в пожилом возрасте – серьезная проблема.
Ее устранение зависит не только от правильных врачебных назначений, но и от здравого смысла самого пациента.
Видео: Доктор Крылов Консилиум — Полипрагмазия
Полипрагмазия, назначение плохо взаимодействующих лекарств, недостаточная информация врачей о более эффективных средствах, слабый внутриведомственный контроль, отсутствие связующего звена между лечащим врачом и провизором значительно снижают эффективность фармакотерапии.
Опыт зарубежных стран и отдельных лечебно-профилактических учреждений Российской Федерации продемонстрировал целесообразность введения новой врачебной специальности и должности — «врач-клинический фармаколог». Введение в практическом здравоохранении специалистов, занимающихся клинической фармакологией, позволило улучшить проведение индивидуальной фармакотерапии, способствовало профилактике, своевременному выявлению и лечению побочных действий лекарств, обеспечило более целесообразное составление заявок на лекарственные препараты и осуществление контроля за правильностью их использования».
Таким образом, значимость клинической фармакологии в современной медицине определяется:
Значительным количеством лекарственных средств на фармацевтическом рынке России;
Большим количеством ЛС с недоказанной эффективностью и безопасностью;
Неоднородностью популяции и значительной вариабельностью генетически детермированных ответов на введение лекарств;
Избытком информации низкого качества о лекарственных препаратах;
Отсутствием официальных систематизированных данных о клинической эффективности вопроизведенных лекарств;
Постоянным обновлением ассортимента лекарственных средств;
Экономической затратностью лекарственной терапии.
Работа клинического фармаколога предполагает и создание определенных условий для успешной реализации его профессиональных обязанностей. Это обеспечение соответствующей правовой базы в ЛПУ — издание приказов и распоряжений, определяющих круг прав и обязанностей специалиста, систему отношений врача-клинического фармаколога с другими специалистами лечебно-профилактического учреждения; организационно-техническое и приборное оснащение кабинета, отделения, лаборатории; наличие компьютерной техники, доступ в сеть Интернет.
Чем обусловлены эти требования и почему они являются обязательными для врача-клинического фармаколога?
Постоянное совершенствование профессиональной подготовки связано с особенностями работы специалиста этого профиля.
Учитывая, что назначение ЛС согласно Приказу Минздравсоцразвития № 110 от 12.02.2007 г. «…осуществляется исходя из тяжести и характера заболевания…», знание вопросов, связанных с конкретным заболеванием, является при назначении фармакотерапии основополагающим. Этот же приказ определяет порядок дозирования ДС: «Разовые, суточные и курсовые дозы при назначении лекарственных средств определяются лечащим врачом исходя из возраста больного, тяжести» и характера заболевания согласно стандартам медицинской помощи. И в этой связи роль клинического фармаколога как консультанта и эксперта обязывает его ориентироваться и в указанных вопросах.
Все вышеперечисленное подразумевает, что клинический фармаколог умеет использовать данные по фармакодинамике и фармакокинетике лекарственного средства применительно к конкретному клиническому случаю.
В определении В.А. Гуселя и И.В. Марковой клиническая фармакология имеет следующие разделы:
Фармакодинамика;
Фармакокинетика;
Взаимодействие ЛС;
Нежелательные эффекты ЛС и методы их профилактики;
Методы контроля эффективности и безопасности ЛС;
Методы клинического испытания ЛС.
При этом предполагается, что фармакодинамика во многом объясняет механизмы развития основных клинических и побочных эффектов в зависимости от возраста, пола больного, характера основного заболевания и сопутствующей патологии. Знание фармакокинетики позволяет выбрать оптимальный способ введения ЛС, его дозу, возможность сочетанного применения препаратов, особенности диеты.
Учитывая высокую вариабельность фармакокинетических характеристик препаратов, связанных с состоянием организма больного и зависящих от генетических механизмов, тяжести заболевания, в ряде случаев необходимо проводить лекарственный мониторинг (определение концентрации лекарственного вещества в крови). Это позволяет индивидуализировать проводимую лекарственную терапию, повысить ее эффективность и безопасность. Такой подход имеет существенное значение при назначении ЛС с узким «терапевтическим окном» или «терапевтическим диапазоном», т. е. для веществ, имеющих небольшой интервал концентраций от вызывающей минимальный терапевтический эффект до появления первых признаков побочного действия.
На фармакодинамику и фармакокинетику лекарственных средств влияют и генетические факторы. Именно фармакокинетика во многом объясняет индивидуальные особенности реакции на применение ЛС, такие как низкая или высокая чувствительность к препарату, непереносимость. Фармакокинетика имеет существенное значение для индивидуализации фармакотерапии и при определении целесообразности назначения нескольких лекарственных средств.
Согласование с заведующим отделением, а в экстренных случаях — с ответственным дежурным врачом или другим лицом, уполномоченным приказом главного врача лечебно-профилактического учреждения, а также клиническим фармакологом необходимо в случаях:
а) одномоментного назначения пяти и более лекарств одному больному
Появление указаний, ограничивающих количество одномоментно назначаемых препаратов, связано со сложностью определения возможной пользы и вреда таких сочетаний, т. е. сложностью прогнозирования результатов взаимодействия ЛС. «Под лекарственным взаимодействием понимают влияние одного препарата на эффекты другого при одновременном применении. В результате действия одного из лекарственных средств (или обоих) ослабляется или усиливается либо возникает новый эффект, не свойственный каждому из них в отдельности» (Клиническая фармакология по Гудману и Гилману, 2006). По данным различных авторов, до 25% применяемых комбинаций потенциально опасны. Риск развития побочных эффектов повышается пропорционально количеству применяемых препаратов. Учитывая широкое распространение полипрагмазии (назначение необоснованно большого количества ЛС) и политерапии (одновременное лечение всех имеющихся у пациента заболеваний), на что указано в письме МЗ РФ от 28.12.2000 г. «О мерах по усилению контроля за назначением лекарств», врачи всех специальностей, в том числе и клинические фармакологи, должны понимать неэффективность, потенциальную опасность и экономическую затратность такого подхода.
Применение ЛС всегда несет в себе риск, но степень риска существенно меняется при увеличении количества назначаемых препаратов. Вместе с тем необходимо помнить, что побочный эффект — это неотъемлемое свойство лекарственного средства, и проявление его повреждающего воздействия на организм можно и нужно прогнозировать.
Задача врача — предвидеть возможность неблагоприятных побочных реакций, проводить их профилактику, а при развитии нежелательного эффекта уметь его устранять.
В Российской Федерации систематизированных данных о побочных действиях лекарственных препаратов нет. Это связано с различными причинами. В стране не был реализован Приказ МЗ РФ № 114 от 14.04.97 г. «О создании Федерального центра по изучению побочных действий лекарств Минздрава России». До сих пор не создана система по выявлению и учету неблагоприятных побочных реакций. Однако врачи должны знать, что при выявлении побочных реакций они обязаны «…сообщать федеральному органу исполнительной власти, в компетенцию которого входит осуществление государственного контроля и надзора в сфере здравоохранения, и его территориальным органам обо всех случаях побочных действий лекарственных средств и об особенностях взаимодействия лекарственных средств с другими лекарственными средствами, которые не соответствуют сведениям о лекарственных средствах, содержащихся в инструкциях по их применению» (ст. 41 ФЗ «О лекарственных средствах»). Далее в Законе записано: «За несообщение или сокрытие сведений, предусмотренных пунктом 1 настоящей статьи, лица, которым они стали известны по роду их профессиональной деятельности, несут дисциплинарную, административную или уголовную ответственность в соответствии с законодательством Российской Федерации».
Лекарственная помощь населению является проблемой не только клинической, но и экономической. В этой связи уместно привести слова А. Донабедиана: «Самая высокая цена лекарственной помощи возникает в том случае, когда лечение проводится неправильно».
В экономической оценке фармакотерапии заинтересованы лица, отвечающие за формирование лекарственной политики в стране, регионе, конкретном ЛПУ. Оценка затратности лекарственной терапии важна для всего общества в целом и конкретного пациента в частности. Принятое международным сообществом определение рационального использования лекарств: «…проведение фармакотерапии, адекватной клиническому состоянию пациента, в дозах, соответствующих его индивидуальным особенностям, в течение должного времени и по самой низкой стоимости» (Managing Drug Supply, 1997) — также предполагает экономическую оценку.
Экономическая направленность анализа предполагаемых схем лечения позволяет соотнести возможности государства и конкретных людей в оплате лекарств, при выборе конкретных препаратов при формировании формулярных списков, подготовке стандартов лечения.
Именно эти обстоятельства определили потребность в появлении и развитии фармакоэкономики. По определению Международного общества фармакоэкономических исследований (ISPOR, 1998), «Фармакоэкономика — область исследования, оценивающая особенности людей, компаний и рынка касательно применения фармацевтической продукции, медицинских услуг, программ и анализирующая стоимость (затраты) и последствия результаты этого применения». В целях унификации подходов к проведению и использованию результатов клинико-экономических исследований Минздравом РФ от 27.05.2002 г. № 163 был утвержден отраслевой стандарт «Клинико-экономические исследования. Общие положения». Одной из задач, которые должны решаться с учетом положений данного документа, является «обоснование выбора лекарственных средств и медицинских технологий для разработки нормативных документов, обеспечивающих их рациональное применение».
Еще одним направлением современной медицины и фармации, в котором активно используется методология клинической фармакологии, являются клинические исследования лекарственных средств. Работа в этой области требует от клинического фармаколога не только знаний и умений в области медицины, но и подготовки по юридическим и этическим вопросам.
Учитывая, что клинические испытания в последние годы имеют тенденцию к расширению и проводятся во многих ЛПУ, этот вопрос должен находиться под контролем клинических фармакологов, что позволит обеспечить высокое качество выполнения исследований и повысить их безопасность для пациентов.
Взаимодействие лекарственных средств, применяемых для лечения сердечно-сосудистых заболеваний | Ковальская
1. Сычев Д.А, Отделенов В.А. Межлекарственные взаимодействия в практике интерниста: взгляд клинического фармаколога. Справочник поликлинического врача. 2014; (12): 18-21.
2. Белоусов Ю.Б., Кукес В.Г., Лепахин В.Г. Клиническая фармакология. Национальное руководство. М.: ГЭОТАР-Медиа; 2009.
3. Дедов И.И., Мельниченко Г.А. Эндокринология. Фармакотерапия без ошибок. Руководство для врачей. М.: Е-ното; 2013.
4. Казаков А.С., Лепахин В.К., Астахова А.В. Осложнения фармакотерапии, связанные с взаимодействием лекарственных средств. Российский медико-биологический вестник имени академика И.П. Павлова. 2013; 21(3): 70-76. doi: 10.17816/ PAVLOVJ2013370-76.
5. Сычев Д.А. Отделенов В.А. Межлекарственные взаимодействия и полипрагмазия в практике врача. Врач. 2013; (5): 5-9.
6. CorraoG, ParodiA, ZambonA, Heiman F, Filippi A, Cricelli C, et al. Reduced discontinuation of antihypertensive treatment by two-drug combination as first step. Evidence from daily life practice. J Hypertens. 2010; 28(7): 1584-1590. doi: 10.1097/ HJH.0b013e328339f9fa
7. Галеева З.М., Галявич А.С. Фиксированная комбинация лизиноприла с амлодипином в сочетании с розувастатином у больных гипертонической болезнью и ишемической болезнью сердца. Терапевтический архив. 2014; 86(9):71-76.
8. Gupta AK, Arshad S, Poulter NR. Compliance, safety and effectiveness of fixed-dose combinations of antihypertensive agents: a meta analysis. Hypertension. 2009; 55(2): 399-407. doi: 10.1161/HYPERTENSIONAHA.109.139816
9. Jamerson K, Weber MA, Bakris GL, Dahlöf B, Pitt B, Shi V, et al. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high-risk patients. N Engl J Med. 2008; 359(23): 2417-2428. doi: 10.1056/NEJMoa0806182
10. Boutouyrie P, Achouba A, Trunet P, Laurent S.; EXPLOR Trialist Group. Amlodipine-valsartan combination decreases central systolic blood pressure more effectively than the amlodipineatenolol combination: the EXPLOR study. Hypertension. 2010; 55(6): 1314-1322. doi: 10.1161/HYPERTENSIONAHA.109.148999
Назначение потенциально не рекомендованных лекарственных средств (по критериям STOPP/START) как фактор риска падений у пациентов старческого возраста с полипрагмазией. Клиническая фармакология и терапия
РезультатыВ среднем пациентам назначали по 8,95± 2,44 ЛС одновременно, что трактуется как полипрагмазия. В листах назначений было выявлено 862 потенциально не рекомендованных ЛС, применения которых следует избегать людям пожилого и старческого возраста. Сравнение наиболее часто назначаемых не рекомендованных ЛС у пациентов старческого возраста в обеих группах показало, что использование критериев STOPP/START является эффективным для выявления ЛС, потенциирующих развитие падений.
Одной из тенденций современного здравоохранения является стремительное развитие фармацевтической индустрии, которое привело к многократному увеличению количества лекарственных средств (ЛС). В многочисленных руководствах и рекомендациях с высокой степенью доказательности предписывается назначение нескольких ЛС различных фармакологических групп для лечения одной нозологии, что неизбежно приводит к полипрагмазии, т.е. одновременному назначению пациенту 5 и более ЛС. Между тем установлено, что на фоне полипрагмазии многократно повышается риск межлекарственных взаимодействий и развития неблагоприятных лекарственных реакций (НЛР) [1]. У пациентов старших возрастных групп увеличивается количество возрастассоциированных заболеваний (полиморбидность), что требует назначения большего количества ЛС для лечения каждого заболевания, поэтому у пациентов старше 65 лет выше риск развития НЛР.
Еще одной причиной значительного повышения частоты НЛР у пациентов старческого возраста является назначение потенциально не рекомендованных ЛС (ПНЛС) [2]. Применение таких ЛС снижает качество жизни пожилых людей и приводит к повышению их заболеваемости, частоты госпитализаций (в том числе в отделения реанимации и интенсивной терапии) и смертности. С целью оптимизации фармакотерапии у пожилых пациентов в разных странах создаются так называемые «ограничительные» перечни (PIM – Poten ti ally Inappropriate Medication), включающие потенциально неуместные или не рекомендованные ЛС для людей старческого возраста. Одними из наиболее широко распространенных среди PIM-перечней являются критерии STOPP/START (Screening Tool of Older Persons’ potentially inappropriate Prescriptions – STOPP и Screening Tool to Alert doctors to Right Treatment – START), которые были разработаны ведущими мировыми экспертами в 2008 году [3]. После пересмотра критериев в 2015 году [4] их общее количество увеличилось до 114, включая 80 STOPP критериев и 34 START критерия. По мнению разработчиков, критерии STOPP/ START предназначены для аудита лекарственных назначений во всех амбулаторных и стационар ных учреждениях здравоохранения у людей старше 65 лет. Использование данного инструмента при аудите лекарственных наз начений может способствовать снижению риска развития НЛР у пациентов старческого возраста путем плановой отмены скомпрометированных ЛС.
По данным Всемирной организации здравоохранения, падения являются второй по значению причиной смерти у пациентов старших возрастных групп [5]. Ежегодно происходит 37,3 миллиона падений с серьезными последствиями, при которых требуется медицинская помощь [3], что делает проблему профилактики падений весьма актуальной. Падение, как маркер НЛР, у пациентов старших возрастных групп было выбрано нами, так как установлена взаимосвязь между применением ЛС и повышенным риском падения. В литературе описаны лекарственно-индуцированные падения, развитие которых связывают с применением определенных групп ЛС [6]. В англоязычной литературе ЛС с подобным эффектом обозначают как FRID (fall-risk-increasedrug – ЛС, повышающие риск падения – ЛСПРП). Согласно STOPP/START к ним относят бензодиа зепины, антипсихотические препараты, блокаторы h2-гиста миновых рецепторов первого поколения, небензодиазепиновые снотворные и вазодилататоры, селективные α-адреноблокаторы.
Целью исследования был анализ частоты назначения потенциально не рекомендованных ЛС по критериям STOPP/START пациентам старческого возраста, находящимся в кардиологическом отделении многопрофильного стационара, а также оценка эффективности использования данных критериев для предупреждения лекарственно-индуцированных падений.
Материал и методы
Нами проведен анализ эффективности выявления ПНЛС у пациентов, перенесших НЛР в виде падения и без него, c использованием критериев STOPP/START. Как маркер развития НЛР рассматривалось падение (в том числе с развитием травмы), зафиксированное медицинским персоналом стационара.
Были проанализированы 966 историй болезней пациентов старше 75 лет, которые были распределены на 2 группы. Пациенты, перенесшие падение в стационаре, были обследованы на предмет наличия причин падения (нарушение статики, патология опорно-двигательного аппарата, наличие вестибулоатактического синдрома, развитие ургентных ситуаций). При отсутствии таких причин случай падения рассматривали как падение, ассоциированное с приемом ЛСПРП, а данных пациентов включали в группу «С падением». В группу «Без падений» отнесены пациенты без падений в стационаре и падений в анамнезе. Все пациенты находились на лечении в кардиологическом стационаре и получали в среднем 8,95±2,44 препаратов. Пациенты с сердечно-сосудистыми заболеваниями были выбраны в связи с тем, что для их лечения чаще всего применяют многочисленные ЛС.
Для каждого пациента был составлен список международных непатентованных названий (МНН) ЛС из листа назначений. В список были также внесены компоненты комбинированных ЛС, имеющих в своем составе несколько ЛС с различными МНН. Например, препарат «Беродуал» содержит два ЛС (ипратропия бромид и фенотерол), поэтому в список вносили названия ЛС, входящих в состав этого препарата. Далее был проведен анализ лекарственных препаратов из листа лекарственных назначений на предмет наличия ПНЛС по критериям STOPP/START. При использовании критериев STOPP/START мы применяли показатели только из части STOPP, выявляя неуместно назначенные ЛС.
Статистический анализ результатов проводился в приложении Statistica v.13.3. Категориальные переменные оценивали с помощью точного критерия Фишера, числовые переменные – с использованием дисперсионного анализа (ANOVA). Оценка непараметрических показателей проводилась с помощью критерия хи-квадрат Пирсона. Досто вер ными считали значения p≤0,05.
Результаты
В группе «С падением» были проанализированы 160 историй болезни пациентов кардиологического отделения многопрофильного стационара, имевших эпизод падения в стационаре, который был расценен как лекарственно-индуцированное падение. Средний возраст пациентов составил 87±5 лет (от 75 до 100; 35 мужчин и 125 женщин). В группу «Без падений» были включены 806 пациентов (табл. 1). Пациенты в группе «С падением» были достоверно старше (p=0,0001) и имели большее число сопутствующих заболеваний (p=0,00001), поэтому в данной группе наблюдался более высокий уровень полипрагмазии (среднее число выписанных ЛС одному пациенту составило 9,55±2,55 и 8,85±2,39 в двух группах, соответственно, p=0,000227). Следует отметить, что полипрагмазия у пациентов старческого возраста имела массовый характер, так как все 966 больных получали по крайней мере пять ЛС.
| Показатели | «С падением» (n=160 | «Без падений» (n=806) | p |
|---|---|---|---|
| Примечание: ИБС — ишемическая болезнь сердца, другие — хроническая сердечная недостаточность, фибрилляция предсердий | |||
| Мужчины/женщины | 31/129 | 301/505 | 0,0001 |
| Средний возраст, годы | 87,09±5,20 | 84,17±4,94 | 0,0001 |
| Основное заболевание, n (%) | |||
| ИБС | 121 (75,6) | 633 (78,5) | — |
| Артериальная гипертония | 13 (8,1) | 127 (15,8) | — |
| Другие | 26 (16,3) | 46 (5,7) | — |
| Количество сопутствующих заболеваний | 8,58±2,31 | 7,27±1,56 | 0,00001 |
| Количество фармакологических групп ЛС | 5,42±1,85 | 3,28±1,40 | 0,001 |
| Среднее число получаемых ЛС | 9,55±2,55 | 8,85±2,39 | 0,000227 |
| Среднее число получаемых ЛСПРП | 1,23±0,97 | 0,89±0,88 | 0,000018 |
| Среднее число ПНЛС | 1,83±1,27 | 0,86±0,81 | 0,0001 |
В листах назначений по критериям STOPP/START в группе «С падением» выявлено 328 назначений ПНЛС, которые применяли у 149 (93,1%) из 160 пациентов с лекарственно-индуцированными падениями. Обращало на себя внимание частое назначение ЛСПРП, в том числе вазодилататоров (96, или 27,3% от общего числа критериев в группе), блокаторов Н1-гистаминовых рецепторов первого поколения (22, или 6,3%), нейролептиков (17, или 4,8%). Следует пояснить, что назна чение одного препарата может быть нежелательным сразу по нескольким STOPP-критериям.
В группе «Без падений» в листах назначений по критериям STOPP/START выявлено 570 назначений ПНЛС, которые применяли у 418 (51,9%) из 806 больных. На первых местах по частоте назначения оказались нестероидные противовоспалительные препараты (НПВП) при сердечной недостаточности (140, или 16,2%) и умеренной или тяжелой артериальной гипертонии (129, или 14,9%), а также b-адреноблокаторы (92, или 10,6%) и препараты сульфонилмочевины длительного действия (79, или 9,1%) при сахарном диабете 2 типа (этот критерий был утвержден в 2015 г., учитывая повышение риска развития гипогликемии), НПВП совместно с антиагрегантами без профилактики ингибиторами протонной помпы (73, или 8,4%). Частота назначения ЛСПРП была выше в группе «С падениями» (среднее число ЛСПРП составило 1,23±0,97 и 0,89±0,88, соответственно; p=0,000018).
Применение ПНЛС ассоциировалось с увеличением риска падений (отношение рисков 12,57; 95% доверительный интервал [ДИ] 6,71-23,56; р=0,00001; табл. 2). Нами были рассчитаны следующие показатели для STOPP критериев, выявляющих ПНЛС: чувствительность – 93,12% (95% ДИ 88,03-96,52%), специфичность – 48,14% (95% ДИ 44,64-51,65%), отрицательная прогностическая ценность – 97,24% (95% ДИ 95,2098,43%), положительная прогностическая ценность – 26,28% (95% ДИ 24,78-27,83%)
| «С падением», n (%) | «Без падений», n (%) | p | |
|---|---|---|---|
| OР 12,57; 95% ДИ 6,71-23,56 | |||
| Есть ПНЛС | 149 (93,1) | 418 (51,9) | 0,00001 |
| Без ПНЛС | 11 (6,9) | 388 (48,1) | |
Общее количество STOPP критериев в группе «С падением» составило 352, в группе «Без падений» – 867, среднее количество ПНЛС на 1 пациента – 1,82±1,25 и 0,86±0,80, соответственно (p=0,001). Среднее количество STOPP критериев и STOPP критериев, позволяющих выявить ЛСПРП, в группе «С падением» достоверно превышало таковое в группе «Без падений» (р=0,000001; табл. 3). Общее количество STOPP критериев в группах сравнения представлено в табл. 4. Необходимо пояснить, что три STOPP-критерия (вазодилататоры, антипсихотические и антигистаминные средства) в таблицу включены не были, так как они активизировались после факта падения и требовали отмены соответствующих препаратов в группе «С падением». Соответственно, в группе «Без падений» данные препараты не считались нежелательными в связи с отсутствием падений в анамнезе. Данные критерии были выявлены только в группе «С падением»:
- Вазодилататоры могут вызвать гипотензию у пациентов с постуральной гипотензией (повышается риск синкопе, падений). Прекратить использование, если пациент падал в течение последних трех месяцев – 96 (27,3%).
- Антипсихотические средства при падениях в последние 3 месяца (могут вызвать диспраксию походки, паркинсонизм) – 17 (4,8%).
- Блокаторы Н1-гистаминовых рецепторов первого поколения (обладают седативным эффектом, могут ухудшить сенсорику). Прекратить прием, если у пациента отмечались падения в течение последних трех месяцев – 17 (4,8%).
| «С падением» | «Без падений» | p | |
|---|---|---|---|
| STOPP критерии на 1 пациента | 2,20±1,62 | 1,08±1,45 | 0,000001 |
| STOPP критерии, выявляющие ЛСПРП, на 1 пациента | 1,18±1,12 | 0,14±0,44 | 0,000001 |
Таким образом, STOPP критерии будут более эффективными для предупреждения повторных падений у пациентов, в то время как у больных без падений в анамнезе говорить о высокой эффективности STOPP критериев для предупреждения падений не представляется возможным.
Приведенные в табл. 4 данные свидетельствуют о наличии статистически значимой связи между назначением некоторых ЛС, в частности блокаторов Н1-гистаминовых рецепторов и пероральных железосодержащих препаратов, и развитием такой НЛР, как падение. Назначение пероральных железосодержащих препаратов само по себе не провоцирует падения, однако указывает на наличие сопутствующей анемии, при которой часто отмечаются падения [7]. Таким образом, более частое назначение этих препаратов пациентам группы «С падением», а также их выявление по STOPP/START критериям позволяет сделать вывод о том, что данные критерии являются эффективным PIM-перечнем для выявления ПНЛС, в частности ЛСПРП, а их применение должно способствовать снижению риска развития НЛР у пациентов старческого возраста и оптимизации лекарственной терапии.
| STOPP критерий — потенциально не рекомендованные ЛС | «С падением» | «Без падений» | p |
|---|---|---|---|
| НПВП при сердечной недостаточности (риск обострения сердечной недостаточности) | 35 (9,94) | 140()16,5) | 0,1765 |
| НПВП при умеренной и тяжелой артериальной гипертонии (риск повышения АД) | 33 (9,38) | 129 (14,88) | 0,153 |
| Пероральные железосодержащие препараты в дозе более 200 мг/сут (нет доказательств улучшения всасывания железа при превышении этих доз) | 28 (7,95) | 59 (6,81) | 0,00001 |
| Блокаторы Н1-гистаминовых рецепторов 1 поколения для длительного использования (более 1 недели), такие как хлорфенамин, цидизин, прометазин (повышается риск развития седации и антихолинергических побочных эффектов) | 22 (6,25) | 42 (4,84) | 0,0001 |
| Бета-адреноблокаторы при диабете 2 типа (риск маскировки гипогликемических симптомов) | 18 (5,11) | 92 (10,61) | 0,952 |
| Препараты сульфонилмочевины длительного действия при сахарном диабете 2 типа (повышается риск длительной гипогликеми | 14 (3,98) | 79 (9,11) | 0,68 |
| НПВП совместно с антиагрегантами без профилактики ингибиторами протонной помпы (повышенный риск язвенной болезни) | 7 (1,99) | 73 (8,42) | 0,049 |
| Антагонисты альдостерона (спиронолактон, эплеренон) в сочетании с калийсберегающими препаратами без контроля калия плазмы (риск опасной гиперкалиемии – более 6,0 ммоль/л) | 10 (2,84) | 19 (2,19) | 0,0084 |
Обращает на себя внимание, что пациенты из группы «С падением» чаще принимали антагонисты альдостерона в сочетании с препаратами калия без контроля его уровня, что может быть причиной развития гиперкалиемии. Таким образом, у пациентов в группе «С падением» могли быть случаи незарегистрированной гиперкалиемии, способной привести к аритмиям, которые, в свою очередь, являются фактором риска развития падений [8].
Обсуждение
Учитывая высокую частоту назначения ПНЛС пациентам старческого возраста, приводящих к развитию опасных НЛР (в том числе падений), повышению частоты госпитализации пациентов и существенно увеличивающих стоимость лечения [9], оптимизация фармакотерапии становится важным и необходимым компонентом лечения. Фармакотерапия у пациентов старших возрастных групп должна включать аудит листа назначения для выявления потенциально не рекомендуемых ЛС с использованием PIM-перечней. Одним из таких перечней являются STOPP/START критерии, которые были разработаны для предотвращения ненадлежащего и необоснованного назначения ПНЛС пациентам старческого возраста. В нашем исследовании STOPP/START критерии показали высокую эффективность в выявлении ЛСПРП.
Современные тенденции в лечении ОРВИ: как избежать полипрагмазии?
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!
Медицинский совет, № 6, 2015
Е.В. ОБРАЗЦОВА, к.м.н., Л.В. ОСИДАК, д.м.н., профессор, Е.В. ГОНЧАРОВА, к.м.н., отделение РВИ у детей НИИ гриппа Минздрава России, Санкт-Петербург
«Все есть яд и все есть лекарство.
Только доза делает лекарство ядом и яд лекарством».
Парацельс
Острые респираторные инфекции (ОРИ) занимают ведущее место в структуре детской инфекционной патологии и могут быть вызваны различными вирусами, принадлежащими как минимум к 6 семействам (Orthomyxo-, Paramyxo-, Picorna-, Adeno-, Corona-, Herpes-viridae), причем вирус гриппа не доминирует среди них, являясь причиной заболевания только во время эпидемического подъема гриппа [1]. Участвует в этом процессе и бактериальная флора (S.Pneumonia, H. influenzae, Mycoplasmа pneumonia, Klebsiella pneumoniae и др.) как моно, так и в ассоциации c вирусами.
Клинические проявления заболеваний обусловлены как патогенностью и массивностью заражающей дозы возбудителей, так и состоянием врожденного и адаптивного иммунитета ребенка [2].
Наиболее часто ОРВИ болеют дети, входящие в состав диспансерной группы часто болеющих детей (ЧБД). На их долю приходится от 47,1 до 75,0% среди всех случаев ОРВИ, зарегистрированных у детей [3, 4]. Группа ЧБД в своем составе разнородна, можно выделить детей с наличием хронических заболеваний (ЛОР и др. патология), с наличием заболеваний аллергической или инфекционно-аллергической природы (респираторный или дерматоаллергоз, бронхиальная астма (БА)), детей с маркерами активности герпетических инфекций и лиц без установленной фоновой патологии, первого года посещения детских коллективов. Повторные респираторные заболевания нередко приводят к нарушению деятельности многих систем, в т. ч. транзиторному угнетению активности и развитию дисбаланса в иммунокомпетентных органах с формированием порочного круга, что, в свою очередь, способствует возникновению новых заболеваний, являющихся в первые годы жизни основой формирования нестабильного иммунитета, а в ряде случаев и причиной развития вторичного иммунодефицита [5]. Дети, часто болеющие ОРВИ, составляют группу риска развития хронических заболеваний носоглотки, бронхов и легких [6].
Терапия ОРВИ должна быть своевременной и индивидуальной, зависящей от ряда факторов: предполагаемой этиологии заболевания, клинической симптоматики, возраста пациента и его преморбидного фона, с учетом свойств назначаемых препаратов их совместимости друг с другом, возможных побочных явлений и индивидуальной переносимости ребенка.
Принципы лечения предусматривают одновременное решение нескольких задач, таких как предупреждение дальнейшего развития патологического процесса; развития и купирование осложнений; хронизации процесса.
Основные группы препаратов для лечения ОРВИ у детей:
1. Этиотропныe:
а) противовирусные специфические (препятствующие репродукции вирусов):
• противогриппозные (римантадин, осельтамивир, занамивир),
• противогерпетические (ацикловир, валацикловир, пенцикловир и др.)
• широкого спектра действия (уминофеновир, ингавирин, инозин пранобекс).
б) осуществляющие помощь иммунокомпетентным структурам в ликвидации возбудителей (интерфероны и их индукторы, иммуноглобулины),
в) антибактериальные препараты, направленные на возбудителя бактериальной инфекции.
2. Посиндромные, патогенетически обусловленные (симптоматические) — препараты для элиминационной терапии, жаропонижающие, деконгестанты, местные асептики, противокашлевые, муколитики и т. д.).
3. Иммунореабилитирующие — способствующие восстановлению нарушенного иммунитета (или его отдельных звеньев) при затяжном течении заболевания или у лиц с осложненным преморбидным фоном, в том числе и у часто болеющих детей.
Основное условие достижения эффекта от этиотропной терапии — ее своевременность. Лечение необходимо начинать сразу же при появлении первых симптомов заболевания. Ее эффективность максимальная при назначении этиотропных химиопрепаратов в первые 48 ч от начала заболевания. Продолжительность курса приема препарата при ОРВИ негерпетической этиологии обычно составляет 5 дней, но при сохранении клинической симптоматики, вероятной виремии, его можно продолжить до 10 и более дней.
Препаратов, разрешенных для применения в детской практике при изучаемых инфекциях, в настоящее время немного. Это ингибиторы нейраминидазы, эффективно используемые у детей только при лечении гриппа всех типов (A(h2N), А(h4N2) и B): Тамифлю (осельтамивир) в возрасте 1 года и старше, Реленза (занамивир) с 5 лет. Ремантадин (блокатор ионных каналов), успешно используемый ранее при лечении гриппа типа А у детей с 7-летнего возраста, в настоящее время не применяется из-за 100,0% резистентности к нему штаммов вируса гриппа А.
Препарат широкого спектра действия Ингавирин (блокатор сборки ранних вирусных белков) разрешен для лечения не только гриппа, но и ОРВИ другой этиологии у детей в возрасте 13 лет и старше.
Изопринозин (инозин пранобекс) и умифеновир могут успешно использоваться при лечении гриппа и ОРВИ любой другой этиологии у детей в возрасте 3 лет и старше. Эти препараты действуют на ранней стадии вирусной репродукции, в том числе и вируса гриппа.
Ко II группе препаратов с противовирусной активностью относятся интерфероны и их индукторы, а также иммуноглобулины.
Система интерферонов — естественных цитокинов, обладающих универсальными свойствами подавления репликации множества РНК и ДНК-содержащих вирусов, благодаря ингибированию процессов транскрипции и трансляции вирусных матриц, играет ведущую роль в противовирусной защите. Для лечения ОРВИ используют преимущественно препараты, синтезированные методом генной инженерии. Введение препаратов интерферона наиболее эффективно у детей с низкой ИФ-генной активностью, при тенденции к затяжному течению настоящего заболевания и/или указания на это в прошлом.
Возможно использование индукторов ИФН (иммуномодуляторов), обладающих способностью стимулировать образование собственного, эндогенного, в основном α-ИФН:. Циклоферон (меглумина акридонацетат) — при лечении ОРВИ у детей в возрасте 4 лет и старше, Деринат (натрия дезоксирибонуклеат) — у детей любого возраста; Цитовир-3 (альфа-глутамил-триптофан + бендазол + аскорбиновая кислота) — у детей в возрасте 2 лет и старше, Кагоцел — у детей в возрасте 3 лет и старше. При этом следует иметь в виду, что если препараты ИФН-α2b в качестве заместительной терапии рекомендовано применять при ОРВИ любой этиологии у лиц любого возраста, в том числе и ЧДБ с низким уровнем циркулирующего ИФН-α в сыворотке крови, а также у лиц с недостаточной ИФН-продуцирующей активностью ИКК, то применение только индукторов ИФН у этих пациентов не окажет эффекта. Желательно сочетать введение индукторов ИФН и этиотропных препаратов.
Для улучшения эффективности этиотропной терапии в литературе предложено множество различных сочетаний применения этиотропной терапии либо сочетание этиотропной химиотерапии с препаратами ИФН. Комбинированное применение препаратов повышает эффективность терапии, уменьшает возможность формирования резистентности, однако увеличивает возможность формирования побочных явлений.
Учитывая, что помимо этиотропных препаратов при ОРВИ ребенок получает и симптоматическую терапию, то зачастую на один эпизод назначается 5, 10 и более препаратов, что всегда считается полипрагмазией. Уже при сочетании более 3 препаратов сложно предсказать возможные вероятные лекарственные взаимодействия. Ведь сами препараты, а также их активные и неактивные метаболиты могут сочетаться в совершенно непредсказуемые соединения, оказывающие различные, в том числе токсические воздействия.
Неоправданно часто при отсутствии обоснованных показаний при ОРВИ назначаются системные антибактериальные препараты [2]. Показано, что назначение антибиотиков не ускоряет выздоровление и не предупреждает возникновение осложнений. Нерациональное применение антибиотиков является одной из основных причин нарушения саногенеза, что создает предпосылки для гибели нормальной кишечной, накожной и респираторной микрофлоры, селекции антибиотикоустойчивых микроорганизмов, росту грибов, особенно представителей рода Candida, подавлению местной резистентности и, что наблюдается нередко, формированию вторичного иммунодефицита, способствующего образованию хронических очагов инфекции и прогрессированию уже имеющихся.
Показаниями для применения антибактериальных препаратов при ОРВИ являются: наличие бактериальных осложнений и хронических очагов инфекции; тяжелые формы инфекции у детей раннего возраста из-за невозможности исключить участия бактериальной флоры; при тяжелой форме гриппа, обусловленной новым вариантом вируса, в связи с частым сочетанием его с кокковой флорой (стафилококк).
Поэтому наиболее актуален поиск препаратов, объединяющих в себе противовирусное и иммуномодулирующее действие с понятным и безопасным метаболизмом. Таким препаратом является Изопринозин (инозин пранобекс) израильской компании «Тева», разрешенный для применения на территории РФ, в том числе и в педиатрической практике с 3 летнего возраста. Препарат зарегистрирован в более чем 70 странах мира под различными торговыми названиями в 2 лекарственных формах (сироп и таблетки).
Инозин пранобекс (иммуномодулятор с противовирусной активностью) — это синтетический аналог инозина, являющегося метаболитом пуринового нуклеозида аденозина. Давно известно, что пурины (лат. purus — чистый) — ароматические азотистые гетероциклические соединения, входящие в состав нуклеиновых кислот (РНК и ДНК), макроэргических соединений (АТФ и АДФ) и некоторых коферментов (цАМФ, цГТФ и др.)[7]. Наиболее известным из пуринов является аденозин, состоящий из пуринового основания (аденина) и моносахарида (рибозы), который способен ингибировать образование провоспалительных цитокинов, в т. ч. ФНО-α и ИЛ-1β, а также, обладая антиоксидантной активностью, тормозить образование свободных радикалов, в том числе супероксида [8]. Дезаминирование аденозина приводит к образованию инозина, обладающего аналогичными свойствами, включая противовоспалительный эффект. В течение 24—48 ч он окисляется до мочевой кислоты – конечного продукта пуринового обмена. Кумуляции инозина в организме не происходит, соответственно, инозин – нетоксичный продукт пуринового ряда. Аналогично аденозину он обладает противоспалительной и иммуномодулирующей активностью, ингибирует секрецию провоспалительных цитокинов, является антиоксидантом.
Иммуномодулирующее действие инозина пранобекс обусловлено ускорением дифференцировки костномозговых предшественников Т-лимфоцитов в зрелые Т-клетки, при этом повышается активность цитотоксических Т-лимфоцитов, активизируется продукция антител, усиливается хемотаксическая и фагоцитарная активность макрофагов, стабилизируется продукция цитокинов ИЛ-1, ИЛ-2, ИЛ-8, ИЛ-4; ИЛ-10 и ИФН, активизируется синтез антител [9, 10, 11]. Противовирусный эффект связывают с изменением стереохимической структуры рибосом (инкорпорация оротовой кислоты под влиянием инозина в полирибосомы, ингибирование прикрепления полиадениловой кислоты к вирусной мРНК), тем самым происходит угнетение трансляции вирусных РНК, что способствует торможению репродукции вирусов.
В опытах in vitro и in vivo доказано наличие у Изопринозина противовирусной активности в отношении вирусов гриппа человека, в том числе типа В и А (h2N1) pdm/09, гриппа птиц А (H5N2), РС, адено- и парагриппозных вирусов, а также способности защищать животных от летальной гриппозной инфекции [12,13].
За длительный период применения инозина пранобекса не зарегистрированы случаи серьезных побочных эффектов. Так, по данным Newport Pharmaceuticals International, за период 1971—2005 гг. около 1,25 млрд таблеток были назначены 20 млн пациентам в среднем по 3 г в день в течение 10 дней. При этом были зарегистрированы менее 1 500 случаев побочных эффектов, основными из которых являются тошнота и транзиторное повышение концентрации мочевой кислоты в сыворотке крови и в моче.
В мировой литературе описано множество успешных опытов лечения инозином пранобексом различных инфекций как у взрослых, так и у детей, в том числе герпесвирусной, папилломавирусной и риновирусной инфекций, ветряной оспы, кори.
Изопринозин с успехом применялся при лечении ОРВИ, протекавших как в виде ринофарингита, так и бронхита у детей с различным преморбидным фоном, в том числе у часто и длительно болеющих, имеющих маркеры активности герпесвирусных инфекций, с хроническими инфекциями ЛОР-органов и респираторного тракта, со среднетяжелым персистирующим течением атопической бронхиальной астмы, атопическим дерматитом, а также при лечении детей с хроническими инфекциями, вызванными вирусами Эпштейна — Барр, цитомегаловирусом, смешанной хламидийно-микоплазменной инфекцией [15, 16, 17, 18, 19, 20]. Было показано, что препарат обладает статистически значимой лечебно-профилактической эффективностью, в том числе при наличии осложненного преморбидного фона у ребенка. Продолжительность всех симптомов ОРВИ при использовании Изопринозина (монопрепарата, обладающего комплексным действием) была сопоставима с применением нескольких этио- и иммунотропных препаратов, при этом число нежелательных явлений у детей сравниваемых групп было достоверно более частым, чем на фоне применения одного Изопринозина [12].
Во всех исследованиях отмечалась положительная динамика показателей иммунного ответа. Происходило восстановление количества Т-лимфоцитов, нормализация соотношения Th2/ Th3-клеток, числа CD20 клеток, содержания ЦИК; наблюдались стимуляция выработки секреторного IgA, переключение синтеза иммуноглобулинов с класса M на класс G. Регистрировались дальнейшее увеличение числа CD16 лимфоцитов, тенденция к восстановлению интенсивности кислород-зависимого метаболизма нейтрофилов. Препарат влиял на показатели интерферонового статуса: повышение выработки ИФН α и ИФН γ [16, 18, 20].
Таким образом, Изопринозин является эффективным комплексным противовирусным препаратом с иммуномодулирующей активностью, удобным для использования в детском возрасте, хорошо переносимым, что снижает лекарственную нагрузку на ребенка при ОРВИ, особенно среди лиц ЧБД с атопическими заболеваниями и наличием в крови маркеров активности герпесвирусных инфекций. Учитывая комплексный механизм действия препарата (иммуномодулирующий и противовирусный), его назначение при лечении детей позволяет снизить лекарственную нагрузку, в связи с чем Изопринозин может быть рекомендован для использования в комплексной терапии ОРВИ у детей.
Предложена схема принятия решения у постели больного в помощь практическому врачу в выборе терапии гриппа и ОРВИ (рис. 1).
Таким образом, выбор терапии ОРВИ должен быть основан на предполагаемой этиологии заболевания, эпидемиологической ситуации, клинической симптоматике заболевания, возрасте пациента и его преморбидном фоне, сопутствующих заболеваниях пациента и известных свойствах препаратов. Следует избегать по возможности полипрагмазии и отдавать предпочтение препаратам комплексного действия, каким является Изопринозин.
Литература
1. Медицинская вирусология. Под редакцией академика РАМН Д.К. Львова, 2008, М. МИА. 655 стр.
2. Острые респираторные инфекции у детей и подростков. Практическое руководство для врачей. Под редакцией Осидак Л.В. — СПб, 2014: 255.
3. Современные подходы к лечению и реабилитации часто болеющих детей. Л.С. Балева и др. М.: Медицинская технология, 2006: 46.
4. Коровина, Н.А. Часто и длительно болеющие дети: современные возможности иммунореабилитации: руководство для врачей. Н.А. Коровина и др. М.: Контимед, 2001: 68.
5. Романюк, Ф.П. Часто и длительно болеющие дети. Дифференциальная диагностика, лечение и профилактика: руководство для педиатров. Ф.П. Романюк и др. СПб., 2008: 176.
6. Альбицкий В. Ю. Часто болеющие дети. Клинико-социальные аспекты, пути оздоровления. В. Ю. Альбицкий, А. А. Баранов. Саратов, 1986: 89.
7. Марри Р., Греннер Д., Мейес П., Родуэлл В. Биохимия человека. В 2 т. М.: Мир, 2004.
8. Adenosine: A MediatoroftheSleep-InducingEffectsofProlongedWakefulness. Science 1997, 276(5316): 1265–1268.
9. Gołebiowska-Wawrzyniak M, Markiewicz K, Kozaet A. etal. Immunological and clinical study on therapeutic efficacy of inosinepranobex. Pol. MerkurLekarski 2005; 19(111): 379–382.
10. Milano S., Dieli M., Millott S. et al. Effect of isoprinosine on IL-2, IFN-gamma and IL-4 production in vivo and in vitro. Int. J. Immunopharmacol, 1991, 13(7): 1013–1018.
11. Pedersen BK, Tvede N, Diamant M et al. Effects of isoprinosine treatment of HIV-positive patients on blood mononuclear cell subjects, NK-and T-cell fuction, tumour necrosis factor, and interleukins 1, 2, and 6. Scand. J. Immunol., 1990, 32(6): 641–648.
12. Осидак Л. В., Зарубаев В. В. и др. Изопринозин в терапии ОРВИ у часто болеющих детей. Детские инфекции. 2008, 4: 35–41.
13. Сергиенко Е. Н. и др. Грипп у детей: клинико-эпидемиологические особенности и новые возможности терапии. Мед. Новости, 2009, 14: 1-4.
14. Waldman RH, Gandy R. Therapeutic efficacy of inosiplex (Isoprinosine) in rhinovirus infection. Ann. N. Y. Acad. Sci, 1977, 284: 153–160.
15. Wiedermann D, Wiedermannova D, Lokaj J. Immunorestoration in children with recurrent respiratory infections treated with Isoprinosine. Int. J. Immunopharmacol, 1987, 9(8): 947–949.
16. Симованьян Э.Н., Сизякина Л.П., Сарычев А.М., Денисенко В.Б. Хроническая Эпштейна — Барр вирусная инфекция у детей: комплексная терапия и возможности интенсификации лечения. Доктор Ру, 2006, 2: 37–44.
17. Савенкова М. С., Афанасьева А. Л., Минасян В. С., Тюркин С. И. Лечение часто болеющих детей со смешанной инфекцией. Вопросы современной педиатрии, 2011, 4; 83–88.
18. Симованьян Э.Н., Бадальянц Э.Е., Сизякина Л.П. и др. Совершенствование программы лечения острых респираторных инфекций у детей. Педиатрическая фармакология, 2013, 10 (1): 83–90.
19. Осидак Л. В., Зарубаев В. В., Образцова Е. В. и др. Изопринозин в терапии ОРВИ у часто болеющих детей. Детские инфекции, 2008, 4: 35–41.
20. Булгакова В. А., Балаболкин И. И., Ханова Н. И. и др. Применение Изопринозина (инозин пранобекс) для профилактики и лечения респираторных инфекций у детей. М., 2010: 19.
Современные тенденции в лечении ОРВИ: как избежать полипрагмазии? | Образцова
1. Медицинская вирусология. Под редакцией академика РАМН Д.К. Львова, 2008, М.: МИА. 655 с.
2. Острые респираторные инфекции у детей и подростков. Практическое руководство для врачей. Под редакцией Осидак Л.В. — СПб, 2014: 255.
3. Современные подходы к лечению и реабилитации часто болеющих детей. Л.С. Балева и др. М.: Медицинская технология, 2006: 46.
4. Коровина, Н.А. Часто и длительно болеющие дети: современные возможности иммунореа-билитации: руководство для врачей. Н.А. Коровина и др. М.: Контимед, 2001: 68.
5. Романюк Ф.П. Часто и длительно болеющие дети. Дифференциальная диагностика, лечение и профилактика: руководство для педиатров. Ф.П. Романюк и др. СПб., 2008: 176.
6. Альбицкий В. Ю. Часто болеющие дети. Клинико-социальные аспекты, пути оздоровления. В. Ю. Альбицкий, А. А. Баранов. Саратов, 1986: 89.
7. Марри Р., Греннер Д., Мейес П., Родуэлл В. Биохимия человека. В 2 т. М.: Мир, 2004.
8. Adenosine: A MediatoroftheSLeep-InducingEffe ctsofProlongedWakefulness. Science 1997, 276(5316): 1265-1268.
9. Gotebiowska-Wawrzyniak M, Markiewicz K, Kozaet A. etaL. Immunological and clinical study on therapeutic efficacy of inosinepranobex. PoL. MerkurLekarski 2005; 19(111): 379-382.
10. MiLano S., DieLi M., MiLLott S. et aL. Effect of iso-prinosine on IL-2, IFN-gamma and IL-4 production in vivo and in vitro. Int. J. Immunopharmacol, 1991, 13(7): 1013-1018.
11. Pedersen BK, Tvede N, Diamant M et aL. Effects of isoprinosine treatment of HIV-positive patients on bLood mononucLear ceLL subjects, NK-and T-ceLL fuction, tumour necrosis factor, and interLeukins 1, 2, and 6. Scand. J. Immunol., 1990, 32(6): 641-648.
12. Осидак Л. В., Зарубаев В. В. и др. Изопринозин в терапии ОРВИ у часто болеющих детей. Детские инфекции. 2008, 4: 35-41.
13. Сергиенко Е. Н. и др. Грипп у детей: клинико-эпидемиологические особенности и новые возможности терапии. Мед. Новости, 2009, 14: 1-4.
14. WaLdman RH, Gandy R. Therapeutic efficacy of inosipLex (Isoprinosine) in rhinovirus infection. Ann. N. YAcad. Sci, 1977, 284: 153-160.
15. Wiedermann D, Wiedermannova D, Lokaj J. Immunorestoration in chiLdren with recurrent respiratory infections treated with Isoprinosine. Int. J. Immunopharmacol, 1987, 9(8): 947-949.
16. Симованьян Э.Н., Сизякина Л.П., Сарычев А.М., Денисенко В.Б. Хроническая Эпштейна — Барр вирусная инфекция у детей: комплексная терапия и возможности интенсификации лечения. Доктор Ру, 2006, 2: 37-44.
17. Савенкова М. С., Афанасьева А. Л., Минасян В. С., Тюркин С. И. Лечение часто болеющих детей со смешанной инфекцией. Вопросы современной педиатрии, 2011, 4; 83-88.
18. Симованьян Э.Н., Бадальянц Э.Е., Сизякина Л.П. и др. Совершенствование программы лечения острых респираторных инфекций у детей. Педиатрическая фармакология, 2013, 10 (1): 83-90.
19. Осидак Л.В., Зарубаев В.В., Образцова Е.В. и др. Изопринозин в терапии ОРВИ у часто болеющих детей. Детские инфекции, 2008, 4: 35-41.
20. Булгакова В.А., Балаболкин И.И., Ханова Н.И. и др. Применение Изопринозина (инозин пра-нобекс) для профилактики и лечения респираторных инфекций у детей. М., 2010: 19.
Полифармация как фактор риска в лечении диабета 2 типа
Желание принимать лекарства, возможно, является самой большой чертой, которая
отличает человека от животных.
— Сэр Уильям Ослер
(1849–1919) 1
Полифармация — это термин, который использовался в здравоохранении на протяжении десятилетий. В обычное использование, это означало одновременное использование нескольких лекарств в тот же пациент. Однако это определение недооценивает возможность нанесения вреда. что полипрагмазия может представлять для пациента.Другие определения появились в медицинская литература, которая ставит проблему полипрагмазии более широко перспектива. Один определяет полипрагмазию как «рецепт, прием или использование большего количества лекарств, чем указано в клинических показаниях, или когда лечебная схема включает хотя бы один ненужный медикамент.» 2–5
Однако полипрагмазия может быть неизбежной, учитывая, что множественная лекарственная терапия стал стандартом лечения большинства хронических условия. 6 сопутствующие заболевания диабета обычно включают гипертонию, дислипидемию, депрессия и коагулопатии, каждая из которых может потребовать одного или нескольких препаратов для адекватного контроля.Добавьте к этому другие условия, которые часто сопровождают диабет, такой как гипотиреоз, сердечная недостаточность и остеопороз, и общее количество возможных необходимых лекарств становится значительным.
Полифармация неизбежна при лечении обычных хронических заболеваний, таких как диабет, учитывая большое количество доступных сейчас вариантов лечения. В потенциал полипрагмазии со временем будет расти, поскольку становятся доступными терапевтические возможности. До утверждения метформина в В США в 1995 г. были доступны только инсулин и сульфонилмочевина. лечение диабета.Сейчас существует пять классов оральных агентов, три аналоги инсулина быстрого действия и два аналога пролонгированного действия, а также «Традиционные» инсулины. Появление других форм инсулина (ингаляционные, местные пластыри), инкретиновые гормоны кишечника, новые смешанные пероксисомы активированные пролифератором агонисты рецепторов α и γ, a синтетический аналог амилина, и еще больше агентов будут увеличиваться возможности для успеха в лечении, а также потенциал для полипрагмазия.
Причины полипрагмазии
Предикторы полипрагмазии включают количество лекарств в начале, пациент возраст, наличие таких состояний, как диабет или ишемическая болезнь сердца, и использование лекарств без ясного показания. 7 Наиболее частые причины полипрагмазии перечислены в Таблица 1 2 и более подробно обсуждается ниже.
Таблица 1.Причины полипрагмазии
Несколько лиц, назначающих лекарства
Пациенты с хроническим заболеванием, таким как диабет, часто обращаются к специалистам в в дополнение к их поставщикам первичной медико-санитарной помощи. Лица, назначающие препараты среднего звена, такие как помощники врача и практикующие медсестры также могут увидеть и лечить эти пациенты.
Каждый из этих поставщиков может назначать лекарства, пополняя постоянно растущий список лекарств по профилю пациента.Слишком часто списки лекарств пациентов не регулярно проверяются на предмет потенциальных проблем. Существует более сильная тенденция к лекарства, которые нужно добавить к режиму лечения пациента, чем лекарства, которые нужно отменить. Добавление новых методов лечения может сделать ранее использованное лекарство. избыточный. 8 непрерывное добавление лекарств с течением времени, без периодической переоценки режим приема лекарств, является одним из основных факторов развития полипрагмазия.
Старение населения
По мере старения населения частота хронических заболеваний увеличивается. 5 С доступность нескольких лекарств и множество рекомендаций экспертов для При лечении этих состояний часто показана дополнительная медикаментозная терапия. Возникли споры о том, сколько условий должно быть обрабатывали. 9,10
Бремя полипрагмазии особенно тяжело ложится на пожилых людей, которые самая высокая частота хронических состояний в сочетании с уменьшенным или фиксированным доходы и, следовательно, неспособность позволить себе стоимость нескольких лекарств.Особого внимания требует лечение больных сахарным диабетом пожилого возраста. особенно в том, насколько агрессивно следует лечить диабет. Решения о лечении следует учитывать возраст и продолжительность жизни, сопутствующие заболевания, когнитивные статус, условия проживания и тяжесть сосудистых заболеваний условия. 11
Комплексная лекарственная терапия
Разнообразие рекомендаций экспертной группы, руководств по клинической практике, и другие национальные стандарты лечения экспоненциально выросли в последнее десятилетие.Национальный информационный центр по рекомендациям перечислил более 1650 активных руководств по клинической практике в июле 2005 г., 386 из которых были посвящены только диабет. 12 Многие из этих рекомендаций частично совпадают, а иногда и противоречат каждому. Другой.
Руководства по клинической практике редко касаются лечения пациентов с три и более хронических заболевания, и такие пациенты составляют половину население> 65 лет в США Состояния. 13 Когда другие аспекты ведения хронических заболеваний (например,g., диета или другой образ жизни модификации, регулярные посещения офиса и лабораторный мониторинг) добавлено, что нагрузка на пожилых пациентов и их опекунов становится обременительной. и во многих случаях становится неустойчивым с течением времени. Рекомендации и гарантия качества инициативы в значительной степени игнорируют вопрос о предельных выгодах нескольких лекарства, рекомендованные различными комплексами лечения методические рекомендации. 14
Психосоциальная помощь
Пациенты и их семьи часто требуют лекарств и часто игнорируют объяснения того, почему лекарственная терапия может быть не в лучшем виде интересы. 5 Заложенный СМИ часто сообщают о результатах клинических испытаний, часто до завершения отчеты доступны врачам через медицинскую литературу. Краткий сообщения в прессе могут дать ложные надежды или завышенные ожидания в отношении преимущества новых методов лечения без адекватного объяснения присущих им риски. Это стимулирует спрос со стороны пациентов или их семей на дополнительные лечение. Аналогичным образом, прямая реклама рецептурных препаратов потребителю. оказывает дополнительное давление на поставщиков услуг, чтобы они прописывали лекарства, которые, возможно, не оправдано.
Побочные реакции на лекарства
Реакции на существующие методы лечения могут быть ошибочно приняты за новые медицинские состояния, требующие лечения с дополнительными медикаментозными или хирургическими вмешательствами вмешательство. 3 Для Например, отек, вызванный тиазолидиндионом, может быть ошибочно принят за признак впервые возникшая сердечная недостаточность или как обострение ранее существовавшей сердечной недостаточности. Этот может привести к добавлению мочегонного средства или использованию компрессионных чулок, если первопричина отека не установлена. Понимая роль, которая полипрагмазия может сыграть такую проблему, может быть трудной и требует тщательный и трудоемкий анализ истории приема лекарств пациента и поведение, связанное с приемом лекарств.
Проблемы, связанные с приемом нескольких лекарств, вероятно, недооценен. Увеличение количества прописываемых лекарств увеличивает риск неблагоприятных реакции. 14 взаимодействие старения, сопутствующих заболеваний, фармакокинетики и полипрагмазия подвергает пожилых людей повышенному риску приема побочных препаратов. реакции. 15
Последствия полипрагмазии
Основные последствия полипрагмазии перечислены в Таблица 2 3 .
Таблица 2.Последствия полипрагмазии
Дублирование терапии
Риск дублирования терапии может быть высоким; несколько агентов в одном доступны в дополнение к родовым и фирменным версиям те же лекарства. Этот потенциал увеличивается, когда пациенты видят несколько Лица, назначающие лекарство, без постоянного надзора за лекарством режим.
Снижение приверженности
Приверженность к лечению среди пациентов с хроническими состояниями составляет разочаровывающе низко.Провайдеры могут быть склонны переоценивать степень медикамент приверженность. 16 Показатели приверженности снижаются сложными схемами приема лекарств, неполными объяснение преимуществ и побочных эффектов, отсутствие признания пациента образ жизни, стоимость лекарств и стиль общения с пациенты. 17,18
Соблюдение курса терапии более вероятно, если пациент понимает причины приема лекарств и участвует в принятии решения прописать. Пациенты с большей вероятностью будут доверять врачу, выписывающему рецепт, если им дадут базовые знания о потенциальных побочных эффектах и советы по что делать если такие эффекты происходить. 8 Рекомендации по клинической практике все чаще включают качество жизни. и предпочтения пациентов в отношении повышения приверженности как врачей, так и пациенты. 13
Простой метод определения потенциальной полипрагмазии
Обзор лекарственной терапии пациента должен начинаться с оценки приверженность пациента лечению, вопросы о проблемах с побочными эффектами и определение соответствует ли список лекарств в истории болезни пациента собственный список лекарств.Попросить пациентов принести все свои контейнеры с лекарствами в регулярные посещения офиса могут облегчить эту задачу. Провайдеры могут также помогают пациентам вспомнить о необходимости каждого из их лекарств, добавляя цель инструкций по применению в их письменных рецептах (т. е. «Один раз в день для измерения артериального давления» или «два раза в день для сахарный диабет»). Список лекарств должен включать все рецепты. лекарства, в том числе те, которые принимаются регулярно, и те, которые используются по мере необходимости основа; лекарства, отпускаемые без рецепта; растительные продукты; и витамины или пищевые добавки.Списки лекарств, составленные из памяти или даже из письменные списки заведомо вводят в заблуждение и неполны по сравнению с осмотр собственно контейнеров с лекарствами.
Пример из практики
Презентация
70-летний белый мужчина с диабетом в течение последних 15 лет, предсердие фибрилляция, сердечная недостаточность, гипертония и дсилипидемия вызывают обычное посещение офиса. У него артериальное давление 140/82 мм рт. Ст., Пульс 70 ударов в минуту, легкие чистые, живот мягкий и безболезненный.Пациент страдает ожирением Отек стопы 2+ на обеих нижних конечностях; импульсы педали уменьшаются в обоих ноги.
Последние лабораторные данные включают: гемоглобин A 1c (A1C) 8,2%, ЛПНП холестерин 126 мг / дл, триглицериды 180 мг / дл, холестерин ЛПВП 45 мг / дл, калий 5,3 ммоль / л, соотношение альбумин / креатинин 37,7 мг / г, креатинин сыворотки 1,1 мг / дл, расчетный клиренс креатинина 40 мл / мин.
Список лекарств пациента, полученный из его карты, включал:
лизиноприл, 10 мг в день
пиоглитазон, 15 мг в день
метформин, 1000 мг два раза в день
варфарин (на международный нормализованное соотношение)
симвастатин, 80 мг перед сном
розиглитазон, 4 мг два раза в сутки
фенофибрат, 160 мг в сутки
атенолол, 25 мг в сутки
0
атенолол, 25 мг в сутки
0
- ежедневно
дилтиазем, 240 мг один раз в сутки
хлорид калия, 20 мг-экв один раз в сутки
фуросемид, 40 мг один раз в сутки
дигоксин, 0.25 мг один раз в сутки
пропоксифен / ацетаминофен, 10/650; 1 таблетка каждые 8 часов по мере необходимости боль
Организация режима приема лекарств
Сканирование приведенного выше списка лекарств в его нынешнем виде не облегчает обнаружение потенциальных проблем. Переставляем список по основным терапевтическим категории, к которым принадлежит каждый препарат (или заболевание, которое лечат) представляет другую перспективу. Потому что многие лекарства могут использоваться для более одного показания, одно и то же лекарство может быть указано в разных терапевтические категории или болезненные состояния.Таким образом, приведенный выше список лекарств может быть перегруппированы следующим образом:
Диабет
пиоглитазон, 15 мг один раз в день
розиглитазон, 4 мг два раза в день
метформин, 1000 мг два раза в день
глибурид,
два раза в день лизиноприл, 10 мг один раз в сутки
атенолол, 25 мг в сутки
дилтиазем, 240 мг один раз в сутки
фуросемид, 40 мг один раз в сутки
атенолол, 25 мг в сутки
лизиноприл, 10 мг один раз в сутки
фуросемид, 40 мг один раз в сутки
- 3 мг перед сном, симвастатин
фенофибрат, 160 мг в день
Два тиазолидиндиона (TZD) используются одновременно (розиглитазон и пиоглитазон). Это дублирующая терапия, и один агент должен быть остановился. Кроме того, у пациента диагностирована сердечная недостаточность, хотя стадия сердечной недостаточности не предусмотрена. TZD могут вызывать отеки и вызывают или усугубляют сердечную недостаточность и противопоказаны при запущенных стадии сердечной недостаточности. Сердечная недостаточность этого пациента должна быть тщательно оценивается и контролируется. Если сердечная недостаточность усугубляется или отек продолжается, следует рассмотреть возможность остановки TZD.
Используются три пероральных антигипергликемических препарата ( тиазолидиндионы, метформин и глибурид), и тем не менее A1C пациента по-прежнему> 8%. Провайдеру следует обсудить начало введения инсулина с этим пациент. В конечном итоге это может привести к прекращению приема глибурида, особенно учитывая его высокую дозу и период времени, в течение которого пациент был диабет. Возможно, глибурид уже не эффективен, учитывая степень потери β-клеток. Продолжение использования метформина может быть проблематично, учитывая предполагаемый клиренс креатинина пациентом.Несмотря на то креатинин сыворотки в норме, он может завышать реальный креатинин клиренс у пожилых людей пациент. 5
Пациент принимает три гипотензивных средства (ингибитор АПФ лизиноприл, β-блокатор атенолол и недигидропиридиновый кальциевый канал блокатор дилтиазем), не достигнув целевого артериального давления <130/80 мм рт. ст. Как отмечалось выше, следует обсудить соблюдение режима. В доза лизиноприла может быть увеличена, что также может помочь снизить повышенное отношение альбумина к креатинину у пациента.
Если артериальное давление не реагирует на максимальные дозы АПФ ингибитор, доза β-адреноблокатора может быть увеличена. Следует отметить, что и лизиноприл, и атенолол играют двойную роль в обработке крови пациента. давление, а также его сердечная недостаточность.
Сохраняющаяся потребность в дилтиаземе также должна оцениваться как ACE Дозы ингибитора и β-адреноблокатора увеличиваются, и пациенту следует будьте осторожны, чтобы быть внимательными к ортостатическим изменениям.
Следует также рассмотреть возможность прекращения приема калиевых добавок, учитывая, что уровень калия в сыворотке крови пациента уже повышен. Ингибиторы АПФ вызывают задержка калия. Таким образом, добавка калия может быть ненужной.
Фуросемид мог быть назначен пациенту при сердечной недостаточности, или он могли быть начаты для лечения отека, вызванного TZD. Причина почему фуросемид был начат, следует исследовать.
Пациент также получает как статин (в максимальной дозе), так и фибрат. при дислипидемии.Эта комбинация была связана с повышенным риском рабдомиолиза. Добавление инсулина к схеме и, как следствие, улучшение гликемического контроля может помочь снизить повышенный уровень триглицеридов. Таким образом, постоянную потребность в фибрате следует оценивать с течением времени.
Пропоксифен вызывает спутанность сознания и седативный эффект, но не рекомендуется для использования в пожилой. 5,19 Следует рассмотреть возможность применения другого анальгетика; одного ацетаминофена может быть достаточно, но это требует дальнейшей оценки.Другие варианты лечения больного Следует учитывать периферическую невропатию, включая габапентин, дулоксетин, или местные пластыри с лидокаином.
Пациент принимает варфарин по поводу мерцательной аритмии. Варфарин взаимодействует с множеством разных лекарств. Поэтому список следует пересмотреть на предмет препараты, которые могут либо увеличить вероятность кровотечения, либо уменьшить антикоагулянтные эффекты.
Роджер П. Остин, MS, RPh, CDE, клинический фармацевт из Генри Система здравоохранения Ford в Стерлинг-Хайтс, штат Мичиган., и младший редактор Спектр диабета.
- Американская диабетическая ассоциация
- ↵
Кушинг Х: Жизнь сэра Уильяма Ослера. Oxford, Clarendon Press, 1926
- ↵
Monane M, Monane S, Semla T: Оптимальное использование лекарств в пожилом возрасте: ключ к успешному старению. Вест Джей Мед 167: 233 –237, 1997
- ↵
Ли RD: Полифармация: описание случая и новый протокол ведения.Варенье Доска Fam Pract 11: 140 –144, 1998
Carlson JE: Perils полипрагмазии: десять шагов к разумному назначению. Гериатрия 51:26 –30, 35, 1996
- ↵
Пиво MH, Ouslander JG: Факторы риска при назначении гериатрических препаратов: практическое руководство по избегая проблем. Наркотики 37: 105 –112, 1989
- ↵
Винокур PH: Эффективное лечение диабета: необходимость в реалистичных целях. BMJ 324: 1577 –1580, 2002
- ↵
Veehof L, Стюарт R, Haaijer-Ruskamp F, Jong BM: Развитие полипрагмазии: продольный изучение.Фам Практ 17: 261 –267, 2000
- ↵
Waller DG: Рациональное назначение: принципы выбора лекарств и оценки эффективность. Clin Med 5:26 –28, 2005 г.
- ↵
Редельмайер Д.А., Тан SH, Booth GL: Лечение несвязанных расстройств у пациентов с хроническим медицинские заболевания. N Engl J Med338 : 1516–1520,1998
- ↵
Steinbrook R: Пациенты с хроническими заболеваниями: сколько лекарств достаточно? N Engl J Med 338: 1541 –1542, 1998
- ↵
Rosenstock J: Ведение сахарного диабета 2 типа у пожилых людей: особенности.Наркотики старения 18:31 –44, 2001
- ↵
О’Коннор П.Дж.: Повышение ценности научно обоснованных клинических руководств. JAMA 294: 741 –743, 2005
- ↵
Boyd CM, Darer J, Boult C, Fried LP, Boult L, Wu AW: Рекомендации по клинической практике и качество уход за пожилыми пациентами с множественными коморбидными заболеваниями: последствия для оплаты за производительность. JAMA 294: 716 –724, 2005
- ↵
Tinett ME, Богардус С.Т., Агостини СП: Возможные ошибки в рекомендациях по конкретным заболеваниям для пациентов с множественными заболеваниями.N Engl J Med351 : 2870–2874,2004
- ↵
Beyth RJ, Shorr РИ: Эпидемиология нежелательных лекарственных реакций у пожилых людей по классам лекарств. Наркотики старения 14: 231 –239, 1999
- ↵
Grant RW, Devita Н.Г., Зингер Д.Э., Мейгс Дж.Б.: Полифармация и приверженность к лечению у пациентов при сахарном диабете 2 типа. Уход за диабетом26 : 1408–1412,2003
- ↵
Osterberg L, Блашке Т. Приверженность лечению. N Engl J Med353 : 487–497,2005
- ↵
Зальцман C: Соблюдение режима лечения пожилыми людьми.J Clin Психиатрия 56 (Дополнение 1): 18 –23, 1995
- ↵
Aparasu RR, Sitzman SJ: Неуместное назначение пожилым амбулаторным пациентам. Am J Фарм Syst Health 56: 433 –439, 1999
Гипертония
- Сердечная недостаточность
дигоксин, 0.25 мг один раз в сутки
Дислипидемия
Фибрилляция предсердий
• варфарин
Разное
• хлорид калия, 20 мг-экв один раз в день
Анализ режима приема лекарств
Ниже приведены возможности для улучшения лекарственной терапии этого пациента и избегать проблем, связанных с приемом лекарств.
Заключение
Множественная лекарственная терапия стала стандартом при лечении большинство хронических заболеваний.Тем не менее, схемы приема лекарств у пациентов требуют регулярного пересмотра и оценка, чтобы убедиться, что ненужные и избыточные лекарства снято с производства. Пациентам и медработникам необходимо активно и регулярно обсуждать цели терапии и устранение опасений по поводу приверженности, стоимости, побочных эффектов, и другие вопросы, важные для достижения индивидуального и реалистичного терапевтический план.
Сноски
Ссылки
Мониторинг комбинированной лекарственной терапии
Плюсы и минусы комбинированной терапии
Плюсы: Комбинированную лекарственную терапию можно использовать изначально или постепенно, если терапевтический ответ при монотерапии не такой, как ожидал.В дополнение к использованию 2 или более отдельных агентов для лечения медицинского состояния, различные комбинированные составы с фиксированными дозами могут иметь несколько преимуществ, таких как удобство приема меньшего количества таблеток, которые пациент должен принимать ежедневно, и снижение вероятности ошибок при приеме лекарств. Исследования показали, что более простые схемы приема лекарств могут повысить вероятность соблюдения пациентом режима лечения, и, в зависимости от фармакологического агента, стоимость лекарств также может снизиться. 2-4 Комбинированные агенты также могут минимизировать побочные эффекты каждого отдельного агента. 4
Минусы: Некоторые опасения по поводу использования комбинированных препаратов с фиксированной дозой включают отсутствие гибкости в изменении дозировки отдельных компонентов и воздействие на пациентов ненужной терапии. 3,5
Политика FDA в отношении комбинаций лекарственных средств с фиксированной дозой гласит, что 2 или более лекарств могут быть объединены в одноразовую форму, когда каждый компонент вносит свой вклад в заявленные эффекты, и дозировка каждого компонента такова. что комбинация безопасна и эффективна для значительной популяции пациентов, нуждающихся в сопутствующей терапии, как указано в маркировке препарата. 3
Полезность при различных заболеваниях
Комбинированная лекарственная терапия считается стандартом лечения нескольких заболеваний. В сочетании с изменением образа жизни комбинированная лекарственная терапия часто считается лучшим средством предотвращения и замедления заболеваемости и смертности, связанных с сердечно-сосудистыми заболеваниями (ССЗ) и их факторами риска, особенно для пациентов из группы высокого риска. 3 Различные исследования продемонстрировали, что этот подход также может быть полезным при лечении и ведении хронических заболеваний, таких как сахарный диабет, болезнь Альцгеймера, ревматоидный артрит, злокачественные новообразования, болевые расстройства, неврологические расстройства, легочные заболевания, а также ВИЧ. и другие инфекционные заболевания. 1,3 Химиотерапевтические агенты в различных комбинациях включают схемы лечения конкретных видов рака.
Гипертония
Согласно Седьмому отчету Объединенного национального комитета (JNC 7) по профилактике, выявлению, оценке и лечению высокого кровяного давления, результаты недавних испытаний демонстрируют, что эффективный контроль кровяного давления может быть достигнут у некоторых пациентов с артериальной гипертензией. Однако для достижения целевой цели <130/80 мм рт. Ст. Комбинация 48 n 01.10 | Pharmacy Times www.PharmacyTimes.com Rx focus Мониторинг Комбинированная лекарственная терапия Иветт С. Терри, BSPharm, RPh Использование 2 или более препаратов часто необходимо. 6 В настоящее время доступно несколько комбинированных антигипертензивных схем, включая бета-блокаторы с диуретиками, ингибиторы ангиотензинпревращающего фермента (ИАПФ) с диуретиками, блокаторы рецепторов ангиотензина II (БРА) с диуретиками или блокаторы кальциевых каналов (БКК) с ИАПФ или БРА. 7
Результаты исследований показали, что использование фармакологических средств, таких как тиазидные диуретики, бета-блокаторы, ИАПФ, БРА и БКК, было полезным в снижении частоты сердечно-сосудистых заболеваний и инсульта у лиц с гипертонией и диабетом. 6 Кроме того, было показано, что комбинация ИАПФ и тиазидного диуретика снижает частоту повторных инсультов у некоторых людей. 6 Поскольку артериальная гипертензия является многофакторным состоянием, исследования показывают, что комбинация 2 антигипертензивных средств с разными механизмами действия, таких как дигидропиридиновый БКК плюс ИАПФ или БРА, может обеспечить дополнительные преимущества, и многие исследования продемонстрировали, что комбинированная терапия увеличивает возможность снижения артериального давления по сравнению с монотерапией. 7
Результаты клинических испытаний показывают, что только 30% пациентов с гипертонией достигли и поддерживали адекватный контроль артериального давления с помощью монотерапии. 2 Многим пациентам с гипертонией, как правило, требуется более одного агента, особенно если у них есть сопутствующие заболевания. 5 Некоторые исследования показывают, что комбинированная терапия для начального лечения дает возможность быстрее достичь целевого артериального давления и с меньшими побочными эффектами, поскольку могут использоваться более низкие дозы каждого агента. 5 Результаты исследования Jameson et al. Оценивали эффективность и безопасность начальной комбинированной терапии по сравнению с монотерапией у пациентов с артериальной гипертензией 2 стадии, которые, согласно рекомендациям JNC 7, соответствовали критериям для использования исходного комбинированного антигипертензивного препарата. терапия. Результаты показали, что комбинированная терапия хорошо переносилась и приводила к большему снижению артериального давления. 8
Диабет
Комбинированная лекарственная терапия часто используется для лечения диабета.Некоторые из преимуществ использования комбинированной лекарственной терапии при диабете включают следующее:
• Лучший гликемический контроль с 2 лекарствами, которые работают в разных местах
• Меньше побочных эффектов при более низких дозах 2 лекарств, чем при большой дозе 1 препарата
• При комбинировании в одной таблетке или капсуле вероятность соблюдения пациентом режима терапии может возрасти, а стоимость может быть ниже, в зависимости от препарата. 9
Пациентам с диабетом 2 типа могут также потребоваться другие лекарства для лечения или предотвращения связанных с заболеванием осложнений.Аспирин и статины часто используются для кардиопротекции, а ИАПФ / БРА — для защиты почек. 10
Эффективность в других условиях
Дополнительные исследования указывают на эффективность комбинированной терапии при болезни Альцгеймера, артрите и раке груди. Результаты клинического исследования, опубликованные в Журнале Американской медицинской ассоциации, продемонстрировали, что пациенты с болезнью Альцгеймера, получавшие комбинацию антагониста рецептора N-метил-D-аспарагиновой кислоты, мемантина гидрохлорида и ингибитора холинэстеразы, донепезила, показали: более медленные темпы снижения когнитивных функций и изменений поведения по сравнению с теми, кто принимал только донепезил. 11 В исследовании, опубликованном в майском выпуске журнала Arthritis and Rheumatism за 2009 год, сообщается, что использование комбинации модифицирующих течение заболевания противоревматических препаратов по сравнению с использованием всего одного агента для лечения раннего ревматоидного артрита приводит к более высокому уровню долгосрочной ремиссии. 12 При раке груди доцетаксел, доксорубицин и циклофосфамид часто используются вместе в одном режиме химиотерапии. Результаты исследования, опубликованного в 2009 году, показывают, что комбинированная терапия экземестаном и целекоксибом показала многообещающие результаты в лечении распространенного рака груди. 13
Комбинации с фиксированными дозами
Некоторые препараты, используемые в комбинации, могут усиливать действие других, например комбинация амоксициллина (производное пенициллина) и клавуланата (ингибитор бета-лактамазы). Клавуланат увеличивает эффективность амоксициллина против резистентных штаммов, несущих ген бета-лактамазы. 14,15 Стандартное лечение ВИЧ известно как высокоактивная антиретровирусная терапия, и эти агенты часто доступны в виде комбинированных препаратов с фиксированными дозами.Некоторые из этих комбинаций с фиксированными дозами относятся к тому же классу, например, аналоги нуклеозидов, и включают абакавир и ламивудин. 14,16 Другие комбинации фиксированных доз, такие как ингибитор HMG-CoA редуктазы, аторвастатин и CCB, амлодипин, используются для лечения гиперлипидемии и гипертензии — двух основных факторов риска сердечных заболеваний. 14,17
Заключение
Комбинированная лекарственная терапия часто необходима для ведения и лечения различных хронических заболеваний, включая сердечно-сосудистые заболевания, гипертонию и диабет.По мере появления большего количества комбинированных препаратов с фиксированными дозами их следует рассматривать для использования с целью улучшения приверженности пациентов, упрощения схем приема лекарств и оптимизации ухода. Пациентам следует рекомендовать регулярно посещать своего основного лечащего врача, чтобы за ними можно было надлежащим образом наблюдать. Хотя исследования показали, что комбинированная лекарственная терапия часто полезна для лечения многих пациентов, фармацевты жизненно важны для обеспечения того, чтобы эти агенты использовались надлежащим образом, путем скрининга потенциальных межлекарственных взаимодействий, противопоказаний, таких как проблемы с печенью или почек, и ненужного употребления наркотиков. .â–
Ссылки
1. Xiong G, Doraiswamy PM. Комбинированная лекарственная терапия болезни Альцгеймера: что доказано, а что нет. Гериатрия . 2005 Jun; 60 (6): 22-6.
2. Тейлор А.А. Комбинированное медикаментозное лечение гипертонии: мы прошли полный цикл? Curr Cardiol Rep . 2004 ноя; 6 (6): 421-6.
3. Орлов Д.Г. Фиксированные комбинированные препараты для снижения риска сердечно-сосудистых заболеваний: нормативный подход. Ам Дж. Кардиол .2005 Nov 7; 96 (9А): 28К-33К.
4. Фрэнк Дж. Управление гипертонией с помощью комбинированной терапии. Am Fam Врач . 1 мая 2008 г .; 77 (9): 1279-86.
5. Sica DA. Комбинированная терапия с фиксированными дозами — пришло ли время для этого подхода к лечению гипертонии и дислипидемии? J Clin Hypertens . 2004 Apr; 6 (4): 164-7.
6. Эскобар С., Барриос В. Комбинированная терапия на основе блокаторов кальциевых каналов: лучший подход к лечению гипертонии высокого риска. Веб-сайт Medscape.www.medscape.com/viewarticle/581412. По состоянию на 4 ноября 2009 г.
7. JNC 7 Express: Седьмой отчет Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления. Министерство здравоохранения и социальных служб США, Национальные институты здравоохранения, Национальный институт сердца, легких и крови, Национальная образовательная программа по вопросам высокого кровяного давления. Публикация NIH № 03-5233. Декабрь 2003 г. www.nhlbi.nih.gov/guidelines/hypertension/express.pdf. Доступ 3 ноября 2009 г.
8. Jamerson KA, Nwose O, Jean-Louis L, Schofield L, Purkayastha D, Baron M. Первоначальная комбинированная терапия ингибитором ангиотензинпревращающего фермента / блокатором кальциевых каналов обеспечивает лучший контроль артериального давления по сравнению с монотерапией блокаторами кальциевых каналов у пациентов с 2 стадия гипертонии. Am J Hypertens . 2004 июн; 17 (6): 495-501.
9. Белл Д. Современное состояние лечения диабета. Сайт Medscape. www.medscape.com/viewarticle/426918. Доступ 3 ноября 2009 г.
10. Bangalore S, Kamalakkannan G, Parkar S, Messerli FH. Комбинации с фиксированными дозами улучшают приверженность лечению: метаанализ. Am J Med . 2007 Aug; 120 (8): 713-9.
11. Арисепт и Наменда. Веб-сайт Forest Labs. www.namenda.com/sections/20/proven-benefits.shtml. Доступ 1 ноября 2009 г.
12. Браун А. Устойчивые преимущества комбинированной лекарственной терапии ревматоидного артрита. Сайт Medscape. www.medscape.com/viewarticle/703142. Доступ 2 ноября 2009 г.
13. Falandry C, Canney PA, Freyer G, Dirix LY. Роль комбинированной терапии ингибиторами ароматазы и циклооксигеназы-2 у пациентов с метастатическим раком. Энн Онкол . 2009 Apr; 20 (4): 615-20.
14. Вертхаймер А.И., Моррисон А. Комбинированные препараты: инновации. Фармакотерапия, Pharmacol и Ther. 2002, янв; Vol. 27 (1): 44-49.
15. Аугментин [Назначение информации]. Веб-сайт GlaxoSmithKline. http://us.gsk.com/products/assets/us_augmentin.pdf. По состоянию на 4 ноября 2009 г.
16. Epzicom [Информация о продукте]. Сайт GlaxoSmithKline. www.epzicom.com. По состоянию на 7 ноября 2009 г.
17. Caduet [Информация о продукте]. Веб-сайт Pfizer. www.caduet.com/index.asp?source=google&HBX_PK=s_caduet&HBX_OU=50&o=23127697|166376278|0. По состоянию на 4 ноября 2009 г.
(PDF) Полифармация и комбинированная терапия в лечении гипертонии у пожилых пациентов с сопутствующим сахарным диабетом
Авторские права на этот материал
принадлежат оригинальному издателю
.
Несанкционированное копирование
и распространение
запрещено.
Группа перспективных исследований диабета [опечатка
опубликована в BMJ 1999; 318: 29]. BMJ 1998, 12 сентября; 317
(7160): 703-13
15. Адлер А.И., Страттон И.М., Нил Х.А. и др. Ассоциация sys-
толического артериального давления с макрососудистыми и микрососудистыми
осложнениями диабета 2 типа (UKPDS 36): проспективное наблюдательное исследование
.BMJ 2000, 12 августа; 321 (7258): 412-9
16. Американская диабетическая ассоциация. Лечение гипертонии
у взрослых с сахарным диабетом. Уход за диабетом, январь 2003 г .; 26 (1):
S80-2
17. Годли П.Дж., Мау С.К., Фаррелли Е.В. и др. Необходимость им-
доказана тактика ведения пациентов с сопутствующей артериальной гипертензией
и сахарным диабетом 2 типа. Am J Manag
Care 2005 Apr; 11 (4): 206-10
18. Bressler R, Bahl JJ. Принципы медикаментозной терапии пожилых людей
больной.Mayo Clin Proc, декабрь 2003 г .; 78 (12): 1564-77
19. Steinman MA, Landefeld CS, Rosenthal GE, et al. Поли-
аптека и качество прописывания для пожилых людей. J Am
Geriatr Soc, 2006 г., октябрь; 54 (10): 1516-23
20. Гурвиц Дж. Х., Филд Т. С., Харролд Л. Р. и др. Частота и
предотвратимость нежелательных лекарственных явлений среди пожилых людей
в амбулаторных условиях. JAMA 2003 5 марта; 289 (9):
1107-16
21. Fonseca T, Clara JG.Полифармация и несоблюдение режима
у больного гипертонической болезнью пожилого возраста. Rev Port Cardiol 2000
Сен; 19 (9): 855-72
22. Veehof L, Stewart R, Haaijer-Ruskamp F, et al. Развитие полипрагмазии: продольное исследование. Fam Pract
2000 июн; 17 (3): 261-7
23. Wawruch M, Zikavska M, Wsolova L, et al. Полифармация
у госпитализированных пациентов пожилого возраста в Словакии. Pharm World
Sci 2008 июн; 30 (3): 235-42
24.Aparasu RR, Mort JR, Brandt H. Тенденции полипрагмазии в
посещениях офисов пожилыми людьми в США, 1990 и
2000. Res Social Adm Pharm 2005 Сентябрь; 1 (3): 446-59
25. Field TS, Gurwitz JH, Harrold LR, et al. Факторы риска
побочных эффектов лекарственных препаратов среди пожилых людей в амбулаторных условиях
. J Am Geriatr Soc 2004, август; 52 (8): 1349-54
26. Bushardt RL, Massey EB, Simpson TW, et al. Polyphar-
macy: вводит в заблуждение, но управляем.Clin Interv Aging 2008;
3 (2): 383-9
27. Munger MA, Van Tassell BW, LaFleur J. Не соблюдение режима лечения
: нераспознанный фактор риска сердечно-сосудистых заболеваний.
MedGenMed 2007; 9 (3): 58
28. Schneider M, Lerch M, Papiri M, et al. Метаболическая нейтральность
комбинированного лечения верапамилом и трандолаприлом в отличие от
лечения низкими дозами бета-блокаторов хлорталидоном при гипертоническом диабете 2 типа. J Hypertens, май 1996 г .; 14 (5):
669-77
29.Эллиотт WJ, Мейер PM. Случайный диабет в клинических испытаниях
гипотензивных препаратов: сетевой метаанализ. Lancet
2007 20 января; 369 (9557): 201-7
30. Бьеррум Л., Гонсалес Лопес-Валькарсель Б., Петерсен Г. Факторы риска
для потенциальных лекарственных взаимодействий в общей практике.
евро J Gen Pract 2008; 14 (1): 23-9
31. Джонелл К., Кларин И. Взаимосвязь между количеством лекарств
и потенциальными лекарственными взаимодействиями у пожилых людей:
исследование более 600 000 пожилых пациентов из Швеции
Регистр рецептурных препаратов.Drug Saf 2007; 30 (10): 911-8
32. Салазар Дж. А., Пун И., Наир М. Клинические последствия применения поли-
в аптеке у пожилых людей: ожидайте неожиданного, думайте о немыслимом. Экспертное мнение Drug Saf 2007 ноябрь; 6 (6): 695-704
33. Hanlon JT, Artz MB, Pieper CF, et al. Несоответствующее использование лекарства среди ослабленных пожилых пациентов в стационаре. Ann Pharma-
cother 2004 Jan; 38 (1): 9-14
34. Fick DM, Cooper JW, Wade WE, et al. Обновление критериев Beers
для потенциально несоответствующего использования лекарств у
пожилых людей: результаты консенсусной группы экспертов в США.
Arch Intern Med 2003 8-22 декабря; 163 (22): 2716-24
35. Антонелли Инкалци Р., Корсонелло А., Педоне С. и др. Депрессия и употребление наркотиков у пожилого населения. Ther
Clin Risk Manag 2005 Март; 1 (1): 55-60
36. Мунши М. Ведение «гериатрического синдрома» у пациентов с диабетом 2 типа. Консультируйтесь с Pharm 2008, апрель 23
Доп. B: 12-6
37. Пиво MH. Явные критерии определения потенциально несоответствующего использования лекарств пожилыми людьми
: обновленная информация.
Arch Intern Med, 28 июля 1997 г .; 157 (14): 1531-6
38. Miller SW. Оценка схем приема лекарств у пожилых людей.
Консалт Фарм 2008 июл; 23 (7): 538-47
39. Gradman AH, Acevedo C. Развивающиеся стратегии использования комбинированной терапии
при артериальной гипертензии. Curr Hypertens Rep
Октябрь 2002 г .; 4 (5): 343-9
40. Bakris GL, Weir MR. Достижение целевого артериального давления у
пациентов с диабетом 2 типа: традиционные подходы по сравнению с комбинированными подходами с фиксированной дозой
.J Clin Hypertens (зеленый —
, wich) 2003 май-июнь; 5 (3): 202-9
41. Bakris GL, Weir MR, DeQuattro V, et al. Эффекты комбинации ингибитор АПФ
/ антагонист кальция на протеин
нурию при диабетической нефропатии. Kidney Int, октябрь 1998 г .; 54 (4):
1283-9
42. Мизуно Й., Джейкоб Р.Ф., Мейсон Р.П. Влияние блокады кальциевых каналов
и ренин-ангиотензиновой системы на внутрисосудистые
и нейрогормональные механизмы гипертонической сосудистой болезни
.Am J Hypertens, октябрь 2008 г .; 21 (10): 1076-85
43. Weir MR, Rosenberger C, Fink JC. Пилотное исследование по оценке метода вытеснения воды
для сравнения эффектов тиков диуре-
и ингибиторов АПФ для облегчения отека нижних конечностей
, вызванного антагонистами дигидропиридина кальция. Am J Hyper-
десятков 2001 сен; 14 (9 Pt 1): 963-8
44. Миддеке М., Рихтер В.О., Швандт П. и др. Эффекты комбинированной антигипертензивной терапии
на метаболизм липидов и глюкозы
: гидрохлоротиазид плюс соталол vs.гидро-
хлоротиазид плюс каптоприл. Int J Clin Pharmacol Ther
Июнь 1997; 35 (6): 231-4
45. Dickson M, Plauschinat CA. Соблюдение антигипер-
усиленной терапии у пожилых людей: сравнение комбинированной фиксированной дозы
амлодипин / беназеприл и компонентной
комбинированной терапии на основе свободной комбинации. Am J Cardiovasc Drugs
2008; 8 (1): 45-50
46. Гербино П.П., Шохейбер О. Характер приверженности среди
пациентов, получавших комбинацию фиксированных доз, по сравнению с отдельными антигипертензивными агентами.Am J Health Syst Pharm 2007
июн; 64 (12): 1279-83
47. Филипс Л.С., Бранч В.Т., Кук С.Б. и др. Клиническая инерция.
Ann Intern Med 2001, 6 ноября; 135 (9): 825-34
48. Группа совместных исследований SHEP. Профилактика инсульта
антигипертензивной лекарственной терапией у пожилых людей с
изолированной систолической гипертонией: окончательные результаты систолической
882 Munger
ª2010 Adis Data Information BV. Все права защищены. Drugs Aging 2010; 27 (11)
Задача для общественных психиатров
Фармакологическое лечение психических расстройств претерпело революцию с тех пор, как хлорпромазин стал доступен в 1955 году.Новые психотропы добавили годы к жизни людей, страдающих психическими заболеваниями, и повысили качество жизни пациентов. Психофармакология отвечает за сокращение продолжительности стационарного лечения и помогла вылечить миллионы пациентов, подвергшихся дискриминации из-за стигмы психических расстройств. Однако полипрагмазия столкнулась с проблемами, потому что многие практикующие клинические руководства и алгоритмы лечения предпочитают монотерапию.
Проблема полипрагмазии заключается не только в клинической практике, но и в доказательствах ее эффектов. Полиаптека в психиатрии часто является клинической потребностью, которая отражает разочарование клинициста. Основным признаком полипрагмазии остается отсутствие ответа на монотерапию и сохраняющиеся симптомы. Эти симптомы проявляются в области стойких позитивных, негативных, когнитивных, аффективных или тревожных / фобий.
Назначение полипрагмазии продолжается, несмотря на доказательства того, что монотерапия часто работает, а немедикаментозная терапия может быть предпочтительным вариантом.Психосоциальные вмешательства используются редко, потому что они труднодоступны, и такие ограничения заставляют назначать больше лекарств в надежде получить ремиссию симптомов. При наличии четких клинических доказательств серьезных побочных эффектов из-за нескольких лекарств одним из аргументов в принятии решения является эффективность полипрагмазии в улучшении результатов для пациентов. 1
При использовании полипрагмазии важно решить проблемы с соблюдением режима лечения и обучить пациентов и их семьи.При этом объясняются дозировки лекарств, возможные побочные эффекты лекарств и лекарственные взаимодействия. Несмотря на все трудности и сложности, связанные с полипрагмазией, наблюдается экспоненциальный рост ее использования (на основе клинического общения и обмена опытом с коллегами). Основная причина этого — появление психофармакологии, которая специализируется на рецепторах, а не на лечении заболеваний. 2
Хотя полипрагмазия часто используется при лечении психических расстройств, осведомленность об ее эффективности очень низкая.В некоторых ситуациях полипрагмазии также не хватает уважения и приемлемости. Это происходит из-за того, что большинство известных учебников и клинических руководств рекомендуют монотерапию и одно лекарство в высоких дозах, а не сценарий клинической практики, когда назначают несколько препаратов, нацеленных на определенные симптомы.
Существует потребность в рациональной и разумной полипрагмазии. Несмотря на свои ограничения и отсутствие консенсуса, полипрагмазия действительно улучшает общие результаты для пациентов. 3 Национальная ассоциация директоров государственных программ психического здоровья (NASMHPD) предоставляет классификацию полипрагмазии (, таблица 1, ). 4
Есть ли доказательства, подтверждающие полипрагмазию?
Одно из главных заблуждений поли-аптеки — отсутствие рандомизированных контролируемых испытаний и доказательной базы, которая может помочь клиницистам решить, какие комбинации и лекарства будут работать в психиатрии. Во многих обзорах полипрагмазии рассматриваются комбинации препаратов, которые используются для лечения шизофрении и депрессии. 5 Упоминаются некоторые комбинации; однако ни один из них не превосходит другой.Более того, поскольку существуют огромные различия в стилях назначения лекарств среди клиницистов, существует множество вариантов комбинаций прописываемых лекарств. Часто полагают, что полипрагмазия — это больше расчетное научное предположение, чем лечение, основанное на доказательствах. 6
Важно помнить, что каждый прописанный препарат имеет четкие показания, имеет четко определенные терапевтические цели и, насколько это возможно, основан на доказательствах. Клиницистам необходимо оценить, улучшает ли полипрагмазия клинические исходы или способствует побочным эффектам.Это еще более важно, когда пациенты, уже получающие полипрагмазию, переводятся на новую комбинацию лекарств и когда пациенты переводятся с терапии моно-
на полипрагмазию. 7
Испытания STAR * D и CATIE были сосредоточены на комбинированной терапии, но, несмотря на сложную методологию и кропотливые исследования, они не смогли выяснить, какая комбинация лекарств эффективна при депрессии или шизофрении. 8,9 Большинство комбинаций, используемых в полипрагмазии, основаны на клинической оценке и опыте лечащего психиатра и их опыте работы с отдельными пациентами, а не на клинических исследованиях.
CASE VIGNETTE
Г-ну В.Д., 40 лет, диагноз шизофрения. Ежедневно он получает 15 мг оланзапина в разделенных дозах, 30 мг миртазапина на ночь и 300 мг клозапина на ночь. Он также получает 10 мг золпидема из-за нарушения сна. В прошлом он лечился рисперидоном и галоперидолом, но прием этих препаратов пришлось отменить из-за экстрапирамидных реакций, когда он впервые начал принимать эти препараты. Во время последнего рецидива г-н В.Д. получил клозапин во время пребывания в стационаре.При приеме клозапина симптомы улучшились на 90%.
После употребления алкоголя на семейном мероприятии он почувствовал сонливость и начались конвульсии. Его доставили в ближайшую больницу и поместили в отделение интенсивной терапии; он умер позже той ночью из-за осложнений, связанных с припадками. Врач скорой помощи не смог установить, какое лекарство могло вызвать судороги. В больнице не было оборудования для мониторинга клозапина, а истории болезни отсутствовали.
Это поднимает несколько вопросов о схемах прописывания.Несмотря на строгие правила в отношении клозапина, его применение во многих странах остается довольно сложным. Был ли один клозапин причиной судорог или это был аддитивный эффект различных препаратов, назначенных вместе с клозапином? Будет ли клозапин более эффективным в качестве монотерапии в дозе 300–400 мг с ответом от 60% до 70% по сравнению с полипрагмазией, которая показала улучшение на 90%, но может вызывать судороги аддитивно? Врачи скорой помощи могут не знать о побочных эффектах психиатрических препаратов, и в этом случае уровни клозапина в сыворотке крови не проверялись, чтобы определить, приводит ли токсичность клозапина к припадкам.Полифармация, хотя и жизнеспособна для улучшения качества жизни, может иметь дополнительные побочные эффекты, которые могут остаться незамеченными при обращении пациента в отделение неотложной помощи.
Улучшает ли полипрагмазия клинические исходы?
Полифармация имеет первостепенное значение при лечении коморбидных психических расстройств (например, депрессии и панического расстройства; СДВГ и энуреза). 10 В полипрагмазии мы можем использовать несколько лекарств, прописанных в более низких или обычных дозах, чем одно лекарство в более высокой дозе.Различные нейротрансмиттеры вовлечены в психические расстройства, а полипрагмазия может воздействовать на несколько рецепторных участков, что позволяет избавиться от множества симптомов и ускорить улучшение. 11
Соблюдение режима лечения — еще одна область трудностей для пациентов с серьезными психическими заболеваниями. Многие пациенты могут иметь ограниченный доступ к медицинской помощи. Вопросы, связанные с полипрагмазией, носят не только академический, но и социальный, административный и политический характер. 12 Доказательная база того, что полипрагмазия улучшает клинические исходы, очень мала и рассматривается лишь в нескольких исследованиях (, таблица 2, ).
Потребность в рациональной полипрагмазии
Когда клозапин был повторно введен в развивающихся странах, психиатры, работающие в общинах, столкнулись с трудностями — не было средств для мониторинга крови, а пациенты, если таковые были, не соблюдали предписания врача. Это привело к тому, что многие психиатры прописали клозапин в комбинации с другими лекарствами без мониторинга крови; другие психиатры не использовали этот препарат, что лишало пациентов возможных лучших результатов. 13
Для эффективного снижения иррациональной полипрагмазии необходимы надлежащее клиническое титрование, надежные алгоритмы лечения и четко определенные протоколы.Важной клинической проблемой является ситуация, когда пациент, принимающий несколько препаратов, обращается к психиатру, который хочет изменить рецепты на другую комбинацию нескольких препаратов. Важно сохранить определенные лекарства из предыдущих рецептов, чтобы можно было произвести переход. 14 Прекращение приема лекарств следует проводить постепенно, внимательно наблюдая за симптомами отмены / восстановления. При смене лекарства целесообразно заменить лекарство на лекарство с аналогичным периодом полураспада, чтобы улучшить непрерывность действия.
Выводы и рекомендации
Очевидно, что мы живем в эпоху, когда необходима полипрагмазия и когда монотерапия часто обеспечивает недостаточное улучшение симптомов. Дилемма заключается в большом количестве доступных лекарств и необходимости знать правильные перестановки и комбинации. Это непростое решение остается на усмотрение врача, если необходимо рациональное назначение. Клиницисты должны регулярно просматривать научные журналы, данные клинических испытаний, исследования безопасности лекарств, последние нейробиологические исследования и обновлять свои знания о взаимодействии лекарств, чтобы они могли стать научными, но разумными и рациональными пользователями полипрагмазии.Наиболее важным моментом является решение о выборе полипрагмазии или монотерапии. Психиатры, прописывающие несколько препаратов, могут увидеть лучшие результаты; у них может наблюдаться усиление побочных эффектов, но клинические исходы у них лучше, чем при монотерапии.
Раскрытие информации:
Д-р Шривастава — почетный профессор психиатрии и научный сотрудник Центра исследований здоровья Лоусона, Западный университет, Лондон, Онтарио, Канада; Д-р Де Соуза — психиатр-консультант, Фонд Десуса, Мумбаи, Индия; и г-жа Лодха — научный сотрудник, Desousa Foundation, Мумбаи.Авторы сообщают об отсутствии конфликта интересов относительно предмета данной статьи.
Ссылки:
1. Preskorn SH, Lacey RL. Полифармация: когда это рационально? J Psychiatr Pract . 2007; 13: 97-105.
2. Эверс К. Персонализированная медицина в психиатрии: этические проблемы и возможности. Наберите Clin Neurosci . 2009; 11: 427-434.
3. Бейкер Дж. А., Ловелл К., Харрис Н. Практика применения психотропных pro re nata (prn) специалистов в области психического здоровья при острой стационарной психиатрической помощи: качественное исследование. Общая психиатрическая больница . 2007; 29: 163-168.
4. Совет медицинских директоров и директора Medicaid штата. Национальная ассоциация директоров государственных программ психического здоровья: Технический отчет о психиатрической полипрагмазии. Александрия, Вирджиния; 2001.
5. Freudenreich O, Kontos N, Querques J. Психиатрическая полипрагмазия: клинический подход, основанный на этиологии и дифференциальной диагностике. Harv Rev Psychiatry . 2012; 20: 79-85.
6. Freudenreich O, Goff DC. Комбинированная антипсихотическая терапия при шизофрении. Обзор эффективности и рисков текущих комбинаций. Acta Psychiatr Scand . 2002; 106: 323-330.
7. Ито Х, Кояма А., Хигучи Т. Полифармация и чрезмерное дозирование: восприятие психиатрами рецепта антипсихотических препаратов. Br J Психиатрия . 2005; 187: 243-247.
8. Гейнес Б.Н., Уорден Д., Триведи М.Х. и др. Чему нас научил STAR * D? Результаты крупномасштабного практического клинического исследования пациентов с депрессией. Psychiatr Serv . 2009; 60: 1439-1445.
9. Строуп Т.С., МакЭвой Дж. П., Шварц М.С. и др. Проект Национального института психического здоровья по клиническим исследованиям эффективности вмешательства (CATIE): дизайн исследования шизофрении и разработка протокола. Шизофр Бык . 2003; 29: 15-31.
10. Кеннеди Н.Б., Процишин Р.М. Рациональная нейролептическая полипрагмазия. Может Дж. Клин Фармакол . 2000; 7: 155-159.
11. Кукреджа С., Калра Г., Шах Н., Шривастава А. Полифармация в психиатрии: обзор. Мужская Sana Monogr . 2013; 11: 82-99.
12. Вердер С.Ф., Прескорн Ш. Управление полипрагмазией: тонкая грань между помощью и вредом. Curr Psychiatry . 2003; 2: 24-36.
13. Шривастава А., Шах Н. Практика назначения клозапина в Индии: результаты опроса психиатров. Индийская психиатрия . 2009; 51: 225-226.
14. Ghaemi SN. Полифармация в психиатрии . Нью-Йорк: Марсель Деккер; 2002.
15. Fleischhacker WW, Uchida H. Критический обзор антипсихотической полипрагмазии в лечении шизофрении. Int J Neuropsychopharmacol . 2014; 17: 1083-1093.
16. Тиихонен Дж., Суокас Дж. Т., Сувизаари Дж. М. и др. Полиаптека с антипсихотиками, антидепрессантами или бензодиазепинами и смертность при шизофрении. Arch Gen Psychiatry .2012; 69: 476-483.
17. Thase ME. Комбинации антидепрессантов: новейшая психофармакология или преходящее увлечение? Curr Psychiatr Rep . 2013; 15: 403-410.
18. Саркар С. Психиатрическая полипрагмазия, этиология и возможные последствия. Curr Psychopharmacol . 2017; 6: 12-26.
Клиническая фармакология пожилых людей
Эпидемиологический переход с быстрым увеличением доли мирового населения в возрасте старше 65 лет с 11% в 2010 году до 22% в 2050 году и 32% в 2100 году представляет собой проблему для общественного здравоохранения. .Все больше и больше пожилых людей страдают множественными заболеваниями и лечатся большим количеством лекарств. В пожилом возрасте фармакокинетика и фармакодинамика многих лекарств изменяются. Кроме того, фармакотерапия может осложняться трудностями с получением лекарств или соблюдением режима лечения. Безопасная и эффективная фармакотерапия остается одной из самых серьезных проблем в гериатрической медицине. В этой статье представлены основные принципы гериатрической фармакологии.
1.Введение
Мировое население в возрастной группе 65 лет и старше за последнее столетие быстро увеличилось, и ожидается его дальнейший рост (Рисунок 1). Доля мирового населения старше 65 лет увеличивается с 11% в 2010 г. до 22% в 2050 г. и 32% в 2100 г. [1, 2]. Доля людей старше 80 лет в Западной Европе увеличится с 4% в 2010 году до 10% в 2050 году.
Старение населения мира является результатом нескольких факторов: установки канализации и улучшения качества питьевой воды, повышения качества еды и сохранения пищи, улучшение жилищных условий, образование, большее внимание к физическому состоянию и развитие медицинских наук [3].Профилактика и лечение инфекционных и сердечно-сосудистых заболеваний, а также разработка анестезиологических лекарств и техники, среди прочего, в значительной степени способствовали увеличению продолжительности жизни. Происходит эпидемиологический переход основных причин смерти от инфекционных и острых заболеваний к неинфекционным хроническим и дегенеративным заболеваниям. Развитые страны Северной Америки, Европы и Западной части Тихого океана уже пережили этот переход, а другие страны находятся на разных стадиях развития.Эпидемиологический переход в сочетании с увеличением числа пожилых людей представляет собой проблему для общественного здравоохранения. Все больше и больше пожилых людей страдают множественными заболеваниями и лечатся пятью или более лекарствами. В пожилом возрасте фармакокинетика и фармакодинамика многих лекарств изменяются. Кроме того, фармакотерапия может осложняться трудностями с получением лекарств или соблюдением режима приема лекарств. Безопасная и эффективная фармакотерапия остается одной из самых серьезных проблем в гериатрической медицине.В этой статье представлены принципы гериатрической фармакологии.
2. Возрастные изменения фармакокинетики
С возрастом и из-за изменения массы тела у многих пожилых людей наблюдаются некоторые изменения фармакокинетики. Особенно клиническое значение имеют изменения объема распределения и почечного клиренса [4].
2.1. Всасывание лекарств
Фармакокинетические исследования влияния старения на абсорбцию лекарств дали противоречивые результаты.Несколько исследований не показали возрастных различий в скорости абсорбции различных лекарств [5]. Однако другие исследования показали повышенное всасывание, например, леводопы. Для лекарств, абсорбируемых путем пассивной диффузии, нет доказательств возрастных изменений. В общем, из-за процесса старения не требуется адаптации дозы.
2.2. Метаболизм первого прохождения и биодоступность
С возрастом наблюдается снижение метаболизма первого прохождения. Вероятно, это связано с уменьшением массы печени и, в случае препаратов с высоким клиренсом, с последующим уменьшением кровотока.Биодоступность лекарств, которые подвергаются интенсивному метаболизму первого прохождения, таких как опиоиды и метоклопрамид, может быть значительно увеличена. Для этих препаратов рекомендуется низкая начальная доза. Напротив, активация при первом прохождении нескольких пролекарств, таких как ингибиторы ангиотензинпревращающего фермента (АПФ), эналаприл и периндоприл, может быть более медленной или уменьшенной [6]. Однако это не имеет клинического значения из-за хронического использования.
2.3. Распределение лекарств в организме
С возрастом происходят значительные изменения в составе тела, такие как постепенное уменьшение доли общей воды в организме и безжировой массы тела.Это приводит к относительному увеличению жировых отложений. Гидрофильные препараты, как правило, имеют меньший объем распределения (V), что приводит к более высоким уровням в сыворотке крови у пожилых людей (например, гентамицин, дигоксин, литий и теофиллин). Следствием этого может быть то, что ударная доза должна быть ниже, чем у молодых людей. Снижение v для водорастворимых лекарств, как правило, уравновешивается большим снижением почечного клиренса (CL) с меньшим влиянием на период полувыведения (). Напротив, липофильные препараты (например,, бензодиазепины, морфин и амиодарон) имеют более низкую растворимость в воде, поэтому их V увеличивается с возрастом. Основной эффект увеличения V — продление периода полувыведения. Повышение V наблюдается при приеме таких препаратов, как диазепам, тиопентал и лидокаин. Следствием этого является то, что у пожилых пациентов после прекращения терапии могут наблюдаться длительные эффекты и побочные эффекты [4].
2.4. Связывание с белками
Кислотные соединения (например, диазепам, фенитоин, варфарин, ацетилсалициловая кислота) связываются в основном с альбумином, тогда как основные лекарственные средства (например,g., лидокаин, пропранолол) связываются с гликопротеином альфа-1 кислоты. Хотя никаких существенных возрастных изменений в концентрациях обоих этих белков не наблюдалось, альбумин обычно снижается у людей с недоеданием, кахексией или острым заболеванием, тогда как кислотный гликопротеин альфа-1 повышается во время острого заболевания. Основным фактором, определяющим действие препарата, является его свободная (несвязанная) концентрация. Хотя изменения связывания с белками плазмы теоретически могут способствовать лекарственным взаимодействиям или физиологическим эффектам лекарств, которые сильно связываются с белками, их клиническое значение для большинства лекарств ограничено [13].Однако для некоторых лекарств, например, фенитоина, лекарственные эффекты могут быть усилены, и при низких концентрациях альбумина можно увидеть больше нежелательных реакций [14].
2,5. Выдача лекарств
2.5.1. Печень
Клиренс лекарства печенью зависит от способности печени метаболизировать лекарство из крови, проходящей через орган (коэффициент извлечения из печени), и от кровотока в печени. Лекарства можно разделить на три группы по степени экстракции ( E ): высокая ( E > 0.7, такой как декстропропоксифен, лидокаин, петидин и пропранолол), промежуточное соединение ( E 0,3–0,7, например, ацетилсалициловая кислота, кодеин, морфин и триазолам) и низкий коэффициент экстракции ( E <0,3, например карбамазепин , диазепам, фенитоин, теофиллин и варфарин). Когда E высокий, клиренс ограничен кровотоком. Когда E низкий, изменения кровотока вызывают небольшие изменения клиренса. Следовательно, снижение кровотока в печени с возрастом в основном влияет на клиренс препаратов с высокой степенью экстракции.Гораздо большее значение имеет уменьшение объема печени до 30% в возрастном диапазоне взрослых. Это приводит к уменьшению клиренса на аналогичную величину [15]. Несколько исследований показали значительное возрастное снижение клиренса многих лекарств, метаболизируемых путями фазы 1 в печени. Сюда входят такие реакции, как окисление и восстановление. Количество ферментов, метаболизирующих общий цитохром P 450 (CYP), снижается у пациентов старше 70 лет примерно на 30% [16].Напротив, пути фазы 2 (например, глюкуронизация), по-видимому, существенно не затронуты [15]. Однако в целом снижение печеночного клиренса не имеет клинического значения, и снижение дозы не требуется.
2.5.2. Почки
Возрастное снижение скорости клубочковой фильтрации влияет на клиренс многих лекарств, таких как водорастворимые антибиотики, диуретики, дигоксин, водорастворимые бета-адреноблокаторы, литий, нестероидные противовоспалительные препараты и новые антикоагулянты, такие как дабигатран. и ривароксабан.Клиническая важность такого снижения почечной экскреции зависит от вероятной токсичности препарата. Лекарства с узким терапевтическим индексом, такие как аминогликозидные антибиотики, дигоксин и литий, могут иметь серьезные побочные эффекты, если они накапливают лишь незначительно больше, чем предполагалось. У пожилых пациентов креатинин сыворотки может быть в пределах нормы, в то время как функция почек заметно снижена. Может оказаться полезным оценка клиренса креатинина или скорости клубочковой фильтрации с помощью уравнений Кокрофта и Голта или Модификации диеты при почечной болезни (MDRD).Однако эти методы еще не прошли валидацию у ослабленных пожилых пациентов, поэтому следует соблюдать осторожность при использовании этих уравнений [17–19].
3. Возрастные изменения фармакодинамики
Исследования лекарственной чувствительности требуют измерения концентрации лекарственного средства в плазме, а также измерения эффектов лекарственного средства. Фармакодинамика определяется концентрацией лекарства на рецепторе, взаимодействием с рецептором лекарства (вариациями числа рецепторов, сродством рецептора, ответом вторичного мессенджера и клеточным ответом) и гомеостатической регуляцией.Данных о фармакодинамических различиях у очень пожилых людей немного [20]. Некоторые важные фармакодинамические возрастные изменения проиллюстрированы в таблице 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||
| AUC: площадь под кривой зависимости концентрации в плазме от времени. | |||||||||||||||||||
6. Полифармация в сравнении с соответствующим назначением
Многие лекарства приносят пользу пожилым пациентам. Некоторые из них могут спасти жизнь (например, антибиотики и тромболитическая терапия). Пероральные гипогликемические средства могут улучшить независимость и качество жизни при одновременном контроле хронических заболеваний. Антигипертензивные препараты и вакцины против гриппа могут помочь предотвратить или снизить заболеваемость. Анальгетики и антидепрессанты могут контролировать изнуряющие симптомы. Следовательно, целесообразность, то есть перевешивают ли потенциальные преимущества потенциальные риски, должна определять терапию.Полифармация часто определяется как одновременное применение пяти или более различных препаратов. Основными причинами полипрагмазии являются более продолжительная продолжительность жизни, мультиморбидность и выполнение руководств, основанных на фактических данных [45]. Однако полипрагмазия имеет и важные негативные последствия. Несоответствующая полипрагмазия способствует нежелательным и часто предотвратимым клинически значимым взаимодействиям лекарство-лекарство и лекарство-заболевание, а также побочным реакциям на лекарства (НЛР). Годовая частота потенциально несоответствующего приема лекарств у ослабленных пожилых людей составила 42,1% [46].Примерно 12% пожилых пациентов в больницах поступают из-за нежелательных реакций [47]. По оценкам, более половины этих нежелательных реакций можно предотвратить [21, 48, 49]. Само по себе многократное употребление наркотиков не обязательно нежелательно. Термин «соответствующее назначение» касается как проблем, связанных с неправильным использованием лекарств, так и с ненадлежащим неиспользованием лекарств (или недостаточным лечением). Всесторонняя гериатрическая оценка и обзор лекарств являются эффективными методами оптимизации полипрагмазии и должны включать как ненадлежащее использование, так и недостаточное лечение [12, 45].Было доказано, что фармацевты и гериатры могут играть важную роль в оптимизации полипрагмазии у пожилых людей [50, 51].
7. Обзор лекарств
Обзор лекарств — важный процесс в ведении пациентов с хроническими заболеваниями. Процесс согласования лекарств направлен на уменьшение количества ошибок, связанных с приемом лекарств, и состоит из четырех этапов [52]. Первым делом проводится проверка, то есть составляется список применяемых на данный момент лекарств. Второй шаг — разъяснение и оценка: каждое лекарство (включая формулировку и дозировку) проверяется на соответствие.Третий шаг — согласование: сравнение вновь прописанных лекарств со старыми и документирование изменений. Последний шаг — это передача, при которой обновленный список передается следующему поставщику медицинских услуг. Согласование лекарств снизило на 43% количество нежелательных явлений (НЯ) у пациентов, которые были вызваны изменениями в назначении лекарств при поступлении, классифицированными как ошибки, но не уменьшило НЯ, вызванные всеми изменениями в назначении лекарств [53].
Было разработано несколько методов оценки целесообразности назначения лекарств пожилым пациентам, и их можно разделить на неявные и явные [54, 55].В неявном методе медицинские знания и информация от пациента используются, чтобы определить, подходит ли терапия. Примерами проверенных неявных инструментов скрининга являются Индекс соответствия лекарств и метод оптимизации рецептов [12, 56]. Эти методы адаптированы к пациентам и дают возможность проводить полную и гибкую оценку индивидуальной фармакотерапии. Поскольку неявные методы зависят от информации о пациенте, они способны обнаруживать неуказанные проблемы.Однако эти методы часто требуют времени и зависят от клинической оценки и знания гериатрических фармакотерапевтических факторов, которые могут различаться у разных врачей. Этот возможный недостаток знаний менее актуален при использовании явных методов. Это более жесткие инструменты скрининга, основанные на обзоре литературы или консенсусе экспертов, которые определяют несоответствующие комбинации препаратов или противопоказания. Неподходящие лекарства можно выявлять постоянно. Структура этих инструментов позволяет легко включать их в программные пакеты, и они могут использоваться как так называемые «клинические правила».«Наиболее известным явным инструментом скрининга является недавно обновленный список лекарств Бирса, в котором перечислены лекарства, которых следует избегать или корректировать у пожилых людей в целом или в случаях конкретных заболеваний [57]. Подобные списки, основанные на списке пива, были разработаны во Франции, Канаде и Норвегии [58–60]. Другими примерами явных инструментов скрининга являются START (инструмент скрининга для предупреждения врачей о правильном лечении) и STOPP (инструмент скрининга рецептов пожилых людей), которые представляют собой системные инструменты обзора лекарств [61–63].Инструменты явного скрининга имеют ряд недостатков. Например, негибкий подход может привести к ложноположительным сигналам, потому что индивидуальные характеристики или предпочтения пациента не принимаются во внимание — лекарство может быть неуместным в целом, но подходящим для конкретного пациента. Также могут возникать ложноотрицательные сигналы, поскольку этими методами не обнаруживаются неуказанные проблемы. Такие факторы, как время до получения положительного результата и мониторинг лекарств, не принимаются во внимание. Недостаточное назначение, что означает, что заболевание не лечится в соответствии с руководящими принципами, обычно не может быть обнаружено с помощью этих явных инструментов скрининга (за исключением инструмента скрининга START, который предназначен для выявления неполного назначения [61]).
Метод оптимизации рецептов (POM) охватывает все аспекты надлежащего назначения и состоит из шести вопросов [12]. (1) Какие лекарства на самом деле использует пациент? Какова степень приверженности пациента лечению? (2) Какие лекарства, которые принимает пациент, вызывают побочные эффекты? (3) Какие лекарства необходимы пациенту? Существует ли недостаточное лечение? (4) Какие препараты не нужны или противопоказаны? (5) Имеются ли клинически значимые взаимодействия? (6) Соответствуют ли доза и частота приема?
7.1. Структурированный анамнез для улучшения приема лекарств пожилыми людьми
Первым шагом при согласовании лекарств является изучение лекарств, которые пациент действительно использует, включая безрецептурные препараты [64]. Обычно список лекарств составляется путем неструктурированного интервью с пациентом. Можно использовать различные ресурсы, например письма со ссылкой на врачей, флаконы с лекарствами или списки общественных аптек. Ни один из этих источников сам по себе не оказался полностью точным [65]. Чтобы предоставить врачам метод сбора анамнеза лекарств, недавно был разработан структурированный сбор анамнеза использования лекарств (SHIM, таблица 3).SHIM выявила расхождения в историях приема лекарств почти у всех пациентов. Фактические клинические последствия имели место у каждого пятого пациента, и почти половина этих последствий вызвана несоответствиями в отношении безрецептурных препаратов, отпускаемых без рецепта. SHIM может предотвратить эти проблемы и, следовательно, является успешным первым шагом в процессе согласования лекарств [8]. Важно отметить, что нарушение вкуса может влиять на соблюдение режима лечения само по себе как часть процесса старения или из-за нарушения вкуса, вызванного приемом лекарств [66, 67].
|
Для улучшения приверженности к лечению у пожилых людей всегда следует использовать комбинацию образовательных и поведенческих стратегий [68].
Эффективность и безопасность лекарств во многом определяется их приверженностью. Соблюдение режима лечения определяется как степень, в которой поведение человека, прием лекарств, соблюдение диеты и / или изменение образа жизни соответствует рекомендациям, согласованным с врачом [69]. Плохая приверженность к лечению хронических заболеваний — распространенная проблема среди пожилых людей [70]. Одна из первых статей, указывающих на несоблюдение режима лечения, была опубликована в 1957 году; Лишь у 50% пациентов, которым были назначены туберкулостатики, препарат обнаруживался в моче [71].В Кокрановском обзоре сообщается о 50% несоблюдении режима лечения у пациентов, принимающих лекарства от хронических заболеваний [72]. Приверженность к антигипертензивным средствам и терапии статинами часто даже ниже. В течение года после начала приема гипотензивных средств 50% пациентов прекратили прием этих препаратов [73]. Приверженность пациентов пожилого возраста к назначению статинов составляет 60% через 3 месяца, 43% через 6 месяцев и 26% через 5 лет [74].
Последствия несоблюдения режима лечения значительны и включают госпитализацию (33–60% госпитализаций в связи с употреблением наркотиков) и более высокую смертность [21, 75].Даже при использовании плацебо высокая приверженность лечению в 3,5 раза больше влияла на снижение смертности, чем общее активное лечение кандесартаном при хронической сердечной недостаточности [76]. Эти данные свидетельствуют о том, что высокая приверженность к приему лекарств связана с высокой приверженностью рекомендациям по образу жизни.
Важное значение имеет выявление несоблюдения пациентом режима лечения. Факторы, которые способствуют плохому соблюдению режима лечения, сведены в Таблицу 4 [9].
| |||||||||||||||||||||||||||||||||||||||||
Систематический обзор препятствий на пути к приверженности к лечению пожилыми людьми показал такие факторы, связанные с пациентом, как знания, связанные с заболеванием, санитарная грамотность и когнитивные функции, наркотики. сопутствующие факторы, такие как побочные эффекты и полипрагмазия [70]. Желание пожилых людей принимать лекарства для профилактики сердечно-сосудистых заболеваний очень чувствительно к их побочным эффектам [77].Также определены такие факторы, как взаимоотношения между пациентом и поставщиком медицинских услуг и логистические проблемы с получением лекарств [70].
В общей практике несоблюдение режима лечения часто можно обнаружить, заглянув в шкафчик с лекарствами дома. Другой метод заключается в использовании записей о пополнении аптек, в которых сравнивается количество выданных доз с количеством прописанных доз. Очень полезно начать с того, чтобы спросить пациента и его семью о проблемах, с которыми они столкнулись при приеме лекарств. Не следует обвинять пациента в плохом соблюдении режима лечения.Инструмент для проверки соблюдения пациентом режима лечения — Краткая анкета по лекарствам [78]. Другими методами выявления несоблюдения режима лечения являются физиологические маркеры, такие как низкая частота сердечных сокращений с использованием бета-блокаторов, или биохимические измерения в крови или моче, такие как анализ ангиотензинпревращающего фермента в плазме для мониторинга приверженности ИАПФ.
Было показано несколько методов для улучшения приверженности. Наиболее эффективный подход — многоуровневое нацеливание на несколько факторов с несколькими вмешательствами. Однако эффективные вмешательства часто бывают сложными и не подходят для повседневной практики.Обучение самостоятельному соблюдению режима приема лекарств имеет ограниченный эффект. Простой и очень эффективный метод — снижение частоты приема. Наилучшая приверженность была обнаружена при частоте приема один раз в день (79%), снижаясь до 69% при приеме два раза в день, 65% при приеме три раза в день и 51% при приеме один раз в день [79].
Считается очень важным учесть точку зрения пациента в планах лечения. Поведение лиц, назначающих лекарства, меняется от патерналистского одностороннего стиля к конкордантности для улучшения приверженности [80].
7.2. Нежелательные реакции на лекарства
Нежелательные реакции на лекарства (НЯ) являются важной причиной заболеваемости и смертности у пожилых пациентов [21, 48, 49]. Дома престарелых и ослабленные пожилые пациенты подвержены высокому риску развития НЯ. Риск развития НЯ зависит от количества принимаемых лекарств скорее экспоненциально, чем линейно. Более 80% побочных эффектов, вызывающих госпитализацию или возникающих в больнице, относятся к типу А, то есть они связаны с дозой, предсказуемы и потенциально предотвратимы. Антибиотики, антикоагулянты, дигоксин, диуретики, гипогликемические средства, противоопухолевые препараты и нестероидные противовоспалительные препараты в основном являются причиной нежелательных реакций типа А.ADR типа B (идиосинкразические реакции) встречаются реже, но могут быть связаны с серьезной токсичностью. Некоторые препараты вызывают у пожилых людей двигательные нарушения и падения [81, 82]. Обнаружена приблизительно линейная зависимость между частотой нежелательных реакций и количеством принимаемых препаратов с повышением риска нежелательных реакций на 8,6% для каждого дополнительного лекарственного средства [83]. В таблице 5 показаны общие побочные эффекты лекарств у пожилых людей. Сверка лекарств сократилась на 43%. ADE из-за внесения изменений в рецепты, классифицированных как ошибки [53].Важно расспросить пациента о побочных реакциях на лекарства и, если да, рассмотреть альтернативы. Когда препараты имеют схожие профили эффективности / безопасности, следует назначать наименее дорогостоящий вариант.
| |||||||||||||||||||||||||
7.3. Недолечивание
Следующий шаг — проанализировать проблемы и заболевания пациента и определить, какие лекарства показаны. Важно определить указанные препараты, которые отсутствуют. Недостаточное лечение — частая причина неправильного назначения. Было показано, что у пожилых пациентов часто наблюдается недостаточное лечение, несмотря на использование многих лекарств [84–86]. Наиболее распространенные области недостаточного лечения были извлечены из литературы и представлены в таблице 6. Choudhury et al.[87] пришли к выводу, что опыт врача в отношении кровотечений, связанных с варфарином у пациентов, может вызывать недостаточное назначение варфарина другим пациентам.
| ||||||||||||||||||||||||||||||||||||
| Сердечно-сосудистые заболевания: атеротромботические процессы, вызванные клиническими проявлениями, такими как инфаркт миокарда, стенокардия, церебральный инфаркт, транзиторная ишемическая атака (ТИА), заболевание периферических артерий и сосудов аорты. | ||||||||||||||||||||||||||||||||||||
Kuzuya et al. [88] показали, что частота полипрагмазии среди ослабленных пожилых людей, проживающих в общинах, ниже у самых старших членов (> 85 лет) из-за недостаточного использования лекарств от хронических заболеваний. В одном исследовании была обнаружена четкая взаимосвязь между полипрагмазией и недостаточным назначением рецепта [86]. Вероятность недостаточного рецепта значительно увеличивалась с увеличением количества лекарств.
Похоже, что врачи общей практики и специалисты не желают прописывать больше лекарств старым ослабленным пациентам с текущей полипрагмазией (например,g., сложность схем приема лекарств, боязнь нежелательных реакций, взаимодействия и плохое соблюдение режима лечения). Исследования показали, что для некоторых медицинских проблем существует так называемый парадокс лечения и риска или несоответствие лечения и риска, что означает, что пациенты с самым высоким риском осложнений имеют наименьшую вероятность получить рекомендованное фармакологическое лечение [89, 90]. Применение руководств по клинической практике (CPG) к уходу за пожилыми пациентами с несколькими сопутствующими заболеваниями может иметь нежелательные эффекты, и могут быть причины не лечить все проблемы.Более того, доказательства пользы применения CPG у пожилых пациентов с сопутствующими заболеваниями отсутствуют. Boyd et al. [91] подсчитали, что при соблюдении соответствующих рекомендаций гипотетическому пациенту было бы прописано 12 лекарств. Однако недостаточное лечение может быть вредным для пациента. При оптимизации полипрагмазии следует обращать внимание не только на избыточное лечение, но и на возможное недостаточное лечение. Цель состоит в том, чтобы улучшить назначение лекарств пациентам с сопутствующими заболеваниями. Принимая решения, лица, назначающие лекарства, должны учитывать оставшуюся продолжительность жизни, цели лечения и потенциальные преимущества лекарств [92].Исследование Leliveld-van de Heuvel et al. показали, что у врачей общей практики часто есть причины не назначать лекарство, рекомендованное руководящими принципами [93].
7.4. Неподходящие лекарства
Показания к применению лекарства часто основываются на руководящих принципах. Однако, даже если есть показания к применению препарата в соответствии с рекомендациями, возможно, что в определенных случаях рекомендации могут быть отменены. В пожилом возрасте важными факторами, которые следует учитывать, являются время до получения пособия и ожидаемая продолжительность жизни [92].Сам по себе возраст не является поводом для отказа от медикаментозной терапии. Для проверки наличия противопоказанных препаратов предоставляется список (Таблица 7). Следует искать ненужные дублирования с другими лекарствами [48, 60, 61], а также методы, минимизирующие побочные эффекты лекарств у пожилых пациентов [94, 95].
| |||||||||||||||||||||||||
| Антихолинергические препараты сильнодействующего действия: спазмолитики, трициклические антидепрессанты и антихолинергические препараты. | |||||||||||||||||||||||||
7.5. Взаимодействие с другими лекарственными средствами
Хотя около 10% населения в целом принимают более одного прописанного лекарства, частота использования комбинированной терапии наиболее высока у пожилых людей, женщин и тех, кто недавно был госпитализирован. Пациенты старше 65 лет принимают в среднем четыре прописанных лекарства. Лекарства следует назначать вместе. Важно рассмотреть клинически значимые взаимодействия лекарств и лекарств и лекарств от болезни [12].
Список общих лекарственных взаимодействий у пожилых пациентов проиллюстрирован в Таблице 8.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
| Важные индукторы ферментов: карбамазепин, рифампицин, фенобарбитал, фенитоин, зверобой.Зверобой. 2 Важные ингибиторы ферментов: верапамил, дилтиазем, амиодарон, флуконазол, миконазол, кетоконазол, эритромицин, кларитромицин, сульфаниламиды, циметидин, ципрофлоксацин и грейпфрутовый сок. | ||||||||||||||||||||||||||||||||||||||||||||||||||||
Пациентам следует рекомендовать не пить грейпфрутовый сок или обращать внимание на нежелательные реакции, если они принимают какие-либо из следующих препаратов: Антиаритмические средства: хинидин. Антагонисты гистамина: Астемизол, Терфенадин. Бензодиазепины: алпразолам, диазепам, мидазолам, триазолам.Блокаторы кальциевых каналов: Дилтиазем, Фелодипин, Нифедипин, Верапамил, Лерканидипин, Нитрендипин. Лекарства от ВИЧ: Индинавир, Нелфинавир, Ритонавир, Саквинавир. Гормоны: эстрадиол, гидрокортизон, прогестерон, тестостерон. Иммуномодуляторы: Циклоспорин, Такролимус. Макролидные антибиотики: кларитромицин и эритромицин. Статины: аторвастатин, симвастатин. Прочие: Арипипразол, Буспирон, Дексаметазон, Доцетаксел, Домперидон, Фентанил, Галоперидол, Иринотекан, Пропранолол, Рисперидон, Салметерол, Тамоксифен, Таксол, Винкристин, Золпидем.
Клинически значимые взаимодействия с зверобоем см. В таблице 2.
7.6. Корректировка дозы и / или частоты приема
Определите, верна ли назначенная доза. У пожилых пациентов креатинин сыворотки может быть в пределах нормы, в то время как функция почек заметно снижена. Уравнения Кокрофта и Голта и / или уравнения модификации диеты при почечной недостаточности (MDRD) могут быть полезны для лучшей оценки скорости клубочковой фильтрации для препаратов, выводимых преимущественно почечно.Однако есть опасения по поводу применимости этих методов у ослабленных пожилых людей. Список препаратов, дозировка которых должна быть скорректирована в случае снижения функции почек, представлен в Таблице 9.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Этот вопрос также служит для информирования врачей о возможности уменьшить частоту дозирования или комбинировать препараты в комбинированных препаратах по порядку для улучшения приверженности.
Приверженность лечению можно повысить несколькими способами, но существует больше данных о снижении количества суточных доз [72].
Недавно метод оптимизации полипрагмазии (POM) был включен в руководство по полипрагмазии в Нидерландах. POM стал частью, как этапы 1 и 2, структурированного инструмента для уменьшения нежелательной полипрагмазии (STRIP). STRIP состоит из пяти этапов: (1) Структурированный сбор анамнеза лекарств, например, в соответствии с SHIM [8]. (2) Фармакотерапевтический анализ, состоящий из анализа недостаточного лечения, эффективности использованных лекарств, лекарств, которые больше не показаны, наличия побочных эффектов. реакции на лекарства, наличие клинически значимых взаимодействий, необходимость коррекции назначенной дозы, наличие проблем с применением лекарств.(3) Составление плана фармакотерапевтического лечения совместно врачом и фармацевтом. (4) Обсудите план фармакотерапевтического лечения с пациентом и примите определенные решения. (5) Отслеживайте последствия плана и при необходимости вносите изменения.
8. Заключение
У пожилых людей бремя болезней значительно выше, чем у более молодых людей, и они потребляют почти половину общих расходов на лекарства. Из-за изменений фармакокинетики и фармакодинамики с возрастом и увеличения риска нежелательных реакций возникает необходимость в дополнительных клинических и наблюдательных исследованиях у пожилых людей.Все еще сообщается о недостаточной представленности пожилых пациентов в клинических испытаниях, что может происходить по многим причинам, но считается, что основными факторами являются исключения из-за сопутствующих заболеваний, использования сопутствующих лекарств и слабого здоровья [96–98]. Однако даже лучшее предварительное исследование не может ответить на все возможные вопросы. Следовательно, необходимы поставторизационные исследования и способы изучения информации, полученной в клинической практике. Это также признано Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и Европейским медицинским агентством (EMA).Комитет EMA по лекарственным средствам для человека (CHMP) учредил Группу экспертов по гериатрии для предоставления научных рекомендаций по вопросам, связанным с пожилыми людьми. Европейская стратегия гериатической медицины была запущена в 2011 году. Информация доступна на сайте http://www.ema.europa.eu/. В Нидерландах создан Центр экспертизы «Фармакотерапия для пожилых людей» с целью повышения эффективности и максимальной безопасности фармакотерапии (http://www.ephor.eu). Адекватная информация имеет решающее значение для оптимального индивидуального использования лекарств для пациента.Потребуется многогранный подход для улучшения доказательной базы, которая поможет врачам, выписывающим рецепты. Использование метода STRIP может помочь врачам оптимизировать полипрагмазию. Специальное образование по геронтофармакологии необходимо, чтобы научить студентов и лиц, назначающих лекарства, оптимизировать полипрагмазию и назначать соответствующие лекарства пожилым людям [99].
Возможные проблемы, связанные с полипрагмазией
Phoenix — На протяжении десятилетий врачи прописывали опиоидные или нестероидные противовоспалительные препараты (НПВП) для лечения пациентов с хронической болью.В настоящее время они гораздо чаще используют подход полипрагмазии, используя несколько препаратов для облегчения боли с минимальной токсичностью.
Однако полипрагмазия сопряжена с потенциальными проблемами, такими как взаимодействие лекарств / лекарств и лекарств / заболеваний, которые могут усложнить ситуацию.
«У нас есть серьезные проблемы [с полипрагмазией]», — сказала Кэтрин Л. Хан, PharmD, менеджер аптеки Bi-Mart Corporation в Спрингфилде, штат Орегон, выступившая во время заседания AAPM. «Происходят вещи, о которых мы даже не знаем.”
Доктор Хан, аффилированный преподаватель Фармацевтического колледжа Университета штата Орегон, сказал, что в прошлом врачи использовали тот же подход для лечения любого типа боли. Однако в последнее время профессионалы отрасли рекомендуют использовать определенные методы лечения различных механизмов боли.
Наиболее распространенным предложением является внедрение мультимодальной терапии или комбинированной фармакотерапии для повышения эффективности и минимизации риска. Доктор Хан сказал, что полипрагмазия означает использование нескольких лекарств для лечения одного и того же состояния, использование нескольких препаратов из одного класса или использование нескольких препаратов с одинаковыми или схожими механизмами действия для лечения разных состояний.
Полифармация преследует многочисленные цели, в том числе использование более низких доз лекарств для минимизации побочных эффектов и повышения приверженности, поддержание обезболивающего эффекта путем комбинирования агентов короткого и длительного действия для предотвращения внезапной боли и нацеливание на различные, но связанные симптомы или разные участки процесса заболевания. . Доктор Хан добавил, что полипрагмазия иногда имеет преимущества перед монотерапией. Тем не менее, по словам доктора Хана, лечение боли стало «намного сложнее».
Варианты лечения боли включают опиоидные анальгетики, простые анальгетики, такие как ацетаминофен, салицилаты и НПВП, и адъювантные анальгетики, такие как антидепрессанты, противосудорожные средства, миорелаксанты, снотворные, стероиды, каннабиноиды, антигистаминные препараты, антипсихотические средства и анксиолитики.
При таком выборе, доктор Хан сказал, что лекарственные взаимодействия становятся все более распространенными. Большая часть исследований связана со злоупотреблением опиоидами по рецепту, неправильным употреблением и зависимостью, но доктор Хан сказал, что другие проблемы безопасности, связанные с назначением, могут быть упущены.
Она сказала, что существуют потенциально вредные взаимодействия между опиоидами и другими лекарствами. Например, исследования показали, что большинство пациентов, принимающих опиоиды, также принимают дополнительные лекарства, в то время как 78% пациентов с болью принимают лекарства, отпускаемые без рецепта.Кроме того, пациенты часто обращаются к нескольким лицам, назначающим лекарства, которые могут не знать, какие лекарства принимают пациенты.
Доктор Хан определил лекарственные взаимодействия как ≥2 лекарств, которые влияют друг на друга, изменяя метаболизм (индукцией или ингибированием), элиминацией (клиренсом), эффективностью или токсичностью. По ее словам, основная проблема связана с лекарствами, которые метаболизируются и выводятся через ферментную систему цитохрома P450 (CYP450) в печени и желудочно-кишечном тракте. Пациенты, которые получают несколько препаратов, метаболизируемых изоферментом CYP450, могут увеличивать или уменьшать действие ферментов, влияющих на метаболизм, что приводит к повышению или снижению уровней препарата.
Ретроспективный анализ коммерческой базы данных и базы данных Medicare показал, что 27% из 100 159 пациентов с хронической болью в пояснице принимали лекарства ≥250 CYP450, причем женщины и молодые люди (в возрасте от 35 до 54 лет) чаще принимали несколько препаратов. CYP450 терапевтические средства.
По словам доктора Хана, существует множество способов снизить риск лекарственного взаимодействия. Она сказала, что пациенты должны знать лекарства, которые метаболизируются через ферментную систему CYP450, которая может взаимодействовать с опиоидными анальгетиками.Кроме того, врачи должны проверить, какие лекарства принимают пациенты, в том числе лекарства, отпускаемые без рецепта, пищевые добавки, лечебные травы, алкоголь и другие разрешенные или запрещенные вещества, и вносили ли пациенты какие-либо изменения в свой режим. Медицинские работники также должны сообщать пациентам о любых неблагоприятных или смертельных эффектах, связанных с приемом лекарств, и предупреждать их, что алкоголь и наркотики, такие как каннабиноиды и кокаин, могут усугубить взаимодействие опиоидов / наркотиков.
Кроме того, клиницисты должны назначать опиоидные анальгетики, влияющие на CYP450, и назначенные им ингибиторы CYP450 в низких дозах, а затем постепенно увеличивать дозы.Если возможно, они должны прописать препараты, которые метаболизируются другими путями или несколькими ферментами CYP450, а не одним ферментом. Хотя мониторинг типа и количества опиоидов важен, небольшой запас опиоидов короткого действия или постоянный рецепт на опиоиды длительного действия могут быть проблематичными при наличии значительного взаимодействия опиоидов / лекарств.
Доктор Хан также посоветовал клиницистам соблюдать осторожность при переключении или чередовании опиоидов, таких как опиоид, не метаболизируемый CYP (морфин), на лекарство, на которое влияет метаболизм CYP (метадон), или с адъюванта, метаболизируемого CYP (карбамазепин), на не -CYP метаболизируемый адъювант (габапентин).
По словам доктора Хана, клиницисты должны уделять особое внимание взаимодействию между метадоном и другими препаратами. Такие препараты, как амиодарон, циметидин, ципрофлоксацин, диазепам и флуконазол, могут повышать уровень метадона, тогда как антиретровирусные препараты, барбитураты, карбамазепин и рифампицин могут снижать уровень метадона. Другие вещества также могут влиять на уровень метадона: грейпфрутовый сок повышает уровень, а табак снижает уровень.
Чтобы свести к минимуму взаимодействие метадона с другими лекарственными средствами, Dr.Хан предложил по возможности использовать альтернативные невзаимодействующие препараты, поддерживать точный профиль рецептов и лекарств, отпускаемых без рецепта, контролировать признаки и симптомы отмены опиоидов или чрезмерного приема лекарств и избегать одновременного приема лекарств с перекрывающимися профилями побочных эффектов. Другие советы включают рассмотрение ранее существовавших болезненных состояний и осознание того, что пациенты могут не придерживаться сложных терапевтических режимов.
Взаимодействие лекарств и болезненного состояния также является потенциальной проблемой.Хан. Она определила взаимодействия как положительное или отрицательное влияние ≥1 лекарства на ранее существовавшее состояние, болезненное состояние или патологический процесс.
Например, она привела пациентов со сниженной функцией почек, которые принимали меперидин, что приводило к накоплению нормеперидина, вызывая чрезмерную стимуляцию центральной нервной системы и пониженный порог судорожных припадков. Другой пример: когда интервал QT пациента удлиняется при приеме метадона, он или она могут подвергаться повышенному риску аритмии, которая может привести к обморокам, фибрилляции желудочков или смерти.Доктор Хан сказал, что если интервал QT удлиняется на ≥500 мс, пациенты должны прекратить прием метадона, изменить дозу или сменить лекарство.
Несмотря на эти проблемы, доктор Хан сказал, что при рациональном и правильном использовании полипрагмазия может быть эффективной, особенно при хронической боли. Например, врачи могут ввести в схему лечения пациента второе лекарство, чтобы снизить дозу первого лекарства, что может уменьшить его или ее непереносимость к первоначальному лекарству. Другие потенциально положительные аспекты полипрагмазии включают использование ≥2 препаратов с различным механизмом действия или ≥2 препаратов с синергическим взаимодействием, сочетание анальгетиков немедленного высвобождения и длительного действия, а также добавление неопиоидных препаратов к продолжающейся схеме лечения опиоидами.
При правильном применении полипрагмазии, сказал доктор Хан, клиницисты могут сделать лечение сопутствующего заболевания более эффективным путем агрессивного лечения основного заболевания, воздействия на различные участки процесса болезни и нацеливания на различные кластеры симптомов, которые являются продуктами заболевания или коморбидное заболевание.
Общие причины неудач в полипрагмазии касаются врачей, которые невнимательны к фармакологии или не понимают ее должным образом.Хан.
Полифармация
Введение
Полифармация, или использование нескольких лекарств для лечения пациента, имеет некоторые негативные коннотации. По крайней мере, это воспринималось как менее чем элегантное, а в худшем — как чрезвычайно проблематичное использование чего-либо, кроме минимума лекарств для облегчения симптомов. В дополнение к относительному отсутствию эстетики при включении нескольких переменных в уравнение, есть некоторые реальные проблемы, которые необходимо учитывать.
Никакая схема приема лекарств не имеет надежды на эффективность, если сами лекарства не принимаются внутрь. Недостаточно того, чтобы определенная комбинация лекарств была эффективной. Не менее важно, чтобы пациент мог принимать лекарства в соответствии с предписаниями. Комбинации, которые настолько сложны, что пациент не может их уследить, не будут лечить симптомы пациентов, независимо от того, насколько хорошо лекарства могут работать индивидуально или вместе.Пациенты по большей части имеют сложные психологические отношения с принимаемыми ими лекарствами. Если пациенты чувствуют себя интеллектуально побежденными назначенными им лекарствами — то есть, если они не чувствуют себя достаточно умными, чтобы принимать лекарства в соответствии с предписаниями, то они прекращают лечение и не принимают некоторые или все свои лекарства.
В наши дни, когда на принятие медицинских решений часто влияют и иногда определяют финансовые соображения, практикующие врачи часто разочаровываются и часто обижаются, когда стоимость становится проблемой при выборе подходящего лечения для пациента.Наиболее распространенный сценарий такой реакции — когда врачу говорят, что существует альтернативное лечение, которое почти так же эффективно и значительно дешевле. Когда третьи стороны вмешиваются в отношения между врачом и пациентом таким образом, врач может легко почувствовать, что финансовые ограничения, а не качество медицинской помощи, являются ведущими в американской медицине в 21 веке. Однако, несмотря на все это, при определении плана лечения необходимо учитывать стоимость.Опять же, если стоимость определенной комбинации лекарств не позволяет пациентам получить лекарства, они не будут их принимать, и, как таковая, схема приема лекарств будет неэффективной. Даже самые щедрые страховые планы имеют ограничения или доплаты за лекарства. При рассмотрении полипрагмазии важно учитывать финансовые последствия, по крайней мере, для пациента, если не для системы здравоохранения в целом. Чем больше прописано лекарств, тем выше их стоимость и в результате возникает больше осложнений.
По мере развития психофармакологии за последние несколько лет, с появлением новых агентов и новых комбинаций агентов, проблема лекарственного взаимодействия вышла на передний план нашей повседневной практики. Многие психиатры часто хотят вернуться к своему курсу фармакологии в медицинской школе и, возможно, на этот раз уделить немного больше внимания, особенно вопросам индукции и ингибирования ферментов. Фармацевтические компании в своих рекламных материалах часто подчеркивают определенные аспекты фармакокинетики своих лекарств, чтобы они выглядели лучше, безопаснее или проще в использовании.Практикам нужна огромная и постоянно расширяющаяся база знаний не только для того, чтобы знать о взаимодействии лекарств, которые они назначают, но и для того, чтобы знать, какие утверждения, сделанные представителями фармацевтических компаний, являются реальными или преувеличенными. Сказать очевидное: когда дело доходит до полипрагмазии, чем больше лекарств прописано, тем больше возможностей для лекарственного взаимодействия. Это особенно актуально для непсихиатрических лекарств и осложнений, возникающих из-за того, что несколько врачей выписывают лекарства одному и тому же пациенту.Хотя нам может казаться, что мы находимся на вершине взаимодействия между лекарствами, которые мы прописываем сами, все может усложняться, а иногда и опасно, когда в системе здравоохранения пациента есть несколько практикующих врачей.
Другой вопрос, который часто упоминается в дискуссиях о полипрагмазии, — это проблемы, создаваемые побочными эффектами этих схем. В идеальном мире мы должны начинать прием каждого лекарства по одному, определять побочные эффекты каждого лекарства по мере его применения, а затем иметь возможность с некоторой уверенностью сказать, какие побочные эффекты были вызваны тем или иным лекарством.К сожалению, в реальном мире часто тяжелобольные пациенты и нехватка времени не позволяют неспешно начать полипрагмазию. Слишком часто мы начинаем принимать более одного лекарства одновременно, и тогда нам остается попытаться выяснить, как бороться с побочными эффектами, которые могут возникать от нескольких лекарств или нескольких комбинаций лекарств. Комплексная диагностика и лечение побочных эффектов от нескольких лекарств представляют собой 2 различных набора проблем: краткосрочные и долгосрочные побочные эффекты.
Краткосрочные побочные эффекты, такие как седативный эффект, возникающий при лечении пациента двумя различными седативными препаратами, часто являются временными, но могут сделать начальную фазу режима приема лекарств чрезвычайно трудной для пациента. Два препарата с очень мягким седативным эффектом при совместном применении часто создают сильный седативный эффект. По схожим причинам возникают долгосрочные побочные эффекты. Небольшая прибавка в весе, вызванная приемом двух разных лекарств, может привести к серьезной прибавке в весе, если их принимать вместе.При составлении определенного коктейля из лекарств необходимо учитывать как краткосрочные, так и долгосрочные вопросы аддитивного действия лекарств.
Эйнштейн однажды сказал: «Делайте вещи как можно проще. Никогда не проще». Это хороший совет как для психофармакологии, так и для всего остального. Часто в нашем стремлении к простоте по причинам, упомянутым выше, мы будем использовать монотерапию или ограничить количество агентов в поиске, чтобы упростить задачу, чем они есть на самом деле. Множественные лекарства не только часто необходимы, но и желательны.Прежде всего, эффективность наших лекарств не всегда достаточна для монотерапии, чтобы лечить пациента каким-либо комплексным или окончательным способом. Например, для большинства исследований антидепрессантов эффективность препарата определяется снижением на 50% той шкалы депрессии, которая используется в исследовании. Это, безусловно, свидетельствует о лекарственном эффекте, но ни один врач не был бы доволен простым уменьшением симптомов на 50%. Иногда для удовлетворительного облегчения симптомов требуется более одного фармакологического средства.Кроме того, некоторые симптомы проявляются на ранней стадии заболевания, но исчезают после лечения. Если монотерапия лечит их всех, в конечном итоге она может иметь слишком много эффектов. Например, как у биполярных, так и у униполярных пациентов бессонница является обычным явлением. Однако после лечения этих расстройств стабилизаторами настроения или антидепрессантами бессонница исчезает относительно быстро, и пациент может начать чувствовать себя успокоенным от продолжающегося лечения симптома.
Хотя соблюдение режима лечения часто может быть проблемой при приеме нескольких препаратов, как описано выше, существует простой способ добиться максимального соблюдения режима приема нескольких препаратов.Пациенты борются с множественными дозами, а не с несколькими лекарствами. Относительно легко уследить за множеством разных таблеток, если вы можете принимать их все одновременно. Если вам нужно принимать разные лекарства в разное время, то сложность схемы становится непомерно высокой. Психофармакологу важно убедиться, что график и распорядок пациента относительно прост для понимания и соблюдения, а это означает гораздо большее ограничение количества доз, чем ограничение количества лекарств.
Точно так же можно решить проблему лекарственного взаимодействия, чтобы сделать полипрагмазию безопасной и эффективной. По большей части это просто вопрос внимания. Предположим, пока не будет доказано обратное, что любая комбинация лекарств проблематична. В результате необходимо исследовать всю полипрагмазию, чтобы установить ее безопасность. Это менее сложно, чем кажется. Большая часть полипрагмазии, используемой в сообществе, состоит из хорошо зарекомендовавших себя комбинаций лекарств. Например, сочетание антидепрессантов, таких как СИОЗС и бупропион, или стабилизаторов настроения, таких как вальпроат и литий, не только признано эффективным, но и безопасным.Тот факт, что комбинации лекарств могут взаимодействовать, не означает, что они будут взаимодействовать, и, фактически, в большинстве случаев это не так. Ключевой вопрос заключается в том, чтобы убедиться, что ваш пациент сообщает вам все лекарства, которые он принимает, а не только те, которые вам прописаны, или даже только те, которые прописаны, потому что многие пациенты принимают сверх- прилавок и приготовление магазинов здоровой пищи. Если обратить внимание на эти факторы, лекарственные взаимодействия станут легко управляемой проблемой.
Симптомы большинства, если не всех, поведенческих заболеваний со временем меняются.По мере изменения симптомов необходимо менять лекарства. Фармакотерапия с использованием одного агента для лечения поведенческого заболевания иногда оказывается недостаточной, а иногда оказывается слишком большой, как в случае с лекарством, которое может лечить симптомы, такие как бессонница или летаргия, которых больше нет. Эффект от лекарства сохраняется, пока остается лекарство. То, что когда-то было терапевтическим эффектом, теперь стало противоположным побочным эффектом. Использование полипрагмазии может оказаться в конечном итоге лучше для данного пациента, потому что оно намного более гибкое и легче адаптируется к изменениям, которые пациент может испытывать с течением времени.
Наконец, практикующие психофармакологи психиатры, избегающие полипрагмазии, могут оказывать себе и нашей профессии медвежью услугу. Об этом мало комментируют, но часто замечают, что врачи-непсихиатры лечат большинство пациентов с диагнозом депрессия в сообществе. Причина этого в том, что лечить депрессию несложно; все, что должен сделать врач первичной медико-санитарной помощи, — это дать ему один из многих отличных антидепрессантов первого ряда, обычно СИОЗС, и в большинстве случаев этого будет достаточно для облегчения большинства симптомов пациента.Короче говоря, вам больше не нужен психиатр для лечения депрессии. Мы обращаем внимание только на наиболее трудно поддающиеся лечению случаи, обычно требующие полипрагмазии. В значительной степени это тяжелая психопатология и полипрагмазия, которые в нынешней системе здравоохранения оставлены на усмотрение психиатрии. Если бы фармацевтическая компания разработала лекарства от шизофрении или тяжелого биполярного заболевания, которые бы постоянно лечили все симптомы с очень небольшим количеством побочных эффектов, психиатрия оказалась бы под угрозой.Таким образом, полипрагмазия — это больше, чем просто помощь пациентам. Это один из инструментов, которые мы можем предложить. Для нас очень важно отнестись к этому серьезно.
.